Арбуз можно при язве желудка
Арбузы при язве желудка
19 сентября 2018, 16:43 0 1,965
Язва желудка представляет собой хроническую патологию с дефектом слизистой оболочки органа. При лечении язвы больному назначается строгая диета, поэтому многих пациентов, особенно в сезон, волнует вопрос: разрешается ли арбуз при язвенной болезни желудка? Чтобы получить ответ на этот вопрос, нужно разобраться с полезными компонентами ягоды и их воздействием на пораженный язвами орган.

Польза арбуза
Чтобы определиться с пользой арбуза, нужно узнать, что входит в него. Таким образом, в составе плода содержатся следующие полезные вещества:
- углеводы;
- микроэлементы;
- белки;
- клетчатка;
- крахмал;
- витамины групп В, С и Р;
- воды;
- пектин;
- жиры;
- органические кислоты;
- ликолин.
В мякоти плода содержится большое количество витамина С, а значит, арбуз укрепляет иммунную систему человека и препятствует возникновению инфекционных недугов. Эта ягода способствует укреплению стенок кровеносных сосудов, предотвращает формирование тромбозов и проводит очистку сосудов от токсинов.
Употребляя плод регулярно, перестают кровоточить десна, улучшается цвет кожи, выводится лишняя жидкость из организма.
Арбуз при язве
Арбуз является природным слабительным, он препятствует возникновению камней и не позволяет откладываться солям. Но, не смотря на это, при язвенных болезнях желудка употреблять этот плод нужно маленькими порциями и только на стадии ремиссии. Злоупотребление сладкой ягодой способно нанести вред и так ослабшему в результате ЯБЖ организму.
Вред плода
Врачи не рекомендуют употреблять арбуз при язвенных заболеваниях желудка по следующим причинам:
- Если нет уверенности в экологичности ягоды. Ведь «напичканные» арбузы могут содержать в себе большое количество нитратов, которые категорически противопоказаны при язве желудка.
- Клетчатка, содержащаяся в арбузе, способна обострять уже имеющийся процесс воспаления в поджелудочной железе.
- Арбуз провоцирует сильное выделение желудочного сока, который в организме больного язвой и так находится в излишке.
Некачественные плоды могут привести к отравлению и расстройству кишечника, что способно вызвать обострение недуга.
Усиление секреции соляной кислоты
Не рекомендуется употреблять этот сладкий плод при язвенной болезни желудка, так как он способен повышать уровень соляной кислоты в пораженном органе. Попадая на рану, соляная кислота обжигает ее, и тем самым увеличивает в размерах. Возникают сильные болевые ощущения, которые не всегда могут ослабить лекарственные средства.
Повышенное содержание витамина С
Аскорбиновая кислота (витамин С) способна раздражать желудочные оболочки стенок. Больного беспокоят сильные болевые ощущения в месте, где располагается пораженный язвой орган. Бывают случаи, когда возникает кровотечение из раны и даже желудочное кровотечение.
Содержание нитратов
Врачи не рекомендуют употреблять арбузы при язвенной болезни желудка, так как их могут выращивать с помощью химических удобрений. Такие плоды содержат минимум полезности и максимум нитратов, которые способны причинить немало вреда. Химически удобренные ягоды могут навредить не только больным язвой, но и здоровым людям. Поэтому следует употреблять плоды, собранные в августе и сентябре, именно в этот период происходит естественное их созревание.
Пищеварительные расстройства
Употребляя в большом количестве арбузы, как здоровые люди, так и больные наблюдают пищеварительные расстройства. Человек после съеденной сладкой ягоды может наблюдать дискомфорт в желудке, вздутие и диарею. Чтобы избежать таких последствий, нужно съедать небольшое количество плода.

В составе арбуза находится клетчатка, которая нежелательна при язвах желудка, так как она способна спровоцировать обострение заболевания. Помимо этого, клетчатка может вызвать острые болевые ощущения, которые являются последствием раздражения пораженной оболочки.
Мочегонный эффект
Арбуз обладает мочегонным действием, а при язвенных болезнях желудка не рекомендуются мочегонные продукты, так как заболевание сопровождается слабым стулом. Такие продукты могут спровоцировать сильное обезвоживание и привести к пересыханию слизистой оболочки. Поэтому чтобы избежать рецидива ЯБЖ и отрицательного воздействия на организм, нужно сократить употребление плодов до нескольких кусочков в день.
Когда можно арбуз при язве желудка?
Врачи рекомендуют включать в меню эту сладкую ягоду в период ремиссии и не в больших порциях. Когда состояние больного улучшится, плод употребляют после основного приема пищи. Гастроэнтерологи утверждают, что кушать ягоду безопасно спустя полгода после терапии язвенной болезни желудка. Врач должен удостовериться, что заживление тканей желудочно-кишечного тракта прошло успешно и только после этого разрешает понемногу вводить плод в рацион.
Правила употребления
Употребляя арбуз при язве желудка, важно придерживаться правил, которые уберегут поврежденные органы от негативных последствий. Таки образом, врач может порекомендовать следующие правила по употреблению этого сладкого плода:
- Суточная норма ягоды не должна превышать 300 грамм. Желательно разделить норму на несколько приемов, чтобы не спровоцировать перегрузку больного желудка.
- Запрещается употреблять плоды, которые собираются раньше августа, начинать покупать арбузы нужно с середины августа.
- Кушать плоды нужны не больше двух раз в семь дней. Чрезмерное потребление может отрицательно сказаться на состоянии больного.
- Если при разрезании сладкой ягоды имеется желтый цвет мякоти, то следует отказаться от этого продукта.
- Употреблять арбуз нужно на стадии ремиссии, когда болезненные ощущения не сопровождают больного и отсутствует дискомфорт в желудке.
- Категорически запрещается глотать арбузные косточки.
Арбуз при язве желудка

При нарушениях в работе желудочно-кишечного тракта назначается строгая диета. Она подразумевает исключение продуктов, которые могли бы раздражать слизистую оболочку и вызывать повышение концентрации соляной кислоты.
При язвенной болезни желудка и двенадцатиперстной кишки под запрет попадают многие фрукты и ягоды, так как они способны усиливать газообразование и уровень кислотности желудка. А относятся ли такие ограничения к арбузу или этот продукт является исключением?
Можно ли есть?
Арбуз является достаточно противоречивым продуктом при язве желудка и двенадцатиперстной кишки. С одной стороны, он оказывает благотворное воздействие на организм в целом. Однако в некоторых случаях продукт может негативно сказаться на состоянии желудка.
В состав арбуза входит огромное количество полезных компонентов. Углеводы легко усваиваются организмом и насыщают клетки энергией. Белки снабжают организм аминокислотами, которые не синтезируются в человеческом организме. А входящая в состав клетчатка поддерживает нормальный баланс микрофлоры кишечника, борется с воспалительными процессами, а также предупреждает развитие онкологических заболеваний.
Мякоть на восемьдесят процентов состоит из воды. И также она содержит большое количество витаминов, микроэлементов, органических кислот. Входящий в состав магний благотворно сказывается на состоянии нервной системы. Его еще называют природным антидепрессантом. А ведь нередко язва возникает именно на фоне стрессовых ситуаций.
Специалисты утверждают, что регулярное употребление продукта улучшает цвет лица, а также устраняет кровоточивость десен. Вещества, содержащиеся в ягоде, способствуют выведению токсических веществ из организма. Арбузную мякоть полезно употреблять с целью похудения. Всего за один такой разгрузочный день можно скинуть до двух килограмм лишнего веса и очистить организм от шлаков.
Арбуз обладает мочегонным, желчегонным, слабительным, общеукрепляющим. Ягода способствует укреплению стенок кровеносных сосудов. Однако, несмотря на все полезные свойства, кушать продукт в неограниченных количествах при язвенной болезни не разрешается.
СПРАВКА! Арбуз обладает способностью накапливать нитраты. Избыточное их скопление в организме может стать причиной отравления.
Пользу принесет арбуз, выращенный в естественных условиях. Не стоит приобретать ягоду вне сезона, так как существует высокая вероятность того, что она была удобрена химическими веществами. Окончательно созревает арбуз в августе-сентябре месяце. Раньше не стоит его покупать. Однако перезрелый плод также не принесет пользы.
И также стоит учитывать и тот факт, что входящая в состав клетчатка способна усилить воспалительную реакцию в желудочно-кишечном тракте. Это связано с тем, что сложные углеводы оказывают механическое воздействие на стенки пищеварительной системы.
Мякоть арбуза обладает способностью повышать уровень кислотности. Когда она попадает на пораженные участки слизистой оболочки, могут возникать ожоги. Из-за этого человек испытывает сильнейшую боль. И также стоит отметить, что в состав продукта входить большое количество аскорбиновой кислоты. Витамин С может вызвать химический ожог на пораженном участке слизистой оболочки. В некоторых случаях кислота может стать причиной возникновения кровотечения из язвы.
Не стоит забывать и о том, что ягода обладает выраженным мочегонным действием. К тому же язва часто сопровождается диареей. В комплексе это может привести к обезвоживанию организму и, как следствие, обострению патологии.
Если съесть около двух килограмм сочной мякоти, может возникнуть расстройство. Это относится и к здоровым людям.
Что стоит учесть?
На вопрос о том, можно ли арбуз при язве желудка, специалисты дают положительный ответ. Однако следует контролировать количество съеденного. Не стоит употреблять ягоду при тошноте, рвоте, боли в эпигастрии, изжоге, отсутствии аппетита. В противном случае неприятные симптомы станут еще сильнее.
ОСТОРОЖНО! В период обострения язвенной болезни от употребления арбуза и дыни лучше отказаться.
При гастрите бахчевой продукт разрешен при достижении стойкой ремиссии. И это независимо от уровня кислотности. Однако чрезмерное употребление ягоды может привести к ощущению тяжести и болям в животе. Поэтому специалисты рекомендуют употреблять не более двух-трех долек в день. Такие объемы не только не навредят пораженному органу, но и ускорят процессы его восстановления.
С большой осторожностью употреблять арбуз должны пациенты с заболеваниями почек, печени, поджелудочной железы, простаты, а также лица, страдающие сахарным диабетом 1 типа.
Правила употребления
Минимизировать риски обострения язвы помогут следующие рекомендации:
- В день съедайте не более 300 г продукта бахчи. Данное количество лучше разделить на несколько приемов. Благодаря этому желудок не будет перегружен пищевыми волокнами, которые могли бы вызвать ухудшение самочувствия.
- Не употребляйте ягоду натощак. Это приведет к повышению кислотности и усилению болевого синдрома.
- Не покупайте продукт бахчи, появившийся на прилавках раньше сезона.
- Не стоит употреблять арбуз чаще двух раз в неделю.
- Арбуз, как и дыня – это отдельный продукт, который не стоит смешивать с другими блюдами.
- Не ешьте плоды, в которых имеются белые прожилки и желтая мякоть.
- При возникновении болей или резей в животе арбуз исключают из рациона.
- Выплевывайте косточки. При язве они могут нанести огромный вред.
- От консервированного продукта лучше отказаться.
- Не ешьте арбуз их холодильника. Холодные продукты негативно отражаются на состоянии желудка при язвенной болезни.
К СВЕДЕНИЮ! Только спустя полгода после начала лечения язвы допускается введение в рацион арбуза.
Немногие знают, что при заболеваниях органов пищеварительного тракта помимо мякоти можно употреблять и корки. Приготовленный на их основе отвар благотворно сказывается на работе желудка, почек, а также сердечно-сосудистой системы. Лечебный раствор рекомендовано пить при эрозивном гастрите. Принимать отвар можно и в целях профилактики.
Использовать можно как свежие корки, так и высушенные. В первом случае продукт просто заливают кипятком. Сухое сырье используется в порошкообразном состоянии. Для этого можно использовать кофемолку. Пять столовых ложек продукта необходимо залить литром горячей воды. В течение получаса средство необходимо проваривать на медленном огне, постоянно помешивая. Далее емкость закрывают крышкой и укутывают на один час. Процеженный раствор принимают по одному стакану перед едой.
Выбор качественного продукта
Как только люди ни определяют, насколько спелым является арбуз. Кто-то обращает внимание на внешний вид корки, есть и те, для кого большое значение имеет звук при постукивании по поверхности плода. Есть много популярных утверждений, которые, на самом деле, не работают. Наиболее распространённым мифом является то, что у спелого арбуза сухой хвостик, так как на самом деле он высыхает всего за три дня.
ОСТОРОЖНО! Не стоит покупать арбузы с трещинами, вмятинами, надрезами или погнившими участками.
К сожалению, по внешнему виду обнаружить наличие солей азота не представляется возможным. Мякоть может многое сказать о качестве продукта бахчи. Она не должна иметь белых прожилок. Цвет качественной ягоды равномерный без глянца. Наличие крупинок свидетельствует об отсутствии крупинок и сладости арбуза.
Некоторые боятся, что большие плоды содержат много нитратов. Однако есть разные сорта арбузов, некоторые из которых достигают двадцати килограммов. При выборе качественного продукта лучше отдать предпочтение плоду среднего размера.
В домашних условиях можно провести тест с водой. Он поможет убедиться в том, что в ягоде не содержится нитратов. Небольшое количество мякоти необходимо раздавить вилкой, а затем залить водой. Если через два часа жидкость окрасилась в красный цвет, употреблять такой продукт не стоит.
Во время покупки следует присмотреться к арбузу. Его поверхность не должна быть деформирована. Если при надавливании слышится хруст, от покупки лучше отказаться. Храниться продукт не больше двух-трех недель. Если употреблять прокисший арбуз, это вызовет диарею и дискомфорт в животе.
Желто-оранжевое пятно на поверхности ягоды – признак зрелости. А вот белые разводы, наоборот, свидетельствуют о том, что продукт не дозрел.
При полном созревании арбуза, кожуру практически невозможно проткнуть ногтем. Не пытайтесь отложить купленный продукт для созревания. Это невозможно ни при каких условиях.
Поврежденный плод непригоден к употреблению. Сочная мякоть является питательной средой для болезнетворных микроорганизмов. Вместе с воздухом и пылью в середину плода может проникнуть большое количество бактерий.
Мякоть должна иметь розовый цвет. Алый оттенок говорит о том, что продукт переспел или в нем содержится большое количество нитратов. Структура качественного продукта должна быть зернистой и пористой.
У продавца вы имеет право требовать документы, в которых должна быть четко указана дата сбора арбуза. На каждую закупленную партию должен прилагаться сертификат службы эпидемиологического надзора. Перед употреблением продукт следует мыть с помощью щетки в теплой воде. Не стоит покупать ягоду, которая продается возле проезжей части или под открытыми солнечными лучами. Поддон для хранения арбуза должен быть приподнят от земли как минимум на двадцать сантиметров.
В супермаркете вы можете встретить нарезанные ягоды, завернутые в пищевую пленку. Безопасно ли покупать продукт в таком виде? Нет! Вам неизвестна причина, по которой арбуз разрезали. Возможно, в нем треснула кожура. В этом случае грязь вместе с бактериями уже успели проникли в мякоть. И также вы не знаете, соблюдались ли правила гигиены во время разделывания продукта. Более того, пищевая пленка создает парниковый эффект для ускоренного размножения микробов.
Подведение итогов
На вопрос о том, можно ли есть арбуз при язве желудка, не существует однозначного ответа. В период обострения патологии продукт бахчи категорически запрещен. Лучше подождать стойкой ремиссии. Высокое содержание аскорбиновой кислоты во время обострения заболевания будет оказывать раздражающее действие на поврежденную слизистую оболочку. Это вызовет расширение площади изъязвлений и усилению болезненных ощущений. Иногда витамин С становится причиной кровоточивости и даже развития массивных внутренних кровотечений. Входящая в состав грубая клетчатка оказывает травмирующее действие на ослабленную слизистую оболочку. Мочегонный эффект, создаваемый ягодой, в сочетании с диареей при язве может привести к серьезному обезвоживанию организма и усугублению ситуации. Высокое содержание нитратов в ягоде может вызвать серьёзные отравления даже у здорового человека.
Если арбуз выращен не в естественных условиях, при помощи химических веществ, он принесет больше вреда, нежели пользы. Выбирать следует плоды, которые созрели в конце лета-начале осени. Ешьте арбуз между приемами пищи не чаще двух раз в неделю. Не проглатывайте косточки вместе с мякотью. Наличие белых прожилок на плоде указывает на высокий уровень нитратов. От употребления такого продукта лучше отказаться. Перед введением любого продукта в рацион при заболеваниях желудочно-кишечного тракта следует проконсультироваться со специалистом, и арбуз не является исключением.
Можно ли есть арбуз при язве желудка и двенадцатиперстной кишки
Диета при патологиях ЖКТ – неотъемлемая часть терапии болезней. При язве желудка и 12-перстной кишки диетологи составляют щадящую схему питания: она исключает продукты, раздражающие слизистую пищеварительных органов. Ни один продукт не должен стимулировать избыточного синтеза соляной кислоты, так что их рекомендуется отваривать либо запекать. Но не всегда это возможно. Например, такой представитель бахчевых, как арбуз, не подлежит термической обработке, поэтому многие больные не уверены, можно ли арбуз при язве желудка и двенадцатиперстной кишки.
Арбуз для язвенника
Эта крупная полосатая ягода чрезвычайно полезна для здорового человека. Она богата:
- пектином;
- ликопином;
- крахмалом;
- клетчаткой;
- микроэлементами;
- органическими кислотами;
- содержатся в ягоде белки, углеводы, жиры.

Употребляя регулярно арбузную мякоть, можно избавиться от токсинов. Сок арбуза активно выводит шлаки, выступает в роли естественного слабительного. К тому же он очищает от песка почки, тем самым противодействуя формированию в них конкрементов. Но пойдет ли на пользу арбуз при язве желудка и двенадцатиперстной кишки – стоит выяснить обязательно.
Диетологи утверждают, что этот продукт может присутствовать в питании пациентов с язвенными недугами, но в незначительных объемах.
Допустимо употребление всего нескольких ломтиков арбуза на протяжении дня. Нужно помнить, что этот плод содержит довольно много Mg, улучшающего усвоение микроэлементов, необходимых для нормальной работы органов ЖКТ. Но не менее важен и ликопин: он понижает риск возникновения сердечно-сосудистых патологий и рака.
Как арбуз действует на ЖКТ
Арбуз помогает держать на минимальном уровне выработку инсулина поджелудочной железой, а также обеспечивает синтез ферментов, незаменимых для нормального пищеварения. При патологиях слизистых этих активных веществ образуется меньше, и скорректировать состояние помогает эта бахчевая культура. К тому же растительные волокна арбуза улучшают перистальтику кишечника, тем самым помогая забыть о проблеме запора.
Что же до Mg, то он не только способствует лучшему усвоению других микроэлементов, но и благотворно действует на нервную систему. Этот естественный антидепрессант успокаивает нервную систему, повышает проводимость импульсов и укрепляет сосудистые стенки. Арбуз, богатый магнием, полезно кушать при язвах, поскольку они нередко возникают из-за стресса.

Плод обладает желчегонным и противовоспалительным свойствами. Он понижает вероятность появления камней в желчном и почках.
Можно ли арбуз при гастрите
При гастрите можно есть фрукты, в частности, и арбуз, но ограниченно. Он уместен в период ремиссии как при сниженной, так и при повышенной кислотности.
Но чрезмерное употребление арбуза неизбежно вызовет последствия у больного: боль и тяжесть в желудке.
Вот почему специалисты не рекомендуют съедать более 2-3 долек в сутки. Такие объемы не только не повредят, но и ускорят естественное восстановление органа.
Можно ли арбуз больным язвой двенадцатиперстной кишки
Арбуз при язве двенадцатиперстной кишки также уместен во время ремиссии. Людям с такой патологией рекомендовано обильное питье на протяжении дня, но жидкость может поступать в организм человека и с едой. Поскольку арбуз содержит значительные объемы воды, то отлично подходит в подобных случаях.
К тому же плод имеет выраженное мочегонное действие. При употреблении арбуза уменьшается риск появления отечности. Она часто наблюдается, когда человек выпивает большой объем жидкости.

Разрешен ли арбуз больным язвой желудка
Обостренная язва желудка характеризуется малоприятной симптоматикой:
Арбуз нередко усугубляет состояние пациента, так что при обостренной язве желудка есть его не стоит. Плод активизирует продукцию желудочного сока, поэтому им не стоит увлекаться, даже если нет приступов.
Вред плода
Арбуз при язве в желудке или в 12-перстной кишке уместен только в незначительном количестве, и если нет обострений. Такое ограничение связывают с возможным вредом от продукта и с некоторыми особенностями плода.
Арбуз содержит много клетчатки, а она может усугубить воспалительные процессы в области кишечника и поджелудочной железы. Мякоть плода вызывает усиленный синтез желудочного секрета, а язва и так сопровождается повышенной кислотностью. Агрессивное содержимое травмирует и без того поврежденную слизистую – состояние больного от этого усугубляется.
К сожалению, можно купить плод не самого лучшего качества с высоким содержанием нитратов. Химические вещества этой группы, попадая в ЖКТ, трансформируются в токсины. Это опасно и для здорового организма, а при язвенных патологиях вовсе недопустимо.

Правила употребления арбуза
При разумном подходе и соблюдая установленные врачами правила можно изредка съедать несколько кусочков арбуза. Чтобы обезопасить себя, людям с патологиями органов желудочно-кишечного тракта рекомендуется:
- максимально допустимый объем ягоды разделить на несколько раз;
- не есть больше 150-300 г арбузной мякоти в сутки;
- кушать плод не чаще пары раз в неделю;
- не глотать косточки арбуза, а тщательно пережевывать;
- лакомиться бахчевыми можно только с середины августа;
- плоды можно включать в рацион лишь при ремиссии;
- нельзя есть мякоть арбуза с белесыми или желтого оттенка прожилками.
Как выбрать арбуз
Сезон созревания этой сочной ягоды приходится на август-сентябрь. Раньше арбузы приобретать не рекомендуется, так как чересчур велика вероятность купить некачественный плод. Но при выборе арбуза даже в сезон нужно ориентироваться на определенные признаки.
Арбузная мякоть – прекрасная среда для активного роста микробов, поэтому брать плод с нарушенной целостностью кожуры не стоит. При выборе нужно ориентироваться только на внешние признаки. Разрезание арбуза недопустимо!
У полностью вызревшей ягоды кожура имеет четкий контрастный полосатый рисунок, а сбоку – желтоватое пятно. Чем оно светлее, тем дольше плод вызревал на бахче.
Нужно обращать внимание на хвост арбуза. У вызревшего естественным путем плода он сухой и безжизненный.
Спелый арбуз всегда глухо отзывается при постукивании, благодаря сформировавшимся при созревании микропустотам. Когда резонанса нет, велика вероятность, что плод недозревший.
Употребление в пищу арбуза при язве желудка
Лечебное питание при заболеваниях желудочно-кишечного тракта – необходимое условие для результативного лечения. При язвенной болезни желудка характер приготовляемых блюд должен оставаться щадящим и исключать блюда, раздражающие слизистую оболочку желудка и двенадцатиперстной кишки.
Употребляемые в пищу продукты не должны стимулировать чрезмерную выработку агрессивной соляной кислоты в желудке. Большинство продуктов рекомендуется употреблять в запечённом либо отварном виде. Бахчевые культуры невозможно запечь или отварить. Разрешён ли арбуз при язве желудка?

Полезные качества бахчевых культур
Арбуз обладает рядом полезных свойств. Мякоть бахчевой культуры богата аскорбиновой кислотой, благоприятствует повышению иммунного ответа и предупреждению инфекционных болезней. Вещества, заключённые в арбузе, укрепляют капилляры, выводят токсические вещества, предупреждают тромбообразование.
- Регулярное употребление в пищу крупной ягоды способствует прекращению кровоточивости дёсен, улучшению цвета лица. Кожа становится свежей, эластичной. Арбуз насыщен калием, ежедневное поедание 100 граммов продукта сопутствует улучшению состояния сердца.
- Людям, отличающимся повышенной склонностью к образованию отёков, полезно ежедневно включать арбуз в рацион питания. Плод наделён высоким диуретическим эффектом, обеспечивает выведение из подкожной клетчатки излишков влаги.
- Ряд диет, предназначенных для похудания, включают специальные разгрузочные дни, когда допускается употреблять в пищу единственно арбузную мякоть. Если в точности придерживаться рекомендаций по характеру питания, вполне возможно за разгрузочный день сбросить 2 килограмма излишнего веса, одновременно очистив организм от токсических веществ.

Арбуз и язвенная болезнь
Несмотря на обилие полезных качеств, выявлен перечень заболеваний, при которых употреблять арбуз не рекомендуется. В список входит язвенная болезнь желудка и двенадцатиперстной кишки. Рассмотрим подробнее, чем вреден арбуз при язве желудка.
Большое содержание витамина С
Аскорбиновая кислота, или витамин С, в больших концентрациях оказывает интенсивный раздражающий эффект на эпителиальный слой желудка. Явление приводит к расширению площади язвы, усилению болевых ощущений при язве двенадцатиперстной кишки.
В ряде случаев повышенная концентрация органических кислот вызывает кровоточивость язвенной поверхности до развития массивного желудочного либо кишечного кровотечения. По указанной причине больным язвой желудка противопоказаны арбузы.
Диуретический эффект
Часто обострение язвы желудка сопровождается появлением жидкого стула. Если вводить в рацион продукты, обладающие мочегонным эффектом, получится вызвать дополнительную дегидратацию организма и значительное ухудшение. Подобное осложнение многократно увеличивает вероятность повтора заболевания.
Химический состав
В арбузах и прочих растительных продуктах содержится обилие нитратов, иных химических веществ, неблагоприятно влияющих на состояние здоровья. Если арбуз выращен не в естественных условиях, при помощи химических веществ, плод с бахчи принесёт организму гораздо больше вреда, чем пользы. Обстоятельство касается пациентов, страдающих заболеваниями пищеварительного тракта, даже здоровых людей.
Чтобы не допустить развития подобной неприятной ситуации, выбирайте плоды, созревшие в конце лета – начале осени. Подобные бахчевые созревают наиболее естественным образом, накапливая максимально возможное количество полезных веществ.
Растительная клетчатка
При язве двенадцатиперстной кишки употребление в пищу грубой клетчатки приводит к ухудшению язвенного процесса: клетчатка обладает травмирующим воздействием на ослабленную слизистую желудка. Лучше съесть арбуз при язве желудка, когда заболевание находится в стадии стойкой ремиссии.

Повышенное выделение соляной кислоты
Употребление в пищу арбуза повышает выделение соляной кислоты в полости желудка. При обострении язвенной болезни желудка, язве двенадцатиперстной кишки подобное недопустимо. Если соляная кислота попадает на поверхность язвы, ткань стенки желудка получает химический ожог. Вследствие происходящего язвенная поверхность увеличивается, больной испытывает сильнейшую мучительную боль. Не всегда выраженный болевой синдром удаётся купировать с помощью приёма обезболивающих препаратов.
Даже у здоровых людей употребление в пищу арбуза приводит к вздутию живота, расстраивается кишечник, появляется понос, ощущение дискомфорта в желудке.
Учитывая озвученные обстоятельства, можно с уверенностью утверждать, что дыня и арбуз при язве желудка в ряде случаев вызывают серьёзные нарушения в деятельности пищеварительной системы. Если у пациента обнаружена язва желудка, либо в анамнезе перечислены сведения о перенесённой ранее болезни, от употребления арбуза лучше отказаться!
Если нельзя, но сильно хочется
Любители арбузов не должны разочаровываться, читая статью. Если подойти к процессу разумно, соблюсти золотое правило умеренности, даже при язве желудка разрешено периодически побаловать себя кусочком спелой арбузной мякоти. Чтобы пристрастие к бахчевым культурам не повлекло печальных последствий, требуется соблюдать семь несложных рекомендаций.

- За день разрешено съедать не более 300 граммов арбузной мякоти. Причём съедать необходимо не за раз, а разделить на несколько приёмов в течение дня. Подобный порядок позволит не перегружать желудок избыточным употреблением в пищу клетчатки, будет гораздо проще отслеживать реакцию организма на продукт.
- При язвенной болезни не рекомендуется употреблять в пищу арбузы чаще 1-2 раз в течение недели. Более частое поедание приведёт к ухудшению состояния.
- Специалисты гастроэнтерологи категорически не рекомендуют начинать есть арбузы раньше середины августа.
- Перед поеданием необходимо осмотреть мякоть. Если видны белые прожилки либо мякоть приобрела желтоватый цвет, плод лучше отложить в сторону.
- Кушать бахчевые культуры следует исключительно в период ремиссии язвенного процесса. В стадии обострения предписана щадящая диета.
- Если при поедании возникает боль в эпигастрии, тошнота, рвота, исключите продукт из суточного рациона.
- Не рекомендуется употреблять в пищу арбузные косточки.
Прежде чем включать в рацион нерекомендуемый продукт, следует проконсультироваться с лечащим врачом. Гастроэнтеролог проведёт обследование, назначит необходимые диагностические процедуры и порекомендует подходящую диету, расскажет о возможных рисках при употреблении определённых пищевых продуктов.
Можно ли есть арбуз при язве желудка и двенадцатиперстной кишки: польза и возможный вред ягоды
Язва желудка и двенадцатиперстной кишки относится к хроническим заболеваниям. Пациенты вынуждены постоянно следить за питанием, избегать продуктов, вызывающих раздражение слизистой оболочки и увеличение выработки соляной кислоты. Арбузы как раз входят в перечень запрещенных продуктов.
В статье мы расскажем о пользе и вреде арбузной мякоти при язве. Также вы узнаете, в каких случаях от ее употребления придется отказаться.
Польза и вред арбуза
Арбузная мякоть оказывает мощное оздоровительное воздействие на человеческий организм благодаря богатому химическому составу:
- Аминокислота L-цитруллин предотвращает появление болей в мышцах после тяжелых тренировок в спортзале. Те, кто выпивали по стакану арбузного фреша перед занятием, отмечали уменьшение боли через сутки.
- Витамин А благотворно влияет на зрение.
- Вещества аргинин и цитруллин снижают артериальное давление и риск сердечно-сосудистых заболеваний.
- Клетчатка нормализует пищеварение, устраняет спазмы в желчном пузыре.
- Высокая диуретическая активность способствует очищению мочи, снижению оксалатов в почках.
- Аргинин повышает эректильную функцию.
- Ликопин снижает риск развития рака яичников у женщин в период менопаузы.
- Арбузная мякоть повышает эластичность кожи, увлажняет и продлевает молодость.
- В почках цитруллин синтезируется в аминокислоту аргинин, которая поддерживает защитные силы организма и улучшает работу сердечной мышцы.
- Ликопин обладает антиоксидантными свойствами, предотвращает развитие раковых клеток.

Вредное влияние арбуза на организм развивается при чрезмерном употреблении и сочетании с тяжелой пищей. Вместо переваривания начинается брожение пищи в желудке, что приводит к неприятным ощущениям (диарея, вздутие, изжога) и сбою работы ЖКТ.
Читайте также:
Химический состав
Подробный витаминный и минеральный состав арбуза приведен в таблице.
Можно ли арбуз при язве желудка. Можно ли есть арбуз при язве желудка?
Автор На чтение 24 мин. Опубликовано
Арбуз в гастроэнтерологии
Вообще гастроэнтерологи весьма благосклонно относятся к арбузу и включают по сезону его в лечебную диету. У этой ягоды масса достоинств. В мякоти содержится очень много пищевых волокон, витаминов и минералов, а также вода.
Лечебных свойств у арбуза также достаточно:
- мочегонное;
- желчегонное;
- антиоксидантное;
- питательное;
- слабительное;
- очищающее.
Кроме того, арбуз способен стимулировать перистальтику кишечника и способствует синтезу инсулина, что так важно при панкреатите. И при всем при этом арбузы являются одними из самых низкокалорийных продуктов, несмотря на свою сладость, ведь на 90% они состоят из воды.
Однако не всегда то, что полезно в одном случае, может быть таким же полезным в другом. И если при холецистите арбуз даже в больших количествах очень помогает, то при гастрите и язвенной болезни желудка перед употреблением ягоды необходимо в первую очередь оценить состояние пациента, стадию заболевания и степень его тяжести.
Состав арбуза
Арбуз содержит следующие полезные компоненты:
- Углеводы. Представлены крахмалом, фруктозой и глюкозой, при длительном хранении в ягоде образуется сахароза. Указанные углеводы легко усваиваются организмом и заряжают клетки необходимой энергией.
- Белки. Снабжают клетки необходимыми аминокислотами, которые не могут синтезироваться в теле человека. Полученные аминокислоты распадаются для высвобождения энергии или же используются для биосинтеза собственных белков.
- Клетчатка. Эти сложные углеводы помогают поддерживать нормальный состав микрофлоры кишечника, борются с воспалительными процессами, снижают риск онкозаболеваний. К растворимой клетчатке относятся и пектины. Они почти не усваиваются в теле человека, но являются энтеросорбентами, то есть выводят из ЖКТ экзогенные и эндогенные вещества.
Арбуз почти не имеет противопоказаний к потреблению
Перечень веществ, входящих в состав продукта, продолжают:
- Витамин С, Р, А и группы В. Витамин С является антиоксидантом, важен для образования коллагена, серотонина, катехоламинов и кортикостероидов. Кроме того, аскорбиновая кислота стимулирует синтез интерферона, что помогает бороться с вирусными агентами. Витамины группы В обеспечивают протекание многих биохимических процессов в теле человека. Каротин является антиоксидантом, стимулирует иммунитет и обладает адаптогенным действием.
- Микроэлементы. Содержится магний, кальций, натрий, калий, фосфор и железо. Они нужны для нормального функционирования организма, поскольку влияют на пищеварительную, сердечно-сосудистую, эндокринную систему, обязательны для нормальной работы органов кроветворения.
- Органические кислоты. Положительно влияют на метаболизм и пищеварительную систему.
- Ликопин. Является антиоксидантом. Выводит из тканей радикалы, тем самым препятствуя образованию раковых клеток, предотвращает развитие сердечно-сосудистых заболеваний. Кроме того, он защищает сетчатку, хрусталик и желтое пятно от фотонных повреждений.
Как арбуз действует на пищеварительную систему
Благодаря такому составу арбуз обладает мочегонным, желчегонным, противовоспалительным, жаропонижающим, слабительным, общеукрепляющим действием. Ягода способствует укреплению стенок сосудов, что предотвращает тромбозы, и усиливает перистальтику кишечника, а это помогает отчистить ЖКТ и справиться с запорами.
Поскольку ягода является натуральным слабительным (за счет содержания клетчатки), она препятствует формированию камней и откладыванию солей.
Несмотря на все полезные свойства, ягоду все же не рекомендуется употреблять в неограниченных количествах при язвенной болезни желудка или кишечника. Для этого есть несколько оснований. Арбуз обладает способностью накапливать нитраты, а их избыток может привести к серьезному отравлению не только людей с проблемами ЖКТ, но и здоровых.
Если плод появился на прилавках магазина вне сезона созревания, то существует большая вероятность, что его «подкармливали» удобрениями. Созревает арбуз в августе-сентябре, именно в это время года ягоду можно есть. Не стоит покупать и перезревшие арбузы.


При употреблении арбуза улучшается цвет кожи, проходит кровоточивость десен, выводится из организма лишняя жидкость
Клетчатка, содержащаяся в ягоде, может усилить воспалительный процесс, поскольку оказывает механическое воздействие на стенки пищеварительного тракта. А это провоцирует обострение патологических процессов.
Алоэ с медом для лечения желудка
В желудке мякоть арбуза стимулирует секрецию соляной кислоты. При данной патологии на слизистой ткани желудка и двенадцатиперстной кишки образуются раны (язвы). Затрагивая пораженную область, кислота провоцирует ожог и сильную боль.
Большое количество сочной мякоти (более 1,5–2 кг) приводит к расстройству пищеварительной системы. Это относится как к людям с патологией ЖКТ, так и к здоровым. Появляется дискомфорт в желудке, вздутие и нарушения стула.
Аскорбиновая кислота вызывает химический ожог пораженной области. В результате очаг увеличивается, а человек чувствует сильную боль в том месте, где есть поражение стенки органа. Если кислоты слишком много, то она способна вызвать кровотечение из язвы.
Нежелательно людям с язвенной болезнью есть продукты, которые обладают мочегонным действием, поскольку патология и так характеризуется слабым стулом. Частое мочеиспускание и недостаточный питьевой режим способны привести к обезвоживанию слизистой оболочки, что повлечет обострение заболевания.
Можно ли есть арбуз на голодный желудок
Употребляя в большом количестве арбузы, как здоровые люди, так и больные наблюдают пищеварительные расстройства. Человек после съеденной сладкой ягоды может наблюдать дискомфорт в желудке, вздутие и диарею. Чтобы избежать таких последствий, нужно съедать небольшое количество плода.
Диета, особенно на ранних стадиях развития гастрита и язвенной болезни очень строга. Однако для правильной работы организма ему необходимы витамины и минеральные вещества. По этой причине больным при заболеваниях пищеварительных органов разрешено в небольших количествах употреблять некоторые фрукты и ягоды, содержащие кислоты и немного грубой клетчатки. К таким плодам относят и арбузы.
Употребление плода в небольших количествах разрешено при гастрите желудка как с повышенной, так и с пониженной кислотностью в период ослабления недуга.
Злоупотребление ягодой способно повлечь за собой последующие неприятные последствия:
- ощущение тяжести в животе;
- боли.
Рекомендуется употреблять 2-3 арбузные дольки в день. Это не только не нанесет вред организму, но и будет способствовать его восстановлению, поскольку арбуз обладает полезными свойствами.
Пациентам, страдающим язвенной болезнью двенадцатиперстной кишки, рекомендуется выпивать в сутки жидкость в больших количествах. Последняя может поступать в организм вместе с едой. Арбуз содержит большое количество воды, поэтому рекомендован в небольших количествах в стадии ремиссии. Кроме того, он обладает мочегонным эффектом и снижает риск формирования отеков при поступлении необходимого количества жидкости.
Арбуз при панкреатите во время обострения
И арбуз при панкреатите в острой фазе не является исключением. Причина опасности – в пищевых волокнах, способных во время обострения усилить газообразование в кишечнике и этим спровоцировать нарушение пищеварения, диарею и сильные кишечные колики.
Если же отмечается панкреатит в легкой стадии, или болезнь носит хронический характер и не причиняет серьезного беспокойства, арбуз в разумных количествах и при соблюдении правил его употребления разрешается. При этом лечебные свойства арбуза используются в процессе пищевой реабилитации.
Наступление стойкой ремиссии означает, что больной панкреатитом может позволить себе расширить рацион, включив в него некоторые фрукты и овощи. К их числу относится и свежий арбуз.
Здесь важно помнить, что арбуз можно в разумных количествах включать в салаты, употреблять в виде соков и нехолодных десертов, но соленые или маринованные арбузы при панкреатите, холецистите и всех видах заболеваний кишечного тракта могут быть опасны.
Рецепты приготовления варенья из дыни с добавлением апельсин, яблок, арбуза
Разрешен ли арбуз при язвенной болезни
Советуем вам почитать:
 Бананы при гастрите можно или нет?
Бананы при гастрите можно или нет?- В день съедайте не более 300 г продукта бахчи. Данное количество лучше разделить на несколько приемов. Благодаря этому желудок не будет перегружен пищевыми волокнами, которые могли бы вызвать ухудшение самочувствия.
- Не употребляйте ягоду натощак. Это приведет к повышению кислотности и усилению болевого синдрома.
- Не покупайте продукт бахчи, появившийся на прилавках раньше сезона.
- Не стоит употреблять арбуз чаще двух раз в неделю.
- Арбуз, как и дыня – это отдельный продукт, который не стоит смешивать с другими блюдами.
- Не ешьте плоды, в которых имеются белые прожилки и желтая мякоть.
- При возникновении болей или резей в животе арбуз исключают из рациона.
- Выплевывайте косточки. При язве они могут нанести огромный вред.
- От консервированного продукта лучше отказаться.
- Не ешьте арбуз их холодильника. Холодные продукты негативно отражаются на состоянии желудка при язвенной болезни.
Немногие знают, что при заболеваниях органов пищеварительного тракта помимо мякоти можно употреблять и корки. Приготовленный на их основе отвар благотворно сказывается на работе желудка, почек, а также сердечно-сосудистой системы. Лечебный раствор рекомендовано пить при эрозивном гастрите. Принимать отвар можно и в целях профилактики.
Использовать можно как свежие корки, так и высушенные. В первом случае продукт просто заливают кипятком. Сухое сырье используется в порошкообразном состоянии. Для этого можно использовать кофемолку. Пять столовых ложек продукта необходимо залить литром горячей воды. В течение получаса средство необходимо проваривать на медленном огне, постоянно помешивая. Далее емкость закрывают крышкой и укутывают на один час. Процеженный раствор принимают по одному стакану перед едой.


Перед употреблением арбуза следует проконсультироваться с гастроэнтерологом
Употребляя продукт при желчнокаменной болезни важно соблюдать меру. Питаться исключительно одним арбузом нельзя.
Ягода вводится в ежедневное меню примерно по 500 граммов в случае песка в жёлчном. Если в пузыре крупные камни, продукт едят приблизительно по 200 граммов раз в несколько дней.
Употребляя арбуз нужно придерживаться таких правил:
- Питание должно быть дробным. Нужно есть часто (желательно в одно и то же время), но порции должны быть минимальными.
- Рацион подбирается полноценный и сбалансированный. Важно исключить жирное, жареное, копчёное, маринованное.
- Готовить пищу нужно путём варки, запекания или приготовления на пару.
Употреблять арбузы нужно по часам и совсем небольшими порциями. Если же за раз съесть слишком много ягоды, можно спровоцировать сокращение стенок жёлчного пузыря. Его объём и в норме не превышает 70 миллилитров. Сократившись, орган сжимается, обхватывая и выталкивая камни. Это вызывает колику.
Сокращение жёлчного вызывает и небольшое количество арбуза, если он холодный. Ощутив прохладу сока, пузырь сжимается. Поэтому же диетическое меню исключает горячую пищу.
Врачи разрешают кушать арбуз при язвенной болезни желудка и двенадцатиперстной кишки, но порции не должны быть большими и пациент должен придерживаться определенных рекомендаций, чтоб употребление этой ягоды пошло на пользу для здоровья и не спровоцировало нежелательных последствий.
Если есть жалобы на боль в эпигастрии, изжогу, аппетит отсутствует, отмечается тошнота и рвота, то употребление арбуза только усилит выраженность имеющихся симптомов
Прежде всего стоит воздержаться от арбуза и дыни во время всего периода обострения язвенной болезни. Рекомендуется вообще отказаться от фруктов, ягод, овощей, и перейти на щадящую диету, где вся пища вареная или пареная и протертая.
Врачи советуют включать в меню бахчевые только в период ремиссии, когда после терапии прошло более полугода. Именно по истечении данного срока можно говорить о регенерации тканей желудочно-кишечного тракта. Если же периодические боли продолжают беспокоить больного, то лучше воздержаться от употребления арбуза.
Следует посоветоваться о включении в меню не кислых фруктов и ягод с лечащим гастроэнтерологом. Врач определит, на какой стадии находится восстановление слизистой, и расскажет, какие продукты уже разрешено добавить в рацион и можно ли есть созревший арбуз при язве желудка на данном этапе болезни.
При гастрите арбуз рекомендуется есть только во время стойкой ремиссии, при этом неважно пониженная или повышенная кислотность желудочного сока.
Арбуз при гастрите
Причин возникновения гастрита множество. Сегодня это заболевание может сопутствовать нервным и физическим перегрузкам, его отмечают у людей нерационально или нерегулярно питающихся.
Можно ли арбуз при гастрите, когда в желудке наблюдается как повышенный уровень кислотности, так и пониженный? Кислотность желудка до приема пищи составляет от 1,5 до 3 единиц, что позволяет обеззараживать и растворять любые попадающие в систему пищеварения продукты. Если же происходит сбой, выработка кислоты снижается или, наоборот, активизируется, это приводит к нежелательным для человека последствиям. Кислотность внутри желудка может стать угрозой для тканей, или при падении ее уровня, недостаточной для обработки органических веществ.
Арбуз при гастрите, в силу своего состава, не может как-то серьезно повлиять на изменение уровня кислотности, но при неумеренном употреблении, наполняя желудок, растягивает и давит на его стенки, дополнительно травмируя поврежденный орган. В результате наслаждение от сочной мякоти неминуемо заканчивается болезненными ощущениями, тяжестью, рвотными позывами и другими нежелательными симптомами.
- Если же при гастрите арбуз употребляется порциями по 1–2 ломтика, то плод принесет только пользу при любом уровне кислотности.
- Крайне важно, чтобы на столе больного были только качественные, не хранившиеся в разрезанном виде свежие арбузы.
- Недопустимо есть арбуз из холодильника.


Выращивание тыквы в открытом грунте на даче
Разрешена ли ягода при патологиях органов пищеварительной системы?
Уникальные свойства арбуза помогают очищать организм от токсинов, шлаков. Эффективен он и при лечении различных патологий билиарной системы, среди которых жёлчный камень, холецистит.
Для этого в народной медицине используют:
- сок, полученный из мякоти;
- корки ягоды;
- семечки.
Из них готовят различные лекарственные средства, которые помогают улучшить отток жёлчи, предотвращая её застаивание, снимают воспалительный процесс и даже растворяют мелкие камни.
Чтобы получить из сочных ягод максимальную пользу, их нужно правильно выбирать. Покупать арбузы можно только в магазине или на рынке, где у продавца есть все необходимые документы, подтверждающие качество и безопасность товара.
Можно ли есть арбуз людям с заболеваниями жёлчного пузыря, в котором сформировались крупные камни? Желчекаменная патология с большими конкрементами лечится хирургическим методом. Жёлчный удаляют. В практике известны случаи иссечения органа с конгломератами в 3─3,5 сантиметра в диаметре. Такие камни не могут выйти из организма самостоятельно.


Большие конкременты закупоривают протоки, если вымываются в них вместе с жёлчью. Ситуация чревата разрывом каналов, острыми болями, воспалением. Поэтому насыщенная водой ягода противопоказан.
Отказываясь от арбуза, приходится отказаться и от ликопина. Это мощный антиоксидант, противостоящий онкологии. Кроме того, продукт используют в качестве слабительного средства. Застой жёлчи часто сопровождается запорами. Однако при крупных камнях в пузыре приходится искать альтернативные слабительные.
Содержащиеся в сочной ягоде витамины, полезны для печени и жёлчного пузыря:
- Витамин Е препятствует разрушению клеток органов.
- Аскорбиновая кислота (витамин С) способствует укреплению сосудистых стенок. Дефицит вещества приводит к нарушению обменных процессов и формированию камней.
- Витамин РР участвует в процессе расщепления жиров, поэтому перерабатывает вредный холестерин, являющийся распространённой причиной формирования конкрементов.
- Ретинол (витамин А) укрепляет защитные силы организма и улучшает обмен веществ.
- Витамин В1 уничтожает токсины, которые приводят к разрушению клеток печени.
- Витамин В9 принимает участие в процессе кроветворения и защищает печень от воздействия жиров.
Польза ягоды для жёлчного пузыря очевидна. Однако полезные вещества можно получать из аптечных комплексов, или других продуктов. Главное, сбалансировать меню.
Если в жёлчном больше конкременты, арбуз можно есть в порядке исключения. Ягоду употребляют нечасто и понемногу.
Можно ли кушать арбуз при язве желудка


К сожалению, для всех, кто задается вопросом, можно ли есть арбуз при заболевании язвой желудка, ответ будет неутешителен: арбуз при язве желудка противопоказан. Специалисты настойчиво не советуют кушать арбуз при данном заболевании. Все дело в витамине С, красный спелый арбуз чрезвычайно богат данным витамином.
Все дело в том, что витамин С способствует раздражению стенок желудка и кишечника, что в свою очередь крайне опасно, это может привезти к осложнению болезни и даже к кровотечению.
Пациентам при язвенной болезни, особенно в период ее интенсивного лечения, ягоду следует полностью исключить из рациона питания, более того, язвенная болезнь часто сопровождается диареей, а арбуз при диарее тоже противопоказан. Особенно ягода может быть опасна для больного, если она содержит в себе нитраты.
Но, что делать, если попробовать данную ягоду все-таки очень хочется? Можно при язве съесть немного арбуза? Специалисты советуют употреблять ягоду людям с заболеваниями желудка исключительно во время ремиссии, при этом не следует кушать больше 150 г в день. Если у пациента с язвенной болезнью наступила ремиссия, ему можно кушать арбуз, но делать это можно только после приема основной пищи, при этом не забывать о том, что не следует употреблять слишком много.
Не следует кушать ягоду и в том случае, если после интенсивного лечения пациента от язвенной болезни прошло меньше, чем 6 месяцев. Если лечащий врач больного выявит, что процесс лечения идет хорошо, заживление ткани прошло успешно, только в этом случае красную ягоду можно будет небольшими порциями вносить в меню.
Большинство специалистов сходятся во мнении, что в пик обострения патологии арбуз, как и дыня запрещены.
- Во-первых, в арбузе содержится достаточно много аскорбиновой кислоты, оказывающей на слизистую желудка раздражающий эффект и способной вызвать желудочное кровотечение.
- Во-вторых, арбуз провоцирует секрецию соляной кислоты, которая в свою очередь способна вызвать химический ожог тканей стенок желудка при попадании на язву.
- В-третьих, бахчевые десерты вполне способны повысить кислотность в желудке и тем самым усугубить болезненное состояние пациента. В этом случае больной будет испытывать массу неприятных ощущений: сильные боли, изжогу, диспепсический синдром.
С таким багажом, на который еще накладывается отсутствие аппетита, арбуза даже не захочется. А вот на 5 день, когда стадия обострения будет позади, можно будет себе позволить совсем немного сладкой ягоды.
Главное правило: кушать арбуз и дыню нужно исключительно на сытый желудок, в качестве десерта. Да и количество вкусной мякоти должно быть строго ограниченным.
Даже в стадии ремиссии при поставленном диагнозе «язва желудка» нельзя увлекаться арбузом, ведь этот плод стимулирует выработку пищеварительного сока. А это пагубно сказывается на течении болезни.
В любом случае, только врач может составить для пациента эффективную диету. В этом случае учитывает как состояние больного, так и особенности заболевания. И лишь после оценки всех критериев специалист может разрешить или напротив строго запретить арбуз в рационе.
Люди, страдающие язвой желудка, часто интересуются, какие фрукты можно есть при их заболевании и можно ли им вообще фрукты? Фрукты можно есть при язве желудка. Это могут быть спелые яблоки и груши, обязательно очищенные от кожуры, желательно натертые на терке, так они лучше усвоятся организмом.
При заболевании язвой желудка необходимо стараться употреблять любые фрукты и ягоды исключительно без кожуры. В пищу можно употреблять сладкие сливы, обязательно очищенные от кожуры, очень хорошо при заболеваниях ЖКТ усваиваются бананы, они окутывают желудок и снижают чрезмерную кислотность, именно поэтому кушать их полезно, естественно, все должно быть в меру.
Люди, страдающие язвой желудка, часто интересуются, какие фрукты можно есть при их з
аболевании и можно ли им вообще фрукты? Фрукты можно есть при язве желудка. Это могут быть спелые яблоки и груши, обязательно очищенные от кожуры, желательно натертые на терке, так они лучше усвоятся организмом.
Пациентам при язвенной болезни, особенно в период ее интенсивного лечения, ягоду сл
едует полностью исключить из рациона питания, более того, язвенная болезнь часто сопровождается диареей, а арбуз при диарее тоже противопоказан. Особенно ягода может быть опасна для больного, если она содержит в себе нитраты. Попадание нитратов и прочей химии в уже ослабленный болезнью желудок может привести к серьезным последствиям, поэтому никогда не следует приобретать продукт ранее августа, эту ягоду следует покупать только в магазинах, не стоит покупать у уличных торговцев и на рынке.
2 Микроэлементы в дыне
Для нормальной функции желчного пузыря очень важен характер питания. Холецистит может быть связан с ожирением. Диетологи рекомендуют в сезон устраивать 1-2 раза в неделю арбузные дни. Такой режим питания поможет постепенно снизить вес. Установлена норма потребления арбуза – 30 кг в год. Он улучшает биохимический состав желчи.
Одно из главных достоинств арбуза – содержание большого количества магния, который регулирует тонус гладкой мускулатуры печени и желчного пузыря, выводит излишки холестерина. Суточная норма магния составляет 500 мг, она содержится всего в 150 г арбуза. В мякоти арбуза есть калий, который способствует усваиванию углеводов и построению белков.
Одновременно с арбузами поспевают дыни. Сладкие, ароматные плоды – прекрасный десерт. К тому же дыня – источник витаминов А, РР, В1, В2, С. Желчегонный эффект дыни слабее, чем у арбуза, но в ее мякоти содержится большое количество фолиевой кислоты. В дыне много грубого волокна (клетчатки), выводящего из организма токсины. В сезон очень полезно при холецистите устраивать 1 раз в неделю дынный день: есть в течение дня 6-8 раз только дыню по 50-100 г за 1 прием.
В дыне содержатся натрий, калий, кальций. Много в ней кремния, необходимого всем внутренним органам. При его дефиците около 70 других элементов организмом усваиваться не будут. Он улучшает отток желчи, препятствует образованию опухолей.
Дыню нельзя есть на голодный желудок, совмещать со спиртными напитками, молочными и кисломолочными продуктами, водой, медом, яйцами. Не стоит ничего есть за 2 часа до и после того, как съели дыню.
Полезные свойства продукта
Арбуз является ягодой и благодаря своему уникальному составу обладает полезными свойствами.
Кроме воды, в состав плода входят:
- микро и макроэлементы: фосфор, калий, натрий, магний и железо;
- нежирные пищевые волокна;
- витамины А, Е, группы В, С;
- ликопин.
Сладость ягоды обусловлена фруктозой, которая легко перерабатывается пищеварительными органами. Благодаря низкому содержанию белков и жиров арбуз относится к низкокалорийным и диетическим продуктам.
Компоненты, входящие в состав плода, способствуют минимальному синтезу инсулина поджелудочной железой и необходимого объема ферментов для правильного процесса пищеварения при патологиях слизистой желудка.
Магний является природным антидепрессантом и высокая его концентрация:
- Укрепляет стенки сосудов и улучшает кровоснабжение тканей.
- Ускоряет всасывание полезных микроэлементов.
- Успокаивает нервную систему.
- Улучшает проведение нервных импульсов.
Вышеперечисленные свойства ягоды очень важны при язвенной болезни. Ведь последняя формируется довольно часто на фоне острых либо хронических стрессов.
Кроме того, плод характеризуется противовоспалительным и желчегонным воздействием, снижает риск формирования конкрементов в почках и желчном пузыре.
Как только люди ни определяют, насколько спелым является арбуз. Кто-то обращает внимание на внешний вид корки, есть и те, для кого большое значение имеет звук при постукивании по поверхности плода. Есть много популярных утверждений, которые, на самом деле, не работают. Наиболее распространённым мифом является то, что у спелого арбуза сухой хвостик, так как на самом деле он высыхает всего за три дня.
К сожалению, по внешнему виду обнаружить наличие солей азота не представляется возможным. Мякоть может многое сказать о качестве продукта бахчи. Она не должна иметь белых прожилок. Цвет качественной ягоды равномерный без глянца. Наличие крупинок свидетельствует об отсутствии крупинок и сладости арбуза.
Некоторые боятся, что большие плоды содержат много нитратов. Однако есть разные сорта арбузов, некоторые из которых достигают двадцати килограммов. При выборе качественного продукта лучше отдать предпочтение плоду среднего размера.
В домашних условиях можно провести тест с водой. Он поможет убедиться в том, что в ягоде не содержится нитратов. Небольшое количество мякоти необходимо раздавить вилкой, а затем залить водой. Если через два часа жидкость окрасилась в красный цвет, употреблять такой продукт не стоит.
Во время покупки следует присмотреться к арбузу. Его поверхность не должна быть деформирована. Если при надавливании слышится хруст, от покупки лучше отказаться. Храниться продукт не больше двух-трех недель. Если употреблять прокисший арбуз, это вызовет диарею и дискомфорт в животе.
Желто-оранжевое пятно на поверхности ягоды – признак зрелости. А вот белые разводы, наоборот, свидетельствуют о том, что продукт не дозрел.
При полном созревании арбуза, кожуру практически невозможно проткнуть ногтем. Не пытайтесь отложить купленный продукт для созревания. Это невозможно ни при каких условиях.


Запомните, спелый и сочный арбуз издаёт звонкий, гулкий звук, а неспелый — глухой
Поврежденный плод непригоден к употреблению. Сочная мякоть является питательной средой для болезнетворных микроорганизмов. Вместе с воздухом и пылью в середину плода может проникнуть большое количество бактерий.
Мякоть должна иметь розовый цвет. Алый оттенок говорит о том, что продукт переспел или в нем содержится большое количество нитратов. Структура качественного продукта должна быть зернистой и пористой.
У продавца вы имеет право требовать документы, в которых должна быть четко указана дата сбора арбуза. На каждую закупленную партию должен прилагаться сертификат службы эпидемиологического надзора. Перед употреблением продукт следует мыть с помощью щетки в теплой воде. Не стоит покупать ягоду, которая продается возле проезжей части или под открытыми солнечными лучами. Поддон для хранения арбуза должен быть приподнят от земли как минимум на двадцать сантиметров.
В супермаркете вы можете встретить нарезанные ягоды, завернутые в пищевую пленку. Безопасно ли покупать продукт в таком виде? Нет! Вам неизвестна причина, по которой арбуз разрезали. Возможно, в нем треснула кожура. В этом случае грязь вместе с бактериями уже успели проникли в мякоть. И также вы не знаете, соблюдались ли правила гигиены во время разделывания продукта. Более того, пищевая пленка создает парниковый эффект для ускоренного размножения микробов.
Вред плода
Есть арбуз при язве желудка не рекомендовано
Врачи не рекомендуют употреблять арбуз при язвенных заболеваниях желудка по следующим причинам:
- Если нет уверенности в экологичности ягоды. Ведь «напичканные» арбузы могут содержать в себе большое количество нитратов, которые категорически противопоказаны при язве желудка.
- Клетчатка, содержащаяся в арбузе, способна обострять уже имеющийся процесс воспаления в поджелудочной железе.
- Арбуз провоцирует сильное выделение желудочного сока, который в организме больного язвой и так находится в излишке.
Арбуз при язве в желудке или в 12-перстной кишке уместен только в незначительном количестве, и если нет обострений. Такое ограничение связывают с возможным вредом от продукта и с некоторыми особенностями плода.
Арбуз содержит много клетчатки, а она может усугубить воспалительные процессы в области кишечника и поджелудочной железы. Мякоть плода вызывает усиленный синтез желудочного секрета, а язва и так сопровождается повышенной кислотностью. Агрессивное содержимое травмирует и без того поврежденную слизистую – состояние больного от этого усугубляется.
К сожалению, можно купить плод не самого лучшего качества с высоким содержанием нитратов. Химические вещества этой группы, попадая в ЖКТ, трансформируются в токсины. Это опасно и для здорового организма, а при язвенных патологиях вовсе недопустимо.
При разумном подходе и соблюдая установленные врачами правила можно изредка съедать несколько кусочков арбуза. Чтобы обезопасить себя, людям с патологиями органов желудочно-кишечного тракта рекомендуется:
- максимально допустимый объем ягоды разделить на несколько раз;
- не есть больше 150-300 г арбузной мякоти в сутки;
- кушать плод не чаще пары раз в неделю;
- не глотать косточки арбуза, а тщательно пережевывать;
- лакомиться бахчевыми можно только с середины августа;
- плоды можно включать в рацион лишь при ремиссии;
- нельзя есть мякоть арбуза с белесыми или желтого оттенка прожилками.
Арбуз при хроническом холецистите
Задаваясь вопросом: «можно ли есть арбуз при холецистите?», можно с уверенностью ответить, что да, не только можно, но и обязательно нужно включать в рацион эту сочную ягоду. Однако делать упор в питании на арбуз следует по сезону, то есть с конца июля до середины сентября. Именно в это время плоды вырастаю сами, без лишних химикатов и прочих вредных вспомогательных веществ.
Арбуз можно есть при хроническом холецистите и не только в стадии ремиссии, но и даже в стадии обострения.
В этот период основу питая как раз-таки и должны составлять свежие ягоды, овощи и фрукты. Но стоит помнить, что питание при холецистите должно быть дробным, небольшими порциями. Так что съедать кило-два сочной сладкой мякоти за раз уж точно не стоит.
Арбуз полезен не только за счет пищевых волокон. У этой ягоды есть еще множество полезных свойств:
- Арбузный сок обладает диуретическим и желчегонным эффектом, что является прямым показание к его употреблению при холецистите.
- Входящий в состав мякоти природный пигмент ликопин является мощнейшим антиоксидантом, который превосходит по своему эффекту даже бета-каротин и активно борется с раковыми клетками.
- Мякоть арбуза оказывает мягкое слабительное действие, что немаловажно при воспалении желчного пузыря и таких последствиях данного заболевания, как запоры.
- Нельзя забывать и о богатом витаминно-минеральном составе ягоды:
- Токоферол (витамин E) оберегает клетки от разрушения.
- Аскорбинка (витамин C) благотворно влияет на сосуды и обмен веществ.
- Никотиновая кислота (витамин PP) синтезирует холестерин, входящий в состав желчных камней, в необходимую для организма энергию.
- Бета-каротин (витамин A) активирует иммунитет и стимулирует рост новых клеток и обмен веществ.
- Фолиевая кислота (витамин B9) препятствует ожирению печени.
- Тиамин (витамин B1) выступает защитником клеток от токсинов, образующихся в результате окисления.
Арбузы при язве желудка можно есть
Арбузы при язве желудка
19 сентября 2018, 16:43 0 1,965
Язва желудка представляет собой хроническую патологию с дефектом слизистой оболочки органа. При лечении язвы больному назначается строгая диета, поэтому многих пациентов, особенно в сезон, волнует вопрос: разрешается ли арбуз при язвенной болезни желудка? Чтобы получить ответ на этот вопрос, нужно разобраться с полезными компонентами ягоды и их воздействием на пораженный язвами орган.

Польза арбуза
Чтобы определиться с пользой арбуза, нужно узнать, что входит в него. Таким образом, в составе плода содержатся следующие полезные вещества:
- углеводы;
- микроэлементы;
- белки;
- клетчатка;
- крахмал;
- витамины групп В, С и Р;
- воды;
- пектин;
- жиры;
- органические кислоты;
- ликолин.
В мякоти плода содержится большое количество витамина С, а значит, арбуз укрепляет иммунную систему человека и препятствует возникновению инфекционных недугов. Эта ягода способствует укреплению стенок кровеносных сосудов, предотвращает формирование тромбозов и проводит очистку сосудов от токсинов.
Употребляя плод регулярно, перестают кровоточить десна, улучшается цвет кожи, выводится лишняя жидкость из организма.
Арбуз при язве
Арбуз является природным слабительным, он препятствует возникновению камней и не позволяет откладываться солям. Но, не смотря на это, при язвенных болезнях желудка употреблять этот плод нужно маленькими порциями и только на стадии ремиссии. Злоупотребление сладкой ягодой способно нанести вред и так ослабшему в результате ЯБЖ организму.
Вред плода
Врачи не рекомендуют употреблять арбуз при язвенных заболеваниях желудка по следующим причинам:
- Если нет уверенности в экологичности ягоды. Ведь «напичканные» арбузы могут содержать в себе большое количество нитратов, которые категорически противопоказаны при язве желудка.
- Клетчатка, содержащаяся в арбузе, способна обострять уже имеющийся процесс воспаления в поджелудочной железе.
- Арбуз провоцирует сильное выделение желудочного сока, который в организме больного язвой и так находится в излишке.
Некачественные плоды могут привести к отравлению и расстройству кишечника, что способно вызвать обострение недуга.
Усиление секреции соляной кислоты
Не рекомендуется употреблять этот сладкий плод при язвенной болезни желудка, так как он способен повышать уровень соляной кислоты в пораженном органе. Попадая на рану, соляная кислота обжигает ее, и тем самым увеличивает в размерах. Возникают сильные болевые ощущения, которые не всегда могут ослабить лекарственные средства.
Повышенное содержание витамина С
Аскорбиновая кислота (витамин С) способна раздражать желудочные оболочки стенок. Больного беспокоят сильные болевые ощущения в месте, где располагается пораженный язвой орган. Бывают случаи, когда возникает кровотечение из раны и даже желудочное кровотечение.
Содержание нитратов
Врачи не рекомендуют употреблять арбузы при язвенной болезни желудка, так как их могут выращивать с помощью химических удобрений. Такие плоды содержат минимум полезности и максимум нитратов, которые способны причинить немало вреда. Химически удобренные ягоды могут навредить не только больным язвой, но и здоровым людям. Поэтому следует употреблять плоды, собранные в августе и сентябре, именно в этот период происходит естественное их созревание.
Пищеварительные расстройства
Употребляя в большом количестве арбузы, как здоровые люди, так и больные наблюдают пищеварительные расстройства. Человек после съеденной сладкой ягоды может наблюдать дискомфорт в желудке, вздутие и диарею. Чтобы избежать таких последствий, нужно съедать небольшое количество плода.

В составе арбуза находится клетчатка, которая нежелательна при язвах желудка, так как она способна спровоцировать обострение заболевания. Помимо этого, клетчатка может вызвать острые болевые ощущения, которые являются последствием раздражения пораженной оболочки.
Мочегонный эффект
Арбуз обладает мочегонным действием, а при язвенных болезнях желудка не рекомендуются мочегонные продукты, так как заболевание сопровождается слабым стулом. Такие продукты могут спровоцировать сильное обезвоживание и привести к пересыханию слизистой оболочки. Поэтому чтобы избежать рецидива ЯБЖ и отрицательного воздействия на организм, нужно сократить употребление плодов до нескольких кусочков в день.
Когда можно арбуз при язве желудка?
Врачи рекомендуют включать в меню эту сладкую ягоду в период ремиссии и не в больших порциях. Когда состояние больного улучшится, плод употребляют после основного приема пищи. Гастроэнтерологи утверждают, что кушать ягоду безопасно спустя полгода после терапии язвенной болезни желудка. Врач должен удостовериться, что заживление тканей желудочно-кишечного тракта прошло успешно и только после этого разрешает понемногу вводить плод в рацион.
Правила употребления
Употребляя арбуз при язве желудка, важно придерживаться правил, которые уберегут поврежденные органы от негативных последствий. Таки образом, врач может порекомендовать следующие правила по употреблению этого сладкого плода:
- Суточная норма ягоды не должна превышать 300 грамм. Желательно разделить норму на несколько приемов, чтобы не спровоцировать перегрузку больного желудка.
- Запрещается употреблять плоды, которые собираются раньше августа, начинать покупать арбузы нужно с середины августа.
- Кушать плоды нужны не больше двух раз в семь дней. Чрезмерное потребление может отрицательно сказаться на состоянии больного.
- Если при разрезании сладкой ягоды имеется желтый цвет мякоти, то следует отказаться от этого продукта.
- Употреблять арбуз нужно на стадии ремиссии, когда болезненные ощущения не сопровождают больного и отсутствует дискомфорт в желудке.
- Категорически запрещается глотать арбузные косточки.
Можно ли есть арбуз при язве желудка и двенадцатиперстной кишки
Диета при патологиях ЖКТ – неотъемлемая часть терапии болезней. При язве желудка и 12-перстной кишки диетологи составляют щадящую схему питания: она исключает продукты, раздражающие слизистую пищеварительных органов. Ни один продукт не должен стимулировать избыточного синтеза соляной кислоты, так что их рекомендуется отваривать либо запекать. Но не всегда это возможно. Например, такой представитель бахчевых, как арбуз, не подлежит термической обработке, поэтому многие больные не уверены, можно ли арбуз при язве желудка и двенадцатиперстной кишки.
Арбуз для язвенника
Эта крупная полосатая ягода чрезвычайно полезна для здорового человека. Она богата:
- пектином;
- ликопином;
- крахмалом;
- клетчаткой;
- микроэлементами;
- органическими кислотами;
- содержатся в ягоде белки, углеводы, жиры.

Употребляя регулярно арбузную мякоть, можно избавиться от токсинов. Сок арбуза активно выводит шлаки, выступает в роли естественного слабительного. К тому же он очищает от песка почки, тем самым противодействуя формированию в них конкрементов. Но пойдет ли на пользу арбуз при язве желудка и двенадцатиперстной кишки – стоит выяснить обязательно.
Диетологи утверждают, что этот продукт может присутствовать в питании пациентов с язвенными недугами, но в незначительных объемах.
Допустимо употребление всего нескольких ломтиков арбуза на протяжении дня. Нужно помнить, что этот плод содержит довольно много Mg, улучшающего усвоение микроэлементов, необходимых для нормальной работы органов ЖКТ. Но не менее важен и ликопин: он понижает риск возникновения сердечно-сосудистых патологий и рака.
Как арбуз действует на ЖКТ
Арбуз помогает держать на минимальном уровне выработку инсулина поджелудочной железой, а также обеспечивает синтез ферментов, незаменимых для нормального пищеварения. При патологиях слизистых этих активных веществ образуется меньше, и скорректировать состояние помогает эта бахчевая культура. К тому же растительные волокна арбуза улучшают перистальтику кишечника, тем самым помогая забыть о проблеме запора.
Что же до Mg, то он не только способствует лучшему усвоению других микроэлементов, но и благотворно действует на нервную систему. Этот естественный антидепрессант успокаивает нервную систему, повышает проводимость импульсов и укрепляет сосудистые стенки. Арбуз, богатый магнием, полезно кушать при язвах, поскольку они нередко возникают из-за стресса.

Плод обладает желчегонным и противовоспалительным свойствами. Он понижает вероятность появления камней в желчном и почках.
Можно ли арбуз при гастрите
При гастрите можно есть фрукты, в частности, и арбуз, но ограниченно. Он уместен в период ремиссии как при сниженной, так и при повышенной кислотности.
Но чрезмерное употребление арбуза неизбежно вызовет последствия у больного: боль и тяжесть в желудке.
Вот почему специалисты не рекомендуют съедать более 2-3 долек в сутки. Такие объемы не только не повредят, но и ускорят естественное восстановление органа.
Можно ли арбуз больным язвой двенадцатиперстной кишки
Арбуз при язве двенадцатиперстной кишки также уместен во время ремиссии. Людям с такой патологией рекомендовано обильное питье на протяжении дня, но жидкость может поступать в организм человека и с едой. Поскольку арбуз содержит значительные объемы воды, то отлично подходит в подобных случаях.
К тому же плод имеет выраженное мочегонное действие. При употреблении арбуза уменьшается риск появления отечности. Она часто наблюдается, когда человек выпивает большой объем жидкости.

Разрешен ли арбуз больным язвой желудка
Обостренная язва желудка характеризуется малоприятной симптоматикой:
Арбуз нередко усугубляет состояние пациента, так что при обостренной язве желудка есть его не стоит. Плод активизирует продукцию желудочного сока, поэтому им не стоит увлекаться, даже если нет приступов.
Вред плода
Арбуз при язве в желудке или в 12-перстной кишке уместен только в незначительном количестве, и если нет обострений. Такое ограничение связывают с возможным вредом от продукта и с некоторыми особенностями плода.
Арбуз содержит много клетчатки, а она может усугубить воспалительные процессы в области кишечника и поджелудочной железы. Мякоть плода вызывает усиленный синтез желудочного секрета, а язва и так сопровождается повышенной кислотностью. Агрессивное содержимое травмирует и без того поврежденную слизистую – состояние больного от этого усугубляется.
К сожалению, можно купить плод не самого лучшего качества с высоким содержанием нитратов. Химические вещества этой группы, попадая в ЖКТ, трансформируются в токсины. Это опасно и для здорового организма, а при язвенных патологиях вовсе недопустимо.

Правила употребления арбуза
При разумном подходе и соблюдая установленные врачами правила можно изредка съедать несколько кусочков арбуза. Чтобы обезопасить себя, людям с патологиями органов желудочно-кишечного тракта рекомендуется:
- максимально допустимый объем ягоды разделить на несколько раз;
- не есть больше 150-300 г арбузной мякоти в сутки;
- кушать плод не чаще пары раз в неделю;
- не глотать косточки арбуза, а тщательно пережевывать;
- лакомиться бахчевыми можно только с середины августа;
- плоды можно включать в рацион лишь при ремиссии;
- нельзя есть мякоть арбуза с белесыми или желтого оттенка прожилками.
Как выбрать арбуз
Сезон созревания этой сочной ягоды приходится на август-сентябрь. Раньше арбузы приобретать не рекомендуется, так как чересчур велика вероятность купить некачественный плод. Но при выборе арбуза даже в сезон нужно ориентироваться на определенные признаки.
Арбузная мякоть – прекрасная среда для активного роста микробов, поэтому брать плод с нарушенной целостностью кожуры не стоит. При выборе нужно ориентироваться только на внешние признаки. Разрезание арбуза недопустимо!
У полностью вызревшей ягоды кожура имеет четкий контрастный полосатый рисунок, а сбоку – желтоватое пятно. Чем оно светлее, тем дольше плод вызревал на бахче.
Нужно обращать внимание на хвост арбуза. У вызревшего естественным путем плода он сухой и безжизненный.
Спелый арбуз всегда глухо отзывается при постукивании, благодаря сформировавшимся при созревании микропустотам. Когда резонанса нет, велика вероятность, что плод недозревший.
Употребление в пищу арбуза при язве желудка
Лечебное питание при заболеваниях желудочно-кишечного тракта – необходимое условие для результативного лечения. При язвенной болезни желудка характер приготовляемых блюд должен оставаться щадящим и исключать блюда, раздражающие слизистую оболочку желудка и двенадцатиперстной кишки.
Употребляемые в пищу продукты не должны стимулировать чрезмерную выработку агрессивной соляной кислоты в желудке. Большинство продуктов рекомендуется употреблять в запечённом либо отварном виде. Бахчевые культуры невозможно запечь или отварить. Разрешён ли арбуз при язве желудка?

Полезные качества бахчевых культур
Арбуз обладает рядом полезных свойств. Мякоть бахчевой культуры богата аскорбиновой кислотой, благоприятствует повышению иммунного ответа и предупреждению инфекционных болезней. Вещества, заключённые в арбузе, укрепляют капилляры, выводят токсические вещества, предупреждают тромбообразование.
- Регулярное употребление в пищу крупной ягоды способствует прекращению кровоточивости дёсен, улучшению цвета лица. Кожа становится свежей, эластичной. Арбуз насыщен калием, ежедневное поедание 100 граммов продукта сопутствует улучшению состояния сердца.
- Людям, отличающимся повышенной склонностью к образованию отёков, полезно ежедневно включать арбуз в рацион питания. Плод наделён высоким диуретическим эффектом, обеспечивает выведение из подкожной клетчатки излишков влаги.
- Ряд диет, предназначенных для похудания, включают специальные разгрузочные дни, когда допускается употреблять в пищу единственно арбузную мякоть. Если в точности придерживаться рекомендаций по характеру питания, вполне возможно за разгрузочный день сбросить 2 килограмма излишнего веса, одновременно очистив организм от токсических веществ.

Арбуз и язвенная болезнь
Несмотря на обилие полезных качеств, выявлен перечень заболеваний, при которых употреблять арбуз не рекомендуется. В список входит язвенная болезнь желудка и двенадцатиперстной кишки. Рассмотрим подробнее, чем вреден арбуз при язве желудка.
Большое содержание витамина С
Аскорбиновая кислота, или витамин С, в больших концентрациях оказывает интенсивный раздражающий эффект на эпителиальный слой желудка. Явление приводит к расширению площади язвы, усилению болевых ощущений при язве двенадцатиперстной кишки.
В ряде случаев повышенная концентрация органических кислот вызывает кровоточивость язвенной поверхности до развития массивного желудочного либо кишечного кровотечения. По указанной причине больным язвой желудка противопоказаны арбузы.
Диуретический эффект
Часто обострение язвы желудка сопровождается появлением жидкого стула. Если вводить в рацион продукты, обладающие мочегонным эффектом, получится вызвать дополнительную дегидратацию организма и значительное ухудшение. Подобное осложнение многократно увеличивает вероятность повтора заболевания.
Химический состав
В арбузах и прочих растительных продуктах содержится обилие нитратов, иных химических веществ, неблагоприятно влияющих на состояние здоровья. Если арбуз выращен не в естественных условиях, при помощи химических веществ, плод с бахчи принесёт организму гораздо больше вреда, чем пользы. Обстоятельство касается пациентов, страдающих заболеваниями пищеварительного тракта, даже здоровых людей.
Чтобы не допустить развития подобной неприятной ситуации, выбирайте плоды, созревшие в конце лета – начале осени. Подобные бахчевые созревают наиболее естественным образом, накапливая максимально возможное количество полезных веществ.
Растительная клетчатка
При язве двенадцатиперстной кишки употребление в пищу грубой клетчатки приводит к ухудшению язвенного процесса: клетчатка обладает травмирующим воздействием на ослабленную слизистую желудка. Лучше съесть арбуз при язве желудка, когда заболевание находится в стадии стойкой ремиссии.

Повышенное выделение соляной кислоты
Употребление в пищу арбуза повышает выделение соляной кислоты в полости желудка. При обострении язвенной болезни желудка, язве двенадцатиперстной кишки подобное недопустимо. Если соляная кислота попадает на поверхность язвы, ткань стенки желудка получает химический ожог. Вследствие происходящего язвенная поверхность увеличивается, больной испытывает сильнейшую мучительную боль. Не всегда выраженный болевой синдром удаётся купировать с помощью приёма обезболивающих препаратов.
Даже у здоровых людей употребление в пищу арбуза приводит к вздутию живота, расстраивается кишечник, появляется понос, ощущение дискомфорта в желудке.
Учитывая озвученные обстоятельства, можно с уверенностью утверждать, что дыня и арбуз при язве желудка в ряде случаев вызывают серьёзные нарушения в деятельности пищеварительной системы. Если у пациента обнаружена язва желудка, либо в анамнезе перечислены сведения о перенесённой ранее болезни, от употребления арбуза лучше отказаться!
Если нельзя, но сильно хочется
Любители арбузов не должны разочаровываться, читая статью. Если подойти к процессу разумно, соблюсти золотое правило умеренности, даже при язве желудка разрешено периодически побаловать себя кусочком спелой арбузной мякоти. Чтобы пристрастие к бахчевым культурам не повлекло печальных последствий, требуется соблюдать семь несложных рекомендаций.

- За день разрешено съедать не более 300 граммов арбузной мякоти. Причём съедать необходимо не за раз, а разделить на несколько приёмов в течение дня. Подобный порядок позволит не перегружать желудок избыточным употреблением в пищу клетчатки, будет гораздо проще отслеживать реакцию организма на продукт.
- При язвенной болезни не рекомендуется употреблять в пищу арбузы чаще 1-2 раз в течение недели. Более частое поедание приведёт к ухудшению состояния.
- Специалисты гастроэнтерологи категорически не рекомендуют начинать есть арбузы раньше середины августа.
- Перед поеданием необходимо осмотреть мякоть. Если видны белые прожилки либо мякоть приобрела желтоватый цвет, плод лучше отложить в сторону.
- Кушать бахчевые культуры следует исключительно в период ремиссии язвенного процесса. В стадии обострения предписана щадящая диета.
- Если при поедании возникает боль в эпигастрии, тошнота, рвота, исключите продукт из суточного рациона.
- Не рекомендуется употреблять в пищу арбузные косточки.
Прежде чем включать в рацион нерекомендуемый продукт, следует проконсультироваться с лечащим врачом. Гастроэнтеролог проведёт обследование, назначит необходимые диагностические процедуры и порекомендует подходящую диету, расскажет о возможных рисках при употреблении определённых пищевых продуктов.
Можно ли есть арбуз при язве желудка и двенадцатиперстной кишки: польза и возможный вред ягоды
Язва желудка и двенадцатиперстной кишки относится к хроническим заболеваниям. Пациенты вынуждены постоянно следить за питанием, избегать продуктов, вызывающих раздражение слизистой оболочки и увеличение выработки соляной кислоты. Арбузы как раз входят в перечень запрещенных продуктов.
В статье мы расскажем о пользе и вреде арбузной мякоти при язве. Также вы узнаете, в каких случаях от ее употребления придется отказаться.
Польза и вред арбуза
Арбузная мякоть оказывает мощное оздоровительное воздействие на человеческий организм благодаря богатому химическому составу:
- Аминокислота L-цитруллин предотвращает появление болей в мышцах после тяжелых тренировок в спортзале. Те, кто выпивали по стакану арбузного фреша перед занятием, отмечали уменьшение боли через сутки.
- Витамин А благотворно влияет на зрение.
- Вещества аргинин и цитруллин снижают артериальное давление и риск сердечно-сосудистых заболеваний.
- Клетчатка нормализует пищеварение, устраняет спазмы в желчном пузыре.
- Высокая диуретическая активность способствует очищению мочи, снижению оксалатов в почках.
- Аргинин повышает эректильную функцию.
- Ликопин снижает риск развития рака яичников у женщин в период менопаузы.
- Арбузная мякоть повышает эластичность кожи, увлажняет и продлевает молодость.
- В почках цитруллин синтезируется в аминокислоту аргинин, которая поддерживает защитные силы организма и улучшает работу сердечной мышцы.
- Ликопин обладает антиоксидантными свойствами, предотвращает развитие раковых клеток.

Вредное влияние арбуза на организм развивается при чрезмерном употреблении и сочетании с тяжелой пищей. Вместо переваривания начинается брожение пищи в желудке, что приводит к неприятным ощущениям (диарея, вздутие, изжога) и сбою работы ЖКТ.
Читайте также:
Химический состав
Подробный витаминный и минеральный состав арбуза приведен в таблице.
Арбуз при язве желудка

При нарушениях в работе желудочно-кишечного тракта назначается строгая диета. Она подразумевает исключение продуктов, которые могли бы раздражать слизистую оболочку и вызывать повышение концентрации соляной кислоты.
При язвенной болезни желудка и двенадцатиперстной кишки под запрет попадают многие фрукты и ягоды, так как они способны усиливать газообразование и уровень кислотности желудка. А относятся ли такие ограничения к арбузу или этот продукт является исключением?
Можно ли есть?
Арбуз является достаточно противоречивым продуктом при язве желудка и двенадцатиперстной кишки. С одной стороны, он оказывает благотворное воздействие на организм в целом. Однако в некоторых случаях продукт может негативно сказаться на состоянии желудка.
В состав арбуза входит огромное количество полезных компонентов. Углеводы легко усваиваются организмом и насыщают клетки энергией. Белки снабжают организм аминокислотами, которые не синтезируются в человеческом организме. А входящая в состав клетчатка поддерживает нормальный баланс микрофлоры кишечника, борется с воспалительными процессами, а также предупреждает развитие онкологических заболеваний.
Мякоть на восемьдесят процентов состоит из воды. И также она содержит большое количество витаминов, микроэлементов, органических кислот. Входящий в состав магний благотворно сказывается на состоянии нервной системы. Его еще называют природным антидепрессантом. А ведь нередко язва возникает именно на фоне стрессовых ситуаций.
Специалисты утверждают, что регулярное употребление продукта улучшает цвет лица, а также устраняет кровоточивость десен. Вещества, содержащиеся в ягоде, способствуют выведению токсических веществ из организма. Арбузную мякоть полезно употреблять с целью похудения. Всего за один такой разгрузочный день можно скинуть до двух килограмм лишнего веса и очистить организм от шлаков.
Арбуз обладает мочегонным, желчегонным, слабительным, общеукрепляющим. Ягода способствует укреплению стенок кровеносных сосудов. Однако, несмотря на все полезные свойства, кушать продукт в неограниченных количествах при язвенной болезни не разрешается.
СПРАВКА! Арбуз обладает способностью накапливать нитраты. Избыточное их скопление в организме может стать причиной отравления.
Пользу принесет арбуз, выращенный в естественных условиях. Не стоит приобретать ягоду вне сезона, так как существует высокая вероятность того, что она была удобрена химическими веществами. Окончательно созревает арбуз в августе-сентябре месяце. Раньше не стоит его покупать. Однако перезрелый плод также не принесет пользы.
И также стоит учитывать и тот факт, что входящая в состав клетчатка способна усилить воспалительную реакцию в желудочно-кишечном тракте. Это связано с тем, что сложные углеводы оказывают механическое воздействие на стенки пищеварительной системы.
Мякоть арбуза обладает способностью повышать уровень кислотности. Когда она попадает на пораженные участки слизистой оболочки, могут возникать ожоги. Из-за этого человек испытывает сильнейшую боль. И также стоит отметить, что в состав продукта входить большое количество аскорбиновой кислоты. Витамин С может вызвать химический ожог на пораженном участке слизистой оболочки. В некоторых случаях кислота может стать причиной возникновения кровотечения из язвы.
Не стоит забывать и о том, что ягода обладает выраженным мочегонным действием. К тому же язва часто сопровождается диареей. В комплексе это может привести к обезвоживанию организму и, как следствие, обострению патологии.
Если съесть около двух килограмм сочной мякоти, может возникнуть расстройство. Это относится и к здоровым людям.
Что стоит учесть?
На вопрос о том, можно ли арбуз при язве желудка, специалисты дают положительный ответ. Однако следует контролировать количество съеденного. Не стоит употреблять ягоду при тошноте, рвоте, боли в эпигастрии, изжоге, отсутствии аппетита. В противном случае неприятные симптомы станут еще сильнее.
ОСТОРОЖНО! В период обострения язвенной болезни от употребления арбуза и дыни лучше отказаться.
При гастрите бахчевой продукт разрешен при достижении стойкой ремиссии. И это независимо от уровня кислотности. Однако чрезмерное употребление ягоды может привести к ощущению тяжести и болям в животе. Поэтому специалисты рекомендуют употреблять не более двух-трех долек в день. Такие объемы не только не навредят пораженному органу, но и ускорят процессы его восстановления.
С большой осторожностью употреблять арбуз должны пациенты с заболеваниями почек, печени, поджелудочной железы, простаты, а также лица, страдающие сахарным диабетом 1 типа.
Правила употребления
Минимизировать риски обострения язвы помогут следующие рекомендации:
- В день съедайте не более 300 г продукта бахчи. Данное количество лучше разделить на несколько приемов. Благодаря этому желудок не будет перегружен пищевыми волокнами, которые могли бы вызвать ухудшение самочувствия.
- Не употребляйте ягоду натощак. Это приведет к повышению кислотности и усилению болевого синдрома.
- Не покупайте продукт бахчи, появившийся на прилавках раньше сезона.
- Не стоит употреблять арбуз чаще двух раз в неделю.
- Арбуз, как и дыня – это отдельный продукт, который не стоит смешивать с другими блюдами.
- Не ешьте плоды, в которых имеются белые прожилки и желтая мякоть.
- При возникновении болей или резей в животе арбуз исключают из рациона.
- Выплевывайте косточки. При язве они могут нанести огромный вред.
- От консервированного продукта лучше отказаться.
- Не ешьте арбуз их холодильника. Холодные продукты негативно отражаются на состоянии желудка при язвенной болезни.
К СВЕДЕНИЮ! Только спустя полгода после начала лечения язвы допускается введение в рацион арбуза.
Немногие знают, что при заболеваниях органов пищеварительного тракта помимо мякоти можно употреблять и корки. Приготовленный на их основе отвар благотворно сказывается на работе желудка, почек, а также сердечно-сосудистой системы. Лечебный раствор рекомендовано пить при эрозивном гастрите. Принимать отвар можно и в целях профилактики.
Использовать можно как свежие корки, так и высушенные. В первом случае продукт просто заливают кипятком. Сухое сырье используется в порошкообразном состоянии. Для этого можно использовать кофемолку. Пять столовых ложек продукта необходимо залить литром горячей воды. В течение получаса средство необходимо проваривать на медленном огне, постоянно помешивая. Далее емкость закрывают крышкой и укутывают на один час. Процеженный раствор принимают по одному стакану перед едой.
Выбор качественного продукта
Как только люди ни определяют, насколько спелым является арбуз. Кто-то обращает внимание на внешний вид корки, есть и те, для кого большое значение имеет звук при постукивании по поверхности плода. Есть много популярных утверждений, которые, на самом деле, не работают. Наиболее распространённым мифом является то, что у спелого арбуза сухой хвостик, так как на самом деле он высыхает всего за три дня.
ОСТОРОЖНО! Не стоит покупать арбузы с трещинами, вмятинами, надрезами или погнившими участками.
К сожалению, по внешнему виду обнаружить наличие солей азота не представляется возможным. Мякоть может многое сказать о качестве продукта бахчи. Она не должна иметь белых прожилок. Цвет качественной ягоды равномерный без глянца. Наличие крупинок свидетельствует об отсутствии крупинок и сладости арбуза.
Некоторые боятся, что большие плоды содержат много нитратов. Однако есть разные сорта арбузов, некоторые из которых достигают двадцати килограммов. При выборе качественного продукта лучше отдать предпочтение плоду среднего размера.
В домашних условиях можно провести тест с водой. Он поможет убедиться в том, что в ягоде не содержится нитратов. Небольшое количество мякоти необходимо раздавить вилкой, а затем залить водой. Если через два часа жидкость окрасилась в красный цвет, употреблять такой продукт не стоит.
Во время покупки следует присмотреться к арбузу. Его поверхность не должна быть деформирована. Если при надавливании слышится хруст, от покупки лучше отказаться. Храниться продукт не больше двух-трех недель. Если употреблять прокисший арбуз, это вызовет диарею и дискомфорт в животе.
Желто-оранжевое пятно на поверхности ягоды – признак зрелости. А вот белые разводы, наоборот, свидетельствуют о том, что продукт не дозрел.
При полном созревании арбуза, кожуру практически невозможно проткнуть ногтем. Не пытайтесь отложить купленный продукт для созревания. Это невозможно ни при каких условиях.
Поврежденный плод непригоден к употреблению. Сочная мякоть является питательной средой для болезнетворных микроорганизмов. Вместе с воздухом и пылью в середину плода может проникнуть большое количество бактерий.
Мякоть должна иметь розовый цвет. Алый оттенок говорит о том, что продукт переспел или в нем содержится большое количество нитратов. Структура качественного продукта должна быть зернистой и пористой.
У продавца вы имеет право требовать документы, в которых должна быть четко указана дата сбора арбуза. На каждую закупленную партию должен прилагаться сертификат службы эпидемиологического надзора. Перед употреблением продукт следует мыть с помощью щетки в теплой воде. Не стоит покупать ягоду, которая продается возле проезжей части или под открытыми солнечными лучами. Поддон для хранения арбуза должен быть приподнят от земли как минимум на двадцать сантиметров.
В супермаркете вы можете встретить нарезанные ягоды, завернутые в пищевую пленку. Безопасно ли покупать продукт в таком виде? Нет! Вам неизвестна причина, по которой арбуз разрезали. Возможно, в нем треснула кожура. В этом случае грязь вместе с бактериями уже успели проникли в мякоть. И также вы не знаете, соблюдались ли правила гигиены во время разделывания продукта. Более того, пищевая пленка создает парниковый эффект для ускоренного размножения микробов.
Подведение итогов
На вопрос о том, можно ли есть арбуз при язве желудка, не существует однозначного ответа. В период обострения патологии продукт бахчи категорически запрещен. Лучше подождать стойкой ремиссии. Высокое содержание аскорбиновой кислоты во время обострения заболевания будет оказывать раздражающее действие на поврежденную слизистую оболочку. Это вызовет расширение площади изъязвлений и усилению болезненных ощущений. Иногда витамин С становится причиной кровоточивости и даже развития массивных внутренних кровотечений. Входящая в состав грубая клетчатка оказывает травмирующее действие на ослабленную слизистую оболочку. Мочегонный эффект, создаваемый ягодой, в сочетании с диареей при язве может привести к серьезному обезвоживанию организма и усугублению ситуации. Высокое содержание нитратов в ягоде может вызвать серьёзные отравления даже у здорового человека.
Если арбуз выращен не в естественных условиях, при помощи химических веществ, он принесет больше вреда, нежели пользы. Выбирать следует плоды, которые созрели в конце лета-начале осени. Ешьте арбуз между приемами пищи не чаще двух раз в неделю. Не проглатывайте косточки вместе с мякотью. Наличие белых прожилок на плоде указывает на высокий уровень нитратов. От употребления такого продукта лучше отказаться. Перед введением любого продукта в рацион при заболеваниях желудочно-кишечного тракта следует проконсультироваться со специалистом, и арбуз не является исключением.
Можно ли есть арбузы при язве желудка
Арбузы при язве желудка
19 сентября 2018, 16:43 0 1,965
Язва желудка представляет собой хроническую патологию с дефектом слизистой оболочки органа. При лечении язвы больному назначается строгая диета, поэтому многих пациентов, особенно в сезон, волнует вопрос: разрешается ли арбуз при язвенной болезни желудка? Чтобы получить ответ на этот вопрос, нужно разобраться с полезными компонентами ягоды и их воздействием на пораженный язвами орган.

Польза арбуза
Чтобы определиться с пользой арбуза, нужно узнать, что входит в него. Таким образом, в составе плода содержатся следующие полезные вещества:
- углеводы;
- микроэлементы;
- белки;
- клетчатка;
- крахмал;
- витамины групп В, С и Р;
- воды;
- пектин;
- жиры;
- органические кислоты;
- ликолин.
В мякоти плода содержится большое количество витамина С, а значит, арбуз укрепляет иммунную систему человека и препятствует возникновению инфекционных недугов. Эта ягода способствует укреплению стенок кровеносных сосудов, предотвращает формирование тромбозов и проводит очистку сосудов от токсинов.
Употребляя плод регулярно, перестают кровоточить десна, улучшается цвет кожи, выводится лишняя жидкость из организма.
Арбуз при язве
Арбуз является природным слабительным, он препятствует возникновению камней и не позволяет откладываться солям. Но, не смотря на это, при язвенных болезнях желудка употреблять этот плод нужно маленькими порциями и только на стадии ремиссии. Злоупотребление сладкой ягодой способно нанести вред и так ослабшему в результате ЯБЖ организму.
Вред плода
Врачи не рекомендуют употреблять арбуз при язвенных заболеваниях желудка по следующим причинам:
- Если нет уверенности в экологичности ягоды. Ведь «напичканные» арбузы могут содержать в себе большое количество нитратов, которые категорически противопоказаны при язве желудка.
- Клетчатка, содержащаяся в арбузе, способна обострять уже имеющийся процесс воспаления в поджелудочной железе.
- Арбуз провоцирует сильное выделение желудочного сока, который в организме больного язвой и так находится в излишке.
Некачественные плоды могут привести к отравлению и расстройству кишечника, что способно вызвать обострение недуга.
Усиление секреции соляной кислоты
Не рекомендуется употреблять этот сладкий плод при язвенной болезни желудка, так как он способен повышать уровень соляной кислоты в пораженном органе. Попадая на рану, соляная кислота обжигает ее, и тем самым увеличивает в размерах. Возникают сильные болевые ощущения, которые не всегда могут ослабить лекарственные средства.
Повышенное содержание витамина С
Аскорбиновая кислота (витамин С) способна раздражать желудочные оболочки стенок. Больного беспокоят сильные болевые ощущения в месте, где располагается пораженный язвой орган. Бывают случаи, когда возникает кровотечение из раны и даже желудочное кровотечение.
Содержание нитратов
Врачи не рекомендуют употреблять арбузы при язвенной болезни желудка, так как их могут выращивать с помощью химических удобрений. Такие плоды содержат минимум полезности и максимум нитратов, которые способны причинить немало вреда. Химически удобренные ягоды могут навредить не только больным язвой, но и здоровым людям. Поэтому следует употреблять плоды, собранные в августе и сентябре, именно в этот период происходит естественное их созревание.
Пищеварительные расстройства
Употребляя в большом количестве арбузы, как здоровые люди, так и больные наблюдают пищеварительные расстройства. Человек после съеденной сладкой ягоды может наблюдать дискомфорт в желудке, вздутие и диарею. Чтобы избежать таких последствий, нужно съедать небольшое количество плода.

В составе арбуза находится клетчатка, которая нежелательна при язвах желудка, так как она способна спровоцировать обострение заболевания. Помимо этого, клетчатка может вызвать острые болевые ощущения, которые являются последствием раздражения пораженной оболочки.
Мочегонный эффект
Арбуз обладает мочегонным действием, а при язвенных болезнях желудка не рекомендуются мочегонные продукты, так как заболевание сопровождается слабым стулом. Такие продукты могут спровоцировать сильное обезвоживание и привести к пересыханию слизистой оболочки. Поэтому чтобы избежать рецидива ЯБЖ и отрицательного воздействия на организм, нужно сократить употребление плодов до нескольких кусочков в день.
Когда можно арбуз при язве желудка?
Врачи рекомендуют включать в меню эту сладкую ягоду в период ремиссии и не в больших порциях. Когда состояние больного улучшится, плод употребляют после основного приема пищи. Гастроэнтерологи утверждают, что кушать ягоду безопасно спустя полгода после терапии язвенной болезни желудка. Врач должен удостовериться, что заживление тканей желудочно-кишечного тракта прошло успешно и только после этого разрешает понемногу вводить плод в рацион.
Правила употребления
Употребляя арбуз при язве желудка, важно придерживаться правил, которые уберегут поврежденные органы от негативных последствий. Таки образом, врач может порекомендовать следующие правила по употреблению этого сладкого плода:
- Суточная норма ягоды не должна превышать 300 грамм. Желательно разделить норму на несколько приемов, чтобы не спровоцировать перегрузку больного желудка.
- Запрещается употреблять плоды, которые собираются раньше августа, начинать покупать арбузы нужно с середины августа.
- Кушать плоды нужны не больше двух раз в семь дней. Чрезмерное потребление может отрицательно сказаться на состоянии больного.
- Если при разрезании сладкой ягоды имеется желтый цвет мякоти, то следует отказаться от этого продукта.
- Употреблять арбуз нужно на стадии ремиссии, когда болезненные ощущения не сопровождают больного и отсутствует дискомфорт в желудке.
- Категорически запрещается глотать арбузные косточки.
Можно ли есть арбуз при язве желудка и двенадцатиперстной кишки: польза и возможный вред ягоды
Язва желудка и двенадцатиперстной кишки относится к хроническим заболеваниям. Пациенты вынуждены постоянно следить за питанием, избегать продуктов, вызывающих раздражение слизистой оболочки и увеличение выработки соляной кислоты. Арбузы как раз входят в перечень запрещенных продуктов.
В статье мы расскажем о пользе и вреде арбузной мякоти при язве. Также вы узнаете, в каких случаях от ее употребления придется отказаться.
Польза и вред арбуза
Арбузная мякоть оказывает мощное оздоровительное воздействие на человеческий организм благодаря богатому химическому составу:
- Аминокислота L-цитруллин предотвращает появление болей в мышцах после тяжелых тренировок в спортзале. Те, кто выпивали по стакану арбузного фреша перед занятием, отмечали уменьшение боли через сутки.
- Витамин А благотворно влияет на зрение.
- Вещества аргинин и цитруллин снижают артериальное давление и риск сердечно-сосудистых заболеваний.
- Клетчатка нормализует пищеварение, устраняет спазмы в желчном пузыре.
- Высокая диуретическая активность способствует очищению мочи, снижению оксалатов в почках.
- Аргинин повышает эректильную функцию.
- Ликопин снижает риск развития рака яичников у женщин в период менопаузы.
- Арбузная мякоть повышает эластичность кожи, увлажняет и продлевает молодость.
- В почках цитруллин синтезируется в аминокислоту аргинин, которая поддерживает защитные силы организма и улучшает работу сердечной мышцы.
- Ликопин обладает антиоксидантными свойствами, предотвращает развитие раковых клеток.

Вредное влияние арбуза на организм развивается при чрезмерном употреблении и сочетании с тяжелой пищей. Вместо переваривания начинается брожение пищи в желудке, что приводит к неприятным ощущениям (диарея, вздутие, изжога) и сбою работы ЖКТ.
Читайте также:
Химический состав
Подробный витаминный и минеральный состав арбуза приведен в таблице.
Арбуз при язве желудка

При нарушениях в работе желудочно-кишечного тракта назначается строгая диета. Она подразумевает исключение продуктов, которые могли бы раздражать слизистую оболочку и вызывать повышение концентрации соляной кислоты.
При язвенной болезни желудка и двенадцатиперстной кишки под запрет попадают многие фрукты и ягоды, так как они способны усиливать газообразование и уровень кислотности желудка. А относятся ли такие ограничения к арбузу или этот продукт является исключением?
Можно ли есть?
Арбуз является достаточно противоречивым продуктом при язве желудка и двенадцатиперстной кишки. С одной стороны, он оказывает благотворное воздействие на организм в целом. Однако в некоторых случаях продукт может негативно сказаться на состоянии желудка.
В состав арбуза входит огромное количество полезных компонентов. Углеводы легко усваиваются организмом и насыщают клетки энергией. Белки снабжают организм аминокислотами, которые не синтезируются в человеческом организме. А входящая в состав клетчатка поддерживает нормальный баланс микрофлоры кишечника, борется с воспалительными процессами, а также предупреждает развитие онкологических заболеваний.
Мякоть на восемьдесят процентов состоит из воды. И также она содержит большое количество витаминов, микроэлементов, органических кислот. Входящий в состав магний благотворно сказывается на состоянии нервной системы. Его еще называют природным антидепрессантом. А ведь нередко язва возникает именно на фоне стрессовых ситуаций.
Специалисты утверждают, что регулярное употребление продукта улучшает цвет лица, а также устраняет кровоточивость десен. Вещества, содержащиеся в ягоде, способствуют выведению токсических веществ из организма. Арбузную мякоть полезно употреблять с целью похудения. Всего за один такой разгрузочный день можно скинуть до двух килограмм лишнего веса и очистить организм от шлаков.
Арбуз обладает мочегонным, желчегонным, слабительным, общеукрепляющим. Ягода способствует укреплению стенок кровеносных сосудов. Однако, несмотря на все полезные свойства, кушать продукт в неограниченных количествах при язвенной болезни не разрешается.
СПРАВКА! Арбуз обладает способностью накапливать нитраты. Избыточное их скопление в организме может стать причиной отравления.
Пользу принесет арбуз, выращенный в естественных условиях. Не стоит приобретать ягоду вне сезона, так как существует высокая вероятность того, что она была удобрена химическими веществами. Окончательно созревает арбуз в августе-сентябре месяце. Раньше не стоит его покупать. Однако перезрелый плод также не принесет пользы.
И также стоит учитывать и тот факт, что входящая в состав клетчатка способна усилить воспалительную реакцию в желудочно-кишечном тракте. Это связано с тем, что сложные углеводы оказывают механическое воздействие на стенки пищеварительной системы.
Мякоть арбуза обладает способностью повышать уровень кислотности. Когда она попадает на пораженные участки слизистой оболочки, могут возникать ожоги. Из-за этого человек испытывает сильнейшую боль. И также стоит отметить, что в состав продукта входить большое количество аскорбиновой кислоты. Витамин С может вызвать химический ожог на пораженном участке слизистой оболочки. В некоторых случаях кислота может стать причиной возникновения кровотечения из язвы.
Не стоит забывать и о том, что ягода обладает выраженным мочегонным действием. К тому же язва часто сопровождается диареей. В комплексе это может привести к обезвоживанию организму и, как следствие, обострению патологии.
Если съесть около двух килограмм сочной мякоти, может возникнуть расстройство. Это относится и к здоровым людям.
Что стоит учесть?
На вопрос о том, можно ли арбуз при язве желудка, специалисты дают положительный ответ. Однако следует контролировать количество съеденного. Не стоит употреблять ягоду при тошноте, рвоте, боли в эпигастрии, изжоге, отсутствии аппетита. В противном случае неприятные симптомы станут еще сильнее.
ОСТОРОЖНО! В период обострения язвенной болезни от употребления арбуза и дыни лучше отказаться.
При гастрите бахчевой продукт разрешен при достижении стойкой ремиссии. И это независимо от уровня кислотности. Однако чрезмерное употребление ягоды может привести к ощущению тяжести и болям в животе. Поэтому специалисты рекомендуют употреблять не более двух-трех долек в день. Такие объемы не только не навредят пораженному органу, но и ускорят процессы его восстановления.
С большой осторожностью употреблять арбуз должны пациенты с заболеваниями почек, печени, поджелудочной железы, простаты, а также лица, страдающие сахарным диабетом 1 типа.
Правила употребления
Минимизировать риски обострения язвы помогут следующие рекомендации:
- В день съедайте не более 300 г продукта бахчи. Данное количество лучше разделить на несколько приемов. Благодаря этому желудок не будет перегружен пищевыми волокнами, которые могли бы вызвать ухудшение самочувствия.
- Не употребляйте ягоду натощак. Это приведет к повышению кислотности и усилению болевого синдрома.
- Не покупайте продукт бахчи, появившийся на прилавках раньше сезона.
- Не стоит употреблять арбуз чаще двух раз в неделю.
- Арбуз, как и дыня – это отдельный продукт, который не стоит смешивать с другими блюдами.
- Не ешьте плоды, в которых имеются белые прожилки и желтая мякоть.
- При возникновении болей или резей в животе арбуз исключают из рациона.
- Выплевывайте косточки. При язве они могут нанести огромный вред.
- От консервированного продукта лучше отказаться.
- Не ешьте арбуз их холодильника. Холодные продукты негативно отражаются на состоянии желудка при язвенной болезни.
К СВЕДЕНИЮ! Только спустя полгода после начала лечения язвы допускается введение в рацион арбуза.
Немногие знают, что при заболеваниях органов пищеварительного тракта помимо мякоти можно употреблять и корки. Приготовленный на их основе отвар благотворно сказывается на работе желудка, почек, а также сердечно-сосудистой системы. Лечебный раствор рекомендовано пить при эрозивном гастрите. Принимать отвар можно и в целях профилактики.
Использовать можно как свежие корки, так и высушенные. В первом случае продукт просто заливают кипятком. Сухое сырье используется в порошкообразном состоянии. Для этого можно использовать кофемолку. Пять столовых ложек продукта необходимо залить литром горячей воды. В течение получаса средство необходимо проваривать на медленном огне, постоянно помешивая. Далее емкость закрывают крышкой и укутывают на один час. Процеженный раствор принимают по одному стакану перед едой.
Выбор качественного продукта
Как только люди ни определяют, насколько спелым является арбуз. Кто-то обращает внимание на внешний вид корки, есть и те, для кого большое значение имеет звук при постукивании по поверхности плода. Есть много популярных утверждений, которые, на самом деле, не работают. Наиболее распространённым мифом является то, что у спелого арбуза сухой хвостик, так как на самом деле он высыхает всего за три дня.
ОСТОРОЖНО! Не стоит покупать арбузы с трещинами, вмятинами, надрезами или погнившими участками.
К сожалению, по внешнему виду обнаружить наличие солей азота не представляется возможным. Мякоть может многое сказать о качестве продукта бахчи. Она не должна иметь белых прожилок. Цвет качественной ягоды равномерный без глянца. Наличие крупинок свидетельствует об отсутствии крупинок и сладости арбуза.
Некоторые боятся, что большие плоды содержат много нитратов. Однако есть разные сорта арбузов, некоторые из которых достигают двадцати килограммов. При выборе качественного продукта лучше отдать предпочтение плоду среднего размера.
В домашних условиях можно провести тест с водой. Он поможет убедиться в том, что в ягоде не содержится нитратов. Небольшое количество мякоти необходимо раздавить вилкой, а затем залить водой. Если через два часа жидкость окрасилась в красный цвет, употреблять такой продукт не стоит.
Во время покупки следует присмотреться к арбузу. Его поверхность не должна быть деформирована. Если при надавливании слышится хруст, от покупки лучше отказаться. Храниться продукт не больше двух-трех недель. Если употреблять прокисший арбуз, это вызовет диарею и дискомфорт в животе.
Желто-оранжевое пятно на поверхности ягоды – признак зрелости. А вот белые разводы, наоборот, свидетельствуют о том, что продукт не дозрел.
При полном созревании арбуза, кожуру практически невозможно проткнуть ногтем. Не пытайтесь отложить купленный продукт для созревания. Это невозможно ни при каких условиях.
Поврежденный плод непригоден к употреблению. Сочная мякоть является питательной средой для болезнетворных микроорганизмов. Вместе с воздухом и пылью в середину плода может проникнуть большое количество бактерий.
Мякоть должна иметь розовый цвет. Алый оттенок говорит о том, что продукт переспел или в нем содержится большое количество нитратов. Структура качественного продукта должна быть зернистой и пористой.
У продавца вы имеет право требовать документы, в которых должна быть четко указана дата сбора арбуза. На каждую закупленную партию должен прилагаться сертификат службы эпидемиологического надзора. Перед употреблением продукт следует мыть с помощью щетки в теплой воде. Не стоит покупать ягоду, которая продается возле проезжей части или под открытыми солнечными лучами. Поддон для хранения арбуза должен быть приподнят от земли как минимум на двадцать сантиметров.
В супермаркете вы можете встретить нарезанные ягоды, завернутые в пищевую пленку. Безопасно ли покупать продукт в таком виде? Нет! Вам неизвестна причина, по которой арбуз разрезали. Возможно, в нем треснула кожура. В этом случае грязь вместе с бактериями уже успели проникли в мякоть. И также вы не знаете, соблюдались ли правила гигиены во время разделывания продукта. Более того, пищевая пленка создает парниковый эффект для ускоренного размножения микробов.
Подведение итогов
На вопрос о том, можно ли есть арбуз при язве желудка, не существует однозначного ответа. В период обострения патологии продукт бахчи категорически запрещен. Лучше подождать стойкой ремиссии. Высокое содержание аскорбиновой кислоты во время обострения заболевания будет оказывать раздражающее действие на поврежденную слизистую оболочку. Это вызовет расширение площади изъязвлений и усилению болезненных ощущений. Иногда витамин С становится причиной кровоточивости и даже развития массивных внутренних кровотечений. Входящая в состав грубая клетчатка оказывает травмирующее действие на ослабленную слизистую оболочку. Мочегонный эффект, создаваемый ягодой, в сочетании с диареей при язве может привести к серьезному обезвоживанию организма и усугублению ситуации. Высокое содержание нитратов в ягоде может вызвать серьёзные отравления даже у здорового человека.
Если арбуз выращен не в естественных условиях, при помощи химических веществ, он принесет больше вреда, нежели пользы. Выбирать следует плоды, которые созрели в конце лета-начале осени. Ешьте арбуз между приемами пищи не чаще двух раз в неделю. Не проглатывайте косточки вместе с мякотью. Наличие белых прожилок на плоде указывает на высокий уровень нитратов. От употребления такого продукта лучше отказаться. Перед введением любого продукта в рацион при заболеваниях желудочно-кишечного тракта следует проконсультироваться со специалистом, и арбуз не является исключением.
Можно ли есть арбуз при язве желудка и двенадцатиперстной кишки
Диета при патологиях ЖКТ – неотъемлемая часть терапии болезней. При язве желудка и 12-перстной кишки диетологи составляют щадящую схему питания: она исключает продукты, раздражающие слизистую пищеварительных органов. Ни один продукт не должен стимулировать избыточного синтеза соляной кислоты, так что их рекомендуется отваривать либо запекать. Но не всегда это возможно. Например, такой представитель бахчевых, как арбуз, не подлежит термической обработке, поэтому многие больные не уверены, можно ли арбуз при язве желудка и двенадцатиперстной кишки.
Арбуз для язвенника
Эта крупная полосатая ягода чрезвычайно полезна для здорового человека. Она богата:
- пектином;
- ликопином;
- крахмалом;
- клетчаткой;
- микроэлементами;
- органическими кислотами;
- содержатся в ягоде белки, углеводы, жиры.

Употребляя регулярно арбузную мякоть, можно избавиться от токсинов. Сок арбуза активно выводит шлаки, выступает в роли естественного слабительного. К тому же он очищает от песка почки, тем самым противодействуя формированию в них конкрементов. Но пойдет ли на пользу арбуз при язве желудка и двенадцатиперстной кишки – стоит выяснить обязательно.
Диетологи утверждают, что этот продукт может присутствовать в питании пациентов с язвенными недугами, но в незначительных объемах.
Допустимо употребление всего нескольких ломтиков арбуза на протяжении дня. Нужно помнить, что этот плод содержит довольно много Mg, улучшающего усвоение микроэлементов, необходимых для нормальной работы органов ЖКТ. Но не менее важен и ликопин: он понижает риск возникновения сердечно-сосудистых патологий и рака.
Как арбуз действует на ЖКТ
Арбуз помогает держать на минимальном уровне выработку инсулина поджелудочной железой, а также обеспечивает синтез ферментов, незаменимых для нормального пищеварения. При патологиях слизистых этих активных веществ образуется меньше, и скорректировать состояние помогает эта бахчевая культура. К тому же растительные волокна арбуза улучшают перистальтику кишечника, тем самым помогая забыть о проблеме запора.
Что же до Mg, то он не только способствует лучшему усвоению других микроэлементов, но и благотворно действует на нервную систему. Этот естественный антидепрессант успокаивает нервную систему, повышает проводимость импульсов и укрепляет сосудистые стенки. Арбуз, богатый магнием, полезно кушать при язвах, поскольку они нередко возникают из-за стресса.

Плод обладает желчегонным и противовоспалительным свойствами. Он понижает вероятность появления камней в желчном и почках.
Можно ли арбуз при гастрите
При гастрите можно есть фрукты, в частности, и арбуз, но ограниченно. Он уместен в период ремиссии как при сниженной, так и при повышенной кислотности.
Но чрезмерное употребление арбуза неизбежно вызовет последствия у больного: боль и тяжесть в желудке.
Вот почему специалисты не рекомендуют съедать более 2-3 долек в сутки. Такие объемы не только не повредят, но и ускорят естественное восстановление органа.
Можно ли арбуз больным язвой двенадцатиперстной кишки
Арбуз при язве двенадцатиперстной кишки также уместен во время ремиссии. Людям с такой патологией рекомендовано обильное питье на протяжении дня, но жидкость может поступать в организм человека и с едой. Поскольку арбуз содержит значительные объемы воды, то отлично подходит в подобных случаях.
К тому же плод имеет выраженное мочегонное действие. При употреблении арбуза уменьшается риск появления отечности. Она часто наблюдается, когда человек выпивает большой объем жидкости.

Разрешен ли арбуз больным язвой желудка
Обостренная язва желудка характеризуется малоприятной симптоматикой:
Арбуз нередко усугубляет состояние пациента, так что при обостренной язве желудка есть его не стоит. Плод активизирует продукцию желудочного сока, поэтому им не стоит увлекаться, даже если нет приступов.
Вред плода
Арбуз при язве в желудке или в 12-перстной кишке уместен только в незначительном количестве, и если нет обострений. Такое ограничение связывают с возможным вредом от продукта и с некоторыми особенностями плода.
Арбуз содержит много клетчатки, а она может усугубить воспалительные процессы в области кишечника и поджелудочной железы. Мякоть плода вызывает усиленный синтез желудочного секрета, а язва и так сопровождается повышенной кислотностью. Агрессивное содержимое травмирует и без того поврежденную слизистую – состояние больного от этого усугубляется.
К сожалению, можно купить плод не самого лучшего качества с высоким содержанием нитратов. Химические вещества этой группы, попадая в ЖКТ, трансформируются в токсины. Это опасно и для здорового организма, а при язвенных патологиях вовсе недопустимо.

Правила употребления арбуза
При разумном подходе и соблюдая установленные врачами правила можно изредка съедать несколько кусочков арбуза. Чтобы обезопасить себя, людям с патологиями органов желудочно-кишечного тракта рекомендуется:
- максимально допустимый объем ягоды разделить на несколько раз;
- не есть больше 150-300 г арбузной мякоти в сутки;
- кушать плод не чаще пары раз в неделю;
- не глотать косточки арбуза, а тщательно пережевывать;
- лакомиться бахчевыми можно только с середины августа;
- плоды можно включать в рацион лишь при ремиссии;
- нельзя есть мякоть арбуза с белесыми или желтого оттенка прожилками.
Как выбрать арбуз
Сезон созревания этой сочной ягоды приходится на август-сентябрь. Раньше арбузы приобретать не рекомендуется, так как чересчур велика вероятность купить некачественный плод. Но при выборе арбуза даже в сезон нужно ориентироваться на определенные признаки.
Арбузная мякоть – прекрасная среда для активного роста микробов, поэтому брать плод с нарушенной целостностью кожуры не стоит. При выборе нужно ориентироваться только на внешние признаки. Разрезание арбуза недопустимо!
У полностью вызревшей ягоды кожура имеет четкий контрастный полосатый рисунок, а сбоку – желтоватое пятно. Чем оно светлее, тем дольше плод вызревал на бахче.
Нужно обращать внимание на хвост арбуза. У вызревшего естественным путем плода он сухой и безжизненный.
Спелый арбуз всегда глухо отзывается при постукивании, благодаря сформировавшимся при созревании микропустотам. Когда резонанса нет, велика вероятность, что плод недозревший.
Употребление в пищу арбуза при язве желудка
Лечебное питание при заболеваниях желудочно-кишечного тракта – необходимое условие для результативного лечения. При язвенной болезни желудка характер приготовляемых блюд должен оставаться щадящим и исключать блюда, раздражающие слизистую оболочку желудка и двенадцатиперстной кишки.
Употребляемые в пищу продукты не должны стимулировать чрезмерную выработку агрессивной соляной кислоты в желудке. Большинство продуктов рекомендуется употреблять в запечённом либо отварном виде. Бахчевые культуры невозможно запечь или отварить. Разрешён ли арбуз при язве желудка?

Полезные качества бахчевых культур
Арбуз обладает рядом полезных свойств. Мякоть бахчевой культуры богата аскорбиновой кислотой, благоприятствует повышению иммунного ответа и предупреждению инфекционных болезней. Вещества, заключённые в арбузе, укрепляют капилляры, выводят токсические вещества, предупреждают тромбообразование.
- Регулярное употребление в пищу крупной ягоды способствует прекращению кровоточивости дёсен, улучшению цвета лица. Кожа становится свежей, эластичной. Арбуз насыщен калием, ежедневное поедание 100 граммов продукта сопутствует улучшению состояния сердца.
- Людям, отличающимся повышенной склонностью к образованию отёков, полезно ежедневно включать арбуз в рацион питания. Плод наделён высоким диуретическим эффектом, обеспечивает выведение из подкожной клетчатки излишков влаги.
- Ряд диет, предназначенных для похудания, включают специальные разгрузочные дни, когда допускается употреблять в пищу единственно арбузную мякоть. Если в точности придерживаться рекомендаций по характеру питания, вполне возможно за разгрузочный день сбросить 2 килограмма излишнего веса, одновременно очистив организм от токсических веществ.

Арбуз и язвенная болезнь
Несмотря на обилие полезных качеств, выявлен перечень заболеваний, при которых употреблять арбуз не рекомендуется. В список входит язвенная болезнь желудка и двенадцатиперстной кишки. Рассмотрим подробнее, чем вреден арбуз при язве желудка.
Большое содержание витамина С
Аскорбиновая кислота, или витамин С, в больших концентрациях оказывает интенсивный раздражающий эффект на эпителиальный слой желудка. Явление приводит к расширению площади язвы, усилению болевых ощущений при язве двенадцатиперстной кишки.
В ряде случаев повышенная концентрация органических кислот вызывает кровоточивость язвенной поверхности до развития массивного желудочного либо кишечного кровотечения. По указанной причине больным язвой желудка противопоказаны арбузы.
Диуретический эффект
Часто обострение язвы желудка сопровождается появлением жидкого стула. Если вводить в рацион продукты, обладающие мочегонным эффектом, получится вызвать дополнительную дегидратацию организма и значительное ухудшение. Подобное осложнение многократно увеличивает вероятность повтора заболевания.
Химический состав
В арбузах и прочих растительных продуктах содержится обилие нитратов, иных химических веществ, неблагоприятно влияющих на состояние здоровья. Если арбуз выращен не в естественных условиях, при помощи химических веществ, плод с бахчи принесёт организму гораздо больше вреда, чем пользы. Обстоятельство касается пациентов, страдающих заболеваниями пищеварительного тракта, даже здоровых людей.
Чтобы не допустить развития подобной неприятной ситуации, выбирайте плоды, созревшие в конце лета – начале осени. Подобные бахчевые созревают наиболее естественным образом, накапливая максимально возможное количество полезных веществ.
Растительная клетчатка
При язве двенадцатиперстной кишки употребление в пищу грубой клетчатки приводит к ухудшению язвенного процесса: клетчатка обладает травмирующим воздействием на ослабленную слизистую желудка. Лучше съесть арбуз при язве желудка, когда заболевание находится в стадии стойкой ремиссии.

Повышенное выделение соляной кислоты
Употребление в пищу арбуза повышает выделение соляной кислоты в полости желудка. При обострении язвенной болезни желудка, язве двенадцатиперстной кишки подобное недопустимо. Если соляная кислота попадает на поверхность язвы, ткань стенки желудка получает химический ожог. Вследствие происходящего язвенная поверхность увеличивается, больной испытывает сильнейшую мучительную боль. Не всегда выраженный болевой синдром удаётся купировать с помощью приёма обезболивающих препаратов.
Даже у здоровых людей употребление в пищу арбуза приводит к вздутию живота, расстраивается кишечник, появляется понос, ощущение дискомфорта в желудке.
Учитывая озвученные обстоятельства, можно с уверенностью утверждать, что дыня и арбуз при язве желудка в ряде случаев вызывают серьёзные нарушения в деятельности пищеварительной системы. Если у пациента обнаружена язва желудка, либо в анамнезе перечислены сведения о перенесённой ранее болезни, от употребления арбуза лучше отказаться!
Если нельзя, но сильно хочется
Любители арбузов не должны разочаровываться, читая статью. Если подойти к процессу разумно, соблюсти золотое правило умеренности, даже при язве желудка разрешено периодически побаловать себя кусочком спелой арбузной мякоти. Чтобы пристрастие к бахчевым культурам не повлекло печальных последствий, требуется соблюдать семь несложных рекомендаций.

- За день разрешено съедать не более 300 граммов арбузной мякоти. Причём съедать необходимо не за раз, а разделить на несколько приёмов в течение дня. Подобный порядок позволит не перегружать желудок избыточным употреблением в пищу клетчатки, будет гораздо проще отслеживать реакцию организма на продукт.
- При язвенной болезни не рекомендуется употреблять в пищу арбузы чаще 1-2 раз в течение недели. Более частое поедание приведёт к ухудшению состояния.
- Специалисты гастроэнтерологи категорически не рекомендуют начинать есть арбузы раньше середины августа.
- Перед поеданием необходимо осмотреть мякоть. Если видны белые прожилки либо мякоть приобрела желтоватый цвет, плод лучше отложить в сторону.
- Кушать бахчевые культуры следует исключительно в период ремиссии язвенного процесса. В стадии обострения предписана щадящая диета.
- Если при поедании возникает боль в эпигастрии, тошнота, рвота, исключите продукт из суточного рациона.
- Не рекомендуется употреблять в пищу арбузные косточки.
Прежде чем включать в рацион нерекомендуемый продукт, следует проконсультироваться с лечащим врачом. Гастроэнтеролог проведёт обследование, назначит необходимые диагностические процедуры и порекомендует подходящую диету, расскажет о возможных рисках при употреблении определённых пищевых продуктов.
Что можно есть при язве желудка арбуз
Лечение болезней желудочно-кишечного тракта начинается с введения строгой диеты, которая требует исключения всех продуктов, способных вызвать раздражение слизистой оболочки тракта и увеличения в желудочном соке соляной кислоты, что сделает его более агрессивным.
При язве под запрет попадает большинство фруктов, поскольку они способствуют газообразованию и повышению соляной кислоты в желудочном соке. Но откуда тогда брать необходимые витамины и микроэлементы? В сезон бахчевых часто спрашивают, можно ли арбуз при язве желудка, ведь ягода не кислая и не должна повышать рН желудочного сока.
Чтобы понять можно ли есть спелый арбуз при язве желудка, нужно разобраться какие вещества есть в составе ягоды и как они сказываются на пищеварительной системе и организме в целом.
Состав арбуза
Арбуз содержит следующие полезные компоненты:
- Углеводы. Представлены крахмалом, фруктозой и глюкозой, при длительном хранении в ягоде образуется сахароза. Указанные углеводы легко усваиваются организмом и заряжают клетки необходимой энергией.
- Белки. Снабжают клетки необходимыми аминокислотами, которые не могут синтезироваться в теле человека. Полученные аминокислоты распадаются для высвобождения энергии или же используются для биосинтеза собственных белков.
- Клетчатка. Эти сложные углеводы помогают поддерживать нормальный состав микрофлоры кишечника, борются с воспалительными процессами, снижают риск онкозаболеваний. К растворимой клетчатке относятся и пектины. Они почти не усваиваются в теле человека, но являются энтеросорбентами, то есть выводят из ЖКТ экзогенные и эндогенные вещества.

Арбуз почти не имеет противопоказаний к потреблению
Перечень веществ, входящих в состав продукта, продолжают:
- Витамин С, Р, А и группы В. Витамин С является антиоксидантом, важен для образования коллагена, серотонина, катехоламинов и кортикостероидов. Кроме того, аскорбиновая кислота стимулирует синтез интерферона, что помогает бороться с вирусными агентами. Витамины группы В обеспечивают протекание многих биохимических процессов в теле человека. Каротин является антиоксидантом, стимулирует иммунитет и обладает адаптогенным действием.
- Микроэлементы. Содержится магний, кальций, натрий, калий, фосфор и железо. Они нужны для нормального функционирования организма, поскольку влияют на пищеварительную, сердечно-сосудистую, эндокринную систему, обязательны для нормальной работы органов кроветворения.
- Органические кислоты. Положительно влияют на метаболизм и пищеварительную систему.
- Ликопин. Является антиоксидантом. Выводит из тканей радикалы, тем самым препятствуя образованию раковых клеток, предотвращает развитие сердечно-сосудистых заболеваний. Кроме того, он защищает сетчатку, хрусталик и желтое пятно от фотонных повреждений.
Как арбуз действует на пищеварительную систему
Благодаря такому составу арбуз обладает мочегонным, желчегонным, противовоспалительным, жаропонижающим, слабительным, общеукрепляющим действием. Ягода способствует укреплению стенок сосудов, что предотвращает тромбозы, и усиливает перистальтику кишечника, а это помогает отчистить ЖКТ и справиться с запорами.
Поскольку ягода является натуральным слабительным (за счет содержания клетчатки), она препятствует формированию камней и откладыванию солей.
Несмотря на все полезные свойства, ягоду все же не рекомендуется употреблять в неограниченных количествах при язвенной болезни желудка или кишечника. Для этого есть несколько оснований. Арбуз обладает способностью накапливать нитраты, а их избыток может привести к серьезному отравлению не только людей с проблемами ЖКТ, но и здоровых.
Если плод появился на прилавках магазина вне сезона созревания, то существует большая вероятность, что его «подкармливали» удобрениями. Созревает арбуз в августе-сентябре, именно в это время года ягоду можно есть. Не стоит покупать и перезревшие арбузы.

При употреблении арбуза улучшается цвет кожи, проходит кровоточивость десен, выводится из организма лишняя жидкость
Клетчатка, содержащаяся в ягоде, может усилить воспалительный процесс, поскольку оказывает механическое воздействие на стенки пищеварительного тракта. А это провоцирует обострение патологических процессов.
В желудке мякоть арбуза стимулирует секрецию соляной кислоты. При данной патологии на слизистой ткани желудка и двенадцатиперстной кишки образуются раны (язвы). Затрагивая пораженную область, кислота провоцирует ожог и сильную боль.
Большое количество сочной мякоти (более 1,5–2 кг) приводит к расстройству пищеварительной системы. Это относится как к людям с патологией ЖКТ, так и к здоровым. Появляется дискомфорт в желудке, вздутие и нарушения стула.
Аскорбиновая кислота вызывает химический ожог пораженной области. В результате очаг увеличивается, а человек чувствует сильную боль в том месте, где есть поражение стенки органа. Если кислоты слишком много, то она способна вызвать кровотечение из язвы.
Нежелательно людям с язвенной болезнью есть продукты, которые обладают мочегонным действием, поскольку патология и так характеризуется слабым стулом. Частое мочеиспускание и недостаточный питьевой режим способны привести к обезвоживанию слизистой оболочки, что повлечет обострение заболевания.
Разрешен ли арбуз при язвенной болезни
Врачи разрешают кушать арбуз при язвенной болезни желудка и двенадцатиперстной кишки, но порции не должны быть большими и пациент должен придерживаться определенных рекомендаций, чтоб употребление этой ягоды пошло на пользу для здоровья и не спровоцировало нежелательных последствий.

Если есть жалобы на боль в эпигастрии, изжогу, аппетит отсутствует, отмечается тошнота и рвота, то употребление арбуза только усилит выраженность имеющихся симптомов
Прежде всего стоит воздержаться от арбуза и дыни во время всего периода обострения язвенной болезни. Рекомендуется вообще отказаться от фруктов, ягод, овощей, и перейти на щадящую диету, где вся пища вареная или пареная и протертая.
Врачи советуют включать в меню бахчевые только в период ремиссии, когда после терапии прошло более полугода. Именно по истечении данного срока можно говорить о регенерации тканей желудочно-кишечного тракта. Если же периодические боли продолжают беспокоить больного, то лучше воздержаться от употребления арбуза.
Следует посоветоваться о включении в меню не кислых фруктов и ягод с лечащим гастроэнтерологом. Врач определит, на какой стадии находится восстановление слизистой, и расскажет, какие продукты уже разрешено добавить в рацион и можно ли есть созревший арбуз при язве желудка на данном этапе болезни.
При гастрите арбуз рекомендуется есть только во время стойкой ремиссии, при этом неважно пониженная или повышенная кислотность желудочного сока.
Как избежать обострения болезни
Чтоб минимизировать риск раздражения слизистой и обострения язвенной болезни нужно придерживаться следующих рекомендаций:
- за день можно съедать не более 300 грамм арбуза. Указанное количество лучше разделить на 2-3 приема, чтобы не вызвать чрезмерной выработки соляной кислоты и раздражение ткани клетчаткой;
- не разрешается есть арбуз, появившийся раньше сезона. Такие плоды и вкусом не порадуют и не принесут пользы для организма, а вот вызвать расстройство пищеварения вполне способны;
- есть ягоду можно не чаще чем дважды в неделю;
- кушать арбуз разрешается только после приема пищи;
- арбузные косточки хоть и обладают полезными свойствами, но при язвенной болезни они скорее принесут вред, поэтому их не рекомендуется глотать;
- арбуз не должен быть слишком холодным, так как холодная еда негативно влияет на слизистую пищевода и желудка;
- поскольку ягода сезонная, то стараясь ее сохранить на зиму, люди придумали, как ее мариновать. От консервированных арбузов больной должен воздержаться.
Как выбрать арбуз
Как уже упоминалось употреблять в пищу можно только арбуз, не содержащий нитратов, это рекомендация особенно актуальна для людей с патологиями пищеварительной системы. К сожалению, установить присутствие соли азотной кислоты по внешнему виду невозможно.
Чтобы понять можно ли попробовать арбуз, потребуется увидеть его мякоть. Она не должна содержать прожилок, цвет должен быть равномерным без глянца (если видны крупинки, это говорит не только об отсутствии нитратов, но и о сладости ягоды).

Арбуз не перегружает желудок и поджелудочную железу, что делает его употребление возможным при гастрите или панкреатите
Поможет определить наличие нитратов и так называемый тест с водой. Небольшое количество мякоти полосатой ягоды раздавите вилкой и залейте водой. Если через два часа цвет воды изменился слегка, то есть арбуз можно не опасаясь отравиться. А если вода окрасилась в красный цвет, то лучше выкинуть такую тыквину.
Прежде чем приобрести арбуз хорошо осмотрите его поверхность. Если она деформирована или при надавливании на нее слышен хруст, то от покупки лучше отказаться. В зависимости от сорта хранится арбуз две — три недели.
По истечении срока хранения ягода прокисает, и хотя это никак не сказывается на органолептических показателях арбузной мякоти, после ее употребления возможен дискомфорт в животе, понос. Поэтому рекомендуется у продавца спросить сопроводительные документы.
Арбуз на 96% состоит из воды, поэтому его переваривание занимает чуть больше четверти часа. Если не увлекаться поеданием полосатой ягоды, то можно не только получить удовольствие от сочной сладкой мякоти, но и пополнить организм полезными витаминами и микроэлементами, «почистить» кишечник, вывести радикалы. При язвенной болезни желудка есть можно арбуз, но важно соблюдать осторожность, чтоб не вызвать осложнений или не спровоцировать обострение.
Можно ли арбузы при язве желудка
Арбузы при язве желудка
19 сентября 2018, 16:43 0 1,965
Язва желудка представляет собой хроническую патологию с дефектом слизистой оболочки органа. При лечении язвы больному назначается строгая диета, поэтому многих пациентов, особенно в сезон, волнует вопрос: разрешается ли арбуз при язвенной болезни желудка? Чтобы получить ответ на этот вопрос, нужно разобраться с полезными компонентами ягоды и их воздействием на пораженный язвами орган.

Польза арбуза
Чтобы определиться с пользой арбуза, нужно узнать, что входит в него. Таким образом, в составе плода содержатся следующие полезные вещества:
- углеводы;
- микроэлементы;
- белки;
- клетчатка;
- крахмал;
- витамины групп В, С и Р;
- воды;
- пектин;
- жиры;
- органические кислоты;
- ликолин.
В мякоти плода содержится большое количество витамина С, а значит, арбуз укрепляет иммунную систему человека и препятствует возникновению инфекционных недугов. Эта ягода способствует укреплению стенок кровеносных сосудов, предотвращает формирование тромбозов и проводит очистку сосудов от токсинов.
Употребляя плод регулярно, перестают кровоточить десна, улучшается цвет кожи, выводится лишняя жидкость из организма.
Арбуз при язве
Арбуз является природным слабительным, он препятствует возникновению камней и не позволяет откладываться солям. Но, не смотря на это, при язвенных болезнях желудка употреблять этот плод нужно маленькими порциями и только на стадии ремиссии. Злоупотребление сладкой ягодой способно нанести вред и так ослабшему в результате ЯБЖ организму.
Вред плода
Врачи не рекомендуют употреблять арбуз при язвенных заболеваниях желудка по следующим причинам:
- Если нет уверенности в экологичности ягоды. Ведь «напичканные» арбузы могут содержать в себе большое количество нитратов, которые категорически противопоказаны при язве желудка.
- Клетчатка, содержащаяся в арбузе, способна обострять уже имеющийся процесс воспаления в поджелудочной железе.
- Арбуз провоцирует сильное выделение желудочного сока, который в организме больного язвой и так находится в излишке.
Некачественные плоды могут привести к отравлению и расстройству кишечника, что способно вызвать обострение недуга.
Усиление секреции соляной кислоты
Не рекомендуется употреблять этот сладкий плод при язвенной болезни желудка, так как он способен повышать уровень соляной кислоты в пораженном органе. Попадая на рану, соляная кислота обжигает ее, и тем самым увеличивает в размерах. Возникают сильные болевые ощущения, которые не всегда могут ослабить лекарственные средства.
Повышенное содержание витамина С
Аскорбиновая кислота (витамин С) способна раздражать желудочные оболочки стенок. Больного беспокоят сильные болевые ощущения в месте, где располагается пораженный язвой орган. Бывают случаи, когда возникает кровотечение из раны и даже желудочное кровотечение.
Содержание нитратов
Врачи не рекомендуют употреблять арбузы при язвенной болезни желудка, так как их могут выращивать с помощью химических удобрений. Такие плоды содержат минимум полезности и максимум нитратов, которые способны причинить немало вреда. Химически удобренные ягоды могут навредить не только больным язвой, но и здоровым людям. Поэтому следует употреблять плоды, собранные в августе и сентябре, именно в этот период происходит естественное их созревание.
Пищеварительные расстройства
Употребляя в большом количестве арбузы, как здоровые люди, так и больные наблюдают пищеварительные расстройства. Человек после съеденной сладкой ягоды может наблюдать дискомфорт в желудке, вздутие и диарею. Чтобы избежать таких последствий, нужно съедать небольшое количество плода.

В составе арбуза находится клетчатка, которая нежелательна при язвах желудка, так как она способна спровоцировать обострение заболевания. Помимо этого, клетчатка может вызвать острые болевые ощущения, которые являются последствием раздражения пораженной оболочки.
Мочегонный эффект
Арбуз обладает мочегонным действием, а при язвенных болезнях желудка не рекомендуются мочегонные продукты, так как заболевание сопровождается слабым стулом. Такие продукты могут спровоцировать сильное обезвоживание и привести к пересыханию слизистой оболочки. Поэтому чтобы избежать рецидива ЯБЖ и отрицательного воздействия на организм, нужно сократить употребление плодов до нескольких кусочков в день.
Когда можно арбуз при язве желудка?
Врачи рекомендуют включать в меню эту сладкую ягоду в период ремиссии и не в больших порциях. Когда состояние больного улучшится, плод употребляют после основного приема пищи. Гастроэнтерологи утверждают, что кушать ягоду безопасно спустя полгода после терапии язвенной болезни желудка. Врач должен удостовериться, что заживление тканей желудочно-кишечного тракта прошло успешно и только после этого разрешает понемногу вводить плод в рацион.
Правила употребления
Употребляя арбуз при язве желудка, важно придерживаться правил, которые уберегут поврежденные органы от негативных последствий. Таки образом, врач может порекомендовать следующие правила по употреблению этого сладкого плода:
- Суточная норма ягоды не должна превышать 300 грамм. Желательно разделить норму на несколько приемов, чтобы не спровоцировать перегрузку больного желудка.
- Запрещается употреблять плоды, которые собираются раньше августа, начинать покупать арбузы нужно с середины августа.
- Кушать плоды нужны не больше двух раз в семь дней. Чрезмерное потребление может отрицательно сказаться на состоянии больного.
- Если при разрезании сладкой ягоды имеется желтый цвет мякоти, то следует отказаться от этого продукта.
- Употреблять арбуз нужно на стадии ремиссии, когда болезненные ощущения не сопровождают больного и отсутствует дискомфорт в желудке.
- Категорически запрещается глотать арбузные косточки.
Можно ли есть арбуз при язве желудка и двенадцатиперстной кишки
Диета при патологиях ЖКТ – неотъемлемая часть терапии болезней. При язве желудка и 12-перстной кишки диетологи составляют щадящую схему питания: она исключает продукты, раздражающие слизистую пищеварительных органов. Ни один продукт не должен стимулировать избыточного синтеза соляной кислоты, так что их рекомендуется отваривать либо запекать. Но не всегда это возможно. Например, такой представитель бахчевых, как арбуз, не подлежит термической обработке, поэтому многие больные не уверены, можно ли арбуз при язве желудка и двенадцатиперстной кишки.
Арбуз для язвенника
Эта крупная полосатая ягода чрезвычайно полезна для здорового человека. Она богата:
- пектином;
- ликопином;
- крахмалом;
- клетчаткой;
- микроэлементами;
- органическими кислотами;
- содержатся в ягоде белки, углеводы, жиры.

Употребляя регулярно арбузную мякоть, можно избавиться от токсинов. Сок арбуза активно выводит шлаки, выступает в роли естественного слабительного. К тому же он очищает от песка почки, тем самым противодействуя формированию в них конкрементов. Но пойдет ли на пользу арбуз при язве желудка и двенадцатиперстной кишки – стоит выяснить обязательно.
Диетологи утверждают, что этот продукт может присутствовать в питании пациентов с язвенными недугами, но в незначительных объемах.
Допустимо употребление всего нескольких ломтиков арбуза на протяжении дня. Нужно помнить, что этот плод содержит довольно много Mg, улучшающего усвоение микроэлементов, необходимых для нормальной работы органов ЖКТ. Но не менее важен и ликопин: он понижает риск возникновения сердечно-сосудистых патологий и рака.
Как арбуз действует на ЖКТ
Арбуз помогает держать на минимальном уровне выработку инсулина поджелудочной железой, а также обеспечивает синтез ферментов, незаменимых для нормального пищеварения. При патологиях слизистых этих активных веществ образуется меньше, и скорректировать состояние помогает эта бахчевая культура. К тому же растительные волокна арбуза улучшают перистальтику кишечника, тем самым помогая забыть о проблеме запора.
Что же до Mg, то он не только способствует лучшему усвоению других микроэлементов, но и благотворно действует на нервную систему. Этот естественный антидепрессант успокаивает нервную систему, повышает проводимость импульсов и укрепляет сосудистые стенки. Арбуз, богатый магнием, полезно кушать при язвах, поскольку они нередко возникают из-за стресса.

Плод обладает желчегонным и противовоспалительным свойствами. Он понижает вероятность появления камней в желчном и почках.
Можно ли арбуз при гастрите
При гастрите можно есть фрукты, в частности, и арбуз, но ограниченно. Он уместен в период ремиссии как при сниженной, так и при повышенной кислотности.
Но чрезмерное употребление арбуза неизбежно вызовет последствия у больного: боль и тяжесть в желудке.
Вот почему специалисты не рекомендуют съедать более 2-3 долек в сутки. Такие объемы не только не повредят, но и ускорят естественное восстановление органа.
Можно ли арбуз больным язвой двенадцатиперстной кишки
Арбуз при язве двенадцатиперстной кишки также уместен во время ремиссии. Людям с такой патологией рекомендовано обильное питье на протяжении дня, но жидкость может поступать в организм человека и с едой. Поскольку арбуз содержит значительные объемы воды, то отлично подходит в подобных случаях.
К тому же плод имеет выраженное мочегонное действие. При употреблении арбуза уменьшается риск появления отечности. Она часто наблюдается, когда человек выпивает большой объем жидкости.

Разрешен ли арбуз больным язвой желудка
Обостренная язва желудка характеризуется малоприятной симптоматикой:
Арбуз нередко усугубляет состояние пациента, так что при обостренной язве желудка есть его не стоит. Плод активизирует продукцию желудочного сока, поэтому им не стоит увлекаться, даже если нет приступов.
Вред плода
Арбуз при язве в желудке или в 12-перстной кишке уместен только в незначительном количестве, и если нет обострений. Такое ограничение связывают с возможным вредом от продукта и с некоторыми особенностями плода.
Арбуз содержит много клетчатки, а она может усугубить воспалительные процессы в области кишечника и поджелудочной железы. Мякоть плода вызывает усиленный синтез желудочного секрета, а язва и так сопровождается повышенной кислотностью. Агрессивное содержимое травмирует и без того поврежденную слизистую – состояние больного от этого усугубляется.
К сожалению, можно купить плод не самого лучшего качества с высоким содержанием нитратов. Химические вещества этой группы, попадая в ЖКТ, трансформируются в токсины. Это опасно и для здорового организма, а при язвенных патологиях вовсе недопустимо.

Правила употребления арбуза
При разумном подходе и соблюдая установленные врачами правила можно изредка съедать несколько кусочков арбуза. Чтобы обезопасить себя, людям с патологиями органов желудочно-кишечного тракта рекомендуется:
- максимально допустимый объем ягоды разделить на несколько раз;
- не есть больше 150-300 г арбузной мякоти в сутки;
- кушать плод не чаще пары раз в неделю;
- не глотать косточки арбуза, а тщательно пережевывать;
- лакомиться бахчевыми можно только с середины августа;
- плоды можно включать в рацион лишь при ремиссии;
- нельзя есть мякоть арбуза с белесыми или желтого оттенка прожилками.
Как выбрать арбуз
Сезон созревания этой сочной ягоды приходится на август-сентябрь. Раньше арбузы приобретать не рекомендуется, так как чересчур велика вероятность купить некачественный плод. Но при выборе арбуза даже в сезон нужно ориентироваться на определенные признаки.
Арбузная мякоть – прекрасная среда для активного роста микробов, поэтому брать плод с нарушенной целостностью кожуры не стоит. При выборе нужно ориентироваться только на внешние признаки. Разрезание арбуза недопустимо!
У полностью вызревшей ягоды кожура имеет четкий контрастный полосатый рисунок, а сбоку – желтоватое пятно. Чем оно светлее, тем дольше плод вызревал на бахче.
Нужно обращать внимание на хвост арбуза. У вызревшего естественным путем плода он сухой и безжизненный.
Спелый арбуз всегда глухо отзывается при постукивании, благодаря сформировавшимся при созревании микропустотам. Когда резонанса нет, велика вероятность, что плод недозревший.
Употребление в пищу арбуза при язве желудка
Лечебное питание при заболеваниях желудочно-кишечного тракта – необходимое условие для результативного лечения. При язвенной болезни желудка характер приготовляемых блюд должен оставаться щадящим и исключать блюда, раздражающие слизистую оболочку желудка и двенадцатиперстной кишки.
Употребляемые в пищу продукты не должны стимулировать чрезмерную выработку агрессивной соляной кислоты в желудке. Большинство продуктов рекомендуется употреблять в запечённом либо отварном виде. Бахчевые культуры невозможно запечь или отварить. Разрешён ли арбуз при язве желудка?

Полезные качества бахчевых культур
Арбуз обладает рядом полезных свойств. Мякоть бахчевой культуры богата аскорбиновой кислотой, благоприятствует повышению иммунного ответа и предупреждению инфекционных болезней. Вещества, заключённые в арбузе, укрепляют капилляры, выводят токсические вещества, предупреждают тромбообразование.
- Регулярное употребление в пищу крупной ягоды способствует прекращению кровоточивости дёсен, улучшению цвета лица. Кожа становится свежей, эластичной. Арбуз насыщен калием, ежедневное поедание 100 граммов продукта сопутствует улучшению состояния сердца.
- Людям, отличающимся повышенной склонностью к образованию отёков, полезно ежедневно включать арбуз в рацион питания. Плод наделён высоким диуретическим эффектом, обеспечивает выведение из подкожной клетчатки излишков влаги.
- Ряд диет, предназначенных для похудания, включают специальные разгрузочные дни, когда допускается употреблять в пищу единственно арбузную мякоть. Если в точности придерживаться рекомендаций по характеру питания, вполне возможно за разгрузочный день сбросить 2 килограмма излишнего веса, одновременно очистив организм от токсических веществ.

Арбуз и язвенная болезнь
Несмотря на обилие полезных качеств, выявлен перечень заболеваний, при которых употреблять арбуз не рекомендуется. В список входит язвенная болезнь желудка и двенадцатиперстной кишки. Рассмотрим подробнее, чем вреден арбуз при язве желудка.
Большое содержание витамина С
Аскорбиновая кислота, или витамин С, в больших концентрациях оказывает интенсивный раздражающий эффект на эпителиальный слой желудка. Явление приводит к расширению площади язвы, усилению болевых ощущений при язве двенадцатиперстной кишки.
В ряде случаев повышенная концентрация органических кислот вызывает кровоточивость язвенной поверхности до развития массивного желудочного либо кишечного кровотечения. По указанной причине больным язвой желудка противопоказаны арбузы.
Диуретический эффект
Часто обострение язвы желудка сопровождается появлением жидкого стула. Если вводить в рацион продукты, обладающие мочегонным эффектом, получится вызвать дополнительную дегидратацию организма и значительное ухудшение. Подобное осложнение многократно увеличивает вероятность повтора заболевания.
Химический состав
В арбузах и прочих растительных продуктах содержится обилие нитратов, иных химических веществ, неблагоприятно влияющих на состояние здоровья. Если арбуз выращен не в естественных условиях, при помощи химических веществ, плод с бахчи принесёт организму гораздо больше вреда, чем пользы. Обстоятельство касается пациентов, страдающих заболеваниями пищеварительного тракта, даже здоровых людей.
Чтобы не допустить развития подобной неприятной ситуации, выбирайте плоды, созревшие в конце лета – начале осени. Подобные бахчевые созревают наиболее естественным образом, накапливая максимально возможное количество полезных веществ.
Растительная клетчатка
При язве двенадцатиперстной кишки употребление в пищу грубой клетчатки приводит к ухудшению язвенного процесса: клетчатка обладает травмирующим воздействием на ослабленную слизистую желудка. Лучше съесть арбуз при язве желудка, когда заболевание находится в стадии стойкой ремиссии.

Повышенное выделение соляной кислоты
Употребление в пищу арбуза повышает выделение соляной кислоты в полости желудка. При обострении язвенной болезни желудка, язве двенадцатиперстной кишки подобное недопустимо. Если соляная кислота попадает на поверхность язвы, ткань стенки желудка получает химический ожог. Вследствие происходящего язвенная поверхность увеличивается, больной испытывает сильнейшую мучительную боль. Не всегда выраженный болевой синдром удаётся купировать с помощью приёма обезболивающих препаратов.
Даже у здоровых людей употребление в пищу арбуза приводит к вздутию живота, расстраивается кишечник, появляется понос, ощущение дискомфорта в желудке.
Учитывая озвученные обстоятельства, можно с уверенностью утверждать, что дыня и арбуз при язве желудка в ряде случаев вызывают серьёзные нарушения в деятельности пищеварительной системы. Если у пациента обнаружена язва желудка, либо в анамнезе перечислены сведения о перенесённой ранее болезни, от употребления арбуза лучше отказаться!
Если нельзя, но сильно хочется
Любители арбузов не должны разочаровываться, читая статью. Если подойти к процессу разумно, соблюсти золотое правило умеренности, даже при язве желудка разрешено периодически побаловать себя кусочком спелой арбузной мякоти. Чтобы пристрастие к бахчевым культурам не повлекло печальных последствий, требуется соблюдать семь несложных рекомендаций.

- За день разрешено съедать не более 300 граммов арбузной мякоти. Причём съедать необходимо не за раз, а разделить на несколько приёмов в течение дня. Подобный порядок позволит не перегружать желудок избыточным употреблением в пищу клетчатки, будет гораздо проще отслеживать реакцию организма на продукт.
- При язвенной болезни не рекомендуется употреблять в пищу арбузы чаще 1-2 раз в течение недели. Более частое поедание приведёт к ухудшению состояния.
- Специалисты гастроэнтерологи категорически не рекомендуют начинать есть арбузы раньше середины августа.
- Перед поеданием необходимо осмотреть мякоть. Если видны белые прожилки либо мякоть приобрела желтоватый цвет, плод лучше отложить в сторону.
- Кушать бахчевые культуры следует исключительно в период ремиссии язвенного процесса. В стадии обострения предписана щадящая диета.
- Если при поедании возникает боль в эпигастрии, тошнота, рвота, исключите продукт из суточного рациона.
- Не рекомендуется употреблять в пищу арбузные косточки.
Прежде чем включать в рацион нерекомендуемый продукт, следует проконсультироваться с лечащим врачом. Гастроэнтеролог проведёт обследование, назначит необходимые диагностические процедуры и порекомендует подходящую диету, расскажет о возможных рисках при употреблении определённых пищевых продуктов.
Арбуз при язве желудка

При нарушениях в работе желудочно-кишечного тракта назначается строгая диета. Она подразумевает исключение продуктов, которые могли бы раздражать слизистую оболочку и вызывать повышение концентрации соляной кислоты.
При язвенной болезни желудка и двенадцатиперстной кишки под запрет попадают многие фрукты и ягоды, так как они способны усиливать газообразование и уровень кислотности желудка. А относятся ли такие ограничения к арбузу или этот продукт является исключением?
Можно ли есть?
Арбуз является достаточно противоречивым продуктом при язве желудка и двенадцатиперстной кишки. С одной стороны, он оказывает благотворное воздействие на организм в целом. Однако в некоторых случаях продукт может негативно сказаться на состоянии желудка.
В состав арбуза входит огромное количество полезных компонентов. Углеводы легко усваиваются организмом и насыщают клетки энергией. Белки снабжают организм аминокислотами, которые не синтезируются в человеческом организме. А входящая в состав клетчатка поддерживает нормальный баланс микрофлоры кишечника, борется с воспалительными процессами, а также предупреждает развитие онкологических заболеваний.
Мякоть на восемьдесят процентов состоит из воды. И также она содержит большое количество витаминов, микроэлементов, органических кислот. Входящий в состав магний благотворно сказывается на состоянии нервной системы. Его еще называют природным антидепрессантом. А ведь нередко язва возникает именно на фоне стрессовых ситуаций.
Специалисты утверждают, что регулярное употребление продукта улучшает цвет лица, а также устраняет кровоточивость десен. Вещества, содержащиеся в ягоде, способствуют выведению токсических веществ из организма. Арбузную мякоть полезно употреблять с целью похудения. Всего за один такой разгрузочный день можно скинуть до двух килограмм лишнего веса и очистить организм от шлаков.
Арбуз обладает мочегонным, желчегонным, слабительным, общеукрепляющим. Ягода способствует укреплению стенок кровеносных сосудов. Однако, несмотря на все полезные свойства, кушать продукт в неограниченных количествах при язвенной болезни не разрешается.
СПРАВКА! Арбуз обладает способностью накапливать нитраты. Избыточное их скопление в организме может стать причиной отравления.
Пользу принесет арбуз, выращенный в естественных условиях. Не стоит приобретать ягоду вне сезона, так как существует высокая вероятность того, что она была удобрена химическими веществами. Окончательно созревает арбуз в августе-сентябре месяце. Раньше не стоит его покупать. Однако перезрелый плод также не принесет пользы.
И также стоит учитывать и тот факт, что входящая в состав клетчатка способна усилить воспалительную реакцию в желудочно-кишечном тракте. Это связано с тем, что сложные углеводы оказывают механическое воздействие на стенки пищеварительной системы.
Мякоть арбуза обладает способностью повышать уровень кислотности. Когда она попадает на пораженные участки слизистой оболочки, могут возникать ожоги. Из-за этого человек испытывает сильнейшую боль. И также стоит отметить, что в состав продукта входить большое количество аскорбиновой кислоты. Витамин С может вызвать химический ожог на пораженном участке слизистой оболочки. В некоторых случаях кислота может стать причиной возникновения кровотечения из язвы.
Не стоит забывать и о том, что ягода обладает выраженным мочегонным действием. К тому же язва часто сопровождается диареей. В комплексе это может привести к обезвоживанию организму и, как следствие, обострению патологии.
Если съесть около двух килограмм сочной мякоти, может возникнуть расстройство. Это относится и к здоровым людям.
Что стоит учесть?
На вопрос о том, можно ли арбуз при язве желудка, специалисты дают положительный ответ. Однако следует контролировать количество съеденного. Не стоит употреблять ягоду при тошноте, рвоте, боли в эпигастрии, изжоге, отсутствии аппетита. В противном случае неприятные симптомы станут еще сильнее.
ОСТОРОЖНО! В период обострения язвенной болезни от употребления арбуза и дыни лучше отказаться.
При гастрите бахчевой продукт разрешен при достижении стойкой ремиссии. И это независимо от уровня кислотности. Однако чрезмерное употребление ягоды может привести к ощущению тяжести и болям в животе. Поэтому специалисты рекомендуют употреблять не более двух-трех долек в день. Такие объемы не только не навредят пораженному органу, но и ускорят процессы его восстановления.
С большой осторожностью употреблять арбуз должны пациенты с заболеваниями почек, печени, поджелудочной железы, простаты, а также лица, страдающие сахарным диабетом 1 типа.
Правила употребления
Минимизировать риски обострения язвы помогут следующие рекомендации:
- В день съедайте не более 300 г продукта бахчи. Данное количество лучше разделить на несколько приемов. Благодаря этому желудок не будет перегружен пищевыми волокнами, которые могли бы вызвать ухудшение самочувствия.
- Не употребляйте ягоду натощак. Это приведет к повышению кислотности и усилению болевого синдрома.
- Не покупайте продукт бахчи, появившийся на прилавках раньше сезона.
- Не стоит употреблять арбуз чаще двух раз в неделю.
- Арбуз, как и дыня – это отдельный продукт, который не стоит смешивать с другими блюдами.
- Не ешьте плоды, в которых имеются белые прожилки и желтая мякоть.
- При возникновении болей или резей в животе арбуз исключают из рациона.
- Выплевывайте косточки. При язве они могут нанести огромный вред.
- От консервированного продукта лучше отказаться.
- Не ешьте арбуз их холодильника. Холодные продукты негативно отражаются на состоянии желудка при язвенной болезни.
К СВЕДЕНИЮ! Только спустя полгода после начала лечения язвы допускается введение в рацион арбуза.
Немногие знают, что при заболеваниях органов пищеварительного тракта помимо мякоти можно употреблять и корки. Приготовленный на их основе отвар благотворно сказывается на работе желудка, почек, а также сердечно-сосудистой системы. Лечебный раствор рекомендовано пить при эрозивном гастрите. Принимать отвар можно и в целях профилактики.
Использовать можно как свежие корки, так и высушенные. В первом случае продукт просто заливают кипятком. Сухое сырье используется в порошкообразном состоянии. Для этого можно использовать кофемолку. Пять столовых ложек продукта необходимо залить литром горячей воды. В течение получаса средство необходимо проваривать на медленном огне, постоянно помешивая. Далее емкость закрывают крышкой и укутывают на один час. Процеженный раствор принимают по одному стакану перед едой.
Выбор качественного продукта
Как только люди ни определяют, насколько спелым является арбуз. Кто-то обращает внимание на внешний вид корки, есть и те, для кого большое значение имеет звук при постукивании по поверхности плода. Есть много популярных утверждений, которые, на самом деле, не работают. Наиболее распространённым мифом является то, что у спелого арбуза сухой хвостик, так как на самом деле он высыхает всего за три дня.
ОСТОРОЖНО! Не стоит покупать арбузы с трещинами, вмятинами, надрезами или погнившими участками.
К сожалению, по внешнему виду обнаружить наличие солей азота не представляется возможным. Мякоть может многое сказать о качестве продукта бахчи. Она не должна иметь белых прожилок. Цвет качественной ягоды равномерный без глянца. Наличие крупинок свидетельствует об отсутствии крупинок и сладости арбуза.
Некоторые боятся, что большие плоды содержат много нитратов. Однако есть разные сорта арбузов, некоторые из которых достигают двадцати килограммов. При выборе качественного продукта лучше отдать предпочтение плоду среднего размера.
В домашних условиях можно провести тест с водой. Он поможет убедиться в том, что в ягоде не содержится нитратов. Небольшое количество мякоти необходимо раздавить вилкой, а затем залить водой. Если через два часа жидкость окрасилась в красный цвет, употреблять такой продукт не стоит.
Во время покупки следует присмотреться к арбузу. Его поверхность не должна быть деформирована. Если при надавливании слышится хруст, от покупки лучше отказаться. Храниться продукт не больше двух-трех недель. Если употреблять прокисший арбуз, это вызовет диарею и дискомфорт в животе.
Желто-оранжевое пятно на поверхности ягоды – признак зрелости. А вот белые разводы, наоборот, свидетельствуют о том, что продукт не дозрел.
При полном созревании арбуза, кожуру практически невозможно проткнуть ногтем. Не пытайтесь отложить купленный продукт для созревания. Это невозможно ни при каких условиях.
Поврежденный плод непригоден к употреблению. Сочная мякоть является питательной средой для болезнетворных микроорганизмов. Вместе с воздухом и пылью в середину плода может проникнуть большое количество бактерий.
Мякоть должна иметь розовый цвет. Алый оттенок говорит о том, что продукт переспел или в нем содержится большое количество нитратов. Структура качественного продукта должна быть зернистой и пористой.
У продавца вы имеет право требовать документы, в которых должна быть четко указана дата сбора арбуза. На каждую закупленную партию должен прилагаться сертификат службы эпидемиологического надзора. Перед употреблением продукт следует мыть с помощью щетки в теплой воде. Не стоит покупать ягоду, которая продается возле проезжей части или под открытыми солнечными лучами. Поддон для хранения арбуза должен быть приподнят от земли как минимум на двадцать сантиметров.
В супермаркете вы можете встретить нарезанные ягоды, завернутые в пищевую пленку. Безопасно ли покупать продукт в таком виде? Нет! Вам неизвестна причина, по которой арбуз разрезали. Возможно, в нем треснула кожура. В этом случае грязь вместе с бактериями уже успели проникли в мякоть. И также вы не знаете, соблюдались ли правила гигиены во время разделывания продукта. Более того, пищевая пленка создает парниковый эффект для ускоренного размножения микробов.
Подведение итогов
На вопрос о том, можно ли есть арбуз при язве желудка, не существует однозначного ответа. В период обострения патологии продукт бахчи категорически запрещен. Лучше подождать стойкой ремиссии. Высокое содержание аскорбиновой кислоты во время обострения заболевания будет оказывать раздражающее действие на поврежденную слизистую оболочку. Это вызовет расширение площади изъязвлений и усилению болезненных ощущений. Иногда витамин С становится причиной кровоточивости и даже развития массивных внутренних кровотечений. Входящая в состав грубая клетчатка оказывает травмирующее действие на ослабленную слизистую оболочку. Мочегонный эффект, создаваемый ягодой, в сочетании с диареей при язве может привести к серьезному обезвоживанию организма и усугублению ситуации. Высокое содержание нитратов в ягоде может вызвать серьёзные отравления даже у здорового человека.
Если арбуз выращен не в естественных условиях, при помощи химических веществ, он принесет больше вреда, нежели пользы. Выбирать следует плоды, которые созрели в конце лета-начале осени. Ешьте арбуз между приемами пищи не чаще двух раз в неделю. Не проглатывайте косточки вместе с мякотью. Наличие белых прожилок на плоде указывает на высокий уровень нитратов. От употребления такого продукта лучше отказаться. Перед введением любого продукта в рацион при заболеваниях желудочно-кишечного тракта следует проконсультироваться со специалистом, и арбуз не является исключением.
Можно ли есть арбуз при язве желудка и двенадцатиперстной кишки: польза и возможный вред ягоды
Язва желудка и двенадцатиперстной кишки относится к хроническим заболеваниям. Пациенты вынуждены постоянно следить за питанием, избегать продуктов, вызывающих раздражение слизистой оболочки и увеличение выработки соляной кислоты. Арбузы как раз входят в перечень запрещенных продуктов.
В статье мы расскажем о пользе и вреде арбузной мякоти при язве. Также вы узнаете, в каких случаях от ее употребления придется отказаться.
Польза и вред арбуза
Арбузная мякоть оказывает мощное оздоровительное воздействие на человеческий организм благодаря богатому химическому составу:
- Аминокислота L-цитруллин предотвращает появление болей в мышцах после тяжелых тренировок в спортзале. Те, кто выпивали по стакану арбузного фреша перед занятием, отмечали уменьшение боли через сутки.
- Витамин А благотворно влияет на зрение.
- Вещества аргинин и цитруллин снижают артериальное давление и риск сердечно-сосудистых заболеваний.
- Клетчатка нормализует пищеварение, устраняет спазмы в желчном пузыре.
- Высокая диуретическая активность способствует очищению мочи, снижению оксалатов в почках.
- Аргинин повышает эректильную функцию.
- Ликопин снижает риск развития рака яичников у женщин в период менопаузы.
- Арбузная мякоть повышает эластичность кожи, увлажняет и продлевает молодость.
- В почках цитруллин синтезируется в аминокислоту аргинин, которая поддерживает защитные силы организма и улучшает работу сердечной мышцы.
- Ликопин обладает антиоксидантными свойствами, предотвращает развитие раковых клеток.

Вредное влияние арбуза на организм развивается при чрезмерном употреблении и сочетании с тяжелой пищей. Вместо переваривания начинается брожение пищи в желудке, что приводит к неприятным ощущениям (диарея, вздутие, изжога) и сбою работы ЖКТ.
Читайте также:
Химический состав
Подробный витаминный и минеральный состав арбуза приведен в таблице.
Можно ли арбузы при язве желудка
Лечение болезней желудочно-кишечного тракта начинается с введения строгой диеты, которая требует исключения всех продуктов, способных вызвать раздражение слизистой оболочки тракта и увеличения в желудочном соке соляной кислоты, что сделает его более агрессивным.
При язве под запрет попадает большинство фруктов, поскольку они способствуют газообразованию и повышению соляной кислоты в желудочном соке. Но откуда тогда брать необходимые витамины и микроэлементы? В сезон бахчевых часто спрашивают, можно ли арбуз при язве желудка, ведь ягода не кислая и не должна повышать рН желудочного сока.
Чтобы понять можно ли есть спелый арбуз при язве желудка, нужно разобраться какие вещества есть в составе ягоды и как они сказываются на пищеварительной системе и организме в целом.
Состав арбуза
Арбуз содержит следующие полезные компоненты:
- Углеводы. Представлены крахмалом, фруктозой и глюкозой, при длительном хранении в ягоде образуется сахароза. Указанные углеводы легко усваиваются организмом и заряжают клетки необходимой энергией.
- Белки. Снабжают клетки необходимыми аминокислотами, которые не могут синтезироваться в теле человека. Полученные аминокислоты распадаются для высвобождения энергии или же используются для биосинтеза собственных белков.
- Клетчатка. Эти сложные углеводы помогают поддерживать нормальный состав микрофлоры кишечника, борются с воспалительными процессами, снижают риск онкозаболеваний. К растворимой клетчатке относятся и пектины. Они почти не усваиваются в теле человека, но являются энтеросорбентами, то есть выводят из ЖКТ экзогенные и эндогенные вещества.

Арбуз почти не имеет противопоказаний к потреблению
Перечень веществ, входящих в состав продукта, продолжают:
- Витамин С, Р, А и группы В. Витамин С является антиоксидантом, важен для образования коллагена, серотонина, катехоламинов и кортикостероидов. Кроме того, аскорбиновая кислота стимулирует синтез интерферона, что помогает бороться с вирусными агентами. Витамины группы В обеспечивают протекание многих биохимических процессов в теле человека. Каротин является антиоксидантом, стимулирует иммунитет и обладает адаптогенным действием.
- Микроэлементы. Содержится магний, кальций, натрий, калий, фосфор и железо. Они нужны для нормального функционирования организма, поскольку влияют на пищеварительную, сердечно-сосудистую, эндокринную систему, обязательны для нормальной работы органов кроветворения.
- Органические кислоты. Положительно влияют на метаболизм и пищеварительную систему.
- Ликопин. Является антиоксидантом. Выводит из тканей радикалы, тем самым препятствуя образованию раковых клеток, предотвращает развитие сердечно-сосудистых заболеваний. Кроме того, он защищает сетчатку, хрусталик и желтое пятно от фотонных повреждений.
Как арбуз действует на пищеварительную систему
Благодаря такому составу арбуз обладает мочегонным, желчегонным, противовоспалительным, жаропонижающим, слабительным, общеукрепляющим действием. Ягода способствует укреплению стенок сосудов, что предотвращает тромбозы, и усиливает перистальтику кишечника, а это помогает отчистить ЖКТ и справиться с запорами.
Поскольку ягода является натуральным слабительным (за счет содержания клетчатки), она препятствует формированию камней и откладыванию солей.
Несмотря на все полезные свойства, ягоду все же не рекомендуется употреблять в неограниченных количествах при язвенной болезни желудка или кишечника. Для этого есть несколько оснований. Арбуз обладает способностью накапливать нитраты, а их избыток может привести к серьезному отравлению не только людей с проблемами ЖКТ, но и здоровых.
Если плод появился на прилавках магазина вне сезона созревания, то существует большая вероятность, что его «подкармливали» удобрениями. Созревает арбуз в августе-сентябре, именно в это время года ягоду можно есть. Не стоит покупать и перезревшие арбузы.

При употреблении арбуза улучшается цвет кожи, проходит кровоточивость десен, выводится из организма лишняя жидкость
Клетчатка, содержащаяся в ягоде, может усилить воспалительный процесс, поскольку оказывает механическое воздействие на стенки пищеварительного тракта. А это провоцирует обострение патологических процессов.
В желудке мякоть арбуза стимулирует секрецию соляной кислоты. При данной патологии на слизистой ткани желудка и двенадцатиперстной кишки образуются раны (язвы). Затрагивая пораженную область, кислота провоцирует ожог и сильную боль.
Большое количество сочной мякоти (более 1,5–2 кг) приводит к расстройству пищеварительной системы. Это относится как к людям с патологией ЖКТ, так и к здоровым. Появляется дискомфорт в желудке, вздутие и нарушения стула.
Аскорбиновая кислота вызывает химический ожог пораженной области. В результате очаг увеличивается, а человек чувствует сильную боль в том месте, где есть поражение стенки органа. Если кислоты слишком много, то она способна вызвать кровотечение из язвы.
Нежелательно людям с язвенной болезнью есть продукты, которые обладают мочегонным действием, поскольку патология и так характеризуется слабым стулом. Частое мочеиспускание и недостаточный питьевой режим способны привести к обезвоживанию слизистой оболочки, что повлечет обострение заболевания.
Разрешен ли арбуз при язвенной болезни
Врачи разрешают кушать арбуз при язвенной болезни желудка и двенадцатиперстной кишки, но порции не должны быть большими и пациент должен придерживаться определенных рекомендаций, чтоб употребление этой ягоды пошло на пользу для здоровья и не спровоцировало нежелательных последствий.

Если есть жалобы на боль в эпигастрии, изжогу, аппетит отсутствует, отмечается тошнота и рвота, то употребление арбуза только усилит выраженность имеющихся симптомов
Прежде всего стоит воздержаться от арбуза и дыни во время всего периода обострения язвенной болезни. Рекомендуется вообще отказаться от фруктов, ягод, овощей, и перейти на щадящую диету, где вся пища вареная или пареная и протертая.
Врачи советуют включать в меню бахчевые только в период ремиссии, когда после терапии прошло более полугода. Именно по истечении данного срока можно говорить о регенерации тканей желудочно-кишечного тракта. Если же периодические боли продолжают беспокоить больного, то лучше воздержаться от употребления арбуза.
Следует посоветоваться о включении в меню не кислых фруктов и ягод с лечащим гастроэнтерологом. Врач определит, на какой стадии находится восстановление слизистой, и расскажет, какие продукты уже разрешено добавить в рацион и можно ли есть созревший арбуз при язве желудка на данном этапе болезни.
При гастрите арбуз рекомендуется есть только во время стойкой ремиссии, при этом неважно пониженная или повышенная кислотность желудочного сока.
Как избежать обострения болезни
Чтоб минимизировать риск раздражения слизистой и обострения язвенной болезни нужно придерживаться следующих рекомендаций:
- за день можно съедать не более 300 грамм арбуза. Указанное количество лучше разделить на 2-3 приема, чтобы не вызвать чрезмерной выработки соляной кислоты и раздражение ткани клетчаткой;
- не разрешается есть арбуз, появившийся раньше сезона. Такие плоды и вкусом не порадуют и не принесут пользы для организма, а вот вызвать расстройство пищеварения вполне способны;
- есть ягоду можно не чаще чем дважды в неделю;
- кушать арбуз разрешается только после приема пищи;
- арбузные косточки хоть и обладают полезными свойствами, но при язвенной болезни они скорее принесут вред, поэтому их не рекомендуется глотать;
- арбуз не должен быть слишком холодным, так как холодная еда негативно влияет на слизистую пищевода и желудка;
- поскольку ягода сезонная, то стараясь ее сохранить на зиму, люди придумали, как ее мариновать. От консервированных арбузов больной должен воздержаться.
Как выбрать арбуз
Как уже упоминалось употреблять в пищу можно только арбуз, не содержащий нитратов, это рекомендация особенно актуальна для людей с патологиями пищеварительной системы. К сожалению, установить присутствие соли азотной кислоты по внешнему виду невозможно.
Чтобы понять можно ли попробовать арбуз, потребуется увидеть его мякоть. Она не должна содержать прожилок, цвет должен быть равномерным без глянца (если видны крупинки, это говорит не только об отсутствии нитратов, но и о сладости ягоды).

Арбуз не перегружает желудок и поджелудочную железу, что делает его употребление возможным при гастрите или панкреатите
Поможет определить наличие нитратов и так называемый тест с водой. Небольшое количество мякоти полосатой ягоды раздавите вилкой и залейте водой. Если через два часа цвет воды изменился слегка, то есть арбуз можно не опасаясь отравиться. А если вода окрасилась в красный цвет, то лучше выкинуть такую тыквину.
Прежде чем приобрести арбуз хорошо осмотрите его поверхность. Если она деформирована или при надавливании на нее слышен хруст, то от покупки лучше отказаться. В зависимости от сорта хранится арбуз две — три недели.
По истечении срока хранения ягода прокисает, и хотя это никак не сказывается на органолептических показателях арбузной мякоти, после ее употребления возможен дискомфорт в животе, понос. Поэтому рекомендуется у продавца спросить сопроводительные документы.
Арбуз на 96% состоит из воды, поэтому его переваривание занимает чуть больше четверти часа. Если не увлекаться поеданием полосатой ягоды, то можно не только получить удовольствие от сочной сладкой мякоти, но и пополнить организм полезными витаминами и микроэлементами, «почистить» кишечник, вывести радикалы. При язвенной болезни желудка есть можно арбуз, но важно соблюдать осторожность, чтоб не вызвать осложнений или не спровоцировать обострение.

 Отрыжка — это выход скопившихся газов в пищеварительном тракте, иногда вместе с крохами пищи. По запаху и вкусовым ощущениям можно определить состояние ЖКТ. Так, если нет никакого запаха, то это всего лишь выходит воздух, попавший в желудок вместе с едой. Присутствие кисло — гнилого, тухлого запаха и привкуса во рту после отрыжки, необходимо пройти медицинское обследование, так как это может быть признаком развития серьезного заболевания.
Отрыжка — это выход скопившихся газов в пищеварительном тракте, иногда вместе с крохами пищи. По запаху и вкусовым ощущениям можно определить состояние ЖКТ. Так, если нет никакого запаха, то это всего лишь выходит воздух, попавший в желудок вместе с едой. Присутствие кисло — гнилого, тухлого запаха и привкуса во рту после отрыжки, необходимо пройти медицинское обследование, так как это может быть признаком развития серьезного заболевания.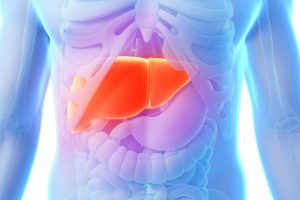 Многообразие действия лекарственных трав на желудочно-кишечный тракт позволяет народной медицине применять их в лечении печени, поджелудочной железы, желчного пузыря и желчевыводящих путей. Лекарственные растения, применяемые при перечисленных заболеваниях, оказывают противовоспалительное, антимикробное, антитоксическое, гепатозащитное, спазмолитическое, антиаллергическое и желчегонное действие. При остром гепатите лекарственные растения служат дополнительным средством к медикаментозному лечению. При хроническом гепатите они применяются самостоятельно в течение длительного времени (от 6 месяцев до нескольких лет). При остром гепатите лекарственные растения уменьшают вероятность осложнений, ускоряют выздоровление. При хроническом гепатите фитотерапия замедляет воспалительные и дистрофические процессы в тканях печени.
Многообразие действия лекарственных трав на желудочно-кишечный тракт позволяет народной медицине применять их в лечении печени, поджелудочной железы, желчного пузыря и желчевыводящих путей. Лекарственные растения, применяемые при перечисленных заболеваниях, оказывают противовоспалительное, антимикробное, антитоксическое, гепатозащитное, спазмолитическое, антиаллергическое и желчегонное действие. При остром гепатите лекарственные растения служат дополнительным средством к медикаментозному лечению. При хроническом гепатите они применяются самостоятельно в течение длительного времени (от 6 месяцев до нескольких лет). При остром гепатите лекарственные растения уменьшают вероятность осложнений, ускоряют выздоровление. При хроническом гепатите фитотерапия замедляет воспалительные и дистрофические процессы в тканях печени.















 Основным поводом, заставляющим прибегнуть к удалению желудка, являются злокачественные опухоли. Рак желудка – один из самых частых видов новообразований, поражающих человека, наиболее распространен в Японии и странах Азии, но и в других регионах его частота продолжает расти. Наличие опухоли, особенно, в средней трети, кардиальном или пилорическом отделе, считается прямым показанием к гастрэктомии, которая дополняется удалением лимфоузлов и других образований брюшной полости.
Основным поводом, заставляющим прибегнуть к удалению желудка, являются злокачественные опухоли. Рак желудка – один из самых частых видов новообразований, поражающих человека, наиболее распространен в Японии и странах Азии, но и в других регионах его частота продолжает расти. Наличие опухоли, особенно, в средней трети, кардиальном или пилорическом отделе, считается прямым показанием к гастрэктомии, которая дополняется удалением лимфоузлов и других образований брюшной полости.






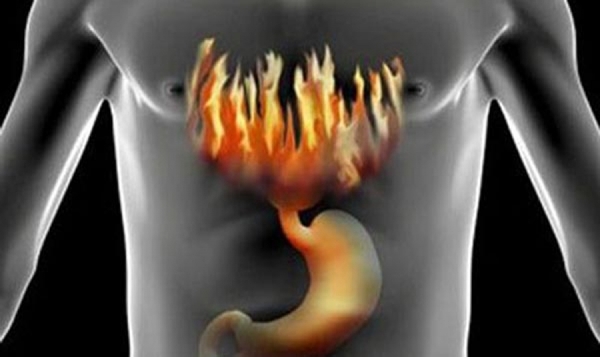









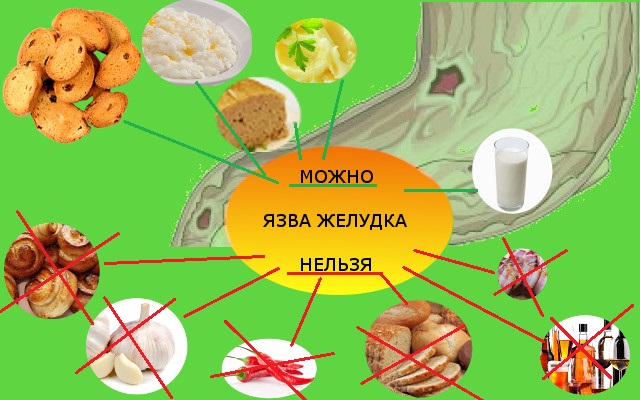

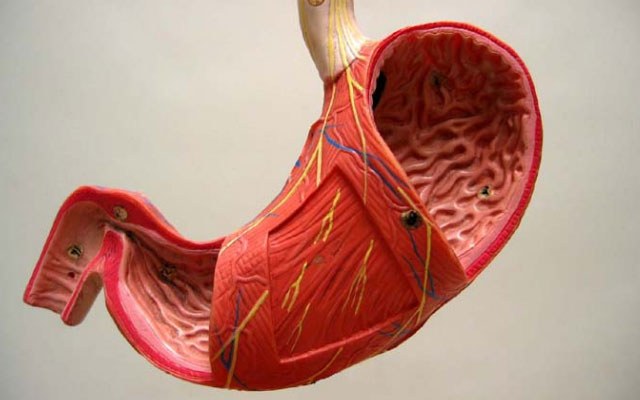









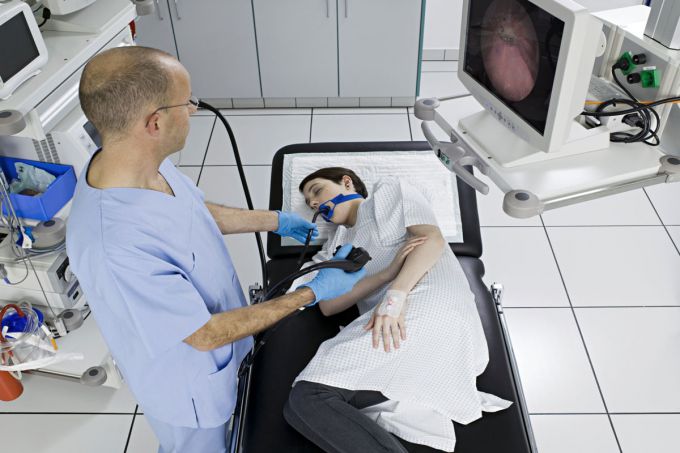
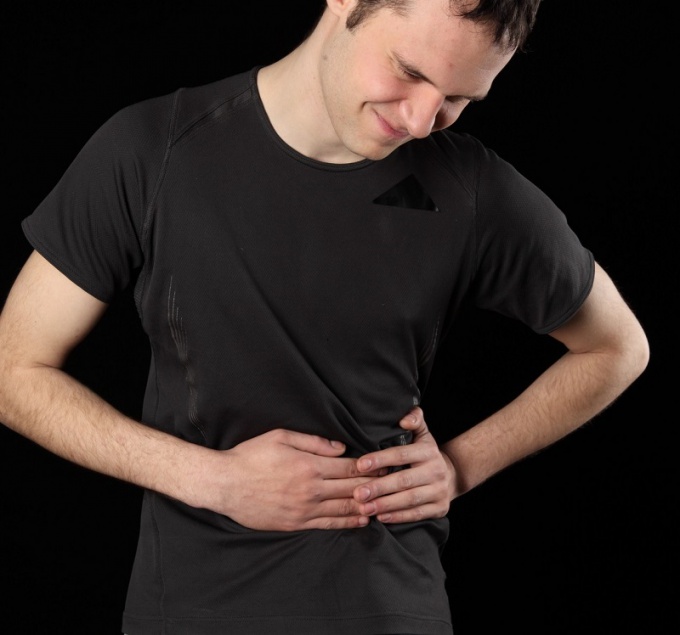



 Благодаря низкой калорийности (всего 114 ккал на 100 грамм), куриные желудки приравнивают к отличным диетическим продуктам. Регулярное употребление данного деликатеса позволит следовать сбалансированному питанию, не подвергая организм лишней нагрузке.
Благодаря низкой калорийности (всего 114 ккал на 100 грамм), куриные желудки приравнивают к отличным диетическим продуктам. Регулярное употребление данного деликатеса позволит следовать сбалансированному питанию, не подвергая организм лишней нагрузке. Куриные желудочки – отличный диетический продукт, после употребления которого на талии не появятся лишние сантименты, поэтому его рекомендуют употреблять для потери лишних килограмм. Довольно низкая калорийность и большое содержание белка идеально подходит для тех, кому требуется следить за здоровьем и правильным питанием.
Куриные желудочки – отличный диетический продукт, после употребления которого на талии не появятся лишние сантименты, поэтому его рекомендуют употреблять для потери лишних килограмм. Довольно низкая калорийность и большое содержание белка идеально подходит для тех, кому требуется следить за здоровьем и правильным питанием. Куриные желудочки – очень капризный продукт, поскольку он очень быстро портится. В замороженном виде все полезные элементы в потрошках разрушаются, а если хранить покупку вне холодильника, то на его поверхности появятся вредные токсины. Поэтому важно приобретать только свежий охлажденный продукт, который наверняка не поддавали заморозке.
Куриные желудочки – очень капризный продукт, поскольку он очень быстро портится. В замороженном виде все полезные элементы в потрошках разрушаются, а если хранить покупку вне холодильника, то на его поверхности появятся вредные токсины. Поэтому важно приобретать только свежий охлажденный продукт, который наверняка не поддавали заморозке. Многие из нас очень любят блюда с куриными желудками (пупками). И не зря — ведь в данном субпродукте много различных полезных компонентов. Каких именно — читайте ниже. В этой статье мы подробно расскажем вам о желудках курицы, не забыв упомянуть о том, кому их можно есть, а кому нельзя.
Многие из нас очень любят блюда с куриными желудками (пупками). И не зря — ведь в данном субпродукте много различных полезных компонентов. Каких именно — читайте ниже. В этой статье мы подробно расскажем вам о желудках курицы, не забыв упомянуть о том, кому их можно есть, а кому нельзя.



 Главное помнить одно: в основном пупок достают вместе с печёнкой, поэтому будьте аккуратны — не раздавите при этом селезёнку, ведь её отправляют в отходы, а вот печёнка и желудок вам обязательно пригодятся.
Главное помнить одно: в основном пупок достают вместе с печёнкой, поэтому будьте аккуратны — не раздавите при этом селезёнку, ведь её отправляют в отходы, а вот печёнка и желудок вам обязательно пригодятся. После обработки обязательно снимите с желудков внутреннюю толстую жёлтую плёнку — кутикулу. Пальцами или ножиком подденьте края, потяните и аккуратно снимите. Промойте пупки.
Куриные желудки готовят с различными продуктами — луком, морковью, картошкой, сметаной, рисом, карри, сыром, кунжутом, мускатным орехом, грибами, кориандром.
После обработки обязательно снимите с желудков внутреннюю толстую жёлтую плёнку — кутикулу. Пальцами или ножиком подденьте края, потяните и аккуратно снимите. Промойте пупки.
Куриные желудки готовят с различными продуктами — луком, морковью, картошкой, сметаной, рисом, карри, сыром, кунжутом, мускатным орехом, грибами, кориандром. Пошаговый рецепт:
Пошаговый рецепт:

 Содержащаяся в куриных желудках клетчатка обеспечит вас долгим чувством насыщения и нормализует процесс пищеварения. Отличается субпродукт и высоким содержанием золы, способствующей выводу токсинов.
Содержащаяся в куриных желудках клетчатка обеспечит вас долгим чувством насыщения и нормализует процесс пищеварения. Отличается субпродукт и высоким содержанием золы, способствующей выводу токсинов.

 что в процессе его приготовления не используется большое количество жирных сливок или масла.
Куриные тушеные желудки имеют калорийность чуть ниже и не превышают показателя в 75 кКал на 100 г. При этом, процесс тушения должен быть длительным, чтобы блюдо получилось нежным и вкусным. Стоит обратить внимание на то, что использование во время тушения лука, моркови и сливок, значительно увеличивает калорийность продукта, хотя и улучшает его вкусовые качества.
что в процессе его приготовления не используется большое количество жирных сливок или масла.
Куриные тушеные желудки имеют калорийность чуть ниже и не превышают показателя в 75 кКал на 100 г. При этом, процесс тушения должен быть длительным, чтобы блюдо получилось нежным и вкусным. Стоит обратить внимание на то, что использование во время тушения лука, моркови и сливок, значительно увеличивает калорийность продукта, хотя и улучшает его вкусовые качества.


 Если вы приобрели неочищенные продукты по причине того, что они дешевле, то приготовьтесь к не самой приятной работе. Вы, наверное, понимаете, что желудочек – это мышечный орган, который с одной стороны покрыт слоем жира, а с другой, внутренней, — именно этой пленкой, которая и защищает его от повреждений. Поэтому-то она и такая жесткая. Самое трудное в очистке и есть вопрос о том, как почистить желудки куриные. Имеется несколько способов это сделать.
Если вы приобрели неочищенные продукты по причине того, что они дешевле, то приготовьтесь к не самой приятной работе. Вы, наверное, понимаете, что желудочек – это мышечный орган, который с одной стороны покрыт слоем жира, а с другой, внутренней, — именно этой пленкой, которая и защищает его от повреждений. Поэтому-то она и такая жесткая. Самое трудное в очистке и есть вопрос о том, как почистить желудки куриные. Имеется несколько способов это сделать.
 Мышечные желудки куриные имеют много вариантов использования, применяются в самых разнообразных рецептах. Из них готовят супы, салаты, их тушат, жарят, запекают, используют в качестве начинки для пирожков и пирогов. Если курица была молодой, то варят их приблизительно 40 минут, если старой – два часа. Если желаете довести их до готовности быстро, возьмите мультиварку или скороварку, получится быстрее в два раза. Имейте в виду, что когда говорят о супе с потрошками и домашней лапшой, то речь идет именно о куриных желудках.
Мышечные желудки куриные имеют много вариантов использования, применяются в самых разнообразных рецептах. Из них готовят супы, салаты, их тушат, жарят, запекают, используют в качестве начинки для пирожков и пирогов. Если курица была молодой, то варят их приблизительно 40 минут, если старой – два часа. Если желаете довести их до готовности быстро, возьмите мультиварку или скороварку, получится быстрее в два раза. Имейте в виду, что когда говорят о супе с потрошками и домашней лапшой, то речь идет именно о куриных желудках. Оказавшись перед вопросом о том, что приготовить с желудками куриными, потушив их, никогда не пожалеете о таком решении. Подавать рекомендуется с вареным рисом, заправив его маслом сливочным. Можно и с вермишелью. Приятного аппетита! Если же вы желаете поесть жареные куриные желудки, то рекомендуем их предварительно отварить, а затем пожарить вместе с картошкой и луком. Вкуснейшее блюдо! И не бойтесь экспериментировать на кухне.
Оказавшись перед вопросом о том, что приготовить с желудками куриными, потушив их, никогда не пожалеете о таком решении. Подавать рекомендуется с вареным рисом, заправив его маслом сливочным. Можно и с вермишелью. Приятного аппетита! Если же вы желаете поесть жареные куриные желудки, то рекомендуем их предварительно отварить, а затем пожарить вместе с картошкой и луком. Вкуснейшее блюдо! И не бойтесь экспериментировать на кухне.
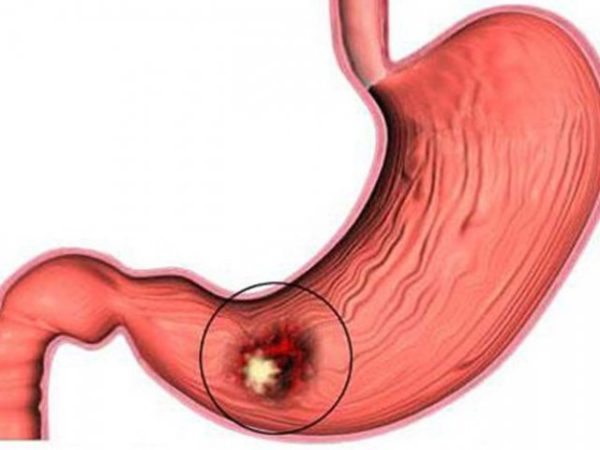


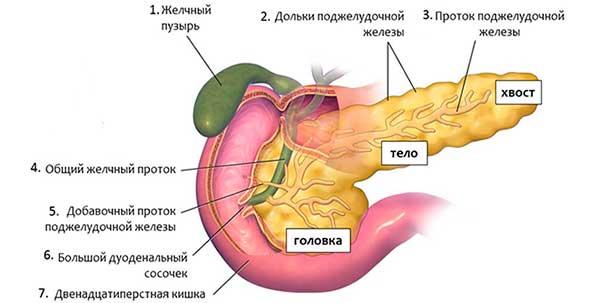
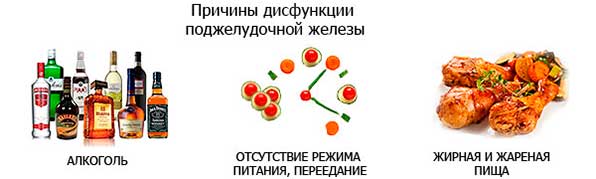
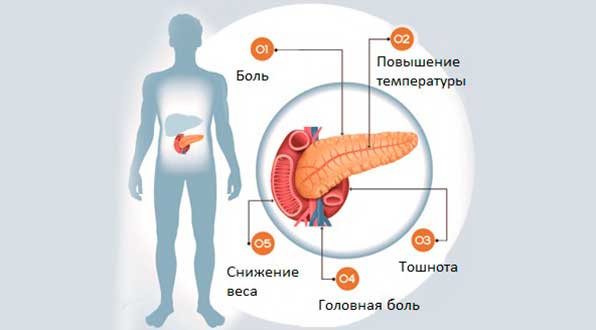

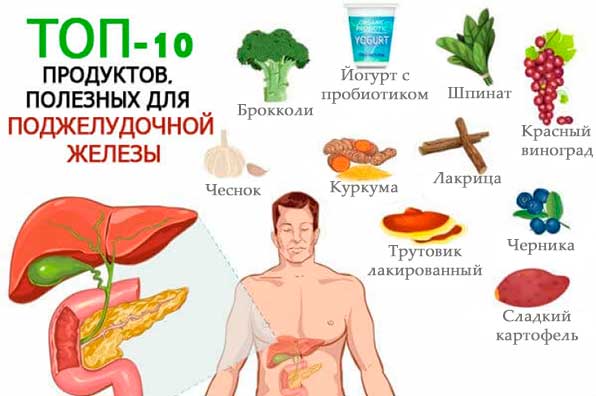

 Употребление монастырского сбора для лечения панкреатита
Употребление монастырского сбора для лечения панкреатита Симптомы и способы лечения цистаденомы в поджелудочной железе
Симптомы и способы лечения цистаденомы в поджелудочной железе Особенности протекания аденокарциномы поджелудочной железы и лечение болезни
Особенности протекания аденокарциномы поджелудочной железы и лечение болезни Симптомы развития злокачественной опухоли поджелудочной железы и дальнейший прогноз
Симптомы развития злокачественной опухоли поджелудочной железы и дальнейший прогноз Виды гормонов поджелудочной железы и их роль в организме
Виды гормонов поджелудочной железы и их роль в организме



 Читайте также:
Читайте также:














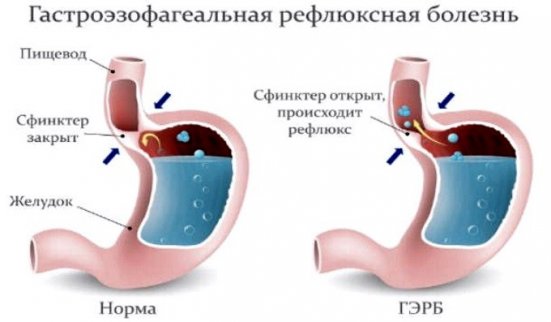



 Загрузка…
Загрузка…


 Чтобы пищеварительная система была здоровой, нужно перестать есть полуфабрикаты.
Чтобы пищеварительная система была здоровой, нужно перестать есть полуфабрикаты. В период лечения допускается употребление яблочного варенья.
В период лечения допускается употребление яблочного варенья. При проблемах с ЖКТ полезно есть свеклу.
При проблемах с ЖКТ полезно есть свеклу. Больным будет полезно употребление легкой творожной запеканки.
Больным будет полезно употребление легкой творожной запеканки. Для первого завтрака подойдет омлет.
Для первого завтрака подойдет омлет. Вкусным и питательным перекусом станут орешки.
Вкусным и питательным перекусом станут орешки.


 Альтернативой мясу может стать рыба. Отдавайте предпочтение нежирной рыбе, например, щуке или судаку. Красную рыбу следует употреблять крайне редко. Лучше всего готовить рыбу на пару или запекать в духовке.
Альтернативой мясу может стать рыба. Отдавайте предпочтение нежирной рыбе, например, щуке или судаку. Красную рыбу следует употреблять крайне редко. Лучше всего готовить рыбу на пару или запекать в духовке. Среди запрещенных продуктов есть некоторые овощи, например, белокочанная капуста или баклажаны. Кроме того, из рациона следует полностью исключить жирное мясо или рыбу.
Среди запрещенных продуктов есть некоторые овощи, например, белокочанная капуста или баклажаны. Кроме того, из рациона следует полностью исключить жирное мясо или рыбу.
 Как уже было сказано выше, диета должна не только питать организм, но и быть максимально простой. Не стоит есть сложные блюда, состоящие из множества ингредиентов, на переваривание которых не только уйдет много времени, но и жизненных сил. Рассмотри примеры меню на первые 5 дней лечебной диеты:
Как уже было сказано выше, диета должна не только питать организм, но и быть максимально простой. Не стоит есть сложные блюда, состоящие из множества ингредиентов, на переваривание которых не только уйдет много времени, но и жизненных сил. Рассмотри примеры меню на первые 5 дней лечебной диеты: В том случае, когда диарея развивалась на фоне пагубного воздействия антибиотиков, диету следует соблюдать ровно до тех пор, пока врач не диагностирует полное выздоровление и исчезновение дисбактериоза. В среднем для ребенка – 10-12 дней, для взрослого 5-7 дней. Если же диарея имела более серьезные причины, а также усложнялась присоединением рвоты, повышением температуры и ознобом, диету следует соблюдать до полного выздоровления (10-15 дней).
В том случае, когда диарея развивалась на фоне пагубного воздействия антибиотиков, диету следует соблюдать ровно до тех пор, пока врач не диагностирует полное выздоровление и исчезновение дисбактериоза. В среднем для ребенка – 10-12 дней, для взрослого 5-7 дней. Если же диарея имела более серьезные причины, а также усложнялась присоединением рвоты, повышением температуры и ознобом, диету следует соблюдать до полного выздоровления (10-15 дней).



 Неприятные ощущения могут возникнуть от курения натощак.
Неприятные ощущения могут возникнуть от курения натощак. Доктор проводит обследование больного методом пальпации живота.
Доктор проводит обследование больного методом пальпации живота. Отвар ромашки необходимо принимать горячим за полчаса до еды.
Отвар ромашки необходимо принимать горячим за полчаса до еды.




 Некоторые люди сталкивались с такой проблемой, как появление чувства, будто желудок переполнен, тогда как на самом деле они поели совсем немного. Возникновение такого, странного на первый взгляд, ощущения, может быть вызвано целым рядом причин. При этом следует особо подчеркнуть тот факт, что в данном случае речь идет, скорее всего, о патологии, поэтому здесь не обойтись без квалифицированной медицинской помощи.
Некоторые люди сталкивались с такой проблемой, как появление чувства, будто желудок переполнен, тогда как на самом деле они поели совсем немного. Возникновение такого, странного на первый взгляд, ощущения, может быть вызвано целым рядом причин. При этом следует особо подчеркнуть тот факт, что в данном случае речь идет, скорее всего, о патологии, поэтому здесь не обойтись без квалифицированной медицинской помощи. Однако иногда бывает и так, что чувство переполненного желудка появляется после еды всегда, даже если съел совсем чуть. Это уже достаточно тревожный звоночек, который может свидетельствовать, например, о наличии патологий желудочно-кишечного тракта. Более того, к врачу нужно обращаться как можно скорее, если данное явление еще и сопровождается следующими симптомами:
Однако иногда бывает и так, что чувство переполненного желудка появляется после еды всегда, даже если съел совсем чуть. Это уже достаточно тревожный звоночек, который может свидетельствовать, например, о наличии патологий желудочно-кишечного тракта. Более того, к врачу нужно обращаться как можно скорее, если данное явление еще и сопровождается следующими симптомами: Если же говорить непосредственно о лечении такой патологии, то здесь нужно особо подчеркнуть, что терапия должна быть комплексной. Убрать неприятный симптом в данном случае будет вовсе не первоочередной задачей. Нет, устранить дискомфорт, конечно же, необходимо. Однако самое главное в данном случае – как можно скорее начать борьбу с первопричиной, спровоцировавшей появление этого симптома. Поскольку их есть достаточно много, то и лечение будет разным. Все зависит от множества факторов – наличия или отсутствия заболеваний, общего состояния организма, возраста пациента, и так далее. Расписывать здесь какие-то препараты или стратегии лечения просто не имеет смысла. Можно лишь просто перечислить группы лекарств, которые могут быть назначены пациентам, жалующим на чувство наполненности желудка – ферменты, обволакивающие средства, спазмолитики. В некоторых случаях может даже потребоваться помощь психотерапевта и прием антидепрессантов.
Если же говорить непосредственно о лечении такой патологии, то здесь нужно особо подчеркнуть, что терапия должна быть комплексной. Убрать неприятный симптом в данном случае будет вовсе не первоочередной задачей. Нет, устранить дискомфорт, конечно же, необходимо. Однако самое главное в данном случае – как можно скорее начать борьбу с первопричиной, спровоцировавшей появление этого симптома. Поскольку их есть достаточно много, то и лечение будет разным. Все зависит от множества факторов – наличия или отсутствия заболеваний, общего состояния организма, возраста пациента, и так далее. Расписывать здесь какие-то препараты или стратегии лечения просто не имеет смысла. Можно лишь просто перечислить группы лекарств, которые могут быть назначены пациентам, жалующим на чувство наполненности желудка – ферменты, обволакивающие средства, спазмолитики. В некоторых случаях может даже потребоваться помощь психотерапевта и прием антидепрессантов.