Овес и язва желудка: как применять, противопоказания
Такое народное средство, как отвар овса при язве желудка используется на протяжении многих веков. Благодаря его составу, в которых входят важные микро- и макроэлементы, оказывает благоприятное влияние не только на пищеварительную систему, но и на весь организм в целом. Основное свойство овса заключается в обволакивании слизистой желудка, что оказывает противовоспалительный эффект и предотвращает распространение язвенного процесса.

Состав и польза овса
Для лечения желудочных патологий и органов пищеварения используют неочищенные зерна культуры, что способствует сохранению всех полезных веществ при термической обработке. Овес ценится из-за состава, в который входят следующие вещества:
- белки;
- растительные жиры;
- аминокислоты;
- углеводы;
- витамины группы В, А и Е;
- минералы;
- стероиды.
 Лекарственные средства из овса обладают обволакивающими свойствами.
Лекарственные средства из овса обладают обволакивающими свойствами.Отвары и настойки овса применяются для укрепления иммунной системы, нормализации обменных процессов, а также при печеночных и почечных недугах, нарушениях сердечной деятельности и психоэмоциональном перенапряжении. Благоприятное влияние культура оказывает на работу органов желудочно-кишечного тракта. При диагностированной язве желудка и/или двенадцатиперстной кишки применяют множество рецептов народной медицины с добавлением овса, который обволакивает и оберегает слизистую оболочку от внешнего и внутреннего воздействия негативных факторов. Активные компоненты, что содержатся в овсе, угнетают агрессивное действие, которое оказывает желудочный сок на стенки органа.
При систематическом приеме отвара овса отмечается заживление язвенных образований и уменьшение воспалительного процесса. В случае сильных болей и спазмов в желудке, такое средство купирует болевой синдром и оказывает спазмолитическое действие. Элементы, что содержаться в овсе способствуют ускоренной регенерации клеток, которые были втянуты в патологический процесс.
Вернуться к оглавлениюСредства из овса оказывают влияние на работу кишечника путем его полного очищения, что выводит из организма токсины и продукты распада.
Как применять овес при язве желудка?
 Для приготовления лекарственных средств используют цельные зерна.
Для приготовления лекарственных средств используют цельные зерна.Чтобы усилить эффект воздействия растения при заболеваниях органов пищеварения, применяют неочищенные зерна овса. Существует множество рецептов приготовление лекарственных средств, которые готовятся на воде или молоке, а также водяной бане. Для улучшения вкусовых качеств в отвары добавляют продукты пчеловодства. Рецепты просты и практичны. Лекарство готовится на несколько дней, что не влияет на его качество. При язве применяют не только отвар из овса, но и кисель. Особенности применения культуры зависят от выраженности и распространения патологического процесса.
Вернуться к оглавлениюОвсяной отвар
Применяется не только при язве желудка, но и гастродуоденитах в независимости от показателей кислотности желудочного сока. Для приготовления суточной порции используют следующее количественное соотношение ингредиентов:
- 1 стакан овса;
- 1 литр воды.
Зерна промываются под проточной водой, после чего заливаются нужным количеством жидкости и отправляются настаиваться на 10—12 часов. По истечении времени приготовленная смесь отправляется на медленный огонь и кипятится в течение 30-ти минут. По завершении отвар остуживается и процеживается. Принимать нужно маленькими порциями 3—4 раза в день за 20 минут до приема пищи. Курс лечения может быть продолжительным и длится до полного заживления язв.
Вернуться к оглавлениюОвсяный кисель
 Наиболее полезный напиток из неочищенного зерна.
Наиболее полезный напиток из неочищенного зерна.Такое средство имеет усиленное обволакивающее действие и эффективно в комплексе с диетическим питанием. Чтобы приготовить овсяный кисель, нужно взять 1 стакан зерен и залить 1 литром прохладной воды, после чего варить на маленьком огне не менее 4-х часов. Важно осуществлять контроль за количеством жидкости и при необходимости подливать воду. Когда консистенция поменяется и станет тягучей, овес отделяется от жидкости. Далее, он перетирается и опять помещается в киселеобразную воду, чтобы прокипятить еще 20 минут. При язвенных образованиях рекомендуется употреблять 3 стакана киселя в день не менее 2-х месяцев.
Вернуться к оглавлениюПо желанию в напиток добавляются продукты пчеловодства или сухофрукты.
Другие средства
Благоприятно на работу органов пищеварения действует и овсяная каша, которая является полноценным завтраком. Благодаря обволакивающим свойствам она защищает стенки желудка от воздействия пищи, которая употребляется на протяжении дня. Хорошим вариантом для обеда считается овсяный суп. Для его приготовления используется нежирный куриный бульон с добавлением овощей и овсяных хлопьев.
Вернуться к оглавлениюПротивопоказания и возможные побочные действия
Лечение отваром или киселем из овса не имеет возрастных ограничений и показано даже в период беременности. Для применения такого метода народной медицины при язвенной болезни противопоказания отсутствуют. Исключить продукты из овса нужно только в случае индивидуальной непереносимости культуры. С особой осторожностью применяются при желчнокаменной болезни и повышенной кислотности желудочного сока. В таком случае перед началом лечения, необходимо проконсультироваться у врача. При приготовлении лекарственного средства важно придерживаться точных дозировок и этапов приготовления. В противном случае несоблюдение правил может стать причиной возникновения сильных головных болей и общего недомогания.
Как заваривать овес для лечения кишечника?
Пищеварительная система представляет собой совокупность желез и органов, обеспечивающих получение питательных веществ, необходимых организму для полноценной жизнедеятельности. Стрессы, некачественные продукты, неблагоприятная экология, лекарства и прочие факторы провоцируют возникновение или обострение заболеваний ЖКТ. Болезни органов пищеварения настолько распространены, что с их проявлениями хотя бы раз встречается каждый человек.
Чтобы не допустить такой ситуации, народная медицина советует использовать овес для желудка с лечебной и профилактической целью. В статье обсудим, каковы полезные свойства овса, противопоказания и побочные эффекты, лечение желудочно-кишечного тракта овсом, особенности его применения.
Химический состав и лечебные свойства
Овес — однолетнее травянистое растение, возделываемое в промышленных масштабах как пищевая и кормовая культура. К роду овса относится более 20 видов, из них самый важный с хозяйственной точки зрения — овес обыкновенный или кормовой.
 Необработанный овес, собранный в шелухе, используют в качестве лекарственного сырья для приготовления отваров. Цельная овсяная крупа, изготовленная путем шлифования, пропаривания, шелушения пригодна для приготовления плова, каш, фаршировки.
Необработанный овес, собранный в шелухе, используют в качестве лекарственного сырья для приготовления отваров. Цельная овсяная крупа, изготовленная путем шлифования, пропаривания, шелушения пригодна для приготовления плова, каш, фаршировки.
Основные вещества зерна, определяющие его питательную ценность — углеводы (59,5 г), белки (12,3 г), жиры (6,1 г).
В состав углеводного комплекса входит крахмал, как основное вещество, пищевые волокна, сахара (фруктоза, глюкоза, сахароза, лактоза, галактоза, мальтоза).
В злаке содержится много полезных веществ:
- витамин А, представленный бета- и альфа-каротином, ликопином, ретинолом;
- комплекс витаминов группы В: тиамин, рибофлавин, холин, пиридоксин, фолаты, пантотеновая кислота;
- витамин Е, К, Д, Н, никотиновая кислота;
- макроэлементы: калий, кальций, магний, натрий, фосфор, кремний, хлор, сера;
- микроэлементы: йод, бор, железо, ванадий, медь, кобальт, фтор, цинк, хром, селен, марганец, никель, молибден.
Овес ценится за широкий спектр фармакологической активности. Он оказывает выраженное мочегонное и противовоспалительное действие, регулирует уровень сахара в крови, что особенно важно для людей с сахарным диабетом, обеспечивает активную очистку печени, почек, крови, способствует кроветворению.
Злак благоприятно сказывается на состоянии нервной системы, сердца и сосудов, укрепляет иммунитет, избавляет от бессонницы, активизирует умственную деятельность.
Овес способствует нормализации метаболизма, активному усвоению углеводов организмом, помогает в борьбе с простудными заболеваниями, гипертонией, снижает вероятность возникновения раковых опухолей, замедляет процессы старения.
Польза овса для желудочно-кишечного тракта
Овсяный отвар полезен для всего организма, но особенно благоприятно воздействует на органы пищеварения, печень и почки. Он действует как энтеросорбент, который удаляет из кишечника токсические вещества, повышает функциональную активность органов ЖКТ, выводит лишнюю жидкость.
Чем еще полезен овсяный отвар для желудка:
- стимулирует процессы регенерации слизистой;
- удаляет некротические ткани с язвенных дефектов на слизистых оболочках;
- предотвращает возникновение токсических и аллергических реакций;
- улучшает кровоснабжение кишечника;
- приводит в норму обмен веществ;
- регулирует кислотно-щелочное равновесие в крови;
- предупреждает водно-электролитные потери;
- тормозит воспаление;
- устраняет дисбактериоз;
- усиливает перистальтику толстого кишечника;
- убирает болезненные спазмы в желудке;
- уменьшает скопление газов;
- восстанавливает системы гуморальной регуляции организма;
- защищает слизистые оболочки от агрессивного действия раздражающих веществ.
Особенности применения
Несмотря на полезность овса для органов пищеварения, иногда его действия недостаточно, чтобы избавиться от заболевания. Поэтому его чаще используют как дополнение к медикаментозной терапии или профилактическое средство, предупреждающее возникновение рецидивов и осложнений.

При гастрите
Овес при гастрите рекомендовано употреблять в качестве противовоспалительного, болеутоляющего, спазмолитического и регенерирующего средства, для защиты эпителия от повреждающих воздействий. Также в составе зерна содержится аскорбиновая и никотиновая кислоты, пиридоксин, которые стимулируют производство желудочного сока, а витамин Е восполняет дефицит естественных защитных факторов.
Для справки. Как свидетельствуют многочисленные отзывы, овес от гастрита действительно помогает, и побочные эффекты при такой процедуре возникают редко. Важно только соблюдать дозировку и учитывать противопоказания.
При язве
Овес при язве желудка оказывает обволакивающее действие и защищает внутреннюю поверхность кишечника от механического, физического и химического раздражения, ускоряет процесс заживления эрозивно-язвенных поражений.
В дополнение к этому овсяная слизь создает благоприятные условия для размножения и жизнедеятельности полезных бифидобактерий, играющих важную роль в процессах пищеварения, что служит профилактикой дисбактериоза.
Читайте также:
Можно ли дыню при язве желудка.
Как употреблять тыкву в лечебных целях при язве желудка?
Овес при запорах
Отвар овса при запоре активизирует сокращение гладких кишечных мышц, тем самым стимулирует выведение каловых масс, препятствует их застаиванию в просвете кишечника. Овес используют и при повышенном газообразовании, при болях, спазмах в кишечном отделе ЖКТ.

При заболеваниях двенадцатиперстной кишки
Овес рекомендовано употреблять для лечения и профилактики обострений язвенной болезни двенадцатиперстной кишки. Растение действует как энтеросорбент, ускоряет процесс заживления язвенных дефектов, уменьшает болезненность, повышает защиту слизистых, нейтрализует свободные радикалы.
Другое
Овес имеет относительно невысокий гликемический индекс (55 единиц), поэтому должен обязательно входить в рацион людей с сахарным диабетом, особенно, если заболевание протекает на фоне ацидоза (сдвиг кислотно-щелочного равновесия в сторону закисления).
Овес помогает в похудении. Зерна содержат клетчатку, которая способствует снижению веса за счет очищения кишечника от шлаков и токсинов. Клетчатка дает быстрое и длительное чувство насыщения, что позволяет отказаться от перекусов, уменьшить объем порций. Обладая мочегонным действием, злак выводит из организма лишнюю жидкость, результатом чего будет устранение отечности, уменьшение сантиметров в талии, бедрах.
Рекомендуют принимать заваренный овес в случае пищевого отравления. Крахмал, присутствующий в составе зерен, связывает токсические вещества и выводит их из организма.
Также растение защищает поверхность слизистой оболочки от воздействия агрессивных механических и физических факторов, облегчает тяжесть симптомов интоксикации.
Это интересно:
Что лучше для похудения — рис или гречка: сравниваем калорийность.
Готовим и пьем тыквенный сок для похудения.
Народные рецепты и схема их применения
Перед тем, как проводить лечение заболеваний желудочно-кишечного тракта овсом, важно выбрать качественное зерно. Для приготовления настоя и отвара нужно использовать именно зерна, а не хлопья. Именно в оболочке сосредоточено максимальное количество полезных веществ, позволяющих достичь прогнозируемого результата в лечении.
При покупке обратите внимание на внешний вид злака: овес хорошего качества имеет запах соломы и светлый цвет.
Совет. Чтобы проверить качество зерна в домашних условиях, его нужно залить холодной водой. Если через час-два зерна не всплывут, то крупа соответствующего качества, ее можно использовать для приготовления отвара, настоя или любого другого рецепта.
Существует несколько вариантов приготовления и применения овса. Это отвар, настой, кисель, отруби.
Отвар
Отвар готовят на молоке или воде, из расчета 200 г овса на 1 л жидкости. В зернах содержится фитин, который, попадая в организм, препятствует усвоению питательных компонентов. Чтобы расщепить фитин, овес хорошо промывают до прозрачности воды, потом замачивают в кипяченной остуженной воде на 10-12 часов.
По прошествии времени емкость с настоем необходимо поставить на плиту, довести до кипения. После закипания варить под крышкой на медленном огне 20-30 минут. Снять посуду с плиты, накрыть крышкой и оставить до полного остывания. Отвар процедить через сито или несколько слоев марли, остаток отжать. Отвар на молоке необходимо кипятить в течение 60-90 минут, периодически помешивая.
Для приготовления целебного отвара можно использовать измельченные зерна, но только не пыль. 1 ст. л. крупы промыть до прозрачной воды, засыпать в термос, залить 250 мл кипятка. Настаивать 12 часов.
Принимать отвар по 100-200 мл с периодичностью три раза в день за полчаса до еды. Продолжительность курса — 21 день, если иное не оговорено врачом. Через месяц при необходимости повторить лечение.
Кисель
1 л дистиллированной воды подогреть до температуры 40 °C. Залить 200 г овсяных хлопьев. Оставить на 10-15 минут для разбухания. Далее варить на среднем огне 30-40 минут, постоянно помешивая. Остывший отвар процедить через дуршлаг, хлопья перетереть через сито, добавить к жидкости, перемешать. Снова поставить на плиту, довести до кипения и готовить 5 минут.
В качестве основного ингредиента используют пророщенные семена овса. Для этого 500 г зерна промыть до прозрачной воды, залить 1-1,25 л воды, оставить для настаивания на один час. Не меняя жидкость, варить зерна до закипания. Потом добавить 1 ст. л. с верхом крахмала и готовить кисель на медленном огне до загустения.
В целях профилактики и лечения заболевания ЖКТ принимать по 150-200 мл напитка трижды в день на протяжении трех недель.
Отруби

Овсяные отруби — действенный способ почистить печень, почки и кишечник от шлаков и токсинов, привести в норму метаболизм, активизировать пищеварение и скорректировать массу тела.
Очевидное преимущество рецепта — отсутствие этапа приготовления. Достаточно каждый день съедать 2 ст.л. отрубей, запивая достаточным количеством воды. Делать это нужно три раза в день за 15 минут до основного приема пищи.
Настой
Необходимо 100 г зерен залить холодной перекипяченной водой и оставить в термосе на 10-12 часов для настаивания. Потом процедить, пить в течение дня 3-4 раза по 100 мл.
Важно! Такой настой рекомендовано употреблять вместо чая людям, которые принимают антибиотики или другие лекарственные препараты.
Известен другой вариант приготовления настоя — на спирте и стеблях растения. 20 г измельченных зеленых листьев залить 250 мл водки или 40%-го спирта. Настаивать под крышкой в темном прохладном и сухом помещении в течение 14 дней. Процеженный настой принимать по 1 ст. л. разбавленный с 30-50 мл воды.
В каких случаях нельзя использовать
Несмотря на то, что злак полезен для организма, существует ряд противопоказаний, когда не следует использовать овес для лечения желудка:
- почечная и печеночная недостаточность;
- формирование камней крупного размера в отделах мочевыводящей системы;
- повышенная кислотность желудка;
- аллергия на продукт;
- сердечные и сосудистые заболевания в стадии обострения;
- боли в животе неясного происхождения;
- период беременности и лактации;
- целиакия (непереносимость глютена)
Заключение
Овес обладает целым рядом полезных свойств для пищеварительной системы, поэтому его можно использовать как для лечения, так и для профилактики заболеваний ЖКТ. Известны разные варианты приготовления и применения овса: настой, отвар, кисель, отруби. Какой именно из них стоит использовать, подскажет лечащий врач.
При грамотном подходе овес показывает хорошие результаты при атрофическом гастрите, язвенной болезни желудка и двенадцатиперстной кишки, запоре. Однако существует ряд противопоказаний, которые необходимо исключить перед тем, как принять решение о применении злака с лечебной целью.
Было это в 90-е годы прошлого века. Поработав в столице, я вернулась домой к семье. Дальше произошло непонятное — я стала чувствовать, что силы меня покидают. С каждым днем состояние ухудшалось: вроде и не болезнь приключилась, а жизнь из меня постепенно уходила. Приятельницы Людмила и Галина буквально под руки повели меня, истощенную, собороваться. Говорю батюшке:
— Отче, в пост бульон куриный пила, сил не было даже по дому ходить.
— Ты лошадь видела? — батюшка спрашивает в ответ. Я от такого вопроса встала в тупик. «Причем тут лошадь», думаю. А он как бы на мои мысли отвечает:
— Лошадь сильнее тебя, хоть куриного бульончика в жизни не ела. Запарь-ка ты овса и попей недельки три. Вот увидишь, что с Божией помощью все поправится.
Так и вышло. По Божьему благословению и по батюшкиному совету.
Из письма читательницы Вероники Ивановны Засадской
Сегодня хочу рассказать про не очень дорогое по деньгам, но эффективное лекарство — овес. Не только кризис заставляет людей искать альтернативные пути лечения. Желание приблизиться к природе и сократить количество «химии», поступающей в организм — мощные мотиваторы к поиску действительно хороших натуральных средств.
Овес посевной — культивируемый злак. Именно химическим составом объясняется уникальное общеукрепляющее действие овса.
Овес содержит много белка, а также жиры и углеводы, ценнейший метионин, полифенолы, холин. Большое количество микроэлементов — калий, фосфор, магний, железо, кальций, цинк, кобальт, марганец, витамины группы В (В1,В2), витамин А, витамин Е, РР.
Употребление овсянки на завтрак весьма распространено во многих странах. Пожалуй, ассоциируется утренняя трапеза овсяной кашей, в основном, с Британией. Видя, насколько богат овес важнейшими питательными веществами, хочется перенять эту дивную традицию.
Лечебные свойства овса
В народной медицине крупа овсяная в виде отвара издавна применялась при истощении организма при любых тяжелых заболеваниях.
Овес отличается исключительными свойствами очищать организм от токсинов, поэтому хорошо помогает в комплексной борьбе с экземой, псориазом, диатезом (если нет аллергии на глютен, что бывает порой у младенцев). Помогает справиться с ожирением, корректируя обмен веществ.
Отвары овса мягко обволакивают слизистые желудочно-кишечного тракта, воспаление снимают, насыщая при этом организм витаминами и минералами. Последние помогают активировать жизненный тонус, избавиться от усталости, разбитости, истощения.
Комплекс витаминов и микроэлементов, содержащихся в овсе, позволяет отвару овса справиться с неврозами, бессоницей, противостоять стрессу. Подумать только, овес с успехом применяется даже при детском церебральном параличе, ведь он содержит холин, улучшает работу мышц, снимает болезненные состояния ребенка.
Солома овсяная входит в состав многочисленных сборов для лечения диабета. Овес помогает при нарушении функции печени, почек, поджелудочной железы, при анемии(малокровии), при переутомлении умственном и физическом.
Овес защищает печень, восстанавливает ее клетки, способствует образованию полезного холестерина высокой плотности (строительного материала для организма) и уменьшению содержания низкоплотного вредного холестерина, который образует атеросклеротические бляшки в сосудах — т.о. овес лечит даже атеросклероз.
Положительнейшим образом овес влияет на мочевыделительную систему: настойка из зеленой травы овса растворяет и выводит песок и мелкие камни из почек.
Овес лечит бронхолегочные заболевания: обладает отхаркивающим, легким противокашлевым и общеукрепляющим действием. Незрелый овес повышает потенцию, увеличивает в организме содержание тестостерона — мужского полового гормона. Продукты из овса имеют бесценные свойства в диетическом питании.
Отвар овса
Отвар или «напар» овса в народной медицине издревле применяли при истощении организма.
Итак, давайте посмотрим на список болезней, которые лечатся овсом:
- бронхит, бронхиальная астма, плеврит, пневмония, туберкулез, рак легких
- кожные болезни (экзема, дерматит, псориаз)
- гепатит и цирроз печени (за счет содержания метионина), холецистит, энтероколит
- мочекаменная болезнь, нефрит, цистит
- ожирение и лишний вес
- токсические реакции, в том числе после химиотерапии
- язва желудка и 12-перстной кишки, гастрит анацидный, дуоденит, панкреатит, энтероколит
- сердечно-сосудистые заболевания (ишемическая болезнь сердца) и атеросклероз, гипертония, миокардит
- сахарный диабет (применяется солома овсяная)
- болезнь Паркинсона, бессонница, стресс, нервное истощение
- ДЦП у детей (для улучшения мышечной работы)
- болезни позвоночника и суставов (артрит,»хруст» в ногах)
- опухоли, фиброзно-кистозная мастопатия, болезни крови, истощение
- в комплексе при алкогольной и никотиновой зависимости
- овес в виде незрелых зерен увеличивает уровень тестостерона, что актуально для мужчин, в том числе занимающихся тяжелой атлетикой и силовыми нагрузками
- грипп, простудные заболевания
- спиртовая настойка из зеленых верхушек овса (фаза молочной спелости) лечит бессонницу, неврозы
- продукты из овса используют в диетическом питании: овсяное толокно и овсяные хлопья усваиваются лучше, чем овсяная крупа
Противопоказанием для препаратов из овса является индивидуальная непереносимость. С осторожностью нужно лечиться квасом и отварами из овса людям с повышенной кислотностью желудочного сока.
Чтобы не было заброса желчи в желудок, отвары овса с осторожностью необходимо применять при холецистэктомическом синдроме при удаленном желчном пузыре.
Как готовить отвар овса
Обычный отвар овса готовится следующим образом:
2 горсти неочищенного овса промывают, заливают 1 литром воды, доводят до кипения, варят на маленьком огне 30 минут. Дают настояться, процеживают.
Курс лечения приготовленным овсяным отваром не менее 21 дня. При применении обратите внимание, что овес слегка слабит.
Полезные рецепты из овса
Рецепт для лечения поджелудочной железы, гастрита анацидного, язвы желудка и 12-ти перстной кишки, колита:
1 стаканчик неочищенного овса нужно промыть. После этого заливаем 1 литром воды комнатной температуры. Отправляем настаиваться на ночь (часов 12). Полученное довести до кипения на плите, поварить под крышкой на маленьком огоньке полчаса. Закутать в фуфайку и настоять еще 12 часов. После процеживания принимать по половине стакана. Делать это необходимо за 30 минут до трапезы 3-4 раза в день.
Рецепт для лечения артрита соломой овсяной:
Горсть овсяной соломы нужно измельчить. Дальше зальем 1 стаканом крутого кипятка, настаиваем после этого 30 минут. Пьем по половине стакана, снова до еды, не менее 3 раз в день. Прием курсовой не менее 21 дня.
Рецепт для лечения диатеза у детей:
2 столовые ложки неочищенных зерен овса измельчаем, высыпаем в термос. Туда заливаем 0,5 л крутого кипятка. Настоять овес не менее 3 часов. Даем деткам по 1/2 стакана не менее 4 раз в день.
Рецепт для лечения мочевыводящих путей:
Зеленую траву овса измельчить в мясорубке и заполнить этой «кашей» литровую банку на половину. Дальше залить 0,5 л водки и настаивать 3 недели в темном месте, периодически ежедневно встряхивая. Процеживаем настойку. Принимать можно тем, кто не водит транспорт, по 30 капель, смешивая с водой 3 раза в день.
Следующему рецепту я научилась еще у моей бабушки. Как она о нем говорила — от всех болезней. Может и не от всех, но при многих недугах поможет -абсолютно точно. Речь о напаре овса в молоке. Особенно полезен при панкреатите и сахарном диабете.
Нужно взять 2 горсти нелущеных зерен овса, залить их 1 литром кипятка. Варим овес до упаривания объема воды до 0,5 л. Добавить в кастрюлю 0,5 л молока. Дальше варим еще 10-15 минут с момента закипания. Полученный ценный напар процеживаем и выпиваем за день примерно по 1/2 стакана.
Этот напар поднимает с одра болезни даже лежачих больных, дает силу, снимает воспаление в органах пищеварения. Применяется при бронхолегочных заболеваниях даже у детей.
Овес очень часто используется в рецептах фитотерапевтических сборов. В этих сборах выступает как гепатопротекторное, очищающее, витаминное средство.
Будьте здоровы!
Травник В.В. Сорокина
Отвары и настои из овса издавна применялись для лечения различных болезней. Злак содержит много полезных веществ, необходимых для нормальной работы организма человека. Овсяные каши легко усваиваются и не нагружают желудок. Правильно приготовленные отвары используются как вспомогательное средство при лечении болезней препаратами, а также в качестве профилактики. Настой молодых побегов помогает вывести камни и песок из почек и мочевого пузыря.
1 Полезные свойства отваров и каш из овса
На сегодняшний день врачи рекомендуют заваривать овес при лечении многих заболеваний и включать в рацион при гастритах и язвах.
Овес используется для очищения организма от токсинов и паразитов, лечения желудка и печени. Лечебные свойства злаков:
- выводит соли;
- снимает воспаление суставов;
- защищает слизистые оболочки желудка и кишечника;
- растворяет жиры.
Овсяный отвар и настойка применяются для профилактики заболеваний и в период их ремиссии. При обострении и лечении тяжелых форм патологий овес используют как дополнительное средство, ускоряющее выздоровление. Известна польза злака при терапии кашля у детей. Женщины включают легкую и питательную овсяную кашу в рацион при похудении.
Как заваривать каркаде правильно в домашних условиях
2 Отвары при больных почках
В приготовлении средства, очищающего почки, часто используют пророщенный овес и цельные зерна. Длительное заваривание на печке можно заменить приготовлением в мультиварке.
Рецепт (можно готовить в мультиварке):
- 1. Стакан овса и литр воды нужно час варить на медленном огне.
- 2. Долить кипятком до прежнего уровня. Переложить в термос и оставить на ночь.
- 3. Протереть через сито.
- 4. Добавить ложку меда. Выдавить половину лимона.
Второй почечный отвар тоже можно готовить в мультиварке:
- 1. Взять 3 стакана овса и 3 л воды.
- 2. Варить 3 часа.
- 3. Пить по 100 мл 3 раза в день.
В отвар можно добавлять мед после приготовления.
Для лечения почечной недостаточности и при образовании мелких камней применяют настойку из молодых ростков овса:
- 1. 300 г молодых побегов овса измельчить в мясорубке.
- 2. Залить 500 мл водки.
- 3. Настаивать в темном месте 3 недели.
30 капель настойки разбавляют столовой ложкой воды и выпивают после основного приема пищи.
Неочищенные зерна следует поместить в термос и залить кипятком в пропорции 1:2. Настаивать ночь, затем протереть злак через сито и есть кашу утром по столовой ложке до основного приема пищи.
Полезные свойства и способы применения овса
3 Рецепты лечения ЖКТ
Диета при гастритах и язве желудка включает в себя жидкие овсяные каши в период обострения заболевания. Овес легко перерабатывается и служит полноценным питанием, содержащим полный комплекс минералов, аминокислот. Для быстрого приготовления можно использовать хлопья, но цельное зерно полезнее.
Надо залить овес водой в соотношении 1:2 и варить на медленном огне до полной готовности. Затем добавить немного сливочного масла. Соль использовать нельзя.
Для второго варианта берут стакан зерна и литр воды. Рецепт:
- 1. Настаивать овес в воде 12 часов.
- 2. Варить на огне 30 минут.
- 3. Снять с огня и укутать.
Кашу есть как обычно. Лишнюю воду слить и пить, разделив на 3 приема в день. Принимать в течение месяца.
При заболевании кишечника в отвары и каши от желудка разрешается добавлять мед для вкуса.
Овсяный квас: полезные свойства, рецепты, противопоказания
3.1 Очищение поджелудочной железы
Овсяное «молоко» можно пить для очищения поджелудочной железы в период ремиссии и как дополнение к лекарственной терапии.
Рецепт:
- 1. Залить в кастрюлю 2 л воды и засыпать 200 г овса.
- 2. Варить на медленном огне до готовности. Зерна должны стать мягкими.
- 3. Потолочь овес.
- 4. Варить еще 20 минут.
- 5. Остудить, процедить.
Жидкость в виде суспензии напоминает своей консистенцией молоко желтоватого цвета. Пить ее надо по 100 мл перед едой.
Взять 500 г овса, залить водой и поставить в теплое темное место. Когда ростки достигнут размера 3-5 мм, промыть зерно и подавить до состояния каши. Употреблять по ложке перед едой.
Лучшие рецепты народной медицины предполагают использование пророщенного или цельного зерна, хлопья применяются только для диетических каш.
При панкреатите овес смешивается с молоком, готовится отвар:
- 1. Промыть 200 г злака.
- 2. Залить водой и томить на медленном огне.
- 3. Когда отвар станет густым, добавить 400 мл молока.
- 4. Варить полчаса.
Пить по 50 мл за 20 минут до основного приема пищи.
4 Очистка печени
Чистка печени овсом периодически применяется в домашних условиях с целью профилактики заболеваний, а также для лечения. Отвары и настои готовятся из цельного зерна, муки и хлопьев. Воду надо брать кипяченую. Зерно обязательно промывать.
При ожирении принимают запаренный овес. Стакан цельных зерен заливают 700 мл крутого кипятка. Емкость закрывают и убирают в темное место. Через сутки состав используют для перекуса перед завтраком и после ужина. Специалисты рекомендуют принимать овес 2 недели. Повторить курс можно через месяц.
4.1 Профилактика
Оболочка злака содержит минералы и витамины. Для профилактической очистки используют неочищенное зерно. Важно правильно сделать отвар:
- 1. Отмерять 2 столовые ложки злака и промыть водой.
- 2. В кастрюле к овсу добавить 1,5 л воды.
- 3. Варить 30 минут.
- 4. Остудить и процедить.
В течение 3 недель пить по 50 мл отвара за 20 мину до еды. Очистка будет проходить интенсивнее, если за несколько дней до начала процедур перейти на легкую пищу. Животные жиры и клетчатку заменить растительными. Мясо есть постное, отказаться от копченостей и жареного. Предпочтение отдать овощам свежим и тушеным, а также кашам.
Во втором случае добавляются лимон и мед. К отвару из злака.
- 1. Стакан злака залить водой примерно 1,2 литра.
- 2. Кипятить 30 минут.
- 3. Отставить кастрюлю и укутать.
- 4. Через 3 часа процедить настой и добавить ложку меда и сок с одного лимона.
Принимать по 200 мл перед едой за 15 – 20 минут, в течение месяца.
4.2 При жировом гипатозе
При ожирении печени функциональные клетки заменяются жировыми. Для приведения органа в порядок применяется сложный отвар на основе овса. Рецепт:
- 1. 250 г цельного зерна и по 50 г листьев брусники и березовых почек смешать в большой кастрюле.
- 2. Залить 3, 5 л воды.
- 3. Убрать на сутки в холодильник настаиваться.
- 4. Стакан шиповника и 10 г спорыша залить 500 мл воды. Кипятить 15 минут.
- 5. Процедить и смешать с настоем овса из холодильника.
Пить, постепенно увеличивая дозу с 50 мл в 1 день до 150 в третий и последующие, перед едой.
4.3 Отвар при гепатите
Овсяные хлопья полезны и при гепатите. Кисель, приготовленный из злаков, разнообразит меню больного и увеличивает эффективность терапевтического лечения.
Как приготовить:
- 1. 200 г овсяных хлопьев варить в литре воды 40 минут.
- 2. Оставить до полного остывания.
- 3. Протереть через сито.
- 4. Полученную смесь довести до кипения.
Пить кисель надо утром, до завтрака, по 150 мл на протяжении 10 дней. После перерыва в несколько дней процедуру можно повторить. Прием овсяного киселя надо согласовывать с лечащим врачом.
4.4 Лечение цирроза и гепатоза
Настой овса готовится для лечения печени при циррозе и гепатозе на ранних стадиях. Зерна берутся неочищенные (200 г).
Рецепт:
- 1. Высыпать зерна в глубокую тарелку и промыть холодной водой.
- 2. Высушить, расстелив на салфетке. Можно положить в духовку при температуре до 60 градусов.
- 3. Измельчить в кофемолке.
- 4. Настаивать в термосе на 1 л воды более 12 часов. Высыпать измельченный овес и залить доверху кипятком.
- 5. Используя марлю, очистить настой от остатков зерен.
- 6. Пить перед едой.
Дневная доза — 500 мл. Ее надо разделить на 3–4 приема. Курс очищения печени длится 90–100 дней. Первые дни можно для улучшения вкуса добавлять по половине ложки меда.
4.5 Чистка при гемангиоме печени
При наличии гемангиомы печени – доброкачественного образования из собранных в клубок сосудов — делают отвар овса:
- 1. Промытые 200 г зерен овса залить слегка теплой водой.
- 2. Настаивать 10 часов в темноте.
- 3. Варить на медленном огне 30 минут.
- 4. Укутать и оставить еще на 12 часов.
- 5. Профильтровать и разбавить литром охлажденной кипяченной воды.
Хранить отвар следует на нижней полке холодильника. Принимать по 100 мл перед едой 3 раза в день на протяжении 6–7 недель.
5 Противопоказания
Запретов на прием отваров и каш из овса практически нет. Непереносимость злака возникает очень редко. Она проявляется тошнотой сразу после приема продукта. В этом случае надо прекратить использование средств из овса и проконсультироваться с врачом.
Имеются противопоказания при крупных камнях в почках — они могут перекрыть каналы от употребления отвара злака.
Специалисты не рекомендуют пить овес людям с удаленным желчным пузырем.
Лечение язвы желудка овсом и прополисом. Заговор от язвы
Не зря говорят доктор лечит, природа исцеляет.
Лечение язвы в обычной медицине не всегда приводит к хорошим результатам. Очень хороший метод лечение язвы отваром овса.Овес обладает обволакивающим действием,снижает выработка соляной кислоты кислотопродуцирующими клетками желудка,обладает обезболивающим,противовоспалительным и спазмолитическим действием. Обволакивающие свойства овса защищают слизистую желудка от кислот и ферментов,образует тонкий слой,под которым идет эпителизация(заживление язвенного дефекта). Еще овес способствует нормализации работы кишечника и лечит колиты.
Можно использовать не только отвар,но и кисель из овса.
Кисель из овса при язвенной болезни
Для лечения язвы желудка и двенадцатиперстной кишки можно использовать не только отвар, но и кисель из овса. Для его приготовления также потребуется взять 1 стакан хорошо промытого овса и залить его литром воды.
Варить кисель нужно на медленном огне в течение 4 часов. Во время варки необходимо постоянно следить за количеством жидкости и периодически добавлять ее, что объем воды не уменьшался. После того, жидкость станет тягучей, следует отделить овес от жидкости, протереть его, а после этого обратно поместить в кастрюлю и проварить еще минут 10-15.
Перед употреблением кисель процеживать не нужно. Для лечения язвенной болезни его пьют по 2-3 стакана в день. При желании в напиток можно добавить немного меда или сухофруктов. Такое лечение язвы желудка овсом следует проводить на протяжении нескольких месяцев.
В независимости от того, что вы выбрали для лечения язвы, отвар или кисель, необходимо понимать, что при несоблюдении всех правил питания при такой болезни, лечение не даст никаких положительных результатов.Лечение гастрита очень похоже на лечение язвенника.
От язвы желудка и двенадцатиперстной кишки поможет заговор
Язва у раба божия (имя) срастайся, впредь не открывайся, сказано тебе тако, слушай меня всяко. Ключ, замок, язык. Аминь.
Читать трижды при язве желудка.
Еще один заговор,но к нему нужно кое-что подготовить .
Понадобятся угольки, взятые из поддувала в четверг, когда топилась печь; соль, взятая с семи дворов, и зола того дня, в который вы станете лечить.
Поставьте кружку с водой на середину стола, а по углам дома положите соль, золу, угольки. Стоя у стола, читают заговор, а больной должен пройти по углам и лизнуть соль, золу, угольки и запить водой. Затем сметают все вместе на лампадку и закапывают подальше от дома.
«Из углов дома, по углам дома, домовики, хозяевики. Столешники, угловые, потолочные, соберите изо всех углов силу‑силушку на раба Божьего (имя), чтобы он не болел, кровью не сплевывал, слез не ронял, животом не страдал. Соль солена, зола горька, уголь черен. Нашепчите, наговорите на раба (имя). Ты, соль, усоли, ты, зола, огорчи, ты, уголь, очерни. Моя соль крепка, моя зола горька, мой уголь черен. Кто выпьет мою воду, отпадут все болезни, кто съест мою соль, от того откачнутся все недуги. Кто полижет мою золу, тот не поддастся больше злу».
Еще один Заговор от язвы желудка
Налить в литровую банку чистой проточной воды, но не кипяченой. Шептать на воду:
Боже предвечный, Царю небесный, Создателю, явилось нам, многогрешным рабам Твоим, все милосердие Твое великое. Ащи по грехам нашим мы наказаны. И раб Божий (имярек) изъязвлен, нутро его расселося, спеклося, все усушилося и изболелося. Преклоняю колени со слезми моими пред Твой престол краснокаменный. Избавь раба Божьего (имярек) от язвы жгучей, от болести лютой. Пошли рабу Божьему (имярек) ангела святого хранителя со Святою Богородицей Девой и всеми святыми. Отныне и во веки веков. Аминь.
Дать больному выпить глоток. Заговоренную воду пить в течение всего дня по одному глотку каждые полчаса. Через неделю заговор повторить и воду снова пить по глотку.
Вот история из жизни нашей читательницы.
В прошлом году со мной несчастье. Поехала в деревню к родственникам, чтобы помочь им по хозяйству. Случайно оступилась, упала с порога и почувствовала резкую боль в ноге. Да такую сильную, что, не переставая, кричала больше часа. Сразу стало понятно, что это перелом. Нога отекла и посинела, а как же она болела… В деревню «скорую» вызывать бесполезно. Сгрузили меня в машину (счастье, что у родственников она есть) и повезли меня в нашу поликлинику за 30 км. Не передать, что я вытерпела за это время. В поликлинике мне наложили гипс и сразу направили в больницу. Там сразу сказали, что без операции не обойтись. Сложный перелом берцовой кости со смещением просто так не срастется. Начали готовить меня к операции. И тут же выяснилось, что у меня есть противопоказание — язва двенадцатиперстной кишки. Когда врачи узнали о моем диагнозе, тут же заставили глотать зонд.
Оказалось, что язва, которая «молчала» более пяти лет, вдруг стала кровоточить. Я сразу не поняла, что это значит, а потом впала в отчаяние. Врачи отказывались делать операцию, пока не закроется язва. Язва после наркоза ведет себя непредсказуемо, а еще мне предстоял курс сильных антибиотиков после операции. Короче, операция откладывалась на неопределенный срок, а ведь мне приходилось терпеть адскую боль в ноге. Мне кололи 4-5 раз в день обезболивающие уколы, потому что иначе я лезла на стену от боли. Но я понимала, что сердце долго не выдержит таких издевательств.
Язву врачи мне лечили таблетками, которые совсем не помогали, и лечение могло затянуться. Спасла меня сестра. Низкий ей поклон! Не знаю, как бы я без нее выжила. Ведь я самостоятельно и в туалет не могла сходить… А она за мной ухаживала так, что я ни разу не ощутила никаких неудобств. Сестра же стала носить мне отвар овса, который лечит и гастриты, и язвы (желудка и двенадцатиперстной кишки), улучшает обмен веществ. За неделю приема отвара у меня язва перестала кровоточить. Мне сделали операцию. Я продолжила прием отвара. Только это помогло мне пережить послеоперационный период — язва не открылась снова. Дома я продолжила прием отвара, и через месяц язва уже зарубцевалась.
Рецепт этого замечательного лекарства прост. Нужно взять стакан самого обыкновенного овса и тщательно его промыть. Залить овес 1 л воды комнатной температуры и оставить на 12 часов (лучше это делать на ночь). Потом поставьте кастрюлю на огонь, доведите до кипения и варите на слабом огне, плотно закрыв крышкой, в течение 30 минут. Потом процедите. Пила я этот отвар по половине стакана 3 раза в день за полчаса до еды. Легче становится сразу, действует отвар мгновенно. Принимать его необходимо в течение месяца. За это время можно значительно улучшить состояние своего здоровья.
Мария Куравчикова, Тюменская обл.
Посмотрите внимательно видео о лечебных свойствах овса. И не забывайте, что нужно проконсультироваться с врачом.
Статья обновлена: 2017-10-25
Загрузка…как применять, когда нельзя использовать
Пациенты, у которых появились проблемы с пищеварительным трактом, используют разные методы терапии от традиционных препаратов до народных рецептов. Лечение желудка овсом признано даже медиками. Это однолетнее растение активно используется не только в кулинарии, но и в медицине. Из овса делают обычно каши и отвары, целебные кисели, которые помогают нормализовать работу кишечника, снять спастические боли в желудке, очистить печень, и подлечить поджелудочную железу.

Состав и польза
Отвар овса используется для лечения недугов желудка со времен целителя Гиппократа, потому что продукт:
- улучшает метаболические процессы всего организма;
- ускоряет выздоровление при гепатите, воспалении поджелудочной железы;
- заживляет ранки и эрозии желудочных стенок, двенадцатиперстной кишки;
- улучшает самочувствие при гастрите.
Для лечения используется твердый неочищенный овес. Все полезные элементы, насыщающие оболочку и само зерно, остаются в настое и приносят больше пользы организму. В овсе находятся минеральные соли и ценные компоненты, которые вместе с комплексом витаминов помогают организму противостоять болезни, оказывают противовоспалительное воздействие и улучшают обменные процессы. Кроме того, овес богат протеинами, аминокислотами, летучими маслоподобными жидкостями, углеводами.
Вернуться к оглавлениюКак применять?
Овсяный отвар ценен тем, что оказывает лечебный эффект, который может нормализовать функцию желудка, кишечного тракта. Фитотерапевты используют для приготовления целебных средств все части растения. Его перетирают на муку, варят каши и кисели, заваривают чай и готовят спиртовые средства. В аптечных супермаркетах встречается спиртовая настойка из овсяного зерна с добавлением сушеных ягод и фруктов.
В комплексной терапии болезней желудочно-кишечного тракта пациентам назначают чай из овса.
 Для приготовления целебного чая понадобится пиво.
Для приготовления целебного чая понадобится пиво.Лечение болезней желудка проводят овсяным чаем. Чтобы без ошибок заваривать напиток, необходимо соблюдать пропорции, а приготовить следующим образом — взять 1 ст. ложку зернового овса и 0,4 л пива. Злак заливают пенным напитком и проваривают 30 мин, после чего фильтруют. Употреблять снадобье в утреннее и вечернее время. Настой из овса необходим при заболеваниях желудка, кишечника. Для отвара необходимо брать пропорцию 1:10 (сырье:вода). Пить средство по 1 стакану утром, в обеденное время и вечером за 30 минут до еды.
Вернуться к оглавлениюРастительный кисель
Рецепт студенистого жидкого кушанья из овса следующий. Берут 700 г зерен и прополаскивают трижды. Добавляют еще воды, повыше уровня злаков и оставляют для настаивания (8—9 ч.). По окончании указанного времени жидкость необходимо слить, а пропаренную крупу накрыть натуральной тканью. Через сутки проросший овес измельчается. Небольшое количество полученной массы помещают в прохладное место, а оставшуюся часть разбавляют прохладной водой. Ставят на малую мощность, доливают 0,5 л кипятка и оставляют вариться пару минут. После этого напиток должен настояться 15 мин. Затем фильтруют и употребляют в течение дня. Кисель должен готовиться непосредственно перед использованием. При варке киселя необходимо следить за пропорцией жидкости, если добавить ее немного, то получится каша.
Вернуться к оглавлениюЗлаковый отвар
 После настаивания зерна нужно проварить в этой же воде.
После настаивания зерна нужно проварить в этой же воде.Лечить недуги желудка, двенадцатиперстной кишки можно отваром из овса. Курс составляет 7 дней. К промытым водой цельным зернам (1 стакан) добавляют кипящую воду в объеме 1 литр. При комнатной температуре дают настояться ночь, затем ставят на небольшой огонь. C момента закипания варить 30 мин. Снимают с огня и продолжают настаивать еще 12 часов. Хранить целебный напиток следует в прохладном месте. Правильно приготовленное лекарство употребляют по 100 г за полчаса до еды трижды в день.
Овсяная вода для лечения ЖКТ готовится простым методом запаривания в термо-чашке. Пропаривание продолжается 5 часов. Перед запариванием, злаки следует вымыть и высушить, а затем перемолоть в муку кофемолкой. 1 столовую ложку заливают пол литром кипящей воды и настаивают под крышкой. Перед использованием процеживают жидкость через фильтр и употребляют перед приемами пищи.
В овсе содержится фермент, улучшающий усвоение углеводов. Кроме отвара, в лечении недугов ЖКТ применяется настойка из семян золотого колоса. Она необходима как противовоспалительное средство. Масло из овса также целебно и применяется в терапевтической практике при эрозии и язвах желудка, двенадцатиперстной кишки. Овсяное масло готовят из зерен растения, используя метод низкотемпературной экстракции. Это масло содержит витамины Е и А, алифатические одноосновные карбоновые кислоты, биоактивные элементы.
Вернуться к оглавлениюКогда нельзя использовать?
Овес — это полезный продукт, использующийся в кулинарии, а также целебное средство. Поэтому, как и любой препарат, оно имеет противопоказания. От приема целительных средств на основе овса следует отказаться при наличии индивидуальной непереносимости злаковых культур. Блюда и насыщенные овсом напитки противопоказаны пациентам, имеющим в анамнезе повышенную кислотность желудка, недуги желчного пузыря, страдающие функциональным расстройством почек. Чтобы овсяные зерна приносили пользу, следует соблюдать осторожность при приготовлении этого злака, соблюдать режим дозировки, температуры и времени.
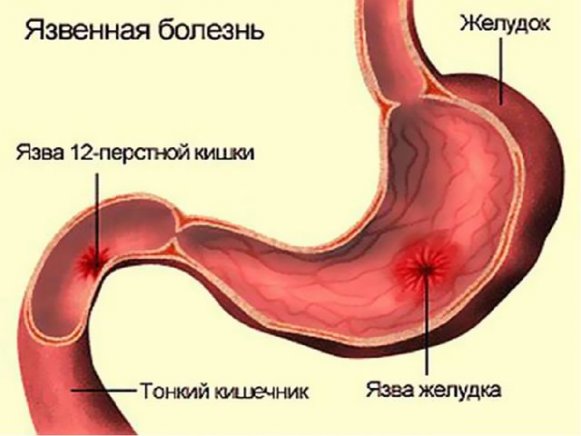
Как лечить язву желудка народными средствами. Рецепты, проверенные временем
admin 1 комментарий
Всем здравия! Язвенная болезнь желудка и двенадцатиперстной кишки в наше время столь распространённое заболевание, уже не вызывает никакого удивления, откуда и почему она появляется. Если коротко, то язва -это нарушение слизистой оболочки на стенке желудка, пищевода или двенадцатиперстной кишки. Сегодня мы рассмотрим как лечить язву желудка народными средствами.Я, к сожалению, не по наслышке знаю об этом заболевании, в возрасте 19 лет мне поставили диагноз язвенная болезнь 12-ти перстной кишки. Для меня это было шоком, но виновата я сама. Во время обучения в колледже я часто могла не обедать, или перекусывать сухомяткой, когда нужен был полноценный обед, утром тоже завтрак мой оставлял желать лучшего: чай с пирожком, яичница(, какой желудок такое долго выдержит. Вообщем, глупая пора студенчества принесла мне мало хорошего для моего здоровья.
А когда после окончания колледжа я пошла работать в детский сад воспитателем, да ещё в две смены, а всё это нервы, а желудок нервы не любит)), так тут мне он дал о себе знать снова, пришлось проходить неприятнейшую процедуру «глотания кишки» как её называют по-простому, после которой мне и был поставлен диагноз.
У моего папы та же самая была проблема, и у меня ещё наследственная предрасположенность дала толчок развитию этой ужаснейшей болезни. Если бы я соблюдала нормальный режим труда и отдыха, то такого наверняка бы не произошло.
Язва желудка симптомы
При язве желудка возникает острая, как будто грызущая боль, боль может сопровождаться жжением. Возникает боль как правила через полчаса после приёма пищи.
Симптомы язвы двенадцатиперстной кишки несколько отличаются. Боли возникают натощак, а также часто ночью, боли эти длительные и кажется их ничем не унять, уж я их пережила во всей красе так сказать. Боли утихали после приёма пищи.
И один и другой вид язвы могут сопровождаться тошнотой и рвотой. Особенно опасна язва тем, что может вызвать кровотечение.
Сегодня существует хорошее медикаментозное лечение язвы желудка и двенадцатиперстной кишки, которое мне очень помогло, но при этом я лечилась и народными средствами, всё в комплексе и сделало меня здоровой, слава Богу!
Как лечить язву желудка народными средствами
Всем, даже никогда не знавшим, что это за болезнь такая наверно известно, что язва лечится хорошо картофельным соком и капустным. Тут надо знать, какой именно картофель для этого брать, чтобы лечение было действенным.
Лечение язвы желудка картофельным соком
Народные методы хороши в лечении, но всё же перед их применением проконсультируйтесь в вашим лечащим врачом. Картофельный сок очень действенное и самое простое средство при лечении язвенной болезни желудка.
Для приготовления лечебного картофельного сока желательно выбирать клубни красных сортов. Несколько клубней картофеля 2-3 шт. тщательно вымойте, на клубнях не должно быть никаких чётных точек, повреждения или зелёного бока, берём самые красивые и ровненькие клубни. Кожуру рекомендуется не снимать, в ней много витаминов и микроэлементов. Опять же, если вы покупаете картофель для лечения желудка в магазине, то лучше его очистите, только деревенский картофель можно использовать с кожурой.
Если у вас имеется соковыжималка, отлично, нарезаем клубни картофеля на небольшие кусочки и отжимаем сок, если нет, тоже ничего справимся и так. Берём обычную тёрку, трём картофель и выжимаем сок, пометив натёртую картофельную кашицу в марлевый мешочек. Можно использовать ещё и мясорубку вместо тёрки.

Сок нужно готовить непосредственно перед самым приёмом, потому что он не может сохранять все полезные и лечебные свойства дольше 20 минут. А лучше всего выжали и сразу же выпили. Пить картофельный сок при язве желудка нужно за полчаса до еды по половине стакана только один раз в день утром перед завтраком. Курс лечение — 7 дней, потом делаем перерыв неделя и снова пьём сок 7 дней.
Хорошо помогает также картофельный отвар, принимайте по 1 стакану свежего неподсоленого отвара из под картофеля 3 раза в день.
Лечение язвы желудка капустным соком и смесью соков
Сок белокочанной капусты тоже помогает при лечении язвенной болезни желудка. Его принимают по половине стакана 3 раза в день. Курс 21 день. Приготовленный сок не рекомендуется хранить дольше суток, лучше готовьте его и пейте сразу.
Смесь овощных соков лечит язву желудка. Для этого в равных пропорциях смешивается сок свёклы, сок белокочанной капусты, сок чёрной редьки, сок алоэ и вино «Кагор». Получившуюся смесь необходимо томить в духовке около 6 часов. Принимать по 3 столовые ложки 3 раза в день за полчаса до еды.
Морковный сок также поможет в выздоровлении вашего желудка, да и оздоровит за одно и другие органы. Рекомендуется выпивать по два стакана морковного сока в день, принимая его в несколько приёмов. Помните, что при язве нагружать желудок нельзя и пищу и лекарственные смеси принимать нужно дробно, по-немногу.
Лечение язвы желудка облепиховым маслом
Насколько полезен облепиховый сок и масло облепихи мы с вами уже говорили в этой статье. Облепиховое масло хорошо справляется с задачей лечения язвенной болезни желудка. Для этого принимают по одной чайной ложке масла облепихи за один час до приёма пищи ничем не запивая, курс обычно составляет не менее месяца, потом нужно сделать перерыв на две недели, после которого повторить курс.
Также рекомендуется пить облепиховый сок по 1/4 стакана 3 раза в день за час до приёма пищи. Как приготовить облепиховый сок в домашних условиях, вы тоже можете посмотреть на этом сайте.

Лечение язвы желудка мёдом
При язвенной болезни желудка или двенадцатиперстной кишки хорошо зарекомендовал себя мёд и другие продукты пчеловодства. Сделайте такую лечебную смесь с мёдом:
- 200 г очищенных ядер грецких орехов
- 200 г жидкого мёда лучше майского
- 200 г качественного сливочного масла
- 200 г свежей моркови
Грецкие орехи перекрутите на мясорубке, морковь тщательно вымойте и натрите на мелкой тёрке. Растопите масло на медленном огне, добавьте морковь, добавьте орехи и мёд, все перемешайте. Смесь должна хранится в холодильнике. Принимайте её по одной столовой ложке 3 раза в день за полчаса до еды.
Рецепт медовой настойки для лечения язвы желудка
Смешайте 100 г жидкого мёда, 100 мл спирта и по 100 мл сока свёклы, редьки и моркови. Настаивайте в тёмном прохладном месте три дня. Принимайте настойку по 2 столовые ложки 3 раза в день, взбалтывайте перед употреблением. Курс лечения такой настойкой 5 дней.
Можно также разбавлять в стакане тёплой кипячёной воды столовую ложку мёда липового, пить три раза в день по стакану медовой воды за 1,5 часа до еды.

Лечение язвы желудка прополисом
Для лечения понадобится 10% спиртовой экстракт прополиса, его можно купить в аптеке. Растворяйте по 60 капель настойки в стакане тёплой кипячёной воды и принимайте три раза в день до еды. Курс 20 дней. При необходимости через 10 дней курс можно повторить. При лечении язвы желудка прополисом необходимо соблюдать диету, которая показана при желудочно-кишечных заболеваниях.
Каждый день выпивайте по стакану свежего кефира на ночь, кефир обязательно должен быть комнатной температуры. В кефир нужно добавить 1 столовую ложку растительного масла. Курс лечения 2 месяца. Такая смесь кефира с маслом хорошо затягивает язвы.
Зарекомендовал себя народный способ лечения язвы с помощью сырых белков куриных яиц, но используя этот метод вы должны точно знать, что яйца не заражены сальмонеллой. Этот способ хорошо применять при обострении язвы желудка или двенадцатиперстной кишки, а также при кровоточащей язве. Утром натощак нужно за 1,5 часа до еды и вечером перед сном выпить 2 сырых белка куриных яиц. Курс лечения 30 дней.
Лечение язвы желудка овсом (отваром овса)
Овсяный отвар используется в народной медицине очень широко, лечит многие заболевания помогает справиться с вредными привычками, такими как курение, лечит желудочно-кишечный тракт.
Как заварить овёс
Для овсяного отвара понадобится 1 стакан овса, хорошо промыть водой, залить 1 литром тёплой кипячёной воды и дать настояться 12 часов. Затем поставьте смесь на слабый огонь и варите в течение получаса, после снять с огня, хорошо укутать и настаивать ещё 12 часов.
Потом отвар овса процедите, теплой кипячёной водой доведите объём отвара до 1 литра. Принимать отвар овса при лечении язвенной болезни желудка и двенадцатиперстной кишки по 100 мл 3 раза в день за полчаса до еды. Курс лечения 30 дней. Отвар овса благоприятно действует не только на желудок, он улучшает обмен веществ в организме, лечит хронические гастриты.
Лечение желудка грецкими орехами
Недавно мы говорили о пользе грецких орехов для нашего здоровья, если употреблять их регулярно. Оказывается, грецкие орехи народная медицина использует для лечения язвенной болезни желудка.

Возьмите 30 г ядер грецких орехов, измельчите их или истолките в ступке, залейте измельчённые орехи 100 мл крутого кипятка и дайте настояться под крышкой полчаса. Настой процедите, добавьте 1 чайную ложку мёда. Принимайте смесь по 1 десертной ложке в день.
Лечение язвы желудка мумиё
В столовой ложке необходимо развести 0,15 г мумиё. Принимайте 2 раза в день натощак в течение 30 дней.
Итак, мы рассмотрели сегодня множество различных рецептов как лечить язву желудка народными средствами, надеюсь они будут полезны для вас и помогут справиться с болезнью наряду с медикаментозным лечением. Ни в коем случаем не следует заниматься самолечением, перед использованием любого рецепта народной медицины консультация врача обязательна.
Будьте здоровы!





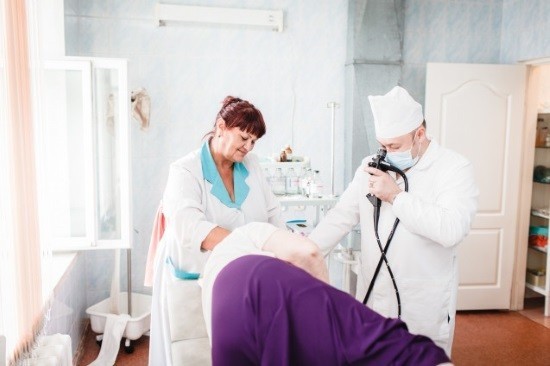
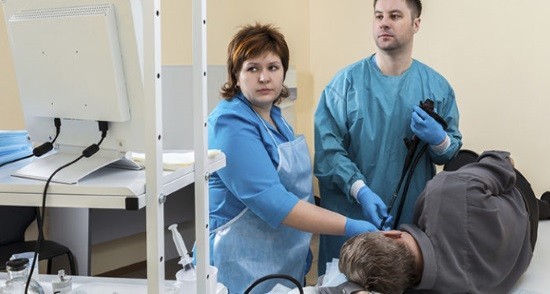
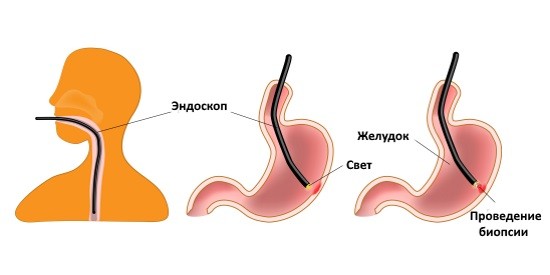
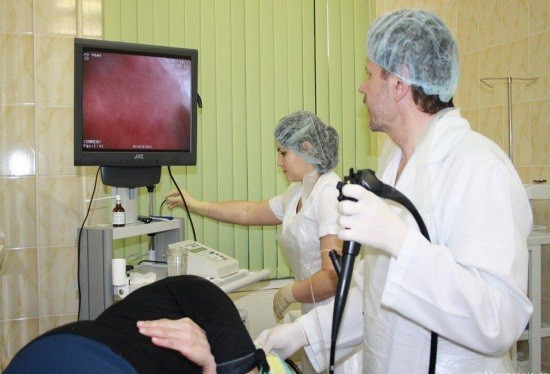
 Гибкий эндоскоп
Гибкий эндоскоп




















 Перед обращением к траволечению важно посетить гастроэнтеролога.
Перед обращением к траволечению важно посетить гастроэнтеролога. Для настоя нужно подготовить одну столовую ложку сбора.
Для настоя нужно подготовить одну столовую ложку сбора.






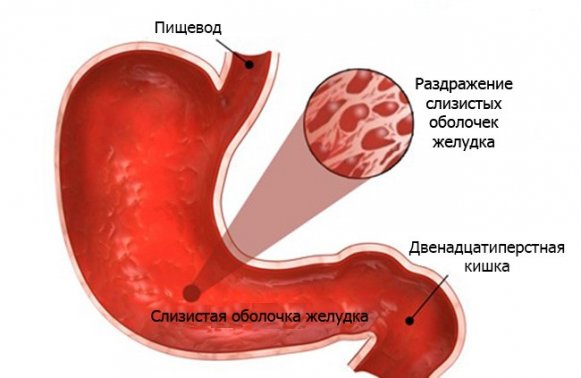
 Различные заболевания и расстройства желудочно-кишечного тракта встречаются все чаще. Поэтому обладать знаниями, как действовать в той или иной ситуации при ноющей боли в животе и области желудка просто необходимо. Болезни желудка могут как передаваться наследственным путем, так и приобретаться при несоблюдении правил здорового образа жизни. Но что же делать в таком случае? Избавиться от них можно при своевременном посещении врача и внимательном отношении к своему организму.
Различные заболевания и расстройства желудочно-кишечного тракта встречаются все чаще. Поэтому обладать знаниями, как действовать в той или иной ситуации при ноющей боли в животе и области желудка просто необходимо. Болезни желудка могут как передаваться наследственным путем, так и приобретаться при несоблюдении правил здорового образа жизни. Но что же делать в таком случае? Избавиться от них можно при своевременном посещении врача и внимательном отношении к своему организму. Кроме ноющей боли в области желудка при распространенных заболеваниях эти ощущения могут возникать и при:
Кроме ноющей боли в области желудка при распространенных заболеваниях эти ощущения могут возникать и при: Чтобы исключить язвенную болезнь при появлении ноющей боли в области левого подреберья, необходимо знать о ее особенностях. Одним из основных симптомов этого заболевания является вздутие живота. Это происходит даже при небольшом количестве употребляемой пищи. Также патология сопровождается ощущением постоянной наполненности желудка не только после еды.
Чтобы исключить язвенную болезнь при появлении ноющей боли в области левого подреберья, необходимо знать о ее особенностях. Одним из основных симптомов этого заболевания является вздутие живота. Это происходит даже при небольшом количестве употребляемой пищи. Также патология сопровождается ощущением постоянной наполненности желудка не только после еды.






 На фоне основного симптома может повышаться температура.
На фоне основного симптома может повышаться температура. Если человек серьезно болен, то его направляют на стационарное лечение.
Если человек серьезно болен, то его направляют на стационарное лечение.





 Диета при гастрите является жесткой и предполагает исключение из меню жареного, соленого, консервированных продуктов, маринованных, копченостей и некоторых других блюд, которые раздражают стенки желудка.
Диета при гастрите является жесткой и предполагает исключение из меню жареного, соленого, консервированных продуктов, маринованных, копченостей и некоторых других блюд, которые раздражают стенки желудка. Молокопродукты являются источником кальция. Наибольшей популярностью пользуется продукт коровьего происхождения, но помимо него употребляется в пищу козье, верблюжье и другие разновидности.
Молокопродукты являются источником кальция. Наибольшей популярностью пользуется продукт коровьего происхождения, но помимо него употребляется в пищу козье, верблюжье и другие разновидности. При наличии повышенной кислотности створаживание ускоряется. Молоко обеспечивает нейтрализацию кислоты, что облегчает состояние большого. Этим свойством продукта пользуются язвенники, когда появляется боль в области желудка, то для ее купирования можно выпить стакан молока.
При наличии повышенной кислотности створаживание ускоряется. Молоко обеспечивает нейтрализацию кислоты, что облегчает состояние большого. Этим свойством продукта пользуются язвенники, когда появляется боль в области желудка, то для ее купирования можно выпить стакан молока. Врачи рекомендуют пациентам при возникновении изжоги употреблять теплое молоко небольшими глотками для того, чтобы нейтрализовать неприятные ощущения. Пониженная кислотность продукта дает возможность стабилизировать среду в желудке, понижая высокую кислотность, которая провоцирует возникновение изжоги.
Врачи рекомендуют пациентам при возникновении изжоги употреблять теплое молоко небольшими глотками для того, чтобы нейтрализовать неприятные ощущения. Пониженная кислотность продукта дает возможность стабилизировать среду в желудке, понижая высокую кислотность, которая провоцирует возникновение изжоги. В периоды обострения требуется соблюдение более жесткой диеты, которая не терпит поблажек. Строгие ограничения в пище позволяет выйти из стадии обострения безболезненно и максимально быстро.
В периоды обострения требуется соблюдение более жесткой диеты, которая не терпит поблажек. Строгие ограничения в пище позволяет выйти из стадии обострения безболезненно и максимально быстро. Для того чтобы не спровоцировать усиление неприятных симптомов, не рекомендуется употреблять в пищу следующие продукты:
Для того чтобы не спровоцировать усиление неприятных симптомов, не рекомендуется употреблять в пищу следующие продукты: При атрофическом гастрите наблюдается истончение слизистого слоя стенки желудка и снижение секреторной активности. Эта разновидность гастрита требует соблюдения жесткой диеты и внимательного отношения к рациону.
При атрофическом гастрите наблюдается истончение слизистого слоя стенки желудка и снижение секреторной активности. Эта разновидность гастрита требует соблюдения жесткой диеты и внимательного отношения к рациону. Полезным будет введение в диетический рацион при хронической форме гастрита смеси молока с медом. Врачи рекомендуют молочно-медовую терапию проводить на протяжении 3 недель. Для этой цели следует выпивать в день по 1 стакану волока с растворенными в нем 2 столовыми ложками меда. Такой напиток способствует ощелачиванию содержимого желудка и заживлению язв и эрозий.
Полезным будет введение в диетический рацион при хронической форме гастрита смеси молока с медом. Врачи рекомендуют молочно-медовую терапию проводить на протяжении 3 недель. Для этой цели следует выпивать в день по 1 стакану волока с растворенными в нем 2 столовыми ложками меда. Такой напиток способствует ощелачиванию содержимого желудка и заживлению язв и эрозий. Особенностью этого продукта является отсутствие аллергической реакции на него. Этот продукт могут употреблять в пищу взрослые люди, у которых выявлено наличие лактозной недостаточности, являющейся причиной отказа от использования коровьего молока.
Особенностью этого продукта является отсутствие аллергической реакции на него. Этот продукт могут употреблять в пищу взрослые люди, у которых выявлено наличие лактозной недостаточности, являющейся причиной отказа от использования коровьего молока. Наличие лактоферрина помогает агрегировать болезнетворные бактерии и ускорить их выведение из организма.
Наличие лактоферрина помогает агрегировать болезнетворные бактерии и ускорить их выведение из организма.


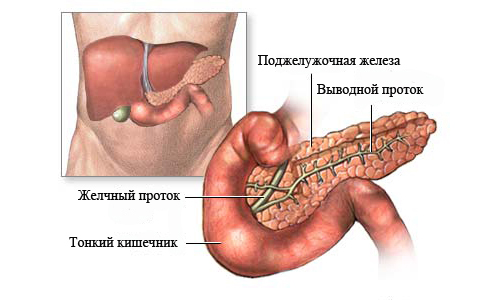
 В первую очередь больному придется отказаться от вредных привычек – курения и приема спиртных напитков. Только поле этого можно прибегнуть к восстанавливающей терапии народными средствами.
В первую очередь больному придется отказаться от вредных привычек – курения и приема спиртных напитков. Только поле этого можно прибегнуть к восстанавливающей терапии народными средствами. Снять воспаление во время панкреатита можно с помощью листьев черники. Из них получится отличный целебный чай. Для его приготовления нужно залить сухие листья кипятком (200 мл), настаивать в течение часа. Напиток следует пить маленькими глотками. На протяжении дня следует употреблять не меньше 3 стаканов.
Снять воспаление во время панкреатита можно с помощью листьев черники. Из них получится отличный целебный чай. Для его приготовления нужно залить сухие листья кипятком (200 мл), настаивать в течение часа. Напиток следует пить маленькими глотками. На протяжении дня следует употреблять не меньше 3 стаканов. Эту смесь необходимо запивать не обычной водой, а специальным настоем, приготовленным из трав.
Эту смесь необходимо запивать не обычной водой, а специальным настоем, приготовленным из трав. Остывшая смесь процеживается, только в этом случае не нужно выливать жидкость, которая осталась от овса, ведь именно ее и нужно пить. Она своим видом должна напоминать молоко, а принимать ее следует в течение дня до 4 раз. Это средство нужно хранить в холодильнике не больше 2 суток.
Остывшая смесь процеживается, только в этом случае не нужно выливать жидкость, которая осталась от овса, ведь именно ее и нужно пить. Она своим видом должна напоминать молоко, а принимать ее следует в течение дня до 4 раз. Это средство нужно хранить в холодильнике не больше 2 суток.
 2. Чудесными восстановительными свойствами для поджелудочной железы обладают финики. Их следует употреблять натощак по утрам. Нужно съедать не менее 15 штук. Количество их должно быть нечетным. Запивать нужно щелочной водой. Завтракать можно только через полчаса после окончания приема фиников.
2. Чудесными восстановительными свойствами для поджелудочной железы обладают финики. Их следует употреблять натощак по утрам. Нужно съедать не менее 15 штук. Количество их должно быть нечетным. Запивать нужно щелочной водой. Завтракать можно только через полчаса после окончания приема фиников. 5. Прекрасно снимают воспаление при панкреатите листья черники. Готовят такой чай: чайную ложку сухих листьев заливают стаканом кипятка и дают настояться приблизительно один час. Такой напиток выпивают небольшими глотками. В течение дня нужно пить по три стакана такого настоя.
5. Прекрасно снимают воспаление при панкреатите листья черники. Готовят такой чай: чайную ложку сухих листьев заливают стаканом кипятка и дают настояться приблизительно один час. Такой напиток выпивают небольшими глотками. В течение дня нужно пить по три стакана такого настоя. 10. Восстанавливает железу овсяное «молоко». Для его приготовления потребуется 100 грамм неочищенного от шелухи овса. Зерна заливают 1,5 л кипятка и ставят на медленный огонь, где варят не менее 30 минут. Затем при помощи ступки овес толкут и продолжают варить еще пятнадцать минут. Далее кастрюлю снимают с огня и остужают.
10. Восстанавливает железу овсяное «молоко». Для его приготовления потребуется 100 грамм неочищенного от шелухи овса. Зерна заливают 1,5 л кипятка и ставят на медленный огонь, где варят не менее 30 минут. Затем при помощи ступки овес толкут и продолжают варить еще пятнадцать минут. Далее кастрюлю снимают с огня и остужают.































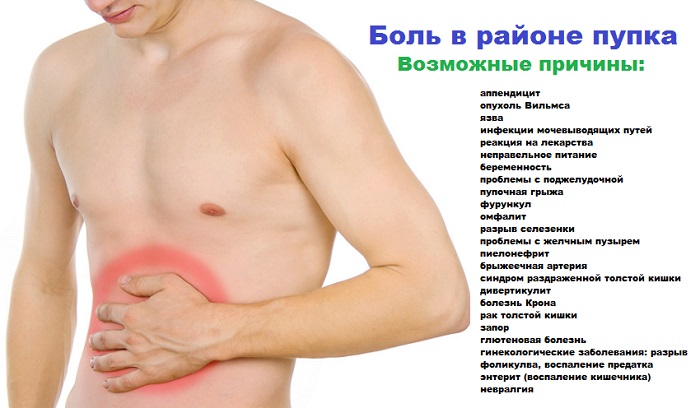
 При возникновении любых болевых ощущений в области желудка, подреберья, живота, необходимо определить их причину. Для этого проводятся определенные мероприятия. Женщинам, находящимся в репродуктивном возрасте, прежде всего, исключают беременность. Обязательны общий анализ крови и мочи. Воспаление, в большинстве случаев, покажет лейкоцитоз.
При возникновении любых болевых ощущений в области желудка, подреберья, живота, необходимо определить их причину. Для этого проводятся определенные мероприятия. Женщинам, находящимся в репродуктивном возрасте, прежде всего, исключают беременность. Обязательны общий анализ крови и мочи. Воспаление, в большинстве случаев, покажет лейкоцитоз.






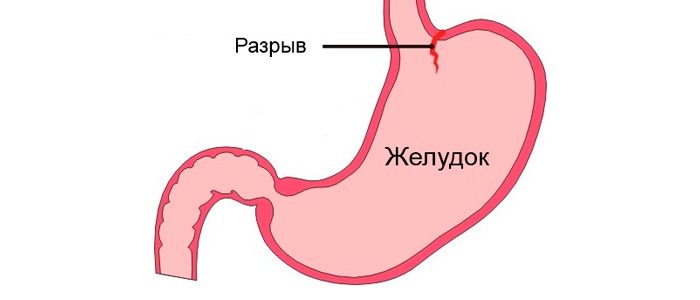
 На фоне сильной болив животе человек испытывает слабость.
На фоне сильной болив животе человек испытывает слабость.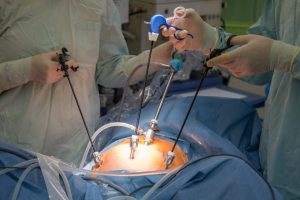 Масштабы повреждения органа можно оценить при проведении лапароскопической операции.
Масштабы повреждения органа можно оценить при проведении лапароскопической операции.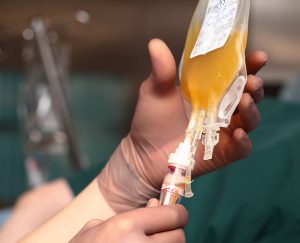 Больному капают плазму, если при травме он потерял большое количество крови.
Больному капают плазму, если при травме он потерял большое количество крови. Чтобы орган был более крепким, нужно питаться здоровыми продуктами.
Чтобы орган был более крепким, нужно питаться здоровыми продуктами.