Может ли от семечек болеть желудок
Семечки можно отнести к одному из популярных и любимых продуктов многих людей в нашей стране, но не все знают какой вред или пользу они могут принести нашему организму. Многие врачи советуют употребление семечек, так как они укрепляют организм и имеют много витаминов групп A, D и Е. Другие специалисты запрещают их употребление при симптомах гастрита. Так можно или нельзя семечки при гастрите? Об этом и пойдет речь в сегодняшнем обзоре.
Причины гастрита
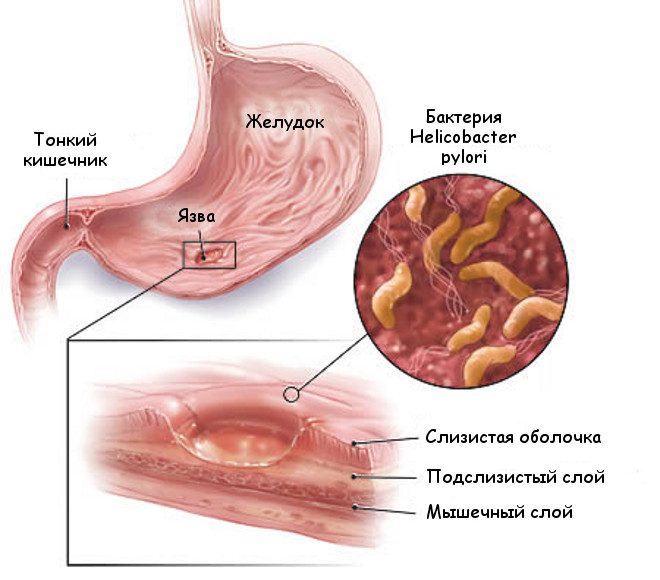
Для начала давайте разберемся, почему возникает это заболевание? Причиной гастрита в первую очередь может стать бактерия под названием — Helicobacter pylori. Она «оседает» на слизистой оболочке желудка и провоцирует развитие острого гастрита. Заразиться этой бактерией можно через пищу, бытовые предметы, поцелуи и т.д.
Также гастрит можно «заработать» другими способами:
- Злоупотребление алкогольными напитками и сигаретами.
- Переедание.
- Передозировка лекарственными препаратами.
- Неправильное питание.
- Постоянное употребление горячей пищи.
- Стресс, депрессия.

Важно помнить! При малейших подозрениях на гастрит нужно срочно обратиться к вашему лечащему врачу за консультацией!
Вредны ли семечки при гастрите?
Большинство специалистов не советуют употреблять семечки при гастрите. Это касается орехов, сухофруктов и другой твердой пищи.
Даже в период ремиссии семечки остаются раздражающим фактором, способным вызвать обострение гастрита.
Альтернативная медицина не запрещает употребление семечек при гастрите, но «народные специалисты» забывают, что злоупотребляя этим продуктом можно вызвать раздражение, изжогу и боли в желудке даже у здорового человека.
В период ремиссии гастрита простой формы можно употреблять в небольших количествах:
- Свежие грецкие орехи (взрослым до 100 г в день).
- Не жареный арахис (до 50 г в день).
- Свежие кедровые орешки (взрослым до 50 г в день).
Все остальные виды семечек и орехов в 80% случаях провоцируют обострение этого заболевания.
Важно помнить! Врачи категорически запрещают употребление семечек и других твердых продуктов (арахис, изюм, курага) натощак!

Семечки — причина обострения
Не секрет, что попробовав жменю семечек сложно потом остановиться, можно «съесть целое ведро». Именно этот фактор делает их наиболее опасным продуктом при остром гастрите.
Биологи из Стэндфордского университета доказали, что люди могут быть зависимыми от семечек и чипсов. Испытания провели на лабораторных мышах и выяснили, что мозг животных, поедавших семечки и чипсы, активизировался в тех областях, которые отвечают за рефлексы и зависимость.
Помимо механических повреждений слизистой оболочки, нужно помнить, что семечки и орехи достаточно жирный продукт. Их употребление в большом количестве может вызвать гиперсекрецию двенадцатиперстной кишки и желудка. А это спровоцирует появление болевых ощущений, повышенную кислотность, вздутие живота, метеоризм и др. По этой же причине категорически противопоказаны семечки женщинам в положении с симптомами гастрита.
Польза и вред подсолнечных семечек
Как и любой другой продукт, семечки имеют полезные и вредные качества. Семечки богаты на полезные вещества и витамины A, группы B и Е. В этот «народный» продукт богат на аминокислоты, которые так необходимы нашему организму. При адекватном употреблении, семечки улучшают работу сердца, делают красивыми волосы и кожу.
Но еще семечки богаты на различные жиры, которые вредные для нашего организма. Кроме гастрита этот продукт может привести к нарушению пищеварения, проблемам с почками, печенью, лишним весом и др. Если есть проблемы со здоровьем зубов, то от семечек лучше отказаться.
Щелкая семечки можно укрепить нервную систему, но их дневная доза не должна превышать 50-ти граммов.

Диета при гастрите
Главная задача диет при гастрите — нормализировать пищеварительный процесс в организме. Главные продукты при гастрите, которые стоит употреблять, должны содержать в себе достаточное количество витаминов B, D, C и E. Большое количество витамина «В» содержится в гречке, рисе, пшенке, овсянке и в других крупах. В вареной рыбе, яйцах, яблоках, шиповнике, лимонах, капусте содержится необходимое количество витамина «С».
При гастрите желательно употреблять только мягкую пищу, которая поможет желудку быстрее с ней справиться. Каша должна быть жидкая, мясо и рыба — хорошо проваренными. Овощи можно пропаривать и делать из них пюре. Молочные продукты отлично защищают слизистую оболочку желудка, их можно употреблять только больным гастритом с повышенной кислотностью.
При хроническом гастрите желательно соблюдать несколько важных правил диеты:
- Принимать пищу строго в определенное время. Порции не должны быть слишком большими — достаточно будет 300 граммов.
- Еда должна быть разнообразной.
- Пищу нужно медленно и тщательно пережевывать.
- Меньше солить и перчить.
- Употреблять только полезную пищу.
В конце хотелось бы напомнить, что употребление семечек больному гастритом нежелательно. Семечки способны спровоцировать возобновление болезненного процесса. Подробно на все интересующие вас вопросы ответить лечащий доктор. Будьте здоровы!
Автор: Владислав Петрович,
специально для сайта Moizhivot.ru
Видео о пользе и вреде семечек
![]()
Семечки — довольно калорийный продукт. В них много масла. Если съесть много жареных семечек, то вполне возможно и почувствовать боль в желудке. Все орехи и семечки — тяжёлые продукты, их в большом количестве лучше не употреблять, чтобы не перегружать ЖКТ. Процесс переваривания длится до 4 часов. Орехи и семечки полезны, но в небольшом количестве при отсутствии заболеваний ЖКТ. Представьте, что у Вас в желудке все эти семечки лежат в масле и бедный желудок работает в две силы, чтобы с ними справиться. Все полезно в меру. Если же желудок болит от малого количества семечек, то их лучше не есть.
![]()
Этот процесс называется засорение желудка. Это когда орехи, семечки едят на голодный желудок. Они остаются на стенках желудка и не перевариваются. Я помню частенько у меня было засорение желудка. Так же засорение желудка может быть и от других продуктов.
Могут быть легкие формы засорения желудка.
Я пощелкал кедровые орехи вечером на ночь. А через 4-5 часов ночью, под утро у меня сильно болел живот. Тогда спас слабый раствор марганцовки.
При гастрите симптомы схожи. Такая фигня была после того как я съел яблоко. Может конечно яблоко было чем то протравлено и я получил отравление. Была тошнота, болел желудок.
как избавиться от засорения желудка? Это соблюдать диету. Соблюдать диету для здоровья полезно. Но иногда хочется вкусно чего нибудь покушать.
Кстати, я вовсе и не сыроед, а на форуме случайно, просто через гугл изучал вопрос поджелудочной и прочего.. Вот прочитал твои симптомы и вспомнил вчерашние сливы
Семечки – это зерна подсолнуха, созревающие в его красивой, окруженной солнечно-желтыми лепестками шляпке. Родина этого растения – Америка, к нам их завезли в середине 18 столетия, но семечки так плотно вошли в жизнь россиян, что стали прямо-таки национальной особенностью.
Конечно, все знают о подсолнечнике и его семенах как об источнике растительного масла, но у семечек есть и еще много полезных свойств. Семена содержат много кальция и магния, витамины группы В и жирорастворимые витамины – А, Е и Д, полиненасыщенные кислоты жиров, полезные для кожи и волос.
Семена подсолнуха не только грызут, но и употребляют при приготовлении блюд и выпечки. Спрессованным жмыхом, остающимся после выжимки масла, кормят скотину и подкармливают рыбу в искусственных водоемах.
скажу, что уже поела, не лезет..аллергия, диарея, понос, спид. 😀
3. Голодная боль при гастрите и язве, возникают болевые ощущения под ложечкой, у некоторых она незаметны, а у других наоборот является колющей, сосущей, имеет схваткообразный характер. При язве боль может возникнуть уже спустя два часа после еды. Увеличивается боль, если человек физически перетруждается, съел что-то острое или кислое, также при злоупотреблении алкогольными напитками.
4. Боль из-за колита, когда инфицирована толстая кишка. При этом в животе урчит, он заметно вздувается, постоянно хочется в туалет, тревожит понос с кровью. Колит возникает из-за наследственности, аллергии, хронического стресса.
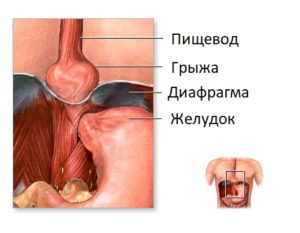
5. Из-за спазма диафрагмы также ощущается боль в желудке. Диафрагма служит для разделения грудной области от брюшной полости. Когда у человека в диафрагме нарушается кровообращение, может развиться спазм. При этом боль резкая, стреляющая, появляется, когда человек глубоко дышит, резко меняет положение тела.
6. У детей боли в желудке могут быть связаны с боязнью школы, все связано с нервным расстройством, хроническим стрессом.
Что делать при болях в желудке?
Не нужно запускать их, обязательно следует диагностировать причину, для этого обратится к гастроэнтерологу, чтобы вовремя выявить патологию. Обратите внимание на то, что ни в коем случаи нельзя заниматься самолечением, это может быть опасно. Также очень важно придерживаться здорового рациона питания, в первые дни появления неприятных ощущений дни должны быть разгрузочными, таким образом можно снять раздражение со слизистой оболочки. Затем нужно употреблять только полезные продукты питания, пить травяные чаи, отказаться от вредной пищи, алкоголя и курения.
Тошнота, рвота, боль в желудке — это признаки патологии желудка?
Если после приема пищи возникает тошнота, которая чаще всего локализуется вверху живота, затем появляется рвота, это может говорить о патологическом процессе в желудке. Не страшно, если тошнота, рвота, боли – это единичные случаи, но если они становятся постоянными вашими спутниками, можно заподозрить развитие таких заболеваний как язва, гастродуоденит, холецистит, проблемы с желчным пузурем, панкреатит, кишечную инфекцию, патологию сердца – инфаркт, заболевания эндокринной системы, мигрень.
Когда нужна срочная врачебная помощь, если тошнит после еды?
1. Когда кроме тошноты, рвоты начинают появляться сильные боли, изжога, отрыжка, это может говорить о том, что у вас серьезные проблемы с желудком.
2. Тошнота может указывать на воспалительный процесс в желчном пузыре, печени, при этом боль локализуется справа, во рту возникает горечь, желудок сильно распирает, человек страдает от метеоризма.
3. Рвота, боль и тошнота в области желудка может появиться из-за аппендицита, при этом повышается температура тела, боль образовывается справа.
4. Боль опоясывающего характера, которая сопровождается тошнотой и рвотой говорит о панкреатите, при этом вздувается живот.
5. В случаи кишечной палочки тошнота и рвота возникают спустя два часа после еды. При этом возникает диарея, повышается температура тела, локализуется боль в пупке.
6. Если долгое время тошнит, человек себя при этом плохо чувствует, возникает боль в области желудка, это может говорить о том, что у вас развивается инфаркт миокарда.
7. Рвота, тошнота и боль в желудке может быть спровоцирована эндокринными заболеваниями, при этом у человека возникают проблемы с аппетитом, он резко теряет вес, также беспокоит постоянное сонливое состояние, озноб и вялость.
Какие существуют физиологические причины тошноты, рвоты и боли в желудке?
1. Если человек употребляет большое количество жареного, жирного, постоянно переедает.
Что делать, если появились вздутие и боли в животе
Помогут в данном случае народные советы:
Человеку нравиться даже не то, что он получает в результате, а именно сам процесс. Если заниматься «щелканем» часто и много – это начинает постепенно оказывать негативное влияние на психическое и даже физическое состояние организма.
Суть в том, что настоящее чувство вкуса просто притупляется, а это влечет за собой то, что мы все меньше и меньше можем контролировать наш вкус. Это, в свою очередь, приводит к тому, что нам хочется попробовать чего – то необычного.
Из – за того, что этот продукт является относительно тяжелым для нашего пищеварения – его не стоит кушать слишком много. Суточной нормы в 100 – 150 грамм веса именно сушеных ядер Вам будет предостаточно. Максимум, можно употреблять до 200 грамм.
Это вызвано тем, что они в себе содержат в достаточно большом количестве белок. Поэтому, рекомендуется даже 150 грамм разбивать на 2 приема. Ну, а если же пренебречь этим правилами – у Вас могут начаться боли в животе, которые могут продолжаться на протяжении часа.
Итак, получается, что возбудителем аппендицита становится не само зерно подсолнечника, а его кожура, которая в силу специфики своего состава не может быть переварена желудком человека. Таким образом, мнение о полезности употребления нечищеных семечек – это большая ошибка, которая может в погоне за витаминами и полезными свойствами привести человека на хирургический стол. Всё это из-за незнания и непонимания.
- Осуществляется подготовка организма к выведению глистов с применением растительных масел – льняного или тыквенного, а также препаратов «Аллахол» или «Энтеросгель», которые способствуют связыванию и выведению токсических веществ жизнедеятельности глистов.
- Применение непосредственно противогельминтных средств – узконаправленного действия или противоглистных лекарств широкого спектра действия. Самый широкий спектр действия имеет «Немозол».
- Применение препаратов, восстанавливающих функции органов печени, почек, желудочно-кишечного тракта, легких. Применение препаратов для стимуляции иммунитета и нормализации обмена микроэлементов и витаминов.
Внимание! Всего насчитывается около 300 видов глистов, поэтому не представляется возможным выбрать нужный препарат самостоятельно. Обязательно обращайтесь к врачу.
Народные средства. Глистогонными продуктами считаются: жгучий перец, сырая морковь и морковный сок, чеснок. Многократно испытанное и достаточно эффективное средство от различных глистов – сырые тыквенные семечки. Необходимо съесть натощак две-три ложки (измельчить или хорошо их разжевать). Спустя два часа в качестве мягкого слабительного выпить две ложки растительного масла.
От семечек болит желудок. Может ли болеть живот от семечек. Причины боли в животе после еды
Семечки — довольно калорийный продукт. В них много масла. Если съесть много жареных семечек, то вполне возможно и почувствовать боль в желудке.
- Почему после употребления жареных семечек начинает болеть желудок?
- Вред семечек подсолнечника
- Cвойства лекарственных трав
- от семечек болит желудок
- После семечек болит живот
- После семечек тяжесть в желудке.
- Почему от семечек болит желудок?
- Ответы (3):
- Почему болит желудок после семечек?
- Вопросы
- Узнать больше на эту тему:
- Поиск вопросов и ответов
- Могут ли семечки вызвать аппендицит?
- Мнения обывателей
- Минимизация последствий
- Что следует знать?
- Болит желудок после семечек что делать
- установка термостата от шевроле нивы на классику — medportalnewmice.ru
- Болит живот семечки
Все орехи и семечки — тяжёлые продукты, их в большом количестве лучше не употреблять, чтобы не перегружать ЖКТ. Процесс переваривания длится до 4 часов. Орехи и семечки полезны, но в небольшом количестве при отсутствии заболеваний ЖКТ. Представьте, что у Вас в желудке все эти семечки лежат в масле и бедный желудок работает в две силы, чтобы с ними справиться. Все полезно в меру. Если же желудок болит от малого количества семечек, то их лучше не есть.
тем более, если еще и пожарили с добавлением масла. — 4 месяца назад
Этот процесс называется засорение желудка. Это когда орехи, семечки едят на голодный желудок. Они остаются на стенках желудка и не перевариваются. Я помню частенько у меня было засорение желудка. Так же засорение желудка может быть и от других продуктов.
Могут быть легкие формы засорения желудка.
Я пощелкал кедровые орехи вечером на ночь. А через 4-5 часов ночью, под утро у меня сильно болел живот. Тогда спас слабый раствор марганцовки.
При гастрите симптомы схожи. Такая фигня была после того как я съел яблоко. Может конечно яблоко было чем то протравлено и я получил отравление. Была тошнота, болел желудок.
как избавиться от засорения желудка? Это соблюдать диету. Соблюдать диету для здоровья полезно. Но иногда хочется вкусно чего нибудь покушать.
Скорее всего вам просто нельзя употреблять жареное в пищу.Возможно болит не желудок а поджелудочная железа.В любом случае необходимо обратится к специалисту.
Источник: семечек подсолнечника
Каждая страна имеет свои неписанные традиции, которые порой настолько чужды иностранцам, что они даже не могут четко выразить свою точку зрения по поводу того или иного момента. Семена подсолнечника — излюбленное дело многих наших соотечественников. Это не просто лузание семечек, это целая наука или даже философия, который далеко не всем понятен.
О пользе семечек написано немало, но вот вред семечек подсолнечника далеко не всем известен. Семечки богаты на витамин Е, А и F, кроме того это незаменимый источник аминокислот. Именно семечки подсолнечника рекомендуются тем, кто планирует беременность. Они делают кожу и волосы красивыми, являются прекрасной профилактикой заболеваний сердца и атеросклероза.
А еще семечки очень богаты на жиры, поэтому вред семечек подсолнечника очевиден. Чрезмерное употребление этого единственного дозволенного наркотика для многих может обернуться болезнями желудка, поджелудочной железы и печени. Семечки замедляют пищеварение и нарушают усвоение других продуктов. Кроме того, они могут стать причиной лишнего веса и невыносимой боли в желудке.
Кстати, грызть семечки категорически противопоказано при язвах желудка, гастритах или воспалительных заболеваний слизистых оболочек гортани, в т.ч. обычной ангины, если присутствуют проблемы с почками и печенью. Если же есть незалеченные зубы, то от семечек также необходимо отказаться.
Ну а вот в том, что семечки положительно действуют на нервную систему, можно убедиться каждому, только суточная доза этого продукта не должна превышать 30 г.
Заметили ошибку? Выделите ее и нажмите Ctrl+Enter, чтобы сообщить нам.
Понравилось? Лайкни и сохрани у себя на страничке!
Cвойства лекарственных трав
Каким бывает лечение перелома пяточной кости
Все верно подмечено. Но вот вред в виде жиров можно нейтрализовать, употребляя семечки только в первой половине дня. Тогда к ночи они уже успеют перевариться.
А с моей точки зрения семечки вредно только лишь грызть — для зубов плохо. а вот о жирах — это сколько же их нужно съесть, что бы образовались от семечек лишние килограммы?
Семечки люблю очень. Слышала о наличии в них жира, но думаю, сколько их нужно съесть, чтобы получить большое количества жира. Мне семечки очень помогали, когда была беременной, от изжоги.
Ребенком семечки лузгала, иногда из сырого подсолнуха, чаще жарили с подружками. Кстати, девчонки пугали, что будет аппендицит, если есть этот продукт неочищенным. Знаю, что шкурки вредят зубам, поэтому семечки в моем сегодняшнем меню только в виде подсолнечного масла.
Ваш комментарий Отменить ответ
- Яна Краснова → Какие бывают отзывы о аквааэробике для похудения
- Анна → Природные антидепрессанты растительного происхождения: радость и счастье у каждого в жизни
- Лера → Витамины для укрепления зубов и десен: обор наиболее популярных препаратов
- Дарья → Сколько калорий в апельсиновом соке и какие витамины в его составе
- Катенька Фролова → Домашние тренажеры для ягодиц (степперы)
© 2018 Мир бодрости · Все права защищены. Копирование материалов запрещено.
Материалы предназначены для ознакомления и личного образования. Для диагностирования и лечения заболеваний сайт применять нельзя, обязательно посетите Вашего врача! Поддержи сайт | О проекте
Источник: семечек болит желудок
После семечек болит живот
В разделе Другое на вопрос Почему после семечек болит желудок, живот? заданный автором Ђаня Сорокина лучший ответ это советую сходит к врачу т. к. у меня от них тоже болел живот и в итоге гастрит
Жрать их меньше надо, а есть нормальную пищу.
Воспаление аппендикса — стоит сходить к врачу.
Это не еда. ты их поди килограммами щёлкаешь. не порть желудок, да и зубы тоже. Лечение дороговато.
Источник: семечек тяжесть в желудке.
Обожаю семечки. Могу съесть за разгр. Не жарю, покупаю в пакетах магазинные, т.к. слышала, что их как-то по особому готовят. Но всё равно тяжесть в желудке. Отчего: от количества семечек или всё-таки от способа приготовления? Может, есть вообще сырые, чтобы полезнее и легче для желудка?
Дело в том, что семечки содержатся довольно большое количества масла, это тяжёлая еда сама по себе. К тому же они очень калорийны, от них легко набрать лишний вес.
Семечки – калорийный продукт. Не стоит есть семечки на ночь глядя.
В Вашей порции семечек содержится около 500 калорий – это все равно,
что жирная свинина с белым хлебом. Полезны семечки сырые, не жареные.
Можно их подсушить.
Я думаю, здесь сочетание сразу нескольких факторов. Во-первых, сами семечки – довольно тяжелый для желудка продукт; во-вторых, они скорее всего не очень хорошего качества и,в-третьих, вы сами понимаете насколько качественно они могут быть приготовлены.
Для меня вообще семечки очень тяжелые на желудок и я перестала их есть вообще. Поскольку всегда чувствую после приема тяжесть. Они же сами по себе жирные и очень калорийные.
Помимо того, что семечки жирные, это еще своего рода мусор для желудка и поэтому у кого есть проблемы с желудком, тот и страдает от тяжести в нем. Моя знакомая с мужем за один раз съедают около кг. жареных семечек и у них все нормально))))
Стакан жареных семечек заменяет полноценный завтрак. С эстетической стороны употребление семечек как-то смотрится некультурно, если только дома, чтобы никто не видел.
Если есть проблемы с желудком, желательно проверить желудок, сделать ФГС. Мой муж ел семечки, оказалась язва.
У меня никогда не было тяжести в желудке от употребления в пищу семечек. Наверное, это индивидуально для каждого человека. Конечно, жареные семечки намного вкуснее, чем просто подсушенные. Но лучше кушать подсушенные семечки, в них сохраняются все полезные для организма вещества. Например, медики утверждают, что заболевания сердечно-сосудистой системы можно предупредить, если съедать каждый день по 100 г семечек подсолнуха.
Тыквенные семечки лучше употреблять не жареные, немного подсушенные, как противоглистную профилактику для организма. Семечки подсолнуха лучше всего жарить дома, например, на газу или в микроволновке.
Семечки считаются очень жирным и высококалорийным продуктом, поэтому если есть какие-то, пусть даже не большие нарушения в работе со стороны этого органа, то при их употреблении в пищу и появляется тяжесть в желудке.
Семечки очень калорийный продукт, поэтому большое их количество тяжело для переваривания, что и вызывает чувство тяжести. Могу вам только посоветовать есть их в меньшем количестве, если вы не враг здоровому пищеварению.
Не самая лучшая идея их по столько есть. Они, конечно, богаты полиненасыщенными жирными кислотами и жирорастворимыми витаминами, но все-равно пища тяжелая. Лучше вон орехов кедровых погрызите, если есть возможность раздобыть в ваших краях)
И еще, где-то инфу видел, что семена подсолнечника могут накапливать кадмий.
Для многих занятия йогой – это хороший способ укрепить здоровье и поддерживать его в бодрости. Это система физических упражнений, с помощью которых снимается стресс.
От семечек болит желудок. Как болит живот от семечек — Все о заболеваниях ЖКТ
Почему после семечек болит животКстати, я вовсе и не сыроед, а на форуме случайно, просто через гугл изучал вопрос поджелудочной и прочего.. Вот прочитал твои симптомы и вспомнил вчерашние сливы
Семечки – это зерна подсолнуха, созревающие в его красивой, окруженной солнечно-желтыми лепестками шляпке. Родина этого растения – Америка, к нам их завезли в середине 18 столетия, но семечки так плотно вошли в жизнь россиян, что стали прямо-таки национальной особенностью.
Конечно, все знают о подсолнечнике и его семенах как об источнике растительного масла, но у семечек есть и еще много полезных свойств. Семена содержат много кальция и магния, витамины группы В и жирорастворимые витамины – А, Е и Д, полиненасыщенные кислоты жиров, полезные для кожи и волос.
Семена подсолнуха не только грызут, но и употребляют при приготовлении блюд и выпечки. Спрессованным жмыхом, остающимся после выжимки масла, кормят скотину и подкармливают рыбу в искусственных водоемах.
скажу, что уже поела, не лезет..аллергия, диарея, понос, спид…. 😀
а такие есть??
3. Голодная боль при гастрите и язве, возникают болевые ощущения под ложечкой, у некоторых она незаметны, а у других наоборот является колющей, сосущей, имеет схваткообразный характер. При язве боль может возникнуть уже спустя два часа после еды. Увеличивается боль, если человек физически перетруждается, съел что-то острое или кислое, также при злоупотреблении алкогольными напитками.
4. Боль из-за колита, когда инфицирована толстая кишка. При этом в животе урчит, он заметно вздувается, постоянно хочется в туалет, тревожит понос с кровью. Колит возникает из-за наследственности, аллергии, хронического стресса.
5. Из-за спазма диафрагмы также ощущается боль в желудке. Диафрагма служит для разделения грудной области от брюшной полости. Когда у человека в диафрагме нарушается кровообращение, может развиться спазм. При этом боль резкая, стреляющая, появляется, когда человек глубоко дышит, резко меняет положение тела.
6. У детей боли в желудке могут быть связаны с боязнью школы, все связано с нервным расстройством, хроническим стрессом.
Что делать при болях в желудке?
Не нужно запускать их, обязательно следует диагностировать причину, для этого обратится к гастроэнтерологу, чтобы вовремя выявить патологию. Обратите внимание на то, что ни в коем случаи нельзя заниматься самолечением, это может быть опасно. Также очень важно придерживаться здорового рациона питания, в первые дни появления неприятных ощущений дни должны быть разгрузочными, таким образом можно снять раздражение со слизистой оболочки. Затем нужно употреблять только полезные продукты питания, пить травяные чаи, отказаться от вредной пищи, алкоголя и курения.
Тошнота, рвота, боль в желудке — это признаки патологии желудка?
Если после приема пищи возникает тошнота, которая чаще всего локализуется вверху живота, затем появляется рвота, это может говорить о патологическом процессе в желудке. Не страшно, если тошнота, рвота, боли – это единичные случаи, но если они становятся постоянными вашими спутниками, можно заподозрить развитие таких заболеваний как язва, гастродуоденит, холецистит, проблемы с желчным пузурем, панкреатит, кишечную инфекцию, патологию сердца – инфаркт, заболевания эндокринной системы, мигрень.
Когда нужна срочная врачебная помощь, если тошнит после еды?
1. Когда кроме тошноты, рвоты начинают появляться сильные боли, изжога, отрыжка, это может говорить о том, что у вас серьезные проблемы с желудком.
2. Тошнота может указывать на воспалительный процесс в желчном пузыре, печени, при этом боль локализуется справа, во рту возникает горечь, желудок сильно распирает, человек страдает от метеоризма.
3. Рвота, боль и тошнота в области желудка может появиться из-за аппендицита, при этом повышается температура тела, боль образовывается справа.
4. Боль опоясывающего характера, которая сопровождается тошнотой и рвотой говорит о панкреатите, при этом вздувается живот.
5. В случаи кишечной палочки тошнота и рвота возникают спустя два часа после еды. При этом возникает диарея, повышается температура тела, локализуется боль в пупке.
6. Если долгое время тошнит, человек себя при этом плохо чувствует, возникает боль в области желудка, это может говорить о том, что у вас развивается инфаркт миокарда.
7. Рвота, тошнота и боль в желудке может быть спровоцирована эндокринными заболеваниями, при этом у человека возникают проблемы с аппетитом, он резко теряет вес, также беспокоит постоянное сонливое состояние, озноб и вялость.
Какие существуют физиологические причины тошноты, рвоты и боли в желудке?
1. Если человек употребляет большое количество жареного, жирного, постоянно переедает.
Что делать, если появились вздутие и боли в животе
Помогут в данном случае народные советы:
Человеку нравиться даже не то, что он получает в результате, а именно сам процесс. Если заниматься «щелканем» часто и много – это начинает постепенно оказывать негативное влияние на психическое и даже физическое состояние организма.
Суть в том, что настоящее чувство вкуса просто притупляется, а это влечет за собой то, что мы все меньше и меньше можем контролировать наш вкус. Это, в свою очередь, приводит к тому, что нам хочется попробовать чего – то необычного.
Из – за того, что этот продукт является относительно тяжелым для нашего пищеварения – его не стоит кушать слишком много. Суточной нормы в 100 – 150 грамм веса именно сушеных ядер Вам будет предостаточно. Максимум, можно употреблять до 200 грамм.
Это вызвано тем, что они в себе содержат в достаточно большом количестве белок. Поэтому, рекомендуется даже 150 грамм разбивать на 2 приема. Ну, а если же пренебречь этим правилами – у Вас могут начаться боли в животе, которые могут продолжаться на протяжении часа.
Итак, получается, что возбудителем аппендицита становится не само зерно подсолнечника, а его кожура, которая в силу специфики своего состава не может быть переварена желудком человека. Таким образом, мнение о полезности употребления нечищеных семечек – это большая ошибка, которая может в погоне за витаминами и полезными свойствами привести человека на хирургический стол. Всё это из-за незнания и непонимания.
- Осуществляется подготовка организма к выведению глистов с применением растительных масел – льняного или тыквенного, а также препаратов «Ал
Переела семечек болит желудок. Разговор о семечках. Устали от боли в животе, желудке
Их польза для организма не подлежит сомнению. Обычные на первый взгляд семечки состоят из глицеридов и каротиноидов, дубильных веществ. В них немало фитина, салициловой кислоты. При разумном потреблении нервная система приходит в норму, стабилизируется работа сердца. Волосы становятся блестящими и красивыми, а кожа здоровой.
Вопреки обилию целебных свойств, злоупотребление может отрицательно повлиять на здорового человека. Стоит заранее выяснить, можно ли есть семечки при гастрите, дабы избежать последствий. В состав входит много жиров, затрудняющих переваривание пищи.
Гастритом принято называть воспалительный процесс, затронувший желудок. Может иметь острую, а также хроническую форму. Когда недуг обостряется, человека беспокоят тянущие или сильные боли, тошнота, неприятный привкус. В хронической стадии больных беспокоит тяжесть, отрыжка и изжога.
Люди, которым поставлен такой диагноз, жалуются на быструю утомляемость и раздражительность. Жизненный тонус постепенно снижается. Таких больных все чаще беспокоят озноб и сонливость – особенно после приема пищи. Как минимум в 50% случаев причиной заболевания становится Хеликобактер Пилори. Однако факторов, провоцирующих развитие недуга, десятки. Перечислим наиболее распространенные:

Любая из перечисленных выше причин влечет за собой серьезные проблемы. Раздраженная слизистая вынуждает человека соблюдать диету – нередко достаточно жесткую. В зависимости от количества кислоты, вырабатываемой в желудке, режим питания отличается. Вот почему так важно знать, можно ли грызть семечки при гастрите, как они влияют на пищеварение.
Семечки подсолнуха. Чем они полезны?
В нашей культуре эти семечки являются самыми распространенными. Щелкать подсолнух на лавке, во время просмотра сериала любят деревенские жители и горожане. В состав входят десятки важнейших микроэлементов. Перечислим некоторые из них:
- Витамин Е. Достаточно съесть 70 грамм продукта, чтобы восполнить запас витамина, необходимого для нормального роста волос.
- Группа В.
- Фосфор, клетчатка, дубильные вещества.
- Железо, магний.
- Фитин.
- Медь, калий.
- Различные жиры и белки, каротиноиды.
Входящие в состав подсолнечника элементы значительно улучшают синтез гормонов. Они участвуют в обмене белков, помогают преодолеть депрессию. Немецкие знахари использовали семена подсолнуха при лечении малярии, крапивницы.
Тыквенные семечки. Стоит ли кушать регулярно?
Полезные свойства, которыми обладают тыквенные семечки при гастрите, поистине впечатляют. Жители Восточной Европы употребляют их регулярно. Например, в жареном, вареном виде. Лакомство добавляют в разнообразные блюда. Конечно, определенная часть витаминов теряется после термической обработки. Однако состав микроэлементов остается неизменным. Издавна семена тыквы использовались при лечении простатита. Это проверенное и очень эффективное средство от глистов.
Так какие же полезные вещества содержат тыквенные семечки?

Регулярно кушайте тыквенные семечки, чтобы укрепить иммунитет, значительно улучшить работу сердца. Ваше пищеварение нормализуется, состояние кожи тоже придет в норму. Щитовидная железа начнет работать без сбоев, а уровень холестерина заметно снизится.
Чем вредны семечки при гастрите желудка?
Несмотря на колоссальную пользу, которую приносят организму эти продукты, обычные семечки при гастрите с повышенной кислотностью способны навредить.
- Из-за своей твердости продукт травмирует стенки. Как вы помните, при воспалении желудку нужна мягкая вареная, приготовленная на пару пища.
- Семечки повышают кислотность, а значит, вызывают изжогу. При гиперацидной форме недуга их следует есть с осторожностью.
- Магазинный продукт нередко обрабатывают канцерогенами и бензапиреном. К сожалению, это очень опасные вещества, которые могут привести к генным мутациям, онкологическим заболеваниям.
- Тот, кто запивает водой тыквенные семечки при эрозивном гастрите, рискует заработать диарею.
- Жиры провоцируют ухудшение пищеварения. Они создают дополнительную нагрузку.
Семечки при обострении
Во время обострения воспаление настолько сильное, что даже нейтральная пища может вызвать еще большее раздражение. Рацион больных ограничивается кашей, протертым мясом, котлетками на пару. Когда пик обострения пошел на спад, можно употреблять вареные, паровые блюда.
На вопрос, можно ли кушать жареные семечки при гастрите в стадии обострения, ответ всегда отрицательный. Из-за обилия жиров переваривание еды осложняется. Результат – усугубление ситуации, болевые ощущения. Особенно опасно есть семечки тем, кто страдает гастритом с высокой кислотностью. Концентрация сока в избытке, а съесть горсть семечек – все равно что подлить масла в огонь. Симптоматика только усилится.
Семечки: можно, если осторожно
В период обострения продукт однозначно запрещен. А вот на стадии ремиссии врачи уже не так категоричны. Окончательное решение о том, разрешены ли семечки при хроническом гастрите, принимает специалист.
- Всегда употребляйте семечки в составе других блюд.
- Отличный вариант – растолочь семечки, а затем посыпать нежирный творог.
- Никогда не кушайте их натощак, когда желудок еще пустой.
- Употреблять с
Почему от семечек болит живот. Боли в желудке после жареных семечек
При противогастритной терапии помимо приема медикаментозных средств пациентам назначается соблюдение строжайшей программы питания. Многие любят погрызть семечки или , но они отличаются грубой структурой, поэтому могут травмировать воспаленную слизистую. Так можно ли кушать семечки при такой патологии, как гастрит, или нет. Какие рекомендации дают гастроэнтерологи?
Можно ли есть семечки при гастрите?
При наличии желудочно-кишечных патологий пациентам необходимо ограничить рацион исключительно щадящими продуктами, к которым семена отнести никак нельзя.
Этот продукт отличается раздражающим воздействием, поэтому при его употреблении может возникнуть обострение патологического процесса и спровоцировать жгучий дискомфорт и болевую симптоматику в эпигастрии.
Некоторые считают совсем наоборот, будто семечки невероятно полезны гастритникам. Но не стоит забывать, что при данном заболевании слизистая воспалена и раздражена, а семена только усиливают патологическую симптоматику.
При гиперацидном гастрите от употребления тыквенного семени лучше отказаться, потому как данный продукт повышает солянокислую секрецию, повышая и без того высокую кислотность, что приводит к мучительной изжоге. Если же воспаление слизистых сопровождается гипоацидной средой, то семена тыквы можно кушать, не превышая допустимых норм, т. е. по 50 г/д.
Подсолнуха
Самыми распространенными семечками считаются подсолнечные. Они известны в русской культуре достаточно давно.
- Семечки богаты жизненно важными для пациентов микроэлементами. Всего лишь 70 г семечек могут удовлетворить суточные потребности в витамине Е.
- Кроме того, семечки содержат массу витаминов и дубильные компоненты, микроэлементы и минералы.
- Также семечки богаты элементами, благотворно воздействующими на гормональный синтез и принимающими участие в обменных процессах.
- Также компоненты семечек способствуют устранению патологий миокарда и слабоумия, препятствует развитию шизофрении и депрессии.
Чтобы семечки не навредили, их стоит кушать при пониженной секреции солянокислого секрета при условии, что гастрит будет в состоянии стойкой ремиссии. В день допускается скушать не больше 50 г семечек.
Льняные
Семя справедливо заслуживает всяческих похвал. Их в чистом виде или в форме масла успешно применяют в комплексной тера
Может ли болеть живот от семечек. Почему после семечек появляется боль в горле
Примерный период времени, по истечении которого пустой желудок начинает болеть, составляет 5-6 часов. При этом также могут наблюдаться некоторые сопутствующие симптомы, например, тошнота, жидкий стул или горечь во рту. Живот скручивает, ощущения мутные и ноющие. Чаще всего достаточно выпить стакан воды или что-то перекусить, чтобы облегчить состояние и успокоить желудок. Однако перекусы не могут быть заменой полноценного лечения, поэтому затягивать обращение к специалисту не стоит.
Методы терапии
Процесс устранения болезненных ощущений в первую очередь зависит от причины их появления. Только после полной диагностики организма врач сможет назначить правильный и грамотный путь устранения проблемы. Основным методом диагностики, который позволит рассмотреть полную картину нарушения функционирования желудка, и понять, почему он болит, является гастроскопия. На основании результатов этого исследования определяется дальнейшее лечение.
Чтобы облегчить состояние до того момента, пока врач назначит курс лечения, можно сбалансировать питание и придерживаться щадящей диеты. Она заключается в устранении всей жирной, копченой и жареной пищи из рациона, взамен которой отдается предпочтение крупам, овощным бульонам и отварному мясу. Когда болит живот, а к этому добавляется еще то, что по утрам чувствуется горечь во рту, желудок нужно поберечь от тяжелой еды.
1. Лечение гастрита терапевтическими средствами.
Нарушение кислотности происходит из-за употребления неправильной пищи, которая доставляет дискомфорт. Если поесть жирного и острого, ощущения усугубляются. Терапия должна включать в себя несколько этапов:
- прием медикаментов, нормализующих кислотную среду;
- лечение средствами, уменьшающими секрецию соляной кислоты;
- нормализация рациона и исключение из него любых продуктов, провоцирующих скачки кислотности;
- употребление антибактериальных препаратов для нормализации микрофлоры.
При своевременном обращении к врачу и выполнении всех его рекомендаций гастрит можно вылечить полностью, однако в дальнейшем придется придерживаться принципов здорового питания, чтобы не спровоцировать рецидив.

Если утро начинается с того, что мутит желудок, появилась тошнота и жидкий стул, скорее всего, развивается язвенная болезнь. Что делать, чтобы не допустить возникновения серьезных проблем, должен решить врач, ведь самолечение может только усугубить ситуацию.
Основными шагами в лечении голодных болей являются:
- прием обезболивающих препаратов, обладающих антисептическими свойствами;
- употребление медикаментов, помогающих нормализовать моторику желудка и облегчить переваривание пищи;
- купирование мышечного спазма при помощи спазмолитических средств;
- строгая диета и исключение из рациона продуктов, раздражающих слизистую оболочку.
Чаще всего дискомфорт по утрам проходит, если что-то поесть, но не стоит думать, что из-за этого можно не обращаться к врачу. Важно найти причину, вызывающую дискомфорт.

3. Интоксикация и отравление.
Вне зависимости от причины, которая могла повлиять на отравление с вечера, утром с большой вероятностью будет болеть желудок, появится тошнота, рвота или жидкий стул. Таким образом, происходит неприятие организмом токсичных продуктов. В данном случае необходимо очищение от них, прием антисептических и противовоспалительных препаратов.
На протяжении нескольких дней после отравления требуется щадящее питание и поддержка организма. Употребление большого количества жидкости будет способствовать выведению токсинов, а в случае сильной интоксикации это должны быть специальные очищающие средства. Тогда желудок получится восстановить за короткое время.

4. Нервные напряжения и стресс.
Многие проблемы начинаются из-за стрессовых ситуаций, поэтому первым и основным симптомом нервного перенапряжения является боль в животе, особенно по утрам. Такие причины и следствия знакомы многим. Человек ощущает спаз
Как болит живот от семечек — Все о заболеваниях ЖКТ. Продукты, вызывающие боль в суставах
Семечки — довольно калорийный продукт. В них много масла. Если съесть много жареных семечек, то вполне возможно и почувствовать боль в желудке.
- Почему после употребления жареных семечек начинает болеть желудок?
- Вред семечек подсолнечника
- Cвойства лекарственных трав
- от семечек болит желудок
- После семечек болит живот
- После семечек тяжесть в желудке.
- Почему от семечек болит желудок?
- Ответы (3):
- Почему болит желудок после семечек?
- Вопросы
- Узнать больше на эту тему:
- Поиск вопросов и ответов
- Могут ли семечки вызвать аппендицит?
- Мнения обывателей
- Минимизация последствий
- Что следует знать?
- Болит желудок после семечек что делать
- установка термостата от шевроле нивы на классику — medportalnewmice.ru
- Болит живот семечки
Все орехи и семечки — тяжёлые продукты, их в большом количестве лучше не употреблять, чтобы не перегружать ЖКТ. Процесс переваривания длится до 4 часов. Орехи и семечки полезны, но в небольшом количестве при отсутствии заболеваний ЖКТ. Представьте, что у Вас в желудке все эти семечки лежат в масле и бедный желудок работает в две силы, чтобы с ними справиться. Все полезно в меру. Если же желудок болит от малого количества семечек, то их лучше не есть.
тем более, если еще и пожарили с добавлением масла. — 4 месяца назад
Этот процесс называется засорение желудка. Это когда орехи, семечки едят на голодный желудок. Они остаются на стенках желудка и не перевариваются. Я помню частенько у меня было засорение желудка. Так же засорение желудка может быть и от других продуктов.
Могут быть легкие формы засорения желудка.
Я пощелкал кедровые орехи вечером на ночь. А через 4-5 часов ночью, под утро у меня сильно болел живот. Тогда спас слабый раствор марганцовки.
При гастрите симптомы схожи. Такая фигня была после того как я съел яблоко. Может конечно яблоко было чем то протравлено и я получил отравление. Была тошнота, болел желудок.
как избавиться от засорения желудка? Это соблюдать диету. Соблюдать диету для здоровья полезно. Но иногда хочется вкусно чего нибудь покушать.
Скорее всего вам просто нельзя употреблять жареное в пищу.Возможно болит не желудок а поджелудочная железа.В любом случае необходимо обратится к специалисту.
Источник: семечек подсолнечника
Каждая страна имеет свои неписанные традиции, которые порой настолько чужды иностранцам, что они даже не могут четко выразить свою точку зрения по поводу того или иного момента. Семена подсолнечника — излюбленное дело многих наших соотечественников. Это не просто лузание семечек, это целая наука или даже философия, который далеко не всем понятен.
О пользе семечек написано немало, но вот вред семечек подсолнечника далеко не всем известен. Семечки богаты на витамин Е, А и F, кроме того это незаменимый источник аминокислот. Именно семечки подсолнечника рекомендуются тем, кто планирует беременность. Они делают кожу и волосы красивыми, являются прекрасной профилактикой заболеваний сердца и атеросклероза.
А еще семечки очень богаты на жиры, поэтому вред семечек подсолнечника очевиден. Чрезмерное употребление этого единственного дозволенного наркотика для многих может обернуться болезнями желудка, поджелудочной железы и печени. Семечки замедляют пищеварение и нарушают усвоение других продуктов. Кроме того, они могут стать причиной лишнего веса и невыносимой боли в желудке.
Кстати, грызть семечки категорически противопоказано при язвах желудка, гастритах или воспалительных заболеваний слизистых оболочек гортани, в т.ч. обычной ангины, если присутствуют проблемы с почками и печенью. Если же есть незалеченные зубы, то от семечек также необходимо отказаться.
Ну а вот в том, что семечки положительно действуют на нервную систему, можно убедиться каждому, только суточная доза этого продукта не должна превышать 30 г.
Заметили ошибку? Выделите ее и нажмите Ctrl+Enter, чтобы сообщить нам.
Понравилось? Лайкни и сохрани у себя на страничке!









 Автор статьи: Нивеличук Тарас, заведующий отделением анестезиологии и интенсивной терапии, стаж работы 8 лет. Высшее образование по специальности «Лечебное дело».
Автор статьи: Нивеличук Тарас, заведующий отделением анестезиологии и интенсивной терапии, стаж работы 8 лет. Высшее образование по специальности «Лечебное дело».








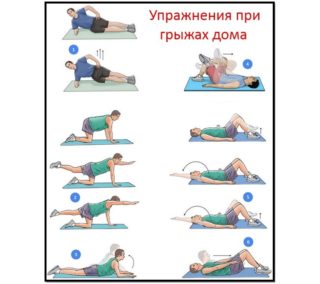 Умеренная физическая активность полезна для лечения грыжи живота у мужчин и женщин без операции. Укрепление мышц положительно сказывается на восстановлении, но только при небольших образованиях. Обязательно физкультуру обсуждают с доктором. Помочь в борьбе с патологией могут следующие упражнения:
Умеренная физическая активность полезна для лечения грыжи живота у мужчин и женщин без операции. Укрепление мышц положительно сказывается на восстановлении, но только при небольших образованиях. Обязательно физкультуру обсуждают с доктором. Помочь в борьбе с патологией могут следующие упражнения:

 При отсутствии лечения патологии объём выпячивания увеличивается, человека мучит изжога, кислая отрыжка, срыгивание. Затем появляется жгучая боль за грудиной, между двумя лопатками. Она усиливается сразу после принятия пищи, при выполнении физических упражнений, метеоризме. Подобный синдром у трети больных приводит к нарушению работы сердца.
При отсутствии лечения патологии объём выпячивания увеличивается, человека мучит изжога, кислая отрыжка, срыгивание. Затем появляется жгучая боль за грудиной, между двумя лопатками. Она усиливается сразу после принятия пищи, при выполнении физических упражнений, метеоризме. Подобный синдром у трети больных приводит к нарушению работы сердца.


 Загрузка…
Загрузка…








 Формы грыжи желудка
Формы грыжи желудка Грыжа желудка чаще диагностируется в старческом возрасте, что связано с естественным старением организма
Грыжа желудка чаще диагностируется в старческом возрасте, что связано с естественным старением организма Виды грыжи желудка
Виды грыжи желудка Ощущение жжения в груди может свидетельствовать о грыже желудка
Ощущение жжения в груди может свидетельствовать о грыже желудка Для уточнения диагностики грыжи желудка может потребоваться биопсия желудка или пищевода
Для уточнения диагностики грыжи желудка может потребоваться биопсия желудка или пищевода Важную роль в лечении грыжи желудка играет диета
Важную роль в лечении грыжи желудка играет диета Фундопликация по Ниссену
Фундопликация по Ниссену Тримедат – сильнодействующее спазмолитическое лекарственное средство. Тримебутинамалеат – активный компонент Тримедата.
Тримедат – сильнодействующее спазмолитическое лекарственное средство. Тримебутинамалеат – активный компонент Тримедата. По инструкции, применение Тримедата в виде суспензии назначается по следующей схеме:
По инструкции, применение Тримедата в виде суспензии назначается по следующей схеме: Интернет аптека Uteka.ru
Интернет аптека Uteka.ru ЦВ Протек
ЦВ Протек



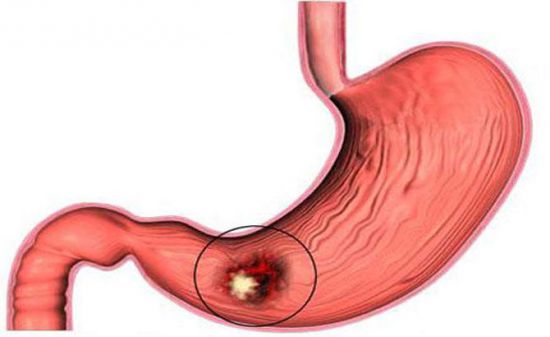












 Повышенная температура тела наблюдается при воспалении желудка нечасто. Обычно ее вызывают острые формы заболевания реже — обострение хронического процесса.
Повышенная температура тела наблюдается при воспалении желудка нечасто. Обычно ее вызывают острые формы заболевания реже — обострение хронического процесса.

 Именно поэтому снижать субфебрильную температуру не следует, тем самым вы лишь усложните организму процесс борьбы с инфекцией и воспалением.
Именно поэтому снижать субфебрильную температуру не следует, тем самым вы лишь усложните организму процесс борьбы с инфекцией и воспалением.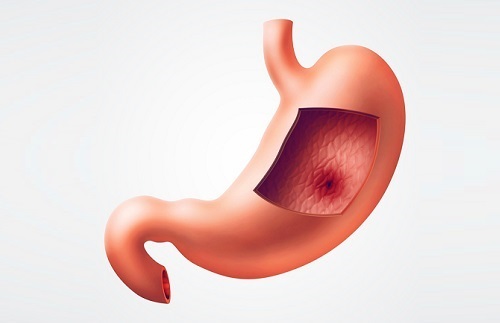

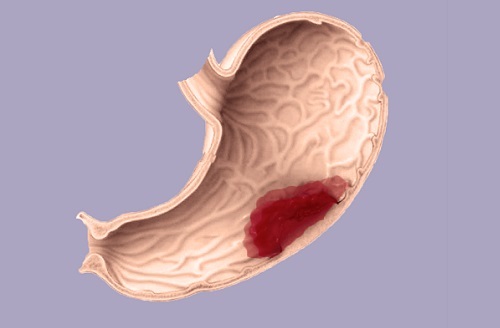

 Если высокая температура при язве желудка вызвана обострением заболевания, она держится в пределах 38-39 градусов, и имеет субфебрильный характер – сохраняется продолжительное время. Симптом сопровождается резкой болью в верхней части живота, появлением вкраплений слизи и крови в стуле. Осложнения характерны для поздних стадий заболевания. Они могут быть спровоцированы вредными привычками, стрессами, неправильным питанием, приемом алкоголя.
Если высокая температура при язве желудка вызвана обострением заболевания, она держится в пределах 38-39 градусов, и имеет субфебрильный характер – сохраняется продолжительное время. Симптом сопровождается резкой болью в верхней части живота, появлением вкраплений слизи и крови в стуле. Осложнения характерны для поздних стадий заболевания. Они могут быть спровоцированы вредными привычками, стрессами, неправильным питанием, приемом алкоголя.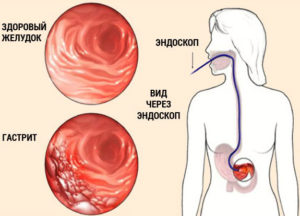 Ряд патологий могут быть причиной развития язвенной болезни, а температура – одним из их клинических проявлений. К этим заболеваниям относятся:
Ряд патологий могут быть причиной развития язвенной болезни, а температура – одним из их клинических проявлений. К этим заболеваниям относятся:


































































 На первых этапах развития патологического процесса можно практически полностью заменить лекарственные препараты. Отлично с восстановлением поврежденных структур справляется молочный коктейль.
На первых этапах развития патологического процесса можно практически полностью заменить лекарственные препараты. Отлично с восстановлением поврежденных структур справляется молочный коктейль. Отдельные рецепты с медом могут включать в себя разнообразные ингредиенты. Так, в состав действенных лекарственных средств, входят грецкие орехи, и даже лимоны.
Отдельные рецепты с медом могут включать в себя разнообразные ингредиенты. Так, в состав действенных лекарственных средств, входят грецкие орехи, и даже лимоны.
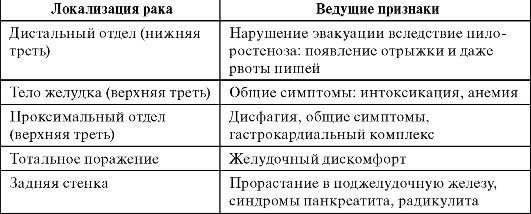
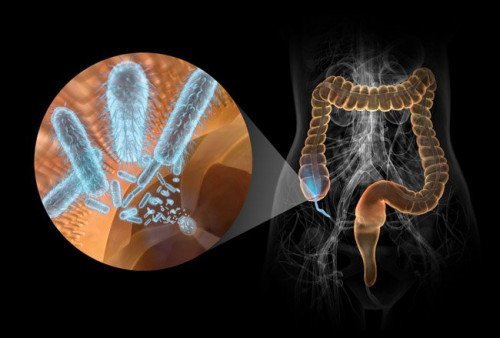
 Гастрит, язва двенадцатиперстной кишки и желудка – все это результат разрушения слизистой, который ведет к серьезным последствиям. Возникают подобные патологии от паразитирующих на органах желудочно-кишечного тракта бактерий. Они в результате своей жизнедеятельности выделяют токсины, вызывающие воспаление слизистых и приводящие к разъеданию стенок органов. Но здоровый организм способен противостоять размножению инфекции. Вот почему медики утверждают, что развитию подобных заболеваний способствуют другие факторы:
Гастрит, язва двенадцатиперстной кишки и желудка – все это результат разрушения слизистой, который ведет к серьезным последствиям. Возникают подобные патологии от паразитирующих на органах желудочно-кишечного тракта бактерий. Они в результате своей жизнедеятельности выделяют токсины, вызывающие воспаление слизистых и приводящие к разъеданию стенок органов. Но здоровый организм способен противостоять размножению инфекции. Вот почему медики утверждают, что развитию подобных заболеваний способствуют другие факторы: Из-за этого врачи рекомендуют пациентам придерживаться режима дня, сбалансированно питаться и не переутомляться. Высок риск развития внутреннего кровотечения, что является прямой угрозой для жизни человека. Уже давно подмечено, что мед действует не только как биостимулятор, но и как антибиотик. Это значит, что ему под силу уничтожить причину язвы желудка и восстановить целостность слизистой.
Из-за этого врачи рекомендуют пациентам придерживаться режима дня, сбалансированно питаться и не переутомляться. Высок риск развития внутреннего кровотечения, что является прямой угрозой для жизни человека. Уже давно подмечено, что мед действует не только как биостимулятор, но и как антибиотик. Это значит, что ему под силу уничтожить причину язвы желудка и восстановить целостность слизистой. Когда речь идет о хронической форме заболевания, то продукты пчеловодства просто незаменимы в лечении. А вот когда язва в стадии обострения, то желательно прекратить на время употребление меда, и сначала пропить назначенные врачом лекарства для обезболивания и снятия воспаления. И только после этого можно вернуться к вкусному и ароматному медку. Из более сложных, но действенных рецептов, есть смысл сделать следующее. Залить измельченный корень алтея (2 столовые ложки) кипятком (0.5 литра) и проварить минут 20. После настоять полчаса и добавить немного меда. Пить по половине стакана три раза в день.
Когда речь идет о хронической форме заболевания, то продукты пчеловодства просто незаменимы в лечении. А вот когда язва в стадии обострения, то желательно прекратить на время употребление меда, и сначала пропить назначенные врачом лекарства для обезболивания и снятия воспаления. И только после этого можно вернуться к вкусному и ароматному медку. Из более сложных, но действенных рецептов, есть смысл сделать следующее. Залить измельченный корень алтея (2 столовые ложки) кипятком (0.5 литра) и проварить минут 20. После настоять полчаса и добавить немного меда. Пить по половине стакана три раза в день.












 Фитотерапия помогает устранить и предотвратить многие болезни. Использовать травы для поджелудочной железы в комплексе с традиционными методами лечения рекомендуют терапевты и гастроэнтерологи.
Фитотерапия помогает устранить и предотвратить многие болезни. Использовать травы для поджелудочной железы в комплексе с традиционными методами лечения рекомендуют терапевты и гастроэнтерологи. Кисты в поджелудочной железе часто возникают из-за чрезмерного потребления жирной, соленой и острой пищи, алкоголя. Сильные травмы живота, некоторые лекарственные препараты, желчнокаменная болезнь могут также привести к появлению кист. Для установки точного диагноза необходимо пройти полное медицинское обследование, а затем сразу начать лечение.
Кисты в поджелудочной железе часто возникают из-за чрезмерного потребления жирной, соленой и острой пищи, алкоголя. Сильные травмы живота, некоторые лекарственные препараты, желчнокаменная болезнь могут также привести к появлению кист. Для установки точного диагноза необходимо пройти полное медицинское обследование, а затем сразу начать лечение.