Средства, применяемые при гиперацидных состояниях. Классификация. Механизм действия. Применение. Побочные эффекты.
⇐ ПредыдущаяСтр 17 из 28Следующая ⇒Гиперацидное состояние- это патологическое состояние организма, характеризующееся повышенной секрецией соляной кислоты бокаловидными клетками желудка. Гиперацидные состояния обычно развиваются под действием комплекса предрасполагающих факторов. К предрасполагающим факторам развития гиперацидных состояний организма относятся неправильное питание человека, а именно: длительные перерывы между приемами пищи, еда «в сухомятку», прием копченой, маринованной, жирной пищи.
СРЕДСТВА, ПРИМЕНЯЕМЫЕ ПРИ ПОВЫШЕННОЙ СЕКРЕЦИИ
1. Средства, понижающие секрецию желез желудка
Ингибиторы протонового насоса: омепразол, рабепразол, эзомепразол.
Блокаторы гистаминовых Н2 –рецепторов: ранитидин, фамотидин.
М-холиноблокаторы: селективные (м1): пирензепин.
2. Антацидные средства
всасывающиеся:
невсасывающиеся: гидроокись алюминия, фосфат алюминия, гидроокись магния, трисиликат магния.
3. Гастропротекторы
Препараты, создающие механическую защиту слизистой оболочки: сукралфат, висмута трикалия дицитрат
Препараты, повышающие защитную функцию слизистой оболочки: мизопростол
Блокаторы протонной помпы
Наиболее активные ингибиторы секреции соляной кислоты.
Наиболее эффективные средства для лечения язвенной болезни.
Общий конечный путь стимуляции секреции реализуется на уровне внешней мембраны париетальных клеток с помощью энергозависимой помпы обмена ионов калия на ионы водорода.
Протонная помпа — протеин в цитоплазматических пузырьках при тубулах париетальной клетки и в микроворсинках секреторных канальцев.
Гастроселективность.
Объясняется тем, что подобных обкладочным клеткам структур нет.«На выходе» из цитоплазмы (в апикальных канальцах) обкладочных клеток желудочных желёз,
в кислой среде препараты протонируются (активная ионизированная форма).
Ионизированная форма неконкурентно и необратимо связывается с ферментом, определяющим выделение кислоты через секреторную мембрану (Н/К-АТФ азой апикальной мембраны).
Широко применяются.
Неактивные предшественники, активирующиеся в кислой среде.
Попадают через кровь в обкладочные клетки.
Являются слабыми основаниями и накапливаются в секреторных канальцах,
в кислой среде которых активируются (образуются сульфеновые кислоты и сульфенамиды).
Эти метаболиты связываются с остатками цистеина Н+, К+-АТФ-азы.
Это вызывает необратимую инактивацию Н+, К+-АТФ-азы и прекращает секрецию ионов Н
Терапевтическая доза (20 мг х 7 дней) подавляет продукцию HCl более, чем на 95%. Восстановление происходит через 4-5 дней после отмены
(период полувосстановления –30-48 час).
После отмены не отмечается “рикошета”
Функциональная кумуляция
Дозо-зависимое подавление секреции кислоты сохраняется после исчезновения вещества из плазмы
Показания к применению
Дуоденальные язвы, язвы желудка (обострение).
Язвенная болезнь (потиворецидивное лечение).
Препараты эффективны при: -язвах, резистентных к Н2-блокаторам
-рефлюксной болезни (в сочетании с прокинетиками)
Рефлюкс-эзофагит – появляется при хроническом воздействии на слизистую пищевода желудочного,
кишечного, пакнкреатического сока, желчи.
Характерны упорные изжоги, боли за мечевидным отростком, связанные с актом глотания.
При язвенном поражении бывает рвота с кровью.
Ингибиторы протонной помпы угнетают все виды секреции HCI (стабильный эффект через 4 дня).
Побочные эффекты не выражены.
Возможны:
ЖКТ: Тошнота, диарея, запор, боли в животе (до 9%)
Потенциальный риск длительного повышения рН желудка (бактериальная колонизация ЖКТ, риск образования опухоли.
Особенности: -Антисекреторная активность в 2-10 раз выше, чем у Н2-блокаторов.
-Используются в схемах антигеликобактерной терапии.
Клиническая эфективность
РН >3 в течение 8-10 часов Антациды, М1-холинолитики
РН >3 в течение 12-18 часов Н2-гистаминоблокаторы, Ингибиторы протонной помпы
Особенности применения
Поскольку препараты активируются в кислой среде, их нужно принимать перед едой или вместе с едой, т.к.пища стимулирует выработку соляной кислоты.
Совместное назначение препаратов, понижающих кислотность, уменьшает эффект.
Максимальный эффект достигается лишь после нескольких приемов препарат, поскольку не все молекулы Н+, К+-АТФ-азы и обкладочные клетки работают одновременно.
При назначении 1 раз в сутки требуется 2-5 суток.
Н2-гистаминоблокаторы
Блокируют рецепторы по конкурентному типу.
Поэтому очень важна степень сродства препарата к рецептору.
Гистаминоблокаторы 3-го поколения имеют значительно более высокое сродство к рецептору – возможно назначение в более низких дозах. Не проникают в ЦНС.
Связываются в основном с Н2-рецепторами париетальных клеток слизистой желудка.
-Подавляют базальную секрецию НС1,
и стимулированную секрецию (в ответ на прием пищи, гастрином, стимуляцией вагуса) .
Лучше подходят для подавления ночной секреции.
-Увеличивают продукцию простагландина Е2 в слизистой оболочке желудка и
двенадцатиперстной кишке, опосредующего цитопротективный эффект.
Эффекты:
-устранение симптомов заболевания (боли, изжоги)
-ускорение заживлений эрозий и язв на слизистой оболочке желудка и двенадцатиперстной кишки
Но отсутствует противорецидивное действие препаратов, может возникать синдром «рикошета».
Связано с
-гипергастриенмией возникающей в ответ на подавление кислотности желудочного сока)
-блокадой Н2 – гистаминоблокаторами рецепторов тучных клеток, способствуя освобождению
из них гистамина.
При отмене важно постепенное уменьшение дозировки и защита другими антисекреторными.
Вводят: -парентерально (капельно, болюсно), -внутрь (чаще)
Биоусвоение-ранитидин, фамотидин 50%,-циметидин 70%
Проходят через плацентарный барьер, выделяются с молоком
Биотрансформация в печени.
Подвергается циметидин, ранитидин меньше, фамотидин не подвергается.
Взаимодействие: одновременно с циметидином (меньше с ранитидином) нельзя назначать
-бета-блокаторы, -теофиллин, -антикоагулянты непрямого действия, -седативные
возможна кумуляция из-за угнетения функции микросомальной окислительной системы в печени.
Показания к применению:
1.Язвенная болезнь желудка и двенадцатиперстной кишки в составе комплексной терапии.
2. Противорецидивная терапия.
3. Лечение гиперацидных гастритов, экзофагитов.
4. Неотложная терапия при кровоточащей язве желудка, двенадцатиперстной кишки, пищевода.
Побочные эффекты: Выражены при применении циметидина, остальные препараты – редко.
Эффекты связаны с тем, что Н2 рецепторы широко представлены в организме:
обкладочные клетки, ЦНС, матка, лейкоциты, сердце, сосуды.
Препараты проникают через плацентарный барьер и материнское молоко.
-Изменения состава крови (тромбоцитопения. лейкопения),
-Мышечные и суставные боли,
-В больших дозах, при внутривенном введении, могут вызывать значительное снижение АД,
тяжелую брадикардию, аритмии.
-длительное искусственное изменение среды желудка предрасполагает к канцерогенезу.
После отмены возможен «синдром рикошета».
Циметидин при длительном применении в больших дозах.
может снижать секрецию гонадотропных гормонов и увеличивать уровень пролактина
(вызывает гинекомастию, галакторею, задержку полового развития мальчиков)
М1-холинолитики:
Блокируют преимущественно М1-холинорецепторы, расположенные в нервных сплетениях желудка, а не на самих обкладочных клетках и гладкомышечных элементах.
В связи с этим в большей степени влияют на секрецию, а не на моторную функцию желудка. Препарат выраженно снижает базальную секерецию.
Пирензепин=Гастроцепин
Препарат ускоряет заживление язв 12-перстной киши и желудка.
Плохо проникает в мозг — отсутствуют центральные эффекты (плохая липоидотропность).
Эффект через 2 часа и до 12 часов.
Есть гастропротективный эффект (усиление образования слизи).
АНТАЦИДНЫЕ СРЕДСТВА
Группа лекарственных препаратов, снижающих кислотность содержимого желудка за счет химического взаимодействия с соляной кислотой желудочного сока.
Принципы классификации
1. Препараты системного и местного действия.
Препараты системного действия увеличивают щелочные резервы плазмы.
Препараты местного действия не изменяют системного кислотно-основного состояния.
Системного действия: Натрия гидрокарбонат
2. Препараты всасывающиеся и невсасывающиеся.
Всасывающиеся препараты только нейтрализуют соляную кислоту.
Невсасывающиеся – нейтрализуют, связывают и адсорбируют.
Всасывающиеся: Натрия гидрокарбонат,
Кальция карбонат, Окись магния — в меньшей степени.
При длительном приеме невсасывающихся антацидов в больших дозах возможно развитие побочных эффектов.
3. Анионные и катионные.
По типам участка молекулы, важного для взаимодействия с кислотой.
Анионные: Натрия гидрокарбонат, Кальция карбонат
Катионные: Алюминия гидроокись, Магния гидроокись
Большинство антацидных средств представляют порошки, плохо или не растворимые в воде, но растворимые в разведенных минеральных кислотах.
Взаимодействие с содержимым в ЖКТ:
— реакция с соляной кислотой желудочного сока
— последующая реакция образовавшихся продуктов с бикарбонатом панкреатического и
кишечного секретов.
Механизм действия антацидов
1) Снижение активности агрессивных факторов
(связывание соляной кислоты, адсорбция пепсина, желчных кислот).
2) Усиление защитных возможностей слизистых оболочек гастродуоденальной зоны
(цитопротективное действие, качественное улучшение процесса рубцевания язв).
Требования
-Быстрое взаимодействие с кислотой
-Связывание большого количества кислоты
-Поддержание рН желудка в диапазоне 3-6
Антациды способны влиять на биодоступность и фармакокинетику многих лекарственных средств
Натрия гидрокарбонат
Достоинство препарата — в мгновенной нейтрализации кислоты.
Препарат может вызвать вторичную секрецию в связи с раздражающим действием
углекислоты и резким изменением рН среды до 7 и выше (секреторный рикошет).
В кишечнике:
Продукт реакции не взаимодействует с гидрокарбонатом кишечного и панкреатического соков.
Однако если в норме происходит взаимодействие с кислотой желудочного содержимого, то
после приема соды подобная нейтрализация исключается.
Избыток эндогенной щелочи и непрореагировавший гидрокарбонат натрия всасываются и
увеличивают щелочной резерв плазмы (это причина системного действия препарата).
Длительное применение препарата может привести к алкалозу, который сопровождается
тошнотой, рвотой, головными болями, в тяжелых случаях — тетаническими судорогами .
Натриевая нагрузка.
Кальция карбонат
Действует сравнительно быстро и эффективно. Сильнее, чем остальные антацидные средства.
Продукт реакции взаимодействует с гидрокарбонатом кишечного и панкреатического соков.
Кальций обладает тормозящим влиянием на моторику кишечника (запоры).
Вызывает растяжение желудка.
Алюминия гидроокись
В желудке : Al(OH)3 + HCl à AlCl3 + 3H2O:
Гелеобразные лекарственные формы, имеющих обволакивающее и адсорбирующее действие.
AlCl3 подвергается гидролизу и рН желудочного сока медленно возрастает до 3,5 — 4,5.
В кишечнике: образуются нерастворимые и невсасывающиеся фосфаты и карбонаты, а анион хлора реабсорбируется. Кислотно-основное состояние не нарушается.
Тормозит моторику ЖКТ, удлиняет период эвакуации из желудка. Действует медленно. Образует комплексные длительно действующие конгломераты.
ГАСТРОПРОТЕКТОРЫ
Препараты разного химического строения с разными механизмами действия.
Защищают клетки слизистой от агрессивных воздействий, создают условия для заживления язв. Препараты коллоидного висмута:
В кислой среде образуют с белками, покрывающими слизистую, гликопроотеин-висмутовый комплекс. Таких белков больше на эрозированной поверхности.
На повреждённой поверхности образуется прочная плёнка, защищающая от агрессивных факторов
Кроме того обладают бактерицидным действием на Helicobacter pylori.
Формы выпуска: таблетки (разжёвывать), гель, суспензия.
3-х кратный приём (утром за 30 мин. до еды, через 2 часа после ужина, перед сном). 4-6 недель.
Не более 2 месяцев (из-за накопления висмута в тканях), возможно развитие осложнений.
Могут образовывать невсасывающиеся комплексы с тетрациклином, антацидами, молоком.
Побочные эффекты Редко, при использовании длительно.
Запор. Энцефалопатия — содержит алюминий (при ХПН).
Плёнкообразующие
Сукральфат=Вентер
Сульфатированный дисахарид в комплексе с гидроокисью алюминия.
В желудочном соке полимеризуется, образует полианион, несущий отрицательные заряды.
Образует прочные связи с положительно заряженными радикалами белков слизистой.
Обладает очень высокой вязкостью. Плёнка удерживается в желудке до 8 часов.
Наиболее активно связывается с белками эрозированной поверхности.
Не влияет на секрецию соляной кислоты и пепсина. Адсорбирует пепсин и желчные кислоты.
Способствует усиленному образованию простагландинов в слизистой желудка.
Прием 0,5 – 1,0 перед едой за 1 час, т. к. инактивируется в кислой среде, и на ночь.
Стимулирующие защитные свойства слизистой
В основе механизма действия – изменение количества и качества слизистого слоя, что приводит к
повышению устойчивости к кислотно-пептической агрессии и снижает обратную диффузию Н+.
Увеличивается вязкость слизи, срок жизни мукоцитов, утолщается защитный слой.
Структурное и фармакологическое сходство с альдостероном (побочные эффекты).
Назначают курсами, в 3 приёма, 4-5 недель.
Простагландины
Тканевые физиологические регуляторы, образуются во многих тканях и клетках
При язвенной болезни, гастритах всегда имеется раздражение слизистой, повреждение клеток.
Развивается воспаление («каскада арахидоновой кислоты» и образование простагландинов)
Наиболее существенны для слизистой простагландин Е2 и простациклин.
Функции простагландинов в слизистой:
— стимуляция мукоцитов желудочных желёз с увеличением секреции защитной слизи и бикарбоната.
— торможение секреции ионов водорода обкладочными клетками
— расширение сосудов глубоких слоёв слизистой и подслизистой оболочек с увеличением
микроциркуляции и повышением устойчивости сосудистой стенки
Мизопростол
•Повышение количества и качества защитной слизи, секреции бикарбоната
•Вазотропный эффект: улучшение микроциркуляции слизистой
•Антисекреторный эффект (в более высоких дозах)
«Цитопротективный» эффект: предупреждение (уменьшение) поражения слизистой при действии термических, химических и механических повреждающих факторов, стресса (более точный термин – «гистопротективный» эффект)
•Применение: лечение и профилактика эрозивно-язвенных поражений гастродуоденальной области, в частности при приеме НСПВС
•Побочные эффекты: нарушения моторики ЖКТ
Таблетки. Во время приёма пищи, 2-4 раза в день, курсами 4 недели.
Как самостоятельное средство терапии применяется редко – из-за побочных эффектов
(схваткообразные боли в животе, тошнота , рвота, понос, аборты).
Стимулирующие собственные защитные свойства желудка
Карбеноксолон
Увеличение активности мукоцитов (увеличение синтеза и секреции слизи, защитного слоя).
Качественные изменения слизи (состав гликопротеинов, вязкость).
Недостаток
Минералокортикоидное действие (задержка натрия, воды, повышение АД).
В настоящее время используется только в виде геля при стоматите.
Статьи — Гиперацидное состояние
Гиперацидное состояние- это патологическое состояние организма, характеризующееся повышенной секрецией соляной кислоты бокаловидными клетками желудка. Гиперацидные состояния обычно развиваются под действием комплекса предрасполагающих факторов. К предрасполагающим факторам развития гиперацидных состояний организма относятся неправильное питание человека, а именно: длительные перерывы между приемами пищи, еда «в сухомятку», прием копченой, маринованной, жирной пищи. Кроме того, к предрасполагающим факторам гиперацидных состоянийявляются вредные привычки, особенно злоупотребление алкоголем, так как алкоголь стимулирует выработку пищеварительных соков, в том числе и соляной кислоты. Клинические проявления гиперацидных состояний весьма вариабельны, но основными симптомами являются боль и диспепсия. Болевой синдром при гиперацидных состоянияххарактеризуется появлением интенсивных ноющих болей в верхнем этаже живота, как правило, связанных с приемом пищи. Боли обычно появляются через 3-4 часа после приема пищи или в ночное время. Диспепсия при гиперацидных состоянияххарактеризуется появлением изжоги, отрыжки кислым, иногда наблюдается тошнота, рвота желудочным содержимым.
Главным принципом лечения гиперацидных состояний является прекращение действия предрасполагающих факторов, а это отказ от курения, злоупотребления алкоголем, назначение стандартной диеты. В качестве вспомогательных препаратов для коррекции гиперацидных состояний и для их профилактики Сибирский центр фармакологии и биотехнологии предлагает уникальные парафармацевтики «АПИМАЛ» и «ДИЭНАЙ».
Препарат «ДИЭНАЙ» за счет содержания в своем составе фрагментов нуклеиновых кислот способствует нормализации обмена веществ, улучшает тканевое дыхание. Кроме того, обладает выраженными общестимулирующим и иммуномодулирующим эффектами. «ДИЭНАЙ» необходимо использовать на фоне базовой терапии гиперацидных состояний.
Для лечения гиперацидных состояний «ДИЭНАЙ» применяют по следующей схеме:
1) По 1 капсуле в день через 3 дня (и так до 3-х капсул.)
2) По 1 капсуле в день через 2 дня (и так до 3-х капсул.)
3) По 1 капсуле в день через день (и так до 3-х капсул.)
4) По 1 капсуле в день (и так до 3-х капсул.)
5) Далее по 1 капсуле утром, по 1 капсуле вечером
Для профилактики гиперацидных состояний принимают: По 2 капсулы в день (утром и вечером).
Препарат «АПИМАЛ», благодаря наличию в своем составе цветочной пыльцы (обножки), используют в качестве источника полноценного питания (т.к. содержит легко усвояемые жиры, белки, углеводы и аминокислоты), кроме того, «АПИМАЛ» обладает выраженными общестимулирующим, восстановительным и противовоспалительным эффектам. Для коррекциигиперацидных состояний, «АПИМАЛ» следует принимать по следующей схеме: внутрь за 30-40 минут до еды по 1-2 капсулы 2 раза в день. Полную дозу достигать постепенно: начиная с 1 капсулы 1 раз в сутки, прибавляя по 1 капсуле каждые 3 дня, доводя при хорошем самочувствии до полной дозировка. Курс лечения 17-21 день.
Гастрит гиперацидный — лечение, диагностика, симптомы, причины
Основные симптомы гиперацидного гастрита
Чтобы вовремя диагностировать болезнь и предотвратить её губительное влияние, полагается знать симптомы гиперацидного гастрита. Первыми «звоночками» болезни станут изжога и боли в желудке. Изжога часто сопровождается отрыжкой с кислотой, желудок вырабатывает переизбыток секретов. Тошнота считается симптомом гастрита с повышенной секрецией, рвота сопровождается резким кислым запахом.
Гиперсекреторный гастрит вызывают боли ноющего характера. Возникают чаще ночью или ранним утром, «на голодный желудок». Через два-три часа после приёма пищи наблюдаются боли, связанные с чрезмерным выделением желудочного сока и спазмом привратника. Как правило, пациенты жалуются на жжение и тяжесть в эпигастральной области. В отдельных случаях боли усиливаются в осенний и зимний период.
Основные признаки гиперацидных состояний весьма напоминают симптомы эрозивного гастродуоденита или язвенной болезни.
На первый план при данном заболевании выходит болевой синдром, для которого характерно появление «голодных болей», появляющихся натощак или через несколько часов после еды. Довольно специфический признак — ослабление боли практически сразу после приема пищи.
В большинстве случаев больной может четко выявить связь проявления симптомов данной болезни с употреблением определенных продуктов.
Часто повышенная кислотность сочетается с изжогой, отрыжкой кислым.
Причины болезни

Существует несколько факторов, стимулирующих секреторную функцию желудка при гиперацидном гастрите:
- Нерациональное питание – тяжелые, раздражающие блюда, алкогольные напитки, большие перерывы между приемами пищи, переедание. Эти нарушения приводят к повышенной выработке HCl и пепсинов, которые в итоге начинают разъедать стенку органа.
- Курение. Исследования показывают, что повышение кислотности желудочного содержимого связано именно с курением натощак, а выкуривание сигареты после еды на секрецию существенно не влияет.
- Инфицирование H. pylori – это кислотоустойчивая бактерия, которая разрушает внутренние покровы желудка и приводит к воспалению, язвообразованию, онкологическим болезням.
- Недостаточное кровоснабжение желудка, связанное с сердечной недостаточностью, атеросклерозом или сосудистым спазмом.
- Синдром Золлингера-Эллисона – опухоль поджелудочной железы, которая вырабатывает гормон гастрин, стимулирующий секрецию HCl. Это состояние, которое плохо поддается коррекции и нередко приводит к формированию глубоких язв с высоким риском кровотечения.
- Нарушение нервной или гормональной регуляции секреторной функции желудка. Например, на фоне стрессов, нервного напряжения изменяется регулирующее влияние блуждающего нерва на пищеварительный тракт. На этом фоне кислотность может либо уменьшиться, либо повыситься. У женщин гиперацидный гастрит нередко развивается во время беременности из-за изменения гормонального фона.
Данное заболевание чаще поражает мужчин в молодом возрасте, в ряде случаев возникая практически на фоне полного общего здоровья.
Факторы, приводящие к развитию описываемого заболевания, включают в себя курение (особенно натощак), злоупотребление черным кофе (в первую очередь — растворимым) и крепким чаем, нерациональный режим питания.
Важно отметить, что гиперацидный гастрит может возникнуть и без видимых на то причин.
Диагностика нарушений кислотности
При подозрении на гастрит требуется обратиться к гастроэнтерологу и эндоскописту. Врачи направят на исследования, по результатам которых выносится диагноз.
Наиболее характерные симптомы гиперацидного гастрита:
- болезненность в верхних отделах живота, усиливающаяся после еды;
- изжога;
- отрыжка кислым, кисловатый привкус во рту;
- плотный белый налет на языке;
- тошнота;
- рвота съеденной пищей;
- запоры, реже – поносы;
- стоматит, повреждение зубной эмали.
Выраженность проявлений зависит от рациона, образа жизни человека, а также от индивидуальных особенностей организма. Нередко на начальных стадиях воспалительный процесс протекает бессимптомно. Ведущие симптомы во многом определяют и лечение гастрита с повышенной кислотностью. Для их устранения назначают симптоматические лекарства, которые снимают обострение, улучшают самочувствие.
Диагностические процедуры при гиперацидном воспалении желудка проводятся для уточнения глубины повреждения стенки органа, оценки уровня секреции соляной кислоты, ферментов, гормонов, выявления причины болезни.
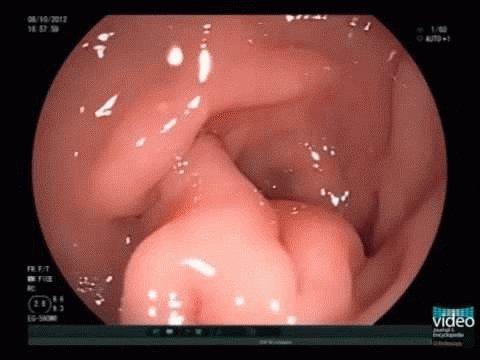
- Фиброгастродуоденоскопия (ФГДС) позволяет увидеть изменения внутренней оболочки желудка, произвести забор материала для биопсии.
- pH-метрия проводится непосредственно в полости желудка или при заборе пищеварительного сока с помощью зонда. Кислотность определяют натощак и после стимуляции.
- Анализ на содержание гастрина в крови помогает установить наличие синдрома Золлингера-Эллисона.
- Для визуализации опухоли выполняется УЗИ поджелудочной железы.
- Микроскопическое исследование биопсийного материала дает возможность определить клеточный состав слизистой, выявить наличие H. pylori.
- Для диагностики хеликобактерной инфекции также используются неинвазивные дыхательные тесты.

Диагностические манипуляции нужно проводить до начала антисекреторной терапии, поскольку показатели pH на этом фоне нормализуются и не позволят поставить правильный диагноз. Поэтому лекарства от повышенной кислотности желудка отменяют за 1-2 дня до ФГДС.
https://www.youtube.com/watch?v=yGI2wDtRP_U
Многие годы безуспешно боретесь с ГАСТРИТОМ и ЯЗВОЙ?
«Вы будете поражены, насколько просто можно вылечить гастрит и язву просто принимая каждый день…
Диета при гастрите с пониженной кислотностью — один из самых важных элементов процесса восстановления здоровья желудка. И хотя считается, что требования к меню при пониженной кислотности не настолько строгие, как при повышенной, очень важно не игнорировать рекомендации гастроэнтеролога.
Общие рекомендации сводятся к тому, что пищу необходимо принимать часто и регулярно. Желательно употреблять еду маленькими порциями, не забывая хорошо пережевывать. Также обязательно нужно пюрировать продукты.
Так, желудку с воспаленными стенками и недостаточно концентрированной соляной кислотой будет гораздо легче переварить пищу.
Но самое главное, необходимо употреблять как можно больше продуктов, увеличивающих секрецию желудочной кислоты.
Пониженная кислотность в желудке образуется при недостаточной выработке соляной кислоты. Из-за этого съеденная пища начинает бродить, возникает тяжесть, тошнота и другие неприятные ощущения. На её фоне может активизироваться не только гастрит, но и злокачественное новообразование. Поэтому необходимо скорейшее лечение данного заболевания, которое лучше начать с правильного питания.
Подходящая диета при гастрите с пониженной кислотностью поможет нормализовать систему пищеварения, избавить от болевых ощущений и блокировать возникновение воспалительных процессов.
Правда, придётся сознательно пойти на определённые пищевые ограничения.
Питание при гастрите с пониженной кислотностью должно опираться на продукты, не только увеличивающие уровень кислоты и содержащие полезные микроэлементы, но и щадящие слизистую желудка. Для этого идеально подойдёт стол №2.
За последние десятки лет гастрит наравне с язвой занимает ведущие позиции среди заболеваний, касающихся нарушения работы ЖКТ. Известные ныне виды гастритов поддаются лечению лишь при соблюдении всех рекомендаций эндокринологов, диетологов, терапевтов.
В статье речь пойдёт об устранениях симптомов гастрита с низкой кислотностью. Главная опасность кислотности заключается в нарушении выработки ферментов. Это приводит к плохой усвояемости пищи. Подобная форма заболевания опасна осложнениями, приводящими порой к раку желудка.
Диета при гастрите с пониженной кислотностью раскроется в тексте в подробностях.
Чтобы определить уровень кислоты желудка, нужно тщательно изучить признаки.
Первые признаки, определяющие низкий уровень кислоты:
- вздутие, урчание живота;
- появление неприятного запаха во рту;
- расстройство желудка, сухость кожи, тошнота, периодически рвота;
- резкое понижение массы тела;
- учащённое сердцебиение;
- в результате низкой кислоты появляется изжога;
- колет живот.
Причины появления низкой кислотности:
- Употребление горячих блюд, алкоголя;
- Хронические воспаления желудка;
- Употребление трудно перевариваемой пищи.
Механизмы повреждения желудка при гиперацидном гастрите
Соляная кислота в высокой концентрации разъедает слизистую оболочку желудка. В запущенных случаях повреждение достигает подслизистого, затем мышечного слоя, образуется язвенный дефект. Ситуацию усугубляют ферменты, расщепляющие белок, – пепсины. Поскольку внутренние органы содержат большое количество белка, то пепсины в отсутствие адекватной защиты начинают переваривать желудочную стенку.
Нарушение желудочного пищеварения вызывает сбой в работе кишечника, приводит к расстройству стула. Для хронического гиперацидного гастрита более характерны запоры, однако при синдроме Золлингера-Эллисона желудочная секреция становится настолько массивной, что пищеварительные соки не успевают всасываться и начинается диарея.
Лечение
В современном мире диагноз «гастрит» престал быть чем-то экзотическим и, к сожалению, стал довольно обыденным явлением. По происхождению гастрит относится к заболеваниям воспалительного характера (в данном случае воспаляется слизистая оболочка). Заболевание может сопровождаться как повышенной, так и пониженной кислотностью.
Лечить гиперацидный гастрит необходимо медикаментозно, при этом соблюдая строгую диету. Препараты для лечения гиперсекреторного гастрита направлены на ингибирование (подавление) выработки желудочного сока и ферментов. При помощи медикаментов можно уменьшить болевые ощущения пациента, спазмы и уменьшить воспаление тканей желудка.
Состояние повышенной кислотности, как и другие патологические процессы в органах пищеварения, требует, в первую очередь, соблюдения достаточно строгой диеты.
Вопреки расхожему мнению о полезных свойствах бульонов надо отметить, что при описываемом заболевании они под категорическим запретом. Чем более наварист съеденный суп, тем больше выработается у пациента в желудке желудочного сока и, соответственно, тем более сильного обострения можно ожидать. Запрещаются также свежая зелень, черный хлеб. Также необходимо исключить жареное мясо, рыбу. Запрещены сдоба, пшенная каша, спиртные напитки и газированные воды, мороженое.
При выраженном обострении заболевания обычно советуют провести несколько дней на жестко ограниченном рационе: протертые овощные пюре, нежирное мясо, каши.
В зависимости от того, какими структурными изменениями слизистой желудка сопровождается гиперацидное состояние, качественный и количественный состав допустимых к употреблению пищевых продуктов может быть изменен.
Среди лекарственных средств в лечении описываемого заболевания ведущую роль играют препараты для снижения кислотности и препараты-сорбенты. Важно, что конкретный препарат и его доза должны подбираться только врачом, исходя из учета достаточно многих факторов. Категорически недопустим самостоятельный отказ от тех или иных медикаментов, замена препарата, изменение дозы.
Народные методы лечения данного заболевания также включают соблюдение диеты с приемом тех или иных отваров и настоев. К сожалению, часть распространенных рецептов могут не только не вылечить гиперацидный гастрит, но и стать причиной формирования эрозий или язв слизистой желудка.

Приведенная информация не является рекомендацией к лечению гиперацидного гастрита, а является кратким описанием заболевания с целью ознакомления. Не забывайте, что самолечением можно навредить своему здоровью. При появлении признаков болезни или подозрении на нее необходимо незамедлительно обратиться к врачу. Будьте здоровы.
Общепризнанными методами лечения гастрита с повышенной кислотностью желудка считаются диетотерапия и медикаментозная терапия. Чем быстрее начнется лечение выявленного гастрита, тем лучше.
Правильная диета при гастрите с пониженной кислотностью
Для людей с повышенной кислотностью желудка разработана специальная диета под номером один. В диетический рацион входят продукты, которые максимально щадят слизистую оболочку и дают ей возможность регенерироваться.
Первая диета считается одной из жёстких, применяется в случаях лечения острого или хронического гастрита. Основные принципы диеты:
- Не стоит устраивать перепады температур в ЖКТ. Подобное действие вызовет боли и обострения. Запрещены чересчур горячие и холодные блюда.
- Нельзя употреблять жареную пищу. Еда отваривается, готовится на пару или запекается.
- Количество соли сводится к минимуму, чтобы не раздражать слизистую желудка.
- Нельзя допускать длительных перерывов между приёмами пищи. Пищу принимают маленькими порциями 5-6 раз в сутки.
- За день требуется съедать пищу примерно на 3000 килокалорий.
Диета №1 весьма разнообразна, хотя многие вещи оказываются под запретом. На основании рациона возможно сформировать базовые привычки к здоровому питанию. Диета при гиперацидном гастрите способствует скорейшему восстановлению пациента и считается правомерным методом лечения.
Другие виды гастрита
Полной противоположностью гиперсекреторного гастрита считается гипоацидный гастрит. Его особенность заключается в обратной причине — недостаточное количество желудочного сока и ферментов. Симптомы заболевания похожи: тошнота, отрыжка, неприятные ощущения после еды. Поэтому перед приёмом любых препаратов следует обратиться к врачу и провести обследование.
В отличие от гипоацидного, анацидный гастрит характеризуется тем, что пищеварительный сок практически не выделяется. Это вариант «запущенных» случаев, часто возникает при аутоиммунных поражениях и требует лечения антибиотиками.
При несвоевременном лечении бактерия Хеликобактер пилори вызывает сильное разрушение стенок желудка. На фоне этого явления развивается атрофический гастрит, уменьшается количество секреторных желёз, что приводит к недостаточной ферментации. Пища не в состоянии полноценно перевариваться, у человека пропадает аппетит, начинается диарея, изо рта появляется неприятный запах. В конечном итоге, происходит полный отказ желудка.
https://www.youtube.com/watch?v=5O1y61Nyo94
Чтобы не допустить таких последствий, стоит регулярно консультироваться с врачами, следовать лечению и диете.
Гиперацидный гастрит: симптомы и лечение, препараты
Повышенная кислотность желудочного сока провоцирует повреждение и воспаление слизистой. Гиперацидный гастрит — заболевание желудка, которое нарушает качество жизни пациента. Может переходить в хроническую форму с развитием серьезных осложнений: язвенной болезни, эрозивного гастрита, рака.

Этиология и патогенез
Соляная кислота необходима для нормального пищеварения. При нарушениях секреторной функции органа, ее уровень повышается, вызывая гиперацидные состояния, или понижается, при этом может развиваться гипоацидный гастрит. Ее агрессивное влияние повреждает и воспаляет слизистую оболочку. Основные этиологические факторы, провоцирующие такую патологию:
- нерегулярность питания;
- злоупотребление алкоголем;
- стрессы;
- длительный прием медикаментов;
- химический ожог слизистой оболочки;
- заражение бактерией Хеликобактер пилори;
- эндокринные заболевания;
- патологии печени и поджелудочной железы;
- хронические инфекции.
Симптомы заболевания
Гиперацидный гастрит развивается постепенно. Дискомфорт в желудке, боль и тяжесть, изжога, мало кого настораживают. С развитием заболевания симптомы становятся более выражены и интенсивны, справиться с ними самостоятельно не удается, и тогда следует обращение к врачу. Среди тревожных звоночков можно выделить такие как:
 Человека должно насторожить появление кислой отрыжки.
Человека должно насторожить появление кислой отрыжки.- острая боль в желудке натощак;
- желтый или белый налет на языке;
- тошнота и рвота;
- повышенное газообразование;
- нарушение стула;
- отрыжка кислотой;
- нарушение ритма сердца и скачки артериального давления.
Вернуться к оглавлениюХронический гиперацидный гастрит протекает более спокойно, симптоматика возникает реже, интенсивность проявлений меньше. Но это не свидетельствует о меньшем патологическом процессе.
Методы диагностики
Гиперацидная форма гастрита требует комплексной диагностики, включающей сбор анамнеза, осмотр, лабораторные и инструментальные обследования, среди которых:
- Общий и биохимический анализ крови. Повышенный уровень СОЭ, лейкоцитов и других элементов, изменение в ионном составе, укажут на воспалительный процесс.
- Проверка кала на скрытую кровь. Даст возможность узнать о наличии кровоточащих эрозий.
- Тесты на Хеликобактер пилори. Их проводят для установления бактериальной природы заболевания.
- ФГДС. Дает возможность осмотреть слизистую желудка и оценить степень ее поражения.
- Внутрижелудочная рН-метрия. Позволяет установить уровень кислотности желудочного сока.
- Гистологическое исследование слизистой.
Как лечат гиперацидное состояние?
 Патология органа может устраняться с помощью медикаментов.
Патология органа может устраняться с помощью медикаментов.Основное лечение направлено на снятие острого периода, устранение провоцирующего фактора, нормализацию секреторной функции желудка и уровня соляной кислоты. Комплексная терапия проводится несколькими группами медикаментов, физиопроцедурами, а также с использованием гомеопатии и рецептов народной медицины.
Вернуться к оглавлениюМедикаментозное лечение заболевания
- Висмутсодержащие лекарства. При их приеме, происходит образование тонкой защитной пленки на слизистой оболочке желудка. Она защищает ее от агрессивного влияния кислоты. Кроме этого, они разрушают ферментную систему бактерии, проявляя бактерицидный эффект и деактивируют пепсин и пепсиноген, проявляя антацидное действие. Курс лечения препаратами «Де-нол», «Вис-нол», «Гастро-норм» не менее 8 недель.
- Ингибиторы протонной помпы. Однократный прием подавляет секрецию соляной кислоты на 24 часа. Это имеет важное значение при параллельной антибиотикотерапии, поскольку многие из них разрушаются в кислой среде желудка. Часто используют «Омез» и «Рабепразол».
- Антисекреторные препараты. «Фамотидин», «Метионин» или «Ранитидин» уменьшают секрецию желудочного сока за счет блокирования гистаминовых рецепторов.
- Антацидные средства. Нейтрализуют избыточную соляную кислоту, образуют защитную пленку, проявляют обезболивающий и противовоспалительный эффекты. «Альмагель», «Маалокс» или «Фосфалюгель» не всасываются в кровоток и проявляют исключительно местное действие.
- Успокоительные. Поскольку одним из основных провоцирующих факторов являются стрессы, то в комплексном лечении гиперацидного гастрита целесообразно назначение препаратов из этой группы («Ново-Пассит», «Седафитон»).
- Регенерирующие. Восстановить структуру слизистой помогут препараты этой группы, например, «Метилурацил».
Антибактериальные препараты, как основное лечение
 Чтобы устранить хеликобактериоз, человеку может быть назначен Метронидазол.
Чтобы устранить хеликобактериоз, человеку может быть назначен Метронидазол.Лечение гиперацидного гастрита, вызванного Хеликобактер пилори, начинается с назначения антибиотиков. Для этого используют: «Амоксициллин», «Кларитромицин», «Метронидазол» или «Тетрациклин». Их оптимальный комбинированный состав имеет препарат «Пилобакт Нео». Одновременный прием двух антибиотиков приводит к их взаимоусилению и позволяет избавиться от бактерии за 7—10 дней.
Вернуться к оглавлениюДиета в лечении гастрита
Медикаментозное лечение не принесет положительного результата, если не придерживаться правил в питании. Исключить из рациона придется жареную, копченую, соленую и жирную пищу, а также специи, соусы, майонез, чай и шоколад. Полезными для скорейшего выздоровления станут овощные супы, отварные, тушеные или приготовленные на пару нежирные сорта мяса и рыбы, обезжиренные молочные продукты, каши, соки из некислых ягод. Кратность приема пищи должна быть 5—6 раз в день, небольшими порциями.
Вернуться к оглавлениюКак лечить заболевание народными средствами?
Целители в своих рецептах используют сборы трав, которые способны избавить от симптомов гиперацидного гастрита, улучшить функционирование желудочно-кишечного тракта и организма в целом. Из них готовят чаи, отвары, настойки. Чаще всего в их составе встречаются: ромашка, укроп, тысячелистник, мята, крапива, валериана, аир, семена льна, солодка.
Вернуться к оглавлениюЛечение народными средствами также должно проводиться под контролем врача.
Гомеопатия для гастрита
 Гастрикумель можно принимать длительный период.
Гастрикумель можно принимать длительный период.В качестве вспомогательной терапии гастроэнтерологи практикуют назначать средства гомеопатии. Она безопасна и эффективна при длительном использовании. Регулярный прием в малых дозах способствует нормализации желудочных функций. Среди средств этой группы для лечения гиперацидного гастрита подойдут: «Нукс Вомика-Гомакорд», «Гастрикумель», «Спаскупрель».
Вернуться к оглавлениюПоследствия заболевания
Длительная отсрочка лечения приводит к усугублению патологического состояния, переходу в хроническую форму и развитию осложнений. Постоянное агрессивное воздействие соляной кислоты на слизистую желудка провоцирует появление эрозий и язв, которые, кроме боли, могут сопровождаться кровотечениями. А также, доказана прямая связь между ним и карциномой желудка.
Вернуться к оглавлениюПрофилактика и прогноз гиперацидного гастрита
Заболевание имеет положительный прогноз при своевременной диагностике и выполнении всех рекомендаций врача. Чтобы не допустить его развития, достаточно отказаться от вредных привычек, нормализовать режим питания, обратить внимание на качество употребляемых продуктов, избегать стрессовых ситуаций и, конечно же, своевременно обращаться к врачу.
что это такое, норма, гиперацидность и гипоацидность
Кислотность желудочного сока — специфический показатель, отражающий содержание кислоты в секретируемом клетками слизистой соке. От этого параметра во многом зависит функционирование пищеварительного тракта в целом. Измеряется показатель в единицах pH.

Желудок — единственный орган человека, где практически в чистом виде находится соляная кислота
Содержание статьи
Соляная кислота и система пищеварения
Желудок — единственный орган человека, в котором в довольно большом количестве вырабатывается и содержится хлороводородная кислота. Концентрация соляной кислоты (HCl) достигает высоких цифр, но клетки желудка не повреждаются, так как имеют природную защиту.
Главными продуцентами этого низкомолекулярного соединения являются обкладочные клетки, расположенные преимущественно на дне органа и в его теле. Они синтезируют хлористый водород с постоянной концентрацией — 160 ммоль/л, но в реальности величина кислотности желудочного сока весьма вариабельна и зависит от множества факторов.
Функции хлороводорода в пищеварительном тракте:
- первичная обработка еды;
- денатурация белков;
- обезвреживание бактерий;
- переход пищи в 12-перстную кишку;
- стимуляция работы поджелудочной железы.
В кислой среде создаются оптимальные условия для основного желудочного фермента — пепсина. Последний образуется из пепсиногена только в кислой среде, а защелачивание способно привести к нарушению пищеварения. Более подробно о последствиях этого состояния написано в статье “Симптомы и лечение пониженной кислотности желудка”.
Другие клетки слизистой оболочки защищены от опасного воздействия желудочной кислоты слизью, поэтому здоровый человек не испытывает никаких неприятных симптомов, несмотря на высокую кислотность желудка.
Величина показателя pH
Чисто теоретически самая высокая кислотность в желудке может достигать уровня 0,86 pH, что соответствует максимально возможной секреции кислых соединений. Минимальный уровень составляет 8,3 pH, опять же только теоретически. У здорового человека натощак нормальное среднее значение составляет 1,5-2 pH, а после еды за счет разбавления желудочного сока он принимает очень низкое значение в 6-7 единиц pH.
Необходимо знать, что пищеварительный сок при избыточной выработке или при снижении защитных свойств слизи способен повреждать слизистую оболочку, вызывая различные заболевания. Более подробно о последствиях гиперацидных состояний рассказывается в статье “Симптомы и лечение повышенной кислотности желудка”.
Интересен тот факт, что в разных отделах полости органа содержание HCl может значительно отличаться.
Показатели в разных точках желудка:
- свод — 1,58-2,34 pH;
- тело — 1-1,3 pH;
- малая кривизна (антральный отдел) — 4,2-5 pH;
- большая кривизна (антральный отдел) — 3-6 pH.

Самая высокая кислотность — в теле желудка
Разница в значениях обусловлена расположением обкладочных клеток и прохождением пищи — чем ближе к 12-перстной кишке, тем выше уровень pH. В момент прохождения еды в луковицу 12-перстной кишки кислотность пищевого комка можно считать “нулевой”, то есть очень близкой к нейтральному значению — 7,0 pH. Как определить кислотность желудка, можно узнать из соответствующей статьи.
Что такое гиперацидность
Под гиперацидным состоянием понимают стойкое повышение концентрации соляной кислоты в желудочном соке. Оно устанавливается на основании внутрижелудочной рН-метрии во время гастроскопии. Если рН желудочного сока менее 1,5, а уровень общей кислотности составляет более 60 ТЕ, то у человека есть гиперацидность. Повышенная кислотность повреждающим образом действует на слизистую оболочку желудка, тонус сфинктеров, способствует размножению таких бактерий как Хеликобактер Пилори.
Что такое гипоацидность
Гипоацидное состояние – снижение уровня хлористоводородной (соляной) кислоты, которая является важной составляющей желудочного сока. Пониженная кислотность устанавливается при рН более 2,5. При значении рН 7,0 имеет место быть ахилия. Низкая выработка соляной кислоты чаще всего является следствием гибели большей части желез желудка на фоне атрофического гастрита. В результате – возникает дефицит желудочных ферментов, ухудшается переваривание, расщепление белков.
Изменение показателя в течение дня
В состоянии покоя уровень pH в желудке человека находится в диапазоне 1,5-2 единиц. Принимаемая пища нейтрализует кислоту, в результате чего через 15-30 минут после приема пищи отмечается резкое изменение pH до 5-6 единиц.
Уровень изменения зависит от характера принимаемой пищи — употребление еды с высоким содержанием щелочных компонентов может повлечь полную нейтрализацию. В результате этого среда в желудке на короткое время станет нейтральной или слабощелочной. В норме это явление не имеет никаких последствий — изменение концентрации пищеварительного сока носит кратковременный характер и не превышает по длительности 45-60 минут. Спустя короткое время, концентрация кислоты возвращается к исходным параметрам.

Прием пищи нейтрализует кислоту, но в то же время и стимулирует ее выработку, поэтому через 1-2 часа показатель pH возвращается к исходному значению
Это интересно! У новорожденного среда желудка имеет слабокислый характер — в пределах 4-6,5 pH. Это свидетельствует о том, что у ребенка до первого поступления пищи отсутствует свободная кислота. Начало вскармливания приводит к закислению до уровня 1,5-2,5 pH.
Способы регулирования
Качественный состав пищеварительного сока, в том числе и концентрация кислоты, регулируются “автоматически” за счет особых механизмов ауторегуляции.
Нарушение сопровождается двумя основными видами расстройств:
- Гипоацидность — снижение выработки HCl.
- Гиперацидность — избыточное образование кислотообразующих компонентов.
Эти явления для организма человека имеют негативные последствия в виде нарушения пищеварения и появления симптомов заболеваний.
Регулировать кислотность можно как медикаментозными способами, так и немедикаментозными. Конкретный способ регуляции должен определить врач после тщательного обследования, задача которого состоит в определении точной формы патологии. Попытки самостоятельной коррекции состояния пищеварительного тракта чреваты обострением заболеваний и усугублением их тяжести.
симптомы и лечение, причины, диагностика
Гастрит – это распространённая патология, выявляемая у девяноста процентов людей с имеющимися заболеваниями желудка. В зависимости от нарушения продуцирования соляной кислоты заболевание бывает гипоацидным и гиперацидным.
Гипоацидный гастрит – это воспалительное заболевание слизистой оболочки желудка, характеризующееся снижением кислотности желудочного сока. Это отражается на количестве выделяемого сока и его качестве. В итоге желудок просто не может нормально переварить употребляемую пищу.
Если заболевание приобретает хроническую форму, это может привести к развитию необратимых атрофических изменений слизистой оболочки. Что приводит к появлению гипоацидного гастрита, как он проявляется и можно ли с ним справиться? На эти и другие вопросы ответим в этой статье.
Истинные причины
Специалисты утверждают, что большую роль в формировании недуга играет режим питания. Плохое пережевывание пищи, быстрое поглощение, переедание, большие перерывы между употреблением пищи, голодание, перекусы на бегу, всухомятку – все это негативным образом сказывается на функционировании желудка.
В целом специалисты выделяют эндогенные и экзогенные факторы в возникновении гипоацидного гастрита. Для начала поговорим о внешних факторах:
- это болезнетворные микроорганизмы, в частности, бактерия Хеликобактер пилори;
- злоупотребление острой, жареной, жирной пищей;
- использование медицинских препаратов. В частности, это касается приема анальгетиков на голодный желудок. Негативно сказывается на слизистой прием нестероидных противовоспалительных и гормональных средств, а также антибиотиков;
- наличие вредных привычек: алкоголизм, курение;
- отравление ядовитыми веществами, кислотами, щелочами;
- повышенный радиационный фон.

Переедание, а также злоупотребление жирным и жареным может привести к развитию гипоацидного гастрита
К внутренним факторам можно отнести:
- нарушение метаболизма;
- эндокринные нарушения;
- аллергические реакции на продукты питания;
- невротические нарушения;
- эмоциональные переживания;
- ослабленный иммунитет;
- инфекционные заболевания;
- хронические очаги инфекции;
- недостаток витаминов и ферментов;
- заболевания пищеварительного тракта;
- генетическая предрасположенность.
Гипоацидный гастрит редко протекает в острой форме. Хронический процесс приводит к тому, что внутри желудка прекращается дезинфицирующее действие, а также падает защита слизистой оболочки. Это негативным образом отражается на процессе пищеварения. Возникает гниение и активное размножение болезнетворных микроорганизмов.
Симптомы
Симптомы гипоацидного гастрита могут отличаться в зависимости от тяжести патологического процесса. На ранних стадиях человек может ощущать незначительный дискомфорт и тяжесть.

Пациенты жалуются на боли в животе после приема пищи
По мере прогрессирования патологического процесса развиваются такие симптомы, как:
- боль в эпигастральной области после еды;
- чувство переполненности желудка;
- ухудшение аппетита;
- снижение массы тела;
- отрыжка тухлым запахом;
- изжога;
- повышенное слюноотделение;
- появление металлического привкуса в ротовой полости;
- изменение вкусовых предпочтений. Больным часто хочется чего-нибудь кислого;
- непереносимость молочных продуктов;
- белый налет на языке;
- приступ тошноты;
- сухость и бледность кожных покровов;
- запор или диарея;
- слабость, развивающаяся на фоне железодефицитной анемии;
- ломкость ногтей, выпадение волос;
- потливость, головокружение;
- тахикардия, гипотония.
Гипоацидный гастрит на протяжении длительного периода времени может абсолютно не беспокоить человека. Редкие периоды обострения сменяются длительной ремиссией. На ранней стадии патологического процесса развивается поверхностный гастрит.
Наблюдаются умеренно выраженные дистрофические изменения клеток и утолщение слизистой оболочки. Также наблюдается повышенное отделение слизи. На этом этапе для исправления ситуации достаточно скорректировать питание и провести общие мероприятия по укреплению иммунной системы.

При гипоацидном гастрите наблюдаются симптомы железодефицитной анемии, такие как ломкость ногтей и выпадение волос
Для эрозивного гастрита характерно истончение слизистой оболочки желудка. В стенке органа нарушается кровообращение, повышается проницаемость сосудов, а также появляется кровоточивость. В период обострения у человека могут появиться признаки кровотечения, такие как рвота с кровью и дегтеобразный кал.
Антральная форма возникает на фоне длительного воздействия бактерией Хеликобактер пилори. Этот тип гастрита имеет аутоиммунный компонент своего развития. Это значит, что организм начинает бороться с собственными же клетками.
Патологический процесс распространяется на кишечник. Он вызывает замещение рубцовой тканью, отек слизистой и мышечный спазм. Для антральной формы характерны сильнейшие приступы боли на голодный желудок или через полтора часа после еды. Также появляется тошнота и рвота.
Для гипертрофического гастрита характерно появление доброкачественных разрастаний тканей на внутренней поверхности желудка. Патологический процесс поражает как слизистый, так и мышечный слой органа. Слизистый секрет начинает скапливаться в полости желудка.
Для гипертрофической формы характерно длительное отсутствие болевых ощущений. Пациенты жалуются на диарею и приступы тошноты. Опасность гипертрофической формы связана с рисками преобразования в злокачественную форму.
Гипоацидный гастрит опасен возникновением серьезных осложнений, среди которых можно выделить:
Гипоацидный гастрит чреват развитием атрофических изменений на слизистой оболочке желудка.
Диагностическое обследование
Диагноз ставится на основании результатов клинико-лабораторных исследований, который включают в себя общий и биохимический анализ крови, исследование кала и мочи. Точное место локализации воспалительного процесса поможет установить ультразвуковое и рентгенологическое исследование.
Фиброгастроскопия позволит исследовать слизистую оболочку и при необходимости во время процедуры можно взять образец для проведения биопсии. Также можно взять анализ на наличие хеликобактерной инфекции.
Проверка выделительной функции желудка проводится с помощью стимуляции гистамином. Под кожу вводится гистамин вместе с антигистаминными средствами. Методика позволяет получить информацию о состоянии соляной кислоты и в целом кислотности желудка.

Лечение включает в себя соблюдение правильного питания
Особенности лечения
Лечением гастрита с пониженной кислотностью занимается гастроэнтеролог. Во многом оно зависит от фазы патологического процесса. Так, в период обострения показано пребывание в стационаре. Лечение гипоацидного гастрита включает в себя достижение следующих задач:
- купирование воспалительной реакции;
- достижение стойкой ремиссии;
- замедление атрофии слизистой оболочки;
- восстановление секреторной активности и моторики желудка;
- проведение заместительной терапии для восстановления нормального уровня кислотности.
Читайте также:
Медикаментозные методы
Для борьбы с гипоацидным гастритом назначаются средства, такие как:
- антибактериальные препараты при обнаружении хеликобактерной инфекции;
- лекарства, снижающие риск обострения;
- медикаменты, благотворно влияющие на сократительную функцию желудка;
- ферментативные препараты;
- медикаменты, которые активизируют секреторную функцию.
Для того чтобы компенсировать потерянные Ферменты и кислотность, назначаются такие препараты: Ацидин-пепсин, Панзинорм, Пепсидил. Если гастриту сопутствует панкреатит, тогда не обойтись без таких средств: Панкреатин, Фестал, Дигестал, Мезим-форте. Справиться с тошнотой, изжогой и рвотой поможет Церукал.
Для нормализации кислотообразования используются средства растительного происхождения: сок подорожника или Плантаглюцид в гранулах; Ромазулон, Ротокан — в состав лекарств входят цветки ромашки, календула, а также трава тысячелистника; Иберогаст – для нормализации моторики желудка.
Диетическое питание
Главным принципом питания при гастрите с пониженной кислотностью является насыщение организма витаминами. При обострении специалисты рекомендуют соблюдать двухдневную диету. Разрешается только употребление природной воды с небольшим добавлением сока лимона. На ночь делают очистительную клизму.

Врачи рекомендуют соблюдать щадящую диету, при которой все блюда употребляются в протертом виде
Пищу необходимо тщательно пережевывать. Интервалы между приема пищи не должны быть большими, лучше употреблять еду чаще, но небольшими порциями. Необходимо исключить продукты, в состав которых входит грубая клетчатка: редька, редис, лук, виноград. Больным запрещено употреблять жирное, копченое, соленое, острое, а также крепкий чай и кофе.
При гипоацидном гастрите разрешаются такие продукты:
- слегка зачерствевший пшеничный хлеб;
- суп на основе нежирного бульона;
- запеченные, тушеные или вареные овощи;
- протертые фрукты;
- нежирные сорта мяса;
- каши: гречневая, овсяная, рисовая;
- яйца;
- кисломолочная продукция.
Народная медицина
В качестве вспомогательных мер пользуйтесь рецептами нетрадиционной медицины:
- зеленые яблоки. Употреблять следует в пюреобразном состоянии;
- мед. В стакане горячей воды растворите ложку меда. Принимать такое средство следует за полчаса до еды;
- настойка из грецких орехов. Принимать ее следует после еды, разбавив средство с водой. Настойка поможет справиться с болями в желудке и повысить кислотность;
- травяной сбор. Принимают три раза в день за тридцать минут до еды.
Подводя итоги, можно сказать, что гипоацидный гастрит – это серьезное заболевание, требующее квалифицированной помощи. В основу развития недуга ложится снижение кислотности желудка. Спровоцировать появление патологического процесса могут как внешние, так и внутренние причины. Чаще всего воспалительный процесс возникает из-за неправильного режима питания.
Гипоацидный гастрит вызывает боли в животе, тошноту, отрыжку, изжогу. В дальнейшем может развиться железодефицитная анемия. Лечение заболевания включает в себя целый комплекс мероприятий: медикаментозную терапию, диетическое питание и народные рецепты.
Гиперацидные состояния: принципы лечения — Consilium Medicum №06 2001
Решающим звеном патогенеза целого ряда широко распространенных гастроэнтерологических заболеваний является кислотная продукция желудка. Язвенная болезнь желудка и двенадцатиперстной кишки, гастроэ-зофагеальная рефлюксная болезнь, синдром Золлинге-ра-Эллисона — классические кислотозависимые заболевания. Краеугольным камнем их лечения является активная антисекреторная медикаментозная терапия. Подавление кислотной продукции играет важную роль в успешном ведении больных, у которых фактор кислотной агрессии, как кажется, не является центральным в развитии болезни (например, при гастропатии, обусловленной приемом нестероидных противовоспалительных препаратов, при некоторых вариантах функциональной диспепсии).Механизм работы париетальной (обкладочной) клетки
Рассмотрим современные представления о работе париетальной (обкладочной) клетки слизистой оболочки желудка, непосредственно отвечающей за кислотную продукцию, и о механизме регуляции ее функции. После такого обзора станут ясны возможные фармакологические мишени для антисекреторной терапии (рис. 1).
Процесс секреции соляной кислоты париетальными клетками основан на трансмембранном переносе протонов и непосредственно осуществляется специфическим протонным насосом — Н+,К+-зависимой АТФазой. При активизации молекулы Н+,К+-АТФазы встраиваются в мембрану секреторных канальцев париетальной клетки и за счет энергии АТФ переносят ионы водорода из клетки в просвет железы, обменивая их на ионы калия из внеклеточного пространства. Этот процесс предваряет выход из цитозоля париетальной клетки хлорид-ионов (СГ), таким образом в просвете секреторного канальца обкладочной клетки и образуется соляная кислота. Благодаря функционированию Н+,К+-АТФазы создается существенный концентрационный градиент ионов водорода и устанавливается значительная разница рН между цитозолем париетальной клетки (рН 7,4) и просветом секреторного канальца (рН~1). Ни одна из других клеток человеческого организма никогда не граничит со средой с такими низкими значениями рН.
Рис. 1. Регуляция кислотной продукции и фармакологические мишени для антисекреторной терапии.
Строение обкладочной клетки поляризовано. Выше мы рассмотрели ее апикальную часть, а на ее базолате-ральной мембране располагается ряд рецепторов, которые регулируют функциональную (секреторную) активность. Париетальная клетка не является обособленной структурой. Она находится под влиянием вегетативной нервной системы, тесно связана с энтерохро-маффиноподобными (ECL), гастриппродуцирующими (G) клетками и клетками, продуцирующими соматоста-тин (D). Стимуляция рецепторов париетальной клетки: Ма (ацетилхолином), Н2 (гистамином), ССК-В (гастри-ном) с помощью группы вторичных сигнальных молекул активизирует работу протонной помпы. Рецепторы для соматостатина, простагландинов, эпидермального фактора роста участвуют в обратном процессе — инги-бировании кислотной продукции, в том числе стимулированной гистамином.
Фармакотерапия кислотозависимых заболеваний
Антациды Наиболее простой медикаментозный подход при ги-перацидных состояниях — это химическая нейтрализация соляной кислоты в просвете желудка антацидными препаратами. Антациды непосредственно не затрагивают функционирование париетальной клетки. История этих медикаментов насчитывает не одну сотню лет. Первоначально использовали всасывающиеся (растворимые) антациды: гидрокарбонат натрия, карбонат кальция. В настоящее время всасывающиеся антациды практически не применяют в клинической практике, так как их эффект по нейтрализации соляной кислоты очень кратковременный и за ним следует реакция «рикошетного» повышения кислотной продукции. При длительном применении всасывающихся аптацидных препаратов описано развитие алкалоза или так называемого молочно-щелочного синдрома.
Невсасывающиеся антацидные препараты — гидроокись алюминия и фосфат алюминия, гидроокись магния, трисилакат магния при взаимодействии с соляной кислотой образуют невсасывающиеся или слабо всасывающиеся соли. Одним из механизмов их лечебного действия является абсорбция пепсина. Эффект невсасывающихся антацидов развивается медленнее, по и продолжается более длительное время, чем всасывающихся. Антацидные препараты различаются по своей кис-лотонейтрализующей способности, которая выражается количеством мэкв соляной кислоты, нейтрализуемой стандартной дозой (например, 5 мл суспензии) препарата. Кислотонейтрализующая способность зависит от метода ее измерения и подвержена значительным индивидуальным различиям у разных людей. В настоящее время в связи с появлением высокоэффективных антисекреторных классов лекарственных средств антацидные препараты используются как симптоматическая помощь при кислотозависимых заболеваниях. Нельзя забывать о том, что это безрецептурные препараты, хорошо знакомые больным с диспепсией, поэтому до установления конкретного диагноза заболевания верхних отделов пищеварительного тракта, как правило, больные уже получают самостоятельный опыт лечения антацидами.
Соли висмута
Учитывая самостоятельное значение солей висмута (в нашей стране наиболее известен субцитрат коллоидного висмута) в лечении эрозивно-язвепных поражений гастродуоденальной зоны, остановимся на них отдельно, хотя их гипоацидный эффект скорее не прямой, а косвенный. При язвенной болезни, например, субцитрат коллоидного висмута в кислой среде желудка образует защитную пленку на поврежденной слизистой оболочке, предохраняя ее от агрессивного воздействия кислоты и пепсина. Особый интерес представляет свойство соли висмута увеличивать локальный эндогенный синтез простагландинов, причем это действие сохраняется еще некоторое время после элиминации лекарственного препарата из желудка. Субцитрат коллоидного висмута, подключая простагландиновый механизм, увеличивает секрецию слизи и ионов гидрокарбоната, таким образом, оказывая своеобразный «антисекреторный» эффект. Усиливается кровоток в гастродуоденальной слизистой оболочке. Простагландины также обеспечивают реконструкцию эксрацеллюлярного матрик-са и полноценный ангиогенез, подавляют продукцию цитокинов клетками воспалительного инфильтрата. Ре-паративный эффект соли висмута связывают и с механизмами, опосредованными эпидермальным фактором роста. Особое значение препараты висмута приобрели в гастроэнтерологии благодаря их бактерицидным свойствам, что делает их базисными препаратами комбинированных схем для эрадикации инфекции Heli-cobacter pylori.
Антихолинергические средства
Антихолинергические или холинолитические средства давно используют при гиперацидных состояниях. Однако их действие не направлено специфически на М3-рецепторы обкладочных клеток, они блокируют М-хо-линорецепторы в различных системах органов, вызывают уменьшение секреции не только желез желудка, но и слюнных желез, бронхиальных желез, учащают сердечные сокращения, понижают тонус гладкой мускулатуры бронхов, расширяют зрачки. Использование атропина и метацина сопряжено с широким спектром побочных эффектов: сухость во рту, повышение внутриглазного давления, диплопия, расстройство мочеиспускания. Возможны побочные эффекты со стороны центральной нервной системы вследствие проникновения через ге-матоэнцефалический барьер. Селективный М-холино-литик пирензепин блокирует М1-холинорецепторы на уровне интрамуральных ганглиев желудка, он обладает менее выраженными нежелательными эффектами, однако по своей антисекреторной активности не может конкурировать с блокаторами Н2-рецепторов гистамина или ингибиторами протонной помпы.
Антагонисты гастрина
Значение гастрина в регуляции кислотной продукции обусловлено даже не прямым воздействием на париетальную клетку, а объясняется стимуляцией ECL-кле-ток, которые высвобождают гистамин, взаимодействующий с Н2 -рецепторами обкл ад очной клетки. Было предпринято множество попыток по созданию эффективного антагониста гастрина. С тех пор как расшифрована структура гастрина в основном эти попытки были направлены на создание пептидного аналога пента-гастрина, но работы не увенчались успехом. Недавно на основе бензодиазепина синтезированы непептидные антагонисты и ССК-А-, и ССК-В-рецепторов. Их эффективность доказана в экспериментах, а действие достаточно селективно, поэтому, возможно, они и найдут клиническое применение. Однако вряд ли эта группа препаратов по своей антисекреторпой активности сможет превзойти блокаторы Н2-рецепторов гистамина.
Блокаторы Н2-рецепторов гистамина
Механизм действия этого класса лекарственных препаратов основан на ликвидации эффекта гистамина при конкуренции с ним на уровне Н2-гистаминовых рецепторов обкладочной клетки. Антагонисты Н2-рецепторов «распознают» его, но не способны его активировать и вызвать формирование вторичных мессендже-ров. Общий принцип химического строения Н2-блока-торов одинаков, однако конкретные соединения отличаются друг от друга или от гистамина, например, алифатическими радикалами. Циметидин содержит в качестве основы молекулы имидазольный гетероцикл, ра-нитидин является производным фурана, фамотидин и низатидин — тиазола.
Эффективное подавление базальной и стимулированной кислотной продукции (при стимуляции не только гистамином, но и ацетилхолином, инсулином, кофеином, и при приеме пищи) — важнейшее качество антагонистов Н2-рецепторов. В 80-е годы XX века блокаторы Н2-рецепторов гистамина стали терапией выбора в лечении язвенной болезни двенадцатиперстной кишки и желудка. Их внедрение в клиническую практику7 привело к сокращению сроков заживления язвы и числа госпитализаций по поводу этого заболевания в глобальном масштабе, позволило улучшить качество жизни сотен язвенных больных.
Антагонисты Н2-рецепторов гистамина редко оказывают серьезное побочное действие, являясь безопасными в широких пределах дозировок. Редко возникают головные боли, диспепсия, аритмия (только после быстрого внутривенного введения). По-видимому, только циметидин обладает антиандрогенным эффектом, проявляющимся обратимой гинекомастией и импотенцией у больных, принимающих препарат длительно в высоких дозах.
Ингибиторы протонной помпы
Возможность наиболее мощного антисекреторного эффекта была реализована благодаря новому классу препаратов — они блокируют работу непосредственно Н+,К+-АТФазы — протонной помпы париетальной клетки, которая оказывается «выведенной из-под контроля» рецепторов ее базолатеральной мембраны.
Ингибиторы протонной помпы — производные бен-зимидазола. Эти соединения являются слабыми основаниями, которые накапливаются в кислой среде секреторных канальцев париетальной клетки в непосредственной близости к молекуле-мишени — протонной помпе. Там бензимидазолы претерпевают ряд изменений — протонирование и превращение в сульфенамид. В этой форме они образуют прочные ковалентные связи с меркапто-группами протонной помпы, которая оказывается «выключенной из работы». Для того чтобы париетальная клетка вновь начала секрецию кислоты, необходим синтез новых протонных помп, свободных от связи с ингибитором. Продолжительность лечебного эффекта обусловлена скоростью обновления протонных помп. Известно, что половина молекул Н+,К+-АТ-Фазы обновляется у человека за 30-48 ч. Таким образом, ингибиторы протонной помпы обеспечивают активное, мощное и длительное подавление кислотной продукции.
Ингибиторы протонной помпы редко вызывают побочные эффекты. Следует обратить внимание на то, что при применении препаратов этой группы развивается обратимая гипергастринемия, обусловленная реакцией G-клеток на повышение внутрижелудочного рН. Кислотная продукция регулируется по механизму отрицательной обратной связи, и гипергастринемия является ожидаемым физиологическим эффектом. Гипергастринемия, вызванная приемом ингибиторов протонной помпы, как показали тщательные исследования, не имеет существенного клинического значения, так как даже при длительном приеме препаратов не приводит к гиперплазии ECL-клеток или другим морфологическим изменениям слизистой оболочки желудка. Интересно отметить, что в силу принципиально разного механизма действия и влияния на разные структуры париетальной клетки в отличие от блокаторов Н2-рецепторов гистамина после отмены ингибитора протонной помпы не наблюдается феномен секреторного «рикошета».
В настоящее время наиболее распространенными классами лекарственных препаратов, которые используются для лечения гиперацидных состояний, являются блокаторы Н2-рецепторов гистамина и ингибиторы протонной помпы. Они являются основой ведения больных с кислотозависимыми заболеваниями. Анта-циды, которые применяются очень широко, имеют вспомогательное значение и рассматриваются как симптоматическая терапия, так как по «мощности» антисекреторного эффекта уступают медикаментам, непосредственно блокирующим протонную помпу или один из наиболее значимых механизмов ее активации — гистаминовый.
Стандартную дозу циметидина обычно предписывают принимать 4 раза в сутки, так как его антисекреторный эффект относительно короткий. Ранитидин, обладающий более мощным действием, первоначально рекомендовали принимать 2 раза в день (по 150 мг). Однако благодаря многочисленным и тщательным клиническим испытаниям, в том числе с мониторированием ин-трагастрального рН, был разрешен и однократный прием 300 мг на ночь. Дозы ранитидина 150 мг 2 раза в день или 300 мг 1 раз в день оказались одинаково эффективны, например, для заживления дуоденальной язвы или рефлюкс-эзофагита. Блокаторы Н2-рецепторов гистамина оказывают максимальный эффект на ночную кислотную продукцию и менее выраженный — на дневную, с чем, вероятно, можно связать эквивалентность двукратного и однократного назначения препарата.
Исследования терапии гиперацидных состояний с рН-метрией позволили провести целый ряд метанали-зов степени повышения значений рН и продолжительности этого повышения в качестве прогностического фактора при лечении кислотозависимых заболеваний (рис. 2). Так, оптимальным для заживления дуоденальной язвы считается антисекреторный препарат, который позволяет фиксировать значения рН>3 в течение 18 ч в сутки. Для заживления рефлюкс-эзофагита критическим является значение рН>4. Эрадикация инфекции H.pylori успешна при значениях интрагастрального рН>5 (создаются худшие условия для бактерии и лучшие для реализации эффекта антибиотиков). Блокаторы Н2-рецепторов гистамина, например, ранитидин в стандартной дозе 150 мг 2 раза в день, оказывают существенное влияние на значения рН (что видно при сравнении с плацебо) и высокоэффективны при язвенной болезни. Однако антагонисты Н2-рецепторов менее удачны при лечении гастроэзофагеальной рефлюксной болезни и в эрадикации инфекции Hpylori. В антигели-кобактерной терапии в соответствии с решениями Второй согласительной конференции по диагностике и лечению заболеваний, ассоциированных с Hpylori (Маастрихт, 2000), рекомендуется использовать только один препарат из этой группы — ранитидин-висмут-цитрат, специально синтезированный для этого показания.
Ингибиторы протонной помпы позволяют добиться оптимальных значений рН (>3) для заживления язвы при однократном приеме стандартной дозы (20 мг для омепразола, 30 мг для лансопразола). Этот класс лекарственных препаратов позволил добиться существенного прогресса в лечении гастроэзофагеальной рефлюксной болезни, в том числе тяжелых степеней рефлюкс-эзофагита. Повышение и фиксирование рН>5 оказывается достаточным для развития синергизма ингибитора протонной помпы и двух антибиотиков в уничтожении Hpylori.
Клиническое применение антисекреторных препаратов
Рассмотрим клиническое применение антисекреторных препаратов на примерах, которые позволят оценить их вклад в лечение кислотозависимых заболеваний.
Гастроэзофагеальная рефлюксная болезнь
Особое значение приобретает в последние годы гаст-роэзофагеальная рефлюксная болезнь, частота и тяжесть которой увеличиваются во многих странах мира, в том числе и в России. Как правило, лечение любого больного с гастроэзофагеальной рефлюксной болезнью начинают с рекомендаций по изменению привычек и образа жизни и назначения антацидных препаратов. К сожалению, по данным клинических исследований, антациды мало способствуют исчезновению симптомов рефлюкса и заживлению рефлюкс-эзофагита. Сейчас общепринятой является тактика назначения ингибитора протонной помпы в качестве инициального средства при этом заболевании, особенно при эрозив-но-язвенном поражении пищевода. Рассмотрим, что послужило основанием для такого лечебного подхода.
Рис. 2. Уровень и продолжительность интрагастрального рН, оптимальные для лечения язвенной болезни и рефлюкс-эзофагита (по I.Modlin, G.Sachs, 1998 г.).
При лечении больных с рефлюкс-эзофагитом II-IV степени (метанализ N.Chiba и соавт., 1997) процесс заживления эрозивно-язвенных поражений пищевода был выражен как «% больных с зажившим эзофагитом за каждую неделю». Оказалось, что этот процент был существенно выше при применении ингибиторов протонной помпы, чем при использовании антагонистов Н2-рецепторов. Особенно эта разница проявилась в ранние сроки лечения (за первые 2 нед PPI — 32%, H2RA -15%). Скорость заживления эрозивно-язвенных поражений пищевода при продолжении терапии снижалась (оставалось меньше больных с эзофагитом), но преимущества ингибиторов протонной помпы сохранялись. Всего в течение 12-недельного курса лечения при использовании ингибиторов Н+,К+-АТФазы явления эзо-фагита стихли у 84% больных (95% доверительный интервал: 79-88%), при использовании блокаторов Н2-рецепторов гистамина — у 52% больных (47-57%), при использовании сукральфата — у 39% больных (4-75%), на фоне плацебо — у 28% (19-37%). Эти данные были подвергнуты статистической обработке и изображены в виде графика (рис. 3). Оказалось, что к концу 2-й недели ингибиторы протонной помпы привели к заживлению эзофагита у 63,4±6,6%. Антагонистам Н2-рецепторов потребовалось 12 нед для того, чтобы были достигнуты такие же показатели — 60,2+5,9%. Линейная регрессия показала, что ингибиторы протонной помпы еженедельно способствуют заживлению эзофагита у 11,7% больных (95% доверительный интервал: 10,7-12,6%), в 2 раза активнее, чем антагонисты гистаминовых рецепторов, — 5,9% в неделю (5,5-6,3%), и в 4 раза активнее, чем плацебо, — 2,9% (2,4-3,4%).
Основным симптомом гастроэзофагеальной рефлюксной болезни является изжога. Купирование симптомов — важная задача при лечении кислотозависимых заболеваний. В том же метанализе лечения больных с рефлюкс-эзофагитом II-IV степени при вовлечении в исследование жаловались на изжогу практически все больные [за исключением 3,8% (95% доверительный интервал: 2,1-5,5%)]. К окончанию курса терапии изжога исчезла у 77,4+10,4% на фоне ингибиторов протонной помпы и у 47,6+15,5% на фоне блокаторов H2-рецепторов гистамина. Данные по купированию изжоги были подвергнуты статистической обработке и изображены в виде графика (рис. 4). Линейная регрессия показала, что изжога еженедельно исчезает у 11,5% (9,9-13,0%) больных при применении ингибиторов протонной помпы и у 6,4% (5,4-7,4%) при применении блокаторов Н2-рецепторов гистамина.
Таблица 1. Поддерживающая терапия гастроэзофагеальной рефлюксной болезни (по N.Chiba, R.Hunt, 1999)
|
Лекарственный препарат |
Количество Клинических исследований |
Число больных
|
% больных с рецидивом в течение 1 года
|
Доверительный интервал для вероятности 95% |
|
Лансопразол 30 мг 1 раз в день |
5 |
328 |
18 |
14-22 |
|
Омепразол 20 мг 1 раз в день |
6 |
433 |
21 |
18-26 |
|
Лансопразол 15 мг 1 раз в день |
4 |
213 |
31 |
24-37 |
|
Омепразол 1 0 мг в день |
3 |
323 |
40 |
35-46 |
|
Блокаторы Н2-рецепторов гистамина (все дозы) |
5 |
301 |
63 |
58-69 |
|
Плацебо |
3 |
295 |
72 (6 мес) |
66-77 |
|
Плацебо |
4 |
297 |
82 |
77-86 |
Таблица 2. Лечение язвенной болезни двенадцатиперстной кишки различными классами антисекреторных препаратов (по N.Chiba, R.Hunt, 1999)
|
Сроки оценки заживления язв (нед) |
Заживление при лечении PPI(%) |
Заживление прои лечении h3RA(%) |
|
2 |
67,1 |
47,2 |
|
4 |
91,9 |
81,4 |
Рис. 3. Лечение рефлюкс-эзофагита различными классами антисекреторных препаратов (по N.Chiba и соавт., 1997).
Рис. 4. Купирование изжоги у больных рефлюкс-эзофагитом при применении различных классов антисекреторных препаратов (по N.Chiba и соавт., 1997).
Объективно показано, что ингибиторы протонной помпы скорее купируют симптомы гастроэзофагеальной рефлюксной болезни и лучше действуют для заживления рефлюкс-эзофагита. Интересно отметить, что известен хороший эффект ингибиторов протонной помпы, назначенных в качестве второго лечебного курса, после безуспешной 12-недельной терапии рефлюкс-эзофагита стандартными дозами блокаторов H2-рецепторов гистамина.
При мягком течении гастроэзофагеальной рефлюксной болезни спонтанное улучшение может произойти у значительной части больных. При гастроэзофагеальной рефлюксной болезни с эзофагитом антисекреторная терапия приводит к улучшению самочувствия и заживлению пищевода, однако в дальнейшем уже через 6—12 мес независимо от инициально использованного препарата рецидив заболевания наступает у 36-82% больных при отсутствии поддерживающей терапии. После прекращения антисекреторпой терапии симптомы могут возобновиться уже в течение первого дня, а эрозии в пищеводе появляются в течение 10-30 дней. Таким образом, поддерживающая терапия оказывается необходимой для большинства больных гастроэзофагеальной рефлюксной болезнью. Рассмотрим результаты целой серии клинических испытаний. В качестве критерия эффективности был выбран процент больных с рецидивом заболевания, как правило, при наблюдении в течение 12 мес. Чем активнее удавалось подавить кислотную продукцию, тем лучше были результаты. Важно отметить, что даже при использовании высоких доз блокаторов Н2-рецепторов гистамина ингибиторы протонной помпы оказывались эффективнее. Маленькая доза лансопразола (15 мг в СУТКИ) оказалась лучше в поддержании ремиссии, чем ранитидин 300 мг 2 раза в сутки. Лучшая поддерживающая терапия гастроэзофагеальной рефлюксной болезни — это постоянный прием омепразола или ланспоразола (в стандартных дозах 20 мг и 30 мг соответственно), что позволяет уберечь от рецидива до 80% больных (табл. 1). В одном исследовании проводилось непосредственное сравнение омепразола 20 мг 1 раз в день и лансопразола 30 мг 1 раз в день, результаты в сравниваемых группах не отличались по клинико-эндоскопическим показателям. Маленькие дозы ингибиторов протонной помпы или их прерывистый прием (например, только в выходные дни) оказались менее эффективными. Блокаторы Н?-рецепторов гистамина превышали плацебо по своему эффекту, однако значительно уступали ингибиторам протонной помпы.
Язвенная болезнь
Лечение язвенной болезни в период до широкого внедрения эрадикационной терапиии инфекции Н.pylori было революционизировано блокаторами Н?-рецепторов гистамина, а затем ингибиторами протонной помпы, эффективность которых была доказана в многочисленных контролируемых исследованиях. Целый ряд работ, опирающихся на контролируемые рандомизированные двойные слепые испытания, показал, что ингибиторы протонной помпы превосходят антагонисты гистаминовых рецепторов и по заживлению эндоскопически верифицированной язвы, и по купированию симптомов обострения язвенной болезни. В табл. 2 представлены обработанные данные 21 исследования язвеннной болезни двенадцатиперстной кишки. Как правило, для рубцевания язвы желудка требуется больше времени. Процент заживления язвы при язвенной болезни желудка на фоне применения блокаторов H2-рецепторов гистамина составляет 3-43% через 2 нед, 54-70% через 4 нед, 82-92% через 8 нед и 89-94% через 12 нед (N.Chiba, RH.Hunt, 1999). Разные препараты, являющиеся антагонистами гистаминовых рецепторов, оказывают практически одинаковый эффект на заживление язвы желудка (эффективность ранитидина равна эффективности фамотидина). Ингибиторы протонной помпы оказались более быстрыми в лечении и этого заболевания. Один из ранних метанализов показал, что к главным факторам успешности терапии относится ее продолжительность. Более поздние работы при сравнении омепразола и ранитидина демонстрировали более частое и быстрое рубцевание язвы желудка при более мощном антисекреторном действии.
НПВП-гастропатии
Соревнование блокаторов Н2 -рецепторов гистамина и ингибиторов протонной помпы продолжается. Интересные исследования были проведены по сравнению этих антисекреторных препаратов в лечении гастропа-тий, обусловленных приемом нестероидных противовоспалительных препаратов (НПВП). В клинических исследованиях Н2-блокаторы рецепторов гистамина успешно предотвращали язвы двенадцатиперстной кишки, вызванные НПВП, однако для профилактики язв желудка стандартной дозы оказалось недостаточно. Только удвоенные дозы антагонистов H2-рецепторов гистамина (например, фамотидина 80 мг) эффективны в предотвращении возникновения и язв двенадцатиперстной кишки, и язв желудка на фоне приема НПВП. Ингибиторы протонной помпы показали высокую эффективность при НПВП-гастропатиях.
Функциональная диспепсия
При лечении функциональной диспепсии часто используют и антацидные препараты, и блокаторы Н2-рецепторов гистамина. N.Talley и соавт. (1998) сравнивали омепразол в разных дозах и плацебо у 1262 больных с этим заболеванием. Через 4 нед лечения исчезновение симптомов наблюдалось у 38% больных при приеме 20 мг омепразола, у 36% больных при приеме 10 мг омепразола и у 28% больных при приеме плацебо (разница статистически достоверна).
Как показывают результаты приведенных исследований, современные антисекреторные препараты имеют огромное значение в лечении гиперацидных состояний. Спектр показаний для лечения блокаторами гистаминовых рецепторов и ингибиторами протонной помпы все расширяется. С каждым годом мы накапливаем все больше теоретических сведений и практического опыта для совершенствования лечения кислотозависи-мых заболеваний.
