Инфаркт кишечника — причины, симптомы и лечение, последствия и смертность
Инфаркт кишечника — сложное заболевание пищеварительной системы, характеризующееся высокой вероятностью летального исхода. Опасность ситуации заключается в том, что не всегда удаётся быстро и правильно поставить диагноз. В тканях органа происходят необратимые изменения, потому даже проведение хирургической операции редко даёт положительный результат. Поэтому огромное значение отдаётся профилактическим мерам, направленным на устранение провоцирующих факторов.
Что это за состояние и чем оно опасно
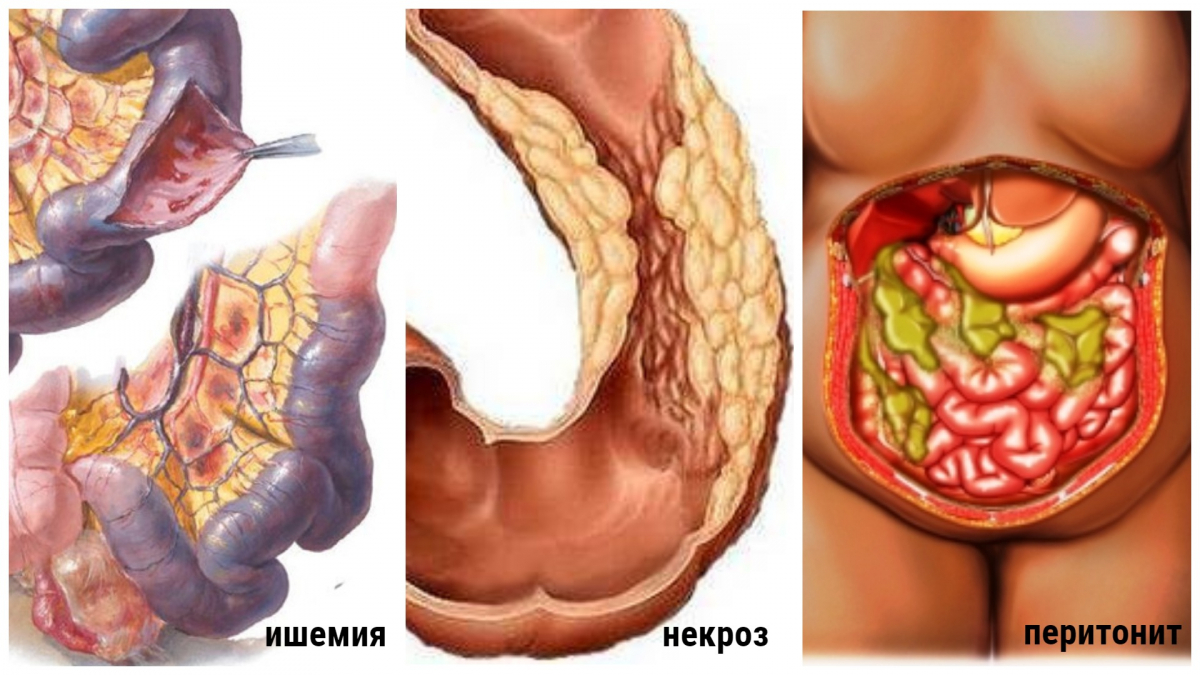
Инфаркт кишечника — острое и опасное для жизни состояние, возникающее на фоне нарушения кровообращения в основных сосудах органа. За несколько часов после начала заболевания происходит некроз (омертвение) тканей части кишки и развивается перитонит — воспаление брюшины.
Развитие болезни связано с особенностями системы кровообращения кишечника. Оно осуществляется за счёт сосудов брыжейки — тонкой мембраны, соединяющей орган с задней стенкой брюшной полости, и называется мезентериальным.


Каждая часть кишечника питается от отдельного кровеносного сосуда и не зависит от соседних участков. Поэтому при его закупорке тромбом часть кишки лишается кровоснабжения и гибнет. Этот процесс носит название мезентериального тромбоза.
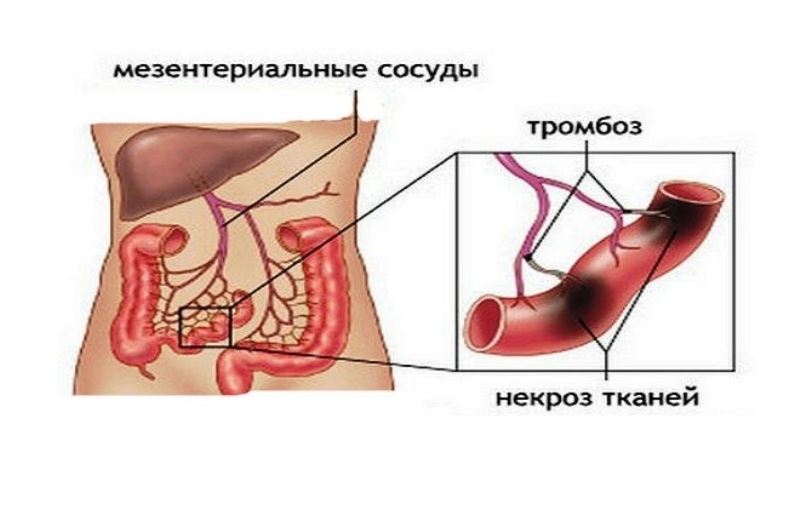

Термин «инфаркт» говорит лишь о том, что возникновение болезни связано с закупоркой кровеносных сосудов. На самом деле в случае с кишечником правильнее использовать понятие «некроз», а последствия гибели тканей называть гангреной.
До конца прошлого столетия встречались лишь единичные проявления инфаркта кишечника, в то время как сейчас на его долю приходится 0,63% всех заболеваний желудочно-кишечного тракта. Чаще всего болезни подвержены пожилые люди. Более 60% из них женщины. Преклонный возраст пациентов и сопутствующие недуги — проблемы, возникающие при решении вопроса о хирургическом вмешательстве.
Ещё одной важной задачей в успешном лечении болезни является своевременная и точная постановка диагноза. Сделать это без специальных инструментов практически невозможно. В результате подготовка к операции занимает длительное время, за которое происходят необратимые процессы в кишечнике, приводящие к летальному исходу.
В Международной классификации болезней (МКБ-10) инфаркт кишечника кодируется как К55. 0 и обозначает острые сосудистые болезни данного органа.
Причины
Основные причины инфаркта кишечника делятся на две группы:
- Тромболитические. Связаны с закупоркой сосудов брыжейки тромбами, переместившимися из центральных отделов кровеносной системы. Этому предшествуют следующие состояния:
- атеросклероз — образование на стенках кровеносных сосудов холестериновых бляшек;
- эритремия — опухолевидное заболевание крови, характеризующееся разрастанием эритроцитов;
- инфаркт миокарда — острый некроз сердечной мышцы;
- гиперкоагуляция — высокая свёртываемость крови;
- мерцательная аритмия — нарушение сердечного ритма;
- тромбофлебит — воспаление внутренней стенки вены, приводящее к застою крови и образованию тромбов;
- сепсис — попадание в кровь болезнетворных микроорганизмов и продуктов их жизнедеятельности.
- Неокклюзионные. Связаны с нарушением кровотока по висцеральным сосудам, обеспечивающим кровью внутренние органы. Состояния, способные привести к инфаркту кишечника:
- артериальная гипотония — стойкое снижение артериального давления;
- спазм брыжеечного сосуда — сокращение его просвета, приводящее к снижению кровообращения;
- выраженная потеря крови;
- обезвоживание;
- застойная сердечная недостаточность — нарушение работы сердца, выражающееся в его неспособности перекачивать кровь к органам и тканям.
К инфаркту кишечника могут привести новообразования внутренних органов и тканей. По мере их роста происходит сдавление кишечника, приводящее к потере кровоснабжения. В этом случае заболевание развивается медленно, при своевременном обращении за медицинской помощью тяжёлых последствий можно избежать.
Факторы риска возникновения болезни:
- возраст старше 60 лет;
- малоподвижный образ жизни;
- период после операции;
- тяжёлые роды;
- химиотерапия;
- травмы.
Микроинфаркты свойственны многим внутренним органам, в том числе селезенке. Что такое инфаркт селезенки и чем опасно это состояние: https://medknsltant.com/infarkt-selezenki/
Классификация и симптомы

В зависимости от причин заболевание бывает двух видов:
- Неоккюзионный. Лёгкая форма инфаркта кишечника, которая связана с неполной закупоркой кровеносных сосудов. Она поддаётся консервативному лечению и при своевременном его начале не приводит к развитию гангрены.
- Окклюзионный. Это тяжёлый вид заболевания, который возникает из-за полного прекращения кровоснабжения кишечника и приводит к неизбежному развитию гангрены. Длительное промедление с операцией ведёт к смерти пациента.
В зависимости от того, какой кровеносный сосуд подвергся закупорке, выделяют три формы заболевания:
- Артериальная. Возникает из-за нарушения кровотока в брыжеечных артериях и приводит к развитию инфаркта в течение 6–8 ч.
- Венозная. Возникает из-за повреждения в брыжеечных венах и характеризуется медленным развитием — от 1 до 4 недель.
- Смешанная. Отличается закупоркой сначала артерий, а затем вен брыжейки.

В зависимости от состояния системы кровообращения существуют три стадии инфаркта кишечника. Они и их признаки представлены в таблице:
Диагностика


Заподозрить инфаркт кишечника, основываясь лишь на очевидных симптомах и жалобах пациента, довольно сложно. Поэтому для уточнения диагноза используют два основных метода диагностики: лабораторный и инструментальный.
Первый метод основан на проведении следующих анализов:
- Анализ крови. Исследование выявляет повышение СОЭ (скорости оседания эритроцитов) и увеличение уровня лейкоцитов, что подтверждает наличие воспалительного процесса.
- Анализ кала на скрытую кровь. Процедура позволяет обнаружить присутствие крови в каловых массах как признак перехода болезни в стадию инфаркта.
Существует мнение, что повышение уровня молочной кислоты в крови является специфическим признаком инфаркта кишечника.
Установить правильный диагноз только по показателям анализа крови и кала невозможно, поэтому необходимо проведение инструментальной диагностики.
Она включает:
Подробно и понятно о видах анализа кала на скрытую кровь, о подготовке к нему и расшифровке результата: https://medknsltant.com/analiz-kala-na-skrytuyu-krov/
Лечение
Основной целью лечения инфаркта кишечника является устранение всех звеньев развития болезни. В первую очередь определяется причина заболевания и подбирается схема терапии. Но поставить точный диагноз, находясь дома, практически невозможно, поэтому главное, что нужно сделать, это доставить больного в стационар.
До приезда скорой помощи пациенту следует обеспечить лежачее положение. Не стоит давать ему обезболивающие средства, так как они могут смазать картину заболевания. Всю остальную помощь ему смогут оказать только в условиях больницы.
В зависимости от стадии болезни подбирается необходимый метод лечения: консервативный или оперативный.
Консервативное лечение
Медикаментозное лечение показано только на начальной стадии инфаркта кишечника, пока не произошёл некроз тканей. Оно эффективно в первые 2–3 ч. после появления начальных признаков болезни.
Основными методами являются:
- применение препаратов, разжижающих кровь;
- использование лекарственных средств, растворяющих тромбы и препятствующих их образованию;
- введение коллоидных и кристаллоидных растворов, возмещающих объём крови;
- применение спазмолитиков, улучшающих висцеральный кровоток, при неокклюзионном инфаркте кишечника.
Хирургическое лечение
При отсутствии улучшения самочувствия после проведения консервативной терапии прибегают к хирургической операции. Для этого проводят:
- удаление тромба из кровеносного сосуда,
- шунтирование — создание обходного пути вокруг поражённого кровеносного сосуда для восстановления кровоснабжения,
- резекцию кишечника — удаление поражённой части кишки с последующим сшиванием здоровых тканей.


Удаление части поражённой кишки
Резекция некротизированной кишки не приведёт к улучшению состояния без удаления тромба.
При проведении операции в первые сутки после начала заболевания в 95% случаев происходит прекращение развития необратимых изменений в остальной части кишечника. Но это не исключает наступление смерти.
Реабилитация и возможные осложнения
После проведения хирургической операции пациент нуждается во врачебном контроле, поэтому на некоторое время он остаётся в стационаре. После выписки больной должен соблюдать все предписания врача и щадящий режим, который предполагает:
- исключение любых физических нагрузок на протяжении двух недель;
- нахождение большей части времени в постели;
- проведение лёгкого массажа живота по часовой стрелке;
- отказ от поднятия предметов, масса которых превышает 2 кг, с целью профилактики образования грыжи;
- полноценный сон не менее восьми часов в сутки;
- проведение гигиенических процедур под тёплым душем, так как принятие ванны может спровоцировать воспаление швов;
- соблюдение диеты.
Несоблюдение рекомендаций врачей может вызвать множество осложнений:
- кишечное кровотечение,
- флегмону кишечника — гнойное воспаление стенки кишки,
- стеноз кишечника — сужение просвета органа,
- нагноение швов,
- спаечную болезнь кишечника — образование соединительно-тканных спаек между петлями органа и брюшиной, склонных к воспалению.
Что такое желудочно-кишечное кровотечение, причины, симптомы и опасность несвоевременной диагностики: https://medknsltant.com/gheludochno-kishechnoe-krovotechenie/
Диета
Суть диеты заключается в восстановлении стула, устранении болевых ощущений и возобновлении перистальтики — способности кишечника передвигать пищу в соответствии с этапами процесса пищеварения. Правильный рацион в послеоперационный период способствует разгрузке пищеварительного тракта, что приводит к восстановлению повреждённых тканей и сокращению времени восстановления.
Для успешного выздоровления следует придерживаться строгих правил:
- Первые два дня после хирургического вмешательства показан абсолютных голод.
- На протяжении первых двух недель после операции пища принимается в жидком виде.
- Затем допускается употребление протёртых варёных продуктов или блюд, приготовленных на пару.
- Употреблять пищу рекомендуется строго в определённое время и в тёплом виде.
- Питание должно быть дробным. Количество приёмов пищи составляет 5–6 раз в день, через каждые 2,5 ч., порциями не более 100 мл.
В реабилитационный период показано обильное питьё и употребление овощей, богатых клетчаткой, для восстановления нормальных функций кишечника.
Разрешённые и запрещённые продукты:
Прогноз
В большинстве своём инфаркт кишечника характеризуется неблагоприятным прогнозом. Положительный результат возможен только в случае принятия экстренных мер в первые часы от начала заболевания. Но из-за сложности своевременной постановки диагноза этот момент часто упускают, а проведение операции на поздних стадиях редко заканчивается выздоровлением больного.
Смерть наступает у 50–100% пациентов несмотря на улучшение качества диагностических мероприятий и лечения. Кроме этого, проведение операции на поздней стадии болезни приводит к пожизненной инвалидности.
Профилактика
Профилактика развития инфаркта кишечника направлена в первую очередь на устранение причин. Для этого нужно должное внимание уделять здоровью и проводить своевременное лечение таких заболеваний, как атеросклероз, аритмия, тромбофлебит, пороки сердца.
Немаловажным является соблюдение здорового образа жизни, который включает:
- правильное питание;
- отказ от курения и употребления спиртного;
- умеренные физические нагрузки.
Инфаркт кишечника — опасное для жизни состояние, при котором вероятность смертности достигает 100%. Поэтому его легче предотвратить, чем вылечить.
Инфаркт кишечника симптомы перед смертью. Инфаркт кишечника симптомы
– одна из самых сложных патологий брюшной полости, в большинстве случаев требует хирургического вмешательства. При несвоевременных обнаружении проблемы и постановке неправильного диагноза велика вероятность летального исхода . Об этом должен знать каждый больной и внимательно изучить важнейшие симптомы, при которых обращение в медицинское учреждение является обязательным.
В зависимости от тяжести болезни медицина классифицирует недуг на два типа течения.
Классификация в связи с состоянием кровеносной системы
В зависимости от состояния кровеносной системы инфаркт кишечника может иметь три стадии развития изменений.
Таблица. Классификация инфаркта кишечника по состоянию кровеносной системы.
| Наименование стадии | Краткое описание |
|---|---|
| Наиболее легкая стадия течения инфаркта, возможно восстановление физиологических функций без каких-либо отрицательных последствий. Больные могут выздороветь спонтанно и не подозревать об опасности своего положения. Иногда достаточно легкой консервативной терапии. В связи с такими легкими последствиями этой стадии, медицина не имеет точной статистики, большинство случаев просто не фиксируется. |
| В результате уменьшение объема поставляемой в ткани кишок крови может появляться ряд заболеваний: язва на стенках, брюшная жаба, колит, энтерит. Если лечение не началось или не соответствует фактической причине, то состояние больного неизбежно ухудшается, могут быть кровотечения из-за микропрорывов тонкого кишечника флегмона стенки, стеноз и т. д. |
| Последняя и самая сложная стадия заболевания. Начинается гангрена и полный разрыв кишок, распространяется гнойный перитонит, тяжелый сепсис хирургического характера. Именно на этой стадии больные чаще всего попадают на операционный стол, но вероятность выздоровления минимальная. |
Признаки инфаркта кишечника
Главный признак инфаркта кишечника – болевые синдромы. Они имеют различную интенсивность с учетом стадии развития патологии.
- Ишемическая стадия . Самые сильные болевые ощущения, по интенсивности могут сравниться только с заворотом кишки. Даже сегодня медицина не имеет эффективных средств для устранения таких болей, не помогают даже наркотики. Состояние немого облегчают спазмолитики, но их действие кратковременное и не снимает полностью синдром. Больной не может сдерживать крики, очень беспокоен, подтягивает ноги к животу, паникует и боится смерти. Длительность этой стадии от шести до двенадцати часов. При внешнем осмотре заметно сильное побледнение кожи, если у больных проблемы с сердцем, то может усиливаться его цианоз. Из-за того, что брыжеечная артерия полностью перекрывается, резко увеличивается давление, скачок достигает 80 мм рт. ст. И это на фоне того, что пульс заметно замедляется. Показатель лейкоцитов возрастает до 12×10 9 /л. Язык становится белым, но живот остается мягким, вздутия отсутствуют.

Интенсивна боль в животе — симптом ишемической стадии инфаркта кишечника
- Стадия инфаркта . Начинается сразу после окончания острой болевой стадии и продолжается 12–24 часа. В кишках начинается некроз, из-за чего постепенно прекращается жизнедеятельность болевых рецепторов. Это приводит к тому, что боли уменьшаются. Больной радуется, пребывает в стадии эйфории, ему кажется, что все неприятности позади. К сожалению, и неопытные врачи часто думают, что все проблемы решены, никакой специальной помощи больше не требуется. Еще одна особенность – интоксикация организма приводит к неадекватному поведению больных, они могут смеяться без причины, увеличивать акти
Инфаркт кишечника – причины, симптомы, последствия
Геморрагический инфаркт кишечника, или мезентериальный тромбоз, это крайне тяжелое хирургическое заболевание, при котором возникает острое нарушение проходимости сосудов кишечника, спровоцированное закупоркой сгустками крови.
При этом практически всегда отмирает участок кишки, который ранее питал закупоренный сосуд, а именно – брыжеечная или мезентериальная артерия.
В большинстве случаев подобный недуг поражает тонкий кишечник. В молодом возрасте это происходит крайне редко.
Большинство заболевших оказывается старше 50 лет и к тому же имеют серьезные сопутствующие патологии, такие как врожденные и приобретенные пороки сердца, атеросклероз сосудов, гипертоническая болезнь, ревматизм и другие заболевания, в том числе сердечно-сосудистой системы.
В развитии данного заболевания ключевое значение всегда имеет образование тромбов, циркулирующих совместно с током крови и при наличии соответствующих патологий закупоривающих сосуды кишечника. Непосредственно развитию тромбоза, как правило, предшествует рефлекторное сужение артерий, или их спазм.
В большинстве случаев инфаркт кишечника вызывают следующие причины:
- Атеросклероз сосудов – системное заболевание, которое требует тщательного лечения и постоянного наблюдения со стороны медицинских работников. Если недуг активно развивается, на определенных участках в стенках сосудов возникают холестериновые бляшки, разрыв которых может привести к образованию тромбов и практически мгновенной смерти;
- Гипертоническая болезнь сама по себе не является причиной возникновения инфаркта тонкого кишечника. Тем не менее, она может способствовать появлению атеросклеротических бляшек, их более быстрому разрыву и немедленному образованию тромбов;
- Врожденные и приобретенные пороки сердца нередко становятся причиной нарушения тока крови в его камерах, в результате чего также могут образовываться сгустки;
- Инфаркт миокарда;
- Ревматизм;
- Эндокардит и облитерирующий эндартериит;
- Тромбофлебит и варикозное расширение вен нижних конечностей;
- Сепсис, или заражение крови. При этом заболевании в крови больного циркулируют не только болезнетворные микроорганизмы, но и токсичные продукты их жизнедеятельности, что и приводит к увеличению вероятности образования тромбов и закупорки сосудов всех внутренних органов;
- Тромбоз после хирургического вмешательства или тяжелого процесса родов.
Чтобы своевременно отреагировать на изменения, происходящие в вашем организме, и незамедлительно вызвать «скорую помощь», необходимо понимать, какие симптомы могут указывать на развитие инфаркта кишечника.
Обыкновенно это заболевание характеризуется такими признаками:
- Сильные болевые ощущения в животе, не имеющие четкой локализации. На ранней стадии заболевания боль в большинстве случаев имеет характер кратковременных приступов, однако, в дальнейшем она становится постоянной и распространяется по всему животу;
- Больной человек неосознанно пытается принять щадящее положение, в котором дискомфорт и боль не доставляют ему сильного беспокойства. Как правило, в такой ситуации пациент ложится на бок и сгибает ноги в коленях, притягивая их к животу, но некоторые люди принимают совершенно другую позу, в которой они лучше себя чувствуют;
- Стул становится частым и имеет жидкую или кашицеобразную консистенцию. Нередко в испражнениях появляется кровь;
- Тошнота и приступы рвоты, в которой также могут отмечаться кровянистые выделения;
- На ранней стадии течения заболевания артериальное давление может быть нормальным или даже слегка повышенным, но при развитии недуга оно всегда опускается ниже стандартных значений;
- Температура тела может повышаться до отметки 38 градусов или значительно выше;
- В результате потери крови возникает чрезмерная бледность видимых слизистых оболочек в частности конъюнктивы глаз и всей кожи в целом или определенных ее участков;
- Черты лица в некоторых случаях могут стать более заостренными;
- Живот сильно вздувается и становится необычайно твердым;
- Наконец, существует еще один симптом данного заболевания, который, однако, могут определить только квалифицированные медицинские работники. Этот признак носит название положительный симптом Щеткина-Блюмберга и проявляется следующим образом – врач надавливает своей рукой на переднюю брюшную стенку, после чего резко ее убирает. Если у пациента действительно инфаркт кишечника, интенсивность боли в этот момент увеличивается в разы.
Основной метод диагностики данного заболевания – это проведение теста на вышеописанный положительный симптом Щеткина-Блюмберга. В случае подтверждения предварительного диагноза пациента незамедлительно помещают в стационар медицинского учреждения, где готовят к экстренной хирургической операции.
Поскольку в данной ситуации последствия могут быть плачевными, а промедление невероятно опасным, провести обследование и приступить к лечению необходимо как можно раньше.
В ситуации, когда врачи сомневаются в правильности постановленного диагноза, могут быть использованы следующие методы диагностики:
- Взятие клинического анализа крови. В результатах этого исследования при мезентериальном тромбозе значительно возрастает СОЭ и увеличивается количество лейкоцитов. Изменения данных показателей свидетельствуют о развитии воспалительного процесса в организме пациента;
- Ангиография кишечных артерий. В сосудистое русло больного вводят контрастное вещество, после чего незамедлительно проводится рентгенография брюшины. В результате данного исследования можно определить участки и уровень закупорки сосудов. При этом диагностическим критерием является отсутствие контрастирования основных стволов артерий кишечника;
- Диагностическая лапароскопия проводится под наркозом и по своей сути представляет собой миниоперацию. Во время этого исследования делают небольшие разрезы, через которые в брюшную полость пациента вводится оптическая трубка с освещением и камерой. При помощи этого прибора на экране специального монитора квалифицированный хирург может объективно оценить общее состояние стенок сосудов кишечника, а также наличие или отсутствие пульса в его артериях;
- К диагностической лапаротомии обыкновенно прибегают тогда, когда по каким-либо причинам не имеется возможности провести лапароскопию. Для этого делают срединный разрез брюшины и проводят диагностику аналогичным образом. При этом если диагноз подтверждается, незамедлительно удаляют пораженный участок кишки.
Инфаркт кишечника – это очень серьезное заболевание, и его последствия могут быть плачевными. Более того, даже при своевременно проведенной хирургической операции шансы на полное выздоровление очень малы, и около 90% людей умирают даже в этом случае.
Заподозрив развитие данного заболевания в своем организме, необходимо как можно быстрее вызвать «скорую помощь» и ни при каких обстоятельствах не заниматься самолечением. Помните, что ни традиционные лекарственные препараты, ни народная медицина, в случае закупорки кишечных артерий сгустками крови вам ничем не помогут.
Напротив, неправильно выбранный метод лечения может только усугубить ситуацию и привести к летальному исходу даже до приезда медицинских работников.
Не стоит легкомысленно относиться к своему здоровью, ведь, чем раньше приняты необходимые меры, тем больше вероятность того, что хирургическое вмешательство даст желаемый результат и поможет спасти вашу жизнь.
Материалы, размещённые на данной странице, носят информационный характер и предназначены для образовательных целей. Посетители сайта не должны использовать их в качестве медицинских рекомендаций. Определение диагноза и выбор методики лечения остаётся исключительной прерогативой вашего лечащего врача.
Инфаркт кишечника: симптомы и лечение

Инфаркт кишечника — это тяжелое состояние, сопровождающееся некротическими изменениями в кишечной стенке. В основе развития такой патологии лежит нарушение проходимости крови по мезентериальным сосудам вследствие их закупорки эмболами или тромбами. Данное заболевание представляет опасность в связи с чрезвычайно высоким уровнем смертности на фоне развивающегося перитонита.
Частота встречаемости инфаркта кишечника среди населения довольно высока. При этом в группе риска находятся преимущественно люди старше семидесяти лет. Более шестидесяти процентов из них составляют представительницы женского пола. На фоне преклонного возраста пациентов, а также в связи с достаточно сложной диагностикой такого состояния, возникают различные трудности при выборе хирургической тактики. В связи с этим данный патологический процесс является чрезвычайно актуальной проблемой для медицины.
Стоит заметить, что в последние несколько лет инфаркт кишечника значительно помолодел. В настоящее время каждый десятый человек, столкнувшийся с такой проблемой, находится в возрастной группе младше тридцати лет. При этом несмотря на то, что медицина значительно шагнула в перед в плане диагностики и лечения, уровень смертности при различных формах данного заболевания составляет от пятидесяти до ста процентов.
Существует три основных причины, которые приводят к возникновению такой болезни. Первая из них — это тромбоз брыжеечных артерий. В некоторых случаях данное состояние может быть связано и с образованием тромбов в мезентериальных венах. Среди факторов, которые способствуют тромбозу, выделяют сердечную недостаточность, повышенную свертываемость крови, разнообразные опухолевые процессы, применение гормональных контрацептивов и многое другое. Не менее часто закупорка брыжеечных сосудов бывает обусловлена эмболами. Приводить к образованию эмболов могут перенесенный инфаркт миокарда, различные аритмии, аневризма аорты и так далее.
В ряде случаев инфаркт кишечника имеет неокклюзионную природу. Это говорит о том, что в основе его развития лежит не перекрытие просвета сосудов, а уменьшение объема крови, поступающей по ним. Снижение объема крови, движущейся по мезентериальным сосудам, бывает связано с гиповолемическим шоком, сепсисом, обезвоживанием, а также с некоторыми видами аритмий.
В классификацию данного патологического процесса включены три его этапа, которые при неоказании своевременной медицинской помощи следуют один за другим. Первый этап характеризуется нарастающими ишемическими изменениями. Однако такие изменения еще имеют обратимый характер и не приводят к значительному нарушению функциональной активности кишечника. Второй этап этой болезни сопровождается появлением некротических очагов в кишечной стенке, которые не исчезнут даже после восстановления кровотока. При третьем этапе ткани распадаются, что приводит к распространению воспалительного процесса на брюшину.
Инфаркт кишечника — симптомы, методы диагностики и способы терапии
Инфаркт кишечника, симптомы которого можно относить к другим патологиям, является тяжелым состоянием, которое часто сопровождается летальным исходом. Заболевание характеризуется выраженным нарушением самочувствия пациента и требует срочного оказания медицинской помощи.
Почему возникает инфаркт кишечника
В качестве причин, для развития инфаркта кишечника может выступать большое количество патологий, в некоторых случаях возможно их сочетание, что усугубляет клиническую картину.

Тромбоз
Кишечник поражается тромботическими массами является наиболее часто встречающейся проблемой. Во многом это связано высоким распространением сердечно-сосудистых заболеваний в клинической практике.
Тромбы могут проникать из полостей сердца, которые обеспечивают кислородом большой круг кровообращения. Данные состояния возникают на фоне ревматических состояний или эндокардитов различной этиологии. Нельзя исключать и формирование тромбов у пациентов с перенесенным инфарктом миокарда или мерцательной аритмией.
Эмболия
Развитие инфаркта кишечника на фоне эмболии связано с перекрытием сосудистого просвета инородным веществом, поступившим с током крови из других органов. По структуре наиболее часто эмболами являются тромбы, которые образуются в левом отделе сердца.
Закупорка происходит если в сосуд попадает кислород, поступивший в кровоток при нарушенной технике выполнения инъекций или жировое включение, которое попадает в системный кровоток при повреждении крупных костей, например, бедра.

Окклюзионное поражение
Данная причина включает большое количество заболеваний, приводящих к нарушению тока крови. К ним относят:
- Опухолевые процессы. Не всегда опухолевый процесс может иметь большие размеры. Опухоль может иметь разную структуру и природу происхождение. Развитие окклюзии происходит при близком расположении к сосудам, рост опухоли приводит к его сдавлению и поступлению тока крови в меньшем количестве.
- Атеросклероз. Атеросклеротическое поражение сосудов наиболее часто встречается у пациентов в зрелом и пожилом возрасте. Отслоение холестерина на стенке сосуда постепенно приводит к нарушению просвета сосуда, в наиболее тяжелых случаях просвет сосуда может перекрываться и вызывать ишемию или инфаркт в различных отделах организма.
Симптомы инфаркта кишечника
На первой ишемической стадии инфаркта кишечника пациента беспокоит развитие сильных болей, локализующихся в области живота и имеющих разлитой характер. На начальных стадиях развития они носят приступообразный характер, в дальнейшем сменяясь на постоянную. Эпицентр боли будет зависеть от участка поражённого кишечника. Если инфаркт локализуется в тонкой кишке, то пациента будет беспокоить боль в области пупка.
Во время осмотра отмечается несоответствие интенсивности боли полученным объективным данным, так как живот является мягким. Инфаркт кишечника характеризуется острым началом развития, реже это может быть приступообразное течение.
По мере нарастания болевого синдрома присоединяется тошнота, рвота и диарея. На начальных этапах отмечается повышение перистальтики с последующим её прекращением.
В стадии, когда непосредственно развивается инфаркт или перитонит состояние пациента значительно ухудшается. Интенсивность боли снижена или может полностью прекратиться.
Нарастание интоксикации сопровождается бледностью кожных покровов, и их бледностью. Живот становится вздутым, при пальпации удаётся выявить участок плотноэластической консистенции.
Перистальтика полностью отсутствует. По мере прогрессирования заболевания наблюдается увеличение размеров живота из выпота жидкой части крови.
Сознание больного ухудшается, может появляться его спутанность до полной потери и развития комы.
Стадии заболевания
Инфаркт кишечника характеризуется стадийностью процесса. В данном случае происходит постепенная смена стадий с характерными для каждой из них изменениями. В клинической практике выделено три стадии течения:
- Стадия начальных изменений или ишемии. Клинические симптомы не отличаются специфичностью, пациентов может беспокоить дискомфорт или незначительные боли в животе. Лишь перед наступлением следующей стадии они усиливаются. Средняя продолжительность периода ишемии составляет 6 часов. Именно отсутствие яркой клинике приводит к позднему обращению пациентов за медицинской помощью и развитию неблагоприятного прогноза. Прогноз для жизни является благоприятным, если пациент на данной стадии обратится за помощью.
- Стадия субкомпенсации или непосредственно инфаркта. На данном этапе течения заболевания происходит развитие недостаточности функционирования соседних сосудов, которые участвовали в поддержании нормального кровообращения. В результате стойкая ишемия и отсутствие кровотока в отделах участках приводит к развитию некроза. Данные процессы являются необратимыми, но они не переходят на соседние отделы и достаточно ограничены.
- Стадия декомпенсации или некроза. Зона ишемии постепенно увеличивается и возрастает объём некротизированных тканей. Единственным способом терапии в данном случае является ранее проведение оперативного вмешательства с иссечением поражённых тканей. Состояние больного резко ухудшается, возможно развитие комы. Сложность лечения состоит в массивном поражении тканей.

Кто в группе риска?
Из-за опасности развития заболевания, а также сложности диагностики и длительности терапии необходимо выделить группы риска по развитию инфаркта кишечника. Пациенты, входящие в неё имеют заболевания, которые при отсутствии терапии могут приводит к инфаркту кишечника. К ним относят пациентов:
- С наличием сердечной недостаточности работы сердца.
- Страдающих артериальной гипертензией.
- С выявленным атеросклеротическим поражением сосудов.
- С пороками развития сердечно-сосудистой системы в форме митральных стенозов или недостаточности.
- Перенёсших операцию по смене клапанного аппарата сердца.
- С заболеваниями системы гемостаза в форме гиперкоагуляции.
Рекомендуем видео:
Дифференциальная диагностика инфаркта кишечника
Схожесть симптоматики инфаркта кишечника с другими заболеваниями часто приводит к трудностям диагностики, постановки диагноза, а также выбору метода терапии. Дифференциальную диагностику следует проводить с заболеваниями органов брюшной полости, а также не исключается патология инфекционного характера. К наиболее распространённым патологиям следует относить:
- Развитие острой кишечной непроходимости.
- Печеночную или почечную колику.
- Развитие острого панкреатита.
- Присоединение пищевой токсикоинфекции.
Схожесть симптоматики следует учитывать в зависимости от локализации инфаркта в кишечнике. Также одним из моментов в диагностике является наличие рубцов.
Почечная и печеночная колика характеризуются приступообразным течением заболевания. Достоверным способом их диагностики является не инвазивная и доступная методика ультразвукового сканирования.

При развитии острого панкреатита можно точно выявить наличие связи такими состояниями, как нарушение диеты, а также выявление специфических ферментов в анализах.
Пищевая токсикоинфекция характеризуется постепенным ухудшением самочувствия пациента с развитием высокой температуры, тошноты, а также нарушений характера стула.
Диагностика инфаркта кишечника
Постановка диагноза включает в себя первоначальный опрос пациента. Врачу важно получить информацию о времени возникновения заболевания, условиях появления, динамике течения, а также эффекте от приема лекарственных средств.
Уточняются данные о наличии сопутствующих, в том числе, хронических заболеваний. Врач проводит осмотр с пальпацией и перкуссией живота, большое значение играет аускультация. На основании полученной информации проводится выбор лабораторных и инструментальных исследований, которые позволят уточнить диагноз и своевременно начать лечение.
Инструментальные исследования
Данные методики позволяют с большей точностью поставить диагноз. Их выполнение следует проводить на начальных стадиях заболевания. Наиболее популярными являются:
- Ультразвуковое сканирование. Методика назначается для исключения других заболеваний, имеющих сходную клиническую картину.
- Компьютерная или магнитно-резонансная томографии. Их применение отличается более высокой точностью полученных результатов, выявляется пораженная ткань или измененная артерия.
- Ангиография. Рентгенологический способ с заполнением сосудов контрастным веществом отличается высокой точностью полученных данных, так как процедура определяет точную локализацию где нарушен кровоток.
- Лапароскопия или лапароскопия. Данные инвазивный методики применяются при трудностях интерпретации полученных данных, кроме того, вмешательство может носить и лечебную цель.

Лабораторные исследования
Выполнение лабораторных методов показано с целью дифференциальной диагностики, так как инфаркт кишечника не имеет специфических проявлений. Среди основных способов выделяют:
- Анализ крови.
- Биохимическое исследование.
- Анализ мочи.
Лечение инфаркта кишечника
Для устранения заболевания выделяется два основных направления, таких как консервативное и хирургическое лечение.
Консервативная терапия
Данный способ показан на начальных этапах развития заболевания и уточнении причины её развития. Если тромб перекрыл просвет сосуда применяются антикоагулянты, что позволит растворить сгустки. Втяжелых случаях консервативная терапия назначается с симптоматической целью.
Хирургическая терапия
Оперативное лечение является наиболее распространённым. Возможно выполнение резекции небольшого фрагмента кишечника с наложением анастомоза. При длительном течении инфаркта применяется удаление большей части кишечника с наложением стомы, когда стенка выводится на кожу. Кроме того, может потребоваться удаление части брюшины и лимфатических узлов, если в воспалительный процесс затронута брюшная полость. Дренирование является обязательным моментом, когда проводится операция.

Как проходит восстановительный период
Течение восстановительного периода во многом зависит от стадии патологического процесса на которой выполнялось лечение. При вмешательстве на стадии ранних изменений восстановительный период не занимает длительного времени. Требуется лишь коррекция патологий, в результате которых развился инфаркт.
При выраженных изменениях кишечника восстановление может занять продолжительное время, так как пациентам потребуется соблюдение рекомендаций специалиста, изменение образа жизни, а также характера питания. Массивные процессы приводят к стойким нарушениям пищеварительной функции с возможным пожизненным приемом лекарственных средств.
С чем связано большое количество летальных исходов при инфаркте кишечника
Высокий процент смертности, развивающейся на фоне того, как наступает некрозкишечника объясняется быстрым распространением кишечника. За короткое время необратимые изменения, которые нарушают кровоток приводят к полному отсутствию функциональной активности кишечника. Кроме того, помощь из-за трудностей диагностики оказывается поздно в большинстве случаев.
Проявления некроза кишечника
Развитие симптомов, свойственных для некроза кишечника, наступает при выраженных изменениях в тканях. Период может продолжаться до шести часов. Основным специфическим проявлением, свойственным для заболевания является симптом Кадьяна—Мондора.
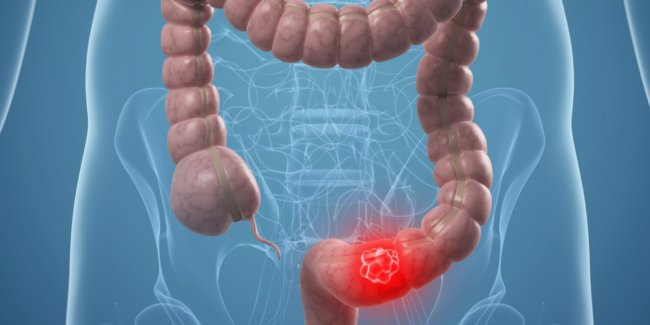
Прогноз и профилактика
Прогноз зависит от того, на какой стадии патологического процесса пациент обратился за помощью, а также от времени начала лечения. Поскольку заболевание длительное время может оставаться не диагностированным и пациенты обращаются за медицинской помощью уже при выраженных изменениях, прогноз является неблагоприятным.
В большинстве случаев исход является смертельным. Относительно благоприятным прогноз является при условии раннего обращения, успешного проведения хирургического вмешательства, а также отсутствии осложнений на этапе реабилитации.
Профилактика сводится к предотвращению развития тромбоза. Предотвратить болезнь можно при:
- Своевременном выявлении и соблюдении терапии заболеваний сердечно-сосудистой системы.
- Регулярной диагностике состояния системы гемостаза, а также проведении лечения, направленного на снижении гиперкоагуляции.
- Соблюдении рационального и сбалансированного питания для снижения риска развития атеросклероза.
- Лечении тромбофилий.
Опасность развития осложнений и трудность реабилитации объясняют необходимость раннего обращения за медицинской помощью. Своевременно проведенное лечение позволяет добиться благоприятного прогноза и выздоровления пациента.
Рекомендуем видео:
Заметили ошибку? Выделите ее и нажмите Ctrl+Enter, чтобы сообщить нам.
Расскажите друзьям! Расскажите об этой статье своим друзьям в любимой социальной сети с помощью социальных кнопок. Спасибо!
Поделиться
Поделиться
Твит
Телеграм
Класс
Вотсап
Инфаркт кишечника симптомы смертности — Лечение гипертонии
АД Норма инструкция по применению
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения гипертонии наши читатели успешно используют ReCardio. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Атеросклероз, аритмия, гипертония – жителю современного мира эти слова говорят о многом. Мало кому удается избежать проявлений симптомов этих страшных недугов, которые стали настоящим бичом человечества. Сердечно-сосудистые заболевания устойчиво лидируют среди причин смертности населения Земли – каждая третья происходит по их вине. При этом 75% случаев приходятся на страны с относительно невысоким уровнем дохода на душу населения, к числу которых относится и постсоветское пространство. Чтобы не пополнить собой печальную статистику, стоит своевременно обратить внимание на свое здоровье. Среди множества препаратов, борющихся с причинами этих хворей, стоит выделить «АД Норма», инструкция по применению которого однозначно указывает на целевое назначение лекарства.
Попадание «в яблочко»
Основное предназначение «АД Норма» – это борьба с проявлениями сердечно-сосудистых заболеваний, а также их профилактика. При приеме наблюдаются следующие эффекты:
- оптимизируется артериальное давление;
- укрепляются кровеносные сосуды;
- уменьшается количество вредного холестерина;
- улучшается мозговое и коронарное кровообращение;
- снижается возбудимость центральной нервной системы;
- повышается способность сердца эффективно использовать поступающий кислород.
Такое удивительное действие обусловлено уникальным составом препарата, подобранным таким образом, чтобы максимально эффективно воздействовать как на причины болезни, так и на ее проявления.
А что внутри
Многие из нас предосудительно относятся к любой продукции фармакологической промышленности – мол, зачем травить организм всякой химией, когда есть множество рецептов народной медицины, вобравших в себя опыт столетий. Эти средства якобы и дешевле, и дают больше пользы, не принося побочного вреда для пациента. Лекарство от давления «Норма» создано на основе древних знаний человека о целебных свойствах растений и умений использовать эти знания для защиты от страшных болезней.
«АД Норма», состав которого включает в себя исключительно натуральные компоненты, гарантирует качественное воздействие на источники недуга:
- Экстракт черноплодной рябины. Эти плоды обладают способностью к понижению давления и активно борются с атеросклерозом, улучшают кроветворение и оказывают спазмолитическое действие, укрепляют сосуды и освобождают организм от излишней жидкости (благодаря мочегонному эффекту).
- Вытяжка из боярышника. Способствует облегчению сокращений сердца, улучшает кровоснабжение головного мозга и миокарда. Кроме этого, боярышник обладает успокаивающим действием.
- Японская софора, бутоны. Хорошо укрепляет стенки сосудов и препятствует развитию внутренних кровотечений.
- Экстракт сушеницы топяной. Способствует ускорению восстановительных процессов в пораженных тканях, понижает кровяное давление, положительно действует на кишечник.
Набор компонентов, призванный бороться с основными причинами смертности человечества, делает это лекарство незаменимым при атеросклерозе и гипертонии. Без каких-либо химических ингредиентов препарат эффективно воздействует на застарелые проблемы.
Кому показано
Большинство сердечно-сосудистых заболеваний можно предупредить или эффективно бороться с ними. Если вовремя принять меры, то вполне реально минимизировать факторы риска, которые приводят к усугублению протекания болезней.
Именно такие задачи и стоят перед «АД Норма», инструкция по применению которой, рекомендует назначать препарат в следующих случаях:
- аритмия и тахикардия;
- функциональные расстройства сердца;
- гипертония;
- ангионеврозы;
- вегетососудистая дистония;
- пубертатный период;
- период климактерических изменений.
Применение лекарства оказывает умеренное кардиотоническое воздействие на организм, улучшает кровообращение и нормализует состояние сосудов.
Использовать удобно и просто
Кто-то возразит, что все растительные компоненты препарата можно принимать раздельно в виде отваров и настоев. Если у вас есть время и возможность возиться на кухне с кастрюльками, марлевыми фильтрами и термосами – попробуйте сделать попытку заменить «АД Норма Форте» домашними аналогами. Результат очевиден: использовать лекарство проще и эффективнее. Оно не требует особых условий хранения, готово к употреблению, упаковано в удобную для потребителя форму. Кроме этого, современные технологии, применявшиеся при производстве, позволили вобрать в препарат максимальное количество полезных действующих веществ, которые присутствовали в растительном сырье.
Форма выпуска выбрана изготовителем максимально комфортной для потребителя:
- небольшая капсула содержит в себе все биологически активные вещества;
- упаковка содержит шестьдесят капсул.
Нет необходимости терять время для приготовления отваров и настоек – в вашем кармане находится готовый сильнодействующий медикамент растительного происхождения. И, немаловажный фактор, – цена не ударит болезненно по этому карману.
Те случаи, когда нельзя
Даже естественные природные лекарства рекомендованы не всем. У нас часто бытует мнение, что травки вреда не принесут, поэтому их не стоит опасаться. Это не так – навредить можно любым продуктом, даже самым безобидным.
Препарат «Давление Норма» имеет ряд противопоказаний:
- обострение язвы желудка;
- язвенная болезнь двенадцатиперстной кишки;
- период беременности;
- лактация;
- индивидуальная невосприимчивость, аллергия.
Не стоит также применять его до достижения четырнадцатилетнего возраста. В остальных случаях опасаться не стоит – приобретайте «АД Норма Форте», инструкция по применению предостережет вас от передозировки и даст рекомендации по наилучшему использованию.
Принимаем правильно
Древние эскулапы считали, что тонкая грань между ядом и лекарством определяется, не чем иным, как дозировкой. Ошибка при приеме этого уникального средства исключена. Дозы и формула приема четко определены производителем.
Это еще один аргумент, говорящий в пользу использования готовых средств:
- Принимайте два раза в день во время еды по одной-две капсулы. Можно запить небольшим количеством воды.
- Курс лечения длится до двух месяцев.
- Повторять можно после десятидневного перерыва.
Не проявлялось побочных эффектов при приеме «АД Норма Форте» – отзывы врачей положительные. В некоторых случаях отмечались незначительные аллергические реакции, которые проявлялись в покраснении отдельных участков тела пациента. Однако такое действие следует относить к индивидуальной непереносимости, так как зарегистрированные факты носят крайне редкий характер.
Важные указания
Хранить лекарство можно довольно долго – препарат не теряет своих лечебных свойств на протяжении трех лет. Благодаря правильному выбору формы подачи – капсулы – условия, при которых препарат может пролежать столько времени, тоже очень просты и доступны каждому: сухое темное место, комнатная температура. Позаботьтесь, чтобы в вашу аптечку не могли бесконтрольно забраться маленькие дети.
«АД Норма» относится к лекарственным средствам, которые отпускаются в аптеках без рецепта врача.
Если вы параллельно принимаете ряд медикаментов по назначению лечащего врача, то перед тем, как начать использовать «Норма», стоит обратиться за консультацией на предмет совместимости лекарств.
Тромбоз мезентериальных сосудов кишечника
Тромбоз артерий и вен кишечника именуется по названию сосудов «мезентериальным». Чаще всего он является осложнением острого инфаркта миокарда, приступа мерцательной аритмии, медленного сепсиса. Мезентериальный тромбоз обычно поражает верхнюю брыжеечную артерию. Гораздо реже его обнаруживают в нижней артерии и мезентериальных венах.
Тромбоз в венах встречается реже, чем в мезентериальных артериях. Смешанная форма, при которой происходит закупорка и вен, и артерий, наблюдается редко в слишком запущенных случаях.
Заболевание представляет трудности в диагностике. 1/10 часть летальных случаев от инфаркта кишечника приходится на лиц моложе 40 лет. Женщины более подвержены этому виду патологии, чем мужчины.
В Международной классификации болезней (МКБ-10) эмболии и тромбозы подвздошной артерии кодируются I 74.5 и входят в зональную группу патологии брюшной аорты. Венозный мезентериальный тромбоз является составной частью острых сосудистых болезней кишечника и имеет код К55.0.
Особенности кровоснабжения кишечника
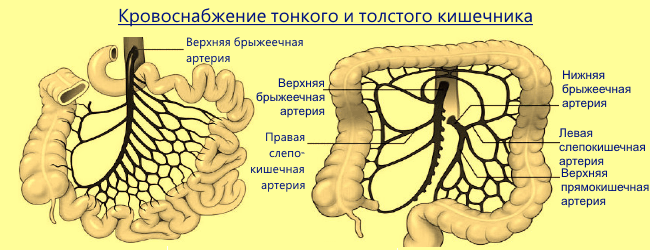
Петли кишечника находятся в «подвешенном» состоянии и закреплены на своем месте плотной связкой брыжейки. Между листками проходят артериальные и венозные сосуды. Они располагаются почти параллельно. Артерии (верхняя и нижняя брыжеечная) отходят от брюшной аорты и делят кровоснабжение по участкам:
- Верхняя мезентериальная артерия несет кровь к тонкому кишечнику, слепой, восходящей и большей части поперечно-ободочной кишкам. Она выполняет 90% поставок крови, поэтому поражение более распространенное и клинические тяжелое.
- Нижняя брыжеечная артерия питает значительно меньший участок (30% поперечно-ободочной кишки, нисходящую, сигмовидную, прямую).
Между основными артериями существуют «запасные» коллатеральные сосуды. Их задача — помочь кровоснабжению в поврежденном участке. Особенность кишечных коллатералей — перекачивание крови только в одном направлении: из зоны верхней артерии в нижнюю брыжеечную. Поэтому в случае тромбоза верхнего уровня помощи от анастомозов ожидать не приходится.
Венозный отток из кишечника направляется в воротную вену. Затруднение наступает при ее сужении от болезней печени. Коллатеральное кровообращение образуется группой портокавальных анастомозов между воротной и полыми венами. В худшем положении находится тонкий кишечник. Он не имеет развитой коллатеральной сети.
Откуда поступают тромбы и эмболы?
По артериальной системе эмбол может дойти до брыжейки:
- из сердца в случае отрыва пристеночного тромба от стенки постинфарктной аневризмы, во время мерцательной аритмии, из внутреннего слоя (эпикарда) при сепсисе, разрушении клапанов;
- из грудного и брюшного отделов аорты при расслоении сосуда, размягчении атеросклеротических бляшек;
- образуется в мезентериальной артерии после травматического повреждения внутреннего слоя.
Венозная кровь, имея обратное направление и наклонность к снижению скорости и повышению вязкости, более подвержена образованию собственных тромботических масс. К образованию тромбов в венах ведут:
- воспалительные болезни кишечника, затрагивая всю стенку, вовлекают и венозные сосуды, образуются локальные тромбофлебиты;
- падение артериального давления, вызванное разными ситуациями;
- портальная гипертония при заболеваниях печени;
- застой в нижележащих сосудах при тромбозе воротной вены;
- любые причины, повышающие вязкость крови (болезни кроветворной системы, состояние после спленэктомии, длительный прием гормональных средств для предупреждения беременности).
Виды поражения сосудов кишечника
Классификация патологии включает разные стороны механизма поражения.
По причинам различают:
- артериальный тромбоз и эмболию;
- венозный тромбоз;
- вторичный тромбоз мезентериальных сосудов при болезнях аорты;
- нарушение проходимости сосудов из-за сдавления прорастающими опухолями;
- последствие перевязки сосудов при хирургическом вмешательстве.
В зависимости от степени нарушения кровотока выделяют стадии:
- компенсаторную,
- субкомпенсации,
- декомпенсации.
Патологическими последствиями тромбоза могут быть:
- ишемия кишечной стенки;
- участок инфаркта;
- разлитой перитонит.
В хирургии выделяется стадия функциональной острой непроходимости мезентериальных сосудов, при которой нет органического поражения, а патологию вызывает временный спазм.
Максимальным поражающим фактором является травма живота. Компенсация не успевает развиться в полной мере. Включаются защитные механизмы повышения свертываемости крови, что утяжеляет состояние пациента.
Во время проведения операций на аорте (сужение перешейка, изменение позиции при врожденных пороках, замена участка аневризмы трансплантатом) врачам известен возможный механизм тромбоза мезентериальных сосудов: восстановленное полноценное кровообращение приводит к большой скорости потока через грудную аорту в брюшной участок и бедренную артерию к ногам. При этом происходит частичное «обкрадывание» мезентериальных сосудов путем дополнительного присасывающего действия струи. Возможно образование мелких тромбов в капиллярах, снабжающих стенку кишки.
Стадии и формы нарушения кровоснабжения
Любые нарушения кровообращения вызывают ишемию кишечника.
В компенсированную стадию происходит полное замещение нарушенного просвета сосуда поступлением крови по коллатералям. Такая форма характерна для хронической ишемии с постепенным течением заболевания.
Субкомпенсация тоже зависит от коллатералей, но имеет клинические проявления.
При декомпенсации весь период делится на 2 фазы:
- в первые 2 часа возможны обратимые изменения с полным восстановлением кровоснабжения поврежденного участка;
- через 4–6 часов наступает необратимая фаза гангренозных изменений.
Клинические признаки тромбоза
Симптомы проявления острого тромбоза мезентериальных сосудов определяются уровнем перекрытия кровообращения и формой ишемии.
- Боль в животе носит интенсивный характер в стадии субкомпенсации. Локализуется по всему животу или в области пупка, поясницы. При переходе к декомпенсации (через 4–6 часов) нервные окончания на стенке кишечника отмирают, боль уменьшается. Подобное «улучшение» не соответствует действительному размеру патологии.
- Интоксикация организма проявляется тошнотой, рвотой, снижением артериального давления. Обращает на себя внимание несоответствие между общим тяжелым состоянием и умеренной болезненностью живота.
- Перитонеальные явления: живот напряжен, вздут, при пальпации ощущаются плотные мышцы. Симптом более типичен для тромбоза тонкого кишечника. В стадию декомпенсации перистальтика исчезает, хотя при субкомпенсированной форме она сохраняет повышенную активность.
- Расстройства стула — частый понос с примесью крови возможен в начальных стадиях ишемии. При декомпенсации, когда моторики кишечника нет, понос прекращается.
- Шоковое состояние характеризуется бледностью кожи, нитевидным пульсом, тахикардией, синюшностью губ, падением артериального давления.
Признаки преддтомбоза, вызванного артериальной недостаточностью, можно выявить при расспросе и уточнении жалоб пациента:
- боли в животе по ходу кишечника становятся интенсивнее после еды, длительной ходьбы;
- наклонность к неустойчивому стулу, чередованию поноса и запора;
- неясное похудение.
Тромбоз мезентериальных вен протекает мягче и медленнее. Чаще является хроническим процессом.
Диагностика
Чтобы правильно поставить диагноз, врачу важно получить ответы на вопросы о начальных проявлениях, длительности болей, характеристике стула.
Решающим способом является диагностическая лапароскопия, которая позволяет осмотреть кишечник и уточнить стадию ишемических изменений, локализацию участка.
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения гипертонии наши читатели успешно используют ReCardio. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Лейкоцитоз со сдвигом формулы влево не дает определенной информации, поскольку он присущ многим заболеваниям. Повышенный уровень фермента лактатдегидрогиназы указывает на наличие некротизированных тканей.
Определенную помощь в дифференциальной диагностике может оказать УЗИ живота, рентгеноскопия. Готовить пациента и тратить время на ангиографию не рационально.
При отсутствии возможности в проведении лапароскопии врачи приступают к лапаротомии — операции с большим разрезом по средней линии живота:
- осматривают (проводят ревизию) органы брюшной полости, кишечник;
- пальпируют сосуды брыжейки с целью выявления тромба;
- оценивают достаточность пульсации артерий;
- определяют границы жизнеспособных тканей.
Лечение
При тромбозе вен показана фибринолитическая терапия в первые 6 часов.
В ходе операции врач должен найти способы:
- при отсутствии некротических изменений восстановить проходимость кровотока по сосуду для снятия ишемии с пораженного участка кишечника;
- удалить измененную кишку или ее часть и сшить верхний и нижний концы.
Восстановление кровоснабжения проводится таким путем:
- выдавливание тромба пальцами;
- создание обводного шунта между верхним и нижним уровнем стеноза, минуя затромбированный участок.
В послеоперационном периоде больному назначаются большие дозы Гепарина для разжижения крови.
Как проявляется хроническая форма тромбоза
О хронической форме тромбоза следует думать у пациентов с сердечной недостаточностью, осложненным инфарктом миокарда. В клинике выделяют 4 стадии:
- I — пациент жалоб не предъявляет, тромб является случайной находкой при ангиографии;
- II — типичны жалобы на боли по ходу кишечника после еды, человек отказывается из-за этого от пищи;
- III — боли постоянные, метеоризм, нарушение всасывательной способности тонкого кишечника, понос;
- IV — возникновение кишечной непроходимости, которая проявляется «острым животом», с перитонитом и гангреной.
Прогноз
Мезентериальный тромбоз, по данным клинических исследований, наблюдается гораздо чаще, чем регистрируется случаев с поставленным диагнозом. Эта патология маскируется различными острыми состояниями: холециститом, почечной коликой, аппендицитом. Ограниченное время для диагностики не всегда позволяет обнаружить болезнь.
Смертельных случаев, по информации патологоанатомов, – 1–2,5% в общебольничной летальности. Это тромбозы в стадии инфаркта и разлитого перитонита. Позднее проведение операции (после 12 часов) означает высокую смертность (до 90%).
Хороший прогноз выздоровления при оперативном лечении хронической формы тромбоза в первых двух стадиях. Своевременное обращение за хирургической помощью при болях в животе позволяет прооперировать пациента в благоприятные сроки, не допустить прободения кишечной стенки.
Причины и последствия тромбоза мезентериальных сосудов
Мезентериальный тромбоз – заболевание сосудов мезентерия или брыжейки, пленчатого мешочка в котором располагаются внутренности человека. Тромбозом называют закупорку сосуда сгустком крови – тромбом. Образование тромба неразрывно связано со свойствами крови.
- Последствия тромбоза
- Причины заболевания
- Симптомы болезни
- Диагностика мезентериального тромбоза
- Лечение заболевания
Кровь издавна привлекала людей своими необычайными свойствами. Древние даже наделяли таинственную жидкость магической силой. Что ж, кровь действительно обладает целым рядом невероятных свойств, хоть и не имеющих отношения к магии, но, тем не менее, удивительных. Одно из таких свойств – способность крови к свертыванию или, как говорят врачи, коагуляция. Сложная природа этой способности до сих пор до конца не ясна. Известно, что коагуляция не является чисто химическим явлением, свою роль играет сложный физический состав (структура) крови. Подключены сюда и физиологические ресурсы организма, так в месте повреждения наблюдается спазм сосудов, замедляющий приток крови и способствующий образованию сгустка.
Но, к сожалению, порой случается так, что даже такое полезное свойство крови как способность к свертыванию, обращается человеку во вред. Иногда кровь начинает свертываться прямо внутри сосуда, даже без его повреждения. Образуется тромб – кровяной сгусток, закупоривающий сосуд изнутри и препятствующий нормальному движению крови.
Образовавшийся кровяной тромб
Что происходит в подобном случае? Для начала, давайте ответим, какую же роль в организме человека вообще выполняет кровеносная система. Система кровообращения – транспортная сеть нашего тела, доставляющая по магистралям-артериям каждой клетке тканей все необходимое – питание и кислород. В обратном направлении по другим магистралям – венам – движутся отходы жизнедеятельности, отработанные вещества, в том числе и опасные токсины. Что случается с жизнедеятельностью города, если перекрываются его важнейшие магистрали. Жизнь города парализуется – люди не могут попасть на работу, продукты не доедут в магазины, сырье и комплектующие будут доставлены на предприятия, а мусор не будет вывезен на пункты утилизации. «Транспортный коллапс», вызванный перекрытием транспортных магистралей организма, не менее опасен.
Человеческий организм – очень надежная система, обладающая большой степенью резервирования, перекрытие сосуда более чем на половину может пройти без особых последствий. Но всему есть предел, если полость сосуда окажется закупорена тромбом более чем на три четверти, начнется сказываться недостаток кислорода, без которого ни одна клетка в организме не может функционировать нормально. Одновременно в тканях начнется накопление «не вывезенных» отходов жизнедеятельности, в первую очередь молочной кислоты. Если ничего не предпринимать, не «разруливать» пробки на кровеносных магистралях, то проблема будет прогрессировать вплоть до самых катастрофических последствий – гипоксии (кислородного голодания) и некроза (омертвения тканей).
Образование пробок внутри сосуда носит названия тромбоз. Каковы же причины тромбоза?
- Чрезмерная свертываемость крови (гиперкоагуляция) значительно повышает риск образования тромбов. Гиперкоагуляция имеет, как правило, генетическую природу, как врожденную, так и приобретенную при жизни входе перенесения ряда заболеваний.
- Патология эндотелия. Эндотелий – внутренний слой стенки сосуда, принимающий самое активное участие в различных процессах жизнедеятельности организма. В частности, именно в клетках эндотелия синтезируются вещества, дающие команду на запуск механизма коагуляции. В нормальном состоянии эти вещества-команды надежно огорожены от кровотока стенками клеток эндотелия, и попадают в кровь, когда клетки эндотелия разрушаются, то есть когда организму нанесена проникающая травма и брешь в круговой обороне тела от агрессивной внешней среды необходимо срочно затянуть пробкой из свернувшейся крови. Но из-за различных воздействий (травмы, хирургические операции, химеотерапия, воздействие жесткого излучения) стенки клеток эндотелия могут стать проницаемы для синтезируемых ими же запускающих коагуляцию веществ. Вещества эти начинают просачиваться в сосуд в микроскопических количествах, образующих крошечные кровяные сгустки, со временем накапливающиеся и закупоривающие сосуд целиком.
Кровеносные сосуды в разрезе
- Застой крови. Человеческая кровь физически представляет собой коллоидный раствор – взвесь твердых частиц (так называемых форменных элементов крови) в жидкой фракции – плазме, и может сохранять свою структуру только в движении, непрерывно перемешиваясь. Длительный застой неизбежно приводит к расслоению крови на фракции, при котором форменные элементы «слипаются» между собой, образуя пробки-тромбы. Происходить подобное может как из-за неправильного образа жизни (недостаток движения, сидячая работа и такой же досуг), так и из-за различных патологических нарушений, например, онкологического характера, когда опухоль пережимает сосуды смежных органов, мешая нормальному кровотоку. Получается замкнутый круг: нарушение кровообращения приводит к образованию тромба, который, в свою очередь, еще долее затрудняет кровообращение.
Особую опасность представляют тромбы, оторвавшиеся от стенки сосуда и свободно движущиеся по кровотоку. Такие дрейфующие пробки-тромбы называются эмболами. Существует высокая вероятность закупорки эмболом (тромбоэмболии) жизненно важной артерии. Что нередко приводит к внезапному летальному исходу. Так смертность при тромбоэмболии легочной артерии (ТЭЛА) достигает 60%.
Последствия тромбоза
Развитие тромбоза происходит в любой части организма по одному и тому же невеселому сценарию: закупорка сосуда – гипоксия (острое кислородное голодание ткани) – некроз (смерть участка ткани). А вот последствия для организма в целом существенно отличаются в зависимости от того, какая же часть тела будет подвергнута тромбозному поражению. Тромбоз сосудов сердца приводит к инфаркту, тромбоз сосудов головного мозга – к инсульту, а поражение сосудов брюшной полости может привести к состоянию, которое иногда называют «инфаркт кишечника».
«Инфаркт кишечника» — омертвение участков кишечника вследствие закупорки (тромбоза) питающих их мезентеральных сосудов. Кишечник человека находится внутри пленчатого «мешка» из соединительной ткани. Этот мешок называется мезентерий или брыжейка. Брыжейка пронизана сосудами, через которые осуществляется кровоснабжение кишечника. Эти сосуды носят название мезентериальных, в случае их закупорки врачи ставят диагноз «тромбоз мезентериальных сосудов».
Брыжейка и сеть кровеносных сосудов
Причины заболевания
Причины мезентериального тромбоза являются общими для всех видов тромболитических поражений, о которых уже говорилось выше – гиперкоагуляция, нарушение клеток эндотелия и застой крови. Также тромбоз может быть последствием таких заболеваний как инфаркт миокарда, эндокардит, атеросклероз. Тромбоз мезентериальных артерий может быть вызван эмболией вследствие обрыва склеротической бляшки.
Причинами заболевания, характерными именно для тромбоза брыжеечных сосудов является образование тромба вследствие портальной гипертензии – нарушения функций воротной вены, отводящей кровь от желудка, кишечника и селезенки в печень.
Также брыжеечный тромбоз возможен при гнойных процессах и воспалениях в брюшной полости, вызванных различными травмами и патологиями. Нагноение или воспалительная опухоль пережимает сосуды, вызывая застой крови, приводящий к образованию тромба.
Симптомы болезни
Симптомами мезентериального тромбоза являются острая (иногда нестерпимая) боль в области живота. Локализация боли зависит от того, какая часть брыжеечной кровеносной системы поражена тромбозом. Боль может сопровождаться тошнотой, рвотой, реже – повышением температуры. Возможен жидкий стул. Значительное повышение температуры (38 градусов и выше) нередко свидетельствует о наступлении стадии некротического поражения стенок кишечника. В стуле появляются примеси крови.
На поздних стадиях заболевания напротив, стул редкий, с длительными задержками. Исчезает перистальтический рефлекс кишечника – волнообразное сокращение, способствующее перемещению содержимого.
Диагностика мезентериального тромбоза
Диагностирование мезентериального тромбоза на ранних стадиях значительно затруднено сходством жалоб и симптомов с большим количеством других заболеваний брюшной полости. Жалобами на острую боль сопровождают бульбиты, гастриты, язвенные болезни желудка и двенадцатиперстной кишки, и множество других заболеваний. Наиболее часто брыжеечный тромбоз «маскируется» под острый аппендицит.
Рентгенография брюшного отдела
При подозрении мезентериального тромбоза назначаются лабораторные и клинические исследования, в том числе анализ крови и рентгенографии. При наличии данного заболевания анализ крови показывает повышенное количество лейкоцитов (лейкоцитоз). Рентгенография может показать развитие острой кишечной непроходимости – одного из симптомов брыжеечного тромбоза.
Наиболее точно брыжеечный тромбоз диагностируется при проведении ангиографии – рентгеноскопического исследования кровеносной системы с введением в артерию рентгеноконтрастного вещества (йодсодержащего препарата).
Лечение заболевания
Лечение заболевания зависит от своевременности обращения больного за медицинской помощью. На ранних стадиях возможно амбулаторное консервативное лечение (то есть без госпитализации и хирургического вмешательства). Терапия состоит в курсе приема антикоагулятивного препарата (гепарин и аналоги), что приводит к рассасыванию тромбов.
Если заболевание запущено до стадии некроза участков стенок кишки (инфаркт кишечника), то больному показано наискорейшее хирургическое вмешательство. Промедление грозит проникновению содержимого кишечника через поврежденную стенку кишки в брюшную полость (перитонит). Госпитализация пациента в клинику должна производиться немедленно, так как смертность в этом случае крайне высока.
Операция проводится под общим наркозом. Омертвевшая часть кишечника удаляется, смежные неповрежденные части кишки сшиваются. В ходе восстановительного постоперационного периода питание больного производится через капельницу. При своевременном оперативном вмешательстве прогноз, как правило, положительный.
Смертности при некрозе стенок кишечника достигает 70%. Спасти больного может только своевременное обращение за квалифицированной медпомощью. Ни в коем случае не «запускайте» болезнь, обращайтесь к специалистам при первых же симптомах.
Инфаркт кишечника: виды, причины, симптомы, лечение
Инфаркт кишечника (мезентериальный тромбоз) — патологический процесс, который возникает на фоне закупорки артериальных и венозных сосудов тромбами. Это нарушение приводит к некротизации стенки кишечника и последующему воспалительному процессу в брюшной полости и развитию перитонита. В случае формирования такого процесса существует высокий риск летального исхода. Чётких возрастных и половых ограничений инфаркт кишечника не имеет, однако чаще всего диагностируется у людей в пожилом возрасте – после 55 лет. Лечение только хирургическое. Медикаментозная терапия, в этом случае, практически неэффективна.
Инфаркт кишечника может развиваться вследствие таких этиологических факторов:
- атеросклероз;
- сердечно-сосудистые патологии, которые приводят к необратимым патологическим изменениям;
- некроз сердечной мышцы, что приводит к образованию тромбов в предсердии и желудочках;
- острая ревматическая лихорадка, что провоцирует образование сгустков;
- гнойно-септические процессы;
- эмболия;
- тромбоз сосудов брыжейки;
- эндокардит.
В отдельных случаях образование тромбов возможно после родовой деятельности. В целом следует отметить, что инфаркт кишечника может спровоцировать любой патологический процесс, который способствует образованию сгустков крови.
В развитии инфаркта кишечника выделяют такие стадии:
- острая ишемия — патологический процесс, который при своевременно начатой медикаментозной терапии носит обратимый характер, интенсивной клинической картины нет;
- стадия некроза – начало необратимого патологического процесса, происходит омертвление кишечной стенки, наблюдается ярко выраженная симптоматика;
- полное разрушение кишечника, что приводит к перитониту и присоединению бактериальной инфекции. В этом случае существует высокий риск летального исхода, поэтому необходимо срочное хирургическое вмешательство.

Инфаркт кишечника
Как правило, клиническая картина развивается довольно быстро, поэтому очень важно своевременно оказать помощь больному и доставить его в медицинское учреждение. Симптоматика инфаркта кишечника такова:
- бледность кожных покровов;
- обильный холодный пот;
- повышенное артериальное давление, учащённый пульс;
- сильная боль в животе, из-за чего человек вынужден принять одну определённую позу. В этом случае, характерным признаком является то, что обезболивающие, даже наркотического характера, не приносят облегчения;
- повышенная температура тела;
- вздутие живота, ощущение распираемости изнутри;
- кровяной стул;
- тошнота, рвота с кровью;
- белый налёт на языке;
- по мере усугубления патологического процесса происходит закупорка и выделение кала и газа становится невозможным;
- понижается артериальное давление;
- человек может терять сознание, проявляется апатия, безразличие ко всему происходящему.
Последние три симптома, как правило, указывают на начало перитонита. Эта стадия характеризуется существенным ухудшением состояния больного, практически всегда приводит к летальному исходу.
Первая стадия острой ишемии кишечника длится до шести часов. Боли могут носить схваткообразный, периодический характер. Если поражён тонкий кишечник, то основная локализация болевого синдрома будет в околопупочной области. Шансы спасти жизнь человеку, при условии быстрой и правильной медицинской помощи, существенно выше.
При наличии такой симптоматики следует срочно вызывать неотложную медицинскую помощь. Больному нужно обеспечить покой и не допустить полное обезвоживание организма. Следует отметить, что при первых двух стадиях больной может потерять до одного литра крови, из-за сильной диареи и рвоты кровью.
Диагностировать инфаркт кишечника можно посредством инструментальных методов обследования, принимая во внимание ярко выраженную клиническую картину. Постановка диагноза осуществляется посредством физикального осмотра и таких методов обследования:
- диагностическая лапароскопия;
- УЗИ внутренних органов;
- ангиография.

УЗИ органов брюшной полости
Лечение инфаркта кишечника только хирургическое и в экстренном порядке. Малейшее промедление может привести к летальному исходу, так как стадия ишемии довольно быстро сменяется перитонитом, а в таком случае практически гарантирован летальный исход.
Если больной доставлен в медицинское учреждение своевременно, то медицинская помощь заключается в проведении следующих мероприятий:
- процедура фибринолиза, которая может помочь растворить сгусток крови и дать время на проведение необходимых диагностических процедур;
- введение коллоидных растворов с целью улучшения кровообращения;
- введение спазмолитиков;
- применение тромболитиков и гепарина.
Следует понимать, что в этом случае консервативное лечение не рассматривается как самостоятельное. Проведение операции обязательно и в срочном порядке.
В этом случае проводится тромбэктомия — осуществляется восстановление проходимости сосуда, и удаляются некротические ткани. На завершающем этапе брюшная полость промывается антисептиками растворами. Больному устанавливается дренаж для оттока содержимого живота.
В зависимости от характера развития патологии, могут иссекаться как отдельные петли кишечника, так и довольно большие участки, вплоть до полного иссечения тонкого кишечника.
Если лечение не будет начато в течение суток с момента проявления первых симптомов, летальный исход гарантирован, даже при условии проведения операции.
Если операция прошла успешно, назначается последующая реабилитационная терапия:
- курс антибиотиков для предотвращения инфекционных заболеваний;
- инфузионная терапия;
- введение обезболивающих препаратов;
- строгий постельный режим.
Больному расписывается строгая диета, которая исключает грубую пищу, жирное, солёное, сладкое, острое. Консистенция пищи должна быть только пюреобразной или жидкой, без кусочков.
Даже при условии проведения своевременной операции, летальный исход наблюдается в 50%.
Профилактика этого недуга заключается в ведении здорового образа жизни, правильного питания и проведении профилактики заболеваний со стороны сердечно-сосудистой системы, в частности, пороков сердца, атеросклероза, аритмии и др.




