ABC-медицина
Обследование кишечника — деликатный вопрос, который каждому пациенту хочется решить безболезненно. Традиционная колоноскопия информативна, но неприятна физически. Значительно комфортнее неинвазивная процедура МРТ кишечника, но ее возможности ограничены особенностями строения желудочно-кишечного тракта. Проблема состоит в том, что петли кишечника перекрывают друг друга, нарушая обзор. Однако, МРТ может успешно использоваться для контрастных исследований малого таза и терминальных отделов толстой кишки, средней части кишечника, тонкого кишечника.
Показания и противопоказания к проведению МРТ кишечника
Основными показаниями к томографии кишечника являются:
- подозрения на врожденные аномалии кишечного тракта;
- кишечные кровотечения;
- непроходимость кишечника;
- опухолевые образования;
- наличие камней.
Также МРТ назначают в случаях, когда введение эндоскопа через прямую кишку противопоказано — при кровотечениях, грыжах, беременности.
Нельзя проводить МРТ-диагностику кишечника в следующих случаях:
- Наличие у пациента кардиостимулятора, металлических осколков в теле или других инородных ферримагнитных предметов, которые могут реагировать на магнитное поле аппарата.
- Первый триместр беременности.
- Непереносимость контраста.
- Дошкольный возраст, поскольку маленьким детям сложно оставаться неподвижными больше нескольких минут.
Важно правильно подготовиться к процедуре. За три дня до МРТ следует исключить из рациона газообразующие продукты — хлеб, выпечку, сладости, цельное молоко, бобовые, орехи, капусту. Процедура делается натощак, накануне вечером рекомендуется принять мягкое слабительное или сделать клизму. Для снижения количества газов можно принять активированный уголь, «Энтеросгель», «Эспумизан» или «Смекту». Также врач может порекомендовать для снижения перистальтики прием дротаверина гидрохлорид («Но-шпа») за полчаса до процедуры. Если проводится исследование тонкой кишки, ее просвет необходимо за час до исследования растянуть, выпив примерно литр двухфазного раствора контрастного вещества.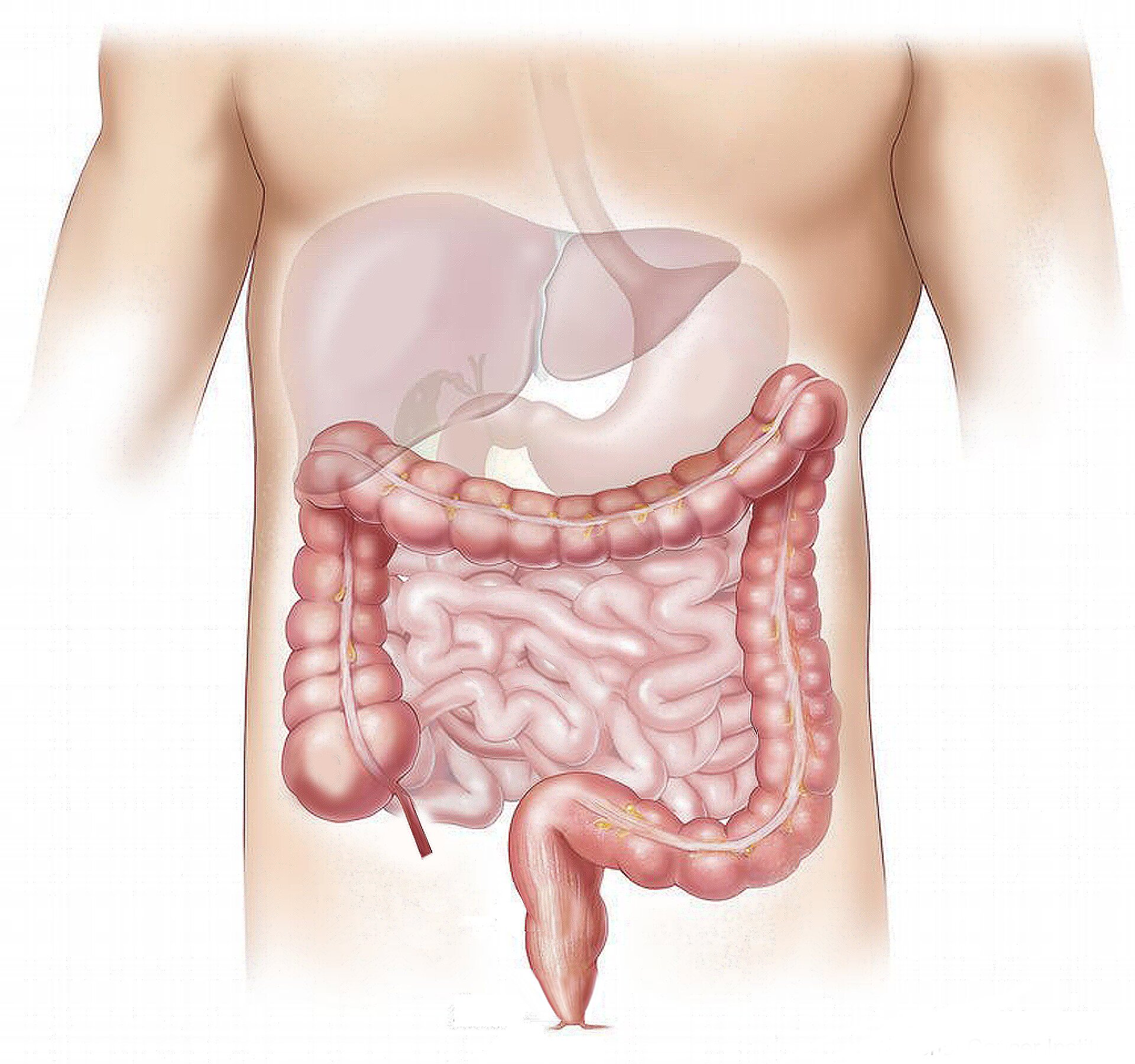
Что показывает МРТ кишечника
На МРТ есть возможность увидеть крупные новообразования, увеличение лимфоузлов, изменение просвета и конфигурации кишечника, наличие инородных тел. В ходе процедуры специалист диагностирует общее состояние кишечника, осматривает подозрительные участки, определяет, где локализована и насколько распространена патология. МРТ помогает обнаружить патологии строения кишечника, неспецифический язвенный колит, опухоли, раковые метастазы из других органов, дивертикулы (выпячивания стенок), инородные тела, полипы. Если обнаружен онкопроцесс, на МРТ можно определить стадию ракового заболевания, а после курса терапии — оценить эффективность лечения.
МРТ здорового человека демонстрирует, что:
- кишечник и желчные протоки полностью проходимы;
- отсутствуют инородные тела и новообразования;
- нет кровотечений, воспалений, аневризм;
- исследованные органы имеют нормальные форму, размер и расположение.

По окончании процедуры требуется около часа на расшифровку полученных данных.
Где лучше сделать МРТ кишечника в Москве
МРТ кишечника по доступной цене вы можете сделать в двух клиниках сети «ABC-медицина» — в Балашихе и Москве (клиника на ул. Льва Толстого). Во время записи не забудьте уточнить детали подготовки к процедуре. При необходимости вы можете получить консультацию терапевта, гастроэнтеролога, проктолога. Клиники работают без выходных.
УЗИ кишечника
Ультразвуковое исследование используется в качестве метода диагностики во многих отраслях медицины. Многие пациенты задаются вопросом, возможно ли провести обследование кишечника данным способом? В первую очередь такой интерес вызван нежеланием отправляться на колоноскопию, которая может сопровождаться неприятными ощущениями.
УЗИ кишечника проводят во многих медицинских учреждениях. В зависимости от показаний и жалоб пациента могут применяться различные технологии исследования. Основным преимуществом диагностической процедуры является безболезненность и отсутствие дискомфорта. При помощи УЗИ можно выявить различные диагнозы, в том числе признаки онкологических заболеваний.
Основным преимуществом диагностической процедуры является безболезненность и отсутствие дискомфорта. При помощи УЗИ можно выявить различные диагнозы, в том числе признаки онкологических заболеваний.
Для осмотра кишечника и постановки точного диагноза посредством ультразвуковых волн могут быть применены следующие типы диагностики:
Трансабдоминальное УЗИВ данном случае диагностика осуществляется так же, как и обследование других органов брюшной полости, то есть через кожный покров живота. Из преимуществ можно отметить отсутствие дискомфорта, из минусов – недостаточная информативность.
Используется ультратонкий датчик, который вводят в анальное отверстие. Предварительно прямую кишку наполняют жидкостью, чтобы повысить информативность диагностики и подробно рассмотреть каждую петлю кишечника. Эта манипуляция безболезненна, но вызывает у некоторых пациентов неловкость.
При необходимости могут быть применены сразу две методики, если при проведении трансабдоминального ультразвукового исследования у врача появились сомнения или подозрения насчет какого-либо диагноза.
Диагностическая процедура рекомендуется к прохождению в случае, если у пациента имеются жалобы на функционирование желудочно-кишечного тракта. Прямыми показаниями для УЗИ являются такие признаки:
- Во рту наблюдается неприятный привкус, отталкивающий запах изо рта;
- Возникают проблемы с опорожнением кишечника: длительный запор или же понос;
- Есть тяжесть в животе после употребления пищи;
- Пациента беспокоит изжога, вздутие живота или метеоризм;
- Наблюдаются беспричинные тошнота или рвота;
- В кале кровь или белая слизь;
- При попытке опорожнить кишечник возникают неприятные ощущения.
Особенно тревожный фактор – повышение температуры тела, сопровождающееся одним из перечисленных симптомов.
Часто процедуру проводят при уже диагностированных заболеваниях желудочно-кишечного тракта, а также, если у доктора имеется подозрение на наличие онкологического заболевания.
После проведения ультразвуковой диагностики можно определить следующее:
- Наличие жидкости в брюшном пространстве;
- Новообразования прямой кишки, доброкачественные или злокачественные;
- Наличие абсцессов;
- Дивертикулы;
- Аномалии строения кишечника.
Для того, чтобы добиться максимально точных результатов исследования, а также правильно определить диагноз, очень важно осуществить правильную подготовку. Рассмотрим, как правильно подготовиться к предстоящему обследованию кишечника.
Специалисты утверждают, что подготавливать организм необходимо как минимум за 2-3 дня до предстоящей процедуры.
В первую очередь стоит обратить внимание на питание. За двое суток нужно соблюдать диету: отдавать предпочтение легкоусвояемой, нежирной пище. Рекомендовано питаться запаренными кашами без молока, диетическими видами мяса, пить зеленый чай, употреблять кисломолочные продукты с пониженной жирностью.
Обязательно нужно исключить продукты, которые могут спровоцировать нежелательные последствия в виде вздутия живота и повышенного газообразования. Откажитесь от гороха, бобов, фасоли, кукурузы, капусты, цельного молока, свежих фруктов и овощей.
Ешьте как минимум за 3 часа до предстоящего сна, причем ужин должен быть низкокалорийным.
При каждом приеме пищи принимайте таблетку пищеварительных ферментов (по согласованию с лечащим врачом).
Если вы склонны к метеоризму и повышенному газообразованию, воспользуйтесь ветрогонными препаратами.
Как и любое другое исследование органов желудочно-кишечного тракта, ультразвуковая диагностика кишечника проводится на голодный желудок. Утром в день процедуры запрещено принимать пищу.
Сразу после пробуждения нужно подготовить сам кишечник, то есть очистить его от остатков каловых масс. Для этой цели можно воспользоваться несколькими методами:
- Поставить стандартную клизму;
- Использовать медикаментозную микроклизму;
- Принять слабительное средство.

Для детей правила подготовки допускают послабления. Питание прекращают за 3 часа, если речь идет о грудничке. Детям с 3 лет рекомендовано воздержаться от трапезы хотя бы за 5-6 часов до УЗИ. Очистка кишечника в большинстве случаев проводиться микроклизмами или иным способом, который посоветует педиатр.
ПротивопоказанияВ случае трансабдоминального УЗИ прямых ограничений для процедуры не имеется. Однако манипуляция может быть отложена в случае сильных повреждений кожного покрова, например, при локальных ожогах или других травмах. В случае необходимости ультразвукового исследования ректальным путем к противопоказаниям можно отнести инфекционные заболевания кишечника, неустойчивую психику и стеноз терминального отдела ЖКТ.
Проведение процедурыКлассическая методика проведения ультразвукового исследования подразумевает следующий алгоритм:
Пациент, предварительно подготовленный к процедуре, ложится на кушетку на спину.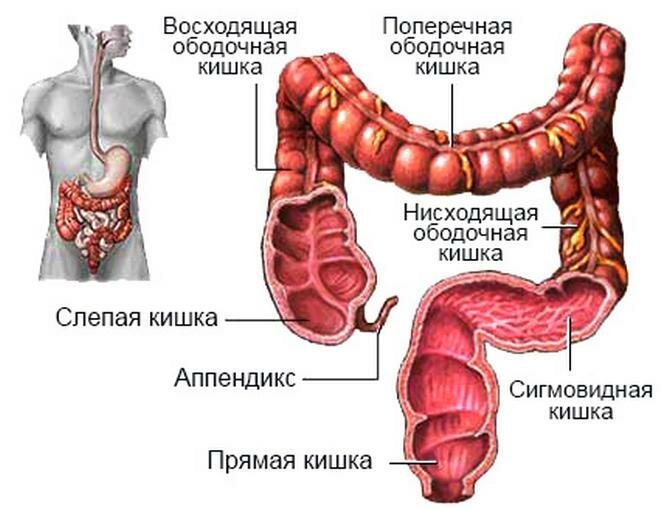 Врач наносит небольшое количество гелеобразного средства для улучшения контакта датчика с кожей.
При необходимости специалист может попросить повернуться на бок или изменить положение тела. Обследование продолжается от 10 до 30 минут.
Врач наносит небольшое количество гелеобразного средства для улучшения контакта датчика с кожей.
При необходимости специалист может попросить повернуться на бок или изменить положение тела. Обследование продолжается от 10 до 30 минут.
При выполнении процедуры через прямую кишку процесс проходит иначе:
Больной ложится на бок на кушетку, сгибает ноги в коленях и притягивает их к груди. Врач вводит в кишечник тонкий катетер, через который наполняет его жидкостью. Далее в прямую кишку вводится датчик и проводится обследование. Затем жидкость выводят и проводят диагностику заново.
Несмотря на сложность этого процесса, такая процедура позволяет с точностью выявить диагноз и в дальнейшем назначить эффективное лечение. Длительность процедуры обычно не превышает 30 минут.
В ходе ультразвуковой диагностики кишечника можно определить следующее:
- Размер и форма различных отделов кишечника;
- Проходимость, толщина стенок кишечника;
- Точная локализация;
- Состояние близлежащих тканей;
- Выявление наличия аномалий, воспалений, заворотов, новообразований, полипов.

Если ваш кишечник нормально функционирует и не имеет каких-либо патологий, результаты исследования должны варьировать в таких пределах:
Терминальный отдел — 4-6 сантиметров, средний отдел — 7-11 сантиметров, среднеампулярный отдел — 12-16 сантиметров, толщина стенки — не менее 9 мм, просвет кишки — визуализируется, без расширений и сужений. Количество слоев кишечной стенки – 2. Наружные контуры стенок ровные. Регионарные лимфоузлы не определяются. Отсутствуют посторонние включения, новообразования.
Если ваши результаты не совпадают с этими данными – не спишите расстраиваться до посещения доктора. Некоторые отклонения от нормы могут быть индивидуальной особенностью, не связанной с патологическими состояниями.
Колоректальный рак — профилактика, стадии, симптомы и методы лечения
Введение
Колоректальный рак начинается, когда здоровые клетки слизистой оболочки толстой или прямой кишки изменяются и начинают неконтролируемо расти, образуя массу, называемую опухолью. Различают раковую и доброкачественную опухоль. Раковая (злокачественная) может прорастать и распространяться на другие части тела. Доброкачественное новообразование растет без распространения на другие ткани. Изменения могут вызвать как генетические, так и экологические факторы.
Различают раковую и доброкачественную опухоль. Раковая (злокачественная) может прорастать и распространяться на другие части тела. Доброкачественное новообразование растет без распространения на другие ткани. Изменения могут вызвать как генетические, так и экологические факторы.
Анатомия толстой и прямой кишки
Обе кишки образуют толстый кишечник, играющий важную роль в способности организма перерабатывать отходы. Толстая кишка образует первые 1,5 метра кишечника, а прямая кишка занимает последние 15 сантиметров, заканчиваясь у заднего прохода.
Толстая кишка и прямая кишка состоят из 5 сегментов. Восходящая кишка – часть, выходящая из мешочка, называемого слепой кишкой. Слепая – начало толстого кишечника; она находится на правой стороне живота. Поперечная ободочная кишка пересекает верхнюю часть брюшной стенки. Нисходящая ободочная кишка отводит переработанную пищу вниз по левой стороне. Сигмовидная кишка внизу отводит переработанную пищу еще на несколько сантиметров вниз к прямой кишке. Отходы покидают тело через анус.
Отходы покидают тело через анус.
О колоректальных полипах
Колоректальный рак чаще всего начинается с полипа, неракового нароста. Если полип не лечить или не удалять, он может переродиться в злокачественную опухоль.
Существует несколько форм полипов:
- Аденоматозные полипы. Их можно обнаружить с помощью колоноскопии. Являются предраковой формой.
- Гиперпластические полипы могут также развиваться в толстой кишке и прямой кишке. Они не считаются предраковыми. Полипы легче всего обнаружить во время колоноскопии, потому что они обычно возвышаются над поверхностью толстой кишки. Около 10% полипов толстой кишки плоские, их трудно обнаружить с помощью колоноскопии, если для их выделения не использован краситель. Эти плоские полипы имеют высокий риск развития раковых заболеваний.
Вид колоректального рака
Колоректальный рак может начаться в толстой кишке или прямой кишке.
Большинство случаев онкологии кишечника – разновидность опухоли, называемой аденокарциномой. Она представляет собой озлокачествление клеток, выстилающих
Она представляет собой озлокачествление клеток, выстилающих
внутреннюю поверхность толстой и прямой кишки. Другие виды онкопроцесса, которые гораздо реже, но все же могут возникать, включают нейроэндокринную опухоль желудочно-кишечного тракта, желудочно-кишечную стромальную опухоль, мелкоклеточный рак и лимфому.
Статистика
Хотя колоректальный рак по-прежнему чаще всего диагностируется у пожилых людей, данные последней статистики говорят, что показатель заболеваемости колоректальным раком снижается примерно на 5% в год у взрослых в возрасте 65 лет и старше и уменьшается на 1,4% в год у взрослых в возрасте от 50 до 64 лет. Между тем, уровень заболеваемости увеличивается почти на 2% в год у взрослых моложе 50 лет. Это увеличение в значительной степени связано с ростом числа случаев рака прямой кишки. Около 11% всех колоректальных диагнозов приходится на людей в возрасте до 50 лет. Причина этого роста среди молодых людей не известна и является активной областью исследований.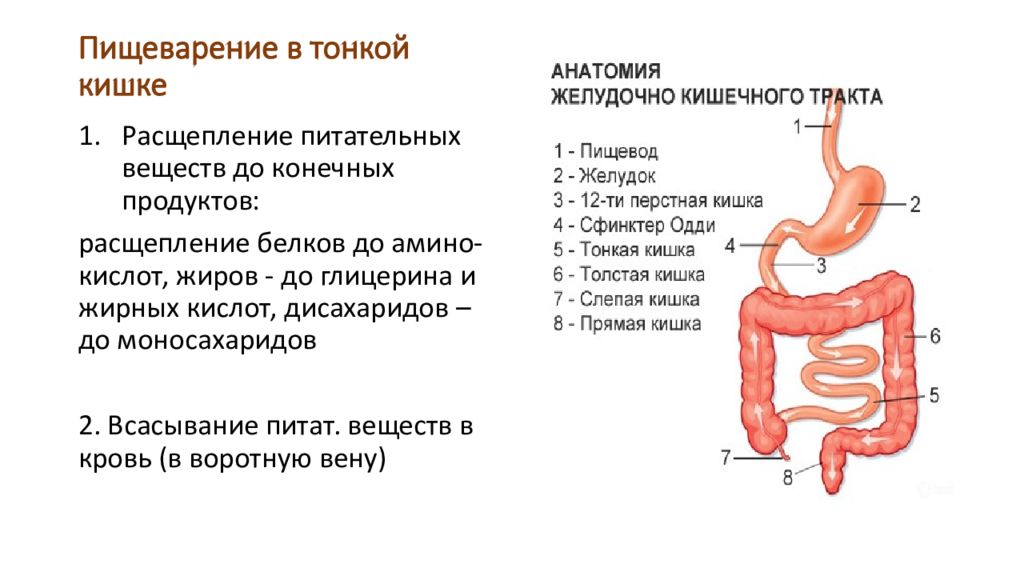
Стадии
Стадия определяет расположение рака, его распространение, а также влияние на другие органы и системы.
Информация о стадии помогает врачу определить, какое
является оптимальным, и спрогнозировать течение болезни.
Существует несколько классификаций стадий.
Один из методов определения стадийности – этот система TNM. С помощью результатов диагностических исследований можно решить следующие задачи:
- Опухоль (T): на сколько слоев новообразование вросло в стенку кишечника?
- Лимфатические узлы (N): захватил ли онкопроцесс лимфоузлы? Если да, то куда и насколько?
- Метастазы (M): захватил ли онкопроцесс другие органы и системы?
Для окончательного вердикта все результаты объединяются.
Выделяют 5 стадий: стадия 0 (ноль) и стадии с I по IV (с 1 по 4). Определение стадии поможет описать онкопроцесс так, чтобы врачи совместно разработали оптимальный план лечения.
Обозначения системы TNM для рака кишечника:
Опухоль (T)
В системе TNM буква T плюс буква или цифра (от 0 до 4) дают ответ, насколько глубоко новообразование проросло в слизистую оболочку кишечника. Стадии также делятся на мелкие подгруппы, помогающие еще подробнее охарактеризовать опухоль.
Стадии также делятся на мелкие подгруппы, помогающие еще подробнее охарактеризовать опухоль.
TX: новообразование не оценивается.
T0: признаки рака кишечника отсутствуют.
Тis: карцинома in situ. Злокачественные клетки определяются только в эпителиальном (верхнем) слое.
T1: опухоль вросла в подслизистый слой.
T2: новообразование проросло в мышечный слой кишечника.
T3: опухоль проросла сквозь мышечный слой и субсерозный. Или вросла в ткани, приближенные к кишечнику.
T4a: опухоль проросла сквозь все слои кишечника.
T4b: новообразование вросло или присоединилось к другим соседним органам.
Лимфоузел (N)
N в системе TNM – лимфоузлы. Это маленькие органы в форме фасолины, расположенные по всему организму. Лимфоузлы входят в состав иммунной системы. Они помогают организму противостоять инфекциям.
NX: регионарные лимфатические узлы (РЛУ) не оцениваются.
N0: распространение на РЛУ отсутствует.
N1a: злокачественные клетки определяются в 1 РЛУ.
N1b: процесс затрагивает 2-3 лимфоузла.
N1c: в кишечнике образуются узелки, состоящие из злокачественных клеток.
N2a: онкопроцесс захватывает 4-6 РЛУ.
N2b: злокачественные клетки определяются в 7 или более регионарных лимфоузлах.
Метастазы (М)
«М» в системе TNM означает распространение рака на соседние органы. Это называется отдаленным метастазами.
M0: метастазы отсутствуют.
M1a: онкопроцесс перешёл на 1 орган за пределами кишечника.
M1b: опухоль разрослась на более чем 1 орган, исключая кишечник.
M1c: рак захватил всю поверхность брюшины.
Степень злокачественности (G)
Степень описывает, насколько злокачественные клетки схожи со здоровыми. Если опухоль оказывается похожей на здоровую ткань или включает группы других клеток, она называется дифференцированной. Если раковая ткань очень сильно отличается от здоровой ткани, она называется низкодифференцированной. Степень злокачественности заболевания поможет определить, насколько быстро оно распространяется.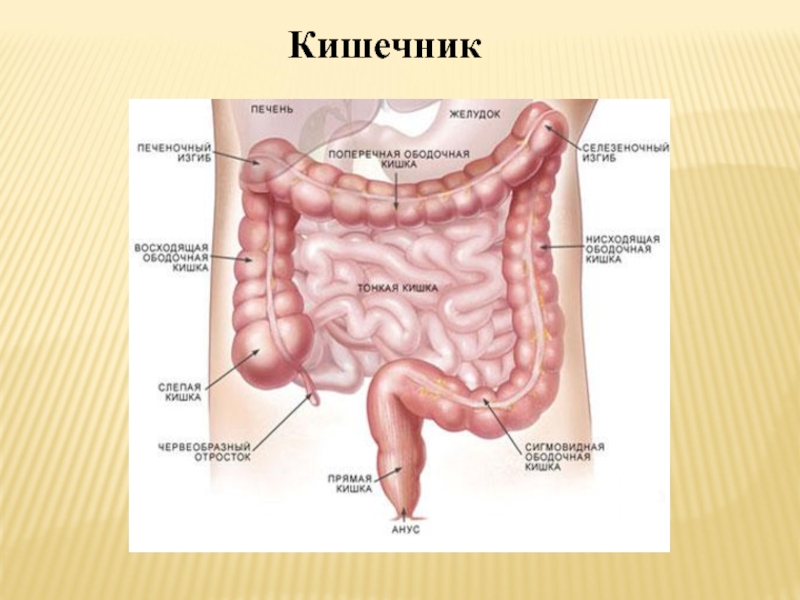 Чем меньше степень G, тем лучше прогноз.
Чем меньше степень G, тем лучше прогноз.
GX: степень опухоли не определяется.
G1: клетки больше похожи на нормальные (хорошо дифференцированы).
G2: клетки похожи на нормальные (умеренно дифференцированы).
G3: у клеток меньше общего со здоровыми (слабо дифференцированы).
G4: клетки практически не похожи на здоровые (недифференцированы).
Группировка рака по стадиям
Стадия 0: также называется карцинома in situ. Опухолевые клетки находятся только в слизистой оболочке или внутренней оболочке кишечника.
Стадия I: онкопроцесс пророс сквозь слизистую оболочку и проник в мышечный слой кишечника. Он не захватил близлежащие органы или лимфоузлы (T1 или T2, N0, M0).
Стадия IIA: новообразование проросло сквозь стенку толстой или прямой кишки, но не распространилось на прилегающие органы и лимфоузлы (T3, N0, M0).
Стадия IIB: онкопроцесс прошёл сквозь мышечные слои до висцеральной брюшины. Он не распространился на близлежащие лимфатические узлы или куда-либо еще (T4a, N0, M0).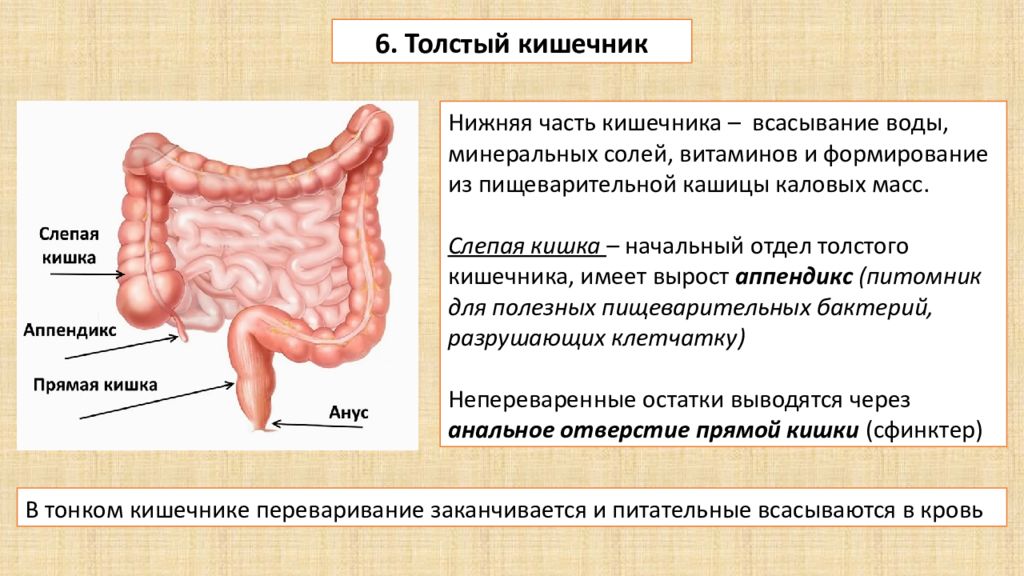
Стадия IIC: образование проросло сквозь все слои кишечника, проникнув в соседние органы. Она не распространилась на лимфоузлы или куда-либо еще (T4b, N0, M0).
Стадия IIIA: рак пророс сквозь несколько слоев кишечника. Он перешёл на 1-3 лимфоузла или на опухолевые узлы в тканях кишечника. Не перешёл на другие органы (T1 или T2, N1 или N1c, M0 или T1, N2a, M0).
Стадия IIIB: рак пророс сквозь слои кишечника или в окружающие органы. Также в 1–3 лимфатических узла или в опухолевый узел кишечника. Он не захватывает соседние органы (T3 или T4a, N1 или N1c, M0; T2 или T3, N2a, M0; или T1 или T2, N2b, M0).
Стадия IIIC: онкология распространилась на 4 (или больше) лимфоузла, но не на отдаленные органы и системы (T4a, N2a, M0; T3 или T4a, N2b, M0; или T4b, N1 или N2, M0).
Стадия IVA: новообразование перешло на 1 отдаленный орган (любой T, любой N, M1a).
Стадия IVB: онкология захватила 2 и больше органов (любой T, любой N, M1b).
Стадия IVC: процесс перешёл на брюшину. Он также может захватывать другие участки или органы (любой T, любой N, M1c).
Он также может захватывать другие участки или органы (любой T, любой N, M1c).
Симптомы
Симптомы и признаки колоректального рака, перечисленные в этом разделе, совпадают с симптомами чрезвычайно распространенных нераковых состояний, таких как геморрой и синдром раздражённого кишечника. Обращая внимание на симптомы колоректального рака, можно обнаружить заболевание на ранней стадии, когда оно будет успешно вылечено. Однако у многих людей с онкопроцессом кишечника симптомы не проявляются до тех пор, пока болезнь не начинает прогрессировать, поэтому людям необходимо регулярно проходить скрининг.
Пациенты с колоректальным раком могут испытывать следующий симптомокомплекс:
- Изменение частоты дефекации.
- Диарея, запор или ощущение, что кишечник не опорожняется полностью.
- Ярко-красная или очень темная кровь в стуле.
- Стул, который выглядит уже или тоньше, чем обычно.
- Дискомфорт в животе, включая частые газовые боли, вздутие живота, переполнение и колики.

- Потеря веса без причин.
- Постоянная утомляемость или недомогание.
- Необъяснимая железодефицитная анемия, то есть, снижение количества эритроцитов.
Поговорите с врачом, если какой-то из этих симптомов длится несколько недель или усиливается.
Если диагностирован рак, облегчение симптомов остается важной частью онкологической помощи и лечения рака. Это может называться паллиативной или поддерживающей терапией. Она часто начинается вскоре после постановки диагноза и продолжается в течение всего лечения.
Методы лечения
«Стандарт оказания медицинской помощи» означает лучшие из известных методов лечения. С помощью клинических исследований проверяется новый подход к лечению. Врачи хотят узнать, является ли новая терапия безопасной и более эффективной. Клинические исследования являются вариантом для онкопомощи на всех стадиях рака.
Обзор лечения
При лечении рака разные врачи работают вместе над составлением общего плана помощи пациенту.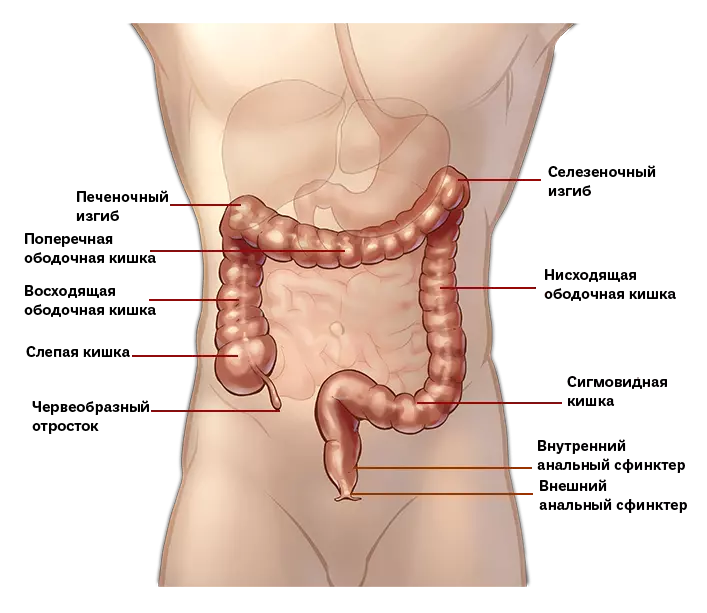 Это называется междисциплинарной командой. При колоректальном раке в такие команды могут входить хирург, химиотерапевт, радиолог и гастроэнтеролог. Гастроэнтеролог – врач, специализирующийся на желудочно-кишечном тракте.
Это называется междисциплинарной командой. При колоректальном раке в такие команды могут входить хирург, химиотерапевт, радиолог и гастроэнтеролог. Гастроэнтеролог – врач, специализирующийся на желудочно-кишечном тракте.
Чтобы лечение подходило каждому пациенту, все решения должны приниматься с учетом таких факторов, как:
- Сопутствующая хроническая патология.
- Общее состояние здоровья пациента.
- Потенциальные побочные эффекты плана лечения.
- Другие лекарства, которые пациент уже принимает.
- Состояние питания и социальная поддержка пациента.
Ниже приведены описания каждого основного вида лечения колоректального рака.
Хирургическое вмешательство
Это устранение новообразования и окружающей здоровой ткани с помощью операции. Является наиболее актуальным лечением колоректального рака. Часть здоровой толстой или прямой кишки и прилегающие лимфоузлы также удаляются. Хирург-онколог – это врач, который специализируется на лечении рака хирургическими методами. Колоректальный хирург – это врач, который прошел дополнительное обучение для лечения заболеваний толстой кишки, прямой кишки и заднего прохода. Колоректальных хирургов раньше называли проктологами.
Колоректальный хирург – это врач, который прошел дополнительное обучение для лечения заболеваний толстой кишки, прямой кишки и заднего прохода. Колоректальных хирургов раньше называли проктологами.
Помимо резекции, хирургические варианты при колоректальном раке включают в себя:
- Лапароскопическую операцию. С помощью этого метода техники несколько приборов визуального контроля вводятся в брюшную полость, когда пациент находится под наркозом. При этом и разрезы, и время восстановления меньше, чем при стандартной операции на толстой кишке.
- Колостомия при раке прямой кишки. Колостома – это хирургическое отверстие, через которую толстая кишка соединяется с брюшной поверхностью, чтобы обеспечить путь для выхода переработанной пищи из организма. Эта переработанная пища собирается в сумку, которую носит пациент. Иногда колостома является только временной, пока прямая кишка заживает, но может быть и постоянной. Благодаря современным хирургическим методам лучевой терапии и химиотерапии перед операцией, большинство людей с раком прямой кишки не нуждаются в постоянной колостоме.
- Радиочастотная абляция (РА) или криоабляция. Некоторым пациентам могут потребоваться операции на печени или легких, чтобы удалить опухоли, которые распространились на эти органы. Используется энергия в форме радиочастотных волн для нагрева опухолей (РА), или для замораживания опухолей — криоабляция. РА может производиться через кожу или хирургическим путем. Это поможет избежать удаления части печени и легочной ткани, которые придется удалить в ходе обычной операции. Хотя существует также вероятность того, что части опухоли могут остаться.
Побочные эффекты хирургического вмешательства
Операция может вызвать запор или диарею, которые обычно проходят через некоторое время. У людей с колостомой может возникнуть раздражение вокруг стомы. Если вам нужна колостомия, врач, медсестра или энтеростомальный терапевт может научить вас, как очищать эту область и предотвращать инфицирование.
Лучевая терапия
Это применение высокоэнергетического рентгеновского излучения для разрушения злокачественных клеток. Этот метод обычно используется для лечения рака прямой кишки, потому что эта опухоль имеет тенденцию повторяться вблизи того места, где она изначально появилась. Специалист по лучевой терапии называется радиологом. Режим, или схема, лучевой терапии обычно состоит из повторяющихся процедур, проводимых в течение некоторого периода времени.
- Наружная дистанционная лучевая терапия. При наружной дистанционной лучевой терапии применяют аппарат для доставки излучения к злокачественному очагу. Лучевая терапия обычно проводится 5 дней в неделю в течение нескольких недель.
- Стереотаксическая лучевая терапия. Это разновидность наружной дистанционной лучевой терапии, которую применяют при распространении опухоли на печень или легкие. При этом варианте терапии сконцентрированная доза облучения доставляется на небольшую площадь. Методика помогает сохранить части печени и ткани легких, которые в противном случае могли бы быть удалены во время операции.
- Интраоперационная лучевая терапия. Применяется одна высокая доза лучевой терапии во время операции.
- Брахитерапия. Использование радиоактивных «семян», помещающихся внутрь организма. При брахитерапии 1 типа, использующей изделие, называемое SIR-сферами, крошечные количества радиоактивного вещества, называемого иттрий-90, вводятся в печень. Применяют для лечения колоректального рака, распространившегося в печень, когда хирургическое вмешательство невозможно.
Химиотерапия часто проводится в комбинации с радиотерапией для большей эффективности. Это называется химиолучевой терапией.
Основные преимущества такого метода состоят в снижении частоты возникновения онкопроцесса в первоначальной области, снижение количества пациентов, которым требуются постоянные колостомы, уменьшение проблем с рубцеванием кишечника в месте, где проводилась лучевая терапия.
Побочные эффекты лучевой терапии
Негативные последствия от радиотерапии могут включать утомляемость, легкие кожные проявления, диспепсию. Метод может также вызвать появление крови в стуле из-за кровотечения из прямой кишки или закупорку кишечника. Негативные последствия исчезают после окончания лечения.
Сексуальные проблемы, а также бесплодие как у мужчин, так и у женщин, могут возникать после лучевой терапии таза.
Медикаментозная терапия
Системная терапия – это применение медицинских препаратов для устранения опухолевых клеток. Такие препараты вводятся через кровоток, чтобы достичь раковых клеток по всему организму.
К системному лечению относятся установка внутривенного (ВВ) катетера в вену с помощью иглы или проглатывание (пероральный прием) таблеток.
При колоректальном раке применяются следующие виды системной терапии:
- Химиотерапия
- Таргетная терапия
- Иммунотерапия
Пациент может получать как один, так и несколько видов одновременно.
Химиотерапия
Это применение препаратов, разрушающих опухолевые клетки, не позволяя им расти, делиться и производить новые клетки.
Схема лечения чаще всего состоит из нескольких циклов процедур. Одновременно пациент может получать 1 препарат или комбинацию разных препаратов.
Химиотерапия может назначаться после операции, чтобы устранить оставшиеся раковые клетки. Ряду пациентов с раком прямой кишки перед хирургическим вмешательством врачи назначают химиолучевую терапию для уменьшения опухоли. Лечение сводит к минимуму вероятность рецидива.
Побочные эффекты химиотерапии
Химиотерапия может вызвать диспепсию, невропатию или появление язв во рту. Однако имеются лекарства для предотвращения этих побочных эффектов. Нейропатия, которая выражается в покалывании или онемении в ногах или руках, также может возникать после некоторых лекарств. Значительное выпадение волос является редким побочным эффектом.
Таргетная терапия
Вариант лечения онкологии. Воздействует на специфические гены, белковую среду рака, блокируя рост и деление злокачественных клеток. Здоровые клетки при этом не повреждаются. Учёные доказали, что пожилым пациентам таргетная терапия помогает не меньше, чем более молодым пациентам.
При лечении колоректального рака применяется следующая таргетная терапия:
- Антиангиогенная терапия. Тормозит процесс появления новых артерий и вен. Для развития опухоли нужны питательные вещества, поставляемые по кровеносным сосудам, поэтому целью антиангиогенной терапии является «истощение» опухоли.
- Бевацизумаб. Сдерживает развитие онкопроцесса.
- Регорафениб. Положительно зарекомендовал себя при метастатическом процессе.
- Зив-афлиберцепт и рамуцирумаб. Любой из этих препаратов можно сочетать с химиотерапией.
- Ингибиторы рецептора эпидермального фактора роста (EGFR). Останавливают или замедляют развитие онкопроцесса.
- Цетуксимаб (Эрбитукс). Цетуксимаб – это антитело, полученное из клеток мышей.
- Панитумумаб (Вектибикс). Производится полностью из белков человека. Обладает меньшей аллергенностью.Недавние исследования показывают, что цетуксимаб и панитумумаб также не работают для опухолей, которые имеют специфические мутации или изменения в гене, называемом RAS.
- Агностическая противоопухолевая терапия. Ларотрэктиниб (Витракви) – это разновидность таргетной терапии, которая не специфична для определенного типа рака, но фокусируется на специфических генетических изменениях в генах NTRK.
Опухоль также можно проверить на другие молекулярные маркеры, включая BRAF, избыточную экспрессию HER2 и другие. Для этих маркеров еще не существует одобренной FDA таргетной терапии, но существуют перспективы, связанные с клиническими исследованиями, которые изучают эти молекулярные изменения.
Побочные эффекты таргетной терапии
Могут включать сыпь на лице и верхней части тела, которую можно предотвратить или уменьшить с помощью различных процедур.
Иммунотерапия
Альтернативное название – биологическая терапия. Способствует усилению иммунного ответа организма при онкологии. В ней используются вещества, вырабатываемые организмом или произведенные в лаборатории для улучшения работы иммунитета.
Ингибиторы контрольных точек являются важным видом иммунотерапии, используемой для лечения колоректального рака.
- Пембролизумаб. Рекомендуется при метастатическом колоректальном раке с характерной микросателлитной нестабильностью (MSI-H) или дефицитом репарации ошибок репликации (dMMR).
- Ниволумаб. Используется для лечения пациентов с метастатическим колоректальным раком с MSI-H или dMMR, который увеличился или распространился после химиотерапии фторпиримидином (таким как капецитабин и фторурацил), оксалиплатином и иринотеканом.
- Ниволумаб и ипилимумаб. Эта комбинация ингибиторов контрольных точек одобрена для лечения пациентов с метастатическим колоректальным раком с MSI-H или dMMR.
Побочные эффекты иммунотерапии
Наиболее распространенные негативные последствия лечения – усталость, дерматит, лихорадка, мышечные, костные боли, диспепсия, кашель, одышка.
Рак и его лечение вызывают физические симптомы и побочные эффекты, а также психологические, социальные и финансовые последствия. Управление всеми этими эффектами называется паллиативной (поддерживающей) терапией.
Варианты лечения разных стадий заболевания
Стадии 0, I, II и III часто излечимы хирургическим путем. При этом многие пациенты с III, а иногда и II стадией колоректального рака получают химиотерапию после операции для увеличения вероятности полного устранения патологии. Люди с раком прямой кишки II и III стадии также получают лучевую терапию с химиотерапией до или после операции.
Стадия 0 колоректального рака
Обычное лечение – это полипэктомия или удаление полипа при колоноскопии. Дополнительная операция не проводится, за исключением случаев, когда полип не удален полностью.
Колоректальный рак I стадии
Иссечение опухоли и лимфоузлов чаще всего является единственным необходимым лечением.
Колоректальный рак II стадии
Хирургическое вмешательство является первоначальным лечением. Также возможна и адъювантная терапия. Это разновидность лечения, назначаемого после операции с целью уничтожения оставшихся раковых клеток. Несмотря на то, что показатели излечения для хирургического вмешательства довольно высоки, есть несколько преимуществ дополнительного лечения для людей с этой стадией колоректального рака.
Колоректальный рак III стадии
Лечение состоит из операции с последующей адъювантной химиотерапией. Можно также рассмотреть клинические исследования. Для рака прямой кишки радиотерапия применяется с химиотерапией до или после операции, наряду с адъювантной химиотерапией.
Метастатический (стадия IV) колоректальный рак
Если онкология переходит в другой орган, врачи называют его метастатическим. Рак толстой кишки может распространиться на отдаленные органы (яичники, легочная система, печень).
Лечение состоит из сочетанного действия операции, радиотерапии, иммунотерапии и химиотерапии. Применяются они для замедления распространения заболевания и часто для временного уменьшения раковой опухоли. Также важна и паллиативная терапия.
На этом этапе операция по удалению части толстой кишки, обычно не может вылечить рак, но может помочь устранить закупорку толстой кишки или другие проблемы, связанные с болезнью. Хирургическое вмешательство (резекция) может также использоваться для удаления частей других органов. Резекция помогает некоторым пациентам в случае, если ограниченное количество раковых клеток распространяется на один орган, такой как печень или легкое.
Если колоректальный рак распространился только на печень и если возможна операция – до или после химиотерапии – есть вероятность полного излечения. Даже когда вылечить рак невозможно, операция может добавить месяцы или даже годы жизни.
Ремиссия и возможность рецидива
Ремиссия – это состояние, при котором в организме невозможно обнаружить рак, и его симптомы также отсутствуют.
Если рак возвращается после первичного лечения, он называется рецидивирующим. Он может повторно проявиться в том же месте (местный), рядом (регионарный) или в другом месте (отдаленный). В этом случае необходимо провести новую серию анализов, чтобы как можно больше узнать о рецидиве. После проведения анализов вам следует обсудить с врачом возможное лечение.
Если лечение не помогает
Рак не всегда удается вылечить. Если заболевание нельзя вылечить или контролировать, оно называется прогрессирующим или терминальным.
Этот диагноз является большим стрессом, и многим очень трудно обсуждать прогрессирующий рак. Важно открыто и честно разговаривать с командой медицинской помощи, объясняя свои чувства, предпочтения и страхи. Медицинская команда обладает специальными навыками, опытом и знаниями для поддержки пациентов, их семей и всегда готова прийти на помощь. Чрезвычайно важно обеспечить человеку физический комфорт, свободу от боли и эмоциональную поддержку.
Факторы риска и профилактика
Фактор риска — это все то, что увеличивает вероятность развития онкопроцесса. Знание своих факторов риска и обсуждение их со своим врачом может помочь вам сделать более осознанный выбор образа жизни и медицинского обслуживания.
У человека со средним уровнем факторов вероятность развития рака кишечника составляет около 5%. Как правило, большинство случаев колоректального рака (около 95%) считаются спорадическими, то есть генетические изменения развиваются случайно после рождения человека, поэтому нет риска передачи этих генетических изменений детям. Наследственная форма встречается реже (около 5%) и возникает, когда генные мутации или изменения передаются от одного поколения к другому.
Следующие факторы увеличивают вероятность появления рака кишечника у человека:
- Возраст. Риск колоректального рака с возрастом увеличивается. Колоректальный рак может возникать у молодых людей и подростков, но большинство случаев колоректального рака встречается у людей старше 50 лет. Для рака толстой кишки средний возраст на момент диагностирования у мужчин составляет 68 лет, а у женщин — 72 года. Для рака прямой кишки это 63 года и для мужчин, и для женщин.
- Пол. У мужчин риск развития колоректального рака несколько выше, чем у женщин.
- Колоректальный рак в семейном анамнезе. Колоректальный рак может считаться семейным, если родственникам первой степени (родители, братья, сестры, дети) или многим другим членам семьи (бабушки и дедушки, тети, дяди, племянницы, племянники, внуки, двоюродные братья) был поставлен подобный диагноз.
- Редкие наследственные заболевания. Члены семей с редкими наследственными заболеваниями также имеют высокий риск появления онкологии. Среди них:
- Семейный аденоматозный полипоз (FAP)
- Аттенуированный семейный аденоматозный полипоз (AFAP), подтип FAP
- синдром Гарднера, подтип FAP
- Синдром ювенильного полипоза
- Синдром Линча, также называемый наследственным неполипозным колоректальным раком
- синдром Муира-Торре, подтип синдрома Линча
- MYH-ассоциированный полипоз
- синдром Петца-Йегерса
- синдром Турко, подтип FAP и синдрома Линча
- Воспалительное заболевание кишечника (ВЗК). У людей с ВЗК (язвенный колит, болезнь Крона) может развиться хроническое воспаление толстого кишечника. Это увеличивает риск возникновения рака кишечника.
- Аденоматозные полипы. Некоторые виды полипов, называемые аденомами, могут со временем перерасти в колоректальный рак. Зачастую полипы можно полностью удалить с помощью специального инструмента во время колоноскопии. Это исследование, в ходе которого врач осматривает толстую кишку с помощью освещенной трубки после седации пациента. Удаление полипов может предотвратить колоректальный рак. Люди, у которых были аденомы, имеют больший риск дополнительных полипов и колоректального рака, им следует регулярно проходить контрольные скрининговые тесты.
- Некоторые виды рака в анамнезе. Женщины, у которых был рак яичников или рак матки, более склонны к развитию колоректального рака.
- Расовая принадлежность. У представителей негроидной расы самые высокие показатели спорадического колоректального рака.
- Отсутствие физической активности и ожирение. Люди, ведущие малоподвижный образ жизни, а также люди с повышенной массой тела или ожирением состоят в группе риска.
- Питание. Современные исследования постоянно связывают употребление в пищу большого количества белковых продуктов (красного мяса) с высоким риском заболевания.
- Курение. Курильщики имеют больше шансов умереть от колоректального рака, чем некурящие.
Профилактика
Риск возникновения онкологии кишечника могут снизить следующие факторы:
- Аспирин и другие нестероидные противовоспалительные препараты (НПВП). Некоторые исследования показывают, что НПВП могут снижать развитие полипов у людей с колоректальным раком или полипами в анамнезе. При этом регулярное употребление НПВП может вызвать серьезные побочные эффекты, включая кровотечение из слизистой желудка и образование тромбов, что приводит к инсульту или сердечному приступу. Прием аспирина не заменяет регулярных обследований на наличие колоректального рака.
- Диета и пищевые добавки. Диета, богатая фруктами и овощами, с низким содержанием красного мяса, может способствовать снижению риска появления опухоли. Некоторые исследования также обнаружили, что пациенты, принимающие кальций и витамин D, имеют меньший риск возникновения онкопроцесса.
Последующее наблюдение и контроль
Лечение людей, у которых диагностирован рак, не заканчивается после завершения активной терапии. Ваши врачи будут продолжать проверять, не произошел ли рецидив, контролировать общее состояние здоровья. Это называется последующим наблюдением. Оно вмещает в себя регулярные медицинские осмотры и медицинские анализы.
Контроль рецидива
Одной из целей последующего наблюдения является контроль повторного наступления рака. Болезнь рецидивирует из-за того, что в организме могут остаться небольшие скопления необнаруженных злокачественных клеток. Со временем они могут увеличиваться до тех пор, пока не появятся в результатах анализов или не вызовут соответствующие симптомы. Во время последующего наблюдения врач, знакомый с вашей историей болезни, может предоставить персональную информацию о риске рецидива.
Какие отделы кишечника смотрят при колоноскопии
Полный текст статьи:
Эндоскопическое исследование кишечника — это одна из лучших, эффективных и информативных диагностических методик в современной медицине. Ее использование позволяет оценить состояние кишечной стенки и выявить даже небольшие патологические очаги, благодаря чему удаётся своевременно предотвратить развитие многих опасных заболеваний. Наибольшей распространённостью среди всевозможных эндоскопических исследований пользуется колоноскопия.
Этот метод диагностики активно используется для подтверждения диагноза, лечения (небольшие оперативные вмешательства) и даже профилактики.
Колоноскопия — что смотрят?
Данная диагностическая процедура назначается при большом количестве состояний, патологических изменений и симптомов. Это может быть подозрение на онкологические процессы (считается «золотым стандартом» в диагностике рака), полипоз, эрозию и многое другое. Ее суть заключается в использовании специального прибора — эндоскопа, который оснащён небольшой камерой, транслирующей изображение на экран врача в режиме реального времени. Данное устройство вводится в задний проход пациента, после чего продвигается по всей длине толстой кишки (около 2 метров).
Несмотря на кажущуюся сложность, эта процедура абсолютно безопасна для здоровья и может проводится без обезболивания. Однако большая часть пациентов предпочитает применение анестезии, помогающей справиться с дискомфортом во время исследования. Это единственная медицинская манипуляция, которая позволяет оценить состояние слизистой оболочки и просвета всей толстой кишки. В отличие от ректороманоскопии, позволяющей оценить только прямую и сигмовидную ободочную кишку, колоноскопия захватывает все его отделы, а именно:
- Слепая кишка с червеобразным отростком.
- Ободочная кишка, состоящая из нескольких частей (восходящая, поперечная, нисходящая, сигмовидная).
- Прямая кишка, прямокишечная ампула и анус.
Задаваясь вопросом, какие отделы смотрят при колоноскопическом исследовании, важно понимать, что вне зависимости от локализации патологического очага врач-эндоскопист оценивает толстую кишку на всей протяжённости. Наличие специальной оптической системы, расположенной на конце эндоскопа, даёт возможность получить высококачественное изображение любого участка слизистой оболочки.
Благодаря этому удаётся выявить поражения, тканевые перерождения, очаги кровоизлияния и прочие дефекты даже на ранней стадии развития.
Пища для здоровья кишечника — ОГАУЗ ‘Поликлиника №10’
Переваривание пищи не заканчивается в желудке, оно продолжается в кишечнике, который тоже нуждается в подходящей пище. Именно об этом мы и поговорим в этой статье.Кишечник — канал, по которому проходит пища. Когда пища продвигается по тонкой кишке, усваивается большая часть содержащихся в ней основных питательных веществ.
Два наиболее распространённых нарушения работы кишечника связаны со скоростью, с которой пища проходит по кишечнику:
- Слишком быстрое продвижение пищи приводит к диарее, влекущей за собой обезвоживание, потерю минеральных солей и других питательных веществ, которые не впитываются организмом.
- Слишком медленное продвижение приводит к запору. Фекалии разлагаются и выделяют токсичные вещества. Они всасываются в кровь, что приводит к отравлению организма. Поэтому запор связан не только с дискомфортом.
Запор — медленное, затруднённое прохождение содержимого кишечника с редкими испражнениями и чрезмерно твёрдыми фекалиями. В большинстве случаев запор имеет функциональный характер и является следствием пониженного тонуса или слабости мышц толстой кишки. Органические причины наблюдаются в исключительных случаях. Наиболее серьёзные из них — рак толстой или прямой кишки. Нормальной считается частота испражнений от двух раз в день до одного раза в два дня. Если испражнения происходят реже, диагностируется запор.
Факторы, которые ускоряют или предрасполагают к атоническому функциональному запору, таковы:
- Неправильная диета с недостаточным потреблением воды и/или клетчатки. Как результат — внутренняя оболочка кишечника не стимулируется и ослабевает.
- Нерегулярные привычки кишечника. Если из-за нервного напряжения или в спешке человек игнорирует биологический позыв к дефекации, можно утратить рефлекс кишечника.
- Злоупотребление слабительными. Приводит к непрерывному воспалению слизистой кишечника, что влечёт за собой её невосприимчивость к нормальным стимулам.
- Недостаток физических упражнений, необходимых для стимуляции рефлекса к испражнению.
В большинстве случаев функциональный атонический запор устраняется, как только устраняются эти четыре причины. Правильная диета необходима для решения этой проблемы.
| Увеличьте | Сократите или исключите |
| Воду | Промышленную выпечку |
| Клетчатку | Белый хлеб |
| Цельнозерновой хлеб | Моллюсков и ракообразных |
| Пшеничные отруби | Шоколад |
| Фрукты | Мясо |
| Овощи | Рыбу |
| Бобовые | |
| Чернослив | |
| Инжир | |
| Мед |
Целиакия
Болезнь, возникающая вследствие непереносимости глютена — белка, содержащегося в пшенице, ячмене, ржи и в меньшей степени в овсе. Это заболевание, как правило, имеет генетическое происхождение. Однако существуют факторы, ускоряющие развитие целиакии, например раннее введение коровьего молока или зерновых в прикорм ребёнка. Первые проявления обычно видны в период грудного вскармливания или младенчества, хотя могут появиться и во взрослом возрасте. Диагноз ставится по результатам биопсии кишечника. Наиболее распространённые симптомы таковы:
- Диарея. Кал при целиакии пенистый по причине содержащихся в нём жиров, которые не усваиваются организмом.
- Вздутие живота и ощущение дискомфорта, метеоризм.
- Усталость, депрессия, общий дискомфорт.
- Язвы во рту.
Все эти симптомы пропадают, если устранить из рациона глютен. Непереносимость глютена в стадиях, предшествующих целиакии, встречается гораздо чаще, чем принято считать.
| Увеличьте | Сократите или исключите |
| Рис | Глютен |
| Кукурузу | Мучное |
| Бобовые | Молочные продукты |
| Тапиоку | Жиры |
| Зеленые листовые овощи | Колбасу |
| Фрукты | Пиво |
| Гречку | |
| Просо | |
| Витамины, добавки |
Раздражённый кишечник
Это функциональный синдром, характеризующийся недомоганием, вздутием живота и внезапным чередованием случаев запора и диареи. Диагноз всегда ставится методом исключения патологий кишечника.
В дополнение к диетическим рекомендациям важно иметь в виду следующие факторы, которые могут вызвать синдром раздражённого кишечника:
- Приём раздражающих кишечник лекарств, таких как железосодержащие препараты или антибиотики.
- Аллергия или непереносимость определённых продуктов, таких как лактоза или глютен.
- Стресс, тревожность или неврологический дисбаланс.
| Увеличьте | Сократите или исключите |
| Овес | Пшеничный хлеб |
| Фрукты | Бобовые |
| Кукурузу | Молоко |
| Хурму | Твердые сыры |
| Папайю | Глютен |
| Чернику | Мясо |
| Клетчатку | |
| Йогурт | |
| Воду |
Диарея
Диарея — это патология, характеризующаяся чрезмерно частым жидким или водянистым стулом. Диарея приводит к потере воды и минеральных солей, которые следует возместить. Дети и пожилые люди наиболее чувствительны к дисбалансу жидкости в организме. В каждом случае следует установить причины диареи. Наиболее частые причины — желудочные инфекции, пищевые токсины, аллергия на продукты или непереносимость определённых продуктов.
Диета
В случае сильной диареи желательно употреблять в течение 24–48 часов только воду и некоторые из жидкостей:
- Овощной бульон (богатый минеральными солями).
- Регидратирующий раствор (его можно приготовить, добавив чайную ложку соли и четыре столовые ложки сахара в литр воды).
- Разбавленный лимонный сок.
- Чаи, заваренные на вяжущих целебных травах.
- Детская смесь и/или соевое молоко для грудных детей.
- В дополнение к специфическому лечению пациенту по прошествии обострения можно давать мягко вяжущие продукты и продукты, снимающие воспаление слизистой желудка.
| Увеличьте | Сократите или исключите |
| Соевое молоко | Молоко |
| Миндальное молоко | Яйца |
| Яблоки и айву | Курицу |
| Гранат | Моллюсков и ракообразных |
| Банан | Фруктовые соки |
| Морковь | |
| Папайю | |
| Рис | |
| Йогурт |
Колит
Воспаление толстой кишки — наиболее важного участка кишечника. Признаком колита является неустойчивый стул, который может содержать слизь или кровь. Обычно колит — результат инфекции, но он может быть вызван аллергией или непереносимостью ряда продуктов. Антибиотики или слабительные средства также могут сыграть роль в его развитии.
Диета
Мягкая диета для толстой кишки может значительно способствовать лечению. Поэтому те же продукты, которые используются в случае диареи, рекомендованы при колите. Пшеничные отруби при употреблении их в качестве слабительного в чрезмерном количестве могут вызвать колит у склонных к запорам людей.
| Увеличьте | Сократите или исключите |
| Продукты, рекомендованные при диарее | Пшеничные отруби |
| Овощи | Рафинированную выпечку |
| Цукини | Молоко |
| Витамины, микроэлементы | Кофе |
| Острые специи |
Язвенный колит
Сложная форма колита, которая может принять хронический характер и не поддаваться лечению.
Рафинированная пища, богатая мясом и насыщенными жирами, бедная фруктами, овощами и зерновыми, является фактором, повышающим риск заболевания язвенным колитом.
Явные признаки язвенного колита — диарея, боли в животе, кровяной стул, усталость, потеря веса. Из язвенного колита может развиться рак толстой кишки.
Диета
Хотя не существует специфического лечения, течение этого заболевания может облегчить диета, защищающая толстую кишку.
| Увеличьте | Сократите или исключите |
| Продукты, рекомендованные при диарее | Продукты, нежелательные при колите |
| Капусту | Гамбургеры |
| Масло примулы | Мясо |
| Рыбий жир |
Болезнь Крона
Воспаление желудочно-кишечного тракта, которое может поражать как тонкую, так и толстую кишку.
Причины заболевания недостаточно изучены. Однако болезнь Крона связана с распространённым в западном обществе рационом, бедным клетчаткой и овощами, но богатым рафинированной и обработанной пищей. Это заболевание чаще поражает любителей фастфуда.
| Увеличьте | Сократите или исключите |
| Продукты, рекомендованные при диарее | Сахар |
| Клетчатку | Гамбургеры |
| Растительное масло | |
| Рыбий жир | |
| Железо, фолиевая кислота |
Геморрой
Заболевание, связанное с воспалением и расширением геморроидальных вен в анатомически чувствительной зоне. Запор требует определённых усилий во время дефекации, они вызывают расширение вен ануса и приводят к геморрою. Если вены расширились, они не уменьшатся сами по себе. Правильная диета и гигиена могут предотвратить воспаление этих тканей и формирование тромбов внутри них (геморроидальный тромбоз). Тромбы могут быть очень болезненными и требовать хирургического лечения.
| Увеличьте | Сократите или исключите |
| Продукты, рекомендованные при запоре | Продукты, нежелательные при запоре |
| Клубнику | Острые специи |
| Чернику | Белый сахар |
| Бруснику |
Метеоризм
Метеоризм — это избыточное скопление газов в кишечнике, вызывающее спазмы и вздутие живота. Скапливающийся в кишечнике газ имеет два источника: воздух, заглатываемый во время еды, и газ, производимый бактериями кишечной флоры.
Избыток газа имеет следующие причины:
- Дисбактериоз, или нарушение микрофлоры кишечника, которое можно корректировать простыми диетическими средствами.
- Избыточное употребление продуктов растительного происхождения, богатых клетчаткой.
Диета В дополнение к нижеперечисленным продуктам рекомендуется активированный уголь, который эффективно борется с метеоризмом.
| Увеличьте | Сократите или исключите |
| Ростки | Клетчатку |
| Ароматические травы | Бобовые |
| Йогурт | Овощи |
| Хурму | Хлеб |
|
|
Молоко |
| Пасту |
Дивертикулёз Заболевание ещё называют дивертикулярной болезнью толстой кишки. Оно характеризуется образованием большого количества крошечных кист, или дивертикулов, на стенках желудочно-кишечного тракта, в особенности в толстой кишке.
Факторы, способствующие образованию дивертикулов:
- Ослабленные стенки кишечника.
- Повышенное давление внутри кишечника. Маленькие и твёрдые фекалии заставляют мышцы кишечника интенсивно сокращаться, чтобы продвигать их. В результате повышается давление на стенки кишечника. Когда дивертикулы воспаляются из-за каловых масс, не выведенных из организма, это вызывает серьёзное заболевание — дивертикулит. Это осложнение дивертикулёза следует лечить в больнице при соблюдении строгой диеты и иногда путём хирургического вмешательства.
| Увеличьте | Сократите или исключите |
| Воду | Рафинированную выпечку |
| Клетчатку | Жиры |
| Цельнозерновые продукты | Мясо |
| Фрукты | |
| Овощи | |
| Бобовые | |
По материалам книги «Здоровая пища»
врач-терапевт, гастроэнтеролог, доктор медицинских наук, профессор Мухутдинова Фарида Ибрагимовна.
21 ноября 2019
Журнал «Здоровье семьи»Кишечник человека представляет собой гофрированную трубку, длиной 7-8 м. Она подразделяется на два отдела — тонкую и толстую кишку. Тонкая кишка (длина ее колеблется от 5 до 6 м) связывает желудок с толстой кишкой. Главная функция тонкой кишки — переваривание пищи, поступившей из желудка, и всасывание необходимых организму питательных веществ. Толстая кишка длиной до 1,5 м заканчивается прямой кишкой и задним проходом. Основное назначение толстой кишки — всасывание воды и формирование каловых масс.
Синдром раздраженного кишечника — это чрезмерно чувствительная кишка, болезненно реагирующая на самые обычные жизненные ситуации, такие как завтрак, сборы на работу, предстоящее свидание, не говоря уже о таких событиях, как праздничный ужин, вызов к начальнику, ссора с близкими людьми.
Как же проявляется повышенная чувствительность кишки? Прежде всего, нарушением продвижения содержимого по своему логическому пути сверху вниз. Пищевой комок или продвигается быстрее, чем в норме, совершая маятникообразные движения, или остается в какомлибо сегменте кишки, или даже движется в обратном направлении. Cиндром раздраженного кишечника отличается от язвы желудка, воспаления легких и остеохондроза. Основное отличие состоит в отсутствии морфологической основы заболевания. Что это означает? Хорошо известно, что, например, при язвенной болезни существует дефект слизистой оболочки желудка или двенадцатиперстной кишки, при воспалении легких — участок уплотнения легочной ткани, при остеохондрозе — уменьшение высоты межпозвонкового пространства. То есть, во всех вышеперечисленных примерах есть так называемый субстрат заболевания — то, что вызывает жалобы. При синдроме раздраженного кишечника жалобы есть, а субстрата нет, по крайней мере, современными диагностическими исследованиями он не определяется.
Для синдрома раздраженного кишечника существуют диагностические критерии, так называемые “Римские критерии”, получившие свое название в связи с тем, что впервые были опубликованы в Риме. Согласно “Римским критериям”, на протяжении 12 недель за истекший год (не обязательно следующих друг за другом) могут беспокоить боль или дискомфорт в животе, вздутие живота, которые облегчаются после опорожнения кишечника, связаны с изменением частоты стула или его консистенции. Боль может изменяться от ощущения легкого дискомфорта до нестерпимой, может не иметь четкой локализации, распространяясь по всему животу, или в разное время возникать в различных областях живота. Боль может быть самая разная — жгучая, тупая, ноющая, режущая, распирающая, сжимающая и.т.д. Она обычно усиливается после приема пищи. Очень важным моментом является отсутствие болей в ночные часы. Вы не просыпаетесь от боли. Однако если у Вас нарушен сон и Вы проснулись ночью, то боли могут тут же возникнуть. Вздутие живота обычно нарастает в течение дня, достигая максимума к вечеру, и заметно усиливается после еды (чаще всего после обеда). Стул чаще всего отмечается в утренние часы, после завтрака, количество опорожнений кишечника составляет от 2 до 5, с небольшими временными промежутками. Неотложные позывы на дефекацию могут возникать после каждого приема пищи. Характерно также появление позывов на дефекацию в таких ситуациях, когда ее совершение не представляется возможной — совещание, поездки в метро, пригородных поездах, при стрессовых ситуациях. Достаточно часто из-за возникновения неотложных позывов на дефекацию Вы отказываетесь от посещения театров, кино и других общественных мест. Однако диарея никогда не возникает в ночные часы. Кроме того, масса кала остается нормальной, и, как правило, не превышает 200 г в сутки. Достаточно часто остается чувство неполного опорожнения кишечника. В стуле могут быть слизь, непереваренные кусочки пищи, однако никогда — кровь или гной. Непосредственно перед актом дефекации отмечается усиление болей и значительное уменьшение их после него. Чаще всего стул бывает “овечьим”, т.е. состоящим из мелких плотных фрагментов, “пробкообразным” — т.е. первые порции кала более плотные, чем последующие, может быть также стул в виде карандаша — узкие длинные ленты. Могут возникать так называемые запорные поносы — жидкий стул после нескольких дней его задержки. Вас может преследовать масса других проблем, таких как ощущение кома в горле при глотании, боли в эпигастральной области, чувство быстрого насыщения, тошнота и боли в правом подреберье, боли в левой половине грудной клетки, в мышцах, в суставах, в спине, головные боли, сердцебиение, ощущение перебоев в работе сердца, невозможность спать на левом боку, ощущение неполного вдоха, внутренней дрожи, учащенное мочеиспускание, снижение веса, шум в ушах, чувство слабости, ощущение “приливов” и сухость во рту.
Распространенность данного заболевания среди населения колеблется в разных странах от 9 до 48%. Однако, в связи с достаточно деликатным характером жалоб, к врачу обращаются только 14-66% больных. Чаще всего болеют городские жители в возрасте от 30 до 40 лет, причем женщины в 3-4 раза чаще, чем мужчины. Чаще всего синдром раздраженного кишечника развивается после психотравмирующих ситуаций, таких как развод, тяжелая утрата, потеря работы или других значимых происшествий, значительно реже — после перенесенной пищевой токсикоинфекции; возможна также наследственная предрасположенность. Некоторые ученые придерживаются мнения, что употребление в пищу шоколада, кофе, алкоголя, чечевицы, бобов, молочных продуктов, а также обильная еда, изменение привычного характера питания во время командировок и путешествий может явиться пусковым моментом в возникновении симптомов заболевания.
Поделиться в соц.сетях
Тонкая и толстая кишка, подготовка к ЕГЭ по биологии
Тонкая кишка
Из желудка химус (пищевая кашица) попадает в тонкую кишку — следующий за желудком отдел пищеварительного тракта, длиной 5-6 метров у взрослого человека. В составе тонкой кишки выделяют три отдела:
- Двенадцатиперстная кишка
- Тощая кишка
- Подвздошная кишка
Среда в тонкой (и толстой кишке) — слабощелочная. В ней активируются ферменты кишечника, а ферменты желудка, активные в кислой среде, попав в полость кишки, инактивируются, так как данная среда меняет конформацию их молекул, и они теряют способность расщеплять пищевые частицы.
В тонкой кишке пищеварение представлено двумя видами: пристеночное и полостное. Полостное пищеварение осуществляется в полости тонкой кишки, где ферменты действуют на пищевую массу (на крупные молекулы — полимеры).
После того как крупные молекулы расщепляются на более мелкие (олигомеры), становится возможен следующий этап — пристеночное пищеварение, которое осуществляется на наружной мембране клеток слизистой тонкой кишки.
Слизистая тонкой кишки отличается наличием особых выростов — ворсинок, которые многократно увеличивают площадь всасывания. После полостного, а затем и пристеночного пищеварения образуются мономеры — мельчайшие частицы пищи, которые всасываются в кровь (в отличие от крупных полимеров).
Запомните две основные функции тонкой кишки:
- Пищеварение
- Полостное — в полости кишки
- Пристеночное — на поверхности эпителия ворсинок
- Всасывание
В тонкой кишке окончательно перевариваются все вещества: белки, жиры и углеводы. Это происходит благодаря кишечным сокам, соку поджелудочной железы и желчи печени — в совокупности здесь присутствуют все необходимые для пищеварения ферменты.
Всасывание мономеров ворсинками тонкой кишки происходит неодинаково. Аминокислоты, образованные в результате расщепления белков, и простые углеводы всасываются в кровь, а глицерин и жирные кислоты, образованные в результате расщепления жиров, — в лимфу. Лимфатическая система соединяется с кровеносной, поэтому жиры в итоге все равно окажутся в крови.
Мышечная стенка тонкой кишки обеспечивает его моторную функцию (лат. mōtor — приводящий в движение). Внутри тонкой кишки пища перемешивается, растирается и постепенно перемещается по направлению к следующему отделу пищеварительной системы — толстой кишке.
Перемещение пищи происходит благодаря сокращению мускулатуры одних участков кишки, и расслаблению других: возникают перистальтические волны.
Толстая кишка
Состоит из слепой, ободочной (восходящей, поперечной, нисходящей, сигмовидной) и прямой кишки. Толстая кишка — конечный отдел пищеварительного тракта, длиной около 1,5 м. Участие в пищеварении толстой кишки незначительно и происходит преимущественно за счет ферментов, попавших в нее из тонкой кишки.
От слепой кишки отходит червеобразный отросток — аппендикс, воспаление которого называется аппендицит.
При нормальном пищеварении большая часть расщепленных белков, жиров и углеводов всасываются в тонкой кишке. В толстую кишку поступают непереваренные остатки вместе с растительной клетчаткой, которая ферментами человека не расщепляется.
Организм человека и других животных для расщепления клетчатки прибегает к необычному маневру. Он вступает в симбиоз с миллионами бактерий, которые заселяют нашу толстую кишку: образуется микрофлора кишечника. Благодаря бактериям в толстой кишке успешно происходит расщепление растительной клетчатки (целлюлозы).
Бактерии синтезируют витамин K, участвующий в процессе свертывания крови. В толстой кишке происходит гниение белков и разрушение не всосавшихся ранее аминокислот. Также здесь происходит формирование каловых масс и всасывание воды: за сутки в толстой кишке всасывается около 4 литров жидкости.
В состав каловых масс входят: бактерии (до 50% массы), непереваренные остатки пищи, отмершие клетки эпителия. Темный цвет калу придают распавшиеся желчные пигменты.
Достигнув конечного отдела прямой кишки, каловые массы накапливаются и растягивают ее стенки, что является причиной возникновения позыва к дефекации. Этот процесс находится под контролем коры больших полушарий и происходит произвольно, о чем свидетельствует возможность его контролировать.
Давайте подведем итоги относительно нашего изучения толстой кишки. Она выполняет следующие важные функции:
- За счет микрофлоры
- Расщепление клетчатки
- Разрушение не всосавшихся аминокислот
- Синтез витамина K
- Всасывание воды
- Формирование каловых масс
Заболевания
Болезнь Крона — тяжелое воспалительное заболевание, которое может поражать все отделы желудочно-кишечного тракта, начиная от ротовой полости, заканчивая прямой кишкой. В большинстве случаев патологический процесс затрагивает подвздошную кишку и начальный отдел толстой кишки.
Нарушаются процессы пищеварения и всасывания. Болезни Крона сопутствует слабость, боли в животе, диарея, тошнота, рвота, вздутие кишечника и потеря веса. Причина заболевания остается неизвестной, предполагают роль генетического, инфекционного и аутоиммунного факторов.
© Беллевич Юрий Сергеевич 2018-2021
Данная статья написана Беллевичем Юрием Сергеевичем и является его интеллектуальной собственностью. Копирование, распространение (в том числе путем копирования на другие сайты и ресурсы в Интернете) или любое иное использование информации и объектов без предварительного согласия правообладателя преследуется по закону. Для получения материалов статьи и разрешения их использования, обратитесь, пожалуйста, к Беллевичу Юрию.
Какова длина вашего кишечника? Длина тонкого и толстого кишечника
Тонкий и толстый кишечник являются жизненно важной частью пищеварительной системы человека. Длина тонкой кишки составляет примерно 9–16 футов (футов), в то время как толстая кишка короче и составляет около 5 футов в длину.
Кишечник находится в брюшной полости и поглощает питательные вещества, витамины и воду. Они составляют часть желудочно-кишечного тракта и последнего отдела пищеварительной системы. Вместе кишечник проходит от конца желудка до заднего прохода.
Хотя кишечник может поместиться внутри брюшной полости, он намного длиннее, чем многие думают. Точная длина кишечника также может варьироваться от человека к человеку.
Более ранние исследования, посвященные изучению длины кишечника у людей, которые пожертвовали свое тело науке, показывают, что средняя общая длина кишечника составляет около 26 футов с диапазоном от 21,9 до 30,3 футов.
Авторы исследования подчеркивают, что измерения длины кишечника редки. По этой причине нет научных доказательств того, что размер или длина кишечника коррелируют со здоровьем или влияют на то, насколько хорошо работает пищеварение.
В этой статье мы обсуждаем, что говорят исследования о длине тонкого и толстого кишечника.
Тонкая кишка на самом деле длиннее толстой кишки, но получила свое название от своего меньшего диаметра. Он расположен в нижней части живота и соединяет желудок с толстой кишкой.
Тонкая кишка вырабатывает пищеварительный сок, чтобы завершить расщепление пищи. Он также поглощает воду и питательные вещества. Если тонкий кишечник не может абсорбировать достаточно воды, у человека может развиться диарея.
Тонкая кишка состоит из трех отдельных частей:
- Двенадцатиперстная кишка: Двенадцатиперстная кишка — это первая и самая короткая часть тонкой кишки. Он завершает первую часть пищеварения, смешивая ферменты желудка и поджелудочной железы для дальнейшего расщепления пищи.
- Jejunum: Стенки тощей кишки помогают поглощать питательные вещества из пищи с помощью крошечных волосков, называемых ворсинками. Стенки также имеют круглые складки, называемые plicae Circuit. Они увеличивают общую площадь поверхности этой части тонкой кишки, помогая ей эффективно усваивать питательные вещества.
- Подвздошная кишка: Подвздошная кишка помогает абсорбировать оставшиеся питательные вещества до того, как пища переместится в толстую кишку. Он играет ключевую роль в усвоении витамина B12 и желчных кислот. Это также самый длинный отдел тонкой кишки.
Трудно измерить длину тонкой кишки у здорового живого человека, но, по оценкам исследователей, она колеблется от 9,8 до 16,4 футов.
Три участка тонкой кишки значительно различаются по длине:
- В двенадцатиперстной кишке около 7.9–9,8 дюйма (дюймов).
- Тощая кишка около 8,2 фута в длину.
- Подвздошная кишка около 9,8 футов в длину.
Предыдущее исследование показало, что общая длина кишечника коррелирует с весом, так что у людей с большим весом кишечник длиннее. У молодых людей и мужчин кишечник в среднем длиннее.
Тонкая кишка имеет длину, достаточную для того, чтобы человек мог перенести операцию по резекции тонкой кишки, чтобы удалить ее часть, если основное заболевание или состояние заставляет ее перестать функционировать.
Толстая кишка, которую врачи также называют толстой кишкой, имеет больший диаметр, чем тонкий кишечник. Основная функция толстой кишки — реабсорбция жидкости, электролитов и витаминов, а затем формирование и продвижение фекалий в прямую кишку для выведения.
Он состоит из четырех отдельных частей:
- Слепая кишка: Эта часть, также известная как илеоцекальное соединение, соединяется с кишечником. Слепая кишка помогает поглощать воду и любые оставшиеся соли.
- Толстая кишка: Ободочная кишка, самая длинная часть толстой кишки, представляет собой сегментированную часть, которая поглощает больше воды и электролитов.
- Прямая кишка: Прямая кишка хранит кал после переваривания.
- Анальный канал: Анус — это последняя часть толстой кишки, которая помогает человеку опорожнять кишечник.
Как и в случае с тонкой кишкой, общая длина толстой кишки варьируется от человека к человеку. У более тяжелых людей, молодых людей и мужчин кишечник обычно длиннее. У большинства людей его длина составляет около 5 футов.
Толстая кишка — самая длинная часть толстой кишки, в то время как слепая кишка имеет размер около 2.4 дюйма в длину. Прямая кишка имеет длину около 7,5 дюймов, а анус, самая маленькая часть толстой кишки, составляет около 1 дюйма в длину.
Некоторым людям с определенными заболеваниями может потребоваться резекция толстой кишки или колэктомия для удаления части или всей толстой кишки.
Людям, которым трудно визуализировать длину кишечника, могут пригодиться следующие сравнения:
- Толстая кишка в растянутом состоянии равна росту невысокого взрослого человека. Самые маленькие части толстой кишки размером с большой палец.
- Тонкая кишка в среднем длиннее фургона и примерно равна длине пикапа среднего размера. Длина тонкой кишки у разных людей различается примерно на рост очень высокого человека.
- Исследования показывают, что общая площадь поверхности кишечника примерно вдвое меньше площади площадки для бадминтона.
Длина кишечника может сильно различаться у разных людей. Исследования показывают, что общая длина тонкого и толстого кишечника составляет не менее 15 футов в длину.Тонкая кишка может составлять около 9–16 футов, а толстая — около 5 футов в длину.
Кишечник играет важную роль в расщеплении и усвоении питательных веществ из пищи и напитков. Как правило, длина кишечника не должна влиять на жизнь человека.
Различия в тонком и толстом кишечнике
Что такое кишечник?
Кишечник — это мышечная трубка, которая проходит от нижнего конца желудка к анусу, нижнему отверстию пищеварительного тракта.Его также называют кишечником или кишечником. Пища и продукты пищеварения проходят через кишечник, который разделен на две части, называемые тонкой кишкой и толстой кишкой.
Что такое тонкий кишечник?
Тонкая кишка состоит из трех сегментов, которые образуют проход от желудка (отверстие между желудком и тонкой кишкой называется привратником) в толстую кишку:
- Двенадцатиперстная кишка: Эта короткая часть представляет собой часть тонкой кишки, которая принимает полупереваренную пищу из желудка через привратник и продолжает процесс пищеварения.Двенадцатиперстная кишка также использует желчь желчного пузыря, печени и поджелудочной железы, чтобы помочь переваривать пищу.
- Jejunum: Средний отдел тонкой кишки быстро переносит пищу с волнообразными мышечными сокращениями к подвздошной кишке.
- Ileum: Последний отдел — самая длинная часть тонкой кишки. В подвздошной кишке всасывается большая часть питательных веществ из пищи, прежде чем они попадают в толстую кишку.
К тому времени, когда пища достигает тонкого кишечника, она уже расщепляется и превращается в жидкость вашим желудком.Каждый день в ваш тонкий кишечник поступает от одного до трех галлонов (или от шести до двенадцати литров) этой жидкости. Тонкая кишка выполняет большую часть пищеварительного процесса, поглощая почти все питательные вещества, которые вы получаете с пищей, в кровоток. Стенки тонкой кишки вырабатывают пищеварительные соки или ферменты, которые работают вместе с ферментами печени и поджелудочной железы.
Как тонкий кишечник может так много переваривать?
Глядя на тонкий кишечник как на трубу, трудно поверить, что такой узкий орган может выполнять такую большую работу.Однако внешний вид может быть обманчивым. На самом деле абсорбирующая поверхность тонкой кишки составляет около 250 квадратных метров (почти 2700 квадратных футов) — размер теннисного корта! Как это возможно? Тонкий кишечник имеет три особенности, которые позволяют ему иметь такую огромную абсорбирующую поверхность, упакованную в относительно небольшое пространство:
- Складки слизистой оболочки: Внутренняя поверхность тонкой кишки не плоская, а образована круговыми складками. Это не только увеличивает площадь поверхности, но и помогает регулировать поток переваренной пищи через кишечник.
- Ворсинки: Складки образуют множество крошечных выступов, которые выступают в открытое пространство внутри тонкой кишки (или просвета) и покрыты клетками, которые помогают поглощать питательные вещества из пищи, которая проходит через нее.
- Микроворсинки: Клетки на ворсинках заполнены крошечными волосковидными структурами, называемыми микроворсинками. Это помогает увеличить поверхность каждой отдельной клетки, а это означает, что каждая клетка может поглощать больше питательных веществ.
Хотя тонкий кишечник уже, чем толстый, на самом деле это самый длинный отрезок пищеварительной трубки, в среднем около 22 футов (или семи метров), или в три с половиной раза больше длины вашего тела. .
Что такое толстый кишечник?
Толстая кишка имеет длину около пяти футов (1,5 метра). Толстая кишка намного шире тонкой кишки и проходит гораздо более прямой путь через живот или брюшную полость. Назначение толстой кишки — поглощать воду и соли из материала, который не был переварен как пища, и избавляться от любых оставшихся продуктов жизнедеятельности. К тому времени, когда пища, смешанная с пищеварительными соками, достигает толстого кишечника, большая часть пищеварения и всасывания уже происходит.
То, что осталось, — это в основном клетчатка (растительное вещество, которое долго переваривается), мертвые клетки, оторванные от слизистой оболочки кишечника, соль, желчные пигменты (которые придают этому переваренному веществу его цвет) и вода. В толстом кишечнике этой смесью питаются бактерии. Эти полезные бактерии производят ценные витамины, которые всасываются в вашу кровь, а также помогают переваривать клетчатку. Толстая кишка состоит из следующих частей:
- Слепая кишка: Эта первая часть толстой кишки выглядит как мешок около двух дюймов в длину.Он забирает переваренную жидкость из подвздошной кишки и передает ее в толстую кишку.
- Толстая кишка: Это основной отдел толстой кишки; Возможно, вы слышали, как люди говорят о толстой кишке как таковой. Толстая кишка также является основным местом реабсорбции воды и при необходимости поглощает соли. Толстая кишка состоит из четырех частей:
- Восходящая ободочная кишка: С помощью мышечных сокращений эта часть ободочной кишки выталкивает непереваренный мусор из слепой кишки в место прямо под правым нижним концом печени.
- Поперечная ободочная кишка: Пища движется через эту вторую часть ободочной кишки, через переднюю (или переднюю) брюшную стенку, двигаясь слева направо прямо под животом.
- Нисходящая ободочная кишка: Третья часть ободочной кишки выталкивает свое содержимое от селезенки вниз в нижнюю левую часть живота.
- Сигмовидная кишка: Окончательный S-образный отрезок толстой кишки изгибается внутрь между спиралями тонкой кишки, затем выходит в прямую кишку.
- Прямая кишка: Последний отдел пищеварительного тракта имеет размеры от 1 до 1,6 дюйма (или от 2,5 до 4 см). Там собираются остатки отходов, расширяя прямую кишку, пока вы не пойдете в ванную. В это время он готов к опорожнению через задний проход.
Узнайте больше о состояниях при трансплантации кишечника.
Свяжитесь с нами
Чтобы сделать направление в Центр детской трансплантации Hillman при детской больнице UPMC в Питтсбурге для пересадки кишечника, свяжитесь с нашими координаторами по трансплантации:
Ян Блайс
Телефон: 412-692-8184
Электронная почта: [email protected]
Renee Brown-Bakewell
Телефон: 412-692-6310
Электронная почта: [email protected]
Время работы: с 8:30 до 17:00.
Факс: 412-692-6116
Экстренные направления принимаются круглосуточно по телефону 877-640-6746.
Площадь поверхности пищеварительного тракта намного меньше, чем считалось ранее — ScienceDaily
Долгое время считалось, что площадь внутренней поверхности желудочно-кишечного тракта составляет от 180 до 300 квадратных метров.Ученые из Академии Сальгренска использовали усовершенствованные методы микроскопии, которые указывают на гораздо меньшую площадь.
«На самом деле, внутренняя поверхность желудочно-кишечного тракта размером с обычную квартиру-студию», — говорит ученый Ларс Фендрикс.
Пищеварительный тракт, который проходит изо рта через пищевод и далее через кишечник, у нормального взрослого человека имеет длину около 5 метров и состоит из множества складок и выступов.
Предыдущие расчеты, которые воспроизводятся в справочниках и учебниках, утверждают, что площадь внутренней поверхности пищеварительного тракта составляет от 180 до 300 квадратных метров — это столько же или даже больше, чем у теннисного корта.
Неправильные цифры
Новое исследование Sahlgrenska Academy, опубликованное в Scandinavian Journal of Gastroentorology , показывает, что эти цифры неверны.
Ученые Ларс Фендрикс и Герберт Хеландер использовали количественные микроскопические методы, чтобы определить, что площадь поверхности желудочно-кишечного тракта у здоровых взрослых составляет «всего» от 30 до 40 квадратных метров.
Безусловно, большая часть этого тонкого кишечника.Площадь толстой кишки составляет примерно 2 квадратных метра, а площадь рта, пищевода и желудка — менее 1 квадратного метра.
Половина площадки для бадминтона
Ларс Фендрикс находит удивительным, что область желудочно-кишечного тракта — это не теннисный корт, а половина площадки для бадминтона.
«Это может показаться просто любопытным фактом, но размеры внутренней поверхности желудочно-кишечного тракта важны для усвоения питательных веществ и лекарств, и новая информация поможет нам понять, как слизистая оболочка защищает организм. от вредных факторов в кишечном содержимом », — говорит он.
Ошибочные измерения
Ученые из Гетеборга объясняют, как были получены ранее ошибочные результаты:
«Желудочно-кишечный тракт представляет собой динамическую систему, к которой трудно получить доступ в брюшной полости, что затрудняет измерения. Поскольку предыдущие измерения проводились либо во время вскрытия, либо во время абдоминальной хирургии, когда ткань расслаблена. , легко получить вводящие в заблуждение измерения », — говорит Герберт Хеландер.
Радиологические исследования
Два ученых из Гетеборга использовали данные радиологических исследований, дополненные исследованиями микроскопической структуры желудочно-кишечного тракта, где они использовали эндоскопы для получения образцов слизистой оболочки кишечника.
Ученые подчеркивают, что новые размеры действительны для здорового «среднего» взрослого человека: длина и площадь поверхности пищеварительного тракта у разных людей различаются.Кроме того, на измерение индивидуума, вероятно, влияют диета и образ жизни.
«С анатомической точки зрения 30-40 квадратных метров более чем достаточно для поглощения питательных веществ. Более того, меньшая площадь на самом деле вполне логична, поскольку означает, что риск воздействия содержимого кишечника ниже», — говорит Герберт Хеландер.
История Источник:
Материалы предоставлены Гетеборгским университетом . Примечание. Содержимое можно редактировать по стилю и длине.
Площадь поверхности пищеварительного тракта — повторное посещение
Задний план: Согласно учебникам, слизистая оболочка кишечника человека имеет размеры 260-300 м (2), то есть в масштабе теннисного корта. Однако количественные данные неполны и иногда противоречат друг другу.
Цели: Изучить литературу, касающуюся площади поверхности слизистой оболочки пищеварительного тракта человека; собирать морфометрические данные с тех частей кишечника, где такие данные отсутствуют; и для пересчета площади поверхности слизистой оболочки кишечника человека.
Методы: Сосредоточившись на кишечнике, мы провели морфометрию с помощью световой и электронной микроскопии на биоптатах здоровых взрослых добровольцев или пациентов с эндоскопически нормальными слизистыми оболочками.
Полученные результаты: Обзор литературы по интубационным или радиологическим методам указывает на длину ротовой полости около 5 м, две трети которой относятся к тонкой кишке.Однако между людьми существуют значительные различия. Внутренний диаметр тонкой кишки в среднем составляет 2,5 см, а толстой кишки — 4,8 см. Слизистая оболочка тонкой кишки увеличена в 1,6 раза за счет циркулярных складок. Морфометрические данные, полученные с помощью световой и электронной микроскопии биоптатов, демонстрируют, что ворсинки и микроворсинки вместе увеличивают площадь поверхности тонкой кишки в 60-120 раз. Поверхностное усиление за счет микроворсинок в толстой кишке составляет ∼6,5 раза. Средняя общая поверхность слизистой оболочки пищеварительного тракта в среднем составляет ~ 32 м (2), из которых около 2 м (2) относится к толстой кишке.
Заключение: Общая площадь слизистой оболочки кишечника взрослого человека не соответствует площади теннисной лужайки, а, скорее, площади половины площадки для бадминтона.
Ключевые слова: взрослый; диаметр; пищеварительный тракт; человек; длина; микроворсинки; площадь поверхности; вертикальные разрезы; ворсинки.
пищеварительная система человека | Описание, части и функции
Пищеварительный тракт начинается у губ и заканчивается у заднего прохода.Он состоит из рта или ротовой полости с зубами для измельчения пищи и языка, который служит для замешивания пищи и смешивания ее со слюной; горло или глотка; пищевод; желудок; тонкий кишечник, состоящий из двенадцатиперстной кишки, тощей кишки и подвздошной кишки; и толстая кишка, состоящая из слепой кишки, мешочка с закрытым концом, соединяющегося с подвздошной кишкой, восходящей ободочной кишкой, поперечной ободочной кишкой, нисходящей ободочной кишкой и сигмовидной кишкой, которая заканчивается прямой кишкой. Железы, обеспечивающие пищеварительный сок, включают слюнные железы, желудочные железы в слизистой оболочке желудка, поджелудочную железу, печень и ее вспомогательные вещества — желчный пузырь и желчные протоки.Все эти органы и железы способствуют физическому и химическому расщеплению съеденной пищи и, в конечном итоге, устранению неперевариваемых отходов. Их структура и функции описаны в этом разделе шаг за шагом.
Рот и структуры ротовой полости
На самом деле во рту происходит небольшое переваривание пищи. Однако в процессе пережевывания или жевания пища готовится во рту для транспортировки через верхний пищеварительный тракт в желудок и тонкий кишечник, где происходят основные пищеварительные процессы.Жевание — это первый механический процесс, которому подвергается пища. Движения нижней челюсти при жевании вызываются жевательными мышцами (жевательными, височными, медиальными и боковыми крыловидными мышцами, а также букцинатором). Чувствительность периодонтальной мембраны, которая окружает и поддерживает зубы, а не сила жевательных мышц, определяет силу укуса.
человеческий ротРотовая полость, вид спереди.
Британская энциклопедия, Inc.Пережевывание не является необходимым для полноценного пищеварения. Однако жевание действительно способствует пищеварению за счет измельчения пищи до мелких частиц и смешивания ее со слюной, выделяемой слюнными железами. Слюна смазывает и увлажняет сухой корм, при жевании слюна распределяется по всей пищевой массе. Движение языка к твердому нёбу и щекам помогает сформировать округлую массу или комок пищи.
Получите подписку Britannica Premium и получите доступ к эксклюзивному контенту.Подпишитесь сейчасГубы и щеки
Губы, две мясистые складки, окружающие рот, состоят снаружи из кожи, а изнутри — из слизистой оболочки или слизистой оболочки. Слизистая оболочка богата слизистыми железами, которые вместе со слюной обеспечивают достаточную смазку для речи и жевания.
Щеки, стороны рта, переходят в губы и имеют аналогичное строение. Отчетливая жировая прослойка находится в подкожной клетчатке (ткани под кожей) щеки; эта подушечка особенно велика у младенцев и известна как присоска.На внутренней поверхности каждой щеки, напротив второго верхнего коренного зуба, есть небольшое возвышение, которое отмечает отверстие околоушного протока, ведущего от околоушной слюнной железы, расположенной перед ухом. Сразу за этой железой находятся четыре-пять слизистых желез, протоки которых открываются напротив последнего коренного зуба.
Нёбо
Нёбо вогнутое и образовано твердым и мягким небом. Твердое небо образовано горизонтальными частями двух небных костей и небными частями верхних челюстей или верхней челюсти.Твердое небо покрыто толстой, несколько бледной слизистой оболочкой, которая является продолжением десен и связана с верхней челюстью и костями неба твердой фиброзной тканью. Мягкое нёбо переходит в переднее твердое. Сзади он непрерывен слизистой оболочкой, покрывающей дно носовой полости. Мягкое небо состоит из прочного тонкого фиброзного листа, небного апоневроза, а также глоссо-небных и глоточно-небных мышц. Небольшой выступ, называемый язычком, свободно свисает с задней части мягкого неба.
Пол рта
Пол рта можно увидеть только тогда, когда язык поднят. По средней линии находится выступающая приподнятая складка слизистой оболочки (frenulum linguae), которая связывает каждую губу с деснами, а с каждой стороны от нее есть небольшая складка, называемая подъязычным сосочком, от которой открываются протоки поднижнечелюстных слюнных желез. От каждого подъязычного сосочка кнаружи и назад идет гребень (plica sublingualis), который отмечает верхний край подъязычной (под языком) слюнной железы и на который открывается большая часть протоков этой железы.
Десны состоят из слизистых оболочек, соединенных толстой фиброзной тканью с оболочкой, окружающей кости челюсти. Оболочка десны поднимается, образуя воротник вокруг основания коронки (открытой части) каждого зуба. Ткани десен, богатые кровеносными сосудами, получают ответвления от альвеолярных артерий; эти сосуды, называемые альвеолярными из-за их связи с зубными альвеолами, или зубными впадинами, также снабжают зубы и губчатую кость верхней и нижней челюстей, в которых они находятся.
Быстрый урок анатомии: пищеварительная система человека
Справочная информация для СМИ
Пищеварительная система человека (также известная как пищеварительный тракт, желудочно-кишечный тракт, пищеварительный тракт) представляет собой серию связанных органов, ведущих от рта к анальному отверстию. Пищеварительная система позволяет нам расщеплять пищу, которую мы едим, чтобы получить энергию и питание.
Пищеварительная система, длина которой у взрослых может достигать 30 футов, обычно делится на восемь частей: рот, пищевод, желудок, тонкий кишечник (или «тонкий кишечник») и толстый кишечник. (также называемый «толстый кишечник» или «толстая кишка»), в котором печень, поджелудочная железа и желчный пузырь добавляют секреты, способствующие пищеварению.Эти органы в совокупности выполняют шесть задач: прием пищи, секрецию, движение, пищеварение, абсорбцию и дефекацию.
Рот начинает процесс с глотания и механического расщепления пищи, которую мы едим, до формы, пригодной для проглатывания, с добавлением некоторых ранних выделений, чтобы запустить процесс пищеварения. Пищевод — это мышечная трубка, соединяющая рот с желудком. Кольцеобразная мышца на конце пищевода контролирует прохождение пищи в желудок. Эта кольцеобразная мышца также контролирует возвращение пищи в пищевод.Затем желудок разжижает пищу и добавляет пищеварительные кислоты.
Оттуда содержимое желудка медленно попадает в тонкий кишечник. В тонком кишечнике происходит большая часть переваривания и всасывания питательных веществ. Есть миллионы крошечных пальцевидных выступов, выстилающих тонкий кишечник, называемых ворсинками (произносится: «ВИЛЛ-и»). Эти ворсинки способствуют усвоению питательных веществ. Выделения из печени, поджелудочной железы и желчного пузыря выводятся в тонкий кишечник и также способствуют процессу пищеварения.
Пройдя почти 20 футов тонкой кишки, неабсорбированный материал перемещается в толстую кишку (толстую или толстую кишку). Здесь оставшиеся жидкости и соли (электролиты) абсорбируются из переваренного материала. Далее бактерии расщепляют непереваренный материал, который продолжает затвердевать и в конечном итоге выходит из организма в виде фекалий через прямую кишку и задний проход во время дефекации.
Отзыв написан в августе 2014 г.
Толстая кишка: факты, функции и болезни
В организме есть два типа кишечника.Тонкая кишка связана с желудком и отвечает за среднюю часть процесса пищеварения. Толстая кишка, также называемая толстой кишкой, является частью заключительных стадий пищеварения. Это большая трубка, по которой отходы выводятся из организма.
Размер
Толстая кишка намного шире тонкой кишки, но также намного короче. По данным клиники Кливленда, длина тонкой кишки составляет 22 фута (6,7 метра). Толстая кишка всего 1,8 м (6 футов) в длину.
Эти 6 футов плотной мышцы разделены на четыре части: восходящую ободочную кишку, поперечную ободочную кишку, нисходящую ободочную кишку и сигмовидную кишку.Каждая часть представляет собой место в форме ломаного прямоугольника, которое двоеточие образует в теле. Восходящая кишка — это правая рука разорванного прямоугольника. Начало восходящей ободочной кишки называется слепой кишкой. Слепая кишка связана с тонкой кишкой и аппендиксом.
Поперечная ободочная кишка — это верхнее плечо, которое простирается с левой стороны на правую, как мост. Левая рука называется нисходящей ободочной кишкой. Сигмовидная кишка — это «сломанная» часть прямоугольника, которая образует S-образную форму, которая свисает с нисходящей кишки.Он попадает в прямую кишку.
Функция
Функция толстой кишки заключается в избавлении от пищи, оставшейся после удаления из нее питательных веществ, бактерий и других отходов. По данным клиники Кливленда, этот процесс называется перистальтикой и может длиться около 36 часов.
Во-первых, жидкость и соль удаляются из отходов, когда они проходят через толстую кишку. Затем отходы попадают в сигмовидную кишку, где они хранятся. Один или два раза в день, когда организм готов к дефекации, отходы сбрасываются в прямую кишку.
Заболевания и состояния
Есть много заболеваний и состояний, которые связаны с толстой кишкой. Колоректальный рак — это рак, который возникает в толстой или нижней части толстой кишки рядом с прямой кишкой. Это одна из наиболее частых причин смерти, связанной с раком. По оценкам Американского онкологического общества, в 2015 году в США будет 93 090 новых случаев рака толстой кишки, и каждый 20-й заболеет колоректальным раком в течение своей жизни.
Полипы — это аномальные разрастания ткани на внутренней оболочке толстой или прямой кишки, которые, по данным Американского онкологического общества, являются доброкачественными незлокачественными опухолями.Эти полипы иногда могут перерасти в рак, но во многих случаях — нет. Есть несколько видов полипов. Аденоматозные полипы могут переходить в рак и считаются предраковыми. По данным Американского онкологического общества, гиперпластические полипы и воспалительные полипы обычно не являются предраковыми, хотя некоторые в медицинском сообществе считают, что они могут быть признаками будущего рака толстой кишки. На всякий случай врачи обычно удаляют все полипы.
Дисплазия толстой кишки — это когда пятно клеток на слизистой оболочке толстой кишки выглядит ненормально под микроскопом.Эти клетки не являются злокачественными, но со временем могут превратиться в рак. У людей, которые в течение многих лет страдали такими заболеваниями, как язвенный колит или болезнь Крона, может развиться дисплазия толстой кишки.
Спастическая толстая кишка, также называемая синдромом раздраженного кишечника, — это больше, чем просто проблема толстой кишки. По данным клиники Майо, это спонтанные сокращения или потеря движения мышц тонкого и толстого кишечника.
Связанные: Заболевания и состояния, влияющие на толстую кишку и пищеварительную систему:
Есть много способов улучшить здоровье толстой кишки.Придерживайтесь здоровой, сбалансированной диеты, полной фруктов и овощей, потребляйте диету, богатую клетчаткой, пейте достаточное количество воды, регулярно занимайтесь спортом и следуйте рекомендованным рекомендациям по скринингу на рак толстой кишки и колоноскопии, доктор Аджай Гоэль, директор отдела эпигенетики и профилактики рака и геномика в Медицинском центре Университета Бэйлора в Далласе, штат Техас, сообщили Live Science.
Добавки, такие как куркумин и омега-3, могут помочь уменьшить хроническое воспаление, сказал Гоэль. Также могут быть полезны другие витамины.«Низкий уровень витамина B6 был связан с повышенным риском некоторых видов рака, таких как толстая кишка и когнитивные нарушения», — сказала Live Science доктор Шерри Росс, эксперт по женскому здоровью в Центре здоровья Providence Saint John’s в Санта-Монике, Калифорния.
Исследование показывает, что прием куркумина и босвеллиевой кислоты может помочь предотвратить рак толстой кишки. «Некоторое время мы знали, что куркумин и босвеллия обладают мощными противораковыми свойствами, — сказал Гоэль, один из авторов исследования. — В этом исследовании мы исследовали, как они работают вместе, чтобы уменьшить пролиферацию и увеличить остановку клеточного цикла и апоптоз (различные механизмы уничтожения раковых клеток).Мы обнаружили, что эти два соединения вместе активируют более широкий набор генных регуляторов, называемых микроРНК, с более широким спектром воздействия по сравнению с любым соединением по отдельности ».
Очищает толстую кишку
Многие люди используют очистку толстой кишки как средство для поддержания здоровья толстой кишки. Этот процесс включает в себя прием слабительных средств, чая, порошков или добавок, использование клизм или промывание толстой кишки (гидротерапия) для промывания толстой кишки. Очищение может иметь побочные эффекты, а некоторые методы даже могут быть опасными.Мнения врачей по поводу очищения разошлись. Сама функция толстой кишки заключается в удалении токсинов, поэтому многие врачи и медицинские группы, такие как клиника Майо, считают, что в очищении нет необходимости, и советуют не проводить его или проявлять осторожность. Другие, такие как Гоэл, считают, что они могут быть полезны.
«Да, очищение толстой кишки может быть очень полезным для удаления / вымывания токсинов из организма, но нужно помнить, что эти очищающие средства (должны быть) как можно более естественными и не должны содержать сильных / агрессивных химикатов, поскольку они могут обеспечивает временное облегчение, но в долгосрочной перспективе может отрицательно сказаться на здоровье толстой кишки », — сказал Гоэль.
Связанные страницы о человеческом теле
Части человеческого тела
- Мочевой пузырь: факты, функции и заболевания
- Человеческий мозг: факты, анатомия и картографический проект
- Уши: факты, функции и заболевания
- Пищевод : Факты, функции и болезни
- Как работает человеческий глаз
- Желчный пузырь: функции, проблемы и здоровое питание
- Сердце человека: анатомия, функции и факты
- Почки: факты, функции и заболевания
- Печень: функции, отказы и Болезнь
- Легкие: факты, функции и заболевания
- Нос: факты, функции и заболевания
- Поджелудочная железа: функция, расположение и заболевания
- Тонкий кишечник: функция, длина и проблемы
- Селезенка: функция, расположение и проблемы
- Желудок : Факты, функции и заболевания
- Язык: факты, функции и заболевания
Системы человеческого тела
- Circulat ory System: факты, функции и заболевания
- Пищеварительная система: факты, функции и заболевания
- Эндокринная система: факты, функции и заболевания
- Иммунная система: болезни, нарушения и функции
- Лимфатическая система: факты, функции и заболевания
- Мышечная система: факты, функции и заболевания
- Нервная система: факты, функции и заболевания
- Репродуктивная система: факты, функции и заболевания
- Дыхательная система: факты, функции и заболевания
- Скелетная система: факты, функции и заболевания
- Кожа: факты, заболевания и состояния
- Мочевыделительная система: факты, функции и заболевания
Дополнительные ресурсы
.

