
Если болит поджелудочная, значит, в работе желудочно-кишечного тракта произошло нарушение. Нет такого лекарства, которое могло бы полностью восстановить воспаленные ткани железы. Снять обострение и предотвратить патологические изменения этого важного органа можно лишь с помощью диетического питания и здорового образа жизни. С заболеванием железы люди чаще всего сталкиваются после 40 лет. В детском и юношеском возрасте патология в форме панкреатита наблюдается редко.
Функции поджелудочной железы в организме человека
Особенности органа, принимающего участие в пищеварении, заключаются в том, что он состоит из двух функциональных частей:
- Экзокринной (внешней) — вырабатывает панкреатический сок, содержащий пищеварительные ферменты.
- Эндокринной (внутренней) — синтезирует гормоны для регулирования обменных процессов в организме (углеводного, жирового, белкового).
- Любые нарушения функций поджелудочной представляют угрозу для всего организма. Если начало болеть в области, где расположена железа, нужно немедленно обратиться за врачебной помощью.
Характер и локализация болей
Частыми патологиями пищеварительной железы является панкреатит и наличие кальцинатов (камней) в ее выводных протоках. Воспаление поджелудочной может быть острым и хроническим, а значит, и болеть она может по-разному. Как понять, что болит поджелудочная:
- При остром панкреатите внезапно начинает болеть и колоть в левом боку под ребрами. Боль резкая и сильная, может носить опоясывающий характер. Спазмолитики не снимают обострение. В левой части живота перестает болеть только тогда, когда больной присядет и согнется. Поджелудочная может увеличиться настолько, что человек ощущает давление на ребра изнутри. На фоне такого состояния нарушается ритм дыхания.
- Обострение хронического панкреатита возникает после еды, обычно после употребления жирной, острой или жареной пищи. Болевые ощущения носят нечеткий ноющий характер. Болеть начинает в области пупка, затем боль поднимается выше, может отдавать в оба подреберья. Продолжительная боль в поджелудочной может сопровождаться вздутием живота, диареей, резкой потерей веса.
Зная признаки боли поджелудочной железы первичного типа, можно предотвратить обширное поражение тканей органа и исключить преобразование острой патологии в хроническую.
Почему болит поджелудочная железа основные причины
Основные причины, от чего болит поджелудочная железа, — это неправильное питание и частый прием алкоголя. Эти два фактора, которым способствует сам человек, могут спровоцировать некроз — завершающий этап острого панкреатита или предшествующий его хронической форме.

Другие причины боли в поджелудочной железе могут представлять собой:
- Последствие хирургической операции на желчном пузыре или другом близлежащем органе.
- Травмирование поджелудочной. Разрыв паренхимы железистого органа может случиться, если человек сильно ушибся при падении или на орган было оказано сильное механическое давление (например, при автокатастрофе).
- Длительный прием лекарств. Негативное воздействие на поджелудочную оказывают гормональные препараты, контрацептивы, содержащие эстроген, мочегонные средства, передозировка витамина Д.
- Желчекаменная болезнь — закупорка кальцинатами общего канала, ведущего в 12-перстную кишку, приводит к накоплению панкреатической жидкости в выводных каналах железы. Такое состояние провоцирует воспаление тканей органа изнутри.
Вопрос, может ли болеть поджелудочная от голодания, покажется странным тем людям, которые уверены, что именно голод позволяет разгрузить этот пищеварительный орган. Воспаление возникает при недостатке белковой пищи в ежедневном меню. Поэтому диета при заболевании поджелудочной должна составляться специалистом.
Диагностические мероприятия
Если беспокоит поджелудочная железа, то, чтобы узнать причину появившейся боли, необходимо обратиться в поликлинику для прохождения обследования. Диагностика болезней этого органа проходит посредством таких методов:
- Поверхностная пальпация (прощупывание). При остром и обострившемся хроническом панкреатите может болеть кожа в области расположения поджелудочной железы. Напряженные мышцы передней брюшной стенки указывают на явное воспаление паренхимы. Напряжение может отсутствовать на первой стадии заболевания поджелудочной.
- Дуоденальное зондирование. Погружение зонда в главный проток железы позволяет оценить состояние ее тканей и полноценность выполняемых ею функций.
- Анализ крови и мочи. Повышенный уровень панкреатической амилазы в биоматериале указывает на наличие воспаления в железе.
- Ультразвуковое обследование. Оно показывает патологические изменения в структуре железы, помогает выявить кисту и опухоль.
- Магнитно-резонансная томография. Дает четкую картину состояния протоков и тканей железистого органа.
- Рентген. Применяется для оценки выводных протоков поджелудочной (сужение, расширение).
Установив, откуда взялась боль в области поджелудочной железы, врач выбирает направление лечения, которое обязательно носит комплексный характер.
Первая помощь в домашних условиях при острой боли в поджелудочной
Первая помощь при болях в поджелудочной острого характера оказывается по следующей схеме:
- Больному помогают принять удобную для него лежачую позу, обеспечивают полный покой.
- С целью снятия спазма на место, где болит, кладут грелку с холодной водой.
- Если спустя 20 минут после прикладывания холода поджелудочная не перестала болеть, то до приезда скорой медицинской помощи больному дают 1-2 таблетки Но-шпы с минимальным количеством воды.
Когда болит поджелудочная железа, а возможность получить врачебную помощь отсутствует, единственным лекарственным средством, которым можно воспользоваться в домашних условиях, является Но-шпа (Дротаверин). Препарат можно принимать с целью снятия острой боли не более, чем 2 суток подряд.
Что делать, если болит поджелудочная железа: лечение
Когда поджелудочная начинает внезапно болеть, человеку следует отказаться от пищи и питья.
Если есть возможность, то нужно сразу отправиться на прием к участковому терапевту или гастроэнтерологу. Врач назначит обследование, после которого будет сформирована схема восстановления здоровья.
Медикаментозная терапия
Как лечить боли пищеварительной железы, скажет точно только врач. Самостоятельно лечить любые заболевания поджелудочной опасно для здоровья. В лучшем случае человека ждет сахарный диабет, в худшем — полное омертвение тканей больного органа с последующим летальным исходом. Медикаментозная терапия при болях в поджелудочной зависит от типа и сложности протекания болезни. Схема лечения может включать в себя:
- Холинолитики — применяют для снятия боли. При хроническом панкреатите назначают Гастрин, Пирензепин, Гастрозипин. При острой форме боли, в качестве средств скорой помощи, — Платифиллин, Метацин.
- Электролитный раствор Рингера — позволяет восстановить водно-электролитный баланс в организме и вывести токсины. Необходим, если острый панкреатит сопровождается рвотой и диареей.
- Плазмозаменители (Лактасол, Ионостерил) — вливаются внутривенно при уменьшении объема плазмы с целью разжижения густой крови и восстановления белкового обмена.
- Антигистамины (Супрастин, Димедрол, Кларитин) — усиливают действие анальгетических препаратов (Анальгина, Баралгина), назначают при хронической форме болезни.
- Антибиотики (тетрациклины) — назначают при изменении структуры тканей поджелудочной на фоне инфекции, которая может возникнуть в результате ранения органов брюшной полости.
- Инсулиноглюкозная терапия — подкожно при инсулиновой недостаточности вводят инсулин. Этот гормон необходим для углеводного обмена, его вырабатывает эндокринная часть железы, глюкоза внутривенно нужна при лечебном голодании.
- Анаболические стероиды (Метандростенолон, Ретаболил) — прописывают больным, которые резко сбросили вес, с целью повышения усваиваемости белка их организмом. Препараты повышают аппетит, способствуют нарастанию массы тела, улучшают общее состояние здоровья.
- Ферментные лекарства (Креон, Фестал, Панкреатин) — временно обеспечивают отдых поджелудочной железе, нормализуют пищеварительный процесс.
- Витамины — при хронической форме болезни назначают перорально или внутривенно витамины группы B, А, С.
После снятия боли в области пищеварительной железы больному рекомендуют, с целью увеличения продолжительности ремиссии, отправиться на санаторно-курортное лечение или в гастроэнтерологический санаторий.
Диета
В первые дни заболевания пациенту прописывают лечебное голодание с питьем негазированной минеральной воды и отвара шиповника. Как только больной начинает идти на поправку, ему разрешается овсяная каша. Когда поджелудочная перестает болеть, его переводят на диету, содержащую только диетические жиры.

Меню человека с больной поджелудочной включает в себя:
- первые блюда на овощном бульоне,
- слизистые каши (овсянка, рис, перловка),
- диетическое мясо (телятина, кролик, курица), нежирные сорта рыбы (треска, минтай, камбала),
- овощи в тушеном виде (картофель, тыква, кабачки, морковь, свекла, цветная капуста),
- нежирные кисломолочные продукты (творог, кефир, ряженка, твердый сыр), сливочное масло несоленое, обезжиренное свежее молоко для приготовления каш,
- подсушенный пшеничный хлеб,
- фруктово-ягодные соки (смородина, вишня, гранат), черный некрепкий или травяной чай без сахара.
Из меню исключают кофе, сдобу, жирные и жареные блюда, копченые продукты, маринады и соленья, щавель. Больной орган может начать болеть даже от грибов и корневых овощей. При болезнях поджелудочной категорически противопоказаны напитки, которые содержат спирт.
Методы народной медицины
Народные методы лечения поджелудочной лучше применять после консультации у врача. При использовании домашних средств всегда существует вероятность побочных эффектов, которые обычно проявляются зудящей сыпью на коже и ухудшением работы пищеварительного тракта. Внезапно могут начать болеть почки или возникнет печеночная недостаточность.
Молочко от боли в поджелудочной
Как приготовить: 100 г овса промыть, залить полностью теплой водой, поставить в теплое темное место на 2 суток. Овес прорастет. Его нужно подсушить и перетереть в порошок, вновь просушить. Затем 1 ст. л. овсяной муки залить 200 мл холодной воды. Тщательно перемешанный состав довести до кипения на среднем огне.
Как использовать: принимать лекарство из проросшего овса следует в теплом виде за 20 минут до еды (2 раза в день).
Результат: при регулярном употреблении овсяного молочка поджелудочная перестает болеть. Овес обладает противовоспалительным и спазмолитическим эффектом, способствует улучшению углеводного обмена в железе.
Компресс из простокваши при острой боли
Как сделать: хлопковую тонкую простыню пропитывают холодной простоквашей.
Как использовать: компресс кладут так, чтобы он покрывал эпигастральную область и левое подреберье. Компресс накрывают полиэтиленовым пакетом. Укутывают больную часть тела теплым платком. Продолжительность лечения пищеварительной железы не менее 4 недель.
Результат: компресс снимает боль, воспаление, способствует восстановлению функций железы. Она перестает болеть из-за раздражения компрессом кожного покрова, на фоне которого в больном органе меняется напряженность сосудов, нормализуется секреторная активность, улучшается обмен веществ в клетках.
Лечебная каша на завтрак
Как приготовить: с вечера 1 ст. л. гречневой муки (гречку нужно перемолоть самостоятельно) залить 250 мл обезжиренного кефира, тщательно перемешать, накрыть и оставить до утра.
Как употреблять: лечебную кашу нужно съесть на затрак. Также в течение дня нужно пить чай, который готовится из одинаковых частей корня девясила, зверобоя, мяты перечной, сушеницы, укропных семян, кориандра (1 ст. л. сбора залить 250 мл крутого кипятка).
Результат: лечебный завтрак и травяной чай избавляют от острой боли в области поджелудочной, обеспечивает продолжительную ремиссию. Рецепт применяют до тех пор, пока железа совсем не перестанет болеть.
Профилактика заболевания
Чтобы поджелудочная железа не начала вновь болеть после лечения, необходимо:
- Отказаться от спиртного.
- Правильно питаться.
- Вести здоровый образ жизни.
- Принимать витамины для укрепления иммунитета.
- Избегать тяжелых физических нагрузок.
- Периодически проходить обследование у терапевта или гастроэнтеролога.
Профилактика заболеваний поджелудочной — это мера, которая помогает предупредить возникновение обострений и осложнения болезни, а также способствует улучшению здоровья людей с хронической формой панкреатита.
1
Клинические проявления воспаления поджелудочной железы могут быть сходны с другими заболеваниями органов пищеварительной системы. Поэтому для правильной постановки диагноза необходимо в первую очередь пройти консультацию у гастроэнтеролога, который, прежде чем назначить адекватное лечение, порекомендует пациенту пройти тщательное исследование органов ЖКТ.
Своевременное выявление нарушений в железе позволит избежать многих нежелательных последствий в организме.
Болезни поджелудочной железы на сегодняшний день, несмотря на современные достижения медицины, являются большой проблемой для мужчин и женщин, которую возможно решить лишь совместными усилиями врачей и самого больного.
Если пропустить начальную стадию заболевания, и вовремя не принять меры по восстановлению функций железы, единственно эффективным методом лечения будет срочное хирургическое вмешательство. При этом ни один даже самый квалифицированный специалист не сможет гарантировать успешный исход операции.
Наиболее частыми причинами воспаления поджелудочной железы являются:
- Желчнокаменная болезнь, при которой разрушаются стенки желчного протока;
- Употребление жирной, острой и жареной пищи и несоблюдение режима питания;
- Чрезмерное увлечение крепкими спиртными напитками;
- Малоподвижный образ жизни.
В последнее время возросло количество случаев панкреатита вирусной и бактериальной этиологии. Это может быть опасно тем, что грозит больному распространением воспалительного процесса по всему организму.
Как правило, выявить патологические изменения в железе можно только в остром течении заболевания, тогда как в период ремиссии болезнь практически не проявляет себя.
Именно поэтому больной не придает сильного значения некоторым сбоям в организме, таким как нарушение пищеварительного процесса, расстройство кишечника и небольшое повышение температуры тела.
Первые признаки болезни
Необходимо учитывать тот факт, что воспаление поджелудочной железы наиболее опасно в детском возрасте, хотя у взрослых эта болезнь все же встречается чаще, чем у детей.
Зачастую панкреатит наблюдается у детей в переходном возрасте или при изменении рациона питания, когда ребенок переходит на искусственные смеси или во время прорезывания зубов. Также любая непривычная обстановка и стресс могут привести к нарушениям работы поджелудочной железы.
Симптомы, характерные для панкреатита:
- Повышение температуры тела;
- Бледность кожных покровов;
- Тошнота и рвота;
- Острые боли в подреберье опоясывающего характера;
- При пальпации напряжение передней стенки брюшины;
- Общая слабость, потливость, озноб.
Но все же первичным признаком воспаления поджелудочной железы является сильный болевой синдром. Если долгое время не обращать внимания на сигналы организма, железа начинает вырабатывать чрезмерное количество ферментов, что в итоге может привести к отеку тканей органа.
Наличие в поджелудочной железе крупных нервных окончаний, которые затрагиваются при увеличении объема органа, становится причиной резких нарастающих болей. Иногда принятие определенной позы, когда больной скручивается калачиком или наклоняется в сидячем положении слегка вперед, немного облегчает опоясывающую боль в подреберье.
Обострение панкреатита
При остром панкреатите к остальным симптомам добавляется высокая температура тела. Это происходит вследствие всасывания в кровь токсинов, образующихся из поврежденных клеток, что в итоге приводит к интоксикации организма. У больного открывается сильная рвота, после которой больной, как правило, не испытывает облегчения.
Об остром периоде заболевания можно говорить лишь в том случае, когда обращение к врачу по поводу данных симптомов является первичным.
Симптомы хронического панкреатита
Если раньше уже были подобные проявления, и, несмотря на пройденное лечение, в поджелудочной железе возникли повторные изменения, то в таком случае можно говорить об обострении хронической стадии болезни.
Также хронический панкреатит может вызвать нарушение процесса пищеварения в кишечнике. При этом больной зачастую жалуется на вздутие живота и метеоризм, к которым может добавиться стойкий понос. В некоторых случаях присоединяется боль в эпигастрии, обычно прекращающаяся после приема пищи.
К тому же у пациента пропадает аппетит, его могут беспокоить головная боль и головокружение. Это свидетельствует об уже начавшихся деструктивных процессах в органе. При длительном нарушении пищеварения происходит постепенное снижение веса больного, а вследствие плохого всасывания полезных веществ развивается авитаминоз.
Intoxic — антигельминтное средство, которое безопасно выводит паразитов из организма.
Intoxic лучше антибиотиков, потому что:
1. В короткий срок убивает паразитов и мягко выводит их из организма.
2. Не вызывает побочных эффектов, восстанавливает органы и надежно защищает организм.
3. Имеет ряд врачебных рекомендаций, как безопасное средство.
4. Имеет полностью натуральный состав.
При любых вышеперечисленных симптомах, которые возникают во время деструктивных изменений в поджелудочной железе, необходимо сразу же обратиться к врачу.
В случае острого панкреатита или при повторных его проявлениях не следует самостоятельно заниматься лечением болезни. Только квалифицированная медицинская помощь и своевременное диагностическое обследование помогут выявить причину нарушений в организме, и впоследствии устранить патологические процессы.

Тех, кто не знает, где находится поджелудочная железа в организме, становится все меньше. Печальная тенденция имеет свои первопричины в виде некачественной пищи, переизбытка сладкого в рационе, гормональных сбоев и других подобных нарушений. Скопление органов в брюшине не позволяет определить причину боли или безапелляционно отнести ее на счет поджелудочной без надлежащей диагностики. Как определить, болит желудок или поджелудочная железа, не имея медицинских знаний?
Анатомическая связь органов
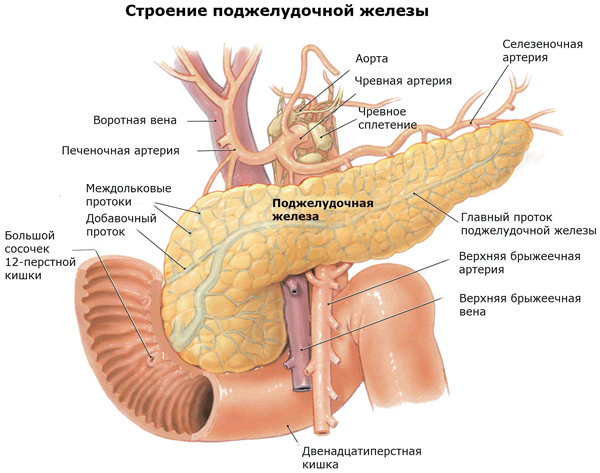
Своим названием эндокринно-экзокринный орган поджелудочная железа обязан анатомам. Но чем более технически оснащенной становилась медицина, тем точнее определялось истинное расположение органов и желез в организме. Поджелудочная железа располагалась под желудком из-за горизонтального положения трупов на прозекторском столе, а при вертикальном стоянии живого тела она находится за желудком, на одном с ним уровне. Закрывают ее изгибы двенадцатиперстной кишки. Строение железы:
- головка – контактирующая с двенадцатиперстной кишкой,
- тело – располагающееся за желудком,
- хвост – ближе к селезенке,
- среди железистой ткани поджелудочной железы разбросаны эндокринные островки Лангерганса, наибольшее их количество сосредоточено в хвостовой части органа.
У железы прагматичные функции, которые она должна выполнять постоянно как экзокринный и эндокринный орган:
- расщеплять белки, жиры и углеводы,
- нейтрализовать кислоту, поступающую в кишечник (для сохранения целостности последнего),
- вырабатывать жизненно важные гомоны – инсулин, гликоген.
Врачи всегда исследуют брюшину с помощью пальпации. Это первый способ определить действительную локацию боли и орган, который болит. Беспокоит поджелудочная железа или желудок? Как узнать или отличить, что болит печень? Точное определение даст только специалист, к которому желательно попасть на прием для грамотной консультации. Для этого он использует не только пальпацию или сбор анамнеза, но и обязательно назначит целый ряд анализов.
Как определить, болит желудок или поджелудочная
Болеть может сильно или слабо, боль бывает продолжительная или нарастающая, интенсивная, острая, колющая.
Какой именно орган болит? Статистика свидетельствует:
- у мужчин на 35% чаще, чем у женщин, болит ЖКТ,
- болит печень из-за алкоголя – в 45% случаев это заканчивается смертью пациента,
- острый панкреатит смертелен в 17% случаев.
Как понять, что болит поджелудочная железа или на ранней стадии выявить гастриты, язвы, рефлюксы, дуодениты, колиты? Адекватная диагностика при первых проявлениях боли крайне важна.
Особенности болевого синдрома поджелудочной
Чтобы понять, что болит поджелудочная железа, а не другой орган, необходимо прислушаться к боли. Желательно определить, есть ли у нее определенная локализация. Основной показатель, если сильные боли появились с правой и левой стороны, а также наблюдаются в поясничном отделе, то есть, наблюдается опоясывающая боль.
Дополнительно на то, что болит поджелудочная, указывают такие симптомы:
- Мышцы живота не будут напряжены, ведь сама железа располагается чуть отдельно от забрюшинных органов. Врач должен проверить и уточнить, возможно, у пациента очень сильно болит спина. Это тоже из числа опознавательных признаков, указывающих, что у пациента именно панкреатит (воспаление поджелудочной железы).
- Болит поджелудочная в ситуациях, связанных с приемами пищи или алкоголя. Ферменты, расщепляющие пищу, во время панкреатита могут поступать прямо в кровь или раздражать стенки близрасположенных органов. Как только пища попала в желудочную полость и начался процесс ее переваривания – болезненные ощущения автоматически станут усиливаться.
- Повышение температуры тела. Это реакция на воспаление в организме. Когда болит живот и при этом повышена температура – это очень серьезный симптом. Чтобы не стать жертвой запущенного жирового или геморрагического, панкреонекроза, раковой опухоли (первичной или давшей метастазирование) – необходимо посоветоваться со специалистом.
Есть и дополнительные симптомы панкреатита:
- тошнота с приступами сильной рвоты и кислым послевкусием,
- вздутие живота,
- сильнейшая отрыжка,
- постоянная сухость в ротовой полости,
- иногда наблюдается посинение кожных покровов в области пупка.
При нарушениях в работе железы всегда происходит сбой в выработке гормонов. Это чревато развитием сахарного диабета (из-за отсутствия инсулина), расстройством пищеварительных процессов, постоянным токсикозом или изменением вкусовых пристрастий.
Как распознать боль в желудке
Диагностика и специфические симптомы – разные для каждой из форм, хотя имеются и некие схожие общие проявления.

Гастриты (воспаления слизистой оболочки разных частей желудка) могут вызывать:
- изжогу, рвоту, отрыжку (при ограниченном гастрите на выходном отделе желудка),
- чувство тяжести, иногда отрыжка, как при сильном переедании (процесс хронический, приводящий к возникновению язвы).
Диагностика и специфические симптомы
Как определить, что болит поджелудочная или желудок? Необходимо исследовать симптомы. С болезнями поджелудочной связана целая система диагностики:
- Точка Мейо-Робсона – выявляется при остром панкреатите, находится на линии между пупком и серединой реберной дуги с левой стороны. Простукивания в этой точке будут болезненны, если поражен хвост железы, но не дадут эффекта при поражении головки или тела.
- Боль по Керте – болезненное ощущение на 5 см выше пупка в левую сторону. Проявляется у 60% пациентов, стихает при наклоне туловища вперед.
- Простукивание по Раздольскому – спровоцирует сильный болевой синдром при острой форме панкреатита, поскольку усиливает выброс ферментов в кровь.
- Поражение по Мондору – синяки или пятна, которые возникают из-за разрушения капилляров. Это признак тяжелой интоксикации и некроза тканей, требует незамедлительной госпитализации пациента. Синяки от мелких кровоизлияний зафиксировал и Холстед – американский хирург.
- Кулен и Грей-Тернер отметили, что геморрагическая форма проявляется кровоподтеками вокруг пупочной впадины.
Симптомы Шоффара и Дежардена фиксируют правостороннее появление боли при панкреатите. Признаки болезни поджелудочной железы получились очень узнаваемые. Для сравнения обратим внимание на проявления болезней желудка.
- В случае, если появилась язва (то есть устойчивые дефекты стенок желудка), у больного наблюдаются не интенсивные, «терпимые» боли. Часто возникают голодные боли (на пустой желудок) либо ритмичные (возникающие через индивидуальный для каждого отрезок времени после принятия пищи). Язва сопровождается отрыжкой и запорами, а из-за повреждения кровеносных сосудов она чревата кровотечениями.
- Рак желудка – одна из наиболее частых опухолей, диагностируемых онкологами. Его появление обусловлено как генетическими причинами, так и несоблюдением диетических норм. Все перечисленные ранее болезни смогут стать предвестниками появления злокачественного новообразования. Основная симптоматика рака проявляется поздно – нарушение обмена веществ, утомляемость, снижение аппетита, беспричинная депрессия. Лечение в данном случае только оперативное.
- Функциональные расстройства – заболевание самостоятельное, не нарушающее целостности клеток желудка и в большей степени имеющего психосоматическую природу. Основной симптом – изжога из-за повышенной кислотности сока.
- Эрозии – повреждения или дефекты слизистой поверхности, при заживлении не оставляющие рубцов, в отличие от язв. Часто не дают никакой симптоматики либо сразу возникновение кровотечений.
Анализы крови и мочи необходимы при подозрениях на любую из указанных болезней. В случае с дефектами поджелудочной необходимо выявление ферментов в крови рядом с органами пищеварения.
Особенности лечения
Лечение острого и хронического панкреатита отличается, но пациентам нужно отнестись к назначениям со всей серьезностью.
Острая форма панкреатита требует:
- госпитализации, воздержания от пищи, полного покоя,
- препаратов для снятия болевого синдрома и спазмов,
- курса капельниц, направленных на борьбу с обезвоживанием организма,
- препаратов для заместительной терапии, способствующих поддержанию пищеварения.
Лечение хронического панкреатита более щадящее, ведь болезнь не проявляется сильными болями постоянно. Пациенту желательно отказаться от курения и алкоголя, чтобы обезопасить свой организм от раковой опухоли. Соблюдать диету, применять фитотерапию. Ферментные препараты принимаются циклически, по назначению врача. В некоторых случаях не обойтись без хирургического вмешательства. Операции необходимы при раке, панкреонекрозе, кистах, при травмах органа.
Часто требуется абсолютное голодание, чтобы исключить работу поджелудочной. Необходимо обильное питье, но вода не должна содержать подсластителей и газа. Спазмолитики помогают расслабить мышцы, а разжижающие желчь препараты – избавиться от излишков ферментов.
1
Поджелудочная железа – главный орган пищеварительной системы, так как именно она является ответственной за синтез ферментов, необходимых для расщепления и усвоения пищи. Однако она часто подвергается воздействию негативных факторов, в результате чего ее работа нарушается и начинают развиваться различные заболевания. Симптомы болезни поджелудочной железы у женщин практически ничем не отличаются от признаков патологий этого органа у мужчин. Чтобы их своевременно обнаружить и начать лечение, необходимо точно знать, где находится поджелудочная, как она болит и какие дополнительные симптомы возникают при ее воспалении.
Расположение поджелудочной железы
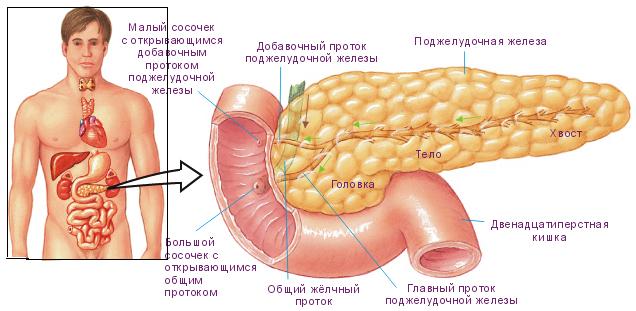
Поджелудочная железа имеет вытянутую форму и своим внешним видом напоминает улитку или свернувшегося червяка. Ее основная часть (тело) располагается за задней стенкой желудка, в то время как хвостовая часть уходит под левое подреберье и примыкает к селезенке. Головка железы находится с правой стороны и соединяется выводными протоками 12-перстной кишки, через которые производится выброс панкреатического сока.
Учитывая такое расположение органа, можно сказать, что находится он практически со всех сторон верхней части живота. Боль, которая появляется при его воспалении, может возникать как справа и слева, так и посредине. А если брать во внимание тот факт, что рядом с поджелудочной находятся и другие органы, то нередко их воспаление также воспринимается как больная поджелудочная железа. Чтобы поставить точный диагноз, недостаточно знать все симптомы заболевания поджелудочной железы. Необходимо также пройти полное обследование, которое включает в себя УЗИ, КТ и МРТ. Эти методы диагностики позволять не только выявить болезнь, но и дать полноценную оценку состояния поджелудочной и находящихся рядом с ней органов.
Почему развиваются болезни поджелудочной
Причины, по которым в поджелудочной железе начинают развиваться патологические процессы, различны. Но чаще всего она подвергается воспалению после сильного переутомления, виной которого становится сам человек. Употребление жирной, жареной и мучной пищи в больших количествах оказывает сильную нагрузку на железу и усиливает выработку пищеварительных ферментов.
Из-за постоянной нагрузки и отсутствия отдыха в клетках железы начинает развиваться воспаление. Оно, в свою очередь, приводит к отечности паренхимы. Увеличенные ткани поджелудочной сдавливают выводные протоки, которых внутри нее множество. Панкреатический сок не может проходить по суженным протокам и начинает застаиваться внутри железы, запуская в ней процесс самопереваривания (пищеварительные ферменты начинают «поедать» клетки поджелудочной). Затем развивается некроз (отмирание тканей) и возникает дисфункция поджелудочной.

Неправильное питание – главная причина развития болезней поджелудочной
Однако нужно сказать, что подобные расстройства провоцируют не только «вредные» и «тяжелые» для железы продукты, но и другие факторы, среди которых находятся:
- длительный прием лекарственных препаратов (это главная причина воспаления поджелудочной у женщин, так как большинство из них принимают противозачаточные средства, причем делают они это беспрерывно и на протяжении нескольких лет),
- злоупотребление спиртными напитками,
- курение,
- частые стрессы,
- физические и эмоциональные переутомления,
- другие заболевания пищеварительного тракта (язва желудка, гастрит, желчнокаменная болезнь и т.д.).
Первичные симптомы воспаления
Воспаление паренхимы поджелудочной железы в медицине именуют панкреатитом. Врачами уже давно были установлены первые признаки развития этого недуга, на которые многие люди даже и не обращают внимания. А зря, так как именно на начальных стадиях возникновения панкреатита имеются высокие шансы сохранить функциональность железы.
Самым главным симптомом воспаления поджелудочной является боль в животе, которую многие женщины связывают с развитием гинекологических заболеваний. Но проверить это очень просто. Заболевания поджелудочной железы у женщин имеют одну особенность. Если принять горизонтальное положение и прижать коленки к животу, болевой синдром не уменьшается, как это обычно бывает при гинекологических недугах, а наоборот, усиливается. Облегчение состояния ощущается лишь в сидячем полусогнутом положении с приложенной к верхней части живота холодной грелкой.
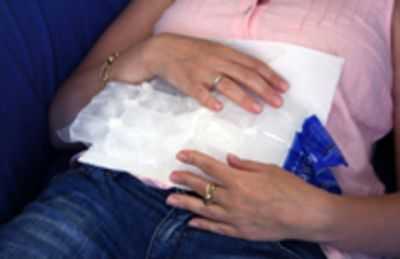
Холодная грелка уменьшает болезненные ощущения при панкреатите и других заболеваниях поджелудочной железы
Боль может быть как острой и схваткообразной, так и ноющего характера. В первом случае она возникает на фоне развития острого панкреатита, появляется совершенно внезапно и сопровождается рядом других симптомов (о них чуть позже). А во втором случае речь идет о развитии хронического панкреатита, при котором сторонние признаки болезни могут и вовсе отсутствовать или возникать, замещая друг друга.
В самом начале своего развития хронический панкреатит может проявлять себя:
- изменениями вкусовых пристрастий (появляется отвращение к жирной и жареной пище),
- изжогой, появляющейся сразу же после принятия пищи,
- периодически возникающей тошнотой (при этом рвота открывается крайне редко),
- запорами,
- наличием в каловых массах непереваренных кусочков пищи,
- снижением аппетита и, как следствие, уменьшением массы тела.
Важно! Данные симптомы при болезни поджелудочной железы у женщин могут дополняться незначительными нарушениями менструального цикла, что связано с воспалением эндокринных клеток органа и снижением выработки им гормонов, участвующих в регулировке обменных процессов. Их нарушение негативным образом сказывается на репродуктивных органах и может спровоцировать незначительные отклонения в их работе.
Говоря о том, какие признаки заболевания поджелудочной железы могут еще возникать у женщин, следует также отметить, что при панкреатите довольно часто отмечается повышение уровня сахара в крови. Данное явление обуславливается дефицитом в организме инсулина, ответственного за расщепление и усвоение углеводов. Этот гормон вырабатывают эндокринные клетки поджелудочной, и если они подвергаются масштабному воспалению, то появляются высокие риски развития сахарного диабета, избавиться от которого невозможно.

Основные симптомы сахарного диабета, развивающегося на фоне дисфункции поджелудочной
Признаки острого воспалительного процесса
Как уже было сказано, заболевания поджелудочной железы у женщин дают такую же симптоматику, как и у мужчин. Поэтому и при остром воспалении этого органа возникает классическая клиническая картина, которая включает в себя:
- схваткообразную опоясывающую боль, которая локализуется в эпигастральной области и отдает в поясницу, переднюю стенку брюшины, желудок, лопатки и грудину,
- сильную тошноту,
- рвоту, после которой не наступает облегчения,
- слабость,
- механическую желтуху (выраженно отмечается на склерах глаз),
- повышение температуры.
Следует отметить, что острый панкреатит начинает развиваться совершенно внезапно и имеет такую же клиническую картину, что и хронический панкреатит в период обострения.
Важно! При возникновении такой симптоматики необходимо сразу же вызывать бригаду скорой помощи. Острое воспаление становится причиной быстрой гибели клеток поджелудочной, развития некроза и интоксикации организма. Если больной не получит своевременную медицинскую помощь, это приведет к серьезным последствиям.
Симптомы других заболеваний поджелудочной у женщин
Панкреатит – это не основное заболевание поджелудочной железы, которое часто выявляется у женщин. Этот орган может подвергаться и другим недугам, которые также имеют свою симптоматику. Примером этого является рак поджелудочной. На ранней стадии своего развития он не дает каких-либо симптомов – боли отсутствуют, да и общее состояние больного остается стабильным.

Однако когда рак уже пустил метастазы, состояние человека резко ухудшается. Появляются невыносимые боли, которые не устраняются при помощи медикаментозных средств, часто открывается рвота, отмечается резкое снижение веса и т.д.
Что делать, если болит поджелудочная железа
Чаще всего рак поражает головку поджелудочной, что становится причиной значительного увеличения желчного пузыря (это легко прощупывается в лежачем положении). Хвостовую часть железы и ее тело рак поражает редко (в 20% случаях), однако при такой локализации болезни первые симптомы возникают намного раньше – еще до метастазирования. У больного отмечаются ноющие боли в эпигастральной области, отдающие в поясничный отдел. И только когда появляются метастазы, появляются другие симптомы, характерные для нарушения пищеварительной системы (диарея/запор, тошнота, рвота, изжога и т.д.).
Рак – это опасное заболевание, развитие которого в 90% случаев заканчивается летальным исходом. Происходит это по причине того, что в самом начале своего возникновения он практически никогда не дает симптомов и человек, не зная о своей проблеме, не проводит никакого лечения. А когда появляются первые признаки и больной обращается к врачу, к сожалению, оказывается уже поздно.
Важно! Спровоцировать развитие рака поджелудочной могут различные заболевания ЖКТ. Поэтому при их выявлении женщине следует каждые 4-6 месяцев проходить профилактические обследования (делать УЗИ, КТ, МРТ) и сдавать биохимический анализ крови.
Существует еще одно заболевание, которое также часто диагностируется у женщин – киста поджелудочной. Она представляет собой доброкачественное новообразование в виде мешочка с плотной оболочкой, внутри которого находится жидкость. Формироваться киста может на любой части органа (головке, теле, хвосте) и так же, как и рак, она не дает симптомов на начальных стадиях своего развития.
Первые признаки кисты поджелудочной возникают в тот момент, когда новообразование вырастает до больших размеров и начинает сдавливать близлежащие органы, нарушая их функциональность. В связи с этим у женщин при развитии этого заболевания могут возникать следующие симптомы:
- боль в левом или правом подреберье,
- тошнота и рвота,
- слабость,
- отсутствие аппетита,
- отрыжка, после которой во рту остается привкус горечи,
- ощущение тяжести в желудке.
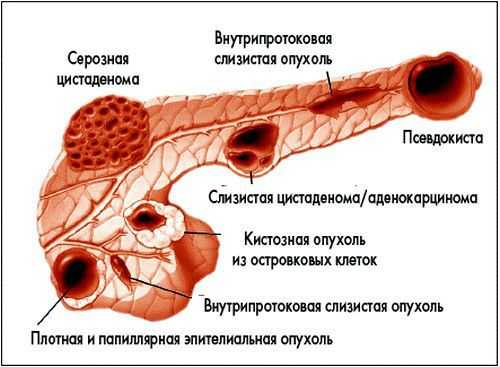
Киста поджелудочной железы и ее разновидности
Опасность кисты поджелудочной заключается не в ее симптомах, а в осложнениях, к которым она может привести. Среди них находятся:
- нагноение,
- разрыв кисты,
- внутреннее кровоизлияние.
Важно! При возникновении таких осложнений женщине требуется срочная госпитализация и экстренная операция. В противном случае все может закончиться летальным исходом.
Не менее распространенным заболеванием поджелудочной железы является и панкреонекроз. Его развитие, как правило, происходит на фоне хронического панкреатита. Для него характерны опоясывающие боли, которые возникают в эпигастральной области и отдают в левое плечо. При этом открывается рвота, отмечается нестабильность стула и учащение сердцебиения.
При развитии панкреонекроза поджелудочная железа теряет способность защищать свои клетки от действия ферментов, которые сама же и вырабатывает. В результате этого наблюдается масштабная гибель клеток, начинает развиваться некроз.
Иными словами, при этом заболевании поджелудочная начинает разрушать сама себя. Открывающаяся рвота приводит к обезвоживанию организма, а повышенное газообразование становится причиной вздутия живота.
При развитии панкреонекроза значительно увеличивается риск возникновения воспалительного инфильтрата, который виден через кожные покровы спустя 1-2 суток. Данное состояние вызывает у человека шок, абсцесс, фиброз и прочие осложнения, которые нередко приводят к летальному исходу. Поэтому так важно своевременно определить развитие панкреонекроза и сразу же обратиться за медицинской помощью.

Панкреонекроз поджелудочной железы – опасное для жизни состояние
Опасным является и муковисцидоз, который также поражает поджелудочную железу и представляет собой генетическое заболевание. Характеризуется оно образованием многочисленных кист внутри поджелудочной, кишечника и дыхательных путей. При его развитии отмечается нарушение внешнесекреторной функции железы и уплотнение ее тканей.
Развиваться муковисцидоз начинает уже на первом году жизни ребенка и постоянно прогрессирует. Приостановить его очень сложно и, к сожалению, он практически всегда приводит к летальному исходу. Основными признаками его развития являются:
- зловонный стул,
- отставание в развитии,
- дефицит веса,
- сухой кашель,
- отечность,
- выделение слишком соленого пота.
Важно! Несмотря на том, что муковисцидоз является детским заболеванием, впервые проявить оно может себя в возрасте 14-20 лет. Поэтому при появлении вышеописанных признаков следует немедленно посетить врача.
Заболеваний поджелудочной железы много, и все они имеют свою симптоматику. А так как большая часть из них становится причиной летального исхода, при малейших нарушениях со стороны пищеварительной системы и при возникновении болей в эпигастральной области необходимо сразу же идти в больницу. Помните, что вне зависимости от того, являетесь ли вы женщиной или мужчиной, чем раньше будут выявлены проблемы с поджелудочной и предприняты меры по их решению, тем ниже риски возникновения на их фоне негативных последствий.
Тест: на определение риска сахарного диабета 2 типа
признаков и симптомов рака поджелудочной железы
Ранний рак поджелудочной железы часто не вызывает никаких признаков или симптомов. К тому времени, когда они вызывают симптомы, они часто становятся очень большими или уже распространились за пределы поджелудочной железы.
Наличие одного или нескольких из следующих симптомов не означает, что у вас рак поджелудочной железы. На самом деле, многие из этих симптомов более вероятно вызваны другими состояниями. Тем не менее, если у вас есть какие-либо из этих симптомов, важно, чтобы их осмотрел врач, чтобы найти причину и при необходимости устранить ее.
Желтуха и связанные с ней симптомы
Желтуха — это пожелтение глаз и кожи. У большинства людей с раком поджелудочной железы (и почти у всех людей с раком ампулы) желтуха является одним из их первых симптомов.
Желтуха вызвана накоплением билирубина, темно-желто-коричневого вещества, образующегося в печени. Обычно печень выпускает жидкость под названием желчь , которая содержит билирубин. Желчь проходит через общий желчный проток в кишечник, где помогает расщеплять жиры.Это в конечном счете оставляет тело в стуле. Когда общий желчный проток блокируется, желчь не может достичь кишечника, и количество билирубина в организме накапливается.
Рак, который начинается в головке поджелудочной железы, находится возле общего желчного протока. Эти виды рака могут давить на проток и вызывать желтуху, пока они все еще довольно малы, что иногда может привести к обнаружению этих опухолей на ранней стадии. Но рак, который начинается в теле или хвосте поджелудочной железы, не давит на проток, пока он не распространился через поджелудочную железу.К этому времени рак часто распространяется за пределы поджелудочной железы.
Когда рак поджелудочной железы распространяется, он часто попадает в печень. Это также может вызвать желтуху.
Существуют и другие признаки желтухи, а также пожелтения глаз и кожи:
- Темная моча: Иногда первым признаком желтухи является более темная моча. По мере повышения уровня билирубина в крови моча становится коричневой.
- Светлый или жирный стул: Билирубин обычно помогает придать стулу коричневый цвет.Если желчный проток заблокирован, стул может быть светлого или серого цвета. Кроме того, если желчь и ферменты поджелудочной железы не могут проникнуть в кишечник, чтобы помочь расщепить жиры, стул может стать жирным и может плавать в туалете.
- Зудящая кожа: Когда билирубин накапливается в коже, он может начать зудеть, а также пожелтеть.
Рак поджелудочной железы — не самая распространенная причина желтухи. Другие причины, такие как камни в желчном пузыре, гепатит и другие заболевания печени и желчных протоков, встречаются гораздо чаще.
Боль в животе или спине
Боль в животе (животе) или в спине часто встречается при раке поджелудочной железы. Рак, который начинается в теле или хвосте поджелудочной железы, может стать довольно большим и начать давить на другие близлежащие органы, вызывая боль. Рак также может распространяться на нервы, окружающие поджелудочную железу, что часто вызывает боль в спине. Боль в животе или спине довольно распространена и чаще всего вызвана чем-то другим, кроме рака поджелудочной железы.
Потеря веса и плохой аппетит
Непреднамеренная потеря веса очень распространена у людей с раком поджелудочной железы.Эти люди часто имеют небольшой или нулевой аппетит.
Тошнота и рвота
Если рак давит на дальний конец желудка, он может частично блокировать его, затрудняя прохождение пищи. Это может вызвать тошноту, рвоту и боль, которые обычно усиливаются после еды.
Увеличение желчного пузыря или печени
Если рак блокирует желчный проток, желчь может накапливаться в желчном пузыре, делая его больше. Иногда врач может почувствовать это (как большой ком под правой стороной грудной клетки) во время физического обследования.Это также можно увидеть на тестах изображений.
Рак поджелудочной железы также может иногда увеличивать печень, особенно если рак распространился там. При осмотре врач может почувствовать край печени ниже правой грудной клетки, а на тестах визуализации можно увидеть большую печень.
Сгустки крови
Иногда, первым признаком того, что у кого-то рак поджелудочной железы, является тромб в большой вене, часто в ноге. Это называется тромбоз глубоких вен или ТГВ.Симптомы могут включать боль, отек, покраснение и тепло в пораженной ноге. Иногда кусок сгустка может разорваться и попасть в легкие, что может затруднить дыхание или вызвать боль в груди. Сгусток крови в легких называется легочной эмболией или PE.
Тем не менее, наличие тромба обычно не означает, что у вас рак. Большинство сгустков крови вызваны другими причинами.
Диабет
Редко, рак поджелудочной железы вызывает диабет (высокий уровень сахара в крови), потому что они разрушают клетки, вырабатывающие инсулин.Симптомы могут включать чувство жажды и голода и частое мочеиспускание. Чаще всего рак может привести к небольшим изменениям уровня сахара в крови, которые не вызывают симптомов диабета, но все же могут быть обнаружены с помощью анализов крови.
,Часто, если вы испытываете эти симптомы, причиной является не рак. Но если у вас постоянные или ухудшающиеся симптомы, которые не являются обычными для вас, вам следует обратиться к врачу общей практики или позвонить в NHS 111 для расследования.
Обновление COVID-19: Хотя практики врачей общей практики могут изменить способ ведения встреч или взаимодействия с вами, они по-прежнему доступны для вас, и очень важно, чтобы вы все равно связывались с ними, если у вас есть какие-либо симптомы поджелудочной железы рак.Читать далее.
Симптомы, перечисленные ниже, являются одними из основных признаков рака поджелудочной железы. Вы можете не иметь все эти симптомы, и они могут приходить и уходить различной степени тяжести. Нажмите на симптом, чтобы узнать: «Что это такое и как мне узнать, есть ли у меня это?»
Что мне делать, если у меня возникают симптомы?
Важно помнить, что эти симптомы могут быть вызваны многими различными состояниями, включая синдром раздраженного кишечника или расстройство желудка, и, как правило, не являются результатом рака.
Однако, если вы регулярно испытываете один или несколько из этих симптомов, которые не являются нормальными для вас, не игнорируйте их, немедленно свяжитесь с вашим терапевтом.
Обновление COVID-19: Если у вас есть симптомы рака поджелудочной железы и вас направляют на сканирование или другие диагностические тесты, вы можете обнаружить, что время ожидания увеличивается. Врачи будут работать над определением приоритетов тестирования для людей, которые наиболее подвержены риску, но некоторые процедуры диагностики рака поджелудочной железы, такие как эндоскопия, могут быть отменены в краткосрочной перспективе.Если вас это беспокоит, или ваши симптомы усиливаются, обратитесь к врачу.
Каковы основные симптомы рака поджелудочной железы?
Что это такое и как мне узнать, есть ли у меня это?
Желтуха
Что это?
Желтуха распространена у людей с раком поджелудочной железы. Он развивается, когда желчный проток блокируется опухолью, и в организме накапливается желтый пигмент (билирубин), который обычно выделяется (передается). Желтуха может быть безболезненной, но она может быть очень зудящей и раздражающей.Это может также заставить кожу чувствовать себя горячей и неудобной; это называется зуд. Желтуха может также вызвать тошноту и рвоту, а также проблемы с пищеварением и усталость.
Как узнать, что у меня есть это?
Самый очевидный признак — пожелтение кожи и белых глаз; Желтуха может также привести к тому, что ваша моча будет темно-желтой и / или зуд кожи. Вам следует обратиться за срочной медицинской помощью , если вы беспокоитесь, что у вас есть признаки желтухи. Вам необходимо будет пройти тестирование для выявления причины.Рекомендации NICE предполагают, что любой человек с желтухой должен быть дополнительно исследован.
Дополнительная информация о желтухе у больных раком поджелудочной железы.
Боль или дискомфорт в животе
Что это?
Боль в животе (живот) или дискомфорт является одним из наиболее распространенных симптомов и одним из первых симптомов, которые часто проявляются.
Боль или дискомфорт могут быть вызваны опухолью, проникающей в нервы или органы, которые находятся около поджелудочной железы.Боль или дискомфорт обычно ощущаются над пупком и ниже области груди (называемой эпигастральной областью), однако некоторые пациенты сообщают, что испытывают боль и дискомфорт без определенного места.
Как узнать, есть ли у меня это?
Наличие боли или дискомфорта в животе является распространенным симптомом для многих заболеваний и не означает, что у вас рак поджелудочной железы. Однако, если это ново и необычно для вас или сочетается с другими симптомами, вам следует обратиться к своему врачу общей практики для проверки.
Боль в пояснице или дискомфорт
Что это?
Боль в спине может быть признаком рака поджелудочной железы. Боль может быть вызвана опухолью, проникающей в нервы или органы, которые находятся около поджелудочной железы. Некоторые люди также сообщают, что они чувствуют боль в плече или под лопаткой. Другие люди одновременно испытывают боль в спине и животе.
Как узнать, есть ли у меня это?
Боль в спине ощущается людьми в популяции, а наличие боли в спине не означает, что у вас рак поджелудочной железы.Тем не менее, если вы испытываете боль в средней части спины (в области чуть ниже лопаток), которая не является нормальной для вас, не помешает обратиться к своему врачу общей практики — особенно если вы испытываете какие-либо другие симптомы, описанные здесь.
Изменения в привычке кишечника
Что это?
Люди с раком поджелудочной железы иногда испытывают запоры (когда ваш стул очень твердый и их трудно оттолкнуть, иногда сопровождающиеся болями в животе) или диарею (отхождение водянистого стула более 3 раз в день).Стул также может быть большим, бледным, вонючим и плавать. Это потому, что в стуле слишком много жира, так как пища не переваривается должным образом.
Как узнать, есть ли у меня это?
Запор и диарея довольно распространены. Однако, если изменения в вашем кишечнике продолжаются или длится дольше недели, обсудите это с вашим лечащим врачом. Это не означает, что у вас рак поджелудочной железы, и ваш лечащий врач может легко разрешить ваши симптомы.
Расстройство желудка
Что это?
После еды или питья вы можете почувствовать жжение или неприятные ощущения в груди.Это может сопровождаться ощущением или тошнотой или ощущением вздутия и многократного отрыжки или пассивного дыхания. Большинство людей испытывают это время от времени, и не о чем беспокоиться. Однако, если расстройство желудка продолжается, несмотря на лечение в аптеке или у врача общей практики, это может быть признаком рака поджелудочной железы.
Как узнать, есть ли у меня это?
Вышеуказанные симптомы являются признаками расстройства желудка. Если вы продолжаете иметь это, и это необычно для вас, или вы испытываете это наряду с другими симптомами, описанными здесь, обсудите это с вашим врачом общей практики.Если лечение от расстройства желудка не работает, также важно обсудить это с врачом.
Потеря аппетита
Что это?
Это когда вам не хочется есть, или вы чувствуете сытость после того, как съели только очень небольшое количество пищи.
Как узнать, есть ли у меня это?
Потеря аппетита не означает, что у вас рак поджелудочной железы, это распространенный симптом многих заболеваний. Многие из симптомов рака поджелудочной железы могут вызвать потерю аппетита.Но это часто не из-за рака. Например, запор, потеря веса или рвота и диарея. Однако, если вы испытываете это вместе с любым из этих других симптомов, стоит обратиться к вашему врачу, чтобы попытаться выяснить причину.
Тошнота и рвота
Что это?
Тошнота (тошнота), это когда вы чувствуете себя неловко, чувствуете дискомфорт и отвращение к еде, как будто ваш желудок сбивается. Иногда вы также можете испытывать легкую головную боль.Рвота — это когда вы бесконтрольно высвобождаете содержимое желудка изо рта. Часто эти симптомы проходят через несколько дней и не о чем беспокоиться.
Как узнать, есть ли у меня это?
Это будет совершенно очевидно, если у вас есть эти симптомы, но если это не нормально для вас и продолжает происходить, это может быть что-то, чтобы начать осознавать и контролировать. Использование нашего дневника симптомов может быть полезным, и вы можете показать это своему врачу общей практики.
Диабет
Что это?
Диабет — это когда организм не регулирует уровень сахара в крови должным образом.Когда мы едим, поджелудочная железа вырабатывает ферменты и гормоны, чтобы переваривать пищу, и вырабатывается сахар (глюкоза). Уровень сахара в крови регулируется инсулином, гормон, вырабатываемый в поджелудочной железе . Если ваш организм не может эффективно использовать собственный инсулин, развивается диабет 2 типа. Ваш уровень сахара в крови становится слишком высоким.
Если у вас недавно развился диабет 2 типа и это невозможно объяснить вашим образом жизни или диетой (у вас нет избыточного веса), это может быть симптомом рака поджелудочной железы. Пациенты с раком поджелудочной железы сообщали о развитии диабета за два года до того, как был диагностирован рак поджелудочной железы.
Какие признаки могут быть у вас диабет?
- Мочеиспускание чаще, чем обычно, особенно ночью
- Чрезвычайная усталость / усталость
- Необъяснимая потеря веса
- Порезы или раны, которые заживают медленно
- Затуманенное зрение
- Зуд вокруг полового члена или влагалища и частые эпизоды молочницы
Диабет не всегда является симптомом рака поджелудочной железы; эти две болезни связаны, но как именно остается неясным.Тем не менее, если у вас есть какие-либо симптомы диабета, все равно важно видеть своего врача общей практики, так как нелеченный диабет может быть опасен для вашего здоровья. Рак поджелудочной железы также может вызывать диабет типа 3c (ссылка), который может быть ошибочно диагностирован как тип 2. Это диабет, вызванный повреждением поджелудочной железы.
Усталость
Что это?
Это когда вы чувствуете себя очень уставшим или истощенным большую часть времени, если не все время. Это можно описать как недостаток энергии и мотивации (физической и психической).Это также не уходит со сном, и люди описывают это как отличающееся от усталости, которую они испытали прежде.
Как узнать, есть ли у меня это?
Усталость может быть следствием многих заболеваний, таких как депрессия, а также рак. Усталость также может варьироваться по степени тяжести. Если ваша усталость не является нормальной для вас и не вызвана стрессом или расстраивающим периодом в вашей жизни, это может быть признаком рака, и вы можете обсудить это с вашим лечащим врачом.
Необъяснимая потеря веса
Что это?
Это часто одна из первых проблем, о которых пациенты рассказывают своим врачам. Потеря веса в течение периода от 6 до 12 месяцев вызывает беспокойство, если вы не намеревались терять вес или не знаете, почему это произошло. Неожиданная потеря веса, связанная с раком поджелудочной железы, может происходить без каких-либо болей или видимых изменений в пищеварении, поэтому важно проверить это у своего врача общей практики.
Как узнать, есть ли у меня это?
Вы можете определить, похудели ли вы, не взвесившись на весах.Если одежда или украшения кажутся свободными или люди комментируют вашу потерю веса. Неожиданная потеря веса может быть признаком целого ряда заболеваний, поэтому вам следует обратиться к своему врачу, чтобы выяснить, почему это происходит с вами.
Рекомендации NICEпредполагают, что лицам старше 60 лет, страдающим потерей веса и любыми другими симптомами, следует отправлять на компьютерную томографию: диарею, боль в спине, боль в животе, тошноту, рвоту, запор или диабет, которые недавно развились.
Если это относится к вам, важно, чтобы вы увидели своего врача общей практики, чтобы выяснить причину.
,14 Общие симптомы рака поджелудочной железы
Поджелудочная железа — это орган, расположенный за желудком. Он выпускает ферменты, которые помогают с пищеварением, а также гормоны, которые помогают регулировать уровень сахара в крови.
Если у вас рак поджелудочной железы, вы не сможете почувствовать ком или массу, когда будете давить на наружную часть живота. Вы можете не иметь никаких симптомов, пока рак уже не распространился.
В отличие от рака молочной железы, толстой кишки и простаты, рак поджелудочной железы обычно не обнаруживается с помощью скрининговых тестов.Люди обычно не проходят тестирование, потому что ни один скрининг-тест на рак поджелудочной железы не спас жизни.
Рак поджелудочной железы иногда называют молчаливой болезнью, поскольку ее трудно обнаружить на ранней стадии, когда она наиболее излечима. Помимо знания симптомов, знание факторов риска рака поджелудочной железы — ваша лучшая защита от этого заболевания. Например, ваши шансы на развитие рака поджелудочной железы значительно выше, если:
- у вас семейная история рака
- вы курите
- у вас ожирение
- вы подвергаетесь воздействию определенных пестицидов и химических веществ регулярно
Рак поджелудочной железы можно обнаружить в экзокринных железах, которые производят ферменты, которые помогают вам переваривать пищу.Или, это может быть найдено в железах внутренней секреции, которые производят гормоны инсулин и глюкагон, которые регулируют уровень сахара в крови.
На ранней стадии этого рака часто отсутствуют симптомы. Некоторые потенциальные симптомы могут возникнуть при увеличении опухоли.
Боль
По мере распространения рака он может давить на нервы или другие органы, вызывая боль. Закупорка пищеварительного тракта также может привести к боли. Большинство людей с болью от рака поджелудочной железы испытывают боль в области живота или спины.
Потеря веса
Рак поджелудочной железы может снизить ваш аппетит, что приведет к возможной потере веса. Некоторые виды рака поджелудочной железы вырабатывают гормоны, которые затрудняют получение организмом питательных веществ из пищи. Таким образом, даже если вы придерживаетесь обычной диеты, вы можете похудеть или стать недоедающими.
Чрезмерный голод или жажда
Эти симптомы являются признаками диабета, состояния, при котором организм не вырабатывает достаточно инсулина для контроля уровня сахара в крови. Диабет возникает, когда рак разрушает клетки поджелудочной железы, вырабатывающие инсулин.
Темная моча
Желчь — желтовато-коричневая жидкость, выделяемая печенью, чтобы помочь вашему организму переваривать пищу. Желчь обычно хранится в желчном пузыре. Оттуда он проходит через общий желчный проток в кишечник, который выводится из организма через стул. Но когда общий желчный проток заблокирован опухолью, билирубин не может быть удален, и слишком много его накапливается в вашем организме.
Если в вашем организме слишком много билирубина, избыток может попасть в мочу и окрасить ее в коричневый цвет.
Увеличенный желчный пузырь
Если общий желчный проток заблокирован, желчь может попасть в ваш желчный пузырь. Это заставляет желчный пузырь расти больше, чем обычно. Ваш доктор может почувствовать увеличение желчного пузыря во время обследования. У вас также может быть болезненность верхней части живота.
Отек, покраснение и боль в ноге
Это признаки сгустка крови в глубокой вене ноги. Это называется тромбоз глубоких вен (ТГВ). Сгусток иногда является первым признаком рака поджелудочной железы.Если сгусток разорвется и попадет в легкое, это может вызвать легочную эмболию. Вы, вероятно, испытаете одышку.
Слабость, спутанность сознания, повышенное потоотделение и учащенное сердцебиение
Это симптомы инсулиномы или опухолей, которые производят инсулин. Слишком большое количество инсулина снижает уровень сахара в крови. Вы можете потерять сознание или даже впасть в кому, если уровень сахара в крови падает слишком низко.
Поджелудочная железа играет важную роль в пищеварении. Если у вас развивается опухоль в поджелудочной железе, это может повлиять на вашу пищеварительную систему, что может привести к общей потере веса и / или к комбинации симптомов, описанных ниже.
Тошнота и рвота
Если опухоль влияет на гормоны и ферменты, участвующие в пищеварении, у вас может возникнуть тошнота в желудке. Некоторые виды рака поджелудочной железы увеличивают количество кислоты в желудке. Другие частично или полностью блокируют желудок и кишечник, препятствуя прохождению пищи.
Диарея
Диарея может возникать при многих видах рака поджелудочной железы. Это также может быть признаком опухоли, называемой VIPoma. Эта необычная опухоль поджелудочной железы высвобождает вещество, называемое вазоактивным кишечным пептидом (VIP), которое отправляет больше воды в пищеварительную систему.Избыток воды в кишечнике может привести к сильной, водянистой диарее.
Рак поджелудочной железы также может помешать правильному усвоению питательных веществ из продуктов, которые вы едите, что также может вызвать диарею.
Стул светлого или жирного цвета
Стул, который содержит мало или совсем не содержит билирубина, становится светлее. Рак также может препятствовать выделению поджелудочной железы пищеварительных ферментов, что затрудняет расщепление жира. Этот непереваренный жир может попасть в ваш стул, заставляя его плавать или выглядеть жирным.
По мере увеличения опухоли у вас могут возникнуть некоторые симптомы со стороны кожи. Они могут включать в себя следующее:
Желтуха
Когда у вас желтуха, ваша кожа и белки ваших глаз желтеют. Люди с раком поджелудочной железы могут получить желтуху, когда опухоль находится в головке поджелудочной железы и блокирует общий желчный проток. Когда происходит такая блокировка, билирубин не может пройти через него, поэтому избыточное количество накапливается в организме, вызывая желтуху.
Зуд
Когда избыток билирубина накапливается в коже, он также вызывает зуд и раздражение.
Сыпь
Люди с глюкагономой, типом опухоли поджелудочной железы, могут получить красную, пузырчатую сыпь в различных частях тела. Сыпь вызвана перепроизводством гормона глюкагона.
Важно помнить, что множество различных состояний могут вызывать те или иные симптомы. Наличие одного или нескольких из этих симптомов не означает, что у вас рак поджелудочной железы. Тем не менее, это хорошая причина, чтобы обратиться к врачу.
Панкреатит: типы, симптомы и диагностика
Панкреатит — это патологическое воспаление поджелудочной железы. Ваша поджелудочная железа находится позади вашего желудка, около тонкой кишки. Он выпускает ферменты, которые помогают вам переваривать пищу, а также регулирует, как ваше тело управляет глюкозой.
Панкреатит может приходить и уходить быстро, или это может быть хроническая проблема. Лечение будет зависеть от того, является ли ваш панкреатит острым или хроническим.
Большинство людей с острым или хроническим панкреатитом в качестве основного симптома испытывают боль в левом верхнем отделе средней части.У некоторых людей, страдающих хроническим панкреатитом, при диагностическом сканировании может наблюдаться воспаление, но в противном случае симптомы могут не проявляться.
Другие симптомы панкреатита могут включать в себя:
- боль, которая обволакивает верхнюю часть тела и вовлекает спину в ленточный рисунок
- диспепсия
- тошнота или рвота
- боль в животе
- непреднамеренная потеря веса
- вздутие живота с раздутый (опухший) живот
- икота
- лихорадка
Люди, страдающие хроническим панкреатитом, могут также испытывать стеаторею, то есть жирный стул, который испускает неприятный запах.
Стеаторея может быть признаком мальабсорбции. Это означает, что вы не получаете все необходимые питательные вещества, потому что ваша поджелудочная железа не выделяет достаточного количества пищеварительных ферментов, чтобы расщеплять пищу.
Панкреатит, как правило, острый или хронический. Некротический панкреатит может возникнуть в результате острых случаев острого панкреатита. Лечение каждого случая панкреатита зависит от тяжести симптомов.
Острый панкреатит
Острый панкреатит является основной причиной госпитализации по поводу желудочно-кишечных заболеваний.По данным Национального института диабета, болезней органов пищеварения и почек (NIDDK), около 275 000 американцев ежегодно поступают в больницу с острым панкреатитом.
Начало острого панкреатита часто бывает очень внезапным. Воспаление обычно проходит через несколько дней после начала лечения, но в некоторых случаях может потребоваться пребывание в больнице.
Острый панкреатит встречается гораздо чаще у взрослых, чем у детей. Желчные камни являются основной причиной острого панкреатита у взрослых.
Это состояние также может перерасти в хронический панкреатит, особенно если вы курите или регулярно пьете алкоголь. Узнайте больше об остром панкреатите.
Хронический панкреатит
Хронический панкреатит — это воспаление поджелудочной железы, которое возвращается или происходит в течение длительного периода времени.
Люди с хроническим панкреатитом могут иметь постоянное повреждение поджелудочной железы и другие осложнения. Рубцовая ткань развивается от этого продолжающегося воспаления.
Панкреатит может повредить клетки, которые производят инсулин, гормон, вырабатываемый поджелудочной железой, который регулирует количество сахара в крови. Это приводит к диабету примерно у 45 процентов людей с хроническим панкреатитом.
Длительное употребление алкоголя вызывает около 70 процентов случаев хронического панкреатита у взрослых. Аутоиммунные и генетические заболевания, такие как муковисцидоз, также могут вызывать хронический панкреатит у некоторых людей. Узнайте, как справиться с хроническим панкреатитом.
Некротический панкреатит
Тяжелые случаи острого панкреатита могут перерасти в некротический панкреатит, который относится к гибели клеток в результате заболевания.Это происходит примерно в 10% случаев острого панкреатита, как правило, когда панкреатит не лечится.
Воспаление от панкреатита может привести к попаданию пищеварительных ферментов в поджелудочную железу. Это может привести к повреждению и смерти ткани, что приводит к некротическому панкреатиту. Ваш врач может назначить УЗИ брюшной полости или компьютерную томографию для диагностики этого состояния.
Если у вас некротический панкреатит, ваш врач может взять образец мертвой ткани, чтобы убедиться, что она не заразилась.Если у вас есть инфекция, вам, вероятно, придется принимать антибиотики и, возможно, необходимо удалить мертвую ткань.
Инфекция мертвой ткани увеличивает риск смерти от некротического панкреатита, поэтому очень важно как можно быстрее обратиться за лечением. Узнайте больше о диагностике и лечении некротического панкреатита.
Острый и хронический панкреатит имеют много общих причин. К ним относятся:
Высокий уровень кальция или триглицеридов (тип жира) в крови также может привести к хроническому панкреатиту.
Желчные камни являются наиболее распространенной причиной острого панкреатита. Желчные камни — это небольшие твердые массы, образующиеся из желчи, жидкости, которая помогает пищеварению.
Достаточно большой желчный камень может застрять в месте соединения, где соединяются главный проток поджелудочной железы и общий желчный проток. Эти протоки впадают в двенадцатиперстную кишку, первую часть тонкой кишки.
Проток поджелудочной железы несет пищеварительные ферменты из поджелудочной железы. Общий желчный проток переносит желчь или другие вещества из печени и желчного пузыря.Застрявший желчный камень может вызвать резерв этих веществ, что приведет к воспалению как в общем желчном протоке, так и в поджелудочной железе.
Ваш доктор, вероятно, будет использовать комбинацию анализов крови и изображений для постановки диагноза. Если у вас острый панкреатит, у вас будут сильные боли в животе, и анализы крови могут показать значительное повышение уровня ферментов поджелудочной железы.
Различные виды УЗИ, МРТ и КТ могут выявить анатомию поджелудочной железы, признаки воспаления и информацию о желчных и панкреатических протоках.Тест на фекальные жиры также может определить, есть ли в вашем стуле содержание жира выше нормы.
Тест функции поджелудочной железы
Тест функции поджелудочной железы, также называемый тестом стимуляции секретином, показывает, нормально ли реагирует ваша поджелудочная железа на секретин. Секретин — это гормон, который заставляет вашу поджелудочную железу выделять жидкость, которая помогает переваривать пищу.
Во время теста ваш доктор проведет трубку через нос или горло в тонкую кишку. Они вводят секретин в вашу вену, а затем берут пробы жидкости через трубку.
Ваш врач отправит жидкость в лабораторию для диагностики панкреатита или других состояний, влияющих на поджелудочную железу. Узнайте, что нужно сделать, чтобы подготовиться к проверке функции поджелудочной железы.
Лечение острого или хронического панкреатита часто включает госпитализацию. Поджелудочная железа является ключевым фактором, влияющим на процессы пищеварения, и нуждается в отдыхе, чтобы зажить.
По этой причине вы можете получать специально приготовленные жидкости и питательные вещества внутривенно (в / в) или через трубку, которая поступает из вашего носа прямо в желудок.Это называется назогастральной трубкой для кормления.
Лекарства могут помочь контролировать боль. Вы также можете получить искусственные пищеварительные ферменты для лечения хронического панкреатита, если ваша поджелудочная железа сама не производит достаточного количества их.
Возобновление оральной диеты зависит от вашего состояния. Некоторые люди чувствуют себя лучше через пару дней. Другим нужна целая неделя или две, чтобы вылечиться.
Хирургия
Вам может потребоваться операция, если другие методы лечения не работают. Если ваш врач диагностирует камни в желчном пузыре, может помочь операция по удалению желчного пузыря.Хирургия также может удалить пораженные участки поджелудочной железы.
Здоровая диета с низким содержанием жиров играет важную роль в восстановлении после панкреатита. Люди с хроническим панкреатитом, в частности, должны быть осторожны с количеством потребляемого жира, так как их функция поджелудочной железы нарушена. Попробуйте ограничить или избегать следующих продуктов:
- красного мяса
- жареных продуктов
- жирных молочных продуктов
- сладких десертов
- сладких напитков
- кофеина
- алкоголя
Ешьте небольшими порциями в течение дня, чтобы уменьшить количество стресс на вашу пищеварительную систему.Придерживайтесь продуктов с высоким содержанием белка и антиоксидантов и пейте много жидкости, чтобы избежать обезвоживания.
Ваш врач может также дать вам витаминные добавки, чтобы обеспечить вас необходимыми питательными веществами. Узнайте больше о соблюдении диеты, которая поможет вам выздороветь от панкреатита.
Важно обратиться к врачу, если вы считаете, что у вас панкреатит, особенно если у вас постоянно болит живот. Есть шаги, которые вы можете предпринять дома, чтобы дополнить лечение и предотвратить панкреатит.
Изменения в образе жизни
Бросьте курить и ограничьте употребление алкоголя в избытке, чтобы помочь вам быстрее и полнее выздороветь. Обсудите эти вопросы со своим врачом, если вам нужна помощь.
Поддержание здорового веса может помочь вам избежать камней в желчном пузыре, основной причины панкреатита. Соблюдение сбалансированной диеты и сохранение гидратации также могут помочь вам восстановиться и предотвратить панкреатит.
Альтернативные методы для обезболивания
Вам, вероятно, будут даны обезболивающие внутривенно в больнице.Альтернативные методы лечения также могут помочь уменьшить боль при панкреатите.
Вы можете попробовать йогу, расслабляющие упражнения, такие как глубокое дыхание, и медитацию, если обычные методы лечения не уменьшают вашу боль. Эти альтернативные методы лечения сосредоточены на медленных, взвешенных движениях, которые могут отвлечь ваше внимание от дискомфорта.
Исследование, проведенное в 2017 году, показало, что иглоукалывание может обеспечить кратковременное облегчение боли людям с хроническим панкреатитом. Хотя необходимы дополнительные исследования, некоторые исследования также показали, что прием антиоксидантных добавок может помочь облегчить боль при панкреатите.
Боль, связанная с панкреатитом, может длиться от нескольких минут до нескольких часов одновременно. В тяжелых случаях дискомфорт от хронического панкреатита может стать постоянным.
Ваша боль может усилиться после того, как вы поели или когда вы лежите. Попробуйте сесть или наклониться вперед, чтобы чувствовать себя более комфортно.
Такие занятия, как йога, медитация и иглоукалывание, могут помочь при боли от панкреатита. Вы также можете попробовать принимать обезболивающие или антиоксидантные добавки, чтобы облегчить боль.
Хирургия в настоящее время является последним средством для лечения панкреатита, но исследования 2013 года показали, что выполнение операции на ранних стадиях лечения может помочь облегчить боль.
У некоторых людей могут развиться осложнения. Эти осложнения редки, но они чаще встречаются у людей с хроническим панкреатитом:
- повреждение почек
- рак поджелудочной железы
- диабет
- недоедание
- инфекций поджелудочной железы
Острый панкреатит может увеличить риск развития затруднений дыхания.Это также может привести к образованию псевдокист, когда ткань и другие загрязнения накапливаются на поджелудочной железе. Они могут уйти сами по себе. Если они разорвутся, это может вызвать инфекцию и кровотечение, которые могут быть смертельными при отсутствии лечения.
Несколько факторов увеличивают риск развития панкреатита. К ним относятся:
Мужчины более склонны к развитию хронического панкреатита, чем женщины.
Комбинация факторов риска, таких как курение и наличие панкреатита в семье, увеличивает ваши шансы заболеть панкреатитом.Курение или употребление алкоголя может также увеличить риск развития острого панкреатита до хронического панкреатита.
В зависимости от причины, вы не сможете предотвратить панкреатит. Тем не менее, есть несколько способов уменьшить риск:
- Ограничьте употребление алкогольных напитков.
- Бросить курить.
- Поддерживать здоровый вес.
- Соблюдайте сбалансированную диету.
Употребление в пищу продуктов с высоким содержанием клетчатки и отказ от сахара могут помочь вам предотвратить образование желчных камней, которые являются основной причиной острого панкреатита.
Вы можете контролировать панкреатит со здоровым образом жизни и лечением, когда это необходимо. Особенно важно избегать курения и употребления большого количества алкоголя, чтобы снизить риск возникновения панкреатита и выздороветь.
Если какие-либо из ваших симптомов появятся снова, поговорите с врачом как можно скорее.
