Применение грелки у детей и взрослых
Грелка — сосуд с горячей водой или другой источник тепла, прикладываемый к телу для местного прогревания тканей или с целью общего согревания. При этом увеличивается кровоток в согреваемой части тела, обуславливая болеутоляющий и рассасывающий эффект, причем последний зависит не столько от температуры грелки, сколько от длительности процедуры.
Виды грелок
Существуют солевые, резиновые и электрические грелки. При отсутствии их можно пользоваться бутылками с плотно закрывающимися пробками, использовать сухое тепло (мешочки с песком, крупой, солью, вишнёвыми косточками и т.д.). Главное, чтобы грелка была безопасна для пациента. Нельзя одновременно применять водяные и электрические грелки во избежанние поражения электрическим током при внезапном протекании воды.
Техника применения грелки
Резиновую грелку наполняют водой примерно на 2/3 объема, оставшийся в ней воздух выжимают. Грелку плотно завинчивают, пробку вытирают, проверяют на герметичность и заворачивают в полотенце. Очень горячую грелку кладут сначала на одеяло, затем по мере остывания под простыню и на тело.
Изначальная температура воды в грелке не должна превышать 60оС для взрослых и 50оС для детей. При остывании грелки до температуры тела, её следует убрать или заменить более теплой. Если грелку держат длительное время, для избежания ожогов и пигментации кожу смазывают вазелином или любым кремом, лучше детским.
У пациентов, находящихся в бессознательном состоянии и людей с нарушенной чувствительностью, применение грелки нежелательно.
Спать на грелке можно только в том случае, если полностью исключена возможность ожога. Спать на включенной электрической грелке нельзя!
Грелкой можно пользоваться только по рекомендации врача, т.к. применение ее при острых воспалительных заболеваниях, злокачественных опухолях может привести к серьезным, даже смертельным последствиям.
Применение грелки у новорожденных
Можно ли грелку новорожденному?
Следует помнить, что применение грелки у новорожденных и детей раннего возраста, требует особой осторожности, поскольку у ребёнка могут возникнуть ожоги. Поэтому, грелка для маленького ребёнка не должна быть очень горячей (не более 40оС), ее не следует прикладывать непосредственно к телу, у новорожденного периодически проверяют состояние кожи под грелкой, не допуская покраснения. При беспокойстве ребенка или появлении признаков ожога (сильное покраснение) грелку немедленно снимают, проводят лечение.
Можно ли новорожденным грелку на живот?
Класть грелку на живот новорожденному крайне нежелательно и даже опасно, поскольку причиной болей в животе у грудничка могут быть самые разные заболевания, в том числе, инфекционно-воспалительного характера. В этом случае применение грелки у новорожденного только усугубит ситуацию. При любых сомнениях необходимо немедленно обращаться к врачу.
Грелка для новорожденных от колик
Можно ли применять грелку при коликах у новорожденного?
Часто родители используют грелку от колик у новорожденных, делать этого не следует, поскольку, во-первых, причиной беспокойства у ребенка может быть какое-либо иное заболевание, во-вторых, грелка не лечит колики, но позволяет ненадолго успокоить ребенка, что приводит к потере контроля за его реальным состоянием.
Если колики у новорожденного связаны с повышенным газообразованием и скоплением газов в кишечнике, сдедует использовать газоотводную трубку. При необходимости ребенку дают укропную воду, либо слабый чай из семян фенхеля или цветков ромашки аптечной.
Применение грелки у детей и взрослых
Можно ли класть грелку на живот?
Особую осторожность в использовании грелки соблюдают при болях в животе, которые могут быть обусловлены воспалением брюшины (перитонит). Грелку нельзя класть на живот, если есть хоть малейшие симптомы аппендицита (боли вокруг пупка, боли в правом подреберье, боли внизу живота, боли в правой части живота).
Можно ли грелкой греть воспаления?
При хронических воспалительных процессах, после травм использование тепла может оказать благоприятный эффект, однако и в этих случаях необходимо проконсультироваться с врачом.
Можно ли греть цистит грелкой?
Класть грелку при цистите можно, однако, при цистите грелку не прикладывают к животу, ее следует зажать между ногами, плотно приложив снизу к области мочевого пузыря. Можно положить грелку сверху на лобковую область, расположив ее на уровне бедер. Необходимо помнить, что цистит не лечится грелкой, она только немного облегчает симптомы. Цистит — инфекционное воспалительное заболевание и лечить его нужно антибиотиками.
Можно ли использовать грелку во время месячных?
Грелку при месячных следует использовать с осторожностью, поскольку применение грелки при менструальных кровотечениях может привести к усилению кровотечения, падению кровяного давления и обморокам при попытке встать с постели.
Греть грелкой низ живота следует с большой осторожностью. Кроме того, постановка грелки на живот абсолютно противопоказана при воспалении брюшины (перитоните), поэтому грелку на живот без необходимости лучше не класть.
Можно ли греть уколы и шишки от уколов грелкой?
Внутримышечные уколы можно и нужно греть грелкой, это улучшает микроциркуляцию в местах уколов, способствует скорейшему рассасыванию лекарственного вещества в тканях и сокращает время наступления лечебного эффекта. После свертывания крови в месте инъекции следует приложить к месту укола не очень горячую грелку, обернутую чистой тканью. Согревание укола грелкой предотвращает «застывание» укола и образование уплотнения тканей («шишек») на месте инъекции. «Шишки от уколов» греть грелкой уже поздно, к ним можно прикладывать рассасывающие согревающие спиртовые компрессы.
Внутривенные уколы греть не нужно.
Можно ли грелкой греть ухо при отите?
Согревать ухо при отите следует спиртовым согревающим компрессом. Грелку на ухо не кладут.
Можно ли греть печень грелкой?
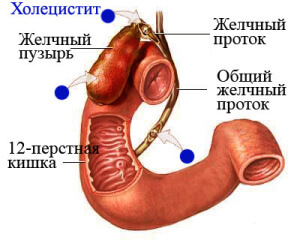
Греть печень грелкой в домашних условиях нельзя, поскольку применение грелки в области печени может привести к тяжёлым осложнениям, особенно при холецистите и панкреатите. В случае болей в правом подреберье следует вызвать скорую помощь, чтобы исключить возможность аппендицита либо нагноения в области желчного пузыря при холецистите.
Можно ли грелку при кашле и бронхите?
При кашле можно прикладывать грелку к ступням ног или подошвам. Использовать грелку для согревания легких и бронхов не рекомендуется.
Можно ли грелку при температуре?
При высокой температуре грелку использовать нельзя, поскольку, это только усугубит ситуацию. Иногда, (по рекомендации врача), при температуре прикладывают пузырь со льдом.
Можно ли греть ноги грелкой?
Греть ноги грелкой можно в том случае, если на них нет повреждений. Вывихи, травмы, варикозные вены греть грелкой нельзя.
Можно ли греть грелкой остеохондроз?
Остеохондроз — воспалительный процесс в соединительной ткани, поэтому согревание грелкой может привести к ухудшению состояния.
Можно ли греть почки грелкой?
Почки любят тепло, область почек можно и нужно греть при целом ряде заболеваний. Однако, в некоторых случаях согревание почек грелкой может привести к осложнениям. Например, при мочекаменной болезни применение без необходимости грелки на область почек может спровоцировать спонтанное отхождение камня по мочеточнику и почечную колику.
Можно ли горло греть грелкой?
Ангину и другие инфекционные заболевания горла греть ни в кое случае нельзя, это приведет к бурному размножению бактериальной микрофлоры и резкому ухудшению состояния больного.
Можно ли греть геморрой грелкой?
Греть геморрой грелкой нельзя, поскольку геморроидальные узлы представляют собой расширенные воспаленные вены, переполненные кровью. Согревание только усилит приток крови к геморроидальным узлам и увеличит болевые ощущения.
Можно ли греть голову грелкой?
Голову не греют грелкой. При необходимости к определённому участку (ухо, щека) локально прикладывают согревающие спиртовые компрессы.
Читать дальше:
med.domashniy-doktor.ru
Лечение шишек от уколов на ягодицах, как избавиться народными средствами, мазями
Каждый из нас сталкивался с внутримышечными инъекциями. И хоть раз случалось так, что на месте уколов появлялись шишки (абсцесс мягких тканей) . Уплотнения на ягодицах доставляют дискомфорт, поэтому мы пытаемся избавиться от них быстро и безболезненно. .
Причины появления шишек и синяков на ягодицах от уколов
Чаще всего шишки на ягодицах появляются по следующим причинам:
- Непрофессионализм медицинского персонала – самая распространенная причина. Чаще всего медсестра ошибается, выбрав неправильный угол ввода иглы или введя иглу не полностью, из-за чего лекарство попадает в ткани, а не в мышцы.
- Аллергия на вводимый медикамент – обычно происходит при первичном использовании лекарства. Сопровождается не только уплотнением, но и покраснением, зудом и жжением.
- Попадание инфекции (стафилококков и стрептококков) – происходит в двух случаях: если ягодицу перед уколом не обработали спиртом или если не подержали проспиртованную вату после инъекции. Также инфекция попадает из-за повторного использования иглы.
- Напряжение мышц во время инъекции. Чаще всего случается у малышей, которые боятся уколов.
- Неправильно подобранная игла – нужно приобретать иголки специально для внутримышечных инъекций.
- Введение препарата методом хлопка. В этом случае лекарство не способно равномерно распределиться, из-за чего и образовывается уплотнение.
Устранение уплотнений с помощью медикаментов


Применяют следующие лекарственные препараты для рассасывания шишек:
- Димексид – применяется только взрослыми пациентам. Разводится с водой в пропорции 1:10. Компресс прикладывается на шишку два раза в день на 30 минут.
- Геаприновая мазь – постепенно рассасывает уплотнение на ягодице. Наносят мазь дважды в день на протяжении недели. При необходимости лечение продлить до 10 дней.
- Мазь Вишневского – одно из самых доступных средств. Им смазывают вату или марлю, а потом прикладывают на шишку, закрепляя пластырем.
- Троксевазин – гель способен снять отеки и воспаления. Используется два раза в день в течение 15 дней. Помогает избавиться как от свежих шишек, так и застарелых.
- Магнезия – отличное лекарство для борьбы с отеками и воспалениями. Выпускается в форме таблеток или растворов для инъекций.
- Массаж ягодиц миостимулятором. Эту процедуру легко проводить и в домашних условиях если у вас есть данный прибор. Однако перед началом все же проконсультируйтесь с доктором.
Лечение с помощью народной медицины
Листья капусты от абсцессов на ягодицах
Необходимо взять лист свежей капусты, слегка отбить его, а потом проколоть иголкой по всему периметру. Это делается для того, чтобы лист пустил сок. Далее он прикладывается к ягодицам и фиксируется пластырем. Для усиления эффекта уплотнение смазывают медом. Лист можно оставить на всю ночь. Но тогда лучше ягодицы ещё и утеплить тканью.
Спиртовой компресс
Взять две столовые ложки спирта и развести в ней таблетку аспирина. Затем в полученном растворе смачиваем ватный диск или бинт, сложенный в несколько раз. Уплотнение обильно смазать жирным кремом – это предотвратит ожог кожных покровов. Сверху прикладываем смоченный бинт и накрываем пищевой пленкой. Оставляет компресс на ночь.
В случае свежей шишки она уйдет после трех процедур. Если образование устарелое, то придется увеличить количество процедур.
Если кожа очень чувствительная, спирт можно развести водой или использовать водку.
Мед
Можно использовать этот вариант только тем, у кого отсутствует аллергия на продукты пчеловодства.
Для приготовления лепешек возьмите муку (любую) и мед в одинаковых пропорциях. Компоненты смешайте тщательно и наложите на ягодицы. Держать лепешку можно всю ночь.
Второй способ приготовления лепешки – взять столовую ложку меда и столько же сливочного масла, а также один куриный желток. Все ингредиенты смешать и наложить на уплотнение на 10-12 часов.
Третий вариант лепешки – смешать чайную ложку меда, столько же водки и одну таблетку аспирина (растолченную). Помогает избавиться даже от очень давних шишек.
Проводить процедуры нужно до тех пор, пока шишка не рассосется.
Глина
Понадобится белая или красная глина. Её нужно растолочь в кашицу, сформировать лепешку и наложить на место образовавшейся шишки. Держать не больше двух часов. Повторять процедуру раз в день до полного исчезновения уплотнения.
Йодная сетка
Для этого достаточно на ягодицах йодом нарисовать сеточку. А потом приложить в шишке грелку. Если кожа очень чувствительная, перед процедурой смажьте ягодицы кремом.
Лечение застарелых шишек
Все перечисленные выше методы подойдут и для рассасывания застарелых уплотнений. Для избавления от них необходимо провести от 10 и более процедур.
Также возможны и другие варианты
- Примочки на ягодицы из алоэ вера. Для этого выбирается свежий молодой листочек, разрезается пополам вдоль и прикладывается на шишки. Держать его можно всю ночь.
- Компресс из меда и редьки. Понадобится 1 столовая ложка тертой редьки и в два раза меньше меда. В полученной смеси промочить марлю, сложенную в несколько раз, и прикладывают к пораженному участку.
- Компресс из тертой моркови. Подходит для тех, у кого на мед аллергия. Тертая морковь смешивается с тертой редькой в равных пропорциях и прикладывается к месту уплотнения на ночь.
Противовоспалительные кремы и мази
- Левомеколь. Обладает противовоспалительным эффектом. Сначала протирают место отека спиртом, а потом накладывается бинт, увлажненный в мази. Держать на коже в течение 2-3 часов. Отек проходит через несколько процедур.
- Ихтиоловая мазь. Борется с воспалением и снимает отек с ягодицы. Держится компресс на протяжении нескольких часов.
- Индовазин. Основные компоненты – Индометацин и Троксетурин. Мазь уменьшает воспаление, отек и снижает болевой синдром. В некоторых случаях наблюдается повышение температура на месте компресса и легкое жжение.
👩⚕️ Ответы на частые вопросы
Видео о лечении шишек
👨 В каком случае подозревать занесение инфекции?
При появлении следующих признаков стоит обратиться к доктору, так как они сигнализируют о инфекции на месте укола:
- покраснение уплотнения и увеличение его размеров;
- болевые ощущения, которые усиливаются при нажатии;
- повышение температуры тела;
- выделение гноя;
- лихорадочное состояние.
👩 Что можно сделать для того, чтобы инфильтраты не появились?
- Проводить инъекцию в положении лежа.
- Выбирать длинную иглу для уколов. Особенно это касается пациентов с толстым слоем подкожной жировой клетчатки.
- Выбирать шприц с объемом не меньше 5 кубов и более. Такой объем способствует плавному введению лекарственного препарата.
- Вводить медикамент мелено, чтобы он рассасывался постепенно.
Проспиртованной ватой нельзя тереть место укола. Её нужно только прикладывать в одно место. Дело в том, что стерильным является только участок инъекции, а кожа вокруг полна микробов. Поэтому вы рискуете занести их во время трения. Иногда такая манипуляция приводит к абсцессу.
👨 Можно ли шишки греть грелкой?
Такие действия улучшают кровообращение и способствуют быстрому рассасыванию уплотнений. Прикладывать грелку нужно сразу же после укола, потому что справиться с образовавшейся шишкой грелка уже не сможет.
👩 Что делать если не проходят?
Инфильтрат может сохраняться на протяжении целого месяца. Но при этом после каждой процедуры он должен уменьшаться. Если же шишки не проходят через месяц или тем более два, это серьезный повод для обращения к доктору. Скорее всего, в место укола занесена инфекция.
Заключение
Шишки после уколов – явление довольно распространенное. Однако это не дает повод не обращать на это внимание. При образовании уплотнения нужно сразу же проводить процедуры, направленные на их рассасывание.
zdorov-doma.ru
Можно ли греть грелкой места уколов
Многие годы пытаетесь вылечить СУСТАВЫ?
Глава Института лечения суставов: «Вы будете поражены, насколько просто можно вылечить суставы принимая каждый день…Читать далее »
Боли в спине знакомы сегодня практически каждому взрослому человеку, которые даже не заматываются в чем причины. Но если боль возникает внезапно, такое явление еще называют прострелом, боль сильная, её невозможно терпеть, то вполне вероятно, что это люмбаго симптомы и лечение которого будут рассмотрены в данной статье. Причины можно назвать самые разные. Не всегда просто однозначно ответить, что люмбаго это болезнь с какими-то определенными симптомами или же невралгия.
Проявляется заболевание по-разному. Но чаще всего сопровождают люмбаго резкая боль в спине при наклоне, поднятии тяжести. Это вызвано сильным напряжением мышц спины или же смещением позвоночных дисков. Можно назвать и другие причины. Первые такие симптомы являются сигналом, что организм пытается справиться с заболеванием. Поэтому, перед тем как отправляться за врачебной помощью, необходимо вспомнить про образ жизни. Большие физические нагрузки и питание лежат в основе этого заболевания.
Что за болезнь люмбаго?
Несмотря на то что это распространенное заболевание, но в большинстве случаев, когда ставится диагноз люмбаго, пациента прежде всего интересует что это за болезнь такая, насколько сложно лечение, каковы причины, поможет ли гимнастика.
Сложность и длительность лечения зависит от степени заболевания. Если заболевание запущено, люмбаго лечение протекает долго и часто это приходится делать с определенной периодичностью на протяжении всей жизни. То есть, болезнь достаточно быстро переходит в хроническое состояние. Ответить достоверно на вопрос что такое люмбаго сложно, но знать причины необходимо. Если коротко, то — это воспаление седалищного нерва, которое может произойти по нескольким причинам. Это переохлаждение, осложнение после перенесенного заболевания, большие физические нагрузки, травмы позвоночника, межпозвоночная грыжа, неудобное положение во время отдыха, нагрузка на позвоночник во время беременности и токсические поражения организма.
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения суставов наши читатели успешно используют СустаЛайф. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Если несвоевременно оказана врачебная помощь или таковой вообще не было, то начинает развиваться ишиас. Но путать с ишиасом не стоит, хотя симптоматика похожа и причины практически те же. Ишиас происходит на фоне защемления или повреждения седалищного нерва, поэтому лечить такое заболевание намного сложнее. И это все та же невралгия
Симптомы и лечение люмбаго
Боль, острая, простреливающая — это основные признаки люмбаго, симптомы которого чаще всего проявляются в области поясницы. Иногда это происходит в тот момент, когда человек резко наклоняется. И такие симптомы просто мешают ему разогнуться. Боль вызывают спазмы мышц, а не самого позвоночника. Но это признаки заболевания позвоночника. Поэтому снять боль и лечить болезнь — это абсолютно разные вещи. Боль настолько сильна, что снять её порой невозможно даже на протяжении нескольких часов. Острый приступ может затянуться на несколько недель. Она не отпускает, переходит из одного отдела спины в другой, привычные уколы, народные средства, мазь и массаж не помогают. Лечение длительное и представляет целый комплекс процедур, которые подразумевают медикаментозное лечение — уколы и капельницы, массаж при люмбаго, физиотерапевтические процедуры, лечебная гимнастика и лечение народными средствами, мази.
Первоочередное лечение — медикаментозное, которое можно дополнить всеми остальными процедурами и только после этого можно продолжить лечение люмбаго в домашних условиях.
Люмбаго с ишиасом
Как уже упоминалось выше, если не лечить люмбаго, то вполне вероятно осложнение и это уже люмбаго с ишиасом. По МКБ код болезни — 54,4 в то время как простое люмбаго имеет код — 10. Если в своей начальной стадии люмбаго проявляется в виде жгучей, тянущей боли в области поясницы или крестца, то ишиас уже не дает возможности сделать движение, повернуться на кровати. Боли нарастают при движении и немного утихают в состоянии покоя.
Ишиас может возникать не только как осложнение. Это заболевание проявляется при защемлении нервов поясничного или другого отдела позвоночника. Боль настолько сильна, что терпеть её просто невозможно, она отдает в пятку, в бедро, в колено. Часто, если это люмбаго с ишиасом, больной может жаловаться на онемение конечностей, ощущение сильного жара, покалывание, мурашки или судороги в конечностях.
phspark.ru
Шишки после уколов на ягодицах: чем лечить, видео
Уколы неприятны сами по себе. Несмотря на то, что внутримышечные инъекции препаратов – одни из самых эффективных методов введения лекарств в организм, последствия такого лечения ощущаются довольно долго. К болезненным ощущениям нередко добавляются образующиеся шишки после уколов на ягодицах. Чем лечить эти доставляющие дискомфорт уплотнения, и можно ли избежать их появления?
Почему после уколов остаются шишки на ягодицах

Если после укола в ягодицу появилась шишка внутри мышцы, грешить на генетику не стоит – по наследству такие осложнения не передаются. Не зависит их появление и от пола, возраста пациента. А вот от мастерства медсестры (или иного, кто делает инъекцию) очень даже зависит.
Именно внутримышечную инъекцию считают самым распространенным методом введения медикаментозных веществ в небольшом объеме. В мышцах расположена целая сеть кровеносных и лимфатических сосудов, и это является благоприятной средой для всасывания препаратов. Такие уколы создают своеобразное депо, из которого постепенно лекарство проникает в кровь, и концентрация препарата в кровотоке поддерживается примерно на одинаковом уровне продолжительное время.
Ягодичная мышца – идеальное для уколов место, там много мышечной ткани, нет близко расположенных крупных сосудов, нервов. Однако имеется и существенный слой подкожно-жировой клетчатки, толщина его значительно разнится у разных людей. С учетом этого необходимо подбирать иглу для шприца. При недостаточной длине иглы препарат попадает не в мышцу, а в жировую ткань. В месте укола развивается уплотнение: жировая ткань не позволяет лекарству нормально всасываться. Шишки появляются и при недостаточно глубоком введении иглы, или если конец ее затуплен.
На медицинском языке шишки после инъекций именуются инфильтратами. Они образованы скоплением сыворотки и клеточных элементов. Возможны примеси гноя, если при введении препарата не были соблюдены правила асептики. Подобное состояние возникает, когда укалывание производят неоднократно в одно и то же место.
Кроме того, развитию уплотнения способствует мышечный спазм. Спазмирование происходит при недостаточном расслаблении, вот почему рекомендуется производить процедуру, когда пациент лежит на животе – так ягодичные мышцы максимально расслаблены. При быстром введении препарата также способно развиваться уплотнение, поэтому метод «хлопка» при инъекциях не рекомендуется.
Не стесняйся, задавай вопросы нашим консультантам, прямо тут на сайте. Мы обязательно ответимОставляйте комментарииПерейти
Шишки после уколов на ягодицах: как лечить
Если появились после уколов на попе шишки, что делать – знают далеко не все. Уплотнения способны сохраняться до нескольких недель, что причиняет неудобства пациентам. А между тем, убрать шишки не так уж и сложно. Главное, приступать к их устранению как можно скорее.
Народные средства
Подручные средства прекрасно позволяют согнать подкожные шишки от уколов на ягодицах. Их немало, но самые распространенные – следующие:
- Компресс листом капусты. Свежий зеленый лист белокочанной капусты ополаскивают горячей водой. Затем для размягчения волокон чуть отбивают скалкой. При этом должен немного выделиться сок. Затем лист плотно прикладывают к уплотнению, накрывают поверх полиэтиленом и фиксируют компресс повязкой либо пластырем. Метод эффективен и при застарелых шишках. Для усиления действия капусту рекомендуется смазать медом, прикладывая сладкой стороной к больному месту.
- Творог. Лучше всего использовать продукт домашнего производства. Его разминают вилкой, подогревают на паровой бане, затем формируют лепешку. Лепешку прикладывают к участку кожи с шишкой. Для надежности прикрывают полиэтиленовой пищевой пленкой и фиксируют лейкопластырем. Лучше всего процедуру проводить на ночь.
- Алоэ. Чем старее растение – тем выше эффект. Свежесрезанный алоэвый листок разрезают повдоль и срезом вниз накладывают на шишку. Компресс необходимо зафиксировать.
- Спирт (водка). Компресс из него готовят, смочив в алкоголе марлевую салфетку. На один-два часа ее прикладывают к больному участку на ягодице, фиксируя повязкой.
Медово-редьковый компресс. Берут 2 части тертой редьки и одну – не пастеризованного меда. Хорошо смешивают ингредиенты, затем под марлевую салфетку прикладывают к больному участку кожи. - Магнезия. От шишек после уколов помогает компресс из сульфата натрия (магнезии). Раствором смачивают ватный тампон и закрепляют его на уплотнении. Повторяют процедуру несколько раз в день.
- Йодовая сетка. Ватной палочкой наносят йод на кожу, рисуя сеточку. По мере впитывания йода процедуру повторяют. Через пару суток шишка окончательно пропадает.
Перед тем, как убрать шишки после уколов на ягодицах народными средствами, уплотнение и участок кожи вокруг него рекомендуется смазать вазелином, маслом либо детским кремом, чтобы снизить риск раздражения. В случае с применением йода и спирта такая смазка спасает от ожогов.
Мазь
Проще всего применять мазь от шишек после уколов. Применяют:
- Мазь Вишневского. Препарат используют для компресса. Небольшой слой мази наносят на марлевую салфетку, прикладывают к образовавшемуся инфильтрату, фиксируя пластырем либо повязкой. Усиления эффекта можно добиться, если поверх компресса с Вишневского приложить спиртовой.
- Троксевазин. Эта мазь – не только от начавшегося варикоза и тяжести в ногах. Тонкий слой препарата, нанесенный на шишку от инъекций, оказывает противоотечное и противовоспалительное действия. Достаточно применять дважды в сутки до полного рассасывания инфильтрата.
- Гепариновая мазь. От шишек после уколов средства наносят тонким слоем на места инъекций. Мазь снимает воспаление и отечность, снижает болевое ощущение. Двукратное применение в сутки позволяет удалить уплотнения за пару-тройку дней.

Прогреванием
Прогревания помогают устранить шишки, которые выскакивают после уколов в ягодицы. Сухое тепло оказывает рассасывающее действие на инфильтраты. Благодаря тепловому воздействию активизируется кровообращение в пораженном участке тела. В домашних условиях источниками сухого тепла могут стать нагретые соль или песок, камень, грелка. В амбулаторных условиях используют:
- синюю лампу;
- парафин;
- электрофорез и т.д.
Прогревание противопоказано, если шишка нагноилась!
У ребенка
Шишки от уколов на детской попе заставляют сжиматься сердце любой матери. Как помочь малышу, если возникли такие осложнения? Самый разумный вариант – обращение за медицинской помощью. Врач подберет крохе оптимальное физиолечение, а при необходимости назначит лекарственные препараты.
Многие «бабушкины» методы устранения инфильтратов на детских ягодицах могут быть опасны для здоровья ребенка!

При каких симптомах шишек после уколов требуется помощь хирурга
Шишки с ягодиц после уколов не всегда сходят бесследно. Иногда возможно осложнение, и без помощи хирурга бывает не обойтись. К подобным осложнениям относятся:
- Эмболия – процесс, характеризующийся закупоркой кровеносного сосуда. Медикаментозную эмболию можно получить при введении масляных растворов, если игла случайно попадает в сосуды. Оказавшись в артерии, масло ее закупоривает, что приводит к образованию подкожной шишки с нарушением питания окружающих тканей, и, как следствие, к некрозу.
- Абцесс после укола– гнойное воспаление в месте инъекции при попадании в ранку микробов.
- Аллергическая опухоль, возникающая при непереносимости препаратов.
Если шишка после укола не проходит долго, увеличивается в размерах, доставляет мучительные боли – это повод показаться врачу. Немедленное обращение к специалисту требуется при повышении температуры, значительном отеке ягодицы и изменении цвета кожи вокруг укола.
Полезные советы
Чтобы шишки от инъекций не преследовали вас, соблюдайте ряд несложных правил:
- доверяйте проведение процедуры профессионалам, независимо от того, в больнице или на дому проводится лечение;
- старайтесь занимать положение лежа во время инъекции;
- используйте одноразовые и качественные шприцы и иголки;
- следите, чтобы препарат вводили медленно;
- меняйте очередность ягодиц, не стоит уколы делать в одно и то же место;
- заранее позаботьтесь о профилактике шишек, если предстоит вводить анальгетики, смеси Бойко, – эти инъекции наиболее всего дают риск развития инфильтратов.

К сожалению, лечение нередко чревато побочными эффектами, и относительно безобидными считаются шишки после уколов на ягодицах. Чем лечить последствия не особо удачных инъекций? Вариантов, на самом деле, немало, и подобрать подходящий не так уж и сложно. Однако, соблюдая простые правила профилактики послеинъекционных шишек, можно и вовсе избежать неприятных последствий.
Смотрите, шишки после уколов на ягодицах чем лечить, видео:
zdorovzhivi.ru
Как убрать шишки от уколов на попе: лечение, профилактика, физиотерапия
Никто не застрахован от болезней. Правильно подобранная терапия обязательно принесет свои плоды, но побочные эффекты от лекарств могут доставить новые неприятности. Так, если в ходе лечения ваш лечащий врач прописывает курс уколов, то рано или поздно перед вами встанет резонный вопрос: «Как убрать шишки от уколов на попе?»
Шишки – так традиционно называют болезненные гематомы, возникающие после инъекций антибиотиков, витаминов или любых других жидких форм лекарств.
Как правило, такие уплотнения исчезают без дополнительного вмешательства, но бывают случаи, когда шишки не проходят многие месяцы, причиняя пациенту нестерпимую боль при контакте с поврежденным местом. Спешим обнадежить: образование шишек можно избежать, а уже имеющуюся проблему – вылечить.
Давайте разберемся с причинами возникновения уплотнений и рассмотрим варианты их лечения.
Вернуться к содержанию
Причина возникновения уплотнений после уколов
Почему возникают шишки от уколов
К появлению уплотнений в местах уколов склонны все пациенты не зависимо от возраста и пола. Существуют несколько факторов, провоцирующих возникновение этой проблемы:
- Неправильный размер иглы шприца или недостаточно глубокое введение препарата при уколе
Механизм внутримышечных инъекций предполагает доставку препарата непосредственно в мускул. Если сделать такой укол недлинной иглой, лекарство попадет в подкожный слой жировой ткани, которая не способна рассосать препарат. Последствие такой инъекции – образование болезненного уплотнения. Аналогичная ситуация произойдёт и при непрофессиональном выполнении укола: желая доставить минимум дискомфорта, дилетант введет игру недостаточно глубоко, лекарство останется под кожей, и уже буквально через несколько минут пациент обнаружит шишку в месте введения препарата.
Неправильный размер иглы шприца — одна из причин появления шишек от уколов
Выбирая мединструмент для курса внутримышечных инъекций, помните: инсулиновые шприцы не предназначены для глубокого введения препаратов. Их тонкие короткие иглы причинят меньше боли, но приведут к образованию шишек в месте укола.
- Напряжение в мышцах
Не зря каждый раз перед уколом врач предлагает лечь и расслабиться. Если инъекция будет сделана в напряженную мышцу, лекарство распределиться неравномерно и на месте укола появится гематома.
Напряжение в мышцах может быть причиной появления шишки от укола
Метод «хлопка» призван минимизировать болевые ощущения при уколе. Быстрым размашистым движением под углом 90° игла вводится в мышцу, резким нажимом на поршень шприца препарат поступает внутрь, после этого также мгновенно игла вынимается обратно. Причина возникновения шишки в этом случае аналогична предыдущему пункту: лекарство не успевает равномерно распределится и всосаться, образуя шишку.
Укол-хлопок может быть причиной появления шишек от уколов
- Повреждение кровеносных сосудов
Если при выполнении укола игла попадает в область скопления кровеносных сосудов, то в месте инъекции также в скором времени появится темноокрашенное уплотнение. Особенно подвержены травмам сосудов люди, страдающие диабетом.
Ходом поршня необходимо проверить, не попала ли игла в сосуд
Если место укола внезапно опухло, появились краснота и зуд – возможно, это говорит об аллергии на введенный вам препарат. Обязательно сообщите об этих симптомах наблюдающему вас специалисту.
- Повреждение нервных окончаний
Еще одна опасность при исполнении укола непрофессионалом – травма нервных окончаний неверно введенной иглой. Если после инъекции вы почувствуете онемение ягодиц и неприятные ощущения, отзывающиеся в ногах, немедленно обратитесь к врачу. Ведь если уплотнения и гематомы можно довольно легко вылечить, то повреждение седалищного нерва и абсцесс могут иметь серьезные последствия и потребовать хирургического вмешательства.
Одна из причин шишек — игла попадает в нервные окончания
Вернуться к содержанию
Врачебные советы по лечению шишек от неправильных уколов
Как убрать шишки от уколов на попе лучше всех знают те, кто эти уколы делает. Вот что советуют врачи:
- Самым популярным и простым рецептом от уплотнений в местах инъекций является йод. Это средство обладает сильным сосудорасширяющим действием и быстро активирует процесс рассасывания подкожных гематом. С помощью ватной палочки йод наносится на поврежденный участок кожи в виде сетки не менее 2-х раз в день.
Йод применяется для рассасывания шишек от уколов
Для профилактики появления шишек йодную сетку делают сразу после инъекции и продолжают применять этот способ на протяжении всего курса внутримышечных уколов.
- Избавиться от шишек после уколов поможет бюджетное средство димексид, обладающее противовоспалительным и рассасывающим действием. Применять димексид нужно в виде компрессов:
- Согласно инструкции, препарат разводят в нужной концентрации, смачивают в получившемся растворе марлю и прикладывают к поврежденному месту.
- Поверх марли нужно положить полиэтилен и прикрыть теплой, например, фланелевой, тканью.
- Получившийся компресс нужно зафиксировать пластырем и выдержать не менее получаса. Курс лечения такими компрессами нужно проводить дважды в день до полного исчезновения шишек.
- Наравне с диоксидом, аналогичным способом можно использовать раствор диоксидина или настойку прополиса, нанесенную на предварительно смазанную детским кремом поверхность кожи.
Димексид убирает шишки от уколов
- Для лечения шишек от инъекций в аптеке можно найти мази траумель или троксерутин.
- Известная всем мазь Вишневского, применяемая в виде компрессов, также отлично подойдет для избавления от гематом после уколов.
Вернуться к содержанию
Физиолечение
Самой частой причиной образования устойчивых уплотнений на попе у ребенка является процедура обязательной вакцинации АКДС. Даже если такая шишка не причиняет дискомфорта, при повторной инъекции укол следует ставить в другую ягодицу. Если же все-таки уплотнение долго не проходит и отличается болезненностью, терапевт выпишет направление на физиопроцедуры.
Вернуться к содержанию
Виды физиотерапии
Методы и количество процедур физиотерапии зависят от степени выраженности проблемы уплотнений после уколов.
- УВЧ. Ультравысокочастотная терапия – методика, при которой на организм больного воздействует электромагнитное поле, вследствие чего в тканях и структурах тела образуется ток, вызывающий колебание частиц и выделение тепла. УВЧ-терапия строго противопоказана при беременности, но совершенно безвредна даже для грудных детей.
- ИК. Инфракрасная коагуляция представляет собой процедуру глубокого прогревания поврежденной области тела. Кстати, этот способ лечения уплотнений после уколов на практике опровергает утверждение, что уплотнения после уколов греть нельзя.
Физиотерапия помогает в рассасывании шишек от уколов
Физиотерапия абсолютно безопасна для пациентов всех возрастов, ее отлично переносят и грудные дети, и взрослые.
Вернуться к содержанию
Народные методы от шишек после уколов
Если лекарственных средств под рукой нет, а поход к доктору по каким-то причинам невозможен, можно воспользоваться рецептами из бабушкиного сундука.
Листья капусты
Известнейшим способом лечения даже застарелых уплотнений от инъекций, является компресс из капустных листьев. Вот некоторые варианты применения капустной терапии:
- С помощью кухонного ножа свежий капустный лист надрезать в нескольких местах, смазать медом и на всю ночь зафиксировать получившийся компресс на месте появления шишки.
- Второй вариант: ошпарить капусту кипятком, отсудить и сделать ночной компресс.
- Перед сном место образования уплотнений обильно смазать медом, накрыть капустным листом и теплой тканью, зафиксировать и оставить до утра.
Способом лечения уплотнений от инъекций является компресс из капустных листьев
Подобным образом для приготовления ночных компрессов можно использовать обычный репчатый лук.
Сила природы против постинъекционных гематом
Вылечить шишки после уколов помогут растения:
- Листья алое на сутки отправляем в холодильник, после чего делаем из них мелкую кашицу и в виде обычного компресса прикладываем к проблемным местам. Единственный нюанс – используемому растению должно быть минимум три года.
- Долька сырой картошки или соленого огурца, зафиксированная пластырем на месте образования шишки, принесет облегчение уже после первой ночи применения.
- Кожура банана, приложенная к месту появления шишки, является отличным способом вылечить неприятную проблему.
- Компресс из толченой свежей клюквы уменьшит как новое, так и застарелое уплотнение после укола.
Узнайте также, как избавиться от растяжек после родов.
Советы, как избавиться от потливости подмышек, можно прочитать тут.
Действенные методы для избавления от прыщей — http://girls-life.ru/beauty/uhod-za-licom/418_kak-izbavitsya-ot-pryshhej-na-lice/- описаны в статье на нашем сайте.
Вернуться к содержанию
Способы избавления от шишек со стажем
Случается так, что образования уплотнений на попе не избежать: сильные антибиотики при введении внутримышечно провоцируют болезненный спазм, препятствующий равномерному всасыванию препарата, и в месте укола образуется большая шишка. Такие гематомы, как правило, заживают очень медленно. Вот несколько вариантов терапии в таких случаях:
- 5-6 таблеток анальгина тщательно растворить в 20 мл йода. Полученный раствор наносить 2 раза в день.
Популярнейшее средство для рассасывания гематом — общедоступная бодяга.
- Компресс на основе самодельного коктейля из одного куриного яйца и 45 мл столового уксуса крепостью 6 процентов.
- Компресс из водки или разбавленного спирта. Время действия – не более пары часов во избежание ожога кожи.
- 25-ти процентный раствор магнезии в виде компресса на ночь также поможет снять боль и рассосать шишку.
Пчелиный нектар как панацея при борьбе с шишками от уколов.
- В пару чайных ложек меда, слегка разогретых на паровой бане, добавить один яичный желток и несколько грамм сливочного масла. Тщательно перемешав, нанести в виде компресса, утеплить и оставить на 2 часа.
- Большая ложка меда, растворенная в такой же порции медицинского спирта, плюс таблетка аспирина, растолченная до состояния порошка – все эти ингредиенты перемешать, подогреть и прикладывать в виде горячих компрессов.
- Хорошую славу снискали лепешки, сделанный из меда и ржаной муки. Приложенные к воспаленным местам, они не только решают проблему рассасывания шишек, но и снимают боль и зуд.
Пчелиный нектар помогает в борьбе с шишками от уколов
Вернуться к содержанию
Нетрадиционные методы лечения
Следующие способы борьбы с шишками после уколов могут показаться несколько странными, но они работают:
- Ночной компресс из обильно обработанной обычным хозяйственным мылом ткани значительно уменьшит воспаление.
Удивительно, но тонкие ломтики сыра, приложенные к месту уплотнения, практически избавят от шишки всего за одну ночь.
- Обыкновенный полиэтиленовый пакет, смоченный теплой водой и плотно зафиксированный нижним бельем на месте воспаления на всю ночь, обеспечит сильный парниковый эффект, облегчая состояние пациента уже на следующее утро.
- Похожий результат принесет и канцелярский скотч, наклеенный на предварительно очищенную спиртом кожу. Снять такой компресс нужно тогда, когда прозрачный скотч приобретет белый цвет.
- Ночной компресс из пищевой фольги, плотно зафиксированной на месте уплотнения, тоже станет панацеей от постинъекционных гематом.
Ночной компресс из ткани с хозяйственным мылом помогает убирать шишки от уколов
Вернуться к содержанию
Профилактика последствий неправильных уколов
Теперь, когда мы знаем, как убрать шишки от уколов на попе, осталось придерживаться 4-х простых правил, помогающих максимально обезопасить себя от этой проблемы:
- Положение «лежа» и полное расслабление во время проведения инъекции.
- Правильно подобранные шприцы.
- Медленное и аккуратное введение иглы и препарата в мышцу, во избежание повреждения сосудов.
- Обязательная дезинфекция места инъекции и стерильность применяемого оборудования.
Профилактика последствий неправильных уколов
Шишки и гематомы от уколов имеют множество несложных способов лечения. Не стоит ждать, когда воспаление усилится и перерастет в хроническую форму.
Своевременная терапия избавит от дискомфорта и нежелательных последствий курса лечения с применением внутримышечных инъекций.
Вернуться к содержанию
Видео
girls-life.ru
Как помочь рассосаться уколу 🚩 как долго рассасываются шишки от уколов 🚩 Здоровье и медицина 🚩 Другое
Автор КакПросто!
Синяк, шишка от укола – частая реакция на инъекцию. Причины тому разные – устаревшие шприцы, недостаточная глубина введения лекарства (в жировом слое оно просто не может рассосаться) и другие. В большинстве случаев с припухлостью можно справиться подручными средствами. Однако, если все предложенные методики не работают – следует обратиться к врачу.
Статьи по теме:
Инструкция
ГрелкаСразу же после укола приложите на место инъекции умеренно-горячую грелку. Это поможет быстрее рассосаться лекарству.Капустный листЗалейте капустный лист кипятком, оставьте на две минуты. Затем слегка разомните листочек вилкой и приложите к месту, где образовалась шишка.
 Йодная сеткаЙод помогает справиться с воспалением. На место укола и вокруг него наложите частую йодную сетку. Возобновляйте ее до тех пор, пока шишка не рассосется. КомпрессХорошо помогает компресс из смеси меда, муки и яйца, взятых в пропорции 1:1. Смешайте ингредиенты и наложите на место уплотнения от укола.
Йодная сеткаЙод помогает справиться с воспалением. На место укола и вокруг него наложите частую йодную сетку. Возобновляйте ее до тех пор, пока шишка не рассосется. КомпрессХорошо помогает компресс из смеси меда, муки и яйца, взятых в пропорции 1:1. Смешайте ингредиенты и наложите на место уплотнения от укола.Медицинские средстваКомпресс с димексидом – отличное противовоспалительное средство. Смешайте препарат с кипяченой водой (1:4), смочите ткань раствором и наложите компресс на образовавшуюся шишку.Чтобы помочь рассосаться уплотнению после укола – смазывайте его мазью Траумель С, согласно инструкции. Препарат является гомеопатическим.Если образовался синяк – помогут гели и мази, содержащие активное вещество гепарин, рутозид.
Обратите внимание
Если у вас после укола появились симптомы воспалительного процесса (тошнота, повышенная температура и другие), а место инъекции болит, горячее на ощупь — обратитесь к врачу.
Источники:
- Про шприцы, уколы и осложнения после инъекций
Совет полезен?
Статьи медицинского характера на Сайте предоставляются исключительно в качестве справочных материалов и не считаются достаточной консультацией, диагностикой или назначенным врачом методом лечения. Контент Сайта не заменяет профессиональную медицинскую консультацию, осмотр врача, диагностику или лечение. Информация на Сайте не предназначена для самостоятельной постановки диагноза, назначения медикаментозного или иного лечения. При любых обстоятельствах Администрация или авторы указанных материалов не несут ответственности за любые убытки, возникшие у Пользователей в результате использования таких материалов.
Похожие советы
www.kakprosto.ru
Шишки от уколов на попе: что делать?
Шишки от уколов на попе: что делать? Эту проблему очень часто озвучивают на форумах, где люди обмениваются крайне актуальной для них информацией, позволяющей им избавиться от тревожащих симптомов и восстановить утраченное здоровье.
Шишками в простонародье называют болезненные уплотнения, возникающие на месте недавно сделанного укола. Чаще всего они остаются после введения гепарина, магнезии, некоторых антибиотиков, витаминов и препаратов с очень густой структурой.
Обычно они рассасываются сами собой, а иногда держатся на теле около года, доставляя пациенту не только дискомфорт, но и мучительную боль при прикосновении. Опасно ли это? Существует ли возможность ускорить процесс рассасывания шишек?
Чтобы успокоить наших читателей, скажем сразу: контролировать этот процесс можно, а способов борьбы с ним довольно-таки много. Прочитав наш материал до конца, каждый из них сможет отыскать рецепт, приемлемый именно для него.
Почему после уколов образуются шишки?
403 Forbiddennginx
Шишки, возникающие на теле после уколов – явление достаточно распространённое. Они могут быть и у взрослых, и у детей.
Каковы причины их образования?
- Недостаточно длинная игла.
Если сделать внутримышечный укол короткой иголкой, лекарственный препарат обычно попадает не в мышцу, а в подкожно-жировую клетчатку. Поскольку жировая ткань препятствует рассасыванию лекарства, на этом месте неминуемо образуется болезненная шишка.
Покупая шприц для внутримышечных инъекций, знайте: инсулиновые шприцы для них не годятся: в них слишком короткие иглы.
Если укол выполняет не профессионал, он может, жалея пациента, ввести лекарство недостаточно глубоко, несмотря на то, что иголка достаточно длинная. Результат этой жалости тот же – образование шишек.
- Спазмированная мышца.
Если пациент недостаточно расслаблен, введённый препарат не сможет равномерно распределиться внутри ткани. Это чревато образованием шишек. Именно поэтому перед выполнением внутримышечных инъекций пациентов укладывают на кушетку и рекомендуют расслабиться.
- Слишком быстрое (методом хлопка) введение лекарства. Уплотнение образуется вследствие того, что препарат не успевает быстро рассосаться.
- Появление тёмных уплотнений – гематом – происходит из-за повреждений кровеносных сосудов, в которые случайно попала игла. Легче всего повреждаются сосуды при диабете.
Припухлость, возникшая в месте инъекции, сопровождаемая сильным зудом и покраснением, может сигнализировать о развитии аллергической реакции на введённый препарат. В этом случае необходимо обязательно показаться лечащему врачу.
- Иногда непрофессионально выполненный укол может привести к травме нервного окончания. Об этом может свидетельствовать онемение тканей в месте укола и наличие боли, отдающей в ногу. Откладывать визит к доктору в такой ситуации нельзя.
Шишки после уколов – не самое опасное осложнение неудачных инъекций. Гораздо более серьёзные последствия может вызвать травмирование седалищного нерва или абсцесс.
Как избавиться от последствий неудачного укола: советы врача
Чем лечить шишки на ягодицах? Для начала узнаем, что в таких случаях советует делать профессиональный специалист.
- Самым простым и эффективным способом, позволяющим рассосать шишки после уколов, является выполнение йодной сетки.
Наносить её при помощи ватной палочки (хотя бы два раза в день) нужно непосредственно на припухший участок кожи. Сосудорасширяющее действие йода, способствующее ускорению обменных процессов в зоне инъекции, приводит к быстрому решению проблемы. Этот же способ рекомендуется для профилактики образования подкожных уплотнений.
Сделав укол, на этом месте сразу же рисуют плотную йодную сетку.
- Чтобы избавиться от уплотнений на ягодицах, можно делать компрессы с димексидом.
Глубоко проникая в ткани, этот лекарственный препарат способен оказать обезболивающее, противовоспалительное и рассасывающее действие.
- Соблюдая инструкцию производителя, концентрат разводят водой, смачивают им марлю и прикладывают к шишкам на попе.
- Поверх марли накладывают кусок полиэтиленовой плёнки и лоскуток мягкой ткани (лучше всего взять фланель).
- Компресс фиксируют полосками лейкопластыря и выдерживают в течение 40 минут. Для большей эффективности рекомендуется делать его не менее двух раз в сутки.
- Таким же действием (с аналогичным способом применения) обладает раствор диоксидина.
- Лечить уплотнения на ягодицах можно, смазывая их троксерутином или гомеопатической мазью Траумель.
- Избавиться от последствий неудачных уколов можно, если делать компрессы из настойки прополиса. Смазав шишки детским кремом, на них накладывают марлю, пропитанную этим средством, после чего утепляют их шерстяной тканью и выдерживают три часа.
- Для выполнения не менее эффективных компрессов можно использовать мазь Вишневского.
- Отличным средством от постинъекционных гематом является гепариновая мазь.
Физиолечение постинъекционных шишек
Образование длительно (от 2 до 3 недель) не рассасывающихся шишек на попе у ребенка довольно часто наблюдается после выполнения обязательной профилактической прививки АКДС. Как правило, такие уплотнения не особо беспокоят малыша, однако при повторной прививке укол следует делать в другую ягодицу.
В случае чрезмерно затянувшегося процесса рассасывания шишек (при выраженной болезненности и увеличении) врач может назначить физиопроцедуры.
Чем лечить шишки на ягодицах?
- Ультравысокочастотная терапия – УВЧ. Впрочем, совершенно безвредная даже для грудничков, эта процедура противопоказана при беременности, поскольку воздействие электромагнитных полей на будущего ребёнка крайне нежелательно.
- Инфракрасная фотокоагуляция – ИК. Это обстоятельство является ответом на вопрос: можно ли греть постинъекционные уплотнения? Процедура ИК представляет собой процесс глубокого прогревания проблемного участка при помощи специальной лампы инфракрасного излучения.
Физиолечение совершенно безопасно, поэтому с помощью физиопроцедур можно лечить шишки на теле ребёнка: и у грудничка, и в 8 месяцев, и в 2 года.
Количество назначенных процедур зависит от степени выраженности шишек. Физиотерапия болезненных постинъекционных уплотнений может быть назначена и взрослым пациентам.
Народные методы борьбы с шишками на попе
Что делать, если после укола образовалась шишка на попе? Многие пациенты, чтобы избавиться от неё, предпочитают использовать народные средства.
Применение свежих листьев капусты
Самым популярным средством, помогающим вылечить даже старые шишки после уколов, является компресс из капустного листа. Существует несколько способов его выполнения.
- Свежий лист капусты хорошо отбивают молотком (или просто надрезают в нескольких местах), смазывают медом и прикладывают к шишкам, которые долго не проходят, на всю ночь.
- Капустный лист можно не отбивать, а обмакнуть в кипящую воду. После охлаждения можно делать с ним компресс.
- Смазав болезненные шишки жидким медом, их накрывают капустным листом и кусочком мягкой байки. Надев очень плотные трусики, ложатся спать. Утром компресс убирают, а ближе к ночи делают вновь.
Для выполнения лечебных компрессов может быть использована капуста, которую немного подержали над пламенем. Таким же образом можно подготовить репчатый лук, предназначенный для борьбы с постинъекционными уплотнениями.
Целебная сила растений
Как убрать шишки, появившиеся после уколов?
- Взяв листочки алоэ (возраст растения должен быть не менее трёх лет), сутки выдержанные в холодильнике, их слегка толкут ножом, после чего прикладывают к уплотнениям на ягодицах. Последующие действия (укрывание марлей, полиэтиленом и фиксирование кусочками лейкопластыря) ничем не отличаются от процедуры выполнения обычного компресса, оставляемого на всё время ночного сна.
- Справиться с шишками после уколов поможет банальный солёный огурец. Достав его из банки с солениями, отрезают небольшой ломтик и накладывают на больное место, фиксируя повязку лейкопластырем. Держать такой компресс на теле можно, пока длится ночной сон. Первые симптомы надвигающегося выздоровления пациент почувствует уже утром.
- Подобным образом рекомендуют использовать дольку сырой картошки.
Съев банан, кожуру от него можно использовать для прикладывания к проблемным местам после инъекций. Это нехитрое средство хорошо помогает рассосать шишки.
- Размягчить плотную шишку поможет толчёная свежая клюква. Размяв ягоды толкушкой, из полученной кашицы делают компресс.
Борьба с застарелыми уплотнениями
К образованию шишек на ягодицах часто приводят антибиотики цефтриаксон и цефазолин. Крайне болезненные, они провоцируют мышечный спазм, который препятствует нормальному всасыванию лекарственного вещества.
Как лечить шишки после уколов народными средствами — рецепты в видео:Чем лечить такие шишки?
- Неплохим действием обладает компресс из водки или спирта. Поскольку использование чистого спирта может привести к ожогам, его (в пропорции 1:1) разводят водой. Время выдерживания компресса – не более двух часов. Пациентам с сухой кожей следует предварительно нанести на уплотнения детский крем или вазелиновое масло.
- Очень эффективно справляются с шишками компрессы из самодельной «болтушки», полученной в результате взбалтывания сырого куриного яйца и 50 мл 6% столового уксуса.
Многие пациенты предпочитают выполнять лечение бодягой, считающейся у нас самым лучшим средством для выведения синяков.
- Чем мазать шишки и синяки, оставшиеся после неудачных уколов? Можно приготовить лечебный состав, смешав настойку йода (20 мл) и порошок, полученный из пяти растолчённых таблеток анальгина. После тщательного взбалтывания бутылочки средство готово к употреблению.
- Избавиться от застарелых шишек поможет магнезия. Компресс, выполненный из её 25% раствора, оставляется на всё время ночного сна.
Использование полезных свойств мёда
Лечить последствия неудачных инъекций (мы уже знаем, чем опасны такие уколы) можно при помощи натурального мёда.
- Чтобы удалить застарелые шишки, помогут медовые компрессы. Взяв две десертных ложки мёда, его ставят на водяную баню и слегка подогревают, добавляют желток одного сырого яйца и маленькую ложечку сливочного масла. После тщательного перемешивания эту деликатесную смесь наносят на проблемные места и оставляют на несколько часов, укрыв полиэтиленом и укутав в тепло.
- Неплохое действие на шишки способны оказать горячие компрессы, состав которых получают путём смешивания большой (лучше столовой) ложки мёда, такой же порции медицинского спирта и таблетки аспирина, растолчённой до состояния порошка.
- Многие пациенты утверждают, что справились с застарелыми шишками (которые не только болят, но и чешутся) при помощи лепёшек, сделанных путём смешивания мёда и ржаной муки.
Нестандартные методы лечения
Рецепты, приведённые в этом разделе, могут показаться несколько странными, однако пациенты, испробовавшие их на себе, утверждают, что они довольно-таки эффективны.
Что делать, если постинъекционное уплотнение болит и не рассасывается долгое время?
- Можно попробовать компресс из обычного хозяйственного мыла российского производства. Смочив тёплой водой кусок марли, её тщательно намыливают и используют как ночной компресс.
Как ни странно, хорошим рассасывающим эффектом обладает компресс из тоненьких ломтиков сыра, оставленный на ночь.
- Ещё более удивительным является следующий способ. Взяв полиэтиленовый пакетик (обычную тоненькую «маечку»), его слегка смачивают водой и приклеивают к воспалённым шишкам. Чтобы пакетик хорошо держался, пациенту следует надеть очень плотное и достаточно тугое нижнее бельё. Лечебное воздействие достигается за счёт парникового эффекта, особенно если применить это средство на всю ночь.
- Существует способ лечения постинъекционных шишек при помощи канцелярского скотча. Его приклеивают к проблемным местам, предварительно протёртым спиртовым раствором. Походив некоторое время, скотч удаляют (при этом он из прозрачного станет белым).
- Есть пациенты, которым помогает обычная фольга: её накладывают на область воспалившихся шишек и держат под плотными трусиками всю ночь.
Профилактика образования шишек
Чтобы укол не привёл к образованию болезненных шишек, следует придерживаться элементарных правил:
- Мышцы пациента перед уколом должны быть максимально расслаблены. Для этого внутримышечные инъекции выполняют, уложив его на специальную кушетку.
- Шприцы для внутримышечных инъекций должны быть правильно подобраны.
- Вводить лекарство в мышцу следует не спеша и очень аккуратно, стараясь не повредить кровеносные сосуды.
- Делая укол, необходимо самым серьёзным образом соблюдать меры антисептики: помимо стерильности медицинского инструментария место будущего укола протирают спиртом, стараясь не притрагиваться к нему немытыми руками.
Постинъекционные шишки на попе прекрасно поддаются лечению, поэтому не стоит дожидаться момента, когда они воспалятся и станут болезненными.
Своевременное выполнение необходимых лечебных процедур избавит любого пациента от тяжёлых и бессмысленных страданий.
Loading…
kapushka.ru

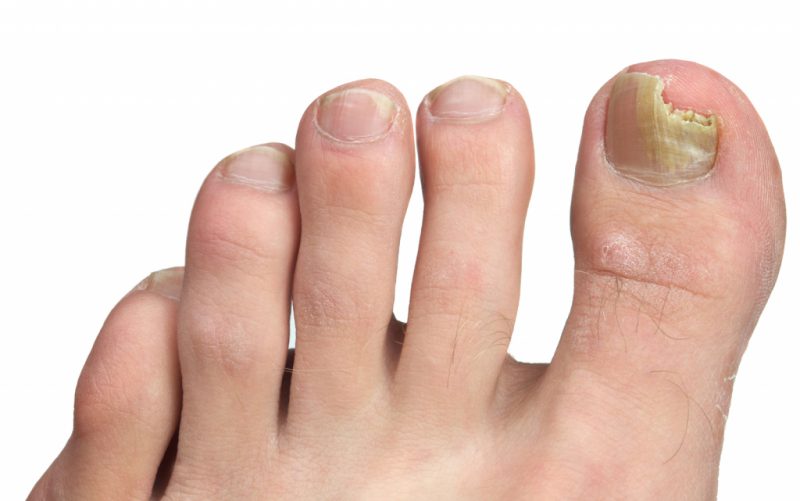









 Здравствуйте, уважаемые читатели. Сегодня мы затронем тему грибка ногтей или говоря научным языком онихомикоз – одна из самых распространенных болезней в наше время. Подхватить ее можно где угодно: при посещении бани и бассейна, в магазине обуви и даже в салоне красоты. Грибком может заразиться любой, не зависимо от социального статуса. Если человек страдает заболеваниями ЖКТ или у него снижен иммунитет, риск подцепить его возрастает.
Здравствуйте, уважаемые читатели. Сегодня мы затронем тему грибка ногтей или говоря научным языком онихомикоз – одна из самых распространенных болезней в наше время. Подхватить ее можно где угодно: при посещении бани и бассейна, в магазине обуви и даже в салоне красоты. Грибком может заразиться любой, не зависимо от социального статуса. Если человек страдает заболеваниями ЖКТ или у него снижен иммунитет, риск подцепить его возрастает.





















 Как лечить грибок стопы народными средствами
Как лечить грибок стопы народными средствами












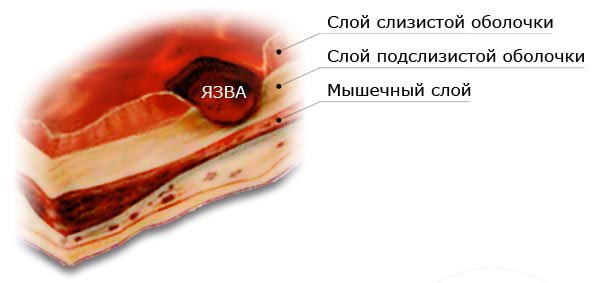
 Значительно повышают риск развития язвы 12-перстной кишки следующие факторы:
Значительно повышают риск развития язвы 12-перстной кишки следующие факторы: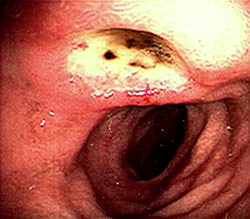 Клиническая картина язвы 12-перстной кишки характеризуется острым проявлением. Симптоматика зависит от места локализации поражения, распространения воспалительного процесса на соседние органы и степени язвы.
Клиническая картина язвы 12-перстной кишки характеризуется острым проявлением. Симптоматика зависит от места локализации поражения, распространения воспалительного процесса на соседние органы и степени язвы.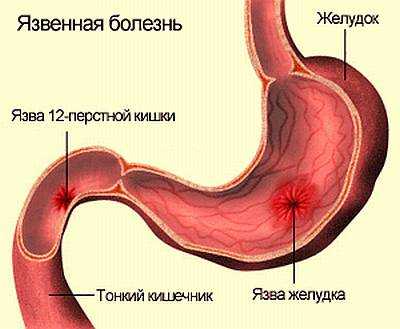




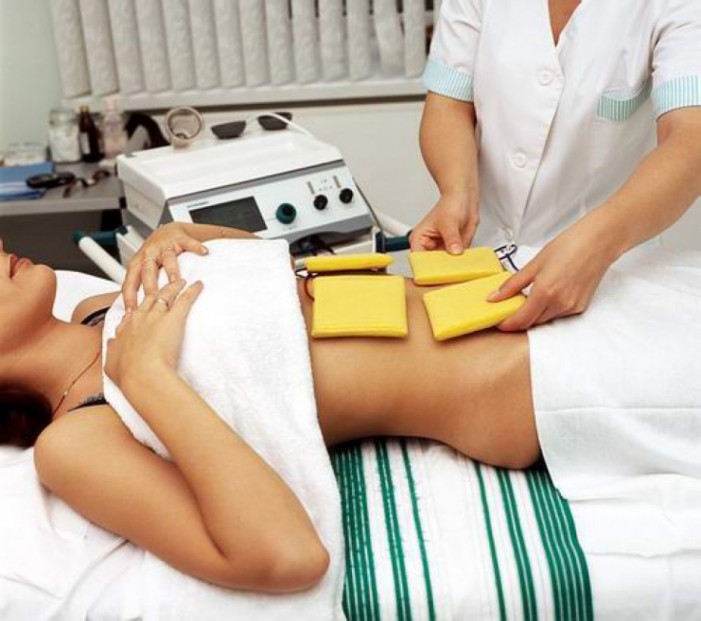 Для повышения эффективности медикаментозной терапии применяются физиотерапевтические процедуры:
Для повышения эффективности медикаментозной терапии применяются физиотерапевтические процедуры:


 Подвержены заболеванию в большей степени мужчины в возрастном промежутке от 25 до 50 лет. Трудно назвать единственную причину возникновения этой болезни. Играет роль и нервное перенапряжение, и постоянные погрешности в режиме питания, и курение, и наследственная предрасположенность. Так еда каждый раз в разное время и с большими интервалами нарушает процесс пищеварения в желудке, при этом пища нейтрализует его кислую среду, что способствует скорому развитию язвы. Такие продукты, как пряности, острые блюда, приправы, а также алкоголь трудно перевариваются и вызывают раздражение слизистой. Поэтому пристрастие к пище, вызывающей повышенное выделение сока желудком, вызывает образование язв. Так же воздействует и никотин. Кроме того, он провоцирует спазм сосудов желудка и нарушение снабжения его слизистой кровью.
Подвержены заболеванию в большей степени мужчины в возрастном промежутке от 25 до 50 лет. Трудно назвать единственную причину возникновения этой болезни. Играет роль и нервное перенапряжение, и постоянные погрешности в режиме питания, и курение, и наследственная предрасположенность. Так еда каждый раз в разное время и с большими интервалами нарушает процесс пищеварения в желудке, при этом пища нейтрализует его кислую среду, что способствует скорому развитию язвы. Такие продукты, как пряности, острые блюда, приправы, а также алкоголь трудно перевариваются и вызывают раздражение слизистой. Поэтому пристрастие к пище, вызывающей повышенное выделение сока желудком, вызывает образование язв. Так же воздействует и никотин. Кроме того, он провоцирует спазм сосудов желудка и нарушение снабжения его слизистой кровью.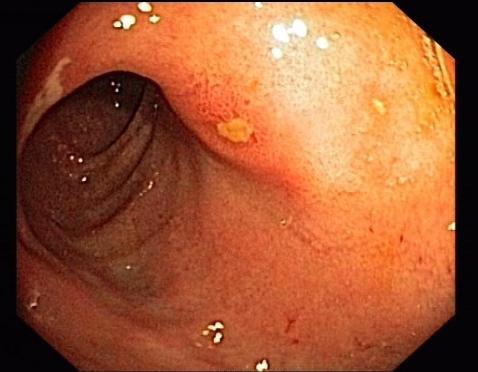 «Голодные» боли, как правило, исчезают после приема малого количества пищи. Интенсивность их может быть разной. Часто боль может отдавать в грудную клетку, в спину или вверх. Также человека беспокоит изжога, появляющаяся после того, как он поест. Она обусловлена тем, что из желудка его кислое содержимое попадает в нижний отсек пищевода. При расположении язвы в 12-перстной кишке характерны запоры. Иногда к перечисленным признакам добавляется тошнота, отрыжка и рвота, приносящая больному существенное облегчение. При всех этих симптомах аппетит может оставаться прежним. Язвенная болезнь всегда протекает хронически, с чередованием ремиссий и обострений, которые возникают в основном осенью и весной. Иногда описанные признаки проявляются настолько интенсивно, что лишают пациента трудоспособности и вызывают серьезные осложнения.
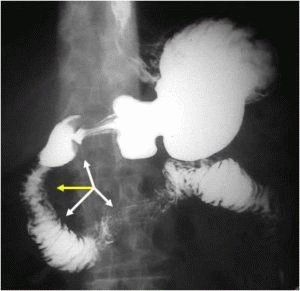
«Голодные» боли, как правило, исчезают после приема малого количества пищи. Интенсивность их может быть разной. Часто боль может отдавать в грудную клетку, в спину или вверх. Также человека беспокоит изжога, появляющаяся после того, как он поест. Она обусловлена тем, что из желудка его кислое содержимое попадает в нижний отсек пищевода. При расположении язвы в 12-перстной кишке характерны запоры. Иногда к перечисленным признакам добавляется тошнота, отрыжка и рвота, приносящая больному существенное облегчение. При всех этих симптомах аппетит может оставаться прежним. Язвенная болезнь всегда протекает хронически, с чередованием ремиссий и обострений, которые возникают в основном осенью и весной. Иногда описанные признаки проявляются настолько интенсивно, что лишают пациента трудоспособности и вызывают серьезные осложнения.  Диагноз устанавливается на основании субъективных жалоб, анамнеза, гастроскопии, рентгена или УЗИ 12-перстной кишки. Эти обследования позволяют выявить дефекты на слизистой оболочке.
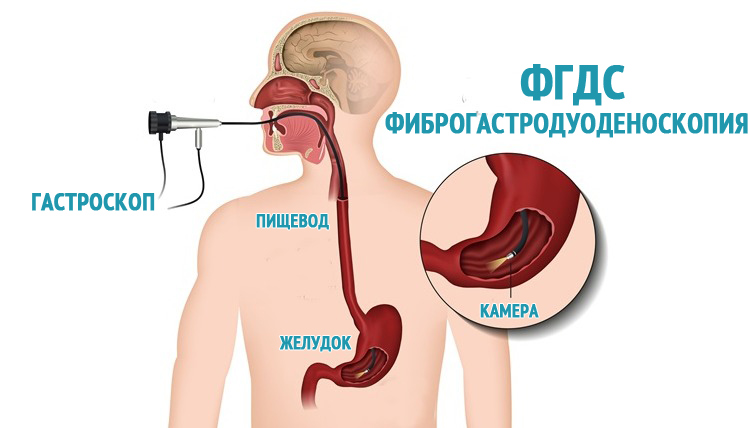
Диагноз устанавливается на основании субъективных жалоб, анамнеза, гастроскопии, рентгена или УЗИ 12-перстной кишки. Эти обследования позволяют выявить дефекты на слизистой оболочке.





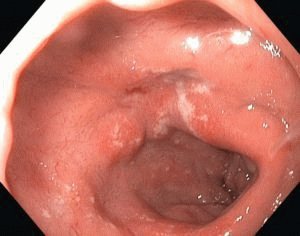

 Курение, алкоголь, острая пища и стресс повышают риск развития язвы желудка и двенадцатиперстной кишки.
Курение, алкоголь, острая пища и стресс повышают риск развития язвы желудка и двенадцатиперстной кишки. Кора скользкого вяза является эффективным натуральным средством от язвы желудка и двенадцатиперстной кишки.
Кора скользкого вяза является эффективным натуральным средством от язвы желудка и двенадцатиперстной кишки.





















 Боль в боку
Боль в боку






 Боли в животе с левой стороны, как и любые другие боли в брюшной полости, могут быть следствием многих нарушений в организме.
Боли в животе с левой стороны, как и любые другие боли в брюшной полости, могут быть следствием многих нарушений в организме.

 В селезенке происходит образование и утилизация кровяных клеток. Любые патологии этого органа способны давать левосторонние боли внизу живота. В частности, речь идет о таких болезнях и состояниях селезенки, как:
В селезенке происходит образование и утилизация кровяных клеток. Любые патологии этого органа способны давать левосторонние боли внизу живота. В частности, речь идет о таких болезнях и состояниях селезенки, как:
 Синдром раздраженной кишки — сопровождается болями, которые могут беспокоить и слева внизу живота, а так же метеоризмом, поносом или запором. Для заболевания характерно наличие периодов ремиссии и обострений.
Синдром раздраженной кишки — сопровождается болями, которые могут беспокоить и слева внизу живота, а так же метеоризмом, поносом или запором. Для заболевания характерно наличие периодов ремиссии и обострений.
 гинеколог;
гинеколог;





 Почему болит слева внизу живота?
Почему болит слева внизу живота?
 Стопдиар: инструкция по применению препарата
Стопдиар: инструкция по применению препарата
 Суспензия Стопдиар для детей: инструкция по применению препарата
Выбирая аналоги препарата для лечения поноса у детей, следует обратить внимание на такие аналоги Стопдиара:
Суспензия Стопдиар для детей: инструкция по применению препарата
Выбирая аналоги препарата для лечения поноса у детей, следует обратить внимание на такие аналоги Стопдиара:



















 Аципол – средство считается самым недорогим аналогом Энтерола и имеет натуральную основу. В его составе присутствуют штаммы лактобактерий, которые заселяют толстый кишечник. Основным показанием к использованию вещества относят диарею, дисбактериоз, нарушения стула.
Аципол – средство считается самым недорогим аналогом Энтерола и имеет натуральную основу. В его составе присутствуют штаммы лактобактерий, которые заселяют толстый кишечник. Основным показанием к использованию вещества относят диарею, дисбактериоз, нарушения стула. Стопдиар – лекарство производят в таблетированной форме или в виде суспензии. Активным ингредиентом считается нифуроксазид. Лекарство помогает справиться с инфекциями, связанными с действием патогенных бактерий.
Стопдиар – лекарство производят в таблетированной форме или в виде суспензии. Активным ингредиентом считается нифуроксазид. Лекарство помогает справиться с инфекциями, связанными с действием патогенных бактерий.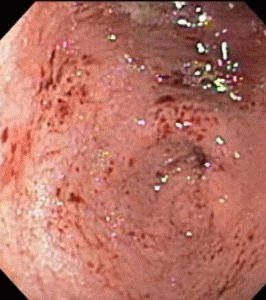












 Дискомфортные ощущения в эпигастральной области многие считают нормой. До тех пор пока не появятся мучительные боли, люди принимают ферменты и обезболивающие таблетки, и не спешат на обследование. Сегодня классифицировано 10 видов патологий желудка. Чтобы выявить гастрит с повышенной кислотностью, симптомы, назначить лечение и диету проводят дифференциальную диагностику.
Дискомфортные ощущения в эпигастральной области многие считают нормой. До тех пор пока не появятся мучительные боли, люди принимают ферменты и обезболивающие таблетки, и не спешат на обследование. Сегодня классифицировано 10 видов патологий желудка. Чтобы выявить гастрит с повышенной кислотностью, симптомы, назначить лечение и диету проводят дифференциальную диагностику. Людям с гастритом рекомендуется соблюдать правила:
Людям с гастритом рекомендуется соблюдать правила:
 Вследствие неправильного питания, стрессов болезнь периодически о себе напоминает. В этот время рекомендуется перейти на строгий режим. В первую очередь исключаются грибы, концентрированные бульоны. Выбираются рецепты блюд с ингредиентами, обволакивающими слизистую.
Вследствие неправильного питания, стрессов болезнь периодически о себе напоминает. В этот время рекомендуется перейти на строгий режим. В первую очередь исключаются грибы, концентрированные бульоны. Выбираются рецепты блюд с ингредиентами, обволакивающими слизистую.










 Мы попросили Ларису Третьякову, гастроэнтеролога, врача высшей категории, заведующую отделением Клиники «ФармМед», рассказать, что чаще всего болит в области эпигастрия, как разобраться в собственных ощущениях и какие диагностические процедуры в данном случае необходимы.
Мы попросили Ларису Третьякову, гастроэнтеролога, врача высшей категории, заведующую отделением Клиники «ФармМед», рассказать, что чаще всего болит в области эпигастрия, как разобраться в собственных ощущениях и какие диагностические процедуры в данном случае необходимы..jpg) Иллюстрация: Роман Борисов
Иллюстрация: Роман Борисов








 Главная причина язвы двенадцатиперстной кишки — бактерия Helicobacter Pylori.
Главная причина язвы двенадцатиперстной кишки — бактерия Helicobacter Pylori. Человеку, страдающему язвенной болезнью ДПК, очень важно правильно питаться.
Человеку, страдающему язвенной болезнью ДПК, очень важно правильно питаться. Загрузка…
Загрузка… 











 Стрессы, неврозы и другие эмоциональные расстройства. Это связано с нарушением функций вегетативной нервной системы, при которых начинает явственно преобладать тонус блуждающего нерва. В результате спазмируются сосуды, обволакивающие желудок, что обуславливает прекращение нормального питания его тканей. Под действием соляной кислоты и агрессивной пряной пищи образуются язвочки и очаги локального воспаления.
Стрессы, неврозы и другие эмоциональные расстройства. Это связано с нарушением функций вегетативной нервной системы, при которых начинает явственно преобладать тонус блуждающего нерва. В результате спазмируются сосуды, обволакивающие желудок, что обуславливает прекращение нормального питания его тканей. Под действием соляной кислоты и агрессивной пряной пищи образуются язвочки и очаги локального воспаления. Острые боли ниже грудины или с правой стороны чуть выше пупка, которые обостряются на голодный желудок и временно стихают после еды. Часто болевой синдром усиливается ночью, когда происходит накопление соляной кислоты в пищеварительном тракте. Помимо суточных циклов боли при язве двенадцатиперстной кишки также подвержены сезонным колебаниям. Часто наблюдается обострение в осенне-весенний период, в так называемое межсезонье.
Острые боли ниже грудины или с правой стороны чуть выше пупка, которые обостряются на голодный желудок и временно стихают после еды. Часто болевой синдром усиливается ночью, когда происходит накопление соляной кислоты в пищеварительном тракте. Помимо суточных циклов боли при язве двенадцатиперстной кишки также подвержены сезонным колебаниям. Часто наблюдается обострение в осенне-весенний период, в так называемое межсезонье. Анализ кала на скрытую кровь, который позволяет исключить или диагностировать кровотечение.
Анализ кала на скрытую кровь, который позволяет исключить или диагностировать кровотечение. Прокинетики – способствуют скорейшему продвижению пищи по кишечнику, и исключают вздутие, тошноту и рвоту.
Прокинетики – способствуют скорейшему продвижению пищи по кишечнику, и исключают вздутие, тошноту и рвоту. Можно принять мягкую обволакивающую пищу, например, рисовую или манную кашу. В первый день после приступа не стоит есть овощи и фрукты даже вареные, а также свежий хлеб и мясные изделия (кроме вареной птицы). Не рекомендуются также густые наваристые супы, которые могут спровоцировать приступ реактивного панкреатита.
Можно принять мягкую обволакивающую пищу, например, рисовую или манную кашу. В первый день после приступа не стоит есть овощи и фрукты даже вареные, а также свежий хлеб и мясные изделия (кроме вареной птицы). Не рекомендуются также густые наваристые супы, которые могут спровоцировать приступ реактивного панкреатита.



 Язва двенадцатиперстной кишки (дпк) встречается у десятой части населения планеты, как у мужчин, так и у женщин. Отличается сменой периодов покоя и обострения. Из-за отсутствия на ранней стадии устойчивого болевого синдрома и других выраженных проявлений язвы двенадцатиперстной кишки лечение может быть упущено. Возникают осложнения, заканчивающиеся порой летальным исходом.
Язва двенадцатиперстной кишки (дпк) встречается у десятой части населения планеты, как у мужчин, так и у женщин. Отличается сменой периодов покоя и обострения. Из-за отсутствия на ранней стадии устойчивого болевого синдрома и других выраженных проявлений язвы двенадцатиперстной кишки лечение может быть упущено. Возникают осложнения, заканчивающиеся порой летальным исходом. При язве 12 перстной кишки симптомы обнаруживаются не сразу. Дно образующегося в стенке дефекта достигает мышечного слоя. Верхние слои оказываются разрушены. Особо благоприятная среда для развития язвы двенадцатиперстной кишки симптомы и лечение которой описаны ниже, складывается в отделе, называемом луковицей. Повышенная кислотность способствует размножению болезнетворных бактерий. Когда язва луковицы 12 перстной кишки навсегда заживает, образуется рубец. Скопление большого количества рубцов сужает просвет.
При язве 12 перстной кишки симптомы обнаруживаются не сразу. Дно образующегося в стенке дефекта достигает мышечного слоя. Верхние слои оказываются разрушены. Особо благоприятная среда для развития язвы двенадцатиперстной кишки симптомы и лечение которой описаны ниже, складывается в отделе, называемом луковицей. Повышенная кислотность способствует размножению болезнетворных бактерий. Когда язва луковицы 12 перстной кишки навсегда заживает, образуется рубец. Скопление большого количества рубцов сужает просвет. Изменения психоэмоционального состояния – еще один характерный симптом при язве двенадцатиперстной кишки. Человек постоянно испытывает раздражение, нервное напряжение. Вдобавок нередко больной язвой дпк страдает от бессонницы.
Изменения психоэмоционального состояния – еще один характерный симптом при язве двенадцатиперстной кишки. Человек постоянно испытывает раздражение, нервное напряжение. Вдобавок нередко больной язвой дпк страдает от бессонницы. Последствия дисморфического характера, к которым может привести язва луковицы 12 перстной кишки, носят название рубцовый стеноз. Образующиеся рубцы вызывают сужение просвета, что затрудняет прохождение пищи. Проявление стеноза – рвота, вялость, сонливость, повышение мышечного тонуса. Многие отмечают ощущение мурашек по коже.
Последствия дисморфического характера, к которым может привести язва луковицы 12 перстной кишки, носят название рубцовый стеноз. Образующиеся рубцы вызывают сужение просвета, что затрудняет прохождение пищи. Проявление стеноза – рвота, вялость, сонливость, повышение мышечного тонуса. Многие отмечают ощущение мурашек по коже. Важная роль при диагностике язвы двенадцатиперстной кишки отводится рентгенографии, позволяющей выявить имеющиеся осложнения.
Важная роль при диагностике язвы двенадцатиперстной кишки отводится рентгенографии, позволяющей выявить имеющиеся осложнения. Полезны молочные продукты, яйца всмятку, оливковое масло, Из напитков рекомендуется отвар шиповника, компоты, кисели. Из овощей предпочтительны тыква, кабачки, морковь, картофель. Бороться с недугом помогает банан. Он оказывает действие, нейтрализующее кислоту, способствуя уменьшению боли. Эффект от употребления банана выше, если запивать молоком с добавлением меда. Основные правила диетического питания – принимать пищу небольшими порциями, но часто. Ужин должен быть не позднее, чем за 4 часа до сна.
Полезны молочные продукты, яйца всмятку, оливковое масло, Из напитков рекомендуется отвар шиповника, компоты, кисели. Из овощей предпочтительны тыква, кабачки, морковь, картофель. Бороться с недугом помогает банан. Он оказывает действие, нейтрализующее кислоту, способствуя уменьшению боли. Эффект от употребления банана выше, если запивать молоком с добавлением меда. Основные правила диетического питания – принимать пищу небольшими порциями, но часто. Ужин должен быть не позднее, чем за 4 часа до сна. Рецепты народной медицины применяют только по согласованию с врачом. Они не являются панацеей, так как вылечить язву 12 перстной кишки навсегда с применением одних лишь домашних средств шансов очень мало. Необходим полный комплекс лечебных мероприятий. Знание того, как выглядят при язве 12 перстной кишки симптомы и лечение, поможет быстрее избавиться от заболевания. Народные средства дают результат в зависимости от особенностей организма, возраста больного и степени развития патологии. Заменить медицинского работника, особенно при острой стадии болезни, они не могут.
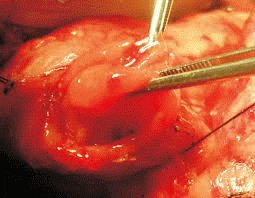
Рецепты народной медицины применяют только по согласованию с врачом. Они не являются панацеей, так как вылечить язву 12 перстной кишки навсегда с применением одних лишь домашних средств шансов очень мало. Необходим полный комплекс лечебных мероприятий. Знание того, как выглядят при язве 12 перстной кишки симптомы и лечение, поможет быстрее избавиться от заболевания. Народные средства дают результат в зависимости от особенностей организма, возраста больного и степени развития патологии. Заменить медицинского работника, особенно при острой стадии болезни, они не могут. Полостная операция – крайняя мера, к которой прибегают лишь в случае возникновения внутреннего кровотечения или когда патология приобретает прободной характер. Цель хирургического вмешательства:
Полостная операция – крайняя мера, к которой прибегают лишь в случае возникновения внутреннего кровотечения или когда патология приобретает прободной характер. Цель хирургического вмешательства: Симптомы язвенной болезни
Симптомы язвенной болезни Чем опасна язва
Чем опасна язва Правила питания при язвенной болезни
Правила питания при язвенной болезни Облепиха обладает великолепным заживляющим действием. Масло обволакивает пораженный участок луковицы и тела двенадцатипёрстной кишки, ускоряя восстановление слизистой. Существуют различные варианты его применения:
Облепиха обладает великолепным заживляющим действием. Масло обволакивает пораженный участок луковицы и тела двенадцатипёрстной кишки, ускоряя восстановление слизистой. Существуют различные варианты его применения: Другая схема лечения с применением алоэ предусматривает сочетание сразу нескольких продуктов – сырое яйцо, мед (чайная ложка), небольшой кусочек алоэ без кожуры и ложку масла облепихи. Их нужно принимать в порядке перечисления с временным интервалом 5 минут. Прием пищи – 30 минут спустя после выпитого облепихового масла. Мед обладает антибактериальным действием, алоэ великолепно заживляет раны, масло помогает избавиться от боли, обеспечивает защиту кишечной слизистой. Взаимодействуя, продукты усиливают действие друг друга.
Другая схема лечения с применением алоэ предусматривает сочетание сразу нескольких продуктов – сырое яйцо, мед (чайная ложка), небольшой кусочек алоэ без кожуры и ложку масла облепихи. Их нужно принимать в порядке перечисления с временным интервалом 5 минут. Прием пищи – 30 минут спустя после выпитого облепихового масла. Мед обладает антибактериальным действием, алоэ великолепно заживляет раны, масло помогает избавиться от боли, обеспечивает защиту кишечной слизистой. Взаимодействуя, продукты усиливают действие друг друга. Пчелопродукты используются для лечения многих заболеваний. Помогают они и вылечить язву 12-перстной кишки. Самым популярным продуктом улья, используемым в народной медицине, является мед. Его размешивают в теплой воде (35 г на стакан) и выпивают полученный раствор за полтора часа до приема пищи при повышенной кислотности и за 10 минут – при пониженной. Продолжительность такого лечения медом составляет 2 месяца. На протяжении этого периода не следует употреблять сладости. При появлении изжоги раствор медовую воду рекомендуется запивать молоком.
Пчелопродукты используются для лечения многих заболеваний. Помогают они и вылечить язву 12-перстной кишки. Самым популярным продуктом улья, используемым в народной медицине, является мед. Его размешивают в теплой воде (35 г на стакан) и выпивают полученный раствор за полтора часа до приема пищи при повышенной кислотности и за 10 минут – при пониженной. Продолжительность такого лечения медом составляет 2 месяца. На протяжении этого периода не следует употреблять сладости. При появлении изжоги раствор медовую воду рекомендуется запивать молоком. Принимают масло, смешав его с яичным белком. С целью профилактики обострения смешивают оливковое масло с облепиховым в равных частях и пьют по одной чайной ложке дважды в день в течение месяца.
Принимают масло, смешав его с яичным белком. С целью профилактики обострения смешивают оливковое масло с облепиховым в равных частях и пьют по одной чайной ложке дважды в день в течение месяца. Прополис можно использовать, комбинируя его с другими методами лечения.
Прополис можно использовать, комбинируя его с другими методами лечения. Травяные ванны
Травяные ванны Профилактические меры против язвенной болезни
Профилактические меры против язвенной болезни




 Такие простые вещи, как утреннее пробуждение или вкусный ужин могут вызвать такое неприятное ощущение, как горечь на губах и во рту.
Такие простые вещи, как утреннее пробуждение или вкусный ужин могут вызвать такое неприятное ощущение, как горечь на губах и во рту. Во время пищеварительного процесса печень вырабатывает желчь.
Во время пищеварительного процесса печень вырабатывает желчь. Воспаление желчного пузыря — одно из частых осложнений желчнокаменной болезни.
Воспаление желчного пузыря — одно из частых осложнений желчнокаменной болезни. Нарушение пищеварения, вызванное гиперсекрецией соляной кислоты в желудке и нарушением его моторики.
Нарушение пищеварения, вызванное гиперсекрецией соляной кислоты в желудке и нарушением его моторики. Заболевание вызывает изменения в секреции тиреоидных гормонов.
Заболевание вызывает изменения в секреции тиреоидных гормонов. Если у вас возникла горечь на губах, это не обязательно признак болезни.
Если у вас возникла горечь на губах, это не обязательно признак болезни. У пациента стоматологического кабинета может возникнуть индивидуальная реакция на протезы из-за разности потенциалов металлов.
У пациента стоматологического кабинета может возникнуть индивидуальная реакция на протезы из-за разности потенциалов металлов. Горький вкус может возникнуть во время приема желчегонных препаратов, сильных антибиотиков, противоаллергических и противогрибковых средств.
Горький вкус может возникнуть во время приема желчегонных препаратов, сильных антибиотиков, противоаллергических и противогрибковых средств. Беременность сопровождается перестройкой всего организма, и женщины часто сталкиваются с изменениями внутренних органов.
Беременность сопровождается перестройкой всего организма, и женщины часто сталкиваются с изменениями внутренних органов. Так, заболевания печени проявляются желтоватым оттенком кожи, моча окрашивается в темный цвет.
Так, заболевания печени проявляются желтоватым оттенком кожи, моча окрашивается в темный цвет. Во время диабета неприятное ощущение сопровождается ухудшением зрения, потливостью.
Во время диабета неприятное ощущение сопровождается ухудшением зрения, потливостью.
 [34], [35], [36], [37], [38]
[34], [35], [36], [37], [38]
 Сильная боль, постепенно распространяющаяся по передней части брюшной полости.
Сильная боль, постепенно распространяющаяся по передней части брюшной полости.

 Если причина болезненного состояния и отвратительного горького вкуса во рту кроется в воспалительном процессе в желчном пузыре, ЖКТ, печени, то можно принимать не только таблетки из аптеки: Аллохол или Гепабене – но и отвары лечебных растений из корней лопуха или одуванчика, семян расторопши.
Если причина болезненного состояния и отвратительного горького вкуса во рту кроется в воспалительном процессе в желчном пузыре, ЖКТ, печени, то можно принимать не только таблетки из аптеки: Аллохол или Гепабене – но и отвары лечебных растений из корней лопуха или одуванчика, семян расторопши. Если обследование показало, что причины того, почему по утрам возникает горечь во рту, не связаны с печенью, то обратитесь к народной медицине. К растениям, имеющим желчегонные свойства, относятся:
Если обследование показало, что причины того, почему по утрам возникает горечь во рту, не связаны с печенью, то обратитесь к народной медицине. К растениям, имеющим желчегонные свойства, относятся:
