Яйца глистов под микроскопом фото — Pro parazity
Различные научные исследования подтвердили связь многих патологических состояний человека с паразитарными заболеваниями. Нередко глисты у человека не дают никаких характерных симптомов недуга, поэтому могут долгие годы существовать в организме, провоцируя опасные осложнения и патологии. Иногда единственным симптомом паразитарного заболевания могут быть черные точки в кале или светлые яйца гельминтов и червячки в фекалиях. Чтобы узнать, есть ли глисты в организме человека, необходимо провести диагностику. В первую очередь проводят исследование испражнений, поэтому так важно знать, как выглядят глисты в кале у человека, а также разбираться в разновидности паразитов у людей. Кроме видов паразитов, в нашей статье будут описаны симптомы глистов у человека и способы диагностики паразитарного заболевания.
Симптомы глистов у человека
Несложно понять, как выглядят яйца глистов в кале и сами глисты, по фото. Различные глисты у человека на фото могут существенно отличаться. Размер некоторых яйцеглист или взрослых особей очень маленький, другие паразиты в кале и их яйца могут быть видны без микроскопа. Именно поэтому, отвечая на вопрос, можно ли увидеть яйца невооруженным глазом, необходимо учитывать, какие глисты в человеке обитают.
Яйца в кале появляются не всегда, иногда единственными симптомами гельминтоза могут быть следующие состояния:
- снижение веса;
- общая слабость;
- нередко присутствует быстрая утомляемость;
- кожные покровы бледнеют;
- зуд в анальной области.
Однако некоторые симптомы заболевания, которое вызывают личинки глистов или взрослые особи, больной даже не связывает с глистами. Среди такой симптоматики можно назвать следующее:
- метеоризм, поносы и запоры;
- тошноты и рвоты;
- болевые ощущения в районе пупка и правом подреберье.
При появлении таких симптомов нужно в первую очередь провести исследование фекальных масс. При этом могут быть обнаружены мельчайшие яйца глистов в кале. Поскольку самостоятельное выявление яиц глистов затруднено, каловые массы лучше отнести на анализ в лабораторию. Только специалист знает, как выглядят яйца глистов.
Иногда в кале паразиты отсутствуют, но у больного наблюдаются признаки общей интоксикации. Когда токсины паразитов воздействуют на нервную систему человека, появляются следующие симптомы болезни:
- головокружение;
- усталость;
- головная боль;
- повышенная раздражительность;
- сонливость;
- депрессия;
- судороги;
- повышение температуры.
Если у ребенка в кале будут обнаружены глисты и их яйца, то нередко симптомы недуга дополняются различными аллергическими проявлениями:
- крапивница, дерматиты;
- кожные высыпания;
- кожный зуд, покраснение.
Глисты в кале взрослого или ребенка могут быть выявлены только на определенной стадии заболевания и то не всегда. Именно поэтому не так важно знать, как выглядят личинки паразитов, как необходимо разбираться в симптомах того или иного паразитарного заболевания:
- Острицы, вызывающие энтеробиоз, обычно провоцируют сильный зуд в анальной области, усиливающийся по ночам. Это связано с тем, что эти нематоды (круглые черви) откладывают свои яйца на область перианальных складок, выползая из заднего прохода.
- Характерным симптомом анкилостомидоза, дифиллоботриоза и трихоцефалеза будет анемия и авитаминоз.
- Симптоматика аскаридоза зависит от стадии развития гельминта. В миграционной стадии клиническая картина выражена комплексом симптомов со стороны дыхательной системы (одышка, кашель, бронхит, пневмония). В кишечной стадии появляется симптоматика, характерная для патологий ЖКТ. При этом могут появляться черные вкрапления в кале.
- Лихорадочное состояние, отечность лица и мышечные боли бывают при трихинеллезах.
- Если в печени поселились трематоды, то развивается панкреатит, появляется желтушность склер и кожи, увеличивается селезенка. При этой форме болезни черные ниточки и точки в фекальных массах могут отсутствовать.
- Шистосомоз провоцирует кровотечения в мочеполовой системе, поэтому может быть моча с примесью крови. Нередко паразит вызывает расстройства пищеварения.
Виды глистов
На фото глисты у человека могут разительно отличаться в зависимости от их принадлежности к то
30 фантастических фотографий предметов и существ под микроскопом
Внешний вид личинок и яиц аскариды
Содержание статьи:
Человеческая аскарида относится к типу круглых червей класса нематод. Это двуполый паразит, использующий человека в качестве основного хозяина. О том, как выглядят аскариды, говорят их размеры. Форма тела – веретенообразная, бледно-розового оттенка. Мертвая аскарида приобретает желтовато-белый оттенок.

Самка намного крупнее самца и может достигать в длину до 0.4 метра. Длина тела самцов намного скромнее: от 15 сантиметров до четверти метра. Помимо размеров, между самцом и самкой существуют визуальные различия. Тело самки достигает в диаметре до 0.4 см и напоминает коромысло, изогнутое по центру и заостренное с обеих сторон. Диаметр тела самца составляет не более 0.4 см, передний конец заострен, а задний ‒ скручен в виде спирали.
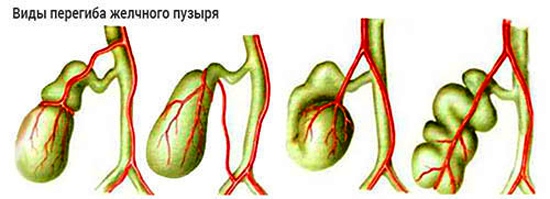
Аскариды могут локализоваться практически во всех внутренних органах человеческого тела. Глисты встречаются в:
- желчном пузыре;
- желчевыводящих путях;
- поджелудочной железе;
- легких;
- трахеях;
- бронхах;
- печеночных протоках.
Но основным местом обитания становится просвет тонкого кишечника.
Основная особенность человеческой аскариды заключается в том, что глист – круглый червь данного вида, не прикрепляется к стенке кишечника, а находится в «свободном драйве» против движения пищевых масс, которыми питается. Поэтому обнаружение взрослой особи человеческой аскариды в кале достаточно затруднено. И только особь, закончившая свое существование естественным путем, выходит из организма человека с фекалиями.
В каловых массах можно обнаружить личинки и яйца паразита, но только при помощи микроскопа. Невооруженным глазом их рассмотреть не удастся, поскольку средний размер яиц, покрытых плотной прозрачной оболочкой, составляет не более 70.0 мкм. На фото под микроскопом прекрасно переданы форма и размер яиц при соответствующем увеличении.
Жизненный цикл аскариды устроен таким образом, что самками кладки производятся не ежедневно. Это затрудняет проведение специального анализа на наличие в кале яиц глистов. Потому существует необходимость неоднократных ежедневных исследований, не менее трех раз подряд, чтобы подтвердить диагноз и назначить терапию против аскаридоза.
В природе яйца человеческой аскариды могут находиться в почве и воде, а также ягодах и овощах, особенно, если питание их проводят органическими удобрениями, содержащими глисты. Клубника, например, прекрасно вызревает при орошении водой с фекалиями человека.
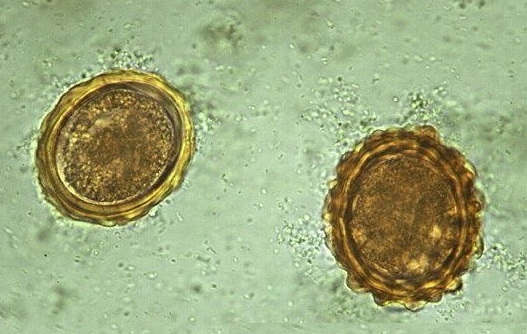
Очень сложно донести до пациента, что красивая сочная ягода должна быть качественно вымыта и ошпарена кипяченой водой. Только в таком случае существует возможность не занести личинки аскариды и другие глисты себе в организм, говорит инфекционист клинико-диагностического Центра МЕДСИ на Белорусской, врач высшей категории Елена Викторовна Кардонова.
Как правило, заражение аскаридозом происходит через продукты питания, воду, контакт с домашними животными, не прошедшими противогельминтную профилактику. У детей аскаридоз фиксируется значительно чаще, только благодаря грязным рукам, поскольку почва – основное место обитания человеческой аскариды в природе.
Лечение паразитарной инфекции
При диагностированном аскаридозе назначаются противогельминтные препараты по определенной схеме, состоящей из трех этапов, как при лечении любого гельминтоза. Современные медикаментозные средства позволяют быстро и без ощутимых последствий провести лечение заболевания, которое вызывают глисты.
Механизм действия противогельминтных препаратов направлен на подавление жизненных функций гельминта, воздействие на нервно-мышечную систему паразита, при этом оказывается паралитическое действие. В состоянии аффекта глист выходит наружу и погибает, не имея возможности питаться.
Важно помнить, что самолечение при аскаридозе противопоказано! Лечение можно проводить исключительно под наблюдением специалиста по инфекционным заболеваниям. Современные медикаментозные средства, которыми осуществляют лечение аскаридоза:
Современные медикаментозные средства, которыми осуществляют лечение аскаридоза:
- Вермокс/Вармил – терапия ранней стадии аскаридоза;
- Декарис/Левамизол – лечение кишечной формы заболевания;
- Комбарин/Пирантел, таблетки – все прочие формы гельминтоза.
Перечисленные препараты имеют ограничения по применению:
- Возраст (для детей существуют особые дозировки, рассчитанные врачом).
- Беременность любого триместра.
- Лактация.
Утверждать про то, что лечение было проведено эффективно, можно только в случае двукратного подтверждения чистоты лабораторных исследований, проведенных спустя 14 дней после приема противоглистных препаратов.
Как выглядят яйца глистов фото у человека
Многие годы пытаетесь избавиться от ПАРАЗИТОВ?
Глава Института: «Вы будете поражены, насколько просто можно избавиться от паразитов принимая каждый день…

Статистические данные утверждают, что в 8 из 10 случаев хронических заболеваний связаны с паразитированием гельминтов во внутренних органах человека.
Например, к появлению и накоплению атеросклеротических бляшек на стенках сосудов приводят трихомонады, кстати, они же могут провоцировать развитие здоровых клеток в раковые. На планете Земля около 5 млрд. человек являются носителями различных патогенных микроорганизмов. Поэтому вопрос о том, как выглядят глисты у детей и взрослых, является более чем актуальным.
Как выглядят глисты у детей и взрослых?
Гельминты — это черви плоского или круглого телосложения, которые могут существовать в организме животного и человека, чтобы вести свою жизнедеятельность посредством своего хозяина. Глисты не имеют возможности размножаться внутри человеческого организма, их яйца попадают в окружающую среду или передаются от зараженного человека здоровому. Большая часть таких особей предпочитает заселять кишечник человека, хотя есть и обитатели печени, легких, кожи, глаз, головного мозга селезенки, желчного пузыря и поджелудочной железы.
Как выглядят глисты в кале у ребенка:
Такое неприятное соседство провоцирует развитие патологий и хронических заболеваний. Глисты зачастую предполагают характерные симптомы проявления, требующие немедленной диагностики. Большинство людей с таким диагнозом могут самостоятельно распознать наличие таких паразитов, например, проявлениями их в каловых массах.
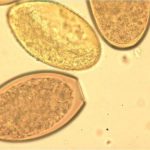
Яйца глистов в кале: фото
Яйца глистов фото:
Как выглядят яйца глистов у человека фото:
Как выглядят глисты в кале у ребенка:
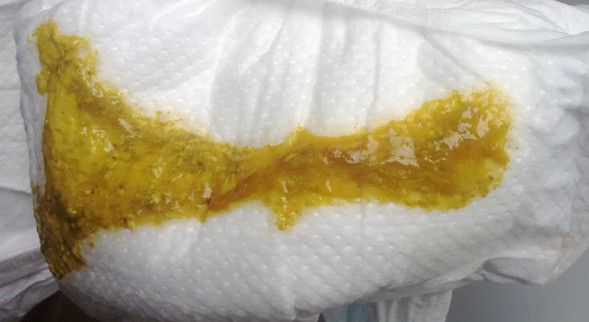
Яйца глистов у человека фото:

Яйца глистов в кале фото у ребенка:

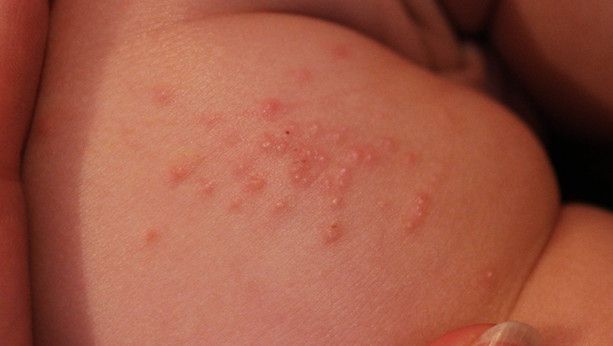
Яйца глистов фото на попе:
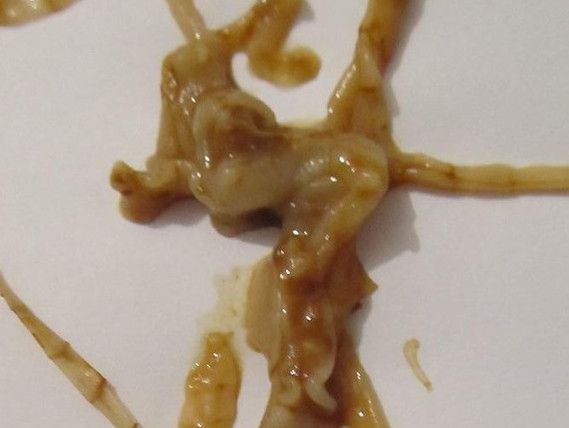
Как выглядят яйца глистов в кале фото:
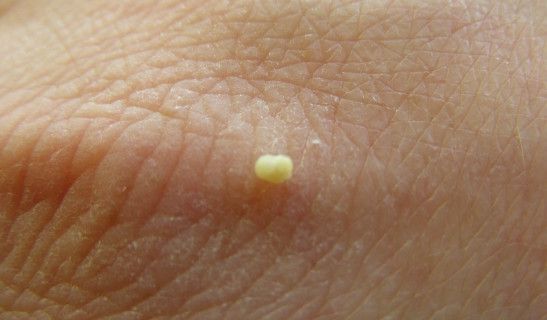
Яйца глист фото у детей:

Как выглядят яйца глистов фото:
Вы удивитесь, сколько паразитов выйдет, если с утра выпивать стакан обычного…
Паразиты выйдут из организма за 3 дня! Необходимо всего лишь пить натощак…
Как происходит заражение
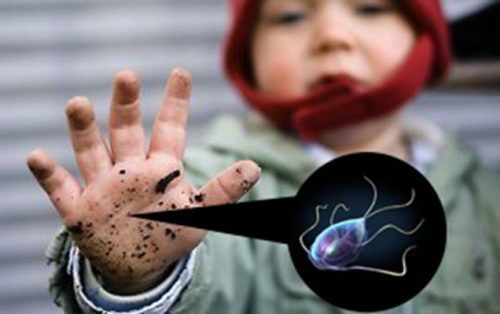
Если речь идет о маленьких детях, чаще всего заражение глистами происходит из-за беспечности и постоянного нахождения в коллективе. Достаточно одного контакта с больным ребенком, чтобы здоровый получил от него яйца паразитов.
Взрослые люди становятся заложниками такой ситуации из-за несоблюдения правил личной гигиены и недостаточной санитарии. К тому же разносчиками такой инфекции становятся домашние животные, которые легко подхватывают гельминтов в окружающей среде.
Как распознать и вылечить чесотку
Инфекционное заболевание кожи человека, называемое чесоткой, имеет также другие названия:
- зуд;
- короста;
- коростяная почесуха;
- свербеж;
- псора;
- акароз.
Заболевание присуще только человеку, и заразиться ним может каждый, независимо от того, насколько чистоплотным является он. Чаще заражение происходит у детей, особенно в младшем возрасте. Передается чесотка бытовым и контактным путем: через инфицированные предметы одежды, обихода, при рукопожатиях, прикосновениях. Болезнь является высоко заразной и быстро распространяется повсеместно.
Возбудитель чесотки
Длина тела самки составляет порядка 0,3 – 0,4 см, она вдвое больше самца. Самцы сразу после спаривания погибают, а самка прикрепляется к коже жертвы, внедряется в верхние роговые слои, двигаясь параллельно кожной поверхности со скоростью 0,1 – 5 мм в сутки и оставляя за собой т. н. чесоточные ходы.
На брюшке самки находится щель, через которую она откладывает по 2 – 3 яйца в сутки. Спустя несколько дней из яиц вылупливаются личинки. Они покидают основной чесоточный ход, поднимаясь в верхние слои кожи, превращаются в нимф.
Еще через пару дней нимфы линяют и становятся взрослыми особями с продолжительностью жизни 1 – 2 месяца. Срок жизни паразита в условиях внешней среды составляет 3 недели при температуре воздуха 8 – 15 °C, а температурный режим окружающей среды 18 – 20 °C сокращает жизнь паразита до 3 – 4 дней.
Иммунная система человека реагирует на присутствие в организме чужеродного паразита и следы его жизнедеятельности: появляется зуд, покраснения кожи, крапивница. Следует отличать такую реакцию организма от классической аллергии, чтобы эффективно и быстро провести у человека лечение.
Пути передачи и вероятность заражения обусловлены следующими факторами:
- непосредственный контакт с инфицированным человеком;
- продолжительность контакта;
- степень зараженности и развития болезни носителя болезни;
- наличие некоторых заболеваний, повышающих вероятность заражения (н. п., сахарный диабет).
Принято считать, что риск заражения чесоткой напрямую связан с несоблюдением гигиенических и санитарных норм.
Процесс заражения происходит по следующей цепочке: носитель паразита – механизм передачи инфекции – новый носитель, восприимчивый к инфекции.
Наиболее подвержены заболеванию группы людей:
- находящиеся в местах лишения свободы или других специальных учреждениях;
- проживающие в неблагоприятных, стесненных условиях;
- ведущие активную сексуальную жизнь;
- дети в дошкольных учреждениях.
Симптомы заболевания
Чтобы наиболее быстро победить недуг, надо знать, как проявляется чесотка. Субъективным является срок от момента попадания клеща в кожу и до проявления симптомов. Инкубационный период чесотки длится от одной недели.
Случается, что при первичном заражении начальные симптомы заболевания могут проявляться спустя месяц после заражения. Вторичное заражение проявляется симптоматически раньше (1 – 2 недели). Это обусловлено тем, что иммунитет обладает памятью на чесоточного зудня, реакция активируется быстрее.
У каждого конкретного человека время реакции проявляется индивидуально. Заразившись чесоткой, человек начинает сильно расчесывать кожу вследствие зуда, образуются царапины и микроскопические ранки, открывающие доступ паразиту и инфекции. Одним из первых выраженных проявлений является чесотка на руках.
Внешний вид
Впервые услышав о заражении глистной инвазией, больные пытаются самостоятельно обнаружить в каловых массах признаки. Но можно ли увидеть паразитов в кале? Нет, невооруженным глазом заметить паразита нельзя. Наличие в каловых массах примеси черных вкраплений не означают о заражение паразитом. Всё дело в том, что черных личинок не существуют вовсе. Рассмотрим, как выглядят яйца различных глистов:
- Аскариды. Яйца классифицируют на 2 вида: оплодотворенные и нет. По внешнему признаку отличий нет, единственное отличие: в оплодотворенном яйце виден зародыш. Само яйцо круглое либо овальное, желтого цвета. Оболочка бугристая, состоит из нескольких слоев.
- Власоглавы. Яйца в форме бочки, желтовато-коричневого оттенка, слизистая без бугорков.
- Острицы. Яйца паразита выглядят асимметрично, они овальны, вытянуты или выпуклы, но только, с одного бока. Оболочка полностью прозрачная, тонкая и без бугров.
- Ленточный вид. Яйца паразитов широкие, овальные, в некоторых случаях округлые. Они различны по величине. Содержат сферу с тремя парами крючьев и двумя полностью прозрачными слизистыми оболочками.
Диагноз
При постановке диагноза врач опрашивает пациента, собирает анамнез. Помимо этого, больного направляют на сдачу соответствующих анализов, которые могут выявить яйца глистов. В первую очередь у больного обследуют область анального отверстия для выявления наличия паразита. Для проведения диагностики медикам необходим небольшой кусочек липкой ленты, которую наносят к анальному отверстию. Затем наклеивают на предметное стекло и отправляют в лабораторию. Анализ рекомендуется проводить в утреннее время на голодный желудок, не проводя гигиенической процедуры.
При обследовании каловых масс, лаборант может заметить кусочки паразитов, глистов. Определите их можно путем макроскопического обследования.
Ни для кого не секрет, что глисты откладывают личинки. Однако увидеть яйца или глистов в кале невооруженным глазом практически невозможно. Это работа квалифицированных лаборантов, которые могут определить вид гельминтоза. Да и виды червей похожи друг на друга, поэтому важная задача: дифференциальная диагностика. А врач должен посмотреть расшифровку и назначить схему терапии.
Данное видео рассказывает об яйцах глистов:
Цикл жизни
Многих пациентов беспокоит вопрос, как долго могут яйца прожить вне организма и насколько они опасны для человека. Яйца паразита семейства нематод могут жить во внешней среде, поэтому рассмотрим данный вид поподробнее:
- Острицы вызывают энтеробиоз. А яйца паразитов, попавших во внешнюю среду, прибывают в условиях и тогда дозревают личинки. Для этого необходимо 7 дней и температура от 25 до 38 градусов. Однако даже небольшое понижение температуры никак острицам не грозит. До месяца острицы могут прожить при температуре в 5 градусов. После созревания личинки, яйца становятся опасными для людей.
- Власоглавы вызывают трихоцефалез, попадая с каловыми массами в почву. Они развиваются и достигают половозрелой стадии за 30-60 дней.
- достигает несколько лет.
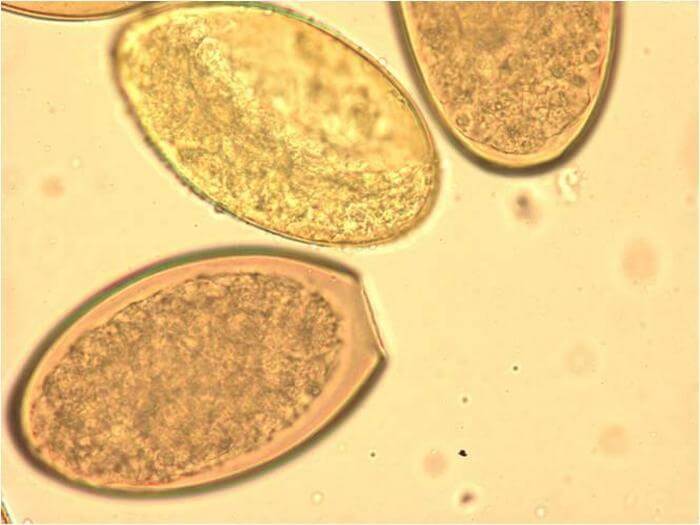
Диагностика кала — важная задача. Так как выглядят личинки и яйца глистов у каждого вида по-разному.
Последние обсуждения:
фото под микроскопом, что это такое, симптомы и лечение
Почти любой гельминтоз по основным своим параметрам ничем не отличается от других заболеваний, у него также имеется острая стадия и хроническая, лечение которых также отличается друг от друга.
Острая в среднем длится от 2 недель до 2 месяцев, ну а хроническая от 6 месяцев и до нескольких лет.
Тем не менее, иногда, паразиты способны осуществлять свою жизнедеятельность, не подавая практически никаких симптомов на протяжении десятилетий, и соответственно лечение, в этом случае не оказывается.
При развитии острой стадии паразиты при попадании в организм человека стремительно развиваются в нем и зачастую первые симптомы напрямую связаны с проявлением иммунитета на наличие инородных агентов и обычно это проявляется в аллергических проявлениях.
 У хронических гельминтозов, симптоматика несколько иная и внедрение паразитов в обменные процессы, у человека появляются нарушения в пищеварении и всасывании полезных для организма веществ.
У хронических гельминтозов, симптоматика несколько иная и внедрение паразитов в обменные процессы, у человека появляются нарушения в пищеварении и всасывании полезных для организма веществ.
Зачастую, некоторые паразиты, симулируют развитие симптоматики обманного характера, то есть развивают признаки иных заболеваний, например простудных, и, что важно, лечение как таковое осуществляется именно простуды, а паразиты тем временем продолжают свою жизнедеятельность в организме.
Основные характеристики яиц паразитов
Содержание статьи:
 Проявление любой симптоматики, похожей на глистную инвазию, должно заставить любого человека принять адекватные меры.
Проявление любой симптоматики, похожей на глистную инвазию, должно заставить любого человека принять адекватные меры.
Для начала следует обратиться к врачу паразитологу, который и направит для сдачи анализов и дальнейшей диагностики.
Что касается исследовательских методов, то в определении паразитов главным образом используется анализ кала на наличие яиц, но посмотреть как они выглядят, увы, если и получится, то либо под микроскопом, либо на фото, но никак не в кале.
Дело в том, что яйца гельминтов, невероятно маленькие, а выглядят они, в зависимости от рода паразита, и соответственно понять по яйцам, какие именно глисты поселились в организме, способен лишь обученный лаборант.
Взять, к примеру, такого паразита как широкий лентец. При взгляде на фото можно увидеть овальную форму яиц, а при рассмотрении других видов паразитов, можно увидеть, что они микроскопические и круглые.
Достоверно известно, что яйца гельминтов могут быть обнаружены не только в человеческом организме, но и за его пределами. Например, можно их встретить в воде, земле, продуктах питания и других внешних элементах.
По этой причине необходимо знать не только как они выглядят, но и какая температура необходима для того чтобы обезопасить себя посредством их уничтожения.
На примере можно просмотреть температурный режим гибели яиц таких паразитов как аскариды:
- Яйца паразитов при температуре 44-45 по Цельсию, погибают примерно через час.
- При 60-65 градусов, время сокращается до 20 секунд.
- А при 70, они погибают за 10 секунд.
Если же температура обитания у яиц составляет от 7 до 37 градусов, яйца паразитов прекрасно себя чувствуют и активно развиваются.
Если более подробно, то при температуре, ниже +15, развитие яиц может занимать полтора месяца, при 20 градусах – вдвое меньше, а при 30 и выше соответственно – всего 10 дней. В общем, в некоторых случаях все же необходимо знать, при какой температуре умирают глисты.
Такая ситуация рассматривается на примере аскарид, тем не менее с другими паразитами все обстоит практически аналогично.
Могут ли яйца жить вне тела человека
 Вопреки мнению, что яйца паразитов погибают после того как покидают организм человека, они неплохо выживают.
Вопреки мнению, что яйца паразитов погибают после того как покидают организм человека, они неплохо выживают.
И сколько именно времени они способны прожить, продержаться без своего хозяина, зависит в первую очередь от того, какие именно гельминты их отложили.
Например, когда яйца аскарид проникают в почву до полутора метров, погибнут они по прошествии 10 месяцев, а власоглава, при тех же условиях, через 5.
А при таких благоприятных условиях, которые создаются для них в выгребной яме уборной, можно смело продлить срок жизни до двух лет и более.
Что характерно, даже если кислород к ним вовсе не поступает, выживать они способны в этих условиях до трех недель и если температура опускается ниже, жизнеспособными они остаются еще 90 дней.
Конечно же, общий жизненный период изображенных на фото паразитов до личиночной формы значительно увеличивается и при подобных условиях он может составить 350-400 дней.
Яйца других паразитов, анкилостом, при недостатке кислорода способны прожить в лучшем случае – месяц.
У аскарид время, сколько они могут осуществлять свою жизнедеятельность в воде, будет зависеть от наличия кислорода.
Если их яйца находятся в водоёме, то в малом количестве кислорода в воде они живут до трех месяцев, а при большом – до 12.
Как сдавать анализы на яйца паразитов
 Для того чтобы максимально достоверно осуществить выявление яиц паразитов, сдача анализа должна быть проведена в строгом соответствии с рекомендациями.
Для того чтобы максимально достоверно осуществить выявление яиц паразитов, сдача анализа должна быть проведена в строгом соответствии с рекомендациями.
Для этого существует определенный алгоритм действий, с помощью которого можно сделать все правильно, то есть обнаружить паразитов в кале, провести дополнительные меры диагностики и начать лечение.
Данный алгоритм весьма прост:
- Примерно за 7 дней до анализа нужно прекратить лечение противопаразитарными препаратами, антибиотиками и маслами, такими как касторовое и минеральное.
- При необходимости исследования толстого кишечника его можно провести не позднее, чем за 14 дней, иначе выявить паразитов в кале станет сложнее.
- Для того чтобы лечение назначалось верно, фекалии исследуются под микроскопом, и общий объем составляет не менее 2 чайных ложек.
- Важно понять, что яйца в кале могут находиться местами, поэтому забор материала делается из нескольких частей, то есть слева и справа.
- После забора действовать нужно оперативно поскольку яйца в кале проявляют активность короткое время, и если проявить медлительность, можно негативно повлиять на результаты, и соответственно на лечение.
 Для выявления паразитов с максимальной вероятностью материал можно собирать сразу же после дефекации и тут же доставлять его на исследование.
Для выявления паразитов с максимальной вероятностью материал можно собирать сразу же после дефекации и тут же доставлять его на исследование.
Некоторые специалисты допускают хранение кала в холодильнике, но стоит отметить, что максимально допустимое время в этом случае составляет 8 часов, и вообще, чем дольше хранить данный материал, тем меньше вероятность обнаружить в кале яиц и простейших, которые в нем и находятся.
Также следует учесть тот факт, что для того чтобы назначить лечение, либо подтвердить отсутствие паразитов, исследование на кале следует проводить неоднократно и рекомендовано количество общих сдач, не менее трех раз.
Легче всего при сдаче и заборе кала подтвердить глистную инвазию в том случае, если в материале обнаруживаются живые особи, либо фрагменты сформировавшихся паразитов. И в этом случае не нужно изучать их по фото, поскольку не обнаружить крохотных белых червячков, которые зачастую копошатся, просто невозможно.
Если такое обнаруживается, не нужно паниковать, несмотря на то, что выглядят паразиты крайне устрашающе. Следует немедленно обратиться к профильному врачу, который назначит комплексное лечение, которое сможет избавить от этих проблем, достаточно быстро и эффективно.
А видео в этой статье во всей красе покажет как раз, как выглядят яйца гельминтов.
Последние обсуждения:
АТЛАС Яйца гельминтов теория — Оченьмелкие
Тип Плоские черви – Type Plathelminthes (flat-worm)
Класс Сосальщики — Class Trematoda (flukes)
1.Opisthorhis felineus (описторх) — cat (Siberian) liver fluke
Яйца оченьмелкие (длина26-32 ), овальные или грушевидные, похожи на семя подсолнечника. Яйца имеют тонкую, гладкую, хорошо очерченную оболочку бледно-желтоватого или сероватого цвета. На одном полюсе есть крышечка, на противоположном полюсе есть небольшой бугорок. Морфологически сходны с яйцами китайского сосальщика.
2. Clonorhiis sinensis (клонорх) — clonorche
Яйца подобны яйцам Opisthorhis felineus, но более сильно выступает оболочка по краям крышечки («плечики»). Оболочка грубая, толстая, шероховатая или морщинистая, бледно-желтого или золотистого цвета. Крышечка на одном полюсе более высокая, чем у Opisthorhis felineus. Бугорок заметен плохо. Размер яйца 27-35 мкм.












3. Dicrocoelium lanceatum (ланцетовидный сосальщик) – lanceolate fluke
Яйца овальные, часто асимметричные, похожи на кофейное зерно. Оболочка толстая, гладкая коричневатого цвета у зрелых яиц и светло-желтая у незрелых, т.е. степень зрелости определяется цветом яйца (светло-желтые – незрелые, тёмно — коричневые – зрелые).Внутризрелогояйцанаходитсязародышсдвумякруглыми клетками. Крышечка у зрелого яйца незаметная, расположена на более плоском полюсе яйца. Размер: 38-45 х 22-30 мкм.


4. Fasciola hepatica (печеночный сосальщик) — hepatic fluke
Я йцаоченькрупные (130-140 х 70-90 мкм), овальные. Оболочка желтого или коричневого цвета, хорошо выражена. Яйца имеют крышечку. Внутри яйца видны многочисленные желточные клетки, которые заполняют всё яйцо.
йцаоченькрупные (130-140 х 70-90 мкм), овальные. Оболочка желтого или коричневого цвета, хорошо выражена. Яйца имеют крышечку. Внутри яйца видны многочисленные желточные клетки, которые заполняют всё яйцо.

5. Fasciola gigantica (buski)
Яйцакрупные (130-140 х 80-95 мкм.), серовато-желтого цвета, овальные, суженные к полюсам. На одном плюсе есть крышечка, на противоположном – шипик.

6 . Paragonimus westermani (легочный сосальщик).
. Paragonimus westermani (легочный сосальщик).
Яйца овальные, не очень крупные (80-118 х48-60 мкм). Оболочка золотисто-коричневая, толстая, гладкая. Яйца имеют крышечку, которая вдавлена внутрь яйца из-за выступающей оболочки. Внутри яйца видны крупные желточные клетки.
Похожи на яйца лентеца широкого
7. Shistosoma haematobium
Я йца крупные (120-190 х50-73 мкм), веретенообразной формы. Оболочка прозрачная, тонкая. Крышечка отсутствует. На заднемконцетелаяйцанаходитсябольшойшип, который направлен вдоль оси тела. Внутри яйца находится сформированный мирацидий.
йца крупные (120-190 х50-73 мкм), веретенообразной формы. Оболочка прозрачная, тонкая. Крышечка отсутствует. На заднемконцетелаяйцанаходитсябольшойшип, который направлен вдоль оси тела. Внутри яйца находится сформированный мирацидий.
8 . Shistosoma mansoni
. Shistosoma mansoni
Яйца крупные (112-162 х60-70), веретенообразной формы. Оболочка желтого цвета, толстая. Яйца имеют крупныйбоковойшип.

9. Shistosomajaponicum. Яйца овальные, размер (75-90х53-75 мкм), Оболочка бледно-желтого цвета. Крышечка отсутствует. Яйца имеют маленький боковойшип.
Класс Цестоды (ленточные черви) — Class Cestoda (tape-worm)
1. Diphyllobothrium latum (лентецширокий) – broad (fish) tapeworm
Яйца средних размеров (50-72 х41-49), яйцевидные. Оболочка тонкая и гладкая, серого или желтоватого цвета. На одном полюсе есть крышечка, на другом — бугорок. Внутри яйца находится множество желточных крупнозернистых клеток.



2 . Taeniarhynchus saginatus (бычий цепень) – beef tapeworm
. Taeniarhynchus saginatus (бычий цепень) – beef tapeworm
Яйца округлые или овальные. Оболочка тонкая, прозрачная, бесцветная. Размер –яйца 30 — 40 мкм. Внутри яйца находится онкосфера (29 — 30 мкм). Оболочкаонкосферы двухконтурная ребристая, желто-коричневого цвета, гладкая, поперечно-исчерченная. Онкосфера имеет три пары крючьев. При микроскопировании видны только онкосферы, потому что у выделившихся яиц оболочка быстро разрушается.
3. Taenia solium (свиной цепень) – pork tapeworm
Подобны (морфологически неразличимы) Taeniarhynchus saginatus. Яйца Бычьего и свиного цепней называют яйца т е н и и д.

4. Echinococcus granulosis (эхинококк)
Яйца похожи на яйца Taenia. Внутри яйца находится онкосфера, которая имеет три пары крючьев.
5. Echinococcus multilocularis (альвеококк). Смотри Echinococcus granulosis.
6. Hymenolepis nana (карликовый цепень) – dwarf tapeworm
Яйца овальной или округлой формы (45-53 х 36-45 мкм). Оболочка тонкая, прозрачная, бесцветная. Внутри яйца находится онкосфера (20-29х18-25 мкм). Онкосфера прозрачная, бесцветная, имеет тонкую оболочку и 3 пары крючьев. Оболочка онкосферы имеет два полярных утолщения или кнопки, от которых отходят (project) 4-8 длинных, тонкихнитей, которыеназываютсяполярныминитями. Присутствие этих полярных линий является диагностическим признаком, чтобы дифференцировать Hymenolepis nana от Hymenolepis diminuta.


7. Dipylidiumcaninum (тыквовидныйцепень) – gourd—shapedtapewormЯйца очень похожи на яйца Hymenolepis nana. Оболочка тонкая, прозрачная, гладкая. Ихотличиесостоитвтом, чтоонивыделяютсявовнешнююсредуводнойобщейоболочке – коконе.
7 . Hymenolepis diminuta (крысиный цепень) – rat tapeworm
. Hymenolepis diminuta (крысиный цепень) – rat tapeworm
Яйца крупные (70-86 х 60-70 мкм), круглые. Оболочка яиц относительно толстая, двухконтурная, гладкая, прозрачнае, желтоватого или коричневатого цвета. Внутри яйца находится онкосфера, которая значительно меньше яйца. Онкосфера овальная, имеет три пары крючьев и оболочку, которая имеет два полярных утолщения. Размер онкосферы 36х18 мкм.
Тип Кргулые черви — Type Coelelminthes
Класс Нематоды — Class Nematoda
1 . Enterobius vermicularis (острица) – treedworm
. Enterobius vermicularis (острица) – treedworm
Яйца бесцветные, прозрачные, размер 54-60х20-30 мкм. Оболочка тонкая, гладкая, хорошо выражена. Форма яиц асимметричная: одна сторона уплощена, другая – выпуклая. Внутри яйца видны личинки на разных стадиях развития.


2. Ascaris lumbricoides (аскарида) – ascarid
а) оплодотворенные: овальные, размер 50-70х40-50 мкм. Оболочка белковая, многослойна, толстая, бугристая, желто-коричневого цвета, малопрозрачная. Встречаются (are to be found) яйца без белковой оболочки. Их поверхность гладкая. Оболочка прозрачная и бесцветная. Внутри яйца – мелкозернистая масса. Полюса яйца свободные и прозрачные.
б) неоплодотворенные: овальные, размер 50-106х40-50 мкм вся полость заполнена желточными клетками
 .
.
3. Trichocephalus trichiurus, Trichuris trichiura (власоглав) – whipworm
Яйца имеют форму лимонаилибочонкасбесцветнымипрозрачнымипробкаминаполюсах. Оболочка гладкая, толстая, многослойная, желтовато-коричневого цвета, Содержимое яйца – мелкозернистое. Размер яиц 50-54х32-23 мкм.


4. Ancylostoma duodenale (анкилостома, кривоголовка) –
Яйца овальные, бесцветные, прозрачные. У свежевыделенных яиц есть 4-8 бластомеров, которые расположены в центре яйца. Размер яйца 54-70х36-40 мкм.
5. Necator americanus (некатор)
Яйца подобны Аncylostoma duodenale.


6. Toxocara canis (токсокара собак) – toxocara of the dog
Яйца шаровидной формы, поверхность яйца мелкоячеистая. Размер яйца 65х75 мкм.
СМЕСИ ЯИЦ ГЕЛЬМИНТОВ


Печёночный сосальщик и яйца острицы Онкосферы тениид и яйцо лентеца

Яйца гельминтов: печеночный сосальщик(1), лентец (3),
онкосферы тениид(3), ланцетовидный(3),
власоглав(1)
Смесь яиц гельминтов: фасциола (2, одно разрушено), лентец (3), власоглав (3), ланцетовидный (2), онкосфера тениид (1)

Смесь яиц гельминтов: онкосферы тениид (5), ланцетовидный зрелое(1) и незрелые (5)

Смесь яиц гельминтов: фасциолы (2), ланцетовидный(4), много тениид, лентец(1),власоглав (1)

Смесь яиц гельминтов: власоглав(2), острица (1), онкосфера тениид(1),ланцетовидный (3)
Смесь яиц гельминтов: онкосферы тениид(2), ланцетовидный(2),власоглав(1)

Печёночный сосальщик Лентец широкий


Ланцетовидный сосальщик Сибирский или китайский сосальщик
Яйца печёночного, ланцетовидного, сибирского, китайского сосальщиков и лентеца широкого характеризуются наличием крышечки, сходной окраской, оболочками, но отличаются размерами
Строение яиц

гельминтов
| Вид гельминта (латинское название) | Форма яиц, строение оболочки, окраска | Размер яиц, размер онкосферы |
| Opisthorhis felineus | ||
| Clonorhiis sinensis | ||
| Dicrocoelium lanceatum | ||
| Fasciola hepatica | ||
| Fasciola gigantica (buski) | ||
| Paragonimus westermani | ||
| Shistosoma haematobium | ||
| Shistosoma mansoni | ||
| Shistosoma japonicum | ||
| Diphyllobothrium latum | ||
| Taeniarhynchus saginatus | ||
| Taenia solium | ||
| Hymenolepis nana | ||
| Echinococcus granulosis | ||
| Echinococcus multilocularis | ||
| Hymenolepis diminuta | ||
| Dipylidium caninum | ||
| Enterobius vermicularis | ||
| Ascaris lumbricoides | ||
| Trichocephalus trichiurus, Trichuris trichiura | ||
| Ancylostoma duodenale | ||
| Necator americanus | ||
| Toxocara canis |
как выглядят на попе, в кале, сколько живут
Острицы — давно всем известная разновидность глистов, они обитают в кишечнике людей. В народе этот недуг принято еще называть «болезнь грязных рук».
Чаще всего специалисты диагностируют это заболевание у детей раннего возраста, но малыш не может обитать в одиночестве, а это значит, что данным недугом страдают и взрослые.
Что же делать в такой ситуации ? Для начала советуем почитать эту статью. В данной статье подробно описываются методы борьбы с паразитами. Также рекомендуем обратиться к специалисту. Читать статью >>>
Можно ли увидеть яйца остриц невооруженным глазом
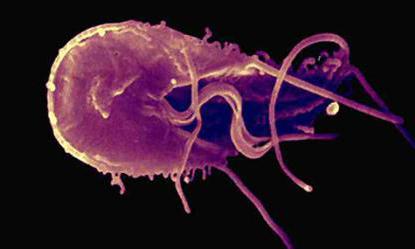
Человек, который уже является носителем этого паразита, может заметить в каловых массах взрослых гельминтов. Выявить яйца зрительно нереально из-за их размеров. Чтобы их рассмотреть, нужно обратиться в специальную лабораторию и воспользоваться микроскопом.


Яйца острицы с подвижной личинкой
В основном человек ориентируется на признаки остриц и только так понимает, что заражен. Основные симптомы в большинстве случаев проявляются не в то время, когда острица созревает как полноценная особь, а чаще всего в период стадии яиц или личинок, в процессе миграции по человеческому организму.
Пройти тест на наличие остриц
Яйца остриц под микроскопом (фото): какого цвета и величины
Яйца глистов очень мелкие по размерам, их можно беспроблемно обнаружить только под микроскопом.
Воспользовавшись особым оборудованием можно увидеть продолговатые или округлые формы. Они, ассиметричные имеют двухконтурные оболочки. Окрас белый, приближенный к серому цвету.


Так выглядят яйца острицы под микроскопом
Как откладываются яйца острицами

 Дриц Ирина Александровна. Врач-паразитолог
Дриц Ирина Александровна. Врач-паразитологГельминтозы могут привести к многочисленным проблемам со здоровьем, сокращающие жизнь на 15-25 лет. Многие паразиты крайне трудно обнаружимы. Они могут быть где угодно — в крови, кишечнике, легких, сердце, мозге. Симптомы глистной инвазии можно спутать с ОРВИ, болезнями ЖКТ и другими. Основная ошибка в таких случаях — затягивание! Если у вас есть подозрения на наличие паразитов, то нужно обратиться к специалисту. Подробнее о современных методах лечения гельминтозов описано в этом интервью с врачом. Если же говорить о лекарствах и самостоятельном лечении, то от наиболее распространенных гельминтов (аскарид, остриц, цепней) подойдет этот антипаразитный комплекс.
Основным местом обитания взрослых паразитов является двенадцатиперстная кишка, в нее глисты, попадают спустя только месяц обитания в человеческом теле.
После оплодотворения женской особи, самец погибает, а матка ослабевает, и теряет способность цепляться к стенкам слизистой. Она активно продвигается в кишечник, чтобы там отложить свои яйца. Этот процесс осуществляется в ночное время, мышечная система стенок кишечника и ануса расслаблена и это отличная возможность откладывать свое потомство.
Подтверждено, что за 1 раз самка способна отложить до 18 тыс. яиц, при этом процессе она выделяет липкое вещество, которое и вызывает сильный зуд.
После кладки потомства, самки острицы погибают, но яйца на удивление благополучно продолжают развиваться.


Жизненный цикл паразита
Сколько живут яйца во внешней среде
Яйца остриц вне организма человека могут обитать около 30 дней. Но чтобы их жизнь продолжалась, нужны определенные условия: влажность должна быть 70%, а температура для удобства — от 22 до 40 градусов.
Любое нарушение температурного режима и влажности может привести к гибели паразитов. Вот почему советуют старательно утюжить постельное и нательное белье, желательно прогладить ковровые дорожки, по которым могут пробегать зараженные домашние питомцы и маленькие дети.
Врачи по выявлению заболевания настоятельно рекомендуют продезинфицировать все игрушки или просто вынести их на продолжительное время на мороз, где и погибает потомство гельминтов.
Анализ на яйца остриц: как сдавать соскоб
Преимущество этого метода в том, что он позволяет на 100% точно диагностировать заболевание.
Анализы сдаются двумя простыми методами:
- 1 способ — на дому, материал для лабораторных рассмотрений берут из прианальной складки (вокруг всего анального отверстия). Сбор на анализы делают рано утром, после пробуждения до проведения гигиенических мероприятий.
- 2 способ – проводят его в процедурном кабинете, липкой лентой медсестра собирает материал и отправляет на предметном стекле на анализ.


Наглядное представление, как взять мазок с помощью липкой ленты
Чтобы полностью исключить диагноз энтеробиоза, рекомендуют провести 7 соскобов с интервалом 2 дня. Только полученный положительный результат, свидетельствует о полном выздоровление человека. Но рекомендуется провести обследование всех членов семейства и лечить домашних питомцев.
Если соблюдать правила гигиены, риск заражения минимальный. Но при появлении первых симптомов нужно обращаться к специалистам.
Как правильно подготовиться к сдаче анализа кала:
- фекалии с наличием крови не берутся на проверку;
- емкость обязательно плотно закрывать крышкой;
- материал нужно запаковать в одноразовый пакет и немедленно доставить на осмотр;
- кал, собранный после применения клизмы, использования свечей, не подходит для анализа;
- наличие в кале мочи, нежелательно для точного проведения исследований.
Обнаружены яйца остриц: как лечить детей и взрослых
Избавление от заболевания энтеробиоза у малышей и у совершеннолетних, отличается исключительно дозировкой, но назначает лекарство только врач.
Самостоятельный подбор медицинских препаратов для лечения остриц у детей категорически не рекомендуется. Существует огромное количество средств, но большинство из них имеют противопоказания, и малейшая передозировка приводит к огромным проблемам с детским здоровьем.
Любая схема лечения зависит только от степени заболевания, а продолжительность в основном занимает от 3 до 5 дней, но профилактику нужно провести ровно через 15–20 дней. Если уже заболевание у вашего ребёнка выявлено, лечить необходимо всю семью и взрослые тому не исключение.
Рекомендованные препараты для детского организма:
- Пиперазин;
- Пирантел;
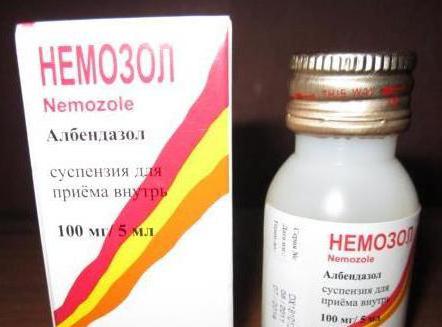
- Немозол;
- Мебендазол;
- Декарис;
- Вормил.


Взрослые люди получают аналогичные препараты, но уже в больших пропорциях. Назначает лечение врач — инфекционист.
При какой температуре погибают яйца остриц
Основная часть потомства погибает при температуре ниже – 8 градусов или же при высокой (42 градуса).
Что нужно предпринять, чтобы уничтожить яйца в доме:
- Можно воспользоваться утюгом и пройтись паром по всем поверхностям диванов, кресел и других обитых тканью предметов.
- Процедуру нужно повторять, ведь яйца погибают при температурном режиме + 42 градуса сроком в 10 дней. Пар замедляет активное развитие паразитов. Применять данную обработку нужно на протяжении 2 недель.
- Советуют протирать полы горячей водой, влажная уборка эффективно устраняет основную часть яиц, а то количество, что остаётся на полах уже не даёт такого потомства, какое должно быть для заражения.
Нужно прибегнуть ко многим способам, чтобы избавить маленького ребенка от болезни и обезопасить себя и все семейство от нежелательного заражения острицами.
Победить паразитов можно!
Антипаразитарный комплекс® — Надежное и безопасное избавление от паразитов за 21 день!
- В состав входят только природные компоненты;
- Не вызывает побочных эффектов;
- Абсолютно безопасен;
- Защищает от паразитов печень, сердце, легкие, желудок, кожу;
- Выводит из организма продукты жизнедеятельности паразитов.
- Эффективно уничтожает большую часть видов гельминтов за 21 день.
Сейчас действует льготная программа на бесплатную упаковку. Читать мнение экспертов.

Здравствуйте, читатели сайта о паразитах Noparasites.ru. Меня зовут Александр Лигнум. Я автор данного сайта. Мне 23 года, я студент 5 курса Кемеровского государственного медицинского института. Специализация «Паразитолог». Подробнее об авторе>>


Лучшие истории наших читателей
Тема: Во всех бедах виноваты паразиты!
От кого: Людмила С. ([email protected])
Кому: Администрации Noparasites.ru
Не так давно мое состояние здоровья ухудшилось. Начала чувствовать постоянную усталость, появились головные боли, лень и какая-то бесконечная апатия. С ЖКТ тоже появились проблемы: вздутие, понос, боли и неприятный запах изо рта.
Думала, что это из-за тяжелой работы и надеялась, что само все пройдет. Но с каждым днем мне становилось все хуже. Врачи тоже ничего толком сказать не могли. Вроде как все в норме, но я-то чувствую, что мой организм не здоров.
Решила обратиться в частную клинику. Тут мне посоветовали на ряду с общими анализами, сдать анализ на паразитов. Так вот в одном из анализов у меня обнаружили паразитов. По словам врачей – это были глисты, которые есть у 90% людей и заражен практически каждый, в большей или меньшей степени.
Мне назначили курс противопаразитных лекарств. Но результатов мне это не дало. Через неделю мне подруга прислала ссылку на одну статью, где какой-то врач паразитолог делился реальными советами по борьбе с паразитами. Эта статья буквально спасла мою жизнь. Я выполнила все советы, что там были и через пару дней мне стало гораздо лучше!
Улучшилось пищеварение, прошли головные боли и появилась та жизненная энергия, которой мне так не хватало. Для надежности, я еще раз сдала анализы и никаких паразитов не обнаружили!
Кто хочет почистить свой организм от паразитов, причем неважно, какие виды этих тварей в вас живут — прочитайте эту статью, уверена на 100% вам поможет! Перейти к статье>>>

Надежное и эффективное средство для борьбы с глистами. Выводит всех паразитов за 21 день.

Как Избавить свой организм от опасных для жизни паразитов, пока не поздно!

Врач паразитолог рассказывает, каке существуют эффективные методы борьбы с гельминтами.
 © Автор: Александр Лигнум
© Автор: Александр ЛигнумПоиск лекрств от паразитов

Советуем почитать
Яйца гельминтов в кале фото под микроскопом — Pro parazity
Развитие гельминтоза начинается с того, что в организм человека попадают яйца глистов. В дальнейшем они становятся взрослыми особями и пагубно влияют на работу внутренних органов, отравляя их токсичными продуктами жизнедеятельности. В статье рассмотрим, как происходит заражение и что собой представляют паразиты в начальных стадиях своего существования.
Яйца паразитов разных видов
Гельминты в процессе своего развития могут населять любой орган человека. В первую очередь это желудочно-кишечный тракт, из которого глисты способны проникнуть в кровь, а с её током распространиться в сердце, печень, глаза, мочеполовую систему, лёгкие. Обнаружить яйца паразитов самостоятельно невозможно из-за их микроскопических размеров (как выглядят уже взрослые особи, можно посмотреть тут). Поэтому важно знать пути заражения и симптомы наиболее распространённых паразитов, чтобы предотвратить тяжёлые осложнения.
Яйца аскарид
Заражение яйцами аскарид чаще всего происходит через плохо обработанную пищу (немытые овощи, слабая термообработка мяса и рыбы), воду, грязные руки, пыль. Наличие гельминтов внутри организма может проявиться следующими симптомами:
- сыпь по всему телу;
- скачки температуры;
- приступы удушья;
- кашель с кровянистыми выделениями;
- боль в суставах, судороги.
Признаки аскаридоза зависят от локализации паразитарных личинок.
Обнаружить такие глисты в кале у детей или взрослых практически невозможно. Они откладывают своё потомство в просвете кишечника, с фекалиями наружу выходят только яйца паразитов. Как они выглядят под микроскопом, показано на фото. Это овальные образования размером не более 0,07 мм, защищённые коричневой оболочкой, под которой находится ещё несколько слоёв глянцевой структуры, оберегающие зародыш.
Острицы
Острицы попадают в организм человека вследствие его контакта с больным инвазией человеком (рукопожатие, использование инфицированных предметов обихода) при условии нарушения гигиенических норм. Заразиться энтеробиозом можно от домашних животных – кошек, собак, на шерсти которых могут находиться яйца гельминтов. Симптомы присутствия остриц: зуд в заднем проходе, расстройство кишечника, тошнота, повышенное газообразование, потеря веса, бледность кожных покровов.
Больше всего от остриц страдают дети. Если у ребёнка наблюдаются указанные признаки, он жалуется на дискомфорт в попе, есть смысл обратить внимание на его кишечные испражнения. В какашках можно разглядеть взрослых особей – маленьких червячков (до 1 см) белёсого цвета. А вот яйца таких паразитов удаётся обнаружить только во время анализа кала на яйцеглист. Под микроскопом они похожи на крупинки немного вытянутой формы белого цвета. Попадание остриц в кишечник проходит бессимптомно. Первые признаки возникают во время откладки яиц уже половозрелыми самками.
Яйца широкого лентеца
Основная причина заражения – это употребление в пищу плохо обработанной инфицированной рыбы. Больной человек или животное не являются переносчиками лентеца широкого, так как личинки, которые они выделяют, не опасны.
Симптомы заражения:
- болевые ощущения в животе;
- тошнота, частые приступы рвоты;
- диарея или запоры;
- потеря аппетита или постоянное чувство голода.
Проникновение личинок в пищеварительную систему в первое время может не вызывать у человека никакого дискомфорта. Только спустя 1–2 месяца начинают появляться первые признаки паразитарного заболевания, которые должны побудить обратиться к врачу.
Ленточный червь развивается достаточно быстро и может достигнуть в размерах больше 10 м. Выявить наличие лентеца у человека удаётся благодаря исследованию его фекалий. В кишечном содержимом бывают не только членики паразита, но и яйца, которые имеют овальную форму и довольно крупные – 70 мкм (0,07 мм). Покрыты они плотной оболочкой из двух слоёв, имеют желтоватый оттенок. С одного
как выглядят увеличенные паразиты, личинки и яйца глистов, фото
К сожалению, практически каждый человек в своей жизни сталкивался с заражением глистами. В некоторых случаях, глисты можно обнаружить, только сдав соответствующие анализы. На начальном этапе личинки движутся по органам, вызывая субфебрильную температуру, а также сухой кашель, иногда с гнойной мокротой.
Рентген легких показывает летучие инфильтраты, анализ крови – увеличение количества эозинофилов. Основной симптоматикой наличия гельминтов в организме человека является пневмония и бронхит с удушьем.
На позднем, кишечном этапе, возникают сбои в работе органов пищеварительного тракта. В это время аскариды воздействуют на ферменты, что останавливает переработку белков и ведет к резкой потере массы тела.
Часты осложнения в виде:
- Желтухи,
- Острого аппендицита,
- Непроходимости.
Особенности заражения
Содержание статьи:
Существует несколько путей заражения гельминтами:
- Алиментарный. Сюда относится проблема грязных рук и воды, которые многие пьют неочищенной, из-под крана,
- Контактно-бытовой. Бывает, что члены семьи не подозревают о наличии глистов у их близкого человека. В этом случае, вся семья пользуется общими полотенцами, ложками и вилками. Многие люди также предпочитают думать, что домашние животные не имеют блох и глистов, поскольку не выходят из дома. Это очень распространенное заблуждение. Если собака дышит на человека, то через ее влажное дыхание, яйца глистов могут рассеиваться на пять метров. Тоже самое касается и кошек, но они распространяют яйца глистов на три метра.
- Трансмиссивный, то есть через клещей, комаров и других насекомых. Как правило, именно комары выступают переносчиками яиц гельминтов, поскольку они могут быть на кале животного и на слюне зараженного человека. В сезон активизации насекомых важно использовать специальные средства для их отпугивания и нейтрализации. Многие люди считают, что основным предназначением кремов и мазей против комаров является их отпугивание, однако, это не совсем так.
 Наиболее эффективным способом уберечься от заражения является систематическое следование правилам личной гигиены. Часто заражение происходит потому, что глисты либо их яйца попадают через кожный покров человеку прямо в организм.
Наиболее эффективным способом уберечься от заражения является систематическое следование правилам личной гигиены. Часто заражение происходит потому, что глисты либо их яйца попадают через кожный покров человеку прямо в организм.
Заражение глистами также может произойти вследствие купания в закрытых водоемах, которые длительное время не обрабатываются. Врачи рекомендуют бережно относиться к своему здоровью и не контактировать с посторонними животными.
Необходимо подвергать профилактической дегельминтизации и домашних животных.
Внешний вид яиц глистов
Гельминты чаще всего невозможно увидеть невооруженным глазом. Глисты под микроскопом имеют различное строение и размеры, в зависимости от их вида.
Существует большое количество форм и размеров глистов. Опытный лаборант быстро различает разновидности паразитов и точно скажет, какой именно глист присутствует в организме человека.
Паразитические черви в организме человека могут иметь разнообразные цвета и формы. Размеры гельминтов колеблятся от миллиметра до десятков метров. Самые маленькие глисты, которыми может быть поражен человек – не превышают одного сантиметра.
Глисты наиболее маленького размера, это:
- Острицы,
- Трихины,
- Лямблии.
Широкий лентец сам по себе имеет крупные размеры, он откладывает большие яйца овальной формы. Из-за такого большого размера, такой вид глистов очень легко обнаруживается под микроскопом и без значительного увеличения.
Аскариды отличаются большой длиной, которая часто достигает 15 сантиметров.
Такие глисты могут быть прозрачными или белыми, что делает их заметнее для человеческих глаз. Этот вид гельминтов живет в тонком кишечнике. Их основной особенностью является то, что они не приклепляются к стенкам.
 Аскариды все время пребывают в движении, поэтому их очень легко увидеть и рассмотреть. Данный вид глистов быстро обнаруживается, часто еще до момента, когда начинает происходить патологический процесс.
Аскариды все время пребывают в движении, поэтому их очень легко увидеть и рассмотреть. Данный вид глистов быстро обнаруживается, часто еще до момента, когда начинает происходить патологический процесс.
Глисты острицы также обнаруживаются легко, особенно с помощью простого анализа. Эта разновидность паразитов расположена в нижних отделах толстого кишечника. Вследствие этого, по ночам через анальное отверстие человека вылезают глисты и откладывают яйца на коже.
Самыми маленькими глистами, которых можно назвать микроскопическими, являются лямблии. Эти гельминты вызывают лямблиоз.
По информации современных исследований, заболеванием страдают примерно десятая часть детей младше 10 лет. Эти паразиты под микроскопом видны через большое увеличение.
Распространение мелких гельминтов происходит через людей с гельминтозом. В желудке зараженного человека глисты покрываются оболочкой, спустя время они могут выходить с калом. Чтобы человек заразился лямблиями, достаточно выпить с водой или съесть с пищей 10 цист или паразитов.
Паразиты под микроскопом, фото поможет сформировать представление о разновидностях глистов и яиц.
Маленькие глисты, как правило, поражают отдел кишечника, в котором происходят процессы переваривания пищи. Иногда такие глисты появляются в желчно-выводящих путях, что вызывает различные поражения печени.
Еще одной распространенной разновидностью мелких гельминтов являются трихины. Размер этих червей не более 4 миллиметров. Они внедряются в такие участки тела:
- поперечнополосатые мышцы глаз,
- дыхательные мышцы,
- в сердце (сердечные черви у людей).
 Маленькие глисты являются причиной заболевания трихинеллез, оно может спровоцировать летальный исход в связи с остановкой сердца и дыхания.
Маленькие глисты являются причиной заболевания трихинеллез, оно может спровоцировать летальный исход в связи с остановкой сердца и дыхания.
Основными бионосителями гельминтов считаются животные. Человек часто заражается, если употребляет в пищу недостаточно обработанное мясо и рыбу.
Личинки, которые попадают с мясом в кишечник человека, под действием желудочного сока теряют защитную оболочку. Спустя пять дней взрослый глист откладывает личинки, через лимфосистему они попадают в кровь, а далее распространяются по всему организму человека.
На третьем этапе заражения глисты окончательно устанавливаются в волокнах мышц. Терапия должна проводиться антибактериальными средствами. Чем раньше начать лечение, тем лучший результат будет достигнут.
При развитии миокардита назначаются антигистаминные препараты. Например, показано большое количество кортикостероидов, но нужно несколько коротких курсов.
Глисты живут вне зависимости от своего вида около пяти месяцев. Это достаточно небольшой жизненный цикл, однако, за это время они успевают откладывать яйца и наносить серьезный вред организму человека.
Как выявить глисты у человека
Яйца гельминтов у каждого вида выглядят по-разному.
К ключевым симптомам, по которым можно подозревать, что в организме человека появились глисты, относят:
- Боли в районе живота. Чаще всего дискомфорт не связан с рационом питания, режимом дня или другими воздействующими факторами,
- Потеря массы тела. В какой-то определенный момент человек теряет вес, не прикладывая для этого усилий. Это происходит потому, что все питающие элементы, которые поступают в организм – потребляют гельминты,
- Зуд вокруг анального отверстия. Часто гельминты вылезают наружу и откладывают возле ануса свои яйца,
- Постоянное ощущение голода, которое напрямую связано с тем, что у человека происходит потеря массы тела,
- Снижение уровня иммунитета. Данное явление происходит, поскольку клеткам не остается нужных питательных веществ, минералов и витаминов. Защитные барьеры организма человека начинают ослабевать, что выгодно глистам.
Если человек имеет какие-либо из перечисленных симптомов, следует серьезно задуматься на тем, чтобы проконсультироваться с врачом по поводу анализов на гельминты.
В видео в этой статье можно увидеть гибель паразитов под микроскопом.
Последние обсуждения:


















































 i
i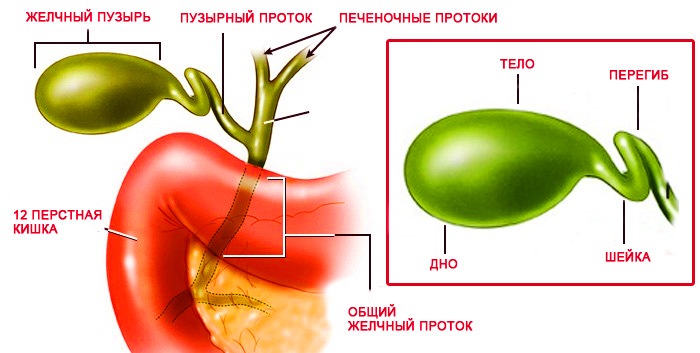
 Комментарий Кравченко Бориса Сергеевича, хирурга, врача ультразвуковой диагностики:
Комментарий Кравченко Бориса Сергеевича, хирурга, врача ультразвуковой диагностики:


























 О красивых ногтях мечтают все, но негативные факторы окружающей среды, неправильное питание, заболевания, некачественные средства ухода и лаки или чрезмерное увлечение наращиванием делают ногтевую пластину слабой, цвет – тусклым и нездоровым.
О красивых ногтях мечтают все, но негативные факторы окружающей среды, неправильное питание, заболевания, некачественные средства ухода и лаки или чрезмерное увлечение наращиванием делают ногтевую пластину слабой, цвет – тусклым и нездоровым.


















































































 Загрузка …
Загрузка …



 Загрузка…
Загрузка…


 Как лечить хеликобактер пилори при язве желудка
Как лечить хеликобактер пилори при язве желудка Бактерия хеликобактер пилори была найдена около 50 лет тому назад в слизистой оболочке желудочно-кишечного тракта. Установлено, что этот микроскопический организм заставляет развиваться гастрит, язву, эрозию, полипы, а также злокачественные опухоли в области кишечника и желудка. Симптомы и лечение хеликобактер пилори подробно описаны в этой статье.
Бактерия хеликобактер пилори была найдена около 50 лет тому назад в слизистой оболочке желудочно-кишечного тракта. Установлено, что этот микроскопический организм заставляет развиваться гастрит, язву, эрозию, полипы, а также злокачественные опухоли в области кишечника и желудка. Симптомы и лечение хеликобактер пилори подробно описаны в этой статье.




 в течение двух часов. После того, как отвар настоялся, его следует профильтровать. Получившаяся смесь дается инфицированному по 1 столовой ложке перед тем, как потреблять пищу. Данный способ результативно уменьшает кислотность за счет содержания в составе полезных витаминов и минералов.
в течение двух часов. После того, как отвар настоялся, его следует профильтровать. Получившаяся смесь дается инфицированному по 1 столовой ложке перед тем, как потреблять пищу. Данный способ результативно уменьшает кислотность за счет содержания в составе полезных витаминов и минералов.  желудочно-кишечный тракт очистится, и бактерии станут потихоньку выходить из организма.
желудочно-кишечный тракт очистится, и бактерии станут потихоньку выходить из организма.