Что можно есть перед походом к проктологу
Если Вы собрались на прием к проктологу, необходимо подготовиться — сделать не менее 2 очистительных клизм за 1,5 часа до осмотра.
Какую подготовку необходимо провести перед посещением проктолога?
Для прохождения процедуры обследования и лечения перед посещением проктолога от пациента требуется предварительная подготовка.
Если прием пациента попадает на первую половину дня:
Накануне визита целый день можно питаться чем угодно, забыв о том, что вы идете к проктологу. Последний прием твердой пищи должен быть приблизительно в 19.00. По истечении примерно 2 часов после приема пищи, перед сном, вы должны сделать две очистительные клизмы. Вода должна быть комнатной температуры, набранная из-под крана, объем воды 1,5-2 л, что вмещает кружка Эсмарха (грелка, шланг, краник, наконечник). Кружку Эсмарха легко приобрести в аптеке по доступной цене. Сделав первую клизму, следует задержать воду в полости живота некоторое время, после чего идти в туалет. В туалете следует пробыть немного дольше, чем обычно. Процедуру повторяют вскоре после визита в туалет (через полчаса). После двух процедур клизмы пациент ложится спать. Утром обязательно прием легкого завтрака. До приема у проктолога можно употреблять воду, чай, компот. Газированные напитки из рациона следует исключить.
Если прием пациента попадает на вторую половину дня:
- Желательно сделать вышеописанную подготовку к процедуре за 3-4 часа до приема у врача-проктолога. При отсутствии возможности промывания кишечника за 3-4 часа до приема, подготовка делается накануне приема на ночь, а за пару часов до приема у врача можно слегка перекусить.
Сразу оговоримся, что, в случае если у Вас сильные боли (больно ставить себе клизму) или кровотечение, то перед первичным осмотром проктолога ставить клизму не нужно. Не травмируйте больные участки лишний раз. Врач аккуратно проведет осмотр и без этой подготовки. В случае необходимости вам будет назначена терапия для снятия обострения или болевого синдрома, а уже после этого вы пройдете необходимые инструментальные обследования. Также лучше не ставить клизму, если вы беременны , врач проведет осмотр без подготовки пациентки.
В общем случае перед первичным приемом у проктолога пациент ставит примерно за 3-4 часа до приема две очистительные клизмы 1,5-2 литра каждая с перерывом между ними примерно 45 минут, температура воды около 37 градусов. Также не следует накануне употреблять продуктов, провоцирующих у Вас метеоризм. Если Вы записаны на прием к проктологу в вечернее время, а днем нет возможности подготовиться, то очистительную клизму можно поставить после утреннего стула.
Если беспокоят боли в области прямой кишки и ануса, то нужно записаться на прием к проктологу. К сожалению, многие оттягивают визит к доктору из-за смущения и непонимания, что их ждет на приеме. Но без осмотра практически невозможно поставить правильный диагноз, а, значит, и назначить эффективное лечение. Чтобы все прошло без осложнений, нужна правильная подготовка к посещению проктолога.
Чего ожидать от первой консультации врача-проктолога
Первый прием – это консультация и визуальный осмотр. Врач собирает анамнез, ознакомляется с медицинской документацией. Осмотр может проводиться на кушетке или в специальном кресле. Возможно, врач проведет пальцевое обследование прямой кишки. Оно может проводиться после обезболивания мазью или гелем, однако это требуется только в 5% случаев, потому что все манипуляции абсолютно безболезненны. В ходе пальцевого обследования оценивается состояние кожи в зоне анального отверстия, слизистой оболочки, сократительной способности сфинктера, а также есть ли геморроидальные узлы или другие новообразования.
Специалист начинает прием с беседы, изучения истории болезни и анализов (если имеются). Но одними разговорами дело не ограничивается – доктор проводит визуальный осмотр промежности и ануса, а также пальцевое обследование. При необходимости выполняется аноскопия и ректороманоскопию, для чего используются специальные приборы.
Чтобы врач смог составить истинную картину происходящего с организмом, пациенту необходимо заранее подготовиться.
Проктологические заболевания сегодня все более распространены из-за гиподинамии, сидячего образа жизни и неправильного питания. Нарушение дефекации, боли в проекции прямой кишки, выделения из анального отверстия – все эти симптомы являются поводами обратиться к врачу как можно скорее, потому что любое заболевание легче лечить на ранней стадии, и прогнозы по нему становятся гораздо лучше.
Что нужно сделать дома перед приемом у проктолога
После записи к проктологу, как правило, даются рекомендации по подготовке в зависимости от состояния организма каждого конкретного человека. Основная задача пациента – очистить прямую кишку от каловых масс, а также позаботиться, чтобы другие отделы кишечника были опорожнены. Для этого нужно заблаговременно перейти на рекомендованную диету и провести процедуру очищения прямой кишки.
Как очистить прямую кишку
Метод очищения выбирается в соответствии с состоянием здоровья. Это может быть механический способ с использованием клизмы или микроклизмы, а также прием слабительных препаратов.
1. Очищение клизмой.
При отсутствии противопоказаний (нет острой боли, не наблюдается кровотечение) очищение проводится клизмой с водой. Если прием назначен на первую половину дня, то накануне вечером делаются две очистительные клизмы:
- Возьмите кружку Эсмарха – напоминает обычную резиновую грелку, в нижней части которой прикреплен шланг (1,5 м) с пластиковым наконечником и краником.
- Наполните ее двумя литрами теплой (около 36,6° С) питьевой воды.
- Смажьте чистый наконечник вазелином.
- Аккуратно введите его в анус в положении стоя на коленях или лежа на правом боку (если не справляетесь сами, то попросите помощи близких).
- Откройте краник.
- Расслабьте живот, чтоб вода беспрепятственно заполнила кишечник.
- Постарайтесь удержать воду около 10 минут, а потом опорожните кишечник при сильных позывах.
Соблюдайте промежуток между клизмами от 15 минут до полчаса.
Утром, за два часа до визита, нужно сделать еще одну такую же клизму.
2. Очищение микроклизмой.
Во многих случаях при подготовке к посещению проктолога можно использовать мягкое средство микролакс (продается в аптеках без рецепта). В том числе его используют беременные женщины, так как обычные клизмы нежелательны.
Микролакс можно использовать в возрасте от года, а также беременным женщинам. Содержимое капсул (5 мл) размягчает каловые массы и увеличивает объем жидкости в кишечнике.
Все что требуется, это выдавить из тюбика гель в прямую кишку и подождать минут 15, пока подействует средство.
3. Очищение с применением слабительного препарата фортранс.
Количество используемого порошка зависит от веса человека. Один пакетик рассчитан на 20 кг веса пациента. Он разводится в одном литре воды. Взрослым пациентам чаще всего назначается три-четыре пакетика.
Обычно рекомендуется начинать очистку за день до приема, так как средство действует индивидуально – как правило, начинается очищение часа через 2-3 и заканчивается по истечении шести часов, но бывает и гораздо дольше.
Следует выпивать по 250 мл раствора каждый час, пока все не будет выпито.
Рекомендованная диета перед визитом к проктологу
За сутки перед визитом к врачу из рациона исключают жирное, жареное, тяжелые рыбные и мясные блюда, грибы. Желательно есть овощные супы, каши, белое мясо курицы или индейки, много овощей и фруктов, которые стимулируют перистальтику, так как содержат много клетчатки.
Нельзя есть продукты, которые вызывают газообразование в кишечники и метеоризм: бобовые, картофель, капусту, газированные напитки, черный и цельнозерновой хлеб. Нужно полностью исключить алкоголь, потому что он плохо влияет на состояние органов ЖКТ.
В день приема нельзя есть несколько часов до проктологического осмотра. Если к врачу вы идете в первой половине дня, то лучше не есть с вечера. Если прием ближе к вечеру, то разрешается легкий завтрак. Можно вплоть до приема пить воду, фруктовые соки без сахара и мякоти.
Если прием состоится в первой половине дня, то завтракать не надо. Если во второй и при этом пациенту нельзя долго оставаться без еды, то можно позволить себе легкий завтрак из продуктов, которые не вызывают газообразования.
Рекомендуется взять с собой тапочки, пеленку и туалетную бумагу.
Чтобы проктологические процедуры прошли без конфузов, перед обследованием нужно очистить кишечник. Есть несколько методов, как это можно сделать:
В разных случаях подходят разные методы, наиболее оптимальный для конкретной ситуации должен посоветовать врач, но для общей картины стоит иметь представление, в чём заключается каждый из вариантов. Также важно учесть несколько ограничений, связанных с рационом.
Очищающие клизмы
Клизмы – не слишком приятный и достаточно трудозатратный метод, как можно освободить кишечник, но именно он во многих случаях будет наиболее эффективным. Важно выдержать правильные сроки применения клизмы.
Если посещение проктолога будет происходить в первой части дня, то тогда клизму нужно поставить вечером. После чего поставить клизму утром, за некоторое время перед визитом – тогда подготовка будет успешной. Настоятельно не рекомендуется ни ужинать, ни завтракать.
Если поход к проктологу намечен на вечер, то тогда клизму ставят в предшествующий ему вечер, а затем за два часа до похода. Если не имеется такой возможности, то клизму можно поставить и после утреннего стула, а затем за два часа до визита. Если и этот вариант не подходит, тогда стоит остановиться на других методах, как можно освободить кишечник.
Чтобы поставить клизму, нужна кипячёная вода комнатной температуры, от полутора до двух литров, а также устройство, при помощи которого она будет вводиться.
Обычно применятся кружка Эсмарха, которая продаётся в любой аптеке. Можно воспользоваться и традиционной спринцовкой, но это не очень удобно, особенно когда вы хотите почистить кишечник самостоятельно. У кружки Эсмарха достаточный объём, совпадающий с необходимым для проведения эффективной процедуры, а также имеется специальная резиновая трубка с наконечником и кран, который делает поступление жидкости в дозированным и удобным.
Медикаментозные средства
Можно применять специальные препараты для очищения прямой кишки – микроклизмы, которые вводятся в организм ректальным путём. Их применение очень удобно, не нужно возиться с постановкой клизмы, но с точки зрения эффективности микроклизмы намного слабее, чем традиционные методы очистки кишечника. Пример популярных микроклизм – «Микролакс».
Обычно применяются подобные препараты за два-три часа перед посещением проктолога. Микроклизмы начинают действовать приблизительно в течение полутора часов после их постановки. Рекомендуется ставить не одну микроклизму, а две или три – но тут необходимо ориентироваться в первую очередь на инструкцию к конкретному препарату. Процесс постановки также должен осуществляться точно по инструкции.
При воспалительных процессах в кишечнике, повреждениях слизистой, сильном запоре применение микроклизм противопоказано. Обязательно ознакомьтесь с противопоказаниями до введения препарата в организм.
Слабительные препараты
Очистка организма может осуществляться путём слабительных препаратов внутрь. С точки зрения самого процесса – это наиболее простой метод очистки организма. Нет ничего сложного в том, чтобы просто выпить лекарственное средство, которое сделает всю необходимую работу. Обычно такие средства продаются в виде порошков, растворяемых в воде.
Популярные препараты – «Фортранс» и «Дюфалан» растворяются в одном или двух литрах воды (у каждого препарата свои индивидуальные особенности, так что ориентируйтесь в первую очередь на инструкцию).
Принимают слабительное обычно накануне дня обследования, приёмы повторяются каждую четверть часа, так препарат действует наиболее эффективно. Следите, чтобы в организм поступало достаточное количество жидкости. Пейте воду, чтобы избежать обезвоживания.
Хотя рассматриваемый метод и является одним из наиболее удобных, но есть ситуации, когда слабительные препараты противопоказаны. Нельзя принимать слабительные, если имеются признаки кишечной непроходимости (продолжительное отсутствие стула, тошнота и рвота, вздутие кишечника). Рекомендуется до обследования проконсультироваться с врачом для последующего подбора препарата, оптимального лично для вас.
Предостережения
Необходимо не только произвести почистить кишечник, но и учесть несколько важных моментов :
- Обязательно уточните у проктолога, нужно ли осуществлять очищающие процедуры в вашем случае. Иногда клизмы и слабительные могут повредить слизистую кишечника. Если у человека имеются кровотечения или сильные боли, врач запретит чистить кишечник. Гораздо важнее оказать оперативную помощь;
- Нужно немного скорректировать свой рацион хотя бы за день до похода к врачу – а лучше за несколько. Чем дольше вы готовитесь – тем лучше. Диета перед походом в больницу заключается в том, что нужно перестать употреблять любые продукты, которые могут стать причиной усиленного газообразования. Мучные изделия, капуста, яблоки, виноград, газированные напитки и ряд других препаратов. Так вы сможете избежать проявления метеоризма;
- Если метеоризм всё-таки проявился, необходимо принять несколько измельчённых таблеток активированного угля;
- Еда накануне визита к врачу должна быть легкоусвояемой. Бульон, варёные яйца, чай с галетами помогут вам насытиться, но не будут излишне долго «задерживаться» в организме. Если вы можете немного поголодать, воздержаться от приёма пищи в принципе, то так и следует поступить. Кишечник станет чище – процедуры пройдут эффективнее.
Ваш отзыв на статью:
Что можно есть перед приемом проктолога
Если Вы собрались на прием к проктологу, необходимо подготовиться — сделать не менее 2 очистительных клизм за 1,5 часа до осмотра.
Какую подготовку необходимо провести перед посещением проктолога?
Для прохождения процедуры обследования и лечения перед посещением проктолога от пациента требуется предварительная подготовка.
Если прием пациента попадает на первую половину дня:
Накануне визита целый день можно питаться чем угодно, забыв о том, что вы идете к проктологу. Последний прием твердой пищи должен быть приблизительно в 19.00. По истечении примерно 2 часов после приема пищи, перед сном, вы должны сделать две очистительные клизмы. Вода должна быть комнатной температуры, набранная из-под крана, объем воды 1,5-2 л, что вмещает кружка Эсмарха (грелка, шланг, краник, наконечник). Кружку Эсмарха легко приобрести в аптеке по доступной цене. Сделав первую клизму, следует задержать воду в полости живота некоторое время, после чего идти в туалет. В туалете следует пробыть немного дольше, чем обычно. Процедуру повторяют вскоре после визита в туалет (через полчаса). После двух процедур клизмы пациент ложится спать. Утром обязательно прием легкого завтрака. До приема у проктолога можно употреблять воду, чай, компот. Газированные напитки из рациона следует исключить.
Если прием пациента попадает на вторую половину дня:
- Желательно сделать вышеописанную подготовку к процедуре за 3-4 часа до приема у врача-проктолога. При отсутствии возможности промывания кишечника за 3-4 часа до приема, подготовка делается накануне приема на ночь, а за пару часов до приема у врача можно слегка перекусить.
Сразу оговоримся, что, в случае если у Вас сильные боли (больно ставить себе клизму) или кровотечение, то перед первичным осмотром проктолога ставить клизму не нужно. Не травмируйте больные участки лишний раз. Врач аккуратно проведет осмотр и без этой подготовки. В случае необходимости вам будет назначена терапия для снятия обострения или болевого синдрома, а уже после этого вы пройдете необходимые инструментальные обследования. Также лучше не ставить клизму, если вы беременны , врач проведет осмотр без подготовки пациентки.
В общем случае перед первичным приемом у проктолога пациент ставит примерно за 3-4 часа до приема две очистительные клизмы 1,5-2 литра каждая с перерывом между ними примерно 45 минут, температура воды около 37 градусов. Также не следует накануне употреблять продуктов, провоцирующих у Вас метеоризм. Если Вы записаны на прием к проктологу в вечернее время, а днем нет возможности подготовиться, то очистительную клизму можно поставить после утреннего стула.
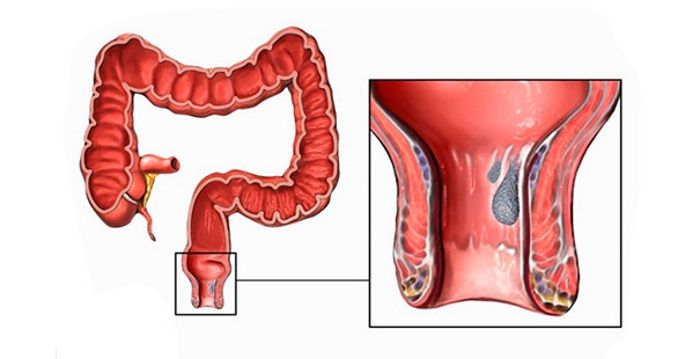
Колопроктолог или просто проктолог – с 1997 г. официальное название специальности врача по евромедстандартам – занимается лечением и диагностикой патологий толстого кишечника. В него входят слепая кишка, ободочная, сигма и прямая кишка. Инвазивными процедурами занимается хирург-проктолог.
Что лечит проктолог
Проктолог занимается болезнями толстой кишки. Это:
- воспаления;
- полипы;
- язвенный колит;
- кишечная непроходимость;
- геморрой;
- травмы толстого кишечника, попавшие в его протоки инородные тела;
- опухоли;
- выпадения прямой кишки;
- проктиты и парапроктиты;
- анальные трещины и ссадины;
- дивертикулоподобное выпячивание стенки прямой кишки в направлении влагалища у женщин (ректоцеле).
Когда нужна консультация проктолога
Это необходимо сделать при следующих симптомах:
- Неустойчивость стула – склонность или чередование поносов и запоров; при хронических запорах стенки кишки оказываются растянутыми, что приводит к появлению дивертикулов, анальных трещин или геморроя.
- Кровь на туалетной бумаге, белье или в кале – считается тревожным симптомом, может возникать при обострении геморроя, свищах, полипах и раке.
- Геморроидальные узлы – выпадение, воспаление, тромбоз и увеличение узлов сопровождается болью, зудом, чувством наличия чужеродного тела в заднем проходе, которое не дает сидеть, лежать. В 79 % случаев геморрой заканчивается раком прямой кишки.
- Боль во время дефекации – возникает при спазмах сфинктера и анальных трещинах, при опухолях. При отсутствии лечения процесс становится гнойным.
- Опасными можно считать и тенезмы (ложные позывы) – они мучительны для больного, поскольку вызывают боль и чувство неполного опорожнения после натуживания.
Также проктолога посещать нужно всем после 50 лет для профилактического осмотра. Обратиться к нему можно самим или по направлению терапевта. У него же надо узнать, как подготовиться к осмотру проктолога на первичном приеме.
Подготовка к посещению
Почему она важна? Чтобы получить достоверный результат осмотра. Подготовка занимает практически сутки.
Как подготовиться к проктологу? Первое посещение проктолога не сопряжено со специальным очищением кишечника, потому что осмотр – это не колоноскопия. Достаточно поужинать салатом-«метелкой» и стаканом кефира на ночь, чтобы утром был стул.
Затем можно отправляться на прием. Как подготовиться в других случаях? Если нет кишечного кровотечения и резких болей, кишечник следует очистить клизмированием или слабительными.
Как подготовиться к посещению проктолога женщине? В основном подготовка не отличается от таковой у мужчин, но ей нужно обязательно провести тщательную и правильную гигиену промежности соответствующими косметическими средствами.
Подготовительные процедуры
Как подготовиться к проктологу клизмами? Назначаются 2 клизмы — накануне вечером и утром, между ними промежуток в 6 часов, не меньше. Также практикуют часто 2 клизмы вечером и 1 утром.
2 клизмы вечером должны проводиться с интервалом в 45 минут-час, чтобы промывные воды после первой клизмы вышли полностью.
Как подготовиться к проктологу в плане питания? Не рекомендуются продукты, усиливающие брожение в кишечнике: молоко, капуста, свежие овощи, черный хлеб, сдоба. Если живот все же забит газами, примите «Эспумизан» или пару таблеток активированного угля.
Кружка Эсмарха для клизмы
Представляет собой металлический или резиновый резервуар до 2 л. Дно кружки имеет отверстие, от которого отходит резиновая трубочка с наконечником на конце.
Этот пластмассовый наконечник легко моется и стерилизуется в дез. растворе. Длина его не меньше 8 см, он с ровными краями и гладкий.
На трубке имеется краник для регулировки напора воды. Вода для клизмы только кипяченая, чуть теплая, с температурой 28-36 градусов. При более холодной кишечник может спазмироваться, а более теплая жидкость просто всосется без выхода из кишки.
После набора воды кружка закрепляется на высоте 1,5 м для создания напора. Из наконечника спускается вода для освобождения от воздуха, наконечник смазывается вазелином и осторожно вводится в анус вращательными движениями.
Проведение процедуры
Пациент лежит на клеенке, на левом боку, с приведенными ногами. Тело максимально расслаблено. Наконечник продвигают сначала на 4 см прямо, потом слегка направляют вниз. Открывают вентиль и спускают воду. При ощущении препятствия наконечник оттягивают, вентиль открывают. Тогда кал размягчается.
У человека сразу появляется ощущение заполнения кишечника, но воду сразу выпускать нельзя. Лучше полежать на спине после введения еще около 10 минут, глубоко, но не часто, дыша. При болях в животе – поглаживать живот по ходу часовой стрелки. Затем кишечник можно опорожнить.
Кружка Эсмарха промывает кишечник лучше, чем клизма-груша, поскольку объем ее больше. Удобнее, чтобы клизму вам делал кто-то другой.
Способ № 2 – по Хегару: техника та же, но положение коленно-локтевое. Можно в такой позе на четвереньках в ванной делать клизму и самим. За один раз можно вводить не больше 1,5-2 л воды.
Прием у проктолога
Врач проводит осмотр визуально, пальпаторно и инструментально. Как подготовиться к проктологу на первичный прием? Кроме очищения кишечника, нужно подготовить ответы на возможные вопросы и не забыть описать все ваши жалобы. Чаще всего это боль, зуд, слизь в зоне прямой кишки, ощущение неопорожненного кишечника и т. д. Описания должны быть подробными для ясности картины. При кровяных выделениях следует описать количество, цвет крови.
Затем врач уточняет нужные ему для диагностики моменты:
- частота стула;
- наличие ощущения незаконченной дефекации;
- изменение общего самочувствия в виде слабости или головных болей;
- особенности питания;
- проводившееся самостоятельное или другое лечение;
- наличие сопутствующих патологий, особенно со стороны ЖКТ.
Далее идет сам осмотр. Пациент в смотровом кабинете раздевается ниже пояса и облачается в одноразовые трусы с прорезью в области ануса. Осмотр проходит при положении пациента на боку или в вертикальном положении в коленно-локтевой позе на кушетке.
Анус визуально осматривается и пальпируется. Оценивается состояние ануса, сфинктера, ректальной слизистой, наличие геморроидальных узлов, полипов в области прямой кишки.
Аноскопия
При необходимости проводится аноскопия. Аноскоп — узкая воронка с прорезью сверху и ручкой. Глубина введения в ректум – 12-13 см. Процедура безопасная, но неприятная. Стыдливости при этом быть не должно. После аноскопа врач почти всегда назначает ректороманоскопию или колоноскопию. И хотя во многих статьях уверяют, что ректороманоскопия якобы чуть ли не удовольствие, лучше проводить ее с анестезией. Спору нет, метод информативный и нужный, но болезненный.
Противопоказания к осмотру
Существует ряд противопоказаний для любого вида исследования анальной области и прямой кишки.
- Сильная боль — если боль даже при пальпации резко выражена, пациенту дают анальгетик, осмотр проводится позднее.
- Сужения просвета ректума, спазм мышц сфинктера – осмотр не только болезненный, но и опасный.
- Обострение заболевания — острый парапроктит, кровоточащий геморрой, тромбоз геморроидальных шишек. Сначала требуется проведение противовоспалительного лечения. А затем уже осмотр.
- Расширение сосудов в результате варикоза, профузное кровотечение, тяжелая дыхательная недостаточность – инструменты в кишку не вводятся. Кровотечение требует проведения лечения до полной остановки.
Проблема больных в том, что без инструментального исследования проктологом установление диагноза невозможно. При осмотре боль терпеть нельзя, сразу сообщайте врачу о своих ощущениях, тогда специалисту легче ориентироваться в зоне патологии.
Диета
Необходимо также соблюдение некоторых правил питания. Это второй момент подготовки. Как подготовиться к походу к проктологу? Как правильно питаться? Диету необходимо соблюдать в течение 2 дней до визита. Не рекомендуется употреблять продукты, дающие газообразование: молочное, черный хлеб, капуста, бобовые, некоторые овощи и фрукты, газировка. Пища в течение дня накануне только легкая — бульон, вареные яйца, чай, галеты.
Лучше всего поголодать, если это возможно. Кишечник тогда легче и лучше очистится, процедуры будут проведены с наибольшим результатом. Как правильно подготовиться к проктологу и можно ли позавтракать? Если посещение назначено на утро, то лучше не завтракать.
Если же визит во второй половине дня, возможен легкий завтрак.
Как подготовиться к врачу-проктологу другими методами? Другой вариант — за сутки перед посещением врача выпить 2 ст. л. касторки или 2-3 ее капсулы. Масло можно заменить на английскую соль.
Одновременно с этим исключить:
- зелень;
- все овощи;
- ягоды – они содержат клетчатку.
В день приема лучше побольше пить, можно выпить стакан сладкого чая.
Как подготовиться к осмотру женщине?
Как подготовиться к визиту к проктологу женщине? Разным женщинам нужна разная подготовка. Небеременной женщине фертильного возраста стоит посетить проктолога после завершения менструального цикла.
Как подготовиться к осмотру проктолога женщине в период беременности или при лактации? При гестации очищение проводится клизмой-грушей или «Микролаксом». Они применяются за 2-3 часа до приема врача. Их использование очень удобно, но с точки зрения эффективности намного слабее, чем традиционные клизмы.
Как подготовиться к приему проктолога женщине с запорами? Тогда делаются 2 обычные клизмы вечером и 1 клизма утром.
Очищение микроклизмой
«Микролакс» можно применять и детям до года. В тюбике содержится специальный густой масляный раствор белого цвета для мягкого очищения кишечника, емкость упаковки — 5 мл. Микрофлора кишечника с ним не нарушается, действие начинается через 10-15 минут. 1 спринцовка – на 1 раз.
Как подготовиться к проктологу «Микролаксом»? Применение его очень простое: после открытия капсулы она осторожно вводится в анус, ее содержимое выдавливается.
Для получения нужного эффекта перед приемом проктолога делать нужно несколько клизм. При воспалениях кишечника, запорах или поврежденной слизистой микроклизмы противопоказаны.
Слабительные препараты
Как подготовиться к посещению проктолога без клизм? Для этого есть слабительные – самый простой способ очистки. Их преимущества — клизма не требуется, не дает метеоризма и не нужна диета, не требуют посторонней помощи. Противопоказания – кишечная непроходимость.
Только требуется совет врача, какое средство подойдет лучше. Самые популярные – «Фортранс», «Эндофальк» и «Дюфалак».
Среди других слабительных:
- 30 % магнезия или английская соль: на стакан воды — 60 мл средства. Послабление начнется через час и продолжится в течение дня.
- Касторовое масло – расчет 1 г/кг веса. Его добавляют в стакан с водой комнатной температуры.
- Капсулы глицерина или вазелина – также оказывают слабительный эффект тем, что размягчают каловые массы.
- Далее можно отметить «Лавакол», «Пирилакс», «Бисакодил», «Дульколакс», «Гутталакс» и многое другое – выбор достаточно широкий.
Препарат «Фортранс» на основе полиэтиленгликоля специально разработан для подготовки больных к проктологу, можно применять его даже при открытых ранах в анусе.
Как подготовиться к визиту к проктологу «Фортрансом»? Нужное количество рассчитывается по весу: 1 пакетик на 20 кг веса, его разводят в 1 л кипяченой воды. Вкус сладко-солоноватый. Подготовка начинается накануне с 18 часов. 1 л раствора нужно принять по полному стакану каждые 15-20 минут за час.
Действие «Фортранса» чаще всего начинается через 3 часа и длится до 6 часов. Иногда может длиться до утра. Он хорошо очищает, но вымывает микрофлору, поэтому после проктолога восполняйте ее пребиотиками. Средство, по инструкции, не рекомендуется к частому применению. Оно противопоказано при НЯК, непроходимости кишечнике, неясных болях в животе.
«Дюфалак»
Гиперосмотическое слабительное, где активность проявляет лактулоза. Форма выпуска — сироп с приятным вкусом. Препарат дополнительно нормализует микрофлору кишечника.
Разовая доза приема – 45 мл на половину стакана воды. Если визит будет до полудня, применяют инструкцию для утреннего назначения. Если после полудня, используется инструкция для дневного назначения.
Если прием назначен на утро?
За день до визита утром нужно выпить 200 мл жидкости: вода, бульон, сок, компот, чай или кофе. После этого принимают препарат, растворяя содержимое флакона (45 мл) в 120 мл воды.
Вместо обеда также нужно выпить до литра жидкости. Ужин состоит тоже из стакана жидкости. Принимается еще одна доза препарата. При желании можно еще раз попить позже.
Если прием назначен на обед?
За день до визита вместо обеда можно бульон. Вместо ужина до 500 мл жидкости. Средство принимают вечером после ужина, растворяя также содержимое флакона в половине стакана воды, можно запить. До того как лечь спать, можно выпить еще 3 стакана жидкости.
Утром — стакан жидкости, а после — прием препарата в той же пропорции — 1 флакон на полстакана воды. Стул появится во временном промежутке от 30 минут до 6 часов.
«Флит Фосфо-сода»
Имеет очень хороший состав в виде масла лимона и имбиря. В упаковке содержатся 2 флакона по 45 мл. Он не такой популярный, но применяется тоже нередко. Схема его приема выглядит следующим образом: утром за день до посещения проктолога выпивают стакан жидкости – чай, воду, кофе, компот, сок.
1 флакон средства разводят в половине стакана воды и запивают еще стаканом, так же, как «Дюфалак».
В обед объем выпиваемой воды или жидкости составляет не менее 3 стаканов. Вечером вторая доза «Флита» по той же технологии + полный стакан воды. Дефекация происходит в промежутке по времени от получаса до 6 часов. Кстати, для лечения запоров «Флит» не используется.
Многих волнует, нужно ли сменное белье. Современные клиники не требует никакого белья. В них все продумано, а персонал должен создать максимально комфортные условия.
Можно ли чем-то заменить осмотр у проктолога? Скорее всего, нет. Для постановки точного диагноза врач должен провести инструментальное исследование. Патологии кишечника могут ничем себя не выдавать, протекая бессимптомно. Поэтому, если врач рекомендует осмотр, лучше его пройти. Возможно, это спасет вашу жизнь. Главное — помнить, что достоверность исследования во многом зависит от подготовки к нему.
Желательные рекомендации
За 2 дня до обследования необходимо перейти на специальную (бесшлаковую) диету, исключив из рациона питания овощи и фрукты, картофель, зелень, ягоды, грибы, бобовые, черный хлеб. Разрешается: бульон, гречневая и овсянная каша, яйцо, отварное мясо, вареная колбаса, рыба, сыр, масло, кисломолочные продукты.
Накануне обследования (с момента начала подготовки) и в день проведения исследования разрешается прием только жидкой пищи — кипяченая вода, бульон, чай.
Если Вы больны сахарным диабетом в день исследования нет необходимости голодать. Легкий завтрак (чай или кофе с куском нежирного сыра) допустим и не помешает исследованию.
1) Очистительные клизмы
Для постановки очистительной клизмы используют кружку Эсмарха. Ее можно купить практически в любой аптеке. Кружка Эсмарха — это резервуар (эмалированный или резиновый) емкостью л. У дна кружки имеется сосок, на который надевают толстостенную резиновую трубку. У резинового резервуара трубка является его непосредственным продолжением. Длина трубки около 1,5 м, диаметр-1 см. Трубка заканчивается съемным пластмассовым наконечником длиной см Наконечник должен быть целым, с ровными краями. После употребления наконечник хорошо моют мылом под струей теплой воды и кипятят. Рядом с наконечником на трубке имеется кран, которым регулируют поступление жидкости в кишечник. Если крана нет, его можно заменить бельевой прищепкой, зажимом и т. п.
Для клизм используйте только воду из проверенных источников (лучше такую, которую можно пить). Для детей лучше использовать только кипяченую воду. Температура воды — около 37 градусов. Более холодная вода значительно усиливает двигательную активность кишечника, вызывает неприятные болевые ощущения. Использовать для клизмы воду с температурой более 40 градусов опасно для здоровья.
Один из способов постановки клизмы заключается в следующем. Лягте на кровать ближе к краю на левый бок с согнутыми и подтянутыми к животу ногами. Под ягодицы подложите клеенку (полиэтиленовую пленку), свободный край которой опустите в ведро на случай, если не сможете удержать воду. В кружку Эсмарха налейте л воды комнатной температуры, поднимите ее кверху на высоту м и опустите наконечник вниз, чтобы выпустить небольшое количество воды и вместе с нею воздух из трубки.
Заполните трубку (выведите немного жидкости из трубки), после чего, не опуская кружку, закройте кран на резиновой трубке. Проверьте смазан ли наконечник вазелином (мылом, растительным маслом) и, раздвинув ягодицы, введите наконечник в заднепроходное отверстие легкими вращательными движениями. Первые см вводите наконечник по направлению к пупку, затем еще на см — параллельно копчику. Если встречаются препятствия и трубка упирается в кишечную стенку или в твердый кал, извлеките ее на см и откройте кран. Вода под давлением поступит в толстый кишечник. Почти сразу появится ощущение «наполнения» кишечника, позывы на стул. В эти моменты нужно уменьшить скорость подачи жидкости из кружки, закрыв кран на трубке или пережав ее. Уменьшить неприятные ощущения помогут круговые мягкие поглаживания живота.
При закупорке наконечника каловыми массами его следует извлечь, прочистить и ввести снова. Если прямая кишка наполнена калом, попробуйте размыть его струей воды. Кружку Эсмарха опорожнять нужно не полностью. Оставив на дне немного воды, чтобы в кишечник не попал воздух, закройте кран, регулирующий поступление жидкости, и извлеките наконечник.
Желательно походить с наполненным кишечником около минут, поглаживая круговыми движениями живот. Если возникает сильный позыв к дефекации, то клизму следует повторить после опорожнения кишечника через минут.
Перед консультацией проктолога необходимо выполнить две клизмы накануне вечером, и две утром в день исследования. После начала подготовки принимать твердую пищу нежелательно.
2) Прием препарата «Фортранс»
Раствор препарата имеет фруктовый привкус. Для подготовки необходимо расчитать дозировку препарата, она зависит от массы тела. 1 пакетик расчитан на 25 кг массы тела.
Перед употреблением препарат разводят в теплой питьевой воде из расчета 1 пакетик на 1 литр воды. Принимать препарат следует вечером накануне исследования, небольшими порциями (например пациенту с массой тела 55 кг необходимо развести 2 пакетика в 2 литрах воды и выпить их с 17.00 до 20.00). Более поздний прием препарата не позволит пациенту выспаться накануне исследования поскольку выраженный слабительный эффект прекращается через часа после приема препарата.
Проведение обследования возможно не ранее чем через 4 часа после последнего приема препарата.
3) Прием препарата «Дюфалак»
Прием препарата следует начинать не раньше, чем через 2 часа после «легкого» обеда (бульон, чай, сок). Препарат принимается в день накануне исследования вщ второй половине дня. Один флакон ДЮФАЛАК (200мл) разводиться в 2 литрах питьевой воды комнатной температуры (газированную воду использовать нельзя). Получившейся раствор принимается на протяжении часов, отдельными глотками (для улучшения вкуса можно запивать соком без мякоти).
Через часа у Вас появится жидкий стул, опорожнение кишечника завершится через часа после приема последней дозы ДЮФАЛАК.
При использовании указанной схемы подготовки ДЮФАЛАК ставить клизмы не надо!
4) Микроклизмы
МИКРОЛАКС способствует размягчению каловых масс и облегчению опорожнения кишечника уже через минут после применения, не оказывая влияния на вышележащие отделы пищеварительного тракта. Благодаря действию состава активных компонентов МИКРОЛАКС и действию непосредственно в месте скопления каловых масс, эффект достигается в короткий срок в отличие от других слабительных средств, которые применяются перорально.
Препарат представляет собой густую жидкость, которая в количестве 5мл находится в тюбике с гибким аппликатором c закругленным наконечником. Аппликатор вводится в прямую кишку на всю длину. Содержимое микроклизмы не нужно дозировать, метод введения простой и гигиеничный.
Для подготовки к исследованию необходимо использовать три тюбика препарата: за три часа, за два и за час до исследования. Слабительный эффект наступает в течение минут после применения, он кратковременный и не сопровождается вздутием живота.
Что нельзя есть перед приемом проктолога?
Да, кушать можно, но необходимо исключить продукты, которые могут вызвать:
- повышенное газообразование,
- вздутие живота,
- жидкий стул.
Одиночные продукты
Хлеб, хлебобулочные изделия. Хлеб содержит большое количество сложных углеводов, которые долго расщепляются и перевариваются, и потому часто являются причиной газообразования.
Бобовые (бобы, фасоль, горох). Также содержат сложные углеводы.
Молочные продукты. С возрастом у большинства людей (и животных) развивается непереносимость молочного сахара (лактозы). В результате процесс расщепления молочных продуктов поначалу замедляется, а позже и вовсе прекращается. Употребление молочных продуктов вызывает у таких людей повышенное газообразование и диарею.
Овощи. Вздутие живота вызывают:
- любые виды капусты (белокочанная, краснокочанная, савойская, брюссельская, цветная, пекинская, брокколи, кольраби),
- спаржа,
- картофель,
- артишок
- кукуруза,
- лук,
- болгарский перец,
- перец чили,
- квашеные овощи.
Фрукты. Причиной метеоризма является фруктовый сахар. В список наиболее нежелательных фруктов входят:
- виноград,
- яблоки,
- чернослив,
- груши,
- персики,
- инжир,
- вишня.
Жевательная резинка, жевательные конфеты. Процесс жевания жвачки приводит к чрезмерному заглатыванию воздуха, основная часть которого отправляется в кишечник.
Газированные напитки (алкогольные и безалкогольные). К вздутию живота приводит попадание в кишечник большого количества газов.
Квас, пиво, черный хлеб, чайный гриб. Вызывают процессы брожения.
Сочетания продуктов
Для переваривания различных видов пищи требуются различные типы ферментов. Некоторые ферменты могут конфликтовать друг с другом, вызывая чувство тяжести, метеоризм, диарею или запоры.
Расщепление пищи происходит через 2 часа после ее употребления, поэтому временной промежуток между употреблением несовместимых продуктов должен составлять не менее 2 часов.
Несовместимыми считаются следующие группы продуктов:
- кислые фрукты + зерновые,
- овощи + фрукты,
- картофель + белковые продукты,
- углеводы + сахара,
- мясные блюда + фрукты и соки,
- молочные продукты + любая другая пища.
Другие причины проблем с пищеварением:
- Смена диеты. Непривычная пища требует от организма «запуска» работы новых ферментов. Иногда на перестройку организма требуется достаточно длительное время.
- Переедание. Опасно тем, что на переваривание большого количества пищи затрачивается много времени, в течение которого активируются процессы брожения и гниения. Это и приводит к образованию газов в кишечнике и ухудшению общего состояния человека.
Подготовка к полному проктологическому обследованию
Если Вы собрались на прием к проктологу, необходимо подготовиться — сделать не менее 2 очистительных клизм за 1,5 часа до осмотра.
Какую подготовку необходимо провести перед посещением проктолога?
Для прохождения процедуры обследования и лечения перед посещением проктолога от пациента требуется предварительная подготовка.
Если прием пациента попадает на первую половину дня:
Накануне визита целый день можно питаться чем угодно, забыв о том, что вы идете к проктологу. Последний прием твердой пищи должен быть приблизительно в 19.00. По истечении примерно 2 часов после приема пищи, перед сном, вы должны сделать две очистительные клизмы. Вода должна быть комнатной температуры, набранная из-под крана, объем воды 1,5-2 л, что вмещает кружка Эсмарха (грелка, шланг, краник, наконечник). Кружку Эсмарха легко приобрести в аптеке по доступной цене. Сделав первую клизму, следует задержать воду в полости живота некоторое время, после чего идти в туалет. В туалете следует пробыть немного дольше, чем обычно. Процедуру повторяют вскоре после визита в туалет (через полчаса). После двух процедур клизмы пациент ложится спать. Утром обязательно прием легкого завтрака. До приема у проктолога можно употреблять воду, чай, компот. Газированные напитки из рациона следует исключить.
Если прием пациента попадает на вторую половину дня:
- Желательно сделать вышеописанную подготовку к процедуре за 3-4 часа до приема у врача-проктолога. При отсутствии возможности промывания кишечника за 3-4 часа до приема, подготовка делается накануне приема на ночь, а за пару часов до приема у врача можно слегка перекусить.
Сразу оговоримся, что, в случае если у Вас сильные боли (больно ставить себе клизму) или кровотечение, то перед первичным осмотром проктолога ставить клизму не нужно. Не травмируйте больные участки лишний раз. Врач аккуратно проведет осмотр и без этой подготовки. В случае необходимости вам будет назначена терапия для снятия обострения или болевого синдрома, а уже после этого вы пройдете необходимые инструментальные обследования. Также лучше не ставить клизму, если вы беременны, врач проведет осмотр без подготовки пациентки.
В общем случае перед первичным приемом у проктолога пациент ставит примерно за 3-4 часа до приема две очистительные клизмы 1,5-2 литра каждая с перерывом между ними примерно 45 минут, температура воды около 37 градусов. Также не следует накануне употреблять продуктов, провоцирующих у Вас метеоризм. Если Вы записаны на прием к проктологу в вечернее время, а днем нет возможности подготовиться, то очистительную клизму можно поставить после утреннего стула.
Как подготовиться к осмотру у проктолога при геморрое?
Из статьи вы узнаете, как проктолог диагностирует геморрой, как правильно подготовиться к приему, противопоказания к осмотру, часто задаваемые вопросы.

Зачем при геморрое посещают проктолога?
При посещении врача проктолога пациент преследует две основных цели: получить адекватное лечение геморроидальной патологии; дифференцировать возникшую интимную проблему между геморроем и другими ректальными неприятностями: дивертикулез, опухоли, полипы.
Ранее мы уже говорили: какой врач лечит геморрой
Кроме того, поводом для обращения к врачу могут стать:
- постоянные запоры, вызывающие болезненность, дискомфорт в аноректальной области;
- трещины заднего прохода;
- ощущение инородного тела в ректум, чувство неполного опорожнения кишечника;
- парапроктит, свищи в области ануса;
- геморрагические примеси в каловых массах;
- патологические выделения из ануса, дерматит, экзема анальной зоны;
- ложные позывы к опорожнению кишечника;
- метеоризм.
Как проходит осмотр геморроя
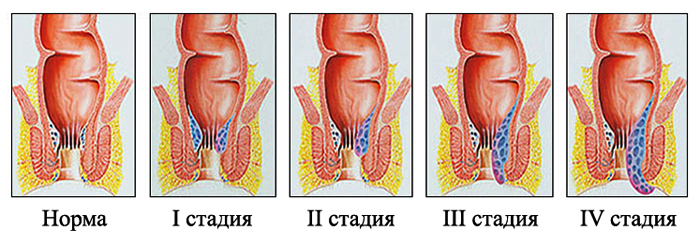
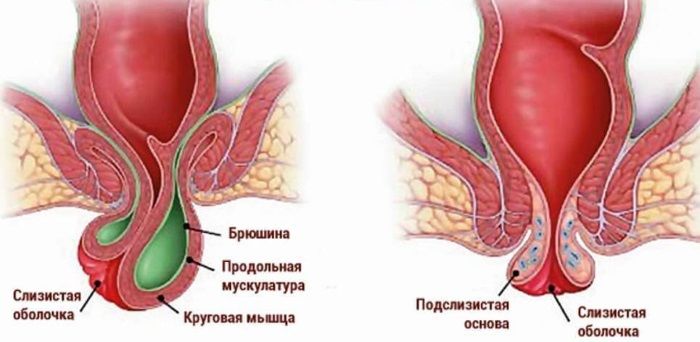
Осмотр проктолога с трудом переносится многими пациентами, поскольку основным методом исследования прямой кишки является пальцевое исследование и аноскопия. Однако пациенту следует собрать всю свою силу воли и пройти обследование, чтобы не прозевать опасную для жизни патологию прямой кишки или правильно определить стадию геморроя, если речь идет об этом заболевании.
Ректальная пальпация проводится в кабинете проктолога на кушетке или гинекологическом кресле. Прежде всего, врач осматривает область ануса. Цель – выявить наличие внешнего геморроя, степень герметичности анального отверстия, тромбоз узлов. Затем, надев стерильную медицинскую перчатку, смазав указательный палец вазелином, проктолог ставит пациента в коленно-локтевую позу, просит его расслабиться и вводит палец в прямую кишку.
Врач просит несколько раз сжать и разжать ректальные мышцы, несмотря на болезненность или неприятные ощущения. Только так можно осмотреть всю поверхность ректум и ощутить переполненные кровью сосуды или другие аномалии. При недостаточной уверенности в диагнозе возможно проведение бимануальной пальпации ректум: палец врача остается в прямой кишке, а кисть другой руки пальпирует брюшную стенку в надлобковой области. В случае оставшихся сомнений в диагнозе проводят аноскопию.
Аноскоп сегодня – наиболее достоверный способ диагностики патологии ректум. Метод дает возможность визуализации 12 см прямой кишки, поэтому уместен при подозрении на формирующиеся узлы геморроя, полипы, кондиломы, крипты, трещины, свищевые ходы, другую патологию ануса.
Современный прибор помогает выполнить не только осмотр ректум, но при необходимости провести лечебно-диагностические процедуры: склерозирование, лигирование геморроидальных узлов, блокаду аноректальной трещины, резекцию полипов, биопсию новообразований.

Оптический прибор в виде тубуса с овальным наконечником и системой оптоволокна вводится пациенту в ректум после пальцевого исследования (исключение стриктур опухолей, других препятствий для аноскопа). Если есть боль, применяют местный анестетик (гель Катеджель или Эмла). Манипуляция занимает несколько минут. Аноскопическая визуализация снимает все вопросы по диагнозу ректальной патологии. Иногда аноскопия становится поводом для назначения ректороманоскопии, колоноскопии или ирригоскопии.
Противопоказания к осмотру
Без пальцевого исследования или инструментальных методов поставить правильный диагноз нельзя. Но есть противопоказания к их проведению:
- сильная боль в анусе, которую нужно снять перед осмотром;
- острый процесс любого генеза;
- стриктура, стеноз, анатомическое сужение ректум;
- воспаление аноректальной зоны;
- тромбоз или ущемление геморроя.
Во всех остальных случаях обследование толстого кишечника необходимо.
Как подготовиться к приему
Аноскопия требует специальной подготовки. Редко, если за несколько часов до манипуляции у пациента был стул, подготовка не проводится. Как правило, достаточно использовать ректальное слабительное за три часа до процедуры: микролакс по паре тюбиков с интервалами в полчаса.
Ранее мы писали: как подготовиться к осмотру проктолога
Какие вопросы наиболее часто задают врачу-проктологу?
Безусловно, вопросов очень много, но наиболее часто пациентов беспокоят следующие:
Откуда взялся этот геморрой и почему у меня?
Геморрой – системное заболевания, причиной возникновения которого является образ жизни человека. Вы в зоне риска, если имеете наследственную предрасположенность, любите жирную, острую, соленую пищу, употребляете ее в большом количестве, мало двигаетесь, чрезмерно увлекаетесь алкоголем, курите, постоянно таскаете неподъемные тяжести, набираете лишние килограммы и при этом постоянно нервничаете.
Как проявляется геморрой?
Замечают геморроидальную патологию, когда начинают выпадать или подкравливать внутренние узелки, мешать движению – внешние. Однако любой дискомфорт в аноректальной зоне без явных причин – повод подумать именно об этом заболевании и обратиться к врачу за консультацией. Это важно, поскольку под маской геморроя могут прятаться самые серьезные болезни ректум.
Может ли геморрой пройти самостоятельно?
Маловероятно. Геморрой сам проходит редко – это хроническое, постоянно прогрессирующее заболевание. Лечение только замедляет прогресс, но не излечивает человека. На ранних стадиях патологии решить проблему может здоровый образ жизни до конца дней, на поздних – операция.
Может ли геморрой перейти в рак?
Нет. Перерождения геморроя в злокачественные новообразования не отмечены. Зато одновременное сосуществование рака прямой кишки и геморроя возможно.
Можно ли избавиться от геморроя без операции?
Да. С помощью малоинвазивных технологий. Их преимущество: простота, амбулаторное выполнение, минимальная болезненность или полное отсутствие ее, сохранение привычного образа жизни в период лечения. Однако эффективны такие манипуляции только на самых ранних стадиях формирования геморроидальных узлов. Уже начиная со второй- третьей стадии думают об оперативном вмешательстве. Четвертая стадия геморроя лечится только оперативно. Иначе – рецидив не за горами.
Читайте также: как лечить геморрой без операции
Есть ли разница между проктологом и колопроктологом?
С 1997 года врач-проктолог официально переименован во врача-колопроктолога. Специальность при этом не поменялась. Суть осталась прежней, да и в быту проктолог звучит привычнее.
Как часто нужны профилактические визиты к проктологу?
Оптимальным считается профилактическое посещение врача-проктолога (колопроктолога) раз в год (минимум – раз в пять лет). После 50 или при наследственной предрасположенности к проктологическим заболеваниям посещение проктолога раз в год – закон.
Нужна ли ректороманоскопия и колоноскопия в обязательном порядке, болезненна ли манипуляция?
Оба метода являются обязательными стандартами обследования проктологических больных по показаниям для диагностики латентной патологии толстого кишечника. Ректороманоскопия практически безболезненна (в крайнем случае используют местный анестетик). Боль во время исследования – повод прервать процедуру.
Колоноскопия визуализирует кишку вплоть до подвздошного отдела, включая его начало, является, по сути клинико-диагностической мини-операцией, поэтому ее лучше проводить под наркозом.
Что будет, если не лечить геморрой?
Возникнут осложнения: выпадение узла с ущемлением анусом, тромбоз, некроз, сепсис, летальный исход.

Людмила Жаворонкова
Высшее медицинское образование. 30 лет рабочего стажа в практической медицине. Подробнее об автореЧто нельзя есть, употреблять перед приемом проктолога?
Да, кушать можно, но необходимо исключить продукты, которые могут вызвать:
- повышенное газообразование,
- вздутие живота,
- жидкий стул.
Одиночные продукты
Хлеб, хлебобулочные изделия. Хлеб содержит большое количество сложных углеводов, которые долго расщепляются и перевариваются, и потому часто являются причиной газообразования.
Бобовые (бобы, фасоль, горох). Также содержат сложные углеводы.
Молочные продукты. С возрастом у большинства людей (и животных) развивается непереносимость молочного сахара (лактозы). В результате процесс расщепления молочных продуктов поначалу замедляется, а позже и вовсе прекращается. Употребление молочных продуктов вызывает у таких людей повышенное газообразование и диарею.
Овощи. Вздутие живота вызывают:
- любые виды капусты (белокочанная, краснокочанная, савойская, брюссельская, цветная, пекинская, брокколи, кольраби),
- спаржа,
- картофель,
- артишок
- кукуруза,
- лук,
- болгарский перец,
- перец чили,
- квашеные овощи.
Фрукты. Причиной метеоризма является фруктовый сахар. В список наиболее нежелательных фруктов входят:
- виноград,
- яблоки,
- чернослив,
- груши,
- персики,
- инжир,
- вишня.
Жевательная резинка, жевательные конфеты. Процесс жевания жвачки приводит к чрезмерному заглатыванию воздуха, основная часть которого отправляется в кишечник.
Газированные напитки (алкогольные и безалкогольные). К вздутию живота приводит попадание в кишечник большого количества газов.
Квас, пиво, черный хлеб, чайный гриб. Вызывают процессы брожения.
Сочетания продуктов
Для переваривания различных видов пищи требуются различные типы ферментов. Некоторые ферменты могут конфликтовать друг с другом, вызывая чувство тяжести, метеоризм, диарею или запоры.
Расщепление пищи происходит через 2 часа после ее употребления, поэтому временной промежуток между употреблением несовместимых продуктов должен составлять не менее 2 часов.
Несовместимыми считаются следующие группы продуктов:
- кислые фрукты + зерновые,
- овощи + фрукты,
- картофель + белковые продукты,
- углеводы + сахара,
- мясные блюда + фрукты и соки,
- молочные продукты + любая другая пища.
Другие причины проблем с пищеварением:
- Смена диеты. Непривычная пища требует от организма «запуска» работы новых ферментов. Иногда на перестройку организма требуется достаточно длительное время.
- Переедание. Опасно тем, что на переваривание большого количества пищи затрачивается много времени, в течение которого активируются процессы брожения и гниения. Это и приводит к образованию газов в кишечнике и ухудшению общего состояния человека.
Готовимся к посещению проктолога
Как и визит к любому другому врачу, посещение проктолога требует определенной подготовки. Однако в случае, если вас мучают сильные боли или открылось кровотечение, посещение специалиста является обязательным даже без подготовительных процедур. Например, клизма на данном этапе может спровоцировать развитие осложнений и затруднить диагностирование проблемы. Во всех остальных ситуациях перед визитом к проктологу следует провести определенные манипуляции.Предварительная подготовка
В первую очередь за день до посещения специалиста необходимо внести некоторые коррективы в свой рацион. Из привычного меню следует исключить продукты, вызывающие повышенное газообразование. Это газированные напитки, мучные изделия, капуста в любом виде, виноград и яблоки. Если, несмотря на данные ограничения, вы все-таки заметите признаки метеоризма, следует принять 3-4 таблетки предварительно измельченного активированного угля. Накануне визита к врачу лучше всего поужинать чем-нибудь легким, например, легким бульоном и галетным печеньем. В день посещения проктолога прием пищи необходимо свести к минимуму и ограничиться чаем, отваренными яйцами или бутербродами с легким сыром.
Важно подготовить себя не только физиологически, но и психологически. К сожалению, многие из нас воспринимают посещение проктолога, как нечто ужасное. Негативные эмоции приводят к тому, что человек откладывает посещение специалиста, тем самым осложняя состояние своего здоровья. Для собственного душевного комфорта можно тщательнее подойти к выбору специалиста. Например, женщинам, стесняющимся деликатного осмотра, можно посоветовать обратиться к проктологу-женщине.
Как и когда следует очищать кишечник перед посещением проктолога
Ректоскопия, колоноскопия, ирригоскопия являются самыми частыми манипуляциями, производимыми проктологом для диагностирования тех или иных заболеваний прямой кишки и заднего прохода. И для максимальной точности прямую кишку необходимо правильно подготовить. Для этого можно использовать слабительные препараты, но в большинстве случаев врачи рекомендуют воспользоваться клизмой, идеально очищающей кишечник. Если визит в клинику запланирован на первую половину дня, то накануне вечером следует провести две очистительные клизмы, например в 19.00 и 21.00 час. Третью очистительную процедуру проводят утром – за 2 часа до запланированного посещения проктолога.
Для процедуры понадобится так называемая «кружка Эсмарха». Резервуар может быть как стеклянным, так и эмалированным или резиновым. Гораздо большее внимание необходимо уделить наконечнику, чаще всего съемному. Длина наконечника должна быть в пределах 8-10 сантиметров, а края – идеально ровными и целостными. Перед процедурой наконечник необходимо тщательно промыть водой с мылом и прокипятить. Для очищения кишечника используют только питьевую воду, температура которой должна находиться в пределах 25-28 градусов. Если температура воды будет ниже допустимой нормы, то процедура может вызвать некоторые болевые ощущения, а высокая температура сводит на нет эффективность клизмы, так как очень быстро всасывается в кишке. Количество жидкости, необходимой для одной процедуры, — от 1 до 1,5 литров.












 дискомфорт «под ложечкой», характеризующийся локализацией слева – нередко говорит о наличии язвы;
дискомфорт «под ложечкой», характеризующийся локализацией слева – нередко говорит о наличии язвы; Гормональная перестройка. На стадии начального развития эмбриона происходит расслабление мышц живота, что сопровождается дискомфортом. Купировать его нет необходимости, так как со временем недуг проходит самостоятельно.
Гормональная перестройка. На стадии начального развития эмбриона происходит расслабление мышц живота, что сопровождается дискомфортом. Купировать его нет необходимости, так как со временем недуг проходит самостоятельно. Гастрит. Вовремя не вылеченное заболевание может проявиться на любой стадии вынашивания плода, в том числе на поздних сроках. Как правило, гастрит характеризуется изжогой и тошнотой, поэтому будущая мама сразу узнает данную патологию по симптомам.
Гастрит. Вовремя не вылеченное заболевание может проявиться на любой стадии вынашивания плода, в том числе на поздних сроках. Как правило, гастрит характеризуется изжогой и тошнотой, поэтому будущая мама сразу узнает данную патологию по симптомам.





























 Невероятные факты
Невероятные факты 




























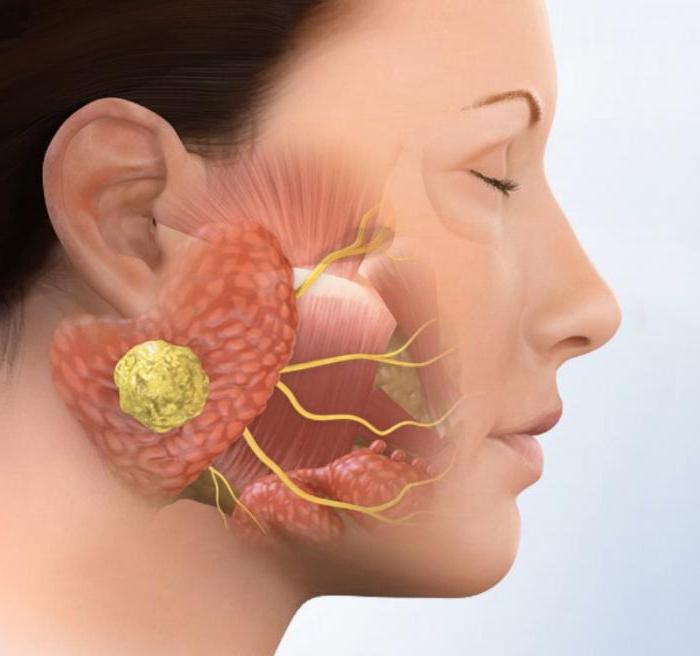
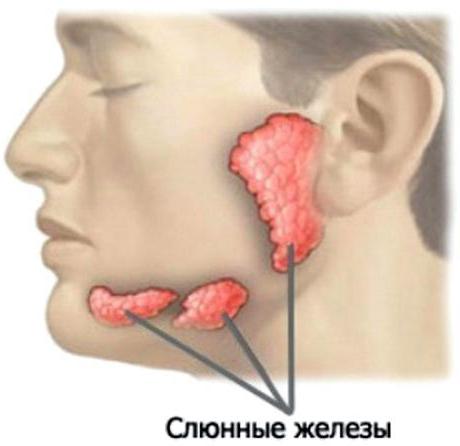
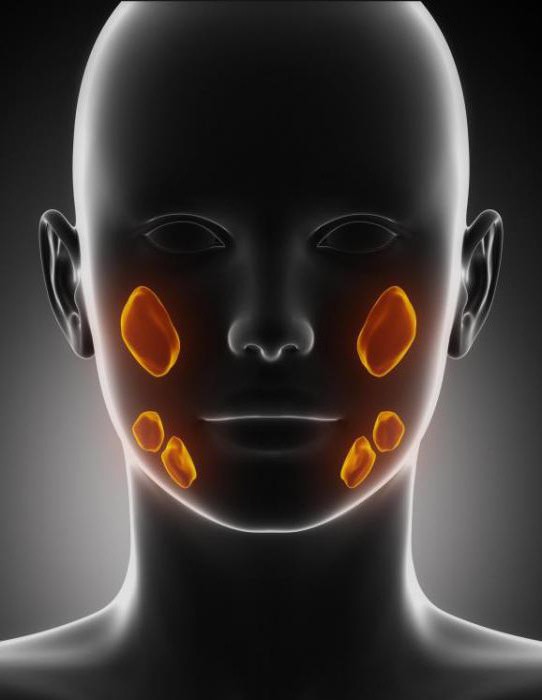 Имеется и общий выводящий проток.
Имеется и общий выводящий проток.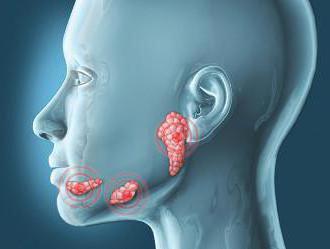 В составе секрета вода составляет больше 98 %, а остальная часть — это минеральные органические соединения. В ротовой жидкости имеется фтор, многочисленные органические компоненты и более 60 различных ферментов. Она является основным источником кальция и фосфора для эмали зубов.
В составе секрета вода составляет больше 98 %, а остальная часть — это минеральные органические соединения. В ротовой жидкости имеется фтор, многочисленные органические компоненты и более 60 различных ферментов. Она является основным источником кальция и фосфора для эмали зубов.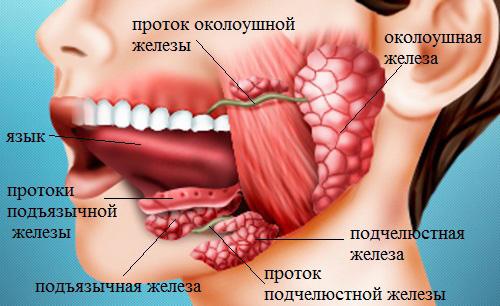 В области воспаления может наблюдаться покраснение кожных покровов. Иногда возникают проблемы с открытием рта. Происходит пересыхание слизистой и неприятные ощущения. В некоторых случаях болезнь протекает тяжело и тогда требуется госпитализация больного. При обострении необходим прием антибактериальных препаратов и медикаментозные средства для увеличения слюноотделения. При хронической стадии патологии происходит изменение структуры железы. Она становится плотной и бугристой, а слюноотделение постепенно уменьшается.
В области воспаления может наблюдаться покраснение кожных покровов. Иногда возникают проблемы с открытием рта. Происходит пересыхание слизистой и неприятные ощущения. В некоторых случаях болезнь протекает тяжело и тогда требуется госпитализация больного. При обострении необходим прием антибактериальных препаратов и медикаментозные средства для увеличения слюноотделения. При хронической стадии патологии происходит изменение структуры железы. Она становится плотной и бугристой, а слюноотделение постепенно уменьшается. Истощение организма, инфекция вирусной природы, интоксикация различного происхождения или обезвоживание – это причины острой стадии воспаления. Слюнные железы подвергаются воспалению из-за возбудителей сифилиса, туберкулеза, вируса паротита. Микроорганизмы через лимфу или выводящие протоки попадают в железу, вызывая болезнь. При остром воспалении резко снижается секреторная функция слюнной железы. Хроническая фаза этого процесса часто является осложнением острой формы болезни, но иногда возникает и как самостоятельное заболевание.
Истощение организма, инфекция вирусной природы, интоксикация различного происхождения или обезвоживание – это причины острой стадии воспаления. Слюнные железы подвергаются воспалению из-за возбудителей сифилиса, туберкулеза, вируса паротита. Микроорганизмы через лимфу или выводящие протоки попадают в железу, вызывая болезнь. При остром воспалении резко снижается секреторная функция слюнной железы. Хроническая фаза этого процесса часто является осложнением острой формы болезни, но иногда возникает и как самостоятельное заболевание. Причины этого явления полностью не выяснены. Ученые предполагают, что они кроются в нехватке воды в организме, плохом питании или лекарственных препаратах. Чаще всего камни образуются у мужчин пожилого возраста и могут приобретать внушительные размеры (более 7 см). Процедура извлечения болезненна, часто после этого возникают воспаления и инфекции. Камни небольших размеров удаляются при помощи рассасывания специальных конфет, кислых на вкус. Кислота вызывает обильное слюноотделение, которое способствует растворению камня. При больших размерах применяют лекарственные средства, растворяющие породу, или хирургическое вмешательство.
Причины этого явления полностью не выяснены. Ученые предполагают, что они кроются в нехватке воды в организме, плохом питании или лекарственных препаратах. Чаще всего камни образуются у мужчин пожилого возраста и могут приобретать внушительные размеры (более 7 см). Процедура извлечения болезненна, часто после этого возникают воспаления и инфекции. Камни небольших размеров удаляются при помощи рассасывания специальных конфет, кислых на вкус. Кислота вызывает обильное слюноотделение, которое способствует растворению камня. При больших размерах применяют лекарственные средства, растворяющие породу, или хирургическое вмешательство.


 Лечение гастрита проводится медикаментозными средствами и народными методами в том числе цикорными отварами
Лечение гастрита проводится медикаментозными средствами и народными методами в том числе цикорными отварами На настоящий момент мнения по поводу употребления цикория при гастрите разделились
На настоящий момент мнения по поводу употребления цикория при гастрите разделились Велико значение цикория для медицины благодаря полезным качествам цикория его используют для лечения огромного числа болезней и недугов
Велико значение цикория для медицины благодаря полезным качествам цикория его используют для лечения огромного числа болезней и недугов Лечение гастрита проводится медикаментозными средствами и народными методами в том числе цикорными отварами
Лечение гастрита проводится медикаментозными средствами и народными методами в том числе цикорными отварами При гипоацидной и атрофической формах заболевания употреблять напитки на основе цикория не только можно но и нужно
При гипоацидной и атрофической формах заболевания употреблять напитки на основе цикория не только можно но и нужно Если регулярно употреблять цикорий при гастрите из организма выводятся излишки желчи а также растворяются желчные камни
Если регулярно употреблять цикорий при гастрите из организма выводятся излишки желчи а также растворяются желчные камни Чтобы цикорий лечил а не залечивал необходимо придерживаться нескольких важных правил приготовления
Чтобы цикорий лечил а не залечивал необходимо придерживаться нескольких важных правил приготовления



 Качественный цикорий имеет однородный коричневый цвет. Оттенок может колебаться от светло-коричневого до темного. В светлом цикории витаминов больше, чем в темном и он имеет насыщенный аромат.
Качественный цикорий имеет однородный коричневый цвет. Оттенок может колебаться от светло-коричневого до темного. В светлом цикории витаминов больше, чем в темном и он имеет насыщенный аромат.
 Рецепты приготовления напитка:
Рецепты приготовления напитка:
 Врачи до сих пор спорят, стоит ли пить корень растения при гастрите. Некоторые утверждают, что напиток положительно влияет на желудок, другие утверждают, что он наоборот вреден.
Врачи до сих пор спорят, стоит ли пить корень растения при гастрите. Некоторые утверждают, что напиток положительно влияет на желудок, другие утверждают, что он наоборот вреден.








































 Фиброгастроскоп
Фиброгастроскоп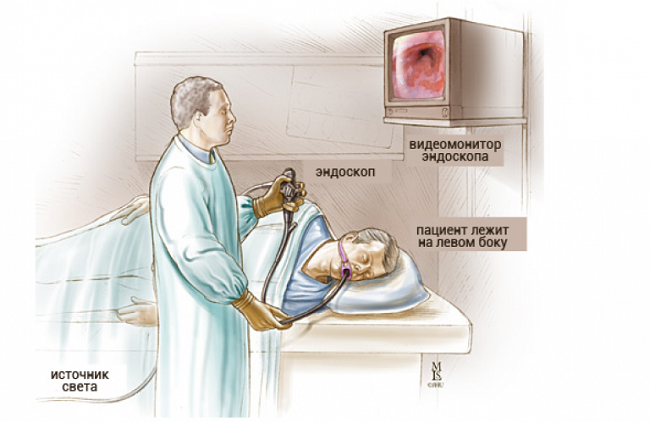 Проведение ФГС
Проведение ФГС ФГДС подразумевает осмотр желудка и двенадцатиперстной кишки, что может увеличить время проведения процедуры, но этот момент во многом зависит от практических навыков врача.
ФГДС подразумевает осмотр желудка и двенадцатиперстной кишки, что может увеличить время проведения процедуры, но этот момент во многом зависит от практических навыков врача. При проведении ФГС выявляются патологические изменения в желудке, воспалительного и травматического характера, которые стали причиной появления симптомов. Доктор осматривает эпителий, делает необходимые снимки. Биопсия берется для исключения онкологии.
При проведении ФГС выявляются патологические изменения в желудке, воспалительного и травматического характера, которые стали причиной появления симптомов. Доктор осматривает эпителий, делает необходимые снимки. Биопсия берется для исключения онкологии.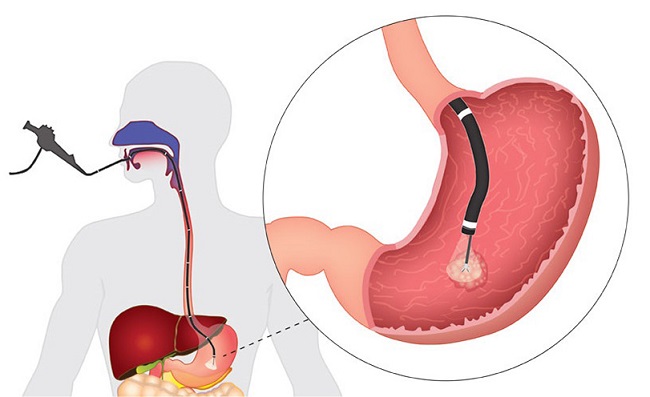 Взятие биопсии при ФГДС или ФГС
Взятие биопсии при ФГДС или ФГС Перед проведением исследования важно учитывать ограничения – игнорирование противопоказаний опасно для здоровья, а иногда и для жизни пациента.
Перед проведением исследования важно учитывать ограничения – игнорирование противопоказаний опасно для здоровья, а иногда и для жизни пациента.

 Общий принцип лечения шейного остеохондроза сводится к тому, что сначала нужно снять боль, а после устранить отёк тканей. Далее следует восстановление кровоснабжения и создание мышечного каркаса, который позволит избежать повторного смещения позвонков.
Общий принцип лечения шейного остеохондроза сводится к тому, что сначала нужно снять боль, а после устранить отёк тканей. Далее следует восстановление кровоснабжения и создание мышечного каркаса, который позволит избежать повторного смещения позвонков. Греть поражённое место можно в случае если:
Греть поражённое место можно в случае если: Чтобы прогревание не навредило, можно использовать следующие тепловые воздействия:
Чтобы прогревание не навредило, можно использовать следующие тепловые воздействия:
 Во время обострения можно применять точечный массаж, но выполняться он должен только специалистом, к выбору которого стоит подойти со всей ответственностью.
Во время обострения можно применять точечный массаж, но выполняться он должен только специалистом, к выбору которого стоит подойти со всей ответственностью.




 Многие люди знают, что при геморрое появляется небольшое кровотечение, и выпадают геморроидальные узлы. Если этого не происходит, но другие симптомы на лицо, пациент начинает сомневаться, что у него проблемы с кавернозными образованиями.
Многие люди знают, что при геморрое появляется небольшое кровотечение, и выпадают геморроидальные узлы. Если этого не происходит, но другие симптомы на лицо, пациент начинает сомневаться, что у него проблемы с кавернозными образованиями. На первой стадии, безболезненные геморроидальные узлы увеличены несильно, поэтому каловые массы, проходя по прямой кишке, не могут повредить их. Через некоторое время, в фекалиях все-таки можно будет заметить прожилки крови.
На первой стадии, безболезненные геморроидальные узлы увеличены несильно, поэтому каловые массы, проходя по прямой кишке, не могут повредить их. Через некоторое время, в фекалиях все-таки можно будет заметить прожилки крови. В таком случае многие пациенты считают, что нет повода для волнения, и поэтому не обращаются к специалистам. Опытный проктолог быстро сможет диагностировать заболевание.
В таком случае многие пациенты считают, что нет повода для волнения, и поэтому не обращаются к специалистам. Опытный проктолог быстро сможет диагностировать заболевание. Многие пациенты переживают, когда у них есть геморрой, но он не беспокоит. Чтобы заболевание не прогрессировало, необходимо изменить рацион своего питания. В первую очередь нужно отказаться от пищи, способствующей появлению обострения. К таким продуктам можно отнести:
Многие пациенты переживают, когда у них есть геморрой, но он не беспокоит. Чтобы заболевание не прогрессировало, необходимо изменить рацион своего питания. В первую очередь нужно отказаться от пищи, способствующей появлению обострения. К таким продуктам можно отнести:
 каловые массы травмируют стенки прямой кишки. Невыносимую боль может вызвать ущемление выпавших узлов и наличие многочисленных ранок и ссадин вокруг ануса.
каловые массы травмируют стенки прямой кишки. Невыносимую боль может вызвать ущемление выпавших узлов и наличие многочисленных ранок и ссадин вокруг ануса.
 1 л воды. Отвар охлаждают и пропитывают им стерильные салфетки, которые меняют каждые 10-15 мин. Как правило, мышцы ануса расслабляются и боль утихает;
1 л воды. Отвар охлаждают и пропитывают им стерильные салфетки, которые меняют каждые 10-15 мин. Как правило, мышцы ануса расслабляются и боль утихает;

 суппозитории Релиф, содержащие масло печени акулы. Они имеют противовоспалительное действие, а также улучшают кровоснабжение и снимают отеки. Свечи с ихтиолом не только справляются с острой болью, но и лечат мелкие трещины и ссадины вокруг заднепроходного отверстия.
суппозитории Релиф, содержащие масло печени акулы. Они имеют противовоспалительное действие, а также улучшают кровоснабжение и снимают отеки. Свечи с ихтиолом не только справляются с острой болью, но и лечат мелкие трещины и ссадины вокруг заднепроходного отверстия.
 уменьшаются узлы, снимается воспаление, уменьшается отечность слизистой и больной начинает себя чувствовать намного лучше.
уменьшаются узлы, снимается воспаление, уменьшается отечность слизистой и больной начинает себя чувствовать намного лучше.
 клетчаткой – яблокам, тыкве, свекле, моркови, капусте. Полезно употребление сухофруктов – чернослива, кураги, инжира, а также слив и абрикос. Они обладают послабляющим эффектом и способствуют своевременному освобождению кишечника;
клетчаткой – яблокам, тыкве, свекле, моркови, капусте. Полезно употребление сухофруктов – чернослива, кураги, инжира, а также слив и абрикос. Они обладают послабляющим эффектом и способствуют своевременному освобождению кишечника;
 делающие эластичными стенки сосудов, листья малины, снимающие воспаление, горец почечуйный, имеющий кровоостанавливающие свойства. Заваривают исходя из пропорции – 1 столовая ложка на два стакана кипятка и принимают по полстакана три раза в день в течение двух-трех недель;
делающие эластичными стенки сосудов, листья малины, снимающие воспаление, горец почечуйный, имеющий кровоостанавливающие свойства. Заваривают исходя из пропорции – 1 столовая ложка на два стакана кипятка и принимают по полстакана три раза в день в течение двух-трех недель; боль и останавливает кровотечение, а теплые отвары трав оказывают противовоспалительное и вяжущее действие. Готовят ванночки на основе плодов конского каштана, коры дуба, ягод калины и облепихи, березовых листьев. Ванночка из крепкого отвара луковой шелухи обладает болеутоляющими свойствами. Больной садится в таз с водой или отваром трав, раздвинув ягодицы. Длительность процедуры – 15-20 минут.
боль и останавливает кровотечение, а теплые отвары трав оказывают противовоспалительное и вяжущее действие. Готовят ванночки на основе плодов конского каштана, коры дуба, ягод калины и облепихи, березовых листьев. Ванночка из крепкого отвара луковой шелухи обладает болеутоляющими свойствами. Больной садится в таз с водой или отваром трав, раздвинув ягодицы. Длительность процедуры – 15-20 минут.





 зарекомендовал себя как средство, убивающее микроорганизмы и тем самым снимающий воспаление.
зарекомендовал себя как средство, убивающее микроорганизмы и тем самым снимающий воспаление. геморройных шишек. Ускоряет процесс заживления и хорошо снимает боль.
геморройных шишек. Ускоряет процесс заживления и хорошо снимает боль.

 отвар ромашки заливают в мизинчик медицинской перчатки, туго перевязывают, и замораживают в холодильнике. Свечу рекомендуется ставить при сильных болях для временного облегчения. Если свечи нет, то можно принять холодную сидячую ванночку (литр воды в тазик). Время приема 1-5 минут. К воде можно прибавить несколько крупинок марганцовки или же отвары из ромашки, зверобоя, календулы.
отвар ромашки заливают в мизинчик медицинской перчатки, туго перевязывают, и замораживают в холодильнике. Свечу рекомендуется ставить при сильных болях для временного облегчения. Если свечи нет, то можно принять холодную сидячую ванночку (литр воды в тазик). Время приема 1-5 минут. К воде можно прибавить несколько крупинок марганцовки или же отвары из ромашки, зверобоя, календулы. значительно снижает болезненные ощущения.
значительно снижает болезненные ощущения. антисептического воздействия при геморрое.
антисептического воздействия при геморрое.










 Расстройство желудка – это понятие обширное, включающее в себя много других заболеваний. Часто при таком заболевании прибегают к таблеткам или капсулам, которые выписывает лечащий врач. Если у вас появились проблемы с пищеварением, не надо по этому поводу сильно переживать. У большинства людей эта проблема может носить функциональный характер. Это говорит о том, что все внутренние органы в полном порядке, а нарушения могут вызываться стрессом, множеством принятых в пищу жирных блюд, неправильным питанием или перееданием. Это понятие называется расстройство желудка, лечение которого может иметь различные направления и воздействовать точно на возникшую причину.
Расстройство желудка – это понятие обширное, включающее в себя много других заболеваний. Часто при таком заболевании прибегают к таблеткам или капсулам, которые выписывает лечащий врач. Если у вас появились проблемы с пищеварением, не надо по этому поводу сильно переживать. У большинства людей эта проблема может носить функциональный характер. Это говорит о том, что все внутренние органы в полном порядке, а нарушения могут вызываться стрессом, множеством принятых в пищу жирных блюд, неправильным питанием или перееданием. Это понятие называется расстройство желудка, лечение которого может иметь различные направления и воздействовать точно на возникшую причину. Смекта – это природный энтросорбент, представляющий алюминиево-магниевый силикат, пригоден для лечения взрослых и детей. Прием: по одному пакету между принятием пищи.
Смекта – это природный энтросорбент, представляющий алюминиево-магниевый силикат, пригоден для лечения взрослых и детей. Прием: по одному пакету между принятием пищи. Лактобактерин, содержащий в составе живые бактерии. Препарат быстро приводит в норму деятельность кишечника и восстанавливает микрофлору.
Лактобактерин, содержащий в составе живые бактерии. Препарат быстро приводит в норму деятельность кишечника и восстанавливает микрофлору. Функциональная диспепсия – это хронический гастрит. Жизни человека не угрожает, но доставляет неприятные ощущения в желудке. Но, не стоит ее путать с расстройством желудка. Эта болезнь вызывает чувство постоянного голода или наоборот, съедаешь немного, а такое впечатление, что желудок переполнен.
Функциональная диспепсия – это хронический гастрит. Жизни человека не угрожает, но доставляет неприятные ощущения в желудке. Но, не стоит ее путать с расстройством желудка. Эта болезнь вызывает чувство постоянного голода или наоборот, съедаешь немного, а такое впечатление, что желудок переполнен. Эти таблетки являются мощным адсорбентом, способным очищать организм от токсинов. Это самое эффективное средство, уменьшающее абсорбцию ядовитых субстанций при разладе желудка. Используют его с давних времен при диарее, так как она может быть вызвана пищевыми отравлениями, хроническими заболеваниями ЖКТ и аллергией на некоторые продукты.
Эти таблетки являются мощным адсорбентом, способным очищать организм от токсинов. Это самое эффективное средство, уменьшающее абсорбцию ядовитых субстанций при разладе желудка. Используют его с давних времен при диарее, так как она может быть вызвана пищевыми отравлениями, хроническими заболеваниями ЖКТ и аллергией на некоторые продукты. Мускатный орех от расстройства желудка – это средство, является мощным, употребление которого следует ограничить. Достаточно одного ядра в сутки.
Мускатный орех от расстройства желудка – это средство, является мощным, употребление которого следует ограничить. Достаточно одного ядра в сутки. Для лечения расстройства желудка можно принимать зеленый чай, только заваривать его надо крепче.
Для лечения расстройства желудка можно принимать зеленый чай, только заваривать его надо крепче. Во время лечения важно следить за режимом питания. Полезно голодание или принимать в пищу сухарики и зеленый чай. Немного позже можно включить в рацион отварные овощи и каши. Салаты и колбасу необходимо употреблять после полного выздоровления.
Во время лечения важно следить за режимом питания. Полезно голодание или принимать в пищу сухарики и зеленый чай. Немного позже можно включить в рацион отварные овощи и каши. Салаты и колбасу необходимо употреблять после полного выздоровления.












































 У перепелиных яиц есть еще несколько достоинств перед куриными
У перепелиных яиц есть еще несколько достоинств перед куриными В последнее время все больше внимания уделяется натуральным продуктам, выращенным на фермах, в домашних хозяйствах. В этом случае человек, покупающий овощи, фрукты, мясо, молочные изделия, уверен в их качестве. Кроме того, в таких химически необработанных продуктах не теряются их полезные качества. Примером могут служить перепелиные яйца. Полезные свойства их подчеркиваются многими специалистами. Они считаются диетическими и нужными для людей всех возрастных категорий. Но обо всем по порядку!
В последнее время все больше внимания уделяется натуральным продуктам, выращенным на фермах, в домашних хозяйствах. В этом случае человек, покупающий овощи, фрукты, мясо, молочные изделия, уверен в их качестве. Кроме того, в таких химически необработанных продуктах не теряются их полезные качества. Примером могут служить перепелиные яйца. Полезные свойства их подчеркиваются многими специалистами. Они считаются диетическими и нужными для людей всех возрастных категорий. Но обо всем по порядку! Как и ко многим экзотическим продуктам, к перепелиным яйцам славяне сначала относились крайне осторожно. Из-за своего внешнего вида они изначально считались именно экзотикой на столе. Но японцы, которые первыми начали изучать и использовать в пищу такие яйца, доказали, что в них нет ничего сверхъестественного. Наоборот, их состав дает возможность отнести их к диетическому питанию. Полезно ли перепелиное яйцо и что в них особенного, кроме хорошего вкуса?
Как и ко многим экзотическим продуктам, к перепелиным яйцам славяне сначала относились крайне осторожно. Из-за своего внешнего вида они изначально считались именно экзотикой на столе. Но японцы, которые первыми начали изучать и использовать в пищу такие яйца, доказали, что в них нет ничего сверхъестественного. Наоборот, их состав дает возможность отнести их к диетическому питанию. Полезно ли перепелиное яйцо и что в них особенного, кроме хорошего вкуса?



