С какого возраста можно давать детям грейпфрут: можно ли давать грудничкам

Цитрусовые известны своими полезными свойствами и приятным вкусом, однако все слышали о высоком риске аллергии на такие плоды. И потому родителям, желающим угостить малыша грейпфрутом, нужно взвесить все плюсы от такого фрукта, узнать об оптимальном времени введения в детский рацион и особенностях выбора спелого грейпфрута.


Польза
- Грейпфрут не такой сладкий, как апельсины, и не такой кислый, как лимоны, и благодаря таким особенностям он нравится многим детям.
- Плоды грейпфрута богаты витаминами В1, С, Д, В2, А, РР, фолиевой кислотой, солями калия, магния, железа, фосфора и кальция, клетчаткой, органическими кислотами.
- У грейпфрута отмечают общеукрепляющее действие, положительное воздействие на нервную систему и способность предотвращать быструю утомляемость.
- Употребление грейпфрута за 20 минут до еды улучшает аппетит и благотворно влияет на пищеварительную функцию.
- Врачи советуют есть грейпфруты для профилактики болезней желчного пузыря, сердца, желудка и печени. Также этот фрукт помогает избежать анемии, метеоризма, запоров, повышенной кровоточивости, отеков и ожирения.
- Мякоть грейпфрутов и свежий сок из нее полезны при гриппе и простудных заболеваниях. Их употребление способствует восстановлению сил и понижению температуры.

О том, какие цитрусовые полезнее, — грейпфруты или апельсины, смотрите в передаче «Жить здорово».
Минусы
- Грейпфрут противопоказан при болезнях ЖКТ, особенно при повышенной кислотности. Этот фрукт также не рекомендуется при патологиях почек или печени.
- Как и другие цитрусовые, грейпфрут может стать причиной развития выраженной аллергической реакции.
Со скольки месяцев можно вводить в прикорм?
Малышам грудного возраста цитрусовые противопоказаны, поэтому провести первую пробу грейпфрута педиатры рекомендуют не раньше годовалого возраста, а если у малыша имеется склонность к появлению аллергии, знакомство с этим продуктом следует отложить, пока ребенку не исполнится 3 года.

В каком виде давать?
Обычно грейпфрут дают ребенку в свежем виде, начиная с маленького ломтика одной дольки. Не забывайте перед очисткой помыть плод под проточной водой. Сняв кожуру с грейпфрута, разделите фрукт на дольки и снимите с каждой из них полупрозрачную пленку, так как она горчит.
Можно приготовить сок для ребенка. Часто смешивают апельсиновый сок (если он уже введен в рацион крохи) и грейпфрутовый. Такую смесь разводят водой 1 к 1. Еще одним популярным вариантом является микс морковного сока и грейпфрутового. Его также разбавьте водой в соотношении 1 к 1.

Грейпфрут часто выступает ингредиентом фруктового салата. Из него готовят компоты, желе и мармелад. Также его можно добавлять в начинку пирогов или запекать.

Советы по выбору
Чтобы приобрести для ребенка спелый и вкусный грейпфрут, выбирайте плоды с яркой кожурой, без повреждений и с большим весом. На фрукте не должно быть повреждений или подгнивших участков.

Что делать, если возникла аллергия?
Реакция на грейпфруты бывает намного реже, чем на другие виды цитрусов, но если ребенок отреагировал сыпью или другими неприятными симптомами на грейпфрутовую дольку, отмените новый продукт и, если реакция выраженная, обратитесь к врачу. Через несколько месяцев можно попробовать ввести грейпфрут в рацион еще раз, но если у ребенка снова будет аллергическая реакция, от такого фрукта придется отказаться на более длительный период.

Узнайте, в норме ли вес вашего ребенка, воспользовавшись следующим калькулятором.
Как употреблять грейпфрут детям
Грейпфрут – цитрусовый экзотический фрукт с приятным и немного горьковатым вкусом. Он содержит массу полезных витаминов и минералов, повышает иммунитет и настроение, оказывает общеукрепляющее действие на организм и положительно влияет на работу многих внутренних органов.

Но при этом грейпфрут является сильным аллергеном, поэтому врачи не советуют спешить включать этот продукт в рацион грудничка. В этой статье мы подробно рассмотрим полезные и вредные свойства фрукта. Узнаем, с какого возраста можно давать ребенку грейпфрут.
Польза и вред грейпфрута
Данный фрукт богат витамином С и А. Также он содержит витамины В1, В2 и РР, кальций и железо, калий и магний, фосфор, органические кислоты и эфирные масла, клетчатку. Такой состав крайне полезен для детского организма. Он способствует правильному росту и развитию ребенка, придает бодрости и сил, укрепляет иммунитет.
Грейпфрут называют одним из самых полезных фруктов. В нем содержится меньше сахара, чем в апельсинах, и меньше кислоты, чем в лимонах. Однако употреблять данный продукт нужно осторожно, иначе он может принести вред организму, особенно маленькому ребенку.
Наиболее распространенная негативная реакция на данный фрукт включает кожную сыпь, понос и боли в животе. Переизбыток мякоти в продукте может вызвать различные заболевания в кишечнике. А кислый грейпфрутовый сок отрицательно воздействует на молочные зубы и десна, разрушает зубную эмаль. В результате у ребенка могут появиться кариес, диатез и пищевая аллергия.

Грейпфрут нельзя употреблять при заболеваниях кишечника, печени и почек, поджелудочной железы. Он запрещен при повышенной кислотности желудка, при частой изжоге и кислой отрыжке, повышенном давлении, гастрите и язве. Не употребляйте фрукт, если в это время вы принимаете лекарства. Грейпфрутовый сок усиливает действие препаратов, что может вызвать головокружение и учащенное сердцебиение.
Полезные свойства фрукта
- Благотворно влияет на функционирование нервной системы и стимулирует активность мозга;
- Успокаивает, снимает стресс и утомляемость, повышает настроение;
- Употребление продукта за двадцать минут до еды улучшает аппетит и налаживает пищеварение;
- Устраняет метеоризм и запоры, стабилизирует микрофлору кишечника;
- Помогает при лишнем весе и нормализует вещественный обмен;
- Регулирует водно-солевой баланс в организме;
- Снимает отеки, выводит лишнюю жидкость и очищает организм;
- Участвует в формировании костной ткани и укрепляет кости;
- Способствует быстрому заживлению ран;
- Укрепляет сердце и сосуды;
- Профилактика болезней желудка, желчного пузыря, печени и сердца;
- Наполняет энергией, восстанавливает силы и придает бодрости;
- Понижает температуру и устраняет жар;
- Укрепляет иммунитет и организм, защищает от простуды, вирусов и ОРВИ.

Как и когда давать грейпфрут ребенку
Чтобы избежать возможных проблем, важно правильно и вовремя ввести фрукт в рацион крохи. Педиатры разрешают давать малышам попробовать грейпфрут не ранее, чем в 1 год. Однако лучше отложить этот процесс до двух-трех лет. Если у крохи аллергия или предрасположенность к аллергии на цитрусовые, проблемы с желудком и пищеварением, продукт дают попробовать малышу в возрасте не ранее трех лет.
Перед тем, как употреблять грейпфрут детям, обязательно проконсультируйтесь с врачом на наличие показаний. Особенно, если у крохи наблюдалась либо наблюдается аллергия или проблемы с пищеварением. В первый раз дайте попробовать небольшую дольку свежего фрукта (половину чайной ложечки).
Если у малыша наблюдается аллергия или другая негативная реакция, немедленно исключите продукт из рациона и обратитесь к врачу. Если ребёнок чувствует себя хорошо, можно постепенно увеличивать дозировку грейпфрута. Для детей старше трех лет можно давать по одному фрукту в неделю, а старше пяти – по два. Но не злоупотребляйте, иначе переизбыток этого фрукта приведет к увеличению веса, ухудшению стула и состояния зубов.
Желательно давать продукт на голодный желудок за 15-30 минут до еды в первой половине дня. Так вы получите максимальную пользу от фрукта. А чтобы грейпфрутовый сок не оказал отрицательного влияния на зубы и десна, напиток рекомендуется пить через трубочку. А после употребления фрукта можно прополоскать рот чистой водой или почистить зубы. Как научить маленького ребенка чистить зубы, смотрите здесь.

В каком виде давать грейпфрут детям
Для малышей рекомендуют давать грейпфрут с красно-розовой мякотью, так как он слаще, чем с желтой. Выбирайте плоды с яркой кожурой и большим весом, без повреждений, черных точек и темных пятен. Чем тяжелее продукт, тем более сочным он будет. Хранить фрукт не рекомендуется дольше, чем два-три дня.
При употреблении сначала тщательно помойте фрукт в горячей воде, почистите, а с долек снимите пленку, так как она очень горчит. Вы можете давать грейпфрут в чистом свежем виде либо приготовить сок. Натуральный грейпфрутовый сок разводят наполовину с водой либо смешивают с другим компонентом. С данным фруктом хорошо сочетаются апельсин, яблоко и морковь.
Кроме того, вы можете добавлять продукт в различные блюда. Далее мы предлагаем несколько рецептов с данным фруктом, которые понравятся детям. А можно ли грейпфрут и другие цитрусовые кормящей маме, вы узнаете по ссылке https://vskormi.ru/mama/grejpfrut-i-apelsin/#.
Рецепты с грейпфрутом для детей
Запеченный грейпфрут
Возьмите один плод и срежьте корочку по кругу, не трогая при этом мякоть. Затем по мякоти сделайте частые надрезы наискосок, аккуратно вырежьте серединку. В каждую половину и сердцевину положите по столовой ложке сливочного масла и сверху посыпьте сахаром. Уберите блюдо в духовку и оставьте при 150 градусах на десять минут. Запеченный фрукт можно посыпать сверху измельченными орехами.

Витаминный компот
Возьмите по два грейпфрута и яблока, очистите и порежьте на дольки. Фрукты залейте литром воды и доведите до кипения, добавьте сахар по вкусу и варите до готовности. Готовый напиток процедите. В результате получается очень вкусный, насыщенный и целебный компот, который согреет осенью или зимой. Он наполнит организм витаминами, укрепит иммунитет и поднимет настроение.
Салат с мягким сыром
- Грейпфрут – 1 средняя штука;
- Мягкий сыр – 100 гр;
- Томат – 1 средняя штука.
Почистите грейпфрут и помидор от кожи и пленки, нарежьте на тонкие кружочки. Сыр нарежьте на кубики. На тарелку выложите сначала фрукт, затем томат, а сверху сыр. Посыпьте салат рубленой зеленью и заправьте оливковым маслом. Дайте постоять в холодильнике полчаса.

Фруктовый пирог
- Грейпфрут – 1 средняя штука;
- Яблоко – 3 средних штуки;
- Мука – 200 гр;
- Сахар – 200 гр;
- Разрыхлитель – 1,5 чайная ложка;
- Молоко – 1 столовая ложка;
- Растопленное сливочное масло – 100 гр.
Фрукты почистить, грейпфрут порезать на мелкие кусочки, яблоки – порезать на дольки. Яйца взбить с сахаром, добавить сливочное масло и взбить еще раз. Затем положить грейпфрут и влить молоко, перемешать, всыпать муку с разрыхлителем и взбить. Тесто вылейте в форму, сверху уложите и слегка вдавите в тесто яблочные дольки. Запекайте при 180 градусах 40-50 минут.
data-matched-content-rows-num=»9, 3″ data-matched-content-columns-num=»1, 2″ data-matched-content-ui-type=»image_stacked»Подписывайтесь на нашу группу
Грейпфрут ребенку — когда можно давать? Польза и вред грейпфрута
Каждая мама привыкла заботиться о здоровье своего ребенка. Огромное значение имеет такое проявление заботы, как правильное питание. Обогащая его натуральными продуктами, не стоит забывать и о витаминах. В большом количестве они находятся в составе различных фруктов и овощей. Многие мамы задумываются, с какого возраста ребенку можно грейпфрут? Ведь цитрусовые славятся полезными свойствами и приятным вкусом. Но перед тем как дать грудничку грейпфрут, желательно разобраться в его влиянии на детский организм.
Полезные свойства

- в плодах этого цитруса содержатся витамины групп В, С, Д, А, РР, фолиевая кислота, соли калия и магния. Большое содержание железа, фосфора, кальция и клетчатки оказывает благотворное влияние на развивающийся организм, повышая его иммунитет;
- грейпфрут положительно влияет на состояние нервной системы, повышает работоспособность;
- употребление этого фрукта за полчаса до еды способствует улучшению аппетита и легкому усваиванию пищи;
- в целях профилактики работы сердечной мышцы, ЖКТ и печени, а также болезней желчного пузыря врачи рекомендуют употребление этого продукта в пищу в умеренных количествах;
- во время простудных заболеваний и гриппе мякоть фрукта и его свежевыжатый сок способствуют скорейшему выздоровлению.
Побочные свойства грейпфрута
Можно ли давать детям грейпфрут вообще? Или следует дождаться, когда малыш окрепнет, подрастет и сможет сам решать, какие фрукты ему употреблять в пищу? Ответ прост: для того, чтобы пища была разноображена различными витаминами и вкусовыми ощущениями, желательно насыщать ее разными фруктами и овощами. Но перед тем как давать грудничку новый фрукт, нужно хорошо задуматься о возможных негативных последствиях, например:
- Если в семье есть человек с ярко проявляющейся реакцией на цитрусовые, не стоит торопиться вводить в прикорм младенцу этот фрукт, так как велика вероятность проявления аллергии и у него.
- Переизбыток компонентов экзотического фрукта может оказать пагубное влияние на микрофлору кишечника.
- Молочные зубы у детей очень подвержены разрушению кислотой. Поэтому если грейпфрут для детей подается в отжатом виде (сок), их следует научить пользоваться трубочкой для напитков. Кстати, если у Вашего малыша еще не появились первые зубки, то Вам будет полезна эта статья.

В каком возрасте можно грейпфрут
Мнения врачей о том, с какого возраста можно давать ребенку грейпфрут, несколько разнятся. Некоторые считают допустимым вводить его в прикорм уже с шестимесячного возраста, кто-то из них полагает, что начинать вводить в прикорм фрукты лучше с других плодов, так как цитрусовые могут спровоцировать возникновение аллергической реакции и повредить микрофлору желудка. Но все их рекомендации сходятся в том плане, что новорожденному грейпфрут может быть полезен после исполнения 1 годика.
Это объясняется тем, что в 12-ти месячном возрасте желудок младенца уже привыкает к новым пищевым ингредиентам и имеет возможность хорошо усвоить фруктовые кислоты и эфирные масла, содержащиеся в составе грейпфрута.
Дозировка фрукта при первом прикорме

Перед тем как принять решение, когда можно давать ребенку грейпфрут, родителям следует обратить особое внимание на состояние здоровья малыша. Вводить цитрусовые в первый прикорм лучше, когда ребенок полностью здоров, чтобы не навлечь ухудшение состояния здоровья, если имеются хоть какие-то признаки простуды.
Проведение первого прикорма:
- Первый прикорм можно начать с сока. Созревший плод нужно очистить от кожуры, и прожилок, после чего отжать.
- Не рекомендуется сразу давать концентрированный 100% сок, его лучше разбавить кипяченой водой в пропорциях 1:1.
- Первая порция должна быть мизерной (3 – 4 мл). Если состояние малыша остается стабильным, дозу можно постепенно повышать, доведя ее до 40 мл.
- Важным является обращать внимание на все изменения в состоянии младенца – повысившаяся температура, нарушение стула, высыпания на кожных покровах.
- Когда ребенок привыкнет к составляющим грейпфрута, можно начинать его комбинирование с соком других фруктов и овощей.
Отвечая на вопрос, с какого возраста можно грейпфрут добавлять в пищу маленькому ребенку, стоит досконально проанализировать все факторы, способные негативно сказаться на его здоровье, начиная с наследственной предрасположенности к аллергиям, заканчивая соблюдением дозировки и консистенции первого прикорма.
Полезное видео
Подробнее о прикорме в своём видео рассказывает доктор Комаровский
Можно ли грейпфрут детям — Детишки и их проблемы
Сегодня мы расскажем, можно ли есть грейпфрут на ночь. Как утверждают диетологи легкий перекус перед сном данным фруктом (не более 1шт) не навредит здоровью, главное соблюдать количество и учитывать основные противопоказания. Совсем недавно была разработана даже специальная диета на грейпфруте перед сном, которая демонстрировала отличные результаты. Давайте более узнаем о полезных свойствах грейпфрута.
![]()
Полезные свойства грейпфрута
- фрукт содержит множество полезных веществ (клетчатка, пектин, каротин, тиамин, ликопин, витамины группы С, А, В, Р, D, фосфор, магний, калий, натрий, железо, минеральные соли, нарингин – данный компонент придает фрукту горьковатый вкус и способствует быстрому сжиганию жира)
- регулярное употребление грейпфрута помогает справиться с ожирением
- понижается риск сердечно-сосудистых заболеваний (гипертония, ишемия)
- нормализируется работа печени
- уровень холестерина значительно уменьшается
- улучшается общее самочувствие, память, понижает кровяное давление
- очищается организм от вредных веществ, токсинов
- можно ли грейпфрут на ночь при похудении? Если нет противопоказаний, тогда да. Фрукт относится к низкокалорийным: на 100г – 40ккал, в соке всего 80ккал.
- оказывает благотворный эффект на процессы пищеварения, на работу желчного пузыря и печени
- повышает иммунитет, полезно употреблять грейпфрут после болезней + тем, кто постоянно подвергается физической и умственной нагрузке. Время приема – за 20 мин до основного приема пищи.
- полезно кушать фрукт ночью, так как способствует хорошему сну и справляется с бессонницей
![]()
- красные и розовые сорта грейпфрута богаты ликопином – это мощнейший антиоксидант, который помогает предотвратить онкологические заболевания
- справляется с запорами, нормализирует работу кишечника
- кровоточивость десен уменьшается в 2 раза
- ускоряет метаболизм
- шкурка грейпфрута поможет избавиться от прыщиков на коже и целлюлита
- обладает противомикробным эффектом
Как видим, преимуществ у данного фрукта предостаточно и даже не возникает вопроса, можно ли есть грейпфрут на ночь. Но не так все просто, необходимо учитывать и противопоказания, в противном случае ночное лакомство может привести к проблемам со здоровьем.
Основные противопоказания. Нельзя употреблять грейпфрут в таких случаях:
- в период приема лекарств (фрукт усиливает эффект препаратов – это может спровоцировать побочную реакцию)
- если имеются проблемы с системой пищеварения (язвенная болезнь, гастрит, колиты). Большой объем содержания кислоты может привести к обострению
- в период беременности (возможно появление аллергической реакции)
- имеются хронические заболевания почек, печени (гепатит, цистит и так далее)
- не рекомендуется употреблять, если страдаете частой изжогой и отрыжкой
- крайне аккуратно давайте деткам, так как цитрус может вызвать аллергию
- фрукт содержит в своем составе множество кислот (аскорбиновая и т.д), поэтому регулярный прием может привести к проблемам с эмалью зубов.
- в период приема лекарственных средств для понижения давления. Возможны проблемы с сердцем.
- при повышенной кислотности желудочного сока
![]()
Можно ли есть грейпфрут на ночь? Как говорилось ранее – да (только 1шт, не более) и, конечно же не каждый день. Рекомендуемый сорт – розовый либо красный, только не белый он не подходит для вечернего приема.
Как выбрать качественный грейпфрут?
Грейпфрут не должен выглядеть поврежденным, с вмятинами либо с подозрительными пятнами. Плод выбираем тяжелым, тогда сочность фрукта будет максимальной. Не покупайте зелеными и не выжидайте их созревания в домашних условиях. Если грейпфрут легкий – это означает, что он уже засохший либо не дозревший, и мякоть такого плода будет сухой. По поводу цвета, так это выбор каждого. Существуют желтые, розовые и оранжевые плоды. Меньше всего дает горчинку насыщено красный грейпфрут.
Как правильно хранить?
Спелые фрукты лучше хранить в холодильнике на отдельной полочке, не более 10дней. По истечению времени вкусовые качества ухудшаются и они усыхают. При комнатной температуре продержатся не более 4 дней. Теперь вы знаете все нюансы, можно ли есть грейпфрут на ночь. Главное соблюдайте меру и постарайтесь кушать хотя бы за 60мин до сновидений.
Как использовать цитрус при похудении
- Употребление фрукта перед трапезой. Как советуют диетологи, половинку грейпфрута необходимо съедать за 30мин до еды. Почему? Цитрус отлично притупляет чувство голода, в результате мы съедаем намного меньше калорий.
- Фрукт выступает основным ингредиентом на завтрак и ужин. В утреннее время один грейпфрут насытит организм до обеда без перекусов. В вечернее можно выпить стаканчик свежевыжатого грейпфрутового сока. Выбор остается за вами!
- Диета на грейпфруте (к примеру диета Магги). Можно выбрать любую, от 1-го дня до 2-х недель. Основной принцип: утром кушаем цитрус грейпфрута (1шт) и стаканчик сока перед сном. В обеденное время употребляем нежирное мясо, отварную рыбку с овощным салатом. Заправляем маслом оливковым либо соком лимонным. Ужин – салат. Не забываем пить воду (до 1.5л) в день + заниматься простыми упражнениями. Результат от такого режима вас просто удивит! За неделю можно избавиться от 3-х до 5кг.
- Каждодневное употребление по ¼ в день в любое время.
- Употребление грейпфрута вместо завтрака либо ужина. Данный способ поможет сбросить пару лишних кг.
![]()
- Разгрузочные дни. Для этого нужно подготовить 1.5 кг цитруса и разделить на 5 приемов на целый день. Помимо этого разрешается съесть нежирное мясо/рыбку до 100г, зеленый/травяной чай с ложкой меда. Делать такую разгрузку для желудка можно 1раз в 10-12 дне.
- Специальные жиросжигающие напитки на основе грейпфрута. Вариант №1: Для этого нужно взять порубленный мелко имбирь, половинку лайма и несколько кусочков грейпфрута. Все ингредиенты заливаем горячей водой и настаиваем до 10мин. После остывания добавляем мед (2ст.л) и перемешиваем. Готово! Вариант №2 (Коктейль): Выкладываем в блендер: клубнику (200г), банан (2шт), молоко (50мл), натертый имбирь и свежевыжатый сок из 4 грейпфрутов. Все перебиваем до однородной массы и употребляем в утреннее либо вечернее время, замещая привычную пищу.
Source: devchenky.ru
Грейпфрут в детском питании
Особенность: хорошо переносится детским организмом, редко вызывает аллергию. В детский рацион можно вводить после 8 месяцев в виде сока.
Грейпфрут — субтропическое вечнозелёное дерево рода цитрус семейства рутовых, а также его плод, достигающий в диаметре 10—15 см.
Первые упоминания об этом фрукте датируются 1750 годом под названием «запретный плод». Ботаник Гриффитс Хьюджес утверждал, что именно из-за этого плода Адама и Еву выгнали из Рая. Но позже (в 1814 году) ямайские купцы пришли к выводу, что название «грейпфрут» более звучное для рекламные целей.
Плотное расположение его плодов на ветках напоминает гроздь. Из-за этого в английском варианте название этого фрукта переводится — «виноградный плод».
В 100 граммах грейпфрута содержится 35 Ккал
|
Витамины |
Макроэлементы |
Микроэлементы |
|
Витамин PP – 0,2 мг Бета-каротин – 0,02 мг Витамин A (РЭ) – 3 мкг Витамин B1 (тиамин) – 0,05 мг Витамин B2 (рибофлавин) – 0,03 мг Витамин B5 (пантотеновая) – 0,03 мг Витамин B6 (пиридоксин) – 0,04 мг Витамин B9 (фолиевая) – 3 мкг Витамин C – 45 мг Витамин E (ТЭ) – 0,3 мг Витамин PP (ниациновый эквивалент) – 0,3 мг |
Кальций – 23 мг Магний – 10 мг Натрий – 13 мг Калий – 184 мг Фосфор – 18 мг |
Железо – 0,5 мг |
Дерево грейпфрута может достигать 8-12 м в высоту. Плоды могут быть весом до 500 г. Мякоть желтоватая, иногда розоватая. На вкус этот фрукт кисло-сладкий с характерной горечью.
Читай также: Детское питание. Апельсин
Состав и питательные свойства грейпфрута
В 100 г грейпфрута содержатся:
- Белки– 0,7 г
- Жиры– 0,2 г
- Углеводы– 6,5 г
- Пищевые волокна– 1,8 г
- Органические кислоты– 1,5 г
- Вода– 88,8 г
- Моно- и дисахариды– 6,5 г
- Зола– 0,5 г
Полезные свойства грейпфрута
Грейпфрут стимулирует пищеварение, возбуждает аппетит, полезен при некоторых заболеваниях желудочно-кишечного тракта, изжоге, сердечно-сосудистых болезнях, повышенном уровне холестерина в крови.
Грейпфрут тонизирует и успокаивает организм. Его советуют употреблять людям, у которых сидячая работа, а также страдающим бессонницей.
Противопоказания к употреблению
Категорически противопоказано употреблять грейпфруты с препаратами, которые понижают давление. Не рекомендуется при наличии язвы двенадцатиперстной кишки и желудка, гастритах, энтеритах, колитах, холециститах, гепатитах, нефритах.
Грейпфрут в детском рационе
При простудах и гриппе может способствовать снижению температуры, восстановлению сил после болезни. Грейпфрут хорошо переносится детским организмом и очень редко вызывает аллергические реакции. Также этот фрукт улучшает пищеварение и способствует хорошему сну.
Приготовление и консистенция
Для детей наиболее полезным будет свежий дозревший грейпфрут. Также можно давать ребенку варенье, компот, желе и другие блюда из грейпфрута. При термической обработке он не теряет своих вкусовых качеств.
Читай также: Полезный продукт. Помело
Кулинарные рецепты из грейпфрута для детей
.jpg)
Грейпфрут на завтрак – от 2 лет
Ингредиенты:
- Грейпфрут – 1/2 шт.
- Корица молотая – щепотка
- Мед – 1 ч. ложка
- Сливочное масло
Приготовление:
Очистить грейпфрут, разрезать на половину, посыпать корицей, полить медом, добавить пару грамм сливочного масла. Поставить на 2-4 минуты в микроволновую печь.
Фруктовый салат с мятой – от 3 лет
Ингредиенты:
- Банана – 2 шт.
- Грейпфрут – 2 шт.
- Сливки – 1 стакан
- Колотый арахис – 1 стакан
- Клубника – 100 г
- Листочки мяты – 8 шт.
- Сахарная пудра – 4 ст. ложки
Приготовление:
Разрезать напополам грейпфруты, вырезать мякоть, чтобы не повредить кожуру. Мякоть грейпфрута, клубнику и банан нарезать кубиками. Добавить к фруктам сахарную пудру и сливки, уложить все в кожуру и украсить веточками мяты.
Грейпфрут, приготовленный на пару – от 1,5 лет
Ингредиенты:
- Грейпфрут – 1 шт.
- Коричневый сахар – 3 ст. ложки
Приготовление:
Разрезать фрукты пополам, посыпать сахаром, поставить в пароварку на 7-10 минут.
Приятного аппетита!
Еще больше рецептов читайте в разделе Детское питание
О том, когда вводить новые продукты в рацион малыша, о полезных свойствах этих продуктов и о том, как разнообразить меню крохи новыми блюдами читайте в Энциклопедии детского питания
Загрузка…
Полезные фрукты для детей: список, нормы потребления, противопоказания
Фрукты богаты витаминами, минералами и клетчаткой, что делает их незаменимой частью здорового рациона питания для детей. В статье мы рассмотрим 15 самых полезных фруктов, и расскажем об их влиянии на здоровье ребенка.
ТОП-15 лучших фруктов для детского питания
Фрукты можно использовать в качестве перекуса, заменять ими конфеты и сладости. Они богаты витаминами различных групп: А, В, С. В их составе есть йод, цинк, железо, селен, а также макроэлементы, такие как фосфор, натрий, кальций, магний.
Лучше выбирать фрукты по сезону, так как в качестве импортных продуктов можно сомневаться. Давайте ребенку разные фрукты, не нужно зацикливаться только на яблоках или бананах.
Твердые фрукты полезно и приятно грызть, это развивает зубы и десны. Фрукты желательно употреблять в свежем виде, но для разнообразия можно запекать.
Грейпфрут
Грейпфрут считается очень полезным за счет содержания ударной дозы витамина С, минералов, эфирных масел, клетчатки и фитонцидов. Фитонциды способствуют подавлению роста и развитию бактерий в организме ребенка, а клетчатка – нормальной работе желудочно-кишечной системы.
Благодаря большому количеству витамина С, грейпфрут борется с болезнями и инфекциями, помогает при простудных и вирусных заболеваниях. Его регулярное употребление поддержит организм ребенка в период весеннего и осеннего авитаминоза.
Грейпфрут рекомендуется включать в состав диеты малышей с заболеваниями сердечно-сосудистой системы. Витамин В помогает регулировать работу нервной системы ребенка. Этот фрукт повышает выносливость, помогает бороться с сонливостью и вялостью.


Единственный недостаток грейпфрута для детей – горечь во вкусе. Но содержится она не во всем фрукте, а только в перегородках, пленочках. Сама мякоть – сладкая и сочная, приятная на вкус.
Употреблять грейпфрут лучше в свежем виде, можно добавлять его в фруктовые салаты или делать сок. Но будьте осторожны с соком – большая концентрация витамина С может вызвать аллергические высыпания и раздражение слизистой оболочки желудка. Смешивайте концентрированный сок с водой.
Яблоки
О пользе яблок не слышал только ленивый: «Кто яблоко в день съедает, у врача не бывает», – говорится в известной поговорке. Яблоки богаты витаминами С и В, железом, калием, антиоксидантами, пектинами и клетчаткой.
Пектин помогает выводить из организма ребенка токсичные вещества, очищать его. Также он способствует нормализации работы органов желудочно-кишечного тракта, улучшает аппетит.


Благодаря железу, яблоки улучшают состав крови ребенка и назначаются при детской анемии. В яблоке много витамина С, поэтому они помогают бороться с вирусными и простудными заболеваниями. Благодаря содержанию витамина В6, способствуют крепкому сну ребенка.
Большинство полезных веществ содержится в кожуре и семечках яблока. Лучше давать его ребенку целиком, или порезав на дольки.
Лимон
Лимоны отличаются резким кислым вкусом, поэтому включить их в детский рацион непросто. Но оно того стоит: лимон занимает почетное первое место среди фруктов по содержанию витамина С. Он убьет любую простуду на начальном этапе, вы сможете избежать употребления антибиотиков и прочих лекарств.
Лимон обладает антибактериальным и антивирусным действием благодаря витамину С и фитонцидам, которые выводят токсичные вещества из организма и борются с инфекциями. Благодаря высокой концентрации витаминов в лимоне, он поддерживает иммунитет ребенка, помогает избежать болезней в период авитаминоза.


Врачи рекомендует включать лимон в рацион ребенка не раньше, чем с 1 года. Можно посыпать лимон сахаром и добавлять в чай, употреблять в виде разбавленного водой сока. Но будьте внимательны: при включении лимона в рацион, следите за всеми изменениями в организме ребенка. Как и любой цитрусовый фрукт, он является сильным аллергеном и может вызвать раздражение желудка.
Банан
Бананы прочно вошли в наш ежедневный рацион. Этот фрукт богат клетчаткой, витаминами С и В, аминокислотой триптофан, а также кальцием, железом, калием.
Благодаря содержанию витаминов группы В бананы полезны для нервной системы. Они способствуют выработке гормона счастья эндорфина – из-за аминокислоты триптофана. Бананы способствуют улучшению работы органов желудочно-кишечного тракта, помогают при болезнях сердечно-сосудистой системы.
Банан – калорийный фрукт, следует ограничить его употребления до 1 штуки в день, если у вашего ребенка есть лишний вес. Придется исключить его из рациона, если на него обнаружена аллергия.


Апельсин
Апельсин – фрукт, богатый на содержание витаминов, минералов, анитоксидантов. В 100 г апельсина содержится ежедневная норма витамина С для взрослого человека.
Апельсин считается лидером по эффективности в борьбе с простудой и гриппом. Он станет надежным помощником ребенку в период эпидемий и авитаминоза. Салициловая кислота поможет снять жар, если все-таки заболели, улучшает иммунитет.
Апельсины лучше есть свежими, можно употреблять свежевыжатый сок, при отсутствии аллергии. Но сок содержит меньше клетчатки, чем целый фрукт, и сохраняет свое полезное действие только в течение 30 минут.


Груша
Груша – это вкусный и полезный фрукт с высоким содержанием витаминов группы В. Он содержит аскорбиновую кислоту, кальций, натрий, железо, фосфор и магний. Является источником клетчатки, которая помогает работе органов желудочно-кишечного тракта.
Аскорбиновая кислота в составе груши поможет справиться с различными простудными заболеваниями: снизить температуру, облегчить симптомы. Организм сможет самостоятельно бороться с вирусом.
Груши можно употреблять в целом виде, нарезать на дольки, добавлять в компот.


Ананас
Ананас – не самый привычный фрукт для жителей России, в магазинах мы чаще видим зарубежные продукты. Он богат витаминами группы В и С, особыми веществами алкалоидами, полезными кислотами и минералами.
Благодаря своему минерально-витаминному комплексу, а также аскорбиновой кислоте в составе, ананасы помогают бороться с вирусными и простудными заболеваниями. Ананас содержит вещество бромелин – оно помогает бороться с лишним весом, улучшая метаболизм и ускоряя процесс расщепления жиров.
Если у ребенка есть лишний вес, ананас поможет от него избавиться.
Фрукт стимулирует пищеварение и помогает выводить из организма вредные вещества. Лучше покупать свежие сочные фрукты, а не консервированные – в них слишком много сахара.


Мандарин
Это просто кладезь полезных веществ, минералов и аминокислот. Он богат витаминами групп А, В, С и D, магнием, железом, кальцием и натрием.
Мандарины улучшают работу сердечно-сосудистой, нервной и пищеварительной системы, способствуют концентрации внимания и заряжают энергией. Фрукт помогает избавиться от бессонницы, диареи, депрессии.
Мандарины отлично борются с простудными заболеваниями и инфекциями, облегчают течение болезни, повышают иммунитет. Они укрепляют зубы и кости ребенка, повышают настроение, утоляют жажду, снижают температуру.
Включая мандарины в рацион ребенка, нужно внимательно следить за реакцией его организма, мандарин – это сильный аллерген. Лучше не давать ребенку фрукт раньше 1 года.


Абрикос
Абрикос – источник витаминов группы А, В и С, минералов, фосфора и пектина. Этот плод помогает справиться с инфекционными и вирусными заболеваниями, нормализует работу кишечника, помогает работе поджелудочной железы, почек, повышает иммунитет.
Абрикосы ускоряют метаболизм и регенерацию клеток, помогают заживлению ранок на теле. Они богаты железом, поэтому их включают в рацион детей с анемией или для ее профилактики.
Можно употреблять абрикосы в свежем виде, сушеном, варить из него компот и делать варенье или джем.


Хурма
Хурма – щедрый источник витаминов и минералов для детского организма. Обладает вяжущим эффектом. Богата витаминами групп А, С и Р, каротином, йодом, железом.
Хурма способствует улучшению зрения, является природным энергетиком, заряжает вашего ребенка бодростью и энергией на весь день. Помогает бороться с вирусными инфекциями, укрепляет сердечно-сосудистую систему, улучшает работу нервной системы. Благодаря большому содержанию йода хурма полезна и для эндокринной системы ребенка.
Хурму не стоит давать ребенку раньше 3 лет, ее вяжущие свойства могут спровоцировать непроходимость кишечника. После введения хурмы в рацион, внимательно следите за состоянием ребенка и отмечайте любые изменения в его организме.


Слива
Сливы богаты витаминами групп В, Е и Р, железом, фосфором, кальцием, пектином и йодом. Их состав помогает работе желудочно-кишечной, эндокринной и нервной системы вашего ребенка. Она также укрепляет кости и зубы.
Фрукт улучшает пищеварение и аппетит, способствует образованию эритроцитов в крови, укрепляет печень и почки, стенки сосудов. Сливы можно использовать для понижения температуры тела при простуде или гриппе.
В большом количестве сливы могут вызвать диарею. Следите, чтобы ребенок не съел слишком много.
Оптимальный возраст ребенка для введения в его рацион слив – 8-9 месяцев, не раньше. Можно делать из них пюре, сок, а также добавлять в десерты.


Вишня
Вишня считается королевой фруктов и богата по составу витаминами групп А, С и Е, железом, фосфором, магнием, кальцием, пектином, аскорбиновой кислотой.
В составе вишни есть кумарин, который способствуют улучшению качества крови. Он уменьшает ее вязкость и используется в качестве профилактики образования тромбов. Пектины улучшают работу органов желудочно-кишечного тракта, витамины группы С борются с простудными и вирусными заболеваниями.
Аскорбиновая кислота повышает иммунитет и облегчает симптомы простуды и гриппа. Вишня может повысить эффективность медицинских препаратов при лечении эпилепсии у детей.
Детям вишня может показаться слишком кислой, можно варить из нее варенье и джем с добавлением сахара, компоты и морсы.


Черешня
Черешня содержит витамины Е, С, Н, Р и группу В, микро и макроэлементы – калий, кальций, фосфор, медь, йод, цинк и другие. Черешня поднимает иммунитет и придает вашим детям заряд бодрости и энергии.
Она помогает работе сердца, поддерживает правильный сердечный ритм, укрепляет стенки сосудов. Являясь природным антиоксидантом, черешня выводит вредные и токсичные вещества из организма. Высокое содержание витамина С и аскорбиновой кислоты ускоряет процесс выздоровления от простуды или гриппа.
Черешня является сильным аллергеном, поэтому после того, как ввели ее в рацион ребенка, внимательно следите за его реакцией. Можно начинать пробовать давать черешню ребенку с 8-9 месяцев в виде сока, компотов или морсов.


Виноград
Ученые до сих пор не могут определиться: виноград – это ягода или фрукт? Его называют винной ягодой, но мы привыкли воспринимать его, как фрукт. Виноград богат витаминами групп А, В, С и D, кальцием, фосфором, аскорбиновой кислотой, калием и магнием.
Виноград оказывает общий оздоровительный эффект, держит иммунитет в тонусе, полезен для дыхательной системы организма. Ягода (или все же фрукт) благотворно влияют на процесс пищеварения, однако, важно не злоупотреблять – в больших количествах виноград может стать причиной кишечного расстройства и диареи.
Укрепляет нервную систему, способствует более легкому прохождению стрессовых ситуаций. Положительно сказывается на умственной деятельности, его эффект можно сравнить с шоколадом.


Виноград – калорийный продукт, не стоит им злоупотреблять, особенно детям с лишним весом.
Рекомендуют вводить в рацион малыша не раньше 2 лет. В основном, это связано с нагрузкой на органы пищеварительного тракта. Давайте виноград понемногу, внимательно следя за реакцией организма.
Персик
Богат яблочными и лимонными кислотами, витаминами групп С, В и Е, каротином, пектином и другими полезными веществами. Способствует хорошей работе органов пищеварительного тракта, сердечно-сосудистой системы, а также нервной и защитной.
Вещества, содержащиеся в персике, способствуют укреплению мышечного корсета ребенка и его скелета. Благодаря цинку и фосфору внутренние органы будут развиваться правильно. Персик отлично помогает бороться с простудами и вирусными инфекциями.


С какого возраста детям дают фрукты?
Приучать малыша к фруктам прямо с пеленок – не самая лучшая затея. Они могут раздражать еще не окрепший кишечник, вызывать аллергическую сыпь. Вводите фрукты в рацион ребенка постепенно, примерно с 8-9 месяцев. Начинать стоит с 1/2 ч. л. сока. Если никакой отрицательной реакции не наблюдается, можете продолжать.
Можно вводить пюре из фруктов, которые подходят вашему ребенку. Позднее, когда начинают лезть первые зубы, можно постепенно давать фрукты кусочками. Это поможет укрепить зубы и десны. Фрукты и ягоды, которые являются сильными аллергенами, лучше оставить на 2-ой год жизни малыша.
Давать ли ребенку экзотические фрукты?
Учеными и врачами давно доказано, что организм ребенка лучше реагирует на продукты той местности и региона, в которой он вырос. То есть начинать прикорм лучше с отечественных яблок и груш. Даже бананы и апельсины лучше не давать до 2-х лет.
Не стоит давать экзотические фрукты – манго, папайю или личи, с раннего возраста. Лучше дайте организму малыша окрепнуть, пусть его пищеварительная система работает полноценно и правильно. Не нужно устраивать ей сюрпризов в виде непривычных фруктов, по крайней мере до 4-5 лет.
Фрукты способствуют гармоничному и здоровому развитию детского организма, потому что содержат в составе большое количество витаминов и минералов. Но не стоит забывать, что чрезмерное употребление любого фрукта может вызвать аллергию и другие неприятные последствия. Во всем нужно соблюдать меру.
Вред и польза грейпфрута – как выбирать и есть грейпфрут правильно
Этот субтропический фрукт сегодня занимает ведущее место на мировом фруктовом рынке. Плод очень полезен и обладает низкой калорийностью. Внешне плоды грейпфрута похожи на плоды апельсина, но на вкус они горьковаты и кислы. Получился цитрусовый фрукт из-за скрещивания помело и апельсина.
Рассмотрим, чем же привлекает грейпфрут.
Основные виды грейпфрута
Перечислим самые распространенные и полезные виды, которые привозят в Россию:
- Дункан — мякоть этого сорта белого цвета. Плод имеет много косточек. На вкус приятен.
- Марш — не имеет косточек. По вкусу его мякоть кисло-сладкая, ароматная и сочная.
- Красный грейпфрут — Самый полезный. Его кожура ярко оранжевого оттенка с красными вкраплениями. Мякоть – розового или темно-красного цвета, сладкая, но имеет привкус горечи. Плод без косточек.
- Пламя — этот фрукт тоже без косточек. Его кожура гладкая, в отличие от предыдущих сортов. Она имеет желтый цвет с красными пятнами. Мякоть чаще всего красная и даже бардовая, очень сладкая и полезная.
- Оробланко — грейпфрут этого сорта по размеру самый маленький. Его кожура толстая. Мякоть обладает белым цветом, на вкус она очень нежная и сладкая. В нем нет косточек.
В мире есть 20 сортов этого цитрусового фрукта. Их подразделяют по цвету мякоти – красные, белые и желтые. Отметим, чем краснее оттенок — тем слаще и вкуснее плод.
Состав, калорийность, пищевая ценность грейпфрута
В 100 г мякоти грейпфрута содержится:
- 0,7 г. белков.
- 0,2 г. жиров.
- 6,5 г. углеводов.
- 88,8 г. воды
- 1,8 г. пищевых волокон, в том числе и клетчатки.
- 1,5 г. органических кислот.
Витамины:
- 0,02 мг. – бэта-каротина.
- 45 мг. – С.
- 0,3 мг. – Е.
- 3 мкг. – А.
- 0,2 мг. – РР.
- 0,05 мг. – тиамина (В1).
- 0,03 мг. – рибофлавина (В2).
- 0,03 мг. – В5.
- 0,04 мг. – В6.
- 3 мкг. – фолиевой кислоты (В9)
Микро и макроэлементы:
- Калий – 184 мг.
- Кальций – 23 мг.
- Фосфор – 18 мг.
- Натрий – 13 мг.
- Магний – 10 мг.
- Железо – 0,5 мг.
- Зола – 0,3 г.
Калорийность грейпфрута – 35 ккал., а грейпфрутового сока – 38 ккал. Отметим, что один грейпфрут весит примерно 130 грамм и содержит 45,5 ккал.
Чем полезен грейпфрут, сок грейпфрута?
Грейпфрут положительно влияет на организм человека.
Польза
- Нормализует работу ЖКТ. Возбуждает аппетит и стимулирует процесс переваривания пищи.
- Полезен при сердечнососудистых заболевания. Фрукт снижает холестерин. Сок такого воздействия не оказывает.
- Снижает давление и способствует профилактике атеросклероза.
- Применяется при расстройствах печени. Грейпфрут очищает печень, кровь и лимфу от шлаков и токсинов. Он устраняет камни из желчного пузыря и избавляет от болей.
- Восполняет тонус организма, восстанавливает силы после умственной и физической нагрузки.
А грейпфрутовый сок
- Является жаропонижающим и противовоспалительным средством из-за входящего в состав витамина С.
- Хороший антидепрессант. Успокаивает и помогает заснуть.
- Снижает вес.
- Снимает проявления токсикоза и возвращает аппетит.
Вред грейпфрута и противопоказания
Несмотря на пользу грейпфрута, его следует употреблять не всем.
Грейпфрут и сок из него противопоказаны
- Людям, принимающим препараты, которые понижают давление, так как цитрусовый фрукт сам быстро снижает его.
- Тем, кто страдает аллергией, так как фрукт сильный аллерген.
- Страдающим повышенной кислотностью, гастритом, язвой желудка и двенадцатиперстной кишки, колитами, гепатитом, остром нефрите и другими воспалительными заболеваниями ЖКТ. А причина – плод раздражает почки и слизистую оболочку желудка.
- Людям, имеющим тонкую зубную эмаль, так как фрукт истончает ее. После употребления грейпфрута, врачи советуют прополоскать рот водой.
- Грудничкам и детям до 3 лет.
Грейпфрут и сок грейпфрута в рационе детей, кормящих матерей, беременных женщин, аллергиков, диабетиков – SF отвечает на все вопросы
Когда и сколько можно давать грейпфрут и сок грейпфрута детям?
- Лучше не давать детям до 3 лет этот фрукт. Он может вызвать сильнейшую аллергическую реакцию.
- Грудничкам вообще он противопоказан.
- Детям старшего возраста стоит начинать кушать грейпфрут малыми дозами.
- В день можно съесть максимум 1 грейпфрут или выпивать 100 мл сока.
Можно ли есть грейпфруты беременным женщинам?
- Беременным грейпфрут полезен. Он не навредит будущему малышу и принесет в организм много витаминов и важных веществ.
- В день разрешено съедать половинку плода или, максимум, стакан сока.
- А еще грейпфрут помогает справиться с токсикозом и улучшает аппетит, а также успокаивает и снимает раздражение.
Читайте также: Питание беременной женщины по месяцам — полезные и вредные продукты
Полезны ли грейпфруты и сок грейпфрута кормящей матери?
Грейпфруты – сильный аллерген. Не стоит употреблять его кормящим матерям, так как он может нанести вред малышу. Может появиться сыпь, кашель, насморк, оттек у малыша.
Можно ли грейпфруты и сок грейпфрута диабетикам?
- Диабетикам этот цитрусовый фрукт полезен. Он снижает уровень сахара в крови и нормализует работу кровеносной системы.
- Его стоит употреблять отдельно от любых лекарственных препаратов.
При каких видах аллергии грейпфруты аллергикам противопоказаны?
Если вы имеете пищевую аллергию (в частности — аллергию на цитрусовые), то вам лучше отказаться от употребления грейпфрута. Может появиться крапивница, насморк и даже кашель.
Читайте также: Гипоаллергенные диеты для взрослых и детей — разрешенные и запрещенные продукты при аллергии
Грейпфруты в нашем меню
Как правильно покупать грейпфрут?
При выборе вкусного, спелого и полезного грейпфрута обратите внимание на несколько критериев:
- Плод должен быть целым и мягким/
- Кожура должна быть яркой. Чем ярче фрукт, тем больше в нем бэта-каротина, и тем больше его сладость.
- Вес должен быть большим, именно тогда плод будет сочным.
Как правильно чистить грейпфрут?
Употребление грейпфрута у многих составляет проблему из-за неумения его чистить. Но если знать, как правильно это сделать, то проблема быстро решится.
Сделайте несколько продольных разрезов ножом, снимите кожуру и порежьте на части плод, отчищая от белой кожицы между дольками (кстати — она горчит, но обладает полезными свойствами).
Блюда с грейпфрутом
Существует много рецептов блюд, приготовленных из грейпфрута. Вот некоторые из них, самые вкусные:
 Грейпфрутовый фреш
Грейпфрутовый фреш- Сорбет из грейпфрута
- Салат с курицей и грейпфрутом
- Мультифруктовый сок
Правила хранения грейпфрута
- Если у вас остался грейпфрут или сок, уберите его в холодильник. Чем спелее плод, тем меньше он будет храниться.
- А вообще, этот фрукт не рекомендуют долго хранить, так как улетучиваются полезные свойства. После 10 дней хранения ваш грейпфрут станет невкусным, потеряет аромат и засохнет.
В какое время года грейпфрут полезнее?
Отметим, что грейпфруты полезнее всего кушать зимой. Иммунная система может быть ослаблена, а витамин С восстановит ее и спасет от заболеваний.
Как использовать цедру грейпфрута в меню?
Цедра грейпфрута тоже полезна. Ее используют в приготовлении пищи.
Вот один интересный рецепт с цедрой грейпфрута:
- Порезать большими кусками кожуру и прокипятить 10 минут.
- Слить воду, дать остыть ей и порезать на мелкие кусочки.
- В кастрюлю вливаем 1 стакан яблочного сока и 2 стакана сахара. Доводим до кипения и кладем туда цедру.
- Смесь должна быть густой. Выложите на пергаментную бумагу получившиеся мармеладки. Их еще называют цукатами.
Заметьте, что сушить в духовке грейпфрут нельзя. Он потеряет свой аромат и вкус.
Помогают ли грейпфруты похудеть?
 Грейпфруты имеют низкую калорийность и расщепляют жиры в нашем организме. Употребляя один грейпфрут в день, вы заметите, как лишние килограммы будут уходить, а кожа станет упругой.
Грейпфруты имеют низкую калорийность и расщепляют жиры в нашем организме. Употребляя один грейпфрут в день, вы заметите, как лишние килограммы будут уходить, а кожа станет упругой.
Самый эффективный рецепт для похудения – десерт из холодного грейпфрута. Перемелите мякоть 1 грейпфрута в блендере и добавьте разогретый мед, 1 столовую ложку.
Кушать десерт рекомендуют после приема пищи. В данном блюде содержится пектин и ликопен, выводящие из организма шлаки, токсины, и нормализующие обмен веществ.
Диета с грейпфрутом:
- Распространенной и действенной диетой, при которой можно сбросить до 5 кг за 2 дня, является диета грейпфрут с яйцом. В день вы можете скушать только 4 яйца и 4 грейпфрута.
- Не запрещены чай, кофе и вода.

 Грейпфрутовый фреш
Грейпфрутовый фреш Кашель может возникать в самых разных ситуациях и причины этому тоже могут быть разные. Не всегда сухой кашель является симптомом аллергии, а мокрый – простуды. В медицине известно достаточно большое количество разных причин, которые могут его вызывать.
Кашель может возникать в самых разных ситуациях и причины этому тоже могут быть разные. Не всегда сухой кашель является симптомом аллергии, а мокрый – простуды. В медицине известно достаточно большое количество разных причин, которые могут его вызывать. Как лечить сердечный кашель – знает только врач, ведь в данном случае все причины именно в работе сердца или возможных его недостатках. Уже при первом же приступе, когда болит сердце и появляется кашель, необходимо обязательно обращаться за помощью в больницу. Изначально потребуется осмотр кардиолога и, скорее всего, нужно будет сделать кардиограмму. После это врач вам назначит соответствующие меры лечения. Это может быть медикаментозное лечение препаратами, соблюдение режима дня и устранение всех вредных привычек.
Как лечить сердечный кашель – знает только врач, ведь в данном случае все причины именно в работе сердца или возможных его недостатках. Уже при первом же приступе, когда болит сердце и появляется кашель, необходимо обязательно обращаться за помощью в больницу. Изначально потребуется осмотр кардиолога и, скорее всего, нужно будет сделать кардиограмму. После это врач вам назначит соответствующие меры лечения. Это может быть медикаментозное лечение препаратами, соблюдение режима дня и устранение всех вредных привычек.

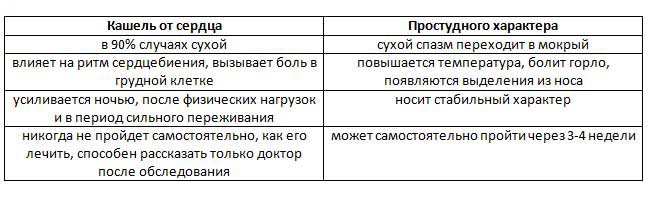
 Сухой упорный кашель. Он вызывает раздражение слизистой и наблюдается в основном при застое крови в легких. Этот признак никак не связан с физическими нагрузками, но особенно ярко проявляется в ночное время суток.
Сухой упорный кашель. Он вызывает раздражение слизистой и наблюдается в основном при застое крови в легких. Этот признак никак не связан с физическими нагрузками, но особенно ярко проявляется в ночное время суток.


















 Куриные желудки (или пупки) являются той частью тушки домашней птицы, которая относится к субпродуктам. Запах и вид у них специфический, но благодаря правильной технологии приготовления блюдо получается сочное и вкусное.
Куриные желудки (или пупки) являются той частью тушки домашней птицы, которая относится к субпродуктам. Запах и вид у них специфический, но благодаря правильной технологии приготовления блюдо получается сочное и вкусное.








 [1], [2]
[1], [2]





 У большинства людей опорожнение пищеварительного тракта происходит один или два раза за сутки. Частота единожды за пару дней также не считается отклонением.
У большинства людей опорожнение пищеварительного тракта происходит один или два раза за сутки. Частота единожды за пару дней также не считается отклонением.






































 Баланит и баланопостит. Какие причины? Какие симптомы? Как лечить?
Баланит и баланопостит. Какие причины? Какие симптомы? Как лечить?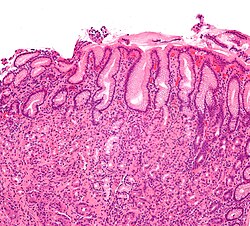 Микрофотография слизистой оболочки желудка больного хеликобактерным гастритом
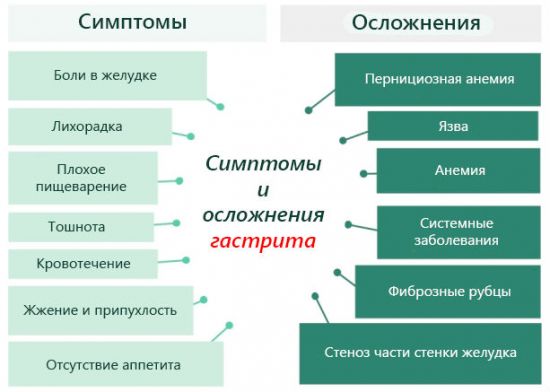
Микрофотография слизистой оболочки желудка больного хеликобактерным гастритом