Можно ли ходить в баню при гриппе или ОРВИ?

Издревле считается, что баня полезна для человека, особенно в зимний период, когда на улице холодно и люди чаще болеют простудными заболеваниями.
Баня при гриппе, может оказать как положительное влияние, так и навредить. Например, при температуре заболевшему она категорически запрещена, но в начале простуды горячий воздух поможет прогреть организм.
Польза посещения бани при гриппе или ОРВИ
Известно, что терапевтический эффект от времени проведённого в бане или сауне основывается на постепенном прогревании всего тела, происходит активизация потоотделения, вместе с ним выводятся токсины, прочие продукты распада. Когда повышается температура тела запускается защитный механизм, повышается выработка лейкоцитов. Лейкоциты же уничтожают вирусы, большое их количество помогает быстрому выздоровлению.
Также при посещении сауны можно использовать разнообразные лечебные масла, травы, делая ингаляции, растирания.

Повышенная влажность воздуха создаёт такой же пар, то есть он обеспечивает безопасную ингаляцию, эффективно очищает бронхи, лёгкие от накопившейся слизи, бактерий, вирусов.
Ещё горячий пар помогает раскрыть даже самые мелкие поры, удалив из них грязь, а вместе с ней микробы. Высокие температуры в небольшом помещении значительно улучшат циркуляцию крови, помогут избавиться от токсинов. Укрепляются суставы, у человека проходит усталость, напряжение. Именно поэтому посещать баню стоит лишь на начальной стадии простуды, когда человек чувствует ломоту в теле, заложенность носа, общую слабость.
Если процедуры провести по правильной технологии, то сауна станет хорошей профилактикой заболеваний горла, носа. Однако, запрещается делать обливания, тем более холодной водой, после выхода из парной можно облиться тёплой водой, дольше отдыхать между посещениями, обернувшись простынёй или закутавшись в махровый халат, а самое главное как можно чаще и больше пить жидкости. Употреблять лучше чай с травами или продуктами, желательно усиливающими потоотделение, например, с листьями малины, смородины, мёдом, малиновым вареньем.
Также важно ориентироваться на собственное самочувствие, чтобы избежать нагрузки на организм. Нужно заходить париться лишь через 10 — 15 минут, сначала приняв тёплый душ. Не стоит садиться возле печки, лучше выбрать место подальше, ведь организм необходимо прогреть равномерно, постепенно.
При плохом самочувствии нужно немедленно покинуть парилку, дать организму остыть. Ещё можно надевать специальную войлочную шапку, она защитит голову от перегрева, а для восполнения жидкости, после парной стоит употреблять помимо воды травяные чаи, настои, добавляя мёд, сушёные ягоды, листья, лимон.

Противопоказания для посещения бани
Эффект от бани при орви может быть также негативным. Например, если повысилась температура, значит, болезнь уже достигла острой стадии развития. Именно тогда инфекция, спровоцированная вирусами или бактериями, сильно развивается, а при высокой температуре и влажности она только усилится, спровоцировав серьёзные осложнения — ангину, пневмонию, бронхит. Воздействие пара создаст нагрузку на сердце и сосуды, которые довольно ослаблены когда болеет человек.
Ещё стоит исключить баню, если простуда длится более пяти дней, поскольку это может спровоцировать ухудшение ситуации. Сильные головные боли также являются поводом отказаться от посещения бани, так как горячий пар может привести к обморочным состояниям.
Важно исключить сауну при возникновении герпеса на губах. Высокая температура, пар лишь ухудшат распространение герпеса.
При посещении бани стоит исходить из особенностей организма каждого отдельного человека, ведь некоторые ходят в сауну довольно часто, а другие всего несколько раз за год, поэтому один человек проводит спокойно в парной час, другому хватит пары минут для первого раза.
Эффективные банные процедуры при гриппе
Чтобы помочь организму справиться с простудными заболеваниями существуют рецепты банного лечения. Например, ингаляции с травами, растирания маслами, массаж, употребление лечебных напитков являются хорошей профилактикой уберечь организм от вирусов.
Банные процедуры в оздоровительных целях может позволить себе каждый, достаточно периодически посещать баню, чтобы укрепить иммунитет, закалить организм, подготовить его к зимнему периоду.
Массаж банным веником
Самое популярное и простое — это посещение парилки с банным веником, им же делается массаж всего тела. Он улучшает кровообращение, выводит токсины, шлаки, помогает ускорить обмен веществ.
Веники бывают дубовыми, липовыми, берёзовыми, эвкалиптовыми, можжевеловыми, даже хвойными. Липа поможет снять усталость, выведет мокроту, эвкалипт устранит кашель, насморк, хвойный веник улучшит давление, очистит воздух от микробов.

Ингаляции
Прогретый воздух в совокупности с высокой влажностью отлично справится с мокротой в бронхах, лёгких, поможет вылечить кашель, насморк, першение. Эффект улучшат ингаляции с маслами, например, эвкалиптовым, апельсиновым, можжевельника, пихтовым. Достаточно перемешать около десяти капель с литром воды, а потом поливать этим составом периодически печь или использовать специальный автоматический испаритель. Эфирные масла многократно увеличивают пользу ингаляций.
Некоторые раскладывают свежие травы прямо на скамьях парилки, можно их заварить, облить стены, камни, но нужно следить, чтобы камни были не слишком разогреты, иначе останется лишь горелый запах от трав.

Растирания
Чтобы повысить потоотделение делают растирания применяя различные эфирные масла, мёд, соль. Можно сделать из этих ингредиентов смесь, чтобы удобнее было наносить на тело. Лучше делать растирания круговыми несильными движениями.
Баня при гриппе и простуде в самом начале простудного заболевания окажет благотворный эффект, укрепит организм на будущее, поможет иммунитету справиться с нагрузкой в период эпидемий орви.
bezgrippa.com
Баня при гриппе опасна или полезна?
Текст: Наталья Сошникова
Нередко можно услышать, как русскую баню называют чуть ли не панацеей от тысячи болезней. А как насчет гриппа: опасна ли баня при гриппе или наоборот – полезна и помогает победить вирус?
Даже заядлым любителям русской бани стоит взять за правило: когда температуры еще нет, или ее уже нет — баня при гриппе помогает быстрее поправиться. Если же температура есть — из дома с таким гриппом лучше никуда не ходить, и тем более — в баню.
Прежде чем описывать все плюсы и минусы использования бани при гриппе, стоит упомянуть о главном: большинство врачей придерживаются мнения, что на самых ранних стадиях развития гриппа или простуды поход в баню может значительно облегчить путь к выздоровлению. И чуть ниже мы расскажем, на чем основано это убеждение. Но если ваш грипп затянулся, перерос в среднюю или тяжелую степень тяжести, или “оброс” осложнениями – то посещение парилки может окончательно добить болезнь, но – увы! – вместе с вами. Итак, запомните: при запущенном гриппе или простуде ни о какой бани не может быть и речи.
Баня при гриппе: аргументы “за”
Итак, как уже было сказано, на ранних этапах развития гриппа, едва только вы почувствовали первое недомогание, отнюдь не лишним будет сходить в баню. Потому что:
- Пар в парилке, особенно если его сдобрить эфирными маслами лаванды, пихты, эвкалипта или ментола, отлично помогает освободиться от заложенности носа и от кашля. Получается своего рода глубокая ингаляция с маслами, в результате которой дыхательные ходы прочищаются, мокрота размягчается и выходит.
- Баня обладает потогонным эффектом, что весьма полезно на ранних стадиях гриппа или простуды. Чтобы усилить его, после парилки, завернувшись в теплый уютный халат, попейте чаю с травами. Наилучший выбор – липовый цвет, ромашка, чабрец. Также можно добавить в чай малину, сок лимона и мед.
- При использовании веника тонизируется весь организм. Ткани распариваются, сосуды расширяются, кровь циркулирует быстрее, снабжая все клетки организма не только кислородом, но и иммунными “защитниками”. Таким образом повышаются защитные функции организма, и баня при гриппе становится катализатором для выздоровления. При простуде лучше всего использовать березовый веник.
Баня при гриппе: аргументы “против”
Однако далеко не всегда баня при гриппе или простуде оказывает положительное влияние на организм. Бывают случаи, когда воздействие бани или сауны, наоборот, может вызвать осложнения гриппа. Например:
- Высокая температура в парной усиливает нагрузку на сердце и сосуды, которые и так во время гриппа и простуды изрядно ослаблены. Поэтому, если ваша температура перешла рубеж в 37 градусов, пусть в баню вам на время закрыт. Если вы, конечно, не стремитесь на себе узнать все нюансы такого страшного заболевания, как инфаркт и ему подобные.
- Баня при затяжном гриппе обостряет не только симптомы самого гриппа (ведь организм уже изрядно ослаблен, вирусы уже «обжились» в нем, и в жаркой среде они начинают размножаться быстрее), но и другие, хронические, заболевания. Астма, аллергия, пневмония или бронхит могут дать о себе знать неожиданно и сразу в тяжелой форме.
- Нередко протекание гриппа сопровождается головными болями. Баня способна спровоцировать усиление этого симптома, и добавить еще и головокружение.
Подводя итоги, не лишним будет еще раз повторить: при затяжном гриппе или простуде от бани стоит отказаться – риск усилить болезнь или приобрести другие недуги слишком велик. Баня при гриппе показана только на самой ранней стадии болезни или, наоборот, уже на пороге выздоровления. А также в качестве профилактики.
www.woman.ru
Можно ли мыться и париться при вирусном заболевании и гриппе
Баня уже давно не является только помещением для принятия гигиенических процедур. Ныне это равносильный метод борьбы с разными недугами, поэтому идти в баню нужно, стоит лишь придерживаться некоторых правил.
Содержание статьи
Лечение баней

Лучше всего лечатся в бане простудные заболевания. В чем заключается ее целительная сила? В равномерном прогревании всего организма, обильном потоотделении, выведении токсических веществ. Если температуру тела повысить на 2˚С на время банной процедуры, включаются защитные силы тела и возрастает производство лейкоцитов, которые обезвреживают вирусы и болезнетворные микроорганизмы. С увеличением выработки лейкоцитов быстрее наступает выздоровление.
Главным плюсом является влияние пара и горячей воды на организм, но посещать баню следует строго до или после острой стадии заболевания.
Лечебное действие:
- расширение пор на коже и удаление болезнетворных бактерий путем воздействия горячего пара;
- улучшение кровообращения вследствие очищения крови;
- производство организмом большего числа лейкоцитов, уничтожающих патогенные бактерии;
- освобождение дыхательных путей от накоплений слизи под влиянием влажного пара;
- лечение ломоты в суставах, что является типичным симптомом ОРВИ.
Итог – возобновление свободного и легкого дыхания, а иногда и полное устранение кашля.
Париться или нет при болезни?
У многих возникает вопрос — можно ли при ОРВИ ходить в баню? Ведь это вирусная инфекция, а не обычная простуда.
Баня – отличное средство при ОРВИ только в начале или конце болезни. Повышение температуры свидетельствует о переходе болезни в активную или острую стадию. Организм активно борется с вирусом. Но в то же время — это высокая нагрузка на все органы.
Даже при незначительном повышении температуры пульс становится выше нормы, и самые простые движения отнимают много сил. Пребывание в парилке повышает температуру тела в среднем на 2˚С. Мнение врачей однозначно: при температуре тела выше 37˚С, посещать баню или сауну нельзя.
Париться в бане при вирусном заболевании можно только в самом начале, когда еще болезнь не одолела, но уже появляются такие симптомы, как: слабость, головная боль, боли в суставах, насморк. Тогда и следует пропариться с применением трав, и недуг или отступит, или пройдет в более легкой форме.
Течение болезни зависит как от свойств организма, так и от времени проникновения вируса в организм. При лечении в бане при ОРВИ или гриппе нельзя устраивать закаливающие процедуры. Обливания или окунание в холодную воду при этом не принесут пользу, только усилят болезнь.
После парилки следует мыться теплой водой, больше времени отдыхать, больше пить. Употреблять жидкости следует много, и желательно — травяной чай. Травы используют потогонные. «С потом уходит болезнь» — гласит народная мудрость, недаром бабушки пытались напоить при простуде чаем с медом и малиновым вареньем, ведь это — проверенное средство для усиления потоотделения.
Противопоказания
Когда при ОРВИ посещать баню запрещено? Несмотря на несомненную пользу бани, в некоторых случаях придется от нее отказаться. В противном случае банные процедуры могут навредить.
Запрещено посещать баню в лечебных целях, если:
- Болезнь перешла в острую стадию с высокой температурой, усилилось размножение патогенных организмов. В итоге болезнь будет прогрессировать и часто приводит к серьезным последствиям в виде воспаления легких, бронхита и астмы.
- При температуре более 37˚С наблюдается повышенное сердцебиение, которое под действием горячего банного пара ускоряется еще больше. Это может привести к сбою в работе сердца и даже спровоцировать приступ инфаркта. Баня сильно ослабляет организм и так измученный недугом.
- При головной боли, которая усиливается при влиянии жаркого и влажного воздуха. В итоге может вызвать головокружение или даже потерю сознания.
- При появлении на губах герпеса, что часто наблюдается при ОРВИ. Этот вирус активизируется во влажной и горячей среде.
Можно идти в баню после устранения этих симптомов.
Основным плюсом бани при лечении заболеваний является многообразие процедур.
Массаж

Веник – самый необходимый предмет в бани, выполняет ряд существенных функций. Массаж веником ускоряет кровообращение и содействует усиленному выделению пота, вместе с которым устраняются вредные микроорганизмы.
Банные веники бывают разными, в связи с чем, имеют неодинаковое воздействие.
Березовый. Наиболее популярный вид, имеющий болеутоляющий эффект, который действует на суставы и мышцы. Листья березы благодаря противовоспалительным свойствам способствуют удалению слизи при кашле.
Липовый. Активизирует работу потовых желез, чем достигается обильное потоотделение. Воздействие лечебных веществ, благоприятно сказывается на работе нервной системы.
Дубовый. Действует успокаивающе. Нормализует кровяное давление, предотвращает его повышение, свойственное при высоких температурах. Имеет антибактерицидные свойства. Кроме того, он достаточно крепкий – можно применять несколько раз.
Хвойный. Веники могут быть сделаны из ели, сосны или можжевельника. Выраженный аромат насыщает воздух целебными веществами, которые обеззараживают помещение. Хвойные веники провоцируют обильное потоотделение.
Эвкалиптовый. Незаменимый атрибут при заболевании верхних дыхательных путей. Используют как ингаляционное средство. Для этого ароматический пар из распаренных листьев в распаренном виде глубоко вдыхают через рот или носовые проходы.
Выбрав веник, можно приступить к самому массажу. Лечь на живот. Массаж начинать с легких поглаживаний от пяток до головы с помощью двух веников. Конечной частью листья совершаются легкие подстегивания, темп которых понемногу повышается. После перевертывания на спину такую процедуру делают еще несколько раз. Затем похлестывают поперечные, бедренные и ягодичные мышцы.
Приступают к растяжкам, которые заключаются в одновременном разведении веников в разные стороны. Выходной точкой является поперек. С помощью таких движений совершается растирание всех частей тела. Затем приходит очередь массажа, состоящего в прижимании листьев к поперечной части туловища и продвижению вверх к шейному отделу по обе стороны от позвоночника. Сделать 6 таких повторов.
Последний этап массажа состоит в совершении плавных движений, с применением незначительных усилий до возникновения приятной боли в мышцах. Массажу веником поддаются все части тела и конечности. При насморке — хлестать нагретым веником ступни. По завершению можно попариться или принять теплый душ, после чего делают расслабляющий массаж.
Техника такого массажа:
- Принимается положение на спине, при котором руки располагаются вдоль тела.
- От живота до шеи совершаются легкие поглаживания в течение 4 минут.
- По окончании времени разминаются мышцы груди в направлении от живота до плеч.
- Разминка происходит в положении на животе.
- Сеанс завершается массажем живота дугоподобными движениями.
Растирания. Эти процедуры, благодаря применению лечебных смесей, усиливают потоотделение. Для более результативного лечения ОРВИ готовят растирку, состоящую из меда и соли. Следует равными частями соединить составляющие, после чего втереть смесь в разогретое тело.
Ароматерапия
Самый простой, но результативный метод борьбы с вирусами. При вдыхании влажных паров увлажняется горло, трахеи, бронхи, что приводит к разрежению и отделению мокроты. Для лучшего эффекта применяют эфирные масла, среди которых лечебные хвойные виды – ель, можжевельник, сосна. Хороший эффект дают цветы – лаванда и герань.
Для приготовления раствора из эфирного масла в 1 л воды вносят от 10 до 20 капель концентрата. Количество его зависит от ступеней насыщенности вытяжки. Раствором поливают горячие камни или стены бани.
При увлажнении ароматичной смесью камни по завершению некоторого времени начинают гореть, о чем свидетельствует резкий запах гари. Поэтому лучше окропить стены помещения.
При отсутствии масел лечебный аромат выделяет настой из таких трав – ромашки, мяты, материнки, чабреца. Для этого следует заварить травы в кипятке.
Напитки

Так как потоотделение всегда сопровождается значительной потерей жидкости, важно вовремя восполнять дефицит воды. Итогом этого водовращения будет максимальное очищение организма. Заполнить водный недостаток помогут чаи, а также отвары из лечебных трав, оказывающих потогонное влияние: липа, малина, мята. При ОРВИ помогут: лимон, малиновое варенье, и мед, добавленный в отвары.
Профилактика заболеваний
При посещении бани необходимо непременно следить за своим самочувствием. Задание больного — хорошо прогреть тело, но не слишком нагружать организм, который и так борется с недугом. Не нужно торопиться в парилку. Зайти, раздеться, посидеть 10-15 минут в раздевалке, выпить чайку с лечебными травами. Затем перейти в моющую комнату, обмыться теплой водой. Немного посидеть. Когда температура будет ощущаться комфортно — теплой или прохладной, можно заходить в парную. И там не находиться возле топки. Прогреваться необходимо постепенно и равномерно. Выйдя из парилки, обмыться под теплым душем, укрыться махровой простыней или халатом и снова выпить чай. Иногда может резко понизится давление. В этом случае следует выпить кофе.
Пар, веник, лекарственные травы — вот чем лечат простуду и ОРВИ. Главное — отправляться в баню при первых симптомах заболевания, чтобы не допустить развития острой формы недуга. Такой способ значительно безопаснее и полезнее чем прием множества лекарств ради быстрого выздоровления.
lor-orvi.ru
Можно ли ходить в баню при простуде, гриппе или ОРВИ
Баня – это эффективный способ избавления от различных простудных заболеваний и оздоровления организма.


Ведь, как известно, горячий пар способствует очищению верхних слоев эпидермиса, выведению шлаков и токсинов из организма, улучшению кровообращения и работы внутренних органов.
Если вы задаетесь вопросом, полезна ли баня при простуде, то, по мнению специалистов, подобное посещение однозначно рекомендовано в качестве профилактики и лечения.
Содержание статьи
Польза от банных процедур при простуде
Быстрое выздоровление человеческого организма от гриппа и ОРВИ происходит благодаря протеканию основных физиологических процессов под прямым воздействием высокого температурного режима и повышенной влаги.
Поэтому проведение банных процедур может принести огромную пользу для организма:
- Влажный пар обеспечивает безопасную ингаляцию для эффективного очищения легких и бронхов от скопившейся слизи и вирусов.
- Горячий пар обеспечивает быстрое раскрытие мелких пор на коже и удалению продуктов жизнедеятельности микробов.
- Высокий температурный режим улучшает циркуляцию крови, способствует ее очищению и удалению токсинов.
- Пребывание в помещении с повышенной влажностью укрепляет суставы и связки, снимает мышечное напряжение и усталость.


Противопоказания посещения бани
В большинстве случаев посещение бани оказывает благотворное воздействие на организм, но все же имеются некоторые противопоказания, когда купаться в бане не рекомендуется.
- Если болезнь перешла в острую стадию развития. В этот период вирусная или бактериальная инфекция активно развивается, сопровождается повышением температуры тела больного и может спровоцировать серьезные осложнения – бронхит, пневмонию, астму и т. д. В этом случае горячий пар только усилит чрезмерную нагрузку на сердечно-сосудистую систему человека, которая и без того ослаблена. Можно ли в баню с температурой? Если градусник показывает больше 37 градусов, посещение бани стоит исключить.
- Не рекомендуется мыться при гриппе, если болезнь длится более 5 дней. Это значит, что микроклимат в парной станет благоприятной средой для размножения патогенных организмов, что чревато активацией хронических заболеваний, уже имеющихся у человека.
- При сильных головных болях посещение бани также противопоказано, поскольку горячий пар может привести к усилению болезненных ощущений, вплоть до наступления обморочных состояний.
- При наличии губного герпеса. Высокие температуры и повышенная влажность являются идеальной средой для развития герпеса, поэтому принимать банные процедуры категорически запрещается.
Посещать баню рекомендуется только в начале заболевания и на стадии полного выздоровления.


Эффективные банные процедуры при простудных заболеваниях
Какие банные процедуры наиболее эффективны и полезны в качестве профилактики и лечения простудных заболеваний?
Массаж банным веником
Массаж веником – самый простой и разрешенный способ оздоровления в бане при ОРВИ и гриппе. Процедура способствует улучшению кровообращения, ускорению обмена веществ, выведению шлаков и токсинов.
Чтобы польза от использования банного веника была максимально высокой, важно правильно выбирать подобный инструмент. Рекомендуется отдавать предпочтение веникам из липы, березы, эвкалипта и хвои (можжевеловый, еловый, сосновый или пихтовый).
Веник из липовой листвы выводит мокроту из бронхов и снимает мышечную усталость.
Веник из эвкалипта избавляет от кашля, насморка и першения в горле.
Хвойный веник эффективно дезинфицирует воздух, улучшает потоотделение, способствует нормализации давления.
Важно! Многие задаются вопросом, можно ли мыться и париться в войлочной шапке? Не просто можно, но и нужно, ведь головной убор обеспечит надежную защиту головы от возможного перегрева.


Растирания
Хорошее прогревание в парной способствует улучшению благотворного воздействия от банных процедур и быстрому выздоровлению.
Для усиления потоотделения назначаются лечебные растирания с использованием специальных потогонных средств: медово-солевой смеси в равных пропорциях и готовых разогревающих эфирных масел, которые можно приобрести в аптеке. Подготовленные смеси равномерно наносятся на разогретое тело мягкими круговыми движениями.
Подобная процедура полезна в случае, если больного одолевает сильный кашель или насморк.


Ингаляции
Нагретый и влажный воздух способствует эффективному очищению бронхов и легких, а также избавлению от кашля и насморка. По этой причине рекомендуется баня при кашле с проведением ингаляционных процедур.
Ингаляции с применением натуральных эфирных масел особенно эффективны в борьбе против вирусных и бактериальных инфекций. Они увлажняют дыхательные пути, выводят мокроты, устраняют болевые ощущения.
Для борьбы с простудными заболеваниями используются эфирные масла лаванды, эвкалипта, чайного дерева, пихты, можжевельника, герани, апельсина. Приготовить лечебный раствор для ингаляций достаточно просто: в емкость налить 1 литр воды и добавить 12–18 капель масла.
Зачастую готовым раствором вместо обычной воды поливают печки, а также добавляют в автоматический испаритель.
Нагретые эфирные масла многократно усиливают лечебный эффект.


Лечебные напитки
При посещении парилки в условиях повышенной влажности человек теряет много жидкости.
Для восполнения жидкости и усиления потогонного эффекта рекомендуется принимать специальные травяные чаи. Подобные напитки готовятся на основе натуральных ингредиентов – ромашки, липы, чабреца, мелиссы и мяты. Также в напитки можно добавлять мед, свежие или сушеные лесные ягоды и лимон.
Лечебные напитки предназначены для усиления лечебного эффекта от приема банных процедур, избавления от простуды и быстрого восстановления жизненных сил.
Травяные чаи можно принимать в небольших перерывах между посещениями парной.
Если организм ослаблен, стоит сократить длительность проведения банных процедур, при этом важно соблюдать небольшие перерывы для отдыха и восстановления сил.


Итак, можно ли ходить в баню при простуде? Конечно, можно, если соблюдать рекомендации врача и не пренебрегать имеющимися противопоказаниями.
Эффективное сочетание существующих банных процедур позволяет быстро устранить первые признаки простуды и восстановить силы после полного выздоровления.
При наличии хронических заболеваний, прежде чем посещать баню, рекомендуется получить врачебную консультацию, чтобы избежать неприятных последствий.
sdelatbanyu.ru
когда можно париться и как это делать правильно
«Баня от ста болезней лечит» — так говорили наши деды-прадеды, и именно в банях они и лечились. Но знать нужно как, когда, с чем париться. Знания этих, увы и ах, почти не сохранились. Только обрывочные сведения, и то, что кто-то что-то на себе испробовал. Тем не менее, от некоторых наиболее распространенных заболеваний можно в бане избавиться и сегодня.
На чем основывается терапевтический эффект русской парной? На постепенном и равномерном прогреве организма, на активизации потоотделения, выводе с потом токсинов и продуктов распада из организма. Кроме того, при повышении температуры тела (примерно на 2 градуса за все время процедуры) срабатывает защитный механизм и увеличивается выработка лейкоцитов. А всем известно, что лейкоциты уничтожают вирусы и другие патогенные агенты. Большее количество лейкоцитов — скорейшее выздоровление. На этом, и на воздействии лечебных трав, применяемых при процедуре, основан оздоровительный эффект.
 Лечебный эффект парилки в русской бане основан на высокой влажности и не очень высокой температуре. Потому тело прогревается равномерно, обильно выделяется пот, с которым «выходит» болезнь
Лечебный эффект парилки в русской бане основан на высокой влажности и не очень высокой температуре. Потому тело прогревается равномерно, обильно выделяется пот, с которым «выходит» болезньСодержание статьи
Можно ли в баню с температурой
В этом вопросе все врачи сходятся во мнении: париться можно только человеку с нормальной температурой тела. А нормой считается от 35,5 до 37 градусов.
 В баню можно ходить только с нормальной температурой — не выше 37°
В баню можно ходить только с нормальной температурой — не выше 37°Почему нельзя в баню с температурой? Все очень просто: повышение температуры означает переход заболевания в активную или острую фазу. Организм активно борется с заболеванием, повышая выработку лейкоцитов. Это — повышенная нагрузка на все системы организма. Вы сами, наверное, ощущали, что даже при не очень высокой температуре пульс явно выше нормы, и даже самые несложные действия отнимают массу сил. Нахождение в парилке также повышает температуру, в среднем, на 2°. Вот представьте, у вас 37,5, после парной станет 39,5. Как вы себя будете чувствовать? Вряд ли хорошо. А если еще выше? Это уже может закончиться реанимацией.
Потому ответ однозначен: при температуре выше 37 ходить в парную (баню или сауну) нельзя.
Баня при простуде или гриппе
При любом простудном или вирусном заболевании посещать парилку можно только в самом начале, когда еще не заболели, но уже есть неприятные симптомы: слабость, ломота в суставах, появилась заложенность носа, или какие-то неприятные ощущения. Вот тогда пропарьтесь с использованием трав, и болезнь или отступит, или пройдет быстро и в легкой форме. Течение заболевания зависит, во-первых, от особенностей организма, а во-вторых, от момента, когда вы ее «поймали».
Еще важно правильно провести процедуры. Особенность лечения в бане при простуде или гриппе — нельзя проводить закаливающие процедуры. Обливания или окунания в холодную воду в таком состоянии повлияют не положительно, а отрицательно. После парилки обмываетесь теплой водой, дольше отдыхаете, завернувшись в махровый халат или простыню (тоже лучше махровую) больше пьете.
Пить нужно очень много, и желательно — не простой чай, а с травами, подобранными по вкусу или к заболеванию. Травы лучше те, которые усиливают потоотделение. «С потом выходит болезнь» так говорили и считали наши бабушки, и старались напоить чаем с медом и малиновым вареньем.
 Малиновое варенье — проверенное средство для улучшения потоотдеоления
Малиновое варенье — проверенное средство для улучшения потоотдеоленияЕсть особенность и в самом посещении парной. Нужно больше обычного обращать внимание на свое самочувствие. Задача — хорошо прогреться и при этом не очень нагрузить организм, которому и так приходится бороться с простудой или вирусом. Потому не спешите бежать в парилку. Зашли, разделись, посидели минут 15-10 в раздевалке, попили чайку с лечебными травами. Не спеша переходите в моечную, обмываетесь теплой (не холодной и не горячей) водой. Снова посидели. Можно тоже пить чай.
Когда температура в помещении покажется вам или комфортно-теплой или даже прохладной, можно заходить в парилку. И там не садитесь возле печки. Выберите место подальше. Прогреться нужно постепенно и равномерно.
Сократите немного ваше обычное пребывание в парной: организму и так непросто. Выйдя из парилки, обмойтесь под теплым душем, закутайтесь в махровую ткань и пейте чай. Так понемногу, вам и полегчает. Но если вам становится не лучше, а хуже, процедуру сворачиваете.
 Один из приемов, который помогает избавиться от насморка — приложить разогретый веник к ступлянм
Один из приемов, который помогает избавиться от насморка — приложить разогретый веник к ступлянмИногда, если момент выбран не самый удачный, может резко упасть давление. В этом случае, если есть, можно выпить кофе. После нужно отправиться домой, но не в одиночку, а с сопровождением. Вообще, действовать нужно, смотря по состоянию. Если очень плохо — вызывайте «Скорую».
Итак, подводя итоги, можно сделать следующие выводы:
Баня при бронхите
Есть два варианта течения заболевания: вирусный и бактериальный бронхит. Вирусный передается воздушно-капельным путем, бактериальный развивается как осложнение после вирусных заболеваний (гриппа, ОРВИ и т.д.). Точно на вопрос «можно ли париться в бане при бронхите» может ответить врач, но, в общем, рекомендуют ходить в баню, когда уже нет температуры, то есть фаза уже не острая, а дело идет к выздоровлению. Равномерный прогрев, лечебные травы в виде чая и ингаляций помогут быстрее победить болезнь и улучшить самочувствие. Они разжижают мокроту, она откашливается легче, да и дышится после ингаляции лечебными травами намного лучше.
 Если нет эвкалипта или розмарина — можно использовать ароматические масла
Если нет эвкалипта или розмарина — можно использовать ароматические маслаПравила посещения парной тут будут такие же, как и при простуде: не перегревайтесь. Пейте больше и берегитесь сквозняков, и никаких закаливающих процедур: они хороши для здоровых.
Баня при насморке
Насморк в нашем климате подхватить легко: ноги промочил, сквозняком протянуло… и вот, дышать невозможно. При такой неприятности нужно посетить парилку. Насморк лечится в бане отлично, особенно если правильно поддать ароматного лечебного пара. Это получается ингаляция для каждой клеточки тела, носоглотка при этом прогревается отлично.
Лучше всего для лечения насморка в парилке использовать такие травы: эвкалипт, можжевельник, чабрец, ромашку, мяту, хвойные (сосна, ель, кедр и др.).
Как использовать лечебные растения в бане для пара
Пар в бане — это хорошо, но если в нем содержатся масла и фитонциды от лечебных трав, это еще лучше. Как обычно «добывается» в бане пар? Наливается или капается вода на разогретые камни внутренней каменки. Но если камни очень разогреты, то масла сгорают мгновенно, и ничего, кроме горелого запаха, в воздухе не появится. То есть, настои трав тоже поддавать нужно правильно. И вот как: пару раз понемногу поддайте чистой воды, а на третий, когда камни немного остыли, уже настой.
В некоторых печах, кроме закрытой каменки для горячего пара, есть открытая, как раз для ароматерапии. В них камни не разогреваются до запредельных температур. И на этих камнях масла испаряются, а не сгорают. На такие открытые камни настой или воду с растворенным ароматическим маслом можно лить сразу.
 Насытить воздух целебными запахами можно разложив травы в парилке
Насытить воздух целебными запахами можно разложив травы в парилкеСразу поддавать настоем трав можно и на камни, уложенные сверху над металлической печью. Так делают, когда возводят вокруг металлической печи экран: верх печи оказывается открытым, и чтобы прикрыть этот источник жесткого излучения, на стенки экрана укладывают сетку, а на нее камни для бани.
Испарение при помощи печи — далеко не единственный способ сделать воздух целебным. Можно еще поступить так:
- Тем же настоем протереть полоки и окатить стены. Они тоже нагреты неслабо, но далеко не так, как печь. Испарять будут медленно и постепенно. Но только обратите внимание, что настои, имеющие интенсивный цвет, окрасят древесину. Если она у вас светлая, лучше этот способ не использовать.
- Если есть травы или хвоя свежие, их можно разложить в парилке.
- Можно сухие травы запарить, как веник, и так поставить в парилке.
- Налить несколько капель эфирного масла в посуду с горячей водой.
Как запаривать настои трав для целебного пара
Дело в том, что приготовление чая из трав и настоя для пара отличается. Нужны другие дозировки, и время выдержки. Некоторые настои можно заготовить для хранения. В них тогда добавляют спирт.
 Для получения лечебного пара нужно правильно заварить травы
Для получения лечебного пара нужно правильно заварить травыЛиповый пар
250 г сухого липового цвета залить литром кипящей воды, закрыть крышкой, укутать и настоять 6 часов. Перед применением процедить. Если настой будет храниться, в него добавить 250 мл спирта.
Этот раствор получается концентрированным, его нужно использовать в разбавленном виде: 1 стакан на 3 литра воды. Этот тот пар, который помогает лечить простуду в бане. Полезен он и при насморке.
 Липа — один из лучших борцов с простудами
Липа — один из лучших борцов с простудамиЭвкалипт
Если есть у кого-то эвкалиптовый веник, можно его использовать при простудах, вирусах, насморке, кашле, помогает при гайморитах и фронтитах и т.д.
Веник из эвкалипта долго готовить не нужно. На пару мгновений опускаем в горячую (но не кипящую) воду, затем на 3-5 минут укладываем в холодную. Напоследок обливаем кипятком. Если делать эту процедуру в парилке, то только от запаривания веника по всему помещению распространяется характерный аромат. Воду, которая осталась от запаривания, можно лить на камни — эффект будет даже лучше, чем от масел.
Если веника нет, используют ароматические масла. В 3 литра горячей воды добавляют 5-6 капель, и это раствор выливают на камни.
Чабрец и душица
 Чабрец — отличное противовоспалительное и отхаркивающее средство, также имеет очень приятный запах
Чабрец — отличное противовоспалительное и отхаркивающее средство, также имеет очень приятный запахТравы разные, но рецепт приготовления одинаковый. 250 граммов травы заливают литром воды. Доводят на медленном огне до кипения. Кипятят около 5 минут под закрытой крышкой. Выключив огонь, оставляют на 50-60 минут настаиваться. Полученный настой процеживается.
Для получения лечебного пара на три литра горячей воды берут ¼ стакана настоя. Для длительного хранения к концентрату добавляют 250 мл спирта.
Пар с чабрецом полезен в бане при кашле, а при радикулитах кашицу из запаренных растений прикладывают к больным местам. Душица хороша при бронхитах. Если смесь этих запахов не вызывает у вас раздражения, для облегчения бронхита и лечения насморка можно использовать смесь.
Ромашка, смородина, шалфей, крапива, малина, лимонник, кипрей
Готовятся они все по одному рецепту. 200-250 гр. Травы заливают литром холодной воды, доводят до кипения, и кипятят на медленном огне около 20 минут. Оставляют на час под крышкой. Затем отцеживают. Для пара используют ¼ часть стакана на 3 литра горячей воды.
Что пить
Чай из целебных трав заваривается по другим правилам. Берете пару ложек травы, заливаете горячей, но не кипящей водой. Чашку накрываете блюдцем. Через 10 минут настой готов.
 Заваривать чай из трав нужно не кипятком, а горячей водой
Заваривать чай из трав нужно не кипятком, а горячей водойНо не всегда в бане есть возможность заваривать чай. Тогда можно напиток взять с собой в термосе. Колбу споласкивают горячей водой, засыпают трав из расчета по 2 чайные ложки на стакан, заливают горячей водой. Пока доедете до бани, чай запарится, будет крепким и ароматным.
О том, какие травы использовать при заболеваниях, знают почти все, а вот какие усиливают потоотделение — немногие. Так вот, чтобы «потелось» активнее надо выпить липовый цвет, или заварить цветки бузины, хороши также чернобривцы. Все знают, что варенье из малины тоже имеет потогонный эффект, но интересно, что чай из стеблей малинника имеет практически такое же воздействие, как малиновое варенье.
Веники в бане при болезнях
Эта процедура — авторское изобретение нашего народа. Правильно подобрать и запарить веник — целое искусство. Самые распространенные у нас — дубовые и березовые, а при болезнях полезны еще из хвои, эвкалипта. Многие любители банных процедур специально в веник добавляют несколько веток лечебных трав ии прячут в середину пару веток хвои и можжевельника — в чистом виде не всякая кожа выдержит такой массаж. А спрятанные в листве они отлично стимулируют кровообращение, не доставляя особо острых (в прямом смысле) ощущений.
 Без веников и баня — не баня, а при лечении простуды это еще и лекарство
Без веников и баня — не баня, а при лечении простуды это еще и лекарствоВеники можно использовать для лечения следующих болезней:
- березовый — для отведения мокроты из бронхов, для улучшения внешнего вида кожи;
- крапивный веник имеет отхаркивающие свойства, положительно влияет на нервную систему;
- эвкалипт — общее антисептическое и антимикробное действие, облегчают дыхание, способствуют разблокировке носоглотки;
- можжевельник, пихта — антибактерицидное и противовоспалительное действие, улучшает дыхание;
- липовый — жаропонижающее и противовоспалительное действие, очищает бронхи;
- ольховый веник — отличное средство при простуде и кашле — облегчает отхождение мокроты.
Как запаривать все эти веники читайте тут.
 Липовый веник можно встретить нечасто, а зря — он отлично помогает при простудах и насморке
Липовый веник можно встретить нечасто, а зря — он отлично помогает при простудах и насморкеbaniwood.ru
Можно ли ходить в баню при простуде: полезные советы
Оглавление:
- Преимущества посещения бани
- Что происходит из-за повышения температуры от пропаривания
- Недостатки бани при простуде
- Показания к посещению бани и можно ли мыться при простуде без температуры
- Противопоказания к посещению бани
- Что и как делать в бане
- Какие чаи можно пить
- Интересное видео
Современная баня стала восприниматься многими как средство релаксации. С приходом постепенной урбанизации и появлении в каждой квартире своих ванных комнат, основное предназначение бани сошло на нет, и традиция мыться в ней осталась только в некоторых деревнях.

На первый взгляд это кажется прогрессом, но на самом деле баня выполняла гораздо больше функций, которые, к сожалению, были забыты. Так, одним из основных фактов, которые сейчас достаточно известны — стало то, что предки лечили в бане простуду. Это кажется парадоксальным и неправильным на первый взгляд, поэтому необходимо узнать можно ли в баню при простуде, и какие правила необходимо соблюдать.
Преимущества посещения бани
Баня при простуде действует оздоравливающее на весь организм. Важно только посетить парную в правильное время и использовать нужные средства для увеличения эффективности. Если все сделано правильно, то человек получает мощную поддержку для борьбы с заболеванием.

Хотя многие и не понимают, но основная причина простуды не в том, что в организм попали вирусные или бактериологические агенты. К удивлению обывателей, оказывается, что они постоянно контактируют с ними. Основной причиной является временное ослабление иммунной системы, которое наступает вследствие переохлаждения, затяжного стресса или недостатка питательных веществ.
Что происходит из-за повышения температуры от пропаривания
- Когда человек находится в горячо натопленной комнате, температура его тела повышается на 1-3 градуса. Из-за того что происходит такой скачок, организм считает, что происходит нештатная ситуация и активизирует резервы.
- Такие скачки температуры возникают при отравлении, аллергической реакции, попадании инфекции в открытую рану. Поэтому основной иммунный ответ заключается в увеличении лейкоцитов и их определенных модификаций.
- В организме начинается фагоцитоз, специальные лейкоциты (фагоциты), начинают поиск поврежденных клеток и обволакивание их. По сути, фагоциты поглощают любые аномалии, и если масса таких вирусов или бактерий для одной клетки слишком велика, она распадается на части вместе с кусочками патогенных агентов.
- Поступление части целых фагоцитов в лимфатическую систему, из-за чего иммунная система распознает патоген и начинает выработку специфических антител. Благодаря этому происходит ускорение уничтожения возбудителя болезни.
- Примерно такая же ситуация возникает и при естественном повышении температуры, происходящем при болезни. Но в отличие от обычного протекания заболевания, баня при простуде и кашле оказывает временное воздействие на организм, но иммунная система продолжает вырабатывать антитела убивающие вирусы и бактерии еще долгое время.

Баня при простуде — хорошо или плохо влияет на органы дыхания? Именно из-за того, что заметили позитивное влияние бани на отхаркивание слизи и смягчение слизистой, натолкнуло в древности на изобретения ингаляции. Именно она происходит при посещении русской бани при простуде, когда можно использовать множество отваров для образования облака пара.
Как очищается дыхательная система:
- При выдыхании теплых испарений сначала очищается носоглотка, происходит обильное отделение слизи из носа, а также позывы к отхаркиванию.
- Когда носоглотка очистилась, горячий пар поступает в трахею, что приводит сначала к размягчению образований обволакивающих ее стенки, а после наступают позывы к кашлю. Из-за этого наступает отхаркивание мокроты.
- Благодаря освобождению носоглотки и трахеи, из альвеол начинает вывод слизи, которая препятствовала правильному газообмену.
Можно ли париться при простуде в бане и использовать похлопывание веником? Чаще всего это советуют делать для того, чтобы прогнать ломоту в суставах и связках, но на самом деле она даже не наступает, если вовремя пойти в баню при простуде. Можно использовать данную процедуру для того, чтобы ускорить циркуляцию крови, из-за чего увеличится скорость реакции иммунной системы, и она за более короткие сроки уничтожит всех патогенных агентов.
Недостатки бани при простуде
Чтобы понять можно ли идти в баню с простудой, и не вызовет ли это негативных реакций, необходимо знать какие недостатки данного вида оздоровительных процедур. Побочные действия проявляются только при нарушении в технологии посещения бани или из-за того, что не были учтены противопоказания и хронические заболевания.
Поэтому прежде понять, можно ли идти в баню при простуде и отважиться на такое необычное в наше время лечение, необходимо знать, какие существуют проблемы со здоровьем кроме простудного заболевания.
Показания к посещению бани и можно ли мыться при простуде без температуры
Чтобы точно понять, помогает ли баня при простуде, необходимо знать определенные правила поведения в данном заведении. Не рекомендуется посещать парилку в одиночестве, так как при слишком сильной реакции организма может наступить помутнение сознания.

Можно ли при простуде без температуры ходить в баню? Можно, но при соблюдении определенных правил:
- При наличии в парилке большого количества пара следует избегать мест, где нагнетается только температура.
- Отсутствие ран на теле.
- Отсутствие других воспалительных инфекций.
- Отсутствие противопоказаний по состоянию здоровья.
- Наличие знаний о правильной технологии пропаривания, которые присутствуют у больного или его сопровождающего.
Если все эти пункты соблюдены, то можно париться в бане при простуде. Данная процедура принесет только правильный и полезный результат. При этом окажет негативное воздействие на простуду, но и поможет укрепить организм и иммунную систему.
Противопоказания к посещению бани
К сожалению, баня не всегда способна принести пользу, иногда ее посещение может привести к неприятным последствиям. Главными причинами таких реакций организма являются хронические заболевания или другие повреждения, которые несовместимы с высокой влажностью и температурой.
Когда нельзя в баню:
- Баня и простуда несовместимы, если началась вторая стадия заболевания, во время которой повышается общая температура тела. При этом баня еще сильнее ее повышает, что только негативно влияет на общее состояние организма, а также уменьшает действие иммунной системы.
- Можно ли с простудой ходить в баню, когда существуют подозрения на заболевания почек? Нет, такое делать ни в коем разе нельзя. Основные пути выведения из организма погибших клеток и фагоцитов происходят с мочеиспусканием, что приводит к увеличению нагрузок на почки, и может спровоцировать их дальнейшее повреждение.
- Можно ли ходить в баню при простуде, если есть проблемы с сердечно-сосудистой системой? Если есть малейшие повреждения в этой области, то резкое повышение температуры тела приведет к их усугублению.
- Можно ходить в баню при простуде, когда нет проблем со свертываемостью крови. И не важно, слишком густая она или жидкая, любая проблема может повлечь за собой очень серьезные последствия. Если кровь склонна к тромбообразованию, то из-за увеличения вырабатывания ее клеток данная ситуация обострится. Также если в кровеносных сосудах уже присутствуют тромбы, то они могут оторваться от стенок и, путешествуя по кровотоку, привести к закупорке вен и артерий которые питают внутренние органы кровью. Обратная ситуация происходит при слишком жидкой крови — из-за расширения стенок сосудов она становится еще менее густой, что при малейшей внешней или внутренней травме спровоцирует обильное кровотечение.
- При простуде в баню можно ходить, только если нет наличия проблем с давлением, как общим, так и внутричерепным.
Когда люди знают, какие у них проблемы со здоровьем, и подбирают лечебные процедуры под особенности своего организма, то они не приносят побочных эффектов. Поэтому необходимо внимательно относиться к своему самочувствию перед посещением бани, и если присутствуют какие-либо настораживающие симптомы, его следует отменить.
Аккуратность в лечении даже самой легкой простуды необходима, и может предотвратить самые тяжелые последствия для здоровья и самочувствия.
Что и как делать в бане
Чтобы увеличить полезное воздействие бани на организм, необходимо, чтобы в момент парения в организм попадали полезные вещества. Существует два основных пути это осуществить: в виде влажного пара, и с помощью фиточаев.
Какие растения использовать для пара
Для пара необходимо, чтобы верх, на который поступает жидкость, был слегка охлажден. Если для обычной воды, наоборот, его раскаляют, то такое поведение с отварами приведет только к перегоранию полезных веществ, а не к их испарению. Поэтому сначала на камни льют обычную воду 1-2 раза, после чего сразу же разбрызгивают отвары. Тогда большинство фитоцитов попадет в воздух, а, следовательно, и в легкие.
Травы, которые хорошо действуют при ингаляции:
- липовые почки и листья;
- эвкалиптовые листья;
- ромашка;
- чабрец;
- листья смородины или малины;
- душица;
- шалфей.
Требуется заранее приготовить отвар, которым будут поливать каменку. Чаще всего советуют использовать какое-то одно растение, чтобы оказать правильное влияние на организм. Но если есть опыт в составлении травяных композиций, то можно использовать и смеси, которые окажут наибольшее положительное влияние на здоровье.
Какие чаи можно пить

При посещении бани всегда теряется большое количество жидкости через пот, и, чтобы не навредить внутренним органам из-за слишком сгустившейся крови, советуют вовремя восполнять количество жидкости. В данное время она лучше всего всасывается, поэтому стоит этим воспользоваться и вместо воды пить отвары трав.
Какие травы заваривать:
- малиновые листья;
- липовые цветки;
- ромашка;
- зверобой;
- душица;
- мелисса.
Чтобы травы произвели наилучший эффект, необходимо выбрать, какое именно воздействие будет оказано. Можно не только поддержать организм в борьбе с простудой, но и усилить потоотделение и выведение токсинов. Лучше всего перед завариванием прочитать о каждом растении отдельно, так как некоторые вещества в них могут быть опасны при разных состояниях организма.
Можно ли в баню с простудой — вопрос интересный, и имеет положительный ответ. Практически во всех случаях данная процедура оказывает положительное влияние на здоровье человека, помогая справиться с возникшими из-за переохлаждения проблемами с организмом.
Интересное видео
prostuda.org
Можно ли париться при простуде и насморке в бане и сауне
Можно ли ходить в баню во время простуды зависит от общего самочувствия человека и состояния его организма.
Париться в бане рекомендуют для закаливания организма, это восстанавливает силы после нервных и физических нагрузок.
Баня помогает активизировать защитные функции организма, а также способствует нормализации терморегуляции.
При гриппе, кашле и насморке, а также после сильного переохлаждения, посещение бани поможет избежать температуры у людей, не имеющих хронических серьезных заболеваний.
Париться в бане эффективнее всего в начале заболевания, когда начинает болеть горло, и организм переохлажден. Есть довольно большой перечень хронических заболеваний, при которых хамам или баня противопоказаны.
Например, если есть герпес, то посещение бани приведет к обострению заболевания на фоне ослабленного иммунитета. Хамам и баня не рекомендуется людям с сердечнососудистыми заболеваниями и застарелыми гнойными инфекциями.
Хамам противопоказан людям с ишемической болезнью сердца и стенокардией. Чтобы знать, можно ли париться, перед первым посещением заведения следует проконсультироваться у врача.
Польза горячего воздуха сауны
 При гриппе, насморке и кашле лучше всего сразу посетить баню. Влажный либо сухой горячий воздух уменьшает боль в мышцах и суставах.
При гриппе, насморке и кашле лучше всего сразу посетить баню. Влажный либо сухой горячий воздух уменьшает боль в мышцах и суставах.
Больной чувствует улучшение настроение, повышается общий тонус организма.
Баня при простуде полезна также, если болит горло и миндалины. Хамам или баня позволяет вылечить сбои в работе легких.
- Баня при простуде позитивно отражается на функционировании защитных сил организма. Процедура стимулирует отход слизи и мокроты при насморке, прекращая воспалительные хронические заболевания дыхательных путей.
- Хамам полезен для людей, склонных к респираторным заболеваниям и страдающим хроническим кашлем и насморком.
- Горячий пар имеет оздоравливающее воздействие на воспаленные миндалины и слабые легкие. Влажный банный воздух улучшает самочувствие людей, страдающих бронхиальной астмой легкой формы.Сауна при простуде также положительно действует на состояние человека на начальном этапе ОРВИ и во время восстановительного периода после заболевания.
- Если появились насморк и другие признаки простуды, но температуры еще нет, то баня существенно снизит тяжесть прогрессирования недуга. Применение веника тонизирует кожу, что способствует активной циркуляции крови. Таким образом, увеличивается количество лейкоцитов в крови и улучшается иммунитет.
 Если нужно справиться с кашлем и насморком, подойдут веники дуба, березы, крапивы и эвкалипта, а также ароматерапия с маслами лекарственных растений. Все это существенно улучшает работу эндокринной системы, в результате наступает быстрое выздоровление организма. Одним из наиболее действенных средств считается глубокая ингаляция, она размягчает мокроту и очищает верхние дыхательные пути от слизи при насморке.
Если нужно справиться с кашлем и насморком, подойдут веники дуба, березы, крапивы и эвкалипта, а также ароматерапия с маслами лекарственных растений. Все это существенно улучшает работу эндокринной системы, в результате наступает быстрое выздоровление организма. Одним из наиболее действенных средств считается глубокая ингаляция, она размягчает мокроту и очищает верхние дыхательные пути от слизи при насморке.
Безусловно, ответ на вопрос, стоит ли париться в бане при гриппе или простуде – положительный. Такие процедуры распаривают кожные покровы, а повышение температуры воздуха расширяет поры. Увеличивается потоотделение и через поры уходит инфекция.
Известно, что у людей, регулярно посещающих хамам или обычную баню, практически нет ОРВИ. Дело в том, что при горячих водных процедурах выделяется в крови человека большое количество лейкоцитов, что улучшает состояние при гриппе и вирусах.
Если ОРВИ уже вызвало повышение температуры, то показаний для визита в хамам или обычную баню нет, поскольку лишние нагрузки ослабят организм.
Что делать в бане при простуде
Существует определенный алгоритм массажа банным веником. В первую очередь не следует в течение процесса делать паровых толчков. Нельзя допускать резкого переохлаждения. Опасно подвергать организм лишним нагрузкам.
За время посещения бани при гриппе или простуде нежелательно входить в парную три и более раз. В первый заход следует сделать массаж веником. Для лечения насморка и простуды лучше всего подойдет:
- комбинированный веник,
- хвойный,
- крапивный,
- эвкалиптовый.
Во второй заход стоит применить лечебные растирания двумя вениками. На третьем заходе лучше всего провести сеанс ароматерапии. Можно использовать эфирные масла:
- ели,
- эвкалипта,
- пихты,
- мелиссы,
- перечной мяты,
- имбиря,
- лимона,
- лаванды,
- можжевельника,
- чайного дерева,
- бергамота,
- сандала.
25 капель выбранного масла нужно развести в литре воды. Готовая смесь выливается на раскаленные камни для создания ароматного горячего пара. Эфирные масла от простуды давно зарекомендовали себя, как эффективные средства.
В конце процедуры полезно выпить лечебный чай с такими травами:
- липа,
- листья малины,
- чабрец,
- смородина,
- ромашка.
В парной следует пребывать примерно 10 минут. После второго и третьего визита в парную и окончательного охлаждения нужно высохнуть и отдохнуть.
 Грамотное использование сауны и парилок способствует снижению риска заболеть респираторной инфекцией вследствие переохлаждения.
Грамотное использование сауны и парилок способствует снижению риска заболеть респираторной инфекцией вследствие переохлаждения.
Простудные заболевания легко лечатся в бане, благодаря целебному воздуху парной, насыщенному эфирными маслами. Посещение бани дает возможность также избежать серьезных обострений данных заболеваний.
Холодная вода в сочетании с горячим воздухом это мощная профилактическая мера против воспалительных процессов. Это особенно важно при постоянном охлаждении нижних конечностей, которое часто приводит к рефлекторным нарушениям работы внутренних органов.
Следует помнить, что баня при простуде может стать причиной ухудшения здоровья человека. Если есть в организме болезнетворный возбудитель, то организм может отреагировать на посещение бани совсем не так, как обычно.
Если во время посещения парилки у человека появилась слабость, следует незамедлительно выйти из нее и остановить процесс парения. Лучше всего проконсультироваться с врачом о том, возможно ли дальнейшее посещение бани и можно ли подвергать организм резким перепадам температуры при инфекции.
Подробно о пользе бани в видео в этой статье.
stopgripp.ru



 Он связывает соли кальция и не дает кальцию поступать в кровь. Когда в организме начинает понижаться уровень кальция, он начинает черпать его из резерва, то есть из костных тканей, что делает их хрупкими и подверженными переломам. Поэтому не стоит кормить маленького ребенка манной кашей несколько раз в день. Фитин также содержится во всех крупах, просто в значительно меньшем количестве.
Он связывает соли кальция и не дает кальцию поступать в кровь. Когда в организме начинает понижаться уровень кальция, он начинает черпать его из резерва, то есть из костных тканей, что делает их хрупкими и подверженными переломам. Поэтому не стоит кормить маленького ребенка манной кашей несколько раз в день. Фитин также содержится во всех крупах, просто в значительно меньшем количестве.
 Автор:
Автор: 




















 По степени тяжести различают четыре вида ожогов:
По степени тяжести различают четыре вида ожогов: На этапе восстановления для ускорения процесса регенерации можно использовать:
На этапе восстановления для ускорения процесса регенерации можно использовать: Если травма очень болезненная, для ее первичной обработки и для последующего ухода можно использовать обеззараживающие и ускоряющие восстановление препараты в виде спреев. В таком случае неприятные ощущения при нанесении средства будут минимальны.
Если травма очень болезненная, для ее первичной обработки и для последующего ухода можно использовать обеззараживающие и ускоряющие восстановление препараты в виде спреев. В таком случае неприятные ощущения при нанесении средства будут минимальны. Если в рану будет занесена инфекция, начнется воспаление и нагноение места ожога. Такое состояние сопровождается повышенной температурой, ознобом и общей слабостью. Процесс восстановления тканей после ожога в этом случае будет долгим, а после заживления травмы могут остаться крупные и хорошо заметные шрамы и рубцы.
Если в рану будет занесена инфекция, начнется воспаление и нагноение места ожога. Такое состояние сопровождается повышенной температурой, ознобом и общей слабостью. Процесс восстановления тканей после ожога в этом случае будет долгим, а после заживления травмы могут остаться крупные и хорошо заметные шрамы и рубцы.





 Тяжелые травмы 3−4 степеней, даже при небольшой площади поражения, требуют срочной помощи специалистов, экстренного лечения в условиях стационара. Неправильные действия могут угрожать жизни пострадавшего. Обработка ожогов в домашних условиях допускается исключительно после повреждений 1−2 степени. Оперативность, последовательность мер помощи оказывает существенное влияние на эффективность дальнейшего лечения, восстановления.
Тяжелые травмы 3−4 степеней, даже при небольшой площади поражения, требуют срочной помощи специалистов, экстренного лечения в условиях стационара. Неправильные действия могут угрожать жизни пострадавшего. Обработка ожогов в домашних условиях допускается исключительно после повреждений 1−2 степени. Оперативность, последовательность мер помощи оказывает существенное влияние на эффективность дальнейшего лечения, восстановления. Место ожога следует промывать для охлаждения проточной водой комнатной температуры в течение 5−10 минут. Существуют специальные гели для ожогов, с помощью которых происходит устранение нагревания тканей. Вода при использовании гелей уже не требуется. После охлаждения уменьшается боль, жжение. Нельзя смешивать средства для обработки и лечения ожогов. К вопросу, чем промыть ожог, можно добавить, что спреи, кремы, мази предназначены для последующих этапов после оказания первой помощи.
Место ожога следует промывать для охлаждения проточной водой комнатной температуры в течение 5−10 минут. Существуют специальные гели для ожогов, с помощью которых происходит устранение нагревания тканей. Вода при использовании гелей уже не требуется. После охлаждения уменьшается боль, жжение. Нельзя смешивать средства для обработки и лечения ожогов. К вопросу, чем промыть ожог, можно добавить, что спреи, кремы, мази предназначены для последующих этапов после оказания первой помощи.

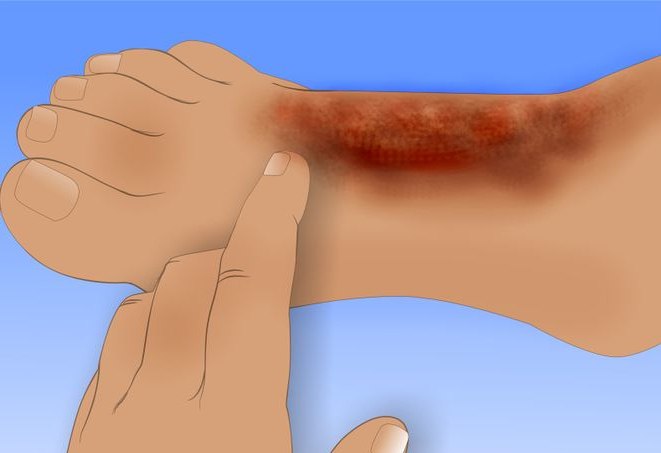
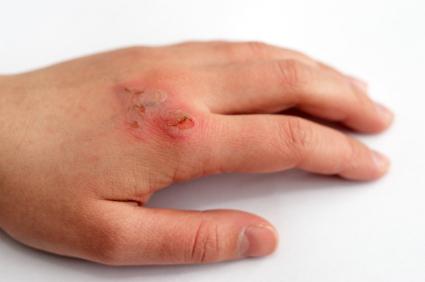



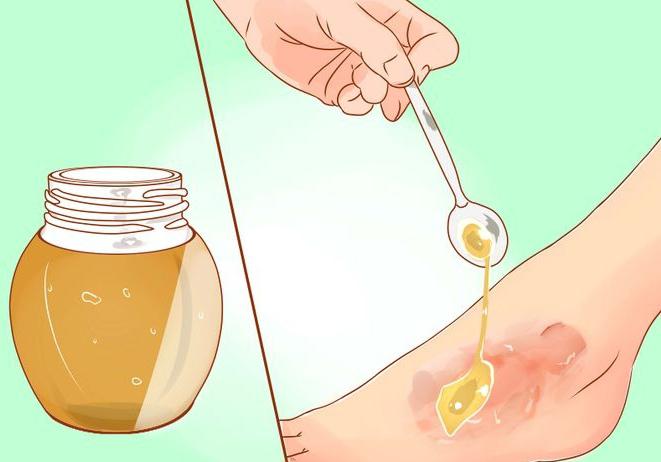
 Много источников – раскаленная сковорода, кухонная плитка, горячая жидкость станут причиной ожога, чем же обработать его в каждом из случаев. Окажем первую помощь при этой неприятности.
Много источников – раскаленная сковорода, кухонная плитка, горячая жидкость станут причиной ожога, чем же обработать его в каждом из случаев. Окажем первую помощь при этой неприятности.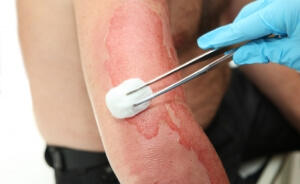 Признаки ожога 2 степени:
Признаки ожога 2 степени: При лечении ожогов 2 степени используйте медицинские препараты, в состав которых входят витамин Е, облепиховое масло.
При лечении ожогов 2 степени используйте медицинские препараты, в состав которых входят витамин Е, облепиховое масло. Необходимо остудить место, которое пострадало от действия высокой температуры. Держим под краном с холодной водой либо опускаем в емкость как минимум минут на 10.
Необходимо остудить место, которое пострадало от действия высокой температуры. Держим под краном с холодной водой либо опускаем в емкость как минимум минут на 10.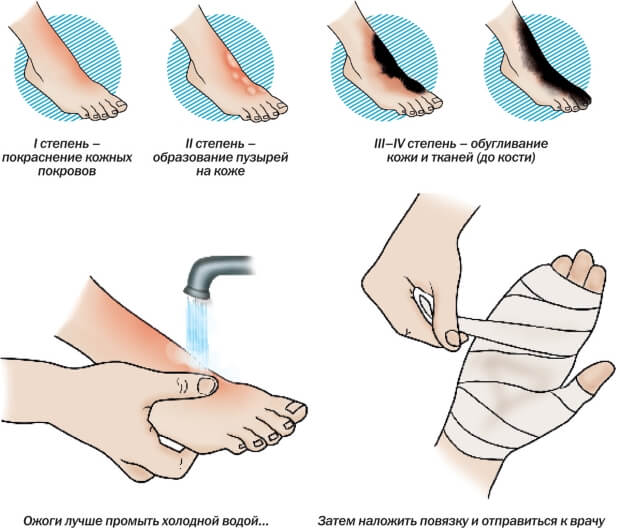
 Если при ожоге под рукой нет заживляющих медицинских препаратов, то возможно применение перекиси водорода.
Если при ожоге под рукой нет заживляющих медицинских препаратов, то возможно применение перекиси водорода. Если произошел химический ожог, то обожженный участок сразу подставляется под кран с холодной проточной водой. Промывается не меньше 20 минут.
Если произошел химический ожог, то обожженный участок сразу подставляется под кран с холодной проточной водой. Промывается не меньше 20 минут.












 Питание при язве желудка – очень важный момент в лечении заболевания и профилактике обострений. Никакая лекарственная терапия не даст желаемого эффекта без сопутствующей диеты. Для больных язвенной болезнью стандартом является стол №1 по Певзнеру. Ниже рассмотрим подробнее, что едят при язве желудка.
Питание при язве желудка – очень важный момент в лечении заболевания и профилактике обострений. Никакая лекарственная терапия не даст желаемого эффекта без сопутствующей диеты. Для больных язвенной болезнью стандартом является стол №1 по Певзнеру. Ниже рассмотрим подробнее, что едят при язве желудка.

 Загрузка…
Загрузка…





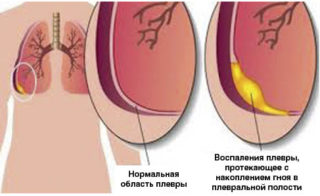

































 Болезнь Крона и неспецифический язвенный колит: причины возникновения, симптомы и признаки, диагностика, лечение
Болезнь Крона и неспецифический язвенный колит (НЯК) относятся к хроническим воспалительным заболеваниям кишечника, которые протекают с периодами обострения и ремиссии (улучшения состояния больного). Основными симптомами болезни Крона и неспецифического язвенного колита (НЯК) являются хроническая диарея (понос) с прожилками крови в кале и боль в животе. Диагностика основана на лабораторных (анализ кала, серологический анализ крови и др.) и инструментальных методах исследования (колоноскопия, ректороманоскопия, ирригоскопия и др.). Основным принципом лечения болезни Крона и НЯК является достижение ремиссии заболевания (затихание симптомов) и максимально длительное поддержание этого периода улучшения.
Почему возникает болезнь Крона и неспецифический язвенный колит (НЯК)?
В настоящее время считается, что основной причиной развития болезни Крона и неспецифического язвенного колита (НЯК) является иммунное поражение кишечника (разрушение его стенок под действием собственной иммунной системы организма). В нормальных условиях толстый кишечник заселен полезными бактериями, против которых иммунная система не борется. Однако, у некоторых людей она выходит из-под контроля, вследствие чего начинает вырабатывать антитела против бактерий кишечника. Эти антитела разрушают как бактерии, так и стенки кишечника, на которых те расположены. Повреждающие вещества вызывают воспаление участков толстого или тонкого кишечника, появление на его слизистой оболочке трещин и язв, развитие диареи с примесью крови.
Симптомы и признаки неспецифического язвенного колита (НЯК):
Неспецифический язвенный колит (НЯК) — это хроническое воспалительное заболевание толстого кишечника, которое характеризуется появлением на его слизистой оболочке язв. Основным симптомом является периодически возникающая диарея с кровянистой примесью в кале. Как правило, НЯК развивается в нижних отделах толстого кишечника (в прямой и сигмовидной кишке) и в последующем может распространяться на его вышележащие отделы, в редких случаях поражая этот орган на всем протяжении.
Основными симптомами неспецифического язвенного колита (НЯК) являются:
Болезнь Крона и неспецифический язвенный колит: причины возникновения, симптомы и признаки, диагностика, лечение
Болезнь Крона и неспецифический язвенный колит (НЯК) относятся к хроническим воспалительным заболеваниям кишечника, которые протекают с периодами обострения и ремиссии (улучшения состояния больного). Основными симптомами болезни Крона и неспецифического язвенного колита (НЯК) являются хроническая диарея (понос) с прожилками крови в кале и боль в животе. Диагностика основана на лабораторных (анализ кала, серологический анализ крови и др.) и инструментальных методах исследования (колоноскопия, ректороманоскопия, ирригоскопия и др.). Основным принципом лечения болезни Крона и НЯК является достижение ремиссии заболевания (затихание симптомов) и максимально длительное поддержание этого периода улучшения.
Почему возникает болезнь Крона и неспецифический язвенный колит (НЯК)?
В настоящее время считается, что основной причиной развития болезни Крона и неспецифического язвенного колита (НЯК) является иммунное поражение кишечника (разрушение его стенок под действием собственной иммунной системы организма). В нормальных условиях толстый кишечник заселен полезными бактериями, против которых иммунная система не борется. Однако, у некоторых людей она выходит из-под контроля, вследствие чего начинает вырабатывать антитела против бактерий кишечника. Эти антитела разрушают как бактерии, так и стенки кишечника, на которых те расположены. Повреждающие вещества вызывают воспаление участков толстого или тонкого кишечника, появление на его слизистой оболочке трещин и язв, развитие диареи с примесью крови.
Симптомы и признаки неспецифического язвенного колита (НЯК):
Неспецифический язвенный колит (НЯК) — это хроническое воспалительное заболевание толстого кишечника, которое характеризуется появлением на его слизистой оболочке язв. Основным симптомом является периодически возникающая диарея с кровянистой примесью в кале. Как правило, НЯК развивается в нижних отделах толстого кишечника (в прямой и сигмовидной кишке) и в последующем может распространяться на его вышележащие отделы, в редких случаях поражая этот орган на всем протяжении.
Основными симптомами неспецифического язвенного колита (НЯК) являются:




