Лечение алкоголизма без ведома больного
Народное лечение алкоголизма без ведома больного
Проблема алкоголизма существует с давних пор, поэтому в народе существует множество методов, помогающих избавить человека от болезненного пристрастия. Практически все средства народной медицины направлены на то, чтобы вызвать отрицательный рефлекс на вкус и запах алкоголя, уменьшить болезненное влечение.
Использовать такое лечение можно и без согласия, но в этом случае важно, чтобы человек не узнал об этом, в противном случае он станет недоверчивым, обозленным и тогда, его будет намного тяжелее спасти.
Лечение алкоголизма без ведома больного нужно проводить в строгом соответствии рецепту. Многие растения противопоказаны при болезнях сердца, почек, ЖКТ, гипертонии, каких-либо психических или нервных расстройствах, поэтому рекомендуется посоветоваться с врачом, перед тем, как выбрать тот или иной рецепт.
Также стоит помнить, что народные методы обладают временным эффектом, поскольку для избавления от алкоголизма необходима комплексная терапия, включая консультации психотерапевта. Алкоголизм считается психическим заболеванием, тяга к спиртному остается у больного в подсознании, поэтому травы и другие народные средства могут лишь на время вызвать нежелание пить, особенно, если больной сам не хочет бросать вредную привычку.
Кроме того, ряд лекарственных сборов помогают хорошо убрать похмельный синдром и улучшить состояние человека после долгого запоя.
В народе обычно используют настои и отвары различных трав, гриб навозник, зеленых клопов, заговоры и молитвы.
Гриб навозник считается довольно эффективным средством в лечении алкоголизма.
Лечение довольно простое – грибы можно готовить любым способом (варить, жарить, тушить) и кормить больного. На вкус их практически не отличить от шампиньонов, поэтому подозрений со стороны человека не возникнет.
Грибы препятствуют расщеплению спирта, что вызывает симптомы сильнейшего отравления (стоит отметить, что грибы безвредны для здоровья человека).
Симптомы отравления длятся несколько дней, в течение которых человек не может употреблять алкоголь.
Настойка с красным перцем также вызывает интенсивную рвоту и вызывает отвращение к алкогольным напиткам.
Для приготовления такой настойки потребуется 1ст.л. красного молотого перца и 0,5л спирта (60%). Через две недели средство готово к употреблению – настой по 2-3 капли на бутылку водки.
Еще одним хорошим средством для избавления от вредной привычки считается кефирная сыворотка, которая помогает вывести из организма токсины и продукты распада, уменьшить болезненное влечение к спиртному, укрепить защитные функции организма. Кстати, сыворотка полезна для здоровья не только алкоголиков.
Для приготовления потребуется 1 л кефира (3,2%), мука из пшеницы, овса, ячменя, ржи, крупа манная и гречневая (измельченная) – всего по 40г, 8л воды.
В эмалированной кастрюле настаивать смесь 3 дня (при 240С), процедить и давать больному в день около 600-700мл, в независимости от приема пищи.
Зеленые лесные клопы – оригинальный народный метод, помогающий вызвать длительное отвращение к алкоголю.
Для рецепта потребуется 15 – 30 клопов, которых нужно поместить в бутылку водки и настоять 2-3 дня.
Всего 50г водки вызывает у человека сильнейшую рвоту и долгое нежелание пить (эффект может продлить от нескольких месяцев до нескольких лет).

Также для формирования стойкого отвращения к алкогольным напиткам можно использовать порошок из панциря вареных раков.
Порошок добавляется в еду (по 2 ч.л. вместе с пищей) каждый раз во время «пьяного» застолья.
Порошок вызывает сильную рвоту после каждой выпитой рюмки, снижение тяги к спиртному и отвращение формируется на 3 – 10 раз.
Помимо настоев и отваров можно испробовать заговоры и молитвы. Такие средства обычно используют родственники, читая самостоятельно или обращаясь к помощи «бабушек».
Наиболее сильной считается молитва Св. Бонифатию «От пьянства», также можно читать молитвы и заговоры в церкви перед иконой Божьей Матери «Неупиваемая чаша».
Также используются заговоры, читаемые над человеком во время сна, которые являются своеобразной «кодировкой», считается, что такой способ эффективно помогает справиться с болезненной привычкой. Специалисты отмечают, что такие заговоры во время сна действительно могут помочь, поскольку в это время идет прямое воздействие на подсознание (что-то наподобие гипноза).
Также помогают уменьшить болезненное влечение к алкоголю кислые яблоки (около 1кг в день), отвар листьев толокнянки (80г на 200мл воды, пить по 1 ст.л. 5 раз в день), мятные капли (10г мяты на 200мл водки, настоять неделю). Для снижения тяжелых симптомов похмелья можно использовать огуречный рассол (для большего эффекта можно добавить давленный чеснок и щепотку черного перца), рассол квашеной капусты.
 [1], [2], [3], [4], [5], [6], [7], [8]
[1], [2], [3], [4], [5], [6], [7], [8]
Средства лечения алкоголизма без ведома больного
Лечение алкоголизма без ведома больного необходимо в том случае, когда человек отрицает свою зависимости от спиртного и не желает принимать помощь близких или проходить лечение. Стоит отметить, что такой подход к лечению довольно специфический, но при желании и упорстве можно вывести человека из запоя и вернуть его к нормальной жизни. Еще одним преимуществом лечения алкозависимого без его ведома является низкая стоимость, так как исключаются затрату на услуги специалистов и дорогостоящие препараты.
Основными средствами подобного лечения являются настои и отвары из лекарственных трав, насекомых и т.п., которые в большинстве случаев вызывают сильную рвоту после дозы алкоголя, тем самым формируя у человека негативное отношение к спиртным напиткам.
Также для лечения можно использовать специальные препараты, помогающие преодолеть пагубную зависимость.
Препараты для лечения алкоголизма без ведома больного
Среди медикаментозных препаратов, помогающих в борьбе с алкоголизмом, выделяют несколько групп, отличающихся по действию:
- облегчающие симптомы похмелья и состояние во время выхода из длительного запоя
- снижающие влечение к алкоголю
- формирующие отрицательное отношение к спиртному на уровне рефлексов
Облегчают или полностью снимают симптомы похмелья Медихронал, Альказельцер и т.п.
Для снижения болезненного влечения к алкоголю на нашем рынке есть только один препарат – Пропротен 100, однако, средство помогает только в 50% случаях.
Препараты, которые вызывают негативное отношение к спиртным напиткам, являются наиболее действенными в борьбе с вредной привычкой близкого человека, но лечение алкоголизма без ведома больного такими препаратами без присмотра специалиста может спровоцировать ряд нежелательных последствий.
Наиболее распространенным препаратом из этой группы является Тетурам (Франция), относительно недорогой и достаточно эффективный. В Тетураме содержатся вещества, которые блокируют расщепление алкоголя и преобразуют этиловый спирт в токсическое соединение – ацетальдегид.

На фоне приема препарата у алкозависимого после очередной рюмки появляется интенсивная рвота, головная боль, тахикардия. Такая реакция на алкоголь со временем формирует отрицательный рефлекс на спиртное, но, к сожалению, препарат обладает кратковременным эффектом.
Отечественным аналогом Тетаурама является Эспераль, который более очищенный и имеет меньше побочных эффектов.

По фармакологическому свойству Эспераль практически не отличается от Тетаурама.
Еще один препарат из этой группы – Лидевин, в составе которого также есть дисульфирам, преобразующий этиловый спирт в токсическое соединение.

В Лидевин также входят витамины и вещества, которые помогают очистить организм и улучшить работу нервной системы.
В испанском препарате этой группе Колме вместо дисульфирама (достаточно токсического вещества) используется цианамид, который вызывает сильные неприятные ощущения во время приема спиртных напитков.
Этот препарат нетоксичный, безвредный и довольно эффективный, единственным недостатком является высокая цена (курс лечения обойдется в пределах 1000 грн).
Травы для лечения алкоголизма
Травы — самый распространенный и дешевый способ избавления от алкогольной зависимости. Травы могут вызывать сильное ухудшение самочувствия после очередной рюмки, поэтому у человека срабатывает естественный механизм самозащиты – страх перед смертью пересиливает желание выпить.
Существует большое множество рецептов с лекарственными травами, среди которых можно выделить:
- настойка чемерицы Лобеля – содержит алкалоиды в большом количестве, которые вызывают симптомы интоксикации при одновременном приеме с алкоголем. Использовать это средство нужно осторожно и соблюдать дозировку. Обычно всего 5-6 капель достаточно на 500 мл водки, чтобы спровоцировать снижение давления, сильную слабость, тошноту и рвоту.

- крушина слабительная – также широко используется для лечения алкозависимых. Для приготовления отвара требуется 15-20 ягод и 200мл воды, на медленно огне прокипятить около 20 минут. На бутылку водки достаточно 2 ст.л. – после чего у человека начнется сильнейший понос.
- зеленый чай считается наиболее легким средством от алкоголизма и в то же время малоизвестным. Лечение алкоголизма без ведома больного также отличается простотой – в черный чай при заваривании нужно добавлять 4-5 листиков зеленого чая, а пищу добавлять распаренные листики. Примерно через 3 недели у человека развивается отвращение к спиртному.
Лечение алкоголизма чабрецом без ведома больного
В народной медицине чабрец или тимьян ползучий используется для лечения многих болезнях, но мало кому известно, что чабрец эффективно помогает избавиться от алкогольной зависимости.
В определенных дозах чабрец одновременно с алкоголем вызывает интенсивную рвоту и резкое ухудшение самочувствия, что надолго отбивает желание пить.
Для приготовления отвара потребуется 15г травы, 0,5л горячей воды. Смесь протомить на водяной бане 15 минут, затем процедить и добавить горячей воды до первоначального объема (0,5л).
Давать алкозависимому отвар нужно несколько раз в день по 50-70мл.
В чабреце содержится тимол, который вызывает непереносимость алкоголя и провоцирует сильную рвоту.
Курс лечения 7 – 14 дней. За это время в организме формируется отвращение к алкоголю.
Для усиления эффекта после каждого приема отвара алкозависимому нужно давать немного водки (20-30г), что спровоцирует ухудшение самочувствия и поспособствует формированию отрицательного рефлекса на спиртное.
Ежедневно рекомендуется давать свежеприготовленный отвар.
Помимо отвара можно давать человеку чай из чабреца, полыни и золототысячника.
Для приготовления лекарства нужно взять 4ст.л. чабреца, 1 ст.л. золототысячника, 1 ст.л. полыни и все перемешать, затем 1 ст.л. полученной смеси залить 200 мл кипятка и дать настоять несколько минут.
Такой чай нужно давать небольшими порциями несколько раз в день в течение 3-4 месяцев, затем после 30-дневного перерыва лечение можно повторить.
Обычно уже через 2 недели у человека формируется отвращение к любым спиртным напиткам.
Еще одним действенным средством является отвар с чабрецом и душицей.
По 2ст.л. трав залить 0,5 л кипятка, на медленном огне протомить 10 минут и настоять в течение получаса. В состоянии опьянения человеку нужно дать 1 стакан отвара, затем через 2 часа дать выпить оставшуюся часть.
Лечение алкоголизма без ведома больного с помощью чабреца противопоказано при болезнях щитовидной железы, сахарном диабете, повышенном давлении, язве, туберкулезе легких.
Таблетки для лечения алкоголизма
Лечение алкозависимых при помощи таблеток также широко используется для самостоятельного решения проблемы.
В отличие от народных методов, таблетки действуют быстрее и вызывают отвращение к алкоголю, снимают симптомы похмелья, уменьшают влечению к выпивке.
Сегодня существуют препараты, которые отличаются по принципу действия:
- формируют отвращение к алкоголю (Тетурам, Эспераль, Торпедо),
- снижают влечение к спиртным напиткам (Пропротен 100, Метадоксил, Акампростат),
- устраняют симптомы похмелья
- нормализуют работу нервной системы
- снижают чувство эйфории после употребления этанола
Таблетки Тетурам вызывают отвращение к спиртному и используются при хроническом алкоголизме, а также для профилактики.
Назначается по 1-3 таблетки в сутки, через 7-10 дней необходима алкогольная проба, по результатам которой определяется необходимость дальнейшего лечения.
Циамид повышает уровень ацетальдегида в крови, по фармакологическому действию схожи с Тетурамом, но имеют меньше побочных эффектов. На фоне приема таблеток у человека развивается отвращение к запаху и вкусу алкоголя. Стоит отметить, что Циамид лучше принимать под врачебным контролем и перед началом лечения нужно выдержать «трезвый период» (не менее 12 часов).
Эспераль также формирует отвращение к спиртному, регулярное лечение этим препаратом приводит к стойкой негативной реакции организма на алкоголь – человек перестает получать удовольствие, возникает частая рвота, головная боль.
На фоне приема таблеток после большой дозы алкоголя нарушается работа сердечно-сосудистой системы, появляются отеки и судороги. В этом случае необходимо срочно обратиться за медицинской помощью.
Курс лечения 7 – 10 дней (по 1 таблетке в день). После лечения требуется проведение алкогольной пробы, после которой определяется необходимость дальнейшего лечения (увеличение или уменьшение дозировки).
Акампросат (также Кампрал) уменьшают влечение к алкоголю, не вызывают привыкания, блокируют ощущение эйфории после очередной рюмки.

Используется при хроническом алкоголизме, противопоказан при болезнях печени, почек, похмельном синдроме.
Курс лечения не менее 12 месяцев, принимать нужно по 2-4 таблетки 3 раза в день.
Пропротен 100 прошел ряд проверок и испытаний, используется для улучшения состояния после запоя. Назначается специалистами обычно при хронической форме алкогольной зависимости для предотвращения срывов.

Для профилактики нужно принимать по 1-2 таблетки в сутки, курс лечения 2-3 месяца, в других случаях от 4 до 20 таблеток в сутки, в зависимости от состояния.
Метадоксил в виде таблеток уменьшает тяжелые симптомы похмелья и острой алкогольной интоксикации, очищает организм от токсинов. Вещества, входящие в состав препарата могут вызвать сильную аллергическую реакцию.

Барьер – способствует устранению как физической, так и психической зависимости от алкоголя, нормализует обменные процессы в тканях. Назначаются обычно для уменьшения симптомов похмелья, при хронической форме алкозависимости.
Таблетки противопоказаны при нарушении работы печени и почек, щитовидной железы, сахарном диабете, эпилепсии, нервных или психических заболеваниях, также их не используют для лечения беременных или кормящих грудью женщин.
Как и другие средства, таблетки обладают определенными преимуществами и недостатками. Среди преимуществ можно выделить быстрое терапевтическое действие, временный отказ от употребления алкоголя. Таблетки продаются в аптеке, их можно втайне от человека добавлять в пищу или напитки, но на фоне лечения могут возникнуть сильные реакции организма, которые могут привести даже к летальному исходу.
При превышении дозировки возможна сильная интоксикация, также во время приема таблеток, если человек выпьет слишком высокую дозу спиртного, может развиться инфаркт миокарда, тяжелые психические расстройства и другие серьезные состояния.
При длительном лечении происходит накопление действующего вещества, которое отравляет организм, ухудшает качество жизни.
Таблетки имеют временный эффект и человек может сорваться в любой момент, что требует повторного лечения.
Лечение алкоголизма без ведома больного при помощи таблеток поможет человеку отказаться от пагубной привычки только на некоторый срок. Алкоголизм является психической зависимостью и без осознания проблемы самим человеком любые средства будут малоэффективными.
Капли для лечения алкоголизма без ведома больного
Капли от алкоголизма бываю трех видов:
- формирующие чувство отвращения к вкусу алкоголя
- уменьшающие пагубное влечение в спиртным напиткам
- формирующие непереносимость спирта
В продаже есть капли Пропротен 100, Витаэль, Колме, Тетурам, Эспераль, Антиэтил, Копринол и пр.
Копринол довольно дорогостоящий препарат, который некоторые специалисты относят к БАДам, некоторые к витаминному комплексу. В аптеке купить Копринол практически невозможно, распространяется средство только в основном через дилерскую сеть.
Средство не зарегистрировано в госреестре и информация о нем ограничена.
В составе есть гриб навозник, который считается эффективным народным средством для лечения алкогольной зависимости.
В сутки нужно принимать по 2 мл, после чего у человека развивается отвращение к любым видам алкогольных напитков.
Стоит отметить, что Копринол разрушающе действует на печень.
Препарат выпускается во флаконах с одноразовой дозой, которую можно добавлять в пищу или напитки. Во время лечения пить алкоголь не рекомендуется, человек должен полноценно питаться (желательно увеличить количество овощей, фруктов, кисломолочных продуктов).
Колме – эффективный препарат, который практически не обладает побочными эффектами, но имеет ряд противопоказаний (в основном заболевания сердца, печени, почек).

При одновременном приеме с алкоголем вызывает сильное покраснение кожи, повышение пульса, снижение давления, слабость, потливость, рвоту. Тяжесть симптомов зависит от дозы выпитого, чем больше выпил человек, тем сильнее будет эффект.
Начинать лечение можно только спустя 12 часов с момента последнего употребления спиртного, желательно после полного обследования, назначается по 12-25 капель 2 раза в день.
При постоянном приеме необходимо регулярно проверять щитовидную железу.
Капли можно подмешивать в пищу или напитки утром и вечером, превышать рекомендуемую дозу нельзя (оптимально давать по 15 капель).
Препарат не имеет вкуса и запаха, поэтому может свободно использоваться для лечения без ведома человека.
Действовать Колме начинает примерно через 1 час и эффект длится 12 часов, курс лечения – 3 месяца.
Капли Пропротен 100 в основном используются при выходе из запоя для уменьшения похмельных симптомов.
Препарат позволяет нормализовать сон, работу пищеварительной системы, уменьшить раздражительность, психическое напряжение, избавить от головной боли.
Для избавления от алкогольной зависимости рекомендуется прием других лекарственных препаратов.
После лечения возможен летальный исход, поэтому рекомендуется консультация специалиста перед началом лечения.
Для приема нужно 10 капель развести в 15 мл воды, препарат нельзя принимать во время еды.
Капли можно свободно давать алкозависимому, так как после них улучшается самочувствие и практически любой алкоголик не откажется от них.
Действие противоалкогольных капель на организм:
- копринол – в состав включен гриб копринус, которые вызывает симптомы интоксикации (покраснение кожи, жар, учащение пульса, рвота и пр.). Препарат формирует у человека отвращение не только к запаху и вкусу спиртного, но и к виду любых алкогольных напитков. На фоне лечения могут возникнуть временные проблемы со зрением и речью. Терапевтический эффект основан на страхе появления неприятных симптомов после очередной рюмки, довольно часто люди полностью отказываются от употребления спиртного.
- колме – на рефлекторном уровне формирует отвращение к алкоголю
- пропротен 100 обладает другим принципом действия – основное воздействие происходит на область головного мозга, отвечающую за удовольствие, в результате уменьшается желание выпить.
После приема улучшается настроение, снижается пагубное влечение к алкоголю.
Практически все противоалкогольные капли вырабатывают у человека непереносимость спиртного. Специальные вещества преобразуют спирт в ацетальдегид, который действует как сильный токсин и вызывает ряд неприятных симптомов после дозы алкоголя – повышение пульса, снижение давления, слабость, рвота, после чего у человека появляется страх за свою жизнь.
Среди побочных эффектов на фоне лечения каплями можно выделить боли в грудине, покраснение кожи, тошноту, потливость, снижение давления.
Тяжесть проявления побочных реакций зависит от количества выпитого алкоголя, длиться подобное состояние может в среднем около часа, после чего происходит постепенное улучшение состояния. Если во время лечения человек полностью откажется от спиртного, реакция организма будет менее острой.
Кроме этого, после приема у человека может появиться чувство усталости, сонливость.
Противопоказан прием капель при сахарном диабете, нервно-психических расстройствах, эпилепсии, заболеваниях сердца, сосудов, нарушении работы почек или печени.
Лечение алкоголизма без ведома больного, как уже говорилось, является последним шагом отчаявшихся родственников. Обычно такие меры предпринимаются в случае, если человек отказывается от квалифицированной помощи и уверен, что в любой момент может самостоятельно отказаться от такого образа жизни.
Чаще всего родственники подмешивают в еду или питье купленные таблетки, капли или отвары лекарственных трав. В большинстве случаев все эти средства способствуют резкому ухудшению состояния после маленькой дозы спиртного, что формирует отрицательный рефлекс на вкус и запах алкоголя.
Специалисты считают, что такое лечение опасно для здоровья алкозависимого. Медикаментозные препараты и лекарственные травы имеют рад противопоказаний, а человек, страдающий алкогольной зависимостью, может иметь ряд хронических заболеваний, которые могут обостриться на фоне лечения. Кроме того, влечение к алкоголю формируется у человека на уровне подсознания, поэтому после любых средств, человек может рано или поздно вновь вернуться к пагубной привычке.
 [9], [10], [11]
[9], [10], [11]
Народные средства лечения алкоголизма без ведома больного, рецепты от пьянства
Народные средства лечения алкоголизма без ведома больного подразумевают подмешивание в пищу и напитки отваров и экстрактов трав, которые вызывают отторжение этанола организмом. Больной не знает о причине такой реакции и связывает это с тем, что сам организм не принимает спиртного. Со временем вырабатывается устойчивый рефлекс.
Гриб навозник
Гриб навозник широко используется в народной медицине, как средство от пьянства. Он безвреден для употребления в пищу. На вкус не сильно отличается от обычных грибов, поэтому часто используется женами для лечения своих запойных мужей, особенно в глубинке, где нет квалифицированных врачей-наркологов. Грибы собирают свежими, как и любые другие. Гнилые и поеденные не годятся.
Навозник можно высушить, предварительно нарезав соломкой или кубиками, чтобы запасти на зиму. Эффект от приема одной порции длится 2–4 дня. Употреблять в пищу навозник нужно без спиртного. В противном случае наступит сильная интоксикация, которая может привести к серьезным последствиям. Необходимо проконтролировать, чтобы алкоголик в момент приема пищи не был пьяным.
Требуется предварительное воздержание сроком от 4 до 7 дней, чтобы организм успел очиститься от этаноловой интоксикации. Печень должна успеть переработать продукты распада этанола и вывести их. Обычно запойные алкоголики имеют периоды пьянства и периоды воздержания. Близкие люди знают, что после получения зарплаты алкоголик, скорее всего, уйдет в запой на 5–12 дней, пока деньги не закончатся. А потом будет трезв до следующего получения денег.
Первую порцию гриба лучше давать как раз перед зарплатой, когда человек трезв, чтобы предотвратить запой.
Когда больной попытается выпить спиртные напитки, то возникнет сильнейшее чувство отвращения, тошнота и, в конечном итоге, рвота. Возможно, он или она и успеют выпить некоторое количество желанного напитка, но эффекта и удовольствия не будет. Через дня два тошнота пройдет – тогда можно повторить курс дежурного блюда, чтобы продлить эффект до недели.

Гриб навозник: подходят только крепкие грибы и не гнилые
Алкоголик будет удивлен реакции своего организма, но у него появится шанс увидеть жизнь другими глазами. В этот период семье рекомендуют особенно баловать пострадавшего, чтобы он ощутил заботу и уют.
Как действует средство:
- В грибе содержатся ферменты, которые вступают в противоборство с этанолом, вызывая отравление. Организм, чувствуя это, начинает чиститься самостоятельно.
- После попадания внутрь, грибы перевариваются довольно долго – это тяжелая пища. Ферменты всасываются в кровь по всей длине желудочно-кишечного тракта. Максимальная концентрация достигается на вторые сутки.
- Полное выведение продуктов распада происходит на 4-5 сутки, поэтому после употребления одной порции таких грибов, можно быть уверенным в эффективности на 3 дня.
Подобным образом действуют и другие народные рецепты. Ферменты в травах также вызывают интоксикацию при реакции с этанолом. Именно на этом принципе построен эффект кодирования, когда под кожу вшивают таблетку с медикаментами, которые вызывают рвоту при употреблении спиртного. В химической промышленности концентрация побирается опытным путем. В природной среде такие вещества находятся в травах, грибах, ягодах, фруктах.
Народные средства от алкоголизма без ведома больного хороши тем, что помимо основного действующего вещества, вызывающего тошноту при совместном употреблении со спиртным, они содержат в себе фитонутриенты, которые усиливают эффект. Есть еще одна положительная сторона – народные средства безопасны и практически не вызывают аллергических реакций. Они доступны и бесплатно растут на полях и в лесах. Передозировка практически исключена.
Кефир
Нет такого способа, который не стоило бы попробовать при лечении алкоголизма. Как бросить пить без кодировки? Да еще если больной не признает себя таковым? Кефир – кисломолочный продукт, подвергшийся брожению, благодаря естественным бактериям.
Как известно, в кефире содержится незначительное содержание этанола, но оно ничтожно мало и не может вызвать опьянение. С участием кефира приготавливают настой, который подают алкоголику для того, чтобы вызвать отвращение к спиртному и преодолеть алкогольную зависимость. Рецепт не самый простой, но действенный.
Рецепт. В большую кастрюлю объемом 5 литров влить 1 литр свежего кефира 3,2% жирности. Туда же всыпать крупы по 50 г: овсяная, ржаная, пшённая, гречневая, перловая, ячневая. Состав залить теплой кипяченой водой и убрать в темное теплое место. Настаивать 3 суток. Раствор процедить. Полученную жидкость пить по стакану утром и вечером.
Если есть необходимость лечить алкоголика без его ведома, то полученную сыворотку следует добавлять в пищу. Подойдут кислые щи или кислый борщ, молочные кисели и молочные супы, подливки.
Народные методы на основе трав
Среди прочих рецептов эффективными средствами считаются отвары и настои из трав. Их можно приобрести в аптеке или собирать самостоятельно. В травах большое количество ферментов, витаминов, смолистых микроэлементов, натуральных ароматизаторов. Вкупе все эти компоненты дают удивительный эффект в лечение самых разнообразных заболеваний.
| Чабрец | Растение, которое несложно найти в гористой местности – в расщелинах среди скал, между насыпями камней. Чабрец богат витаминами и знаменит чудодейственным эффектом. Берется 3–5 столовых ложек сухой травы, которые заливают кипятком и настаивают в термосе 3 часа. Настой дают пить алкоголику 3–5 раз в сутки. Его легко можно подмешать в чай или другой напиток. Даже в супе он не будет сильно заметен. Появится слегка травянистый вкус |
| Толокнянка | Для приготовления настоя смешивают 1 порцию толокнянки с двумя порциями кипятка. Настаивают в термосе или на водяной бане. Настой дают больному 5–7 раз в сутки по столовой ложке. Также можно добавлять в чай или жидкую пищу |
| Корень копытеня | Порошок из корня заливают водой и ставят на огонь. На 300 грамм порошка 2 литра воды. Кипятят, периодически помешивая, 15 минут. Отвар дают больному не больше 3 столовых ложек в сутки. Корень обладает сильной ферментацией. Содержит кобальт, поэтому в больших количествах может вызвать сильную интоксикацию. Регулярное употребление отвара в умеренных дозах формирует устойчивое отвращение к алкоголю |
| Зверобой | Соцветия зверобоя заваривают в чай для получения лечебного эффекта. Он также токсичен в больших дозах, поэтому следует быть умеренным в приеме. Половина чайной ложки сухих цветков заваривают в чай – из расчета на 1 стакан. Пьют не чаще 1 раза в день |
Чтобы лечить пациента от алкогольной зависимости необходимо терпение. Постоянное приготовление отваров требует времени и творческого подхода, если больной не признает себя алкоголиком. Пьяницы склонны употреблять в критические моменты все, что только можно.
Изощренные жены прячут от своих мужей алкоголь, но те ухитряются находить, выпивать и наливать воду, чтобы хищение не было обнаружено сразу. Поэтому можно крутой отвар трав: зверобой, тысячелистник, мята, чабрец, толокнянка добавлять прямо в водку и разливать ее по маленьким бутылочкам, которые и прятать.

Мутный цвет жидкости не смутит алкоголика, у которого наступает ломка и абстинентный синдром. Он, несомненно, выпьет содержимое, после чего будет мучиться несварением желудка, тошнотой и рвотой
Клопы и ногти
Признанное в народе средство для лечения алкоголизма. Весьма эффективно, но сложно реализуемо для тех, кто желает незаметно вылечить алкоголизм. Клопов (5–10 штук), которые часто встречаются на малине, добавляют в бутылку со спиртным. Настаивается такой продукт до 5 дней. После чего настой дают пить пьянице.
Вкус напитка практически не изменится, но запах будет сильно отличаться. Послевкусие во рту долго не даст покоя. Сделать это незаметно без ведома больного – трудно. Такой вариант хорошо для первой порции, которую употребит алкоголик и для последней, когда человек уже не отличает ни вкуса ни запаха.
Методы лечения алкоголизма в народе обилуют самыми невероятными рецептами. Среди них встречается и такой – водку настаивают на срезанных ногтях человека. Для тех, у кого развито воображение, сам процесс приготовления вызовет отвращение. Алкоголик же едва что-то заметит. Ни особого вкуса, ни запаха, ни послевкусия не наблюдается.
Срезанные ногти человека заливают водкой или спиртом. Вариант со спиртом отличается тем, что, чем дольше такой раствор настаивается, тем сильнее становится эффект, потому что со временем ногтевая пластина подвергается мельчайшему разрушению и начинает растворяться.
В ногтях человека содержится много кальция, магния, ороговевших клеток. Ферментация химической реакции дает эффект легкого яда, принимая который алкоголик чувствует тошноту. Организм не принимает такого состава и вызывает рвоту.
Такой настой разливают в бутылки и прячут там, где алкоголик их найдет сам и выпьет. Это даст ему веру в то, что именно его организм не приемлет этанола, и нет здесь виноватых, кроме него самого. Как клопы, так и ногти человека далеки от эстетического понятия, но средство проверено поколениями. И многие жены и матери излечили своих больных от страшного недуга.
Пчелы и мед
Вы встречали когда-нибудь пчеловода-алкоголика? Едва ли. Мед – очень полезный продукт. В его состав входит практически вся таблица Менделеева. Он очень плотный и сытный. Продукт растительного происхождения. Пчелы собирают пыльцу со множество цветов и растений, в том числе и с тех, что рекомендуют при борьбе с алкоголизмом. В сочетании с желудочным соком пчелы мед приобретает свои уникальные свойства.
При лечении зависимости рекомендуют употреблять в пищу натуральный мед по 3–5 столовых ложек ежедневно. Особенно это полезно делать утром на голодный желудок. Мед должен быть именно натуральным. Пчелы должны иметь возможность летать в полях и лесах, собирая пыльцу. Недобросовестные пчеловоды, ориентированные лишь на получение выгоды, варят сироп из сахара, который ставят недалеко от ульев. Пчелы летят на него и собирают бесполезный сахар.

Мед содержит массу витаминов и фитонутриентов, которые помогают справиться с алкоголизмом, восстанавливая здоровье больного
В деревнях лечат пчелиными укусами не только алкоголизм, но и другие болезни. Яд пчелы полезен в небольших количествах, в больших дозах он вызывает симптомы отравления: тошнота, рвота, диарея, покраснение и кожная сыпь, головокружение и потеря сознания. Как ни странно, но данный метод пользуется популярностью. Если на алкоголика подсаживать несколько пчел, которые будут его жалить, количество ядовитых веществ в организме возрастет и при употреблении этанола, организм ощутит явную интоксикацию и вызовет рвоту.
Нельзя применять такой метод ежедневно, иначе наступит смерть от остановки сердца, так как яд выводится из организма постепенно. Трех–пяти укусов пчелы достаточно на 4–6 дней. Прежде чем прибегать к такому методу намеренно, необходимо выяснить, нет ли у больного аллергии на пчелиные укусы. В противном случае такой метод может привести к отеку гортани.
Отзывы
Михаил, 51 год, Москва:
Лечили дочь от алкоголизма без ее ведома, так как она не признавала себя больной. Готовили гриб навозник. Через 3 месяца рвоты от спиртных напитков она согласилась на лечение в стационаре у нарколога.
Екатерина, 35 лет, Лысьва:
Муж старше меня на 7 лет. После зарплаты всегда употреблял алкоголь с коллегами. Поехал на пасеку к отцу, где его покусали пчелы. Его рвало сутки, после этого эпизода видеть не может спиртное больше месяца.
Ирина, 47 лет, Киров:
Добавляла отвары трав прямо в водку, которую употреблял супруг. Сначала не было никаких реакций. Спустя неделю заметила, что дозы он значительно сократил, а потом и совсем отказался от спиртного.
Надежда, 39 лет, Северобайкальск:
Подмешивала мужу в пищу гриб навозник. Он не жаловался и ничего не говорил, но больше не пьет. До сих пор иногда для профилактики готовлю из него блюда.
Лечение народными средствами эффективно при постоянном применении отваров и других элементов. Многие алкоголики соглашаются на лечение после того, как осознают, что неспособны больше употреблять алкоголь, как раньше.
Средство от алкоголизма без ведома больного
Какие средства признаны лучшими
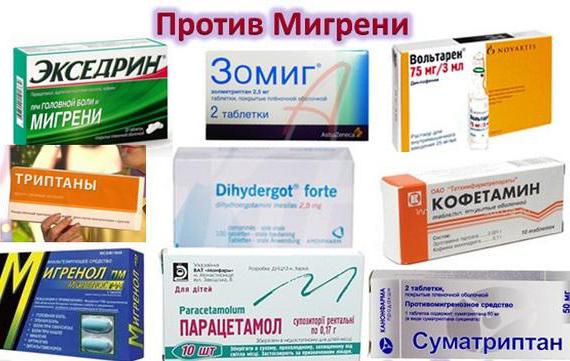
Подробнее: препараты для лечения алкоголизма
Алкоголизм, в настоящее время, является самым распространенным видом зависимости человека. И многие не осознают того факта, что больны, и думают, что самостоятельно решат эту проблему. К каждому пьющему человеку необходим индивидуальный подход, который будет самым эффективным для его лечения. И если пьющий человек не понимает, что нуждается в помощи, то тогда потребуется лечить алкоголизм, без ведома больного.
Большинство профессионалов в этой области, именно так и советуют осуществлять лечение и говорят, что именно без ведома, человек более сильнее поддается различным средствам, чем если он будет в курсе происходящего.
К счастью, в современное время, методы лечения алкоголизма, без ведома больного, радуют своим разнообразием. Можно подобрать совершенно любые средства от алкоголизма: от самых доступных и дешевых — это народные рецепты, до более современных и дорогих — различные таблетки, сиропы и капли.
При выборе лекарства, которое поможет избавиться от алкоголизма, следует принять во внимание индивидуальную переносимость человека и степень его болезни. Если больной только недавно начал баловаться алкоголем и не дошел до крайней стадии, то и средства можно выбирать не очень сильные.
Чаще всего, от алкоголизма страдают мужчины средних лет, у которых возникают жизненные проблемы — семейные трудности, неприятности на работе и так далее. И в основном, вопросом, как вылечить алкоголизм, чаще всего задается мать больного. Именно она пытается вытащить своего ребенка из этой ямы, пробует всевозможные средства и выбирает самый действенный.
Народные средства при лечении от алкоголизма
Лечение алкоголизма, без ведома больного, очень частая процедура тех людей, которые устали видеть своего близкого человека в состоянии алкогольного опьянения. И одним самым эффективным и доступным методом, принято считать, народные средства.
Способы их приготовления

Самыми популярными народными средствами при лечении алкоголизма без ведома больного, считают следующие:
- Отвар чабреца — данный травяной способ вызывает рвоту и тошноту, после принятия алкоголя и, в последующем, вызывает отвращение. Его подливают в водку или какой-либо другой алкогольный напиток, никакого постороннего вкуса не будет. Для приготовления необходимо 3 ст. ложки залить 1 ст. кипятка и настаивать несколько часов.
- Копытень — такое средство необходимо принимать очень аккуратно, так как при передозировке, возможно сильное отравление. Корень копытня измельчается и 1 ст. ложка заливается 1 ст. воды, все кипит на огне от 10 до 15 минут, после чего необходимо настоять 30-40 минут.
- Зеленые клопы — для такого лекарства берется 15-20 зеленых клопов и размещаются в бутылку с водкой, настаивается 2-3 дня. После данной выпитой бутылки, у больного появляется рвота и пренебрежение к алкоголю до нескольких месяцев.
- Гриб Навозник — этот продукт по вкусу очень похож на грибы шампиньоны, но обладают свойствами для лечения алкоголизма. Их можно жарить, тушить, парить и предлагать как блюдо. После приема такой пищи, у человека наблюдается сильное отравление из-за расщепления алкоголя. Данный грибы не представляют никакую опасность для здоровья.
- Кефирная сыворотка — это лечебная сыворотка, используемая для очищения организма и отбивания тяги к спиртному. Её можно употреблять и здоровому человеку для укрепления иммунитета. Для приготовления необходимо 8-литровая посуда, куда заливается 1 литр кефира, 40 грамм ржаной, ячменной, пшеничной, овсяной муки, гречка и манная каша. Все эти ингредиенты заливаются водой, поверх покрывается марлей и так оставляется на 3 дня.
- Красный перец — после приема такого средства у больного появляется рвота и пренебрежение к алкоголю. Для приготовления, необходимо взять 0,5 л. спирта 60% и высыпать туда 1 ст. ложку красного перца. Настаивать потребуется в течение недели.
- Заговоры и молитвы — достаточно действенное народное средство от алкоголизма, без ведома больного. Чаще всего читается молитва Святому мученику Бонифатию «От пьянства». Многие считают, что самые действенные народные методы — чтение заговоров возле спящего. Ведь именно во сне, человек более поддается гипнозу и кодированию, чем в подсознании.
Другие методы лечения

Также, помимо применения травы от алкоголизма, в народной медицине присутствуют и другие способы, например:
- включить в рацион зеленые, кислые яблоки, не меньше 1 кг в день;
- пить огуречный рассол с измельченным чесноком;
- приготовить мятные капли — 20 капель на 1 ст. воды.
Медикаментозные препараты, помогающие вылечить от пьянства
Среди официальных, медицинских лекарств от алкоголизма, можно выделить три группы:
- облегчающие самочувствие организма при выходе из продолжительного запоя;
- понижающие влечение к спиртному;
- формирующие отрицательное отношение к алкоголю.
Препараты 1 группы
К первой группе, следует отнести такие лекарства, как Медихронал и Альказельцер. Это самые эффективные препараты, которые отлично справляются с выведением токсин после продолжительного запоя и финансово доступны для потребителей.
Препараты 2 группы
Во второй группе, следует подчеркнуть такие лекарства:
- Пропротен 100 — именно эти таблетки прошли ряд проверок и имеют необходимые лицензии. Научно доказано, что после курса лечения (2-3 месяца по 2 таблетки) тяга к алкоголю существенно уменьшается.
- Кампрал — значительно ограничивает тягу к алкоголю, не тянет за собой привыкания и убирает ощущение эйфории после выпитой рюмки. Противопоказаны для людей, которые страдают болезнями почек, печени. Курс приема до 1 года 2-3 раза в день.
- Метадоксил — достаточно действенный, но опасный препарат, который отлично очищает от токсинов, но может вызвать аллергию у больного.
Препараты 3 группы
К третьей группе, относится огромное количество препаратов, среди которых можно подчеркнуть следующие:
- Тетурам — наиболее распространенное средство от алкоголизма, без ведома больного, в котором находятся вещества, блокирующие расщепление спирта и преобразующие его в токсические соединения. После применения появляется рвота, головная боль или тахикардия, но этот препарат нужно принимать осторожно, из-за большого перечня побочных эффектов.
- Эспераль — более дешевый аналог предыдущего лекарства, который имеет менее побочных эффектов. По воздействию совершенно ничем не отличается.
- Лидевин — в этот препарат входят нужные витамины и вещества, которые отлично очищают организм, выводят токсины и улучшают работу нервной системы.
- Колме — испанское средство, где вместо токсического вещества, которое применяется во всех остальных перечисленных таблетках, используют цианамид. Именно благодаря ему, больной чувствует отвратительные ощущения во время выпивания алкоголя. Это самый нетоксичный препарат, который довольно качественный и эффективный, но весьма дорогостоящий.
- Настойка чемерицы Лобеля — такое средство нужно применять очень осторожно и в нужной дозировке. Такая лекарственная трава продается в каждой аптеке. На 0,5 литра водки хватает всего 5 капель, чтобы вызвать тошноту, рвоту, слабость и понизить давление.
- Крушина слабительная — также применяется при лечении алкоголизма. Приготовить такое средство очень просто: 15-20 ягод заливается 200 мл воды и варится на огне около 20 минут. Для бутылки водки подойдет 2 ст.ложки, после чего, человек страдает частым и жидким стулом.
Особенности выбора средства от пьянства без ведома больного
 Учитывая все вышеперечисленные препараты, можно сделать вывод, что избавление от алкоголя достаточно сложная, но исполнимая процедура.
Учитывая все вышеперечисленные препараты, можно сделать вывод, что избавление от алкоголя достаточно сложная, но исполнимая процедура.
Разнообразие различных препаратов просто впечатляет — это могут быть и купленные в аптеке таблетки или же сделанные собственными руками различные настойки.
Практически всегда, пьющий человек не осознает своей проблемы, в такой ситуации самые близкие люди берут всю инициативу в свои руки. Осторожно, чтобы больной не заметил, подсыпаются или подливаются средства в еду или в сам алкоголь.
Конечно, после первой попытки результат не будет очевиден, но не стоит опускать руки и следовать дальше. Препараты нужно подбирать с особой осторожностью, учесть все существующие болезни человека и возможные побочные эффекты. Если у больного проявился какой-либо симптом аллергии, то следует незамедлительно поменять лекарство.
Выполнить лечение алкоголизма без ведома больного, в современное время, не составит особого труда, если тщательно подходить к выбору лекарств и соблюдать необходимую дозировку препарата.
Читайте так же: таблетки от алкогольной зависимости без ведома больного.
Травы от алкоголизма используемые без ведома больного
Известно, что большинство алкоголиков не признает своей зависимости и отказывается проходить необходимое лечение в условиях наркологической клиники. Поэтому родные и близкие люди больного стараются найти альтернативный способ лечения алкоголизма. К счастью, такой метод есть! Причем лечение алкоголизма без ведома больного практиковали еще наши предки. Использовали они для этих целей специальные травяные составы. О том, как лечат алкоголизм травами, расскажем в нашей статье.
Особенности терапии
Лечение алкоголизма травами и сборами работает в двух направлениях: вызывает отвращение к любым спиртным напиткам и оказывает общеукрепляющее действие на организм больного. Такой эффект достигается применением отваров и настоек, несовместимых с алкоголем. Причем лекарственные средства можно добавлять в еду алкоголика без его ведома. Однако в подобной терапии очень важно соблюдать дозировку, иначе вы рискуете спровоцировать сильную интоксикацию в организме больного. Лучше перед применением любых травяных отваров и настоек проконсультироваться с наркологом.
Общеукрепляющее действие препаратов на организм алкоголика обусловлено выведением токсинов, накопившихся в период употребления разных видов спиртного. Для этих целей в состав травяных сборов включают растения с успокаивающим эффектом. Давайте узнаем, какие травы помогают бороться с этим пагубным пристрастием.
Корень любистка
Приготовление и применение: для начала необходимо заготовить лекарственное сырье. Для этого корень двухлетнего растения выкапывают через месяц после его цветения, не раньше и не позже. Затем корень высушивают на чердаке и готовят из него настойку.
Итак, на 150 г лекарственного сырья потребуется 300 мл водки. Добавьте к смеси еще 2 лавровых листочка. В течение двух недель напиток должен настаиваться. Затем настойку процеживают и дают выпить алкоголику. После приема водки с любистком у больного вырабатывается стойкое отвращение к спиртному.
Еще один вариант: 100 г корня любистка заливают стаканом воды, кипятят на малом огне 10 минут, после чего отвар охлаждают и процеживают. Добавляют по 1 ч. ложке в пищу больного. Делать это нужно трижды в день.
Отметим, что отвар не имеет никакого неприятного запаха, поэтому алкоголик не почувствует лекарства в пище.
Чабрец
Приготовление и применение: 15 г сухой травы залейте полулитрами кипятка, дайте средству настояться минут 25, процедите. Такой настой подливают в пищу больного по 50 мл в день. Можно добавить настой чабреца в водку. Обычно после употребления такого напитка начинается рвота, что в дальнейшем вызывает отвращение к любому виду спиртного.
Обращаем ваше внимание на то, что настой чабреца нельзя принимать при заболеваниях щитовидной железы, сахарном диабете, бронхиальной астме, язве желудка или двенадцатиперстной кишки.
Корень копытня
Приготовление и применение: корневище собирают во время цветения растения (апрель — май), сушат вдали от солнечных лучей. Готовое сырье в количестве 1 ч. ложки заливают стаканом кипятка, настаивают в термосе полчаса, затем процеживают и добавляют 1 ст. ложку настоя в стакан водки. Напиток дают выпить больному.
Такое лекарство вызывает сильную рвоту и отвращение к спиртному.
Травяные сборы от алкоголизма
В лечении алкогольной зависимости можно использовать сборы лекарственных растений. Рецепты таких средств, позаимствованных из народной медицины, выглядят следующим образом:
- Смешайте в равных частях травы копытня и белокопытника, плауна, борщевика, мяты, чабреца, золототысячника. Затем возьмите 1 ст. ложку смеси трав и залейте стаканом воды. Прокипятите 5 минут на малом огне, дайте отвару настояться. Процедите и добавляйте в чай или другие напитки больного по 2 ст. ложки отвара.
- Травяные сборы нужно давать алкоголику для выведения из организма токсинов и продуктов распада этанола. Для этого рекомендуется приготовить сбор из трав полыни, зверобоя и тысячелистника, взятых в равных частях. Залейте 1 ст. ложку кипятком, дайте смеси настояться и предложите больному выпить чай. Уже через 2 недели такого лечения влечение к алкоголю у человека исчезает.
Подытожив наш разговор, можно сделать вывод, что травы от алкоголизма порой являются единственным способом лечения болезни без ведома больного. Но такие средства требуют соблюдения точной дозировки, иначе отравление будет очень сильным. Удачи вам и прекрасных результатов!
Чабрец при алкоголизме без ведома больного
Чабрец от алкоголизма: спасительный рецепт или очередной миф?
Народные методы довольно популярны в борьбе против алкогольной зависимости.
 Содержание
Содержание
Целители советуют использовать полынь, чемерицу, чтобы победить пьянство. Лекарственным растениям часто доверяют больше, чем медикам и специализированным центрам.
Попробуем разобраться, насколько эффективен чабрец от алкоголизма: спасительный рецепт или очередной миф предлагает нетрадиционная медицина.
Чтобы сделать выводы, необходимо изучить свойства лекарственного растения, прочитать отзывы, противопоказания, а затем узнать, как правильно готовится настойка, травяной чай и попробовать пройти курс лечения.
Лечебные свойства чабреца
Чабрец — стелющееся по земле цветущее растение. Относится к лекарственным.
Имеет другое название не менее распространенное: тимьян ползучий. Заготавливают в летний период, когда появились сиреневато-фиолетовые цветы.
Можно применять сырую или сушеную траву для приготовления противоалкогольного чая.
В народной медицине принимают при разных заболеваниях. Трава чабрец от алкоголизма используется не одно столетие.
Им можно у больного вылечить простуду. Лечебные отвары чабреца, как и полынь, помогают бороться с паразитами, поселившимися в кишечнике.
В малых количествах разрешается употреблять в качестве успокоительного, отхаркивающего и дезинфицирующего средства, зная рецепт.

Полезные вещества входящие в состав Чабреца
Лечебные свойства тимьяна определены наличием в нем веществ:
- ниацин;
- эфирные масла;
- минералы;
- аскорбиновая кислота;
- фолиевая кислота;
- витамины.
В составе лечебной травы много соединений фенола. Лечебным действием обладают тимол и карвакрол.
Эти вещества, попадая в организм в небольшом количестве, спос


 Содержание
Содержание





 Лечение щитовидной железы. Как лечить щитовидку народными средствами.
Лечение щитовидной железы. Как лечить щитовидку народными средствами.
 Дрок красильный сушеный
Дрок красильный сушеный Плоды дурнишника
Плоды дурнишника Польза грецкого ореха
Польза грецкого ореха


 Неплохой терапевтический эффект дает лечение щитовидной железы чистотелом. Стоит отметить, что это растение следует принимать под контролем врача, поскольку передозировка может вызвать дисбактериоз кишечника и побочные эффекты в виде тошноты или рвоты, а также судорог. При возникновении признаков отравления (при употреблении высокой разовой или курсовой дозы препарата) может потребоваться проведение дезинтоксикационной терапии. Кроме этого, лечение щитовидной железы чистотелом следует начинать с настоев слабой концентрации. Для снижения токсичности растения данные настои можно разбавлять молоком.
Неплохой терапевтический эффект дает лечение щитовидной железы чистотелом. Стоит отметить, что это растение следует принимать под контролем врача, поскольку передозировка может вызвать дисбактериоз кишечника и побочные эффекты в виде тошноты или рвоты, а также судорог. При возникновении признаков отравления (при употреблении высокой разовой или курсовой дозы препарата) может потребоваться проведение дезинтоксикационной терапии. Кроме этого, лечение щитовидной железы чистотелом следует начинать с настоев слабой концентрации. Для снижения токсичности растения данные настои можно разбавлять молоком. В лечении травами щитовидной железы также эффективно применяется лапчатка белая. Данный вид растения имеет декоративные свойства, но ценится и как перспективное средство в терапии патологий щитовидки. Лапчатка белая содержит фенольные соединения, а также тритерпеновые гликозиды и ряд микроэлементов, которые регулируют выработку тиреотропного гормона в гипофизе и нормализуют морфологическую структуру тканей щитовидки, что способствует восстановлению нормального функционирования данной железы. При лечении щитовидной железы лапчаткой белой широкое распространение получил препарат «Ендонорм», основным лечебным компонентом которого является именно это растение. Надо сказать, что лечение щитовидной железы лапчаткой белой имеет ряд преимуществ: не требует длительного применения, естественным путем нормализует работу щитовидки, не вызывает привыкания у пациентов и уменьшает потребность в применении лекарственных химиопрепаратов.
В лечении травами щитовидной железы также эффективно применяется лапчатка белая. Данный вид растения имеет декоративные свойства, но ценится и как перспективное средство в терапии патологий щитовидки. Лапчатка белая содержит фенольные соединения, а также тритерпеновые гликозиды и ряд микроэлементов, которые регулируют выработку тиреотропного гормона в гипофизе и нормализуют морфологическую структуру тканей щитовидки, что способствует восстановлению нормального функционирования данной железы. При лечении щитовидной железы лапчаткой белой широкое распространение получил препарат «Ендонорм», основным лечебным компонентом которого является именно это растение. Надо сказать, что лечение щитовидной железы лапчаткой белой имеет ряд преимуществ: не требует длительного применения, естественным путем нормализует работу щитовидки, не вызывает привыкания у пациентов и уменьшает потребность в применении лекарственных химиопрепаратов. Народные методы включают применение грецкого ореха, который содержит не только много витаминов, белка и минералов, но и йода, что и обусловливает его использование при поражениях щитовидки. Лечение щитовидной железы грецкими орехами производится путем приготовления специального отвара из его перегородок, который следует принимать при зобе. Иногда при лечении щитовидной железы грецкими орехами применяется следующая смесь:
Народные методы включают применение грецкого ореха, который содержит не только много витаминов, белка и минералов, но и йода, что и обусловливает его использование при поражениях щитовидки. Лечение щитовидной железы грецкими орехами производится путем приготовления специального отвара из его перегородок, который следует принимать при зобе. Иногда при лечении щитовидной железы грецкими орехами применяется следующая смесь: Часто проводят лечение щитовидной железы пчелиным подмором, особенно при наличии зоба с гипофункцией этой железы внутренней секреции. Для приготовления лечебной настойки один стакан подмора заливают двумя стаканами водки, тогда настаивают 21 день и принимают трижды по столовой ложке. Кроме благотворного воздействия на щитовидку, пчелиный подмор положительно влияет на общее функционирование организма человека. Стоит отметить, что когда проводят лечение щитовидной железы пчелиным подмором, параллельно с внутренним приемом можно готовить отвар, который следует применять в виде компрессов на область щитовидки. При этом надо помнить, что готовый отвар нужно хранить в холодильнике не более двух недель. При правильном применении такого лечения легко добиться хороших результатов.
Часто проводят лечение щитовидной железы пчелиным подмором, особенно при наличии зоба с гипофункцией этой железы внутренней секреции. Для приготовления лечебной настойки один стакан подмора заливают двумя стаканами водки, тогда настаивают 21 день и принимают трижды по столовой ложке. Кроме благотворного воздействия на щитовидку, пчелиный подмор положительно влияет на общее функционирование организма человека. Стоит отметить, что когда проводят лечение щитовидной железы пчелиным подмором, параллельно с внутренним приемом можно готовить отвар, который следует применять в виде компрессов на область щитовидки. При этом надо помнить, что готовый отвар нужно хранить в холодильнике не более двух недель. При правильном применении такого лечения легко добиться хороших результатов. В лечении щитовидки народными средствами применяют медицинские пиявки, секрет слюнных желез которых способен регулировать уровень гормонов щитовидной железы, что позволяет отказываться от гормональной терапии. Лечение щитовидной железы пиявками устраняет нейроэндокринные нарушения и способствует продуцированию гормонов в физиологической концентрации. Кроме этого, лечение щитовидной железы пиявками способно корректировать гемостаз и укреплять иммунитет.
В лечении щитовидки народными средствами применяют медицинские пиявки, секрет слюнных желез которых способен регулировать уровень гормонов щитовидной железы, что позволяет отказываться от гормональной терапии. Лечение щитовидной железы пиявками устраняет нейроэндокринные нарушения и способствует продуцированию гормонов в физиологической концентрации. Кроме этого, лечение щитовидной железы пиявками способно корректировать гемостаз и укреплять иммунитет.




















 Профилактика фимоза у детей
Профилактика фимоза у детей





















































 Фимоз у детей представляет собой патологическое состояние, которое может в подростковом и старшем возрасте приводить к различным осложнениям.
Фимоз у детей представляет собой патологическое состояние, которое может в подростковом и старшем возрасте приводить к различным осложнениям.
 У новорожденных детей фимоз не лечат, а просто наблюдают за его течением. Часто он проходит сам по себе. Для мальчиков очень важно соблюдать гигиену тела. Для мытья лучше использовать детское мыло. Но оно не должно попадать в препуциальный мешок.
У новорожденных детей фимоз не лечат, а просто наблюдают за его течением. Часто он проходит сам по себе. Для мальчиков очень важно соблюдать гигиену тела. Для мытья лучше использовать детское мыло. Но оно не должно попадать в препуциальный мешок.
 После прекращения накладывания повязок нужно стараться, чтобы швы были открытыми. Перевязки делают до 6 раз день. После улучшения состояния швов их уменьшают до одной.
После прекращения накладывания повязок нужно стараться, чтобы швы были открытыми. Перевязки делают до 6 раз день. После улучшения состояния швов их уменьшают до одной.



 Оптимальным выбором станет полоскание члена в ромашковом растворе или антисептике, который снимает раздражение и нейтрализует любой воспалительный процесс. В процессе купания вашего малыша следует старательно пытаться растянуть плоть вручную до момента, пока ребенку не станет неприятно или больно. После этого рекомендуют применять смазку или вазелиновое масло, которое облегчит ход кожи по головке. Средний период такого самостоятельного лечения составляет от одного до двух месяцев. В большинстве случаев через указанный срок подобное негативное проявление исключиться и кожа не будет стягиваться на половом члене до узкого образования.
Оптимальным выбором станет полоскание члена в ромашковом растворе или антисептике, который снимает раздражение и нейтрализует любой воспалительный процесс. В процессе купания вашего малыша следует старательно пытаться растянуть плоть вручную до момента, пока ребенку не станет неприятно или больно. После этого рекомендуют применять смазку или вазелиновое масло, которое облегчит ход кожи по головке. Средний период такого самостоятельного лечения составляет от одного до двух месяцев. В большинстве случаев через указанный срок подобное негативное проявление исключиться и кожа не будет стягиваться на половом члене до узкого образования.



 Автор статьи: Бургута Александра, врач акушер-гинеколог, высшее медицинское образование по специальности «Лечебное дело».
Автор статьи: Бургута Александра, врач акушер-гинеколог, высшее медицинское образование по специальности «Лечебное дело».








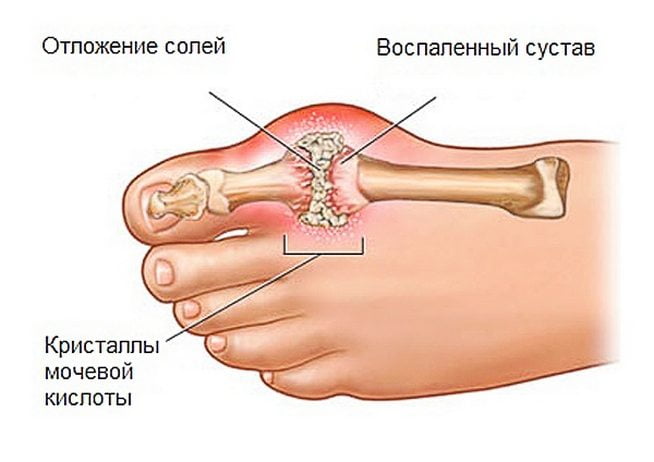
 Подагра – болезнь, вызванная нарушением пуринового обмена в организме, что приводит к повышению в крови мочевой кислоты
Подагра – болезнь, вызванная нарушением пуринового обмена в организме, что приводит к повышению в крови мочевой кислоты Приступ подагры длится от нескольких часов до нескольких дней, после чего боль исчезает, функция сустава восстанавливается
Приступ подагры длится от нескольких часов до нескольких дней, после чего боль исчезает, функция сустава восстанавливается В лечении подагры в домашних условиях применяются народные средства и препараты, препятствующие образованию мочевой кислоты
В лечении подагры в домашних условиях применяются народные средства и препараты, препятствующие образованию мочевой кислоты Подагра — болезнь очень тяжелая, но в отличие от других хронических заболеваний, подагра хорошо поддается лечению народными средствами
Подагра — болезнь очень тяжелая, но в отличие от других хронических заболеваний, подагра хорошо поддается лечению народными средствами Эти народные средства от подагры помогают снизить уровень мочевой кислоты в крови
Эти народные средства от подагры помогают снизить уровень мочевой кислоты в крови Предлагаем проверенные и эффективные настойки, помогающие быстрее и эффективнее справляться с проявлениями подагры
Предлагаем проверенные и эффективные настойки, помогающие быстрее и эффективнее справляться с проявлениями подагры Картофель помогает снять воспаление при подагре
Картофель помогает снять воспаление при подагре Уменьшить количество мочекислых солей в костях, суставах, хрящах, сухожилиях и стимулировать их выведение поможет гомеопатия
Уменьшить количество мочекислых солей в костях, суставах, хрящах, сухожилиях и стимулировать их выведение поможет гомеопатия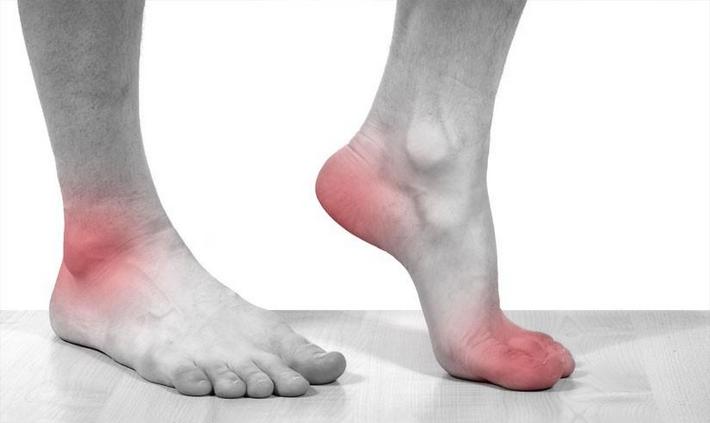







 Я устал повторять! Если начали болеть суставы рук и ног, немедленно уберите из рациона…
Я устал повторять! Если начали болеть суставы рук и ног, немедленно уберите из рациона… 

 Не губите больные суставы мазями и уколами! Артрит и артроз лечится…
Не губите больные суставы мазями и уколами! Артрит и артроз лечится… 

 Сколько раз повторять! Если начали болеть колени или поясница, втирайте каждой утро…
Сколько раз повторять! Если начали болеть колени или поясница, втирайте каждой утро…  Ортопед: «Если ноют колени или тазобедренный сустав, возьмите в привычку…
Ортопед: «Если ноют колени или тазобедренный сустав, возьмите в привычку…  При боли в суставах, шеи или спине, в организме сильнейшая нехватка…
При боли в суставах, шеи или спине, в организме сильнейшая нехватка… 



































 Типы розацеа
Типы розацеа Медикаментозное лечение розацеа
Медикаментозное лечение розацеа Домашний уход за кожей
Домашний уход за кожей



 Для лечебных примочек необходимо сделать клюквенный сок.
Для лечебных примочек необходимо сделать клюквенный сок. Для очищения организма можно пить отвар крапивы.
Для очищения организма можно пить отвар крапивы. Масло чайного дерева поможет быстро снять воспалительный процесс на коже.
Масло чайного дерева поможет быстро снять воспалительный процесс на коже. Для успокаивающей маски нужно сделать смесь из измельченных листьев алоэ и меда.
Для успокаивающей маски нужно сделать смесь из измельченных листьев алоэ и меда. Обрабатывать кожу можно с помощью раствора голубой глины.
Обрабатывать кожу можно с помощью раствора голубой глины.



 Все равно кажется, что вылечить варикоз непросто?
Все равно кажется, что вылечить варикоз непросто?


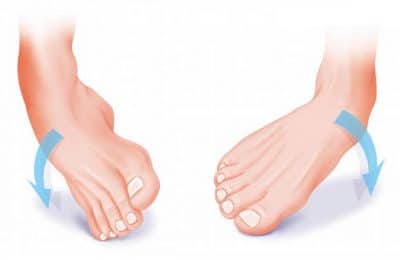
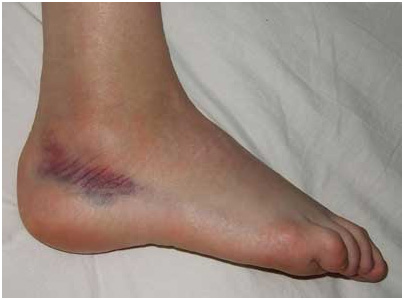
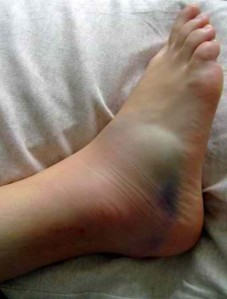
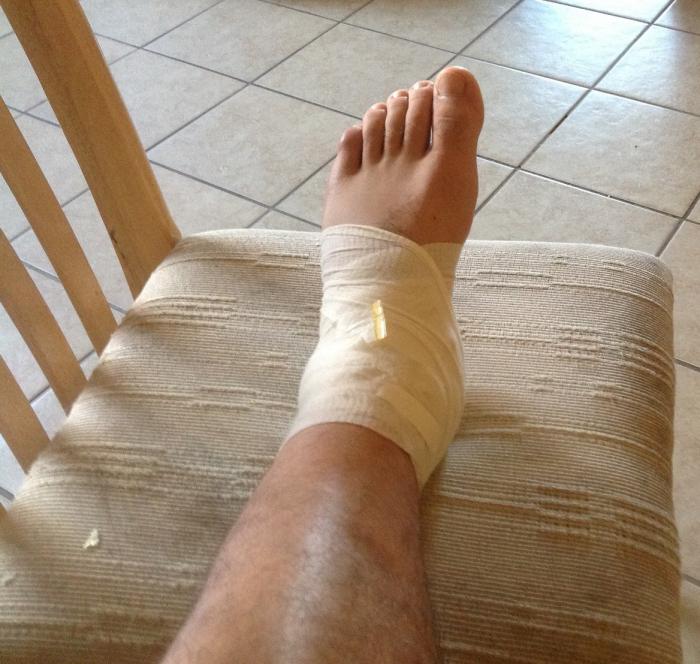 При слишком интенсивных нагрузках или неудачной постановке ноги могут повредиться связки, которые соединяют кости. Проблемы с ними вызваны тем, что они могут надорваться или разорваться полностью. Но в первом случае речь идет о том, что произошло растяжение связок голеностопного сустава. А вот при полном их разрыве говорят уже о вывихе.
При слишком интенсивных нагрузках или неудачной постановке ноги могут повредиться связки, которые соединяют кости. Проблемы с ними вызваны тем, что они могут надорваться или разорваться полностью. Но в первом случае речь идет о том, что произошло растяжение связок голеностопного сустава. А вот при полном их разрыве говорят уже о вывихе.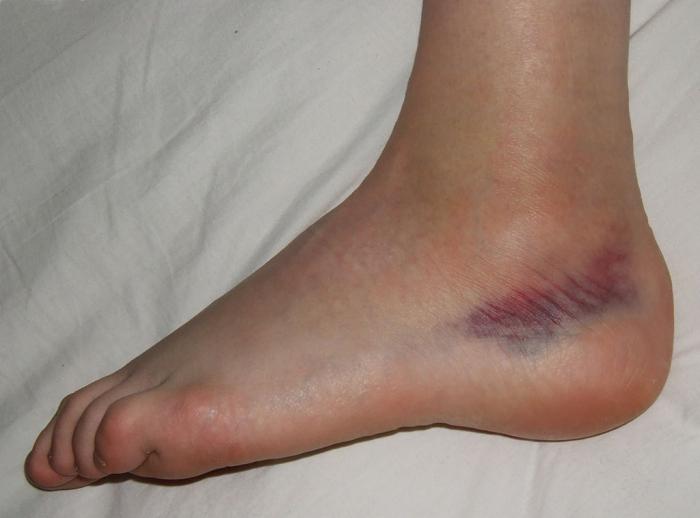
 Помимо основных причин, которые могут вызвать растяжение связок голеностопного сустава, существуют еще и предрасполагающие для этого обстоятельства. К ним относят частые растяжения. Из-за них система, удерживающая сустав на месте, расшатывается. Ряд мелких травм, особенно тех, которые остались без внимания, в результате могут привести к серьезной травме голеностопа.
Помимо основных причин, которые могут вызвать растяжение связок голеностопного сустава, существуют еще и предрасполагающие для этого обстоятельства. К ним относят частые растяжения. Из-за них система, удерживающая сустав на месте, расшатывается. Ряд мелких травм, особенно тех, которые остались без внимания, в результате могут привести к серьезной травме голеностопа.











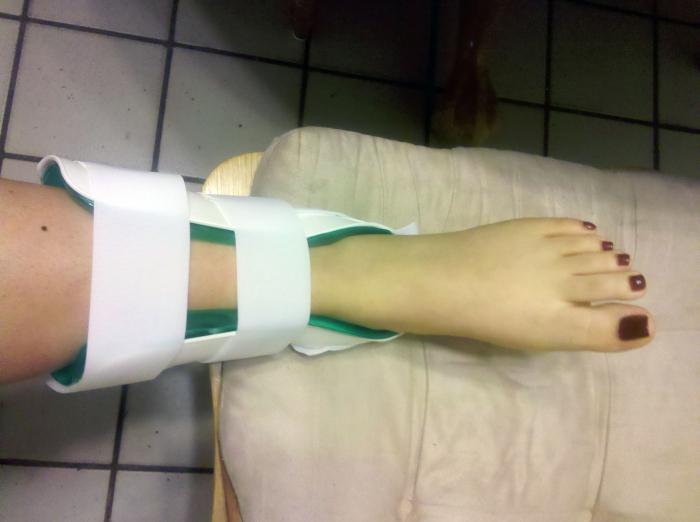
 Если растяжение будет происходить регулярно, сустав станет излишне подвижным, потеряет эластичность, в нем нарушится кровоснабжение. Это может привести к инвалидности, дать осложнения в виде артроза, артрита, и допускать таких последствий нельзя.
Если растяжение будет происходить регулярно, сустав станет излишне подвижным, потеряет эластичность, в нем нарушится кровоснабжение. Это может привести к инвалидности, дать осложнения в виде артроза, артрита, и допускать таких последствий нельзя.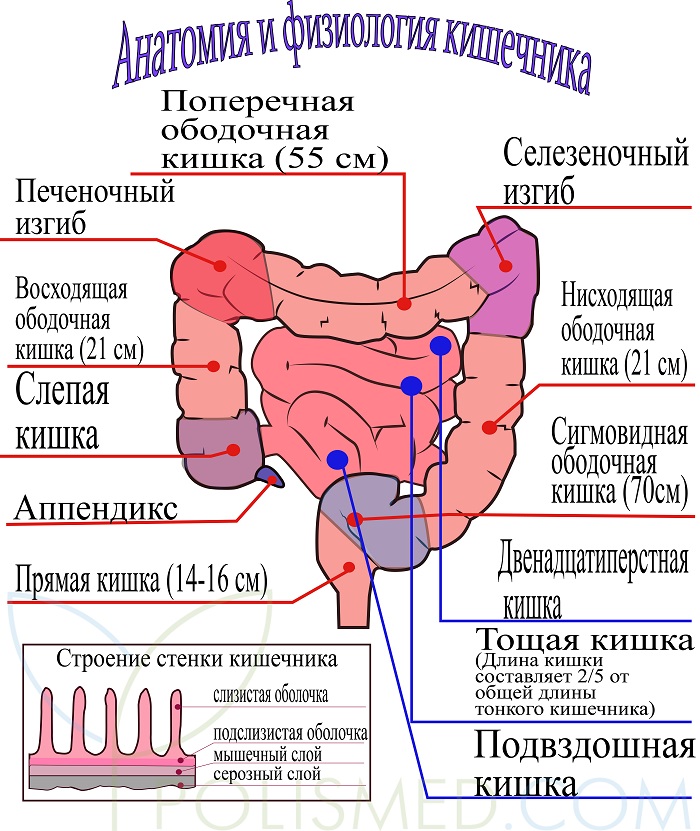
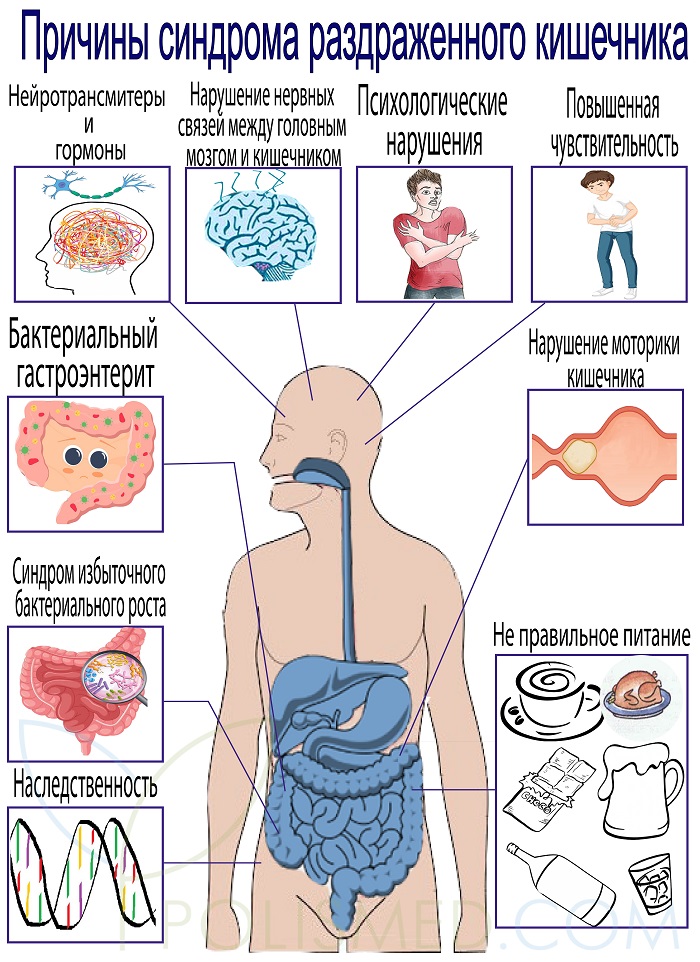

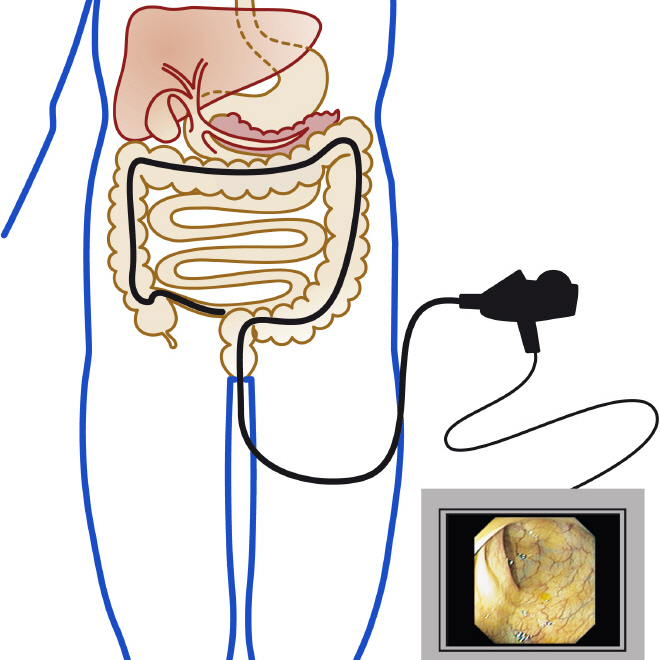 В настоящее время не существует какого-либо специфического теста для диагностики СРК, так как данное заболевание не вызывает никаких очевидных патологических изменений в вашем ЖКТ. Тем не менее, вам будут назначены некоторые исследования, целью которых будет являться исключение других возможных заболеваний с похожими симптомами.
В настоящее время не существует какого-либо специфического теста для диагностики СРК, так как данное заболевание не вызывает никаких очевидных патологических изменений в вашем ЖКТ. Тем не менее, вам будут назначены некоторые исследования, целью которых будет являться исключение других возможных заболеваний с похожими симптомами. Диета и смена образа жизни могут значительно снизить выраженность и частоту появления симптомов или практически полностью убрать их. Также в некоторых случаях могут помочь психологическая терапия или медикаментозная терапия.
Диета и смена образа жизни могут значительно снизить выраженность и частоту появления симптомов или практически полностью убрать их. Также в некоторых случаях могут помочь психологическая терапия или медикаментозная терапия. Во многих случаях простое изменение вашего рациона и образа жизни могут значительно облегчить симптомы СРК. Не стоит рассчитывать, что эти изменения произойдут в короткие сроки — 1 — 2 недели. Для кардинальных изменений потребуется несколько больше времени — несколько месяцев, но облегчение и улучшение состояния вы начнете ощущать гораздо быстрее.
Во многих случаях простое изменение вашего рациона и образа жизни могут значительно облегчить симптомы СРК. Не стоит рассчитывать, что эти изменения произойдут в короткие сроки — 1 — 2 недели. Для кардинальных изменений потребуется несколько больше времени — несколько месяцев, но облегчение и улучшение состояния вы начнете ощущать гораздо быстрее.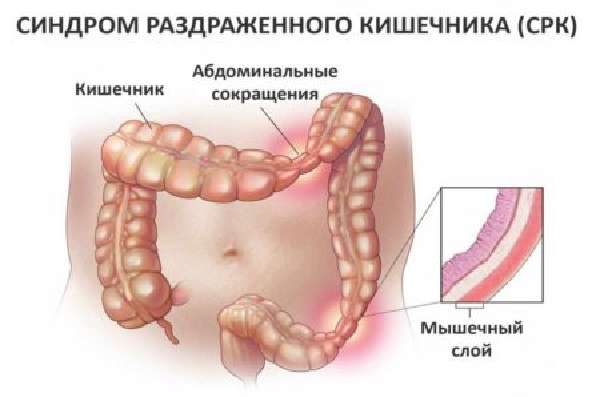 СРК
СРК Вздутие живота
Вздутие живота Консультация врача
Консультация врача Полезные продукты
Полезные продукты Вредная еда
Вредная еда Отруби
Отруби Таблица диеты
Таблица диеты







 Загрузка…
Загрузка…




