Народные рецепты для лечения женских болезней травами
 В наше время многие женщины в большей или меньшей степени сталкиваются с гинекологическими проблемами. Нарушение цикла, болезненные месячные, воспаление и многие болезни как правило являются следствием неправильного образа жизни, невежественного питания и небрежной половой жизни, реже — генетической предрасположенностью. Лечение различных женских болезней травами может показать хороший результат при небольших отклонениях или в качестве вспомогательного средства. Лекарственные травы используют не только для приема внутрь, но и для ванн, спринцеваний, смачивания тампонов и др. Перед тем как приступать к лечению влагалища народными средствами желательно проконсультироваться с врачом.
В наше время многие женщины в большей или меньшей степени сталкиваются с гинекологическими проблемами. Нарушение цикла, болезненные месячные, воспаление и многие болезни как правило являются следствием неправильного образа жизни, невежественного питания и небрежной половой жизни, реже — генетической предрасположенностью. Лечение различных женских болезней травами может показать хороший результат при небольших отклонениях или в качестве вспомогательного средства. Лекарственные травы используют не только для приема внутрь, но и для ванн, спринцеваний, смачивания тампонов и др. Перед тем как приступать к лечению влагалища народными средствами желательно проконсультироваться с врачом.
- Аменорея — отсутствие менструаций при наследственных, эндокринных, нервных, гинекологических заболеваниях.
- Вульвовагинит — воспаление наружных половых органов (вульвы) и влагалища.
- Гиперменорея — обильные менструации.
- Гипоменорея — скудные менструации.
- Дисменорея — нарушение менструальной функции.
- Кольпит-вагинит — воспаление слизистой оболочки влагалища.
- Трихомоноз — инфекционное заболевание, передающееся половым путем. Проявляется воспалением слизистой оболочки мочеполовых путей (жжение, зуд, пенистые или гнойные выделения).
- Фиброма — доброкачественная опухоль из волокнистой соединительной ткани Часто сочетается с разрастанием других тканей — мышечной (фибромиома), сосудистой (ангиофиброма), железистой (фиброаденома). Возникает на коже, слизистых оболочках, в сухожилиях, молочной железе, матке.
- Эрозия шейки матки — поверхностное изъязвление слизистой оболочки влагалищной части шейки матки; одна из форм пред ракового состояния. Возникает обычно на фоне воспаления шейки матки под влиянием раздражающего действия белей. Может существовать длительное время, протекая почти бессимптомно.
Рецепты для лечения женских заболеваний
Арбуз. Семена, растертые с молоком, принимают внутрь при маточном кровотечении.
Виноград. Свежие ягоды используют в пищу. Порошок из сухих семян принимают по 2-4 г в день при маточном кровотечении.
Лавр. Отвар листьев: 80 штук сухого измельченного сырья на 1 л воды, кипятить 15 мин, процедить, разбавить холодной кипяченой водой. Использовать для сидячих ванн при воспалении матки и ее придатков. Настой: 30 г сухих измельченных листьев на 200 г подсолнечного масла, настаивать 3-5 дней, процедить. Принимать по 10-15 капель с кефиром, молоком, чаем при задержке менструации.
Лук репчатый. Настойка: 2 стакана измельченного лука на 0,5 л водки, настаивать 7 дней, процедить. Принимать по 1 чайной ложке на 1/4 стакана воды 2-3 раза в день до еды при задержке менструации. Сок лука, разведенный водой (1:1) с добавлением глицерина, использовать в виде тампонов при трихомонадном кольпите.
Редька. Сок, разведенный водой (1:1), принимают при задержке менструаций, а также гипоменореи.
Хрен употребляют в пищу при задержке менструаций.
Чеснок. Настойка: по 15 капель до еды при аменорее.
Щавель обыкновенный в свежем или вареном виде включают в пищевой рацион при склонности к маточным кровотечениям.
Аир обыкновенный. Отвар корневищ: 30 г сухого измельченного сырья на 1 л воды, кипятить 30 мин, процедить. Использовать для сидячих ванн при воспалении придатков и для спринцеваний при трихомонадных кольпитах. Отвар корневищ: 1 столовая ложка сухого измельченного сырья на 1 стакан воды, кипятить 30 мин, процедить, довести объем до исходного. Принимать по 1 столовой ложке 3 раза в день до еды при аменорее.
Алоэ древовидное (столетник). Тампон, смоченный свежим соком растения, ввести во влагалище при эрозии шейки матки.
Анис обыкновенный. Настой плодов: 1 чайная ложка сырья на 1 стакан крутого кипятка, настаивать 30 мин, процедить. Принимать по 1/4 стакана 3 раза в день за 30 мин до еды при болезненных менструациях.
Аралия маньчжурская. Настойка: по 15- 20 капель утром и в обед при климактерических неврозах.
Багульник болотный. Холодный настой цветков: 1 чайная ложка сырья на 2 стакана холодной воды, настаивать 8 ч в закрытой посуде, процедить. Принимать по 1/4 стакана 4 раза в день при лечении бесплодия у мужчин и женщин.
Барбарис обыкновенный. Отвар коры и корней: 30 г сухого измельченного сырья на 1 стакан воды, кипятить 30 мин, процедить, довести объем до исходного. Принимать по 1 столовой ложке ежечасно при маточном кровотечении в послеродовом периоде. Настойка: по 25-30 капель 3 раза в день при климактерических кровотечениях. Отвар корней: 1/2 чайной ложки сухого измельченного сырья на 1 стакан горячей воды, кипятить 30 мин, процедить, довести объем до исходного. Принимать по 1 чайной ложке 3 раза в день при воспалении придатков.
Береза повислая. Отвар почек: 10 г сухого сырья на 1 стакан воды, кипятить 15 мин, процедить, довести объем до исходного. Принимать по 1 столовой ложке 3-4 раза в день при скудных менструациях.
Боярышник кроваво-красный. Отвар плодов: 5 г сухого измельченного сырья на 1 стакан горячей воды, кипятить 30 мин, процедить, довести объем до исходного. Принимать по 1 столовой ложке 3 раза в день при климактерических неврозах. Настой цветков: 1 столовая ложка сырья на 1 стакан кипятка, настаивать 30 мин, процедить. Принимать по 1 столовой ложке 3 раза в день в том же случае.
Валериана лекарственная. Отвар корневищ с корнями: 2 чайные ложки сухого измельченного сырья на 1 стакан воды, кипятить 15 мин, процедить, довести объем до исходного. Принимать по 1 столовой ложке 3-4 раза в день перед едой при климактерических неврозах, приливах крови к голове в климактерическом периоде.
Вахта трехлистная (трифоль). Настой травы: 2 чайные ложки сухого измельченного сырья на 1 стакан кипятка, настаивать 20 мин, процедить. Принимать по 1/4 стакана 2-3 раза в день за 15-20 мин до еды при климактерических неврозах.
Вероника лекарственная. Настой травы: 2 чайные ложки сухого измельченного сырья на 2 стакана кипятка, настаивать 2 ч, процедить. Принимать по 1/2 стакана 4 раза в день после еды при воспалении придатков, климактерических неврозах, зуде половых органов у пожилых женщин, страдающих гинекологическими заболеваниями и диабетом.
Ветла (ива белая). Отвар коры: 1 столовая ложка сухого измельченного сырья на 2 стакана горячей воды, кипятить 20 мин, процедить, довести объем до исходного. Принимать по 1-2 столовые ложки 3-4 раза в день при обильных менструациях. Холодный настой коры: 1 чайная ложка сухого измельченного сырья на 2 стакана холод ной воды, настаивать 8 ч, процедить. Принимать по 1/2 стакана 3 раза в день в том же случае.
Вишня обыкновенная. Отвар плодоножек и листьев: 10 г сухого измельченного сырья на 1 стакан воды, кипятить 30 мин, процедить, довести объем до исходного. Пить в течение дня при обильных менструациях.
Герань луговая. Отвар травы: 1 столовая ложка сухого измельченного сырья на 1 стакан горячей воды, кипятить 3-5 мин, процедить. Отвар разбавить водой до 1 л. Использовать для спринцеваний при белях, воспалении придатков. Холодный настой травы или корней: 1 столовая ложка сухого измельченного сырья на 2 стакана холодной воды, настаивать 8 ч, процедить. Весь настой выпить за день маленькими глотками при маточном кровотечении.
Горец змеиный. Отвар корневищ: 20 г сухого измельченного сырья на 1 стакан воды, кипятить 30 мин, процедить, довести объем до исходного. Принимать по 1 столовой ложке 3-4 раза в день перед едой при маточном кровотечении. Настой корневищ: 15 г сухого измельченного сырья на 0,5 л кипятка, настаивать 1 ч, процедить. Использовать для спринцеваний при кольпитах.
Горец перечный (водяной перец). Экстракт (аптечный препарат): по 30-40 капель 4 раза в день за 30 мин до еды. Отвар травы: 20 г сухого измельченного сырья на 1 стакан горячей воды, кипятить 15 мин, процедить, довести объем до исходного. Принимать по 1 столовой ложке 2-4 раза в день до еды при кровотечениях после абортов и кровотечениях, связанных с нарушением менструального цикла, фибромиомой матки.
Горец почечуйный. Отвар травы: 2 столовые ложки сухого измельченного сырья на 1 стакан горячей воды, кипятить 15 мин, охлаждать 45 мин, процедить, довести объем до исходного. Принимать в теплом виде по 1 столовой ложке 3 раза в день до еды при маточном кровотечении, связанном с гинекологическими заболеваниями.
Горец птичий (спорыш). Отвар травы: 20 г сухого измельченного сырья на 1 стакан горячей воды, кипятить 15 мин, процедить, довести объем до исходного. Принимать по 1 столовой ложке 3-4 раза в день при климактерической гиперменорее, маточном кровотечении, кровотечениях, связанных с фибромиомой матки.
Гранат обыкновенный. Отвар коры: 2 чайные ложки сухого измельченного сырья на 1 стакан горячей воды, кипятить 30 мин, процедить, отжать, довести объем до исходного. Принимать по 1/4 стакана 2 раза в день до еды при маточном кровотечении.
Девясил высокий. Отвар корневищ с корнями: 1 столовая ложка сухого измельченного сырья на 1 стакан воды, кипятить 30 мин, процедить, довести объем до исходного. Принимать по 1 столовой ложке 3 раза в день за 20 мин до еды при дисменорее, болезненных менструациях.
Донник лекарственный. Холодный настой травы: 1 столовая ложка сухого измельченного сырья на 1 стакан холодной воды, настаивать 4 ч, процедить. Прини мать по 1/4 стакана 3 раза в день при климактерических неврозах, воспалении яичников, дисменорее.
Дуб обыкновенный. Отвар коры: 20 г сухого измельченного сырья на 1 стакан горячей воды, кипятить 30 мин, процедить, довести объем до 1 л. Использовать для спринцеваний при эрозии шейки матки, выпадении матки, опущении стенок влагали ща, вульвовагините, трихомонадном кольпите. Настой желудей: 1 чайная ложка сухого измельченного сырья на 1 стакан кипятка, настаивать до охлаждения, процедить. Принимать по 1/2 стакана 2-3 раза в день при обильных менструациях.
Душица обыкновенная. Настой травы. 10 г сухого измельченного сырья на 1 стакан кипятка, настаивать 30 мин, процедить. Принимать теплым по 1/2 стакана 3-4 раза в день за 20 мин до еды при аменорее, болезненных менструациях, климактеричес ких неврозах.
Ежевика сизая. Чай из свежих ягод принимают при климактерических неврозах.
Заманиха высокая. Настойка: по 30- 40 капель 2-3 раза в день до еды в климактерическом периоде.
Земляника лесная. Отвар листьев: 20 г сухого измельченного сырья на 1 стакан горячей воды, кипятить 15 мин, настаивать 2 ч, процедить. Принимать по 1 столовой ложке 4 раза в день при маточном кровотечении.
Зверобой продырявленный. Настой травы: 3 столовые ложки сухого измельченного сырья на 1 стакан кипятка, настаивать 2 ч в термосе, процедить. Принимать по 1/1 стакана 3 раза в день до еды при аменорее, обильных менструациях. Этот же настой разбавить холодной кипяченой водой до 1 л. Использовать для спринцеваний при воспалении придатков, белях.
Каланхоэ перистое. Сок: для орошения при эрозии шейки матки. Мазь: сок каланхое — 40 г, фуразолидон — 0,25, новокаин — 0,2, ланолин безводный — до 100 г. Использовать при эрозии шейки матки, ранах промежности.
Календула лекарственная. Отвар цветков: 4 столовые ложки сухого сырья на 2 стакана горячей воды, кипятить 15 мин, процедить, довести объем до исходного. Использовать для спринцевания. Настойка (аптечный препарат): 1 чайная ложка на 1 стакан кипяченой воды. Применять для спринцеваний при трихомонадных кольпитах, эрозии шейки матки, задержке менструаций.
Калина обыкновенная. Отвар коры: 15 г сухого измельченного сырья на 2 стакана горячей воды, кипятить 30 мин, процедить, довести объем до исходного. Принимать по 1 столовой ложке 3 раза в день при дисменорее, болезненных менструациях, угрожающем выкидыше, кровотечениях, связанных с фибромиомой матки. Настой ягод: 5 столовых ложек ягод растереть в ступке и постепенно залить 3 стаканами кипятка, настоять 4 ч, процедить. Принимать по 1/2 стакана 4-5 раз в день до еды при климактерических неврозах.
Каштан конский. Свежий сок цветков: по 30 капель на 1 столовую ложку воды утром и вечером при климактерических кровотечениях.
Клевер луговой. Настой цветков: 1 столовая ложка сухого сырья на 1 стакан кипятка, настаивать и пить, как чай, при аменорее, болезненных менструациях, маточных кровотечениях. Отвар корней: 20 г сухого измельченного сырья на 1 стакан горячей воды, кипятить 30 мин, процедить горячим, отжать, довести объем до исходного. Принимать по 1 столовой ложке 4-5 раз в день до еды при воспалении яичников.
Клюква обыкновенная. Сок: употреблять в пищу при гинекологических воспалительных заболеваниях.
Крапива двудомная. Настой листьев: 1 столовая ложка сухого измельченного сырья на 1 стакан кипятка, настаивать 10 мин, процедить. Принимать по 1 столовой ложке 3 раза в день при дисменорее, задержке менструации, маточных кровотечениях.
Кровохлебка лекарственная. Отвар корневищ с корнями: 2 столовые ложки сухого измельченного сырья на 1 стакан горячей воды, кипятить 30 мин, охлаждать 10 мин, процедить, разбавить отвар холодной кипяченой водой до 1,5 л. Использовать для спринцевания при трихомонадном воспалении влагалища и обильных белях.
Кубышка желтая. Отвар корневищ: 1 столовая ложка измельченного сырья на 1 стакан горячей воды, кипятить 20 мин, процедить, отжать, довести объем до 1,5 л. Использовать для спринцевания при острых и хронических трихомонадных заболеваниях, осложненных бактериальной или грибковой микрофлорой.
Кукуруза обыкновенная. Экстракт кукурузных рылец (аптечный препарат): по 30- 40 капель 2-3 раза в день. Настой столбиков с рыльцами: 15 г сухого измельченного сырья на 1 стакан кипятка, настаивать 40 мин, процедить. Принимать по 1 столовой ложке 4 раза в день при маточном кровотечении.
Лабазник вязолистный. Отвар корней: 20 г сухого измельченного сырья на 1 л горячей воды, кипятить 30 мин, процедить горячим, довести объем до исходного. Использовать для спринцевания при белях.
Ламинария сахаристая (морская капуста). Порошок: по 1 чайной ложке 2-3 раза в день с супом или чаем при предклимаксе, дисменорее. Настой: 1 столовая ложка порошка на 1 стакан воды, настаивать 1 ч. Использовать для тампонов во влагалище при воспалении матки и придатков.
Лапчатка гусиная. Отвар травы: 20 г сухого измельченного сырья на 1 стакан горячей воды, кипятить 15 мин, охлаждать 45 мин, процедить, отжать, довести объем до исходного. Принимать по 1/4-1/2 стакана 5 раз в день до еды при болезненных менструациях, а отжатое сырье в виде теплого компресса приложить на низ живота.
Лапчатка прямостоячая (калган). Отвар корневищ: 1 столовая ложка сухого измельченного сырья на 1 стакан воды, кипятить 30 мин, настаивать 10 мин, процедить, довести объем до исходного. Принимать по 1 столовой ложке 3 раза в день до еды при гиперменорее, болезненных менструациях, маточных кровотечениях. Настой корневищ: 3 столовые ложки сухого измельченного сырья на 1 л кипятка, настаивать 3 ч, процедить и использовать для спринцевания при эрозии шейки матки, белях, кольпитах.
Лебеда раскидистая. Отвар травы: 4 столовые ложки сухого измельченного сырья на 1 стакан горячей воды, кипятить 15 мин, охладить, процедить, довести объем до исходного. Принимать по 1 столовой ложке 3 раза в день до еды при скудных менструациях. Этот же отвар разбавить холодной кипяченой водой до 1 л. Использовать для спринцевания при белях. Липа сердцевидная. Чай: по 1/2-1 стакану 3 раза в день при климактерических неврозах.
Любисток лекарственный. Отвар корней: 5 г сухого измельченного сырья на 1 стакан горячей воды, кипятить 30 мин, процедить, довести объем до исходного. Принимать по 1-2 столовые ложки 3-4 раза в день за 30 мин до еды при задержке менструации.
Малина дикорастущая. Ягоды употреблять в пищу. Отвар листьев: 10 г сухого измельченного сырья на 1 стакан горячей воды, кипятить 10 мин, процедить. Принимать по 1/2 стакана 3 раза в день при обильных менструациях.
Малина обыкновенная. Отвар листьев и цветков: 50 г сухого измельченного сырья на 1 л горячей воды, кипятить 15 мин, процедить, развести кипяченой водой. Использовать для сидячих ванн при воспалении придатков.
Манжетка обыкновенная. Настой травы: 1 столовая ложка сухого измельченного сырья на 1 стакан кипятка, настаивать 4 ч, процедить. Принимать по 1/2 стакана 3-4 раза в день до еды при дисменорее, маточных кровотечениях, обильных менструациях. Настой травы для наружного применения: 3 столовые ложки сухого измельченного сырья на 2 стакана кипятка, настаивать 4 ч, процедить. Применять для спринцевания при белях. Настой развести водой в соотношении 1:2.
Маргаритка многолетняя. Настой травы: 2 чайные ложки сухого сырья на 1-1/2 стакана кипятка, настаивать в термосе 2 ч, процедить. Принимать по 1/2 стакана 3 раза и день при маточном кровотечении.
Мать-и-мачеха обыкновенная. Настой листьев: 1 столовая ложка сухого измельченного сырья на 1 стакан кипятка, настаивать 30 мин, процедить, довести объем до 1 л. Использовать для спринцевания при кольпитах.
Мелисса лекарственная. Настой травы 4 чайные ложки сухого измельченного сырья на 1 стакан кипятка, настаивать 1 ч, процедить. Принимать по 1/2 стакана 3 раза в день до еды при воспалении придатков, болезненных менструациях, климактерических неврозах.
Облепиха крушиновидная. Масло использовать ежедневно для тампонов при эрозии и язве шейки матки, кольпитах. Ягоды: в пищу при лечении бесплодия у мужчин и женщин.
Омела белая. Отвар побегов: 8 г сухого измельченного сырья на 1 стакан горячей воды, кипятить 15 мин, процедить, домести объем до исходного. Принимать по 1 столовой ложке 3 раза в день при климактерических неврозах, обильных менструациях, маточных кровотечениях. Отвар побегов для наружного применения: 60 г сухого измельченного сырья на 1 литр горячей воды, кипятить 15 мин, процедить, развести кипяченой водой. Использовать наружно для сидячих ванн и спринцевания при эрозии шейки матки и белях.
Орех грецкий. Отвар листьев или незрелых плодов: 4-5 столовых ложек сухого измельченного сырья на 1 л горячей моды, кипятить 15 мин, процедить после остывания. Использовать для спринцевания при дисменорее, белях, венерических заболеваниях.
Пастушья сумка. Настой травы: 1 столовая ложка свежего измельченного сырья на 1 стакан кипятка, настаивать 1 час, процедить. Принимать по 1/2 стакана через 2-3 ч при кровотечениях, связанных с фибромиомой и раком матки, климактерических кровотечениях и кровотечениях после абортов.
Переступень белый. Отвар корней: 1/2 чайной ложки сухого измельченного сырья на 2 стакана воды, кипятить 15 мин, процедить, довести объем до исходного. Принимать но 1/4 стакана 3 раза в день до еды мри маточном кровотечении.
Петрушка кудрявая. Настой семян: 1/2 чайной ложки измельченного сырья залить 2 стаканами холодной воды, настоять 8 часов, процедить. Принимать по 2-3 столовые ложки через 2 часа при нарушении менструального цикла. Настой корней и травы: 2 столовые ложки измельченного сырья на 2 стакана кипятка, настаивать 4 ч, процедить. Принимать по 1-2 столовые ложки 2 раза в день за 30 мин до еды при болезненных менструациях, маточных кровотечениях.
Подорожник большой. Отвар листьев: 1 столовая ложка сухого измельченного сырья на 1 стакан горячей воды, кипятить 15 мин, процедить, довести объем до исходного. Принимать по 1 столовой ложке 3 раза в день при маточных кровотечениях, бесплодии у мужчин и женщин. Свежий сок листьев: по 1 столовой ложке 3-4 раза в день в тех же случаях.
Пустырник сердечный. Настойка (аптечный препарат): по 30-40 капель 3-4 раза в день при климактерических неврозах, дисменорее, болезненных менструациях. Настой травы: 15 г сухого измельченного сырья на 1 стакан кипятка, настаивать до охлаждения, процедить. Принимать по 2 столовые ложки 3 раза в день в тех же случаях.
Пшеница. Свежий сок из зародышей или из незрелой пшеницы: по 1/2 стакана 2-3 раза в день за 20 мин до еды при лечении бесплодия у мужчин и женщин.
Репешок обыкновенный. Порошок сухой травы: по 0,5 г 3 раза в день при маточном кровотечении.
Родиола розовая. Экстракт (аптечный препарат): по 5-10 капель утром и днем при маточных кровотечениях, лечении бесплодия у мужчин и женщин.
Рододендрон золотистый. Настой листьев: 2 г сухого измельченного сырья на 1 стакан горячей воды, настаивать 2 ч, процедить. Принимать по 1 столовой ложке 2-3 раза в день после еды при бесплодии, воспалении матки. Наружно этот же настой, разбавленный до 1 л, использовать для спринцевания при эрозии шейки матки.
Ромашка аптечная. Настой цветков: 15 г сухого сырья на 1 стакан кипятка, настаивать 30 мин, процедить. Принимать по 1 столовой ложке 3-4 раза в день до еды при задержке менструации, болезненных менструациях, маточных кровотечениях. Настой цветком для наружного применения: 1-1/2 столовой ложки сухого сырья на 1 стакан кипятка, настаивать 30 мин. За это время сделать очистительную клизму. Отвар процеженной ромашки температурой 37 °С использовать в виде микроклизмы при воспалении придатков.
Рута душистая. Настой травы: 10 г сухого измельченного сырья на 1/2 стакана подсолнечного масла. Настаивать 10 дней в теплом месте, процедить. Принимать по 20 капель 3 раза в день при отсутствии менструаций.
Сельдерей пахучий. Отвар семян: 2 чайные ложки семян на 1 стакан воды, кипятить 30 мин, процедить. Принимать по 2-3 столовые ложки 3 раза в день при болезненных менструациях.
Солодка голая. Отвар корневищ с корнями: 6 г сухого измельченного сырья на 1 стакан горячей воды, кипятить 30 мин, процедить, довести объем до исходного. Принимать по 1 столовой ложке 3 раза в день после еды при тяжело протекающем климаксе и гинекологических заболеваниях.
Сушеница топяная. Отвар травы: 4 столовые ложки сухого измельченного сырья на 1 л горячей воды, кипятить 15 мин, охлаждать 45 мин, процедить. Использовать наружно для спринцевания при эрозии шейки матки.
Татарник колючий. Настой травы: 2 столовые ложки сухого измельченного сырья на 2 стакана кипятка, настаивать 1 ч, процедить. Принимать по 1/2 стакана 5-6 раз в день при маточном кровотечении.
Тополь черный. Мазь: 3 столовые ложки хорошо измельченных почек постепенно перемешать с 3 ложками несоленого сливочного масла. Использовать наружно в виде тампонов при трихомонадных кольпитах. Спиртовая настойка почек: 20 г сырья на 1 стакан водки, настаивать 2 недели, процедить. Принимать по 20-30 капель 4 раза в день во время еды при скудных менструациях.
Тысячелистник обыкновенный. Отвар травы: 20 г сухого измельченного сырья на 1 стакан воды, кипятить 15 мин, настаивать 45 мин, процедить, довести объем до исходного. Принимать по 1 столовой ложке 3 раза в день после еды, при гиперменорее, болезненных менструациях, маточных кровотечениях, воспалении матки, фибромиоме матки и связанном с ней кровотечением.
Фиалка трехцветная. Настой травы: 20 г сухого измельченного сырья на 1 стакан кипятка, настаивать 1-2 ч, процедить. Принимать по 1/2 стакана 2 раза в день при воспалении придатков.
Хмель обыкновенный. Настой шишек: 1 столовая ложка сухого сырья на 1 стакан кипятка, настаивать 4 ч в термосе, процедить. Принимать по 1/4 стакана 3 раза в день до еды при болезненных менструациях, недомоганиях в климактерическом периоде.
Цикламен. Свежий сок: 2 столовые ложки на 1 л холодной кипяченой воды. Использовать для спринцевания при белях.
Черемуха обыкновенная. Отвар цветков, листьев, плодов: 3 столовые ложки сухого измельченного сырья на 1 л горячей воды, кипятить 15 мин, процедить. Использовать для спринцевания при трихомонад ном кольпите.
Черника обыкновенная. Отвар листьев: 3 столовые ложки сухого измельченного сырья на 3 стакана воды, кипятить 15 мин, процедить. Использовать для спринцевания при белях.
Чистотел большой. Настой травы: 3 г сухого измельченного сырья на 1 стакан воды, довести до кипения, настоять 1 ч, процедить. Принимать по 1 столовой ложке 2 раза в день за 15-20 мин до еды при дисменорее. Сок: по 1 мл внутрь (с осторожностью) в том же случае. Отвар травы: 3 столовые ложки сухого измельченного сырья на 1 л горячей воды, кипятить 20 мин, процедить. Использовать для спринцевания при трихомонадном кольпите и эрозии шейки матки.
Шалфей лекарственный. Настой травы: 1 столовая ложка сухого измельченного сырья на 1 стакан кипятка, настаивать 20 мин, процедить. Принимать по 1/2 стакана 3-4 раза в день при обильном потоотделении и гормональных нарушениях при климаксе, аменорее, дисменорее, лечении бесплодия у мужчин и женщин.
Шандра обыкновенная. Настой травы: 2 столовые ложки сухого измельченного сырья на 2 стакана холодной воды, настоять 4 часа, процедить. Принимать по 1/3 стакана 3 раза в день во время еды при болезненных менструациях.
Шиповник коричный. Настой плодов: 20 г сухого измельченного сырья на 1 стакан кипятка, настаивать ночь в термосе, процедить. Принимать по 1/2 стакана 3 раза в день при маточном кровотечении.
Щавель конский. Отвар корней: 1 столовая ложка сухого измельченного сырья на 1 стакан воды, кипятить 15 мин, настаивать 2 ч, процедить, довести объем до исходною Принимать по 1 столовой ложке 3-5 раз в день при маточном кровотечении. Отвар семян: 5 г семян растереть и добавить 0,5 л воды, кипятить 10 мин, настаивать 1 ч, процедить. Принимать по 1/2 стакана 4-5 раз в день при маточном кровотечении.
Эвкалипт прутовидный. Отвар листьев: 30 г сухого измельченного сырья на 1 стакан горячей воды, кипятить 30 мин, процедить. Использовать для спринцеваний при белях. Отвар развести водой (1:4). Эвкалиптовое масло (аптечный препарат): применяют для тампонов при кольпитах, эрозии и язве шейки матки.
Элеутерококк колючий. Настойка но 20-40 капель за 30 мин до еды в первой половине дня при тяжелом проявлении климакса. Курс лечения 25-30 дней.
Ясменник душистый. Настой травы: 2 столовые ложки сухого измельченного сырья на 2 стакана горячей воды, настаивать 1 ч, процедить. Принимать по 1/4 стакана 4 раза в день после еды при нарушении менструального цикла.
Яснотка белая (крапива глухая). Настой травы: 1 столовая ложка сухого измельченного сырья на 1 стакан воды, довести до кипения, настаивать ночь, процедить. Принимать по 1/2 стакана 3 раза в день при маточном кровотечении, воспалении придатков. Свежий сок: по 1 столовой ложке 4 раза в день.
Травяные сборы для лечения женских болезней ищите здесь.
Просмотры 8 673
ezoport.ru
что пить женщине для лечения
Гурьева Ксения, 22239
Содержание статьи:
- Манжетка
- Красная щетка
- Шалфей
- Кошачьи лапки
- Спорыш
- Боровая матка
- Зверобой
- Кровохлебка
- Тысячелистник
- Крапива
- Чистотел
- Оносма
- Пастушья сумка
- Материнка
- Кирказон
- Копорский иван-чай
Существуют такие интимные проблемы, которые не причиняют особой боли женскому организму. Поэтому женщины не смотря на подозрительные выделения, дискомфорт, неприятный запах и другие нежелательные проявления не спешат обратиться к врачу. Усугубляет ситуацию нежелание лечиться даже в домашних условиях. Это приводит зачастую к плачевным последствиям. Особенно актуально это для женщин после 50 лет. Но и более юные особы не застрахованы от возникновения подобных заболеваний. Для самых «стеснительных» и «занятых» дам наша статья.
Манжетка
Эта трава подзабылась немного в последнее время, но ситуация не всегда была таковой. На Руси полезные свойства этой травы применяли для лечения: воспаления; кровотечений, в том числе маточных; обильных белей; инфекций половой системы.
- Для фитотерапии пользуют чаи и настои, которые можно приготовить, соблюдая такие пропорции:
2 ч.л. на стаканчик кипятка. Время заваривания 10 минут. Пить следует дважды в сутки.
- А вот для спринцеваний лучше всего подойдет фитоотвар:
1 столовая ложка сухих листьев заливается стаканом воды, доводится до появления первых пузырьков и выключается газ (ну или электроплита). Держим в тепле около часа, затем можно делать спринцевание. Лучше всего проводить процедуру перед сном.
Красная щетка
Популярнейшее растение, которое частенько рекомендуют даже опытные специалисты. Гинекологи отмечают противовоспалительные и противоинфекционные свойства растения. А пожилые женщины оценят качества родиолы холодной в борьбе с климаксом.
Лечение можно проводить как внутренне, так и местно:
- Для приготовления отвара используют 1,5 ст.л. мелкопорубленного корня родиолы четырехцветной и 0,35 л кипящей воды.
Держим на водяной бане минут 10, настаиваем, процеживаем и через ¾ часа доводим теплой водой до объема стакана. Пьем за полчаса до трапезы три раза в день курсом 1 месяц. Его же можно взять для спринцовки.
- Настойка готовится из расчета 25 г на чекушку водки. Ждем три недели и принимаем четырежды в сутки по 30 капель.
- Для орошений можно брать не только отвар, но и сделать специальный раствор:
0,5 ч.л. настойки на 400 мл чистой кипяченой водички.
- Можно изготовить домашние свечи, для этого используем ватный тампон и отвар.
- Также популярен фиточай из красной щетки, который можно приобрести в аптеке или заказать по интернету.
Шалфей
Применение этого растения в последнее время ограничивается лечением простудных заболеваний, но этот дар природы издавна эксплуатировали и в гинекологии. Отзывы женщин по всему миру говорят о том, что шалфей – превосходное средство от воспалительных заболеваний, инфекций, передающихся половым путем, кровотечений и неприятных выделениях из влагалища.
Рецепты для женского здоровья:
- Для отвара потребуется 2 ст.л. сушеного сырья и 200 мл кипятка.
Все это помещаем на водяную баню на ¼ часа. Далее охлаждаем и фильтруем. Употребляем по 1 ст.л. 3-4 раза ежедневно.
- При инфекции или кровотечении полезны сидячие ванны, а также спринцевания. Используем отвар и чистую воду. Температура конечного раствора должна быть 38 градусов. Частота процедур – 2 раза ежедневно.
- Для вагинальных свечек можно брать эфирное масло шалфея.
- При появлении выделений лучше всего применять растение в составе сбора трав: тысячелистник (20 г), розмарин (20 г), кора дуба (40 г), шалфей (20 г).
Ингредиенты смешиваем, заливаем 3 литрами жидкости и ставим на ночь в холодильник. Утром кипятим на протяжении получаса, тщательно фильтруем и используем для омовений половых органов дважды в сутки до полного выздоровления.
Кошачьи лапки
Это чудо-трава против сотни хворей. Зрелые женщины применяли ее после родов, когда не могли остановить кровь длительное время. Но не только в этот период помогает розовый бессмертник. Лечебные свойства избавляют девушек от воспалений, болезненных и обильных месячных, инфекционных болезней, и сопутствующих им выделений.
Методы применения в терапии:
- настой из кошачьих лапок: 1 ложка сырья + 100 мл кипятка, настаиваем ½ часа. Принимаем по 1 ложке через каждые 60-90 минут.
- для экстренной остановке крови можно вставить во влагалище пропитанный настоем ватный тампон.
- разводя настой в теплой воде можно проводить утром и вечером спринцовки.
Спорыш
Спорыш или птичий горец лечит гинекологические болезни воспалительного и инфекционного характера. Но особую роль он играет в борьбе с маточными, послеродовыми и кровотечениями после выкидышей. Его кровоостанавливающие свойства такие сильные, что он получил широкое распространение в народной медицине.
- травяной напиток можно приготовить как методом кипячения, так и обыкновенным настаиванием. Изменяется лишь время готовки.
Фитоотвар варят 1/3 часа и настаивают столько же времени, фиточай настаивают час. Необходимо лишь 20 г спорыша и 200 мл водички. Потребляем по 1 ст.л. перед каждым приемом пищи.
- этот же напиток можно взять для спринцеваний, ванночек, и вагинальных свечей.
Боровая матка
Вряд ли можно найти даму, которая ни разу не слышала о целебном воздействии боровой матки на женский организм. Официальная медицина часто заимствует выжимки из этого растения для изготовления препаратов против бесплодия, воспалительных и инфекционных процессов мочеполовой системы, а также неприятных выделений.
Но не только в аптеке можно приобрести ортилию однобокую. Можно приготовить лекарственный препарат в домашних условиях:
- спиртовую настойку потребляют по 20-25 капель. Изготавливают ее из ортилии и красной щетки.
Берем 50 г смеси трав и 0,5 л водки. Ждем 2 недели до полной готовности.
- можно сделать настой на водяной бане, для этого потребуется 50 г травы и бокал воды. Процесс кипячения займет четверть часа.
- этот же фитонастой используют, чтобы промыть половые органы, особенно в период обильных патологических выделений.
- также можно смачивать ватный тампон в отваре и вставлять такие свечки во влагалище перед сном.
Зверобой
Одна из самых используемых народными целителями чудо-трав – это, конечно, зверобой. Он обладает огромным количеством целебных качеств, которые помогают человеку оставаться здоровым долгие годы. Гинекологические заболевания часто лечили именно этой травкой, потому что она обладает:
- противовоспалительным;
- кровоостанавливающим;
- обеззараживающим;
- спазмолитическим;
- успокаивающим действием.
В каком виде его пить:
- для лечения болезненных менструаций, нарушений цикла, климактерического периода следует заваривать чай с добавлением зверобоя;
- для борьбы с воспалением, стабилизации скудных выделений во время месячных, что тоже не является нормой лучше всего делать ватные тампоны, промокнув их маслом на основе зверобоя;
- против инфекционных недугов и выделений с неприятным запахом следует принимать ванночки и внутренние орошения половых органов отваром:
20 г травы, 250 мл воды, 15 минут на водяной бане;
- для остановки сильных кровотечений лучше настаивать те же пропорции зверобоя в течение получаса и принимать по столовой ложке 4-5 раз в сутки.
Кровохлебка
Это многолетнее растение оказывает отличный кровоостанавливающий и ранозаживляющий эффект. Поэтому его часто применяют при дополнительной терапии во время основного лечения эрозии шейки матки, а также маточных кровотечениях.
- Принимают ее в виде отвара:
2 ст.л. измельченного в порошок корневища, пол-литра холодной воды помещаем на водяную баню, доводим до кипения и держим еще 30 минут. Пьем через каждые 2,5-3 часа по 1 ст.л.
- При серьезном кровотечении в качестве первой помощи можно сделать спринцевание отваром или ватный тампон, промоченный в нем.
Тысячелистник
Этот уникальный дар природы известен также как маточник или белоголовник. В гинекологии популярны благодаря своим кровоостанавливающим, бактерицидным, противовоспалительным свойствам.
- Гинекологи назначают водный настой из 1 ч.л тысячелистника на бокал воды (горячей). Принимают средство по 1 ст.л. несколько раз перед едой, но максимальная суточная дозировка – 1/3 бокала.
- Можно сварить маточник для сидячей ванны или спринцевания.
Потребуется 50 г маточника, 500 мл воды. Варим 10 минут, добавляем в теплую воду, что температура была комфортной 38 градусов. Длительность процедуры не менее 20 минут.
- Из получившегося фитоотвара можно соорудить вагинальную свечу и вставлять утром и перед сном.
Крапива
Применять двудомную крапиву нужно с особой осторожностью. Потому что приготовленная по различным рецептам, она может совершенно по-разному влиять на организм.
Фармакологические свойства растения при лечении гинекологических заболеваний:
- Сок крапивы поможет при маточных и менструальных кровотечениях;
- Отвар листьев же, напротив, поможет при застоях своим разжижающим кровь воздействием, это полезно также при воспалительных процессах;
- Отвары и настойки из семян помогут при зачатии;
- Суппозитории со свежим соком применяют в борьбе с эрозией, вульвитом и вульвовагинитом.
- Фитоотвар листьев заваривают для спринцеваний, чтобы устранить бактериальные и грибковые инфекции.
- Травяной чай полезен при климаксе и в период лактации.
Чистотел
Не смотря на то, что в основном среда обитания чистотела – придорожные обочины, лекарственные характеристики от этого нисколько не страдают. Чистотел решает такие гинекологические проблемы, как воспалительный и инфекционный процессы, а также борется с гнойно-слизистыми выделениями из половых путей.
Принимать его внутрь в качестве напитков нужно аккуратно, потому как он обладает ядовитыми компонентами. Однако именно это и используют фармацевты при приготовлении препаратов: алкалоиды в составе борются с инфекциями.
- Настой готовим в пропорции 1 ложка на кружку закипевшей воды. В зависимости от состояния сырья используют: десертную в случае с сухим сырьем, столовую – со свежим. Делим на три приема ежесуточно. Курс 10 дней.
- Спринцовка производится следующим образом:
в полулитровую банку до середины насыпаем свежего чистотела, если берете сушены1, то в половину меньше. Заливаем кипящей водой до верху, плотно закрываем крышкой и ждем до остывания. Перед спринцеванием нужно обязательно процедить, чтобы жмых не попал в половые пути. Процедура проводится два раза в день 2-3 недели.
- В аптеке продаются суппозитории с экстрактом чистотела, дома готовить их нежелательно.
Оносма
Оносма не входит в Государственную Фармакопею Российской Федерации, но все-таки активно применяется в официальной и народной медицине. Благодаря своим мочегонным, противовоспалительным, антибактериальным свойствам помогает женщинам справляться с циститом.
Применяют в качестве настоявшихся, либо прокипяченных напитков. Пропорционально 10 грамм травы на стаканчик жидкости. Ежесуточно требуется потреблять 2-3 ложки с интервалом 6-8 часов.
Пастушья сумка
Сумочник используют в борьбе с воспалениями, инфекциями и выделениями, но чаще всего пользуются его способностью останавливать кровь. В менструальный период, послеродовой, женщинам после 45 лет во время пременопаузы, когда месячные превращаются в нестабильный кошмар.
- Полезно добавлять в обыкновенный черный или зеленый чай 2 ст.л. пастушьей сумки, время настаивания увеличивается до 10 минут. Пьем в теплом виде дважды в сутки.
- Можно также отварить или настоять сумочник, но тогда дозировка должна быть меньше – столовая ложечка 3 раза/день.
- Настой можно применять при нездоровых выделительных процессах в качестве спринцеваний. А также рекомендуется на ночь ставить тампон, пропитанный лекарством.
Материнка
Чаще вы могли слышать другое название этого дитя флоры – душица. Его активно используют при проблемах по женской части. Благодаря способности снимать воспаления, убивать бактерии и снимать болевой синдром при месячных.
- Лучше всего заваривать вкусный и полезный чай с душицей. Это самый простой, но довольно эффективный вариант.
- Можно сделать фитонастой.
Для этого 1 ст.л. зальем 3 стаканами кипятка и подождем минут 40. После чего выпиваем за день весь получившийся препарат в три захода.
- Для орошения используют раствор из 35 г материнки на 3 литра жидкости. Орошения производят по утрам и вечерам ежесуточно. В этот же раствор полезно обмакнуть ватный тампон и ввести во влагалище перед сном.
Кирказон
Женщины издревле лечились кирказоном. Если вспомнить второе его имя – аристолохия (что в переводе с греческого означает «лучшее рождение»), то становится понятно, почему особую популярность кирказон имел в послеродовом очищении. Воспаление, грибковая инфекция и неприятные на цвет и запах остатки на прокладке лечатся в два счета этим растением.
- Индивидуально аристолохия используется в качестве напитка:
2 ч.л. на 600 мл кипящей водички) по 2 ст.л. троекратным ежедневным приемом.
- А вот для спринцевания она входит в состав травяных сборов. Если пользовать только филейник, то омовения должны быть обильными и длительными, лучше всего на ночь. Потому как чаще всего филейник эксплуатируют как дополнительную поддержку основной терапии в виду невысокой концентрации активных веществ.
Копорский иван-чай
Особенно полезны в лечении воспалений по-женски листья и корневища кипрея. Потому как в них высокое содержание дубильных веществ, белков и углеводов, а также витамина С (причем гораздо больше, чем в цитрусовых).
Все эти полезные вещества:
От воспаления яичников, дисбактериоза, бесплодия и других недугов используем отвар лечебного иван-чая, приготовленный по следующему рецепту:
3 ч.л. залить 0,2 литрами крутого кипяточка. Настаивать в течение трети часа, процедить через ситечко, либо марлю. Осуществлять прием трижды в сутки до трапезы по 1 ст.л. Вы также можете добавлять его в воду или чай, если вам так больше нравится.
Помимо отвара, принимаемого внутрь, отлично помогают спринцевания, особенно при опухолевых процессах, а также вагинитах, белях, молочнице и заболеваниях инфекционного характера.
Вот подробный отзыв Людмилы Фоминой (г.Рязань) о том чем именно ей помог иван-чай и почему она называет кипрей женской травой:

И еще один подробнейший женский отзыв (в аудио формате) о том, чем именно иван-чай помог Руслане после операции по-женски:
Еще больше отзывов от женщин о кипрей-траве вы можете прочесть и услышать в этой нашей статье: //chayivankipreyevich.ru/ivan-chaj-zhenshhinam/ . Загляните, статья того стоит.
Народные средства хороши, но как бы то ни было, все равно требуют консультации со специалистом. Особенно перед применением важно ознакомиться с противопоказаниями, ведь у всего есть оборотная сторона медали.

Травы и чаи для женщин: как возбуждаться и испытывать оргазм
chayivankipreyevich.ru
Лечение женских болезней народными средствами.
Женские или, по-другому, гинекологические болезни, — это заболевания наружных и внутренних половых органов женщин. К ним относятся: матка, яичники, маточные трубы, половые губы, вагина, молочные железы и другие.

Своевременное выявление и предупреждение развития патологического процесса в женских органах играет важную роль в сохранении здоровья. Для этого следует познакомиться с симптомами этих заболеваний. Основные симптомы — сбой менструального цикла; появление нехарактерных выделений; кровотечения; боль в низу живота.
Содержание статьи:
Народные средства для женского здоровья
Очень важно как можно раньше выявить и устранить причину отклонения в здоровье женщины. Это облегчит и сократит процесс лечения. Причины развития женских заболеваний:
- нарушение работы яичников;
- проникновение инфекции;
- развитие опухоли;
- переутомление, стресс, нервный срыв;
- переохлаждение;
- заболевание соседних органов.
Женские болезни часто приводят к бесплодию и нарушению сексуальной функции. Эти недуги становятся причиной развития функциональных сбоев в работе сердца, эндокринной и нервной системы. Наряду с современными методиками и курсами лечения гинекологических заболеваний, сегодня, как и много лет назад, широко практикуется применение народных средств, которые прошли проверку временем и помогли женщинам стать здоровыми.
Каменное масло
 Уже более четырех тысяч лет гинекологические заболевания лечат каменным маслом – природным минералом. Благодаря его антисептическим, противовоспалительным и противоопухолевым свойствам, оно нашло широкое применение в лечении мастопатии, эрозии и миоме.
Уже более четырех тысяч лет гинекологические заболевания лечат каменным маслом – природным минералом. Благодаря его антисептическим, противовоспалительным и противоопухолевым свойствам, оно нашло широкое применение в лечении мастопатии, эрозии и миоме.
Каменное масло используют как внутрь, так и наружно. Два грамма очищенного минерала заливают теплой водой (2 л). Дают настояться в течение двух дней при комнатной температуре. После этого раствор отфильтровывают, а осадок выбрасывают.
Принимают средство внутрь по 300 мл в день. Такой же раствор используют для компрессов и микроклизм. Средство также применяют для спринцевания влагалища при воспалениях и выделениях. Также можно применять тампоны с каменным маслом.
Зверобой — народное средство от женских воспалений
При развитии воспалительного процесса в половых органах (в матке или яичниках) рекомендуется применять зверобой. На 180 мл кипятка бросают одну столовую ложку сухого измельченного сырья. Проваривают на водяной бане 20 минут. Принимают средство по 50 мл трижды в день. Курс лечения занимает не менее 5 недель.
Лечение калиной
- Для лечения гинекологических болезней применяют калину. При кровотечениях и обильных месячных пьют настойку из плодов. Перетирают 200 г ягод. После этого массу заливают водкой или разведенным водой спиртом (250 мл). Настаивают средство в темном теплом месте ровно две недели. Принимают: по маленькой ложечке до пяти раз в сутки.
- Эффективно устраняет воспаление в придатках отвар калиновых соцветий. Нужно одну ложку сырья заварить в 180 мл кипятка. Затем еще прокипятить средство. Это лучше выполнять на паровой бане. Отвар пьют трижды в день. Дозировка: одна – две ложки.
Лечение акацией
В народной медицине в лечении женских болезней широко используют карагану древовидную, более известную под названием желтая акация. Ею лечат эрозию шейки матки, меноррагию, бели и менструальные сбои.
Для наружного применения (спринцевания) готовят отвар: на 2 столовых ложки измельченного растительного сырья (соцветий, корней, листьев, коры или веток) берут 410-420 мл кипятка. Проваривают состав и процеживают. Спринцуются отваром дважды в день. Внутрь средство принимают по 20 мл 4 раза в сутки.
Женский доктор тысячелистник
В народной медицине при гинекологических болезнях часто применяют тысячелистник (другое название — живучая трава). Наибольший лечебный эффект это растение дает в сборах:
а) Трава тысячелистника, листья розмарина и шалфея (по 20 грамм), дубовой коры (40 грамм). Растительный сбор заливают кипятком (2,5л) и проваривают при минимальной температуре в течение 30-35 мин. Используют процеженный отвар для орошения влагалища при белях.
б) Травы тысячелистника, пастушьей сумки (ложечек), корня калгана (лапчатки прямостоячей) – берут по 5 столовых ложек, коры дуба – 2 ложки. Всю растительную массу равномерно перемешивают. В 200 миллилитров кипятка всыпают 1 ложку смеси. Проваривают.
При обильных месячных и маточных кровотечениях принимают по 200 миллилитров средства дважды в день за полтора часа до еды.
в) Траву тысячелистника, корень кошачьей травы (валерианы) и лапчатку гусиную (гусиную траву) – берут в равных объемах. Ложку сбора заливают 200-220 миллилитрами кипятка. При обильных месячных и маточных кровотечениях пьют настой по 100 миллилитров до 5 раз в день. Курс лечения длится до двух месяцев.
Бадан и крапива остановят кровотечение
 При воспалительных заболеваниях слизистой влагалища, эрозии шейки матки и маточных кровотечениях можно воспользоваться эффективным растительным средством – отваром корня бадана. Его чаще всего используют в виде спринцевания. Берут 2 ложки сырья (мелко измельченного) и всыпают в 200 мл кипящей воды. Настаивают такой состав на горячей паровой бане под крышкой в течение 40 минут. Поцеживают. Используют в теплом виде (33-35°).
При воспалительных заболеваниях слизистой влагалища, эрозии шейки матки и маточных кровотечениях можно воспользоваться эффективным растительным средством – отваром корня бадана. Его чаще всего используют в виде спринцевания. Берут 2 ложки сырья (мелко измельченного) и всыпают в 200 мл кипящей воды. Настаивают такой состав на горячей паровой бане под крышкой в течение 40 минут. Поцеживают. Используют в теплом виде (33-35°).
Народные целители издавна при маточных кровотечениях, обильных менструациях и эрозии шейки матки использовали крапиву двудомную. Устранить воспалительные заболевания в женских органах, можно регулярно применяя внутрь сок растения. Дозировка: 1 ложка не менее четырех раз в день. Это средство также помогает при менструальных сбоях.
При чрезмерных кровотечениях во время месячных пьют настой из листьев крапивы. На шесть столовых ложек сухого сырья берут 0,8 литров кипятка. 35-40 минут настаивают. Пьют по 200-250 мл настоя до еды.
Эрозия шейки матки
- Эрозию лечат соком крапивы: ватный или марлевый тампон обильно смачивают и вводят глубоко во влагалище. Процедуру проделывают не менее 2-х раз в день. Курс лечения длится от 7 до 15 дней.
- Народное лечение воспаления и эрозии шейки матки проводят отваром такого сбора. Траву чабреца и листья мяты берут по ложке. Вливают в растительную массу 450 мл кипятка. Проваривают 5-7 минут на тихом огне. Процеживают и пьют. Доза: по 120 мл до приема пищи.
- Воспаление влагалища и эрозию в домашних условиях лечат облепиховым маслом. В нем обильно смачивают тампон и вводят перед сном глубоко во влагалище. Курс рекомендованного лечения: не менее 5 дней. Таким же образом можно использовать и масло зверобоя.
- Можно смешать 50 миллилитров настойки прополиса с таким же количеством настойки календулы и добавить 60 грамм ланолина. Все перемешать, пропитать ватный тампон смесью и вставить во влагалище. Это народное средство помогает снять воспаление во влагалище, придатках, а также успешно вылечить эрозию на шейке матки.
Мумие — комплексное лечение женских воспалений
Вагиниты, климактерические расстройства, аднексит, оофорит, сальпингит, эндомиометрит (воспаление внутреннего слоя матки), миометрит в народной медицине лечат мумие. Для этого смачивали тампон в смолоподобном бальзаме и вводили во влагалище. Также при нарушении менструального цикла, бесплодии и предменструальном синдроме мумие по 0,4 – 0,5 г принимают внутрь.

Здоровье женщины требует особого внимания в любом возрасте. При возникновении гинекологических проблем не стоит заниматься самолечением. Терапия назначается врачом после обследования и получения результатов анализов. В зависимости от причин это может быть медикаментозное, физиотерапевтическое, хирургическое лечение или народные методы.
Отвар крапивы и бадана обладают кровеостанавливающим действием, и рекомендуется при обильных менструациях и эрозиях шейки матки. В состав комплексной терапии хронических женских заболеваниях воспалительного характера включают сприцевания отварами ромашки и зверобоя. Боровая матка применяется при эндометриозе. Сухость во влагалище устраняет облепиховое масло.

Календула при кольпите
Воспаления инфекционного характера, кольпит, лечат календулой. Для этого используют настой цветков растения. Две ложки сырья заливают чашкой кипятка. Настаивают, процеживают и производят спринцевание.
При эрозии шейки матки делают орошение влагалища таким средством: на 500 миллилитров теплой кипяченой воды вливают 10 мл настойки календулы. Курс лечения обычно занимает 20 дней.
Золотой ус при женской онкологии
Широко применяют в лечении полипов, миом и различных новообразований золотой ус. Используют настойки, отвары и бальзамы растения. Суставчики растения измельчают (10 штук), заливают половиной стакана спирта. Для настаивания выбирают затемненное место в комнате. Готовится лекарство 10 дней.
Принимают по 15 капель готовой настойки (разбавляя ее в 30 мл воды) до приема пищи. Ежедневно дозу увеличивают на одну каплю. Когда прием лекарства будет составлять 40 капель, дозировку уменьшают в обратном порядке. Иногда требуется для достижения результатов лечения, провести не менее 5-6 курсов.
Профилактика женских заболеваний народными средствами
Для профилактики женских болезней рекомендуется регулярно проходить обследование. Раз в год нужно посещать маммолога и гинеколога. Половые отношения должны быть регулярными. Необходимо следить за своевременным опорожнением кишечника и мочевого пузыря, проводить гигиену половых органов, предохраняться от непланируемой беременности. Правильно питайтесь и занимайтесь ежедневной зарядкой.
data-ad-format=»auto»>narodnymisredstvami.ru
Лечение воспаления по женски народными средствами
Воспаление по-женски – собирательный медицинский термин, который объединяет несколько гинекологических заболеваний. Патологии могут затрагивать разные отделы репродуктивной системы: влагалище, вульву, матку и маточные трубы, яичники и придатки. Воспаления особо опасны для женщин детородного возраста. Для их устранения показана комплексная помощь: фитотерапия, аптечные препараты, процедуры, которые можно выполнять в домашних условиях.
Характерные симптомы
Клиническая картина может отличаться в зависимости от патологии. Общие симптомы воспалений по-женски – это боль внизу живота разного характера (ноющая, стреляющая), изменение консистенции, цвета и запаха выделений, ощущение сильного зуда и жжения. Заподозрить воспалительный процесс можно и по сбоям менструального цикла.
Острая выраженность симптомов повышает нервную возбудимость женщины, она становится раздражительной. При тяжелых воспалительных процессах возможно нарушение общего состояния: появляются признаки интоксикации, температура тела.
Обзор конкретных воспалений и типичных симптомов:
| Название | Какая часть репродуктивной системы поражается? | Признаки |
| Эндометрит | Слизистая маточная оболочка |
|
| Простуда яичников | Яичники |
|
| Вульвит | Наружный отдел вульвы | На половых губах может появиться покраснение, женщина ощущает зуд. Характер выделений зависит от причины. По мере прогрессирования вульва отекает, становится болезненной. |
| Цервицит | Шейка матки | Бессимптомное протекание. Редко появляются нетипичные выделения. |
Причины и последствия
Возбудителем воспалительного процесса могут быть разные микроорганизмы: это стрепто-, стафилло- и гонококки, грибки, вирусы. Микробы попадают в половые органы несколькими путями.
- Незащищенный половой акт.
- Загрязненные водоемы.
- Осмотры с нарушением правил асептики.
- В половых органах долго находятся инородные тела (колпачки, спирали).
- Наружные половые органы сильно натирает грубая или тесная одежда.
- Нарушение целостности вульвы из-за травм или ожогов.
- Последствие абортов, выскабливаний или послеродовое инфицирование.
Усугубить проблему и спровоцировать более острое протекание могут неблагоприятные факторы. Это перегрев или переохлаждение организма, частая смена половых партнеров, плохие условия быта, некачественная личная гигиена, неправильное питание.
Осложнения женских воспалений в основном отражаются на качестве репродуктивной функции. В списке самых опасных следующие.
- Бесплодие. Хроническое воспаление нарушает выход и прикрепление яйцеклеток.
- Серьезные нарушения протекания месячных. Их полное отсутствие (аменорея).
- Угроза выкидыша из-за деформирования слизистой оболочки матки, спаек и рубцов.
- Замершая беременность. Патологии при развитии плода, так как возбудители воспалений проникают к нему через плаценту.
Народные средства
В гинекологии народные рецепты – рекомендуемая составляющая комплексного лечения. Травяные сборы, настои и отвары помогут добиться скорейшего терапевтического эффекта при разных женских воспалениях. Они безопасны и разрешены для домашнего использования. Но подобрать конкретные способы лучше совместно с гинекологом.
Популярные отвары при воспалении:
| Ингредиенты | Процесс приготовления |
|
|
| Цветки калины | 1 ст.л. на 100 мл кипятка, прокипятить 7 минут. Пить по 3 ст.л. 3 раза в день. |
| Прокипятить 5-7 минут, остудить и пить как чай. |
| Взять 2 ст.л. полученного сбора. Добавить 1 л. холодной воды, поставить на огонь и кипятить 10 минут. Настаивать 60 минут, процедить и использовать для спринцеваний или вагинальных тампонов. |
Настойки при воспалении
Отличие таких рецептов в том, что компоненты не нужно кипятить. Ингредиенты заливают горячей водой и дожидаются остывания. Лечебное средство готово к использованию.
Снять воспаление помогут следующие опробованные и эффективные рецепты:
- Настой боровой матки («женской» травы). 1 ст.л. залить крутым кипятком и выдерживать 1-2 часа. Пить до еды по 100 мл. Для каждого раза готовить свежий напиток.
- Донник лекарственный. Для приема внутрь: 2 ч.л. травы залить 2 стаканами кипятка. Полученный напиток разделить на 3 приема. Пить за 20-30 минут до приема пищи. Для спринцеваний и тампонов 2 ст.л. травы залить 100 мл кипятка. Донник – ядовитое растение. Превышать допустимую дозировку запрещено.
- Высушенная полевая ярутка. 2 ст.л. залить 1 стаканом кипятка, плотно накрыть крышкой, выдерживать 4 часа. Пить по 1 ч.л. 4-5 раз в сутки. Трава действует абортивно, рецепт запрещен беременным.
- Корень алтея, душица, дубовая кора. Пропорции 1:4:6. В смесь добавить 200 мл кипятка, дождаться остывания. Пить в день по 3 ст.л.
- Мелисса лимонная, липа, аптечная ромашка, зверобой. Взять в равном объеме. Залить кипятком, процедить и пить до 4 раз в день.
Любой настой можно готовить на спирту. Многие народные целители отмечают, что алкоголь сделает лечение эффективным, так как этанол расширит сосуды, действующее вещество быстрее впитается. Но добавление спирта может и навредить. Допустимость таких рецептов обязательно согласовывать с гинекологом.
Травы при воспалении
Для лечения женских воспалений подбирают лекарственные травы с широким спектром действия. Они должны оказывать противовоспалительный эффект, купировать болевой синдром, улучшать ток крови, бороться с патогенами. Подходящими и рекомендованными растениями являются:
- ромашка лекарственная;
- боровая матка;
- красная щетка;
- календула или ноготки;
- золототысячник;
- крапива и полынь;
- клевер;
- спорыш;
- лапчатка.
В аптеках можно приобрести разные готовые травяные сборы для лечения и профилактики воспалений.
Медикаменты
Лекарства подбираются в зависимости от точного диагноза и возбудителя воспаления. В современной гинекологии есть сильнодействующие препараты, способные лечить даже хронические процессы. Борьба с воспалениями проходит по общей схеме: антибиотики, вагинальные тампоны и свечи, обработка мазями, спринцевания.
Тампоны
Для лечения нужно брать специальные тампоны. Гигиенические, которые используются при месячных, не подойдут. Можно самостоятельно сделать тампон из стерильного бинта. Пропитывать его можно как аптечными средствами, так и народными. Из аптечных лучше брать мази Левомеколь и Метилурацил. Из народных – масло облепихи, сок алоэ и мед, льняное масло, разведенное мумие.
Лучшие мази для лечения воспаления яичников:
- Левомеколь. Местное использование. Пропитать салфетку или тампон. Ввести во влагалище.
- Ихтиоловая. Антисептическая мазь с резким запахом. При контакте с кожей слабо раздражаются нервные окончания, происходит денатурация белков. Воспаление снижается, обмен веществ улучшается.
Спринцевание при воспалении
Спринцевание – внутреннее промывание влагалища. Показания для проведения – воспаления с обильными выделениями. Для процедуры можно использовать специальные лечебные растворы.
| Роза Тантум | Орошения проводить 1-2 раза в сутки. В 500 мл воды растворить содержимое 1 пакетика. |
| Хлорофиллипит | Подходит 1% раствор. 1 ст.л. лекарства развести в 1 л воды. Полученную жидкость разделить на 2 раза. Вводить во влагалище теплым. |
| Малавит | 1 ч.л. на 200 мл воды. Всего требуется не больше 10 повторений. |
| Ротокан | На 1 ст.л. жидкого экстракта 500 мл воды. Лечиться 3-7 дней. |
| Креолин | В 1 л воды растворить10 капель жидкости. Процедуру 1 раз в день проводить перед сном. |
Свечи при воспалении
Это оптимальный способ лечения и профилактики, если воспалительный процесс протекает во влагалище. Здесь расположено много кровеносных сосудов, действующие вещества быстро впитываются.
Эффективные и недорогие свечи для остановки воспаления:
Антибиотики
Это обязательные медикаменты, без которых устранить возбудителя не получиться. Антибактериальная терапия проводится разным способами: таблетки, уколы, свечи. Для правильного подбора подходящих лекарств предварительно берут гинекологический мазок на бакпосев.
Результативные антибиотики при воспалении:
- Группа пенициллинов – Ампициллин, Амоксициллин.
- Группа тетрациклинов – Форхинолы, Левомецитин.
- Стрептомицин.
- Этапенеме.
Женские воспаления – это большая группа гинекологических патологий и заболеваний. Характерные симптомы – изменение выделений, болезненность, зуд и жжение, нарушение менструального цикла. Отсутствие помощи и лечения негативно отражается на репродуктивной функции женщины. Терапия при восхвалениях комплексная. Активно используются лекарственные травы.
Женские или, по-другому, гинекологические болезни, — это заболевания наружных и внутренних половых органов женщин. К ним относятся: матка, яичники, маточные трубы, половые губы, вагина, молочные железы и другие.

Своевременное выявление и предупреждение развития патологического процесса в женских органах играет важную роль в сохранении здоровья. Для этого следует познакомиться с симптомами этих заболеваний. Основные симптомы — сбой менструального цикла; появление нехарактерных выделений; кровотечения; боль в низу живота.
Народные средства для женского здоровья
Очень важно как можно раньше выявить и устранить причину отклонения в здоровье женщины. Это облегчит и сократит процесс лечения. Причины развития женских заболеваний:
- нарушение работы яичников;
- проникновение инфекции;
- развитие опухоли;
- переутомление, стресс, нервный срыв;
- переохлаждение;
- заболевание соседних органов.
Женские болезни часто приводят к бесплодию и нарушению сексуальной функции. Эти недуги становятся причиной развития функциональных сбоев в работе сердца, эндокринной и нервной системы. Наряду с современными методиками и курсами лечения гинекологических заболеваний, сегодня, как и много лет назад, широко практикуется применение народных средств, которые прошли проверку временем и помогли женщинам стать здоровыми.
Каменное масло
 Уже более четырех тысяч лет гинекологические заболевания лечат каменным маслом – природным минералом. Благодаря его антисептическим, противовоспалительным и противоопухолевым свойствам, оно нашло широкое применение в лечении мастопатии, эрозии и миоме.
Уже более четырех тысяч лет гинекологические заболевания лечат каменным маслом – природным минералом. Благодаря его антисептическим, противовоспалительным и противоопухолевым свойствам, оно нашло широкое применение в лечении мастопатии, эрозии и миоме.
Каменное масло используют как внутрь, так и наружно. Два грамма очищенного минерала заливают теплой водой (2 л). Дают настояться в течение двух дней при комнатной температуре. После этого раствор отфильтровывают, а осадок выбрасывают.
Принимают средство внутрь по 300 мл в день. Такой же раствор используют для компрессов и микроклизм. Средство также применяют для спринцевания влагалища при воспалениях и выделениях. Также можно применять тампоны с каменным маслом.
Зверобой — народное средство от женских воспалений
При развитии воспалительного процесса в половых органах (в матке или яичниках) рекомендуется применять зверобой. На 180 мл кипятка бросают одну столовую ложку сухого измельченного сырья. Проваривают на водяной бане 20 минут. Принимают средство по 50 мл трижды в день. Курс лечения занимает не менее 5 недель.
Лечение калиной
- Для лечения гинекологических болезней применяют калину. При кровотечениях и обильных месячных пьют настойку из плодов. Перетирают 200 г ягод. После этого массу заливают водкой или разведенным водой спиртом (250 мл). Настаивают средство в темном теплом месте ровно две недели. Принимают: по маленькой ложечке до пяти раз в сутки.
- Эффективно устраняет воспаление в придатках отвар калиновых соцветий. Нужно одну ложку сырья заварить в 180 мл кипятка. Затем еще прокипятить средство. Это лучше выполнять на паровой бане. Отвар пьют трижды в день. Дозировка: одна – две ложки.
Лечение акацией
В народной медицине в лечении женских болезней широко используют карагану древовидную, более известную под названием желтая акация. Ею лечат эрозию шейки матки, меноррагию, бели и менструальные сбои.
Для наружного применения (спринцевания) готовят отвар: на 2 столовых ложки измельченного растительного сырья (соцветий, корней, листьев, коры или веток) берут 410-420 мл кипятка. Проваривают состав и процеживают. Спринцуются отваром дважды в день. Внутрь средство принимают по 20 мл 4 раза в сутки.
Женский доктор тысячелистник
В народной медицине при гинекологических болезнях часто применяют тысячелистник (другое название — живучая трава). Наибольший лечебный эффект это растение дает в сборах:
а) Трава тысячелистника, листья розмарина и шалфея (по 20 грамм), дубовой коры (40 грамм). Растительный сбор заливают кипятком (2,5л) и проваривают при минимальной температуре в течение 30-35 мин. Используют процеженный отвар для орошения влагалища при белях.
б) Травы тысячелистника, пастушьей сумки (ложечек), корня калгана (лапчатки прямостоячей) – берут по 5 столовых ложек, коры дуба – 2 ложки. Всю растительную массу равномерно перемешивают. В 200 миллилитров кипятка всыпают 1 ложку смеси. Проваривают.
При обильных месячных и маточных кровотечениях принимают по 200 миллилитров средства дважды в день за полтора часа до еды.
в) Траву тысячелистника, корень кошачьей травы (валерианы) и лапчатку гусиную (гусиную траву) – берут в равных объемах. Ложку сбора заливают 200-220 миллилитрами кипятка. При обильных месячных и маточных кровотечениях пьют настой по 100 миллилитров до 5 раз в день. Курс лечения длится до двух месяцев.
Бадан и крапива остановят кровотечение
 При воспалительных заболеваниях слизистой влагалища, эрозии шейки матки и маточных кровотечениях можно воспользоваться эффективным растительным средством – отваром корня бадана. Его чаще всего используют в виде спринцевания. Берут 2 ложки сырья (мелко измельченного) и всыпают в 200 мл кипящей воды. Настаивают такой состав на горячей паровой бане под крышкой в течение 40 минут. Поцеживают. Используют в теплом виде (33-35°).
При воспалительных заболеваниях слизистой влагалища, эрозии шейки матки и маточных кровотечениях можно воспользоваться эффективным растительным средством – отваром корня бадана. Его чаще всего используют в виде спринцевания. Берут 2 ложки сырья (мелко измельченного) и всыпают в 200 мл кипящей воды. Настаивают такой состав на горячей паровой бане под крышкой в течение 40 минут. Поцеживают. Используют в теплом виде (33-35°).
Народные целители издавна при маточных кровотечениях, обильных менструациях и эрозии шейки матки использовали крапиву двудомную. Устранить воспалительные заболевания в женских органах, можно регулярно применяя внутрь сок растения. Дозировка: 1 ложка не менее четырех раз в день. Это средство также помогает при менструальных сбоях.
При чрезмерных кровотечениях во время месячных пьют настой из листьев крапивы. На шесть столовых ложек сухого сырья берут 0,8 литров кипятка. 35-40 минут настаивают. Пьют по 200-250 мл настоя до еды.
Эрозия шейки матки
- Эрозию лечат соком крапивы: ватный или марлевый тампон обильно смачивают и вводят глубоко во влагалище. Процедуру проделывают не менее 2-х раз в день. Курс лечения длится от 7 до 15 дней.
- Народное лечение воспаления и эрозии шейки матки проводят отваром такого сбора. Траву чабреца и листья мяты берут по ложке. Вливают в растительную массу 450 мл кипятка. Проваривают 5-7 минут на тихом огне. Процеживают и пьют. Доза: по 120 мл до приема пищи.
- Воспаление влагалища и эрозию в домашних условиях лечат облепиховым маслом. В нем обильно смачивают тампон и вводят перед сном глубоко во влагалище. Курс рекомендованного лечения: не менее 5 дней. Таким же образом можно использовать и масло зверобоя.
- Можно смешать 50 миллилитров настойки прополиса с таким же количеством настойки календулы и добавить 60 грамм ланолина. Все перемешать, пропитать ватный тампон смесью и вставить во влагалище. Это народное средство помогает снять воспаление во влагалище, придатках, а также успешно вылечить эрозию на шейке матки.
Мумие — комплексное лечение женских воспалений
Вагиниты, климактерические расстройства, аднексит, оофорит, сальпингит, эндомиометрит (воспаление внутреннего слоя матки), миометрит в народной медицине лечат мумие. Для этого смачивали тампон в смолоподобном бальзаме и вводили во влагалище. Также при нарушении менструального цикла, бесплодии и предменструальном синдроме мумие по 0,4 – 0,5 г принимают внутрь.

Здоровье женщины требует особого внимания в любом возрасте. При возникновении гинекологических проблем не стоит заниматься самолечением. Терапия назначается врачом после обследования и получения результатов анализов. В зависимости от причин это может быть медикаментозное, физиотерапевтическое, хирургическое лечение или народные методы.
Отвар крапивы и бадана обладают кровеостанавливающим действием, и рекомендуется при обильных менструациях и эрозиях шейки матки. В состав комплексной терапии хронических женских заболеваниях воспалительного характера включают сприцевания отварами ромашки и зверобоя. Боровая матка применяется при эндометриозе. Сухость во влагалище устраняет облепиховое масло.

Календула при кольпите
Воспаления инфекционного характера, кольпит, лечат календулой. Для этого используют настой цветков растения. Две ложки сырья заливают чашкой кипятка. Настаивают, процеживают и производят спринцевание.
При эрозии шейки матки делают орошение влагалища таким средством: на 500 миллилитров теплой кипяченой воды вливают 10 мл настойки календулы. Курс лечения обычно занимает 20 дней.
Золотой ус при женской онкологии
Широко применяют в лечении полипов, миом и различных новообразований золотой ус. Используют настойки, отвары и бальзамы растения. Суставчики растения измельчают (10 штук), заливают половиной стакана спирта. Для настаивания выбирают затемненное место в комнате. Готовится лекарство 10 дней.
Принимают по 15 капель готовой настойки (разбавляя ее в 30 мл воды) до приема пищи. Ежедневно дозу увеличивают на одну каплю. Когда прием лекарства будет составлять 40 капель, дозировку уменьшают в обратном порядке. Иногда требуется для достижения результатов лечения, провести не менее 5-6 курсов.
Профилактика женских заболеваний народными средствами
Для профилактики женских болезней рекомендуется регулярно проходить обследование. Раз в год нужно посещать маммолога и гинеколога. Половые отношения должны быть регулярными. Необходимо следить за своевременным опорожнением кишечника и мочевого пузыря, проводить гигиену половых органов, предохраняться от непланируемой беременности. Правильно питайтесь и занимайтесь ежедневной зарядкой.
Лечение воспаления яичников народными средствами – вспомогательный метод, который назначается одновременно с медикаментозной терапией. Таким способом можно предотвращать обострения хронических воспалительных заболеваний придатков или облегчать некоторые имеющиеся симптомы. В качестве терапевтических средств наиболее популярны настои и отвары сборов трав, принимаемые внутрь и используемые для спринцеваний и ванночек.
Причины возникновения патологии и сопутствующие симптомы
Патология является следствием некоторых состояний организма и редко возникает самостоятельно. Яичники воспаляются под воздействием следующих факторов:
- наличие инфекционных и грибковых микроорганизмов в половых путях женщины;
- течение воспалительных процессов в других половых и соседних органах;
- переохлаждение;
- падение уровня иммунитета;
- нарушение гормонального фона;
- аборты, самопроизвольные выкидыши;
- неаккуратное проведение гинекологических манипуляций;
- наличие кистозных образований на придатках.
Для лечения патологии первоначально следует устранить ее причину. Терапевтический метод определяется и сопутствующими симптомами болезни. Признаки воспаления яичников:
- ноющие, тянущие боли слева или справа внизу живота;
- изменение вида выделений из влагалища – появление неприятного запаха, гноя и крови в их составе;
- зуд и раздражение половых органов;
- плохое состояние кожи и волос – свидетельствует о гормональном сбое;
- нерегулярность месячного цикла;
- слишком обильные или скудные менструальные кровотечения;
- длительное отсутствие зачатия.
При легкой форме воспалительного процесса симптомы патологии могут отсутствовать – в этом случае заболевание диагностируется на плановом медицинском осмотре.
Чем в домашних условиях лечить воспаление яичников
 В домашних условиях оптимально лечение воспаления яичников с помощью самостоятельно приготовленных средств. Рецепты народной медицины имеют множество вариаций и подходят для большинства видов процедур, полезных для здоровья придатков. Для изготовления таких лекарств используются исключительно натуральные ингредиенты, что снижает риск аллергических реакций.
В домашних условиях оптимально лечение воспаления яичников с помощью самостоятельно приготовленных средств. Рецепты народной медицины имеют множество вариаций и подходят для большинства видов процедур, полезных для здоровья придатков. Для изготовления таких лекарств используются исключительно натуральные ингредиенты, что снижает риск аллергических реакций.
Список трав
Для народного лечения воспаления яичников необходимо подбирать лекарственные травы, обладающие определенными свойствами. Для этого подойдут растения, имеющие хотя бы одно из положительных качеств:
- снятие воспаления;
- уменьшение болевого синдрома;
- улучшение кровообращения;
- уничтожение патогенных микроорганизмов;
- восстановление гормонального фона;
- уменьшение размеров кистозных образований и препятствие развитию новых;
- устранение отечности;
- нормализация менструального цикла;
- улучшение качества крови;
- ускорение регенерации тканей;
- восстановление микрофлоры влагалища.
Подходящими для устранения патологии свойствами обладают следующие виды растений:
- ромашка;
- календула;
- спорыш;
- мать-и-мачеха;
- клевер;
- можжевельник;
- лапчатка;
- боровая матка;
- полынь;
- бадан;
- красная щетка;
- тысячелистник;
- ягоды клюквы, брусники, рябины.
Большинство видов растений лучше всего действует в комплексе – в процессе приготовления травяного средства для лечения воспаления яичников ингредиенты смешиваются в различных пропорциях.
Настои и отвары
Для изготовления данных средств используются цветки, корневища или листья растений. Наиболее популярные рецепты отваров от воспаления яичников:
- Взятую в равных пропорциях в количестве 35 г смесь маргаритки, золототысячника, ромашки, календулы, донника, мать-и-мачехи залить 0,5 л кипятка, держать на медленном огне несколько минут. Отвар настаивают не менее 2-3 часов. Процеженную жидкость принимать по 3 столовых ложки 5-7 раз в день до 30 дней.
- 50 г косточек желтой черешни, 45 г полыни, 0,8 л белого сухого вина, 0,5 л горячей воды смешать, прокипятить на слабом огне до уменьшения исходного объема в два раза. Процедить, пить по 3 столовых ложки через час после или до еды.
- Столовую ложку боровой матки заварить 0,2 л кипятка, прокипятить 2-3 минуты на малом огне. Процеженный отвар употреблять по трети от объема 3 раза в сутки до приема пищи.
Одним из самых эффективных и гипоаллергенных средств при воспалении яичников считается ромашка – она обладает антибактериальными, противовоспалительными и спазмолитическими свойствами.

Настои от воспаления яичников приготавливаются подобным образом, но их не нужно доводить до кипения:
- Измельчить ягоды калины, рябины, черной смородины, брусники, залить горячей водой. Настоять в течение часа, пить по трети стакана трижды в день.
- Смешать в равных пропорциях липу, мелиссу, ромашку, зверобой, кору дуба. Залить столовую ложку сырья стаканом кипятка. Принимать трижды в день по трети от объема.
- Смешать одну часть корневища алтея, 4 части душицы и 6 частей коры дуба. 40 г смеси залить 0,2 л горячей воды, настоять до остывания. Принимать по 3 столовых ложки перед каждым приемом пищи.
Из данных сборов трав готовятся настойки – для этого необходимо взять 50 г сырья и залить 0,5 водки, настоять 2-4 недели.
Соки и чаи
В качестве эффективного средства народной медицины от воспаления яичников хорошо зарекомендовали себя соки алоэ и тыквы. Первый необходимо пить в количестве 2-3 чайных ложек, которые принимаются в течение дня. Тыквенный сок разрешено употреблять в неограниченном количестве.

Чай из калиновых листьев принимается как лечебное средство по четверти стакана в день в теплом виде. Такое средство помогает вылечить острое воспаление яичников или простуду в домашних условиях. Во время его приема рекомендуется соблюдать постельный режим.

Тампоны
Тампоны изготавливаются самостоятельно из марлевой ткани. Такая основа пропитывается соками или отварами лечебных растений и эффективна при инфекционном поражении половых органов или для восстановления микрофлоры влагалища. Тампоны быстро снимают воспаление яичников в домашних условиях.

Составы для пропитки:
- отвар из ромашки, шалфея, и коры дуба;
- равные смеси сока алоэ и меда;
- смесь отвара календулы с небольшим добавлением облепихового масла.
При возникновении во влагалище у женщины раздражения, лечение воспаления яичников данным видом народного средства следует прекратить.
Спринцевания
Для проведения спринцевания удобнее всего использовать резиновую грушу с наконечником или кружку Эсмарха с трубкой. В случае их отсутствия орошать влагалище можно с помощью медицинского шприца большого объема со снятой иглой.

Растворы для спринцевания при воспалении яичников:
- настои лавра, ромашки, календулы, тысячелистника, коры дуба или их смеси в равных пропорциях;
- настой сухих ягод можжевельника;
- отвар листьев бадана;
- настой травы лапчатки – эффективен одновременный с орошением прием отвара данного растения внутрь.
Все растворы должны быть слабыми – это позволит избежать пересушивания слизистой поверхности влагалища приготовленным отваром, нарушения местной микрофлоры. Орошения продолжаются не более 10 дней при ежедневном их проведении.
Компрессы
 Улучшение местного кровообращения помогает ускорить лечение патологии. Для этого используются компрессы, которые прикладывают на всю ночь. Заранее подготовленные марлевые повязки пропитываются ихтиоловой мазью или слегка теплым парафином, закрываются пищевой пленкой, при необходимости фиксируются полотенцем или плотно прилегающей одеждой.
Улучшение местного кровообращения помогает ускорить лечение патологии. Для этого используются компрессы, которые прикладывают на всю ночь. Заранее подготовленные марлевые повязки пропитываются ихтиоловой мазью или слегка теплым парафином, закрываются пищевой пленкой, при необходимости фиксируются полотенцем или плотно прилегающей одеждой.
Теплые грелки при сильных болях внизу живота прикладывать запрещено – это может усугубить воспалительный процесс. На весь период терапии придатков следует избегать и приема горячих ванн, посещения бань и саун.
Сидячие ванночки
Гинекологические ванночки нередко используются как замена спринцеванию или введению тампонов. Для этого нужен небольшой таз, в который женщина садится, ноги остаются снаружи. Длительность процедур составляет 15-20 минут, вода при этом должна быть теплой, но не горячей.
Для проведения ванн подойдут рецепты для спринцевания. Существуют варианты растворов с добавлением эфирных масел ромашки, лаванды, эвкалипта. Процедуры нужно проводить 1-2 раза в день в течение 10 дней.
Ванночки при воспалении яичников – оптимальный вариант лечения при беременности, так как в этот период спринцевание и использование тампонов запрещено.
Паровые ванны
Данное народное средство используется для снятия воспаления и уменьшения болевого синдрома.  Для этого следует залить стакан сухой травы из смеси глухой крапивы, ромашки, тысячелистника или конского каштана 2,5 л горячей воды. Целебное средство настаивается на водяной бане около 10 минут. Готовая жидкость переливается в таз, над которым нужно сесть. Длится процедура до полного остывания жидкости.
Для этого следует залить стакан сухой травы из смеси глухой крапивы, ромашки, тысячелистника или конского каштана 2,5 л горячей воды. Целебное средство настаивается на водяной бане около 10 минут. Готовая жидкость переливается в таз, над которым нужно сесть. Длится процедура до полного остывания жидкости.
Мази и крема
 Мазь для лечения воспаления яичников легко приготовить в домашних условиях. Для этого потребуется по 1 столовой ложке глицерина и ихтиоловой мази, йод, масло камфоры. Все смешивается до однородного состояния. Полученная мазь используется для пропитки влагалищных тампонов из марли или компрессов, накладываемых на низ живота. Курс терапии продолжается до двух недель.
Мазь для лечения воспаления яичников легко приготовить в домашних условиях. Для этого потребуется по 1 столовой ложке глицерина и ихтиоловой мази, йод, масло камфоры. Все смешивается до однородного состояния. Полученная мазь используется для пропитки влагалищных тампонов из марли или компрессов, накладываемых на низ живота. Курс терапии продолжается до двух недель.
Сухое тепло
Прогревать поясницу можно 1-2 часа в день. Для этого используется нагретая до 80 градусов соль и сбрызнутый водой хмель. Оба ингредиента помещаются в разные холщовые мешки. Соль следует положить на кровать или диван и лечь животом сверху, на поясницу на уровне мешка соли накладывается хмель. Сверху нужно укрыться одеялом. Придатки лечат таким образом около недели.
Правила питания
Для ускорения выздоровления женщине необходимо восполнить запас полезных веществ в организме, для чего требуется составить сбалансированный рацион. Из него исключаются все аллергенные продукты, острое, жареное, соленое, копченое и т.д. Пища должна быть легкоусвояемой и не перегружать кишечник. Оптимальный способ приготовления блюд – на пару или в духовке.
Продукты, необходимые в рационе при воспалении яичников:
- содержащие витамин С – смородина, цитрусовые, болгарский перец, клубника, киви, гранат;
- клетчатка – отварные или тушеные овощи, кабачки, картофель, лук, цветная капуста, морковь;
- натуральные растительные масла – оливковое, льняное, кунжутное, тыквенное;
- восстанавливающие микрофлору – кисломолочные продукты;
- поддерживающие уровень белка – мясо, рыба, птица, зелень.
Для поддержания водного баланса и ускорения обменных процессов следует выпивать не менее двух литров воды в день, в том числе ягодных морсов и свежевыжатых соков.
Как правильно лечить яичники народными средствами
Существует несколько правил, соблюдение которых повышает эффективность лечения воспаления яичников народными средствами. Для этого специалистами были составлены следующие рекомендации:
- использование народных средств одновременно с медикаментами;
- консультация с врачом перед использованием выбранного рецепта;
- контроль совместимости средств народной медицины и принимаемых препаратов;
- проверка на аллергию перед применением изготовленного лекарства;
- использование только свежеприготовленных средств;
- регулярное применение одобренного врачом рецепта и полное прохождение курса лечения;
- отказ от половой жизни на период терапии;
- соблюдение постельного режима при остром воспалении.
При возможности травы и другие натуральные компоненты следует собирать самостоятельно, используя их после тщательной обработки.
Профилактические меры
Воспаление придатков можно предотвратить. Для этого нужно следовать некоторым правилам:
- регулярное посещение гинеколога – 1-2 раза в год;
- использование презервативов с новым половым партнером;
- полное прохождение курса лечения, назначенного врачом;
- избегание переохлаждений – особенно опасно для половых органов женщины сидение на холодных поверхностях;
- сбалансированное питание;
- прием курсов поливитаминов в весенне-зимний период.
Все эти правила помогут значительно улучшить женское здоровье и предотвратить множество заболеваний половой сферы.
Лечение воспаления яичников народными средствами наиболее эффективно в комплексе с медикаментами. Перед началом самостоятельной терапии следует проконсультироваться с врачом о возможности совмещения народных рецептов с препаратами. Хороший результат достигается только при регулярном использовании выбранных средств и полном прохождении лечебного курса.
gemoglobin.top
Трава, способная вылечить от многих женских болезней!

Женщин часто называют слабым полом, и особенно это справедливо в отношении женского здоровья — его легко и быстро можно потерять и так сложно восстановить. На начальном этапе многие недуги можно одолеть с помощью лекарственных трав.
Фитотерапия — это хорошее дополнение к лечению. Лекарственные травы восстанавливают многие функции организма и стабилизируют его состояние.

Очень мощная трава для сердца, сосудов, надпочечников, мозгового кровообращения, суставов, кожи, волос и не только!
Общеизвестный факт — причинами большинства женских заболеваний, таких, как миома, фибромиома матки, эндометриоз, киста и других доброкачественных опухолей, являются болезни, на которые мы в свое время не обратили внимание, и которые, таким образом, перешли в хроническую форму. Это и аднексит (воспаление придатков) и хронические колиты, которые, как правило, никто не лечит.
Поэтому, чтобы вылечить доброкачественные опухоли, сначала следует устранить причину их возникновения. Лечение это не быстрое, и должно проводиться комплексно. Использование лекарственных трав здесь вполне уместно, так как лечение лекарственными травами направлено на выравнивание нарушенного болезнью обмена веществ, на повышение иммунитета, снятие воспалительных процессов, нормализацию деятельности всех внутренних органов. Очень полезно в состав травяных отваров и настоев включать мед, он оказывает благоприятное воздействие на каждый орган, каждую клетку нашего организма.
А теперь некоторые эффективные рецепты народной медицины для лечения женской заболеваний.

Зелёный коктейль — 4 самых вкусных рецепта
В случае воспаления придатков лечение обязательно должен назначить врач-гинеколог, но одновременно с приемом препаратов целесообразно пить отвары лекарственных трав. Например такой: смешайте поровну траву донника лекарственного, траву золототысячника и цветки мать-и-мачехи. Залейте 1 столовую ложку травяной смеси стаканом кипятка и настаивайте час. Принимайте по 3 ст. ложки 5 раз в день в течение 2-3 недель.
Нормализации функции яичников и матки способствуют также растения, вызывающие гиперемию в органах малого таза и повышающие тонус мускулатуры матки: душица, полынь, алоэ, петрушка. Возьмите на заметку такие рецепты.
— Взять 3 столовых. ложки сухой измельченной травы душицы обыкновенной, залить в термосе 500 мл кипящей воды, настаивать около часа, процедить и пить по 0,5 стакана три раза в день.
— 2 столовые ложки корня или семян петрушки залить 0,5 л кипятка, варить на слабом огне 3-5 минут, настоять 30 минут и пить по 0,5 стакана три раза в день.
— При миоме, фибромиоме, мастопатии очень полезно регулярно, в течение 1-2 месяцев жевать, как жевательную резинку, или сосать, как леденец, кусочек прополиса.
При эрозии шейки матки эффективны такие рецепты.
— Смешайте по 1 ст. ложке чабреца и мяты, залейте 0,5 л кипятка и кипятите в закрытой посуде на слабом огне 5 минут. Затем охладите, процедите и принимайте по половине стакана 4-5 раз в день.
— Смешайте поровну цветы ромашки, ягоды малины, траву тысячелистника, зверобоя, брусники и листья крапивы двудомной. 1 столовую ложку измельченной смеси залейте стаканом кипятка и настаивайте в термосе или на кипящей водяной бане 15 минут. Затем процедите и пейте в теплом виде по трети стакана 3 раза в день до еды.
Если эта статья на нашем сайте ecology.md , была для вас полезна, то предлагаем вам книгу с Рецептами живого, оздоравливающего питания. Веганские и сыроедческие рецепты известного итальянского шеф-повара Анджелы Аграти-Прейндж. А так же предлагаем вам подборку самых лучших материалов нашего сайта по мнению наших читателей. Подборку — ТОП лучших статей об здоровом образе жизнии здоровом питании вы можете найти там, где вам максимально удобно ВКонтакте или В Фейсбуке
Если у вас неправильно отображается страница, не воспроизводится видео или нашли ошибку в тексте, пожалуйста, нажмите сюда.
ecology.md
Как лечить воспаления по женски в домашних условиях. Лечение женских болезней народными средствами
Одной из распространенных патологий женской половой сферы является воспаление яичников , которое может быть как самостоятельной проблемой, так и процессом, сопутствующим воспалению в маточных трубах . Протекает воспаление яичников остро или хронически, а его возникновение объясняется переохлаждением организма, ослаблением иммунитета либо механическим повреждением матки при установке спирали, во время абортов или родов.При остром течении воспалительного процесса женщины жалуются на сильные боли внизу живота , гнойные выделения, тошноту, рвоту, высокую температуру. При хроническом воспалении боли могут отдаваться в крестец или анальное отверстие. Характер менструального цикла меняется – кровотечения становятся более интенсивными и продолжительными. Для лечения яичников врач назначает препараты, подавляющие воспалительный процесс и восстанавливающие их функциональность, а также улучшающие общее самочувствие пациентки.
Лечение яичников травяными настоями и отварами
Снять воспаление с яичников помогут спринцевания , для которых готовится специальный отвар. Из 50 г спорыша, 10 г коры дуба, 10 г корня лапчатки, 20 г ромашки и 30 г крапивы готовят сбор, 2 столовые ложки которого сыплют в эмалированную емкость и заливают 1 л кипятка. Средство устанавливают на огонь и после 15-минутного кипячения остужают и фильтруют. Готовым отваром проводят спринцевания дважды в день.Для внутреннего употребления готовят настой из травы мелиссы и цветков ромашки аптечной. Оба компонента берут в равном соотношении и заливают 1 стаканом кипятка. Средство оставляют настаиваться на 4 часа, затем его процеживают. Полученный настой принимают в горячем виде 3 раза в сутки по 1 стакану.
В лечении яичников хорошо себя зарекомендовал отвар шиповника. Для его приготовления срезают веточки растения, сушат их, измельчают и заливают водой в соотношении 2 столовые ложки сырья на 200 мл жидкости. Средство кипятят 15 минут и фильтруют. Пьют его в течение 3 недель 3 раза в день за полчаса до приема пищи, наливая по 0,5–1 стакану.
Целебное питье, избавляющее от воспаления яичников, можно приготовить из ягод черной смородины и плодов шиповника. Дары природы берутся в равной пропорции и смешиваются. Далее 20 г сырья необходимо залить стаканом горячей кипяченой воды и настоять в течение 60 минут. В остывший процеженный настой добавляют сахар, а принимают его 4 раза в день по 0,5 стакана.
1 столовую ложку смеси, приготовленной из травы донника и цветков мать-и-мачехи, заливают 200 мл кипятка и настаивают в течение часа. Готовое средство употребляют
Женские или, по-другому, гинекологические болезни, — это заболевания наружных и внутренних половых органов женщин. К ним относятся: матка, яичники, маточные трубы, половые губы, вагина, молочные железы и другие.
Своевременное выявление и предупреждение развития патологического процесса в женских органах играет важную роль в сохранении здоровья. Для этого следует познакомиться с симптомами этих заболеваний. Основные симптомы — сбой менструального цикла- появление нехарактерных выделений- кровотечения- боль в низу живота.
Очень важно как можно раньше выявить и устранить причину отклонения в здоровье женщины. Это облегчит и сократит процесс лечения. Причины развития женских заболеваний:
- нарушение работы яичников;
- проникновение инфекции;
- развитие опухоли;
- переутомление, стресс, нервный срыв;
- переохлаждение;
- заболевание соседних органов.
Женские болезни часто приводят к и нарушению сексуальной функции. Эти недуги становятся причиной развития функциональных сбоев в работе сердца, эндокринной и нервной системы. Наряду с современными методиками и курсами лечения гинекологических заболеваний, сегодня, как и много лет назад, широко практикуется применение народных средств, которые прошли проверку временем и помогли женщинам стать здоровыми.
Каменное масло
Уже более четырех тысяч лет гинекологические заболевания лечат – природным минералом. Благодаря его антисептическим, противовоспалительным и противоопухолевым свойствам, оно нашло широкое применение в лечении , эрозии и миоме.
Каменное масло используют как внутрь, так и наружно. Два грамма очищенного минерала заливают теплой водой (2 л). Дают настояться в течение двух дней при комнатной температуре. После этого раствор отфильтровывают, а осадок выбрасывают.
Принимают средство внутрь по 300 мл в день. Такой же раствор используют для компрессов и микроклизм. Средство также применяют для спринцевания влагалища при воспалениях и выделениях. Также можно применять тампоны с каменным маслом.
Зверобой — народное средство от женских воспалений
При развитии воспалительного процесса в половых органах (в матке или яичниках) рекомендуется применять . На 180 мл кипятка бросают одну столовую ложку сухого измельченного сырья. Проваривают на водяной бане 20 минут. Принимают средство по 50 мл трижды в день. Курс лечения занимает не менее 5 недель.
Лечение калиной
- Для лечения гинекологических болезней применяют . При кровотечениях и обильных месячных пьют настойку из плодов. Перетирают 200 г ягод. После этого массу заливают водкой или разведенным водой спиртом (250 мл). Настаивают средство в темном теплом месте ровно две недели. Принимают: по маленькой ложечке до пяти раз в сутки.
- Эффективно устраняет отвар калиновых соцветий. Нужно одну ложку сырья заварить в 180 мл кипятка. Затем еще прокипятить средство. Это лучше выполнять на паровой бане. Отвар пьют трижды в день. Дозировка: одна – две ложки.
Лечение акацией
В народной медицине в лечении женских болезней широко используют карагану древовидную, более известную под названием желтая акация. Ею лечат , меноррагию, бели и менструальные сбои.
Для наружного применения (спринцевания) готовят отвар: на 2 столовых ложки измельченного растительного сырья (соцветий, корней, листьев, коры или веток) берут 410-420 мл кипятка. Проваривают состав и процеживают. Спринцуются отваром дважды в день. Внутрь средство принимают по 20 мл 4 раза в сутки.
Женский доктор тысячелистник
В народной медицине при гинекологических болезнях часто применяют тысячелистник (другое название — живучая трава). Наибольший лечебный эффект это растение дает в сборах:
а) Трава тысячелистника, листья розмарина и шалфея (по 20 грамм), дубовой коры (40 грамм). Растительный сбор заливают кипятком (2,5л) и проваривают при минимальной температуре в течение 30-35 мин. Используют процеженный отвар для орошения влагалища при белях.
б) Травы тысячелистника, пастушьей сумки (ложечек), корня калгана (лапчатки прямостоячей) – берут по 5 столовых ложек, коры дуба – 2 ложки. Всю растительную массу равномерно перемешивают. В 200 миллилитров кипятка всыпают 1 ложку смеси. Проваривают.
При обильных месячных и принимают по 200 миллилитров средства дважды в день за полтора часа до еды.
в) Траву тысячелистника, корень кошачьей травы (валерианы) и лапчатку гусиную (гусиную траву) – берут в равных объемах. Ложку сбора заливают 200-220 миллилитрами кипятка. При обильных месячных и маточных кровотечениях пьют настой по 100 миллилитров до 5 раз в день. Курс лечения длится до двух месяцев.
Бадан и крапива остановят кровотечение
При воспалительных заболеваниях слизистой влагалища, эрозии шейки матки и маточных кровотечениях можно воспользоваться эффективным растительным средством – отваром корня бадана. Его чаще всего используют в виде спринцевания. Берут 2 ложки сырья (мелко измельченного) и всыпают в 200 мл кипящей воды. Настаивают такой состав на горячей паровой бане под крышкой в течение 40 минут. Поцеживают. Используют в теплом виде (33-35°).
Народные целители издавна при маточных кровотечениях, обильных менструациях и эрозии шейки матки использовали крапиву двудомную. Устранить воспалительные заболевания в женских органах, можно регулярно применяя внутрь сок растения. Дозировка: 1 ложка не менее четырех раз в день. Это средство также помогает при менструальных сбоях.
При чрезмерных кровотечениях во время месячных пьют настой из листьев крапивы. На шесть столовых ложек сухого с
elsaprof.ru
Фитотерапия при гинекологических заболеваниях
К сожалению, стыд и нежелание лишний раз обращаться к врачу может обернуться весьма неприятными последствиями для представительниц прекрасного пола. Для лечения отдельных гинекологических заболеваний используется фитотерапия. Зачастую речь идет о применении метода спринцевания, для осуществления которого необходимо правильно подобрать аптечные сборы на основе целебных трав. Фитотерапия поможет не только справиться с гинекологическим заболеванием, но и оздоровит ослабший организм. Также подобные методы могут использоваться в профилактических целях.
Женские болезни и их лечение при помощи фитотерапии

В зависимости от того, где начался воспалительный процесс, встречается воспаление нижних половых органов и верхних. К заболеваниям первого типа относят:
| Заболевание | Описание |
|---|---|
| Вагинит или кольпит | Воспаляется слизистая оболочка влагалища. |
| Бартолинит | Воспаление кроется в большой железе преддверия влагалища. |
| Эндоцервицит | Воспаляется канал шейки матки – его слизистая оболочка. |
| Вульвит | В этом случае воспаляются наружные половые органы. |
В ходе течения подобных заболеваний появляются специфические выделения, которые могут иметь характерный запах. Зуд в области половых органов также свидетельствует о наличии заболевания. Воспалительные процессы, относящиеся к верхним отделам, носят более серьезный характер и к таким относят:
| Заболевание | Описание |
|---|---|
| Аднексит или сальпингоофорит | Воспаление придатков матки. |
| Эндометрит | Речь идет о воспалении слизистой оболочки матки, которое может распространиться и на мышечную часть. |
Среди сигналов, которые женщина получает от своего организма, свидетельствующих о необходимости пройти обследование у гинеколога, следует выделить:
- Гипертермию;
- Боли, возникающие в процессе полового акта;
- Сильные боли внизу живота.
К категории наиболее распространенных следует отнести вагинит, который может возникать по многим причинам, среди которых:
- Прием антибиотиков;
- Наличие хронических заболеваний;
- Инфекция;
- Использование гормональных препаратов;
- Чрезмерные стрессы;
- Переохлаждение;
- Слабый иммунитет;
- Нарушение гормонального фона;
- Пренебрежение гигиеной;
- Смена партнера;
- Заражение простейшими бактериями.
По статистике, подобное заболевание наблюдается у каждой третьей женщины нашей страны, которая находится в детородном возрасте. Схемой лечения занимается исключительно врач, который для начала должен поставить диагноз. Фитотерапия при вагините поможет не только восстановить полезные бактерии, не нарушая привычную микрофлору женского организма, но и комплексно воздействовать на причину ее возникновения, тем самым не допуская размножения вредоносных бактерий. Лекарственные растения необходимы в случае, если течение болезни носит хронический характер.
Побочных эффектов у лекарственных фитосборов меньше, по сравнению с синтетическими препаратами.
В чем заключаются принципы фитотерапии?

- Перед тем, как приступить к использованию фитопрепаратов (травяных сборов), следует пройти обследования на предмет нарушений гормонального фона.
- После, следует определиться с теми показателями, которые предстоит исправить и скорректировать лечение.
- Перед приемом выбранного сбора следует проверить каждую из трав на предмет противопоказаний.
- Фитотерапия не проводится в комплексе с гормональной терапией (прием гормональных препаратов).
- Лечение при помощи лекарственных трав и сборов – процесс длительный. Мгновенного эффекта ждать не следует. Первые изменения проявятся только спустя несколько недель назначенного курса. От типа и сложности заболевания напрямую будет зависеть длительность применения фитотерапии. Упрощенный курс длится на протяжении нескольких месяцев.
- Уровень гормонов должен находиться под контролем лечащего врача, который периодически должен проводить УЗИ малого таза.
- В период менструации применять лекарственные сборы не следует.
- Курс фитотерапии может продолжаться не более трех циклов, после чего делается перерыв.
- Спиртовые настойки следует изготавливать из медицинского спирта, а не из водки, вне зависимости от качества алкогольного продукта.
- Травы не следует заливать крутым кипятком, так как большинство полезных элементов, содержащихся в растениях, будет утеряно. Заливается сбор водой, разогретой до 75-80°С.
- Варить травы не следует. Для изготовления настоев используется паровая баня.
Какие травы следует использовать при обнаружении гинекологических заболеваний?
В современных сборах можно обнаружить травы несколько типов:
- В состав которых входят фитоэстрагены;
- Противовоспалительные;
- Кровоостанавливающие.
К последнему типу принято относить водяной перец, барбарис, крапиву и тысячелистник. Подобные растения способны справиться и с маточными кровотечениями. Их принято использовать в период обильных менструаций для улучшенного сокращения матки после родов, после выкидыша и в послеоперационный период.
В качестве противовоспалительных трав принято использовать зверобой, ромашку и шалфей. Они могут быть использованы в период лечения гинекологических заболеваний, которые сопровождаются воспалительными процессами.
Травяные сборы могут быть назначены для внутреннего применения, в качестве тампонов и для спринцевания.
Фитоэстрогены содержатся в спорыше, клевере, душице, зверобое и полевом хвоще. Назначаются лечащим врачом при нарушениях, связанных с гормональным фоном, в период климакса, нарушениях работы репродуктивной системы или менструального цикла. Правильно подобранные сборы помогут противостоять злокачественным новообразованиям, которые могут стать следствием гормонального дисбаланса.
Иван-чай копорский

При воспалении женских половых органов используется корневище и листва растения. В иван-чае содержится огромное количество витамина «С», углеводов, белков и дубильных веществ. Входящие в состав компоненты положительно воздействуют и:
- Помогают организму бороться с инфекцией;
- Повышают иммунитет;
- Борются с воспалительными процессами.
Кирказон

Кирказон издавна использовался для лечения сугубо женских недугов. В переводе с греческого название растения звучит как «лучшее рождение» или аристолохия. Применяется в послеродовой период для очищения организма. Растение помогает устранить выделения, неприятный аромат, грибковые инфекции и воспаления.
Материнка

Подобное фитосредство также именуется как душица и встречается во многих современных лекарственных сборах. Активно применяется материнка при лечении женских заболеваний благодаря способности растения убивать бактерии, снимать воспаления и боли при менструации. Из душицы делается ароматный чай или фитонастой. Также применяется при спринцевании.
Пастушья сумка

Также растение именуется как сумочник и часто применяется для остановки кровотечения, при выделениях, инфекциях и воспалениях. Когда менструация начинает носить нерегулярный характер, при достижении женщиной 45-летнего возраста, пастушья сумка используется как противовоспалительное и послеродовое средство. Трава может добавляться в чай, на ее основе изготавливаются отвары и компрессы. Также используются сборы на основе пастушьей сумки для изготовления состава используемого для спринцевания.
Оносма

Оносма не входит в установленный государством перечень лекарственных растений, однако часто используется в народной медицине. Растение обладает ярко выраженным антибактериальным, противовоспалительным и мочегонным действием, способным справиться с циститом. Сырье можно кипятить или заливать крутым кипятком.
Чистотел

В большинстве случаев чистотел встречается у обочин многочисленных дорог, однако лекарственные свойства растения от этого не уменьшаются. Лекарственное растение поможет бороться с гнойными выделениями из слизистой, начавшимися гнойными и воспалительными процессами. Перед тем как изготавливать снадобья на его основе, которые после планируется принимать внутрь, следует учесть и ядовитые свойства чистотела. Подобные элементы используются фармацевтами при изготовлении препаратов, в состав которых входят алкалоиды, прекрасно борющиеся с инфекциями.
Крапива

Принимать лекарственные микстуры, в состав которых входит двудомная крапива, следует с особой осторожностью, так как на каждый организм растение будет воздействовать по-своему. Основные свойства растения:
- В период лактации и при климаксе рекомендуется травяной чай.
- Для спринцевания применяется отвар на основе листвы, что помогает устранить грибковые и бактериальные инфекции.
- Свежий сок используется при вульвовагините, вульвите и эрозии, однако только под наблюдением лечащего врача.
- Для женщин, которые стремятся поскорее зачать ребенка, используются настойки и отвары на основе семян.
- При существенных воспалительных процессах помогает отвар листьев, который способствует скорейшему разжижению крови.
- Сок растения используется при менструальных и маточных кровотечениях.
Тысячелистник

Также именуется как белоголовник или маточник. Широко применяется в гинекологии как противовоспалительное, кровоостанавливающее и бактерицидное средство. Из тысячелистника делаются ванночки, мази, чаи, микстуры и средства для спринцевания. Сбором лекарственного сырья следует заниматься в конце весны на полях и лугах, расположенных вдалеке от городской суеты и смога.
Кровохлебка

Растение относится к категории многолетников и обладает превосходным ранозаживляющим и кровоостанавливающим действием. Применяется как вспомогательное средство при маточных кровотечениях и эрозии шейки матки. На основе кровохлебки изготавливаются отвары, которые используются для внутреннего употребления и спринцевания.
Зверобой

В народной медицине зверобой приобрел широкое применение благодаря множеству целительных свойств и компонентов. Чудо-растение поможет остаться человеку здоровым и полным сил на протяжении долгих лет. Многие гинекологические заболевания лечатся при помощи зверобоя благодаря тому, что растение обладает рядом таких свойств:
- Успокаивающее;
- Спазмолитическое;
- Обеззараживающее;
- Кровоостанавливающее;
- Противовоспалительное.
Боровая матка

На женский организм это растение оказывает особое воздействие. Экстракт боровой матки используется в фармакологии для изготовления препаратов, призванных бороться с бесплодием, инфекционными заболеваниями и воспалительными процессами. Лечебные составы на основе этого лекарственного растения помогают избавиться от неприятного запаха и инфекций, кроющихся в мочеполовой системе.
Спорыш

Также растение именуется как птичий горец и используется в народной медицине и гинекологии для лечения инфекционного и воспалительного характера. Особое значение препараты на его основе имеют при лечении последствий послеродовой деятельности, маточных кровотечений и теми, которые стали следствием выкидыша. Кровоостанавливающие свойства растения потрясающие, что и было отмечено современной медициной.
Шалфей

За последние годы лечебные свойства этого растения стали редко использоваться в официальной медицине. Зачастую лекарственные составы на основе шалфея используются для лечения простудных заболеваний. В гинекологии шалфей используется при обнаружении характерных выделений из влагалища, кровотечениях, инфекционных заболеваний, передающихся половым путем и воспалений.
Красная щетка

Растение зачастую рекомендуется самими гинекологами. Врачами было отмечено наличие противоинфекционных свойств и противовоспалительных. Препараты на его основе зачастую используются женщинами при климаксе. На основе красной щетки изготавливаются отвары и настойки, которые применяются как внутренне, так и местно. Также составы используются для спринцевания. На основе красной щетки делаются свечи и фиточаи.
Манжетка

За последние годы растение практически не используется в народной медицине за счет того, что найти манжетку в естественной среде становится все сложнее. Издавна препаратами на основе лекарственного растения лечили инфекции половой системы, белые выделения, маточные кровотечения и воспаления.
Особенности готовых женских сборов
Фитотерапия при гинекологических заболеваниях подразумевает использование в процессе лечения сборов на основе лекарственных трав, которые положительно сказываются на работе половой системы женщины и на ее самочувствии в целом. Прием гинекологических сборов позволяет наладить работу мочеполовой системы и благоприятно повлиять на гормональный фон. Правильно подобранный сбор поможет даже при незначительном гормональном сбое или может использоваться для профилактики. Лечение должно осуществляться под присмотром гинеколога.
Киста яичников – лечение травами
Основная причина бесплодия у большинства молодых девушек. Само по себе новообразование является доброкачественным, однако в запущенном виде становится причиной возникновения и других сложных заболеваний.
Пять трав — настой
Для приготовления отвара понадобится ряд лекарственных компонентов, которые можно приобрести в ближайшей аптеке или собрать самостоятельно:
- Аптечная ромашка — 3 ст. л;
- Пустырник;
- Кора калины;
- Веточка красноплодной рябины;
- Радиола розовая — 100 г.
Компоненты смешиваются и заливаются горячей водой. Настаивается состав 10-15 минут на водяной бане. Пьется снадобье по 50 г дважды в день на протяжении 14 дней.
Мать-и-мачеха и ромашка
Обладают мощным противовоспалительным эффектом соцветия полевой ромашки. С новообразованиями (опухолями) призвана бороться мать-и-мачеха. Подобный курс лечения будет длиться не менее 90 дней. Рецепт заключается в смешивании 2 ст. л. мать-и-мачехи и 3 ст. л. ромашки. Снадобье пьется трижды в день. На голодный желудок отвар употреблять не следует, как и при заболеваниях, связанных с работой ЖКТ.
Молочница
Заболевание является следствием нарушения микрофлоры, переохлаждения или стресса.
Настойка на основе березовых почек и тополя
Почки черного тополя и березы смешиваются в равных пропорциях. После того, как емкость со смесью была залита водой, ее помещают в темное место на 10 дней. Из полученного состава делаются ванночки или примочки. Для этого достаточно на 0,5 л воды добавить 2 ст. л. состава. Перед использованием настойки необходимо проконсультироваться с лечащим врачом.
Масло на основе соцветий календулы
Стакан цветков лекарственного растения заливается оливковым маслом таким образом, чтобы соцветия были полностью покрыты. Емкость помещается в темное место на 10 дней. В итоге получается масло домашнего приготовления, которое после можно наносить на пораженные участки.
Гормональные нарушения
Подобные нарушения относятся к категории серьезных. Фитотерапия помогает справиться с недугом и привести показатели в норму. При подобных нарушениях следует использовать такие травы:
- Фасоль;
- Сою;
- Чечевицу;
- Шалфей;
- Ревень;
- Сельдерей;
- Брокколи;
- Мак;
- Семена льна;
- Фенхель;
- Семена кунжута.
Полезные свойства растений обусловлены наличием в составе женских гормонов – фитоэстрогенов. Следует отметить, что у большинства гормональных препаратов имеется множество противопоказаний, в то время как лекарственные растения действуют немного иначе и мягче.

Эндометриоз
В этом случае у женщины наблюдаются обильные месячные и бесплодие, на более поздних стадиях развития — болезни. Фитотерапия содержит рецепты на основе лабазника вязолистного, из которого делается отвар. Также на его основе можно делать чай. Для этого понадобится чайная ложка измельченных корней растения, которые следует залить 250 мл кипятка. Принимается снадобье по 1/3 стакана перед едой, дважды в день.
Предменструальный синдром или ПМС
С отклонениями, наблюдаемыми в период ПМС, сталкивается свыше 80% современных женщин. Среди симптомов начавшегося заболевания наблюдается:
- Разбухание молочных желез;
- Видимая агрессивность;
- Депрессивное состояние;
- Резкие перепады настроения;
- Отечность.
Для приготовления целебного настоя понадобится надземная часть манжетки, листва гамамелиса, соцветия тысячелистника, листва красного винограда и ясеня. Для приготовления состава каждого растения берется по столовой ложке, которые заливаются 0,5 л воды. Употребляется ежедневно.

Обильные менструации
В этом случае понадобятся горец перечный и тысячелистник обыкновенный. Для приготовления настоя из тысячелистника понадобится 2 ст. л. растения, которые заливаются 0,5 л кипятка. После настаивания на протяжении нескольких часов употребляется по 50 мл каждые 2-3 часа. Настойки на основе горца перечного продаются в аптеке. Употребляется по 20 капель, которые разводятся в воде несколько раз в день. Обладает обезболивающим и кровоостанавливающим эффектом.
Боли в период ПМС
С такой проблемой сталкивается каждая без исключения женщина. Подобные ощущения могут носить регулярный характер или возникать в качестве предвестника за несколько часов до начала ПМС. На помощь придет сбор на основе пяти растений, который уменьшит спазмы и снимет болевые ощущения. Используемое для приготовления отваров сырье должно быть собрано за текущий год. Понадобятся в равных пропорциях соцветия тысячелистника, листва земляники, цветки календулы и ромашки, а также мелисса. 4 ст. л. сырья заливается 0,5 л кипятка. Употребляется в небольших количествах по несколько раз в день.
Аденомиоз
Заболевание достаточно распространенное и влияет на работу женской репродуктивной системы. В ходе развития заболевания обостряется маточная эндометрия. Запущенная форма способствует развитию опухолей и бесплодия. Причинами возникновения аденомиоза считаются гормональные сбои, некорректно проведенные операции в полости матки и аборты.
Березовые почки и можжевельник
Для приготовления лекарственного состава понадобится 60 г ягод можжевельника и 100 г березовых почек вперемешку с листьями подорожника. Сырье заливается кипятком и настаивается в течение нескольких часов. Принимать состав следует по 100 мл через час после приема пищи. Березовые почки полезны, однако ни в какое сравнение не идут со свежим березовым соком, которому присущи иммуностимулирующие и противовоспалительные свойства.
Сабельник и боровая матка
Для приготовления настоя понадобится 3 ст. л. боровой матки и 2 ст. л. сабельника, которые заливаются крутым кипятком. Принимается состав за полчаса до приема пищи. Сабельнику присущи противовоспалительные и рассасывающие свойства, в то время как боровая матка применяется как единая панацея, которая поможет справиться практически с любым гинекологическим заболеванием.
Миома матки и фитотерапия при ней
Подобное заболевание зачастую встречается у женщин, которые достигли 45-летнего возраста и переживают период климакса. Доброкачественный патогенез считается разрастанием эпителия матки и практически не поддается контролю. Игнорирование проблемы приведет к раку матки. Лечение может быть как хирургическим, так и консервативным, но зачастую гинекологи предпочитают в качестве лечения и меры предосторожности использовать травяные сборы.

Противоопухолевые травяные сборы
Помимо внутреннего приема на основе целебных трав делают и ванночки, которые способствуют повышению иммунной системы женщины. В травяной сбор входят хмель, дикая ямса, полевой хвощ, ревень, лопух, щавель и вяз. Для начала выбранные растения пропариваются, процеживаются и только потом выливаются в ванную.
Горячие ванны при кисте или миоме принимать не следует, так как это поспособствует росту опухолей.
Противоопухолевые сборы
Выбранный сбор должен быть направлен на прекращение деления клеток эпителия матки. В качестве сырья понадобятся:
- 2 ст. л. хвоща полевого;
- 1 ч. л. ежевики;
- 1 ч. л. хмеля;
- 1 ч. л. спорыша;
- 1 ч. л. гармалы;
- 2 ст. л. календулы.
Полученный состав тщательно перемешивается, заливается горячей водой и настаивается на протяжении часа. После применяется водяная баня, но не более 20 минут. Охлажденный отвар употребляется по 50 мл перед приемом пищи на протяжении 15-20 дней.

Заключение
Современная медицина не стоит на месте и с каждым годом появляется все больше качественных препаратов, которые используются в борьбе с гинекологическими заболеваниями. Фитотерапия направлена на лечение женских заболеваний, однако не может использоваться самостоятельно без консультации лечащего врача. Фитосредства имеют меньше противопоказаний, по сравнению с утвержденными препаратами и могут использоваться даже в тех случаях, когда таблетки женщина принимать не может из-за непереносимости отдельной категории состава. Фитотерапия при гинекологических заболеваниях позволяет лечить те недуги, против которых медицина бессильна. Любое применение лекарственных сборов должно осуществляться под наблюдением лечащего врача, который имеет точное представление о текущем состоянии больного и разработал карту последующего лечения.
o-sebe.com

 Дуоденит гастральный рефлюкс (ДГР) – не болезнь, а чаще это симптом других заболеваний ЖКТ, синдром, при котором содержимое двенадцатиперстной кишки больного попадает в желудок и раздражает его слизистую.
Дуоденит гастральный рефлюкс (ДГР) – не болезнь, а чаще это симптом других заболеваний ЖКТ, синдром, при котором содержимое двенадцатиперстной кишки больного попадает в желудок и раздражает его слизистую.
 Наиболее популярный метод диагностики болезни – круглосуточная внутрижелудочная рН-метрия, которая показывает все изменения кислотности у больного, ее взаимосвязь с приемами пищи. Чтобы результаты были наиболее точными, желательно наблюдать за этим процессом не только днем, но и ночью. Пациентам могут назначаться и другие обследования:
Наиболее популярный метод диагностики болезни – круглосуточная внутрижелудочная рН-метрия, которая показывает все изменения кислотности у больного, ее взаимосвязь с приемами пищи. Чтобы результаты были наиболее точными, желательно наблюдать за этим процессом не только днем, но и ночью. Пациентам могут назначаться и другие обследования: Самый простой способ помочь организму больного – это есть утром овсяную кашу, пить кефир или йогурт. Очень полезны при рефлюксе печеные яблоки, которые содержат пектин. Он помогает нейтрализовать желчные кислоты. Надо пить льняное масло, так как оно успокаивающе воздействует на желудок больного и обладает противовоспалительными свойствами. Или же использовать льняное семя. Вам понадобится 1 ст.л. льняного семени. Его нужно залить половиной стакана прохладной воды и оставить до тех пор, пока не начнет выделяться слизь. Пить этот настой нужно на голодный желудок.
Самый простой способ помочь организму больного – это есть утром овсяную кашу, пить кефир или йогурт. Очень полезны при рефлюксе печеные яблоки, которые содержат пектин. Он помогает нейтрализовать желчные кислоты. Надо пить льняное масло, так как оно успокаивающе воздействует на желудок больного и обладает противовоспалительными свойствами. Или же использовать льняное семя. Вам понадобится 1 ст.л. льняного семени. Его нужно залить половиной стакана прохладной воды и оставить до тех пор, пока не начнет выделяться слизь. Пить этот настой нужно на голодный желудок.
 Вторая группа заболевания возникает в ходе происходящих анатомических изменений мышечного пояса, который находится на пограничном пересечении желудка и 12-перстной кишки. Более того, хронический холецистит (или панкреатит) вызывает повышенное давление в кишечнике, что тоже приводит к появлению дуоденогастрального рефлюкса. Нельзя не отметить и хирургические вмешательства в области кишечника, приводящие к возникновению холецистэктомии или появлению анастомозов.
Вторая группа заболевания возникает в ходе происходящих анатомических изменений мышечного пояса, который находится на пограничном пересечении желудка и 12-перстной кишки. Более того, хронический холецистит (или панкреатит) вызывает повышенное давление в кишечнике, что тоже приводит к появлению дуоденогастрального рефлюкса. Нельзя не отметить и хирургические вмешательства в области кишечника, приводящие к возникновению холецистэктомии или появлению анастомозов. Чтобы выявить наличие у человека дуоденогастрального рефлюкса, ему следует обратиться за помощью к квалифицированному специалисту. Он после изучения анамнеза пациента и проведения визуального осмотра назначит аппаратное исследование. Среди подобных методов самым простым считается ультразвуковая диагностика (УЗИ). С помощью УЗИ можно довольно точно выявить причину возникновения заболевания и произвести оценку патологических изменений, происходящих в желудке, поджелудочной железе, печени и желчном пузыре.
Чтобы выявить наличие у человека дуоденогастрального рефлюкса, ему следует обратиться за помощью к квалифицированному специалисту. Он после изучения анамнеза пациента и проведения визуального осмотра назначит аппаратное исследование. Среди подобных методов самым простым считается ультразвуковая диагностика (УЗИ). С помощью УЗИ можно довольно точно выявить причину возникновения заболевания и произвести оценку патологических изменений, происходящих в желудке, поджелудочной железе, печени и желчном пузыре. Чтобы лечение рефлюкса было успешным, следует не только нормализовать процессы пищеварения, но и добиться устранения негативного воздействия желчи и ферментов на стенки желудка. Добиться этого можно с помощью медикаментозного лечения, в ходе которого применяются “Мотилиум” или “Домперидон”. Они позволят нормализовать деятельность сфинктеров, что улучшает продвижение порций пищи в пищеварительном тракте.
Чтобы лечение рефлюкса было успешным, следует не только нормализовать процессы пищеварения, но и добиться устранения негативного воздействия желчи и ферментов на стенки желудка. Добиться этого можно с помощью медикаментозного лечения, в ходе которого применяются “Мотилиум” или “Домперидон”. Они позволят нормализовать деятельность сфинктеров, что улучшает продвижение порций пищи в пищеварительном тракте. Чтобы вылечить данное заболев
Чтобы вылечить данное заболев В медицине достаточно редко сталкиваются с таким явлением, как фолликулярный дуоденит. Он проявляется как появление светлых, миллиметровых узелков на поверхности луковицы двенадцатиперстной кишки. Но несмотря на эти образования, слизистая кишки остаётся неизменной.
В медицине достаточно редко сталкиваются с таким явлением, как фолликулярный дуоденит. Он проявляется как появление светлых, миллиметровых узелков на поверхности луковицы двенадцатиперстной кишки. Но несмотря на эти образования, слизистая кишки остаётся неизменной. Эти симптомы иногда дополняют и вспомогательные признаки нарушения в работе желудочно-кишечного тракта:
Эти симптомы иногда дополняют и вспомогательные признаки нарушения в работе желудочно-кишечного тракта: Для установления диагноза и дальнейшей терапии фолликулярного дуоденита в обязательном порядке необходимо провести гастроскопию. Для диагностики стадии дуоденита применяются и другие, дополнительные методы диагностики. Врачи также могут назначить:
Для установления диагноза и дальнейшей терапии фолликулярного дуоденита в обязательном порядке необходимо провести гастроскопию. Для диагностики стадии дуоденита применяются и другие, дополнительные методы диагностики. Врачи также могут назначить: Народные средства не смогут полностью вылечить фолликулярную форму дуоденита. Зато методы народной терапии отлично снимают боли, изжогу и действуют профилактически. Именно поэтому, даже доктора не сторонятся этих средств и часто включают их в рецепт будущей терапии.
Народные средства не смогут полностью вылечить фолликулярную форму дуоденита. Зато методы народной терапии отлично снимают боли, изжогу и действуют профилактически. Именно поэтому, даже доктора не сторонятся этих средств и часто включают их в рецепт будущей терапии. Меры предотвращения возможной болезни включают в себя несколько шагов к хорошему самочувствию. Соблюдая все из них, можно не бояться появления фолликулярного дуоденита и его перехода в другие, более сложные стадии.
Меры предотвращения возможной болезни включают в себя несколько шагов к хорошему самочувствию. Соблюдая все из них, можно не бояться появления фолликулярного дуоденита и его перехода в другие, более сложные стадии. Болезнь проксимальный дуоденит характеризуется воспалительным процессом на участке примыкания двенадцатиперстной кишки к желудку. Протекает симптом воспаления очень длительно, а впоследствии дуоденит часто приобретает хроническую форму.
Болезнь проксимальный дуоденит характеризуется воспалительным процессом на участке примыкания двенадцатиперстной кишки к желудку. Протекает симптом воспаления очень длительно, а впоследствии дуоденит часто приобретает хроническую форму. Причин у появления проксимального типа дуоденита может быть несколько. Стоит знать о них для того, чтобы не допустить прогресса заболевания.
Причин у появления проксимального типа дуоденита может быть несколько. Стоит знать о них для того, чтобы не допустить прогресса заболевания. Диагностика дуоденита иногда оказывается достаточно сложной. Это обусловлено тесной связью ДПК с другими важными органами пищеварения. Очень важным является изучение врачом желудочной секреции. Уровень кислотности может сказать об очень многом. Доктор может сделать назначение эффективной терапии только в случае, если полностью изучит заболевание, все его признаки и симптомы досаждающие больному. Поэтому светила медицины для полноценного диагностирования формы и стадии болезни назначают пациентам пройти следующие процедуры:
Диагностика дуоденита иногда оказывается достаточно сложной. Это обусловлено тесной связью ДПК с другими важными органами пищеварения. Очень важным является изучение врачом желудочной секреции. Уровень кислотности может сказать об очень многом. Доктор может сделать назначение эффективной терапии только в случае, если полностью изучит заболевание, все его признаки и симптомы досаждающие больному. Поэтому светила медицины для полноценного диагностирования формы и стадии болезни назначают пациентам пройти следующие процедуры: Врач обязательно назначает диету и медикаментозное лечение. Из обезболивающих препаратов доктор чаще назначает следующие:
Врач обязательно назначает диету и медикаментозное лечение. Из обезболивающих препаратов доктор чаще назначает следующие: Болезнь хронический дуоденит является самой распространенной формой дуоденита, встречающейся у людей. Несмотря на частоту возникновения недуга у человека, общей классификации для него так и не составили.
Болезнь хронический дуоденит является самой распространенной формой дуоденита, встречающейся у людей. Несмотря на частоту возникновения недуга у человека, общей классификации для него так и не составили. Существует ряд причин, приводящий к тому, что у больного выявляют хронический дуоденит:
Существует ряд причин, приводящий к тому, что у больного выявляют хронический дуоденит: Диагностика дуоденита включает достаточно широкий спектр процедур, которые пациент должен пройти в обязательном порядке. Так, для выявления и постановки диагноза хронический дуоденит, врач в обязательном порядке изучает желудочную секрецию. Уровень секреции может конкретизировать диагноз. Так, пониженная секреция может говорить о том, что дуоденит прогрессирует в совокупности с атрофическим гастритом и энтеритом. Повышенная секреция чаще всего указывает на ацидопептический дуоденит.
Диагностика дуоденита включает достаточно широкий спектр процедур, которые пациент должен пройти в обязательном порядке. Так, для выявления и постановки диагноза хронический дуоденит, врач в обязательном порядке изучает желудочную секрецию. Уровень секреции может конкретизировать диагноз. Так, пониженная секреция может говорить о том, что дуоденит прогрессирует в совокупности с атрофическим гастритом и энтеритом. Повышенная секреция чаще всего указывает на ацидопептический дуоденит. Лечение при выявлении хронического типа дуоденита практически во всех случаях проводится стационарно. Лечение назначается только после полного исследования.
Лечение при выявлении хронического типа дуоденита практически во всех случаях проводится стационарно. Лечение назначается только после полного исследования. Диета при данном заболевании имеет своей целью снижение воспалительного процесса в ДПК. Её основные правила таковы:
Диета при данном заболевании имеет своей целью снижение воспалительного процесса в ДПК. Её основные правила таковы: Болезни ЖКТ по меркам официальной медицины считаются одними из наиболее распространенных. Виной всему современный стиль жизни человека, а также генетическая предрасположенность и уязвимость. В перечень недугов, связанных с расстройством ЖКТ, относят и бульбит.
Болезни ЖКТ по меркам официальной медицины считаются одними из наиболее распространенных. Виной всему современный стиль жизни человека, а также генетическая предрасположенность и уязвимость. В перечень недугов, связанных с расстройством ЖКТ, относят и бульбит. Симптоматика бульбита отчасти напоминает небольшое отравление. Достаточно часто, из-за неопытности и банального незнания, люди устраняют свою проблемы обезболивающими средствами и напрочь забывают о походе к врачу.
Симптоматика бульбита отчасти напоминает небольшое отравление. Достаточно часто, из-за неопытности и банального незнания, люди устраняют свою проблемы обезболивающими средствами и напрочь забывают о походе к врачу. Бульбит бывает нескольких разновидностей, несмотря на то, что сам является одним из подвидов дуоденита. Среди основных типов бульбита выделяют:
Бульбит бывает нескольких разновидностей, несмотря на то, что сам является одним из подвидов дуоденита. Среди основных типов бульбита выделяют: Основа лекарственного лечения при бульбите — антациды. Они нормализуют работу желудка. приводят в норму уровень соляной кислоты, а также усиливают регенерацию клеток слизистой. Дополнительно назначаются обезболивающие, препараты обволакивающего и вяжущего характера.
Основа лекарственного лечения при бульбите — антациды. Они нормализуют работу желудка. приводят в норму уровень соляной кислоты, а также усиливают регенерацию клеток слизистой. Дополнительно назначаются обезболивающие, препараты обволакивающего и вяжущего характера. Поэтому терапию нужно начинать с отказа от неподобающих привычек и соблюдения здорового питания. Диета при бульбите должна соблюдаться с особой строгостью в период обострения заболевания. Такая диета включает в себя:
Поэтому терапию нужно начинать с отказа от неподобающих привычек и соблюдения здорового питания. Диета при бульбите должна соблюдаться с особой строгостью в период обострения заболевания. Такая диета включает в себя: Двенадцатиперстная кишка — важнейший орган пищеварительной системы человека. Атрофический дуоденит — сложное воспаление двенадцатиперстной кишки, при котором человек испытывает неприятные симптомы этого недуга, среди которых основными являются болезненность, вздутие живота, тошнота.
Двенадцатиперстная кишка — важнейший орган пищеварительной системы человека. Атрофический дуоденит — сложное воспаление двенадцатиперстной кишки, при котором человек испытывает неприятные симптомы этого недуга, среди которых основными являются болезненность, вздутие живота, тошнота. Самыми распространенными симптомами воспаления ДПК с признаками атрофии являются следующие признаки:
Самыми распространенными симптомами воспаления ДПК с признаками атрофии являются следующие признаки: Зачастую атрофическая форма дуоденита возникает в случае неправильного развития и недостатков в строении ДПК. Также возникнуть этот недуг может и как следствие гастрита. Ещё одна причина — секреторная недостаточность.
Зачастую атрофическая форма дуоденита возникает в случае неправильного развития и недостатков в строении ДПК. Также возникнуть этот недуг может и как следствие гастрита. Ещё одна причина — секреторная недостаточность. Больные, которым ставят диагноз дуоденит атрофического типа, чаще всего испытывают такую симптоматику, как:
Больные, которым ставят диагноз дуоденит атрофического типа, чаще всего испытывают такую симптоматику, как: Народные средства при атрофическом типе болезни очень действенны в борьбе с симптоматикой. Назначают их даже в клиниках. Народная медицина часто становится одним из компонентов комплексной терапии.
Народные средства при атрофическом типе болезни очень действенны в борьбе с симптоматикой. Назначают их даже в клиниках. Народная медицина часто становится одним из компонентов комплексной терапии. Питание при дуодените имеет базовые принципы, которых стоит придерживаться каждому, кто испытывает хронический тип недуга.
Питание при дуодените имеет базовые принципы, которых стоит придерживаться каждому, кто испытывает хронический тип недуга. Медицина характеризует дуоденит, как воспалительный процесс, который затрагивает двенадцатиперстную кишку и её слизистую. По мере прогресса недуга появляются болезненные симптомы, напоминающие признаки острого панкреатита или холецистита. При отсутствии необходимых мер лечения дуоденит достаточно быстро поражает верхние отделы органа и переходит в хронический вид заболевания. Как лечить дуоденит правильно? Возможно ли устранить его в домашних условиях, или лучше обратиться к доктору?
Медицина характеризует дуоденит, как воспалительный процесс, который затрагивает двенадцатиперстную кишку и её слизистую. По мере прогресса недуга появляются болезненные симптомы, напоминающие признаки острого панкреатита или холецистита. При отсутствии необходимых мер лечения дуоденит достаточно быстро поражает верхние отделы органа и переходит в хронический вид заболевания. Как лечить дуоденит правильно? Возможно ли устранить его в домашних условиях, или лучше обратиться к доктору? Комплексное лечение в стационаре необходимо больному при наличии острой формы дуоденита. Это делается из-за надобности проведения постоянного осмотра, позволяющего следить за изменениями заболевания и наблюдать положительную или отрицательную его динамику.
Комплексное лечение в стационаре необходимо больному при наличии острой формы дуоденита. Это делается из-за надобности проведения постоянного осмотра, позволяющего следить за изменениями заболевания и наблюдать положительную или отрицательную его динамику. Лечение народными методами может быть вспомогательным элементом в деле лечения дуоденита. Отвары трав и настойки из них оказывают прекрасный восстановительный эффект, успокаивают раздраженную слизистую, насыщают организм витаминами. Чтобы не навредить процессу лечения и не усугубить признаки дуоденита, оптимально использовать такие средства:
Лечение народными методами может быть вспомогательным элементом в деле лечения дуоденита. Отвары трав и настойки из них оказывают прекрасный восстановительный эффект, успокаивают раздраженную слизистую, насыщают организм витаминами. Чтобы не навредить процессу лечения и не усугубить признаки дуоденита, оптимально использовать такие средства: Магнитная терапия редко используется в качестве самостоятельного метода лечения, обычно ее сочетают с приемом медикаментов и другими процедурами
Магнитная терапия редко используется в качестве самостоятельного метода лечения, обычно ее сочетают с приемом медикаментов и другими процедурами Магнитное поле способствует проникновению в ткани лекарственных субстанций, поэтому такие приборы часто используются в комбинированной терапии
Магнитное поле способствует проникновению в ткани лекарственных субстанций, поэтому такие приборы часто используются в комбинированной терапии Портативные магнитные приборы чаще всего применяют в домашнем лечении заболеваний позвоночника и суставов
Портативные магнитные приборы чаще всего применяют в домашнем лечении заболеваний позвоночника и суставов








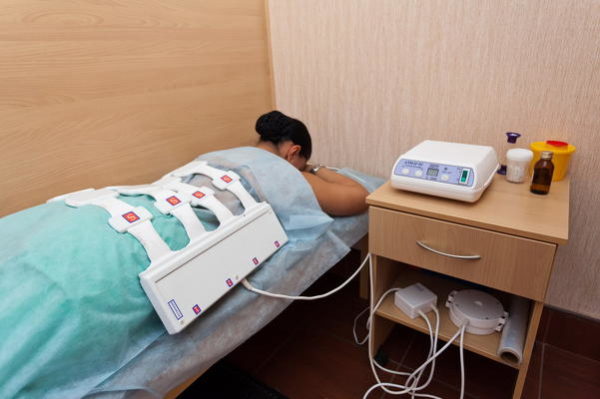

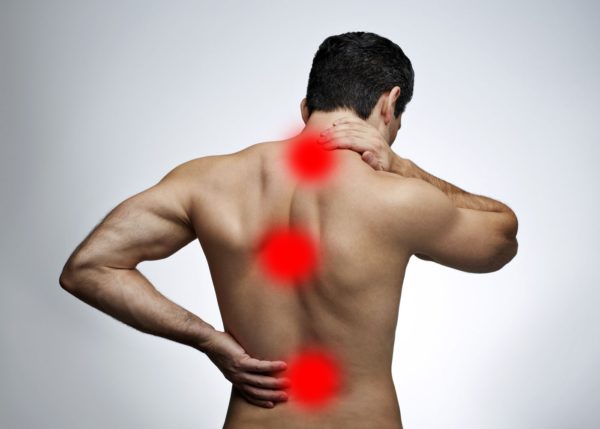
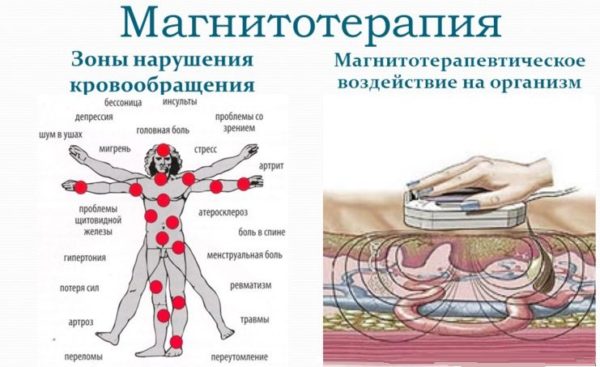





 Магнитотерапия – лишь одна из множества методик, применяемых для лечения остеохондроза. Какие еще есть эффективные виды терапии, а также об их показаниях и противопоказаниях, можно узнать на нашем сайте.
Магнитотерапия – лишь одна из множества методик, применяемых для лечения остеохондроза. Какие еще есть эффективные виды терапии, а также об их показаниях и противопоказаниях, можно узнать на нашем сайте.














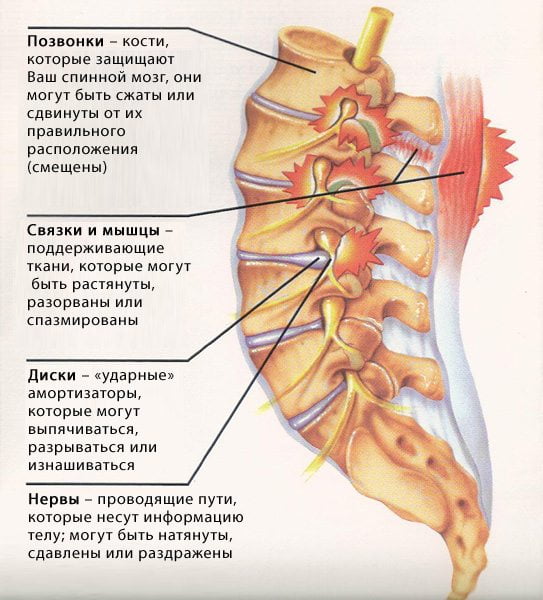





















































 Многие заболевания урологического типа, в частности воспаление мочевого пузыря или цистит, лечатся с применением народных средств. Они могут применяться в профилактических целях, как вспомогательная терапия, в редких случаях в качестве основного метода исцеления.
Многие заболевания урологического типа, в частности воспаление мочевого пузыря или цистит, лечатся с применением народных средств. Они могут применяться в профилактических целях, как вспомогательная терапия, в редких случаях в качестве основного метода исцеления. Кукурузные рыльца. Часть растения, в виде своеобразных столбиков или волосков от обычной кукурузы. Обладают большим количеством микроэлементов, включая селен, витаминов (В, А, Е, К), эфирные масла, танины. Комплексное воздействие всех веществ позволяет эффективно выводить мочу, стимулировать обменные процессы, снижать воспаление, что важно при лечении цистита. Кукурузные рыльца приготавливаются как настои с применением спиртовых растворов, отваров.
Кукурузные рыльца. Часть растения, в виде своеобразных столбиков или волосков от обычной кукурузы. Обладают большим количеством микроэлементов, включая селен, витаминов (В, А, Е, К), эфирные масла, танины. Комплексное воздействие всех веществ позволяет эффективно выводить мочу, стимулировать обменные процессы, снижать воспаление, что важно при лечении цистита. Кукурузные рыльца приготавливаются как настои с применением спиртовых растворов, отваров. Лен, мальва, алтей. Все травы смешиваются в одинаковых пропорциях, можно предварительно измельчить, заливаются, настаиваются не менее 4-х часов, 2-3 раза за сутки.
Лен, мальва, алтей. Все травы смешиваются в одинаковых пропорциях, можно предварительно измельчить, заливаются, настаиваются не менее 4-х часов, 2-3 раза за сутки. Растительные средства являются вспомогательными или профилактическими препаратами, полностью заменить полноценного медикаментозного и аппаратного лечения они не смогут. Особенно при запущенных стадиях цистита, когда нужны сильные антибиотики, НПВС, физиопроцедуры.
Растительные средства являются вспомогательными или профилактическими препаратами, полностью заменить полноценного медикаментозного и аппаратного лечения они не смогут. Особенно при запущенных стадиях цистита, когда нужны сильные антибиотики, НПВС, физиопроцедуры.


 Следует максимально ограничить потребление еды, содержащей большое количество сахара. Рекомендуется уменьшить содержание в рационе кисломолочных продуктов.
Следует максимально ограничить потребление еды, содержащей большое количество сахара. Рекомендуется уменьшить содержание в рационе кисломолочных продуктов.


 Препараты группы негормональных противовоспалительных средств заменяют растительными аналогами.
Препараты группы негормональных противовоспалительных средств заменяют растительными аналогами. 



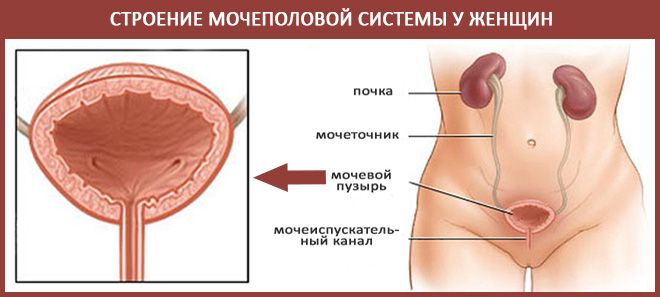

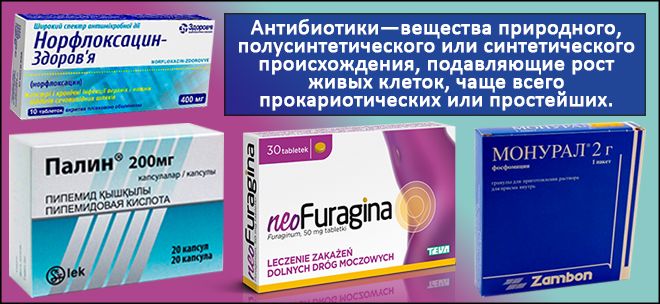


 Мочевой пузырь расположен в полости малого таза, в тесном пространстве, занятом у женщины также маткой и прямой кишкой. По сравнению с мужским организмом, для органов места меньше, чаще нарушается отток мочи, появляются застойные явления.
Мочевой пузырь расположен в полости малого таза, в тесном пространстве, занятом у женщины также маткой и прямой кишкой. По сравнению с мужским организмом, для органов места меньше, чаще нарушается отток мочи, появляются застойные явления. Есть антибиотики широкого спектра действия, которые выделяются почками в неизмененном виде. Это цефалоспорины – «Сепексин», «Цепорекс», «Торласпорин», фторхинолоны – «Ломадей», нитрофураны – «Фурамаг» или «Фурагин». Антибиотики противопоказаны при беременности, кормлении грудью. В этом случае при активном воспалении и необходимости лечить будущую маму, применяют «Монурал». Это лекарство используется один раз в сутки на ночь, накапливается в мочевом пузыре, лечит местно.
Есть антибиотики широкого спектра действия, которые выделяются почками в неизмененном виде. Это цефалоспорины – «Сепексин», «Цепорекс», «Торласпорин», фторхинолоны – «Ломадей», нитрофураны – «Фурамаг» или «Фурагин». Антибиотики противопоказаны при беременности, кормлении грудью. В этом случае при активном воспалении и необходимости лечить будущую маму, применяют «Монурал». Это лекарство используется один раз в сутки на ночь, накапливается в мочевом пузыре, лечит местно. Отвары для лечения цистита готовят по народным рецептам. Кипятится литр воды, туда засыпаются 5 столовых ложек семян льна, на маленьком огне варятся еще 30 минут, периодически помешивая. Кастрюля укутывается, средство настаивается шесть часов. После этого процеживается и принимается по одному стакану каждый час.
Отвары для лечения цистита готовят по народным рецептам. Кипятится литр воды, туда засыпаются 5 столовых ложек семян льна, на маленьком огне варятся еще 30 минут, периодически помешивая. Кастрюля укутывается, средство настаивается шесть часов. После этого процеживается и принимается по одному стакану каждый час. Эффект дает настой пшена. Трехлитровую банку наполняют до половины чистым отобранным злаком, заливают охлажденной кипяченой водой, укутывают, размещают в теплом, затемненном месте.
Эффект дает настой пшена. Трехлитровую банку наполняют до половины чистым отобранным злаком, заливают охлажденной кипяченой водой, укутывают, размещают в теплом, затемненном месте. Также в схеме лечения хронического цистита имеют место препараты, активизирующие иммунитет (таблетки с эхинацеей, капли женьшеня, элеутерококка, лимонника, инъекции «Циклоферона»), улучшающие кровообращение (пентоксифиллин, L-лизина эсцинат), противовирусные.
Также в схеме лечения хронического цистита имеют место препараты, активизирующие иммунитет (таблетки с эхинацеей, капли женьшеня, элеутерококка, лимонника, инъекции «Циклоферона»), улучшающие кровообращение (пентоксифиллин, L-лизина эсцинат), противовирусные.







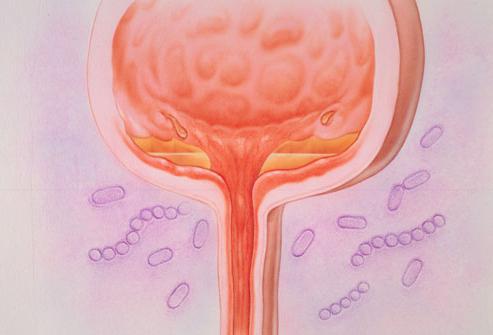























 Инфекционное заболевание “Кандидоз кишечника” – неизменный спутник людей с ослабленным иммунитетом.
Инфекционное заболевание “Кандидоз кишечника” – неизменный спутник людей с ослабленным иммунитетом. Возбудитель заболевания – дрожжеподобный грибок рода Кандида распространён в окружающей среде и легко попадает в организм человека.
Возбудитель заболевания – дрожжеподобный грибок рода Кандида распространён в окружающей среде и легко попадает в организм человека. Кандидозом кишечника часто страдают дети первых двух лет жизни по причине не сформированного иммунитета.
Кандидозом кишечника часто страдают дети первых двух лет жизни по причине не сформированного иммунитета. По мере увеличения количества грибка начинается общая интоксикация организма, проявляющаяся вторичными симптомами:
По мере увеличения количества грибка начинается общая интоксикация организма, проявляющаяся вторичными симптомами: Баканализ кала. Как правило, выявляет смешанную флору: грибки Кандида, клебсиеллы, кишечную палочку, поэтому не очень информативен.
Баканализ кала. Как правило, выявляет смешанную флору: грибки Кандида, клебсиеллы, кишечную палочку, поэтому не очень информативен. В зависимости от тяжести заболевания назначаются внутривенные инъекции и пероральные препараты.
В зависимости от тяжести заболевания назначаются внутривенные инъекции и пероральные препараты. При кандидозе толстой кишки применяют ректальные свечи:
При кандидозе толстой кишки применяют ректальные свечи: Рацион должен состоять из:
Рацион должен состоять из: Настой лавра. 3 листа лавра залить стаканом кипятка, настоять 10 минут. Выпить в два приёма: утром и вечером.
Настой лавра. 3 листа лавра залить стаканом кипятка, настоять 10 минут. Выпить в два приёма: утром и вечером. На поздней стадии кишечный кандидоз опасен осложнениями:
На поздней стадии кишечный кандидоз опасен осложнениями:

 Собрав полную информацию о характере кашля, врач определяет тактику дальнейшего обследования пациента.
Собрав полную информацию о характере кашля, врач определяет тактику дальнейшего обследования пациента. Обзорная рентгенография органов грудной клетки позволяет врачу выявить застойные изменения в легких и провести дифференциальную диагностику с различными заболеваниями, которые сопровождаются кашлем.
Обзорная рентгенография органов грудной клетки позволяет врачу выявить застойные изменения в легких и провести дифференциальную диагностику с различными заболеваниями, которые сопровождаются кашлем.

















 Сидячая или стоячая работа. Если мужчина ежедневно находится длительное время в таком положении, мышцы спины, мягкие ткани и позвоночник очень нагружаются. Переутомление ближе к вечеру отзывается болями в пояснице. Чаще всего болевой симптом беспокоит водителей, врачей (особенно хирургов), официантов, продавцов, офисных работников.
Сидячая или стоячая работа. Если мужчина ежедневно находится длительное время в таком положении, мышцы спины, мягкие ткани и позвоночник очень нагружаются. Переутомление ближе к вечеру отзывается болями в пояснице. Чаще всего болевой симптом беспокоит водителей, врачей (особенно хирургов), официантов, продавцов, офисных работников.
 Инфекции мочевыводящих путей (пиелит, цистит). Одним из ключевых симптомов этих нарушений является режущая и жгучая боль, возникающая при мочеиспускании и иррадиирующая в область поясницы и паха. У больных отмечается повышение температуры, следы гноя и крови в моче.
Инфекции мочевыводящих путей (пиелит, цистит). Одним из ключевых симптомов этих нарушений является режущая и жгучая боль, возникающая при мочеиспускании и иррадиирующая в область поясницы и паха. У больных отмечается повышение температуры, следы гноя и крови в моче. Протрузией называется выпячивание фиброзного диска за пределы межпозвонковой щели. Если протрузия не лечится, она перерастает в грыжу. При грыже происходит выпадение фиброзного ядра в область между позвонками. В обоих случаях образование начинает давить на нервные корешки, проходящие между позвонками, тем самым вызывая боль.
Протрузией называется выпячивание фиброзного диска за пределы межпозвонковой щели. Если протрузия не лечится, она перерастает в грыжу. При грыже происходит выпадение фиброзного ядра в область между позвонками. В обоих случаях образование начинает давить на нервные корешки, проходящие между позвонками, тем самым вызывая боль. Остеопороз. Суть болезни заключается в нарушении структуры костных тканей, из-за чего они становятся подверженными переломам. Нагрузка на ослабленные позвонки может отзываться сильными болями в области поясницы. Помимо болевого симптома остеопороз можно распознать и по другим признакам: частые судороги, повышенная утомляемость, ломкие ногти и волосы, нарушение метаболизма, частые миалгии, перебои в работе сердца.
Остеопороз. Суть болезни заключается в нарушении структуры костных тканей, из-за чего они становятся подверженными переломам. Нагрузка на ослабленные позвонки может отзываться сильными болями в области поясницы. Помимо болевого симптома остеопороз можно распознать и по другим признакам: частые судороги, повышенная утомляемость, ломкие ногти и волосы, нарушение метаболизма, частые миалгии, перебои в работе сердца. Аппендицит. Воспаление аппендикса вызывает острую боль, которая поражает пояснично-крестцовую область, низ и средину живота.
Аппендицит. Воспаление аппендикса вызывает острую боль, которая поражает пояснично-крестцовую область, низ и средину живота.
 Первичный осмотр со собором анамнеза.
Первичный осмотр со собором анамнеза.

 Сидячая или стоячая работа. Если мужчина ежедневно находится длительное время в таком положении, мышцы спины, мягкие ткани и позвоночник очень нагружаются. Переутомление ближе к вечеру отзывается болями в пояснице. Чаще всего болевой симптом беспокоит водителей, врачей (особенно хирургов), официантов, продавцов, офисных работников.
Сидячая или стоячая работа. Если мужчина ежедневно находится длительное время в таком положении, мышцы спины, мягкие ткани и позвоночник очень нагружаются. Переутомление ближе к вечеру отзывается болями в пояснице. Чаще всего болевой симптом беспокоит водителей, врачей (особенно хирургов), официантов, продавцов, офисных работников.
 Инфекции мочевыводящих путей (пиелит, цистит). Одним из ключевых симптомов этих нарушений является режущая и жгучая боль, возникающая при мочеиспускании и иррадиирующая в область поясницы и паха. У больных отмечается повышение температуры, следы гноя и крови в моче.
Инфекции мочевыводящих путей (пиелит, цистит). Одним из ключевых симптомов этих нарушений является режущая и жгучая боль, возникающая при мочеиспускании и иррадиирующая в область поясницы и паха. У больных отмечается повышение температуры, следы гноя и крови в моче. Протрузией называется выпячивание фиброзного диска за пределы межпозвонковой щели. Если протрузия не лечится, она перерастает в грыжу. При грыже происходит выпадение фиброзного ядра в область между позвонками. В обоих случаях образование начинает давить на нервные корешки, проходящие между позвонками, тем самым вызывая боль.
Протрузией называется выпячивание фиброзного диска за пределы межпозвонковой щели. Если протрузия не лечится, она перерастает в грыжу. При грыже происходит выпадение фиброзного ядра в область между позвонками. В обоих случаях образование начинает давить на нервные корешки, проходящие между позвонками, тем самым вызывая боль. Остеопороз. Суть болезни заключается в нарушении структуры костных тканей, из-за чего они становятся подверженными переломам. Нагрузка на ослабленные позвонки может отзываться сильными болями в области поясницы. Помимо болевого симптома остеопороз можно распознать и по другим признакам: частые судороги, повышенная утомляемость, ломкие ногти и волосы, нарушение метаболизма, частые миалгии, перебои в работе сердца.
Остеопороз. Суть болезни заключается в нарушении структуры костных тканей, из-за чего они становятся подверженными переломам. Нагрузка на ослабленные позвонки может отзываться сильными болями в области поясницы. Помимо болевого симптома остеопороз можно распознать и по другим признакам: частые судороги, повышенная утомляемость, ломкие ногти и волосы, нарушение метаболизма, частые миалгии, перебои в работе сердца. Аппендицит. Воспаление аппендикса вызывает острую боль, которая поражает пояснично-крестцовую область, низ и средину живота.
Аппендицит. Воспаление аппендикса вызывает острую боль, которая поражает пояснично-крестцовую область, низ и средину живота.
 Первичный осмотр со собором анамнеза.
Первичный осмотр со собором анамнеза.


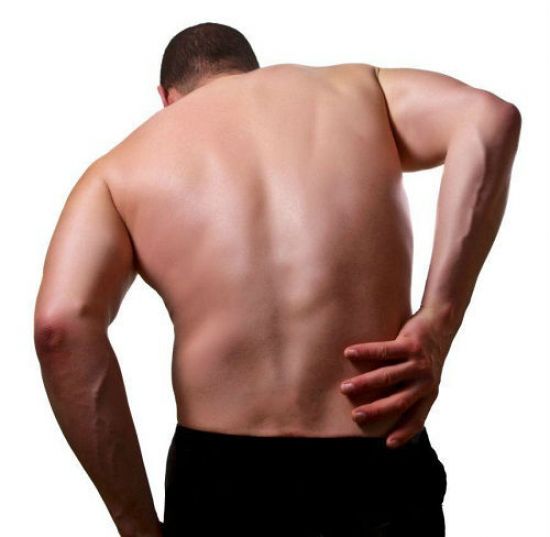



 Настойка, которая изготавливается из чеснока, общепризнанное народное лекарство для очищения сосудов при атеросклерозе. Лечебные свойства этого растения известны со времён далёких предков. Полезные компоненты чесночного сока оказывают расслабляющий эффект на стенки сосудистого русла, способствуя тем самым расширению его просвета. Бытует народное мнение, что с помощью чеснока можно полностью избавиться от отложений холестерола, вернуть сосудистой стенке здоровый вид.
Настойка, которая изготавливается из чеснока, общепризнанное народное лекарство для очищения сосудов при атеросклерозе. Лечебные свойства этого растения известны со времён далёких предков. Полезные компоненты чесночного сока оказывают расслабляющий эффект на стенки сосудистого русла, способствуя тем самым расширению его просвета. Бытует народное мнение, что с помощью чеснока можно полностью избавиться от отложений холестерола, вернуть сосудистой стенке здоровый вид. Народные целители рекомендуют в борьбе с атеросклерозом использовать льняное семя и масло из него. Лён с давних пор известен как надёжное антиатеросклеротическое средство. Из семян можно делать отвары и настойки, а масло использовать для заправки салатов или принимать внутрь по одной чайной ложке натощак.
Народные целители рекомендуют в борьбе с атеросклерозом использовать льняное семя и масло из него. Лён с давних пор известен как надёжное антиатеросклеротическое средство. Из семян можно делать отвары и настойки, а масло использовать для заправки салатов или принимать внутрь по одной чайной ложке натощак. Имбирный корень – это ещё одно проверенное не одним поколением народное средство от атеросклероза, которое рекомендуют адепты нетрадиционной медицины. Имбирь стал широко использоваться в народной медицине благодаря своим полезным свойствам. Растение обладает гиполипидемической активностью, содержит компоненты, оказывающие укрепляющее действие на внутреннюю выстилку сосудистого русла и стенки артерий в целом, что очень важно при атеросклерозе.
Имбирный корень – это ещё одно проверенное не одним поколением народное средство от атеросклероза, которое рекомендуют адепты нетрадиционной медицины. Имбирь стал широко использоваться в народной медицине благодаря своим полезным свойствам. Растение обладает гиполипидемической активностью, содержит компоненты, оказывающие укрепляющее действие на внутреннюю выстилку сосудистого русла и стенки артерий в целом, что очень важно при атеросклерозе. Ещё одно проверенное народное средство от атеросклероза — это смесь масла и чеснока. Для этого надо придать головке чеснока кашицеобразное состояние и залить стаканом масла семян подсолнечника. Полученная смесь на одни сутки помещается в холодное место.
Ещё одно проверенное народное средство от атеросклероза — это смесь масла и чеснока. Для этого надо придать головке чеснока кашицеобразное состояние и залить стаканом масла семян подсолнечника. Полученная смесь на одни сутки помещается в холодное место. Сочетание этих продуктов не только полезное, но и вкусное. Медово-коричная смесь имеет способность не только к связыванию свободного холестерина, а и к расщеплению липидных отложений на стенках поражённых атеросклерозом артерий.
Сочетание этих продуктов не только полезное, но и вкусное. Медово-коричная смесь имеет способность не только к связыванию свободного холестерина, а и к расщеплению липидных отложений на стенках поражённых атеросклерозом артерий. Ламинария или морская капуста – ещё одно эффективное народное средство, которое используется не только для лечения, а и для профилактики атеросклероза. Народная медицина рекомендует использовать эту морскую водоросль в виде порошка, который возможно приобрести в уже готовом виде или изготовить самостоятельно.
Ламинария или морская капуста – ещё одно эффективное народное средство, которое используется не только для лечения, а и для профилактики атеросклероза. Народная медицина рекомендует использовать эту морскую водоросль в виде порошка, который возможно приобрести в уже готовом виде или изготовить самостоятельно. Поможет бороться с атеросклерозом настойка, изготовленная из соцветий боярышника. Для её приготовления необходим один стакан очищенного спирта или водки, а также 5 столовых ложек свежих или сушеных цветов данного растения. Смешав все компоненты, лекарственное средство необходимо поместить в тёмное, прохладное место, где оно будет настаиваться на протяжении 10 дней.
Поможет бороться с атеросклерозом настойка, изготовленная из соцветий боярышника. Для её приготовления необходим один стакан очищенного спирта или водки, а также 5 столовых ложек свежих или сушеных цветов данного растения. Смешав все компоненты, лекарственное средство необходимо поместить в тёмное, прохладное место, где оно будет настаиваться на протяжении 10 дней.
 Употребление этой травы при атеросклерозе оказывает лечебное действие на поражённые сосуды. Растение оказывает расслабляющее действие на мышечный слой стенок артерий, что приводит к их расширению, улучшению кровотока. Из-за того, что чабрец оказывает выраженное вазодилатирующее действие, ежедневный его приём нежелателен.
Употребление этой травы при атеросклерозе оказывает лечебное действие на поражённые сосуды. Растение оказывает расслабляющее действие на мышечный слой стенок артерий, что приводит к их расширению, улучшению кровотока. Из-за того, что чабрец оказывает выраженное вазодилатирующее действие, ежедневный его приём нежелателен. Отвар из игл сосны сибирской является одним из самых эффективных народных лекарственных средств для борьбы с атеросклерозом артерий нижних конечностей. Чтобы его изготовить, необходимо смешать 80 грамм измельчённых игл сосны, 30 грамм сушеного шиповника, 10 грамм кожуры лука. Далее в смесь сухих компонентов добавить 4 стакана воды, поставить на газ и кипятить четверть часа.
Отвар из игл сосны сибирской является одним из самых эффективных народных лекарственных средств для борьбы с атеросклерозом артерий нижних конечностей. Чтобы его изготовить, необходимо смешать 80 грамм измельчённых игл сосны, 30 грамм сушеного шиповника, 10 грамм кожуры лука. Далее в смесь сухих компонентов добавить 4 стакана воды, поставить на газ и кипятить четверть часа. Печатные издания, специализирующиеся на публикациях рецептов народной медицины, наперебой советуют попробовать нетрадиционное средство, которое способно избавить от атеросклероза. Этим средством является корень одуванчика. Корневища этого растения при употреблении внутрь способствуют понижению уровня холестерола в сыворотке крови.
Печатные издания, специализирующиеся на публикациях рецептов народной медицины, наперебой советуют попробовать нетрадиционное средство, которое способно избавить от атеросклероза. Этим средством является корень одуванчика. Корневища этого растения при употреблении внутрь способствуют понижению уровня холестерола в сыворотке крови. Помочь в борьбе с недугом, призвано луговое растение, имя которому клевер красный, лечебные свойства и противопоказания которого известны с древних времён.
Помочь в борьбе с недугом, призвано луговое растение, имя которому клевер красный, лечебные свойства и противопоказания которого известны с древних времён. Настойка, изготовленная из плодов этого растения, является проверенным народным средством, помогающим в борьбе с атеросклерозом.
Настойка, изготовленная из плодов этого растения, является проверенным народным средством, помогающим в борьбе с атеросклерозом. Софора японская – это древовидное растение, которое принадлежит семейству бобовых. Для приготовления народных лекарств применяются все части растения. За счет своих полезных свойств, софора японская хорошо зарекомендовала себя в комплексной терапии атеросклеротического поражения артерий. Она способствует улучшению состояния сосудистой стенки, растворению отложений липидов внутри сосудов, стабилизации липидного и углеводного метаболизма.
Софора японская – это древовидное растение, которое принадлежит семейству бобовых. Для приготовления народных лекарств применяются все части растения. За счет своих полезных свойств, софора японская хорошо зарекомендовала себя в комплексной терапии атеросклеротического поражения артерий. Она способствует улучшению состояния сосудистой стенки, растворению отложений липидов внутри сосудов, стабилизации липидного и углеводного метаболизма.
 Эффективным средством при атеросклерозе нижних конечностей, которое предлагает нетрадиционная медицина, это гирудотерапия. Лечение пиявками пришло к нам издревле. Суть метода заключается в том, что вместе с укусом этих паразитов в кровь поступает масса полезных веществ, которые оказывают сосудорасширяющее и кроверазжижающее действие. Этот эффект незаменим при атеросклерозе артерий нижних конечностей, когда наблюдается их массивное поражение.
Эффективным средством при атеросклерозе нижних конечностей, которое предлагает нетрадиционная медицина, это гирудотерапия. Лечение пиявками пришло к нам издревле. Суть метода заключается в том, что вместе с укусом этих паразитов в кровь поступает масса полезных веществ, которые оказывают сосудорасширяющее и кроверазжижающее действие. Этот эффект незаменим при атеросклерозе артерий нижних конечностей, когда наблюдается их массивное поражение. Суть лечебного массажа и физических упражнений заключается в том, что оба этих метода способствуют улучшению кровообращения, что в свою очередь повышает доставку кислорода и питательных веществ к органам и тканям. Массажные движения и физическая активность значительно повышают тонус поперечно полосатых мышц, оказывают укрепляющее воздействие на сосудистые стенки.
Суть лечебного массажа и физических упражнений заключается в том, что оба этих метода способствуют улучшению кровообращения, что в свою очередь повышает доставку кислорода и питательных веществ к органам и тканям. Массажные движения и физическая активность значительно повышают тонус поперечно полосатых мышц, оказывают укрепляющее воздействие на сосудистые стенки.











 Начальные признаки развития патологии проявляются в виде зудящим и покалывающим чувством в руках.
Начальные признаки развития патологии проявляются в виде зудящим и покалывающим чувством в руках. При подозрениях на развитие атеросклероз сонных артерий необходимо идти к специалисту.
При подозрениях на развитие атеросклероз сонных артерий необходимо идти к специалисту. Лечение заболевания начинается с корректировки питания: из рациона убираются жирные блюда.
Лечение заболевания начинается с корректировки питания: из рациона убираются жирные блюда. Расширить просвет сосуда можно с помощью такой процедуры, как стентирование, при которой в артерию вводят специальный прибор.
Расширить просвет сосуда можно с помощью такой процедуры, как стентирование, при которой в артерию вводят специальный прибор.









