Как лечить запор в домашних условия: советы врачей
Медикаментозные препараты
Задумываясь о том, как лечить запор в домашних условиях у взрослых, не следует игнорировать медицинские препараты, ведь благодаря им можно быстро и безболезненно избавиться от проблемы.
Слабительные средства при запорах в домашних условиях следует использовать очень аккуратно, предварительно рекомендуется прочитать инструкцию по применению.
Фармакологических препаратов, используемых для предотвращения констипации, на сегодняшний день существует большое количество.
Специалисты подразделяют то, что поможет вылечить запор на несколько групп, каждая из которых легко устранит причины недомогания.
-
 Стимулирующие слабительные. Эти препараты помогают бороться с запорами путем раздражающего действия на нервные волокна в кишечнике. Стимулирующие слабительные помогают облегчить и улучшить дефекацию. Они активизируют моторные функции и перистальтику органа. Такого рода слабительные средства помогают задерживать жидкость в организме, которая и растворяет затвердевший кал. Среди препаратов этой группы можно отметить средства с корой крушины, сенны, алоэ. Неплохое действие оказывают Дифенилметан, Рицинолиевая кислота, Бисакодил. После их приема действие наступает через 5-6 часов.
Стимулирующие слабительные. Эти препараты помогают бороться с запорами путем раздражающего действия на нервные волокна в кишечнике. Стимулирующие слабительные помогают облегчить и улучшить дефекацию. Они активизируют моторные функции и перистальтику органа. Такого рода слабительные средства помогают задерживать жидкость в организме, которая и растворяет затвердевший кал. Среди препаратов этой группы можно отметить средства с корой крушины, сенны, алоэ. Неплохое действие оказывают Дифенилметан, Рицинолиевая кислота, Бисакодил. После их приема действие наступает через 5-6 часов. - Справляться с эпизодическими запорами можно при помощи фитопрепаратов, например
 Тисасен или Сенаде. Данная группа не вызывает привыканий и стимулируетперистальтику. Медики утверждают, что препараты растительного происхождения — это лучшее лекарство для устранения констипации у беременных. Такие средства эффективны и безопасны и во время кормления грудью.
Тисасен или Сенаде. Данная группа не вызывает привыканий и стимулируетперистальтику. Медики утверждают, что препараты растительного происхождения — это лучшее лекарство для устранения констипации у беременных. Такие средства эффективны и безопасны и во время кормления грудью. - При хроническом запоре рекомендовано использовать препараты лактулозы (Дюфалак), а также на базе макрогола (такие как Транзипег, Форлакс). Выпитое больным слабительное подействует спустя 1-2 суток после применения.

- Слабительное в таблетках успешно заменяется специальными свечами, действие которых похоже на очистительную клизму. Результат после применения свечей наступит буквально через несколько минут. Это удобно, если Вы решили справиться с запором. Но этот факт больные должны учитывать, находясь вне дома.
Лечение запора отрубями
 Лечение запора в домашних условиях подразумевает использование самых разных продуктов, которые позволяют активизировать действие кишечника.
Лечение запора в домашних условиях подразумевает использование самых разных продуктов, которые позволяют активизировать действие кишечника.
Отруби улучшают работу этого органа, с их помощью избавление от затвердевших каловых масс произойдет гораздо быстрее. Основной компонент отрубей — это клетчатка, которая действует на организм как слабительное и помогает избавиться от запора у взрослых и детей. Помимо стимулирующего эффекта, отруби обладают массой достоинств:
- имеют пользу для моторики ЖКТ;
- нормализуют уровень холестерина;
- нормализуют микрофлору кишечника;
- являются своеобразным очистителем, как для пищеварительной системы, так и для всего организма.
Регулярное употребление этого продукта позволяет навсегда избавиться от запоров. Приготовить «лечебное» средство очень просто.
Отруби заливают кипятком так, чтобы жидкость покрывала их на 0,5 см. Когда смесь остынет, ее процеживают. Оставшуюся гущу употребляют в пищу.
Как избавиться от запоров при помощи кашицы из отрубей?
Домашние средства от запора, как правило, следует употреблять по определенной схеме. Это касается и отрубей. Первые 10 дней терапии кашицу употребляют по 1 ч. л. с приёмом пищи 3 раза в день.
Следующие две недели отруби едят по той же схеме, но норму увеличивают до 2 ч. л. за прием. По окончании этого срока продукт начинают употреблять сухим по 2 ч. л. Этот этап длится два месяца.
Помощь при запоре в домашних условиях также окажут отруби с молоком.
РЕЦЕПТ! Чтобы смесь оказала слабительное действие, 2 ст. л. сухих отрубей заливают стаканом горячего молока, накрывают крышкой, утепляют и дают набухнуть в течение 40 минут. Готовую смесь нужно съедать утром до завтрака. Лечение длится 1-1,5 месяца.
Сенна при запорах

Что делать в домашних условиях человеку, далекому от медицины? Как убрать запор и снять неприятные симптомы?
Сенна — самое известное средство от запора, действующее как сильное слабительное. Она помогает даже в тех случаях, когда другие препараты оказываются бессильны.
Конечно, если результат нужен срочно, то лучше использовать свечи, поскольку действие сенны начинается примерно через 6 часов после употребления. Как избавиться от запора в домашних условиях при помощи данного растительного средства?
Для устранения этой проблемы необходимо приготовить специальный напиток. Сделать это очень просто, однако для получения нужного результата нужно строго соблюдать инструкцию.
РЕЦЕПТ! 1 ч. л. сухой растительной массы заливают стаканом холодной воды и настаивают не менее 20 часов. Затем устраняющий запоры напиток процеживают. Выпить его лучше перед сном, чтобы утром началось действие. Очень важно использовать именно холодную воду, поскольку приготовленный таким способом напиток не вызывает рези в животе.
Кора крушины от запора
 Для решения этих проблем рекомендуется вспомнить о таком замечательном средстве, как кора крушины.
Для решения этих проблем рекомендуется вспомнить о таком замечательном средстве, как кора крушины.
О ее целебных свойствах известно еще с 14 века.
Действие коры крушины объясняется довольно просто — она содержит в себе биологически активные вещества, которые оказывают слабительный эффект и могут снимать неприятные симптомы, возникающие при неправильной работе кишечника.
Применяется средство в виде отвара, который нужно выпивать дважды в день по 100 мл.
РЕЦЕПТ! Для приготовления «чудо-зелья» 1 ст. л. измельченного сырья заливают кипятком и прогревают на медленном огне порядка 20 минут, после чего остужают и процеживают. Выпиваемый отвар всегда должен быть свежим, поэтому готовят его ежедневно.
Алоэ

Лечение запоров можно производить и при помощи любимого многими целителями алоэ древовидного (столетника). Это очень удобно, поскольку у многих это растение живет прямо в квартире на подоконнике, и если нужно срочно использовать слабительное — оно всегда под рукой. Итак, как устранить запор при помощи известного всем алоэ?
РЕЦЕПТ! Листья старого растения (старше 3 лет) срезают ножом, моют и оставляют высохнуть, после чего убирают на 2 недели в холодильник. Спустя время подготовленное сырье измельчают с помощью мясорубки или блендера, заворачивают в марлю и выжимают сок. Употребляют его в свежем виде по 1 ст. л. в день. Разрешается смешивать с молоком или медом.
Другие народные методы лечения запора
Как вылечить запор народными средствами? Действенных рецептов в народной медицине множество! Вот некоторые их них.
- Очень хорошим действием обладают ягоды рябины. Их засыпают в стеклянную емкость, пересыпая сахаром. Горлышко заполненной банки завязывают тканью и убирают в тепло. Настаивать 1 месяц. Полученную жидкость, который выделится, следует процедить, а ягоды отжать и выбросить. Чтобы устранить процесс брожения, в сироп добавляют водку (1/3 от количества сладкой жидкости). Пить средство рекомендуется по одной рюмке на голодный желудок по утрам. Процедуру выполняют до тех пор, пока стул не нормализуется.
- Следующее средство, что помогает при запоре — семена укропа. Для приготовления зелья 2 ст. л. семян заливают 0,5 л кипятка и настаивают в течение получаса. Готовый напиток процеживают через 2-3 слоя марли. Употребляют при наличии атонического запора по 80 мл трижды в сутки за 20 минут до основного приема пищи.
- Некоторые знахари рекомендуют при запорах каждое утро выпивать по 1 ст. л. оливкового масла. Также будет полезна луковая настойка на спирту. Для ее приготовления репчатым луком, нарезанным полукольцами, заполняют на 2/3 пол-литровую банку. Остальной объем заполняют водкой. Емкость закрывают крышкой и убирают на 10 дней подальше от солнечных лучей. Готовое средство пьют по 10 капель дважды в день, запивая чистой негазированной водой.
Некоторые фрукты также являются природными слабительными, поэтому, употребляя их регулярно, можно устранить проблему. К этой группе относятся абрикос, слива, виноград.
РЕЦЕПТ! В зимнее время рекомендуется взять в равных количествах изюм, курагу и чернослив, их нужно измельчить и употреблять ежедневно по 1 ст. л. перед завтраком. Можно добавить немного мёда и лимона.
Используя народные средства для лечения запоров, помните, что они являются вспомогательными и не могут в полной мере заменить традиционную терапию. Любое лечение следует проводить только с одобрения врача, ведь залог любого лечения — не навредить.
Будьте здоровы!
Рекомендации по лечению запора в домашних условиях:
votzhivot.ru
Как быстро лечить запор в домашних условиях народными средствами
Запор – одна из самых распространенных проблем процесса пищеварения, проявляющаяся осложненным, замедленным либо недостаточным опорожнением кишечника. Это довольно неприятное явление, и нужно знать, как можно быстро лечить запор в домашних условиях. Для борьбы с запорами могут использоваться как медикаментозные, так и народные средства.
Быстрое лечение запоров в домашних условиях: препараты
Для избавления от столь деликатной проблемы могут использоваться многие методы от медикаментов и массажа до народных средств. Самый простой вариант лечения запора – прием слабительного.
В аптеках продается множество таких препаратов. Их действие может отличаться, но основная функция одна – облегчение дефекации.
Могут применяться следующие группы средств:
- Препараты на основе лактозы, способствующие опорожнению (Дюфалак, Лактулоза).
- Средства, стимулирующие перистальтику (Макрогол, Форлакс).
- Слабительные контактной группы, стимулирующие слизистую кишечника и ускоряющие продвижение каловых масс (Гербион, Лаксана, Глаксенна, Антрасеннин).
- Препараты для размягчения кала (Норгалакс).
- Медикаменты, усиливающие кишечную моторику (Неостигмин, Итоприд).
СПРАВКА. Если запор – редкое явление, можно попробовать помочь организму в восстановлении правильных рефлексов опорожнения. Обеспечивает это правильная поза при опорожнении. Можно присесть на «корточки в позе орла». Это будет способствовать дополнительному давлению на живот и правильному расположению кишечника, что улучшит его опорожнение.
Как избавится от проблем со стулом
 Проблемы со стулом, будь он слишком редким или твердым, способны возникнуть у любого человека. В таких случаях можно использовать аптечные препараты, которые могут быть дорогими и без результативными или оказывать побочные эффекты. Чтобы избежать неприятных сюрпризов, вооружитесь знаниями о натуральных продуктах, стимулирующих более активную работу кишечника.
Проблемы со стулом, будь он слишком редким или твердым, способны возникнуть у любого человека. В таких случаях можно использовать аптечные препараты, которые могут быть дорогими и без результативными или оказывать побочные эффекты. Чтобы избежать неприятных сюрпризов, вооружитесь знаниями о натуральных продуктах, стимулирующих более активную работу кишечника.
Узнайте какие традиционные медикаменты из аптеки и народные средства от запора, смогут вам помочь.
Традиционная медицина
Из аптечных средств быстро избавиться от запора помогают следующие:
 Бисакодил
Бисакодил
Благодаря раздражающему действию на кишечник средство облегчает движение и выведение каловых масс. Также препарат улучшает перистальтику кишечника и оказывает щадящее действие на его микрофлору.
Дюфалак
Препарат улучшает перистальтику кишечника, способствуя тем самым борьбе с запорами. Может использоваться при дисбактериозе, геморрое, хронической недостаточности печени, энцефалопатии. Средство разрешено детям. Дозировка составляет 5-10 мл за раз, для детей до 3 лет – 5 мл.
Форлакс
Выпускается в форме порошка, который существенно увеличивает объем содержимого кишечника, обеспечивая тем самым слабительное действие. Применяется у детей. Эффект обычно проявляется спустя 1-2 дня. Курс лечения без назначения специалиста не должен превышать три месяца.
 Дефенорм
Дефенорм
Средство на растительной основе, способствующее облегчению акта дефекации, разжижению твердых каловых масс и улучшающий перистальтику кишечника. Препарат почти не имеет противопоказаний. Он может использоваться для детей, беременных и кормящих женщин, а также при язвенном колите и болезни Крона.
Нормолакт
Препарат в форме сиропа, нормализующий микрофлору и перистальтику кишечника, нормализуя благодаря этому дефекацию.
Пикосен
Сироп показан при нерегулярности стула и запорах. Он оказывает слабительное действие и размягчает твердый кал, облегчая его прохождение по прямому кишечнику. Средство имеет ряд противопоказаний: беременность, возраст до 12 лет, цистит, геморрой, непроходимость кишечника.
Народные средства для лечения запора в домашних условиях
Существует немало народных рецептов, способствующих опорожнению. В народе популярны следующие средства, которые помогают лечить запор в домашних условиях:
Масло с кефиром
 Простой вариант лечения – добавить в 0,5 литра натурального кефира ложку растительного масла (оливковое, касторовое, подсолнечное и так далее) и выпить при запоре.
Простой вариант лечения – добавить в 0,5 литра натурального кефира ложку растительного масла (оливковое, касторовое, подсолнечное и так далее) и выпить при запоре.
Средство оказывает слабительное действие и способствует восстановлению нормальных функций пищеварительного тракта.
Толокно
Одна ложка толокна по количеству полезных веществ в составе превышает несколько порций отрубей и каш. Продукт очищает организм и стимулирует работу кишечника, помогая устранить запор. Готовить его можно подобно обычной каше.
Компот из фруктов
Готовить его рекомендуется из вишни и яблока, как любые другие компоты. Такой напиток помогает вывести из организма застоявшиеся каловые массы и устранить запор надолго.
Мед
Против запоров лучше использовать светлый луговой мед. Если вы склонны к этой проблеме, рекомендуется каждое утро выпивать стакан воды с ложкой меда.
Касторовое масло
Его нужно просто употребить внутрь – действие начнется уже через пару часов.
Чернослив
 Этот сухофрукт содержит полезные ферменты, антиоксиданты, слабительные и сорбирующие компоненты.
Этот сухофрукт содержит полезные ферменты, антиоксиданты, слабительные и сорбирующие компоненты.
При проблемах с дефекацией нужно хорошо промыть и съесть 20 штук чернослива. Уже скоро активные компоненты подействуют и помогут организму справиться с опорожнением.
Как бороться с хроническими запорами народными средствами
При хронических запорах полезны следующие народные методы:
Настрой из трав
Хорошим слабительным действием обладает настой травы сены. Чтобы его приготовить, нужно две столовые ложки сырья перемешать с 100 гр. чернослива и залить 750 мл кипятка. Средству нужно дать настояться и процедить, принимать каждый час по четыре столовых ложки.
 Чай из листьев шиповника
Чай из листьев шиповника
В равных пропорциях нужно смешать листья шиповника и плоды бузины и заварить их как обычный чай. Средство имеет мягкое слабительное действие.
Настрой из семян льна
Полезны при хронических запорах семена льна. Столовую ложку семени нужно залить стаканом кипятка и дать настояться в течение часа. Употреблять два раза в день: утром натощак и перед сном. Курс лечения составляет 2-3 недели.
Отвар из семян подорожника
Помогает и семя подорожника. В нем много слизи, улучшающей функционирование кишечника. Две столовые ложки семян надо залить стаканом коды, дать закипеть и настояться. Употреблять по столовой ложке утром натощак.
Сбор сухофруктов
При постоянных запорах рекомендуется использовать смесь, в которую входит по 100 грамм чернослива, кураги, изюма, инжира, травы сены и масла оливы. Сухофрукты нужно измельчить в мясорубке и перемешать с иными компонентами. Состав употребляется перед сном в количестве одной чайной ложки и запивается водой.
Самые эффективные народные слабительные средства
 Отвар крушины
Отвар крушины
Наиболее известное средство — это растение крушина, отвары с которым помогают почти во всех случаях. Кору этого растения, тмин в зернах и аптечную ромашку нашинкуйте и разотрите до однородного состояния. 10 минут варите столовую ложку смеси в стакане воды на медленном огне в водной бане. Выпейте полученную жидкость перед сном.
Отвар из трав
Таким же методом готовится и употребляется отвар из этой коры, семян льна и молодого укропа.
Настрой трав
Замочите на час в воде измельченную кору крушины, семя кориандра и коренья алтея. По истечении срока варите 5 минут при 100 градусах, профильтруйте и выпейте, пока не остыло.
Морская капуста
Дважды в сутки съедайте чайную ложку порошковой морской капусты, запивая для удобства водой.
Ягоды брусники
Замочите мытые ягоды брусники в холодной питьевой воде на час, которая затем приобретет сильные слабительные свойства.
Лучшее народное слабительное для детей – отвар ревеня.
Заварите чайную ложку порошка ревня как чай или просто съешьте, запивая теплой водой.
Настой семени льна
Залейте ложечку семени льна стаканом кипятка и дайте настояться на протяжении 5 часов. Непосредственно перед сном выпейте весь отвар, съедая зерна.
 Настойка рябиновая
Настойка рябиновая
Перетрите плоды рябины в равном количестве с сахаром и оставьте в месте, доступном для солнечных лучей, пока не натечет сок. Добавьте в него водку в соотношении 1 часть водки к 20 частям сока. Ежедневно на голодный желудок принимайте по стопке этого средства, но увлекаться не стоит. Если стул не нормализуется, на некоторое время прервитесь.
Отвар львиного зева
Высушенная мягкая часть травы львиный зев тоже подходит для слабительного отвара. Залейте 10 г измельченного растения доведенной до кипения водой и примите стакан отвара перед сном.
Свежая морковь
Сок свежей моркови помогает расслабить кишечник.
 Семя подорожника
Семя подорожника
Соберите 10 г семени подорожника обыкновенного и залейте их 100 мл кипятка. Дайте отвару настояться в течение часа, профильтруйте и выпейте.
Отвар семян лопуха
Заварите на пару часов от 5 до 10 семян лопуха стаканом кипятка и выпейте.
Отвар из корня верблюжьей колючки
Хорошо действует и отвар из кореньев верблюжьей колючки. 5 столовых ложек мелко нашинкованных кореньев залейте стаканом воды, доведенной до кипения, и дайте настояться несколько часов. Профильтруйте и употребите за раз перед сном.
 Листья алоэ
Листья алоэ
Отломите веточку алоэ и заморозьте в холодильнике на полмесяца. После этого добудьте из нее сок и в соотношении 1:1 перемешайте с теплым натуральным медом. Ежедневно с утра съедайте по столовой ложке смеси на голодный желудок. Вы почувствуете улучшение меньше чем за неделю.
Отвар терна
Отличным слабительным чаем является залитый кипятком терн. Чем гуще отвар, тем сильнее эффект. Употреблять можно до 5 раз в сутки по стакану.
 Свежий щавель
Свежий щавель
Варите две столовые ложки измельченного щавеля в поллитре воды на протяжении 30 минут. Перед тем как лечь спать, выпейте стакан отвара.
Важным моментом является подбор времени. Постарайтесь употреблять отвар так, чтобы на следующий день у вас был выходной – это поможет избежать неудобных ситуаций на работе или учебе.
Что нельзя делать при запоре
Если запоры возникают нечасто и не являются следствием заболевания, можно использовать простые домашние методы. Но в некоторых случаях пациенты сами усугубляют проблему. Так, при долговременных запорах, сопровождающихся обезвоживанием, в кишечнике происходит образование твердого кала.
В таком случае прием препаратов и народных средств может быть неэффективным, и проблему приходится решать клизмой.
Она может состоять из прохладной воды, масла либо очистительного раствора. Процедура эффективно помогает избавиться от запоров, но это экстренная мера, которую нельзя использовать часто. При злоупотреблении клизмами кишечник может привыкнуть к ним и перестать работать самостоятельно.

ВАЖНО! Для клизмы нельзя использовать теплую воду, иначе возможен обратный эффект. В этом случае средство быстро всасывается кишечником и может усугубить состояние.
Если запоры проявляются часто, эту проблему нельзя игнорировать, иначе они могут стать хроническими. При возникновении внезапных позывов к опорожнению нельзя их игнорировать, иначе организм привыкнет удерживать каловые массы, что приведет к их чрезмерному всасыванию и интоксикационному отравлению.
Профилактика проблем со стулом
 В первую очередь постарайтесь просто не доводить себя до такого состояния, для чего соблюдайте простые правила.
В первую очередь постарайтесь просто не доводить себя до такого состояния, для чего соблюдайте простые правила.
- Избегайте стрессовых состояний и нервных потрясений.
- Питайтесь вовремя.
- Приучите организм к определенному количеству пищи.
- Следите за тем, чтобы в рационе обязательно были жидкие и молочные блюда.
- Старайтесь высыпаться, но при этом вести активный образ жизни. Если такой возможности нет, делайте утреннюю зарядку.
Когда необходимо обратиться за помощью к врачу
Запоры не всегда являются самостоятельной патологией. Иногда это симптомы более серьезных болезней, таких как кишечная дискинезия и новообразования в толстой кишке и прочих органах. Если проблемы с опорожнением – частое явление, нужно обращаться к специалисту. Особенно это необходимо, если запор сопровождается следующими симптомами:
- Лихорадка, симптомы интоксикации (общая слабость, тошнота).
- Потеря веса, утрата аппетита.
- Изменение нормальной конфигурации фекалий (форма шариков, лент, трубочек).
- Судороги, болевые ощущения в животе.
- Слизистые и жидкие выделения вместо кала.
- Ректальные геморрагии (кровотечения).
ВНИМАНИЕ! Если запор сопровождается метеоризмом и острыми болевыми симптомами, нужно вызывать скорую помощь.
Длительные запоры опасны для организма и могут провоцировать серьезные нарушения. Поэтому важно своевременно принимать меры. Если это состояние является частым и дополняется другими неприятными симптомами, стоит обратиться к специалисту.
Добавляйте в комментарии свои рецепты для борьбы с запорами в домашних условиях, они могут помочь другим избавиться от этой проблемы.
recipesforhealth.ru
Запоры лечение в домашних условиях народными средствами
Запором является затруднение во время выведения каловых масс из прямой кишки. Недуг встречается у людей разных возрастов часто. Известны патологии, которые возникают из-за длительных запоров. Запоры лечение в домашних условиях которых позволяет избавиться от недуга и вернуться к полноценной жизни.
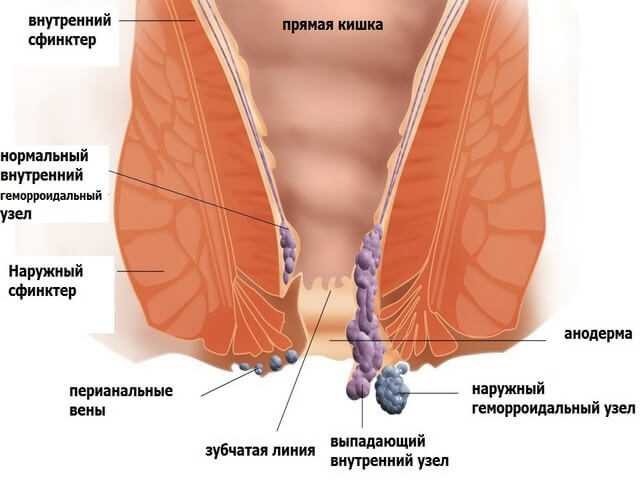
Причины запоров
Затруднение при дефекации возникает из-за нарушений сокращений мышц прямой кишки. Выделяют ряд факторов, влияющих на появление проблемы со стулом:
- Низкая двигательная активность;
- Несбалансированное питание;
- Длительное нахождение сидя, работа сидя;
- Прием определенного ряда лекарственных средств;
- Недостаточное употребление жидкостей;
- Препятствующие объекты;
- Патологические проявления внутри кишечника.
Затруднение процесса дефекации носит характер эпизодического или хронического проявления. Причиной развития хронических запоров являются заболевания кишечника: геморрой, язва. Определенные случаи патологии вызывают холецистит.

РЕЦЕПТ ПРОТИВ ГЛИСТОВ
Врачи выяснили, что является самым эффективным средством от глистов! По статистике, глисты есть у каждого 5 Россиянина. Читайте скорее рецепт, который поможет очистить организм от глистов всего за 7 дней…
Читать далее >>
Важную роль имеет эмоциональное состояние человека. Постоянные стрессы провоцируют нарушение функций пищеварения, что оказывает влияние на акт дефекации. Эти причины считают основными. Каждый человек имеет индивидуальное строение организма и разные степени скорости пищеварения. В зависимости от причины можно узнать как лечить запор в домашних условиях. Бывают такие ситуации, когда избавиться от запора нужно, но причина его появления не была выяснена. Понадобится выбрать подходящий для своего организма способ.
Способы избавиться от запора
Отклонения в функции выведения кала нельзя называть нормой, поэтому при выявлении такого недуга следует обратить на него внимание и начать терапевтические мероприятия до того, как патология примет необратимую форму и потребует хирургического вмешательства. Известно достаточное количество способов облегчить или вылечить проблему, поэтому каждому человеку удастся найти для себя подходящий способ.
Методы избавления от проблемы:
- Лечение запора медикаментами;
- Диетотерапия;
- Народная медицина;
- Клизма;
- Физкультура;
- Питьевой режим.
При выборе из предложенных способов следует делать акцент на тех, которые подойдут индивидуально, не будут представлять опасности для организма. Важно учитывать длительность нарушения стула, по возможности узнать причину.
Медикаментозное лечение
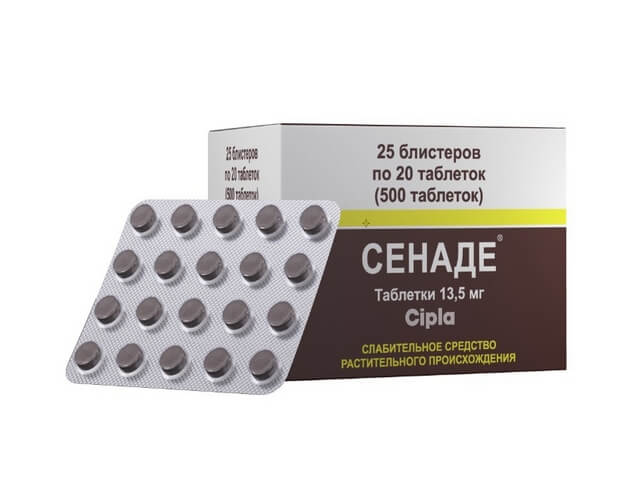
Терапия специализированными препаратами должна производиться после того, как пациент посетит доктора и сдаст анализы. Такая мера требуется при запущенных стадиях. Известно несколько видов препаратов, которые не требуют обязательного назначения, но будут эффективны при эпизодических запорах. Для таких ситуаций поможет Сенаде или Тисасен. Эти медикаменты имеют растительное основание, помогают стимулировать работу кишки благодаря раздражающим свойствам. Такие средства не вызывают привыкания, при курсовом лечении нормализуют дефекацию полностью.

Синтетические раздражители для кишечника обладают эффективным результатом уже через несколько часов. Препаратами на синтетической основе считают Бисакодил или Дульколакс. Среднее время ожидания результата составит через 7-10 часов, это зависит от времени приема, так как при дневном употреблении медикамента его усваивание ускоряется. Это значит, что результат проявится раньше, чем во время приеме препарата на ночь.
К мягким синтетическим слабительным стоит отнести Гутталакс или Слабилен. Эти средства не дают серьезных побочных действий, не вызывают зависимости, даже если использовать препарат на длительной основе.
Известен ряд средств, которые используют для хронической формы затрудненной дефекации. К таким средствам относят Форлакс, Дюфолак и подобные препараты. Видимый эффект от приема получают минимум через сутки после начала терапии.
В качестве вспомогательных средств используют смягчители. Самостоятельно избавить от запора они не смогут, но при комплексной терапии дают нужный эффект. К смягчающим средствам следует отнести: вазелин и свечи с содержанием глицерина. Масло вазелина помогает при серьезных запорах, не оказывая побочных действий. Глицериновые свечи считают мягким средством, которое стимулирует кишку и размягчает кал.
В определенных случаях, из-за неправильного приема лекарственных средств, есть вероятность разжижение стула.
Народная медицина при запорах
Актуальным вопросом считается, как избавиться от запора в домашних условиях. Методов известно множество, но не все из них способны оказывать благоприятное действие на организм человека. Выбор способа избавления от запоров должен происходить осознанно, так как при неправильной терапии ситуации осложнится.

Известный народный способ избавления от трудной дефекации заключается в использовании масел. Чаще используют подсолнечное, оливковое, льняное, облепиховое, тыквенное, касторовое и др. Во время использования масел нужно быть осторожным, так как касторовое масло имеет ряд противопоказание из-за беременности, гипотонии, наличии спаек внутри кишки, приступах аппендицита. Риски во время использования касторового масла заключаются в развитии патологических состояний или преждевременных родов. Касторовое масло следует принимать с чаем из-за специфического привкуса масла.
НЕ рекомендуется превышать максимальную дозировку в 30 грамм для взрослого человека. Детям максимально разрешена доза в 10 грамм. Курс терапии длится не более трех суток, по 1 разу. Употреблять масло можно добавляя его в кефир в количестве одной ложки. Выпивать напиток перед отходом ко сну.
Подсолнечное масло имеется у каждого человека, поэтому принимать его просто. Достаточно 1 ложки за час до первого приема пищи и о проблеме запоров можно забыть. Масло следует добавлять в салаты или другие блюда, но людям, страдающим от избыточного веса такой способ терапии, не рекомендован.

Свой положительный результат для терапии запоров оказывает чеснок. Об этом свойстве чеснока следует узнать подробнее. Важно учитывать, что только чеснок без термической обработки дает эффект. Результат от употребления чеснока заметен не сразу, но при ежедневном его употреблении частота стула повышается, оказывается противовоспалительный эффект. Полезно выпивать утром стакан морковного сока.
Одним из самых простых способов от непроходимости стула считают употребление натощак прохладной воды с содой. На стакан воды требуется чайная ложка соды.
При запорах полезно пить на пустой желудок утром стакан горячего молока с добавлением сахара или меда. Напиток дает слабительный эффект, но не подходит людям с непереносимостью лактозы или при наличии аллергии на мед.
Не менее эффективным будет употребление теплой воды с добавлением сока лимона. Стакан воды с лимоном нужно выпивать несколько раз за день для получения лучшего результата.

Использование алоэ при запорах является хорошим слабительным. Приготовить это средство дома просто. Следует выбрать крупные листья не моложе 3 лет. Положить их под давление на пару недель для того что бы получить сок. Сок нужно выпарить и 0, 1 мг сока добавлять небольшое количество воды. При необходимости рекомендуется добавлять мед.
Избавляться от хронической формы запоров помогает употребление в пищу хурму, любого вида. Желательно делать это перед сном ночью. Через 4 недели регулярного употребления о проблеме со стулом можно забыть.
Экстренные методы
При необходимости срочно избавиться от неприятного проявления можно воспользоваться экстренными методами, которые помогут быстро опорожнить кишечник. Достаточно 4 черносливин для того, что бы почувствовать эффективность этого способа.
Употребление винограда ежедневно помогает избавиться от запоров быстро, при этом такое лекарство имеет приятный вкус. Стакан сока квашеной капусты, нужно принимать каждые 4 часа.

Полстакана сока свеклы, картофеля, редьки лучше принимать курсом на протяжении 10 дней. Результат будет после первого приема.
Экспресс методы помогают не только в разовых случаях, их можно использовать при комплексной терапии. Такие методы дают результат быстро, не оказывая негативного влияния на организм. Использовать нужно только свежие, натуральные продукты, тогда терапия будет безопасной.
Диетическое питание
Режим диеты в случае возникновения постоянных запоров является необходимой процедурой. Терапия без исправления режима питания не будет давать длительного результата. Для подбора правильного питания, следует узнать о том, какие продукты запрещаются при запорах, какие необходимы.
В список запрещенных продуктов относят:
- Кофе, спиртосодержащие напитки, кисель, крепкий чай;
- Кондитерские изделия;
- Острое, соленое, пряное;
- Гранат, чернику;
- Хлебобулочные изделия;
- Рис, манка;
- Жирные бульоны на гусе, рыбе, курице, утке;
- Яйца в любом виде;
- Консервированные продукты питания;
- Копчености.
В список разрешенных, рекомендованных к употреблению продуктов относят:
- Свежевыжатые соки свеклы, моркови, сливы;
- Отвары ромашки крапивы, тысячелистника;
- Кисломолочные продукты;
- Свежие фрукты и овощи, кроме запрещенных;
- Полувязкие каши;
- Гречневая или овсяная крупа;
- Овощные супы;
- Нежирные бульоны;
- Нежирное мясо, рыба;
- Хлеб рекомендован только из муки грубого помола, предпочтительно из ржи;
- Масло подсолнечное или оливковое по желанию.
Диетического питания следует придерживаться до тех пор, пока запоры полностью не прекратятся. Сразу возвращаться к привычному режиму питания не рекомендовано, так как это спровоцирует проблему повторно.

Режим питья
Баланс жидкости в организме позволяет избежать проблем со стулом. Поэтому важно наладить питьевой режим, тем более, если патология уже появилась. Здоровому человеку для нормальной жизнедеятельности требуется минимум 1500 мл воды в сутки. Точная цифра зависит от индивидуальных параметров человека. При развитии запоров обязательным пунктом терапии нужно назвать увеличение количества потребляемой жидкости, в частности чистой воды.
Чистая питьевая вода позволяет разжижать каловые массы и не дает образоваться опасным каловым камням. При частых запорах явление каловых камней не является новостью. Они представляют серьезную опасность для общего здоровья человека. Камни выделяют ядовитые вещества, отравляющие организм.
Увеличенное количество потребляемой воды не рекомендовано только для людей с недостаточной работой почек, сердца, появление отечности. Начать терапевтические мероприятия рекомендуется с постепенного увеличения потребляемой воды. Воду следует пить до завтрака, после приема пищи через 2 часа. Запивать еду не стоит, это пагубно влияет на работу ЖКТ. При отказе от жирного, соленого, жареного, через 5-7 недель стул окончательно приобретет нормальное состояние.
Усиленным эффектом обладает натуральная минеральная вода из источников. Из источников рекомендуется пить воду с газом. При выборе бутылированной воды, следует пить ее без газа, комнатной температуры за полчаса до употребления пищи.
Лечебная клизма
При необходимости избавиться от каловых масс рекомендуется использовать клизму. Делать ее нужно правильно, иначе положение усугубиться. Вид клизмы выбирается от степени непроходимости. Разрешается использовать стандартную клизму с теплой водой. Можно применить клизму с маслом. Следует выбирать масло, которое не имеет противопоказаний и будет безопасным для организма. Посредством медицинской груши следует ввести в прямую кишку от 50 до 100 мл масла. Такой способ поможет быстро избавиться от застоя кала.
Можно использовать раствор соли и магнезии. Этот метод зарекомендовал себя для сложных случаев. Использование водной клизмы требует обращения к доктору. Врач поможет провести процедуру правильно. Если есть необходимость разрешается произвести ее дома. Для этого требуется кружка Эсмарха, в которую заливается теплая вода. Кран постепенно открывается и на протяжении 20 минут стоит лежать, пока жидкость не будет распределена по ЖКТ. Некоторое время после процедуры лучше полежать, после чего можно совершать акт дефекации.
Физкультура при запоре
Положительное влияние на деятельность кишечника оказывает массаж и лечебная физкультура. Эти методы помогают вылечивать даже сильные запоры. Двигательная активность не вредит организму, навредить может недостаток движения в жизни. К массажу относят движения ладонью по брюшной полости вправо, по направлению часовой стрелки.
Перед сном полезны вертикальные поглаживания живота. Из упражнений можно делать известное «Велосипед». Для этого нужно лечь на спину, поднять ноги, делать ими движения, будто прокручивание педалей. Сделайте эти простые упражнения, это поможет забыть о том, что существовала проблема запора.
Профилактика
В качестве профилактических мер нужно соблюдать правила питания. Не стоит злоупотреблять вредными продуктами. Такие вызывают запоры, доставляют неприятности здоровому человеку. Соблюдение правил питья, поможет быстро избавиться от недуга. Следует узнать заранее, что делать при запоре в домашних условиях, что бы не последовало негативных процессов.
Обязательным пунктом является корректировка ритма жизни. Нужно чаще гулять на свежем воздухе, выделять время для разминки. Помогают активные виды спорта, бег, плавание. При наличии подозрений на отклонения состояния здоровья лучше обратиться за помощью в больницу. Лечить запоры разрешается дома без участия специалиста. Но при опасных для здоровья отклонения потребуется лечь на обследование и терапию. Профилактические мероприятия принесут пользу, даже если человек никогда редко страдает такой проблемой.
При необходимости для профилактики рекомендуется употреблять больше фруктов и овощей, которые обладают эффектом разжижения.
Запоры появляются при наличии располагающих факторов. Если запоры стали частыми это повод для прохождения комплексного медицинского обследования. Что бы лечить симптом, нужно знать, признаком какого заболевания он является. В противном случае, удастся временно снизить неприятные ощущения во время испражнения, после чего болезнь будет усиливаться и проявляться чаще. Самолечение допустимо при отсутствии рисков осложнения, после выбора подходящего метода терапии.
vnutrizhivota.ru
как срочно избавиться, способы вылечить у взрослых
Запор – это патологическое состояние, проявляющееся в виде задержки стула. С ним сталкиваются люди во всем мире, независимо от возраста. Многие стесняются обращаться к врачу с такой деликатной проблемой и пытаются справиться с ней самостоятельно.
Статистика показывает, что в группе риска находятся маленькие дети и пожилые люди. Такая закономерность объясняется нарушением моторики кишечного тракта. Запор – это не заболевание, а лишь симптом, сигнализирующий о развитии какой-то патологии в организме.
Патологическое состояние может возникать вследствие самых различных причин. К наиболее распространенным провоцирующим факторам можно отнести погрешности в питании, гиподинамию, недостаточное потребление жидкости, стрессовые ситуации, а также длительные путешествия. Если запор присутствует постоянно, то речь уже идет о хроническом процессе, требующем всесторонней диагностики и комплексного лечения.
Скопление каловых масс в кишечнике может стать причиной возникновения болей в животе, чувства распирания и дискомфорта. К числу характерных симптомов также относят ухудшение аппетита, отрыжку, нервозность, слабость, головные боли, дряблость кожи. Если пустить проблему на самотек, она может привести к осложнениям, представляющим угрозу для жизни.
Что делать при запоре? Попытка справиться с этой деликатной патологией самостоятельно, не прибегая к помощи специалиста, может лишь усложнить диагностику и отстрочить лечение. Для выявления истинной причины задержки стула может потребоваться консультация целого ряда специалистов.
Лечение запора включает в себя не только прием лекарственных средств. Если человек будет и дальше неправильно питаться и мало двигаться, то каким бы дорогостоящим и эффективным ни был препарат, проблема будет возвращаться. В этой статье мы рассмотрим наиболее действенные советы, которые помогут убрать патологический симптом раз и навсегда.
Общие принципы
Для восстановления регулярного стула многие люди прибегают к помощи слабительных препаратов, которые быстро устраняют неприятный симптом. Все же бесконтрольное использование подобных лекарственных средств может привести к привыканию и нарушению в работе желудочно-кишечного тракта (ЖКТ). Более того, такие средства имеют внушительный перечень противопоказаний и возможных побочных эффектов.
Важно! Медикаментозные средства для борьбы с запором можно применять только тогда, когда будет ясна причина патологического процесса.
Хорошей альтернативой слабительным лекарствам является изменение образа жизни, включающего в себя коррекцию питания, избавление от вредных привычек и физическую активность. Специалисты заявляют, что большие интервалы между приемами пищи, переедание, а также злоупотребление высококалорийной жирной и жареной пищей, а также недостаточное потребление жидкости являются наиболее распространенными причинами в возникновении проблем с ЖКТ.

Правильное питание — залог нормальной работы кишечника
Для нормальной работы ЖКТ в рационе в обязательном порядке должны присутствовать грубые пищевые волокна, то есть клетчатка. Их польза заключается в способности впитывать воду в кишечном тракте, стимулируя транзит каловых масс. Увеличить количество поступающих в организм пищевых волокон можно с помощью добавления в готовую пищу отрубей.
Также следует обогатить свой рацион продуктами, которые содержат большое количество клетчатки и стимулируют эвакуацию каловых масс:
- ржаной хлеб;
- ячневая и гречневая крупы;
- овощи в сыром виде;
- зелень;
- ягоды, фрукты, сухофрукты;
- мясо с соединительной тканью;
- фруктовые и овощные соки.
Для нормализации работы кишечника ежедневно следует употреблять кисломолочные продукты: нежирный творог, ряженку, кефир. Йогурт домашнего приготовления. Не стоит забывать о важности питьевого режима. Дефицит жидкости приводит к формированию сухих и твердых каловых масс.
Если отсутствуют противопоказания со стороны почек и сердечно-сосудистой системы, то количество выпиваемой жидкости должно составлять не менее двух литров в день. В качестве питья рекомендуется минеральная вода без газа, зеленый и травяные чаи. Теперь немного поговорим о физической активности.
Как известно, люди, ведущие сидячий образ жизни, находятся в группе риска по возникновению запоров. Ежедневное выполнение несложного комплекса упражнений для мышц брюшного пресса в течение десяти-пятнадцати минут будет способствовать нормализации стула и улучшению моторно-эвакуаторной функции кишечника.
Благотворно воздействуют на работу ЖКТ такие упражнения:
- приседания;
- упражнение «вакуум» – надувание и втягивание живота стоя на четвереньках;
- быстрый шаг на месте с высокими подъемами ног, согнутых в коленях;
- в положении лежа поочередное подтягивание к животу согнутых в коленных суставах ног;
- упражнение «велосипед» лежа на спине;
- в положении лежа на спине подъем верхней части туловища.

Изменение характера питания не только поможет избавиться от запора сейчас, но предупредит появление проблемы с кишечником в будущем
Упражнения для мышц брюшного пресса следует выполнять ежедневно до появления положительной динамики. После этого можно перейти на занятия не более трех раз в день. Выполнять комплекс упражнений следует не ранее, чем через час после еды.
Оптимальным временем для занятий спортом является утро. Вы сможете разбудить организм, зарядить его бодростью и энергией на весь день, а также улучшить аппетит и повысить настроение. Продолжительность тренировки не должна превышать двадцати минут.
Совет! На работе кишечника хорошо сказываются пешие прогулки, плавание, езда на велосипеде, пробежки.
Не забывайте о разнообразии упражнений. Комплекс следует подобрать таким образом, чтобы задействовались разные группы мышц. Начинать лучше с простых упражнений, постепенно переходя к более сложным. Не нужно торопиться, осознанно делайте каждое движение, думая о той мышце, которую тренируете. Сконцентрируйтесь на себе, отгоняйте от себя посторонние мысли.
Лекарственные препараты
Самостоятельный прием лекарств недопустим. Пациентам следует проконсультироваться с лечащим врачом. Выделяют три основные группы слабительных средств:
- лекарства, химически раздражающие рецепторы кишечной стенки;
- средства, повышающие осмотическое давление;
- лекарства, размягчающие каловые массы и спазмолитики.
Прием слабительных препаратов – это крайняя мера, применяющаяся в тех случаях, когда другие методы не приносят результатов. Для начала поговорим о первой группе лекарственных средств, помогающих устранить запор. Химическое раздражение рецепторов осуществляется за счет наличия в составе антрагликозидов. Содержащие их лекарства могут быть произведены на натуральной или синтетической основе.
Мягким слабительным действием обладают такие растения:
- кора крушины;
- листья сенны;
- плоды жостера;
- корень ревеня.
Что касается повышения осмотического давления, то таким терапевтическим действием обладают не только синтетические вещества, например, магнезия и сульфат натрия. Такой функцией обладают семена льна, агар-агар, а также водоросли ламинарии. Препараты для размягчения каловых масс применяются в лечении пациентов с каловыми камнями, и также людей преклонного возраста. При спастических запорах понадобится прием спазмолитиков.

Слабительные средства применяются при острых и хронических запорах у взрослого
Читайте также:
Стимулирующие
Считаются наиболее эффективными при запорах. Врачи их назначают даже при атонии кишечника и нарушениях перистальтики, связанных с гиподинамией и погрешностями питания. Это таблетки быстродействующего эффекта. Примерно через шесть-восемь часов они помогают очистить кишечный тракт.
Прием слабительных таблеток с раздражающим действием на рецепторы кишечника должен быть кратковременным, иначе произойдет нарушение перистальтики и увеличится риск развития атонии и нарушения электролитного баланса крови. Слабительные средства с раздражающим эффектом применяются в экстренных случаях для устранения острых запоров.
Рассмотрим некоторые препараты из этой группы. Сенаде – это известное средство, которое назначается пациентам с различного рода дисфункциями кишечника, а также в послеоперационный период. Оно является лекарством природного происхождения.
Действующие компоненты Сенаде добываются путем выжимки растения сенны. Активные вещества раздражающе воздействуют на гладкую мускулатуру мышц кишечного тракта, повышая частоту ее сокращений.
Таблетки обладают щадящим слабительным эффектом. Результат наступает по истечении восьми-десяти часов. Кроме того, лекарство гарантирует легкое продвижение каловых масс за счет смягчающего воздействия. Сенаде дает положительные результаты при функциональных запорах. Чаще препарат назначается пациентам с вялой перистальтикой, вызванной малоподвижным образом жизни.
Среди них чаще всего встречаются лежачие или прооперированные больные, а также беременные женщины. Лучше всего принимать таблетки в вечернее время перед сном. Это гарантирует утреннее опорожнение кишечника и помогает отрегулировать график естественного акта дефекации. Препарат следует запивать достаточным количеством теплой воды. Для ускорения эффекта можно выпить стакан соленой воды.
При превышении дозировки может возникнуть аллергическая реакция.Несмотря на природное происхождение и мягкое действие, Сенаде имеет список противопоказаний. Средство нельзя использовать в следующих случаях:
- спастический запор;
- примеси крови в каловых массах;
- кишечная непроходимость;
- запор, сопровождающийся болями в животе;
- перитонит;
- цистит;
- кровотечения.
Еще одним эффективным средством, которое поможет справиться с запором, являются ректальные свечи Бисакодил. Препарат стимулирует выработку слизи и обволакивает содержимое кишечника. Бисакодил может вызывать аллергические реакции. Его применение противопоказано в лечении детей и беременных женщин.

Таблетки Сенаде помогают побыстрее побороть запор
Осмотические
Эти препараты размягчают твердые каловые массы и облегчают их эвакуацию. Они применяются для разового очищения кишечника при отравлениях или перед подготовкой к диагностическим процедурам. В отличие от слабительных средств раздражающего действия осмотические препараты не вызывают атонии кишечника.
Большой популярностью пользуются препараты на основе лактулозы. Она используется не только в медицине, но и в производстве детского и диетического питания. Лактулоза не приносит вред даже новорожденному ребенку. Одним из представителей этой группы является Дюфалак. Он обладает пребиотическим действием, восстанавливая микрофлору кишечника.
Терапевтический эффект наступает по истечении одного-двух дней. Дюфалак можно применять при хронических запорах. Активный компонент медикаментозного средства попадает в толстую кишку, минуя желудок и тонкий отдел. Бактерии расщепляют действующее вещество до аминокислот, а те, в свою очередь, создают осмотическое давление. Каловые массы смягчаются, разбухают, увеличиваются в размерах и с легкостью покидают кишечный тракт.
Смягчающие
Используются в качестве вспомогательной терапии запора. Препараты данной группы смягчают кал и смазывают стенки кишечника. Большой популярностью и распространенностью в лечении взрослых, детей и беременных женщин пользуются Глицериновые свечи.
В отличие от таблеток, которые применяются внутрь, суппозитории действуют гораздо быстрее. Активные компоненты действуют непосредственно в месте поражения, не распространяясь по организму. Активным компонентом препарата представлен глицерол. Это вещество смягчает содержимое кишечника и стимулирует перистальтику.
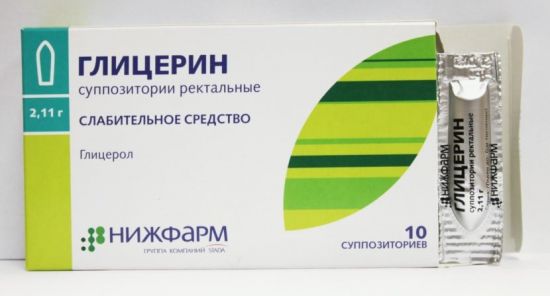
Лечить запор можно с помощью Глицериновых свечей
Еще одним средством, оказывающим нежное расслабляющее действие, является вазелиновое масло. Единственным недостатком его является крайне неприятный вкус. Терапевтический эффект наступает примерно через шесть часов после употребления. Вазелиновое масло – это продукт переработки нефти.
Народная медицина
Вылечить запор можно и с помощью нетрадиционных советов. Большую популярность в терапии желудочно-кишечных патологий получили семена льна. В их состав входит большое количество клетчатки, витаминов, минералов, растительных жиров и белков. Лен увеличивает в объеме каловые массы, заживляет раздраженную слизистую оболочку, облегчает прохождение содержимого кишечника. Продукт обладает обволакивающими и смягчающими свойствами.
Важно! Лен быстро уберет запор, возникший на фоне воспалительных процессов (гастрит, колит).
Льняные семена можно добавлять в готовые блюда. Также из них делают отвары и настои. Для приготовления лечебного средства подойдут полностью созревшие семечки, в которых содержится максимальное количество слизи. Мягким послабляющим эффектом также обладают другие продукты:
- сливы, персики, абрикосы, яблоки, спелые бананы;
- овсяная каша;
- курага, инжир, чернослив;
- свекла и тыква;
- укроп, листья салата, руккола;
- огурцы;
- цветная капуста.
Отдельно хотелось бы отметить пользу кураги для кишечного тракта. Сухофрукт известен высоким содержанием грубых пищевых волокон, а также идеальным соотношением калия и натрия. Продукт размягчает каловые массы, очищает стенки кишечника, связывает токсины. Примерно спустя четыре-семь дней с момента регулярного применения наблюдается нормализация стула.
Отлично справляются с задержкой стула самостоятельно приготовленные отвары из неочищенного зерна и соки с мякотью. При частых запорах в рацион полезно вводить такие напитки:
- отвар из семян укропа;
- отвар из сухофруктов;
- персиковый, абрикосовый или апельсиновый фреш;
- ягодный компот;
- отвары из овса и пшеницы.
Запоры, вызванные неправильной пищей, устраняются после однократного употребления подсолнечного масла. В его состав входят растительные жиры, которые позволяют расслабить мускулатуру кишечника, нормализовать метаболические процессы и защитить ЖКТ от вредного воздействия экзо- и эндогенных факторов.

Масло для избавления от запора можно давать и детям, но не стоит таким средством злоупотреблять
Лучше употреблять продукт на ночь, так как позыв к дефекации наступает после двух-шести часов. Эффект от клизмы будет наблюдаться примерно через сорок минут. Следующий прием пищи после приема масла должен быть не ранее, чем через один час.
Отзывы
Татьяна, 55 лет:
Я обратилась к врачу с жалобой на то, что меня очень сильно мучают запоры, сопровождающиеся болями в животе. Терапевт задал мне несколько вопросов и потом сказал, что надо изменить свой образ жизни. Я работаю бухгалтером, поэтому целыми днями сижу за столом. Также я редко пью воду и питаюсь на работе булочками и бутербродами. Я наладила свое питание, стала больше пить и двигаться. Врач назначил мне таблетки Сенаде на растительной основе. Их нужно принимать один раз в день перед сном. После пробуждения появляется желание к дефекации. Сейчас я могу сказать, что избавилась от ненавистной проблемы, но до сих пор слежу за питанием и соблюдаю водный режим.
Людмила, 49 лет:
Меня замучил запор, поэтому я решила обратиться к врачу за рекомендациями. Врач дал мне рекомендации в отношении питания, а также назначил препарат Дюфалак. Из инструкции я поняла, что это средство на основе лактулозы. Врач сразу же предупредил меня, чтобы я не ждала быстрых результатов. Так и произошло, Дюфалак подействовал больше через сутки. Но еще я пропивала его два дня для закрепления результата. Принимала я средство прямо из ложки и запивала водой. Вкус у лекарства несколько приторный, но это ведь не конфета, а лекарство. Мне удалось избавиться от своих мучений и победить запор.
Я стараюсь вести здоровый образ жизни, поэтому проблемы с кишечником у меня возникают редко. Однако когда путешествую, возникают трудности с опорожнением кишечника. Врач мне посоветовал приобрести Глицериновые свечи, которые помогают быстро бороться с запором. Через десять минут после введения ректального суппозитория в прямую кишку возникает желание к дефекации. Для регулярного применения это средство, конечно же, не подходит, а вот если нужно срочно устранить запор, то оно будет в самый раз. Свечи я храню в холодильнике, так как они быстро тают.
Итак, запор может возникнуть как у взрослых, так и у детей. Чаще всего нарушения стула возникают из-за погрешностей в питании, стрессовых ситуаций и малоактивного темпа жизни. Расслабить кишечник помогут как лекарственные препараты, так и простые советы народной медицины.
Если вы хотите вылечить запор, вам придется поменять образ жизни. Употребляйте больше овощей и фруктов, пейте больше жидкости, двигайтесь, избавляйтесь от вредных привычек. Борьба за здоровье кишечника длится всю жизнь. Не ожидайте быстрых результатов. Если вы будете заботиться о своем желудочно-кишечном тракте, он ответит хорошей и слаженной работой.
vrbiz.ru
Как избавиться от запора в домашних условиях быстро: 16 лучших средств
На сегодняшний день все стремятся вести здоровый образ жизни. Несмотря на все старания, правильный рацион питания, витамина терапия и регулярная физическая нагрузка, полностью здоровых организмов не бывает.
Запор может появиться неожиданно у каждого, на него редко обращают внимания, считая, что это естественный процесс пищеварения.
Дефекация – нормальное явление у каждого человека. Бывают трудности в этом деле, но мало кто заостряет на этом внимание. Однако если симптомы усиливаются, например сильная тяжесть в животе и невозможность устранить данный недуг стулом, появляется желание срочно очистить кишечник.
Запор – это проблема личного характера. Он может сигнализировать о начале опасного заболевания. Первые симптомы не всегда удается распознать.
Вот тут и возникает вопрос, как срочно в домашних условиях у взрослого вылечить данную патологию. Запором называют задержку дефекации на долгое время и появление болевых ощущений в области кишечника. Каждый организм имеет свои индивидуальные особенности, поэтому в туалет ни кто не ходит по часам.
При частых проблемах подобного типа, появляются осложнения в виде геморроя, кровотечения из заднего прохода и реже, выпадения прямой кишки частично наружу. Иногда запоры свидетельствуют о серьезных онкологических заболеваниях. Специалисты считаю, что еда, застоявшаяся в кишечнике, образует вредные канцерогены, которые в итоге приводят к раку. Они быстро всасываются в стенки слизистого слоя. Частое возникновение расстройства говорит о хроническом заболевании.
Стул должен быть минимуму от 3 раз в неделю. При возникновении тяжести, вздутия живота и газообразовании следует немедленно обратиться к врачу, для исключения серьезных патологий. Необходимо найти верную причину и назначить правильное лечение.
Симптомы
Как проявляется констипация?
- Твердый, сухой стул. Часто — в виде небольших комков, похожих на камешки.
- Чувство дискомфорта и да
gb4miass74.ru
Как вылечить запор в домашних условиях
 Проблема с задержкой стула – явление довольно частое, поэтому важно знать, как вылечить запор собственными силами. При повторяющемся характере проблемы необходимо обратиться к специалисту, но кое-что можно сделать и дома.
Проблема с задержкой стула – явление довольно частое, поэтому важно знать, как вылечить запор собственными силами. При повторяющемся характере проблемы необходимо обратиться к специалисту, но кое-что можно сделать и дома.
Причины запоров
Периодические проблемы с нормальной дефекацией встречаются нередко как у взрослых, так и у детей. Но не все они сигнализируют о наличии запора – таковым считается задержка стула в течение 72 часов.
Бывает, что человек не может сходить в туалет неделю, если такая ситуация повторяется до трех раз, это повод незамедлительно пройти медицинское обследование.
Какие причины могут спровоцировать данную проблему, их может быть несколько, при этом различают три вида запоров:
- Привычные. Это касается всего образа жизни – вы можете избегать общественных туалетов и тем самым пренебрегать потребностями организма или питаться, когда и как придется.
- Функциональные. Здесь уже можно говорить о нарушениях в работе пищеварительного тракта, вызванные приемом сильнодействующих анальгетиков, плохим и несистематическим питанием, а также другие заболевания органов (сердца, почек).
- Запоры, вызванные заболеваниями кишечника или даже анатомической аномалией (опухоль). Их могут сопровождать, например, диабет или неврологические расстройства.
Учитывая многообразие возможных причин запоров, лучше не пытаться решить этот вопрос самостоятельно, особенно если проблема повторяется систематически. По этой же причине не рекомендуется частое применение слабительных, но кое-какие советы вполне могут поправить положение.
Общие рекомендации при запорах

Отруби — наиболее эффективное средство от запоров.
Первое, на что нужно обратить внимание, чтобы не возникало вопросов как вылечить запор — это режим питания. Очень полезна пища, богатая клетчаткой, она естественным образом регулирует работу кишечника и способствует здоровому пищеварению.
Источниками являются каши – главным образом это гречка и овсянка. Кроме того, можно купить отруби в аптеке и добавлять в еду или есть хлеб с их содержанием.
Полезны всякие продукты, которые легко перевариваются – это фрукты и овощи, употреблять их нужно стараться при каждом приеме пищи. Что касается таких молочных продуктов, как сметана и сливочное масло, лучше их исключить.
При этом подсолнечное или оливковое масло, принимаемое натощак, будет отличным средством от запоров.
Многие забывают о важности употребления достаточного количества воды – необходимым количеством является от 8 до 10 стаканов в день. Практически несовместимы с правильным пищеварением такие привычки, как курение и частое питье спиртных напитков.
Бывают случаи, когда запор вызван особыми обстоятельствами – приемом сильнодействующих препаратов при поносе, дальними поездками или психологическими проблемами временного характера. На такие случаи есть несколько способов, которые помогут облегчить состояние и привести пищеварение в норму:
- Помогает, если выпить натощак не менее 2 стаканов прохладной воды с половиной чайной ложки пищевой соды. Противопоказанием к данному приему является беременность, в остальном это средство не имеет ограничений.
- Альтернативный метод – опять же натощак съесть 1-2 яблока с кожурой или апельсина (в качестве полдника).
- Поможет теплый настой шиповника, выпитый перед сном.
- Обыкновенное овощное рагу также поможет справиться с проблемой.
- Для детей лучшим средством будет массаж животика или наложение теплой пеленки.
Физические упражнения и массаж
Вылечить частые запоры поможет изменение привычек двигательной активности – сегодня проблема гиподинамии стоит очень остро, как следствие, работа кишечника не отвечает норме. Если нет возможности ходить на занятия йогой или растяжку, можно заниматься в домашних условиях, купив диск с программой упражнений или найдя их в интернете.
Часто причиной запоров становятся слабые мышцы стенок живота, именно эту проблему решают современные комплексы. Но достаточно будет просто чаще гулять, заниматься танцами или гимнастикой.
Массаж может быть весьма эффективным средством, особенно если сделать его частью правильного питания:
- Делайте круговые движения правой рукой, слегка при этом надавливая, они должны идти по часовой стрелке в области ободочной кишки – достаточно 2-3 минут. Далее перемещайтесь вниз к лобку, начиная с боков.
- Перед сном можно плавно поглаживать живот в направлении сверху-вниз от солнечного сплетения.
- Не менее полезно упражнение «велосипед» лежа на спине, которое препятствует застою в кишечнике.
Лечение народными средствами
Весьма эффективны народные средства – отвары и настои, а также введение в рацион различных продуктов и добавок. Клизму, которая является помощником при запорах, не рекомендуется делать слишком часто, а подобные рецепты показаны в домашних условиях:
- Смешивание или прием овощных соков в отдельности – картофельного, морковного (особенно детям), свекольного, сока сельдерея, шпината.
- Огуречный рассол (допустимо содержание исключительно соли).
- Отвар семени льна – нужно взять 1 чайную ложку семян, залить их кипятком, затем готовить на водяной бане в течение получаса. Принимать рекомендуется на ночь (не процеживать) по 100 мл комнатной температуры.
- Поможет обыкновенный репчатый лук, который следует в больших количествах включать в рацион.
- Стакан кефира с добавлением чайной ложки растительного масла, выпитый на ночь – прекрасный вариант.
- Можно пить компоты из сухофруктов – главным образом из чернослива, яблоки, вишня, курага идут как дополнение, усиливая действие.
Чтобы вылечить запор в домашних условиях, понадобится следить за собственным питанием и вести более активный образ жизни. Это более приятная альтернатива, чем использование слабительных или применение клизм.
Для качественной работы кишечника большое значение имеет систематический подход и отказ от вредных привычек.
snovazapor.ru


 Стимулирующие слабительные. Эти препараты помогают бороться с запорами путем раздражающего действия на нервные волокна в кишечнике. Стимулирующие слабительные помогают облегчить и улучшить дефекацию. Они активизируют моторные функции и перистальтику органа. Такого рода слабительные средства помогают задерживать жидкость в организме, которая и растворяет затвердевший кал. Среди препаратов этой группы можно отметить средства с корой крушины, сенны, алоэ. Неплохое действие оказывают Дифенилметан, Рицинолиевая кислота, Бисакодил. После их приема действие наступает через 5-6 часов.
Стимулирующие слабительные. Эти препараты помогают бороться с запорами путем раздражающего действия на нервные волокна в кишечнике. Стимулирующие слабительные помогают облегчить и улучшить дефекацию. Они активизируют моторные функции и перистальтику органа. Такого рода слабительные средства помогают задерживать жидкость в организме, которая и растворяет затвердевший кал. Среди препаратов этой группы можно отметить средства с корой крушины, сенны, алоэ. Неплохое действие оказывают Дифенилметан, Рицинолиевая кислота, Бисакодил. После их приема действие наступает через 5-6 часов. Тисасен или Сенаде. Данная группа не вызывает привыканий и стимулируетперистальтику. Медики утверждают, что препараты растительного происхождения — это лучшее лекарство для устранения констипации у беременных. Такие средства эффективны и безопасны и во время кормления грудью.
Тисасен или Сенаде. Данная группа не вызывает привыканий и стимулируетперистальтику. Медики утверждают, что препараты растительного происхождения — это лучшее лекарство для устранения констипации у беременных. Такие средства эффективны и безопасны и во время кормления грудью.
 Бисакодил
Бисакодил Дефенорм
Дефенорм
 Чай из листьев шиповника
Чай из листьев шиповника Отвар крушины
Отвар крушины
 Настойка рябиновая
Настойка рябиновая Семя подорожника
Семя подорожника Листья алоэ
Листья алоэ Свежий щавель
Свежий щавель















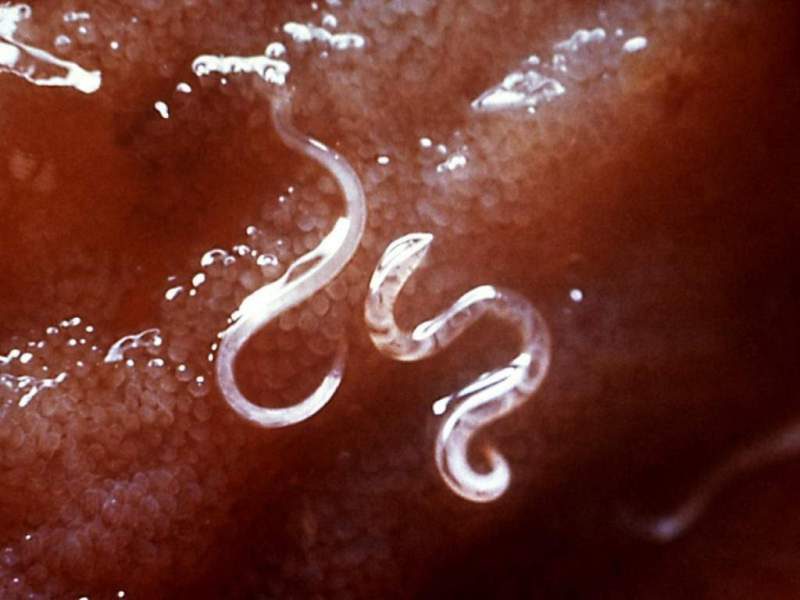
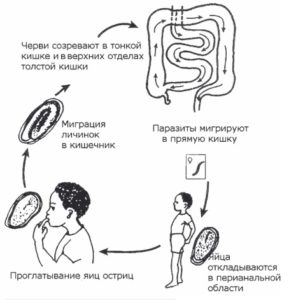
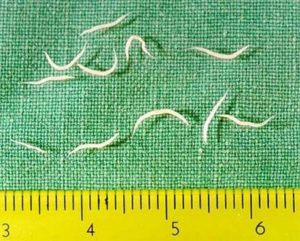
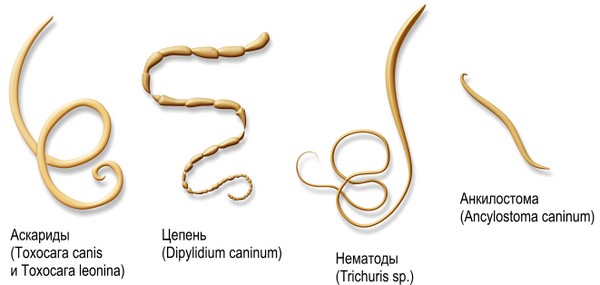
 Рассматривая цикл развития острицы у ребенка, следует обратить внимание, что способ проникновения остриц в организм только один – они проникают через желудочно – кишечный тракт и сразу же начинают там созревать, превращаясь в половозрелых особей. Обычно яйца попадают внутрь организма с плохо вымытых рук, с некипяченой воды, а также при поедании грязных овощей и фруктов. В тонком кишечнике созревшие яйца прикрепляются к стенке и превращаются в крохотных личинок, которые через 20 дней становятся взрослыми особями и перемещаются в толстый кишечник, где паразитируют в течение 4 – 6 недель.
Рассматривая цикл развития острицы у ребенка, следует обратить внимание, что способ проникновения остриц в организм только один – они проникают через желудочно – кишечный тракт и сразу же начинают там созревать, превращаясь в половозрелых особей. Обычно яйца попадают внутрь организма с плохо вымытых рук, с некипяченой воды, а также при поедании грязных овощей и фруктов. В тонком кишечнике созревшие яйца прикрепляются к стенке и превращаются в крохотных личинок, которые через 20 дней становятся взрослыми особями и перемещаются в толстый кишечник, где паразитируют в течение 4 – 6 недель.



























 «Полное очищение от паразитов со скидкой 50%!»
«Полное очищение от паразитов со скидкой 50%!»






 Загрузка…
Загрузка…











 Метаплазия характеризуется изменением структуры тканей слизистой органа. При этом они становятся сходными с клетками тонкого или толстого кишечника. Проблема формируется на фоне заболевания ЖКТ, при котором здоровые ткани железистого эпителия гибнут. В результате функция желудка страдает, так как её «некому» выполнять.
Метаплазия характеризуется изменением структуры тканей слизистой органа. При этом они становятся сходными с клетками тонкого или толстого кишечника. Проблема формируется на фоне заболевания ЖКТ, при котором здоровые ткани железистого эпителия гибнут. В результате функция желудка страдает, так как её «некому» выполнять. Соблюдение принципов здорового питания, ориентация на правильный рацион – залог успеха терапевтических мероприятий. Кушать нужно часто, но понемногу. Посещение фаст-фудов строго запрещено – актуально употребление только свежеприготовленной в домашних условиях пищи.
Соблюдение принципов здорового питания, ориентация на правильный рацион – залог успеха терапевтических мероприятий. Кушать нужно часто, но понемногу. Посещение фаст-фудов строго запрещено – актуально употребление только свежеприготовленной в домашних условиях пищи. Загрузка…
Загрузка…



 Классификацию по типам можно определить, как тонкокишечную (полную) и толстокишечную (неполную). Оба состояния достаточно опасные, вызваны различными причинами с обязательной медицинской корректировкой.
Классификацию по типам можно определить, как тонкокишечную (полную) и толстокишечную (неполную). Оба состояния достаточно опасные, вызваны различными причинами с обязательной медицинской корректировкой. Несмотря на многочисленные исследования в данной области, механизм возникновения таких патологий до конца не изучен.
Несмотря на многочисленные исследования в данной области, механизм возникновения таких патологий до конца не изучен. Кардинальным решением проблемы является операция. Проводится она после полного обследования, оценки рисков и шансов на успех и состояния пациента.
Кардинальным решением проблемы является операция. Проводится она после полного обследования, оценки рисков и шансов на успех и состояния пациента. Огромное значение при патологиях желудочно – кишечного тракта занимает диетическое питание. Следует раз и навсегда изменить привычный образ жизни, отказаться от вредных привычек и больше времени уделять своему здоровью.
Огромное значение при патологиях желудочно – кишечного тракта занимает диетическое питание. Следует раз и навсегда изменить привычный образ жизни, отказаться от вредных привычек и больше времени уделять своему здоровью.













 Helicobacter pylori является возбудителем заболеваний ЖКТ
Helicobacter pylori является возбудителем заболеваний ЖКТ Симптомы язвы желудка не дают покоя ни днём, ни ночью
Симптомы язвы желудка не дают покоя ни днём, ни ночью Что можно, а что нельзя есть при язве желудка
Что можно, а что нельзя есть при язве желудка Лечение язвы желудка лекарственными препаратами
Лечение язвы желудка лекарственными препаратами Язва желудка: лечение народными средствами
Язва желудка: лечение народными средствами
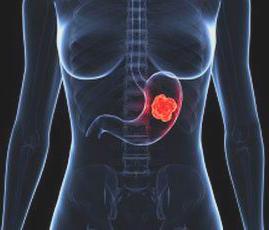 Так как язва желудка заболевание хронического характера, то лечение нужно будет проводить всю жизнь. Это не значит, что больной будет вынужден постоянно принимать таблетки или получать уколы – такая терапия предусмотрена только в периоды обострения язвы. Самое главное в лечении рассматриваемого заболевания – диета.
Так как язва желудка заболевание хронического характера, то лечение нужно будет проводить всю жизнь. Это не значит, что больной будет вынужден постоянно принимать таблетки или получать уколы – такая терапия предусмотрена только в периоды обострения язвы. Самое главное в лечении рассматриваемого заболевания – диета. Сбалансированность. Ни в коем случае больной не должен уменьшать калорийность блюд – при рассматриваемом заболевании диета направлена не на снижение веса, а на щадящее воздействие пищи на слизистую желудка. В сутки больной должен получать вместе с едой не менее 3000 калорий.
Сбалансированность. Ни в коем случае больной не должен уменьшать калорийность блюд – при рассматриваемом заболевании диета направлена не на снижение веса, а на щадящее воздействие пищи на слизистую желудка. В сутки больной должен получать вместе с едой не менее 3000 калорий.
 Очень полезный продукт для больных язвой желудка. Его нужно употреблять ежедневно, но только в разумных объемах – достаточно 1-2 столовые ложки лакомства в сутки. Мед нейтрализует действие соляной кислоты на язву, избавляет от изжоги и отрыжки, купирует болевой синдром в периоды обострения или при нарушении диеты.
Очень полезный продукт для больных язвой желудка. Его нужно употреблять ежедневно, но только в разумных объемах – достаточно 1-2 столовые ложки лакомства в сутки. Мед нейтрализует действие соляной кислоты на язву, избавляет от изжоги и отрыжки, купирует болевой синдром в периоды обострения или при нарушении диеты. Обратите внимание: капуста белокочанная запрещена к употреблению при рассматриваемом заболевании, а вот сок из этого овоща окажет благотворное влияние на состояние здоровье больного. В капустном соке содержится аскорбиновая кислота и витамин U (противоязвенный). Сок из капусты способствует рубцеванию язвенного образования.
Обратите внимание: капуста белокочанная запрещена к употреблению при рассматриваемом заболевании, а вот сок из этого овоща окажет благотворное влияние на состояние здоровье больного. В капустном соке содержится аскорбиновая кислота и витамин U (противоязвенный). Сок из капусты способствует рубцеванию язвенного образования.
 В периоды обострения язвенной болезни желудка врач обязательно назначает медикаментозную терапию – не стоит отказываться от приема лекарственных препаратов, потому что это может привести к развитию осложнений.
В периоды обострения язвенной болезни желудка врач обязательно назначает медикаментозную терапию – не стоит отказываться от приема лекарственных препаратов, потому что это может привести к развитию осложнений.
 Гриб Чага – действие этого гриба, который растет на деревьях, проверено веками: его применяли для лечения еще во времена Авиценны. Чага обладает ранозаживляющим и регенеративным свойствами, способен уменьшать уровень кислотности желудочного сока. Рецепт: размочить 100 г чаги, сложить в 3-литровую банку, сверху налить 200 г меда и заполнить банку «до плечиков» теплой водой. Настаивается лекарственное средство в течение 3 суток. Затем следует принимать его по 50 мл трижды в день за полчаса до еды.
Гриб Чага – действие этого гриба, который растет на деревьях, проверено веками: его применяли для лечения еще во времена Авиценны. Чага обладает ранозаживляющим и регенеративным свойствами, способен уменьшать уровень кислотности желудочного сока. Рецепт: размочить 100 г чаги, сложить в 3-литровую банку, сверху налить 200 г меда и заполнить банку «до плечиков» теплой водой. Настаивается лекарственное средство в течение 3 суток. Затем следует принимать его по 50 мл трижды в день за полчаса до еды. Зверобой народные целители считают аналогом антибактериальных препаратов. Причем, этот природный антибиотик является одним из самых эффективных. Зверобой обладает ранозаживляющим, противовоспалительным, бактерицидным свойствами.
Зверобой народные целители считают аналогом антибактериальных препаратов. Причем, этот природный антибиотик является одним из самых эффективных. Зверобой обладает ранозаживляющим, противовоспалительным, бактерицидным свойствами. Мумие очень быстро заживляет язвенные образования на слизистой желудка, снимает болевой синдром, избавляет от изжоги и отрыжки.
Мумие очень быстро заживляет язвенные образования на слизистой желудка, снимает болевой синдром, избавляет от изжоги и отрыжки. Прополис считается универсальным лечебным средством – он обладает ранозаживляющими, регенерирующими, противовоспалительными свойствами, способен повышать иммунитет и снимать даже сильный болевой синдром.
Прополис считается универсальным лечебным средством – он обладает ранозаживляющими, регенерирующими, противовоспалительными свойствами, способен повышать иммунитет и снимать даже сильный болевой синдром. Календула обладает противомикробным, ранозаживляющим, дезинфицирующим и противовоспалительным свойствами. Для лечения язвенной болезни желудка нужно использовать масло на цветках календулы, которое готовится в пропорции 30 г цветов и 100 мл рафинированного растительного масла (любого, но лучше оливкового). Настаивается лекарство 2 недели, а принимается по чайной ложке за 10 минут до еды. Длительность лечения – 14 дней.
Календула обладает противомикробным, ранозаживляющим, дезинфицирующим и противовоспалительным свойствами. Для лечения язвенной болезни желудка нужно использовать масло на цветках календулы, которое готовится в пропорции 30 г цветов и 100 мл рафинированного растительного масла (любого, но лучше оливкового). Настаивается лекарство 2 недели, а принимается по чайной ложке за 10 минут до еды. Длительность лечения – 14 дней. Загрузка…
Загрузка…  Дуоденитный гастрит
Дуоденитный гастрит Болевой симптом при гастрите 12-типрестной кишки
Болевой симптом при гастрите 12-типрестной кишки Соблюдение правил приема медикаментов и диетического питания, поможет справиться с заболеванием
Соблюдение правил приема медикаментов и диетического питания, поможет справиться с заболеванием Народные рецепты лечения гастрита снимают напряженность течения болезни
Народные рецепты лечения гастрита снимают напряженность течения болезни При атрофическом антральном гастрите частота язвенная болезнь двенадцатиперстной кишки резко повышается
При атрофическом антральном гастрите частота язвенная болезнь двенадцатиперстной кишки резко повышается Ученые еще в XIX веке заподозрили что гастрит и язвенная болезнь заразны в 1982 году австралийские исследователи Барри Маршалл и Робин Уоррен обнаружили бактерию Helicobacter pylor
Ученые еще в XIX веке заподозрили что гастрит и язвенная болезнь заразны в 1982 году австралийские исследователи Барри Маршалл и Робин Уоррен обнаружили бактерию Helicobacter pylor Язва 12 перстной кишки хроническая болезнь желудочнокишечного тракта при котором в стенке 12-перстной кишки образуются язвы
Язва 12 перстной кишки хроническая болезнь желудочнокишечного тракта при котором в стенке 12-перстной кишки образуются язвы Язвенная болезнь хроническое рецидивирующее заболевание основным признаком которого является образование дефекта язвы в стенке желудка или двенадцатиперстной кишки
Язвенная болезнь хроническое рецидивирующее заболевание основным признаком которого является образование дефекта язвы в стенке желудка или двенадцатиперстной кишки При атрофическом антральном гастрите частота язвенная болезнь двенадцатиперстной кишки резко повышается
При атрофическом антральном гастрите частота язвенная болезнь двенадцатиперстной кишки резко повышается Симптомы гастрита и язвы часто очень похожи, и определить, какое именно у вас заболевание сможет только врач
Симптомы гастрита и язвы часто очень похожи, и определить, какое именно у вас заболевание сможет только врач Самым эффективным способом определить наличие язвы двенадцатиперстной кишки является эндоскопия ФГДС
Самым эффективным способом определить наличие язвы двенадцатиперстной кишки является эндоскопия ФГДС Симптомы вирусного фарингита обычно развиваются резко и проявляются на начальных этапах першением в горле
Симптомы вирусного фарингита обычно развиваются резко и проявляются на начальных этапах першением в горле Фарингит является воспалением слизистой оболочки глотки
Фарингит является воспалением слизистой оболочки глотки Один из частых возбудителей болезни – вирус гриппа
Один из частых возбудителей болезни – вирус гриппа Часто в составе комплексного лечения назначаются спреи для горла с антисептиком
Часто в составе комплексного лечения назначаются спреи для горла с антисептиком В комнате, где находится больной, нужно регулярно проводить влажную уборку
В комнате, где находится больной, нужно регулярно проводить влажную уборку При фарингите эффектны полоскания горла отварами трав, в частности ромашки
При фарингите эффектны полоскания горла отварами трав, в частности ромашки С профилактической целью важно часто мыть руки
С профилактической целью важно часто мыть руки






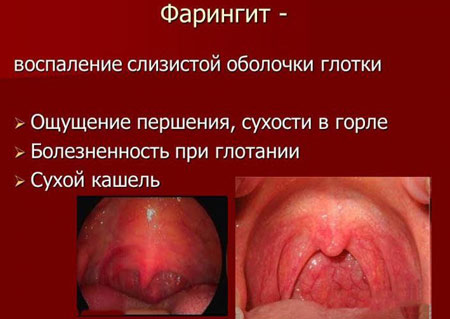


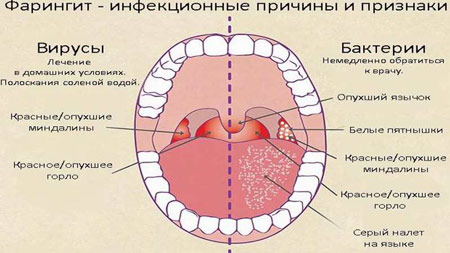
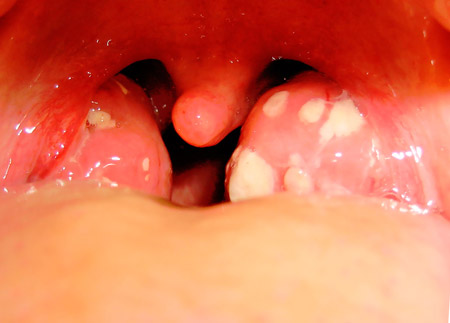




 Прежде чем назначать лечение фарингита необходимо обязательно дифференцировать возбудителя воспалительного процесса, так как в зависимости от него будут подбираться эффективные лекарственные препараты. При возникновении болей в горле необходимо обратиться за помощью к отоларингологу или терапевту.
Прежде чем назначать лечение фарингита необходимо обязательно дифференцировать возбудителя воспалительного процесса, так как в зависимости от него будут подбираться эффективные лекарственные препараты. При возникновении болей в горле необходимо обратиться за помощью к отоларингологу или терапевту.


 Читайте также:
Читайте также:






 язва желудка схема лечения
язва желудка схема лечения фитотерапия при язве желудка
фитотерапия при язве желудка
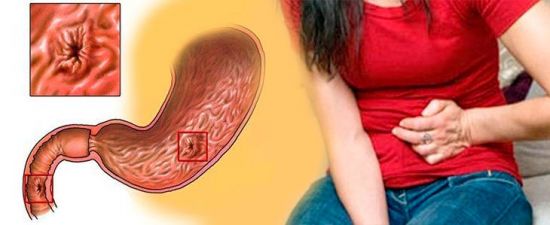

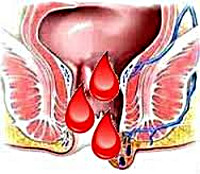
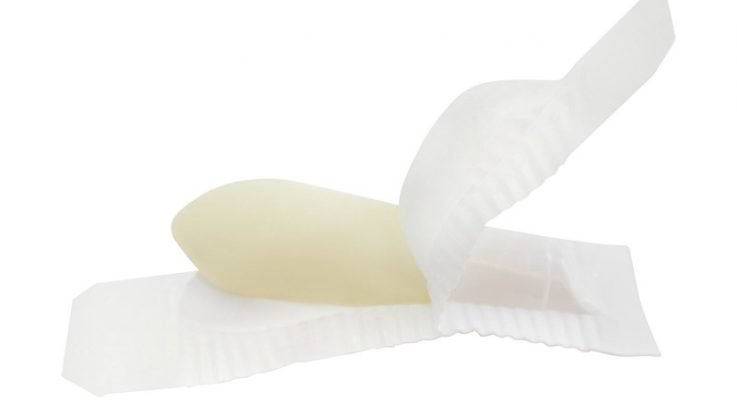
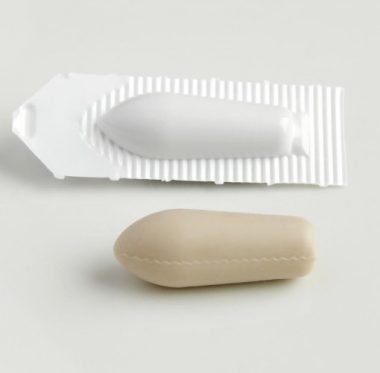
 По завершении опорожнения выделение крови прекращается, но только до начала следующего акта. Как остановить кровотечение при геморрое?
По завершении опорожнения выделение крови прекращается, но только до начала следующего акта. Как остановить кровотечение при геморрое?

 Повышая тонус прямой кишки, они размягчают каловые массы и понижают болезненность в процессе опорожнения. Наиболее востребованными являются:
Повышая тонус прямой кишки, они размягчают каловые массы и понижают болезненность в процессе опорожнения. Наиболее востребованными являются:

 В каждодневное меню рекомендуется включать хлеб с отрубями, приготовленные на воде каши, мясо нежирных сортов, рыбу, а также сваренные из них бульоны. Желательно на ночь выпивать стакан йогурта или нежирного кефира — это облегчит дефекацию. Питаться рекомендуется маленькими порциями, не допуская переедания, 5-6 раз в день. Соблюдение диеты при геморрое, сопровождающемся кровотечениями, обусловит нормализацию деятельности пищеварительной системы, улучшение моторики кишечника, облегчение дефекации и избавление от запоров.
В каждодневное меню рекомендуется включать хлеб с отрубями, приготовленные на воде каши, мясо нежирных сортов, рыбу, а также сваренные из них бульоны. Желательно на ночь выпивать стакан йогурта или нежирного кефира — это облегчит дефекацию. Питаться рекомендуется маленькими порциями, не допуская переедания, 5-6 раз в день. Соблюдение диеты при геморрое, сопровождающемся кровотечениями, обусловит нормализацию деятельности пищеварительной системы, улучшение моторики кишечника, облегчение дефекации и избавление от запоров.






































 При появлении болезненных ощущений, можно снять их контрастом тепла и холода. Для начала следует подготовить два тазика с водой разной температуры. Поочередно нужно окунать нижние конечности в одну и другую емкость.
При появлении болезненных ощущений, можно снять их контрастом тепла и холода. Для начала следует подготовить два тазика с водой разной температуры. Поочередно нужно окунать нижние конечности в одну и другую емкость. Для купирования боли, которая возникла из-за пяточной шпоры, применяют растения с сильным противовоспалительным эффектом. Из них приготавливают различные мази или настойки.
Для купирования боли, которая возникла из-за пяточной шпоры, применяют растения с сильным противовоспалительным эффектом. Из них приготавливают различные мази или настойки. Если боль становится нестерпимой, то можно приготовить такую ванночку:
Если боль становится нестерпимой, то можно приготовить такую ванночку: Эффективными считаются такие компрессы.
Эффективными считаются такие компрессы.