Можно ли отруби при гастрите желудка: овсяные и пшеничные отруби
Первое правило медицины, придуманное еще Гиппократом, звучит как «не навреди». Отруби применяются в народной медицине, но при неправильном использовании могут привести к обострению некоторых заболеваний. Так можно ли употреблять отруби при гастрите, какое место занимает данный продукт в ежедневном рационе питания?
Как отруби влияют на желудок?
В процессе размола зерна остаются кусочки оболочки. Их называют кормом, отрубями. Несмотря на то, что они являются побочным продуктом питания, отруби при гастрите желудка чрезвычайно полезны. Когда слизистая воспалена, даже официальная медицина советует употреблять корм. Он приводит в норму функционирование желудка, защищает стенки от агрессивного воздействия желудочного сока.

Почему овсяные отруби при гастрите – практически панацея? Потому что остатки зерна нормализуют стул. Они избавляют от запора, который чаще всего сопровождает гастриты. Приготовленные блюда положительным образом воздействуют на слизистую. Единственным противопоказанием является стадия обострения. Врачи рекомендуют включать продукт в рацион только в период ремиссии.
Пшеничные отруби устраняют дискомфорт, ведь остатки оболочки работают, как губка. Они принимают непосредственное участие в чистке пищеварительной системы, избавляют организм от зашлакованности. Вывести токсины, избавиться от тяжелых металлов – не проблема, если регулярно употреблять отвар из отрубей. А когда повышен холестерин в крови, продукт быстро приводит его уровень в норму. Но прежде чем включать его в лечебную диету, необходимо взвесить все «за» и «против». А также выяснить основные правила употребления.
О каких правилах идет речь?
Как выжать максимальную пользу из корма? Ознакомьтесь с основными правилами употребления:
- Приготовить отруби при гастрите с повышенной кислотностью несложно. Залейте их кипятком, оставьте на полчаса.
- При употреблении в пищу запивайте корм водой. Это способствует разбуханию продукта в желудке, быстрому насыщению из-за медленного переваривания.
- Отруби включаются в меню маленькими порциями. Рекомендованная дозировка – 2-3 раза в сутки по одной чайной ложечке.
- Ежедневно употребляйте 30 грамм отрубей. Это может быть продукт в чистом виде или добавка для приготовления других блюд. Спустя неделю дозировку увеличивают до 2 ложек три раза в день.
- Ответ на вопрос, можно ли отруби при гастрите, всегда положительный. Но если пренебречь указанными выше рекомендациями, можно заработать колит.
Какой результат?
Когда переработанные зерна употребляются в пищу регулярно, улучшения не заставят себя ждать:
- Качественная очистка кишечника от токсинов и шлаков.
- Образование защитной плёнки на стенках желудка.
- Насыщение организма витаминами, восстановление нормальной работы.
- Минимизация и даже полное исчезновение болезненных ощущений.
Есть ли противопоказания?
Крайне нежелательно употреблять оболочки овса, когда болезнь обострилась. При обострении их нужно исключить из меню, пока самочувствие больного не улучшится.
 Среди других противопоказаний:
Среди других противопоказаний:
- Язва желудка, 12-перстной кишки.
- Энтериты.
- Колиты инфекционного происхождения.
- Если отруби поедаются в неограниченных количествах, возможны такие неприятные симптомы, как метеоризм, вздутие живота. Сбои в работе кишечника тоже не исключены.
Вот почему употреблять данный продукт необходимо в рекомендованной врачом дозировке. Не забывайте о противопоказаниях – и отруби принесут организму только пользу.
Четыре лучших рецепта блюд из отрубей
Дело в том, что отруби имеют специфический вкус. Поэтому они придутся по душе далеко не каждому пациенту. Но выход есть – употреблять их в виде супа, каши и других блюд.
Суп из отрубей при гастрите
Одним из самых популярных рецептов является суп. Чтобы приготовить данное блюдо, промойте 50 грамм отрубей, поместите в кастрюлю. Добавьте 400 мл обычной воды и 200 мл молока. То есть, 600 мл жидкости – в ней и будут вариться отруби до готовности.
Перед подачей можно добавить в суп чайную ложку растительного масла. Лучше всего оливкового.
Также вы можете сварить из отрубей вкуснейший молочно-яичный суп. Он готовится по такому же принципу, как обычный суп. Но с добавлением дополнительных ингредиентов: яиц, молока.
- Залейте 50 грамм продукта двумя стаканчиками воды.
- Смешайте оливковое масло (1 ч. л.) и 1 яйцо с 200 мл молока.
- Влейте полученную жидкость в воду. Варите несколько минут, после чего посолите и подавайте к столу.
Каша из отрубей – вкусно и просто
Также из корма готовят вкусную кашу. 2 столовые ложки продукта заливаются 100 мл воды, таким же объемом молока. Сахар, соль добавляются по вкусу. Ингредиенты перемешивают и ставят в микроволновку на 2 минуты. Готовое блюдо должно остыть – оно станет густым и питательным.
Запеканка с отрубями
Когда болезнь перешла в стадию ремиссии, рацион постепенно расширяется. Он включает большой список продуктов и блюд. В него входит и творожная запеканка с добавлением отрубей. Преимущество блюда в том, что оно обладает низкой калорийностью, так как не содержит ни муки с сахаром, ни масла.
- Разотрите 180 грамм творога, добавьте столовую ложку отрубей.
- Очистите 1 яблоко и нарежьте его кубиками.
- Вбейте яйцо, перемешайте.
- Выложите массу в специальную форму, залейте йогуртом. Выпекайте 20 минут при 190 градусах.
- К столу творожная запеканка подается в теплом либо охлажденном виде.
Выводы
Многие больные недооценивают такой продукт, как отруби. Между тем, он прекрасно очищает организм и токсинов и может помочь в лечении гастрита. Главное – употреблять оболочку зерновых правильно, не допускать переедания. И положительный результат не заставит себя ждать.
Похожие записи
gastrit.pro
можно ли употреблять, полезные рецепты
Люди, которые используют отруби для очищения организма, интересуются, можно ли употреблять их при гастрите? Важным условием при лечении гастрита является соблюдение специальной диеты, которая основана на употреблении щадящих продуктов питания. Поэтому прежде чем включать в рацион отруби, необходимо проконсультироваться с врачом и нелишним будет самостоятельно изучить их состав и воздействие на организм.
Польза отрубей при гастрите
Остатки от оболочек зерен, полученные после размола, называют отрубями или кормом. Благодаря жирам, углеводам и витаминам в составе, этот побочный продукт особенно полезен при гастрите. При воспалительном процессе на слизистой желудка чаще всего употребляют овсяные отруби, так как именно они способны восстановить нормальное функционирование желудка и органов пищеварительной системы в целом, обеспечить защитный слой пораженным стенкам органа от негативного воздействия на них раздражающих факторов извне.
Овсяные остатки оболочек зерен обладают способностью налаживать стул, помогая больному избавиться от запоров, которые характерны для гастритов. Блюда из овсяного корма благотворно воздействуют на слизистую желудка, однако употреблять их на стадии обострения гастрита противопоказано. Включать данный продукт в рацион необходимо в период ремиссии недуга.
Когда состояние больного после болезни стабилизировалось, врачи рекомендуют использовать овсяные и другие отруби для устранения дискомфорта в желудке. Кроме этого, остатки от оболочек зерен принимают активное участие в очищении организма от скопившихся токсинов и шлаков. Способствуют отруби и понижению высокого уровня холестерина в организме. Однако прежде чем включать этот продукт в меню, необходимо учитывать некоторые правила и рекомендации по использованию.
Вернуться к оглавлениюПравила употребления
Отруби необходимо заливать кипятком.Чтобы получить от корма максимум пользы, необходимо ознакомиться с правилами его приготовления и употребления. В первую очередь отруби необходимо залить кипятком и оставить на 30 минут. Поедая данный продукт, его обязательно нужно запивать водой, чтобы в желудке он разбух и тем самым заполнил желудок. Это обеспечит больному чувство насыщения за счет медленного переваривания.
Включать в меню отруби нужно постепенно и с небольших порций. Изначальная дозировка составляет по маленькой ложке 2−3 раза в сутки. В день не следует употреблять более 30 г отрубей в чистом виде или в качестве ингредиента для приготовления диетических блюд. Уже через 7 дней суточную дозировку можно увеличить до двух больших ложек трижды в сутки. Если пренебречь этими рекомендациями и употребить продукт в большом количестве, то у больного могут возникнуть колиты.
Вернуться к оглавлениюРезультат
После регулярного использования переработанных зерен у больного с воспалительным процессом на слизистой желудка могут наблюдаться следующие улучшения:
- качественно очищенный кишечник от скопившихся шлаков и токсинов;
- образование на желудочных стенках защитной пленки;
- восстановление организма и насыщение его витаминами;
- постепенное исчезновение болезненных ощущений в животе.
Противопоказания
Врачи-гастроэнтерологи не рекомендуют употреблять отруби при острой форме гастрита, поэтому на период обострения заболевания их необходимо исключить из меню и дождаться улучшения состояния больного. Противопоказан продукт при язве желудка, энтеритах и колитах инфекционного характера. При неумеренном поедании отрубей существует риск возникновения кишечных недугов, вздутия живота, гиповитаминоза, метеоризма и сбоя в работе кишечника. Поэтому употреблять их нужно исключительно по показаниям врача и в указанной дозировке.
Вернуться к оглавлениюПолезные рецепты с отрубями
Используют остатки от оболочек зерен для приготовления различных блюд и крайне редко их применяют в чистом виде, так как они имеют специфический вкус, который придется по душе не каждому. Популярным рецептом в диетическом меню больного гастритом является суп. Для приготовления необходимо промыть в холодной воде 50 г отрубей, поместить их в кастрюлю и залить 400 мл воды и 200 мл молока. Варить до готовности и уже перед подачей добавить к супу маленькую ложечку растительного масла, предпочтительней оливкового.
Еще одним вкусным и в то же время полезным блюдом считается молочно-яичный суп. Технология его приготовления несложная и включает в себя следующие процессы:
- Взять 40−50 г отрубей, залить их двумя стаканами воды и варить до готовности.
- В 200 мл молока размешать чайную ложку оливкового масла и одно яйцо.
- Полученную яично-молочную жидкость влить в отрубную воду и варить на протяжении 2−3 минут, пока яйцо не свернется. Готовый суп подсолить по вкусу.
Нет ничего проще, чем приготовить из отрубей кашу. Чтобы сделать это полезное блюдо, необходимо взять 2 большие ложки овсяных отрубей и залить их 100 мл воды и таким же количеством молока, присолить и добавить сахар по вкусу. Все ингредиенты перемешать и поставить в микроволновку на 60−90 секунд. Готовую кашу оставляют остывать до тех пор, пока она не примет густую консистенцию.
Когда гастрит находится на стадии ремиссии, рацион больного постепенно увеличивается и включает в себя все больший список разрешенных продуктов. Питание должно быть сбалансированным, полезным и вкусным. Как раз всеми этими качествами обладает творожная запеканка с отрубями. Данное блюдо низкокалорийное, так как в его составе нет муки, масла и сахара.
Необходимо растереть 180 г творога и добавить к нему большую ложку отрубей из овса. Далее следует очистить яблоко и нарезать мелкими кубиками, вбить яйцо и тщательно перемешать. Подготовленную массу выложить в формочку, обмазать йогуртом и выпекать при 190 градусах на протяжении 20 минут. Употреблять творожную запеканку, когда она остынет.
tvoyzheludok.ru
можно ли есть, влияние на ЖКТ
Гастрит – воспалительный процесс, поражающий стенки желудка. Болезнь при невнимательности перерастает в язву желудка и в злокачественное образование.
Для лечения гастрита используют медикаментозные препараты, но польза такого лечения незначительна при отсутствии диеты и нарушениях режима питания. Опытный диетолог подскажет пациенту, что разрешается при гастрите.


При составлении лечебного питания исключаются тяжёлые блюда. Вводятся продукты, щадящие слизистую оболочку и обеспечивающие организм питательными веществами. Одним из таких продуктов являются отруби.
Чем полезны отруби
Отруби — оболочки зерна, остающиеся после переработки в муку. Продукт содержит биологически активные компоненты и благотворно влияет на ЖКТ. Отруби полезны больным гастритом.
- При воспалительном процессе в желудке употребляются отруби из овсяной крупы. Продукт восстанавливает эпителий пищеварительного тракта. Овсяные отруби создают на повреждённой поверхности желудка защитный слой и помогают восстановиться после эрозии и воспаления.
- Оболочки овсяной крупы стимулируют кишечник и нормализуют стул. Для хронических гастритов характерны запоры. Регулярное употребление овсяных отрубей устраняет патологию и очищает кишечник.
- В остром периоде гастрита употреблять овсяные отруби запрещается. Принимать продукт допускается в стадии ремиссии.
- После периода обострения гастроэнтерологи рекомендуют вводить отруби из овсяной крупы и злаков в ежедневный рацион. Продукт устраняет ощущение дискомфорта и вздутие кишечника.
С помощью отрубей из организма выводятся излишки холестерина. Но при употреблении продукта нужно убедиться в отсутствии противопоказаний.
Чем полезны отруби при гастрите
Разберёмся, какое влияние оказывают отруби на организм больного гастритом. Медицина считает продукт диетическим.
- Отруби содержат пищевые волокна и пектины, выводящие из организма токсины и излишки холестерина.
- Пищевые волокна злаковых благотворно воздействуют на моторику пищеварительного тракта и прекращают запоры.


- Оболочки злаковых культур содержат минеральные элементы и витамины, которые всасываются в кишечнике и положительно влияют на ослабленный заболеванием организм.
- При регулярном употреблении в подострой фазе заболевания уходит болевой синдром.
Правильное употребление продукта
Чтобы не нанести вред организму, необходимо придерживаться правил:
- В сухом виде отруби пагубно отражается на слизистой оболочке желудка. Продукт запаривают и варят в воде.
- Разрешается употреблять отварной продукт в чистом виде, но лучше добавлять отруби в первые блюда, рагу и кашу.
- Ежедневно разрешается употреблять три чайные ложки отрубей.
Готовка отрубей
Не всем нравится вкус отрубей в чистом виде. Продукт часто добавляют в другие блюда.


Рецепт диетического супа
Промыть в холодной воде 40 г отрубей. Влить в кастрюлю стакан молока или 2 стакана воды. Всыпать сухой продукт и варить на слабом огне до готовности. Готовый суп разрешается присолить и полить растительным маслом.
Суп с отрубями и яйцом
Отварить 2 столовые ложки зерновых оболочек в 400 мл жидкости до готовности. В отдельном стакане смешать куриное яйцо и столовую ложку растительного масла. В конце готовки в суп вливается яйцо с маслом и кипятится, пока белок не свернётся. Получившийся суп разрешается слегка посолить.
Каша из отрубей
Для приготовления берут 2 столовые ложки с горкой отрубей и стакан воды напополам с молоком. Все слегка солят и добавляют по вкусу сахар. Полученную смесь перемешивают и на 1-1,5 минуты ставят в микроволновую печь. Готовую кашу достают и ждут остывания. Блюдо обретёт густоту.
Запеканка из отрубей с творогом
Блюдо не содержит сахара, муки и масла.


Пачку творога перетирают с добавлением столовой ложки овсяных отрубей. В полученную массу нарезается яблоко и взбивается куриное яйцо. Ингредиенты перемешиваются. Смесь укладывается в форму и сверху поливается натуральным йогуртом. Выпекают блюдо при температуре 190 градусов 20 минут.
Когда отруби противопоказаны
Продукт противопоказан:
- При обострении воспалительного процесса.
- При гастрите с пониженной кислотностью. Переваривание отрубей создаст желудку нежелательную нагрузку.
Перед потреблением нужно проконсультироваться с лечащим врачом. Только после уточнения уровня кислотности и остроты процесса в рацион добавляют злаковые оболочки.
После лечения воспаления питание расширяют. Пища должна быть сбалансированной и насыщать организм микроэлементами и витаминами.
gastrotract.ru
можно ли их есть или нельзя?
При гастрите нужно очень внимательно выбирать продукты, некоторая еда может спровоцировать обострение процессов. Важно выбирать блюда, которые не вызывают раздражения воспаленной слизистой оболочки и действуют щадяще.
Поэтому прежде чем включать в свой рацион отруби при гастрите, необходимо проконсультироваться с врачом. Не помешает и самостоятельно ознакомиться с тем, как этот продукт действует на организм и органы пищеварения.
Полезные свойства отрубей
Отрубями принято называть оболочки, которые остаются после того, как будет приготовлена мука.

Совет! Отруби бывают разных видов, для очищения организма, чаще всего, используются овсяные и пшеничные оболочки зерна. Реже применяют ржаные, рисовые, ячменные и пр.
Продукт активно применяют в диетологии, его используют при похудении и оздоровлении организма. Полезные свойства отрубей обусловлены в основном содержанием большого количества клетчатки, хотя в их составе имеются и необходимые витамины, и ценные минералы.
Клетчатка – это нерастворимые растительные волокна, которые проходят по ЖКТ, но не усваиваются организмом. Проходя через органы пищеварения, клетчатка впитывает шлаки, воду и токсины, которые содержатся в кишечнике.
Таким образом, основная функция клетчатки – очистительная. Клетчатка хорошо очищает кишечник, улучшает его моторику, благодаря чему проходят запоры. Основные полезные свойства отрубей:

- улучшается пищеварение;
- очищается пищеварительный тракт;
- оказывает помощь в выведении «плохого» холестерина;
- снижается уровень сахара в крови;
Совет! Кроме того, оболочки цельного зерна разбухают в желудке, создавая ощущение сытости, но при этом, не содержат калорий.
Можно ли есть отруби при гастрите
При гастрите в разряд запрещённых попадают и продукты, которые очень полезны здоровым людям. Разберемся, можно или нет употреблять отруби больным гастритом.
Гастроэнтерологи рекомендуют употребление овсяных отрубей при гастрите. Этот продукт более мягко действует на пищеварительный тракт. Кроме того, отмечаются следующие эффекты:

- стимулируется действие кишечника, что исключает запоры. А между тем, проблемы со стулом у больных хроническим гастритом встречаются очень часто;
- вещества, содержащиеся в зернах овса, оказывают обволакивающее действие, что обеспечивает дополнительную защиту воспаленной слизистой;
- помогают вывести из организма токсины и излишки холестерина;
- продукт насыщает организм ценными минералами и витаминами;
- особенно полезно употреблять отруби при гастрите с повышенной кислотностью, так как продукт адсорбирует излишки кислоты, благодаря чему устраняется изжога и снимается боль.
Однако больным следует помнить, что в остром периоде заболевания употреблять отруби запрещено. Этот продукт может механически раздражать воспаленную слизистую. Включать в рацион оболочки зерен рекомендуется только в период ремиссии.
Как употреблять отруби
Больным гастритом рекомендуется употреблять овсяные или пшеничные отруби. Следует запомнить, сухие оболочки зерен при заболеваниях желудка есть нельзя! Их нужно обязательно подготовить. Правила употребления отрубей при гастрите:

- отруби перед употреблением необходимо залить кипятком и дать настояться с полчаса;
- в рацион нужно вводить продукт постепенно, на первом этапе рекомендуется съедать не более 1 чайной ложки овсяных отрубей за один раз. Постепенно можно увеличить норму до 30 гр. в сутки, разделив суточную норму на 2-3 раза;
- при включении продукта в рацион, рекомендуется больше пить. Можно пить не только воду, но и любые другие разрешенные при гастрите напитки;
- можно просто съедать запаренные оболочки зерна, запивая их жидкостью, а можно добавлять подготовленный продукт в кашу, суп или другие блюда;
- не стоит увлекаться употреблением оболочек сухого зерна, так как при превышении суточной дозы, возможно, появление вздутия живота, кишечных колик.
Противопоказания
Молотые оболочки зерна выводят из организма токсины и другие вредные вещества, однако употреблять этот продукт можно не всем. Его категорически нельзя употреблять:

- в период обострения патологии, так как продукт достаточно грубый и может механически раздражать воспаленную слизистую желудка;
- следует исключить употребление продукта, если есть заболевания кишечника – энтероколиты, колиты инфекционного характера и пр.;
- если гастрит сопровождается пониженной кислотностью желудочного сока, поскольку оболочки зерен сложны для переваривания и их употребление создает дополнительную нагрузку на ЖКТ.
Перед употреблением отрубей необходима консультация врача. Обязательно нужно уточнить диагноз, выяснить кислотность желудочного сока, убедиться, что кишечник функционирует без патологий. Только после этого можно сказать, будут ли полезны отруби или этот продукт принесет вред организму.
vnorg.ru
Отруби при гастрите
Содержание статьи
Гастрит желудка – что это за патология
Можно ли есть отруби при гастрите желудка? Чтобы точно ответить на этот вопрос, нужно разобраться, как себя проявляет данная патология, и что собой представляет непосредственно сам этот продукт. Многие из нас знают, что стенки желудка имеют слизистую оболочку. Это барьер, который защищает от негативного воздействия данный орган.
Ведь процесс усвоения пищи связан с выработкой различных кислот и ферментов, которые её (пищу) растворяют и расщепляют. И слизистая оболочка не позволяет этой агрессивной среде запустить в желудке деструктивные процессы самопереваривания, которые могут иметь фатальные последствия для нашего здоровья. К сожалению, в силу ряда причин, механизмы правильного усвоения пищи периодически дают сбой, и в слизистой оболочке начинается перманентный воспалительный процесс. Этот патологический фактор и является воспалением желудка.
Отходы производства или ценный диетический продукт питания
Фактически – это оболочка (шелуха) любого зерна. Наиболее часто в аптеках и продуктовых супермаркетах продаются отруби следующих видов:
- Ржаные;
- Пшеничные;
- Кукурузные;
- Рисовые;
- Гречишные;
- Овсяные.
В начале 20 века их считали отходами мукомольного производства и использовали только в качестве корма для скота. Но в середине того же столетия ситуация кардинально изменилась. Учёные выяснили, что содержание различных полезных веществ в них гораздо выше, чем в самом зерне. С этого момента медики стали активно рекомендовать их в качестве одного из компонентов диетического питания.
Одним из условий успешного излечения гастрита желудка является соблюдение диеты. Сам собой напрашивается вопрос: можно ли кушать отруби при гастрите, ведь в настоящее время они считаются диетическим продуктом? И есть ли противопоказания к их употреблению. И на тот и на другой вопрос можно смело дать утвердительный ответ. Да, есть отруби при гастрите желудка можно, (даже нужно), их польза для ЖКТ не вызывает сомнений. И да, противопоказания к их употреблению всё-таки имеют место. Давайте разберём оба вопроса подробнее.
Польза для организма при гастрите
Вот краткий список положительных для организма факторов от их употребления людьми, страдающими от гастрита:
- Стимулируют работу ЖКТ и помогают переваривать пищу;
- Способны впитывать излишки желудочного сока;
- Нормализуют состав микрофлоры ЖКТ;
- Способствуют более быстрому восстановлению слизистой оболочки желудка;
- Качественно очищают ЖКТ от шлаков, токсинов и других вредных веществ;
- Создают на стенках желудка защитную плёнку;
- Снижают болевой синдром при гастритных явлениях;
- Избавляют от гастритных запоров;
- Насыщают организм витаминами и микроэлементами.
Важно! При воспалении желудка рекомендуется кушать овсяные отруби. Этот вид данного продукта имеет наиболее ярко выраженные обволакивающие свойства, что является очень важным моментом в диетическом питании при подобных патологиях.
Как правильно употреблять отруби при гастрите
Итак, вопрос: «можно ли есть отруби?» — мы прояснили. Теперь давайте разберёмся как нужно правильно употреблять при гастрите данный продукт, чтобы не навредить своему здоровью. Следует помнить, что они содержат в своём составе большое количество клетчатки, и являются довольно грубой пищей. Поэтому, их ни в коем случае нельзя употреблять в сыром виде. Перед едой отруби необходимо либо запарить крутым кипятком, на 20-30 минут, либо отварить в достаточном количестве жидкости.
После тепловой обработки можно добавлять их, в определённом количестве, в каши, салаты, супы и прочие блюда. Помните, что чрезмерное употребление отрубей, в том числе и при гастрите, нецелесообразно, и может стать причиной колик и других неприятных явлений ЖКТ. Суточная доза потребления продукта определяется индивидуально для каждого человека. Делается это опытным путём, под наблюдением лечащего врача. Начальная норма – это чайная ложка сухого вещества, которая постепенно повышается до определённого предела индивидуальной переносимости.
Несколько полезных рецептов
Если у вас есть отруби, то давайте вместе попробуем приготовить их правильно. Ведь этот продукт, к сожалению, несмотря на все свои полезные свойства, имеет низкие вкусовые качества и не сможет порадовать гурмана новыми ощущениями. Чтобы их употребление не превратилось в ежедневную пытку, нужно научиться кушать правильно данный продукт.
В этом нам помогут несколько рецептов, приведённых ниже.
Рецепт первый. Суп из отрубей, с добавлением молока:
- Около 40 граммов отрубей промываем чистой холодной водой;
- В эмалированную кастрюльку последовательно вливаем два стакана чистой воды и один стакан молока;
- Добавляем промытую в воде смесь;
- Варим продукт до готовности;
- В готовое блюдо добавляем ложку растительного масла и немного поваренной соли.
Рецепт второй. Отрубная похлёбка с добавлением молока и яиц:
- Около 40 граммов отрубей заливаем в эмалированной ёмкости двумя стаканами чистой воды;
- Варим продукт до полной готовности;
- В отдельную ёмкость наливаем стакан молока, добавляем ложку растительного масла, вбиваем свежее яйцо и тщательно перемешиваем;
- Полученную смесь добавляем к готовому продукту и варим всё вместе ещё несколько минут;
- Добавляем небольшое количество соли.
Рецепт третий. Каша из отрубей:
- Две столовых ложки овсяных отрубей заливаем 100 мл чистой воды;
- Добавляем 100 мл молока;
- Соль и сахар добавляем по вкусу;
- Полученную смесь тщательно перемешиваем и помещаем в специальной ёмкости в микроволновую печь;
- Варим от 60 до 90 секунд, в зависимости от мощности микроволн;
- Оставляем готовое блюдо при комнатной температуре до загустения.
Противопоказания употребления отрубей при гастрите
А теперь, уважаемые читатели, давайте поподробнее рассмотрим противопоказания употребления отрубей при гастрите. Отруби не рекомендуется кушать людям, у которых данное заболевание (воспаление желудка) находится в стадии обострения. Также, с большой осторожностью следует вводить в свой рацион этот продукт при гастрите на фоне пониженной кислотности желудка. В этом случае требуется дополнительная консультация с лечащим врачом по данному вопросу.
Как видите, противопоказаний к употреблению отрубей при гастрите не так уж и много. Безусловно, этот продукт способен оказать ощутимую помощь в излечении данной патологии. Главное, необходимо знать, как правильно его приготовить, и в каких количествах и когда его следует употреблять.
uvasgastrit.ru
Отруби при обострившемся гастрите: польза и вред
Отруби при обострившемся гастрите: польза и вред

Можно ли употреблять отруби при обострившемся гастрите, этот вопрос является предметом нескончаемых споров не только диетологов, но и практикующих врачей. Диета – основной метод лечения, который применяется при гастрите, как с повышенной, так и с пониженной кислотностью. Можно с уверенностью назвать диету средством скорректировать патологическое состояние, которое, при должном соблюдении, и профессиональном подборе меню, с успехом заменит некоторые медикаментозные препараты. Повышенная кислотность предполагает, при помощи пищевых компонентов, снижение выработки желудочного сока, которая гипертрофирована.
Пониженная кислотность, напротив, сопровождается слишком малой выработкой желудочного сока, поэтому при помощи диеты надо не только стимулировать его выработку, но и не повредить стенки желудка. При любой форме гастрита в острой форме, предполагается непродолжительное голодание, и последующий тщательный отбор употребляемых продуктов. Считается, что, за счет высокого содержания пищевых волокон, отруби положительно влияют на работу кишечника, выводят токсины и холестерин. Поэтому мнения, можно ли употреблять отруби при обострившемся гастрите, высказываются и положительные, и отрицательные.
Преимущества и преференции

Отруби могут оказывать сразу несколько положительных воздействий при данной патологии:
- стимулировать работу кишечника;
- восстанавливать моторику ЖКТ и предотвращать запоры;
- оказывать обеззараживающее действие;
- выводить вредный холестерин, препятствуя образованию бляшек на стенках сосудов;
- предотвращать атеросклероз, и улучшать кровообращение;
- частично устранять болевой синдром, при систематическом употреблении;
- пополнять минеральные вещества и витамины, необходимые больному организму.
Несомненная благотворность может быть достигнута только при правильном их употреблении. Часто отруби принимают в не размоченном виде, дожидаясь обволакивания продукта уже в кишечнике, где его непосредственное всасывание наиболее эффективно. Но, при любой форме гастрита, такой способ не должен применяться. При пониженной кислотности желудок не способен переварить их в таком виде, при повышенной – это только обострит существующий негативный процесс.
Рекомендации по употреблению, примерная дозировка

Любое полезное вещество, если поглощать его в избытке, способно нанести вред, в особенности, если речь идет о такой деликатной вещи, как пищеварение. Дневная норма отрубей при заболеваниях желудка не должна превышать 15 г (3 чайные ложки). Это продиктовано не только нарушениями пищеварительного процесса, но и его спецификой. Ни в коем случае, нельзя употреблять их в чистом виде, потому что это пагубно отражается на слизистой оболочке желудка.
Однако их с успехом можно добавлять в приготовляемые блюда лечебной диеты, заменять запрещенные ингредиенты:
- варить постные супы, добавляя растительный жир и молоко;
- готовить каши на воде, или молоке;
- применять вместо муки в запеканках, или не сдобной выпечке;
- добавлять в незначительном количестве в другие блюда, с разрешенными пищевыми компонентами.
Примерное меню, составленное диетологом с учетом наличествующей патологии, и стадии, в которой она пребывает, предполагает исключение такой составляющей, как отруби, при обострившемся гастрите. Только после того, как прошла стадия лечебного голодания, употребление в лечебных дозировках разрешается. Но и в этом случае их употребление возможно только после одобрения врачом, при переходе заболевания в стадию ремиссии. Предполагается, что при неактивной, затихшей болезни, отруби можно есть и в замоченном виде, когда они сохраняют большинство содержащихся в них полезных компонентов, и активнее оказывают лечебное воздействие.
Когда болезнь пребывает в дремлющем состоянии, возможно даже лечение отрубями. Но при острой форме всякое употребление продукта прекращается, вплоть до наступления нового облегчения.
Почему отруби следует исключить в острый период

Основное лечение при любых заболеваниях пищеварительной системы – строгая диета, во время которой исключены любые компоненты, способные обострить негативные признаки. Распространенная практика лечения гастрита в острой форме – лечебное голодание, перемежаемое строго ограниченным рационом.
Это предпринимается для того, чтобы:
- разгрузить пищеварительный тракт;
- избежать дополнительного травмирования пораженной слизистой;
- обеспечить отдых воспаленной оболочки;
- не допустить проникновения возможных провокаторов болевых симптомов;
- дать организму возможность вывести пищевые токсины, и раздражители, при помощи работы других внутренних органов.
Цель приема отрубей в лечебных целях, при которых их количество постепенно увеличивается – очищение кишечника. Для этого желудок заполняется отрубями, залитыми кипятком, и настоянными. Разбухание введенной массы приводит к появлению чувства насыщения, и, для увеличения этого содержимого, больной выпивает большое количество жидкости. Лечебный эффект, по мнению сторонников потребления отрубей в таком виде, отмечается не только от полезных компонентов, всасывающихся в организме, но и от медленного процесса пищеварения, который обеспечивает нормализацию выделения желудочного сока, стабилизацию кислотности в нужную сторону.
При острой стадии запрещено употребление любых продуктов, которые требуют усилий при их переваривании, в том числе, грубых растительных волокон, и клетчатки. Во время лечебного голодания ограничивается и количество употребляемой жидкости, разрешено только немного кипяченной воды, при сильной жажде. Вполне понятно, что отруби, неважно, пшеничные, или овсяные, не соответствуют тем требованиям, которые выдвигает лечебная диета. А значит, и стабилизации воспалительного процесса не произойдет.
Употребление отрубей в пищу составляет некоторую проблему даже для здорового человека, и сторонники лечения этим продуктом, в любом случае, рекомендуют вводить их в пищевой рацион крайне осторожно, и в небольших количествах. Но, если такие предосторожности необходимы здоровому желудку, то, вряд ли стоит рисковать, применяя их, даже и с благими намерениями, в период обострения.
Острый гастрит, и меры предосторожности

Прогрессирование воспаления, которое происходит при острой форме заболевания, несет непосредственную опасность возможностями своего развития. Это переход в хроническую форму, которая будет мучить человека постоянно, и процессы ремиссии могут перемежаться с острыми вспышками. Возможно дальнейшее развитие поражения воспаленного участка, переход его в структурные клеточные видоизменения. При этом может отмечаться нарушение основных обязанностей желудка, отмирание некоторых желез.
Гастрит в острой стадии может привести к перфорации стенок желудка, язве, онкологическим заболеваниям, на фоне существующих воспалительных поражений. Цель диеты в этот период – воспрепятствовать попаданию специфических факторов, способных усугубить негативный процесс. Отруби в этот период и относятся к возможным провокаторам.
Можно ли при гастрите есть отруби?
17 ноября 2016, 10:40 0 5,035
Люди, которые используют отруби для очищения организма, интересуются, можно ли употреблять их при гастрите? Важным условием при лечении гастрита является соблюдение специальной диеты, которая основана на употреблении щадящих продуктов питания. Поэтому прежде чем включать в рацион отруби, необходимо проконсультироваться с врачом и нелишним будет самостоятельно изучить их состав и воздействие на организм.

Польза отрубей при гастрите
Остатки от оболочек зерен, полученные после размола, называют отрубями или кормом. Благодаря жирам, углеводам и витаминам в составе, этот побочный продукт особенно полезен при гастрите. При воспалительном процессе на слизистой желудка чаще всего употребляют овсяные отруби, так как именно они способны восстановить нормальное функционирование желудка и органов пищеварительной системы в целом, обеспечить защитный слой пораженным стенкам органа от негативного воздействия на них раздражающих факторов извне.
Овсяные остатки оболочек зерен обладают способностью налаживать стул, помогая больному избавиться от запоров, которые характерны для гастритов. Блюда из овсяного корма благотворно воздействуют на слизистую желудка, однако употреблять их на стадии обострения гастрита противопоказано. Включать данный продукт в рацион необходимо в период ремиссии недуга.
Когда состояние больного после болезни стабилизировалось, врачи рекомендуют использовать овсяные и другие отруби для устранения дискомфорта в желудке. Кроме этого, остатки от оболочек зерен принимают активное участие в очищении организма от скопившихся токсинов и шлаков. Способствуют отруби и понижению высокого уровня холестерина в организме. Однако прежде чем включать этот продукт в меню, необходимо учитывать некоторые правила и рекомендации по использованию.
Правила употребления
Чтобы получить от корма максимум пользы, необходимо ознакомиться с правилами его приготовления и употребления. В первую очередь отруби необходимо залить кипятком и оставить на 30 минут. Поедая данный продукт, его обязательно нужно запивать водой, чтобы в желудке он разбух и тем самым заполнил желудок. Это обеспечит больному чувство насыщения за счет медленного переваривания.
Включать в меню отруби нужно постепенно и с небольших порций. Изначальная дозировка составляет по маленькой ложке 2−3 раза в сутки. В день не следует употреблять более 30 г отрубей в чистом виде или в качестве ингредиента для приготовления диетических блюд. Уже через 7 дней суточную дозировку можно увеличить до двух больших ложек трижды в сутки. Если пренебречь этими рекомендациями и употребить продукт в большом количестве, то у больного могут возникнуть колиты.
После регулярного использования переработанных зерен у больного с воспалительным процессом на слизистой желудка могут наблюдаться следующие улучшения:
- качественно очищенный кишечник от скопившихся шлаков и токсинов;
- образование на желудочных стенках защитной пленки;
- восстановление организма и насыщение его витаминами;
- постепенное исчезновение болезненных ощущений в животе.
Вернуться к оглавлению
Противопоказания
Врачи-гастроэнтерологи не рекомендуют употреблять отруби при острой форме гастрита, поэтому на период обострения заболевания их необходимо исключить из меню и дождаться улучшения состояния больного. Противопоказан продукт при язве желудка, энтеритах и колитах инфекционного характера. При неумеренном поедании отрубей существует риск возникновения кишечных недугов, вздутия живота, гиповитаминоза, метеоризма и сбоя в работе кишечника. Поэтому употреблять их нужно исключительно по показаниям врача и в указанной дозировке.
Полезные рецепты с отрубями
 Используют остатки от оболочек зерен для приготовления различных блюд и крайне редко их применяют в чистом виде, так как они имеют специфический вкус, который придется по душе не каждому. Популярным рецептом в диетическом меню больного гастритом является суп. Для приготовления необходимо промыть в холодной воде 50 г отрубей, поместить их в кастрюлю и залить 400 мл воды и 200 мл молока. Варить до готовности и уже перед подачей добавить к супу маленькую ложечку растительного масла, предпочтительней оливкового.
Используют остатки от оболочек зерен для приготовления различных блюд и крайне редко их применяют в чистом виде, так как они имеют специфический вкус, который придется по душе не каждому. Популярным рецептом в диетическом меню больного гастритом является суп. Для приготовления необходимо промыть в холодной воде 50 г отрубей, поместить их в кастрюлю и залить 400 мл воды и 200 мл молока. Варить до готовности и уже перед подачей добавить к супу маленькую ложечку растительного масла, предпочтительней оливкового.
Еще одним вкусным и в то же время полезным блюдом считается молочно-яичный суп. Технология его приготовления несложная и включает в себя следующие процессы:
- Взять 40−50 г отрубей, залить их двумя стаканами воды и варить до готовности.
- В 200 мл молока размешать чайную ложку оливкового масла и одно яйцо.
- Полученную яично-молочную жидкость влить в отрубную воду и варить на протяжении 2−3 минут, пока яйцо не свернется. Готовый суп подсолить по вкусу.
Нет ничего проще, чем приготовить из отрубей кашу. Чтобы сделать это полезное блюдо, необходимо взять 2 большие ложки овсяных отрубей и залить их 100 мл воды и таким же количеством молока, присолить и добавить сахар по вкусу. Все ингредиенты перемешать и поставить в микроволновку на 60−90 секунд. Готовую кашу оставляют остывать до тех пор, пока она не примет густую консистенцию.
Когда гастрит находится на стадии ремиссии, рацион больного постепенно увеличивается и включает в себя все больший список разрешенных продуктов. Питание должно быть сбалансированным, полезным и вкусным. Как раз всеми этими качествами обладает творожная запеканка с отрубями. Данное блюдо низкокалорийное, так как в его составе нет муки, масла и сахара.
Необходимо растереть 180 г творога и добавить к нему большую ложку отрубей из овса. Далее следует очистить яблоко и нарезать мелкими кубиками, вбить яйцо и тщательно перемешать. Подготовленную массу выложить в формочку, обмазать йогуртом и выпекать при 190 градусах на протяжении 20 минут. Употреблять творожную запеканку, когда она остынет.
Отруби и гастрит
Есть определенный перечень продуктов, например, хлеб с отрубями при гастрите, часто рекомендованных медиками. Не раздражая слизистую и очищая ЖКТ, отруби дополнительно обогащает организм необходимым комплексом витаминов, минералов. Гастроэнтерологи разрешают употреблять отрубной хлеб при гастрите небольшими порциями.

В чем положительные стороны употребления отрубей?
Этот незаменимый продукт получают путем переработки зерен злаковых культур. Используется для очищения и, соответственно, лечения пищеварительной системы благодаря высокому содержанию полезных питательных веществ и микроэлементов, таких как магний, калий, цинк, медь, селен, хром. Важнейшим составляющим компонентом служит клетчатка — разновидность твердых пищевых волокон. Особым спросом диетологов пользуется пшеничные хлопья.
- очищение организма с выведением накопившихся вредных веществ, токсинов и продуктов распада;
- обеспечение нормального функционирования органов пищеварения путем улучшения перистальтики кишечника;
- нормализация обмена веществ.
Вернуться к оглавлению
Что дает диетический рацион с отрубями при гастрите?
Овсяные отруби при гастрите способствуют восстановлению эпителиальной ткани желудочного тракта, нейтрализуют воспалительные процессы, устраняют эрозию стенок поврежденных органов пищеварения. Отруби из овса — непременно полезный продукт. Запоры — нередкое явление, характерное недугу. Волокна овсяных и пшеничных зерен прекрасно убирают имеющийся дискомфорт, снимая накипь кишечника, восстанавливают микрофлору. Замедлив пищеварение, продукт обеспечивает нормализацию кислотности, способствуя наибольшему усвоению полезных веществ, значительно улучшает состояние больного.
Работая подобно пылесосу, отруби способствуют оздоровлению организма, тщательно вычищая отдельные участки пищеварительной системы человека. Это свойство особенно эффективно при гастрите.
Есть ли противопоказания?
Лечебное питание исключает применение любой тяжелой пищи, разрушающей стенки желудка. Поэтому перед включением отрубей в диетический рацион нужна консультация гастроэнтеролога и врача, наблюдающего пациента с гастритом. Не рекомендуется злоупотреблять злаком при воспалении слизистой с повышенной кислотностью. Противопоказаниями к употреблению являются:
- периоды обострения болезни;
- пониженная кислотность.
Вернуться к оглавлению
Приготовление и употребление
Допустимая суточная норма составляет 3 чайные ложки. Но только регулярный прием позволит снять болевые ощущения, очистить кишечник. Наиболее правильно кушать отруби, предварительно запаренные на кипятке. Такой способ приготовления позволяет сохранить максимум полезных веществ, а полученная каша поспособствует быстрому насыщению. В случае острых проявлений болезни употреблять отруби следует только после прохождения курса лечебного голодания.
Рецепты приготовления
Диетическая запеканка
- 1 пачка творога;
- 1 ст. л. овсяных отрубей;
- 1 яйцо;
- 1 среднее яблоко;
- натуральный нежирный йогурт.
- Перетереть творог.
- Добавить овсяную клетчатку, нарезанное яблоко, взбитое яйцо.
- Перемешать ингредиенты.
- Поместить в форму.
- Полить сверху йогуртом.
- Выпекать 20 мин, температура — 190 градусов.
Вернуться к оглавлению
Вкуснейший отрубной суп
Постный яичный суп
- Отварить 2 ст. л. клетчатки зерна, добавив 400 мл жидкости.
- Соединить 1 яйцо и 1 ст. л. растительного масла. Тщательно смешать и вылить в суп.
- Прокипятить доя сворачивания белка.
- Посолить.
Вернуться к оглавлению
Легкая овсяная каша
Вкусное блюдо с отрубями из овса можно приготовить несколькими способами. Например, измельчить крупу и 1 ст. л. залить 500 мл воды, настоять час. Жидкость отфильтровать и добавить немного меда. Кушать в течение дня малыми порциями. А можно 250 мл овса залить литром воды и настоять сутки. На следующий день закипятить и проварить полчаса. Есть отруби по 100 г до основной трапезы. Допускается приготовление целебного лекарства на овсе и неочищенных зерен. Нужно промыть и залить кипятком крупу в соотношении 1:1, довести до кипения и кушать за 30 мин. до еды. Для очищения ЖКТ и снятия воспаления со стенок пораженного гастритом органа достаточно полугодичного курса лечения.
Отруби при гастрите
Гастрит – воспалительный процесс, поражающий стенки желудка. Болезнь при невнимательности перерастает в язву желудка и в злокачественное образование.
Для лечения гастрита используют медикаментозные препараты, но польза такого лечения незначительна при отсутствии диеты и нарушениях режима питания. Опытный диетолог подскажет пациенту, что разрешается при гастрите.

При составлении лечебного питания исключаются тяжёлые блюда. Вводятся продукты, щадящие слизистую оболочку и обеспечивающие организм питательными веществами. Одним из таких продуктов являются отруби.
Чем полезны отруби
Отруби — оболочки зерна, остающиеся после переработки в муку. Продукт содержит биологически активные компоненты и благотворно влияет на ЖКТ. Отруби полезны больным гастритом.
- При воспалительном процессе в желудке употребляются отруби из овсяной крупы. Продукт восстанавливает эпителий пищеварительного тракта. Овсяные отруби создают на повреждённой поверхности желудка защитный слой и помогают восстановиться после эрозии и воспаления.
- Оболочки овсяной крупы стимулируют кишечник и нормализуют стул. Для хронических гастритов характерны запоры. Регулярное употребление овсяных отрубей устраняет патологию и очищает кишечник.
- В остром периоде гастрита употреблять овсяные отруби запрещается. Принимать продукт допускается в стадии ремиссии.
- После периода обострения гастроэнтерологи рекомендуют вводить отруби из овсяной крупы и злаков в ежедневный рацион. Продукт устраняет ощущение дискомфорта и вздутие кишечника.
С помощью отрубей из организма выводятся излишки холестерина. Но при употреблении продукта нужно убедиться в отсутствии противопоказаний.
Чем полезны отруби при гастрите
Разберёмся, какое влияние оказывают отруби на организм больного гастритом. Медицина считает продукт диетическим.
- Отруби содержат пищевые волокна и пектины, выводящие из организма токсины и излишки холестерина.
- Пищевые волокна злаковых благотворно воздействуют на моторику пищеварительного тракта и прекращают запоры.

- Оболочки злаковых культур содержат минеральные элементы и витамины, которые всасываются в кишечнике и положительно влияют на ослабленный заболеванием организм.
- При регулярном употреблении в подострой фазе заболевания уходит болевой синдром.
Правильное употребление продукта
Чтобы не нанести вред организму, необходимо придерживаться правил:
- В сухом виде отруби пагубно отражается на слизистой оболочке желудка. Продукт запаривают и варят в воде.
- Разрешается употреблять отварной продукт в чистом виде, но лучше добавлять отруби в первые блюда, рагу и кашу.
- Ежедневно разрешается употреблять три чайные ложки отрубей.
Готовка отрубей
Не всем нравится вкус отрубей в чистом виде. Продукт часто добавляют в другие блюда.

Рецепт диетического супа
Промыть в холодной воде 40 г отрубей. Влить в кастрюлю стакан молока или 2 стакана воды. Всыпать сухой продукт и варить на слабом огне до готовности. Готовый суп разрешается присолить и полить растительным маслом.
Суп с отрубями и яйцом
Отварить 2 столовые ложки зерновых оболочек в 400 мл жидкости до готовности. В отдельном стакане смешать куриное яйцо и столовую ложку растительного масла. В конце готовки в суп вливается яйцо с маслом и кипятится, пока белок не свернётся. Получившийся суп разрешается слегка посолить.
Каша из отрубей
Для приготовления берут 2 столовые ложки с горкой отрубей и стакан воды напополам с молоком. Все слегка солят и добавляют по вкусу сахар. Полученную смесь перемешивают и на 1-1,5 минуты ставят в микроволновую печь. Готовую кашу достают и ждут остывания. Блюдо обретёт густоту.
Запеканка из отрубей с творогом
Блюдо не содержит сахара, муки и масла.

Пачку творога перетирают с добавлением столовой ложки овсяных отрубей. В полученную массу нарезается яблоко и взбивается куриное яйцо. Ингредиенты перемешиваются. Смесь укладывается в форму и сверху поливается натуральным йогуртом. Выпекают блюдо при температуре 190 градусов 20 минут.
Когда отруби противопоказаны
- При обострении воспалительного процесса.
- При гастрите с пониженной кислотностью. Переваривание отрубей создаст желудку нежелательную нагрузку.
Перед потреблением нужно проконсультироваться с лечащим врачом. Только после уточнения уровня кислотности и остроты процесса в рацион добавляют злаковые оболочки.
После лечения воспаления питание расширяют. Пища должна быть сбалансированной и насыщать организм микроэлементами и витаминами.
Полезны ли отруби при гастрите
Отруби – ценнейший продукт, который получают при переработке злаков. Они содержат полезные пищевые волокна, жиры, белки, витамины и минералы. Набор питательных веществ в составе зависит от вида зерновой культуры, как результат помола которой и были получены отруби. Продукт оказывает благотворное влияние на организм, очищая его от токсинов, холестерина, нормализуя уровень сахара в крови, улучшая микрофлору кишечника. Однако при наличии заболеваний органов желудочно-кишечного тракта следует относиться к употреблению отрубей с осторожностью.
Пациентам, у которых был диагностирован гастрит, назначается строгая диета, исключающая из рациона любую пищу, способную раздражать стенки желудка. От степени тяжести и формы заболевания зависит ряд противопоказанных продуктов. При обсуждении нового меню со специалистом в области гастроэнтерологии, больные часто интересуются, можно ли есть отруби при гастрите, повлияет ли положительно их употребление на органы пищеварения в период болезни. Ответ на этот вопрос неоднозначен и зависит от специфики протекающего гастрита, а также от состояния пациента на момент получения рекомендаций по поводу корректировки рациона.
О пользе отрубей
Разновидностей продукта столько же, сколько злаковых культур. Все они содержат большое количество витаминов, минералов, а также пищевые волокна. Диетологи отдают предпочтение пшеничным, ржаным, овсяным, рисовым отрубям, однако, ценные компоненты насчитывают не только они. Кушать продукт рекомендуется, подмешивая его к еде.
- Пшеничные отруби включают ряд витаминов групп В, Е, А, бета-каротин, минералы: йод, железо, натрий, магний, цинк, медь, марганец и другие не менее полезные вещества. Богатый состав продукта целебным образом влияет на все процессы организма, улучшает кровообращение и снижает риск развития различных заболеваний, органов пищеварения включительно.
- Ржаные отруби также насыщены полезными минералами, витаминами групп В, Е, А. Они содержат полиненасыщенные жирные кислоты Омега-3, Омега-6, которые являются сильнейшими антиоксидантами, нормализуют работу сердечно-сосудистой системы, мозга, участвуют в создании клеток организма.
- Рисовые отруби намного калорийнее, чем овсяные, ржаные или пшеничные, но это не умаляет их роли очистителей человеческого организма от токсических веществ. Состав витаминов групп В, А, Е, К, РР, белков, углеводов, пищевых волокон, лецитина, насыщенных жирных кислот, фосфора, магния, калия, цинка, меди, селена, а также других не менее полезных компонентов делает продукт чрезвычайно ценным для человеческого организма.
- Овсяные отруби, кроме белков, углеводов и пищевых волокон, насыщены аминокислотами, жирными кислотами, лютеином, ликопином, витаминами групп А, В, Е, К, С, Н, Д, РР. Они включают также огромное количество минералов и микроэлементов, благодаря чему имеют высокую ценность. Употребление продукта обеспечивает предотвращение раковых заболеваний кишечника, нормализацию функций органов пищеварения. Имея желчегонную способность, овсяные отруби часто включены во многие диеты для лечения больных с нарушениями работы печени и жёлчного пузыря. Как и ячменные, они снижают уровень холестерина.
- Кукурузные отруби содержат нерастворимую клетчатку, множество витаминов, минералов, что благоприятным образом сказывается на функциональности органов пищеварения, кроме того, их употребление предупреждает появление раковых образований в кишечнике.
Такое содержание полезных элементов в любом из видов продукта помола при столь низкой калорийности крайне важно для людей, чей организм требует лечения и восстановления. Высокая насыщенность витаминами, минералами, микроэлементами благоприятно скажется и на здоровых органах и системах человека, уменьшая риски заболеваний в дальнейшем.
При наличии заболеваний органов ЖКТ питательные, очищающие, обволакивающие свойства отрубей помогут:
- улучшить микрофлору кишечника;
- восстановить работу органов пищеварения;
- нормализовать стул;
- способствовать улучшению кровообращения в стенках желудка;
- вывести токсины, холестерин и другие вредные вещества;
- восполнить организму, пострадавшему от болезни, потери витаминов, минералов и микроэлементов.
Отруби при гастрите
Согласовывая диетическое питание с лечащим врачом, при гастрите можно включить в рацион данный продукт, учитывая его благотворное влияние на стенки желудка. Основываясь на результатах исследований, а также на факторах проявления симптомов и состояния больного, специалист определяет строгость показанной диеты, корректируя её в дальнейшем по мере наблюдающихся улучшений.
Отруби при гастрите в период ремиссии добавлять к рациону можно, однако, их эффективность проявляется при условиях правильного приёма. Не рекомендовано употреблять продукт в сухом виде, как это можно делать здоровому человеку. Готовить супы, каши и другие жидкие блюда с добавлением отрубей более целесообразно при наличии гастрита. Такой приём пищи не нагрузит желудок и позволит организму легче усвоить все поступающие вещества. Замоченные отруби сохраняют больше полезных компонентов, но есть их можно в таком виде только по согласованию со специалистом.
 Правильный прием отрубей во время гастрита не навредит желудку
Правильный прием отрубей во время гастрита не навредит желудку
Когда нельзя есть отруби
Продукт несказанно полезен, но употреблять его следует в умеренных количествах независимо от того, здоров человек или болен. Принимать отруби следует по чайной ложки два – три раза в день. Злоупотребление приводит к нежелательным последствиям, может нарушить правильную работу желудочно-кишечного тракта, развить метеоризм, гиповитаминоз.
Отруби при остром гастрите, в период его обострения любой формы, а также при других осложнениях заболеваний ЖКТ употреблять не рекомендуется. Тяжёлая стадия заболевания предполагает диету, исключающую из рациона любые продукты, содержащие грубые растительные волокна и клетчатку. Нежелателен приём отрубей и при гастрите с повышенной кислотностью.
 Воздержитесь от приема отрубей при гастрите с повышенной кислотностью и в период обострения
Воздержитесь от приема отрубей при гастрите с повышенной кислотностью и в период обострения
Самостоятельно прибегать к применению продукта в лечебных целях или с намерением похудеть, употреблять непомерными дозировками, стремясь ускорить эффект, категорически не рекомендуется во избежание неприятных последствий.
centrelizarova.ru
Отруби при эрозивном гастрите
17 ноября 2016, 10:40 0 4,943
Люди, которые используют отруби для очищения организма, интересуются, можно ли употреблять их при гастрите? Важным условием при лечении гастрита является соблюдение специальной диеты, которая основана на употреблении щадящих продуктов питания. Поэтому прежде чем включать в рацион отруби, необходимо проконсультироваться с врачом и нелишним будет самостоятельно изучить их состав и воздействие на организм.
ВАЖНО ЗНАТЬ! Даже «запущенные» язву или гастрит можно вылечить дома, без операций и больниц. Просто прочитайте что говорит Галина Савина читать рекомендацию.

Очень важно! Савина Г.: «Я могу порекомендовать лишь одно средство для быстрого лечения язвы и гастрита» читать далее.
Польза отрубей при гастрите
Остатки от оболочек зерен, полученные после размола, называют отрубями или кормом. Благодаря жирам, углеводам и витаминам в составе, этот побочный продукт особенно полезен при гастрите. При воспалительном процессе на слизистой желудка чаще всего употребляют овсяные отруби, так как именно они способны восстановить нормальное функционирование желудка и органов пищеварительной системы в целом, обеспечить защитный слой пораженным стенкам органа от негативного воздействия на них раздражающих факторов извне.
Овсяные остатки оболочек зерен обладают способностью налаживать стул, помогая больному избавиться от запоров, которые характерны для гастритов. Блюда из овсяного корма благотворно воздействуют на слизистую желудка, однако употреблять их на стадии обострения гастрита противопоказано. Включать данный продукт в рацион необходимо в период ремиссии недуга.
Когда состояние больного после болезни стабилизировалось, врачи рекомендуют использовать овсяные и другие отруби для устранения дискомфорта в желудке. Кроме этого, остатки от оболочек зерен принимают активное участие в очищении организма от скопившихся токсинов и шлаков. Способствуют отруби и понижению высокого уровня холестерина в организме. Однако прежде чем включать этот продукт в меню, необходимо учитывать некоторые правила и рекомендации по использованию.
ЭТО действительно ВАЖНО! Прямо сейчас можно узнать дешевый способ избавится от болей в желудке. УЗНАТЬ >>
Правила употребления
Чтобы получить от корма максимум пользы, необходимо ознакомиться с правилами его приготовления и употребления. В первую очередь отруби необходимо залить кипятком и оставить на 30 минут. Поедая данный продукт, его обязательно нужно запивать водой, чтобы в желудке он разбух и тем самым заполнил желудок. Это обеспечит больному чувство насыщения за счет медленного переваривания.
Включать в меню отруби нужно постепенно и с небольших порций. Изначальная дозировка составляет по маленькой ложке 2−3 раза в сутки. В день не следует употреблять более 30 г отрубей в чистом виде или в качестве ингредиента для приготовления диетических блюд. Уже через 7 дней суточную дозировку можно увеличить до двух больших ложек трижды в сутки. Если пренебречь этими рекомендациями и употребить продукт в большом количестве, то у больного могут возникнуть колиты.
Результат
После регулярного использования переработанных зерен у больного с воспалительным процессом на слизистой желудка могут наблюдаться следующие улучшения:
ОБРАЩАЕМ ВНИМАНИЕ! Не затягивайте гастрит или язву до рака желудка, лучше перестраховаться, а для этого понадобится. читать историю Галины Савиной >>
- качественно очищенный кишечник от скопившихся шлаков и токсинов;
- образование на желудочных стенках защитной пленки;
- восстановление организма и насыщение его витаминами;
- постепенное исчезновение болезненных ощущений в животе.
Вернуться к оглавлению
Противопоказания
Врачи-гастроэнтерологи не рекомендуют употреблять отруби при острой форме гастрита, поэтому на период обострения заболевания их необходимо исключить из меню и дождаться улучшения состояния больного. Противопоказан продукт при язве желудка, энтеритах и колитах инфекционного характера. При неумеренном поедании отрубей существует риск возникновения кишечных недугов, вздутия живота, гиповитаминоза, метеоризма и сбоя в работе кишечника. Поэтому употреблять их нужно исключительно по показаниям врача и в указанной дозировке.
Полезные рецепты с отрубями
 Используют остатки от оболочек зерен для приготовления различных блюд и крайне редко их применяют в чистом виде, так как они имеют специфический вкус, который придется по душе не каждому. Популярным рецептом в диетическом меню больного гастритом является суп. Для приготовления необходимо промыть в холодной воде 50 г отрубей, поместить их в кастрюлю и залить 400 мл воды и 200 мл молока. Варить до готовности и уже перед подачей добавить к супу маленькую ложечку растительного масла, предпочтительней оливкового.
Используют остатки от оболочек зерен для приготовления различных блюд и крайне редко их применяют в чистом виде, так как они имеют специфический вкус, который придется по душе не каждому. Популярным рецептом в диетическом меню больного гастритом является суп. Для приготовления необходимо промыть в холодной воде 50 г отрубей, поместить их в кастрюлю и залить 400 мл воды и 200 мл молока. Варить до готовности и уже перед подачей добавить к супу маленькую ложечку растительного масла, предпочтительней оливкового.
Еще одним вкусным и в то же время полезным блюдом считается молочно-яичный суп. Технология его приготовления несложная и включает в себя следующие процессы:
- Взять 40−50 г отрубей, залить их двумя стаканами воды и варить до готовности.
- В 200 мл молока размешать чайную ложку оливкового масла и одно яйцо.
- Полученную яично-молочную жидкость влить в отрубную воду и варить на протяжении 2−3 минут, пока яйцо не свернется. Готовый суп подсолить по вкусу.
Нет ничего проще, чем приготовить из отрубей кашу. Чтобы сделать это полезное блюдо, необходимо взять 2 большие ложки овсяных отрубей и залить их 100 мл воды и таким же количеством молока, присолить и добавить сахар по вкусу. Все ингредиенты перемешать и поставить в микроволновку на 60−90 секунд. Готовую кашу оставляют остывать до тех пор, пока она не примет густую консистенцию.
Когда гастрит находится на стадии ремиссии, рацион больного постепенно увеличивается и включает в себя все больший список разрешенных продуктов. Питание должно быть сбалансированным, полезным и вкусным. Как раз всеми этими качествами обладает творожная запеканка с отрубями. Данное блюдо низкокалорийное, так как в его составе нет муки, масла и сахара.
Необходимо растереть 180 г творога и добавить к нему большую ложку отрубей из овса. Далее следует очистить яблоко и нарезать мелкими кубиками, вбить яйцо и тщательно перемешать. Подготовленную массу выложить в формочку, обмазать йогуртом и выпекать при 190 градусах на протяжении 20 минут. Употреблять творожную запеканку, когда она остынет.
Первое правило медицины, придуманное еще Гиппократом, звучит как «не навреди». Отруби применяются в народной медицине, но при неправильном использовании могут привести к обострению некоторых заболеваний. Так можно ли употреблять отруби при гастрите, какое место занимает данный продукт в ежедневном рационе питания?
Как отруби влияют на желудок?
В процессе размола зерна остаются кусочки оболочки. Их называют кормом, отрубями. Несмотря на то, что они являются побочным продуктом питания, отруби при гастрите желудка чрезвычайно полезны. Когда слизистая воспалена, даже официальная медицина советует употреблять корм. Он приводит в норму функционирование желудка, защищает стенки от агрессивного воздействия желудочного сока.

Почему овсяные отруби при гастрите – практически панацея? Потому что остатки зерна нормализуют стул. Они избавляют от запора, который чаще всего сопровождает гастриты. Приготовленные блюда положительным образом воздействуют на слизистую. Единственным противопоказанием является стадия обострения. Врачи рекомендуют включать продукт в рацион только в период ремиссии.
Пшеничные отруби устраняют дискомфорт, ведь остатки оболочки работают, как губка. Они принимают непосредственное участие в чистке пищеварительной системы, избавляют организм от зашлакованности. Вывести токсины, избавиться от тяжелых металлов – не проблема, если регулярно употреблять отвар из отрубей. А когда повышен холестерин в крови, продукт быстро приводит его уровень в норму. Но прежде чем включать его в лечебную диету, необходимо взвесить все «за» и «против». А также выяснить основные правила употребления.
О каких правилах идет речь?
Как выжать максимальную пользу из корма? Ознакомьтесь с основными правилами употребления:
- Приготовить отруби при гастрите с повышенной кислотностью несложно. Залейте их кипятком, оставьте на полчаса.
- При употреблении в пищу запивайте корм водой. Это способствует разбуханию продукта в желудке, быстрому насыщению из-за медленного переваривания.
- Отруби включаются в меню маленькими порциями. Рекомендованная дозировка – 2-3 раза в сутки по одной чайной ложечке.
- Ежедневно употребляйте 30 грамм отрубей. Это может быть продукт в чистом виде или добавка для приготовления других блюд. Спустя неделю дозировку увеличивают до 2 ложек три раза в день.
- Ответ на вопрос, можно ли отруби при гастрите, всегда положительный. Но если пренебречь указанными выше рекомендациями, можно заработать колит.
Какой результат?
Когда переработанные зерна употребляются в пищу регулярно, улучшения не заставят себя ждать:
- Качественная очистка кишечника от токсинов и шлаков.
- Образование защитной плёнки на стенках желудка.
- Насыщение организма витаминами, восстановление нормальной работы.
- Минимизация и даже полное исчезновение болезненных ощущений.
Есть ли противопоказания?
Крайне нежелательно употреблять оболочки овса, когда болезнь обострилась. При обострении их нужно исключить из меню, пока самочувствие больного не улучшится.
 Среди других противопоказаний:
Среди других противопоказаний:
- Язва желудка, 12-перстной кишки.
- Энтериты.
- Колиты инфекционного происхождения.
- Если отруби поедаются в неограниченных количествах, возможны такие неприятные симптомы, как метеоризм, вздутие живота. Сбои в работе кишечника тоже не исключены.
Вот почему употреблять данный продукт необходимо в рекомендованной врачом дозировке. Не забывайте о противопоказаниях – и отруби принесут организму только пользу.
Четыре лучших рецепта блюд из отрубей
Дело в том, что отруби имеют специфический вкус. Поэтому они придутся по душе далеко не каждому пациенту. Но выход есть – употреблять их в виде супа, каши и других блюд.
Суп из отрубей при гастрите
Одним из самых популярных рецептов является суп. Чтобы приготовить данное блюдо, промойте 50 грамм отрубей, поместите в кастрюлю. Добавьте 400 мл обычной воды и 200 мл молока. То есть, 600 мл жидкости – в ней и будут вариться отруби до готовности.
Перед подачей можно добавить в суп чайную ложку растительного масла. Лучше всего оливкового.
Также вы можете сварить из отрубей вкуснейший молочно-яичный суп. Он готовится по такому же принципу, как обычный суп. Но с добавлением дополнительных ингредиентов: яиц, молока.
- Залейте 50 грамм продукта двумя стаканчиками воды.
- Смешайте оливковое масло (1 ч. л.) и 1 яйцо с 200 мл молока.
- Влейте полученную жидкость в воду. Варите несколько минут, после чего посолите и подавайте к столу.
Каша из отрубей – вкусно и просто
Также из корма готовят вкусную кашу. 2 столовые ложки продукта заливаются 100 мл воды, таким же объемом молока. Сахар, соль добавляются по вкусу. Ингредиенты перемешивают и ставят в микроволновку на 2 минуты. Готовое блюдо должно остыть – оно станет густым и питательным.
Запеканка с отрубями
Когда болезнь перешла в стадию ремиссии, рацион постепенно расширяется. Он включает большой список продуктов и блюд. В него входит и творожная запеканка с добавлением отрубей. Преимущество блюда в том, что оно обладает низкой калорийностью, так как не содержит ни муки с сахаром, ни масла.
- Разотрите 180 грамм творога, добавьте столовую ложку отрубей.
- Очистите 1 яблоко и нарежьте его кубиками.
- Вбейте яйцо, перемешайте.
- Выложите массу в специальную форму, залейте йогуртом. Выпекайте 20 минут при 190 градусах.
- К столу творожная запеканка подается в теплом либо охлажденном виде.
Выводы
Многие больные недооценивают такой продукт, как отруби. Между тем, он прекрасно очищает организм и токсинов и может помочь в лечении гастрита. Главное – употреблять оболочку зерновых правильно, не допускать переедания. И положительный результат не заставит себя ждать.
Разновидности гастрита бывают разными, и только врач может определить диагноз по степени поражения желудка болезнью. Эрозивный гастрит или, как его еще называют, бульбит, поражает слизистую оболочку желудка единичными или множественными ранами. Очень важна диета при эрозивном гастрите желудка, чтобы болезнь не прогрессировала и не поражала ткани еще больше.
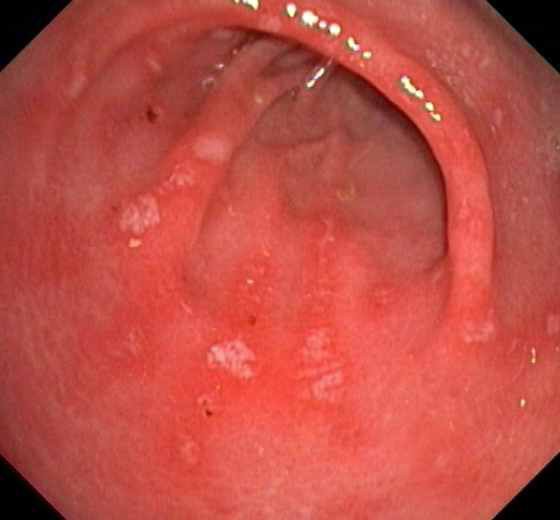
Симптомы эрозивного гастрита
Очень болезненно проявляется эрозивный гастрит. Симптомы и лечение должны быть полностью оговорены с врачом. Классификация эрозивных гастритов разная, и самостоятельное лечение в данном случае положительных результатов не даст.
При остром эрозивном гастрите появляется тяжесть в желудке после еды и изжога, больного постоянно преследует тошнота, нередко переходящая в рвоту. В рвотных массах чаще всего присутствует кровь. Постоянная тупая боль после еды становится практически невыносимой, игнорировать такое состояние просто невозможно. Чаще всего больной сам знает, в чем причина такого состояния. Она может быть связана с попаданием в желудок опасных химических веществ или кислот. Симптомы проявляются стремительно.
Нижняя часть желудка поражается при антральном эрозивном гастрите. Такая форма болезни встречается чаще всего, потому что бактерия Helicobacter pylori – возбудитель гастрита — лучше всего размножается именно в этом сегменте. Поврежденные бактерией ткани практически не восстанавливаются.
Глубокие язвы появляются при эрозивном рефлюкс-гастрите. Слизистая поражается крупными ранами. На этой стадии случается отслоение тканей желудка, фрагменты которых могут находиться в рвотных массах. Даже после лечения полностью восстановить здоровье невозможно, в местах зарубцевавшихся язв канал пищевода сужается.
Вялотекущий хронический эрозивный гастрит
В хронической стадии заболевания все несколько иначе. Геморрагический эрозивный гастрит протекает скрытно и не проявляет себя никаким образом до того времени, пока пациент не замечает в стуле кровь или же начинается кровавая рвота. Перед такими проявлениями больной может ощущать тяжесть в желудке и дискомфорт, но часто предпочитает его игнорировать или пытается справиться при помощи медикаментов, которые сам себе назначает.

Диета при эрозивном гастрите желудка обязательно должна соблюдаться, иначе на скорое выздоровление можно не надеяться. Ведь именно неправильный образ жизни чаще всего и приводит к развитию заболевания.
Как лечить эрозивный гастрит? Общие для всех рекомендации
Желудок является частью пищеварительной системы, именно поэтому правильное питание является важной составляющей лечебного процесса. Диета при эрозивном гастрите желудка должна очень строго соблюдаться пациентом.
На какой бы стадии ни было заболевание, целесообразно отказаться от всех вредных привычек. Любые спиртные напитки разъедают слизистую желудка, особенно натощак. У курильщиков воздействие никотина приводит к сужению сосудов в тканях желудка. Они плохо снабжаются кровью, а в момент борьбы организма с болезнью это настоящий удар по своему здоровью.
Три основных этапа лечения
После детального обследования врач устанавливает диагноз, если причиной болезни стала атака бактерий хеликобактер пилори, то антибиотики применяются в обязательном порядке, прерывать курс нельзя, потому что колония бактерий очень быстро заселяет слизистую снова.
Частью курса лечения является восстановление уровня кислотности. Иногда химический состав желудочного сока корректируется, потому что воспаленную и эрозированную слизистую необходимо максимально уберечь от агрессивного воздействия желудочного сока.
Следующий этап лечения направлен на восстановление слизистой, обычно специалист выбирает для этого препараты, которые способствуют снабжению тканей кислородом, и процесс регенерации проходит быстрее. Питание при эрозивном гастрите желудка контролируется врачом так же щепетильно, как и медикаментозное лечение.
Итак, основными этапами являются:
— борьба с бактериями при помощи антибиотиков,
— медикаментозная стабилизация кислотности,
— восстановление слизистой лекарствами и щадящей диетой.
Продукты, которые нужно исключить при остром гастрите
Пищевая зависимость может быть такой же сильной, как и наркозависимость, и зависимость от сигарет и алкоголя. Иногда очень четко понимая, что этого есть нельзя, человек не может остановиться. Диета при эрозивном гастрите желудка обязательна! Даже в большей мере, чем это требуется при заболевании других органов. Но есть ряд продуктов, которые нужно исключить из своего рациона на время лечения острых форм гастрита.
При тяжелых состояниях врач может порекомендовать разгрузку для желудка хотя бы на один день. Единственное, что можно будет принимать внутрь, – это дистиллированную водичку комнатной температуры. В дальнейшем нужно из рациона убрать все продукты, которые стимулируют выделение сока и могут и дальше провоцировать эрозивный гастрит. Симптомы и лечение анализирует врач и акцентирует внимание пациента на том, чего есть нельзя.

В данном случае нужно исключить все мучные изделия, даже «полезный» ржаной хлеб с отрубями, чтоб частичками не травмировать воспаленные ткани желудка. Никаких бульонов и копченостей. От жареного и квашеного тоже придется воздержаться. Маринованные продукты кушать нельзя, так же как соусы и консервы. Рыбу и мясо в собственном соку на время тоже нужно удалить из своего меню. Каши при эрозивном гастрите в острой форме будут тяжелым бременем для пищеварительного тракта. В это время нельзя кушать пряности и приправы, яйца, сваренные вкрутую. Чтоб не усугублять свое болезненное состояние, не стоит кушать халву, мороженое и шоколад, кислые ягоды и фрукты. Кисломолочные продукты тоже желательно исключить полностью.

Что касается напитков, то вода комнатной температуры станет оптимальным вариантом, на это время нужно забыть о кофе и крепком чае, газировках и квасе, алкоголе в любых количествах. Каждый нарушитель будет наказан, но не врачами, а новыми порциями острой боли и больше не захочет повторить свою оплошность.
Убрать продукты с содержанием пищевых волокон
Воспаленный желудок с отекшими стенками очень реагирует даже на малейшие механические воздействия, особенно в местах поражения эрозией.
Даже если по химическому составу некоторые из этих продуктов и не опасны, то при попадании в желудок они могут травмировать стенки и усугубить положение больного. Хлебобулочные изделия и выпечка из муки грубого помола или с добавлением цельного зерна травмируют слизистую. Молоко при эрозивном гастрите остром, как и все молочные продукты, противопоказано.

В это время нельзя кушать грибы, бобовые и любые орехи. Овощи и фрукты при эрозивном гастрите тоже нельзя есть. Не стоит сильно пугаться такого рациона. Это жесткое ограничение необходимо только на первое время, пока не будут сняты симптомы острого эрозивного гастрита. Понемногу любимые продукты будут возвращаться, но не резко и не в больших количествах.
Питание при хроническом гастрите
Когда состояние больного стабильное, без острых реакций, сняты воспалительные процессы, а лечение продолжается, то можно его немножко подбодрить разнообразием в диете. По-прежнему нужно избегать кислых продуктов и блюд с уксусом. А вот каши можно варить на молоке. Протертые супы из овощей и круп не будут травмировать стенки желудка, паровые омлеты и яйца всмятку, блюда из макарон вполне допустимы в небольших количествах.
Питание должно быть дробным, маленькие порции не будут перегружать желудок, а потому проваренное мясо и рыбу без шкурки тоже можно вводить в рацион. Свежие соки при эрозивном гастрите пить не стоит, там много кислоты, но овощные и фруктовые пюре из пропаренных плодов кушать можно.
Разрешены фруктовые и молочные кисели и небольшие порции зефира, меда или сахара.

Черствый хлеб с тонким слоем сливочного масла и некрепкий чай могут выглядеть неаппетитными, но осознание того, что это не навсегда, не может не радовать. А пока проходит процесс лечения, кушать некислый обезжиренный творог и запивать щелочной минеральной водой без газа – это право и обязанность больного. Ведь каждый заинтересован в том, чтоб как можно меньше времени провести в больнице.
Гастродуоденит – нерадостный спутник
Лечение одного органа – это уже непростое дело, если же имеется несколько пораженных органов, то и действовать нужно комплексно. Гастродуоденит является заболеванием, поражающим и оболочку желудка, и оболочку двенадцатиперстной кишки. Здесь ситуация не лучше, тоже нужна диета. При эрозивном гастродуодените меню подбирает специалист и проговаривает с пациентом, как он должен питаться. Терапия при заболевании должна быть комплексной, и питание – важная его часть.
Что кушать при гастродуодените?
Такие комплексные воспаления могут носить разную степень тяжести. Болезнь может протекать в хронической форме или быть в стадии обострения. На фоне этой болезни может воспалиться и поджелудочная железа, поэтому медики рекомендуют придерживаться специальных лечебных диет. Основные принципы составления лечебного меню базируются на том, чтоб не допустить в меню продуктов, которые могут травмировать стенки пищеварительного тракта. Температура пищи должна быть нейтральной, консистенция — максимально мягкой. Жирное, копченое и кислое употреблять нельзя. Полуфабрикаты и консервы с маринадами не согласуются со здоровым питанием.
Все перечисленные выше запретные продукты даже здоровым людям можно потреблять только в ограниченном количестве, а больным тем более. Еще раз стоит вспомнить о том, что здоровье лучше беречь, пока оно есть, чем потом его восстанавливать.
limto.ru














 Многих людей, которые столкнулись с проблемой возникновения желудочной боли по утрам, волнуют причины появления такого дискомфорта. Если боль возникает в ночное время и сразу же после сна, то чаще всего, это один из основных признаков имеющегося заболевания в брюшной полости.
Многих людей, которые столкнулись с проблемой возникновения желудочной боли по утрам, волнуют причины появления такого дискомфорта. Если боль возникает в ночное время и сразу же после сна, то чаще всего, это один из основных признаков имеющегося заболевания в брюшной полости. В связи с тем, что самочувствие человека напрямую зависит от его суточного цикла, живот болит именно после сна, если организм не отдохнул и ослаблен. В большинстве случаев, по мнению врачей, следует руководствоваться простыми правилами:
В связи с тем, что самочувствие человека напрямую зависит от его суточного цикла, живот болит именно после сна, если организм не отдохнул и ослаблен. В большинстве случаев, по мнению врачей, следует руководствоваться простыми правилами: Также врач будет интересоваться количеством употребляемой пищи и конкретными блюдами и продуктами, чтобы понять, какая болезнь может развиваться, если так сильно болит желудок утром. Особое внимание уделяется острой и кислой пище, так как именно она является причиной возникновения дискомфорта в желудке .
Также врач будет интересоваться количеством употребляемой пищи и конкретными блюдами и продуктами, чтобы понять, какая болезнь может развиваться, если так сильно болит желудок утром. Особое внимание уделяется острой и кислой пище, так как именно она является причиной возникновения дискомфорта в желудке .



 Если боль усиливается или сама по себе является сильной, нужно обратиться к врачу. Этот симптом может стать тревожным звоночком таких заболеваний, как:
Если боль усиливается или сама по себе является сильной, нужно обратиться к врачу. Этот симптом может стать тревожным звоночком таких заболеваний, как: Первое, на что стоит обратить внимание, #8211; голодные боли возникают после длительного промежутка между приемами пищи, необязательно утром. Для них характерно утихание сразу после еды. При язве боли имеют интенсивный характер, часто приводящий к нарушению работоспособности. По характеру боли могут быть жгучими, пекущими, пульсирующими, ноющими и т. д. Проведение дополнительной диагностики при таком состоянии обязательно. Только по характеру боли диагноз будет поставить достаточно сложно, практически невозможно.
Первое, на что стоит обратить внимание, #8211; голодные боли возникают после длительного промежутка между приемами пищи, необязательно утром. Для них характерно утихание сразу после еды. При язве боли имеют интенсивный характер, часто приводящий к нарушению работоспособности. По характеру боли могут быть жгучими, пекущими, пульсирующими, ноющими и т. д. Проведение дополнительной диагностики при таком состоянии обязательно. Только по характеру боли диагноз будет поставить достаточно сложно, практически невозможно.




 После операции по устранению спаечного процесса потребуется особое внимание к питанию и своему образу жизни. В противном случае возможен рецидив заболевания, тогда опять придётся ложиться на операционный стол.
После операции по устранению спаечного процесса потребуется особое внимание к питанию и своему образу жизни. В противном случае возможен рецидив заболевания, тогда опять придётся ложиться на операционный стол.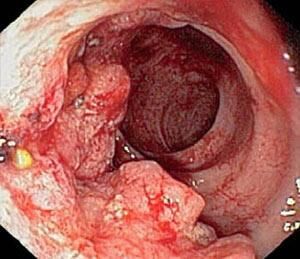 В первые 24 часа показано голодание. На вторые сутки после операции можно есть жидкое пюре (несколько столовых ложек), травяной отвар, кисель, соки.
В первые 24 часа показано голодание. На вторые сутки после операции можно есть жидкое пюре (несколько столовых ложек), травяной отвар, кисель, соки. Во время операции обширная часть пищеварительного канала подлежит удалению. В первые 12 часов после резекции кишечника нельзя есть и пить. Возможны только внутривенные инъекции необходимых веществ.
Во время операции обширная часть пищеварительного канала подлежит удалению. В первые 12 часов после резекции кишечника нельзя есть и пить. Возможны только внутривенные инъекции необходимых веществ.









 Постоянное вздутие живота – это уже не просто временное неудобство, это уже целая проблема. Частое вздутие живота – проблема, которая, так или иначе, касается многих из нас рано или поздно. Причин постоянного вздутия живота может быть достаточно много. В числе основных факторов, пожалуй, стоит назвать такие как:
Постоянное вздутие живота – это уже не просто временное неудобство, это уже целая проблема. Частое вздутие живота – проблема, которая, так или иначе, касается многих из нас рано или поздно. Причин постоянного вздутия живота может быть достаточно много. В числе основных факторов, пожалуй, стоит назвать такие как:






































 https://www.youtube.com/watch?v=NL4G6SyNKkg&t=8s
https://www.youtube.com/watch?v=NL4G6SyNKkg&t=8s




 https://www.youtube.com/watch?v=4ygfDMQbPyA
https://www.youtube.com/watch?v=4ygfDMQbPyA





 https://www.youtube.com/watch?v=RqF3WPxmGbs
https://www.youtube.com/watch?v=RqF3WPxmGbs




 https://www.youtube.com/watch?v=xbNNiLQeEBE
https://www.youtube.com/watch?v=xbNNiLQeEBE


 Морковь промыть, очистить и отварить до готовности. Натереть на терке, выложить в миску и вбить одно яйцо, чтобы овощные котлеты не распадались при приготовлении на сковороде. Добавить сахар, манку, немного посолить и размешать.
Морковь промыть, очистить и отварить до готовности. Натереть на терке, выложить в миску и вбить одно яйцо, чтобы овощные котлеты не распадались при приготовлении на сковороде. Добавить сахар, манку, немного посолить и размешать. Из небольшого количества приготовленного морковного фарша скатать сначала шарики, их обвалять в муке и сформировать плоские котлеты полукруглой формы, толщиной примерно в 1 см.
Из небольшого количества приготовленного морковного фарша скатать сначала шарики, их обвалять в муке и сформировать плоские котлеты полукруглой формы, толщиной примерно в 1 см. В сковородке разогреть масло, разместить в нем овощные полуфабрикаты и обжарить их до румяной корочки на среднем огне, по 3-5 минуты с каждой стороны. В процессе приготовления рекомендуется прикрывать сковороду крышкой.
В сковородке разогреть масло, разместить в нем овощные полуфабрикаты и обжарить их до румяной корочки на среднем огне, по 3-5 минуты с каждой стороны. В процессе приготовления рекомендуется прикрывать сковороду крышкой. Для детей младшего возраста котлеты из моркови можно испечь в духовке и сделать их диетическими и полезными. Для этого нужно разогреть духовку, смазать жаропрочную форму сливочным маслом и поместить диетические котлеты. Выпекать при температуре 180 градусов не дольше 15 минут.
Для детей младшего возраста котлеты из моркови можно испечь в духовке и сделать их диетическими и полезными. Для этого нужно разогреть духовку, смазать жаропрочную форму сливочным маслом и поместить диетические котлеты. Выпекать при температуре 180 градусов не дольше 15 минут. Рецепт с манкой самый распространенный и простой. Из такого простого набора ингредиентов можно приготовить вкусные и питательные овощные котлеты из моркови, которые получаются яркими и радуют глаза.
Рецепт с манкой самый распространенный и простой. Из такого простого набора ингредиентов можно приготовить вкусные и питательные овощные котлеты из моркови, которые получаются яркими и радуют глаза.
























































































 Больной не жалуется на кашель, насморк, так как состояние отличается от острого респираторного заболевания. Клиническая картина при бактериальной инфекции позволяет врачу определить заболевание с первого взгляда на окологлоточное пространство.
Больной не жалуется на кашель, насморк, так как состояние отличается от острого респираторного заболевания. Клиническая картина при бактериальной инфекции позволяет врачу определить заболевание с первого взгляда на окологлоточное пространство. Уменьшить выраженность симптомов тонзиллита, отечность тканей, раздражения слизистой возможно приемом антигистаминных препаратов. Медики нередко прописывают Супрастин. К популярным жаропонижающим относится Нурофен. Его могут заменять Парацетамолом.
Уменьшить выраженность симптомов тонзиллита, отечность тканей, раздражения слизистой возможно приемом антигистаминных препаратов. Медики нередко прописывают Супрастин. К популярным жаропонижающим относится Нурофен. Его могут заменять Парацетамолом. Определить тип тонзиллита сможет врач после осмотра и микологического исследования.
Определить тип тонзиллита сможет врач после осмотра и микологического исследования. Если больной аллергик, могут назначить аналоги этих препаратов.
Если больной аллергик, могут назначить аналоги этих препаратов. Надеяться на антибиотики не стоит, ведь они действуют на бактерии, а не вирусы. К тому же, антибактериальная терапия способна ухудшить состояние человека, который столкнулся с вирусами.
Надеяться на антибиотики не стоит, ведь они действуют на бактерии, а не вирусы. К тому же, антибактериальная терапия способна ухудшить состояние человека, который столкнулся с вирусами.

 Чем раньше будет поставлен диагноз развивающемуся заболеванию, тем больше у человека шансов избавиться от болезни и не получить ужасающих осложнений от нее. Как известно, ангина базируется на распространении инфекции и воспаления в области горла. Проникнувший в эту область стрептококк начинает активно размножаться и нарушать работу клеток организма.
Чем раньше будет поставлен диагноз развивающемуся заболеванию, тем больше у человека шансов избавиться от болезни и не получить ужасающих осложнений от нее. Как известно, ангина базируется на распространении инфекции и воспаления в области горла. Проникнувший в эту область стрептококк начинает активно размножаться и нарушать работу клеток организма.


 Наш эксперт – врач-отоларинголог высшей категории, кандидат медицинских наук Владимир Зайцев.
Наш эксперт – врач-отоларинголог высшей категории, кандидат медицинских наук Владимир Зайцев.





 Местная спинальная анестезия в хирургии вводится между 3 и 4 позвонком
Местная спинальная анестезия в хирургии вводится между 3 и 4 позвонком
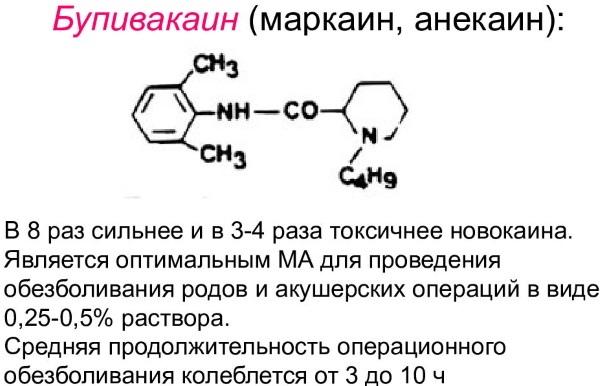








 »
Диагностика и лечение
»
Диагностика и лечение
















































 Геркулесовая каша — польза и вред.
Геркулесовая каша — польза и вред.