Изжога и отрыжка воздухом причины — Заболевание желудка
Причины
Избавиться от ощущений возможно, если установить причины их появления. Изжога способна развиться из-за повышенной кислотности желудочного сока. Возможна при воспалении слизистой желудка и высокой чувствительности слизистой органа. Изжога с отрыжкой может указывать на хроническое заболевание органов пищеварения.
При несбалансированном питании, плохом пережёвывании пищи, излишнем употреблении продуктов симптом может возникать периодически.
Причины появления симптомов:
- Употребление напитков с кофеином в составе. Жжение и кислая отрыжка после крепкого кофе – частое явление.
- Употребление алкоголя и табакокурение.

- Стрессовые ситуации, эмоциональное перенапряжение.
- Избыточное потребление пищи.
- Разговоры во время еды, быстрые перекусы. Все это способствует попаданию излишек воздуха в желудок.
- Беременность – состояние женщины, при котором симптомы при отсутствии патологий со стороны ЖКТ считаются нормой. В первом триместре возникают из-за токсикоза, в третьем из-за интенсивной выработки прогестерона.
- Ношение тесной одежды: корсетов, поясов.
- Кислые и острые блюда.
Отрыжку может спровоцировать регулярное жевание жевательной резинки и употребление газированной воды.
Помимо факторов, провоцирующих изжогу и отрыжку, выделяют патологии органов желудочно-кишечного тракта, провоцирующих симптомы:
- При язве желудка и двенадцатиперстной кишки кислотность повышена, что способствует появлению ощущений. Изжога и отрыжка появляются после приёма пищи либо натощак.
- Рефлюкс-эзофагит – заболевание, когда содержимое желудка забрасывается в пищевод, вызывая сильное раздражение органа. Постоянная изжога с отрыжкой – основной симптом заболевания. Взаимосвязанный симптом – тошнота.
- Гиперацидный гастрит – патология желудка, при которой слизистая органа воспалена из-за повышенной кислотности желудочного сока.
- Грыжа пищеводного отверстия диафрагмы. При патологии часть желудка смещена в область грудной клетки. Симптомом заболевания становится горькая и кислая отрыжка, боль, отдающая в плечо, лопатку.
- Воспаление слизистой двенадцатиперстной кишки.
Изжога и отрыжка – частые спутники людей с избыточным весом и беременных женщин.

Часто изжога возникает после приёма ряда лекарственных препаратов, способных ослабить сфинктерную заслонку:
- Кортикостероидные медикаменты.
- Психотропные лекарственные средства.
- Группа противоопухолевых препаратов.
- Противовоспалительные нестероидные препараты.
Симптомы
Изжогу принято разделять на истинную и ложную. Подобная классификация нужна, чтобы знать, какие действия осуществить, нормализуя состоян
jeludok.com
Изжога и отрыжка: причины лечение
Изжога и отрыжка: причины и лечение – каждый человек должен знать, и что делать в данной ситуации. Именно эти симптомы могут указывать на очень серьезные нарушения и заболевания в организме.
Поэтому нужно знать, какие методы реально помогают справиться с данным заболеванием, а какие – только устранить симптомы. Время их проявлений также может быть разное.
У одних людей изжога и отрыжка после еды появляется сразу, у других – спустя определенное время. Нужно детально изучить симптомы, причины появления и методы восстановительной терапии. Мы обязательно с вами затронем тему про лекарство от изжоги.

Что это за заболевания
Изжога – это чувство жжения в области пищевода (за грудиной). Это связано с попаданием небольшого количества не переработанной пищи вместе с соляной кислотой.
Это связано с тем со слабостью нижнего пищеводного сфинктера, вследствие чего кислота попадает из желудка в пищевод. Появляется раздражение слизистой оболочки – это и называется изжога.
Это может встречаться даже у абсолютно здоровых людей в связи с перееданием.
К тому же очень острые и жирные блюда также могут вызвать данный симптом, как и злоупотребление пряностями и различными приправами.
Постоянная изжога и отрыжка воздухом может появляться, если человек во время употребления еды очень много разговаривал. Таким образом, он обильно нахватался воздуха и возник данный симптом.
Существует ряд продуктов, которые способны вызвать изжогу. Это может быть лимон, томат, лук, мята и шоколад.
Основными причинами появления изжоги является неправильное употребление продуктов, которые нам не подходят. В первую очередь, для лечения необходимо устранить именно эти факторы.
Иногда причины появления изжоги кроются не в приеме определенных продуктах, а в механических причинах. Например, это может быть тесная одежда, которая передавливает живот и органы желудочно-кишечного тракта.
Изжога часто встречается у беременных. На ранних сроках беременности это возникает вследствие изменения гормонального фона. На поздних – из-за того, что ребенок, увеличиваясь в размерах, может давить на желудок и провоцировать изжогу.
Если изжога появилась однократно и больше не повторяется, то это может быть следствием переедания или некомфортной одежды. Такая изжога устраняется достаточно быстро.
Но если изжога и отрыжка воздухом мучают постоянно, то это повод обратиться к специалисту за лечением. Эти два проявления рассматривают как заболевание, а не симптомы.
Также необходимо обращать внимание на наличие других симптомов.
Например, если постоянная изжога и отрыжка воздухом сопровождается болями в спине после еды, тошнотой и появляется не только после употребления еды, то это могут быть симптомы холецистита, панкреатита, язвы желудка.
В таком случае врач назначает дополнительное обследование и необходимое лечение.
Причины возникновения
Отрыжку воздухом и изжогу могут вызывать разные причины:
- Употребление лекарственных препаратов, особенно предназначеных для устранения воспалительного процесса.
- Нарушение гормонального фона в организме.
- Наличие вредных привычек.
- Хронические запущенные заболевания. Малоподвижный образ жизни.
Появление отрыжки возникает из-за попадания небольшого количества воздуха.
Если появляется отрыжка воздухом после употребления еды, которая проявляется на протяжении нескольких минут, то причин для беспокойства нет.
Если длится долгое время, то это может указывать на сбой в работе организма. Необходимо определиться причины появления данного симптома.
- Нарушение тонуса мышечной ткани в желудке.
- Серьезные нарушения и заболевания сердечно-сосудистой системы.
- Воспалительный процесс в органах желудочно-кишечного тракта.
- Заболевания нервной системы.
- Обильное слюноотделение.
- Проблемы с органами дыхания.
- Заболевания эндокринной системы.
Дополнительно отрыжка и изжога появляется из-за определенных заболеваний:
- Язва двенадцатиперстной кишки.
- Хронический панкреатит.
- Язва желудка.
- Заболевания печени.
- Сахарный диабет.
- Отравление.
- Острый панкреатит.
- Холецистит.
- Диафрагмальная грыжа.
- Опухоль головного мозга.
Дополнительно отрыжка воздухом может быть из-за наличия обильного количества газов в желудке.
Этот симптом могут вызывать определенные продукты. Например, такие как: фасоль, выпечка, редиска, яйца, виноград, яблоки, грибы и алкогольные напитки, особенно с содержанием газа.
Отрыжка, изжога и тошнота
Если при наличии отрыжки и изжоги возникает дополнительно еще и сильная тошнота, то это говорит о серьезных заболеваниях внутри организма.
Определить причины появления этих симптомов в домашних условиях нереально.
В большинстве случаев, если тошнота появляется при изжоге и отрыжке, то это свидетельствует о наличии нарушений в функционировании органов желудочно-кишечного тракта.
Это могут быть такие заболевания, как гастрит, панкреатит, уремия и даже онкологическое заболевание. Тошнота и отрыжка воздухом могут появиться при очень сильном волнении, как реакция желудка.
Дополнительно может быть поражение внутренних органов паразитами, из-за этого возникает тошнота и отрыжка воздухом.
Тошнота может указывать на то, что человек съел некачественный продукт и организм, таким образом, питается вывести из себя лишние токсины.
Также тошнота может появиться из продуктов, которые вызывают раздражение слизистой желудка. Например, соленым, жирным и острым.
Если симптомы долго не проходят, то необходимо обратиться к специалисту за помощью. Следует разгрузить на несколько дней желудок, чтобы тошнота прошла.
Дополнительно тошнота появляется, если человек после приема еды интенсивно занимается спортом.
Тошнота очень часто является постоянным симптомом для беременных. Этот симптом особенно часто появляется на ранних сроках беременности.
Кислая отрыжка воздухом
Кислая отрыжка и изжога появляется после приема пищи. Причины, которые могут вызывать это состояние следующие:
- Чрезмерное употребление сладкой еды.
- Кислая капуста.
- Заболевания желудочно-кишечного тракта.
- Крепкий кофе.
Лечение
Восстановительная терапия при лечении органов желудочно-кишечного тракта всегда должна заключаться в соблюдении правил правильного питания.
Нужно отказаться от вредных привычек. Именно они разрушают слизистую желудка и приводят к ряду хронических заболеваний. Это отражается не только на органах желудочно-кишечного тракта.
Желательно отказаться от продуктов, которые содержат большое количество газов. Это арбузы, помидоры, кофе, кисломолочные продукты.
Также необходимо полностью исключить прием газированных напитков, острой и кислой еды. Желательно употреблять как можно больше воды. Нужно внимательно относиться к сроку годности продукта, чтобы избежать отравления.
Во время процесса употребления еды желательно ни с кем не разговаривать. После трапезы нельзя ложиться иди выполнять какие-то физические упражнения.
Кушать нужно не позже 19.00. Люди, которые работают, должны есть за 2 часа до сна.
Необходимо устранить причины появления отрыжки и изжоги – это будет первый шаг к восстановлению.
Лекарство от изжоги
Все зависит от причины возникновения отрыжки и изжоги. Например, для понижения секреции желудочного сока необходимо принимать антацидные препараты.
Это медикаментозные препараты, созданные для нейтрализации сока соляной кислоты. Она входит в состав желудочного сока.
- Релцер. Имеет противопоказание – его нельзя принимать беременным женщинам.
- Ренни. Эти таблетки можно принимать от 12-летнего возраста.
- Алмагель и Фосфалюгель.
Возможно, для лечения необходимо принимать лекарства, которые притормаживают выработку желудочного сока, особенно в ночное время суток.
При лечении изжоги и отрыжки они помогают уменьшить количество желудочного сока. Это могут быть такие лекарства как Омепразол, Ранитидин или Фамотидин.
Почему возникают данные симптомы? Какие причины появления изжоги и отрыжки? Из-за чего состояние может усугубиться? Как лечить эти заболевания, если дополнительно еще возникает тошнота?
В первую очередь, нужно предпринять определенные усилия, для того чтобы избавиться от подобного заболевания.
Если причиной появления изжоги и отрыжки является непроходимость в кишечнике, то необходимо использовать операцию.
Если проблема заключается в нарушении эндокринной системы, то врач назначает лечение в виде приема гормональных препаратов.
При отравлении необходимо принимать лечение при помощи активированного угля и сорбентов. Иногда отрыжку может спровоцировать проблемы с дыханием.
Некоторые пациенты жалуются на изжогу из-за заболеваний нервной системы. В таком случае необходимо принимать успокоительные средства и таблетки от изжоги. Рекомендована консультация психолога.
Причиной возникновения изжоги бывает дисбактериоз, необходимо соблюдать кисломолочную диету и принимать специальные бактерии для нормализации работы желудочно-кишечного тракта.
Лечебные средства при наличии изжоги
Почему при лечении изжоги народные средства считаются самыми лучшими? Они помогают восстановить внутренние органы с минимальным побочным эффектом.
Хорошо помогают травы, которые обладают успокаивающим, противовоспалительным и обволакивающим действием.
Например, можно соединить траву зверобоя, кору дуба, цветы календулы, корень аира, алтея; плоды тмина и семена льна.
Все ингредиенты необходимо залить горячей кипяченой водой. Людям, страдающим изжогой необходимо принимать по 50 грамм лекарства после приема пищи.
Можно для устранения симптомов принимать в первой половине дня чайную ложку меда. Но только если причиной возникновения заболевания не является патология поджелудочной железы.
Также хорошо для организма при сильной изжоге жевать корень аира.
Эффективные народные средства
Самое распространенное в мире лечение этих заболеваний – это употребление соды. Но помогает устранить симптомы она на определенное время. Тем более, такое лечение запрещено при наличии язвы желудка и двенадцатиперстной кишки.
Даже у здорового человека при регулярном употреблении соды может возникнуть гастрит. Лучше заменить такие народные средства употреблением щелочной воды.
Для лучшего результата ее желательно нагреть до комнатной температуры.
Хорошо помогает лечить такое заболевание сок алоэ вместе с клюквой или моркови вместе с картофелем. Принимать его необходимо после приема пищи.
Люди, которые знают о своем заболевании, должны постоянно носить с собой тыквенные семечки. Устранить симптомы поможет, если после пищи съесть 5 семечек и более.
Если человек находится в гостях, то можно попросить кусочек сырого картофеля.
Во избежание дискомфортных ощущений всегда лучше заниматься профилактикой, чем лечением.
Полезное видео
jeludokbolit.ru
Изжога и отрыжка: причины и лечение
Что это за симптомы?
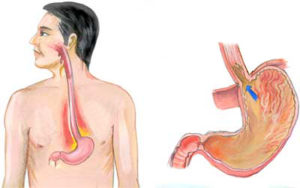
Изжога – крайне неприятное ощущение жжения за грудиной, появляющееся при забросе кислого содержимого желудка в пищевод. Отрыжка – выход избыточного количества воздуха из верхних отделов желудочно-кишечного тракта. Оба эти симптома появляются при несостоятельности механизмов, отграничивающих пищевод от желудка и в норме не допускающих перемещения пищи в обратном направлении.
Причины появления отрыжки и изжоги
Неприятные симптомы могут быть вызваны как различными заболеваниями органов пищеварительной системы, так и дефектами образа жизни, такими как:
- торопливый прием пищи, недостаточное ее пережевывание;
- перекусы на бегу, проглатывание крупных кусков;
- нерегулярное питание, отсутствие постоянного режима дня;
- разговоры «с полным ртом»;
- активные занятия спортом сразу после еды, особенно связанные с наклоном корпуса;
- злоупотребление жевательной резинкой;
- курение;
- привычка прилечь после обильной трапезы;
- избыток в меню жирной пищи, кофе, чая, шоколада, цитрусовых и томатов;
- пристрастие к газированным напиткам, в том числе – воздушным молочным коктейлям;
- заложенность носа.
Совершенно самостоятельной причиной дискомфорта является беременность. Во-первых, повышенный уровень гормона прогестерона в крови, способствующего вынашиванию малыша, расслабляет все клапанные механизмы, в том числе на границе пищевода и желудка. Во-вторых, растущая при беременности матка занимает все больше места, оттесняя желудок вверх, под самый купол диафрагмы. При этом он укладывается в животе таким образом, что жидкое содержимое легко затекает в пищевод, особенно, если женщина примет горизонтальное положение. Постоянная изжога и отрыжка также встречается при множестве заболеваний:
- патологии пищевода – гастроэзофагеальная рефлюксная болезнь, короткий пищевод, наличие в нем рубцовых изменений;
- грыжа пищеводного отверстия диафрагмы;
- со стороны желудка – гастрит с повышенной секреторной активностью, язвенная болезнь, рак;
- со стороны нервной системы – патология блуждающего нерва, неврозы;
- состояния, сопровождающиеся повышением внутрибрюшного давления – запоры, длительный кашель, избыточный вес, асцит, повышенное газообразование в кишечнике, регулярный подъем тяжестей, ношение тугих поясов и корсетов.
Отрыжка воздухом может иметь кислый или горький привкус, что говорит о неблагополучии того или иного отдела желудочно-кишечного тракта. Заболеваниям пищеварительной системы часто сопутствуют тошнота, тяжесть в желудке, чувство быстрого насыщения, рвота, боли в животе, нарушения стула. При неврологическом неблагополучии встречаются головная боль, головокружение, ощущение кома в горле, постоянная усталость, нарушения сна.
Что делать, чтобы избежать неприятных ощущений?
В первую очередь необходимо внести коррективы в образ жизни. Без этого ни одна «волшебная таблетка» не окажет желаемого эффекта. Вот несложные рекомендации, соблюдая которые вы без труда улучшите самочувствие.
- Принимайте пищу только в положении сидя, за столом. Не ведите бесед во время еды. Тщательно и не спеша пережевывайте каждый кусочек.
- Откажитесь от газированных напитков, в том числе от молочных коктейлей с пузырьками. Попадая в желудок, воздух растягивает его стенки, от чего он выталкивается резким спастическим выбросом. Вы также заглатываете излишки воздуха, если пьете через соломинку.
- Победите в себе любовь к жевательной резинке. Она увеличивает выработку желудочного сока, повышая его кислотность. Также при ее употреблении человек заглатывает лишний воздух.
- Откажитесь от жирной пищи – цельного молока, свинины, баранины, утки. Сократите потребление чая, кофе, шоколада, цитрусовых и томатов. Не злоупотребляйте луком и чесноком, а также продуктами, вызывающими вздутие живота (белокочанной капустой, черным хлебом, бобовыми).
- Кушайте не менее 5 раз в день небольшими порциями. После еды не ложитесь, а лучше походите в течение получаса. Самый поздний вечерний прием пищи должен быть за 3 часа до сна.
- Спите на высокой подушке, в положении полусидя.
- Если страдаете избыточным весом, постарайтесь избавиться от лишних килограммов.
- Пересмотрите гардероб и исключите из него тугие ремни и пояса.
Если систематически появляются отрыжка и изжога, пройдите комплексное обследование у гастроэнтеролога. В него обязательно включают осмотр слизистой оболочки пищевода, желудка и двенадцатиперстной кишки с помощью камеры (ФЭГДС). При этом берется проба сомнительного участка ткани, и врач-гистолог изучает ее под микроскопом.
Рекомендуется сдать анализы на присутствие в пищеварительной системе Helicobacter pylori, так как эта бактерия вызывает хроническое вялотекущее воспаление слизистой оболочки желудка. Не принимайте никаких лекарств без назначения врача. При неправильном подборе или комбинации средств есть риск усугубить проблемы, а значит, последующее грамотное лечение потребует больших усилий и материальных вложений.
Людям, страдающим от постоянной изжоги и отрыжки, рекомендуется пересмотреть свои повседневные привычки. Возможно, небольшая коррекция диеты и образа жизни избавит их от неприятных ощущений. Если симптомы преследуют более двух недель, стоит пройти обследование и прислушаться к рекомендациям специалиста.
mojkishechnik.ru
причины, лечение и методы профилактики
Если изжога и отрыжка стали неразлучными подругами и наведываются с завидным постоянством, значит, что-то пошло не так. Выдворить незваных гостей можно, зная причины и цели их визитов. Скрепя сердце, терпеть и ждать, пока изжога с отрыжкой самоустраняться, – бесплодная затея. Чем скорее начнутся активные действия, тем раньше решится проблема.

Причины и виды отрыжки с изжогой
Изжога – обратный неестественный заброс кислого жидкого содержимого желудка, которое раздражает слизистую пищевода. При отрыжке происходит ровно то же, но с газообразной желудочной «начинкой». Когда в желудке повышено газообразование, растёт внутрижелудочное давление. Мускулатура желудка сокращается, что ведёт к рефлекторному открытию кардиального сфинктера. Иногда вместе с газом выходят частички пищи, пропитанные соляной кислотой. Тогда возникают изжога и отрыжка, особенно после еды. Периодически отрыжка воздухом отмечается у абсолютно здоровых людей.
Почему бывает отрыжка
Причины возникновения такого явления у здорового человека:
- еда впопыхах, когда с пищей заглатываются большие порции воздуха. Этот процесс называется аэрофагия;
- разговоры, смех во время приема пищи, еда всухомятку;
- давление на желудок тесной одеждой, увеличенной маткой, лишним весом;
- газированные напитки – лимонады, шампанское, квас, минеральная вода;
- продукты-провокаторы обильного газообразования – свежий хлеб, капуста, редис, бобовые;
- повышенная физическая нагрузка.
Частая отрыжка может наблюдаться вследствие патологических изменений органов ЖКТ:
- гастрит, дуоденит, энтерит, колит, язвенная болезнь;
- холецистит, панкреатит, камни в желчном пузыре;
- новообразования желудка и кишечника, мешающие прохождению пищевого кома;
- рефлюксная болезнь;
- грыжа пищеводного отверстия диафрагмы.

Постоянная изжога и отрыжка заслуживают пристального внимания, требуют полного всестороннего обследования.
Виды отрыжки
Бывает, что с воздухом отрыгивается жидкое содержимое желудка. Процесс сопровождается не только характерным звуком, а ещё вкусом и запахом, как правило, неприятным. Специфические признаки отрыжки указывают на определённые дисфункции организма:
- кислая отрыжка и изжога наблюдаются в трёх случаях: повышенная кислотность желудочного сока, усиление синтеза соляной кислоты, брожение содержимого желудка с выделением углекислоты из-за малой кислотности. Повышенный уровень кислоты сопровождается сильной изжогой;
- тухлая отрыжка с гнилостным запахом чувствуется при застое пищи в желудке. Возникает явление при атрофическом гастрите, язвенной болезни, раковых поражениях. Основные причины появления тухлой отрыжки — снижение пищеварительной активности ферментов, ухудшение моторики, опухоль и стеноз привратника, которые мешают продвижению пищевого кома в кишечник. Пища гниёт, выделяет газы – сероводород, аммиак;
- горечь во рту ощущают от попадания в пищевод компонентов желчи. Заброс пропитанного желчными кислотами химуса бывает от слабости пилорического сфинктера, сужения просвета кишечной петли опухолью, воспалением, застойных процессов в желчном пузыре.

Ишемическая болезнь сердца характеризуется ощущением боли за грудиной (стенокардией), которую ошибочно принимают за симптомы изжоги и отрыжки. Осложнение одного заболевания другим, их взаимное наложение затрудняет постановку диагноза.
Признаки изжоги и отрыжки
Отличать расстройства органов пищеварения от заболеваний сердечно-сосудистой системы необходимо, чтобы выработать правильную тактику лечения изжоги и отрыжки. Достоверные признаки неполадок ЖКТ:
- вздутие живота, вызванное гниением или брожением, при изжоге и отрыжке;
- метеоризм от усиленного выделения газов в кишечнике;
- раздражение слизистой оболочки желудка кислотой ощущается жжением в желудке и пищеводе;
- растяжение стенок органа большим количеством газов внешне проявляется болью в области желудка;
- пониженная активность пищеварительного сока вызывает тяжесть в желудке после еды;
- отравление организма токсичными продуктами гниения и брожения приводит к тошноте, рвоте;
- переполненный растянутый желудок провоцирует приступы икоты – судорожного сокращения диафрагмы;
- спазм мышц пищевода, поражение его слизистой затрудняет прохождение пищи, наблюдается ощущение кома в горле.
Выявить основное заболевание, поставить истинный диагноз можно исключительно в медицинском учреждении. Врач проведёт внешний осмотр, пальпацию живота, назначит лабораторные и аппаратные исследования – гастроскопию, рентген, ультразвук, биопсию, измерение уровня кислотности.
Лечение изжоги и отрыжки
Если причины изжоги и отрыжки установлены, пора приступать к лечению. В распоряжении больного богатый выбор средств от изжоги и отрыжки — как достижения фармацевтики, так и опробованные народные методы.

Применение медицинских препаратов
Лекарства подбираются в соответствии с типом нарушения ферментативной функции. При гипоацидной секреции назначаются энтеросорбенты, прокинетики, ферменты, средства от вздутия. От повышенной кислотности избавляются антацидами, ингибиторами протонного насоса, блокаторами гистаминовых рецепторов. Гастрит и язвенная болезнь однозначно требуют терапии антибиотиками, которую назначит гастроэнтеролог.
Лечение тухлой отрыжки
Лечить дурно пахнущее отрыгивание начинают снятием интоксикации. Доступным и популярным энтеросорбентом считается активированный уголь. Берут по таблетке на 10 кг веса, толкут в стакане ложкой, заливают 50 мл воды и принимают внутрь. Средство впитает токсины, лишние газы, воду и выведет всё из организма.
Смекта обволакивает стенки желудка, впитывает вредные продукты брожения, гниения. Беременным женщинам можно выпить раствор препарата, когда подташнивает, мучает изжога и отрыжка. Взрослым пакетик порошка растворяют в 100 мл тёплой воды, принимают до 3-х раз в сутки. Детям дают до 2-х пакетиков Смекты в день.
Мотилиум улучшает моторику, ускоряет эвакуацию пищи из желудка в кишечник, повышает тонус кардиального сфинктера. Лекарство устраняет отрыжку, тяжесть, вздутие в желудке, метеоризм. Детям до 5 лет, беременным и кормящим не назначают. Взрослым использовать по 1-2 таблетке 10 мг трижды за день. Аналоги: Мотилак, Пассажикс, Мотониум, Домстал, Домридон.

Мезим представляет собой ферментный препарат из поджелудочных желёз коров и свиней. Содержит липазу, амилазу, трипсин. Помогает расщеплять белки, жиры, углеводы. Используют при нарушениях усвоения пищи. Употребляют препарат в рекомендованной дозировке за 20 минут до еды и на ночь. Сходный состав имеют: Панкреатин, Креон, Пензитал, Пангрол, Фестал, Эрмиталь.
Эспумизан ослабляет поверхностное натяжение пузырьков газа. Снимает вздутие живота, устраняет метеоризм, снижает газообразование в кишечнике. У младенцев применяют Эспумизан бэби, Боботик, Саб симплекс. Другие торговые названия препарата: Симетикон, Метеоспазмил, Дисфлатил, Симикол.
Лечение кислой и горькой отрыжки
Медикаментозное лечение повышенной кислотности желудка проводят:
- Антацидами, которые химически нейтрализуют избыток кислоты, – Алмагель, Гастал, Маалокс, Ренни, Фосфалюгель.
- Ингибиторами протонного насоса, препятствующими синтезу соляной кислоты, – Омез, Лосек, Нексиум, Нольпаза, Париет.
- Блокаторами гистаминовых рецепторов, «выключающими» на время нервную регуляцию синтеза и выделения кислоты, – Ранитидин, Зантак, Фамотидин.
Горечь во рту помогут устранить капли Уролесан, Фитолизин, Канефрон, Роватинекс. Препараты улучшают работу желчного пузыря, очищают протоки, предотвращают застой желчи. Растительные капли Уролесан наносят на кусочек сахара (8-10 капель), применяют 3 раза в день за час до еды. Курс лечения — от 5 до 30 дней.
Терапия народными рецептами
Народные средства от изжоги и отрыжки регулируют активность пищеварительных желёз, нормализуют моторику, проявляют противовоспалительные, общеукрепляющие свойства. Отвары трав используют как домашнее вспомогательное лечение заболеваний органов ЖКТ.

Улучшить пищеварение при пониженной кислотности помогут следующие сборы:
- Сбор № 1: трава полыни горькой, тысячелистника, корень одуванчика.
- Сбор № 2: цветки ромашки, трава тысячелистника, листья шалфея.
- Сбор № 3: трава полыни горькой, хвоща полевого, тысячелистника, корневища лапчатки прямостоячей.
Для приготовления сбора смешивают по столовой ложке сухого измельчённого растительного сырья каждого вида трав. Столовую ложку смеси заваривают двумя стаканами воды в термосе. Принимают по 50 мл отвара 4 раза в день за полчаса до еды. Лечение продолжают до месяца, делают перерыв на 20 дней и меняют сбор.
Устранить застой желчи, улучшить состояние желчного пузыря и протоков, замедлить образование камней в пузыре способны:
- Сбор № 1: цветки бессмертника песчаного, трава тысячелистника, плоды фенхеля, листья мяты перечной.
- Сбор № 2: плоды барбариса, листья берёзы, трава полыни.
- Сбор № 3: плоды тмина, корень алтея, листья мяты перечной и шалфея.

Сухое растительное сырье смешивают в равной пропорции по столовой ложке. Столовую ложку готового сбора помещают в эмалированную посуду, заливают 400 мл тёплой воды (t = 50°C). Закрывают крышкой и ставят на кипящую водяную баню на 15-20 минут. Потом снимают, остужают, процеживают. Принимают по 100 мл настоя 3-4 раза в день за 20 минут до еды. Курс лечения рассчитан на 1-1,5 месяца.
Профилактика изжоги и отрыжки
Предупредить развитие неприятных симптомов, значительно снизить интенсивность их проявлений, призваны профилактические меры:
- исключить из меню продукты с грубой клетчаткой, которые долго перевариваются, вызывают застой пищи или повышенное газообразование. К ним относятся: жилистое, жирное мясо, капуста, редис, бобовые, чёрный хлеб;
- не пить кофе, чай с мятой, газировку, пиво, шампанское;
- тщательно жевать пищу, не разговаривать за едой, не есть всухомятку;
- отказ от жареных, копчёных, маринованных, острых блюд;
- питание 5 раз в день умеренными порциями;
- последний приём еды не позже, чем за 2 часа до сна;
- не ложиться, не наклоняться сразу после того, как поели;
- носить свободную одежду, не стесняющую грудь и живот;
- бороться с ожирением, тягой к сигаретам и спиртному.
Изжога с отрыжкой встречается у здоровых людей от погрешностей питания. Усиленное газообразование в сопровождении изжоги является признаком заболеваний пищеварительных органов. Понять причину мучительных симптомов можно на приёме у врача после всестороннего обследования. Лечение приступов жжения и отрыжки складывается из медикаментозной терапии, перехода на здоровое питание, дополненное отварами и настоями целебных трав.
Информация на нашем сайте предоставлена квалифицированными врачами и носит исключительно ознакомительный характер. Не занимайтесь самолечением! Обязательно обратитесь к специалисту!

Автор: Румянцев В. Г. Стаж 34 года.
Гастроэнтеролог, профессор, доктор медицинских наук. Назначает диагностику и проводит лечение. Эксперт группы по изучению воспалительных заболеваний. Автор более 300 научных работ.
gastrot.ru
Постоянная изжога и отрыжка: вероятные причины и лечение
Изжога и отрыжка в большинстве случаев беспокоят людей любой возрастной группы и половой принадлежности сразу же после еды. Их возникновение может спровоцировать широкий спектр факторов, начиная от употребления большого количества жирных блюд и заканчивая патологиями со стороны органов пищеварительной системы.
Если появление такой симптоматики было вызвано каким-либо заболеванием, то они нередко сопровождаются некоторыми другими признаками. Например, приступами тошноты и рвоты, ощущением жжения и дискомфорта в животе, а также болевым синдромом различной интенсивности.
Установить окончательную причину возникновения частых проявлений подобных признаков может только врач, после изучения результатов лабораторно-инструментальных обследований.
Устранение таких проявлений зачастую требует выполнения консервативной терапии, которая включает в себя – назначение лекарственных препаратов, соблюдение щадящего рациона или использование рецептов нетрадиционной медицины.
Отрыжкой называют внезапный и неконтролируемый заброс воздуха в ротовую полость, который обуславливается скоплением большого количества газов и содержимого пищевода или желудка.
Изжога – это неприятное ощущение, проявляющееся жжением в загрудинной области и дискомфортом вверху живота.
Одновременное возникновение таких симптомов может быть признаком нарушения функционирования органов пищеварительной системы. Однако периодически они могут выражаться у людей, не имеющих проблем с ЖКТ.
Различают общие и индивидуальные причины отрыжки и изжоги. К первой группе стоит отнести:
- физическую активность сразу же после еды;
- употребление пищи на ходу;
- разговоры во время трапез;
- употребление большого количества газированных напитков;
- пристрастие к вредным привычкам;
- наличие у человека лишней массы тела;
- ношение тесной одежды, которая сдавливает желудок во время еды;
- период вынашивания ребёнка – что обуславливается физиологическими изменениями в женском организме. Они возникают на фоне увеличения размеров плода, который сдавливает и приводит к смещению внутренних органов, а также нередко сопровождаются тошнотой;
- приём пищи на фоне стрессового состояния;
- привычка запивать еду кофе или холодными напитками.

Общие причины отрыжки и изжоги
Вызвать появление изжоги и отрыжки могут некоторые продукты питания. Увеличению количества газа в ЖКТ и появлению отрыжки способствуют:
- белокочанная капуста;
- бобовые;
- редька или редис;
- чёрные сорта хлеба;
- сдоба;
- виноград, яблоки и груши.
Появление жжения в загрудинной области вызывают:
- цитрусовые и шоколад;
- крепкие чаи и кофе;
- спиртное;
- мороженое и ананас;
- кисломолочная продукция;
- квашеная капуста и помидоры;
- арбузы, вишни и сливы.
Помимо безобидных причин формирования постоянной изжоги и отрыжки, существуют заболевания, которые могут стать причиной их появления.
Вызвать отрыжку могут такие заболевания, как:
- гепатиты различной природы или хронического протекания;
- цирротическое поражение печени;
- развитие воспалительного процесса в желчном пузыре;
- желчнокаменная болезнь.
Помимо этого, стать источником отрыжки и тошноты могут пищевые отравления, беспорядочный приём лекарственных препаратов или инфекции.
Предрасполагающими факторами к возникновению изжоги можно отнести:
- нарушение моторики желудка и ДПК;
- ГЭРБ;
- повышение внутрибрюшного давления;
- недостаточность сфинктера Одди;
- воспаление оболочки пищевода или желудка.
Не последнюю роль в формировании изжоги играют – нарушения гормонального фона, продолжительный приём лекарств и стрессовые ситуации.
К заболеваниям, которые вызывают появление как изжоги и отрыжки, так и тошноты стоит отнести:
- язвенную болезнь желудка или 12-перстной кишки;
- грыжу диафрагмального отверстия пищевода;
- хроническое течение гастрита;
- патологии со стороны сердечно-сосудистой системы;
- скопление большого количества жировой ткани в организме человека.
Несмотря на широкое разнообразие причин формирования, не стоит предпринимать самостоятельные попытки лечения отрыжки и изжоги. Это объясняется тем, что неправильная тактика терапии может усугубить протекание того или иного недуга, а также значительно ухудшить состояние больного.
Клиницистами принято разделять несколько разновидностей отрыжки:
- физиологическую – обуславливается частыми перееданиями, потреблением вредной пищи, разговорами во время еды, распитием газированных напитков, а также другими причинами, никак не связанными с недугами ЖКТ;
- патологическую – формируется на фоне патологических состояний, которые провоцируют скопление большого количества газа в брюшине.

Разновидности отрыжки
Кроме этого, во время отрыжки может выделяться неприятный запах, а именно:
- кислый;
- горький;
- гнилостный или тухлый;
- запах ацетона.
Также принято выделять лёгкую, сильную и умеренную изжогу.
Если отрыжка и изжога не имеют систематического проявления, то скорее всего дополнительных симптомов проявляться не будет. Но совершенно другая ситуация, если основным фактором возникновения стало заболевание желудочно-кишечного тракта.
В большинстве случаев изжога и отрыжка после еды сопровождается такими клиническими проявлениями, как:
- тошнота, которая может заканчиваться рвотой;
- повышение температуры тела;
- болевой синдром с локализацией вверху живота и различной степенью интенсивности проявления;
- дискомфорт и тяжесть в желудке;
- быстрая утомляемость;
- нарушение процесса дефекации, что в одних случаях выражается в запорах, в других – диареей, а в третьих – их чередованием;
- увеличение размеров живота.
Игнорирование симптоматики и несвоевременное устранение основного заболевания может стать причиной развития осложнений.
Осуществление диагностических мероприятий направлено на установление окончательной причины формирования и одновременного проявления изжоги и отрыжки после еды.
Диагностика предусматривает выполнение:
- изучение гастроэнтерологом анамнеза жизни и истории болезни пациента, а также выполнение тщательного физикального осмотра и опроса. Это даст возможность врачу определить тяжесть протекания болезни и степень интенсивности проявления симптоматики;
- проведение лабораторных анализов мочи и крови, а также микроскопическое исследование кала;
- широкий спектр инструментальных обследований, самыми эффективными из которых являются – УЗИ, КТ, МРТ и эндоскопические диагностические процедуры.
После изучения всех результатов исследований врач-гастроэнтеролог назначает индивидуальную тактику устранения болезни.
Лечение изжоги и отрыжки, а также расстройств, которые вызвали их появление подразумевает использование консервативных методов, которые включают в себя:
- назначение медикаментов;
- соблюдение правил щадящего питания;
- применение рецептов народной медицины.

Лечение изжоги и отрыжки
К хирургическому вмешательству обращаются крайне редко, только при неэффективности вышеуказанных способов лечения, а также при осложнённом течении болезни.
Медикаментозная терапия направлена на приём:
- антацидов – направленных на нормализацию выработки соляной кислоты;
- сорбентов;
- средств для нейтрализации желчи;
- веществ для защиты и восстановления слизистой;
- медикаментов для угнетения болезнетворных бактерий;
- ферментных веществ, а также препаратов, снимающих проявление индивидуальной симптоматики.
Народные средства лечения также направлены на устранение проявлений клинической картины и улучшение состояния пациента. В рецептах нетрадиционной медицины нередко используют:
- свежевыжатые овощные соки;
- кисели на основе овса или семян льна;
- корень солодки и алтея;
- зверобой и тысячелистник;
- корень аира и дуба;
- календулу и тмин;
- семена тыквы или подсолнуха;
- клюкву и алоэ;
- ромашку и мяту;
- мелиссу и фенхель.
Также для лечения показано пить щелочную минеральную воду без газа.
Лечение диетой направлено на соблюдение рекомендаций диетического стола №1 или №5. Все рекомендации относительно рецептов и способов приготовления блюд, а также полный перечень разрешённых и запрещённых компонентов определяет лечащий врач.
Во избежание появления подобных неприятных ощущений лучше всего придерживаться нескольких правил:
- принимать пищу только сидя за столом;
- тщательно пережёвывать продукты и стараться не разговаривать во время трапезы;
- полностью отказаться от привычки запивать еду газированными или холодными напитками;
- свести до минимума потребление жирных блюд;
- есть небольшими порциями по пять раз в сутки;
- стараться не переедать;
- спать так, чтобы голова и плечи находились несколько выше, нежели нижняя часть тела;
- следить за массой тела.
Кроме этого, рекомендуется несколько раз в год проходить обследование у гастроэнтеролога.
okgastro.ru
Ком в пищеводе отрыжка изжога. Отрыжка. Отрыжка воздухом, после еды, кислым, с тухлым запахом. Причины отрыжки. Диагностика причин отрыжки. Что делать в домашних условиях и как лечить причины отрыжки
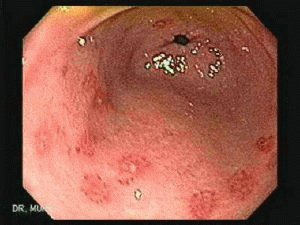
Для определения высоты, частоты и продолжительности желудочно-пищеводных рефлюксов пациентам с ГЭРБ проводят внутрипищеводную pH-метрию. Она же помогает выяснить уровень кислотности забрасываемого в пищевод содержимого желудка. Степень выраженности гастроэзофагеальной рефлюксной болезни определяется при помощи эндоскопического исследования (эзофагогастродуоденоскопии ) пищевода. Это исследование позволяет установить различные патологические изменения (отек и покраснение слизистой оболочки пищевода, язвы, эрозии, рубцы и др. ) на слизистой оболочке пищевода.
При этой патологии наиболее часто наблюдается изжога, отрыжка кислым, боли за грудинной, тошнота, рвота, вздутие живота, нарушение аппетита, ощущение комка в горле. Болевые ощущения, которые, в основном, локализуются за грудинной, могут иррадиировать (распространяться ) в соседние анатомически области – левое плечо, руку, спину, шею.
Для подтверждения диагноза грыжи пищеводного отверстия диафрагмы таким пациентам проводят контрастную рентгенографию, внутрипищеводную pH-метрию, эзофагоманометрию и эндоскопическое исследование пищевода. Контрастная рентгенография позволяет выявить патологическое смещение органов из брюшной полости в грудную. С помощью внутрипищеводной pH-метрии можно подтвердить присутствие желудочно-пищеводных рефлюксов и определить их характеристики (длительность, частоту, высоту ).
Эзофагоманометрию проводят с целью оценки функционирования пищеводной перистальтики, которая при такой грыже может быть нарушена. Эндоскопическое исследование пищевода необходимо для выявления патологических процессов на его слизистой оболочке и оценки степени ее поражения.
Кроме отрыжки кислым и изжоги при склеродермии могут встречаться другие признаки, свидетельствующие о поражении желудочно-кишечной системы, такие как дисфагия (нарушение глотания ), боли за грудиной, в животе, ощущение комка в горле, тошнота, рвота, снижение веса, вздутие живота.
Также при склеродермии у пациентов могут появляться и другие симптомы, так как склеродермия поражает не только желудочно-кишечную систему. Ими могут быть боли в суставах , в мышцах, в пояснице , в области сердца, одышка, кашель, охриплость голоса, сердцебиение, патологические изменения в коже (отек , уплотнение, побеление и др. ) и др.
Для склеродермии характерен лейкоцитоз (увеличение количества лейкоцитов в крови ), анемия (снижение количества эритроцитов в крови ) и увеличение СОЭ () в общем анализе крови . Из лабораторных анализов таким пациентам также назначают иммунологической исследование крови на наличие антинуклеарного фактора, антител к центромере и к Scl-70. Патологические изменения, происходящие в пищеводе, желудке или кишечнике при склеродермии можно выявить с помощью контрастной рентгеноскопии и эндоскопического исследования этих органов.
При неатрофическом гастрите у пациентов обычно встречаются боли в середине живота или в эпигастральной области (зона живота, находящаяся ниже грудины ), отрыжка кислым, изжога, тошнота, рвота. Болевой синдром чаще всего появляется при приеме пищи и не имеет сезонного характера. Боль может быть слабой ноющей или, наоборот, острой схваткообразной. Болевые ощущения могут появляться и натощак, однако, в таких случаях, они, как правило, имеют меньшую выраженность.
Для диагностики неатрофического гастрита используются инструментальные (эзофагогастродуоденоскопия, интрагастральная pH-метрия ) и лабораторные (цитологические, иммунологические, микробиологические, генетические ) методы исследований. Эзофагогастродуоденоскопия является эндоскопическим исследованием, позволяющим врачу визуально оценить выраженность воспалительных процессов на поверхности слизистой оболочки желудка. При неатрофическом гастрите слизистая оболочка желудка обычно блестящая, красного цвета, немного отечна, на ней возможно наличие мелких кровоизлияний, эрозий, фибрина.
Интрагастральная pH-метрия необходима для оценки уровня кислотности внутри желудка. При неатрофическом гастрите кислотность часто повышена. Во время проведения эзофагогастродуоденоскопии у пациента могут отобрать кусочек слизистой оболочки его желудка (то есть провести биопсию ). Этот кусочек ткани затем доставят в лабораторию и исследуют (с помощью генетических, цитологических, биохимических, микробиологических методов ) на присутствие в ней вредоносных бактерий (хеликобактер пилори ), которые чаще всего являются причиной неатрофического гастрита. Также возможно проведение иммунологического исследования крови на наличие антител (защитные белковые молекулы, циркулирующие в крови ) к хеликобактер пилори.
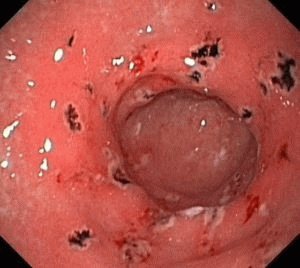
Основным симптомом язвы желудка являются боли в верхней части живота . Если язва локализуется в кардиальном или фундальном (дно желудка ) отделах желудка, то боли возникают сразу после приема пищи. Если болевой синдром развивается после приема пищи (спустя 30 – 60 минут ), а затем нарастает и постепенно убывает в течение 1,5 – 2,5 часов, то это свидетельствует о наличии язвы желудка в области его тела.
Если боли в животе возникают спустя 1,5 — 2 часа после употребления пищи, то это означает, что язвенный дефект находится в пилорической части желудка. Иногда при язвах пилорической части желудка болевой синдром может развиваться чуть позже – через 2,5 — 4 часа после очередного приема пищи. Интенсивность болей всегда индивидуальна и в большей степени зависит от размеров и локализации язвы. Боли, появляющиеся при язве желудка, могут иррадиировать (распространяться ) в различные области
animatrade.ru
Ком в горле и отрыжка воздухом их причины и лечение, как избавиться
Если у человека появились ком в горле и отрыжка, это существенное основание воспользоваться помощью врача, так как эти проявления могут являться следствием одной болезни.
Довольно часто комок в горле, а также отрыжка воздухом свидетельствуют о начале заболевания пищеварительной системы, но стоит понимать, что их могут вызвать и другие причины. Поэтому для правильного диагностирования заболевания надо следовать советам специалиста.
Когда люди отрыгивают воздух после еды, это довольно редко является естественным процессом.
Причины
Эти проявления могут быть следствием как одной болезни, так и совершенно разных.
Если ком в горле возник отдельно от отрыжки, он может являться причиной следующих состояний:
- стрессы, переживания, нервное состояние;
- онкологические новообразования пищевода;
- эзофагит;
- проблемы, связанные со щитовидной железой;
- патологии пищевода;
- воспалительные процессы глотки.
Обычно отрыжка образуется из-за того, что в желудок попало большое количество воздуха. А также она может являться признаком болезней желудка и кишечника.
Важно знать! Довольно часто причиной заболевания становится стресс. Нервное состояние негативно сказывается на состоянии здоровья человека, оно способно вызывать разные заболевания.
Стоит помнить, что при коме в горле, возникшем из-за стрессовой ситуации, других признаков болезни не проявляется. Тем не менее, если ком в горле и отрыжка появляются регулярно, надо незамедлительно проконсультироваться с врачом.
Болезни, при которых может наблюдаться комок в глотке, отрыжка воздухом:
- при болезнях щитовидной железы;
- при астме и вегетососудистой дистонии;
- из-за заболеваний кишечника и желудка, чаще всего проявления начинаются после еды;
- при остеохондрозе;
- при онкологии гортани;
- при ангине и других вирусных заболеваниях;
- при воспалительных процессах в пищеводе;
- при гастроэзофагельной рефлюксной болезни.
Важно знать! Иногда дискомфорт может быть вызван приёмом некоторых медикаментов. Так как длительный приём препаратов раздражает слизистую оболочку пищевода.
Причины дискомфорта
Довольно часто эти симптомы могут появляться у беременных женщин. Связано это с тем, что организм беременной перестраивается и не все органы работают стабильно.
В основном проблемы начинаются после еды, происходит это из-за растущей матки, которая давит на органы пищеварительного тракта.
Если человек здоров, то ощущение кома в горле и постоянная отрыжка воздухом вызваны неправильным питанием. Быстрые перекусы, приём напитков, содержащих газы, и переедание могут стать основными причинами возникновения этого недуга.
Признаки заболевания
Нередко отрыжка и ком в глотке становятся следствием одной из болезней. Когда они появляются одновременно, но крайне редко, обращение к специалисту можно отложить, но если недуг тревожит регулярно, то без помощи не обойтись.
Если у человека имеется хроническое заболевание, комок в глотке и отрыжка могут быть постоянными.
Когда отрыжка воздухом и ком в горле могут быть симптомами одной болезни? Отрыжка совместно с комом в горле может быть:
- воздухом — появляется, если в животе скопилось много газов;
- тухлая — возникает, если желудок не переварил пищу и она начала портиться;
- кислая — образуется вследствие большого количества кислоты в желудочном соке;
- горькая — возникает, если желчь попала в пищевод.
Когда у человека появился комок в горле и отрыжка, их причины весьма разнообразны, но довольно часто это болезни, которым свойственны подобные проявления.
Эзофагит
Эзофагит — это патологический процесс, который возникает в результате повреждения слизистой оболочки пищевода.
Если у человека наблюдается это заболевание, не исключены следующие симптомы:
- изжога;
- болезненные ощущения в груди – могут быть приступообразными, при этом боль отдаётся в челюсть, плечи или между лопатками;
- затруднённое глотание, при приёме еды начинается частая отрыжка – происходит это из-за поражения слизистой;
- нарушение работы мышечной системы, пища с трудом проходит по пищеводу;
- иногда может появиться тошнота и регургитация – возврат части пищи из пищевода в рот.
Гастроэзофагеальная рефлюксная болезнь
Стоит понимать, что ГЭРБ имеет отличительную черту – кроме проблем, связанных с эзофагитом, также ослабляется способность работы пищеводного сфинктера. Он представляет собой небольшую мышцу, находящуюся в нижней части пищевода. Разграничивает между собой пищевод и желудок, тем самым не позволяет пище попадать из желудка обратно в пищевод.
При ГЭРБ начинает выделяться больше желудочного сока, и в нём наблюдается повышенная кислотность. Именно из-за этого у больного после еды может возникнуть изжога и ком в горле. Вдобавок к этому при ГЭРБ возможно проявление следующих признаков:
- болевые ощущения в области груди;
- тошнота, рвота;
- кашель и нехватка кислорода;
- слабость организма, плохой сон и резкие перепады настроения;
- кислый вкус в полости рта.
Для правильного диагностирования ГЭРБ, врачу потребуется провести полное обследование, обязательным пунктом которого будет ФГДС.
Невроз
Необходимо понимать, что любое нервное потрясение для человека не проходит безрезультатно. Помимо отсутствия желания жить обыденной жизнью, могут появиться такие симптомы, как отрыжка воздухом без запаха и ком в глотке.
Невроз развивается, когда человек сильно переживает некоторые ситуации, трудно и крайне болезненно реагирует на элементарные действия находящихся рядом с ним людей. Довольно часто во время приёма пищи или быстрых разговоров человек поглощает большое количество воздуха, который потом может отрыгиваться назад. Ком в горле при стрессе образуется не из-за проблем с пищеводом, а потому, что организм отвечает на происходящие события.
Онкология
Если у человека появилось злокачественное новообразование, чаще всего появляется чувство, как будто в глотке образовался ком.
Больной при кашле замечает выделение мокроты, голос становится сиплым, появляется першение во время еды. При этих симптомах лечащий врач назначит полное обследование и лечение. Чаще всего рак развивается из-за употребления алкоголя, курения и требует обязательного хирургического вмешательства.
Прием медикаментов
Не всегда лекарственные препараты способны только вылечить заболевание, в некоторых случаях при длительном приёме медикаментов могут развиться патологии брюшной полости. А также воспаления слизистой оболочки пищевода и кишечника.
Совмещение заболеваний
Ком в горле, изжога, отрыжка являются следствием некоторых болезней, которые могут развиваться в организме больного параллельно. Например, болезни щитовидной железы часто встречаются и у больных с хроническим гастритом. Для этих разных заболеваний по отдельности свойственны проявления кома в глотке и отрыжки.
Методы лечения
Начало дискомфорта, вызванного отрыжкой и комком в глотке, обычно становится существенным поводом для консультации с врачом.
Специалист обязательно пропишет индивидуальное лечение, исходя из результатов обследования.
Важно! Нельзя пытаться вылечиться самостоятельно! Только специалист сможет правильно диагностировать заболевание, поэтому если появился дискомфорт, лечение требуется начинать только после назначения его врачом.
Специалист всегда объяснит, как лечить отрыжку и что поможет, если болит горло из-за появившегося в нём кома.
У некоторых пациентов, помимо обычной отрыжки, возможно развитие кома в горле и изжога. В этих случаях врач также сможет помочь и пропишет действенное лекарство.
Нужно понимать, что жжение не всегда появляется только в области пищевода и желудка. Довольно часто людей мучает изжога в горле – это также является причиной заболевания, о симптомах которого надо рассказать своему лечащему врачу. Только после того как врач проанализирует все симптомы, он сможет помочь устранить их.
В любом случае при заболеваниях, связанных с желудочно-кишечным трактом, врач рекомендует правильное и регулярное питание. В рационе должна быть только полезная пища. Всем больным необходим полный покой и больше отдыха.
Отрыжка и ком в горле довольно неприятный недуг, но при правильном и своевременном лечении заболевание можно быстро вылечить, в противном случае болезнь может доставить много неудобств.
kogdaizzhoga.com










 Имбирь, мед и лимон довольно часто встречаемое сочетание ингредиентов
Имбирь, мед и лимон довольно часто встречаемое сочетание ингредиентов
 Имбирный чай с медом и лимоном
Имбирный чай с медом и лимоном
 Корень имбиря с медом и лимоном — это не только полезное, но и вкусное сочетание, приготовление которого можно варьировать
Корень имбиря с медом и лимоном — это не только полезное, но и вкусное сочетание, приготовление которого можно варьировать










 Имбирь и лимон – рецепт достаточно полезный для здоровья, пусть даже мы и добавляем мед. Но только всё равно этого не всегда бывает достаточно, если хочется чего-то более оригинального. Как приготовить имбирь с лимоном и медом, чтобы это было вкусно? Для этого следует добавить апельсин и не только.
Имбирь и лимон – рецепт достаточно полезный для здоровья, пусть даже мы и добавляем мед. Но только всё равно этого не всегда бывает достаточно, если хочется чего-то более оригинального. Как приготовить имбирь с лимоном и медом, чтобы это было вкусно? Для этого следует добавить апельсин и не только.





 [1]
[1]






































 Выделяемая здоровым человеком физиологическая жидкость не обладает ярко выраженным запахом. Появление в урине какого-либо стороннего аромата свидетельствует о сбое в отлаженной работе организма и требует пристального внимания вплоть до обращения к специалисту соответствующего профиля.
Выделяемая здоровым человеком физиологическая жидкость не обладает ярко выраженным запахом. Появление в урине какого-либо стороннего аромата свидетельствует о сбое в отлаженной работе организма и требует пристального внимания вплоть до обращения к специалисту соответствующего профиля.


 Сотни поставщиков везут лекарства от гепатита С из Индии в Россию, но только M-PHARMA поможет вам купить софосбувир и даклатасвир и при этом профессиональные консультанты будут отвечать на любые ваши вопросы на протяжении всей терапии.
Сотни поставщиков везут лекарства от гепатита С из Индии в Россию, но только M-PHARMA поможет вам купить софосбувир и даклатасвир и при этом профессиональные консультанты будут отвечать на любые ваши вопросы на протяжении всей терапии.












 К достаточно частым и мучительным резям в этом случае присоединяются тошнота, диарея и рвота. У больного можно наблюдать повышение температуры тела и возникновение сухости во всей ротовой полости. Когда боли внезапно самостоятельно исчезают – это должно насторожить. Дело в том, что такое резкое изменение может свидетельствовать о разрыве стенки аппендикса, а это приводит к такому заболеванию как перитонит, который является достаточно опасным осложнением для человеческой жизни.
К достаточно частым и мучительным резям в этом случае присоединяются тошнота, диарея и рвота. У больного можно наблюдать повышение температуры тела и возникновение сухости во всей ротовой полости. Когда боли внезапно самостоятельно исчезают – это должно насторожить. Дело в том, что такое резкое изменение может свидетельствовать о разрыве стенки аппендикса, а это приводит к такому заболеванию как перитонит, который является достаточно опасным осложнением для человеческой жизни.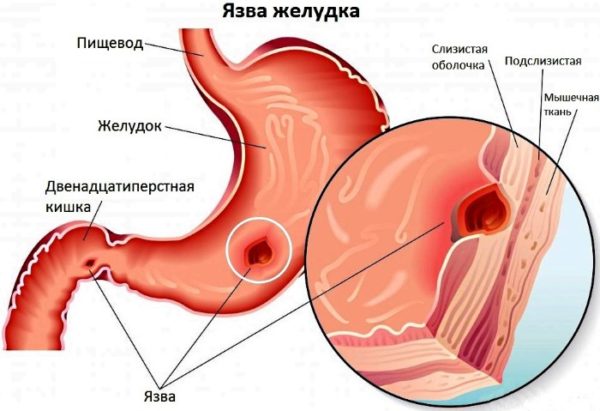 Причиной боли в желудке может быть язва
Причиной боли в желудке может быть язва При инфекционной природе недомогания набл
При инфекционной природе недомогания набл














