симптомы, лечение таблетками и народными средствами
В кишечнике человека обитает более 50 триллионов микроорганизмов. Среди них есть и грибковая флора, которая при определённых условиях активизируется и вызывает такое заболевание, как кандидоз.

Во избежание распространения патологии, нужно вовремя её диагностировать и начать правильное лечение. Однако неспецифические проявления молочницы часто становятся причиной откладывания визита к врачу и, как следствие, ухудшения состояния пациента.
Симптомы кандидоза кишечника
Инвазивная форма кандидоза, когда возбудитель прикрепляется и встраивается в слизистую органа, что впоследствии приводит к её цитолизу, может иметь довольно тяжёлое течение.
Грибок в кишечнике вызывает следующие симптомы:
- Абдоминальные боли.
- Лихорадка.
- Диарея.
- Чувство неполного опорожнения и ложное желание сходить в туалет.
- Наличие белых вкраплений в стуле.
- Участки воспаления и язвы, которые обнаруживаются при обследовании кишечника.
При кандидозном колите возбудитель распространяется по другим органам и тканям. Грибки обнаруживаются в лёгких, разных отделах пищеварительной системы. Общее отравление сопровождается подёргиванием мышц, ухудшением памяти, депрессией. Однако эти симптомы пациент редко связывает с кишечными проблемами, именно поэтому крайне важна консультация врача.
Неинвазивная форма кандидоза имеет более лёгкое течение. Состояние больного удовлетворительное. Из симптомов выделяют:
- Повышенное газообразование.
- Дискомфорт в области живота.
- Общая слабость, раздражительность.
- Изменение частоты дефекации или консистенции стула.
- Умеренная интоксикация.
- Обострение или появление новых аллергических реакций.
- Зуд в перианальной области.
Такая форма заболевания может стать предшественником инвазивного или даже септического грибкового поражения, поэтому требует своевременного лечения.
Причины заболевания
Кандидоз вызывают грибы рода Candida, к которому относятся разные виды микроорганизмов, но чаще заболевание провоцируется подтипом альбиканс. Природой задумано так, что кишечная флора здорового человека сбалансирована между патогенными и хорошими её представителями. Чрезмерному росту кандид препятствуют бифидобактерии, энтерококки, лактобациллы и даже особый белок, который входит в структуру клеток слизистой оболочки.

Под действием некоторых неблагоприятных факторов баланс микрофлоры нарушается и активизируется условно-патогенная Candida. Уменьшение сопротивляемости организма к чрезмерному росту грибов происходит при следующих состояниях:
- Онкологические и эндокринные заболевания.
- Иммунодефицит, в том числе сильный стресс.
- Возрастные особенности (дети, пожилые).
- Терапия, подавляющая рост хорошей микрофлоры (антибиотики, глюкокортикостероидные препараты, цитостатики).
- Истощающие состояния, СПИД.
- Аутоиммунные и аллергические реакции.
- Проблемы с перевариванием или всасыванием пищи.
В повседневной жизни частыми причинами заболевания становятся несбалансированное питание и длительная антибиотикотерапия.
Точная диагностика
Клинические проявления кандидоза неспецифичны, поэтому для правильного заключения врачу необходимы дополнительные обследования. Лабораторные результаты также не всегда показательны, ввиду того, что микроорганизмы рода кандида являются представителями нормальной микрофлоры. Неопасное носительство грибков, как и патогенный процесс, образуют на питательной среде колонии одинакового внешнего вида. Однако результаты выращивания культуры всё равно дают врачу важную информацию – они позволяют определить подтип возбудителя и чувствительность к лекарствам.
В диагностике используются такие клинико–лабораторные методы:
- Эндоскопия – показывает состояние слизистой, наличие язв и белого налёта.
- Рентген.
- Микробиологические исследования – определяют вид возбудителя и чувствительность к антимикотикам. Для подтверждения аномального развития патогенной флоры, их концентрация в кале должна быть не менее 105 КОЕ/г.
- Гистология – изучение клеток, полученных путём соскоба, позволяет выявить мицелий Кандида после окрашивания специальными реагентами.
Молочница в кишечнике у женщин
 У женщин кандидоз чаще возникает во влагалище. Причины и механизм возникновения заболевания такой же – грибы активизируются под действием неблагоприятных факторов. Патологические процессы в половых органах могут распространяться на слизистую кишечника благодаря анатомически близкому расположению. Из-за характерных выделений из половых путей (белого цвета и творожной консистенции) заболевание получило второе название – молочница.
У женщин кандидоз чаще возникает во влагалище. Причины и механизм возникновения заболевания такой же – грибы активизируются под действием неблагоприятных факторов. Патологические процессы в половых органах могут распространяться на слизистую кишечника благодаря анатомически близкому расположению. Из-за характерных выделений из половых путей (белого цвета и творожной консистенции) заболевание получило второе название – молочница.
Похожие симптомы возникают и при грибковом поражении кишечника. В кале наблюдаются белые вкрапления, беспокоит зуд анального отверстия и боли в животе. Дисбактериоз кишечника часто вызывает изменение баланса влагалищной микрофлоры и наоборот, так как чрезмерно активные возбудители легко проникают через соприкасающиеся стенки двух органов. Проблема также характерна для периода беременности, когда изменяется гормональный фон женщины.
Лечение
При неинвазивном кандидозе диета и прекращение антибиотикотерапии не помогают избавиться от беспокоящих симптомов. Врач назначает препараты, которые действуют преимущественно в желудочно-кишечном тракте (Натамицин, Нистатин). Они выпускаются в форме таблеток или капсул.
Если грибок внедрился в слизистую кишечника и распространился по другим органам, необходима терапия лекарствами системного действия (Флуконазол, Итраконазол, Кетоконазол). Единственный способ подавить чрезмерное размножение возбудителя, это приём препаратов–антимикотиков.
Из медикаментозных средств врач назначает:
- Противогрибковые лекарства в таблетках – Флуконазол, Микомакс, Флюкостат, Нистатин, Пимафуцин.

- Препараты, защищающие слизистую желудка – Омез, Проксиум.

- Сорбенты – Смекта, Белый уголь.

- Полезные бактерии – Лактиале, Бифидумбактерин, Хилак.

- Прокинетики и ферменты – обеспечивают полноценное переваривание пищи и моторную функцию кишечника.
Используется также симптоматическая терапия, которая направлена на облегчение состояния пациента и уменьшение выраженности дискомфорта. Сюда входят препараты от вздутия кишечника, жаропонижающие и противорвотные средства, спазмолитики.
Часто в лечении предпочтение отдаётся таблеткам Пимафуцин, которые врачи назначают всем группам пациентов – детям, беременным, мужчинам, пожилым. Если кандидоз кишечника сопровождается вагинальной молочницей, женщины дополнительно используют этот препарат в форме свечей.
Народные средства также очень популярны, особенно в период беременности, когда выбор медикаментов ограничен. Лечение кандидоза кишечника может проводиться по следующим рецептам:
- Травяной настой из шалфея, тысячелистника, ромашки и календулы. Для приготовления лекарства сырьё залить кипятком и оставить на 20 минут. Пить раз в день.
- Курильский чай. Заварить в 250 мл воды, не добавляя сахар. После 3 недель лечения сделать перерыв, а затем повторить курс. Средство избавляет от колик, зуда и восстанавливает баланс микрофлоры.
- Чеснок. Этот продукт проявляет сильные антибактериальные и противогрибковые свойства. Рекомендуется употреблять по 2 зубчика овоща в день или делать из него салат с морковью.
- Прополис, который известен своей антибактериальной и регенерирующей активностью. Спиртовую настойку, которую можно купить в аптеке, разбавить водой и принимать за 30 минут до еды. Это поможет вылечить воспаление толстой и тонкой кишки, а также ускорить заживление слизистой.
- Раствор соды. Средство готовят из расчета 200 мл воды и чайная ложка порошка. После каждого приёма пищи жидкостью нужно прополоскать рот.
- Настой чаги. Принимают внутрь трижды в день по 20 мл, совмещают с наружным лечением, при котором в прямую кишку вставляют тампон, смоченный в этом средстве.
Профилактика и диета
Предотвращающие мероприятия направлены на устранение предрасполагающих факторов, которые могут активизировать рост грибов кандида. У здорового человека полезная и патогенная флора регулирует концентрацию друг друга естественным образом. Чтобы поддерживать этот баланс, необходимо:
- Отказаться от алкоголя, который очень пагубно влияет на работу кишечника.
- Регулярно заниматься спортом, чтобы повысить сопротивляемость организма неблагоприятным факторам.
- Периодически пить курс препаратов на основе бифидобактерий, которые подавляют активность грибов кандида.
- Своевременно обращать внимание на другие заболевания и проходить курс лечения до конца. Не долеченные инфекции могут привести к хроническому процессу и снижению иммунитета, что будет благоприятным условием для развития грибковой флоры.
- Придерживаться диеты, положительно влияющей на работу желудочно-кишечного тракта.
Правильное питание при кандидозе органов пищеварения очень важно, так как снимает нагрузку с жкт и ускоряет процесс восстановления тканей. Из рациона исключаются:
- Алкоголь.
- Продукты, содержащие много сахара, в том числе мёд.
- Жареные блюда и чипсы, семечки, копчёности.
- Маринады, дрожжевые и уксус содержащие изделия.
- Выпечки и крема.
- Бобовые.
- Сладкие соки.
Основу рациона должны составлять:
- Свежие овощи.
- Отварное мясо.
- Зерновые продукты.
- Кефир, йогурт.
- Фрукты.
Предпочтение отдаётся щадящим методам приготовления пищи – пропариванию, тушению. Очень полезны зелень, морковь, злаки, кисломолочные продукты, овощи в любом виде. Из этих ингредиентов можно делать салаты, есть сырыми или запечёнными в неограниченном количестве.
Лечение детей
У ребёнка, как и взрослого, грибок кандида может вызвать довольно серьёзные осложнения. Однако у грудничка опасные состояния развиваются значительно быстрее и протекают тяжелее, поэтому важно начать лечение при первых признаках заболевания.
Правильную схему и подбор препаратов может назначить только врач. При этом оцениваются результаты анализов, возраст пациента и характер течения молочницы кишечника. Основу терапии составляют противогрибковые препараты.
Параллельно нужно лечить первопричину – повышать общий иммунитет, давать пробиотические лекарства. Ведь чаще всего заболевание возникает в результате дефицита бифидо- и лактобактерий. В детском возрасте разрешены таблетки Пимафуцин, Нистатин, Леворин. Большое внимание нужно уделять и правильному питанию, а также питьевому режиму.
Возможные осложнения
Если вовремя распознать заболевание не удаётся, грибки кандида вызывают поражение слизистой кишечника и через кровь попадают в другие органы. Результатом будет нарушение всасывания питательных веществ, истощение и появление новых патологий. Из возможных осложнений стоит выделить следующие:
- Анемия, вызванная дефицитом железа, витамина В12 или фолиевой кислоты.
- Воспалительные заболевания тонкого и толстого кишечника.
- Геморрой.
- Трещины прямой кишки.
- Гиповитаминоз, который отражается на работе других органов, особенно сердца, а также проявляется в ухудшении состояния кожи.
- Обезвоживание, возникающее в результате длительной диареи.
- Кровотечения, которые появляются из-за перфорации стенок кишечника.
Вовремя распознать кандидоз удаётся не всегда. Симптомы часто напоминают другие заболевания пищеварительного тракта, из-за чего большой процент людей использует самолечение.
Если грибы кандида уже активизировались, излечить пациента способны только антимикотические препараты, поэтому очень важно обратиться к врачу за корректным подбором средств и схемы терапии. Предупредить рецидив поможет соблюдение правильного образа жизни и коррекция питания. В особо опасные периоды (стресс, переохлаждение, инфекционные болезни) нужно начать использовать народные средства, не дожидаясь проявления первых симптомов молочницы.
 Загрузка…
Загрузка…projivot.ru
причины, симптомы, диагностика, лечение, профилактика
Представляет собой инфекционное поражение пищеварительного тракта, которое вызвано собственной грибковой флорой пациента (Candidaspp.) на фоне тяжелого ослабления иммунитета.
Причины
Специалисты выделяют две патогенетические формы кандидоза кишечника – инвазивную и неинвазивную. Неинвазивный кандидоз кишечника, является более распространенной патологией, данный тип заболевания возникает на фоне дисбактериоза и смешанной кишечной инфекции (грибково-бактериальной, грибково-протозойной). В этом случае грибы рода Candida начинают интенсивно размножаться в просвете кишки, не проникая в толщу ее слизистой. При этом они выделяют специфические грибковые токсины, которые формируют ядовитые продукты вместе с ферментами, оказывающими раздражающее действие на слизистую оболочку кишечника. Токсические вещества усугубляют течение дисбиоза, способствуют развитиюм икотической аллергии и вторичного иммунодефицита.
Патогенез инвазивного кандидоза кишечника несколько другой. При условии ослабления местного и общего иммунитета грибы рода Candida прикрепляются к эпителию кишечника, после чего внедряются в его толщу, трансформируясь в нитчатую форму. При наличии выраженного подавления клеточного иммунитета Candida проникает в кровоток и распространяется по организму, что провоцирует развитие висцерального кандидоза, сопровождающегося поражением печени и поджелудочной железы. Висцеральная форма патологии развивается на фоне выраженной нейтропении.
Симптомы
Выделяют три основные формы кандидоза кишечника –инвазивный диффузный, инвазивный фокальный и неинвазивный. При инвазивно диффузном кандидозе кишечника у больного выявляется тяжелое состояние, возникающее на фоне выраженной интоксикации, гипертермии тела и сопровождается интенсивными абдоминальными болями, диареей с примесь крови в кале. Иногда могут выявляться системные поражения других внутренних органов. В большинстве случаев кандидоз кишечника обнаруживается случайной во время обследования по поводу других заболеваний. Инвазивный диффузный кандидоз кишечника практически никогда не развивается у лиц, с нормально функционирующим иммунитетом.
Инвазивный фокальный кандидоз кишечника в большинстве случаев осложняется язвенной болезнью двенадцатиперстной кишки или неспецифическим язвенным колитом. Предположить у человека этот вид кандидоза позволяет наличие упорного и затяжного течения фонового заболевания, которое не поддается стандартному лечению. При этой форме микоза характерна локальная инвазия нитчатой формы Candida в местах нарушенной эпителизации. При этом в близлежащих тканях, других отделах кишки друзы грибов могут не обнаруживаться. Клиническая симптоматика соответствует основному заболеванию, при этом псевдомицелий выявляется случайно при гистологическом исследовании биоптата.
Неинвазивный кандидоз кишечника – самая распространенная форма этой патологии. При заболевании не отмечается проникновения грибов в толщу кишечной стенки, в этом случаеCandidaактивно размножается в просвете кишки. При этом выделяется значительное количество токсичных метаболитов, которые оказывают не только местное, но и общее резорбтивное воздействие.
Диагностика
Диагностика патологии осложняется отсутствием характерной клинической симптоматики. Для постановки диагноза больному назначается микроскопическое исследование кала и образцов тканей, также может потребоваться назначение общего и биохимического анализов крови, эндоскопиическое обследование кишечника. Всем лицам с грибковым поражением кишечника в обязательном порядке назначается исследование кала на дисбактериоз.
Лечение
Выбор терапевтической тактики зависит от клинического варианта, наличия сопутствующей патологии и переносимости антимикотических препаратов. Помимо этого, всем больным проводится коррекция фоновой патологии, которая стала причиной снижения иммунитета.
Для устранения грибковой инфекции используют противогрибковые препараты, обладающие выраженным местным действием.
Профилактика
Профилактика кандидоза кишечника основана на своевременном лечении фоновых патологий, предрасполагающих к развитию кандидоза кишечника и дисбиоза.
www.obozrevatel.com
Кандидоз кишечника — симптомы и его лечение
Некоторые люди утверждают, что кандидоз (молочница) относится к венерическим заболеваниям — это ошибочное мнение. В процессе течения недуга поражаются не только половые органы, но и ногтевые пластины, кожный покров, слизистые рта и органы ЖКТ. Поражение органов ЖКТ, называется кандидоз кишечника. Перед тем, как осуществить лечение заболевания рекомендовано проконсультироваться с врачом, поскольку самолечение может спровоцировать развитие серьезных проблем со здоровьем. В зависимости от тяжести патологического состояния доктор определит индивидуальную схему терапии.

Главные особенности болезни
Кандидоз кишечника — это оппортунистическое инфекционное заболевание. Вследствие активного размножения грибков Candida возникают неприятные симптомы недуга. Существует несколько факторов, исходя из которых может появиться молочница в кишечнике:
- Эндокринные заболевания.
- Патологии желудка.
- Проблемы в работе иммунной системы.
- Систематические стресс.
- Тяжёлый физический труд.
- Период вынашивания малыша.
Основные причины снижения иммунитета:
- онкологическая болезнь;
- СПИД;
- инфекционные заболевания;
- терапия глюкокортикостероидами;
- аутоиммунное или аллергическое заболевание.
В некоторых ситуациях кандидоз кишечника возникает по причине неправильно подобранной терапии. Врачи не рекомендуют осуществлять самолечение патологии легких, поскольку могут возникнуть осложнения. При таких условиях часто развивается молочница кишечника.
Важно! Нерегулярное питание, потребление некачественной пищи, алкоголизм — распространенные факторы, которые могут спровоцировать возникновение болезни.
Кандидоз кишечника и его разновидности
Существует несколько видов кишечного кандидоза, а именно:
- Неинвазивный кандидоз является самой распространённой формой заболевания. В процессе лечения недуга активно размножаются грибки Candida в полости кишки (без проникновения сквозь слизистую). Запор, общее недомогание — основные симптомы данного патологического состояния. Часто развивается неинвазивная форма кандидоза вследствие запущенной язвы или колита. Врачи рекомендуют осуществлять своевременную терапию данных болезней — это снизит риск развития кишечного кандидоза.
- Диффузная форма кандидоза реже всего встречается у пациентов. В процессе развития патологии системно поражаются внутренние органы, нарушается их функционирование. Онкологические заболевания, приём иммуносупрессоров, пониженный иммунитет — главные причины развития данной формы заболевания.
- Перианальный вид заболевания кожного покрова вокруг анального отверстия на фоне герпеса. Гомосексуальный контакт — основный фактор, которые провоцирует развитие заболевания.
Симптоматика кандидоза кишечника
При появлении одного из симптомов кандидоза кишечника нужно посетить гастроэнтеролога. Высыпание на кожном покрове, кожный дерматит — это симптомы, которые могут возникнуть в процессе развития молочницы кишечника. Кроме того, присутствует сильная слабость, нервозность, нарушается сон. К основным симптомам кандидоза кишечника относят:
- Запор.
- Понос.
- Наличие кровянистых выделений в каловых массах.
- Дискомфорт в области живота.
- Плохой аппетит.
- Вздутие живота.
- Нарушение пищеварения.
- Болезненные ощущения в процессе опорожнения кишечника.
Врачи не рекомендуют самостоятельно осуществлять терапию заболевания. В первую очередь необходимо пройти тщательный медицинский осмотр. На основе полученных результатов исследования врач подберет индивидуальную схему терапии.

Диагностические меры
В домашних условиях невозможно выявить наличие заболевания, поскольку неприятные симптомы кандидоза кишечника могут указывать и на развитие совсем другой патологии. Даже с точно поставленным диагнозом не рекомендовано самостоятельно покупать лекарства и заниматься самолечением. В зависимости от индивидуальных и физиологических особенностей организма больного, специалист подберет дозировку медикамента. Если не правильно комбинировать лекарства, то может ухудшиться самочувствие. По этой причине осуществляется комплексное исследование пациента перед началом лечения. Диагностические меры включают в себя:
- Анализ крови, мочи и каловых масс.
- В процессе осуществления эндоскопии доктор определит наличие язвенного образования, оценит состояние слизистых.
- В ходе гистологического исследования врач определяет наличие или отсутствие грибка в кишечнике.
Терапия при кандидозе кишечника и советы врачей
Доктора утверждают, что вылечить кандидоз кишечника совсем не просто, поскольку многие противогрибковые препараты усваиваются в верхнем отделе кишечника, а не там где размножается патогенная микрофлора. По этой причине «Кетоконазол» не поможет вылечить данное заболевание.
Как побороть кандидоз кишечника? «Пимафуцин», «Леворин», «Нистатин» — это самые эффективные и безопасные препараты, которые назначают врачи в процессе лечения данной патологии. Следует знать, что эти медикаменты могут разрушить естественную микрофлору кишечника в процессе борьбы с болезней. По этой причине доктор назначает препарат, который содержит бифидобактерии. «Энтерол» — является самым популярным препаратом данной группы лекарственных средств.
Питание при кандидозе кишечника
Терапия данного заболевания должна быть комплексный, поэтому важно правильно питаться — это ускорит процесс выздоровления и улучшит самочувствие больного. Следует употреблять свежие овощи и фрукты. Они содержат элемент, который способствует правильному развитию микрофлоры. Спиртные напитки, молочные продукты, конфеты, пшеничная мука — основные ингредиенты, которые нужно исключить из своего рациона. Зелень, злаки, чеснок, кисломолочные продукты – насытят организм необходимыми элементами и нормализуют микрофлору кишечника.

Запрещённые продукты
В процессы лечения не рекомендовано употреблять простые углеводы. Выпечка, фруктовые соки, мед, сахарная свекла — содержат данное вещество. Рекомендовано пить меньше чая и напитков, которые содержат кофеин, поскольку они снижают эффективность противогрибкового препарата. Желательно употреблять больше очищенной воды — она выводит вредные вещества из организма, которые вырабатывает патогенная микрофлора.
Кандидоз кишечника и народное лечение
Перед тем, как осуществить терапию кандидоза кишечника народными средствами необходимо проконсультироваться с врачом, поскольку самолечение может спровоцировать развитие осложнений. Травы и настои обладают точно таким же сильным действием, как и антибиотик. Нецелесообразное их применение может сильно навредить. Среди самых эффективных народных рецептов от заболевания кишечника выделяют:
- Отварить 4 стакана овса в 4 л воды. Перед применением целебное средство процедить и пить по 150 г 2 раза в сутки( на протяжении 5 месяцев). Чтобы не возникло негативных последствий, перед началом лечения желательно проконсультироваться с лечащим специалистом.
- Целебные свойства чеснока известны многим. Рекомендовано съедать несколько зубчиков чеснока в день до еды. Можно приготовить и чесночный настой. Нужно залить несколько зубчиков холодной водой. Отправить настаиваться в течение 3 часов. Потреблять на протяжении дня небольшими дозами.
Терапия содой
Кандидоз кишечника можно вылечить при помощи содового раствора. Для его приготовления необходимо молоко (500 мл) и сода (1 ст. л.). Поставить на огонь молоко и подождать пока закипит. Снять с огня и добавить соду. Перед применением процедить. Пить по 100 г несколько раз в сутки. Целебная жидкость должна быть теплой. Если в процессе лечения ухудшилось самочувствие, то необходимо обратиться к доктору и сообщить ему бы всех неприятных симптомах, которые доставили дискомфорт.
Подмывание отварами трав
Череду, крапиву и кору дуба необходимо соединить в равных пропорциях. Залить кипятком и отправить настаиваться в течение 3 часов. Подмываться охлажденным раствором необходимо несколько раз в день. Это устранит неприятные симптомы кандидоза кишечника (зуд в области анального отверстия, дискомфорт после опорожнения кишечника).
Польза морковного сока
Некоторые люди утверждают, что морковный сок поможет улучшить самочувствие больного при кандидозе кишечника. Желательно употреблять не магазинный, а свежеприготовленный сок. В моркови содержатся полезные вещества, которые укрепляют слизистые и повышают защитные функции организма. Следует помнить о том, что одного народного средства недостаточно для того, чтобы избавиться от серьезного заболевания. Терапия должна быть комплексной.
Обзор самых лучших препаратов от кандидоза кишечника
Следует знать, что только лечащий врач может подобрать действительно эффективное лекарственное средство от заболевания. Перед тем, как осуществить терапию рекомендовано проконсультироваться с доктором. Врач определить дозировку (в зависимости от тяжести патологии).
Эффективные таблетки
Таблетированную форму препарата удобно применять, но всё же целесообразность лечения должен определять лечащий доктор. В процессе терапии кандидоза кишечника врач назначает следующие медикаменты:
- Противогрибковый нерезорбтивный препарат. «Нистатин», «Натамицин», «Леворин» — являются самыми эффективными. Они помогут активно побороть заболевание, поскольку накапливаются в просвете кишечника. Побочные эффекты возникают редко. Пить препараты можно курсом.
- Антимикотический медикамент. «Флуконазол», «Дифлюкан», «Кетоконазол» — таблетки, которые обладают комплексным действием. Дозировку определяет доктор в зависимости от массы тела пациента.
- Антибактериальное лечение. Врач назначает препараты, которые действуют системно. Они помогают побороть инфекцию, которая присоединилась в процессе течения кандидоза кишечника.
- Пробиотик восстановит сапрофитную микрофлору кишечника. «Линекс», «Биоспорин» — самые эффективные препараты.
- Иммуномодуляторы. «Иммунал» — повысит защитные функции организма и ускорит процесс выздоровления больного.
Применение ректальных свечей от кандидоза кишечника
Терапия кандидоза органа ЖКТ должна быть комплексной, поэтому доктор назначает и ректальные суппозитории. Они не нарушают работу печени и не вызывают побочных эффектов. Эффективно устраняют болезненные ощущения и чувство зуда в анальном отверстии. Длительность курса определяет врач, в зависимости от тяжести патологии (в среднем 2 недели). «Нистатин», «Виферон», «Пимафуцин» — самые эффективные препараты данной группы. Эти свечи помогут побороть кандидоз кишечника.
Профилактические меры
Любую болезнь легче предупредить, чем лечить. По этой причине врачи рекомендуют регулярно выполнять меры по укреплению иммунитета — это снизит риск развития кандидоза кишечника. Рекомендовано:
- Не злоупотреблять спиртными напитками.
- Заниматься спортом.
- Закаливать организм.
- Правильно питаться.
На заметку! Стрессовые ситуации и различные заболевания — это те факторы, которые пагубно отражаются на общем состоянии здоровья человека и снижают иммунитет. По этой причине рекомендовано своевременно лечить патологии и регулярно посещать врача.

Подводим итоги
Кандидоз кишечника — это распространённое заболевание, которое нарушает работу желудочно-кишечного тракта. Чтобы снизить риск развития осложнений рекомендовано своевременно осуществить терапию. Следует посетить доктора и пройти тщательный медицинский осмотр. На основе полученных результатов исследования лечащий специалист назначит индивидуальную схему терапии. Инструкция к медикаментам — не является основой для терапии. Дозировку подбирает доктор в зависимости от конкретной клинической картины пациента — индивидуальных и физиологических особенностей организма больного, тяжести патологии. Чтобы быстрее выздороветь важно не только принимать препараты, которые назначил врач, но и соблюдать диету. Следует исключить из своего рациона вредную пищу, которая раздражает слизистые органов ЖКТ.
stopgastrit.com
Кандидоз кишечника: симптомы и лечение
Кандидоз представляет собой заболевание, вызываемое грибками рода «Candida». Эти микроорганизмы относятся к условно патогенным возбудителям, которые в норме присутствуют на слизистых оболочках в любом человеческом организме. Рост их количества провоцирует создание патогенной микрофлоры, что и приводит к возникновению заболевания, которое достаточно часто поражает кишечник. Кандидоз кишечника характеризуется поражением слизистой органа с последующим ее воспалением.
Причины
Люди, обладающие сильным иммунитетом, успешно противостоят грибковой инфекции за счет подавления их активности, однако при этом становятся разносчиками кандид. Спровоцировать заболевание способны условия, благоприятные для размножения грибков, которые зачастую возникают вследствие ослабленных иммунных сил организма.

Наиболее частыми причинами кандидоза кишечника у женщин и мужчин становятся:
- Снижение способности организма противостоять болезнетворным микроорганизмам вследствие отрицательного воздействия внешних факторов в виде резких климатических изменений или повышенной влажности воздуха.
- Инфекционные или неинфекционные заболевания соматического типа, сопровождающиеся направлением защитных свойств на устранение основного недуга, по причине его иммунитет становится неспособным угнетать активность грибков.
- Иммунодефицитные состояния, при которых происходит значительное снижение клеток иммунной системы.
- Прием антибактериальных препаратов, уничтожающих одновременно с патогенной микрофлорой и полезные микроорганизмы, которые принимают участие в поддержании защитных свойств слизистой кишечной оболочки.
- Лечение онкологических заболеваний посредством применения химиотерапии или облучения. Такие терапевтические процедуры способствуют подавлению размножения лейкоцитов, являющихся основными клетками иммунитета.
- Гормональный сбой, спровоцированный болезнями эндокринной системы, периодом полового созревания или менопаузой. Также к нарушениям гормонального фона может привести прием гормональных контрацептивов.
Помимо вышеперечисленных причин, молочница кишечника может возникнуть в случае проведения самостоятельной терапии инфекционных заболеваний медикаментами иного назначения, сопровождающаяся приемом антибактериальных препаратов мощного действия.
К второстепенным факторам, приводящих к патологическому размножению грибков кандида в кишечнике, следует отнести:
- несбалансированное питание;
- отсутствие или нехватка в организме белковых питательных веществ;
- злоупотребление спиртной продукции.
Формы проявления
Кандидоз кишечника может протекать в трех основных формах:
Инвазивная
Обуславливается проникновением грибков в кишечные ткани. В начале развития болезнь протекает в виде инфекционного процесса, после чего наблюдается инвазия в эпителиальные слои и последующее проникновение микроорганизмов за пределы базальной мембранной поверхности.
Сопутствующими факторами развития такой формы кишечного кандидоза могут стать:
- эрозивные или язвенные поражения на стенках органа, которые отличаются разными размерными и форменными параметрами;
- наложения по мембранному типу.
По причине прогрессирующей инвазии велика вероятность поражения слизистых оболочек органов, расположенных рядом.
Болезнь протекает поэтапно:
- Первый. Возникновение эрозивных или язвенных новообразований на слизистой кишечной поверхности.
- Второй. Колонизация кишечных образований.
- Третий. Отмирание поверхностного слоя с последующим распространением возбудителей по кровеносным путям. При таком развитии событий узлах лимфы образуются крупные клеточные структуры, содержащие патогенные грибки.
Инвазивный кандидоз кишечника зачастую возникает в органах, эпителий которых характеризуется многослойностью. Органы, в тканях которых эпителиальный слой имеет строение по форме цилиндра, практически не подвержены данной форме заболевания. Причиной такой особенности является состояние местного иммунитета.
Неинвазивная
Такая форма патологии характеризуется чрезмерным ростом грибковых колоний в просвете кишечника. Тогда предрасполагающими факторами становятся:
- внедрение микробов и их продуктов в кровяную систему;
- прогрессирование степени выраженности иммунной воспалительной реакции.
Перианальная
Проявляется в виде патологического поражения кожных покровов в области анального отверстия, что зачастую сопровождается герпесом. Данная форма кишечного кандидоза наиболее свойственна при наличии ВИЧ, возникшего вследствие гомосексуального контакта.
Симптоматика
При кандидозе кишечника наблюдаются следующие симптомы:
- нарушение одной из главных функций толстого отдела кишечника, которое может проявляться в расстройстве стула в виде диареи;
- учащение позывов к опорожнению кишечника, которые могут носить ложный характер, возникающие вследствие раздражения прямой кишки;
- присутствие в каловых массах и в зоне анального отверстия выделений творожистой консистенции, имеющие зловонный запах по причине продуктов жизнедеятельности кишечной микрофлоры;
- наличие в кале гнойных, слизистых или кровяных примесей;
- повышенный метеоризм, возникающий из-за скапливания большого количества газов, чему способствует кандида в кишечнике, осуществляющая там свою жизнедеятельность;
- болевой синдром или дискомфортные ощущения в брюшной полости в процессе дефекации.

В редких случаях возможно ухудшение общего состояния, что может проявиться в:
- повышении температурных значений тела до субфебрильных показателей;
- слабость и недомогание;
- сонливость;
- быстрая утомляемость;
- снижение работоспособности.
Симптомы кишечного кандидоза имеют тенденцию к нарастанию по мере прогрессирования патологии. Тогда клиническая картина становится более выраженной, сопровождаясь сопутствующими болезнями толстого кишечника. Иногда присоединяется язвенная болезнь, а также происходит нарастание иммунодефицитных проявлений.
При длительном развитии симптомы дают о себе знать в других органах и системах, когда поражению в основном подвергаются наружные половые органы и ротовая полость. У женщин симптомы кандидоза кишечника проявляются в следующем:
- наличие выделений со специфическим запахом и творожистой консистенцией;
- жжение и зудящие ощущения во влагалище, сохраняющиеся в процессе полового акта, мочеиспускания или в состоянии покоя;
- нарушение половой функции и сбой в менструальном цикле. При запущенных случаях возможен риск развития бесплодия.
У мужчин заболевание также можно распознать по появлению творожистых выделений на половом члене или мошонке. При этом визуально видны расчесы на кожном покрове органа, что обуславливается сильными зудящими ощущениями. Также симптомы наблюдаются при проблемах с мочеиспусканием. Одновременно с этим, в моче обнаруживаются слизистые примеси беловатого оттенка.
Диагностика
Кандидоз кишечника выявляется посредством клинических и некоторых инструментальных методик:
- Бакпосев каловых масс. В здоровом кале отмечается нормальная и условно патогенная микрофлора, находящаяся в состоянии баланса. В случае обнаружения при посеве превышения кандидозных грибков значения в 1000 КОЕ/г и дефиците здоровой флоры следует говорить о наличии кишечной молочницы.
- Посев на питательные среды. Является одной из разновидностей бактериального посева, посредством которой становится возможным выявление ровня чувствительности патогенной флоры к различным препаратам, обладающим противогрибковым воздействием. Это позволяет назначить правильные лекарственные средства.
- Анализ крови. На процесс размножения в кишечнике болезнетворных микроорганизмов указывает высокое содержание в крови иммуноглобулинов и антител.
- Анализ мочи на дисбактериоз. При избытке грибковой микрофлоры в кишечнике происходит попадание некоторых продуктов ее жизнедеятельности в мочу, на что указывает повышенный уровень D-арабинитола.
- Колоноскопия. Является инструментальным методом диагностики кишечного кандидоза. При помощи специального оборудования возможна оценка состояния слизистых оболочек, а также степени поражения.
-

Лечение
Лечение кандидоза кишечника обуславливается поэтапным подходом. При выраженности клинической картины и сильной распространенности колонизации бактерий применяются противогрибковые препараты для лечения кандидоза:
Неинвазивная форма лечится лекарствами, не оказывающими системного воздействия и не всасывающимися в кровь. Они оказывают терапевтическое влияние на местном уровне, то есть в кишечном просвете. Особое внимание следует обратить на:
- Нистатин;
- Леворин.
Чтобы вылечить кандидоз диффузного типа, применяются медикаменты, способные адсорбироваться в системный кровоток. Наиболее действенным препаратом этой группы является Полисорб, действие которого заключается в выведении токсичных компонентов из организма, что способствует очищению кишечника.
Кишка, пораженная инвазивной формой недуга, лечится лекарственными средствами, обладающими широким спектром действия:
- Флуконазол;
- Интраконазол.
Такие лекарства можно принимать в форме таблеток или капсул.
Одновременно с противогрибковыми и антибактериальными препаратами, могут быть назначены пробиотические средства, способствующие нормализации кишечной микрофлоры.
С целью улучшения работы пищеварительного процесса для лечения кандидоза кишечника назначаются прокинетики, представляющие собой ферментные препараты, поскольку нередко на фоне данного заболевания развивается внешнесекреторная функциональная недостаточность. Прокинетики в данном случае улучшают моторную функцию органа.
Также, чтобы точно знать, как вылечить кандидоз кишечника, немаловажное значение имеет правильное питание. Диетический рацион является залогом успешной и скорой терапии патологии. Следует употреблять в пищу исключительно легкие и полезные продукты.
kiwka.ru
Кандидоз кишечника: причины, симптомы, лечение |
До недавних пор кандидоз кишечника не был столь распространенным заболеванием, однако, в последние годы он затрагивает всё больше людей в мире. Одной из причин этого является часто используемые антибиотики, назначаемые врачами как препараты первого выбора при различных болезненных состояниях. Симптомы кандидоза кишечника в конечном итоге могут быть слишком опасными для здоровья взрослых и детей, что требует адекватной медицинской реакции и правильно подобранной схемы лечения желудочно-кишечного микоза.

Правильное питание при кандидозе кишечника
Что такое кишечная дрожжевая инфекция?
Причины кандидоза кишечника – инфицирование желудочно-кишечного тракта микроскопическим дрожжеподобным грибком рода Candida.
Во всем мире насчитывается около 200 видов микроорганизмов рода Кандида, однако, только пятнадцать из них являются патогенными для человека.
Дрожжи представляют собой одноклеточные грибы, которые размножаются путем деления или почкования. Важно то, что они обычно не вызывают болезни кишечника у человека с нормальной бактериальной флорой. Дрожжи рода Candida и, в частности, C. albicans, естественным образом живут в бактериальной флоре рта, толстой кишки, влагалище или коже. C. albicans живет в кишечнике с самого начала нашей жизни и в нормальных условиях отвечает вместе с кишечными бактериями за правильное переваривание микроэлементов, полученных из пищи.

Дрожжеподобный гриб Candida
Проблема возникает, когда баланс между C. albicans и другими обитателями кишечника нарушается по разным причинам. Поэтому воспалительные заболевания тонкой или толстой кишки являются состоянием количественного дисбаланса микроорганизмов кишечника, в котором дрожжи составляют доминирующую флору этой среды. В благоприятных условиях, например, сниженный иммунитет, дрожжи обладают способностью расти и размножаться, что не является естественным условием, приводящим к многочисленным проблемам со здоровьем.
При нормальных обстоятельствах грибок Candida составляет всего 2% от бактериальной флоры человека, однако, в состоянии патологии это число может увеличиться до 60-70%.

Частое использование антибиотиков провоцирует кандидоз кишечника
Причинно-следственные факторы, способствующие увеличению объёма грибка Candida:
- частая антибактериальная терапия;
- использование иммунодепрессантов, цитостатических препаратов и кортикостероидов;
- злоупотребление гормональной контрацепцией;
- аномальная диета, изобилующая простыми сахарами, насыщенными жирами и молочными продуктами;

Витамины и минералы ускоряют регенерацию бактериальной флоры в кишечнике
- абсорбция и расстройства пищевого поведения;
- стрессовые ситуации и нервные срывы;
- старость;
- повреждение эпителиального барьера;
- воспалительные реакции в организме, такие как сахарный диабет, СПИД, астма, онкологические и ревматические заболевания.
Частое использование антибиотиков с широким спектром действия разрушает не только вредные бактерии, но и те, которые оказывают благотворное влияние на всю пищеварительную систему. После антибактериальной терапии дисбактериоз кишечника возникает в организме с одновременным разрастанием дрожжей. По этой причине так важно принимать пробиотики и пребиотики, как во время лечения антибиотиками, так и после его завершения.

Болевые симптомы при кандидозе кишечника
Эта процедура направлена на восстановление в кишечнике бактериальной микрофлоры. Следует подчеркнуть, что Albicans Candida при указанных выше причинно-следственных условиях, неконтролируемым образом распространяется в пищеварительном тракте, тем самым повреждая слизистую оболочку кишечника и повышая проницаемость стенок, снижается поглощение питательных веществ и существенно возрастает риск проникновения пищевых аллергенов в кровь.
Симптомы кандидоза
Дрожжеподобный гриб Candida – один из самых опасных патогенов в мире. Чрезвычайно опасным для здоровья человека являются его токсины, в частности те, которые влияют на функционирование центральной нервной системы. Результатом их действий может быть эмоциональная дрожь, агрессия, беспокойство или депрессия. Другим типом токсинов, производимым дрожжевым грибком, является структура, напоминающая гормон гипофиза (ТТГ). Она влияет на работу щитовидной железы, вызывая гормональные нарушения.
Большое значение также имеет влияние токсинов на иммунную систему организма человека. Они наносят ущерб клеткам системы защиты, благодаря чему возникает рост к бактериальным или вирусным инфекциям. Инфекция Candidia albicans прямо или косвенно способствует развитию заболеваний многих систем, включая пищеварительную, респираторную, половую или кожную. Наиболее распространенными симптомами являются:
- снижение концентрации, сонливость и усталость организма;
- апатия, депрессия и нарушение сна;
- головные боли и головокружение;
- сердечные приступы и одышка;
- чувство жары;
- колебания массы тела;
- сжигание конъюнктивы глаза;
- повышенный уровень холестерина и мочевой кислоты;

Опасные симптомы кандидоза кишечника
- сахарный диабет;
- гипотиреоз;
- многочисленные пищевые аллергии;
- постоянное чувство голода для углеродов;
- нехватка цинка и железа;
- расстройства пищеварения: газы, вздутие живота и отрыжка;
- болезненные суставы;
- менструальные расстройства;
- инфекции половых путей.
К сожалению, симптомы кишечной дрожжевой инфекции не специфические и поэтому часто пациенты без целостного представления врачом проблемы направляются к специалистам, участвующих в лечении наиболее выраженных симптоматических признаков, например, к кардиологу, гинекологу или эндокринологу.
Как лечить кандидоз кишечника?
В случае кишечной дрожжевой инфекции лечение кандидоза направлено, прежде всего, на восстановление баланса бактериальной микрофлоры, а также восстановление организма в недостатке витаминов и минеральных компонентов. Комплексная схема лечения кишечного кандидоза предусматривает применение фармакологических средств и правильного диетического питания. При кандидозе кишечника диета должна устранять те продукты, которые могут являться средством для размножения дрожжей.

Простой сахар вреден при кандидозе кишечника
Сбалансированное питание ограничивает употребление следующих продуктов:
- простой сахар: конфеты, пирожное, мед, шоколад;
- молочная продукция: цельное молоко, плавленые и желтые сыры;
- фруктовые соки и сухофрукты: грейпфрут, киви, смородина;
- очищенные углеводы: пшеничная мука; макаронные изделия, белый хлеб;
- продукты, содержащие дрожжи;
- газированные напитки, уксус, кетчуп;
- горчица, рыбные и мясные маринады;
- маргарин;
- консервированная продукция.

Льняное масло восстанавливает кишечную микрофлору
Питание при кандидозе кишечника в основном должно основываться на продуктах, богатых витаминами и минералами:
- постное мясо: кролик, курица, индейка;
- кисломолочные изделия: натуральный йогурт, кефир, творог;
- цельное зерно: гречка, ячмень, рис;
- оливковое и льняное масло;
- овощные соки;
- травяные чаи;
- орехи.
Также важно приготовление блюд. Наиболее рекомендуемая термообработка – приготовление в воде или на пару. Для улучшения функционирования иммунной системы рекомендуется использовать добавки, поддерживающие курс лечения. Наиболее важную роль играют лекарственные пробиотики, которые стимулируют иммунную систему, восстанавливают правильную кишечную микрофлору, и, ингибируя количество продуцируемых токсинов, герметизируют кишечную стенку.

Продукты способствующие размножению дрожжевого грибка в кишечнике
Эффективными в борьбе с дрожжами являются штаммы Lactobacillus reuteri, Saccharomyces boulardii, Lactobacillus helveticus. Ускорить регенерацию бактериальной флоры также помогут природные пребиотики – питательные вещества для кишечных бактерий. Только комплексное лечение, связанное с сочетанием диеты и адекватного фармакологического дополнения, приносит предполагаемые эффекты в борьбе с кишечной дрожжевой инфекцией.
Прогноз и профилактика
Кандидоз кишечника – опасное расстройство пищеварительной системы, потому что он может развиваться в организме человека в течение длительного времени без особых симптомов. Однако эти симптомы не следует недооценивать, поскольку они могут привести к развитию аутоиммунных заболеваний и психических расстройств.
Профилактикой кишечного дисбиоза станет полноценное и разнообразное питание, ограничивающее потребление простых углеводов. К пациентам, входящим в группу риска развития кишечного кандидоза требуется пристальное внимание, то есть ежегодное профилактическое обследование.
Берегите себя и будьте всегда здоровы!
gastrogid.ru
симптомы и лечение грибкового поражения
Кандидоз кишечника – заболевание, не имеющее половой или возрастной предрасположенности, а потому поразить оно может мужчин и женщин, взрослых и детей, а вылечить его очень непросто.
Из-за чего возникает кандидоз кишечника?
Кандидозное поражение кишечника вызывает гриб рода Candida. Эти грибы находятся в организме 80% людей, но кандидоз кишечника не возникает просто от их пребывания.
Грибок кандида может бессимптомно находится в кишечнике или половых органах и давать знать о себе лишь мимолетными проявлениями (молочница у женщин хороший тому пример – возникает периодически, а полностью излечить трудно).
 Кандидозы могут поражать также и другие системы и органы у человека, но самыми распространенными являются кандидоз влагалища, кишечника и ротовой полости. Иные органы грибковая инфекция поражает уже попутно и развивается как оппортунистическое явление. Для распространения грибка нужно начало и чаще всего толчок дает кишечный кандидоз, так как транспортироваться грибки могут только с током крови, а кишечник имеет хорошее кровоснабжение.
Кандидозы могут поражать также и другие системы и органы у человека, но самыми распространенными являются кандидоз влагалища, кишечника и ротовой полости. Иные органы грибковая инфекция поражает уже попутно и развивается как оппортунистическое явление. Для распространения грибка нужно начало и чаще всего толчок дает кишечный кандидоз, так как транспортироваться грибки могут только с током крови, а кишечник имеет хорошее кровоснабжение.
Грибки кандиды имеют хорошую приспосабливаемость, а потому могут длительно существовать в организме (в кишечнике, влагалище) человека и выявить их можно лишь случайно во время комплексного профилактического или лечебного обследования.
Грибковое поражение кишечника может привести к тяжелым последствиям, если вовремя не диагностировать недуг и не начать лечение. Ведь на фоне активного развития грибков начинается кандидозный дисбактериоз и желудочно-кишечный тракт страдает от недостатка полезных бактерий на фоне размножения болезнетворных.
Поэтому при кандидозе кишечника нельзя затягивать с лечением, иначе ЖКТ может пострадать настолько, что потом обычными антибиотиками не отделаться.
Одна из главных причин запора и поноса — употребление различных лекарств. Для улучшения работы кишечника после приема препаратов, нужно каждый день пить простое средство …Подробнее…
Причины возникновения кандидоза кишечника

Грибковый очаг не начинает разрастаться спонтанно, для начала кандидоза кишечника должна быть причина. Чаще всего этим становится:
- Падение иммунитета на фоне инфекционных болезней кишечника различной этиологии.
- Состояние иммунодефицита (врожденное или приобретенное).
- Гормональные болезни (сахарный диабет всегда вызывает молочницу у девушек, но может приводить и к кишечному кандидозу).
- Дисбаланс микрофлоры кишечника (клизма, сильные слабительные выводят необходимые лакто- и бифидобактерии и организм не может сопротивляться росту грибков на фоне дисбактериоза).
- Аллергические реакции, особенно постоянные (дерматиты).
- Снижение иммунитета по физиологическим причинам (во время беременности, климакса или в старческом возрасте).
- Недостаток витаминов из-за несбалансированного рациона питания.
- Ослабление защитных сил организма после проведения облучения и химиотерапии.
- Длительный курс приема антибактериальных препаратов.
- Заболевания желудка и кишечного тракта, имеющие хроническое течение и длительно остающиеся без лечения.
Кандидоз кишечника возникает не сразу, для развития грибков и увеличения их количества необходимо время. Поэтому, чтобы не допустить развитие кандидоза кишечника лучше начать профилактические мероприятия заранее.
Кандидоз долго лечится и тяжело, а лекарства стоят дорого, поэтому, зная причины его развития, лучше постараться предотвратить болезнь.
Классификация кандидозов кишечника

Классификация кандидозов основывается на причине развития болезни, а потому выделяют:
- Инвазивный кандидоз – грибки кандиды попадают в организм человека из внешней среды через ротовую полость в момент состояния низкой защиты иммунитета, и тут же начинает развиваться болезнь. Опасен данный вид кандиоза кишечника тем, что грибки проникают в толщу стенок кишечника и с током крови могут разноситься в другие органы. Разделяют данный вид на диффузный (встречается чаще всего на фоне общего ослабления иммунитета) и фокальный (служит дополнением к язвенной болезни и грибки поражают дно язвы, внедряясь в стенки).
- Неинвазивный – грибки уже длительное время находились в организме человека, но спровоцировало активное их развитие одна из вышеописанных причин. Наличие неинвазивного кандидоза толстого или тонкого кишечника определяется в большей части случаев.
Симптоматика болезни во многом будет зависеть от формы кандидоза кишечника. Наиболее неприятные и опасные признаки инвазивного кандидоза и лучше определить его на самой ранней стадии, пока грибки не распространились по всему организму.
Одна из главных причин запора или диареи- неправильное питание. Поэтому для улучшения работы кишечника нужно каждый день пить простое …Подробнее…
Симптоматика

При диффузном инвазивном кандидозе кишечника симптомы будут следующими:
- Диарея.
- Сильные боли в животе.
- Резкое повышение температуры.
- Кал содержит примеси крови и слизи.
- Начинается поражение печени, желчного пузыря, селезенки и других органов.
- Иногда человек чувствует боль во время акта дефекации.
Теперь рассмотрим, как проявляется фокальный кандидоз кишечника в зависимости от заболевания, на фоне которого он развился:
- Боли в животе.
- Запор или понос.
- Потеря аппетита.
- Субфебрильная температура.
Это общие симптомы кандидоза, но все зависит от того, на фоне какой болезни он развился, так что клиника будет соответствовать первоначальному заболеванию, а кандидоз будет обнаружен лишь во время диагностики.
Неинвазивный кандидоз кишечника имеет более яркую си
lechimzapor.com
Что представляет собой кандидоз кишечника и как он лечится.
Несмотря на успехи, которые делает современная медицина в лечении грибковых инфекций, кандидоз кишечника все еще является актуальной проблемой. Его тяжело выявить, диагностика вызывает трудности даже у практикующих клиницистов с большим стажем. Дело в том, что кишечный кандидоз вызывают грибки рода Candida, но они в определенном количестве присутствуют в организме здоровых людей.
Есть статистическое исследование, которое показывает, что грибки Candida присутствуют в кишечнике примерно 80% населения нашей планеты, поэтому очень тяжело разграничить кандидоз как болезнь и просто наличие этих грибков в организме. Но эти микроорганизмы относятся к так называемой условно-патогенной микрофлоре, и поэтому молочница кишечника развивается только у людей с ослабленным иммунитетом или при наличии каких-то заболеваний внутренних органов.
Грибки Сandida и их свойства
Что собой представляют грибки Сandida, знает буквально каждая взрослая женщина, поскольку именно представительницы слабого пола чаще всего сталкиваются с молочницей (или кандидозом). Это дрожжевые грибки, но при этом сам термин включает в себя множество их разновидностей. Кандиды являются симбионтными для человека. Чаще всего они селятся в полости рта либо в содержимом кишечника, поскольку и в том, и в другом случае природа создала для них оптимальные условия и кормовую базу.
Дрожжевые грибки являются условно-патогенной формой, поскольку в нормальном состоянии их размножение контролирует иммунная система человека, и пациент никогда не чувствует их присутствия. При падении иммунитета начинается и буйный рост численности дрожжевых грибков.
Происходит это следующим образом. При нормальных условиях в кишечнике живут бактерии, которые являются природными антагонистами кандидам. Например, лактобактерии и бифидобактерии вытесняют дрожжевые грибки, не дают спокойно размножаться. Но если при дисбакитериозе количество лакто- и бифидобактерий снизилось, то дрожжевым грибкам уже ничто не помешает, разве что наличие кишечной палочки, которая тоже выступает в качестве антагониста грибков Кандида.

Почему развивается заболевание?
При кандидозе кишечника причины могут быть разными. Но тут следует еще различать две формы этого заболевания — инвазивную и неинвазивную, возникающие по разным причинам. Исследования показывают, что чаще встречается вторая форма. Неинвазивная молочница в кишечнике обычно развивается на фоне смешанной кишечной инфекции (то есть ее виновниками являются не только грибки, но и болезнетворные бактерии).
Причиной ее может быть и дисбактериоз. В обоих этих случаях грибки-кандиды начинают неконтролируемо размножаться в кишечнике, не проникая в толщу его слизистых оболочек. В процессе жизнедеятельности этих грибков вырабатываются продукты ферментации, токсичные для человека, которые раздражают слизистую. Из-за этого ситуация усугубляется. Может появляться аллергическая реакция (ее называют микотической аллергией), возникают другие осложнения.
При инвазивном кандидозе причины развития заболевания будут другие. Когда иммунитет ослаблен, то грибки Кандида прикрепляются к кишечному эпителию, а затем проникают в его толщу, постепенно трансформируясь в так называемую ниточную форму. Если клеточный иммунитет подавлен, то грибки легко проникают в кровоток, и благодаря этому они быстро распространяются по всему телу.
В этом случае грибки Кандида вызывают уже висцеральный кандидоз, при котором происходит поражение печени и поджелудочной железы. Очень часто висцеральный кандидоз развивается на фоне последних стадий такого опасного заболевания, как СПИД.
Поскольку грибки Кандида присутствуют практически в любом взрослом организме, нужно понимать, при каких условиях они начинают усиленно размножаться. Это происходит при наличии таких провоцирующих факторов, как различные патологии внутренних органов и физиологическое снижение иммунитета (оно наблюдается у беременных и новорожденных, у пожилых людей, а также у тех, кто испытывает сильный стресс).
У женщин этот грибок часто появляется при тяжелых эндокринных заболеваниях. Кроме того, он может угрожать тем, кто сидит на строгих монодиетах с большим недостатком белка и различных витаминов. Но вообще кандидоз, вызванный одной какой-либо причиной из перечисленных выше, встречается редко. Как правило, эта болезнь бывает обусловлена действием сразу нескольких факторов.
К их числу можно отнести и аллергические заболевания, особенно если они связаны с лечением препаратами из категории глюкокортикостероидов. Онкологические заболевания тоже в значительной степени снижают иммунитет, к тому же организм становится особенно уязвимым при проведении химиотерапии.
К группе риска относятся люди, страдающие такими заболеваниями, как гепатит или даже цирроз печени, некоторые хронические инфекции, нарушения кровообращения, при которых грибок из кишечника разносится по всему организму.
Есть еще несколько причин, действие которых автоматически помещает человека в группу риска, причем для всех разновидностей кандидоза. Это несбалансированное питание, в котором наблюдается дефицит белков, витаминов и некоторых других минеральных веществ. Были проведены опыты на животных, которые показали, что при недостатке белка сразу же снижается бактерицидная активность организма.
Повышает риск развития кандидоза и антибиотикотерапия, особенно та, что проводится в течение длительного времени и отличается применением препаратов широкого спектра действия. Рано или поздно под влиянием антибиотиков полностью разрушается естественная защита организма. Ведь антибиотики не действуют избирательно только на какой-то один микроорганизм, они уничтожают и естественных антагонистов грибка — бифидо- и лактобактерии. Причем восстанавливаются они значительно более медленными темпами по сравнению с темпами роста патогенной микрофлоры.
Конечно, многое зависит от дозировки антибиотика и продолжительности лечения, но желательно хотя бы для профилактики в таких случаях обратиться к гастроэнтерологу, который сможет дать рекомендации относительно восстановления нормальной микрофлоры. Ведь мало уничтожить болезнетворный грибок, на его место нужно «подселить» полезные бактерии, которые улучшат состояние здоровья в целом.
Признаки кишечного кандидоза
Инвазивный кандидоз бывает двух видов: диффузный и фокальный. При кандидозе кишечника симптомы у каждой формы заболевания будут разными. Так, при диффузной форме пациент обычно находится в тяжелом состоянии, со всеми признаками сильной интоксикации. Это и высокая температура тела, и боли в животе, и различные симптомы, обусловленные поражением внутренних органов (это не только кишки, это патологии печени, селезенки, желчного пузыря, ведь в них тоже проникает грибок).
У пациента может быть диарея, причем в стуле появляются следы крови. При нормальной работе иммунной системы инвазивная диффузная форма практически не развивается. Это характерно для сахарного диабета или даже СПИДа.
При инвазивной фокальной молочнице кишечника симптомы будут другими. Как правило, это заболевание проявляется на фоне язвенного колита или язвы двенадцатиперстной кишки. Грибок Кандида как раз начинает размножаться на дне язвы. Это усугубляет течение основного заболевания. Никаких специфических признаков в данном случае нет. Симптомы и лечение взаимосвязаны и в основном совпадают с клинической картиной основного заболевания.
Признаки кандидоза кишечника в его неинвазивной форме будут совсем иными, ведь в этом случае грибок в толщу слизистых оболочек не проникает. Зато при этом выделяются в огромном количество токсичные метаболиты, которые негативно влияют на кишечник.

Состояние пациента при этом удовлетворительное, но у него появляются проблемы со стулом (то запоры, то поносы), метеоризм, дискомфорт в животе. Иногда возникают аллергические реакции, даже если в нормальном состоянии у человека их никогда не было. Очень сложно бывает отличить эту форму кандидоза от синдрома раздраженного кишечника.
Диагностика заболевания
Определить, с какой формой кандидоза пациент имеет дело, может только врач. Схема лечения кандидоза кишечника, конкретные рекомендации относительно коррекции образа жизни — все это возможно только после проведения диагностики. Это достаточно сложно сделать, поскольку на сегодняшний день не существует методов, которые помогали бы с высокой степенью точности выявлять грибок в образцах ткани или кала.
Как правило, его наличие устанавливают по косвенным признакам. Например, нужно будет сдать общий анализ крови, чтобы увидеть, нет ли повышенного или пониженного уровня лимфоцитов, эритроцитов и лейкоцитов (к слову, в отличие от многих других инфекционных заболеваний, при кандидозе количество этих клеток уменьшается).

Врач наверняка направит пациента и на консультацию эндоскописта, чтобы совместно определить оптимальный метод исследования кишечника для конкретной ситуации. При эндоскопии есть шанс обнаружить поражения слизистых оболочек, характерные именно для грибковой инфекции. Важную роль играет и эндоскопическая биопсия. Хотя псевдомицелий грибов встречается не в каждом образце ткани, вероятность обнаружить его достаточно высока.
Следует и отметить, что язвенное поражение слизистых будет заметно только при инвазивном кандидозе в его диффузной форме. А при неинвазивной молочнице заметно катаральное воспаление.
Несмотря на то, что анализ кала считается не самым информативным методом диагностики в таких случаях, его все-таки нужно сдать, чтобы проверить, нет ли дисбактериоза. Как правило, при наличии кандидоза в этом анализе будут обнаружены не только грибки Кандида, но и другие патогенные бактерии: кишечная палочка, стафилококк, клебсиелла. Этот анализ важен и тем, что позволяет назначить правильное лечение кандидоза кишечника. Ведь в этом случае есть шанс проверить, насколько устойчива патогенная микрофлора к антимикотическим препаратам.
Проведение лечения кандидоза кишечника
Как правило, при кандидозе кишечника лечение назначает гастроэнтеролог. Он может выявить объемы заболевания, провести необходимые исследования, сопоставить с наличием нарушений в работе ЖКТ. Во многом лечение будет зависеть от того, на фоне какого основного заболевания развивается кандидоз, как пациент переносит те или иные антимикотические препараты и каково общее самочувствие пациента.
В схеме лечения молочницы кишечника выделяют несколько основных звеньев:
- устранение фонового заболевания, которое привело к снижению иммунитета;
- борьба с самим грибком за счет приема соответствующих медикаментозных средств;
- повышение иммунитета.
В основном все это возможно в амбулаторных условиях. Но для того, чтобы вылечить кандидоз инвазивной диффузной формы, все-таки придется ложиться в стационар.
Для инвазивных микозов обычно применяют так называемые азольные антимикотические средства (самые популярные — флуконазол и кетоконазол). Они хорошо усваиваются организмом и обладают комплексным действием. Можно начинать лечение и с другого препарата — амфотерицина В, но затем все равно применяют флуконазол.
Как лечить кандидоз кишечника в неинвазивной форме? В данном случае применяются в основном менее сильные противогрибковые препараты. Это нерезорбтивные полиеновые средства. Они не слишком хорошо всасываются слизистыми оболочками кишечника, но так даже и лучше, поскольку при этой форме заболевания весь грибок остается на поверхности, а этот препарат как раз оказывает местное действие.

К числу лекарств этой категории относятся, например, нистатин и натамицин. Их преимуществом является то, что они не вызывают привыкания и могут использоваться в течение длительного времени, а ведь кандидоз быстро не лечится. Хотя сам по себе антимикотический препарат редко применяют долго. Обычно его растягивают на 7-10 дней. Нистатин могут назначать и на две недели. Но все это время состояние пациента будет контролироваться, особенно если лечение проводится в стационаре.
При неинвазивной форме необходимо также принимать противомикробные препараты, поскольку практически всегда в этих случаях в организме живут и другие патогенные бактерии. Не стоит забывать и о симптоматическом лечении — это прием пищеварительных ферментов, сорбентов, а от боли в животе можно попробовать спазмолитики либо анальгетики.
Есть ли у перечисленных средств противопоказания? К сожалению, они имеются, так же, как и побочные эффекты. И те, и другие могут быть весьма серьезными. Например, прием того же флуконазола может сопровождаться развитием токсического гепатита.
В некоторых случаях врачу удается подобрать более щадящее лекарство. Но даже относительно щадящие препараты вроде тех, что применяются для лечения неинвазивной формы, могут обладать побочными эффектами вроде тошноты и диареи. Просто в этом случае врач даже не будет ничего отменять — польза от этих препаратов значительно превышает потенциальный вред.
Дольше всего длится лечение при инвазивном кандидозе в диффузной форме. Ведь он обычно отягощается другими серьезными заболеваниями. Здесь высок риск осложнений, и если не обратиться вовремя к врачу, то исход может быть летальным — по статистике до 25%, хотя своевременное начало лечения сведет все риски на нет. Но в целом прогноз благоприятный для всех форм молочницы кишечника.
Дополнительные рекомендации
Можно ли как-то избежать этого заболевания? Многое зависит от состояния здоровья в целом, но ведущую роль в профилактике все-таки играет здоровое питание, которое к тому же должно быть разнообразным в плане получения жиров, белков, углеводов и витаминов. Очень важно, чтобы в рационе хватало клетчатки для того, чтобы наладить полноценные обменные процессы. Для людей, которые относятся к группе риска (например, при диагностированной эндокринной патологии), есть свои рекомендации — нужно регулярно проходить обследование. Более действенные методы профилактики и лечения этого заболевания, не требующие приема столь сильнодействующих лекарств, науке только предстоит выявить.
stopmol.ru


















 getridofthings.com
getridofthings.com


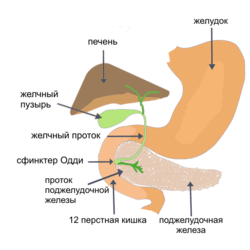 Синтопия органов пищеварительной системы, верхний этаж брюшной полости
Синтопия органов пищеварительной системы, верхний этаж брюшной полости




















 Уплотнение в правом боку внизу живота у женщин чаще всего вызвано проблемами с почками, толстым кишечником. Причинами появления образований слева называют патологии мочеточника, сальника. Патологии кишечника сопровождаются шишками внизу живота или в другой его части. Чаще всего уплотнения в правом или левом боку возникают на фоне следующих проблем со здоровьем:
Уплотнение в правом боку внизу живота у женщин чаще всего вызвано проблемами с почками, толстым кишечником. Причинами появления образований слева называют патологии мочеточника, сальника. Патологии кишечника сопровождаются шишками внизу живота или в другой его части. Чаще всего уплотнения в правом или левом боку возникают на фоне следующих проблем со здоровьем: Уплотнение под кожей в виде шарика на животе может быть опухолью – доброкачественной или злокачественной. Чаще всего у женщин диагностируют следующие образования:
Уплотнение под кожей в виде шарика на животе может быть опухолью – доброкачественной или злокачественной. Чаще всего у женщин диагностируют следующие образования: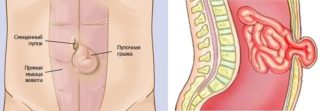 Патологические уплотнения способны возникнуть в области пупка. Основными причинами их развития называют:
Патологические уплотнения способны возникнуть в области пупка. Основными причинами их развития называют: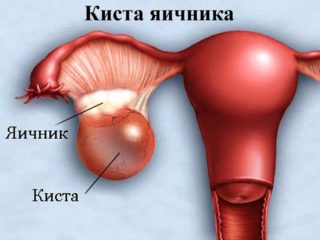 Незначительное выпячивание внизу живота наблюдается на ранних сроках беременности. Особенно выражено подобное явление у худощавых женщин. Если при нажатии на бугорок ощущается боль или присутствуют другие тревожные симптомы, женщине необходимо обратиться к врачу. К другим причинам появления шишек на животе относят:
Незначительное выпячивание внизу живота наблюдается на ранних сроках беременности. Особенно выражено подобное явление у худощавых женщин. Если при нажатии на бугорок ощущается боль или присутствуют другие тревожные симптомы, женщине необходимо обратиться к врачу. К другим причинам появления шишек на животе относят:
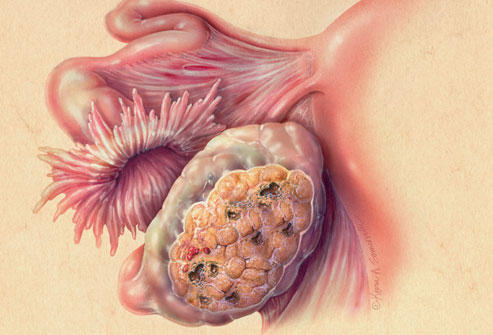




 Патологическое разрастание тканей эндометрия за пределами матки. Причины явления до конца не изучены. У женщин отмечаются более обильные и болезненные менструальные и межменструальные кровотечения. Цикл нарушается. Также присутствуют боли в желудке и пояснице. Возникают запоры и поносы. Пациентки с эндометриозом обычно бесплодны. В ряде случаев симптомы отсутствуют. Для лечения используют обезболивающие и гормональные препараты. В некоторых случаях наросты иссекают лазером. При мучительных болях и безрезультативности иных способов матку и яичники удаляют. Ни один из методов не дает гарантии полного выздоровления.
Патологическое разрастание тканей эндометрия за пределами матки. Причины явления до конца не изучены. У женщин отмечаются более обильные и болезненные менструальные и межменструальные кровотечения. Цикл нарушается. Также присутствуют боли в желудке и пояснице. Возникают запоры и поносы. Пациентки с эндометриозом обычно бесплодны. В ряде случаев симптомы отсутствуют. Для лечения используют обезболивающие и гормональные препараты. В некоторых случаях наросты иссекают лазером. При мучительных болях и безрезультативности иных способов матку и яичники удаляют. Ни один из методов не дает гарантии полного выздоровления. Представляет собой капсулу, наполненную жидкостью. Появляется из-за гормональных нарушений или воспалительных заболеваний в мочеполовой системе. Характеризуется нарушением менструального цикла, кровотечениями, не связанными с месячными, тянущими болями внизу живота, усиливающимися во время полового акта или при физической нагрузке. Молочные железы увеличиваются, при наличии кистозной опухоли живот растет. Также отмечается слабость, тошнота и головокружение. Для лечения используют гормональные и противовоспалительные средства. Если консервативные методы не помогают, или произошел разрыв капсулы, проводят операцию.
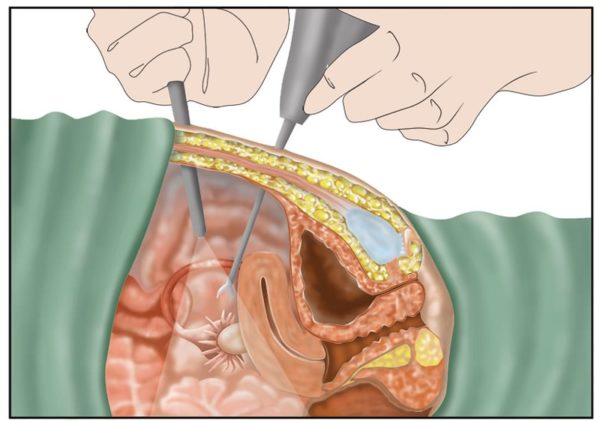
Представляет собой капсулу, наполненную жидкостью. Появляется из-за гормональных нарушений или воспалительных заболеваний в мочеполовой системе. Характеризуется нарушением менструального цикла, кровотечениями, не связанными с месячными, тянущими болями внизу живота, усиливающимися во время полового акта или при физической нагрузке. Молочные железы увеличиваются, при наличии кистозной опухоли живот растет. Также отмечается слабость, тошнота и головокружение. Для лечения используют гормональные и противовоспалительные средства. Если консервативные методы не помогают, или произошел разрыв капсулы, проводят операцию. Воспаление маточных труб под воздействием патогенных микроорганизмов. Чаще всего в процесс вовлекаются и яичники. Характеризуется значительным повышением температуры, слабостью и ознобом. Жаропонижающие средства не помогают. Возникает боль в промежности и эпигастральной области. Появляются выделения в виде белей или гноя. Женщины жалуются на зуд и жжение во время мочеиспускания. Нарушается менструальный цикл. Пациенткам назначают антибиотики, противогрибковые средства и иммуномодуляторы. При отсутствии положительных результатов от консервативного лечения пораженную трубу прочищают или удаляют, чтобы воспаление не распространялось.
Воспаление маточных труб под воздействием патогенных микроорганизмов. Чаще всего в процесс вовлекаются и яичники. Характеризуется значительным повышением температуры, слабостью и ознобом. Жаропонижающие средства не помогают. Возникает боль в промежности и эпигастральной области. Появляются выделения в виде белей или гноя. Женщины жалуются на зуд и жжение во время мочеиспускания. Нарушается менструальный цикл. Пациенткам назначают антибиотики, противогрибковые средства и иммуномодуляторы. При отсутствии положительных результатов от консервативного лечения пораженную трубу прочищают или удаляют, чтобы воспаление не распространялось. Каковы бы ни были причины, шишечки на пальцах могут существенно осложнить повседневную жизнь пациента.
Каковы бы ни были причины, шишечки на пальцах могут существенно осложнить повседневную жизнь пациента. Фармацевтика предлагает большой выбор разнообразных средств, способствующих снижению болевых ощущения и рассасыванию шишек. В первую очередь это нестероидные противовоспалительные препараты. Принимать их можно внутренне или использовать наружно в форме мазей и гелей.
Фармацевтика предлагает большой выбор разнообразных средств, способствующих снижению болевых ощущения и рассасыванию шишек. В первую очередь это нестероидные противовоспалительные препараты. Принимать их можно внутренне или использовать наружно в форме мазей и гелей.










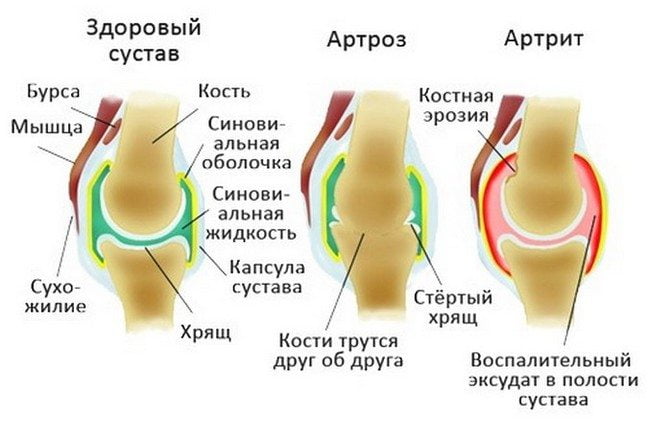
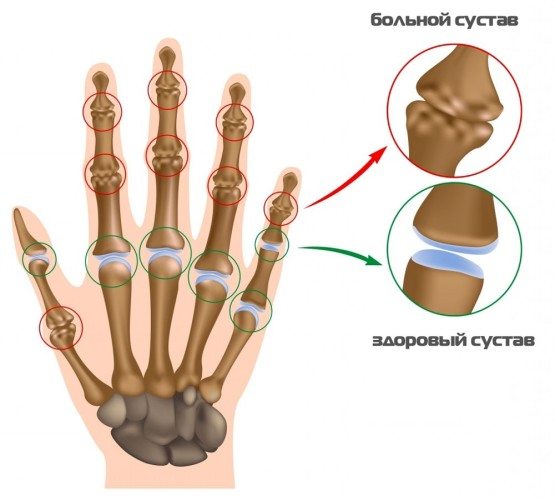
 Узелки Гебердена-Бушара формируются на пальцах рук на фоне артрита или артроза
Узелки Гебердена-Бушара формируются на пальцах рук на фоне артрита или артроза Гигрома – шишка, заполненная жидкостью
Гигрома – шишка, заполненная жидкостью Шишки на суставах пальцев рук — лечение с помощью физиотерапии
Шишки на суставах пальцев рук — лечение с помощью физиотерапии Лечение подкожного нароста куркумой – это эффективно
Лечение подкожного нароста куркумой – это эффективно Каковы бы ни были причины, шишечки на пальцах могут существенно осложнить повседневную жизнь пациента.
Каковы бы ни были причины, шишечки на пальцах могут существенно осложнить повседневную жизнь пациента. Фармацевтика предлагает большой выбор разнообразных средств, способствующих снижению болевых ощущения и рассасыванию шишек. В первую очередь это нестероидные противовоспалительные препараты. Принимать их можно внутренне или использовать наружно в форме мазей и гелей.
Фармацевтика предлагает большой выбор разнообразных средств, способствующих снижению болевых ощущения и рассасыванию шишек. В первую очередь это нестероидные противовоспалительные препараты. Принимать их можно внутренне или использовать наружно в форме мазей и гелей.





 Быстрота наступления эффекта
Быстрота наступления эффекта



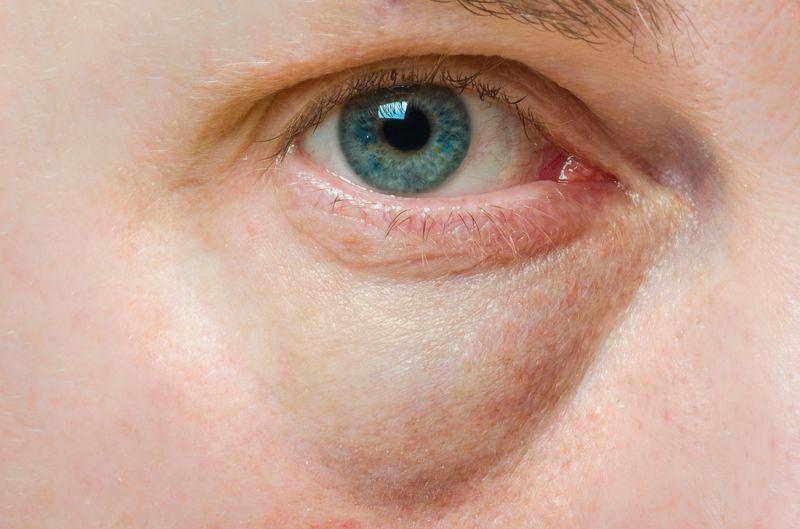
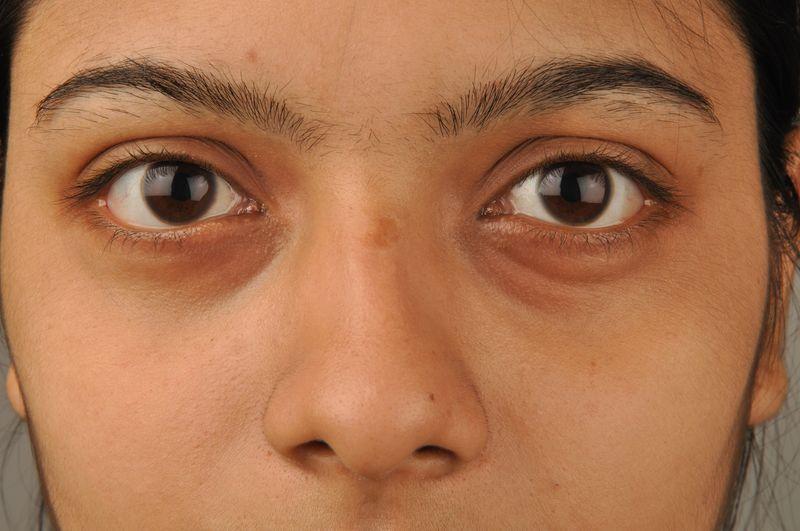
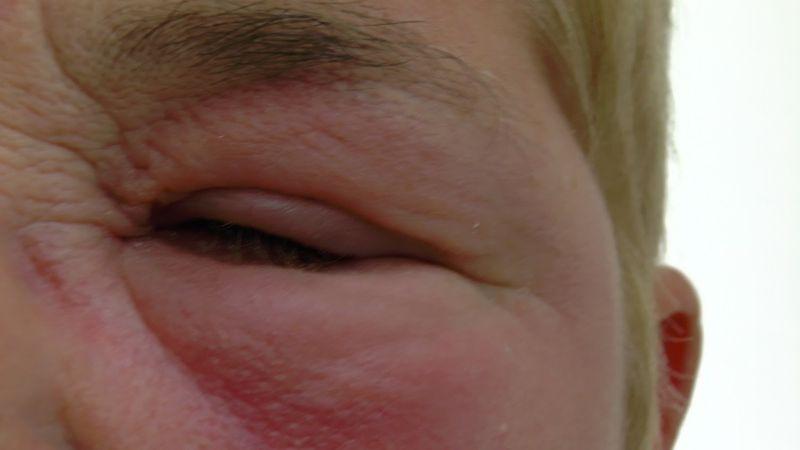







 Опухоль под глазом причины, которой здесь перечислены, проходят сами со временем. Например, миновало обострение болезни почек или щитовидной железы, как следствие их лечения. Известны специальные примочки, уменьшающие отек: картофель в сыром виде, прикладывание чайной заварки в пакетике. Нормализовать состояние помогают огуречные маски, а также составленные из зелени, творога. Инфекцию слизистой глаза лечат антибиотиками в виде капель и мазями.
Опухоль под глазом причины, которой здесь перечислены, проходят сами со временем. Например, миновало обострение болезни почек или щитовидной железы, как следствие их лечения. Известны специальные примочки, уменьшающие отек: картофель в сыром виде, прикладывание чайной заварки в пакетике. Нормализовать состояние помогают огуречные маски, а также составленные из зелени, творога. Инфекцию слизистой глаза лечат антибиотиками в виде капель и мазями.

 Так что многолетняя опухоль от синяка под глазом — не единственный причинный случай. К травме или наследственности могут быть добавлены факторы ослабления иммунитета. Ультрафиолет может быть губительным фактором, особенно в престарелом возрасте. Важно надеть солнцезащитные очки, если вокруг кожа глаз ослаблена. Другой фактор — ВИЧ-инфекция, а также распространение метастазов на глаза с других органов, пораженных раком.
Так что многолетняя опухоль от синяка под глазом — не единственный причинный случай. К травме или наследственности могут быть добавлены факторы ослабления иммунитета. Ультрафиолет может быть губительным фактором, особенно в престарелом возрасте. Важно надеть солнцезащитные очки, если вокруг кожа глаз ослаблена. Другой фактор — ВИЧ-инфекция, а также распространение метастазов на глаза с других органов, пораженных раком.





 Врач
Врач Компресс при кровотечении узлов геморроя
Компресс при кровотечении узлов геморроя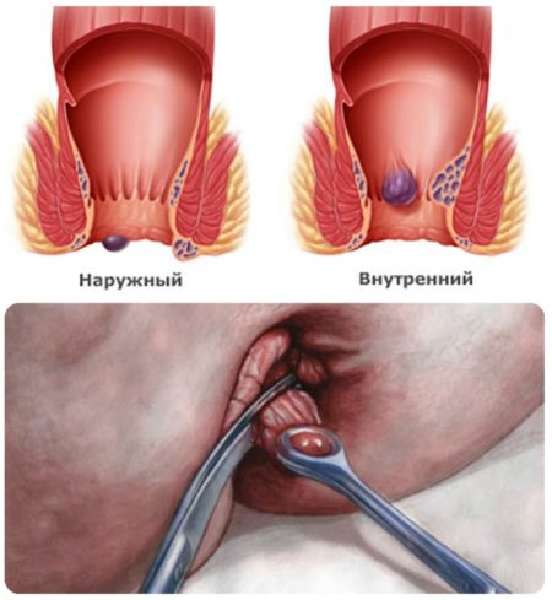 Геморроидальный узел
Геморроидальный узел Свечи от геморроя
Свечи от геморроя Кора дуба при геморрое
Кора дуба при геморрое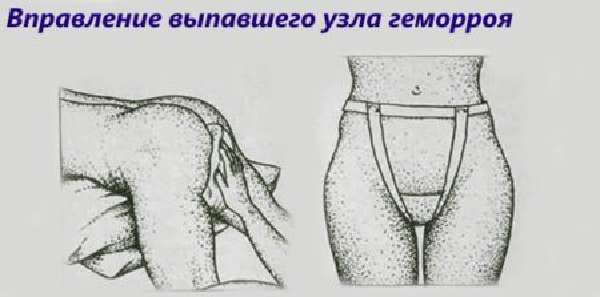 Вправление геморроя
Вправление геморроя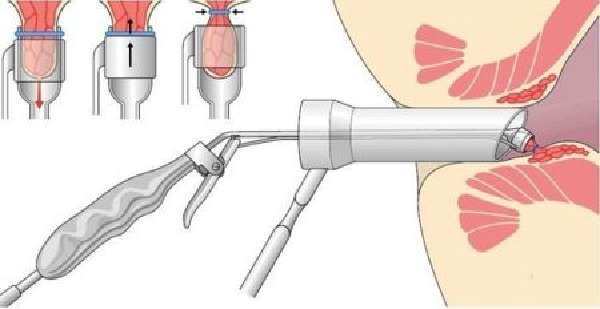 Лечение геморроя
Лечение геморроя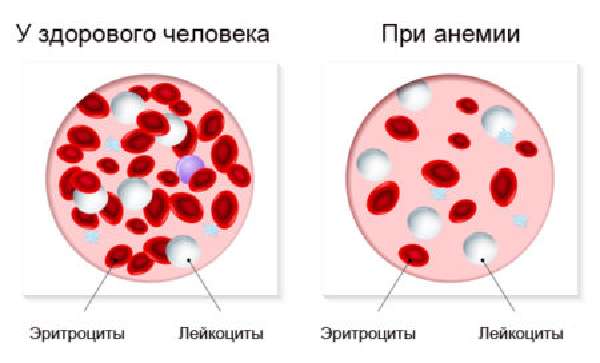 Анемия – последствие кровотечения при геморрое
Анемия – последствие кровотечения при геморрое Загрузка…
Загрузка…














































