красивая форма попы и похудение в домашних условиях
Упражнения для ягодиц и бедер придают желанную форму не только прорабатываемым частям тела – они способны привести в порядок всю фигуру, поскольку сжигают максимально возможное количество энергии, отложенной в калориях, за относительно короткий промежуток времени.
Поэтому все, кто желает избавиться от надоевших килограммов или просто подсушить свое тело, делают упор на выполнение этих упражнений.
 10 эффективных упражнений для ягодиц и бедер: красивая форма попы и похудение в домашних условиях
10 эффективных упражнений для ягодиц и бедер: красивая форма попы и похудение в домашних условияхС чего начать занятия? Советы новичкам
Найдите удобную и красивую одежду и обувь. Даже если вы занимаетесь дома красивая и удобная одежда создает хороший настрой на занятия. Выберете удобное место и время занятий (в идеале с утра).
Настройтесь на то, что эти занятия вам надо будет делать постоянно, а не от случая к случаю. Да, в начале будет немного сложно, но затем, когда вы уведите первые результаты вы поймете что это того стоит. Красивая попа и бедра — это невероятно сексуально и стоит того, чтобы немного потрудиться.
Для того, чтобы стать обладательницей красивых ягодиц и бедер нам не нужны дорогостоящие тренажеры или спортзалы. Что точно понадобиться, так немного времени и трудолюбия. Поверьте — результат того стоит!
Можно составить для себя комплекс из двух — трех упражнений и выполнять его каждый день. Можно прорабатывать все упражнения в один день, но при этом делать однодневные перерывы для восстановления мышц. Подбирайте схему, исходя из своих возможностей и предпочтений, и достигайте самых высоких результатов!
 Подбодрите удобную схему занятий и старайтесь ее придерживаться
Подбодрите удобную схему занятий и старайтесь ее придерживатьсяПодбирайте схему, исходя из своих возможностей и предпочтений, и достигайте самых высоких результатов!
Упражнения для ягодиц и бедер в домашних условиях
Чтобы эффективно проработать ягодицы и бедра, не нужно использовать сложные тренажеры и дорогостоящее оснащение. Вполне можно выполнять упражнения для ягодиц в домашних условиях, ничего не теряя при этом. То же самое можно сказать и о проработке мышц бедра.
Упражнения для ягодиц и бедер в домашних условиях (видео)
Отличная подборка упражнений для красивой попы, которые можно делать в домашних условиях.
Комплекс упражнений для красивой попы
Упражнение № 1 — «Классические приседания»
Общепринято, что самые эффективные упражнения для ягодиц и мышц бедра – это различные вариации приседов, или приседаний.
Самые эффективные упражнения для ягодиц и мышц бедра – это различные приседаний.
Чтобы извлечь максимально возможную пользу из этих упражнений, можно увеличивать нагрузку, используя разные типы отягощения – от штанги и гантелей до банальных пластиковых бутылок с водой. Кроме того, можно варьировать с постановкой ног и углом разворота стоп: чем шире и горизонтальнее вы ставите стопы, тем заметнее становится нагрузка на внутренние мышцы бедра. Стоит приблизить стопы и развести носки в стороны, как начинают работать ягодичные мышцы.
 Классические приседания для ягодиц (шаг 1)
Классические приседания для ягодиц (шаг 1) Классические приседания для ягодиц (шаг 2)
Классические приседания для ягодиц (шаг 2) Классические приседания — техника выполнения
Классические приседания — техника выполненияУпражнение № 2 — «Приседания «сумо»
Приседания «сумо» или «плие» прекрасно прорабатывают ягодицы, внутреннюю поверхность бедра и ноги.
Шаг 1 — встаем прямо ноги широко.
 «Приседания «сумо» (шаг 1)
«Приседания «сумо» (шаг 1)Шаг 2 — приседаем стараясь держать ноги под прямым углом. Сохраняем позу 5-10 секунд.
 «Приседания «сумо» (шаг 2)
«Приседания «сумо» (шаг 2) Упражнение для ягодиц «Приседания сумо» техника выполнения
Упражнение для ягодиц «Приседания сумо» техника выполненияУпражнение № 3 — «Приседания «с опорой на стул»
Приседания с опорой на стул одной ноги заставит ваши бедра и ягодицы просто «гореть». Одной ногой встаем на пол а другую кладем на стул.
 Встаем на ногу, вторую ставим на стул
Встаем на ногу, вторую ставим на стулПриседаем на ноге. Спину стараемся держать прямо и сохранить равновесие.
 Приседаем на ноге
Приседаем на ногеДля усложнения возьмите небольшие гантели.
 Приседания с опорой на стул с гантелями
Приседания с опорой на стул с гантелямиУпражнение № 4 — Поднятие таза и вытянутой ноги
Еще один хороший способ проработки ягодичной мышцы – лежа на спине, приподнимать таз. Одна нога при этом сгибается в колене, вторая выпрямляется. После нескольких (чаще – четырех или восьми) повторов ноги меняются.
 Поднятие таза и вытянутой ноги
Поднятие таза и вытянутой ногиУпражнение № 5 — Подкат фитбола ногами из положения лежа
 Подкат фитбола ногами
Подкат фитбола ногамиУпражнение № 6 — Подъем на платформу или стул
Не менее эффективные упражнения для ягодиц, которые легко выполнить, не покидая стен родного дома – подъем на возвышение (платформу). Чем выше платформа, тем более активно работают интересующие вас мышцы. Чтобы увеличить нагрузку, можно использовать любое отягощение.
 Подъем на платформу или стул
Подъем на платформу или стулУпражнение № 7 — Подъем ноги из положения «на четвереньках»
Отягощение сделает более эффективным и еще одно классическое упражнение для ягодичной мышцы – подъем ноги, согнутой в коленке, вверх, при этом стоя на четвереньках. Если усложнить упражнение резиновой лентой, то вы почувствуете, все мышцы в ногах и ягодицах. Выполняется несколько повторов, затем ноги меняются.
 Подъем ноги вверх из положения «на четвереньках»
Подъем ноги вверх из положения «на четвереньках»Из положения стоя на четвереньках отводим ногу вбок. При желании усложняем упражнение резиновой лентой.
 Подъем ноги вбок из положения «на четвереньках»
Подъем ноги вбок из положения «на четвереньках»Упражнение № 8 — Подъем ноги из положения «стоя»
Прямую ногу вверх можно поднимать и из положения «стоя». Это упражнение отлично прорабатывает заднюю часть бедер и ягодицы. Важно стремиться к тому, чтобы поднятая нога находилась на линии, параллельной поверхности пола. Корпус так же наклоняется параллельно поверхности пола.
 Подъем ноги из положения «стоя»
Подъем ноги из положения «стоя»Упражнение № 9 — «Выпад в сторону»
Из положения стоя отводим ногу в сторону и сгибаем ее в колене. Вторую ногу оставляем прямой. Корпус немного наклоняем вперед. Меняем ноги.
 Выпад в сторону
Выпад в сторонуМожно взять небольшое утяжеление, тогда эффективность упражнения возрастет.
 Выпад в сторону с гантелями
Выпад в сторону с гантелямиУпражнение № 10 — «Ягодичный мостик»
Упражнение «ягодичный мостик» придаст подтянутый и стройный вид вашим ягодицам. Это упражнение отлично подойдет для выполнения в домашних условиях, так как для его выполнения не требуется дополнительного оборудования.
 «Ягодичный мостик» (шаг 1)
«Ягодичный мостик» (шаг 1) «Ягодичный мостик» (шаг 2)
«Ягодичный мостик» (шаг 2) «Ягодичный мостик» (техника выполнения)
«Ягодичный мостик» (техника выполнения)Ягодичный мостик можно выполнять на полу, скамье, фитболе или тренажере в спортзале. Подробный разбор упражнения смотрите на видео:
Упражнение № 9 — «Ягодичный мостик с одной ногой»
 «Ягодичный мостик с одной ногой» (шаг 1)
«Ягодичный мостик с одной ногой» (шаг 1) «Ягодичный мостик с одной ногой» (шаг 2)
«Ягодичный мостик с одной ногой» (шаг 2) «Ягодичный мостик с одной ногой» (техника выполнения)
«Ягодичный мостик с одной ногой» (техника выполнения)Меняем ноги.
Упражнение № 10 для ягодиц — «Выпады»
Попробуйте выполнять это упражнение и вы с удивлением обнаружите у себя красивые, круглые и упругие ягодицы.
 «Приседания «выпады» (шаг 1)
«Приседания «выпады» (шаг 1)Одна нога выносится вперед и ставится под прямым углом к поверхности пола.
 «Приседания «выпады» (шаг 2)
«Приседания «выпады» (шаг 2)Спина держится прямо. Упражнение делается в динамике.
 Упражнение для ягодиц «Выпады» техника выполнения
Упражнение для ягодиц «Выпады» техника выполненияДля большей эффективности берем в каждую руку гантелю (начните с самых легких).
 Упражнение «выпады» для красивых ягодиц с гантелей
Упражнение «выпады» для красивых ягодиц с гантелей Упражнение выпады с гантелей
Упражнение выпады с гантелейУпражнение выпады с гантелей — одно из самых популярных упражнений. Оно очень эффективно прорабатываем проблемные зоны и формирует красивые ягодицы.
Усиливает действие этого упражнения все то же неизменное отягощение – штанга, лежащая на плечах или гантели.
Степ-аэробика для красивой попы и ног
Упражнения имитирующие лестничную ступеньку оказывают огромное влияние на удаление лишнего жира с ног и ягодиц и прекрасно укрепляют мышцы.
 Степ-аэробика для красивой попы и ног
Степ-аэробика для красивой попы и ногПример степ-аэробики вы можете посмотреть на видео:
Упражнения с резинкой для красивых ягодиц
Резиновая лента — один из самых лучших тренажеров, которые можно использовать для работы с ягодицами в домашних условиях.
Упражнения для красивой попы (видео):
Посмотрите подборку топ 5 лучших упражнений от Екатерины Усмановой:
5 эффективных упражнений на попу (Елена Силка):
Красивая попа и повседневные привычки
Не стоит думать, что сходив один раз в неделю в спортзал вы сразу станете счастливой обладательницей красивых ягодиц. Многое зависит от наших ежедневный привычек и образа жизни.
- Постарайтесь следить за питанием — меньше сладкого и мучного и больше белка и клетчатки.
- Поднимайтесь по лестнице вверх и вниз. Одно выполнение этой рекомендации уже даст вам хорошую нагрузку на ягодицы и ноги.
- Больше ходите. Вы удивитесь тому, насколько легко можно сбросить вес и обрести красивые ноги просто гуляя пол часа в день.
 Ходьба и подъем по лестнице для красивых ягодиц
Ходьба и подъем по лестнице для красивых ягодицЭффективные упражнения для ягодиц и бедер: отзывы
Я в восторге от обычных приседаний. Ну по лестнице ходить пешком можно вверх и вниз)) (Катя С.)
Я считаю лучшим упражнением выпады с гантелями. Недаром в фитнес клубе столько девушек делают именно это упражнение!
Приседания, одно из самых полезных упражнений для ягодиц и бедер. Посмотрите программу приседаний для девушек на 30 дней.
fitness-dlya-vseh.ru
10 лучших упражнений для ягодиц
Почему эти упражнения для ягодиц работают
Потому что они подобраны с учётом анатомии.
Большие ягодичные мышцы разгибают бедро или, по-другому, отводят его назад. Есть несколько положений, в которых эти мышцы активируются лучше:
- Если бедро не сгибается. Когда вы его сгибаете, как, например, во время приседаний, активность ягодичной мышцы снижается . Поэтому лучшие упражнения для ягодиц включают именно разгибание бедра без предварительного сгибания.
- Если бедро отводится в сторону под углом 30 градусов. Волокна ягодичной мышцы идут сверху вниз по диагонали. Поэтому, когда бедро находится прямо под корпусом, ягодичная мышца напрягается хуже, чем если оно отведено в сторону.
- Если колено согнуто под углом 90 градусов. Когда вы держите колени согнутыми, при разгибании бёдер ягодичные мышцы напрягаются хорошо. А вот если одновременно разгибаете колени и бёдра, как в приседании, становой тяге и на тренажёрах для прокачки ягодиц, — мышцы прорабатываются гораздо хуже .
- Когда носки стоп развёрнуты наружу .
Как и сколько заниматься
Если вы прорабатываете всё тело на одной тренировке, занимайтесь не менее трёх раз в неделю. Выберите одно упражнение из списка и включите его в свою программу. Чтобы избежать застоя, меняйте упражнения через 1–2 тренировки.
Если вы предпочитаете сплиты, выберите 1–2 движения и выполняйте в день тренировки ног. Учитывайте, что большинство упражнений для ягодиц также нагружают мышцы задней поверхности бедра. Поэтому если хотите сделать тяжёлую становую тягу или жим ногами в тренажёре, лучше начните с них. Иначе мышцы устанут и вы не сможете полностью выложиться.
Если же вас интересуют только ягодицы, выполняйте упражнения в начале тренировки. Так вы сможете максимально нагрузить мышцы и обеспечить их рост.
Делайте 3–5 подходов по 8–12 повторений. Вес подбирайте так, чтобы последние повторения в подходе давались с трудом. Финальный подход выполняйте до отказа мышц. Между подходами отдыхайте 90–120 секунд.
Какие упражнения для ягодиц эффективнее всего
1. Подъём таза с опорой на лавку

Сядьте на пол, обопритесь спиной о лавку. Положите штангу на бёдра, согните колени и поставьте стопы на пол на ширине плеч, чуть разверните носки в стороны. Хорошо, если есть мягкая накладка на гриф, иначе он будет впиваться в тело, когда вы установите большой вес.
Поднимите таз так, чтобы тело вытянулось в одну линию, задержитесь на 2–3 секунды, опуститесь обратно и повторите.
2. Ягодичный мост с весом

Лягте на пол, положите штангу на бёдра, согните колени и поставьте стопы на ширине плеч, носки чуть разверните в стороны. Придерживая снаряд руками, поднимите таз как можно выше. Задержитесь в крайней точке на 2 секунды и опуститесь обратно. Повторите упражнение.
3. Тяга в кроссовере между ног

Прицепите канатную рукоять к нижнему блоку кроссовера. Встаньте к нему спиной, возьмитесь за рукоять обеими руками, сделайте два шага вперёд. Поставьте ноги чуть шире плеч, носки разверните в стороны.
Наклонитесь вперёд с прямой спиной до параллели корпуса с полом — это исходное положение. Напрягая ягодицы, выпрямите корпус, задержитесь на секунду в крайней точке и вернитесь в исходное положение.
4. Русские махи гирей

То же самое, что и тяга в кроссовере, только с гирей. Поставьте ноги чуть шире плеч, носки разверните в стороны. Возьмите в руки снаряд, отведите таз назад, наклонитесь вперёд с прямой спиной и заведите гирю между ног.
Напрягая ягодицы, выпрямитесь в тазу и сделайте мах снарядом до уровня ключиц. Затем снова
заведите гирю между ног и повторите мах. Не нужно сильно сгибать колени: основное движение происходит в тазобедренном суставе.
5. Обратная гиперэкстензия

Лягте телом на лавку или GHD-тренажёр так, чтобы ноги остались на весу, держитесь руками. Согните колени под прямым углом. Бёдра держите параллельно полу. Из этого положения поднимайте их и опускайте обратно.
Есть два способа усложнить упражнение:
- Утяжеление на ноги. Возьмите специальный пояс, повесьте на него блин с нужным весом и попросите накинуть его вам на стопы, когда примете исходное положение.
- Наденьте на колени эспандер и разведите ноги в стороны. Так вам придётся не только поднимать ноги, но и прикладывать силы, чтобы удержать их разведёнными.
6. Отведение бедра назад в кроссовере

Прицепите ногу к нижнему блоку и встаньте лицом к тренажёру. Можете руками держаться за стойки. Не сгибая колена, отведите ногу назад, зафиксируйте в крайней точке и верните в исходное положение.
Как делать приседания, становую тягу и выпады, чтобы нагрузить ягодицы
Эти упражнения не столь эффективны, как приведённые выше. Но если у вас нет времени и нужно разом нагрузить всю нижнюю часть тела, просто смените положение ног и сместите акцент на ягодицы.
1. Приседания

Выполняйте приседания сумо: ставьте ноги в два раза шире плеч, носки стоп разворачивайте в стороны.
Если выполняете присед с блином или гантелей, вытяните снаряд перед собой. Так вы увеличите отведение таза назад и усилите проработку ягодиц.

2. Становая тяга
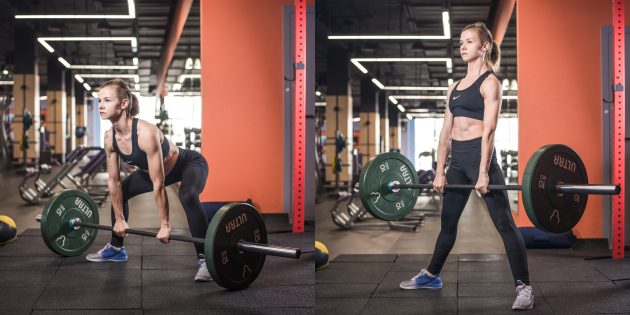
Делайте становую тягу сумо: с широкой постановкой ног и развёрнутыми в стороны носками. Это лишь немного увеличит нагрузку на ягодицы, но всё же лучше, чем ничего.
3. Выпады
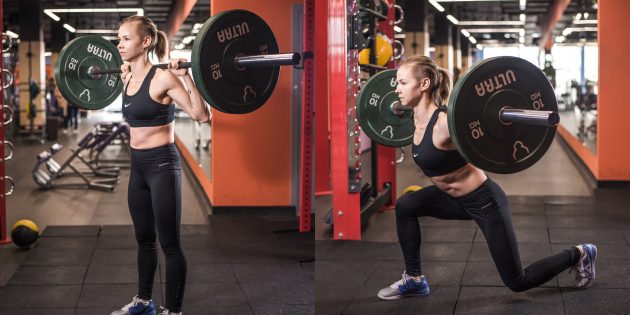
Во время выпадов наклоняйте корпус вперёд.
4. Жим ногами в тренажёре

Разместите стопы в верхней части платформы, расставьте ноги пошире и разверните носки в стороны.
Читайте также 🧐
lifehacker.ru
Самые эффективные упражнения для похудения ягодиц и бёдер
Девушки и женщины прилагают неимоверные усилия, чтобы убрать лишние сантиметры и сделать фигуру подтянутой. Однако из-за особенностей строения женского тела, жир в области таза и бедер появляется быстро, а избавиться от него практически невозможно. Исправить положение и улучшить состояние здоровья, помогут регулярные упражнения для ягодиц и бёдер, направленные на укрепление мышц в данной области.
От теории к практике
Чтобы лучше понимать процесс создания идеальных форм рассмотрим строение данной зоны. Ягодицы формируют три вида мускулов: большие, средние, малые. Они составляют основную мышечную массу человека. Их общие функции: поддержка тела при беге и прыжках, а также разгибания и повороты бедер и туловища.
Большие имеют ромбовидную форму и проходят по задней стороне таза, формируя выгнутый рельеф ягодиц. Средние – это крупные мускулы в форме треугольника. Проходят по боковым костям бедра и создают их линию. За ними скрываются малые – плоские треугольные мускулы, отвечающие за повороты бедер.
Отсутствие нагрузок на мышцы приводит к их дистрофии и последующему росту жировых отложений вокруг них. Положение усугубляет то, что ходьбе пешком мышцы ягодиц практически не задействованы.
Основными методами их укрепления являются:
- прыжки на скакалке;
- спортивная ходьба;
- регулярные пробежки;
- езда на велосипеде;
- игра в теннис или пинг-понг.
Однако самый доступный и быстрый метод обретения стройного силуэта – регулярные упражнения.
Начинаем с разминки
Обязательная часть тренировки разминка для разогревания мышц. Она усилит эффект от нагрузки и снизит риск появления травм. В нее включают: наклоны влево и право, бег и прыжки на месте, вращение шеей, локтевыми и коленными суставами.
Особенное внимание вначале и в завершении занятий уделяется растяжке. Самый простой вариант для подготовки:
- Поставить вперед правую ногу.
- Левую руку поднять.
- Левую ногу отвести назад.
- Сохранить позицию на 10 секунд.
- Повторить движения для правого бедра.
Важный момент: разминка не предусматривает чрезмерных и длительных усилий. Оптимальное время подготовки тела к работе – 5-10 мин.
Приседания: классические и широкие
Самое популярное упражнение способствует повышению тонуса мышечной ткани внутренней поверхности бедра. Периодичность занятий – 3 раза в неделю отдельно или в комплексе. Чтобы достичь больших результатов используются гантели. На начальном этапе рекомендуется делать по 10-20 приседаний, в три подхода. Затем их количество увеличивается 100-200. Техника выполнения:
- Руки держать перед собой.
- Ступни не отрывать от пола.
- Спину не сгибать.
- Начинать медленно, постепенно увеличивая темп.
Дыхание равномерное: вниз – выдох, вверх – вдох. Максимальный угол сгибания коленей – 90 градусов.
Следующий стиль называют: «Полуприседы» «плие» или «сумо». Они обеспечивает нагрузку на ягодицы, переднюю и боковую части бедра, способствуют развитию гибкости тазобедренных суставов. При этом напряжение на коленный сустав и ножные икры снижается. Приседание «сумо» выполняют в три-четыре подхода по 20-30 раз.
Чтобы выполнить упражнение следует поставить ноги шире плеч, носки развести в стороны, а также:
- Голову держать прямо.
- Голени расположить параллельно стопам.
- Вес переместить на пятки.
Медленно опустить таз, до уровня параллельного полу, удерживая спину прямо. Легкий наклон возможен лишь для поддержки равновесия. Колени нельзя сгибать внутрь. После сжать ягодицы, и поднять туловище вверх. Колени оставить полусогнутыми.
Тренеры предупреждают: осваивать технику широких полуприседаний стоит лишь при хорошей физической подготовке.
Полумостик – просто и результативно
Приподнимание ягодиц лежа на спине, относится к упражнениям средней сложности и направлено на укрепление большой ягодичной и седалищно-подколенных мышц. Кроме формирования спортивного силуэта, исполнение полумостика способствует:
- ускорению кровообращения в области таза;
- уменьшение болей в поясничном отделе;
- укрепление пресса живота;
- сжигание калорий.
Его совершают в два или четыре подхода по 30 раз. Новичкам рекомендуется делать по 10 повторов.
Полумостик выполняют лежа на твердой поверхности. Руки вдоль тела, колени согнуты. Далее, опираясь на плечи приподнять поясницу вверх, чтобы бедра и туловище оказались в воздухе и образовали прямую линию. Достигнув максимально верхней точки сжать ягодичные мышцы и замереть на 1-2 секунды, опуститься вниз и тут же подняться.
Другой вариант полумостика – приподнимание на одной ноге. Лечь, выпрямить ногу и удерживать ее на весу. Вторую согнуть в колене и использовать для опоры. Плавно поднять таз, замереть на пару секунд и опуститься.
Махи: различные техники
Среди всех методик для похудения ягодиц и бедер махи или отведение ног в сторону наиболее разнообразны в плане позиций и предусматривает работу для всех групп мышц. Во время занятий сжигается жир, а бедра и ягодицы становится подтянутыми и изящными.
Первое упражнение комплекса поможет уменьшить внутреннюю часть бедер.
Правила:
- Лечь на правый бок.
- Приподнять конечность в воздух 10-15 раз.
- Перевернуться на другой бой и повторить упражнение.
Следующая программа направлена на проработку ягодичных мускулов. Принять позу «кошечки»: опуститься на четвереньки, согнуть локти и упереться ладонями в пол. Делать взмахи полусогнутой ногой от 10 до 15 раз. Затем приступить к движению второй ногой. Программу дополняют махи прямой ногой либо с отведением влево или вправо.
Упражнения в положении стоя не менее эффективны для стройных бедер.
Самое простое из них – опираясь о спинку стула максимально далеко отводить ногу поочередно:
- Вперед: параллельно полу.
- Назад: полусогнутое небольшой наклон;
- Вбок: как можно дальше и ровнее.
Количество взмахов зависит от подготовки. Начальная цифра – 3 раза в неделю от 25 раз для обоих бедер. При правильном выполнении техники результат появится через 2 месяца.
Ласточка
Убрать жир с ягодиц и бедер, скорректировать осанку и развить вестибулярный аппарат поможет упражнение, выполненное стоя без опоры или известная «ласточка». Нужно встать на одну ногу. Вторую, не сгибая вытянуть назад и приподнять как можно выше. Голову держать ровно, руки развести вперед. Повторить 10-12 раз.
Выпады или «поза бойца»
Следующий комплекс предназначен для уменьшения бедер в объемах и профилактики целлюлита. При тренировке усиливается приток к клеткам кожи и «апельсиновая корка» постепенно разглаживается. Данная методика не рекомендуется людям, которых беспокоят колени, так как они подвергаются большой нагрузке.
Классический вариант: стать ровно, руки на поясе. Сделать длинный шаг вперед и опустить переднее колено параллельно полу. Вторая конечность согнута и напряжена. Сохранить позу 5 секунд и сменить позицию.
Техника выпадов с приседанием более сложная, но быстро устраняет полноту и дряблость фигуры. Ее основные моменты:
- Ноги вместе, руки подняты вверх.
- Плавно присесть, отводя одну ногу назад.
- Опустить ее на колено.
- Руки положить на пояс.
- Остаться в положении на несколько секунд.
- Повторить 15-20 раз.
Выпады набок исполняются из положения аналогичного классическим. Сделать шаг в сторону, перенести вес на бедро, оказавшееся впереди и проделать движения «пружины» 10-15 раз.
Полезные советы
Продолжительность тренировки и количество подходов зависит от физического состояния и при необходимости может быть меньше рекомендованного. Стандартное время – по 35-40 минут утром либо ранним вечером.
Все движения выполнятся в быстром темпе. Четко соблюдать правила разминки и перерывов, восстанавливать водный баланс. Особенное внимание уделяется дыханию. Оно должно быть глубоким и ровным.
Кроме упражнений, сохранить подтянутую фигуру помогут плаванье, катание на роликовых коньках, велоспорт или танцы. Не менее важные детали: позитивный настрой и мотивация. Чтобы не потерять их нужно гордиться полученными достижениями и стремиться к дальнейшим победам.
Понравилась статья? Не жадничайте — поделитесь с друзьями и подругами 🙂Читайте также: Лучшие упражнения для похудения ног и бедер
ifigura.ru
Какие упражнения для бедер и ягодиц в домашних условиях самые эффективные
Уменьшить объем в области бедер и ягодиц довольно проблематично, поскольку жировые отложения формируются в ней в первую очередь. Чтобы добиться стойкого результата без посещений спортивного зала, рекомендуется составить для себя индивидуальный комплекс из наиболее эффективных упражнений. Есть также несколько разновидностей тренажеров, которые подойдут для тренировок в домашних условиях и помогут не только сделать стройными бедра, но и подтянуть ягодичные мышцы.
1
Цель занятийПолучить результат можно только в случае четкой постановки цели. Это поможет быстрее добиться желаемого и составить действенный план тренировок.
Возможные основные цели:
- уменьшить объем верхней части ног и ягодиц;
- убрать жир с передней поверхности бедер;
- сформировать подтянутую внутреннюю часть бедра;
- сделать упругими ягодицы;
- избавиться от лишнего веса;
- укрепить все мышцы в проблемных зонах.
Помимо устранения жировых отложений, можно избавиться от лишнего объема в других проблемных местах и обрести желанную стройность.

Лучшие упражнения для похудения ляжек и правила их выполнения в домашних условиях
2
Общие рекомендацииВо время занятий следует обращать внимание на напряжение мышц. Они не должны испытывать дискомфорта или сильной боли. Нагрузку необходимо выбирать соответственно уровню физической подготовки. Девушкам и женщинам, молодым мамам после родов во время гимнастики не стоит сильно нагружать себя, чтобы избежать травм и растяжений. Мужчинам разрешается повысить нагрузку посредством утяжелителей.
Некоторые девушки и женщины во время накачивания ягодичных мышц совершают ошибку, поскольку уделяют недостаточно внимания упражнениям для бедер. Это неправильно, поскольку большинство из них одновременно подтягивают ягодицы, делают их упругими, но не перекачивают чрезмерно.
Если нужно накачать попу, это не значит, что надо ежедневно включать в программу занятий упражнения, направленные на достижение этой цели. Это создаст повышенную нагрузку, но не нарастит мышечную массу. Рекомендуется чередовать облегченные тренировки с интенсивными. Еще одной ошибкой в накачивании ягодиц считается использование больших грузов в надежде, что мышцы при этом вырастут быстрее. Подобное заблуждение нередко становится причиной травм.

Лучшие упражнения для ягодиц в тренажерном зале для девушек
3
Эффективные тренажерыИспользование специальных тренажеров поможет ускорить процесс избавления от лишнего жира в проблемных областях и уже за неделю позволит получить первые результаты.
Для тренировок в домашних условиях подойдет не каждый тренажер, но есть несколько универсальных приспособлений, которые просты в применении и направлены на проработку мышц ягодиц, ног и бедер.

3 лучшие программы приседаний на 30 дней для ягодиц и ног
3.1
ЭллипсоидЭллиптический тренажер довольно эффективен для тренировки не только нижней части, но и всего тела. Представляет собой приспособление с двумя педалями, ручками и монитором, который подсчитывает количество пройденных километров и сжигаемых калорий. Он помогает в короткий срок сформировать ягодицы, особенно верх, убрать жир с внутренней и внешней стороны бедра, полностью изменить фигуру. Первые результаты заметны уже через неделю.

Эллипсоид для домашнего применения
Благодаря тому, что во время тренировки отсутствуют резкие движения, а педали нажимаются мягко, все суставы расслабляются, снимается нагрузка с позвоночника и распределяется равномерно по всему телу. Такие занятия подойдут молодым мамам после родов, девушкам, женщинам и даже мужчинам, людям, которым по каким-либо причинам противопоказаны серьезные нагрузки.
3.2
Беговая дорожкаЭто универсальный тренажер для мужчин, девушек, женщин и мам после родов. Беговая дорожка позволяет самостоятельно регулировать нагрузку, продолжительность и интенсивность тренировки, количество занятий в неделю.
Основная нагрузка приходится на ноги, бедра, ягодицы, что помогает убрать жир в этих местах и добиться стройности. Во время бега тренируются не только ноги, но и спина, брюшной пресс. Если же бегать для человека становится сложно, всегда есть вариант заменить его быстрой ходьбой на той же дорожке.
3.3
ВелотренажерУпражнения станут легким вариантом для новичков, девушек, женщин после родов, поскольку во время тренировки снимается нагрузка с позвоночного столба.
Этот тренажер подойдет только для устранения жира с внутренней и внешней части бедра. Для формирования упругих ягодиц нагрузки недостаточно. Но при ее увеличении путем занятий стоя получится натренировать и ягодицы.
3.4
СтепперУстройство по принципу действия напоминает эллиптический тренажер, но имеет гораздо меньшие размеры, а движения ног на ступенях более резкие. Существуют модели маленького размера и без ручек, а есть более профессиональные, которые включают не только экран для контроля количества потерянных калорий, но и ручку для устойчивости во время занятия.

Степпер для новичков
Такой тренажер подойдет новичкам, девушкам и даже женщинам после родов. Он позволяет сформировать упругие ягодицы, устранить жировые отложения с внутренней и внешней части бедра.
3.5
Степ-платформаСтеп-платформа относится к наиболее простым и доступным приспособлениям, которые можно приобрести в любом магазине спортивных товаров и заниматься дома. Использовать ее разрешается молодым мамам, девушкам, зрелым женщинам и мужчинам. Она создает нагрузку на мышцы бедер и ягодиц, позволяя избавиться от лишнего жира.
Степ-платформа тренирует не только проблемные области, но и спину, брюшной пресс, руки. Она повышает выносливость и дает возможность самостоятельно контролировать нагрузку и длительность занятия.
4
Лучшие упражненияНаиболее простым вариантом тренировки для формирования стройных бедер, упругих ягодиц и похудения в этой части тела станет бег или быстрая ходьба на свежем воздухе. Достаточно 40 минут ежедневно для потери веса в короткий срок. Занятия показаны мужчинам, женщинам, девушкам и молодым мамам после родов.
Рекомендуется перед тренировкой провести короткую разминку на протяжении 5-10 минут. Прыжки на скакалке, наклоны туловища в стороны, махи ногами — все эти упражнения подойдут для разогрева. После бега или интенсивной ходьбы не стоит резко останавливаться, несколько глубоких вдохов помогут нормализовать дыхание и ритм сердца. После месяца ежедневных тренировок разрешается снизить нагрузку и заниматься не реже 3 раз в неделю.
4.1
Приседание плиеЭто простое и эффективное упражнение для тренировки верха ягодиц, наружной и внутренней части бедра. Оно подойдет девушкам, мужчинам и женщинам.

Техника выполнения:
- 1. Принять исходную позицию — стоя на полу с предварительно разведенными ногами на 40-50 см.
- 2. Развернуть носки в стороны.
- 3. Приседать, контролируя напряжение мышц в проблемных областях. Разрешается держаться за поручень для равновесия. Повторить не менее 10 раз.
Не рекомендуется использовать это упражнение женщинам после родов, так как в этот период необходимо снизить нагрузку на органы малого таза.
4.2
Выпады впередПростые выпады вперед позволяют проработать ягодицы, наружную часть бедра и устранить жир в этих местах. Разрешаются упражнения для женщин, мужчин и девушек.

Техника выполнения:
- 1. Принять начальную позу — стоя на полу с предварительно разведенными на ширине плеч ногами.
- 2. Руки упереть в бока.
- 3. Сделать выпад одной ногой. Коленом второй коснуться пола.
- 4. Повторить не менее 10 раз
Важно следить за тем, чтобы спина была прямая, взгляд направлен вперед.
После родов на протяжении 6 месяцев следует воздержаться от таких выпадов.
4.3
Становая тягаЭтот вид нагрузки подойдет мужчинам, тренированным девушкам и женщинам, поскольку предполагает использование гантелей. Он помогает проработать заднюю часть бедер и верх ягодиц. Заключается в простых наклонах с гантелями в каждой руке. Следует наклониться из положения стоя так, чтобы туловище было параллельно полу, руки выпрямлены, ноги чуть согнуты, и задержаться на 10 секунд.

Необходимо сделать 10 подходов. Женщинам достаточно 2 кг в каждой руке, мужчинам разрешается увеличить вес до 4-5 кг в зависимости от уровня подготовки.
4.4
«Ягодичный мостик» и подъем бедерУпражнения заключаются в подъеме бедер из положения лежа с предварительно согнутыми коленями так, чтобы упор приходился только на плечи и ступни. Для выполнения «мостика» в этом положении стоит задержаться на 10 секунд и повторить 10 раз. Для подъемов рекомендуются ритмичные движения бедер с полным опусканием их на пол и повторным подъемом не менее 20 раз.
Во время подъема тело должно создавать одну линию без прогибов.
Оба упражнения позволяют тренировать все мышцы бедер и ягодиц. Они относятся к универсальным и разрешены для мужчин, женщин, девушек, молодых мам.
4.5
Махи ногамиЭто довольно простое, но эффективное упражнение для тренировки задней части бедра, верха ягодиц и спины. Выполняется оно в положении на четвереньках и заключается в попеременном подъеме согнутой в колене ноги. При подъеме она должна быть параллельно полу. Для каждой ноги необходимо повторить не менее 20 раз.

Упражнение не требует дополнительных навыков и чаще используется девушками, женщинами после родов и зрелыми дамами. Для мужчин оно менее эффективно, но не запрещено.
4.6
ГиперэкстензияЭто статическое упражнение для формирования упругих ягодиц и бедер. Оно подойдет женщинам и девушкам, новичкам.

Техника выполнения:
- 1. Принять исходную позу — лежа на животе с предварительно соединенными ногами или руками, расправленными вдоль туловища.
- 2. Одновременно поднять корпус и прямые ноги, формируя телом дугу.
- 3. Задержаться на 10 секунд.
- 4. Выполнить не менее 4 подходов.
При выполнении необходимо следить, чтобы ноги и туловище были подняты равномерно. Это позволит распределить нагрузку.
4.7
«Супермен»Упражнение аналогично предыдущему, но руки во время подъема выпрямлены и находятся впереди, поднимаются вместе с туловищем. Разрешается задерживаться в таком положении, как при гиперэкстензии, или просто совершать подъемы в умеренном темпе.

Достаточно 5 подходов по 10 секунд с задержкой или 20 подъемов.
Упражнение универсально и подойдет новичкам, профессионалам, женщинам, девушкам, молодым мамам.
4.8
«Ходьба» на ягодицахТехника подходит для укрепления и формирования упругих ягодиц, бедер. Упражнение показано мужчинам и женщинам, позволяет через неделю регулярных тренировок увидеть результаты.

Необходимо сесть на пол, соединить прямые ноги и стараться делать «шаги» ягодицами. Достаточно выполнять упражнение 3-5 минут в день. Высокая нагрузка на ягодичные мышцы позволит в короткий срок устранить жировые отложения.
4.9
«Стул»Это еще одно статическое упражнение для проработки рассматриваемых мышц. Оно помогает в короткий срок убрать лишний вес и сформировать бедра, ягодицы. Заключается оно в простом приседании и задержке в таком положении на 10-15 секунд. Приседать разрешается без опоры или возле стены.
Во время приседания спина должна быть прямой, а бедра — параллельны полу. Достаточно 3-4 подходов. Такой вариант подойдет девушкам, женщинам и мужчинам. Женщинам после родов не рекомендуется использовать этот вид нагрузки.
4.10
Зашагивания на платформуЭто простое, но эффективное упражнение для прокачки верха ягодиц, внутренней и внешней части бедра. Оно подойдет новичкам и профессионалам, а для выполнения понадобится только платформа, которую следует приобрести в спортивном магазине.
Зашагивать необходимо в размеренном темпе и поочередно каждой ногой. Длительность зависит от уровня физической подготовки и составляет 3-7 минут. Это позволит создать напряжение в нужных местах благодаря имитации ходьбы по ступеням.
4.11
Шаги с подъемом коленейУпражнение аналогично предыдущему, но при подъеме на степ или платформу необходимо поднять колено одной ноги максимально высоко. Повторять надо поочередно для каждой ноги на протяжении 2-3 минут.
Такая нагрузка более интенсивна, поэтому следует держать умеренный темп. Оно относится к универсальным и подойдет для тренированных мужчин, девушек, женщин, молодых мам.
4.12
«Велосипед»Упражнение подходит для новичков, женщин после родов. Оно предусматривает выполнение в положении лежа, что снижает нагрузку на позвоночный столб и органы малого таза.
Выполнять его следует не менее 3 минут, контролируя темп и ритм дыхания. Бедра должны двигаться равномерно, описывая круг. Упражнение направлено на формирование внутренней и наружной части бедра.
4.13
БалансировкаУпражнение относится к статическим видам нагрузки, подойдет мужчинам, девушкам, женщинам, новичкам. Выполнять его разрешается с опорой на стул или стену. Более сложный вариант — выполнение без опоры.

Упражнение заключается в отведении прямой ноги назад из положения стоя и удержании тела в таком положении на 10-15 секунд. Рекомендуется выполнить не менее 3 подходов для каждой ноги. Техника помогает сформировать верх ягодиц, заднюю часть бедра.
4.14
Приседание с отведением ноги назадПростой вариант приседаний необходимо выполнять в размеренном темпе. При каждом подъеме прямую ногу следует отводить назад и задерживать на 5 секунд. Следующий подъем стоит выполнить с отведением другой ноги, и так далее.
Для каждой ноги надо сделать не менее 20 повторов. Упражнение помогает проработать все группы мышц в области бедер, ягодиц. Оно считается универсальным и подходит для новичков, профессионалов, молодых мам.
4.15
Приседание с отведением ноги в сторонуУпражнение аналогично предыдущему, но отводить ногу необходимо не назад, а в сторону. Это позволяет более тщательно проработать мышцы боковой части бедра.
Для каждой ноги необходимо выполнить не менее 15-20 раз в зависимости от уровня физической подготовки. Упражнение считается безопасным и разрешено для всех.
4.16
«Сейко»Это простое, но эффективное упражнение из программы бодифлекс. Выполнять его необходимо на четвереньках.

Техника упражнения:
- 1. Принять исходную позу на полу.
- 2. Глубоко вдохнуть, а на выдохе поднять в сторону одну выпрямленную ногу. Она должна находиться параллельно полу.
- 3. Задержаться на 10 секунд.
- 4. Для каждой ноги повторить не менее 5 раз.
Упражнение разрешается выполнять девушкам, мужчинам, женщинам и молодым мамам. Оно позволяет проработать верх ягодиц, наружную и внутреннюю часть бедра.
4.17
«Шлюпка»Это еще одно упражнение из программы бодифлекс. Оно станет идеальным вариантом для новичков и девушек. Оно помогает убрать жир с внутренней части бедра и укрепить мышцы в этой области.

Упражнение заключается в простых наклонах из положения сидя. Ноги должны быть выпрямлены и широко разведены, туловище следует наклонять как можно ниже, руки при этом надо выпрямить перед собой и двигать ими вперед, стараясь опуститься максимально.
Повторить надо не менее 10 раз.
4.18
«Кренделек»Упражнение тоже взято из программы бодифлекса и направлено на растяжение мышц наружной части бедра и ягодиц. Выполняется оно из положения сидя и заключается в закидывании согнутой ноги на вторую расправленную и максимальном натяжении мышц в области бедра.

Для каждой ноги следует выполнить не менее 7 повторов. Упражнение подойдет девушкам, женщинам после родов, зрелым дамам. Разрешается использовать его в качестве составляющего основной тренировки или для заминки.
5
Упражнения от Кати УсмановойЗнаменитый финтес-тренер предлагает выполнять несколько простых известных упражнений для бедер и ягодиц, но с некоторыми особенностями, которые делают их более эффективными.
Составляющие комплекса:
- 1. Обычные приседания с широкой постановкой ног на двух платформах и использованием гири. Выполнять необходимо не менее 10 раз. Вес утяжелителя колеблется в пределах 5-20 кг и зависит от уровня подготовленности. Мужчинам подойдет больший, девушкам и женщинам — меньший.
- 2. Выпады в машине Смита с постановкой одной согнутой ноги на лавочку или платформу. Подойдет только тренированным мужчинам и женщинам, которые не боятся использовать вес. Количество повторов колеблется в пределах 20-30 раз.
- 3. Приседания «реверанс» несколько отличаются от простых и представляют собой приседы с одновременным скрещиванием ног и отведением одной немного назад. Идеальный вариант для девушек и женщин. Повторять за тренировку рекомендуется не менее 20 раз.

Приседания «реверанс»
Такие простые упражнения с соблюдением рекомендаций от тренера помогут прокачать бедра, ягодицы, устранить жир в проблемных местах и укрепить мышцы. Женщинам после родов разрешается только последнее упражнение, поскольку первые два предполагают использование дополнительного веса.
tonustela.net
Топ-4 лучших упражнений для ягодиц и бедер
Несмотря на простоту выполнения и доступность фитнес-упражнения, приседания имеют ряд ограничений. Поскольку в ходе тренинга активно работают суставы и связки, ограничить или исключить приседания стоит людям:
- с серьезными заболеваниями опорно-двигательного аппарата;
- переживающим острые воспалительные болезни;
- с заболеваниями суставов;
- находящихся в послеоперационном периоде;
- страдающих от высокой температуры тела или повышенного давления.
До момента включения приседов в тренировочную программу людям с вышеуказанными недугами и состояниями здоровья рекомендуется проконсультироваться с медиком во избежание негативных последствий.
Польза упражнений

Эффективность приседаний очень высока. Фитнес-тренировки с включением приседов в основной комплекс нагрузок позволяют:
- сжечь жировые отложения в районе бедер;
- укрепить ягодичные и бедренные мышцы;
- сделать рельеф ягодиц более эстетичным;
- убрать дряблость с целевых зон;
- избавиться от эффекта галифе;
- предотвратить появление растяжек и целлюлита.
При использовании дополнительного отягощения с большой массой приседания помогут действенно нарастить мышечный объем как в зале, так и дома. Всего за 2 месяца занятий упражнения для мышц бедер и ягодиц позволят достичь отличного результата при условии регулярности тренировок.
Для того чтобы равномерно и гармонично проработать нижнюю часть тела, к приседам можно добавить и другие виды нагрузок: «ножницы», «велосипед», разные вариации выпадов, стэппинг.
Правила выполнения упражнений для мышц бедер и ягодиц

Чтобы упражнения для мышц бедер и ягодиц оказались по-настоящему действенными, а процесс улучшения фигуры не затянулся на долгие месяцы, лучше следовать рекомендациям профессионалов. С их помощью удастся избежать типичных ошибок при выполнении приседаний.
- Контролируйте положение позвоночника в каждой вариации приседа. Спину нужно держать ровной, иначе напряжение некорректно распределится по оси туловища. Плечи должны быть расправленными, как и грудная клетка.
- Все движения следует осуществлять с помощью мускулатуры нижней части тела — таким образом суставы задействуются меньше.
- При использовании в фитнес-тренировках дополнительного отягощения, важно добавлять массу снарядов постепенно, чтобы мышечная ткань привыкала к новой нагрузке. При превышении нормы рабочего веса наутро после занятия может возникнуть эффект значительной крепатуры (боль, дискомфорт в мышцах), вызванный образованием молочной кислоты — продукта распада внутри мышц.
- До начала занятия нужно сделать тщательную разминку, чтобы разогреть все мышцы и исключить вероятность травмирования.
- Проводить тренинги с приседаниями необходимо регулярно. Для качественной прокачки бедер, ягодиц и поясничных мышц достаточно 3 занятий в неделю с перерывом в 1-2 суток между днями тренировок.
- Мышцы требуют полноценного расслабления. Поэтому после тренинга будет полезно принять контрастный душ и сделать массаж целевых зон. Это дополнительно улучшит качество кожи на бедрах и ягодицах.
- Чтобы повторно не набрать лишние килограммы, в процессе тренингов, включающих приседания, важно употреблять достаточное количество белка. Особенно это требуется спортсменам, желающим нарастить мышечный объем.
- Разнообразьте комплексы упражнений для мышц бедер и ягодиц. Чередуйте варианты приседов между собой, добавляйте разное отягощение, сменяйте темп и амплитуду движений. В этом случае целевая мускулатура прокачается полноценно и силуэт нижней части туловища будет более спортивным и эстетичным.
Приседания — эффективный вариант упражнений для мышц ягодиц и бедер. При помощи приседов разных модификаций можно за короткий срок получить упругие, рельефные и эстетичные мышцы. Приседы выполняются как обособленно от других тренингов, так и в общей тренировочной программе.
Использованы фотоматериалы Shutterstock
medaboutme.ru
Лучшие упражнения для ягодиц и бедер улучшат тонус тела
 Привести свою фигуру в порядок и пробудиться после холодной зимы и накачать красивую попу помогут 12 лучших упражнений для ягодиц, бедер и спины.
Привести свою фигуру в порядок и пробудиться после холодной зимы и накачать красивую попу помогут 12 лучших упражнений для ягодиц, бедер и спины.
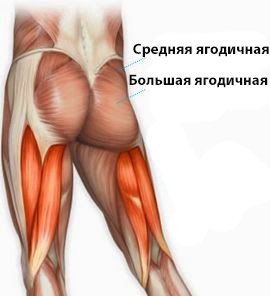 Мы подобрали упражнения для ягодиц и ног, которые помогут накачать среднюю, большую, заднюю ягодичные мышцы, а также помогут накачать красивые бедра.
Мы подобрали упражнения для ягодиц и ног, которые помогут накачать среднюю, большую, заднюю ягодичные мышцы, а также помогут накачать красивые бедра.
Это главные мышцы, которые отвечают за создание подтянутой фигуры, плотной и упругой попы. Задействовав их, у вас появляется возможность активировать труднодоступные мышечные ткани, стимулировать и контролировать рост мышц и сжигание жиров в данной области. Вы сможете использовать эти упражнения для похудения бедер и ягодиц и они обладают высоким тонизирующим эффектом.
Кроме выполнения физических упражнений также нужно следите за своим дыханием. Это позволяет использовать различные всесторонние подходы и методы работы, начиная от работы спинного отдела, пресса и живота, стоя, до сжимания мышц лежа на полу или специально предназначенной скамейки.
Предложенные упражнения для бедер и ягодиц требуют высокой интенсивности и энергичности. Для их выполнения используется различное спортивное оборудование, для ускорения сжигания лишних жиров при помощи силовых тренировок.
В упражнениях будет задействована верхняя часть тела, икры, пресс и даже плечи будут полностью участвовать в работе. Дополнительно вы будете сжигать лишние калории (эффект после таких упражнений будет держаться значительно дольше, чем после обычной тренировки). Самый лучший способ подтянуть ягодицы и добиться идеальной фигуры заключается в 3-4 подходах, например принятый стандарт 3 подхода по 12 повторений, зачастую это происходит с ускорением. Вы подтяните ягодицы и бедра, приведете фигуру в идеальное состояние и подкачаете ноги. Разве это не ваша цель? Для ее выполнения рассмотрим лучшие упражнения для ягодиц, ног и спины.
12 лучших упражнений для ягодиц, бедер и спины

Упражнение 1: Румынская становая тяга

Как делать:
Видео — Румынская становая тягаВстаньте в вертикальное положение и удерживайте штангу впереди себя, на высоте бедра (1). Слегка согнув колени, начните плавно и медленно опускаться вниз, пока не достигните уровня голени. Следите за спиной, она должна быть ровной (2).
Держите напряжение в данной точке, в течение 1 секунды, при этом сильно напрягайте бедра/ягодицы, затем вернитесь в исходное положение (1).
Несмотря на становую тягу, ваши бедра/ягодицы не двигаются вертикально – держите их неподвижно и уделяйте особое внимание напряжению позади коленей, во время опускания вниз.
Упражнение 2: Сгибание ног для тренировки ягодиц и бедер на гимнастическом мяче

Как делать:
Видео — Сгибание ног на гимнастическом мячеЛягте на спину, положите ноги на гимнастический мяч, так чтобы ваши пятки оказались на вершине (1). Начните нажимать пятками на шар и поднимите свое тело с пола, формируя из него прямой мост (2). Обопритесь ногами на мяч, сильно напрягите бедра и ягодицы, пока ваши колени не образуют прямой угол (3) – во время выполнения данного упражнения, вы должны почувствовать массивные сокращения в нижней части ваших бедер, там, где они пересекаются с сухожилиями.
Продолжайте держать напряжение в течение 5 секунд, затем покатайте мяч, находясь в полном мостике (2) и повторите упражнение снова. Если данное упражнение слишком легкое для вас, можно усилить его эффективность, работая на мяче с одной ногой (при этом вторую ногу необходимо держать в воздухе, посмотрите, как это показано на видео).
Упражнение 3: Поочередные выпады в стороны, с гантелями

Способ выполнения:
Видео — Поочередные выпады в стороны, с гантелямиВстаньте прямо с двумя гантелями в руках (1). Сделайте большой шаг влево и опуститесь вниз, пока ваше левое бедро не окажется расположено параллельно полу и гантели не коснуться пола (2). Расслабьте заднюю часть ягодиц. При этом основное давление перенесите на пятки, туловищем тянитесь вперед. Затем напрягите бедра и вернитесь в исходное положение (1). Повторите данное упражнение для правой ноги и продолжайте чередовать ноги дальше.
Упражнение 4: Сумо приседания с гантелями

Техника выполнения:
Видео — Сумо приседания с гантелямиВстаньте, широко расставив ноги, примерно на ширину одного шага, удерживая гантели или гири между ног (1). Отведите ваши плечи назад, держите спину прямо и начните медленно приседать, пока ваши квадрицепцы не окажутся параллельны полу (2).Держите ваше туловище и поясницу, чтобы не опуститься вперед. Напрягите ягодицы, используя сухожилия и пятки, вернитесь в исходное положение и повторите упражнение снова (1). Для возвращения в исходное положение, должны быть задействованы пятки – НЕ пальцы.
Упражнение 5: Обратные выпады со штангой

Техника выполнения:
Видео — Обратные выпады со штангойВстаньте прямо, заведите штангу назад за спину. Напрягите туловище, поставьте ноги таким образом, чтобы левая нога находилась впереди правой (1). Сделайте правой ногой шаг назад, выпад вниз, зафиксируйте ваше колено немного выше пола, в левую сторону, параллельно полу (2).
Напрягите ваши пятки и ягодицы и рывком поднимитесь вверх в исходное положение (1). Повторите те же самые действия, только в правую сторону, а затем перейдите к левой ноге.
Упражнение 6: Румынская становая тяга на одной ноге

Техника выполнения:
Видео — Румынская становая тяга на одной ногеВстаньте прямо с гантелей/гирей в правой руке. С небольшим изгибом в левом колене, для поддержания баланса, отведите правую ногу назад, медленно наклоняясь вперед, пока ваше тело не станет параллельно полу. Все напряжение должно уходить в левое подколенное сухожилие и левую ягодицу. Зафиксируйте данную растяжку, в течение 1 секунды, опираясь на левую ногу, вернитесь в исходное положение. Повторите данное упражнение с правой и левой стороны, поочередно меняя руки и ноги.
Упражнение 7: Приседания со штангой с широко разведенными ногами

Техника выполнения:
Видео — Приседания со штангой с широко расставленными ногамиРасположите ноги далеко друг от друга, примерно на 1 шаг больше, чем на ширине плеч и отведите штангу назад (1). Данная широкая позиция поможет подкачать бедра и ягодицы. Направьте грудь вперед, живот втяните и медленно начните опускаться, пока ваши бедра не станут параллельны полу (2). Зафиксируете данное положение в течение 5 секунд, а затем рывком поднимитесь и начните упражнение сначала. НЕ выгибайте спину — держите ее прямо и в постоянном напряжение.
Упражнение 8: Приседания с гантелей

Техника выполнения:
Видео — Приседания с гантелейВстаньте в вертикальное положение и держите гантели/гири двумя руками, так чтобы ваши руки оказались прижаты к груди, а ключица соединена (1). Сохраняйте данное положение, одновременно выпрямив плечи, сжав ягодицы, бицепсы и трицепсы.
Не отрывая от груди гантели, слегка наклонившись вперед, напрягая ягодицы, начните медленно опускаться, пока ваши ягодицы не станут параллельны полу (2). Задержитесь в данном положении в течение 5 секунд, а затем резким рывком вернитесь в исходное положение. Подъем осуществляйте, используя пятки, но не пальцы.
Упражнение 9: Вышагивания на платформу с гантелями

Техника выполнения:
Видео — Вышагивания на платформу с гантелямиВозьмите две гантели и встаньте перед платформой. Поставьте правую ногу на платформу (1), напрягите ягодицы, перенесите всю тяжесть на правую пятку ноги и зафиксируйте положение, левую ногу отведите назад (2). Вернитесь в исходное положение, затем поменяйте ногу. Спину держите ровно, упражнение выполняется медленно, туловище слегка наклоните вперед.
Упражнение 10: Выпады с гантелями

Техника выполнения:
Видео — Выпады с гантелямиВстаньте прямо с двумя гантелями в руках (1). Сделайте большой шаг вперед левой ногой и выпад вниз, так чтобы ваши бедра стали параллельны полу; левое колено должно быть немного выше пола (2). Держите туловище прямо, а ягодицы в напряжение. Перенесите тяжесть на левую ногу, вернитесь в исходное положение, перенеся весь вес на левую пятку. Повторите все с правой ногой.
Упражнение 11: Махи с гирей

Техника выполнения:
Видео — Махи с гирейДанное упражнение обладает высокой эффективностью, быстрые развивающие движения с тяжестью, помогают сжигать излишки жира.
Начните с низкого, широкого приседания с гирей между ногами (1). Грудную клетку наклоните слегка вперед, живот втяните, нижнюю часть спины напрягите, сильно сожмите ягодицы и качайте гирю двумя руками вверх. Постепенно выпрямляйтесь и начнете все сначала (3).
Упражнение 12: Приседания со штангой

Техника выполнения:
Видео — Приседания со штангойБезусловно, приседания со штангой это одно из самых скучных, нудных и неинтересных упражнений. Но, как не странно, такие приседания наиболее эффективны из существующих в борьбе с лишним весом и качанием ягодиц.
Встаньте на ширине плеч, штангу перенесите назад (1). Напрягая пресс, сжимая ягодицы, присядьте так, чтобы ваши бедра оказались параллельны полу (2). Грудную клетку наклоните слегка вперед, перенесите тяжесть на пятки и медленно вернитесь в исходное положение (1).
По материалам:
The 14 Best Butt Exercises To Firm Up And Round Your Backside Into Bubble Butt FormОцените статью:
 Загрузка… Поделитесь с друзьями в социальных сетях:
Загрузка… Поделитесь с друзьями в социальных сетях:faktor-sporta.ru
лучшая программа для накачивания красивых мышц
Бедра и ягодицы – самая обширная мышечная группа нашего организма. Ее объем – свыше 50% от всех мышц тела. И это, конечно, неспроста.
Помимо эстетического эффекта, который производит стройная и рельефная филейная часть, она отвечает за осанку и походку, стабилизирует позвоночник, защищает все суставы и сухожилия, расположенные ниже пояса. Все это могут обеспечить лишь сильные ноги и ягодицы.
Задача нашего комплекса упражнений для ягодиц и бедер в домашних условиях – помочь вам сделать их такими. Приятный бонус – красота и упругость.
Программа тренировок на 7 дней
Если у вас сидячая работа, и вы проводите за ней дни напролет, то мышечная ткань ягодиц, не получая никакой, даже минимальной нагрузки, деградирует, полностью теряет тонус и накапливает жир. Предлагаем лучший комплекс упражнений для накачивания ягодиц на неделю с рекомендациями по выполнению дома, рассчитанную на минимальную спортивную подготовку девушек и женщин. Эту программу можно использовать и на месяц.
Важно! Перед началом тренировки обязательно делайте разминку, достаточно пробежать 2-3 круга по залу, станцевать энергичный танец или провести 10-15 минут на беговой дорожке. Растяжка (или заминка) тоже обязательна и делается в конце тренировки, на разогретые мышцы.[heading type=h5]Понедельник[/heading]
- Глубокие приседания с утяжелителем (например, бодибаром или грифом от штанги) на плечах либо просто с гимнастической палкой – 2-3 захода по 12-15 раз
- Выпады с гантелями в руках – 2 захода по 5 раз (10 раз каждой ногой).
- Ягодичный мостик – 3 захода по 8-10 раз.
- Разведение-сведение ног (на тренажере или лежа на спине тяжестью веса собственных ног, которые также можно утяжелить манжетой) – 3 захода по 10 раз.
- Становая тяга с гантелями – 3 захода по 10 раз.
- Ходьба на ягодицах – 10 минут (время постепенно увеличивайте до 30 минут).
Мы составили рейтинг ТОП 10-ти упражнений для ягодиц — обязательно ознакомьтесь.
[heading type=h5]Вторник[/heading]Отдых. Если есть силы и время, можно и очень полезно провести кардиотренировку. Подойдет ходьба или бег по склонам, лестнице или песку, из тренажеров выбирайте эллиптический под наклоном либо степпер. Занятия на горизонтальной поверхности в нашем случае эффекта не дадут. Сжигание жира происходит после 40 минут кардионагрузок. Поэтому заниматься надо минимум 45 минут. Для похудения бедер и ягодиц кардио должно быть обязательно.
[heading type=h5]Среда[/heading]- Становая тяга – 2 захода по 10 раз.
- Отжимания классические или с коленей – максимум, на который способны.
- Приседы с бодибаром на груди – 3 захода по 10 раз.
- Разводка рук с гантелями лёжа – 3 захода по 10 раз.
- Разгибание ног в тренажере (если дома – с утяжелением) – 2 захода по 20 раз.
- Гиперэкстензии – 3 подхода по 10 раз.
[heading type=h5]Четверг[/heading] Отдых либо кардиотренировка. Помните, ваши союзники – регулярность тренировок, правильность выполнения укрепляющих упражнений и сбалансированное питание. Только совокупность этих методов позволит быстро увеличить и прокачать ягодицы. [heading type=h5]Пятница[/heading]
- Подъемы на носки – 2 захода по 30 раз.
- Махи ногами, стоя на четвереньках, назад и в сторону, затем приводные с опорой на локоть для внутренней поверхности бедра – по 2 захода по 10 раз каждого вида.
- Приседания «Плие» с гантелей – 2 захода по 10 раз.
- Подъемы туловища на пресс – 2 захода по 30 раз.
- Выпады вперед – 3 захода по 8 раз.
- «Велосипед» или «Ножницы»– 3-4 захода по 10 повторений.
Отдыхаем. Либо можно в один день провести кардиотренировку, во второй стретчинг или йогу.
Рекомендуем ознакомиться с эффективным комплексом упражнений для ног и ягодиц на видео:
Топ-7 упражнений, за которые вам скажут спасибо ноги и ягодицы
Итак, теперь приступаем к практической части — непосредственному выполнению упражнений для подтяжки и укрепления ягодиц.
1. Классические приседания
Нагрузка акцентируется на большую ягодичную мышцу, квадрицепс и другие мышцы бедра: широкую, промежуточную широкую, прямую, тонкую, гребенчатую, приводящие – длинную, большую и короткую. Участвуют также пресс и спина. Есть целых 7 видов эффективных приседаний, мы же рассмотрим классические.
- Пятки на расстоянии чуть шире плеч, носки развернуты чуть наружу, живот втянут, плечи расправлены, спина прямая. Руки – по швам.
- На глубоком вдохе приседаем. Колени не выпирают за линию носков, т.к. сидим ровно. Бедра – параллельно полу. Угол согнутых коленей в нижней точке – не меньше 90. Руки – впереди перед собой на уровне груди.
- На плавном выдохе – подъем вверх.
Рекомендуемое количество нагрузки – 3 подхода по 10 повторений.
Ознакомьтесь также с эффективной программой приседаний на 30 дней.
Разновидностей приседаний много: с гантелями или штангой, балетное плие (сумо), на сведенных вместе стопах, глубокий реверанс, боковые или «пистолетик» на одной ноге (вторая – на скамье).
Особенность! При приседах со штангой или бодибаром движение похоже на посадку на стул. Спина – все время прямая, взгляд – вперед, а не вниз или вверх, плечи отведены назад, каждая рука крепко держит груз за спиной дальше ширины плеч на 15-20 см. Неправильное выполнение упражнения может быть травмоопасно!2. Выпады в сторону
Основная нагрузка ложится на большую ягодичную мышцу и мускулы бедра: прямую, литеральную и медиальную широкие, прямую, двуглавую и полусухожильную.
Про 7 других видов выпадов узнаете тут.
Существует много вариаций этого упражнения – обычные, в ходьбе, с подъемом колена, обратные (с шагом не вперед, а назад), на одной ноге, боковые (в сторону), с утяжелением или без.
- Ноги на ширине плеч. Руки, если нет бодибара – на поясе.
- Шаг в сторону и присед этой ногой на глубоком вдохе. Вторая, опорная нога – прямая, ее внутренний свод прижат к полу.
- При вставании силой согнутой рабочей ноги – выдох.
Будет достаточно 3 подхода по 10 повторений на обе ноги.
Особенность! Упражнение «Боковые выпады» укрепляет внутреннюю часть бедер и область «галифе».3. Ягодичный мостик
Прорабатываются все три ягодичные мышцы, а также разгибатели позвоночника, квадрицепс и двуглавая мышца задней поверхности бедра. У ягодичного мостика есть 6 различных вариантов исполнения.
- Лежим на полу, руки вдоль туловища, ноги на ширине плеч согнуты в коленях под углом 100-110°, стопы полностью прочно стоят на полу.
- На выдохе – подъем таза без отрыва от пола стоп, плеч и головы, поднятое тело должно составить диагональ. В верхней точке – максимальное напряжение ягодиц и задержка на несколько секунд.
- На вдохе плавно, без рывков опустите таз и займите исходное положение.
Сделайте 3 подхода по 8-10 повторений.
Разновидности упражнения – односторонний мостик с опорой на одну ногу, с постановкой ног на возвышение, с утяжелением.
Осторожно! Утяжеление (штанга или блин от нее) держите обеими руками и располагайте на сгибе бедра, а не на животе.4. Махи ногами в сторону
Участвуют большая ягодичная мышца, квадрицепс, двуглавая мышца (бицепс) задней поверхности бедра, длинные мышцы спины, пресс, при выполнении в сторону – и средняя ягодичная мышца. Какие еще бывают махи для похудения бедер?
- Стоим, руки на поясе, в стороны на уровне груди или одна на поясе, вторая держится за поручень. Спина ровная, взгляд вперед.
- На выдохе – поднимите ногу в сторону на доступный вам максимум, на мгновение зафиксируйте. Стопа в том же положении, что стояла на полу, носок – на себя. Корпус держите прямо, не отклоняйтесь в сторону от поднимаемой ноги.
- Вдох – опустите ногу на место.
2 подхода по 10-15 повторений.
Подробнее смотрите на видео:
Важно! Не нужно поднимать ногу до болезненных ощущений – только до ощущения легкого жжения. Чередуйте ноги, один подход – выполнение нужного количества повторов одной, потом другой ногой.5. Гиперэкстензия для ягодиц
В зависимости от той или иной техники выполнения нагружаются разгибатели мышц спины, двуглавая, полусухожильная и полуперепончатая мышцы бедра и большая ягодичная. Есть целых 5 разновидностей выполнения гиперэкстензии – на тренажере под углом 45°, на большом фитбольном мяче или скамье, обратный вариант с неподвижным туловищем и работающими ногами и горизонтальный (выполняется дома, без всяких приспособлений). Рассмотрим последний.
- Лежим на животе, руки вытянуты вперед, ноги – назад.
- На вдохе начинаем поднимать вверх руки и ноги одновременно, образуя дугу (вариант – ноги заведены под шкаф и поднимается только верхняя часть туловища с поднятыми параллельно телу или согнутыми в локтях и заведенными за голову руками).
- На выдохе – возвращение в исходное положение.
Рекомендовано 3 подхода по 15-20 подъемов.
Важно! При выполнении упражнения исключается риск травм сухожилий и позвоночника, но укрепляется спина, поясница и ягодицы, формируется красивая и прочная осанка. С этой целью его важно выполнять при таких следствиях сидячего образа жизни как остеохондроз, грыжа или протрузия, сколиоз.6. Упражнение «Велосипед»
Совокупная проработка косых и прямой мышц живота, малых и средних ягодичных, приводящих и мышц задней поверхности бедра. Также это движение сжигает жир на талии и делает ее тоньше. Тренировка пресса обязательно должна быть включена в комплекс.
Смотрите тут про 3 различных вида «Велосипеда»
- Лежим на спине, руки в замке за головой. Плечи и ноги чуть приподняты. Ноги согнуть в коленях, голени – параллельно полу.
- На выдохе подтяните левую ногу к правому локтю, потом наоборот, словно крутя невидимые педали. Выдох – на силовом усилии, вдох – при смене руки-ноги.
3-5 подходов по 15-30 повторений.
Подробнее узнаете из видео:
7. «Ходьба на ягодицах»
Мышцы, на которые акцентируется нагрузка — все ягодичные и бедра. Есть целых 7 полезных свойств «Ходьбы на ягодицах» от профессора Неумывакина для тазовой области. А здесь Вы можете ознакомиться с различными вариантами ее выполнения.
- Сидим на поверхности, ноги прямые, спина ровная – под углом 90° к ногам. Руки – за головой или согнуты в локте под тем же углом, будто вы собрались бежать.
- Начинайте ходьбу. Ноги, не сгибая, выдвигайте вперед поочередно и не спеша, без рывков, продвигайтесь на ягодицах. Ногу лучше не волочить, а приподнимать в воздухе. Помогайте себе всем телом.
- Пройдя вперед, можно немного походить и назад.
Ходите от 10 до 40 минут в день. Начинать можно с 2-5 минут.
Особенность! Помимо прокачки, это еще и великолепный массаж области живота и малого таза, что особенно полезно женщинам.Помимо красоты и возможности носить облегающие наряды, тренировки ягодиц и бедер сжигают жир, увеличивают метаболизм и общий объем мышечной массы всего тела, повышают общую выносливость и силу организма, помогают построению симметричного тела, упрочивают связь мозга с мышцами, выступают как профилактика и дают лечебный эффект при остеопорозе, артрите, остеохондрозе, позитивно влияют на сердечно-сосудистую систему. Как видите, причин достаточно. Так что не теряйте время и начинайте прямо сейчас!
prostofitness.com















 Иногда вовремя тенезмов может отходить незначительное количество кала, крови, слизи, или гноя. Боль локализуется преимущественно в области заднего прохода и промежности, но может иррадировать в крестец, нижнюю область живота. Наиболее выражен болевой синдром посредине приступа и чаще всего исчезает после посещения туалета.
Иногда вовремя тенезмов может отходить незначительное количество кала, крови, слизи, или гноя. Боль локализуется преимущественно в области заднего прохода и промежности, но может иррадировать в крестец, нижнюю область живота. Наиболее выражен болевой синдром посредине приступа и чаще всего исчезает после посещения туалета.


 Фруктоза несет как пользу, так и вред для организма
Фруктоза несет как пользу, так и вред для организма Из топинамбура в лабораторных условиях добывают фруктозу
Из топинамбура в лабораторных условиях добывают фруктозу

 Фруктоза представляет собой углевод, натуральный природный сахар, входящий в состав меда, ягод, фруктов и сладких овощей. На прилавках современных магазинов фруктоза встречается повсеместно, так как пользуется огромной популярностью у множества адептов здорового образа жизни. Однако мнение о тотальной пользе фруктозы разделяют далеко не все медики и диетологи.
Фруктоза представляет собой углевод, натуральный природный сахар, входящий в состав меда, ягод, фруктов и сладких овощей. На прилавках современных магазинов фруктоза встречается повсеместно, так как пользуется огромной популярностью у множества адептов здорового образа жизни. Однако мнение о тотальной пользе фруктозы разделяют далеко не все медики и диетологи. Человек, регулярно и бесконтрольно употребляющий фруктозу, ощущает постоянный голод и безуспешно пытается его утолить, поглощая огромные количества пищи. В результате развиваются различные эндокринные нарушения, может возникнуть ожирение и даже сахарный диабет. Более того, употребление фруктозы вместо сахара с целью похудения неоправданно, так как ее калорийность составляет порядка 400 ккал на 100 грамм продукта.
Человек, регулярно и бесконтрольно употребляющий фруктозу, ощущает постоянный голод и безуспешно пытается его утолить, поглощая огромные количества пищи. В результате развиваются различные эндокринные нарушения, может возникнуть ожирение и даже сахарный диабет. Более того, употребление фруктозы вместо сахара с целью похудения неоправданно, так как ее калорийность составляет порядка 400 ккал на 100 грамм продукта.


 Атрофический гастрит считается достаточно серьезной патологией, которая приводит к развитию сопутствующих заболеваний и тяжелых осложнений – это рак желудка. При обнаружении нескольких признаков, рекомендуется незамедлительно обратиться к лечащему врачу и пройти необходимый курс лечения!
Атрофический гастрит считается достаточно серьезной патологией, которая приводит к развитию сопутствующих заболеваний и тяжелых осложнений – это рак желудка. При обнаружении нескольких признаков, рекомендуется незамедлительно обратиться к лечащему врачу и пройти необходимый курс лечения!
 Болезненные ощущения, сопутствующие атрофическому гастриту устраняются при помощи спазмальгетиков (Но-шпа, Папаверин и т. д.) или же препаратов холинолитического характера, таких, как Гастропецин или Метацин. При необходимости в дополнительной стимуляции желудочных мышц назначаются лекарственные средства, направленные на улучшение перистальтики (Церукал, Мотилиум и др.).
Болезненные ощущения, сопутствующие атрофическому гастриту устраняются при помощи спазмальгетиков (Но-шпа, Папаверин и т. д.) или же препаратов холинолитического характера, таких, как Гастропецин или Метацин. При необходимости в дополнительной стимуляции желудочных мышц назначаются лекарственные средства, направленные на улучшение перистальтики (Церукал, Мотилиум и др.). Атрофический гастрит – симптомы и лечение заболевания. Атрофический гастрит – форма гастрита, при котором уменьшается выработка желудочного сока, наблюдается пониженная или повышенная кислотность желудка, истончается слизистая желудка и нарушается обмен веществ, вследствие сильного снижения количества главных и париетальных (секретирующих соляную кислоту) клеток.
Атрофический гастрит – симптомы и лечение заболевания. Атрофический гастрит – форма гастрита, при котором уменьшается выработка желудочного сока, наблюдается пониженная или повышенная кислотность желудка, истончается слизистая желудка и нарушается обмен веществ, вследствие сильного снижения количества главных и париетальных (секретирующих соляную кислоту) клеток. Хронический атрофический гастрит является 2 степенью заболевания и имеет слабовыраженные симптомы. Наблюдается постепенный процесс атрофии клеток желудка и потери его основных функций. PH–метрия выявляет понижение кислотной среды. При хронической стадии уплощается покров желудка, железная функция слабеет, атрофия преобладает над воспалением – это называется пангастрит. Хроническому атрофическому гастриту может предшествовать неактивный поверхностный атрофический гастрит, почти не имеет симптомов и диагностируется только путем эндоскопии.
Хронический атрофический гастрит является 2 степенью заболевания и имеет слабовыраженные симптомы. Наблюдается постепенный процесс атрофии клеток желудка и потери его основных функций. PH–метрия выявляет понижение кислотной среды. При хронической стадии уплощается покров желудка, железная функция слабеет, атрофия преобладает над воспалением – это называется пангастрит. Хроническому атрофическому гастриту может предшествовать неактивный поверхностный атрофический гастрит, почти не имеет симптомов и диагностируется только путем эндоскопии.
 Симптомы проявляются в совокупной зависимости от степени тяжести течения заболевая, от локализации очагов воспаления и от степени и характера деформации главных и железных клеток желудка.
Симптомы проявляются в совокупной зависимости от степени тяжести течения заболевая, от локализации очагов воспаления и от степени и характера деформации главных и железных клеток желудка.


















 Загрузка…
Загрузка…








 Нормой считается, если взрослый человек испражняется за сутки 1-2 раза. Экскременты имеют мягкую текстуру, светлого или темно-коричневого оттенка. Но порой в каловых массах появляются примеси крови. Это опасный симптом, даже если они появились лишь однажды.
Нормой считается, если взрослый человек испражняется за сутки 1-2 раза. Экскременты имеют мягкую текстуру, светлого или темно-коричневого оттенка. Но порой в каловых массах появляются примеси крови. Это опасный симптом, даже если они появились лишь однажды.

 Кровянистые выделения из прямой кишки — опасный симптом. Предпринимать самостоятельно какие-либо решения, не выяснив, что послужило источником кровотечения запрещено. Пациенту необходимо обратиться за квалифицированной помощью к терапевту, проктологу, хирургу, а женщинам дополнительно к гинекологу. После проведения диагностики и установления причины и провоцирующих факторов, врач может назначить лечение.
Кровянистые выделения из прямой кишки — опасный симптом. Предпринимать самостоятельно какие-либо решения, не выяснив, что послужило источником кровотечения запрещено. Пациенту необходимо обратиться за квалифицированной помощью к терапевту, проктологу, хирургу, а женщинам дополнительно к гинекологу. После проведения диагностики и установления причины и провоцирующих факторов, врач может назначить лечение. Люди с подобными симптомами описывают, что кровь сопровождает дефекацию, причем иногда с болевыми ощущениями, а иногда – нет
Люди с подобными симптомами описывают, что кровь сопровождает дефекацию, причем иногда с болевыми ощущениями, а иногда – нет Еще указывают на то, что кровь обнаруживается только на туалетной бумаге
Еще указывают на то, что кровь обнаруживается только на туалетной бумаге «Почему испражнение сопровождается кровотечением?», — это главный вопрос, интересующий всех, кто с этим столкнулся
«Почему испражнение сопровождается кровотечением?», — это главный вопрос, интересующий всех, кто с этим столкнулся Если мужчина или женщина сходила «по-большому» с кровью, и это происходит регулярно, то явно в организме наличие какой-то внутренней болезни, на фоне которой и происходит кровопотеря
Если мужчина или женщина сходила «по-большому» с кровью, и это происходит регулярно, то явно в организме наличие какой-то внутренней болезни, на фоне которой и происходит кровопотеря Если же вовремя не обратиться за профессиональной помощью, то на фоне частых и обильных кровопотерь может развиться анемия из-за снижения уровня гемоглобина
Если же вовремя не обратиться за профессиональной помощью, то на фоне частых и обильных кровопотерь может развиться анемия из-за снижения уровня гемоглобина Эрозивный гастрит также сопровождается кровяными выделениями
Эрозивный гастрит также сопровождается кровяными выделениями Если неприятные признаки заболевания дали о себе знать, незамедлительно обратитесь за помощью
Если неприятные признаки заболевания дали о себе знать, незамедлительно обратитесь за помощью












































 Не показано проводить прогревания при диагностировании гной ной формы заболевания, так как это может привести к прорыву нагноения и попаданию его в кровь. Прежде, чем начать прогревать нос при гайморите, следует пройти обследование и выявит этиологию происхождения заболевания.
Не показано проводить прогревания при диагностировании гной ной формы заболевания, так как это может привести к прорыву нагноения и попаданию его в кровь. Прежде, чем начать прогревать нос при гайморите, следует пройти обследование и выявит этиологию происхождения заболевания. При острой форме не разрешается делать даже прогревание обычной солью при остром гайморите, чтобы избежать тяжелых осложнений. При гайморите самому можно греть носовые пазухи только в определенных ситуациях:
При острой форме не разрешается делать даже прогревание обычной солью при остром гайморите, чтобы избежать тяжелых осложнений. При гайморите самому можно греть носовые пазухи только в определенных ситуациях: Лечить заболевание нужно комплексно. Одним прогреванием невозможно избавиться от такой болезни. Поэтому прежде чем заниматься самолечением, следует посетить врача. Только доктор сможет сказать, можно ли будет греть солью нос при гайморите. Врач выпишет нужные медикаменты и назначит подходящие физипроцедуры, которые, как и прогревание, делают на заключительном этапе болезни.
Лечить заболевание нужно комплексно. Одним прогреванием невозможно избавиться от такой болезни. Поэтому прежде чем заниматься самолечением, следует посетить врача. Только доктор сможет сказать, можно ли будет греть солью нос при гайморите. Врач выпишет нужные медикаменты и назначит подходящие физипроцедуры, которые, как и прогревание, делают на заключительном этапе болезни. Для снижения отека слизистой, облегчения дыхания врачи назначают антигистаминные препараты:
Для снижения отека слизистой, облегчения дыхания врачи назначают антигистаминные препараты: Используя народные методы лечения, больные иногда спрашивают, можно ли греть нос обычной солью при гайморите. Делать это нужно только после консультации с лечащим врачом, который разрешит делать такую процедуру только тогда, когда она не принесет вреда больному. Обычно прогревание носа солевыми горячими мешочками назначают на последних стадиях заболевания.
Используя народные методы лечения, больные иногда спрашивают, можно ли греть нос обычной солью при гайморите. Делать это нужно только после консультации с лечащим врачом, который разрешит делать такую процедуру только тогда, когда она не принесет вреда больному. Обычно прогревание носа солевыми горячими мешочками назначают на последних стадиях заболевания. Терапия подбирается только в индивидуальном порядке, так как само заболевание всегда проявляется по-разному, а пациент может иметь непереносимость тех или иных препаратов. Особенно тяжело лечить хронический гайморит, возникший как результат бессистемного самолечения. Это заболевание не лечится только одним видом таблеток или мазей. Используется комплекс препаратов различного вида действия. Для каждого больного требуется в индивидуальном порядке подобрать правильное сочетание антибиотиков, противовоспалительных средств и иммуномуляторов.
Терапия подбирается только в индивидуальном порядке, так как само заболевание всегда проявляется по-разному, а пациент может иметь непереносимость тех или иных препаратов. Особенно тяжело лечить хронический гайморит, возникший как результат бессистемного самолечения. Это заболевание не лечится только одним видом таблеток или мазей. Используется комплекс препаратов различного вида действия. Для каждого больного требуется в индивидуальном порядке подобрать правильное сочетание антибиотиков, противовоспалительных средств и иммуномуляторов. Загрузка…
Загрузка…








 Фото: globallookpress
Фото: globallookpress Фото: globallookpress
Фото: globallookpress Фото: globallookpress
Фото: globallookpress Фото: globallookpress
Фото: globallookpress Фото: globallookpress
Фото: globallookpress Фото: globallookpress
Фото: globallookpress Фото: globallookpress
Фото: globallookpress Фото: globallookpress
Фото: globallookpress Фото: globallookpress
Фото: globallookpress


