Лекарственные настойки — Медицинский портал EUROLAB
| Лекарственные средства очень часто выпускаются в виде спиртовых настоек. Их можно использовать наружно и применять внутрь. Это концентрат мощи растительных трав, который легко не только купить в аптеке, но и приготовить самому. В чем заключается польза лекарственных настоек? Как правильно их применять? |
Преимущества и недостатки лекарственных настоек
Сила лекарственных растений изучена человечеством в достаточной степени. В лечебных и профилактических целях мы используем вершки и корешки самой разной растительности. Корни и травы, стебли и плоды, соцветия и сок. Измельчаем, сушим, варим, настаиваем. Особый интерес представляют спиртовые настойки лекарственных трав и плодов. Для их приготовления используется спирт различной крепости и непосредственно растительное сырье. Готовую настойку можно купить в аптеке, а можно приготовить и самому, важно лишь соблюдать технологию.
Правильно приготовленные настойки обладают ароматом и вкусом лекарственного сырья, прозрачные на вид, но чрезвычайно крепенькие. В чистом виде настойки применяют реже и преимущественно наружно. Для внутреннего употребления 15-20 капель настойки разбавляют в нескольких столовых ложках холодной, но ранее прокипяченной воды.
Спирт, будучи отличным растворителем, изымает из лекарственного сырья всю его пользу. В зависимости от крепости спирта настойки могут хранить больше или меньше. Ни на что другое крепость настойки не влияет. Разве что на удобство применения внутрь. Концентрация лекарственного компонента в конечном продукте разной крепости обычно одинакова. Оптимальной крепостью настоек считают «водочную» — она и хранится хорошо, и на вкус приемлема, особенно в разведении с небольшим количеством воды, как обычно и делается.
По своей сути лекарственные настойки являются концентратом лечебного препарата, который удобно хранится и его можно заготавливать впрок. Средний срок хранения спиртовых настоек 40-60° — 2-3 года.
Преимущества лекарственных настоек полностью определяются целебными свойствами растения в их основе:
- спиртовые настойки от простуды — из чеснока, прополиса, малины, меда;
- спиртовые настойки для иммунитета и общего тонуса — из элеутерококка, эхинацеии;
- спиртовые настойки при заболеваниях дыхательных путей — из родиолы розовой, имбирного корня, хвойных растений;
- спиртовые настойки для улучшения пищеварения — из лугового клевера, маточного молочка;
- спиртовые настойки для сердечнососудистой системы — из боярышника, пустырника, тысячелистника;
- спиртовые настойки при кожных заболеваниях — из прополиса, чистотела, календулы;
- спиртовые настойки для снятия стресса и укрепления нервной системы — из валерианы, лаванды, мяты.
Любые лекарственные настойки обладают антисептическим действием по причине содержания не столько основного лекарственного компонента, сколько спирта. Он дезинфицирует и обеззараживает.
Явным преимуществом настоек в сравнении с другими формами употребления лекарственных трав (например, отваров и настоев на воде) является небольшая мерность. Вместо стакана лекарственного отвара для одинакового эффекта достаточно принять пару капель настойки, разбавленной ложкой воды.
Что касается недостатков спиртовых настоек, то необходимо понимать:
- хоть мы и разбавляем их водой, это все же спирт, а потому не рекомендуется к пероральному приему детям и беременным женщинам;
- спиртовыми настойками не следует злоупотреблять и пользоваться бесконтрольно;
- спиртовые настойки лучше не готовить самому, если нет уверенности в качестве сырья или понимании технологии приготовления.
Готовые лекарственные настойки
В аптечных киосках можно купить готовые лекарственные настойки. В некоторых фармациях, где готовят медикаменты по рецепту покупателя, вам смогут приготовить и спиртовые настойки на любом необходимом компоненте.
Тем не менее, к числу самых популярных готовых настоек относят:
- обладающие тонизирующим и стимулирующим эффектом — корень женьшеня, лимонник, родиола, левзея; настаиваются на 70% этиловом спирте, в соотношении сырья и спирта 1:10; применяется по 15-25 капель 2-3 раза в день за полчаса до еды;
- успокаивающие средства от бессонницы, неврозов, сердечнососудистых и пищеварительных нарушений — валериана, пустырник, пассифлора; настаиваются на 70% этиловом спирте, в соотношении сырья и спирта 1:5; применяется по 20-30 капель 3-4 раза в день за полчаса до еды;
- повышающие аппетит и способствующие пищеварению — полыни горькой, березовых почек; применяется по 10-20 капель 2-3 раза в день;
- противовоспалительные и заживляющие — календулы, эвкалипта; используются местно в соответствии с рецептурой.
Лекарственные настойки изготавливаются фармацевтическими промышленностями тремя способами — мацерацией, перколяцией, растворением экстрактов.
Мацерация — это банальное настаивание трав на спирте. Чтобы процесс прошел наиболее полноценно, а растение отдало всю свою пользу настойке в условиях промышленности проводится динамическая мацерация, направленная на циркуляцию спирта, деление сырья на порции, вихревое перемешивание растительной массы, применение специальной центрифуги и обработка ультразвуком.
Перколяция — это непрерывная фильтрация экстрагента через растительный слой. Используется устройство перкулятор, посредством которого получают экстракт травы, а затем последний растворяют в спирте до нужной концентрации.
Важный момент приготовления настоек в условиях промышленности — очистить конечный продукт. Для этого он выдерживается при определенной температуре и прогоняется через особые фильтры.
Рецепты домашних лекарственных настоек
Приготовление лекарственных настоек в домашних условиях весьма популярно. Это удобно, поскольку мы сами можем откорректировать крепость лекарства, выбрать растительное сырье с определенными полезными качествами. Существует общая технология приготовления лечебных настоек, изменяются лишь некоторые нюансы да соотношение ингредиентов.
Технология приготовления лекарственных настоек заключается в следующем:
- лекарственное сырье измельчается и закладывается в бутыль из темного стекла, который можно будет плотно закупорить;
- сырье заливается медицинским спиртом, водкой или качественным самогоном:
- объем берется 1:1;
- вес составляет 1:5;
- обычно спирт покрывает травы, поскольку обычно вес сухих трав в пять раз меньше веса спирта того же объема;
- настойка выдерживается при комнатной температуре в течение 7-10 дней;
- профильтровать и перелить в герметичную посуду;
- хранить в прохладном месте.
При хранении настоек не нужно полагаться на свою память. Бутыльки нужно подписывать — дату изготовления, название растения, а при необходимости и способ применения.
Возьмите на заметку несколько интересных и уместных в каждой аптечке спиртовых настоек:
- настойка чеснока — необходимо соединить измельченные зубчики из одной головки чеснока и 100-150 г водки, настоять в течение суток и принимать по 1-2 капли несколько раз в день от простуды и для стимуляции иммунитета;
- настойка прополиса — необходимо соединить 10-15 грамм прополиса и 200 мл медицинского спирта, интенсивно взбалтывать в течение получаса, а затем настоять 7-10 суток в темном месте; принимать от простуды, мигреней и для обработки кожи при травмах и дерматитах;
- настойка мяты перечной — необходимо соединить равные по объему количества измельченных листьев мяты и водки; настоять 7 дней, процедить; принимать по 10 капель при тошноте и отсутствии аппетита;
- настойка родиолы розовой — необходимо соединить 50 грамм сухого корня и 500 мл крепкой водки или самогонки, настаивать 7 суток в темноте и теплом месте, процедить; применять от болезней сердца по 10-20 капель трижды в день;
- настойка из корня имбиря — необходимо соединить 400-500 граммов натертого на терке корня с крепкой водкой в объеме 700-1000 мл; настаивать 15 дней в теплом месте, лучше на солнце, периодически встряхивая сосуд, процедить; актуально при бронхиальной астме;
- настойка из руты душистой — соединить 100 грамм травы и ½ литра водки, настаивать две недели, профильтровать; принимать от геморроя по 10 капель трижды в день за 20 минут до еды;
- настойка из листьев магнолии — измельченные листья магнолии поместить в бутыль и залить таким количеством водки, которое покроет их полностью; спустя 20 дней процедить, до этого регулярно взбалтывать; применять при гипертонии курсами по согласованию с врачом;
- настойка грецкого ореха — соединить 100 грамм ядер молодого (незрелого) грецкого ореха и литр 70%-го спирта, оставить на две недели на солнце; взбалтывать ежедневно, а затем процедить; использовать от гастрита по согласованию со своим лечащим врачом;
- настойка крушины — в бутыль поместить 1 ст.л. измельченной в порошок коры крушины слабительной, залить литром водки, закупорить герметично и настаивать в прохладном месте 2 недели, взбалтывать ежедневно; применять при запорах по 5 капель за полчаса до еды;
- настойка белой акации — 1 ст.л. цветов белой акации поместить в бутылку и залить 200 мл водки; спустя неделю профильтровать; принимать при высокой температуре во время гриппа по 20 капель 2-3 раза в день;
- настойка заманихи – 1 ст.л. корневищ заманихи измельчить, залить 100 мл водки или спирта, настаивать неделю в прохладном месте, взбалтывать; принимать по 20 капель трижды в день при дисфункции щитовидной железы;
- настойка ромашки аптечной — 1 ч.л. ромашки заварить стаканом кипятка, процедить спустя полчаса; в полученный отвар добавить 10 мл настойки прополиса (рецепт был указан выше) и принимать внутрь в течение дня (на следующий день заваривать ромашку по-новому) для лечения герпеса; то же снадобье можно использовать наружно.
Высокой эффективностью отличаются лекарственные настойки в лечении респираторных инфекций, дезинфекции повреждений кожи, растирании мышц. Не умоляя значение этих лекарственных средств в терапии более сложных заболеваний, обращаем ваше внимание на необходимость проконсультироваться на эту тему со своим лечащим врачом. Не используйте спиртовые настойки в самолечении сложных органных заболеваний.
www.eurolab.ua
Аптечные настойки. Гипертоническая болезнь. Домашняя энциклопедия
Аптечные настойки
Если не удалось достать рекомендуемые растения, можно успешно использовать настойки, продающиеся в аптеке. Принимать их следует без перерыва не более месяца, курс повторить через 2 месяца.
1. Настойка корней девясила высокого 1: 5. Прием в течение 7 дней по 50–60 капель на 3 раза в день перед едой.
2. Настойка марьина корня 1:5. Прием в течение 7 дней по 20–30 капель 3–4 раза в день перед едой.
3. Настойка боярышника. Прием по 50–60 капель 3 раза в день до еды.
4. Настойка шлемника байкальского. Прием по 20–30 капель 2–3 раза в день до еды.
5. Настойка клопогона. Прием по 50–60 капель 2–3 раза в день до еды.
6. Настойка пустырника. Прием по 20–40 капель 3 раза в день до еды.
7. Настойка софоры японской. Прием по 30 капель 3 раза в день до еды.
Еще два рецепта, связанных с параллельным использованием нескольких лекарственных препаратов, купленных в аптеке.
Рецепт 1. Нужно приобрести спиртовую настойку календулы, таблетки раунатина (он состоит из трех трав), зеленый чай, обязательно китайский: 0,5 ч. л. зеленого чая заварить в 1/2 стакана кипятка, настоять, остудить, чтобы можно было пить. Туда же накапать 15–20 капель настойки календулы. Таблетку раунатина запить этим настоем. Первый день – пить 1 раз, 2-й день – 2 раза (утром и вечером), 3-й день – 3 раза (утром, в обед и вечером), 4-й день – 2 раза, 5-й день – 1 раз. Пить через 30 мин после еды. И в дальнейшем, если почувствуете себя неважно, сразу заварите зеленый чай с настойкой календулы и примите таблетку раунатина.
Рецепт 2. Взять по 100 мл аптечных настоек: валерианы, пиона, боярышника, пустырника и добавить к ним 50 мл настойки эвкалипта и 25 мл настойки мяты. Эту смесь поместить в полулитровую бутылку и засыпать туда 10 г бутончиков гвоздики (той, которую мы используем в быту как пряно-ароматное средство). Смесь настаивать две недели в темном месте, периодически взбалтывая. Принимать лекарство 3–4 раза в день за 15–20 мин до еды по 20–25 капель. Настойку можно капать на кусочек сахара, разводить или запивать водой. Возможности у этого своеобразного «коктейля» весьма широкие: он понижает внутричерепное давление и нормализует артериальное, оказывает антиспазматическое и противосудорожное действия, помогает при варикозах периферических сосудов, при венозном застое, улучшает мозговое кровообращение, предупреждает образование тромбов, стимулирует кроветворение и даже обладает противоопухолевым эффектом. Особенно хороший лечебный результат чувствуется при тахикардии и аритмии, повышенном артериальном и внутричерепном давлении, различных неврозах. Того количества настойки, которое получится после «слияния» всех ингредиентов, при регулярном ежедневном приеме хватает на курс лечения. Можно пить лекарство и от случая к случаю, т. е. по мере необходимости. Тогда «коктейль» можно «растянуть» на 2–3 года. Целебные свойства его сохраняются.
Данный текст является ознакомительным фрагментом.Читать книгу целиком
Поделитесь на страничкеСледующая глава >
info.wikireading.ru
Аптечный алкоголизм. Что пьют алкаши из аптек кроме боярышника
19.12.2018
Аптечный алкоголизм является острой и актуальной проблемой общества. И это несмотря на государственные мероприятия по борьбе с использованием спиртосодержащих медикаментов в качестве дешевой замены алкоголя.
Спиртосодержащие настойки в аптеках востребованы у людей, не имеющих возможность купить более дорогостоящий лицензированный алкоголь, но имеющие острую потребность в употреблении спиртного. Зависимые от алкоголя люди находят дешевую замену среди лекарственных препаратов, которые предлагает фармацевтический рынок.
Сегодня в аптеках без рецепта врача можно приобрести многочисленные настойки, бальзамы с содержанием спирта, а также психотропные, наркотические медикаменты.
Как узнать аптечного алкоголика?

Симптомы аптечного алкоголизма схожи с симптомами обычной алкогольной зависимости. Помимо всех негативных последствий алкозависимости, присутствует еще и опасность сильнейшего отравления. Многочисленная статистика летальных исходов от употребления медицинских настоев однозначно свидетельствует о том, что пить такие препараты смертельно опасно.
Человек, попавший в плен алкогольной зависимости, начинает употреблять все более дешевые алкогольные напитки. Главная цель — достижение состояния эйфории, приятного чувства расслабления, которое возникает в результате воздействия компонентов алкогольных напитков. Какого качества, вкуса и запаха спиртные напитки помогают достичь этого состояния, со временем становится для зависимого человека неважно.
Когда алкозависимость прогрессирует, и человек уже не может позволить себе требуемое количество алкоголя, он переходит на дешевые медицинские настойки. Алкоголика можно распознать по количеству приобретаемых медикаментов. Обычно они приобретают в аптеке сразу не менее пяти бутылей спиртосодержащей жидкости.
Даже организм человека, который давно употребляет спиртное на постоянной основе, не может справиться с передозировкой фармацевтическими напитками. Сильнейшее отравление может спровоцировать необратимые последствия, если вовремя не обратиться за помощью к врачам.
Психотропные вещества
Не менее опасны для здоровья и психотропные вещества, которые приводят со временем к наркотической зависимости. Потребление аптечных наркотиков, как и настоев, пользуется популярностью у наркоманов из-за невысокой стоимости. Фармацевтические препараты, применяемые не по назначению, вызывают сильнейшую зависимость и в короткие сроки разрушают организм человека. Некоторые из этих медикаментов даже отпускаются без рецепта.
Среди аптекарских наркотиков наиболее популярны Валокордин, Корвалол, Барбовал, а также разные препараты с содержанием кодеина: Терпинкод, Кодтерпин и другие.
Медицинские психотропные вещества быстро вызывают наркозависимость и постепенную деградацию личности. Они наносят колоссальный ущерб всем органам и системам организма.
Популярные спиртосодержащие препараты

В аптеках свободно продается множество спиртосодержащих жидкостей, которые вызывают повышенный интерес у алкоголиков:
- настойка боярышника;
- настойка перца стручкового;
- Московия;
- настойка календулы;
- муравьиный спирт;
- настой валерианы;
- иные дешевые спиртосодержащие бальзамы.
Методы лечения
Самостоятельное лечение аптечного алкоголизма обычно не имеет результатов. Больной уже не может усилием воли справиться с прогрессирующей зависимостью. Он постоянно возвращается к пагубным привычкам. Чем раньше он обратится за профессиональной помощью, тем лучше.
В современной практике применяются разные методы лечения аптечного алкоголизма:
- детоксикация организма;
- медикаментозный метод лечения лекарствами, вызывающими у пациента отвращение к алкоголю;
- психологические методики: гипноз, кодировка, психологическая помощь.
- физиотерапевтические процедуры: лазеротерапия, иглоукалывание и др.
Наша клиника применяет наиболее эффективные, проверенные методики лечения аптечного алкоголизма. Если вы или ваши близкие столкнулись с этой опасной проблемой, как можно раньше обратитесь к нашим специалистам или оставьте заявку на сайте.
Предлагаем доступные цены на услуги
net-alko.ru
Подсевшие на календулу и боярышник. Расследуем аптечный алкоголизм по-беларуски
Медицинские настойки – несомненно, напиток для гурманов. Ценители боярышника, корвалола и лосьона «Московия» ежедневно наведываются в аптеку и покупают по два флакончика за раз. Больше нельзя – спиртовые настойки входят в список безрецептурных лекарств, «отпуск в одни руки ограничен». Тамара Колос занялась проблемой аптечного алкоголизма по-беларуски.
После расследования РБК об аптечном алкоголизме беларуские специалисты забили тревогу: оказывается, сердечные и успокоительные капли используются далеко не по назначению. Правда, возникает вопрос: почему понадобилось не менее десяти лет, чтобы отечественные врачи подняли вопрос о введении рецепта на спиртосодержащие жидкости только сейчас?
Самый простой способ проверить, пользуется ли спросом боярышник – это сходить в круглосуточную аптеку. Утром и вечером (ночью спиртосодержащие лекарства не продаются) к ее дверям тянутся страждущие, разной степени опухлости.
ИЛЛЮСТРАЦИИ: JAMES KERR
– Три настойки боярышника, пожалуйста, – прошу у симпатичной девушки за прилавком. Та сразу напрягается: согласно постановлению от 5 июня 2012 года № 55 «Об установлении перечня лекарственных средств, реализуемых без рецепта врача», медицинские настойки попадают в категорию «других лекарственных форм» и реализуются не более двух флаконов в руки. Разумеется, этот запрет можно обойти, если ты не похож на вконец опустившегося алкоголика, но я не настаиваю. Беру два флакона и сразу за порогом отдаю их мужчине подозрительного вида, что трясется на морозе под дверью аптеки. Не успеваю отойти на пару шагов, как жидкость уже оказывается внутри организма бездомного.
Подобных ему в спальных районах и центральных дворах Минска предостаточно. Точное количество «подсевших на боярышник» установить сложно: при попытке провести социологический опрос маргиналы шлют на три буквы, а граждане поприличнее занижают количество употребленного спирта. Ведь признать проблему для алкоголика довольно сложно.
Горькие травы из Борисова и сладкие лосьоны из России
 На эту тему:Почему работа санитаром в больнице ломает психику
На эту тему:Почему работа санитаром в больнице ломает психикуПо данным Министерства здравоохранения, алкоголь является основной причиной ранней смертности беларуских мужчин. В отчете World Health Statistics упоминается, что в 2015 году в Беларуси на одного человека в возрасте от 15 лет приходилось 17,1 л чистого алкоголя. Страшно представить, насколько увеличилась бы цифра, если бы к ней добавились суррогаты!

Среди минских алкоголиков пользуются популярностью настойки боярышника, календулы и пустырника производства Борисовского завода медицинских препаратов. Также пьют российские «Ламивит» и «Московия», где процент спирта доходит до 95-96%. «Эти послаще, поэтому их больше любят», – говорит мне знакомый фармацевт. В отдельных случаях употребляют даже салициловую и борную кислоту. Всплеск интереса к аптечным «коктейлям» возникает утром («на опохмел»), в ночное время суток и дни выпускных, когда виноводочные соблюдают сухой закон.
Отдельные граждане сознательно предпочитают сердечные капли водке. Причина в цене: всего за 11 копеек можно купить маленький флакон пустырника, за 45 – боярышника.
Учитывая, что предельная минимальная розничная цена за поллитра беларуского 40%-го алкоголя составляет 5,58 рубля, выгода очевидна. Тем более, что в аптеке наши соотечественники имеют возможность употребить средства с 70% и более процентами спирта.
Реки спирта, не облагающиеся акцизным налогом
Два основных поставщика медицинских настоек на территории Беларуси – это РУП «Белмедпрепараты» и ОАО «Борисовский завод медицинских препаратов». Если судить по открытым источникам, то завод в Борисове ежегодно выпускает свыше девяти миллионов флаконов настоек, спиртовых и масляных растворов. Реализация медицинских настоек идет без рецепта, поэтому установить точные объемы довольно сложно. Но в открытом письме гродненских врачей приводится следующая информация: за первое полугодие 2016-го через аптеки РУП «Фармация» только в Гродненской области было реализовано 77,8 тысяч флаконов настойки боярышника, 61,4 тысячи – настойки корня валерианы, 28,5 тысячи – настойки пустырника объемом в 50 мл. А также шесть тысяч флаконов настойки пиона уклоняющегося (50 мл) и 1,2 тысячи – «Ново-пассита» (100 мл). Это приблизительные цифры, так как аптеки сети охватывают всего 60% области. Реальные данные намного больше. Как и в России, спиртосодержащие настойки в Беларуси не облагаются акцизным налогом на спирт. Поскольку себестоимость этилового спирта невысока, производители получают недурную прибыль при копеечных вложениях.
По-хорошему настойки следовало бы заменить на аналогичные препараты в виде таблеток с экстрактом боярышника или валерьянки. Однако такая мера сократит доход – ведь для алкоголиков важна не растительная составляющая, а разбодяженный этиловый спирт.

 На эту тему:«Твою мать, похоже на сюр». Как я сходила на собрание Анонимных Алкоголиков
На эту тему:«Твою мать, похоже на сюр». Как я сходила на собрание Анонимных Алкоголиков«Медицинские настойки очень редко используют по прямому назначению, – делится наболевшим провизор одной из минских аптек. – Приходят, берут. На каком основании я могу не пустить кого-то в аптеку? Это же не метро, чтоб пьяных не пускать. Да и отказать в продаже боярышника я, по большому счету, тоже не могу, так как это лекарственное средство, которое есть в наличии. Бабушки обычно настойки используют при сопутствующих заболеваниях, а вот местная гопота очень неплохо на них сидит».
Как аптечный алкоголизм шел к нам из братской России
Откуда растут ноги аптечного алкоголизма? Возможные причины можно найти в докладе «Потребление некоммерческого алкоголя городскими жителями» под авторством Юрия Разводовского, ныне ассистента кафедры патологической физиологии Гродненского медуниверситета. Автор упоминает в качестве отправной точки 2006 год, когда в России были внесены поправки в закон о государственном регулировании оборота этилового спирта (171 ФЗ), вследствие чего закрылся ряд мелкооптовых производителей спирта и мелких торговых точек. В том же 2006 году власти додумались вводить в спиртосодержащие жидкости денатурирующие добавки: бензин, керосин, битрекс и кротоновый альдегид, чтобы сделать их непригодными для питья. В июле 2006 года произошла смена акцизных марок, и в качестве финального штриха – запрет на поставку молдавских и грузинских вин. Итог предсказуем: вследствие острого дефицита легальной водки в российской глубинке тысячи людей поступали в больницы с отравлением и диагнозом «токсический гепатит». Не зная, что в технический спирт по новым правилам добавляется керосин, человек оказывался на больничной койке.
Разумеется, долго так продолжаться не могло. Российские алкоголики потихоньку переключились на медицинские настойки, спиртосодержащие лосьоны и стеклоомыватели. Традиция стала проникать к нам через границу. В том же 2006-м году в восточных регионах Беларуси стали фиксироваться похожие отравления «спиртосодержащими напитками двойного назначения». К сожалению, беларуские ханыги быстро поняли выгоду от покупки одного пузырька вместо литра этилового спирта. Спирт практически недоступен в свободной продаже и реализуется в аптеках по рецептам, а боярышник – вот он, стоит на полке. Справедливости ради отмечу, что в беларуских реалиях спросом пользуются и другие заменители – домашнее вино, самогон, фальсифицированная водка, технический спирт, одеколон. Причем самогон пользуется особым уважением, так как это «экологически чистый продукт».
Наркотическая зависимость беларуских пенсионерок
Заместитель директора по медицинской части РНПЦ психического здоровья Сергей Осипчик предлагает продавать медицинские настойки на спирту по рецепту. На мой взгляд, это полумера. Такой же процедуре должны подвергаться и медицинские средства, содержащие фенобарбитал – валокордин, корвалол, валосердин и другие излюбленные бабушками лекарства. Врачи неоднократно обращали внимание, что бесконтрольное употребление этих препаратов может привести к наркотической зависимости.
 На эту тему:Спайс для пожилых. На чем сидит Беларусь
На эту тему:Спайс для пожилых. На чем сидит БеларусьНаверное, каждый в своей жизни сталкивался с не слишком адекватными бабушками у подъезда, которые со злобой клеймят прохожих. Вполне вероятно, божьи одуванчики плотно сидят на корвалоле.

Поначалу фенобарбитал, входящий в его состав, снижает тревожность и придает пациенту состояние эйфории. Но при регулярном употреблении барбитуратов у организма к ним вырабатывается толерантность, что требует повышения дозы. В итоге личность больного претерпевает изменения: человек становится агрессивным, страдает от вспышек гнева, снижения познавательных функций и утрачивает моральные нормы (по информации в статье «Валокордин для лечения тревоги: стоит ли доверяться классике» авторства Романа Евстигнеева, опубликованной в журнале «Медицинские новости» за 2008 год).
Зависимость так велика, что при малейших слухах о рецептурном отпуске валокордина и корвалола пожилые люди буквально сметают заветные пузырьки с аптечных полок.
Заведующий кафедрой психиатрии и наркологии БелМАПО доктор медицинских наук, профессор Роман Евсегнеев говорил: «Даже алкоголь – меньшее зло. Из 100 мужчин, пропускающих рюмку-другую, алкоголизм разовьется только у 6%, а из 100 любителей корвалола-валокордина до зависимости дело дойдет у половины».
Сегодня медицинские настойки и барбитураты составляют значительную долю аптечного бизнеса. «Сухой закон» на боярышник и корвалол в теории способен повысить здоровье населения – осталось лишь ввести эту инициативу на практике. Даже если это сократит доходы производителей.
Заметили ошибку в тексте – выделите её и нажмите Ctrl+Enter
kyky.org
Как готовить и принимать настойку от повышенного давления из 5 компонентов
Один из популярных рецептов от повышенного давления предполагает смешивание нескольких видов аптечных настоек для достижения максимального эффекта. В состав этого лекарственного средства входит 5 спиртовых настоек: валериана, пион, пустырник, боярышник и корвалол. Все вместе они действуют более эффективно, чем каждый компонент по отдельности.
В этой статье мы рассмотрим, как их следует смешивать и каков порядок приёма полученного средства.
Содержание статьи
Смесь из 5 настоек от гипертонии

Каждый из 5 компонентов настойки не только снижает артериальное давление, но и обладает уникальным действием на сердечно-сосудистую систему. Ниже мы рассмотрим полезные свойства каждой травяной настойки.
1. Валериана лекарственная
Одним из наиболее важных эффектов валерианы для сердечной деятельности является расширение коронарных сосудов, улучшающее снабжение миокарда кислородом.
Сердечные неврозы, повышение давления, бессонница, тахикардия, вызванная сильными эмоциональными переживаниями, являются показанием к приёму препаратов валерианы.
Однако она обладает рядом побочных эффектов, таких как сонливость, ухудшение внимания и работоспособности.
В виде настойки гипотензивный эффект валерианы проявляется сильнее. Чаще валериану используют как успокоительное, особый упор делая на ее способности усиливать действие других седативных препаратов.
2. Пион уклоняющийся
 Эфирные масла, придающие листьям и корням пиона аромат, способствуют укреплению сердца.
Эфирные масла, придающие листьям и корням пиона аромат, способствуют укреплению сердца.
Гликозиды расширяют сосуды и понижают давление. Салицин снижает показатели агрегации тромбоцитов и уменьшает вероятность образования тромбов. Алкалоиды оказывают спазмолитическое действие.
Улучшение снабжения тканей кислородом связано с наличием в составе пиона аргинина, который также предупреждает образование тромбов. Органические кислоты защищают сосуды и борются с воспалительными процессами.
Настойка пиона снимает нервное напряжение и нормализует сон. Она хорошо подходит для поддержки нормальной работы сердца в периоды стресса. Её применяют также при нарушениях периферической циркуляции крови.
3. Пустырник
 Пустырник снижает давление и обладает сильно выраженным успокоительным действием. Хорошо зарекомендовал себя как снижающее давление средство при заболеваниях сердечно-сосудистой системы, связанных с повышенной нервной возбудимостью.
Пустырник снижает давление и обладает сильно выраженным успокоительным действием. Хорошо зарекомендовал себя как снижающее давление средство при заболеваниях сердечно-сосудистой системы, связанных с повышенной нервной возбудимостью.
Своим действием он обязан стахидрину – алкалоиду с гипотензивным и седативным свойствами. Для гипертоников важной частью его химического состава является кверцетин, чьи антиоксидантное и противовоспалительное действия уже официально подтверждены.
В виде настойки основным эффектом от применения пустырника становится устранение тревожности и улучшение сна. Используют на начальных стадиях гипертонической болезни для понижения возбудимости нервной системы.
4. Боярышник
 В плодах боярышника содержится значительное количество калия – 13 мг в 1 г мякоти. Также в его составе набор органических кислот, выступающих антиоксидантами.
В плодах боярышника содержится значительное количество калия – 13 мг в 1 г мякоти. Также в его составе набор органических кислот, выступающих антиоксидантами.
Ещё одним их положительным действием становится укрепление сосудистой стенки. Боярышник укрепляет сердечную мышцу и улучшает её кровоснабжение, предотвращая её переутомление.
Снимает боли в сердце. Благодаря наличию в составе плодов тритерпеновых соединений локально действует на сосуды, питающие миокард, расширяя их. Часто рекомендуется для профилактического и лечебного приёма людям пожилого возраста, имеющим риск развития атеросклероза.
5. Корвалол
 Данное лекарственное средство не является полностью препаратом растительного происхождения. Его основные действующие вещества – фенобарбитал и этилбромизовалерианат.
Данное лекарственное средство не является полностью препаратом растительного происхождения. Его основные действующие вещества – фенобарбитал и этилбромизовалерианат.
Корвалол оказывает гипотензивное действие, поэтому его рекомендуют в качестве одного из элементов комплексной терапии гипертонической болезни.
Они устраняют тревожность, усиливают процессы торможения в центральной нервной системе, способствуют быстрому засыпанию.
Третий ингредиент — масло из листьев перечной мяты. Оно обладает сосудорасширяющим и спазмолитическим действием.
Это лекарство используют при учащённом сердцебиении, болях в сердце, нарушениях сердечного ритма. Также оно показано при нервных расстройствах, которые сопровождаются нарушением работы сердца.
Из-за выраженного снотворного эффекта притупляет внимание и снижает скорость реакции.
Как приготовить?
Смесь из пяти настоек на спирту можно приготовить самостоятельно в домашних условиях. Для этого необходимо совершить всего несколько простых действий.

- Приобрести в аптеке соответствующий набор настоек. Их обычная форма выпуска – флаконы по 25 мл. Этого объёма вполне достаточно для прохождения одного курса лечения. Их смешивают в равных долях, поэтому общее количество будет равно 125 мл.
- Подобрать стеклянную посуду, которая может герметично закрываться, объёмом не меньше 150 мл. Оптимально подойдет бутылочка из-под лечебного сиропа тёмного стекла. Но перед использованием её необходимо тщательно промыть от остатков содержимого.
- Поочередно перелить в неё настойки. Определённого порядка для их смешения не установлено.
- Закрыть ёмкость и потрясти её для перемешивания содержимого.
- Хранить в тёмном и прохладном месте.
В расширенном варианте рецепта предлагается с одной стороны разбавление дистиллированной водой, а с другой – добавление таких дополнительных ингредиентов, как гвоздика.
Как принимать?
Продолжительность приёма данного народного средства в среднем не превышает месяца, после чего следует перерыв на 2 недели. Принимают лекарство каждый день.
Для профилактического приёма достаточно 20-25 капель, разведённых в ¼ ст. воды, в вечернее время. В этой дозировке это лекарственное средство облегчает засыпание, предотвращает появление тахикардии и подъём давления после напряжённого дня.

Комментарий эксперта
Кардаш Антон Борисович
Терапевт, кардиолог. Врач высшей категории.
Осторожно! Данная смесь обладает сильным седативным эффектом – замедляет реакцию и снижает внимание.
Для получения лечебного эффекта при наличии постоянных проблем с сердечно-сосудистой системой настойку принимают 2-3 раза в сутки по 30 капель.
Другие эффективные средства
Существуют и другие настойки, эффективно снижающие высокое АД.

- Мята перечная. Настойка из мяты обычно используется для устранения спазмов в ЖКТ. Но она также обладает гипотензивным эффектом, помогает восстановить нормальный сердечный ритм. Её принимают курсами, длительностью не более месяца. Суточная доза 15-30 капель на 50 мл тёплой воды. Чаще мяту перечную используют в сочетании с другими противогипертоническими препаратами.
- Эвкалипт. Основное действие настойки из листьев этого вечнозелёного растения – антисептическое и противовоспалительное. Но она также обладает способностью поддерживать эластичность сосудов, что позволяет организму лучше противостоять развивающейся гипертонической болезни. Принимают это лекарство по 15-25 капель, разбавленных водой, 2-3 раза в сутки.
- Красный клевер. Клевер снижает холестерин, способен бороться с проявлениями атеросклероза, активно выводит жидкость из организма, уменьшая отёчность тканей и понижая давление. Эффективно применение настойки из него и при стенокардии. Противопоказанием для приёма будет наличие варикозного расширения вен и тромбофлебита.
- Ландыш. Препараты на его основе поддерживают работу миокарда, расширяют просвет сосудов, нормализуют сердечный ритм. Применяется при лечении сердечной недостаточности. Может вызывать стать причиной головных болей, тошноты. Принимать это средство следует по 15-20 капель, 2-3 раза в сутки.
- Календула. Она известна своими бактерицидными и желчегонными свойствами, но при приёме внутрь эффективно снижает давление и очищает сосуды. Это происходит благодаря высокому содержанию тритерпеновых соединений. Ещё одним вспомогательным свойством является мочегонное. Противопоказано использование при наличии камней в жёлчном пузыре, язвенной болезни. Однократная доза – 10-20 капель на 50 мл воды.
- Аир болотный. Его корни содержат фитонциды, гликозиды, органические кислоты. Его действие сходно с календулой, ведущим является противовоспалительное. Но применение аира болотного также имеет сосудорасширяющий, седативный и мочегонный эффекты. Противопоказан при острых воспалительных процессах в почках и ЖКТ, при повышенной кислотности желудочного сока. 20 капель настойки растворяют в 100 мл воды, принимают 2 раза в сутки.
- Мелисса. Благодаря наличию в составе цитрали, кумаринов, органических кислот эта трава помогает снизить артериальное давление и очистить сосуды. Она оказывает также успокоительное действие. Препараты из неё обладают приятным запахом, но сильно раздражают слизистую ЖКТ. Поэтому мелиссу не рекомендуют при язвенной болезни и гастритах.
Противопоказания

- Индивидуальная непереносимость. Поскольку все используемые компоненты насыщены эфирными маслами и биологически активными соединениями, то они способны вызывать аллергические реакции у чувствительных людей.
- Депрессивные состояния, апатия. Большая часть компонентов этого лекарства обладают седативным эффектом. Под их воздействием состояние людей, страдающих депрессией, может ухудшиться.
Заключение
Таким образом, эта смесь крайне эффективна при высоком давлении, а ее компоненты усиливают действие друг друга.
Валериана и пустырник позволяют устранить нервозность, тревожность, излишнее возбуждение, которые негативно отражаются на артериальном давлении. Фенобарбитал усиливает процессы торможения, умножая воздействие растительных компонентов. Расширение сосудов и усиление кровоснабжения сердца обеспечиваются присутствием в смеси боярышника и пиона, в меньшей степени – мяты.
travnik.online
Читать книгу Лечебные настойки на спирту. Лучшие рецепты
ВВЕДЕНИЕ
История фитолечения насчитывает не одно тысячелетие. Лекарственные свойства растений при различных заболеваниях использовали еще в древних цивилизациях шумеров, египтян, китайцев и др. Однако научную основу народная медицина получила только в Древнем Риме. Его знаменитые врачи первыми сделали научное описание лекарственных свойств растений, составили рецепты средств, которые можно использовать при лечении тех или иных заболеваний. Они же первыми изобрели такие лекарственные формы, как экстракт и настойка. Большой вклад в древнегреческую медицину и фармакопею внес Клавдий Гален, который и разработал технологию получения этих лекарственных форм, а также мазей, порошков, сборов, пилюль и пластырей.
С того времени настойки широко используются в официальной и нетрадиционной медицине. Они изготавливаются из лекарственных растений и спирта и обладают рядом преимуществ. Самым главным, пожалуй, является то, что, по сравнению с другими лекарственными формами (настоями, отварами, соками), они хранятся дольше и в течение всего этого времени сохраняют все свои лечебные свойства. Кроме этого, спирт и водка являются сильными растворителями и вытягивают те вещества, которые не выделяются в воду (например, эфирные масла), а получаемые из них настойки практически лишены побочных эффектов, обладают наиболее сильным действием, поэтому внутрь принимаются небольшими дозами.
В данном издании собраны рецепты спиртовых настоек из лекарственных растений, применяемых при лечении разнообразных заболеваний, которые довольно просто приготовить в домашних условиях.
1 Приготовление настоек в домашних условиях
При приготовлении настоек в домашних условиях существуют некоторые правила, следование которым позволит сохранить лечебные свойства растений. Для этого в первую очередь следует правильно собрать и высушить лекарственное сырье, а только затем приступать непосредственно к приготовлению настоек.
Сбор, подготовка и сушка сырья
Заготовку лекарственного сырья (корней, стеблей, листьев, плодов, коры, почек, цветков) начинают в то время, когда в нем содержится максимальное количество полезных веществ. Так, например, надземные части растений рекомендуется собирать в период от начала цветения до созревания плодов, подземные — в конце периода вегетации, когда в них накоплен запас питательных веществ.
Растения только в том случае сохранят полезные свойства, если они собраны и заготовлены по всем правилам.
Сбор надземных частей (стеблей, листьев, почек, коры, цветков, плодов, семян) растений проводят в хорошую ясную погоду, так как влажное от росы или дождя сырье плохо поддается сушке.
Кору заготавливают в апреле-мае, в период интенсивного сокодвижения, когда она легко отслаивается. Максимальное количество действующих полезных веществ содержится в молодой коре, поэтому ее собирают с 1‑2‑летних веток или саженцев. Для сбора не подходит старая, растрескавшаяся, а также покрытая мхом и лишайниками кора, так как она бедна полезными веществами. На стволе острым ножом сначала делают кольцевые надрезы до древесины на расстоянии 20–30 см друг от друга, затем 1–3 продольных между кольцами. Кору слегка отслаивают и оставляют на 1–2 дня для подвяливания. После этого кору собирают, высушивают, измельчают.
Если заготовка производится в лесном хозяйстве, предварительно желательно выяснить, на каких деревьях можно срезать кору. В остальных случаях собирать ее можно лишь с 1–2 ветвей, чтобы не погубить дерево.
Почки собирают примерно в марте‑апреле, после набухания, но до распускания. Крупные почки можно аккуратно срезать острым ножом непосредственно с веток. Если почки мелкие, то сначала нарезают ветви, слегка подсушивают их, а затем обмолачивают.
Листья собирают незадолго до начала периода цветения или во время него, кроме тех видов, у которых листья появляются только после окончания цветения. Листья срезают аккуратно (особенно со стеблей, чтобы не повредить растение) острым ножом, удаляют толстые сочные черешки, в которых практически не содержатся полезные вещества. Листья крапивы можно собирать в перчатках или сначала скосить траву и выдержать ее примерно 1–2 дня, после чего надземные части потеряют свою жгучесть.
Цветки (венчики и лепестки) собирают в период бутонизации или в начале их распускания. Соцветия‑корзинки заготавливают в то время, когда краевые лепестки расположены горизонтально, а если их нет — в момент распускания краевых трубчатых цветков. Исключение составляет арника, цветки которой собирают еще до того, как краевые лепестки примут горизонтальное положение. У собранных цветков удаляют цветоножки и складывают, не уплотняя, в приготовленные корзины.
Траву (олиственные и цветоносные стебли и побеги, иногда вместе с цветками), травянистые и полукустарниковые растения заготавливают в начале цветения, срезая острым ножом на уровне нижних листьев. У видов с одревесневающими стеблями (полыни, донника и др.) их отбрасывают, заготавливая только листья и цветущие верхушки.
Лекарственное сырье имеет определенные сроки хранения, затем оно теряет свои лечебные свойства.
Плоды и семена собирают в период их полного созревания рано утром или поздно вечером во влажную погоду. Сочные плоды снимают аккуратно, чтобы не повредить, и сразу же отправляют на сушку, пока они не успели слежаться. Ни в коем случае нельзя использовать испорченные или незрелые плоды.
Подземные части (корни, корневища, корневище с неотделенными корнями, клубни) растений можно собирать в любую погоду, так как перед сушкой их обязательно моют. Заготавливают корни осенью: у однолетних в конце вегетационного периода, у двулетних — осенью второго года, у многолетних — осенью второго или третьего года. Исключение составляет любка двулистная, клубни которой собирают в июле. Подземные части растений можно заготавливать также ранней весной, до начала периода роста.
Корни, корневища и клубни аккуратно извлекают из почвы с помощью лопаты или вил, отряхивают, очищают от крупных комков грязи и промывают в холодной проточной воде. Подземные части растений, в которых содержатся сапонины и слизистые вещества (мужской папоротник, некоторые орхидные, лопух, синюха и др.) не моют, а чистят жесткой щеткой и аккуратно снимают верхнюю кожицу. Правда, в некоторых случаях (если корни сильно загрязнены) их все же моют, но очень быстро, иначе сырье может потерять сапонины, разбухнуть и потемнеть.
При заготовке подземное сырье следует собирать так, чтобы оставалась какое‑то количество растений для возобновления посадок.
Собранное и очищенное от примесей, подгнивших и побуревших частей, сырье измельчают, семена, почки и плоды просеивают, чтобы очистить от пыли и сора. Затем его ровным тонким слоем кладут на приготовленные лотки и сушат в затемненном и хорошо проветриваемом помещении (на чердаке или под навесом). Сушить под прямыми солнечными лучами нельзя, особенно цветки, траву, листья и корневища.
Почки кладут тонким слоем на лотки и во время сушки периодически перемешивают. Сушат на открытом воздухе под навесом или в прохладном, хорошо проветриваемом помещении, так как в теплом они могут начать распускаться.
Кору кладут в один слой на лоток и сушат в хорошо проветриваемом помещении или на открытом воздухе. Правильно высушенная кора становится ломкой.
Листья кладут на лоток в 2–3 слоя и сушат в хорошо проветриваемом помещении, периодически переворачивая. Правильно и полностью высушенная трава становится ломкой. После этого ее еще на несколько дней оставляют на свежем воздухе, чтобы она впитала влагу из воздуха и не крошилась при упаковке.
В зависимости от основных компонентов спиртовые настойки лекарственных трав могут храниться до 3–4 лет и более.
Цветки кладут на лоток тонким слоем, чтобы не переворачивать; сложные соцветия‑корзинки время от времени следует ворошить для равномерной просушки.
Корни, корневища и клубни сушат в тени в хорошо проветриваемом помещении. Крупные и толстые подземные части растений предварительно разрезают вдоль на несколько частей, а длинные — еще и поперек, чтобы они быстрее высохли. Правильно высушенные корни становятся ломкими.
Растения, богатые эфирными маслами (мята, мелисса, жасмин, душица, чабрец и др.), кладут на лоток толстым слоем и сушат медленно при температуре 25–30 °C, благодаря чему концентрация эфирного масла в них увеличивается.
Быстро сушить необходимо растения, содержащие гликозиды и алкалоиды (листья наперстянки, дурмана, белены, золототысячник, ландыш, пустырник и др.) и витаминосодержащие виды (плоды шиповника, земляники, листья первоцвета и др.), так как эти вещества быстро улетучиваются и разрушаются. Первые сушат при температуре 50–60 °C, вторые — при 70–90 °C, а если вместе с витаминами содержатся эфирные масла (плоды черной смородины) — при 50–60 °C.
Готовое сырье фасуют в бумажные или картонные пакеты, но лучше всего использовать стеклянную или металлическую тару с плотно закрывающейся крышкой. Хранят сырье в хорошо проветриваемом темном, сухом и чистом помещении. В этом помещении нельзя хранить сильнопахнущие вещества (керосин, нафталин и др.), так как сырье легко впитывает посторонние запахи.
Следует помнить о том, что ядовитые лекарственные растения следует заготавливать в специальных перчатках, не класть на сушку вместе с другими растениями.
Ядовитые и пахучие растения хранят отдельно от остальных.
Сроки хранения сырья различные: в среднем цветки, листья и траву хранят не более 1–2 лет, подземные части растения — 3–5 лет, у спор плауна срок годности неограничен.
Приготовление настоек
Для приготовления настойки используют лекарственные сырье и 40–70 %‑ный этиловый спирт или водку. Сырье предварительно измельчают, чтобы полезные вещества извлеклись полностью. Если для приготовления настойки используется несколько растений, то каждое измельчают по отдельности, и только затем смешивают в нужной пропорции. Настой лучше всего готовить в стеклянной посуде (флакон, бутыль, банка и др.) с плотно закрывающейся пробкой.
В чайной ложке содержится примерно 5 г сухого измельченного сырья, в десертной — 10 г, в столовой без верха — 15 г, в столовой с верхом — 20 г.
Смесь из измельченного лекарственного сырья заливают 70 %‑ным этиловым спиртом или водкой в соотношении 1: 5 или 1: 10. Настаивают при комнатной температуре в течение 7‑10 дней, периодически встряхивая флакон.
Готовую настойку отстаивают еще 3–4 дня при температуре не выше 8 °C, затем процеживают через несколько слоев марли или хлопчатобумажной ткани.
Правильно приготовленная настойка должна быть прозрачной, обладать запахом и вкусом того растения, из которого она готовилась. Хранят настойки в стеклянной посуде, лучше из темного стекла, в прохладном темном месте в течение нескольких лет.
2 Рецепты настоек
Приготовленные в домашних условиях настойки принимают небольшими дозами — по 10–30 капель. Следует помнить, что ни в коем случае не стоит заниматься самолечением, лучше предварительно посоветоваться с лечащим врачом, который поможет правильно подобрать лекарственный препарат и схему его приема.
Настойки, обладающие противовоспалительным и дезинфицирующим действием
Настойка из календулы
Настойкой называется жидкая лекарственная форма, приготовляемая из растительного или животного сырья и спирта без нагревания.
1 столовую ложку с верхом цветков календулы лекарственной заливают 100 мл водки и настаивают 8‑10 дней в прохладном темном месте, периодически встряхивая флакон. Готовую настойку фильтруют. Используют при ангине, ранениях, воспалительных заболеваниях кожи. Перед применением разводят водой в соотношении 2: 1. Для полоскания горла при ангине, воспалительных заболеваниях десен 1 чайную ложку настойки разводят в 1 стакане кипяченой воды.
Настойка из полыни горькой
1 столовую ложку с верхом травы полыни горькой заливают 250 мл 70 %‑ного спирта и настаивают 7–8 дней в темном теплом месте. После этого спирт сливают, траву отжимают, настойку процеживают через несколько слоев марли. Используют наружно в качестве противовоспалительного и обеззараживающего средства.
Настойка из зверобоя и календулы
Смешивают по 1 столовой ложке цветков календулы лекарственной и травы зверобоя обыкновенного. 1 столовую ложку с верхом смеси заливают 200 мл водки и настаивают 8‑10 дней в прохладном темном месте. Готовую настойку фильтруют. Используют наружно при воспалительных заболеваниях кожи, ранах, язвах, ожогах, для полоскания при болезнях полости рта.
Настойка из арники, эвкалипта и календулы
Смешивают по 1 столовой ложке цветков арники горной, цветков календулы лекарственной и листьев эвкалипта шарикового. 1 столовую ложку смеси заливают 200 мл водки и настаивают 8 дней. Готовую настойку процеживают. Используют для аппликаций в зубодесневые карманы и на десны при воспалительных заболеваниях ротовой полости (пародонтоз, гингивит и др.).
Настойка из кровохлебки и ромашки
Смешивают по 1 столовой ложке измельченных корневищ и корней кровохлебки лекарственной и цветков ромашки аптечной. 1 столовую ложку смеси заливают 200 мл водки и настаивают 8‑10 дней в темном месте, периодически встряхивая флакон. Затем водку сливают, корни отжимают, настойку фильтруют. Разведенную водой настойку (1 чайная ложка на 1 стакан воды) используют для полосканий при ангине, воспалительных заболеваниях десен.
Настойка из пастушьей сумки
Следует помнить о том, что детям нельзя давать спиртовые настойки до 3 лет, да и с этого возраста только в крайних случаях, предварительно посоветовавшись с врачом.
1 столовую ложку травы пастушьей сумки заливают 100 мл 70 %‑ного спирта и настаивают 8 дней в темном месте. Затем спирт сливают, траву отжимают, настойку процеживают через несколько слоев марли. Используют для обработки мелких ран и ссадин.
Настойка из сирени
3 столовые ложки цветков сирени обыкновенной заливают 200 мл водки и настаивают 10–12 дней в темном месте, периодически встряхивая флакон. Затем водку сливают, цветки отжимают, настойку процеживают через несколько слоев марли. Используют в виде компрессов и примочек для обработки гнойных ран, язв, а также ушибов.
Настойка из ромашки безъязычковой
2 столовые ложки травы ромашки безъязычковой заливают 200 мл водки и настаивают 12 дней в темном месте. Готовую настойку процеживают. Используют в качестве противовоспалительного средства наружно при заболеваниях слизистых оболочек рта и глаз, ранах, язвах, внутрь — при простудных заболеваниях, катаре желудка и кишечника по 20–25 капель 2–3 раза в день. Для промывания и полоскания настойку разводят водой в соотношении 1: 10.
Настойка из шалфея
1 столовую ложку травы шалфея лекарственного заливают 200 мл 70 %‑ного спирта и настаивают 8 дней в темном месте, периодически встряхивая флакон. Затем спирт сливают, траву отжимают, настойку процеживают через несколько слоев марли. Используют наружно для обработки мелких ран и ушибов, полосканий при воспалительных заболеваниях ротовой полости, ангине.
Настойки, обладающие мочегонным и желчегонным действием
Настойка из бедренца
1 столовую ложку измельченного в ступке или кофемолке корня бедренца камнеломкового заливают 200 мл водки и настаивают 10 дней в темном месте. Затем водку сливают, корни отжимают, настойку процеживают. Принимают по 20 капель на 1 столовую ложку воды 2–3 раза в день. Используют в качестве мочегонного средства при водянке.
Настойка из бузины травянистой
1 столовую ложку с верхом измельченных корней бузины травянистой (дикой) заливают 100 мл водки и настаивают в течение 8 дней в теплом месте. Затем водку сливают, корни отжимают, настойку процеживают. Принимают по 15–20 капель на 3 столовые ложки воды 23 раза в день. Используют в качестве мочегонного средства при воспалительных заболеваниях почек.
Настойка из морского лука
1 десертную ложку измельченного корня морского лука заливают 200 мл водки и настаивают 8 дней в темном месте, периодически встряхивая флакон. Готовую настойку фильтруют.
Принимают по 10–15 капель на 0,5 стакана воды 2–4 раза в день. Используют в качестве мочегонного средства при водянке. Противопоказано принимать настойку при воспалительных заболеваниях почек.
Настойка из коры осины
1 столовую ложку коры осины заливают 250 мл водки и настаивают 21 день в темном месте. Затем водку сливают, кору отжимают, настойку процеживают. Принимают по 2030 капель на 0,5 стакана воды 2 раза в день. Используют как мочегонное средство.
Настойка из любистка
Свежее сырье рекомендуется настаивать на водке, а сухое — на 70 %‑ном спирте.
1 столовую ложку измельченного в кофемолке корня любистка заливают 100 мл 70 %‑ного спирта и настаивают 10–12 дней в темном месте, периодически встряхивая флакон. Затем спирт сливают, корни отжимают, настойку процеживают. Принимают по 10–15 капель на 0,3 стакана воды 2–3 раза в день. Используют в качестве мочегонного средства при болезнях почек.
Настойка из цмина
1 столовую ложку цветков цмина песчаного заливают 200 мл водки и настаивают 8‑10 дней в темном месте, периодически встряхивая флакон. После этого водку сливают, цветки отжимают, настойку процеживают. Принимают по 15–20 капель на 0,5 стакана воды 2–3 раза в день. Используют в качестве желчегонного средства при болезнях печени и желчного пузыря.
Настойка из одуванчика
1 столовую ложку свежих измельченных листьев и корней одуванчика лекарственного заливают 100 мл 70 %‑ного спирта и настаивают 8 дней в темном месте, периодически встряхивая флакон. Затем спирт сливают, цветки и корни отжимают, настойку процеживают. Принимают по 20 капель на 0,5 стакана воды 2–3 раза в день. Используют в качестве желчегонного средства при болезнях печени.
Настойка из володушки
1 столовую ложку травы володушки козецелистной заливают 200 мл водки и настаивают 7 дней в темном месте, периодически встряхивая флакон. Готовую настойку процеживают. Принимают по 20–25 капель на 1 столовую ложку воды 3–4 раза в день. Используют в качестве желчегонного средства при болезнях печени и желчного пузыря.
Настойка из кукурузных рыльцев
1 столовую ложку кукурузных рыльцев заливают 200 мл водки и настаивают 8 дней в темном месте, периодически встряхивая флакон. Готовую настойку процеживают. Принимают по 20–30 капель на 0,3 стакана воды 2–3 раза в день перед едой. Используют в качестве желчегонного средства при болезнях печени и желчного пузыря.
Настойка из льнянки
1 столовую ложку измельченной травы льнянки обыкновенной заливают 200 мл водки и настаивают 10 дней в темном месте. Затем водку сливают, траву отжимают, настойку процеживают. Принимают по 15–20 капель 2–3 раза в день. Используют в качестве желчегонного средства при болезнях печени.
Настойки, обладающие жаропонижающим и потогонным действием
Настойка из липового цвета
Хранят настойки в темном прохладном месте, так как под воздействием солнечных лучей полезные вещества разрушаются.
2 столовые ложки липового цвета заливают 200 мл водки и настаивают 8 дней в темном теплом месте, периодически встряхивая флакон. Готовую настойку процеживают. Принимают по 20–30 капель на 0,5 стакана теплой воды 2–3 раза в день.
Настойка из малины
Смешивают по 1 столовой ложке ягод и цветков малины обыкновенной, смесь заливают 200 мл водки и настаивают 10 дней в темном месте. После этого водку сливают, цветки и ягоды отжимают, настойку процеживают. Принимают по 30–40 капель на 0,5 стакана теплой воды 3–4 раза в день.
Настойка из терна
Смешивают по 1 столовой ложке измельченных молодых побегов, корней и коры терна и измельчают в кофемолке. 1 столовую ложку смеси заливают 200 мл водки и настаивают 10 дней в темном месте, периодически встряхивая флакон. Готовую настойку процеживают. Принимают по 20–30 капель на 0,5 стакана теплой воды 2–3 раза в день.
Настойка из ежевики
Свежие ягоды ежевики заливают водкой в соотношении 1: 10 и настаивают 10 дней в темном месте. Затем водку сливают, ягоды отжимают, настойку процеживают. Принимают по 1 столовой ложке 3–4 раза в день. Используют в качестве потогонного средства при простудных заболеваниях, при сильном переохлаждении.
Настойка из листьев смородины
Смешивают по 1 столовой ложке листьев и почек смородины садовой. Смесь измельчают в ступке или кофемолке, заливают 150 мл 70 %‑ного спирта и настаивают 12 дней в темном месте, периодически встряхивая флакон. Готовую настойку процеживают. Принимают по 25–30 капель на 0,5 стакана теплой воды 3–4 раза в день.
Настойка из тимьяна и мелиссы
Смешивают по 1 столовой ложке травы тимьяна ползучего и мелиссы лекарственной.
Смесь заливают 200 мл водки и настаивают 8 дней в темном месте, периодически встряхивая флакон. После этого водку сливают, траву отжимают, настойку процеживают. Используют наружно для растирания, внутрь принимают по 20–30 капель на 0,5 стакана теплой воды 3–4 раза в день.
Настойка из
www.bookol.ru
Настойки на спирту — средства народной медицины :: SYL.ru
Настойки на спирту пользуются огромной популярностью в консервативной и народной медицине. Настойками в медицинской практике принято называть прозрачную жидкость, которая представляет собой спиртоэфирный растительный экстракт. В отличие от водных, спиртовые настойки могут длительное время храниться, не теряя своих лечебных свойств. Готовят такие лекарства на фармацевтических заводах, но также часто изготавливаются кустарным методом: в домашних условиях для самолечения.
 Особенности
ОсобенностиНе путайте настойки с экстрактами! Экстракт – более густое вещество, образованное путем получения высокой концентрации растительных полезных веществ. Их используют только в разбавленном виде. Но лучше применять настойки, чтобы не перепутать дозировку. Изготовление настойки на спирту происходит в лабораторных условиях. Этот процесс подразумевает серьезную ответственность. Готовят настой с расчетом один к пяти или один к десяти на спирте семидесятипроцентном. Далее происходит настаивание в течение недели при комнатной температуре. После этого настойка подлежит отстаиванию, чтобы весь растительный остаток собрался на дне емкости. Этот процесс должен длиться еще пару дней при температуре не более восьми градусов. Далее сырье подлежит фильтрации. После этого готовая настойка разливается по сосудам, в которых попадет на полки аптек.
 Приготовление в домашних условиях
Приготовление в домашних условияхДомашние настойки на спирту имеют более широкий спектр применения, чем аптечные. Люди привыкли делать универсальные лекарства и лечить ими все болезни. В идеале настойка должна быть прозрачной и иметь запах и вкус растения, из которого сделана. Конечно, народные фармацевты для изготовления таких лекарств используют водку, поэтому в результате получается прекрасный ликер. Благодаря лекарственному сырью, настойка будет приносить пользу, но только при условии, что человек знает, каким образом ее нужно применять и в каких количествах. Домашние настойки могут лечить многие болезни, но не стоит ими злоупотреблять.
Применение
 Спиртовые настойки принято употреблять внутрь. Различают сильнодействующие и обычные. Первый вид применяется из расчета 3-8 капель по два-три раза в сутки. Чаще всего их принимают за 15-40 минут до приема пищи. Таким образом, обеспечивается лучшее всасывание в организм. Остальные настойки на спирту можно принимать по 10-50 капель за один раз.
Спиртовые настойки принято употреблять внутрь. Различают сильнодействующие и обычные. Первый вид применяется из расчета 3-8 капель по два-три раза в сутки. Чаще всего их принимают за 15-40 минут до приема пищи. Таким образом, обеспечивается лучшее всасывание в организм. Остальные настойки на спирту можно принимать по 10-50 капель за один раз.Предостережения
Не забывайте, что многие настойки имеют свои противопоказания, поэтому крайне опасно заниматься самолечением, не зная свойств того или иного растения. Недопустимым является применение настойки не по назначению. Многие сильнодействующие растения в сочетании со спиртом при передозировке могут привести к отравлению или другим побочным эффектам. Не советуем использовать настойки для растираний детей! Таким образом, вы подвергаете их большему риску, чем простуда или переохлаждение. Наиболее популярными настойками остаются валериана и пустырник. Они оказывают расслабляющее действие на нервную систему.
Подводим итоги
Настойки на спирту имеют ряд преимуществ перед другими видами лекарств и настоев:
— все целебные элементы под действием спирта лучше вытягиваются из растения;
— настойка дольше сохраняется;
— эффект от спиртовых настоек намного лучше, потому что лекарство лучше усваивается в организме и легче всасывается.
www.syl.ru

 Творог вырабатывается из молока посредством сквашивания и последующим удалением молочной сыворотки. По ГОСТу творог может быть жирным (19—23% жирности), нежирным (2%), классическим (4—18%) и обезжиренным.
Творог вырабатывается из молока посредством сквашивания и последующим удалением молочной сыворотки. По ГОСТу творог может быть жирным (19—23% жирности), нежирным (2%), классическим (4—18%) и обезжиренным. Молочная продукция допускается при гастрите с повышенной и пониженной кислотностью. Врачи разрешают кушать творог при гастрите и готовить блюда из него. Не противопоказано употреблять сыворотку, молоко, натуральные йогурты без добавок, нежирный сыр, сливки.
Молочная продукция допускается при гастрите с повышенной и пониженной кислотностью. Врачи разрешают кушать творог при гастрите и готовить блюда из него. Не противопоказано употреблять сыворотку, молоко, натуральные йогурты без добавок, нежирный сыр, сливки. Творог и молочные продукты помогают нормализовать секреторную функцию желудка, поэтому кисломолочная продукция входит в состав любых диет при лечении гастрита. Можно смело есть творог, нежирные сливки, обезжиренный йогурт без добавок, пить молоко, ряженку. Исключить из пищи нужно кефир, так как продукт обладает достаточной кислотностью и провоцирует выработку желудочного сока. Не разрешается при болезни есть острый и соленый сыр. Малополезными будут плавленые сырки, колбасный копченый сыр.
Творог и молочные продукты помогают нормализовать секреторную функцию желудка, поэтому кисломолочная продукция входит в состав любых диет при лечении гастрита. Можно смело есть творог, нежирные сливки, обезжиренный йогурт без добавок, пить молоко, ряженку. Исключить из пищи нужно кефир, так как продукт обладает достаточной кислотностью и провоцирует выработку желудочного сока. Не разрешается при болезни есть острый и соленый сыр. Малополезными будут плавленые сырки, колбасный копченый сыр.
 Творог при гастрите является незаменимым продуктом в рационе больного человека. В нем содержится большое количество белка, который легко усваивается организмом, не нагружая органы пищеварения. Имеющиеся там аминокислоты способствуют нормализации пищеварения, налаживают работу кишечника. Помимо этих благотворных свойств, творог способствует избавлению человека от лишних килограммов, которые могут негативно сказываться на его общем самочувствии.
Творог при гастрите является незаменимым продуктом в рационе больного человека. В нем содержится большое количество белка, который легко усваивается организмом, не нагружая органы пищеварения. Имеющиеся там аминокислоты способствуют нормализации пищеварения, налаживают работу кишечника. Помимо этих благотворных свойств, творог способствует избавлению человека от лишних килограммов, которые могут негативно сказываться на его общем самочувствии.




 Творог — очень полезен, легко усваивается и за редким исключением может спровоцировать неприятные ощущения в желудке.
Творог — очень полезен, легко усваивается и за редким исключением может спровоцировать неприятные ощущения в желудке.























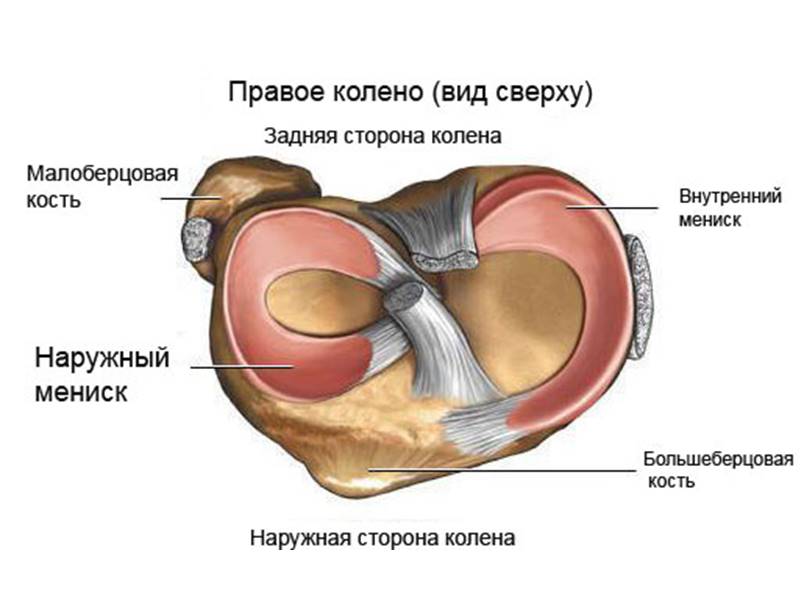
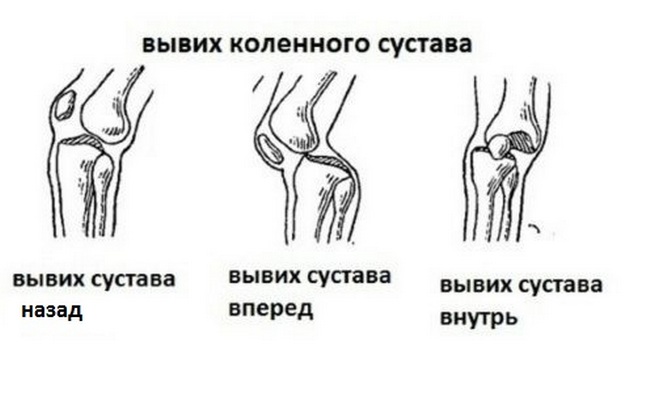
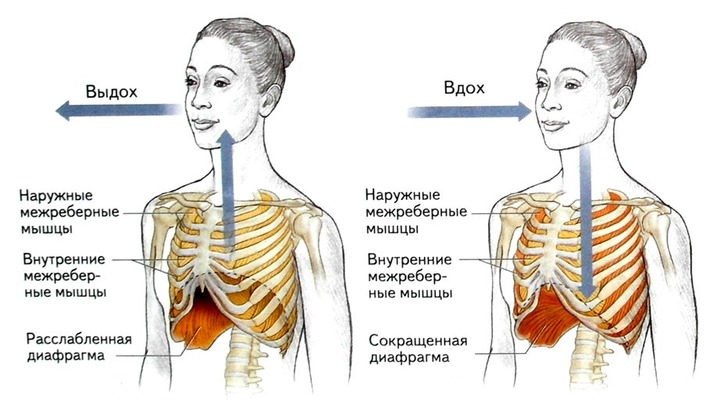
 Отсутствие своевременной и адекватной медицинской помощи может стать причиной инвалидизации больного.
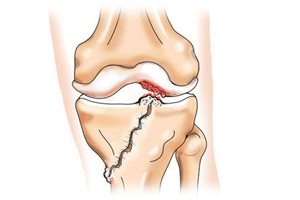
Отсутствие своевременной и адекватной медицинской помощи может стать причиной инвалидизации больного.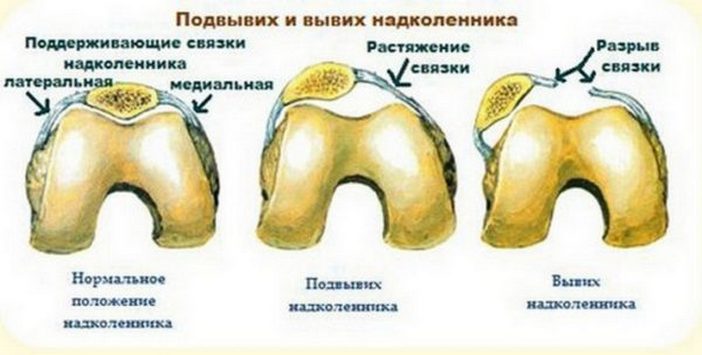 Если этого не произошло, форма колена внешне видоизменяется. Потерпевшего госпитализируют и проводят обследования на предмет целостности связок и сухожилий.
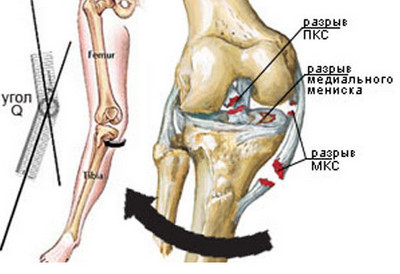
Если этого не произошло, форма колена внешне видоизменяется. Потерпевшего госпитализируют и проводят обследования на предмет целостности связок и сухожилий.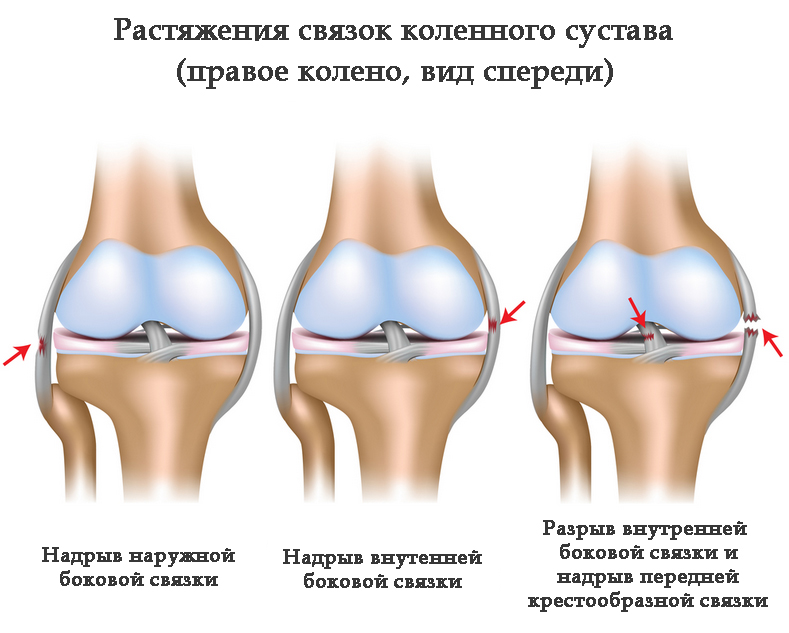 Изначально данная травма проявляться небольшой припухлостью в области колена, а через несколько дней видна гематома. При разрыве связки любые перемещения сопровождаются щелчками или хрустом в зоне колена.
Изначально данная травма проявляться небольшой припухлостью в области колена, а через несколько дней видна гематома. При разрыве связки любые перемещения сопровождаются щелчками или хрустом в зоне колена. 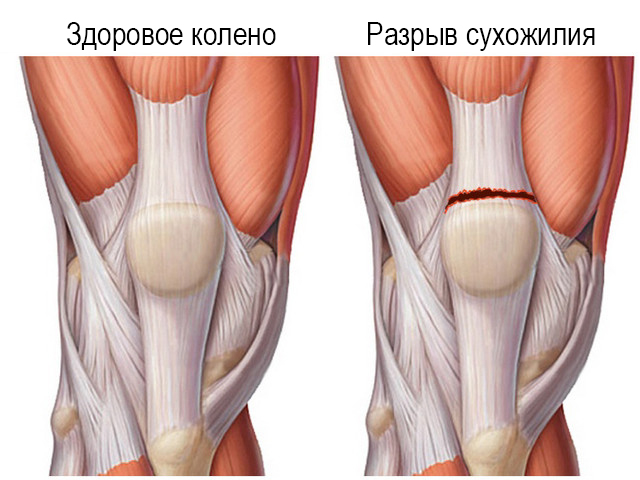


 Ушиб колена – это коварная травма, так как большинство людей склонны относиться к ней пренебрежительно. Между тем, последствия ушиба колена могут быть достаточно серьезные. Человек может даже перестать ходить или всю жизнь мучиться от сильных суставных болей, поэтому не стоит пускать все на самотек.
Ушиб колена – это коварная травма, так как большинство людей склонны относиться к ней пренебрежительно. Между тем, последствия ушиба колена могут быть достаточно серьезные. Человек может даже перестать ходить или всю жизнь мучиться от сильных суставных болей, поэтому не стоит пускать все на самотек. Любая травма колена требует адекватного лечения. Если у пострадавшего наблюдаются выраженные болевые ощущения, то врач производит обезболивание при помощи различных медикаментозных препаратов. Как правило, лечение ушиба колена предполагает применение противовоспалительных нестероидных лекарств, таких как Кетанов, Анальгин, Диклофенак и др.
Любая травма колена требует адекватного лечения. Если у пострадавшего наблюдаются выраженные болевые ощущения, то врач производит обезболивание при помощи различных медикаментозных препаратов. Как правило, лечение ушиба колена предполагает применение противовоспалительных нестероидных лекарств, таких как Кетанов, Анальгин, Диклофенак и др. Почему колени часто подвергаются травмам? Сустав колена расположен поверхностно, т.е. защищен только кожным покровом. Наверное, нет ни одного человека, который хотя бы раз в жизни не падал на колено. Часто мы даже внимания не обращаем на такие пустяки, ведь дело это привычное (высокие каблуки, дороги с выбоинами, гололед, занятия спортом). Но нужно осознавать, что на первый взгляд простой ушиб колена может стать причиной серьезной патологии и вызвать неприятные последствия.
Почему колени часто подвергаются травмам? Сустав колена расположен поверхностно, т.е. защищен только кожным покровом. Наверное, нет ни одного человека, который хотя бы раз в жизни не падал на колено. Часто мы даже внимания не обращаем на такие пустяки, ведь дело это привычное (высокие каблуки, дороги с выбоинами, гололед, занятия спортом). Но нужно осознавать, что на первый взгляд простой ушиб колена может стать причиной серьезной патологии и вызвать неприятные последствия. В большинстве случаев механизм травмы при ушибе колена – прямой удар в область сустава. К частому травмированию склонны спортсмены и дети. Дети травмируются потому, что они очень подвижны и не заботятся о своей безопасности. Группу риска также составляют люди, которые занимаются такими видами спорта, как футбол, баскетбол, хоккей, фигурное катание, гимнастика, легкая атлетика, лыжи и все экстремальные виды спорта.
В большинстве случаев механизм травмы при ушибе колена – прямой удар в область сустава. К частому травмированию склонны спортсмены и дети. Дети травмируются потому, что они очень подвижны и не заботятся о своей безопасности. Группу риска также составляют люди, которые занимаются такими видами спорта, как футбол, баскетбол, хоккей, фигурное катание, гимнастика, легкая атлетика, лыжи и все экстремальные виды спорта.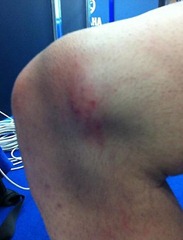 Еще одним симптомом ушиба коленки является увеличение сустава в объеме, его оттек или болезненная опухоль (шишка). Если наблюдается простой оттек околосуставных тканей, то это свидетельствует о реакции на травму в виде развития посттравматического периартрита. Если увеличивается сам сустав, то такие симптомы могут свидетельствовать о скоплении жидкости в полости сустава (синовит, гемартроз). Иногда такая опухоль может в несколько раз превышать нормальные размеры сустава, что часто наблюдается при гемартрозе. Если присутствует шишка над коленом, то это скорее говорит об образовании гематомы в мягких тканях коленного каркаса.
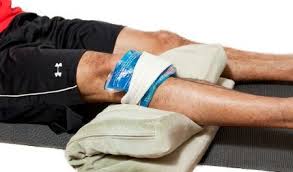
Еще одним симптомом ушиба коленки является увеличение сустава в объеме, его оттек или болезненная опухоль (шишка). Если наблюдается простой оттек околосуставных тканей, то это свидетельствует о реакции на травму в виде развития посттравматического периартрита. Если увеличивается сам сустав, то такие симптомы могут свидетельствовать о скоплении жидкости в полости сустава (синовит, гемартроз). Иногда такая опухоль может в несколько раз превышать нормальные размеры сустава, что часто наблюдается при гемартрозе. Если присутствует шишка над коленом, то это скорее говорит об образовании гематомы в мягких тканях коленного каркаса. Первая помощь заключается в приложении холода к месту удара. Такое несложное мероприятие снимет боль, остановит кровотечение, уменьшит симптомы оттека сустава и является профилактикой появления или нарастания гемартроза. С этой целью можно использовать холодный компресс, грелку со льдом или орошение жидким азотом, хлорэтилом, свинцовые примочки. После таких мероприятий пациенты чувствуют значительное облегчение.
Первая помощь заключается в приложении холода к месту удара. Такое несложное мероприятие снимет боль, остановит кровотечение, уменьшит симптомы оттека сустава и является профилактикой появления или нарастания гемартроза. С этой целью можно использовать холодный компресс, грелку со льдом или орошение жидким азотом, хлорэтилом, свинцовые примочки. После таких мероприятий пациенты чувствуют значительное облегчение.




 Приготовление пищи происходит посредством поднимающегося от воды пара.
Приготовление пищи происходит посредством поднимающегося от воды пара.
 Мультиварка — это многофункциональный кухонный электроприбор с программным управлением, использующийся для приготовления пищи в автоматическом режиме.
Мультиварка — это многофункциональный кухонный электроприбор с программным управлением, использующийся для приготовления пищи в автоматическом режиме. Обеспечивает приготовление пищи в определённое (заданное) время.
Обеспечивает приготовление пищи в определённое (заданное) время. Позволяет готовить пищу в разных режимах: жарка, приготовление на пару, выпечка и пр.
Позволяет готовить пищу в разных режимах: жарка, приготовление на пару, выпечка и пр.














 Сегодня очень модно делать все устройства мультизадачными. Чем больше умеет прибор, тем, как нам кажется, он лучше. Мы часто покупаем навороченный кухонный комбайн даже тогда, когда по сути нужен только блендер и миксер. Так, на всякий случай. Функций много не бывает. Но всегда ли это нужно?
Сегодня очень модно делать все устройства мультизадачными. Чем больше умеет прибор, тем, как нам кажется, он лучше. Мы часто покупаем навороченный кухонный комбайн даже тогда, когда по сути нужен только блендер и миксер. Так, на всякий случай. Функций много не бывает. Но всегда ли это нужно? На нашем сегодняшнем обзорном «ринге» два претендента. В синем углу расположилась многофункциональная мультиварка, в красном – с виду более скромная пароварка. Что же победит на кухне – универсальность или простота? Попробуем их сравнить и разобраться в пользе каждой из них.
На нашем сегодняшнем обзорном «ринге» два претендента. В синем углу расположилась многофункциональная мультиварка, в красном – с виду более скромная пароварка. Что же победит на кухне – универсальность или простота? Попробуем их сравнить и разобраться в пользе каждой из них.

 Не многие знают, что пароварка также отлично справляется с разогреванием блюд, быстрым (и правильным) размораживанием и даже со стерилизацией. Последнее весьма актуально, если дома есть малыши, а во время сезонных заготовок и вовсе бесценно.
Не многие знают, что пароварка также отлично справляется с разогреванием блюд, быстрым (и правильным) размораживанием и даже со стерилизацией. Последнее весьма актуально, если дома есть малыши, а во время сезонных заготовок и вовсе бесценно. Мультиварка технически умеет больше. Она объединяет в одном корпусе как сковородку с кастрюлей, так и духовку, йогуртницу, фритюрницу и даже пароварку. Если к множеству предустановленных программ добавить еще и функцию мультиповара (ручной режим, в котором можно самостоятельно устанавливать время и температуру готовки), то список приготавливаемых блюд вырастает в геометрической прогрессии.
Мультиварка технически умеет больше. Она объединяет в одном корпусе как сковородку с кастрюлей, так и духовку, йогуртницу, фритюрницу и даже пароварку. Если к множеству предустановленных программ добавить еще и функцию мультиповара (ручной режим, в котором можно самостоятельно устанавливать время и температуру готовки), то список приготавливаемых блюд вырастает в геометрической прогрессии. Что касается дополнительных возможностей (вроде автоотключения, отсрочки старта и автоматического подогрева), то здесь оба устройства идентичны.
Что касается дополнительных возможностей (вроде автоотключения, отсрочки старта и автоматического подогрева), то здесь оба устройства идентичны. Вместительность пароварки не настолько стандартизирована и зависит от множества факторов. Начиная от количества и высоты паровых чаш, заканчивая формой самой пароварки. Стало быть, выбрать пароварку необходимого объема легче: для семьи из 2-3 человек можно выбирать 1-2 ярусную модель средних размеров, а для более многочисленных – повыше и побольше.
Вместительность пароварки не настолько стандартизирована и зависит от множества факторов. Начиная от количества и высоты паровых чаш, заканчивая формой самой пароварки. Стало быть, выбрать пароварку необходимого объема легче: для семьи из 2-3 человек можно выбирать 1-2 ярусную модель средних размеров, а для более многочисленных – повыше и побольше. Существенный плюс всех пароварок – это возможность готовить одновременно несколько блюд. И чем больше паровых чаш, тем более быстрым и полноценным будет Ваш обед. В мультиварке же каждое блюдо готовится отдельно и если Вам необходимо приготовить разнообразное застолье, то это чувствительно растянется по времени. В данном случае мультиварку лучше использовать как дополнительное подручное устройство, а не основное.
Существенный плюс всех пароварок – это возможность готовить одновременно несколько блюд. И чем больше паровых чаш, тем более быстрым и полноценным будет Ваш обед. В мультиварке же каждое блюдо готовится отдельно и если Вам необходимо приготовить разнообразное застолье, то это чувствительно растянется по времени. В данном случае мультиварку лучше использовать как дополнительное подручное устройство, а не основное.
 Цена вопроса
Цена вопроса
 Чем хороша пароварка? Она проста, чаще всего компактна (корзины могут собираться одна в одну) и элементарна в уходе. Так как корзины чаще всего изготавливаются из термостойкого пластика, мыть их можно даже в посудомоечной машине.
Чем хороша пароварка? Она проста, чаще всего компактна (корзины могут собираться одна в одну) и элементарна в уходе. Так как корзины чаще всего изготавливаются из термостойкого пластика, мыть их можно даже в посудомоечной машине. Приготовленная на пару пища самая щадящая и легкоусвояемая. Для соблюдения любой диеты и правильного питания едва ли можно найти средство лучше. Тем более приготовление на пару – это быстро, вкусно и более чем разнообразно. Если Вы согласны с фразой «мы то, что мы едим» и к тому же цените свое время, Ваш выбор – пароварка.
Приготовленная на пару пища самая щадящая и легкоусвояемая. Для соблюдения любой диеты и правильного питания едва ли можно найти средство лучше. Тем более приготовление на пару – это быстро, вкусно и более чем разнообразно. Если Вы согласны с фразой «мы то, что мы едим» и к тому же цените свое время, Ваш выбор – пароварка. Но не смотря на то, что мультиварки тоже обычно могут готовить на пару, полностью заменить ей пароварку вряд ли получится. Сито-пароварка, которым комплектуются мультиварки, имеет достаточно скромный размер, поэтому если паровая пища в Вашей семье в почете, одной лишь мультиварки будет недостаточно.
Но не смотря на то, что мультиварки тоже обычно могут готовить на пару, полностью заменить ей пароварку вряд ли получится. Сито-пароварка, которым комплектуются мультиварки, имеет достаточно скромный размер, поэтому если паровая пища в Вашей семье в почете, одной лишь мультиварки будет недостаточно. Какое бы устройство Вы не выбрали, оно практически самостоятельно справится с готовкой (Вам достаточно лишь подготовить и разместить продукты) и однозначно сэкономит Ваше время. Сказать, что лучше – паро- или мультиварка – практически невозможно. Каждая из них имеет свои достоинства и недостатки и, соответственно, каждая хозяйка выбирает тот прибор, который актуальнее для всей семьи.
Какое бы устройство Вы не выбрали, оно практически самостоятельно справится с готовкой (Вам достаточно лишь подготовить и разместить продукты) и однозначно сэкономит Ваше время. Сказать, что лучше – паро- или мультиварка – практически невозможно. Каждая из них имеет свои достоинства и недостатки и, соответственно, каждая хозяйка выбирает тот прибор, который актуальнее для всей семьи. Есть еще вопросы по мультиварка и пароваркам? Рекомендуем поискать их в ранее опубликованных статьях.
Есть еще вопросы по мультиварка и пароваркам? Рекомендуем поискать их в ранее опубликованных статьях.



















 В выходном отделе прямой кишки имеется сфинктер. При дефекации он открывается, в это же время происходит напряжение мышечных стенок кишки. Усилие, которое при этом развивается, способствует выходу калового комка. Чтобы он лучше скользил, слизистая оболочка кишечника имеет складчатое строение, одна складка имеет спиральное расположение 1,5 оборота, которое позволяет комку вывинчиваться.
В выходном отделе прямой кишки имеется сфинктер. При дефекации он открывается, в это же время происходит напряжение мышечных стенок кишки. Усилие, которое при этом развивается, способствует выходу калового комка. Чтобы он лучше скользил, слизистая оболочка кишечника имеет складчатое строение, одна складка имеет спиральное расположение 1,5 оборота, которое позволяет комку вывинчиваться.
 Лечение методами официальной медицины необходимо, и без него не обойтись, но в совокупности с традиционным лечением можно принимать меры по облегчению болевых ощущений. Применять их можно, пока причина этих проявлений не выяснена.
Лечение методами официальной медицины необходимо, и без него не обойтись, но в совокупности с традиционным лечением можно принимать меры по облегчению болевых ощущений. Применять их можно, пока причина этих проявлений не выяснена.







































































 Цвет стула варьируется от светло-желтого до темно-коричневого
Цвет стула варьируется от светло-желтого до темно-коричневого У малыша режутся зубки, он плачет и испытывает дискомфорт
У малыша режутся зубки, он плачет и испытывает дискомфорт
 Стоит внимательно отнестись к наличию сопутствующих симптомов
Стоит внимательно отнестись к наличию сопутствующих симптомов





 Загрузка …
Загрузка …

 Дышать нужно так:
Дышать нужно так: