Капли (спрей) в нос от насморка — спреи для носа от заложенности и насморка
Капли против насморка могут прочищать нос, уменьшать количество слизистых выделений, остановить размножение бактерий и снять отечность, но редко делают все это сразу. Препарат, который вам обычно помогает при заложенности носа, скорее всего, не предназначен для лечения насморка. Зато он дает немедленный эффект в виде снятия симптомов и облегчения дыхания через нос.
Какой спрей для носа лучше при насморке?
Чтобы подобрать эффективный спрей против насморка, решите, что для вас важнее: моментальный результат или долгосрочное лечение? Будьте готовы к тому, что первые признаки лечения спреем для носа появятся только на вторые сутки.
 Фото: Papoyan Irina / Фотобанк Лори
Фото: Papoyan Irina / Фотобанк ЛориЕсли ваша цель – скорее восстановить дыхание, спреи для лечения заложенности и борьбы с насморком можно комбинировать. Выбирайте капли для лечения с учетом природы заболевания:
- Аллергический ринит по проявлениям похож на бытовой насморк, но его источник – внешние раздражители-аллергены, он не вызван активностью бактерией или вирусов. Контролировать насморк, сопровождающий приступы аллергии, можно с помощью гормональных спреев для носа: Назонекс, Альдецин, Фликсоназе. Гормоны действуют непосредственно на слизистые ткани носовых пазух. Облегчение наступает немедленно: нос перестает чесаться, останавливается отделение жидкости, сходит отечность. Через нос лекарство не разойдется по кровеносной системе даже при случайном превышении дозировки, поэтому такие спреи безопасны для гормонального баланса.
- Лечение острого вирусного насморка проводят противовирусными препаратами. Наиболее эффективные спреи атакуют вирус напрямую, останавливая очаг заболевания. Подобрать подходящий препарат с первого раза сложно: нужно обследование у врача. Универсальное средство – капли, стимулирующие иммунитет. Лучше всего они работают в первые дни, когда вирусный очаг еще не разросся, и у организма есть шанс справиться с насморком своими силами. Врач подберет иммунное средство с учетом картины заболевания: например, если насморк сопровождает простуду, ОРЗ или ОРВИ.
- Если из носа течет даже после 3-4 дней лечения противовирусным спреем, вирусный насморк осложнен бактериальной инфекцией. В этом случае подбирают антибактериальные капли – спреи на основе антибиотиков. Они усваиваются полостями носа, практически не распространяясь по организму. Если вы лечитесь антибиотиками через нос, не бойтесь осложнений. Это эффективные препараты, которые предотвращают распространение воспаления в носовые пазухи. Они считаются лучшим способом лечения хронического насморка.
Гормональные спреи также назначают для лечения некоторых форм хронического насморка. Их главное преимущество – тройной эффект: глюкокортикостероиды снимают воспаление, регулируют иммунитет, останавливают аллергическую реакцию. Если насморк не вызван аллергией, обратитесь к врачу, прежде чем использовать гормональные капли для носа. В случае самостоятельного подбора препарата есть риск ошибочно решить, что насморк уже прошел, за счет облегчения симптомов. Без адекватного вирусного или бактериального лечения болезнь вернется в полной форме менее чем через сутки.
Для облегчения симптомов комбинируйте лекарственные капли для носа и сосудосуживающие препараты. Они снижают наиболее неприятные симптомы насморка: заложенность носа и слизистые выделения.
Лучшие и самые эффективные назальные спреи
Не существует универсальных вариантов спреев для носа на все случаи жизни. Препарат подбирается с учетом множества факторов: сроков и природы болезни, интенсивности влажных выделений. Так, если жидкости слишком много, она смоет лекарство со слизистой носа, и лечебного эффекта не будет.
Ниже представлены самые эффективные спреи для носа при насморке у взрослых в каждой категории.
Разжижающие препараты
Иногда простуда провоцирует забивание носа: жидкий носовой секрет загустевает и не может покинуть полости. Нос остается заложенным, при этом отделения жидкости нет. Дыхание затруднено, нарушается ночной сон.
Самый эффективный разжижающий препарат для взрослых – ринофлуимуцил. В нем два активных компонента – ацетилцистеин, оказывающий основное разжижающее действие, и вспомогательное вещество туаминогептан. Неактивные компоненты предотвращают попадание препарата в кровоток через слизистую носа.
Ринофлуимуцил уже после первого приема разжижает загустевший носовой секрет, благодаря чему полости носа очищаются проще и быстрее. Это универсальное средство для борьбы с гнойным ринитом: препарат остается эффективным при любом количестве выделений, отлично сочетается с другими спреями для носа. Исключение – сосудосуживающие капли: ринофлуимуцил сужает сосуды носа, поэтому дополнительные меры не нужны.
Внимание: вопреки распространенному заблуждению, ринофлуимуцил не снимает воспаление. Он работает в первую очередь как разжижающее средство, а противовоспалительные свойства ацетилцистеина на слизистые не влияют.
Смягчающие спреи
Препараты со смягчающим действием облегчат проявления ринита, хотя и не повлияют на его источник. Их можно использовать для улучшения самочувствия, пока организм борется с болезнью своими силами. Из преимуществ – быстрый результат, мягкое действие, практически полное отсутствие побочных эффектов.
Единственный размягчающий спрей, который действительно лечит от вирусного ринита – Пиносол. Лечение происходит за счет компонента тинола: он снимает воспаление и успокаивает раздраженные полости в носу. В качестве смягчающих веществ выступают эфирные масла. Эвкалиптовое и мятное масло успокаивают нос, а сосновое масло дает общий стабилизирующий эффект. Витамин А в составе способствует восстановлению после болезни.
Противопоказание к применению Пиносола – густые гнойные выделения из носа. Они не дают доступа к слизистой, и сводят эффект от лечения к нулю.
Противовирусные спреи
Эти спреи подходят для лечения насморка, спровоцированного вирусной инфекцией. Если нос заложен уже несколько недель, обратите внимание на спреи на водной основе. Они мгновенно доставляют активные вещества до слизистой, откуда распространяют их по кровотоку, поэтому эффект распространяется на весь организм.
Гриппферон – препарат, который можно закапывать с первого дня вирусной инфекции. Главный активный компонент – интерферон рекомбинированного производства. Если вы хотите опустошить нос, Гриппферон не поможет: он не разжижает носовой секрет, не сужает сосуды в носу и не имеет других противосимптомных эффектов. Зато он борется с болезнью на системном уровне: лекарство можно применять не только при вирусном рините, но и при других заболеваниях, спровоцированных вирусами.
Иммуномодулирующие спреи
При закапывании в нос такие препараты ускоряют реакцию иммунитета, мобилизируя силы организма на лечение ринита. Они не дадут немедленный результат, если заложен нос, но помогут справиться с наиболее неприятной формой заболевания – хроническим ринитом.
Деринат – эффективное средство, направленное на лечение вялотекущих или скрытых вирусных инфекций. Препарат быстро усваивается через слизистые, но действует не локально, а системно: лекарство распространяется по кровотоку, активируя иммунитет всего организма. Если врач прописал деринат, не прекращайте лечение в первые дни, даже если не видите результатов. Это сильный препарат, но чтобы нос почувствовал себя лучше, потребуется хотя бы 3-4 суток. Средство можно комбинировать с сосудосужающими или смягчающими спреями.
Еще один эффективный препарат со схожим действием – ИРС-19. Его назначают взрослым и детям благодаря мягкому действию и минимуму противопоказаний. На нос также влияет на системном уровне: закапывание провоцирует повышенное размножение антител класса М в слизистых горла и в носу. Важное свойство спрея: он не вызывает привыкания, поэтому его применяют при затяжных хронических формах ринита. ИРС-19 редко используют без вспомогательных препаратов. Обычно назначают еще одно иммуномодулирующее средство, которое можно применять перорально, например, Рибомунил.
Антибиотики
Спреи на основе антибиотиков не вредны для носа, поэтому их можно применять без ограничений. В носовых полостях нет микрофлоры в традиционном понимании, поэтому мощные активные компоненты никак не навредят естественной активности тканей. Даже если небольшое количество препарата достигнет желудка, антибиотическое средство распадется на составные элементы под действием желудочного сока.
Главная сложность с антибиотиками от насморка – подобрать правильное лекарство. Для комплексного лечения достаточно закапывать препарат в полости носа, системный прием антибиотиков перорально или введение инъекций не требуется.
Наиболее популярные препараты:
- Биопарокс. Используют не только при рините, но и других носовых заболеваниях, а также бронхите, ларингите и т.д. Действует на все бактерии, известные современной медицине, но только если доступ к слизистой не перекрыт большим количеством выделений. Средство почти не имеет противопоказаний, эффективно на любой стадии болезни, в том числе – при хронических ринитах, но только если открыты слизистые. Чтобы выделения не смывали лекарство, можно промывать полости морской водой перед использованием препарата. Единственный побочный эффект – незначительное раздражение полостей, которое проходит самостоятельно через 1-2 часа.
- Изофра. Препарат можно закапывать или вводить в спреевой форме: конструкция капельницы флакона позволяет выбрать любой вариант. Активный компонент – фрамицетин. Этот антибиотик уничтожает бактерии, провоцирующие риниты с осложнением гнойными выделениями. Препарат на полимерной основе безопасен для организма, поэтому его назначают независимо от возраста, в том числе – новорожденным.
- Полидекса. В назальной форме препарат с фенилэфрином эффективно сужает сосуды, останавливает воспаление, борется с аллергическим и бактериальным ринитом. Сильнодействующие антибиотики в составе – полимиксин и неомицин; реакция слизистых модулируется гормоном дексаметазоном. Это многопрофильное средство, которое популярно у путешественников благодаря широкой сфере действия. Возможные побочные эффекты от комбинации антибиотиков предотвращает полиэтиленгликоль в составе: он не допускает распространения по кровеносной системе.
Спреи для носа от заложенности
Сосудосуживающие средства помогают при заложенности носа любой степени тяжести. Во всех таких препаратах активный компонент – ксилометазолин или один из его ближайших аналогов. Такие препараты моментально снимают заложенность и уменьшают отек, но для долгосрочного применения они не подходят. Если прибегать к лекарству каждый раз, когда носовые пазухи закладывает от ринита, организм утратит способность бороться с отечностью самостоятельно, и сосуды перестанут сужаться в ответ на повышенное отделение жидкости.
Максимальный срок применения даже лучших сосудосуживающих средств – 4-5 дней. Эти препараты не предназначены для системного лечения, и не дают долгосрочного эффекта. У них единственная цель – избавить вас от неприятных ощущений, которые возникают при заложенности носа. Приятный побочный эффект – в несколько раз улучшается эффективность промывания морской солью или другими растворами при рините, осложненном гнойными выделениями.
Среди популярных средств, снимающих заложенность, врачи выделяют:
- Бризолин — раствор ксилометазолина. Дает моментальный эффект, способствует опустошению носовых полостей, нормализует дыхательные процессы. Рекомендуют применять на ночь, если возникают проблемы со сном из-за заложенности носовых пазух.
- Виброцил — средство на основе фенилэфрина в сочетании с деметинденом. Выпускается в нескольких формах: если неудобно применять средство на жидкой основе, можно заменить гелем с аналогичным составом. Виброцил рекомендуют на замену бризолину, если вы замечаете симптомы привыкания к препарату: сниженное действие при вводе большего количества лекарственного средства, краткосрочный эффект, частое повторение неприятных осложнений.
Если вы замечаете, что назальные спреи приносят расслабление всего на 1-2 часа, затем носовое дыхание снова закладывает, полностью откажитесь от сосудосуживающих. Замените впрыскивания промываниями на основе морской воды. Срок реабилитации составляет от 2-4 дней до нескольких недель.
lechim-nasmork.info
Какие спреи для носа от насморка лучшие и эффективные? — обновлено 03.19
Насморк — воспаление слизистой оболочки носа. Сам по себе он не страшен, но весьма неприятен.
Болит голова, пропадает обоняние, нет аппетита, дышать трудно, а жжение в носу и чихание становятся назойливыми спутниками больного.
Спрей для носа от насморка поможет справиться с неприятными симптомами. Это – эффективное и удобное в использовании лекарственное средство.
Что такое спреи?
Назальные аэрозоли или спреи для носа от насморка — особый тип препаратов. В отличие от капель они представляют собой мелкую смесь лекарственных веществ, которая распыляется под давлением на слизистую оболочку носа. Больному при этом не нужно принимать лежачее положение и рассчитывать дозировку. Применять спрей удобно в любом месте: на работе, на улице, в поездке.
Как действует спрей на слизистую носа?
Частички лекарства при орошении спреем орошают носоглотку и достигают даже внутренних пазух носа, поэтому препарат используют при промывании носа или лечении гайморита. Устройство флакона таково, что передозировка исключена, нет и риска развития побочных эффектов.
Виды спреев от насморка
Обычно аэрозоли содержат несколько компонентов и могут обладать широких спектром действия. Условно выделяют следующие группы аэрозолей:
- Сосудосуживающие и снимающие отечность.
- Противоаллергические спреи.
- Противовоспалительные и с антибиотиками.
- Увлажняющие и спреи для промывания носа.
- Гомеопатические спреи.
- Комбинированного действия.
Лучшие спреи от насморка и заложенности носа
Чтобы выбрать идеальное лекарство от насморка, нужно знать причину появления недуга.
Таких причин несколько:
- Респираторная вирусная инфекция;
- бактериальная инфекция;
- аллергический ринит;
- сухость воздуха;
- хроническое заболевание органов дыхания.
Рассмотрим, какой лучше спрей для носа от насморка следует использовать при каждой группе ринозаболеваний.
Спреи от аллергии
Избавиться от аллергии с помощью спрея для носа от насморка нельзя. Помочь может только серьезное исследование и последующая иммунотерапия. Аэрозоли в этом случае – только вспомогательные средства на основе гормональных и антигистаминных веществ.
Афлубин назе
Недорогой и эффективный спрей для носа растительного происхождения для снятия симптомов аллергии. В состав входят:
- Горчица черная;
- молочай;
- прострел луговой;
- люффа.
Относится к гомеопатическим средствам. Снимает заложенность носа, для этого его можно распылять на слизистую каждые полчаса — час. Использование спрея перед сном облегчает дыхание и помогает спокойно провести ночь.
Авамис
Авамис — спрей для носа от насморка аллергической причины с синтетическим гормоном, который проникает к специальным рецепторам через слизистую и уменьшает отклик организма на аллергены. Препарат предназначен исключительно для устранения симптомов при аллергическом насморке у взрослых и детей.
Достаточно одного применения в сутки.
Из недостатков отметим высокую стоимость спрея.
Виброцил
Спрей для носа от аллергии с выраженным сосудосуживающим эффектом.
Отличие от других спреев данного направления — мягкое воздействие на слизистую носоглотки. Применять можно детям от 6 лет. Препарат относится к антигистаминным средствам.
Спреи от гайморита
Использование спреев от гайморита оправдано формой выпуска этих средств. Распыление мелкодисперсных частиц под давлением позволяет охватить большую площадь слизистой и доставить лекарственные вещества в придаточные пазухи носа.
Мирамистин
Антисептическое средство, доступное по стоимости и разрешенное к применению даже беременными женщинами. В домашних условиях промывание носоглотки помогает скорому выздоровлению. В условиях стационара препарат применяют для дренажа пазух при проколах и пункциях, для глубокого очищения носоглотки от гнойного содержимого с помощью аппаратов типа «кукушки».
Более подробно читайте в статье: Как использовать мирамистин при гайморите.
Синуфорте
Новый и дорогостоящий препарат на натуральном экстракте цикламена. Действие основано на разжижении слизи в пазухах и активном ее выведении из носа. Иногда применение Синуфорте позволяет обойтись без проколов и операций. Однако отзывы о применении неоднозначны. Использование спрея возможно только после назначения врачом.
Цикламенос
Недорогое и эффективное средство для профилактики гайморита. Действие сходно с Синуфорте. Сделано исключительно из натуральных компонентов: экстракта цикламена, витаминов и эфирных масел чайного дерева, эвкалипта и имбиря. При контакте со слизистой носа раздражает её и вызывает бурное отделение слизи и гноя.
Полидекса с фенилэфрином
Комплексное средство в состав которого входит:
- Противовоспалительный препарат;
- антибиотик;
- сосудосуживающий компонент.
Должно быть использовано по назначению врача. Показан при бактериологических инфекциях носоглотки. Универсальный и высокоэффективный спрей разрешен к применению у детей с 2,5 лет по одному впрыскиванию 3 раза в сутки.
Изофра
Еще один спрей для носа от насморка антибактериального действия. В отличие от Полидексы в составе Изофры один антибиотик — фрамицетин. Он действует на все известные виды бактерий носоглотки. Это популярное и доступное средство для лечения обострений хронических гайморитов.
Спреи для промывания носа
Большая группа спреев для носа от насморка — это растворы на основе морской воды, предназначенные для промывания. Используются такие спреи для профилактики насморка и гигиены носовой полости. Они признаны наиболее безопасными и доступными.
Аква нормин
Средство гигиены и профилактики насморка, вызванного разными причинами: от простуды до аллергии. Изготовлен из воды Адриатического моря и содержит природные соли и микроэлементы. Врачи советуют ежедневно использовать спрей в весенний и осенний сезоны, чтобы предотвратить насморк и укрепить защитные силы организма. Безвреден для беременных женщин и маленьких детей.
Аквалор
Аквалор — спрей для носа с морской водой. Он тщательно очищает носовые ходы, увлажняет носоглотку и вымывает бактериальную микрофлору из носоглотки.

Существует несколько Аквалор спреев для носа:
- Аква Софт применяют при сухости носа и аллергии;
- Аква норм – при простуде;
- Аква форте – при заложенности носа;
- Аква Экстра – при хроническом течении болезни;
- Аквалор беби – для самых маленьких носиков.
Мореназал
Кроме ежедневного применения в целях гигиены полости носа, препарат используют в составе комплексной терапии при лечении всех видов насморка. Предварительное промывание Мореназалом усиливает действие других лекарств. Отмечено, что это средство улучшает сопротивляемость слизистой носоглотки к бактериям, вирусам и аллергенам.
Спреи от заложенности носа
Самая распространенная разновидность — спрей от заложенности носа без насморка. Они действуют на адреналиновые рецепторы в носу, сужают сосуды и снимают отек. Опасность таких препаратов в привыкании к ним. Нужно соблюдать рекомендованную дозировку и не пользоваться дольше положенного времени. В противном случае эффект от лечения будет противоположным.
Лазолван рино
Препарат из известной линейки средств Лазолван. Основное достоинство — быстрое снятие неприятных симптомов насморка на продолжительное время при минимальной дозировке и щадящем действии на оболочку носа. В состав входят также ментол, камфора и эвкалипт, что не только помогает свободно дышать, но и освежает.
Африн
Канадский спрей для носа от заложенности и отечности с оксиметазолином. Снимает отек слизистой в течение 15 минут. Не разрешен детям до 6 лет. Эффективен, но маленький флакон средства дорого стоит.
Отривин
Швейцарский антигистаминный спрей для носа от насморка. В ЛОР-практике используется как сильное сосудосуживающее средство с долговременным эффектом. Имеет нейтральный pH и содержит увлажняющие компоненты, смягчающие раздражение при применении. Ментол и эвкалипт приятно охлаждают воспаленную оболочку носа и облегчают дыхание. Цена Отривина достаточно высока для препаратов такого ряда.
Викс актив синекс
Отличие этого спрея – в мягком и бережном воздействии на слизистую носа. В его состав входят:
- Эквалипотол;
- алое вера;
- левоментол
Препарат снимает отек на срок до 12 часов и увлажняет носоглотку. Распыление лекарства идет не потоком или струей, а ультратонким душем, что делает использование препарата экономным (флакон рассчитан на 294 распыления).
Ринонорм
Бюджетный препарат, быстро снимающий неприятные симптомы насморка: выделения и заложенность. При орошении освобождается носовая полость, и больной начинает дышать заметно лучше. Часто применяется при подготовке к разного рода ЛОР — манипуляциям.
Снуп
При местном использовании лекарство почти не всасывается в кровь, что позволяет применять его у детей уже с двух лет (в дозировке 0,05%). В состав средства входит морская вода, что поддерживает нормальный баланс влаги в слизистой. Как все спреи с сосудосуживающим эффектом, нельзя употреблять длительное время (не более 7 дней).
Галазолин
Недорогой и быстро действующий лекарственный препарат. Применяется в ЛОР-практике продолжительное время. Активный компонент спрея действует уже через 5 минут. При соблюдении дозировки и сроков применения побочных эффектов не обнаружено.
Ксилен
Еще один доступный по цене спрей для избавления от заложенности носа. Помогает сразу после впрыскивания и сохраняет результат на долгое время. Лекарство имеет свойство повышать артериальное давление и нежелательно для беременных, кормящих и малышей до 6 лет.
Ринофлуимуцил
Спрей для носа от насморка комбинированного действия. Сужает сосуды и способствует выходу слизи путем ее разжижения. Помогает даже при затяжном и трудно поддающемся лечению насморке. Как и все препараты этого ряда, при превышении дозировки вызывает привыкание.
Таблица. Сравнение спреев от заложенности носа по длительности
действия и времени применения.
| Спрей | Длительность действия | Сколько можно применять |
| Африн | До 12 часов | Не более 5 дней |
| Викс актив синекс | 8 — 12 часов | Не более 7 дней |
| Галазолин | До 12 часов | Не более 5 дней |
| Ксилен | До 10 часов | 3 — 5 дней |
| Лазолван рино | Свыше 8 часов | 5 — 7 дней |
| Отривин | 6 часов | Не дольше 10 дней |
| Ринонорм | 6 -8 часов | Не больше 7 дней |
| Ринофлуимуцил | 6 — 8 часов | |
| Снуп | 8 часов |
Увлажняющие спреи для носа
АкваМарис
Спрей для ежедневной гигиены с солями Адриатического моря. Хорошо очищает от уличной и комнатной пыли и активно увлажняет слизистую носа. Отличное решение для людей, работающих в помещениях с кондиционерами и сухим воздухом, для курильщиков и водителей, а также для всех в период включения централизованного отопления. Из минусов — только высокая цена.

АкваМастер
Прозрачный спрей для носа от насморка с приятным запахом миндаля. Увлажняя внутреннюю полость носа, удаляет сухие корочки, смывает микробы и помогает облегчить дыхание. Может применяться перед другими лекарственными средствами и для ежедневной гигиены. Для промывания допускается столько впрыскиваний, сколько потребуется.
Спреи от полипов
Полипы — доброкачественные образования на слизистой оболочке носа или в носовых пазухах. Спреи для носа применяют на начальной стадии и в составе комплексной терапии.
Назарел
Гормональный спрей для носа широкого комплексного действия. Уже через 2 — 4 часа снимает главные признаки аллергического ринита: зуд, красноту лица, обильные выделения из носа. Эффект сохраняется на 24 часа. Назначается и при полипах, и аденоидите, под обязательным контролем врача.
Назонекс
Более дорогой препарат. По действию подобен Назарелу, но меньше всасывается в кровоток и потому разрешен детям с двух лет. После курса терапии у больных полипами отмечено уменьшение их размера, улучшение носового дыхания и возвращение обоняния.
Спреи противовирусные
В основном, респираторные вирусы попадают в наши организмы через нос. Повышение местного иммунитета слизистой носа имеет принципиальное значение, прежде всего, для профилактики респираторно-вирусных инфекций.
Противовирусные спреи должны быть использованы при первых симптомах простуды для иммунной стимуляции и замедления распространения вирусов.
Деринат
Действие этого лекарственного средства направлено на стимулирование иммунитета для более активной борьбы с вирусами. Действующее вещество получают из осетровых рыб. Оно хорошо усваивается и переносится организмом. В комплексе с антибиотиками Деринат борется с вирусными инфекциями в носовой полости.
Интерферон – Генферон Лайт
В состав Генферона Лайт входят:
- Интерферон, обладающий противовирусным иммуностимулирующимдействием;
- таурин, положительно влияющий на обменные процессы в клетках.
Эффективный (но не дешевый) препарат для лечения ОРВИ и гриппа. По общему правилу иммуномодуляторы не назначаются детям.
Спреи от насморка для детей
Лекарственные средства от насморка в форме спрея разрешены к использованию детям с 2 — 3 лет. Самыми безопасными являются детские спреи для промывания носа с морской водой:
- Аквалор Беби;
- Отривин беби;
- Салин.

Орошение слизистой носа этими спреями помогает при всех типах насморка и безвредно для здоровья маленьких пациентов. Возможность применения других лекарственных средств допустимо по назначению специалиста. Это связано, прежде всего, с вероятностью возникновения у детей нестандартной реакции на аэрозоли — спазма дыхательных путей.
Спреи для новорожденных
Особенно осторожными нужно быть при лечении насморка у самых маленьких детишек. Главная опасность спрея в таком возрасте не передозировка лекарства, а возможность вызвать спазм гортани, трахеи и бронхов грудничка при впрыскивании. Поэтому лучше отказаться от использования спреев и применять капли.
Спреи для беременных
Выбор любых лекарств при беременности должен делать врач. Предпочтение отдается безопасным препаратам натурального происхождения. При лечении насморка беременным подойдет спрей для носа с морской водой, при выраженных симптомах – гомеопатические и сосудосуживающие спреи в минимальной дозировке и краткими курсами.
Эуфорбиум композитум
Гомеопатический спрей для носа от насморка на основе минералов и растительного сырья. Без вреда здоровью будущей матери и малыша поможет при заложенности носа, освободит проходы от слизи и облегчит дыхание. Дополнительно увлажняет и ухаживает за носоглоткой.
Когда не стоит использовать спреи?
Ограничения к применению аэрозолей:
- Грудной возраст ребенка;
- возраст до 2,5 лет;
- привыкание при неумеренном использовании сосудосуживающих лекарств.
В первом и втором случаях врачи рекомендуют к приему капли. В третьем — соблюдать дозировки и не превышать курс лечения в несколько дней.
Заключение
Спреи для носа от насморка — это удобная форма и высокая эффективность лечения.
Сегодня аэрозоли от насморка выпускаются различного действия: антигистаминные спреи против аллергии, сосудосуживающие от заложенности, спреи для носа с морской водой для профилактики ринозаболеваний, гомеопатические средства для беременных, противовоспалительные антибиотики.
Используйте противовирусные спреи профилактически и при первых симптомах простуды. Тогда респираторные заболевания будут протекать легче и меньшей продолжительностью.
Спасибо!
wamy.ru
Эффективные спреи для носа от насморка
 Насморк — воспаление слизистой оболочки носа. Сам по себе он не страшен, но весьма неприятен.
Насморк — воспаление слизистой оболочки носа. Сам по себе он не страшен, но весьма неприятен.
Болит голова, пропадает обоняние, нет аппетита, дышать трудно, а жжение в носу и чихание становятся назойливыми спутниками больного.
Спрей для носа от насморка поможет справиться с неприятными симптомами. Это – эффективное и удобное в использовании лекарственное средство.
Вконтакте
Google+
Мой мир
Что такое спреи?
 Назальные аэрозоли или спреи для носа от насморка — особый тип препаратов. В отличие от капель они представляют собой мелкую смесь лекарственных веществ, которая распыляется под давлением на слизистую оболочку носа. Больному при этом не нужно принимать лежачее положение и рассчитывать дозировку. Применять спрей удобно в любом месте: на работе, на улице, в поездке.
Назальные аэрозоли или спреи для носа от насморка — особый тип препаратов. В отличие от капель они представляют собой мелкую смесь лекарственных веществ, которая распыляется под давлением на слизистую оболочку носа. Больному при этом не нужно принимать лежачее положение и рассчитывать дозировку. Применять спрей удобно в любом месте: на работе, на улице, в поездке.
Как действует спрей на слизистую носа?
Частички лекарства при орошении спреем орошают носоглотку и достигают даже внутренних пазух носа, поэтому препарат используют при промывании носа или лечении гайморита. Устройство флакона таково, что передозировка исключена, нет и риска развития побочных эффектов.
Виды спреев от насморка
Обычно аэрозоли содержат несколько компонентов и могут обладать широких спектром действия. Условно выделяют следующие группы аэрозолей:
- Сосудосуживающие и снимающие отечность.
- Противоаллергические спреи.
- Противовоспалительные и с антибиотиками.
- Увлажняющие и спреи для промывания носа.
- Гомеопатические спреи.
- Комбинированного действия.
Лучшие спреи от насморка и заложенности носа
 Чтобы выбрать идеальное лекарство от насморка, нужно знать причину появления недуга.
Чтобы выбрать идеальное лекарство от насморка, нужно знать причину появления недуга.
Таких причин несколько:
Рассмотрим, какой лучше спрей для носа от насморка следует использовать при каждой группе ринозаболеваний.
Избавиться от аллергии с помощью спрея для носа от насморка нельзя. Помочь может только серьезное исследование и последующая иммунотерапия. Аэрозоли в этом случае – только вспомогательные средства на основе гормональных и антигистаминных веществ.
Афлубин назе
Недорогой и эффективный спрей для носа растительного происхождения для снятия симптомов аллергии. В состав входят:
- Горчица черная;
- молочай;
- прострел луговой;
- люффа.
Относится к гомеопатическим средствам. Снимает заложенность носа, для этого его можно распылять на слизистую каждые полчаса – час. Использование спрея перед сном облегчает дыхание и помогает спокойно провести ночь.
Авамис
 Авамис — спрей для носа от насморка аллергической причины с синтетическим гормоном, который проникает к специальным рецепторам через слизистую и уменьшает отклик организма на аллергены. Препарат предназначен исключительно для устранения симптомов при аллергическом насморке у взрослых и детей.
Авамис — спрей для носа от насморка аллергической причины с синтетическим гормоном, который проникает к специальным рецепторам через слизистую и уменьшает отклик организма на аллергены. Препарат предназначен исключительно для устранения симптомов при аллергическом насморке у взрослых и детей.
Достаточно одного применения в сутки.
Из недостатков отметим высокую стоимость спрея.
Виброцил
Спрей для носа от аллергии с выраженным сосудосуживающим эффектом.
Отличие от других спреев данного направления — мягкое воздействие на слизистую носоглотки. Применять можно детям от 6 лет. Препарат относится к антигистаминным средствам.
Спреи от гайморита
Использование спреев от гайморита оправдано формой выпуска этих средств. Распыление мелкодисперсных частиц под давлением позволяет охватить большую площадь слизистой и доставить лекарственные вещества в придаточные пазухи носа.
Мирамистин
Антисептическое средство, доступное по стоимости и разрешенное к применению даже беременными женщинами. В домашних условиях промывание носоглотки помогает скорому выздоровлению. В условиях стационара препарат применяют для дренажа пазух при проколах и пункциях, для глубокого очищения носоглотки от гнойного содержимого с помощью аппаратов типа «кукушки».
Более подробно читайте в статье: Как использовать мирамистин при гайморите.
Синуфорте
 Новый и дорогостоящий препарат на натуральном экстракте цикламена. Действие основано на разжижении слизи в пазухах и активном ее выведении из носа. Иногда применение Синуфорте позволяет обойтись без проколов и операций. Однако отзывы о применении неоднозначны. Использование спрея возможно только после назначения врачом.
Новый и дорогостоящий препарат на натуральном экстракте цикламена. Действие основано на разжижении слизи в пазухах и активном ее выведении из носа. Иногда применение Синуфорте позволяет обойтись без проколов и операций. Однако отзывы о применении неоднозначны. Использование спрея возможно только после назначения врачом.
Цикламенос
Недорогое и эффективное средство для профилактики гайморита. Действие сходно с Синуфорте. Сделано исключительно из натуральных компонентов: экстракта цикламена, витаминов и эфирных масел чайного дерева, эвкалипта и имбиря. При контакте со слизистой носа раздражает её и вызывает бурное отделение слизи и гноя.
Полидекса с фенилэфрином
Комплексное средство в состав которого входит:
- Противовоспалительный препарат;
- антибиотик;
- сосудосуживающий компонент.
Должно быть использовано по назначению врача. Показан при бактериологических инфекциях носоглотки. Универсальный и высокоэффективный спрей разрешен к применению у детей с 2,5 лет по одному впрыскиванию 3 раза в сутки.
Изофра
Еще один спрей для носа от насморка антибактериального действия. В отличие от Полидексы в составе Изофры один антибиотик — фрамицетин. Он действует на все известные виды бактерий носоглотки. Это популярное и доступное средство для лечения обострений хронических гайморитов.
Большая группа спреев для носа от насморка — это растворы на основе морской воды, предназначенные для промывания. Используются такие спреи для профилактики насморка и гигиены носовой полости. Они признаны наиболее безопасными и доступными.
Аква нормин
Средство гигиены и профилактики насморка, вызванного разными причинами: от простуды до аллергии. Изготовлен из воды Адриатического моря и содержит природные соли и микроэлементы. Врачи советуют ежедневно использовать спрей в весенний и осенний сезоны, чтобы предотвратить насморк и укрепить защитные силы организма. Безвреден для беременных женщин и маленьких детей.
Аквалор
Аквалор — спрей для носа с морской водой. Он тщательно очищает носовые ходы, увлажняет носоглотку и вымывает бактериальную микрофлору из носоглотки.
Существует несколько Аквалор спреев для носа:
- Аква Софт применяют при сухости носа и аллергии;
- Аква норм – при простуде;
- Аква форте – при заложенности носа;
- Аква Экстра – при хроническом течении болезни;
- Аквалор беби – для самых маленьких носиков.
Мореназал
Кроме ежедневного применения в целях гигиены полости носа, препарат используют в составе комплексной терапии при лечении всех видов насморка. Предварительное промывание Мореназалом усиливает действие других лекарств. Отмечено, что это средство улучшает сопротивляемость слизистой носоглотки к бактериям, вирусам и аллергенам.
Спреи от заложенности носа
Самая распространенная разновидность – спрей от заложенности носа без насморка. Они действуют на адреналиновые рецепторы в носу, сужают сосуды и снимают отек. Опасность таких препаратов в привыкании к ним. Нужно соблюдать рекомендованную дозировку и не пользоваться дольше положенного времени. В противном случае эффект от лечения будет противоположным.
Лазолван рино
 Препарат из известной линейки средств Лазолван. Основное достоинство — быстрое снятие неприятных симптомов насморка на продолжительное время при минимальной дозировке и щадящем действии на оболочку носа. В состав входят также ментол, камфора и эвкалипт, что не только помогает свободно дышать, но и освежает.
Препарат из известной линейки средств Лазолван. Основное достоинство — быстрое снятие неприятных симптомов насморка на продолжительное время при минимальной дозировке и щадящем действии на оболочку носа. В состав входят также ментол, камфора и эвкалипт, что не только помогает свободно дышать, но и освежает.
Африн
Канадский спрей для носа от заложенности и отечности с оксиметазолином. Снимает отек слизистой в течение 15 минут. Не разрешен детям до 6 лет. Эффективен, но маленький флакон средства дорого стоит.
Отривин
Швейцарский антигистаминный спрей для носа от насморка. В ЛОР-практике используется как сильное сосудосуживающее средство с долговременным эффектом. Имеет нейтральный pH и содержит увлажняющие компоненты, смягчающие раздражение при применении. Ментол и эвкалипт приятно охлаждают воспаленную оболочку носа и облегчают дыхание. Цена Отривина достаточно высока для препаратов такого ряда.
Викс актив синекс
 Отличие этого спрея – в мягком и бережном воздействии на слизистую носа. В его состав входят:
Отличие этого спрея – в мягком и бережном воздействии на слизистую носа. В его состав входят:
- Эквалипотол;
- алое вера;
- левоментол
Препарат снимает отек на срок до 12 часов и увлажняет носоглотку. Распыление лекарства идет не потоком или струей, а ультратонким душем, что делает использование препарата экономным (флакон рассчитан на 294 распыления).
Ринонорм
Бюджетный препарат, быстро снимающий неприятные симптомы насморка: выделения и заложенность. При орошении освобождается носовая полость, и больной начинает дышать заметно лучше. Часто применяется при подготовке к разного рода ЛОР – манипуляциям.
Снуп
При местном использовании лекарство почти не всасывается в кровь, что позволяет применять его у детей уже с двух лет (в дозировке 0,05%). В состав средства входит морская вода, что поддерживает нормальный баланс влаги в слизистой. Как все спреи с сосудосуживающим эффектом, нельзя употреблять длительное время (не более 7 дней).
Галазолин
Недорогой и быстро действующий лекарственный препарат. Применяется в ЛОР-практике продолжительное время. Активный компонент спрея действует уже через 5 минут. При соблюдении дозировки и сроков применения побочных эффектов не обнаружено.
Ксилен
Еще один доступный по цене спрей для избавления от заложенности носа. Помогает сразу после впрыскивания и сохраняет результат на долгое время. Лекарство имеет свойство повышать артериальное давление и нежелательно для беременных, кормящих и малышей до 6 лет.
Ринофлуимуцил
Спрей для носа от насморка комбинированного действия. Сужает сосуды и способствует выходу слизи путем ее разжижения. Помогает даже при затяжном и трудно поддающемся лечению насморке. Как и все препараты этого ряда, при превышении дозировки вызывает привыкание.
Таблица. Сравнение спреев от заложенности носа по длительности
действия и времени применения.
| Спрей | Длительность действия | Сколько можно применять |
| Африн | До 12 часов | Не более 5 дней |
| Викс актив синекс | 8 – 12 часов | Не более 7 дней |
| Галазолин | До 12 часов | Не более 5 дней |
| Ксилен | До 10 часов | 3 – 5 дней |
| Лазолван рино | Свыше 8 часов | 5 – 7 дней |
| Отривин | 6 часов | Не дольше 10 дней |
| Ринонорм | 6 -8 часов | Не больше 7 дней |
| Ринофлуимуцил | 6 – 8 часов | |
| Снуп | 8 часов |
Увлажняющие спреи для носа
АкваМарис
Спрей для ежедневной гигиены с солями Адриатического моря. Хорошо очищает от уличной и комнатной пыли и активно увлажняет слизистую носа. Отличное решение для людей, работающих в помещениях с кондиционерами и сухим воздухом, для курильщиков и водителей, а также для всех в период включения централизованного отопления. Из минусов – только высокая цена.
АкваМастер
Прозрачный спрей для носа от насморка с приятным запахом миндаля. Увлажняя внутреннюю полость носа, удаляет сухие корочки, смывает микробы и помогает облегчить дыхание. Может применяться перед другими лекарственными средствами и для ежедневной гигиены. Для промывания допускается столько впрыскиваний, сколько потребуется.
Спреи от полипов
Полипы — доброкачественные образования на слизистой оболочке носа или в носовых пазухах. Спреи для носа применяют на начальной стадии и в составе комплексной терапии.
Назарел
Гормональный спрей для носа широкого комплексного действия. Уже через 2 – 4 часа снимает главные признаки аллергического ринита: зуд, красноту лица, обильные выделения из носа. Эффект сохраняется на 24 часа. Назначается и при полипах, и аденоидите, под обязательным контролем врача.
Назонекс
Более дорогой препарат. По действию подобен Назарелу, но меньше всасывается в кровоток и потому разрешен детям с двух лет. После курса терапии у больных полипами отмечено уменьшение их размера, улучшение носового дыхания и возвращение обоняния.
Спреи противовирусные
В основном, респираторные вирусы попадают в наши организмы через нос. Повышение местного иммунитета слизистой носа имеет принципиальное значение, прежде всего, для профилактики респираторно-вирусных инфекций.
Противовирусные спреи должны быть использованы при первых симптомах простуды для иммунной стимуляции и замедления распространения вирусов.
Деринат
Действие этого лекарственного средства направлено на стимулирование иммунитета для более активной борьбы с вирусами. Действующее вещество получают из осетровых рыб. Оно хорошо усваивается и переносится организмом. В комплексе с антибиотиками Деринат борется с вирусными инфекциями в носовой полости.
Интерферон – Генферон Лайт
В состав Генферона Лайт входят:
- Интерферон, обладающий противовирусным иммуностимулирующимдействием;
- таурин, положительно влияющий на обменные процессы в клетках.
Эффективный (но не дешевый) препарат для лечения ОРВИ и гриппа. По общему правилу иммуномодуляторы не назначаются детям.
Спреи от насморка для детей
Лекарственные средства от насморка в форме спрея разрешены к использованию детям с 2 – 3 лет. Самыми безопасными являются детские спреи для промывания носа с морской водой:
- Аквалор Беби;
- Отривин беби;
- Салин.

Орошение слизистой носа этими спреями помогает при всех типах насморка и безвредно для здоровья маленьких пациентов. Возможность применения других лекарственных средств допустимо по назначению специалиста. Это связано, прежде всего, с вероятностью возникновения у детей нестандартной реакции на аэрозоли – спазма дыхательных путей.
Спреи для новорожденных
Особенно осторожными нужно быть при лечении насморка у самых маленьких детишек. Главная опасность спрея в таком возрасте не передозировка лекарства, а возможность вызвать спазм гортани, трахеи и бронхов грудничка при впрыскивании. Поэтому лучше отказаться от использования спреев и применять капли.
Спреи для беременных
 Выбор любых лекарств при беременности должен делать врач. Предпочтение отдается безопасным препаратам натурального происхождения. При лечении насморка беременным подойдет спрей для носа с морской водой, при выраженных симптомах – гомеопатические и сосудосуживающие спреи в минимальной дозировке и краткими курсами.
Выбор любых лекарств при беременности должен делать врач. Предпочтение отдается безопасным препаратам натурального происхождения. При лечении насморка беременным подойдет спрей для носа с морской водой, при выраженных симптомах – гомеопатические и сосудосуживающие спреи в минимальной дозировке и краткими курсами.
Эуфорбиум композитум
Гомеопатический спрей для носа от насморка на основе минералов и растительного сырья. Без вреда здоровью будущей матери и малыша поможет при заложенности носа, освободит проходы от слизи и облегчит дыхание. Дополнительно увлажняет и ухаживает за носоглоткой.
Когда не стоит использовать спреи?
Ограничения к применению аэрозолей:
- Грудной возраст ребенка;
- возраст до 2,5 лет;
- привыкание при неумеренном использовании сосудосуживающих лекарств.
В первом и втором случаях врачи рекомендуют к приему капли. В третьем — соблюдать дозировки и не превышать курс лечения в несколько дней.
Заключение
Спреи для носа от насморка — это удобная форма и высокая эффективность лечения.
Сегодня аэрозоли от насморка выпускаются различного действия: антигистаминные спреи против аллергии, сосудосуживающие от заложенности, спреи для носа с морской водой для профилактики ринозаболеваний, гомеопатические средства для беременных, противовоспалительные антибиотики.
Используйте противовирусные спреи профилактически и при первых симптомах простуды. Тогда респираторные заболевания будут протекать легче и меньшей продолжительностью.
Вконтакте
Одноклассники
pulmonologiya.com
его преимущества, использование спрея с антибиотиком в нос от заложенности, список

 Большинство людей при первых признаках насморка не обращаются к врачу, а покупают в аптеках лекарственные средства. Наибольшей популярностью пользуются спреи, представляющие собой растворы, которые распыляются в полости носа с помощью дозатора. У назальных спреев много преимуществ по сравнению с обычными каплями, но имеются и недостатки. Благодаря такому препарату можно вылечить ринит, гайморит, аллергию и устранить сухость слизистой носа. Так какие бывают спреи в нос и как их правильно применять?
Большинство людей при первых признаках насморка не обращаются к врачу, а покупают в аптеках лекарственные средства. Наибольшей популярностью пользуются спреи, представляющие собой растворы, которые распыляются в полости носа с помощью дозатора. У назальных спреев много преимуществ по сравнению с обычными каплями, но имеются и недостатки. Благодаря такому препарату можно вылечить ринит, гайморит, аллергию и устранить сухость слизистой носа. Так какие бывают спреи в нос и как их правильно применять?Преимущества спреев в нос от насморка
Такое лекарственное средство распыляют в носовых ходах при помощи нажатия на дозатор. При распылении выделяется препарат, который разбит на мельчайшие частицы. Оседая на слизистом слое, они проникают внутрь него, оказывая лечебное воздействие. Лекарственный аэрозоль способен попадать очень глубоко в отделы носа и околоносовые пазухи.
Спрей для носа имеет следующие положительные стороны:

 Быстрое действие препарата. Улучшение самочувствия наступает уже через несколько минут.
Быстрое действие препарата. Улучшение самочувствия наступает уже через несколько минут.- Удобство применения. Чтобы использовать аэрозоль, необязательно ложиться, что позволяет лечиться подобным образом на работе, в транспорте и другом общественном месте.
- Введение точной дозы лекарства. Одно нажатие выделяет необходимое количество раствора, что довольно трудно обеспечить при использовании капель.
Спреи от заложенности носа содержат различные лекарственные основы, помогающие суживать сосуды, оказывающие антибактериальное или противомикробное действие, увлажняющие слизистую. Поэтому при выборе препарата следует отталкиваться от причин возникновения ринита и его проявлений.
Побочные эффекты и противопоказания
Удобное использование аэрозоля от заложенности носа приводит к тому, что человек начинает применять его даже тогда, когда симптомы насморка имеют минимальные проявления. В результате этого сосуды быстро привыкают к постоянному воздействию спрея и уже не могут самостоятельно функционировать в необходимом направлении. Чтобы нормально дышать, человек с каждым разом использует все большую дозу лекарства.

 Из-за длительного лечения хронического насморка спреем нарушается питание слизистого слоя. Слизистая стенка начинает истончаться, а сосуды делаются хрупкими. Это приводит к носовому кровотечению даже при незначительной травме носа или небольшом скачке давления.
Из-за длительного лечения хронического насморка спреем нарушается питание слизистого слоя. Слизистая стенка начинает истончаться, а сосуды делаются хрупкими. Это приводит к носовому кровотечению даже при незначительной травме носа или небольшом скачке давления.Разовая дозировка препарата составляет одно или два нажатия на дозатор. Но некоторые люди желают как можно быстрее облегчить свое дыхание, поэтому используют средство больше одного раза. Это приводит к передозировке спреем, что вызывает тошноту, головную боль, сильное сердцебиение, перебои в работе сердца.
Из-за высокой вероятности развития побочных эффектов аэрозоли от насморка противопоказаны в следующем случае:
- сахарный диабет;
- беременность;
- нарушения щитовидной железы;
- болезни простаты;
- восстановительный период после инфаркта миокарда;
- тромбофлебит тяжелой степени;
- гипертоническая болезнь.
Список эффективных спреев от насморка
Эффективность этого препарата зависит от того, насколько правильно он был подобран. Делать это должен только врач, который при выборе спрея учитывает возраст больного, переносимость лекарственных средств, наличие у него хронических заболеваний.
Сосудосуживающие спреи (альфа-адреномиметики)
Такие препараты используют уже несколько десятилетий. За это время фармацевтами были досконально изучены их положительные и отрицательные стороны. Фармакологическое действие этих средств основано на сужении в носовой полости кровеносных сосудов, уменьшая их отечность и восстанавливая носовое дыхание. При этом объем носового секрета временно снижается. Альфа-адреномиметики оказывают не терапевтический эффект, а симптоматический, то есть они облегчают симптомы ринита и риносинусита, но само заболевание не лечат.
Нафазолин. Это самый «возрастной» альфа-адреномиметик, который постепенно уходит в прошлое. Действует препарат с нафазолином в течение небольшого промежутка времени. Из-за такого краткосрочного эффекта и сильного высушивания слизистой носа это средство используют очень редко, а педиатры его и вовсе избегают. Отечественный представитель альфа-адреномиметика с нафазолином – спрей Нафтизин.

 Ксилометазолин. Это более современное средство, обладающее неоспоримыми преимуществами перед нафазолином. Аэрозоли от насморка с ксилометазолином действуют гораздо мягче и дольше, не раздражают и не высушивают слизистую полости носа. Это такие препараты, как Длянос, Гриппостад Рино, Ксилобене и другие.
Ксилометазолин. Это более современное средство, обладающее неоспоримыми преимуществами перед нафазолином. Аэрозоли от насморка с ксилометазолином действуют гораздо мягче и дольше, не раздражают и не высушивают слизистую полости носа. Это такие препараты, как Длянос, Гриппостад Рино, Ксилобене и другие.Оксиметазолин. Такой альфа-адреномиметик отличается разнообразием форм выпуска. Выпускается оксиметазолин в трех концентрациях:
- 0,025% — предназначен для ребенка от рождения до года;
- 0,01% — для детей 1 – 6 лет;
- 0,05% — если ребенку больше 6 лет, а также используют его и для взрослых.
Препараты с оксиметазолином – Африн, Назол, Називин и другие.
Трамазолин. Это современный альфа-адреномиметик, изготавливаемый в форме назального спрея. Отличается он самым длительным действием из всех сосудосуживающих средств от насморка. В России продают только один препарат трамазолина – Лазолван Рино, которое можно использовать и детям старше 6 лет.
Комбинированные спреи

 К этой группе относят комплексный спрей Виброцил. Содержит он сосудосуживающий компонент фенилэфрин и противоаллергический диметинден. Характеризуется препарат мягким действием на слизистую носа. Виброцил используют для лечения аллергического насморка, а также бактериального и вирусного ринита и риносинусита у взрослых и детей. Кроме этого, в продаже можно найти еще один комбинированный спрей – Ринофлуимуцил, содержащий сосудосуживающий компонент и вещество, разжижающее слизь.
К этой группе относят комплексный спрей Виброцил. Содержит он сосудосуживающий компонент фенилэфрин и противоаллергический диметинден. Характеризуется препарат мягким действием на слизистую носа. Виброцил используют для лечения аллергического насморка, а также бактериального и вирусного ринита и риносинусита у взрослых и детей. Кроме этого, в продаже можно найти еще один комбинированный спрей – Ринофлуимуцил, содержащий сосудосуживающий компонент и вещество, разжижающее слизь.Противоаллергические спреи
Список эффективных спреев для носа от аллергии возглавляет мометазон, представляющий собой мощное интраназальное средство с гормонами-кортикостероидами. Из-за того, что он не всасывается в системный кровоток, то отличается он высоким уровнем безопасности. Мометазон можно использовать и ребенку, которому исполнилось два года. Препаратами мометазона являются: Дезринит, Назонекс.
Антисептические спреи
Такие лекарственные средства чаще всего используют при риносинуситах и гайморитах. Они помогают бороться с бактериями и вирусами в гайморовых пазухах и носовой полости. Самый эффективный антисептический спрей, назначаемый при гайморите – препарат Мирамистин. Он активен в отношении большого количества микроорганизмов, среди которых стафилококки, стрептококки, включая кандиды, грибы рода пенициллиум и аспергилл, псевдомонады, золотистый стафилококк и другие возбудители.
Антибактериальные спреи для носа
Спреи для носа с антибиотиком являются высокоэффективными препаратами от насморка бактериального происхождения. При вирусном рините применять их не рекомендуется, потому что антибиотики бессильны против вирусов, при этом они способствуют росту устойчивым штаммам бактерий. В российских аптеках продают только два средства в виде спреев с антибиотиками.
Комплексный аэрозоль от заложенности носа Полидекса с фенилэферином содержит:

 фенилэфрин – это альфа-адреномиметик, который сужает сосуды и облегчает дыхание носом;
фенилэфрин – это альфа-адреномиметик, который сужает сосуды и облегчает дыхание носом;- полимиксин – антибиотик, проявляющий эффективность при инфицировании гемофильной и кишечной палочкой;
- неомицин – также антибиотик, эффективный в отношении гемофильной палочки, золотистого стафилококка и других бактерий;
- дексаметазон – сильный глюкокортикостероид, обладающий противоаллергическим и противовоспалительным действием.
Благодаря комплексному составу, такой препарат эффективен для лечения острого и хронического гайморита бактериального происхождения. Его можно использовать и взрослому, и ребенку старше трех лет.
Изофра является еще одним антибактериальным спреем, который применяют при бактериальном насморке. Содержит он только один антибиотик группы аминогликозидов фрамицетин. Направлен он на борьбу со стафилококками и некоторыми штаммами стрептококка, а также большого количества грамотрицательных бактерий.
Особенности применения спреев при лечении детей
Заложенность носа у детей лечат с помощью спрея только в том случае, когда ребенку исполнится один год. До этого времени существует вероятность того, что сильная струя средства попадет в горло и спровоцирует спазм. Следует учитывать, что некоторые препараты можно использовать только после достижения ребенком 2 – 2,5 лет. Это спреи Пиносол, Полидекс.

 Лекарства ребенку назначает педиатр, который подберет правильную дозировку. Детям психологически гораздо легче перенести распыление средства, чем его закапывание и такую форму препарата удобно брать с собой, например, в школу или в дорогу. Увлажнение слизистой оболочки проводят с помощью Салин и Аквамарис. Маленьким детям нельзя самостоятельно использовать аэрозоли, так как они могут травмировать носовые ходы.
Лекарства ребенку назначает педиатр, который подберет правильную дозировку. Детям психологически гораздо легче перенести распыление средства, чем его закапывание и такую форму препарата удобно брать с собой, например, в школу или в дорогу. Увлажнение слизистой оболочки проводят с помощью Салин и Аквамарис. Маленьким детям нельзя самостоятельно использовать аэрозоли, так как они могут травмировать носовые ходы.Таким образом, спреи для носа – это очень удобная форма лечения насморка как у взрослых, так и у детей. Но чтобы такое лечение принесло положительные результаты и не вызвало побочных эффектов, необходимо учитывать все нюансы использования таких лекарственных аэрозолей.
lechim-gorlo.ru
Сосудосуживающие средства от насморка. Сравнение, «фишки», алгоритм выбора

Дорогие друзья, здравствуйте!
Вы когда-нибудь пробовали посчитать сосудосуживающие средства от насморка, которые есть в ассортименте вашей аптеки?
Вы когда-нибудь стояли перед выбором «Что из них лучше предложить в данной ситуации?»
Знаете ли вы «фишки» наиболее популярных брендов сосудосуживающих средств?
А особенности каждой позиции в рамках одного бренда? Зачем их столько?
Как разложить по полочкам все это изобилие?
Давайте попробуем это сделать.
Для начала несколько общих фактов о сосудосуживающих средствах от насморка, или топических, т.е. местных, деконгестантах (от «congestion» – закупорка, застой).
Как работают сосудосуживающие средства от насморка?
Не вдаваясь в подробности, скажу, что они действуют на рецепторы слизистой оболочки сосудов полости носа и вызывают их сужение.
Зачем их сужать?
Дело в том, что при ОРВИ в носу развивается воспалительная реакция, в результате которой сосуды расширяются, повышается их проницаемость, жидкая часть крови выходит из сосудов, формируя отек. И нос перестает дышать, как будто закрыли дверь для воздуха. В простонародье говорят, что нос заложен.
Что делают сосудосуживающие средства?
Сужают сосуды носа, уменьшают их проницаемость, а значит, отек слизистой, и открывают проход для струи воздуха.
Какие бывают сосудосуживающие средства?
По длительности действия:
1. Препараты короткого действия. Их действие продолжается 4-6 часов.
С действующим веществом Нафазолин: Нафтизин, Санорин.
С действующим веществом Фенилэфрин: Назол Кидс, Назол Беби, Виброцил.
2. Препараты средней продолжительности действия. Действуют 8-10 часов. Это средства с действующим веществом Ксилометазолин (их очень много, дальше разберем подробнее), с действующим веществом Трамазолин: Лазолван Рино.
3. Препараты длительного действия. Работают 10-12 часов. Препараты с действующим веществом Оксиметазолин. Их тоже вагон и маленькая тележка. Разговор о них впереди.
Установлено, что Нафазолин оказывает наибольшее токсическое действие на клетки реснитчатого эпителия, которые очищают слизистую носа от вредных примесей, вирусов-бактерий, избытка слизи.
Препараты Ксилометазолина показаны только с 2 лет. Чаще всего именно они вызывают зависимость.
Средства на основе Оксиметазолина могут назначаться с периода новорожденности (зависит от бренда). Эти препараты в меньшей степени, чем другие, нарушают мукоцилиарный клиренс – механизм защиты слизистой носа от внешних врагов.
Виды сосудосуживающих средств по составу
1. Монопрепараты, где только одно действующее вещество: Африн, Длянос, Ксилен, Називин, Назол, Отривин и пр.
2. Комбинированные препараты, в котором больше одного действующего вещества. Именно ДЕЙСТВУЮЩЕГО.
Я обращаю на это внимание, потому что в некоторых публикациях можно увидеть, что комбинированными считаются средства, где есть некие вспомогательные вещества, которые улучшают потребительские свойства препарата.
Например, ментол (левоментол) и эвкалипт, а точнее, цинеол – вещество, содержащееся в эвкалиптовом масле, указаны во вспомогательных веществах. Но они тоже вносят свои 5 копеек в лечебные свойства того или иного препарата.
Комбинированные средства позволяют решать больший спектр задач.
К примеру, Виброцил не только снимает заложенность носа, но оказывает противоаллергическое действие, т.к. в нем есть еще антигистаминный компонент. При аллергическом рините он будет более эффективен, чем монопрепарат этой группы.
Или Отривин Комплекс. В нем содержатся Ксилометазолин и Ипратропия бромид. Первый сужает сосуды, второй уменьшает секрецию слизи. Посему он особенно хорош при сочетании заложенности с течью из носа.
Подробнее о «фишках» мы поговорим дальше.
Когда показаны сосудосуживающие средства от насморка?
1. Бактериальные, вирусные, аллергические риниты, при которых нос заложен. Задача – снять заложенность носа, потому что дышать очень хочется. 
Если из носа течет, они не нужны. В этой ситуации достаточно несколько раз в день промывать нос раствором морской воды.
2. Острые синуситы (гайморит, фронтит и пр.).
3. Острые отиты. В этом случае сосудосуживающие средства уменьшают отек носоглотки в том месте, куда выходит слуховая труба. За счет этого улучшается отток воспалительного секрета из полости уха.
4. Евстахиит – воспаление слуховой трубы – с той же целью, что при отите.
5. После операций в области носа, чтобы уменьшить послеоперационный отек слизистой и улучшить носовое дыхание.
6. Для снятия отека слизистой перед проведением каких-либо диагностических манипуляций.
Противопоказания
Хотя производители и пишут, что эти препараты системного действия практически не оказывают, судя по противопоказаниям и побочным, еще как оказывают! Это связано с тем, адренорецепторы, на которые они действуют, есть не только в стенках сосудов, но и в других органах.
В той или иной степени всасываясь в кровь, деконгестанты стимулируют их и так или иначе влияют на их работу.
Заболевания и состояния, при которых они противопоказаны или должны назначаться врачом:
- Артериальная гипертензия.
- Ишемическая болезнь сердца.
- Выраженный атеросклероз.
- Сахарный диабет.
- Глаукома.
- Гипертиреоз.
- Аденома предстательной железы.
- Атрофический ринит.
- Тахикардия.
Побочные эффекты
1. Сухость, жжение в носу, дискомфорт, чихание.
2. Головная боль, бессонница, беспокойство.
3. Тахикардия, повышение АД.
4. Нарушения зрения.
5. Медикаментозный ринит. Это, пожалуй, самый частый побочный эффект.
Когда стенка сосудов под действием деконгестанта ходит туда-сюда, то сужаясь, то расширяясь, довольно быстро наступает ее «паралич». Возникает стойкое расширение сосудов, что означает постоянный отек слизистой и постоянную заложенность носа.
Сколько времени можно применять сосудосуживающие средства?
Готовясь к этому разговору, я проанализировала примерно 50 инструкций, и что удивительно: даже если в препаратах содержится одно и то же действующее вещество, рекомендуемый курс применения разный. Возможно, это зависит от вспомогательных веществ.
Например, в инструкции к препарату Назол написано, что применять его можно не более 3 дней. А в инструкции к препарату Африн – не более 7, хотя и там, и там Оксиметазолин.
Но будем реалистами. За 3 дня заложенность носа вряд ли пройдет. А вот за 7 справиться с ней реально. И это тот срок, за который не успеет развиться зависимость.
Поэтому в среднем, применять их рекомендуют не более 7 дней.
Можно ли применять деконгестанты беременным?
Лучше не надо, поскольку всасываясь в кровь, пусть даже в минимальных количествах, они вызывают спазм сосудов плаценты. Меньше крови будет поступать через суженные сосуды к плоду, и он будет испытывать кислородное голодание.
В крайнем случае, назначают самые минимальные детские дозировки.
Деконгестанты детям

Рекомендуя препарат детям, особенно, совсем крошечным, помните вот о чем:
1. Дети первых месяцев жизни часто сопят носом. Это или физиологическая узость носовых ходов, или мама плохо почистила носик ребенку. Не торопитесь рекомендовать сосудосуживающий препарат. Спросите о других симптомах. Если это ОРВИ, обязательно будет что-нибудь еще: малыш капризничает, отказывается от еды, подкашливает, может повышаться температура.
2. У детей слизистая носа тоньше, кровоснабжение более интенсивное, поэтому у них быстрее развиваются системные эффекты, и они более выражены: тошнота, рвота, беспокойство и пр.
3. Строго соблюдайте детскую дозировку. Взрослому предложить детские капли можно, а наоборот – нельзя.
Спрей или капли?
Спрей считается более удобной формой выпуска и вот почему:
1. равномерно орошает слизистую носа.
2. его сложно передозировать.
3. препарат не стекает в горло.
Минусы:
1. газообразующий компонент аэрозоля может оказывать раздражающее действие на слизистую носа.
2. спрей нужно пшикать на вдохе. Этого трудно добиться у маленьких детей, людей с психическими отклонениями, у некоторых пожилых.
3. при неосторожном использовании можно повредить слизистую носа насадкой спрея.
Поэтому для малышей сосудосуживающие средства делают в форме капель.
Капли для взрослых
А зачем в некоторых брендах представлены капли для взрослых? Ведь спрей – штука более удобная?
Выбор формы выпуска зависит от конкретного заболевания.
При банальном насморке больше подойдет спрей. Он охватывает бОльшую площадь слизистой оболочки.
А вот при гайморите некоторые Лор-врачи отдают предпочтение каплям, т.к. лекарство нужно доставить точно к соустью, где соединяются гайморова пазуха и полость носа. В этом случае можно предложить Санорин Ксило 0,1%, Називин капли 0,05%, Риностоп экстра капли 0,05%.
То же относится к ситуации с отитом: спрей распределится по слизистой носа и до носоглотки не дойдет. А капли стекут по задней стенке глотки и попадут к отверстию слуховой трубы, чтобы снять в этом месте отек и улучшить отток воспалительного экссудата из уха.
Так что при синусите или отите лучше капли.

Фенилэфрин или ксилометазолин/оксиметазолин?
Существует 2 подвида альфа-адренорецепторов: альфа-1 и альфа-2. Фенилэфрин действует только на альфа-1-рецепторы. Остальные средства – на оба вида.
Воздействие на оба вида рецепторов дает более выраженный и более продолжительный эффект.
Но действие на альфа-2-рецепторы сужает артериолы, снабжающие слизистую оболочку носа. Длительное сужение этих сосудов приводит к кислородному голоданию слизистой оболочки и ее повреждению.
Избирательно действующий на альфа-1-рецепторы Фенилэфрин вызывает сужение только венозных сосудов носовых раковин и не приводит к кислородному голоданию слизистой оболочки.
Ксилометазолин или Оксиметазолин?
Отличия:
1. Оксиметазолин действует дольше.
2. Синдром отмены после Оксиметазолина встречается реже.
3. Оксиметазолин более безопасен для слизистой, поэтому есть препараты для младенцев. А Ксилометазолин применяется с 2 лет.
Популярные сосудосуживающие средства от насморка: «фишки», отличия друг от друга
Африн
В составе Оксиметазолин.
За счет вспомогательных веществ после введения в нос Африн становится более вязким и дольше удерживается на слизистой.
Начало действия – через минуту.
Действует 12 часов, поэтому применяется 2 раза в день.
Африн Экстро с ментолом и эвкалиптом облегчает дыхание еще и за счет действия ментола на холодовые рецепторы слизистой. А эвкалипт оказывает антисептическое действие.
Африн увлажняющий содержит глицерол и макрогол – увлажняющие компоненты, которые предупреждают сухость и раздражение слизистой.
Виброцил капли
В составе — Фенилэфрин и Диметинден (антигистаминный компонент). Виброцил оказывает сосудосуживающее, противоотечное и противоаллергическое действие.
Особенно подойдет при аллергическом рините.
Назначается с 1 года 3-4 раза в день.
Полидекса с Фенилэфрином
В составе Фенилэфрин, 2 антибиотика, гормон. Его выписывают чаще всего при бактериальном рините, синусите.
Ксилен
Действующее вещество – Ксилометазолин.
Есть детские формы с 2 лет и взрослые, в том числе, капли для взрослых.
Ксилен Актив – с ментолом и эвкалиптом. Сосудосуживающий + охлаждающий + антисептический эффекты.
Ксилен Нео – с ароматом камфоры и ментола. За счет вспомогательных веществ после введения становится более вязким. Дольше удерживается на слизистой. Действует до 24 часов.
Ксимелин
Действующее вещество – Ксилометазолин.
Много форм выпуска: капли, в том числе для взрослых, спрей.

Ксимелин Эко – не содержит консерванта.
В большинство сосудосуживающих средств входит консервант бензалкония хлорид. Чаще всего именно он вызывает сухость и раздражение слизистой.
С 10 лет Ксимелин Эко идет с ментолом и эвкалиптом, поэтому дополнительно оказывает охлаждающий и антисептический эффекты.
Ксимелин Экстра. В него входит 2 компонента: Ксилометазолин и Ипратропия бромид. Первый сужает сосуды, второй уменьшает секрецию слизи. Его хорошо предлагать, когда заложенность чередуется или сопровождается течью из носа.
Називин
Содержит Оксиметазолин. Есть формы выпуска для детей разных возрастов, начиная с периода новорожденности.
Действует 12 часов. В комплекте – градуированная пипетка.
Називин сенситив не содержит бензалкония хлорида, поэтому не раздражает слизистую, не сушит ее.
Назик
Интересен тем, что Ксилометазолин идет в связке с Декспантенолом. А значит, он не только сужает сосуды, но и восстанавливает поврежденную слизистую.
Есть детский с 2 лет и взрослый с 6 лет.
Линейка Назол

Назол – это Оксиметазолин, может применяться с 6 лет, действует 12 часов.
Назол Адванс – то же + ментол, эвкалипт, камфора. Охлаждающий и антисептический эффекты.
Назол Кидс – в составе более безопасный для детей Фенилэфрин + эвкалипт (антисептический эффект). Идет с 4 лет.
Назол Беби – только Фенилэфрин. Применяется с рождения по капельке 3-4 раза в день.
Линейка Отривин
Основа – Ксилометазолин. В составе – увлажняющие компоненты, поэтому не вызывает сухости и раздражения слизистой, хотя содержит бензалкония хлорид.
Взрослый – с 12 лет, детский – с 2 лет.
Отривин ментол – с ментолом и эвкалиптом. Охлаждающий и антисептический эффекты.
Отривин комплекс — Ксилометазолин + Ипратропия бромид, поэтому применяется при заложенности, которая чередуется с течью из носа.
Ринофлуимуцил
В его составе муколитик Ацетилцистеин и сосудосуживающий компонент Туаминогептан.
Показан, когда в носу скопилась густая слизь и трудно высморкаться. Это может быть как при рините, так и при синусите. Идет с 3 лет. Содержит консервант и этанол. Поэтому может сушить слизистую и вызывать дискомфорт. Но аналогов ему нет.
Снуп

Его «фишка» в том, что содержит Ксилометазолин и морскую воду. Поэтому одновременно снимает заложенность носа и увлажняет, питает слизистую.
Есть детская и взрослая формы.
Тизин
Тизин Классик — на основе Ксилометазолина, без особенностей. Детский с 2 лет, взрослый – с 6 лет.
Тизин Эксперт, помимо Ксилометазолина, содержит Натрия гиалуронат, который увлажняет слизистую. Не вызывает сухости и дискомфорта. В нем нет консерванта бензалкония хлорида.
Некоторые советы по выбору сосудосуживающего средства
Ситуация 1. «Мне что-нибудь от насморка. Нос не дышит».
Можно предложить стандартные средства на основе Ксилометазолина или Оксиметазолина: Африн, Длянос, Ксилен, Називин, Ринонорм, Риностоп.
Ситуация 2. Если насморк уже дольше 3-4 дней, высока вероятность, что присоединилась бактериальная инфекция.
Предложите средство с ментолом и эвкалиптом. Эвкалипт – природный антисептик.
Например, Африн Экстро с ментолом и эвкалиптом, Ксилен Актив, Ксимелин Эко с ментолом, Отривин ментол, Санорин с маслом эвкалипта.
Ситуация 3. Если в носу стоит густая слизь, трудно высморкаться, а также если есть головная боль, тяжесть в области гайморовых пазух – Ринофлуимуцил и к врачу.
Ситуация 4. Если в разговоре с покупателем выясняется, что было хирургическое вмешательство в полости носа, предпочтение средству с декспантенолом (Назик) для скорейшего восстановления слизистой.
Ситуация 5. Если клиент говорит, что у него обычно от сосудосуживающих средств сухость и неприятные ощущения в носу, можно предложить:
1. Средство с увлажняющим компонентом: Африн увлажняющий, Отривин, Тизин Эксперт, Снуп.
Или:
2. Средство без консерванта бензалкония хлорид: Ксимелин Эко, Називин сенситив, Ринонорм, Санорин.
Ситуация 6. Если у покупателя, судя по всему, аллергический ринит, порекомендуйте Виброцил.
Ситуация 7. Если спрашивают что-то взрослому от боли в ухе, вместе с каплями в ухо, предложите КАПЛИ в нос: Санорин Ксило 0,1%, Називин капли 0,05%, Риностоп экстра капли 0,05%.
Ситуация 8. Если заложенность носа сопровождается или чередуется с течью из носа, порекомендуйте комбинированное средство, в составе которого Ипратропия бромид: Отривин комплекс, Ксимелин Экстра.
Вопросы покупателю
Выбирая оптимальное средство в каждой конкретной ситуации, выясните:
1. Нос течет или заложен? — чтобы понять, какое средство лучше предложить.
2. Который день насморк? — не все средства от насморка подойдут в первые 2-3 дня болезни, когда в носу господствуют вирусы. Например, Пиносол. Он особенно хорош, начиная с 3-4-го дня от начала болезни, когда присоединилась бактериальная инфекция.
3. Что еще беспокоит? Ответ на этот вопрос позволит понять природу насморка и предложить комплекс средств.
4. Есть ли какие-либо заболевания? (гипертония, атеросклероз, сахарный диабет и пр.). Спрашиваем, чтобы выяснить, нет ли противопоказаний к сосудосуживающим средствам.
Это все, что я хотела вам сказать по этой теме.
Как вам понравилась эта статья, друзья?
Что вы нашли для себя полезного? Что возьмете в работу?
Напоминаю, что еще больше статей и полезных обсуждений, рассуждений, тестов, кроссвордов — в нашей группе вконтакте. Если вы еще не с нами, присоединяйтесь!
До новой встречи на блоге «Аптека для Человека»!
С любовью к вам, Марина Кузнецова
nikafarm.ru
Лучшие спреи от насморка: рейтинг препаратов
Ринит – неприятный недуг, который может застать врасплох в любое время года. Однако, лечить его легко, если использовать правильно подобранный препарат. Лучше всего в этих целях пользоваться спреями для носа. Это не только эффективные, но и самые удобные и простые в обращении лекарства.
Среди множества препаратов от насморка практически половина оснащена распылителем с дозатором. Назальный спрей можно вводить без запрокидывания головы и подсчета капель. Предлагаем вашему вниманию рейтинг недорогих спреев с сосудосуживающим эффектом. Они быстро избавят от неприятных симптомов заложенности носа и обеспечат эффективное лечение.
Этот препарат возглавляет рейтинг лекарственных спреев от насморка. Выпускается в двух концентрациях – 0,05% и 0,1%. После применения заложенность носа проходит в считанные минуты, а эффект сохраняется до 6 часов.
Преимуществом препарата является и цена. Это самый дешевый спрей от насморка.
«Нафтизин» относится к деконгестантам и является одним из самых мощных средств в борьбе с ринитом.
Однако, «Нафтизин», как и все сосудосуживающие назальные спреи, нельзя использовать дольше установленного инструкцией времени. В противном случае лечение приводит к зависимости и при его отмене состояние больного ухудшается. Рекомендуемая длительность применения при рините – 5 суток.
«Нафтизин» запрещен к применению малышам до года, а беременным и кормящим его должен назначать только врач.
Спрей выпускают в концентрации 0,05 и 0,1%. «Риностоп» действует медленнее «Нафтизина», хотя и более эффективно. Заложенность носа исчезает на 8-10 часов.
Использование препарата противопоказано малышам до 2 лет. Беременным и кормящим – только по назначению врача.
При длительном применении «Риностоп» также способен вызвать зависимость. При отмене последняя проявляется отечностью слизистой оболочки носа и, соответственно, заложенностью. Для короткого применения «Риностоп» является эффективным и недорогим вариантом от насморка.
Этот спрей – аналог «Риностопа». Действующее вещество в них одинаковое, а значит показания и противопоказания полностью совпадают.
Стоимость пузырька несколько ниже, чем у «Риностопа», но содержание активного вещества вдвое меньше. Соответственно, данный препарат действует медленней и эффект от него сохраняется не так долго.
Действующее вещество спрея: оксиметазолин. Медики считают, что последнее воздействует на слизистую оболочку носа более мягко и щадяще, нежели средства на основе нафазолина и ксилометазолина.
Концентрация оксиметазолина довольно низкая, поэтому данное средство эффективнее всего использовать при лечении легкого насморка, когда нос заложен не полностью.
Спрей начинает действовать примерно через четверть часа, а эффект сохраняется на 5-6 часов.
Преимущество «Несопина» – довольно объемный флакон. При правильном применении одной бутылочки хватит на весь холодный сезон.
Активное действующее вещество – ксилометазолин. Спрей применяется аналогично «Риностопу», быстро действует, но также вызывает привыкание. По этой причине использовать его постоянно не рекомендуется.
«ДляНос» запрещено применять детям до 6 лет.
Действие, характеристики и дозировка препарата полностью аналогичны «Риностопу». Однако, это относится только к «Тизин Ксило», а не к чистому «Тизину».
Этот спрей для носа появился на рынке сравнительно недавно, но уже успел стать популярным в силу своей эффективности. Главное действующее вещество аэрозоля – ксилометазолин.
Выпускается в двух концентрациях – 0,05 и 0,1%.
Главное действующее вещество спрея – оксиметазолин. Этот препарат немецкого производства очень деликатно воздействует на слизистую оболочку носа и крайне редко вызывает привыкание.
Преимущество применения – выпуск в разных объемах. Маленькая бутылочка подойдет для разового применения, а большая — для тех, кто часто болеет.
Этот препарат от насморка имеет специальную, сугубо «детскую» формулу. Применять его детям можно с 4-летнего возраста.
Главное действующее вещество – фенилэфрин – самый безопасный сосудосуживающий компонент.
«Назол Кидс» можно использовать не только детям, но и взрослым при условии увеличения дозировки препарата.
В состав спрея входит масло эвкалипта, так что после распыления в носу появляется ощущение свежести.
Этот спрей можно использовать детям от 6 лет и взрослым. Главное действующее вещество – оксиметазолин. Выпускается во флаконах по 10 мл. Большое преимущество аэрозоля – длительный эффект. Лекарство действует до 12 часов.
Спреи для носа от насморка, которые не оказывают сосудосуживающее действие, а работают по другому принципу, являются более дорогими. Они, как правило, не вызывают привыкания, поэтому высокая цена — залог безопасности.
- «Кромогексал». Препарат показано применять при рините аллергической природы, но можно использовать и при ОРВИ, сопровождаемой ринитом. Действующее вещество – кромоглициевая кислота.
- «Кромоглин» – аналог предыдущего.
- «Пиносол» – масляный препарат в форме спрея, который помогает мягко устранить симптомы заболевания, но действует крайне медленно.
- «Ринофлуимуцил» – препарат итальянского производства. Эффективно и безопасно избавляет от симптомов насморка. Одним из составляющих являются сосудосуживающее вещество.
- «Полидекса» с фенилэфрином. Спрей, который основывается на двух антибиотиках — неомицин, полимиксин. В состав также входит сосудосуживающее вещество. Применение – только по рецепту доктора, как и у остальных антибактериальных средств для носа.
- «Изофра». Препарат на основе антибиотика фрамицетина. Показан к применению при насморке бактериальной природы.
- «Аллергодил» – препарат широко используется при лечении аллергического насморка.
Самостоятельно использовать вышеперечисленные спреи для носа не рекомендуется, так как они включают в свой состав довольно мощные вещества. Таковые назначаются доктором, когда ринит затягивается или высока вероятность его осложнения.
Список назальных спреев от насморка можно продолжать еще долго. Однако выбирая конкретное лекарство, лучше всего проконсультироваться с врачом или хотя провизором в аптеке. Если такой возможности нет, нужно строго следовать инструкции к приобретенному средству, чтобы при лечении не навредить самому себе еще больше.
Материалы, размещённые на данной странице, носят информационный характер и предназначены для образовательных целей. Посетители сайта не должны использовать их в качестве медицинских рекомендаций. Определение диагноза и выбор методики лечения остаётся исключительной прерогативой вашего лечащего врача.
allergology.ru
Назальный спрей от насморка и заложенности, от ринита
Насморк и заложенность носа связаны с развитием воспалительного процесса слизистых оболочек и кровеносной сетки, которые расположены в эпителии носоглотки. Чаще всего воспаление слизистой вызывается простудой, ОРВИ или аллергическими реакциями. Справится с заложенностью носа или сильным насморком нам помогают специальные спреи. Какие из назальных спреев выбрать?
Определение симптома
Насморк – это один из основных симптомов простуды. Воспалительный процесс слизистой носа приводит к проблемам с дыханием. В результате у больного пропадает аппетит, исчезает обоняние, возникают головные боли. Кроме этого, больной ощущает жжение и зуд в носу, его беспокоит непрекращающееся чихание.
Насморк может быть вызван вирусной или бактериальной инфекцией, а также аллергической реакцией. Симптомы обостряются во время нахождения человека в запыленном помещении. У некоторых людей насморк возникает из-за табачного дыма. Но в большинстве случаев насморк сопровождает простудные заболевания. Выделяемая слизь, как правило, является защитной реакцией организма на вирусы. Организм активно борется с инфекцией и в наших силах ему помочь побороть инфекцию. На выручку в таком случае приходят спреи для носа.
Лечение спреями
Назальные спреи от насморка – особый, относительно молодой тип препаратов. В отличие от капель, аэрозоли представляют собой мелкую смесь лекарственных веществ, которая распыляется на слизистую носа под давлением. Пользоваться спреем удобно в любом месте: на работе, на улице, в поездке. При этом больному не надо принимать лежачее положение.
Частички лекарства орошают носоглотку и достигают даже внутренних пазух носа, поэтому аэрозольный препарат используют для промывания носа или при лечении гайморита. Передозировка в данном случае практически исключена.
Пример таких спреев
Любой спрей от насморка можно приобрести в аптеке без рецепта врача. Предлагаемые спреи для лечения насморка делятся на несколько категорий в зависимости от своего действия и состава.
Назальные спреи при их многообразии относятся к абсолютно разным фармакологическим группам. Многие из них обладают комбинированным действием, включая разные компоненты. Некоторые препараты предназначены для лечения вирусного ринита, другие — для устранения бактериального насморка, а есть средства только для снятия отёка или промывания и увлажнения носа.
Для того чтобы правильно подобрать спрей, необходимо обратиться к врачу. Он назначит назальный препарат с учётом диагноза, возраста и противопоказаний, что самостоятельно сделать не всегда удаётся.
Антибиотики
Антибактериальные спреи рекомендованы для лечения затяжных ринитов, при высоких рисках развития гайморита. Их должны назначать только врачи в тандеме с другими лекарственными средствами.
Среди спреев-антибиотиков высокую эффективность приписывают препарату Биопарокс. Этот спрей оказывает не только антимикробное, но и противовоспалительное воздействие. Препарат помогает справиться с бактериальными заболеваниями верхних дыхательных путей.При инфекционном рините или гнойном гайморите нельзя обойтись без помощи антибактериальных спреев. Местные назальные препараты воздействуют непосредственно на очаг воспаления в носовой полости.
Одним из самых популярных аэрозольных антибиотиков является препарат Полидекса. Данный спрей содержит сосудосуживающий компонент фенилэфрин, а также противовоспалительный – дексаметазон. При попадании на слизистые оболочки препарат сужает кровеносные сосуды, снимает отёк и гиперемию мягких тканей. Полидекса воздействует на различные бактериальные возбудители, которые вызывают синуситы и риниты.
Изофра – ещё одно эффективное антибактериальное средство для носа в виде спрея. Детский назальный антибиотик с действующим веществом фрамицетином уничтожает бактериальную инфекцию, вызывающую острые риниты, синуситы, фарингиты. В отличие от системных антибиотиков, спрей Изофра не вызывает у детей дисбактериоз, который трудно поддаётся терапии. Местный антибактериальный препарат проникает глубоко в носовую полость, устраняя очаги инфекции и не вызывая побочных действий.Антигистаминные
Спреи антигистаминного действия обязательно вводятся в курс терапии аллергических патологий носа. Применяются при вазомоторном рините, дополняют лечение при затяжном рините и насморке на фоне аденоидита.
Спреи от аллергического насморка блокируют действие гистамина, ответственного за аллергическую реакцию, или предотвращают его выделение в организме. Выбор таких средств достаточно обширен: Аллергодил, Гистимет, Кромоглин и др.
Непосредственно от аллергии используют спреи Аллергодил и Кромодил. При аденоидитах и длительно текущем рините рекомендуют спрей с глюкокортикостероидом — Назонекс, Мометазон.Афлубин назе – эффективный спрей растительного происхождения для снятия симптомов аллергии. Снимает заложенность носа, для этого его можно распылять на слизистую каждые полчаса – час. Использование спрея перед сном облегчает дыхание и помогает спокойно провести ночь.
Авамис – спрей для носа от насморка аллергической природы с синтетическим гормоном, который проникает к специальным рецепторам через слизистую и уменьшает отклик организма на аллергены. Препарат предназначен исключительно для устранения симптомов при аллергическом насморке у взрослых и детей.
Виброцил – спрей для носа от аллергии с выраженным сосудосуживающим эффектом. В отличие от других спреев данного направления, мягко воздействует на слизистую носоглотки. Применять можно детям с 6 лет.
Противовирусные
Спреи с противовирусными компонентами и с иммуномодулирующим действием чаще всего назначаются при вирусном насморке. Они включают различные формы интерферона (Гриппферон), иммуномодулятор дезоксирибонуклеат натрия (Деринат), смеси лизатов бактерий (ИРС-19). Все эти назальные препараты предназначены для усиления иммунного ответа и профилактики затяжных ринитов.
Противовоспалительные
Для снятия отёка используются, как правило, сосудосуживающие спреи. Они быстро уменьшают просвет воспалённых сосудов, за счет чего отёк и заложенность носа уменьшаются. Данные препараты не оказывают терапевтического действия, но незаменимы как симптоматическое средство. Не назначаются при острой фазе вирусного ринита, многие из средств противопоказаны беременным, кормящим.
Список препаратов огромен, самые популярные из них:Сосудосуживающие спреи могут вызывать привыкание, повышение ломкости капилляров, пересушивание слизистой носа уже при минимальном превышении дозировок и сроков использования.
Чтобы снять отёчность, педиатры часто назначают детям сосудосуживающие препараты в виде спреев. Однако родители должны понимать, что такие средства направлены только на снятие отёка и облегчение симптоматики, поэтому лечебным действием они не обладают.
Муколитики
Лекарства с муколитическим действием предназначены для разжижения и выведения вязкой слизи, поэтому назначаются в основном при гайморитах и гнойных (бактериальных) ринитах. Препараты выбора: Синуфорте, Ринофлуимуцил.
Спреи для промывания носа
Большую группу спреев для носа от насморка составляют растворы на основе морской воды, предназначенные для промывания. Используются такие препараты для профилактики насморка и гигиены носовой полости. Они признаны самыми безопасными и доступными.Аква нормин, назальный спрей Аква Марис – средства гигиены и профилактики насморка, вызванного разными причинами. Изготовлен из воды Адриатического моря и содержит природные соли и микроэлементы. Врачи советуют ежедневно использовать спрей в весенний и осенний сезоны, чтобы предотвратить насморк и укрепить защитные силы организма. Спрей Аква нормин абсолютно безвреден для беременных женщин и маленьких детей.
Аквалор – спрей для носа с морской водой. Тщательно очищает носовые ходы, увлажняет носоглотку и вымывает бактериальную микрофлору из носоглотки.
Гомеопатические
Готовые местные гомеопатические препараты для лечения насморка выпускаются исключительно в виде спреев для носа. Они применяются в качестве дополнительного средства при ринитах и гайморитах.
Об эффективности гомеопатических спреев спорят и врачи, и пациенты. Однако множество больных доверяют лечению малыми дозами и получают реальный результат. Среди гомеопатических средств для носа наибольшей известностью пользуются спреи Эуфорбиум композитум и Делуфен, которые можно применять для лечения самых маленьких детей.
С осторожностью следует использовать гомеопатические интраназальные спреи при аллергическом насморке. Организм может быть чувствителен к одному из компонентов препарата, что вызовет ухудшение состояния.
Особенности применения, дозировки, противопоказания
Даже самый, казалось бы, безобидный спрей может иметь противопоказания и дать побочные реакции. Именно поэтому следует серьёзно отнестись к выбору препарата, а лучше доверить это врачу. Некоторые компоненты, входящие в состав спреев, могут вызывать аллергическую реакцию.Кроме того, назальные спреи имеют некоторые противопоказания, такие как:
- Сахарный диабет;
- Сердечно-сосудистые заболевания;
- Повышенное кровяное давление;
- Проблемы в эндокринной системе;
- Гиперплазия;
- Аденома простаты.
В побочных реакциях со стороны организма виноваты деконгестаны, которые способствуют повышению давления и ускорению ритма сердца.
Ограничения к применению аэрозолей:
- Грудной возраст ребёнка;
- Возраст до 2,5 лет;
- Привыкание при неумеренном использовании сосудосуживающих лекарств.
Антибиотики при ангине у детей
О каком заболевании скажет кашель с мокротой поведает эта статья.
Линкас – сироп от кашля //drlor.online/preparaty/ot-kashlya/sirop-linkas.html
Спреи для носа вообще не рекомендуются для лечения грудных детей. Это связано с вероятностью развития бронхоспазма в ответ на внезапное и достаточно резкое попадание в носоглотку струи лекарственного раствора. Некоторые производители предлагают детям до года адаптированные спреи с небольшой силой распыления и возможностью капельного введения (например, Салин). Тем не менее, используя данные препараты у детей, как Кромогексал (спрей назальный), ознакомьтесь с инструкцией по применению.
В первом и втором случаях врачи рекомендуют к применению капли. В третьем – соблюдать дозировки и не превышать курс лечения в несколько дней.
Правила пользования спреем от насморка:
- Перед применением любого спрея следует очистить носовые ходы.
- Распылять лекарство в каждую ноздрю нужно, зажав другую пальцем.
- В момент распыления необходимо сделать неглубокий вдох.
- Для лечения ребёнка стоит применять только детский спрей от насморка.
- С осторожностью следует использовать гормональные и сосудосуживающие препараты, особенно детям и беременным женщинам.
- Не сморкайтесь и не чихайте сразу после попадания спрея в нос.
- Не превышайте дозировку и длительность применения любого препарата.
Спреи действуют намного эффективнее, чем капли от насморка. Но самый лучший спрей тот, который подобран с учётом особенностей организма, причины заболевания и применяется в соответствии с рекомендациями доктора.
Видео
Выводы
Спреи для носа от насморка – это удобный и эффективный способ борьбы с насморком. Сегодня выпускают аэрозоли от насморка различного действия: антигистаминные спреи против аллергии, сосудосуживающие от заложенности, спреи для носа с морской водой для профилактики ринозаболеваний, гомеопатические средства, противовоспалительные антибиотики.
Лечите насморк безопасно, поэтому перед применением спреев всегда консультируйтесь с врачом.
Кроме медикаментов есть и народные способы лечения насморка – к таким относят листья алоэ и каланхоэ.
drlor.online











 Несвоевременная ликвидация катаральных процессов может стать причиной сужения просвета воздухоносных путей и гипоксии, что чревато летальным исходом. Первичные очаги воспаления зачастую локализуются на стенках гортани, но при отсутствии лечения воспаление переходит на слизистую оболочку носоглотки, трахеи и голосовые связки. Патологические изменения приводят к гипертрофии пораженных тканей и избыточному образованию слизи в дыхательных путях. Восстановить голосовые связки можно с помощью препаратов антисептического, противоотечного, противомикробного или антивирусного действия.
Несвоевременная ликвидация катаральных процессов может стать причиной сужения просвета воздухоносных путей и гипоксии, что чревато летальным исходом. Первичные очаги воспаления зачастую локализуются на стенках гортани, но при отсутствии лечения воспаление переходит на слизистую оболочку носоглотки, трахеи и голосовые связки. Патологические изменения приводят к гипертрофии пораженных тканей и избыточному образованию слизи в дыхательных путях. Восстановить голосовые связки можно с помощью препаратов антисептического, противоотечного, противомикробного или антивирусного действия.
 Возникновение беловатого налета на стенках ротоглотки у маленьких детей может свидетельствовать о развитии дифтерии.
Возникновение беловатого налета на стенках ротоглотки у маленьких детей может свидетельствовать о развитии дифтерии. Визуальный осмотр и изучение результатов анализов помогает специалисту определиться с оптимальным курсом терапии.
Визуальный осмотр и изучение результатов анализов помогает специалисту определиться с оптимальным курсом терапии.

 Попадание посторонних предметов в гортань.
Попадание посторонних предметов в гортань. Разговаривать только шепотом – противопоказано напрягать голосовые связки, прикладывать усилия, чтобы говорить привычным тембром.
Разговаривать только шепотом – противопоказано напрягать голосовые связки, прикладывать усилия, чтобы говорить привычным тембром.
 Травматические поражения связок:
Травматические поражения связок: Центральный паралич голосовых складок – поражения ядер черепных нервов в продолговатом мозге, отвечающих за проведение импульсов к связкам:
Центральный паралич голосовых складок – поражения ядер черепных нервов в продолговатом мозге, отвечающих за проведение импульсов к связкам:
 Хронический ларингит – персистирующий воспалительный процесс в слизистой оболочке гортани, который приводит к стойким, иногда необратимым поражениям связок и изменениям голоса. Хронизации воспаления способствуют неблагоприятные факторы, которые вызывают постоянную микротравматизацию слизистой оболочки:
Хронический ларингит – персистирующий воспалительный процесс в слизистой оболочке гортани, который приводит к стойким, иногда необратимым поражениям связок и изменениям голоса. Хронизации воспаления способствуют неблагоприятные факторы, которые вызывают постоянную микротравматизацию слизистой оболочки: Хронический гиперпластический ларингит возникает чаще у лиц, чья профессия связана с постоянными голосовыми нагрузками (певцы, артисты, лекторы, учителя). При этом виде ларингита происходит утолщение, гипертрофия голосовых складок, разрастание различного рода вегетаций. Это утолщение обычно неравномерное, складки смыкаются не полностью. Одна их разновидностей этого ларингита – это формирующиеся на краях голосовых складок округлые образования – «певческие узелки». Клинически проявляется ощущением дискомфорта в горле, чувства помехи в гортани, кашель преимущественно сухой, чувство усталости в гортани во время разговора, а также дисфонией и афонией. Симптомы могут в той или иной степени присутствовать постоянно, периодически обостряясь.
Хронический гиперпластический ларингит возникает чаще у лиц, чья профессия связана с постоянными голосовыми нагрузками (певцы, артисты, лекторы, учителя). При этом виде ларингита происходит утолщение, гипертрофия голосовых складок, разрастание различного рода вегетаций. Это утолщение обычно неравномерное, складки смыкаются не полностью. Одна их разновидностей этого ларингита – это формирующиеся на краях голосовых складок округлые образования – «певческие узелки». Клинически проявляется ощущением дискомфорта в горле, чувства помехи в гортани, кашель преимущественно сухой, чувство усталости в гортани во время разговора, а также дисфонией и афонией. Симптомы могут в той или иной степени присутствовать постоянно, периодически обостряясь.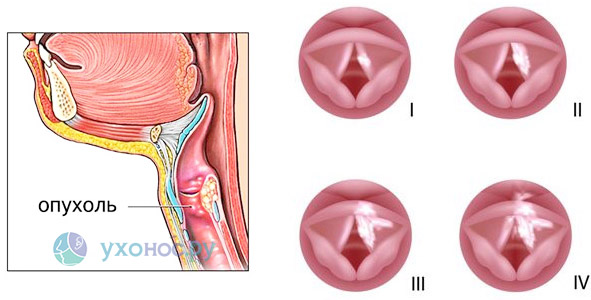
 Доброкачественные и злокачественные опухоли щитовидной железы.
Доброкачественные и злокачественные опухоли щитовидной железы.
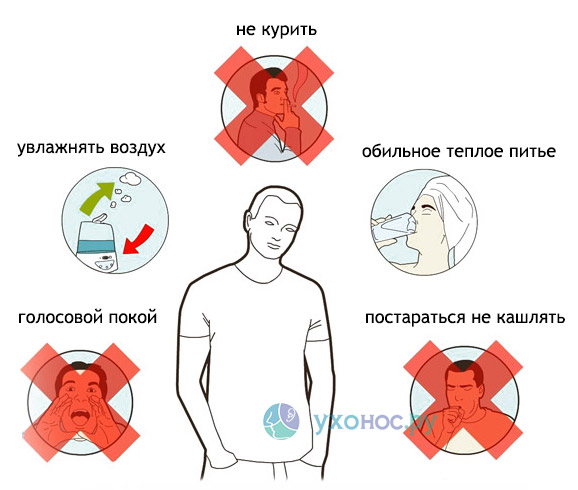 Свести к минимуму, а лучше совсем прекратить курение.
Свести к минимуму, а лучше совсем прекратить курение. Антибиотики при остром ларингите назначаются редко, только в случае тяжелого течения, с высокой температурой, интоксикацией, с откашливанием гнойной мокроты. Назначаются как местно (аэрозоль Биопарокс), так и внутрь (Амоксициллин, Аугментин, Цефалексин, Макропен).
Антибиотики при остром ларингите назначаются редко, только в случае тяжелого течения, с высокой температурой, интоксикацией, с откашливанием гнойной мокроты. Назначаются как местно (аэрозоль Биопарокс), так и внутрь (Амоксициллин, Аугментин, Цефалексин, Макропен). Стакан теплого молока с 1 чайной ложкой меда и небольшим кусочком сливочного масла.
Стакан теплого молока с 1 чайной ложкой меда и небольшим кусочком сливочного масла.
 Осиплость голоса – результат воспаления и отека дыхательных путей в области голосовых связок. Обычная простуда не может стать причиной афонии, однако она провоцирует развитие острого ларингита или обострение хронического трахеита, фарингита и т.д.
Осиплость голоса – результат воспаления и отека дыхательных путей в области голосовых связок. Обычная простуда не может стать причиной афонии, однако она провоцирует развитие острого ларингита или обострение хронического трахеита, фарингита и т.д. Прежде всего, для уменьшения вязкости мокроты нужно в большом количестве употреблять щелочные растворы – теплое молоко или минеральную воду без газа. Помимо этого можно использовать муколитические средства, а именно:
Прежде всего, для уменьшения вязкости мокроты нужно в большом количестве употреблять щелочные растворы – теплое молоко или минеральную воду без газа. Помимо этого можно использовать муколитические средства, а именно: Лечение афонии может осуществляться с помощью санирующих процедур. Полоскание горла избавляет от отечности, болевого синдрома, сиплости голоса и болезнетворных микроорганизмов, провоцирующих воспаление. Чтобы добиться положительных результатов, промывать слизистую ротоглотки нужно хотя бы 4-5 раз в день в период обострения простуды.
Лечение афонии может осуществляться с помощью санирующих процедур. Полоскание горла избавляет от отечности, болевого синдрома, сиплости голоса и болезнетворных микроорганизмов, провоцирующих воспаление. Чтобы добиться положительных результатов, промывать слизистую ротоглотки нужно хотя бы 4-5 раз в день в период обострения простуды.








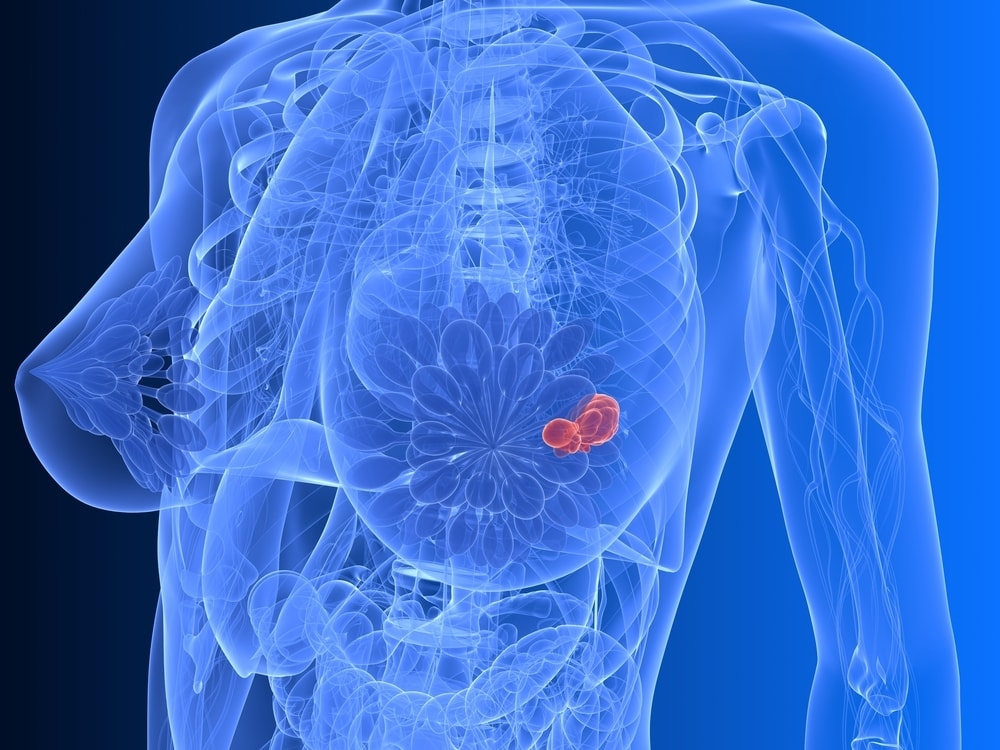
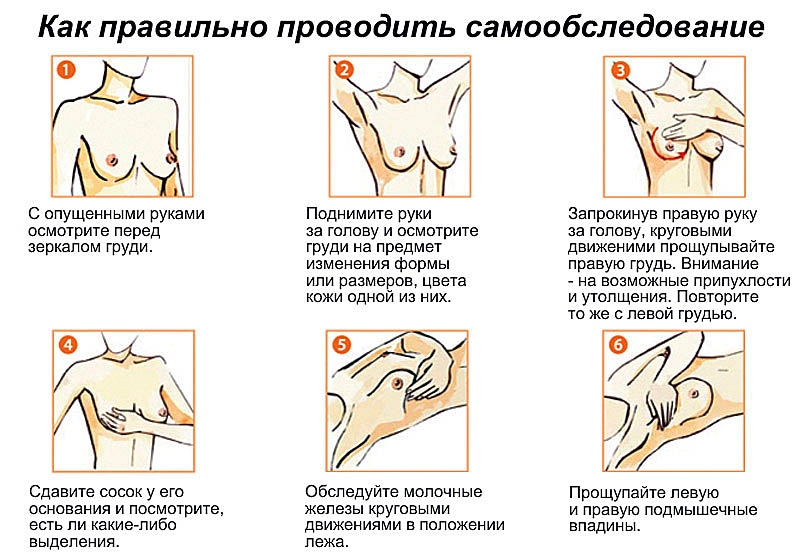











 Загрузка…
Загрузка…
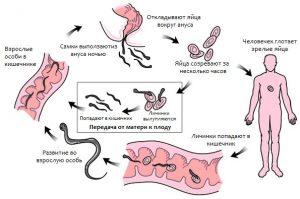










 Острицы закрепляются в кишечнике, используя острые концы своего тела для того, чтобы зацепиться за стенки слизистой. Характерной особенностью этих гельминтов является то, что они не откладывают яйца непосредственно в месте обитания, а во время сна носителя выползают из анального отверстия и производят потомство снаружи его тела, вызывая сильный зуд кожи.
Острицы закрепляются в кишечнике, используя острые концы своего тела для того, чтобы зацепиться за стенки слизистой. Характерной особенностью этих гельминтов является то, что они не откладывают яйца непосредственно в месте обитания, а во время сна носителя выползают из анального отверстия и производят потомство снаружи его тела, вызывая сильный зуд кожи. Взрослые также могут заболеть энтеробиозом, и в основном это касается молодых родителей и работников дошкольных учреждений. У них появление остриц также проявляется главным образом зудом в промежности и учащением стула, но также могут присоединиться головные боли, тошнота и признаки интоксикации.
Взрослые также могут заболеть энтеробиозом, и в основном это касается молодых родителей и работников дошкольных учреждений. У них появление остриц также проявляется главным образом зудом в промежности и учащением стула, но также могут присоединиться головные боли, тошнота и признаки интоксикации.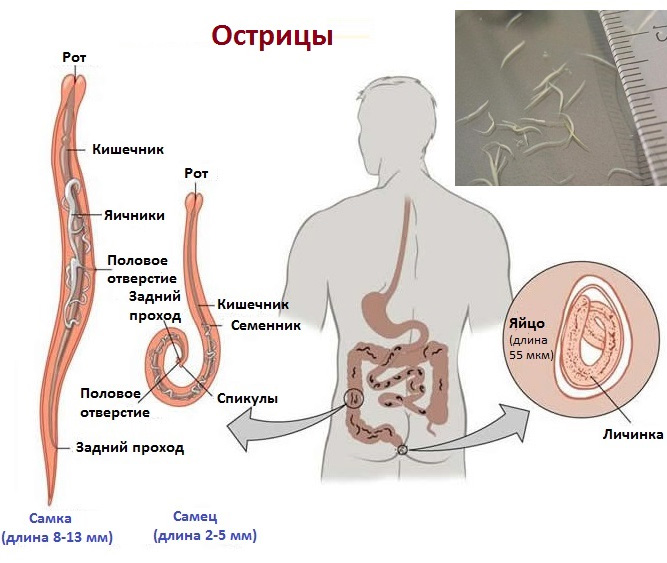
 Цикл развития остриц
Цикл развития остриц При искусственном вскармливании дети более подвержены заражению острицами
При искусственном вскармливании дети более подвержены заражению острицами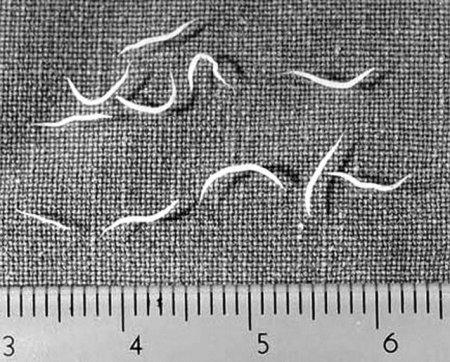 Глисты, являющиеся причиной энтеробиоза
Глисты, являющиеся причиной энтеробиоза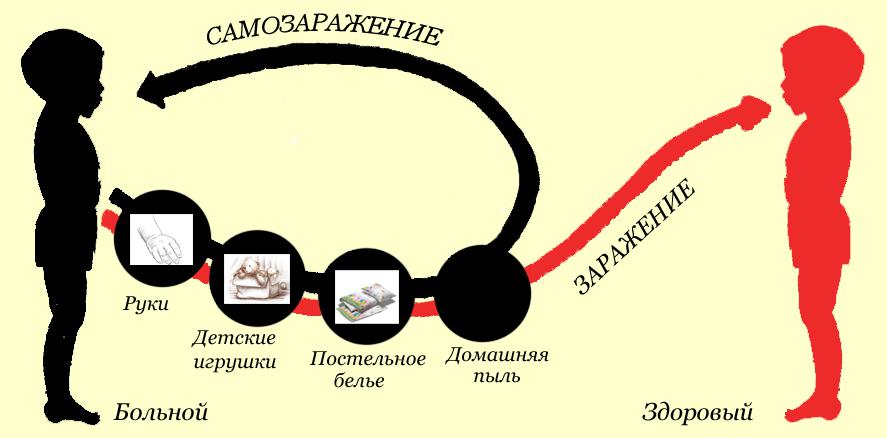 Схема самозаражения и заражения здорового ребенка
Схема самозаражения и заражения здорового ребенка Один из признаков наличия паразитов в организме
Один из признаков наличия паразитов в организме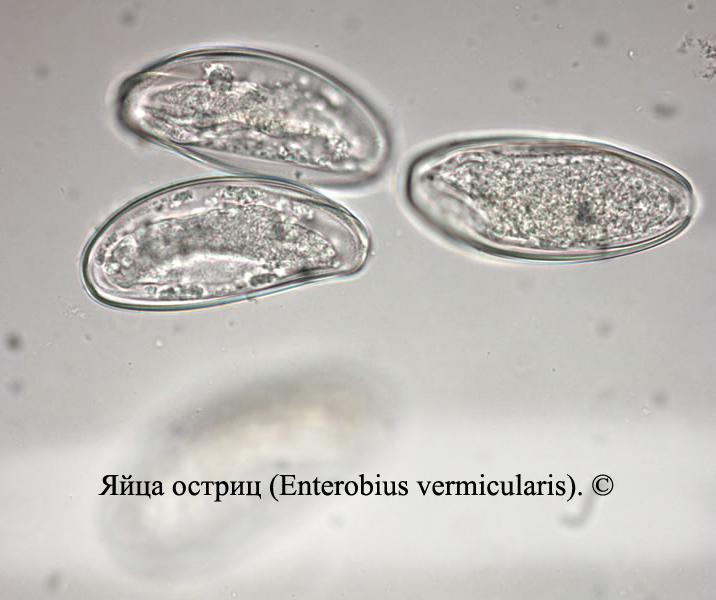 Яйца острицы
Яйца острицы Сдавать нужно именно мазок области около заднего прохода
Сдавать нужно именно мазок области около заднего прохода Присмотритесь к малышу — при появлении одного или нескольких подозрительных симптомов следует обратиться к врачу
Присмотритесь к малышу — при появлении одного или нескольких подозрительных симптомов следует обратиться к врачу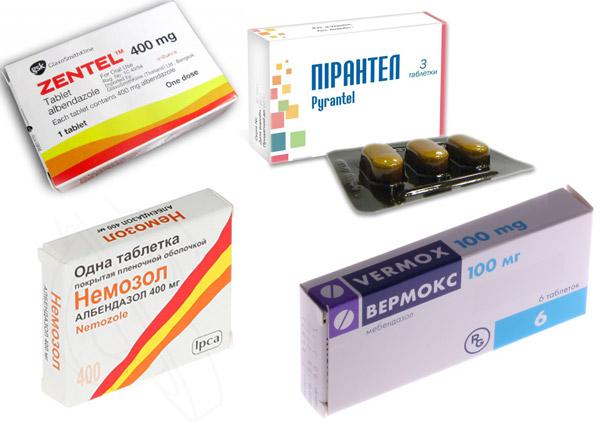 На сегодняшний день существует большое разнообразие препаратов от остриц
На сегодняшний день существует большое разнообразие препаратов от остриц Народные средства очень эффективны при лечении остриц
Народные средства очень эффективны при лечении остриц








 © Автор: Александр Лигнум
© Автор: Александр Лигнум











 Дисбактериоз – нарушение здорового состава бактериальной флоры кишечника, которое выражается в послаблении стула. Дисбактериоз у новорождённого младенца становится причиной неполного усваивания молока (молочной смеси) и недостаточного набора веса новорождённым.
Дисбактериоз – нарушение здорового состава бактериальной флоры кишечника, которое выражается в послаблении стула. Дисбактериоз у новорождённого младенца становится причиной неполного усваивания молока (молочной смеси) и недостаточного набора веса новорождённым.

 Ромашка – является природным антисептиком и стимулятором выведения токсинов. Кроме того, обладает ветрогонным действием, что помогает справиться с метеоризмом у новорождённых. Для лечения и профилактики дисбактериоза у новорождённых детей ромашку заваривают в слабой концентрации — на 0,5 л воды – 0,5 чайная ложка сушёных цветов.
Ромашка – является природным антисептиком и стимулятором выведения токсинов. Кроме того, обладает ветрогонным действием, что помогает справиться с метеоризмом у новорождённых. Для лечения и профилактики дисбактериоза у новорождённых детей ромашку заваривают в слабой концентрации — на 0,5 л воды – 0,5 чайная ложка сушёных цветов.










 Загрузка…
Загрузка…




 Семена фенхеля визуально похожи на укроп
Семена фенхеля визуально похожи на укроп Фенхелевый чай поможет организму противостоять вирусам
Фенхелевый чай поможет организму противостоять вирусам Напиток полезен для диабетиков
Напиток полезен для диабетиков Отвар фенхеля используют для наружного применения
Отвар фенхеля используют для наружного применения Для приготовления чая используют листья, семена и молодые побеги фенхеля
Для приготовления чая используют листья, семена и молодые побеги фенхеля Фенхель помогает преодолеть лактационный криз
Фенхель помогает преодолеть лактационный криз Комбинация фенхеля и укропа молниеносно избавляет от простуды
Комбинация фенхеля и укропа молниеносно избавляет от простуды Такой напиток помогает расслабиться после тяжелого дня
Такой напиток помогает расслабиться после тяжелого дня Лимон придаст приятный аромат чаю из фенхеля
Лимон придаст приятный аромат чаю из фенхеля Ромашковый чай с фенхелем пьют на ночь
Ромашковый чай с фенхелем пьют на ночь Детям чай поможет избавиться от избыточного газообразования
Детям чай поможет избавиться от избыточного газообразования Чай с фенхелем и мелиссой рекомендуют пить при хронических стрессах
Чай с фенхелем и мелиссой рекомендуют пить при хронических стрессах







 Настои из растения уже много столетий успешно используются как общеукрепляющие средства после родов
Настои из растения уже много столетий успешно используются как общеукрепляющие средства после родов У малышей, мамы которых пью чай с фенхелем, реже появляются колики
У малышей, мамы которых пью чай с фенхелем, реже появляются колики Фенхель смягчает симптомы протекающих заболеваний
Фенхель смягчает симптомы протекающих заболеваний Чай из фенхеля поможет успокоиться
Чай из фенхеля поможет успокоиться Неправильное употребление фенхеля может навредить организму
Неправильное употребление фенхеля может навредить организму Чай нужно процедить и принимать по 2 столовых ложки за 15 минут до еды
Чай нужно процедить и принимать по 2 столовых ложки за 15 минут до еды Чай нужно принимать по стакану за 30 минут до кормления малыша
Чай нужно принимать по стакану за 30 минут до кормления малыша Такой же напиток можно приготовить с кефиром
Такой же напиток можно приготовить с кефиром Если никаких негативных или странных реакций после чая не возникает, то можно постепенно увеличивать количество напитка
Если никаких негативных или странных реакций после чая не возникает, то можно постепенно увеличивать количество напитка





 «Часов однообразный бой, томительная ночи повесть…» порой доводят человека до отчаяния. О разнице между бессонницей, инсомнией и депривацией сна, а также о том, как научиться с удовольствием спать по ночам, рассказывает Светлана Сергеева, врач-невролог клиники «Сесиль-плюс», к. м. н., доцент Первого МГМУ им. И. М. Сеченова.
«Часов однообразный бой, томительная ночи повесть…» порой доводят человека до отчаяния. О разнице между бессонницей, инсомнией и депривацией сна, а также о том, как научиться с удовольствием спать по ночам, рассказывает Светлана Сергеева, врач-невролог клиники «Сесиль-плюс», к. м. н., доцент Первого МГМУ им. И. М. Сеченова.



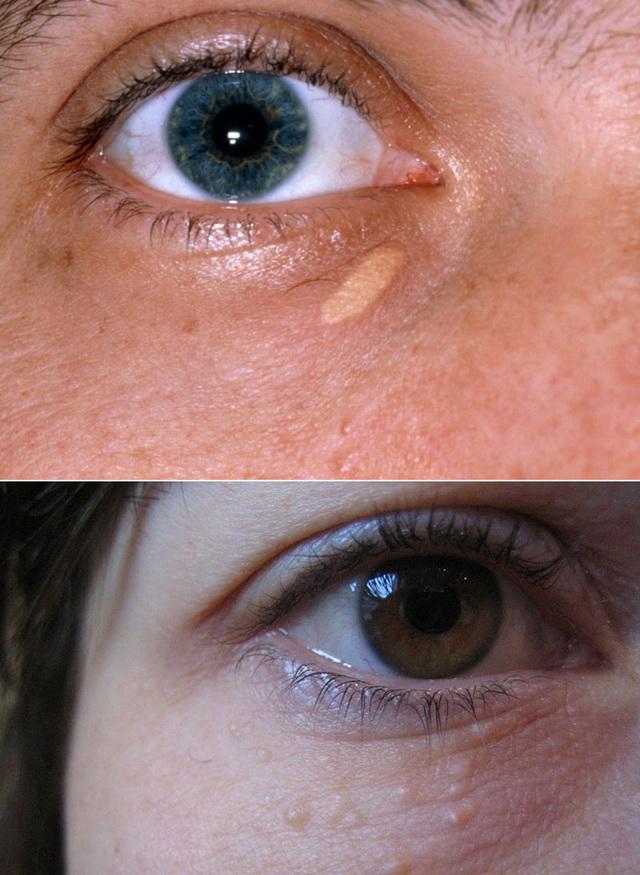

 Образование ксантом на теле вызывает ряд негативных факторов, среди которых малоподвижный образ жизни и ожирение.
Образование ксантом на теле вызывает ряд негативных факторов, среди которых малоподвижный образ жизни и ожирение. Образования желтоватого цвета могут возникать на разных участках тела и склонны к разрастанию.
Образования желтоватого цвета могут возникать на разных участках тела и склонны к разрастанию. Избавление от нежелательного проявления проводится с помощью применения низких температур — криодеструкция.
Избавление от нежелательного проявления проводится с помощью применения низких температур — криодеструкция. Дополнительной процедурой в диагностировании патологии является магнитно-резонансная томография.
Дополнительной процедурой в диагностировании патологии является магнитно-резонансная томография. Удалить холестериновую бляшку можно оперативным вмешательством, одним из видов которого есть применение лазера.
Удалить холестериновую бляшку можно оперативным вмешательством, одним из видов которого есть применение лазера. Появление на теле небольших желтых папул или бляшек свидетельствует о таком заболевании, как ксантома. Почему оно появляется, опасно ли это новообразование, и о каких изменениях в организме оно предупреждает, подробнее разберем в данной статье.
Появление на теле небольших желтых папул или бляшек свидетельствует о таком заболевании, как ксантома. Почему оно появляется, опасно ли это новообразование, и о каких изменениях в организме оно предупреждает, подробнее разберем в данной статье. Данный вид ксантомы выглядит, как мягкие, немного возвышающиеся над кожей папулы. Они плоские и имеют округлую форму, чаще всего они светло-желтого цвета. Располагаются такие образования на кожных складках, ладонях и ступнях. Такие ксантомы встречаются у пожилых людей, с заболеваниями печени, ожирением и атеросклерозом.
Данный вид ксантомы выглядит, как мягкие, немного возвышающиеся над кожей папулы. Они плоские и имеют округлую форму, чаще всего они светло-желтого цвета. Располагаются такие образования на кожных складках, ладонях и ступнях. Такие ксантомы встречаются у пожилых людей, с заболеваниями печени, ожирением и атеросклерозом. Данный вид образуется на веках и около глаз, в виде множества маленьких желтых бляшек. Это наиболее распространенный вид ксантом, может появиться даже у людей, не страдающих повышенным уровнем липидов в крови.
Данный вид образуется на веках и около глаз, в виде множества маленьких желтых бляшек. Это наиболее распространенный вид ксантом, может появиться даже у людей, не страдающих повышенным уровнем липидов в крови. Имеет форму плоских и полукруглых желтых образований, они мягкие на ощупь и имеют четкие границы. Особенность множественной узелковой ксантомы в том, что она появляется внезапно и хаотично. К примеру, появляясь на бедрах или ягодицах, при слиянии образует обширные бляшки.
Имеет форму плоских и полукруглых желтых образований, они мягкие на ощупь и имеют четкие границы. Особенность множественной узелковой ксантомы в том, что она появляется внезапно и хаотично. К примеру, появляясь на бедрах или ягодицах, при слиянии образует обширные бляшки. Для данного вида характерны узлы бурого цвета, достигающие размеров от 1 до 5 см. Содержимое туберозных ксантом – это холестерин. Основные места расположения на теле это ноги, ягодицы, руки и пальцы. Такой вид ксантомы опасен, тем, что может поразить коронарные артерии, поскольку уровень холестерина в крови завышен.
Для данного вида характерны узлы бурого цвета, достигающие размеров от 1 до 5 см. Содержимое туберозных ксантом – это холестерин. Основные места расположения на теле это ноги, ягодицы, руки и пальцы. Такой вид ксантомы опасен, тем, что может поразить коронарные артерии, поскольку уровень холестерина в крови завышен. Основным местом образования таких ксантом являются разгибательные сухожилия пальцев и ахилловы сухожилия. Внешне это выглядит, как небольшое плотное опухолевидное образование, телесного цвета. Они двигаются вместе с сухожилием при сгибании и разгибании сустава.
Основным местом образования таких ксантом являются разгибательные сухожилия пальцев и ахилловы сухожилия. Внешне это выглядит, как небольшое плотное опухолевидное образование, телесного цвета. Они двигаются вместе с сухожилием при сгибании и разгибании сустава. Ксантомы – это коварные новообразования. Они могут появляться не только на теле, но и на внутренних органах человека. Наиболее часто встречается ксантома желудка. Обнаружить ее можно только при помощи диагностики и прохождении фиброгастроскопии. Такая ксантома выглядит, как жировые отложения на слизистых стенках желудка. Чаще всего такие бляшки появляются у людей преклонного возраста, когда атеросклеротические процессы в организме наиболее активны.
Ксантомы – это коварные новообразования. Они могут появляться не только на теле, но и на внутренних органах человека. Наиболее часто встречается ксантома желудка. Обнаружить ее можно только при помощи диагностики и прохождении фиброгастроскопии. Такая ксантома выглядит, как жировые отложения на слизистых стенках желудка. Чаще всего такие бляшки появляются у людей преклонного возраста, когда атеросклеротические процессы в организме наиболее активны. Лечение ксантом необходимо проводить в комплексе. Установив причину появления бляшек, врачи назначают специальную диету, с исключением жирной пищи, сладкого, мучного, пищи богатой животными жирами, яиц, майонеза. Далее по результатам анализов прописывают прием соответствующих препаратов, для того чтобы повысить активность ферментов крови и уменьшить количество вредных жиров в организме.
Но главная проблема таких новообразований – это неэстетичный вид. Ксантомы, появляясь на лице, под глазами и на веках, доставляют значительный дискомфорт и желание от них избавиться.
Лечение ксантом необходимо проводить в комплексе. Установив причину появления бляшек, врачи назначают специальную диету, с исключением жирной пищи, сладкого, мучного, пищи богатой животными жирами, яиц, майонеза. Далее по результатам анализов прописывают прием соответствующих препаратов, для того чтобы повысить активность ферментов крови и уменьшить количество вредных жиров в организме.
Но главная проблема таких новообразований – это неэстетичный вид. Ксантомы, появляясь на лице, под глазами и на веках, доставляют значительный дискомфорт и желание от них избавиться.


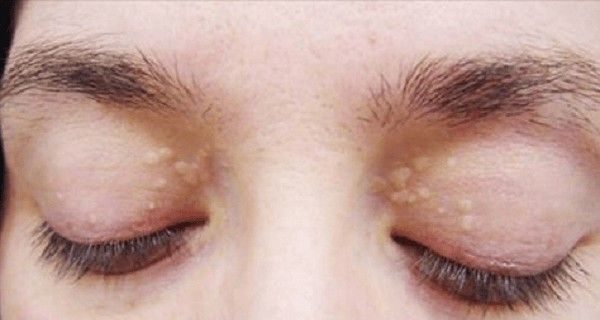

 Ксантомы век
Ксантомы век




 «Полное очищение от паразитов со скидкой 50%!»
«Полное очищение от паразитов со скидкой 50%!»