Что находится снизу слева живота — Заболевание желудка
Тупая, острая, ноющая или колющая боль с левой стороны в нижней части живота обычно тревожит и настораживает человека. Действительно, в этой области расположено множество жизненно важных органов, и неприятные ощущения могут свидетельствовать о самых разных заболеваниях и состояниях — в том числе и потенциально опасных для жизни, требующих немедленной госпитализации. Каковы самые распространенные причины левосторонних болей внизу живота и что делать при их появлении? В этом стоит разобраться подробнее.
Брюшная полость вмещает в себя многие жизненно важные органы человека. В частности, с левой стороны находится селезенка, толстый и тонкий кишечник и органы мочеполовой системы. И в каждом из этих органов может произойти сбой — они воспаляются, травмируются, деформируются, на них развиваются опухоли и т. д. Большая часть болезней и состояний, дающих левостороннюю боль внизу живота, требует безотлагательного лечения.
Селезенка
В селезенке происходит образование и утилизация кровяных клеток. Любые патологии этого органа способны давать левосторонние боли внизу живота. В частности, речь идет о таких болезнях и состояниях селезенки, как:
- Острое расширение селезенки — патология может возникнуть в результате воспаления или нарушения оттока крови, в любом случае пациента будет беспокоить боль внизу живота слева, не исключено появление симптомов в виде тошноты, рвоты, повышения температуры тела.
- Инфаркт селезенки — закупорка артерии и образование некрозного очага, окружающего тромб; резкая боль появляется в левом подреберье и опускается вниз, ее интенсивность увеличивается при движении, кашле и даже глубоком дыхании, у пациента так же отмечается высокая температура тела (около 39 градусов).
- Заворот селезенки — иногда (чаще всего из-за врожденных особенностей строения брыжеечных связок человека или вследствие травмы) селезеночная артерия перекручивается, вызывая тем самым постепенно опускающуюся вниз боль в левом боку; боль сопровождается и такими симптомами, как вздутие кишечника, запоры, рвота, ухудшение общего самочувствия.
- Абсцесс селезенки — потенциально опасны для жизни крупные абсцессы: вскрываясь в брюшную полость, они вызывают разлитую боль, которая вполне может ощущаться и внизу живота слева.
- Лимфолейкоз и миелолейкоз (хронические формы) — онкология органов кроветворения начинается безболезненно, но по мере роста опухоли боли нарастают: сначала они появляются после еды и при пальпации.
Кишечник
Со стороны кишечника левосторонние боли внизу живота могут возникать по различным причинам — от банального метеоризма до куда более серьезных состояний и болезней:
- Мальабсорбция — заключается в неспособности слизистой оболочки тонкого кишечника воспринимать определенный продукт (или группу продуктов), например, фрукты или молоко; протекает с распирающей болью внизу живота слева (объясняется скоплением газов) и схваткообразной болью в той же области (в результате спазмирвания сосудов и мышц стенок кишечника).
- Болезнь Крона — узелковое воспаление ЖКТ проявляется не только левосторонней болью в низу живота, но еще и рвотой, поносом, общей усталостью, снижением аппетита.
- Синдром раздраженной кишки — сопровождается болями, которые могут беспокоить и слева внизу живота, а так же метеоризмом, поносом или запором. Для заболевания характерно наличие периодов ремиссии и обострений.
- Неспецифический язвенный колит — протекает с морфологическими изменениями стенок кишечника, сопровождается приступообразными коликами разной интенсивности.
- Полипоз — появление на слизистых некоторых отделов кишечника доброкачественных образований (полипов) способно провоцировать левосторонние боли внизу живота.
- Непроходимость кишечника- сопровождается выраженной болью, а так же скоплением в кишечнике газов и запорами, тошнотой и рвотой, вздутием живота и явной асимметрией.
- Заворот кишок — сопровождается сильными приступообразными болями, которые на время совсем отступают, а затем возвращаются вновь, а так же рвотой.
- Онкология.
jeludok.com
Низ живота слева что находится — Заболевание желудка
Боли в животе с левой стороны, как и любые другие боли в брюшной полости, могут быть следствием многих нарушений в организме.
Если болит левый бок
Боли в левом боку живота часто возникают после переедания или приема вредной для здоровья пищи. Причиной боли в кишечнике может стать и стресс и переутомление. В данной статье мы рассмотрим заболевания, которые приводят к левосторонним болям в подвздошной области, в подреберной области живота и внизу живота слева.
1 – левая доля печени
2 – поджелудочная железа
3 – желудок
4 – селезенка
5 – толстая кишка
6 – тонкая кишка
7 – яичник
8 – матка
9 – верхняя подреберная часть
Боль в левом подреберье
Если боли ощущаются слева в верхней части живота, то они могут быть вызваны больным желудком, поджелудочной железой или селезенкой. Причиной воспаления этих органов, как правило, являются болезнетворные бактерии, а также нездоровый образ жизни и стресс.
Кроме того, колющие боли могут возникать при физической нагрузке, и за этим не стоит никакое заболевание. Причиной является неправильное распределение нагрузки.
Боль в животе слева из-за воспаления слизистой оболочки желудка (гастрит)
Если ноющая боль в животе слева чаще всего возникает после еды, то это является признаком воспаления слизистой оболочки желудка (гастрита). Эта боль появляется тогда, когда желудок наполнен едой. Далее по мере прохождения пищи дальше в кишечник боли стихают. Стресс также может способствовать появлению боли в животе при гастрите.
Если боль в левом подреберье острая, возникает после еды и сопровождается кислой отрыжкой, рвотой, изжогой, чувством давления, то это может свидетельствовать о язве желудка.
Одной из причин воспаления слизистой оболочки желудка может быть бактерия под названием Helicobacter pylori. Ее можно обнаружить при медицинском обследовании.
Тупая постоянная боль в левом подреберье
На такую боль следует обратить внимание и пройти обследование, так как она может быть следствием вялотекущего заболевания желудочно-кишечного тракта. Ноющие боли в левом подреберье могут вызвать и ряд аутоиммунных заболеваний.
Боль в левом подреберье вследствие воспаления поджелудочной железы
Если болит под ребром слева, то причиной может быть поджелудочная железа. Ее воспаление вызывает нестерпимые жгучие боли в левом подреберье, которые отдают в спину. Иногда воспаление вызывает опоясывающую боль вверху живота. Боль может немного стихнуть при наклоне туловища вперед в сидячем положении.
Боль сопровождается такими симптомами как горечь во рту, рвотой желчью, потемнением мочи и осветлением кала. Распространенными причинами воспаления поджелудочной железы являются камни в желчном пузыре, сигареты и алкоголь.
Боли в левом боку под ребрами спереди
Одной из причин таких болей может быть межреберная невралгия. При этом создается впечатление боли под ребрами. Боль может иметь различный характер, тупая, покалывание, перемещаться в различные области.
Боль в животе сверху слева из-за болезни селезенки
Увеличение и инфаркт селезенки при тромбозе артерии являются причиной сильной боли, которая может отдавать в левое плечо. Но как правило у этих заболеваний проявляются дополнительные симптомы: лихорадка, боли в мышцах, головная боль, увеличение лимфатических узлов.
В животе изжога в левом боку
Если болит живот слева и эта боль сопровождается отрыжкой и жгучей болью, распространяющейся по всему пищеводу, то в медицине это заболевание называется рефлюкс. Изжога может быть вызвана и повышенной кислотностью желудка, и стрессом, и перекусом на ходу и слишком жирной пищей.
Такой симптом бывает и при слабых мышцах диафрагмы
jeludok.com
Что находится слева внизу живота у мужчин
Как говорили древние: «Боль – сторожевой пес здоровья». Если что-то болит, пусть даже не сильно и не резко, значит, организм пытается сообщить владельцу, что ему нужна помощь. Задача человека – выяснить и устранить причину, вызывающую этот синдром, называемый «энтералгия». Делать это нужно с помощью врача – человека, который посвятил почти десяток лет изучению, как работает каждый из наших органов и что наблюдается при ухудшении функционирования одного из них. Здесь мы рассмотрим причины, вызывающие боли внизу живота у мужчин, чтобы сориентировать вас, к какому специалисту надо обратиться при той или иной локализации энтералгии. Расскажем также и о зависимости диагноза от характера болевого синдрома (тянущая, режущая и другие виды), а также сопутствующих симптомов.
Что находится в нижних гастральных отделах у мужчин
| Справа внизу | Над лобком | Слева внизу |
|
|
|
Но боли по бокам внизу живота мужчин возникают не только при заболевании одного из органов, расположенного справа или слева. Она будет беспокоить и в случаях, когда опухоль или воспаление возникло в одной из структур, имеющих сообщение с нижними гастральными областями в виде веточек нервных стволов.
Что может болеть
Причины болей внизу живота могут крыться в опухолевом или воспалительном заболевании одного из следующих органов:
- желудка;
- кишечника: толстого и тонкого;
- аппендикса;
- почек;
- мочевого пузыря;
- мочеточников;
- простаты;
- яичек;
- пояснично-крестцового отдела позвоночника;
- семенных пузырьков.
Разберем этиологию (причины) болевого синдрома в зависимости от его локализации и характера.
И в нижнем гастральном отделе, и в пояснице
Энтералгии внизу живота и пояснице чаще всего свидетельствуют о патологии мочевыделительной системы, простаты или позвоночника.
Почечная колика
Так называется синдром, развивающийся при нарушении пассажа мочи по мочеточнику. Появляется, если на каком-то промежутке от того места, где мочеточник выходит из почки до той области, где он впадает в мочевой пузырь. Чаще всего эта несущая мочу «трубочка» перекрывается камнями (особенно когда человек любит самостоятельно, без обследований и рекомендаций «почистить» почки). Но также мочеточник может стать непроходимым на каком-то участке вследствие его воспаления или опухоли. Причем последняя может расти как в самом органе, так и в тканях, окружающих мочеточник.
- возникает приступами;
- не дает найти положения, в котором бы болело меньше, заставляя крутиться в кровати;
- отдает в наружные половые органы, пах, область над лобком и по бокам от него;
- часто сопровождается тошнотой и нарушением общего состояния;
- может сопровождаться повышением температуры и отхождением мочи с кровью.
Заболевания почек
Поражение левой почки или левого мочеточника можно заподозрить по:
- болям больше в поясничной области;
- уменьшении или увеличении количества мочи;
- крови, слизи или гное в моче;
- повышении температуры тела;
- неприятному запаху, который исходит от мочи.
Болезни позвоночника
Остеохондроз ли, спондилез или болезнь Бехтерева могут сопровождаться болями внизу живота (но – в основном, с одной стороны) и в пояснице. Также этот синдром обладает следующими характеристиками:
- болевой синдром в одной области, не перемещается, не занимает со временем большую площадь;
- обычно отдает в ногу, распространяясь по ее задней поверхности;
- не сопровождается тошнотой, рвотой, изменениями со стороны стула;
- надавливание на позвоночник вызывает дискомфорт;
- болит больше в вечернее время;
- утром трудно поворачивать туловище вбок или наклоняться-разгибаться, потом это в течение дня проходит;
- в ноге с одной стороны могут ощущаться «мурашки», онемение, похолодание.
Болевой синдром слева внизу
Когда боли лева внизу живота мужчин, это может свидетельствовать о развитии различных патологий, которые мы рассмотрим.
Гастрит или гастродуоденит
Воспаленный желудок, расположенный обычно слева под ребрами, может, растягиваясь, достигать нижнего отдела живота, где и вызывает энтералгию. О том, что поражен именно этот отдел ЖКТ, трудно догадаться самому (без помощи гастроэнтеролога), но показательными могут стать такие признаки:
- тошнота;
- изжога;
- болезненность при надавливании в области «под ложечкой».
Острое расширение селезенки
Хоть данный орган кроветворения, в котором рождаются и «умирают» эритроциты, и находится под левым ребром, в случае увеличения его объема возникает боль в левом боку внизу живота.
Причинами расширения селезенки становится или воспаление, или уменьшение просвета венозных сосудов, по которым идет кровь, оттекающая от этого органа.
Симптомами данного состояния становятся:
- энтералгия, локализованная внизу и слева;
- тошнота, рвота;
- повышение температуры тела.
Инфаркт селезенки
Когда перекрывается просвет артерии или ее ветви (тромбом, атеросклеротической бляшкой, жиром), которая питала селезенку, отмирает часть органа – возникает инфаркт. Возникают:
- резкая боль, которая спускается от левого подреберья в левый низ живота;
- интенсивность болевого синдрома усиливается при глубоком дыхании, кашле, движении;
- высокая температура.
Абсцесс селезенки
Гнойный процесс, развивающийся в организме, может осложниться всасыванием бактерий в системный кровоток. Тогда они разносятся по телу и могут формировать в том или ином органе. Гнойник (или несколько гнойников) может образоваться и в селезенке.
- энтералгией в левом подреберье, которая отдает в левую половину грудной клетки и левую нижнюю область живота;
- повышением температуры;
- нарастающей слабостью;
- тошнотой, рвотой.
Заворот селезенки
Это состояние, когда происходит перекрут селезеночной артерии. Причиной этого может быть или врожденное состояние связок брыжейки, или травма, пришедшаяся на левое подреберье.
Признаками заворота селезенки можно назвать:
- вздутие живота;
- запоры;
- боль спускается от левого подреберья до низа живота, слева;
- рвота;
- ухудшение состояния.
Хронический миело- и лимфолейкоз
Проявляются эти формы рака крови одинаково. Это боль слева внизу живота, которая вначале появляется только после еды или при нажатии на эту область. По мере прогрессирования опухоли интенсивность энтералгии нарастает.
Болезнь Крона
Специфическое воспаление кишечника проявляется:
- болью в различных частях живота, в том числе внизу слева;
- рвота;
- снижение аппетита;
- понос;
- усталость;
- боли в суставах.
Подобная симптоматика характерна для периодов разгара. Они сменяются периодами ремиссии, когда болевого синдрома, диареи и рвоты не наблюдается. Подробнее о симптомах болезни Крона.
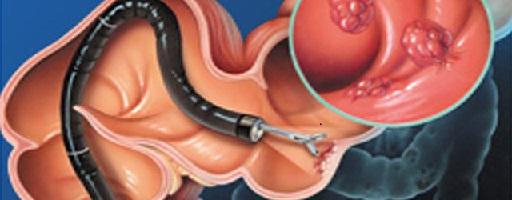
Полипоз
Если нисходящие отделы толстого кишечника или отделы тонкой кишки, лежащие слева, часто воспалялись, в них со временем развиваются полипы – своеобразные грибовидные разрастания слизистой оболочки, которые суживают просвет кишечной трубки и могут озлокачествляться. Подробнее о симптомах полипов в кишечнике.
Неспецифический язвенный колит
Это заболевание, при котором по неизвестной причине поражается вся оболочка толстого кишечника (на ней появляются язвы). Начинается оно с прямой кишки, чья проекция приходится на нижнюю левую зону живота. Далее затрагивает и более вышележащие отделы.
- повышением температуры;
- покалыванием или сжиманием в левой нижней зоне живота – на начальной стадии;
- вздутием, особенно выраженным в нижних отделах живота;
- общей слабостью;
- диареей или запором.
Нетипичное расположение воспаленного аппендикса
Начинается заболевание внезапно, иногда – с болей вокруг пупка, которые позже перемещаются в левую сторону. Вначале энтералгия умеренная, затем все больше нарастает, становится схваткообразной, но может быть и пульсирующей.
Кроме этого, появляется тошнота, может быть 1-2 кратная рвота, иногда – понос, что связано с раздражением брюшины, окутывающей и воспаленный червеобразный отросток, и желудок с кишечником. Повышается температура тела.
Дивертикулит
Это заболевание, при котором стенка кишечника становится источником выпячиваний, похожих на маленькие грыжи. Данная патология развивается чаще всего в пожилом возрасте. Может не иметь никаких симптомов, обнаруживаясь на рентгене с контрастом, проведенном по другому поводу. Также дивертикулы, воспаляясь, могут стать причиной появления энтералгий любой локализации, в том числе и слева внизу живота мужчины. Кроме этого, появляются запоры, озноб; повышается температура.
Болевой синдром в гипогастрии справа
Боль справа внизу живота характерна для:
- Воспаления правой почки или мочеточника. Симптомы идентичны тем, которые описаны для левостороннего поражения.
- Аппендицита, при типичном расположении воспаленного отростка (признак аналогичны таковым при нетипичном расположении).
- Болезни Крона. Ее симптомы могут напоминать аппендицит.
- Неспецифического язвенного колита, в стадии прогрессирования.
- Дивертикулита.
- Болезни позвоночника.
Болевой синдром в надлобковой области
Такой симптом характерен для следующих патологий.
Острый простатит и обострение хронического простатита
Боль обычно колющая, распространяется на промежность, пах и яички; может отдавать в крестец и анус. При очередном обострении этого заболевания синдром приобретает тянущий характер, спровоцировать его появление может прием спиртного, переутомление, переохлаждение.
Кроме энтералгии, появляются и другие симптомы:
- резь в животе при мочеиспускании;
- нарушение эрекции;
- задержка мочеиспускания;
- частые походы по-маленькому;
- нарушение эрекции.
Цистит
Так называется воспаление мочевого пузыря. Оно характеризуется следующими симптомами:
- резь при мочеиспускании, не дающая полностью завершить процесс опорожнения мочевого пузыря;
- частое мочеиспускание;
- кровь в моче;
- ноющая боль над лобком;
- моча становится мутной;
- может повышаться температура;
- в тяжелых случаях развиваются тошнота и рвота.
Рак мочевого пузыря
На начальных стадиях данная патология себя не проявляет. При прогрессировании патологии становится все труднее помочиться, а в моче появляется кровь. Дальнейшие симптомы напоминают цистит: болезненное и учащенное мочеиспускание, боли в пояснице и животе. Но температура здесь практически не повышается, а «Но-шпа», «Баралгин» или «Дротаверин», облегчающие состояние при цистите, не решают проблем с мочеиспусканием, возникающих из-за ухудшения оттока мочи. Подробнее о симптомах рака мочевого пузыря.
Аденома простаты
Вначале учащается мочеиспускание, и позывы в туалет начинают будить мужчину и ночью. Увеличиваясь в размерах, предстательная железа ухудшает отток мочи из мочевого пузыря в уретру, что сопровождается ноющей болью и резью при мочеиспускании, задержкой мочи и люмбалгиями.
Застой мочи в мочевом пузыре приводит к частым его инфицированиям – циститам. Если инфекция распространяется выше, может даже развиваться пиелонефрит. Подробнее о симптомах аденомы простаты.
Рак простаты
Когда опухоль достигает довольно больших размеров, или развивается в том месте, где из мочевого пузыря выходит уретра, появляются первые симптомы. Это:
- боль в промежности;
- частое желание сходить «по-маленькому»;
- кровь не только в моче, но и в сперме;
- «слабая струя».
Позже, при метастазировании или распаде опухоли, возникают:
- слабость;
- потеря веса;
- недомогание;
- тяжесть в груди;
- болезненность в костях: бедрах, тазе, позвоночнике;
- похудание.
Везикулит
Так называется воспаление семенных пузырьков – парного органа, находящегося возле простаты. Заболевание проявляется:
- болью, которая отдает в крестец. Она усиливается при дефекации или полном мочевом пузыре;
- болезненностью эрекции и эякуляции;
- кровью в сперме;
- затруднением мочеиспускания;
- недомоганием;
- возможно – выделением гноя с мочой или спермой.
Диагноз по характеру болевого синдрома
| Тупая боль |
|
| Острая боль |
|
| Схваткообразная боль |
|
| Резкая боль |
|
| Ноющая боль |
|
| Тянущая боль внизу живота |
|
| Режущая боль |
|
| Сильные боли |
|
Диагноз по сопутствующим симптомам
Симптомы основных патологий мы рассмотрели выше. Здесь приведем только названия заболеваний, которые можно сгруппировать по совместному с болью признаку.
Болевой синдром, связанный с каким-то событием
Боль внизу живота мужчин после мочеиспускания говорит о цистите.
Если данный синдром возник после переохлаждения, это свидетельствует в пользу или обострения хронического простатита, или цистита.
Боль после полового акта говорит о воспалении семенных пузырьков или предстательной железы.
Появление боли внизу живота после еды – это признак синдрома раздраженного кишечника. Это заболевание, при котором страдает не структура, но функция ЖКТ. Это проявляется возникновением боли и сильных позывов к дефекации при эмоциональном стрессе, непродуктивных позывах к дефекации или чувстве неполного опорожнения – после нее, периодические изменения характера стула – запоры или поносы.
Повышение температуры
Если у мужчины есть боли и температура, это может свидетельствовать о развитии:
- везикулита;
- острого простатита;
- пиелонефрита;
- мочекаменной болезни во время почечной колики;
- дивертикулита;
- болезни Крона;
- тяжелого цистита;
- аппендицита;
- инфаркте или абсцессе селезенки.
Болезненность при надавливании
Боль внизу живота у мужчины, возникающая при нажатии на живот, может говорить о:
- абсцессе, локализованном между петлями кишечника, лежащих в области низа живота;
- аппендиците;
- инфаркте селезенки;
- дивертикулите.
Как ставится диагноз
Над постановкой диагноза при возникновении болевого синдрома, локализованного внизу живота, у мужчин работают 2 специалиста: гастроэнтеролог и уролог. Устанавливать причину данного состояния они будут по:
- опросу, когда врачу нужно будет выяснить начало возникновения боли и с чем она связана, характер, интенсивность и локализацию данного ощущения. Немаловажно знать будет также положения тела или ситуации, когда боль усиливается или ослабляется;
- пальпации (прощупывании) органов через переднюю стенку живота, определении различных симптомов, при необходимости – изучении простаты через прямую кишку;
- дополнительных исследований:
- УЗИ простаты (через кожу живота или прямую кишку),
- УЗИ органов живота,
- рентген органов живота обзорный и с контрастом,
- УЗИ почек и поджелудочной железы.
Если в ходе исследования выявлена опухоль простаты или мочевого пузыря, должна проводиться ее биопсия. Если речь идет об опухоли кишечника, поджелудочной железы или почки, биопсия не будет проводиться до операции – на исследование направится сразу удаленный участок. Предварительно будет выполнена томография – магнитно-резонансная или компьютерная.
При заболеваниях мочевыводящих путей необходимы анализы мочи: общий, по Нечипоренко, а также бактериологический посев мочи.
При простатите проводится бактериологическое исследование простатического сока.
Лечение
Терапия болевого синдрома в нижних отделах живота зависит от диагностированного состояния. Так, если речь идет об остром аппендиците, необходимо проведение срочной операции. Также лечится и инфаркт селезенки, и абсцесс, локализованный между петлями кишечника, и аденома простаты.
Терапия простатита, болезни Крона, синдрома раздраженного кишечника проводится с помощью медикаментозных средств различной направленности.
Лечение раковой опухоли любой локализации имеет отличающуюся тактику и зависит от стадии, на которой обнаружена карцинома. В терапии используются: оперативное вмешательство, химиотерапия и лучевая терапия.
Этим вопросом задавались многие люди. Вопрос подготовки и образования медиков так страшит большинство, что обращаться за медицинской помощью просто опасаются. А если эти боли у мужчины, значит, к ним обязательно добавится всепоглощающий страх и растущие опасения. Что может стать причиной таких ощущений, обсудим в данной статье.
Что дает боли внизу брюшины с левой стороны? Это:
- болезни почек;
- выпадение аппендицита;
- расстройства и заболевания кишечника;
- боли, отдающие из поджелудочной железы;
- отравление;
- резкие похудения, стрессовые ситуации, отображающиеся на раздражении органов;
- проблемы мочеполовой системы.
Симптоматика схожая, и придется рассматривать причины происхождения и факторы проявления по отдельности.
Виды болей
Когда имеются болезненные ощущения и страдает низ живота слева, то выражаются они по-разному. Эти чувства боли могут быть:
- тупыми;
- умеренными;
- режущими;
- острыми;
- тянущими;
- сильными;
- ноющими;
- резкими;
- колющими;
- схваткообразными;
- пульсирующими;
- периодическими.
Отличить расстройство желудка, которое тоже дает пренеприятнейшие ощущения, можно и нужно. Важен характер.
И болит простатит, возник ли цистит или виной почки, кишечник – надо определиться. Точный ответ могут дать только обследования и грамотный специалист, но пока вы еще дома или в дороге, протестируйте описательную характеристику, предполагая направленность болевых ощущений.
Все, что находится слева внизу, может дать при воспалительных процессах дискомфортные или болевые ощущения. Даже аппендикс, находящийся справа, способен отправить «посыл» в левую часть. Простые банальные расстройства желудочно-кишечного тракта, перемерзания, хронические, возникающие периодически воспаления почек и мочевого пузыря тоже дать знать о себе таким образом. Даже поджелудочной железе под силу дать знать о себе в виде болезненности живота слева у представителей обоих полов.
При нашей жизни и изделий, изготовленных из самых разнообразных продуктов, немудрено, что возникают особые синдромы, типа раздраженного кишечника, проявляющиеся болями, понятно, что не в руке или ноге.
Подробнее о формах проявления
Неприятные тупые ощущения слева внизу живота являются симптоматикой заболеваний, локализованных в поджелудочной железе, толстом кишечнике, желчном пузыре, мочеполовой системе. Так проявляет себя синдром раздраженного кишечника. Чуть подробнее о последствиях читайте ниже. И все же не ставьте диагноз самостоятельно, пожалейте органы.
Боль средней тяжести, дающая о себе знать, но не отягощающая своим присутствием жизнь, может говорить о таких вариантах, как:
- хроническое воспаление органов мочеполовой системы;
- синдроме хронических тазовых болезней;
- небольшом воспаление толстого кишечника или мочеполовой системы вследствие стресса;
- наличие аденом.
Даже банальному запору под силу создавать постоянные ощущения дискомфорта, длящиеся сутками.
Врач сможет определить точную причину. Не ждите, чтобы боль стала острой.
Такие ощущения присущи патологическим состояниям кишечника. Боль слева внизу живота может дать знать о непроходимости кишечника. Если вы давно не посещали уборную, скорей всего, это все комплекс симптомов одного заболевания. Дивертикула даст плюс к прочему лихорадку. Предварительный диагноз по симптоматике можете поставить и сами, но лучше обследоваться, если не желаете иметь отягощающих последствий. Даже опытный специалист не сможет точно определить, исходя из данных симптомов, что это. Предварительные диагнозы следует подтверждать анализами. Чтобы начинать борьбу за здоровье.
Болевые ощущения слева внизу живота могут возникать как острые. У женщин спектр предположительных причин огромен и может выражаться даже менструальной болью. У мужчин же это признаки воспалительных процессов, как мочеполовой системы, так и желудочно-кишечного тракта. Если присоединяется к перечню симптоматики знобящее состояние, то проблема обычно кроется в органах, расположенных в малом тазу. В любом случае выявление точных причин под силу только врачу.
Проблемы с почками дают такие ощущения. Также причиной могут оказаться проблемы, относящиеся к кишечнику или репродуктивным органам. Например, синдром раздраженного кишечника, длящийся и по несколько месяцев. Он выражается неприятными ощущениями внизу живота у мужчин или женщин и изменениями в частоте опорожнения последнего. Синдрому свойственно исчезать и появляться через время, наращивая объемы симптоматики.
Причин масса, но говоря о представителях сильного пола, выделяем воспаления яичек и возникновение простатита. Чтобы быть уверенным. Без обследования не обойтись. Идите к врачу, не затягивайте.
Такие ощущения в нижних отделах живота слева у сильных наших мужчин дают болезни кишечника и воспаления почек. Поедание некачественных продуктов питания или инфекционные явления, переохлаждения становятся стартом для возникновения проблем. Пить обезболивающие не стоит. Они притупят чувство, но на причину возникновения никак не повлияют. Игра-отгадка здесь не при чем. Только специалист может полностью разобраться в причинах и последствиях.
Зачастую это инфицированное сильнейшее воспаление мочеполовой системы, скорей всего, почек. Еще это проявления заболеваний поджелудочной железы. Хотя эта резкая боль в последнем случае сильная, резкая, но кратковременно себя проявляющая. Если резкая боль не прошла быстро и сама, значит, вопрос не стоит о воспалительном процессе «поджелудочной», и пора посетить врача с циститом, аппендицитом (аномальное смещение болевого синдрома) или простатой.
Так внизу живота у мужчин проявляются болезненные ощущения колющего характера, если воспалился толстый кишечник. Если вчера наелись некачественно приготовленные блюда или сильно приправленные, получите результат. Если таковая причина имела место от нескольких часов до суток назад, все, что надо сделать – придерживаясь диеты, пожить до 7 дней. Все пройдет. Среди симптоматики должны иметь место вздутие живота. Наилучшую консультацию даст врач.
Если дело не в этом, имеется температура, рвота, то вызов скорой помощи или безотлагательное обращение к специалисту – самое мудрое, что можно сделать, спасая от больших проблем самого себя. Скорей всего, проблема, проявившаяся подобной симптоматикой, потребует хирургического решения или длительного и серьезного лечения. Такими симптомами обладают порывы кист.
- Схваткообразная
Неприятные чувства в виде схваток слева у мужчины могут вызывать почти все заболевания брюшины, от болезней ЖКТ до острого воспаления простатита. Мочеполовая система тоже может быть виной. Возникшее в острой форме воспаление, которое дает такие симптомы, может привесит не просто к острому гнойному воспалению, но и летальному исходу. Это не запугивание. Предупреждение.
Порой такие боли возникают в кишечнике при отравлении или приеме в пищу запрещенных в индивидуальном порядке продуктов. В редких случаях из состояния можно выйти, убрав раздражающие компоненты из пищи.
Если вы не женщина, то это не может быть воспалением придатков, разрывом труб или симптомами внематочной беременности. А вот непроходимость кишечника может отдавать пульсацией слева внизу живота у представителей любого пола.
Побаливая «периодами» так дает знать о проблемах кишечник, почки, мочевик, воспаления в половых органах. Скрыто протекаемое заболевание не даст знать о себе сразу. А лень и страх часто не отпускают страдающего в больницу. Общие факторы могут привести к тому, что периодическая боль станет резкой, пульсирующей или острой. Не ждите беды и проблем, решайте их вначале пути. Хронический аппендицит ли тому причина или небольшое воспаление в кишечнике, в любом случае, по прошествии времени, они дадут знать о себе в других, увеличенных масштабах.
Итак, слева у мужчины могут отдавать в живот болезненными ощущениями заболевания мочеполовой системы, желудочно-кишечного тракта. Они разнообразны. Как и их последствия. При этом пущенные на самотек хронические неприятные ощущения, как и сами воспалительные процессы, не исчезают, а, углубляясь и усугубляясь, приводят к более печальным последствиям. Грыжа ли это, воспаление яичек или иные заболевания – лечить нужно безотлагательно у специалиста.
Боль слева внизу живота у мужчин встречается достаточно часто и причиняет массу дискомфорта и неприятных ощущений. При этом человек не может понять, из-за чего она появилась и чем угрожает. Обычно, вместо того, чтобы проконсультироваться с врачом, больной без конца глотает обезболивающие, пользуется советами друзей и родственников, попросту пытается не обращать внимание на свое самочувствие. В статье вы узнаете, для каких заболеваний характерен такой симптом, и к какому специалисту стоит обратиться, если состояние не улучшается.
Подобные боли могут быть вызваны самыми разными причинами и быть как временными неполадками со здоровьем, так и симптомами серьезных нарушений. Жалобы пациентов на то, что тянет низ живота, регулярно встречаются на врачебных осмотрах. Болевые ощущения различаются по характеру, продолжительности, интенсивности. В любом случае точно определить причину нарушения у вас вряд ли получится самостоятельно, поэтому лучше не откладывать поход в поликлинику. Ведь при отсутствии терапии болезненные проявления усугубляются, рано или поздно все равно придется обратиться за медицинской помощью, вот только лечение будет гораздо сложнее и дороже.
Будьте осторожны: хронический простатит в 89% случаев грозит раком простаты!↑
При игнорировании лечения у многих пациентов возникают такие проблемы, как импотенция, повышенное давление и сильные скачки в психоэмоциональном состоянии.
Как же лечиться, если везде обман? Журналист Шейнин провел свое расследование. В этой статье он открыл репарат, который дал значительный результат в лечении простатита и восстановление эректильной дисфункции- это Уротрин.
Боль в нижней части живота бывает такого характера:
- Ноющая — чаще всего возникает при заболеваниях кишечника и почек. Может быть вызвана обыкновенным кишечным расстройством в результате употребления некачественных продуктов, слишком острых, жирных блюд. Почечные воспаления, которые отличаются подобными симптомами, не терпят самолечения, да и точно поставить диагноз может только специалист, после проведения ряда анализов и обследований. Учтите, что принимать обезболивающие тоже нежелательно, поскольку в этом случае смазывается картина патологии.
- Колющая — обычно обусловлена воспалительным процессом в толстом кишечнике, возникшим из-за употребления тяжелых для переваривания блюд, приправленных большим количеством специй. Также вызывается воспалением органов мочеполовой системы.
- Тянущая — тянущая боль внизу живота является симптомом воспалительного процесса в мочеполовых органах, почечных болезней или нарушений работы кишечника.
- Острая — сигнализирует об острой форме инфекционных болезней репродуктивных органов, почечной колике, проблемах с пищеварительной системой. Часто сопровождается другими болезненными симптомами: кровотечениями, рвотой, примесями крови в моче, обморочным состоянием. В случае тяжелого состояния больного необходимо сразу вызывать «Скорую помощь».
- Режущая — чаще всего появляется при кишечных заболеваниях, но также отмечается при простатите, мочекаменной болезни.
- Тупая — возникает при хроническом протекании мочеполовых инфекций, кишечных расстройствах, патологиях поджелудочной железы и желчного пузыря.
Чтобы разобраться в причинах возникновения боли, нужно знать, что находится в нижней левой части живота. Поскольку в этой области расположена мочеполовая система и нижний отдел кишечника, болезненные ощущения являются симптомом:
- Урологических заболеваний.
- Нарушений функционирования пищеварительных органов.
- Патологий периферического отдела нервной системы.
Урологические проблемы↑
Как мы уже говорили, одной из основных причин подобных болевых ощущений является воспаление органов мочевыделительной и репродуктивной систем. Болевой синдром характерен для таких патологий:
- Простатит — поскольку воспаленная предстательная железа анатомически находится в непосредственной близости от мочевого пузыря и прямой кишки, боль распространяется и на эти органы и возникает в области крестца, пениса, паховой зоне. Рези внизу живота мужчина ощущает с левой стороны, поскольку именно здесь определяется проекция прямой кишки. Также больного мучают учащенное и болезненное мочеиспускание, высокая температура, прочие проявления воспаления. Главная причина возникновения патологии — инфекционные возбудители, проникшие в железу из уретры, мочевого пузыря, занесенные током крови из пораженного кишечника и отдаленных органов. Кроме того, расстройство вызывается венерическими инфекциями, развивается из-за постоянного сидения, избыточного веса, нерегулярной интимной жизни и прочих факторов.
При появлении болезненных ощущений следует попытаться выяснить их причину. Для этого нужно исключить из рациона питания острую и жирную пищу, жареные и копченые блюда. В случае исчезновения болевых ощущений, можно сделать вывод о том, что они были вызваны именно неправильным питанием.
- Уролитиаз (мочекаменная болезнь) — образование в почках, мочевом пузыре и выделительных путях конкрементов, и прохождение камней по выводящим протокам вызывают жжение внизу живота у мужчин. Причиной нарушения является нарушения обменных процессов, неправильное питание, дефицит витаминов. Возникновению камней способствуют пиелонефрит, простатит, аденома предстательной железы, цистит. То утихающая, то усиливающаяся постоянная боль, сопровождается болезненным мочеиспусканием, примесями крови в моче, тошнотой, приступами рвоты.
- Уретрит — кроме болей в области живота мужчина жалуется на учащенное и болезненное мочеиспускание, вкрапления крови в моче, выделение слизи из мочеиспускательного канала. Также может наблюдаться болезненность во время эрекции. Патология бывает инфекционной природы, может развиваться при переохлаждении, аллергии на лекарства, средства гигиены. В качестве осложнений возникает простатит, эпидидимит и бесплодие.
- Эпидидимит (воспаление придатков тестикул) — заболевание проявляется выраженным болевым синдромом, отечностью мошонки, высокой температурой. Вызывается инфекционными возбудителями, неправильной постановкой мочевого катетера, переохлаждением, недостатком витаминов.
- Доброкачественные и злокачественные новообразования органов мочеполовой системы.
Диагностикой и лечением этих нарушений занимаются уролог и венеролог.
Болезни пищеварительных органов↑
Пищеварительная система человека является очень уязвимой и подверженной негативным влияниям, связанным с употреблением некачественной пищи, увлечения жирными и жареными блюдами, специями, фастфудом, сладостями. Все это сказывается на состоянии желудочно-кишечного тракта, вызывает кишечные расстройства. При этом мужчина ощущает тяжесть внизу живота, боли разного характера, тошноту, метеоризм.
Болевой синдром проявляется при таких болезнях:
- Проктит.
- Язвенный колит.
- Грыжа.
- Непроходимость кишечника.
- Развитие в кишечнике доброкачественных или злокачественных опухолей.
Боли могут возникнуть не по причине заболевания, а после обильной трапезы, употребления тяжелой для переваривания пищи, жареных и острых блюд.
Наблюдающиеся на протяжении длительного времени боли свидетельствуют о протекании серьезного заболевания. Чаще всего, это патологии выделительных и репродуктивных органов, но могут быть и проблемы с кишечником. Для выяснения причины возникновения болезненных ощущений следует обратиться к урологу или проктологу, пройти назначенные им обследования и соблюдать все рекомендации по лечению.
Нервные патологии↑
Нередко болезненность объясняется ущемлением и последующим воспалением седалищного нерва при межпозвоночной грыже. Сначала у больного появляются боли в поясничной области при ходьбе, затем внизу живота, с левой или правой стороны. В медицине существует термин «конский хвост», означающий сорок нервных окончаний, протянувшихся от поясничного отдела позвоночника до копчика и отвечающих за иннервацию ног и органов, расположенных в малом тазу. Поражения этих нервов проявляются в боли в нижней части живота, области паха и промежности.
Появлению межпозвонковой грыжи способствуют остеохондроз, ослабление мускулатуры спины, искривление позвоночника, травмы. Расстройством занимаются такие специалисты, как вертебролог и невролог.
Причины почему возникает резкий запах мочи у мужчин? →
Истории наших читателей
Алексей, г. Краснодар: «У меня была проблема с простатой, боли сильнейшие, трудно было мочиться. Врачи нашли следы инфекции. Прописывают тонны таблеток, от которых толку не было. Наконец, я вылечил острый простатит, почистил организм и укрепил иммунитет от инфекций, и все благодаря этой статье. Всем у кого есть проблемы с простатой — читать обязательно!»
Комментарии
Василий 7 дней назад
Со второй супругой долго не могли завести общего ребенка, нам обоим уже под сорок. Ходили по врачам ее анализы в норме, бременности мешали только мои вялые сперматозоиды. Хорошо что друзья посоветовали»Простодин» и через три месяца я снова стану папой .
Андрей 7 дней назад
О таком не принято жаловаться, но мой «инструмент» смотрит немного не туда, точнее совсем не туда, настолько что заниматься сексом практически невозможно, в и мне даже приходится избегать близости даже когда «барышня легли и просят!». Изучив интернет выяснил что это называется болезнь Пейрони, и лечится только в специализированными урологами, уколами, а чаще оперативным вмешательством. К счастью, в интернете я нашёл»Простодин» и через две недели уже заметен результат
okishechnike.com
Что находится внизу живота слева? Причины боли
Внезапная боль внизу живота способна выбить из колеи, нарушив все планы. Конечно же, можно принять любое болеутоляющее лекарство, не разобравшись в причине плохого самочувствия. Как правило, такие действия приводят к ухудшению состояния, прогрессированию болезни.
Ищем возможные причины
При возникновении болей (любого генезиса) внизу живота необходимо проконсультироваться с врачом, так как это является главным признаком огромного количества заболеваний.
Для первичной диагностики можно ответить на несколько вопросов. Итак, давайте разберемся, что находится внизу живота слева и может вызывать болевые ощущения.Для девушек и женщин данный вид болей может означать проблемы с мочеполовой системой, а также угрозу внематочной беременности. Скорее всего, на вопрос о том, что находится слева внизу живота, любая девушка вам даст правильный ответ, так как именно там расположены яичники. Резкая боль в этой области может быть вызвана разрывом маточных труб (в случае внематочной беременности). При подозрении на это необходимо сразу же вызвать «скорую помощь».
Далеко не каждый знает, что находится внизу живота слева. Это может быть и отдел толстого кишечника, провоцирующий приступы метеоризма, тупую боль. Селезенка, расположившаяся чуть выше, нередко становится причиной сильных болевых ощущений в нижней части брюшной области.
Огромное количество вариантов
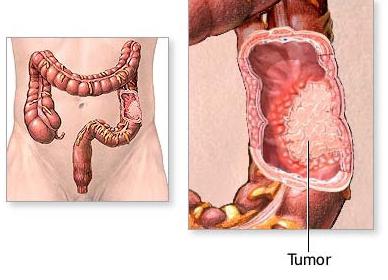
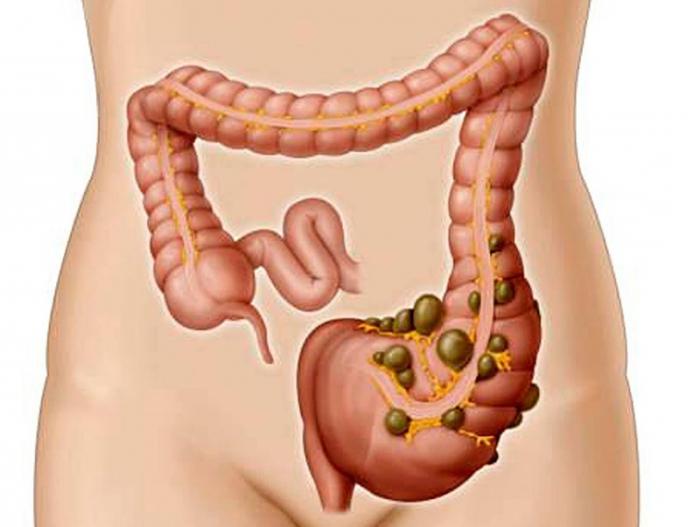
Боли в кишечнике могут быть вызваны как банальным несварением или приступом метеоризма, которые быстро и просто решаются разовым приемом лекарственных средств, так и полной или частичной непроходимостью кишечника или раковым заболеванием, что требует немедленного операционного вмешательства.
В противном случае такие заболевания могут привести к летальному исходу. Но не стоит сразу думать о плохом, так как в большинстве случаев причиной болей в нижней части живота являются заболевания ЖКТ. При возникновении неприятных болезненных ощущений следует обратиться к врачу. Даже зная теоретически, что находится внизу живота слева, невозможно предугадать правильный диагноз самостоятельно.Боли, требующие наблюдения врача
Интересен тот факт, что боль могут вызывать не только органы внизу живота слева, но и те, которые располагаются в грудной клетке. Например, инфаркт миокарда может быть выражен болевым симптомом именно в области живота.
Для мужчин такие ощущения могут быть следствием урологических заболеваний. На вопрос о том, что находится внизу живота слева у мужчин, трудно дать однозначный ответ. Неприятные ощущения могут быть вызваны как проблемами с позвоночником, брюшными мышцами, так и серьезными отклонениями в мочеполовой системе.
Даже зная, какие органы расположены в нижней части брюшной полости слева, вы не сможете дать точный ответ о причине боли, не пройдя соответствующее обследование. Точную картину вашего состояния сможет описать только ваш лечащий врач после соответствующих исследований. Главное — не относиться к своему здоровью халатно, заглушая боль таблетками, а обращаться к квалифицированным специалистам.
fb.ru













 Очистка организма.
Очистка организма.

















 Препарат Флебодиа — фото упаковки
Препарат Флебодиа — фото упаковки






 Геморрой – расширение варикозных вен прямой кишки вблизи ануса. При своевременном и действенном лечении этот недуг можно излечить полностью, в хронической форме это сделать гораздо сложнее, иногда может потребоваться хирургическое вмешательство.
Геморрой – расширение варикозных вен прямой кишки вблизи ануса. При своевременном и действенном лечении этот недуг можно излечить полностью, в хронической форме это сделать гораздо сложнее, иногда может потребоваться хирургическое вмешательство.
 Ускоренный ритм жизни, где нужно все успеть сегодня и сейчас ведет к тому, что на правильное питание остается мало, а иногда и вовсе нет времени.
Ускоренный ритм жизни, где нужно все успеть сегодня и сейчас ведет к тому, что на правильное питание остается мало, а иногда и вовсе нет времени. уговору полового партнера или по собственной прихоти предпочитают этот нетрадиционный вид половой близости.
уговору полового партнера или по собственной прихоти предпочитают этот нетрадиционный вид половой близости.




 Фото: https://pixabay.com/photos/sea-buckthorn-berry-yellow-orange-1720023/
Фото: https://pixabay.com/photos/sea-buckthorn-berry-yellow-orange-1720023/ Фото: https://privl.ru/pozitiv/primenenie-oblepixovogo-masla-dlya-krasoty-i-zdorovya.html
Фото: https://privl.ru/pozitiv/primenenie-oblepixovogo-masla-dlya-krasoty-i-zdorovya.html Фото: https://pixabay.com/vectors/breast-feeding-motherhood-mother-1709705/
Фото: https://pixabay.com/vectors/breast-feeding-motherhood-mother-1709705/ Фото: https://pixabay.com/photos/fire-campfire-burning-burn-flame-2915539/
Фото: https://pixabay.com/photos/fire-campfire-burning-burn-flame-2915539/ Фото: https://pixabay.com/photos/cold-headaches-health-influence-3861935/
Фото: https://pixabay.com/photos/cold-headaches-health-influence-3861935/ Фото: https://pixabay.com/photos/girl-hair-blowing-blonde-woman-1246525/
Фото: https://pixabay.com/photos/girl-hair-blowing-blonde-woman-1246525/ Фото: https://pixabay.com/photos/berry-sea-buckthorn-closeup-fruit-2705009/
Фото: https://pixabay.com/photos/berry-sea-buckthorn-closeup-fruit-2705009/



 количество масла на пораженные участки тонким слоем.
количество масла на пораженные участки тонким слоем.


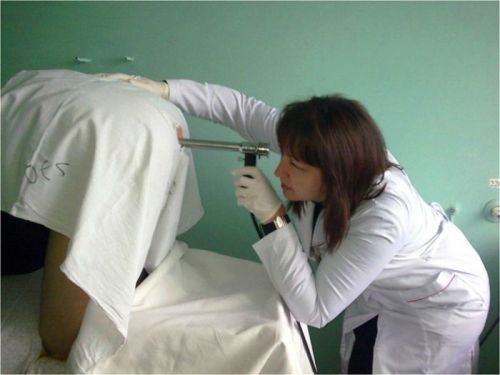
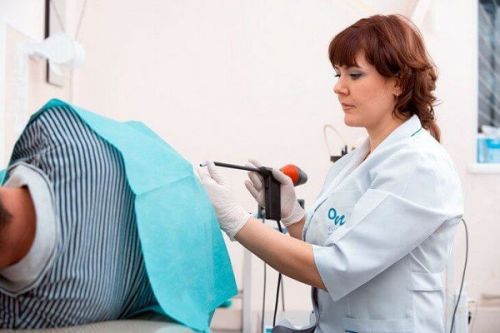





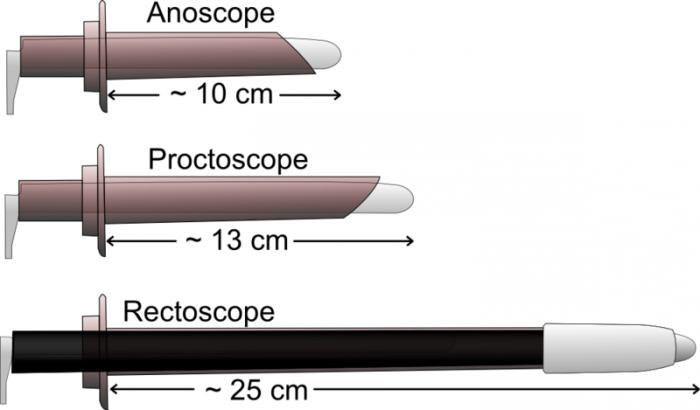
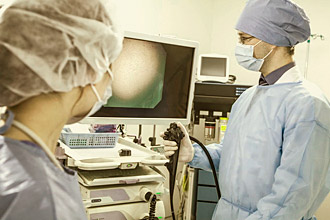 Ректороманоскопия кишечника проводится подавляющему большинству людей, которые обратились к проктологу с теми или иными жалобами. Это доступная и безопасная эндоскопическая процедура, в ходе которой состояние слизистой прямой кишки и значительной части сигмовидной оценивается путем визуального осмотра. Манипуляция осуществляется с помощью специального прибора – ректороманоскопа, который вводится на глубину до 35 см в тело человека через анальное отверстие. Проводимая ректосигмоскопия (одно из названий подхода) позволяет оценить тонус, цвет, состояние сосудов и эластичность стенок обследуемого органа.
Ректороманоскопия кишечника проводится подавляющему большинству людей, которые обратились к проктологу с теми или иными жалобами. Это доступная и безопасная эндоскопическая процедура, в ходе которой состояние слизистой прямой кишки и значительной части сигмовидной оценивается путем визуального осмотра. Манипуляция осуществляется с помощью специального прибора – ректороманоскопа, который вводится на глубину до 35 см в тело человека через анальное отверстие. Проводимая ректосигмоскопия (одно из названий подхода) позволяет оценить тонус, цвет, состояние сосудов и эластичность стенок обследуемого органа.
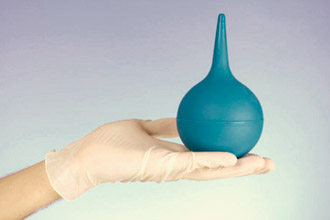 В обязательном порядке подготовка к процедуре подразумевает очищение рабочей зоны клизмами. В кишечнике любого человека, даже готовящегося по всем правилам, найдутся остатки пищи из-за которых проведение обследования может сорваться. Первый из двух очистительных подходов проводят вечером, накануне ректороманоскопии, и состоит он из двух этапов с часовым интервалом. Второй – утром, за пару часов до манипуляции, до получения чистой промывной жидкости. Разовая доза вводимого объема воды не должна превышать 1-1,5 л.
В обязательном порядке подготовка к процедуре подразумевает очищение рабочей зоны клизмами. В кишечнике любого человека, даже готовящегося по всем правилам, найдутся остатки пищи из-за которых проведение обследования может сорваться. Первый из двух очистительных подходов проводят вечером, накануне ректороманоскопии, и состоит он из двух этапов с часовым интервалом. Второй – утром, за пару часов до манипуляции, до получения чистой промывной жидкости. Разовая доза вводимого объема воды не должна превышать 1-1,5 л. Важно не только знать, как правильно подготовиться к ректороманоскопии, на и понять, как будет проводиться процедура. Можно заранее приобрести специальное белье, которое обеспечит врачу доступ к анальному отверстию, но при этом прикроет половые органы, избавив от ненужного смущения. Еще надо помнить, что перед ректоскопией врач проведет ректальное пальцевое обследование с диагностическими целями.
Важно не только знать, как правильно подготовиться к ректороманоскопии, на и понять, как будет проводиться процедура. Можно заранее приобрести специальное белье, которое обеспечит врачу доступ к анальному отверстию, но при этом прикроет половые органы, избавив от ненужного смущения. Еще надо помнить, что перед ректоскопией врач проведет ректальное пальцевое обследование с диагностическими целями.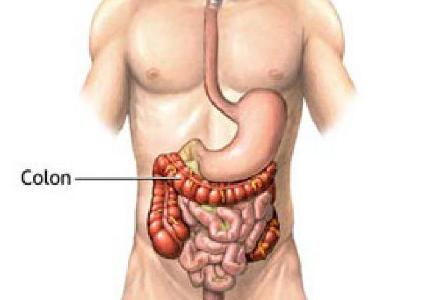


 Это заболевание может возникнуть повторно даже после хирургического лечения.
Это заболевание может возникнуть повторно даже после хирургического лечения. Хирургическое вмешательство проходит под общей анестезией.
Хирургическое вмешательство проходит под общей анестезией. После хирургического лечения рекомендуется исключить из рациона газированные напитки.
После хирургического лечения рекомендуется исключить из рациона газированные напитки.

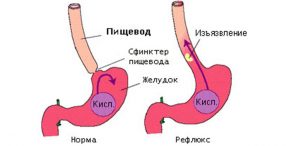
 Рефлюкс-эзофагит — заболевание желудочно-кишечного тракта, при котором желудочное содержимое и желчь забрасываются в пищевод, постепенно развивается воспалительный процесс, затрагивающий слизистую оболочку пищевода. При поражении пищевода вследствие регулярного попадания желудочного содержимого речь идет о гастроэзофагеальной рефлюксной болезни — ГЭРБ.
Рефлюкс-эзофагит — заболевание желудочно-кишечного тракта, при котором желудочное содержимое и желчь забрасываются в пищевод, постепенно развивается воспалительный процесс, затрагивающий слизистую оболочку пищевода. При поражении пищевода вследствие регулярного попадания желудочного содержимого речь идет о гастроэзофагеальной рефлюксной болезни — ГЭРБ.


 Аллергия на молоко
Аллергия на молоко Аллергия на молочную смесь
Аллергия на молочную смесь
 Спровоцировать вздутие животика у ребенка может дисбактериоз, при котором в кишечнике нарушается баланс полезной и патогенной микрофлоры. К развитию этой неприятной и опасной для жизни младенцев патологии могут привести следующие факторы:
Спровоцировать вздутие животика у ребенка может дисбактериоз, при котором в кишечнике нарушается баланс полезной и патогенной микрофлоры. К развитию этой неприятной и опасной для жизни младенцев патологии могут привести следующие факторы: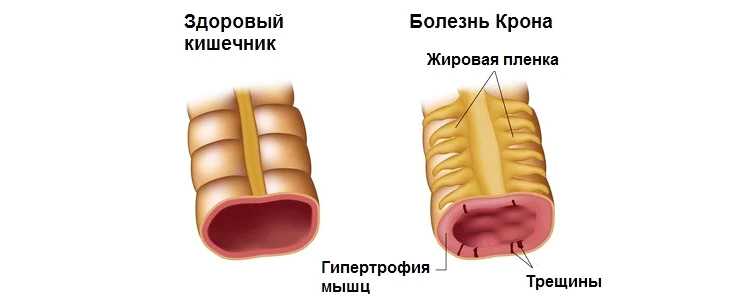

 обычно, отходят и состояние малыша улучшается. Ректальный катетер представляет собой тонкую трубочку-газоотвод (чаще всего из пластика), которая вставляется в задний проход новорожденного. Несмотря на простоту конструкции, эффективность ректального катетера очень высока. Можно заменить готовый катетер тонкой резиновой трубочкой (мягкой и без острых краев, лучше всего с закругленным кончиком). Разумеется, перед введением трубочку и анус младенца необходимо смазать жиром или кремом (для облегчения введения). Глубоко вводить трубочку не стоит – на 1-2 см. Все манипуляции надо делать очень осторожно и деликатно, чтобы не повредить прямую кишку крохи.
обычно, отходят и состояние малыша улучшается. Ректальный катетер представляет собой тонкую трубочку-газоотвод (чаще всего из пластика), которая вставляется в задний проход новорожденного. Несмотря на простоту конструкции, эффективность ректального катетера очень высока. Можно заменить готовый катетер тонкой резиновой трубочкой (мягкой и без острых краев, лучше всего с закругленным кончиком). Разумеется, перед введением трубочку и анус младенца необходимо смазать жиром или кремом (для облегчения введения). Глубоко вводить трубочку не стоит – на 1-2 см. Все манипуляции надо делать очень осторожно и деликатно, чтобы не повредить прямую кишку крохи.