Эрозия кишечника: симптомы, лечение, диета
Любые патологические явления, затрагивающие или напрямую развивающиеся в системе пищеварения, вызывают сильный дискомфорт для больного. Такая проблема, как эрозия кишечника не является исключением. По сути своей это нарушения эпителиального покрова кишечника, имеющие поверхностный характер. Несмотря на то, что они не затрагивают мышечный слой кишечника, в запущенном случае, они становятся крайне опасными.
В данном заболевании выделяют острую и хроническую форму по течению. Длительность течения острой формы не превышает 10 суток, в запущенной форме может длиться и до 50 дней. Хроническая форма продолжается от 5 лет и более. По характеру поражения классифицируют одиночную и множественную группы. А по характеру эрозий выделяют плоскую, полипную или геморрагическую форму.
В том случае, если патологию не начали лечить своевременно, то в хронической форме спустя долгое время оно может приобрести эрозивно-язвенный характер. А это в свою очередь угрожает инфицированием и нагноением эрозий. В дальнейшем нагноения могут перейти на окружающие ткани с последующим развитием парапроктита.
Однако при ранней диагностике патологии и мгновенного начала терапии, эрозию легко можно победить даже без угрозы формирования впоследствии рубцов на стенках кишки.
Этиология развития эрозии
Причины, по которым развивается эрозия, достаточно разнообразны. Заболевание можно назвать полиэтиологичным, поскольку для его формирования чаще всего требуется воздействие нескольких факторов.

Среди наиболее часто встречающихся факторов выделяют:
- Заражение кишечной инфекцией, к примеру, дизентерией;
- Гельминтозы;
- Неправильная медикаментозная терапия, нарушающая баланс кишечной флоры;
- Неправильное питание;
- Аллергии на продукты питания;
- Состояние дисбактериоза;
- Токсическое отравление.
- Наследственная предрасположенность к эрозии кишечника;
- Частые сильные стрессы и нестабильные нервно-эмоциональные состояния;
- Патологии желудочно-кишечного тракта другой природы.
К развитию эрозии кишечника также могут предрасполагать другие заболевания человека вроде гиперпаратиреоза или же сахарного диабета. Причинами могут быть и травмы или оперативные вмешательства, проведенные на кишке.
В отдельных случаях могут добавляться некоторые этиологические факторы. К примеру, эрозии прямой кишки могут развиваться также в связи с развитием злокачественных новообразований, нарушения кровотока в кишке, аутоиммунные патологии вроде болезни Крона и лучевая терапия.
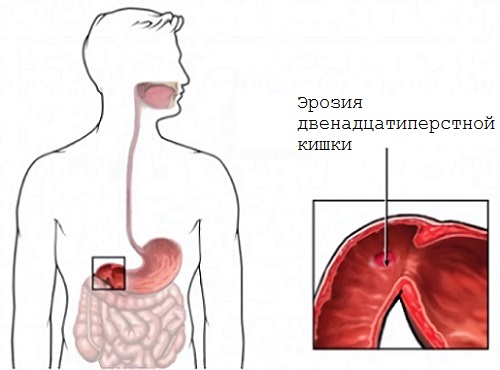
Клиническая картина
Клиника данной патологии достаточно наглядная, вне зависимости от пораженного отедла. Эрозия, поражая эпителиальный слой кишечника, провоцирует развитие внутреннего кровотечения, которое в итоге проявляется как рвота с примесями крови и дегтеобразным стулом или же скрытой кровью в каловых массах, которую выявляют лишь в анализах. Говоря о крови, в ней снижается уровень гемоглобина и постепенно происходит развитие анемии, которую подтвердит проведение общего анализа.
Помимо этого сам пациент отмечает с начала заболевание ощущение слабости во всем теле, понижение аппетита и неприятные ощущения, в основном локализующиеся в среднем и нижнем отделе живота. Также он может отметить метеоризм и то, что его стул стал неустойчивым, запоры чередуются с диарей, более того, порой пациент сам замечает, что в кале присутствует кровь или слизь.
В том случае, если эрозия поразила прямую кишку и болезнь находится в острой форме, то симптоматика становится резко выраженной и быстро нарастают. Больной жалуется на резкую боль в прямой кишке, которая усиливается во время акта дефекации и даже мешает ему. Он может жаловаться на ощущение жжения в прямой кишке или боль, иррадиирущую в промежность и органы половой системы. Также отмечаются признаки общей интоксикации организма, в виде повышения температуры тела, слабости, ознобов и повышенной утомляемости. В остальном клиника такая же, как и при любом другом эрозивном поражении отделов кишечника. При отсутствии лечения, острое течение сменяется хроническим, симптоматика сохраняется, но проявляется в меньшей степени и с определенной периодичностью.
А в случае с двенадцатиперстной кишкой, к общей клинике добавляется болевой синдром, в основном в эпигастральной области, который проявляется спустя некоторое время после приема пищи.
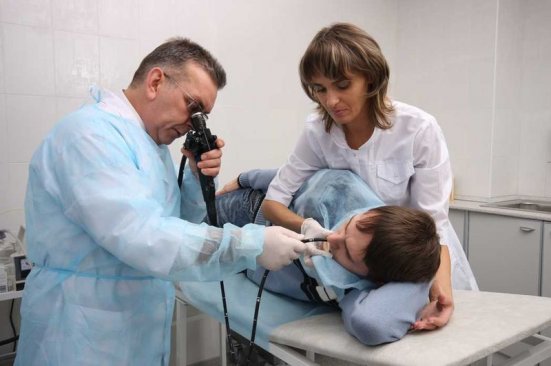
Диагностические мероприятия
Диагностика эрозии, развившейся в кишечнике, достаточно проста. Для определения окончательного диагноза и его детализации проворят ряд исследований.
В первую очередь это общий осмотр и сбор анамнеза, в ходе которого медицинский сотрудник узнает жалобы пациента и формирует представление о характере заболевания. Также уже на основании данных, полученных в ходе опроса, он может заподозрить, что поражена кишка и более того, что это поражение имеет эрозивный характер.
Затем делают общий анализ крови, в ходе которого могут отметить анемию. И анализ кала или е копрограмму, которая может показать наличие в каловых массах срытой или не скрытой крови и слизи.
После этого необходимо подтвердить, в каком отделе кишечника развилась патология. Для этого проводят фиброгастродуоденоскопию, или же ФГДС, исследуя двенадцатиперстную кишку. Потом ирригоскопию, то есть рентгенологическое исследование кишечника, для которого полость наполняют контрастным веществом. Эндоскопическим способом исследуют тонкую кишку на протяжении около 1 метра, это называется колоноскопией. И проводят ректороманоскопию, то есть обследуют прямую и частично сигмовидную кишку.
Терапевтические мероприятия
Лечение начинается с назначение пациенту конкретного питания. Диета при эрозии кишечника направлена на исключение из рациона пациента жаренного, острого, жирного, очень соленого, а также продуктов с пищевыми кислотами, пряностей и сладостей. Если наблюдается обострение, то запрещают употреблять ягоды, овощи и фрукты.
Примером для рациона питания можно привести наиболее распространенный вариант:
- На завтра омлет без желтков, манная каша без масла или творог.
- На обед нежирный бульон на мясе, вареный или приготовленный на пару мясной фарш, супы из овощей, отварная рыба и кисели.
- На ужин лучше выбрать кашу без добавления масел, обезжиренный творог, приготовленные на пару котлеты.
После указания диеты, назначают медикаментозные препараты. Их комбинируют в разных вариантах, поскольку подход к терапии зависит от стадии и этиологии заболевания.
Могут назначать антибиотики, направленные на борьбу с инфекцией, спазмолитики для избавления пациента от болевого синдрома, антигистаминные и противовоспалительные препараты.
Также проводят местное лечение, вроде лекарственных клизм, в случае с поражением прямой кишки. Клизмы назначаются двух видов – очистительные или лечебные. Первые направлены на опорожнение кишечника, а вторые необходимы для снятия воспаления и проводятся только после опорожнения. Важно, чтобы клизмы были теплыми, приближенными к нормальной температуре человеческого тела, идеальной считается температура около 36о С.
Также место применяют такое средство как аэрозоль Гипозоль, не менее актуальны и свечи с метилурациллином. А если говорить про лечение народными средствами, то стоит вспомнить про сидячие ванночки. Для них в теплую воду добавляют марганцовку, чтобы избавиться от патогенных микроорганизмов.
Для того чтобы контролировать эффективность лечения проводят эндоскопическое обследование не позже, чем через 3-4 недели с начала терапии. Продолжительность лечения занимает большой промежуток времени, но варьируется в зависимости от того, где была локализована эрозия, в какой стадии она была обнаружена, каковы её размеры и были ли осложнения.
Если развилось такое осложнение, как кровотечение, нередко требуется проведение хирургического вмешательства. Но современное оборудование позволяет проводить эндоскопическую процедуру с эффективной безболезненной остановкой кровотечения их участка эрозии. Возможно проведение фотокоагуляции или электрокоагуляции того участка, где началось кровотечение.
Своевременно лечить эрозию кишечника необходимо, поскольку эта патология относится к категории предраковых состояний.
Как лечить эрозию кишечника народными средствами
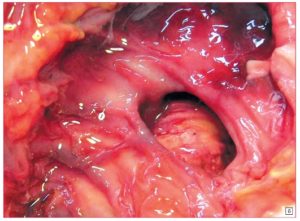 Эрозия кишечника – это приобретенный дефект эпителиального покрова кишечника. Само заболевание имеет поверхностный характер и не доходит до мышц. Исходя из этого описания, некоторые подумают, что заболевание это пустяковое и беспокоиться о нем не стоит. Однако при отсутствии своевременного лечения оно может принести крайне опасные последствия.
Эрозия кишечника – это приобретенный дефект эпителиального покрова кишечника. Само заболевание имеет поверхностный характер и не доходит до мышц. Исходя из этого описания, некоторые подумают, что заболевание это пустяковое и беспокоиться о нем не стоит. Однако при отсутствии своевременного лечения оно может принести крайне опасные последствия.
У эрозии кишечника есть две формы – хроническая и острая. Острое течение эрозии кишечника обычно длится десять дней, в запущенном виде она может мучить свою жертву месяцами. Хроническая эрозия способна «жить» в организме от пяти лет и дольше и даже никак не ощущаться, пока не перейдет в острую форму.
При перерастании эрозии в язву, возможно начало инфицирования и нагноения пораженного места. Загноившись, инфицированный участок расширяется и поражает соседние ткани. Такой исход грозит больному парапроктитом.
Невозможно определить у себя эрозию кишечника (толстого или тонкого) самостоятельно, так как ее симптомы неспецифичны. Точно так же нельзя и самому назначать себе, чем лечить, и уж тем более пытаться избавиться от эрозии народными средствами. Так можно только усугубить состояние.
Заподозрив у себя эрозию, обратитесь к квалифицированному гастроэнтерологу, а при необходимости – к проктологу. Для точной постановки диагноза требуется специальная 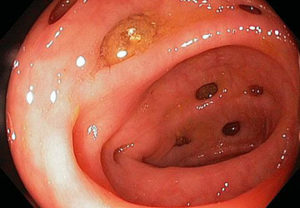 аппаратура (эндоскоп, и не только). Полноценное и достойное лечение данного заболевания возможно только в хорошей клинике, под наблюдением опытного специалиста.
аппаратура (эндоскоп, и не только). Полноценное и достойное лечение данного заболевания возможно только в хорошей клинике, под наблюдением опытного специалиста.
Причины появления эрозии у взрослых
Среди причин эрозивного поражения можно выделить такие, которые являются самыми частыми на сегодняшний день:
- инфекционные заболевания кишечника, например, дизентерия или инфицирование сальмонеллой;
- наличие гельминтов;
- результат неграмотного лечения других заболеваний, когда антибиотики или другие лекарственные средства повлияли на слизистую оболочку кишечника;
- несоблюдение элементарных правил питания;
- аллергия на те или иные продукты питания;
- дисбактериоз кишечника;
- наследственность, наличие эрозивных проявлений в семейном анамнезе больного;
- постоянные стрессы, психические болезни, депрессия, эмоциональная неустойчивость;
- другие заболевания ЖКТ.
Как проявляется эрозия кишечника
Как уже говорилось выше, симптомы эрозии кишечника (далее ЭК) неспецифичны и могут служить признаками других заболеваний. Но обратиться к гастроэнтерологу и проктологу нужно при наличии следующей симптоматической картины:
- Больной испытывает дискомфорт или боли в различных отделах живота. Возможно вздутие низа живота, в области кишечника и неадекватное выделение газов (метеоризм).
- Также больной испытывает проблемы с дефекацией: диарея сменяется запором и наоборот. В кале отмечается слизь или кровь. Иногда кровь начинает идти из прямой кишки. При этом больной имеет бледные кожные покровы, ему не хочется есть, он быстро устает и ощущает общую слабость.
Какие нужны диагностические меры для выявления ЭК
В первую очередь необходимо сдать кал на анализ (сделать копрограмму). Затем потребуется проведение т. н. ирригоскопии – в кишечник вводится контрастное вещество, после чего пораженная область просвечивается рентгеном. Далее следует диагностическая мера со сложным названием «фиброгастродуоденоскопия» на предмет эрозивных изменений в слизистой оболочке 12-перстной кишки. Также больного могут направить на колоноскопию.
Как долго и чем лечат эрозию кишечника
Для начала больному эрозией кишечника назначают лечебную диету, подразумевающую исключение продуктов, способных раздражать слизистую оболочку. Нет единого 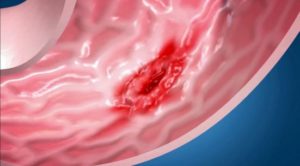 медицинского протокола для лечения всех эрозий сразу – все зависит от типа заболевания, клинической картины больного, общее состояние его организма и причины, вызвавшей эрозию. Зачастую назначают антибиотики (Сульфасалазин), спазмолитические средства, лекарства от диареи и препараты, имеющие спазмолитическое действие.
медицинского протокола для лечения всех эрозий сразу – все зависит от типа заболевания, клинической картины больного, общее состояние его организма и причины, вызвавшей эрозию. Зачастую назначают антибиотики (Сульфасалазин), спазмолитические средства, лекарства от диареи и препараты, имеющие спазмолитическое действие.
По мере лечения важно проводить контрольную эндоскопию. В основном ее проводят через три недели-месяц после того, как началось лечение. Эффективность терапии оценивается по мере эпителизации эрозии и достижения ремиссии.
Если эрозия сопровождается осложнениями, например, такими, как кровотечение, лечение может занять более длительный срок. При наличии кровотечения из эрозии нередко назначаются хирургические операции, а также фото- или электрокоагуляция участка, из которого идет кровь.
Эрозия кишечника – достаточно опасное заболевание. В какой-то степени оно является предраковым состоянием. Поэтому своевременная диагностика, проведение квалифицированного медицинского вмешательства и недопущения преобразования эрозии в злокачественную опухоль может спасти жизнь пациента.
Профилактические меры
Для профилактики эрозии кишечника достаточно общих профилактических мер – избегать стрессов, соблюдать режим труда и отдыха, личную гигиену. Вести здоровый образ жизни, уделять достаточно внимания правильному питанию. Регулярно обследоваться на предмет гельминтов, как одних из главных возбудителей такого заболевания, как эрозия, и при их наличии применять адекватное медикаментозное лечение.
Любые патологические явления, затрагивающие или напрямую развивающиеся в системе пищеварения, вызывают сильный дискомфорт для больного. Такая проблема, как эрозия кишечника не является исключением. По сути своей это нарушения эпителиального покрова кишечника, имеющие поверхностный характер. Несмотря на то, что они не затрагивают мышечный слой кишечника, в запущенном случае, они становятся крайне опасными.
В данном заболевании выделяют острую и хроническую форму по течению. Длительность течения острой формы не превышает 10 суток, в запущенной форме может длиться и до 50 дней. Хроническая форма продолжается от 5 лет и более. По характеру поражения классифицируют одиночную и множественную группы. А по характеру эрозий выделяют плоскую, полипную или геморрагическую форму.
В том случае, если патологию не начали лечить своевременно, то в хронической форме спустя долгое время оно может приобрести эрозивно-язвенный характер. А это в свою очередь угрожает инфицированием и нагноением эрозий. В дальнейшем нагноения могут перейти на окружающие ткани с последующим развитием парапроктита.
Однако при ранней диагностике патологии и мгновенного начала терапии, эрозию легко можно победить даже без угрозы формирования впоследствии рубцов на стенках кишки.
Этиология развития эрозии
Причины, по которым развивается эрозия, достаточно разнообразны. Заболевание можно назвать полиэтиологичным, поскольку для его формирования чаще всего требуется воздействие нескольких факторов.

Среди наиболее часто встречающихся факторов выделяют:
- Заражение кишечной инфекцией, к примеру, дизентерией;
- Гельминтозы;
- Неправильная медикаментозная терапия, нарушающая баланс кишечной флоры;
- Неправильное питание;
- Аллергии на продукты питания;
- Состояние дисбактериоза;
- Токсическое отравление.
- Наследственная предрасположенность к эрозии кишечника;
- Частые сильные стрессы и нестабильные нервно-эмоциональные состояния;
- Патологии желудочно-кишечного тракта другой природы.
К развитию эрозии кишечника также могут предрасполагать другие заболевания человека вроде гиперпаратиреоза или же сахарного диабета. Причинами могут быть и травмы или оперативные вмешательства, проведенные на кишке.
В отдельных случаях могут добавляться некоторые этиологические факторы. К примеру, эрозии прямой кишки могут развиваться также в связи с развитием злокачественных новообразований, нарушения кровотока в кишке, аутоиммунные патологии вроде болезни Крона и лучевая терапия.

Клиническая картина
Клиника данной патологии достаточно наглядная, вне зависимости от пораженного отедла. Эрозия, поражая эпителиальный слой кишечника, провоцирует развитие внутреннего кровотечения, которое в итоге проявляется как рвота с примесями крови и дегтеобразным стулом или же скрытой кровью в каловых массах, которую выявляют лишь в анализах. Говоря о крови, в ней снижается уровень гемоглобина и постепенно происходит развитие анемии, которую подтвердит проведение общего анализа.
Помимо этого сам пациент отмечает с начала заболевание ощущение слабости во всем теле, понижение аппетита и неприятные ощущения, в основном локализующиеся в среднем и нижнем отделе живота. Также он может отметить метеоризм и то, что его стул стал неустойчивым, запоры чередуются с диарей, более того, порой пациент сам замечает, что в кале присутствует кровь или слизь.
В том случае, если эрозия поразила прямую кишку и болезнь находится в острой форме, то симптоматика становится резко выраженной и быстро нарастают. Больной жалуется на резкую боль в прямой кишке, которая усиливается во время акта дефекации и даже мешает ему. Он может жаловаться на ощущение жжения в прямой кишке или боль, иррадиирущую в промежность и органы половой системы. Также отмечаются признаки общей интоксикации организма, в виде повышения температуры тела, слабости, ознобов и повышенной утомляемости. В остальном клиника такая же, как и при любом другом эрозивном поражении отделов кишечника. При отсутствии лечения, острое течение сменяется хроническим, симптоматика сохраняется, но проявляется в меньшей степени и с определенной периодичностью.
А в случае с двенадцатиперстной кишкой, к общей клинике добавляется болевой синдром, в основном в эпигастральной области, который проявляется спустя некоторое время после приема пищи.

Диагностические мероприятия
Диагностика эрозии, развившейся в кишечнике, достаточно проста. Для определения окончательного диагноза и его детализации проворят ряд исследований.
В первую очередь это общий осмотр и сбор анамнеза, в ходе которого медицинский сотрудник узнает жалобы пациента и формирует представление о характере заболевания. Также уже на основании данных, полученных в ходе опроса, он может заподозрить, что поражена кишка и более того, что это поражение имеет эрозивный характер.
Затем делают общий анализ крови, в ходе которого могут отметить анемию. И анализ кала или е копрограмму, которая может показать наличие в каловых массах срытой или не скрытой крови и слизи.
После этого необходимо подтвердить, в каком отделе кишечника развилась патология. Для этого проводят фиброгастродуоденоскопию, или же ФГДС, исследуя двенадцатиперстную кишку. Потом ирригоскопию, то есть рентгенологическое исследование кишечника, для которого полость наполняют контрастным веществом. Эндоскопическим способом исследуют тонкую кишку на протяжении около 1 метра, это называется колоноскопией. И проводят ректороманоскопию, то есть обследуют прямую и частично сигмовидную кишку.
Терапевтические мероприятия
Лечение начинается с назначение пациенту конкретного питания. Диета при эрозии кишечника направлена на исключение из рациона пациента жаренного, острого, жирного, очень соленого, а также продуктов с пищевыми кислотами, пряностей и сладостей. Если наблюдается обострение, то запрещают употреблять ягоды, овощи и фрукты.
Примером для рациона питания можно привести наиболее распространенный вариант:
- На завтра омлет без желтков, манная каша без масла или творог.
- На обед нежирный бульон на мясе, вареный или приготовленный на пару мясной фарш, супы из овощей, отварная рыба и кисели.
- На ужин лучше выбрать кашу без добавления масел, обезжиренный творог, приготовленные на пару котлеты.
После указания диеты, назначают медикаментозные препараты. Их комбинируют в разных вариантах, поскольку подход к терапии зависит от стадии и этиологии заболевания.
Могут назначать антибиотики, направленные на борьбу с инфекцией, спазмолитики для избавления пациента от болевого синдрома, антигистаминные и противовоспалительные препараты.
Также проводят местное лечение, вроде лекарственных клизм, в случае с поражением прямой кишки. Клизмы назначаются двух видов – очистительные или лечебные. Первые направлены на опорожнение кишечника, а вторые необходимы для снятия воспаления и проводятся только после опорожнения. Важно, чтобы клизмы были теплыми, приближенными к нормальной температуре человеческого тела, идеальной считается температура около 36 о С.
Также место применяют такое средство как аэрозоль Гипозоль, не менее актуальны и свечи с метилурациллином. А если говорить про лечение народными средствами, то стоит вспомнить про сидячие ванночки. Для них в теплую воду добавляют марганцовку, чтобы избавиться от патогенных микроорганизмов.
Для того чтобы контролировать эффективность лечения проводят эндоскопическое обследование не позже, чем через 3-4 недели с начала терапии. Продолжительность лечения занимает большой промежуток времени, но варьируется в зависимости от того, где была локализована эрозия, в какой стадии она была обнаружена, каковы её размеры и были ли осложнения.
Если развилось такое осложнение, как кровотечение, нередко требуется проведение хирургического вмешательства. Но современное оборудование позволяет проводить эндоскопическую процедуру с эффективной безболезненной остановкой кровотечения их участка эрозии. Возможно проведение фотокоагуляции или электрокоагуляции того участка, где началось кровотечение.
Своевременно лечить эрозию кишечника необходимо, поскольку эта патология относится к категории предраковых состояний.
Функция тонкого и толстого кишечника – одна из наиважнейших в работе человеческого организма. В настоящее время медицина рассматривает болезни кишечника как фактор, влияющий на все состояние организма.
Насколько правильно он функционирует, и в каком соотношении к патогенным микробам находится здоровая микрофлора, зависит работа многих других органов. Одно из самых частых заболеваний кишечника – эрозивные изменения слизистой, приводящее к таким опасным осложнениям, как рак или язва.
Причины возникновения
Кишечная эрозия может быть обусловлена несколькими факторами одновременно, но наиболее распространенные из причин следующие:
- наследственность;
- кишечный дисбактериоз;
- глистная инвазия;
- аллергия;
- неадекватный прием лекарств;
- кишечные инфекции;
- неправильное питание;
- расстройства нервной системы;
- заболевания других органов ЖКТ.
Симптомы эрозии тонкого и толстого кишечника
В зависимости от части кишечника, подвергшейся эрозии, будут проявляться характерные симптомы, так как изменения слизистой напрямую воздействуют на функцию того или иного отдела.
Все, что человек съедает, переваривается в тонком кишечнике – это главная «кастрюля» нашего организма, где происходит расщепление белков, жиров и углеводов и их всасывание в кровь. Благодаря перистальтике, пищевой комок продвигается дальше к толстому кишечнику, где окончательно завершается пищеварение.
Соответственно, повреждение слизистого слоя тонкой кишки приведет к недополучению организмом питательных веществ и к нарушению стула.
Толстый кишечник – это конечная часть желудочно-кишечного тракта, длина которого 1,5 метра. Он выполняет функцию всасывания воды и формирования стула из пищевого комка. Одной из немаловажных функций толстого кишечника является иммуномоделирование.
За счет нужной микрофлоры толстый кишечник вырабатывает такие вещества, которые в дальнейшем охраняют организм от микробов. Поэтому эрозии толстого кишечника влияют на качество стула и общее состояние организма.
Симптомы эрозии:
В отсутствие лечения острый этап заболевания сменяется хроническим, симптомы проявляются периодически, но менее выражены.
Диагностика
На основании имеющихся у пациента симптомов врач назначает ряд исследований для выявления патологических изменений в определенном отделе кишечника:
- Фиброгастродуоденоскопию для обследования двенадцатиперстной кишки.
- Ирригоскопию (рентгенологический метод) кишечника с применением контрастного специального вещества.
- Колоноскопию – осмотр толстой кишки с помощью эндоскопа.
- Ректороманоскопию для обследования части сигмовидной и прямой кишки.
Также назначаются лабораторные исследования крови, мочи и кала для дальнейшего назначения терапии сопутствующих состояний (анемии, лихорадки, и т. д.).
Чем лечить заболевание?
Лечение эрозии кишечника направлено на снятие воспалительного процесса, восстановление пищеварительной функции и реабилитации организма в целом. Поэтому назначают совокупное лечение, содержащее в себе диету, медикаментозную терапию и, в некоторых случаях, специальные процедуры в виде клизм.
Как правило, при заболеваниях кишечника лечащим врачом назначается Диета №4, которая имеет свои правила и особенности.
Суточная норма:
- углеводов – 200–400 г;
- белков – 100–120 г;
- жиров – до 100 г;
- соль – 10 г.
Таблица продуктов, предписанных диетой:
Ирина Шахина • 01.05.2017
Содержание
Эрозия желудка – заболевание, связанное с разрушением эпителиального слоя органа. Эрозия поражает верхнюю оболочку органа, не затрагивая мускулатуру.
Образование эрозии
В желудке содержится фермент – пепсин, который обрабатывает и расщепляет продукты питания. Кислый желудочный сок препятствует проникновению и всасыванию бактерий. Превышенная концентрация пепсина и соляной кислоты, хронические заболевания и ослабление иммунитета разрушают слизистую желудка. В результате образуются язвочки.
Поставить диагноз «эрозия желудка» невозможно без обследования органа и двенадцатиперстной кишки. Современная медицина предлагает эндоскопический метод. Обнаружение красных язвочек на стенках желудка позволяет установить повреждение слизистой и наличие воспаления.
Впервые эрозия желудка была описана в 1756 году патологоанатомом Дж. Морганьи. В 21 веке обнаружить эрозию несложно, главное — вовремя ее устранить. Главный гастроэнтеролог страны В. Ивашкин утверждает —причиной желудочных кровотечений и патологий в области ЖКТ является эрозия желудка.
Существует два вида заболевания:
- острая форма — эрозивное поражение достигает 0,2-0,4 см. Ранок много, имеют овальную и круглую форму.
- хроническая форма — эрозия достигает от 0,3-0,5 см. Располагается в антральном отделе желудка, визуально образуя цепочку. Болезнь может продолжаться 5 лет и более.
Симптомы эрозии желудка
- частые изжоги, тошнота и отрыжки после приема пищи;
- сильная и резкая боль в области желудка в острой стадии заболевания. В хронической форме боли появляются ночью с частой периодичностью;
- кровотечения. Кровяные прожилки или сгустки в кале и рвотной жидкости. Кровь имеет темно-коричневый оттенок;
- нарушение вкуса и обоняния.
Причины эрозии желудка
- инфицирование хеликобактериями Helicobacter pylori;
- хронический гастрит. Несбалансированное питание приводит к повышенной кислотности, изжогам, газообразованию. В желудке нарушается здоровая среда – беспрепятственный путь к проникновению инфекций и бактерий;
- прием медикаментов, нарушающих работу желудка. Самолечение, частые приемы антибиотиков нарушают естественную бактериальную флору слизистой желудка;
- жирная, острая, соленая пища в ежедневном рационе;
- частые стрессовые и депрессивные состояния. Стресс подрывает работу защитных функций организма, вызывает желудочные спазмы, нарушение аппетита;
- заболевания вегетативно-сосудистой системы;
- неконтролируемый прием спиртных напитков. Частое употребление алкоголя ведет к циррозу печени, поражению стенок и слизистой желудка;
- проблемы с пищеварением – панкреатит;
- болезни дыхательной системы. Кислородное голодание ослабляет функции органов.
Лечение эрозии желудка
Профессор кафедры гастроэнтерологии Г. А. Анохина в интервью о лечении желудка рассказала: главный способ борьбы с эрозией – диетическое сбалансированное питание и препараты, снижающие кислотность. Лечение эрозии дает положительный результат в комплексе: медикаменты, строгая диета и применение народных средств.
Заболевания ЖКТ невозможно вылечить без диеты. При обнаружении эрозии желудка следует исключить из рациона жирную, кислую, острую и соленую пищу. Также откажитесь от первичных мясных бульонов, копченостей, жареного, сладкого. Употребление кофе, черного крепкого чая и газировок тоже негативно влияет на воспалительные процессы ЖКТ.
Для эффективного лечения заболевания исключается всё, что вызывает повышенную кислотность и плохо переваривается.
Однако, существуют продукты, способствующие заживлению и восстановлению слизистой желудка:
- обезжиренные сметана и сыр;
- отвар шиповника;
- молоко;
- протертый супчик из овощей;
- речная рыба;
- кролик, курица, индейка – на пару;
- каши на нежирном молоке.
Важно дробное питание! Ешьте 6 раз в день, понемногу, в течение 2-х месяцев. Постарайтесь не перегревать блюда. Горячая и холодная пища плохо усваиваются желудком. Вернуться к привычному питанию разрешается при полном исчезновении эрозии.
Народные средства и рецепты
Не отказывайтесь от лечения эрозии желудка народными средствами. Природные компоненты – корень аира, прополис, мед, виноград и травы укрепят защитные функции организма.
Настойка корня аира
- 1 чайную ложку корня аира залейте 250 мл кипятка.
- Варите 15 минут на небольшом огне.
- После закипания поставьте в теплое место, укутайте полотенцем.
Пейте остывшим в течение 2-х недель по 50 г перед каждым приемом пищи.
Настойка прополиса
Лечение прополисом — безопасное, проверенное веками средство. Прополис уничтожает микробы, улучшает кровообращение, восстанавливает витаминный баланс в организме.
- Залейте в банку 15 г. прополиса и 100 гр. 96% спирта.
- Поставьте в темное прохладное место на 2 недели.
- Принимайте по 50 гр. настойки, разведенной в 100 гр. молока.
Травяной отвар
- Возьмите 2 части травы тысячелистника, цветков ромашки, зверобоя и 1 часть чистотела.
- Смесь залейте 250 мл кипятка, настаивайте полчаса.
Употребляйте по 100 гр. 3 раза в день за 25 минут до приема пищи. Перед употреблением процедите.
Лечение эрозии желудка медом — один из эффективных народных методов. Мед смягчает и помогает слизистой заживать, выступает антисептиком. Принимайте столовую ложку меда утром натощак. Продолжайте лечение ежедневно в течение месяца.
Облепиховое масло
Масло облепихи ценится за ранозаживляющие свойства. Масло восстанавливает кислотно-щелочной баланс в организме, укрепляет иммунитет и устраняет воспаления слизистых оболочек.
Употребляйте 1 ч.л. 2-3 раза в день до приема пищи.
Настой из ягод брусники
При хроническом течении эрозии желудка помогает брусничный настой. С осени заготовьте ягоды брусники, залейте холодной кипяченой водой. Пейте брусничный настой всю зиму по 60 гр. в день до еды. Воду периодически доливайте.
Настойка Чаги или настой из березового гриба
В составе березового гриба содержатся дубильные вещества, способные заживлять слизистые. На стенках пораженного органа образуется защитная пленка. При эрозии желудка настой березового гриба предотвратит инфицирование пораженных участков слизистой. Также настойка активирует защитные функции организма.
Настойка из грецких орехов
- Настойка из грецких орехов помогает при острой форме эрозии желудка. Возьмите 500 гр. орехов, растолките их.
- Залейте в массу 500 мл водки.
- Оставьте в темном месте на 2 недели.
Употребляйте в пропорции 1 ст. ложка настойки к 125 мл воды 3 раза в день после приема пищи.
У винограда много полезных свойств, главное — улучшение пищеварения. Употребляйте виноград в комплексе лечения эрозии желудка по 100 гр. до еды.
Отвар толокнянки
Толокнянка известна противовоспалительными свойствами.
- Насыпьте в термос 1 чайную ложку толокнянки, залейте 250 мл кипятка.
- Настаивайте 2-3 часа.
- Прокипятите отвар на небольшом огне 15 минут. Процедите, остудите.
Диета больного
Чтобы быстрее вылечить эрозию желудка необходимо правильно питаться. Следует увеличить частоту приема пищи с 3-4 до 5-6 раз в день. Количество пищи, которое будет употреблять больной за один прием нужно уменьшить. Промежутки между трапезой должны быть небольшие, около 3 часов. Этот фактор очень важен, так как будет способствовать снижению нагрузки на пищеварительную систему и исключит голодание организма. Регулярный прием еды в небольших количествах будет способствовать нормализации выделения секреций желудочного сока, а также восстановлению баланса обмена веществ.
Нужно правильно подбирать продукты для стимулирования организма к регенерации тканей, и наружного слоя эпителия полого органа пациента. В некоторых продуктах содержится специальный фермент, который будет влиять на уровень регенерации: овсяная крупа и манная каша, твердые молочные продукты, сливочное масло, молоко, куриные яйца и кисель. Этот перечень не является исчерпывающим.
Во время лечения эрозии желудка необходимо в обязательном порядке исключить прием алкогольных напитков. Напитки, содержащие спирт (даже в малом количестве), ожигают слизистую оболочку. При эрозии стенок желудка это может оказать серьезные последствия и ухудшить процесс выздоровления. Также алкоголь влияет на работу печени, которую также нельзя перегружать в этот период.
Необходимо отказаться от кофе и напитков с содержанием кофеина. Настоятельно не рекомендуется пить сладкую газированную воду, энергетики, концентрированные и кислые соки. Она содержат сильный консервант – лимонную кислоту, которая негативно влияет на пищеварительную систему. Если все же больной хочет пить сок, то его нужно разбавить питьевой водой, чтобы не чувствовать дискомфорта после приема.
Пища, которую употребляет больной человек, должна быть теплой. Излишне холодная или горячая пища способна доставить массу неприятностей.
Нельзя кушать жареную или жирную пищу, копченые и соленые продукты, нужно отказаться от колбасы (кроме вареной). Также не все фрукты и овощи можно кушать в это время: цитрусовые, мандарины, облепиха, репа, редис, брюква. Еще следует отказаться от шоколада и сладких конфет.
Чтобы лечить эрозию более эффективно курящим людям следует отказаться от сигарет на 2-3 месяца. Едкий дым будет усиливать раздражение и воспалительный процесс на слизистой оболочке и стенках желудка.
Если было решено использовать народные средства для облегчения симптомов заболевания, тогда необходимо предварительно узнать о противопоказаниях к применению. Если у пациента наблюдается повышенная кислотность желудка, то нельзя использовать для лечения ромашковые чаи и настои. В такой ситуации лучше проконсультироваться у врача, чтобы после начала употребления лекарственных средств не обострить симптомы заболевания, и не ухудшить состояние желудочно-кишечного тракта.
Многие средства, которые используют, чтобы лечить гастрит, применяют и при эрозии желудка. Это связано с тем, что симптомы очень похожи.
Соблюдая диету, больной должен также отказаться от свежего хлеба с отрубями и других хлебобулочных изделий. Лучше кушать сухари, предварительно размачивая их бульоном или чаем.
Можно кушать вареную пищу. Если котлеты были приготовлены на пару, тогда их можно добавить в ежедневный рацион. Нужно есть овсянку, отварные яйца и супы из говядины или курятины.
Видео «Симптомы и лечение эрозии желудка»
Народное лечение
Многие народные средства созданы специально для того, чтобы облегчить симптомы заболевания желудка и кишечника. Чтобы лечить эрозию желудка при помощи народной медицины, следует обязательно проконсультироваться с лечащим врачом. Некоторые особенности организма способны негативно отреагировать на травяные компоненты. Иногда проблему способна вызвать аллергическая реакция на продукты пчеловодства, которые часто используются для лечения таких заболеваний, или на другие натуральные компоненты.
Один из самых эффективных народных средств – мед. Мед используется для лечения эрозии, язвы, полипов и гастрита. Обычно этот продукт используется в разбавленном виде. Продукт пчеловодства способствует регенерации клеток и тканей желудочного тракта, восстановлению слизистой оболочки. Такое заживляющее средство часто используется с применением сока алоэ, прополиса. В комбинации они нормализуют микрофлору кишечника и устраняют развитие характерной инфекции (хеликобактер) в пищеварительной системе. Однако настоятельно не рекомендуется употреблять мед при повышенной кислотности желудка.
Для того чтобы снять болевой симптом, нужно пить чай с медом или растворять его небольшое количество в теплой воде. Питье медовой воды также хорошо влияет на очистку организма, являясь профилактической мерой от многих заболеваний.
Если было решено лечить больного медом, то можно сделать питье с его содержанием и растянуть на 4 приема в день. Достаточно на 1 литр кипяченой воды добавить 150-170 грамм меда и растворить его. Лучше всего подойдет липовый. Пить натощак первый раз, 2 приема днем и перед сном. Это народное средство хорошо успокаивает пищеварительную систему, снимая раздражение. Принимать в течение месяца.
Мед можно принимать с ромашкой и алоэ в комплексе для создания иммуномодулирующего эффекта.
Если у больного нет аллергии на прополис, а такое случается не редко, то его можно пить по одной ложке в день натощак. Употребляется либо в чистом виде, либо на его основе готовится спиртовой настой. Такое народное средство должно настаиваться не менее 3 недель. Так как настой концентрированный и содержит спирт, его нужно разбавлять водой – на стакан 15-20 капель. Употребляется каждые 5 часов на протяжении 3-4 недель.
В народных рецептах для лечения эрозии желудочно-кишечного тракта часто используются травяные сборы.
Снятие симптомов и избавление от такого недуга помогают такие средства:
- добавить на один стакан кипятка чайную ложку высушенного корня аира. Варить в течение 15 минут на медленном огне. Затем снять с огня, окутать и оставить остывать. Необходимо пить перед едой по трети стакана. Каждый раз лучше делать свежий отвар;
- засыпать в термос 1 столовую ложку чистотела и залить кипятком (около 300 мл). Оставить настаиваться на 2-3 часа. Затем нужно процедить отвар и пить по столовой ложке перед едой 3 раза в сутки. Рекомендуется провести месячный курс, а потом дать организму перерыв на полторы недели. Затем можно повторить;
- довести до кипения стакан воды и добавить чайную ложку толокнянки. Кипятить на медленном огне около 15 минут, затем процедить и остудить. Пить по 2 столовые ложки перед едой. Также можно использовать другую траву – горечавку;
- из горечавки делают настой. На 0,5 л водки добавить 50-60 грамм травы горечавки. Закупорить и поставить в темное место для настаивания в течение 3 недель. На столовую ложку воды растворить 15 капель настоя, принимать перед приемом пищи;
- также хорошо помогает лекарственная ромашка. На стакан кипятка нужно добавить столовую ложку ромашкового цвета и накрыть крышкой для настаивания. Его нужно пить после того как остынет. Процедите и пейте по 1/3 стакана за 30-20 минут до приема пищи;
- взять пару жменей пшеницы, уложить ее на мокрую марлю. Накрыть пшеницу вторым куском марли или ваты, и регулярно увлажнять в течение 3-4 дней. Когда пшеница прорастет, ее нужно измельчить и смешать с оливковым маслом в пропорциях 6 к 2 столовых ложек. Переложить в стеклянный сосуд. Это средство необходимо принимать по чайной ложке за 40-50 минут до завтрака. Употреблять 5 дней;
- травяной сбор из зверобоя, лекарственной ромашки, чистотела и тысячелистника – засыпать 20 грамм трав в равных пропорциях в стакан кипятка. Настаивать около часа, затем процедить. Пить по 100 мл трижды в день перед едой.
Лечение при помощи трав обычно проходит долго, но оно не менее эффективно, чем медицинские препараты, и содержит только натуральные компоненты. Однако следует помнить, что нужно регулярно посещать врача для консультаций или при резком ухудшении состояния.
Видео «Питание при гастрите»
В данном ролике рассказывается о 12 правилах питания при гастрите желудка.
Похожие статьи:
Эрозия кишечника: причины, симптомы и лечение
 Эрозия кишечника – это приобретенный дефект эпителиального покрова кишечника. Само заболевание имеет поверхностный характер и не доходит до мышц. Исходя из этого описания, некоторые подумают, что заболевание это пустяковое и беспокоиться о нем не стоит. Однако при отсутствии своевременного лечения оно может принести крайне опасные последствия.
Эрозия кишечника – это приобретенный дефект эпителиального покрова кишечника. Само заболевание имеет поверхностный характер и не доходит до мышц. Исходя из этого описания, некоторые подумают, что заболевание это пустяковое и беспокоиться о нем не стоит. Однако при отсутствии своевременного лечения оно может принести крайне опасные последствия.
У эрозии кишечника есть две формы – хроническая и острая. Острое течение эрозии кишечника обычно длится десять дней, в запущенном виде она может мучить свою жертву месяцами. Хроническая эрозия способна «жить» в организме от пяти лет и дольше и даже никак не ощущаться, пока не перейдет в острую форму.
Эрозии бывают:
- плоские;
- полипные;
- геморрагические.
При перерастании эрозии в язву, возможно начало инфицирования и нагноения пораженного места. Загноившись, инфицированный участок расширяется и поражает соседние ткани. Такой исход грозит больному парапроктитом.
Невозможно определить у себя эрозию кишечника (толстого или тонкого) самостоятельно, так как ее симптомы неспецифичны. Точно так же нельзя и самому назначать себе, чем лечить, и уж тем более пытаться избавиться от эрозии народными средствами. Так можно только усугубить состояние.
Читайте также: Симптомы и лечение эрозии пищевода
Заподозрив у себя эрозию, обратитесь к квалифицированному гастроэнтерологу, а при необходимости – к проктологу. Для точной постановки диагноза требуется специальная  аппаратура (эндоскоп, и не только). Полноценное и достойное лечение данного заболевания возможно только в хорошей клинике, под наблюдением опытного специалиста.
аппаратура (эндоскоп, и не только). Полноценное и достойное лечение данного заболевания возможно только в хорошей клинике, под наблюдением опытного специалиста.
Причины появления эрозии у взрослых
Среди причин эрозивного поражения можно выделить такие, которые являются самыми частыми на сегодняшний день:
- инфекционные заболевания кишечника, например, дизентерия или инфицирование сальмонеллой;
- наличие гельминтов;
- результат неграмотного лечения других заболеваний, когда антибиотики или другие лекарственные средства повлияли на слизистую оболочку кишечника;
- несоблюдение элементарных правил питания;
- аллергия на те или иные продукты питания;
- дисбактериоз кишечника;
- наследственность, наличие эрозивных проявлений в семейном анамнезе больного;
- постоянные стрессы, психические болезни, депрессия, эмоциональная неустойчивость;
- другие заболевания ЖКТ.
Как проявляется эрозия кишечника
Как уже говорилось выше, симптомы эрозии кишечника (далее ЭК) неспецифичны и могут служить признаками других заболеваний. Но обратиться к гастроэнтерологу и проктологу нужно при наличии следующей симптоматической картины:
- Больной испытывает дискомфорт или боли в различных отделах живота. Возможно вздутие низа живота, в области кишечника и неадекватное выделение газов (метеоризм).
- Также больной испытывает проблемы с дефекацией: диарея сменяется запором и наоборот. В кале отмечается слизь или кровь. Иногда кровь начинает идти из прямой кишки. При этом больной имеет бледные кожные покровы, ему не хочется есть, он быстро устает и ощущает общую слабость.
Какие нужны диагностические меры для выявления ЭК
В первую очередь необходимо сдать кал на анализ (сделать копрограмму). Затем потребуется проведение т. н. ирригоскопии – в кишечник вводится контрастное вещество, после чего пораженная область просвечивается рентгеном. Далее следует диагностическая мера со сложным названием «фиброгастродуоденоскопия» на предмет эрозивных изменений в слизистой оболочке 12-перстной кишки. Также больного могут направить на колоноскопию.
Читайте также: Симптомы и лечение острого эрозивного гастрита
Как долго и чем лечат эрозию кишечника
Для начала больному эрозией кишечника назначают лечебную диету, подразумевающую исключение продуктов, способных раздражать слизистую оболочку. Нет единого  медицинского протокола для лечения всех эрозий сразу – все зависит от типа заболевания, клинической картины больного, общее состояние его организма и причины, вызвавшей эрозию. Зачастую назначают антибиотики (Сульфасалазин), спазмолитические средства, лекарства от диареи и препараты, имеющие спазмолитическое действие.
медицинского протокола для лечения всех эрозий сразу – все зависит от типа заболевания, клинической картины больного, общее состояние его организма и причины, вызвавшей эрозию. Зачастую назначают антибиотики (Сульфасалазин), спазмолитические средства, лекарства от диареи и препараты, имеющие спазмолитическое действие.
По мере лечения важно проводить контрольную эндоскопию. В основном ее проводят через три недели-месяц после того, как началось лечение. Эффективность терапии оценивается по мере эпителизации эрозии и достижения ремиссии.
Если эрозия сопровождается осложнениями, например, такими, как кровотечение, лечение может занять более длительный срок. При наличии кровотечения из эрозии нередко назначаются хирургические операции, а также фото- или электрокоагуляция участка, из которого идет кровь.
Эрозия кишечника – достаточно опасное заболевание. В какой-то степени оно является предраковым состоянием. Поэтому своевременная диагностика, проведение квалифицированного медицинского вмешательства и недопущения преобразования эрозии в злокачественную опухоль может спасти жизнь пациента.
Профилактические меры
Для профилактики эрозии кишечника достаточно общих профилактических мер – избегать стрессов, соблюдать режим труда и отдыха, личную гигиену. Вести здоровый образ жизни, уделять достаточно внимания правильному питанию. Регулярно обследоваться на предмет гельминтов, как одних из главных возбудителей такого заболевания, как эрозия, и при их наличии применять адекватное медикаментозное лечение.
что это, причины, симптомы и лечение
Любые патологические процессы, которые непосредственно развиваются в органах ЖКТ, либо затрагивают их, способны существенно влиять на общее состояние человека.
Среди таких болезней можно назвать и эрозивные образования в прямом отделе кишечника. Если их не лечить, они могут стать причиной развития крайне опасных для пациента болезней. Итак, какие существуют нюансы в лечении симптомов эрозии прямой кишки, и что именно рекомендуют врачи в данном случае?
Что представляет собой эрозия прямого кишечника
Наличие эрозивных очагов в области прямой кишки указывает на формирование воспалительного процесса на слизистых тканях прямого кишечника. Отличительный признак таких эрозий – это их способность к заживлению без дальнейшего образования рубцов.
Болезнь встречается у пациентов обоего пола средней возрастной группы.


Эрозия прямой кишки встречается у пациентов обоего пола средней возрастной группы
Эрозия прямой кишки – недуг, который относится к полиэтиологическим патологиям и развивается вследствие инфекционных либо неинфекционных осложнений. Помимо того болезнь может протекать как в острой, так и хронической форме.
Для острой формы характерно десятидневное проявление, а при запущенной стадии – полтора месяца, а вот хроническая форма заболевания может длиться 5 лет и больше.
Характер эрозивного поражения слизистых обычно состоит из множественных или одиночных групп, а сами эрозии имеют разнообразные формы: плоскую, геморрагическую, полипную.
При отсутствии своевременных лечебных мер, хроническая эрозия прямой кишки на фото выше способна приобрести эрозивно-язвенный характер, что в дальнейшем опасно развитием серьезных инфекций и появлением гноя, который способен распространиться на соседние ткани, что значительно увеличивает риск развития паропроктита.
Причины развития заболевания
Эрозивный проктит — это недуг, появление которого могут спровоцировать ряд факторов.
Среди причин эрозии прямой кишки следует назвать:
- Неправильное и несбалансированное питание.
- Инфекционные и неинфекционные осложнения.
- Анальные трещины.
- Наследственная предрасположенность.
- Наличие травм в прямом кишечнике.
- Присутствие патологий пищеварительных органов, например, панкреатит, гепатит, цирроз и так далее.
- Онкология прямой кишки.
К инфекционным факторам относятся: острые кишечные и паразитарные заболевания (стафилококкоки, стрептококки, хламидии, кишечная палочка, гельминты, энтеробиоз). Присутствуя в организме человека, они попадают в кишечник и внедряются в слизистую ткань, а вырабатываемые ими токсины провоцируют появление эрозий.


Запор – одна из причин эрозии прямой кишки
Образованию эрозий в прямом кишечнике способствуют и наличие в организме человека инфекций передающихся половым путем (сифилис, хламидиоз, гонорея). Заражение осуществляется в момент анального либо классического секса, особенно у женщин, когда влагалищные выделения, вместе с патогенными организмами затекают в анальное отверстие.
Среди причин неинфекционного происхождения на первом месте – запоры хронического характера, при которых каловые массы постоянно твердые и плотные, и в момент продвижения по кишечнику травмируют нежные стенки, а через время на месте этих ранок возникают эрозии.
Лучевая терапия, назначаемая пациентам при появлении раковых опухолей, а также механические, термические или химические травмы прямой кишки также провоцируют развитие эрозивного проктита. Как правило, травмирование бывает при неверно поставленной клизме, введение в анальное отверстие жидкостей с агрессивным влиянием, либо посторонних тел.
Неправильное питание – одна из самых распространенных причин развития эрозии прямого кишечника. Чрезмерное увлечение острыми, жирными и пряными блюдами способствует постоянному раздражению слизистых стенок кишечника, со временем на них начинает развиваться воспалительная аномалия, а в дальнейшем – эрозивные очаги.
Признаки развития эрозивной аномалии
Симптоматическая картина болезни во многом зависит от того, какая ее стадия прогрессирует на данный момент, и в какой именно форме она наблюдается (хроническая или острая).
Так для симптомов эрозии прямой кишки острой формы характерны:
- Резкая боль в прямом кишечнике, усиливающая в момент опорожнения кишечника.
- Ошибочные позывы к дефекации.
- Жидкие испражнения.
- В каловых субстанциях присутствует слизь и кровь.
- Повышение температуры.
- Спастическое сокращение мышц сфинктера.


Ошибочный позыв к дефекации – симптом эрозии прямой кишки
Хронический проктит протекает почти бессимптомно, только в отдельные его периоды могут наблюдаться:
- Тупая и ноющая боль внизу живота либо промежности.
- Слабый зудящий дискомфорт.
- Незначительное повышение температуры до 37,2 градусов.
- Слизистые выделения.
- Бледность кожи.
- Анемия.
Другие симптомы хронического протекания патологии практически не проявляются, поэтому наличие эрозии обнаруживают в момент эндоскопического обследования у колопроктолога.
Особенности лечения болезни
Терапия болезни строится на консервативных методах и во многом зависит от того, что именно привело к ее возникновению. Главная цель лечения – устранить факторы, которые способствовали развитию патологии, тем самым предупреждая образование более глубоких процессов и превращение эрозии в язвы.
Если болезнь была вызвана инфекциями, то назначаются противомикробные средства, однако врач может озвучить конкретный препарат только после получения результатов обследования. Для этого назначается анализ посева кала с дальнейшим выявлением степени чувствительности микрофлоры кишечника.
Противовоспалительная терапия заключается в назначении сульфаниламидных лекарств и антибиотиков. При эрозии, вызванной цитомегаловирусом или вирусом герпеса, рекомендуют препараты противовирусного действия.
Помимо этого врач может порекомендовать:
- Спазмолитики (для снятия боли).
- Мази и свечи с заживляющими характеристиками.
- Антигистаминные препараты (при наличии паразитов).
При остром течении болезни немаловажное значение имеет соблюдение постельного режима.
В том случае, если щадящие варианты терапии не дали ожидаемого результата, специалист назначает срочное хирургическое вмешательство.
Операция проводится, если отмечаются такие осложнения:
- Парапроктит.
- Сужение рубцов прямого кишечника.
Правильное соблюдение послеоперационного периода способствует улучшению здоровья больного.
Правильное питание


Правильное питание – важный пункт в терапии эрозии прямого кишечника
Соблюдение диетического рациона – важный пункт в терапии эрозии прямого кишечника, который подразумевает полный отказ от всех продуктов питания, способные раздражать нежные слизистые кишки:
- Жирная и острая пища.
- Жареные блюда.
- Соления, копчености.
- Пряности.
- Овощи, фрукты (острая форма болезни).
- Сладости.
- Пища с высоким присутствием пищевых кислот.
Приоритетными в лечебном питании должны быть:
- Манная или рисовая каша на воде.
- Нежирный творог.
- Белковые паровые омлеты.
- Бульоны из куриного либо нежирных видов мяса.
- Первые блюда на овощных отварах в виде пюре.
- Вареные нежирные сорта мяса и рыбы.
- Кисель.
- Нежирный творог и сметана.
- Вчерашний либо подсушенный хлеб.
В самом начале рецидива болезни обязательно придерживаться постельного режима, питаться только пюреобразной едой и употреблять не меньше двух литров жидкости в сутки.
Клизмы
В большинстве случаев врачи назначают очистительные и целебные клизмы.
Очистительные процедуры способствуют глубокому и систематическому очищению кишечника. Применять их необходимо каждый день, используя для этого чистую воду комнатной температуры.
Действие лечебных клизм сосредоточено на устранение симптоматики воспаления, и они проводятся только после очищения кишечника. Для таких клизм используют:
- 2% раствор колларгола.
- Раствор пермангана калия.
- Раствор риванола.
- Колибактерин.
Помимо этого допускается лечение эрозии прямой кишки народными средствами, например, настой календулы либо ромашки, который используют в виде клизм. Эти отвары отлично снижают яркость воспаления в прямой кишке.
Микроклизмы на основе масла, к примеру, с облепиховым, используются только после полного устранения острых проявлений. Для лечебных клизм необходимо брать исключительно теплую воду с температурой в 36 градусов.
Физиотерапия в борьбе с эрозивным проктитом
Из многочисленных методов физиотерапии в лечении этого недуга хорошо зарекомендовали себя сидячие ванночки, в которые рекомендуется добавлять перманганат калия, способный оказывать не только антисептический эффект, а и уничтожать болезнетворные микроорганизмы.


При первых симптомах патологии рекомендуется обратиться к специалисту
При эрозии прямого кишечника отличным вариантом станет санаторно-курортный отдых в таких местностях, как:
- Ижевские Минеральные воды.
- Трускавец.
- Друскининкай.
- Арзни.
- Ессентуки.
- Боржоми.
Хорошо себя зарекомендовала и специальная физкультура, которая предупреждает такое негативное явление, как образование запоров. Однако заниматься нею можно только после устранения острых проявлений болезни, а сам комплекс целебной физкультуры составляется специалистом ЛФК в индивидуальном порядке.
Заключение
Любые патологические отклонения в зоне прямой кишки становятся поводом для обращения к врачу. Ни в коей мере нельзя оттягивать этот визит, так как многие симптомы таких болезней, как эрозивный проктит и геморрой проявляются и при развитии онкообразования в прямом кишечнике, от которого можно излечиться только на его ранних стадиях.
Причины эрозии кишечника | Вопросы проктологии
Эрозия кишечника является поверхностным дефектом слизистой оболочки, который может появляться на любых участках кишечника. Заболевание имеет большое количество разных проявлений, которые похожи на другие болезни кишечника. Поставить точный диагноз может только гастроэнтеролог при помощи современной диагностической аппаратуры.
Причины появления эрозии кишечника.
Существует большое количество факторов, которые способствуют развитию эрозии кишечника. К ним относятся:
-нерациональное питание, кишечные инфекции, пищевая аллергия, глистные инвазии, генетическая предрасположенность, а также другие заболевания пищеварительной системы.
Симптомы, указывающие на эрозию кишечника.
-запоры, дискомфорт, боли в средних и нижних отделах живота, вздутие живота, снижение аппетита, кишечные кровотечения.
-ирригоскопия – рентген кишечника с обязательным его наполнением контрастным веществом;
-фиброгастродуоденоскопия – эндоскопическое обследование, которое позволяет осматривать участок тонкой кишки до одного метра;
-ректороманоскопия – исследование, которое похоже на колоноскопию, но при нем изучают участок кишки длиной до тридцати сантиметров.
Лечение больных с эрозиями кишечника должно быть направлено на достижение ремиссии, а также заживление эрозии. Данные критерии отражают эффективность лечения.
Терапию болезни начинают с соблюдения диеты. Во многом выбор дальнейшей тактики зависит от того, как соблюдается специальная диета. Могут назначаться следующие группы препаратов:
-антибиотики, спазмолитики и антидиарейные средства, а также противовоспалительные средства.
Эффективность терапии контролируют при помощи эндоскопического обследования. Оно, как правило, проводится спустя три – четыре недели с начала терапии. Лечение нередко занимает длительный промежуток времени. Зависит это от размеров эрозии, локализации и осложнений.
При таком осложнении, как кровотечение, может понадобиться хирургическое вмешательство. Не многие люди знают, что при помощи новой эндоскопической техники возможна безболезненная и эффективная остановка кровотечения из участка эрозивной кишки. Поэтому важно, чтобы в клинике было все необходимое оборудование для эндоскопической аппаратуры. При помощи эндоскопии можно проводить не только диагностику, но также выполнять при исследовании лечебные манипуляции: электрокоагуляцию или фотокоагуляцию участков кровотечения.
Эрозия кишечника
Эрозия кишечника представляет собой поверхностные нарушения, которые возникают на эпителиальных покровах кишечника и не проникают в мышечный слой. Это явление в настоящее время достаточно распространено и в запущенных стадиях может представлять довольно большую опасность. В случае своевременной диагностики и незамедлительного лечения с использованием современных технологий эрозия кишечника заживает, не оставляя при этом рубцов.
Симптомами данного заболевания могут быть как внутренние кровотечения, которые выражаются рвотой с примесью крови, а также черного стула. Это заболевание также характеризуется снижением гемоглобина и постепенным развитием анемии. Кроме того, могут возникать также скрытые кровотечения в двенадцатиперстной кишке, которые характеризуются появлением скрытой крови в кале. При появлении подобных симптомов необходимо обязательно обратиться к врачу для обследования и диагностики.
Эрозия кишечника возникает, как правило, на фоне других заболеваний, а также она может стать последствием длительного приема определенных групп лекарственных средств, травм, оперативных вмешательств, стрессов и неправильного питания.
Лечение данного заболевания зависит от стадии, на которой оно находится. Так, например, эрозия кишечника, сопровождающаяся кровотечением, требует немедленного оперативного вмешательства. Другие же формы эрозии зачастую достаточно успешно лечатся медикаментозно, а также при помощи специальной диеты. В случае, когда эрозия кишечника возникла на фоне другого заболевания, естественно, необходимо лечить и болезнь-причину.
Виды эрозий & от эрозии глаза, зубов до & эрозии матки
Приветствую, тебя, мой читатель, на женском сайте. Сегодня в рублике &Красота и здоровье & поговорим о таком заболевании, как эрозия. Ведь эрозии поражают многие органы человека. Рассмотрим некоторые из них.
От чего появляется эрозия, какие виды эрозий бывают?
Эрозия глаза и роговицы.
Роговица глаза состоит из пяти слоев: боуменова мембрана, десцеметовая оболочка, строма, эпителий и эпителий роговицы. Если происходит разрушение роговицы, которой покрыт глаз, то возникает эрозия роговицы.
Что такое эрозия шейки матки, ее причины и последствия
Что такое эрозия шейки матки
Причины эрозии шейки матки
Дисбактериоз кишечника представляет собой изменение бактериального состава кишечника под влиянием различных причин, при котором происходит замещение нормального видового состава флоры кишечника патогенной флорой. В нормальном состоянии кишечная микрофлора является сбалансированной системой, в которой существует более 500 видов бактерий. Главными представителями кишечной флоры являются анаэробные бифидобактерии и аэробные лактобактерии. Микрофлора кишечника выполняет функции регулирования обмена холестерина и желчных кислот, нормализации ферментативного расщепления жиров, белков и углеводов, переваривания клетчатки, высокомолекулярных углеводов и нуклеиновых кислот.
Как возникает эрозия шейки матки? Самой распространенной причиной появления эрозии шейки матки являются инфекции внутренних половых органов: кишечная палочка, стрептококк, энтерококк, стафилококк, гарднерелла, уреаплазма, хламидии и микоплазма. Развитие эрозии запускается появлением различных микротравм слизистой оболочки, например: травмы шейки при аборте, разрыв шейки матки при родах, цервициты, вагиниты, аднекситы. Воспаление слизистой оболочки шейки матки или влагалища обычно сопровождается выделением белей.
Продолжительный воспалительный процесс мешает ране заживать, что ведет к возникновению псевдоэрозии и увеличению раны в размере, которая кровоточит при любом воздействии и восприимчива к инфекциям. Другими причинами и факторами риска возникновения эрозии шейки матки являются: дисбактериоз влагалища, воспалительные заболевания мочеполовой системы, раннее начало половой жизни, гормональные нарушения, снижение иммунитета, повреждение химическими веществами, например, при использовании спермицидных средств контрацепции.
Последствия эрозии шейки матки
В результате чего может образоваться эрозия желудка
До недавнего времени эрозия желудка и двенадцатиперстной кишки являлась почти не изученной патологией. Сейчас с появлением фиброгастроскопа стала возможной их точная и надежная диагностика, динамическое наблюдение и выявление причинных факторов болезни. Эрозия принципиально отличаются от язв слизистой желудка и двенадцатиперстной кишки по триггерным факторам, своему течению, регенерации слизистой, клинической картине.
Какие факторы провоцируют развитие эрозий
На первом месте среди причинных факторов стоит стресс. У больных неврозами или любыми соматическими патологиями нейрогенного происхождения выявляются геморрагические эрозии или клиника геморрагического синдрома.
Стресс может иметь как психологическую природу, так и физиологическую. В результате развивается страх, имеющий нейровегетативный базис. Если стрессовые ситуации оказались чрезмерными или длительными, организм реагирует образованием эрозий и язв на поверхности слизистой оболочки органов пищеварения.
Несбалансированное питание, слишком холодная или горячая пища, алкогольные напитки- причины появления язвенно-геморрагических дефектов желудка и двенадцатиперстной кишки.
Современные лекарственные средства, негативно влияющие на слизистый барьер и повреждающие эпителий: салицилаты, стероидные противовоспалительные средства, препараты, применяемые при заболеваниях сердечно-сосудистой системы , антибактериальные средства.
Появление новых эрозий и язв гастро-дуоденальной системы издавна отмечали после получения больным ожогов, обширных травм, после проведения оперативных вмешательств, поражении ЦНС и сепсисе.
Обратите внимание!
Наличие таких симптомов как:
1. горечь во рту, гнилостный запах;
2. частые расстройства ЖКТ, чередование запоров с диареей; метеоризм, вздутие живота
3. быстрая утомляемость, общая вялость;
свидетельствуют об интоксикации организма паразитами. Лечение надо начинать сейчас. так как гельминты, обитающие в пищеварительном тракте или дыхательной системе.
Тяжелая соматическая патология ведет к эрозивно-геморрагическим изменениям слизистой верхних отделов пищеварительной трубки.
Подобные изменения слизистой наблюдаются в области ворот грыжевого мешка при хиатальных грыжах, они могут стать источником профузных кровотечений.
Некоторые авторы считают, что эрозия является первым сигналом при раке разных отделов толстого кишечника.
Тяжелые заболевания мочевыделительной системы и хроническая почечная недостаточность, болезни крови ведут к развитию геморрагических дефектов слизистой оболочки.
Общепринятым в развитии эрозий считается факт нарушения баланса между факторами агрессии и защиты. В результате снижения защиты слизистой оболочки и продолжающегося воздействия кислотно-пептического фактора на нее на поверхности слизистой появляются дефекты.
Одним из важнейших условий для прогрессирующего течения эрозий считается гиперхлоргидрия. Высокая кислотность желудочного сока может быть и конституциональной особенностью, вызывающей патологические изменения только при нарушении барьера слизистой желудка.
Если у Вас на шее и подмышках есть ПАПИЛЛОМЫ — немедленно прекратите.
Рекомендации народной медицины в лечении эрозии желудка
Описание заболевания
Так выглядит эрозия желудка
Различают такие виды данного заболевания:
- Острые эрозии желудка, которые, как правило, образовываются в большом количестве и чаще всего бывают овальной или округлой формы. Размер их может достигать до 0,2-0,4 см, а образовываются они в зоне дна или на стенках желудка.
- Хронические эрозии – те, что возникают в большом количестве. Их размеры достигают 0,3-0,5 см, возникают они хаотично или в виде цепочки в выходном отделе желудка. Такие эрозии напоминают присоски осьминога. Хроническая форма может наблюдаться до 5 лет и даже больше.
Источники: prichina-yerozii-kish3echnika.diets-hdlznuo.appspot.com, goldstarinfo.ru, yourorganism.ru, femininesite.ru, diagnos-online.ru, opischevarenii.ru, narmed24.ru
Геморрой и роды
Одним из достаточно распространенных заболеваний, которым подвержена только что родившая женщина, считается геморрой. Развиваться заболевание это может еще в период …
Можно принимать ванну при геморрое?
Геморрой – заболевание, возникающее на почве неправильного питания и невысокой двигательной активности, также часто появляется после беременности и родов. Этот …
Народные средства лечения трещины в заднем проходе
Описание. Крайне неприятным заболеванием анального канала, характеризующимся появлением дефектов слизистой оболочки и ярко выраженным болевым синдромом, можно назвать анальную трещину. Встречается …
Чем лечить эрозию кишечника
Если у вас эрозия желудка, то ваша основная задача — снижать активность желудочного сока. Для этого придерживайся 3-х принципов так называемого …
Геморрой при лактации
Нередко встречаются случаи, когда у рожениц при кормлении грудью наблюдается геморрой. Заболевание такого типа провоцируется потугами при родах и …
Лечение трещины в заднем проходе
Длительное время меня беспокоит трещина в заднем проходе, какое лечение вы мне посоветуете? Пришла на прием к проктологу, он назначил …
Как правильно лечить геморрой
Если человек ведет сидячий образ жизни: сидячая работа, мало двигается, любит валяться на диване, то у него могут появиться …
Операция по удалению геморроя лазером
Геморроидальные узлы, окружающие прямую кишку, формируются из вен. Если эти сосуды поражены тромбозом, воспалены или слишком расширены, болезнь начинает …
Удаление геморроя лазером
Удаление лазером геморроя – это методика лечения данного заболевания, которая предполагает медицинское воздействие посредством сфокусированных лучей, которые одновременно отсекают геморрагические узлы и …
По каким признакам можно заподозрить эрозию кишечника, симптомы и лечение
Если пищеварительный тракт работает нормально на всех уровнях, то этот процесс не только не причиняет никаких беспокойств человеку, но еще дает чувство удовольствия. В некоторых случаях возникают проблемы с пищеварением. Одной из таких проблем становится формирование эрозии в различных отделах кишечника. В статье мы разберем, по каким признакам можно заподозрить наличие дефекта слизистой оболочки внутренней стенки кишки и что следует предпринять для избавления от этого недуга. Эрозия кишечника
Причины появления эрозии кишечника
Что такое эрозия? Дефект кожных покровов называется раной, а такой же дефект на слизистых оболочках – эрозией. Причина возникновения раны – внешнее механическое, термическое, радиационное, химическое воздействие или воспалительный процесс, вызванный микроорганизмами. Большинство слизистых выстилают внутренние органы человека и защищены от внешних воздействий. Что способно нарушить целостность слизистой? Причины эрозии кишечника
Второй вопрос, который возникает в связи с этим, касается понятия язва. Чем язва отличается от эрозии? Слизистая оболочка имеет несколько слоев. Эрозия более поверхностный дефект, поврежден эпителий до базальной мембраны, поэтому заживление происходит без образования рубцов. При язве слизистая повреждается более глубоко, дефект заходит за базальный слой, затрагивает мышцы и даже иногда проникает насквозь. Заживление язвы сопровождается формированием рубца.
Важно! Почему кишечный эпителий становится уязвимым для образования эрозий? Логично предположить, что повреждение связано с поступающей пищей – человек систематически употребляет «неправильную» пищу, раздражающую слизистую.
Кроме этого, болезнь возникает при следующих причинах:
- наследственность, наличие язвы или эрозий у близких родственников,
- нарушение нормальной микрофлоры кишечника,
- глистные инвазии,
- аллергии,
- кишечные инфекции,
- прием лекарственных препаратов, особенно из группы НПВП,
- отравления,
- сопутствующие заболевания органов ЖКТ,
- расстройства нервной системы.
Внимание! Часто причина бывает не одна, а кроме того ситуацию усугубляет систематическое употребление алкоголя и чрезмерное табакокурение.
Симптоматика в зависимости от расположения эрозии кишечника
Симптомы заболевания кишечникаАнатомически кишечная трубка разделяется не несколько отделов, каждый из которых осуществляет свою функцию. Тонкую кишку делят на 3 части:
- 12-перстную,
- тощую,
- подвздошную.
На этом тонкий кишечник заканчиваются и начинается толстый кишечник:
- слепая кишка,
- восходящая ободочная,
- поперечно-ободочная,
- нисходящая ободочная,
- сигмовидная,
- прямая.
После первичной обработки желудочным соком пищевой комок попадает в 12-перстную кишку. Туда открываются протоки поджелудочной железы и желчного пузыря. При помощи желчи и ферментов поджелудочной железы происходит переваривание съеденной пищи, то есть ращепление белков, жиров и углеводов. Этому способствуют клетки слизистой 12-перстной кишки, выделяя кишечный сок, ферменты и биологически активные вещества. Окончательное переваривание заканчивается в отделе тонкого кишечника и начинается всасывание питательных веществ в кровь.
Эрозия 12-перстной кишки приводит к нарушению переваривания пищи. Важный симптом состоит в том, что у больного начинает болеть живот, а именно верхние его отделы. Боли носят «голодный» характер, уменьшаются или проходят после еды. Пища не может полноценно перевариться, а это означает, что в кале обнаруживаются частицы непереваренной пищи. Взрослый человек теряет аппетит, периодически возникает подташнивание, отрыжка кислым, изжога.
При эрозии раздражаются нервные окончания блуждающего нерва, поэтому для таких больных характерны такие симптомы, как: брадикардия, потливость, слабость. Эрозия 12-перстной кишки, симптомы и лечение напоминает язвенный процесс и в ряде случаев эрозия переходит в язву, осложняется кровотечением. Оно проявляется черным стулом или рвотой цвета кофейной гущи.
Недопереваренный пищевой комок продвигается в тонкий кишечник, где начинается всасывание. Этот процесс дает сбой, так как не произошло расщепления компонентов пищи до аминокислот, желчных кислот, глюкозы и других простых углеводов.
Ситуация усугубляется наличием эрозий в тощей и подвздошной кишке. Нарушение всасывания приводит к недополучению органами и тканями витаминов, минералов, основных компонентов пищи, а это нарушает питание клетки. Болевой симптом дополняется потерей веса, гиповитаминозом, анемией, повышенной утомляемостью. Часто больного беспокоит вздутие живота и нарушение стула, может быть как запор, так и понос.
Роль толстой кишки заключается в том, что в ней всасывается вода, электролиты и формируются каловые массы. С другой стороны, микрофлора, обитающая в толстом кишечнике, обеспечивает нормальную работу иммунной системы.
Для эрозий такой локализации характерны боли в животе без четкой локализации, разные по интенсивности, урчание и вздутие, нарушения стула, частые поносы. Каловые массы приобретают зловонный характер, при кровоточащих эрозиях напоминают мясные помои. Дефекация становится болезненной, может сопровождаться кровянистыми выделениями при эрозии прямой кишки. Общее состояние при эрозивном колите постепенно ухудшается, снижается вес, падает работоспособность, страдает сон.
Методы диагностики эрозии кишечника
Диагностика эрозии кишечникаДиагноз эрозии кишечника может быть поставлен своевременно при раннем обращении пациента с симптомами, указывающими на наличие эрозии. Кроме опроса и осмотра врач проводит пальпацию живота. Дополнительно назначаются:
- клинический и биохимический анализ крови,
- кал на скрытую кровь,
- корпрограмма,
- посев на дисбактериоз,
- обследование на наличие глистных инвазий,
- рентгенологическое обследование с контрастированием,
- гастродуоденоскопия,
- ректороманоскопия.
Способы лечения эрозии кишечника
 Сироп корня солодки
Сироп корня солодкиЭрозия кишечника, симптомы и их выраженность определяют тактику лечения.
Эрозия 12-перстной кишки в начальной стадии позволяет ограничиться народными проверенными средствами на фоне строгого соблюдения диеты.
Медикаментозное лечение допустимо на более поздних стадиях при тяжелом течении и включает:
- средства для подавления кислотности (ингибиторы протонной помпы и Н2-гистаминовых рецепторов),
- обволакивающие (антациды),
- репаративные средства (облепиховое масло),
- антибиотики, особенно при наличии кишечной инфекции или хеликобактера.
Нелишне напомнить, что при подтверждении паразитарной инвазии необходимо провести дегельминтизацию. Диета при эрозии 12-перстной кишки исключает раздражающие продукты – алкоголь, крепкий чай и кофе, маринады, соленья, консервированные и свежие томаты, кислые фрукты и ягоды, пряности, специи.
Пища должна готовиться на пару и быть механически щадящей. Блюда должны быть теплыми, холодное и горячее исключается.
Народный опыт траволечения предлагает лечить небольшие эрозии слизистой кишечника отварами и настоями трав. Широко применяется отвар ромашки, его можно пить в теплом виде как чай. Такой же лечебный эффект на эрозию оказывают аир, горечавка, толокнянка.
Рекомендуется употреблять один банан натощак. Мякоть банана обладает хорошими обволакивающими свойствами. Полезен свежеприготовленный морковный сок 1/3 стакана трижды в день.
Совет! При отсутствии обострения в стадии заживления эрозии хорошо помогает сироп корня солодки. Благодаря содержащимся в нем биологически активным веществам он оказывает противовоспалительное, регенерирующее, иммуностимулирующее действие.
Способ применения для взрослых – развести 1 десертную ложку в половине стакана воды, в такой дозе принимают 3 раза в день. Для ребенка старше 2 лет достаточно половины чайной ложки на четверть стакана воды. Курс ограничен 10 днями.  Облепиховое масло
Облепиховое масло
Самым назначаемым средством при эрозивно-язвенных процессах желудочно-кишечного тракта остается облепиховое масло. Содержащиеся в нем каротиноиды, витамин Е и липофильные вещества ускоряют заживление дефектов слизистой и оказывают кровоостанавливающий эффект. Внутрь при эрозии масло принимают по чайной ложке 2-3 раза в день натощак в течение месяца. При сопутствующих проблемах со стороны желчного пузыря и поджелудочной железы масло облепихи внутрь принимать нельзя. Зато облепиховый суппозиторий будет эффективен при эрозиях и трещинах прямой кишки.
При кровоточащих эрозиях проводят оперативное лечение закрытым способом, то есть без разреза брюшной стенки. Операцию проводят при помощи эндоскопа, введенного в 12-перстную кишку. Эрозия прижигается электрическим током, после чего назначается строгая диета до заживления эрозии.
Важно! Любое лечение эрозии кишечника, в том числе средствами народной медицины должно быть согласовано с лечащим врачом и проводиться только после всестороннего обследования.
Профилактика эрозий
Людям свойственно надеяться на какое-то волшебное средство, которое поможет сохранить здоровье, то есть обеспечить профилактику от болезней. На самом деле, секрет профилактики скрыт в соблюдении простых правил здорового образа жизни:
- ваша диета должна быть полноценной и рациональной, не злоупотребляйте жирной, жареной, острой, соленой пищей,
- готовьте на пару или запекайте нежирное мясо, рыбу, овощи,
- ограничьте газированные напитки, алкоголь, крепкий чай и кофе,
- соблюдайте режим питания,
- свежие овощи и фрукты должны употребляться ежедневно,
- в дополнение к ним принимайте витамино-минеральные комплексы,
- полноценный сон и устойчивость к стрессам должны быть нормой жизни,
- дозированные физические нагрузки, спорт в противовес гиподинамии,
- регулярное опорожнение кишечника с соблюдением гигиенических требований.
При любых признаках неблагополучия не старайтесь решить проблему своими силами, надеясь на «авось» или советы родственников, сослуживцев и друзей. Болезнь у каждого протекает по-разному. Чем раньше поставлен диагноз и начато лечение, тем быстрее и проще вернуть временно утраченное здоровье и хорошее настроение.
 Загрузка…
Загрузка…Эрозия толстого кишечника лечение
 Эрозия кишечника – это приобретенный дефект эпителиального покрова кишечника. Само заболевание имеет поверхностный характер и не доходит до мышц. Исходя из этого описания, некоторые подумают, что заболевание это пустяковое и беспокоиться о нем не стоит. Однако при отсутствии своевременного лечения оно может принести крайне опасные последствия.
Эрозия кишечника – это приобретенный дефект эпителиального покрова кишечника. Само заболевание имеет поверхностный характер и не доходит до мышц. Исходя из этого описания, некоторые подумают, что заболевание это пустяковое и беспокоиться о нем не стоит. Однако при отсутствии своевременного лечения оно может принести крайне опасные последствия.
У эрозии кишечника есть две формы – хроническая и острая. Острое течение эрозии кишечника обычно длится десять дней, в запущенном виде она может мучить свою жертву месяцами. Хроническая эрозия способна «жить» в организме от пяти лет и дольше и даже никак не ощущаться, пока не перейдет в острую форму.
При перерастании эрозии в язву, возможно начало инфицирования и нагноения пораженного места. Загноившись, инфицированный участок расширяется и поражает соседние ткани. Такой исход грозит больному парапроктитом.
Невозможно определить у себя эрозию кишечника (толстого или тонкого) самостоятельно, так как ее симптомы неспецифичны. Точно так же нельзя и самому назначать себе, чем лечить, и уж тем более пытаться избавиться от эрозии народными средствами. Так можно только усугубить состояние.
Заподозрив у себя эрозию, обратитесь к квалифицированному гастроэнтерологу, а при необходимости – к проктологу. Для точной постановки диагноза требуется специальная  аппаратура (эндоскоп, и не только). Полноценное и достойное лечение данного заболевания возможно только в хорошей клинике, под наблюдением опытного специалиста.
аппаратура (эндоскоп, и не только). Полноценное и достойное лечение данного заболевания возможно только в хорошей клинике, под наблюдением опытного специалиста.
Причины появления эрозии у взрослых
Среди причин эрозивного поражения можно выделить такие, которые являются самыми частыми на сегодняшний день:
- инфекционные заболевания кишечника, например, дизентерия или инфицирование сальмонеллой;
- наличие гельминтов;
- результат неграмотного лечения других заболеваний, когда антибиотики или другие лекарственные средства повлияли на слизистую оболочку кишечника;
- несоблюдение элементарных правил питания;
- аллергия на те или иные продукты питания;
- дисбактериоз кишечника;
- наследственность, наличие эрозивных проявлений в семейном анамнезе больного;
- постоянные стрессы, психические болезни, депрессия, эмоциональная неустойчивость;
- другие заболевания ЖКТ.
Как проявляется эрозия кишечника
Как уже говорилось выше, симптомы эрозии кишечника (далее ЭК) неспецифичны и могут служить признаками других заболеваний. Но обратиться к гастроэнтерологу и проктологу нужно при наличии следующей симптоматической картины:
- Больной испытывает дискомфорт или боли в различных отделах живота. Возможно вздутие низа живота, в области кишечника и неадекватное выделение газов (метеоризм).
- Также больной испытывает проблемы с дефекацией: диарея сменяется запором и наоборот. В кале отмечается слизь или кровь. Иногда кровь начинает идти из прямой кишки. При этом больной имеет бледные кожные покровы, ему не хочется есть, он быстро устает и ощущает общую слабость.
Какие нужны диагностические меры для выявления ЭК
В первую очередь необходимо сдать кал на анализ (сделать копрограмму). Затем потребуется проведение т. н. ирригоскопии – в кишечник вводится контрастное вещество, после чего пораженная область просвечивается рентгеном. Далее следует диагностическая мера со сложным названием «фиброгастродуоденоскопия» на предмет эрозивных изменений в слизистой оболочке 12-перстной кишки. Также больного могут направить на колоноскопию.
Как долго и чем лечат эрозию кишечника
Для начала больному эрозией кишечника назначают лечебную диету, подразумевающую исключение продуктов, способных раздражать слизистую оболочку. Нет единого  медицинского протокола для лечения всех эрозий сразу – все зависит от типа заболевания, клинической картины больного, общее состояние его организма и причины, вызвавшей эрозию. Зачастую назначают антибиотики (Сульфасалазин), спазмолитические средства, лекарства от диареи и препараты, имеющие спазмолитическое действие.
медицинского протокола для лечения всех эрозий сразу – все зависит от типа заболевания, клинической картины больного, общее состояние его организма и причины, вызвавшей эрозию. Зачастую назначают антибиотики (Сульфасалазин), спазмолитические средства, лекарства от диареи и препараты, имеющие спазмолитическое действие.
По мере лечения важно проводить контрольную эндоскопию. В основном ее проводят через три недели-месяц после того, как началось лечение. Эффективность терапии оценивается по мере эпителизации эрозии и достижения ремиссии.
Если эрозия сопровождается осложнениями, например, такими, как кровотечение, лечение может занять более длительный срок. При наличии кровотечения из эрозии нередко назначаются хирургические операции, а также фото- или электрокоагуляция участка, из которого идет кровь.
Эрозия кишечника – достаточно опасное заболевание. В какой-то степени оно является предраковым состоянием. Поэтому своевременная диагностика, проведение квалифицированного медицинского вмешательства и недопущения преобразования эрозии в злокачественную опухоль может спасти жизнь пациента.
Профилактические меры
Для профилактики эрозии кишечника достаточно общих профилактических мер – избегать стрессов, соблюдать режим труда и отдыха, личную гигиену. Вести здоровый образ жизни, уделять достаточно внимания правильному питанию. Регулярно обследоваться на предмет гельминтов, как одних из главных возбудителей такого заболевания, как эрозия, и при их наличии применять адекватное медикаментозное лечение.
Когда диагностируется эрозия прямой кишки, симптомы проявляются очень сильно, и такие повреждения могут вызвать серьезные последствия. Эрозивный проктит является одной из самых опасных разновидностей этого заболевания, что требует очень внимательного отношения и обследования у специалиста. Осложнения, которые могут возникнуть на эрозивной почве, способны серьезно повлиять на здоровье человека.
Проблема эрозии прямой кишки — это важная сторона деятельности проктологов всего мира. Современные препараты дают возможность эффективного лечения, но его следует начинать своевременно. Надо помнить, что запущенная стадия болезни может вызвать необходимость хирургического вмешательства.
Сущность патологии
Эрозия прямой кишки представляет собой воспалительный процесс в слизистой оболочке с эрозивным или язвенным ее поражением. В общем случае, эрозия — это поверхностное повреждение эпителия, не распространяющееся на базальную мембрану, после заживления не рубцуется. Эрозивное поражение может быть первичным (самостоятельная патология) и вторичным (следствие другого заболевания). Она подразделяется на острую и хроническую, одиночную и множественную, плоскую, полипную и кровоточащую (геморрагическую). Острая форма протекает обычно 7-10 дней; при запущенной стадии — до 50 суток, а хроническая разновидность длится более 5-7 лет.
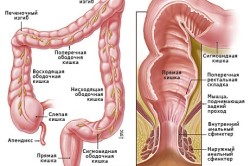 Основное проявление этой патологии — острый эрозивный проктит; при этом он часто сопровождается распространением воспалительной реакции в сигмовидную кишку с развитием проктосигмоидита. Проявление патологии начинается неожиданно и в острой форме.
Основное проявление этой патологии — острый эрозивный проктит; при этом он часто сопровождается распространением воспалительной реакции в сигмовидную кишку с развитием проктосигмоидита. Проявление патологии начинается неожиданно и в острой форме.
Если лечение заболевания не начато своевременно, то оно переходит в хроническую форму и может медленно развиваться длительное время. Эрозивно-язвенный характер вызывает опасность возникновения различных инфекций с появлением нагноений. В свою очередь, гнойные воспалительные реакции могут распространиться на окружающие жировые ткани с возникновением парапроктита. Самое страшное проявление — злокачественные эрозии, вызванные новообразованиями.
Этиология заболевания
Эрозию прямой кишки вызывает воспалительная реакция в верхнем слое слизистой оболочки, которая может быть спровоцирована рядом причин:

- Причины инфекционного характера: кишечные возбудители — хламидии, кампилобактерии, вирус герпеса, стрептококки, стафилококки, кишечная палочка; сифилис; туберкулез; гонорейный проктит; паразитарные возбудители — глисты, дизентерия, балантидиаз.
- Механические повреждения: оперативное лечение других заболеваний, прохождение проглоченных твердых предметов, анальная трещина, травмы при родах.
- Неправильное питание: острые блюда, приправы и пряности, чрезмерное потребление алкоголя.
- Патологии пищеварительной системы, приводящие к поступлению в прямую кишку плохо переработанной пищи, вызывающие хронические запоры или диарею; воспаление желчного пузыря; гастрит и язва желудка; кишечный дисбактериоз.
- Эндокринные заболевания: гепатит, цирроз, панкреатит.
- Гемопатии: нарушение кровотока, заболевания, ведущие к застою крови, геморрой, варикозная болезнь, тромбофлебит, сердечная недостаточность, венозная недостаточность при чрезмерной продолжительности нахождения в сидячем положении.
- Злокачественные новообразования в прямой кишке, метастазы.
- Лучевое поражение, в т.ч. при лучевой терапии.
- Токсические отравления: наиболее характерно отравление свинцом или другими тяжелыми металлами.
- Аутоиммунные причины: болезнь Крона, аутоиммунные воспаления толстой кишки.
- Косвенные факторы: нервный стресс, переохлаждение, заболевания половых органов.
Симптомы заболевания
Проявление эрозии зависит от тяжести поражения, механизма развития и причин возникновения болезни. В острой форме эрозии симптомы проявляются неожиданно и с быстрым развитием.

К основным признакам этой стадии относятся: резкая боль в области прямой кишки с усилением при дефекации, чувство тяжести, жжения и дискомфорта в прямой кишке, болевые ощущения в зоне промежности, отдающиеся в половые органы. Иногда болевой синдром в пояснице, кровянистые (иногда, гнойные) выделения, повышенная температура тела (37,5-38°С), признаки общей интоксикации — слабость, озноб, быстрая утомляемость, запор или диарея, учащенные позывы к дефекации с болевыми ощущениями, кровяные следы в каловой массе. При обследовании можно обнаружить единичные или множественные эрозивные повреждения слизистой оболочки.
Если острая форма не до конца вылечена, то заболевание переходит в хроническую фазу с вялым течением. Симптомы в этот период затихают, а их проявление слабо выражено. Отмечаются следующие признаки хронической стадии эрозии: незначительные болевые ощущения, не причиняющие большого дискомфорта, небольшой зуд. Температура может подниматься до 37,2°С, выделения носят постоянный характер и имеют вид слизи (иногда, с гноем). Появление крови в каловой массе носит эпизодический характер, наблюдается бледность кожного покрова, развивается анемия. Периодически вялотекущий процесс сменяется периодами обострения с признаками острой формы эрозии (проктита). Характерным симптомом, по которому можно заподозрить заболевание, является слизистое выделение из прямой кишки.
Лечение заболевания
Лечение эрозии прямой кишки включает устранение причин, приведших к патологии, симптоматическую терапию как системного, так и местного типа, оптимизацию питания (диета).
 Режим питания. Диета при эрозии прямой кишки является важным элементом лечения. Из рациона следует исключить следующие продукты: жареные, острые, жирные, сильно соленые блюда; продукты,содержащие пищевые кислоты; пряности, маринады, сладости. В период резкого обострения следует воздержаться от употребления ягод, овощей и фруктов. Рекомендуемое меню:
Режим питания. Диета при эрозии прямой кишки является важным элементом лечения. Из рациона следует исключить следующие продукты: жареные, острые, жирные, сильно соленые блюда; продукты,содержащие пищевые кислоты; пряности, маринады, сладости. В период резкого обострения следует воздержаться от употребления ягод, овощей и фруктов. Рекомендуемое меню:
- Завтрак: омлет, но только из яичных белков, рисовая или манная каша без масла жидкой консистенции, творог, сливочное масло в очень ограниченном количестве.
- Обед: нежирные мясные и куриные бульоны, мясной фарш в вареном или пареном виде, протертые овощные супы, отварная или приготовленная на пару рыба; котлеты из куриного фарша, кисель.
- Ужин: каши без масла, сметана обезжиренная и творог, парные и отваренные котлеты, белый, но черствый хлеб.
Для системной терапии причин и симптомов болезни назначаются следующие препараты:

- Анибиотики: для ликвидации инфекции — пенициллины, цефалоспорины, макролиды, аминогликозиды, тетрациклины, левомицетин, метронидазол.
- Спазмолитики: для исключения мышечных спазм с целю облегчения дефекации и устранения болей — Но-Шпа.
- Антигистаминные лекарства: налокром, бикромат, вивидрин, интал.
Лекарственные клизмы ставятся с целью опорожнения прямой кишки и кишечника, устранения воспалительной реакции, в качестве симптоматической терапии. Назначаются следующие виды клизм:
- Очистительный тип: промывание водой с использованием кружки Эсмарха.
- Лечебные составы с антисептическим, противовоспалительным действием: на основе отваров ромашки, календулы, колларгола, облепихи.
Эффективным средством лечения считаются сидячие ванны с добавлением в воду марганцовки. Это прекрасное средство для ликвидации патогенных микроорганизмов разного вида. Для ускорения регенерации поврежденных тканей слизистой оболочки применяются свечи с метилурациллином, аэрозоль Гипозоль (на основе масла облепихи, этазола натрия). Лечение эрозии прямой кишки проводится также с применением физиотерапии (диатермия), грязетерапии, лечебного массажа, ЛФК. С целью профилактики хорошие результаты обеспечивает питье минеральной воды, например, Боржоми и Ессентуки.
Эрозия кишечника – это поверхностный дефект слизистой оболочки, заживающий без образования рубцов. Эрозии бывают одиночными и множественными, могут поражать любой отдел кишечника. Они возникают под действием повреждающих факторов или на фоне других заболеваний. Эрозии не имеют специфических симптомов, точный диагноз ставят только при эндоскопии.
Симптомы
Единичные дефекты слизистой оболочки у молодых людей в 90% случаев протекают бессимптомно. Клинические признаки возникают при множественных эрозиях и развитии осложнений.
Кишечные проявления
Жалобы зависят от локализации поражения.
Эрозии двенадцатиперстной кишки
- ноющие боли под мечевидным отростком и справа от него, возникающие через 1,5 часа после еды и ночью;
- изжога;
- отрыжка;
- снижение аппетита;
- кал черного цвета при кровоточивости дефектов.
Эрозии других отделов кишечника
- схваткообразные боли в животе после еды;
- вздутие живота;
- расстройство стула – диарея или чередование запоров и диареи;
- примесь крови в кале.
Общие проявления
При хроническом процессе и при частых кровотечениях возникают:
- слабость;
- головокружение;
- обмороки;
- снижение массы тела.
Причины
Точные причины заболевания не известны. Эрозии кишечника появляются при сочетании нескольких факторов:
- Инфицирование Helicobacter Pylori. Микроорганизмы повреждают слизистую оболочку двенадцатиперстной кишки, провоцируют эрозивный гастродуоденит, язвы.
- Наследственность. 30% пациентов с эрозиями кишечника имеют родственников с такими же проблемами.
- Особенности питания. Острая, горячая пища стимулирует секрецию желудочного сока.
- Вредные привычки. Никотин вызывает спазм сосудов и ишемию слизистой оболочки пищеварительного тракта, алкоголь стимулирует желудочную секрецию.
- Острые и хронические стрессовые ситуации. Нервное перенапряжение провоцирует заболевания пищеварительного тракта – «стрессовые» эрозии или язвы.
- Лекарственные препараты – гормоны, нестероидные противовоспалительные средства (особенно салицилаты и Индометацин).
- Пищевая аллергия. При употреблении продукта, вызывающего аллергическую реакцию, воспаляется слизистая оболочка, появляются эрозии.
- Глистная инвазия. Острицы, аскариды механически повреждают стенку кишки. Гельминты выделяют токсические вещества, вызывающие воспаление.
- Хронические заболевания сердца и органов дыхания. Из-за постоянного недостатка кислорода слизистая оболочка кишечника легко повреждается.
- Аутоиммунные заболевания. При болезни Крона образуются множественные эрозии и язвы во всех отделах кишечника.
Диагностика
При жалобах со стороны органов пищеварения обратитесь к терапевту или гастроэнтерологу.
Основные исследования
- Общий анализ крови – снижение гемоглобина и эритроцитов укажет на скрытое кровотечение.
- Анализ крови на содержание железа – при кровоточащих эрозиях уровень железа снижается.
- Кал на скрытую кровь – реакция положительная.
- ФЭГДС – стандарт диагностики дефектов верхних отделов желудочно-кишечного тракта, эндоскопический осмотр с возможностью биопсии.
- Колоноскопия – осмотр с помощью колоноскопа всех отделов толстого кишечника: прямой, сигмовидной, слепой, ободочной кишки.
- Ректоскопия – осмотр прямой кишки с помощью эндоскопического аппарата – ректоскопа.
- Капсульная эндоскопия – самый современный метод эндоскопической диагностики. Пациент проглатывает специальную видеокапсулу, которая продвигается по кишечнику, записывает изображение, затем выходит во время дефекации. Процедура безболезненна. Единственный недостаток – невозможность взять биопсию с проблемных участков.
- Рентгенологическое исследование с контрастом – позволяет выявить очаги поражения размером 1-3 мм. Исследование назначают при противопоказаниях к эндоскопическим методам.
Эндоскопические критерии диагноза
- Диета
Общие принципы
- принимайте пищу небольшими порциями до 6 раз в день – дробно;
- кушайте в спокойной обстановке, не спеша, тщательно пережёвывайте еду;
- исключите грубую пищу и продукты, способствующие газообразованию;
- способы кулинарной обработки: отваривание в воде и на пару;
- в остром периоде заболевания блюда должны быть однородными, полужидкой консистенции;
- оптимальная температура пищи 15-60 °С.
Список продуктов
Разрешено Запрещено - картофельное пюре;
- хорошо разваренные крупы: овсянка, рис, манка, гречка;
- овощные супы;
- некислые фрукты и ягоды в отварном или запеченном виде;
- кисели;
- ягодные и фруктовые компоты, соки;
- телятина, мясо индейки, кролика;
- докторская колбаса;
- сухой бисквит, галетное печенье;
- омлет паровой;
- творожный пудинг, сырники.
- жирные рыбные и мясные бульоны;
- свежие овощи и фрукты;
- копчёности;
- маринованные овощи;
- все виды консервов;
- острые приправы;
- цитрусовые;
- шоколад.
Медикаменты
- Препараты висмута (Викаир, Де-нол) – образуют на поверхности дефектов защитную пленку, способствуют заживлению эрозий, подавляет Helicobacter Pylori.
- Антациды (Фосфалюгель, Альмагель) – нейтрализуют соляную кислоту желудочного сока, уменьшают боли в животе, изжогу.
- Антисекреторные препараты (Омез, Фамотидин) – уменьшают продукцию соляной кислоты, ускоряют заживление эрозий.
- Антибиотики – назначают при поражении двенадцатиперстной кишки для подавления Helicobacter Pylori: Кларитромицин, Метронидазол, Амоксициллин.
- Антигельминтные средства – при глистной инвазии рекомендуют Пирантел, Немозол
- Спазмолитики (Но-шпа, Бускопан, Папаверин) – снимают спазмы кишечника, уменьшают боли в животе
- Прокинетики (Мотилиум) – нормализуют перистальтику и повышают тонус сфинктера пищевода, назначают при тошноте и рвоте.
- Антидиарейные средства (Лоперамид, Имодиум) – препараты для симптоматического лечения диареи, уменьшают двигательную активность кишечника.
- Свечи с Метилурацилом – используют при эрозивном поражении прямой кишки. Средство стимулирует восстановление слизистой оболочки.
- Переливание крови – проводят при массивном кровотечении и тяжёлой анемии.
- Кровоостанавливающие препараты – Аминокапроновая кислота капельно внутривенно и внутрь, Дицинон, Викасол в инъекциях. Средства активируют свёртывающую систему крови.
Эффективность лечения контролируют с помощью эндоскопии раз в 3-4 недели.
Эндоскопическое лечение
Кровоточащие эрозии прижигают с помощью эндоскопического оборудования.
- лазерная коагуляция;
- диатермокоагуляция.
Хирургическое лечение
Показания к операции:
- обширное поражение стенки кишечника, сочетание эрозий с язвами, грубые рубцы;
- обильное кровотечение, которое не удается остановить другими методами.
Прогноз
При поздней диагностике дефекты слизистой кишечника приводят к рецидивирующим кровотечениям, анемии. Заболевание прогрессирует, развиваются осложнения: эрозии переходят в язвы, возникает рубцовая деформация стенки кишки. При грамотном лечении эрозии кишечника полностью заживают в течение 3-4 недель.
«>
















 По словам врачей, нарушение сна может быть первичным (не связанным с тем или иным заболеванием) или же вторичным. Последний вариант предполагает проблемы со сном у взрослых вследствие отдельных патологий. Если вы часто задаете себе вопрос относительно того, почему я по ночам плохо сплю, прислушайтесь к своему организму. Возможно, причину следует искать в болезнях сердца, почек и других жизненно важных органов.
По словам врачей, нарушение сна может быть первичным (не связанным с тем или иным заболеванием) или же вторичным. Последний вариант предполагает проблемы со сном у взрослых вследствие отдельных патологий. Если вы часто задаете себе вопрос относительно того, почему я по ночам плохо сплю, прислушайтесь к своему организму. Возможно, причину следует искать в болезнях сердца, почек и других жизненно важных органов. Стресс чаще всего повышает чуткость сна либо же способствует увеличению периода засыпания. Он не позволяет нервной системе до конца расслабиться, держит ее в напряжении. Поэтому происходит нарушение оптимального естественного баланса между периодами сна и бодрствования.
Стресс чаще всего повышает чуткость сна либо же способствует увеличению периода засыпания. Он не позволяет нервной системе до конца расслабиться, держит ее в напряжении. Поэтому происходит нарушение оптимального естественного баланса между периодами сна и бодрствования. Регулярное нарушение сна у взрослых часто вызывают неврологические и соматические болезни. В частности к этому могут привести легочно-сердечная недостаточность, энурез, апноэ и синдром беспокойных ног. К примеру, чуткий сон может быть следствием кислородного голодания (легочно-сердечная недостаточность). Симптомы такой патологии: головные боли, бледность, обмороки, боли в груди и так далее.
Регулярное нарушение сна у взрослых часто вызывают неврологические и соматические болезни. В частности к этому могут привести легочно-сердечная недостаточность, энурез, апноэ и синдром беспокойных ног. К примеру, чуткий сон может быть следствием кислородного голодания (легочно-сердечная недостаточность). Симптомы такой патологии: головные боли, бледность, обмороки, боли в груди и так далее. «Валокордин» и «Корвалол» – схожие по принципу действия препараты. Они выпускаются в виде капель. Быстро и аккуратно избавляют от тревоги, помогают уснуть. Хорошо помогают тем, кому страшно спать ночью.
«Валокордин» и «Корвалол» – схожие по принципу действия препараты. Они выпускаются в виде капель. Быстро и аккуратно избавляют от тревоги, помогают уснуть. Хорошо помогают тем, кому страшно спать ночью. Смешайте в равных пропорциях корень дягиля и валерианы. Чтобы приготовить отвар, понадобится около 20 граммов сухой смеси. Измельчите корни растений, залейте 200 мл воды и сверху накройте крышкой. Используйте водяную баню (около 30 минут). Желательно отдавать предпочтение фарфоровой посуде, так как она способствует более активному экстрагированию (извлечению) полезных веществ из трав (принимать нужно в течение дня не более двух раз).
Смешайте в равных пропорциях корень дягиля и валерианы. Чтобы приготовить отвар, понадобится около 20 граммов сухой смеси. Измельчите корни растений, залейте 200 мл воды и сверху накройте крышкой. Используйте водяную баню (около 30 минут). Желательно отдавать предпочтение фарфоровой посуде, так как она способствует более активному экстрагированию (извлечению) полезных веществ из трав (принимать нужно в течение дня не более двух раз). Если вы задаетесь вопросами, почему я не сплю по ночам, куда пропадает сон и что с этим всем делать, обратите внимание на алгоритм лечения бессонницы. Терапия выполняется поэтапно и предполагает:
Если вы задаетесь вопросами, почему я не сплю по ночам, куда пропадает сон и что с этим всем делать, обратите внимание на алгоритм лечения бессонницы. Терапия выполняется поэтапно и предполагает: Люди, страдающие отсутствием сна, должны исключить из рациона на ночь кофе и шоколад. Они бодрят психику, активизируют работу внутренних органов и, в частности, головного мозга. Если вы употребляете перед сном такие продукты, тогда не стоит удивляться и сетовать, почему я плохо сплю ночью.
Люди, страдающие отсутствием сна, должны исключить из рациона на ночь кофе и шоколад. Они бодрят психику, активизируют работу внутренних органов и, в частности, головного мозга. Если вы употребляете перед сном такие продукты, тогда не стоит удивляться и сетовать, почему я плохо сплю ночью.












 Диета при гастрите предполагает отказ от многих продуктов, содержащих необходимые для нормальной жизнедеятельности организма компоненты. Обладая диетическими свойствами, в то же время овощное рагу позволяет частично восполнить этот пробел. Во-первых, благодаря содержащимся в нем овощам, оно снабжает организм полезными микроэлементами: магнием, калием, фосфором, железом. К этому списку можно добавить органические кислоты, а также целый набор витаминов и пищевых волокон.
Диета при гастрите предполагает отказ от многих продуктов, содержащих необходимые для нормальной жизнедеятельности организма компоненты. Обладая диетическими свойствами, в то же время овощное рагу позволяет частично восполнить этот пробел. Во-первых, благодаря содержащимся в нем овощам, оно снабжает организм полезными микроэлементами: магнием, калием, фосфором, железом. К этому списку можно добавить органические кислоты, а также целый набор витаминов и пищевых волокон. Вначале – несколько советов:
Вначале – несколько советов: Такое блюдо будет еще более полезным и щадящим, поскольку готовится с использованием более низких температур: витамины и другие полезные вещества сохранятся в большем количестве, а еда обретет особый аромат и вкус.
Такое блюдо будет еще более полезным и щадящим, поскольку готовится с использованием более низких температур: витамины и другие полезные вещества сохранятся в большем количестве, а еда обретет особый аромат и вкус. Рагу – простое в приготовлении блюдо, которое хорошо усваивается организмом. Его можно готовить как летом, так и осенью, когда овощи на рынке становятся очень доступными. Рагу станет прекрасным вариантом легкого завтрака, вторым блюдом во время обеда. И даже на праздничном столе оно будет смотреться восхитительно.
Рагу – простое в приготовлении блюдо, которое хорошо усваивается организмом. Его можно готовить как летом, так и осенью, когда овощи на рынке становятся очень доступными. Рагу станет прекрасным вариантом легкого завтрака, вторым блюдом во время обеда. И даже на праздничном столе оно будет смотреться восхитительно. Лучше использовать для приготовления молодые овощи. Они лучше усваиваются, быстрее готовятся, считаются более полезными.
Лучше использовать для приготовления молодые овощи. Они лучше усваиваются, быстрее готовятся, считаются более полезными.







































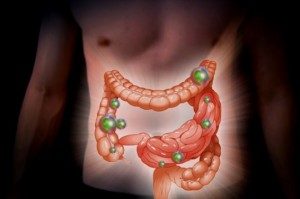 Связано со злоупотреблением вредной пищи.
Связано со злоупотреблением вредной пищи. Существенно улучшает процессы пищеварения.
Существенно улучшает процессы пищеварения. Не своевременная реакция на болезнь приводит к осложнениям.
Не своевременная реакция на болезнь приводит к осложнениям. признаков болезни и назначенных врачом анализов кала, крови и мочи. Помимо этого используются и другие методы, которые включают в себя обследование пищевода и желудка, определение активности пищеварительных ферментов, взятие пробы слизистой среды кишечного тракта и УЗИ поджелудочной железы.
признаков болезни и назначенных врачом анализов кала, крови и мочи. Помимо этого используются и другие методы, которые включают в себя обследование пищевода и желудка, определение активности пищеварительных ферментов, взятие пробы слизистой среды кишечного тракта и УЗИ поджелудочной железы. В первые дни лечебных мероприятий рекомендуется воздержаться от приёмов пищи и употреблять чай без добавления сахара или кипячёную воду. Постепенно в рацион больного вводят продукты, с высоким содержанием углеводов и ограничивают употребление пищи, богатой труднорастворимой грубой клетчаткой. Фрукты и овощи должны подвергаться термической обработке.
В первые дни лечебных мероприятий рекомендуется воздержаться от приёмов пищи и употреблять чай без добавления сахара или кипячёную воду. Постепенно в рацион больного вводят продукты, с высоким содержанием углеводов и ограничивают употребление пищи, богатой труднорастворимой грубой клетчаткой. Фрукты и овощи должны подвергаться термической обработке.



 И также к провоцирующим факторам относятся:
И также к провоцирующим факторам относятся: Больной обращается к врачу с такими жалобами:
Больной обращается к врачу с такими жалобами:
 На протяжении 7—14 дней рекомендован щадящий рацион, богатый углеводами, но содержащий минимальное количество грубой клетчатки. Это необходимо для восстановления функций желудка и кишечника. По мере нормализации пищеварения в меню добавляются овощи и фрукты, прошедшие щадящую термообработку. Все блюда должны быть отварными или тушеными, желательно в форме пюре или суфле. А также постепенно вводятся белковые продукты.
На протяжении 7—14 дней рекомендован щадящий рацион, богатый углеводами, но содержащий минимальное количество грубой клетчатки. Это необходимо для восстановления функций желудка и кишечника. По мере нормализации пищеварения в меню добавляются овощи и фрукты, прошедшие щадящую термообработку. Все блюда должны быть отварными или тушеными, желательно в форме пюре или суфле. А также постепенно вводятся белковые продукты. Поскольку нарушение микрофлоры в толстом кишечнике приводит к дефициту витаминов группы B, показана также витаминотерапия.
Поскольку нарушение микрофлоры в толстом кишечнике приводит к дефициту витаминов группы B, показана также витаминотерапия. Затем рацион расширяется, содержание углеводов в нем можно постепенно увеличивать.
Затем рацион расширяется, содержание углеводов в нем можно постепенно увеличивать.


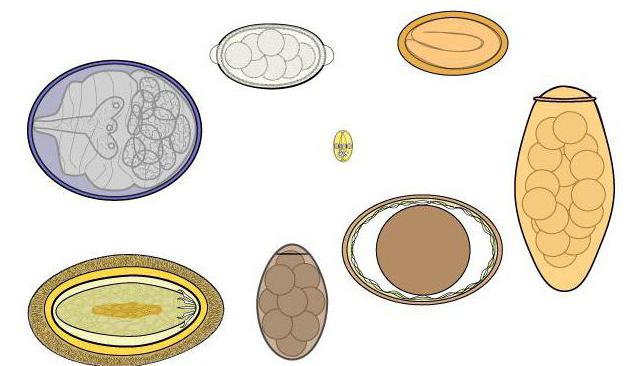











 Лечить простуду при беременности бывает непросто, особенно в первом триместре, когда практически все препараты под запретом, поэтому лучше всего позаботиться о своем здоровье заблаговременно.
Лечить простуду при беременности бывает непросто, особенно в первом триместре, когда практически все препараты под запретом, поэтому лучше всего позаботиться о своем здоровье заблаговременно.












































 Боль и понос могут быть симптомами аппендицита
Боль и понос могут быть симптомами аппендицита Внезапные сильные боли могут возникать и при язве желудка
Внезапные сильные боли могут возникать и при язве желудка На осмотре надо дать врачу полную информацию о характере болей
На осмотре надо дать врачу полную информацию о характере болей Некоторые заболевания сопровождаются вздутием живота
Некоторые заболевания сопровождаются вздутием живота При резком повышении температуры необходимо направить больного в больницу
При резком повышении температуры необходимо направить больного в больницу Диагностика должна включать проведение общих клинических анализов
Диагностика должна включать проведение общих клинических анализов Чаще всего причинами, которые могут вызвать сильные рези в животе и понос, являются различные кишечные инфекции. Такие заболевания способствуют возникновению коликов в желудке, тошноты. Степень проявления резких болей в животе и поноса, может быть различной и прямо зависит вызывающей их причины.
Чаще всего причинами, которые могут вызвать сильные рези в животе и понос, являются различные кишечные инфекции. Такие заболевания способствуют возникновению коликов в желудке, тошноты. Степень проявления резких болей в животе и поноса, может быть различной и прямо зависит вызывающей их причины. Лечение будет зависеть от причины, которая спровоцировала их появление. Если резкие боли и понос вызваны дизентерией, то больной должен принимать такие лекарства, как Смекта, Линекс и определенные антибиотики. Действие этих лекарств поможет уменьшить диарею, а прием Смекты и Линекса поспособствует поддержке микрофлоры кишечника в ходе лечения антибиотиками. Диета при этом заболевании должна быть щадящей.
Лечение будет зависеть от причины, которая спровоцировала их появление. Если резкие боли и понос вызваны дизентерией, то больной должен принимать такие лекарства, как Смекта, Линекс и определенные антибиотики. Действие этих лекарств поможет уменьшить диарею, а прием Смекты и Линекса поспособствует поддержке микрофлоры кишечника в ходе лечения антибиотиками. Диета при этом заболевании должна быть щадящей. Ноющая боль может проявляться при холецистите – воспалении желчного пузыря. Холецистит провоцируется возникновением камней в органе с последующими нарушениями оттока желчи. При острых формах заболевания болевые ощущения усиливаются.
Ноющая боль может проявляться при холецистите – воспалении желчного пузыря. Холецистит провоцируется возникновением камней в органе с последующими нарушениями оттока желчи. При острых формах заболевания болевые ощущения усиливаются. Симптоматика панкреатита устраняется препаратами, купирующими болевой синдром: Но-Шпа, Папаверин. Антацидные и ферментативные средства восстанавливают работу поджелудочной железы: Алмагель, Рантидин, Креон, Панкреатин. Лечение будет результативным только при соблюдении правильного режима питания, следует отказаться от жирной пищи и алкоголя.
Симптоматика панкреатита устраняется препаратами, купирующими болевой синдром: Но-Шпа, Папаверин. Антацидные и ферментативные средства восстанавливают работу поджелудочной железы: Алмагель, Рантидин, Креон, Панкреатин. Лечение будет результативным только при соблюдении правильного режима питания, следует отказаться от жирной пищи и алкоголя. При холецистите важно снизить активность желчного пузыря, снять спазм с него. С этой целью используются такие средства, как Комбиспазм, Спазган, Максиган. При этом следует повышать выделение образующейся желчи, что достигается применением Церукала и Домперидона. Не лишним будет использование травяных сборов на основе одуванчика, тысячелистника, пижмы, мяты, репешка.
При холецистите важно снизить активность желчного пузыря, снять спазм с него. С этой целью используются такие средства, как Комбиспазм, Спазган, Максиган. При этом следует повышать выделение образующейся желчи, что достигается применением Церукала и Домперидона. Не лишним будет использование травяных сборов на основе одуванчика, тысячелистника, пижмы, мяты, репешка. Профилактика резей в животе и поноса аналогична профилактике других заболеваний пищеварения.
Профилактика резей в животе и поноса аналогична профилактике других заболеваний пищеварения.


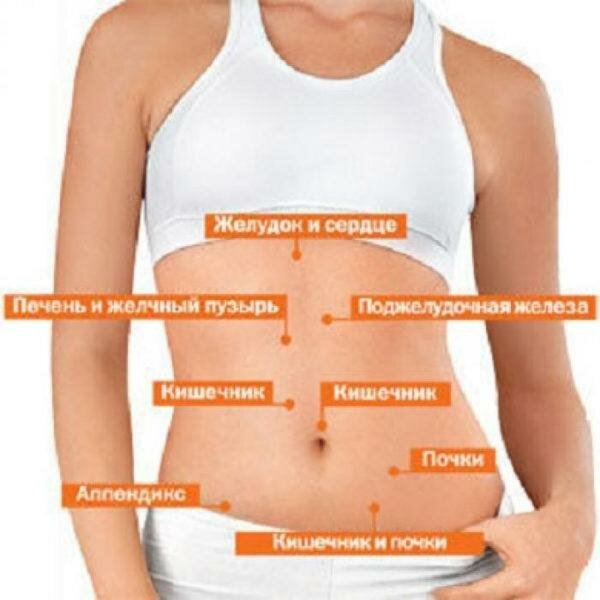

 Причиной боли внизу живота может быть еще один вид воспалительного процесса, известный как перитонит. При его развитии поражаются париетальный и висцеральный листки брюшины. Как правило, перитонит развивается из-за абсцесса брюшной полости. Обычно боль равномерно распределяется по всей области живота. Но некоторые формы этого воспаления могут быть локальными. В таком случае болезненные ощущения появляются только в определенных местах. По этой причине специалисты не рекомендуют исключать перитонит из списка возможных причин возникновения болей в нижней области живота. При перитоните больной ощущает очень сильные и резкие боли. Особо ярко болевой симптом проявляется при нажатии на пораженную область. Кроме того, воспаление брюшины сопровождается такими симптомами, как:
Причиной боли внизу живота может быть еще один вид воспалительного процесса, известный как перитонит. При его развитии поражаются париетальный и висцеральный листки брюшины. Как правило, перитонит развивается из-за абсцесса брюшной полости. Обычно боль равномерно распределяется по всей области живота. Но некоторые формы этого воспаления могут быть локальными. В таком случае болезненные ощущения появляются только в определенных местах. По этой причине специалисты не рекомендуют исключать перитонит из списка возможных причин возникновения болей в нижней области живота. При перитоните больной ощущает очень сильные и резкие боли. Особо ярко болевой симптом проявляется при нажатии на пораженную область. Кроме того, воспаление брюшины сопровождается такими симптомами, как:








 Нетипичное выпячивание органа под кожу в умбиликальной области с самопроизвольным его вправлением на начальных стадиях возникновения является основным признаком пупочной грыжи, особенно у ребенка до года.
Нетипичное выпячивание органа под кожу в умбиликальной области с самопроизвольным его вправлением на начальных стадиях возникновения является основным признаком пупочной грыжи, особенно у ребенка до года. Еще проблемы в диагностике грыж малых размеров у взрослых возникают при наличии избыточного веса. Частые запоры служат сигналом к возникновению грыжи. Опрос больного иногда может дать больше полезной информации, чем лабораторные исследования. Определение точного диагноза болезни позволяет выбрать оптимальный метод ее устранения профессиональными хирургами.
Еще проблемы в диагностике грыж малых размеров у взрослых возникают при наличии избыточного веса. Частые запоры служат сигналом к возникновению грыжи. Опрос больного иногда может дать больше полезной информации, чем лабораторные исследования. Определение точного диагноза болезни позволяет выбрать оптимальный метод ее устранения профессиональными хирургами. Обычно операции пупочных грыж проводят в плановом режиме по одной из трех существующих методик: натяжная и ненатяжная герниопластика, а также лапароскопия. Исключением служат внезапные ущемления.
Обычно операции пупочных грыж проводят в плановом режиме по одной из трех существующих методик: натяжная и ненатяжная герниопластика, а также лапароскопия. Исключением служат внезапные ущемления.

 Образование внутри пупка с выпячиванием – это визуальный признак пупочной грыжи у женщин и мужчин. Сама по себе патология представляет выпадение органов и тканей брюшной полости из щели, образованной в пупочном кольце. В результате образуется крупный бугор или опухоль, которая может быть вправляемой или невправляемой. Состоит опухоль из нескольких элементов:
Образование внутри пупка с выпячиванием – это визуальный признак пупочной грыжи у женщин и мужчин. Сама по себе патология представляет выпадение органов и тканей брюшной полости из щели, образованной в пупочном кольце. В результате образуется крупный бугор или опухоль, которая может быть вправляемой или невправляемой. Состоит опухоль из нескольких элементов: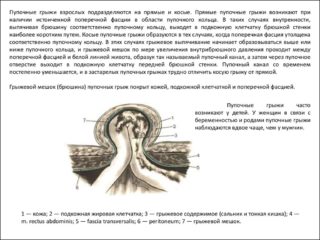 Факторы развития новообразования могут быть врожденными и приобретенными:
Факторы развития новообразования могут быть врожденными и приобретенными: У взрослых выделяют 2 типа новообразования:
У взрослых выделяют 2 типа новообразования: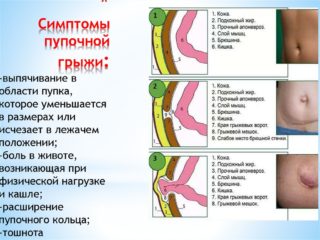 Определить развитие пупочной грыжи у взрослых бывает сложно, так как патология развивается быстро, и выпячивание – не всегда первый признак. Заподозрить начало можно по регулярно появляющимся болезненным ощущениям в области пупка, расположенным как бы ближе к коже, чем к внутренним органам.
Определить развитие пупочной грыжи у взрослых бывает сложно, так как патология развивается быстро, и выпячивание – не всегда первый признак. Заподозрить начало можно по регулярно появляющимся болезненным ощущениям в области пупка, расположенным как бы ближе к коже, чем к внутренним органам.
 Современная медицина предлагает несколько способов лечения пупочной грыжи. Без хирургического вмешательства полностью и навсегда избавиться от новообразования не получится. Единственная преграда – это наличие серьезных противопоказаний. Выделяют 2 метода удаления грыжи:
Современная медицина предлагает несколько способов лечения пупочной грыжи. Без хирургического вмешательства полностью и навсегда избавиться от новообразования не получится. Единственная преграда – это наличие серьезных противопоказаний. Выделяют 2 метода удаления грыжи: