Боль в пояснице у мужчин: причины, симптомы, лечение
Боль в пояснице у мужчин имеет множество причин, которые несут в себе разные опасности для человеческого организма. Часто боль является лишь первой стадией заболевания, которое в будущем приводит к тяжелым последствиям – инвалидности или даже смерти. На вопрос, почему болит поясница у мужчин может ответить только дипломированный специалист в области заболеваний спины – хирург или ортопед.


Содержание статьи
Растяжение
Если произошло травматическое воздействие на спину мужчины, могут растянуться мышцы. Это часто происходит, когда мужчина поднимает тяжести либо излишне физически напрягается, неважно, в быту или во время занятий спортом. Многие спортивные упражнения с отягощением, которые нагружают спину вертикально, например, становая тяга, могут стать причиной такой травмы. Если есть подозрение, причина боли может быть в растяжении, нужно скорее оказать помощь. Самое главное – ликвидировать напряжение на спину. Иначе ситуация может ухудшиться.
Чтобы справиться с воспалительным процессом, допустимо использовать холодный компресс. Подойдет любой продукт из морозильника. Но низкая температура может травмировать кожный покров, поэтому под компресс лучше положить тканевую прослойку. Держать его нужно около 30 минут.
Затем лечение должно перейти в руки специалистов скорой помощи. Они оценят состояние, назначат диагностические исследования, чтобы исключить более серьезные травмы. Лечить травму будут несколько недель. Главный принцип – покой, иначе последствием могут стать хронические боли в области поясницы.


Защемление нерва
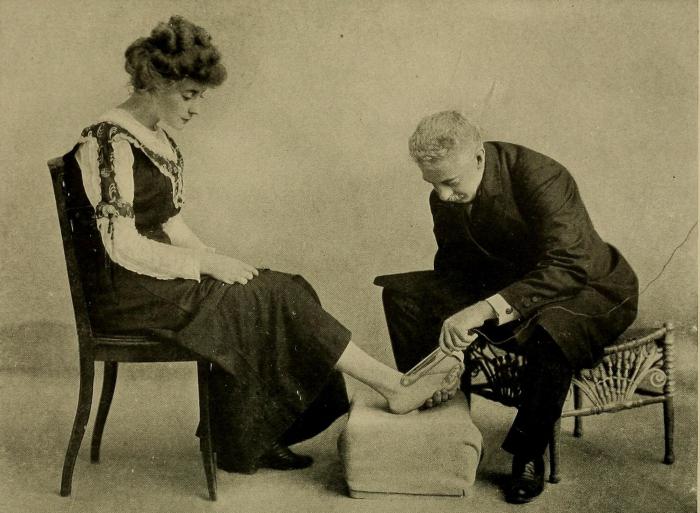
Причины болей в пояснице у мужчин могут быть в зажатых нервах. Это может произойти в результате резких движений и занятий с отягощениями, подъема тяжестей в быту. Необходимо выполнять все спортивные движения с правильной техникой, которая как правило подразумевает прямую спину. Сильные боли могут отдавать в нижние конечности. В первую очередь нужно обеспечить больному покой и тепло, принять самое комфортное положение, в котором мышцы поясницы смогут полностью расслабиться.
Под коленные суставы поместите свернутое одеяло, чтобы поясничные мышцы расслабились. Поясницу заверните в толстую ткань. Можно надеть разогревающий шерстяной пояс.
Если нерв защемлен в результате воздействия низкой температуры или сквозняка, повторите все те же операции. Кроме того, лечение здесь должно включать разогревающие гели. Если примерно через два дня лучше пациенту не стало, посетите врача-невролога.
Стрессовые состояния
Жизнь сильной половины человечества наполнена погоней за успехом, победами и неудачами. Поэтому боль поясницы у мужчины может иметь в корне чрезмерную психологическую усталость, напряжение нервов.
Психологические исследования показывают, что мужчина, испытывающий трудный жизненный период, склонен к сутулости. Часто именно по этой причине растет нагрузка на поясницу.
В такой ситуации пациенту необходим отдых, смена обстановки и вида деятельности. В любом случае, диагноз может поставить только невролог, который сможет увидеть, какие еще проблемы испытывает мужской организм.


Инфекции
Если болевой синдром в нижней части спины сопровождается повышением температуры, возможно, что воспалились почки – развился пиелонефрит. Кроме жара наблюдаются такие симптомы, как тошнота, рвота. Боль локализуется в пояснице слева на спине либо в правой части живота. Поясница начинает ныть, и эта ноющая боль усиливает во время неосторожных движений. При такой клинической картине нужно как можно быстрее обратиться в урологический кабинет. Если пиелонефрит запущен, он может вступить в хроническую стадию. Появятся гнойные образования, абсцессы.
Во многих случаях боль внизу спины может быть симптомов нарушений работы внутренних органов мужчины. Болевой синдром иррадиирует в поясницу из пищеварительных и мочеполовых органов. Именно поэтому, даже если кажется, что источник боли – спина, стоит обратиться к врачу, пройти обследование.
Если болит внизу спины справа, это может говорить о гепатите, воспалении легких, заболеваниях и воспалениях желчного пузыря. Также боли в этой области часто говорят о заболеваниях и воспалительных процессах простаты. Интенсивная боль говорит о возможности аппендицита, панкреатита, камнях в почках. Но боли в нижней части спины – лишь один из симптомов. Определить, что в опасности внутренние органы, можно установить также и по таким проявлениям, как тошнота, жар, болезненное мочеиспускание.
Остеопороз
Когда пожилой мужчина наклоняется и испытывает при этом боли в спине, одним из вероятных диагнозов становится остеопороз. Эта патология развивается ввиду недостатка кальция в тканях. Поначалу проявляется ноющий болевой синдром.
Боли могут быть постоянными или находить приступами после резких движений, чиха, кашля, смеха. Другие возможные симптомы – судорожные сокращения мышц, деформация осанки и походки. Чтобы начать комплексное лечение, нужно кроме прочего посетить эндокринолога. Кальциевый обмен часто нарушается по причине возрастных изменений гормонального фона.
Остеопороз поясничного отдела опасен тем, что при нем нарушается внутренняя целостность позвонков, а поясница – подвижная область спины. Поэтому больные остеопорозом испытывают дискомфорт при наклонах туловища влево и вправо. Также могут проявляться проблемы при движении – позвоночник теряет свою амортизационную способность, и при сильных нагрузках могут возникнуть переломы.
Остеохондроз
Боли ниже поясницы могут быть вызваны остеохондрозом поясничного отдела позвоночника. Остеохондрозом называют процессы разрастания костной и хрящевой ткани позвонка, которые защемляют нервные окончания и вызывают боль. Остеохондроз спины у мужчин является частым явлением в связи с повышенной нагрузкой.
К симптомам относят боль и ощущение “скованности” в пояснице. Это происходит по причине разрастания хряща и их соприкосновения друг с другом снизу от позвонка, что не дает человеку полноценно разогнуть спину. Заболеть спина может при резком движении или если человек делает низкий нагиб.
Что делать при остеохондрозе может ответить врач ортопед или хирург. Лечение направляется на торможение процессов образования хрящевой ткани путем введения ингибиторов деления клеток, растягивания позвонков и использования корсетов. В некоторых случаях может применяться хирургическое вмешательство для освобождения ущемленного нерва.
Радикулопатия
Радикулопатией называют защемление нервного корешка хрящевыми или костными тканями. Часто причиной радикулопатии становится остеохондроз, который приводит к развитию болевого синдрома и последующих дегенеративных изменений в нервной ткани спинного и головного мозга.
Для радикулопатии характерна болезненность в низу спины, которая отдает на левый или правый бок. Спину может болезненно тянуть, может теряться чувствительность кожи спины. Длительная радикулопатия может привести к проблеме в работе внутренних органов, например, к непроходимости кишечника или нарушении работы мочевого пузыря.
Боль внизу спины часто связывают с радикулопатией, однако провести обследование и поставить диагноз можно только с помощью МРТ или рентгенографии поясничного отдела. Лечение следует начинать только после постановки точного диагноза, поскольку глюкокортикоиды, используемые для прекращения болевого синдрома, могут значительно снизить уровень иммунного ответа человека.
Протрузия и грыжа
Межпозвоночные диски выполняют роль амортизатора между позвонками, смягчая вибрации при ходьбе. Межпозвоночный диск состоит из пульпозного ядра и фиброзной оболочки. Боль в пояснице у мужчин часто остается незамеченной, чего делать ни в коем случае нельзя, поскольку это может привести к развитию заболевание. При разрыве диска может образоваться межпозвоночная грыжа, которая приводит к инвалидности по причине потери возможности ходить.
В зависимости от места протрузии, симптомы могут разниться. Например, боль внизу спины слева может означать о латеральной протрузии межпозвоночного диска поясничного отдела. В причины боли в пояснице у мужчин при повреждении фиброзной оболочки также можно вписать и повреждение корешков, которые пережимает пульпозное ядро. Межпозвоночная грыжа является крайней степенью протрузии либо разрывом фиброзного кольца. В таком случае может ощущаться сильная боль в пояснице справа или слева у мужчин, которая сигнализирует о повреждении разных отделов спинного мозга.
| Пожалуйста, оцените статью |
СОВЕТУЮ ПОЧИТАТЬ ЕЩЁ СТАТЬИ ПО ТЕМЕ
причины, что делать, если болит, лечение
Боль в пояснице у мужчин – часто встречающееся явление, с которым больные обращаются в областные больницы и специализированные клиники. В роли этиологического фактора могут выступать как инфекционные, так и диффузно-дегенеративные заболевания. Поэтому поход в больницу и дальнейшее лечение не стоит откладывать.
Чтобы точно узнать причину, больному требуется пройти полную диагностику у врача. При болях неврологического характера стоит обратиться к невропатологу. Если поясница начинает болеть после ударов, ушиба или травмы, то в таком случае обращаются к травматологу.
Основные причины
Постоянный дискомфорт во время наклона и поворота туловища, нарушение подвижности и ярко выраженный болевой синдром могут быть признаками серьезных патологий позвоночника и внутренних органов. Некоторые из них имеют тяжелые последствия, поэтому своевременную диагностику не стоит откладывать. Основные причины боли в пояснице у мужчин можно классифицировать на следующие категории.
Искривление позвоночника (сколиоз)
Искривление позвоночника в определенную сторону характеризуется повышенным давлением на позвонки, их смещением и повреждением межпозвоночных дисков. Патология чаще всего возникает у маленьких детей и подростков, которые сутулятся или постоянно сидят за компьютером. Сколиоз бывает нескольких стадий, которые имеют характерные признаки:
- тянущие боли в области позвоночника;
- жжение и онемение нижних конечностей;
- изменение походки;
- асимметрия конечностей;
- ограничение в подвижности при наклонах и поворотах туловища.
При сколиозе необходимо вовремя обратиться к терапевту или ортопеду, чтобы исправить деформацию позвоночника и избежать осложнений. В запущенных случаях ребенку требуется хирургическая операция по восстановлению анатомической структуры позвоночного столба.
Травмы, переломы и растяжение связок
Растяжение связок – наиболее распространенная причина, по которой у мужчины может заболеть спина. Механическое повреждение, поднятие большого веса или занятия травмоопасными видами спорта могут привести к растяжению мышц. Это явление не стоит игнорировать, так как высока вероятность возникновения осложнений.
В случае переломов или механических повреждений позвонков, связок и других структур позвоночника у пациента возникает сильная боль, отдающая в конечности, анальное отверстие и внутреннюю часть бедра. Как только мужчина замечает подобные симптомы после падения или сильного удара, ему стоит обратиться за медицинской помощью. До этого больному необходимо обеспечить покой и предоставить первую помощь.

Перелом копчика чаще всего является причиной выраженного болевого синдрома в пояснице. В такой ситуации мужчину необходимо обездвижить и вовремя доставить в больницу
Остеохондроз и другие дегенеративные патологии
Все диффузно-дегенеративные заболевания имеют длительный период развития. Прогрессирование патологии наблюдается при ряде факторов:
- наличие лишнего веса;
- травмы и переломы костей;
- малоподвижный образ жизни;
- наличие пагубных привычек;
- врожденные аномалии позвоночника.
Такая болезнь, как остеохондроз, характеризуется болью ниже пояса, которая усиливается при поворотах и наклонах. Помимо этого, больной ощущает онемение конечностей, чувство покалывания в ногах и пояснице, ограничение в подвижности. Остеопороз и другие дегенеративные заболевания характерны для пациентов в пожилом возрасте. Болезнь характеризуется снижением плотности костей, из-за чего увеличивается их хрупкость и ломкость
Даже незначительная травма может стать причиной перелома позвонков или их деформации.
Онкологические образования
Доброкачественные и злокачественные образования в позвоночнике имеют небольшой размер, однако сопровождаются выраженной симптоматикой. Особенно сильная боль возникает вследствие разрастания онкологической опухоли, поражения ею других органов и сдавливания важных структур позвоночного столба (артерий, сосудов и нервных корешков).
Чаще всего при онкологическом поражении у мужчины наблюдаются такие симптомы:
- онемение нижних конечностей;
- дисфункция органов малого таза;
- опоясывающие боли в пояснице;
- нарушение мочеиспускания и репродуктивной функции;
- возникновение инфекционных болезней мочеполовой системы.
Лечить онкологические образования следует только в специализированных центрах или больницах, где больному смогут помочь.
Инфекционные заболевания
Ярко выраженный болевой синдром справа и слева от позвоночного столба, повышенная температура тела и общее недомогание являются характерными признаками того, что воспалились почки. Пиелонефрит – острое воспалительное заболевание, которое возникает вследствие перенесенной инфекции.
При его развитии пациент ощущает постоянную тошноту и ноющую боль в животе, которая усиливается во время мочеиспускания или при резких движениях. Если болевой синдром наблюдается преимущественно в правом боку, то это может говорить о гепатите, мочекаменной болезни, аппендиците и воспалении поджелудочной железы.
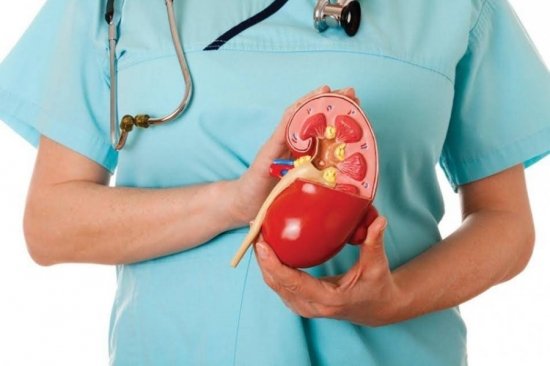
Пиелонефрит является причиной серьезных осложнений: гнойных процессов в органах малого таза, воспаления соседних структур и абсцесса. Поэтому при первых признаках мужчина должен обратиться к урологу, который назначит антибактериальную терапию
Болезни мочеполовой системы
Если болит низ живота, присутствуют нехарактерные выделения из мочевыводящего канала и нарушен процесс мочеиспускания, то это говорит об инфекционно-воспалительных патологиях мочеполовой системы. Это могут быть простатит, доброкачественная гиперплазия предстательной железы и онкологические образования в этой области. Неприятные ощущения с правой стороны от позвоночника говорят о наличии простатита – воспаления предстательной железы.
Как правило, эта патология сопровождается дисфункцией репродуктивной системы, нарушенным мочеиспусканием и болью, иррадиирущей в прямую кишку и нижние конечности. С левой стороны неприятные ощущения могут возникать из-за онкологических образований половых органов. После того как новообразования начинают увеличиваться в размерах, они дают о себе знать лихорадкой, повышенной температурой, снижением веса и тупой болью.
Диагностирование
Если у мужчины регулярно болит поясница, ему необходимо обратиться в больницу или медицинский центр, где проведут исследование. Боль различной этиологии может говорить о серьезных патологиях внутренних органов или позвоночника, поэтому лечащий доктор проводит полный осмотр и пальпацию. Как только врач определит локализацию патологического процесса, он направит пациента сдавать анализы и проходить инструментальную диагностику.
После полученных результатов терапевт может привлечь к работе уролога, невропатолога, хирурга или другого специалиста, в чьей компетенции будет лечение подобной болезни. Только специалист узкого направления после полной диагностики сможет сказать, почему болит поясница у мужчин.
Лечение
Лечение – заключающий этап во всем патогенезе. Оно предусматривает индивидуальный подход к каждому пациенту. В зависимости от этиологического фактора, лечащий доктор назначает медикаменты, купирующие боль, и антибиотики, подавляющие патогенные микроорганизмы в случае инфекционных болезней.

Самостоятельно определить этиологический фактор невозможно, так как человек без медицинского образования не сможет правильно поставить диагноз и назначить лечение
Медикаменты
Участковый терапевт после исследования всего организма подскажет, что делать больному в его случае. В первую очередь, необходимо купировать болевой синдром. Для этого назначаются НПВС, анальгетики и местные анестетики. Это обезболивающие препараты, которые также оказывают противовоспалительное действие.
Чаще всего врач назначает лекарственные средства в форме мази, крема или геля (Диклофенак, Кетопрофен, Индометацин, Нимид и другие). Некоторые из них обладают согревающим эффектом, который необходим для лечения дегенеративных болезней позвоночника.
При сильных спазмах гладкой мускулатуры дополнительно назначают миорелаксанты. Они снижают мышечный тонус и ликвидируют неприятные последствия спазма (ноющую боль, жжение, дискомфорт). При межпозвоночных грыжах и неврологических патологиях дополнительно назначают витамины группы В.
В случае инфекционного поражения предусматривается курс антибактериальной терапии. Уролог подбирает антибиотик, который негативно воздействует на патогенные микроорганизмы – возбудители инфекции. Предварительно пациент сдает анализы, чтобы узнать о наличии или отсутствии индивидуальной непереносимости определенных антибиотиков.
Читайте также:
Народные средства
Если человек решил купировать острую боль в нижней части спины самостоятельно, то он может прибегнуть к следующим методам народной терапии:
- Компресс из половы. Растение собирается в марлю или небольшой мешочек, в котором оно и кипятится. После того как смесь немного остынет, ее прикладывают к пораженному участку спины и накрывают теплым полотенцем. Держать необходимо в течение 1–2 часов.
- Растирание спиртовыми настойками эвкалипта и репейника. Выбирают одну из настоек, после чего тонким слоем растирают поясничную область.
- Прогревание с помощью горчичников. В аптеке или косметическом магазине приобретаются горчичники, которые устанавливаются в проблемных местах. Снимать горчичники нужно сразу после возникновения неприятных ощущений.
- Настойка сирени. 50–100 граммов свежих цветов сирени заливаются 400 мл водки, после чего смесь ставят в темное место и настаивают в течение 1–2 недель. Готовой смесью растирают пораженный участок.
- Компресс из редьки и хрена. Корень хрена натирается на терку вместе с редькой, после чего смесь выкладывается на поясницу и обматывается марлей, теплым шарфом или платком.
Домашние методы лечения без предварительной консультации специалиста могут только навредить здоровью мужчины.
Особенно осторожно стоит применять эти рецепты людям с инфекционными болезнями, так как все компрессы и настойки оказывают согревающее действие
Профилактика
Чтобы избежать неприятных ощущений в области поясницы, необходимо регулярно посещать областного врача (терапевта) и следить за состоянием здоровья. Так как причиной боли в спине могут быть различные заболевания, то меры профилактики могут отличаться.
К основным мероприятиям относят:
- избегать подъема тяжелых предметов;
- при подъеме большого веса немного сгибать ноги в коленях;
- равномерно распределять нагрузку на обе руки;
- следить за осанкой и корректировать ее в случае сутулости;
- заниматься активным видом спорта;
- посещать терапевта и регулярно проходить рентгенографию.
Боль внизу спины у мужчин может быть кратковременной, однако это не означает, что человек полностью здоров. Если неприятные ощущения возникают регулярно, то это основная причина обратиться к врачу за медицинской помощью.
Боли в пояснице у мужчин: причины, лечение, профилактика

Поясничные боли или боль в той части спины, которая находится между ребрами и ногами, – это одна из частых жалоб на дискомфорт. Это самая распространенная причина нетрудоспособности, связанной с работой и одна из причин для того, чтобы не пойти на нее, а обратиться сразу в больницу.
Хотя большинство приступов боли в спине у мужчин уходят сами по себе через несколько дней, ноющая боль в пояснице у мужчин беспокоит многих. Страдая от хронической боли, не все понимают причины ее появления.
Причины боли в пояснице у мужчин
Обычно причины болей в области поясницы бывают различными и имеют разный характер происхождения. Мы рассмотрим только самые частые случаи. Также хотелось бы напомнить читателям важную рекомендацию.
: Если вы обнаружили среди приведенных примеров симптомы схожие с вашими, обратитесь за медицинской помощью.

Боль с правой стороны
- Воспаление простаты. Довольно часто простатит вызывает боли в правой части поясницы. Обязательно проконсультируйтесь у врача-уролога.
- Спондилез позвоночника (пояснично-крестцовый отдел). Заболевание проявляется появлением костных образований по краям позвонков. Болевые ощущения слабеют при наклоне вперед или влево. Терапия предусматривает медикаментозное лечение, физиотерапию, иглоукалывание и гирудотерапию.
- Межпозвоночная грыжа. Болевые ощущения могут быть признаком того, что грыжа локализуется в правой части межпозвоночного диска. Боль появляется из-за контакта грыжи с нервными окончаниями и нарушении обменных процессов в зоне воспаления. Иногда болевой дискомфорт очень высок при кашле, наклоне вперед или назад, боль при ходьбе, невозможность самостоятельного передвижения.
- Остеохондроз (в пояснично-крестцовом отделе). Дистрофические нарушения в межпозвоночных дисках. Характерные особенности проявляются в виде резкой боли после движения, чихания, а также невозможностью самостоятельно выпрямиться после наклона вперед.
- Пиелонефрит. Инфекционное заболевание которое сопровождается болевыми ощущениями во время мочеиспускания, повышением температуры, потение. Если инфицирована правая почка, то боль ощущается в правой части поясницы. Заболевание следует немедленно лечить при первых признаках.
- Остеомиелит. Возникает во время инфицирования организма и развивается в течении нескольких дней. Очаг может локализоваться в правой части поясницы, что влечет характерные болевые ощущения. Симптомы включают в себя тошноту, повышение температуры тела, общая слабость. При появлении упомянутых признаков, немедленно обратитесь в больницу.
- Почечная колика (и другие болезни почек). Возникает при перемещении камней из почек (правой почки) в мочевик и выражается сильной болью отдающую в ногу и пах, повышением температуры, рвотой, головной болью.
- Заболевания внутренних органов. Боль может исходить от любых внутренних органов и проецироваться на поясничной зоне в правой стороне (например аппендицит). Выяснить точную причину сможет только врач.

Боль c левой стороны
К причинам болевых ощущений в левой части поясницы можно отнести указанные выше нарушения в организме, но разница будет только в месте локализации заболевания.
- Простатит.
- Спондилез.
- Межпозвоночные грыжи.
- Остеохондроз.
- Пиелонефрит.
- Остеомиелит.
- Заболевания почек.
- Проблемы с внутренними органами.
Но следует указать одну причину которые касаются именно левой стороны поясницы из-за своих особенностей.
Заболевания ЖКТ. Многие заболевания желудочно-кишечного тракта могут стать причиной болей в левой части поясницы. Часто выраженные симптомы: изжога, дискомфорт, боль и расстройство желудка, рвота.

Причины тянущей боли в пояснице у мужчин
- Воспаления органов мочеполовой системы. Многие хронические заболевания мочеполовых органов мужчины вызывают тянущие болевые ощущения в области поясницы.
- Злокачественные и доброкачественные опухоли.Новообразование передавливает и повреждает нервную ткань, что становиться причиной боли.
- Чрезмерная нагрузка на позвоночник. Во время интенсивной физической активности или тяжелой работы часто возникают боли. Это связано с небольшими повреждениями нервной ткани рядом с позвоночником и непривычных нагрузок. Достаточно полноценного отдыха для избавления от болевого дискомфорта.
- Травмы позвоночника. При падении или резком повороте в сторону может произойти смещение межпозвоночного диска, трещина в позвонке или растяжении мышц. Избегайте движений резкого характера и падений.
: Уделите особое внимание месту для отдыха. Позаботьтесь о том, чтобы кровать имела оптимальнyю твердость (не сильно твердая и не достаточно мягкая). Неудобное место для сна может стать причиной постоянных болей в пояснице у мужчин.

Причины резкой боли в пояснице у мужчин
К этому типу болей нужно отнести следующие факторы:
- Травмы позвоночника и растяжение мышц.
- Инфекция мочеполовой системы.
- Инфекции ЖКТ.
- Смещение межпозвоночного диска.
Рассмотрим подробнее два дополнительных происхождения резкой боли внизу спины.
- Пояснично-крестцовый радикулит. Выражается поражением корешков спинного мозга (часть седалищного нерва). Боль может распространяться от поясницы с отдачей в ягодицу, бедро и голень. Часто развивается хроническая форма нарушения имеющая обостряющих характер спустя время. Болевые ощущения резко увеличиваются во время движения.
- Миозит. Заболевание проявляющееся воспалительными процессами в мышечных тканях скелета. Встречается поражение в поясничном отделе позвоночника и выражается резкими болями внизу спины во время движений. Миозит имеет несколько подвидов. Чтобы снизить риски заболевания следует избегать: переохлаждений, нахождения на сквозняке, инфекций, мышечных травм.

Как диагностировать поясничные боли?
Полный медицинский анамнез и физический осмотр, как правило, могут определить из-за чего болит поясница у мужчин. Любое серьезное состояние, которое способно быть причиной боли, легко определяется при своевременном обращении за медицинской помощью.
В течение осмотра доктор спросит:
- О начале, месте и интенсивности боли;
- Длительности симптомов и любых ограничениях в движениях;
- Об истории предыдущих заболеваний или любых состояниях здоровья.
Вместе с тщательным осмотром спины, проводятся неврологические тесты, чтобы определить причину боли и назначить подходящее лечение.
Наглядные проверки и их виды включают в себя рентген, который часто становится первым видимым методом, используемым для осмотра сломанных костей или ущемленных позвонков. Рентгеновское исследование показывает структуру кости и любую неотрегулированность в позвонках или перелом в них.
Мягкие ткани, такие как мышцы, связки или диски, не видны на обычном рентгене.
Компьютерная томография (КТ)
Используется для того, чтобы увидеть структуру позвоночника, которую невозможно рассмотреть на традиционном рентгене, такую как грыжа диска, спинно-мозговой стеноз или опухоли. С помощью компьютера скан КТ создает трехмерное изображение из серии двухмерных фотографий.
Магнитно-резонансная томография (МРТ)
Использует магнитную силу вместо радиационного излучения для создания компьютерного изображения. Подобно рентгену, который показывает только костную структуру, МРТ-экран отображает мягкие ткани, такие как мышцы, связки, сухожилия и кровеносные сосуды.
МРТ могут назначить, когда есть подозрение на наличие проблем вроде инфекции, опухоли, воспаления, грыжи диска или ее возможности, зажатия нерва. Магнитно-резонансная томография – это неинвазивный метод определения состояния пациента, требующего немедленного хирургического вмешательства.
Чаще всего, если в истории болезни или при физическом осмотре не было того, что обратило бы на себя внимание, делать МРТ на ранних стадиях необязательно.
Миелограмма
Увеличивает диагностическую наглядность рентгена и сканов КТ. При этой процедуре контрастное вещество вводится в позвоночный канал, позволяя увидеть на рентгене или компьютерной томографии спинно-мозговой канал и сжатие нервов, вызванное грыжей дисков или трещинами. Такая процедура позволяет быстро выяснить, почему болит поясница у мужчины.
Ультразвуковое исследование
Также называемое УЗИ или сонография, применяет высокочастотные звуковые волны, чтобы получить изображение внутренних органов тела. Отражаемая звуковая волна записывается и отображается в виде визуальной картинки в реальном времени. Ультразвук может показать разрывы в связках, мышцах, сухожилиях и других мягких тканях поясничной части спины.

Лечение болей в нижней части спины
: методы лечения обязательно должны быть согласованы с лечащим врачом и ни в коем случае не применяться самостоятельно без медицинской консультации со специалистом.
Лечение поясничных болей полностью зависит от истории болезни и причин болей.
Распространенные случаи длятся не дольше, чем 6 недель, и не требуют ни операции, ни другого вида врачебного вмешательства.
Ограничение движения и активности на несколько дней позволяет уменьшить давление и даже начать излечивать нервные окончания, что в свою очередь, поможет освободиться от болевых ощущений.
Хотя отдых, длящийся дольше 2 дней, способен привести к ослаблению мышечного тонуса, а вялые мышцы необходимо регулярно напрягать для поддержания позвоночника. Пациенты, которые не делали регулярные упражнения, чтобы развить крепость и гибкость, чаще переживают рецидивы поясничных болей, становящихся длительными.

Лекарственные препараты и мази
Широкое разнообразие назначаемых лекарств помогает снизить неприятные ощущения. Многие препараты воздействуют на очаг заболевания, убирая главные причины боли. Тогда как другие просто блокируют источник боли, останавливая передачу им болевых сигналов.
У каждого медикамента есть много индивидуальных противопоказаний, возможных побочных эффектов и особенностей взаимодействия с продуктами питания, пищевыми добавками, которые необходимо оценить лечащему врачу.
Кроме таблеток, врач часто назначает лечебную мазь которая сможет ускорить выздоровление и избавления от симптомов.

Мануальная терапия
Помогает улучшить функционирование позвоночника путем уменьшения боли и воспаления, что повышает свободу движений и физические функции. Также мануальная терапия обычно используется врачами-остеопатами.
Эпидуральные стероидные уколы
Ввод стероидов прямо в болезненную зону поясницы, чтобы снизить воспаление. Стероиды не излечивают, но часто дают освобождение от боли, чтобы позволить пациенту двигаться и облегчить состояние. Назначается только в исключительных случаях врачом.

Хирургия при поясничных болях
Почти всегда – это решение пациента, а квалифицированный хирург обязан объяснить все «за» и «против» такой процедуры. При пояснично-крестцовом радикулите, ламинэктомия и микродискэктомия в процессе хирургического вмешательства показали значительное облегчение болевых симптомов посредством снятия давления с зажатого нервного окончания.
Операция по прекращению перемещения в двигательном сегменте – это интенсивное вмешательство, но оно может оказаться эффективным при уменьшении боли в болезненном двигательном сегменте.
Это далеко не полный перечень всех возможных способов лечения болей в нижней части спины, но он включает в себя самые распространенные методы. Пациенту рекомендуется обратиться за диагностикой к лечащему врачу, мануальному терапевту или другому специалисту (например, физиотерапевту).

Способы профилактики болей в пояснице у мужчин
Существует 1 ключевой элемент во всех профилактических программах для поясницы. О нем мы поговорим ниже, но стоит помнить, что нужно беречь свое здоровье. Избегать переохлаждений, поднятия тяжестей и резких движений.
Упражнения и гимнастика для спины
Обычно, программа гимнастики разрабатывается и разъясняется врачом-спинальником, таким как терапевт, вертебролог или физиотерапевт и включает в себя три компонента:
- Дыхательные упражнения;
- Вытяжения;
- Укрепление.
Лучше всего делать упражнения с контролируемой, развивающей программой, цель которой – создать крепкий и эластичный позвоночник.
: при болях в пояснице любая гимнастика или упражнения противопоказаны до момента полного выздоровления. Не делайте гимнастику если у вас болит поясница!

Дыхательные упражнения
В дополнение к особым упражнениям для низа спины часто рекомендуют любые действия с глубоким вдыханием кислорода, как ходьба, благодаря тому, что это помогает насыщать кислородом кровь, в том числе мягкие ткани спины, чтобы стимулировать излечение.
Плавание или водные процедуры имеют такой же эффект и станут прекрасной альтернативой, если практиковать ходьбу нет возможности.
Упражнения для вытяжения позвоночника
Эффективные методы выполнения детально рассмотрены в видео.
Укрепление позвоночника
Упражнения рассчитаны на повышение тонуса мышц спины и укрепления позвоночника можно без труда выполнять дома или на улице имея коврик.
1. Лежа на животе, ладони повернуты внутрь, подымаем левую ногу и пытаемся ее вытянуть. В таком положении держим ногу 20-30 секунд. Затем медленно опускаем и повторяем тоже самое действие с правой ногой. Для начала 2 подходов на каждую ногу будет достаточно.

2. Второе упражнения комплекса. Руки соединяем в замке сзади над поясницей и вытягиваем к стопам при этом подымая грудь над ковриком. Запомните, что это упражнение делается с расcлабленными мышцами живота, хотя автоматически живот может напрячься. Голова поднята вверх. Можно начинать с 10-15 секунд. Оптимальное количество походов 2-3. Перерывы между подходами 20 секунд.

3. Следующее упражнение сложнее предыдущих. Напрягая ягодицы, поднимаем ноги к верху и вытягивая носочки вперед, подымаем руки на уровень спины, голова как и раньше поднята вверх. Сгибаем ноги и тянем вверх. Для новичков достаточно делать 2 подхода по 8-10 сгибаний и разгибаний ног на весу.

4. Последнее упражнение комплекса. Лежа на животе медленно подымаем ноги вверх при этом напрягая ягодицы и мышцы поясницы. Фиксируем ноги на протяжении 3-4 секунд, затем медленно опускаем. Необходимо начинать с 8-10 поднятий.

Важный нюанс: все упражнения необходимо делать медленно, без резких движений. Если у вас на начальных этапах не получается выполнять упражнения указанное количество раз, снизьте количество подходов на 20%. Будьте здоровы!
Оцените мою статью
Проголосовать!Средний рейтинг 2 / 5. Число голосов: 2
Дата публикации: 2019-01-13Автор публикации: Андрей Викторов
Поддержите проект репостом!
Болит поясница у мужчины: что делать, причины, диагностика
Тянущие, режущие или колющие боли в спине – частые спутники мужчин, перешагнувших тридцатипятилетний рубеж. Учитывая образ жизни современных представителей сильного пола, возрастная планка снижается, и дискомфортные болезненные ощущения в позвоночнике появляются даже у молодых людей.
Определить, что делать мужчине, если у него болит поясница, сможет только врач. Дело в том, что боли в спине могут быть следствием самых разных патологий, которые, на первый взгляд, к ней не имеют никакого отношения. При этом симптомов нарушений, указывающих на заболевания внутренних органов, может и не быть.

Причинно-следственные связи возникновения боли
У мужчин боли в пояснице чаще всего являются отражением их образа жизни. Больше всего подвержены болевым синдромам люди из зоны риска:
- Профессиональная деятельность пациентов связана с тяжелой физической нагрузкой;
- Люди интеллектуального труда, которые ведут сидячий образ жизни;
- Больные с избыточной массой тела;
- Мужчины, регулярно употребляющие алкогольные напитки, курильщики, наркоманы;
- Пациенты с ослабленной иммунной системой.
Такие болевые ощущения лечатся изменением образа жизни, подбором сбалансированного питания и грамотно распределенными физическими нагрузками.
Однако иногда наличие хронических болей в пояснице сигнализирует о серьезных патологиях, лечение которых зависит от причины, вызвавшей болезнь. Рассмотрим, как характер и локализация болевых ощущений указывает на конкретное заболевание.
Остеохондроз
Остеохондроз поясничного отдела – заболевание дегенеративного характера. Болевой синдром возникает, когда патология распространяется до поясничной части позвоночника. Усиление боли пропорционально развитию патологии. Если на начальных стадиях ощущается дискомфорт при значительных физических нагрузках, то с течением болезни боль приобретает хронический характер, проявляя себя даже в ночное время в состоянии полного покоя.
Распознать патологию помогут дополнительные симптомы:
- Ощущение «бегающих» мурашек по коже;
- «Болевые прострелы» в область промежности или груди.
Диагностика болезни подразумевает обязательное использование аппаратной диагностики:
- Рентгенологическое исследование;
- Компьютерная томография;
- МРТ.
После диагностических исследований травматологом и неврологом, которые курируют это заболевание, назначается комплексное лечение, состоящее из таких компонентов:
- Снижение нагрузки на позвоночник;
- Использование новокаиновой блокады;
- Анальгетические средства;
- НПВП;
- Диуретики;
- Процедуры физиотерапии на стадии восстановления.

Остеопороз
У пожилых мужчин боли в пояснице чаще всего являются свидетельством развития остеопороза. Болезнь появляется из-за недостаточного содержания кальция в тканях.
Симптоматика начинается с ноющих болей в области поясницы, которые, постепенно усиливаясь, проявляются сильнее после физических усилий. К дополнительным симптомам остеопороза относят судорожные сокращения мышц спины, изменение осанки и походки.
Опасность патологии состоит в методичном разрушении позвонков. Так как они являются частью позвоночного столба, человек испытывает сильный болевой синдром при наклонах туловища. Из-за нарушения амортизации у больных при малейших нагрузках происходят переломы позвоночника.
Перед назначением терапии необходимо проконсультироваться с эндокринологом, так как недостаточное усвоение кальция часто происходит из-за возрастного гормонального дисбаланса.
Растяжение
У мужчин боли в пояснице часто связаны с растяжениями. Так называют травмирование сухожилий, мышц или их волокон. Провоцируют такие травмы нагрузки, которые не соответствуют уровню физические подготовки человека.
Боль спазматического характера может быть разной степени интенсивности, но в любом случае она мешает естественным функциональным возможностям пострадавшего. Когда поясница болит, явно проявляется отечность, краснота и гематомы в месте травмирования, то врач диагностирует растяжение. Чтобы исключить возможный разрыв мышц или связок, нужно обратиться к травматологу. Диагностика с помощью УЗИ развеет все сомнения.
Лечение боли в данном случае заключается в регулярном использовании эластичной повязки, снижении нагрузки на позвоночник и приеме медикаментозных препаратов: анальгетиков и НПВП.
Смещение
Смещение дисков позвоночного отдела проявляет себя не сразу. В начале патологического процесса его признаки вообще могут отсутствовать. Однако по мере развития появляется резкая боль в пояснице, которая может снизить возможности физической активности. Движения становятся скованными, нарушается походка из-за слабости в ногах.
Позвоночные диски деградируют, поэтому позвоночный столб «снижается», защемляя нервные отростки: параллельно развивается неврологические патологии. Учитывая все вышесказанное, лечением патологии занимаются травматологи и неврологи. Длительная комплексная терапия предусматривает использование ортопедических приспособлений, массажа. В качестве медикаментозных средств применяют хондропротекторы, анальгетики и спазмолитики. На этапе восстановления показаны физиопроцедуры и лечебная гимнастика.

Переломы
Травмы позвоночника часто приводят к его переломам. Наибольший фактор риска в этом отношении представляют собой ДТП и падения с высоты.
Если поврежден позвоночник, боль в пояснице резкая, отдающая в другие зоны спины. При попытках пальпации поврежденной области болевой синдром усиливается настолько, что может вызвать болевой шок. Движения ограничены до минимума. Возможно развитие кровотечений в результате поврежденных мягких тканей.
Диагностируют перелом с помощью рентгена, КТ и МРТ. Рентгеновский снимок позволяет оценить линию надлома, а компьютерная и магнитно-резонансная томография – степень повреждения.
Лечением занимаются травматологи, которые делают следующие назначения:
- Полное обездвиживание;
- Вытяжение;
- Строгое соблюдение постельного режима;
- Репозиция обломков костей;
- Анальгетики;
- Физиопроцедуры и массаж на восстановительном этапе.
Инфекции
Боль ниже поясницы свидетельствует об инфекционной природе заболевания. Особенно важно незамедлительно обратиться к врачу, если в качестве дополнительного симптома выступают повышенные показатели температуры тела и тошнота, переходящая в рвоту. Боль тянущего или ноющего характера, усиливающаяся при движении.
Такая симптоматика явно сигнализирует о развивающемся пиелонефрите. Эта патология требует незамедлительного лечения у уролога, так как, перейдя в хроническую стадию, она спровоцирует осложнения в виде гнойных образований.
Если дискомфорт в области поясничного отдела переходит в боли ниже поясницы с правой стороны, это сигнал о развитии опасных инфекций:
Дополнительной симптоматикой в этом случае служит частое и крайне болезненное мочеиспускание, повышение показателей температуры тела, тошнота.
Радикулит
В пожилом возрасте у мужчин боли в пояснице могут быть вызваны радикулитом. Патология развивается вследствие воспаления в спинномозговом нерве.
Болевой синдром резкий и сильный. Локализуется в том месте поясницы, где происходит воспалительный процесс нерва. Больному сложно выполнять естественные движения: он не может сесть, встать и даже повернуться.
Острый приступ радикулита снимают соблюдением строгого постельного режима, приемом анальгетических средств и местных препаратов в виде мазей («Диклофенака», «Олфена»).
После того, как приступ боли купируют, приступают к восстановительному этапу: физиопроцедурам, массажу, специальным упражнениям.
Следует отметить, что ревматизм – синдром, часто возникающий как осложнение какой-то патологии позвоночника. Поэтому у пациентов с диагностированными проблемами с позвоночником проводят оценку риска развития ревматоидного состояния с помощью аппаратных исследований: МРТ или рентгена.

Болезнь Бехтерева
Боли в пояснице у мужчин могут быть вызваны болезнью Бехтерева. Так называют воспаление, развивающееся в суставных тканях и позвоночнике.
Симптоматика отличается от других патологических процессов этого ряда: боли становятся сильнее в утреннее время после состояния покоя. Затем под воздействием повседневных физических нагрузок они становятся меньше.
Из-за нарушений в позвоночном столбе больной вынужден ходить на полусогнутых ногах, поэтому у него меняется походка. А изгиб позвоночного столба пропадает в самом начале развития патологии.
Терапия проводится под строгим контролем врача, так как дозировка и схема приема медикаментозных препаратов подбирается каждому пациенту отдельно в зависимости от индивидуальных особенностей течения болезни.
Защемление нерва
Из-за резких движений, поднятий тяжестей или воздействия холода (сквозняков) происходит защемление нервов. Болевой синдром сильный, может «переходить» в ноги.
В данном случае пострадавшему нужно помочь принять удобное для него положение, при котором все мышцы тела будут находиться в расслабленном состоянии. Чтобы мышцы поясницы получили максимальное расслабление, под колени больного положите валик из свернутой одежды или одеяла.
Если нерв защемило из-за сквозняка, примените мази согревающего действия. Помните, если через 1-2 дня боль значительно не снизилась, нужно обратиться за консультацией к неврологу.
Частые и длительные стрессы
Как бы ни удивительно это не звучало, однако боли в пояснице могут быть следствием длительных стрессов. Дело в том, что из-за психологической усталости и напряженности, мужчина бессознательно ссутулится. Такая поза приводит к постоянным превышенным нагрузкам на позвоночник, что и вызывает болевой синдром.
Лечением таких болезненных ощущений станет физический и психологический отдых, который предусматривает смену основного вида деятельности.

Медикаментозные средства
Лечение назначается только после детального обследования. Оно подбирается индивидуально с учетом патологии и особенностей организма каждого больного. В качестве стандартной схемы назначения медикаментозных препаратов можно отметить такие лекарства:
- Анальгетики;
- Спазмолитики;
- НПВП.
Лекарство назначают в виде таблетированной формы, инъекций или мазей.
Помощь травников
Рецепты, проверенные веками, помогут излечиться при любой болезни! Так утверждают многочисленные народные ценители.
Отрицать благотворное влияние лечебных растений на организм было бы бессмысленно. Однако следует знать, что заниматься самолечением даже этими «проверенными» методами нельзя. Более того, использовать настои, мази и примочки на основе трав можно только после детального обследования и постановки точного диагноза: то, что подойдет для одного пациента, будет губительно для другого.
После консультации с лечащим доктором, можно воспользоваться такими народными рецептами, способными избавить от боли в пояснице:
- Согревающие процедуры: компрессы на основе хрена, редьки или соли;
- Растирание спиртовыми растворами на основе корня лопуха или красного перца;
- Использование сухого тепла: грелки или шерстяные пояса;
- Массажи.
Мужское здоровье нуждается в постоянной поддержке и заботе. Не стоит игнорировать незначительные, на первый взгляд, боли в пояснице: вовремя проконсультировавшись с опытным врачом можно избежать серьезных проблем, которые потребуют длительного лечения и восстановления после него.
Болит спина в области поясницы у мужчин
Если болит спина в области поясницы у мужчин, то причины боли могут быть связаны в первую очередь с особенностями их жизнедеятельности или анатомического строения. Какими, узнайте из статьи!
Особенности образа жизни мужчин, влияющие на возникновение боли в пояснице
Мы уже писали в материале «Почему болит спина в области поясницы» о существовании множества заболеваний, одним из симптомов которых является боль в области поясницы. Это, в первую очередь, болезни позвоночника, возникающие в результате тяжёлого физического труда, подъёма грузов, падения или удара, резких движений, переохлаждения, сквозняков и др.
Особенности мужского образа жизни способствуют возникновению проблем с поясницей. Такие проблемы посещают почти всех представителей сильной половины человечества. Разберемся, о каких особенностях жизни мужчин идет речь.
- Физический труд, поднятие тяжестей, спортивные занятия с отягощением, резкие движения и
 выяснения отношений с позиции силы являются прерогативой мужчин. Такой мужской образ жизни подвергает позвоночник постоянным нагрузкам и травмам, в том числе и в области спины, что ведет к пояснично-крестцовому остеохондрозу, радикулиту, люмбаго (прострелу) и другим заболеваниям позвоночника, возникающим в результате смещения межпозвонковых дисков или разрушения их фиброзных колец. В тяжелых и запущенных случаях болезни может сформироваться деформирующий спондилёз.
выяснения отношений с позиции силы являются прерогативой мужчин. Такой мужской образ жизни подвергает позвоночник постоянным нагрузкам и травмам, в том числе и в области спины, что ведет к пояснично-крестцовому остеохондрозу, радикулиту, люмбаго (прострелу) и другим заболеваниям позвоночника, возникающим в результате смещения межпозвонковых дисков или разрушения их фиброзных колец. В тяжелых и запущенных случаях болезни может сформироваться деформирующий спондилёз. - У мужчин болит спина в области поясницы не только в результате чрезмерных физических нагрузок при тяжелой работе, но и при малоподвижном образе жизни. Мужчины, занятые на работах, связанных с длительным сидением, страдают избыточным весом и слабостью скелетных мышц, что усиливает давление на межпозвонковые диски и способствует их смещению.
- Особенностью мужчин является небрежное отношение к холоду и сквознякам. Вместе с тем, поясница очень уязвима к переохлаждению. Проблема холодной спины настигает особенно тех, кто ведет малоподвижную жизнь, а также пожилых людей. Воспаление в области поясницы возможно у мужчин даже в жаркое время года из-за кондиционеров и сплит систем. Под воздействием низкой температуры или сквозняка происходит воспаление седалищного нерва.
- Длительные стрессовые ситуации, психологическая усталость мужчин от постоянного стремления к успеху и деньгам, из-за проблем и неудач на работе приводят к напряжению нервов и мышц позвоночника. Чрезмерное нервное напряжение уменьшает кровоснабжение позвоночных структур, вызывает патологии, сопровождающиеся болями в пояснице.
- Ещё одна особенность образа жизни мужчины – пагубные для здоровья привычки: злоупотребление алкоголем, табаком ослабляют иммунитет, способствуют заболеваниям позвоночника и других внутренних органов, вызывающим боль в области поясницы.
Анатомические особенности мужского тела и боли в спине
Боли в пояснице у мужчин могут возникать не только из-за патологии в позвоночнике, но и в результате воспалительных процессов в органах малого таза, иннервируемых нервами спинного мозга, скрытого в позвоночнике.
Причинами болей в спине у мужчин могут быть неблагоприятные процессы, протекающие в мочеполовой сфере: в уретре, яичках, предстательной железе, а также при аномалии в строении семенного канала. При воспалении в мужских половых органах, удаленных от поясничного отдела, боль иррадиирует в поясницу, по ходу нервных волокон спинного мозга.
Мочеполовые инфекции, воспаление предстательной железы вызывают тянущую боль не только в паху и яичках, но и в спине, ногах, ягодицах. При этом повышается температура тела, и затрудняется процесс мочеиспускания.
Если у мужчины болит спина в области поясницы и одновременно ощущается тяжесть в яичках, то причина может находиться в области мочеполовой системы. Точный диагноз поставит только квалифицированный специалист.
Болезненность в пояснице могут ощущать мужчины, которые привыкли носить тесное бельё. Обтягивающие трусы и плавки перетягивают яички и оказывают давление на семенной канал, что вызывает боль.
Длительное половое воздержание может привести к нарушениям в работе мочеполовой системы мужчины. Особенно вредно частое состояние нереализованного возбуждения, что вызывает чувство тяжести, судорог в области паха и яичек, а также боль, отдающую в копчик и поясницу.
Итак, особенности анатомического строения тела мужчины предполагают возникновение болей, иррадиирующих в поясницу, при воспалительных процессах в мочеполовых органах.
Болезни, не связанные с анатомическими особенностями мужчин, проявляющиеся болями в спине
Для мужчин характерны боли в пояснице не только в результате заболеваний позвоночника или органов мочеполовой системы. Болями в спине могут сопровождаться патологии других органов брюшной полости и таза. Перечень таких болезней достаточно большой.
В предыдущих наших статьях мы подробно выяснили, почему болит спина в области поясницы, рассмотрели причины и характер болей при различных заболеваниях. Здесь ограничимся перечислением некоторых часто встречающихся заболеваний, симптомом которых является боль в области поясницы.
 Болезни почек (пиелонефрит, мочекаменная болезнь, нефрит и др.) сопровождаются болью в спине. Так, при почечной колике, когда камни или песок начинают двигаться и перекрывают мочеточник, боль бывает острой, опоясывающей, отдает в ягодицу и одну из конечностей, длится долго. И исчезает только после устранения спазма и выхода камня.
Болезни почек (пиелонефрит, мочекаменная болезнь, нефрит и др.) сопровождаются болью в спине. Так, при почечной колике, когда камни или песок начинают двигаться и перекрывают мочеточник, боль бывает острой, опоясывающей, отдает в ягодицу и одну из конечностей, длится долго. И исчезает только после устранения спазма и выхода камня.
Заболевания таких органов, как: желчный пузырь, поджелудочная железа, желудок и двенадцатиперстная кишка, колиты и опухоли, в том числе и спинного мозга, также могут вызвать у мужчины иррадиирующую боль в поясничную область.
Поставить точный диагноз может только квалифицированный врач терапевт, уролог, нефролог, хирург на основании жалоб пациента на характер боли: интенсивная, постоянная или периодическая, ноющая, стреляющая и др., и результатов полного медицинского обследования (рентгенография, УЗИ внутренних органов, компьютерная диагностика, магнитно-резонансная томография позвоночника, лабораторные обследования крови и мочи).
Если патологический процесс поражает позвоночник, мочеполовую систему мужчины необходима помощь невропатолога, проктолога, инфекциониста и других специалистов.
От правильной диагностики заболевания, при котором болит спина в области поясницы у мужчины, зависит эффективность лечения.
Хочется дать один полезный совет: при возникновении боли в пояснице ни в коем случае не накладывайте теплый компресс на больную область! Такой компресс только ухудшит Ваше состояние и ускорит процесс развития болезни.
В следующей статье: «Болит спина в области поясницы чем лечить» Вы найдете рекомендации по первой доврачебной помощи при болях в пояснице и основным методам профилактики заболеваний позвоночника.
Помните, что в первые минуты сильной боли нужно лечь в постель и вызвать врача. Если испытываете боль в позвоночнике в области поясницы при движении или смене положения, можно нанести на больное место одну из обезболивающих и противовоспалительных мазей (гелей) «Диклофенак», «Вольтарен», «Кетонал».
Однако это не исключает похода к врачу для установления точного диагноза и назначения квалифицированного лечения. После консультации специалиста и с его разрешения можно делать упражнения, снимающие боль в поясничной области позвоночника, как это показано на видео.
Берегите себя и своих близких! Будьте здоровы!
причины, почему болит поясница и что делать
Боли в пояснице у мужчин после 35 лет – дело вполне обыденное. Многие мажутся всевозможными мазями, ставят уколы Диклофенака и живут дальше, постепенно смиряясь с регулярными страданиями. Причин появления проблем в пояснице может быть множество, одним Диклофенаком тут не поможешь.
Поэтому стоит обратиться за диагностикой к специалисту, который выявит причины болей в области поясницы и назначит лечение.
Кто поможет диагностировать
Важно знать! Врачи в шоке: «Эффективное и доступное средство от боли в суставах существует…» Читать далее…

Изначально с проблемами в пояснице у мужчин обращаются к участковому врачу или врачу общей практики. Проведя осмотр, он направит к более узким специалистам:
- при подозрении на патологии почек – урологу или нефрологу;
- при возможных проблемах с половой системой – к проктологу;
- если были травмы – к хирургу, ортопеду или травматологу.
Дополнительно могут понадобиться консультации инфекциониста, гастроэнтеролога и кардиолога.
Обратите внимание! Посещение мануального терапевта – вещь очень хорошая, но только после того, как пациент был осмотрен профильным специалистом. Ориентироваться только на рекомендации мануальщика нельзя!
Перечень велик, но пугаться не стоит – иногда причины болей в пояснице очевидны уже по самой симптоматике, и посещений специалистов не потребуется. Если все же назначены консультации, постарайтесь подробно описать ощущения. Боли могут быть острыми, тянущими, ноющими, различаться по локализации – справа или слева от центра, иногда внизу живота, но отдают в поясницу или ноги. От правильной диагностики заболевания зависит лечение, которое будет назначаться специалистом.

Группы риска
Проблемы с поясницей у мужчин — настолько распространенное явление, что те, у кого не болит спина – редкие счастливчики. Причина этого – в особенностях мужского образа жизни.
В группу риска попадают мужчины:
- Занимающиеся тяжелым физическим трудом – грузчики, спортсмены тяжелоатлеты.
- Ведущие малоподвижный образ жизни или занятые на работах, предполагающих длительное сидение – программисты, водители, бухгалтера.
- С избыточным весом.
- Имеющие вредные привычки – злоупотребляющие алкоголем, табаком или наркотиками.
- С ослабленным иммунитетом.

Поэтому для предупреждения болей в пояснице необходимо пересмотреть свой образ жизни – при сидячей работе, как минимум, каждые 50 минут вставать и делать разминку, при необходимости поднимать тяжести – правильно поднимать, стараясь распределять вес на обе руки и не делать резких рывков при поднятии. Обязательно отказаться от вредных привычек, скорректировать свой рацион, по возможности сбросить вес.
Если проблемы связаны с растяжением мышц – обеспечить спине покой, дать мышцам восстановится. Иначе боли могут приобрести хронический характер.
Если причиной проблем является заболевание внутренних органов – проходить лечение, настраиваясь на длительную борьбу с заболеванием.
«Врачи скрывают правду!»
Даже «запущенные» проблемы с суставами можно вылечить дома! Просто не забывайте раз в день мазать этим…
>
Причины возникновения боли в пояснице
Работа мужчин часто связана с перегрузками на позвоночник, поэтому острые боли в пояснице часто связаны со следующими проблемами:
- растяжением мышц. Болевой синдром в пояснице обусловлен спазмом длинных мышц спины. Боли локализованы в области поясницы, подвижность пациента ограничена. Основное лечение – покой в течение 3-5 дней. Если за это время спина не восстановилась, нужно обратиться к врачу;
- переломами позвоночника или позвонков, в том числе компрессионными. Компрессионные поясничные переломы, не осложненные повреждением спинного мозга, – явление распространенное, особенно у мужчин старше 40 лет. В момент перелома может никаких неприятных ощущений и не возникнуть. Впоследствии наблюдаются резкие, острые боли, усиливающиеся при движении корпуса, иногда даже при глубоком дыхании или кашле. В некоторых случаях боли отдают вниз, как при симптомах «острого живота». Вероятность перелома высока, если у мужчины остеопороз;
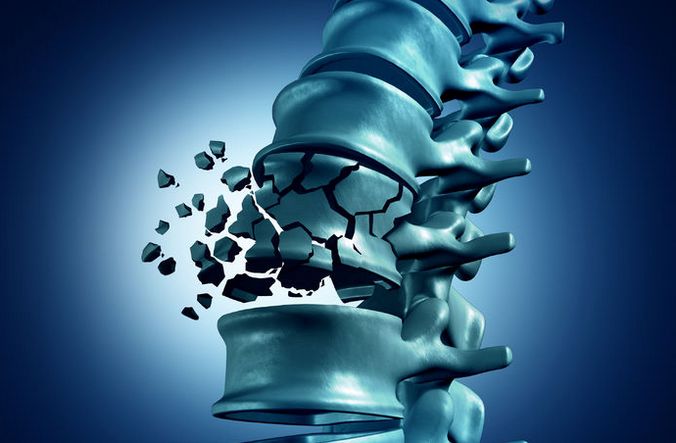
Острые боли в пояснице у мужчин возникают и как следствие других заболеваний:
- Вызванные различными инфекциями – бруцеллез, туберкулез, эпидуральный абсцесс.
- Инсультные состояния в случаях нарушения спинномозгового кровообращения.
- Болезни ЖКТ – острый аппендицит в атипичной форме, непроходимость кишечника.
Заболевания органов малого таза – почечные колики, инфекционные венерические заболевания (гонорея, хламидиоз, уреаплазмоз) также вызывают отраженные боли в пояснице. Основная локализация болей – слева от позвоночника. Если ноющая боль возникает справа и отдает в поясницу – это говорит о приступе мочекаменной болезни. При холецистите боли носят опоясывающий характер.
Особые случаи внезапной боли справа:
- прободение язвы;
- приступ аппендицита;
- парапроктит;
- кишечная непроходимость.
Во всех случаях острой боли в пояснице справа внизу – обязательно вызывайте Скорую помощь. Локализация болей справа говорит о том, что требуется срочно хирургическое вмешательство.
Перемежающиеся боли
Проблемы в данном случае касаются не напрямую спины. Заболевшие органы лежат намного глубже, чем область локализации боли. Так себя проявляют следующие заболевания:
- Хронический простатит.
- Заболевания почек – болевые ощущения возникают на стыках ребер и позвоночника.
- Опухоли желудка и двенадцатиперстной кишки, поджелудочной железы или пептической язвы.
- Язвенный колит и опухоль толстой кишки отдают болью в низ спины.

Хронические боли
Если боли в пояснице хронического характера – значит, уже начали развиваться болезни. Наиболее распространенные причины хронических болей в пояснице у мужчин:
- деформирующий спондилез. Для него характерно значительное разрастание костной ткани, дистрофические изменения в позвонках поясничного отдела и общее обызвествление связочного аппарата позвоночника. Это приводит к нарушению подвижности, а затем и к воспалительным процессам в травмированных тканях. Характерны тянущие боли слева;
- остеохондроз. Заболевание костных и хрящевых тканей;
- анкилозирующий спондилоартроз. Значительное ограничение подвижности пациента после периода покоя, скованность в утренние часы, объем движений грудной клетки при дыхании снижается. В запущенной форме — тяжелые искривления в области грудного отдела;
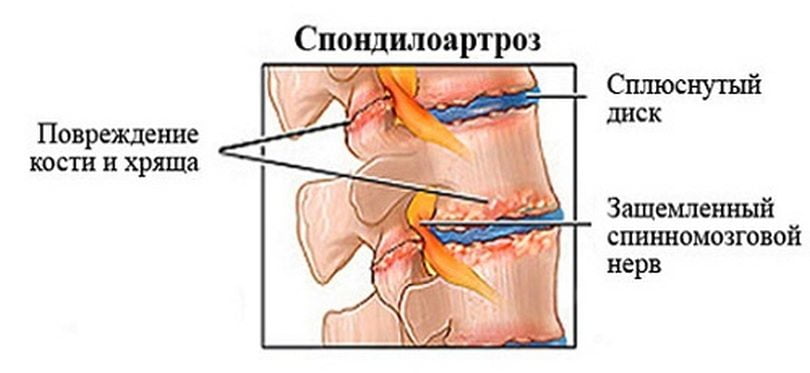
- онкологические болезни в метастазной стадии – метастатические карциномы ЖКТ, почек, предстательной или щитовидной железы, лимфома, остеомиелит, опухоли спинного мозга – менинигома, липома, нейрофиброма. Для них характерны тупые боли слева в совокупности с неврологической симптоматикой;
- для мужчин с простатитом характерны тупые боли в области слева от позвоночника. Тянущие боли слева внизу говорят о воспалениях мочевого пузыря, особенно в совокупности с болезненным мочеиспусканием.
Причин возникновения хронических болей в пояснице у мужчин достаточно много, и последствия пренебрежения собственным здоровьем — более чем серьезные. Поэтому чего не надо делать – так это заниматься самолечением!
Лечение народными средствами
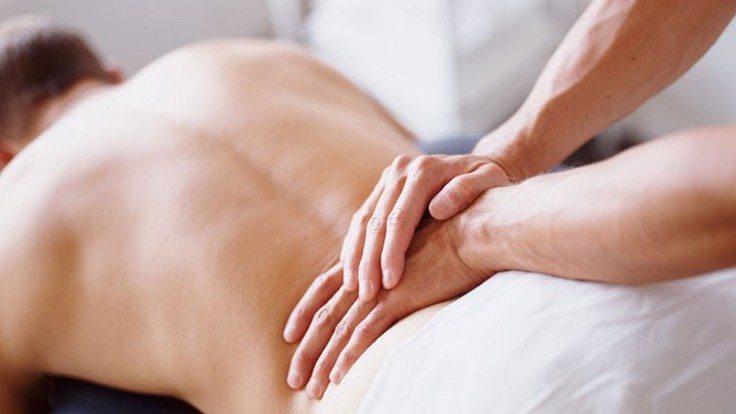
Лечение народными средствами включает:
- Согревающие компрессы – из хрена или редьки, солевые компрессы, настойка из мухомора.
- Растирание – используются водочные настойки корня лопуха, красного перца.
- Сухое тепло – шерстяные пояса, лежание на грелке.
- Лечение травами – отвары или БАДы промышленного производства для восстановления суставов.
- Массажи – хорошо помогает медовый, согревающий.
Применение любых народных методов возможно только после постановки диагноза и определения причины боли в пояснице и по согласованию со специалистом.
Лечение поясницы долгое, но и пускать его на самотек нельзя, иначе можно получить целый «букет» прогрессирующих заболеваний.
Похожие статьи
Как забыть о болях в суставах?
- Боли в суставах ограничивают Ваши движения и полноценную жизнь…
- Вас беспокоит дискомфорт, хруст и систематические боли…
- Возможно, Вы перепробовали кучу лекарств, кремов и мазей…
- Но судя по тому, что Вы читаете эти строки — не сильно они Вам помогли…
Но ортопед Валентин Дикуль утверждает, что действительно эффективное средство от боли в суставах существует! Читать далее >>>
загрузка…
Почему болит поясница у мужчин
17.05.2019Постоянная боль в пояснице у мужчин старше 35 лет – явление нередкое. К сожалению, многие люди, столкнувшись с этим недомоганием, начинают самостоятельный прием обезболивающих или постепенно привыкают к хроническим неприятным ощущениям. Однако боль в поясничном отделе позвоночника у мужчин поддается успешному лечению, и терпеть ее не нужно, тем более что порой отсутствие лечения является опасным для жизни.
Почему болит поясница у мужчин? Возможные причины
Чаще всего неприятные ощущения в спине у пациентов средних лет бывают обусловлены патологиями позвоночника, которые развиваются из-за возрастных изменений, повышенных нагрузок или, напротив, гиподинамии. Влияние данных факторов приводит к изнашиванию межпозвонковых дисков или смещению позвонков.  Из-за этого у мужчин возникает ноющая боль в пояснице. Часто она усиливается после физических нагрузок, долгого пребывания в одном положении, переохлаждения. На развитие болезней позвоночника указывает и снижение подвижности: становится тяжелее поворачиваться, наклоняться, ходить или стоять на одном месте.
Из-за этого у мужчин возникает ноющая боль в пояснице. Часто она усиливается после физических нагрузок, долгого пребывания в одном положении, переохлаждения. На развитие болезней позвоночника указывает и снижение подвижности: становится тяжелее поворачиваться, наклоняться, ходить или стоять на одном месте.
Также признаками заболеваний костно-мышечного аппарата являются:
- болезненность в спине или нижних конечностях при попытке наклониться;
- частое онемение ног или ягодиц;
- мышечные спазмы в ногах, спине, ягодицах;
- треск, хруст при попытках «размять» спину, сделать наклон, при ходьбе.
При дегенеративно-дистрофических болезнях (остеохондрозе, артрозе) страдают межпозвонковые диски и мышечные ткани, сдавливаются сосуды и нервные корешки. Искривление позвоночника, которое может возникнуть и у взрослых людей при сидячей работе или тяжелом физическом труде, ведет к сдавливанию или неправильному положению внутренних органов и тоже способно приводить к болезненности в пояснице. Если вы подозреваете у себя какую-либо из патологий позвоночника, проконсультируйтесь с ортопедом или неврологом.
 Низ спины у мужчин может болеть и при недомоганиях, не связанных с позвоночным столбом. В таких случаях требуется помощь следующих специалистов:
Низ спины у мужчин может болеть и при недомоганиях, не связанных с позвоночным столбом. В таких случаях требуется помощь следующих специалистов:
- при заболеваниях органов ЖКТ – гастроэнтеролога;
- при болезнях почек – нефролога или уролога;
- при нарушениях в половой сфере – уролога или венеролога (в случае инфекционных заболеваний, передающихся половым путем).
Частые запоры или диарея, стул с кровью, рвота или тошнота говорят о том, что болезненность в поясничной области вызвана патологиями органов ЖКТ.
При нарушении мочеиспускания, повышении температуры и общем ухудшении состояния дискомфорт в пояснице, вероятнее всего, обусловлен патологиями выделительной системы, в том числе болезнями почек, которые без лечения могут быть опасными для жизни.
При снижении либидо, появлении высыпаний в паховой и ягодичной областях, специфических выделениях, затрудненном или учащенном мочеиспускании боль в нижней части спины может быть следствием половых болезней.
Болит поясница у мужчины: что можно сделать в домашних условиях?
Для уменьшения болезненных ощущений необходимо снять давящую одежду, отказаться от приема тяжелой пищи (жирных блюд, копченостей и т.д.), лечь в максимально удобной позе. При отсутствии температуры, тошноты, нарушений стула и мочеиспускания, специфических выделений можно:
- принять теплую ванну;
- выпить обезболивающее;
- прогреть поясницу с помощью шерстяного шарфа или грелки.
Однако даже при улучшении состояния и отсутствии явных признаков болезней внутренних органов необходима консультация врача. Боли, связанные с позвоночником, имеют свойство появляться и исчезать на первых этапах болезни. Но постепенно болевые приступы начинают повторяться все чаще, двигательная активность и чувствительность снижаются, в наиболее тяжелых случаях – вплоть до паралича. Кроме того, без лечения патологии позвоночника приводят к разнообразным осложнениям, вызывая цистит, геморрой, снижение либидо, импотенцию.
Особенности диагностики
Выяснить причины тянущих болей в пояснице у мужчин может только врач. При отсутствии признаков расстройства ЖКТ, половой сферы или выделительной системы обращаться за помощью нужно к неврологу или ортопеду. Если поясница болит после ушиба, желательно проконсультироваться с травматологом.
 В ходе приема специалист выполнит осмотр и пальпацию, проверит рефлексы, изучит жалобы и анамнез. Для дополнительного обследования могут потребоваться:
В ходе приема специалист выполнит осмотр и пальпацию, проверит рефлексы, изучит жалобы и анамнез. Для дополнительного обследования могут потребоваться:
- анализы крови и мочи;
- рентген;
- МРТ;
- КТ;
- УЗИ.
Качественные снимки позволяют выявить не только изменения анатомии позвоночника, но и осложнения: компрессию нервов, сужение или расширение сосудов, воспалительные процессы. Лабораторные анализы и УЗИ необходимы для обнаружения осложнений, связанных с внутренними органами. После определения причины, по которой у мужчины болит поясница, врач разработает план лечения.
Лечение боли в пояснице у мужчин
Ответ на вопрос, чем лечить боль в пояснице у мужчин, зависит от конкретного диагноза, однако в общих чертах лечебные схемы для многих болезней позвоночника совпадают. Из числа медикаментов, как правило, назначаются противовоспалительные средства, витамины, хондропротекторы и некоторые другие препараты. В случае инфекционного поражения назначаются антибиотики.
На ранних стадиях неинфекционных болезней часто удается обойтись без приема медикаментов. Побороть боль и воспаление можно с помощью физиолечения. Физиотерапевтические процедуры не вызывают побочных эффектов и позволяют:
- «запустить» восстановительные процессы;
- снять болевой синдром, воспаление и отечность;
- улучшить кровообращение и питание тканей;
- устранить мышечное напряжение и спазмы;
- избавиться от вызванного болезнью стресса.
 Для ускорения регенерации тканей необходимо нормализовать питание: уменьшить потребление солений и копченостей, добавить в рацион продукты, богатые желатином. Более подробно лечебную диету для каждого пациента разрабатывает врач.
Для ускорения регенерации тканей необходимо нормализовать питание: уменьшить потребление солений и копченостей, добавить в рацион продукты, богатые желатином. Более подробно лечебную диету для каждого пациента разрабатывает врач.
Улучшить двигательные функции, укрепить мышечный корсет, нормализовать кровоток и предотвратить дегенеративные процессы поможет ЛФК. Желательно, чтобы занятия гимнастикой хотя бы первое время проходили под контролем специалиста по лечебной физкультуре. Он выберет подходящую для пациента нагрузку, разработает план тренировок и будет следить за правильностью выполнения упражнений.
Для улучшения общего самочувствия и повышения действенности основного лечения применяются методы вспомогательной терапии: массаж, иглоукалывание или биопунктура, мануальная терапия. Все эти процедуры улучшают качество сна и общий эмоциональный настрой, способствуют снятию мышечного напряжения.
 На поздних стадиях патологий позвоночника консервативных мер часто бывает недостаточно, требуется хирургическая помощь. После таких операций необходима достаточно долгая реабилитация, причем полное восстановление здоровья, к сожалению, будет уже невозможным. Поэтому при болезненных ощущениях в пояснице очень важно вовремя обратиться за врачебной помощью, не ограничиваясь приемом обезболивающих и другими попытками самолечения, которые в лучшем случае помогут крайне мало, а в худшем – приведут к ускорению развития болезни.
На поздних стадиях патологий позвоночника консервативных мер часто бывает недостаточно, требуется хирургическая помощь. После таких операций необходима достаточно долгая реабилитация, причем полное восстановление здоровья, к сожалению, будет уже невозможным. Поэтому при болезненных ощущениях в пояснице очень важно вовремя обратиться за врачебной помощью, не ограничиваясь приемом обезболивающих и другими попытками самолечения, которые в лучшем случае помогут крайне мало, а в худшем – приведут к ускорению развития болезни.
В клиниках «Здравствуй!» установлено новейшее лабораторное и диагностическое оборудование, которое дает возможность выявлять патологии ОДА на ранних стадиях. Большой практический опыт позволяет врачам разрабатывать для каждого пациента наиболее эффективный план комплексного лечения.


 выяснения отношений с позиции силы являются прерогативой мужчин. Такой мужской образ жизни подвергает позвоночник постоянным нагрузкам и травмам, в том числе и в области спины, что ведет к пояснично-крестцовому остеохондрозу, радикулиту, люмбаго (прострелу) и другим заболеваниям позвоночника, возникающим в результате смещения межпозвонковых дисков или разрушения их фиброзных колец. В тяжелых и запущенных случаях болезни может сформироваться деформирующий спондилёз.
выяснения отношений с позиции силы являются прерогативой мужчин. Такой мужской образ жизни подвергает позвоночник постоянным нагрузкам и травмам, в том числе и в области спины, что ведет к пояснично-крестцовому остеохондрозу, радикулиту, люмбаго (прострелу) и другим заболеваниям позвоночника, возникающим в результате смещения межпозвонковых дисков или разрушения их фиброзных колец. В тяжелых и запущенных случаях болезни может сформироваться деформирующий спондилёз.


























 Так выглядит больной кишечник на колоноскопии.
Так выглядит больной кишечник на колоноскопии. Болезни толстого кишечника.
Болезни толстого кишечника. Лечение народными средствами оправдано при хронических патологиях, так как острый процесс можно вылечить только медикаментозно. Преимущество природных рецептов в том, что они недорогие и абсолютно безопасные. Многие растения проявляют одновременно несколько свойств, которые полезны при воспалении кишечника. Например, ромашка оказывает вяжущее, антисептическое и ранозаживляющее действие.
Лечение народными средствами оправдано при хронических патологиях, так как острый процесс можно вылечить только медикаментозно. Преимущество природных рецептов в том, что они недорогие и абсолютно безопасные. Многие растения проявляют одновременно несколько свойств, которые полезны при воспалении кишечника. Например, ромашка оказывает вяжущее, антисептическое и ранозаживляющее действие. Загрузка…
Загрузка…






 Лечение с помощью КВЧ-терапии заболевания лучезапястного сустава
Лечение с помощью КВЧ-терапии заболевания лучезапястного сустава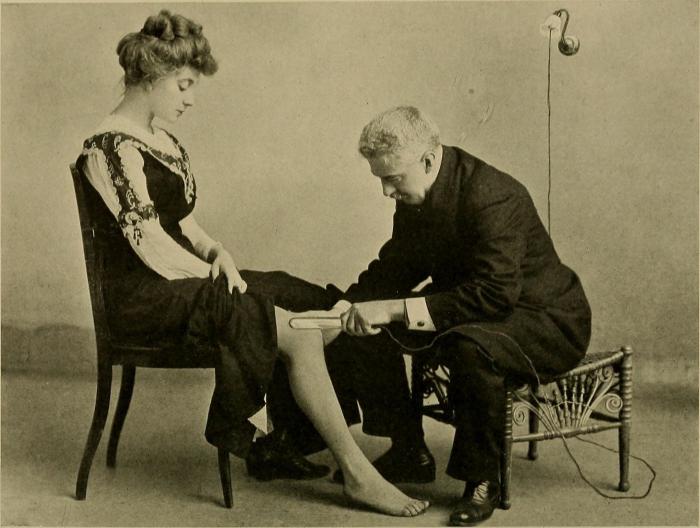







































 Пример анализа на дисбактериоз
Пример анализа на дисбактериоз Кишечная палочка
Кишечная палочка Пример анализа на дисбактериоз
Пример анализа на дисбактериоз Энтерококк
Энтерококк Золотистый стафилококк
Золотистый стафилококк Пример 2 — Состав микрофлоры кишечника в норме
Пример 2 — Состав микрофлоры кишечника в норме  Пример 3 — Состав нормальной микрофлоры кишечника у детей
Пример 3 — Состав нормальной микрофлоры кишечника у детей















 Часто приступ острого панкреатита начинается неожиданно с острой и очень сильной боли в районе верхней части живота. Такая боль практически всегда сопровождается высокой температурой, поносом или рвотой. Если приступ начался, то необходимо срочно вызывать скорую помощь и везти человека в больницу. Важно помнить, что любое промедление в этом случае грозит летальным исходом. Это может произойти из-за того, что гной, накапливающийся в поджелудочной железе, под давлением других органов может начать вытекать, после этого может произойти заражение крови, и тогда спасти человека будет практически невозможно.
Часто приступ острого панкреатита начинается неожиданно с острой и очень сильной боли в районе верхней части живота. Такая боль практически всегда сопровождается высокой температурой, поносом или рвотой. Если приступ начался, то необходимо срочно вызывать скорую помощь и везти человека в больницу. Важно помнить, что любое промедление в этом случае грозит летальным исходом. Это может произойти из-за того, что гной, накапливающийся в поджелудочной железе, под давлением других органов может начать вытекать, после этого может произойти заражение крови, и тогда спасти человека будет практически невозможно. Врачи рекомендуют при хронической форме панкреатита всегда соблюдать определенный режим питания. Необходимо исключить из рациона все жареное, острое, копченое и жирное. Лучше употреблять все в вареном, тушеном виде, желательно включить в диету каши на воде или с добавлением обезжиренного молока.
Врачи рекомендуют при хронической форме панкреатита всегда соблюдать определенный режим питания. Необходимо исключить из рациона все жареное, острое, копченое и жирное. Лучше употреблять все в вареном, тушеном виде, желательно включить в диету каши на воде или с добавлением обезжиренного молока. Вода играет важную роль в обменных процессах человеческого организма, способствует лучшему усваиванию. Поэтому врачи и специалисты по правильному питанию всегда рекомендуют пить воду в количестве 2 стаканов перед каждым приемом пищи.
Вода играет важную роль в обменных процессах человеческого организма, способствует лучшему усваиванию. Поэтому врачи и специалисты по правильному питанию всегда рекомендуют пить воду в количестве 2 стаканов перед каждым приемом пищи. Вода активизирует все процессы, происходящие в человеческом организме. Она помогает поджелудочной железе вырабатывать энзимы, которые нейтрализуют кислоту в желудке, превращая ее в соляной раствор.
Вода активизирует все процессы, происходящие в человеческом организме. Она помогает поджелудочной железе вырабатывать энзимы, которые нейтрализуют кислоту в желудке, превращая ее в соляной раствор.
 Отрицательные стороны кофейных напитков:
Отрицательные стороны кофейных напитков:




 Некоторые не считают шампанское алкоголем. Однако следует понимать, что в одной бутылке игристого напитка содержится около 60 мл чистого этанола. Поэтому ответ очевиден.
Некоторые не считают шампанское алкоголем. Однако следует понимать, что в одной бутылке игристого напитка содержится около 60 мл чистого этанола. Поэтому ответ очевиден. О пользе вина известно многим. В небольшом количестве оно оказывает благоприятное действие на весь организм. Вино содержит микроэлементы, в которых нуждается каждый человек.
О пользе вина известно многим. В небольшом количестве оно оказывает благоприятное действие на весь организм. Вино содержит микроэлементы, в которых нуждается каждый человек. болевой синдром опоясывающего характера;
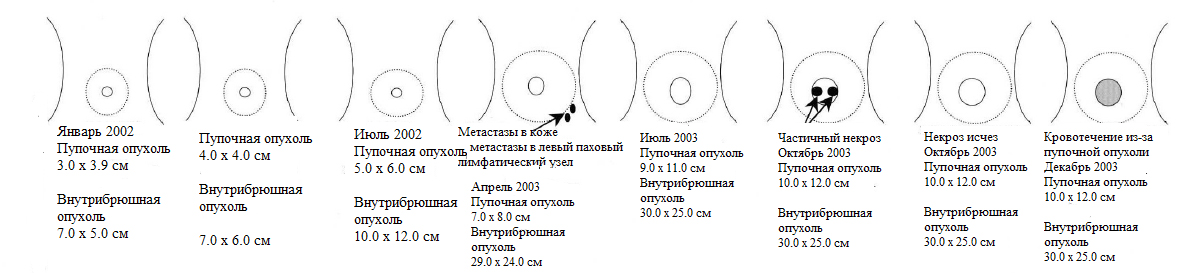
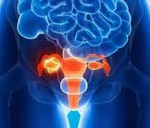
болевой синдром опоясывающего характера;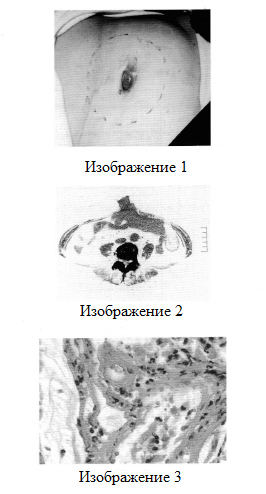

 Распространяются метастазы рака желудка по лимфатическим путям, но в редких случаях – по кровеносным (воротной или желудочным венам). Также рак может прорастать в остальные органы (поперечноободочную и поджелудочную кишку, брюшную стенку или печень).
Распространяются метастазы рака желудка по лимфатическим путям, но в редких случаях – по кровеносным (воротной или желудочным венам). Также рак может прорастать в остальные органы (поперечноободочную и поджелудочную кишку, брюшную стенку или печень). Если обнаружены метастазы рака желудка, сколько живут такие больные? На такой вопрос ответить сложно. В основном прогноз связан со стадией болезни, наличием отдаленных метастазов, используемой терапии и состояния здоровья больного.
Если обнаружены метастазы рака желудка, сколько живут такие больные? На такой вопрос ответить сложно. В основном прогноз связан со стадией болезни, наличием отдаленных метастазов, используемой терапии и состояния здоровья больного. Распространение метастазов при раке желудка осуществляется лимфогенным путем, но они могут распространяться имптантационным, контактным и гематогенным путями. Вначале наблюдается повреждение регионарных лимфоузлов, находящихся в желудочных связках, после чего поражаются брюшные органы и забрюшинные лимфоузлы.
Распространение метастазов при раке желудка осуществляется лимфогенным путем, но они могут распространяться имптантационным, контактным и гематогенным путями. Вначале наблюдается повреждение регионарных лимфоузлов, находящихся в желудочных связках, после чего поражаются брюшные органы и забрюшинные лимфоузлы. Распространяются метастазы рака желудка в печень, легкие, мозг, пупок, в основном, гематогенным путем. Среди них наиболее значимыми являются метастазы в пупок, яичники, левую надключичную ямку и дугласово пространство.
Распространяются метастазы рака желудка в печень, легкие, мозг, пупок, в основном, гематогенным путем. Среди них наиболее значимыми являются метастазы в пупок, яичники, левую надключичную ямку и дугласово пространство. Лишь в 20% случаев метастазы рака желудка распространяются в кости или позвоночник. В основном это наблюдается при раке молочной железы, предстательной железы, легкого, мочевого пузыря, почек, щитовидной железы и др.
Лишь в 20% случаев метастазы рака желудка распространяются в кости или позвоночник. В основном это наблюдается при раке молочной железы, предстательной железы, легкого, мочевого пузыря, почек, щитовидной железы и др.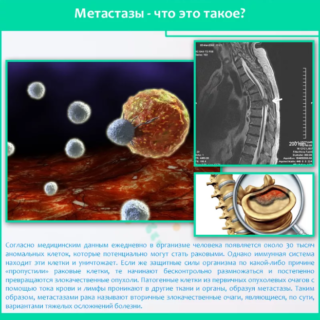 Метастазирование в брюшной полости – это результат неправильного или отсутствующего лечения злокачественных очагов в органах и тканях, располагаться которые могут далеко от места образования МТС. Сроки формирования метастазов сильно отличаются. Если развивается вторичная опухоль (рецидив), клетки обнаруживаются через 6-9 лет после начала процесса. При этом метастазы после вылеченного рака могут обнаружиться и через 5-6 месяцев.
Метастазирование в брюшной полости – это результат неправильного или отсутствующего лечения злокачественных очагов в органах и тканях, располагаться которые могут далеко от места образования МТС. Сроки формирования метастазов сильно отличаются. Если развивается вторичная опухоль (рецидив), клетки обнаруживаются через 6-9 лет после начала процесса. При этом метастазы после вылеченного рака могут обнаружиться и через 5-6 месяцев.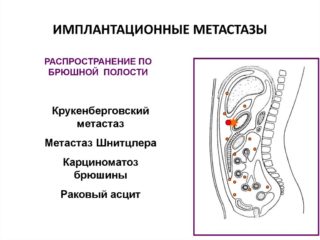 Первичные раковые клети распространяются 3 путями:
Первичные раковые клети распространяются 3 путями: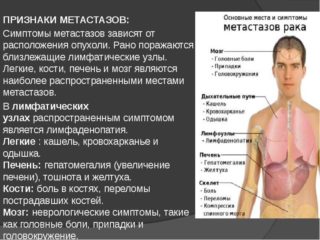 Онкологические процессы, включая метастазирование, сопровождаются выраженными симптомами на такой серьезной стадии. Но они могут отличаться в зависимости от размера вторичной опухоли и локализации:
Онкологические процессы, включая метастазирование, сопровождаются выраженными симптомами на такой серьезной стадии. Но они могут отличаться в зависимости от размера вторичной опухоли и локализации: Для эффективного лечения МТС в брюшной полости используют большое количество лекарств и методов. Однако избавиться от рака очень сложно. Лучевая и химиотерапия предназначены для предотвращения онкологических процессов после удаления опухоли и в борьбе с метастазами дают не лучшие результаты.
Для эффективного лечения МТС в брюшной полости используют большое количество лекарств и методов. Однако избавиться от рака очень сложно. Лучевая и химиотерапия предназначены для предотвращения онкологических процессов после удаления опухоли и в борьбе с метастазами дают не лучшие результаты.


 Свежий спелый ананас — настоящая сокровищница необходимых кормящей маме и малышу витаминов, полезных веществ и микроэлементов. Например, по содержанию витамина C этот экзотический фрукт превосходит цитрусовые. Кроме того, в свежем ананасе содержатся:
Свежий спелый ананас — настоящая сокровищница необходимых кормящей маме и малышу витаминов, полезных веществ и микроэлементов. Например, по содержанию витамина C этот экзотический фрукт превосходит цитрусовые. Кроме того, в свежем ананасе содержатся:  Если у мамы и малыша нет проблем с аллергией на фрукт, ребенок не страдает от колик и раздражения кишечника — консервированный ананас маме есть можно, но при соблюдении определенных условий.
Если у мамы и малыша нет проблем с аллергией на фрукт, ребенок не страдает от колик и раздражения кишечника — консервированный ананас маме есть можно, но при соблюдении определенных условий. Даже несмотря на большое содержание сахара и термическую обработку, фрукт продолжает содержать массу витаминов и микроэлементов:
Даже несмотря на большое содержание сахара и термическую обработку, фрукт продолжает содержать массу витаминов и микроэлементов:






 Грудное молоко – это идеальная пища для быстро крепнущего и развивающегося малыша. В молоке женщины находятся вещества, необходимые не только для поддержания сил, но и для формирования жизненно важных систем детского организма. Мало того, что компоненты молока легко усваиваются, благодаря грудному вскармливанию малыш надежно защищен от инфекционных и воспалительных заболеваний, эффективнее идет развитие его психики.
Грудное молоко – это идеальная пища для быстро крепнущего и развивающегося малыша. В молоке женщины находятся вещества, необходимые не только для поддержания сил, но и для формирования жизненно важных систем детского организма. Мало того, что компоненты молока легко усваиваются, благодаря грудному вскармливанию малыш надежно защищен от инфекционных и воспалительных заболеваний, эффективнее идет развитие его психики. Насколько полезным будет материнское молоко, действительно, во многом зависит от рациона женщины. Да и калорийность блюд на время лактации должна быть несколько увеличена. Для повышения лактации можно употреблять продукты, помогающие восполнить потребности женского организма и повлиять на количество вырабатываемого молока и его качество. Как правило, эти продукты питания должны содержать железо и йод, цинк и магний, основные группы витаминов и аминокислот, биотин и другие соединения.
Насколько полезным будет материнское молоко, действительно, во многом зависит от рациона женщины. Да и калорийность блюд на время лактации должна быть несколько увеличена. Для повышения лактации можно употреблять продукты, помогающие восполнить потребности женского организма и повлиять на количество вырабатываемого молока и его качество. Как правило, эти продукты питания должны содержать железо и йод, цинк и магний, основные группы витаминов и аминокислот, биотин и другие соединения. Медики постоянно подчеркивают, что и беременным, и кормящим женщинам крайне необходимы овощи и фрукты. Но по поводу включения в рацион экзотических фруктов, к которым относится и любимый многими кормящими мамами ананас, разгораются самые жаркие споры, и задаются самые частые вопросы.
Медики постоянно подчеркивают, что и беременным, и кормящим женщинам крайне необходимы овощи и фрукты. Но по поводу включения в рацион экзотических фруктов, к которым относится и любимый многими кормящими мамами ананас, разгораются самые жаркие споры, и задаются самые частые вопросы. Ананас ценится за сочность, оригинальный кисло-сладкий вкус, яркий аромат и обилие полезных веществ, содержащихся в светло-желтой мякоти.
Ананас ценится за сочность, оригинальный кисло-сладкий вкус, яркий аромат и обилие полезных веществ, содержащихся в светло-желтой мякоти. Кроме того, что свежий ананас – это великолепный источник витамина C, способствующего поддержанию тонуса, работоспособности и защите организма от внешних факторов, употребление мякоти позволяет:
Кроме того, что свежий ананас – это великолепный источник витамина C, способствующего поддержанию тонуса, работоспособности и защите организма от внешних факторов, употребление мякоти позволяет: После родов многие мамы испытывают нервное перенапряжение, частые смены настроения и признаки подступающей депрессии. Помочь избавиться от столь неприятных симптомов у кормящей может ананас, содержащий улучшающий снабжение мозга кислородом калий. К тому же мякоть экзотического фрукта укрепляет сердце, снимает хроническую усталость и стимулирует выработку серотонина.
После родов многие мамы испытывают нервное перенапряжение, частые смены настроения и признаки подступающей депрессии. Помочь избавиться от столь неприятных симптомов у кормящей может ананас, содержащий улучшающий снабжение мозга кислородом калий. К тому же мякоть экзотического фрукта укрепляет сердце, снимает хроническую усталость и стимулирует выработку серотонина. А вот на вопрос: «Можно ли кормящей маме консервированные ананасы?», должен последовать однозначно отрицательный ответ. Хотя сочность и внешний вид продукта в красочной банке сохраняется, большая часть полезных свойств мякоти свежих плодов безвозвратно утрачивается.
А вот на вопрос: «Можно ли кормящей маме консервированные ананасы?», должен последовать однозначно отрицательный ответ. Хотя сочность и внешний вид продукта в красочной банке сохраняется, большая часть полезных свойств мякоти свежих плодов безвозвратно утрачивается. Прежде всего, ананас у кормящей мамы может вызвать сильнейшую аллергическую реакцию или проявляющиеся через несколько дней после употребления признаки пищевой непереносимости.
Прежде всего, ананас у кормящей мамы может вызвать сильнейшую аллергическую реакцию или проявляющиеся через несколько дней после употребления признаки пищевой непереносимости. Если до родов будущая мама регулярно употребляла этот продукт, не замечая каких–либо негативных последствий, очевидно, что и во время грудного вскармливания ананас можно есть, придерживаясь строгой меры и осторожности. В случае, когда мякоть экзотического плода – это новый для женщины продукт, лучше отложить дегустацию до момента, когда малыш начнет питаться самостоятельно.
Если до родов будущая мама регулярно употребляла этот продукт, не замечая каких–либо негативных последствий, очевидно, что и во время грудного вскармливания ананас можно есть, придерживаясь строгой меры и осторожности. В случае, когда мякоть экзотического плода – это новый для женщины продукт, лучше отложить дегустацию до момента, когда малыш начнет питаться самостоятельно.







