Дивертикулярная болезнь — симптомы, современные методы диагностики и лечения
Дивертикулярная болезнь (дивертикулез) толстой кишки представляет собой последовательность анатомических и патофизиологических изменений, связанных с наличием дивертикулов (дивертикул – мешок или резервуар в стенке любого полого органа, в данном случае – кишки). Эти изменения наиболее часто возникают в сигмовидной кишке, но могут занимать и ободочную кишку всю целиком, варьируясь от присутствия одного дивертикула до множественных дивертикулов (вплоть до того, что их будет трудно сосчитать).
Установлено, что риск развития дивертикулярной болезни достигает 5% в возрасте 40 лет и может подниматься до 80% к возрасту 80 лет.
Записаться на консультацию перед операцией
Первая консультация бесплатно!
Симптоматика
Больные с острым дивертикулитом обычно жалуются на боль в левом нижнем квандранте живота.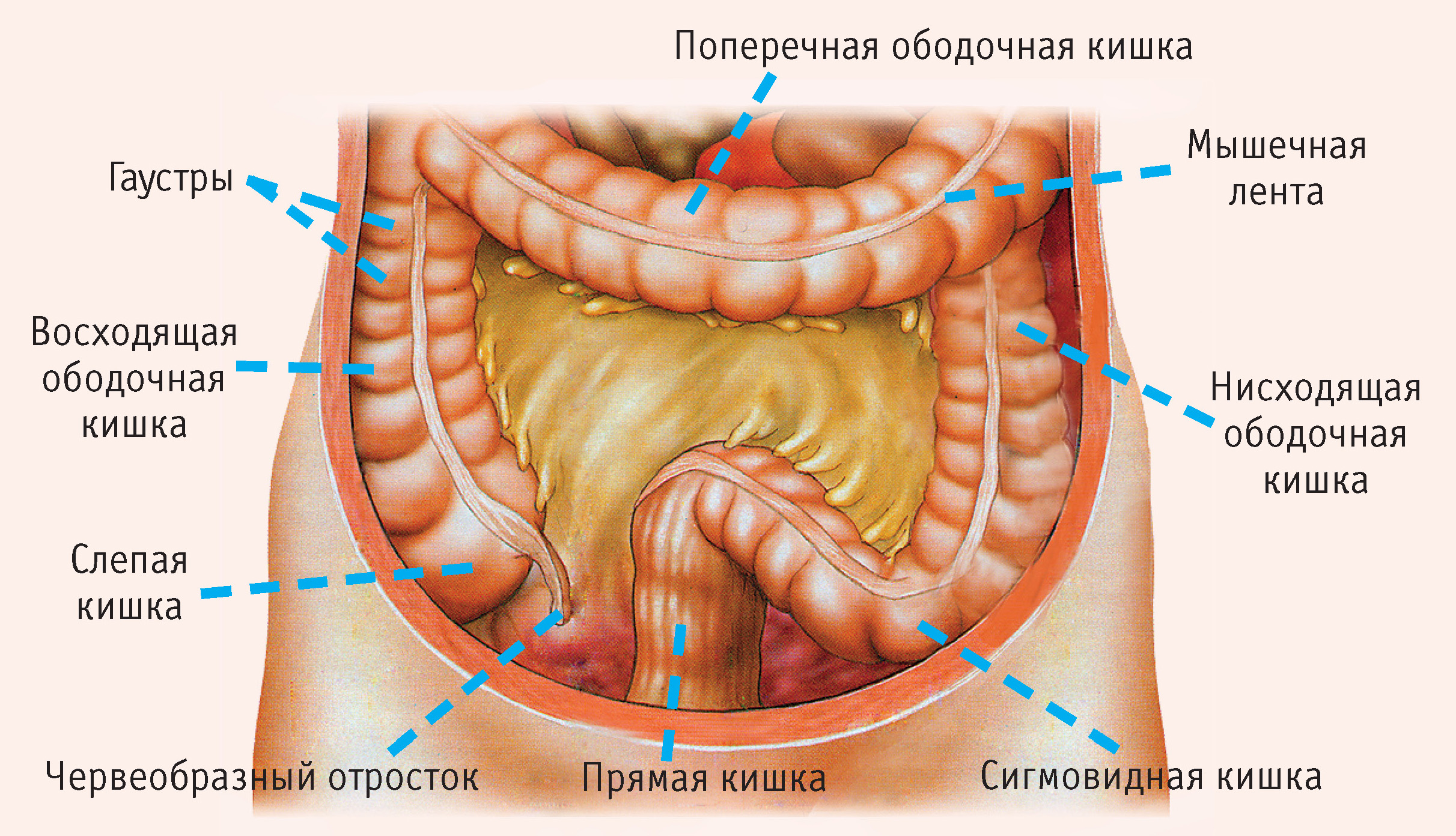 Однако больные с удлиненной сигмовидной кишкой и воспаленным ее сегментом могут иметь боль в правой подвздошной области, которая «маскируется» под острый аппендицит. Боль в основном постоянная, не коликообразная. Иррадиация может быть в спину, бок с той же стороны, паховую область и даже в ногу. Боли может предшествовать или же сопутствовать эпизод запоров или поноса. В основном боль носит прогрессирующий характер (если не применяется лечение).
Однако больные с удлиненной сигмовидной кишкой и воспаленным ее сегментом могут иметь боль в правой подвздошной области, которая «маскируется» под острый аппендицит. Боль в основном постоянная, не коликообразная. Иррадиация может быть в спину, бок с той же стороны, паховую область и даже в ногу. Боли может предшествовать или же сопутствовать эпизод запоров или поноса. В основном боль носит прогрессирующий характер (если не применяется лечение).
Осложнения
Осложнением дивертикулеза является острый дивертикулит.
Диагностика
Для диагностики могут использоваться:-
обзорный снимок брюшной полости, который выполнены в положении больного стоя справа или же в положении на левом боку.
-
компьютерная томография, являющаяся методом диагностического выбора при острой абдоминальной боли (по этой причине обзорные рентгенограммы брюшной полости используются достаточно редко).
 Большим преимуществом КТ-исследования является возможность документировать дивертикулит, даже неосложненный, когда клинический диагноз вызывает сомнения.
Большим преимуществом КТ-исследования является возможность документировать дивертикулит, даже неосложненный, когда клинический диагноз вызывает сомнения.
-
магнитно-резонансная колонография. Метод даёт результаты, совпадающие с данными компьютерной томографии, при отсутствии облучения пациента.
-
колоноскопия — применяется с осторожностью (обычно эндосокпическое обследование откладывается до того момента, пока не исчезнут симптомы острого воспаления.
Лечение
Первоначальное лечение бессимптомной дивертикулярной болезни состоит из диеты. Целью диетических манипуляций является повышение объем кала и тем самым увеличение просвета кишки, уменьшение времени транзита и снижение внутри просветного давления.
Диета в основном бесшлаковая или просто жидкая на протяжении всей острой фазы и до стихания острых симптомов. Затем должно быть назначено повышение количества клетчатки в пище.
Затем должно быть назначено повышение количества клетчатки в пище.
Если отмечаются общие симптомы, то пациент должен быть госпитализирован для более интенсивной терапии. Признаками более серьезного распространения заболевания являются: выраженный лейкоцитоз, высокая лихорадка, тахикардия, или гипотензия, так же как и данные физикального осмотра, говорящие о распространении заболевания внутри брюшной полости, требующей стационарного лечения. Лечение предполагает внутривенное введение антибиотиков. Больным нельзя пить, пока не появятся признаки клинического улучшения.
Симптомы должны улучшиться на протяжении 24-48 часов. При отсутствии требуется хирургическое вмешательство.
Операции
При экстренной ситуации требующей оперативного вмешательства могут использоваться простое отключение с отведением кала от поврежденного сегмента толстой кишки, отключение с ушиванием места перфорации, обструктивная резекция (операция Гартмана) или со слизистым свищем (операция Микулича). Дополнительные мероприятия включают в себя проведения тщательно лаважа брюшной полости на операционном столе.
Дополнительные мероприятия включают в себя проведения тщательно лаважа брюшной полости на операционном столе.
Есть вопросы?
Оставьте телефон –
и мы Вам перезвоним
Наши ведущие специалисты
Преимущества Госпитального центра
Индивидуальная схема лечения для каждого пациента
Для каждого пациента в обязательном порядке, ещё на догоспитальном этапе, разрабатывается индивидуальная схема лечения, с учетом всех особенностей организма: возраста, состояния здоровья, анамнеза заболевания и т.д. – данный подход позволяет минимизировать риски как во время операции, так и в послеоперационном периоде, и как следствие, обеспечить максимально быструю реабилитацию при минимальном сроке нахождения в стационаре.
Мультидисциплинарный подход
Медицинский персонал Госпитального центра представляет собой единую команду, составленную из врачей – экспертов разной специализации, что позволяет осуществлять мультидисциплинарный подход.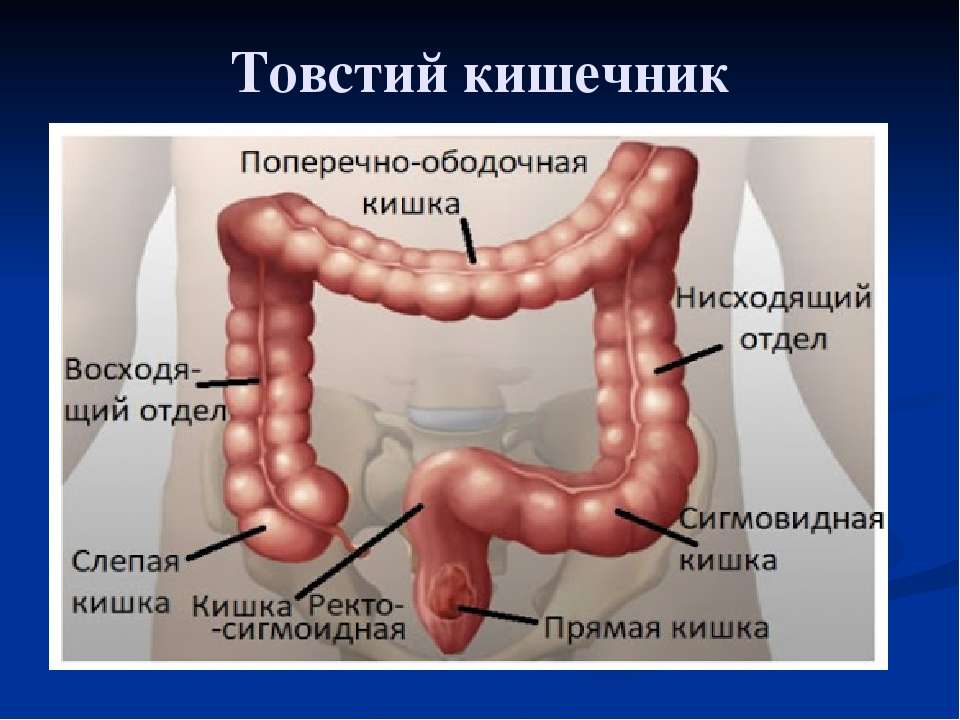 Мы лечим пациента, видя перед собой не список имеющихся у него заболеваний, а человека, проблемы которого взаимосвязаны и взаимообусловлены. Предпринимаемые лечебные меры всегда направлены на общее улучшение здоровья, самочувствия и качества жизни больного, а не исчерпываются устранением симптомов конкретного заболевания.
Мы лечим пациента, видя перед собой не список имеющихся у него заболеваний, а человека, проблемы которого взаимосвязаны и взаимообусловлены. Предпринимаемые лечебные меры всегда направлены на общее улучшение здоровья, самочувствия и качества жизни больного, а не исчерпываются устранением симптомов конкретного заболевания.
Оперативное лечение любого уровня сложности
Оперирующие врачи Госпитального центра владеют передовыми и высокотехнологичными способами выполнения операций. Сочетание высокой квалификации врачей и инновационного оборудования позволяет проводить оперативное лечение самого высокого уровня сложности.
Высокотехнологичные, малоинвазивные методы лечения
Основу методологии лечения, проводимого в Госпитальном центре, составляют принципы минимизации рисков для пациента и максимально быстрой реабилитации.
Осуществление подобного подхода возможно только при использовании самых высокотехнологичных методик, современного оборудования и применения последних достижений медицинской науки.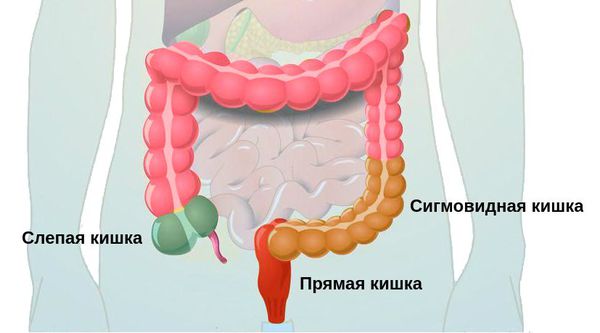
Квалификация врачей в сочетании с современным оборудованием позволяет нам успешно реализовывать данный подход к лечению.
Fast-track хирургия
Fast-track — это комплексная методика, позволяющая свести к минимуму сроки пребывания пациента в стационаре без ущерба качества лечения.
В основе подхода лежит минимизация хирургической травмы, снижение риска послеоперационных осложнений и ускоренное восстановление после хирургических операций, что обеспечивает нашим пациентам минимальное время пребывания в стационаре.
Даже такие сложные операции, как, например, холецистэктомия, благодаря данному подходу требуют пребывания в стационаре не более 3-х дней.
Персональное врачебное наблюдение в послеоперационном периоде
Для полного исключения развития возможных осложнений ранний послеоперационный период все пациенты, независимо от сложности операции, проводят в отделении реанимации под индивидуальным наблюдением врача-реаниматолога.
Перевод пациента в палату осуществляется только при полном отсутствии даже минимально возможных рисков.
Информирование родственников 24/7
Мы максимально открыты и проявляем заботу не только о пациенте, но и его близких. Информация о состоянии здоровья пациентов предоставляется родственникам семь дней в неделю, 24 часа в сутки.
Посещение пациентов так же возможно в любое удобное время.
Высококомфортабельные одно- и двухместные палаты
К услугам пациентов просторные комфортабельные палаты одно- и двухместного размещения, оборудованные всем необходимым для отдыха и восстановления.
В детском отделении наши маленькие пациенты размещаются совместно с родителями.
Налоговый вычет
Согласно налоговому законодательству РФ каждый пациент имеет право на компенсацию до 13% от суммы, потраченной им на свое лечение, а так же лечение близких родственников.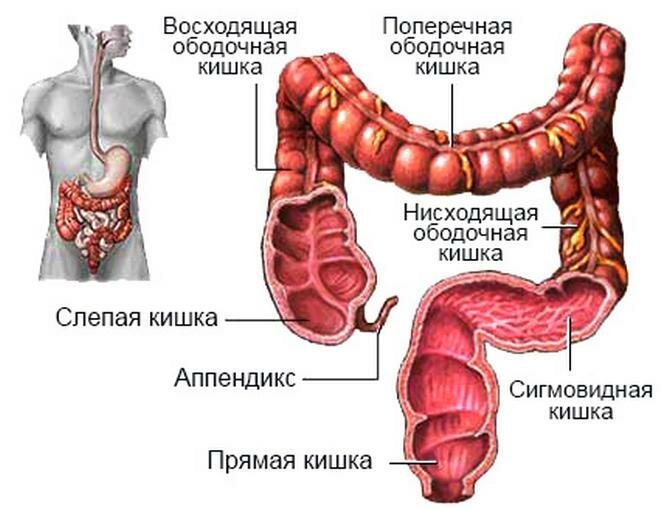
Наши специалисты подготовят для вас пакет документов для налоговой инспекции на возврат 13% от суммы расходов на лечение, а так же дадут рекомендации по различным способам взаимодействия с налоговой инспекцией.
Контакты
+7 (499) 583-86-76 Москва, улица Бакунинская, дом 1-3
Ближайшая станция метро: Бауманская
Симптомы сигмоидита | Проктолог Орлов
В медицине выделяют симптомы воспаления сигмовидной кишки, встречающиеся у мужчин и женщин в равной степени:
- Нарушение функции дефекации.
- Ноющие или приступообразные боли слева живота, зачастую возникают после опорожнения.
- Вздутие живота, метеоризм.
- Отрыжка, приступы рвотного рефлекса или открытая рвота.
- Ухудшение аппетита, снижение веса.
- Слабость, депрессия (из-за интоксикации организма).
Симптомы воспаления сигмовидной кишки у женщин
Между тем у женщин признаки сигмоидита проявляются более ярко. Это объясняется анатомическими особенностями организма — близким расположением матки к кишке. Поэтому женщина может ощущать:
Это объясняется анатомическими особенностями организма — близким расположением матки к кишке. Поэтому женщина может ощущать:
- Ноющие или приступообразные боли в нижней части живота, преимущественно слева. Неприятные ощущения часто путают с признаками предменструального синдрома.
- Частые запоры, которые могут сменяться диареей.
- Раздражительность.
- Боли внизу живота во время опорожнения кишечника.
Когда проявляются первые симптомы сигмоидита, женщине назначают УЗИ матки для исключения развития гинекологических заболеваний.
Симптомы воспаления у мужчин
У мужчин первые признаки сигмоидита легко спутать с другими заболеваниями ЖКТ. Для сильного пола наиболее характерны такие признаки:
- Нарушение стула — острые приступы диареи или/и запоры. Дефекации болезненные, сопровождаются неприятным запахом и примесями крови в массах кала.
- Нарушение аппетита и снижение веса.
- Отрыжка, метеоризм.
- Слабость, состояние апатии — эти симптомы болезни сигмовидной кишки связаны с интоксикацией организма.

Могут возникать болевые ощущения внизу живота, слева. В большинстве случаев они носят приступообразный характер, отдают в ногу и/или зону поясницы. Неприятные ощущения часто возникают в районе диафрагмы. Приступы отмечаются при совершении резких движений, сильной тряске.
Если у пациента подозревают сигмоидит, симптомы воспаления сигмовидной кишки могут проявляться с разной интенсивностью. Это зависит от стадии развития заболевания, а не пола больного.
- Сильные боли говорят об остром воспалении и продолжительном периоде развития патологии.
- Умеренность болей свидетельствует о вялом течении заболевания, начальной стадии развития болезни.
Разновидности сигмоидита
Сигмоидит считается самой распространенной патологией кишечника. Вследствие застойных явлений происходит воспаление внутренней слизистой органа, поэтому ухудшается функциональность кишечника и в целом состояние больного. Игнорирование симптомов заболевания сигмовидной кишки приводит к опусканию воспаления и может вызвать дисфункцию прямой кишки, геморрой и иные заболевания.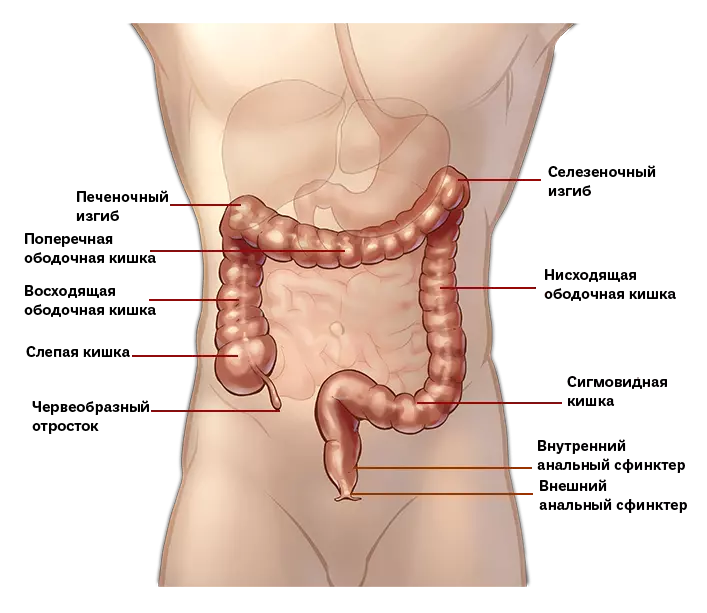
Признаки катаральной формы
Это начальная стадия заболевания — характерные симптомы проявляются в слабой форме, поскольку воспалительный процесс затрагивает только верхний слой слизистой. Если своевременно начать лечение, болезнь проходит навсегда. Пациенты могут ощущать:
- Боль в области сигмовидной кишки — проявляется редко, вполне терпима и быстро проходит.
- Периодические запоры, которые быстро проходят.
При этом аппетит на нарушен, признаки депрессивного состояния в большинстве случаев отсутствуют.
Признаки эрозивной формы
Язвенная форма является второй стадией развития воспалительного процесса, когда дефект слизистой оболочки более серьезный. На ее поверхности могут образовываться небольшие эрозии, которые иногда кровоточат.
Признаки воспаления сигмовидной кишки при эрозивной форме развития:
- Резкие и частые боли слева в животе.
- Запоры и/или диарея.
- Неприятный запах от каловых масс, наличие в них примесей крови.

- Признаки интоксикации организма.
Признаки язвенной формы
На этой стадии повреждается весь слой слизистой. Поражения могут быть настолько глубокими, что затрагиваются мышечные слои. На месте эрозий образуются язвы, они обильно кровоточат. Необходимо срочное лечение, обязательна госпитализация, когда наблюдается сильное кровотечение. Симптомы язвенной формы:
- Болит сигмовидная кишка. Неприятные ощущения носят частый приступообразный характер и проявляются внизу живота, зоне диафрагмы с отдачей в ногу, поясничный отдел.
- Наблюдается слабость отсутствие стабильного стула, частые ложные позывы к дефекации.
- Каловые массы жидкие, дурно пахнущие, с большим содержанием крови.
Тяжелая форма заболевания переходит в хроническое течение или перисигмоидит.
Признаки перисигмоидита
Запущенная форма патологии, проявляется как сквозное поражение органа, поэтому воспаление охватывает брюшную полость. Распространенные признаки заболевания сигмовидной кишки говорят об активном развитии спаечного процесса. Наблюдается образование спаек петель кишечника, поэтому существенно снижается моторика, отмечается быстрое ухудшение состояния больного:
Наблюдается образование спаек петель кишечника, поэтому существенно снижается моторика, отмечается быстрое ухудшение состояния больного:
- Постоянные тянущие боли в животе, запоры. Ощущения усиливаются после физической нагрузки.
- Вздутие, чувство распирания живота.
- Ярко выраженные признаки кишечной непроходимости: рвота, гипертермия, лейкоцитоз.
Если терапия назначена своевременно и соблюдаются рекомендации врачей, сигмоидит успешно лечится. Симптомы болезни сигмовидной кишки можно купировать в течение нескольких недель или добиться выздоровления. Если патология является хронической и провоцируется язвенным колитом, болезнью Крона или другими заболеваниями ЖКТ, прогноз определяют в соответствии с течением сопутствующей патологии.
Здравствуйте, Последние 2 года стали мучать сильные спастические боли…
Здравствуйте, Последние 2 года стали мучать сильные спастические боли в левой части живота и ниже пупка. Результаты колоноскопии от декабря прошлого года: Дивертикулез ободочной кишки с эндоскопическими признаками дивертикулита в средне трети сигмовидной кишки. Спастический колит. Фиксированная ободочная кишка.В нисходящей и сигмовидной кишке единичные дивертикулы 0,3-0,7см в кол-ве 1-2шт на гаустру. Наибольшее кол-во в сигмовидной кишке. При пальцевом исследовании патологии нет. Спастическая боль возникает неожиданно, обычно ночью или ранним утром. Проходит только после опорожнения кала. Боли сильные, приходится пить спазмолгон 1 табл. Иногда и вторую. Раньше колол его в ампулах. Частые запоры 1-2 дня. Кал неоднородный сначала пробка, потом может быть и жижа со слизью. Дивертикулез и дивертикулит был выявлен в прошлом году. Но такие боли сопровождают меня всю жизнь с рожления. Мне 55 лет. Раньше боли были не частыми. Стасили диагноз колит. Лечился Бисептолом и бактериями постоянно. Ирригоскопию не выдерживаю. Колоноскопию тоже т.к. резкие спастические боли. Клизмы водяные долго не держатся болевой синдром. Поставили диагноз долихосигма. в 2005 году сделал колоноскопию у доктора Кирьянова, только он смог преодолеть мою боль. Он сказал.
Спастический колит. Фиксированная ободочная кишка.В нисходящей и сигмовидной кишке единичные дивертикулы 0,3-0,7см в кол-ве 1-2шт на гаустру. Наибольшее кол-во в сигмовидной кишке. При пальцевом исследовании патологии нет. Спастическая боль возникает неожиданно, обычно ночью или ранним утром. Проходит только после опорожнения кала. Боли сильные, приходится пить спазмолгон 1 табл. Иногда и вторую. Раньше колол его в ампулах. Частые запоры 1-2 дня. Кал неоднородный сначала пробка, потом может быть и жижа со слизью. Дивертикулез и дивертикулит был выявлен в прошлом году. Но такие боли сопровождают меня всю жизнь с рожления. Мне 55 лет. Раньше боли были не частыми. Стасили диагноз колит. Лечился Бисептолом и бактериями постоянно. Ирригоскопию не выдерживаю. Колоноскопию тоже т.к. резкие спастические боли. Клизмы водяные долго не держатся болевой синдром. Поставили диагноз долихосигма. в 2005 году сделал колоноскопию у доктора Кирьянова, только он смог преодолеть мою боль. Он сказал. что расправил кишки. И действительно поле той колоноскопии до прошлого года боли меня практически не мучали. Сделал копрологию в апреле: реакция ph 6.0 реакция на скрытую кровь слабоположит., реакция на стеркобилин + жирные кислоты, мыла + растительная клетчатка непереваримая + слизь, лейкоциты,эритроциты,глисты отсутствие. Обследование проктолога живот болезненный в области пупка. Перианальная область без расчесов и мацераций. на 7 и 11 час внутренние геморроидальные узлы. RRS ОСМОТРЕНО ДО 18 СМ, просвет не изменен. кишка расправляется воздухом удовлетворительно. Слизистая оболочка обычная розовая. Внутрипросветных образований не выявлено. Рекомендовано: свечи бускопан. Альфа-нормикс 7 дн, бифиформ 15 дней, Закафальк 30 дней. Дюспаталин 3 недели. Масло вазелиновое 15 дней. Вызывает сомнение лечение т.к. бускопан противопоказан при аденоме простаты, а она у меня етсь. И Вазелиновое масло тоже пишут, что нельзя при геморрое и сильных воспалениях !? Вопрос: как определить что у меня конкретно болит ? Пишут, что нужно делать рентгенографию кишечника с контрастным веществом и МРТ кишечника, однако мне это никто не предложил и не посоветовал.
что расправил кишки. И действительно поле той колоноскопии до прошлого года боли меня практически не мучали. Сделал копрологию в апреле: реакция ph 6.0 реакция на скрытую кровь слабоположит., реакция на стеркобилин + жирные кислоты, мыла + растительная клетчатка непереваримая + слизь, лейкоциты,эритроциты,глисты отсутствие. Обследование проктолога живот болезненный в области пупка. Перианальная область без расчесов и мацераций. на 7 и 11 час внутренние геморроидальные узлы. RRS ОСМОТРЕНО ДО 18 СМ, просвет не изменен. кишка расправляется воздухом удовлетворительно. Слизистая оболочка обычная розовая. Внутрипросветных образований не выявлено. Рекомендовано: свечи бускопан. Альфа-нормикс 7 дн, бифиформ 15 дней, Закафальк 30 дней. Дюспаталин 3 недели. Масло вазелиновое 15 дней. Вызывает сомнение лечение т.к. бускопан противопоказан при аденоме простаты, а она у меня етсь. И Вазелиновое масло тоже пишут, что нельзя при геморрое и сильных воспалениях !? Вопрос: как определить что у меня конкретно болит ? Пишут, что нужно делать рентгенографию кишечника с контрастным веществом и МРТ кишечника, однако мне это никто не предложил и не посоветовал. Боли сильные, выматывают, с частотой 1-2 раза в месяц, все время пью спазмолгон. Устал, т.к.никто ничего не понимает и не хочет разобраться. Вы можете ? Может мне показана операция ? Пишут, что она приносит облегчение, и что кроме лапороскопической резекии сигмы, есть еще один малоинвазивный метод серозомиотомия. Кстати, давно один рентгенолог в больнице делал мне вместо ирригоскопии рентген кишечника я глотал барий и через день меня просвечивали. Так вот, у меня есть его письменный диагноз о якобы хроническом аппендиците. Возможны же патологии ? В надежде на Ваш ответ.
Боли сильные, выматывают, с частотой 1-2 раза в месяц, все время пью спазмолгон. Устал, т.к.никто ничего не понимает и не хочет разобраться. Вы можете ? Может мне показана операция ? Пишут, что она приносит облегчение, и что кроме лапороскопической резекии сигмы, есть еще один малоинвазивный метод серозомиотомия. Кстати, давно один рентгенолог в больнице делал мне вместо ирригоскопии рентген кишечника я глотал барий и через день меня просвечивали. Так вот, у меня есть его письменный диагноз о якобы хроническом аппендиците. Возможны же патологии ? В надежде на Ваш ответ.ABC-медицина
Одна из распространенных форм воспаления толстой кишки – спастический колит. Нарушения двигательных функций кишечника и нарушения моторики толстой кишки приводят к болезненным непроизвольным сокращениям кишечника. Спазмы возникают в различных отделах. Данное заболевание может привести к множеству функциональных расстройств.
Причины
На данный момент нет точных данных о том, что может явиться причиной спастического колита, то есть неясно, какие именно триггеры вызывают данное заболевание. Связано это с тем, что у большинства пациентов причины возникновения колита зачастую неодинаковы.
Связано это с тем, что у большинства пациентов причины возникновения колита зачастую неодинаковы.
Этиология спастического колита в числе основных причин появления спазмов в кишечнике выделяет неврогенные факторы. Это могут быть продолжительные стрессы и страхи, регулярно возникающие конфликтные ситуации, гормональный дисбаланс, переутомление. По всей видимости, именно поэтому спастический колит более свойственен женщинам, так как колебания гормонального баланса, связанные с менструальным циклом, оказывают значительное влияние на эмоциональное состояние.
Около 30 % обратившихся за помощью больных приобрели спастический колит после кишечных острых инфекций. Среди них основными были сальмонеллез и дизентерия. Заболевание часто предваряется дисбиозом, который развивается вследствие продолжительной антибактериальной терапии.
Симптомы
- Расстройство моторики толстой кишки, сопровождающееся болезненными спазмами, нечетко локализованными в животе. Зачастую спастические боли возникают утром и после приема пищи.

- Такой колит проявляется последовательным чередованием спастических запоров и поносов. Пациенты отмечают вздутие, метеоризм (высокий уровень газов в кишечнике), болезненные ощущения в толстой кишке. На смену запорам приходит диарея с жидким либо кашицеобразным стулом.
- При тяжелом течении заболевания в кале появляется слизь или примеси крови.
Диагностическое обследование выявляет другие симптомы спастического колита: гиперемию стенок толстой кишки, отечность. Пальпация живота позволяет определить спастические перетяжки, которые представляют собой обширные болезненные участки.
Диагностика
Чтобы получить данные о нижних отделах пищеварительного тракта, назначается фиброколоноскопия или ретроманоскопия. Эти исследования позволяют обнаружить очаги воспаления на слизистой, определить тонус кишечника, его эвакуаторную силу. Очаги воспаления и другие изменения на слизистой – веское основание для определения колита. Среди прочих исследований проводится анализ состояния микрофлоры кишечника. С целью исключить иные заболевания пищеварительного тракта врач может назначить анализ крови, кала, УЗИ, копрограмму.
С целью исключить иные заболевания пищеварительного тракта врач может назначить анализ крови, кала, УЗИ, копрограмму.
Лечение
Диета. Основная цель диеты – ограничение потребления острой, жирной, соленой и прочей пищи, которая обладает раздражающим воздействием на кишечник. Кроме этого, нужно включить в рацион следующие продукты: фрукты, цельнозерновой хлеб, бобы, овощи. Рекомендуется дробное питание 5−6 раз в день малыми порциями. Это дает возможность снизить интенсивность диареи, уровень газообразования, стабилизировать состояние пациента.
Медикаментозное лечение. Изначально лечение спастического колита начинается с назначения нестероидных противовоспалительных средств (НПВС) и антибактериальных препаратов. Рекомендованы общеизвестные средства: анальгин, ибупрофен, баралгин, спазмалгон, кеторол. Однако необходимо помнить, что их длительное употребление может спровоцировать ухудшение течения болезни и изъязвления слизистой оболочки ЖКТ.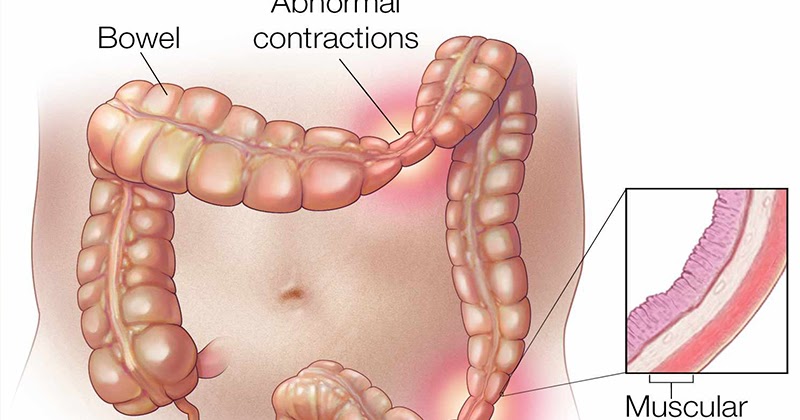 Также используются антибиотики широкого спектра действия: цефтриаксон, цефазолин, оксамп. Кроме противовоспалительных средств, врач назначает обволакивающие препараты, которые способствуют снижению интенсивности воспалительного процесса.
Также используются антибиотики широкого спектра действия: цефтриаксон, цефазолин, оксамп. Кроме противовоспалительных средств, врач назначает обволакивающие препараты, которые способствуют снижению интенсивности воспалительного процесса.
Чтобы записаться в клинику «ABC-Медицина» для лечения спастического колита, позвоните по телефону +7 (495) 223-38-83.
симптомы, диагностика, лечение дивертикулита – Отделение государственной больницы ЦКБ РАН
Дивертикулез кишечника – это выпячивание стенок в виде образований на слизистой поверхности дивертикул. Чаще встречается у взрослых людей пожилого возраста. Крайне редки случаи заболевания людей до 30лет и у детей. Патология может быть врождённой.
Причины развития
Если в рационе человека недостаточно клетчатки, двигательная активность замедляется. Возникают запоры и вздутие, увеличивается внутрикишечное давление. В результате в стенках образуются выпячивания (дивертикулы). Заболеванию способствует слабость мышц, которая может стать следствием воспалений или травм. Часто слабые мышцы провоцируют врожденный дивертикулез толстого кишечника. Дивертикулез сигмовидной кишки может возникнуть вследствие нарушений кишечной моторики.
Заболеванию способствует слабость мышц, которая может стать следствием воспалений или травм. Часто слабые мышцы провоцируют врожденный дивертикулез толстого кишечника. Дивертикулез сигмовидной кишки может возникнуть вследствие нарушений кишечной моторики.
Факторы риска развития патологии
- Частые запоры;
- Неправильно составленный рацион питания с избыточным количеством рафинированных продуктов;
- Генетическая предрасположенность;
- Нарушение кровообращения;
- Преклонный возраст.
Симптомы дивертикулеза
Неосложненной форме болезни сопутствуют следующие проявления:
- Болезненные спазмы – слева или снизу, в середине живота, резкие или ноющие;
- После еды боль усиливается, но через время самостоятельно проходит;
- Если выпячивания находятся в сигмовидной кишке, боли могут иметь сходство с аппендицитом;
- Возможно распространение болей в задний проход, крестец и поясницу, на ягодицы и в пах;
- После опорожнения кишечника или отхода газов боль прекращается.

Заболеванию сопутствуют следующие признаки:
- Хронические запоры, которые могут сменяться диареей;
- Из анального отверстия выделяется много слизи;
- Человек испытывает ложные позывы к дефекации;
- Зловонные газы, вздутие живота;
- После дефекации остается ощущение неполного освобождения кишечника.
Дивертикулез может протекать длительное время бессимптомно, но в ряде случаев развивается воспалительный процесс. В этом случае возможны осложнения:
- Непроходимость кишечника;
- Внутреннее кровотечение;
- Скапливание инфильтрата;
- Свищи внутри и снаружи;
- Перфорация — при прободении возможны гнойные процессы.
Диагностика
Диагноз основывается на данных осмотра, жалоб пациента и результатах диагностических процедур:
К какому врачу обращаться
Дивертикулез — заболевание ЖКТ, и лечением чаще всего занимается врач-гастроэнтеролог. Первоочередной задачей врача является:
Первоочередной задачей врача является:
- Исключение диагнозов со схожими симптомами;
- Назначения обследования;
- Определение стратегического подхода к лечению.
В процессе лечения может понадобиться консультация других специалистов: врача проктолога, хирурга, терапевта, педиатра и гериатра, эндоскописта и диетолога.
Лечение
Как лечить дивертикулез определяется индивидуально в каждом случае. Если симптомы не выражены, лечения не требуются — достаточно скорректировать питание.
Лечение дивертикулеза без осложнений предусматривает:
- Использование антимикробных препаратов и ферментов для улучшения пищеварения;
- Послабляющих средств;
- Спазмолитиков.
Лечение проводится амбулаторно. При остром и осложненном протекании болезни, если в первые 3-4 дня эффективность лечение недостаточная, проводится госпитализация и следующая схема лечения:
- Назначаются антибиотики на 7-10 дней;
- Промывается желудок, очищается кишечник;
- Используется свежезамороженная плазма;
- Вводятся кровезаменители для нормализации функций крови, солевые и электролитные растворы для получения дезинтоксикационного действия.

При осложнениях, опасных для жизни, проводят хирургическое вмешательство.
Операцию проводят, если у пациента:
- Тяжелая кишечная непроходимость;
- Длительное внутреннее кровотечение;
- Перфорация с перитонитом;
- Образовался кишечный свищ.
После операции следует ежегодно проходить осмотр и плановое обследование.
Диета
Основная часть терапии при дивертикулезе — диета. Нужно правильно составить ежедневный рацион питания, включив в меню:
- Богатые клетчаткой продукты, фрукты и овощи;
- Кисломолочные продукты;
- Травяные чаи, курагу и чернослив.
Кроме того, важно:
- Исключить мучные, копченые, жареные блюда и полуфабрикаты;
- Ограничить употребление мяса и продуктов с животными жирами;
- Исключить грибы и бобовые.
Где лечат дивертикулез кишечника в Москве?
ЦКБ РАН приглашает пациентов на консультацию проктолога и гастроэнтеролога при наличии подозрений на дивертикулез и других тревожных симптомов по части ЖКТ. Запись на прием специалистов ведется по телефону +7 (499) 400-47-33.
Запись на прием специалистов ведется по телефону +7 (499) 400-47-33.
Долихосигма | Симптомы | Диагностика | Лечение
Долихосигма — это патологическое удлинение сигмовидной кишки, являющейся частью толстого кишечника. Существует мнение, что долихосигма не всегда бывает патологией, в ряде случаев она может быть особенностью, не вызывающей каких-либо болезненных ощущений и вредных для организма последствий. В подтверждение этого мнения приводят тот факт, что долихосигма у детей встречается довольно часто — она наблюдается примерно у 15% здоровых детей и не приводит ни к каким расстройствам пищеварения.
Однако на практике удлиненная сигмовидная кишка часто становится причиной запоров, поэтому ее имеет смысл рассматривать в качестве аномалии, подлежащей лечению. Такая патология может встречаться как у взрослых, так и у детей, причем симптомы будут одинаковы. По статистике, удлинение сигмовидной кишки наблюдается примерно у 25% людей, подвергшихся обследованиям. По мнению педиатров, долихосигму диагностируют примерно у 40% детей, страдающих от запоров.
По мнению педиатров, долихосигму диагностируют примерно у 40% детей, страдающих от запоров.
Долихосигма может быть как врожденной, так и приобретенной. Известны случаи, когда это заболевание протекает бессимптомно.
В норме длина сигмовидной кишки достигает 24-46 см, соответственно, при долихосигме ее длина превышает 46 см. Известны случаи, когда сигмовидная кишка не просто удлиняется: также она расширяется, а стенки утолщаются. В этом случае специалисты говорят о мегадолихосигме.
Как показали исследования, кишечный стаз и хроническое воспаление, вызванные долихосигмой и связанными с ней запорами, приводят к склеротическим изменениям брыжейки, миофиброзу, гипертрофии мышечных волокон, поражению интрамуральных нервных ганглиев, дистрофии слизистой оболочки. Эти изменения, протекающие в стенках кишечника, приводят к нарушению моторной функции кишки.
Причины долихосигмы
Причины возникновения врожденной долихосигмы специалистам не вполне ясны. Большинство полагает, что удлинение сигмовидного отдела толстой кишки вызывано следующими причинами:
Большинство полагает, что удлинение сигмовидного отдела толстой кишки вызывано следующими причинами:
- наследственностью;
- инфекционными заболеваниями, от которых страдала женщина, ждущая ребенка;
- приемом ряда лекарств на стадии беременности;
- воздействием на плод неблагоприятных химических, физических, экологических факторов.
Что касается приобретенной долихосигмы, здесь ситуация более понятна. Принято считать, что развитие этого заболевания связано с процессами длительного брожения и гниения в кишечнике, которые ведут к серьезным нарушениям пищеварения. Чаще всего с такими проблемами сталкиваются люди в возрасте 45-50 лет и старше, которые:
- ведут малоподвижный образ жизни;
- занимаются сидячей работой;
- часто испытывают стрессы;
- злоупотребляют мясной пищей, а также пищей, богатой углеводами.
Однако есть мнение, согласно которому долихосигма всегда является врожденной, а проблемы с пищеварением — это лишь усиление клинических проявлений, спровоцированное уже имеющимися анатомическими предпосылками.
Классификация долихосигмы
По мнению специалистов, можно выделить три формы долихосигмы. Их также рассматривают как три стадии заболевания, которые могут переходить одна в другую:
- компенсированная форма — на этой стадии общее самочувствие пациента в целом остается нормальным, могут возникать запоры, которые длятся от 3 до 5 дней, отмечается боль в животе. Больные часто вынуждены прибегать к помощи слабительных препаратов и клизм, так как иначе им не удается опорожнить кишечник.
- субкомпенсированная форма — на этой стадии больного беспокоят боли в животе, вздутие живота, запоры становятся постоянными, а слабительные препараты оказываются малоэффективными;
- декомпенсированная форма — представляет собой финальную стадию долихосигмы. На этой стадии запоры могут длиться неделю и даже дольше, пациента постоянно беспокоят боли в животе, кишка раздувается, увеличивается в размерах, так как в ней скапливаются газы и каловые массы.
 Также могут появляться симптомы кишечной непроходимости. При этом развивается интоксикация, наблюдается отсутствие аппетита. Пациент страдает от тошноты и рвоты, на коже появляются гнойные высыпания.
Также могут появляться симптомы кишечной непроходимости. При этом развивается интоксикация, наблюдается отсутствие аппетита. Пациент страдает от тошноты и рвоты, на коже появляются гнойные высыпания.
Симптомы долихосигмы
Симптомы долихосигмы в целом одинаковы у взрослых и детей. Однако, как говорилось выше, заболевание может развиваться и для каждой стадии характерна своя симптоматика, причем скорость развития патологии зависит от того, насколько удлинена сигмовидная кишка, в какой степени изменились ее тонус и моторика, а также от того, насколько организм способен компенсировать данное расстройство.
Долихосигма кишечника всегда проявляется посредством запоров, которые у ребенка могут развиться уже в возрасте от 6 месяцев до 1 года. Чаще всего долихосигма у ребенка проявляется в возрасте от 3 до 6 лет.
Среди симптомов необходимо отметить появление примеси алой крови в стуле: это может быть связано с повреждением слизистой прямой кишки при прохождении твердых каловых масс.
К характерным клиническим признакам долихосигмы как у взрослых, так и у детей необходимо отнести метеоризм, а также боли в левой подвздошной или околопупочной области. Они могут усиливаться после физических нагрузок и обильного приема пищи, но, как правило, уменьшаются или полностью исчезают после опорожнения кишечника.
У большинства детей, страдающих от долихосигмы и вызванных ей последствий, могут наблюдаться нарушения работы других отделов желудочно-кишечного тракта. Среди них особенно важно отметить следующие:
Долихосигма у взрослых может привести к геморрою или варикозной болезни.
Долихосигма и вызванное ей длительное отсутствие опорожнения кишечника может привести к формированию каловых камней, развитию каловой аутоинтоксикации, анемии, синдрому раздраженного кишечника. Что касается наиболее серьезных осложнений, необходимо обратить внимание на то, что может возникнуть непроходимость кишечника.
Если Вы обнаружили у себя схожие симптомы, незамедлительно обратитесь к врачу. Легче предупредить болезнь, чем бороться с последствиями.
Легче предупредить болезнь, чем бороться с последствиями.
Диагностика долихосигмы
Многие симптомы долихосигмы диагностируются при обычном осмотре. У детей — это дефицит массы тела, отставание в физическом развитии, бледность кожи. Большую роль в предварительной диагностике играет пальпация брюшной полости: при прощупывании специалист легко может определить петли кишечника, переполненные каловыми массами. Также проводится пальцевое ректальное исследование: при долихосигме в этом случае обнаруживается пустая прямая кишка даже тогда, когда у ребенка давно не было стула.
- Основная методика, позволяющая четко диагностировать долихосигму — ирригография. При ней можно не только заметить удлинение сигмовидной кишки, но и выявить дополнительные петли кишечника. Для того чтобы определить расположение толстой кишки и детально исследовать ее форму, контуры, длину, наличие добавочных петель и другие параметры, проводится МСКТ.
- Помимо вышеперечисленных методик, применяются различные лабораторные методы: копрограмма, анализ кала на дисбактериоз, скрытую кровь, яйца гельминтов, а также клинический и биохимический анализы крови.

- В качестве вспомогательных способов диагностики могут использоваться эндоскопия, рентгенография, УЗИ брюшной полости и так далее.
Долихосигма у ребенка должна дифференцироваться от других заболеваний, имеющих сходные симптомы: язвенного колита, хронического аппендицита и так далее. Поэтому при подозрении на развитие этой патологи необходимо проконсультироваться со специалистами — гастроэнтерологом, хирургом, колопроктологом. Нужных специалистов можно найти в любом современном гастроэнтерологическом центре.
Лечение долихосигмы
Вне зависимости от стадии заболевания большую роль в лечении долихосигмы играет комплексная консервативная терапия. Основная цель, которую преследуют специалисты, — нормализация работы пищеварительного тракта.
В ряде случаев при лечении долихосигмы у взрослых и детей применяют слабительные и микроклизмы.
Если пациент испытывает спастические боли, ему могут быть назначены спазмолитики (например, «Дротаверин» или «Платифиллин»). В случае гипотонии кишечника рекомендуется «Прозерин», могут помочь массаж передней брюшной стенки, лечебная физкультура, гидроколонотерапия, электростимуляция толстой кишки, иглорефлексотерапия.
В случае гипотонии кишечника рекомендуется «Прозерин», могут помочь массаж передней брюшной стенки, лечебная физкультура, гидроколонотерапия, электростимуляция толстой кишки, иглорефлексотерапия.
При долихосигме полезно лечиться в санаториях, где есть источники минеральной воды. Также поможет витаминотерапия, употребление бактериальных препаратов. Однако не стоит забывать, что лечение назначает врач, и его рекомендаций необходимо придерживаться.
В некоторых случаях может потребоваться хирургическое вмешательство, но такая необходимость возникает редко. Оперативное удаление долихосигмы требуется в следующих случаях:
- кишечная непроходимость;
- острые запоры;
- наличие нерасправляемых петель и перегибов кишечника;
- прогрессирующая каловая интоксикация.
Также операция может потребоваться, если консервативная терапия оказалась безрезультатной.
При лечении в 90% случаев наблюдается стойкий положительный эффект, при этом долихосигма не приводит к летальному исходу, даже если лечение началось на финальной стадии заболевания.
Диета при долихосигме
Диета при долихосигме особенно важна. Рекомендуется употреблять продукты, богатые клетчаткой: овощи, цельнозерновой хлеб, отруби, ягоды, зелень, фрукты. Необходимо добавить в рацион кисломолочные продукты, растительное масло, сырые овощи, мед, заменить мучные изделия блюдами из картофеля. Также гастроэнтерологи советуют принимать минеральную воду
Данная статья размещена исключительно в познавательных целях и не является научным материалом или профессиональным медицинским советом.
Техника выполнения колоноскопии при долихосигме
В диагностике и лечении многих заболеваний толстой кишки колоноскопия, несомненно, играет первостепенную роль.
Большая часть колоноскопий в нашей стране выполняется в амбулаторных условиях, поэтому безболезненное проведение ее — весьма актуальная задача для эндоскопистов.
Предложенная H. Kashida техника выполнения колоноскопии при достаточном опыте эндоскописта очень эффективна, позволяет выполнять данную процедуру без боли и достаточно быстро [1]. В среднем купол слепой кишки достигается за 7—8 мин и на 70—80 см аппарата.
В среднем купол слепой кишки достигается за 7—8 мин и на 70—80 см аппарата.
1. Не следует чрезмерно проталкивать эндоскоп вперед, особенно если чувствуется сопротивление или не виден просвет кишки.
2. Очень важно чаще подтягивать эндоскоп на себя.
Соблюдение этих правил актуально даже при четко визуализируемом просвете кишки, так как способствует присбориванию кишки, препятствует образованию петель и облегчает продвижение эндоскопа.
3. Не допускать чрезмерной инсуффляции воздуха в просвет кишки. Чаще аспирировать воздух.
Излагаем дополнение к методике H. Kashida для выполнения колоноскопии у пациентов с долихосигмой. Метод наш основан на фиксации сигмовидной кишки на эндоскопе за счет ротации аппарата и подтягивании, на продвижении эндоскопа вперед при ротации по часовой стрелке и на поддержании просвета винтами в интраперитонеально расположенных сигмовидной и поперечной ободочной кишке.
В норме у взрослого человека длина сигмовидной кишки в среднем составляет 25—50 см: такая кишка расценивается как нормосигма. При длине сигмовидной кишки менее 25 см говорят о брахисигме, при длине более 50 см — о долихосигме. Удлиненная сигмовидная кишка при этом часто имеет повышенную подвижность, что сопровождается нарушением формирования и пассажа каловых масс. Частота долихосигмы среди населения достигает 25%, однако из-за стертости клинических проявлений и сложности диагностики патология выявляется далеко не во всех случаях. Долихосигма может быть врожденным или приобретенным состоянием. Приобретенная долихосигма возникает вследствие нарушений пищеварения, связанных с процессами длительного брожения и гниения в кишечнике. Обычно этому подвержены люди старше 45—50 лет, ведущие малоподвижный образ жизни, занятые сидячей работой, злоупотребляющие мясной пищей и углеводами, часто испытывающие стрессы. Вместе с тем некоторые авторы полагают, что долихосигма всегда является врожденной аномалией, а проблемы с пищеварением вызывают лишь манифестацию клинических проявлений при имеющихся анатомических предпосылках.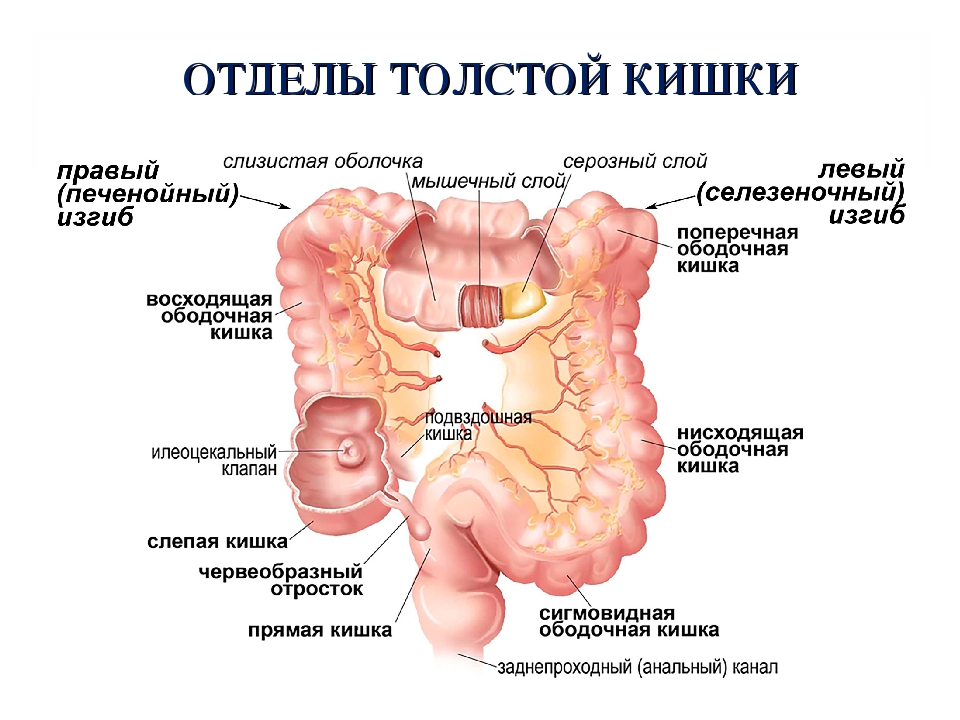
Долихосигмой обычно считается удлиненная двухпетлистая или многопетлистая сигмовидная кишка, имеющая патологическую подвижность, свободно перемещающаяся в брюшной полости и сохраняющая добавочные петли и после опорожнения кишки.
Если к этому присоединяется еще и спаечный процесс с вовлечением петель сигмовидной кишки, например после перенесенной внутриполостной операции, то выполнение безболезненной колоноскопии становится весьма затруднительно.
Одним из немаловажных условий для выполнения успешной колоноскопии является завоевание доверия у пациента до начала исследования и постоянное общение с ним во время исследования.
Многопетлистость сигмовидной кишки при долихосигме на колоноскопии проявляется чаще всего в многочисленных достаточно острых углах и поворотах, которые надо пройти, не перерастягивая стенки кишки во избежание болевого синдрома.
Для прохождения таких острых углов рекомендуем пользоваться следующей техникой: доходим и упираемся (до появления красного пятна) дистальным концом эндоскопа в такой угол, далее начинаем выполнять постепенную ротацию эндоскопа по часовой стрелке на месте для фиксации пройденного отдела сигмовидной кишки на аппарате до тех пор, пока подтягивание аппарата не будет способствовать подтягиванию кишки.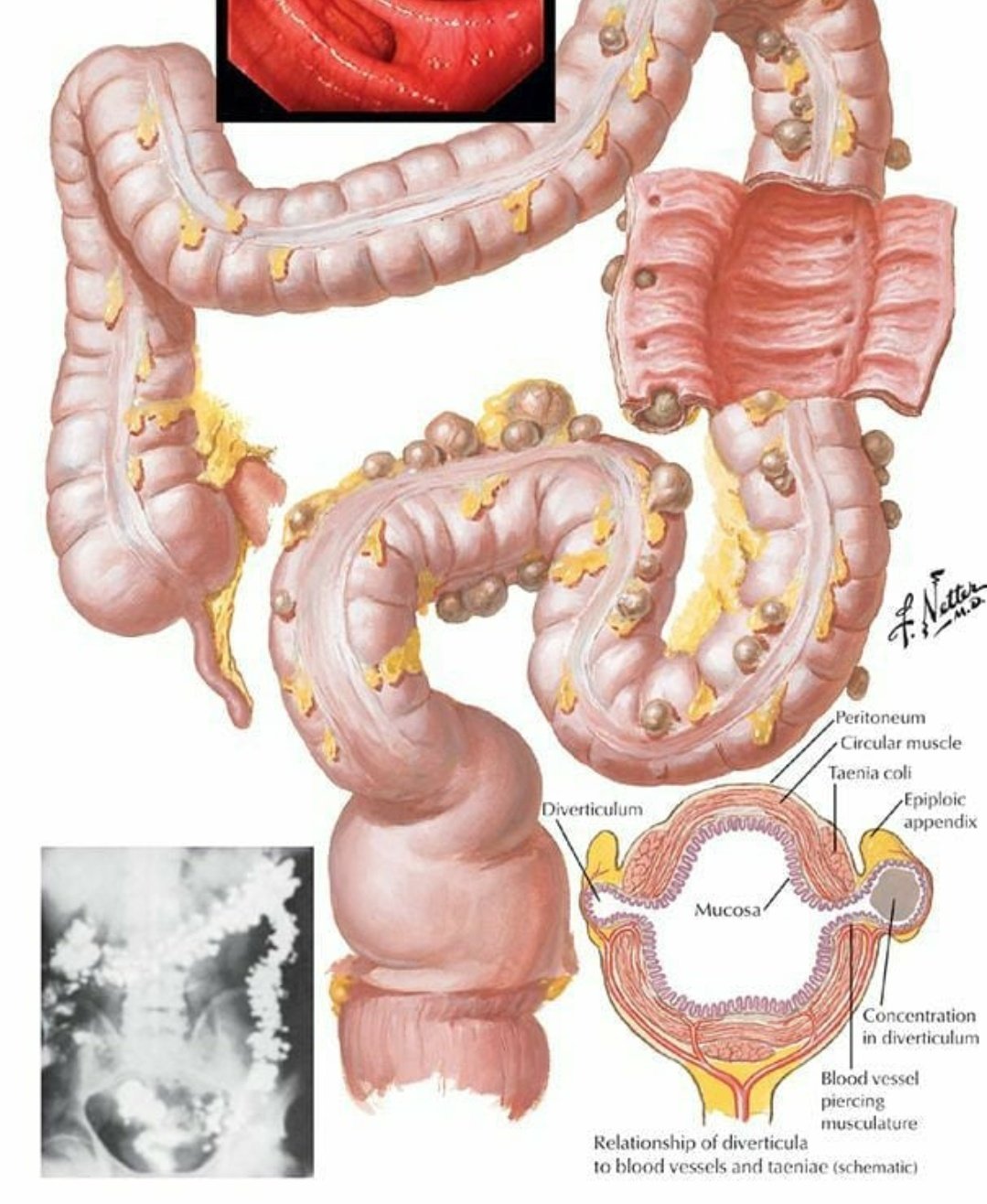 Если ротация недостаточная, то подтягивание аппарата будет сопровождаться соскакиванием с угла, при достаточной же ротации и фиксации кишки на аппарате подтягивание будет способствовать выпрямлению угла. Далее необходимо согнуть дистальный конец эндоскопа в сторону предполагаемого хода кишки (ход кишки можно предугадать по расположению складок) и начать постепенно и аккуратно подтягивать эндоскоп на себя без подачи воздуха во избежание соскакивания и до появления просвета. Таким образом, фиксируя кишку и сглаживая угол, мы добиваемся эффекта карабканья дистального конца эндоскопа по складкам угла. Если во время подтягивания дистальный конец эндоскопа все же соскакивает с угла, все действия следует повторить. Фиксация кишки за счет ротации и подтягивания помогает проходить не только острые углы сигмовидной кишки, но и селезеночный и печеночный углы, углы поперечной ободочной кишки, помогает выпрямлять так называемую α (альфа) петлю (петлю сигмовидной кишки, выполняющую поворот на полные 360°).
Если ротация недостаточная, то подтягивание аппарата будет сопровождаться соскакиванием с угла, при достаточной же ротации и фиксации кишки на аппарате подтягивание будет способствовать выпрямлению угла. Далее необходимо согнуть дистальный конец эндоскопа в сторону предполагаемого хода кишки (ход кишки можно предугадать по расположению складок) и начать постепенно и аккуратно подтягивать эндоскоп на себя без подачи воздуха во избежание соскакивания и до появления просвета. Таким образом, фиксируя кишку и сглаживая угол, мы добиваемся эффекта карабканья дистального конца эндоскопа по складкам угла. Если во время подтягивания дистальный конец эндоскопа все же соскакивает с угла, все действия следует повторить. Фиксация кишки за счет ротации и подтягивания помогает проходить не только острые углы сигмовидной кишки, но и селезеночный и печеночный углы, углы поперечной ободочной кишки, помогает выпрямлять так называемую α (альфа) петлю (петлю сигмовидной кишки, выполняющую поворот на полные 360°).
Некоторые винтообразные повороты можно проходить просто на «ротации на месте» в сторону предполагаемого хода кишки, без подачи воздуха во избежание расправления поворота. Получаем эффект штопора. Если данный маневр оказывается недостаточным для прохождения поворота, можно к нему добавить постепенное подтягивание эндоскопа на себя, но при этом повышается риск соскакивания. После нескольких ротаций по часовой стрелке винтообразный поворот влево легко преодолевается ротацией против часовой стрелки.
Если же угол кишки не настолько острый и ход кишки хотя бы немного визуализируется (угол тупой), то такой угол мы проходим движением вперед с ротацией в сторону поворота. Реже в таких случаях при сложной кишке приходится комбинировать движение вперед с ротацией в сторону, противоположную повороту.
Задержка дыхания пациентом после глубокого вдоха помогает проходить не только селезеночный и печеночный углы (за счет опускания диафрагмы), но также может помочь при прохождении углов многопетлистой долихосигмы. Задержка дыхания в некоторых случаях облегчает продвижение аппарата и при гипертонусе (спастической дискинезии) толстой кишки.
Задержка дыхания в некоторых случаях облегчает продвижение аппарата и при гипертонусе (спастической дискинезии) толстой кишки.
Если нет противопоказаний, исследование начинаем в положении пациента на левом боку. Стол для пациента должен располагаться справа от эндоскопической стойки и врача. Для безболезненного прохождения некоторых углов можно попросить пациента лечь на спину, а далее и на правый бок. При необходимости можно менять положение пациента несколько раз.
Интраперитонеально расположенные сигмовидная и поперечная ободочная кишки легко растягиваются при колоноскопии, поэтому, как и указывал H. Kashida, при прохождении данных отделов для их сбора (присборивания) очень важно чаще подтягивать эндоскоп на себя. Если это не помогает и сигмовидная кишка все же тянется, иначе говоря, если вы вводите аппарат, а дистальный конец при этом вперед не продвигается, в таком случае эндоскоп продвигаем вперед, ротируя по часовой стрелке и поддерживая просвет винтами. То есть выполняем маневр, состоящий из трех одновременно совершаемых действий: продвижения вперед, ротации по часовой стрелке и поддержания просвета винтами. Данные действия не всегда технически просто выполнить одновременно, но, выполненные в один прием, они очень эффективны даже при очень сложной долихосигме.
Данные действия не всегда технически просто выполнить одновременно, но, выполненные в один прием, они очень эффективны даже при очень сложной долихосигме.
Продвижение вперед на ротации по часовой стрелке и поддержание просвета винтами могут потребоваться для прохождения поперечной ободочной кишки, когда необходимо придать дополнительную жесткость рабочей части колоноскопа во избежание растягивания сигмовидной и поперечной ободочной кишки.
Помимо этого, еще два маневра могут помочь собрать кишку при прохождении интраперитонеально расположенных отделов: это винтообразные движения (обычно по часовой стрелке) или синусоидальные движения в одной плоскости рабочей частью колоноскопа. Также эти движения позволяют рассредоточить сбор петель на малом участке рабочей части эндоскопа, что может сдерживать аппарат и вызывать болевые ощущения при продвижении вперед у пациентов с долихосигмой.
Аспирация воздуха и сдавление медсестрой живота пациента в надпупочной области в направлении эпигастрия облегчают прохождение поперечной и восходящей ободочной кишки.
1. Все острые углы и повороты проходим посредством подтягивания зафиксированной за счет ротации аппарата кишки при минимальной подаче воздуха.
2. Во избежание растяжения сигмовидной и поперечной ободочной кишки очень эффективны продвижение аппарата вперед на ротации по часовой стрелке и поддерживание просвета винтами.
3. Для сбора кишки можно использовать винтообразные или синусоидальные движения рабочей частью эндоскопа.
Автор заявляет об отсутствии конфликта интересов.
Сведения об авторах
Баширов Рамиль Азер оглы — к.м.н., врач-эндоскопист; e-mail: [email protected]
Боль в толстой кишке: расположение, причины и многое другое
Толстая кишка — это еще одно название толстой кишки. Это важная часть пищеварительной системы. Иногда человек может испытывать боль в этой области.
После того, как пища проходит через желудок, она попадает в тонкий кишечник, где организм усваивает большую часть питательных веществ.
Любые оставшиеся продукты жизнедеятельности переместятся в толстую кишку, где организм удаляет как можно больше жидкости и оставшихся питательных веществ. Затем он превращает эти отходы в стул и устраняет его.
В этой статье мы исследуем, как может ощущаться боль в толстой кишке, причины и методы лечения боли в толстой кишке, а также когда следует обратиться к врачу.
Поделиться на PinterestБоль в толстой кишке может проявляться в самых разных частях тела.Ободочная кишка имеет длину около 5 футов и окружает брюшную полость вверх с правой стороны, поперек и вниз по левой стороне. Затем он спускается в нижнюю часть толстой или прямой кишки. Прямая кишка соединяется с анальным отверстием, через которое стул выходит из тела.
Толстая кишка сокращается по мере перемещения переваренной пищи и отходов. В здоровой толстой кишке эти сокращения безболезненны, и люди их редко замечают.
Однако определенные состояния, поражающие толстую кишку, могут вызывать боль.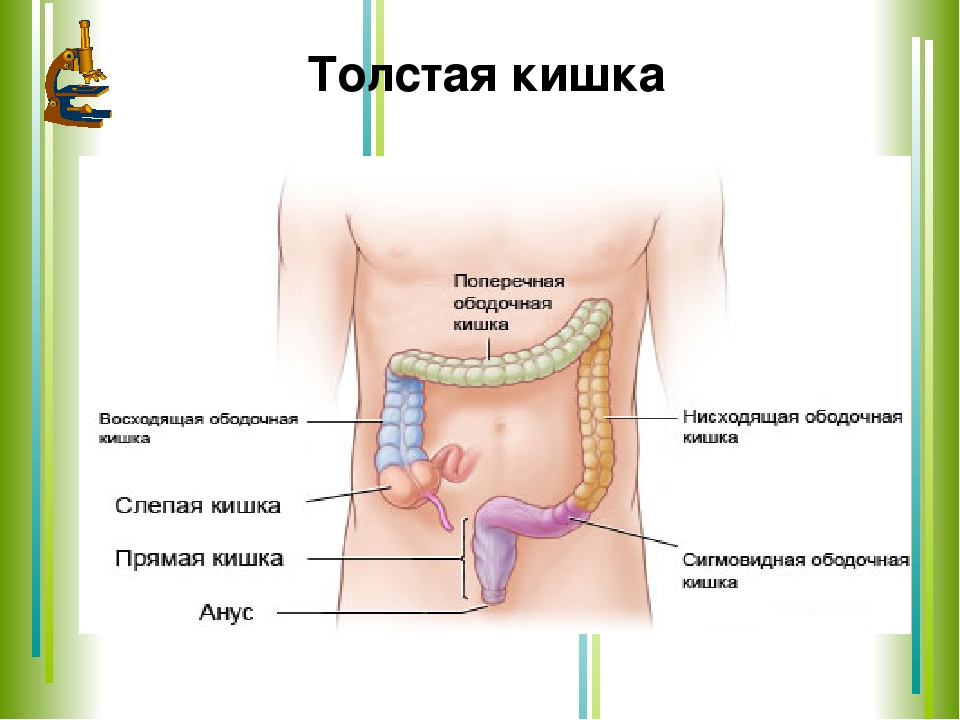 Например, когда толстая кишка раздражена, воспалена, инфицирована, закупорена или затруднена, могут возникнуть сильные сокращения. Это может вызвать боль и дискомфорт.
Например, когда толстая кишка раздражена, воспалена, инфицирована, закупорена или затруднена, могут возникнуть сильные сокращения. Это может вызвать боль и дискомфорт.
Из-за извилистого пути толстой кишки через брюшную полость человек может ощущать боль в толстой кишке в нескольких различных областях.
Например, у некоторых может быть общая боль в животе, в то время как другие могут чувствовать боль в определенном месте. Люди также могут чувствовать боль в области прямой кишки, чуть выше анального отверстия. Эта боль может быть острой и колющей или тупой и ноющей.
Есть несколько заболеваний и временные проблемы с пищеварением, которые могут вызвать боль в толстой кишке. В разделах ниже это обсуждается более подробно.
Запор
Когда стул слишком большой или слишком твердый, он не может комфортно выйти из толстой и прямой кишки.Это может вызвать боль в животе и боль в области прямой кишки и ануса.
Иногда твердый стул может вызвать разрывы слизистой оболочки заднего прохода или трещины заднего прохода.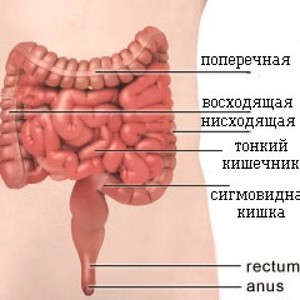 Это может привести к кровотечению и боли при дефекации.
Это может привести к кровотечению и боли при дефекации.
Людям с запорами может потребоваться больше клетчатки в рационе. Они могут помочь смягчить стул и облегчить его прохождение посредством:
- употребления фруктов и овощей с высоким содержанием клетчатки
- разговора с врачом о пищевых добавках
- питья большого количества воды, чтобы избежать обезвоживания
Некоторые лекарства также могут вызывать запор.Человек с запором, связанным с приемом лекарств, должен поговорить со своим врачом, если этот побочный эффект вызывает у него страдания.
Диарея
Диарея имеет множество потенциальных причин, от пищевой непереносимости до вирусов и бактерий. Это происходит, когда толстая кишка человека сокращается слишком часто, что вызывает водянистый или жидкий стул.
Эти быстрые сокращения могут вызвать боль в животе и спазмы, которые приводят к боли в толстой кишке. Жидкий стул также может раздражать задний проход, вызывая жжение и покалывание.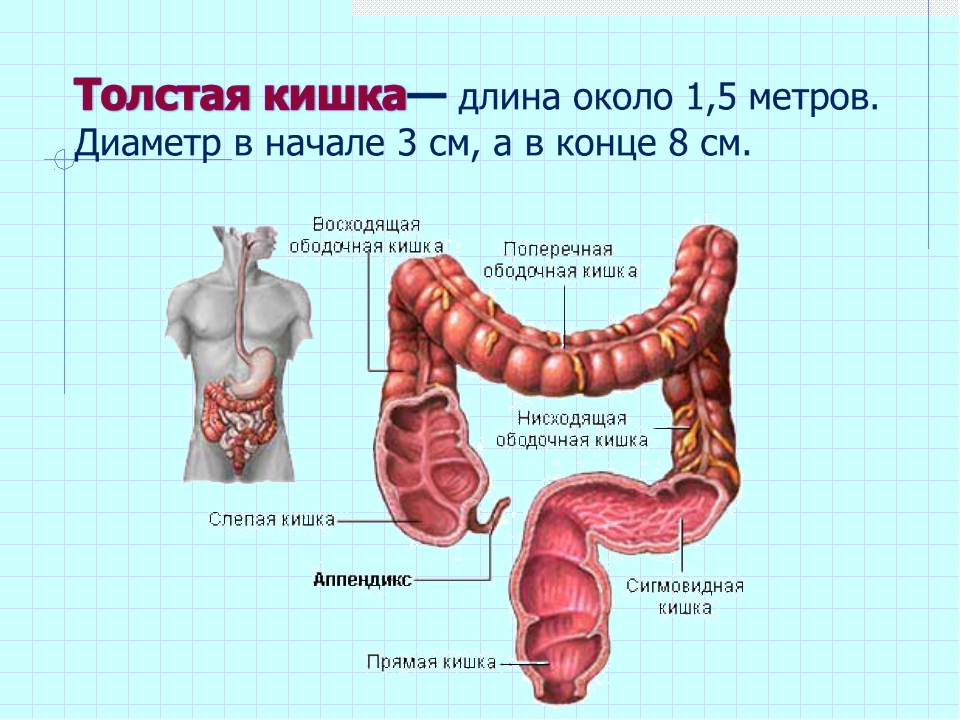
Диарея часто бывает недолгой, если ее вызывает вирус или пищевая непереносимость. Однако некоторые бактерии и заболевания, вызывающие диарею, могут быть серьезными и могут привести к обезвоживанию.
Варианты лечения легкой диареи могут включать напитки с электролитами (для предотвращения обезвоживания) и мягкую диету.
Национальный институт диабета, болезней органов пищеварения и почек (NIDDK) заявляет, что безрецептурные противодиарейные препараты могут помочь в лечении острой диареи. Однако ребенок не должен использовать безрецептурные лекарства без предварительной консультации с врачом его родителей или опекуна.
Людям, у которых диарея длится дольше нескольких дней, следует поговорить с врачом.
Синдром раздраженного кишечника
Синдром раздраженного кишечника (СРК) — это заболевание пищеварения, симптомы которого часто поражают толстую кишку. СРК может вызвать боль в животе и спазмы в толстой кишке, как правило, во время дефекации.
IBS может также вызвать:
Медицинские работники в настоящее время не знают точную причину IBS. Однако может быть связь между СРК и повышенной чувствительностью кишечника или иммунной системы.
Однако может быть связь между СРК и повышенной чувствительностью кишечника или иммунной системы.
Некоторые варианты лечения СРК включают:
- употребление большего количества клетчатки
- отказ от глютена или других продуктов
- соблюдение диеты с низким содержанием FODMAP
- попытки управления стрессом
Некоторые безрецептурные и отпускаемые по рецепту лекарства также могут помочь, в зависимости от ситуации. симптомы человека.
Дивертикулярная болезнь
Дивертикулез — это заболевание, при котором толстая кишка образует в своих стенках небольшие мешочки или мешочки. По данным NIDDK, от него страдают 35% взрослых в возрасте 50 лет и младше в Соединенных Штатах и почти 60% людей старше 60 лет.
Воспаление любого из этих мешочков может вызвать боль, кровотечение и другие симптомы. Когда это происходит, это называется дивертикулитом.
Дивертикулит может вызывать боль в толстой кишке или вокруг нее, а также:
- жидкий стул или диарею
- спазмы внизу живота
- кровь в стуле
- лихорадку
- тошноту
- рвоту
Многие люди могут снизить риск развития дивертикулеза и дивертикулита за счет регулярной дефекации. Они могут добиться этого, придерживаясь диеты с высоким содержанием клетчатки, часто занимаясь физическими упражнениями и сохраняя водный баланс.
Они могут добиться этого, придерживаясь диеты с высоким содержанием клетчатки, часто занимаясь физическими упражнениями и сохраняя водный баланс.
Людям с симптомами дивертикулита следует обратиться к врачу. В редких случаях дивертикулит может привести к серьезным осложнениям.
Колит
Колит относится к группе состояний, вызывающих воспаление в толстой кишке. Эти состояния включают:
- Язвенный колит . Язвенный колит — это один из видов воспалительного заболевания кишечника (ВЗК). Для него характерно хроническое воспаление толстой кишки с язвами или язвочками.
- Болезнь Крона . Болезнь Крона — еще один тип ВЗК. Для него характерно воспаление, которое может поражать весь пищеварительный тракт. Между тем язвенный колит поражает только толстую кишку.
- Инфекционный колит . В этом состоянии бактерии, вирусы или паразиты вызывают раздражение и отек толстой кишки.
- Ишемический колит .
 Это состояние вызывает снижение притока крови к толстой кишке, что может вызвать боль и повреждение.
Это состояние вызывает снижение притока крови к толстой кишке, что может вызвать боль и повреждение. - Лучевой колит .Лучевая терапия рака иногда вызывает лучевой колит.
- Микроскопический колит . При микроскопическом колите воспаление (толстой кишки) видно только при микроскопическом исследовании образцов ткани. Состояние вызывает водянистую диарею, но обычно менее серьезное, чем другие воспалительные причины.
Колит может вызывать боль в толстой кишке и брюшной полости. Это также может вызвать:
- кровотечение в прямой кишке
- позывы с дефекацией
- лихорадку
- потерю веса
- усталость
- дефицит питательных веществ
- слизь и кровь в стуле
- диарею или запор
A человеку могут потребоваться лекарства, внутривенные жидкости или антибиотики для лечения колита.Тяжелый колит иногда требует хирургического вмешательства.
Колоректальный рак
Колоректальный рак начинается в толстой или прямой кишке. По данным Американского онкологического общества, это вторая ведущая причина смерти от рака среди мужчин и женщин в США.
По данным Американского онкологического общества, это вторая ведущая причина смерти от рака среди мужчин и женщин в США.
Важно отметить, что многие люди с колоректальным раком не сразу испытывают симптомы.
Тем, кто испытывает боль в толстой кишке, следует поговорить со специалистом в области здравоохранения о скрининговых тестах на колоректальный рак, особенно если они относятся к группе повышенного риска развития этого заболевания.
Проведение колоноскопии — лучший способ раннего выявления рака прямой кишки.
Колоректальный рак может вызвать боль в животе около области толстой кишки, а также:
- изменения в дефекации, такие как запор или диарея
- ярко-красная кровь в стуле
- позыв к дефекации, но которые не приносят облегчения
- стул темного цвета
- усталость
- потеря веса
Лечение рака прямой кишки может включать медикаменты, химиотерапию, лучевую терапию и хирургическое вмешательство.
У боли в толстой кишке много потенциальных причин, поэтому не существует единственного теста или обследования для подтверждения диагноза.
Врач может сначала порекомендовать изменение диеты при легких симптомах. Они также могут выполнять процедуры для исследования толстой кишки, такие как колоноскопия или ректороманоскопия. Иногда человеку также могут потребоваться анализы крови, стула, компьютерная томография или физический осмотр.
Врач изучит симптомы и историю болезни человека, прежде чем рекомендовать дальнейшие анализы.
Лечение боли в толстой кишке зависит от ее причины.
После того, как человеку поставили диагноз, ему может потребоваться изменить диету или образ жизни, например:
- потребление большего количества пищевых волокон
- отказ от продуктов, раздражающих толстую кишку
- отказ от курения
Человеку также могут потребоваться лекарства , хирургия или другие процедуры.
Людям с болями в толстой кишке следует обратиться к врачу, если боль или изменения кишечника длятся дольше нескольких дней.
Большинство болей в толстой кишке возникает из-за временных проблем с пищеварением.Однако лучше обратиться к врачу, чтобы исключить серьезные заболевания, такие как ВЗК или рак толстой кишки.
Боль в толстой кишке не всегда является признаком чего-то серьезного. В большинстве случаев определенные продукты или даже стресс могут вызывать проблемы с пищеварением, которые в конечном итоге проходят сами по себе.
Тем не менее, человеку следует обратиться к врачу по поводу продолжающейся боли в толстой кишке или любых других проблем с кишечником, чтобы определить причину и необходимость лечения.
Боль в толстой кишке: расположение, причины и многое другое
Толстая кишка — это еще одно название толстой кишки.Это важная часть пищеварительной системы. Иногда человек может испытывать боль в этой области.
После того, как пища проходит через желудок, она попадает в тонкий кишечник, где организм усваивает большую часть питательных веществ.
Любые оставшиеся продукты жизнедеятельности переместятся в толстую кишку, где организм удаляет как можно больше жидкости и оставшихся питательных веществ. Затем он превращает эти отходы в стул и устраняет его.
В этой статье мы исследуем, как может ощущаться боль в толстой кишке, причины и методы лечения боли в толстой кишке, а также когда следует обратиться к врачу.
Поделиться на PinterestБоль в толстой кишке может проявляться в самых разных частях тела.Ободочная кишка имеет длину около 5 футов и окружает брюшную полость вверх с правой стороны, поперек и вниз по левой стороне. Затем он спускается в нижнюю часть толстой или прямой кишки. Прямая кишка соединяется с анальным отверстием, через которое стул выходит из тела.
Толстая кишка сокращается по мере перемещения переваренной пищи и отходов. В здоровой толстой кишке эти сокращения безболезненны, и люди их редко замечают.
Однако определенные состояния, поражающие толстую кишку, могут вызывать боль. Например, когда толстая кишка раздражена, воспалена, инфицирована, закупорена или затруднена, могут возникнуть сильные сокращения. Это может вызвать боль и дискомфорт.
Из-за извилистого пути толстой кишки через брюшную полость человек может ощущать боль в толстой кишке в нескольких различных областях.
Например, у некоторых может быть общая боль в животе, в то время как другие могут чувствовать боль в определенном месте. Люди также могут чувствовать боль в области прямой кишки, чуть выше анального отверстия.Эта боль может быть острой и колющей или тупой и ноющей.
Есть несколько заболеваний и временные проблемы с пищеварением, которые могут вызвать боль в толстой кишке. В разделах ниже это обсуждается более подробно.
Запор
Когда стул слишком большой или слишком твердый, он не может комфортно выйти из толстой и прямой кишки. Это может вызвать боль в животе и боль в области прямой кишки и ануса.
Иногда твердый стул может вызвать разрывы слизистой оболочки заднего прохода или трещины заднего прохода.Это может привести к кровотечению и боли при дефекации.
Людям с запорами может потребоваться больше клетчатки в рационе. Они могут помочь смягчить стул и облегчить его прохождение посредством:
- употребления фруктов и овощей с высоким содержанием клетчатки
- разговора с врачом о пищевых добавках
- питья большого количества воды, чтобы избежать обезвоживания
Некоторые лекарства также могут вызывать запор. Человек с запором, связанным с приемом лекарств, должен поговорить со своим врачом, если этот побочный эффект вызывает у него страдания.
Диарея
Диарея имеет множество потенциальных причин, от пищевой непереносимости до вирусов и бактерий. Это происходит, когда толстая кишка человека сокращается слишком часто, что вызывает водянистый или жидкий стул.
Эти быстрые сокращения могут вызвать боль в животе и спазмы, которые приводят к боли в толстой кишке. Жидкий стул также может раздражать задний проход, вызывая жжение и покалывание.
Диарея часто бывает недолгой, если ее вызывает вирус или пищевая непереносимость. Однако некоторые бактерии и заболевания, вызывающие диарею, могут быть серьезными и могут привести к обезвоживанию.
Варианты лечения легкой диареи могут включать напитки с электролитами (для предотвращения обезвоживания) и мягкую диету.
Национальный институт диабета, болезней органов пищеварения и почек (NIDDK) заявляет, что безрецептурные противодиарейные препараты могут помочь в лечении острой диареи. Однако ребенок не должен использовать безрецептурные лекарства без предварительной консультации с врачом его родителей или опекуна.
Людям, у которых диарея длится дольше нескольких дней, следует поговорить с врачом.
Синдром раздраженного кишечника
Синдром раздраженного кишечника (СРК) — это заболевание пищеварения, симптомы которого часто поражают толстую кишку. СРК может вызвать боль в животе и спазмы в толстой кишке, как правило, во время дефекации.
IBS может также вызвать:
Медицинские работники в настоящее время не знают точную причину IBS. Однако может быть связь между СРК и повышенной чувствительностью кишечника или иммунной системы.
Некоторые варианты лечения СРК включают:
- употребление большего количества клетчатки
- отказ от глютена или других продуктов
- соблюдение диеты с низким содержанием FODMAP
- попытки управления стрессом
Некоторые безрецептурные и отпускаемые по рецепту лекарства также могут помочь, в зависимости от ситуации. симптомы человека.
Дивертикулярная болезнь
Дивертикулез — это заболевание, при котором толстая кишка образует в своих стенках небольшие мешочки или мешочки. По данным NIDDK, от него страдают 35% взрослых в возрасте 50 лет и младше в Соединенных Штатах и почти 60% людей старше 60 лет.
Воспаление любого из этих мешочков может вызвать боль, кровотечение и другие симптомы. Когда это происходит, это называется дивертикулитом.
Дивертикулит может вызывать боль в толстой кишке или вокруг нее, а также:
- жидкий стул или диарею
- спазмы внизу живота
- кровь в стуле
- лихорадку
- тошноту
- рвоту
Многие люди могут снизить риск развития дивертикулеза и дивертикулита за счет регулярной дефекации.Они могут добиться этого, придерживаясь диеты с высоким содержанием клетчатки, часто занимаясь физическими упражнениями и сохраняя водный баланс.
Людям с симптомами дивертикулита следует обратиться к врачу. В редких случаях дивертикулит может привести к серьезным осложнениям.
Колит
Колит относится к группе состояний, вызывающих воспаление в толстой кишке. Эти состояния включают:
- Язвенный колит . Язвенный колит — это один из видов воспалительного заболевания кишечника (ВЗК). Для него характерно хроническое воспаление толстой кишки с язвами или язвочками.
- Болезнь Крона . Болезнь Крона — еще один тип ВЗК. Для него характерно воспаление, которое может поражать весь пищеварительный тракт. Между тем язвенный колит поражает только толстую кишку.
- Инфекционный колит . В этом состоянии бактерии, вирусы или паразиты вызывают раздражение и отек толстой кишки.
- Ишемический колит . Это состояние вызывает снижение притока крови к толстой кишке, что может вызвать боль и повреждение.
- Лучевой колит .Лучевая терапия рака иногда вызывает лучевой колит.
- Микроскопический колит . При микроскопическом колите воспаление (толстой кишки) видно только при микроскопическом исследовании образцов ткани. Состояние вызывает водянистую диарею, но обычно менее серьезное, чем другие воспалительные причины.
Колит может вызывать боль в толстой кишке и брюшной полости. Это также может вызвать:
- кровотечение в прямой кишке
- позывы с дефекацией
- лихорадку
- потерю веса
- усталость
- дефицит питательных веществ
- слизь и кровь в стуле
- диарею или запор
A человеку могут потребоваться лекарства, внутривенные жидкости или антибиотики для лечения колита.Тяжелый колит иногда требует хирургического вмешательства.
Колоректальный рак
Колоректальный рак начинается в толстой или прямой кишке. По данным Американского онкологического общества, это вторая ведущая причина смерти от рака среди мужчин и женщин в США.
Важно отметить, что многие люди с колоректальным раком не сразу испытывают симптомы.
Тем, кто испытывает боль в толстой кишке, следует поговорить со специалистом в области здравоохранения о скрининговых тестах на колоректальный рак, особенно если они относятся к группе повышенного риска развития этого заболевания.
Проведение колоноскопии — лучший способ раннего выявления рака прямой кишки.
Колоректальный рак может вызвать боль в животе около области толстой кишки, а также:
- изменения в дефекации, такие как запор или диарея
- ярко-красная кровь в стуле
- позыв к дефекации, но которые не приносят облегчения
- стул темного цвета
- усталость
- потеря веса
Лечение рака прямой кишки может включать медикаменты, химиотерапию, лучевую терапию и хирургическое вмешательство.
У боли в толстой кишке много потенциальных причин, поэтому не существует единственного теста или обследования для подтверждения диагноза.
Врач может сначала порекомендовать изменение диеты при легких симптомах. Они также могут выполнять процедуры для исследования толстой кишки, такие как колоноскопия или ректороманоскопия. Иногда человеку также могут потребоваться анализы крови, стула, компьютерная томография или физический осмотр.
Врач изучит симптомы и историю болезни человека, прежде чем рекомендовать дальнейшие анализы.
Лечение боли в толстой кишке зависит от ее причины.
После того, как человеку поставили диагноз, ему может потребоваться изменить диету или образ жизни, например:
- потребление большего количества пищевых волокон
- отказ от продуктов, раздражающих толстую кишку
- отказ от курения
Человеку также могут потребоваться лекарства , хирургия или другие процедуры.
Людям с болями в толстой кишке следует обратиться к врачу, если боль или изменения кишечника длятся дольше нескольких дней.
Большинство болей в толстой кишке возникает из-за временных проблем с пищеварением.Однако лучше обратиться к врачу, чтобы исключить серьезные заболевания, такие как ВЗК или рак толстой кишки.
Боль в толстой кишке не всегда является признаком чего-то серьезного. В большинстве случаев определенные продукты или даже стресс могут вызывать проблемы с пищеварением, которые в конечном итоге проходят сами по себе.
Тем не менее, человеку следует обратиться к врачу по поводу продолжающейся боли в толстой кишке или любых других проблем с кишечником, чтобы определить причину и необходимость лечения.
Боль в толстой кишке: расположение, причины и многое другое
Толстая кишка — это еще одно название толстой кишки.Это важная часть пищеварительной системы. Иногда человек может испытывать боль в этой области.
После того, как пища проходит через желудок, она попадает в тонкий кишечник, где организм усваивает большую часть питательных веществ.
Любые оставшиеся продукты жизнедеятельности переместятся в толстую кишку, где организм удаляет как можно больше жидкости и оставшихся питательных веществ. Затем он превращает эти отходы в стул и устраняет его.
В этой статье мы исследуем, как может ощущаться боль в толстой кишке, причины и методы лечения боли в толстой кишке, а также когда следует обратиться к врачу.
Поделиться на PinterestБоль в толстой кишке может проявляться в самых разных частях тела.Ободочная кишка имеет длину около 5 футов и окружает брюшную полость вверх с правой стороны, поперек и вниз по левой стороне. Затем он спускается в нижнюю часть толстой или прямой кишки. Прямая кишка соединяется с анальным отверстием, через которое стул выходит из тела.
Толстая кишка сокращается по мере перемещения переваренной пищи и отходов. В здоровой толстой кишке эти сокращения безболезненны, и люди их редко замечают.
Однако определенные состояния, поражающие толстую кишку, могут вызывать боль. Например, когда толстая кишка раздражена, воспалена, инфицирована, закупорена или затруднена, могут возникнуть сильные сокращения. Это может вызвать боль и дискомфорт.
Из-за извилистого пути толстой кишки через брюшную полость человек может ощущать боль в толстой кишке в нескольких различных областях.
Например, у некоторых может быть общая боль в животе, в то время как другие могут чувствовать боль в определенном месте. Люди также могут чувствовать боль в области прямой кишки, чуть выше анального отверстия.Эта боль может быть острой и колющей или тупой и ноющей.
Есть несколько заболеваний и временные проблемы с пищеварением, которые могут вызвать боль в толстой кишке. В разделах ниже это обсуждается более подробно.
Запор
Когда стул слишком большой или слишком твердый, он не может комфортно выйти из толстой и прямой кишки. Это может вызвать боль в животе и боль в области прямой кишки и ануса.
Иногда твердый стул может вызвать разрывы слизистой оболочки заднего прохода или трещины заднего прохода.Это может привести к кровотечению и боли при дефекации.
Людям с запорами может потребоваться больше клетчатки в рационе. Они могут помочь смягчить стул и облегчить его прохождение посредством:
- употребления фруктов и овощей с высоким содержанием клетчатки
- разговора с врачом о пищевых добавках
- питья большого количества воды, чтобы избежать обезвоживания
Некоторые лекарства также могут вызывать запор. Человек с запором, связанным с приемом лекарств, должен поговорить со своим врачом, если этот побочный эффект вызывает у него страдания.
Диарея
Диарея имеет множество потенциальных причин, от пищевой непереносимости до вирусов и бактерий. Это происходит, когда толстая кишка человека сокращается слишком часто, что вызывает водянистый или жидкий стул.
Эти быстрые сокращения могут вызвать боль в животе и спазмы, которые приводят к боли в толстой кишке. Жидкий стул также может раздражать задний проход, вызывая жжение и покалывание.
Диарея часто бывает недолгой, если ее вызывает вирус или пищевая непереносимость. Однако некоторые бактерии и заболевания, вызывающие диарею, могут быть серьезными и могут привести к обезвоживанию.
Варианты лечения легкой диареи могут включать напитки с электролитами (для предотвращения обезвоживания) и мягкую диету.
Национальный институт диабета, болезней органов пищеварения и почек (NIDDK) заявляет, что безрецептурные противодиарейные препараты могут помочь в лечении острой диареи. Однако ребенок не должен использовать безрецептурные лекарства без предварительной консультации с врачом его родителей или опекуна.
Людям, у которых диарея длится дольше нескольких дней, следует поговорить с врачом.
Синдром раздраженного кишечника
Синдром раздраженного кишечника (СРК) — это заболевание пищеварения, симптомы которого часто поражают толстую кишку. СРК может вызвать боль в животе и спазмы в толстой кишке, как правило, во время дефекации.
IBS может также вызвать:
Медицинские работники в настоящее время не знают точную причину IBS. Однако может быть связь между СРК и повышенной чувствительностью кишечника или иммунной системы.
Некоторые варианты лечения СРК включают:
- употребление большего количества клетчатки
- отказ от глютена или других продуктов
- соблюдение диеты с низким содержанием FODMAP
- попытки управления стрессом
Некоторые безрецептурные и отпускаемые по рецепту лекарства также могут помочь, в зависимости от ситуации. симптомы человека.
Дивертикулярная болезнь
Дивертикулез — это заболевание, при котором толстая кишка образует в своих стенках небольшие мешочки или мешочки. По данным NIDDK, от него страдают 35% взрослых в возрасте 50 лет и младше в Соединенных Штатах и почти 60% людей старше 60 лет.
Воспаление любого из этих мешочков может вызвать боль, кровотечение и другие симптомы. Когда это происходит, это называется дивертикулитом.
Дивертикулит может вызывать боль в толстой кишке или вокруг нее, а также:
- жидкий стул или диарею
- спазмы внизу живота
- кровь в стуле
- лихорадку
- тошноту
- рвоту
Многие люди могут снизить риск развития дивертикулеза и дивертикулита за счет регулярной дефекации.Они могут добиться этого, придерживаясь диеты с высоким содержанием клетчатки, часто занимаясь физическими упражнениями и сохраняя водный баланс.
Людям с симптомами дивертикулита следует обратиться к врачу. В редких случаях дивертикулит может привести к серьезным осложнениям.
Колит
Колит относится к группе состояний, вызывающих воспаление в толстой кишке. Эти состояния включают:
- Язвенный колит . Язвенный колит — это один из видов воспалительного заболевания кишечника (ВЗК). Для него характерно хроническое воспаление толстой кишки с язвами или язвочками.
- Болезнь Крона . Болезнь Крона — еще один тип ВЗК. Для него характерно воспаление, которое может поражать весь пищеварительный тракт. Между тем язвенный колит поражает только толстую кишку.
- Инфекционный колит . В этом состоянии бактерии, вирусы или паразиты вызывают раздражение и отек толстой кишки.
- Ишемический колит . Это состояние вызывает снижение притока крови к толстой кишке, что может вызвать боль и повреждение.
- Лучевой колит .Лучевая терапия рака иногда вызывает лучевой колит.
- Микроскопический колит . При микроскопическом колите воспаление (толстой кишки) видно только при микроскопическом исследовании образцов ткани. Состояние вызывает водянистую диарею, но обычно менее серьезное, чем другие воспалительные причины.
Колит может вызывать боль в толстой кишке и брюшной полости. Это также может вызвать:
- кровотечение в прямой кишке
- позывы с дефекацией
- лихорадку
- потерю веса
- усталость
- дефицит питательных веществ
- слизь и кровь в стуле
- диарею или запор
A человеку могут потребоваться лекарства, внутривенные жидкости или антибиотики для лечения колита.Тяжелый колит иногда требует хирургического вмешательства.
Колоректальный рак
Колоректальный рак начинается в толстой или прямой кишке. По данным Американского онкологического общества, это вторая ведущая причина смерти от рака среди мужчин и женщин в США.
Важно отметить, что многие люди с колоректальным раком не сразу испытывают симптомы.
Тем, кто испытывает боль в толстой кишке, следует поговорить со специалистом в области здравоохранения о скрининговых тестах на колоректальный рак, особенно если они относятся к группе повышенного риска развития этого заболевания.
Проведение колоноскопии — лучший способ раннего выявления рака прямой кишки.
Колоректальный рак может вызвать боль в животе около области толстой кишки, а также:
- изменения в дефекации, такие как запор или диарея
- ярко-красная кровь в стуле
- позыв к дефекации, но которые не приносят облегчения
- стул темного цвета
- усталость
- потеря веса
Лечение рака прямой кишки может включать медикаменты, химиотерапию, лучевую терапию и хирургическое вмешательство.
У боли в толстой кишке много потенциальных причин, поэтому не существует единственного теста или обследования для подтверждения диагноза.
Врач может сначала порекомендовать изменение диеты при легких симптомах. Они также могут выполнять процедуры для исследования толстой кишки, такие как колоноскопия или ректороманоскопия. Иногда человеку также могут потребоваться анализы крови, стула, компьютерная томография или физический осмотр.
Врач изучит симптомы и историю болезни человека, прежде чем рекомендовать дальнейшие анализы.
Лечение боли в толстой кишке зависит от ее причины.
После того, как человеку поставили диагноз, ему может потребоваться изменить диету или образ жизни, например:
- потребление большего количества пищевых волокон
- отказ от продуктов, раздражающих толстую кишку
- отказ от курения
Человеку также могут потребоваться лекарства , хирургия или другие процедуры.
Людям с болями в толстой кишке следует обратиться к врачу, если боль или изменения кишечника длятся дольше нескольких дней.
Большинство болей в толстой кишке возникает из-за временных проблем с пищеварением.Однако лучше обратиться к врачу, чтобы исключить серьезные заболевания, такие как ВЗК или рак толстой кишки.
Боль в толстой кишке не всегда является признаком чего-то серьезного. В большинстве случаев определенные продукты или даже стресс могут вызывать проблемы с пищеварением, которые в конечном итоге проходят сами по себе.
Тем не менее, человеку следует обратиться к врачу по поводу продолжающейся боли в толстой кишке или любых других проблем с кишечником, чтобы определить причину и необходимость лечения.
Боль в толстой кишке: расположение, причины и многое другое
Толстая кишка — это еще одно название толстой кишки.Это важная часть пищеварительной системы. Иногда человек может испытывать боль в этой области.
После того, как пища проходит через желудок, она попадает в тонкий кишечник, где организм усваивает большую часть питательных веществ.
Любые оставшиеся продукты жизнедеятельности переместятся в толстую кишку, где организм удаляет как можно больше жидкости и оставшихся питательных веществ. Затем он превращает эти отходы в стул и устраняет его.
В этой статье мы исследуем, как может ощущаться боль в толстой кишке, причины и методы лечения боли в толстой кишке, а также когда следует обратиться к врачу.
Поделиться на PinterestБоль в толстой кишке может проявляться в самых разных частях тела.Ободочная кишка имеет длину около 5 футов и окружает брюшную полость вверх с правой стороны, поперек и вниз по левой стороне. Затем он спускается в нижнюю часть толстой или прямой кишки. Прямая кишка соединяется с анальным отверстием, через которое стул выходит из тела.
Толстая кишка сокращается по мере перемещения переваренной пищи и отходов. В здоровой толстой кишке эти сокращения безболезненны, и люди их редко замечают.
Однако определенные состояния, поражающие толстую кишку, могут вызывать боль. Например, когда толстая кишка раздражена, воспалена, инфицирована, закупорена или затруднена, могут возникнуть сильные сокращения. Это может вызвать боль и дискомфорт.
Из-за извилистого пути толстой кишки через брюшную полость человек может ощущать боль в толстой кишке в нескольких различных областях.
Например, у некоторых может быть общая боль в животе, в то время как другие могут чувствовать боль в определенном месте. Люди также могут чувствовать боль в области прямой кишки, чуть выше анального отверстия.Эта боль может быть острой и колющей или тупой и ноющей.
Есть несколько заболеваний и временные проблемы с пищеварением, которые могут вызвать боль в толстой кишке. В разделах ниже это обсуждается более подробно.
Запор
Когда стул слишком большой или слишком твердый, он не может комфортно выйти из толстой и прямой кишки. Это может вызвать боль в животе и боль в области прямой кишки и ануса.
Иногда твердый стул может вызвать разрывы слизистой оболочки заднего прохода или трещины заднего прохода.Это может привести к кровотечению и боли при дефекации.
Людям с запорами может потребоваться больше клетчатки в рационе. Они могут помочь смягчить стул и облегчить его прохождение посредством:
- употребления фруктов и овощей с высоким содержанием клетчатки
- разговора с врачом о пищевых добавках
- питья большого количества воды, чтобы избежать обезвоживания
Некоторые лекарства также могут вызывать запор. Человек с запором, связанным с приемом лекарств, должен поговорить со своим врачом, если этот побочный эффект вызывает у него страдания.
Диарея
Диарея имеет множество потенциальных причин, от пищевой непереносимости до вирусов и бактерий. Это происходит, когда толстая кишка человека сокращается слишком часто, что вызывает водянистый или жидкий стул.
Эти быстрые сокращения могут вызвать боль в животе и спазмы, которые приводят к боли в толстой кишке. Жидкий стул также может раздражать задний проход, вызывая жжение и покалывание.
Диарея часто бывает недолгой, если ее вызывает вирус или пищевая непереносимость. Однако некоторые бактерии и заболевания, вызывающие диарею, могут быть серьезными и могут привести к обезвоживанию.
Варианты лечения легкой диареи могут включать напитки с электролитами (для предотвращения обезвоживания) и мягкую диету.
Национальный институт диабета, болезней органов пищеварения и почек (NIDDK) заявляет, что безрецептурные противодиарейные препараты могут помочь в лечении острой диареи. Однако ребенок не должен использовать безрецептурные лекарства без предварительной консультации с врачом его родителей или опекуна.
Людям, у которых диарея длится дольше нескольких дней, следует поговорить с врачом.
Синдром раздраженного кишечника
Синдром раздраженного кишечника (СРК) — это заболевание пищеварения, симптомы которого часто поражают толстую кишку. СРК может вызвать боль в животе и спазмы в толстой кишке, как правило, во время дефекации.
IBS может также вызвать:
Медицинские работники в настоящее время не знают точную причину IBS. Однако может быть связь между СРК и повышенной чувствительностью кишечника или иммунной системы.
Некоторые варианты лечения СРК включают:
- употребление большего количества клетчатки
- отказ от глютена или других продуктов
- соблюдение диеты с низким содержанием FODMAP
- попытки управления стрессом
Некоторые безрецептурные и отпускаемые по рецепту лекарства также могут помочь, в зависимости от ситуации. симптомы человека.
Дивертикулярная болезнь
Дивертикулез — это заболевание, при котором толстая кишка образует в своих стенках небольшие мешочки или мешочки. По данным NIDDK, от него страдают 35% взрослых в возрасте 50 лет и младше в Соединенных Штатах и почти 60% людей старше 60 лет.
Воспаление любого из этих мешочков может вызвать боль, кровотечение и другие симптомы. Когда это происходит, это называется дивертикулитом.
Дивертикулит может вызывать боль в толстой кишке или вокруг нее, а также:
- жидкий стул или диарею
- спазмы внизу живота
- кровь в стуле
- лихорадку
- тошноту
- рвоту
Многие люди могут снизить риск развития дивертикулеза и дивертикулита за счет регулярной дефекации.Они могут добиться этого, придерживаясь диеты с высоким содержанием клетчатки, часто занимаясь физическими упражнениями и сохраняя водный баланс.
Людям с симптомами дивертикулита следует обратиться к врачу. В редких случаях дивертикулит может привести к серьезным осложнениям.
Колит
Колит относится к группе состояний, вызывающих воспаление в толстой кишке. Эти состояния включают:
- Язвенный колит . Язвенный колит — это один из видов воспалительного заболевания кишечника (ВЗК). Для него характерно хроническое воспаление толстой кишки с язвами или язвочками.
- Болезнь Крона . Болезнь Крона — еще один тип ВЗК. Для него характерно воспаление, которое может поражать весь пищеварительный тракт. Между тем язвенный колит поражает только толстую кишку.
- Инфекционный колит . В этом состоянии бактерии, вирусы или паразиты вызывают раздражение и отек толстой кишки.
- Ишемический колит . Это состояние вызывает снижение притока крови к толстой кишке, что может вызвать боль и повреждение.
- Лучевой колит .Лучевая терапия рака иногда вызывает лучевой колит.
- Микроскопический колит . При микроскопическом колите воспаление (толстой кишки) видно только при микроскопическом исследовании образцов ткани. Состояние вызывает водянистую диарею, но обычно менее серьезное, чем другие воспалительные причины.
Колит может вызывать боль в толстой кишке и брюшной полости. Это также может вызвать:
- кровотечение в прямой кишке
- позывы с дефекацией
- лихорадку
- потерю веса
- усталость
- дефицит питательных веществ
- слизь и кровь в стуле
- диарею или запор
A человеку могут потребоваться лекарства, внутривенные жидкости или антибиотики для лечения колита.Тяжелый колит иногда требует хирургического вмешательства.
Колоректальный рак
Колоректальный рак начинается в толстой или прямой кишке. По данным Американского онкологического общества, это вторая ведущая причина смерти от рака среди мужчин и женщин в США.
Важно отметить, что многие люди с колоректальным раком не сразу испытывают симптомы.
Тем, кто испытывает боль в толстой кишке, следует поговорить со специалистом в области здравоохранения о скрининговых тестах на колоректальный рак, особенно если они относятся к группе повышенного риска развития этого заболевания.
Проведение колоноскопии — лучший способ раннего выявления рака прямой кишки.
Колоректальный рак может вызвать боль в животе около области толстой кишки, а также:
- изменения в дефекации, такие как запор или диарея
- ярко-красная кровь в стуле
- позыв к дефекации, но которые не приносят облегчения
- стул темного цвета
- усталость
- потеря веса
Лечение рака прямой кишки может включать медикаменты, химиотерапию, лучевую терапию и хирургическое вмешательство.
У боли в толстой кишке много потенциальных причин, поэтому не существует единственного теста или обследования для подтверждения диагноза.
Врач может сначала порекомендовать изменение диеты при легких симптомах. Они также могут выполнять процедуры для исследования толстой кишки, такие как колоноскопия или ректороманоскопия. Иногда человеку также могут потребоваться анализы крови, стула, компьютерная томография или физический осмотр.
Врач изучит симптомы и историю болезни человека, прежде чем рекомендовать дальнейшие анализы.
Лечение боли в толстой кишке зависит от ее причины.
После того, как человеку поставили диагноз, ему может потребоваться изменить диету или образ жизни, например:
- потребление большего количества пищевых волокон
- отказ от продуктов, раздражающих толстую кишку
- отказ от курения
Человеку также могут потребоваться лекарства , хирургия или другие процедуры.
Людям с болями в толстой кишке следует обратиться к врачу, если боль или изменения кишечника длятся дольше нескольких дней.
Большинство болей в толстой кишке возникает из-за временных проблем с пищеварением.Однако лучше обратиться к врачу, чтобы исключить серьезные заболевания, такие как ВЗК или рак толстой кишки.
Боль в толстой кишке не всегда является признаком чего-то серьезного. В большинстве случаев определенные продукты или даже стресс могут вызывать проблемы с пищеварением, которые в конечном итоге проходят сами по себе.
Тем не менее, человеку следует обратиться к врачу по поводу продолжающейся боли в толстой кишке или любых других проблем с кишечником, чтобы определить причину и необходимость лечения.
Боль в толстой кишке: расположение, причины и многое другое
Толстая кишка — это еще одно название толстой кишки.Это важная часть пищеварительной системы. Иногда человек может испытывать боль в этой области.
После того, как пища проходит через желудок, она попадает в тонкий кишечник, где организм усваивает большую часть питательных веществ.
Любые оставшиеся продукты жизнедеятельности переместятся в толстую кишку, где организм удаляет как можно больше жидкости и оставшихся питательных веществ. Затем он превращает эти отходы в стул и устраняет его.
В этой статье мы исследуем, как может ощущаться боль в толстой кишке, причины и методы лечения боли в толстой кишке, а также когда следует обратиться к врачу.
Поделиться на PinterestБоль в толстой кишке может проявляться в самых разных частях тела.Ободочная кишка имеет длину около 5 футов и окружает брюшную полость вверх с правой стороны, поперек и вниз по левой стороне. Затем он спускается в нижнюю часть толстой или прямой кишки. Прямая кишка соединяется с анальным отверстием, через которое стул выходит из тела.
Толстая кишка сокращается по мере перемещения переваренной пищи и отходов. В здоровой толстой кишке эти сокращения безболезненны, и люди их редко замечают.
Однако определенные состояния, поражающие толстую кишку, могут вызывать боль. Например, когда толстая кишка раздражена, воспалена, инфицирована, закупорена или затруднена, могут возникнуть сильные сокращения. Это может вызвать боль и дискомфорт.
Из-за извилистого пути толстой кишки через брюшную полость человек может ощущать боль в толстой кишке в нескольких различных областях.
Например, у некоторых может быть общая боль в животе, в то время как другие могут чувствовать боль в определенном месте. Люди также могут чувствовать боль в области прямой кишки, чуть выше анального отверстия.Эта боль может быть острой и колющей или тупой и ноющей.
Есть несколько заболеваний и временные проблемы с пищеварением, которые могут вызвать боль в толстой кишке. В разделах ниже это обсуждается более подробно.
Запор
Когда стул слишком большой или слишком твердый, он не может комфортно выйти из толстой и прямой кишки. Это может вызвать боль в животе и боль в области прямой кишки и ануса.
Иногда твердый стул может вызвать разрывы слизистой оболочки заднего прохода или трещины заднего прохода.Это может привести к кровотечению и боли при дефекации.
Людям с запорами может потребоваться больше клетчатки в рационе. Они могут помочь смягчить стул и облегчить его прохождение посредством:
- употребления фруктов и овощей с высоким содержанием клетчатки
- разговора с врачом о пищевых добавках
- питья большого количества воды, чтобы избежать обезвоживания
Некоторые лекарства также могут вызывать запор. Человек с запором, связанным с приемом лекарств, должен поговорить со своим врачом, если этот побочный эффект вызывает у него страдания.
Диарея
Диарея имеет множество потенциальных причин, от пищевой непереносимости до вирусов и бактерий. Это происходит, когда толстая кишка человека сокращается слишком часто, что вызывает водянистый или жидкий стул.
Эти быстрые сокращения могут вызвать боль в животе и спазмы, которые приводят к боли в толстой кишке. Жидкий стул также может раздражать задний проход, вызывая жжение и покалывание.
Диарея часто бывает недолгой, если ее вызывает вирус или пищевая непереносимость. Однако некоторые бактерии и заболевания, вызывающие диарею, могут быть серьезными и могут привести к обезвоживанию.
Варианты лечения легкой диареи могут включать напитки с электролитами (для предотвращения обезвоживания) и мягкую диету.
Национальный институт диабета, болезней органов пищеварения и почек (NIDDK) заявляет, что безрецептурные противодиарейные препараты могут помочь в лечении острой диареи. Однако ребенок не должен использовать безрецептурные лекарства без предварительной консультации с врачом его родителей или опекуна.
Людям, у которых диарея длится дольше нескольких дней, следует поговорить с врачом.
Синдром раздраженного кишечника
Синдром раздраженного кишечника (СРК) — это заболевание пищеварения, симптомы которого часто поражают толстую кишку. СРК может вызвать боль в животе и спазмы в толстой кишке, как правило, во время дефекации.
IBS может также вызвать:
Медицинские работники в настоящее время не знают точную причину IBS. Однако может быть связь между СРК и повышенной чувствительностью кишечника или иммунной системы.
Некоторые варианты лечения СРК включают:
- употребление большего количества клетчатки
- отказ от глютена или других продуктов
- соблюдение диеты с низким содержанием FODMAP
- попытки управления стрессом
Некоторые безрецептурные и отпускаемые по рецепту лекарства также могут помочь, в зависимости от ситуации. симптомы человека.
Дивертикулярная болезнь
Дивертикулез — это заболевание, при котором толстая кишка образует в своих стенках небольшие мешочки или мешочки. По данным NIDDK, от него страдают 35% взрослых в возрасте 50 лет и младше в Соединенных Штатах и почти 60% людей старше 60 лет.
Воспаление любого из этих мешочков может вызвать боль, кровотечение и другие симптомы. Когда это происходит, это называется дивертикулитом.
Дивертикулит может вызывать боль в толстой кишке или вокруг нее, а также:
- жидкий стул или диарею
- спазмы внизу живота
- кровь в стуле
- лихорадку
- тошноту
- рвоту
Многие люди могут снизить риск развития дивертикулеза и дивертикулита за счет регулярной дефекации.Они могут добиться этого, придерживаясь диеты с высоким содержанием клетчатки, часто занимаясь физическими упражнениями и сохраняя водный баланс.
Людям с симптомами дивертикулита следует обратиться к врачу. В редких случаях дивертикулит может привести к серьезным осложнениям.
Колит
Колит относится к группе состояний, вызывающих воспаление в толстой кишке. Эти состояния включают:
- Язвенный колит . Язвенный колит — это один из видов воспалительного заболевания кишечника (ВЗК). Для него характерно хроническое воспаление толстой кишки с язвами или язвочками.
- Болезнь Крона . Болезнь Крона — еще один тип ВЗК. Для него характерно воспаление, которое может поражать весь пищеварительный тракт. Между тем язвенный колит поражает только толстую кишку.
- Инфекционный колит . В этом состоянии бактерии, вирусы или паразиты вызывают раздражение и отек толстой кишки.
- Ишемический колит . Это состояние вызывает снижение притока крови к толстой кишке, что может вызвать боль и повреждение.
- Лучевой колит .Лучевая терапия рака иногда вызывает лучевой колит.
- Микроскопический колит . При микроскопическом колите воспаление (толстой кишки) видно только при микроскопическом исследовании образцов ткани. Состояние вызывает водянистую диарею, но обычно менее серьезное, чем другие воспалительные причины.
Колит может вызывать боль в толстой кишке и брюшной полости. Это также может вызвать:
- кровотечение в прямой кишке
- позывы с дефекацией
- лихорадку
- потерю веса
- усталость
- дефицит питательных веществ
- слизь и кровь в стуле
- диарею или запор
A человеку могут потребоваться лекарства, внутривенные жидкости или антибиотики для лечения колита.Тяжелый колит иногда требует хирургического вмешательства.
Колоректальный рак
Колоректальный рак начинается в толстой или прямой кишке. По данным Американского онкологического общества, это вторая ведущая причина смерти от рака среди мужчин и женщин в США.
Важно отметить, что многие люди с колоректальным раком не сразу испытывают симптомы.
Тем, кто испытывает боль в толстой кишке, следует поговорить со специалистом в области здравоохранения о скрининговых тестах на колоректальный рак, особенно если они относятся к группе повышенного риска развития этого заболевания.
Проведение колоноскопии — лучший способ раннего выявления рака прямой кишки.
Колоректальный рак может вызвать боль в животе около области толстой кишки, а также:
- изменения в дефекации, такие как запор или диарея
- ярко-красная кровь в стуле
- позыв к дефекации, но которые не приносят облегчения
- стул темного цвета
- усталость
- потеря веса
Лечение рака прямой кишки может включать медикаменты, химиотерапию, лучевую терапию и хирургическое вмешательство.
У боли в толстой кишке много потенциальных причин, поэтому не существует единственного теста или обследования для подтверждения диагноза.
Врач может сначала порекомендовать изменение диеты при легких симптомах. Они также могут выполнять процедуры для исследования толстой кишки, такие как колоноскопия или ректороманоскопия. Иногда человеку также могут потребоваться анализы крови, стула, компьютерная томография или физический осмотр.
Врач изучит симптомы и историю болезни человека, прежде чем рекомендовать дальнейшие анализы.
Лечение боли в толстой кишке зависит от ее причины.
После того, как человеку поставили диагноз, ему может потребоваться изменить диету или образ жизни, например:
- потребление большего количества пищевых волокон
- отказ от продуктов, раздражающих толстую кишку
- отказ от курения
Человеку также могут потребоваться лекарства , хирургия или другие процедуры.
Людям с болями в толстой кишке следует обратиться к врачу, если боль или изменения кишечника длятся дольше нескольких дней.
Большинство болей в толстой кишке возникает из-за временных проблем с пищеварением.Однако лучше обратиться к врачу, чтобы исключить серьезные заболевания, такие как ВЗК или рак толстой кишки.
Боль в толстой кишке не всегда является признаком чего-то серьезного. В большинстве случаев определенные продукты или даже стресс могут вызывать проблемы с пищеварением, которые в конечном итоге проходят сами по себе.
Тем не менее, человеку следует обратиться к врачу по поводу продолжающейся боли в толстой кишке или любых других проблем с кишечником, чтобы определить причину и необходимость лечения.
Дивертикулярная болезнь толстой кишки
Узнайте о дивертикулите и о том, как можно в значительной степени предотвратить дивертикулярную болезнь
Многие люди, заботящиеся о своем здоровье, могут называть свои показатели холестерина, артериального давления и уровня ПСА, даже не заглядывая в свои медицинские карты.Но немногие из этих хорошо информированных мужчин могут сказать вам, есть ли у них дивертикулярная болезнь толстой кишки, хотя это чрезвычайно распространенное заболевание. Это понятно, поскольку самая распространенная форма проблемы, дивертикулез, не вызывает никаких симптомов. Тем не менее, когда развиваются осложнения, блаженное незнание о дивертикулезе внезапно уступает место нежелательным знаниям о боли при дивертикулите или кровотечении при дивертикулезе. Это особенно прискорбный опыт обучения, поскольку дивертикулярную болезнь в значительной степени можно предотвратить.
Ваш толстый кишечник
Ободочная кишка представляет собой трубку длиной 4 1/2 фута, которая составляет последнюю часть кишечного тракта. Пища, которую вы едите, в основном переваривается в желудке и тонком кишечнике. Остаточный материал попадает в толстую или толстую кишку через слепую кишку, которая находится в правой нижней части живота (см. Рисунок 1). Оттуда переваренный материал перемещается вверх по восходящей ободочной кишке через поперечную ободочную кишку и вниз по нисходящей ободочной кишке к последней части, сигмовидной кишке, в нижней левой части живота.Кишечному содержимому требуется от 18 до 36 часов, чтобы пройти через толстую кишку; В процессе этого несколько оставшихся питательных веществ попадают в кровоток, и большая часть воды абсорбируется, в результате чего образуется твердый фекальный материал.
В здоровом виде толстая кишка представляет собой гладкий цилиндр, выстланный слоем эпителиальных клеток. Стенка толстой кишки содержит две группы мышц: круговую мышцу, опоясывающую толстую кишку, и три длинные мышцы, которые проходят по всей длине трубки. Как и все ткани, толстой кишке требуется приток крови; Частично это обеспечивается множеством мелких проникающих артерий, которые проходят через мышечную стенку толстой кишки и переносят кровь к ее внутреннему слою эпителиальных клеток.
Рисунок 1: Ободочная кишка |
Дивертикулярная болезнь
Большинство людей, которые думают о толстой кишке, беспокоятся о полипах и раковых опухолях, которые могут развиться из эпителиальных клеток. Но проблемы могут развиваться и в других сферах. Дивертикулы представляют собой мешковидные мешочки, которые выступают из обычно гладкого мышечного слоя толстой кишки (см. Рисунок 2). Они имеют тенденцию развиваться там, где мышцы наиболее слабые, в местах пересечения проникающих сосудов через мышцы.А в западных обществах подавляющее большинство дивертикулов развивается там, где толстая кишка является самой узкой, в сигмовидной кишке.
Рисунок 2: Дивертикулез |
Кто заболевает дивертикулезом и почему?
Возраст — главный фактор риска дивертикулеза. Дивертикулез редко встречается в возрасте до 40 лет, но примерно у одной трети всех американцев это заболевание разовьется к 60 годам, а у двух третей оно будет к 85 годам.Это делает дивертикулез одним из самых распространенных заболеваний в США.
Так было не всегда. Дивертикулез был необычным явлением в Соединенных Штатах 100 лет назад и до сих пор редко встречается в развивающихся странах. Чем объясняется разница? Основным фактором является диета, особенно рафинированные углеводы, которые лишили типичную американскую диету значительной части содержания клетчатки. Дивертикулез — болезнь западной цивилизации.
Пищевые волокна — это смесь сложных углеводов, содержащихся в отрубях цельного зерна и в орехах, семенах, фруктах, бобовых и овощах, но не в продуктах животного происхождения.Поскольку люди не могут переваривать эти сложные углеводы, пищевые волокна имеют низкую калорийность, но имеют большую ценность для здоровья. Помимо прочего, нерастворимая клетчатка, содержащаяся в пшеничных отрубях, цельнозерновых продуктах и большинстве овощей (см. Таблицу), втягивает воду в кал, делая стул более объемным, мягким и легким для прохождения. Пищевые волокна ускоряют процесс выведения, значительно снижая вероятность запора.
Некоторые источники пищевых волокон | |||
Продукты питания | Размер порции | Содержание клетчатки | |
Злаки | Fiber One | чашка | 14 |
Все отруби | чашка | 10 | |
Измельченная пшеница | 1 стакан | 6 | |
Овсянка | 1 чашка (приготовленная) | 4 | |
Зерна | Ячмень | 1 чашка (приготовленная) | 6 |
Коричневый рис | 1 чашка (приготовленная) | 4 | |
Хлебобулочные изделия | Крисп ржаной | 1 квадрат | 3 |
Маффин с отрубями | 1 | 3 | |
Цельнозерновой хлеб | 1 ломтик | 2 | |
Бобовые | Печеные бобы | 1 стакан (консервированный) | 10 |
Фасоль | чашка (приготовленная) | 7 | |
Лимская фасоль | чашка (приготовленная) | 7 | |
Овощи | Шпинат | 1 чашка (приготовленная) | 4 |
Брокколи | чашка | 3 | |
Брюссельская капуста | чашка | 2 | |
Морковь | 1 средний | 2 | |
Помидор | 1 средний | 2 | |
Стручковая фасоль | чашка | 2 | |
Фрукты | Груша (с кожицей) | 1 средний | 5 |
Яблоко (с кожицей) | 1 средний | 3 | |
Банан | 1 средний | 3 | |
Сухофрукты | Чернослив | 6 | 4 |
Изюм | чашка | 1 | |
Орехи и семена | Арахис | 10 гаек | 1 |
Попкорн | 1 стакан | 1 | |
Дополнения | Отруби пшеничные (сырые) | 1 унция | 12 |
Зародыши пшеницы | 1 унция | 4 | |
Подорожник | 1 ч.или 1 вафля | 3 | |
Метилцеллюлоза | 1 ст. | 2 | |
Диета с низким содержанием клетчатки имеет противоположный эффект. Но запор — наименьшая из проблем, связанных с дивертикулезом. Без достаточного количества клетчатки стул будет маленьким и твердым, и толстая кишка должна сжиматься с дополнительной силой, чтобы изгнать их. Это оказывает дополнительное давление на стенку толстой кишки — и, как вы, возможно, помните из Physics 101, закон Лапласа объясняет, что давление в трубке самое высокое там, где диаметр наименьший.В толстой кишке это узкая сигмовидная кишка.
Гарвардское исследование с участием 47 888 мужчин демонстрирует роль пищевых волокон. У мужчин, потреблявших больше всего клетчатки, вероятность развития симптоматической дивертикулярной болезни на 42% ниже, чем у их сверстников, потреблявших наименьшее количество клетчатки. И защитный эффект клетчатки остался сильным после того, как ученые приняли во внимание возраст, физическую активность и диетический жир.
Со временем диета с низким содержанием клетчатки увеличивает риск дивертикулеза и его осложнений. Поскольку соединительные ткани имеют тенденцию к ослаблению с годами, сам возраст может усугубить эффект диеты.Другие возможные факторы риска дивертикулярной болезни включают высокое потребление жиров и красного мяса, ожирение, курение сигарет и использование нестероидных противовоспалительных препаратов. С другой стороны, исследование Гарварда показало, что регулярная физическая активность, по-видимому, снижает риск дивертикулярной болезни у мужчин до 37%.
Зачем волноваться?
Дивертикулез настолько распространен среди американцев, что вряд ли может показаться болезнью. Действительно, у большинства людей, около 75% мужчин с этим заболеванием, никогда не возникает серьезных проблем из-за дивертикулеза, хотя у некоторых из них время от времени возникают спазмы в животе, которые могут быть вызваны, а могут и не быть результатом дивертикулеза.Но примерно у 15-20% людей с дивертикулезом развивается воспалительное осложнение, называемое дивертикулитом (две трети от легкой до средней степени, одна треть серьезная), а от 5 до 10% — кровотечение (от двух третей от легкой до умеренной, одно -третьих опасные для жизни). В целом дивертикулярная болезнь толстой кишки является причиной 3400 смертей в Соединенных Штатах каждый год, истощая нашу экономику более чем на 2,4 миллиарда долларов в год. Это серьезный урон от болезни, о которой вы, возможно, никогда не слышали.
Дивертикулит: симптомы
Воспаление превращает itis в дивертикулит, который является наиболее частым осложнением дивертикулярной болезни.Бактерии, которые содержатся в фекалиях сотнями миллионов человек, ответственны за воспаление дивертикулита, но врачи не до конца понимают, почему некоторые дивертикулы инфицируются и воспаляются, а многие — нет. Современная теория утверждает, что стенка дивертикулярного мешка разрушается под действием давления, застрявшего фекального материала или и того, и другого. Если повреждение достаточно серьезное, в стенке мешочка образуется крошечная перфорация, позволяющая бактериям инфицировать окружающие ткани. В большинстве случаев иммунная система организма способна сдержать инфекцию, ограничивая ее небольшим участком за пределами толстой кишки.Однако в других случаях инфекция увеличивается до более крупного абсцесса или распространяется на всю подкладку брюшной полости, что является серьезным осложнением, называемым перитонитом.
Боль — главный симптом дивертикулита. Поскольку дивертикулез обычно возникает в сигмовидной кишке, боль обычно наиболее выражена в левой нижней части живота, но могут быть затронуты и другие области. При дивертикулите очень часто бывает жар, иногда сопровождающийся ознобом. Если воспаленная сигмовидная кишка упирается в мочевой пузырь, у мужчины могут развиться достаточные позывы к мочеиспусканию, частое мочеиспускание и дискомфорт, имитирующие простатит или инфекцию мочевого пузыря.Другие симптомы могут включать тошноту, потерю аппетита и усталость. У некоторых пациентов запор, у других диарея.
Дивертикулит: диагноз
Осмотр врача может выявить болезненность воспаленных тканей, обычно в левой нижней части живота; реже врач может почувствовать отек. Как и при других инфекциях, количество лейкоцитов обычно повышено. Но поскольку эти результаты неспецифичны, для установления диагноза дивертикулит требуется дальнейшее обследование.Лучшим тестом является компьютерная томография брюшной полости, которая в идеале проводится после того, как пациент получит контрастное вещество как перорально, так и внутривенно. А через месяц или два, после того, как лечение утихнет, пациенту следует пройти колоноскопию, чтобы оценить дивертикулярную болезнь и убедиться, что никаких других аномалий не скрывается.
Лечение дивертикулита
Поскольку бактерии вызывают воспаление, антибиотики являются краеугольным камнем лечения дивертикулита.А поскольку в толстой кишке обитает так много видов бактерий, врачи должны назначать лечение, которое будет нацелено на широкий спектр бактерий, включая Bacteroides и другие анаэробные бактерии, которые лучше всего растут без кислорода, а также E. coli и другие аэробные (кислородные) бактерии. -необходимые) микробы. Амоксициллин – клавулановая кислота (Аугментин) эффективна против обоих типов бактерий. Другой подход заключается в назначении метронидазола (флагил, дженерик) анаэробам вместе с ципрофлоксацином (ципро, дженерик) или триметоприм-сульфаметоксазолом (бактрим, дженерик) аэробам.Излишне говорить, что существует множество вариаций этой темы, и врачи всегда должны учитывать аллергию своих пациентов и общее состояние здоровья при назначении антибиотиков.
Пациенты с дивертикулитом легкой и средней степени тяжести могут принимать антибиотики в форме таблеток дома, но пациенты с тяжелым воспалением или осложнениями (см. Ниже) должны получать антибиотики внутривенно (IV) в больнице, а затем принимать таблетки дома. В большинстве случаев для лечения дивертикулита достаточно семи дней приема антибиотиков.
Покой кишечника также важен при остром дивертикулите. Для домашнего лечения это означает придерживаться диеты с прозрачными жидкостями в течение нескольких дней, затем постепенно добавлять мягкие твердые вещества и переходить к более нормальной диете в течение недели или двух. Внутривенные жидкости могут поддерживать госпитализированных пациентов до тех пор, пока они не станут достаточно здоровыми, чтобы перейти на прозрачные жидкости по пути к полноценной диете.
Поскольку дивертикулит имеет тенденцию повторяться, профилактика всегда является частью плана лечения. А для людей с любой формой дивертикулярной болезни толстой кишки это означает диету с высоким содержанием клетчатки.
Дивертикулит: осложнения
Обычный дивертикулит — это плохо, но осложнения дивертикулярной болезни могут быть опасными для жизни. К наиболее частым осложнениям относятся:
Образование абсцесса. Абсцесс — это скопление бактерий и лейкоцитов (гной), обнесенное стеной. Дивертикулит всегда связан с бактериями и воспалением, но если организм не может ограничить процесс стенкой толстой кишки, непосредственно прилегающей к перфорированному дивертикулу, образуется более крупный абсцесс.
Пациенты с абсцессами, как правило, хуже, чем пациенты с неосложненным дивертикулитом, у них более высокая температура, более сильная боль и более высокое количество лейкоцитов. Лечение включает антибиотики и покой кишечника, но также требует дренирования абсцесса. Во многих случаях специально обученные интервенционные радиологи могут добиться этого, используя компьютерную томографию, чтобы провести тонкий пластиковый катетер через кожу в абсцесс, позволяя гною вытекать. В большинстве случаев катетер остается на месте в течение нескольких дней или до прекращения дренажа, пока пациент продолжает получать антибиотики и жидкости.Однако иногда требуется открытая операция (см. Ниже).
Перитонит. Хотя абсцесс требует агрессивного лечения, он представляет собой частичный успех для аппарата защиты организма от инфекции, поскольку инфекция ограничивается небольшим участком. Если это сдерживание не удается, инфекция распространяется на всю подкладку брюшной полости. Пациенты находятся в критическом состоянии с высокой температурой, сильными болями в животе и часто с низким кровяным давлением. Требуются срочная операция и сильнодействующие антибиотики.
Образование свищей. При дивертикулите инфекция может проникать в близлежащие ткани, например, в другую часть кишечного тракта, мочевой пузырь или кожу. Это осложнение встречается реже, чем образование абсцесса, и менее срочно, чем перитонит, но требует как хирургического вмешательства, так и антибиотиков.
Образование стриктуры. Это еще одно необычное осложнение, которое может развиться в результате повторяющихся приступов дивертикулита.В ответ на повторное воспаление часть толстой кишки покрывается рубцами и сужается. Врачи называют такое сужение стриктурой и должны обратиться к хирургу для исправления проблемы, чтобы фекальный материал мог проходить через него беспрепятственно.
Дивертикулит: хирургия
Большинство пациентов с неосложненным дивертикулитом хорошо реагируют на антибиотики и покой кишечника. Большинство пациентов с абсцессами хорошо переносят дренирование через катетер, но пациентам с тяжелым дивертикулитом или угрожающими осложнениями требуется хирургическое вмешательство.Вот некоторые типичные показания к операции дивертикулита:
- Тяжелый дивертикулит, не поддающийся лечению
- Дивертикулит у пациентов с ослабленной иммунной системой
- Дивертикулит, который рецидивирует, несмотря на диету с высоким содержанием клетчатки
- Абсцессы, которые невозможно дренировать с помощью катетера
- Перитонит, образование свищей или непроходимость
- Сильное подозрение на рак.
Время и тип операции зависят от индивидуальных особенностей пациента.Один из традиционных подходов включает в себя две отдельные операции: первая — для удаления заболевания и перенаправления кишечного содержимого в мешок для колостомы на коже, а вторая, несколько месяцев спустя, — для соединения прямой и толстой кишки вместе (см. Рисунок 3). В некоторых случаях это можно сделать с помощью менее инвазивной лапароскопической хирургии, а в более легких случаях может быть достаточно одной операции. Тем не менее, перспектива операции является хорошим аргументом в пользу употребления большого количества клетчатки (см. Ниже).
Рисунок 3: Двухэтапная операция при дивертикулите |
Дивертикулярное кровотечение
Дивертикулит — одно из основных осложнений дивертикулярной болезни толстой кишки.Другой — дивертикулярное кровотечение. Это происходит, когда дивертикул разрушается в проникающую артерию в ее основании (см. Рисунок 2). Поскольку острое воспаление отсутствует, пациенты с дивертикулярным кровотечением не испытывают боли или лихорадки.
Самый частый симптом — безболезненное ректальное кровотечение. Поскольку дивертикулярное кровотечение происходит в толстой кишке, оно вызывает ярко-красный или темно-бордовый стул. (Напротив, когда кровотечение происходит в желудке, кровь частично переваривается при прохождении через кишечник, поэтому испражнения выглядят как черные, похожие на смолу испражнения).
У большинства пациентов кровотечение легкое и обычно останавливается само по себе при отдыхе кишечника. Но обильное кровотечение опасно для жизни. Это требует квалифицированной госпитальной помощи с переливанием крови и внутривенным введением жидкостей. Это также требует агрессивных попыток найти место кровотечения и остановить его. Доступно несколько методов; большинство экспертов рекомендуют колоноскопию (врачи могут увидеть кровоточащую артерию через микроскоп и прижечь или обрезать ее, чтобы остановить кровотечение) или ангиографию (врачи вводят катетер в артерию, которая снабжает кровью толстую кишку, вводят краситель, чтобы увидеть кровоточащую артерию на x -лучей, а затем введите лекарство, чтобы сузить артерию и остановить кровотечение).Если ни один из подходов не останавливает кровотечение, может потребоваться операция.
Профилактика дивертикулярной болезни
Дивертикулярная болезнь толстой кишки поддается профилактике. Диета с высоким содержанием клетчатки резко снижает риск развития дивертикулов — и даже после образования мешочков пищевые волокна снижают риск дивертикулита и дивертикулярного кровотечения.
Институт медицины рекомендует 38 граммов клетчатки в день для мужчин в возрасте 50 лет и младше и 30 граммов в день для мужчин старшего возраста. Для женщин рекомендуемая доза составляет 30 граммов в день для лиц в возрасте 50 лет и младше и 21 грамм в день после этого.Большинство американцев получают гораздо меньше. В таблице указано содержание клетчатки в некоторых пищевых продуктах и добавках.
Клетчатка важна для работы кишечника и общего состояния здоровья, но к ней трудно привыкнуть. Многие люди чувствуют вздутие живота и газы, когда начинают диету с высоким содержанием клетчатки, но если они будут ее придерживаться, эти побочные эффекты обычно уменьшаются в течение месяца или около того. Тем не менее, лучше перейти на диету с высоким содержанием клетчатки. Увеличивайте суточную дозу примерно на 5 граммов в неделю, пока не достигнете своей цели, и не забывайте также пить много жидкости.Для большинства людей лучше всего начать с хлопьев с высоким содержанием клетчатки, но если завтрак вам не нравится, вы можете есть его в любое время дня.
До недавнего времени врачи запрещали орехи, семена, кукурузу и попкорн из рациона больных дивертикулезом. Хотя у них не было реальных доказательств того, что эти продукты вредны, врачи беспокоились, что эти маленькие частицы могут попасть в толстую кишку непереваренными, а затем застрять в устье дивертикула, блокируя сумку и усугубляя ситуацию. Но исследование, проведенное в Гарварде в 2008 году, развеяло эти опасения.В течение 18-летнего исследования мужчины, которые ели больше всего орехов и попкорна, на самом деле имели более низкий риск развития острого дивертикулита, чем мужчины, которые ели меньше всего; Риск кровотечения в лучшую или худшую сторону не изменился.
Ученые экспериментируют с другими способами предотвращения приступов дивертикулита и эпизодов кровотечений; среди прочего, изучаются неабсорбирующиеся пероральные антибиотики длительного действия. Людям с дивертикулярной болезнью может быть разумно избегать или минимизировать использование нестероидных противовоспалительных препаратов, которые могут (или не могут) увеличить риск возникновения проблем.Даже в этом случае пищевые волокна остаются ключом к предотвращению дивертикулита и его осложнений. И если этого недостаточно, чтобы съесть много «грубых кормов», рассмотрите другие преимущества диеты с высоким содержанием клетчатки.
Пищевые волокна борются с запорами. Поскольку волокно снижает напряжение, оказывающее давление на живот и вены, оно снижает риск грыж, геморроя и даже варикозного расширения вен. В некоторых, но не во всех исследованиях, клетчатка была связана с уменьшением риска рака толстой кишки. Клетчатка наполняет, и это помогает бороться с ожирением.Он улучшает метаболизм сахара в крови, снижая вероятность развития диабета. Понижает кровяное давление. Некоторые формы клетчатки (растворимой клетчатки) снижают уровень холестерина в крови, и, согласно Гарвардскому исследованию 43 757 мужчин, диета с высоким содержанием клетчатки, по-видимому, снижает риск сердечных приступов на 41%.
Изображение: Alina555 / Getty Images
В качестве услуги для наших читателей Harvard Health Publishing предоставляет доступ к нашей библиотеке заархивированного контента. Обратите внимание на дату последнего обзора или обновления всех статей.На этом сайте нет контента, независимо от даты, никогда не следует использовать вместо прямого медицинского совета вашего врача или другого квалифицированного клинициста.
Язвенный колит: симптомы и лечение
Язвенный колит, тип воспалительного заболевания кишечника (ВЗК), вызывает воспаление и язвы или язвы на слизистой оболочке толстой и прямой кишки. Обычно язвенный колит поражает сигмовидную кишку (нижнюю часть толстой кишки) и прямую кишку. Однако это может повлиять на любую область толстого кишечника / толстой кишки.Чем больше область поражена язвенным колитом, тем серьезнее симптомы.
Язвенный колит поражает только верхний слой толстой кишки, вызывая отек и образование открытых язв или язв на поверхности слизистой оболочки. Эти язвы могут разорваться с выделением крови и гноя. В тяжелых случаях язвы могут ослабить стенку кишечника до образования дыры, просачивая содержимое толстой кишки в брюшную полость. Это может привести к серьезной инфекции и требует немедленного хирургического вмешательства.
Хотя причины язвенного колита неизвестны, врачи предполагают, что иммунная система атакует пищеварительный тракт из-за существующих там нормальных бактерий. По данным клиники Майо, заболевание передается в семье и обычно диагностируется в возрасте до 30 лет.
Симптомы и диагностика
Симптомы язвенного колита включают боль или спазмы в животе, диарею и ректальное кровотечение. Язвенный колит также может сопровождаться повышением температуры тела, снижением аппетита и потерей веса.Поскольку пациенту трудно усваивать питательные вещества из пищи, это может вызвать другие симптомы, такие как боль в суставах, проблемы с глазами и заболевания печени.
Но люди с воспалением от язвенного колита не всегда могут проявлять симптомы. «Часто они судят о своем успехе на основании симптомов, но симптомы на самом деле могут не рассказать всю историю», — сказал доктор Разван Арсенеску, медицинский директор клиники воспалительных заболеваний кишечника Медицинского центра Векснера при Университете штата Огайо.
Подобно другим формам воспалительного заболевания кишечника (ВЗК), пациенты могут постоянно страдать от симптомов или могут неделями или месяцами оставаться без обострения (так называемая ремиссия).По словам исследователей из Калифорнийского университета в Ирвине, в тяжелых случаях пациенты могут страдать от диареи от 10 до 20 раз в день.
Чтобы диагностировать язвенный колит, врачи должны исключить заболевания и состояния с похожими симптомами, такие как болезнь Крона, синдром раздраженного кишечника и дивертикулит. Для этого они проведут такие тесты, как колоноскопия, сигмоидоскопия, анализы крови и образцы стула.
Колоноскопия и ректороманоскопия позволяют врачам исследовать толстую кишку.По данным клиники Майо, с помощью эндоскопа, устройства, похожего на провод, с лампой и камерой на конце, врачи могут искать признаки язвенного колита, такие как воспаление, и брать биопсии, которые лучше всего проверять на болезнь.
Анализы крови позволяют врачам проверять наличие анемии — состояния, при котором у человека не хватает эритроцитов, возможно, из-за слишком сильного кровотечения. Кроме того, врачи могут проверять образцы крови на наличие признаков воспаления, таких как С-реактивный белок или повышенное количество лейкоцитов, сказал Арсенеску Live Science.
Лечение и лекарства
Поскольку язвенный колит поражает всех по-разному, каждый пациент должен работать со своим врачом, чтобы уменьшить симптомы и свести к минимуму обострения. Лечение зависит от степени тяжести. По данным американского семейного врача, около 54 процентов людей имеют легкий случай заболевания, 27 процентов имеют умеренные симптомы и 19 процентов — тяжелые формы.
Некоторые пациенты с легкими симптомами могут принимать Имодиум или другие лекарства от диареи. Другие с более серьезными симптомами будут использовать рецептурные лекарства, такие как аминосалицилаты, стероидные лекарства или другие иммунодепрессанты.Поскольку иммунная система вызывает многие из связанных симптомов, ее подавление также подавляет симптомы.
Однако стероиды не являются долгосрочным решением. Они могут увеличить риск заражения, повысить кровяное давление и вызвать увеличение веса. По словам Арсенеску, у некоторых людей стероиды могут выявить диабет и увеличить риск катаракты.
«Мы стараемся думать о стероидах как о пластыре», — сказал он.
Большинство людей принимают иммунодепрессанты в виде инфузий или инъекций.Инфузии, в которых используется капельное вливание, обычно принимаются один раз в два месяца. По словам Арсенеску, инъекции делают раз в неделю или две.
Некоторые лекарства можно принимать в виде инфузий или инъекций, например, инфликсимаб, лекарство, нацеленное на белок, который стимулирует воспаление в организме, сказал Арсенеску.
Иммунодепрессанты могут помочь людям справиться с язвенным колитом, но они также увеличивают восприимчивость человека к другим заболеваниям. «Поэтому мы рекомендуем вакцинацию всем пациентам», особенно вакцины от гриппа, пневмонии, коклюша, ВПЧ и гепатита B, — сказал Арсенеску.
Иммунодепрессанты также могут повышать риск рака кожи, и люди, принимающие их, должны ежегодно проходить осмотр у дерматолога, который может искать признаки риска, такие как неправильной формы или окрашенные родинки. По словам Арсенеску, женщины также должны ежегодно сдавать мазки Папаниколау для проверки на рак шейки матки.
Некоторые пациенты замечают корреляцию между определенной пищей и обострениями. Хотя это варьируется от человека к человеку, имеет смысл избегать продуктов, которые могут усугубить язвенный колит.Но важно, чтобы пациенты придерживались здоровой диеты, чтобы поддерживать свой вес. По словам Арсенеску, фрукты, овощи и другие продукты средиземноморской диеты содержат противовоспалительные соединения и могут помочь людям с этим заболеванием.
Пациентам с тяжелыми симптомами может потребоваться операция по удалению толстой кишки. По данным врачей Калифорнийского университета в Сан-Франциско, от 25 до 40 процентов людей с язвенным колитом в какой-то момент нуждаются в операции. Удаление толстой кишки полностью излечивает язвенный колит, а также может предотвратить рак толстой кишки.Но поскольку это решительный шаг, к этой операции нельзя относиться легкомысленно.
После удаления толстой кишки хирурги должны позволить организму избавиться от пищевых отходов. В одной из процедур делается небольшое отверстие в передней части живота, а затем конец подвздошной кишки выводится через отверстие, позволяя отходам стекать из тела. Над отверстием надевается внешний мешок для сбора отходов. Пациент опорожняет мешок несколько раз в день.
Другой способ, которым некоторые врачи подходят к этому, — это прикрепить подвздошную кишку к внутренней части ануса, где находилась прямая кишка, создавая внутренний мешок для отходов.Отходы собираются в этом мешочке и в конечном итоге выводятся из заднего прохода обычным способом.
Как и другие формы ВЗК, язвенный колит оказывает эмоциональное воздействие на пациента. Помимо изнурительных симптомов, иногда тревога или страх несчастного случая могут ухудшить симптомы. Изоляция, смущение и беспокойство могут привести к депрессии. Но есть организации, которые могут помочь. У Американского фонда Крона и Колита есть отделения по всей Америке, обеспечивающие поддержку и чувство общности.Консультации и терапия также могут помочь с эмоциональными трудностями, которые могут вызвать ВЗК.

 Большим преимуществом КТ-исследования является возможность документировать дивертикулит, даже неосложненный, когда клинический диагноз вызывает сомнения.
Большим преимуществом КТ-исследования является возможность документировать дивертикулит, даже неосложненный, когда клинический диагноз вызывает сомнения.

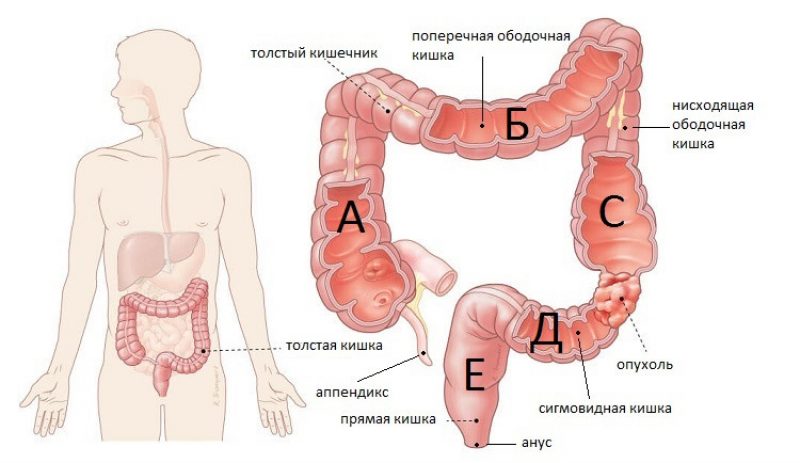



 Также могут появляться симптомы кишечной непроходимости. При этом развивается интоксикация, наблюдается отсутствие аппетита. Пациент страдает от тошноты и рвоты, на коже появляются гнойные высыпания.
Также могут появляться симптомы кишечной непроходимости. При этом развивается интоксикация, наблюдается отсутствие аппетита. Пациент страдает от тошноты и рвоты, на коже появляются гнойные высыпания.
 Это состояние вызывает снижение притока крови к толстой кишке, что может вызвать боль и повреждение.
Это состояние вызывает снижение притока крови к толстой кишке, что может вызвать боль и повреждение.
 Для сравнения, исследования расстройств сна получают в 50 раз больше.
Для сравнения, исследования расстройств сна получают в 50 раз больше.
 Причины заболевания неизвестны, лечение отсутствует. Постановка точного диагноза может занимать до десяти лет, а единственным способом окончательно поставить диагноз является хирургическое вмешательство — лапароскопия.
Причины заболевания неизвестны, лечение отсутствует. Постановка точного диагноза может занимать до десяти лет, а единственным способом окончательно поставить диагноз является хирургическое вмешательство — лапароскопия. Позже в результатах анализа я прочитала пометку «во время исследования пациентка чувствовала легкий дискомфорт».
Позже в результатах анализа я прочитала пометку «во время исследования пациентка чувствовала легкий дискомфорт».


 Но он также ошибочен, поскольку симптомы исчезнут только на период беременности.
Но он также ошибочен, поскольку симптомы исчезнут только на период беременности.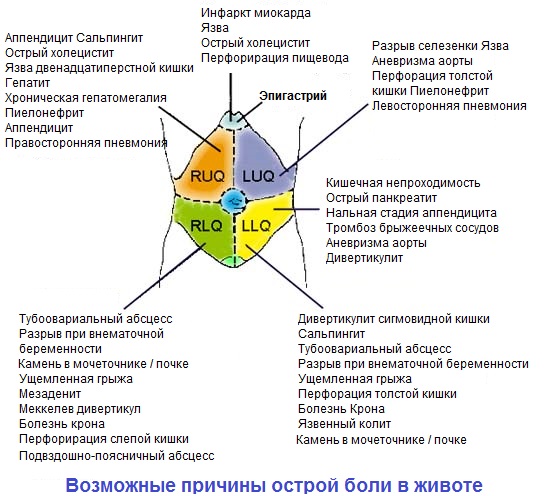 Однако в долгосрочной перспективе она плохо влияет на плотность костной ткани, прежде всего у молодых женщин, а одним из потенциальных, хотя и редких, побочных эффектов является полная менопауза.
Однако в долгосрочной перспективе она плохо влияет на плотность костной ткани, прежде всего у молодых женщин, а одним из потенциальных, хотя и редких, побочных эффектов является полная менопауза.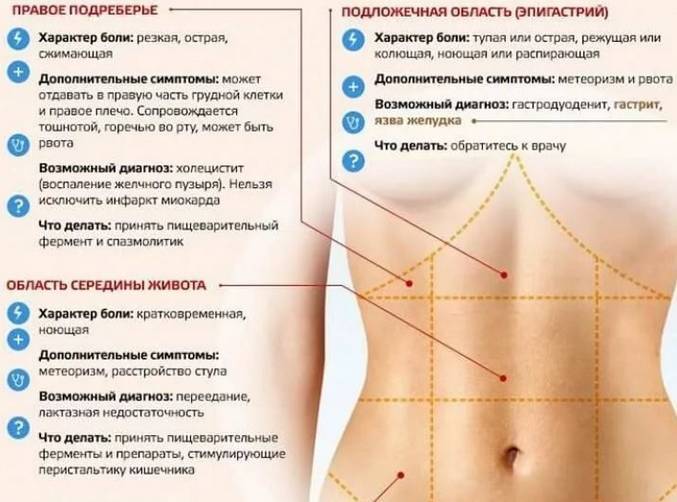 Как рассказала Боденхем, употребление опиоидных обезболивающих в течение последних трех лет спровоцировало у нее кучу побочных эффектов, в частности анемию и гипертонию.
Как рассказала Боденхем, употребление опиоидных обезболивающих в течение последних трех лет спровоцировало у нее кучу побочных эффектов, в частности анемию и гипертонию.
 Весьма характерна и жалоба на боли при половом контакте. При дисменорее, вызванной «загибом» матки кзади хорошо помогают спазмолитические и обезболивающие препараты. Очень редко требуется хирургическая коррекция. Однако загиб может быть и следствием патологического процесса в области гениталий, например, эндометриоза, миомы, спаечного процесса, повреждения связочного аппарата матки после родов. Эти состояния требуют соответствующей диагностики и лечения.
Весьма характерна и жалоба на боли при половом контакте. При дисменорее, вызванной «загибом» матки кзади хорошо помогают спазмолитические и обезболивающие препараты. Очень редко требуется хирургическая коррекция. Однако загиб может быть и следствием патологического процесса в области гениталий, например, эндометриоза, миомы, спаечного процесса, повреждения связочного аппарата матки после родов. Эти состояния требуют соответствующей диагностики и лечения.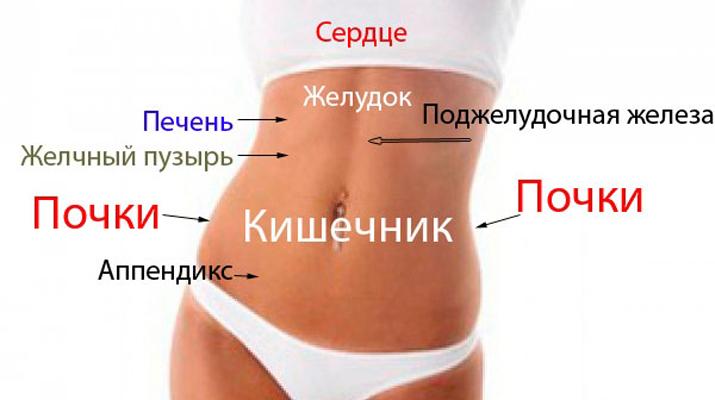 п. Во время менструации, когда в норме эндометрий начинает отмирать и отторгаться в виде кровянистых выделений, расположенный в неположенном месте эндометрий также отмирает и кровоточит, чем раздражает брюшину и нервные окончания, расположенные на ней и во внутренних органах, вызывая довольно выраженную боль. Постоянное воспаление, которое неминуемо формируется в очагах эндометриоза, вызывает с течением времени грубейший спаечный процесс в малом тазу. В состав спаек вовлекаются соседние нервные волокна, что еще больше усугубляет боль, и сама боль постепенно «растягивается» за временные пределы менструации, приобретая хронический и нередко постоянный характер. Обследование основывается на данных осмотра, УЗИ, иногда — МРТ, лапароскопии. Лечение эндометриоза зависит от его выраженности и локализации очагов. Основные направления — лапароскопическая операция и/или применение препаратов из группы агонистов гонадотропин-рилизинг-гормона. (Подробнее о проявлениях, диагностике и лечении эндометриоза читайте в посвященной ему статье).
п. Во время менструации, когда в норме эндометрий начинает отмирать и отторгаться в виде кровянистых выделений, расположенный в неположенном месте эндометрий также отмирает и кровоточит, чем раздражает брюшину и нервные окончания, расположенные на ней и во внутренних органах, вызывая довольно выраженную боль. Постоянное воспаление, которое неминуемо формируется в очагах эндометриоза, вызывает с течением времени грубейший спаечный процесс в малом тазу. В состав спаек вовлекаются соседние нервные волокна, что еще больше усугубляет боль, и сама боль постепенно «растягивается» за временные пределы менструации, приобретая хронический и нередко постоянный характер. Обследование основывается на данных осмотра, УЗИ, иногда — МРТ, лапароскопии. Лечение эндометриоза зависит от его выраженности и локализации очагов. Основные направления — лапароскопическая операция и/или применение препаратов из группы агонистов гонадотропин-рилизинг-гормона. (Подробнее о проявлениях, диагностике и лечении эндометриоза читайте в посвященной ему статье).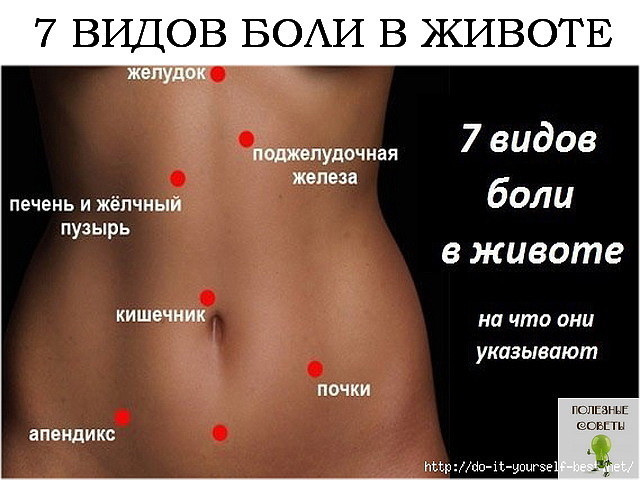 Спайки в малом тазу диагностируются и лечатся только хирургически.
Спайки в малом тазу диагностируются и лечатся только хирургически.
 Образование этих «кист» происходит довольно часто у некоторых женщин, что сопровождается нарушением менструального цикла, предменструальным синдромом, проблемами с зачатием. Разрыв таких ретенционных кист происходит, в основном, в начале месячных, что связано с резким спадом уровня гормонов в этот период. А именно снижение уровня гормонов вызывает и менструации и разрыв фолликула. При разрыве кисты фолликулярная жидкость попадает в брюшинный карман, расположенный за маткой, раздражает нервные окончания, чем вызывает боль. Ретенционные кисты и излившуюся из них жидкость легко можно увидеть при УЗИ. Лечение заключается в назначении обезболивающих препаратов, если разрыв уже произошел, а затем — в коррекции гормонального фона для предотвращения их образования. Лучше всего помогает применение комбинированных гормональных контрацептивов.
Образование этих «кист» происходит довольно часто у некоторых женщин, что сопровождается нарушением менструального цикла, предменструальным синдромом, проблемами с зачатием. Разрыв таких ретенционных кист происходит, в основном, в начале месячных, что связано с резким спадом уровня гормонов в этот период. А именно снижение уровня гормонов вызывает и менструации и разрыв фолликула. При разрыве кисты фолликулярная жидкость попадает в брюшинный карман, расположенный за маткой, раздражает нервные окончания, чем вызывает боль. Ретенционные кисты и излившуюся из них жидкость легко можно увидеть при УЗИ. Лечение заключается в назначении обезболивающих препаратов, если разрыв уже произошел, а затем — в коррекции гормонального фона для предотвращения их образования. Лучше всего помогает применение комбинированных гормональных контрацептивов.
 Если помимо болей субмукозный узел вызывает обильные менструальные кровотечения, показано его удаление. В остальных случаях выбор тактики лечения зависит от множества факторов и решается индивидуально. В случае, если в операции нет необходимости, боль также может быть купирована препаратами прогестерона, спазмолитиками или обезболивающими. Острые схваткообразные боли во время менструации могут быть вызваны смещением подслизистого узла на ножке в канал шейки матки или даже во влагалище («рождение» узла) с нарушением кровоснабжения и последующим отмиранием узла. Это довольно опасное состояние, требующее немедленной госпитализации и операции.
Если помимо болей субмукозный узел вызывает обильные менструальные кровотечения, показано его удаление. В остальных случаях выбор тактики лечения зависит от множества факторов и решается индивидуально. В случае, если в операции нет необходимости, боль также может быть купирована препаратами прогестерона, спазмолитиками или обезболивающими. Острые схваткообразные боли во время менструации могут быть вызваны смещением подслизистого узла на ножке в канал шейки матки или даже во влагалище («рождение» узла) с нарушением кровоснабжения и последующим отмиранием узла. Это довольно опасное состояние, требующее немедленной госпитализации и операции.

 Строго говоря, они могут поражать и органы мочевыводящей системы. Но их влияние на боли при мочеиспускании неспецифично, не связано с точной локализацией опухоли. Основная причина болезненности — механическое сдавливание новообразованием путей оттока мочи.
Строго говоря, они могут поражать и органы мочевыводящей системы. Но их влияние на боли при мочеиспускании неспецифично, не связано с точной локализацией опухоли. Основная причина болезненности — механическое сдавливание новообразованием путей оттока мочи. Факторы, способствующие его появлению, — это инфекции мочевыводящих путей, малоподвижный образ жизни, хронические стрессы. Боль в данном случае сочетается с частыми и непродуктивными позывами к мочеиспусканию, болью в паху и в промежности.
Факторы, способствующие его появлению, — это инфекции мочевыводящих путей, малоподвижный образ жизни, хронические стрессы. Боль в данном случае сочетается с частыми и непродуктивными позывами к мочеиспусканию, болью в паху и в промежности.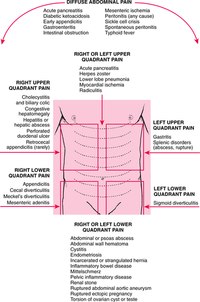 И если ее не устранять, то она накапливается под крайней плотью и служит хорошей средой для размножения бактерий. Боль при мочеиспускании и эрекции здесь связана с активным воспалением.
И если ее не устранять, то она накапливается под крайней плотью и служит хорошей средой для размножения бактерий. Боль при мочеиспускании и эрекции здесь связана с активным воспалением.
 А многие испытывают боль регулярно. Но при этом тем эта весьма деликатная, и многие стесняются признаться в подобном не только своему мужчине, но и врачу. А между тем боль во время секса – это не норма, и может служить симптомом некоторых весьма серьезных заболеваний! С помощью акушера-гинеколога «ЕвроМед клиники» Алины Владимировны ЧАПЛОУЦКОЙ давайте разберемся, о чем нас предупреждают неприятные ощущения во время секса.
А многие испытывают боль регулярно. Но при этом тем эта весьма деликатная, и многие стесняются признаться в подобном не только своему мужчине, но и врачу. А между тем боль во время секса – это не норма, и может служить симптомом некоторых весьма серьезных заболеваний! С помощью акушера-гинеколога «ЕвроМед клиники» Алины Владимировны ЧАПЛОУЦКОЙ давайте разберемся, о чем нас предупреждают неприятные ощущения во время секса.




 В первые 2-3 дня жизни первородный кал малыша заменяется на вполне настоящие испражнения. Частота стула в течение 1-1,5 месяцев будет составлять 5-7 раз в сутки, а после достижения 3-х месячного возраста становится реже 2-3 раза в сутки.
В первые 2-3 дня жизни первородный кал малыша заменяется на вполне настоящие испражнения. Частота стула в течение 1-1,5 месяцев будет составлять 5-7 раз в сутки, а после достижения 3-х месячного возраста становится реже 2-3 раза в сутки.



 Препарат Дюфалак является наиболее эффективным средством, которое можно без опаски применять для лечения грудничков. Используя это средство, можно легко устранить возникший у новорождённого запор. В первые дни жизни частота стула у грудничков может доходить до 7 раз в сутки. Начиная с третьего месяца, она уменьшается до 3 раз. Однако, даже если происходит небольшое нарушение режима питания, то это может привести к возникновению неприятного состояния — запора.
Препарат Дюфалак является наиболее эффективным средством, которое можно без опаски применять для лечения грудничков. Используя это средство, можно легко устранить возникший у новорождённого запор. В первые дни жизни частота стула у грудничков может доходить до 7 раз в сутки. Начиная с третьего месяца, она уменьшается до 3 раз. Однако, даже если происходит небольшое нарушение режима питания, то это может привести к возникновению неприятного состояния — запора. Если молодая мама столкнулась с такой проблемой, как запор у грудничка, при этом полное выполнение всех рекомендаций, полученных от врача, не привело к устранению проблемы, то в этом случае единственным возможным решением является использование слабительного препарата.
Если молодая мама столкнулась с такой проблемой, как запор у грудничка, при этом полное выполнение всех рекомендаций, полученных от врача, не привело к устранению проблемы, то в этом случае единственным возможным решением является использование слабительного препарата. выраженная обстипация с хроническим течением;
выраженная обстипация с хроническим течением; Перед тем, как применять Дюфалак для грудничков, следует внимательно ознакомиться с инструкцией по применению. В ней указывается, что это средство можно применять для детей всех возрастов. Прием препарата необходимо проводить перорально. Дозировка и схема лечения определяется лечащим врачом только после постановки точного диагноза.
Перед тем, как применять Дюфалак для грудничков, следует внимательно ознакомиться с инструкцией по применению. В ней указывается, что это средство можно применять для детей всех возрастов. Прием препарата необходимо проводить перорально. Дозировка и схема лечения определяется лечащим врачом только после постановки точного диагноза. Многих родителей интересует вопрос, как давать препарат Дюфалак, чтобы у ребенка не возникло никаких побочных эффектов. Если сразу дать малышу полную дозу, то это может привести к появлению у новорожденного метеоризма. По этой причине дозировка средства при первом приеме не должна быть больше 1,5 мл. Для устранения запора у грудничка важным моментом является давать препарат регулярно, не допуская перерывов в приеме. Если по прошествии 7 дней с момента приема слабительного у новорождённого не произошло улучшений в состоянии, то в этом случае необходимо обратиться к педиатру для того, чтобы он принял решение о повышении дозировки или замене лекарства другим средством.
Многих родителей интересует вопрос, как давать препарат Дюфалак, чтобы у ребенка не возникло никаких побочных эффектов. Если сразу дать малышу полную дозу, то это может привести к появлению у новорожденного метеоризма. По этой причине дозировка средства при первом приеме не должна быть больше 1,5 мл. Для устранения запора у грудничка важным моментом является давать препарат регулярно, не допуская перерывов в приеме. Если по прошествии 7 дней с момента приема слабительного у новорождённого не произошло улучшений в состоянии, то в этом случае необходимо обратиться к педиатру для того, чтобы он принял решение о повышении дозировки или замене лекарства другим средством. При первом приеме препарата Дюфалак для лечения запора у грудничка в кишечнике происходит активизация процессов газообразования, что может привести к возникновению таких неприятных симптомов, как вздутие, колики и боли в животе. Однако по прошествии 2 дней с момента начала приема препарата все эти неприятные симптомы уходят. В отдельных случаях для того чтобы устранить возникшие при приеме Дюфалака побочные эффекты, достаточно снизить дозировку препарата. Чаще всего при лечении этим средством родители сталкиваются со следующими неприятными симптомами у своего ребенка:
При первом приеме препарата Дюфалак для лечения запора у грудничка в кишечнике происходит активизация процессов газообразования, что может привести к возникновению таких неприятных симптомов, как вздутие, колики и боли в животе. Однако по прошествии 2 дней с момента начала приема препарата все эти неприятные симптомы уходят. В отдельных случаях для того чтобы устранить возникшие при приеме Дюфалака побочные эффекты, достаточно снизить дозировку препарата. Чаще всего при лечении этим средством родители сталкиваются со следующими неприятными симптомами у своего ребенка: У грудничков довольно частой проблемой является запор. Столкнувшись с такой неприятной ситуацией, каждый родитель стремится как можно быстрее справиться с ней. Приходя к педиатру, довольно часто от врача родители получают рекомендацию применять детский вариант Дюфалака.
У грудничков довольно частой проблемой является запор. Столкнувшись с такой неприятной ситуацией, каждый родитель стремится как можно быстрее справиться с ней. Приходя к педиатру, довольно часто от врача родители получают рекомендацию применять детский вариант Дюфалака.
























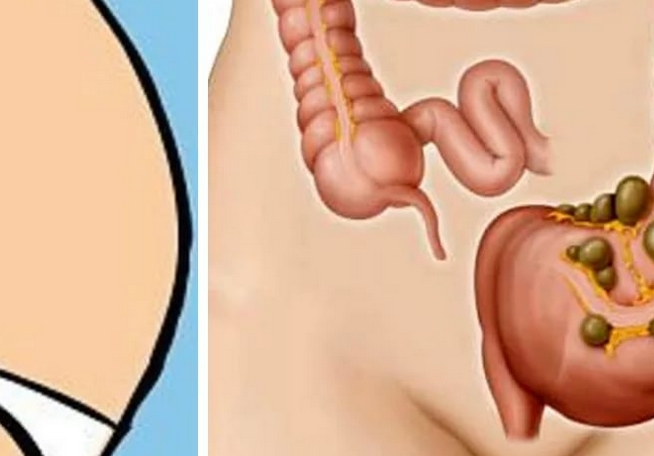

 У других симптомы появляются намного позже. Симптомы могут появляться и исчезать.
У других симптомы появляются намного позже. Симптомы могут появляться и исчезать.
 Чтобы избежать повторного заражения, вам необходимо убедиться, что лечение прошли все сексуальные партнеры. Кроме того, необходимо подождать 7–10 дней после окончания лечения и только после этого снова заниматься сексом. Если симптомы появились опять, необходимо пройти повторное обследование.
Чтобы избежать повторного заражения, вам необходимо убедиться, что лечение прошли все сексуальные партнеры. Кроме того, необходимо подождать 7–10 дней после окончания лечения и только после этого снова заниматься сексом. Если симптомы появились опять, необходимо пройти повторное обследование. И по результатам этой беседы принять взвешенное решение с учетом риска, который вы готовы допустить в своей сексуальной жизни.
И по результатам этой беседы принять взвешенное решение с учетом риска, который вы готовы допустить в своей сексуальной жизни.
 В свою очередь, ВИЧ – инфицированная женщина, больная трихомониазом имеет большие шансы заразить ВИЧ – инфекцией своих половых партнеров.
В свою очередь, ВИЧ – инфицированная женщина, больная трихомониазом имеет большие шансы заразить ВИЧ – инфекцией своих половых партнеров. Мазки и соскобы могут причинить незначительный дискомфорт. Поскольку, трихомонада часто сочетается с другими ИППП, необходимо обследование нахламидиоз, гонорею, сифилис и ВИЧ-инфекцию.
Мазки и соскобы могут причинить незначительный дискомфорт. Поскольку, трихомонада часто сочетается с другими ИППП, необходимо обследование нахламидиоз, гонорею, сифилис и ВИЧ-инфекцию. Повторное исследование проводится через 4 недели после лечения.
Повторное исследование проводится через 4 недели после лечения.
 У женщин трихомониаз поражает влагалище, мочеиспускательный канал, влагалищную часть цервикального канала. В большинстве случаев возбудитель патологии обнаруживается у пациенток в возрасте 16-35 лет. Новорожденный может инфицироваться при прохождении через естественные родовые пути матери. Младенцы легко переносят заболевание из-за особенностей строения эпителиальных клеток.
У женщин трихомониаз поражает влагалище, мочеиспускательный канал, влагалищную часть цервикального канала. В большинстве случаев возбудитель патологии обнаруживается у пациенток в возрасте 16-35 лет. Новорожденный может инфицироваться при прохождении через естественные родовые пути матери. Младенцы легко переносят заболевание из-за особенностей строения эпителиальных клеток.

 Первичный диагноз формирует по результатам осмотра пациента врачом и на основании имеющихся жалоб. Установить присутствие трихомонады в организме мужчин и женщин позволяют лабораторные исследования:
Первичный диагноз формирует по результатам осмотра пациента врачом и на основании имеющихся жалоб. Установить присутствие трихомонады в организме мужчин и женщин позволяют лабораторные исследования:
 Антитела к возбудителю трихомониаза не позволяют сформировать устойчивый иммунитет.
Антитела к возбудителю трихомониаза не позволяют сформировать устойчивый иммунитет.

 Инфекция передается от партнера к партнеру во время секса. Инкубационный период составляет 3–28 дней с момента инфицирования. У женщин областью поражения трихомониазом чаще всего являются нижние половые пути. У мужчин это мочеиспускательный канал. Обычно другие части тела не поражаются, однако бывают исключения.
Инфекция передается от партнера к партнеру во время секса. Инкубационный период составляет 3–28 дней с момента инфицирования. У женщин областью поражения трихомониазом чаще всего являются нижние половые пути. У мужчин это мочеиспускательный канал. Обычно другие части тела не поражаются, однако бывают исключения.

 Трихомониаз является протозойной инфекцией, так как трихомонада относится к группе паразитов, объединенных в класс жгутиковых. По данным нашего клинического центра, полученным за 15 лет, трихомониаз встречается у 5,4% мужчин и у 7,8% женщин, страдающих воспалительными процессами урогенитальной системы. Влагалищная трихомонада паразитирует только у человека. Во внешней среде неустойчива, быстро погибает при температуре более 40 градусов и в солевых растворах. Инфицирование человека происходит половым путем (94%), достаточно редко – бытовым (5 – 6%). При отсутствии лечения, трихомонады могут неограниченно долго паразитировать в урогенитальной системе. У мужчин трихомонады паразитируют в мочеиспускательном канале, откуда распространяются в придаточные половые железы, прежде всего в предстательную железу. У женщин трихомонады поражают мочеиспускательный канал, железы преддверия влагалища, цервикальный канал. В последние годы выявлено, что трихомониаз редко протекает как моноинфекция; в подавляющем большинстве случаев трихомонады сочетаются с другой специфической микрофлорой – гонококками, хламидиями, уреаплазмами.
Трихомониаз является протозойной инфекцией, так как трихомонада относится к группе паразитов, объединенных в класс жгутиковых. По данным нашего клинического центра, полученным за 15 лет, трихомониаз встречается у 5,4% мужчин и у 7,8% женщин, страдающих воспалительными процессами урогенитальной системы. Влагалищная трихомонада паразитирует только у человека. Во внешней среде неустойчива, быстро погибает при температуре более 40 градусов и в солевых растворах. Инфицирование человека происходит половым путем (94%), достаточно редко – бытовым (5 – 6%). При отсутствии лечения, трихомонады могут неограниченно долго паразитировать в урогенитальной системе. У мужчин трихомонады паразитируют в мочеиспускательном канале, откуда распространяются в придаточные половые железы, прежде всего в предстательную железу. У женщин трихомонады поражают мочеиспускательный канал, железы преддверия влагалища, цервикальный канал. В последние годы выявлено, что трихомониаз редко протекает как моноинфекция; в подавляющем большинстве случаев трихомонады сочетаются с другой специфической микрофлорой – гонококками, хламидиями, уреаплазмами. Инкубационный период заболевания составляет в среднем две–три недели, но может быть и более длительным. По клиническому течению различают острые, подострые и хронические формы заболевания.
Инкубационный период заболевания составляет в среднем две–три недели, но может быть и более длительным. По клиническому течению различают острые, подострые и хронические формы заболевания.
 Часто, при хронических бессимптомных формах, первым признаком заболевания являются симптомы уже имеющихся осложнений – хронического простатита, везикулита, хронических воспалительных процессов в придатках яичек. Больные чувствуют тяжесть в нижних отделах живота, иногда боли в промежности, с иррадиацией в мочеиспускательный канал, боли в органах мошонки, у части больных имеются нарушения половой функции. У женщин трихомонады чаще всего поражают влагалище, вызывая трихомонадные вагиниты, которые сопровождаются жидкими пенистыми выделениями, желтоватого цвета с неприятным запахом. Эти выделения раздражают кожу наружных половых органов, промежности, внутренней поверхности бедер, вызывая жжение и зуд. При проникновении инфекции в мочеиспускательный канал, женщины отмечают учащение мочеиспускания, жжение и болезненность при мочеиспускании. Такие больные становятся раздражительными, часто страдают бессонницей, отмечают болезненность при половых контактах. При поражении трихомонадами желез преддверия влагалища, железы увеличиваются в размерах, становятся отечными, а сужение их выводных протоков приводит к образованию ложных абсцессов.
Часто, при хронических бессимптомных формах, первым признаком заболевания являются симптомы уже имеющихся осложнений – хронического простатита, везикулита, хронических воспалительных процессов в придатках яичек. Больные чувствуют тяжесть в нижних отделах живота, иногда боли в промежности, с иррадиацией в мочеиспускательный канал, боли в органах мошонки, у части больных имеются нарушения половой функции. У женщин трихомонады чаще всего поражают влагалище, вызывая трихомонадные вагиниты, которые сопровождаются жидкими пенистыми выделениями, желтоватого цвета с неприятным запахом. Эти выделения раздражают кожу наружных половых органов, промежности, внутренней поверхности бедер, вызывая жжение и зуд. При проникновении инфекции в мочеиспускательный канал, женщины отмечают учащение мочеиспускания, жжение и болезненность при мочеиспускании. Такие больные становятся раздражительными, часто страдают бессонницей, отмечают болезненность при половых контактах. При поражении трихомонадами желез преддверия влагалища, железы увеличиваются в размерах, становятся отечными, а сужение их выводных протоков приводит к образованию ложных абсцессов. Поражения шейки матки протекают с выраженной гиперемией шейки, появлением выделений из цервикального канала и частым последующим развитием эрозивных патологий шейки матки. При отсутствии лечения, беспокоящая симптоматика может самостоятельно уменьшаться и исчезать, при этом болезнь переходит в хроническую форму. Проникая в полость матки, трихомонады приводят к развитию воспалительных процессов матки и придатков с соответствующими симптомами. У женщин нарушается менструальный цикл, возможно присоединение маточных кровотечений. Как у мужчин, так и у женщин трихомониаз приводит к развитию бесплодия, а при наличии беременности женщины – к невынашиванию плода. При отсутствии лечения хронического трихомониаза, у женщин могут развиваться острые гнойно-септические воспалительные процессы органов малого таза, требующие экстренной хирургической помощи — пиосальпинкс, тубоовариальный абсцесс, пельвиоперитонит. Одним из опасных для жизни осложнений трихомониаза является внематочная беременность. При бессимптомном течении заболевания, активизация инфекции у женщины может наступить вследствие абортов, родов, введения внутриматочных контрацептивов, или вследствие снижения иммунитета на фоне имеющегося хронического воспаления.
Поражения шейки матки протекают с выраженной гиперемией шейки, появлением выделений из цервикального канала и частым последующим развитием эрозивных патологий шейки матки. При отсутствии лечения, беспокоящая симптоматика может самостоятельно уменьшаться и исчезать, при этом болезнь переходит в хроническую форму. Проникая в полость матки, трихомонады приводят к развитию воспалительных процессов матки и придатков с соответствующими симптомами. У женщин нарушается менструальный цикл, возможно присоединение маточных кровотечений. Как у мужчин, так и у женщин трихомониаз приводит к развитию бесплодия, а при наличии беременности женщины – к невынашиванию плода. При отсутствии лечения хронического трихомониаза, у женщин могут развиваться острые гнойно-септические воспалительные процессы органов малого таза, требующие экстренной хирургической помощи — пиосальпинкс, тубоовариальный абсцесс, пельвиоперитонит. Одним из опасных для жизни осложнений трихомониаза является внематочная беременность. При бессимптомном течении заболевания, активизация инфекции у женщины может наступить вследствие абортов, родов, введения внутриматочных контрацептивов, или вследствие снижения иммунитета на фоне имеющегося хронического воспаления.
 С учетом частой сочетаемости трихомониаза с другими инфекциями урогенитальной системы, желательно проведение ДНК-диагностики на наличие иных специфических ИППП или культуральные исследования. У женщин проводятся исследования выделений и мочи, осмотр преддверия влагалища, кольпоскопия, ультразвуковые исследования органов малого таза, а также ПЦР-исследования на иные инфекции и бактериологическая диагностика.
С учетом частой сочетаемости трихомониаза с другими инфекциями урогенитальной системы, желательно проведение ДНК-диагностики на наличие иных специфических ИППП или культуральные исследования. У женщин проводятся исследования выделений и мочи, осмотр преддверия влагалища, кольпоскопия, ультразвуковые исследования органов малого таза, а также ПЦР-исследования на иные инфекции и бактериологическая диагностика.
 Больному назначаются противотрихомонадные средства общего действия – метронидазол (фазижин, трихопол), тинизадол, тиберал. При наличии сопутствующей инфекции, назначаются соответствующие препараты или антибиотики широкого спектра действия. При остром течении заболевания, для ускорения разрешения воспалительного процесса, иногда проводится местное лечение препаратами нитазола, трихомонапида, октилина. При наличии осложнений – простатита, везикулита, эпидидимоорхита, назначение средств общего действия, на фоне нарушенного кровообращения в очагах воспалительной инфильтрации, может привести не к излечению, но, напротив, к образованию устойчивых форм к лекарственной терапии. Чтобы избежать этого, в лечебный процесс включаются различные виды физиотерапевтического аппаратного лечения, объем и формы которого находятся в зависимости от имеющихся осложнений заболевания. В нашем центре разработаны комплексные методы лечения трихомонады и его осложнений, имеющие 100% — ную эффективность, при отсутствия сформированных необратимых изменений в органах мочевой системы.
Больному назначаются противотрихомонадные средства общего действия – метронидазол (фазижин, трихопол), тинизадол, тиберал. При наличии сопутствующей инфекции, назначаются соответствующие препараты или антибиотики широкого спектра действия. При остром течении заболевания, для ускорения разрешения воспалительного процесса, иногда проводится местное лечение препаратами нитазола, трихомонапида, октилина. При наличии осложнений – простатита, везикулита, эпидидимоорхита, назначение средств общего действия, на фоне нарушенного кровообращения в очагах воспалительной инфильтрации, может привести не к излечению, но, напротив, к образованию устойчивых форм к лекарственной терапии. Чтобы избежать этого, в лечебный процесс включаются различные виды физиотерапевтического аппаратного лечения, объем и формы которого находятся в зависимости от имеющихся осложнений заболевания. В нашем центре разработаны комплексные методы лечения трихомонады и его осложнений, имеющие 100% — ную эффективность, при отсутствия сформированных необратимых изменений в органах мочевой системы.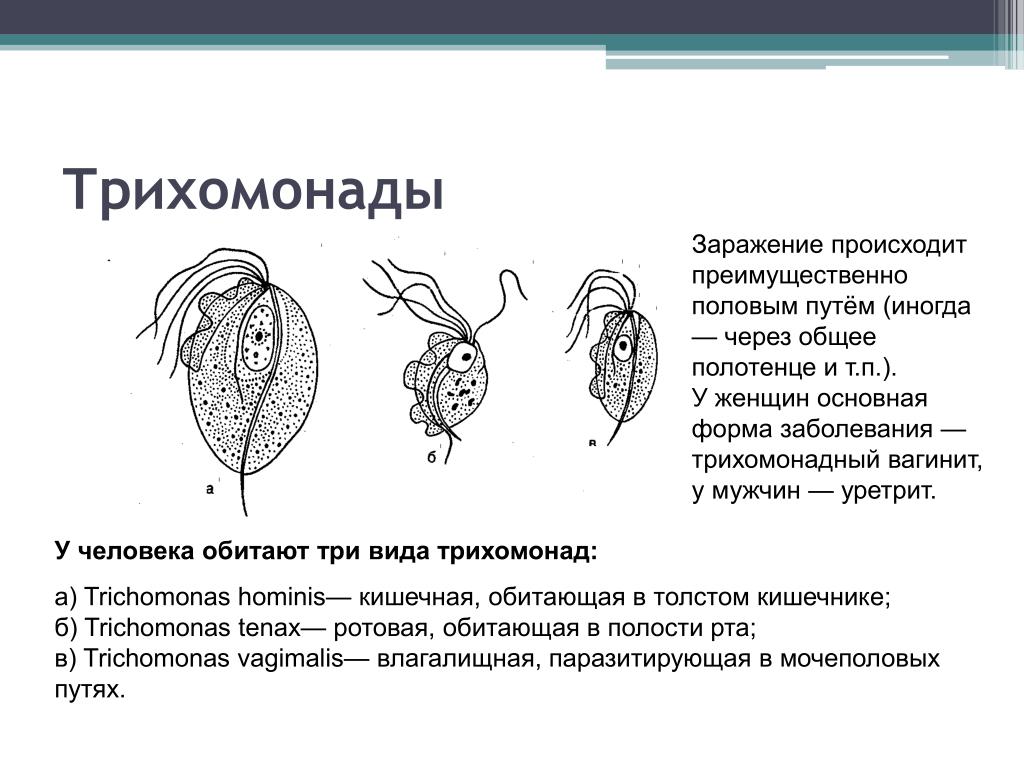
 И.И. Ировец сообщал, что трихомониазом поражено до 10% населения Земли.
И.И. Ировец сообщал, что трихомониазом поражено до 10% населения Земли.



 По насыщенности цвета каловых масс можно определить стадию развития болезни или патологического процесса.
По насыщенности цвета каловых масс можно определить стадию развития болезни или патологического процесса.

 Также использование определенных медикаментов приводит к тому, что у людей в некоторых случаях наблюдается изменение окраски стула.
Также использование определенных медикаментов приводит к тому, что у людей в некоторых случаях наблюдается изменение окраски стула.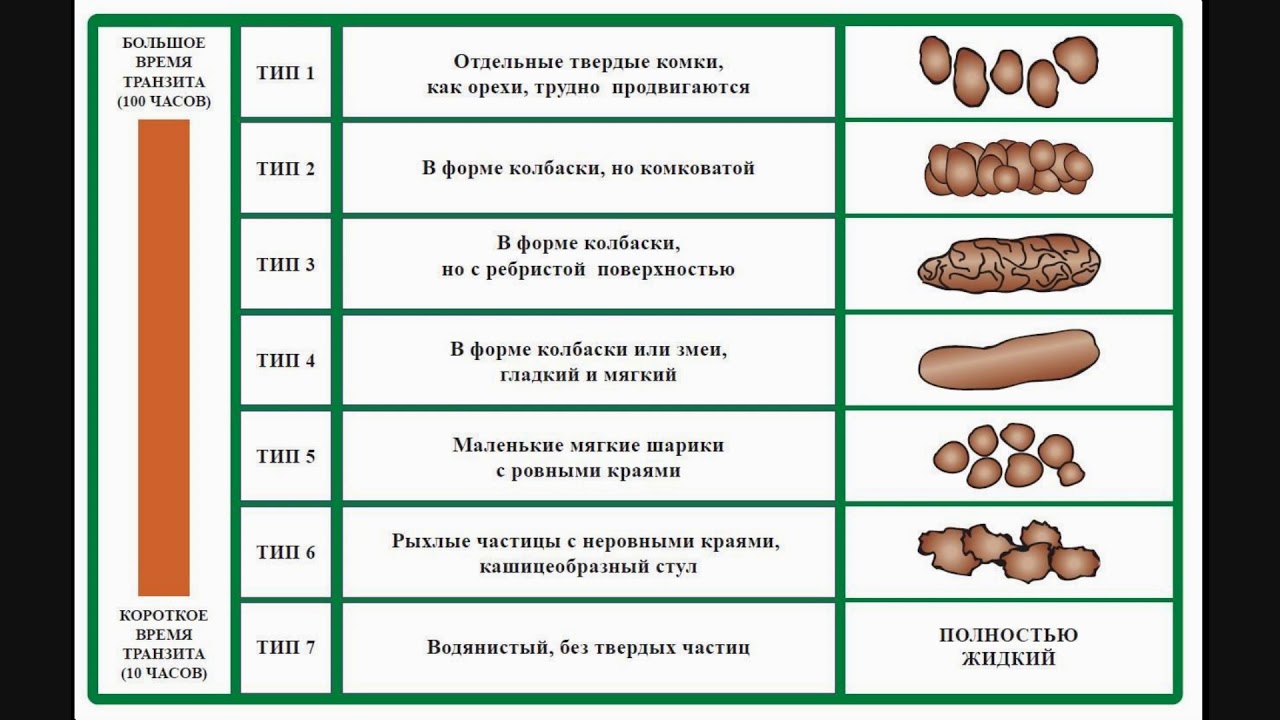 Пациенты могут при этом отметить пожелтение кожи ладоней, стоп, изменение цвета белков глаз.
Пациенты могут при этом отметить пожелтение кожи ладоней, стоп, изменение цвета белков глаз.


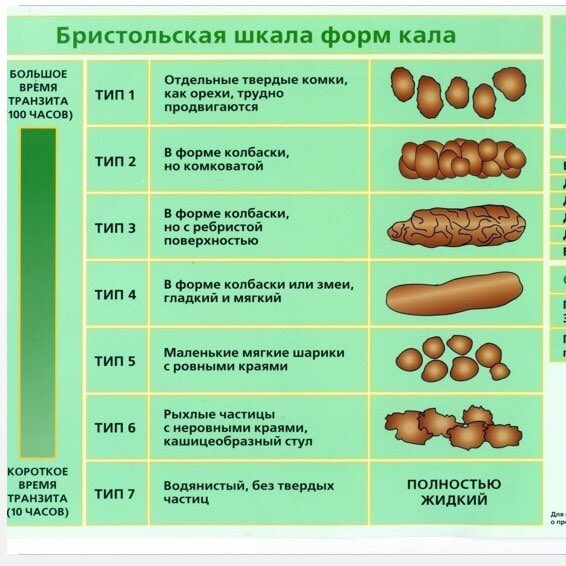 При этих недомоганиях изменяется цвет кала у грудничка, появляется понос, ребенок становится капризным, плохо спит, отказывается от пищи.
При этих недомоганиях изменяется цвет кала у грудничка, появляется понос, ребенок становится капризным, плохо спит, отказывается от пищи.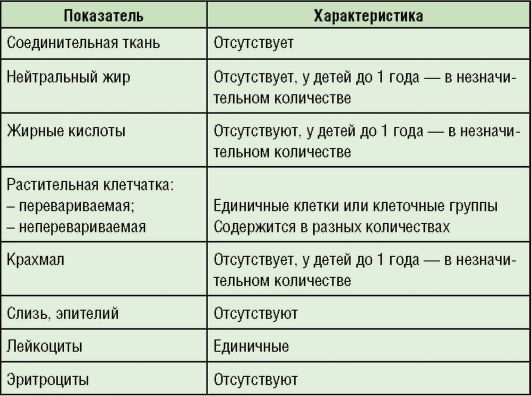 Уже в конце первого триместра беременности растущая матка начинает давить на близлежащие органы. Постепенно нарушается прохождение переваренной пищи по кишечнику, что приводит к частым запорам, иногда – поносам.
Уже в конце первого триместра беременности растущая матка начинает давить на близлежащие органы. Постепенно нарушается прохождение переваренной пищи по кишечнику, что приводит к частым запорам, иногда – поносам.

 К масштабным внутренним кровотечениям приводит поражение организма паразитическими простейшими (дизентерийной амёбой), болезнетворными бактериями (брюшным тифом). Причиной симптома может быть ротавирус, который раздражает кишечник, вызывает эрозивные повреждения на его слизистой. Инфекции отличаются высокой летальностью, поэтому требуют срочного врачебного вмешательства в условиях стационара.
К масштабным внутренним кровотечениям приводит поражение организма паразитическими простейшими (дизентерийной амёбой), болезнетворными бактериями (брюшным тифом). Причиной симптома может быть ротавирус, который раздражает кишечник, вызывает эрозивные повреждения на его слизистой. Инфекции отличаются высокой летальностью, поэтому требуют срочного врачебного вмешательства в условиях стационара. Загрузка…
Загрузка…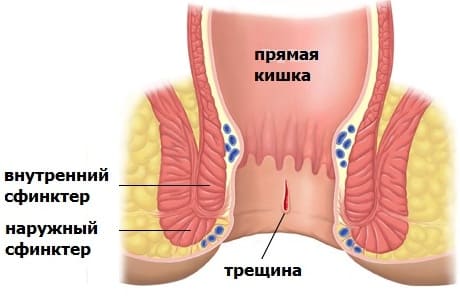
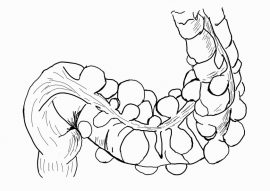

 При этом оно идеально подготовит для приготовления различных блюд и переносит хорошо любую термическую обработку.
При этом оно идеально подготовит для приготовления различных блюд и переносит хорошо любую термическую обработку. Только в диетическом питании нужно отдавать предпочтение светлой части тушки, которая содержит меньшее количество жира.
Только в диетическом питании нужно отдавать предпочтение светлой части тушки, которая содержит меньшее количество жира. На основе куриного бульона получаются питательные борщи и супы.
На основе куриного бульона получаются питательные борщи и супы.
 В сливочное масло можно добавить мелко нарезанный укроп. При подаче нарезать ломтиками.
В сливочное масло можно добавить мелко нарезанный укроп. При подаче нарезать ломтиками. Луковицу нарезать полукольцами (или кубиками), морковь натереть на крупной терке. Мясо и овощи выложить в кастрюльку. Посолить, добавить перец, перемешать. Влить воду так, чтобы верхний слой мяса был покрыт не полностью. Тушить до готовности, в конце приготовления добавить лавровый листик.
Луковицу нарезать полукольцами (или кубиками), морковь натереть на крупной терке. Мясо и овощи выложить в кастрюльку. Посолить, добавить перец, перемешать. Влить воду так, чтобы верхний слой мяса был покрыт не полностью. Тушить до готовности, в конце приготовления добавить лавровый листик. Чтоб приготовить это диетическое блюдо из мяса птицы, курицу нужно вымыть и обсушить. Смешать соль и специи. Этой смесью натереть курицу снаружи и внутри. Посыпать нарезанным укропом. Внутрь положить лимон, много раз наколотый вилкой. Поместить курицу в прозрачный пакет (рукав) для запекания, закрутить специальными клипсами или завязать нитками концы пакета.
Чтоб приготовить это диетическое блюдо из мяса птицы, курицу нужно вымыть и обсушить. Смешать соль и специи. Этой смесью натереть курицу снаружи и внутри. Посыпать нарезанным укропом. Внутрь положить лимон, много раз наколотый вилкой. Поместить курицу в прозрачный пакет (рукав) для запекания, закрутить специальными клипсами или завязать нитками концы пакета. В центр каждой отбивной выложить по кружку апельсина. Завернуть конвертиком. Чтобы сок не вытекал при жарке, края должны находить друг на друга. Обвалять «конвертики» в муке. В растительном масле, разогретом на сковороде, слегка обжарить «конвертики», а затем протушить под крышкой до готовности.
В центр каждой отбивной выложить по кружку апельсина. Завернуть конвертиком. Чтобы сок не вытекал при жарке, края должны находить друг на друга. Обвалять «конвертики» в муке. В растительном масле, разогретом на сковороде, слегка обжарить «конвертики», а затем протушить под крышкой до готовности. Каждый лаваш разрезать на 2 части. Смазать лаваш соусом. Выложить ближе к левому краю лаваша слоями: капусту, мясо, огурцы, помидоры. Накрыть левым краем, свернуть, подворачивая края сверху и снизу.
Каждый лаваш разрезать на 2 части. Смазать лаваш соусом. Выложить ближе к левому краю лаваша слоями: капусту, мясо, огурцы, помидоры. Накрыть левым краем, свернуть, подворачивая края сверху и снизу. Однако сразу отметим, что куриная кожа — продукт не самый полезный.
Однако сразу отметим, что куриная кожа — продукт не самый полезный./GettyImages-638686685-59a04f55d963ac001143c0a6.jpg) Хоть и говорят, что в некоторых растительных продуктах содержание протеина не меньше, однако именно в мясе полноценный белок находится в наиболее приемлемом для усваивания виде. Поэтому животный белок быстрее всего преобразуется в теле человека в новые ткани, в то время как растительный только еще будет перевариваться и усваиваться. К тому же на усваивание растительного белка организм тратит слишком много энергии, что в некоторых случаях непозволительная роскошь, например, после болезней.
Хоть и говорят, что в некоторых растительных продуктах содержание протеина не меньше, однако именно в мясе полноценный белок находится в наиболее приемлемом для усваивания виде. Поэтому животный белок быстрее всего преобразуется в теле человека в новые ткани, в то время как растительный только еще будет перевариваться и усваиваться. К тому же на усваивание растительного белка организм тратит слишком много энергии, что в некоторых случаях непозволительная роскошь, например, после болезней.





 Тошнота
Тошнота Глисты
Глисты Медикаментозная терапия
Медикаментозная терапия Мебендазол
Мебендазол Декарис
Декарис Бильтрицид
Бильтрицид Полынь
Полынь Отказаться от сладкого
Отказаться от сладкого Необходимо сдать анализы кала и крови
Необходимо сдать анализы кала и крови















 © Автор: Александр Лигнум
© Автор: Александр Лигнум