Копытень, Кукольник, Чабрец, Любисток и др.
К сожалению, пьянство стало сегодня неотъемлемой частью жизни многих семей. Это побуждает специалистов заниматься открытиями все более эффективных средств борьбы с алкоголизмом.
Как правило, алкоголиками люди становятся в результате систематического употребления спиртосодержащих веществ на протяжении нескольких месяцев. Выпивают многие, но попадают от алкоголя в зависимость далеко не все.
Травы от алкоголизма
Наряду с медикаментозными способами активно применяются и народные методы избавления от пьянства.
Часто алкоголик даже не подозревает о том, что проходит лечение от алкогольной зависимости. Это объясняется тем, что настои и отвары на травках можно незаметно подмешивать в еду, питье или алкоголь зависимого человека. А если учесть еще и эффективность данных средств, то становится понятно, почему они так популярны.
Не каждому подходит одна и та же трава, все зависит от индивидуальностей организма, длительности запоев, степени алкоголизма, а также от желания больного бросить пить.
Фитотерапия – дело опасное, поскольку многие травы ядовиты. Поэтому требуется точная дозировка, иначе последствия могут обернуться серьезным отравлением.
Применяя какую-либо траву против алкоголизма, следует ознакомиться с ее свойствами и противопоказаниями. Опытные травники отмечают множество трав, способных помочь зависимому от этой губительной зависимости. Вот наиболее популярные из них.
Чабрец (Ползучий тимьян, Богородская трава)
Это растение обладает огромным количеством полезных свойств. Настой чабреца имеет:
- антисептические,
- мочегонные,
- противовоспалительные,
- спазмолитические,
- обезболивающие свойства.
Кроме того, богородская трава еще в древности считалась исключительно мужской, поскольку применялась для лечения импотенции.
В составе растения присутствуют такие элементы как флавоноиды, органические кислоты, каротин, камедь, тимол и дубильные вещества.
Для лечения используют только наземные части травы: побеги, цветки и листья.
Действие чабреца на организм заключается в появлении рвоты и тошноты, поэтому эту траву нельзя пить людям с патологиями ЖКТ, легких и щитовидки, астмой, гипертонией и диабетом.
Для приготовления настоя из чабреца от алкоголизма необходимо заварить полулитром кипятка 3 ст. л. измельченного сушеного чабреца и около четверти часа подержать на водяной бане. Полученный настой надо процедить и довести кипятком до 0,5 литра.
Срок годности такого настоя составляет 2 суток при хранении в холодильнике. Принимать его нужно трижды в сутки по 50 мл, запивая аналогичным количеством водки. Если лечение осуществляется без ведома алкоголезависимого человека, то допускается добавление настоя в компот, чай и прочие напитки, употребляемые пациентом. Можно добавлять настой и в водку.
В народной медицине существует множество эффективных методов лечения алкоголизма без ведома больного с помощью различных травяных сборов.
Хотите узнать, какие таблетки помогают от алкоголизма? В этой статье можно ознакомиться с описанием и отзывами о самых эффективных лекарственных препаратах.
Вскоре после приема начинается тошнота и рвота. Возможны побочные реакции в виде потливости, учащенного сердцебиения и легких желудочных болей.
После двухнедельного лечения у больного появляется рефлекторное чувство отвращения к спиртным напиткам. Об эффективности лечения свидетельствует наличие тошноты и рвоты от приема ложки алкоголя уже без применения чабрецового отвара.
Копытень (Лесной перец)
Копытень от алкоголизма
Растение богато на содержание эфирных масел, алкалоидов.
Масло копытня на треть состоит из терпеноида азарона – очень ядовитого вещества. Кроме того в нем присутствуют флавоноиды и фитостерины, органические кислоты и альдегиды, гликозиды и спирты, смолы, крахмал, дубильные вещества и прочие элементы.
Копытень обладает широким спектром полезных свойств:
- противоглистное,
- молокогонное,
- слабительное,
- отхаркивающее,
- спазмолитическое,
- мочегонное средство.
При лечении алкоголизма используются преимущественно корневища и корни растения. Реакция организма на экстракт копытня проявляется тошнотой и сильной рвотой.
Из-за ядовитости растения следует соблюдать строгую дозировку, иначе могут пострадать почки, печень, желчный пузырь, кишечник или желудок пациента (метрит, гастроэнтерит, нефрит и пр.).
Лекарство готовится так: ст.л. измельченного сухого корня надо залить 0,25 л (стакан) воды. Прокипятить около 5 минут, затем час настоять и процедить. Хранится такой настой в холодильнике не больше 3 суток.
В 0,2 л водки достаточно незаметно добавить ст. л. отвара (или 2 ложки на бутылку алкоголя). После употребления полученного напитка у алкоголика начинается сильная тошнота, переходящая в рвоту. Следует проделывать такую процедуру несколько (4-5) раз.
Вскоре у алкоголезависимого выработается антиалкогольный рвотный рефлекс, который будет проявляться даже на обычную водку (без добавления отвара копытня).
Можно приготовить настой, просто залив чайную ложку сырья стаканом кипятка, и настояв в плотно закрытой посуде в течении 4 часов. Такой настой также тайно добавляется в бутылку алкогольного напитка (достаточно столовой ложки).
Допускается добавление порошка или настоя корня копытня от алкоголизма в пищу, либо напитки. Домочадцы не почувствуют недомогания. Рвота и тошнота проявится только у употребившего водку.
Зверобой
Эта лечебная травка богата на антибиотики и фитонциды. Она обладает слабой токсичностью, поэтому сможет оказать негативное воздействие на организм только при чрезмерном злоупотреблении длительное время.
Зверобою присущи:
- спазмолитические,
- антисептические,
- мочегонные,
- кровоостанавливающее,
- противовоспалительные,
- антидепрессивные,
- вяжущие,
- желчегонные,
- фотосенсибилизирующие свойства.
Прием зверобоя от алкоголизма может иметь и негативные эффекты. Так, нельзя его употреблять гипертоникам, беременным, людям с высокой температурой, патологиями почек и желудка.
Недопустимо применение зверобоя совместно с аминокислотами, амфетаминами, тирозином, триптофаном, ингаляторами, носовыми каплями. Также нельзя его совмещать с шоколадом, алкоголем, маринадами и копченостями. Длительное применение отрицательно сказывается на потенции.
По результатам проводившихся экспериментов настой зверобоя действительно отбивает желание к употреблению спиртного. Особый эффект дает прием травяных настоев во время алкогольной депрессии (своеобразная «ломка»).
Для изготовления лекарственного настоя высушенную траву зверобоя (2 ст. л.) залить кипятком (стакан) и выдержать на паровой бане около получаса. Процеженный отвар выпить за два приема в сутки. Лечение проводить две недели. По утверждению специалистов, эффект появляется уже на 9 сутки лечения.
Любисток (Медведица, Лекарственная зоря, Купальная трава)
Еще одна богатая витаминами и микроэлементами лекарственная трава.
В составе любистока присутствуют калийные соли и эфирные масла, минералы и витамины, камедь и яблочная кислота, кумарин и крахмал, смолы и дубильные вещества, органические кислоты и углеводы.
Настойки и отвары любистока обладают:
- желчегонными,
- противоглистными,
- седативными,
- мочегонными свойствами.
Имеются у любистока и противопоказания. Нельзя принимать его людям с болезнями почек, гломерулонефритом, пиелонефритом, беременным и детям, не достигшим 16 лет.
Для настойки следует средний по размеру корень растения порезать и залить водкой (0,3 л). Добавить пару листиков лаврушки и настаивать примерно две недели в затемненном месте. Готовый настой алкоголезависимый должен употребить в течение недели.
Любисток вызывает тошноту и рвотные позывы, что ведет к отвращению к алкогольным напиткам. Результаты будут после второй недели лечебного курса.
Кукольник (Чемерица)
Трава от алкоголизма Кукольник (Чемерица)
Довольно-таки ядовитое растение, широко применяемое в лечении алкоголизма.
В отличие от прочих лекарственных трав, по-разному влияющих на алкоголезависимых людей, чемерица оказывает жесткий и действенный эффект.
Важно, кукольник способен снизить агрессивность пьющего человека.
Растение часто используется травниками в качестве:
- противоревматического,
- противопневматического,
- жаропонижающего,
- неврологического,
- противовоспалительного
- инсектицидного средства.
В его составе имеются стероидные алкалоиды и аминокислоты, гликозиды и жирные кислоты, смолы и камедь, витамины и соли минералов.
Содержащийся в кукольнике протовератрин – мощнейший яд, подавляющий функции ЖКТ, ЦНС и сердечнососудистой системы. Но именно он оказывает эффект при лечении алкоголизма.
Прежде чем использовать кукольник от алкоголизма, необходимо ознакомиться с противопоказаниями. Запрещено применять растение в лечении людей, страдающих сердечнососудистыми патологиями, болезнями печени и почек. Поскольку кукольник очень ядовит, следует прятать его как можно дальше от детей.
Если при приеме черемицы у больного наблюдается резкое снижение давления, судороги, слабость, озноб, бледность, то незамедлительно следует вызвать скорую, поскольку эти признаки говорят о серьезном отравлении.
В инструкции кукольника от алкоголизма указано, что трава эта вызывает сильнейшие рвотные позывы и тошноту. Готовят его так: десертную (чайную) ложку измельченного корня следует залить ½ стакана кипятка. Около часа настоять и долить еще ½ стакана кипятка. Теперь настоять еще час и процедить.
Полученное лекарство из корня кукольника от алкоголизма нужно хранить в холодильной камере и давать больному, тайком добавляя в питье или еду по 2 капельки трижды в день. Эффект проявится сразу после употребления спиртного: выпившего начнет рвать, рефлекторно приведет к отвращению к алкоголю.
Суточная доза черемичного настоя травы кукольника от алкоголизма не должна превышать десяти капель. Если тяга к алкоголю значительно снизилась, то следует снизить и дозировку до капли, продолжая курс еще неделю, а затем прекратить лечение.
Золототысячник (Центурия, Горечавка, Золотниковая трава)
В этом растении присутствует много полезных веществ: эритаурин и генциопикрин, эритроцентаурин и гликозиды, эфирные масла и алкалоиды, растительные кислоты и углеводы, микроэлементы и витамины.
При этом золототысячник обладает лечебными для организма свойствами:
- ранозаживляющее,
- обезболивающее,
- желчегонное,
- противовоспалительное,
- кровоостанавливающее,
- слабительное,
- антисептическое.
Своевременно распознав симптомы отравления алкоголем, можно предупредить крайне опасные для здоровья последствия, в том числе летальный исход.
Узнайте в этой статье, каким образом алкоголь вредит вашему здоровью.
Отзывы о каплях от алкоголизма — http://ialive.ru/privychki/alkogolizm/kapli-ot-alkogolizma.html и принцип действия этих лекарственных препаратов.
Противопоказан прием этой травы при патологиях ЖКТ, язве желудка, гастрите и т. п. Применять золототысячник при алкоголизме можно как отдельно, так и в комплексе с другими антиалкогольными растениями.
Для приготовления настоя берут 2 ложки травы, заливают кипятком (0,25 л), 10 минут кипятят, настаивают еще пару часов. Полученное лекарство выпивают в три приема в течение суток. Лечение продолжать около 10 дней.
Избавиться от алкоголизма травяными сборами можно, но не следует забывать, они часто бывают ядовитыми, потому желательно посоветоваться с врачами.
Отзывы о применении трав
Травяные сборы от алкоголизма: отзывы
Людмила В., Казань
Сын вернулся с МЛС, отсидев почти 4 года. Вернулся и покатилось: на работу не устроился, сильно начал выпивать. Посоветовала мне соседка попоить его золототысячником. Через пару недель сын перестал требовать выпивку, а теперь уже 2 года не пьет совсем.
Вера Сергеевна, Уфа
Прочитала в интернете отзывы о кукольнике от алкоголизма и решила испробовать траву на муже. Капала ему по 3 капельки чемеричной настойки. Ох, и рвало его. Сильно мучился и все удивлялся, почему вдруг горькую пить не может. А сейчас вообще не пьет. Вот радость-то на старости лет.
Наталья, Ставрополь
Брату втихаря подмешивала настойку из корня любистка от алкоголизма, как Ванга советовала. Сначала его рвать начало, но все равно пил, потом наверно испугался и бросил. Уже 6 лет как к водке не притрагивается.
Ирина, Самарская обл.
Мужа несколько раз кодировала, да все без толку. Пока не попробовала копытень. Теперь, слава Богу, не пьет, работает, по дому начал что-то делать. Помогла-таки настойка.
Елена В., Оренбург
Посоветовали мне супруга попоить зверобоем, чтобы пить бросил. Второй месяц пошел, как пою, эффект пока только один – пьет, но с похмелья не болеет. Вот, думаю какую-нибудь другую травку попробовать, посильнее.
Василий Дмитриевич, Тульская обл.
Сам на себе испробовал действие травы копытеня европейского от алкоголизма (не без помощи жены, конечно). Сам не верю, но действительно помогло, сейчас не пью и даже не тянет. Другими глазами на жизнь смотреть стал.
ialive.ru
Какие травы помогают от алкоголизма отзывы
Проблема алкоголизма остается критической для большинства стран бывшего СССР. Фармацевтическая отрасль предлагает широкий спектр лекарственных препаратов. Однако бывают ситуации, когда больной отказывается от лечения пьянства, и тогда на помощь приходят отвары трав от алкоголизма, секреты народной медицины. Их использовать можно без ведома человека или как средство дополнительной терапии. Рецепты отваров трав помогут навсегда избавиться от алкоголизма.
Лечение алкоголизма травами
Поход к наркологу равносилен признанию больным собственного недуга. Попытка решать проблемы или расслабляться с помощью алкоголя – это явный признак уже присутствующего хронического алкоголизма. При радикальном отказе больного проходить медикаментозное лечение помогает народная противоалкогольная фитотерапия. В природе существует огромное количество отваров трав, которые воздействуют на организм следующим образом:
- Общеукрепляющее действие. Отвары травы от алкогольной зависимости помогают организму избавляться от токсинов, восстанавливать работоспособность органов, стабилизируют нервную систему.
- Формирование отторжения к алкоголю. Некоторые настои при добавлении в спиртное вызывают сильную рвоту, головную боль и другие негативные эффекты. Постепенно формируется отторжение к алкоголю на уровне подсознания, отказ от спиртного уменьшает психологическую зависимость.
Какая трава помогает от алкоголизма
Список трав от алкоголизма, которые помогают в лечении, обширен. Это зверобой, копытень, полынь, чабрец, любисток, чемерица и другие. При использовании фитотерапии важно проконсультироваться со специалистом. Ослабленный организм алкоголика может отреагировать на отвар совершенно непредсказуемо, а неправильно подобранный сбор – отправит больного в реанимацию. Поэтому самостоятельно использовать травы от хронического алкоголизма можно только обладая большим опытом в траволечении.
Золототысячник
Данный отвар травы от пьянства редко используется самостоятельно из-за резкого горького вкуса. Эта особенность делает тайное лечение алкоголизма практически невозможным. Золототысячник успешно тонизирует организм, способствует выводу токсинов. По отзывам народных травников, уже через 10 дней формируется стойкое отвращение к алкоголю, а при употреблении спиртного – начинается сильная рвота, появляется озноб, тремор, выделяется холодный пот. Классический рецепт отвара золототысячника от алкоголизма:
- 2 чайные ложки сухой травы заливают 1 стаканом крутого кипятка;
- доводят до кипения и кипятят 10 минут;
- настаивать 2 часа;
- добавляют настойку больному по 50-60 мл три раза в день.
Зверобой
Один из популярнейших отваров трав от различных заболеваний, в том числе и от алкоголизма. Зверобой абсолютно безопасен, не вызывает аллергических реакций при соблюдении дозировки. Средний курс терапии настоем при алкоголизме – 2-3 недели, за которые формируется отторжение к алкоголю. Популярность зверобоя обусловлена его доступность не только в аптеках, но и для самостоятельного сбора. Рецепт отвара для отказа от употребления алкоголя:
- 4 столовые ложки залить 0,5 л. кипятка;
- держать емкость на паровой бане 20-30 минут;
- остудить, процедить и хранить в прохладном темном месте;
- принимать больному по 2 ст.л. 2 раза в день перед обедом и ужином.
Копытень
Трава от пьянства, у которой используется только корень. Копытень не лечит напрямую болезнь, но его употребление вызывает сильнейшее отвращение при приеме спиртного (за это отвечают вещества азарон и диазарон). Приобрести корневище можно в аптеке, но рекомендуется собирать самостоятельно. Самому можно контролировать время сбора (оптимальной период заготовки – конец лета — осень).
Использовать средство при алкоголизме можно только после обязательной консультации с врачом. Передозировка копытня вызывает сильную почечную недостаточность, проблемы в работе желчного пузыря, печени, желудка. Для положительного эффекта хватит 4-5 дней добавления отвара копытня в еду больного. Раствор практически не имеет вкуса при правильной дозировке. Приготовление – предельно простое: залить чайную ложку стаканом воды и довести до кипения, настоять полчаса. Рекомендуемая доза – 1 столовая ложка копытня на прием пищи.
Полынь
Многие отвары травы против алкоголизма имеют ряд противопоказаний из-за своей натуральной токсичности. В этом смысле полынь горькая остается идеальным компромиссом при лечении пьянства. Кроме вывода токсинов и формирования отвращения к спиртному, эта трава стимулирует нормальную перистальтику кишечника. Большинство эффективный народных рецептов подразумевают комбинирование полыни и других растений: золототысячника, чабреца (тимьяна), шалфея и т.д. Один из простых рецептов от алкоголизма:
- 1 ст.ложка сухой измельченной полыни, 4 ст.л. тимьяна, стакан воды;
- смешать травы и залить кипятком в термосе;
- настаивать полчаса, затем – процедить;
- принимать больному по 1 столовой ложке 3 раза в день.
Любисток
Отвар травы известной издавна народным знахарям. Кроме алкоголизма, она лечит ожирение, сердечно-сосудистые заболевания. Отвар используют перед предполагаемой выпивкой, так как действовать оно начинает примерно через час после применения. Настой любистка вызывает сильную тошноту при употреблении спиртного. Больной даже не будет знать о том, что на него действует, потому что травяной настой делается на водке: 100 грамм свежих корней любистка и 10 гр. лаврового листа заливают литром водки и настаивают 2 недели.
Чабрец
Из-за яркого и запоминающегося запаха отвар чабреца фактически не возможно тайно добавлять в пищу больного, поэтому его придется уговаривать на лечение. Сам отвар травы помогает не только бросить пить. Растение — прекрасное отхаркивающее средство (будет полезно курильщикам), борется с бессонницей и нервными расстройствами. Средства на основе чабреца эффективны до того как больной потерял рвотный рефлекс (на первой стадии заболевания или при пивном алкоголизме). Рецепт отвара на траве от пьянства, который формирует устойчивое отторжение к алкоголю за неделю:
- 15 грамм травы залить 2 стаканами кипятка и держать на водяной бане полчаса;
- отвар профильтровать и долить кипятка до общего объема 0,5 литра;
- добавлять настойку больному в пропорции 60 грамм отвара на 20 гр. водки.
Чемерица
Ядовитое растение с ярко выраженным токсичным эффектом, второе название — кукольник. Ее использование без консультаций со специалистом категорически не рекомендуется. Возможная передозировка или неприятие организмом отвара корня кукольника вызывает сильную диарею, рвоту, интоксикацию вплоть до летального исхода. Для лечения алкоголизма используют чемеричную воду, которую можно приобрести в любой аптеке. 2 капли, добавленные в пищу, вызывают сильное ухудшение состояния пьющего. Траву кукольник в чистом виде для приема внутрь не применяется.
Сбор трав от алкоголизма
В большинстве случаев травы от алкоголизма не используются поодиночке. Эффективность отваров и настоев усиливается при комбинировании растений, которые будут дополнять друг друга. Такие комплексы называются травяными сборами. Их можно готовить самостоятельно или купить в аптеке в готовом виде. Сборы не только подавляют тягу к спиртному, но и вырабатывают стойкое отвращение к этанолу, стимулируют восстановление пострадавших внутренних органов. Составы популярных травяных смесей:
- снижение алкогольного влечения: чабрец, золототысячник, полынь;
- успокаивающее средство: корень голубой синюхи, цветки боярышника, мята, мелисса, зверобой, соцветия липы и хмеля;
- восстановление печени: трава спорыша, листья зверобоя и толокнянки, кукурузные рыльца.
Большинство людей, равнодушно относящихся к алкоголю, считают пьянство дурной привычкой. Врачи-наркологи имеют на этот счет иное мнение. Они считают, что алкоголизм нельзя называть просто вредной привычкой.
Это тяжелое хроническое заболевание, которое характеризуется бесконтрольным пристрастием к этиловому спирту. Это скорее одна из разновидностей токсикомании, сопровождающаяся физиологическими и психическими расстройствами. Только полностью осознав свою проблему, больные могут почувствовать желание с ней распрощаться и обрести ясное мышление, полноценную жизнь, дом, семью.
Болезнь развивается постепенно, причем у женщин значительно быстрее, чем у мужчин. Вначале появляется привыкание к алкоголю на психологическом уровне, а затем уже и на физическом. У человека, страдающего этим недугом, снижается работоспособность, стираются моральные, нравственные ценности и ухудшается состояние здоровье.
Традиционное лечение этого заболевания осуществляется с помощью медикаментов, наряду с ним используются народные средства от пьянства и алкоголизма, которые дают неплохие результаты судя по отзывам пациентов и врачей. Именно об этих способах лечения мы расскажем в этой статье.
Лечится ли алкоголизм?
Это заболевание является большой проблемой не только для самого пьющего, но и для близких ему людей. Борьба с этим недугом своими корнями уходит в далекое прошлое, когда лечением алкоголизма занимались травники, знахари и даже колдуны. В наши дни существуют множество способов лечения этой зависимости: гипноз, кодирование, медикаментозная терапия и народные средства, помогающие избавиться от алкоголизма.
Невозможно ответить на вопрос, какой из этих методов более эффективен, к выбору способов лечения следует подходить индивидуально — кому-то проще закодироваться или пройти курс иглоукалывания, а кто-то предпочитает использовать самые эффективные народные средства от алкоголизма. А иногда лечение включает в себя все перечисленные методы.
Симптомы алкогольной зависимости
Надо сказать, что такие признаки заболевания проявляются довольно быстро, поэтому родным пациента следует отнестись к ним внимательно и постараться донести серьезность ситуации до пьющего человека. К таким симптомам относятся:
- периоды запоев — ежедневное принятие алкогольных напитков, на протяжении нескольких дней, а иногда и недель;
- снижение уровня социального благополучия;
- значительное превышение порога отторжения алкоголя: отсутствие рвоты, тошноты, после употребления крупных доз алкоголя;
- похмельный синдром;
- внешние проявления — старение кожи, расширение вен, кровоподтеки на коже, не связанные с травмами.
Психологическая помощь
Не секрет, что первыми бьют тревогу, когда в семье есть пьющий человек, его близкие. Нередко женщины обращаются к наркологу с вопросом: «Как справиться с алкоголизмом мужа народными средствами?» И это происходит не из-за того, что они не доверяют традиционной медицине, а потому что 98% алкоголиков не считают себя зависимыми, и наотрез отказываются от посещения врача.
Даже выбрав самые эффективные народные средства от алкоголизма (отзывы подтверждают это), близкие больного могут и должны оказать ему всемерную психологическую помощь. Он должен чувствовать поддержку и любовь со стороны родных, только в этом случае, общими усилиями можно победить «зеленого змия». Не демонстрируйте свое доброе отношение к мужу (сыну), когда он трезвый, а плохое – когда он пьян. Такие игры не дадут нужного результата.
Выведение токсинов и укрепление здоровья
Самые эффективные народные средства от алкоголизма не дадут результата, если предварительно, до начала лечения не очистить организм.
В первую очередь следует избавиться от токсичных веществ. К наиболее эффективным народным методам относятся:
- Ежедневное употребление зеленого листового чая, не менее четырех чашек. Этот напиток не только выводит токсины, но и резко снижает тягу к спиртному.
- Каждое утро необходимо съедать ложку (чайную) натурального пчелиного меда, который возмещает недостаток калия в организме. Его восполнение снижает зависимость.
- Подобным действием обладают и кислые яблоки. Их следует употреблять утром натощак, чтобы избежать утреннего похмелья. Съедая ежедневно утром 1-2 яблока, вначале отпадет необходимость похмелья, а затем постепенно исчезает тяга к спиртному.
Методы народной терапии
В основе борьбы с пьянством и алкоголизмом народными средствами лежит использование травяных настоев и отваров, применение средств, изготовленных из натуральных продуктов. Народные целители считают, что такие средства могут применяться как для самостоятельного, так и для анонимного лечения человека. Основная задача народной медицины в борьбе с алкоголизмом – вызвать отвращение к спиртному. Эффект отвращения зачастую достигается благодаря использованию средств, которые вызывают рвоту, расстройство желудка и прочие неприятные состояния. К примеру, алкоголь соединяют с природными веществами, обладающими отвратительным вкусом.
Лечение народными средствами
Близким больного далеко не всегда удается уговорить пьющего человека обратиться за помощью к специалисту. Обычно они говорят: «Брошу пить в любой момент, когда захочу». И это действительно так. Без желания алкоголика избавиться от пагубной привычки невозможно, все усилия медиков будут напрасны.
Именно в такой ситуации родственники используют самые эффективные народные средства от алкоголизма, которые зачастую дают очень хорошие результаты. Препараты на основе растений, натуральных веществ помогают снять похмельный синдром и лечат болезни, которые вызваны алкоголизмом.
Народные средства лечения алкоголизма: травы
Травники утверждают, что существует множество целебных трав, которые могут в домашних условиях облегчить состояние больного. Более того, в некоторых случаях лечение растениями бывает гораздо эффективнее, чем иглоукалывание или кодирование. Это происходит не только потому, что используются природные средства.
Травы при лечении алкоголизма дают хороший результат у тех больных, которые не желают менять своего образа жизни. Наилучший эффект можно получить в следующих случаях:
- На самых первых стадиях болезни.
- Когда пациент уже предпринимал попытки избавиться от зависимости самостоятельно, но не добился успеха.
- Если алкоголик отказывается лечиться.
Для пациентов, которые не приемлют кодирования из-за его воздействия, а традиционного лечения – из-за возможной огласки, которая может навредить карьере, к примеру, народные методы лечения алкогольной зависимости травами являются прекрасной возможностью вернуть здоровье. Но нельзя забывать о том, что такое лечение показано не всем. Прежде чем использовать народные средства от пьянства и алкоголизма необходимо проконсультироваться со специалистом. Дело в том, что большинство целебных растения, обладают кроме лечебных еще и негативными для организма свойствами. Их категорически запрещено принимать при некоторых заболеваниях.
Иногда такие растения вызывают аллергические реакции и побочные эффекты. Внимательно изучив каждый конкретный случай, доктор порекомендует самый эффективный и безопасный рецепт. При этом необходимо точно соблюдать дозировку и правила приема лекарственных средств.
Отвар чабреца
Такой отвар дает сильное отвращение к алкоголю. Утром и вечером давайте больному по ложке (столовой) лечебного средства. В результате человек будет чувствовать боль в области желудка, возможна рвота. Если в период лечения больной не употребляет спиртное, то курс лечения продлится тридцать дней. А если четыре-пять ложек добавить в бутылку водки, то желание выпить пропадает надолго.
Для приготовления отвара вам понадобится три ложки (столовых) чабреца (лучше использовать траву, приобретенную в аптеке). Залейте сырье литра кипятка и на десять минут поставьте емкость на водяную баню. Затем укутайте кастрюльку и дайте составу настояться в течение двух часов.
Отвар чабреца противопоказан людям, страдающим астмой, туберкулезом, некоторыми заболеваниями щитовидной железы, сахарным диабетом.
Овес и календула
Хорошее народное средство в борьбе с алкоголизмом. Отзывы пациентов свидетельствуют, что оно эффективно при пивном алкоголизме и других его разновидностях. Насыпьте в трехлитровую кастрюлю неочищенный овес до половины. Залить водой почти до верха. Когда отвар начнет закипать, добавьте к нему 100 граммов сухих цветов календулы и прокипятите на медленном огне полчаса.
Снимите отвар с огня, укутайте и дайте настояться в течение 12 часов. Принимать по 100 мл перед едой.
Тимьян
Самые эффективные народные средства от алкоголизма зачастую изготавливаются из хорошо известных трав. Пример тому — ползучий тимьян. Когда состояние пьющего человека ухудшается и ему необходима срочная помощь, облегчить состояние поможет именно эта трава.
Две ложки (столовых) сухого сырья залейте 200 мл кипятка и поставьте кастрюльку на водяную баню на десять минут. Затем отвар следует охладить, процедить и принимать по трети стакана трижды в день после еды. Курс лечения 8-10 дней.
Травяные сборы
В борьбе с алкоголизмом не менее эффективны сборы лечебных трав.
Смешайте в равных частях траву любистка, полевой хвощ, чабрец, ягоды можжевельника, корень синюхи. Столовую ложку измельченной смеси трав залейте кипятком (250 мл), прокипятите в течение трех минут на медленном огне. Дайте средству настояться в течение часа. Употреблять отвар следует дважды в день по две ложки (столовых). Курс лечения – месяц.
Равные части травы золототысячника, чабреца, горькой полыни измельчите. Запарьте 200 мл кипятка три чайных ложки сбора. Емкость укутайте и оставьте на два часа. После этого смесь процедите и принимайте по столовой ложке трижды в день.
Настойки
К эффективным препаратам народной медицины, способных бороться с алкоголизмом относят разнообразные настои и настойки. Ниже представим некоторые из них.
Корень солодки
Корень голой солодки порежьте, затем измельчите в порошок с помощью блендера. Столовую ложку сырья залейте горячей водой, но не кипятком (250 мл). Настой можно принимать через два часа по ложке (столовой) три раза в день.
Настой плауна булавовидного
Залейте сухой порошок растения (10 г) стаканом кипятка. Через десять минут смешайте стакана настоя с 50 г водки. По отзывам пациентов, они испытывают чувство отторжения к любым спиртосодержащим напиткам практически сразу.
Другие рецепты: пищевая сода
На первых стадиях заболевания для избавления от похмельного синдрома отлично помогает пищевая сода. Смесь из стакана воды и чайной ложки соды способна вывести из запоя. Для более глубокого очищения необходимо в течение суток выпить три стакана содового раствора.
Лечение лавровым листом — народное средство от алкоголизма
С помощью этих ароматных листиков, которые применяются в кулинарии, успешно лечится мужской и женский алкоголизм. Приготовить лечебное средство совсем несложно: один листик заливают 30 мл водки и настаивают в течение нескольких часов. Выпивший этот настой пациент практически сразу испытывает отвращение к спиртному.
Существует еще несколько рецептов на основе лаврового листа: Двенадцать граммов листьев лавра запарьте 300 мл кипятка. Полученную смесь ставят на огонь. Через десять минут с момента кипения состав готов к употреблению. Его необходимо выпить мелкими глотками в течение суток. Два листика и корень растения залейте 250 мл водки и отставьте в темном прохладном месте на четырнадцать дней.
Гриб навозник
Такое средство применяют довольно часто, благодаря простоте применения. Приготовьте эти грибы с не самым привлекательным названием обычным способом и предложите это блюдо пьющему человеку в качестве закуски. Блюдо довольно ароматное и очень вкусное. Смешавшись с водкой в организме, грибы замедляют в крови расщепление спирта, вызывая состояние, напоминающее сильное отравление. Со временем у алкоголика возникает отвращение к алкоголю.
Можно ли лечить алкоголика без его ведома?
Мы уже говорили о том, что большинство людей, зависимых от спиртного, не признают своего заболевания и отказываются от лечения. В подобных ситуациях их родные используют народные средства от алкоголизма без ведома алкоголика. Врачи-наркологи считают такой метод довольно спорным, но часто у жен и матерей запойных пьяниц не остается альтернативы этой хитрости.
Индийский гриб
По мнению людей, страдавших алкогольной зависимостью, настоянный на молоке индийский гриб является эффективным средством в борьбе с этим коварным недугом. Принимая этот кисломолочный напиток в течение сорока дней, можно избавиться от влечения к алкоголю.
Красный перец
Это средство совсем несложно приготовить. Для этого необходимо приготовить пол-литра спирта (60%) и добавить к нему столовую ложку красного перца. Это средство должно настаиваться неделю. Чтобы избавиться от алкогольной зависимости, необходимо добавлять по три капли настоя на литр спиртных напитков.
Алкоголизм в аюрведе
Свыше трех тысяч лет в аюрведе — одной из разновидностей альтернативной индийской медицины, алкоголизм считается тяжелой болезнью. Ее приверженцы уверены, что зависимый человек обязательно должен принять помощь извне. Первый шаг к избавлению от любой зависимости — признание существования проблемы. Главная психологическая проблема алкоголика заключается в слабости воли.
Чтобы эффективно решить проблему алкогольной зависимости, необходимо пройти программу детоксикации и очищения — панчакарму. Кроме того, пораженные спиртными напитками органы необходимо укреплять специальными народными средствами от алкоголизма. Аюрведический препарат сурари — это смесь, состоящая из тридцати редких трав, которые способствуют детоксикации крови и выведению токсинов из организма.
Экстракты трав увеличивают выработку желчи и нормализуют функции печени. Это очень эффективное средство не оказывает побочных эффектов. Препарат очищает организм и омолаживает его.
Отзывы пациентов
Если вас интересует, как избавиться от алкоголизма навсегда народными средствами, рекомендуем внимательно изучить отзывы пациентов. Большинство людей сумевших победить алкогольную зависимость, отмечают, что неоднократно пытались справиться самостоятельно с этой проблемой, но не добивались успеха.
Многим из них помог гриб-навозник, который после двух недель приема вызывает стойкое отвращение к спиртному. Некоторые пациенты рассказывают, что кодировались, принимали медикаменты, но положительного результата удалось достичь после приема травяных сборов. Все, кто пережил алкогольную зависимость и избавился от нее с помощью народных средств, уверены, что эффективность лечения зависит от желания человека начать нормальную жизнь.
Помочь человеку, страдающему зависимостью от спиртных напитков, могут народные средства. Некоторые травы от алкоголизма способствуют вырабатыванию отвращения к «зеленому змию».
Как они действуют?
Лекарственные травы обладают мощным укрепляющим эффектом. Также они сопутствуют нормализации работы организма, выведению ядов и продуктов распада.
Если лечение алкоголизма травами будет правильным, организм больного быстро восстановится. Тяга выпить исчезнет, самочувствие улучшится.
Общеукрепляющий эффект
Фитотерапия преследует следующие цели:
- Снятие тяги к спиртному.
- Выведение из организма ядов.
- Поддержание организма больного.
- Снабжение организма минералами.
- Снабжение организма витаминами.
к содержанию ↑
Отвращение к спиртному
Отвращение к алкоголю достигается на фоне применение настоек и отваров, несовместимых со спиртосодержащими напитками. Если терапия проводится без ведома алкоголика, то целебные средства тайком добавляются ему в пищу или питье.
Если решение о приеме трав принял сам больной, то лекарство принимается до или после еды.
Необходимо строго придерживаться оптимальной дозировки. Иначе могут возникнуть непредсказуемые последствия.
Какие имеются противопоказания
Травы от алкоголизма — это не напиток, а лекарственное средство. Принимать их можно только после консультации с врачом.
Растения, вызывающие рвоту, нельзя давать гипертоникам, а также лицам, страдающим гастритом или язвенными заболеваниями. Еще одним противопоказанием является сахарный диабет.
На фоне отравления могут появиться следующие признаки:
- одышка;
- усиленное выделение пота;
- учащенное сердцебиение;
- тошнота;
- сильная рвота.
При появлении этих симптомов нужно незамедлительно отменять травы и вызывать врача.
Лечение без ведома алкоголика
Решение помочь близкому человеку избавиться от алкогольной зависимости сопровождается риском навредить ему. Поэтому перед внедрением в его рацион травяных настоев и отваров нужно получить консультацию нарколога.
Эффект такой терапии проявляется медленнее. Но в этом есть свой плюс. Человек, не ведающий, что его поят целебными травами, полагает, что неприязнь к спиртному вырабатывается у него естественным путем.
Больной считает, что его организм пресытился спиртным и «не принимает» его. Это способствует поднятию самооценки. Человек решает «помочь организму» и самостоятельно уменьшает дозировку спиртного. В итоге он полностью избавляется от пагубной зависимости.
Травы можно применять только после консультации с врачом
Какие травы можно использовать?
От алкогольной зависимости можно избавиться при помощи:
- Чабреца.
- Копытня.
- Любистка.
- Кукольника.
- Лаврового листа.
- Корня Кудзу.
- Курчавого щавеля.
- Зверобоя.
- Баранца.
к содержанию ↑
Чабрец
При алкоголизме хорошо помогает чабрец. Эта трава с древности известна своими полезными свойствами. Из чабреца готовят настои и отвары. Они вызывают рвоту при употреблении даже небольшого количества спиртного.
Для того чтобы приготовить целебное средство, нужно:
- смешать 6 столовых ложек сырья с 1000 мл остуженного кипятка;
- поставить на плиту, снизить огонь до минимума;
- закипятить;
- проварить на протяжении 25 минут;
- настоять 55-60 минут;
- разбавить теплой кипяченой водой.
Лекарство добавляется в спиртное. На пол-литровую бутылку водки достаточно 3 столовые ложки отвара. Эффект наступает в течение 40-60 минут. Человека начинает мутить и рвать. Он испытывает сильную слабость.
Длительность терапии — 12-14 дней. Превышать дозу нельзя, поскольку эта трава относится к токсичным растениям. Нельзя использовать его без ведома больного до предварительной консультации специалиста.
Копытень
Эта трава помогает бросить пить даже хроническому алкоголику. Традиционно копытень используется при изготовлении отхаркивающего средства. Но более высокая дозировка провоцирует рвоту.
При регулярном использовании этого растения, отвращение возникнет к самому запаху спиртного. Корень копытня способствует очищению организма, выведению ядов и восстановлению печени.
При лечении алкоголизма можно использовать только порошок из корневища. На пол-литровую бутылку водки требуется 1-2 грамма порошка. Средство всыпается в бутылку и тщательно перемешивается путем взбалтывания.
В составе копытня содержится эфирный азарон. Поэтому не рекомендуется использовать эту траву при лечении от алкогольной зависимости женщин, ожидающих рождения ребенка.
При лечении алкоголизма можно использовать только порошок копытня
Любисток
Чаще всего в домашних условиях используется любисток. Эта трава провоцирует вырабатывание отвращение к спиртсодержащим напиткам. В итоге желудок перестает принимать алкоголь.
Любисток относится к самым безопасным растениям и обладает щадящим эффектом. С его помощью разрешается лечить даже раковых больных и будущих мам.
В терапии используется корень растения. Его легко можно приобрести в аптеке. Для приготовления «эликсира от пьянства» будет нужно:
- 2 столовые ложки сырья залить 360 мл только что закипевшей жидкости;
- прикрыть крышкой;
- настоять 45-55 минут;
- тщательно отфильтровать.
На пол-литровую бутылку достаточно 2 столовых ложек. Эффект появляется через 40-60 минут после приема «эликсира». Лечение продолжается до тех пор, пока человек не начнет испытывать отвращение к спиртному.
Кукольник
Еще одна сильная трава от пьянства — кукольник. Это растение несовместимо со всеми спиртсодержащими напитками. Оно подмешивается не в алкоголь, а в пищу больного.
Для приготовления средства необходимо:
- заварить 2 столовые ложки сырья в 100 мл только что закипевшей жидкости;
- прикрыть крышкой;
- настоять в течение 45-55 минут;
- отфильтровать и отжать жмых при помощи ситечка или марли.
Для начала в пищу алкоголика добавляется не более 2-3 капелек. Лекарство необходимо давать 3 раза/24 ч. Дозировка увеличивается постепенно. Максимально допустимая доза — 10 капель.
Кукольник относится к высокотоксичным растениям. Поэтому он не используется при лечении алкогольной зависимости у будущих мам, подростков и людей с истощенным иммунитетом. В этом случае его следует заменить на иные травы против алкоголизма.
Лавровый лист
При приеме алкоголя хорошо помогает лавровый лист. Яркий оттенок лекарства не позволяет использовать его от пьянства без ведома больного.
Для того чтобы приготовить настой, нужно:
- поместить в термос 12 средних листочков;
- залить 1000 мл только что закипевшей жидкости;
- выдержать 12 часов;
- тщательно отфильтровать.
Средство принимается по небольшой рюмке, не более 5 раз/24 ч. Эффект возникает при попытке выпить. У человека сильно кружится голова, его мутит и рвет. Длительность терапии — 12-14 суток. Нельзя хранить отвар в холодильнике дольше 5 дней. По истечении этого срока будет нужно приготовить новое лекарство.
Корень кудзу
Рвоту от приема спиртного вызывает корень кудзу. Это китайское растение считается одним из лучших средств, помогающих избавиться от пагубной зависимости.
Оно ингибирует печеночный метаболизм спиртного. Появление побочных явлений наблюдается в исключительных случаях.
Для приготовления средства нужно:
- залить 20 грамм измельченного корневища 1000 мл только что закипевшей жидкости;
- проварить на слабом огне, добиться выкипания 1/2 объема воды;
- остудить, отфильтровать.
Оптимальная дозировка — 50 миллилитров. Лекарство принимается до 5 раз/24 ч. Длительность терапии варьируется от 14 дней до 2,5 месяцев.
Результатом является снижение количества выпитого и стабилизация эмоционального состояния. Одновременно следует использовать другие растения, вызывающие отвращение к спиртсодержащим напиткам.
Курчавый щавель
Избавиться от тяги к спиртному может помочь корневище этого растения. Для изготовления лекарства необходимо:
- поставить на огонь кастрюлю с 1000 мл жидкости;
- всыпать 20 грамм сырья;
- отварить под крышкой на протяжении 8 минут;
- настоять 180 минут;
- тщательно отфильтровать.
Лекарство дается больному каждые 150-180 минут. Если алкоголик не прикасается к спиртному в течение 7 дней, можно сделать перерыв.
Настой из щавеля курчавого — эффективное средство
Зверобой
Трава, которая способна помощь справиться с пагубным пристрастим и укрепить организм — это зверобой. Для изготовления целебного средства требуется:
- 8 столовых ложек высушенного сырья залить 1000 мл только что снятой с плиты жидкости;
- поставить на паровую баню;
- проварить 22-23 минуты;
- остудить, отфильтровать.
Настой может использоваться для лечения алкоголизма без ведома больного. На пол-литровую бутылку водки достаточно 2 столовых ложки. Длительность терапии — 12-15 суток. Результатом является вырабатывание отвращение к спиртосодержащим напиткам.
Баранец
Какая трава помогает от алкоголизма? Неплохим эффектом обладает баранец. Для изготовления целебного средства нужно проделать следующее:
- 10 грамм высушенного, измельченного сырья заливается 1000 мл только сто снятой с плиты жидкости;
- поставить на слабы огонь;
- проварить 12-13 минут;
- охладить, отфильтровать;
- дополнить объем до 200 миллилитров.
Средство выпивается за 5 минут до приема водки. Оптимальная дозировка — 75 мл. Эффект проявляется примерно через 7 минут. Человека начинает сильно тошнить и рвать.
Баранец относится к ядовитым растениям. Его нельзя применять при заболеваниях нервной системы. Также трава противопоказана «сердечникам», лицам, перешагнувшим пятидесятилетний порог, и тем, кто страдает язвой желудка или бронхиальной астмой.
Использование травяных сборов
Некоторые настои и товары, приготовленные на основе целебных растений, можно использовать только с согласия алкоголика.
Какие травы входят в сбор, помогающий избавиться от тяги к спиртосодержащим напиткам? Рекомендуется использование:
- Одуванчиковых корней.
- Золототысячника.
- Толокнянки.
- Горькой полыни.
Эти травы, вызывающие неприязнь к спиртному, обладают наиболее щадящим эффектом.
Одуванчиковые корни
Одуванчик способствует полному очищению организма от алкогольных ядов. На этом фоне исчезает желание выпить. Для изготовления средства нужно:
- смешать 2 столовые ложки корневища растения с таким же количеством зверобоя;
- поместить в термос;
- залить их 1000 мл только что снятой с плиты жидкости;
- настоять 12 часов;
- тщательно отфильтровать.
Лекарство принимается по 160 мл. Есть разрешено через 25-35 минут. Длительность терапии варьируется от 8 до 10 суток.
Одновременно с одуванчиковыми корнями рекомендуется применять иные целебные травы, вызывающие отвращение к спиртному. Тогда результат будет более крепким и длительным.
Золототысячник
Этот сбор трав от алкоголизма способствует очищению организма от алкогольных ядов. Поле этого он начинает восстанавливаться. Для изготовления лекарства нужно:
- смешать 4 столовые ложки сырья с таким же количеством мяты и можжевельника;
- залить 340 мл только что снятой с плиты жидкости;
- варить 8-12 минут;
- снять с плиты, настоять 120-130 минут;
- тщательно отфильтровать.
Лекарство принимается 3 раза/24 ч. Максимальная дозировка — треть стакана. Длительность терапии — 8-10 суток.
Толокнянка
Этот травяной сбор от алкоголизма изготавливается так:
- смешать 4 столовые ложки толокнянки с таким же количеством мяты и зверобоя;
- залить смесь трав 1000 мл только что снятой с плиты жидкости;
- добиться закипания;
- охладить, отфильтровать.
Принимается лекарство по 20 капель, не более 6 раз/24 часа. Терапия должна продолжаться до 16 недель. При помощи этого лекарства можно вылечить даже пивной алкоголизм.
Горькая полынь
Лекарство изготавливается так:
- смешать в термосе 2 чайные ложечки сырья с таким же количеством золототысячника;
- добавить 8 ложечек ползучего тимьяна;
- влить 4 стакана только что снятой с плиты жидкости;
- выдержать 300 минут;
- остудить, хорошо отфильтровать.
Лекарство выпивается по 1,5-2 столовые ложки, не более 4 раз/24 ч. Есть разрешается через 35-40 минут.
Заключение
Очень важно оказывать больному психологическую помощь. Он должен чувствовать поддержку семьи. Тогда эффект народной терапии будет более сильным и продолжительным.
morewomen.ru
помогают ли любисток, копытень, кукольник (чемерица), чабрец, лавровый лист, баранец и лекарственные сборы + отзывы
Содержание статьи
Если для борьбы с алкогольной зависимостью выбраны природные средства, необходимо быть готовым к их сильному действию. Антиалкогольный эффект базируется либо на содержании токсических для организма веществ, либо на тех токсических комбинациях, которые образуются при сочетании спиртного и экстрактов трав. Результат их действия на организм — состояние интоксикации, сопровождающееся неприятными симптомами, но исчезающее после выведения алкоголя и его метаболитов из организма.
Возможно ли пассивное лечение
Во всех рекомендациях по применению трав от алкогольной зависимости есть требование о согласии больного на такую методику терапии. Осведомленное лечение возможно только в случае искреннего и сильного желания пациента избавиться от патологической тяги к спиртному. Медицинская практика показывает, что подобное встречается очень редко. Гораздо чаще алкоголик не признает своей привязанности к бутылке, отказывается посещать врача или принимать какие-либо препараты.
Умышленное подмешивание лекарств, может спровоцировать приступы агрессии. Это говорит о необходимости уведомить больного о начале лечения. Следует постараться уговорить его принимать лекарства добровольно или прибегнуть к помощи психологов, специалистов наркологического профиля. Использование травы будет сопровождаться следующими эффектами:
- тошнотой;
- рвотой;
- тахикардией;
- ознобом;
- потливостью;
- головной болью;
- тревожностью.
Именно такие симптомы позволяют сформировать у алкоголика отвращение к спиртному как условный рефлекс.
Травы от алкоголизма без ведома больного иногда используются. В этом случае следует отдать предпочтение средствам, действующим быстро и в минимальных дозировках, которые легко смешать с едой или питьем зависимого человека. Действовать нужно осторожно. Необходимо убедиться в отсутствии у пациента аллергии на состав, его способности перенести негативные эффекты после приема, а также в отсутствии серьезных желудочных, сердечных, печеночных и почечных патологий.
Какие используются травы от алкоголизма
Травы для формирования отвращения к спиртному зачастую относятся к ядовитым или условно ядовитым. Приготовление снадобий из них требует внимательного соблюдения инструкции, четкого выполнения рекомендаций относительно дозирования и способа применения полученного лекарства. Наиболее часто в народе пользуются следующими лекарственными травами от алкоголизма:
- чабрецом;
- копытнем;
- чемерицей;
- лавром;
- любистком;
- щавлем;
- баранцом.
Все травы содержат алкалоидные соединения или эфирные масла, которые вступают в реакцию с метаболитами спирта, провоцируя отравление организма и появление неприятных симптомов.
Согласно отзывам о травах от алкоголизма, устойчивое непринятие спиртного развивается у пациента на протяжении двух недель. Для закрепления эффекта следует принимать траву не менее месяца. Особо ядовитые растения используют не дольше десяти дней, внимательно наблюдая за реакцией пациента.
После устранения желания употреблять спиртное, достигнутые результаты очень важно закрепить. Часто после полного выведения травы из организма или несколько позже, больной возвращается к пагубной привычке, понимая, что виновником плохого самочувствия был не столько алкоголь, сколько употребляемая лекарственная трава.
Фитотерапевты рекомендуют сосредоточить внимание на травах, нормализующих состояние организма, активизирующих его восстановление после разрушительного действия алкоголя и предотвращающих повторное появление тяги к нему. Среди таких растений:
- иван-чай;
- череда;
- ромашка;
- золототысячник;
- шалфей;
- растительные сборы от алкоголизма.
Прием подобных средств необходимо продолжать на протяжении нескольких месяцев после избавления от зависимости для профилактики рецидивов болезни. Возможным вариантом травяного лечения выступают натуральные капли на основе алтайских трав «Алко Стоп», «Алко Барьер».
Рецепты растительных средств «для трезвости»
Некоторые травы, традиционно применяющиеся в терапии алкогольной зависимости, в свободном доступе продаются в аптеке. Растения, имеющие в составе алкалоиды и гликозиды, запрещены к продаже. Их можно приобрести с рук у знахарей и целителей, профессионально занимающихся заготовкой подобных растений. У народного лекаря можно узнать рецепт приготовления антиалкогольного снадобья и подробности о его применении. Ниже представлены самые распространенные сведения о фитотерапии алкоголизма.
Чабрец
Особенности. Чабрец от алкоголизма используется с давних времен. Основной компонент его эфирного масла — тимол, взаимодействует с метаболитами спирта, сохраняя их в крови дольше, тем самым провоцируя отравление. Трава противопоказана при язвенной болезни и астматическом статусе, а также при нарушениях в работе щитовидной железы.
Приготовление и применение
- Для приготовления лекарства три столовых ложки сухой травы заливают половиной литра воды.
- Для внутреннего применения чистого отвара его держат на водяной бане четверть часа. После двухчасового настаивания процеживают, доводят кипяченой водой до прежнего объема и употребляют по четверти стакана трижды за сутки. Следом за отваром выпивают около 30 мл водки. Негативная симптоматика возникает через полчаса.
- Такой же отвар можно не сочетать с употреблением спиртного. Тогда весь объем выпивают утром в четыре-шесть заходов, лечение продолжают на протяжении месяца.
Смесь чабреца и воды можно вскипятить на медленном огне и проварить еще 30 минут. После полного остывания, полученный концентрат процеживают, разводят чистой кипяченой водой до первоначального объема. Отвар добавляют в выпивку больного — по три столовых ложки на пол-литра водки. Полученный напиток провоцирует сильнейшее похмелье.
Корневища копытня
Особенности. Трава копытень от алкоголизма лечит по тому же принципу, что и чабрец. Корневища растения заготавливают в начале лета, пока оно цветет, после чего высушивают и перетирают в порошок. Именно его используют для приготовления лекарств от зависимости. Данное растение в сочетании со спиртным — сильнейший провокатор рвоты.
Приготовление и применение
- Чайную ложу порошка корневищ заливают стаканом кипятка, ставят на медленный огонь, нагревают на протяжении трети часа.
- После остывания процеживают, принимают по столовой ложке до пяти раз за сутки 21 день.
- Другой вариант — чайную ложку корневищ настаивают в стакане кипятка на протяжении получаса. После процеживания добавляют столовую ложку лекарства в стакан водки. Алкоголик должен выпить смесь сразу после приготовления.
Добавлять примерно четверть чайной ложки измельченных корневищ копытня можно в турку, готовя кофе для выпивалы. Такой напиток он должен употреблять раз в двое суток.

Любисток
Особенности. Знахари уверяют: если используется трава любисток от алкоголизма, значит, очень скоро пьянство прекратится. Кроме непринятия спиртного, по мнению целителей, это растение очищает дух, способно устранить нарушения психики. Полученное лекарство будет провоцировать плохое самочувствие выпивалы.
Приготовление и применение
- Для лечения используют настой корня любистока. Столовую ложку сырья заливают стаканом кипятка.
- Смесь накрывают крышкой. Настаивают на протяжении часа, укутав полотенцем.
- Полученную вытяжку процеживают, добавляют две столовые ложки снадобья в бутылку водки.
Лавровый лист
Особенности. Ярко выраженный вкус и запах, а также насыщенный цвет лекарства, приготовленного из лаврового листа, позволяет лечить им зависимых только при их согласии. Средство не просто делает алкоголь для больного отвратительным, но оздоровляет организм.
Приготовление и применение
- 12 сушенных цельных листьев лавра среднего размера помещают в термос.
- Листья заливают литром кипятка, оставляют для настаивания на ночь.
- Утром полученный настой процеживают, дают больному по рюмке пять раз за сутки. Лечение продолжают на протяжении месяца.
Курчавый щавель
Особенности. Для лечения алкоголизма нужен отвар корней растения. Очень важно в процессе приготовления не открывать крышку используемой посудины, поскольку из-за этого все необходимые вещества могут улетучиться.
Приготовление и применение
- Столовую ложку измельченных, предварительно высушенных корней помещают в кастрюлю.
- Заливают стаканом кипятка, накрывают крышкой.
- Ставят на небольшой огонь и нагревают десять минут.
- Через три часа средство процеживают.
- Принимают трижды за сутки по столовой ложке. Терапию продолжают до полного отказа от спиртного.
Чемерица (кукольник)
Особенности. Трава кукольник от алкоголизма — самое популярное и давно известное средство. Для терапии используют корни чемеричной травы, поскольку в них сосредоточено наибольшее количество активных компонентов. Растение считается ядовитым, потому не продается в аптеках. Вопреки бытующему мнению, использовать для устранения тяги к спиртному аптечную чемеричную воду нельзя. Для этой цели каждые пять дней готовят свежий домашний экстракт кукольника.
Приготовление и применение
- Столовую ложку хорошо измельченного корня заливают четвертью стакана крутого кипятка.
- Смесь накрывают крышкой и выдерживают на протяжении часа.
- После раствор процеживают сквозь несколько слоев марли, тщательно отжимают жмых.
- Хранят в холодильнике в банке из темного стекла. (Лучше использовать вымытый флакон из-под настойки).
- Средство добавляют в еду алкоголика по две капли трижды за сутки. Дозу повышают до тех пор, пока у зависимого не появится рвота после употребления спиртного. Лечение продолжают до появления отвращения к алкоголю и полного отказа от него.
Доза чемеричного лекарства на одну порцию еды не должна превышать 15 капель. Если и она не работает, следует выбрать другой метод терапии, например, медикаментозный. Тщательно следите, чтобы настойку случайно не принял кто-то из домашних, поскольку она ядовита.

Баранец
Особенности. Плаун-баранец — сильнейшее лекарство против алкоголизма, применяющееся в наркологических центрах. Эта трава вызывает полное отвращение к алкоголю, его виду и запаху из-за приступов сильной рвоты, которые она провоцирует при сочетании со спиртным. Растение очень ядовито, поэтому его применение в домашних условиях крайне нежелательно. Максимальная эффективность терапии наблюдается, если воздействие на зависимого человека проводят фитотерапевт и специалист, знающий основы психологии. Использование травы чревато многими побочными эффектами и сопровождается перечнем противопоказаний.
Приготовление и применение
- 10 г растительного сырья заливают стаканом кипятка и нагревают на минимальном огне на протяжении 15 минут.
- После охлаждения средство процеживают, отжимают жмых.
- Интенсивную терапию начинают не ранее, чем через четверо суток после последнего возлияния.
- Алкоголику дают половину стакана отвара, а после — любые горячительные напитки. Сильная рвота и ухудшение самочувствия заставляют больного испытывать страх даже при упоминании о спиртном.
Еще один вариант лечения отваром из баранца подразумевает употребление больным четверти стакана средства в первой половине дня, а во второй — глотка спиртного. После этого наблюдается ухудшение его состояния, нарушения сердечного ритма, появление страха смерти.
Можно приготовить настойку из трав от алкоголизма, используя сразу несколько растений. Такие манипуляции лучше проводить только под контролем фитотерапевта, который может спрогнозировать совместное действие столь сильных растительных компонентов.
Лечение от алкоголизма травами может быть осложнено не только их токсическим действием, но и аллергической реакцией у алкоголика. Следует помнить, что растения могут провоцировать анафилактический шок. По этой причине перед активной фазой терапии стоит давать больному пару капель средства в качестве пробы на чувствительность.
Сборы для восстановления организма зависимого
За время злоупотребления алкоголем в организме больного происходит масса изменений, которые могут спровоцировать разлад в общем самочувствии и серьезные проблемы со здоровьем. Отказ от спиртного следует сочетать с приемом восстанавливающих препаратов, которые могут иметь натуральное происхождение. Монотерапия отдельной травой неэффективна, а вот использование специальных сборов позволит комплексно воздействовать на пострадавший организм. Травяной комплекс способствует восстановлению работы нервной системы, очищению крови, печени, нормализует сердечную функцию. Далее — примеры эффективных сборов.
- «Монастырская трава» или «Монастырский сбор». Содержит зверобой, полынь, чемерицу, душицу, ромашку, череду, полынь, бессмертник, календулу и другие травы. Оздоровляет сердце и сосуды, выводит излишки холестерина из крови, обеспечивает профилактику рецидивов болезни.
- «Тибетский сбор». Является очищающим средством. Содержит множество трав с мочегонным эффектом, противовоспалительными и ангиопротекторными свойствами.
- Зеленый чай. Китайские ученые доказали, что регулярное употребление чистого зеленого чая или его смесей позволяют предотвратить алкогольную зависимость и ее рецидивы. Для оздоровляющего эффекта следует принимать не менее четырех чашек за сутки. Огромное количество антиоксидантов в напитке активизируют очищение и омоложение организма.
При борьбе с последствиями алкогольной интоксикации уместно применение гепатопротекторных сборов, а также желчегонных чаев. Они ускоряют регенерацию печени, нормализуют ее детоксикационную функцию.

Отвар с иван-чаем, полынью и мятой
Особенности. Основной компонент сбора — иван-чай — очень популярная трава в древности. Ее применяли для лечения алкогольной зависимости, проблем с потенцией и хронического простатита. Средства на основе этой травы позволяют запустить восстановление мужского организма и устранить последствия употребления алкоголя. Дополнительный бонус — профилактика срывов и благотворное влияние на репродуктивную систему.
Приготовление и применение
- 40 г иван-чая смешивают с 5 г сушеной травы полыни и листьев мяты перечной.
- Пару столовых ложек средства заливают половиной литра кипятка, томят на медленном огне десять минут.
- Через два часа средство процеживают.
- Суточную дозу — стакан отвара — распределяют на три приема в равных количествах.
Травы от алкоголизма, вызывающие отвращение, — один из способов избавиться от алкогольной зависимости. Осознанный прием таких средств — мужественный поступок, сопровождающийся тошнотой и рвотными позывами, но увенчивающийся длительным периодом свободы от спиртного. Даже в случае рецидива болезни травяную терапию можно повторить, поскольку человеческий организм готов к формированию условных рефлексов.

Отзывы
Вообще пил каждый день пиво. Решил попробовать народные средства от этой зависимости. Прочёл массу статей про всяческие способы бросить пить, но решил остановиться на зверобой. Купил в аптеке и начал пить. Пить противно но скажу вам помогает, пил ровно пять дней, возникали жёсткие желания выпить но пил зверобой в такие моменты и желание пропадало тут же. После пяти дней лечения выпил немного пива , стало плохо (тошнота, учащенное сердце биение). Лечение будет продолжено. Всем удачи.
Евгений, http://ialive.ru/privychki/alkogolizm/travy-ot-alkogolizma-lechenie.html
Никакие травы не помогут, потому что алкоголизм — это не физическая, а психологическая зависимость и если у человека нет решимости завязать с этой пагубной привычкой — никакие медикаменты не помогут. А еще, очень важно выяснить причину этого заболевания — избавившись от нее, потребность пить тоже пропадет.
Ирина М, http://doctorsforum.ru/lechenie-alkogolizma-travami
Моему дядьке в деревне помог чабрец, он сильно пил и тетка больше не смогла терпеть, стала ему давать чабрец пить, у него рвота постоянная, а он думает от водки. Но пробовал дальше пить, последние разы уж очень плохо ему было прямо выворачивало его. Так он потерял просто интерес к алкоголю и уже лет 7 не пьет вообще.
Гость, http://vsegdazdorov.net/story/travy-ot-alkogolizma
Мы перепробовали все травы своему брату давать, ему ни одна не помогла, или все давало временный эффект и через пару недель все начиналось заново. К сожалению. И только спустя пять лет пьянства он согласился потом на кодировку.
Гость, http://vsegdazdorov.net/story/travy-ot-alkogolizma
Я писала в соответствующей ветке, что у меня отец — бывший алкоголик, причем, с многолетним стажем. Обычные средства ему не помогали — не брали его не гипноз, ни «зашивание». И тогда я начала лечить его заговорами и чабрецом. Чабрец вызывает рвотную реакцию, так что если добавить его настой в водку — напиться у алкоголика не получится. Заваривала я эту травку так: 15 гр травы на 1 стакан кипятка, настаивать час. Подмешать в алкоголь. Или купить в аптеке 7,5% настой чабреца и добавлять так же в алкоголь. (Не знаю, продается ли сейчас этот настой в аптеках… Но трава сушеная точно есть!) Пусть у вашей подруги получиться справиться с этой страшной болезнью мужа!!!
Lorka, http://namedne.ru/forum/26-147-1
doktor365.ru
Травы от алкоголизма — рецепты народной медицины для лечения алкоголезависимых
Проблема алкоголизма остается критической для большинства стран бывшего СССР. Фармацевтическая отрасль предлагает широкий спектр лекарственных препаратов. Однако бывают ситуации, когда больной отказывается от лечения пьянства, и тогда на помощь приходят отвары трав от алкоголизма, секреты народной медицины. Их использовать можно без ведома человека или как средство дополнительной терапии. Рецепты отваров трав помогут навсегда избавиться от алкоголизма.
Статьи по темеЛечение алкоголизма травами
Поход к наркологу равносилен признанию больным собственного недуга. Попытка решать проблемы или расслабляться с помощью алкоголя – это явный признак уже присутствующего хронического алкоголизма. При радикальном отказе больного проходить медикаментозное лечение помогает народная противоалкогольная фитотерапия. В природе существует огромное количество отваров трав, которые воздействуют на организм следующим образом:
- Общеукрепляющее действие. Отвары травы от алкогольной зависимости помогают организму избавляться от токсинов, восстанавливать работоспособность органов, стабилизируют нервную систему.
- Формирование отторжения к алкоголю. Некоторые настои при добавлении в спиртное вызывают сильную рвоту, головную боль и другие негативные эффекты. Постепенно формируется отторжение к алкоголю на уровне подсознания, отказ от спиртного уменьшает психологическую зависимость.
Какая трава помогает от алкоголизма
Список трав от алкоголизма, которые помогают в лечении, обширен. Это зверобой, копытень, полынь, чабрец, любисток, чемерица и другие. При использовании фитотерапии важно проконсультироваться со специалистом. Ослабленный организм алкоголика может отреагировать на отвар совершенно непредсказуемо, а неправильно подобранный сбор – отправит больного в реанимацию. Поэтому самостоятельно использовать травы от хронического алкоголизма можно только обладая большим опытом в траволечении.
Золототысячник
Данный отвар травы от пьянства редко используется самостоятельно из-за резкого горького вкуса. Эта особенность делает тайное лечение алкоголизма практически невозможным. Золототысячник успешно тонизирует организм, способствует выводу токсинов. По отзывам народных травников, уже через 10 дней формируется стойкое отвращение к алкоголю, а при употреблении спиртного – начинается сильная рвота, появляется озноб, тремор, выделяется холодный пот. Классический рецепт отвара золототысячника от алкоголизма:
- 2 чайные ложки сухой травы заливают 1 стаканом крутого кипятка;
- доводят до кипения и кипятят 10 минут;
- настаивать 2 часа;
- добавляют настойку больному по 50-60 мл три раза в день.


Зверобой
Один из популярнейших отваров трав от различных заболеваний, в том числе и от алкоголизма. Зверобой абсолютно безопасен, не вызывает аллергических реакций при соблюдении дозировки. Средний курс терапии настоем при алкоголизме – 2-3 недели, за которые формируется отторжение к алкоголю. Популярность зверобоя обусловлена его доступность не только в аптеках, но и для самостоятельного сбора. Рецепт отвара для отказа от употребления алкоголя:
- 4 столовые ложки залить 0,5 л. кипятка;
- держать емкость на паровой бане 20-30 минут;
- остудить, процедить и хранить в прохладном темном месте;
- принимать больному по 2 ст.л. 2 раза в день перед обедом и ужином.
Копытень
Трава от пьянства, у которой используется только корень. Копытень не лечит напрямую болезнь, но его употребление вызывает сильнейшее отвращение при приеме спиртного (за это отвечают вещества азарон и диазарон). Приобрести корневище можно в аптеке, но рекомендуется собирать самостоятельно. Самому можно контролировать время сбора (оптимальной период заготовки – конец лета — осень).
Использовать средство при алкоголизме можно только после обязательной консультации с врачом. Передозировка копытня вызывает сильную почечную недостаточность, проблемы в работе желчного пузыря, печени, желудка. Для положительного эффекта хватит 4-5 дней добавления отвара копытня в еду больного. Раствор практически не имеет вкуса при правильной дозировке. Приготовление – предельно простое: залить чайную ложку стаканом воды и довести до кипения, настоять полчаса. Рекомендуемая доза – 1 столовая ложка копытня на прием пищи.
Полынь
Многие отвары травы против алкоголизма имеют ряд противопоказаний из-за своей натуральной токсичности. В этом смысле полынь горькая остается идеальным компромиссом при лечении пьянства. Кроме вывода токсинов и формирования отвращения к спиртному, эта трава стимулирует нормальную перистальтику кишечника. Большинство эффективный народных рецептов подразумевают комбинирование полыни и других растений: золототысячника, чабреца (тимьяна), шалфея и т.д. Один из простых рецептов от алкоголизма:
- 1 ст.ложка сухой измельченной полыни, 4 ст.л. тимьяна, стакан воды;
- смешать травы и залить кипятком в термосе;
- настаивать полчаса, затем – процедить;
- принимать больному по 1 столовой ложке 3 раза в день.


Любисток
Отвар травы известной издавна народным знахарям. Кроме алкоголизма, она лечит ожирение, сердечно-сосудистые заболевания. Отвар используют перед предполагаемой выпивкой, так как действовать оно начинает примерно через час после применения. Настой любистка вызывает сильную тошноту при употреблении спиртного. Больной даже не будет знать о том, что на него действует, потому что травяной настой делается на водке: 100 грамм свежих корней любистка и 10 гр. лаврового листа заливают литром водки и настаивают 2 недели.
Чабрец
Из-за яркого и запоминающегося запаха отвар чабреца фактически не возможно тайно добавлять в пищу больного, поэтому его придется уговаривать на лечение. Сам отвар травы помогает не только бросить пить. Растение — прекрасное отхаркивающее средство (будет полезно курильщикам), борется с бессонницей и нервными расстройствами. Средства на основе чабреца эффективны до того как больной потерял рвотный рефлекс (на первой стадии заболевания или при пивном алкоголизме). Рецепт отвара на траве от пьянства, который формирует устойчивое отторжение к алкоголю за неделю:
- 15 грамм травы залить 2 стаканами кипятка и держать на водяной бане полчаса;
- отвар профильтровать и долить кипятка до общего объема 0,5 литра;
- добавлять настойку больному в пропорции 60 грамм отвара на 20 гр. водки.
Чемерица
Ядовитое растение с ярко выраженным токсичным эффектом, второе название — кукольник. Ее использование без консультаций со специалистом категорически не рекомендуется. Возможная передозировка или неприятие организмом отвара корня кукольника вызывает сильную диарею, рвоту, интоксикацию вплоть до летального исхода. Для лечения алкоголизма используют чемеричную воду, которую можно приобрести в любой аптеке. 2 капли, добавленные в пищу, вызывают сильное ухудшение состояния пьющего. Траву кукольник в чистом виде для приема внутрь не применяется.
Сбор трав от алкоголизма
В большинстве случаев травы от алкоголизма не используются поодиночке. Эффективность отваров и настоев усиливается при комбинировании растений, которые будут дополнять друг друга. Такие комплексы называются травяными сборами. Их можно готовить самостоятельно или купить в аптеке в готовом виде. Сборы не только подавляют тягу к спиртному, но и вырабатывают стойкое отвращение к этанолу, стимулируют восстановление пострадавших внутренних органов. Составы популярных травяных смесей:
- снижение алкогольного влечения: чабрец, золототысячник, полынь;
- успокаивающее средство: корень голубой синюхи, цветки боярышника, мята, мелисса, зверобой, соцветия липы и хмеля;
- восстановление печени: трава спорыша, листья зверобоя и толокнянки, кукурузные рыльца.


Противопоказания
Важно помнить, что лекарственные травы, — это не безобидный чай от алкоголизма. Их воздействие на ослабленный организм пьющего может быть непредсказуемым. Так, к примеру, нельзя давать вызывающие рвоту растения больным с гастритом или язвой. При гипертонии траволечение категорически запрещено. Любое использование травы от алкоголя без ведома больного нужно согласовывать с профильными специалистами, чтобы не навредить еще больше.
Видео
 КАК ПРОСТО ИЗБАВИТЬСЯ ОТ АЛКОГОЛЬНОЙ ЗАВИСИМОСТИ /лечение народными средствами # топ5хайп
КАК ПРОСТО ИЗБАВИТЬСЯ ОТ АЛКОГОЛЬНОЙ ЗАВИСИМОСТИ /лечение народными средствами # топ5хайп
Отзывы
Людмила, 54 года Сын после возвращения из тюрьмы тяжело запил. Соседка посоветовала попоить его отваром золототысячника. Говорила, что это для желудка, и давала ему каждый день отвар. Уже через 2 недели сын перестал требовать деньги на спиртные напитки. Не пьет второй год, хотя считает, что смог победить привычку исключительно своей силой воли.
Елена, 37 лет Муж часто выпивал. Без Крайностей, но постоянно. Знакомый врач посоветовал использовать чемеричную воду (1-2 капли в пищу). Рвало супруга так сильно, что даже испугалась, но доктор сказал, что это нормально. Муж не пьет уже несколько лет, а если услышит запах любого спиртного, моментально зеленеет. Новая проблема в том, что не может пить лекарства на алкоголе.
Василий, 49 лет Пил долго и запойно. Отлично понимал, что гублю себя, но кодировка не помогала, лекарства сбивали тягу к водке максимум на месяц. В итоге решил попробовать отвар из любистка с копытнем. Рвало меня почти неделю, особенно если пытался выпить алкоголя. Через пару недель на спиртное не мог даже смотреть. В общем, рецепт помог.
Внимание! Информация, представленная в статье, носит ознакомительный характер. Материалы статьи не призывают к самостоятельному лечению. Только квалифицированный врач может поставить диагноз и дать рекомендации по лечению, исходя из индивидуальных особенностей конкретного пациента.
Нашли в тексте ошибку? Выделите её, нажмите Ctrl + Enter и мы всё исправим! Рассказать друзьям:sovets.net
Народное лечение алкоголизма
Основная трудность в лечении
Чаще всего такой болезни как
подвержены представители мужского пола. Причем, практически всегда, находясь в алкогольной зависимости, они утверждают, что они не больны.
В случае когда «бедные жены» пытаются убедить их в необходимости лечения, они отмахиваются и говорят, что уже завтра они придут домой «трезвыми как стеклышко». Но этого не происходит и уже на следующий день они домой не приходят, а «приползают».
Именно в такие моменты их жены пытаются найти хоть какое-нибудь средство для борьбы с алкоголизмом в домашних условиях. Такими средствами являются народные методы лечения алкоголизма, которые основываются на использовании лекарственных растений.
О народном лечении алкоголизма медколлегия tiensmed (www. tiensmed) и поговорит прямо сейчас.


Рекомендуется использовать чабрец от алкоголизма в самом начале развития болезни. В этом случае у человека еще сохраняются рвотные рефлексы. Лечение базируется на их основе и заключается в следующем:
- делают настой из травы чабреца, а пациент употребляет его, как чай;
- пациенту дают понюхать водку, или предлагают выпить ее маленькими глотками, или прополоскать ею рот;
- спустя четверть часа появляются симптомы рвоты;
- проводить процедуру рекомендуется каждый день по 10 раз.
Такой метод очень эффективен. Вырабатывается устойчивый рвотный рефлекс, что становится препятствием к употреблению спиртного. Действие чабреца достаточно мягкое.
Народные средства от алкоголизма
Анастасия, 35 летПьющий муж – это не муж, а беспомощное существо. Посиделки с друзьями часто постоянно сопровождались алкоголем.
А он не признавал зависимости. Мол, да что тут такого – мы все пьём и отвечаем друг за друга.
Зашить его не получилось, поскольку муж категорически отказывался и не признавал систему кодирования эффективной и нужной. Но здоровье его ухудшалось, особенно пищеварения.
Во время очередных проблем с желудком (беспокоили боли) я предоставила мужу чай. А на самом деле это был предварительно заказанный Тибетский сбор.
Я даже не поверила сразу результатам – боль в желудке всё реже стала беспокоить. Тяга к алкоголю тоже сошла на нет.
На всё ушло два месяца. Я спокойна, муж стал здоровым и крепким мужчиной.
Виталий, 58 летЖизнь подходит к концу и пару лет назад мне всё надоело. Кризисы все эти, неустойчивая экономика.
Решил поискать счастья в бутылке спиртного. Раз попробовал и тут понеслась – ведь хочется ещё и ещё.
Вроде как стал отрываться от удручающей реальности и бытовой рутины после работы, однако дома появились проблемы. Близкие стали грозить мне, что я алкаш и болен.
Я одумался – ведь правда. Но завязать не получалось, как я ни старался.
Я много чего перепробовал, даже кодирование пресловутое, которое не даёт результатов. На Тибетский сбор нарвался случайно по совету сына – любителя интернета.
Я с иронией воспринял некий чаёк. Но результат, как оказалось, превосходный.
Я не хочу даже прикасаться к рюмке. А от дешёвого вина вообще стало воротить.
Кто бы мог такое представить, особенно из моего субтильного тогдашнего окружения.
Ирина, 37 летНесколько лет назад я пережила развод. На мне сын и мне приходилось много работать, чтобы обеспечить комфортную жизнь нам обоим.
А иногда случались неудачные дни. В качестве психологической разгрузки я не брезговала вином.
Спустя время бокал после ужина превратился в несколько. А через год мне нужна была уже целая бутылка.
Бывший муж приглядывал за мной и заметил, что я скатываюсь в пропасть. Сестра вообще устроила мне скандал на этой почве.
Началось решение проблем. Чего только мы не делали – даже у бабок-шептуний были.
Но толку не было. Я как пила, так и продолжала.
Отвары тоже мне разные давали – результата ноль. Не знаю, что было бы дальше, если бы не Тибетский сбор.
Возможно меня бы уже не было на этом свете, ведь я катилась ко дну. А сейчас я чувствую себя молодой и желанной.
Исходя из отзывов тех, кому удалось победить алкоголизм, был составлен список наиболее эффективных народных средств, которые помогут избавиться от этого недуга.
Применение сбора: заварка и употребление
Корень копытня от алкоголизма следует принимать, тщательно рассчитывая дозу. Это растение является ядовитым, но в малых количествах вреда здоровью не приносит.
Продукт комплектуется в специальные пакетики на подобие чайных. Их тоже необходимо заваривать перед употреблением. Для приёма необходимо заварить один пакетик полулитром кипятка. Настаивать его нужно не менее 8 часов. Употребление – 2 раза в день. Утром и вечером после приёма пищи.
Чтобы полезные вещества активнее выходили из трав и передавались воде лучше производить заварку Тибетского сбора в термосе. Если его нет дома, то ёмкость для заварки нужно максимально утеплить, чтобы вода в ней как можно больше оставалась горячей.
Пьют заварку сбора в тёплом виде. При этом употребление должно быть:
- За час до еды.
- За 3 часа до сна.
- Можно выпить сбор сразу после сна натощак.
Народные средства от алкоголизма
Отвар травы чабреца это самое эффективное средство при лечении алкоголизма в настоящее время. Он готовится следующим образом:
- 15 г травы чабреца заваривают полулитром кипятка;
- смесь четверть часа держат на водяной бане;
- полученную смесь процеживают и доливают до полулитра;
- принимают по 60 мл 4 раза в день;
- дают 20 г водки, что вызывает рвоту;
- курс лечения длится 7-14 дней.
Каждый раз требуется заваривать свежую траву.
Приготовление настойки чабреца от алкоголизма проводится так:
- 3 ст.л. травы заливают 250 мл (стакан) кипятка;
- смесь оставляют на 1 час для настаивания и процеживают;
- в течение суток пьют 4 раза по столовой ложке полученного настоя;
- курс лечения составляет 10-14 дней.
Процедуру можно повторить по истечении 6 дней. Следует принимать настойку не меньше 2-х месяцев, желательно до 8 месяцев для получения желаемого эффекта.
Противопоказания
Имеются некоторые противопоказания по приему отваров и настоек из травы чабреца. Из-за большого содержания тимола чабрец нельзя употреблять людям, имеющим следующие заболевания:
- проблемы с повышенным давлением;
- болезни ЖКТ;
- проблемы со щитовидной железой;
- повышенное содержание сахара в крови;
- туберкулез легких.
Так как существует множество противопоказаний к приему этого растения, то перед началом лечения рекомендуется посетить врача и пройти полное обследование. Использовать чабрец от алкоголизма втайне от больного категорически нельзя.
Лечение может привести к неприятным последствиям или даже закончится смертью пациента. Поэтому важно лечение проводить строго по указанным дозировкам и срокам.
Самостоятельно не следует изменять пропорции и время приема лекарственных настоек и отваров. Лечение чабрецом при алкоголизме проводится под постоянным контролем и наблюдением.
Иначе может произойти сильное отравление или потеря сознания. Организм больного на прием травы может отреагировать неоднозначно.
Это следует учитывать на протяжении всего курса лечения.
Отзывы
Эффективность копытня против пьянства признает даже официальная медицина.
Копытень европейский от алкоголизма отзывы имеет в большей части положительные. Нередко используют это средство для лечения даже открыто для пациента.
Хвалят траву и сами излечившие, отмечая, что именно появление рвоты и прочих негативных симптомов помогло им утвердиться в своем желании отказаться от спиртного. Как и любое другое средство, имеет это лекарство отзывы нейтральные, авторы которых говорят о том, что эффекта не заметили.
При желании можно найти и негативные мнения, сосредоточенные на ухудшении здоровья после систематического приема копытня. Но в этом случае стоит рассматривать вопрос индивидуальной непереносимости или неправильной дозировки.
Все больные, которые сознательно использовали чабрец от алкогольного опьянения, оставляют положительные отзывы. При большом желании избавиться от этого недуга необходима психологическая настройка пациента на возможность полного и бесповоротного излечения от пьянства.
Есть случаи, при которых пациент сознательно проходит курс лечения, а эффекта не наблюдается. Это происходит из-за индивидуальных особенностей организма больного. В таком случае помощь может оказать только традиционная медицина.
Чабрец – это проверенное временем лекарство от алкоголизма. Оно надежно и эффективно. С его помощью можно навсегда избавиться от этой болезни. У пациентов вырабатывается стойкое отвращение к спиртосодержащим напиткам.
alkogolizm.top
Самые эффективные народные средства от алкоголизма: рецепты, отзывы
Большинство людей, равнодушно относящихся к алкоголю, считают пьянство дурной привычкой. Врачи-наркологи имеют на этот счет иное мнение. Они считают, что алкоголизм нельзя называть просто вредной привычкой.
Это тяжелое хроническое заболевание, которое характеризуется бесконтрольным пристрастием к этиловому спирту. Это скорее одна из разновидностей токсикомании, сопровождающаяся физиологическими и психическими расстройствами. Только полностью осознав свою проблему, больные могут почувствовать желание с ней распрощаться и обрести ясное мышление, полноценную жизнь, дом, семью.

Болезнь развивается постепенно, причем у женщин значительно быстрее, чем у мужчин. Вначале появляется привыкание к алкоголю на психологическом уровне, а затем уже и на физическом. У человека, страдающего этим недугом, снижается работоспособность, стираются моральные, нравственные ценности и ухудшается состояние здоровье.
Традиционное лечение этого заболевания осуществляется с помощью медикаментов, наряду с ним используются народные средства от пьянства и алкоголизма, которые дают неплохие результаты судя по отзывам пациентов и врачей. Именно об этих способах лечения мы расскажем в этой статье.
Лечится ли алкоголизм?
Это заболевание является большой проблемой не только для самого пьющего, но и для близких ему людей. Борьба с этим недугом своими корнями уходит в далекое прошлое, когда лечением алкоголизма занимались травники, знахари и даже колдуны. В наши дни существуют множество способов лечения этой зависимости: гипноз, кодирование, медикаментозная терапия и народные средства, помогающие избавиться от алкоголизма.
Невозможно ответить на вопрос, какой из этих методов более эффективен, к выбору способов лечения следует подходить индивидуально — кому-то проще закодироваться или пройти курс иглоукалывания, а кто-то предпочитает использовать самые эффективные народные средства от алкоголизма. А иногда лечение включает в себя все перечисленные методы.

Симптомы алкогольной зависимости
Надо сказать, что такие признаки заболевания проявляются довольно быстро, поэтому родным пациента следует отнестись к ним внимательно и постараться донести серьезность ситуации до пьющего человека. К таким симптомам относятся:
- периоды запоев — ежедневное принятие алкогольных напитков, на протяжении нескольких дней, а иногда и недель;
- снижение уровня социального благополучия;
- значительное превышение порога отторжения алкоголя: отсутствие рвоты, тошноты, после употребления крупных доз алкоголя;
- похмельный синдром;
- внешние проявления — старение кожи, расширение вен, кровоподтеки на коже, не связанные с травмами.
Психологическая помощь
Не секрет, что первыми бьют тревогу, когда в семье есть пьющий человек, его близкие. Нередко женщины обращаются к наркологу с вопросом: «Как справиться с алкоголизмом мужа народными средствами?» И это происходит не из-за того, что они не доверяют традиционной медицине, а потому что 98% алкоголиков не считают себя зависимыми, и наотрез отказываются от посещения врача.
Даже выбрав самые эффективные народные средства от алкоголизма (отзывы подтверждают это), близкие больного могут и должны оказать ему всемерную психологическую помощь. Он должен чувствовать поддержку и любовь со стороны родных, только в этом случае, общими усилиями можно победить «зеленого змия». Не демонстрируйте свое доброе отношение к мужу (сыну), когда он трезвый, а плохое – когда он пьян. Такие игры не дадут нужного результата.
Выведение токсинов и укрепление здоровья
Самые эффективные народные средства от алкоголизма не дадут результата, если предварительно, до начала лечения не очистить организм.

В первую очередь следует избавиться от токсичных веществ. К наиболее эффективным народным методам относятся:
- Ежедневное употребление зеленого листового чая, не менее четырех чашек. Этот напиток не только выводит токсины, но и резко снижает тягу к спиртному.
- Каждое утро необходимо съедать ложку (чайную) натурального пчелиного меда, который возмещает недостаток калия в организме. Его восполнение снижает зависимость.
- Подобным действием обладают и кислые яблоки. Их следует употреблять утром натощак, чтобы избежать утреннего похмелья. Съедая ежедневно утром 1-2 яблока, вначале отпадет необходимость похмелья, а затем постепенно исчезает тяга к спиртному.
Методы народной терапии
В основе борьбы с пьянством и алкоголизмом народными средствами лежит использование травяных настоев и отваров, применение средств, изготовленных из натуральных продуктов. Народные целители считают, что такие средства могут применяться как для самостоятельного, так и для анонимного лечения человека. Основная задача народной медицины в борьбе с алкоголизмом – вызвать отвращение к спиртному. Эффект отвращения зачастую достигается благодаря использованию средств, которые вызывают рвоту, расстройство желудка и прочие неприятные состояния. К примеру, алкоголь соединяют с природными веществами, обладающими отвратительным вкусом.

Лечение народными средствами
Близким больного далеко не всегда удается уговорить пьющего человека обратиться за помощью к специалисту. Обычно они говорят: «Брошу пить в любой момент, когда захочу». И это действительно так. Без желания алкоголика избавиться от пагубной привычки невозможно, все усилия медиков будут напрасны.
Именно в такой ситуации родственники используют самые эффективные народные средства от алкоголизма, которые зачастую дают очень хорошие результаты. Препараты на основе растений, натуральных веществ помогают снять похмельный синдром и лечат болезни, которые вызваны алкоголизмом.

Народные средства лечения алкоголизма: травы
Травники утверждают, что существует множество целебных трав, которые могут в домашних условиях облегчить состояние больного. Более того, в некоторых случаях лечение растениями бывает гораздо эффективнее, чем иглоукалывание или кодирование. Это происходит не только потому, что используются природные средства.
Травы при лечении алкоголизма дают хороший результат у тех больных, которые не желают менять своего образа жизни. Наилучший эффект можно получить в следующих случаях:
- На самых первых стадиях болезни.
- Когда пациент уже предпринимал попытки избавиться от зависимости самостоятельно, но не добился успеха.
- Если алкоголик отказывается лечиться.
Для пациентов, которые не приемлют кодирования из-за его воздействия, а традиционного лечения – из-за возможной огласки, которая может навредить карьере, к примеру, народные методы лечения алкогольной зависимости травами являются прекрасной возможностью вернуть здоровье. Но нельзя забывать о том, что такое лечение показано не всем. Прежде чем использовать народные средства от пьянства и алкоголизма необходимо проконсультироваться со специалистом. Дело в том, что большинство целебных растения, обладают кроме лечебных еще и негативными для организма свойствами. Их категорически запрещено принимать при некоторых заболеваниях.
Иногда такие растения вызывают аллергические реакции и побочные эффекты. Внимательно изучив каждый конкретный случай, доктор порекомендует самый эффективный и безопасный рецепт. При этом необходимо точно соблюдать дозировку и правила приема лекарственных средств.
Отвар чабреца
Такой отвар дает сильное отвращение к алкоголю. Утром и вечером давайте больному по ложке (столовой) лечебного средства. В результате человек будет чувствовать боль в области желудка, возможна рвота. Если в период лечения больной не употребляет спиртное, то курс лечения продлится тридцать дней. А если четыре-пять ложек добавить в бутылку водки, то желание выпить пропадает надолго.
Для приготовления отвара вам понадобится три ложки (столовых) чабреца (лучше использовать траву, приобретенную в аптеке). Залейте сырье литра кипятка и на десять минут поставьте емкость на водяную баню. Затем укутайте кастрюльку и дайте составу настояться в течение двух часов.
Отвар чабреца противопоказан людям, страдающим астмой, туберкулезом, некоторыми заболеваниями щитовидной железы, сахарным диабетом.
Овес и календула
Хорошее народное средство в борьбе с алкоголизмом. Отзывы пациентов свидетельствуют, что оно эффективно при пивном алкоголизме и других его разновидностях. Насыпьте в трехлитровую кастрюлю неочищенный овес до половины. Залить водой почти до верха. Когда отвар начнет закипать, добавьте к нему 100 граммов сухих цветов календулы и прокипятите на медленном огне полчаса.

Снимите отвар с огня, укутайте и дайте настояться в течение 12 часов. Принимать по 100 мл перед едой.
Тимьян
Самые эффективные народные средства от алкоголизма зачастую изготавливаются из хорошо известных трав. Пример тому — ползучий тимьян. Когда состояние пьющего человека ухудшается и ему необходима срочная помощь, облегчить состояние поможет именно эта трава.
Две ложки (столовых) сухого сырья залейте 200 мл кипятка и поставьте кастрюльку на водяную баню на десять минут. Затем отвар следует охладить, процедить и принимать по трети стакана трижды в день после еды. Курс лечения 8-10 дней.
Травяные сборы
В борьбе с алкоголизмом не менее эффективны сборы лечебных трав.
Сбор № 1
Смешайте в равных частях траву любистка, полевой хвощ, чабрец, ягоды можжевельника, корень синюхи. Столовую ложку измельченной смеси трав залейте кипятком (250 мл), прокипятите в течение трех минут на медленном огне. Дайте средству настояться в течение часа. Употреблять отвар следует дважды в день по две ложки (столовых). Курс лечения – месяц.
Сбор №2
Равные части травы золототысячника, чабреца, горькой полыни измельчите. Запарьте 200 мл кипятка три чайных ложки сбора. Емкость укутайте и оставьте на два часа. После этого смесь процедите и принимайте по столовой ложке трижды в день.
Настойки
К эффективным препаратам народной медицины, способных бороться с алкоголизмом относят разнообразные настои и настойки. Ниже представим некоторые из них.
Корень солодки
Корень голой солодки порежьте, затем измельчите в порошок с помощью блендера. Столовую ложку сырья залейте горячей водой, но не кипятком (250 мл). Настой можно принимать через два часа по ложке (столовой) три раза в день.

Настой плауна булавовидного
Залейте сухой порошок растения (10 г) стаканом кипятка. Через десять минут смешайте стакана настоя с 50 г водки. По отзывам пациентов, они испытывают чувство отторжения к любым спиртосодержащим напиткам практически сразу.
Другие рецепты: пищевая сода
На первых стадиях заболевания для избавления от похмельного синдрома отлично помогает пищевая сода. Смесь из стакана воды и чайной ложки соды способна вывести из запоя. Для более глубокого очищения необходимо в течение суток выпить три стакана содового раствора.

Лечение лавровым листом — народное средство от алкоголизма
С помощью этих ароматных листиков, которые применяются в кулинарии, успешно лечится мужской и женский алкоголизм. Приготовить лечебное средство совсем несложно: один листик заливают 30 мл водки и настаивают в течение нескольких часов. Выпивший этот настой пациент практически сразу испытывает отвращение к спиртному.
Существует еще несколько рецептов на основе лаврового листа: Двенадцать граммов листьев лавра запарьте 300 мл кипятка. Полученную смесь ставят на огонь. Через десять минут с момента кипения состав готов к употреблению. Его необходимо выпить мелкими глотками в течение суток. Два листика и корень растения залейте 250 мл водки и отставьте в темном прохладном месте на четырнадцать дней.

Гриб навозник
Такое средство применяют довольно часто, благодаря простоте применения. Приготовьте эти грибы с не самым привлекательным названием обычным способом и предложите это блюдо пьющему человеку в качестве закуски. Блюдо довольно ароматное и очень вкусное. Смешавшись с водкой в организме, грибы замедляют в крови расщепление спирта, вызывая состояние, напоминающее сильное отравление. Со временем у алкоголика возникает отвращение к алкоголю.

Можно ли лечить алкоголика без его ведома?
Мы уже говорили о том, что большинство людей, зависимых от спиртного, не признают своего заболевания и отказываются от лечения. В подобных ситуациях их родные используют народные средства от алкоголизма без ведома алкоголика. Врачи-наркологи считают такой метод довольно спорным, но часто у жен и матерей запойных пьяниц не остается альтернативы этой хитрости.
Индийский гриб
По мнению людей, страдавших алкогольной зависимостью, настоянный на молоке индийский гриб является эффективным средством в борьбе с этим коварным недугом. Принимая этот кисломолочный напиток в течение сорока дней, можно избавиться от влечения к алкоголю.
Красный перец
Это средство совсем несложно приготовить. Для этого необходимо приготовить пол-литра спирта (60%) и добавить к нему столовую ложку красного перца. Это средство должно настаиваться неделю. Чтобы избавиться от алкогольной зависимости, необходимо добавлять по три капли настоя на литр спиртных напитков.

Алкоголизм в аюрведе
Свыше трех тысяч лет в аюрведе — одной из разновидностей альтернативной индийской медицины, алкоголизм считается тяжелой болезнью. Ее приверженцы уверены, что зависимый человек обязательно должен принять помощь извне. Первый шаг к избавлению от любой зависимости — признание существования проблемы. Главная психологическая проблема алкоголика заключается в слабости воли.
Чтобы эффективно решить проблему алкогольной зависимости, необходимо пройти программу детоксикации и очищения — панчакарму. Кроме того, пораженные спиртными напитками органы необходимо укреплять специальными народными средствами от алкоголизма. Аюрведический препарат сурари — это смесь, состоящая из тридцати редких трав, которые способствуют детоксикации крови и выведению токсинов из организма.
Экстракты трав увеличивают выработку желчи и нормализуют функции печени. Это очень эффективное средство не оказывает побочных эффектов. Препарат очищает организм и омолаживает его.
Отзывы пациентов
Если вас интересует, как избавиться от алкоголизма навсегда народными средствами, рекомендуем внимательно изучить отзывы пациентов. Большинство людей сумевших победить алкогольную зависимость, отмечают, что неоднократно пытались справиться самостоятельно с этой проблемой, но не добивались успеха.
Многим из них помог гриб-навозник, который после двух недель приема вызывает стойкое отвращение к спиртному. Некоторые пациенты рассказывают, что кодировались, принимали медикаменты, но положительного результата удалось достичь после приема травяных сборов. Все, кто пережил алкогольную зависимость и избавился от нее с помощью народных средств, уверены, что эффективность лечения зависит от желания человека начать нормальную жизнь.
fb.ru
Какие травы помогают от алкоголизма отзывы — Алкоголизм
Помочь человеку, страдающему зависимостью от спиртных напитков, могут народные средства. Некоторые травы от алкоголизма способствуют вырабатыванию отвращения к «зеленому змию».
Содержание статьи:
Как они действуют?
Лекарственные травы обладают мощным укрепляющим эффектом. Также они сопутствуют нормализации работы организма, выведению ядов и продуктов распада.
Если лечение алкоголизма травами будет правильным, организм больного быстро восстановится. Тяга выпить исчезнет, самочувствие улучшится.
к содержанию ↑Общеукрепляющий эффект
Фитотерапия преследует следующие цели:
- Снятие тяги к спиртному.
- Выведение из организма ядов.
- Поддержание организма больного.
- Снабжение организма минералами.
- Снабжение организма витаминами.
Отвращение к спиртному
Отвращение к алкоголю достигается на фоне применение настоек и отваров, несовместимых со спиртосодержащими напитками. Если терапия проводится без ведома алкоголика, то целебные средства тайком добавляются ему в пищу или питье.
Если решение о приеме трав принял сам больной, то лекарство принимается до или после еды.
к содержанию ↑Необходимо строго придерживаться оптимальной дозировки. Иначе могут возникнуть непредсказуемые последствия.
Какие имеются противопоказания
Травы от алкоголизма — это не напиток, а лекарственное средство. Принимать их можно только после консультации с врачом.
Растения, вызывающие рвоту, нельзя давать гипертоникам, а также лицам, страдающим гастритом или язвенными заболеваниями. Еще одним противопоказанием является сахарный диабет.
На фоне отравления могут появиться следующие признаки:
- одышка;
- усиленное выделение пота;
- учащенное сердцебиение;
- тошнота;
- сильная рвота.
При появлении этих симптомов нужно незамедлительно отменять травы и вызывать врача.
к содержанию ↑Лечение без ведома алкоголика
Решение помочь близкому человеку избавиться от алкогольной зависимости сопровождается риском навредить ему. Поэтому перед внедрением в его рацион травяных настоев и отваров нужно получить консультацию нарколога.
Эффект такой терапии проявляется медленнее. Но в этом есть свой плюс. Человек, не ведающий, что его поят целебными травами, полагает, что неприязнь к спиртному вырабатывается у него естественным путем.
Больной считает, что его организм пресытился спиртным и «не принимает» его. Это способствует поднятию самооценки. Человек решает «помочь организму» и самостоятельно уменьшает дозировку спиртного. В итоге он полностью избавляется от пагубной зависимости.

Травы можно применять только после консультации с врачом
к содержанию ↑Какие травы можно использовать?
От алкогольной зависимости можно избавиться при помощи:
- Чабреца.
- Копытня.
- Любистка.
- Кукольника.
- Лаврового листа.
- Корня Кудзу.
- Курчавого щавеля.
- Зверобоя.
- Баранца.
Чабрец
При алкоголизме хорошо помогает чабрец. Эта трава с древности известна своими полезными свойствами. Из чабреца готовят настои и отвары. Они вызывают рвоту при употреблении даже небольшого количества спиртного.
Для того чтобы приготовить целебное средство, нужно:
- смешать 6 столовых ложек сырья с 1000 мл остуженного кипятка;
- поставить на плиту, снизить огонь до минимума;
- закипятить;
- проварить на протяжении 25 минут;
- настоять 55-60 минут;
- разбавить теплой кипяченой водой.
Лекарство добавляется в спиртное. На пол-литровую бутылку водки достаточно 3 столовые ложки отвара. Эффект наступает в течение 40-60 минут. Человека начинает мутить и рвать. Он испытывает сильную слабость.
к содержанию ↑Длительность терапии — 12-14 дней. Превышать дозу нельзя, поскольку эта трава относится к токсичным растениям. Нельзя использовать его без ведома больного до предварительной консультации специалиста.
Копытень
Эта трава помогает бросить пить даже хроническому алкоголику. Традиционно копытень используется при изготовлении отхаркивающего средства. Но более высокая дозировка провоцирует рвоту.
При регулярном использовании этого растения, отвращение возникнет к самому запаху спиртного. Корень копытня способствует очищению организма, выведению ядов и восстановлению печени.
При лечении алкоголизма можно использовать только порошок из корневища. На пол-литровую бутылку водки требуется 1-2 грамма порошка. Средство всыпается в бутылку и тщательно перемешивается путем взбалтывания.
В составе копытня содержится эфирный азарон. Поэтому не рекомендуется использовать эту траву при лечении от алкогольной зависимости женщин, ожидающих рождения ребенка.

При лечении алкоголизма можно использовать только порошок копытня
к содержанию ↑Любисток
Чаще всего в домашних условиях используется любисток. Эта трава провоцирует вырабатывание отвращение к спиртсодержащим напиткам. В итоге желудок перестает принимать алкоголь.
Любисток относится к самым безопасным растениям и обладает щадящим эффектом. С его помощью разрешается лечить даже раковых больных и будущих мам.
В терапии используется корень растения. Его легко можно приобрести в аптеке. Для приготовления «эликсира от пьянства» будет нужно:
- 2 столовые ложки сырья залить 360 мл только что закипевшей жидкости;
- прикрыть крышкой;
- настоять 45-55 минут;
- тщательно отфильтровать.
На пол-литровую бутылку достаточно 2 столовых ложек. Эффект появляется через 40-60 минут после приема «эликсира». Лечение продолжается до тех пор, пока человек не начнет испытывать отвращение к спиртному.
к содержанию ↑Кукольник
Еще одна сильная трава от пьянства — кукольник. Это растение несовместимо со всеми спиртсодержащими напитками. Оно подмешивается не в алкоголь, а в пищу больного.
Для приготовления средства необходимо:
- заварить 2 столовые ложки сырья в 100 мл только что закипевшей жидкости;
- прикрыть крышкой;
- настоять в течение 45-55 минут;
- отфильтровать и отжать жмых при помощи ситечка или марли.
Для начала в пищу алкоголика добавляется не более 2-3 капелек. Лекарство необходимо давать 3 раза/24 ч. Дозировка увеличивается постепенно. Максимально допустимая доза — 10 капель.
к содержанию ↑Кукольник относится к высокотоксичным растениям. Поэтому он не используется при лечении алкогольной зависимости у будущих мам, подростков и людей с истощенным иммунитетом. В этом случае его следует заменить на иные травы против алкоголизма.
Лавровый лист
При приеме алкоголя хорошо помогает лавровый лист. Яркий оттенок лекарства не позволяет использовать его от пьянства без ведома больного.
Для того чтобы приготовить настой, нужно:
- поместить в термос 12 средних листочков;
- залить 1000 мл только что закипевшей жидкости;
- выдержать 12 часов;
- тщательно отфильтровать.
Средство принимается по небольшой рюмке, не более 5 раз/24 ч. Эффект возникает при попытке выпить. У человека сильно кружится голова, его мутит и рвет. Длительность терапии — 12-14 суток. Нельзя хранить отвар в холодильнике дольше 5 дней. По истечении этого срока будет нужно приготовить новое лекарство.
к содержанию ↑Корень кудзу
Рвоту от приема спиртного вызывает корень кудзу. Это китайское растение считается одним из лучших средств, помогающих избавиться от пагубной зависимости.
Оно ингибирует печеночный метаболизм спиртного. Появление побочных явлений наблюдается в исключительных случаях.
Для приготовления средства нужно:
- залить 20 грамм измельченного корневища 1000 мл только что закипевшей жидкости;
- проварить на слабом огне, добиться выкипания 1/2 объема воды;
- остудить, отфильтровать.
Оптимальная дозировка — 50 миллилитров. Лекарство принимается до 5 раз/24 ч. Длительность терапии варьируется от 14 дней до 2,5 месяцев.
Результатом является снижение количества выпитого и стабилизация эмоционального состояния. Одновременно следует использовать другие растения, вызывающие отвращение к спиртсодержащим напиткам.
к содержанию ↑Курчавый щавель
Избавиться от тяги к спиртному может помочь корневище этого растения. Для изготовления лекарства необходимо:
- поставить на огонь кастрюлю с 1000 мл жидкости;
- всыпать 20 грамм сырья;
- отварить под крышкой на протяжении 8 минут;
- настоять 180 минут;
- тщательно отфильтровать.
Лекарство дается больному каждые 150-180 минут. Если алкоголик не прикасается к спиртному в течение 7 дней, можно сделать перерыв.

Настой из щавеля курчавого — эффективное средство
к содержанию ↑Зверобой
Трава, которая способна помощь справиться с пагубным пристрастим и укрепить организм — это зверобой. Для изготовления целебного средства требуется:
- 8 столовых ложек высушенного сырья залить 1000 мл только что снятой с плиты жидкости;
- поставить на паровую баню;
- проварить 22-23 минуты;
- остудить, отфильтровать.
Настой может использоваться для лечения алкоголизма без ведома больного. На пол-литровую бутылку водки достаточно 2 столовых ложки. Длительность терапии — 12-15 суток. Результатом является вырабатывание отвращение к спиртосодержащим напиткам.
к содержанию ↑Баранец
Какая трава помогает от алкоголизма? Неплохим эффектом обладает баранец. Для изготовления целебного средства нужно проделать следующее:
- 10 грамм высушенного, измельченного сырья заливается 1000 мл только сто снятой с плиты жидкости;
- поставить на слабы огонь;
- проварить 12-13 минут;
- охладить, отфильтровать;
- дополнить объем до 200 миллилитров.
Средство выпивается за 5 минут до приема водки. Оптимальная дозировка — 75 мл. Эффект проявляется примерно через 7 минут. Человека начинает сильно тошнить и рвать.
к содержанию ↑Баранец относится к ядовитым растениям. Его нельзя применять при заболеваниях нервной системы. Также трава противопоказана «сердечникам», лицам, перешагнувшим пятидесятилетний порог, и тем, кто страдает язвой желудка или бронхиальной астмой.
Использование травяных сборов
Некоторые настои и товары, приготовленные на основе целебных растений, можно использовать только с согласия алкоголика.
Какие травы входят в сбор, помогающий избавиться от тяги к спиртосодержащим напиткам? Рекомендуется использование:
- Одуванчиковых корней.
- Золототысячника.
- Толокнянки.
- Горькой полыни.
Эти травы, вызывающие неприязнь к спиртному, обладают наиболее щадящим эффектом.
к содержанию ↑Одуванчиковые корни
Одуванчик способствует полному очищению организма от алкогольных ядов. На этом фоне исчезает желание выпить. Для изготовления средства нужно:
- смешать 2 столовые ложки корневища растения с таким же количеством зверобоя;
- поместить в термос;
- залить их 1000 мл только что снятой с плиты жидкости;
- настоять 12 часов;
- тщательно отфильтровать.
Лекарство принимается по 160 мл. Есть разрешено через 25-35 минут. Длительность терапии варьируется от 8 до 10 суток.
к содержанию ↑Одновременно с одуванчиковыми корнями рекомендуется применять иные целебные травы, вызывающие отвращение к спиртному. Тогда результат будет более крепким и длительным.
Золототысячник
Этот сбор трав от алкоголизма способствует очищению организма от алкогольных ядов. Поле этого он начинает восстанавливаться. Для изготовления лекарства нужно:
- смешать 4 столовые ложки сырья с таким же количеством мяты и можжевельника;
- залить 340 мл только что снятой с плиты жидкости;
- варить 8-12 минут;
- снять с плиты, настоять 120-130 минут;
- тщательно отфильтровать.
Лекарство принимается 3 раза/24 ч. Максимальная дозировка — треть стакана. Длительность терапии — 8-10 суток.
к содержанию ↑Толокнянка
Этот травяной сбор от алкоголизма изготавливается так:
- смешать 4 столовые ложки толокнянки с таким же количеством мяты и зверобоя;
- залить смесь трав 1000 мл только что снятой с плиты жидкости;
- добиться закипания;
- охладить, отфильтровать.
Принимается лекарство по 20 капель, не более 6 раз/24 часа. Терапия должна продолжаться до 16 недель. При помощи этого лекарства можно вылечить даже пивной алкоголизм.
к содержанию ↑Горькая полынь
Лекарство изготавливается так:
- смешать в термосе 2 чайные ложечки сырья с таким же количеством золототысячника;
- добавить 8 ложечек ползучего тимьяна;
- влить 4 стакана только что снятой с плиты жидкости;
- выдержать 300 минут;
- остудить, хорошо отфильтровать.
Лекарство выпивается по 1,5-2 столовые ложки, не более 4 раз/24 ч. Есть разрешается через 35-40 минут.
к содержанию ↑Заключение
Очень важно оказывать больному психологическую помощь. Он должен чувствовать поддержку семьи. Тогда эффект народной терапии будет более сильным и продолжительным.
Source: alkogolik-info.ruПочитайте еще:
alkogolizm.uef.ru



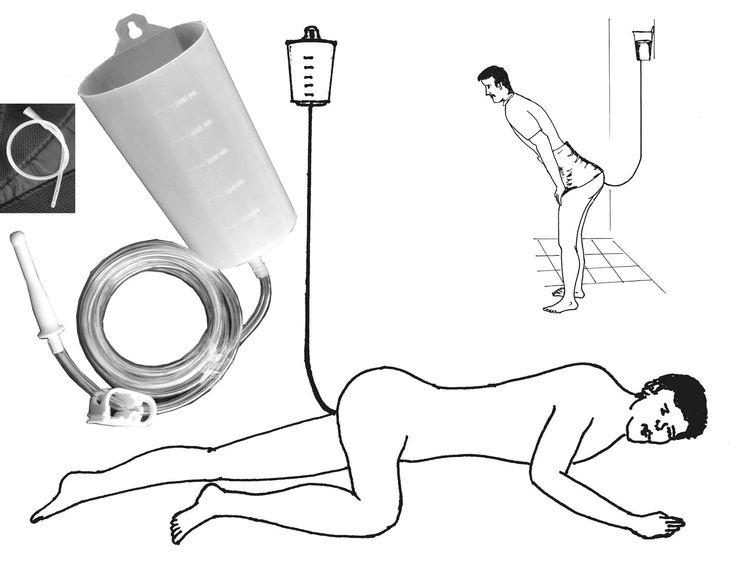










 Перед клизмой и в течение всего курса очистительных процедур пациентам следует следить за своим рационом. Сторонникам раздельного питания важно действовать по принципу, что углеводы должны употребляться после белковой пищи через 2 часа, а в каждую трапезу нужно включать зелень. Такие рекомендации позволят справиться с запорами и уменьшат количество требуемых для очищения клизм. Для естественного испражнения важно не пить молоко весь период применения клизм и больше есть легкой пищи (каши, приготовленные на воде, овощи и зелень, хлеб, но лишь грубого помола), чтобы система пищеварительная была обеспечена достаточным количеством клетчатки.
Перед клизмой и в течение всего курса очистительных процедур пациентам следует следить за своим рационом. Сторонникам раздельного питания важно действовать по принципу, что углеводы должны употребляться после белковой пищи через 2 часа, а в каждую трапезу нужно включать зелень. Такие рекомендации позволят справиться с запорами и уменьшат количество требуемых для очищения клизм. Для естественного испражнения важно не пить молоко весь период применения клизм и больше есть легкой пищи (каши, приготовленные на воде, овощи и зелень, хлеб, но лишь грубого помола), чтобы система пищеварительная была обеспечена достаточным количеством клетчатки.














 Загрузка…
Загрузка…



















 i
i













 Печень у человека это самый крупный внутренний орган, он спасобен выполнять несколько функций и его работа важная для всего организма.Даже незначительные отклонения в работе печени могут вызвать очень тяжелые последствия. Поэтому, в том случае если вы обнаружили симптомы болезни печени, к этому необходимо относиться серьезно. Очень важно следить за здоровом состоянии и вовремя устронять заболевания.
Печень у человека это самый крупный внутренний орган, он спасобен выполнять несколько функций и его работа важная для всего организма.Даже незначительные отклонения в работе печени могут вызвать очень тяжелые последствия. Поэтому, в том случае если вы обнаружили симптомы болезни печени, к этому необходимо относиться серьезно. Очень важно следить за здоровом состоянии и вовремя устронять заболевания. Гепатит — это воспалительное заболевание печени, возникающее от различных причин. Гепатиты делятся на инфекционные (острые) и токсические (хронические, сюда же входят аллергические).
Гепатит — это воспалительное заболевание печени, возникающее от различных причин. Гепатиты делятся на инфекционные (острые) и токсические (хронические, сюда же входят аллергические).



 Заболевание относится к смертельно опасным и поражает как женщин, так и мужчин. Последних, правда, в три раза чаще. Грустный факт: среди зрелого, трудоспособного населения 36–55 лет жизнь каждого сотого уносит именно цирроз. Наиболее сложно протекает болезнь у женщин и пожилых – их клетки печени сильнее подвержены влиянию патогенных факторов.
Заболевание относится к смертельно опасным и поражает как женщин, так и мужчин. Последних, правда, в три раза чаще. Грустный факт: среди зрелого, трудоспособного населения 36–55 лет жизнь каждого сотого уносит именно цирроз. Наиболее сложно протекает болезнь у женщин и пожилых – их клетки печени сильнее подвержены влиянию патогенных факторов. Эта болезнь имеет три стадии: компенсированную, субкомпенсированную и декомпенсированную. На первой возможна длительная ремиссия, можно сказать, недуг на этом этапе практически излечим: после остановки разрушения клеток печень нормально функционирует годами. Лечение на субкомпенсированной стадии еще возможно, и большинство страдающих от недуга живут более 5 лет. Но с последней степенью болезни, увы, шанс на долгую жизнь мал: меньше половины пациентов могут рассчитывать даже на три года.
Эта болезнь имеет три стадии: компенсированную, субкомпенсированную и декомпенсированную. На первой возможна длительная ремиссия, можно сказать, недуг на этом этапе практически излечим: после остановки разрушения клеток печень нормально функционирует годами. Лечение на субкомпенсированной стадии еще возможно, и большинство страдающих от недуга живут более 5 лет. Но с последней степенью болезни, увы, шанс на долгую жизнь мал: меньше половины пациентов могут рассчитывать даже на три года.
 Очень важны гепатопротекторы, ведь они поддерживают функции еще живых клеток печени, не дают им разрушаться. Останавливают увеличение узловых соединений и рубцов цитостатики. Применяют также противовоспалительные препараты, антиоксиданты, витамины. При наличии осложнении используют гормональные средства: это часто необходимо при циррозе у женщин в связи с нарушением менструального цикла.
Очень важны гепатопротекторы, ведь они поддерживают функции еще живых клеток печени, не дают им разрушаться. Останавливают увеличение узловых соединений и рубцов цитостатики. Применяют также противовоспалительные препараты, антиоксиданты, витамины. При наличии осложнении используют гормональные средства: это часто необходимо при циррозе у женщин в связи с нарушением менструального цикла. Методика экстракорпоральной гемокоррекции помогает очистить кровь без нагрузки на печень. Она нужна на последних этапах заболевания. Но даже такая технология не всегда спасает на декомпенсированной стадии. Тогда остается надежда на пересадку больного органа. Однако, подобное оперативное вмешательство возможно лишь при наличии донорской печени. Она должна подходить по многим параметрам, а дождаться подобную удается далеко не всем. Да и в этом случае стопроцентной гарантии на нормальное функционирование новой печени нет.
Методика экстракорпоральной гемокоррекции помогает очистить кровь без нагрузки на печень. Она нужна на последних этапах заболевания. Но даже такая технология не всегда спасает на декомпенсированной стадии. Тогда остается надежда на пересадку больного органа. Однако, подобное оперативное вмешательство возможно лишь при наличии донорской печени. Она должна подходить по многим параметрам, а дождаться подобную удается далеко не всем. Да и в этом случае стопроцентной гарантии на нормальное функционирование новой печени нет. Сотни поставщиков везут лекарства от гепатита С из Индии в Россию, но только M-PHARMA поможет вам купить софосбувир и даклатасвир и при этом профессиональные консультанты будут отвечать на любые ваши вопросы на протяжении всей терапии.
Сотни поставщиков везут лекарства от гепатита С из Индии в Россию, но только M-PHARMA поможет вам купить софосбувир и даклатасвир и при этом профессиональные консультанты будут отвечать на любые ваши вопросы на протяжении всей терапии. Печень у человека это самый крупный внутренний орган, он спасобен выполнять несколько функций и его работа важная для всего организма.Даже незначительные отклонения в работе печени могут вызвать очень тяжелые последствия. Поэтому, в том случае если вы обнаружили симптомы болезни печени, к этому необходимо относиться серьезно. Очень важно следить за здоровом состоянии и вовремя устронять заболевания.
Печень у человека это самый крупный внутренний орган, он спасобен выполнять несколько функций и его работа важная для всего организма.Даже незначительные отклонения в работе печени могут вызвать очень тяжелые последствия. Поэтому, в том случае если вы обнаружили симптомы болезни печени, к этому необходимо относиться серьезно. Очень важно следить за здоровом состоянии и вовремя устронять заболевания. Гепатит — это воспалительное заболевание печени, возникающее от различных причин. Гепатиты делятся на инфекционные (острые) и токсические (хронические, сюда же входят аллергические).
Гепатит — это воспалительное заболевание печени, возникающее от различных причин. Гепатиты делятся на инфекционные (острые) и токсические (хронические, сюда же входят аллергические).



 Заболевание относится к смертельно опасным и поражает как женщин, так и мужчин. Последних, правда, в три раза чаще. Грустный факт: среди зрелого, трудоспособного населения 36–55 лет жизнь каждого сотого уносит именно цирроз. Наиболее сложно протекает болезнь у женщин и пожилых – их клетки печени сильнее подвержены влиянию патогенных факторов.
Заболевание относится к смертельно опасным и поражает как женщин, так и мужчин. Последних, правда, в три раза чаще. Грустный факт: среди зрелого, трудоспособного населения 36–55 лет жизнь каждого сотого уносит именно цирроз. Наиболее сложно протекает болезнь у женщин и пожилых – их клетки печени сильнее подвержены влиянию патогенных факторов. Эта болезнь имеет три стадии: компенсированную, субкомпенсированную и декомпенсированную. На первой возможна длительная ремиссия, можно сказать, недуг на этом этапе практически излечим: после остановки разрушения клеток печень нормально функционирует годами. Лечение на субкомпенсированной стадии еще возможно, и большинство страдающих от недуга живут более 5 лет. Но с последней степенью болезни, увы, шанс на долгую жизнь мал: меньше половины пациентов могут рассчитывать даже на три года.
Эта болезнь имеет три стадии: компенсированную, субкомпенсированную и декомпенсированную. На первой возможна длительная ремиссия, можно сказать, недуг на этом этапе практически излечим: после остановки разрушения клеток печень нормально функционирует годами. Лечение на субкомпенсированной стадии еще возможно, и большинство страдающих от недуга живут более 5 лет. Но с последней степенью болезни, увы, шанс на долгую жизнь мал: меньше половины пациентов могут рассчитывать даже на три года.
 Очень важны гепатопротекторы, ведь они поддерживают функции еще живых клеток печени, не дают им разрушаться. Останавливают увеличение узловых соединений и рубцов цитостатики. Применяют также противовоспалительные препараты, антиоксиданты, витамины. При наличии осложнении используют гормональные средства: это часто необходимо при циррозе у женщин в связи с нарушением менструального цикла.
Очень важны гепатопротекторы, ведь они поддерживают функции еще живых клеток печени, не дают им разрушаться. Останавливают увеличение узловых соединений и рубцов цитостатики. Применяют также противовоспалительные препараты, антиоксиданты, витамины. При наличии осложнении используют гормональные средства: это часто необходимо при циррозе у женщин в связи с нарушением менструального цикла. Методика экстракорпоральной гемокоррекции помогает очистить кровь без нагрузки на печень. Она нужна на последних этапах заболевания. Но даже такая технология не всегда спасает на декомпенсированной стадии. Тогда остается надежда на пересадку больного органа. Однако, подобное оперативное вмешательство возможно лишь при наличии донорской печени. Она должна подходить по многим параметрам, а дождаться подобную удается далеко не всем. Да и в этом случае стопроцентной гарантии на нормальное функционирование новой печени нет.
Методика экстракорпоральной гемокоррекции помогает очистить кровь без нагрузки на печень. Она нужна на последних этапах заболевания. Но даже такая технология не всегда спасает на декомпенсированной стадии. Тогда остается надежда на пересадку больного органа. Однако, подобное оперативное вмешательство возможно лишь при наличии донорской печени. Она должна подходить по многим параметрам, а дождаться подобную удается далеко не всем. Да и в этом случае стопроцентной гарантии на нормальное функционирование новой печени нет. Гепатит лечится простым народным средством, просто утром натощак… Читать далее »
Гепатит лечится простым народным средством, просто утром натощак… Читать далее » 










 Часто женщине, у которой недавно появился маленький сын или дочурка, не остаётся времени на себя. Сосредотачиваясь на заботе о малыше, она может простудиться и заболеть. Женский организм в первые месяцы после родов ослаблен, поэтому мамочка должна уделять внимание своему самочувствию не меньше, чем здоровью новорождённого.
Часто женщине, у которой недавно появился маленький сын или дочурка, не остаётся времени на себя. Сосредотачиваясь на заботе о малыше, она может простудиться и заболеть. Женский организм в первые месяцы после родов ослаблен, поэтому мамочка должна уделять внимание своему самочувствию не меньше, чем здоровью новорождённого.


 Простуда при грудном вскармливании (гв), как не заразить малыша и самой побыстрее вылечиться? К сожалению, кормящие мамы тоже могут болеть, а значит, заразить своего маленького ребенка инфекцией. Если взрослый организм легко их переносит, то с детским дело обстоит сложнее. Простуда при гв — это повод вспомнить о профилактике заражения и вспомнить про народную медицину. Почему именно про народную медицину, ведь говорят, что она не так эффективна, как официальная? Дело в том, что есть не так много лекарств от простуды при гв, которые можно безбоязненно принимать. Ведь практически все они попадут в той или иной концентрации в грудное молоко, то есть в организм ребенка. И не всегда это заканчивается благоприятно для него.
Простуда при грудном вскармливании (гв), как не заразить малыша и самой побыстрее вылечиться? К сожалению, кормящие мамы тоже могут болеть, а значит, заразить своего маленького ребенка инфекцией. Если взрослый организм легко их переносит, то с детским дело обстоит сложнее. Простуда при гв — это повод вспомнить о профилактике заражения и вспомнить про народную медицину. Почему именно про народную медицину, ведь говорят, что она не так эффективна, как официальная? Дело в том, что есть не так много лекарств от простуды при гв, которые можно безбоязненно принимать. Ведь практически все они попадут в той или иной концентрации в грудное молоко, то есть в организм ребенка. И не всегда это заканчивается благоприятно для него.











































 Рождение ребенка всегда является большим счастьем для родителей. Взрослые находятся в ответе за маленькую жизнь, поэтому прилагают все усилия для поддержания должного уровня здоровья детского организма. В раннем возрасте грудничка подстерегают различные опасности, в том числе и запор.
Рождение ребенка всегда является большим счастьем для родителей. Взрослые находятся в ответе за маленькую жизнь, поэтому прилагают все усилия для поддержания должного уровня здоровья детского организма. В раннем возрасте грудничка подстерегают различные опасности, в том числе и запор. При появлении ребенка на свет его пищеварительная система новорожденного еще очень слаба. В течение первых трех месяцев происходит активное заселение кишечника полезными бактериями. Но это не исключает случаев возникновения у младенца расстройства пищеварения.
При появлении ребенка на свет его пищеварительная система новорожденного еще очень слаба. В течение первых трех месяцев происходит активное заселение кишечника полезными бактериями. Но это не исключает случаев возникновения у младенца расстройства пищеварения. К назначению любого лекарственного средства для новорожденного необходимо относиться внимательно. Некоторые из них категорически не подходят младенцам, другие — имеют серьезные последствия.
К назначению любого лекарственного средства для новорожденного необходимо относиться внимательно. Некоторые из них категорически не подходят младенцам, другие — имеют серьезные последствия. Маленький организм достаточно чувствителен к воздействию любых лекарственных препаратов, поэтому тщательный подбор необходимой дозы очень важен для новорожденного.
Маленький организм достаточно чувствителен к воздействию любых лекарственных препаратов, поэтому тщательный подбор необходимой дозы очень важен для новорожденного. Чтобы сохранить эффективность лекарственного препарата, необходимо правильно хранить Дюфалак. Средство не переносит прямых солнечных лучей и воздействия высокой температуры. Идеальное место для хранения сиропа — камера холодильника.
Чтобы сохранить эффективность лекарственного препарата, необходимо правильно хранить Дюфалак. Средство не переносит прямых солнечных лучей и воздействия высокой температуры. Идеальное место для хранения сиропа — камера холодильника.
 Загрузка …
Загрузка …
 Жгучая боль в солнечном сплетении может появляться и при сердечных недугах. Сильно печет в этом районе во время приступа стенокардии. Также болезненность возникает при невралгии и неврите. В первом варианте это связано с давлением на нервные окончания, соединенные с солнечным сплетением.
Жгучая боль в солнечном сплетении может появляться и при сердечных недугах. Сильно печет в этом районе во время приступа стенокардии. Также болезненность возникает при невралгии и неврите. В первом варианте это связано с давлением на нервные окончания, соединенные с солнечным сплетением.
 Эзофагит провоцирует появление боли выше солнечного сплетения. Воспаление стенки желудка всегда проходит с болезненными проявлениями в левом подреберье либо непосредственно возле края реберной дуги.
Эзофагит провоцирует появление боли выше солнечного сплетения. Воспаление стенки желудка всегда проходит с болезненными проявлениями в левом подреберье либо непосредственно возле края реберной дуги. Невралгия вызывает резкую боль. Появляется чувство, что эта область сжата тисками. Зачастую затруднено дыхание либо передвижение.
Невралгия вызывает резкую боль. Появляется чувство, что эта область сжата тисками. Зачастую затруднено дыхание либо передвижение.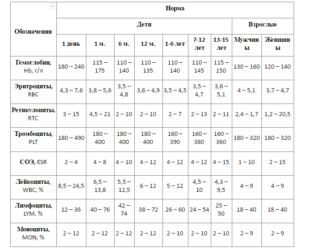
 Существует большое количество условий и жизненных факторов, присутствие которых является предпосылкой к тому, что рано или поздно внутри грудной клетки возникнет дискомфортное ощущение, которое планомерно перерастет в ноющий болевой синдром. Выделяют общие причины жара в груди, которые присущи большинству населения земного шара независимо от социального статуса, возраста и половой принадлежности человека, а также выделяют специальные факторы болезненного симптома, которые проявляются конкретно у мужчин или представительниц прекрасной половины человечества.
Существует большое количество условий и жизненных факторов, присутствие которых является предпосылкой к тому, что рано или поздно внутри грудной клетки возникнет дискомфортное ощущение, которое планомерно перерастет в ноющий болевой синдром. Выделяют общие причины жара в груди, которые присущи большинству населения земного шара независимо от социального статуса, возраста и половой принадлежности человека, а также выделяют специальные факторы болезненного симптома, которые проявляются конкретно у мужчин или представительниц прекрасной половины человечества. рентген грудной клетки (на снимке изображаются все внутренние органы грудной полости, а их возможное воспаление проявляется в виде пятен темного цвета, что облегчает диагностику заболеваний),
рентген грудной клетки (на снимке изображаются все внутренние органы грудной полости, а их возможное воспаление проявляется в виде пятен темного цвета, что облегчает диагностику заболеваний), Загрузка…
Загрузка…





 Загрузка…
Загрузка…
















 Хотя многие из вас могут связать солнечное сплетение с третьим энергетическим центром чакры, мы сосредоточимся на физических аспектах этой области тела. Боль в солнечном сплетении может возникнуть в результате травмы или заболевания желудка и соседних органов. Мы рассмотрим возможные сопутствующие симптомы и способы лечения и предотвращения боли в солнечном сплетении.
Хотя многие из вас могут связать солнечное сплетение с третьим энергетическим центром чакры, мы сосредоточимся на физических аспектах этой области тела. Боль в солнечном сплетении может возникнуть в результате травмы или заболевания желудка и соседних органов. Мы рассмотрим возможные сопутствующие симптомы и способы лечения и предотвращения боли в солнечном сплетении.






 Инкубационный период заболевания составляет от 1 до 5 дней. Самыми первыми симптомами гастроэнтерита становятся проявления тошноты, диареи, рвоты. В легкой форме заболевания вырвать может и один раз. Рвота останавливается за первые сутки. В то время как диарея продолжается вплоть до недели. Жидкий стул может быть 6 раз в сутки.
Инкубационный период заболевания составляет от 1 до 5 дней. Самыми первыми симптомами гастроэнтерита становятся проявления тошноты, диареи, рвоты. В легкой форме заболевания вырвать может и один раз. Рвота останавливается за первые сутки. В то время как диарея продолжается вплоть до недели. Жидкий стул может быть 6 раз в сутки.






 Первые симптомы ротавирусной гастроэнтеропатии у детей наблюдаются через 13-15 часов до 5-7 суток (чаще 1-2 дня) после заражения. Инкубационный период ротавирусной инфекции у детей зависит от факторов, которые влияют на состояние иммунной системы:
Первые симптомы ротавирусной гастроэнтеропатии у детей наблюдаются через 13-15 часов до 5-7 суток (чаще 1-2 дня) после заражения. Инкубационный период ротавирусной инфекции у детей зависит от факторов, которые влияют на состояние иммунной системы: От 3-х до 7-ми дней. Первые признаки болезни могут появиться неспецифическими симптомами инфекции:
От 3-х до 7-ми дней. Первые признаки болезни могут появиться неспецифическими симптомами инфекции:














 Кишечная палочка – это палочковидная бактерия из факультативно анаэробной группы (способности микроорганизмов жить и размножаться только при отсутствии кислорода). Вызывает заболевания жкт, например, кишечный дисбактериоз.
Кишечная палочка – это палочковидная бактерия из факультативно анаэробной группы (способности микроорганизмов жить и размножаться только при отсутствии кислорода). Вызывает заболевания жкт, например, кишечный дисбактериоз. На медработника детского учреждения возлагается организация мероприятий по информированию родителей о возникшей инфекции и ее устранению. Заведующая обязана сообщить в соответствующие органы о начале карантина. Весь персонал детского сада подвергается медицинскому обследованию.
На медработника детского учреждения возлагается организация мероприятий по информированию родителей о возникшей инфекции и ее устранению. Заведующая обязана сообщить в соответствующие органы о начале карантина. Весь персонал детского сада подвергается медицинскому обследованию. Как только возникли подозрения на возникновение болезни, работники детсада должны предупредить об этом родителей.
Как только возникли подозрения на возникновение болезни, работники детсада должны предупредить об этом родителей. Возбудителями являются:
Возбудителями являются:

 Симптомами являются:
Симптомами являются:
