Продукты с высоким содержанием фруктозы
Те, кто уже знаком с вредом, который наносит фруктоза, предпочитают избегать промышленно изготовленные продукты.
В чем содержится фруктоза
Фруктоза содержится во многих натуральных и ненатуральных продуктах. Те, кто уже знаком с вредом, который наносит фруктоза, предпочитают избегать промышленно изготовленные продукты. В них часто бывают добавлены большие количества фруктозы. Употребление таких искусственных продуктов повреждает здоровье гораздо больше, чем употребление натуральных, в которых фруктоза находится в естественных комбинациях с клетчаткой, флавоноидами и множеством других изученных и еще не изученных веществ. Но фруктоза остается фруктозой и в натуральных продуктах, поэтому даже свежие фрукты и ягоды могут быть во вред, если есть их слишком много.
Среди ненатуральных продуктов с высоким содержанием фруктозы — обычный сахар и кукурузный сироп.

В настоящее время и сахар, и сироп добавляются в сотни других промышленно изготовленных продуктов: различные соусы, желе и джемы, сладкие напитки, кетчуп, супы, замороженная еда, хлеб, пирожные и т.п. Почти все, что продается в коробках, пакетах, бутылках и банках, содержит или сахар, или сироп.
Поэтому, если надо уменьшить содержание фруктозы в питании, прежде всего надо отказаться от произведенных промышленностью продуктов. Или хотя бы надо читать этикетки, где должно указываться количество сахара или сиропа. Чем ближе сахар или сироп к началу списка ингредиентов, тем больше фруктозы содержит продукт. Знаю из своего опыта, что отказаться от искусственных продуктов гораздо проще и полезнее, чем заниматься изучением информации на этикетках.
Натуральные продукты, содержащие фруктозу — прежде всего это фрукты, фруктовые соки, ягоды и овощи. И мед (содержит примерно 38% фруктозы и 31% глюкозы). Существуют таблицы, которые указывают количество фруктозы в овощах и фруктах, но вполне достаточно просто ориентироваться, в каких продуктах фруктозы больше.

Подборка, основанная на количестве продукта, соответствующего 200 ккал порции.
Фрукты в начале списка содержат наибольшее количество фруктозы:
- яблоки (без кожицы)
- виноград
- финики
- яблоки (с кожицей)
- сок яблочный, виноградный, грушевый
- арбуз
- груши
- изюм
- инжир сушеный
- черника
- черешня
- дыни
- хурма
- клубника
- киви
- сливы
- смородина
- бананы
- абрикосы сушеные
- апельсины
- ананас
- грейпфрут
- персики
- мандарины
- нектарины
- абрикосы свежие
- клюква
- авокадо
Овощи в начале списка содержат наибольшее количество фруктозы:
- помидоры
- перец сладкий красный
- лук сладкий
- огурцы без кожицы
- кабачки, патиссоны
- цуккини
- огурцы с кожицей
- капуста белокочанная
- перец сладкий зеленый
- спаржа
- капуста красная
- салат листовой
- салат кочанный
- редис
- лук репчатый
- сельдерей
- бобы зеленые
- тыква
- брюссельская капуста
- брокколи
- салат красный листовой
- морковь
- сладкий картофель
- грибы
- шпинат
- кукурузные початки
- горох зеленый
- картофель. опубликовано econet.ru
P.S. И помните, всего лишь изменяя свое сознания — мы вместе изменяем мир! © econet
В чем содержится фруктоза: содержание в продуктах питания
Содержание статьи:
В каждом энциклопедическом словаре можно найти описание фруктозы, которое гласит, что этот продукт является моносахаридом, вернее, его органическим соединением, относится он к категории углеводов, имеющихся в каждом живом организме. Так в каких продуктах содержится плодовый сахар или фруктоза?
В свободном виде углеводы содержатся в ягодах и сладких фруктах. Следовательно, фруктозу также называют фруктовым сахаром – сладким веществом, которое содержится во фруктах, являющихся его главным источником.
Этот вид сахара является самым сладким веществом. Ее калорийность – 380 ккал на 100 г продукта. Так в каких продуктах питания содержится фруктоза? Наибольшее количество фруктового сахара содержится в таких продуктах питания как:
- виноград – 6.53;
- картофель – 0.5;
- мед – 40,50;
- земляника – 2.13;
- яблоко – 5.93;
- апельсины – 2.56;
- бананы – 5.85;
- арбуз – 3.0;
- груша – 5.60;
- черника – 3.28;
- вишня – 5.35.
Обратите внимание! Таблица указывает содержание фруктозы с расчетом количество сахара на 100 г продукта.
Следует заметить, что этот тип углевода может сохранять свои ценные качества на протяжении полугода.
Как фруктоза усваивается человеческим организмом?
Стоит заметить, что по прямому назначению этот моносахарид могут использовать лишь сперматозоиды и печень. Поэтому фруктовый сахар усваивается своеобразным способом.
При попадании в ЖКТ фруктоза поглощается пассивно, ее большее количество всасывается клетками печени. Именно в этом органе происходит процесс ее превращения в жирные свободные кислоты. Вследствие чего блокируется последующее усвоение попадающих в организм жиров, из-за чего они откладываются.
Гликемический индекс сахара, содержащегося в таких продуктах, как фрукты, в сравнении с глюкозой либо простым сахаром достаточно низкий. То есть, чтобы он усвоился инсулин практически не нужен, но это становится причиной его резкого выброса.
Более того, лишь минимальное количество фруктозы может заменить нужный объем глюкозы, содержание которой человеческий организм воспринимает в качестве сигнала о насыщении. Поэтому только употребление большого объема фруктозы может насытить организм.
Это становится причиной того, что поступившая в клетки организма фруктоза в некотором роде старается заменить собой глюкозу и жиры.
В итоге глюкозы часто не хватает, чтобы восполнить энергетические запасы, а жиры не расщепляются, а отлаживаются.
Чем фруктовый сахар полезен для организма?
Фруктовый сахар просто незаменим, если необходимо быстро восполнить энергетические запасы. Причем при его употреблении уровень сахара резко не повышается.
Наоборот, концентрация мочевой кислоты увеличивается, благодаря чему организм насыщается дополнительными антиоксидантами.
Обратите внимание! В сравнении с простым сахаром после употребления фруктозы вероятность развития кариеса во рту значительно снижается.
Чем фруктовый сахар вреден для организма?
Невзирая на натуральность происхождения и почти стопроцентную усвояемость фруктоза, а тем более ее избыток, может быть опасной для человеческого организма. Первым делом это вызвано особенностями ее усвоения.
Систематическое употребление плодового сахара способствует ожирению, ведь он заменяет прочие виды жиров, из-за чего последние начинают накапливаться в организме. Более того, фруктоза притупляет ощущение насыщенности, вследствие чего человек передает, что также неблагоприятно отражается на его здоровье.
В результате получается, что этот углевод является натуральным продуктом питания, которой благодаря уникальным особенностям может в два раза уменьшить потребление сахара. Это уменьшает вероятность появления лишних килограммов на талии и существенно сокращает риск прогрессирования сахарного диабета, одновременно насыщая организм необходимой энергией.
Однако вместо таких преимуществ при употреблении плодового сахара человек в некоторой степени обманывает собственный организм.
И по прошествии времени его организм начинает понимать специфику усвоения этого вида сахара, вследствие чего развиваются различные болезни.
Но не все так просто, главные причины не совсем связаны с употреблением фруктозы. Продукты питания, а вернее, ягоды и фрукты, содержащие свободный фруктовый сахар, находятся с последним как бы в неразрывном состоянии. Этой связкой служат растительные волокна, выступающие в качестве балластных элементов между человеческим организмом и сахаром.
И несмотря на то что эти вещества не усваиваются кишечником, они регулируют процесс всасывания фруктозы. То есть растительные волокна представляют собой элементы, защищающие организм от переизбытка плодового сахара, благодаря чему организму не будет нанесен вред.
Так какое воздействие на организм оказывает фруктовый углевод на самом деле и в каких количествах его можно употреблять?
Используя общеизвестное утверждение о том, что фруктоза полезна и абсолютно безвредна ее начали использовать в безмерном количестве, заменяя нею все подсластители.
Но многие забывают о том, что чистый плодовый сахар является специфическим продуктом. Поэтому употребление этого моносахарида будет полезным только, если сочетать его с балластными компонентами и в умеренном количестве.
Итак, в случае неверного употребления недостатки фруктозы заключаются в следующем:
- фруктоза также, как и алкоголь при поступлении в печень перегружает орган, тем самым нарушая его работоспособность;
- способствует увеличению концентрации висцерального (внутреннего) жира;
- чувствительность периферийных систем по отношению к инсулину и обмен углеводов нарушаются;
- повышается вероятность прогрессирования сердечно-сосудистых патологий по причине замещения глюкозы фруктозой.
Эти негативные факторы могут привести к осложнениям только потому, что продукт применяется неправильно. Из вышесказанного можно сделать вывод, что фруктовый сахар является очень полезным для человека.
Однако, он ценен лишь тогда, когда употребляется в свободном виде, то есть когда он содержится в ягодах и фруктах, но не в виде сахарозаменителя, а в качестве пищевой добавки.
По этим причинам, если хочется съесть что-нибудь сладкое лучше заменить кондитерские продукты: пирожные, торты, вафли заменить свежими фруктами, ведь только в их составе содержится «правильная» фруктоза.
Содержание фруктозы в фруктах, ягодах и сухофруктах
Категория продуктов
Все продукты Мясо Мясо убойных животных Мясо диких животных (дичь) Субпродукты Мясо птицы (и субпродукты) Рыба Морепродукты (все категории) Моллюски Ракообразные (раки, крабы, креветки) Морские водоросли Яйца, яичные продукты Молоко и молочные продукты (все категории) Сыры Молоко и кисломолочные продукты Творог Другие продукты из молока Соя и соевые продукты Овощи и овощные продукты Клубнеплоды Корнеплоды Капустные (овощи) Салатные (овощи) Пряные (овощи) Луковичные (овощи) Паслёновые Бахчевые Бобовые Зерновые (овощи) Десертные (овощи) Зелень, травы, листья, салаты Фрукты, ягоды, сухофрукты Грибы Жиры, масла Сало, животный жир Растительные масла Орехи Крупы, злаки Семена Специи, пряности Мука, продукты из муки Мука и отруби, крахмал Хлеб, лепёшки и др. Макароны, лапша (паста) Сладости, кондитерские изделия Фастфуд Напитки, соки (все категории) Фруктовые соки и нектары Алкогольные напитки Напитки (безалкогольные напитки) Пророщенные семена Вегетарианские продукты Веганские продукты (без яиц и молока) Продукты для сыроедения Фрукты и овощи Продукты растительного происхождения Продукты животного происхождения Высокобелковые продукты
Содержание нутриента
ВодаБелкиЖирыУглеводыСахараГлюкозаФруктозаГалактозаСахарозаМальтозаЛактозаКрахмалКлетчаткаЗолаКалорииКальцийЖелезоМагнийФосфорКалийНатрийЦинкМедьМарганецСеленФторВитамин AБета-каротинАльфа-каротинВитамин DВитамин D2Витамин D3Витамин EВитамин KВитамин CВитамин B1Витамин B2Витамин B3Витамин B4Витамин B5Витамин B6Витамин B9Витамин B12ТриптофанТреонинИзолейцинЛейцинЛизинМетионинЦистинФенилаланинТирозинВалинАргининГистидинАланинАспарагиноваяГлутаминоваяГлицинПролинСеринСуммарно все насыщенные жирные кислотыМасляная к-та (бутановая к-та) (4:0)Капроновая кислота (6:0)Каприловая кислота (8:0)Каприновая кислота (10:0)Лауриновая кислота (12:0)Миристиновая кислота (14:0)Пальмитиновая кислота (16:0)Стеариновая кислота (18:0)Арахиновая кислота (20:0)Бегеновая кислота (22:0)Лигноцериновая кислота (24:0)Суммарно все мононенасыщенные жирные кислотыПальмитолеиновая к-та (16:1)Олеиновая кислота (18:1)Гадолиновая кислота (20:1)Эруковая кислота (22:1)Нервоновая кислота (24:1)Суммарно все полиненасыщенные жирные кислотыЛинолевая кислота (18:2)Линоленовая кислота (18:3)Альфа-линоленовая к-та (18:3) (Омега-3)Гамма-линоленовая к-та (18:3) (Омега-6)Эйкозадиеновая кислота (20:2) (Омега-6)Арахидоновая к-та (20:4) (Омега-6)Тимнодоновая к-та (20:5) (Омега-3)Докозапентаеновая к-та (22:5) (Омега-3)Холестерин (холестерол)Фитостерины (фитостеролы)СтигмастеролКампестеролБета-ситостерин (бета-ситостерол)Всего трансжировТрансжиры (моноеновые)Трансжиры (полиеновые)BCAAКреатинАлкогольКофеинТеобромин
Выбор продуктов с низким содержанием фруктозы
У вашего ребенка диагностировано нарушение всасывания фруктозы (мальабсобция фруктозы). Что делать?
Что такое фруктоза (Ф)?
Фруктоза — это своего рода сахар. Есть много источников Ф в рационе. Это фрукты, овощи и мед. Кукурузный сироп с высоким содержанием Ф изготавливается из кукурузного крахмала и добавляется при производстве пищевых продуктов и напитков. Ф также содержится в некоторых растительных продуктах, например пшенице. Ф является частью сахарного песка (сахароза).
Что такое мальабсорбция фруктозы?
Некоторым детским организмам приходится тяжело переваривать углеводы и всасывать даже небольшое количество Ф. Это состояние называется «мальабсорбция фруктозы» (МФ). Симптомы включают вздутие живота, газы и диарею. МФ диагностируется путем определения водорода в тесте дыхания. Почти у каждого человека есть проблемы с усвоением Ф после еды. Но если у вашего ребенка есть МФ, ему может потребоваться питание с низким содержанием Ф.
Нарушение всасывания Ф отличается от наследственной непереносимости фруктозы (ННФ) — нарушения метаболизма Ф в печени. ННФ может привести к серьезным проблемам со здоровьем. Симптомы МФ менее серьезны. Диета с низким содержанием Ф может помочь вашему ребенку избежать симптомов МФ. Существует много видов продуктов с низким содержанием фруктозы, которые вы можете в ключить в рацион ребенка .
Другие виды сахаров и сахарных спиртов (например, некоторые виды подсластителей в диетических продуктах) также могут вызывать проблемы с мальабсорбцией. Фруктоза лучше усваивается, когда она поступает из сахара, но слишком много сахарозы могут вызывать симптомы МФ.
Несколько советов для мамы
Чтобы помочь вашему ребенку с мальабсорбцией фруктозы, следует придерживаться диеты с низким содержанием Ф:
- Соблюдайте размеры порций, особенно для продуктов, которые можно есть только в небольших количествах.
- Читайте этикетки на продуктах и напитках вашего ребенка. Они также расскажут вам о размере порции.
- Не давайте диетические продукты и конфеты с сахароспиртами (сорбит, маннит или ксилит).
- Чтобы выбрать продукты питания, ограничить их потребление и избежать определенные продукты, ориентируйтесь данными, приведенными в таблицах ниже.
Сколько фруктозы может употребить ваш ребенок?
Способность каждого человека поглощать Ф отличается, поэтому простого ответа на этот вопрос нет. Некоторым детям достаточно только ограничение сока и подслащенных напитков. Некоторые дети должны соблюдать диету с очень низкой Ф.
Может ли ребенок с мальабсорбцией есть сахарный песок?
Сахарный песок или сахароза представляет собой комбинацию глюкозы и Ф, в нем половина приходится на Ф. Но при балансе глюкозы и Ф кишечник лучше поглощает Ф.
Наблюдайте за своим ребенком, когда он есть много сахарозы, у него могут быть газы, боль в животе и вздутие живота.
Может ли ребенок с мальабсорбцией фруктозы есть заменители сахара и некалорийные подсластители?
Некоторые заменители сахара хорошо подходят для детей с мальабсорбцией фруктозы. Среди них:
Аспартам (Е951). Этот заменитель сахара переваривается иначе, чем сахар, поэтому он не усваивается, как некоторые подсластители. Аспартам дипептид, а не сахар. Он состоит из остатков двух аминокислот. Он очень сладкий (слаще сахара в 180 — 200 раз) и почти не содержит калорий. В пищу и напитки добавляйте в небольших количествах.
Экстракт стевии (стевиолгликозид или стевиол), E960. Стевиол — это очень сладкий сахарный спирт. Как аспартам, используйте в небольших количествах для подслащивания пищи и напитков. При первом употреблении стевии понаблюдайте за ребенком, не вызывает ли она какие-либо проблемы с пищеварением.
Спленда (сукралоза), Е955, слаще сахара в 600 раз. Это некалорийный подсластитель, приготовленный из глюкозы. Глюкоза превращается в сукралозу введением в ее молекулу атомов хлора. Сукралоза, в отличие от обычной глюкозы, не всасывается в тонком кишечнике,почти полностью выводится с калом, но может вызвать боль и дискомфорт в кишечнике, если ребенок съест её много.
Что такое сахарные спирты?
Сахарные спирты — низкокалорийные подсластители, такие как сорбит, маннит, стевиол и ксилит. Они сладкие, как сахар, но не полностью усваиваются. Сахарные спирты могут ферментировать бактерии в толстой кишке. Поэтому у некоторых людей это может вызывать симптомы, сходные с мальабсорбцией фруктозы. Следите за симптомами вашего ребенка, если вы пользуетесь сахарным спиртом.
Что такое фруктаны?
Некоторые дети с МФ чувствительны к продуктам с высоким содержанием фруктанов. Фруктаны представляют собой цепь связанных молекул фруктозы, полимеры фруктозы. У человеку нет фермента, разрывающего Фруктаны, естественно, содержатся в некоторых продуктах, таких как пшеница. Они также добавляются к пищевым продуктам при их обработке и называются «пребиотиками». Проверьте список ингредиентов на такие слова, как «фруктоолигосахарид» или «инулин». Эти ингредиенты являются примерами добавленных фруктанов. Продукты, являющиеся натуральными источниками фруктанов, перечислены в столбце «Ограничить» , табл.1
Должен ли ребенок с мальабсорбцией принимать поливитамины?
Если ваш ребенок каждый день не может есть достаточное количество фруктов и овощей, тогда он должны принимать поливитамины без фруктозы или сорбита. Ребенку дошкольного возраста рекомендуется каждый день съедать 1 стакан овощей и 1 стакан фруктов. Если он школьного возраста, то каждый день должен есть 2 ½ чашки овощей и 1 ½ чашки фруктов.
В таблицах: из столбца «Еда на выбор» ваш ребенок может есть столько, сколько захочет. В столбце «Еда лимитирована» ограничьте эти фрукты и овощи до ½ стакана за один прием до тех пор, пока вы не узнаете, что хорошо переносится.
Выбор продуктов при мальабсорбции фруктозы у ребенка
Фрукты — выбираем с низким содержанием Ф.
Так как все фрукты естественно содержит некоторое количество фруктозы, то пока вы не знаете, какие из них хорошо переносятся, ограничьте одну порцию одним маленьким кусочком фруктов или ½ стаканом нарезанных фруктов.
|
Таблица 1 — Фрукты |
||
|
Выбрать |
Ограничить |
Избежать |
|
Черника Ежевика Бойзенберри Клюква Малина Клубника Грейпфрут Лимон Лайм Мандарин оранжевый Tangelo Спелый банан киви |
Абрикосы* Авокадо Нектарины * Персики * Сливы* *Эти фрукты содержат сорбитол, который превращается во фруктозу |
Все соки Все сухофрукты Фруктовые сиропы яблоко Груша Дыня манго Папайя Арбуз Вишня Виноград Хурма Личи
|
Таблица 2 — Овощи, выбрать с низким содержанием Ф при мальабсорбции углевода у ребенка
|
Выбрать |
Ограничить |
Избежать |
|
Сельдерей Свекла Мангольд Кукуруза Kale Грибы Горох Картофель Шпинат Сладкая картошка |
Спаржа |
Сырая красная капуста |
Таблица 3 — Молоко и молочные продукты, выбрать с низким содержанием Ф (мальабсорбция фруктозы)
|
Выбрать |
Ограничить |
Избежать |
|
Сыр Простой творог Простой сливочный сыр Молоко |
Фруктовый сливочный сыр |
Фруктовый йогурт Фруктовый творог |
Таблица 4 — Крупы, зерна, выбрать при мальабссрбции Ф у ребенка
Из столбца «Еда на выбор» ваш ребенок может есть столько, сколько захочет.Ограничьте порции круп в столбце «Продукты питания ограничены» до менее 1 чашки вареного или 1 кусочка за один прием до тех пор, пока вы не узнаете, какие из них хорошо переносятся.
|
Выбор |
Ограничить |
Избежать |
|
Овсяная каша без добавления фруктозы Попкорн Рис (все типы) Рожь Кукурузная лепешка |
Белый хлеб белый хлеб Гамбургская булочка Горячие булочки Бублик Мучная лепешка Хлопья отрубей (простые) Хлопья кукурузы Хлопья рисовые с сахарным покрытием Хлопья кукурузные сахарные с сахарным покрытием Хлопья пшеничные Отруби пшеничные Хлопья пшеничные Макаронные изделия |
Любые хлопья с Изюм или финики Добавлено (отметьте Овсяная хлопья, отруби Или гранола для добавления фрукты) Пшеничные / ячменные наггетсы |
|
Таблица 5 — Напитки, выбрать с низким содержанием Ф при мальабсорбции фруктозы у ребенка |
||
|
Выбрать |
Ограничить |
Избежать |
|
Вода Молоко Диетические напитки Чай заваренный Несладкий холодный чай |
Спортивный напиток Из порошка (читать этикетку)
|
Все соки Все фруктовые напитки Все обычные газированные напитки Лимонад Напитки с кристаллической Фруктозой Напитки с кукурузным сиропом с высоким содержанием фруктозы Подслащенные бутилированные чаи |
|
Таблица 6 — Соусы и приправы, выбрать с низким содержанием Ф |
||
|
Выбрать |
Ограничить |
Избежать |
|
Соус Ранч (Без кукурузного сиропа с высоким содержанием фруктозы) На основе масла и уксуса Без добавленного сахара |
Приправа для салата Цезарь Томатный соус |
Соус для барбекю Коулская приправа Кетчуп Томатная паста Сливовый соус and sour sauce |
|
Таблица 7 — Сахар и сладости,при мальабсорбции фруктозы у ребенка |
||
|
Выбрать |
Ограничить |
Избежать |
|
Темный шоколад Молочный шоколад Коричневый сахар
|
Сахар-песок, столовый сахар, тростниковый сахар (сахароза) Природный кленовый сироп Крекеры и куки, которые не содержат ингредиентов, перечисленных в столбце «Продукты, которых следует избегать» (читайте этикетку) |
Мед Меласса Кукурузный сироп с высоким содержанием фруктозы Варенье и желе Фруктовые пироги Запеканки с джемом печенье Шоколадный сироп Десерты с сухофруктами Блинный сироп Диетические продукты, камеди и конфеты с сахароспиртами (сорбит, маннит или ксилит) |
Таблица 8 — Бобовые, орехи, семена, при мальбсорбции фруктозы у ребенка
|
Выбрать |
Ограничить |
|
Миндаль Спаржевая фасоль Кешью Нут (гарбанзо) фасоль) Орехи лесные Чечевица Орехи макадамия Арахис Арахисовое масло Соевые бобы Тофу Фисташки Грецкие орехи |
Испеченные бобы в томатный соус Запеченная фасоль Запеченная фасоль со свининой |
В приведенных таблицах продукты питания по содержанию фруктозы разделены на 3 категории: выбрать, ограничить и избежать. К сожалению, пищевые этикетки говорят нам только об общем количестве сахара в пище, но не о том, сколько из этого сахара приходится на Ф.
Количество фруктозы на 100 г пищи
Низкое
Менее 0,5 г Ф на 100 г пищи (выбрать)
Умеренное (ограничить)
0,5 -1,9 г Ф на 100 г пищи
Высокое
Более 2 г Ф на 100 г пищи (избежать)
Таблица 9 — Мясо, рыба и яйца при мальабсорбции Ф у ребенка
|
Выбрать |
Ограничить |
Избежать |
|
Яйца Колбасные изделия Домашняя птица (например, курица и индейка) * * Мы не знаем точно, как много фруктозы в вареном мясе, но, вероятно, очень мало |
Мясо на булочках или на хлебе Приготовленное мясо или домашняя птица без соуса или глазури с высоким содержанием фруктозы |
Приготовленное мясо, домашняя птица с фруктозным соусом или глазурью |
Лук, лук-порей, чеснок и бобовые
Лук, лук-порей, чеснок и бобовые содержат небольшое количество фруктозы, но часто могут вызывать вздутие живота и дискомфорт у детей с непереносимостью фруктозы. Эти продукты лучше всего избегать изначально, когда начинают использовать диету с низким содержанием фруктозы.
диета. Как только симптомы непереносимости фруктозы (например, вздутие живота, диарея) улучшились, они могут быть
Повторно вводиться в небольших количествах, как допускается.
Жизнь человека и его здоровье | Почему надо знать содержание фруктозы во фруктах?
Ответ на вопрос «Почему надо знать содержание фруктозы во фруктах?» очень простой. Чтобы не навредить своему здоровью. А объяснить этот ответ труднее.
Но я попробую это сделать.
1. Что такое сахар?
Это дисахарид, который состоит из двух простых сахаров: глюкозы и фруктозы.
2. Мы уже знаем, что когда глюкозы в крови много, может появиться сахарный диабет.
За глюкозой надо следить.
3. Больным рекомендовано вместо сахара использовать сахарозаменители.
«Заменители сахара – фруктоза один их них, но вреден не менее сахара».
Так называется статья на моем блоге, она может быть вам полезна, название ее говорит о вреде фруктозы для здоровья.
Ученые проводят эксперименты и пишут научные статьи о вреде фруктозы, а производители производят ее, торговцы продают фруктозу в магазинах и аптеках для диабетиков.
Производимые продукты питания уже почти не содержат сахара, а в основном его вредные заменители: фруктозу, аспартам, сукралозу и другие.
4.Диетологи говорят, что вместо сахара лучше есть фрукты, там волокна и витамины.
5. Врачи разрешают, есть фрукты диабетикам с низким гликемическим индексом 500 – 700 граммов в день. Об этом читайте в статье «Вредные советы эндокринолога больным диабетом».
То есть, при решении вопроса об использовании фруктов в питании больным диабетом врачи рассматривают только вопрос о повышении сахара (то есть глюкозы) в крови.
Получается, что здоровым людям, по крайней мере без диабета, можно есть фрукты сколько хочется?
Нельзя есть фруктов сколько хочется! Отложится жир на животе! Появятся разные болезни.
В связи с этим возникает вопрос, сколько фруктов можно есть?
До ответа на этот вопрос давайте узнаем правду о фруктозе.
Правда о фруктозе.
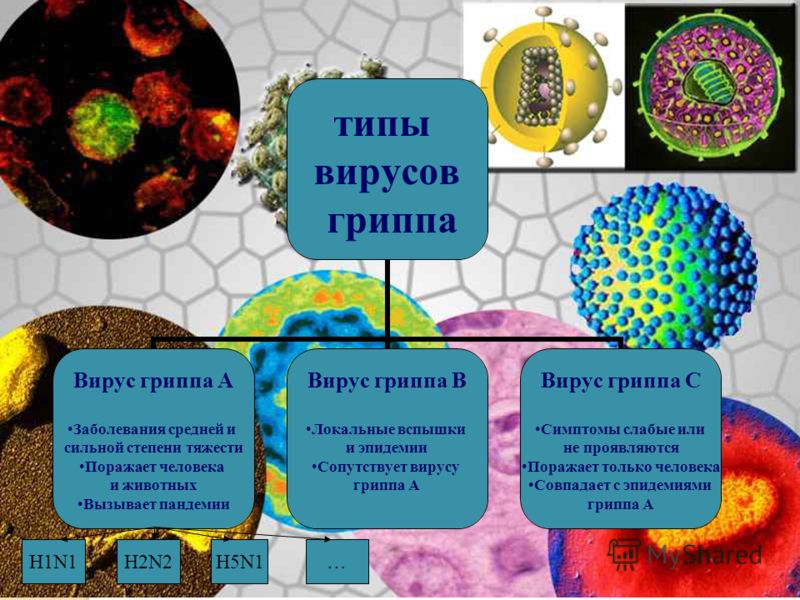
Два сахара – глюкоза и фруктоза, давайте сравним их вредное влияние на организм при избытке
Таблица.1 Фруктоза и Глюкоза.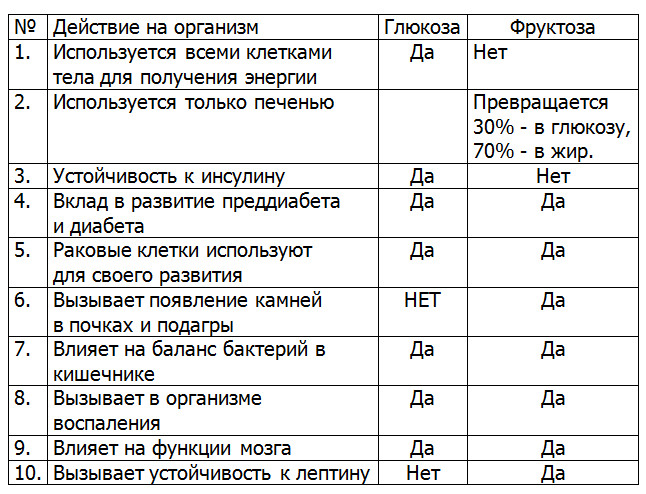 Таблица 2. Количество фруктозы, содержащейся во фруктах.
Таблица 2. Количество фруктозы, содержащейся во фруктах.

( Цитируется по Dr.Mercola)
Сколько фруктов можно есть?
1) Если уровень инсулина выше 8 мМЕ/л, то фрукты лучше временно не есть, а снизить его.
2) Об инсулине читайте «Инсулин, долгожители, старение, болезни»
3) Если уровень мочевой кислоты выше 5,5 мг / дл , то фрукты лучше не есть (кроме авокадо), пока не снизите его.
Об уровне мочевой кислоты читайте «Воспаление, как его определить и контролировать».
4) Больным сахарным диабетом (с учетом первых двух пунктов) выбирать, и есть такие порции фруктов, чтобы фруктоза не превышала в них в день 15 граммов.
Выбирайте фрукты и их дневные порции и наслаждайтесь на здоровье!
Почему надо знать содержание фруктозы во фруктах? 28 голосов
Средняя оценка: 4.7 из 5
В чем содержится фруктоза | Еда и здоровье
Фруктоза содержится во многих натуральных и ненатуральных продуктах. Те, кто уже знаком с вредом, который наносит фруктоза, предпочитают избегать промышленно изготовленные продукты. В них часто бывают добавлены большие количества фруктозы. Употребление таких искусственных продуктов повреждает здоровье гораздо больше, чем употребление натуральных, в которых фруктоза находится в естественных комбинациях с клетчаткой, флавоноидами и множеством других изученных и еще не изученных веществ. Но фруктоза остается фруктозой и в натуральных продуктах, поэтому даже свежие фрукты и ягоды могут быть во вред, если есть их слишком много.
Среди ненатуральных продуктов с высоким содержанием фруктозы — обычный сахар и кукурузный сироп. В настоящее время и сахар, и сироп добавляются в сотни других промышленно изготовленных продуктов: различные соусы, желе и джемы, сладкие напитки, кетчуп, супы, замороженная еда, хлеб, пирожные и т.п. Почти все, что продается в коробках, пакетах, бутылках и банках, содержит или сахар, или сироп.
Поэтому, если надо уменьшить содержание фруктозы в питании, прежде всего надо отказаться от произведенных промышленностью продуктов. Или хотя бы надо читать этикетки, где должно указываться количество сахара или сиропа. Чем ближе сахар или сироп к началу списка ингредиентов, тем больше фруктозы содержит продукт. Знаю из своего опыта, что отказаться от искусственных продуктов гораздо проще и полезнее, чем заниматься изучением информации на этикетках.
Натуральные продукты, содержащие фруктозу — прежде всего это фрукты, фруктовые соки, ягоды и овощи. И мед (содержит примерно 38% фруктозы и 31% глюкозы). Существуют таблицы, которые указывают количество фруктозы в овощах и фруктах, но вполне достаточно просто ориентироваться, в каких продуктах фруктозы больше. Вот некоторая подборка, основанная на количестве продукта, соответствующего 200 ккал порции.
Фрукты в начале списка содержат наибольшее количество фруктозы:
яблоки (без кожицы)
виноград
финики
яблоки (с кожицей)
сок яблочный, виноградный, грушевый
арбуз
груши
изюм
инжир сушеный
черника
черешня
дыни
хурма
клубника
киви
сливы
смородина
бананы
абрикосы сушеные
апельсины
ананас
грейпфрут
персики
мандарины
нектарины
абрикосы свежие
клюква
авокадо
Овощи в начале списка содержат наибольшее количество фруктозы:
помидоры
перец сладкий красный
лук сладкий
огурцы без кожицы
кабачки, патиссоны
цуккини
огурцы с кожицей
капуста белокочанная
перец сладкий зеленый
спаржа
капуста красная
салат листовой
салат кочанный
редис
лук репчатый
сельдерей
бобы зеленые
тыква
брюссельская капуста
брокколи
салат красный листовой
морковь
сладкий картофель
грибы
шпинат
кукурузные початки
горох зеленый
картофель
Содержание фруктозы в напитках и соках
Категория продуктов
Все продукты Мясо Мясо убойных животных Мясо диких животных (дичь) Субпродукты Мясо птицы (и субпродукты) Рыба Морепродукты (все категории) Моллюски Ракообразные (раки, крабы, креветки) Морские водоросли Яйца, яичные продукты Молоко и молочные продукты (все категории) Сыры Молоко и кисломолочные продукты Творог Другие продукты из молока Соя и соевые продукты Овощи и овощные продукты Клубнеплоды Корнеплоды Капустные (овощи) Салатные (овощи) Пряные (овощи) Луковичные (овощи) Паслёновые Бахчевые Бобовые Зерновые (овощи) Десертные (овощи) Зелень, травы, листья, салаты Фрукты, ягоды, сухофрукты Грибы Жиры, масла Сало, животный жир Растительные масла Орехи Крупы, злаки Семена Специи, пряности Мука, продукты из муки Мука и отруби, крахмал Хлеб, лепёшки и др. Макароны, лапша (паста) Сладости, кондитерские изделия Фастфуд Напитки, соки (все категории) Фруктовые соки и нектары Алкогольные напитки Напитки (безалкогольные напитки) Пророщенные семена Вегетарианские продукты Веганские продукты (без яиц и молока) Продукты для сыроедения Фрукты и овощи Продукты растительного происхождения Продукты животного происхождения Высокобелковые продукты
Содержание нутриента
ВодаБелкиЖирыУглеводыСахараГлюкозаФруктозаГалактозаСахарозаМальтозаЛактозаКрахмалКлетчаткаЗолаКалорииКальцийЖелезоМагнийФосфорКалийНатрийЦинкМедьМарганецСеленФторВитамин AБета-каротинАльфа-каротинВитамин DВитамин D2Витамин D3Витамин EВитамин KВитамин CВитамин B1Витамин B2Витамин B3Витамин B4Витамин B5Витамин B6Витамин B9Витамин B12ТриптофанТреонинИзолейцинЛейцинЛизинМетионинЦистинФенилаланинТирозинВалинАргининГистидинАланинАспарагиноваяГлутаминоваяГлицинПролинСеринСуммарно все насыщенные жирные кислотыМасляная к-та (бутановая к-та) (4:0)Капроновая кислота (6:0)Каприловая кислота (8:0)Каприновая кислота (10:0)Лауриновая кислота (12:0)Миристиновая кислота (14:0)Пальмитиновая кислота (16:0)Стеариновая кислота (18:0)Арахиновая кислота (20:0)Бегеновая кислота (22:0)Лигноцериновая кислота (24:0)Суммарно все мононенасыщенные жирные кислотыПальмитолеиновая к-та (16:1)Олеиновая кислота (18:1)Гадолиновая кислота (20:1)Эруковая кислота (22:1)Нервоновая кислота (24:1)Суммарно все полиненасыщенные жирные кислотыЛинолевая кислота (18:2)Линоленовая кислота (18:3)Альфа-линоленовая к-та (18:3) (Омега-3)Гамма-линоленовая к-та (18:3) (Омега-6)Эйкозадиеновая кислота (20:2) (Омега-6)Арахидоновая к-та (20:4) (Омега-6)Тимнодоновая к-та (20:5) (Омега-3)Докозапентаеновая к-та (22:5) (Омега-3)Холестерин (холестерол)Фитостерины (фитостеролы)СтигмастеролКампестеролБета-ситостерин (бета-ситостерол)Всего трансжировТрансжиры (моноеновые)Трансжиры (полиеновые)BCAAКреатинАлкогольКофеинТеобромин







 Биохимический анализ крови — расшифровка, таблица и норма
Биохимический анализ крови — расшифровка, таблица и норма Доброго времени суток, дорогой гость! В статье поговорим о правильном питании и диете при повышенной мочевине в крови и о продуктах, снижающих и повышающих карбамид.
Доброго времени суток, дорогой гость! В статье поговорим о правильном питании и диете при повышенной мочевине в крови и о продуктах, снижающих и повышающих карбамид. Правильное и сбалансированное питание может предотвратить повышение количества мочевины в крови.
Правильное и сбалансированное питание может предотвратить повышение количества мочевины в крови. Четверг
Четверг
 В человеческом организме в процессе распада белков выделяется аммиак – вещество, в высоких концентрациях весьма токсичное. Он быстро перерабатывается печенью и превращается в мочевину – конечный продукт сложного протеинового обмена. Это химическое соединение выводится из организма вместе с мочой.
В человеческом организме в процессе распада белков выделяется аммиак – вещество, в высоких концентрациях весьма токсичное. Он быстро перерабатывается печенью и превращается в мочевину – конечный продукт сложного протеинового обмена. Это химическое соединение выводится из организма вместе с мочой.
 От болезней никто не застрахован, поэтому каждый из нас хоть раз в жизни, но делал внутримышечные инъекции. Они эффективны при лечении, действуют быстро, но, к сожалению, зачастую возникает проблема — на наших многострадальных ягодицах появляются шишки после уколов, они болят и долго не рассасываются. И тогда становится актуальным вопрос: почему они появились, чем лечить и что делать.
От болезней никто не застрахован, поэтому каждый из нас хоть раз в жизни, но делал внутримышечные инъекции. Они эффективны при лечении, действуют быстро, но, к сожалению, зачастую возникает проблема — на наших многострадальных ягодицах появляются шишки после уколов, они болят и долго не рассасываются. И тогда становится актуальным вопрос: почему они появились, чем лечить и что делать.


 Одним из самых неприятных ощущений, испытать которое хоть раз в жизни приходилось практически каждому человеку, является боль в ухе.
Одним из самых неприятных ощущений, испытать которое хоть раз в жизни приходилось практически каждому человеку, является боль в ухе. Ухо является одним из важных органов тела человека, если болит и стреляет ухо, следует незамедлительно выявить причину неприятностей, для чего, конечно же, лучше всего обратиться к специалисту.
Ухо является одним из важных органов тела человека, если болит и стреляет ухо, следует незамедлительно выявить причину неприятностей, для чего, конечно же, лучше всего обратиться к специалисту. Отравление лекарственными препаратами стоит далеко не на последнем месте в рейтинге отравлений. Всё дело в разнообразии причин подобного рода отравления, оно может быть намеренным и ненарочным, наступить в результате передозировки или аллергической реакции. Существует множество групп лекарственных препаратов, по-разному действующих на внутренние органы и системы организма, в связи с чем методы первой помощи могут значительно отличаться. В статье мы приведем наиболее общие рекомендации, которые могут подходить под большинство случаев лекарственной интоксикации. Однако сперва рассмотрим причины отравления медикаментами.
Отравление лекарственными препаратами стоит далеко не на последнем месте в рейтинге отравлений. Всё дело в разнообразии причин подобного рода отравления, оно может быть намеренным и ненарочным, наступить в результате передозировки или аллергической реакции. Существует множество групп лекарственных препаратов, по-разному действующих на внутренние органы и системы организма, в связи с чем методы первой помощи могут значительно отличаться. В статье мы приведем наиболее общие рекомендации, которые могут подходить под большинство случаев лекарственной интоксикации. Однако сперва рассмотрим причины отравления медикаментами.














 Как показывает статистика отравлений, в основном передозировка возникает при использовании таких лекарственных препаратов, как транквилизаторы, антидепрессанты, снотворные и болеутоляющие средства, а также жаропонижающие препараты – Бутадион, Аспирин, Анальгин и др. Нередки отравления и медикаментозными наркотическими препаратами.
В случае применения большой дозировки того или иного лекарства, когда нет возможности понять причины и определить возможные последствия, важно срочно оказать первую доврачебную помощь, чтобы спасти жизнь отравившемуся человеку.
Как показывает статистика отравлений, в основном передозировка возникает при использовании таких лекарственных препаратов, как транквилизаторы, антидепрессанты, снотворные и болеутоляющие средства, а также жаропонижающие препараты – Бутадион, Аспирин, Анальгин и др. Нередки отравления и медикаментозными наркотическими препаратами.
В случае применения большой дозировки того или иного лекарства, когда нет возможности понять причины и определить возможные последствия, важно срочно оказать первую доврачебную помощь, чтобы спасти жизнь отравившемуся человеку. Зачастую передозировка является следствием небрежности, спровоцированной теми или иными обстоятельствами и жизненными ситуациями.
Зачастую передозировка является следствием небрежности, спровоцированной теми или иными обстоятельствами и жизненными ситуациями.
 В том случае, если произошла пероральная интоксикация, а больной находится в сознании, срочно сделайте ему промывание желудка. Для этого подготовьте слабый марганцевый или солевой раствор не менее одного литра, дайте выпить пострадавшему, и только потом провоцируйте у него рвоту, раздражая корень языка. Далее необходимо дать пациенту принять активированный уголь в соответствии с весом (1 таблетка на 10 кг веса).
Если больной находится в бессознательном состоянии, важно проверить наличие дыхания и пульса, уложить человека правильно, чтобы предотвратить удушье. Для этого уложите пострадавшего на твердую поверхность (можно на пол), голову его поверните набок. В течение каждых двух минут проверяйте пульс: если он отсутствует, нужно немедленно начинать непрямой массаж сердца. В случае остановки дыхания начинайте искусственное дыхание способом «рот в рот» или «рот в нос».
Однако не стоит забывать и о том, чего нельзя делать в сложившейся ситуации. Никогда не оставляйте больного одного. Не давайте ему заснуть, если он сонлив и заторможен (время от времени подносите к его носу тампон, смоченный нашатырным спиртом).
Таким образом, если происходит отравление вследствие передозировки фармакологических препаратов, необходимо срочно вызвать бригаду «неотложки» и оказать экстренную помощь пострадавшему.
В том случае, если произошла пероральная интоксикация, а больной находится в сознании, срочно сделайте ему промывание желудка. Для этого подготовьте слабый марганцевый или солевой раствор не менее одного литра, дайте выпить пострадавшему, и только потом провоцируйте у него рвоту, раздражая корень языка. Далее необходимо дать пациенту принять активированный уголь в соответствии с весом (1 таблетка на 10 кг веса).
Если больной находится в бессознательном состоянии, важно проверить наличие дыхания и пульса, уложить человека правильно, чтобы предотвратить удушье. Для этого уложите пострадавшего на твердую поверхность (можно на пол), голову его поверните набок. В течение каждых двух минут проверяйте пульс: если он отсутствует, нужно немедленно начинать непрямой массаж сердца. В случае остановки дыхания начинайте искусственное дыхание способом «рот в рот» или «рот в нос».
Однако не стоит забывать и о том, чего нельзя делать в сложившейся ситуации. Никогда не оставляйте больного одного. Не давайте ему заснуть, если он сонлив и заторможен (время от времени подносите к его носу тампон, смоченный нашатырным спиртом).
Таким образом, если происходит отравление вследствие передозировки фармакологических препаратов, необходимо срочно вызвать бригаду «неотложки» и оказать экстренную помощь пострадавшему. Отравление химическими веществами возможно при самых разных обстоятельствах. Чаще всего токсическое воздействие вызывают средства бытовой химии (для стирки, уборки, мытья посуды и т.д.) или удобрения – при неосторожном обращении с ними, а также лекарственные препараты, краски и химические соединения, применяемые на производстве.
Отравление химическими веществами возможно при самых разных обстоятельствах. Чаще всего токсическое воздействие вызывают средства бытовой химии (для стирки, уборки, мытья посуды и т.д.) или удобрения – при неосторожном обращении с ними, а также лекарственные препараты, краски и химические соединения, применяемые на производстве.


 С пищевым отравлением, наверное, сталкивался каждый из нас. Последствия от того, что человек съел «что-то не то», могут протекать в разных формах. Однако при любом раскладе интоксикация на определенное время «выключает» нас из жизни разными проявлениями, с которыми хочется поскорее справиться. Что делать, чтобы максимально эффективно помочь себе? Тем более что грамотное оказание первой помощи при пищевом отравлении способно избавить пострадавшего от многих неприятностей, с которыми он обязательно столкнется, если поведет себя неправильно при выявлении первых признаков интоксикации.
С пищевым отравлением, наверное, сталкивался каждый из нас. Последствия от того, что человек съел «что-то не то», могут протекать в разных формах. Однако при любом раскладе интоксикация на определенное время «выключает» нас из жизни разными проявлениями, с которыми хочется поскорее справиться. Что делать, чтобы максимально эффективно помочь себе? Тем более что грамотное оказание первой помощи при пищевом отравлении способно избавить пострадавшего от многих неприятностей, с которыми он обязательно столкнется, если поведет себя неправильно при выявлении первых признаков интоксикации.

















 Эпидемия гриппа разразилась в столице раньше, чем ждали. Количество заболевших растет еще с осенних дней, и масштабы уже пугают. Рискуют здоровьем пожилые люди, дети и женщины в положении. Столица не одинока в борьбе с гриппом: скачок заболеваемости наблюдают еще в 12-и регионах страны.
Эпидемия гриппа разразилась в столице раньше, чем ждали. Количество заболевших растет еще с осенних дней, и масштабы уже пугают. Рискуют здоровьем пожилые люди, дети и женщины в положении. Столица не одинока в борьбе с гриппом: скачок заболеваемости наблюдают еще в 12-и регионах страны. К началу декабря в Москве скорее всего вспыхнет эпидемия гриппа. Предупрежден — значит вооружен, защитить себя от беды поможет подробная информация о болезни и ее развитии.
К началу декабря в Москве скорее всего вспыхнет эпидемия гриппа. Предупрежден — значит вооружен, защитить себя от беды поможет подробная информация о болезни и ее развитии.