причины, симптомы, лечение, что делать при острых болях
Если человек говорит: «У меня — боли в животе», то важно понимать: за болью в животе могут скрываться проблемы любых органов брюшной полости, забрюшинного пространства, малого таза.
Если человек говорит: «У меня — боли в животе», то важно понимать: за болью в животе могут скрываться проблемы любых органов брюшной полости, забрюшинного пространства, малого таза. В живот болезненными ощущениями могут отдавать кишечник (подвздошная, тощая, толстая, сигмовидная, ободочная, поперечная кишка), аппендикс, желудок, печень, двенадцатиперстная кишка, селезёнка, мочеточники, почки, мезентериальные (брыжеечные) сосуды кишечника. Поэтому патологии могут быть гастроэнтерологического, хирургического, гинекологического, урологического характера.
Виды боли
Боли в животе бывают очень разными:
- Острыми и хроническими. Острые боли возникают внезапно, хронические – развиваются постепенно, их интенсивность нарастает пошагово – иногда на протяжении нескольких недель. При этом особую разновидность образуют хронически-рецидивирующие боли в животе. Они могут внезапно давать о себе знать, а затем также внезапно проходить и возобновляться спустя некоторый отрезок времени.
- Тоническими и клоническими. При тонических болях сильно напряжены мышцы, на животе появляются уплотнённые участки наблюдается неконтролируемое сокращение мышц. Тонические же боли сопровождаются достаточно ритмичными спастическими спазмами.
- Жгучими (режущими) и ноющими – напоминающими чувство голода.
Локализацией болей могут выступать брюшная полость, подреберье, зоны над или под ними.
Симптомы
У человека, который жалуется на боли в животе, симптоматика может быть различной. Чаще всего она проявляется в виде спазмов, колик.
- Колики –приступы, прежде всего колющей (отсюда и название) боли. При колите у человека колит в обоих боках, при аппендиците или воспалении яичников – в нижней части живота, при отравлении локализация колик может быть в разных частях живота и чаще всего появляется дополнительный симптом (рвота, понос).
- Спазмы – боли, которые сопровождаются непроизвольным сокращением мышц. При этом кожный покров бледнеет. Из-за боли человек может терять сознание. Если спазмы – при воспалительных заболеваниях кишечника, желудка они сопровождаются лихорадкой. На проблемы гинекологического характера указывают спазмы, сопровождающиеся кровотечением.,
- Ангинозная боль – неприятное ощущение с сильным ощущением жжения.
- Резкая боль в зоне выше пупка – распространённое явление при аппендиците.
- Чувство «распирания» в пояснице может указывать на проблемы с толстой кишкой
- Цикличные боли (то усиливаются, то утихают) – характерные симптомы при заболеваниях мочевого пузыря, кишечника.
- Боль, сопровождающаяся сильным газообразованием, указывает на неправильную работу толстой кишки.
- Болевые ощущения на фоне зуда ануса – симптомы поражения прямой кишки.
- Неприятные ощущения в животе, усиливающиеся в состояние покоя и исчезающие при движении – результат проблем кровообращением.
Причины
Какие причины болей в животе, нарушений работы органов брюшной полости и забрюшинного пространства?
Причиной колик могут выступать аппендицит, воспаление яичников (в этих случаях колики в нижней части живота), отравление, колит. При колите у человека колит в обоих боках. Если колики схваткообразные и при этом локализуются и в области живота, и в пояснице боль при этом – более интенсивная, причина чаще всего – в мочекаменной болезни, травмах почек или пиелонефрите. Колики в районе пупка могут быть ответной реакцией на раздражители чувствительных брыжеечных сплетений кишечника.
Среди распространённых причин приступообразных спазмов – кишечная непроходимость, гастродуоденит. А за спазмами при мочеиспускании у женщин чаще всего стоит эндометриоз матки.
Если боли в животе сопровождаются повышенным газообразованием, частыми позывами к дефекации, то причина чаще всего будет связана с заболеваниями толстой кишки.
Ели боли в животе – ангинозные, и при этом пациента беспокоит выразительное чувство жжения – причина чаще всего гастрит (воспаление слизистой желудка) или панкреатит (воспаление поджелудочной железы). Если же боли и жжение сопровождаются сильным напряжением мышц брюшной стенки, а человек жалуется на то, что давит в груди, причина может быть связана с патологиями сердца: в частности, такие боли характерны для 60% пациентов с инфарктом миокарда.
Причиной болей в животе, сопровождающихся субфебрильной температурой (длительное время температура держится на уровне 37,1—37,5 °C) чаще всего выступают воспалительные заболевания кишечника.
Заболевания
Чаще всего за болями в животе стоят заболевания кишечника, желудка, поджелудочной железы, проблемы с желчным пузырём, а также образовавшиеся грыжи.
Заболевания кишечника- Язвенный колит – диффузное воспаление. Поражается слизистая прямой кишки. При начальных формах язвенного колита воспаление затрагивает только проксимальный отдел (вход в кишечник), при запущенных – проблемы касаются всей толстой кишки. При прогрессировании, обострении заболевания пациент чувствует резкое ухудшение самочувствия, у него начинается интоксикация организма, учащается пульс, в каловых массах в большинстве случаев появляется кровь. Если болезнь не лечить, то организм может отравить сам себя, может развиться перитонит — поражение брюшной полости, создающий угрозу жизни.
- Энтерит. Воспаляется тонкая кишка. На первых порах болезнь «маскируется» под отправление, а часто является сопровождением этой проблемы. Если болезнь начать лечить несвоевременно, то функции тонкой кишки нарушаются. Пища начинает плохо всасываться стенками кишечника. Нарушаются процессы переваривания.
- Болезнь Крона. Воспалиться может как один, так и несколько участков кишечника. Но при этом практически всегда всего воспаление затрагивает место соединения толстой и тонкой кишки. Одним из самых неприятных моментов является то, что воспаление затрагивает всю толщину стенки, а осложнением заболевания является синдром кишечная непроходимость, лечение которой требует принятие комплекса мер, связанных с симуляцией моторики и восстановление работы кишечника.
- Дисбактериоз – нарушение микрофлоры кишечника. В кишечнике сокращается количество полезных бактерий, и развивается патогенная микрофлора. В итоге возникает газообразование, человек не может переварить пищу, нарушается стул. Очень часто развитие дисбактериоза – следствие некорректной терапией антибиотиками либо реакция на стресс.
Болезни поджелудочной железы
- Панкреатит. Самое распространённое заболевание, касающееся поджелудочной железы, это панкреатит. При воспалении поджелудочной железы человек ощущает сильный дискомфорт в верхней части живота, организму становится сложно переваривать белки, жиры. Часто в быту в этом случае говорят: «Не хватает ферментов». И это действительно отражает реальную картину. У поражённой поджелудочной железы существенно уменьшена выработка липазы, химотрипсина, трипсина.
- Муковисцидоз – заболевание, которое нарушает работу поджелудочной железы и органов дыхания. Является патологией не воспалительного характера. Причина – в наследственных факторах. Осложнением заболевания может стать образование язвы двенадцатиперстной кишки.
Одни из самых распространённых заболеваний, которые затрагивают лиц всех возрастов, сопровождаются болями в животе – это патологии желудка, особенно её слизистой. Лидеры–гастрит, язва, гастроэзофагеальная рефлюксная болезнь.
- Гастрит. Представляет собой воспаление слизистой оболочки желудка. Воспалятся может весь желудок или отдельные его участки. При гастрите преобладают боли с жжением, спазмы. Пациента беспокоит дискомфорт после еды, чувство заполненного желудка либо, напротив, «подсасывание» и постоянное чувство голода. Спутники заболевания в острой стадии – рвота и тошнота.
- Язва желудка. Боли возникают на фоне характерных язвенных повреждений слизистых желудка. Выражены диспепсические явления: тяжесть в желудке, чувство перенасыщения желудка, рези в подложечной области.
- Гастроэзофагеальная рефлюксная болезнь (в народе – «рефлюкс»). Заболевание связано с ослаблением клапана между желудком и пищеводом. Результат такого ослабления – боль, сопровождающаяся изжогой. Очень часто гастроэзофагеальная рефлюксная болезнь появляется у пациентов, которые уже сталкивались с гастритом или язвой желудка.
Грыжи
Часто боли в животе вызваны брюшинными грыжами. Они могут быть пупочными, паховыми, диафрагмальными. Пупочные грыжи чаще образуются во время беременности либо в послеродовый период, паховые – при чрезмерных нагрузках, диафрагмальные грыжи – дефекты брюшной стенки, которые образуются как реакция на неправильную работу кишечника, некорректно подобранный корсет, подъём тяжестей. Коварство диафрагмальных грыж состоит в том, что на начальной стадии заболевании человек полагает что у него типичный гастрит – с изжогой и отрыжкой, но традиционная терапия лечения не даёт, а УЗИ показывает – причина не в воспалении желудка, а именно в наличии грыжи. В тоге для борьбы с патологией требуется не снятие воспаления, устранение спазмов, а хирургическое лечение, которое направлено на укрепление брюшной стенки.
Заболевания желчного пузыря и желчевыводящих протоков
Особую группу составляют заболевания, связанные с желчным пузырём и желчным протоком.
- Холангит. Воспаление желчевыводящих протоков. Боль нестерпимая. Преимущественно – в правом боку. Затрудняется тем, что требует не только быстрого снятия приступа самих болей, но и нормализации кровяного давления.
- Холецистит. Острые боли на фоне приёма жирной пищи. Нередко за самой болью следует рвота с примесью желчи. Может беспокоить метеоризм (газообразование) и рвота.
- Желчекаменная болезнь – образование в желчи твёрдых структур – камней. Боли при заболевании приступообразные. Особенно, если камни передвигаются по желчному пузырю и протокам.
Противопоказания
Неверная постановка диагноза, чревата тем, что лечение не просто будет бесполезно, а спровоцирует тяжёлые осложнения. Ведь многие лекарства, физиотерапевтические методики, эффективные при одних заболеваниях, сопровождающихся болями в животе – это строгие противопоказания для других заболеваний со схожей симптоматикой.
Например, если ряд лекарств, назначаемых при панкреатите, назначить пациентам с печёночной коликой, реакция может быть непредсказуемой. А лечение ряда болезней желудка антибиотика может вызвать серьёзный дисбактериоз.
А абсолютным противопоказаниям при возникновении болей в животе, желудке является самолечение – особенно самостоятельное принятие решения принять обезболивающее средство или спазмолитик. Если, например, такие препараты употребит человек, у которого воспалился аппендикс, то на время последует облегчение. Но это будет не помощь, а лжепомощь себе. Нередки случаи, когда у пациентов, которые несвоевременно попадали, к хирургу для удаления аппендицита, начинался некроз тканей соседних органов.
Ни в коем случае без постановки диагноза нельзя хвататься даже за, казалось бы, «безобидные» средства для борьбы повышенной кислотностью. То, что кажется просто выбросом избытка соляной кислоты и воспалением желудка может оказаться симптомом совершенно другого заболевания, например, инфаркта.
Также при болях в животе при невыясненном диагнозе нельзя прикладывать грелку с горячей водой. При ряде патологий тепло только ускоряет воспалительный процесс, активизирует кровотечение.
Обследования
Эффективное обследование пациента, которого беспокоят боли в животе, состоит из опроса, прощупывания живота, лабораторной, функциональной диагностики.
Для постановки диагноза врачу важны малейшие детали. Например, очень многое при болях в животе может прояснить даже элементарная оценка кала.
- Твердые комки («овечий» кал) частый спутник колита, удлинения сигмовидной кишки, язвы желудка.
- Водянистый стул часто сопровождает отравления, инфекционные заболевания.
- При паразитарном заболевании (наличии глистов в кишечнике), дисбактериозе частицы кала, как правило очень рыхлые.
Также для выбора инструмента, технологии диагностики важен устный опрос пациента. Врач уточняет у пациента, как долго длится боль, есть ли приступы, что именно вызывает боль – физические движения, посещение туалета, приём пищи, приём определённой позы.
Диагностика
Особенно для выявления причины заболевания и нахождения методов лечения при патологиях брюшной полости ценны следующие виды исследований:
- УЗИ брюшной полости. Одна из наиболее оперативных мер при диагностике заболеваний органов брюшной полости и малого таза, выявлении причины болей в животе – ультразвуковая диагностика. С помощью УЗИ можно выявить патологии печени, желчного пузыря, селезёнки, почек, матки, яичников. Многие задаются вопросом: а виден ли на УЗИ желудок и кишечник. Желудок с помощью УЗИ обследовать нельзя, кишечник — частично. Если аппаратура – с хорошим разрешением на ней, например, видны объёмные образования в этой области.
- ФГДС (гастроскопия, зондирование, глотание «кишки) — метод диагностики, с помощью которого можно получить объективную картину о состоянии желудка, двенадцатиперстной кишки, пищевода. При необходимости можно сразу провести экспресс-тест на Хеликобактер пилори (Helicobacter pylori) (является причиной развития язвы), сделать цитологию и биопсию – для исключения онкологической природы заболевания, определить «кислотность».
- Рентген. Давний, но до сих пор практикуемый способ диагностики. Может применяться как экстренная мера для обследования желудка, если по каким-то причинам нельзя сделать ФГДС. Кроме того, рентген информативен при выявлении заболеваний, сопровождающихся симптоматикой кишечной непроходимости. В зависимости от характера болей и жалоб пациента может применяться традиционный рентген или рентген с контрастным усилением (ирригоскопия).
- МРТ – прогрессивный метод диагностики при травмах живота, увеличении печени, неинформативной картине брюшной полости при УЗИ (например, из-за сильного метеоризма).
- Колоноскопия. Один из наиболее точных методов для обследования кишечника. Осуществляется с помощью фиброколоноскопа. С помощью прибора можно исследовать все – даже самые сложные участки, включая внутреннюю поверхность толстой кишки.
- Холесцинтиграфия. Изотопное исследование. Проводится с применением радио фармакологическим препаратом. Информативно при проблемах с желчным пузырём и желчными протоками.
- Анализ крови, мочи и канала. В анализе крове особый акцент делается на СОЭ (по скорости оседания эритроцитов можно определить воспаление), биохимические показатели, кала же при многих видах обследования при болях в животе исследуется на скрытую кровь.
Что делать?
Итак, главное при болях в животе – не заниматься самолечением, не затягивать с визитом к врачу и диагностикой.
При этом в ряде случаев, важно не просто записаться в поликлинику, а сразу звонить в скорую помощь. При каких же случаях требуется скорая помощь?
- Боли в животе очень интенсивны.
- Проступает холодный пот.
- Начинается сильная рвота с кровью.
Если же боль не острая, крови во рвотных массах нет, температура отличается от температуры здорового человека, но нет лихорадки, рекомендуется консультация у терапевта, гастроэнтеролога и диагностика.
Своевременная постановка диагноза – гарант того, что для борьбы с заболеванием будут применяться максимально щадящие методы. Даже, если речь идёт о хирургии.
- Для удаления желчных камней и аппендицита (если ситуация не запущена) применяется лапароскопия.
- Для лечения гастроэзофагеальной рефлюксной болезни применяется лапораскопическая фундупликация.
- Для эффективного решения проблем с грыжами и укрепления брюшной стенки используется хирургическая герниопластика.
Если показаний к хирургическому лечению нет, лечебный эффект при многих заболеваниях кишечника, желудка обеспечивает комплексный подход, который базируется на диетотерапии, физиолечении и медикаментозной терапии – антибиотиками, противопаразитарными средствами, кортикостероидами, прокинетиками для улучшения моторики кишечника.
Куда обратиться?
Большой опыт в проведении лапароскопических операций, герниопластики в Минске – у врачей 5-й клинической больницы.
Кроме приёма пациентов, являющихся гражданами Беларуси,5-я городская больница Минска ведёт и приём иностранных граждан (на платной основе). Каждый из них может пройти комплексную диагностику и лечение на базе хирургического, терапевтического отделения.
На базе больницы работает собственная клинико-диагностическая лаборатория, рентгеновское отделение, кабинеты РКТ И МРТ. В физиотерапевтическом отделении созданы все условия для проведения реабилитационных программ.
Профилактика
Врачи 5-й больницы не только подберут оптимальный вариант диагностики и лечения для каждого пациента, но и проконсультируют по вопросам недопущения рецидивов.
Особое место среди мер по профилактике заболеваний кишечника, желудка занимает диета. В питании важно научиться соблюдать баланс. Нельзя переедать, пережёвывать пищу следует тщательно и не торопясь. В досточном количестве должна употребляться вода, чай либо мате, кофе в данном случае не рекомендуется. При этом при подборе диеты опытные врачи учитывают все факторы:
- функциональное состояние кишечника, печени, поджелудочной железы
- секреторную функцию желудка,
- моторики кишечника,
- наличие других сопутствующих заболеваний.
Помимо рациона важно пересмотреть то, как вы храните продукты и обрабатываете их. Не оставляйте продукты в открытом виде на солнце. Избегайте и влажных мест хранения продуктов. Иначе они могут начать плесневеть, гнить. Исключите контакт между сырыми продуктами и блюдами, которые прошли термообработку.
Большое значение в комплексе профилактических мер принадлежит и ЛФК. Инструкторы-методисты подбирают для каждого пациента свои нагрузки и упражнения.
Спазмы в желудке: причины, как снять боль
Почему появляются спастические боли в желудке и ЖКТ, как диагностировать заболевание и какие способы лечения существуют? Читайте в этой статье.
Чтобы ответить на этот, казалось бы, простой вопрос, стоит вспомнить устройство нашего организма. Помимо ключевых органов, отвечающих за ежедневную нормальную работу организма, важную роль играют и мышцы. В нашем теле их более 600, каждая отвечает за ту или иную функцию. Так, например, скелетные мышцы ответственны за движения, сердечная — за кровообращение. Очень важная роль у гладких мышц — из них состоят стенки матки, мочевого пузыря, а также органов пищеварительного тракта — желудка, кишечника и других1.
Гладкие мышцы желудочно-кишечного тракта (ЖКТ) контролируют процессы пищеварения. Сокращаясь и расслабляясь, они обеспечивают прохождение пищи по ЖКТ. При этом гладкие мышцы работают непроизвольно — сигналы им подает вегетативная нервная система1.
Однако в некоторых случаях происходит мышечное сокращение, которое может сопровождаться резким приступом боли. это сокращение и называется спазмом, и вот к каким последствиям он может приводить2.
Как проявляют себя заболевания ЖКТ, при которых может отмечаться спазм гладкой мускулатуры2
3
Тошнота, рвота
4
Ощущение нарушения глотания
6
Дискомфорт в эпигастральной области (верхней части живота)
Гастрит
При гастрите пациент может жаловаться на дискомфорт и боль в животе или появление чувства тяжести и переполненности в животе и раннее насыщение при небольшом количестве съеденной пищи. Причину развития данного заболевания бывает сложно установить, поскольку их достаточно много, например, погрешности в питании, стресс или перенесенные инфекционные заболевания могут способствовать возникновению гастрита7.
Язвенная болезнь желудка и двенадцатиперстной кишки
Основным проявлением язвенной болезни является болевой синдром, связанный с образованием дефекта (язвы) в стенке желудка и двенадцатиперстной кишки. Также при обострении язвенной болезни пациентами нередко отмечаются отрыжка кислым, тошнота, запоры8.
Синдром раздраженного кишечника
Синдром раздраженного кишечника (СРК) — довольно распространенное заболевание, которое выявляется у 10-15 % населения. Это функциональное расстройство работы кишечника, проявляющееся рецидивирующей болью в животе, возникающей по меньшей мере 1 раз в неделю, которая характеризуется следующими признаками (двумя или более): связана с дефекацией, сочетается с изменением частоты стула или формы кала. Симптомы должны сохраняться последние 3 месяца и при общей продолжительности не менее 6 месяцев9.
При появлении спазмов или боли в области желудка и пищевода нужно как можно быстрее обратиться к врачу-гастроэнтерологу или терапевту.
Для диагностики специалисты могут назначить ФЭГДС (фиброэзофагогастродуоденоскопию), рентген, а также лабораторные исследования — анализ крови, мочи, кала (в том числе на скрытую кровь) и другие2.
УСТАНОВИВ ДИАГНОЗ, ВРАЧ ПОДБЕРЕТ КОМПЛЕКСНОЕ ЛЕЧЕНИЕ, НАПРАВЛЕННОЕ НА ПРИЧИНУ ЗАБОЛЕВАНИЯ (НАПРИМЕР, СНИЖЕНИЕ КИСЛОТНОСТИ ЖЕЛУДОЧНОГО СОКА ПРИ ЯЗВЕННОЙ БОЛЕЗНИ) И ЕЕ СЛЕДСТВИЕ (СПАЗМ И БОЛЬ)2.
КРОМЕ ТОГО, СПЕЦИАЛИСТЫ ЧАСТО РЕКОМЕНДУЮТ ИЗМЕНИТЬ РАЦИОН ПИТАНИЯ. ОНО ДОЛЖНО БЫТЬ ЧАСТЫМ И ЩАДЯЩИМ — ЕСТЬ НУЖНО 4–6 РАЗ В ДЕНЬ, НЕБОЛЬШИМИ ПОРЦИЯМИ. ЕДУ ЛУЧШЕ ГОТОВИТЬ НА ПАРУ ИЛИ ОТВАРИВАТЬ, ЧТОБЫ БЛЮДА БЫЛИ НЕ ЖИРНЫМИ И НЕ ОСТРЫМИ2.
Но-шпа® форте воздействует избирательно на спазм гладкой мускулатуры как на основную причину боли в животе6, бережно расслабляя напряженные мышцы10
В качестве вспомогательной терапии при некоторых заболеваниях желудочно-кишечного тракта могут применяться лекарства, оказывающие спазмолитическое действие на гладкую мускулатуру, например препарат Но-шпа® форте, который содержит 80 мг дротаверина — в два раза больше, чем в обычном препарате Но-шпа®5.
Благодаря действующему веществу, дротаверину, Но-шпа® форте помогает расслаблять гладкую мускулатуру, купируя спазмы различного происхождения, в том числе и при заболеваниях пищеварительного тракта10. Препарат можно применять при таких заболеваниях, как гастрит, язвенная болезнь желудка и двенадцатиперстной кишки, синдром раздраженного кишечника, в качестве вспомогательного средства. Чтобы купировать спазм, препарат принимают один-три раза в день по одной таблетке10.
что делать, если болит желудок?
Трудно найти человека, которому бы хоть раз не ставили диагноз «гастрит» — многие обозначают этим словом любое беспокойство в области желудка. На самом деле настоящий гастрит — воспаление стенки желудка — встречается не так уж часто, а диагностировать его можно, только изучив под микроскопом кусочек ткани.
Если такой образец ткани не взят, то нельзя однозначно говорить о воспалении, даже когда внутреннюю поверхность желудка осмотрели с помощью гастроскопии и увидели покраснение или эрозии (поверхностные язвочки). Поэтому врачи используют два разных понятия: «гастрит» (собственно воспаление) и «гастропатия» (состояние, когда стенка желудка повреждена, но воспаления нет).
Как отличить одно состояние от другого и вылечиться, разбираемся вместе с врачами: кандидатом медицинских наук, гастроэнтерологом, генеральным директором клиники доказательной медицины «Рассвет», автором книги «Кишечник с комфортом» Алексеем Парамоновым и кандидатом медицинских наук, гастроэнтерологом GMS Clinic Алексеем Головенко.
Почему желудок воспаляется
Желудок содержит агрессивную среду: желудочный сок — это соляная кислота и ферменты. При этом сам себя орган не переваривает: у кислоты нет доступа к оболочке желудка, защищенной слоем слизи. Агрессивному воздействию желудочного сока подвергаются только те участки, где этот слой разрушен.
Обезболивающие препараты (нестероидные противовоспалительные средства) и алкоголь — враги защитного слоя.
Их воздействие со временем изменяет свойство слизи. В результате кислота начинает влиять на желудок — и развивается гастропатия, и в дальнейшем может возникнуть язва. А вот связь между острой пищей, копченостями, волокнистыми продуктами и повреждением слизистой желудка учеными не доказана.
Помимо внешних воздействий, на состояние желудка могут повлиять внутренние факторы — например, существует аутоиммунный гастрит. Острое воспаление может развиться из-за вирусной инфекции и, как правило, быстро проходит, не требуя лечения.
Нужно ли бояться Helicobacter pylori
Бактерия Helicobacter pylori (хеликобактер) способна расщеплять слизь, обнажая стенку желудка. Ее «цель» — добраться к последней и спровоцировать постоянное воспаление или язву, а затем вызвать предраковое состояние — метаплазию. Интересно, что хеликобактер есть у большинства людей (например в России — у 80 % населения) — и это продолжается уже больше пятидесяти тысяч лет.
На вопрос «почему человечество до сих пор не вымерло от рака желудка?» ответ простой: у большинства носителей инфекции воспаление все-таки не развивается. Это происходит благодаря тому, что иммунная система и хеликобактер достигают «вооруженного нейтралитета»: бактерии сложно взаимодействуют с иммунитетом человека и побеждают лишь иногда. Однако риск все равно остается — а облегчить микроорганизмам доступ к желудку несложно, если часто пьешь обезболивающие или злоупотребляешь алкоголем.
Всего несколько лет назад считалось, что выявлять и уничтожать хеликобактер нужно только в отдельных случаях. Сегодня это показано почти всем взрослым пациентам: эксперты уверены, что бактерия — главный провокатор рака желудка. Согласно рекомендациям Киотского глобального соглашения по Helicobacter pylori-ассоциированному гастриту, обследоваться и лечиться необходимо с двенадцати лет. Европейские консенсусные рекомендации немного отличаются: избавляться от хеликобактера следует всем, кто живет в странах высокого риска по раку желудка (в частности в России и Японии), пациентам, у которых есть плохая наследственность, гастрит, язвенная болезнь, любые «желудочные» жалобы, железодефицит, дефицит витамина В12, а также тем, кто принимает обезболивающие и противосвертывающие препараты.
Алексей Парамонов обращает внимание, что ущерб, наносимый хеликобактером, у разных людей разный, но риск развития злокачественной опухоли желудка повышен у каждого носителя. По словам врача, особенно важно устранить бактерию тем, кто вынужден долго принимать противокислотные средства (омепразол, лансопразол, эзомепразол). Эти препараты способствуют развитию атрофии слизистой желудка — а это первый шаг к раку, если микробы не уничтожены. Но есть и хорошая новость: своевременные методы борьбы с этими бактериями позволяют слизистой полностью восстановиться.
С чем легко перепутать гастрит
По словам гастроэнтеролога Алексея Головенко, большинство симптомов, которые многие связывают с «гастритом», не имеют отношения ни к воспалению, ни к язве желудка, ни к опасной бактерии. Чувство тяжести в животе после еды, распирание «под ложечкой», тошнота или резкая слабость после жирной пищи чаще всего говорят о функциональной диспепсии — то есть нарушении процесса пищеварения. В первую очередь речь идет о нарушении моторики (двигательной активности) пищеварительных органов, которое может быть вызвано, например, стрессом. Для улучшения состояния обычно достаточно пропить прокинетики (например, домперидон или итоприд) — препараты, которые стимулируют моторику желудочно-кишечного тракта. Психотерапия и прием антидепрессантов также могут дать положительный результат, но они должны назначаться врачом.
Алексей Парамонов подчеркивает, что при любом дискомфорте в животе использовать классические обезболивающие небезопасно: большинство из них сами по себе могут привести к язве. Средство первой помощи при острой боли в желудке — это антацидные средства, нейтрализующие кислоту желудочного сока. Другой эффективный вариант — так называемые ингибиторы протонной помпы, они тоже снижают кислотность. Но посетить врача все равно нужно: важно понять причину недомоганий и пройти лечение. К примеру, беременные часто жалуются на так называемую рефлюксную болезнь или изжогу беременных, когда кислота из желудка попадает в пищевод. И если при гастрите или диспепсии соблюдать специальную диету не нужно (польза советских «столов» научно не доказана), то в этом случае рацион придется изменить. Такая диета не будет жесткой и уж точно не помешает развитию плода.
Если боль в верхней части живота, изжога, отрыжка, тошнота появились впервые и вам меньше сорока пяти лет, делать гастроскопию нет смысла: лечение диспепсии можно назначить, не заглядывая в желудок.
Согласно рекомендациям Американской коллегии гастроэнтерологов, гастроскопия актуальна тогда, когда есть вероятность обнаружить язву, метаплазию или опухоль. Симптомы таких состояний: дискомфорт при глотании, железодефицитная анемия, частая рвота, непреднамеренное снижение веса больше чем на 5 % за полгода. В противном случае достаточно выполнить дыхательный тест на хеликобактер и устранить бактерии, если они обнаружены. Только если после этого самочувствие не улучшилось, нужно пройти гастроскопию с биопсией — последняя обязательна для подтверждения гастрита и позволяет оценить риск развития рака желудка в будущем.
Если вам больше сорока пяти лет или у кого-то из близких родственников был рак желудка, то при первых «желудочных» жалобах врач назначит гастроскопию. Это обследование позволяет обнаружить не только гастрит, но и, например, воспаление пищевода (эзофагит) или язву. У малоприятной процедуры пока нет альтернативы, но, чтобы не мучиться, «глотая кишку», уже сейчас можно обследоваться под анестезией. Есть прогресс и в лечении язвенной болезни. Алексей Парамонов рассказывает, что еще двадцать лет назад справиться с ней можно было, удалив часть желудка. Теперь хирурги рекомендуют операцию только в экстренной ситуации, например при уже возникших осложнениях — а в остальных случаях поражённые участки желудка просто прижигают при помощи лазера или радиоволн.
Что делать, чтобы предотвратить болезнь
По сути, расправиться с Helicobacter pylori, отказаться от частого приема обезболивающих, не злоупотреблять спиртным и не делать слишком больших перерывов между приемами пищи — лучшая профилактика гастрита. А чтобы не допустить функциональной диспепсии (ведь именно она чаще всего вызывает дискомфорт в желудке), Алексей Головенко советует не забывать про тренировки: регулярная физическая активность уменьшает неприятные симптомы. Полезно также научиться легче переживать стресс — в этом может помочь медитация.
Почему народные средства и БАДы не помогут
Самолечение гастрита или язвы желудка биологически активными добавками, а также отваром подорожника, облепиховым маслом, барсучьим жиром и другими «находками» народной медицины, даже если они когда-то помогли вашей бабушке, по мнению экспертов, бесполезно и может даже ухудшить состояние. Пробуя «волшебную пилюлю», участвуешь в лотерее: подобные средства не проверены в клинических исследованиях, а значит, можно только догадываться, каким окажется результат.
Алексей Парамонов приводит случай, произошедший с его пациентом: у мужчины обнаружили три язвы желудка, но вместо назначенного лечения он отправился охотиться на барсука — вспомнил, что барсучий жир спасает от недуга. В результате жир на завтрак, обед и ужин спровоцировал сильное кровотечение из язв — спасти пациента удалось в последний момент. А после истребления хеликобактера и курса препаратов, понижающих кислотность, человеку удалось полностью выздороветь меньше чем за месяц.
Источник: wonderzine.com
Врач рассказала, как бороться со спазмами желудка
Москвичи часто питаются «на бегу». Едят быстро, на ночь, употребляют не самые качественные полуфабрикаты. Как результат — вздутие живота и спазмы желудка. Можно ли с ними бороться?
На самом деле причин спазмов желудка довольно много.
— Одна из самых частых, на мой взгляд, — продолжительный стресс, — рассказывает врач высшей категории Лариса Алексеева. — Но желудок может болеть и из-за отсутствия полноценного питания, длительного переохлаждения, сосудистых нарушений в брюшной полости, нарушения обмена веществ и много чего еще.
Как пояснила эксперт, боли в желудке — частый спутник пожилых москвичей.
— С возрастом здоровья не прибавляется, многие принимают сразу несколько лекарственных препаратов от разных болезней, — пояснила эксперт. — Дозировка и длительность приема часто нарушаются. В результате остро реагирует желудок. Его гладкая мускулатура сокращается, возникают специфические боли.
У современных горожан живот также нередко болит от частого употребления алкоголя и кофе без молока.
— И то, и другое раздражает стенки желудка, вызывая повышенное выделение соляной кислоты, — пояснила Алексеева.
Боли в желудке бывают разовыми и периодическими. В последнем случае, советует эксперт, нужно обязательно идти к участковому терапевту и обследоваться. Ведь причин у болей может быть огромное количество.
— Если желудок болит постоянно, ограничьте себя в грубой и острой пище, кофе, алкоголе и крепком чае. Все, что может желудок раздражать, — под запретом, — пояснила врач.
Питание больного при спазмах должно быть дробным, порции маленькими, а приемы пищи регулярными.
Употребляемые продукты и блюда должны быть теплыми, не горячими.
За 1–2 часа до сна не помешает выпить стакан слегка подогретого молока, жирность которого должна быть минимальной.
— Случившиеся один раз спазмы желудка могут обрести периодический либо постоянный характер, — пояснила Лариса Алексеева. — Поэтому щадящее питание нужно сделать постоянным. Так вы сможете сократить вероятность возникновения спазма с новой силой.
А как же от спазмов желудка лечиться?
Как пояснила врач, единой схемы для лечения нет в природе. Можно, конечно, пить обезболивающие таблетки.
А еще, как считает Лариса Алексеева, имеет смысл по согласованию с врачом прибегнуть к народным средствам.
Отлично зарекомендовали себя крапива, зверобой и соцветия таволги. Чтобы приготовить из этих трав отвар, потребуется смешать все травы в количестве 2 чайных ложек и залить 500–600 мл кипятка и дать немного настояться.
После приготовления необходимо сразу выпить один стакан, а оставшееся количество нужно разделить на 3–4 приема и выпить в течение дня.
Если же заметна закономерность, что боль, спазмы и диарея возникают после употребления пищи либо из-за нервного перенапряжения, можно использовать настой из пустырника.
При чрезмерной боли и спазмах очень хорош сок из пустырника. Для этого необходимо выжать 1 чайную ложку пустырникового сока и развести его в стакане теплой кипяченой воды, после чего следует выпить напиток.
Еще одно отличное средство от болей и спазма — мятный чай. Для его приготовления понадобится 2–3 чайные ложки измельченной сухой мяты, залитой кипятком.
Напиток нужно настоять около получаса, после чего он готов к употреблению.
— Если не хотите терять время, лучше приобрести в аптеке готовые средства, в состав которых входят лекарственные растения, избавляющие от спазмов, — пояснила Лариса Алексеева. — Эти средства вполне эффективны.
ПРЯМАЯ РЕЧЬ
Елена Соломатина, диетолог:
— Вздутие живота и боли в желудке могут быть даже у вполне здорового человека. Чаще всего они случаются, если на голодный желудок он выпил что-то раздражающее его стенки: кофе без молока или, скажем, свежевыжатый сок. Вам может быть плохо и от грубой клетчатки — если, скажем, съесть с утра салат из редьки. Вам наверняка будет плохо от завтрака, где много горчицы и других специй. Плохо переносится также несочетаемая пища — например, молоко с грибами. Ну и, конечно, велика вероятность проблем при переедании. Долго-долго не ели, потом наелись — наверняка живот заболит. Так что ешьте меньше, но чаще. Это полезнее, чем редко и помногу.
ВНИМАНИЕ
При болях в желудке нужно питаться 5–6 раз в сутки. Предпочтение следует отдавать жидким и перетертым блюдам. Готовить лучше на пару или запекать. Не рекомендуется жареная пища. Оптимальная температура блюд — от плюс 20 до плюс 50 градусов.
Читайте также: Главный диетолог Минздрава рассказал два закона правильного питания
Поделиться в FBПоделиться в VKПоделиться в TWПоделиться в OKПоделиться в TG
Боль в желудке
Как известно, боль в брюшной полости могут вызвать заболевания органов, которые в ней расположены. В отличие, например, от инфаркта, в данном случае болевые ощущения не требуют неотложных мер, хотя здесь правильный диагноз не менее важен. Если ваша жизнь после первого инфаркта уже никогда не будет как раньше, то если хирург, удалит ваш желчный пузырь либо воспаленный аппендикс, тем самым он уничтожит и саму болезнь. А мужчины, которые испытывают боль в животе, как правило очень сильно боятся аппендицита, язвы. Хотя им лучше волноваться по поводу камней в своем желчном пузыре или дивертикулов, так как в настоящее время язвы и аппендициты не так распространены.
Также в отличие от боли, возникающей в груди, острая боль в животе практически никогда не требует незамедлительного реагирования, даже и при прободной язве небольшая задержка на пару часов совершенно не смертельна. Однако при опоздании на пару дней обычно пациенты либо погибают, либо на врачей подают в суд. Но к счастью, боли в животе во многих случаях являются симптомами совершенно незначительных расстройств. И для того, чтобы лучше разобраться в них, можете воспользоваться следующими советами.
В первую очередь необходимо определить точно, где у Вас болит. Так пупок служит границей между нижним и верхним отделами Вашего пищеварительного тракта (хоть толстая кишка и проходит выше, однако там серьезная боль обычно локализуется именно внизу). А тонкий кишечник, свернутый петлями, располагается в центре Вашего живота позади пупка. Он обычно крайне редко подвергается серьезным заболеваниям. Наиболее распространенными источниками болей у Вас в животе могут быть:
- Двенадцатиперстная кишка – это первый отдел тонкого кишечника, в длину около 25 см. В нее пища попадает прямо из желудка и здесь язвы обычно возникают чаще, чем в желудке, однако в двенадцатиперстной кишке боль не отличить от желудочной.
- Желудок — расположен выше горизонтальной линии, которая под дугой ребер грудной клетки проходит через пупок, (так называемой надчревной областью). Еще в школе нам объясняли, что желудок переваривает и перемешивает пищу, а главной его функцией является ее хранение и накопление. Однако человек, лишенный желудка, также может нормально переваривать пищу, только если потреблять ее в большом количестве, то могут появиться неприятные ощущения.
- Печень — самый большой орган, находящийся в брюшной полости. Расположена печень в ее правой верхней части. Следует отметить, что довольно редко заболевания печени являются источником острой боли в животе.
- Желчный пузырь – это небольшой мешочек, который находится внизу грудной клетки справа. Так в желчный пузырь из печени непрерывно поступает маслянистая желчь, там она и накапливается, концентрируется. А после приема пищи желчный пузырь ее подает в двенадцатиперстную кишку для того, чтобы улучшить усваивание жиров пищи. В желчном пузыре боли могут возникнуть совершенно по разным причинам. Самой распространенной причиной являются камни, образуются из затвердевающей желчи. Это связано появлением в желчи холестерина, осаждающий первым при большой концентрации, а также при обезвоживании желчи. Однако камни совершенно безвредны, пока лежат неподвижно в желчном пузыре. А проблемы могут начаться при их перемещении, закупорке желчного протока, который ведет к тонкому кишечнику. И боль, которая может возникнуть при проталкивании камня через проток, может продолжаться до нескольких часов.
- Толстая кишка. Чаще всего в ней боли возникают где-то в левой нижней части живота (спазмы, дивертикулит, диарея, запоры), а иногда даже в правой части живота внизу (аппендицит). Однако самые серьезные заболевания в толстой кишке довольно редко могут вызвать боль выше пупка. Но нельзя забывать и о болях в левой верхней части живота, которая возникает при синдроме скопления в селезеночном изгибе газов. Также толстая кишка справа под печенью имеет другой поворот на 90°, но с намного плавным радиусом, и поэтому здесь боль от газов не так часто отмечается.
- Поджелудочная железа — расположена в брюшной полости довольно глубоко позади двенадцатиперстной кишки, желудка. Она вырабатывает определенный секрет, который содержит много ферментов, поступающий затем в тонкий кишечник по отдельному протоку. При воспалении поджелудочной железы (панкреатите), обычно в надчревной области возникает боль, которую можно ощутить слева.
После того, как Вы определите характер своей боли (ноющая боль, жжение, боль от газов), очень постарайтесь как-то от нее абстрагироваться. В некоторых учебниках боль при язве описывается как жжение, а боль от закупоривания протока камнем как колики, которые возрастают до максимума и сразу же спадают. А боли от газов обычно там сравнивают с неким перемещением большого шара по внутренностям. Эти все описания порой могут не соответствовать Вашим ощущениям, так как нервы, которые передают от внутренних органов болевые сигналы, в отличие от нервных окончаний кожи, слишком уж примитивны. Иногда Ваша жизнь зависит от множества еле уловимых ощущений, однако сигналы внутри тела могут служить только грубым предупреждением. А ожог желудка кислотой может вызвать как ноющую, тупую, грызущую, острую боль, так и вовсе не вызвать никакую боль.
Когда именно Вы чувствуете боль?
Боль, которая Вас разбудила посреди ночи, заслуживает особого внимания. Обычно боли ночью в области желудка могут сигнализировать о язве, так как после полуночи желудок, как правило, пуст, а выделение кислоты где-то через 2 часа усиливается. Такие боли порой появляются практически при любом нарушении функций желудка, а также при различных несварениях и диспепсии.
Можете подумать о связи боли с Вашей едой. Часто при язве ощущаются «голодные боли», потому что пища нейтрализует кислоту, но они обычно исчезают сразу после еды, но не всегда. А боли от газов возникают обычно после еды через 1-2 часа, но не из-за того, что выделяет их пища, при попадании в желудок, а именно потому, что при переваривании пищи кишечник интенсивно сокращается, тем самым сжимает уже имеющиеся там газы.
Симптомы, сопутствующие боли
Порой инфекции могут сопровождаться жаром. Также при катаре желудка, дивертикулах, аппендицитах может повышаться температура. Однако при камнях в желчном пузыре, газах, язвах этого не наблюдается. А отсутствие, наличие, даже незначительный подъем температуры не может точно говорить о серьезности нарушения.
Рвота может начаться при перекрывании выхода из желудка, и даже при хронической язве. А блокировка выхода из желудка иногда требует и хирургического вмешательства. Часто рвотой сопровождается сильная боль при камнях в желчном пузыре, обострении язвы, но в основном рвота – это не специфический сигнал о каких-то неполадках в Вашем пищеварительном тракте. Это же и к диарее относится.
Степень риска
Небольшая грыжа (дивертикул) часто возникает на толстой кишке у людей среднего возраста и старше, так как после продолжительного употребления пищи, которая бедна грубыми волокнами, ее стенки слабеют, самые слабые участки толстой кишки прогибаются, тем самым выпячиваясь наружу мешочками-дивертикулами. Обычно у пожилых людей обнаружить можно дюжины дивертикулов, которые абсолютно их не беспокоят, но до того момента, как они не начнут немного кровоточить либо не разорвут стенку толстой кишки. А прорыв (перфорация), как правило, провоцирует весьма болезненную инфекцию (дивертикулит), которая обычно лечится антибиотиками, жидкой диетой, однако порой данное нарушение может требовать и хирургического вмешательства.
Если же Вы постоянно ели грубоволокнистую пищу в большом объеме и при этом не страдали от запоров, то значит, Ваша толстая кишка мало стрессов испытывала, а также риск дивертикулита у Вас достаточно маленький.
Стоит отметить, что аппендицит в любом возрасте опасен, но обычно эта болезнь характерна для людей юношеского или раннего взрослого периода жизни. И боль в нижней правой части живота, которая сопровождается тошнотой, небольшой температурой, общим болезненным состоянием обычно может указывать на аппендицит.
Также сильная боль в этой же области, при этом общее самочувствие нормальное, обычно связана с раздражением кишечника, газами.
У женщин камни в желчном пузыре отмечают вдвое чаще, чем у мужчин.
Насколько сильна Ваша боль?
Чаще всего умеренная боль может свидетельствовать о не очень серьезном заболевании. И мучительная боль тоже не обязательно может являться симптомом болезни, угрожающей Вашей жизни, так как она может сопровождать даже простой гастроэнтерит (катар желудка), однако все же следует обратить внимание на нее.
Не занимайтесь самолечением.
Своевременно обращайтесь за медицинской помощью.
Сильный спазм в области желудка, о чем это говорит? — Онлайн доктор
Схваткообразные боли в желудке, которые принято называть спазмом, возникают на фоне развития и обострения патологий желудочно-кишечного тракта.
Недолгое сокращение гладких мышц приводит к появлению сильных болей, которые сковывают движения. Следует различать два вида схваткообразных болей – органические и функциональные. Сегодня мы рассмотрим причины возникновения спазмов у взрослых и детей, а также симптоматику возможных заболеваний при которых они появляются.
Факторы, провоцирующие развитие спазма
Причины схваткообразных болей в желудке
Схваткообразные боли в области желудка могут быть притупленными и длительными. При этом нередко замечается появление тошноты и рвоты после приема пищи, что в дальнейшем приводит к спазму мышц и человек не может находиться в горизонтальном положении. Так как различают два вида спазмов, следует рассмотреть причины развития каждого из них.
Например, при функциональном виде важны индивидуальные особенности. Чаще всего схваткообразные боли являются причиной развития патологического состояния метаболизма или же невралгии. Основные причины функциональных болей это:
- Затяжные депрессии – ученые давно доказали, что сильные и частые стрессы и нервные перегрузки приводят к расстройствам желудочно-кишечного тракта.
- Невроз.
- Интоксикация организма в последствии употребления большого количества алкоголя.
- Пищевые отравления.
- Лишний вес, к которому зачастую приводит переедания и преобладание большого количества вредной пищи в рационе.
- Индивидуальная аллергия на определенные продукты.
- Частое употребление кофе и сопутствующее курение.
- Неконтролируемый прием медикаментозных средств, которые не были прописаны врачом.
Болезни, провоцирующие боль в желудке
Органическая схваткообразная боль возникает на фоне прогрессирования уже имеющегося заболевания желудочно-кишечного тракта. В этом случае причины таковы:
- Воспаление слизистой оболочки.
- Язвенные процессы желудка.
- Эрозии.
- Воспаление 12-ти перстной кишки.
Среди сопутствующих симптомов, к которым приводят схваткообразные боли, следует отметить следующие:
- Тошнота и последующая рвота.
- Увеличение количества газов в желудке при которых беспокоит вздутие живота.
- Воспаление со стороны 12-ти перстной кишки приводит к нарушениям стула – частым запорам или жидкому стулу.
Боль появляется схваткообразно и так же стихает, при этом каждый новый приступ начинается по нарастающей. Особенностью является то, что желудочные колики реже проявляются после трапезы и чаще всего на пустой желудок.
Важно! Если вы не знаете причины по которой болит желудок, а боли становятся спазмическими и нарастающими, то следует обратиться к врачу. Если существуют и сопутствующие симптомы, такие как тошнота, рвота, температура, следует позвонить в скорую и занять максимально комфортное положение до их приезда.
Гастрит
Гастрит может возникнуть даже у ребенка, он позиционируется как воспаление слизистой оболочки, при которой нарушается процесс пищеварения. Наиболее распространенными причинами его развития являются нарушения в питании, употребление большого количества вредной пищи, кислотные и щелочные отравления и бесконтрольный прием медикаментозных средств.
Гастрит и его симптомы
Кроме этого, гастрит у ребенка или взрослого может быть вызван наличием в организме бактерии Хеликобактер пилори, которая активно развивается в кислотной желудочной среде. Если схваткообразные боли при гастрите очень сильные, то они обязательно будут возникать с сопутствующими симптомами:
- Во время спазма появится резкая тошнота и рвота.
- Частые метеоризмы.
- Снижение аппетита, после которого человек начинает терять вес.
- Неприятная отрыжка и запах изо рта.
Опасность гастрита заключается в том, что несвоевременное лечение может привести к серьезным последствиям и даже развитию язвенного процесса.
Если у вас кроме схваткообразных болей в желудке появились сопутствующие симптомы, то следует как можно быстрее обратиться к врачу.
Если желудок заболел после еды, а вскоре у вас поднялась температура и началась тошнота, следует занять максимально комфортное положение и вызвать скорую помощь.
Язвенный процесс желудка и 12-типерстной кишки
Язва желудка и её симптомы
Язва является патологией, которая возникает на фоне прогрессирующего гастрита и является достаточно опасной, так как может быть провокатором образования опухолей. При обнаружении язвы следует немедленно начать лечение и лучше всего в стационаре. Именно схваткообразная боль является главным симптомом язв на слизистой, она буквально обездвиживает человека и проявляется сопутствующими и характерными для многих других патологий ЖКТ симптомами.
Кроме всего, язва желудка, при которой учащаются схваткообразные боли, может проявиться на фоне желчекаменных болезней, холециститов, аппендицитов.
Язвенные процессы могут возникать и на слизистой двенадцатиперстной кишки. Однако в этом случае патология чаще всего относится к хроническим и для нее характерны некоторые факторы возникновения.
Это может быть, как инфекционное поражение, так и отравление щелочными кислотами.
При генетической расположенности к заболеваниям желудочно-кишечного тракта следует каждый год проводить профилактику язвы и вести здоровый образ жизни. Статистика показывает, что дети, у которых кто-то из родителей болел язвой, подвержены данным проявлениям примерно в 45% случаев.
Важно! Изжога, горечь и ком в горле всегда говорят про воспалительные процессы в желудке. Если они дополняются рвотой, которая не приносит облегчения, следует звонить в скорую, так как в ближайшее время возможно обезвоживание.
Лечение и профилактика схваткообразных болей
Конечно, при появлении первых сильных болей и неприятных симптомов следует обращаться к врачу или звонить в скорую помощь, если при этом еще и поднимается температура.
Врачи настоятельно рекомендуют не принимать никаких обезболивающих средств перед осмотром, однако существуют моменты, когда боль настолько сильна, что нет сил терпеть, а к врачу еще не скоро.
В этом случае можно воспользоваться некоторыми советами, которые помогут снизить спазмы и на время унять болевые ощущения:
- Лечение схваткообразных болей в желудкеСразу после того, как появилась резкая боль, нужно выпить стакан теплой воды и на несколько часов отказаться от употребления пищи. Если вместе с болью у вас началась рвота, то кушать противопоказано ближайшие 6 часов.
- После небольшого облегчения следует начать корректировать свое питание и в первую очередь исключить из рациона свежий хлеб и булочки, грубую клетчатку, жирную и жареную пищу, консервированные продукты, специи и кофе.
- Кушать нужно маленькими порциями и не меньше 5-6 раз в день. При этом не лишний будет ввести раздельное питание.
- Нельзя есть очень холодную или горячую пищу, так как она раздражает слизистую пищевода и желудка. Лучше всего кушать пищу комнатной температуры.
Из группы разрешенных для самостоятельного употребления спазмолитиков можно выделить Но-шпу и Спазмалгон. Все средства народной медицины следует употреблять при условии отсутствия у вас аллергии на продукты, содержащиеся в настоях и отварах. Из самых распространенных и не обидных можно выделить следующие:
- Чай из мяты.
- Настой зверобоя и крапивы.
Питание при схваткообразных болях в желудке
Питание при схваткообразных болях в желудке
Рассмотрите также свой распорядок дня. Немаловажным будет кушать по графику – таким образом в желудке будет увеличиваться выделение желудочного сока в максимально приближенное время для трапезы. Благодаря этому снизится воздействие кислоты на слизистую оболочку. Кроме того, сразу после трапезы не стоит ложиться – так как это может спровоцировать ослабление сфинктера и привести к забросу содержимого желудка обратно в пищевод.
При схваткообразных болях, с которыми замечается вздутие живота после еды, можно заподозрить кишечную непроходимость. Очень часто она проходит сама собой, достаточно лишь откоректировать свое питание.
Однако, если приступ имеет продолжительный характер и боль не утихает, следует незамедлительно обратиться за квалифицированной помощью.
Особенно опасным такое состояние может быть при сопутствующей рвоте с кровью или черном кале.
Для любых заболеваний желудочно-кишечного тракта очень важным является своевременно диагностировать патологию, только это позволит провести максимально эффективное лечение. Кроме медикаментозного лечения больному назначается и диета, которой обязательно следует придерживаться для получения наиболее лучшего результата.
Источник: http://pozheludku.ru/boli-v-zheludke/shvatkoobraznye-boli-v-zheludke.html
Спазм желудка: симптомы и причины, что делать в домашних условиях, препараты для лечения приступов
Функциональные и органические нарушения пищеварительного тракта сопровождаются болевым синдромом. Такие изменения — это спазм мышц желудка, который обусловлен непроизвольным сокращением гладкой мускулатуры органа.
Оглавление
Причины спазма в области желудка
Сводить живот может по нескольким причинам. Провоцирующие факторы, вызывающие спазм в области желудка, в большинстве случаев отражают проблемы со стороны пищеварительного тракта.
Они возникают во время еды, после приема пищи и представлены:
- Изменениями, возникающими на нервной почве, за счет стресса, переутомления, психоэмоционального напряжения.
- Нарушением режима питания, употреблением недоброкачественных продуктов.
- После алкоголя в больших количествах.
- Постоянным курением табака.
- Острым отравлением некачественной пищей или химическими веществами.
- Длительной лекарственной терапией гормонами, нестероидными противовоспалительными средствами, антибиотиками, сульфаниламидными препаратами.
При заболеваниях со стороны других органов также могут наблюдаться судорожные сокращения мышц в верхней половине живота. Вероятные причины неблагоприятных симптомов:
- Образование тромбов в сосудах брыжейки.
- Наличие камней в желчном пузыре, почках, сопровождается дискомфортом в правом подреберье, болями, отдающими в спину.
- Воспалительные процессы органов грудной клетки — плевриты, пневмонии.
- Инородные тела в области пищевода — вызывают спазмы за грудиной и области горла.
- Патология со стороны сердца.
- Проблемы с позвоночником, ущемление нервных волокон.
Причины спазма мышц желудка у взрослых
Бывают ситуации, когда периодически хватает живот без явной причины. Спонтанные сокращения гладкой мускулатуры возникают у некоторых взрослых людей и не связаны с органическим поражением пищеварительной системы.
До конца механизм появления симптомов не установлен.
Специалисты считают, что спазм мышц желудка в этом случае связан с психосоматическими факторами у лиц с вегето-сосудистой дистонией (ВСД) и нарушением нервной регуляции органа.
Частая причина патологии у взрослых – употребление алкоголя. При этом в патогенезе выступают два звена – органическое повреждение органа и алкогольная интоксикация, приводящая к нарушению функции нервов, иннервирующих желудок.
Классификация
Дифференцированный подход позволяет определить источник патологических изменений. Спазм желудка классифицируют по нескольким критериям. В зависимости от течения заболевания сокращения мышц бывают:
- тотальными — обусловленными тяжелыми поражениями центральной нервной системы и желудочно-кишечного тракта;
- региональными — заключаются в вовлечении в процесс определенного участка желудка, чаще верхнего отдела.
По причине возникновения спазмы делят на:
- первичные или органические, которые вызваны заболеванием желудка;
- вторичные — как следствие сопутствующей патологии со стороны других органов;
- функциональные, возникающие на фоне кратковременного воздействия негативных факторов, например, на нервной почве, при приеме медикаментов, от употребления холодной воды, смены положения тела.
Симптомы спазма желудка
Признаки неблагополучия в органах пищеварения сопровождаются симптомами спазма желудка, которые выступают на первый план. Проявления гладкомышечных спазмов в желудке представлены:
- Болевыми ощущениями острого или ноющего характера, особенно в ночное время.
- Периодически возникающей тошнотой и рвотой, которая часто не приносит облегчения.
Органическая патология желудка и соседствующих органов сопровождается симптомами:
- Изжогой, чувством жжения за грудиной, особенно в положении лежа.
- Отрыжкой воздухом, съеденной пищей.
- Гнилостным запахом изо рта.
- Нарушением моторной функции желудочно-кишечного тракта, которое проявляется запором или диареей.
- Повышенным газообразованием с увеличением живота.
- Изменением вкусовых предпочтений.
- Снижением аппетита или отвращением к привычной пище.
- Нарушением сна за счет спастического сокращения мышц.
- Появлением патологических примесей в каловых массах.
- Астеническим синдромом.
Симптомы могут возникать спонтанно и усиливаться со временем. Это говорит о прогрессировании заболевания и требует консультации специалиста. Следует отметить опасные ситуации, когда сводит желудок спазмами.
Тревожные признаки:
- резкая нарастающая боль в верхней половине живота;
- появление тяжелого дыхания;
- затруднение при глотании;
- периодическая потеря сознания;
- кровотечения из половых путей у женщин, не связанные с менструацией;
- боль с иррадиацией в мошонку;
- появление крови в каловых массах;
- подъемы температуры до высоких цифр, особенно с ознобом;
- выраженная жажда;
- отсутствие мочеиспусканий более 10 часов.
Внимание! Появление одного или нескольких опасных симптомов, особенно без причины, — угрожающее состояние, требующее проведения неотложных мероприятий.
Сильный спазм в желудке во время беременности
Будущие мамы обычно сталкиваются с проявлениями дискомфорта в животе. Неприятные симптомы связаны с изменением гормонального статуса, и беспокоят женщину в первом и третьем триместре.
При беременности организм вырабатывает повышенное количество прогестерона. Гормон необходим для нормального развития плода. Стероид расслабляет гладкую мускулатуру внутренних органов, включая сфинктеры.
Поэтому при вынашивании ребенка его действие на организм матери являются причиной:
- тошноты;
- чувства тяжести в животе;
- изжоги;
- распирания газами желудка и кишечника.
Часто в первые двенадцать недель сильный спазм в желудке у беременных предшествует утренней рвоте. На поздних сроках сокращения мышц в эпигастральной области может быть вызваны избыточным приемом пищи. Признаки носят кратковременный характер и не являются симптомами заболевания.
Это важно! Если мышечные сокращения периодически повторяются, усиливаются со временем и сопровождаются кровянистыми выделениями, как при месячных, следует немедленно обратиться к гинекологу. На позднем сроке приступы могут говорить о начале родовой деятельности.
Как снять спазм желудка во время беременности
Болевые ощущения в животе должны насторожить беременную женщину. К нормальным симптомам относят сокращения мышц на последних месяцах гестации. Это единичные спазмы умеренного характера, которые проходят самостоятельно, не сопровождаются покалыванием в надлобковой области или потерей сознания. Снять приступ позволяют лекарственные препараты.
Важно! Перед применением медикаментов следует проконсультироваться с гинекологом. Специалист проведет осмотр, определит причину боли и посоветует лекарственное средство от спазмов в желудке.
Беременным назначают спазмолитики в таблетках и свечах. Рекомендуют диету и полупостельный режим.
Диагностика при спазмах желудка
Чтобы определить, почему возникает спазм желудка и пищевода, необходимо обратиться к терапевту или гастроэнтерологу, провести диагностику. Специалист выяснит жалобы, анамнез, проведет осмотр и определит план дополнительного обследования.
При необходимости назначают:
- Общеклинический и биохимический анализ крови.
- Анализы мочи: общий и по Нечипоренко.
- Фиброгастроэзофагодуоденоскопию (ФГДС) с гистологическим исследованием.
- Определение специфических возбудителей, вызывающих воспаление желудка и кишечника.
- Ультразвуковое исследование внутренних органов.
- Рентгенологические процедуры, включая КТ и МРТ.
- Диагностическую лапароскопию.
Лечение спазма желудка
Помощь при судорожных сокращениях в верхней половине живота включает диету, медикаментозную терапию и народные средства. При спазме желудка лечение определяет специалист на основании объективного обследования и данных диагностики. Варианты лекарственных веществ и длительность применения индивидуальны.
Лекарства от спазмов в желудке
Основными препаратами для снятия боли являются спазмолитики. Лекарство от спазмов в желудке помогает быстро устранить неприятные симптомы и облегчить состояние.
Таблетки можно принимать однократно для купирования приступа. В более тяжелых случаях специалист назначает курс лечения согласно протоколу терапии основного заболевания.
Наиболее часто использующиеся препараты приведены ниже в таблице.
Таблица 1. Препараты для лечения
| Группа препаратов | Схема применения |
| Неселективные ингибиторы фосфодиэстеразы — но-шпа | Принимают перорально 2-3 раза в день перед едой или внутримышечно для снятия спазма |
| Блокаторы натриевых каналов — дюспаталин | По 1 капсуле 2 раза в день, запивая большим количеством воды |
| Блокаторы кальциевых каналов — дицетел | По 1 таблетке 3 раза в день или по 2 таблетки 2 раза в день во время еды |
| Неселективные М-холинолитики — платифиллин | По 1 ампуле 2 раза в день внутримышечно курсом |
| Селективные М-холинолитики — риабал | По 1 таблетке 3-4 раза в день после еды или внутримышечно с той же кратностью |
Анальгетики — препараты второй линии. Их могут назначать в качестве дополнительных лекарственных средств для устранения болевого синдрома. Предпочтение отдают наиболее безопасным веществам. К ним относятся нестероидные противовоспалительные препараты:
- ибупрофен;
- парацетамол;
- анальгин или метамизол натрия.
Внимание! Препараты из группы НПВС обладают ульцерогенным эффектом. При воспалительных заболеваниях желудка их использовать нельзя.
Что делать при спазме желудка в домашних условиях: первая помощь
Судороги могут застать врасплох в любое время суток. Поэтому важно знать: как снять сильный спазм желудка в домашних условиях. Если приступы повторяются, нужно иметь в домашней аптечке Но-шпу, Папаверин.
Если боль возникла в верхней части желудка, периодически схватывает и отпускает, но при этом не сопровождается тошнотой, изменениями пульса и показателями артериального давления, можно однократно принять внутрь спазмолитик или сделать инъекцию препарата.
Полезно знать! Нормальные цифры АД от 100/60 и до 140/90 мм. рт. ст., нормальный пульс – 60–90 ударов в минуту.
Когда на фоне спазма желудка изменены показатели пульса и давления – к врачу нужно обратиться немедленно.
Если на фоне дискомфорта имеет место рвота и понос, то лучше быстро выпить активированный уголь или применить другой сорбент. Такая первая помощь подойдет при наличии жидкого стула у кормящей мамы или беременной женщины.
При возникновении чувства распирания в животе лучшее средство — препараты на основе симетикона.
Как снять спазм желудка на нервной почве
У эмоционально лабильных людей часто периодически появляются боли в животе, вызванные стрессовыми факторами. Снять спазм в желудке в домашних условиях помогают успокоительные препараты. Хорошим эффектом обладают лекарственные средства на основе растительных экстрактов валерианы, пиона, пустырника, пассифлоры. В тяжелых ситуациях врач может назначить химические вещества по рецепту.
Дополнительно рекомендуют специальные упражнения для расслабления, дыхательную гимнастику. Кроме занятий йогой, хорошо помогают расслабиться занятия вокалом, пребывание на берегу водоемов, прослушивание звуков природы, звуков бьющегося сердца младенца.
Для лечения спазма желудка используют альтернативные способы нетрадиционного воздействия на организм. Например, в китайской медицине при болях в животе массируют точку Чжун-Вань. Она расположена на срединной линии живота, на 13 см выше пупка.
Диета при нервных спазмах
Правильное питание играет важную роль в устранении симптомов, связанных с эмоциональной нагрузкой. Пациенты часто задают вопрос: что можно есть при спазмах желудка?
Диета заключается в соблюдении режима и качественном контроле рациона. Специалисты рекомендуют не переедать и не голодать при стрессе, не есть перед сном. Исключают продукты, которые обладают возбуждающим действием:
- алкогольные напитки;
- кофе;
- крепкий чай;
- алкоголь;
- шоколад.
Разрешают употреблять в пищу:
- овощные блюда;
- каши;
- картофельное пюре;
- супы;
- нежирное мясо;
- рыбу;
- фрукты.
Народные средства от спазмов в желудке
Существует альтернативное направление для лечения болей в животе. В основном народные средства от спазмов в желудке — это натуральные растительные экстракты, которые позволяют избавиться от симптомов без таблеток. Самые эффективные рецепты представлены в таблице.
Таблица 2. Лечение народными средствами
| Народное средство | Приготовление и схема приема |
| Чай из ромашки | 1 чайную ложку сухой травы заливают стаканом кипятка. Пьют по 100 мл 3 раза в сутки |
| Отвар из зверобоя, сушеницы, золототысячника | Соединяют травы в равной пропорции, на 200 мл кипящей воды добавляют 1 столовую ложку смеси. После настаивания принимают отвар не более 300 мл в день |
| Отвар из крыжовника | Ягоды заливают 300 мл горячей воды и доводят до кипения в течение 10 минут. Пьют по стакану 3 раза в сутки |
| Настойка календулы | Для снятия спазма растворяют 50 капель в 50 мл воды |
| Мятный чай | Столовую ложку сухой или замороженной мяты заливают кипятком, настаивают. Принимают 3-4 раза в день |
Спазм в желудке нельзя игнорировать. Это симптом, при котором нужно обратиться к врачу. Своевременная диагностика и грамотное лечение поможет быстро найти причину и устранить проблему.
Рекомендуемые материалы:
- Изжога: причины и лечение в домашних условиях
- Что такое кардиоспазм пищевода: симптомы и лечение
- Что входит в состав желудочного сока человека
- Продукты, вызывающие изжогу
- Что делать при непроходимости пищевода
- Симптомы и лечение спазма пищевода
Источник: https://stomach-diet.ru/spazm-zheludka-simptomy-i-prichiny/
Что делать при спазмах в желудке, симптомы, причины и лечение
Зачастую даже у здоровых людей случаются спазмы в желудке, причины и лечение этого состояния необходимо выяснять своевременно, поскольку они могут сигнализировать о различных недугах. Особенно нельзя игнорировать часто повторяющиеся спазматические боли, при которых лучше обратиться к специалисту.
Что такое спазм в желудке?
Спазмы в желудке – это судорожное сокращение развитого мышечного слоя, состоящего из гладкомышечных волокон, являются универсальной реакцией при заболеваниях полых органов.
В отличие от скелетных мышц, состоящих из поперечнополосатой мускулатуры, они подчиняются вегетативной нервной системе, поэтому их сокращение не зависит от человека.
При нормальной физиологии мы не ощущаем работу желудка, но в силу разнообразных причин происходят нарушения двигательных функций из-за которых появляется дискомфорт и боль. Такое состояние называется гастроспазм.
«Вегетативная нервная система — отдел нервной системы, регулирующий деятельность внутренних органов, желез внутренней и внешней секреции, кровеносных и лимфатических сосудов» – Википедия.
Спастическое сокращение может происходить в любом отделе желудка, но чаще всего встречается в антральном и зоне привратника. За счёт своего расположения, эти отделы втягиваются в процесс вследствие отклонений не только желудка (как правило имеется в виду язвенная болезнь), но и остальных органов брюшной полости (желчного пузыря, аппендикса, поджелудочной железы).
Причины
Причины спазмов в желудке это неправильное питание, злоупотребление алкоголем, хронические гастриты и прочее. Все они делятся на две группы: функциональные и органические.
Функциональные
Проявляются как без какой-либо патологии, так и совместно с ней. Подобные спазмы встречаются у людей среднего возраста, школьников, студентов. Сильно связаны с образом жизни, экологией, эмоциональным состоянием. Бывает, что явной причины функциональных расстройств обнаружить не удаётся.
- Самая частая причина – продолжительный стресс.
- Отсутствие полноценного питания.
- Генетическая предрасположенность.
- Интоксикация патогенами.
- Длительное переохлаждение.
- Сосудистые нарушения в брюшной полости.
- Нарушения обмена веществ.
- Алкоголизм, табакокурение, излишнее потребление кофеина.
- Некоторые лекарственные препараты вызывают спазмы ЖКТ.
- Механическое воздействие, грубая пища.
- Пищевые аллергические реакции.
- Скапливание газов в желудке.
- Паразитарная инвазия.
Одним из оснований может выступать аэрофагия – избыточное заглатывание воздуха при еде или разговоре.
Существует такое понятие как голодные боли (спазмы), возникают, как можно догадаться, при длительном отказе от еды. Особенно это болезненно при язвенном поражении. Прекратить такое состояние можно просто что-нибудь съев. Интересно, что голодные боли берут своё начало в мозге, это сигнал организма на недостаток пищи, а следовательно и энергии для существования.
Функциональные расстройства обычно зависят от индивидуальных особенностей организма. Неблагоприятными факторами могут служить неврозы, неврастении, повышенная эмоциональность.
Органические
Как правило, встречаются в старшем возрасте, подразумевают под собой органические изменения в тканях. Нередко сами по себе являются серьёзными заболеваниями:
- Гастрит. Происходят в момент обострения, обусловленный приёмом острых или кислых блюд. В тяжёлых эпизодах сопровождается рвотой.
- Язвенная болезнь. Спазмы появляются после еды, особенно провоцирующей пищи или алкоголя. Как сопровождающие симптомы характерны изжога, отрыжка кислым.
- Обострение панкреатита или панкреатические колики, вызванные алкоголем или жирной пищей. Возможен подъем температуры, тогда желательна госпитализация и полноценное обследование.
- Гастродуоденит.
- Эрозивные поражения стенок желудка.
- Нарушение баланса выработки соляной кислоты.
Один из способов определения природы спазма является внутривенное или подкожное введение пациенту сильных миотропных средств (атропин, дибазол). Если на фоне препаратов деформация желудка не пропадает, или пропадает недостаточно, чаще всего это говорит об органической причине.
Симптомы
Основные неприятные симптомы при спазмах связаны с висцеральной болью. В особенности опасны схваткообразные боли в области желудка, отдающие в поясницу или пупок, сопровождающиеся приступами тошноты, рвоты, ощущением слабости во всем теле.
Висцеральной боль называют, когда она локализуется во внутренних органах.
Болевые ощущения появляются из-за пережатия сосудов, находящихся в стенке полого органа (возникает ишемия – недостаточное поступление крови к тканям). Их характер различен и варьируется от лёгких покалываний до многочасовых страданий с потерей трудоспособности. Индивидуально, как ответ на резкие спазмы, наблюдается головокружение, слабость, диарея.
Спазму могут подвергнуться и мышцы живота. В таком случае появляется желание лечь, подтянув колени к подбородку (калачиком). Это положение помогает снять напряжение с мышц, боль немного уменьшается.
Опасные симптомы и первая помощь
Существуют симптомы, которые могут сопутствовать острым спазмам, при их появлении рекомендуется срочно принять меры по устранению или вызвать скорую помощь:
- Резкое повышение температуры тела.
- Побледнение кожи.
- Кровь в рвоте.
- Острая боль не спадает нескольких часов.
- Боль начала отдавать в грудь и шею.
- Внезапное снижение артериального давления.
Если замечен хотя бы один из описаных симптомов, необходима срочная госпитализация. После вызова скорой нужно принять позу, которая будет наиболее удобна и позволит ослабить боль. Не желательно что-либо есть и пить. Врачи не рекомендуют использовать обезболивающие, поскольку дальнейшее диагностирование причины, вызвавшей спазм, сильно осложняется.
При спазме нельзя давить на живот или область пупка.
Диагностика
Только полноценное обследование органов пищеварения и забор анализов гастроэнтерологом даст ответ на причину гастроспазма. Первым делом, на очном осмотре, врач произведёт пальпацию брюшной полости и проведёт опрос, это поможет оценить примерную картину, и назначить ряд анализов:
- Исследование крови из вены.
- Анализ кала на предмет наличия скрытой крови.
- Ультразвуковое исследование брюшной полости (УЗИ).
- Обследование с помощью эндоскопа.
- Рентгенография оценивает форму и размер объекта, состояние тонуса мышц, сфинктеров и другие показатели.
Деформации различных участков желудка имеют свои особенности. На основе собранных данных врач попробует установить, по какой из причин произошёл спазм и назначит лечение. Обнаружение причины этой патологии задача непростая, и не всегда даёт верный результат.
Лекарственные препараты
- Но-шпа. Самый узнаваемый препарат среди спазмолитиков. Рекомендуемая единовременная дозировка составляет 80 мг. Вызывает расслабление гладкомышечной ткани не только пищеварительного тракта, но и других мышц, как следствие может вызывать снижение давления, слабость.
- Папаверин. Выпускается в свечах и таблетках. Старый препарат с большим количеством побочных эффектов, применяется редко.
- Дюспаталин. Более современное лекарство, избирательно направленное на желудочные и другие спазмы пищеварительного тракта.
- Бускопан. Наиболее быстродействующий спазмолитик. Специализируется на болях в ЖКТ. Противопоказан при беременности.
- Метеоспазмил. Комплексные препарат, сильный спазмолитик и ветрогонное средство.
Важно знать, что спазмолитические и обезболивающие препараты противопоказаны при острых состояниях, до выяснения причины.
Народная медицина
Часто спазмы можно снять народными средствами в домашних условиях. Нужно понимать, что это довольно распространённый симптом и не всегда стоит прибегать к лекарственным препаратам или вызову врача. В первую очередь следует меньше переживать, спастическое состояние чаще возникает на нервной почве.
Лучшим решением будет заварить чай из ромашки, он идеально подходит при спазмах. Обладает успокаивающими, антидепрессивными свойствами, это позволит успокоить нервную систему. Нормализует функции ЖКТ, расслабляет гладкую мускулатуру желудка, оказывает лёгкое обезболивающее действие. Само по себе потребление жидкости должно дать положительный эффект.
Одну столовую ложку цветков ромашки заливают 200 мл горячей воды, настаивают до остывания, обычно 15–30 минут, и употребляют по половине стакана 3-4 раза в день.
Из ромашки готовят масло, наполнив ёмкость цветками, заливают её растительным маслом, плотно укупоривают крышкой и настаивают месяц, иногда встряхивая содержимое. После процедить, принимать по чайной ложке 2–3 раза натощак.
Используют мёд, разбавленный в тёплой воде, он расслабляет стенки желудка и снимает спазмы, принимать курсом в течение 30 дней. В комплексе совмещают с мятой перечной, добавляя чайную ложку настойки на стакан.
Питание и профилактика
Основные факторы развития спазмов — вредные привычки и нервные перенапряжения, избавиться от них будет лучшим лечением.
Уделяйте больше времени прогулкам, занятию спортом, снизьте или совсем исключите потребление кофеина, никотина и алкоголя.
Полезным будет приучить себя питаться чаще, маленькими порциями, тщательно пережёвывая пищу, употреблять достаточное количество воды в течение суток. Возможно, стоит заваривать успокоительные сборы растительного происхождения.
Находясь дома, расслабить тонус желудка помогает принятие тёплой ванны. Температура воды должна быть 34-36 градусов, принимают её 15–20 минут.
Делайте дыхательную гимнастику. Занять удобное положение (сидя или полулёжа) сделать медленный вдох носом 4-5 секунд. Задержать дыхание на пару мгновений, затем плавный выдох ртом, повторить 10–15 раз. Это позволяет расслабить мышцы пресса и внутренних органов. Заниматься силовыми упражнениями на пресс запрещается, это только усугубит общую картину.
Диета для лиц, страдающих постоянными спазмами, включает в себя полный вывод из рациона провоцирующих продуктов: острого, маринованного, копчёного, жареного, кислого, солёного. Рекомендуется питаться свежеприготовленными блюдами.
Хорошо подойдут молочные и овощные супы, густые каши, не кислые фрукты, варёное мясо и рыба, хлеб использовать вчерашний. Чай и кофе желательно исключить, заменив их отварами трав, компоты, шиповник.
Заключение
Спазм в животе, это не только физические неудобства, но и стрессовая ситуация для любого человека, которая снижает качество жизни и с ней необходимо вовремя бороться. Поскольку мы не можем контролировать тонус желудка, важно выяснить причины этого состояния и подобрать соответствующее лечение.
Источник: https://vzheludke.ru/zheludok/spazmy.html
Спазмы желудка
Спазмы в желудке – это одно из самых частых проявлений нарушения функционирования этого органа. По сути, такой симптом представляет собой сильнейшие сокращения его гладкой мускулатуры, сопровождающие специфическими болями.
Наиболее часто в качестве провоцирующего фактора выступают органические поражения желудка, т. е. заболевания ЖКТ. В некоторых случаях спазмы могут носить функциональный характер. Также есть несколько ситуаций, при которых такой признак считается вполне нормальным, например, при беременности или у грудничков.
Спазмы, помимо болевого синдрома, могут сопровождаться характерными для патологий органов пищеварения симптомами, среди которых нарушение акта дефекации, тошнота и рвота, вздутие и метеоризм, а также появление урчания.
Диагностика всегда основывается на лабораторно-инструментальных диагностических мероприятиях. Однако также очень важно проведение гастроэнтерологом физикального осмотра.
В подавляющем большинстве ситуаций спазмы в области желудка можно легко купировать путём приёма медикаментов и иных консервативных методик терапии. Достаточно редко прибегают к хирургическому вмешательству.
Этиология
Чаще всего, ощущение спазмов в этом органе обуславливается ответом организма на тот или иной внешний раздражитель, например, на употребление внутрь некачественных продуктов. Другими, непатологическими источниками того, что у человека появляются болезненные спазмы в желудке, выступают:
- регулярное чрезмерное распитие спиртных напитков, причём не имеет значения количество градусов в алкоголе. Вызвать неприятные ощущения может даже бокал вина или шампанского;
- табакокурение – в таких ситуациях спровоцировать спазмирование может недостаточное поступление кислорода в желудок, а точнее, его ткани и клетки;
- острое пищевое отравление – спазм гладкой мускулатуры может появиться по двум причинам – первая заключается в том, что, несмотря на интоксикацию, в повреждённый орган должна поступать пища, но зачастую этого не происходит, отчего он сжимается. Второй источник – неоднократная рвота, которая приводит к напряжению мышц;
- потребление большого количества пищи, в особенности переедание перед сном – перегрузка и спазмы появляются за счёт того, что желудок попросту не может справиться с обильным поступлением продуктов;
- бесконтрольное применение медикаментов с превышением суточной дозировки, обозначенной лечащим врачом или при несоблюдении сроков приёма лекарства;
- излишнее количество специй и пряностей в блюде – при этом происходит повышенная выработка соляной кислоты, что и влияет на формирование основного симптома;
- сильный стресс или нервное перенапряжение – наиболее часто на нервной почве происходят спазмы желудка у представительниц женского пола или у детей;
- привычка запивать блюда газированными напитками – таким образом, человек подвергает свой желудок опасности, потому что помимо спазмов, вещества входящие в их состав, разъедают его слизистую оболочку;
- длительный отказ от еды;
- период вынашивания ребёнка – при беременности подобное проявление может быть как вполне нормальным, указывающим на то, что в ближайшие дни женщина станет матерью, так и свидетельствует о возможном выкидыше или внематочной беременности;
- переохлаждение организма;
- протекание менструации у женщин.
Патологические причины спазмов в желудке представлены:
ГЭРБ – возможная причина спазмов в желудке
Причины того, что возникают желудочные спазмы, не связанные с гастроэнтерологическими патологиями:
- протекание сахарного диабета;
- психические расстройства;
- заболевания органов женской половой системы;
- увеличение размеров селезёнки или спленомегалия;
- болезни почек.
Помимо этого, стоит отметить про появление такого признака у новорождённых – в первые несколько месяцев жизни малыши будут ощущать спазмы и колики. Это объясняется становлением ЖКТ у ребёнка и приспосабливанием к новой пище.
Классификация
Специалистами из области гастроэнтерологии принято выделять несколько разновидностей спазмов в области желудка. Первое разделение делит их на:
- органические или первичные – развиваются они на фоне уже имеющихся недугов ЖКТ;
- вторичные – возникают из-за поражения других внутренних органов;
- функциональные – обуславливаются индивидуальными особенностями организма, а точнее, его ответа на тот или иной раздражитель, например, спиртное или медикаменты.
По типу протекания существуют:
- тотальные спазмы желудка – встречаются достаточно редко и обуславливаются болезнями ЦНС или ЖКТ;
- региональные спазмы желудка – отличаются вовлечением лишь одного участка этого органа, зачастую довольно значительного. Из-за своего анатомического расположения зачастую выражается в спазмировании в верхней части желудка.
Симптоматика
Поскольку во многих случаях сильные спазмы в желудке – это следствие протекания гастроэнтерологических патологий, то в качестве дополнительных клинических признаков будут выступать наиболее характерные для такой категории недугов симптомы. Среди них стоит выделить:
- приступы тошноты, заканчивающиеся рвотными позывами. Примечательно то, что далеко не всегда рвота приносит облегчение человеку. Наиболее опасным считается появление в рвотных массах примесей слизи, гноя и крови;
- изжогу и жжение в загрудинной области;
- отрыжку, зачастую с неприятным запахом;
- привкус тухлых яиц во рту;
- нарушение процесса опорожнения кишечника – для одних болезней характерны запоры, для других – обильная диарея, но наиболее часто пациенты предъявляют жалобы на чередование таких признаков;
- увеличение размеров живота;
- повышенное газообразование;
- появление специфического урчания и бульканья в животе;
- изменение вкусовых предпочтений;
- снижение аппетита или полное отвращение к пище;
- нарушение сна, поскольку болевые спазмы могут также выражаться в ночное время суток;
- возникновение в каловых массах патологических жидкостей;
- болевой синдром, который может быть как острым, так и тупым – это заставляет человека принять вынужденное положение, для снижения выраженности неприятных ощущений;
- головные боли и головокружение.
Симптомы гастроэнтерологических заболеваний
Также стоит указать категорию наиболее опасных симптомов спазма желудка, среди которых:
- ежеминутное усиление болей;
- нарушение процесса дыхания;
- проблемы с проглатыванием пищи;
- периоды потери сознания;
- развитие вагинального кровотечения, не имеющего ничего общего с менструацией;
- распространение болей на мошонку;
- изменение оттенка фекалий;
- лихорадка и сильный озноб;
- бледность кожных покровов;
- отсутствие испускания урины на протяжении десяти и более часов;
- сильная жажда.
В случаях выражения одного или нескольких таких симптомов, в особенности у ребёнка или при беременности, необходимо как можно скорее вызвать скорую помощь.
Диагностика
Выяснить причину того, почему у человека возникают желудочные судороги, не представляется возможным без осуществления лабораторных исследований и инструментальных исследований. Однако перед тем как их назначить, гастроэнтеролог должен самостоятельно выполнить ряд манипуляций, а именно:
- изучить историю болезни, потому что очень часто спазмирование и боли выражаются на фоне хронических недугов ЖКТ;
- ознакомиться с анамнезом жизни пациента – для определения характера питания и образа жизни;
- провести физикальный осмотр, направленный на пальпацию передней стенки брюшной полости, что не только укажет на степень выраженности основного признака, но также даст возможность клиницисту выявить увеличение селезёнки;
- детально опросить больного – для составления полной клинической картины.
Лабораторные диагностические мероприятия предусматривают выполнение:
- общеклинического анализа крови;
- общего анализа урины;
- биохимии крови;
- дыхательного теста для выявления наличия болезнетворных бактерий;
- микроскопических изучений каловых масс.
Однако основу диагностирования составляют такие инструментальные процедуры:
- рентгенография как с применением контрастного вещества, так и без него;
- УЗИ брюшины и ЭГДС;
- гастроскопия;
- дуоденальное зондирование;
- УЗИ почек;
- КТ и МРТ.
Иногда могут понадобиться дополнительные консультации нефролога, эндокринолога, гинеколога, педиатра и акушера-гинеколога.
Лечение
В настоящее время существуют такие способы, как лечить болевые спазмы в желудке:
- приём лекарственных препаратов;
- диетотерапия;
- физиотерапевтические процедуры;
- иглоукалывание;
- применение народных средств;
- хирургические операции.
Диета при спазмах в желудке
Медикаментозная терапия включает в себя:
- антациды и ферментные вещества;
- антибиотики и противовоспалительные средства;
- спазмолитики и антимикробные препараты;
- пробиотики и витаминные комплексы.
Если сводит желудок болевыми спазмами, то необходимо отказаться от употребления:
- жирных и острых блюд;
- хлебобулочных изделий;
- лука и чеснока, щавеля и шпината, редьки и редиса, а также капусты;
- копчёностей и пряностей;
- жиров животного происхождения;
- острых соусов и майонеза;
- крепкого чая и кофе;
- кондитерских изделий;
- спиртного;
- чрезмерно холодных или сильно горячих блюд.
Хороших результатов можно добиться при помощи народных рецептов медицины, которые нужно использовать только после согласования с лечащим врачом. Такое лечение предусматривает приготовление отваров и настоев на основе:
- крапивы и ромашки;
- таволги и зверобоя;
- тысячелистника и шиповника;
- валерианы и мяты;
- календулы и мелиссы;
- крушины и подорожника;
- укропа и имбиря.
Осуществление операций необходимо только при неэффективности консервативных способов лечения, а также при обнаружении во время диагностики доброкачественных или злокачественных новообразований.
В случаях развития спазмов на фоне патологий почек, сахарного диабета или гинекологических болезней, а также при беременности терапия будет носить индивидуальный характер.
Профилактика и прогноз
Чтобы избежать появления спазмов в желудке стоит соблюдать такие несложные рекомендации:
- полностью отказаться от пагубных пристрастий;
- по возможности избегать стрессового и физического перенапряжения;
- правильно и регулярно питаться;
- не допускать переохлаждений;
- принимать лекарства только согласно рецепту, выписанного клиницистом.
Помимо этого, не стоит забывать о том, что необходимо несколько раз в год проходить полный медицинский профилактический осмотр.
Сами по себе спазмы в желудке не являются угрозой для жизни человека, но игнорирование такого симптома может привести к развитию осложнений базовой патологии.
Источник: https://SimptoMer.ru/simptom/spazmy-zheludka
Боль в верхней части живота :: Клиницист
|
Лечением болей в верхней части живота различного характера занимаются следующие специалисты, ведущие прием в наших центрах: гастроэнтеролог, кардиолог, инфекционист, невролог (невропатолог), терапевт.
Позвоните по номеру единой справочной службы всех наших центров +7 (861) 231-1-231 и укажите, к какому специалисту Вы бы хотели записаться, после чего Вас соединят с выбранным центром. Администраторы подберут для Вас удобный день и час визита к врачу. |
Боли в верхней части живота часто наблюдаются при таких распространенных заболеваниях желудочно-кишечного тракта, как гастрит, спазмы желудка и нарушения работы желчного пузыря.
Иногда боль сопровождается и другими симптомами, такими как: тошнота, рвота, диарея и.т.п. Боль в животе иногда можеть быть вызвана обычным перееданием. Кроме того, некоторые продукты, обилие жира, повышенное газообразование, непереносимость лактозы при употреблении молочных продуктов — все это может спровоцировать боль, которая, как правило, будет временной и пройдет через несколько часов.
При пневмонии правого легкого часто возникают боли в животе, тогда как больной орган находится за его пределами.
Боли вокруг пупка могут быть связаны с расстройством кишечника или воспалением аппендикса.
Боль чуть выше пупка, как правило, связана с проблемами в желудке. Среди виновников этой боли будут гастрит, язва желудка, повышенная кислотность желудка. Стойкие боли в данном месте оповещают о проблемах двенадцатиперстной кишки, поджелудочной железы и желчного пузыря.
Боль в левой верхней части живота говорит о неполадках толстой кишки, желудка и поджелудочной железы.
Боль в верхней правой части, особенно сильная, указывает на воспаление желчного пузыря. Эта боль может продлится до центральной части живота, а также отдаваться в спине. Другими причинами таких болей являются панкреатит и расстройства двенадцатиперстой кишки.
Боль в брюшной полости может возникнуть и при заболеваниях легких и сердца.
К каким врачам необходимо обратиться, если возникает боль в верхней части живота:
Какие исследования помогут определить причину болей в верхней части живота:
|
Вы испытываете боль в верхней части живота? Вам необходим осмотр? Запишитесь на прием к специалисту – сеть медицинских центров «Клиницист» всегда к Вашим услугам! Ведущие врачи Краснодара осмотрят Вас, изучат внешние признаки и помогут определить болезнь по симптомам, проконсультируют Вас и окажут необходимую помощь.
Как обратиться в наши центры:
Вы также можете обратиться в любой из центров сети медицинских центров «Клиницист», где принимают рекомендуемые для Вас специалисты. Подробная информация о наших цетрах и расположение на карте города указаны здесь. Ознакомьтесь с презентацией нашей деятельности на этой странице. |
Если Вы ранее проходили какие-либо исследования или уже были у специалиста, обязательно возьмите их результаты на консультацию к врачу. Если у Вас не было опыта посещения исследований или осмотра врача, мы сделаем все необходимое в наших центрах.
Необходимо очень тщательно подходить к состоянию Вашего здоровья. Люди уделяют недостаточно внимания симптомам заболеваний и не осознают, что они могут развиться в жизненно опасное состояние. Есть много болезней, которые по началу никак не проявляют себя в нашем организме, но в итоге оказывается, что лечить их уже слишком поздно. Поэтому определение симптомов – первый шаг в диагностике заболеваний в целом. Для этого необходимо хотя бы раз в год проходить обследование у врача, чтобы не только предотвратить страшную болезнь, но и поддерживать здоровое состояние всех внутренних органов и систем.
Если Вы хотите задать вопрос нашим специалистам – воспользуйтесь разделом онлайн-консультации. Вы также найдете там ответы на часто задаваемые вопросы. Если Вас интересуют отзывы о посещении наших центров – для Вас есть специальный раздел Отзывы, где Вы также можете помочь другим пациентам и оставить свое сообщение после посещения наших центров. Мы будем Вам благодарны!
Почему болит живот? 17 возможных причин боли в животе
Что такое боль в животе?
Боль в животе — это дискомфорт или другие неприятные ощущения, которые вы чувствуете в области живота. Практически у каждого в то или иное время будет боль в животе.
Большинство причин боли в животе не являются поводом для беспокойства, и ваш врач может легко диагностировать и лечить проблему. Однако иногда это может быть признаком серьезного заболевания, требующего медицинской помощи.
Типы боли в животе
Существует несколько типов боли в животе, в зависимости от того, как быстро начинается ваша боль и как долго она длится:
- Острая боль начинается в течение нескольких часов или дней и может сопровождаться другими симптомы.
- Хроническая боль длится дольше — от недель до месяцев и более — и может приходить и уходить.
- Прогрессирующая боль со временем усиливается и часто сопровождается другими симптомами.
Причины боли в животе
Боль в животе может иметь множество причин, если у вас легкая боль или серьезные спазмы. Например, у вас может быть несварение желудка, запор, желудочный вирус или, если вы женщина, менструальные спазмы.
Продолжение
Другие возможные причины включают:
Вы также можете получить боль в животе, если у вас непереносимость лактозы, язвы или воспалительные заболевания органов малого таза.Другие причины включают:
- Грыжа
- Камни в желчном пузыре
- Камни в почках
- Эндометриоз
- Гастроэзофагеальная рефлюксная болезнь (ГЭРБ)
- Аппендицит
- Дивертикулит
- Аневризма брюшной аорты
- или закупорка основной артерии кишечника непроходимость
- Рак желудка, поджелудочной железы, печени, желчного протока, желчного пузыря или иммунных клеток
- Рак яичника или кисты
- Панкреатит (воспаление поджелудочной железы)
- Холецистит (воспаление желчного пузыря)
- Низкий приток крови к ваш кишечник вызван закупоркой кровеносного сосуда
- Внематочная беременность (когда оплодотворенные яйца растут вне матки, например, в фаллопиевой трубе)
Когда звонить врачу по поводу боли в животе
Если боль в животе серьезная, не уходит или продолжает возвращаться, поговорите со своим врачом.Немедленно позвоните в службу 911, если у вас болит живот из-за недавней травмы или боли в груди.
Вам также следует как можно скорее обратиться к врачу, если у вас есть симптомы наряду с болью, например:
- Лихорадка
- Не можете удерживать пищу более 2 дней
- Признаки обезвоживания , в том числе частое мочеиспускание, моча темного цвета и сильная жажда
- Невозможно опорожнить кишечник, особенно при рвоте
- Боль при мочеиспускании или частом мочеиспускании
Продолжение
Также позвоните своему врачу, если:
- Ваш живот нежный на ощупь
- Боль длится более нескольких часов
У вас могут быть другие симптомы, которые могут быть признаком проблемы внутри вашего тела, требующей немедленного лечения насколько возможно.Немедленно обратитесь за медицинской помощью, если у вас есть боль в животе, а также у вас:
- Рвота с кровью
- Обратите внимание на кровянистые или черные дегтеобразные испражнения
- Проблемы с дыханием
- Постоянная рвота
- Отек в животе
- Желтая кожа
- Беременны
- У вас необъяснимая потеря веса
Диагностика боли в животе
Поскольку существует множество возможных причин, ваш врач проведет тщательный медицинский осмотр.Они также зададут вам несколько вопросов о ваших симптомах и захотят узнать, какой у вас тип боли. Например, сильная колющая боль или тупая боль?
Некоторые другие вопросы, которые может задать вам врач:
- Болит ли весь живот или только в одной конкретной области?
- Когда болит? Всегда? Чаще утром или ночью?
- Если боль приходит и уходит, как долго она длится каждый раз?
- Больно ли после еды или употребления алкоголя?
- Боли во время менструации?
- Как давно у вас болит?
- Боль иногда переходит в нижнюю часть спины, плечо, пах или ягодицы?
- Принимаете ли вы какие-либо лекарства или травяные добавки?
- Вы беременны?
- Ослабляет ли боль какая-либо деятельность, например, еда или лежание на боку?
- Усиливает ли боль действие или положение?
- Вы недавно были ранены?
После того, как ваш осмотр закончится и ваш врач закончит задавать вам вопросы, вам могут потребоваться тесты, которые помогут определить причину вашей боли.Эти тесты могут включать:
Лечение боли в животе и домашние средства
Лечение боли в животе зависит от ее причины и может включать:
- Лекарства для уменьшения воспаления, предотвращения кислотного рефлюкса или лечения язв или инфекций
- Хирургическое вмешательство для лечить проблему с органом
Безрецептурные обезболивающие, такие как аспирин и ибупрофен, могут вызвать раздражение желудка и усугубить боль. Не принимайте их, если врач не установит причину боли в животе и не порекомендует их использование.
Некоторые изменения в диете и образе жизни могут помочь при болях в животе, вызванных газами и несварением. Вот несколько вещей, которые вы можете попробовать:
- Ешьте меньшие порции при более частом приеме пищи
- Ешьте медленно
- Хорошо пережевывайте пищу
- Пейте напитки комнатной температуры
- Избегайте продуктов, вызывающих газы или несварение
- Управляйте своим стрессом
- Ограничьте употребление алкоголя и кофеина
- Сядьте сразу после еды
- Регулярно двигайтесь и совершайте небольшую прогулку после еды
Что вызывает их и как их лечить
Если у вас когда-либо случалось внезапное, неконтролируемое ощущение напряжения в мышцах живота, значит, у вас, вероятно, были желудочные спазмы.Им неудобно, а иногда и больно. Получить их может любой желающий.
В большинстве случаев спазмы желудка не являются серьезными и не нуждаются в диагностике. Если они случаются часто, являются серьезными или длятся более суток, это может быть признаком более серьезной медицинской проблемы, и вам следует обратиться к врачу.
Вот некоторые частые причины спазмов желудка:
Пищевое отравление
Это происходит, когда вы едите пищу, зараженную определенными микробами. Спазмы желудка могут быть одним из симптомов.Помимо судорог, у вас могут быть:
Появление симптомов может занять минуты, часы или дни.
Пожилые люди, дети младше 5 лет, беременные женщины и люди с ослабленной иммунной системой с большей вероятностью могут получить пищевое отравление. Большинство людей поправляются, не обращаясь к врачу.
А пока отдыхайте и избегайте еды, от которой вы могли заболеть.
Продолжение
Если у вас рвота или диарея, специалисты рекомендуют пить много воды, чтобы избежать обезвоживания.Обратитесь к врачу, если ваши симптомы становятся более серьезными, в том числе:
- Кровь в фекалиях
- Высокая температура (температура выше 102 F)
- Многократная рвота, которая может привести к обезвоживанию
- Признаки обезвоживания (меньше мочиться , головокружение, очень сухость во рту и горле)
- Диарея, продолжающаяся более нескольких дней
Также обратитесь к врачу по поводу диареи у ребенка в возрасте до 6 месяцев или пожилого человека с хроническими заболеваниями или ослабленной иммунной системой.
Вирус желудка
Возможно, ваш врач назвал это вирусным гастроэнтеритом. Люди также называют это желудочным гриппом, но это не вызвано вирусом гриппа.
Существуют разные типы желудочных вирусов. Норовирус наиболее распространен в США.
Поскольку желудочный вирус и пищевое отравление имеют схожие симптомы, например судороги, их легко спутать. Вы заразитесь желудочным вирусом при тесном контакте с кем-то, у кого есть вирус, например, при совместном использовании еды или кухонных принадлежностей, таких как вилка или нож.Вы также можете заразиться вирусом, съев или выпив небезопасную пищу и воду. В отличие от пищевого отравления, вирус может легко передаваться другим людям — по крайней мере, в первые несколько дней, когда он у вас есть.
Продолжение
Другие симптомы включают:
Не существует лечения желудочного вируса. Есть несколько вещей, которые вы можете сделать дома, чтобы предотвратить обезвоживание и улучшить свое самочувствие.
Избегайте твердой пищи. Вместо этого пейте больше жидкости — воды, прозрачных бульонов или спортивных напитков без кофеина.
Легкость еды. Начните с того, что легко для вашего желудка, например:
- Крекеры
- Тост
- Jell-O
- Бананы
- Рис
- Курица
Посмотрите, как вы себя чувствуете. Прекратите есть, если снова почувствуете себя плохо.
Отдохни тоже. Обезвоживание и болезнь могли сделать вас слабым и усталым.
Большинство людей с желудочным вирусом поправляются за несколько дней. Обезвоживание — серьезная проблема.Возможно, вам придется пойти в больницу. Если вы считаете, что у вас обезвоживание, позвоните своему врачу.
Пищевая аллергия
Это происходит, когда иммунная система вашего организма защищает себя от пищи, которую она ошибочно приняла за вредную.
Продолжение
Наиболее распространенная пищевая аллергия — это такие белки, как:
Если у вас аллергия на определенные продукты, лучше их избегать. Опасная аллергическая реакция, называемая анафилаксией, может вызвать внезапное падение артериального давления, проблемы с глотанием и одышку.Если немедленно не лечить, это может привести к летальному исходу.
Пищевая непереносимость
Это происходит либо тогда, когда пища раздражает вашу пищеварительную систему, либо у вашего тела возникают проблемы с ее расщеплением. Лактоза — сахар, содержащийся в молоке и других молочных продуктах — является наиболее распространенной пищевой непереносимостью. Симптомы могут появиться только тогда, когда вы едите большое количество проблемной пищи или едите ее часто.
Примите антацид для лечения других симптомов пищевой непереносимости, таких как изжога или боль в животе.
Острая боль в животе, которая приходит и уходит: 10 причин
Острая боль в животе может привести к сгибанию пополам или кратковременной невозможности двигаться.Когда боль утихает, может нарастать беспокойство по поводу следующей волны боли.
Острая боль в животе — обычное дело и обычно не является признаком серьезной проблемы со здоровьем. Даже при наличии серьезной первопричины своевременное лечение может облегчить боль и предотвратить серьезные осложнения.
Из этой статьи вы узнаете о причинах резкой боли в животе, которая приходит и уходит, а также о том, когда следует обратиться к врачу.
Трудно диагностировать причину резкой непостоянной боли в животе, основываясь только на этом симптоме.Важно учитывать другие симптомы и возможные способствующие факторы.
Вот некоторые причины резкой боли в животе, которая приходит и уходит:
1. Газы
Газы и вздутие живота — очень распространенные проблемы. Они имеют тенденцию быть цикличными.
Хотя газ не причиняет длительного вреда, боль может варьироваться от тупой и легкой до острой и сильной. Он может неуклонно ухудшаться в течение нескольких минут, затем улучшаться, но снова становиться хуже.
Газы могут вызвать многочисленные проблемы, в том числе:
Безрецептурные газовые средства часто помогают уменьшить эту боль.Ряд газовых средств доступен для покупки в Интернете. Некоторым людям также помогают грелки или легкий массаж живота.
Людям, которые часто испытывают сильную газовую боль, следует обратиться к врачу, который поможет диагностировать любые основные проблемы и посоветует, как уменьшить симптомы.
2. Вирусы желудка
Вирусы желудка, такие как норовирус, вызывают сильные спазмы, которые могут приходить и уходить. Спазмы обычно предшествуют рвоте, которая дает временное облегчение.
Симптомы желудочных вирусов могут длиться несколько дней. У некоторых людей также возникает жар или мышечные боли.
Вирусы желудка обычно проходят через несколько дней без лечения. Очень важно в это время пить много воды. Если симптомы ухудшаются или человек кажется обезвоженным, обратитесь к врачу.
3. Мышечные боли и травмы
Чрезмерное использование мышц, малоподвижный образ жизни и травмы в результате падений или других травм могут вызывать боль в мышцах живота или спины.Эти травмы могут вызывать боль, которая приходит и уходит.
Боль, которая появляется только в определенных положениях, при подъеме или после тренировки, может быть признаком мышечной травмы.
Мышечная травма не требует неотложной медицинской помощи. Большинство людей могут лечить мышечные травмы дома с помощью отдыха, горячих и холодных компрессов и легкого массажа. Пакеты со льдом для снятия боли можно приобрести в Интернете.
Если домашнее лечение не помогает или боль очень сильная, лучше обратиться к врачу.
4.Проблемы с печенью и желчным пузырем
Боль в правом верхнем углу желудка, которая приходит и уходит, может сигнализировать о проблемах с желчным пузырем, например о камнях в желчном пузыре.
Желчные камни могут блокировать протоки желчного пузыря, затрудняя пищеварение. Это вызывает боль вскоре после еды, особенно после очень жирной еды. Люди с камнями в желчном пузыре могут заметить, что боль появляется через несколько часов после еды, длится 4–6 часов, а затем исчезает.
Камни в желчном пузыре иногда проходят сами по себе.В противном случае они могут заблокировать желчные протоки, что может повлиять на функцию печени. Необработанные камни в желчном пузыре также могут вызвать проблемы с поджелудочной железой.
Если человек испытывает рвоту, бледный стул или жар вместе с симптомами камней в желчном пузыре, ему следует обратиться за неотложной медицинской помощью.
В противном случае обратитесь к врачу для уточнения диагноза и плана лечения. Лечение желчных камней в домашних условиях неэффективно.
5. Расстройства пищеварения
Поделиться на Pinterest Человек, который регулярно испытывает резкую боль в животе после еды, может иметь расстройство пищеварения.Периодические острые боли в желудке могут вызывать широкий спектр расстройств пищеварения. В большинстве случаев боль усиливается вскоре после еды, так как организм пытается переваривать пищу.
Вот некоторые потенциальные виновники:
Эти расстройства пищеварения могут быть очень болезненными, но обычно они не требуют неотложной медицинской помощи.
Ведение журнала приема пищи может помочь врачу диагностировать проблему и составить план лечения. В краткосрочной перспективе также могут помочь обезболивающие, грелки и отдых.Обезболивающие можно купить без рецепта или в Интернете.
6. Язвы
Язва — это воспаление слизистой оболочки желудка или кишечника. Причины язвы включают:
- длительный прием нестероидных противовоспалительных препаратов (НПВП), таких как ибупрофен
- a Helicobacter pylori инфекция
- доброкачественные разрастания желудка
Люди с язвами обычно испытывают резкое жжение. ощущение в желудке. Жжение может распространяться вверх по груди и попадать в рот или горло, вызывая изжогу или несварение желудка.
Симптомы обычно усиливаются после обильной или очень кислой еды. Боль может приходить и уходить. Человек может не замечать никаких симптомов в течение нескольких месяцев, а затем обнаруживает, что симптомы неуклонно ухудшаются.
Могут помочь антациды. Ряд брендов можно приобрести без рецепта или в Интернете. Врач также может назначить лекарство от боли.
7. Менструальные спазмы
Менструальные спазмы могут ощущаться острыми или тупыми. Они могут поражать только одну область живота или распространяться на спину и ноги.Некоторые люди также испытывают диарею или тошноту.
Менструальные спазмы могут возникать во время или непосредственно перед менструацией. Обычно они приходят волнами, становясь все лучше и хуже в течение дня.
Грелка, обезболивающие, отпускаемые без рецепта, и легкая растяжка могут помочь облегчить менструальную боль. Электрогрелки для снятия боли можно приобрести в Интернете.
Менструальные спазмы не опасны, но тяжелые лагеря могут затруднить повседневную жизнь. Человек должен обратиться к врачу, если менструальные спазмы сильные, ухудшились или мешают работе или учебе.
8. Кисты яичников
Кисты яичников обычны и обычно безвредны. Большинство людей даже не догадываются, что они у них есть. Многие кисты яичников образуются после овуляции, а через несколько месяцев исчезают.
Иногда кисты яичников могут вызывать периодическую боль. Боль при кисте яичника часто бывает внизу живота и только с одной стороны. Это может быть хуже в определенные периоды менструального цикла.
Если человек подозревает, что у него болезненная киста яичника, он может пожелать поговорить с врачом.Врач может диагностировать кисту с помощью визуализационных тестов.
Безрецептурные обезболивающие и наложение теплых компрессов могут облегчить боль.
Внезапная сильная боль в нижней части таза может быть признаком перекрута яичника, когда он перекручивается. Иногда это осложнение кисты.
Перекрут яичника требует неотложной медицинской помощи. Без лечения это может вызвать сильное внутреннее кровотечение, повреждение яичников или инфекцию.
9. Овуляция
Во время овуляции яйцеклетка вырывается из фолликула в яичнике и попадает в маточную трубу.Некоторые люди испытывают боль при овуляции, или mittelschmerz, то есть кратковременную боль во время овуляции.
Боль, возникающая ежемесячно ближе к середине менструального цикла, может быть болью при овуляции. Боль при овуляции не опасна и даже может быть полезным признаком фертильности, если человек пытается забеременеть.
10. Роды или схватки Брэкстона-Хикса
Поделиться на PinterestОстрые боли в животе на поздних сроках беременности могут указывать на то, что роды начинаются.У беременных острая боль в животе может указывать на схватки или схватки Брэкстона-Хикса.
Схватки Брэкстона-Хикса — обычное явление, их иногда называют «ложными схватками», поскольку они могут ощущаться как настоящие схватки.
Они часто бывают нерегулярными или появляются только в определенное время, например, если женщина обезвожена.
Напротив, схватки становятся все более интенсивными. Признаки того, что женщина рожает, включают:
- отчетливую картину сокращений
- схваток, которые становятся ближе друг к другу
- кровотечение или выделения из влагалища
- боль, которая начинается в верхней части матки
Вызов врача или акушеркой при любых признаках родов, особенно если беременность не достигла полного срока.
10 причин и когда обратиться к врачу
Мы включаем продукты, которые, по нашему мнению, будут полезны нашим читателям. Если вы совершаете покупку по ссылкам на этой странице, мы можем получить небольшую комиссию. Вот наш процесс.
Боли в животе — частая жалоба у детей и взрослых. В верхнем отделе желудка находится несколько жизненно важных структур, включая верхний отдел кишечника, желчный пузырь, печень и поджелудочную железу. Хотя многие проблемы, вызывающие боль в верхнем отделе желудка, такие как газы или желудочный вирус, не вызывают беспокойства, другие могут потребовать лечения.
Боль в верхней части живота может быть вызвана несколькими состояниями. Во многих случаях одно состояние может привести к другому. Например, язвы могут вызвать расстройство желудка, а камни в желчном пузыре могут вызвать дисфункцию печени.
Из этой статьи вы узнаете о десяти возможных причинах боли в верхней части живота, а также о вариантах лечения и о том, когда следует обратиться к врачу.
Причины боли в верхнем отделе желудка могут включать:
Газы естественным образом возникают в кишечнике и пищеварительном тракте. Когда этот газ накапливается, он может вызвать чувство давления, вздутия живота или полноты.
Инфекция, вирус, диарея или запор могут стать причиной сильной боли, связанной с газом.
Газ может быть виновником, если:
- Боль приходит волнообразно.
- От боли разбухает живот.
- Такое ощущение, что что-то шевелится в желудке.
- Отрыжка или отхождение газов.
- У человека понос или запор.
Газовая боль обычно не является серьезной, и могут помочь лекарства, отпускаемые без рецепта.Человек также может попробовать есть медленнее, чтобы не глотать воздух и не ухудшать газообразование. Некоторые люди замечают, что определенные продукты, такие как брокколи, с большей вероятностью вызывают боль при газах.
Газ обычно уходит без обработки в течение нескольких часов. Если это происходит с лихорадкой, неконтролируемой рвотой или сильной болью, лучше всего обратиться к врачу.
Расстройство желудка — это чувство жжения в верхней части желудка, а иногда и во рту или в горле. Также может казаться, что боль исходит от груди.
Медицинский термин для обозначения расстройства желудка — диспепсия. Обычно он появляется, когда в желудке слишком много кислоты, что может произойти после употребления в пищу очень кислой пищи.
Реже несварение желудка может быть следствием язвы желудка, кислотного рефлюкса или даже рака желудка. Частое несварение желудка, которое очень болезненно или сопровождается необъяснимой потерей веса, может быть признаком более серьезного беспокойства.
Безрецептурные лекарства очень эффективны при временном несварении желудка. Выявление триггеров, таких как определенные продукты, может помочь человеку внести изменения в здоровый образ жизни.
Люди с частым или тяжелым расстройством желудка могут захотеть поговорить с врачом о том, как управлять своими симптомами или диагностировать первопричину.
Лекарства от расстройства желудка можно приобрести в Интернете.
При гастрите слизистая оболочка желудка опухает и становится болезненной.
Острый гастрит возникает кратковременно и быстро, обычно из-за бактериальной инфекции, такой как бактерия Helicobacter pylori .
Некоторые состояния раздражают слизистую оболочку желудка, вызывая хронический гастрит.
Причины хронического гастрита включают:
- Болезнь Крона
- аутоиммунные заболевания
- саркоидоз
- аллергии
- вирусы у людей с ослабленной иммунной системой
Антибиотики обычно лечат бактериальные инфекции. Когда гастрит хронический, могут помочь диагностика и лечение первопричины.
Многим людям также может помочь снижение кислотности желудка за счет менее кислой диеты или приема лекарств. Обезболивающие могут помочь с симптомами, а лекарства, защищающие слизистую оболочку желудка, могут предотвратить ухудшение симптомов.
Желудочные вирусы могут вызывать рвоту и тошноту.
Гастроэнтерит — это желудочный вирус, который может вызывать тошноту, рвоту и диарею, помимо боли в верхнем отделе желудка. У людей с вирусом желудка также могут быть головные боли, боли в мышцах и упадок сил.
Некоторые люди называют гастроэнтерит желудочным гриппом, но на самом деле это не разновидность гриппа.
У большинства людей симптомы проходят сами по себе в течение нескольких дней. Избегание тяжелой пищи и употребление только прозрачных жидкостей может помочь человеку остановить рвоту.
Очень важно избегать обезвоживания, поэтому подумайте о том, чтобы выпить что-нибудь, восстанавливающее электролиты, например спортивный напиток, до тех пор, пока симптомы не пройдут.
Некоторым людям может потребоваться лечение, чтобы избежать обезвоживания, в том числе людям с ослабленной иммунной системой, младенцам и очень маленьким детям, а также людям с серьезными заболеваниями, такими как рак.
Существует ряд электролитов, доступных для покупки в Интернете.
Многие мышцы доходят до верхней части живота.Боль из-за легкой мышечной травмы или спазма может вызвать временную боль в верхней части живота.
Боль часто уменьшается после легкого массажа и отдыха. Некоторые люди также находят облегчение, используя холодные и горячие компрессы.
Если мышечная боль интенсивная или не проходит через несколько дней, обратитесь к врачу для оценки.
Горячие и холодные упаковки доступны для покупки в Интернете.
Аппендицит — инфекция аппендикса. Без лечения это может вызвать разрыв аппендикса, и это состояние может стать опасным для жизни.
На ранних стадиях аппендицита человек может заметить тупую боль вокруг пупка, но эта боль может распространяться в верхнюю часть живота. По мере усугубления инфекции боль перемещается в нижнюю правую сторону.
В большинстве случаев врач лечит аппендицит путем удаления аппендикса.
Желчные камни — это твердые образования холестерина или билирубина, которые могут развиваться в желчном пузыре. Они не всегда вызывают проблемы, но иногда блокируют желчные протоки.
Закупорка желчным камнем может вызвать сильную боль в правом верхнем углу желудка, а также рвоту, усталость и истощение.
Необработанные камни в желчном пузыре могут повлиять на работу печени и поджелудочной железы. Когда это происходит, у человека может возникнуть желтуха, то есть пожелтение кожи и глаз, или у него может развиться серьезная инфекция поджелудочной железы.
В большинстве случаев врач лечит камни в желчном пузыре, удаляя желчный пузырь, и человек может жить обычной жизнью без этого органа. Или врач может назначить лекарство для растворения камней.
Если камни в желчном пузыре проходят сами по себе, врач может порекомендовать изменения образа жизни, например, больше физических упражнений или диету с низким содержанием жиров, чтобы снизить риск повторного появления камней.
Печень, поджелудочная железа и желчный пузырь работают вместе, поддерживая пищеварение. Все три органа находятся в правом верхнем углу желудка.
Иногда невылеченные камни в желчном пузыре блокируют желчные протоки, вызывая боль в печени или поджелудочной железе.
Болезни печени, такие как гепатит, могут вызывать боль в печени. Панкреатит, воспаление поджелудочной железы, также может вызывать боль. Некоторые другие причины, такие как рак печени или поджелудочной железы, менее вероятны.
Дополнительные симптомы проблем с печенью или поджелудочной железой включают:
- желтые глаза или кожа
- темная моча
- очень бледный или белый испражнения
- тошнота
- рвота
- боль, которая постепенно усиливается
Правильное лечение зависит от по первопричине.Людям с панкреатитом может потребоваться пребывание в больнице для питья и наблюдения. Заболевания печени требуют приема лекарств, а трансплантация печени может помочь в лечении запущенной болезни печени.
Рак печени и поджелудочной железы может потребовать химиотерапии, лучевой терапии или хирургического вмешательства. Независимо от причины боли в печени или поджелудочной железе, своевременный диагноз может спасти жизнь.
Непроходимость кишечника блокирует кишечник, что затрудняет или делает невозможным прохождение чего-либо. Это может вызвать сильную боль, запор и трудности с перевариванием и усвоением пищи.
Помимо боли в желудке, симптомы непроходимости кишечника включают:
- рвоту желчью, зеленовато-желтое вещество
- опухший желудок
- неспособность отводить газы или опорожнение кишечника
- сильные спазмы
Непроходимость кишечника требует неотложной медицинской помощи, так как кишечник может разорваться или серьезно инфицироваться. Часто помогают лекарства, жидкость и болеутоляющие. В некоторых случаях хирургу может потребоваться удалить закупорку.
Маленькие мешочки, называемые дивертикулами, могут появляться в кишечнике, особенно в толстой кишке.Когда эти мешочки воспаляются или заражаются, у человека может развиться сильная боль в животе.
Местонахождение боли зависит от того, где находятся дивертикулы. Хотя дивертикулы чаще встречаются в нижнем отделе кишечника, они также могут появляться в верхнем отделе кишечника, вызывая боль в верхнем отделе желудка.
Дивертикулит также может влиять на функцию кишечника, вызывая такие симптомы, как запор и диарея.
Пробиотики и диета с высоким содержанием клетчатки часто помогают в лечении дивертикулита. Если инфекция усугубляется или не проходит, врач может провести операцию по удалению дивертикула или части кишечника.
Поделиться на Pinterest Человек должен обратиться к врачу в течение 24 часов, если у него жар или боль в животе.В большинстве случаев можно подождать и посмотреть, исчезнет ли боль в верхней части живота без лечения. Если боль не проходит или усиливается, лучше обратиться к врачу.
Обратитесь к врачу в течение 24 часов, если:
- Рвота продолжается более 12 часов.
- Повышенная температура с болями в животе.
- Боль в животе возникает после травмы, например удара в живот.
- У человека появляются боли в животе после приема нового лекарства.
- Боль в животе возникает у людей с ослабленной иммунной системой из-за ВИЧ, химиотерапии или иммунодепрессантов.
Обратитесь в отделение неотложной помощи или обратитесь за неотложной помощью, если:
- Сильная боль в правом верхнем углу живота.
- Боль в животе невыносимая.
- Боль в животе и белый или бледный стул.
- У беременной женщины появились сильные боли в животе.
- У человека появляются признаки сильного обезвоживания, такие как отсутствие мочеиспускания, потрескавшиеся губы, очень сухая кожа, спутанность сознания, головокружение или запавшие глаза.
- У новорожденного постоянная рвота или высокая температура.
Боль в животе может быть незначительным неудобством или настолько сильной, что затрудняет работу. Прежде чем решить, нужна ли медицинская помощь, важно обратить внимание на другие симптомы.
Во многих случаях, особенно из-за незначительных инфекций или газов, боль в верхнем отделе желудка проходит через несколько часов или дней.
Следует ли вам обращаться в центр неотложной медицинской помощи или в отделение неотложной помощи при болях в животе?
Совершенно очевидно, что вы когда-то испытывали боль или дискомфорт в животе. Боль в животе или животе означает дискомфорт в теле, возникающий между тазом и грудной клеткой. Большинство болей в животе легкие и вызваны различными проблемами, в том числе растяжением мышц, несварением желудка или пищевой аллергией.
В легких случаях симптомы часто проходят сами по себе через короткое время или после эффективного лечения.Общие причины абдоминальных проблем включают:
- Гастроэнтерит
- Расстройство желудка
- Синдром раздраженного кишечника (I.B.S),
- Кислотный рефлюкс
- Пищевая аллергия
- Рвота
- Гастрит
- Гастроэзофагеальная рефлюксная болезнь (G.E.R.D)
- Запор
- Болезнь Крона
- Пептическая язва или язва желудка
- Напряжение мышц
- Целиакия
- Эндометриоз или менструальные спазмы
- Инфекции мочевого пузыря или мочевыводящих путей
С другой стороны, проблемы с брюшной полостью, сопровождающиеся хроническими или тяжелыми симптомами, могут быть признаком серьезного основного заболевания. Например, боль в животе в результате аппендицита, органной недостаточности или запущенного рака может потребовать неотложной помощи. Менее распространенные причины абдоминальных проблем, которые часто требуют неотложной помощи, включают разрыв аппендикса, гепатит, пищевое отравление, грыжу пищеводного отверстия диафрагмы, инвазивные кисты, рак кишечника, поджелудочной железы или желудка, камни желчного пузыря, инфекции почек, инфаркт брюшной полости и сердечные приступы. такие проблемы, как застойная сердечная недостаточность или атипичная стенокардия.
Что следует учитывать при болях в животе
Центры неотложной помощи часто открыты для оказания неспециализированной помощи даже в нерабочее время.Их уход доступен по цене, и вы можете входить и выходить в течение часа без предварительной записи. Они также принимают ряд различных страховых полисов.
С другой стороны, отделения неотложной помощи предназначены для лечения опасных для жизни состояний. Поэтому, если у вас нет опасного для жизни состояния, всегда разумно посетить центр неотложной помощи, чтобы не занимать место в отделении неотложной помощи, где пациенту в критическом состоянии может потребоваться медицинская помощь.
Итак, когда ваша боль в животе требует посещения неотложной помощи?
1.Расположение и степень серьезности проблем с животом
Если боль в животе изнуряет или настолько сильна, что вы не можете встать, то, возможно, будет разумнее посетить скорую помощь, а не центр неотложной помощи.
2. Серьезные недавние процедуры или диагнозы
Некоторые проблемы с брюшной полостью могут возникать в результате недавних абдоминальных медицинских процедур, таких как операция на аппендиксе, или тяжелых заболеваний, таких как разрыв аппендикса, рак, сердечные заболевания или органная недостаточность.Например, если вы испытываете боль в животе после недавней операции, то непосредственной проблемой могут быть запор или инфекции. Но серьезность симптомов, которые вы испытываете, определит, стоит ли вам посещать скорую помощь.
Если вы испытываете дискомфорт в животе и проходили следующие процедуры или ставили диагноз, то, возможно, будет разумнее сразу же обратиться в отделение неотложной помощи, а не в клинику неотложной помощи.
- Недавние операции на брюшной полости
- Боль в верхней части живота и стеснение в груди, особенно если вам больше 45 лет
- Если у вас в анамнезе были проблемы с сердцем, такие как инсульт и сердечные приступы
- Если вы недавно перенесли операцию обходного желудочного анастомоза
- Если вам недавно делали верхнюю эндоскопию или колоноскопию
3.Боль в животе с дополнительными серьезными симптомами
Если вы обнаружите эти серьезные симптомы, сопровождающие вашу боль в животе, то лучше всего обратиться в отделение неотложной помощи, а не в центр неотложной помощи:
- Проблемы с животом и кровотечение во время беременности
- Сильная боль с температурой выше 102 ° F
- Боль в животе, сопровождающаяся отхождением кровянистого или черного стула или рвотой кровью
- Стеснение в груди и / или одышка
- Концентрированная, внезапная и сильная боль в животе, сопровождающаяся потерей сознания
- Боль в животе, сопровождающаяся неконтролируемой рвотой и болью в груди
Если вы испытываете умеренную или легкую боль в результате несерьезной боли в животе, вы можете обратиться в центр неотложной помощи.Это будет идеально, если вы не испытываете никаких сопутствующих серьезных симптомов. Несерьезные причины боли в животе в этом случае могут включать менструальные спазмы, запоры, газы, кислотный рефлюкс, гастроэнтерит и т. Д.
Legacy ER & Urgent Care позволяет гадать, куда обратиться за помощью при боли в животе
В Legacy ER и Urgent Care вам не нужно выбирать между обращением в отделение неотложной помощи или неотложной помощью! Legacy — это полностью оборудованный пункт неотложной помощи и неотложной помощи, в котором работают врачи, прошедшие обучение в отделении неотложной помощи, и персонал, обученный лечить проблемы с животом, от боли в животе до аппендицита.Поэтому, независимо от того, требует ли ваша боль в животе экстренной помощи или нет, вы можете получить необходимую вам быструю помощь в отделениях Legacy ER и Urgent Care. Найдите ближайшее к вам отделение Legacy ER и неотложной помощи здесь.
Когда боль в желудке не является экстренной ситуацией
Боль в желудке может быть вызвана множеством причин, некоторые из которых можно устранить, отдыхая, избегая тяжелой и острой пищи, принимая лекарства или используя грелку. Однако другим может потребоваться срочная медицинская помощь.
Хотя это может быть сложно определить самостоятельно, по крайней мере, с полной уверенностью, есть несколько рекомендаций, которые вы можете использовать, чтобы выяснить, следует ли вам отправиться в отделение неотложной помощи, в кабинет врача или попробовать какие-либо решения в домашних условиях.Независимо от того, как подходит ваш случай, если вы чувствуете сильную, необычную боль, которая, по вашему мнению, требует немедленного внимания, ищите ее.
Иллюстрация JR Bee, VerywellКогда боль в желудке требует неотложной помощи
Боль в желудке может быть вызвана опасным для жизни состоянием, таким как аппендицит, непроходимость кишечника (закупорка пищевого материала где-то в тонком или толстом кишечнике) или перфорация кишечника (утечка пищевого материала из кишечника).
Эти чрезвычайные ситуации обычно вызывают очень заметные и часто невыносимые признаки и симптомы.Боль в животе, вероятно, является признаком неотложной медицинской проблемы, если:
- Вы беременны
- Ваша боль началась в течение недели после операции на брюшной полости или желудочно-кишечной процедуры (даже диагностической эндоскопии)
- Вам когда-либо делали обходной желудочный анастомоз, колостому или резекцию кишечника
- Ваша боль началась вскоре после тяжелой травмы живота
- Ваш живот в синяках или быстро увеличивается в размерах
Вначале боль в животе может быть легкой, а через несколько часов у вас могут развиться сопутствующие симптомы.Вам следует немедленно обратиться за помощью, если наряду с болью в животе у вас появятся какие-либо из следующих симптомов:
- Живот очень жесткий
- Болезненность живота при прикосновении
- Кашель или рвота кровью
- Постоянная рвота
- Кровавый понос
- Боль или давление в груди
- Затрудненное дыхание
- Головокружение
- Обморок
- Невозможность опорожнения кишечника, сопровождающаяся рвотой
- Боль в шее, плече или между лопатками
- Изменения видения
Вызовите скорую помощь или попросите кого-нибудь отвезти вас в ближайшее отделение неотложной помощи.В этих случаях вам не следует «ждать и смотреть» или принимать лекарства от боли. Немедленно обратитесь за помощью.
Когда звонить врачу
Есть небольшая серая область с точки зрения того, какие случаи боли в животе требуют немедленного внимания, а какие требуют звонка или визита к врачу вместо этого, поскольку могут быть наложения симптомов. Опять же, если вы не уверены, прислушивайтесь к своему телу и своим инстинктам.
Если у вас нет ни одного из перечисленных выше симптомов, а вместо этого у вас есть какие-либо из следующих признаков боли в животе, важно, чтобы вы обратились к врачу в течение дня или двух:
Вам также следует позвонить своему врачу, если вы испытываете боль в животе во время лечения от рака.
Когда это не чрезвычайная ситуация
Если боль в животе не является сильной, постоянной и не связана с симптомами, подобными уже обсуждавшимся, она, скорее всего, пройдет сама по себе. Боль в животе обычно возникает из-за незначительных проблем, таких как запор, скопившийся газ или употребление чего-то, что вам не понравилось, например, обильной молочной еды или специй, к которым вы не привыкли.
Обычно помогает ожидание в течение нескольких часов, дефекация или отхождение газов.Вот несколько вещей, которые вы можете сделать, чтобы чувствовать себя более комфортно и облегчить симптомы по мере исчезновения боли:
- Ограничьтесь прозрачными жидкостями в течение нескольких часов.
- Если вы испытываете рвоту и / или диарею, придерживайтесь диеты BRAT и других мягких продуктов, пока симптомы не начнут исчезать.
- Избегайте продуктов, которые вредны для пищеварительной системы, например продуктов с высоким содержанием жира, жареных продуктов, острой пищи и напитков, содержащих алкоголь или кофеин.
- Попробуйте безрецептурный антацидный или газообразующий продукт.
- Попытайтесь опорожнить кишечник. Часто может помочь употребление сырых фруктов, овощей, бобов или хлопьев с высоким содержанием клетчатки.
- Используйте бутылку с горячей водой или грелку. Это может помочь облегчить вашу боль. Поместите подушечку на живот на получасовые интервалы и обязательно подложите под подушку полотенце, чтобы защитить кожу.
Ваши симптомы могут полностью исчезнуть в течение одного-двух дней. Если это не так, позвоните своему врачу за советом.
Слово от Verywell
Боль в желудке очень распространена, и вы, вероятно, испытали некоторые из них, которые прошли сами по себе. Сильная боль в животе может вызывать тревогу, и причин так много, что бывает трудно понять, вызвана ли ваша боль в животе чем-то серьезным или нет.
Часто, если у вас есть другие сопутствующие симптомы или если ваша боль сильная или постоянная, это признак того, что виновато серьезное заболевание. Если вы не уверены, серьезна ли боль в животе, лучше всего обратиться за медицинской помощью.
Боль в животе и животе
Обзор
Насколько распространена боль в животе?
Практически каждый в тот или иной момент будет испытывать боль в животе. Большинство причин боли в животе не являются серьезными, их легко диагностировать и лечить. Однако боль в животе также может быть признаком серьезного заболевания, и важно, чтобы вы научились распознавать, какие симптомы серьезны и когда вызывать врача.
Как определяется причина боли в животе?
Поскольку существует так много потенциальных причин боли в животе, ваш врач проведет тщательное физическое обследование, обсудит с вами тип симптомов, которые вы испытываете, и задаст вам несколько связанных вопросов о боли, которую вы чувствуете. Эти вопросы могут включать следующее:
- Какую боль вы испытываете? Боль во всем животе или она ограничена определенной областью?
- Где в вашем животе, кажется, находится боль?
- Какую боль вы испытываете? Это колющее и жестокое? Это тупая боль?
- Когда возникает боль? Всегда? Чаще утром или ночью? Если боль приходит и уходит, как долго она длится каждый раз? Происходит ли это после употребления определенных продуктов или алкоголя? Во время менструации?
- Как долго у вас была эта боль?
- Боль также распространяется (разветвляется) на нижнюю часть спины, плечо, пах или ягодицы?
- Принимаете ли вы в настоящее время какие-либо лекарства или травяные добавки?
- Вы беременны?
- Облегчает ли боль какая-либо деятельность, например, еда или лежание на боку?
- Вы недавно получали травмы?
После того, как эта первоначальная оценка будет завершена, ваш врач может попросить вас пройти несколько тестов, чтобы помочь ему или ей поставить диагноз.Они могут включать анализы крови или мочи, глотание бария или клизмы, эндоскопию, рентген или ультразвук.
Возможные причины
Каковы наиболее частые причины боли в животе?
Боль в животе имеет множество причин, будь то легкая боль в животе, острая боль или спазмы желудка.К ним относятся:
- Расстройство желудка.
- Запор.
- Желудочный грипп.
- Менструальные спазмы.
- Пищевое отравление.
- Пищевая аллергия.
- Газ.
- Непереносимость лактозы.
- Язвы.
- Воспалительные заболевания органов малого таза.
- Грыжа.
- Камни в желчном пузыре.
- Камни в почках.
- Эндометриоз.
- Болезнь Крона.
- Инфекции мочевыводящих путей.
Уход и лечение
Как лечить боль в животе?
Лечение боли в животе зависит от ее причины.Варианты включают:
- Лекарства от воспалений, гастроэзофагеальной рефлюксной болезни или язв.
- Антибиотики от инфекций.
- Изменения личного поведения в связи с болью в животе, вызванной некоторыми продуктами питания или напитками.
- Местные или спинномозговые инъекции анестетиков или кортикостероидов врачами по обезболиванию.
В более тяжелых случаях, таких как аппендицит и грыжа, необходимо хирургическое вмешательство.
Когда звонить доктору
Какие симптомы боли в животе вызывают беспокойство?
Если у вас сильная боль в животе или она сопровождается одним из следующих симптомов, как можно скорее обратитесь к врачу:
- Тошнота, жар или неспособность подавить пищу в течение нескольких дней.
- Кровавый стул.
- Затрудненное дыхание.
- Рвота кровью.
- Боль возникает при беременности.
- Живот нежный на ощупь.
- Боль возникла в результате травмы живота в предыдущие дни.
- Боль продолжается несколько дней.
Эти симптомы могут указывать на внутреннее воспаление, инфекцию или кровотечение, требующие как можно скорее лечения. Реже некоторые из этих симптомов могут быть вызваны колоректальным раком, раком яичников или брюшной полости.
.
 Рекомендованы геркулесовая каша (есть без соли и без масла 2-3 раза в день в течение нескольких дней), или настой овса (500 г овса залить литром кипятка, настоять сорок минут, процедить и принимать настой по полстакана три раза в день).
Рекомендованы геркулесовая каша (есть без соли и без масла 2-3 раза в день в течение нескольких дней), или настой овса (500 г овса залить литром кипятка, настоять сорок минут, процедить и принимать настой по полстакана три раза в день). Сделать это нужно вечером. Спустя 12 часов, т. е. утром, разделить крупу на 2 части. Одну порцию съесть вместо завтрака, вторую — вместо ужина (но не позже чем за 2 часа до сна). Первые дня два можно обходиться без обеда и полдника. А потом на обед кушать овощное рагу, приготовленное на пару, на полдник — фрукты. Такого режима следует придерживаться 10 дней, затем сделать перерыв на 10 дней и еще раз повторить лечебный курс.
Сделать это нужно вечером. Спустя 12 часов, т. е. утром, разделить крупу на 2 части. Одну порцию съесть вместо завтрака, вторую — вместо ужина (но не позже чем за 2 часа до сна). Первые дня два можно обходиться без обеда и полдника. А потом на обед кушать овощное рагу, приготовленное на пару, на полдник — фрукты. Такого режима следует придерживаться 10 дней, затем сделать перерыв на 10 дней и еще раз повторить лечебный курс. Травяной чай окажет лечебное действие на поджелудочную железу, благодаря чему Вы будете чувствовать себя великолепно. Это одно из лучших народных средств для лечения поджелудочной железы. Посмотреть интервью с директором Института фитотерапии, заведующим кафедрой фитотерапии Российского Университета дружбы народов, академиком ЕАЕН, чл.-корр. РАЕН, доктором медицинских наук, профессором Корсуном В.Ф., в котором Вы сможете узнать о свойствах фиточаев «Доброе сердце природы» можно перейдя по ссылке.
Травяной чай окажет лечебное действие на поджелудочную железу, благодаря чему Вы будете чувствовать себя великолепно. Это одно из лучших народных средств для лечения поджелудочной железы. Посмотреть интервью с директором Института фитотерапии, заведующим кафедрой фитотерапии Российского Университета дружбы народов, академиком ЕАЕН, чл.-корр. РАЕН, доктором медицинских наук, профессором Корсуном В.Ф., в котором Вы сможете узнать о свойствах фиточаев «Доброе сердце природы» можно перейдя по ссылке.
 С 4-5 приема уже будет чувствоваться результат лечения.
С 4-5 приема уже будет чувствоваться результат лечения. Принимают по 150 мл во время еды.
Принимают по 150 мл во время еды. При появлении любых подозрительных симптомов следует как можно скорее обратиться к врачу. Только врач знает, как лечить поджелудочную железу, опираясь на результаты проведенных исследований. Нижеприведенные средства народной медицины могут помочь улучшить функциональное состояние органа, но их не стоит рассматривать в качестве основной терапии.
При появлении любых подозрительных симптомов следует как можно скорее обратиться к врачу. Только врач знает, как лечить поджелудочную железу, опираясь на результаты проведенных исследований. Нижеприведенные средства народной медицины могут помочь улучшить функциональное состояние органа, но их не стоит рассматривать в качестве основной терапии.


 К ним относятся внутренние кровотечения, беременность и индивидуальная непереносимость. Эхинацея Эхинацея Эхинацея, прежде всего, известна своими иммуномодулирующими свойствами. Кроме того, растение стимулирует выработку желчи, а также оказывает благотворное влияние на поджелудочную железу и селезенку.
К ним относятся внутренние кровотечения, беременность и индивидуальная непереносимость. Эхинацея Эхинацея Эхинацея, прежде всего, известна своими иммуномодулирующими свойствами. Кроме того, растение стимулирует выработку желчи, а также оказывает благотворное влияние на поджелудочную железу и селезенку. В народной медицине корень одуванчика применяется в качестве желчегонного, мочегонного и противовоспалительного средства. Эффективен корень одуванчика как при остром, так и хроническом панкреатите.
В народной медицине корень одуванчика применяется в качестве желчегонного, мочегонного и противовоспалительного средства. Эффективен корень одуванчика как при остром, так и хроническом панкреатите.
 Первая вариация представляет собой опасное состояние, угрожающее жизни. Перечисленные симптомы дополняются повышением температуры, выраженной бледностью кожных покровов и сильным синдромом интоксикации. Такое состояние также наблюдается при обострении хронического панкреатита.
Первая вариация представляет собой опасное состояние, угрожающее жизни. Перечисленные симптомы дополняются повышением температуры, выраженной бледностью кожных покровов и сильным синдромом интоксикации. Такое состояние также наблюдается при обострении хронического панкреатита.

 Проверить качество и натуральность меда возможно в домашних условиях двумя способами: йодом и водой.
Проверить качество и натуральность меда возможно в домашних условиях двумя способами: йодом и водой.
 Срок годности ‑ 1 месяц.
Срок годности ‑ 1 месяц.
 Также лист алоэ содержит элементы, помогающие выводить из организма токсины и другие вредные вещества.
Также лист алоэ содержит элементы, помогающие выводить из организма токсины и другие вредные вещества.


 Ею может послужить водка или домашний спирт-ректификат. И если к качеству водки могут возникнуть вопросы, то спирт-ректификат — другая история. Это абсолютно чистый и экологичный продукт, который вы к тому же можете приготовить самостоятельно у себя дома, используя только качественные и экологичные ингредиенты.
Ею может послужить водка или домашний спирт-ректификат. И если к качеству водки могут возникнуть вопросы, то спирт-ректификат — другая история. Это абсолютно чистый и экологичный продукт, который вы к тому же можете приготовить самостоятельно у себя дома, используя только качественные и экологичные ингредиенты. Только единицы, в поисках исцеления или вечной молодости, способны принимать лекарство из алоэ с медом, пить сок черной редьки или жевать горькие одуванчики, вдохновляясь идеей здоровья. Мы тоже пробовали добавлять кусочки алоэ в зеленые коктейли, но даже в небольшом количестве они дают вполне ощутимую горечь. И это не очень приятно…
Только единицы, в поисках исцеления или вечной молодости, способны принимать лекарство из алоэ с медом, пить сок черной редьки или жевать горькие одуванчики, вдохновляясь идеей здоровья. Мы тоже пробовали добавлять кусочки алоэ в зеленые коктейли, но даже в небольшом количестве они дают вполне ощутимую горечь. И это не очень приятно…
 Вкус и аромат, конечно, специфический — к лакомствам такой сироп вряд ли можно отнести. Но как средство для укрепления иммунитета по 1 ч.л. в день — вполне! Кроме того, сок черной редьки с медом — один из самых ощелачивающих натуральных продуктов.
Вкус и аромат, конечно, специфический — к лакомствам такой сироп вряд ли можно отнести. Но как средство для укрепления иммунитета по 1 ч.л. в день — вполне! Кроме того, сок черной редьки с медом — один из самых ощелачивающих натуральных продуктов.
 Известно, что он оказывает положительное воздействие в правильных дозах.
Известно, что он оказывает положительное воздействие в правильных дозах. Вы можете сделать перерыв на 14 дней, а затем возобновить, если это необходимо.
Вы можете сделать перерыв на 14 дней, а затем возобновить, если это необходимо.



 Людям с ослабленным иммунитетом стоит держать в доме несколько взрослых кустов. Оно помогает восстанавливаться организму намного быстрее, чем с помощью любых, лучших фармакологического средства.
Людям с ослабленным иммунитетом стоит держать в доме несколько взрослых кустов. Оно помогает восстанавливаться организму намного быстрее, чем с помощью любых, лучших фармакологического средства. Справляется с любыми видами ожогов. Народные средства лечения солнечных ожогов с его помощью самые эффективные.
Справляется с любыми видами ожогов. Народные средства лечения солнечных ожогов с его помощью самые эффективные. 
 Алое повышает иммунитет, восстанавливает обмен веществ, стабилизирует работу организма таким образом, что ему не страшны простудные заболевания. Народные средства лечения с помощью алоэ не может сравниться по своей эффективности не с одним другим способом лечения. Народные средства лечения широко используются в современной фармакологии. Сок алоэ присутствует как компонент во многих настойках и лекарствах.
Алое повышает иммунитет, восстанавливает обмен веществ, стабилизирует работу организма таким образом, что ему не страшны простудные заболевания. Народные средства лечения с помощью алоэ не может сравниться по своей эффективности не с одним другим способом лечения. Народные средства лечения широко используются в современной фармакологии. Сок алоэ присутствует как компонент во многих настойках и лекарствах. Лечебные свойства алоэ придают волосам блеск, шелковистость, здоровый опрятный вид. Минералы, витамины, в избытке содержащиеся в нем, способны восстановить, вылечить волосы с любыми повреждениями.
Лечебные свойства алоэ придают волосам блеск, шелковистость, здоровый опрятный вид. Минералы, витамины, в избытке содержащиеся в нем, способны восстановить, вылечить волосы с любыми повреждениями.
 Для приготовления такого натурального лекарства берут по 100 гр листьев алоэ, сливочного масла и меда. Все ингредиенты смешиваются, настаиваются на водяной бане минут 15-20 и остужаются. Когда масса остынет, ее убирают на хранение в холодильник. Принимают смесь по 5 гр трижды в день, запивая ее молоком. Для полной очистки организма нужно съесть 3 кг такой смеси. Т.е. для приготовления лучше сразу брать по 1 кг каждого ингредиента.
Для приготовления такого натурального лекарства берут по 100 гр листьев алоэ, сливочного масла и меда. Все ингредиенты смешиваются, настаиваются на водяной бане минут 15-20 и остужаются. Когда масса остынет, ее убирают на хранение в холодильник. Принимают смесь по 5 гр трижды в день, запивая ее молоком. Для полной очистки организма нужно съесть 3 кг такой смеси. Т.е. для приготовления лучше сразу брать по 1 кг каждого ингредиента.
 Для этого нужно очистить листы от колючек и хорошенько их сгладить. Выбирайте стебли не менее 15 см в длину. Идеальной стадией для срезания считается та, когда кончики листьев начинают подсыхать. Но помните, что нельзя хранить срезанные стебли на воздухе более 4-х часов.
Для этого нужно очистить листы от колючек и хорошенько их сгладить. Выбирайте стебли не менее 15 см в длину. Идеальной стадией для срезания считается та, когда кончики листьев начинают подсыхать. Но помните, что нельзя хранить срезанные стебли на воздухе более 4-х часов.
 Выпивать по стакану перед сном в течение недели.
Выпивать по стакану перед сном в течение недели. Полученную смесь Вы будете пускать в ход для приготовления особого целебного напитка — на 1 стакан молока нужна 1 столовая ложка кашицы. Выпивать 2 раза в день за 30 минут до еды.
Полученную смесь Вы будете пускать в ход для приготовления особого целебного напитка — на 1 стакан молока нужна 1 столовая ложка кашицы. Выпивать 2 раза в день за 30 минут до еды. Процедуры помогут избавиться от воспаления половых путей, молочницы, эрозии шейки матки и трихомонадного кольпита.
Процедуры помогут избавиться от воспаления половых путей, молочницы, эрозии шейки матки и трихомонадного кольпита. Средство следует настаивать в темном прохладном месте 7 дней. Принимать по 2 столовые ложки натощак. Соблюдать лечебный курс не менее 3 месяцев.
Средство следует настаивать в темном прохладном месте 7 дней. Принимать по 2 столовые ложки натощак. Соблюдать лечебный курс не менее 3 месяцев. Плотно закрыть крышкой и поставить в холодильник на неделю. Закапывать глаза по 2 капли 3 раза в день.
Плотно закрыть крышкой и поставить в холодильник на неделю. Закапывать глаза по 2 капли 3 раза в день. В комплексе же они усиливают своё воздействие, направленное на исцеление.
В комплексе же они усиливают своё воздействие, направленное на исцеление. Поэтому существует много рецептов народной медицины алоэ с мёдом.
Поэтому существует много рецептов народной медицины алоэ с мёдом.


 Избыток жирной нездоровой пищи, игнорирование правил здорового питания, плохой образ жизни – все это, наряду с бактериями и вирусами, приводит к гастриту или даже к язве. Желудочные заболевания доставляют большие неудобства и требуют немедленного лечения.
Избыток жирной нездоровой пищи, игнорирование правил здорового питания, плохой образ жизни – все это, наряду с бактериями и вирусами, приводит к гастриту или даже к язве. Желудочные заболевания доставляют большие неудобства и требуют немедленного лечения. Растение противопоказано для лечения беременных женщин и детей младше 3-х лет. Также алоэ не рекомендуется при наличии внутренних кровоизлияний, женщинам во время активного менструального цикла. Растение навредит при обостренной форме хронических заболеваний, нарушениях сердечно-сосудистой системы и при индивидуальной непереносимости/чувствительности.
Растение противопоказано для лечения беременных женщин и детей младше 3-х лет. Также алоэ не рекомендуется при наличии внутренних кровоизлияний, женщинам во время активного менструального цикла. Растение навредит при обостренной форме хронических заболеваний, нарушениях сердечно-сосудистой системы и при индивидуальной непереносимости/чувствительности.

 Мед в первую очередь опасен для аллергиков. Алоэ при гастрите не опасно, так как является гипоаллергенным средством и стимулирует пищеварение.
Мед в первую очередь опасен для аллергиков. Алоэ при гастрите не опасно, так как является гипоаллергенным средством и стимулирует пищеварение.
 Все это способствует облегчению симптомов обострения гастрита:
Все это способствует облегчению симптомов обострения гастрита: Благодаря этому у человека быстро проходят симптомы воспаления слизистой, язвенного поражения. Прием же алоэ с профилактической целью укрепляет иммунитет и сохраняет здоровье пищеварительной системы.
Благодаря этому у человека быстро проходят симптомы воспаления слизистой, язвенного поражения. Прием же алоэ с профилактической целью укрепляет иммунитет и сохраняет здоровье пищеварительной системы.
 Эти составляющие следует перемешать, поместить в темное место. Вместо сока можно брать измельченные на мясорубке листья растения.
Эти составляющие следует перемешать, поместить в темное место. Вместо сока можно брать измельченные на мясорубке листья растения. Далее отростки режут на тонкие пластинки. После этого нарезанные листья кладут в марлевый мешочек и с них отжимается сок. Для удобства можно воспользоваться обычной соковыжималкой.
Далее отростки режут на тонкие пластинки. После этого нарезанные листья кладут в марлевый мешочек и с них отжимается сок. Для удобства можно воспользоваться обычной соковыжималкой.
 Эти симптомы легко убираются с помощью домашних лекарств на основе меда, сока из столетника.
Эти симптомы легко убираются с помощью домашних лекарств на основе меда, сока из столетника.



 Тонкий кишечник содержит железы, вырабатывающие кишечный сок для основного переваривания пищи и всасывания питательных веществ в кровь.
Тонкий кишечник содержит железы, вырабатывающие кишечный сок для основного переваривания пищи и всасывания питательных веществ в кровь.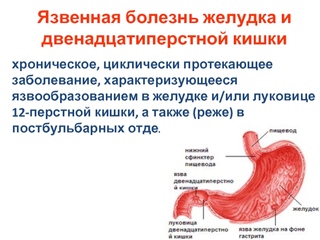 Орган участвует в иммунологических реакциях.
Орган участвует в иммунологических реакциях. На ЖКТ отрицательно влияют плохо очищенная вода, вредные пищевые добавки.
На ЖКТ отрицательно влияют плохо очищенная вода, вредные пищевые добавки.

 В нашей стране статистика оптимистичнее — болен только 1 из 40 россиян. Мужчины «зарабатывают» язву в 2–4 раза чаще, чем женщины.
В нашей стране статистика оптимистичнее — болен только 1 из 40 россиян. Мужчины «зарабатывают» язву в 2–4 раза чаще, чем женщины.

 Воспаления толстого и тонкого кишечника (энтерит и колит) сопровождаются расстройством стула (до 15 раз в сутки). Во время дефекации и сразу после нее пациент испытывает резкую слабость, головокружение, тошноту, падение давления. Отмечается вздутие живота, холодный пот, дрожание конечностей, тахикардия, а также громкое урчание, шум плеска и болезненность при пальпации.
Воспаления толстого и тонкого кишечника (энтерит и колит) сопровождаются расстройством стула (до 15 раз в сутки). Во время дефекации и сразу после нее пациент испытывает резкую слабость, головокружение, тошноту, падение давления. Отмечается вздутие живота, холодный пот, дрожание конечностей, тахикардия, а также громкое урчание, шум плеска и болезненность при пальпации.
 Одним из решений может стать прием препаратов висмута, оказывающих одновременно бактерицидное, противовоспалительное и защитное действие.
Одним из решений может стать прием препаратов висмута, оказывающих одновременно бактерицидное, противовоспалительное и защитное действие. Боль усиливается при глубоком вдохе во время прощупывания зоны желчного пузыря. Многие пациенты отмечают незначительное повышение температуры.
Боль усиливается при глубоком вдохе во время прощупывания зоны желчного пузыря. Многие пациенты отмечают незначительное повышение температуры.



 Также широко применяются лабораторные анализы.
Также широко применяются лабораторные анализы. Причиной воспаления может служить раздражение стенки желудка пищевыми продуктами, например употребление чрезмерного количества пищи. Пагубное действие на организм оказывают всевозможные яды — щелочи, кислоты, ртутные препараты, продолжительное применение ряда лекарств, а также высокая чувствительность организма к тем или иным продуктам (раки, яйца, земляника и др.). Как правило, поражается только слизистая оболочка желудка, однако в ряде случаев могут быть затронуты и мышечные ткани.
Причиной воспаления может служить раздражение стенки желудка пищевыми продуктами, например употребление чрезмерного количества пищи. Пагубное действие на организм оказывают всевозможные яды — щелочи, кислоты, ртутные препараты, продолжительное применение ряда лекарств, а также высокая чувствительность организма к тем или иным продуктам (раки, яйца, земляника и др.). Как правило, поражается только слизистая оболочка желудка, однако в ряде случаев могут быть затронуты и мышечные ткани.

 Гормональная часть поджелудочной железы затрагивает такое заболевание, как сахарный диабет. Также встречаются осложнённые формы после воспалительных процессов, деструктивные формы панкреатита. Сам по себе хронический панкреатит – это длительно протекающее воспалительное заболевание поджелудочной железы, оно характеризуется необратимыми морфологическими изменениями в структуре этого органа и приводит к снижению функции. Этот процесс сопровождается болевым синдромом.
Гормональная часть поджелудочной железы затрагивает такое заболевание, как сахарный диабет. Также встречаются осложнённые формы после воспалительных процессов, деструктивные формы панкреатита. Сам по себе хронический панкреатит – это длительно протекающее воспалительное заболевание поджелудочной железы, оно характеризуется необратимыми морфологическими изменениями в структуре этого органа и приводит к снижению функции. Этот процесс сопровождается болевым синдромом.
 На третьей стадии боль постоянная, она уже не связана с приёмом пищи, возникают признаки эндрокринной, экзокринной недостаточности – нарушаются функции выделения поджелудочной железой пищеварительных ферментов и функции гормональной части.
На третьей стадии боль постоянная, она уже не связана с приёмом пищи, возникают признаки эндрокринной, экзокринной недостаточности – нарушаются функции выделения поджелудочной железой пищеварительных ферментов и функции гормональной части. Свою роль играют наследственные факторы, сопутствующие аутоиммунные поражения других органов, заболевания желудочно-кишечного тракта. Высокий уровень холестерина, кальция в крови, хроническая почечная недостаточность – это тоже можно отнести к предрасполагающим факторам.
Свою роль играют наследственные факторы, сопутствующие аутоиммунные поражения других органов, заболевания желудочно-кишечного тракта. Высокий уровень холестерина, кальция в крови, хроническая почечная недостаточность – это тоже можно отнести к предрасполагающим факторам. Предпочтительнее блюда, приготовленные на пару, отварные, запеченные.
Предпочтительнее блюда, приготовленные на пару, отварные, запеченные. Заболевание нередко сопровождается частыми рецидивами и прогрессирующим течением, приводит к развитию осложнений, а в ряде случаев к раку поджелудочной железы.
Заболевание нередко сопровождается частыми рецидивами и прогрессирующим течением, приводит к развитию осложнений, а в ряде случаев к раку поджелудочной железы.
 Исключение переедания и контроль массы тела, а при индексе массы тела больше 25 единиц мероприятия по снижению веса, также помогут предотвратить хронический панкреатит и другие заболевания, связанные с ожирением.
Исключение переедания и контроль массы тела, а при индексе массы тела больше 25 единиц мероприятия по снижению веса, также помогут предотвратить хронический панкреатит и другие заболевания, связанные с ожирением. Это протеазы, которые участвуют в переваривании белков, расщепляющие жиры липазы и амилазы – ферменты, помогающие усваивать углеводы.
Это протеазы, которые участвуют в переваривании белков, расщепляющие жиры липазы и амилазы – ферменты, помогающие усваивать углеводы. Причем поджелудочная железа женского организма начинает страдать еще при меньшей, чем для мужчин, дозе. Кроме того, спиртное провоцирует сужение мелких сосудов, питающих поджелудочную железу, что нарушает ее кровоснабжение и вызывает гибель клеток.
Причем поджелудочная железа женского организма начинает страдать еще при меньшей, чем для мужчин, дозе. Кроме того, спиртное провоцирует сужение мелких сосудов, питающих поджелудочную железу, что нарушает ее кровоснабжение и вызывает гибель клеток. Если режим питания остается нерегулярным длительное время, нарушается переваривание пищи, и увеличивается риск развития сахарного диабета. Питание должно быть дробным, желательно 4-5 раз в сутки, с примерно одинаковыми перерывами между приемами пищи. И поджелудочная железа, и другие органы пищеварения с наибольшей эффективностью работают именно в таком ритме. Еде необходимо быть разнообразной, и два-три раза в день – еще и горячей. А также не содержать слишком много животного жира.
Если режим питания остается нерегулярным длительное время, нарушается переваривание пищи, и увеличивается риск развития сахарного диабета. Питание должно быть дробным, желательно 4-5 раз в сутки, с примерно одинаковыми перерывами между приемами пищи. И поджелудочная железа, и другие органы пищеварения с наибольшей эффективностью работают именно в таком ритме. Еде необходимо быть разнообразной, и два-три раза в день – еще и горячей. А также не содержать слишком много животного жира. По словам Шифрина, в последние три десятилетия наблюдается настоящая эпидемия панкреатита. Заболеваемость панкреатитом во всех развивающихся странах возросла в два-три раза. При этом нельзя выделить безусловно полезную или вредную для поджелудочной железы пищу. Самое важное для поддержания здоровья этого органа – умеренность. Любое избыточное поступление продуктов в итоге оказывается вредным, поскольку нарушает нормальную секрецию пищеварительных ферментов поджелудочной железы.
По словам Шифрина, в последние три десятилетия наблюдается настоящая эпидемия панкреатита. Заболеваемость панкреатитом во всех развивающихся странах возросла в два-три раза. При этом нельзя выделить безусловно полезную или вредную для поджелудочной железы пищу. Самое важное для поддержания здоровья этого органа – умеренность. Любое избыточное поступление продуктов в итоге оказывается вредным, поскольку нарушает нормальную секрецию пищеварительных ферментов поджелудочной железы.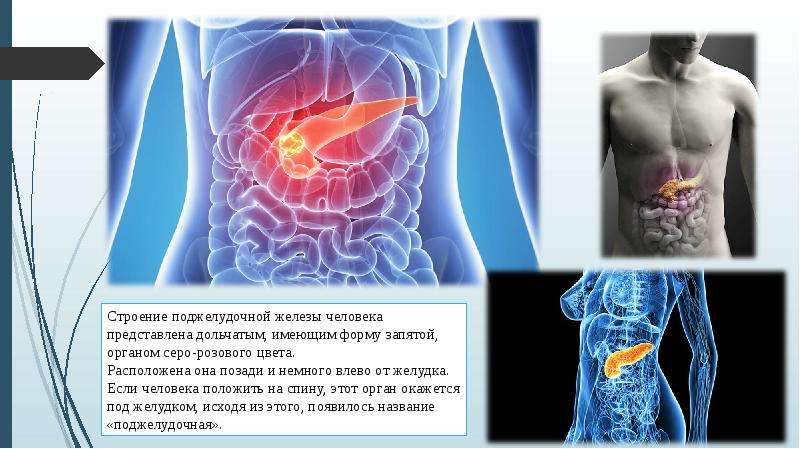 А.
А.

 Это приводит к цепи прогрессирующих метаболических расстройств в сфере не только белкового и жирового обменов, но и в процессах всасывания жирорастворимых витаминов – А, D, Е и К. Клинические проявления такого гиповитаминоза (бледность, сухость и сниженный тургор кожных покровов, ломкость ногтей, выпадение волос, подкожные геморрагии) могут опережать симптомы мальабсорбции и очень характерны для больных хроническим панкреатитом.
Это приводит к цепи прогрессирующих метаболических расстройств в сфере не только белкового и жирового обменов, но и в процессах всасывания жирорастворимых витаминов – А, D, Е и К. Клинические проявления такого гиповитаминоза (бледность, сухость и сниженный тургор кожных покровов, ломкость ногтей, выпадение волос, подкожные геморрагии) могут опережать симптомы мальабсорбции и очень характерны для больных хроническим панкреатитом. Это связано с высокими компенсаторными возможностями и самой поджелудочной железы, и желудочно–кишечного тракта.
Это связано с высокими компенсаторными возможностями и самой поджелудочной железы, и желудочно–кишечного тракта.
 Ориентиром для назначения заместительной энзимной терапии мы считаем не только отчетливые клинические проявления расстройств пищеварения и мальабсорбции, но и, прежде всего, длительный анамнез заболевания, болевой синдром и прогрессирующее снижение массы тела.
Ориентиром для назначения заместительной энзимной терапии мы считаем не только отчетливые клинические проявления расстройств пищеварения и мальабсорбции, но и, прежде всего, длительный анамнез заболевания, болевой синдром и прогрессирующее снижение массы тела.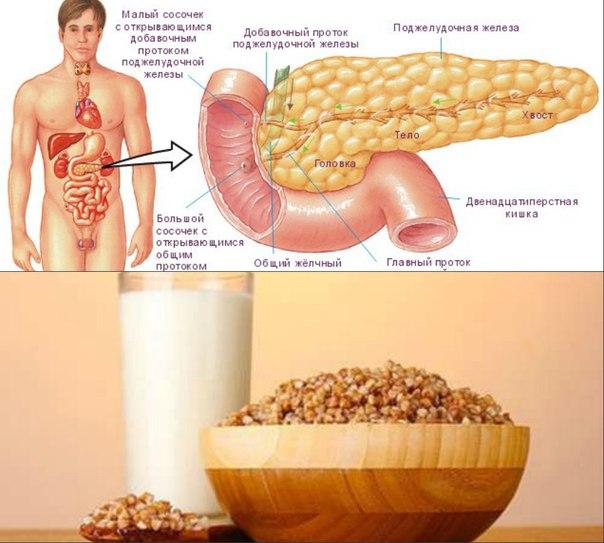
 Layer P., Keller J., Lankisch P.C. Pancreatic enzyme replacement therapy // Curr. Gastroenter. Rep.– 2001.–№3.–Р.101–108.
Layer P., Keller J., Lankisch P.C. Pancreatic enzyme replacement therapy // Curr. Gastroenter. Rep.– 2001.–№3.–Р.101–108. То же самое можно сказать о курении. Оно меняет состав панкреатического сока, и это способствует воспалению.
То же самое можно сказать о курении. Оно меняет состав панкреатического сока, и это способствует воспалению.
 Прежде всего обезболивающие. Они не просто снимают болевые ощущения, а дают лечебный и восстанавливающий эффект.
Прежде всего обезболивающие. Они не просто снимают болевые ощущения, а дают лечебный и восстанавливающий эффект.
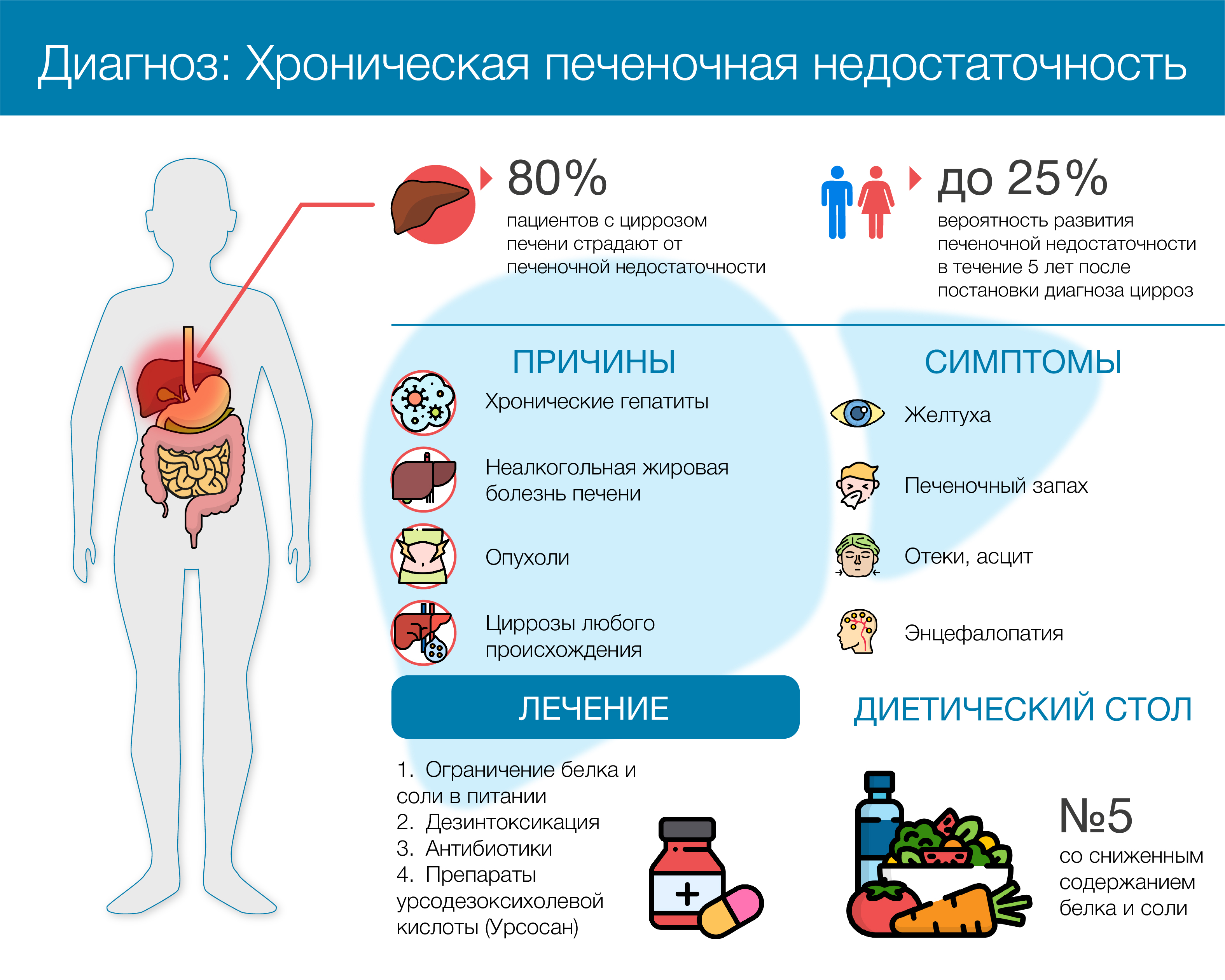 Инсулин способствует также усвоению глюкозы в печени, где та хранится в виде гликогена, а затем и используется при стрессе и физических нагрузках. Когда островки Лангерганса производят мало инсулина, уровень глюкозы поднимается и возникает риск развития сахарного диабета и др.
Инсулин способствует также усвоению глюкозы в печени, где та хранится в виде гликогена, а затем и используется при стрессе и физических нагрузках. Когда островки Лангерганса производят мало инсулина, уровень глюкозы поднимается и возникает риск развития сахарного диабета и др.
 Раньше пила обезболивающие, старалась больше лежать, ни чего не помогало. Гинеколог подсказала но-шпу. Помогает быстро и надолго. Так же выписывали мне её при беременности, при болях в животе, чтобы снять спазмы. Упаковку беру всегда большую- дешевле получается.
Раньше пила обезболивающие, старалась больше лежать, ни чего не помогало. Гинеколог подсказала но-шпу. Помогает быстро и надолго. Так же выписывали мне её при беременности, при болях в животе, чтобы снять спазмы. Упаковку беру всегда большую- дешевле получается. У меня эти таблетки есть постоянно. Так как они обезболивающее. то я их постоянно использую когда у меня что то болит. Но в большинстве случаев я их беру когда болит живот. буквально одна таблетка и боль исчезает. таблетки не вызывают никаких побочных эффектов. Хорошие и легкие в применении.
У меня эти таблетки есть постоянно. Так как они обезболивающее. то я их постоянно использую когда у меня что то болит. Но в большинстве случаев я их беру когда болит живот. буквально одна таблетка и боль исчезает. таблетки не вызывают никаких побочных эффектов. Хорошие и легкие в применении. за 100 таблеток. Хороший препарат, после приема которого сходи на нет тупая боль с правой стороны желудка и тошнота после приема пищи.
за 100 таблеток. Хороший препарат, после приема которого сходи на нет тупая боль с правой стороны желудка и тошнота после приема пищи. Думаю это самое известное обезболивающее. Меня и цена его устраивает и быстрое действие. Принимаю ее в критические дни, иногда при головной боли. Мне нескольких таблеток вполне хватает чтобы полностью избавиться от боли. Сами таблетки не большие их легко проглотить. Побочных действий за все время приема не разу не было.
Думаю это самое известное обезболивающее. Меня и цена его устраивает и быстрое действие. Принимаю ее в критические дни, иногда при головной боли. Мне нескольких таблеток вполне хватает чтобы полностью избавиться от боли. Сами таблетки не большие их легко проглотить. Побочных действий за все время приема не разу не было.

 Реклама лікарського засобу. SAUA.DRT.17.06.0386
Реклама лікарського засобу. SAUA.DRT.17.06.0386
 Может сочетаться с лихорадкой, рвотой, пожелтением кожи, склер и слизистых.
Может сочетаться с лихорадкой, рвотой, пожелтением кожи, склер и слизистых. Боль при этом бывает «кинжальной», как правило, появляется лихорадка.
Боль при этом бывает «кинжальной», как правило, появляется лихорадка.

 По своей продолжительности она может быть острой или хронической. По механизмам возникновения можно различить следующие разновидности абдоминальной боли:
По своей продолжительности она может быть острой или хронической. По механизмам возникновения можно различить следующие разновидности абдоминальной боли:



 Во–первых, это связано с неодинаковой плотностью распределения М–холинорецепторов в ЖКТ (наибольшее их количество находится в желудке). Далее в порядке убывания идет толстая, прямая, слепая, тощая и двенадцатиперстная кишка. Во–вторых, тонус стенки толстой кишки регулируется сакральным парасимпатическим нервом, резистентным к действию антихолинергических средств. Кроме того, лишь 20–40% сокращений мускулатуры толстой кишки осуществляется через М–холинорецепторы. Большая часть сокращений активируется нехолинергическими медиаторами. Это объясняет ограниченную эффективность антихолинергических средств при спастических явлениях в нижних отделах ЖКТ.
Во–первых, это связано с неодинаковой плотностью распределения М–холинорецепторов в ЖКТ (наибольшее их количество находится в желудке). Далее в порядке убывания идет толстая, прямая, слепая, тощая и двенадцатиперстная кишка. Во–вторых, тонус стенки толстой кишки регулируется сакральным парасимпатическим нервом, резистентным к действию антихолинергических средств. Кроме того, лишь 20–40% сокращений мускулатуры толстой кишки осуществляется через М–холинорецепторы. Большая часть сокращений активируется нехолинергическими медиаторами. Это объясняет ограниченную эффективность антихолинергических средств при спастических явлениях в нижних отделах ЖКТ.
 Все фармакологические и клинические исследования доказали более высокую эффективность дротаверина в сравнении с папаверином.
Все фармакологические и клинические исследования доказали более высокую эффективность дротаверина в сравнении с папаверином. Различают два вида сокращений гладкой мускулатуры кишечника: тоническое и фазовое. Тонические сокращения поддерживают базальный тонус стенки кишки и сфинктеров во время голодания; фазовые сокращения представляют собой ритмичные сокращения кишечной стенки, обеспечивающие пропульсивное движение пищи по кишечнику. Механизм развития тонических и фазовых сокращений зависит от разного уровня поступления ионов Са2+ в клетки. Поступление ионов Са2+ внутрь клетки по Са2+–каналам вызывает тоническое сокращение; мобилизация Са2+ под действием нейромедиаторов (ацетилхолина, катехоламинов) из плотных Са2+–депо, например, саркоплазматического ретикулума, приводит к фазовому сокращению. Количество внутриклеточных депо в ЖКТ неодинаково: больше всего их локализовано в гладкой мускулатуре толстой кишки, меньше всего – в 12–перстной и тонкой кишке.
Различают два вида сокращений гладкой мускулатуры кишечника: тоническое и фазовое. Тонические сокращения поддерживают базальный тонус стенки кишки и сфинктеров во время голодания; фазовые сокращения представляют собой ритмичные сокращения кишечной стенки, обеспечивающие пропульсивное движение пищи по кишечнику. Механизм развития тонических и фазовых сокращений зависит от разного уровня поступления ионов Са2+ в клетки. Поступление ионов Са2+ внутрь клетки по Са2+–каналам вызывает тоническое сокращение; мобилизация Са2+ под действием нейромедиаторов (ацетилхолина, катехоламинов) из плотных Са2+–депо, например, саркоплазматического ретикулума, приводит к фазовому сокращению. Количество внутриклеточных депо в ЖКТ неодинаково: больше всего их локализовано в гладкой мускулатуре толстой кишки, меньше всего – в 12–перстной и тонкой кишке.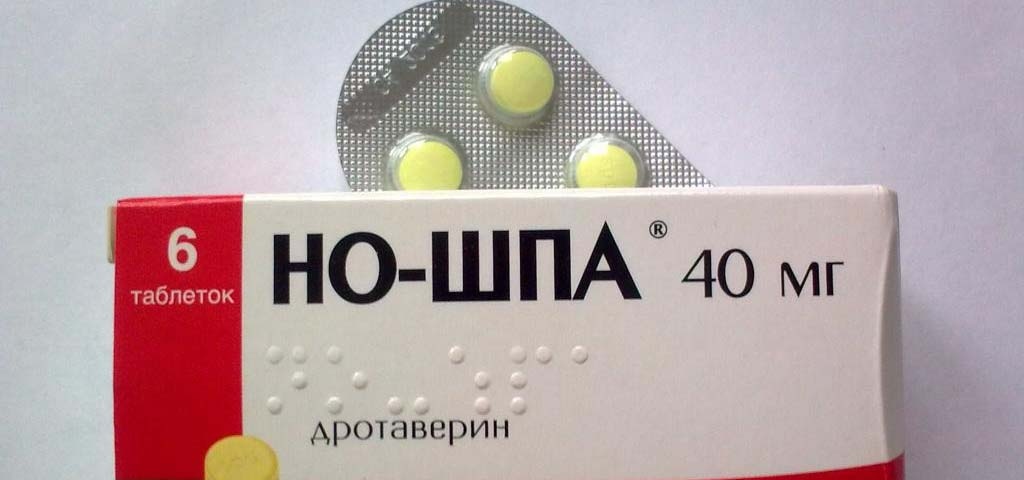
 В результате – дискомфорт и болевые ощущения в области эпигастрия.
В результате – дискомфорт и болевые ощущения в области эпигастрия.
 Расположение органов способствует передаче болевых ощущений от одного к другому. Причина болей – фруктоза, входящая в состав меда и перерабатываемая в печени.
Расположение органов способствует передаче болевых ощущений от одного к другому. Причина болей – фруктоза, входящая в состав меда и перерабатываемая в печени.

 Внутренняя поверхность желудка повреждена, а местами полностью оголена. При попадании на такие участки достаточного едкого меда возникают такие симптомы:
Внутренняя поверхность желудка повреждена, а местами полностью оголена. При попадании на такие участки достаточного едкого меда возникают такие симптомы: А слабое звено — печень — не справляется с расщеплением углеводов;
А слабое звено — печень — не справляется с расщеплением углеводов;

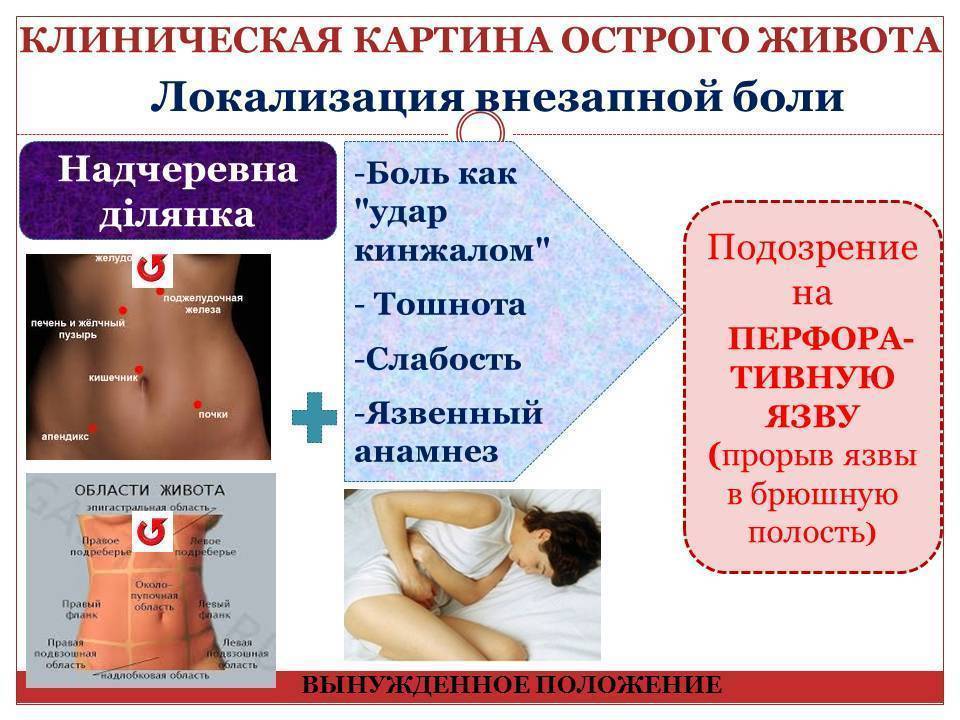
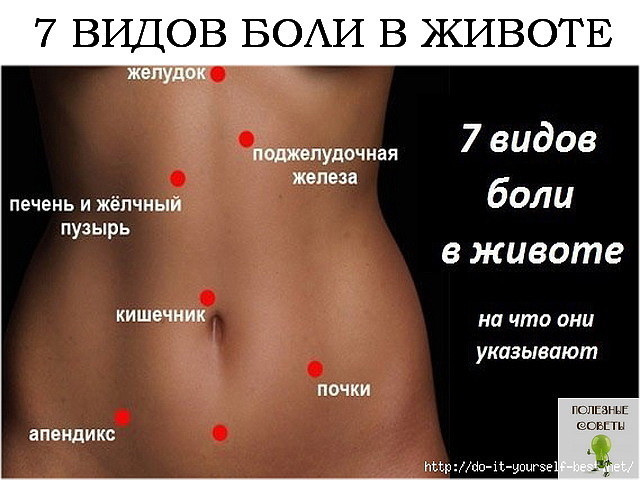
 Если желудок от меда болит, но вы уверен, что аллергия на него отсутствует, а патологий желудочно-кишечного тракта нет, то следует обратить внимание на качество продукта.
Если желудок от меда болит, но вы уверен, что аллергия на него отсутствует, а патологий желудочно-кишечного тракта нет, то следует обратить внимание на качество продукта. Они теряют чувство равновесия и могут упасть. При таком типе головокружения, как будто, нет тошноты, либо такого чувства, при котором, кажется, что предметы в комнате плывут перед глазами.
Они теряют чувство равновесия и могут упасть. При таком типе головокружения, как будто, нет тошноты, либо такого чувства, при котором, кажется, что предметы в комнате плывут перед глазами. Можно соответственно организовать режим жизни, и прежде всего питания в целях предотвращения появления головокружений или в целях лечения в случае, когда оно появилось.
Можно соответственно организовать режим жизни, и прежде всего питания в целях предотвращения появления головокружений или в целях лечения в случае, когда оно появилось.
 Симптоматика в данном случае очень похожа на алкогольную интоксикацию.
Симптоматика в данном случае очень похожа на алкогольную интоксикацию. Передозировка медом также может спровоцировать отравление, поэтому специалисты не рекомендует употреблять в пищу более 150 грамм этого продукта, несмотря на всю его полезность. Примечательно, что у маленьких детей интоксикация может развиться и при поедании меньшего объема меда, поэтому ребенку этот продукт давать нужно с осторожностью.
Передозировка медом также может спровоцировать отравление, поэтому специалисты не рекомендует употреблять в пищу более 150 грамм этого продукта, несмотря на всю его полезность. Примечательно, что у маленьких детей интоксикация может развиться и при поедании меньшего объема меда, поэтому ребенку этот продукт давать нужно с осторожностью.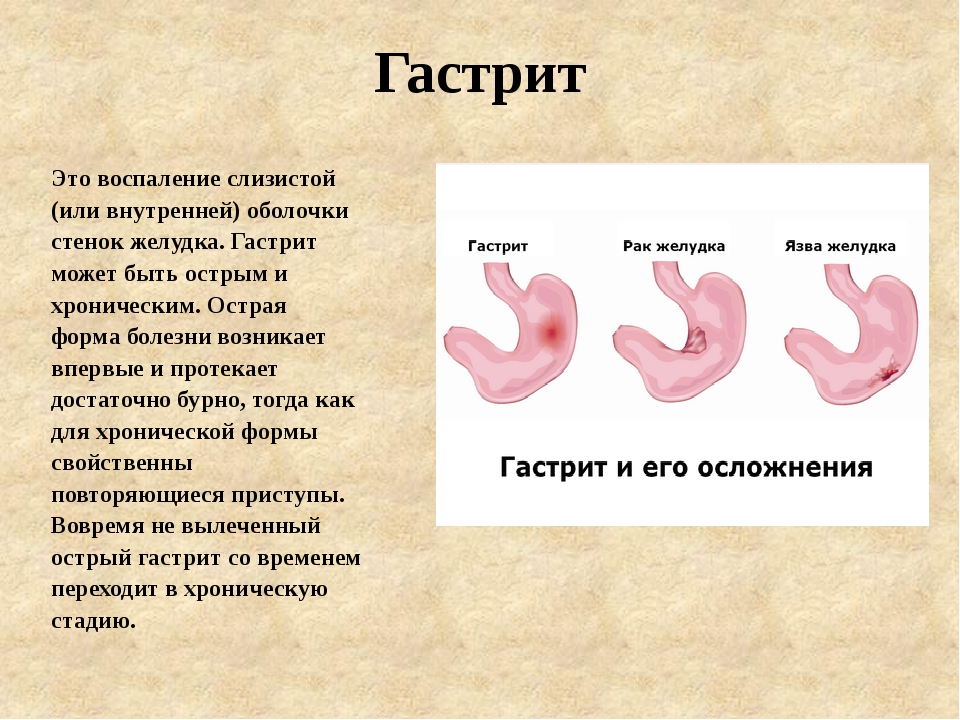
 То есть, по своим особенностям, мед может считаться лекарством. А у любого лекарства есть противопоказания.
То есть, по своим особенностям, мед может считаться лекарством. А у любого лекарства есть противопоказания. Собственно, как и от любого другого, даже самого полезного продукта, если употреблять его неправильно. И вот тут более актуальным можно считать вопрос о том, а почему от меда болит живот?
Собственно, как и от любого другого, даже самого полезного продукта, если употреблять его неправильно. И вот тут более актуальным можно считать вопрос о том, а почему от меда болит живот? Да, мед все равно получит свои целебные свойства, однако одновременно с этим он получит и огромное количество токсинов и других отравляющих веществ
Да, мед все равно получит свои целебные свойства, однако одновременно с этим он получит и огромное количество токсинов и других отравляющих веществ Она в достаточно редких случаях проявляется сразу же и чаще всего возникает уже после того, как человек съел слишком много меда.
Она в достаточно редких случаях проявляется сразу же и чаще всего возникает уже после того, как человек съел слишком много меда. Обладая такими уникальными свойствами, увы, мед подходит далеко не каждому человеку и многие почему-то не придается этому должное значение. А это в свою очередь вызывает очень серьезные побочные эффекты.
Обладая такими уникальными свойствами, увы, мед подходит далеко не каждому человеку и многие почему-то не придается этому должное значение. А это в свою очередь вызывает очень серьезные побочные эффекты.


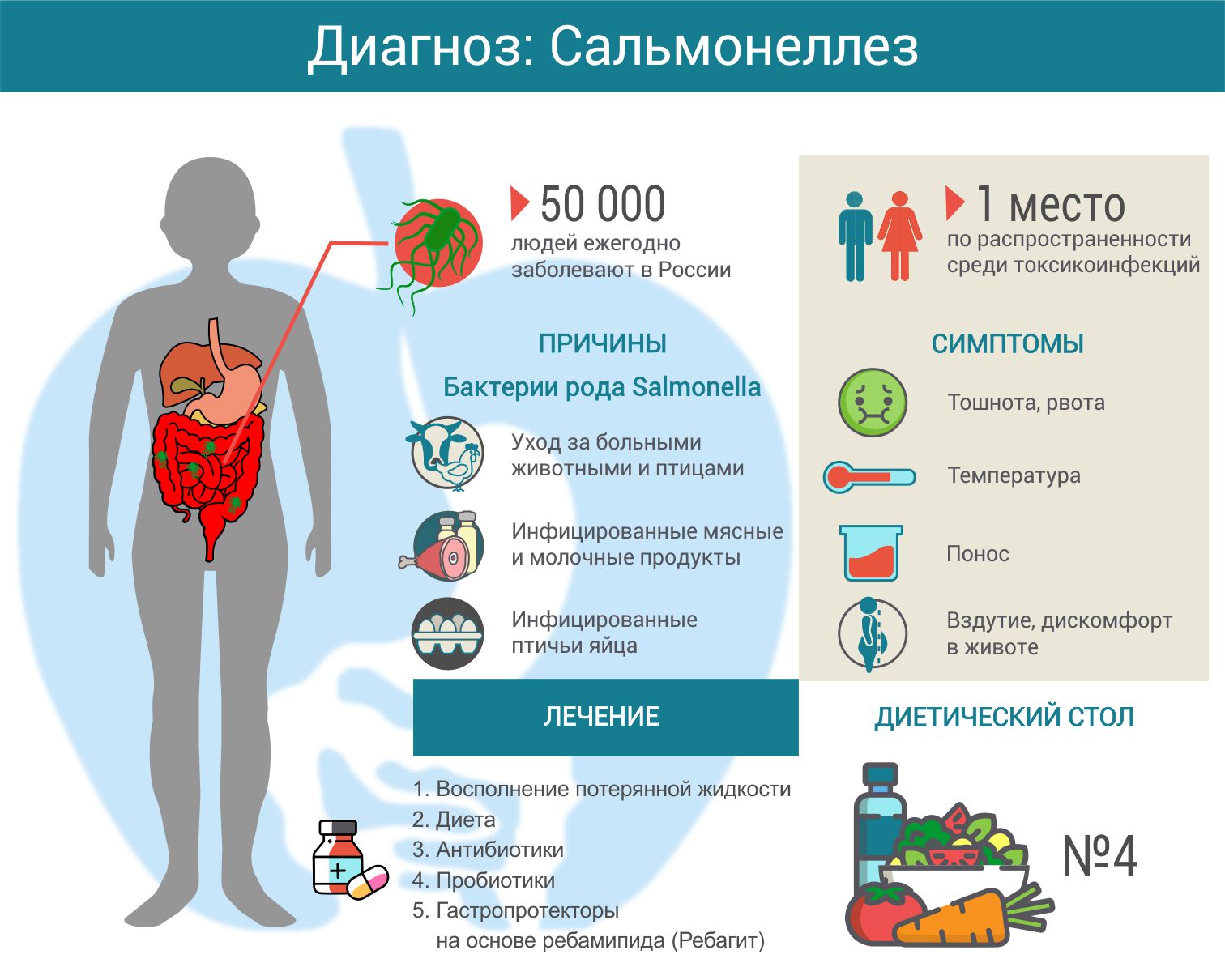
 Приглушить неприятный аромат могут специи. Разрешено применять горчицу, кайенский перец, тмин. Можно выпить немножко натурального виноградного вина, гранатового или виноградного сока.
Приглушить неприятный аромат могут специи. Разрешено применять горчицу, кайенский перец, тмин. Можно выпить немножко натурального виноградного вина, гранатового или виноградного сока. Но большинство курильщиков подавляют в себе данные ощущения.
Но большинство курильщиков подавляют в себе данные ощущения.
 Промедление может вызвать нежелательные побочные эффекты, негативно влияющие на систему в целом.
Промедление может вызвать нежелательные побочные эффекты, негативно влияющие на систему в целом. А если желудок пустой, то соляная кислота начинает взаимодействовать с язвой и вызывает боль.
А если желудок пустой, то соляная кислота начинает взаимодействовать с язвой и вызывает боль. Он благотворно воздействует на системы и органы человека, но является сильным аллергеном. Употребление некачественного продукта либо еда натощак, или при язве и гастрите нередко сопровождается острыми болями в животе. Чтобы избежать появления такого симптома, проходят полную диагностику с определением точных причин реакции. Важна консультация с диетологом.
Он благотворно воздействует на системы и органы человека, но является сильным аллергеном. Употребление некачественного продукта либо еда натощак, или при язве и гастрите нередко сопровождается острыми болями в животе. Чтобы избежать появления такого симптома, проходят полную диагностику с определением точных причин реакции. Важна консультация с диетологом.
 При аллергической реакции его нужно исключить из меню. Пациентам с язвой и гастритом желудка нужно изначально проконсультироваться с диетологом о возможности добавления такой сладости в рацион. Лучше не употреблять мед, который стоит более 2-х лет.
При аллергической реакции его нужно исключить из меню. Пациентам с язвой и гастритом желудка нужно изначально проконсультироваться с диетологом о возможности добавления такой сладости в рацион. Лучше не употреблять мед, который стоит более 2-х лет. Сотни наскальных рисунков по всему земному шару рассказывают о том, как первые люди добывали и использовали мед в быту.
Сотни наскальных рисунков по всему земному шару рассказывают о том, как первые люди добывали и использовали мед в быту. Таким образом в состав меда по различным исследованием может входит от 200 до 400 микроэлементов, которые собственно и придают пчелиному продукту ту или иную особенность.
Таким образом в состав меда по различным исследованием может входит от 200 до 400 микроэлементов, которые собственно и придают пчелиному продукту ту или иную особенность.
 Обладая такими уникальными свойствами, увы, мед подходит далеко не каждому человеку и многие почему-то не придается этому должное значение. А это в свою очередь вызывает очень серьезные побочные эффекты.
Обладая такими уникальными свойствами, увы, мед подходит далеко не каждому человеку и многие почему-то не придается этому должное значение. А это в свою очередь вызывает очень серьезные побочные эффекты.

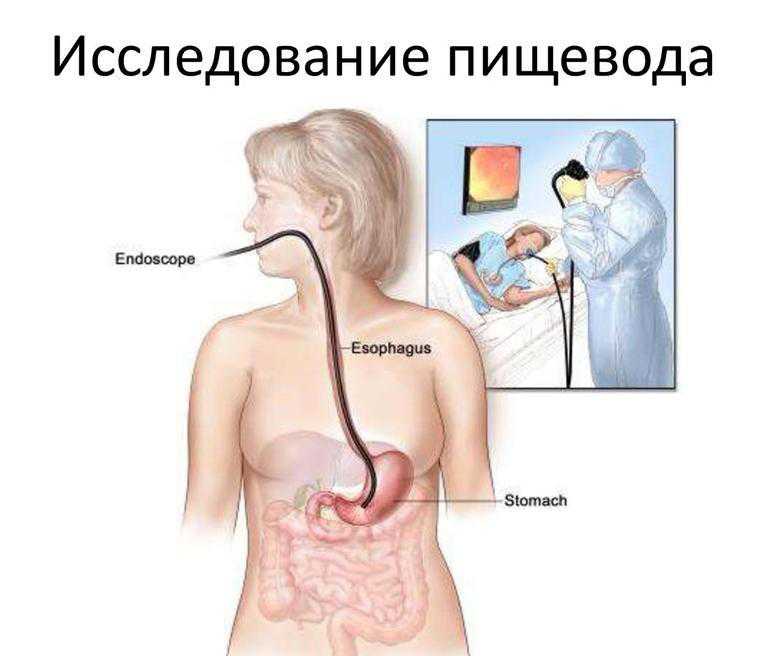 Но, при этом сам мед не является тем продуктом, который вызвал болезни желудочно-кишечного тракта. Как правило, такие болезни развиваются месяцами и проявляются очень резко и в самый неподходящий момент.
Но, при этом сам мед не является тем продуктом, который вызвал болезни желудочно-кишечного тракта. Как правило, такие болезни развиваются месяцами и проявляются очень резко и в самый неподходящий момент.


 Такие средства только снимут симптомы, но никак не помогут в устранении самой причины этих внезапно возникших болей. Если боли очень сильные, тогда нужно немедленно выпить любое спазмолитическое средство и сразу же направиться в больницу.
Такие средства только снимут симптомы, но никак не помогут в устранении самой причины этих внезапно возникших болей. Если боли очень сильные, тогда нужно немедленно выпить любое спазмолитическое средство и сразу же направиться в больницу. То есть, по своим особенностям, мед может считаться лекарством. А у любого лекарства есть противопоказания.
То есть, по своим особенностям, мед может считаться лекарством. А у любого лекарства есть противопоказания. В противном случае болевые ощущения будут возникать постоянно.
В противном случае болевые ощущения будут возникать постоянно.
 А если кроме самого меда в желудке ничего нет, желудочный сок начинает взаимодействовать с язвой и вызывать боль. Интересен тот факт, что мед также активно используется и для лечения этих проблем, так что тут главное — правильное и своевременное употребление.
А если кроме самого меда в желудке ничего нет, желудочный сок начинает взаимодействовать с язвой и вызывать боль. Интересен тот факт, что мед также активно используется и для лечения этих проблем, так что тут главное — правильное и своевременное употребление.
 Если это было сделано, он станет просто заменителем сахара и все полезные свойства продукта просто уйдут. Ну и хранить мед долго тоже не стоит. Чем меньше прошло времени с момента сбора меда до момента его употребления, тем больше полезных веществ в нем остается.
Если это было сделано, он станет просто заменителем сахара и все полезные свойства продукта просто уйдут. Ну и хранить мед долго тоже не стоит. Чем меньше прошло времени с момента сбора меда до момента его употребления, тем больше полезных веществ в нем остается. Просто нужно знать, как правильно употреблять мед.
Просто нужно знать, как правильно употреблять мед.
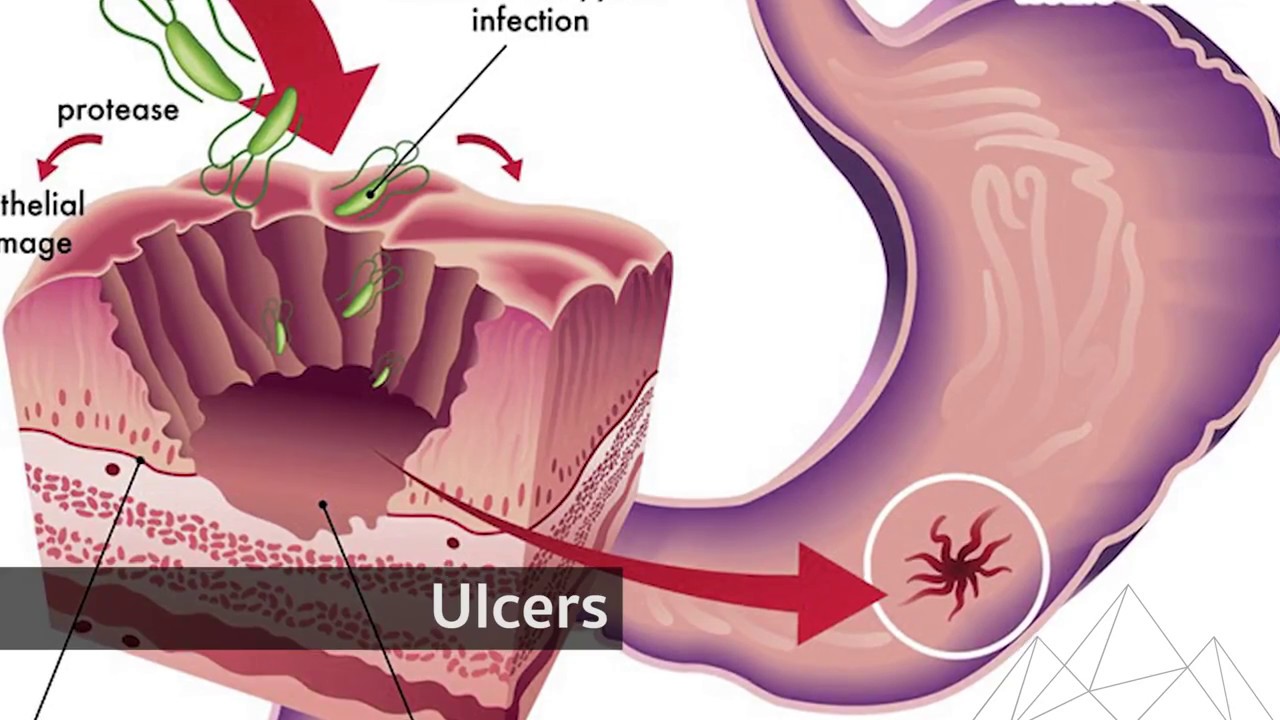 Попасть в организм она может, если человек пьёт грязную воду, плохо моет фрукты и овощи или не соблюдает правила гигиены.
Попасть в организм она может, если человек пьёт грязную воду, плохо моет фрукты и овощи или не соблюдает правила гигиены. Родителям важно знать: главный признак язвы – боль в животе. Такая боль очень сильная, жгучая и режущая, ощущается ниже ребер справа или слева.
Родителям важно знать: главный признак язвы – боль в животе. Такая боль очень сильная, жгучая и режущая, ощущается ниже ребер справа или слева.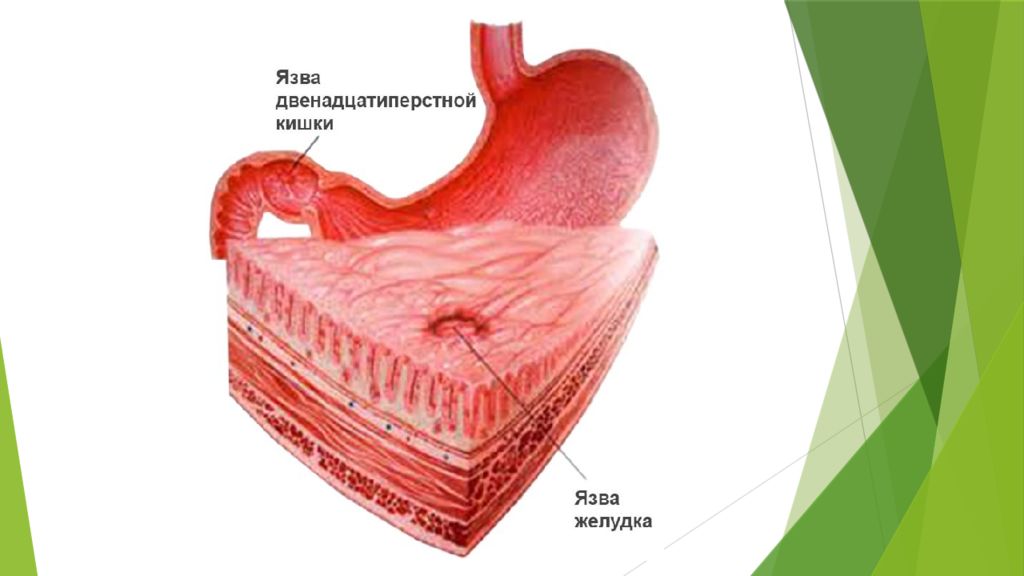 Конечно, продолжительность лечения будет зависеть от симптомов, возраста и общего состояния малыша. Тяжелые и запущенные случаи решаются только хирургическим вмешательством.
Конечно, продолжительность лечения будет зависеть от симптомов, возраста и общего состояния малыша. Тяжелые и запущенные случаи решаются только хирургическим вмешательством. Поэтому и диета назначается более строгая. Особого режима питания необходимо придерживаться не меньше недели. После чего (если нет признаков болезни, а также по разрешению врача) в детский рацион постепенно добавляются приготовленное на пару нежирное мясо, молочные продукты, перетертые фрукты.
Поэтому и диета назначается более строгая. Особого режима питания необходимо придерживаться не меньше недели. После чего (если нет признаков болезни, а также по разрешению врача) в детский рацион постепенно добавляются приготовленное на пару нежирное мясо, молочные продукты, перетертые фрукты.
 Язвообразование связывают с длительной гиперхлоргидрией и пептическим протеолизом, обусловленными ваготонией, гипергастринемией и гиперплазией главных желёз желудка, а также с гастродуоденальной дисмоторикой и длительным закислением антробульбарной зоны.
Язвообразование связывают с длительной гиперхлоргидрией и пептическим протеолизом, обусловленными ваготонией, гипергастринемией и гиперплазией главных желёз желудка, а также с гастродуоденальной дисмоторикой и длительным закислением антробульбарной зоны.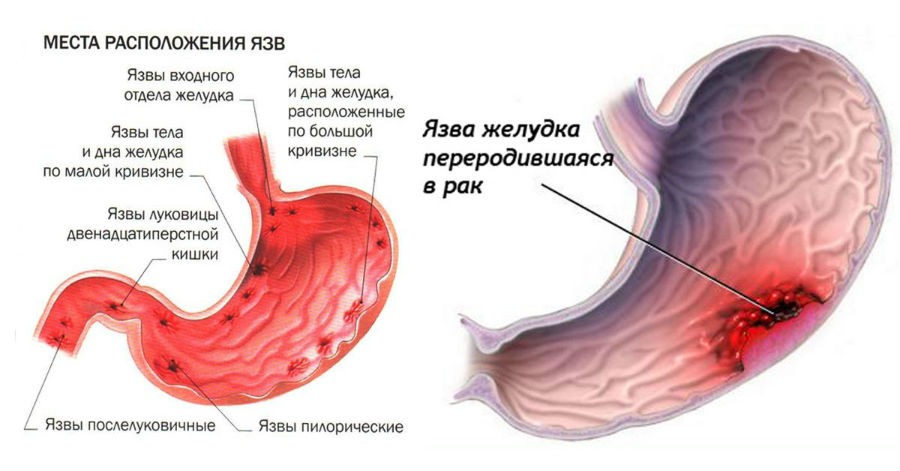


 Характерны повышение рН желудочного сока натощак и при применении специфических раздражителей, повышение содержания пепсинов.
Характерны повышение рН желудочного сока натощак и при применении специфических раздражителей, повышение содержания пепсинов.
 Латентная форма язвы желудка чаще прочих встречается в подростковом возрасте. Для нее характерно периодическое появление симптомов и такое же стремительное прохождение. Легкая форма протекает со слабым болевым синдромом, чаще встречается у женского пола. Для средней степени характерно чередование периодов обострения и стихания симптомов, совпадающих со сменой временных сезонов. Тяжелая сопровождается ярко выраженными симптомами и болезненностью. Это опасная форма язвы желудка, требующая срочного вмешательства.
Латентная форма язвы желудка чаще прочих встречается в подростковом возрасте. Для нее характерно периодическое появление симптомов и такое же стремительное прохождение. Легкая форма протекает со слабым болевым синдромом, чаще встречается у женского пола. Для средней степени характерно чередование периодов обострения и стихания симптомов, совпадающих со сменой временных сезонов. Тяжелая сопровождается ярко выраженными симптомами и болезненностью. Это опасная форма язвы желудка, требующая срочного вмешательства.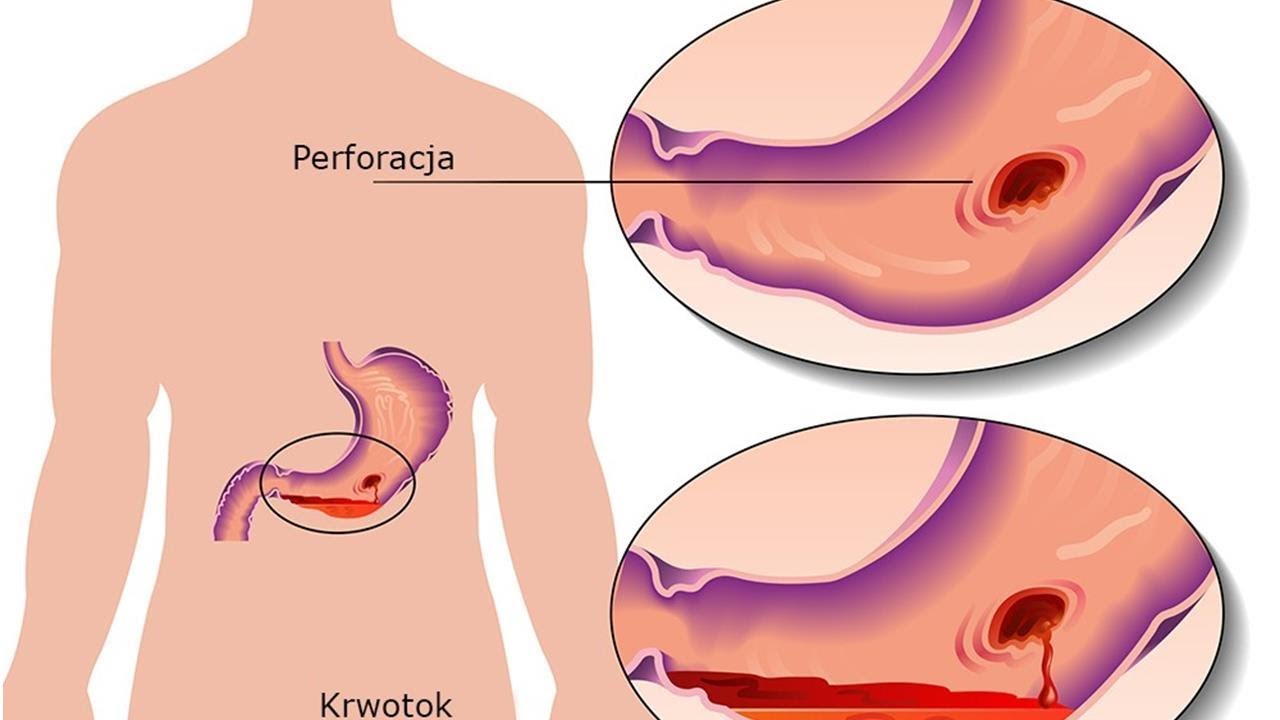 Вторым признаком язвы желудка становится изжога. Ее нередко сопровождает жжение или боль в области грудной клетки.
Вторым признаком язвы желудка становится изжога. Ее нередко сопровождает жжение или боль в области грудной клетки. Такой подход помогает постоянно оценивать состояние здоровья и при экстренных случаях провести хирургическую операцию на желудке.
Такой подход помогает постоянно оценивать состояние здоровья и при экстренных случаях провести хирургическую операцию на желудке.
 Она протекает с характерной болью в эпигастральной области, которая может развиваться натощак или через несколько часов после приема пищи. Заболевание может быть диагностировано и у ребенка. Именно поэтому при появлении первых признаков язвенной болезни, необходимо вовремя обратиться к специалисту. В клинике «АС Медикэл» ведется запись на консультацию к врачам, которые помогут своевременно диагностировать и вылечить патологию. Их услуги доступны по выгодной цене.
Она протекает с характерной болью в эпигастральной области, которая может развиваться натощак или через несколько часов после приема пищи. Заболевание может быть диагностировано и у ребенка. Именно поэтому при появлении первых признаков язвенной болезни, необходимо вовремя обратиться к специалисту. В клинике «АС Медикэл» ведется запись на консультацию к врачам, которые помогут своевременно диагностировать и вылечить патологию. Их услуги доступны по выгодной цене. При лабораторных исследованиях именно хеликобактер обнаруживается в желудочном соке и содержимом ДПК. Эта бактерия устойчива по отношению к желудочному соку и способна выделять патогенные вещества. Именно из-за нее на слизистой оболочке образуются очаги воспаления и язвы.
При лабораторных исследованиях именно хеликобактер обнаруживается в желудочном соке и содержимом ДПК. Эта бактерия устойчива по отношению к желудочному соку и способна выделять патогенные вещества. Именно из-за нее на слизистой оболочке образуются очаги воспаления и язвы.

 Общее состояние больных ухудшается, появляется повышенная утомляемость, слабость, потливость, потеря трудоспособности, наблюдается угнетенность или, напротив, возбужденность. Болевой синдром может быть типичным (боли характеризуются ритмичностью и периодичностью возникновения, часто появляются в строго определенное время для данного больного — симптом будильника) и атипичным. Боль в подложечной области — наиболее характерный клинический симптом язвенной болезни. Ранние – боли, появляющиеся в первые 1 – 1,5 часа после приема пищи. Поздние – боли, появляющиеся через 2 – 5 часов после приема пищи. Голодные – боли, которые, возникая через несколько часов после приема пищи, незаметно исчезают или ослабевают после новой еды. Ночные – боли, возникающие в ночное время суток и вызывающие пробуждение больного. Ранние боли часто предполагают сопутствующий эзофагит. Наблюдается некоторая особенность болевого синдрома. Боли постоянного характера – заинтересованность поджелудочной железы. Приступообразный характер болей – заинтересованность желчного пузыря.
Общее состояние больных ухудшается, появляется повышенная утомляемость, слабость, потливость, потеря трудоспособности, наблюдается угнетенность или, напротив, возбужденность. Болевой синдром может быть типичным (боли характеризуются ритмичностью и периодичностью возникновения, часто появляются в строго определенное время для данного больного — симптом будильника) и атипичным. Боль в подложечной области — наиболее характерный клинический симптом язвенной болезни. Ранние – боли, появляющиеся в первые 1 – 1,5 часа после приема пищи. Поздние – боли, появляющиеся через 2 – 5 часов после приема пищи. Голодные – боли, которые, возникая через несколько часов после приема пищи, незаметно исчезают или ослабевают после новой еды. Ночные – боли, возникающие в ночное время суток и вызывающие пробуждение больного. Ранние боли часто предполагают сопутствующий эзофагит. Наблюдается некоторая особенность болевого синдрома. Боли постоянного характера – заинтересованность поджелудочной железы. Приступообразный характер болей – заинтересованность желчного пузыря. Сочетание с симптомами желудочной диспепсии (тошнота, рвота) – имеется заметное нарушение эвакуации из желудка функционального или органического происхождения.
Сочетание с симптомами желудочной диспепсии (тошнота, рвота) – имеется заметное нарушение эвакуации из желудка функционального или органического происхождения.

 Оссалгический вариант – иррадиация болей в спину (левая или правая лопатка, межлопаточное пространство, грудной отдел позвоночника).
Оссалгический вариант – иррадиация болей в спину (левая или правая лопатка, межлопаточное пространство, грудной отдел позвоночника).
 Поносы (больше характерны для язв желудка): на фоне гипохлоргидрии, нарушения желчеотделения, нарушения работы поджелудочной железы, влияние эрадикационной терапии.
Поносы (больше характерны для язв желудка): на фоне гипохлоргидрии, нарушения желчеотделения, нарушения работы поджелудочной железы, влияние эрадикационной терапии.
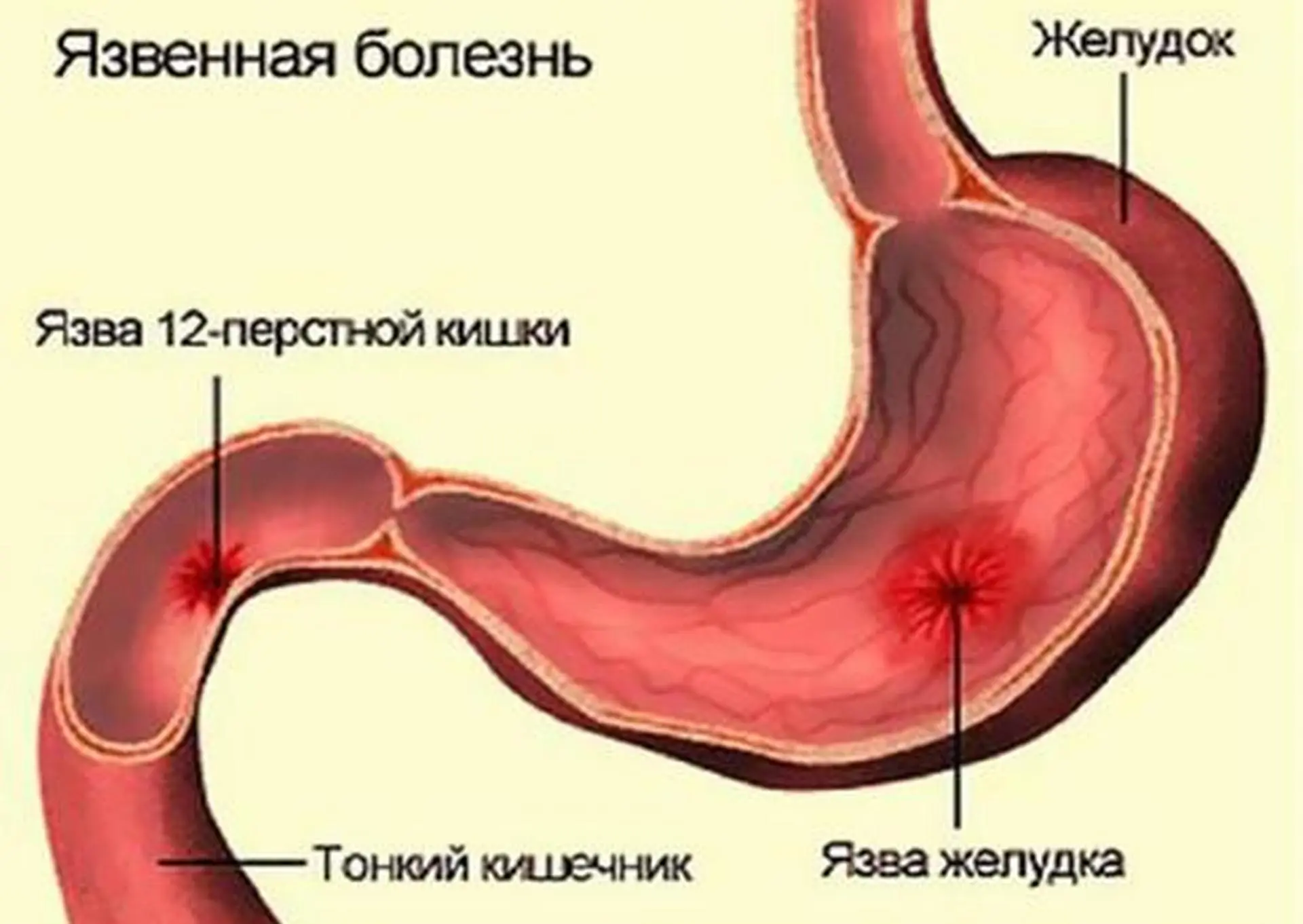 Осложнения: кровотечение 15%, часто массивное, прободение – 4%, малигнизация – 8-10%, обратить внимание на язвы по большой кривизне желудка!
Осложнения: кровотечение 15%, часто массивное, прободение – 4%, малигнизация – 8-10%, обратить внимание на язвы по большой кривизне желудка!
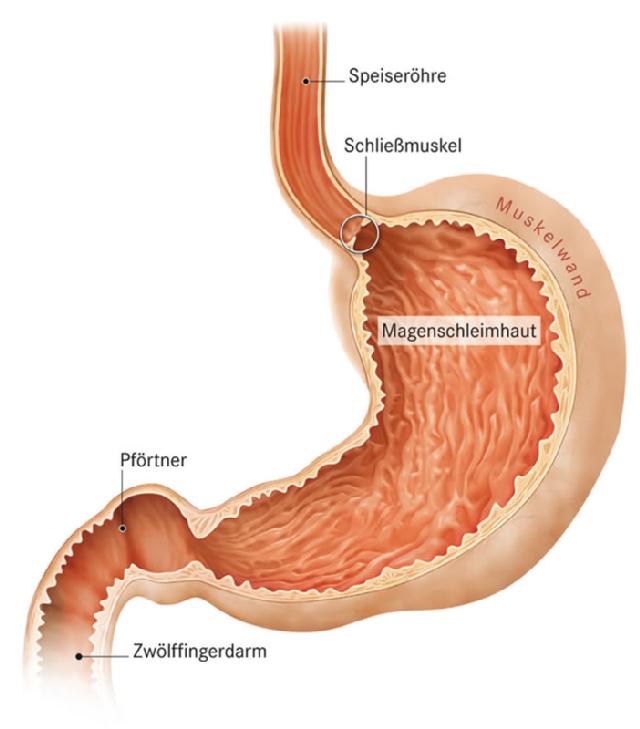 ч гастриному. В подростковом возрасте: дуоденальная локализация, начало с диспептического синдрома, рвота, тошнота рефлекторного характера, потеря веса, бледность кожи, вегетативный дисбаланс (красный дермографизм, потливость, гипотония, брадикардия, запоры, субфебрилитет), гиповитаминозы, чаще в виде «моно-патологии», редкое вовлечение в патологический процесс соседних органов, чаще по варианту функциональых изменений, нередко — начало с осложнений. В пожилом возрасте: часто – малосимптомное и атипичное течение, на фоне сопутствующей патологии (сосудистого русла:ГБ, СД, ИБС, дыхательной системы — гипоксия), прием ульцерогенных медикаментов, полиорганные поражения ЖКТ, роль трофического фактора, высокая локализация, большие размеры, длительное рубцевание, частые осложнения.
ч гастриному. В подростковом возрасте: дуоденальная локализация, начало с диспептического синдрома, рвота, тошнота рефлекторного характера, потеря веса, бледность кожи, вегетативный дисбаланс (красный дермографизм, потливость, гипотония, брадикардия, запоры, субфебрилитет), гиповитаминозы, чаще в виде «моно-патологии», редкое вовлечение в патологический процесс соседних органов, чаще по варианту функциональых изменений, нередко — начало с осложнений. В пожилом возрасте: часто – малосимптомное и атипичное течение, на фоне сопутствующей патологии (сосудистого русла:ГБ, СД, ИБС, дыхательной системы — гипоксия), прием ульцерогенных медикаментов, полиорганные поражения ЖКТ, роль трофического фактора, высокая локализация, большие размеры, длительное рубцевание, частые осложнения.

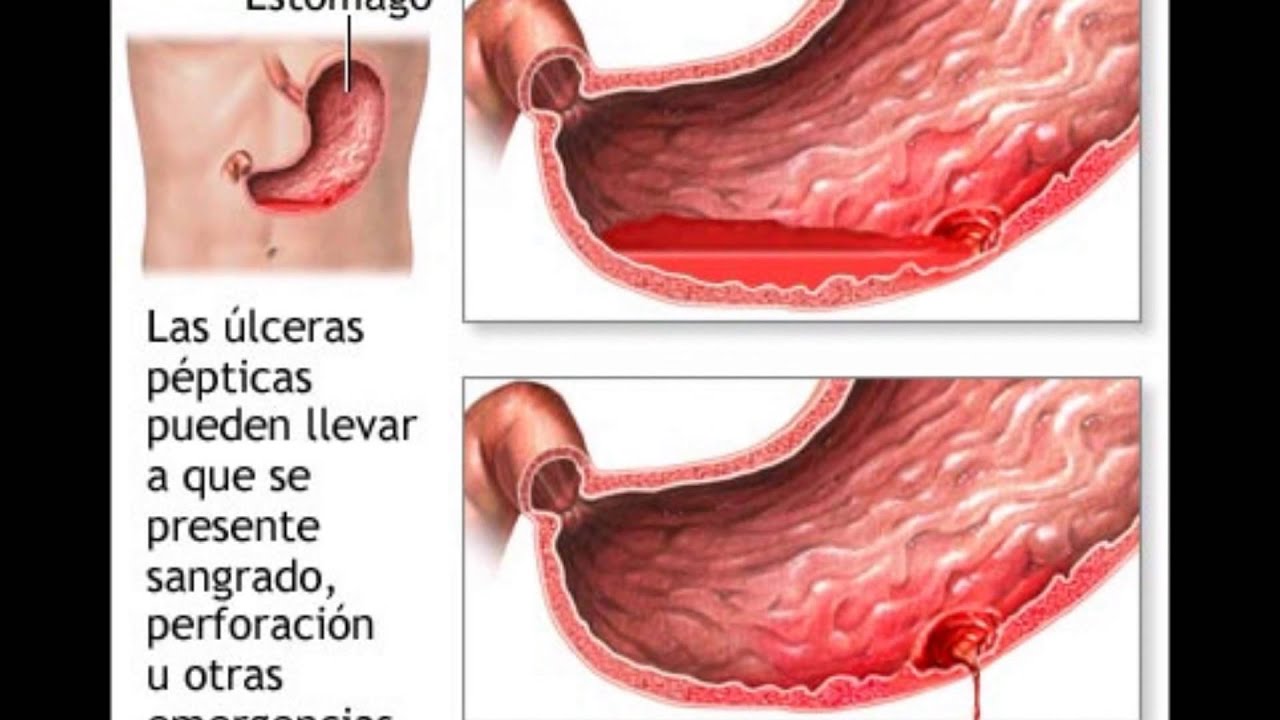 е. в периоды наиболее интенсивных морфофункциональных изменений в детском организме, когда вследствие неравномерного роста и созревания отдельных органов и систем возникают диспропорции роста и дисфункция органов. Установлено, что до 30 % выявленных в эти возрастные периоды заболеваний являются не чем иным, как функциональными расстройствами, более половины которых бесследно проходит без какого-либо лечения. В то же время значительная часть функциональных нарушений при условии постоянного воздействия на ребенка неблагоприятных факторов внешней среды прогрессирует и переходит в хронический процесс.
е. в периоды наиболее интенсивных морфофункциональных изменений в детском организме, когда вследствие неравномерного роста и созревания отдельных органов и систем возникают диспропорции роста и дисфункция органов. Установлено, что до 30 % выявленных в эти возрастные периоды заболеваний являются не чем иным, как функциональными расстройствами, более половины которых бесследно проходит без какого-либо лечения. В то же время значительная часть функциональных нарушений при условии постоянного воздействия на ребенка неблагоприятных факторов внешней среды прогрессирует и переходит в хронический процесс. Психосоматический генез гастроэнтерологических болезней прослеживается в той или иной степени у 40—50 % больных.
Психосоматический генез гастроэнтерологических болезней прослеживается в той или иной степени у 40—50 % больных. 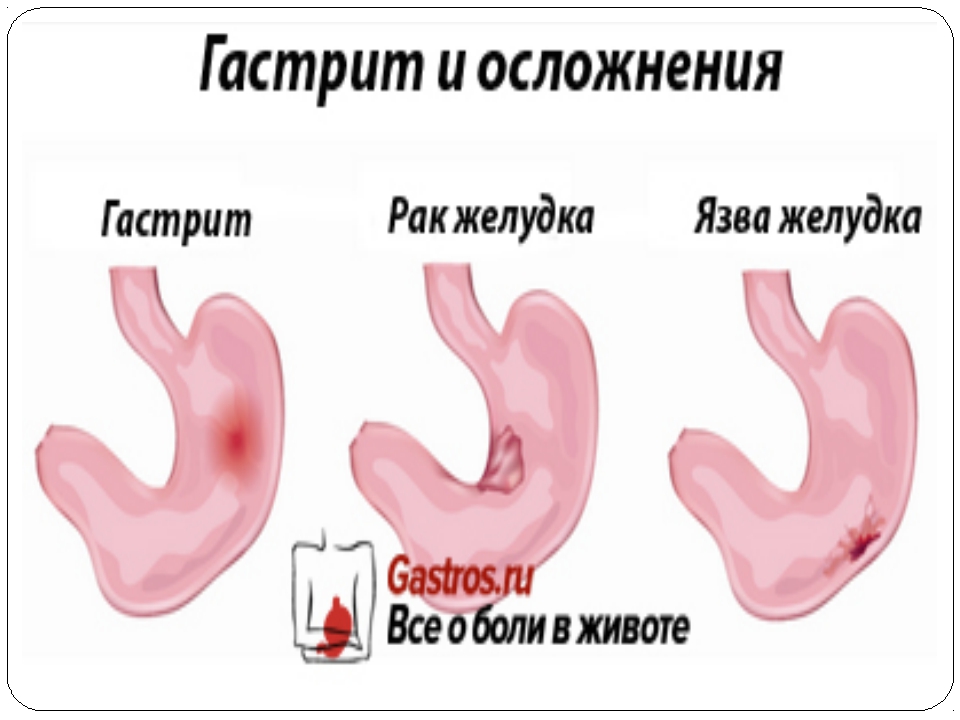 В последнее время уже у новорожденных детей H.pylori обнаруживается в 5,4 % случаев, а к 13—15 годам инфицированность достигает 58—72 %.
В последнее время уже у новорожденных детей H.pylori обнаруживается в 5,4 % случаев, а к 13—15 годам инфицированность достигает 58—72 %.
 Не меньшее значение в этом отношении имеет и макроэкология, т.е. среда обитания семьи, так как пищеварительная система в условиях неблагоприятной экологической обстановки нередко оказывается мишенью. Согласно результатам исследований, гастродуоденальная патология у детей в «чистых» регионах встречается относительно редко, что указывает на ее экологическую детерминированность. Неблагоприятная экология усугубляет наследственную предрасположенность, усиливает влияние отрицательных семейных факторов, что приводит к более частому возникновению и более тяжелому течению заболеваний органов пищеварения.
Не меньшее значение в этом отношении имеет и макроэкология, т.е. среда обитания семьи, так как пищеварительная система в условиях неблагоприятной экологической обстановки нередко оказывается мишенью. Согласно результатам исследований, гастродуоденальная патология у детей в «чистых» регионах встречается относительно редко, что указывает на ее экологическую детерминированность. Неблагоприятная экология усугубляет наследственную предрасположенность, усиливает влияние отрицательных семейных факторов, что приводит к более частому возникновению и более тяжелому течению заболеваний органов пищеварения.  е. нарушается перистальтика и продвижение содержимого по кишечнику останавливается) и механическую кишечную непроходимость (в этом случае происходит механическая закупорка кишечника на каком-либо уровне).
е. нарушается перистальтика и продвижение содержимого по кишечнику останавливается) и механическую кишечную непроходимость (в этом случае происходит механическая закупорка кишечника на каком-либо уровне).
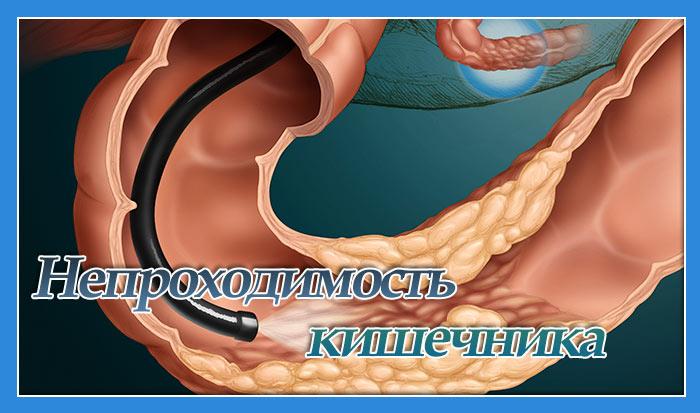
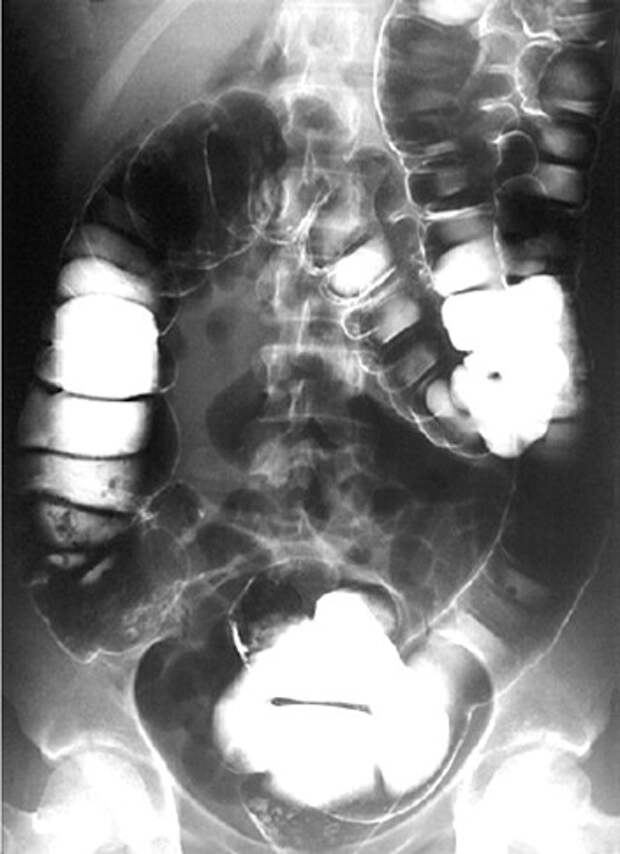
 Мы лечим пациента, видя перед собой не список имеющихся у него заболеваний, а человека, проблемы которого взаимосвязаны и взаимообусловлены. Предпринимаемые лечебные меры всегда направлены на общее улучшение здоровья, самочувствия и качества жизни больного, а не исчерпываются устранением симптомов конкретного заболевания.
Мы лечим пациента, видя перед собой не список имеющихся у него заболеваний, а человека, проблемы которого взаимосвязаны и взаимообусловлены. Предпринимаемые лечебные меры всегда направлены на общее улучшение здоровья, самочувствия и качества жизни больного, а не исчерпываются устранением симптомов конкретного заболевания.
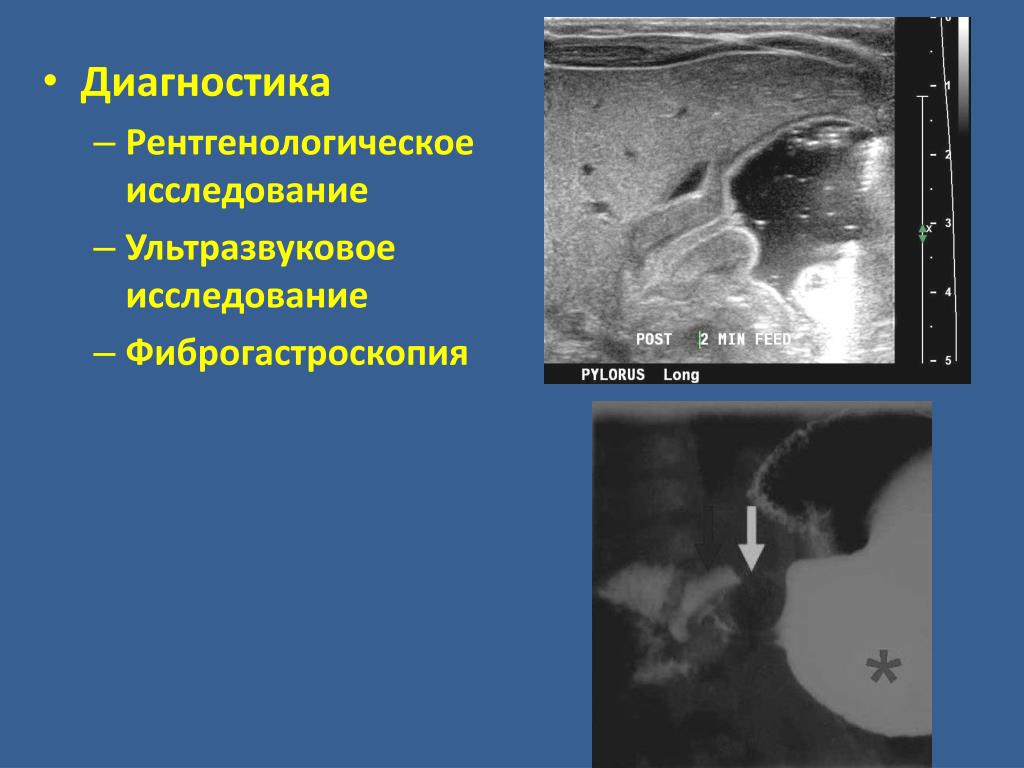

 Образно выражаясь «кишечным криком».
Образно выражаясь «кишечным криком».
 Производится резекция (удаление) пораженного участка кишечника, устранение механического препятствия, раскручивание заворота петель кишечника, рассечение спаек и прочие операционные действия, в зависимости от причин и места расположения непроходимости.
Производится резекция (удаление) пораженного участка кишечника, устранение механического препятствия, раскручивание заворота петель кишечника, рассечение спаек и прочие операционные действия, в зависимости от причин и места расположения непроходимости.
 В 30% случаев сочетается с синдромом Дауна.
В 30% случаев сочетается с синдромом Дауна. У таких детей рано проявляется и быстро нарастает желтуха. Наибольшую сложность в диагностике вызывает частичная непроходимость двенадцатиперстной кишки. Клинические проявления в этом случае смазаны. Рвота может носить эпизодический характер, из ануса отходит окрашенный стул, ребенок не набирает в весе, желтуха носит затяжной характер.
У таких детей рано проявляется и быстро нарастает желтуха. Наибольшую сложность в диагностике вызывает частичная непроходимость двенадцатиперстной кишки. Клинические проявления в этом случае смазаны. Рвота может носить эпизодический характер, из ануса отходит окрашенный стул, ребенок не набирает в весе, желтуха носит затяжной характер. В режиме реального времени удается достоверно проследить перистальтические движения расширенной двенадцатиперстной кишки и характерное маятникообразное перемещение ее содержимого.
В режиме реального времени удается достоверно проследить перистальтические движения расширенной двенадцатиперстной кишки и характерное маятникообразное перемещение ее содержимого.
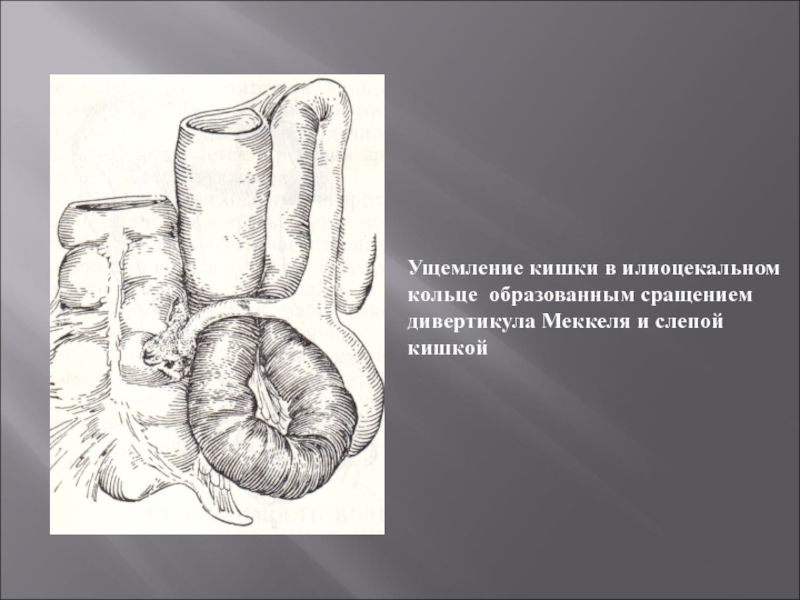
 Симптомы проходят при принятии лекарств и соблюдении специальной диеты.
Симптомы проходят при принятии лекарств и соблюдении специальной диеты.
 Снизиться или вовсе остановиться двигательная функция кишечника может и при недостатке в организме калия (гипокалиемия), который питает мышечные волокна и дает им возможность (в стенках кишечника в том числе) сокращаться и двигаться.
Снизиться или вовсе остановиться двигательная функция кишечника может и при недостатке в организме калия (гипокалиемия), который питает мышечные волокна и дает им возможность (в стенках кишечника в том числе) сокращаться и двигаться. Исход такой степени заболевания в лучшем случае – инвалидность с удаленной частью кишки и выведенной колостомой на переднюю брюшную стенку, в худшем – летальный.
Исход такой степени заболевания в лучшем случае – инвалидность с удаленной частью кишки и выведенной колостомой на переднюю брюшную стенку, в худшем – летальный.

 д.)
д.)
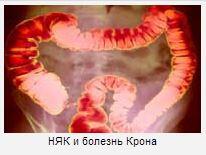

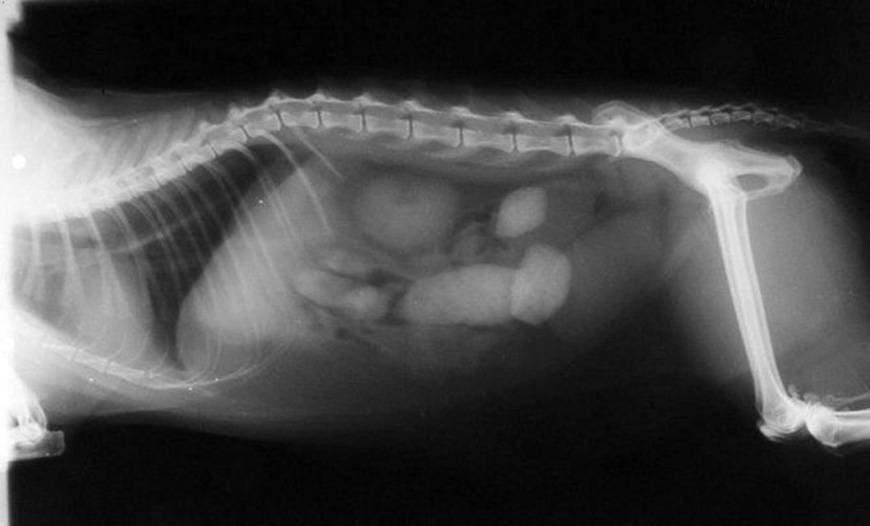 Эти люди – особая группа риска.
Эти люди – особая группа риска. В связи с этим было невозможно сравнить исследования и установить, приносили ли хирургические вмешательства больше пользы или вреда в определенной ситуации. Изучение этого вопроса проблематично, а проведение исследований того типа, который мог бы помочь ответить на вопрос, затруднительно.
В связи с этим было невозможно сравнить исследования и установить, приносили ли хирургические вмешательства больше пользы или вреда в определенной ситуации. Изучение этого вопроса проблематично, а проведение исследований того типа, который мог бы помочь ответить на вопрос, затруднительно.

 Но когда ваш кишечник заблокирован чем-то другим, кроме твердого стула, врачи называют это непроходимостью кишечника.
Но когда ваш кишечник заблокирован чем-то другим, кроме твердого стула, врачи называют это непроходимостью кишечника. Они сообщат вам, что делать, в том числе позвонить ли 911.
Они сообщат вам, что делать, в том числе позвонить ли 911.
 Он распространится в кишечник и будет отображаться на рентгеновском снимке в виде яркой области. Если есть закупорка, это может показать барий.
Он распространится в кишечник и будет отображаться на рентгеновском снимке в виде яркой области. Если есть закупорка, это может показать барий.
 Попутно ваше тело расщепляет пищу на полезные кусочки. Остальное
выводится в виде стула или фекалий.
Попутно ваше тело расщепляет пищу на полезные кусочки. Остальное
выводится в виде стула или фекалий.



 Если они посоветовали вам изменить диету в рамках лечения,
придерживайтесь нового плана. Цель диеты — уменьшить работу вашего пищеварительного тракта.
тракт должен давать вам необходимое питание.
Если они посоветовали вам изменить диету в рамках лечения,
придерживайтесь нового плана. Цель диеты — уменьшить работу вашего пищеварительного тракта.
тракт должен давать вам необходимое питание.

 Это также можно назвать кишечной непроходимостью, закупоркой кишечника или желудочно-кишечной непроходимостью.
Это также можно назвать кишечной непроходимостью, закупоркой кишечника или желудочно-кишечной непроходимостью. Это часть вашей пищеварительной системы.
Это часть вашей пищеварительной системы. Авторское право 2004 г. Американское общество клинической онкологии. Роберт Морреале / Визуальные объяснения, ООО.
Авторское право 2004 г. Американское общество клинической онкологии. Роберт Морреале / Визуальные объяснения, ООО. Они чаще встречаются у людей с:
Они чаще встречаются у людей с: Если через несколько дней закупорка не улучшится, вам также может потребоваться внутривенное питание.
Если через несколько дней закупорка не улучшится, вам также может потребоваться внутривенное питание. Это временно удерживает заблокированную область желудочно-кишечного тракта.
Это временно удерживает заблокированную область желудочно-кишечного тракта. Пища и стул могут не двигаться свободно.
Пища и стул могут не двигаться свободно.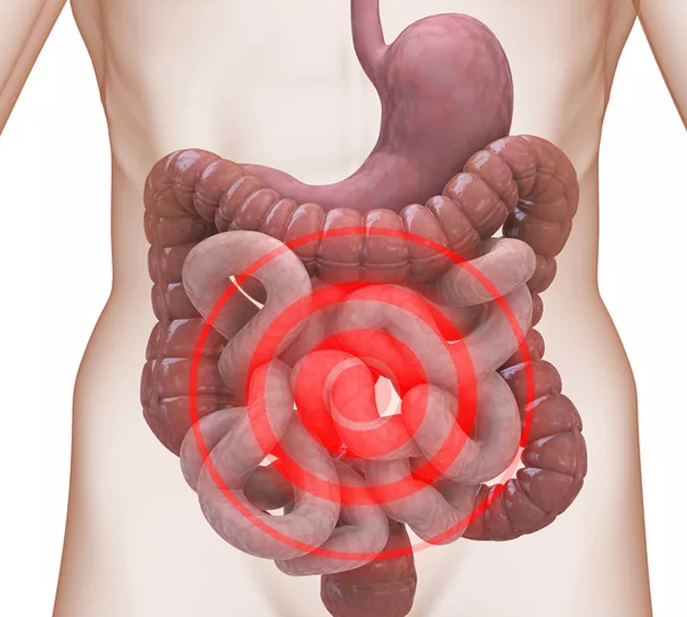 Это создает засор.
Это создает засор. В любом случае они могут полностью или частично заблокировать ваш кишечник.
В любом случае они могут полностью или частично заблокировать ваш кишечник. Это может увеличить риск образования рубцовой ткани или других новообразований. Они также увеличивают риск возникновения грыж.
Это может увеличить риск образования рубцовой ткани или других новообразований. Они также увеличивают риск возникновения грыж.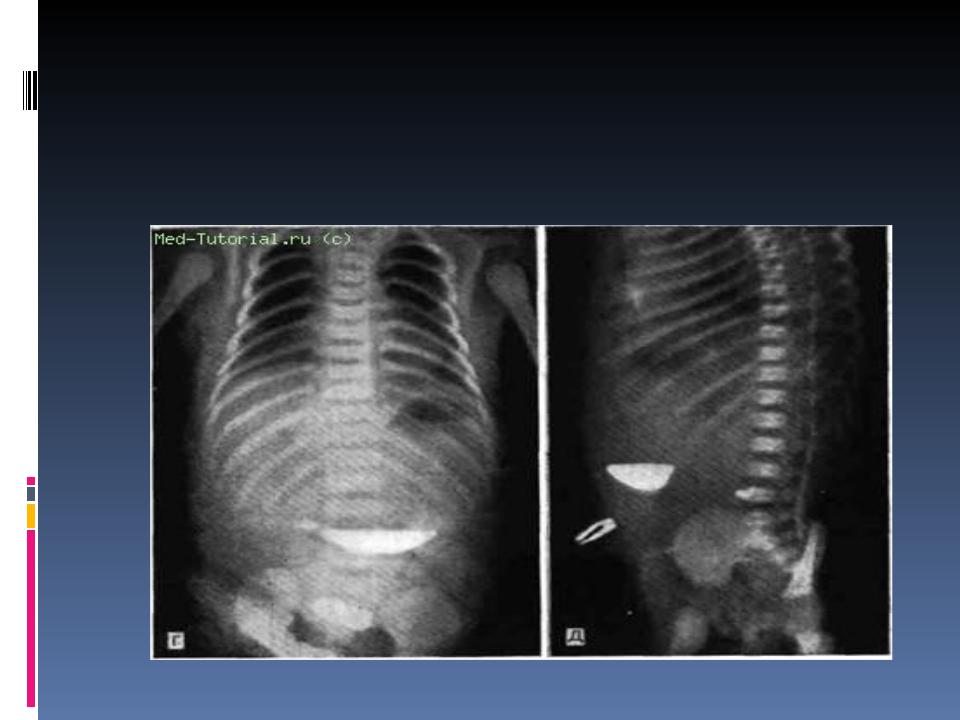
 Вам также может потребоваться операция, если другие методы лечения не устранят закупорку.Цель состоит в том, чтобы удалить закупорку и восстановить ваши органы.
Вам также может потребоваться операция, если другие методы лечения не устранят закупорку.Цель состоит в том, чтобы удалить закупорку и восстановить ваши органы. Если он или она посоветовали вам изменить диету в рамках лечения, придерживайтесь нового плана.Цель диеты — уменьшить нагрузку на пищеварительный тракт, но при этом обеспечить вам необходимое питание.
Если он или она посоветовали вам изменить диету в рамках лечения, придерживайтесь нового плана.Цель диеты — уменьшить нагрузку на пищеварительный тракт, но при этом обеспечить вам необходимое питание. Он включает толстую и прямую кишку.
Он включает толстую и прямую кишку. Это состояние может вызвать заворот кишечника (заворот), вызывая закупорку.
Это состояние может вызвать заворот кишечника (заворот), вызывая закупорку.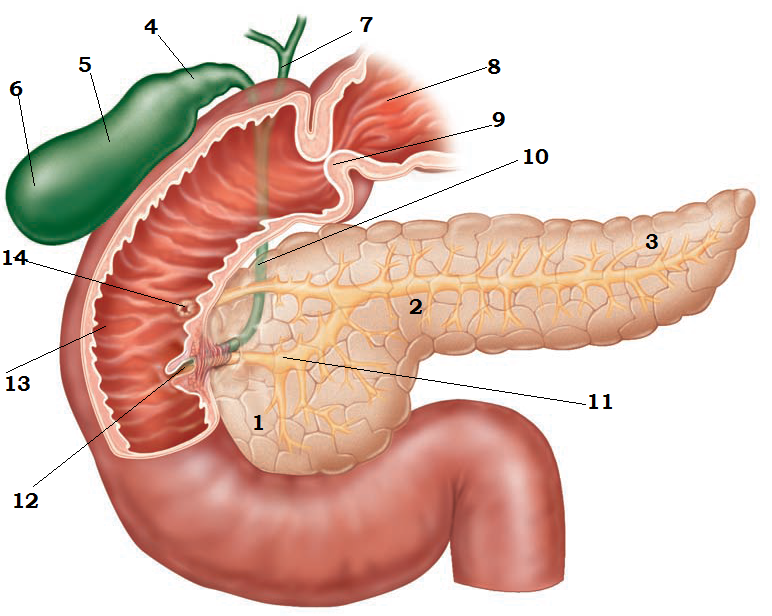
 Боль носит постоянный ноющий характер, реже она бывает периодической и схваткообразной и чередуется с режущими приступами.
Боль носит постоянный ноющий характер, реже она бывает периодической и схваткообразной и чередуется с режущими приступами. Часто больной совсем ничего не ощущает. Может нарушаться процесс пищеварения — он проявляется в виде нестабильности стула, повышении газообразования. У больного присутствует постоянная тяжесть в животе.
Часто больной совсем ничего не ощущает. Может нарушаться процесс пищеварения — он проявляется в виде нестабильности стула, повышении газообразования. У больного присутствует постоянная тяжесть в животе. Острый гастрит возникает при проникновении в полость желудка агрессивных кислот и щелочей. Разрушается поверхностный слой слизистой. Ткани желудка теряют способность защищаться от соляной кислоты. В эту группу входит прием определенных лекарств – кортикостероидов, аспирина, некоторых антибиотиков и нестероидных препаратов.
Воздействие никотина при курении тоже негативно влияет на слизистую.
Острый гастрит возникает при проникновении в полость желудка агрессивных кислот и щелочей. Разрушается поверхностный слой слизистой. Ткани желудка теряют способность защищаться от соляной кислоты. В эту группу входит прием определенных лекарств – кортикостероидов, аспирина, некоторых антибиотиков и нестероидных препаратов.
Воздействие никотина при курении тоже негативно влияет на слизистую. Такой гастрит протекает тяжелее других разновидностей. Стресс, депрессия, состояния постоянного
нервного напряжения, а также наличие паразитарных инвазий способно вызвать гастрит.
Такой гастрит протекает тяжелее других разновидностей. Стресс, депрессия, состояния постоянного
нервного напряжения, а также наличие паразитарных инвазий способно вызвать гастрит.
 Воспаление мышечной ткани провоцирует появление рези, схваткообразной боли, тошноты. Слизистая отечна,
она имеет красноватый цвет. На ее поверхности выявляют небольшие эрозии – дефекты на слизистой. Они неглубокие и сохраняется возможность регенерации при возвращении благоприятных условий для заживления.
При глубоком повреждении слизистой, которое возникает при язве желудка, в зоне дефекта репарация слизистого слоя невозможна.
На этом месте формируется рубцовая ткань.
Воспаление мышечной ткани провоцирует появление рези, схваткообразной боли, тошноты. Слизистая отечна,
она имеет красноватый цвет. На ее поверхности выявляют небольшие эрозии – дефекты на слизистой. Они неглубокие и сохраняется возможность регенерации при возвращении благоприятных условий для заживления.
При глубоком повреждении слизистой, которое возникает при язве желудка, в зоне дефекта репарация слизистого слоя невозможна.
На этом месте формируется рубцовая ткань. Для поверхностного гастрита характерны следующие проявления: тянущая боль в подреберье справа, которая усиливается после приема пищи, распирание и тяжесть в желудке, неприятный запах изо рта.
Для поверхностного гастрита характерны следующие проявления: тянущая боль в подреберье справа, которая усиливается после приема пищи, распирание и тяжесть в желудке, неприятный запах изо рта. При ней появляется боль в эпигастрии.
Они голодные или возникают через два часа после еды. Присутствуют и другие симптомы: тошнота, отрыжка кислотой, нарушение процесса пищеварения при сохраненном аппетите. Симптомы антрального гастрита напоминают симптоматику язвы желудка.
При ней появляется боль в эпигастрии.
Они голодные или возникают через два часа после еды. Присутствуют и другие симптомы: тошнота, отрыжка кислотой, нарушение процесса пищеварения при сохраненном аппетите. Симптомы антрального гастрита напоминают симптоматику язвы желудка. При отсутствии должной терапии этот гастрит создает условия для развития злокачественных образований. Часто эта форма сопровождается явлениями дуоденита.
Клетки желез желудка, пораженные воспалением, активизируют свою работу. Желудочный сок попадает кишечника, провоцируя раздражение.
При отсутствии должной терапии этот гастрит создает условия для развития злокачественных образований. Часто эта форма сопровождается явлениями дуоденита.
Клетки желез желудка, пораженные воспалением, активизируют свою работу. Желудочный сок попадает кишечника, провоцируя раздражение.
 При форме с пониженной кислотностью нужно стимулировать работу желудка. Для этого рекомендуют следующие блюда: наваристые мясные бульоны, хлеб с отрубями или ржаной муки, много свежих овощей.
При форме с пониженной кислотностью нужно стимулировать работу желудка. Для этого рекомендуют следующие блюда: наваристые мясные бульоны, хлеб с отрубями или ржаной муки, много свежих овощей.


 Влияние других бактерий не доказано
Влияние других бактерий не доказано
 pylory применяется схема лечения с антибактериальными препаратами.
pylory применяется схема лечения с антибактериальными препаратами.
 Предлагаем изучить такую тему, как гастрит с повышенной кислотностью. Рассмотрим причины, симптомы, а также поговорим о возможном лечении.
Предлагаем изучить такую тему, как гастрит с повышенной кислотностью. Рассмотрим причины, симптомы, а также поговорим о возможном лечении.
 Постоянное раздражение и воздействие кислоты истончает стенки желудка и приводит к сильным повреждениям — эрозиям и язвам.
Постоянное раздражение и воздействие кислоты истончает стенки желудка и приводит к сильным повреждениям — эрозиям и язвам.
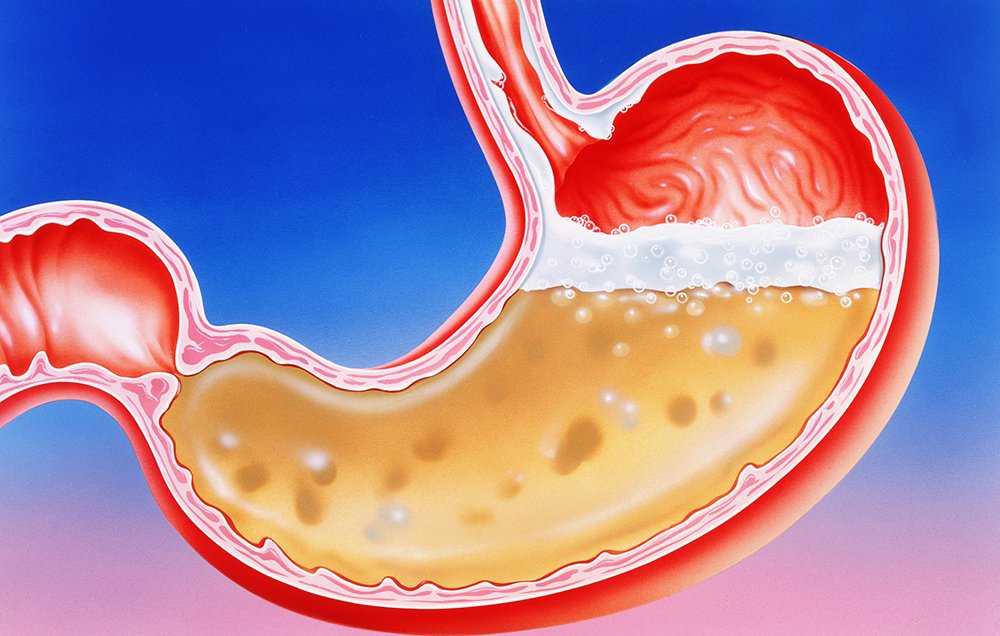 Стоит сразу обратить внимание, что Хеликобактер пилори довольно «живучая» бактерия, поэтому для того, чтобы ее уничтожить, необходимо пропить порядка три вида антибиотиков. Но самолечением заниматься не стоит!
Стоит сразу обратить внимание, что Хеликобактер пилори довольно «живучая» бактерия, поэтому для того, чтобы ее уничтожить, необходимо пропить порядка три вида антибиотиков. Но самолечением заниматься не стоит!

 Из него получаются отличный кисель, который помогает обволакивать стенки желудка и защищать их от пагубного воздействия. Для этого необходимо 100 грамм овса и всего лишь кружка воды. После того как ингредиенты смешаны, будущий кисель надо настоять на протяжении 10-12 часов, затем его ставят на слабый огонь и доводят до готовности в течение 25 минут. Принимают целебное средство по две столовые ложки перед едой.
Из него получаются отличный кисель, который помогает обволакивать стенки желудка и защищать их от пагубного воздействия. Для этого необходимо 100 грамм овса и всего лишь кружка воды. После того как ингредиенты смешаны, будущий кисель надо настоять на протяжении 10-12 часов, затем его ставят на слабый огонь и доводят до готовности в течение 25 минут. Принимают целебное средство по две столовые ложки перед едой. Данное состояние может протекать как в острой, так и в хронической форме. В зависимости от характера желудочной секреции, выделяют гастрит с повышенной, сохранённой и пониженной кислотностью. При отсутствии своевременного лечения, это заболевание способно перерождаться в язвенную болезнь желудка и двенадцатиперстной кишки, а также злокачественные новообразования.
Данное состояние может протекать как в острой, так и в хронической форме. В зависимости от характера желудочной секреции, выделяют гастрит с повышенной, сохранённой и пониженной кислотностью. При отсутствии своевременного лечения, это заболевание способно перерождаться в язвенную болезнь желудка и двенадцатиперстной кишки, а также злокачественные новообразования.

 При гастрите с повышенной кислотностью беспокоит интенсивная боль в подложечной области, чаще возникающая спустя полчаса после употребления пищи, отрыжка с кислым привкусом, изжога, хронические запоры.
При гастрите с повышенной кислотностью беспокоит интенсивная боль в подложечной области, чаще возникающая спустя полчаса после употребления пищи, отрыжка с кислым привкусом, изжога, хронические запоры. С лечебной целью назначаются такие группы препаратов:
С лечебной целью назначаются такие группы препаратов:
 При необходимости курс повторяют. Видео о профилактике гастрита желудка метапребиотиком находится в широком доступе.
При необходимости курс повторяют. Видео о профилактике гастрита желудка метапребиотиком находится в широком доступе. Заболеваниями ЖКТ болеют более 50% взрослого населения развитых стран.
Заболеваниями ЖКТ болеют более 50% взрослого населения развитых стран.

 Чтобы лечение было наиболее эффективным, обязательно устанавливается, что стало первопричиной.
Чтобы лечение было наиболее эффективным, обязательно устанавливается, что стало первопричиной.
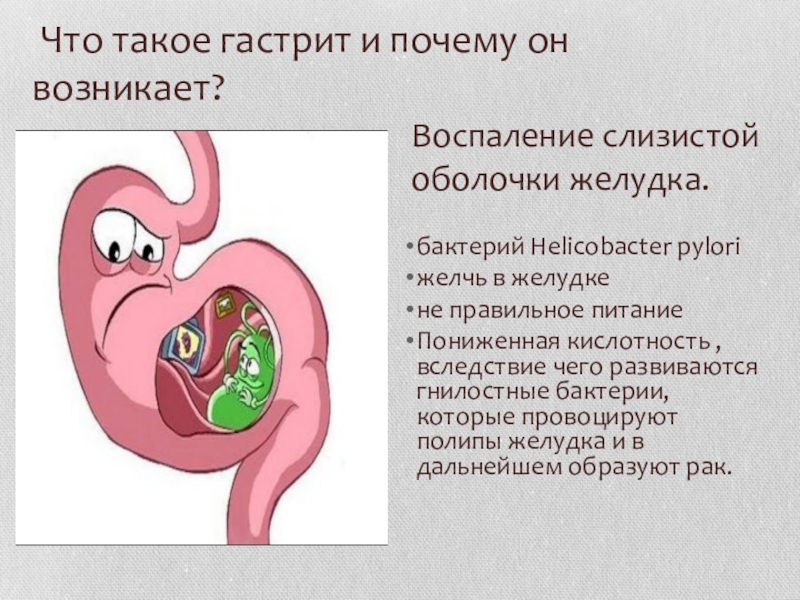
 Из-за этого острый гастрит перетекает в хроническую форму и может стать причиной развития еще более опасных болезней.
Из-за этого острый гастрит перетекает в хроническую форму и может стать причиной развития еще более опасных болезней.

 Хронический гастрит приобретается со временем при неправильном питании и образе жизни. Гастрит может протекать с пониженной, нормальной и повышенной кислотностью желудка. Существует несколько видов гастрита:
Хронический гастрит приобретается со временем при неправильном питании и образе жизни. Гастрит может протекать с пониженной, нормальной и повышенной кислотностью желудка. Существует несколько видов гастрита: Helicobacter pylori выявляется в 80% случаев гастрита. Бактерии попадают в слизистую оболочку желудка, выделяя особые вещества, которые раздражают слизистую, вызывают изменение рН стенок, что приводит к воспалению. Учеными до сих пор не установлено, почему некоторые люди восприимчивы к данным бактериям, а другие нет.
Helicobacter pylori выявляется в 80% случаев гастрита. Бактерии попадают в слизистую оболочку желудка, выделяя особые вещества, которые раздражают слизистую, вызывают изменение рН стенок, что приводит к воспалению. Учеными до сих пор не установлено, почему некоторые люди восприимчивы к данным бактериям, а другие нет.
 Наблюдается постоянная или периодическая боль области солнечного сплетения сразу после еды или при голодании.
Наблюдается постоянная или периодическая боль области солнечного сплетения сразу после еды или при голодании.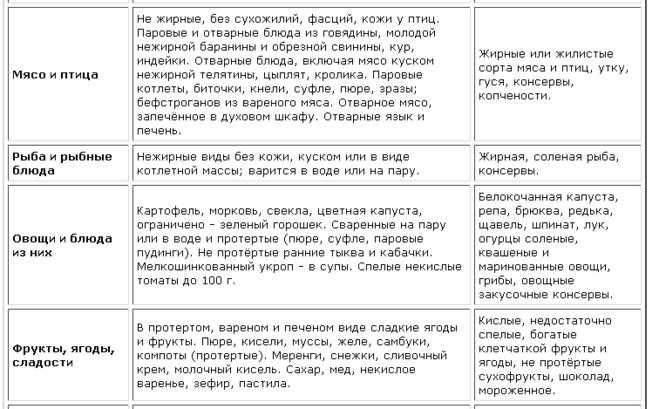 В более запущенной стадии хронический гастрит вызывает постоянное выделение газов, анемию, сонливость, перепады температуры и повышенное потоотделение, повышенное урчание в животе, неприятный запах изо рта, тяжесть после приема пищи.
В более запущенной стадии хронический гастрит вызывает постоянное выделение газов, анемию, сонливость, перепады температуры и повышенное потоотделение, повышенное урчание в животе, неприятный запах изо рта, тяжесть после приема пищи. Болевые ощущения могут быть настолько сильными, что человеку трудно разогнуться. Рвота может быть с примесью слизи и темных кровяных сгустков, если в желудке открылось кровотечение. Стул при этом становится темного, почти черного цвета. При остром приступе человек может потерять сознание, кожа бледнеет, пульс едва прощупывается, дыхание становится поверхностным, выделяется много пота. В данном случае необходима срочная госпитализация.
Болевые ощущения могут быть настолько сильными, что человеку трудно разогнуться. Рвота может быть с примесью слизи и темных кровяных сгустков, если в желудке открылось кровотечение. Стул при этом становится темного, почти черного цвета. При остром приступе человек может потерять сознание, кожа бледнеет, пульс едва прощупывается, дыхание становится поверхностным, выделяется много пота. В данном случае необходима срочная госпитализация.
