Стресс и жкт
Любая проблема со здоровьем отражается на качестве жизни. Но часто мы пытаемся отмахнуться от этих проблем, не вникая в суть того, что и почему происходит.
Непорядок с желудком
Среди всех – проблемы с желудком и кишечником стоят на одном из первых мест. Во-первых, по распространенности, во-вторых, по своим проявлениям, которые заметны окружающим и ставят нас в неловкое положение. Даже если это только неожиданное «буль-буль-буль», «ур-ур-ур» или отрыжка в ходе разговора. А если это боль, жжение в подложечной области, дискомфорт, изжога, вздутие, если вы съели всего ничего и хлебосольная хозяйка предлагает еще кусочек, а в вас не лезет — желудок переполнен?
Что делать, если дискомфорт
Ответ напрашивается сам собой – обследоваться. Конечно, не все последуют этому совету. И все же каждый 4-ый приходит на прием к терапевту именно с этими жалобами. Тут, правда, слышны голоса скептиков о смысле походов к врачу, а главное о нежелании делать ФГДС или проще — «глотать кишку».
Почему эндоскопическое обследование так важно
ФГДС является обязательным обследованием при данных жалобах. Структура и последовательность лечения любого заболевания напрямую зависит от верной постановки диагноза или диагнозов. Врачу важно многое исключить и, в частности, удостовериться, имеются ли у пациента эрозивные изменения слизистой желудка. А ФГДС это достоверно покажет. Поэтому, хочется-не хочется, эндоскопию делать нужно!У меня ничего не нашли
Скептики сетуют: «Был у терапевта, у гастроэнтеролога, сдавал анализы, прошел обследование. И? У меня ничего не нашли, показатели в норме». Многие могут узнать себя. Почему многие? Да потому, что из всех обследованных, по статистике, у 3-х из 4-х не находят органических заболеваний, имеющих схожие симптомы, — язвенной болезни, хронического панкреатита, воспалительных заболеваний кишечника, опухолей.
Что же со мной?
Жалобы есть, а заболевания, выходит, нет? После выяснения симптомов и времени их проявления, истории, включая семейную, исключения органических заболеваний и, главное, симптомов тревоги (например, лихорадки, рвоты с кровью), а также, если ФГДС покажет, что эрозивных изменений нет, ваше состояние отнесут к функциональной диспепсии.
Функциональная диспепсия – не так серьезно?
Так уж устроено наше восприятие: слова «язва», «гастрит», «панкреатит» на слуху, они понимаются как угроза и запоминаются, а «функциональная диспепсия» не воспринимается так серьезно. Немногие знают, что это одно из самых распространенных гастроэнтерологических заболеваний, требующих внимания. Давайте разберемся.
«Римские критерии»
Каждому гастроэнтерологу в мире известно, почему критерии диагностики функциональной диспепсии называют «Римскими». В 1988 году в Риме собрался Всемирный конгресс гастроэнтерологов, где делегаты, в том числе, искали ответ на вопрос «как подходить к диагностике, когда эндоскописты ничего не находят», и разработали критерии. Потребовалось еще время на получение данных доказательной медицины, опыта клинической практики. Критерии претерпели 4 пересмотра, последний – в 2016 году.
Что же такое функциональная диспепсия?
Функциональную диспепсию определили как комплекс симптомов: боли и чувство жжения в эпигастральной области, ощущение переполнения ее после еды и раннее насыщение в случае, если эти симптомы отмечаются в течение 3-х последних месяцев (при общей продолжительности не менее полугода) и их нельзя объяснить органическими заболеваниями. В последних Римских критериях характеристику симптомов дополнили формулировкой «причиняющие беспокойство».
У Функциональной диспепсии два вида
Не обязательно, чтобы у человека были все перечисленные симптомы, хотя и такое бывает. Но чаще одни испытывают боль и жжение в эпигастральной области, и такую функциональную диспепсию называют синдромом эпигастральной боли. Другие, съев пару ложек, ощущают, что желудок переполнен (раннее перенасыщение), и что пища долго задерживается. Эта форма диспепсии названа постпрандиальным дистресс-синдромом.
А что еще способствует развитию функциональной диспепсии?
Как и во многих других заболеваниях, определенную роль в развитии функциональной диспепсии играет наследственность. У людей, родители которых страдали нарушениями пищеварения, чаще встречаются функциональные расстройства, подчас такие же, как у родителей. Далее – питание. Тезис «мы – то, что мы едим», не будучи ключевым, так же относится к факторам риска при диспепсии. Хуже всего людьми с диспепсией переносятся красный перец, лук, майонез, орехи, цитрусовые, шоколад, кофе, газированные напитки. Курение, по некоторым данным, увеличивает риск развития функциональной диспепсии в 2 раза. И, наконец, кроме известной бактерии (H.pylori), инфекционный фактор развития диспепсии дополняют перенесенные острые желудочно-кишечные инфекции.
Стресс и функциональная диспепсия
Многое в нашей жизни связано со стрессом. Функциональная диспепсия – не исключение. По данным исследований, почти у всех людей развитию диспепсии или ухудшению состояния предшествовал хотя бы один из стресс-факторов – в семье, на работе, в финансах, в жилищном вопросе. Подвергшиеся насилию или агрессии люди предрасположены к нарушениям пищеварения. С обратной стороны, у тех, кого беспокоят симптомы функциональной диспепсии, более высокий уровень тревоги и депрессии.
О механизме развития функциональной диспепсии и о других важных вопросах, мы поговорим в следующих материалах, но уже сейчас понятно, как важно обращать внимание на это состояние, — когда «ничего не выявлено, а симптомы беспокоят».
Пожар в животе. Почему возникает изжога и как с ней бороться. Новости общества
Хорошо маскируется
— Наталья Георгиевна, так что же происходит в организме при изжоге?
— Изжога появляется, когда пища из желудка, перемешанная с желудочным соком, в котором содержится соляная кислота, попадает в пищевод. И если наш желудок привычен к соляной кислоте, то нежные стенки пищевода остро реагируют на неё. Слизистая раздражается, отсюда ощущение жжения или боль.
— А в чём причина такого противоестественного движения пищеварительных соков?
— В области перехода пищевода в желудок есть такой запирательный механизм – пищеводный сфинктер. Это мышечное кольцо стоит на страже того, чтобы пища из желудка не попадала в пищевод. Изжога возникает при его неправильной работе.
— Кроме неприятных симптомов, что ещё она несёт?
— Изжога не самостоятельная болезнь, обычно она проявляется на фоне других недугов: гастрита, язвы, рефлюксной болезни. Когда она повторяется часто, то развивается воспаление пищевода, которое может стать хроническим, к нему присоединяются язвы. Постоянное изменение в строении слизистой увеличивает риск возникновения рака пищевода. И статистика здесь неутешительна: до 15 % пациентов с воспалением пищевода приходят к стадии предрака. Так что лучше не заниматься самолечением, а обратиться к врачу.
Изжога умеет хорошо маскироваться. При проблемах с лёгкими, той же бронхиальной астме, она выражается приступами сильного кашля. Либо больной обращается к кардиологу с жалобами на жжение за грудиной, распространением боли в лопатку, но оказывается, что проблемы с сердцем ни при чём: это изжога маскируется под стенокардию. Но в свою очередь боль при раздражении в пищеводе может скрывать истинные боли в сердце, поэтому гастроэнтерологи тесно работают с кардиологами, пульманологами, хирургами.
Серьёзное лечение
— А почему изжога встречается у здоровых людей?
— Причин здесь может быть несколько. Страдают люди с избыточным весом, ведь на желудок начинают давить лишние килограммы, он приподнимается, пищеводный сфинктер – мышечное кольцо, которое не позволяет содержимому желудка попадать в пищевод, растягивается и не может правильно работать.
Нередко изжога бывает у курильщиков, так как никотин снижает тонус сфинктера, а деятельность желудка, наоборот, стимулирует.
Жжение в пищеводе может спровоцировать приём сразу большого количества пищи, что наверняка заметили любители обильных праздничных застолий. Стенки желудка растягиваются, и сфинктер не так надёжно прикрывает ход. Кстати, изжога возникает и у тех, кто сразу ложится после приёма пищи.
Вызвать неприятные симптомы могут и лекарства: гормональные, противовоспалительные, для сердечно-сосудистой системы, антидепрессанты. В этом случае необходимо, посоветовавшись с лечащим врачом, выбрать другой препарат.
— В качестве скорой помощи при изжоге многие используют соду с молоком…
— Я не советую этого делать. Действительно, сода гасит кислоту, но через некоторое время организм начинает вырабатывать её с удвоенной силой и приступы становятся сильнее. При частом употреблении соды выделяется углекислый газ, который плохо сказывается на работе клеток желудка, происходит защелачивание организма.
Если причина изжоги – болезнь, то лечение должно быть серьёзным. Ни сода, ни набеги в аптеку с просьбой дать что‑нибудь, что снимет боль и жжение, проблему не решат, неприятные симптомы будут возвращаться вновь и вновь. Если пациенту поставили диагноз «гастроэзофагеальная рефлюксная болезнь», то ему порекомендуют соответствующую диету и назначат необходимые препараты, которые следует регулярно принимать.
Полезные советы
- Картофельный сок, банан, овсяная или гречневая каша, простая вода помогут при изжоге.
- Ложитесь спать не после еды, а только спустя 3–4 часа.
- Не наклоняйтесь после еды.
- Не ешьте большие порции, перейдите к дробному питанию 4–5 раз в сутки.
- Откажитесь от тугих поясов в одежде.
- Забудьте об алкоголе, сдобе, цитрусовых, жирных продуктах, газировке и кофе.
- Бросьте курить.
- Сбросьте лишний вес.
Отчего «душа горит» — причины, диагностика и лечение
Боль и жжение в груди, вызванные изжогой, сигнализируют о нарушениях в работе органов пищеварения. И вместо того, чтобы пойти к врачу и выяснить, в чем дело, люди часто заглушают изжогу таблетками.
Что такое изжога
Это ощущение дискомфорта, сдавленности, жжения за грудиной, распространяющееся по ходу пищевода, вверх от подложечной области. Эти неприятные симптомы возникают в результате забрасывания кислого содержимого желудка в пищевод, а также нарушения моторики (двигательной активности) пищевода, желудка и двенадцатиперстной кишки.
Нередко изжога сопровождается отрыжкой и усиливается при горизонтальном положении человека или наклонах вперед.
Изжога обычно является спутником целого ряда заболеваний, поэтому не стоит самостоятельно снимать болезненные проявления лекарственными препаратами или народными средствами, неконтролируемый прием которых, к тому же, может вызвать нарушение водно-солевого баланса в организме.
Целесообразнее пройти обследование у врача-гастроэнтеролога и выяснить, почему именно возникает изжога. Для этого лучше обратиться в многопрофильный медицинский центр, например, ОН КЛИНИК, где есть мощная современная диагностическая база, и пройти комплексное обследование.
Изжога – один из симптомов:
- гастроэзофагеальной рефлюксной болезни (ГЭРБ) – хронического заболевания, при котором регулярно происходит спонтанный заброс в пищевод содержимого желудка и/или содержимого двенадцатиперстной кишки;
- гастрита;
- язвы желудка;
- хронического холецистита;
- желчнокаменной болезни.
Кроме того, женщины нередко испытывают проявления изжоги во время беременности: увеличенная матка приподнимает диафрагму и желудок.
Жжение за грудиной, очень похожее на изжогу, может быть обусловлено приступом стенокардии — основного признака ишемической болезни сердца.
Некоторые особенности образа жизни могут становиться причиной возникновения изжоги:
- курение и злоупотребление алкоголем;
- переедание;
- избыточный вес;
- употребление острой и жирной пищи;
- состояние стресса;
- работа, при которой человеку приходится длительное время находиться в наклоненном вперед положении туловища.
ОН КЛИНИК – точная диагностика и индивидуальный подход к лечению изжоги!
Источники
- Khivantsev K., Jaegers NR., Kwak JH., Szanyi J., Kovarik L. Precise identification and characterization of catalytically active sites on the surface of γ-alumina. // Angew Chem Int Ed Engl — 2021 — Vol — NNULL — p.; PMID:33904227
- Nayar G., Seabolt EE., Kunitomi M., Agarwal A., Beck KL., Mukherjee V., Kaufman JH. Analysis and forecasting of global real time RT-PCR primers and probes for SARS-CoV-2. // Sci Rep — 2021 — Vol11 — N1 — p.8988; PMID:33903676
- Zhang YF., Luo HN., Shi R., Zhang YJ., Tai XM., Hu XY., Ma JF., Wang XY., Zhang YS., Qu PP. [Effect of body mass index on the assisted reproductive outcome of frozen-thawed embryo transfer in patients with polycystic ovary syndrome]. // Zhonghua Fu Chan Ke Za Zhi — 2021 — Vol56 — N4 — p.257-263; PMID:33902237
- Quinn MH., Bauer AM., Fox EN., Hatzell J., Randle T., Purnell J., Rogers T., Stevens N., Leone F., Achenbach C., Wileyto EP., Josephson S., Gollan J., Ashare R., Hitsman B., Schnoll R., Gross R. Rationale and design of a randomized factorial clinical trial of pharmacogenetic and adherence optimization strategies to promote tobacco cessation among persons with HIV. // Contemp Clin Trials — 2021 — Vol — NNULL — p.106410; PMID:33901574
- Mulholland MM., Sherwood CC., Schapiro SJ., Raghanti MA., Hopkins WD. Age- and cognition-related differences in the gray matter volume of the chimpanzee brain (Pan troglodytes): A voxel-based morphometry and conjunction analysis. // Am J Primatol — 2021 — Vol — NNULL — p.e23264; PMID:33899958
- Boeri J., Meunier C., Le Corronc H., Branchereau P., Timofeeva Y., Lejeune FX., Mouffle C., Arulkandarajah H., Mangin JM., Legendre P., Czarnecki A. Two opposite voltage-dependent currents control the unusual early development pattern of embryonic Renshaw cell electrical activity. // Elife — 2021 — Vol10 — NNULL — p.; PMID:33899737
- Ke L., Wu QYS., Zhang N., Yang Z., Teo EPW., Mehta JS., Liu YC. Terahertz spectroscopy analysis of human corneal sublayers. // J Biomed Opt — 2021 — Vol26 — N4 — p.; PMID:33899380
- Wang K., Chen Y., Ahn S., Zheng M., Landoni E., Dotti G., Savoldo B., Han Z. GD2-specific CAR T cells encapsulated in an injectable hydrogel control retinoblastoma and preserve vision. // Nat Cancer — 2020 — Vol1 — N10 — p.990-997; PMID:33898999
- Oh S., Tsujimoto T., Kim B., Uchida F., Suzuki H., Iizumi S., Isobe T., Sakae T., Tanaka K., Shoda J. Weight-loss-independent benefits of exercise on liver steatosis and stiffness in Japanese men with NAFLD. // JHEP Rep — 2021 — Vol3 — N3 — p.100253; PMID:33898958
- Castor-Praga C., Lopez-Walle JM., Sanchez-Lopez J. Multilevel Evaluation of Rapid Weight Loss in Wrestling and Taekwondo. // Front Sociol — 2021 — Vol6 — NNULL — p.637671; PMID:33898554
Жжение в грудной клетке — причина какой болезни? — Клиника «Доктор рядом»
Чаще всего симптом жжение за грудиной проявляется в следующих заблеваниях:
Боль и жжение в грудной клетке являются довольно распространенными симптомами, которые могут возникать после тяжелой физической нагрузки, после еды, на фоне стрессовых ситуаций. Такое явление может свидетельствовать как о довольно безобидных процессах, так и о патологических состояниях, несущих угрозу жизни человека. Помимо сердца, в грудной полости располагаются легкие, желудок, пищевод, поджелудочная железа, крупные сосуды, костно-мышечная система, сверху у женщин – молочные железы.
Причина жжения в грудной клетке, если оно носит не эпизодический, а регулярный или постоянный характер, должна быть обязательно выяснена специалистом для определения корректных методов лечения.
Почему возникают боли в груди
Неприятные ощущения и жжение в грудной клетке у мужчин и женщин может вызывать целый ряд болезней. Рассмотрим наиболее распространенные.
Заболевания желудочно-кишечного тракта
Одной из самых «популярных» причин жжения в груди является изжога. Обычно она появляется после чрезмерно обильного приема еды, а также от острой, копченой, пережаренной пищи (особенно на ночь). Изжога может возникнуть и после приема алкоголя, крепкого кофе и чая. Жжение и боль за грудиной могут проявляться по всей линии пищевода и распространяться от горла до желудка. Длительность болевого синдрома чаще всего составляет от 5-10 минут до полутора часов и дольше, нередко он сопровождается отрыжкой с кислым привкусом. Также может возникнуть легкий сухой кашель и ощущение, словно человек чем-то поперхнулся. Спустя примерно полчаса после еды вероятно появление такого признака, как першение в горле, усиливающееся, когда человек наклоняется либо принимает горизонтальное положение. Чтобы не допустить появления симптомов изжоги, в первую очередь следует прекратить переедание. Если приступы случаются периодически или часто, необходимо обратиться к врачу для назначения адекватного лечения.
Жжение в грудной клетке также нередко означает наличие воспалительного процесса на слизистой пищевода – рефлюкс эзофагита. При попадании в пищевод желудочного сока происходит разъедание его слизистой и стенок. По этой причине образуется воспаление и возникает жжение в груди. Возможно появление таких признаков, как тошнота, рвота, отрыжка, дискомфорт в процессе проглатывания пищи. В такой ситуации жжение постоянно ощущается в нижней области грудной клетки. Для облегчения симптоматики рекомендуется отказаться от жареной, острой, жирной пищи, фаст-фуда, алкогольных напитков, не переедать и не есть ночью, не наклоняться и не ложиться в течение двух часов после завершения трапезы.
Заболевания сердца
Жжение, болевые ощущения и чувство сдавливания в грудной клетке в области сердца могут свидетельствовать о патологиях сердечно-сосудистой системы. В этом случае следует положить таблетку нитроглицерина под язык, наступление облегчения будет означать проблему, связанную с сердечной деятельностью.
Одним из наиболее распространенных синдромов, провоцирующих появление жжения в груди, можно назвать стенокардию. Виной тому нарушение кровообращения в коронарных артериях, обеспечивающих сердце кислородом и необходимыми питательными веществами, в результате образования атеросклеротических бляшек на стенках сосудов. Обычно болевые ощущения кратковременны (около двух-пяти минут) и появляются в утренние часы. У человека возникает чувство, что внутри грудной полости слева как будто печет, при этом оно может сочетаться с дискомфортом в области шеи, челюсти, лопаток, позвоночника. Приступы случаются систематически и особенно часто – после физических нагрузок.
Еще одной патологией является инфаркт миокарда. Для него характерно возникновение резкой сильной боли в области сердца вследствие физической нагрузки или сильного стресса, которая не исчезает в состоянии покоя и после приема нитроглицерина, даже повторного. Болевые ощущения аккумулируются в стороне тела слева – могут отдавать под лопатку, в руку, в челюсть. Им нередко сопутствуют одышка, холодный пот, нарушения сердечного ритма, головокружение. При наличии этих симптомов необходимо срочно вызвать скорую помощь.
Легочные заболевания
Свои симптомы жжение в грудной клетке проявляет и при наличии таких болезней, как бронхит, грипп, ангина, двусторонняя пневмония или плеврит легких. Воспалительный процесс в легких с сопутствующим кашлем и повышением температуры обычно сопровождается чувством жжения в груди на постоянной основе либо при вдохе, после приступов кашля. Болевые ощущения в грудной клетке могут быть локализованы в середине, слева или справа – это зависит от того, на какой стороне находится воспаленное легкое. Жжение при двусторонней пневмонии охватывает всю грудь. Для гриппа и ангины также характерны появление кашля, ломоты в теле, повышение температуры, болевые ощущения в горле и груди.
Межреберная невралгия
Состояние, при котором происходит ущемление нервов, направленных к межреберным мышцам. Чаще всего появление невралгии провоцируют опоясывающий герпес (на коже в промежутках между ребер присутствует сыпь в виде пузырьков) или остеохондроз. Характеризуется сильными болезненными ощущениями в строго определенном месте, усиливающимися при вдохе, быстрой ходьбе, наклонах и других резких движениях.
Межреберный миозит
Появлению жжения и боли могут способствовать ушибы и переломы ребер, перенесенные ранее, активная физическая нагрузка и воспаление межреберной мышцы – миозит. Неприятные ощущения при этом сосредоточены в конкретном месте. Боль возникает при движении, кашле, глубоких вдохах и отсутствует, когда человек находится в состоянии покоя.
Предменструальный синдром
В период ПМС на фоне мастопатии у женщины может возникать жжение в груди – в обеих молочных железах либо в одной. При этом чувство дискомфорта появляется только перед началом менструации, в груди при пальпации могут быть обнаружены узелки, и она немного набухает.
Вегето-сосудистая дистония
При ВСД болезненные ощущения возникают слева либо посередине грудной клетки в результате переутомления организма. Также у человека бледнеет или краснеет кожа, усиливается потоотделение, его кидает в жар.
Грудной остеохондроз, сколиоз
Жжение в грудной клетке провоцируют физические нагрузки и активное движение. Также ощущаются чувства онемения, покалывания в руке, сдавливания груди, боли в области лопаток, похолодание ног.
Расстройства психики
Сильный всплеск эмоций, стрессовые ситуации, душевные волнения, синдром хронической усталости у мужчин и женщин могут вызвать чувство тяжести и давления внутри грудной клетки. Обычно дискомфортные ощущения локализуются справа. При этом иные симптомы недомогания – высокая температура, кашель, ломота в суставах, затруднение дыхания либо приема пищи – отсутствуют, и при проведении диагностических исследований не выявляются какие-либо патологии. В таком случае пациенту рекомендовано обратиться к психиатру.
Когда помощь требуется незамедлительно
Скорейшего начала лечения требуют следующие патологические состояния:
-
пролапс митрального клапана, мерцательная аритмия – чувство жжения за грудиной выражено неявно и не связано с физической активностью и дыханием;
-
расслоение аорты – характеризуется сильными резкими болевыми ощущениями, возникают жжение в грудной клетке слева либо посередине, а также чувство, будто ее раздирают. При отсутствии экстренной помощи велик риск летального исхода;
-
тромбоэмболия легочной артерии – сильная боль, интенсивное жжение в грудной клетке (сверху), ощущение, что не хватает воздуха, кашель с мокротой ржавого цвета.
Заболевания пищевода и желудка — лечение в Медлайн в Кемерово
Пищевод — орган, являющийся анатомическим и функциональным продолжением глотки, равно как и все другие органы человеческого организма подвержен целому ряду заболеваний, которые представляют серьезную опасность для здоровья и даже жизни.
Все нарушения в работе этого органа пищеварения классифицируют по различным признакам и критериям. В зависимости от вида заболевания разрабатывается определенная тактика лечения, поэтому очень важным моментом является установление правильного диагноза, исходя из симптомов недуга и результатов проведенных обследований.
Эзофагиты (воспалительные болезни пищевода)
Эзофагит — воспалительное поражение слизистой оболочки пищеводного отверстия. Из всех заболеваний указанного органа пищеварения эзофагит встречается наиболее часто — диагностируется в 30-40% случаев.
Основные симптомы этого заболевания:
- жгучие боли в загрудинной области
- нарушение процесса глотания пищи
- изжога
- повышенное слюноотделение
Воспалительный процесс затрагивает внутреннюю слизистую стенку пищевода, но при дальнейшем прогрессировании заболевания может переходить на более глубокие слои.
Причины появления:
- повреждения различного характера стенок пищевода вследствие воздействия механических, химических или термических факторов;
- заброс желудочного сока из желудка в пищеводное отверстие и др.
Различают острый и хронический эзофагит. В последнем случае болевой синдром менее выражен, чем в острой фазе заболевания.
Лечение острого эзофагита заключается:
- в ограничении или полном исключении пищи в течение 1-2 дней с последующим назначением специальной диеты
- в приеме препаратов группы антацидов и фамотидина
- в полном отказе от курения
- в антибиотикотерапии (при наличии инфекционного процесса)
- в назначении обезболивающих препаратов (при выраженном болевом синдроме)
Лечение хронического эзофагита:
- строгое соблюдение щадящей диеты, предполагающей исключение из рациона грубой, острой, жирной пищи и алкоголя
- отказ от курения и приема некоторых медикаментов, отрицательно воздействующих на сфинктеры пищеварительной системы (например, седативных препаратов)
- отказ от приема пищи за 2-3 часа до еды
- прием препаратов, усиливающих тонус сфинктера
Язва
Язва пищевода — изъязвление стенки органа в результате поражающего действия забрасываемого в него желудочного сока при недостаточности пищеводного сфинктера (кардии). Различают симптоматические и пептические (истинные) язвы пищевода. Симптоматические язвы возникают при воздействии на организм лекарственных средств, химических препаратов, а также под воздействием стресса. Пептические язвы формируются в результате отрицательного воздействия желудочного сока на стенки пищевода.
Симптомы язвы пищевода:
- частая изжога
- отрыжка содержимым желудка
- дисфагия (патологическое нарушение процесса глотания), поперхивание едой
- боль в загрудинной области, часто усиливающаяся после еды
Лечение заболевания:
- временный отказ от пищи, содержащей животные жиры, а также от кофе, шоколада, цитрусовых, газированных напитков, жареных, острых и консервированных продуктов
- применение антацидов (нейтрализуют раздражающее действие соляной кислоты)
- прием вяжущих средств
- назначение лекарств, стимулирующих заживление слизистой оболочки
- прокинетики (восстанавливают перистальтику ЖКТ)
- хирургическое лечение (при неэффективности консервативной терапии)
Сосудистые заболевания
К сосудистым заболеваниям пищевода относят варикозное расширение вен этого органа, ангиому и некоторые другие патологии, сопровождающиеся нарушением состояния сосудов в области пищеводного отверстия. Характерным общим симптомом является кровотечение. Остальные признаки зависят от разновидности недуга.
Варикозное расширение вен пищевода — возникает у пациентов, страдающих артериальной гипертензией, при сдавлении верхней полой вены или в случае общего повышения давления при сердечной недостаточности. До начала появления кровотечений варикозное расширение вен протекает, как правило, бессимптомно. Заболевание может быть обнаружено путем проведения рентгенологического обследования или эзофагоскопии. Лечение варикозного расширения вен должно быть направлено на эффективное устранение угрозы появления кровотечения. Особенно важно устранить симптомы основного заболевания, ставшего причиной возникновения патологии сосудов. Также больным показано назначение специальной диеты, ограничение физических нагрузок, периодический прием антацидных и вяжущих лекарственных средств.
Ангиома пищевода — геморрагический синдром сосудистого происхождения. Также ее можно отнести к группе доброкачественных опухолей. Лечение ангиомы заключается в ее удалении при помощи специальной петли.
Аномалии развития. К ним относят целый ряд нарушений в структуре и функционировании этого органа:
- дивертикулы пищевода
- стеноз
- аплазию
- врожденные аномалии (удвоение пищевода, врожденная киста и др.).
Стеноз пищевода — врожденное или приобретенное сужение диаметра пищеводного отверстия, которое приводит к нарушению процесса глотания пищи и затрудняет ее продвижение в сторону желудка. Различают 4 степени развития стеноза: сужение отверстия до 9-11 мм (первая степень) и до 1-2 мм (четвертая степень).
В зависимости от степени развития заболевания у пациента могут наблюдаться следующие симптомы:
- расстройство глотания (дисфагия)
- обильное слюноотделение
- срыгивание нествороженным молоком (у младенцев при наличии врожденной формы заболевания)
Лечение стеноза заключается в назначении щадящей диеты, исключении из рациона твердой пищи, приеме вяжущих и антацидных средств. Из медикаментозных методов показано эндопротезирование, баллонная дилатация или бужирование.
Спазмы и параличи — возникают в случае нарушения нервнорефлекторных функций акта. Эзофагоспазм обычно сопровождается кратковременным, но очень резким спазмом окружающих мышц. Причины заболевания окончательно не установлены: возможно, причиной спазмирования является воздействие отрицательных эмоций на организм человека. Основной симптом — дисфагия — затруднение процесса глотания пищевого комка или воды. Спазм пищевода может быть первичным (возникает на фоне невроза) или вторичным (наблюдается при попадании инородного тела в пищевод, развитии воспалительного процесса). Лечение состоит в исключении воздействия травмирующего фактора (например, извлечении инородного тела) или снижении интенсивности нервно-психических переживаний.
Паралич пищевода может развиваться у пациентов, страдающих склеродермией, миастенией или под воздействием интоксикации при ботулизме, дифтерии, алкоголизме и некоторых других состояниях. В результате потери мышечного тонуса у больных развивается дисфагия, при потере чувствительности глотки может нарушаться глотательный рефлекс, что может привести к возникновению аспирационной пневмонии.
Лечение состоит в устранении поражающего воздействия факторов, ставших причиной возникновения указанного состояния.
Повреждения — наиболее частые механические повреждения пищевода. Различают повреждения шейного, грудного и абдоминального отделов пищевода. Наиболее распространенными являются травмы шейного отдела, которые возникают при попадании инородных тел (например, рыбьих костей) из гортани в пищевод.
По глубине травмы выделяют:
- непроникающие повреждения (ссадины, гематомы)
- колотые, резаные, огнестрельные, рваные и прочие нарушения целостности стенок пищевода
Симптомы: сильная боль при глотании, выделение крови во время еды, общее ухудшение состояния больного.
Обратите внимание
Последствия любых повреждений этого органа необходимо устранять как можно раньше, поэтому обращение к врачу или вызов скорой помощи является обязательным! Опухоли пищевода, согласно общепринятой классификации, подразделяют на доброкачественные и злокачественные.
Из доброкачественных опухолей наиболее часто встречаются лейомиома — опухоль, поражающая гладкие мышцы пищевода. Среди злокачественных опухолей пищевода известны карцинома и лимфома. Первым и наиболее выраженным симптомом развития доброкачественной или злокачественной опухоли является затруднение глотания твердой пищи — дисфагия. Следует обязательно обратиться к врачу с целью прохождения диагностического обследования.
Лечение опухолей преимущественно хирургическое. В качестве дополнительного лечения применяют химиотерапию и назначение специальной диеты.
Если у вас появились любые из вышеперечисленных симптомов, вы чувствуете дискомфорт в области пищевода, обязательного обратитесь к врачу-гастроэнтерологу клиники «Медлайн» в Кемерове! Здесь есть все возможности пройти полное обследование с целью установления диагноза и назначения лечения.
Боль в области сердца. Обратите внимание
Боль в области сердца — одна из самых частых причин обращения людей за скорой помощью. Так, ежегодно, несколько миллионов людей обращаются с этим симптомом за экстренной медицинской помощью.
Боль в области сердца — не всегда боль в сердце. Часто она не связана с сердечными проблемами. Однако, если Вы испытываете боль в груди и не знаете о состоянии своей сердечно-сосудистой системы — проблема может оказаться серьезной и стоит потратить время для выяснения причины болей.
Причины
Боль в области сердца может быть очень разной. Ее не всегда можно описать. Боль может ощущаться как несильное жжение или как сильнейший удар. Поскольку Вы не всегда можете определить причину боли самостоятельно, не нужно тратить время на самолечение, особенно, если Вы относитесь к так называемой «группе риска» сердечных заболеваний.
Боль в области сердца имеет множество причин, в том числе требующих пристального внимания. Причины болей могут быть разделены на 2 больших категории — «сердечные» и «не сердечные».
«Сердечные» причины
(Инфарктэгиокард — сгусток крови, блокирующий движение крови в артериях сердца может быть причиной давящих, сжимающих болей в груди, длящихся более нескольких минут. Боль может отдавать (иррадировать) в область спины, шеи, нижней челюсти, плеч и рук (особенно левой). Другими симптомами могут быть одышка, холодный пот, тошнота.
(Стенокардия с годами в артериях Вашего сердца могут образовываться жировые бляшки, ограничивающие поступление крови к мышце сердца, особенно во время физической нагрузки. Именно ограничение кровотока поартериям сердца является причиной приступов болей в груди -стенокардии. Стенокардия часто описывается людьми как чувство с давления или сжатия в грудной клетке. Она обычно возникает во время физической нагрузки или стресса. Боль обычно длится около минуты и прекращается в покое.
Другие сердечные причины. Другие причины, которые могут проявляться болью в груди включают воспалениесердечной сорочки (перикардит), чаще всего возникающий из-за вирусной инфекции. Боли при перикардите носят чаще всего острый, колющий характер. Также может наблюдаться, лихорадка и недомогание. Реже причиной боли может быть расслоение аорты — главной артерии Вашего тела. Внутренний слой этой артерии может отделяться под давлениемкрови и результатом этого являются резкие внезапные и сильные боли в грудной клетке. Расслоение аорты может быть результатом травмы грудной клетки или осложнением неконтролируемой артериальной гипертензии.
«Несердечные» причины
Изжога. Кислый желудочный сок, попадающий из желудка в пищевод (трубку, соединяющую ротовую полость с желудком), может быть причиной изжоги — мучительного жгучего ощущения в груди. Часто она сочетается с кислым вкусом и отрыжкой. Боли в грудной клетке при изжоге обычно связаны с приемом пищи и могут длиться часами. Этот симптом чаще всего возникает при наклонах или в положении лежа. Облегчает изжогу прием антацидов.
Панические атаки. Если Вы испытываете приступы беспричинного страха, сочетающиеся с болью в грудной клетке, учащенным сердцебиением, гипервентиляцией (учащенным дыханием) и обильным потоотделением, Вы можете страдать «паническими атаками» — своеобразной формой нарушения функции вегетативной нервной системы. Плеврит. Острая, ограниченная боль в груди, усиливающаяся при вдохе или кашле, может быть признаком плеврита. Боль возникает из-за воспаления мембраны, выстилающей грудную полость изнутри и покрывающей легкие. Плеврит может возникать при различных заболеваниях, но чаще всего — при пневмонии.
Синдром Титце. При определенных условиях хрящевые части ребер, особенно хрящи, прикрепляющиеся к грудине, могут воспаляться. Боль при этом заболевании может возникать внезапно и быть довольно интенсивной, имитируя приступстенокардии. Однако локализация боли может быть различной. При синдроме Титце боль может усиливаться при нажатии на грудину или ребра около грудины. Боли при стенокардии и инфаркте миокарда не зависят от этого.
Остеохондроз шейного и грудного отделов позвоночника приводит к так называемой вертеброгенной кардиалгии, которая напоминает стенокардию. При этом состоянии наблюдается интенсивная и продолжительная боль за грудиной, в левой половине грудной клетки. Может отмечаться иррадииация в руки, межлопаточную область. Боль усиливается или ослабевает при изменении положения тела, поворотах головы, движениях рук. Диагноз можно подтвердить, проведя МРТ позвоночника.
Эмболия легочной артерии. Этот вид эмболии развивается, когда сгусток крови попадает в легочную артерию, блокируя поступление крови к сердцу. Симптомы этого жизнеугрожающего состояния могут включать внезапную, резкую боль в груди, возникающую или усиливающуюся при глубоком дыхании или кашле. Другие симптомы — одышка, сердцебиение, чувство тревоги, потеря сознания.
Другие заболевания легких. Пневмоторакс (спавшееся легкое), высокое давление в сосудах, снабжающих легкие (легочная гипертензия) и тяжелая бронхиальная астма также могут проявляться болью в грудной клетке. Заболевания мышц. Боль, обусловленная заболеваниями мышц, как правило, начинает беспокоить при поворотах туловища или при поднятии рук. Хронический болевой синдром, такой, как фибромиалгия. Может быть причиной постоянной боли в грудной клетке.
Повреждения ребер и ущемление нервов. Ушибы и переломы ребер, также как и ущемление нервных корешков, могут быть причиной боли, иногда очень сильной. При межреберной невралгии боль локализуется по ходу межреберных промежутков и усиливается при пальпации.
Заболевания пищевода. Некоторые заболевания пищевода могут вызвать нарушение глотания и, следовательно, дискомфорт в грудной клетке. Спазм пищевода может быть причиной боли в груди. У пациентов с этим заболеванием мышцы, в норме продвигающие пищу по пищеводу, работают некоординировано. Поскольку спазм пищевода может проходить после приема нитроглицерина — также, как стенокардия — часто возникают диагностические ошибки. Другое нарушение глотания, известное как ахалазия, также может вызвать боль в грудной клетке. В этом случае клапан в нижней трети пищевода не открывается как должно и не пропускает пищу в желудок. Она остается в пищеводе, вызывая неприятные ощущения, боль и изжогу.
Опоясывающий лишай. Эта инфекция, вызываемая вирусом герпеса и поражающая нервные окончания, может быть причиной сильнейших болей в грудной клетке. Боли могут локализоваться в левой половине грудной клетки или носить опоясывающий характер. Это заболевание может оставить после себя осложнение — постгерпетическую невралгию -причину длительных болей и повышенной кожной чувствительности.
Заболевания желчного пузыря и поджелудочной железы. Камни в желчном пузыре или воспаление желчного пузыря (холецистит) и поджелудочной железы (панкреатит) могут быть причиной болей в верхней части живота, отдающих в область сердца. Поскольку боль в грудной клетке может быть следствием множества различных причин, не занимайтесь самодиагностикой и самолечением и не игнорируйте сильные и продолжительные боли. Причина Вашейболи может быть не так серьезна — но для того, чтобы ее установить, необходимо обратиться к специалистам.
Когда необходимо обратиться ко врачу?
Если Вы почувствовали острую, необъяснимую и длительную боль в грудной клетке, возможно, в сочетании с другими симптомами (таким, как одышка) или боль, отдающую в одну или обе руки. Под лопатку -необходимо срочно обратиться ко врачу. Возможно, это сохранит Вам жизнь или успокоит Вас, если не будет найдено серьезных проблем с Вашим здоровьем.
Диагностика
Боль в области сердца — не всегда сигнализирует о заболевании сердца. Методы, которые могут помочь определить причину боли, включают: (Электрокардиография(ЭКГ)) Этот метод помогает врачу поставить диагноз заболевания сердца. Он записывает электрическую активность сердца через электроды, накладываемые на кожу. Импульсы сердца записываются как «зубцы». Поскольку поврежденная мышца сердца не может проводить электрические импульсы нормально, ЭКГ может показать, что у пациента имеется заболевание сердца.
Анализы крови. Ваш врач может назначить Вам тесты для определения повышенного уровня некоторых ферментов. Повреждение сердечных клеток при инфаркте миокарда приводит к высвобождению этих ферментов и поступлению их в кровеносное русло. Сцинтиграфия миокарда. Этот метод помогает врачам установить «сердечную причину» болей, например. Сужение коронарных артерий. Небольшое количество радиоактивного вещества (например, таллия) вводится в кровяное русло. Специальные камеры улавливают радиоактивное вещество и отслеживают его прохождение через сердцеи легкие.
(Ангиография) Этот тест помогает увидеть артерии сердца и существующие в них препятствия. Жидкое контрастное вещество вводится в артерии сердца по специальному катетеру — длинной полой трубке, которая проводится к сердцу через артерию (обычно бедренную). С помощью рентгеновских лучей артерии становятся видимыми. (Эхокардиография (ЭХО КГ)) Этот метод использует ультразвуковые волны дляполучения изображения работающего сердца.
Электронно-лучевая томография (ЭЛТ). Этот уникальный метод позволяет путем выявления микрокальцинатов в стенке коронарных артерий обнаружить ранние стадии развития коронарной болезни сердца еще до появления симптомов.
Магнитно-резонансная томография позвоночника позволит установить причину боли в грудной клетке, если она обусловлена ущемлением нервных корешков или наличием грыж межпозвонковых дисков.
*Использовались материалы сайта www.corallcenter.ru
Жжение во рту и пищеводе: причины, лечение и профилактика
Когда появляется дискомфорт во время трапезы или после приёма пищи, то это свидетельствует о протекании серьёзных нарушений в организме.
При этом больные часто жалуются, что жжёт пищевод или возникает сильная боль в области груди. Такому явлению способствует множество факторов, которые связаны с заболеваниями внутренних органов.
Поэтому требуется тщательное обследование у врача и проведение полноценного лечения.
Причины жжения в области груди
Основным фактором возникновения боли или жжения в груди считается рефлюкс-эзофагит. Заболевание развивается из-за заброса пищевых остатков из желудка в пищевод. При этом происходит увеличение кислотности желудочного сока. Из-за этого слизистая раздражается и начинает воспаляться, если процесс повторяется часто.
В большинстве случаев изначально повреждается нижняя часть пищевода. Вследствие воспаления слизистой возникают эрозии. Однако у пожилых людей ощущение жжения за грудиной возникает по другой причине. При этом выделяют развитие атрофического гастрита.
Когда происходит воспаление слизистой пищеварительного органа, то проявляться заболевание может жгущим ощущением в пищеводе. Это происходит в зависимости от развивающегося заболевания. Дискомфорт возникает во время еды или после приёма пищи.
Другой причиной появления жжения в пищеводе считаются заболевания сердечно-сосудистой системы. В большинстве случаев дискомфорт возникает вследствие стенокардии. Если после принятия лекарственных препаратов жжение остаётся, то проблема заключается в патологиях пищеварительной системы.
Появление жжения в пищеводе
Жгучая боль в пищеводе возникает из-за сердечного инфаркта или тромбоэмболии легочной артерии. При этом выделяют отличительные черты:
- боль отдаёт в спину, живот или поясницу;
- жжение;
- распирание грудной клетки;
- боль тянущего характера.
Жжение сопровождает заболевания щитовидной железы и невралгические патологии. При этом часто диагностируют остеохондроз. В ином случае дискомфорт в области груди возникает из-за врождённых нарушений в строении позвоночника. Иногда неприятные ощущения появляются вследствие грыжи диафрагмы.
Жжение в гортани
Когда дискомфорт возникает в области горла, то часто проявляются дополнительные симптомы. Больной ощущает першение, возникает сухой кашель, и ему становится трудно дышать. Факторами этих симптомов считаются оториноларингические заболевания, в особенности верхних дыхательных путей.
Кроме патологий уха, горла и носа, жжение возникает вследствие бактериальных, вирусных и грибковых поражений ротовой полости. Жгучесть появляется из-за проблем в щитовидной железе. При этом дискомфорт распространяется в нескольких областях и образуется в гортани и опускается в пищевод.
Дискомфорт в желудке
Когда горит в пищеводе и отдаёт в желудок, то это свидетельствует о протекании серьёзных поражений пищеварительного тракта. При этом выделяют проблемы в слизистом эпителии. Причинами такого процесса выступают хронические заболевания.
Жжение сопровождается диареей, рвотой и жаром. Первичными факторами считаются нарушение в рационе, переедание, при зачатии и психоэмоциональных нарушениях. Если больному проводили операцию, неприятные ощущения относят к реабилитационному периоду.
Во время употребления блюд
Когда возникает чувство, что в пищеводе горит и жжётся, то иногда это зависит от внешних факторов. Если неприятные ощущения появляются во время еды, то это связано с температурой употребляемого блюда или напитка. В большинстве случаев жжение относится к признаку ожога слизистой пищевода.
В зависимости от индивидуальных особенностей организма эпителий может быть чувствителен к приёму некоторых продуктов. К такой пище относят:
- кислые;
- острые блюда;
- горчицу;
- хрен;
- лимон;
- красный и чёрный перец.
У человека на определённые продукты (из-за индивидуальных особенностей) возникает пищевая аллергия. Если такой продукт попадает в желудок больному, то реакция организма возникает сразу. Появляется неприятное жжение, которое поднимается от желудка по пищеводу.
После приёма пищи
Дискомфорт в пищеводе способен появиться после еды. Этот признак иногда не связывают с изжогой. Поэтому одной из многих причин появления неприятного процесса считают употребление кислых продуктов питания. Серьёзными проявлениями выделяют заболевания пищеварительного органа. При этом могут быть онкологические патологии или рефлюксные болезни, которые поражают стенки пищевода.
Эмоциональные расстройства способны повлиять на общее состояние здоровья. Поэтому жжение проявляется при хроническом нарушении психологического состояния. К этому относят нарушение питания и рациона.
Дополнительные клинические проявления
Общими признаками заболеваний являются:
- частую отрыжку;
- жжение после приёма еды;
- приступы тошноты;
- рвота;
- жжение возникает сзади грудной клетки;
- ощущение кислого или горького вкуса во рту;
- неприятный запах изо рта.
При развитии патологии вместе со жжением наблюдают налёт на языке. Вкусовой орган покрывается плотным слоем секрета, который имеет бело-серый цвет. Из-за воспалительного процесса возникает повышенное слюноотделение. Больной жалуется на общую слабость и недомогание. В некоторых случаях появляется жар.
Кроме общей симптоматики, выделяют особенности дискомфорта. Если печёт в горле и пищеводе, то ощущение разделяют на степени проявления. При этом существует лёгкий дискомфорт, который возникает редко. Интенсивность жжения слабая и проходит быстро.
Во время среднего протекания горящего чувства за грудиной проявляется однократно. Если не оказать первую помощь, то возникает обострение. Когда протекает тяжёлая степень жжения, то дискомфорт длительное время не проходит.
Этот признак повторяется постоянно после воздействия раздражающего фактора.
Последняя степень жжения способна переходить в возможные осложнения. При этом выделяют такие признаки:
- кровотечение в пищеводе;
- нарушение дыхания и глотания;
- постоянный неприятный запах изо рта.
Эти клинические проявления свидетельствуют о развитии рака в пищеварительном органе. В ином случае в пищеводе протекает тяжёлая степень воспалительного процесса. Если у больного протекает рефлюкс-эзофагит, то неприятный запах изо рта имеет кисловатый или горьковатый привкус.
Если лёгкое жжение возникает при беременности, то это часто связано с нарушением питания и режима. Это обусловлено изменением гормонального фона. Этот признак возникает у детей из-за неразвитости пищеварительной системы.
К кому обращаются за диагностикой?
С симптомами жжения в области горла, пищевода или желудка обращаются к гастроэнтерологу. Врач поможет установить причины появления и проведёт полную диагностику патологии. Для начала направляют на рентгенологическое обследование грудной и брюшной полости.
Кроме этого, проводят следующие методы диагностики:
- УЗИ грудной клетки и желудка;
- гастроскопическое исследование слизистой оболочки;
- анализы крови и мочи;
- эндоскопия пищевода;
- рН-метрия для определения кислотной среды желудка;
- компьютерная томография пищевода и желудка;
- анализ кала на гельминты и другие патогены.
Когда исследования завершены, то по полученным результатам врач осуществляет постановку диагноза. В ином случае требуются дополнительные обследования в зависимости от предполагаемой причины. При установлении диагноза назначают комплексное лечение.
Методы лечения
Неприятные ощущения в горле, пищеводе или желудке начинают лечить с основного признака и фактора раздражения. Поэтому в терапевтический курс входит диета.
Если жжение связано с заболеваниями пищеварения, то рекомендуют использовать стол № 1. Кроме рациона, назначают приём медикаментозных средств. Для восстановительного процесса требуется пить много воды, в особенности минеральные напитки.
В некоторых случаях терапия заключается в физиопроцедурах и лечебной физкультуре.
Сбалансированное питание
В лечебную диету входят продукты питания, которые не раздражают слизистую пищевода и желудка. Чтобы этого не происходило, требуется исключить крепкий кофе и чай, газировку. Под строгий запрет попадают острые, солёные и жирные блюда.
Употреблять пищу рекомендуется только в виде пюре. Питание должно быть дробным. Во время лечения сразу исключают из употребления слишком горячие и холодные блюда. Режим питания составляет до 6 раз в течение дня вместе с небольшими перекусами.
Народная медицина
Использование народных рецептов проводится после консультации с врачом. Домашние методы выступают как дополнительная терапия к основному лечению. Простым и полезным средством считается раствор соды. Для приготовления требуется взять щепотку компонента и разбавить в 250 мл тёплой воды. Выпивать жидкость требуется небольшими глотками.
Для устранения жжения используют корень аира. Кусочек сырья кладут в рот и тщательно пережёвывают, а затем глотают.
Если жгучесть в пищеводе связана с рефлюксом, то при повышенной кислотности соляной кислоты используют картофельный сок. Средство выпивают натощак за 30 минут до приёма пищи.
Кроме этого, помогает бороться со жжением активированный уголь. Таблетку требуется растереть, чтобы получилась 1 ч. л. Сырьё растворяют в 50 мл тёплой воды и выпивают.
Лекарственные средства
В основную терапию входит приём лекарственных препаратов. В зависимости от причины воспаления слизистой поверхности пищевода и жжения назначают средства для связывания кислот. Кроме этого, помогают медикаменты на основе висмута.
Чтобы устранить проблемы с пищеварением, выписывают ингибиторы протонного насоса и гистаминные блокаторы. Для борьбы с рефлюксом выписывают регуляторы кислотности.
Поэтому при жжении помогают Ренни, Альфогель, Викалин, Викаир, Вентер и Де-Нол.
Жжение и боль в пищеводе связаны с протеканием заболеваний внутренних органов. Подобный симптом возникает из-за воспалительного процесса в пищеводе или желудке.
Иногда его путают с проявлением сильной изжоги из-за рефлюксного заболевания. Диагностику проводит гастроэнтеролог, и на основе полученных результатов назначается лечение.
После этого больному требуется соблюдать диету и другие рекомендации врача.
Информация на нашем сайте предоставлена квалифицированными врачами и носит исключительно ознакомительный характер. Не занимайтесь самолечением! Обязательно обратитесь к специалисту!
Румянцев В. Г. Стаж 34 года.
Гастроэнтеролог, профессор, доктор медицинских наук. Назначает диагностику и проводит лечение. Эксперт группы по изучению воспалительных заболеваний. Автор более 300 научных работ.
Задайте вопрос врачу Рекомендуем: В чем особенность операции по удалению грыжи пищевода?
Ощущение жжения в горле и пищеводе
Жжение в горле и пищеводе – это не самостоятельное заболевание, а лишь симптом, указывающий на развитие какой-то патологии. В некоторых случаях появление неприятного ощущения связано с приемом пищи, а иногда оно возникает вне зависимости от еды.
Жжение может проявляться в виде умеренного дискомфорта или даже выраженного болевого синдрома с затруднением глотания и дыхания. Такое состояние требует проведения комплексного обследования. В здоровом организме изжога появляется после употребления определенных продуктов. Она является частым спутником женщин в период вынашивания ребенка.
Но чаще всего жжение является признаком развивающихся патологий пищеварительного тракта. Если этот симптом через короткое время самостоятельно проходит, то в этом нет ничего страшного. Стоит беспокоиться тогда, когда изжога приобретает постоянный характер. В этой статье мы подробнее поговорим о распространённых причинах появления чувства жжения, а также узнаем, как с ними можно бороться.
Провоцирующие факторы
Изжога может возникнуть по целому ряду причин, и они не всегда связаны с заболеваниями ЖКТ. Спровоцировать появление жжения могут воспалительные процессы в гортани, инфекции горла и многое другое. Итак, чаще всего в гортани жжет по таким причинам:
- гастроэзофагеальный рефлюкс, при котором пищеварительный сок забрасывается из желудка в пищевод;
- язвенная болезнь;
- гастрит;
- фарингит, ларингит, ангина;
- диффузный зоб;
- аллергия на пищу, пыль, запахи, растения;
- психические расстройства;
- невроз глотки;
- грыжа пищеводного отверстия;
- период беременности;
- прием некоторых лекарственных средств;
- вредные привычки: курение, алкоголизм;
- неправильное питание, употребление слишком больших порций;
- холецистит;
- грибковая инфекция;
- профессиональная особенность у певцов, ведущих, учителей;
- рак гортани.
Как ни странно, но чувство жжение в горле является одним из симптомов бронхиальной астмы и артериальной гипертензии.
Также жар в горле можно ощутить в том случае, если сразу же после еды начать заниматься активной физической деятельностью.
Во избежание изжоги важно контролировать не только количество, но и качество потребляемой пищи. Так, острая, соленая и жирная еда может вызвать жар в горле.
При появлении изжоги врачи также рекомендуют отказаться от черного хлеба и горячей выпечки.
Поговорим о наиболее встречающихся заболеваниях, при которых печет в горле. Для начала рассмотрим такую патологию, как эзофагит.
Эзофагит
При эзофагите воспаляется слизистая оболочка пищевода. По мере прогрессирования патологического процесса недуг может распространиться на более глубокие слои органа. Спровоцировать развитие заболевания могут самые различные факторы:
- инфекционные процессы: грипп, парагрипп, дифтерия, грибковое поражение;
- физическое воздействие. Сюда включается употребление слишком горячей пищи, проглатывание твердых или острых предметов;
- химическое воздействие: острая, приправленная еда, бытовая химия.
Эзофагит может протекать бессимптомно. По мере прогрессирования патологического процесса появляются следующие симптомы: болевой синдром, который усиливается после приема пищи и при наклонах туловища, дискомфорт при глотании, отрыжка воздухом, чувство жжения в пищеводе, усиленное слюноотделение.
Гастроэзофагеальный рефлюкс
Это хроническое рецидивирующее заболевание, для которого характерны постоянные обострения.
Проявляется патология в виде таких признаков: жжение в области пищевода, боль за грудиной, кислый привкус во рту, першение в горле при употреблении пищи, отрыжка кислым и воздухом.
Гастроэзофагеальный рефлюкс приводит также к поражению зубов, а также постоянным воспалительным процессам со стороны гортани, глотки, придаточных пазух носа.
К появлению патологического процесса могут привести следующие причины:
- лишний вес;
- грыжа пищевода;
- неправильное питание;
- курение, хронический алкоголизм;
- побочное действие некоторых лекарств.
Борьба с патологий включает в себя медикаментозную и немедикаментозную терапию. В первую очередь специалисты назначают диету. Больные должны избегать переедания – частой причины изжоги. Крайне важно отказаться от пищи, в состав которой входят растительные жиры, раздражающей слизистую оболочку пищевода и расслабляющей пищеводный сфинктер:
- шоколада;
- кофе;
- мяты;
- цитрусовых;
- жирного;
- газировки и т. д.
Избавляйтесь от привычки принять положение лежа после приема пищи. Нормализация массы тела, а также отказ от вредных привычек поможет остановить прогрессирование патологического процесса.
Диффузный зоб
В основу этого недуга ложится увеличение щитовидной железы в размерах и повышение ее функциональной активности. Гиперфункция эндокринного органа обусловлена атакой собственного же иммунитета. Согласно статистике, диффузный зоб чаще всего появляется у женщин от двадцати до пятидесяти лет.
Большую роль в формировании недуга имеет генетический фактор. Человек наследует дефект иммунной системы. Для заболевания характерно появление таких симптомов:
- слабость;
- нервозность, раздражительность;
- нарушение сна;
- повышенная потливость;
- сжимающие или колющие боли в области сердца;
- похудание на фоне повышенного аппетита;
- дрожание пальцев;
- расширение глаз;
- приступы аритмии.
Лечение начинается с применения лекарственных препаратов. В случае неэффективности применения консервативных методик врачи могут назначить операцию. Немаловажную роль играет и питание при диффузном зобе. Дневной рацион должен содержать достаточное количество белков, жиров и углеводов.
Крайне важно ограничить потребление продуктов, которые возбуждают нервную систему, например, пряности, крепкий кофе, чай, шоколад. Недостаток витаминов можно восполнить с помощью фруктов овощей. Достаточное количество минералов содержится в цельном молоке и кисломолочной продукции.
Аллергия
Аллергены проникают в организм через нос и горло, что вызывает першение, жжение, слезоточивость, чихание, выделения из носа, покраснение глаз и другое. Спровоцировать повышенную чувствительность может табачный дым, пыльца растений, шерсть животных, тополиный пух.
Несмотря на то что некоторые признаки аллергии и вирусных заболеваний схожи, все-таки между ними существуют разительные отличия. При аллергической реакции у больного болит и першит горло, но при этом температура тела не повышается. Также отсутствует кашель и увеличение лимфатический узлов.
Вызвать аллергию может пыльца растенийАллергия горла протекает в нескольких вариантах:
- аллергический фарингит. Проявляется в виде сильного отека слизистой оболочки горла и язычка, а также боли и першения. Также может появляться сухой кашель, хриплость голоса и заложенность носа;
- отек Квинке. Это довольно опасная разновидность аллергии горла, которая появляется внезапно. Сильный отек даже вызывает затруднения дыхания. Удушье может стать причиной летального исхода. Пациент нуждается в экстренной медицинской помощи;
- аллергический ларингит. Воспаление гортани может возникнуть из-за укуса насекомых, продуктов питания, курения, переохлаждения. У больных возникают проблемы с глотанием, голос становится осипшим. Их не покидает ощущение нехватки воздуха;
- анафилактический шок представляет собой острую аллергическую реакцию. Поражение верхних дыхательных путей в редких случаях может привести к смертельному исходу. Лекарства, укусы насекомых, продукты, пыльца, пыль – все это может спровоцировать сенсибилизацию организма.
Борьба с аллергией горла – это многоэтапный процесс, который включает в себя следующее:
- Устранение повышенной чувствительности
- Купирование воспаления и отека.
- Смягчение раздраженной слизистой оболочки.
- Очищение организма от токсинов.
- Укрепление иммунитета.
Невроз глотки
Не зря говорится, что от нервов все болезни. Из-за заболеваний нервной системы может болеть что угодно, и даже горло. В основу развития невроза глотки ложится нарушение иннервации этого органа или работы ЦНС.
При неврозе глотки больных беспокоит сильное жжение и боль в области горлаНевроз глотки протекает в нескольких вариантах, а именно:
Как питаться при изжоге?
- анестезия, при которой полностью отсутствует чувствительность органа и глоточный рефлекс. Спровоцировать процесс может сифилис, опухоли головного мозга, истерия, склероз, грипп, дифтерия. При анестезии человек может ненароком вдохнуть пищу;
- при гиперстезии наблюдается повышенная чувствительность глотки. Причиной тому могут стать хронические заболевания гортани и глотки, курение, злоупотребление алкоголем, истерия, неврастения;
- парестезия. Больные жалуются на ощущение инородного тела в горле, покалывание, боль, жжение, спазм гортани. Чаще всего парестезия возникает на фоне невротических нарушений. Патология может появляться в климактерическом периоде.
Жжение у беременных
Изжога является частым спутником беременных женщин. Гормональная перестройка, увеличение уровня прогестерона, сдавливание желудка – все это вызывает активизацию патологического процесса. Многие лекарства запрещены беременным женщинам, особенно это касается первого триместра. В первую очередь женщинам рекомендуется скорректировать питание и образ жизни.
Сюда можно отнести уменьшение порции (переедание лишь усугубит состояние), отказ от жирного, жареного, острого, копченого, ограничение употребления овощей, в состав которых входит клетчатка: белокочанная капуста, чеснок, репчатый лук, редька, редис, при первых признаках жжения лучше отказаться от грибов, орехов, черного хлеба, шоколада, крепкого чая и кофе.
Изжога появляется во время беременности из-за гормональной перестройкиК рекомендованным продуктам при изжоге являются овсяные хлопья, молоко, йогурт, кефир, морковь. В дневном меню должны присутствовать густые супы-пюре, а также вязкие каши. В случае неэффективности вышеупомянутых рекомендаций беременным могут быть назначены лекарственные препараты. Часто используются альгинаты на растительной основе.
С помощью химической обработки бурых водорослей удается нейтрализовать соляную кислоту. Эта группа препаратов избавляет от приступа боли и при этом не повреждает слизистую оболочку пищеварительных органов.
Альгинаты могут применяться на протяжении всего периода беременности. Они не всасываются, нейтрализуют токсины, обволакивают слизистую оболочку пищевода и желудка, а также восстанавливают микрофлору кишечнику.
Важно! Альгинаты – это препараты быстрого действия.
Спровоцировать появление этого неприятного симптома могут некоторые продукты питания. Само по себе жжение не представляет опасности для здоровья, но постоянные погрешности в питании могут, в конечном итоге, привести к заболеванию. При имеющихся проблемах со стороны ЖКТ врачи не рекомендуют налегать на тяжелую пищу.
Такая еда долго переваривается, создавая дополнительную нагрузку. К тяжелой пище можно отнести: лесные грибы, перловая, кукурузная, пшенная каша, жирные сорта мяса, морепродукты, экзотическая пища, орехи. Что касается овощей и фруктов, то в сыром виде они вызывают увеличение секреции соляной кислоты. Из рациона лучше полностью исключить белокочанную капусту, лук, чеснок, помидоры.
Сырые овощи и фрукты могут еще больше усилить изжогуК употреблению молочных продуктов нужно относиться с большой осторожностью. При изжоге нельзя употреблять жирный йогурт, маргарин, масло, творог, мороженое. Напитки, в состав которых входит спирт, расслабляют пищеводный сфинктер, что усугубляет ситуацию. Пиво и сухие вина больше всего вызывают изжогу.
Сладости также способны вызвать чувство жжение. Слишком частое потребление конфет, шоколада, варенья, тортов, пирожных может привести к развитию заболеваний ЖКТ. В состав таких продуктов входит большое количество сахара, являющегося питательной средой для патогенных микроорганизмов. Также в них содержатся ароматизаторы, красители, искусственные наполнители.
Итак, жжение в горле и пищеводе, это – не болезнь, а лишь симптом. Иногда он возникает в период беременности или после употребления определенных продуктов.
Но чаще всего изжога является признаков развития патологических процессов, таких как эзофагит, эзофагеальный рефлюкс, гастрит, язва, невроз гортани и других.
Если изжога самостоятельно не проходит, обязательно обратитесь к специалисту и пройдите обследование.
Жжение во рту и пищеводе: причины, лечение и профилактика
Если современная медицина предлагает массу способов не только избавиться от этого явления, но и устранить его полностью при помощи современных препаратов, то стоит более внимательно рассмотреть его этиологию.
Это может быть легкая тошнота и ощущения пекущей горечи, подступающие к горлу, жжение и отечные явления полости рта, иногда ощущение опухания боковых поверхностей языка, а могут быть яркие клинические признаки масштабной изжоги, сопровождающейся приступами рвоты с включениями желчи.
- Несмотря на то, какими бы ни были признаки, обычно они доставляют массу неприятностей и значительный дискомфорт, появляется общий невроз, раздражительность, нарушения сна.
- Руки буквально сами тянутся к знакомому кухонному шкафу, где хранятся пищевая сода и уксус для создания хорошо известной с детства шипучки.
- Однако этот, по мнению наших мам и бабушек, универсальный препарат не всегда оказывает должного воздействия и его эффект все более незначителен.
- Поэтому не стоит прибегать к самолечению и нужно обратиться к специалистам.
Чтобы получить консультации и назначения к приему препаратов, нужно ознакомиться с причинами появления жжения в полости рта и области пищевода.
Причины появления жжения
- Явления дискомфорта могут быть периодическими или постоянными.
- Они могут быть фрагментарными – от наружной поверхности губ до внутренних слизистых щек, гортани, неба и даже – в подъязычной области.
- Если нежная кожа губ часто испытывает влияние чисто косметологических причин, сухость, обветривание, возможность появления герпеса.
- То жжение в полости рта и пищеводе является признаком серьезной патологии, которая требует серьезной диагностики, комплексного обследования организма и тщательного лечения.
- При появлении этой навязчивой изжоги, которая практически изводит, нужно обратиться одновременно к нескольким специалистам.
Что может вызвать трещины в уголках губ? Если вам интересны различные причины, данная статья раскроет их для вас!
Здесь, можно узнать сколько стоит зубная паста Сенсодин.
- Это терапевт, гастроэнтеролог, невропатолог и эндокринолог.
- Важно также попасть на консультацию к стоматологу.
- Причинами могут быть следующие острые и хронические заболевания:
- Авитаминоз при выраженном недостатке витаминов группы В.
- Дисфункции синхронной работы слюнных желез при неврите лицевого нерва, сахарном диабете, анемии, туберкулезе легких.
- Кандидоз слизистых рта, острое течение афтозного стоматита, гормональный дисбаланс.
- Выраженная аллергическая реакция на зубные протезы из металла, препараты и зубную пасту, ожоги полости рта термического или химического характера.
- Сбои нормального функционирования органов пищеварения.
- Сердечные и сосудистые патологии стенокардического типа.
- Поражения желудка, его слизистой и поджелудочной железы. Всем хорошо известные гастриты всех типов, язвенная болезнь и холецистит.
- Климактерический период, менструальная пауза.
- Расстройства обмена при беременности и периоде кормления ребенка грудным молоком.
Наблюдая настолько широкий спектр предполагаемой этиологии, стоит обязательно посетить нескольких докторов.
Потраченное время оправдает себя гарантированным избавлением от такого неприятного ежедневного спутника.
Лечение жжения в области органов пищеварения
В данном видео, вам расскажут как избавится от жжения в желудке, проще сказать изжоги. Очень полезное видео, рекомендуем!
- Пройдя все назначенные докторами анализы и обследования, пациент получает исчерпывающий диагноз и предписания к лечебным процедурам.
- Медицинская теория и практика предполагает методики терапии исключительно ориентированные на этиологию, а не на последствия и симптомы.
- Так как анатомически пищеварительная система человека начинается с полости рта, то следует все ее части рассматривать в комплексе.
- Поэтому медицинское вмешательство может быть следующих типов.
- Заболевания ротовой полости отлично подвергаются терапии общеукрепляющего, противогистаминного, противогрибкового и симптоматического характера.
- То есть эти приемы направлены на увеличение в организме фолиевой кислоты, устранение причин аллергии, терапии туберкулеза, диабета и гормональных расстройств.
- Активная фаза предполагает лечение воспаления слизистых рта, грибковых заболеваний и извлечение зубных протезов.
- Нарушения работы сердца требуют отдельных предписаний кардиолога и невропатолога, в целях снятия явлений стресса, болевого синдрома и нормализации режима сна.
- При комплексном нарушении органов пищеварения назначают совмещенное лечение пищеварительного тракта и нервно – эмоциональной сферы.
- Современные препараты серии омепразола и его аналоги в виде нексиума, нольпазы, контролока, париета отлично дополняются успокоительными средствами, то есть Адаптолом, Глициседом, или Фенибутом.
- Приемлемо употребление Ренни, Алмагеля или Маалокса.
- Расстройства климактерического типа помогают устранить Климактерин, Климактоплан и другие фармакологические препараты этого фармакологического направления.
- Беременность обычно приносит самые разные нарушения состояния здоровья.
- Самые популярные средства принимать нельзя.
- Поэтому стоит обратиться к возможности регуляции кислотного и щелочного баланса путем потребления в пищу определенного набора продуктов.
- Блюда из сметаны и творога, яиц, сливок и легкого мяса птицы, чернослив и курага, свекла и морковь помогут качественно и быстро избавиться от изжоги будущим мамам.
- Тогда девять месяцев, отведенные природой на развитие дитя будут комфортными и не расстраивающими тонкие эмоции молодой женщины.
Народные средства от жжения в области желудка
Чай с ромашкой – народное средство от жжения в пищеводе- Как известно, современные средства массовой информации активно рекламируют препараты, помогающие снять явления изжоги.
- Это пресловутое жжение в области рта, пищевода, желудка принято напрямую связывать с особенностями современного неправильного питания, высокими нервными нагрузками и обилием раздражающих факторов.
- Однако это неприятное заболевание было известно и нашим предкам, которые вели намного более правильный образ жизни.
- Если это было не так, то сегодня наша традиционная медицина не располагала бы таким огромным багажом народных рецептов и приемов лечения природными средствами.
- Простой кусочек сырого чеснока или ароматный чай из ромашки с медом избавит от неприятностей и жжения.
- Для того чтобы более кардинально решить вопрос борьбы со жжением, знахари и травники предлагают следующие варианты лечения.
- Грецкие орехи и натуральные минеральные воды щелочного типа, свежий сок картофеля или отвар льняного семени.
- Настои вереска, корня аира, травы золототысячника и листьев вахты путем приема несколько раз в день позволяют получить стойкий положительный результат.
- Также очень эффективен прием настоя полыни горькой или семян горечавки.
- Быстро снять синдром поможет жевание подсолнечных семечек и семян укропа.
- Самым лучшим методом лечения был и остается правильная профилактика и диета, здоровый образ жизни и внимание к сигналам, которые подает наш собственный организм.
Ведь можно отлично жить без жирных, острых, жареных блюд, при отказе от курения и спиртных напитков, легче не провоцировать появление этого неприятного чувства жжения, чем его лечить.
Размеренный здоровый ритм во всем – от пребывания за столом до самых напряженных моментов на работе или в семье подарит вам долгие счастливые годы.
Сильное жжение в желудке, горле и пищеводе: причины, помогут ли средства от изжоги
Неприятное ощущение в виде жжения в горле и пищеводе знакомо многим людям. В большинстве случаев возникает после еды, употребления в пищу отдельных видов продуктов. Причин такого явления несколько. Все они небезобидны, при несвоевременном и неадекватном лечении способны негативным образом сказаться на здоровье человека.
дополнительные материалы, это важно знать.
Причины жжения
Жжение в желудке, пищеводе или горле может быть спровоцировано патологическими процессами в органах, злоупотреблением рядом продуктов питания, вредными привычками. Если появлению жжения способствует употребление продуктов, достаточно просто исключить их из рациона. Но порой причина дискомфорта в серьёзной патологии, тогда необходима тщательная диагностика и срочное лечение.
Изжога
Часто встречающееся явление среди взрослого населения, при котором желудочный сок проникает в пищевод. Лёгкое недомогание не вызывает опасений, означает, что нужно снизить нагрузку на желудочный тракт, исключив вредные продукты.
https://www.youtube.com/watch?v=5Vyd1XuXEIw
Периодическая изжога возникает у людей, страдающих ожирением, употребляющих острые блюда. Стрессовые ситуации и вредные привычки провоцируют симптом.
При беременности симптом бывает у большинства женщин в третьем триместре, если плод большой и давит на желудок. Некоторые девушки вообще ощущают изжогу впервые только при вынашивании младенца.
Такое явление не свидетельствует о патологиях органов ЖКТ и проходит после рождения малыша.
Изжогу вызывают:
- Стрессовые ситуации.
- Физические нагрузки после приёма пищи.
- Лекарственные препараты.
- Жирная, кислая, острая пища.
- Лежачее положение после еды.
Часто сильная изжога возникает после алкоголя и при переедании. Если принимать пищу перед сном, нарушение возникает ночью, а по утрам после изжоги у человека присутствует кисловатый привкус и неприятный запах изо рта.
Жжение в желудке
Множество людей ощущают симптом, не подозревая, что жжение в желудке (но не изжога) может быть вызвано серьёзными заболеваниями. Причины мучительного ощущения в области желудка, возникающего до или после еды, должен определять врач – гастроэнтеролог. Серьёзные патологии органов пищеварительного тракта провоцируют появление симптома.
Часто ощущение возникает при нарушении целостности слизистой желудка, когда соляная кислота и другие агрессивные вещества воздействуют на стенки органа.
Язва желудка
При указанном заболевании нарушается целостность слизистой органа и тканей, расположенных под ней.
У человека появляется дикая боль через час после приёма пищи или натощак, присутствует изжога, ощущение, будто инородное тело застряло в гортани, отрыжка, тошнота и рвота. После рвоты наступает облегчение.
Сильно болеть желудок при язве может при эмоциональном расстройстве, так как состояние вызывает сбой моторики и секреции.
Язвенная болезнь требует лечения, способная привести к осложнениям в виде кровотечений или перфорации желудка. Антацидное средство при язве не помогает.
Гастрит
При гастрите наблюдаются воспалительно-дистрофические изменения слизистой желудка. Патология распространена и встречается среди всех возрастных групп. Провоцирует заболевание инфекция, приём антибиотиков, неправильное питание, механические повреждения при проведении исследований.
У человека отмечается боль в животе, чувство тошноты, рвота, изжога. При кровотечении стул приобретает тёмный окрас.
Неправильное питание
Часто жжение в желудке присутствует после еды. Употребление отдельных продуктов питания способствует раздражению нервных окончаний.
Особо остро ощущается при переедании, чрезмерном употреблении алкоголя, специй, копчёностей. Периодическое возникновение изжоги может указывать на то, что рацион требует корректировки.
Чтобы орган функционировал правильно, следует полностью исключить алкоголь.
Жжение в пищеводе
Жжение в пищеводе нередко вызвано заболеваниями сердца или лёгких. Часто пищеводный канал жжёт при беременности.
Нередко провоцируется различными факторами:
- Заражение болезнетворными бактериями, выделяющими токсины.
- Инфекционные заболевания ротоглотки, при которых вирус поражает пищевод.
- Случайное или умышленное употребление внутрь химических веществ – щелочей, кислот.
- Механическое повреждение зондом либо другим инородным предметом.
- Приём острой пищи.
- Аллергия на продукты.
Дискомфорт в пищеводе может быть вызван заболеваниями желудка либо прочих органов тракта. Онкологические заболевания, воспаление поджелудочной железы, желчекаменная болезнь вызывают тяжесть в районе пищевода.
Эзофагит
Вероятной причиной жжения может являться эзофагит – патология пищевода, при которой воспаляется его слизистая. При заболевании у человека затрудняется глотание, болит горло, грудина. Частая и крайне сильная изжога, ощущается комок в горле, в гортани печёт.
Патология развивается из-за химического ожога, бактерий, механического повреждения. Но самой частой причиной развития заболевания служит желудочно-пищеводный рефлюкс. Эзофагит имеет две формы: острую и хроническую. При острой форме у пациента возникает боль при прохождении пищи, отмечается повышенное слюнотечение.
Хронический эзофагит развивается из-за длительного приёма острой пищи или алкогольной продукции. Для патологии характерны боли в грудине после приёма пищи либо не связанные с едой. Постоянная изжога мучает вечером или ночью.
Жжение в горле
Симптом возникает часто неожиданно и не всегда указывает на заболевание. Нередко наблюдается у людей, работающих с легкосыпучими, летучими веществами или в помещениях с сильным задымлением. Изжога в горле появляется из-за различных заболеваний верхних дыхательных путей, гортани.
Респираторные заболевания
Жжением в горле могут сопровождаться респираторные заболевания, к примеру:
- Тонзиллит – воспаление в районе миндалин. Может проявляться повышением температуры. Во время приёма пищи у больного затруднено глотание. Заболевание заразно, больной способен распространять инфекцию на окружающих до появления признаков болезни.
- Ларингит – заболевание воспалительного характера слизистой гортани, при котором у человека может появляться сильный непрекращающийся кашель, горло горит и краснеет.
- Трахеит – воспалительный процесс трахеи и слизистой оболочки, у пациента боль в гортани переходит в область груди. Сухой кашель может возникать по ночам, вызывая ощущение, что гортань горит.
- Фарингит – воспалительный процесс в слизистой оболочки глотки. Поражает не только слизистую, но и более глубокие ткани.
При заболеваниях подобного рода у человека першит и жжёт в горле, повышается температура, часто наблюдаются приступ кашля, при глотании ощущается сильная боль.
Невралгия
Поражение периферических нервов может выражаться в различных заболеваниях. Патологии, при которых больной ощущает жжение в горле:
- Гиперестезия глотки – повышенная чувствительность слизистой. У больного возникает ощущение комка в горле, постоянное жжение и першение.
- Парестезия глотки. Для заболевания характерны различные ощущения в виде жжения в верхней части гортани, першения, щекотания, онемения глотки. Патология встречается у пациентов, чьё психическое состояние нестабильно.
Аллергические реакции
Аллергия нередко сопровождается жжением в горле. Помимо указанного симптома у больного присутствует кашель, зуд в носу, чихание. Если аллерген находится рядом с человеком – симптомы усиливаются. Часто аллергию вызывает цветение растений, пыль.
Новообразования
При новообразованиях доброкачественного, злокачественного характера возникает глоточная изжога. Патологии, провоцирующие симптом:
- Опухоль гортани злокачественного характера. При патологии больной чувствует ком в горле и затруднение глотания. Горло першит, голос охриплый.
- При опухоли щитовидной железы больной чувствует сильное сдавливание в горле, жжение и боль. Постепенно затрудняется респирация и глотание.
- Злокачественное заболевание слизистой проявляется ощущением жжения, затруднением дыхания, глотания, обильным выделением слизи.
Диагностика и лечение
Если изжога возникает редко, после употребления острых, жирных блюд – явление не требует медицинской помощи. Постоянное жжение, сопровождающееся другими симптомами, требует тщательной диагностики. При регулярном возникновение жжения в пищеводе, желудке, в глотке нужно обращаться к врачу за выяснением причины неприятных ощущений и чтобы избавиться от изжоги.
Диагностика
Дискомфорт в гортани, за грудиной или возле желудка может указывать на различные заболевания. На первом этапе необходимо выяснить, где именно пациент ощущает жжение. Доктор, проведя беседу с пациентом, назначит обследование, помогающее установить диагноз.
Для исследования органов желудочно-кишечного тракта больному назначается ультразвуковая диагностика и эндоскопическое исследование, при котором осматриваются стенки пищевода, желудка и двенадцатиперстная кишка. При гастроскопии берётся биологический материал.
Лечение
Основным препаратом при изжоге, способствующим устранению симптома, является антацидное средство.
Лекарства обладают обволакивающим эффектом и устраняют последствия попадания кислоты в просвет пищевода. Лечить изжогу можно Альмагелем, Мааолоксом.
Самостоятельно бороться с изжогой можно при помощи таблеток Вентера, если диагноз известен. Препарат помогает, если употреблять его за 20 мин до еды.
Если неприятное ощущение в горле спровоцировано заболеваниями инфекционного характера – поможет полоскание травяными настоями и отварами. Ромашка, шалфей снимают раздражение и содействуют в борьбе с инфекцией на слизистой. Ротавирусные инфекции лечат антибиотиками. Облегчить неприятное ощущение помогают спреи и таблетки для рассасывания.
Патологии органов желудочно-кишечного тракта вызывают изжогу – нужно устранить причину. При гастрите и язве комплексное лечение назначает врач. При жжении принимать препараты, способные уменьшать секрецию соляной кислоты.
Для облегчения пищеварения врач может прописать ферменты. Для восстановления микрофлоры при приёме антибиотиков – пробиотики.
Дискомфорт в горле, вызванный аллергией, помогают снять антигистаминные препараты. Помимо этого требуется исключить аллерген.
Народные методы
Избавиться от изжоги можно при помощи народных средств. Обычная тёплая вода помогает снять лёгкий приступ, так как восстанавливает баланс. Если способ неэффективен, возможно воспользоваться следующими рецептами народной медицины:
- Залить одну чайную ложку соды стаканом воды и перемешать. Не рекомендовано часто употреблять раствор, рискуя усугубить ситуацию.
- Чайную ложку сока алоэ растворить в стакане воды и выпить.
- Сильное жжение в пищеводе поможет снять мёд. Рекомендовано медленно съесть ложку мёда, запивая ромашковым чаем.
- Избавиться от сильной изжоги в гортани помогает картофельный сок. Сделать придётся самостоятельно, натерев картофель на тёрке и отжав через марлю. Употребляя по 50 мл два раза в день, удастся устранить отрыжку и тошноту.
- Мятный отвар помогает нормализовать кислотность. Делать его просто. Нужно столовую ложку сухих листьев залить кипятком и настоять 15 мин.
Все способы устранения симптома окажутся эффективны, если изжога не вызвана заболеваниями органов пищеварения. Если рецепты не приносят желаемого результата и ничего не помогает, значит, причина серьёзнее, чем банальное переедание. При патологиях органов народные средства от жжения не помогут, лишь временно устранят симптомы.
Диета
При сильной изжоге врачи рекомендуют соблюдать диету, исключающую провоцирующие дискомфорт продукты. Если изжога началась после употребления острой, жирной пищи – нужно исключить блюда из рациона. Рекомендовано дробное питание. Еда должна быть тёплой, но не горячей.
Врачи советуют убрать острое из рациона и ограничиться в употреблении соков, кофе. Стоит отказаться от газированных напитков. Не рекомендованы голодания, переедания, перекусы, так как отрицательно влияют на функционирование желудка. Не стоит ложиться в постель сразу после еды. Последний приём пищи осуществлять за 3 часа до сна.
При изжоге можно есть:
- Сушёные и свежие фрукты и ягоды.
- Свежие и обработанные овощи.
- Паровые котлеты из нежирных сортов мяса.
- Крупы: греча, овсянка.
При заболеваниях желудочно-кишечного тракта полезен слизистый суп, обладающий обволакивающим действием и не вызывающий раздражение, если на органах присутствуют язвы.
Нежелательные продукты:
- Кислые ягоды и фрукты.
- Томаты, кетчуп, соус из томатов.
- Кондитерские изделия.
- Жирные сорта мяса.
- Молочные продукты.
Многие люди не беспокоятся из-за изжоги, устраняя её доступными медикаментами. Это уместно, если изжога появилась от переедания. Частое жжение – признак патологии в организме. Важно своевременно выявить нарушение и начать лечение. Если изжогу вызвало заболевание – народные методы не помогут, и больной упустит драгоценное время, что чревато серьёзными осложнениями.
Причины, лечение и домашние средства
Жжение в желудке — распространенный неприятный симптом. Часто это происходит из-за несварения желудка, также известного как диспепсия.
Чувство жжения в желудке обычно является лишь одним из симптомов основного заболевания, например непереносимости определенных продуктов.
Лекарства, отпускаемые по рецепту и без рецепта, могут предотвратить и лечить несварение желудка, а некоторые домашние средства могут помочь облегчить симптомы.
Каждому, кто регулярно испытывает жжение в желудке и подобные симптомы, следует обратиться к врачу.Важно понять первопричину и получить эффективное лечение.
Ощущение, что живот или внутренняя часть грудной клетки горят или сильно закислены, может быть очень болезненным. Боль может усиливаться после еды или во время стресса.
Люди часто ощущают изжогу и жжение в желудке. Изжога возникает, когда ощущение жжения поднимается от желудка к груди.
Существует несколько различных причин жжения в желудке, в том числе:
Расстройство желудка
Расстройство желудка — это общее название диспепсии, что означает просто расстройство желудка.Одноразовый приступ несварения желудка может вызвать такие ощущения, как жжение в желудке, а также:
- вздутие живота
- урчание в желудке
- газ
- изжога
- чувство сытости
- тошнота
Редкое расстройство желудка — обычное дело, но не обязательно признак основного заболевания. Человек мог просто съесть слишком много, что-то слишком острое или еда, которая перестала быть хорошей.
Функциональная диспепсия
Многие случаи несварения желудка не имеют прямой причины.Врачи называют это функциональной диспепсией.
Функциональная диспепсия может быть причиной симптомов, включая жжение в желудке, у 70% людей с этим типом жалоб. Исследователи пришли к этой цифре, проанализировав результаты процедуры, называемой эндоскопией верхних отделов желудочно-кишечного тракта. Это предполагает использование тонкого гибкого инструмента с камерой для обзора верхних отделов желудочно-кишечного тракта.
Функциональная диспепсия безвредна, но симптомы могут беспокоить, и врач захочет исключить другие возможные причины, прежде чем ставить этот диагноз.
ГЭРБ
Гастроэзофагеальная рефлюксная болезнь (ГЭРБ) — это заболевание, которое вызывает частый кислотный рефлюкс. Этот рефлюкс возникает, когда кислота из желудка попадает в пищевод, вызывая жжение в желудке и груди.
Другие симптомы могут включать:
ГЭРБ также может привести к осложнениям. Например, желудочная кислота может начать истощать пищевод, увеличивая риск таких состояний, как пищевод Барретта, которые включают потенциально вредные изменения в слизистой оболочке пищевода.
Реакции на определенные продукты питания
У некоторых людей есть сильные реакции на определенные продукты, приводящие к симптомам, подобным ГЭРБ, включая жжение в желудке.
К продуктам, которые обычно вызывают желудочно-кишечные проблемы, относятся:
Алкоголь может раздражать пищеварительный тракт, желудок и кишечник, вызывая жжение в желудке и другие проблемы.
СРК
Синдром раздраженного кишечника (СРК) — распространенное заболевание, которым страдает примерно 12% населения США.
Врачи не знают точную причину СРК. Симптомы могут включать жжение в желудке, а также:
СРК — длительное состояние, хотя многие методы лечения могут помочь справиться с симптомами.
Пептические язвы
Пептические язвы — это язвы, которые проникают через слизистую оболочку желудка. Многие люди с язвенной болезнью сообщают, что жгучая боль в животе и животе — самый сильный симптом. Эти язвы также могут вызывать:
- чувство сытости даже перед едой
- вздутие живота
- отрыжка
- изжога
- тошнота
Многие люди с язвенной болезнью также испытывают реакции на определенные продукты.Например, острая пища может ухудшить симптомы.
Инфекции желудка
Helicobacter pylori или просто H. pylori — это бактерии, которые могут инфицировать желудок.
Некоторые люди с инфекцией H. pylori испытывают жжение в желудке с такими симптомами, как:
- вздутие живота
- отрыжка
- потеря аппетита
- неожиданная потеря веса
- тошнота
лекарства
определенные лекарства которые влияют на желудочно-кишечный тракт, также могут вызывать чувство жжения в желудке.К ним относятся многие распространенные нестероидные противовоспалительные препараты (НПВП), например:
Любой, кто регулярно принимает НПВП и испытывает боль в животе, должен поговорить с врачом, который может порекомендовать изменить дозировку или прием лекарства.
Рак желудка
В редких случаях жжение в желудке может быть симптомом рака желудка.
Другие признаки рака желудка включают:
- переполнение в верхней части живота
- усталость
- тошнота и рвота
- необъяснимая потеря веса
- сильная изжога
- анемия
- рвота
- рвота с кровью
- кровь в стуле
Американское онкологическое общество отмечает, что другие, доброкачественные заболевания, с гораздо большей вероятностью вызывают многие из этих симптомов.
Диагностика обычно начинается с физического осмотра. Врач задаст вопросы о симптомах человека, а также об его диете, образе жизни и принимаемых лекарствах.
Врач может использовать другие инструменты для диагностики основной проблемы, такие как ультразвук или эндоскопия.
Они также могут заказать тесты, например, дыхательный тест на наличие H. pylori . Как только они обнаружат первопричину жжения в желудке, они могут порекомендовать лечение.
Некоторые лекарства, отпускаемые без рецепта и по рецепту, могут облегчить симптомы кислотного рефлюкса и расстройства желудка.
Человеку с инфекцией H. pylori потребуются антибиотики.
Когда нестероидные противовоспалительные препараты вызывают чувство жжения, врач может порекомендовать сменить лекарство.
Выполнение следующих действий может помочь уменьшить и предотвратить чувство жжения в желудке:
Исключите продукты-триггеры
У людей с пищевой непереносимостью, ГЭРБ или менее частым кислотным рефлюксом некоторые продукты могут вызывать или ухудшать симптомы.
Может помочь вести дневник питания. Записывайте каждый прием пищи и перекус и записывайте, когда появляются симптомы.
Общие триггеры включают:
- молочные продукты
- глютен
- кофеин
- алкоголь
- жареная пища
- жирная пища
- шоколад
- цитрусовые
- лук, например чеснок, лук-порей и лук
- пасленовые, например например, баклажаны, болгарский перец и помидоры
Другие советы по профилактике включают:
- сокращение потребления алкоголя
- поиск способов снижения стресса
- отказ от приема пищи поздно вечером перед сном
- прием пищи меньшими порциями
- поднятие головы с дополнительным подушки на ночь
- поддержание здорового веса
Единичный приступ несварения желудка обычно не является поводом для беспокойства.Тем не менее, любой, кто испытывает стойкие симптомы, такие как жжение в желудке, которое длится долгое время или возвращается в течение дня, должен обратиться к врачу.
Если возникают другие проблемы, связанные с системой, например, необъяснимая потеря веса, чувство сытости или потеря аппетита, обратитесь к врачу.
Периодическое ощущение жжения в желудке не всегда является поводом для беспокойства. Это может быть просто следствием расстройства желудка. Поиск и исключение проблемных продуктов из рациона может предотвратить возвращение этого симптома.
Однако это ощущение жжения иногда может быть результатом хронического состояния или реакции на лекарства. Лечение будет зависеть от основной причины, поэтому любой, кто не уверен в причине симптома, должен обратиться к врачу для диагностики и лечения.
Причины, лечение и домашние средства
Жжение в желудке — распространенный неприятный симптом. Часто это происходит из-за несварения желудка, также известного как диспепсия.
Чувство жжения в желудке обычно является лишь одним из симптомов основного заболевания, например непереносимости определенных продуктов.
Лекарства, отпускаемые по рецепту и без рецепта, могут предотвратить и лечить несварение желудка, а некоторые домашние средства могут помочь облегчить симптомы.
Каждому, кто регулярно испытывает жжение в желудке и подобные симптомы, следует обратиться к врачу. Важно понять первопричину и получить эффективное лечение.
Ощущение, что живот или внутренняя часть грудной клетки горят или сильно закислены, может быть очень болезненным. Боль может усиливаться после еды или во время стресса.
Люди часто ощущают изжогу и жжение в желудке.Изжога возникает, когда ощущение жжения поднимается от желудка к груди.
Существует несколько различных причин жжения в желудке, в том числе:
Расстройство желудка
Расстройство желудка — это общее название диспепсии, что означает просто расстройство желудка. Одноразовый приступ несварения желудка может вызвать такие ощущения, как жжение в желудке, а также:
- вздутие живота
- урчание в желудке
- газ
- изжога
- чувство сытости
- тошнота
Редкое расстройство желудка — обычное дело, но не обязательно признак основного заболевания.Человек мог просто съесть слишком много, что-то слишком острое или еда, которая перестала быть хорошей.
Функциональная диспепсия
Многие случаи несварения желудка не имеют прямой причины. Врачи называют это функциональной диспепсией.
Функциональная диспепсия может быть причиной симптомов, включая жжение в желудке, у 70% людей с этим типом жалоб. Исследователи пришли к этой цифре, проанализировав результаты процедуры, называемой эндоскопией верхних отделов желудочно-кишечного тракта. Это предполагает использование тонкого гибкого инструмента с камерой для обзора верхних отделов желудочно-кишечного тракта.
Функциональная диспепсия безвредна, но симптомы могут беспокоить, и врач захочет исключить другие возможные причины, прежде чем ставить этот диагноз.
ГЭРБ
Гастроэзофагеальная рефлюксная болезнь (ГЭРБ) — это заболевание, которое вызывает частый кислотный рефлюкс. Этот рефлюкс возникает, когда кислота из желудка попадает в пищевод, вызывая жжение в желудке и груди.
Другие симптомы могут включать:
ГЭРБ также может привести к осложнениям.Например, желудочная кислота может начать истощать пищевод, увеличивая риск таких состояний, как пищевод Барретта, которые включают потенциально вредные изменения в слизистой оболочке пищевода.
Реакции на определенные продукты питания
У некоторых людей есть сильные реакции на определенные продукты, приводящие к симптомам, подобным ГЭРБ, включая жжение в желудке.
К продуктам, которые обычно вызывают желудочно-кишечные проблемы, относятся:
Алкоголь может раздражать пищеварительный тракт, желудок и кишечник, вызывая жжение в желудке и другие проблемы.
СРК
Синдром раздраженного кишечника (СРК) — распространенное заболевание, которым страдает примерно 12% населения США.
Врачи не знают точную причину СРК. Симптомы могут включать жжение в желудке, а также:
СРК — длительное состояние, хотя многие методы лечения могут помочь справиться с симптомами.
Пептические язвы
Пептические язвы — это язвы, которые проникают через слизистую оболочку желудка. Многие люди с язвенной болезнью сообщают, что жгучая боль в животе и животе — самый сильный симптом.Эти язвы также могут вызывать:
- чувство сытости даже перед едой
- вздутие живота
- отрыжка
- изжога
- тошнота
Многие люди с язвенной болезнью также испытывают реакции на определенные продукты. Например, острая пища может ухудшить симптомы.
Инфекции желудка
Helicobacter pylori или просто H. pylori — это бактерии, которые могут инфицировать желудок.
Некоторые люди с H.pylori вызывает жжение в желудке, а также такие симптомы, как:
- вздутие живота
- отрыжка
- потеря аппетита
- неожиданная потеря веса
- тошнота
лекарства
Некоторые лекарства, влияющие на желудочно-кишечный тракт, также могут вызывать ощущение жжения в желудке. К ним относятся многие распространенные нестероидные противовоспалительные препараты (НПВП), например:
Любой, кто регулярно принимает НПВП и испытывает боль в животе, должен поговорить с врачом, который может порекомендовать изменить дозировку или прием лекарства.
Рак желудка
В редких случаях жжение в желудке может быть симптомом рака желудка.
Другие признаки рака желудка включают:
- переполнение в верхней части живота
- усталость
- тошнота и рвота
- необъяснимая потеря веса
- сильная изжога
- анемия
- рвота
- рвота с кровью
- кровь в стуле
Американское онкологическое общество отмечает, что другие, доброкачественные заболевания, с гораздо большей вероятностью вызывают многие из этих симптомов.
Диагностика обычно начинается с физического осмотра. Врач задаст вопросы о симптомах человека, а также об его диете, образе жизни и принимаемых лекарствах.
Врач может использовать другие инструменты для диагностики основной проблемы, такие как ультразвук или эндоскопия.
Они также могут заказать тесты, например, дыхательный тест на наличие H. pylori . Как только они обнаружат первопричину жжения в желудке, они могут порекомендовать лечение.
Некоторые лекарства, отпускаемые без рецепта и по рецепту, могут облегчить симптомы кислотного рефлюкса и расстройства желудка.
Человеку с инфекцией H. pylori потребуются антибиотики.
Когда нестероидные противовоспалительные препараты вызывают чувство жжения, врач может порекомендовать сменить лекарство.
Выполнение следующих действий может помочь уменьшить и предотвратить чувство жжения в желудке:
Исключите продукты-триггеры
У людей с пищевой непереносимостью, ГЭРБ или менее частым кислотным рефлюксом некоторые продукты могут вызывать или ухудшать симптомы.
Может помочь вести дневник питания. Записывайте каждый прием пищи и перекус и записывайте, когда появляются симптомы.
Общие триггеры включают:
- молочные продукты
- глютен
- кофеин
- алкоголь
- жареная пища
- жирная пища
- шоколад
- цитрусовые
- лук, например чеснок, лук-порей и лук
- пасленовые, например например, баклажаны, болгарский перец и помидоры
Другие советы по профилактике включают:
- сокращение потребления алкоголя
- поиск способов снижения стресса
- отказ от приема пищи поздно вечером перед сном
- прием пищи меньшими порциями
- поднятие головы с дополнительным подушки на ночь
- поддержание здорового веса
Единичный приступ несварения желудка обычно не является поводом для беспокойства.Тем не менее, любой, кто испытывает стойкие симптомы, такие как жжение в желудке, которое длится долгое время или возвращается в течение дня, должен обратиться к врачу.
Если возникают другие проблемы, связанные с системой, например, необъяснимая потеря веса, чувство сытости или потеря аппетита, обратитесь к врачу.
Периодическое ощущение жжения в желудке не всегда является поводом для беспокойства. Это может быть просто следствием расстройства желудка. Поиск и исключение проблемных продуктов из рациона может предотвратить возвращение этого симптома.
Однако это ощущение жжения иногда может быть результатом хронического состояния или реакции на лекарства. Лечение будет зависеть от основной причины, поэтому любой, кто не уверен в причине симптома, должен обратиться к врачу для диагностики и лечения.
Причины, лечение и домашние средства
Жжение в желудке — распространенный неприятный симптом. Часто это происходит из-за несварения желудка, также известного как диспепсия.
Чувство жжения в желудке обычно является лишь одним из симптомов основного заболевания, например непереносимости определенных продуктов.
Лекарства, отпускаемые по рецепту и без рецепта, могут предотвратить и лечить несварение желудка, а некоторые домашние средства могут помочь облегчить симптомы.
Каждому, кто регулярно испытывает жжение в желудке и подобные симптомы, следует обратиться к врачу. Важно понять первопричину и получить эффективное лечение.
Ощущение, что живот или внутренняя часть грудной клетки горят или сильно закислены, может быть очень болезненным. Боль может усиливаться после еды или во время стресса.
Люди часто ощущают изжогу и жжение в желудке.Изжога возникает, когда ощущение жжения поднимается от желудка к груди.
Существует несколько различных причин жжения в желудке, в том числе:
Расстройство желудка
Расстройство желудка — это общее название диспепсии, что означает просто расстройство желудка. Одноразовый приступ несварения желудка может вызвать такие ощущения, как жжение в желудке, а также:
- вздутие живота
- урчание в желудке
- газ
- изжога
- чувство сытости
- тошнота
Редкое расстройство желудка — обычное дело, но не обязательно признак основного заболевания.Человек мог просто съесть слишком много, что-то слишком острое или еда, которая перестала быть хорошей.
Функциональная диспепсия
Многие случаи несварения желудка не имеют прямой причины. Врачи называют это функциональной диспепсией.
Функциональная диспепсия может быть причиной симптомов, включая жжение в желудке, у 70% людей с этим типом жалоб. Исследователи пришли к этой цифре, проанализировав результаты процедуры, называемой эндоскопией верхних отделов желудочно-кишечного тракта. Это предполагает использование тонкого гибкого инструмента с камерой для обзора верхних отделов желудочно-кишечного тракта.
Функциональная диспепсия безвредна, но симптомы могут беспокоить, и врач захочет исключить другие возможные причины, прежде чем ставить этот диагноз.
ГЭРБ
Гастроэзофагеальная рефлюксная болезнь (ГЭРБ) — это заболевание, которое вызывает частый кислотный рефлюкс. Этот рефлюкс возникает, когда кислота из желудка попадает в пищевод, вызывая жжение в желудке и груди.
Другие симптомы могут включать:
ГЭРБ также может привести к осложнениям.Например, желудочная кислота может начать истощать пищевод, увеличивая риск таких состояний, как пищевод Барретта, которые включают потенциально вредные изменения в слизистой оболочке пищевода.
Реакции на определенные продукты питания
У некоторых людей есть сильные реакции на определенные продукты, приводящие к симптомам, подобным ГЭРБ, включая жжение в желудке.
К продуктам, которые обычно вызывают желудочно-кишечные проблемы, относятся:
Алкоголь может раздражать пищеварительный тракт, желудок и кишечник, вызывая жжение в желудке и другие проблемы.
СРК
Синдром раздраженного кишечника (СРК) — распространенное заболевание, которым страдает примерно 12% населения США.
Врачи не знают точную причину СРК. Симптомы могут включать жжение в желудке, а также:
СРК — длительное состояние, хотя многие методы лечения могут помочь справиться с симптомами.
Пептические язвы
Пептические язвы — это язвы, которые проникают через слизистую оболочку желудка. Многие люди с язвенной болезнью сообщают, что жгучая боль в животе и животе — самый сильный симптом.Эти язвы также могут вызывать:
- чувство сытости даже перед едой
- вздутие живота
- отрыжка
- изжога
- тошнота
Многие люди с язвенной болезнью также испытывают реакции на определенные продукты. Например, острая пища может ухудшить симптомы.
Инфекции желудка
Helicobacter pylori или просто H. pylori — это бактерии, которые могут инфицировать желудок.
Некоторые люди с H.pylori вызывает жжение в желудке, а также такие симптомы, как:
- вздутие живота
- отрыжка
- потеря аппетита
- неожиданная потеря веса
- тошнота
лекарства
Некоторые лекарства, влияющие на желудочно-кишечный тракт, также могут вызывать ощущение жжения в желудке. К ним относятся многие распространенные нестероидные противовоспалительные препараты (НПВП), например:
Любой, кто регулярно принимает НПВП и испытывает боль в животе, должен поговорить с врачом, который может порекомендовать изменить дозировку или прием лекарства.
Рак желудка
В редких случаях жжение в желудке может быть симптомом рака желудка.
Другие признаки рака желудка включают:
- переполнение в верхней части живота
- усталость
- тошнота и рвота
- необъяснимая потеря веса
- сильная изжога
- анемия
- рвота
- рвота с кровью
- кровь в стуле
Американское онкологическое общество отмечает, что другие, доброкачественные заболевания, с гораздо большей вероятностью вызывают многие из этих симптомов.
Диагностика обычно начинается с физического осмотра. Врач задаст вопросы о симптомах человека, а также об его диете, образе жизни и принимаемых лекарствах.
Врач может использовать другие инструменты для диагностики основной проблемы, такие как ультразвук или эндоскопия.
Они также могут заказать тесты, например, дыхательный тест на наличие H. pylori . Как только они обнаружат первопричину жжения в желудке, они могут порекомендовать лечение.
Некоторые лекарства, отпускаемые без рецепта и по рецепту, могут облегчить симптомы кислотного рефлюкса и расстройства желудка.
Человеку с инфекцией H. pylori потребуются антибиотики.
Когда нестероидные противовоспалительные препараты вызывают чувство жжения, врач может порекомендовать сменить лекарство.
Выполнение следующих действий может помочь уменьшить и предотвратить чувство жжения в желудке:
Исключите продукты-триггеры
У людей с пищевой непереносимостью, ГЭРБ или менее частым кислотным рефлюксом некоторые продукты могут вызывать или ухудшать симптомы.
Может помочь вести дневник питания. Записывайте каждый прием пищи и перекус и записывайте, когда появляются симптомы.
Общие триггеры включают:
- молочные продукты
- глютен
- кофеин
- алкоголь
- жареная пища
- жирная пища
- шоколад
- цитрусовые
- лук, например чеснок, лук-порей и лук
- пасленовые, например например, баклажаны, болгарский перец и помидоры
Другие советы по профилактике включают:
- сокращение потребления алкоголя
- поиск способов снижения стресса
- отказ от приема пищи поздно вечером перед сном
- прием пищи меньшими порциями
- поднятие головы с дополнительным подушки на ночь
- поддержание здорового веса
Единичный приступ несварения желудка обычно не является поводом для беспокойства.Тем не менее, любой, кто испытывает стойкие симптомы, такие как жжение в желудке, которое длится долгое время или возвращается в течение дня, должен обратиться к врачу.
Если возникают другие проблемы, связанные с системой, например, необъяснимая потеря веса, чувство сытости или потеря аппетита, обратитесь к врачу.
Периодическое ощущение жжения в желудке не всегда является поводом для беспокойства. Это может быть просто следствием расстройства желудка. Поиск и исключение проблемных продуктов из рациона может предотвратить возвращение этого симптома.
Однако это ощущение жжения иногда может быть результатом хронического состояния или реакции на лекарства. Лечение будет зависеть от основной причины, поэтому любой, кто не уверен в причине симптома, должен обратиться к врачу для диагностики и лечения.
Причины, лечение и домашние средства
Жжение в желудке — распространенный неприятный симптом. Часто это происходит из-за несварения желудка, также известного как диспепсия.
Чувство жжения в желудке обычно является лишь одним из симптомов основного заболевания, например непереносимости определенных продуктов.
Лекарства, отпускаемые по рецепту и без рецепта, могут предотвратить и лечить несварение желудка, а некоторые домашние средства могут помочь облегчить симптомы.
Каждому, кто регулярно испытывает жжение в желудке и подобные симптомы, следует обратиться к врачу. Важно понять первопричину и получить эффективное лечение.
Ощущение, что живот или внутренняя часть грудной клетки горят или сильно закислены, может быть очень болезненным. Боль может усиливаться после еды или во время стресса.
Люди часто ощущают изжогу и жжение в желудке.Изжога возникает, когда ощущение жжения поднимается от желудка к груди.
Существует несколько различных причин жжения в желудке, в том числе:
Расстройство желудка
Расстройство желудка — это общее название диспепсии, что означает просто расстройство желудка. Одноразовый приступ несварения желудка может вызвать такие ощущения, как жжение в желудке, а также:
- вздутие живота
- урчание в желудке
- газ
- изжога
- чувство сытости
- тошнота
Редкое расстройство желудка — обычное дело, но не обязательно признак основного заболевания.Человек мог просто съесть слишком много, что-то слишком острое или еда, которая перестала быть хорошей.
Функциональная диспепсия
Многие случаи несварения желудка не имеют прямой причины. Врачи называют это функциональной диспепсией.
Функциональная диспепсия может быть причиной симптомов, включая жжение в желудке, у 70% людей с этим типом жалоб. Исследователи пришли к этой цифре, проанализировав результаты процедуры, называемой эндоскопией верхних отделов желудочно-кишечного тракта. Это предполагает использование тонкого гибкого инструмента с камерой для обзора верхних отделов желудочно-кишечного тракта.
Функциональная диспепсия безвредна, но симптомы могут беспокоить, и врач захочет исключить другие возможные причины, прежде чем ставить этот диагноз.
ГЭРБ
Гастроэзофагеальная рефлюксная болезнь (ГЭРБ) — это заболевание, которое вызывает частый кислотный рефлюкс. Этот рефлюкс возникает, когда кислота из желудка попадает в пищевод, вызывая жжение в желудке и груди.
Другие симптомы могут включать:
ГЭРБ также может привести к осложнениям.Например, желудочная кислота может начать истощать пищевод, увеличивая риск таких состояний, как пищевод Барретта, которые включают потенциально вредные изменения в слизистой оболочке пищевода.
Реакции на определенные продукты питания
У некоторых людей есть сильные реакции на определенные продукты, приводящие к симптомам, подобным ГЭРБ, включая жжение в желудке.
К продуктам, которые обычно вызывают желудочно-кишечные проблемы, относятся:
Алкоголь может раздражать пищеварительный тракт, желудок и кишечник, вызывая жжение в желудке и другие проблемы.
СРК
Синдром раздраженного кишечника (СРК) — распространенное заболевание, которым страдает примерно 12% населения США.
Врачи не знают точную причину СРК. Симптомы могут включать жжение в желудке, а также:
СРК — длительное состояние, хотя многие методы лечения могут помочь справиться с симптомами.
Пептические язвы
Пептические язвы — это язвы, которые проникают через слизистую оболочку желудка. Многие люди с язвенной болезнью сообщают, что жгучая боль в животе и животе — самый сильный симптом.Эти язвы также могут вызывать:
- чувство сытости даже перед едой
- вздутие живота
- отрыжка
- изжога
- тошнота
Многие люди с язвенной болезнью также испытывают реакции на определенные продукты. Например, острая пища может ухудшить симптомы.
Инфекции желудка
Helicobacter pylori или просто H. pylori — это бактерии, которые могут инфицировать желудок.
Некоторые люди с H.pylori вызывает жжение в желудке, а также такие симптомы, как:
- вздутие живота
- отрыжка
- потеря аппетита
- неожиданная потеря веса
- тошнота
лекарства
Некоторые лекарства, влияющие на желудочно-кишечный тракт, также могут вызывать ощущение жжения в желудке. К ним относятся многие распространенные нестероидные противовоспалительные препараты (НПВП), например:
Любой, кто регулярно принимает НПВП и испытывает боль в животе, должен поговорить с врачом, который может порекомендовать изменить дозировку или прием лекарства.
Рак желудка
В редких случаях жжение в желудке может быть симптомом рака желудка.
Другие признаки рака желудка включают:
- переполнение в верхней части живота
- усталость
- тошнота и рвота
- необъяснимая потеря веса
- сильная изжога
- анемия
- рвота
- рвота с кровью
- кровь в стуле
Американское онкологическое общество отмечает, что другие, доброкачественные заболевания, с гораздо большей вероятностью вызывают многие из этих симптомов.
Диагностика обычно начинается с физического осмотра. Врач задаст вопросы о симптомах человека, а также об его диете, образе жизни и принимаемых лекарствах.
Врач может использовать другие инструменты для диагностики основной проблемы, такие как ультразвук или эндоскопия.
Они также могут заказать тесты, например, дыхательный тест на наличие H. pylori . Как только они обнаружат первопричину жжения в желудке, они могут порекомендовать лечение.
Некоторые лекарства, отпускаемые без рецепта и по рецепту, могут облегчить симптомы кислотного рефлюкса и расстройства желудка.
Человеку с инфекцией H. pylori потребуются антибиотики.
Когда нестероидные противовоспалительные препараты вызывают чувство жжения, врач может порекомендовать сменить лекарство.
Выполнение следующих действий может помочь уменьшить и предотвратить чувство жжения в желудке:
Исключите продукты-триггеры
У людей с пищевой непереносимостью, ГЭРБ или менее частым кислотным рефлюксом некоторые продукты могут вызывать или ухудшать симптомы.
Может помочь вести дневник питания. Записывайте каждый прием пищи и перекус и записывайте, когда появляются симптомы.
Общие триггеры включают:
- молочные продукты
- глютен
- кофеин
- алкоголь
- жареная пища
- жирная пища
- шоколад
- цитрусовые
- лук, например чеснок, лук-порей и лук
- пасленовые, например например, баклажаны, болгарский перец и помидоры
Другие советы по профилактике включают:
- сокращение потребления алкоголя
- поиск способов снижения стресса
- отказ от приема пищи поздно вечером перед сном
- прием пищи меньшими порциями
- поднятие головы с дополнительным подушки на ночь
- поддержание здорового веса
Единичный приступ несварения желудка обычно не является поводом для беспокойства.Тем не менее, любой, кто испытывает стойкие симптомы, такие как жжение в желудке, которое длится долгое время или возвращается в течение дня, должен обратиться к врачу.
Если возникают другие проблемы, связанные с системой, например, необъяснимая потеря веса, чувство сытости или потеря аппетита, обратитесь к врачу.
Периодическое ощущение жжения в желудке не всегда является поводом для беспокойства. Это может быть просто следствием расстройства желудка. Поиск и исключение проблемных продуктов из рациона может предотвратить возвращение этого симптома.
Однако это ощущение жжения иногда может быть результатом хронического состояния или реакции на лекарства. Лечение будет зависеть от основной причины, поэтому любой, кто не уверен в причине симптома, должен обратиться к врачу для диагностики и лечения.
Причины, лечение и домашние средства
Жжение в желудке — распространенный неприятный симптом. Часто это происходит из-за несварения желудка, также известного как диспепсия.
Чувство жжения в желудке обычно является лишь одним из симптомов основного заболевания, например непереносимости определенных продуктов.
Лекарства, отпускаемые по рецепту и без рецепта, могут предотвратить и лечить несварение желудка, а некоторые домашние средства могут помочь облегчить симптомы.
Каждому, кто регулярно испытывает жжение в желудке и подобные симптомы, следует обратиться к врачу. Важно понять первопричину и получить эффективное лечение.
Ощущение, что живот или внутренняя часть грудной клетки горят или сильно закислены, может быть очень болезненным. Боль может усиливаться после еды или во время стресса.
Люди часто ощущают изжогу и жжение в желудке.Изжога возникает, когда ощущение жжения поднимается от желудка к груди.
Существует несколько различных причин жжения в желудке, в том числе:
Расстройство желудка
Расстройство желудка — это общее название диспепсии, что означает просто расстройство желудка. Одноразовый приступ несварения желудка может вызвать такие ощущения, как жжение в желудке, а также:
- вздутие живота
- урчание в желудке
- газ
- изжога
- чувство сытости
- тошнота
Редкое расстройство желудка — обычное дело, но не обязательно признак основного заболевания.Человек мог просто съесть слишком много, что-то слишком острое или еда, которая перестала быть хорошей.
Функциональная диспепсия
Многие случаи несварения желудка не имеют прямой причины. Врачи называют это функциональной диспепсией.
Функциональная диспепсия может быть причиной симптомов, включая жжение в желудке, у 70% людей с этим типом жалоб. Исследователи пришли к этой цифре, проанализировав результаты процедуры, называемой эндоскопией верхних отделов желудочно-кишечного тракта. Это предполагает использование тонкого гибкого инструмента с камерой для обзора верхних отделов желудочно-кишечного тракта.
Функциональная диспепсия безвредна, но симптомы могут беспокоить, и врач захочет исключить другие возможные причины, прежде чем ставить этот диагноз.
ГЭРБ
Гастроэзофагеальная рефлюксная болезнь (ГЭРБ) — это заболевание, которое вызывает частый кислотный рефлюкс. Этот рефлюкс возникает, когда кислота из желудка попадает в пищевод, вызывая жжение в желудке и груди.
Другие симптомы могут включать:
ГЭРБ также может привести к осложнениям.Например, желудочная кислота может начать истощать пищевод, увеличивая риск таких состояний, как пищевод Барретта, которые включают потенциально вредные изменения в слизистой оболочке пищевода.
Реакции на определенные продукты питания
У некоторых людей есть сильные реакции на определенные продукты, приводящие к симптомам, подобным ГЭРБ, включая жжение в желудке.
К продуктам, которые обычно вызывают желудочно-кишечные проблемы, относятся:
Алкоголь может раздражать пищеварительный тракт, желудок и кишечник, вызывая жжение в желудке и другие проблемы.
СРК
Синдром раздраженного кишечника (СРК) — распространенное заболевание, которым страдает примерно 12% населения США.
Врачи не знают точную причину СРК. Симптомы могут включать жжение в желудке, а также:
СРК — длительное состояние, хотя многие методы лечения могут помочь справиться с симптомами.
Пептические язвы
Пептические язвы — это язвы, которые проникают через слизистую оболочку желудка. Многие люди с язвенной болезнью сообщают, что жгучая боль в животе и животе — самый сильный симптом.Эти язвы также могут вызывать:
- чувство сытости даже перед едой
- вздутие живота
- отрыжка
- изжога
- тошнота
Многие люди с язвенной болезнью также испытывают реакции на определенные продукты. Например, острая пища может ухудшить симптомы.
Инфекции желудка
Helicobacter pylori или просто H. pylori — это бактерии, которые могут инфицировать желудок.
Некоторые люди с H.pylori вызывает жжение в желудке, а также такие симптомы, как:
- вздутие живота
- отрыжка
- потеря аппетита
- неожиданная потеря веса
- тошнота
лекарства
Некоторые лекарства, влияющие на желудочно-кишечный тракт, также могут вызывать ощущение жжения в желудке. К ним относятся многие распространенные нестероидные противовоспалительные препараты (НПВП), например:
Любой, кто регулярно принимает НПВП и испытывает боль в животе, должен поговорить с врачом, который может порекомендовать изменить дозировку или прием лекарства.
Рак желудка
В редких случаях жжение в желудке может быть симптомом рака желудка.
Другие признаки рака желудка включают:
- переполнение в верхней части живота
- усталость
- тошнота и рвота
- необъяснимая потеря веса
- сильная изжога
- анемия
- рвота
- рвота с кровью
- кровь в стуле
Американское онкологическое общество отмечает, что другие, доброкачественные заболевания, с гораздо большей вероятностью вызывают многие из этих симптомов.
Диагностика обычно начинается с физического осмотра. Врач задаст вопросы о симптомах человека, а также об его диете, образе жизни и принимаемых лекарствах.
Врач может использовать другие инструменты для диагностики основной проблемы, такие как ультразвук или эндоскопия.
Они также могут заказать тесты, например, дыхательный тест на наличие H. pylori . Как только они обнаружат первопричину жжения в желудке, они могут порекомендовать лечение.
Некоторые лекарства, отпускаемые без рецепта и по рецепту, могут облегчить симптомы кислотного рефлюкса и расстройства желудка.
Человеку с инфекцией H. pylori потребуются антибиотики.
Когда нестероидные противовоспалительные препараты вызывают чувство жжения, врач может порекомендовать сменить лекарство.
Выполнение следующих действий может помочь уменьшить и предотвратить чувство жжения в желудке:
Исключите продукты-триггеры
У людей с пищевой непереносимостью, ГЭРБ или менее частым кислотным рефлюксом некоторые продукты могут вызывать или ухудшать симптомы.
Может помочь вести дневник питания. Записывайте каждый прием пищи и перекус и записывайте, когда появляются симптомы.
Общие триггеры включают:
- молочные продукты
- глютен
- кофеин
- алкоголь
- жареная пища
- жирная пища
- шоколад
- цитрусовые
- лук, например чеснок, лук-порей и лук
- пасленовые, например например, баклажаны, болгарский перец и помидоры
Другие советы по профилактике включают:
- сокращение потребления алкоголя
- поиск способов снижения стресса
- отказ от приема пищи поздно вечером перед сном
- прием пищи меньшими порциями
- поднятие головы с дополнительным подушки на ночь
- поддержание здорового веса
Единичный приступ несварения желудка обычно не является поводом для беспокойства.Тем не менее, любой, кто испытывает стойкие симптомы, такие как жжение в желудке, которое длится долгое время или возвращается в течение дня, должен обратиться к врачу.
Если возникают другие проблемы, связанные с системой, например, необъяснимая потеря веса, чувство сытости или потеря аппетита, обратитесь к врачу.
Периодическое ощущение жжения в желудке не всегда является поводом для беспокойства. Это может быть просто следствием расстройства желудка. Поиск и исключение проблемных продуктов из рациона может предотвратить возвращение этого симптома.
Однако это ощущение жжения иногда может быть результатом хронического состояния или реакции на лекарства. Лечение будет зависеть от основной причины, поэтому любой, кто не уверен в причине симптома, должен обратиться к врачу для диагностики и лечения.
Жжение внизу живота: причины и лечение
Люди, испытывающие «жжение» внизу живота, могут иметь заболевание урологической, гинекологической или пищеварительной системы.
Причины жжения внизу живота могут включать гастроэзофагеальную рефлюксную болезнь (ГЭРБ), язвенную болезнь (ЯБ), камни в почках, определенные гинекологические состояния и рак.
Следует учитывать, что жжение внизу живота встречается нечасто. Это чаще встречается в верхней части живота, где боль обычно связана с ГЭРБ или ЯБЛ.
Чувство жжения внизу живота часто сопровождается мочеиспусканием, что означает, что это может быть инфекция мочевыводящих путей (ИМП). Однако ИМП может не сопровождаться болью в животе. У женщин есть несколько гинекологических состояний, связанных с болью в нижней части живота, которая может ощущаться как жжение.
Есть и другие состояния, которые могут быть связаны с ощущением жжения внизу живота. Люди должны поговорить с врачом о своих симптомах.
Продолжайте читать, чтобы узнать больше о возможных причинах жжения внизу живота, включая любые сопутствующие симптомы и способы их лечения.
Чувство жжения в животе может быть признаком ГЭРБ, хронического состояния, поражающего пищеварительную систему. Это одно из самых распространенных заболеваний пищеварения в США.
Врачи могут определить определенные факторы риска развития ГЭРБ. Например, у некоторых людей есть моторные аномалии, которые влияют на движения пищевода. Это может повлиять на способность пищевода очищать свое содержимое.
Еще одним возможным фактором риска является дисфункция нижнего сфинктера пищевода, из-за которой кислое содержимое желудка может подниматься вверх по пищеводу.
Симптомы
Помимо жжения в животе, люди с ГЭРБ могут испытывать:
- изжогу
- регургитацию
- боль в груди
- эрозии зубов
- хронический кашель
- ларингит
- астма
Лечение
Врачи могут порекомендовать несколько стратегий лечения ГЭРБ, включая определенные изменения образа жизни, лекарства, хирургическое вмешательство и внутрипросветную терапию.
Они могут сначала порекомендовать следующие стратегии самопомощи:
- похудание (для людей с избыточным весом или ожирением)
- отказ от еды за 3 часа до того, как лечь
- приподнять изголовье кровати
- бросить курить (или не запускается)
- без тесной одежды, которая давит на живот
Это также может помочь избежать следующих потенциально провоцирующих предметов, хотя исследования эффективности их избегания ограничены:
- шоколад
- кофеин
- острая пища
- цитрусовые
- мята
- жирная пища
- газированные напитки
Вместо этого врач может просто посоветовать человеку избегать продуктов и напитков, которые, по его мнению, ухудшают его симптомы.
Некоторые лекарства, которые могут помочь в лечении ГЭРБ, включают блокаторы гистамина и ингибиторы протонной помпы (ИПП).
Людям с тяжелыми симптомами, которые не поддаются лечению вышеуказанными стратегиями или лекарствами, может потребоваться хирургическое вмешательство или эндолюминальная терапия.
Люди с ЯБД могут также испытывать жжение в животе.
Врачи диагностируют ЯБ, когда внутренняя оболочка желудка, тонкой кишки или нижнего отдела пищевода нарушается секрецией желудочного сока или пепсином.Это фермент, расщепляющий белок.
Врачи определили несколько факторов, которые могут вызвать ЯБ, в том числе:
- Инфекция Helicobacter pylori
- использование нестероидных противовоспалительных препаратов (НПВП), таких как ибупрофен или напроксен
- использование других лекарств, таких как кортикостероиды , бисфосфонаты, хлорид калия, стероиды или фторурацил
Курение также может играть роль в язве кишечника, в то время как употребление алкоголя может раздражать желудок и способствовать высвобождению желудочной кислоты в желудок.
Симптомы
Люди с ЯБД испытывают боль в верхней части живота, прямо под ребрами, примерно через 15–30 минут после еды. Если у человека есть язва тонкого кишечника, боль может начаться только через 2–3 часа после еды.
Некоторые другие признаки и симптомы ЯБ включают:
- вздутие живота
- переполнение живота
- тошнота и рвота
- потеря веса или увеличение веса
- рвота кровью
- кровь в стуле
Следующие предупреждающие знаки требуют немедленного вмешательства неотложная помощь и консультация гастроэнтеролога:
- непреднамеренная потеря веса
- прогрессирующее затруднение глотания
- кровотечение в пищеварительном тракте
- железодефицитная анемия
- периодическая рвота
- семейный анамнез опухолей верхних отделов желудочно-кишечного тракта
Лечение
Врачи будут лечить ЯБ с помощью лекарств или хирургическим путем.Варианты медикаментозной терапии включают те же препараты, которые часто рекомендуют при ГЭРБ. ИПП являются предпочтительным лечением, поскольку их действие превосходит действие антагонистов гистаминовых рецепторов.
Если у человека положительный результат теста на инфекцию H. pylori , ему могут потребоваться антибиотики. Лечение инфекции H. pylori включает два антибиотика и ИПП. Людям, состояние которых не отвечает этому протоколу, может потребоваться четырехкратная терапия висмутом и различными антибиотиками.
Если возможно, некоторые врачи могут порекомендовать людям прекратить прием лекарств, способствующих развитию ЯБ. Однако людям не следует прекращать прием каких-либо лекарств, не посоветовавшись предварительно с врачом.
Людям с рефрактерным заболеванием, которые не поддаются лечению, может потребоваться операция.
Камни в почках образуются у людей, когда кристаллы, обычно содержащие кальций, перемещаются из почки через мочевыводящие пути. Камни в почках не всегда вызывают проблемы и осложнения со здоровьем, но некоторые из них могут застрять и привести к проблемам со здоровьем.
Некоторые факторы риска почечнокаменной болезни включают:
- личный анамнез камней в почках
- семейный анамнез почечных камней
- повышенное всасывание оксалата через кишечник
- ИМП
- низкое потребление жидкости
- диабет в анамнезе , ожирение, подагра или гипертония
- кислая моча
Симптомы
Люди с камнями в почках могут не испытывать никаких симптомов. Самый частый симптом почечнокаменной болезни — резкая боль, иррадиация в пах, когда камень начинает перемещаться по мочеточнику.Люди могут описывать эту боль как тупую, колики, острую или сильную.
Некоторые люди могут чувствовать тошноту или рвоту из-за боли. Кровь в моче тоже обычное явление. Некоторые люди могут также сообщать о жжении при мочеиспускании.
Лечение
Врачам может потребоваться прописать обезболивающие, поскольку отхождение камня в почках часто бывает очень болезненным. Люди также могут принимать НПВП, чтобы облегчить боль. Также важно увеличить потребление жидкости.
Тамсулозин — это лекарство, помогающее людям избавляться от камней в почках; он снижает стимуляцию гладкой мускулатуры уретры.
Если врач обнаружит камень в почках размером 6 миллиметров или больше, ему может потребоваться вмешательство, чтобы вручную удалить его из мочевыводящих путей.
ИМП — это бактериальные инфекции мочевого пузыря. Врачи классифицируют ИМП как сложные и неосложненные. Неосложненная ИМП возникает у людей, которые в остальном здоровы, но не беременны.
К наиболее распространенным бактериям, вызывающим ИМП, относятся:
- Escherichia coli
- Proteus mirabilis
- Klebsiella pneumoniae
- Staphylococcus saprophyticus
- болезненное мочеиспускание или ощущение жжения при мочеиспускании
- частое мочеиспускание
- боль или болезненность ниже пупка
- кровь в моче
- нитрофурантоин
- триметоприм / сульфаметоксазол
- фосфомицин
- пивмециллинам
- разрыв кисты
- болезненные менструации
- эндометриоз
- воспалительное заболевание органов малого таза
- Переедание, слишком быстрое питание или стресс.Пища с высоким содержанием жира также может усугубить проблему.
- Употребление слишком большого количества алкоголя
- Курение
- Стресс и усталость
- Старайтесь не жевать с открытым ртом, не разговаривать во время жевания и не есть слишком быстро. Из-за этого вы глотаете слишком много воздуха, что может усугубить расстройство желудка.
- Пейте напитки после еды, а не во время еды.
- Избегайте приема пищи поздно вечером.
- Постарайтесь расслабиться после еды.
- Избегайте острой пищи.
- Если куришь, брось.
- Избегайте алкоголя.
- Ешьте небольшими порциями, чтобы желудку не приходилось работать так много или долго.
- Ешьте медленно.
- Избегайте продуктов с высоким содержанием кислоты, например цитрусовых и помидоров.
- Ограничьте острую пищу
- Ограничьте жареную и жирную пищу
- Сократите или избегайте продуктов и напитков, содержащих кофеин.
- Если стресс является спусковым крючком, узнайте новые способы справиться с ним, такие как методы релаксации и биологической обратной связи.
- Если куришь, брось.Или, по крайней мере, не загорайте непосредственно перед едой или после нее, так как курение может вызвать раздражение желудка.
- Сократите употребление алкоголя.
- Избегайте облегающей одежды. Они могут оказывать давление на желудок, из-за чего съеденная пища может подниматься в пищевод.
- Не тренируйтесь на полный желудок. Делайте это перед едой или как минимум через час после еды.
- Не ложитесь сразу после еды.
- Подождите не менее 3 часов после последнего приема пищи в день, прежде чем ложиться спать.
- Рвота или кровь в рвоте.Это может быть похоже на кофейную гущу.
- Потеря веса, которую невозможно объяснить
- Потеря аппетита
- Кровавый, черный или дегтеобразный стул
- Сильная боль в правом верхнем углу живота
- Боль в правом верхнем или нижнем углу живота
- Чувство дискомфорта, даже если вы не ели
02
Симптомы у людей с UTI
9У очень молодых или старых людей могут наблюдаться едва заметные или необычные симптомы.Например, пожилые люди с ИМП могут проявлять замешательство или измененное психическое состояние.
Симптомы осложненной ИМП обычно аналогичны симптомам неосложненной ИМП.
Лечение
Врачи лечат ИМП антибиотиками. Чтобы выбрать наиболее подходящий антибиотик для лечения инфекции, врач рассмотрит факторы риска заражения человека патогеном, устойчивым к нескольким лекарствам.
Люди с низким риском могут получить терапию первой линии, такую как:
Узнайте больше об ИМП здесь.
Различные гинекологические состояния могут вызывать боль внизу живота, которая может ощущаться как жжение. Эти состояния могут включать:
Во время овуляции на яичнике может образоваться наполненный жидкостью мешок или киста. Большинство из них доброкачественные, но иногда они могут разорваться и потребовать вмешательства.
Болезненные менструации или дисменорея относятся к боли во время менструации без заболевания таза.Иногда другие состояния могут вызывать болезненные периоды.
Эндометриоз — хроническое заболевание женской репродуктивной системы, при котором ткань, выстилающая матку, разрастается в других частях брюшной полости.
Симптомы
В следующей таблице перечислены некоторые симптомы, связанные с разрывом кисты, болезненными менструациями и эндометриозом.
Лечение
В зависимости от диагноза жжения внизу живота с гинекологической причиной врач подберет наиболее подходящее лечение.
В следующей таблице перечислены некоторые варианты лечения причин жжения внизу живота.
Некоторые виды рака пищеварительного, урологического и гинекологического трактов могут проявляться болью в нижней части живота.
В зависимости от типа рака люди могут испытывать разные симптомы. Однако состояние также может остаться незамеченным.
Хотя рак чаще встречается у пожилых людей, любой человек с тревожными симптомами должен пройти обследование у врача.
Симптомы
В следующей таблице перечислены некоторые предупреждающие признаки и симптомы урологического, пищеварительного и гинекологического рака.
Лечение
Для разных видов рака требуется разное лечение. Они могут включать хирургическое вмешательство, лучевую терапию и химиотерапию. Хирургия направлена на удаление раковой ткани, тогда как химиотерапия и лучевая терапия используют лекарства или лучи высокой энергии для уничтожения раковых клеток.
Врачи могут выбрать лечение в зависимости от локализации и стадии рака.Иногда людям может потребоваться комбинированное лечение.
Люди с раком пищеварительной системы также могут получать таргетную терапию и иммунотерапию.
Люди, которые испытывают жжение внизу живота, могут иметь пищеварительные, гинекологические или урологические заболевания.
Изучая другие сопутствующие симптомы и историю болезни пациента, врачи могут диагностировать ощущение жжения в нижней части живота и выбрать наиболее подходящий вариант лечения.
Врач может также рассмотреть некоторые другие заболевания брюшной полости, особенно у пожилых людей. Они могут включать рак желудочно-кишечного тракта, гинекологической или урологической системы.
Обязательно обратитесь к врачу для полной оценки, чтобы установить правильный диагноз и получить соответствующее лечение.
Симптомы, причины, средства правовой защиты и лечение
Вы узнаете это, когда почувствуете это: ощущение переполнения и дискомфорта в животе во время или после еды.У вас также может быть жжение или боль в верхней части живота. Это расстройство желудка, также называемое диспепсией.
Расстройство желудка часто является признаком основной проблемы, такой как гастроэзофагеальная рефлюксная болезнь (ГЭРБ), язвы или заболевание желчного пузыря, а не отдельным состоянием. Любое лечение, которое вы получите, будет зависеть от причины. Но есть способы почувствовать себя лучше или избежать этого.
Симптомы
У вас могут быть:
Эти симптомы могут усиливаться, когда вы находитесь в состоянии стресса.Если вы глотаете слишком много воздуха во время еды, это может усилить отрыжку и вздутие живота.
Люди часто страдают несварением желудка и изжогой (чувство жжения глубоко в груди), которое возникает, когда желудочная кислота поднимается в пищевод.
Причины
Мужчины и женщины любого возраста могут страдать от несварения желудка. Это обычное состояние. Но некоторые вещи делают некоторых людей более склонными к этому. Причины включают:
Болезни:
Лекарства :
Образ жизни:
Иногда у людей наблюдается длительное несварение желудка, не связанное ни с одним из этих факторов. Этот тип называется функциональной или неязвенной диспепсией.
Многие женщины страдают несварением желудка в середине и на поздних сроках беременности. Проблема может исходить из гормонов, которые расслабляют мышцы пищеварительного тракта, и из-за давления, которое растущий ребенок оказывает на живот.
Получение диагноза
Поскольку несварение желудка — это очень широкий термин, полезно дать врачу точное представление о том, как вы себя чувствуете. Определите, где именно в животе вы обычно чувствуете боль или вздутие живота.
Во-первых, ваш врач попытается исключить другие проблемы со здоровьем, которые могут быть причиной ваших симптомов. Они могут сделать анализы крови и сделать рентген вашего желудка или тонкой кишки. Они также могут использовать тонкую гибкую трубку со светом и камеру, чтобы внимательно изучить внутреннюю часть вашего желудка. Эта процедура называется верхней эндоскопией.
Лечение
Возможно, вам вообще не понадобится лечение. Несварение желудка часто проходит само по себе через несколько часов. Но сообщите своему врачу, если ваши симптомы ухудшатся.
Любое лечение, которое вы получите, будет зависеть от того, что вызывает у вас расстройство желудка. Вы также можете сделать некоторые вещи самостоятельно, чтобы облегчить симптомы:
Если после этих изменений вы не почувствуете себя лучше, врач может назначить вам лекарства.
Как предотвратить расстройство желудка?
Лучший способ избежать этого — держаться подальше от продуктов и ситуаций, которые, кажется, вызывают его. Вы можете вести дневник питания, чтобы выяснить, что вы едите, что вызывает у вас проблемы.Другие способы предотвратить проблему:
Поднимите верх кровати так, чтобы голова и грудь были выше ступней. Вы можете сделать это, поместив 6-дюймовые блоки под верхние стойки кровати. Не используйте груды подушек для достижения той же цели. Вы только наклоните голову под углом, который может увеличить давление на живот и усугубить изжогу.
Когда мне звонить врачу?
Поскольку несварение желудка может быть признаком более серьезной проблемы со здоровьем, сообщите своему врачу, если у вас есть какие-либо из следующих симптомов:
Сердечный приступ может вызвать симптомы, похожие на несварение желудка.


 И, наконец, к 4 группе принадлежат: чай с молоком, кофе с молоком, мясо ( включая птицу, а также рыбу ), макароны ( за исключением сделанных из цельно зерновой муки или муки из твердых сортов пшеницы), все виды консерв. Все продукты из 4 группы перевариваются очень проблематично, либо вообще практически не перевариваются. Какой вывод мы можем сделать уже сейчас, руководствуясь информацией о том, сколько переваривается пища в желудке? Все очень просто:
И, наконец, к 4 группе принадлежат: чай с молоком, кофе с молоком, мясо ( включая птицу, а также рыбу ), макароны ( за исключением сделанных из цельно зерновой муки или муки из твердых сортов пшеницы), все виды консерв. Все продукты из 4 группы перевариваются очень проблематично, либо вообще практически не перевариваются. Какой вывод мы можем сделать уже сейчас, руководствуясь информацией о том, сколько переваривается пища в желудке? Все очень просто:
 Цифры указанные ниже показывают сколько времени продукты проводят именно в желудке и относятся к людям со здоровой пищеварительной системой при единовременном приеме в пищу только одного указанного продукта.
Цифры указанные ниже показывают сколько времени продукты проводят именно в желудке и относятся к людям со здоровой пищеварительной системой при единовременном приеме в пищу только одного указанного продукта. п. — 50 минут
п. — 50 минут
 В результате попадания непереваренной пищи в желудке (белков) в тонкий кишечник, белки, конечно же, нормально не усваиваются. Кроме того, бактерии, живущие в мясных продуктах (белки), начинают размножаться, что приводит к различным видам дискомфорта в ЖКТ (вздутие, газы, запоры и т. д.).
В результате попадания непереваренной пищи в желудке (белков) в тонкий кишечник, белки, конечно же, нормально не усваиваются. Кроме того, бактерии, живущие в мясных продуктах (белки), начинают размножаться, что приводит к различным видам дискомфорта в ЖКТ (вздутие, газы, запоры и т. д.). Зная, сколько перевариваются разные продукты, можно научиться создавать правильное меню и укрепить здоровье.
Зная, сколько перевариваются разные продукты, можно научиться создавать правильное меню и укрепить здоровье. Покидают желудок через 1-2 часа.
Покидают желудок через 1-2 часа.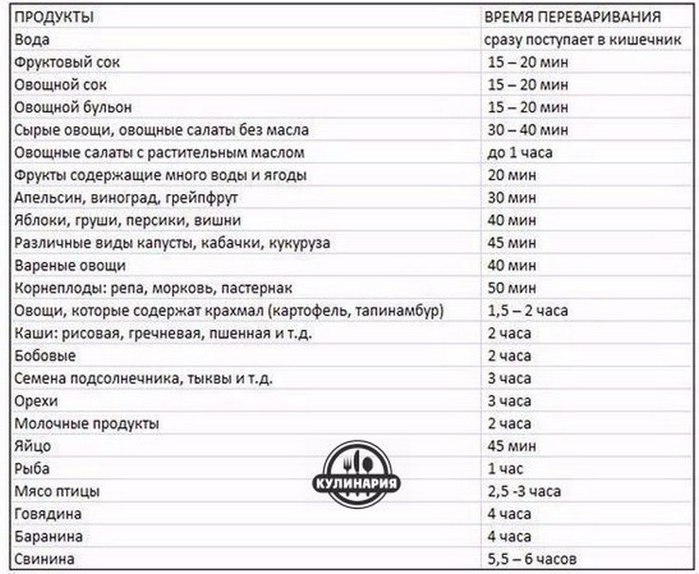 Она попадает в кишечник в течение максимум 15 минут и усваивается организмом в толстой кишке.
Она попадает в кишечник в течение максимум 15 минут и усваивается организмом в толстой кишке.
 Бутерброд из этих компонентов будет пребывать в органе пищеварения человека 5 часов, причем первый за это время успеет забродить. Поэтому так важно учитывать скорость расщепления еды и уметь ее сочетать.
Бутерброд из этих компонентов будет пребывать в органе пищеварения человека 5 часов, причем первый за это время успеет забродить. Поэтому так важно учитывать скорость расщепления еды и уметь ее сочетать.


 Тем не менее во рту еда находится всего 15–20 секунд — это скорее подготовка к полноценному пищеварению.
Тем не менее во рту еда находится всего 15–20 секунд — это скорее подготовка к полноценному пищеварению.
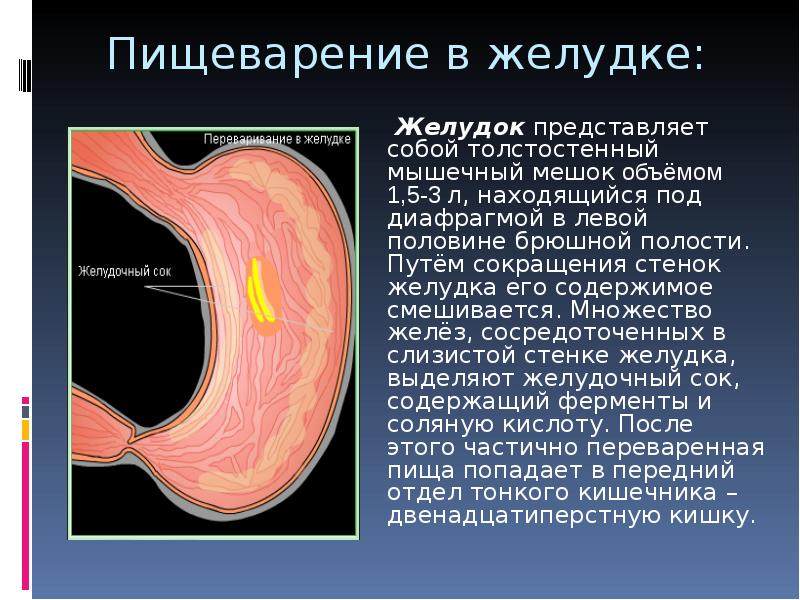
 Еще один фактор, влияющий на усвоение, — сочетание продуктов.
Еще один фактор, влияющий на усвоение, — сочетание продуктов. Мы уже говорили о том, что пережевывание — это подготовительный этап пищеварения. Чем мельче будут частички еды, тем проще будет желудку справиться со своей задачей.
Мы уже говорили о том, что пережевывание — это подготовительный этап пищеварения. Чем мельче будут частички еды, тем проще будет желудку справиться со своей задачей.

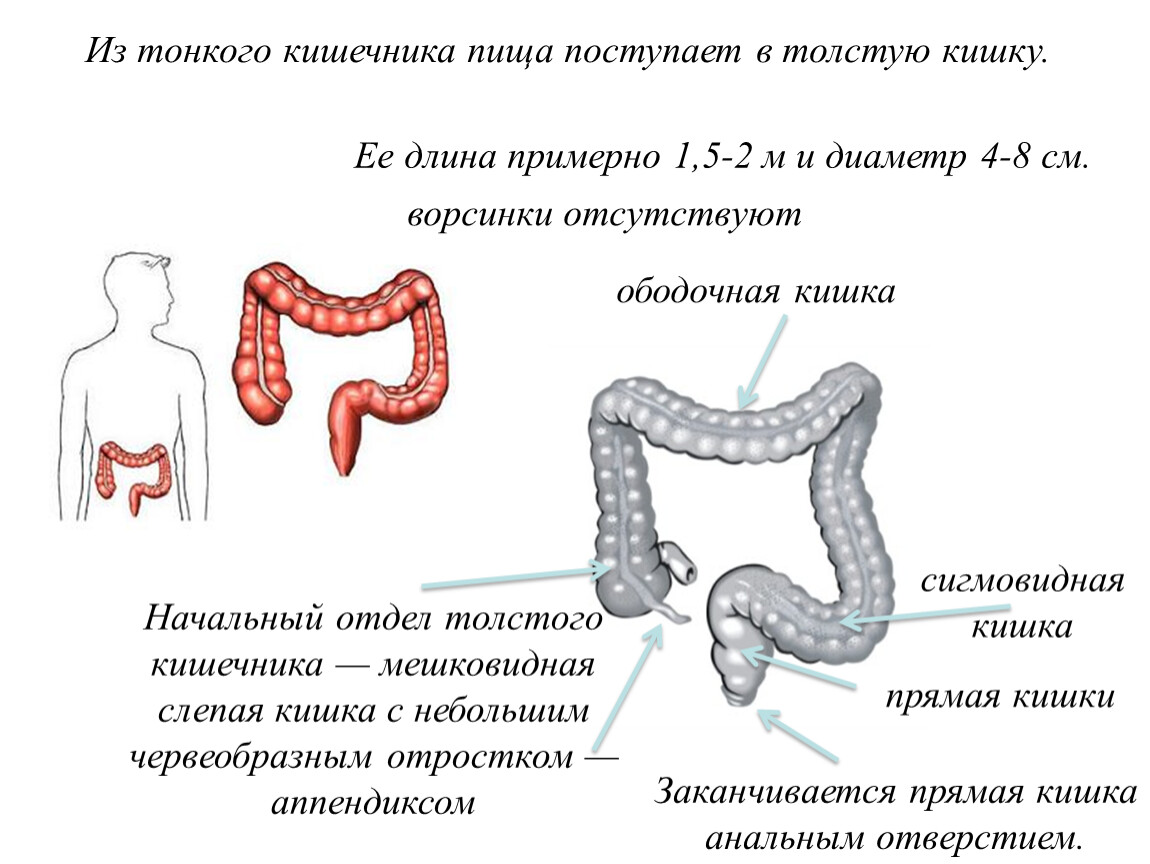



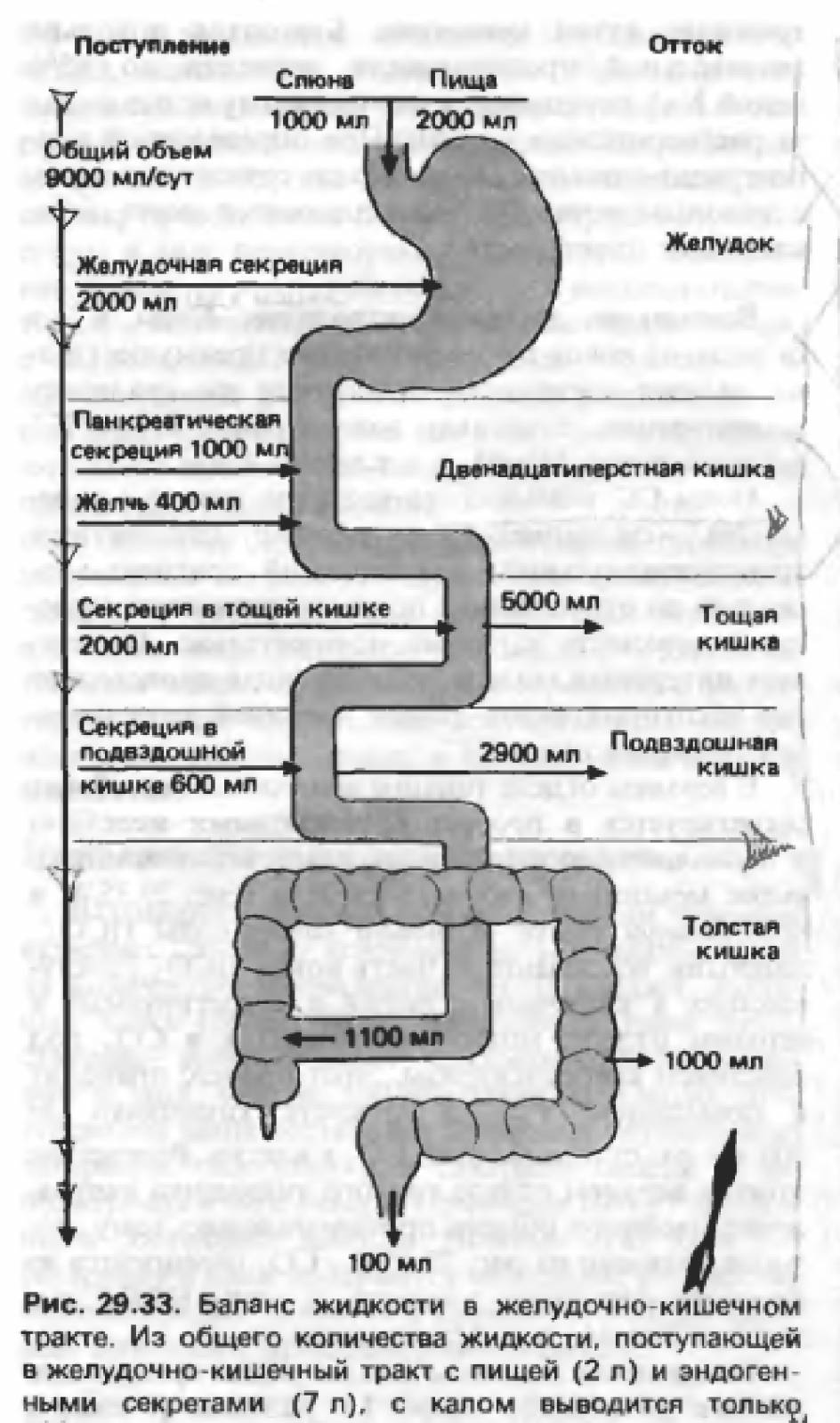
 Это время также принято называть скоростью переваривания (усвоения) продуктов. Но на самом деле в это время пища обрабатывается лишь в желудке. Итак.
Это время также принято называть скоростью переваривания (усвоения) продуктов. Но на самом деле в это время пища обрабатывается лишь в желудке. Итак. Она сразу же попадает в кишечник в этом случае.
Она сразу же попадает в кишечник в этом случае.


 Все продукты из 4 группы перевариваются очень проблематично, либо вообще практически не перевариваются.
Все продукты из 4 группы перевариваются очень проблематично, либо вообще практически не перевариваются.


 Но у каждого конкретного человека они вызовут различные проявления болезни, в зависимости от изначального статуса здоровья человека, от его образа жизни и питания и наличия сопутствующей патологии.
Но у каждого конкретного человека они вызовут различные проявления болезни, в зависимости от изначального статуса здоровья человека, от его образа жизни и питания и наличия сопутствующей патологии.

 Рассмотрим симптомы повышенной кислотности желудка и способы борьбы с этим недугом.
Рассмотрим симптомы повышенной кислотности желудка и способы борьбы с этим недугом. Болевые ощущения могут быть ноющими или схваткообразными. Зачастую боль пропадает после приема пищи и усиливается в случае, когда человек голоден.
Болевые ощущения могут быть ноющими или схваткообразными. Зачастую боль пропадает после приема пищи и усиливается в случае, когда человек голоден. Напротив же, разнообразить питание стоит кашами из круп, крупяными супами на слизистой основе, а также отварными овощами. К тому же питание должно быть дробным, а принимать пищу нужно не менее пяти раз в сутки. Перед каждым приемом пищи врачи рекомендуют выпивать стакан морковного сока.
Напротив же, разнообразить питание стоит кашами из круп, крупяными супами на слизистой основе, а также отварными овощами. К тому же питание должно быть дробным, а принимать пищу нужно не менее пяти раз в сутки. Перед каждым приемом пищи врачи рекомендуют выпивать стакан морковного сока.


 При необходимости, во время обследования, ведется забор фрагментов слизистой оболочки (биопсия).
При необходимости, во время обследования, ведется забор фрагментов слизистой оболочки (биопсия). Питаться следует дробно, небольшими порциями, 4-5 раз в день. Блюда необходимо готовить преимущественно на пару или путем отваривания. При повышенной кислотности желудка назначается диета № 1 по Певзнеру.
Питаться следует дробно, небольшими порциями, 4-5 раз в день. Блюда необходимо готовить преимущественно на пару или путем отваривания. При повышенной кислотности желудка назначается диета № 1 по Певзнеру. Метапребиотик Стимбифид Плюс помогает не только восстановить баланс нормальной желудочной и кишечной микробиоты, но и способствует эрадикации (уничтожению) Хеликобактер Пилори. Также, компоненты метапребиотика ускоряют процесс восстановления желудочного эпителия.
Метапребиотик Стимбифид Плюс помогает не только восстановить баланс нормальной желудочной и кишечной микробиоты, но и способствует эрадикации (уничтожению) Хеликобактер Пилори. Также, компоненты метапребиотика ускоряют процесс восстановления желудочного эпителия. Когда этот контрольно-пропускной пункт сбоит — возможен «нелегальный» выход содержащихся в желудке кислоты. Это явление именуется гастроэзофагеальным рефлюксом, а сама болезнь гастроэзофагеальнаярефлюксная болезнь (ГЭРБ). В результате таких забросов агрессивный желудочный сок вызывают химический ожог пищевода — вот что кроется за знакомым многим «безобидным» ощущением. При гастроскопии «обожжённых» пищеводов обнаруживаются и эрозии, и язвы, и осложнения этих проблем в виде кровотечения или рубцовых сужений. Увы, чем дольше «стаж» изжоги, тем выше риски возникновения злокачественного образования. Прогнозы в этом случае делать приходится крайне осторожно, так как рак пищевода лечить сложно – этот «простой» орган глубоко спрятан в грудной клетке и операции на нём технически очень сложны. Поэтому годами жить с изжогой, «запивая» её содой – рискованно. Более того — как только она вступает в реакцию с соляной кислотой, начинается бурное выделение углекислого газа, который оказывает дополнительное давление на нижний пищеводный сфинктер, раздражает слизистую желудка и провоцирует его железы снова выделять желудочный секрет.
Когда этот контрольно-пропускной пункт сбоит — возможен «нелегальный» выход содержащихся в желудке кислоты. Это явление именуется гастроэзофагеальным рефлюксом, а сама болезнь гастроэзофагеальнаярефлюксная болезнь (ГЭРБ). В результате таких забросов агрессивный желудочный сок вызывают химический ожог пищевода — вот что кроется за знакомым многим «безобидным» ощущением. При гастроскопии «обожжённых» пищеводов обнаруживаются и эрозии, и язвы, и осложнения этих проблем в виде кровотечения или рубцовых сужений. Увы, чем дольше «стаж» изжоги, тем выше риски возникновения злокачественного образования. Прогнозы в этом случае делать приходится крайне осторожно, так как рак пищевода лечить сложно – этот «простой» орган глубоко спрятан в грудной клетке и операции на нём технически очень сложны. Поэтому годами жить с изжогой, «запивая» её содой – рискованно. Более того — как только она вступает в реакцию с соляной кислотой, начинается бурное выделение углекислого газа, который оказывает дополнительное давление на нижний пищеводный сфинктер, раздражает слизистую желудка и провоцирует его железы снова выделять желудочный секрет. — То есть с изжогой – к врачу?
— Разумеется!
— Глотать пресловутую трубку?
— Да, эндоскопию пищевода проводить необходимо. Не менее важно и такое исследование, как суточная pH-метрия при помощи прибора «Гастроскан- 24». Пациенту через нос устанавливается тонкий зонд с несколькими датчиками, которые снимают информацию о состоянии кислотности (рН) в пищеводе, желудке и 12-перстной кишке. Почему через нос? Потому что так процедура гораздо легче переносится, пациент во время исследования ведет обычный образ жизни. Информацию с зонда фиксирует особый прибор, который крепится на поясе. Отмечу, что госпитализация в стационар (если пациент, конечно, не иногородний) не требуется. На следующий день показания с прибора переносятся в компьютер, обрабатываются специальной программой и выдаются в виде цифровых данных и графика.
— Что они показывают?
— Какова кислотность желудочного сока и как часто он (или желчь из двенадцатиперстной кишки) попадает в пищевод; как меняется кислотность в разное время суток и есть ли забросы кислоты в пищевод в положении лёжа, ночью; что происходит с кислотностью после приёма пищи или лекарств.
— То есть с изжогой – к врачу?
— Разумеется!
— Глотать пресловутую трубку?
— Да, эндоскопию пищевода проводить необходимо. Не менее важно и такое исследование, как суточная pH-метрия при помощи прибора «Гастроскан- 24». Пациенту через нос устанавливается тонкий зонд с несколькими датчиками, которые снимают информацию о состоянии кислотности (рН) в пищеводе, желудке и 12-перстной кишке. Почему через нос? Потому что так процедура гораздо легче переносится, пациент во время исследования ведет обычный образ жизни. Информацию с зонда фиксирует особый прибор, который крепится на поясе. Отмечу, что госпитализация в стационар (если пациент, конечно, не иногородний) не требуется. На следующий день показания с прибора переносятся в компьютер, обрабатываются специальной программой и выдаются в виде цифровых данных и графика.
— Что они показывают?
— Какова кислотность желудочного сока и как часто он (или желчь из двенадцатиперстной кишки) попадает в пищевод; как меняется кислотность в разное время суток и есть ли забросы кислоты в пищевод в положении лёжа, ночью; что происходит с кислотностью после приёма пищи или лекарств. Это позволяет правильно подобрать лечение и оценить его эффективность, а также даёт много другой важной информации.
— А почему важно замерять кислотность в течение суток?
— Потому кислотообразование в желудке в течение суток может меняться. Например, много интересных событий в организме происходит ночью. Вот конкретный пример – пациент с язвой в нижней трети пищевода. Раз в сутки принимает хорошее лекарство, которое обеспечивает «спокойную» среду в пищеводе. Однако pH-метрия выявила, что в ночные часы в желудке у мужчины происходит значительное повышение кислотности, так называемый «ночной кислотный прорыв». В это время действие лекарства прекращается, и язва остаётся без защиты. Чтобы это исправить, понадобилось назначить ещё один препарат.
-Всегда ли изжогу можно победить?
— Да, если отнестись к этому основательно. Дело в том, что современные лекарства очень быстро снимают симптомы. Пациенты, успокоившись, через неделю бросают лечение, а потом снова начинают жаловаться на изжогу.
Это позволяет правильно подобрать лечение и оценить его эффективность, а также даёт много другой важной информации.
— А почему важно замерять кислотность в течение суток?
— Потому кислотообразование в желудке в течение суток может меняться. Например, много интересных событий в организме происходит ночью. Вот конкретный пример – пациент с язвой в нижней трети пищевода. Раз в сутки принимает хорошее лекарство, которое обеспечивает «спокойную» среду в пищеводе. Однако pH-метрия выявила, что в ночные часы в желудке у мужчины происходит значительное повышение кислотности, так называемый «ночной кислотный прорыв». В это время действие лекарства прекращается, и язва остаётся без защиты. Чтобы это исправить, понадобилось назначить ещё один препарат.
-Всегда ли изжогу можно победить?
— Да, если отнестись к этому основательно. Дело в том, что современные лекарства очень быстро снимают симптомы. Пациенты, успокоившись, через неделю бросают лечение, а потом снова начинают жаловаться на изжогу. Между тем основной курс лечения ГЭРБ может занять до 3 месяцев, а поддерживающая терапия длится до года. И, конечно, понадобится изменить образ жизни, исключив факторы риска.
_________________________________________________
Чудеса маскировки
Не все знают, что ГЭРБ может быть истинной причиной многих отнюдь «не желудочных» проблем. Например, кариеса или пародонтоза — постоянное забрасывание желудочных масс в пищевод приводит к изменению состава слюны, делая его агрессивным. Кислотная «отдача» может приниматься нами за боль в сердце, а также оборачиваться хроническим фарингитом или бронхоспазмом. Так вот, определить, не совпадают ли приступ кашля или «стенокардия» с забросом кислоты, и призвана pH-метрия.
_________________________________________________
— Каковы они?
— Важнейший — лишний вес. Он повышает давление в желудке и нарушает работу нижнего пищеводного сфинктера, то есть фактически «выдавливает» в пищевод содержимое желудка, особенно ночью, когда на последний буквально давит «плита» живота.
Между тем основной курс лечения ГЭРБ может занять до 3 месяцев, а поддерживающая терапия длится до года. И, конечно, понадобится изменить образ жизни, исключив факторы риска.
_________________________________________________
Чудеса маскировки
Не все знают, что ГЭРБ может быть истинной причиной многих отнюдь «не желудочных» проблем. Например, кариеса или пародонтоза — постоянное забрасывание желудочных масс в пищевод приводит к изменению состава слюны, делая его агрессивным. Кислотная «отдача» может приниматься нами за боль в сердце, а также оборачиваться хроническим фарингитом или бронхоспазмом. Так вот, определить, не совпадают ли приступ кашля или «стенокардия» с забросом кислоты, и призвана pH-метрия.
_________________________________________________
— Каковы они?
— Важнейший — лишний вес. Он повышает давление в желудке и нарушает работу нижнего пищеводного сфинктера, то есть фактически «выдавливает» в пищевод содержимое желудка, особенно ночью, когда на последний буквально давит «плита» живота. Никотин и алкоголь – они оказывают расслабляющее действие на сфинктер между пищеводом и желудком, провоцируя забросы кислоты. Таким же действием обладает и теофиллин, содержащийся в чае. Кстати, из-за традиции часто и много пить чай рак пищевода широко распространён в азиатских странах. Поэтому во всём хороша мера. Жареная, острая, жирная пища тоже в группе негативных факторов. Кроме этого, нужно пересмотреть и режим питания — кушать часто и небольшими порциями, не есть перед сном. Сразу после еды не ложиться и не заниматься физическими упражнениями. Не носить тесную одежду, а врезающемуся в живот ремню предпочесть подтяжки. И, конечно, не заниматься самолечением! «Пожар» в желудке? Посетите гастроэнтеролога!
Никотин и алкоголь – они оказывают расслабляющее действие на сфинктер между пищеводом и желудком, провоцируя забросы кислоты. Таким же действием обладает и теофиллин, содержащийся в чае. Кстати, из-за традиции часто и много пить чай рак пищевода широко распространён в азиатских странах. Поэтому во всём хороша мера. Жареная, острая, жирная пища тоже в группе негативных факторов. Кроме этого, нужно пересмотреть и режим питания — кушать часто и небольшими порциями, не есть перед сном. Сразу после еды не ложиться и не заниматься физическими упражнениями. Не носить тесную одежду, а врезающемуся в живот ремню предпочесть подтяжки. И, конечно, не заниматься самолечением! «Пожар» в желудке? Посетите гастроэнтеролога! Повышенная кислотность в желудке приводит к разъеданию его стенок, что доставляет больному дискомфорт. Если не предпринимать никаких мер, то повышенная кислотность желудка может привести к гастриту, язве, эрозии.
Повышенная кислотность в желудке приводит к разъеданию его стенок, что доставляет больному дискомфорт. Если не предпринимать никаких мер, то повышенная кислотность желудка может привести к гастриту, язве, эрозии.
 Это может вызвать такие симптомы, как дискомфорт в груди, называемый изжогой. Если симптомы кислотного рефлюкса возникают более двух раз в неделю, у вас может быть кислотный рефлюкс, также известный как гастроэзофагеальная рефлюксная болезнь (ГЭРБ).
Это может вызвать такие симптомы, как дискомфорт в груди, называемый изжогой. Если симптомы кислотного рефлюкса возникают более двух раз в неделю, у вас может быть кислотный рефлюкс, также известный как гастроэзофагеальная рефлюксная болезнь (ГЭРБ). Такие симптомы, как изжога, являются ключом к диагностике кислотного рефлюкса, особенно если изменение образа жизни, антациды или препараты, блокирующие кислоту, помогают уменьшить эти симптомы.
Такие симптомы, как изжога, являются ключом к диагностике кислотного рефлюкса, особенно если изменение образа жизни, антациды или препараты, блокирующие кислоту, помогают уменьшить эти симптомы. Этот тест заключается в том, что вам в горло вводят длинную гибкую трубку с подсветкой с камерой. Сначала врач опрыскает заднюю стенку горла анестетиком и даст вам успокаивающее средство, чтобы вам было удобнее.
Этот тест заключается в том, что вам в горло вводят длинную гибкую трубку с подсветкой с камерой. Сначала врач опрыскает заднюю стенку горла анестетиком и даст вам успокаивающее средство, чтобы вам было удобнее. Ваш врач может порекомендовать более одного типа или предложить вам попробовать комбинацию лекарств, таких как эти:
Ваш врач может порекомендовать более одного типа или предложить вам попробовать комбинацию лекарств, таких как эти: Вы не должны получать устройство LINX, если у вас аллергия на определенные металлы, и после того, как у вас есть устройство LINX, вы не должны проходить какой-либо тест МРТ.
Вы не должны получать устройство LINX, если у вас аллергия на определенные металлы, и после того, как у вас есть устройство LINX, вы не должны проходить какой-либо тест МРТ. Кислотный рефлюкс — распространенная проблема, вот как с ней справиться, изменив образ жизни.
Кислотный рефлюкс — распространенная проблема, вот как с ней справиться, изменив образ жизни.
 Это кислотный рефлюкс, вызывающий изжогу, но если она тяжелая и продолжительная, кислота может вызвать воспаление в пищеводе и очень болезненные язвы.
Это кислотный рефлюкс, вызывающий изжогу, но если она тяжелая и продолжительная, кислота может вызвать воспаление в пищеводе и очень болезненные язвы.
 Посмотрим правде в глаза, там не так много места! К счастью, обычно это проходит после рождения ребенка, хотя некоторые женщины через некоторое время испытывают изжогу.
Посмотрим правде в глаза, там не так много места! К счастью, обычно это проходит после рождения ребенка, хотя некоторые женщины через некоторое время испытывают изжогу.
 Сбалансированный микробиом — это то, что вам нужно для поддержания здоровья кишечника и остального тела.
Сбалансированный микробиом — это то, что вам нужно для поддержания здоровья кишечника и остального тела.
 Если у вас хроническая изжога, обязательно проконсультируйтесь с врачом, потому что кислотный рефлюкс может вызвать серьезные повреждения пищевода, если его не лечить.
Если у вас хроническая изжога, обязательно проконсультируйтесь с врачом, потому что кислотный рефлюкс может вызвать серьезные повреждения пищевода, если его не лечить. Они предотвращают повреждение, вызванное кислотным рефлюксом.
Они предотвращают повреждение, вызванное кислотным рефлюксом.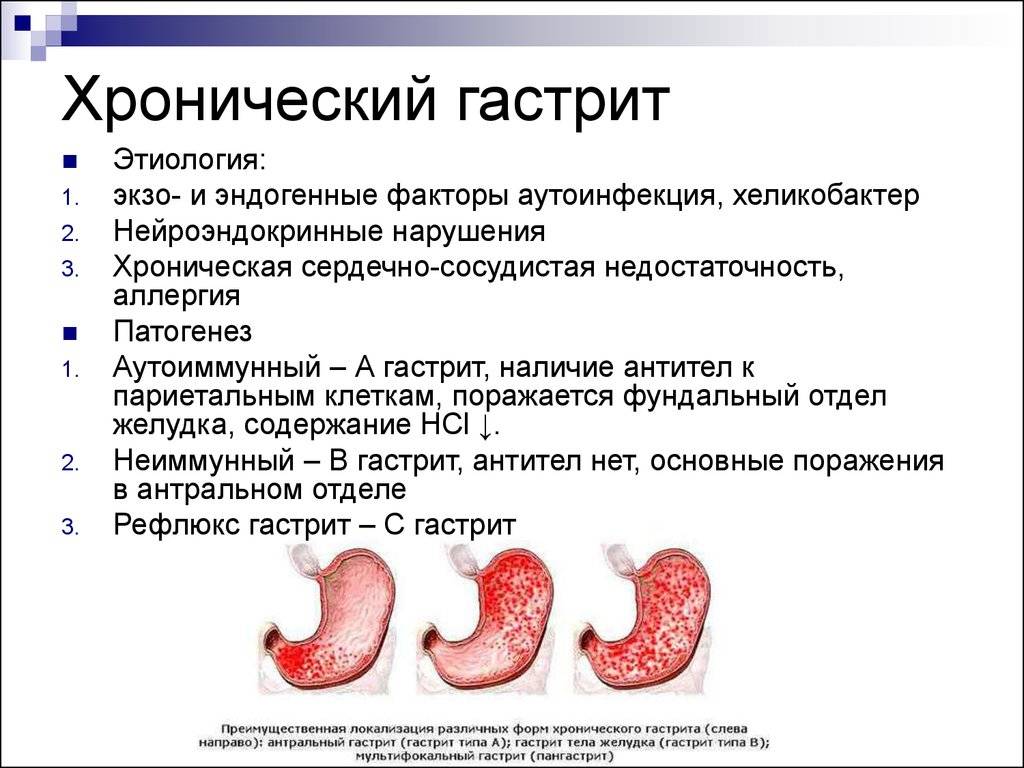 Однако внесение некоторых изменений в свой образ жизни может помочь эффективно уменьшить или предотвратить симптомы кислотного рефлюкса.
Однако внесение некоторых изменений в свой образ жизни может помочь эффективно уменьшить или предотвратить симптомы кислотного рефлюкса.
 Поэтому прогулка после рождественского ужина — это традиция — чтобы пищеварительный тракт не двигался!
Поэтому прогулка после рождественского ужина — это традиция — чтобы пищеварительный тракт не двигался! Прием пищи за несколько часов до сна или полуночный перекус вредны для пищевода и кишечника в этом отношении. О, и не пропускайте завтрак, это лучшая еда дня, и она может удерживать кислоту именно там, где она должна быть, в желудке!
Прием пищи за несколько часов до сна или полуночный перекус вредны для пищевода и кишечника в этом отношении. О, и не пропускайте завтрак, это лучшая еда дня, и она может удерживать кислоту именно там, где она должна быть, в желудке!

 Тем не менее, есть несколько вещей, которые помогут повысить кислотность желудка.
Тем не менее, есть несколько вещей, которые помогут повысить кислотность желудка.

 Примите пробиотики
Примите пробиотики

 Человек с острым панкреатитом часто даже занимает особенное положение на кровати — лежит на левом боку, чтобы не усиливать боль движениями ребер при дыхании. У большинства людей с острым панкреатитом возникает сильная тошнота и рвота, любой прием пищи усиливает боль: ведь поджелудочная железа при приёме пищи начинает выделять ферменты, а это усиливает кровоток, а значит и боль. У многих людей поднимается температура тела.
Человек с острым панкреатитом часто даже занимает особенное положение на кровати — лежит на левом боку, чтобы не усиливать боль движениями ребер при дыхании. У большинства людей с острым панкреатитом возникает сильная тошнота и рвота, любой прием пищи усиливает боль: ведь поджелудочная железа при приёме пищи начинает выделять ферменты, а это усиливает кровоток, а значит и боль. У многих людей поднимается температура тела.
 Камень желчного пузыря тоже может вызвать панкреатит: проток, выносящий желчь из пузыря в 12-перстную кишку, сливается с протоком поджелудочной железы. Такая ситуация — билиарный панкреатит — требует экстренного вмешательства, например, для рассечения большого дуоденального сосочка: это место впадения протоков в кишку.
Камень желчного пузыря тоже может вызвать панкреатит: проток, выносящий желчь из пузыря в 12-перстную кишку, сливается с протоком поджелудочной железы. Такая ситуация — билиарный панкреатит — требует экстренного вмешательства, например, для рассечения большого дуоденального сосочка: это место впадения протоков в кишку.


 Правильнее предупредить человека с заболеванием, что препарат следует носить с собой и принимать при любом употреблении пищи.
Правильнее предупредить человека с заболеванием, что препарат следует носить с собой и принимать при любом употреблении пищи.
 Если панкреатит случился из-за камней в желчном пузыре — удалить пузырь. Если в организме нарушен обмен жиров — проконсультироваться у кардиолога и подобрать лечение препаратами, снижающими уровень липопротеидов и триглицеридов, подобрать диету.
Если панкреатит случился из-за камней в желчном пузыре — удалить пузырь. Если в организме нарушен обмен жиров — проконсультироваться у кардиолога и подобрать лечение препаратами, снижающими уровень липопротеидов и триглицеридов, подобрать диету.

 Очень часто такая функциональная боль (то есть боль, не связанная с воспалением или опухолью) возникает у людей, пребывающих в постоянном стрессе. Потому и лечение функциональной боли — это не только приём лекарств-спазмолитиков и других гастроэнтерологических препаратов, но и работа с психоэмоциональным состоянием: когнитивно-поведенческая психотерапия, увеличение физической активности и даже йога.
Очень часто такая функциональная боль (то есть боль, не связанная с воспалением или опухолью) возникает у людей, пребывающих в постоянном стрессе. Потому и лечение функциональной боли — это не только приём лекарств-спазмолитиков и других гастроэнтерологических препаратов, но и работа с психоэмоциональным состоянием: когнитивно-поведенческая психотерапия, увеличение физической активности и даже йога.
 Острый панкреатит может переходить в хроническое состояние. Хронический панкреатит сопровождается болями, отрыжкой, тошнотой, испражнениями непереваренной пищи.
Острый панкреатит может переходить в хроническое состояние. Хронический панкреатит сопровождается болями, отрыжкой, тошнотой, испражнениями непереваренной пищи.




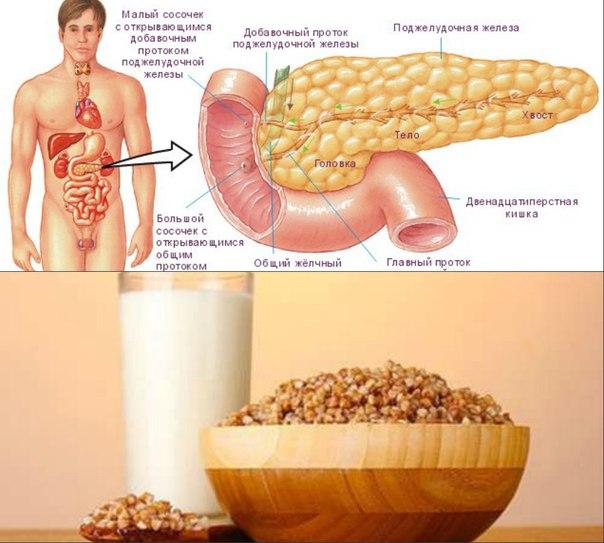 При остром панкреатите наблюдаются:
При остром панкреатите наблюдаются:


 В это время можно выпить обезболивающий препарат, чтобы снизить неприятные ощущения.
В это время можно выпить обезболивающий препарат, чтобы снизить неприятные ощущения.
 Мы занимаемся диагностикой и лечением любых заболеваний в Красноярске. Мощное оборудование для проведения КТ, МРТ и рентгена, опытные врачи, которые при необходимости проведут первичный осмотр на дому, ждут вас в «Медюнион». Чтобы узнать подробности или записаться на прием, позвоните по телефону 201-03-03.
Мы занимаемся диагностикой и лечением любых заболеваний в Красноярске. Мощное оборудование для проведения КТ, МРТ и рентгена, опытные врачи, которые при необходимости проведут первичный осмотр на дому, ждут вас в «Медюнион». Чтобы узнать подробности или записаться на прием, позвоните по телефону 201-03-03.
 Муковисцидоз следует подозревать у всех больных младше 40 лет с необъяснимой недостаточностью экзокринной функции поджелудочной железы.
Муковисцидоз следует подозревать у всех больных младше 40 лет с необъяснимой недостаточностью экзокринной функции поджелудочной железы. Иногда боль локализуется за грудиной или в боку. Обычно она сильная, продолжительная, глубокая и не проходит после еды и приема антацидных средств. Часто она усиливается при употреблении алкоголя или после обильной еды, особенно жирной. Нередко боль настолько сильна, что приходится использовать наркотические анальгетики. Тошнота, рвота и метеоризм (обильное отхождение газов) отмечаются реже; обычно они обусловлены реакцией на боль или применением лекарственных препаратов (особенно наркотических анальгетиков), угнетающих деятельность желудка и кишечника.
Иногда боль локализуется за грудиной или в боку. Обычно она сильная, продолжительная, глубокая и не проходит после еды и приема антацидных средств. Часто она усиливается при употреблении алкоголя или после обильной еды, особенно жирной. Нередко боль настолько сильна, что приходится использовать наркотические анальгетики. Тошнота, рвота и метеоризм (обильное отхождение газов) отмечаются реже; обычно они обусловлены реакцией на боль или применением лекарственных препаратов (особенно наркотических анальгетиков), угнетающих деятельность желудка и кишечника.
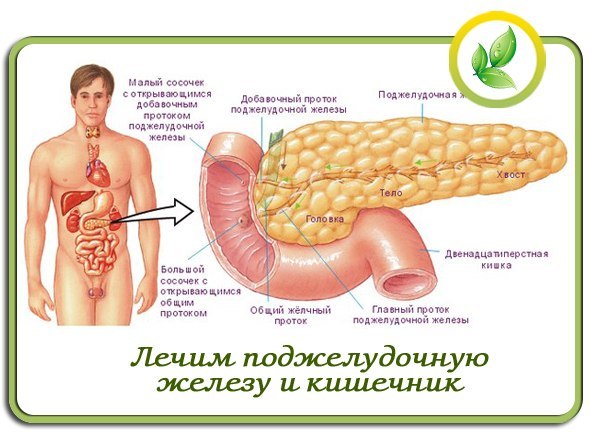 Этот орган отвечает за образование очень важных для пищеварения ферментов и инсулина — гормона, который контролирует уровень сахара в крови. Рассмотрим признаки, симптомы и лечение болезни поджелудочной железы у мужчин и женщин. Лечение хронического панкреатита также лучше доверить профессионалам врачам из клиники Медлафн-Сервис.
Этот орган отвечает за образование очень важных для пищеварения ферментов и инсулина — гормона, который контролирует уровень сахара в крови. Рассмотрим признаки, симптомы и лечение болезни поджелудочной железы у мужчин и женщин. Лечение хронического панкреатита также лучше доверить профессионалам врачам из клиники Медлафн-Сервис.
 Довольно часто эта болезнь оказывается смертельной.
Довольно часто эта болезнь оказывается смертельной.
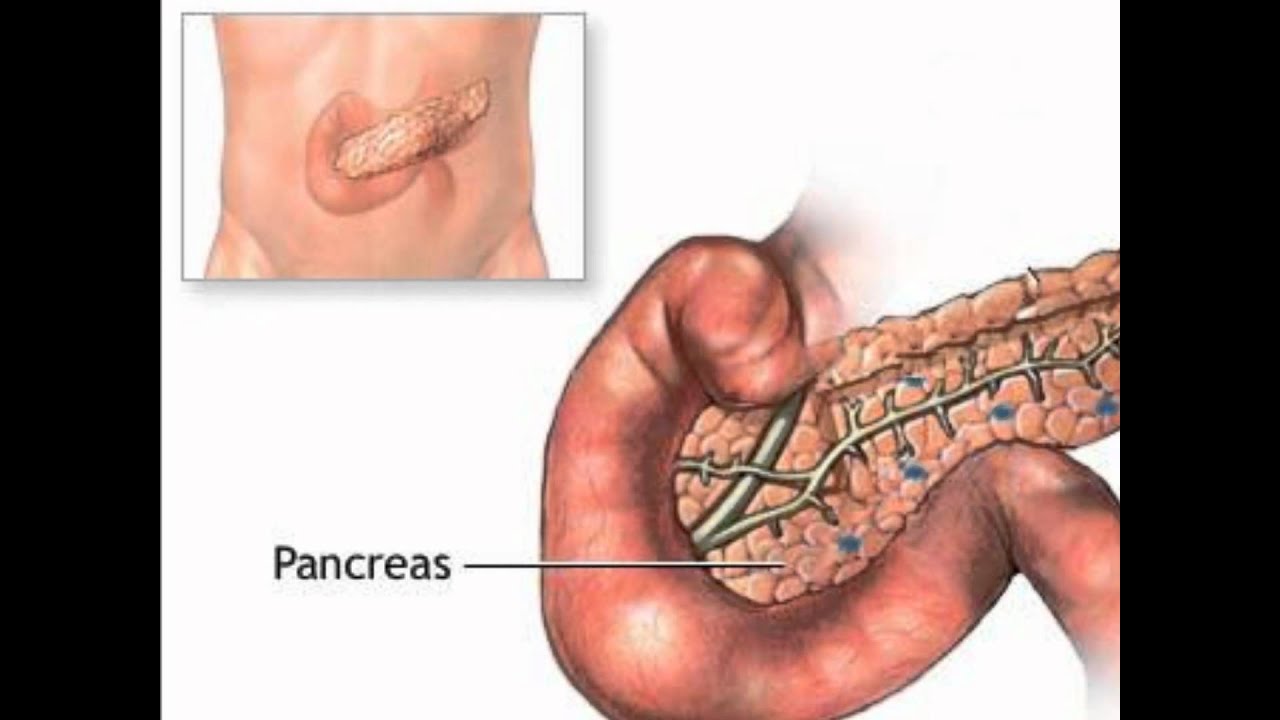
 Затем, когда болевой синдром угасает, в рацион допускается вводить каши, нежирное мясо, отварную рыбу. В период лечения категорически запрещено употреблять сырые овощи и фрукты, молочные продукты. Больному рекомендуется полностью отказаться от употребления алкоголя и жирной пищи, острых и соленых продуктов.
Затем, когда болевой синдром угасает, в рацион допускается вводить каши, нежирное мясо, отварную рыбу. В период лечения категорически запрещено употреблять сырые овощи и фрукты, молочные продукты. Больному рекомендуется полностью отказаться от употребления алкоголя и жирной пищи, острых и соленых продуктов.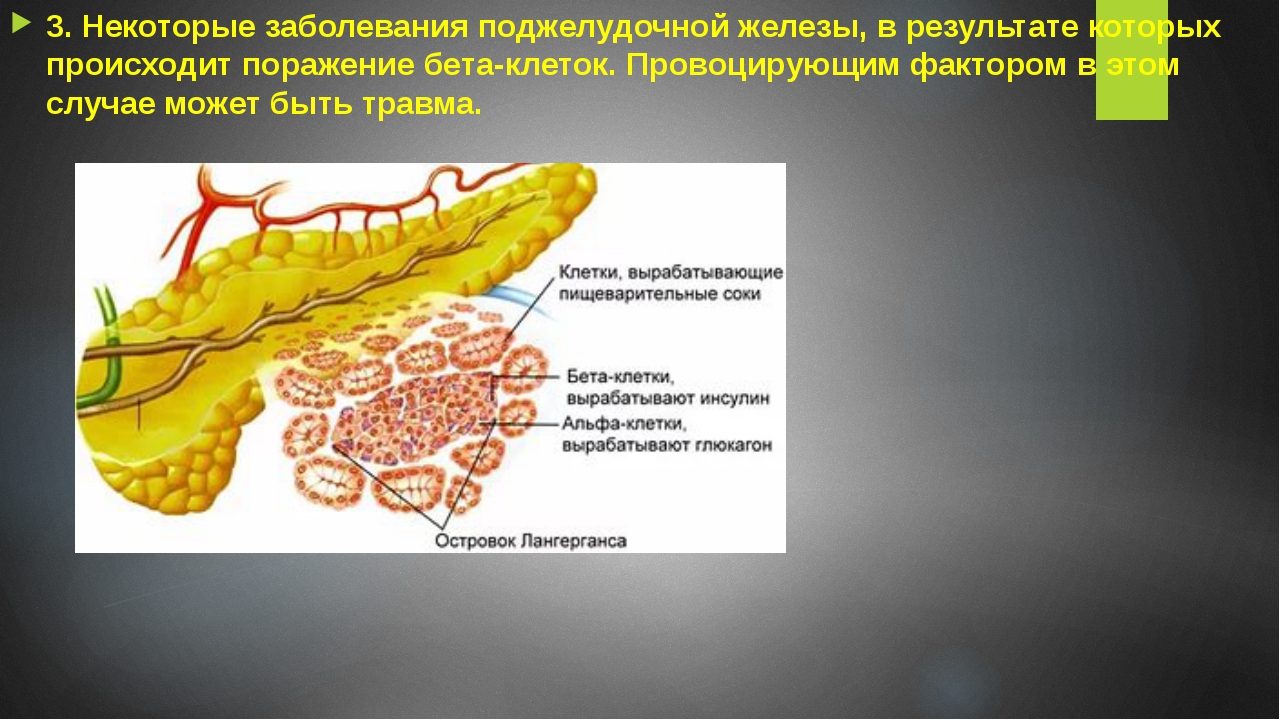 Главной ее функцией является то, что она вырабатывает специальные ферменты, которые расщепляют жиры, белки и углеводы, что способствует лучшему усвоению пищи в организме человека. Поджелудочная железа – единственный орган, который производит инсулин.
Главной ее функцией является то, что она вырабатывает специальные ферменты, которые расщепляют жиры, белки и углеводы, что способствует лучшему усвоению пищи в организме человека. Поджелудочная железа – единственный орган, который производит инсулин.
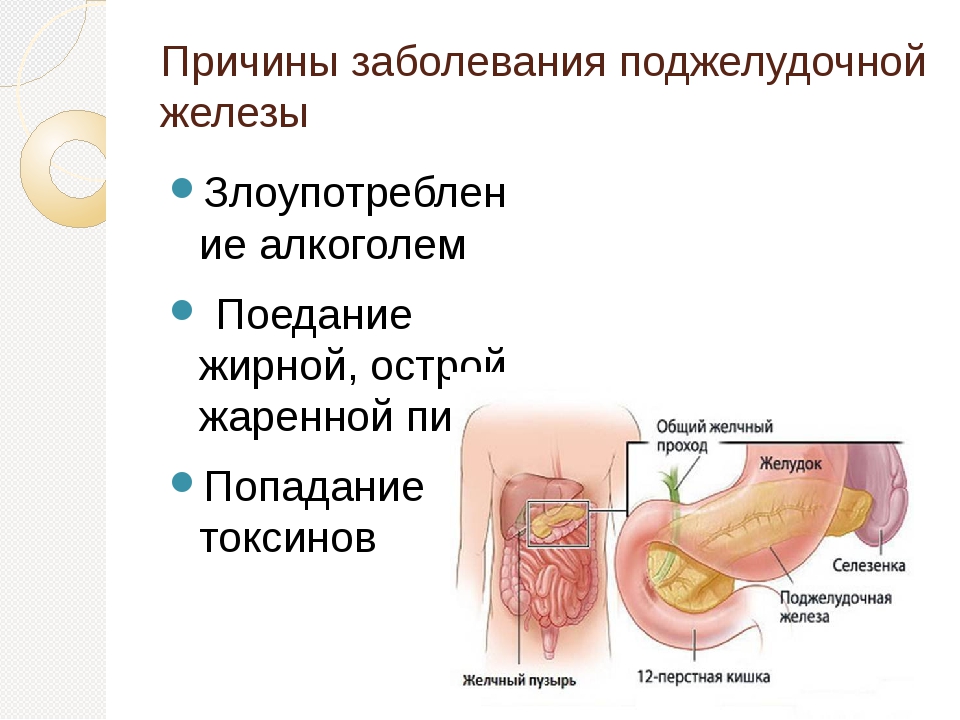
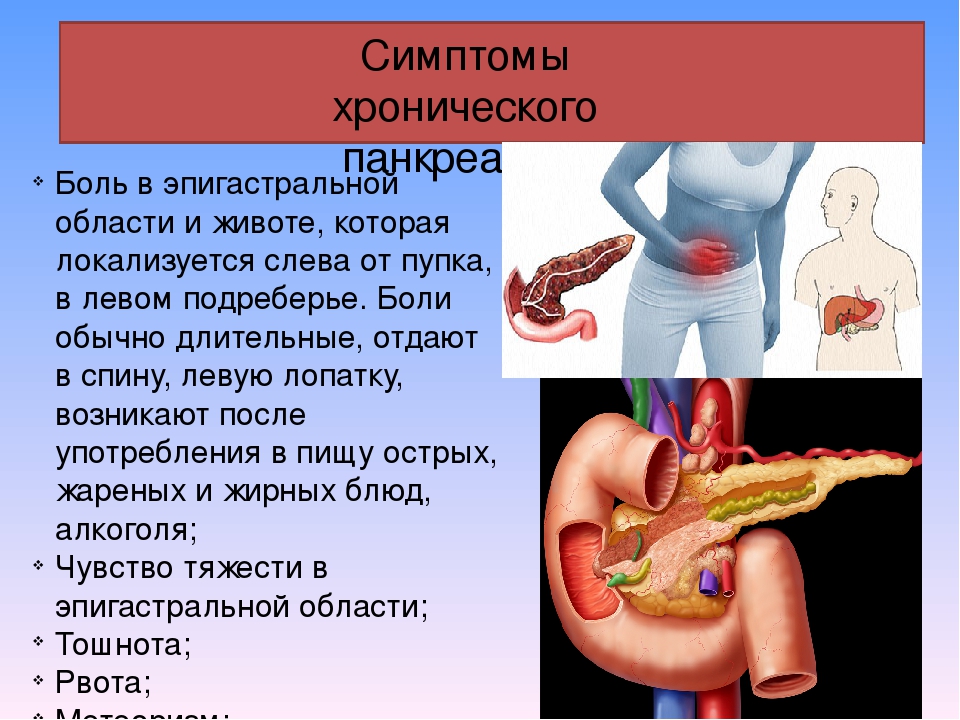 Соответственно дает сбой процесс переваривания пищи и человек начинает страдать от воспаления поджелудочной железы – острого панкреатита.
Соответственно дает сбой процесс переваривания пищи и человек начинает страдать от воспаления поджелудочной железы – острого панкреатита.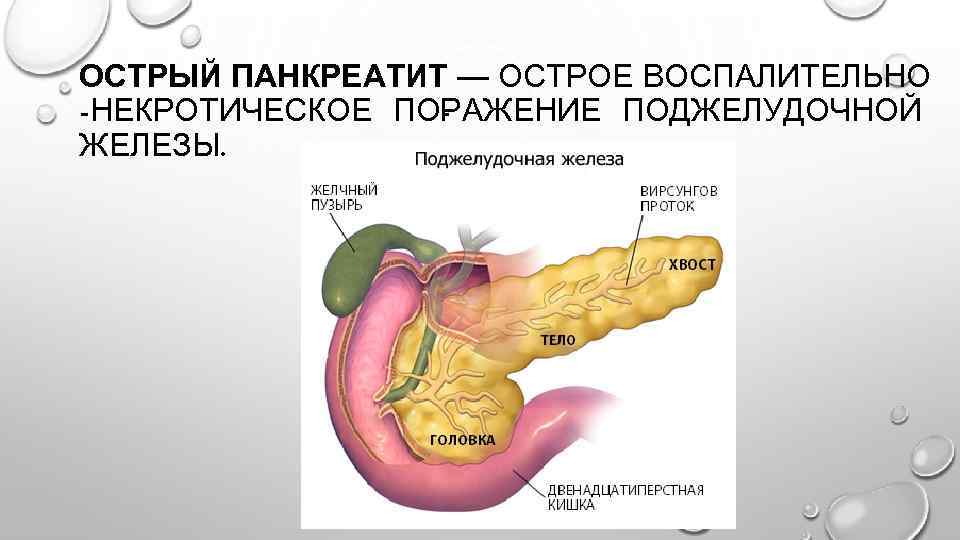
 Отказ от жареного, сильно соленого, кислого и острого, а так же тяжелых продуктов. Обязательно нужно пить очищенную минеральную воду, что касается не только больных, но и здоровых людей.
Отказ от жареного, сильно соленого, кислого и острого, а так же тяжелых продуктов. Обязательно нужно пить очищенную минеральную воду, что касается не только больных, но и здоровых людей.
 Они указывают на определённые заболевания желудка или кишечника. Лечить эти признаки в отдельности не стоит, поскольку через определённое время первопричина снова проявится теми же симптома. Необходимо выявить «источник» самой патологии и устранять именно его, а признаки исчезнут вслед за вылеченной болезнью.
Они указывают на определённые заболевания желудка или кишечника. Лечить эти признаки в отдельности не стоит, поскольку через определённое время первопричина снова проявится теми же симптома. Необходимо выявить «источник» самой патологии и устранять именно его, а признаки исчезнут вслед за вылеченной болезнью.
 Их количество довольно большое. В связи с этим лечение может быть назначено только после проведения всестороннего обследования. Ведь практически каждое заболевание требует своего подхода при выполнении терапии.
Их количество довольно большое. В связи с этим лечение может быть назначено только после проведения всестороннего обследования. Ведь практически каждое заболевание требует своего подхода при выполнении терапии. Боли купируются приёмом специальных антацидных медикаментозных средств. Они способствуют снижению кислотности в желудке.
Боли купируются приёмом специальных антацидных медикаментозных средств. Они способствуют снижению кислотности в желудке. При переедании или употреблении большого количества сладких или острых блюд, а также фруктов, возможно брожение и урчание в животе. При этом запоры чередуются с поносом. Это происходит из-за нарушений в процессе вырабатывания ферментов. Происходят также сбои в деятельности эндокринной системы.
При переедании или употреблении большого количества сладких или острых блюд, а также фруктов, возможно брожение и урчание в животе. При этом запоры чередуются с поносом. Это происходит из-за нарушений в процессе вырабатывания ферментов. Происходят также сбои в деятельности эндокринной системы.
 При этом до еды принимают Омез, который снижает вырабатывание соляной кислоты. Этот препарат используется при гастритах или язвенной болезни.
При этом до еды принимают Омез, который снижает вырабатывание соляной кислоты. Этот препарат используется при гастритах или язвенной болезни. Для врача при установлении диагноза необходимо знать ощущения после отрыжки: кислая, присутствует горечь, запах гнилости, кусочки пищи или жидкость.
Для врача при установлении диагноза необходимо знать ощущения после отрыжки: кислая, присутствует горечь, запах гнилости, кусочки пищи или жидкость. В горячей ванной сразу после еды возникает нарушение системы кровоснабжения органов пищеварения. Кровь отходит от внутренних органов и устремляется к ногам. В результате образуются газы в пищеводе, головные боли, боли в животе.
В горячей ванной сразу после еды возникает нарушение системы кровоснабжения органов пищеварения. Кровь отходит от внутренних органов и устремляется к ногам. В результате образуются газы в пищеводе, головные боли, боли в животе. Постоянная, частая отрыжка сопровождается болями, резями в желудке, свидетельствует о серьезном развивающемся недомогании.
Постоянная, частая отрыжка сопровождается болями, резями в желудке, свидетельствует о серьезном развивающемся недомогании. Становится причиной возникновения маленьких ранок на стенках желудка. Фактор наследования болезни, предрасположенность человеческого организма к недугу. Образ жизни также играет немаловажную роль в появлении язвы. Ежедневное меню человека – тоже в списке виновников заболевания.
Становится причиной возникновения маленьких ранок на стенках желудка. Фактор наследования болезни, предрасположенность человеческого организма к недугу. Образ жизни также играет немаловажную роль в появлении язвы. Ежедневное меню человека – тоже в списке виновников заболевания. Локализуется справа.
Локализуется справа. Отрыжка сопровождается кисловатым привкусом, но без запаха. Постоянно присутствует тошнота. Боль ощущается в центре брюшной области. Приводят к возникновению недомогания: горячая пища, пищевая аллергия, раздражение стенок оставшейся непереваренной пищей.
Отрыжка сопровождается кисловатым привкусом, но без запаха. Постоянно присутствует тошнота. Боль ощущается в центре брюшной области. Приводят к возникновению недомогания: горячая пища, пищевая аллергия, раздражение стенок оставшейся непереваренной пищей. Полное отсутствие жирной, кислой, острой, соленой пищи.
Полное отсутствие жирной, кислой, острой, соленой пищи.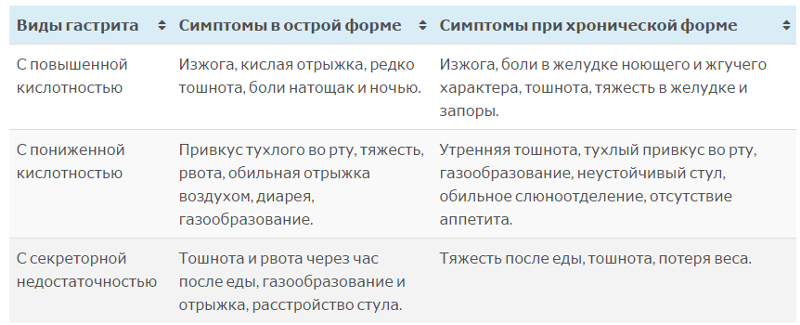 Это способствует уменьшению в составе желудочного сока и соляной кислоты. Отмечено, что при приёме Омеза раны на слизистой органа рубцевались, прекращали кровоточить, новые не появлялись.
Это способствует уменьшению в составе желудочного сока и соляной кислоты. Отмечено, что при приёме Омеза раны на слизистой органа рубцевались, прекращали кровоточить, новые не появлялись. Сбор укладывается в емкость и заливается водой, доведенной до температуры кипения. После остывания жидкость готова к употреблению. Принимается по 50 г два раза в день. Курс закончится после уменьшения или пропадания симптомов.
Сбор укладывается в емкость и заливается водой, доведенной до температуры кипения. После остывания жидкость готова к употреблению. Принимается по 50 г два раза в день. Курс закончится после уменьшения или пропадания симптомов. html
html Дискомфорт в желудке и отрыжка могут возникать по причине следующих провоцирующих факторов:
Дискомфорт в желудке и отрыжка могут возникать по причине следующих провоцирующих факторов: Прежде чем назначать терапию, гастроэнтеролог должен определить точную причину возникновения этих признаков, поскольку каждый из недугов требует особого подхода в лечении. Большинство болезней с подобными признаками нуждаются в неотложном лечении, так как могут привести к осложнениям.
Прежде чем назначать терапию, гастроэнтеролог должен определить точную причину возникновения этих признаков, поскольку каждый из недугов требует особого подхода в лечении. Большинство болезней с подобными признаками нуждаются в неотложном лечении, так как могут привести к осложнениям. Воспалительный процесс сопровождается болезненными ощущениями, кислой отрыжкой, тошнотой, метеоризмом, утомляемостью и плохим аппетитом. Для боли присущ ноющий и тупой характер. При подобной симптоматике рекомендуется обратиться за медицинской помощью. Если не начать своевременную терапию, есть риск развития язвы.
Воспалительный процесс сопровождается болезненными ощущениями, кислой отрыжкой, тошнотой, метеоризмом, утомляемостью и плохим аппетитом. Для боли присущ ноющий и тупой характер. При подобной симптоматике рекомендуется обратиться за медицинской помощью. Если не начать своевременную терапию, есть риск развития язвы. Когда человек придерживается строгой диеты, патология не прогрессирует. При нарушении диеты появляется интенсивная боль. Также наблюдается частая отрыжка и урчание в животе.
Когда человек придерживается строгой диеты, патология не прогрессирует. При нарушении диеты появляется интенсивная боль. Также наблюдается частая отрыжка и урчание в животе. Для купирования боли могут быть использованы болеутоляющие, противовоспалительные средства, выписанные гастроэнтерологом. К ним можно отнести Алмагель, который прекрасно ликвидирует чрезмерное продуцирование соляной кислоты, что предотвращает появление эрозии, язвы. Принимать препарат следует только по назначению врача.
Для купирования боли могут быть использованы болеутоляющие, противовоспалительные средства, выписанные гастроэнтерологом. К ним можно отнести Алмагель, который прекрасно ликвидирует чрезмерное продуцирование соляной кислоты, что предотвращает появление эрозии, язвы. Принимать препарат следует только по назначению врача. Если симптоматика не стихает, необходимо пересмотреть рацион питания. Возможно, потребуется специальная диетотерапия. Желательно включить в рацион натуральную продукцию, супы нежирные, паровые овощи, каши.
Если симптоматика не стихает, необходимо пересмотреть рацион питания. Возможно, потребуется специальная диетотерапия. Желательно включить в рацион натуральную продукцию, супы нежирные, паровые овощи, каши. com/boli/otryzhka-i-bol-v-zhivote.html
com/boli/otryzhka-i-bol-v-zhivote.html Вздутие живота и давление возникают, когда лишний газ не проходит через кишечник, как обычно.
Вздутие живота и давление возникают, когда лишний газ не проходит через кишечник, как обычно. Это может привести к отрыжке, давлению и боли в желудке.
Это может привести к отрыжке, давлению и боли в желудке.

 Жевание жевательной резинки может создать дополнительный газ в желудке.
Жевание жевательной резинки может создать дополнительный газ в желудке.
 Определенные продукты могут вызвать эти и другие симптомы расстройства желудка, как и прием пищи в спешке.
Определенные продукты могут вызвать эти и другие симптомы расстройства желудка, как и прием пищи в спешке.


 Сергей, приветствую.
Сергей, приветствую.
 И этот процесс очень сильно ускоряет хеликобактер. Вот если она к этому человеку попала, тогда у него онкология возникнет не через 10 лет, а уже через 5 или на порядок быстрее. Собственно, ловушка-то в том, что не болит.
И этот процесс очень сильно ускоряет хеликобактер. Вот если она к этому человеку попала, тогда у него онкология возникнет не через 10 лет, а уже через 5 или на порядок быстрее. Собственно, ловушка-то в том, что не болит. Давайте мы скажем так: если у Вас не было никаких родственников с онкологией или с проблемами в желудке, тогда мы будем делать гастроскопию не просто периодически, а по показаниям. Если возникают симптомы, которые сохраняются регулярно, тогда мы будем проводить гастроскопию, если это необходимо. А такой важности проводить это ежегодно нет. Если были родственники с онкологией или когда-то была язва желудка у этого человека…
Давайте мы скажем так: если у Вас не было никаких родственников с онкологией или с проблемами в желудке, тогда мы будем делать гастроскопию не просто периодически, а по показаниям. Если возникают симптомы, которые сохраняются регулярно, тогда мы будем проводить гастроскопию, если это необходимо. А такой важности проводить это ежегодно нет. Если были родственники с онкологией или когда-то была язва желудка у этого человека…