Выброс желчи в желудок: симптомы, диагностика, терапия, лечение
Одним из признаков нарушения нормальной работы пищеварительной системы является выброс желчи в желудок, который также известен как гастродуоденальный рефлюкс.
Это патологическое состояние сопровождается изжогой, неприятным, горьким привкусом во рту, отрыжкой, появлением желтого налета на поверхности языка, а также резкими, болезненными спазмами в области живота.
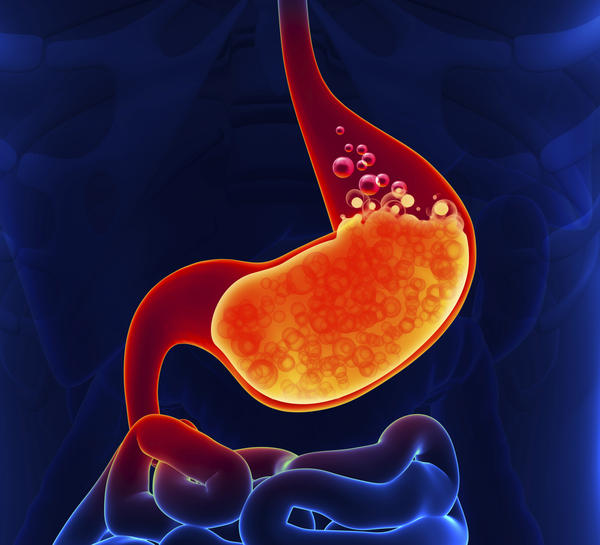
Данная жидкость представляет собой особый секрет, вырабатываемый печенью и пузырем, принимающий непосредственное участие в процессе переваривания еды.
При условии нормального функционирования желудочно-кишечного тракта жидкость поступает из печени в полость двенадцатиперстной кишки, а затем – в нижние отделы кишечника. При некоторых заболеваниях этот процесс нарушается, в результате чего происходит заброс секрета в желудочную полость.
Данную проблему ни в коем случае не стоит игнорировать, так как она приводит к развитию серьезных осложнений – гастрита, язвы или двенадцатиперстной кишки, а также онкологических заболеваний органов пищеварительной системы.
Основные причины
Выброс желчи в желудок, причины которого описаны ниже, наблюдается даже у полностью здорового человека, не имеющего никаких проблем с пищеварительной системой. Врачи считают, что возникновение этой проблемы 1 раз в неделю не является серьезной патологией и не требует терапии.
Если же пациента регулярно беспокоят неприятные ощущения, необходимо определить, что стало их причиной и каким образом можно от них избавиться.
В частых случаях причиной развития неправильного выделения секрета становится холецистэктомия, то есть оперативное удаление пузыря.
В результате хирургического иссечения происходит нарушение выработки и выведения жидкости, изменяется ее функциональное предназначение и консистенция.
Секрет становится слишком жидким, он уже не имеет возможности полноценно защищать пищеварительные органы от быстрого размножения болезнетворных микроорганизмов.
Аномальное состояние часто вызвано и другими факторами:
- неправильное питание – преобладание в рационе жирных, жареных, острых, копченых или маринованных продуктов;
- частые переедания, особенно перед сном;
- привычка одновременно употреблять еду и жидкость;
- повышенные физические нагрузки сразу же после еды;
- период беременности;
- продолжительный или бесконтрольный прием некоторых фармакологических препаратов;
- врожденные патологии пищеварительной системы;
- травмы, опухоли или хирургические вмешательства на пузыре или органах пищеварения.
Выброс желчи в желудок сопровождается плохой проходимостью выводящих каналов, а также нарушениями в нормальной работе сфинктера двенадцатиперстной кишки. Чаще всего это может произойти в итоге различных заболеваний печени и протоков.
Это приводит к тому, что секрет накапливается внутри каналов, но так как сфинктер плотно закрыт, она не может проникнуть в полость двенадцатиперстной кишки.
Симптомы
Симптомы патологии могут быть достаточно разнообразными – как интенсивными, так и маловыраженными.
К основным признакам можно отнести:
- Резкие болезненные спазмы в области живота.
- Чувство жжения в желудке и за грудной клеткой, изжога.
- Отрыжка с горьким, неприятным привкусом, которая появляется в результате того, что в полость рта выбрасывается желчь.
- Частые позывы к рвоте.
- Появление нездорового желтоватого налета на слизистой поверхности языка.
- Ощущение тяжести и распирания в животе, которое особенно усиливается после употребления пищи.
Выброс желчи в ротовую полость часто сопровождается ощущением жажды, неприятным запахом из гортани, который не исчезает даже после чистки зубов. Неприятное чувство может быть настолько сильным, что приводит к рвоте.
В большинстве случаев данные симптомы сопровождаются сильными болями в области кишечника, не имеющими конкретной локализации.
При возникновении таких признаков обязательно следует обратиться к врачу, который назначит все необходимые диагностические мероприятия и подберет эффективную терапию.
Методы диагностики
При возникновении таких симптомов, как изжога, приступы тошноты или рвоты, боли в животе, ощущение горечи в ротовой полости, обязательно нужно обратиться к гастроэнтерологу. Для того, чтобы определить, что делать при гастродуоденальном рефлюксе, врач проведет осмотр пациента и направит его на обследование.
Основные диагностические мероприятия:
- ультразвуковое исследование;
- исследование тканей печени;
- зондирование;
- ультрасонография, которая проводится посредством эндоскопа;
- МРТ;
- холедохосцинтиграфия и холесцинтиграфия.
Для того, чтобы максимально точно диагностировать выброс желчи, врач обязательно изучает режим жизни и питание пациента, его пищевые привычки. Такие исследования позволяют установить причину патологии и подобрать наиболее действенную терапию.
Терапия патологии
В случае, если выброс в пищевод беспокоит человека время от времени, после употребления копченых, острых или жареных продуктов, нет необходимости в специальной терапии. Достаточно просто подкорректировать свое питание и отказаться от вредных продуктов – и процесс оттока секрета нормализуется.
Если же рефлюкс случается регулярно, доставляя пациенту боль и дискомфорт, это указывает на развитие определенного заболевания. В таких случаях без лекарственных препаратов не обойтись.
Их основные цели:
- устранение симптомов патологии;
- нормализация работы пузыря и выведения желчной жидкости.
Перед тем, как лечить заболевание, необходимо учитывать, что терапия должна быть комплексной и состоять из применения лекарственных препаратов, народных методов лечения, а также правил рационального питания.
Выброс данной жидкости в кишечник лечится при помощи следующих фармакологических средств:
- Спазмолитики – Дротаверин, Папаверин, Но-шпа.
- Селективные прокинетики – Мотилиум, Цизаприд.
- Ингибиторы протонной системы – Омепразол, Ранитидин, Нексиум, Омез.
- Антациды – Маалокс, Алмагель.
- Средства для активизации моторики пузыря – Магния сульфат, Холецистокинин.
Также для устранения патологического состояния могут применяться лекарственные препараты из категории производных урсодезоксихолевой кислоты – например, Урсофальк. Он помогает нормализовать процесс оттока, устранить тошноту, рвоту, изжогу и чувство горечи в ротовой полости.
Народная медицина
При рефлюксе лечение народными средствами становится эффективным дополнением к медикаментозной терапии. Таких рецептов очень много, но перед их использованием обязательно нужно проконсультироваться с врачом.
Одним из наиболее популярных средств считается отвар из льняного семени. В стакан с чистой водой следует всыпать столовую ложку семян, после чего на протяжении 13-15 минут томить его на маленьком огне.
Средство должно настояться не менее 1,5-2 часов, после чего его рекомендуется принимать по ложке перед приемом пищи.
Для устранения гастродуоденального рефлюкса используется одуванчик, вернее, его корни. Для приготовления лечебного средства столовую ложку высушенного и измельченного сырья необходимо поместить в небольшую кастрюльку, залить чашкой крутого кипятка и протомить 5-10 минут. После того, как напиток настоится не менее 2 часов, его следует принимать перед едой.
Диета
Для того, чтобы полностью избавиться от патологического состояния и нормализовать работу печени и выводящих каналов, человеку необходимо не только принимать лекарственные или народные средства, но и полностью изменить свой привычный режим питания.
Именно диете отводится основополагающая роль в лечении любых заболеваний желудочно-кишечного аппарата.
Питаться рекомендуется дробно – то есть маленькими порциями 4-6 раз в сутки, лучше всего в одно и то же время.
Основу рациона должны составлять продукты с обволакивающими свойствами, так как они создают на слизистой поверхности кишечника и других пищеварительных органов защитную пленку.
К ним относятся слизистые супы, постные бульоны, каши, кисломолочные продукты.
Пациентам, у которых диагностирован гастродуоденальный рефлюкс, настойчиво рекомендуется отказаться от вредных привычек – употребления алкогольных напитков, большого количества крепкого кофе или курения.
Также под запрет попадают все копчености, маринады, консервы, газированные напитки, острые пряности, жирные соусы, блюда, жареные с маслом.
Гастродуоденальный рефлюкс – это состояние, которое проявляется у совершенно здорового человека, а также указывать на развитие заболеваний печени или пищеварительного тракта. В случае, если его симптомы наблюдаются на протяжении длительного периода времени, обязательно нужно обратиться к врачу.
При отсутствии терапии аномалия имеет самые тяжелые последствия для организма вплоть до образования раковой опухоли.
zhelchniy.ru
причины, симптомы и лечение заброса народными средствами
В ответ на неправильное питание организм реагирует очень остро: постоянная тяжесть в животе, изжога, упадок сил – это последствия питания вкусной, но вредной едой. Желчь в желудке – один из признаков сбоя работы пищеварительной системы. Что может спровоцировать заброс этого агрессивного компонента, определено современными медицинскими исследованиями. Ознакомившись с полезной информацией, вы узнаете, чем опасно нахождение желчесодержащих компонентов в стерильной среде желудка и пищевода.
Статьи по темеЧто такое рефлюкс гастрит


Сразу за желудком проходит двенадцатиперстная кишка, куда впадает проход поджелудочной железы и желчный проток. Сюда попадают все энзимы и пищеварительные ферменты, которые расщепляют пищу на жирные составляющие, белки и углеводы. При нормальном состоянии желчь помогает эмульгировать, раздробить жиры до такого состояния, когда они будут удобно перевариваться.
Если есть сбои работы двенадцатиперстной кишки, то процесс пищеварения останавливается, происходит воспаление желудка: такое явление называется рефлюкс гастрит. Во время этого опасного заболевания происходит заброс желчного содержимого в желудок, где последнее скапливается и застаивается, что приводит к сильному дискомфорту. Если вовремя не лечить и игнорировать симптомы недуга, то это быстро приведет к хроническому течению.
Симптомы
На начальной стадии заболевания человек не всегда ощущает симптомы недуга. Легкое чувство дискомфорта часто не заставляет задуматься о серьезных проблемах со здоровьем. Необходимо вовремя обнаружить проблему желудка, т.к. рядом с желудком расположены важные органы: двенадцатиперстная кишка, желчный пузырь, печень. Благодаря такой анатомической особенности человеческого организма диагноз рефлюкс гастрит сопровождается сопутствующими заболеваниями: панкреатит, холецистит, дуоденит, которые имеют характерные симптомы.
Горечь во рту и горле
Когда забиты желчные протоки, их содержимое не поступает в двенадцатиперстную кишку и начинает просачиваться через стенки пузыря. Много желчи в желудке может давать ощущение горечи во рту и горле, особенно это чувство осложняет жизнь по утрам, натощак, когда желудок пустой. Горький вкус на языке должен насторожить человека и заставить обратиться к доктору.
Рвота желчью


Череда праздничных застолий, которые предполагают употребление большого количества жирной еды и спиртного, ведут к неприятным последствиям, особенно у людей с проблемами пищеварительной системой. Когда тошнит, происходит рвота желчью после алкоголя, понос – это означает, что пищеварительные органы работают на износ, не могут сами справиться с проблемой.
Боли в желудке
Благодаря тому, что на стенках желудка большое количество нервных окончаний, при любых его заболеваниях человек ощущает боли живота. Они могут отдавать в любую его часть. Человека должна насторожить высокая температура, боль в желудке и отрыжка, которая появляется даже после приема небольшого количества пищи: это говорит о воспалительном процессе.
Выброс желчи в ротовую полость
Вместе с отрыжкой через пищевод может происходить заброс содержащегося желудка с компонентами желчи. Это происходит ночью, во время сна, когда идет расслабление переполненного желчного пузыря и его протоков. Горькая отрыжка с неприятным запахом свидетельствует о наличии камней в этом органе, что требует незамедлительного медицинского вмешательства, иначе будут осложнения.
Изжога


Ощущения жжения, прилива жара или пощипывания за грудиной называется изжогой. Она возникает при повышенной кислотности и забросе агрессивного содержимого желудка в пищевод, такое явление называется рефлюксный гастрит. Часто этот симптом путают с заболеванием сердечно-сосудистой системы, поэтому важно, чтобы человек вовремя обратился за помощью к доктору.
Прыщи
Воспаление кожи является прямым следствием неслаженной работы желудка с близлежащими органами. Плохое питание, постоянные стрессы, голодные диеты могут вызывать неконтролируемый выброс желчи, что приводит к появлению гнойных прыщей по всему телу. Даже правильная гигиена не может справиться с этим симптомом, только комплексный подход к лечению.
Причины заброса желчи в желудок


Пережеванная пища обрабатывается желудочным соком и соляной кислотой, после чего она передвигается к двенадцатиперстной кишке, где происходит полное переваривание еды с помощью поступающей желчи и сока поджелудочной железы. При сбоях работы любого органа пищеварения эти ферменты не выделяются или попадают в кишку не вовремя, когда она еще не наполнена едой. Отчего происходят забросы нежелательных веществ в желудок:
- прием пищи по режиму без появления аппетита;
- переедание;
- беременность;
- частые стрессы.
Лечение гастродуоденального рефлюкса


Гастральный рефлюкс развивается при наличии благоприятных условий для попадания на слизистую желудка микроба под названием хеликобактер. На начальных этапах заболевания стандартным методом борьбы с этим недугом является корректировка питания. При запущенных, прогрессирующих формах, когда больного замучили тошнота и изжога, необходимы кардинальные меры.
Лекарствами
После исследования кишечника путем ФГДС (фиброгастродуоденоскопия) для его лечения врачи назначают курс медикаментов – антибиотики и таблетки:
- «Ганатон» предназначен для маскировки симптоматики хронического гастрита. Быстро проходит отрыжка желчью, боли в животе, вздутия, газообразования. Принимается согласно инструкции: 1 таблетка три раза в день на пустой желудок.
- «Одестон» отлично вылечит желчный рефлюкс, снимет симптомы заболевания. Лекарство борется со скоплением желчи, предотвращая ее застой. Принимается только на голодный желудок 3 таблетки за три приема в 24 часа.
Народными средствами


Вывести желчь, быстро обновить слизистую кишечника, убрать симптомы нарушения работы пищеварительной системы способны народные рецепты:
- Смешать по половине стакана молока или сливок и томатного сока. Во время каждого приема пищи необходимо выпивать эту смесь для восстановления кислотно-щелочного баланса и удаления желчи из желудка.
- Семена льна (0,5 стакана) измельчить кофемолкой, залить водой (300 мл), настоять до набухания. Получившуюся смесь нужно употреблять на завтрак, как кашу. Это средство поможет вывести желчь из желудка, уплотнить его стенки.
Диета
При заболевании гастритом для скорейшего выздоровления больной должен придерживаться принципов правильного питания и соблюдать лечебную диету:
- Исключить из рациона жареные продукты.
- На время лечения рекомендуется отказаться от пищи животного происхождения: мяса, рыбы, кисломолочных продуктов.
- Следует включить в рацион тушеные или приготовленные на пару овощи, которые обладают способностью обволакивать желудок: тыква, кабачок, морковь, сладкий картофель, свекла.
- Употребляйте сезонные фрукты и зелень.
Внимание! Информация, представленная в статье, носит ознакомительный характер. Материалы статьи не призывают к самостоятельному лечению. Только квалифицированный врач может поставить диагноз и дать рекомендации по лечению, исходя из индивидуальных особенностей конкретного пациента.
Нашли в тексте ошибку? Выделите её, нажмите Ctrl + Enter и мы всё исправим! Рассказать друзьям:sovets.net
причины, симптомы, лечение, что делать при забросе, почему случается выброс, рефлюкс
Желчь в желудке является проявлением дуоденогастрального рефлюкса. Сопровождается такое состояние возникновением горечи во рту, отрыжкой с неприятным запахом, изжогой, желтым налетом на языке и болями в животе. Наличие желчи в желудке негативно сказывается на состоянии слизистой этого органа. Чтобы устранить такую патологию, необходимо выяснить причины ее развития.
Причины выброса желчи в желудок
Если органы пищеварения нормально работают, то желчь из желчного пузыря сначала попадает в двенадцатиперстную кишку, а потом поступает в кишечник. Заброс ее в желудок и в пищевод возникает из-за нарушения функции сфинктера, который отделяет желудок от двенадцатиперстной кишки. Игнорирование этой проблемы может привести в дальнейшем к возникновению таких заболеваний, как гастрит, язва желудка и раковая опухоль.
Наиболее частые причины выброса желчи в желудок:
- Механические травмы или наличие новообразований, в результате чего двенадцатиперстная кишка начинает сдавливаться. Желчь, которая оказалась под давлением, преодолевает сопротивление сфинктера и попадает в желудок.
- Оперативные вмешательства, из-за которых была нарушена целостность мышечных волокон сфинктера.
- Беременность. Организм будущей матери вырабатывает чрезмерное количество прогестерона – гормона, способного расслаблять все группы мышц. Расслабляется и сфинктер, что приводит к забросу желчи в желудок. В последнем триместре такое состояние возникает из-за давления подросшего плода на желчный пузырь.
- Врожденный дефект в строении сфинктера или дистрофия его гладкой мускулатуры.
- Недостаточная выработка защитной слизи.
- Привычка запивать еду большим количеством воды.
- Злоупотребление копчеными, солеными, жирными и острыми блюдами, в результате чего вырабатывается чересчур много желчи, и она не умещается в желчном пузыре.
- Хроническая форма дуоденита, которая сопровождается воспалительным процессом и сильным отеком слизистой двенадцатиперстной кишки.
- Прием некоторых лекарственных средств, сильно снижающий мышечный тонус сфинктера.
- Удаление желчного пузыря.
- Острый холецистит.
- Активные физические нагрузки сразу после приема пищи.
- Привычка плотно наедаться на ночь и спать на левом боку.
- Расслабление мышц сфинктера при различных воспалительных болезнях.
К другим, менее распространенным причинам возникновения патологии относят: вредные привычки, наследственный фактор, употребление некачественных продуктов, длительные стрессовые ситуации.

Симптомы заброса желчи в желудок
Попадание желчи в желудок сопровождается следующими симптомами:
- Частые отрыжки. Попав в желудок, желчь соединяется с желудочным соком, в результате чего возникает переизбыток газов. Они начинают выходить вместе с воздухом, способствуя появлению неприятного запаха и горечи во рту.
- Рвота, содержащая примесь желчных включений. Постоянные забросы содержимого желчного пузыря вызывают раздражение желудка, из-за чего он начинает сокращаться, и возникают рвотные позывы.
- Налет на языке желтого цвета.
- Боль в области желудка. Интенсивность болевого синдрома бывает различной.
- Постоянное чувство жажды.
- Тяжесть в области правого подреберья и в животе.
- Изжога, которая появляется после приема пищи. Вызывает ее острая нехватка защитной слизи.
Механизм заброса желчи
Желчь представляет собой необходимый элемент пищеварительной системы. Вырабатывается она печенью, а хранится в желчном пузыре. Желчеобразование происходит постоянно. Когда требуется дальнейшее расщепление пищи, она должна попасть в двенадцатиперстную кишку. Если органы пищеварения работают нормально, то пищевой комок поступает из пищевода в желудок, а потом в двенадцатиперстный отросток кишечника. После этого туда проникает желчь.
Такой процесс регулируется сфинктером, который не позволяет желчи забрасываться в желудок. Некоторые заболевания и нарушения провоцируют расслабление сфинктера, из-за чего он перестает выполнять свою функцию. В этом случае в желудок начинает забрасываться пенистая и мутная желчь.
Что делать?
При появлении симптомов дуоденогастрального рефлюкса необходимо посетить гастроэнтеролога. Чтобы поставить диагноз, больному требуется пройти лабораторную и инструментальную диагностику. Это может быть:
- фиброгастродуоденоскопия (при ФГДС) – помогает обнаружить отеки, покраснение, метаплазии, атрофические изменения, эрозии на слизистой оболочке пищеварительного канала;
- внутрижелудочная pH-метрия – в этом случае регистрируют все колебания кислотности желудочного сока;
- УЗИ – выявляет имеющиеся опухоли и кисты в поджелудочной железе, печени, желчевыводящих путях;
- рентгенография, проводимая с бариевым контрастом – позволяет оценить, в каком состоянии находятся органы пищеварения и сфинктер;
- ультрасонография – с помощью такого эндоскопического исследования можно определить размер и местонахождение камней в просвете желчных протоков;
- холедохосцинтиграфия – выявляет нарушения в функционировании сфинктера;
- холесцинтиграфия – определяет уровень тонуса желчного пузыря.
После проведения диагностических мероприятий врач назначает лечение, основная цель которого – снизить повышенную кислотность, избавить от последствий раздраженного желудка, прекратить патологический процесс. Это позволяет не допустить развития многих тяжелых осложнений.

Лекарства
Чтобы устранить неприятные симптомы, врач может назначить следующие медикаменты:
- Протонные ингибиторы. Они помогают регулировать уровень кислотности желудочного сока, избавляют от симптомов рефлюкса, улучшают состояние раздраженной слизистой желудка. К ним относят: Гелусил, Фосфалюгель, Гастал, Нексиум.
- Прокинетики. Благодаря им регулируется моторная функция органов ЖКТ. Наиболее эффективный препарат – Мотилиум. Он помогает восстановить эвакуаторную способность, нормализовать тонус кишечника, устранить застой пищи.
- Антациды. Способствуют нейтрализации кислотности, обволакивают стенки желудка и защищают орган от вредного влияния желчи. К ним относят препарат Маалокс.
- Урсодезоксихолевая кислота. Препараты на ее основе избавляют от основных симптомов: тошноты, изжоги, отрыжки, снижают вязкость ферментной среды, усиливают моторику желчного пузыря. Наиболее популярные лекарственные средства: Перинорм, Итомед, Урсодекс, Урсофальк.
- Ингибиторы протонной помпы: Пантопразол, Лансопразол, Париет. С их помощью угнетается секреция соляной кислоты и понижается активность участка, где расположен сфинктер.
- Гепатопротекторы. Такие таблетки применяют при видоизменении слизистой оболочки. Это Ульгастран, Де-Нол, Ребамипид.

Народные средства
Лечение патологического состояния можно дополнить народными средствами, использовать которые рекомендуется только после консультации с врачом. Благодаря им устраняются симптомы рефлюкса и улучшается желудочная моторика.
Наиболее эффективные рецепты:
- Отвар льняных семян. С помощью такого средства проходит изжога, боль, горечь во рту, тошнота. Чтобы приготовить средство, 1 ст. л. сырья заливают стаканом воды и варят 15 минут. Настаивают 2 часа, после чего принимают по 1 ст. л. перед едой.
- Настой лекарственных трав, обладающих желчегонным действием. Для этого используют бессмертник, ягоды шиповника, корень одуванчика, кукурузные рыльца. Готовят их по одной схеме: 1 ст. л. сырья в сухом виде заливают стаканом кипятка, настаивают 20 минут, процеживают и принимают по 1 ст. л. за 30 минут до еды. Однако такие травы нельзя использовать при желчнокаменной болезни, потому что может возникнуть закупорка камнем желчного протока.
- Настойка из ореховой скорлупы. Чтобы ее приготовить, берут скорлупу 15 орехов и помещают в стеклянную посуду. Заливают ее 0,5 л водки. Настаивают лекарство в течение недели. Принимают утром натощак по 2 ст. л.
- Берут по 150 мл томатного сока, сливок и молока, смешивают и принимают эту смесь после еды по 2 ст. л.
- Картофельный сок. Натирают на терке 2 очищенные сырые картофелины, после чего из полученной массы отжимают сок. Принимают его на протяжении 2 недель натощак по 1 ч. л.
Оперативное вмешательство
Хирургическое вмешательство предусмотрено в тяжелых случаях, когда медикаментозное лечение неэффективно. Хирурги проводят 2 вида операций:
- Лапароскопия – в брюшной полости делают маленькие разрезы и через них вводят хирургический инструмент и камеру с оптикой. К преимуществам относят небольшую площадь травмирования, быстрое восстановление и низкую вероятность развития осложнений после операции.
- Лапаротомия – хирург разрезает брюшину, что позволяет удалить патологический участок ЖКТ. В этом случае повышается риск возникновения осложнений и увеличивается срок реабилитации.
Диета
Во время лечения важно соблюдать диету. Неправильное питание провоцирует заброс желчи в желудок. Употребление жирной и острой пищи, пряностей, копченых колбас, алкоголя увеличивает количество желчного содержимого. Чтобы нормализовать выработку желчи, необходимо правильно питаться. В рационе должно быть много зелени, свежих фруктов, овощей, круп. До минимума ограничивают потребление рыбных и мясных блюд, молочной продукции, яиц. Питаться нужно маленькими порциями. После еды рекомендуется совершать неспешную прогулку, что позволит организму лучше усвоить пищу.
Рекомендованные продукты
В рацион включают продукты, которые оказывают на желудок обволакивающее воздействие. К ним относят:
- слизистые каши;
- супы;
- овощи: сладкий картофель, цветную капусту, кабачки, морковь, которые готовят на пару, тушат, отваривают;
- фрукты: некислые яблоки, черную смородину, чернику, клубнику, бананы;
- нежирную рыбу, куриное мясо;
- кисель;
- сливочное масло;
- мед.
Прием пищи в одно и то же время через некоторое время нормализует правильную секрецию желчи.

Запрещенные продукты
Под запретом такие продукты:
- жирные и жареные блюда;
- газировки;
- грибы;
- консервы;
- соления;
- острые блюда;
- кислые фрукты и кислые компоты;
- сало, свиной, бараний, куриный жир, маргарин;
- помидоры, огурцы, бобовые, щавель, редька;
- кисломолочные продукты;
- репа, баклажаны, белокочанная капуста;
- финики, виноград, гранаты, кислые яблоки, цитрусовые;
- варенье, шоколад, кондитерские изделия;
- кофе, крепкий чай.

Осложнения
Кратковременные выбросы желчи не причиняют вреда здоровью. Если такое происходит регулярно, то могут развиться тяжелые осложнения:
- Гастроэзофагеальное рефлюксное заболевание, при котором содержимое из двенадцатиперстной кишки поступает в пищевод, повреждая его слизистую.
- Воспаление слизистой желудка из-за чрезмерного раздражения кислотой.
- Синдром Барретта – это предраковое состояние, к развитию которого приводит частое раздражение нижнего отдела пищеварительной трубки, из-за чего плоский эпителий замещают клетки цилиндрической формы.
Профилактика
Мерой профилактики такого патологического состояния является ведение здорового образа жизни. Кроме того, необходимо соблюдать следующие правила:
- правильно питаться, исключив из рациона фастфуд и полуфабрикаты;
- регулярно совершать прогулки на свежем воздухе;
- лечить хронические заболевания ЖКТ;
- отказаться от вредных привычек;
- вести активный образ жизни.
Для рефлюкса характерен накопительный эффект. Такая патология может привести к тяжелым осложнениям. Поэтому важно соблюдать меры профилактики и вовремя лечить это заболевание.
medru.su
Желчь в желудке при гастрите: хронический ассоциированный рефлюкс гастрит
 Появление в желудке желчи патологический процесс который не должен происходить в норме
Появление в желудке желчи патологический процесс который не должен происходить в нормеГастрит несет в себе опасность для всего организму, в том числе и для желчного пузыря. Этот соседствующий орган страдает от неправильного функционирования пищеварительной системы и также начинает работать не по правилам. Встречается гастрит с забросом желчи, что еще больше осложняет хроническое течение заболевания. Пациент испытывает неприятные симптомы, устранять которые рекомендуется под контролем лечащего врача. На сайте gastritinform.ru представлена информация о лечении гастрита с забросом желчи.
Что такое желчь
Желчь – вещество коричневого или желто-зеленого оттенка. Имеет весьма горький вкус. Вырабатывается клетками печени с последующим оттоком в желчный пузырь или двенадцатиперстную кишку, где способствует процессу пищеварения. Желчные кислоты участвуют в эмульгации жиров и выработке слизи, стимулируют перистальтику кишечника и способствует активированию ферментов, расщепляющих белок.
 Желчь вещество коричневого или желто-зеленого оттенка имеет весьма горький вкус
Желчь вещество коричневого или желто-зеленого оттенка имеет весьма горький вкусДефицит желчи, вызванный ее недостаточной секрецией или нарушением оттока, является препятствием в усвоении необходимых витаминов и микроэлементов. Застой провоцирует образование желчекаменной болезни.
Процесс оттока секрета в двенадцатиперстную кишку регулируется специальным клапаном – сфинктером, представляющим собой круговую гладкую мышцу, регулирующую переход вещества из желчного пузыря в кишечник. Его неэффективное функционирование вследствие ряда патологий приводит к гастродуоденальному рефлюксу — забросу желчи в желудок.
Что означает чувство желчи в желудке
Гастродуоденальный рефлюкс или наличие желчи в желудке – патология, вызванная вредными пищевыми привычками или некоторыми заболеваниями органов желудочно-кишечного тракта. При отсутствии или неэффективном лечении желчь пагубно влияет на стенки желудка и весь организм в целом.
Сам по себе факт заброса желчи в желудок не считается опасным для здоровья процессом. Но часто повторяющийся рефлюкс, особенно натощак является тревожным симптомом. Во избежание развития серьезных необратимых патологий нужно обратиться к врачу–гастроэнтерологу, который установит точную причину возникновения заболевания и назначит необходимое лечение.
 Гастродуоденальный рефлюкс или наличие желчи в желудке патология вызванная вредными пищевыми привычками или некоторыми заболеваниями органов желудочно-кишечного тракта
Гастродуоденальный рефлюкс или наличие желчи в желудке патология вызванная вредными пищевыми привычками или некоторыми заболеваниями органов желудочно-кишечного трактаТерапия гастродуоденального рефлюкса заключается в купировании сопровождающейся симптоматики и устранении причины, вызывающей патологию.
Так медикаментозное лечение включает в себя прием следующих препаратов- прокинетики стимулируют перистальтику желудочно-кишечного тракта. Антацидные средства способствуют снижению кислотности желудочного сока, нейтрализуя соляную кислоту.
Сорбенты очистят желудочно-кишечный тракт от остатков желчи. Спазмолитики снимут спазм и успокоят боли. Если патология вызвана жизнедеятельностью бактерии Helicobacter pylori, то наряду с другими препаратами рекомендован прием антибиотиков.
Медикаментозное лечение будет малоэффективным без соблюдения диеты и отказа от жирной, острой и жареной пищи, солений, копченостей, маринадов, соусов, специй и кисломолочных продуктов. Необходимо отдавать предпочтение супам и кашам, нежирным сортам мяса и рыбы, свежим овощам и фруктам. Блюда готовить на пару, отваривать или запекать. Также нужно придерживаться принципов дробного питания и стараться не пропускать приемы пищи.
Заброс желчи в желудок (дуоденогастральный рефлюкс)
Дуоденогастральный рефлюкс или заброс содержимого двенадцатиперстной кишки обратно в желудок – это чрезвычайно распространенное нарушение пищеварения. Симптомы, которые свидетельствуют об этой патологии, многими субъективно трактуются как «изжога» или «расстройство желудка», что свидетельствует об их малой специфичности. Точный диагноз может поставить только специалист после тщательного обследования.
Зачастую данное нарушение провоцирует наличие воспалительных процессов в желудке (гастрит), двенадцатиперстной кишке (дуоденит), желчного пузыря (холецистит, дискинезия желчевыводящих путей), поджелудочной железы (панкреатит), и оперативные вмешательства.
Признаки заболевания не отличаются специфичностью, однако, можно выделить несколько симптомов дуоденогастрального рефлюкса:
- ощущение тяжести во время и после еды;
- жёлтый налёт на языке;
- тошнота и рвота с примесью желчи;
- изжога, отрыжка;
- вздутие живота; поносы и запоры;
- жгучая боль в чётко локализованной области живота;
- снижение массы тела.
Заброс желчи в желудок
Появление в желудке желчи – патологический процесс, который не должен происходить в норме. Кроме того, что это явление сопровождается неприятными ощущениями и свидетельствует о неполадках в организме, оно может привести к таким негативным последствиям, как поражение желудочно-кишечного тракта, гастрит, язва и рак желудка.
 Появление в желудке желчи патологический процесс который не должен происходить в норме
Появление в желудке желчи патологический процесс который не должен происходить в нормеЧтобы не допустить этого, при появлении первых симптомов заброса желчи в желудок следует пройти обследование у гастроэнтеролога.
Симптомы заброса желчи в желудок:
- изжога с примесью горечи;
- боль, ощущение жжения и дискомфорт в подложечной области;
- отрыжка с горьковатым привкусом;
- желтый налет на языке;
- тошнота, рвота желчью;
- постоянное чувство жажды.
При появлении симптомов заброса желчи желательно не медлить с визитом к врачу. После проведения ряда исследований, в число которых могут входить анализы крови и мочи, копрограмма, УЗИ брюшной полости, эзофагогастродуоденоскопия и др., будет установлена причина и назначено соответствующее лечение.
Для лечения заброса желчи в зависимости от причины этой патологии могут применяться как консервативные, так и хирургические методы лечения. При невозможности полного излечения применяется симптоматическая терапия, целью которой является снижение клинических проявлений заболевания и улучшение качества жизни пациента.
Заброс желчи в желудок причины
Когда с мышечным клапаном, отделяющим желудок от двенадцатипёрстной кишки, происходят патологические изменения, вызывающие его расслабление, желчь забрасывается в желудок. Также причиной того, почему происходит заброс желчи, может являться заболевание печени или желчнокаменная болезнь.
Факторы, провоцирующие выброс желчи в желудок:
- механическая травма, доброкачественные или злокачественные опухоли могут сдавить двенадцатиперстную кишку, из-за чего желчь, находящаяся под давлением, попадает в желудок;
- на поздних сроках беременности процесс заброса желчи в желудок может произойти из-за сдавливания печени плодом;
- употребление спазмолитиков или миорелаксантов тоже являются причиной снижения тонуса сфинктера;
 Однако от попадания желчи в желудок могут страдать люди у которых нет проблем с системой пищеварения
Однако от попадания желчи в желудок могут страдать люди у которых нет проблем с системой пищеварения- если во время хирургического вмешательства произошло рассечение части мышечных волокон, то попадание желчи в желудок будет происходить постоянно;
- хронический дуоденит, из-за которого слизистая оболочка 12-перстной кишки начинает воспаляться и отекать, способствует забросу дуоденального содержимого в желудок;
- врождённые дефекты.
Однако от попадания желчи в желудок могут страдать люди, у которых нет проблем с системой пищеварения.
Рефлюкс желчи в желудок является результатом таких причин:
- частое переедание;
- переизбыток жареной, жирной, копчёной, слишком солёной пищи в рационе;
- употребление еды перед сном;
- приём жидкости во время трапезы;
- газированные напитки;
- сильная физическая активность сразу же после еды;
- курение;
- избыточный вес.
Если желчь попадает в желудок, то это может привести к воспалению слизистой, что вызовет гастрит или эрозию стенки. Люди, у которых много желчи в желудке, подвержены повреждению пищевода. Заброс дуоденального содержимого в пищевод может спровоцировать переход эпителия в атипичную форму.
Рвота при желчном рефлюксе
Желчным рефлюксом называют состояние, при котором желчь вытекает в обратном направлении — из двенадцатиперстной кишки попадает в желудок. Наличие этой жидкости вызывает раздражение стенок органа, поэтому тошнота и последующая рвота — естественное следствие такой патологии.
Сам по себе желчный рефлюкс не является заболеванием, но характерен для достаточно большого количества патологий желудочно-кишечного тракта.
Среди наиболее частых причин его возникновения- язва желудка и двенадцатиперстной кишки. Функциональная дисперсия. Последствие операции по удалению желчного пузыря. Грыжа. Опухоли в двенадцатиперстной кишке. Различные состояния, связанные с нарушением работы привратника — фрагмента между желудком и двенадцатиперстной кишкой.Например, стеноз привратника может проявляться утренними приступами такой рвоты.
 Желчным рефлюксом называют состояние при котором желчь вытекает в обратном направлении из двенадцатиперстной кишки попадает в желудок
Желчным рефлюксом называют состояние при котором желчь вытекает в обратном направлении из двенадцатиперстной кишки попадает в желудокЖелчный рефлюкс нельзя игнорировать, при возникновении перечисленных симптомов следует обязательно обратиться к врачу. Дело в том, что такое состояние не только является признаком болезней желудочно-кишечного тракта (ЖКТ), но и может спровоцировать хроническую форму воспаления стенок желудка — рефлюкс-гастрит.
Поскольку желчный рефлюкс приводит к раздражению стенок желудка, кроме рвоты он сопровождается и другими симптомами, среди которых:
- боли в верхней части живота;
- кисловатый привкус во рту; изжога;
- кашель и осиплость голоса.
Что делать при рвоте желчью
Следует обязательно вызвать врача. До его прихода можно облегчить состояние, промыв желудок. Для этого необходимо выпить 2−3 литра чистой воды и вызвать рвотный рефлекс. После промывания прополоскать рот и выпить несколько глотков холодной воды. Это можно делать в том случае, если рвота вызвана отравлением или приемом алкоголя. Если причина неизвестна, лучше подождать приезда медиков.
Многократная рвота ведет к обезвоживанию, поэтому больному нужно часто давать жидкость: отвар шиповника, некрепкий чай, воду без газа. Пить жидкость только мелкими глотками, чтобы избежать повторения рвотного приступа. До приезда врача нужно обеспечить покой, желательно поспать. Рвота может сопровождать грозные заболевания – инфаркт миокарда, инсульты, обострения хронических заболеваний печени и поджелудочной железы. Самолечение при таких болезнях недопустимо!
Выброс желчи в желудок и как его лечить
Одним из признаков нарушения нормальной работы пищеварительной системы является выброс желчи в желудок, который также известен как гастродуоденальный рефлюкс. Данную проблему ни в коем случае не стоит игнорировать, так как она приводит к развитию серьезных осложнений – гастрита, язвы или двенадцатиперстной кишки, а также онкологических заболеваний органов пищеварительной системы.
Выброс желчи в желудок наблюдается даже у полностью здорового человека, не имеющего никаких проблем с пищеварительной системой. Врачи считают, что возникновение этой проблемы 1 раз в неделю не является серьезной патологией и не требует терапии. Если же пациента регулярно беспокоят неприятные ощущения, необходимо определить, что стало их причиной и каким образом можно от них избавиться. В частых случаях причиной развития неправильного выделения секрета становится холецистэктомия, то есть оперативное удаление пузыря.
Выброс желчи в желудок сопровождается плохой проходимостью выводящих каналов, а также нарушениями в нормальной работе сфинктера двенадцатиперстной кишки. Чаще всего это может произойти в итоге различных заболеваний печени и протоков. Это приводит к тому, что секрет накапливается внутри каналов, но так как сфинктер плотно закрыт, она не может проникнуть в полость двенадцатиперстной кишки.
При возникновении таких симптомов, как изжога, приступы тошноты или рвоты, боли в животе, ощущение горечи в ротовой полости, обязательно нужно обратиться к гастроэнтерологу. Для того, чтобы определить, что делать при гастродуоденальном рефлюксе, врач проведет осмотр пациента и направит его на обследование.
 Если же рефлюкс случается регулярно доставляя пациенту боль и дискомфорт это указывает на развитие определенного заболевания
Если же рефлюкс случается регулярно доставляя пациенту боль и дискомфорт это указывает на развитие определенного заболеванияВ случае, если выброс в пищевод беспокоит человека время от времени, после употребления копченых, острых или жареных продуктов, нет необходимости в специальной терапии. Достаточно просто подкорректировать свое питание и отказаться от вредных продуктов – и процесс оттока секрета нормализуется.
Если же рефлюкс случается регулярно, доставляя пациенту боль и дискомфорт, это указывает на развитие определенного заболевания. В таких случаях без лекарственных препаратов не обойтись. Перед тем, как лечить заболевание, необходимо учитывать, что терапия должна быть комплексной и состоять из применения лекарственных препаратов, народных методов лечения, а также правил рационального питания.
Выброс данной жидкости в кишечник лечится при помощи следующих фармакологических средств:
- спазмолитики: Дротаверин, Папаверин, Но-шпа;
- селективные прокинетики: Мотилиум, Цизаприд;
- ингибиторы протонной системы: Омепразол, Ранитидин, Нексиум, Омез;
- антациды: Маалокс, Алмагель;
- средства для активизации моторики пузыря: Магния сульфат, Холецистокинин.
Также для устранения патологического состояния могут применяться лекарственные препараты из категории производных урсодезоксихолевой кислоты – например, Урсофальк. Он помогает нормализовать процесс оттока, устранить тошноту, рвоту, изжогу и чувство горечи в ротовой полости.
 Если вы страдаете от изжоги жажды отрыжки расстройств ЖКТ нужно незамедлительно обратиться к врачу
Если вы страдаете от изжоги жажды отрыжки расстройств ЖКТ нужно незамедлительно обратиться к врачуПравильное питание при забросе желчи в желудок
Желчь – это горькая жидкость, которая скапливается в желчном пузыре. При развитии различных заболеваний она может попадать в желудок. Такая патология сопровождается множеством неприятных симптомов. Питание при забросе желчи в желудок нужно подбирать индивидуально.
Если вы страдаете от изжоги, жажды, отрыжки, расстройств ЖКТ, нужно незамедлительно обратиться к врачу. Он проведет осмотр, сделает все необходимые анализы и точно поставит диагноз. При забросе желчи в желудок нужно не только принимать медикаменты, но также корректировать свое питание. Только комплексный подход позволит быстро и эффективно избавиться от болезни. Рацион больного должен содержать вещества, способные обволакивать стенки желудка.
Специальная диета при забросе желчи обязательно включает следующие продукты:
- цельнозерновые каши – они богаты клетчаткой, содержат легкоусвояемые углеводы, защищают желудок от раздражения желчью;
- кисель помогает пище перевариваться, восстанавливает микрофлору;
- сливочное масло;
- птица, рыба и нежирное мясо;
- кисломолочные продукты;
- свежие овощи и фрукты;
 При забросе желчи в желудок нужно не только принимать медикаменты но также корректировать свое питани
При забросе желчи в желудок нужно не только принимать медикаменты но также корректировать свое питани- овощные супы обязательно должны входить в ежедневный рацион больного. Такие блюда обволакивают стенки желудка, хорошо перевариваются, быстро облегчают состояние пациента при забросе желчи.
Специалисты рекомендуют готовить все блюда на пару, чтобы все полезные свойства продуктов сохранялись.
Осложнения при забросе желчи в желудок
Так как сам по себе заброс желчи в желудок не имеет характерной симптоматики и человеком не ощущается, то он может происходить продолжительное время, оказывая негативное воздействие на органы пищеварительной системы.
В результате могут развиться патологические осложнения:
- рефлюкс-гастрит: патология, при которой слизистая начинает активно воспаляться из-за продолжительного действия на нее кислоты. Гастрит дальше способен привести к эрозии, дисплазии, дуодениту. При длительном воспалении и отсутствии лечения может возникнуть язва и даже злокачественная опухоль;
- ГЭРБ: внутреннее содержимое желудка при некоторых предрасполагающих условиях проникает дальше по пищеводу, агрессивно воздействуя на его стенки.
- пищевод Барретта: постоянное поражение желчной кислотой нижних частей пищевода приводит к замене нормального многослойного эпителия на цилиндрический. Пищевод Барретта является предраковым состоянием.
Источники:
- https://legkopolezno.ru/zozh/profilaktika-i-lechenie/zhelch-v-zheludke/
- https://doctor.rambler.ru/news/39726572-o-chem-govorit-rvota-zhelchyu-i-kogda-bezhat-k-vrachu/?updated
- https://womanadvice.ru/zabros-zhelchi-v-zheludok-lechenie
- https://zhelchniy.ru/zhelch/vybros-zhelchi-v-zheludok
- http://www.wday.ru/krasota-zdorovie/sok/pravilnoe-pitanie-pri-zabrose-jelchi-v-jeludok-sostavlyaem-pravilnoe-menyu/
- http://www.wday.ru/krasota-zdorovie/sok/rvota-jelchyu-prichina-i-pervaya-pomosch/
- https://vzheludke.com/zhelch-v-zheludke.html#i-5
- http://www.gormed.su/gastroenterologiya/zhelch-v-zheludke/
Post Views: 355
gastritinform.ru
Выброс желчи в пищевод – чем опасно состояние и как его лечить
Рефлюкс-эзофагит является одним из самых распространенных нарушений пищеварительного процесса. При выбросе желчи в пищевод, а затем в ротовую полость, содержимое желудка разъедает слизистую оболочку, провоцирует возникновение сильных болезненных ощущений и изжоги.
Основные причины, вызывающие спазм холедоха – дискинезия желчных путей, воспаление желчного пузыря и печени, онкологические процессы. Как только появляются симптомы выброса желчи в желудок, необходимо начинать лечение состояния. Шанс избавиться от болезни повышается, если ее удается застигнуть в самом начале.
Печень вырабатывает желчь, которая поднимается в желчный пузырь за счет работы сфинктера желчного пузыря и сокращения желчных протоков.
В желчном пузыре желчь накапливается, а как только начинается процесс еды, рефлекторно забрасывается в желудок через сфинктер Одди. В желудке происходит смешивание пищеварительных соков и начинается процесс пищеварения.
При удалении желчного пузыря, дискинезии желчных протоков и болезнях печени функции сфинктера Одди нарушаются. Сброс содержимого уже не зависит от импульсов – сигналов головного мозга, которые он вырабатывает, когда пища поступает в желудок.
Сфинктер сокращается произвольно, желчь накапливается в желудке, и под влиянием негативных факторов забрасывается в кишечник и пищевод, попадает в ротовую полость, травмируя нежную слизистую.
Такой заброс вызывает серьезные осложнения:
- рефлюкс-гастрит – слизистая желудка воспаляется, после приема пищи происходит обратный заброс содержимого желудка в пищевод;
- если лечение не начинается вовремя, состояние усугубляется, начинается гастроэзофагеальная рефлюксная болезнь – возникают эрозийные и язвенные поражения желудка и двенадцатиперстной кишки, воспаляется пищевод;
- в дальнейшем функциональный эпителий замещается цилиндрическим аналогом, и могут поставить диагноз «пищевод Барета». Это стадия предракового состояния пищеварительного органа.
На ухудшения состояния могут влиять многие факторы, даже не связанные с нарушением рациона.
Еда у человека должна проходить только сверху вниз – изо рта в пищевод, из пищевода в желудок и дальше в кишечник. Рвотные позывы не считаются нормальным состоянием – они возникают при интоксикации организма, когда желудок в срочном порядке требуется очистить от токсинов. С помощью рвоты организм защищается от отравления.
Пищеварительные соки – соляная кислота, желчь и секрет поджелудочной железы поступают в желудок – с их помощью переваривается пища. Сфинктер удерживает пищевой ком от подъема по пищеводу. Под воздействием негативных факторов пищеварительное равновесие может быть нарушено.
Причины выброса желчи из желудка, не требующие лечения:
- нарушение рациона – злоупотребление газированными напитками и продуктами, стимулирующими желчеотделение – жирной, копченой пищей, крепким кофе и чаем;
- применение некоторых медицинских средств;
- курение;
- физические нагрузки и усиленная двигательная активность после еды;
- беременность;
- неудобное положение во время сна.
Но есть состояния, справиться с которыми без медицинской помощи невозможно.
К ним относятся:
- ожирение 2-3 степени;
- энтероколиты различной этиологии, вызывающие вздутие кишечника;
- недостаточность привратника желудка;
- дискинезия желчных путей;
- грыжа пищеводного отдела диафрагмы в нижнем отделе пищевода;
- асцит при сердечно-сосудистых заболеваниях и поражениях дыхательной системы;
- патологические изменения двенадцатиперстной кишки;
- болезни кишечника и органов пищеварения.
При этих заболеваниях консервативное лечение помогает не всегда, в тяжелых случаях требуется хирургическое вмешательство. Нужно учитывать, после операции на пищеварительные органы тоже возникают симптомы рефлюкса – во рту ощущается горечь.
На воспаление пищевода в нижнем отделе могут указывать следующие симптомы – желчи поступление нарушается, и возникают:
- изжога – то есть чувство, что за грудиной – под ложечкой – как будто печет, боль поднимается снизу вверх, чаще появляется после резких движений или по ночам;
- горечь во рту и жжение гортани – начинается после наклона, при физическом усилии, при перемещении в горизонтальное положение;
- рвотные позывы или горькая рвота после еды;
- сильная болезненность в области диафрагмы;
- икота при наполненном желудке.
Не стоит дожидаться осложнений. Рефлюкс может вызывать приступы тахикардии и стенокардии, в пищеводе из-за постоянного раздражения появляются спайки, нормальная слизистая замещается рубцовой тканью – появляется высокий риск заболевания раком пищевода и желудка. Не стоит дожидаться проявлений серьезных патологий – обязательно обратитесь к врачу при первых симптомах неприятного состояния.
Терапевтическая схема для устранения заброса желчи назначается после обследования и установки диагноза.В настоящее время в первую очередь пациента с подозрением на рефлюкс направляют на ФГС, где сразу видно присутствие желчи в желудке вне процесса еды и сразу же можно взять фрагмент слизистой для биопсии.
Также проводятся абдоминальная ультрасонография, эхография, УЗИ-исследование, рентгенография с окрашивающим веществом. Может потребоваться эндоскопическое обследование.
Вне зависимости от причин, вызвавших рефлюкс, больному придется сесть на специальную диету, цель которой – защитить слизистую оболочку пищеварительных органов от агрессивного воздействия желчи.
Режим питания – дробный, маленькими порциями, до 6-7 раз в день (кстати, во второй половине беременности вне зависимости от давления на диафрагму желательно перейти на такой режим питания).
Из рациона исключаются все продукты, стимулирующие желчеотделение – кислые, жирные, острые, копченые, сладкие, газированные напитки, шоколад, насыщенные питательные бульоны.
Питаться при лечении придется вязкой пищей – киселями, кашами; рекомендовано увеличить в дневном меню количество молочных и кисломолочных продуктов. От свежих овощей и фруктов временно придется отказаться.
В терапевтическую схему для консервативного лечения входят следующие препараты.
- Ингибиторы протонной помпы – «Омез», «Гастрозол», «Ранитидин», «Омезол», «Пептикум» или подобные им;
- Антациды, защищающие слизистую от повреждения и уменьшающие секрецию органов пищеварения – «Маалокс», «Альмагель», «Гастрофарм»;
- Селективные лекарственные средства, усиливающие эвакуаторную функцию, и ускоряющие поступление желчи из желудка в кишечник – «Мотилиум», «Цизаприд»;
- Чтобы устранить горькую отрыжку и нормализовать желчеотделение используют препараты с урсодезоксиолевой кислотой – «Урсосан», «Урсофальк», «Урсолив»;
- Для снятия спазма и устранения боли используют спазмолитики – «Но-шпу», «Спазмалгон», «Баралгин». Желательно лекарства этой группы применять в инъекциях, чтобы снизить нагрузку на желудок.
Если заброс желчи вызван органическими патологиями, то необходимо оперативное вмешательство. Наиболее безопасная операция, которую стараются выполнять в настоящее время – это лапаротомия. Проводят ее эндоскопическим методом – благодаря подобным операциям снижается возможность возникновения побочных эффектов.
Не стоит доводить состояние до операции. Если при ощущении регулярной горечи в гортани изменить рацион и обратиться к врачу, развития воспалительного процесса возможно избежать.
Материалы, размещённые на данной странице, носят информационный характер и предназначены для образовательных целей. Посетители сайта не должны использовать их в качестве медицинских рекомендаций. Определение диагноза и выбор методики лечения остаётся исключительной прерогативой вашего лечащего врача.
allergology.ru
лечение, причины и факторы риска
Заброс желчи в желудок в медицинских кругах называют дуоденогастральным рефлюксом. Это состояние обусловлено обратным током желчи из двенадцатиперстной кишки. В норме желудок и двенадцатиперстная кишка разделены пилорическим сфинктером. Данная структура представлена мышечным кольцом, раскрывающимся при необходимости продвижения пищевого комка. При определенных патологических процессах тонус сфинктера может ослабевать, что ведет к потере барьерной функции между двумя соседними органами. Лечение заброса желчи в желудок – это непростая задача, требующая от врача комплексного подхода к решению проблемы.

Расположение органов верхнего отдела пищеварительной системы
Причины
Желчь – это особая среда, синтезируемая клетками печени, для расщепления питательных веществ. В норме желчь идет по внутрипеченочным протокам и попадает в желчный пузырь, а уже оттуда поступает в двенадцатиперстную кишку через желчевыводящие протоки. Первичная обработка пищевого комка осуществляется еще в ротовой полости, затем он поступает в желудок, где продолжает расщепляться под воздействием соляной кислоты и желудочных ферментов. На следующем этапе химус (обработанный пищевой комок) попадает в двенадцатиперстную кишку (ДПК) где происходит его дальнейшее расщепление с помощью желчи и поджелудочных ферментов.

Схема заброса желчи в желудок
Лечение заброса желчи напрямую зависит от причины, вызвавшей это состояние. Как желчь попадает в желудок? Обратный ток содержимого двенадцатиперстной кишки провоцируется многими патологическими факторами. Самым банальным из них является врожденная слабость пилорического сфинктера желудка.
Помимо этого, особую роль в развитии рефлюкса играют состояния, вызывающие повышение давление в ДПК:
- Новообразования ДПК и соседних органов;
- Механические травмы;
- Воспаление двенадцатиперстной кишки;
- Непроходимость в верхних отделах кишечника.
При сдавливании ДПК нарушается отток желчи в нижележащие отделы пищеварительного тракта. В результате этого происходит повышение давление в ДПК и её содержимое забрасывается обратно в желудок.
Типичными симптомами заброса желчи в желудок и в пищевод являются:
- Изжога;
- Тяжесть и боль в эпигастрии;
- Дискомфорт за грудиной;
- Отрыжка;
- Рвота и тошнота.
При выбросе желчи в ротовую полость ощущается вкус горечи.
Аналогичный патогенез можно наблюдать при беременности на поздних сроках. Матка, увеличенная в размере, сдавливает все органы брюшной полости, и в том числе ДПК. Как правило, состояние временное и не требует радикального лечения. Все симптомы уходят после родоразрешения.
Почему желчь попадает в желудок у здоровых людей? Существует группа фармакологических препаратов, оказывающих непосредственное влияние на гладкомышечные структуры желудочно-кишечного тракта. Данные лекарственные средства называются миорелаксантами и их используют для снятия болевого приступа при обострении остеохондроза, радикулита и для устранения судорожного синдрома. При длительном приеме или при повышении рекомендуемой дозировки возможно чрезмерное расслабление пилорического сфинктера и заброс желчи в желудок.
В ходе хирургической операции возможно повреждение мышечных волокон пилорического сфинктера. В результате этого, между желудком и ДПК образуется окно, через которое забрасывается желчь.
Факторы риска
Для развития дуоденогастрального рефлюкса могут быть предрасполагающие факторы. Специалисты отмечают, что ведущей причиной является ожирение. Повышенное внутрибрюшное давление, возникающее вследствие абдоминального ожирения это основная причина, обуславливающая заброс желчи в желудок. Также особую роль играют вредные привычки вроде чрезмерного употребления спиртосодержащих напитков и табакокурения.
Люди, ведущие малоподвижный образ жизни, имеют повышенную склонность к желчному рефлюксу. Гиподинамия способствует нарушению моторики пищеварительного тракта в целом и снижению тонуса пилорического сфинктера в частности.

Гиподинамия приводит к слабости пилорического сфинктера
Диета
Для больных, страдающих от заброса желчи, рекомендуется соблюдать принцип дробного питания. Данная диета предусматривает употребление пищи небольшими порциями, 5-6 раз в день. Чтобы не утруждать себя подсчетом калорий можно взять свою стандартную порцию и разделить её пополам. Запрещается употреблять жареную, копченую, жирную острую пищу. Еду разрешается готовить лишь в духовом шкафу, пароварке или употреблять в отварном виде. Пища должна тщательно пережевываться или предварительно измельчаться. Крупные недожеванные кусочки способны чрезмерно нагружать желудок и другие органы ЖКТ.
После приема пищи запрещается принимать горизонтальное положение в течение 60 минут, также не рекомендуется выполнять физические упражнения и заниматься другой активной деятельностью. Для снижения кислотности и устранения повреждающего действия на слизистую желудка рекомендуется избегать употребления цитрусовых, томатов и кисломолочных продуктов.
Лечение
Как уже оговаривалось выше, заброс желчи – это несамостоятельное заболевание, а симптом одного из них. Чтобы составить грамотный план лечения необходимо выяснить причину, провоцирующую данное состояние, учесть индивидуальные особенности пациента и наличие сопутствующих заболеваний.
Симптоматическое лечение не устраняет основное заболевание, но способствует снижению выраженности симптомов и улучшению качества жизни. Особую роль в терапии данного нарушения играют селективные прокинетики. Лечение с помощью данной группы препаратов позволяет ускорить эвакуацию содержимого желудка, избавиться от лишней желчи и предотвратить заброс в пищевод.
Ингибиторы протонной помпы
Выпуск на рынок препаратов из этой группы стал революцией в лечении кислотозависимых заболеваний желудка. Они позволяют на длительное время понизить кислотность и тем самым предотвратить развитие эрозий и язв слизистой оболочки желудка и двенадцатиперстной кишки. В ходе исследований было отмечено, что желчь при взаимодействии с соляной кислотой становится более агрессивной к эпителию желудка. Чтобы этого не допустить назначаются фармакологические препараты, подавляющие кислотность и оказывающие гастропротективный эффект.Антациды
Это лекарственные средства, используемые борьбе с кислотозависимыми заболеваниями желудка и двенадцатиперстной кишки. Препараты из этой группы стали широко использоваться более века назад. Одним из первых антацидов считается пищевая сода. С тех пор было разработано огромное количество лекарственных средств со схожим эффектом. В качестве действующего вещества могут выступать различные химические соединения, обладающие особыми фармакологическими свойствами. Наибольшую эффективность показали препараты, имеющие в своей основе соединения алюминия, магния и кальция. Как правило, врачи рекомендуют использовать лекарства с комбинированным составом…
Препараты на основе магния усиливают слизеобразование, что дополнительно защищает слизистую оболочку желудка от негативного влияния желчи. Антациды, содержащие алюминий, формируют защитную пленку над поврежденными участками желудка и немного сорбируют на себя желчные кислоты. Учитывая эти особенности, для людей, страдающих от заброса желчи, рекомендованы комбинированные антациды, имеющие в своем составе алюминий и магний.
Урсодезоксихолевая кислота
Лекарственные средства из этой группы меняют химический состав желчи, делая её менее агрессивной для желудка. Изначально Урсохол и другие подобные препараты разрабатывались для лечения желчнокаменной болезни, рефлюкс-эзофагита и избытка желчи в желудке. После клинических испытаний был отмечен ряд дополнительных положительных эффектов, оказываемых при других заболеваниях печени и желчевыводящих путей. Не рекомендуется к использованию при наличии рентгеноположительных желчных камней и при циррозе печени в стадии декомпенсации. Запрещается применять при выраженной форме печеночной и почечной недостаточности ввиду нарушения метаболизма и выведения препарата из организма.
Хирургические манипуляции
Многие органические патологии желудочно-кишечного тракта провоцируют развитие дуоденального рефлюкса. В таких случаях ведущим методом лечения будет оперативное вмешательство. На сегодняшний день было разработано несколько хирургических методик, позволяющих осуществлять доступ к органам брюшной полости:
- Лапаротомия. Вид хирургического доступа, при котором происходит рассечение передней брюшной стенки по белой линии живота. Это старая хирургическая методика, но она является актуальной и на данный момент. При тяжелых, ургентных ситуациях, требующих незамедлительных действий, применяют только доступ через разрез на передней брюшной стенке.
- Лапароскопические операции. Данный тип хирургического вмешательства менее травматичен чем предыдущий. Процедура заключается в использовании специального оборудования (лапароскопа) для диагностики и лечения органической патологии органов брюшной полости. Лапароскопия – это новое слово в хирургии. Благодаря данному методу лечения удалось значительно снизить риск операционных осложнений и сократить реабилитационный период больного.
Народные средства
Лечение заброса желчи в пищевод с помощью народных средств сводится к применению различных целебных отваров. Лучше всего себя зарекомендовали травяные сборы, состоящие из подорожника, бессмертника, чабреца и зверобоя. Для приготовления необходимо залить травы кипятком и проварить их не больше минуты. Затем отвар должен немного постоять в прохладном месте. После этого целебное средство готово к употреблению.
Рекомендации, данные в тексте, не являются руководством к действию. Для получения детальной информации о своем заболевании необходимо обратиться за консультацией к специалисту.
Профилактика
Для предотвращения развития заброса желчи в желудок необходимо следить за собственным весом, рационом и образом жизни. Рекомендуется избегать гиподинамии и регулярно заниматься физкультурой. Повышенный расход калорий не только предотвращает ожирение, но и улучшает моторику кишечника. При развившемся дуоденогастральном рефлюксе переедание является недопустимым. Запрещается осуществлять после еды наклоны и другие движения, напрягающие мышцы пресса. Ограничивается потребление кофе, свежей выпечки, жирных продуктов, шоколада и продуктов, провоцирующих изжогу.
Оценка статьи:
 Загрузка…
Загрузка…Поделиться с друзьями:
Все материалы на сайте ozhivote.ru представлены
для ознакомления, возможны противопоказания, консультация с врачом ОБЯЗАТЕЛЬНА! Не занимайтесь самодиагностикой и самолечением!
ozhivote.ru
Заброс желчи в желудок симптомы, причины, лечение
Заброс желчи в желудок симптомы вызывает довольно неприятные, поскольку появляется дискомфорт из-за появления во рту горечи. Главная причина такого явления – спазм мышц желчного пузыря, вызванный печеночным заболеванием, стрессом либо эмоциональным напряжением, которые провоцируют выброс внутрь желудка застоявшейся желчи.


Гастроэнтеролог Михаил Васильевич:
«Известно, что для лечения ЖКТ (язвы, гастриты и т.д.) существуют специальные препараты, которые назначаются врачами. Но речь пойдет не о них, а о тех лекарствах, которые можно использовать самим и в домашних условиях…» Читать далее >>>
Причины


Причин того, что появляется желчь в желудке, имеется несколько:
- частое употребление копченостей, жареной, соленой либо жирной еды, что провоцирует ответную реакцию печени;
- употребление несвежих продуктов;
- значительное переполнение желудка, расслабляющее мышцы сфинктера, перекрывающие переход к пищеводу;
- употребление определенных медицинских препаратов;
- питье воды после трапезы;
- курение сигарет;
- физические нагрузки на организм после еды;
- ночной отдых после трапезы на левой стороне тела.
Часто выброс желчи в желудок характерен для беременных и полных людей. Для здорового человека наличие желчи внутри желудка неестественное состояние. Причем сочетание желчи с соляной кислотой плохо влияет на поверхность слизистой органа, из-за чего частое проникновение желчного секрета провоцирует гастрит.
Хотя наличие жёлчных кислот в желудке – никакая не патология, такое состояние может наблюдаться и у абсолютно здорового человека. А вот когда такой физиологический процесс присутствует очень часто, необходимо посетить гастроэнтеролога.
Если часто присутствует желчь в желудке – это может свидетельствовать о развитии рефлюкс гастрита. Скопление желчи способны провоцировать также патологии желчного пузыря. Среди них наиболее вероятная причина – дискинезия путей, выводящих этот печеночный секрет. Иногда проникновение внутрь желудка желчи вызывает операция по иссечению желчного пузыря. Тогда пациенту требуется соблюдать определенную диету.
Симптомом того, что присутствует желчь в желудке, являются такие признаки:
- чувство жажды;
- изжога;
- режущая боль в эпигастрии;
- привкус горечи;
- тяжесть внутри желудка;
- тошнотворное состояние, завершающееся рвотой.
Употребление антацидов при скоплении внутри желудка желчи не способно избавить от неприятных симптомов. Когда они появляются, следует посетить поликлинику, предварительно оказав самому себе определенную помощь, способную устранить дискомфорт.
Симптомы


Основные симптомы заброса желчи в желудок такие:
- Отрыжка. Это реакция взаимодействия желудочного сока с желчью, вызывающая газообразование. Отрыжка имеет горький привкус и неприятный запах.
- Горечь в полости рта. Это наиболее характерный признак, который особенно ярко проявляется натощак.
- Рвота желчью. Раздраженный желудок провоцирует начало рвоты.
- Язык покрывается желтым налетом. Постоянное присутствие желчи внутри желудка провоцирует появление на корне языка желтого налета.
- Изжога. Поверхность слизистой желудка раздражается из-за реакции между желудочным соком и желчью, вызывая изжогу.
- Присутствие болей в области эпигастрия. Частый заброс внутрь желудка желчи способен вызвать болевой симптом в желудке. Его характерная особенность – нет четкой локализации болевого спазма.
Если не выполнять своевременное лечение, могут возникнуть иные признаки, схожие с симптомами язвенной болезни либо гастрита.
Диагностика


Когда описанные выше признаки сохраняются на протяжении нескольких дней либо они стали частыми «гостями», требуется посетить гастроэнтеролога, который назначит прохождение диагностики, а затем адекватное лечение. Чаще всего для определения диагноза используют:
- УЗИ брюшины. Этот вариант исследования позволяет выявить возможные печеночные патологии, изменения в желчевыводящих путях, самом желчном пузыре, поджелудочной железе. Также при такой диагностике обнаруживают кисты и опухоли.
- Гастроскопия. Используя миниатюрную камеру, закрепленную на конце гибкого эндоскопа, специалист осматривает пищевод, поверхность желудочной слизистой, оба сфинктера, а также двенадцатиперстную кишку. При этом доктор фиксирует любые нарушения и отклонения – присутствие внутри желудка желчи, зияющие сфинктеры, наличие дефектов поверхности слизистой. Одновременно берется проба сока желудка для определения его кислотности, присутствия бактерии Хеликобактер, которая провоцирует развитие язвенной болезни либо гастрита.
- Рентген с использованием контрастного вещества. Это достаточно простой, но одновременно весьма информативный вариант диагностики, поскольку позволяет определить габариты и место расположения различных кишечных отделов, что особенно важно в отношении двенадцатиперстной кишки.
Требуется понимать, что процесс заброса внутрь желудка желчи не отдельное заболевание – это только симптом. Поэтому диагностика необходима для выявления первопричины такой патологии. Если не устранить фактор, провоцирующий это явление, можно дождаться весьма неприятных последствий.
Лечение


Для увеличения картинки щелкните по ней мышкой
Чтобы устранить основные симптомы присутствия желчи внутри желудка, следует небольшими глотками выпить пару стаканов слегка подогретой воды. Жидкость смоет желчь с поверхности слизистой, избавив человека от боли и ощущения жжения. Когда неприятность присутствует часто, требуется изменить привычный рацион. Начинать день следует с овсяной каши, киселя либо кефира. Эти продукты обволакивают внутренние желудочные стенки. Рекомендуется кушать небольшими порциями, однако, чаще. Из-за стола необходимо вставать со слегка ненасыщенным желудком, тогда не возникнет переедание. Частое появление выбросов желчи вызывает воспалительный процесс на поверхности слизистой оболочки. Из-за этого больному требуется посетить гастроэнтеролога.
Присутствие внутри желудка желчи выявляют при исследовании в лаборатории желудочного сока. Правильный диагноз помогает установить наличие частых рвотных приступов. Рвотные массы при наличии желчи имеют желтый оттенок. Такое неестественное для человека опорожнение желудка часто вызывает недолговременное облегчение.
Медицинские препараты, призванные устранить желчь, выполняют две основные задачи: выполнят лечение болезни, провоцирующей выброс желчи, а также нейтрализуют ее, поскольку она является сильнейшим раздражителем поверхности слизистой. Значительно усиливает эти раздражающие свойства еще и желудочная кислота. Из-за этого при лечении обычно назначают антисекретные препараты, понижающие желудочную кислотность: Эзомепразол, Лансопразол либо Рабепразол. Устранить желчь помогают средства, способствующие опорожнению желудка: Домперидон либо Метоклопрамид.
Эти медикаментозные препараты имеют много побочных действий, из-за чего лечение ими необходимо выполнять под контролем гастроэнтеролога. Как только проявилось любое побочное действие – необходимо прекратить прием препарата. Гарантированно положительный эффект терапии достигается при употреблении препаратов, обволакивающих желудок – суспензий либо гелей. Антациды назначают для надежной защиты поверхности слизистой от неблагоприятного сочетания желчи и соляной кислоты. Современная гастроэнтерология начинает все чаще использовать средства на базе урсодезоксихолевой кислоты, которая превращает желчь в иные, совершенно безвредные, растворимые водой формы. Но не стоит самостоятельно ставить себе диагноз и заниматься самолечением.
Заключение
Чтобы предотвратить вероятность заброса внутрь желудка порций желчи, рекомендуется придерживаться определенной культуры ежедневного питания, подразумевающей привычку трапезничать в четко назначенное время. Также важно отказаться от физических нагрузок сразу после еды, желания полакомиться вкусненьким десертом перед ночным отдыхом. Заброс внутрь желудка желчи – неприятный процесс, однако совершенно не смертельный, хотя и требует его устранения, так как способен вызвать нежелательные последствия, а также проблемы в системе пищеварения.
gastrosapiens.ru


 Если желудок болит после окончания месячных, то нужен гастроэнтеролог
Если желудок болит после окончания месячных, то нужен гастроэнтеролог
 В рационе не должно быть мучных изделий и шоколада.
В рационе не должно быть мучных изделий и шоколада. Расположение матки и желудка по отношению к другим органам
Расположение матки и желудка по отношению к другим органам





















 Загрузка…
Загрузка…



 Очаговый атрофический гастрит считается опасным патологическим изменением слизистой желудка под влиянием воспалительного процесса. При заболевании отмирают железы, синтезирующие кислоту и желудочный сок. Поэтому необходимо знать, столкнувшись с очаговой формой патологии, что это такое. Очаговым называют атрофический гастрит, поразивший только несколько участков слизистой желудка.
Очаговый атрофический гастрит считается опасным патологическим изменением слизистой желудка под влиянием воспалительного процесса. При заболевании отмирают железы, синтезирующие кислоту и желудочный сок. Поэтому необходимо знать, столкнувшись с очаговой формой патологии, что это такое. Очаговым называют атрофический гастрит, поразивший только несколько участков слизистой желудка. При развитии патологии здоровые участки эпителия и секреторные клетки стремятся компенсировать работу поврежденных желез, что провоцирует нарушение кислотного баланса в желудке. Очаговый атрофический гастрит регистрируется в нижних отделах желудка.
При развитии патологии здоровые участки эпителия и секреторные клетки стремятся компенсировать работу поврежденных желез, что провоцирует нарушение кислотного баланса в желудке. Очаговый атрофический гастрит регистрируется в нижних отделах желудка. Часто сниженный иммунитет не позволяет организму противостоять атакам различных инфекций, что приводит к развитию диареи. Выявить изменения позволяют и результаты анализов мочи, крови.
Часто сниженный иммунитет не позволяет организму противостоять атакам различных инфекций, что приводит к развитию диареи. Выявить изменения позволяют и результаты анализов мочи, крови. Принципы лечения
Принципы лечения Эрадикация
Эрадикация Постепенное восстановление слизистой требует и устранения дефицита витаминов и минералов в организме, что обеспечивается путем принятия соответствующих витаминных комплексов. Выбор лекарственных средств осуществляется только врачом, ориентирующимся на результаты лабораторного и инструментального обследования пациента, информацию о наличии сопутствующих патологий.
Постепенное восстановление слизистой требует и устранения дефицита витаминов и минералов в организме, что обеспечивается путем принятия соответствующих витаминных комплексов. Выбор лекарственных средств осуществляется только врачом, ориентирующимся на результаты лабораторного и инструментального обследования пациента, информацию о наличии сопутствующих патологий. Обезболивающие средства не являются обязательной составляющей комплексной терапии, они назначаются только при появлении болевого синдрома. В большинстве случаев пациенту рекомендуется использовать спазмолитики, например Но-шпу, или холинолитики (Платифиллин).
Обезболивающие средства не являются обязательной составляющей комплексной терапии, они назначаются только при появлении болевого синдрома. В большинстве случаев пациенту рекомендуется использовать спазмолитики, например Но-шпу, или холинолитики (Платифиллин). Профилактика
Профилактика

 [21], [22], [23], [24], [25], [26]
[21], [22], [23], [24], [25], [26] Идея тренировок на голодный желудок кажется логичной. С утра, когда уровень гликогена понижен, то есть у организма нет запаса энергии, ему приходится выбирать другие источники в виде жировых запасов. Таким образом процесс похудения должен проходить гораздо стремительнее. Звучит заманчиво. Разбираемся, миф это или реальность.
Идея тренировок на голодный желудок кажется логичной. С утра, когда уровень гликогена понижен, то есть у организма нет запаса энергии, ему приходится выбирать другие источники в виде жировых запасов. Таким образом процесс похудения должен проходить гораздо стремительнее. Звучит заманчиво. Разбираемся, миф это или реальность.






 Среди причин, провоцирующих неприятные ощущения на голодный желудок, можно выделить такие как:
Среди причин, провоцирующих неприятные ощущения на голодный желудок, можно выделить такие как: Кроме того, подобное состояние может быть одним из признаков беременности у женщины. Именно поэтому каждая женщина обязательно должна посетить гинеколога, особенно, если отсутствует менструация. Причины тяжести в желудке и тошнота могут быть связаны с инфарктом миокарда, застое крови в печени. При подозрении на это заболевание обязательно требуется квалифицированная медицинская помощь. Не стоит исключать и патологии желчевыводящих путей.
Кроме того, подобное состояние может быть одним из признаков беременности у женщины. Именно поэтому каждая женщина обязательно должна посетить гинеколога, особенно, если отсутствует менструация. Причины тяжести в желудке и тошнота могут быть связаны с инфарктом миокарда, застое крови в печени. При подозрении на это заболевание обязательно требуется квалифицированная медицинская помощь. Не стоит исключать и патологии желчевыводящих путей. Кроме того, тошнота и тяжесть в желудке на фоне повышения температуры может быть признаком протекания воспалительных процессов желудка и кишечника. Такая симптоматика присуща для многих болезней пищеварительной системы, в частности, и отравления. Кроме того, эти признаки могут наблюдаться при заболеваниях печени, почек и поджелудочной железы.
Кроме того, тошнота и тяжесть в желудке на фоне повышения температуры может быть признаком протекания воспалительных процессов желудка и кишечника. Такая симптоматика присуща для многих болезней пищеварительной системы, в частности, и отравления. Кроме того, эти признаки могут наблюдаться при заболеваниях печени, почек и поджелудочной железы.
 Обязательно нужно соблюдать специальную диету. Необходимо исключить из пищи жирное, острое, фастфуд, жареное. В таком случае все эти ограничения помогают нормализовать самочувствие пациента. Постоянные стрессы также негативно влияют на функционирование желудка, поэтому обязательно нужно избегать ситуаций, травмирующих психику. Если род деятельности пациента связан с частыми стрессовыми ситуациями, то нужно обратиться к психологу и пропить курс успокоительных препаратов для исключения негативного воздействия стресса на органы пищеварения. Кроме того, устранение стрессов полезно не только для пищеварительной системы, но и сосудов и сердца.
Обязательно нужно соблюдать специальную диету. Необходимо исключить из пищи жирное, острое, фастфуд, жареное. В таком случае все эти ограничения помогают нормализовать самочувствие пациента. Постоянные стрессы также негативно влияют на функционирование желудка, поэтому обязательно нужно избегать ситуаций, травмирующих психику. Если род деятельности пациента связан с частыми стрессовыми ситуациями, то нужно обратиться к психологу и пропить курс успокоительных препаратов для исключения негативного воздействия стресса на органы пищеварения. Кроме того, устранение стрессов полезно не только для пищеварительной системы, но и сосудов и сердца. При присоединении дисбактериоза можно применять «Ацепол». Если же у больного наблюдается нарушение стула и твердый кал, то нужно применять мягкий слабительный препарат, такой как «Фитолакс».
При присоединении дисбактериоза можно применять «Ацепол». Если же у больного наблюдается нарушение стула и твердый кал, то нужно применять мягкий слабительный препарат, такой как «Фитолакс». Хорошо справиться с приступом тошноты можно при помощи лимона. Однако это средство не рекомендуется применять при повышенной кислотности желудка, гастрите и язве. Отвар крапивы помогает нормализовать пищеварительные процессы. Все эти средства можно применять только после консультации с гастроэнтерологом и определения отсутствия аллергической реакции на растительные ингредиенты.
Хорошо справиться с приступом тошноты можно при помощи лимона. Однако это средство не рекомендуется применять при повышенной кислотности желудка, гастрите и язве. Отвар крапивы помогает нормализовать пищеварительные процессы. Все эти средства можно применять только после консультации с гастроэнтерологом и определения отсутствия аллергической реакции на растительные ингредиенты.











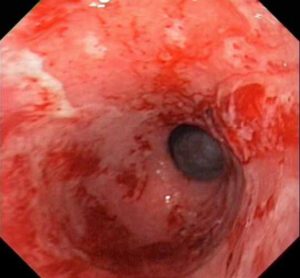










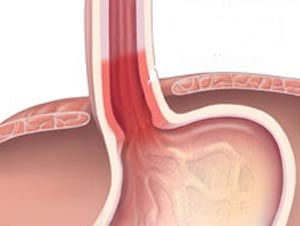 Такой симптом может беспокоить больного при эзофагите.
Такой симптом может беспокоить больного при эзофагите. При воспалительном процессе в желудке симптом может дополняться изжогой.
При воспалительном процессе в желудке симптом может дополняться изжогой. При такой симптоматике лучше употреблять паровое мясо.
При такой симптоматике лучше употреблять паровое мясо.

















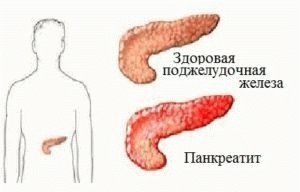















 Поджелудочная железа
Поджелудочная железа
























 Когда пациенту ставят диагноз хронический гастрит, доктор вручает ему длинный список продуктов, о которых придется забыть на неопределенное время.
Когда пациенту ставят диагноз хронический гастрит, доктор вручает ему длинный список продуктов, о которых придется забыть на неопределенное время.










 «Выпирает живот как у беременной, что делать» — очень частый вопрос от худеющих, вы даже не представляете насколько! Можно сколько угодно говорить о том, что жир на животе женщинам нужен, чтобы защищать внутренние органы, любви к нему это все равно никому не прибавит.
«Выпирает живот как у беременной, что делать» — очень частый вопрос от худеющих, вы даже не представляете насколько! Можно сколько угодно говорить о том, что жир на животе женщинам нужен, чтобы защищать внутренние органы, любви к нему это все равно никому не прибавит.











 Здоровье
Здоровье 





 Даже в худых девушек может выпячиваться живот. Наличие подобной проблемы связывают с недостатком или избытком жировых отложений на внутренних органах. В норме они защищают жизненно важные системы организма человека от внешних повреждений. Висцеральный жир также снижает негативное влияние тепла и холода на внутренние органы. Он является резервным источником питания.
Даже в худых девушек может выпячиваться живот. Наличие подобной проблемы связывают с недостатком или избытком жировых отложений на внутренних органах. В норме они защищают жизненно важные системы организма человека от внешних повреждений. Висцеральный жир также снижает негативное влияние тепла и холода на внутренние органы. Он является резервным источником питания.




 Противопоказано переедания для профилактики заболевания.
Противопоказано переедания для профилактики заболевания. Рекомендовано пить напиток из цветков ромашки.
Рекомендовано пить напиток из цветков ромашки. «Постоянно надутый живот, что мне делать?» — вы даже не представляете, как часто мы получаем это сообщение, особенно в контексте диет и правильного питания. Вот лишь некоторые из них:
«Постоянно надутый живот, что мне делать?» — вы даже не представляете, как часто мы получаем это сообщение, особенно в контексте диет и правильного питания. Вот лишь некоторые из них: