30 способов, как можно почистить желудок и кишечник в домашних условиях

Ежедневно в складках кишечника и желудка накапливается мусор, который является благоприятной средой для размножения бактерий и патогенных микроорганизмов.
В последних исследованиях было доказано, что минимум половина населения земли имеет в своем организме несколько килограмм шлаков и отходов, которые мешают нормальному функционированию органов ЖКТ.
Кому нужно очищение желудка и кишечника
Перед проведением мероприятий по выведению шлаков и токсинов необходимо убедиться в необходимости этих мер. Следующие признаки указывают на «загрязненность» организма:
- Хроническая усталость
- Быстрая утомляемость
- Периодические проблемы с ЖКТ: запоры, метеоризм, диарея, вздутие
- Ухудшение состояния кожи
- Ломкость волос, ногтей
- Частые простуды
- Нарушение сна
- Мигрени
- Проблемы с дыханием, одышка
В группе риска находятся также люди, которые преимущественно живут в городской местности, подвержены стрессам и неблагоприятному воздействию окружающей среды, часто употребляют алкоголь, принимают много медикаментов. Большое влияние на «засорение» организма также оказывают:
- Частые перекусы
- Регулярное посещение фастфудов
- Отказ от занятий спортом
- Употребление слишком жирной пищи
- Пища, содержащая большое количество вредных пищевых добавок
Подготовка к очищению желудка и кишечника в домашних условиях
Процедуру очищения пищеварительного тракта начинают с кишечника, так как именно он является самой зашлакованной частью организма. Все пищевые отходы скапливаются в его изгибах и превращаются в каловые камни.
Они со временем подвергаются процессу гниения и всасываются назад в стенки толстой кишки, а затем распространяются по всему организму. Наиболее активно кишечник работает осенью, поэтому считается что выведение шлаков лучше всего проводить именно в это время.
Начинать подготовку врачи советуют с изменения рациона питания. За месяц до предполагаемого выведения пищевого мусора, нужно отказаться от мучной, сладкой и жирной пищи, употребления алкогольных и энергетических напитков. Дополнительно врачи рекомендуется употребление минимум 1,5-2 литра воды в день, из учета 30 мл на 1 кг веса.
Народные средства для выведения шлаков и токсинов
Кишечник и желудок можно чистить обычными продуктами питания. Это наиболее мягкий и щадящий способ, так как он не способен нанести большой вред органам пищеварения.
Метод стимулирует естественную дефекацию, действуя как слабительное средство. Следующие продукты питания легко доступны и относятся к одним из самых эффективных способов чистки желудка и кишечника в домашних условиях:
Их лучше всего использовать во время разгрузочных дней, когда можно употреблять только этот фрукт, но при этом неограниченное количество. Наряду с яблоками нужно пить большое количество воды и травяной чай.
Наладить работу пищеварительного тракта помогут всем известные: курага, инжир, чернослив, а также двудомная крапива. Указанные ингредиенты берутся в равных пропорциях по 300 грамм и хорошо перетираются. К ним добавляют мед и алое, соответственно по 100 гр. Принимают полученную смесь два раза в день по ложке. Курс приема составляет 10 дней.
Они обладают массой питательных веществ и витаминов, которые не только помогут очистить ЖКТ, но укрепить весь организм. В данном случае подойдут любые виды круп: рис, гречка, киноа, овес, пшено, перловка.
Один из способов проведения разгрузки от шлаков — утром выпивать стакан воды натощак, затем съедать порцию каши на завтрак, обед и ужин. При этом не забывать употреблять достаточное количество воды или сока.
Очищение при помощи рисовой крупы займет больше времени, так как нужно настаивать 1 стакан риса в течение 5 дней. Ежедневно вода меняется, а рис промывается.
Затем он отваривается в течение нескольких минут и разделяется на 5 порций, для ежедневного употребления на завтрак. После такого завтрака рекомендуется не есть в течение 4 часов. Курс очищения данным способом рассчитан на 40 дней. А проводить его следует 1 раз в год.
Хорошим эффектом обладают свежевыжатые соки или фреши. Можно выбрать любой фрукт или их сочетание: яблоки, груши, апельсины, грейпфруты и т.д.
Но лучше всего отдать предпочтение кислым фруктам, так как содержащаяся в них фруктовая кислота, помогает расщеплению шлаков и их выведению.
В день нужно выпивать минимум 2 литра сока и лучше всего совсем не употреблять пищу. Принимают сок с одинаковой периодичностью, например, каждый час. Это не даст аппетиту разыграться и освободит от мук голода.
В основу этого способа чистки желудка и кишечника в домашних условиях заложены те же принципы, что и при чистке соком. Необходимо выбрать кефир с любой жирностью и употреблять его целый день, исключая любой прием пищи. Этот продукт очищает микрофлору и устраняет размножение бактерий гниения в каловых массах.
Они содержат очень полезную для организма клетчатку, которая смешиваясь с водой разбухает в стенках толстой кишки, что способствует его сокращению и опорожнению. Данный вариант займет значительно больше времени — 1 месяц.
Необходимо за 15 минут перед каждым приемом пищи съедать 2 столовые ложки отрубей. Запивать их необходимо чистой негазированной водой, чаем или соком.
Если исключить жидкость, то не будет положительного эффекта, поскольку отруби не разбухнут. В день не рекомендуется принимать больше 6 столовых ложек.
Этот овощ обладает массой полезных веществ, которые помогают укрепить весь организм в целом. Чистка этим продуктом длится 1 неделю. Необходимо натереть свеклу на терке и выжать из нее сок.
Из оставшейся массы скатать небольшие шарики и хранить в холодильнике. Свекольный сок употребляют вечером перед сном, а шарики необходимо есть за полчаса перед каждым приемом пищи.
Для очищения организма берется 1 чайная ложка семян льна и заливается кипятком минимум на 5 часов. Кипятка нужно взять 1 стакан. Полученную массу необходимо употреблять в течении одной недели перед сном. Очень важно съедать семена вместе с жидкостью.
Лучше всего заготовить рябину осенью. Для этого способа подходить обычная красная рябина. Нужно взять 1 чайную ложку рябины и хорошо размять ее. Затем залить 1 стаканом холодной кипяченой воды.
Настаивать данный раствор нужно минимум 8 часов. А потом употреблять в течении одного дня в любое время. Данный курс можно продлить до нескольких дней.
100 грамм сухого шиповника измельчить в блендере, также подойдет мясорубка или кофемолка. Залить получившуюся массу теплой кипяченой водой, чтобы консистенция напоминала густую сметану. После этого дать постоять несколько часов. Принимать один раз в день, лучше в вечернее время, всю массу полностью.
Для этого способа детоксикации можно взять уже пропаренные ягоды шиповника, и также измельчить их любым доступным способом. Принимать получившуюся кашицу следует через 2 часа после ужина.
Он представляет собой обычную морскую траву в виде гранул, которую можно купить в любой аптеке. Попадая в кишечник, морская трава разбухает и выводит все ненужные шлаки из организма. Принимать эти гранулы следует согласно инструкции на упаковке по утрам натощак, в течение 7 дней.
Выведение шлаков медом один из самых приятных способов очистки в домашних условиях не только желудка и кишечника, но и всего организма. Самый легкий вариант — очищение медовой водой. В стакане воды комнатной температуры растворить 1 столовую ложку меда и выпивать утром натощак. Курс лечения 1-1,5 месяца.
Также можно смешать в 1 стакане теплой воды 1 чайную ложку меда и 2 чайные ложки лимонного сока. Принимать данный раствор можно утром перед едой или в течение дня за 20 минут перед едой.
Мед прекрасно сочетается с алоэ и усиливает его эффект. Измельчить несколько листьев алоэ в мясорубке и добавить к ним 1-2 ложки меда. Полученную кашицу хранить в холодильнике и употреблять утром перед едой или вечером перед сном.
- Травяные отвары
Одним из самых сильных слабительных действий обладает трава сенна. Ее можно приобрести в аптеке, причем как стебли, так и листья. Они продаются в виде порошка, таблеток или чая на выбор.
Один из вариантов употребления данного средства: залить 1-2 чайные ложки сухих листьев этой травы 250 мл кипятка. Дать настоятся под крышкой 15 минут и употреблять вечером перед отходом ко сну.
Можно также самостоятельно составить очищающий травяной сбор из: 4 чайных ложек одуванчика или бессмертника, 3 ложек крушины, 2 ложек семян фенхеля, и одной ложки мяты. Все эти травы перемешать, залить 1 чайную ложку травной смеси 1 стаканом кипятка. Принимать в течение дня, минимум 7 дней.
- Касторовое масло
Так как касторовое масло обладает специфическим запахом, то лучше принимать его смешивая с отрубями, лимонным соком или кефиром. Один из вариантов — это смешать по 1 чайной ложке измельченных до порошкообразного состояния отрубей и касторки. Затем добавить 1 столовую ложку кефира. Данную смесь принимать 10 дней, либо натощак, либо через 2 часа после ужина.
Другой способ также состоит в смешивании касторового масла и лимонного сока. Масло берется из расчета 1 грамм на 1 кг веса, затем оно подогревается и смешивается с соком из расчета: 2 части сока и 1 часть масла.
Очищение водой
Очищение ЖКТ можно проводить самым доступным средством — водой. Люди, употребляющие достаточное количество воды в день, это 10-14 стаканов, помогают кишечнику быстрее избавляться от ненужных отходов и защищают его от таких нежелательных последствий, как запоры.
Обычная вода помогает работе перистальтики кишечника, тем самым стимулируя выведение каловых масс. Более эффективным способом является использование соленой воды. Суть этого метода заключается в том, что соленая вода тяжелее впитывается стенками кишечника и соответственно хорошо промывает все складки этого органа.
Прежде всего необходимо подготовить раствор — смешать 1 литр воды с 1-2 чайными ложками морской, не йодированной соли. Принимать получившуюся жидкость необходимо утром натощак.
Раствор действует в течение 1 часа, поэтому лучше не планировать важных дел и находиться поблизости от туалета. Если не произошло слабительного эффекта через 2 часа, то следует выпить еще 1 литр воды с солью.
Многие врачи советуют выпивать столько воды, пока не начнется дефекация водой. Но можно выпивать соленую воду натощак ежедневно или в течение дня перед приемом пищи.
Как очистить желудок и кишечник содой
Пищевая сода или гидрокарбонат натрия распадается в организме человека на соль, углекислый газ и воду. Она вступает в реакцию с кислотой в желудке и хорошо очищает толстую кишку. Сода помогает избавиться от ненужных газов, вздутия живота, боли, а также ускоряет процесс опорожнения кишечника.
Для чистки организма нужно выпивать содовый раствор утром натощак. Для этого растворяют 1 чайную ложку соды в 50 мл теплой воды и хорошо перемешивают. Получившийся раствор нужно выпить полностью. Можно повторять эту процедуру в течение нескольких дней.
Другой способ — это смешать соду и яблочный уксус. Этот раствор применяют по мере необходимости, так как он обладает сильным слабительным действием.
Необходимо смешать 1/2 чайной ложки соды и 2 ст. ложки уксуса. Предпочтение лучше отдать блочному уксусу. Эту смесь растворить в стакане воды и хорошо перемешать.
Фармацевтические препараты
В домашних условиях для выведения шлаков можно использовать медикаментозные препараты, но перед их применением лучше провести консультацию со специалистом. К наиболее популярным и проверенным относятся:
- Активированный уголь
Его можно применять не только для выведения токсинов, вредных бактерий и микробов, но и для комплексного очищения желудочно-кишечного тракта.
Суть действия угольного порошка в том, что каждая таблетка состоит из мельчайших пор, которые притягивают к себе вредные микробы и адсорбируют их из организма.
Применять данное лекарство стоит из расчета 1 таблетка на 10 кг веса. Частота применения составляет 2 раза в день утром и вечером. Лучше всего измельчить таблетки и запивать достаточным количеством воды. Длительность применения 2-3 недели.
- Сульфат магния
Другое название этого препарата — магнезия или «английская соль». Он обладает сильным слабительным эффектом, заставляя стенки кишечника сокращаться и выталкивать содержимое. Магнезия не всасывается в стенки и обладает желчегонным действием.
Развести один пакетик сухого порошка (30 г) в 100 мл кипяченой воды и выпить раствор целиком. Применять данное средство утром или вечером за 2 часа до отхода ко сну. Курс очищения составляет 3 дня. В течении этого времени употреблять легкую пищу, исключая мясо, а также жирную, соленую и сладкую пищу.

Этот препарат часто назначают пациентам перед проведением обследований органов пищеварительной системы. Его особенность состоит в том, что он мягко очищает органы, не травмируя микрофлору.
Применяют препарат из расчета 1 пакетик на 15-20 кг веса. Один пакетик растворяется в 1 литре воды, то есть получается необходимо в среднем выпить 3-4 литра раствора.
Читку можно проводить в любое время, эффект наступает уже через 1 час. Следует выпивать 1 стакан, а через 15 минут повторять процедуру. Вкус у этого препарата специфический, поэтому можно съедать после каждого стакана дольку лимона, мандарина или апельсина.
Он представляет собой слабительный порошок, расфасованный по пакетикам. У данного медикамента много противопоказаний, поэтому он подходит не всем.
Лавакол увеличивает в объеме и размягчает каловые массы, тем самым заставляя кишечник сокращаться рефлекторно. Но вместе с каловыми массами уменьшатся количество электролитов. Поэтому не стоит использовать этот препарат длительное время.
1 пакетик растворяют в 200 мл воды комнатной температуры, употребляют в среднем 15 доз с интервалом в 20 минут. То есть вся процедура займет несколько часов, в это время рекомендуется употреблять только жидкую пищу.
Как прочистить кишечник клизмой
Согласно правилам, очищение организма нужно проводить в 3 этапа. Тогда оно пройдет наиболее мягко и безболезненно. На первом этапе следует скорректировать рацион питания, то есть перейти на более диетическую пищу.
Второй этап состоит из курса очистительных клизм, который обычно проводится в течение 3 недель. На последнем этапе проводят ряд мер по восстановлению микрофлоры кишечника: лечебные массажи и самомассажи, специальные физические упражнения, лекарственные препараты.
Клизму можно делать используя обычную спринцовку, но лучше использовать кружку Эсмарха, её объем составляет 2-2,5 литра. Вся конструкция закрепляется на высоте 1-1,5 метра.
Применять клизму лучше всего, стоя на четвереньках, или лежа на левом боку, подтянув колени к животу. После начала введения жидкости следует подождать 5-10 минут, а затем опорожнять кишечник.
Обычно клизмы делают рано утром или вечером, за несколько часов до отхода ко сну. Основой всех клизм, очищающих организм от шлаков и токсинов, является чистая кипяченая вода — 1,5 –2 литра, которая смешивается с любым раствором на выбор.
Основные варианты клизм:
- Клизма по Уокеру. В ее основе лежит кислый раствор, который мягко воздействует на микрофлору. Также он препятствует развитию процессов размножения бактерий в толстой кишке. В 2 литрах чистой воды развести 1 столовую ложку сока лимона или 4-6% уксуса. Лучше всего взять яблочный уксус.
- Чесночная клизма. 1 зубчик чеснока растереть с водой объемом 200 мл. После введения этого раствора можно также приготовить очистительную клизму для облегчения выхода каловых масс.
- Соленая клизма. Существует много вариаций этой клизмы. Но самый популярный — это смешивать 1 столовую ложку соли с 1 литром воды. Также можно добавить 20 капель люголя.
- Травяная клизма. Данный вариант состоит из отваров разных трав. Обычно смешивают в равных частях: шалфей, мяту, ромашку, эвкалипт и листья смородины. Затем заливают кипятком 1-2 столовые ложки выбранной травы. На такой объем сухой смеси нужно 0,5 литра горячей воды. Дать настоятся смеси минимум 20 минут и отвар можно использовать.
- Клизма с медом. Развести 2 столовые ложки меда в 0,5 литра кипяченой воды комнатной температуры и добавить 1 столовую ложку лимонного сока. После введения раствора лучше всего задержать его на несколько минут, а затем освобождать кишечник.
Итак, теперь вы знаете, как и чем почистить желудок и кишечник. Данные способы можно легко проводить без врачебного вмешательства. Но для того, чтобы не нанести больший вред организму или приобрести нежелательные последствия, лучше проконсультироваться с врачом.
bolvzheludke.ru
Как очистить желудок после еды. Простая чистка желудка и кишечника в домашних условиях
Организм ребенка идеален, но с течением времени каждого из нас начинают беспокоить заболевания внутренних органов. Одна из главных причин этих недугов – зашлакованность желудка и кишечника.
Плохо переработанные продукты накапливаются внутри нас, пропитываются токсинами и прочими вредными веществами, которыми обилует современная пища. Они отравляют нас изнутри. Именно поэтому так важно периодически очищать желудок от шлаков.
Очистка перед диетой.
К процедуре очистки желудка от токсинов и шлаков чаще всего прибегают, заметив лишний вес. Специалисты по питанию перед диетой обязательно рекомендуют проводить «чистку», поскольку только после нее вы сможете:
- увидеть реальное состояние вашего тела и определить свой точный вес;
- наладить здоровое питание, сформировать правильный рацион;
- получать из пищи весь комплекс необходимых микроэлементов, которые будут без труда усваиваться.
Чаще всего перед диетой используют два метода очистки, которые отличаются минимальными затратами времени:
Витаминное пюре «щеточка».
Для его приготовления потребуется курага, изюм и чернослив (по 300г), 0,3 мл сиропа из шиповника и пачка Сены (лекарственная травка). Ингредиенты измельчают мясорубкой или блендером, разбавляют сиропом и употребляют по десертной ложке дважды в сутки, запивая стаканом теплой воды с добавлением лимонного сока.
Чистка рассчитана на 2-3 суток. Во время ее проведения рекомендуется принимать витамины во избежание истощения.
Очистка желудка активированным углем.
Этот способ гениален по своей простоте и действенности и основан на главном свойстве угля – способности абсорбировать и связывать токсины и шлаки, аккуратно и быстро выводя их из организма.
Если масса вашего тела менее 80 кг, схема приема таблеток будет следующей: утром натощак из расчета 1 таб. на каждые 10 кило веса вы принимаете уголь, запивая максимальным количеством воды. Людям с весом более 80 кг рекомендуется доза в 10 таблеток ежедневно в три захода с интервалом между приемом пищи и угля не менее часа.
Очистка при различных отравлениях.
Пищевое.
Вторым по степени востребованности является очищение желудка от токсинов при пищевом отравлении. Ведь, проникая в кровь, вредные вещества могут нанести огромный ущерб организму. Поэтому важно вовремя удалить их из ЖКТ, дабы не допустить токсикации. Специалисты в этом случае рекомендуют:
- Обильное питье. Это позволяет быстрее вывести токсины потом и с мочой.
- Воду с марганцовкой. Обладает дезинфицирующим, противомикробным и рвотным эффектом. Пить ее следует до рвотных позывов, ни в коем случае их не сдерживая. Важно: раствор должен быть слегка розов
beachschool.ru
Как очистить желудок от слизи, шлаков и токсинов в домашних условиях при помощи народных средств
Автор Ирина Нежигай На чтение 12 мин. Просмотров 823 Опубликовано
Трудно переоценить важность очищения желудка для общего здоровья и нормального функционирования организма. В каких конкретных случаях показаны очистительные процедуры и как их правильно проводить, чтобы не навредить желудочно-кишечному тракту?
Чистый дом для пищи
Очищение желудка — важнейшая процедура, с которой обычно начинается многоступенчатый процесс общей очистки организма. Слизь, токсины и шлаки, накапливающиеся в желудке, затрудняют пищеварение, создают питательную среду для патогенной микрофлоры, что в свою очередь провоцирует воспаления и развитие различных инфекций. Причиной подобных застойных явлений может стать
- неправильное питание,
- другие нарушения правил здорового образа жизни,
- расстройства нормального функционирования желудочно-кишечного тракта,
- ослабление иммунитета и общего тонуса организма.
Если по каким-либо причинам самоочищение от грязи не происходит естественным образом, следует время от времени проводить в желудке «генеральную уборку». Народная медицина предлагает для этого проверенные, эффективные и безопасные методики.

 Чистый желудок — новое качество жизни
Чистый желудок — новое качество жизниПринудительное очищение желудка показано и в некоторых критических ситуациях:
- при переедании;
- при употреблении в пищу некачественных продуктов;
- при отравлении;
- при проявлениях аллергии;
- при интоксикации алкоголем.
В целях профилактики очистительные процедуры желудка целесообразно проводить один-два раза в месяц. В сочетании с регулярным правильным питанием это позволит не только существенно оздоровить организм и нормализовать работу всех его систем, но и избавиться от лишних килограммов, улучшить внешний вид и повысить работоспособность.
Методы и рецепты очистки желудка в домашних условиях
Естественное очищение

 Очищению желудка способствует правильный режим питания
Очищению желудка способствует правильный режим питанияПринудительных очистительных процедур может и не понадобиться, если вы ответственно относитесь к качеству своего питания. Это несложно и очень действенно — нужно только забыть о жирном, жареном, консервированном, сдобном и слишком калорийном. Взамен этой неполезной пищи наполнить рацион фруктами, овощами, кисломолочными и другими натуральными продуктами, за которые желудок скажет вам спасибо!
Подберите то меню, которое наиболее подходит именно вам и не забывайте о разгрузочных днях; не переедайте и выпивайте за день не меньше двух литров чистой воды — эти простые правила помогут вам надолго сохранить здоровье тела и бодрость духа.
Промывание чистой водой
Ингредиенты:
- кипячёная подогретая вода — 3 литра.

 Желудок отлично промывается тёплой кипячёной водой
Желудок отлично промывается тёплой кипячёной водойПрименение.
- Маленькими глотками, не торопясь, пить тёплую воду до ощущения переполненности желудка.
- С первыми признаками тошноты наклонитесь над раковиной или тазом и, надавливая на область желудка, вызвать рвоту,
- Полностью освободите желудок.
- Повторяйте процедуру натощак, после утренней дефекации, один раз в две недели.
- Промывание желудка хорошо помогает в экстренных случаях — при отравлении или переедании.
С корнем аира
Ингредиенты:
- измельчённый корень аира — 2 столовые ложки;
- вода — 1 литр.

 Настой корневища аира очищает желудок и защищает его от инфекций
Настой корневища аира очищает желудок и защищает его от инфекцийПрименение.
- Залить подробленное корневище кипящей водой.
- Остудить настой до 40 градусов.
- Утром, на пустой желудок, выпить чай из аира.
- Вызвать рвоту.
- Таким образом 4–5 раз еженедельно проводить очищение желудка — до тех пор, пока вода, выходящая из него, не станет чистой, без коричневатых примесей. Затем промывать желудок можно ежемесячно, для профилактики.
С берёзовым грибом
Ингредиенты:
- измельчённый свежий гриб чага — 1 стакан;
- кипячёная вода — 1,2 литра.

 Березовый гриб чага — один из сильнейших целебных компонентов народной медицины
Березовый гриб чага — один из сильнейших целебных компонентов народной медициныПрименение.
- Свежий берёзовый гриб пропустить через мясорубку или натереть на тёрке.
- Сушёный гриб следует предварительно замочить на ночь в воде комнатной температуры, а затем слегка отжать и измельчить.
- Полученную кашицу залить тёплой кипячёной водой на двое суток.
- Чагу отжать почти досуха, настой профильтровать.
- Готовый настой хранится в холодильнике не дольше трёх суток.
- Порцию народного средства разделить на шесть равных частей и выпить за два дня, за полчаса до каждого приёма пищи.
- Процедуру проводить один-два раза в месяц.
С капустным соком

 Капустныйфреш пейте натощак— он на целый день задаст ритм работы желудку
Капустныйфреш пейте натощак— он на целый день задаст ритм работы желудкуПрименение.
- Каждое утро, натощак, пейте фреш из белокочанной капусты.
- Капустный сок должен быть выжат не более, чем за полчаса до употребления.
- Приём нужно начинать с небольших доз — с одной столовой ложки, постепенно доводя объём употребления до одного стакана.
- Доведя дозу приёма до максимума, можно уменьшать её в обратном порядке.
С гречкой и кефиром
Ингредиенты:
- гречневая крупа — 5 столовых ложек;
- обезжиренный кефир — 0,5 литра.

 Гречка с кефиром — лучшая из очистительных диет
Гречка с кефиром — лучшая из очистительных диетПрименение.
- Народное средство следует готовить каждый вечер в течение десяти дней.
- Гречку залить кефиром, размешать и оставить на ночь при комнатной температуре.
- Утром сырую «кашу» разделить пополам: на завтрак и ужин.
- Первую часть употребить натощак, вторую — не позднее, чем за полтора часа до сна.
- Лечение состоит из трёх курсов приёма с десятидневными перерывами.
- «Зелёная» гречка для очищения желудка более предпочтительна, чем обжаренная.
С хвойным чаем
Ингредиенты:
- сосновая хвоя — 5 столовых ложек;
- кипячёная вода — 0,5 литра.

 Хвойный настой обеспечит мягкое очищение желудка
Хвойный настой обеспечит мягкое очищение желудкаПрименение.
- Хвою измельчить и высыпать её в воду.
- Поставить на огонь и кипятить десять минут.
- Время настаивания — десять часов.
- Пить сосновый отвар с утра до вечера через каждые полчаса, по два-три глотка.
- С вечера заварить порцию лечебного чая на следующий день.
- Обратите внимание: в процессе приёма напитка моча должна помутнеть — это показатель того, что лечение идёт правильно.
- Нужно продолжать пить народное средство до тех пор, пока моча не приобретёт прозрачность.
С лавровым листом
Ингредиенты:
- листья лавра — 10–12 штук;
- кипяток — 0,3 литра.

 Лавровый лист заваривают в термосе как чай, он хорошо очищает желудок
Лавровый лист заваривают в термосе как чай, он хорошо очищает желудокПрименение.
- Лавровые листья немного помять и поместить в термос.
- Залить кипящей водой.
- Через сутки настой будет готов.
- Его пьют перед едой, по две столовые ложки три раза в день.
С марганцовкой
Ингредиенты:
- кристаллы перманганата калия;
- кипячёная вода.

 Марганцовка —первое средство при отравлениях, она промывает и обеззараживает
Марганцовка —первое средство при отравлениях, она промывает и обеззараживаетПрименение.
- Сначала сделать концентрированный раствор: щепотку кристаллов марганцовки растворить в стакане тёплой воды и тщательно процедить.
- Вскипятить и остудить пять-шесть литров воды.
- Из этого объёма воды сделать светло-розовый раствор перманганата калия.
- При отравлениях выпить маленькими глотками, чтобы вызвать рвоту.
- В случаях острого отравления объём воды удвоить.
- Промывание проводить подряд в несколько этапов.
С содой
Ингредиенты:
- питьевая сода — 3 чайные ложки;
- вода — 3 литра.

 Сода чистит не только желудок, но кишечник, суставы, кровь и лимфу
Сода чистит не только желудок, но кишечник, суставы, кровь и лимфуПрименение.
- Приготовить содовый раствор на чуть тёплой воде.
- Разделить приготовленный объём на две части и выпить днём и вечером, стимулируя рвотные позывы.
- Промывание на фоне облегчённого питания в течение двух-трёх дней хорошо снимает интоксикацию различного характера.
С солью
Ингредиенты:
- кипячёная вода — 1 литр;
- кристаллы поваренной соли — 1 столовая ложка.

 Солевой растовор — старейшее средство для очищения желудка и крови от токсинов
Солевой растовор — старейшее средство для очищения желудка и крови от токсиновПрименение.
- Размешать соль в воде, слить с осадка или процедить.
- Выпить маленькими глотками.
- Народное средство вытягивает токсины из крови через слизистую желудка.
- Может использоваться как в экстремальных случаях, так и для профилактики, один раз в две недели.
С активированным углем
Ингредиенты:
- активированный уголь — 40–50 таблеток;
- кипячёная вода.

 Активированный уголь — доступный, эффективный и безопаный сорбент
Активированный уголь — доступный, эффективный и безопаный сорбентПрименение.
- Таблетки активированного угля растолочь и растворить в стакане кипячёной воды.
- Брать по две столовые ложки угольной «болтушки», размешивать их в стакане чистой воды комнатной температуры и незамедлительно выпивать.
- Стимулировать рвотные позывы нажатием ложкой или пальцами на корень языка.
- Выпить не менее трёх стаканов очистительного раствора при первом же подозрении на отравление.
С касторовым маслом
Ингредиенты:
- касторовое масло — 1 столовая ложка;
- сок лимона — 2 столовые ложки.

 Касторовое масло гарантирует безопасное очищение
Касторовое масло гарантирует безопасное очищениеПрименение.
- Немного подогреть масло перед приёмом.
- Выпить касторку с утра до завтрака.
- Для усиления очистительного действия запить соком лимона.
- Оптимальная доза приёма народного средства — одна капля масла на килограмм веса пациента.
Методика Надежды Семёновой
Кандидат биологических наук, известный учёный и практик Надежда Семёнова разработала уникальную систему поэтапного очищения организма, которая даёт потрясающие результаты. Применение методики Семёновой приводит к глубокой очистке желудочно-кишечного тракта от токсинов и паразитов, что приводит к глобальному оздоровлению организма и благотворно сказывается на внешнем виде пациента: уходят без следа лишние килограммы, улучшается качество кожи, ногтей, волос, повышается общий жизненный тонус.

 Очищение организма кардинально меняет жизнь к лучшему
Очищение организма кардинально меняет жизнь к лучшемуСуть метода Семёновой состоит в том, что человек должен изменить для начала свои приоритеты в своём питании, исключив из рациона продукты животного происхождения и перейдя на раздельный приём пищи. Параллельно проводится в несколько этапов очищение организма. Первым этапом комплексного очищения, что совершенно логично, является генеральная уборка желудочно-кишечного тракта.

 Для очищения желудочно-кишечного тракта необходимо правильно применять эффективные инструменты
Для очищения желудочно-кишечного тракта необходимо правильно применять эффективные инструментыЗа годы жизни в желудочно-кишечном тракте взрослого человека накапливаются килограммы токсичного балласта! Недопереваренные остатки пищи, наслоения почти окаменевших каловых масс, отмершие ткани кишечника — идеальная среда для обитания болезнетворных микроорганизмов. Патологические «накопления» гниют, бродят и разлагаются, в буквальном смысле слова отравляя жизнь человека. Только безжалостно избавившись от всего подобного мусора, можно нормализовать пищеварение и насытить организм необходимыми и действительно полезными для него элементами.
Следуя методу Надеждв Семёновой, клизмами с большим объёмом воды, соком лимонов и яблочным уксусом вымываются из кишечника вредоносные отложения: шлаки, токсины и гельминты.
Утренние клизмы делаются через день — натощак, сразу после дефекации; на два литра кипячёной воды комнатной температуры добаляется однв столовая ложка качественного яблочного уксуса или свежевыжатого лимонного сока.
Результатом этого очистительного этапа является избавление от застарелого дисбактериоза, чему также способствует регулярное употребление чеснока: достаточного одного зубца за час до каждого приёма пищи.
Таким образом на фоне здорового раздельного питания происходит первый и важнейший этап очищения организма — очищение желудочно-кишечного тракта.
Очищение по методу Надежды Семёновой — видео
Противопоказания
Очистительные процедуры желудка нужно проводить с осторожностью при повышенном артериальном давлении, хронических заболеваниях сердечно-сосудистой системы, язвенной болезни. Следует воздержаться от промывания желудка женщинам в период вынашивания ребёнка и во время месячных. Необходимо строго соблюдать схемы проведения процедур и дозировки препаратов, чтобы не нарушить нормальное функционирование желудка, особенно при обострении его хронических заболеваний.

 Очищение желудка нужно проводить осторожно и правильно
Очищение желудка нужно проводить осторожно и правильноНе пренебрегайте советами гастроэнтеролога — это особенно важно в случае очищения желудка рвотой. Это простая и эффективная процедура, но при неправильном применении она может принести значительно больше вреда, чем пользы. Например, вызвать дисбаланс микрофлоры желудка или определённое привыкание к этой манипуляции, когда проявляются симптомы неукротимой рвоты — заболевания, которое очень трудно поддаются излечению.
Также нужно внимательно отнестись к каждому очистительному рецепту на предмет индивидуальной непереносимости его компонентов и возможной аллергии на них. Детям можно проводить очищение желудка только в случае экстренной необходимости и под контролем врача.
Отзывы
В современных реалиях организм человека, к сожалению, зачастую не может являться саморегулирующейся системой. В условиях загрязнённой экологии, неправильного питания, недоброкачественных продуктов, злоупотребления вредными привычками желудочно-кишечный тракт человека нуждается в систематическом очищении. Он не в состоянии самостоятельно освободиться от накопившихся токсинов, шлаков и слизи, что в свою очередь снижает сопротивляемость организма и стимулирует развитие болезнетворных микробов. На помощь приходят доступные, эффективные и проверенные на практике народные средства. Правильное их использование позволит достичь отличных результатов в мягком и безопасном очищении желудка.
Профессиональный журналист, в/о по специальности, 30-летний стаж работы в печатных и электронных сми, крупных рекламных и пиар-кампаниях. автор, соавтор и литредактор двух десятков книг различной тематики. Номинант и победитель литературных конкурсов. Оцените статью: Поделитесь с друзьями!www.1000listnik.ru
Как очистить кишечник быстро в домашних условиях: эффективные методы
Часто возникновение заболеваний в человеческом организме связано не с внешним негативным воздействием, а с внутренней зашлакованностью органов. Плохая экология, некачественные продукты питания приводят к тому, что внутри скапливаются токсины, яды. Попадая в кровоток, отравляющие вещества разносятся по всем внутренним органам, нарушают функционирование. Чтобы избежать развития осложнений и ухудшения ситуации, проводят регулярную очистку желудочно-кишечного тракта самостоятельно.
Говоря об избавлении организма от шлаков и токсинов, специалисты советуют в первую очередь заняться кишечником, поскольку здесь происходит всасывание вредных соединений в кровеносную систему. На нахождение в больнице для проведения процедуры чистки органа не многие готовы. Но есть масса способов очистить кишечник в домашних условиях быстро и эффективно. Главное – выбирать способ, который бережно избавит от застарелых проблем.
О том, что надобность в процедуре появилась, сигнализирует появление следующих признаков:
- На языке появился белый налёт и неприятный запах.
- Дефекация происходит нерегулярно. Опорожнение может отсутствовать больше двух дней. Периоды запоров сменяются поносом.
- Слабость в теле, вялость.
- Появляются высыпания на лице, шее, подбородке. Под глазами тёмные круги.
- Иммунная система даёт сбои, человек чаще простужается, нет сопротивления простейшим вирусам.
Указанные симптомы появляются одновременно или возникают постепенно один за другим.
Причина необходимости чистки возникает из-за нахождения внутри пищеварительного органа большого количества шлаковых камней. Медицинская статистика говорит, что зашлакованность порой достигает 25 кг. В процессе разложения происходит выделение токсинов, продукта распадов шлаковых отложений. Они всасываются в кровоток и разносятся по внутренним системам, провоцируя развитие опасных болезней.
Не обходит стороной процесс загрязнения и внутреннее пространство кишечника. На стенках образуется слизь, на мониторе участки с плесенью выглядят ужасно. В целях сохранения здоровья и продления молодости каждому человеку нужно знать, как правильно проходить очищение кишечника от каловых камней.
Чистка кишечного тракта
Освободить организм от токсинов без лекарств можно не только регулярной чисткой. Это, прежде всего, ежедневное соблюдение простых правил:
- Питание сбалансированное, в меню присутствуют свежие овощи, фрукты, обязательно зелень. При возможности включить мёд.
- Жирные, жареные, мучные блюда сокращаются до минимального потребления. Также в рационе ограничивают кондитерские изделия.
- Включение в недельное меню рыбы и нежирного мяса, не чаще одного раза за 7 дней.
- Порции разбиваются на 5-6 раз. Стараться не переедать.
- Соблюдение водного баланса является самым важным при чистке кишечника и сохранении общего здоровья организма. Ежедневно человек должен выпивать до двух литров простой воды. Стоит отметить, что чаи, минеральная вода или газировка являются дополнительными жидкостями. Особенно рекомендуют потреблять талую жидкость.
Проведение мероприятий недопустимо, если внутри присутствуют неполадки острого или хронического вида: не рекомендуется при гастрите, язвенной болезни.
Существуют различные способы избавиться от загрязнений, выполняющие разное назначение. Мягкую очистку в домашних условиях достаточно делать раз в год.
Соленая вода
Данный метод очистки является простым и действенным, когда тракт забит и зашлакован. Это комбинирование приёма воды с солью и упражнений, взятых из йоги. Методика называется Шанк-Пракшалана. В результате правильного выполнения происходит полное глубокое очищение толстой кишки, устраняются шлаки в кишечнике, со стенок снимается слизь. При этом прочистка проходит от верхнего отдела эпигастрия до анального отверстия.
Несмотря на простоту проведения процедуры, положительных результатов добивается не больше половины пробующих. Также не стоит делать чистку Шанк-Пракшалана, если в организме присутствуют болезни желудочно-кишечного тракта хронической формы или почечная недостаточность.
Прежде чем приступать к манипуляции, нужно подготовить солевой раствор.


Понадобится морская соль (можно заменить нерафинированной поваренной солью) в количестве 1 ст.л. и литр тёплой простой воды. Получается концентрированный физраствор. Присутствие соли необходимо, чтобы жидкость во время процесса осмотически не всасывалась слизистой оболочкой и не выводилась через мочевыводящие пути в качестве урины.
Возможно, при первых попытках попить солёную концентрированную жидкость возникнет тошнота и рвотные позывы. Чтобы снизить реакцию организма, в ёмкость добавляют несколько капель лимонного сока.
Для тех, кто будет проводить процедуру впервые, стоит это делать в выходной день, поскольку процесс может быть продолжительным – до 60 минут.
Очистка проводится утром до завтрака. В первые два дня не должно быть резких движений для предупреждения травмирования внутренних органов. Схема проведения процесса:
- В стакан наливается солёный раствор. Температура жидкости должна быть в пределах сорока градусов. Вода выпивается.
- Далее проделывается специальный комплекс, состоящий из четырёх упражнений.
- Снова выпивается стакан жидкости.
- Выполняются упражнения.
- Чередование раствора и зарядки проводится до тех пор, пока количество выпитых стаканов не достигнет 6 штук и 6 выполненных комплексов.
- Далее следует первая дефекация.
Первое опорожнение мгновенное. Сначала наблюдаются твердые каловые массы, затем фекалии становятся мягче, в конце выходит жидкий стул светло-жёлтого цвета. Может случиться, что позывы в туалет отсутствуют даже по прошествии пяти минут. Тогда стоит повторить специальные упражнения или, если нет результата, поставить клизму, запустить процесс самоочистки. После первого опорожнения остальные вызываются автоматически.
Во время походов в туалет нежелательно пользоваться туалетной бумагой. Лучше промыть водой и смазать анальное отверстие жиром, чтобы избежать негативного воздействия соли, предупредить возникновение раздражений.
Курс из шести стаканов с солевым раствором и таким же количеством упражнений продолжается до момента полного очищения кишечника. Свидетельством становится чистая вода при дефекации. Как правило, достаточно 14 стаканов для достижения результатов.
Рекомендуют после процедуры снова выпить солёной воды в количестве трёх стаканов и вызвать рвоту для очищения желудка и завершения механизма самоочистки. Это будет полное завершение Шанк-Пракшалана.
Комплекс упражнений, проводимых между приёмами воды – всего четыре, но от правильности выполнения зависит эффективность использования методики:
- Человек стоит ровно, руки подняты вверх, пальцы зажаты в замок. Сделать наклоны вправо-влево. При этом двигаться нужно медленно, не останавливаться: 4 раза в одну сторону, 4 раза в другую. Привратник желудка открывается, и вода при наклонах проходит в 12-перстную кишку.
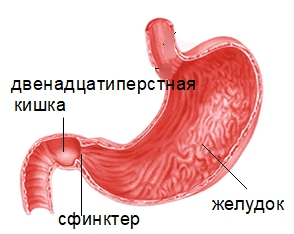

- Стоять прямо, ноги слегка раздвинуть, правая рука вытянута вперёд, левая горизонтально прижата к туловищу и касается правой ключицы. Осуществляются повороты вправо и влево. Это даёт возможность воде продвигаться по тонкому отделу кишечника.
- Лечь на живот. Упереться пальцами ног и руками в пол. Поворачиваться вправо и видеть левую пятку, также поворачиваться влево и видеть правую пятку. Это упражнение продвигает жидкость по многометровым каналам тонкого кишечника.
- Сидя на корточках, упереть пятки ног на внешнюю сторону ягодиц, колени развести в разные стороны. Задание нелёгкое, но доступное для выполнения. Туловищем поворачиваться вправо и опускать правое колено в пол, то же проделать с левым коленом. Манипуляция позволяет перевести раствор из тонкой кишки в толстый кишечник, далее к выходу.
Всё выполняется по четыре раза. Затем лечь, расслабиться и продолжить процедуру.
При проведении процедуры главное – придерживаться двух правил:
- Жидкость не должна быть холодной или сильно горячей. Оптимальный показатель – 40 градусов. В случае приёма холодной воды возникают проблемы.
- Процент солёности приготовленного раствора должен превышать солёность крови. Тогда не происходит всасывание в слизистой оболочке, и почки защищены от перегрузки.
После проведения очистки кишечника нельзя оставаться голодным. Уже через 30 минут следует кушать.
Начать с первого блюда – это варёный на воде рис, тающий во рту. Можно потреблять вместе с томатным соком, чечевицей и морковью. Исключить перец и острые приправы. Обязательно съесть небольшой кусочек масла сливочного, примерно 40 г. В течение первых двух суток действует строгая диета:
- Запрещено: молоко, кислые блюда и напитки, сырые кислые фрукты, овощи.
- Разрешено: сыры твёрдых сортов, хлеб, рис, мучные изделия, овёс, пшеница.
На третий день человек возвращается к режиму питания и рациону, которые были до сеанса. Соблюдение питьевого режима необходимо для правильного функционирования кишечного тракта.
В процессе появляется жажда, но утолять её нельзя до первого приёма еды.


С поступлением жидкости процесс автоматической очистки продолжит работать дальше, выводя всё, что попадает внутрь. В качестве питья после первого блюда используют липовый настой с добавлением мяты, воду негазированную. Алкогольные напитки будут доступны через двое суток.
Данная методика собирает только положительные отзывы.
За один день
Здоровый кишечник является залогом здоровья всего организма, хорошего самочувствия и работоспособности. Но очищать не всегда приятно и эстетично. Есть методы, когда всё можно провести за один день дома – быстро, эффективно – а потом поддерживать чистоту.
Существует четыре способа очистить ЖКТ за один день:
- С помощью яблок.
- Используя кефир.
- Соки и хлебный чай.
- Вода, лимон и соль.
Яблочный способ
Яблоко, особенно зелёное, богато клетчаткой, благотворно воздействующей на моторику кишечного тракта. Фруктовая кислота полезна, способствует расщеплению токсинов на простые соединения. Пектин восстанавливает естественное функционирование пищеварительной системы и хорошо справляется с воспалительными процессами.
Для очистки понадобится два килограмма кислых яблок. Количество распределяется на весь день. Через равные промежутки времени (1-1,5 часа) потребляется любое количество фруктов. Запивать простой водой без газа. Использование метода возможно 1 раз в 60 дней, не принося вреда здоровью.
Кефир
В кисломолочном напитке содержатся полезные микро- и макроэлементы: фтор, кальций, йод, магний. Присутствуют витамины, положительно влияющие на человеческий организм в целом.
Регулярный приём кефира – это польза, нормализующая обменные процессы внутри. Сам продукт легко усваивается и помогает переваривать другие блюда. Кисломолочное изделие способствует самостоятельной и естественной очистке кишечника. Для этого нужен кефир с жирностью не больше 2,5%. Для получения слабительного эффекта возраст изделия составляет три дня.
Выбрать день для проведения процедуры (выходной) и посвятить его кефиру. Ежечасно выпивать по стакану тёплого продукта. Голод проявляться не будет, поскольку в желудок каждые 60 минут поступает еда.
Повторение возможно только через месяц. Этого достаточно для чистки кишечника, для лёгкости, бодрости и настроения без вреда здоровью. Напиток полезен не только женщине, но и мужчине.


Хлебный чай и сок
В данном случае перед проведением однодневной очистки понадобится 7 дней подготовки. Но результат оправдает все ожидания.
Необходимо изменить рацион, включив в меню только сырые продукты питания, без термической обработки. К примеру, свежие фрукты, орехи, зелень и овощи. Диетическое питание в подготовительный период строгое и подойдёт тем, кто не в первый раз занимается подобной чисткой.
Для тех, кто только решился попробовать, подойдёт здоровое питание или щадящая диета, без жареного и жирного. Блюда готовятся в духовке, пароварке. В меню можно включить йогурты, молочные продукты, мясо и рыбу с минимальным содержанием жиров. В обязательном порядке в рационе присутствует клетчатка. В качестве питья использовать зелёный чай, чай на травах, воду без газа.
Исключить на время очистки алкогольные напитки, сладкое, мучное, консервации.
В течение дня питаться соками (из фруктов и овощей) и хлебным чаем, сырыми овощами и фруктами. За одни день на этой диете из организма уйдут шлаки, восстановится работа ЖКТ, укрепится иммунитет. После очистки нужно в течение 7 дней ежедневно пить 250 мл кефира.
Вода, лимон, соль
Прочищение кишечника проходит в жёстком режиме, но дающем положительные результаты. Это мощное средство для худеющих. Проводится в выходной день с постоянным доступом к туалету. Состав питания: пареная гречка с растительным маслом – 2 порции.
Для приготовления раствора берётся:
- 2-х литровая ёмкость.
- Простая вода в количестве полтора литра, кипяток.
- Лимон. Выдавливается лимонный сок.
- Морская соль в количестве 2-х ст.л.
Ингредиенты смешиваются, жидкость остывает и сразу готова к использованию. В течение трёх часов выпивается весь раствор. Процесс очистки запускается после второй чашки, но жидкость выпивается до конца.
Без клизмы дома
Несомненно, что очистка с помощью клизмы является действенным и эффективным способом. Однако процедура неудобная и неприятная. Зачастую необходима профессиональная помощь. Гораздо приятнее чистка кишечника без клизмы. Для этого подойдет активированный уголь. Это самый простой способ очистки. Благодаря пористой структуре препарат впитывает яды, токсины, шлаки и выводит наружу, не давая всасываться в кровоток. Вдобавок помогает убрать негативные воздействия отравляющих веществ.


Первоначально рассчитывается количество таблеток, зависящее от массы тела пациента (на 10 кг – 1 таблетка угля). Первый приём происходит перед завтраком, затем перед ужином. Продолжительность курса – 14 дней. Запивать полагается чистой негазированной водой, большим количеством.
Длительное потребление вредно для организма, поскольку приводит к возникновению дисбактериоза. В период работы сорбента из организма выводятся не только вредные вещества, но и полезные, что приводит к обеднению микрофлоры и недостаточности количества бактерий для переваривания еды. Состояние человека ухудшается, возникают запоры.
После 14 дней чистки нужно пропить лекарства с ферментами для восстановления баланса.
Также в практике используется Полифепан, являющийся сорбентом. Данный препарат природный, помогает восстановлению работы пищеварительной системы, борется с холестерином, токсинами. Выводит тяжёлые металлы, соли. Устраняет камни в кишечнике – терапия от недели до 10 дней. Лечение проходит при соблюдении вегетарианской диеты. Препараты продаются в аптеках, доступны без рецепта врача.
Подготовительный период перед обследованием колоноскопом
Почистить кишечник перед колоноскопией необходимо для получения правдивых результатов и постановки диагноза.
Что позволяет выяснить данная медицинская процедура в клинике:
- Обследуются хронические болезни пищеварительной системы.
- Исследуются причины анемии и резкого снижения массы тела.
- Проводится при подозрениях на полипы.
- Когда в кале видны вкрапления крови.
- Осматривают внутренние стенки на предмет опухолевых образований.
- Осматривают язву.
- Исследуют признаки болезни Крона.
- Изучают причины отсутствия дефекации.
Если осмотр будет проходить в неочищенном органе, аппарат с трудом проходит загрязненные участки, а на экране будут пропущены полипы или эрозии. Продлевается время процедуры, появляется болезненность прохождения колоноскопа по кишкам. Не исключено вторичное проведение исследования.
Программа подготовки к процедуре заключается в соблюдении предписаний:
- Диетическое питание.
- Приём средств со слабительным действием.
За три дня до проведения процедуры пациент придерживается строгой диеты. Нельзя употреблять продукты, богатые клетчаткой.


В течение подготовительного периода разрешается потреблять нежирный бульон или выпить яблочный сок осветленный, сок из белого винограда, напитки без спирта и красителей, желе, фруктовое мороженое.
Чистить кишечник нужно с использованием медикаментозных препаратов, назначаемых доктором. Современное лекарство принимается два раза: вечером, предшествующим процедуре, и утром до процесса (6 часов). За ночь основная масса каловых масс размягчится и легко выйдет.
Сегодня предлагаются разные виды препаратов. Каждый имеет свои свойства и побочные действия.
- Полиэтиленгликоль. Принимать по 2 литра вечером и утром. Пить до появления чистого опорожнения. Поможет полностью вывести из кишечника содержимое. Порошок имеет неприятный солёный вкус, объём настолько велик, что вызывает тошноту, рвотные позывы. Живот вздувает, появляются спазматические явления в кишечнике. Не исключено назначение противорвотных средств. Лавакол, Фортеза, Мовипреп, Фортранс и др.
- Натрий фосфат питьевой. Способствует возвращению воды в просвет кишечного тракта. Между дозами проходит 2 часов. Доза составляет 240 мл, запивается 0,5 л чистой воды. Требуется много жидкости, поскольку лекарство способно вызвать симптомы обезвоживания. Способен нарушить баланс электролитов, негативно воздействует на почки. Флит фосфо-сода.
- Натрия цитрат и сорбитол. Микроклизма действует мягко, размягчает фекальные массы. Эффект наступает в течение 5 мин. Используется как дополнительное сильное средство в борьбе с хроническими запорами (полностью забит) и перед промывкой кишечника. Её использование безопасно и разрешено даже ребёнку. Микролакс.
Народные средства
Использование отрубей стало популярным в современном стремлении к идеальной фигуре. Женщине в борьбе с лишним весом для похудения поможет потребление трижды в день 2 ст.л. отрубей. Запивать чистой водой. Длительность приёма – месяц.
Льняное очищение помогает без слабительных создать позыв в туалет при запоре. Пьют раствор на пустой желудок. Продолжительность терапии – 5 дней. Есть противопоказания.
gastrotract.ru
Как почистить желудок и кишечник в домашних условиях Отравление.ру


Содержание статьи
Частой причиной некоторых заболеваний является накопление шлаков и токсинов в организме. Вредные вещества имеют свойство откладываться во внутренних органах и провоцировать повышенную утомляемость, снижение защитных сил, частые простуды. Для предупреждения неприятных симптомов, а также для общего оздоровления организма необходимо знать, как почистить желудок и кишечник в домашних условиях.
Когда и кому необходима чистка ЖКТ
Процесс пищеварения – сложный механизм, сопровождающийся различными химическими реакциями. Поступающая пища обычно не усваивается целиком, и ее компоненты скапливаются в желудочно-кишечном тракте. В результате этого токсины вызывают неприятные явления:
- сбой выработки желудочного сока;
- расстройство пищеварения в виде запоров или поносов;
- нарушение моторики кишечника;
- воспалительные процессы во внутренних органах;
- развитие патогенных бактерий;
- дисбактериоз.
Расстройство пищеварения значительно отражается на иммунной системе человека.

 Чаще всего от нарушения работы желудочно-кишечного тракта страдают люди, употребляющие жирные, острые, жареные блюда, злоупотребляющие спиртными напитками, а также курильщики. Проблемы с пищеварением испытывают пациенты, предпочитающие фастфуды и продукты, содержащие искусственные добавки и красители.
Чаще всего от нарушения работы желудочно-кишечного тракта страдают люди, употребляющие жирные, острые, жареные блюда, злоупотребляющие спиртными напитками, а также курильщики. Проблемы с пищеварением испытывают пациенты, предпочитающие фастфуды и продукты, содержащие искусственные добавки и красители.Заподозрить излишнее скопление шлаков и продуктов распада в организме можно по следующим симптомам:
- вздутие живота;
- повышенное газообразование;
- усиленное потоотделение с неприятным запахом;
- склонность к дерматологическим высыпаниям на коже;
- частые запоры;
- снижение работоспособности;
- трудность дыхания;
- заболевания позвоночника, приводящие к радикулиту
Возникновение данных признаков может указывать на необходимость очистить желудок от шлаков и токсинов.
К чему может привести зашлакованность
При употреблении продуктов ненадлежащего качества, а также вредной пищи может возникнуть пищевое отравление, в результате которого многочисленные бактерии и вирусы провоцируют интоксикацию и воспаление внутренних органов. Если своевременно не удалять токсины в желудочно-кишечном тракте, это может привести к следующим патологиям:

- расстройству функционирования сердечно-сосудистой системы;
- заболеваниям дыхательных путей;
- частым головным болям;
- общей интоксикации;
- уплотнению каловых масс;
- сбою функции печени, почек, мочеполовой системы;
- инфекции желудка;
- онкологическим патологиям ЖКТ.
Годами скапливаясь в организме, шлаки разлагаются, выделяя продукты распада, которые проникают в кровеносную систему. В результате токсины провоцируют появление тяжелых заболеваний. Загрязненный пищеварительный тракт может содержать сгустки слизи и плесень. Именно поэтому необходимо знать, как быстро очистить желудок и кишечник, не прибегая к лекарственным средствам.
Подготовка к чистке
Общие принципы подготовки к очищению ЖКТ сводятся к следующим:
- рациональное питание, включающее свежие фрукты, овощи, мед;
- снижение количества жирной еды, мучных продуктов, сладостей;
- употребление рыбы и нежирного мяса не более 1 раза в неделю;
- соблюдение дробного рациона, питание небольшими порциями – до 6 раз в день;
- употребление чистой воды не менее 2 литров в сутки, а также лечебной минеральной воды.

 Не стоит прочищать желудок и кишечник при недомогании, во время простудных заболеваний, головной и зубной боли, при менструации.
Не стоит прочищать желудок и кишечник при недомогании, во время простудных заболеваний, головной и зубной боли, при менструации.Очищающие процедуры начинают с толстой кишки. Для этого применяют клизму. Кроме того, можно использовать слабительные препараты мягкого воздействия. Подготовительный этап подразумевает лечебное голодание за 24-48 часов до осуществления чистки: применение фруктово-овощной диеты, употребление соков, а также посещение бани или сауны.
Существует мнение, что желудочно-кишечный тракт активнее функционирует в осенний период. Именно в это время следует проводить очищение.
Продукты для чистки ЖКТ
Яблоки
Данный фрукт является источником витамина C, ускоряет метаболизм, положительно влияет на иммунную систему. Кроме того, вещества, содержащиеся во фрукте:

- способствуют процессу пищеварения;
- являются профилактикой простуды и некоторых болезней – дизентерии, гриппа, стафилококка;
- предупреждают запоры;
- улучшают аппетит;
- извлекают токсины;
- благотворно отражаются на кишечной микрофлоре;
- укрепляют стенки сосудов;
- устраняют изжогу и повышенную кислотность желудка.
Для очистки желудочно-кишечного тракта применяется разгрузочная диета, включающая в себя сутки в месяц на яблоках. Кроме них допускается применение чая из трав, минеральной негазированной воды.
Овощи
Овощная диета поможет разгрузить желудок и кишечник. Овощи содержат клетчатку, пищевые волокна, которые улучшают процесс пищеварения и способствуют выведению шлаков.
Полезными для организма являются:

- морковь;
- капуста;
- свекла;
- брокколи;
- зеленые листовые овощи;
- чеснок;
- бобовые культуры;
- сельдерей;
- шпинат;
- огурцы;
- болгарский перец.
Можно комбинировать компоненты, составляя из них салаты, заправляя их оливковым маслом с небольшим количеством соли. Также в блюда можно добавлять зеленое яблоко.
Сухофрукты
Почистить ЖКТ в домашних условиях можно с помощью сухофруктов. Продолжительность очищающего курса – не менее 10 дней. Сухофрукты являются источником различных витаминов и минералов, содержат клетчатку и пектины, которые положительно отражаются на кишечнике, и могут заменить сахар.
Сушеные фрукты и ягоды улучшают пищеварение, устраняют запоры, стимулируют выведение желчи, увеличивают секрецию желудочного сока.

 Для чистки потребуются:
Для чистки потребуются:- финики;
- инжир;
- изюм;
- курага;
- чернослив.
3-4 компонента в равных пропорциях необходимо соединить с медом и алоэ, перемешать и растереть. Полученный состав употреблять по ложке 2 раза в день, запивая двумя литрами воды.
Каши

 Для разгрузки пищеварительной системы необходимо один день в месяц провести на кашах. Очень полезны для желудка крупы: они эффективно устраняют шлаки, положительно сказываются на работе всего ЖКТ.
Для разгрузки пищеварительной системы необходимо один день в месяц провести на кашах. Очень полезны для желудка крупы: они эффективно устраняют шлаки, положительно сказываются на работе всего ЖКТ.Для приготовления каши потребуется 100 г риса и 100 г овса. Крупы переваривают, немного подсаливают.
Отлично выводит яды длинно-зернистый рис, содержащий минимальное количество крахмала. Для этого 200 г риса моют, соединяют с водой и отмачивают в течение 5 суток в холодильнике. Раз в день сливают воду, после чего добавляют воду снова. На пятые сутки рис отваривают, разделяют на 5 частей и употребляют каждое утро натощак.
Фруктовые соки

 Чистка желудка и кишечника в домашних условиях фруктовыми напитками осуществляется раз в месяц. Помимо очищающего воздействия, свежевыжатые соки из апельсина, яблок, персиков обогатят организм витаминами, что положительно скажется на иммунной системе. За день выпивают не менее 2,5 л напитка, а также негазированную воду. Помимо этого, ничего нельзя употреблять в пищу.
Чистка желудка и кишечника в домашних условиях фруктовыми напитками осуществляется раз в месяц. Помимо очищающего воздействия, свежевыжатые соки из апельсина, яблок, персиков обогатят организм витаминами, что положительно скажется на иммунной системе. За день выпивают не менее 2,5 л напитка, а также негазированную воду. Помимо этого, ничего нельзя употреблять в пищу.
Другой вариант чистки подразумевает следующую схему:
- в первый день употребляют кефир низкой жирности и небольшой кусочек хлеба;
- на вторые сутки – 2,5 л фруктового фреша;
- на третий день допускается принимать в пищу кефир, сок, овощные и фруктовые салаты.
На протяжении очищающего курса ежедневно делают клизму. Очистку проводят каждый месяц.
Отруби

 Отруби представляют собой твердую оболочку злаков. Клетчатка пшеницы, риса и овса, разбухая, способна поглощать в себя токсичные вещества и шлаки, и извлекать их наружу естественным путем.
Отруби представляют собой твердую оболочку злаков. Клетчатка пшеницы, риса и овса, разбухая, способна поглощать в себя токсичные вещества и шлаки, и извлекать их наружу естественным путем.Готовые отруби можно приобрести в магазине или аптеке. Очищающий курс достаточно продолжительный и составляет 30 дней. Ежедневно до приема пищи необходимо употреблять по 2 столовые ложки отрубей, трижды в сутки, запивая кипяченой водой. Таким способом не только очищается кишечная система, но и сбрасывается лишний вес, восстанавливается микрофлора.
Чистку допускается проводить 1 раз в 6 месяцев.
Мед
Еще один способ обогатить все внутренние системы витаминами и устранить продукты распада является употребление меда. 1 ложку продукта разводят в 200 г воды, выпивают перед каждым приемом пищи. Продолжительность курса составляет 60 дней.
Свекла
Свеклу измельчают блендером, выжимают жидкость, отстаивают на протяжении нескольких часов. Из жмыха овоща лепят шарики, которые необходимо съедать перед едой. Вечером перед сном ежедневно выпивают 200 г сока. Длительность курса составляет 7 дней.
Кефир с семенами льна

 Данная смесь поможет вывести каловые камни и продукты распада, обогатить полезными бактериями кишечник, а также вывести паразитов и грибки.
Данная смесь поможет вывести каловые камни и продукты распада, обогатить полезными бактериями кишечник, а также вывести паразитов и грибки.
Проводят очищение в течение 3 недель:
- в первые 7 дней применяют полстакана кефира на одну чайную ложку семян вместо завтрака. Такой дозировки стоит придерживаться в течение 7 дней;
- во вторую неделю количество семян увеличивается до 2 чайных ложек;
- в третью неделю – до 3-х.
Касторовое масло с лимоном

 Данный способ показал отличный результат при очищении на голодный желудок. Во время процедуры следует исключить пищу, начиная с обеденного времени.
Данный способ показал отличный результат при очищении на голодный желудок. Во время процедуры следует исключить пищу, начиная с обеденного времени.Касторка берется с расчетом 1 мл на 1 кг массы тела. Количество лимонного сока должно быть больше в 2 раза. Масло подогревают и выпивают залпом, следом употребляют лимонный сок. При появлении тошноты и рвотных позывов можно закусить изюмом. Через некоторое время начнется бурная дефекация, вместе с которой выходят продукты распада и шлаки.
Слабительные средства и клизмы
Слабительные препараты помогут организму быстро освободиться от скопившихся токсичных веществ и ядов. Можно применять как лекарственные средства, так и слабящую пищу.
Ксилит
200 г минеральной воды прогревают, добавляют 1,5 ложки ксилита и выпивают залпом. Далее больному необходимо применить физические нагрузки в течение четверти часа, после чего вновь выпивается минеральная вода.
Процедуру повторяют три раза. Данный метод способствует полному опорожнению желудка.
Раствор соли
В 1,5 л воды добавляют ложку соли и выпивают получившийся раствор до приема пищи. Такой способ приведет к усиленной дефекации. После очистки разрешается легкий завтрак овощами, кашами или фруктами. Пить воду необходимо до тех пор, пока кишечник полностью не очистится.
Препараты

 Эффективно растворить каловые камни дома помогут слабительные препараты: «Фортранс», «Лавакол», крушина, сенна. Средства успешно устраняют застойные процессы, однако не подходят для частого применения. Кроме того, некоторые препараты не способны глубоко очистить тонкую и толстую кишку, могут вызвать привыкание, а также спровоцировать болевые ощущения из-за сильной перистальтики кишечника.
Эффективно растворить каловые камни дома помогут слабительные препараты: «Фортранс», «Лавакол», крушина, сенна. Средства успешно устраняют застойные процессы, однако не подходят для частого применения. Кроме того, некоторые препараты не способны глубоко очистить тонкую и толстую кишку, могут вызвать привыкание, а также спровоцировать болевые ощущения из-за сильной перистальтики кишечника.
Сорбенты обладают способностью впитывать вредные вещества и выводить их из организма естественным путем. Для очищения ЖКТ от шлаков применяются следующие средства: активированный уголь, Энтеросгель, Полисорб.
Клизма
Применяя клизмы, стоит помнить о правильном питании, так как очистка данным методом способна вымывать из кишечника все содержимое. Чтобы очищение было более эффективным, используется вода с добавлением марганцовки, лимона, меда, кофе, соды, травяных настоев.

 Клизма с пихтовым настоем успешно выводит шлаки и растворяет каловые сгустки. На 0,5 л кипятка – 2 горсти иголок. Настой выдерживают 30 минут и заливают в кружку Эсмарха. Спринцевание проводят по схеме:
Клизма с пихтовым настоем успешно выводит шлаки и растворяет каловые сгустки. На 0,5 л кипятка – 2 горсти иголок. Настой выдерживают 30 минут и заливают в кружку Эсмарха. Спринцевание проводят по схеме:- 1 сутки – 0,5 л настоя;
- 2 день – 1 л;
- 3 сутки – перерыв;
- 4 день 1,5 л;
- 5,6 день – перерыв;
- 7 сутки – 2 л.
Далее выдерживают интервал в 30 дней и повторяют курс.
Другие способы очищения
Микрокристаллическая целлюлоза
Быстро и успешно прочищает не только кишечную, но и кровеносную систему, а также лимфу микрокристаллическая целлюлоза. Вещество впитывает токсичные вещества, растворяет каловые камни, выводит холестерин и прочие патогенные бактерии. При очистке таким способом следует соблюдать питьевой режим: на килограмм веса – 60 мл жидкости. Принимают вещество строго по инструкции.
Отвары

 Мать-и-мачеха, хмель – по 18 г сухой травы, календула – 2 столовые ложки заваривают кипящей водой, настаивают и употребляют натощак.
Мать-и-мачеха, хмель – по 18 г сухой травы, календула – 2 столовые ложки заваривают кипящей водой, настаивают и употребляют натощак.Хороший эффект показал настой из хвои. 100 г хвои измельчают и соединяют с 500 г кипятка, смесь выдерживают 12 часов и пьют на протяжении всего дня, каждые полчаса.
Полезен для организма сок, выжатый из белокочанной капусты, который успешно очищает пищеварительный тракт.
Семена баклажана
Отлично подавляют жизнедеятельность паразитов и выводят вредные вещества семечки баклажана. Кроме того, таким способом можно ускорить процесс лечения кишечной инфекции.
Чеснок на спирту
Чеснок мелко нарубают и заливают водкой в пропорции 1:5. Смесь настаивают в течение 1 недели и употребляют по 5 капель перед едой, разводя состав водой.
Зашлакованный желудочно-кишечный тракт влияет на все самочувствие человека в целом, снижая работоспособность, ухудшая работу других органов. Чистить пищеварительный тракт следует регулярно, однако злоупотреблять процедурами все же не стоит: проводить очищение необходимо не чаще одного раза в месяц.
otravlenye.ru
способы и подготовка, кому необходима чистка кишечного тракта

 Каждый день в складках желудка и кишечника накапливаются остатки непереваренной пищи, которые являются благоприятной средой для размножения болезнетворных микроорганизмов и патогенных бактерий. Для предупреждения нежелательных последствий и оздоровления организма надо знать, как очистить желудок в домашних условиях.
Каждый день в складках желудка и кишечника накапливаются остатки непереваренной пищи, которые являются благоприятной средой для размножения болезнетворных микроорганизмов и патогенных бактерий. Для предупреждения нежелательных последствий и оздоровления организма надо знать, как очистить желудок в домашних условиях.
Показания к проведению процедуры
Процесс пищеварения довольно сложный, поскольку сопровождается различными химическими реакциями. Поступающая в пищевод пища не способна усваиваться целиком, поэтому ее остатки скапливаются в желудочно-кишечном тракте. Зашлакованность организма сопровождается следующими явлениями:
-

 дисбактериоз;
дисбактериоз; - развитие болезнетворных бактерий;
- воспалительные процессы, протекающие во внутренних органах;
- нарушение деятельности кишечника;
- расстройство пищеварения в виде поносов и запоров;
- проблемы в выработке желудочного сока;
- хроническая усталость;
- проблемы с дыханием, одышка;
- мигрени;
- нарушение сна;
- ломкость ногтей и волос;
- ухудшение состояния кожных покровов;
- быстрая утомляемость;
- обильное потоотделение с неприятным запахом;
- заболевания позвоночника, способствующие развитию радикулита.
От нарушения деятельности органов пищеварительного тракта страдают люди, употребляющие жареные, острые и жирные блюда, курильщики и любители спиртного. Проблемы с пищеварением возникают у пациентов, которые отдают предпочтение фастфудам и продуктам с красителями и искусственными добавками.
Последствия зашлакованности
При регулярном употреблении продуктов сомнительного качества и переедании может возникнуть пищевое отравление, которое приводит к интоксикации и воспалению внутренних органов. Если своевременно не очищать организм от шлаков и токсинов, то последствия бывают непредсказуемыми. Могут развиться следующие патологии:
- онкология органов желудочно-кишечного тракта;
- инфекции желудка;
- дисфункция мочеполовой системы, почек и печени;
- уплотнение каловых масс;
- общая интоксикация;
- частые головные боли;
- заболевания органов дыхательной системы;
- сбои в работе сердечно-сосудистой системы.
Годами накапливаясь в организме, шлаки разлагаются, выделяя продукты распада, которые проникают в кровеносную и лимфатическую систему. На фоне этого развиваются тяжелые заболевания. Зашлакованный пищеварительный тракт содержит плесень и сгустки слизи. Следует знать, как почистить желудок и кишечник в домашних условиях без применения лекарственных препаратов.
Подготовка к чистке
Этапы подготовки к очищению органов желудочно-кишечного тракта включают следующее:
-

 Употребление чистой воды не менее 2 л в сутки, лечебных минеральных вод;
Употребление чистой воды не менее 2 л в сутки, лечебных минеральных вод; - Соблюдение дробного питания, суть которого заключается в частых приемах пищи (до 6 раз в день), но маленькими порциями;
- Употребление нежирного ямса и рыбы не более 1 раза в неделю;
- Снижение съедаемых сладостей, мучных продуктов и жирной еды;
- Рациональное питание, которое включает в себя мед, овощи и фрукты.
Не рекомендуется очищать желудок и кишечник при менструации, зубной и головной боли, во время простудных заболеваний и недомоганиях.
Процедуры очищения начинают с толстой кишки. Для этого можно воспользоваться клизмой или применить слабительные лекарственные препараты мягкого действия. Суть подготовительного этапа заключается в голодании за 24−48 часов до предстоящей чистки. В этот период разрешено употребление соков, соблюдение фруктово-овощной диеты, посещение сауны и бани.
Методы очищения
Разработано большое количество методик того, как почистить желудок в домашних условиях. Помогают в этом различные средства: лекарственные препараты и травы, продукты питания. Не стоит забывать о клизме, которая будет результативна лишь при соблюдении ряда обязательных требований.
Микрокристаллическая целлюлоза

 Этот метод, как прочистить желудок в домашних условиях, является быстрым и эффективным. Помимо органов пищеварительного тракта удается очистить и кровь с лимфой. Это обусловлено способностью микрокристаллической целлюлозы впитывать холестерин, токсины и прочие вредные вещества и выводить их из организма с каловыми массами. При этом осуществляется качественное механическое очищение слизистых оболочек стенок желудка и кишечника.
Этот метод, как прочистить желудок в домашних условиях, является быстрым и эффективным. Помимо органов пищеварительного тракта удается очистить и кровь с лимфой. Это обусловлено способностью микрокристаллической целлюлозы впитывать холестерин, токсины и прочие вредные вещества и выводить их из организма с каловыми массами. При этом осуществляется качественное механическое очищение слизистых оболочек стенок желудка и кишечника.
Использование препарата должно сопровождаться соблюдением строгого питьевого режима: на 1 кг веса должно приходиться не более 60 мл жидкости в сутки. В противном случае не удастся добиться результативного очищения. МКЦ следует принимать в строгом соответствии с инструкцией по применению.
Употребление отрубей
Отруби — это грубые частицы, которые состоят из оболочек зерен пшеницы и других злаков. Эффективность метода, как быстро почистить кишечник с помощью отрубей, доказана научно. Благополучно вывести каловые камни удается благодаря тому, что организм человека не способен переварить клетчатку из отрубей, которая сильно разбухает и поглощает жидкость.
Используя отруби, удается не только почистить органы пищеварительного тракта, но и восстановить естественную микрофлору кишечника. Приобрести чудо-средство можно в магазине или аптеке. Принимать их необходимо 3 раза в сутки за 30 минут до еды по 2 ст. л., запивая двумя стаканами воды. Продолжительность очищающего курса составляет 1 месяц. Повторную процедуру следует проводить через год.
Льняное семя и кефир
С помощью этих компонентов удается почистить кишечник от шлаков и каловых камней, одновременно обогащая мкрофлору, избавляясь от паразитов. Метод, как быстро очистить кишечник с помощью льняного масла и кефира, включает в себя следующие этапы:
- Процедура начинается с употребления 1 ч. л. размолотых семян с 0,5 стакана кисломолочного продукта (такой дозировки необходимо придерживаться в течение 1 недели). Смесь должна заменять завтрак.
- В течение следующей недели количество семян необходимо увеличить до 2 ч. л. Еще через неделю кефир пьют с 3 ч. л. семян льна.
Лимон и касторовое масло
Очистка лимоном и касторовым маслом делается вечером. Желаемого результата удается добиться, если смесь выпить на голодный желудок. Именно поэтому с обеда, необходимо исключить любой прием пищи. Процедура должна выполняться в следующей последовательности:
- Касторовое масло готовят из расчета 1 г на 1 кг веса, наливают его в емкость, чтобы разогреть на водяной бане;
- Объем сока лимона должен быть в 2 раза больше масла;
- Как только масло становится теплым, его переливают в стакан и выпивают, после чего сразу пьют лимонный сок в чистом виде.
Чтобы достичь максимального эффекта от этой процедуры, после приема лимона с маслом нельзя употреблять напитки и пищу.
Соленая вода

 Прочистить органы пищеварительного тракта довольно просто. Результативность процедуры заключается в способности соленой воды проходить по организму, не впитываясь стенками пищеварительного тракта. В результате хорошо промываются все отделы, принимающие участие в пищеварительных процессах. Достичь эффективного результата можно после 2−3 процедур. Необходима очищенная вода комнатной температуры и поваренная соль (на 1 л — 1 ст. л.). Общий объем воды должен составлять 2 — 3 л.
Прочистить органы пищеварительного тракта довольно просто. Результативность процедуры заключается в способности соленой воды проходить по организму, не впитываясь стенками пищеварительного тракта. В результате хорошо промываются все отделы, принимающие участие в пищеварительных процессах. Достичь эффективного результата можно после 2−3 процедур. Необходима очищенная вода комнатной температуры и поваренная соль (на 1 л — 1 ст. л.). Общий объем воды должен составлять 2 — 3 л.
После употребления двух стаканов соленой воды необходимо делать специальные физические упражнения в виде выжимания живота, поворотов туловища в стороны и наклонов вправо-влево. После упражнений надо опорожнить кишечник. Выпивать жидкость по стакану, чередуя ее с описанными упражнениями. Рекомендуется после каждого стакана выпитой воды осуществлять дефекацию.
Фармацевтические препараты
Для выведения шлаков дома самостоятельно можно использовать и лекарственные препараты. Перед их применением рекомендуется проконсультироваться со специалистом. Популярными и проверенными средствами являются:
-

 Активированный уголь. Его можно использовать не только для выведения шлаков, болезнетворных микробов и бактерий, но и для комплексного очищения органов пищеварения. Каждая таблетка состоит из пор, которые впитывают все вредные составляющие, а после адсорбируют их из организма. Применять лекарство следует из расчета 1 таблетка на 10 кг веса. Употреблять пить 2 раза в день, утром и вечером. Рекомендуется предварительно измельчить таблетки и запить большим количеством воды. Продолжительность применения составляет 2−3 недели.
Активированный уголь. Его можно использовать не только для выведения шлаков, болезнетворных микробов и бактерий, но и для комплексного очищения органов пищеварения. Каждая таблетка состоит из пор, которые впитывают все вредные составляющие, а после адсорбируют их из организма. Применять лекарство следует из расчета 1 таблетка на 10 кг веса. Употреблять пить 2 раза в день, утром и вечером. Рекомендуется предварительно измельчить таблетки и запить большим количеством воды. Продолжительность применения составляет 2−3 недели. - Сульфат магния или английская соль оказывает мощное слабительное действие, вынуждая стенки кишечника сокращаться и выталкивать из него все содержимое. Магнезия обладает желчегонным действием и не всасывается в стенки. Применять лекарственный препарат необходимо дважды в день. Для этого необходимо один пакетик порошка залить 100 мл чистой воды и выпить за 1 раз. Продолжительность очищающего курса составляет 3 дня. В это время рекомендуется употреблять легкую пищу, исключая мясо, сладкие, соленые и жирные блюда.
- Фортранс часто назначают пациентам перед тщательным обследованием органов пищеварительной системы. Его особенность заключается в том, что он мягко воздействует на органы, не нарушая естественную микрофлору. Применяют лекарство из расчета 1 пакетик на 15−20 кг веса. Содержимое 1 пакетика растворяется в 1 л воды. Процедуру очищения можно проводить в любое время, эффект наступает через 1 через час. Необходимо выпивать 1 стакан с интервалом в 15 минут. Вкус у средства весьма специфический, поэтому после можно съедать дольку апельсина, мандарина или лимона.
Овощи и фрукты

 Эффективное очищение органов пищеварения без клизмы можно сделать с помощью свежих овощей и фруктов. Это белокочанная и краснокочанная капуста, огурцы, сладкий перец, кабачки, сельдерей, редис и свекла. Такое очищение проводят осенью или летом, употребляя овощи в свежем виде в салатах и нарезках с добавлением растительного масла.
Эффективное очищение органов пищеварения без клизмы можно сделать с помощью свежих овощей и фруктов. Это белокочанная и краснокочанная капуста, огурцы, сладкий перец, кабачки, сельдерей, редис и свекла. Такое очищение проводят осенью или летом, употребляя овощи в свежем виде в салатах и нарезках с добавлением растительного масла.
Из фруктов подходят яблоки кисло-сладких сортов, в состав которых входит не только высокая концентрация клетчатки, но и фруктоза, растворяющая шлаки и токсины. На сутки потребуется негазированная чистая вода и несколько килограммов яблок. Фрукты следует делить на равные пропорции, съедать с интервалом в 2 часа. В промежутках можно пить только воду.
Почистить ЖКТ в домашних условиях можно с помощью сухофруктов. Продолжительность курса не менее 10 дней. В состав сухофруктов входят не только различные витамины и минералы, но и клетчатка с пектином. Для очищения потребуется:
- чернослив;
- курага;
- изюм;
- инжир;
- финики.
3−4 сухофрукта соединить в равных пропорциях с алоэ и медом, перемешать и растереть. Полученную смесь употреблять по 1 ч. л. дважды в день, запивая двумя стаканами воды.
Во время исследований учеными было доказано, что у абсолютного большинства людей в организме находится несколько килограммов шлаков, которые препятствуют правильному функционированию органов ЖКТ. Поэтому необходимо регулярно проводить чистку.
Оцените статью: Поделитесь с друзьями!chebo.biz
таблетки, порошки и другие препараты
Почистить желудок и кишечник можно в домашних условиях, если разрешит лечащий врач. Процедура позволяет избавиться от кала, шлаков, токсинов. Генеральная уборка организма 2 раза в год позволит человеку почувствовать прилив сил, устранить заболевания, реализовать профилактику различных патологий. Для этого используется ряд медицинских препаратов и народных средств.

Показания к чистке желудка и кишечника
Пищеварительный процесс представляет механизм, состоящий из ряда химических реакций. Некоторые остатки пищи аккумулируются в кишечнике, влияя на формирование токсинов. Чистка органов пищеварения потребуется при:
- дисфункции синтеза желудочного сока;
- развитии дисбактериоза;
- формировании большого количества патогенных микроорганизмов;
- возникновении поноса и запора;
- патологические процессы внутренних органов.
В большинстве случаев расстройства в пищеварении патологически влияют на работу иммунной системы человека. Не злоупотребляйте жирной пищей, фастфудом, острыми блюдами. Исключите употребление алкоголя, табака. В противном случае образуется зашлакованность организма.
Систематическое накопление шлаков приводит к заражению кровеносной системы. Серьезный недуг провоцирует развитие ряда расстройств. Критериями для проведения процедуры будут:
- трудное дыхание;
- вздутие живота + расстройства кожи;
- высокий уровень отделения пота со специфическим запахом;
- систематические запоры;
- низкий уровень работоспособности
- наличие проблем с позвонками, трансформирующихся в радикулит.
Наличие прыщей на лице (синдром акне, классическом угре и паразитах) свидетельствует о загрязненности органов ЖКТ токсинами и шлаками. Необходимо проконсультироваться с дерматологом, гастроэнтерологом, для выбора восстановительных процедур. Своевременная чистка позволит избежать ряд заболеваний.

Обзор эффективных препаратов
Послабляющие медикаменты лежат в основе очищения системы пищеварения. Группа веществ эффективно влияет на работу органов ЖКТ, минимизируя спазмы с различных участков тела. В результате каловые массы, токсины, шлаки покидают организм.
Различают следующие виды препаратов:
- механические раздражители. Химические соединения провоцируют размягчение фекальных структур при помощи воды, которая аккумулируется в органах ЖКТ. Данным фармакологическим действием обладает «Фортранс». Солевой раствор эффективно промывает тонкий и толстый отделы кишечника. Очистить желудок поможет активированный уголь. Такие лекарства активно используются для устранения диареи, различных форм запора;
- раздражающие вещества. Соединения имитируют процесс переполненности. При формировании наполненной кишки система выделения оперативно очищает кишечник. Альтернативный вариант — гели. Иногда люди промывают желудок марганцовкой;
- химические соединения функционируют в кишечнике. Препараты действуют спустя 6 часов после лечения. Использование «Детокса» распространенный вариант для восстановления детей.
В домашних условиях активно используются масляные жидкости и аптечные медикаменты. Распространенное масло касторки и вазелин. Вещества смазывают стенки прямой кишки, существенно облегчая процесс опорожнения. На голодный желудок лучше употреблять касторку. Иногда метод может привести к серьезным осложнениям в виде дисбактериоза и обезвоживания. Здоровый человек начнет болеть!
Чтобы иметь четкое представление о терапевтических процедурах (в т.ч. промывка), изучите перечень эффективных лекарств.
Препараты для восстановления работы желудка и кишечника
| Название медикамента | Характеристика | Дозировка |
| Магния сульфат | Недорогое вещество обладает отличным слабительным действием. Очистительную процедуру лучше всего производить в выходные дни. Медикамент активизирует процессы пищеварения и нейтрализует запоры. | 2 ч.л. лимонного сока разбавляются 25 г соединения. Смесь помещается в 2 л воды. Избавление от токсинов будет постепенным. |
| Целлюлоза микрокристаллическая | Природный сорбент впитывает токсины и ускоряет выход каловых масс. Во время лечения необходимо пить обильное количество воды. | Дозировка подбирается исходя из веса больного и его возраста. Проконсультируйтесь с доктором. |
| Активированный уголь | Активные вещества впитывают аллергены и токсины. Таким образом, природный сорбент очищает организм. Таблетки, применяемые для очищения желудка, назначаются врачом. | Доза для взрослых составляет 1 таб. на 10 кг веса. Для восстановления всасывающего органа используется схема: каждые 12 часов на протяжении недели. |
| Полисорб | Энтеросорбент с высокодисперсионным кремнием. Вещество впитывает лишний холестерин и нейтрализует в кишечнике патогенные микроорганизмы. Медикамент безопасен для женщин в период беременности. Лекарство надежно укрепляет иммунитет человека. | До 10 кг веса больного дозировка составляет 1 ч.л. на 50 мл воды. Свыше 30 кг потребуется 2 ч.л. на 100 мл жидкости. Употреблять каждые 12 часов. |
| Фортранс | Препарат применяется для подготовки к колоноскопии кишечника. Вещество минимизирует процессы всасывания воды и дает слабительный эффект. Иногда соединение дает колики в животе и прочий дискомфорт. | 1 пакет предназначен для 20 кг массы тела человека. Одноразовая доза составляет 3,5 литра. |
| Лавакол | Фармакологический продукт является альтернативой очистительным клизмам. Лекарство незаменимо для подготовки к диагностическим процедурам (в т.ч. рентген). Порошок в пакете разбавляет 250 мл воды. Жидкость следует пить каждый час. | Для очистки кишечника потребуется выпить 3 литра «эликсира» в разные этапы (популярный способ). |
| Лактофильтрум | Комбинированный сорбент, относящийся к группе пребиотиков. Вещество стимулирует иммунитет человека. Соединение влияет на похудение. | До 3-х лет – ½ пилюли за 1 прием. Дозировку устанавливает врач. |
Эффективное медикаментозное средство — соединения с листьями древесной сенны. Приобретайте в аптеках «Сенадексин», «Антрасеннин», «Сераде». Слабительные вещества очищают кишечник и желудок. Народ пьет целебные отвары. Для приготовления напитка 100 г растения заливаются 1 л кипятка. Смесь кипятится на медленном огне и помещается в закрытый термос на 150 минут. Пить следует по 0,5 стакана на протяжении недели. После курса лечения нормализуются перистальтические процессы кишечника. Целебные эликсиры улучшают пищеварительный процесс.

Правила применения лекарств
Почистить желудок с кишечником с помощью препаратов следует по определенным схемам. Не пренебрегайте правилами употребления медикаментов. Возьмите на вооружение советы:
- четко следуйте инструкции. Соблюдение пропорции между количеством лекарств и объемом употребляемой еды. Прием медикамента осуществляется за 30 минут до трапезы. Таким образом эффективность лечения будет максимальной;
- исключите самолечение. Огромное количество людей считают себя экспертами в лечении. Не пользуйтесь рекомендациями знакомых и дилетантов. Употребляя одновременно пару веществ, рискуете заработать дополнительные осложнения и расстройства;
- оптимальная частота лечения – равномерность. Концентрация вещества в крови со временем падает. Раздробите дозы препаратов на несколько подходов. Нужно лечиться фармакологическими продуктами и в ночное время;
- доводите восстановление больного до логического конца. Лечение антибиотиками осуществляется до выздоровления. Такая же ситуация обстоит с пребиотиками и энтеросорбентами, удаляющие токсины;
- параллельный прием веществ запрещен. Такой подход исключит серьезные нагрузки на желудок и печень. Следите за состоянием пищеварительной системы. При первых признаках расстройства прекратите лечение и обратитесь за помощью к врачу;
- препараты в форме таблеток лучше всего разжевывать. Исключение составляют желатиновые капсулы и специальные порошки. Эффект от терапии будет большим, чем у клизмы;
- запивайте лекарства водой негазированной. Высокая концентрация активных компонентов может негативно повлиять на функционирование желудка. Молочные продукты для этого не подходят;
- исключите употребление спиртного. Проигнорировав данное требование, вы уменьшите целебные свойства медикаментов;
- следите за сроком годности лекарств. Просроченные вещества наносят вред организму человека. Храните в оптимальных условиях препараты, соблюдая температуру, свет и влажность. Выпивать следует точные дозы;
- соблюдайте диету на протяжении 30 дней.
Противопоказания к чистке
Перед очисткой кишечника и желудка, потребуется внимательно изучить состояние организма. Существует ряд противопоказаний к процедурам. Очищению органов желудочно-кишечного тракта предшествует обследование, консультация с врачом. Проводить восстановительную процедуру запрещено в случае:
- Высокой температуры тела (свыше 38ºС).
- Сильных болей в голове + сильная слабость.
- Наличие обострений и различных заболеваний.
- Проявления тошноты и дополнительных расстройств (в т.ч. у ребенка).
- Развитие гипертонии (3 форма).
- Недостаточность в функционировании сердца и почек.
- Формирование анамнеза в виде инсульта/ инфаркта.
- Заболевания отделов толстого кишечника.
- Проявление геморроя и опухолей.
- Периода восстановления после операции.
- Диагностирование язвенного колита.
Некоторые препараты для чистки желудка дают осложнения на систему пищеварения. Перед лечением посетите кабинет врача. Специалист подберет оптимальную схему восстановления. Убирать токсины следует комплексно особенно при отравлении!
Статья была одобрена редакциейtoxikos.ru







 Подготовку следует начинать за сутки до проведения процедуры, она включает в себя следующее:
Подготовку следует начинать за сутки до проведения процедуры, она включает в себя следующее: Чтобы снизить риск дискомфорта и неприятных ощущений во время проведения обследования ЖКТ, необходимо придерживаться следующих рекомендаций:
Чтобы снизить риск дискомфорта и неприятных ощущений во время проведения обследования ЖКТ, необходимо придерживаться следующих рекомендаций:
 Разрешено не соблюдать строгую диету пациентам, которые не имеют хронических болезней ЖКТ, а проходят процедуру только ради профилактики. В таком случае еда не сможет повлиять на результаты анализа.
Разрешено не соблюдать строгую диету пациентам, которые не имеют хронических болезней ЖКТ, а проходят процедуру только ради профилактики. В таком случае еда не сможет повлиять на результаты анализа.






















































 С помощью маленького опроса знакомых, мне удалось выяснить, что 90% приравнивают это понятие к терминам «жидкий стул». Оставшиеся 10% не считаем, т.к. это были врачи, как и я. Итак, если основное расстройство вашего желудка — жидкий стул (понос, диарея), ваша проблема подробнее описана в статье Диарея. Еще статьи о желудочно-кишечных расстройствах: вздутие живота, боли в животе, несварение желудка, рвота.
С помощью маленького опроса знакомых, мне удалось выяснить, что 90% приравнивают это понятие к терминам «жидкий стул». Оставшиеся 10% не считаем, т.к. это были врачи, как и я. Итак, если основное расстройство вашего желудка — жидкий стул (понос, диарея), ваша проблема подробнее описана в статье Диарея. Еще статьи о желудочно-кишечных расстройствах: вздутие живота, боли в животе, несварение желудка, рвота.
 Желудок – один из главных органов пищеварительной системы. Любые недостатки в рационе питания негативно отражаются на его работе, изменяя активность секреторного и мышечного аппаратов, а также нарушая целостность слизистой оболочки.
Желудок – один из главных органов пищеварительной системы. Любые недостатки в рационе питания негативно отражаются на его работе, изменяя активность секреторного и мышечного аппаратов, а также нарушая целостность слизистой оболочки. Последние научные работы показывают, что имбирь эффективен для коррекции ряда диспепсических расстройств (тошнота и рвота, чувство дискомфорта в эпигастральной области), устранения симптомов морской болезни, а также во время прохождения курса химиотерапии. Терапевтические эффекты имбиря сопоставимы с метоклопрамидом – лекарственным средством для купирования рвоты.
Последние научные работы показывают, что имбирь эффективен для коррекции ряда диспепсических расстройств (тошнота и рвота, чувство дискомфорта в эпигастральной области), устранения симптомов морской болезни, а также во время прохождения курса химиотерапии. Терапевтические эффекты имбиря сопоставимы с метоклопрамидом – лекарственным средством для купирования рвоты. Мята используется для терапии субъективных неприятных ощущений (тошнота, рвота, чувство переполнения желудка) за счёт содержания в листьях мощных анальгетических и противовоспалительных средств.
Мята используется для терапии субъективных неприятных ощущений (тошнота, рвота, чувство переполнения желудка) за счёт содержания в листьях мощных анальгетических и противовоспалительных средств. Кислоты, которые содержатся в яблочном уксусе, нейтрализуют усвоение организмом крахмала. Кроме того, это средство способствует нормализации микрофлоры всех отделов ЖКТ за счет повышения числа полезных бактерий и уменьшения популяции патогенных и условно-патогенных микроорганизмов.
Кислоты, которые содержатся в яблочном уксусе, нейтрализуют усвоение организмом крахмала. Кроме того, это средство способствует нормализации микрофлоры всех отделов ЖКТ за счет повышения числа полезных бактерий и уменьшения популяции патогенных и условно-патогенных микроорганизмов. Пробиотики – это полезные для микрофлоры кишечника бактерии, которые крайне необходимы организму для формирования местных факторов иммунитета в пищеварительной трубке и адекватного переваривания продуктов.
Пробиотики – это полезные для микрофлоры кишечника бактерии, которые крайне необходимы организму для формирования местных факторов иммунитета в пищеварительной трубке и адекватного переваривания продуктов. В норме соляная кислота секретируется париетальными клетками желудка. Она расщепляет ряд белков и обеспечивает первичную антисептическую обработку пищи, препятствуя попаданию различных патологических агентов в нижние отделы желудочно-кишечного тракта.
В норме соляная кислота секретируется париетальными клетками желудка. Она расщепляет ряд белков и обеспечивает первичную антисептическую обработку пищи, препятствуя попаданию различных патологических агентов в нижние отделы желудочно-кишечного тракта. Регулярное употребление рыбы (сельдь, треска, горбуша, сёмга) полезно для лиц, страдающих хроническими гастритами, колитами и прочими патологиями со стороны желудка.
Регулярное употребление рыбы (сельдь, треска, горбуша, сёмга) полезно для лиц, страдающих хроническими гастритами, колитами и прочими патологиями со стороны желудка. В составе яблок имеется множество витаминов (С, В1, В2, В6, Е, Р), макро- и микроэлементов (кальций, калий, железо, магний, фосфор, бор, йод, медь, хром, никель, цинк), органических кислот, пектинов и сахаров.
В составе яблок имеется множество витаминов (С, В1, В2, В6, Е, Р), макро- и микроэлементов (кальций, калий, железо, магний, фосфор, бор, йод, медь, хром, никель, цинк), органических кислот, пектинов и сахаров. Существует большое количество вредных и тяжелых продуктов, частое употребление которых нарушает не только работу желудка, но и всех отделов пищеварительной системы, а также негативно сказывается на здоровье организма в целом.
Существует большое количество вредных и тяжелых продуктов, частое употребление которых нарушает не только работу желудка, но и всех отделов пищеварительной системы, а также негативно сказывается на здоровье организма в целом. Для поддержания здоровья желудка необходимо соблюдать определенные рекомендации по правильному питанию. Это позволит не только улучшить симптоматику имеющихся заболеваний, но и предотвратить появление новых.
Для поддержания здоровья желудка необходимо соблюдать определенные рекомендации по правильному питанию. Это позволит не только улучшить симптоматику имеющихся заболеваний, но и предотвратить появление новых.



 Полное исключение подобных продуктов из рациона и заметные ограничения другой еды, которая может быть опасной, снижают риск неприятных симптомов и болезней.
Полное исключение подобных продуктов из рациона и заметные ограничения другой еды, которая может быть опасной, снижают риск неприятных симптомов и болезней.
 Алкоголь
Алкоголь









.jpg)





 На фотографии вы можете видеть желудок в разрезе
На фотографии вы можете видеть желудок в разрезе Показания к применению Спазмалгона
Показания к применению Спазмалгона Напиток приготавливается из расчёта 1 ст. л. травы на 1 ст. горячей воды:
Напиток приготавливается из расчёта 1 ст. л. травы на 1 ст. горячей воды: Загрузка…
Загрузка…




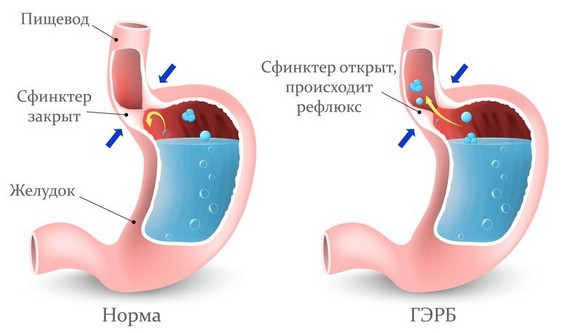
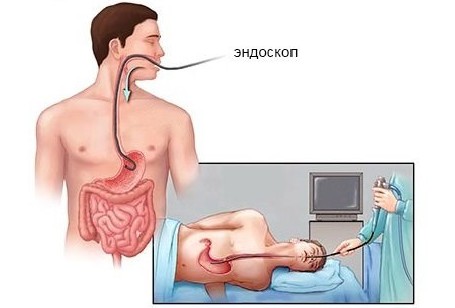
 Дуоденит желудка — невероятно распространенное заболевание 21 века. Нерегулярное питание, огромное количество вредных привычек и неблагоприятная экология способствуют возникновению целого ряда заболеваний жкт. Дуоденит представляет собой одно из них. Предотвращение этого недуга на ранних стадиях позволит предотвратить гастрит, панкреатит и язву. Чтобы уметь правильно предотвращать заболевание, необходимо знать, что оно из себя представляет. Что же это такое дуоденит желудка и как уберечь себя от него?
Дуоденит желудка — невероятно распространенное заболевание 21 века. Нерегулярное питание, огромное количество вредных привычек и неблагоприятная экология способствуют возникновению целого ряда заболеваний жкт. Дуоденит представляет собой одно из них. Предотвращение этого недуга на ранних стадиях позволит предотвратить гастрит, панкреатит и язву. Чтобы уметь правильно предотвращать заболевание, необходимо знать, что оно из себя представляет. Что же это такое дуоденит желудка и как уберечь себя от него? Не менее важен отказ от плохих привычек, заключающихся в злоупотреблении кофе, энергетических напитков, содержащих гуарану, кофеин, красители. В этот список можно также внести регулярное курение, употребление алкоголя, тяжелой пищи.
Не менее важен отказ от плохих привычек, заключающихся в злоупотреблении кофе, энергетических напитков, содержащих гуарану, кофеин, красители. В этот список можно также внести регулярное курение, употребление алкоголя, тяжелой пищи.
 при употреблении алкоголя, который крайне неблагоприятно влияет на слизистую желудка и двенадцатиперстной кишки. Повреждение слизистой при этом происходит в связи выработкой большого количества соляной кислоты в желудке, соответственно в ДПК поступает более кислое содержимое, которое не достаточно ощелачивается. В начале возникает отек и покраснение слизистой, в дальнейшем при более длительном воздействии кислого содержимого на слизистую оболочку могут возникнуть эрозии ДПК, как более выраженная стадия воспаления.
при употреблении алкоголя, который крайне неблагоприятно влияет на слизистую желудка и двенадцатиперстной кишки. Повреждение слизистой при этом происходит в связи выработкой большого количества соляной кислоты в желудке, соответственно в ДПК поступает более кислое содержимое, которое не достаточно ощелачивается. В начале возникает отек и покраснение слизистой, в дальнейшем при более длительном воздействии кислого содержимого на слизистую оболочку могут возникнуть эрозии ДПК, как более выраженная стадия воспаления. тошнота,
тошнота, Необходимо исключить хлеб из ржаной муки, свежие выпечки, жирные сорта мясо, курицы и рыбы, кислые молочные продукты, кислые недостаточно спелые фрукты, шоколад, мороженное, крепкий чай или кофе, газированные напитки.
Необходимо исключить хлеб из ржаной муки, свежие выпечки, жирные сорта мясо, курицы и рыбы, кислые молочные продукты, кислые недостаточно спелые фрукты, шоколад, мороженное, крепкий чай или кофе, газированные напитки.


 На данный момент для людей, которые не могут переносить спокойно такую процедуру, есть возможность прохождения ее под легким наркозом, во время которого больной может спать и ничего не чувствовать. Когда на чаше весов стоит здоровье, то надо искать альтернативу, но не отказываться от диагностики гастродуоденита. Лечение назначают также после проведения рентгенографии — безболезненного метода, но способного «распознать» только запущенную патологию. УЗИ брюшной полости показывает сопутствующие заболевания, такие как панкреатит, холецистит, гепатит. После того как все этапы диагностики пройдены, гастроэнтеролог должен подробно рассказать, как лечить гастрит, дуоденит.
На данный момент для людей, которые не могут переносить спокойно такую процедуру, есть возможность прохождения ее под легким наркозом, во время которого больной может спать и ничего не чувствовать. Когда на чаше весов стоит здоровье, то надо искать альтернативу, но не отказываться от диагностики гастродуоденита. Лечение назначают также после проведения рентгенографии — безболезненного метода, но способного «распознать» только запущенную патологию. УЗИ брюшной полости показывает сопутствующие заболевания, такие как панкреатит, холецистит, гепатит. После того как все этапы диагностики пройдены, гастроэнтеролог должен подробно рассказать, как лечить гастрит, дуоденит. На острой стадии болезни рекомендуется госпитализация. Если пациент чувствует себя терпимо, то ему прописан стол номер пять. Это диета щадящая, исключающая механические, термальные и химические воздействия на больной желудок и двенадцатиперстную кишку.
На острой стадии болезни рекомендуется госпитализация. Если пациент чувствует себя терпимо, то ему прописан стол номер пять. Это диета щадящая, исключающая механические, термальные и химические воздействия на больной желудок и двенадцатиперстную кишку. Какое влияние оказывает то или иное лекарство на болезнь?
Какое влияние оказывает то или иное лекарство на болезнь?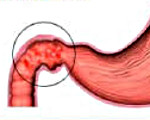
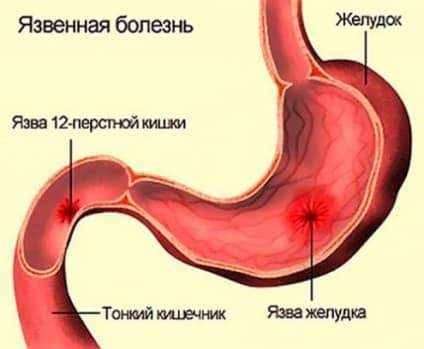
















 Загрузка…
Загрузка… Современные пасечники предлагают широкий ассортимент меда. Нередко сорт определяет степень аллергичности продукта
Современные пасечники предлагают широкий ассортимент меда. Нередко сорт определяет степень аллергичности продукта Мед при язве желудка снимает воспаление и способствует заживлению слизистойЯзва — повреждения слизистой желудка. Язва образуется при воздействии желудочного сока, вбрасываемой желчи или других раздражителей. На вопрос, можно ли мёд при язве желудка, следует ответить, что можно. Мед снимает воспаление, ускоряет регенерацию и нормализует выработку желудочного сока.
Мед при язве желудка снимает воспаление и способствует заживлению слизистойЯзва — повреждения слизистой желудка. Язва образуется при воздействии желудочного сока, вбрасываемой желчи или других раздражителей. На вопрос, можно ли мёд при язве желудка, следует ответить, что можно. Мед снимает воспаление, ускоряет регенерацию и нормализует выработку желудочного сока. Помогает при язве желудка мед с алоэЕще результативнее мед действует в сочетании с алоэ. Лечение алоэ и мёдом от язвы желудка дает хорошие результаты при регулярном применении.
Помогает при язве желудка мед с алоэЕще результативнее мед действует в сочетании с алоэ. Лечение алоэ и мёдом от язвы желудка дает хорошие результаты при регулярном применении.



 Если у пациента нарушения свертываемости крови, то операционное вмешательство по удалению опухоли делать нельзя.
Если у пациента нарушения свертываемости крови, то операционное вмешательство по удалению опухоли делать нельзя. Реабилитация после хирургии включает в себя не только диету, но и прием медикаментов, устраняющих тошноту и обезболивающих.
Реабилитация после хирургии включает в себя не только диету, но и прием медикаментов, устраняющих тошноту и обезболивающих. Частичное или полное удаление желудка нередко сопровождается осложнениями, одним из которых есть вздутие живота.
Частичное или полное удаление желудка нередко сопровождается осложнениями, одним из которых есть вздутие живота.