что это такое, сколько проживет человек
Карцинома желудка – распространенный онкологический процесс. Заболевание имеет злокачественное течение, основной механизм развития болезни это мутация клеток, непосредственно слизистой оболочки пищеварительной системы. Карцинома желудка имеет разные клинические проявления, все зависит не только от локализации, но и от того, где именно расположена злокачественная опухоль.
Общая информация
Карцинома поджелудочной железы и желудка, как правило, развивается на фоне сниженного иммунитета, а также, если больной страдает хроническими заболеваниями.
Например:
- Хронический панкреатит.
- Сахарный диабет.
Клетка развивается и мутирует за счет воздействия разнообразных негативных внешних факторов. Карцинома быстро растет, поэтому это приводит к нарушению функции желудка, а именно нарушается выработка пищеварительного сока.
Карцинома желудка не останавливает свое развитие и перерождается в раковую злокачественную опухоль.
Каждый больной должен понимать, что если вовремя не предпринять меры, то это может привести к летальному исходу. Ведь по статистическим данным было отмечено, что данная патология занимает второе место по уровню смертности. Теперь рассмотрим локализацию заболевания.
Симптомы
Инвазивные новообразования в желудке могут находиться в разных отделах.
Локализация в кардии:

- У больного возникает глотательная дисфункция, особенно во время приема продуктов с высоким содержанием клетчатки, а также после приема грубой пищи.
- Наблюдается сильное слюноотделение.
- Злокачественный процесс развивается быстро, поэтому, как только опухоль достигает большого размера, то у больного появляется рвота, боль в области брюшины, сердечной мышцы и в зоне лопаток.
Если опухоль расположена в нижней части живота, то у больного возникает:
- Тяжесть в желудке.
- Общая слабость.
- Рвота, а также неприятный запах из ротовой полости.
При поражении средней части желудка, заболевание протекает бессимптомно. Поэтому выявить онкологию брюшной полости (рак желудка), можно при помощи диагностического обследования.
В том случае, если опухоль в выходном отделе, то возникают признаки кишечных расстройств. При карциноме желудка ярко выраженные симптомы, возникает: изжога, отрыжка.
Причины
Причин для возникновения недуга много, на данный момент врачи не могут выделить конкретные причины. Поэтому рассмотрим основные факторы, которые приводят к данной патологии.

- Возникает на фоне доброкачественной патологии, например при аденоме желудка. При несвоевременном лечении переходит в злокачественное течение.
- Если у больного имеется хроническое воспаление, которое в свою очередь возникает на слизистой оболочки в пищеварительном тракте.
- Часто патология возникает при инфицировании, в частности хеликобактериями пилори.
- Неправильное питание, безмерное употребление соленых и разнообразных копченых продуктов.
- Генетическая предрасположенность.
- Возникает при недостаточном количестве питательных компонентов в организме.
Помимо этого, карцинома может возникать при злоупотреблении алкогольными напитками, в пожилом возрасте, в группу риска входят мужчины.
Диагностика
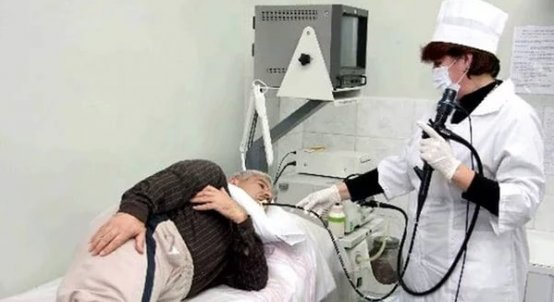
Умеренная дифференцированная диагностика позволят определить точное месторасположение опухоли. Если имеются подозрения на перстневидноклеточную карциному, то больному назначают гастроскопию. Основная цель процедуры заключается в исследовании внутренней поверхности желудка.
При стенозе назначается общий анализ крови, а также при необходимости берётся кровь на биохимическое исследование. В условиях лаборатории устанавливают концентрацию онкомаркеров, непосредственно в кровеносной системе.

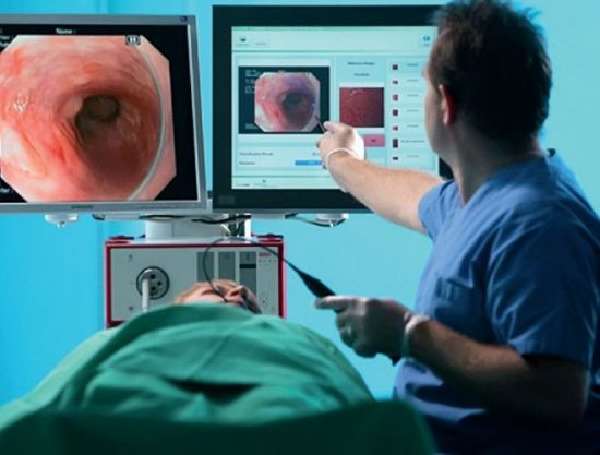
Низкодифференцированная карцинома обнаруживается при верхней эндоскопии. Врач проводит визуальный осмотр внутренней поверхности пищевода. При обследовании можно также увидеть состояние 12-перстной кишки и желудка. Процедура проводится при помощи специального медицинского эндоскопа, он имеет вид небольшой трубки с оптикой.
Аденокарцинома недифференцированная также обнаруживается при помощи рентгенографии, магнитной – резонансной томографии или КТ.
Лечение
В медицинской практике при таком течении могут назначить один из нижеперечисленных методов.
Проживает больной больше, если вовремя провести хирургическую операцию. В этом случае проводится радикальная операция.
Назначается:
- Частичная гастроэктомия.
- Полная гастроэктомия.
Лечение карциномы желудка можно провести при помощи химиотерапии. Врачи назначают пероральные и внутривенные лекарственные препараты из группы цитостатики. Такие средства помогают уничтожить раковые клетки, тем самым останавливается процесс матирования.
В редких случаях проводится радиотерапия и химиолучевая терапия. Первый метод лечения основывается на воздействии высокоактивного рентгенологического излучения. Это помогает стабилизировать онкологический процесс.
Второй метод вылечить карциному основывается на комбинированном воздействии гамма-лучей. Дополнительно врачи назначают цитостатические лекарственные средства.
Народные средства от рака желудка не используют, но иногда прописывают рецепты в комплексном лечении. Как правило, травяные рецепты направлены на нормализацию кислотности в желудке. В домашних условиях можно приготовить рецепт на основе корней лопуха и полыни. При сильной интоксикации организма можно приготовить рецепт из алоэ или употреблять хурму.
Прогноз при перстневидном раке желудка неблагоприятный, поэтому могут назначить целевую терапию. Основная цель терапии заключается в борьбе с опухолью моноклональными антителами.
У многих онкологических людей возникает вопрос: сколько живут с карциномой желудка? Пятилетняя выживаемость с опухолью 3-4 степени тяжести не превышает 14%. Но, благоприятный прогноз наблюдается при выявлении ранней стадии, когда злокачественные клетки располагаются еще в слизистом слое желудочной стенки.
Как вы видите, что заболевание достаточно серьезное, поэтому карциному нужно выявить на раннем этапе развития. Только так можно быстро подавить мутацию клеток и увеличить процент выживаемости.
opake.ru
что такое карцинома желудка, симптомы и признаки карциномы желудка, лечение

Карцинома желудка — это рак и второй по частоте из всех злокачественных опухолей, ежегодно он поражает почти 36 тысяч россиян. За последнее десятилетие заболеваемость существенно снизилась, но доля женщин возросла. Сегодня на четырёх больных мужчин приходится три женщины. В большинстве случаев болезнь развивается у переживших 50-летие.
Причины возникновения и факторы риска
Причины злокачественного новообразования слизистой желудка окончательно не выяснены.
Несомненна роль генетической предрасположенности в сочетании с определённой моделью питания, поскольку опухолевый процесс часто поражает целые народы: японцев, чилийцев, китайцев и корейцев. Американцы и австралийцы, наоборот, болеют нечасто. Россияне тяготеют к группе часто болеющих.
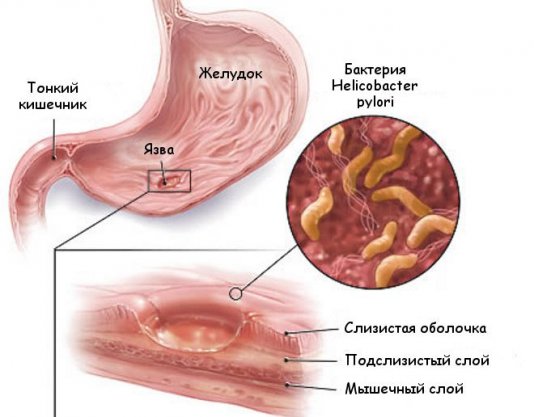
Замечено повышение частоты желудочной карциномы у долго страдающих атрофическим или гиперпластическим гастритом и некоторыми видами полипов, в инициации которых замечена хеликобактерная инфекция — заражение бактерией H.Pylori.
К несомненным факторам риска рака отнесена резекция желудка по поводу любого заболевания. Связь карциномы с язвой желудка совсем не очевидна. Пока больше данных за то, что язва не перерождается в рак, а на ранних этапах един механизм образования патологии слизистой оболочки и некоторые формы рака внешне неотличимы от язвы, поэтому разобраться «что есть что» можно только с помощью биопсии.
Часто новообразование развивается при длительном дефиците витамина В12, как правило, проявляющемся специфической пернициозной анемией и гастритом.
Не доказана пагубная роль вредных привычек — курения и употребления алкоголя, но они способствуют развитию фоновых процессов, к коим причислены все выше описанные заболевания желудочной слизистой.
Симптомы желудочной карциномы
Ранние стадии рака вызывают такие же симптомы, что и любая доброкачественная или воспалительная патология желудочно-кишечного тракта, не вынуждая испытывающего дискомфорт человека обратиться к врачу.
Зачастую вообще нет ни единого признака недуга, поэтому так важно при фоновых процессах регулярно выполнять эндоскопическое обследование ЖКТ.
Желудок растягивается, маскируя уменьшение своей вместимости растущей опухолью, а симптомы не отличаются от банального обострения хронического гастрита, насторожить может только прогрессирующая потеря массы тела при увеличении объёма живота — свидетельство канцероматозного обсеменения брюшной полости с образованием асцита.
Боли типичны для язвы, при раке желудка боли возникают, когда в опухолевый конгломерат запаиваются нервные стволы брюшной полости или вовлекаются соседние органы. Больше половины больных замечают признаки распространённого злокачественного процесса:
- снижение веса,
- увеличение размера живота,
- рвоту после еды,
- появление лимфатических узлов над ключицей или прощупывая уплотнение в подложечной области.
Классификация и разновидности
По клеточному строению подавляющая доля новообразований желудка представлена аденокарциномой, что характерно для всего желудочно-кишечного тракта. Возможны морфологические варианты в виде папиллярной или тубулярной, муцинозной или перстневидно-клеточной аденокарциномы.

Выбор оптимального метода лечения базируется не столько на клеточной разновидности, сколь на степени её агрессивности, то есть дифференцировке, где минимальная обозначается как «высокодифференцированная». Высокая злокачественность присуща низкодифференцированной форме.
Инвазивная карцинома желудка не отдельная болезнь, это естественный процесс развития опухоли, когда она уже не изолированная колония раковых клеток на отдельном участке слизистой оболочки, а внедряется в окружающие ткани, разрушая всё мешающее для её продвижения вглубь и вширь, и обрела способность к метастазированию.
Стадии развития карциномы желудка
Стандартно рак градуируют по стадиям TNM — от первой до четвёртой. Каждой стадии присущ определённый размер первичного очага, который обозначают литерой «Т», и степень вовлечения лимфатических узлов брюшной полости — литера «N». С I по III стадии включительно метастазы в другие органы исключены, то есть «М» всегда только 0.
Схематично и упрощённо стадии трактуются следующим образом:
- Начальные этапы развития, когда раковые клетки не проникли дальше слизистой оболочки, обозначают как ранний рак желудка, то есть карцинома первой стадии или меньше — in situ.
- Метастазы в лимфатические узлы даже при крошечной опухоли, как минимум, вторая стадия.
- Выход карциномы через желудочную стенку в брюшную полость — третья стадия.
- Метастазы рака в другие органы — четвертая.
Профилактика
Профилактика возможна только при ясности причин, приводящих к карциноме. Сегодня онкологам известен список заболеваний, при которых повышена вероятность развития новообразования в слизистой оболочке, но сама первопричина злокачественного перерождения неизвестна.
Профилактика ограничена лечением фоновых болезней желудка и регулярным наблюдением за течением доброкачественных процессов. Ведущий способ скрининга — гастроскопия, позволяющая оценить состояние слизистой оболочки и взять её на анализ.

Для пациентов, перенесших первичное лечение желудочной карциномы, профилактика — это регулярное обследование для раннего обнаружения рецидива опухоли и метастазов.
Диагностика
- Наиболее информативна эндоскопия — эзофагогастроскопия, позволяющая сразу взять для исследования не менее 6 кусочков повреждённой ткани.
- Дополнение гастроскопии УЗИ-исследованием — эндосонография достаточно чётко определит глубину проникновения ракового процесса в желудочную стенку.
- Протяженность поражения стенок органа выясняется при полипозиционном рентгеноконтрастном исследовании.
- КТ брюшной полости выявит метастазы в лимфатической системе и уточнит вовлечение в злокачественный процесс окружающих тканей и органов.
- Обязательное исследование перед операцией — лапароскопия, при которой выявляют канцероматоз брюшины.
Методы лечения и прогнозы
Хирургическое вмешательство при желудочной карциноме — единственный метод радикального лечения. Сегодня предпочтение отдано операциям, позволяющим максимально сохранить органы при безоговорочном удалении всех очагов рака.
Лапароскопические вмешательства по результатам равноценны классическому подходу и позволяют сократить период восстановления.
При раннем раке проводится небольшая эндоскопическая операция, 99% пациентов живут долго и без онкологических проблем.
При первой-второй стадии выполняется резекция. Подавляющее большинство больных с маленькой опухолью проживёт 5 — 10 лет без рецидива заболевания, при второй стадии 5 лет переживает почти две трети оперированных.
При распространении рака за пределы желудка и возможности удаления всего ракового конгломерата проводятся комбинированные операции, включающие резекцию части органа или полное удаление — гастрэктомию. К сожалению, вероятность развития рецидива в этой стадии болезни достаточно высока, поэтому через месяц-полтора после операции начинается профилактическая химиотерапия, длящаяся не менее полугода.
При отсутствии отдалённых метастазов, но технически невозможном удалении опухолевого конгломерата, на первом этапе около 9 недель делают химиотерапию, что в части случаев позволяет выполнить отсроченную операцию, дополняемую в дальнейшем профилактической ХТ. При отсутствии позитивных изменений на фоне лекарственной терапии возможна локальная лучевая терапия, как правило, вместе с изменением схемы химиотерапии.
При метастазах в другие органы операция не показана, хирургическая помощь оказывается только при опасных для жизни осложнениях: кровотечении, фатальном сужении выхода из желудка или перфорации с развитием перитонита. Основной метод лечения — химиотерапия.
При карциноме желудка, как ни при каких других процессах, несомненна высока потребность в паллиативной помощи, в том числе и хирургического плана. Симптоматическая терапия повышает скорость восстановления после операции и химиотерапии, значимо улучшает самочувствие и помогает пациенту с метастазами жить дольше и активнее. В Европейской клинике каждый больной получает не просто оптимальную помощь, но лечение класса «всё самое лучшее из известного».
Запись на консультацию круглосуточно
Список литературы
- Бондарь Г.В., Попович А.Ю., Сидюк А.В. и соавт./ Сравнение различных методов химиотерапии при метастатическом нерезектабельном раке желудка // Новообразование, 2013, Т. 6.; № 1 (12).
- Гусейнов А.З., Истомин Д.А., Гусейнов Т.А./ Объем оперативных вмешательств при раке желудка: современные тенденции // Вестник новых медицинских технологий, 2013, № 1.
- Каприн А.Д., Соболев Д.Д., Хомяков В.М., и соавт. /Результаты комбинированного лечения больных местно-распространенным и диссеминированным раком желудка с использованием гипертермической интраоперационной внутрибрюшной химиотерапии // Онкология, 2014, Т.2; № 6.
- Indrakumar A., Mandakulutur S.G., Banavara R.K. /Role of staging laparoscopy in upstaging CT findings and influencing treatment decisions in gastric cancers // Int J Res Med Sci., 2016; 4(12).
- Koppe M.J., Boerman O.C., Oyen W.J., et al. /Peritoneal carcinomatosis of colorectal origin: incidence and current treatment strategies// Ann Surg 2006; 243.
www.euroonco.ru
Карцинома желудка: симптомы, прогноз, причины
Онкологические заболевания пищеварительной системы доставляют значительный дискомфорт больному. Карцинома желудка является такой патологией, поскольку возникает не только нарушение общего состояния, но и каждый прием пищи изнуряет пациента. Это довольно распространенная опухоль среди населения, поэтому важно уметь распознать это новообразование, провести раннюю диагностику и лечение.

Причины возникновения
Нет единственной теории возникновения карциномы желудка. Выделяют факторы риска, способны привести к этой нозологии:
- генетическая предрасположенность;
- хронический гастрит;
- язва в желудочно-кишечном тракте;
- облучение;
- прием канцерогенных веществ;
- алкоголь и никотин;
- нерациональное питание: употребление копченой, соленой, жирной, жареной пищи;
- наличие в желудке Helicobacter Pylori;
- генные мутации;
- доброкачественные новообразования;
- гастрэктомия в анамнезе;
- метаплазия слизистой оболочки желудка.
Вернуться к оглавлениюСоединение нескольких факторов значительно повышает риск развития карциномы.
Симптомы проявления
 Начальный этап заболевания сопровождается общей симптоматикой, такой как изжога и неприятная отрыжка.
Начальный этап заболевания сопровождается общей симптоматикой, такой как изжога и неприятная отрыжка.Умеренно дифференцированная карцинома желудка на 1—2 стадии развития имеет клиническую картину, похожую на большинство заболеваний пищеварительного тракта. Человек жалуется на дискомфорт или болевые ощущения в верхней половине живота, тошноту, рвоту, изжогу, отрыжку, нарушение стула. В связи с этим пациент старается употреблять меньше пищи, чтобы не раздражать желудок.
3—4 стадии характеризуются ухудшением состояния. Тошнота и рвота приобретают хронический характер, в рвотных массах с пищевым комком выделяются прожилки крови. Боль становится невыносимой, развивается асцит. При этом нарушается функция печени, что проявляется желтушным оттенком кожи больного. Еда застаивается в желудке и приводит к чувству тяжести, неприятного запаха изо рта.
Общие симптомы включают слабость, быструю потерю веса, повышение температуры тела до субфебрильных показателей, бледность кожи, апатическое состояние. Больной отмечает снижение трудоспособности, недомогание, депрессивное состояние, отказ от еды, тяжесть в животе, вздутость, повышенной метеоризм, отвращение к отдельным продуктам.
Вернуться к оглавлениюСпособы диагностики
При опросе и осмотре пациента можно заподозрить новообразование, но объективных методов недостаточно. Лабораторное исследование включает общий анализ крови, который может указать на анемию, повышение СОЭ, лейкоцитоз. В биохимическом обследовании можно обнаружить показатели, что отображают интоксикацию организма. Определение желудочно-кишечных онкомаркеров отображает повышение их концентрации в крови.
 Иммуноферментный анализ крови направлен на определения наличия бактерии Helicobacter Pylori.
Иммуноферментный анализ крови направлен на определения наличия бактерии Helicobacter Pylori.К неинвазивным методам относится определение микроорганизма Helicobacter Pylori в желудке. Это можно сделать с помощью дыхательного теста, ИФА или ПЛР. Эти диагностические мероприятия направлены на выявление антител или антигенов, продуктов обмена бактериального агента. С помощью одного из этих способов определяется наличие патогенной флоры в желудочно-кишечном тракте.
Вернуться к оглавлениюИнструментальные методики
- Фиброгастроскопия — позволяет осмотреть состояние слизистой оболочки пораженного органа, определить локализацию изменений, степень распространения карциномы и визуальные особенности опухоли.
- Рентгенография с барием — контрастный метод исследования желудочно-кишечного тракта. Пациент выпивает специальный препарат, после чего делается серия снимков. С его помощью определяются изменения в желудке, патологическое накопление контраста, нарушение перистальтики, величина новообразования и его границы.
- МРТ и КТ — диагностические мероприятия, благодаря которым можно послойно изучить карциному, пораженный орган и метастазы. Результаты показывают все физические характеристики образования, особенности распространения, кровообращения и расположения в желудке.
- УЗИ органов брюшной полости и забрюшинного пространства — необходимо для выявления поражений лимфатических узлов вследствие метастазирования.
- Биопсия — осуществляется при фиброгастроскопии. С помощью специального устройства, на аппарате от опухоли отделяют ее частичку. Далее материал оправляют на цитологическое и гистологическое исследование. Этим способом определяется перстневидноклеточная, недифференцированная или низкодифференцированная карцинома желудка.
Как лечат?
Оперативное вмешательство
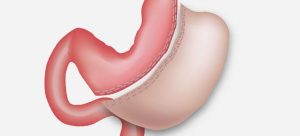 Если рак еще не дал метастазирование, то проводится частичная или полная гастрэктомия желудка.
Если рак еще не дал метастазирование, то проводится частичная или полная гастрэктомия желудка.Удаление новообразования необходимо для предотвращения распространения и метастазирования атипических клеток. Используют полную или частичную гастрэктомию. Способ и объем иссечения карциномы желудка зависит от стадии злокачественного процесса. Недифференцированная карцинома с множественными метастазами не подлежит удалению.
Вернуться к оглавлениюХимиотерапия
Цитостатические препараты используются в предоперационном периоде для снижения агрессивности патогенных клеток и остановки роста опухоли. В послеоперационном периоде назначение этих средств необходимо для предупреждения развития рецидива. Перстневидноклеточная карцинома чувствительна к таким медикаментам, как «Винкристин», «Доксорубицин», «Преднизолон».
Вернуться к оглавлениюДругие препараты
- Обезболивающие — применяются для улучшения общего состояния пациента. Сначала применяются простые анальгетики. При ухудшении, прогрессировании злокачественного процесса и метастазировании используются такие наркотические обезболивающие, как:
- «Трамадол»;
- «Морфин»;
- «Омнопон».
- Витамины: «Аэвит», «Ретинол», «Активал» нужны для нормальной работы иммунной системы.
- Противорвотные препараты используются при частых эпизодах рвоты для предотвращения обезвоживания организма. Назначают:
- «Церукал»;
- «Домперидон».
Особенности питания
 После хирургии необходимо соблюдать специальную диету, а также не употреблять вредные продукты.
После хирургии необходимо соблюдать специальную диету, а также не употреблять вредные продукты.При комплексной терапии используют парентральный прием трофических веществ, чтобы не нагружать желудок. После операции также используют этот метод питания. Внутривенно вводят специальные смеси, замещающие необходимые компоненты для жизнедеятельности. После восстановления используют диету, исключающую пищу, что раздражает слизистую, алкоголь и вредные продукты.
Вернуться к оглавлениюКаков прогноз?
Сколько проживет пациент с диагнозом «карцинома», зависит от стадии развития заболевания. Если оно диагностировано на 1—2 стадии до распространения опухоли за границы желудка, прогноз благоприятный. Шанс на жизнь и избавление от патологии высок при использовании комплексной терапии — хирургического вмешательства, химии и симптоматического лечения. При метастазировании и агрессивном росте новообразования, вероятность выживаемости небольшая.
Вернуться к оглавлениюПрофилактические рекомендации
Для предупреждения возникновения рака желудочно-кишечного тракта необходимо рационально питаться, не допускать раздражения слизистой оболочки, исключить жирную, жаренную, копченую пищу из рациона. При хронических заболеваниях важно предотвращать их обострение, проходить курс терапии и периодически обследоваться. Если появились негативные ощущения, дискомфорт или другие изменения, лучше обратиться к специалисту.
infoonkolog.ru
Карцинома желудка: стадии, симптомы, лечение
Карцинома желудка – это злокачественное образование, поражающее слизистые оболочки органа. При возникновении опухоли происходит нарушение пищеварительного процесса, и желудок перестает выполнять свои функции. Заболевание очень опасно и полностью не вылечивается. При хирургическом вмешательстве на ранних стадиях можно немного продлить жизнь больного.
Причины развития патологии
Пока еще нет единого мнения, почему возникает рак желудка. Но можно выделить некоторые группы людей, у которых болезнь прогрессирует чаще:
- Считается, что немаловажную роль играет генетическая предрасположенность. Такое предположение появилось из наблюдений, которые показали, что признаки карциномы желудка у некоторых народностей выявляются чаще, а у некоторых реже. Например, русские, китайцы, корейцы и японцы болеют этой формой рака очень часто, американцы и австралийцы гораздо реже. Возможно, играет роль национальная кухня и образ питания разных народов.
- При запущенной форме гастрита с атрофическими изменениями стенок желудка в 80% случаев развивается карцинома. Особенно, если в желудке присутствует опасная бактерия Хеликобактер Пилори.
- Невылеченные полипы, длительное время находящиеся на слизистой оболочке желудка могут переродиться в карциному.
- Резекция желудка не является причиной рака, но может спровоцировать его появление, если после операции остается воспалительный процесс.
- Если человек длительное время страдает дефицитом витамина В12 и болеет гастритом, это может привести к раковому образованию пищеварительного органа.
- Влияние вредных привычек не доказано, но курение и алкоголь в больших количествах разрушают стенки желудка, что приводит к его ослаблению.
 Генетическая предрасположенность – возможная причина карциномы желудка
Генетическая предрасположенность – возможная причина карциномы желудкаБольшую роль в возникновении карциномы желудка играет наследственность. Поэтому, если кто-то из близких родственников перенес такое заболевание, необходимо пройти тщательное обследование. И потом надо регулярно проверяться, чтобы не пропустить начало заболевания, когда еще можно успешно лечиться.
Симптомы проявления
На ранних стадиях симптомы карциномы желудка не имеют своих отличительных особенностей. В связи с тем, что патологии предшествует воспалительный процесс слизистых желудка, дискомфорт или боль в эпигастральной области больного не настораживают.
Он пытается самостоятельно оказать себе помощь и к врачу не обращается. В результате теряется время, болезнь начинает прогрессировать, и у больного с каждым днем становится меньше шансов на выздоровление.
При начальной стадии болезнь себя не проявляет. При приеме пищи стенки желудка растягиваются, и больной не может ощутить, что там растет опухоль. При этом могут возникнуть боли, но лишь в том случае, если в опухолевый процесс вовлечены нервные окончания стенок органа. Если нервы не затронуты, боль не возникает.
Если карцинома образовалась в узком отделе желудка, она раньше даст знать о себе, так как начнет перекрывать проход для пищи. Если опухоль в широкой полости, больной может ее ощутить, когда она уже достигает больших размеров.
Первое, что больной может заметить, это резкое изменение массы тела. Потом появляются и другие тревожные симптомы:
- Вес постоянно снижается, без принятия каких-либо мер для похудения.
- Появляется слабость, быстрая утомляемость, теряется работоспособность.
- Начинает расти живот. Это происходит в результате обсеменения брюшной стенки метастазами карциномы.
- Возникают проблемы с принятием пищи и ее прохождением по пищеварительному тракту. После еды появляется рвота.
- Над ключицей увеличиваются лимфоузлы.
- В подложечной области прощупывается уплотнение.
Появление таких симптомов свидетельствует, что болезнь развивается и уже прошла ранние стадии. Лечить такое состояние уже очень сложно.
Стадии патологии
Рак желудка, так же как и все остальные онкологические заболевания, делится на четыре стадии. Каждая из них имеет свои границы и размеры. Стадии карциномы желудка определяются следующим образом:
- Первая стадия диагностируется при раннем раке или в предраковом состоянии. В это время раковые клетки поражают только слизистые оболочки желудка и еще не проникают внутрь его стенок. В предраковом состоянии они только начинают активироваться.
- Появление метастазов в лимфоузлах свидетельствуют о развитии второй стадии заболевания.
- На третьей стадии карцинома сильно разрастается. Она выходит за стенку желудка и захватывает соседние органы.
- При четвертой появляются метастазы в других местах организма.
Каждая стадия имеет свое обозначение литерами ТИМ. Где Т – это размеры первичного поражения, И – это степень поражения брюшных лимфоузлов, и М – это метастазы в соседние органы. В первых трех стадиях М равна нулю.
Диагностика
Для того чтобы не допустить развития онкологических образований в желудке, полезно провести обследование для выявления группы риска. Таким образом можно выявить изменения на слизистой желудка, которые указывают на предраковое состояние:
- Проводится крупнокадровый рентген и биопсия. Такие же обследования проводятся при подозрении на присутствие патологии первой стадии.
- Обследование ФЭГДС позволяет выявить само новообразование, установить его местоположение, размеры и форму. Вместе с оперативной диагностикой проводится лабораторный анализ на цитологию. Но если течение заболевания диффузное, такой метод диагностики точен лишь на 65%. В этом случае прямые признаки разрастания опухоли в ткани желудка не определяются, можно выявить лишь косвенные.
- Хорошие результаты дает рентген желудка. Он позволяет определить, как изменились размеры и форма органа, а также, нет ли изменений в структуре его стенок.
- Если новообразование находится в среднем или нижнем отделе, его можно выявить при пальпации органа.
- Важен внешний осмотр больного. Бледность кожи и наличие небольшой отечности указывает на изменения в картине крови. Также необходимо осмотреть живот, на нем можно заметить признаки непроходимости ЖКТ в виде асимметричности живота и вздутых петель кишечника.
- Берется общий анализ крови и обращается внимание на повышение СОЭ, гемоглобин, альбумин и другие показатели. При анализе кала обращается внимание на цвет проверяемого материала. Его потемнение сигнализирует о внутреннем кровотечении.
- При выявлении патологии проводят уточняющую диагностику, направленную на анализ степени поражения желудка и ближайших органов. Для этого проводится УЗИ, в редких случаях – рентген.
- Дополнительно назначается МРТ и лапароскопия. Но эти методы проводятся индивидуально по специальному назначению врача. Чаще всего, когда обнаружена 4 стадия карциномы желудка.
 МРТ – метод диагностики карциномы желудка
МРТ – метод диагностики карциномы желудкаПри диагностике рака нельзя терять время и игнорировать рекомендации врача. Все обследования необходимо проводить сразу, как только получено на них направление. Иногда от этого зависит жизнь пациента.
Методы терапии
Лечение карциномы желудка проводится в несколько этапов. При возникновении опухолевого образования назначается операция. В дальнейшем проводится химиотерапия и облучение.
Оперативное вмешательство
Исход хирургического вмешательства зависит от степени заболевания. Карцинома желудка 4 стадии оперативно не лечится. В этом случае операцию назначают лишь, если она жизненно необходима. Например, чтобы остановить внутреннее кровотечение, расширить суженый выход или зашить перфорацию. Это позволит немного продлить жизнь больного.
При всех остальных стадиях лечение без операции не обходится. При начальной стадии проводят легкую эндоскопию с удалением малой части клеток из желудка. При первой и второй назначается резекция желудка с полным удалением пораженной части. При третьей стадии может быть удалена большая часть органа либо весь желудок полностью. Вместо него современные медики научились делать искусственный орган из кишечника.
Химио и лучевая терапия
Этот вид терапии проводится после операции. Обязательно назначают химиотерапию при третьей стадии патологии. Если улучшения не наблюдается, назначают облучение. При правильном проведении процедур возможно улучшение общего состояния, и человек еще может прожить несколько лет.
 Лучевая терапия – метод лечения карциномы желудка
Лучевая терапия – метод лечения карциномы желудкаТакже проводится химиотерапия при последней стадии. Она направлена на поддержание сил больного и продление его жизни.
Народные способы лечения
Карцинома желудка не лечится народными методами. Рецепты народной медицины рекомендуется использовать в качестве вспомогательных средств при основном лечении. Нельзя пытаться вылечиться народными средствами самостоятельно. Это может привести к потере времени и возникновению критической стадии заболевания. Применение народных средств оправдывает себя на начальном этапе и в постоперационный период.
Целители рекомендуют употреблять настой чаги с горцем змеиным. Заготовки измельчают, смешивают в равном количестве и 2ст.л. заливают 0,5л теплой воды. Настаивают не менее 12 часов и пьют по пол стакана трижды в день.
Существует много рецептов с применением различных народных средств. Но они не проверены научно, и их действие не доказано.
Прогноз
Прогноз заболевания зависит от степени тяжести и времени начала терапии. Если лечение начато при ранней стадии, в 99% случаев больные выздоравливают, и рецидивов не наблюдается.
Если операция проведена на первой стадии, ближайшие 5-10 лет человек может прожить без рецидивов. При второй стадии заболевания две трети больных имеют в запасе 5 лет жизни. При третьей уже через пару месяцев после операции могут возникать повторные новообразования, и больному назначают сильнодействующие препараты. В этом случае выживаемость очень низкая.
Хуже всего прогноз при четвертой стадии карциномы желудка. Таких больных не оперируют, а только поддерживают при помощи лекарственных средств. С этой стадией больные живут не более полугода.
Меры профилактики
Для профилактики рака желудка нужно следить за своим здоровьем. Надо помнить, что признаки карциномы на ранних стадиях очень похожи на симптомы гастрита. Надо соблюдать такие правила:
- При боли в эпигастральной области проходить обследование у гастроэнтеролога.
- После операции на желудке находиться на учете в поликлинике и регулярно проходить обследование.
- Правильно питаться. Не злоупотреблять острой, жареной и копченой пищей. Больше употреблять натуральные продукты, исключать консерванты.
- Не злоупотреблять вредными привычками, особенно, если есть гастрит или язва.
- Своевременно лечить гастрит, анемию и другие заболевания, которые могут перейти в рак.
После лечения первичного рака необходимо регулярно находиться под контролем специалистов, чтобы не допустить появления рецидивов.
Карцинома желудка – заболевание опасное и коварное. Исход патологии часто трагический из-за того, что заболевание поздно диагностировалось. Поэтому надо чаще уделять время своему здоровью и не лениться проходить проверки в поликлинике.
oonkologii.ru
прогноз, сколько живут после операции, лечение и стадии, классификация
Аденокарцинома желудка — это одна из наиболее часто встречающихся разновидностей рака данной локализации. На ее долю приходится до 95% всех злокачественных новообразований желудка. Заболевание коварно тем, что на начальных стадиях никак себя не проявляет, затем возникают боли, тошнота, потеря аппетита, на фоне этих симптомов нарастает слабость и потеря веса. Единственный на сегодняшний день радикальный метод лечения аденокарциномы это хирургическая операция. Лучевая терапия и химиотерапия назначаются в качестве дополнительного лечения или при невозможности хирургического вмешательства.

Причины развития
Причина злокачественной трансформации клеток слизистой оболочки до конца не выявлены, но ученые определили несколько факторов, которые достоверно повышают такую вероятность:
- Хронический атрофический гастрит. На его фоне развивается до 60% всех случаев рака желудка. При локализации атрофического процесса в теле желудка, риск увеличивается в 3-5 раза, в антральной его части — в 18 раз, а если поражен весь желудок — в 90 раз.
- Нарушение питания — употребление большого количества острых и соленых продуктов, маринадов, копченостей, вяленого мяса, а также жиров, особенно подвергшихся термической обработке. Имеет значение характер приема пищи. Переедание, недостаточно тщательное пережевывание пищи может привести к хронической травматизации стенки желудка и на этом фоне — к злокачественному перерождению ее клеток.
- Инфицирование Helicobacter pylori увеличивает риски в 3-4 раза.
- Курение и злоупотребление алкоголем.
- Наличие в анамнезе операций на желудке. У пациентов, когда-либо перенесших подобное оперативное вмешательство, риск развития рака увеличивается в 4 раза.
- Пернициозная анемия — злокачественная анемия, связанная с невозможностью усвоения витамина В12. На этом фоне происходит снижение иммунитета, что в 10% случаев приводит к развитию рака.
- Иммунодефицитные состояния, в том числе СПИД.
- Наследственная предрасположенность по данным разных авторов увеличивает риск на 5-20%. В научной литературе описаны случаи наследования аденокарциномы желудка.
- Работа с вредными производственными факторами (никель, асбест).
- Язва желудка. При ее расположении в теле желудка, риски малигнизации увеличиваются в 2 раза, а при поражении антрального отдела данной закономерности не отмечается.

Виды аденокарциномы желудка
Согласно современной классификации выделяют следующие виды аденокарцином, поражающих желудок:
- Папиллярная — визуально напоминает полип.
- Тубулярная. Произрастает из клеток кубического или цилиндрического эпителия.
- Муцинозная. Произрастает из слизисто-продуцирующих клеток.
По степени дифференцировки выделяют следующие формы:
- Высокодифференцированная аденокарцинома желудка. Клетки опухоли имеют высокий уровень дифференцировки и «напоминают» здоровую ткань. Характеризуется медленным ростом и, при своевременной диагностике, хорошо поддается излечению. Главная проблема заключается в том, что в самом начале данную опухоль сложно обнаружить, даже при эндоскопическом обследовании, а ее выявление на поздних стадиях не позволяет достичь желаемого результата.
- Умеренно дифференцированная аденокарцинома желудка. Клетки этой опухоли сложно идентифицировать с тканью, из которой она произрастает. Характеризуется умеренной злокачественностью и скоростью роста.
- Низкодифференцированная аденокарцинома желудка. Клетки данной опухоли невозможно идентифицировать с определенной тканью. Это наиболее злокачественный тип рака желудка. Характеризуется быстрым ростом и метастазированием.
Симптомы
- Потеря аппетита.
- Явления диспепсии — вздутие живота, тошнота, отрыжка, чувство тяжести. Если опухоль имеет большие размеры, она может перекрывать просвет желудка, что вызывает рвоту при приеме пищи, но это происходит уже на последних стадиях.
- Слабость и апатия.
- Боль. Как правило, она возникает не сразу, а преимущественно на распространенных стадиях. В это время она носит постоянный характер и не зависит от приема пищи. Возникает без видимых причин и часто усиливается после еды. На последних стадиях она настолько сильная, что не купируется привычными анальгетиками.
Как мы видим, эти симптомы неспецифичны, и человек может долгое время пытаться купировать их самостоятельно.

Диагностика аденокарциномы желудка
Своевременная диагностика рака желудка имеет важнейшее значение, поскольку прогноз на ранних стадиях заболевания куда более благоприятен, чем при распространенном опухолевом процессе. Основная проблема заключается в том, что аденокарцинома на начальных стадиях характеризуется либо бессимптомным течением, либо ее симптомы воспринимаются как признаки другого заболевания, например, гастрита, язвы, желчнокаменной болезни, панкреатита. В результате пациенты не обращаются к врачу, купируя симптомы самостоятельно с помощью препаратов, купленных в аптеке.
Стадии аденокарциномы
- 0 стадия или рак in situ. Злокачественные клетки не распространяются на пределы эпителиального слоя.
- 1 стадия. Опухоль прорастает эпителий и распространяется на другие слои стенки желудка, но не выходит за ее пределы.
- 2 стадия. Опухоль увеличивается в размерах и дает метастазы в регионарные лимфатические узлы.
- 3 стадия. Аденокарцинома прорастает в соседние органы (поджелудочная железа, печень) и/или дает метастазы в несколько групп лимфатических узлов.
- На четвертой стадии, аденокарцинома дает метастазы в отдаленно расположенные органы и лимфатические узлы.
Диагностика
Диагностика аденокарциномы желудка носит комплексный характер и включает ряд обследований, которые не только помогают определить тип опухоли, но и стадию заболевания:
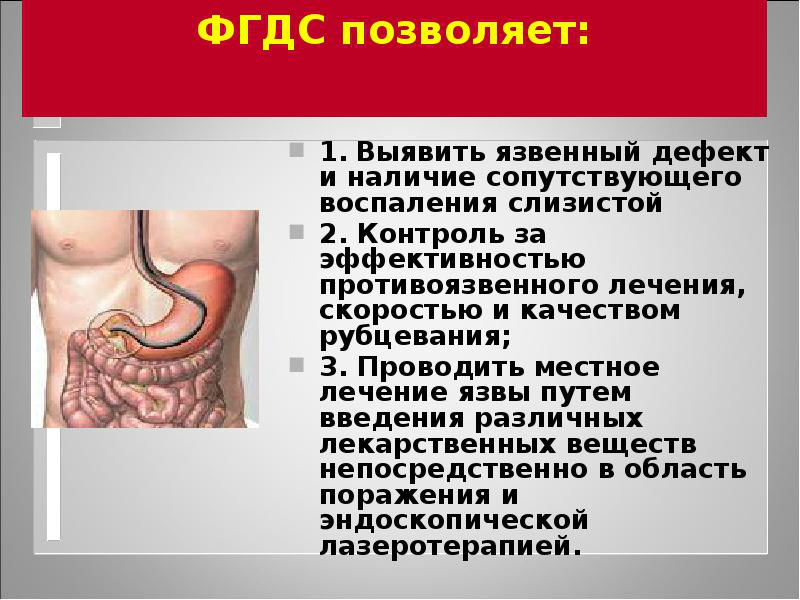
- ФГДС — обследование, которое осуществляется с использованием специального прибора — гибкого эндоскопа. С его помощью производится визуальный осмотр слизистой оболочки желудка, причем прибор транслирует увеличенное изображение исследуемого участка на монитор, что позволяет обнаружить незначительные изменения слизистой. Во-вторых, эндоскоп оснащен специальной манипуляционной системой, с помощью которой можно взять кусочек ткани на гистологический анализ и точно определить вид опухоли и степень дифференцировки ее клеток.
- УЗИ. Этот метод исследования позволяет уточнить размер опухоли, ее соотношение с соседними органами, наличие метастазов в регионарные лимфатические узлы.
- КТ и МРТ также помогают верифицировать размеры злокачественного новообразования и его врастание в окружающие ткани, но главной целью является поиск метастазов в лимфоузлы и отдаленные органы (например, легкие).
- ПЭТ-КТ (позитронно-эмиссионная компьютерная томография) позволяет обнаружить отдаленные метастазы размером до 1 мм.
- Определение онкомаркеров РЭА, СА72-4, СА19-9. При раке желудка эти маркеры не имеют диагностического значения как такового, но при исходном повышении нормы, их можно использовать в качестве контроля лечения и возникновения рецидива. После операции уровень онкомаркеров должен снизиться, он может достичь нормы. При возникновении рецидива или прогрессирования заболевания, он будет опять нарастать.

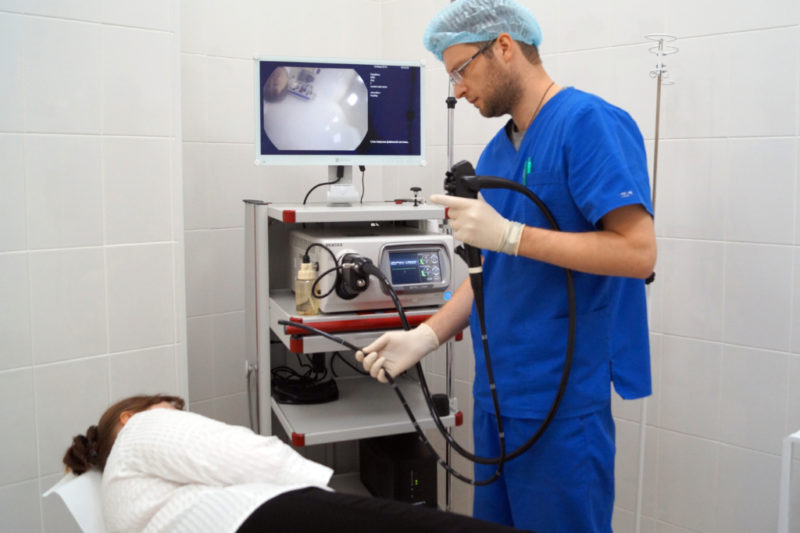
Доктор М.С. Бурдюков проводит диагностическое обследование желудка — ФГДС
Метастазирование аденокарциномы желудка
Для аденокарциномы характерно лимфогенное, гематогенное и имплантационное метастазирование.
Имплантационное метастазирование предполагает распространение клеток посредством контакта опухоли с воспринимающей поверхностью. В случае рака желудка такой поверхностью может быть брюшина, плевра, перикард, диафрагма. На четвертой стадии часто обнаруживается канцероматоз (массивное метастазирование в различные ткани).
Лимфогенное метастазирование подразумевает распространение опухоли по лимфатическим сосудам. Сначала поражаются близлежащие лимфатические узлы, а потом и более отдаленные. При раке желудка существуют специфические формы лимфогенных метастазов:
- Поражение узлов левой надключичной области — метастазы Вирхова.
- Поражение параректальных ЛУ — метастазы Шницлера.
- Поражение подмышечных ЛУ — метастазы Айриша.
Гематогенное метастазирование предполагает перенос раковых клеток по кровеносным сосудам. Чаще всего поражается печень в результате миграции клеток по воротной вене. Также возможно поражение легких, почек, головного мозга, костного мозга.
Лечение аденокарциномы желудка
Лечение аденокарциномы зависит от стадии заболевания и гистологического типа опухоли. Как правило, оно носит комплексный характер и предполагает сочетание хирургической операции с химио- или лучевой терапией. Хирургический компонент здесь является ключевым фактором.
В рамках лечения может проводиться удаление всего желудка (гастрэктомия), или его части (резекция желудка). Одновременно удаляются ткани, пораженные злокачественными клетками — регионарные лимфатические узлы, части органов, куда проросла опухоль (печень, тонкая кишка, брюшина и др).
Химиотерапия и лучевая терапия могут применяться в дооперационном (неоадъювантный режим) и послеоперационном периоде (адъювантный режим). В первом случае их целью является уменьшение размеров опухоли, чтобы ее можно было удалить с наименьшим объемом тканей, а во втором — уничтожение оставшихся раковых клеток. Кроме того, применение химиотерапии и лучевой терапии может уменьшить выраженность болевого синдрома.
Если радикальное удаление образования невозможно, проводится паллиативное лечение. В этом случае оно направлено на устранение осложнений, вызванных аденокарциномой, и улучшение качества жизни больного. Например, если опухоль перекрыла просвет желудка, накладываются обходные анастамозы или выводится гастростома, благодаря чему пациент сможет питаться.
Прогноз аденокарциномы желудка
Прогноз при аденокарциноме зависит от стадии заболевания. Чем раньше начать лечение, тем более эффективным оно будет:
- При первой стадии пятилетняя выживаемость достигает 80%. Причем высоки шансы на полное выздоровление. К сожалению, на этой стадии рак желудка выявляется очень редко, как правило, случайно.
- На второй стадии пятилетняя выживаемость приближается к 55%. Половина из этих людей имеет шансы на полное излечение. Согласно данным литературы, менее 10% злокачественных опухолей желудка выявляются на второй стадии.
- При третьей стадии пятилетняя выживаемость находится на уровне менее 40%, а при четвертой — не превышает 5%. К сожалению, до 75% аденокарцином выявляется именно на четвертой стадии.

Профилактика
Профилактика рака желудка направлена на предотвращение или снижение воздействия факторов риска, приводящих к развитию данного заболевания:
- Нормализация питания. Употребление в пищу достаточного количества пищевых волокон (овощи, фрукты, каши), ограничение употребления соли, пряностей, маринадов и копченостей.
- Отказ от курения и злоупотребления алкоголем.
- Лечение инфекций и предраковых заболеваний — хронический гастрит, полипы желудка.
- Поддержание достаточного уровня физической активности
Запись на консультацию круглосуточно
www.euroonco.ru
Карцинома желудка: симптомы, лечение, прогноз
Такое заболевание, как карцинома желудка проявляется в виде образования злокачественных опухолей в слизистой оболочке желудка. Новообразования состоят из патологически мутировавших клеток, которые, сами по себе не выполняют основную функцию желудка – переваривание пищи. При этом наличие таких образований самым негативным образом сказывается не только на функционировании органов ЖКТ, но и на общем состоянии организма пациента. Известно, что злокачественная опухоль может давать метастазы и в другие органы человека, что нарушает их работу, приводит к негативным последствиям вплоть до летального исхода.
Карцинома желудка считается весьма распространенной патологией. Среди всех онкологических заболеваний карцинома занимает второе по распространенности место. Чаще всего патология встречается у мужчин зрелого и старшего возраста, однако, известны случаи заболевания и среди женщин.
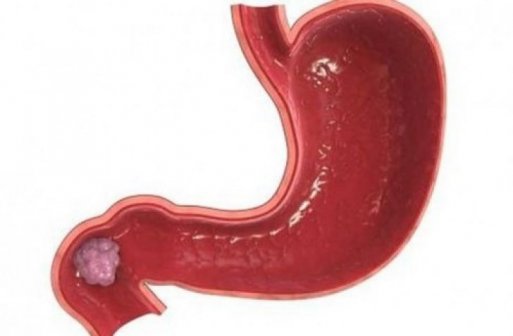
Карцинома желудка – это опухоль, которую относят к разряду злокачественных. В силу определенных негативных причин клетки слизистой оболочки желудка мутируют, нарушается процесс их формирования и деления. В результате этого на слизистой оболочке возникает новообразование. Его клетки не выполняют присущую желудочным клеткам функцию, впоследствии перерождаясь в раковую опухоль (карциноид).
Стадии развития патологии
0 стадия – наблюдается начало мутации здоровых клеток в раковые. Заболевание протекает бессимптомно, что существенно усложняет его диагностику. Патологические клетки располагаются только на слизистой оболочке желудка, не распространяясь в другие области.
1 стадия – в зависимости от места локализации, различают 2 типа заболевания на данном этапе развития. 1А – раковые клетки распространяются по слизистой оболочке. 1В – новообразование затрагивает не только слизистую, но и проникает в ближайшие к желудку лимфатические узлы, может проникать в мышечную ткань органа.
2 стадия – раковые клетки распространяются в стенки желудка, мышечную ткань, более отдаленные лимфатические узлы.
3 стадия – новообразование поражает все большую площадь желудка (все его слои), количество пораженных лимфатических узлов достигает 15. Опухоль постоянно увеличивается в размерах.
4 стадия характеризуется активным метастазированием, когда могут быть поражены абсолютно любые органы, вне зависимости от их близости к желудку.

Карциноид желудка – опухолевое образование, которое делится на 3 вида:
- Тип А – небольшие опухоли диаметром менее 1 см. Новообразования чаще всего возникают на фоне таких заболеваний как гастрит, язва. Имеют самое благоприятное течение, редко метастазируют. Вероятность летального исхода минимальна – около 5%.
- Тип В – возникает на фоне заболеваний органов эндокринной системы (например, при возникновении в них опухолей). Прогноз достаточно благоприятный, склонность к появлению метастаз низкая.
- Тип С проявляется как самостоятельное заболевание. Опухоли в этом случае имеют достаточно большой размер (более 1 см), склонны к возникновению метастазов. Данный тип отличается неблагоприятным течением, высокой смертностью пациентов.
Факторы риска
На сегодняшний деть точная причина, приводящая к развитию карциномы желудка, не выявлена. Однако, имеется ряд неблагоприятных факторов, увеличивающих риск развития патологии. К ним относят:
- Заражение Хеликобактер Пилори
- Хронические воспалительные процессы, поражающие слизистую оболочку желудка
- Наличие новообразований (не обязательно злокачественных) в других органах ЖКТ
- Неправильное питание (частое употребление продуктов, раздражающих слизистую, недостаточное содержание в рационе фруктов и овощей)
- Употребление продуктов, содержащих вещества – канцерогены
- Пожилой возраст и половая принадлежность (карцинома чаще всего встречается у мужчин старшего возраста)
- Генетический фактор
- Неправильный образ жизни, наличие вредных привычек
Клинические проявления
Существует ряд признаков, наличие которых может свидетельствовать о карциноме желудка. Это:
- Потеря аппетита, тошнота, рвота, и, как следствие, резкое снижение массы тела. Нарушается процесс пищеварения, а также обмен веществ в организме.
- Гипертермия до 37–38 градусов как реакция на внутренние воспалительные процессы
- Анемия – малокровие, сопровождаемое понижением уровня гемоглобина в крови.
- Нарушение целостности желудка, поражение его стенок приводят к проникновению желудочного сока в брюшную полость. Это, в свою очередь, провоцирует обильную и частую рвоту – состояние, которое уже само по себе представляет опасность для жизни. Рвотные массы коричневого оттенка свидетельствуют о наличии кровотечения в области желудка.
- Пациент испытывает сложности при приеме пищи или жидкости. Это происходит в том случае, когда опухоль имеет довольно большие размеры, и располагается вблизи пищевода, закрывая просвет между ним и желудком. Кусочки пищи не могут попасть в желудок, в результате чего пациент испытывает очень быстрое насыщение, а затем и чувство тяжести, связанное с невозможностью нормального переваривания пищи.
- Если опухоль желудка расположена в нижней его части, в непосредственной близости к кишечнику, наблюдаются нарушения стула. Диарея чередуется с запорами. Если опухоль имеет большие размеры, возможно развитие кишечной непроходимости.
- Пациент испытывает резкую боль в животе.

Симптомы, указанные выше, возникают не сразу, так, начальная стадия карциномы часто имеет бессимптомное течение, то есть никак не сказывается на состоянии пациента. В дальнейшем клиническая картина разворачивается так:
- На первой стадии отмечаются такие признаки как анемия, нарушение аппетита, повышенная утомляемость, слабость, изменение окраски кожных покровов (бледность).
- Вторая стадия характеризуется появлением болей в области желудка (интенсивность боли зависит от размеров и расположения новообразования), у пациента меняются вкусовые пристрастия, когда продукты, любимые ранее, вызывают чувство отвращения, повышается температура тела.
- Резкое похудение, частая рвота с примесью крови, нарушения стула – признаки третьей стадии.
- Четвертая стадия характеризуется всеми симптомами, указанными ранее, а также появлением сильных болей в животе. При этом обезболивающие препараты не способны снять болевые ощущения. Живот пациента увеличивается в размерах, визуально выглядит непропорционально относительно похудевшего тела.
Диагностика
Для того чтобы поставить диагноз, врач осуществляет целый комплекс диагностических мер:
- Осмотр и опрос пациента, выявление характерных признаков заболевания, оценка общего состояния организма
- Анализ крови на содержание онкомаркеров
- Эндоскопия – осмотр внутренних органов ЖКТ при помощи специального прибора — эндоскопа
- Рентген органов ЖКТ (проводится после специальной подготовки пациента, которая заключается в употреблении большого количества жидкости, обогащенной барием)
- КТГ – позволяет оценить размеры и место локализации новообразования
- Биопсия – забор небольшого количества опухолевой ткани с целью исследования ее состава.
Методы лечения
На начальных стадиях заболевания (когда опухоль единична, не имеет метастазов), наиболее популярным считается хирургический метод удаления новообразования. При этом удаляется и пораженная область желудка.
Если же карцинома желудка перетекла в более позднюю стадию, когда имеют место множественные метастазы, используют такие методы как:
- Химиотерапия — введение в организм препаратов – цитостатиков, уничтожающих опухоль или останавливающих ее рост
- Лучевая терапия – облучение организма при помощи специальных радиоволн. В результате такого облучения клетки опухоли разрушаются.
- В до- и послеоперационный период пациенту могут назначить химиолучевую терапию, то есть смешанное воздействие цитостатиков и гамма – лучей. Это позволит снизить риск рецидивов.
Прогноз зависит от того, на какой стадии развития было обнаружено заболевания, от своевременности его лечения. Так, на ранних стадиях развития опухоли, когда ее размеры не велики и поражена лишь область слизистой оболочки желудка, хирургическое вмешательство способно не только продлить жизнь пациента, но и привести к полному выздоровлению. К сожалению, в более сложных случаях прогноз не столь благоприятен.
Профилактика
Так как карцинома – серьезное заболевание, способное привести к гибели пациента, вопрос о том, как его предотвратить весьма актуален. Меры профилактики достаточно просты:
- Правильное питание
- Отсутствие вредных привычек, подвижный образ жизни
- Своевременное обследование и лечение заболеваний органов пищеварительной системы.
kiwka.ru
Карцинома желудка: причины появления, симптомы, диагностика
При воздействии неблагоприятных факторов, таких как неправильное питание, заражение хеликобактериями, токсическое воздействие на органы ЖКТ, развивается карцинома желудка. Процесс запускается на фоне мутирования клеток слизистой, которые не участвуют в пищеварении и не выполняют свои функции. Выраженность симптоматики патологии зависит от онкостадии и метастазирования. Опасность карциномы – маскировка начальных этапов болезни под другие патологии ЖКТ.
Описание
Карциномой желудка называют инвазивное опухолевое заболевание со злокачественным характером. Под воздействием негативных внешних факторов клетки слизистой органа начинают мутировать. В результате аномальных процессов желудок постепенно перестает выполнять функции по выработке пищеварительных соков. Постепенно аномальные клетки перерождаются в раковую опухоль. Патология занимает второе место по уровню смертности. Раковая опухоль быстро дает метастазы, в первую очередь – в печень.
Вернуться к оглавлениюКто подвержен заболеванию?
Группа риска – мужчины, достигшее 40 лет.Япония, Китай, Чили, Ирландия – страны, в которых отмечен высокий процент появления карциномы желудка. В группе риска – мужское население, достигшее 40 лет. Факторам, предрасполагающими мужчину к возникновению рака, являются:
- большая подверженность к стрессам;
- злоупотребление алкоголем;
- курение;
- преобладание в рационе вредной пищи, быстрых перекусов вместо полноценных обедов, пристрастия к жирному, копченому, острому;
- редкие медобследования.
Где локализуется опухоль?
Инвазивная карцинома может располагаться в разных отделах желудка, поэтому симптоматика будет отличаться. Примеры:
- При локализации в кардии признаком развития опухоли станет:
- глотательная дисфункция при употреблении грубой пищи, больших кусков;
- повышенное слюноотделение.
- по мере роста опухоли появятся: рвота; ощущение тяжести и боли в зоне сердечной мышцы, брюшины, лопаток.
- При локализации образования в нижней части желудка (зона малой кривизны), клиникой будут:
- тяжесть в животе;
- рвота;
- резкий неприятный запах из ротовой полости.
- При локализации новообразования в средней части органа ранние стадии будут протекать бессимптомно. Возможно появление признаков общей слабости, потери веса, анемичных расстройств, ухудшения аппетита.
- При локализации опухоли в выходном отделе желудка чаще наблюдаются признаки кишечных расстройств, боль и распирание в животе, рвота с облегчением, изжога, отрыжка.
- При желудочной локализации карциномы с метастазами присоединяются другие симптомы, например, асцит (заполнение брюшины свободной жидкостью).
Причины появления карциномы желудка
Регулярное злоупотребление ведет к усилению отрицательного воздействия других факторов.Точной причины начала процесса клеточной мутации в желудочных тканях не установлены. Но известны следующие провоцирующие факторы:
- Неправильное питание. Употребление в пищу канцерогенов и нитратов, избытка копченостей, жареной и перченой еды отрицательно сказывается на ЖКТ. Такая еда раздражает слизистую желудка, нарушает выработку защитной слизи. В результате повышается риск образования язв и развития карциномы.
- Алкоголизм и табакокурение. Продукты распада этанола, пестициды и смолы, содержащиеся в сигаретах, разрушительно воздействуют на желудок. Регулярное злоупотребление к усилению отрицательного воздействия других провоцирующих факторов.
- Патологии в ЖКТ. Наличие хронических воспалений, язвенных процессов на желудочной слизистой повышают риск развития рака. Также вероятность озлокачествления процессов при наличии передраковых состояний, таких как кишечная метаплазия (патологическая замена желудочного эпителия кишечным), анемия, поллипоматоз, аденомы.
- Ранее проведенная операция на желудке из-за наличия послеоперационного шва.
- Плохая генетика. Риск развития карциномы при диагностировании патологии у родственников повышается на 20%.
- Инфицирование желудка патогенами, такими как хеликобактерии.
- Пожилой возраст.
Симптомы
Карцинома может маскироваться под обычные желудочные расстройства.Карцинома желудка на начальных стадиях развития может не проявляться, а может маскироваться под обычные желудочные расстройства, которые вызывает аденома. В основной массе случаев лечится гастрит, но по синдрому малых признаков рак все же различить можно. К таким симптомам относятся:
- беспричинное исхудание;
- отказ от еды с развитием отвращения на фоне потери удовлетворения от продуктов питания;
- ощущение «переполненности и распирания желудка» после малых порций пищи;
- хроническая утомляемость, необъяснимая потеря работоспособности;
- бледность;
- депрессивность, апатичность.
Постепенно развиваются хроническое подташнивание, усиливаются желудочные расстройства, появляются боли и дискомфорт в эпигастрии, ощущается постоянное вздутие живота, изжога, отрыжка кислым или горьким. Поздние стадии характеризуются усилением имеющихся симптомов и появлением специфических признаков, таких как:
- присутствие крови в рвотных и каловых массах;
- хроническая тошнота и постоянная рвота;
- истощение и анорексия;
- нарастающие боли в эпигастрии;
- желтуха склер и кожи;
- увеличение живота в объеме на фоне развившегося асцита;
- глотательная дисфункция.
Диагностика
Первые стадии карциномы можно диагностировать с помощью анализа крови.Первые стадии карциномы желудка можно диагностировать только по результатам лабораторных анализов, таким как:
- исследование пищеварительного сока из желудка в динамике снижения уровня кислотности;
- анализ продуктов дефекации на скрытую кровь, что сигнализирует о кровоточивости образований, что характерно 90% случаев онкобольных;
- исследование крови по высокому уровню СОЭ, низкому гемоглобину.
Основные инструментальные методики включают:
- верхняя эндоскопия с осмотром состояния просвета и слизистых пищевода, желудка, 12-перстной кишки тонким зондом с камерой;
- рентгенография органов ЖКТ с бариевым контрастом;
- КТ всего тела с детализацией патологической области с целью обнаружения и оценки самой опухоли и метастазов;
- биопсия с отбором проб биотканей на гистологию, морфологию и цитологию с целью постановки точного диагноза, определения типа, стадии рака.
В большинстве случаев достаточно эндоскопии с биопсией и цитологическим анализом, которые дают точный до 99% результат. Дополнительно назначаются УЗИ, МРТ – для выявления метастаз.
Вернуться к оглавлениюЛечение
Цели терапии:
- продление жизни пациента;
- устранение неприятных симптомов;
- полное излечение, если это возможно.
Для этого применяются следующие подходы:
- Операция. Как правило, осуществляется радикальным способом – гастрэктомией. Хирургия бывает таких видов:
- плановая частичная, когда иссекаются опухолевые части желудка, селезенка, регионарные лимфоузлы и ближайшие здоровые ткани;
- плановая полная, когда резекции подлежит весь желудок с ближайшей частью пищевода и тонкой кишки, после чего требуется пластическое восстановление пищевого тракта;
- экстренная при неоперабельных карциномах, когда требуется остановка кровотечения и острой непроходимости.
- Химиотерапия. Применяются противоопухолевые цитостатические химиопрепараты, вводимые внутривенно или принимаемые перорально. С их помощью уничтожаются раковые клетки и замедляется дальнейшее мутирование тканей.
- Облучение высокоактивными рентгенологическими лучами. Метод позволяет замедлить рост опухоли и стабилизировать онкопроцесс. Различают 2 способа проведения радиотерапии: дистанционный и контактный (применяется ионизирующее излучение).
- Химиолучевое лечение. Сочетание приема цитостатиков и воздействия гамма-излучения. Проводится до или после операции. Такой подход позволяет снизить риск рецидива и развития осложнений.
- Целевая или таргетная терапия с применением моноклональных антител, наделенных высокой активностью против раковых клеток.
Прогноз на выздоровление
Выздоровление и выживаемость определяется стадией рака и наличием метастазов. Вылечить карциному можно только при раннем обнаружении, когда размер опухоли не превышается 20 мм и не распространяется за границы слизистой желудка. Но поздняя диагностика делает прогноз в большинстве случаев неблагоприятным. Если имеются метастазы, затронуты регионарные лимфоузлы и соседние с желудком ткани, 5-летняя выживаемость – 14%.
При проведении операции прогнозы на 5 лет:
- при поверхностной локализации выживаемость – 70%;
- при развитии на фоне язвы – 30-50%;
- при агрессивном течении – 12% (уже на ранних стадиях).
Улучшить качество жизни при неоперабельном образовании получается у 20-40% онкобольных.
Вернуться к оглавлениюПрофилактика
- Правильное питание полезными продуктами без канцерогенов и нитратов.
- Избегание стрессов.
- Отказ от вредных привычек.
- Своевременное лечение хронических патологий.
- Отказ от бесконтрольного лечения медикаментами.
- Укрепление иммунитета закаливанием, физнагрузками, прогулками на свежем воздухе.
tvoyzheludok.ru















 Загрузка…
Загрузка…









 Как лечить диарею народными средствами в домашних условиях
Как лечить диарею народными средствами в домашних условиях Лечение поджелудочной железы народными средствами
Лечение поджелудочной железы народными средствами Народные средства и способы лечения гастрита желудка
Народные средства и способы лечения гастрита желудка Самые эффективные народные средства от эрозивного гастрита
Самые эффективные народные средства от эрозивного гастрита Лечение рака желудка народными средствами
Лечение рака желудка народными средствами Лечение гастрита соком картофеля
Лечение гастрита соком картофеля Народные методы лечения гастрита с повышенной кислотностью
Народные методы лечения гастрита с повышенной кислотностью Травы для лечения гастрита в домашних условиях
Травы для лечения гастрита в домашних условиях Облепиховое масло при гастрите
Облепиховое масло при гастрите Лечение гастрита семенами льна
Лечение гастрита семенами льна






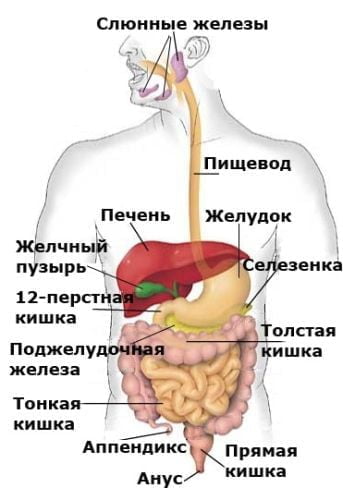 Желудочно-кишечный тракт состоит из нескольких отделов. Здесь пища проходит полную переработку, насыщая организм полезными веществами. Первый этап пищеварения начинается в ротовой полости. Здесь пища подвергается первичной механической обработке. Зубы, язык, слюнные железы работают вместе для того, чтобы подготовить пищу для желудка – измельчить и смочить ее. Этот этап очень важен, во время него нельзя торопиться. Народная мудрость гласит, что пережевывать каждый кусок нужно 32 раза – по количеству зубов. В этом есть рациональное зерно, ведь, чем тщательнее измельчена еда, тем меньше нагрузка на органы ЖКТ. Из ротовой полости еда попадает в пищевод, который является промежуточным этапом между ртом и желудком. В желудке начинается основной пищеварительный процесс. Пока пища во рту подготавливалась, в желудке уже выработался желудочный сок и все необходимые ферменты для ее переваривания. Сокращаясь, стенки желудка перемалывают и перетирают еду, здесь же начинается первичное всасывание и усваивание полезных веществ. Пустой желудок составляет примерно 0,5 л в объеме, однако может значительно растягиваться, увеличиваясь в размерах до 8 раз! Следующий этап работы ЖКТ – это продвижение переваренной пищи в тонкий кишечник. Тонкий кишечник имеет 3 отдела: двенадцатиперстная кишка, тощая кишка и подвздошная кишка. Все отделы тонкого кишечника устланы мельчайшими ворсинками, которые увеличивают площадь всасывания полезных веществ. Это делает его главным всасывающим органом ЖКТ. Многочисленные исследования подтверждают, что в случае удаления части тонкого кишечника, организм начинает испытывать серьезный дефицит полезных веществ. Оканчивает желудочно-кишечный тракт толстый кишечник. К нему относятся слепая кишка, ободочная кишка и прямая кишка. В толстом кишечнике завершается всасывание полезных компонентов, всасывается лишняя жидкость, и формируются каловые массы. Через прямую кишку они выводятся наружу.
Желудочно-кишечный тракт состоит из нескольких отделов. Здесь пища проходит полную переработку, насыщая организм полезными веществами. Первый этап пищеварения начинается в ротовой полости. Здесь пища подвергается первичной механической обработке. Зубы, язык, слюнные железы работают вместе для того, чтобы подготовить пищу для желудка – измельчить и смочить ее. Этот этап очень важен, во время него нельзя торопиться. Народная мудрость гласит, что пережевывать каждый кусок нужно 32 раза – по количеству зубов. В этом есть рациональное зерно, ведь, чем тщательнее измельчена еда, тем меньше нагрузка на органы ЖКТ. Из ротовой полости еда попадает в пищевод, который является промежуточным этапом между ртом и желудком. В желудке начинается основной пищеварительный процесс. Пока пища во рту подготавливалась, в желудке уже выработался желудочный сок и все необходимые ферменты для ее переваривания. Сокращаясь, стенки желудка перемалывают и перетирают еду, здесь же начинается первичное всасывание и усваивание полезных веществ. Пустой желудок составляет примерно 0,5 л в объеме, однако может значительно растягиваться, увеличиваясь в размерах до 8 раз! Следующий этап работы ЖКТ – это продвижение переваренной пищи в тонкий кишечник. Тонкий кишечник имеет 3 отдела: двенадцатиперстная кишка, тощая кишка и подвздошная кишка. Все отделы тонкого кишечника устланы мельчайшими ворсинками, которые увеличивают площадь всасывания полезных веществ. Это делает его главным всасывающим органом ЖКТ. Многочисленные исследования подтверждают, что в случае удаления части тонкого кишечника, организм начинает испытывать серьезный дефицит полезных веществ. Оканчивает желудочно-кишечный тракт толстый кишечник. К нему относятся слепая кишка, ободочная кишка и прямая кишка. В толстом кишечнике завершается всасывание полезных компонентов, всасывается лишняя жидкость, и формируются каловые массы. Через прямую кишку они выводятся наружу. 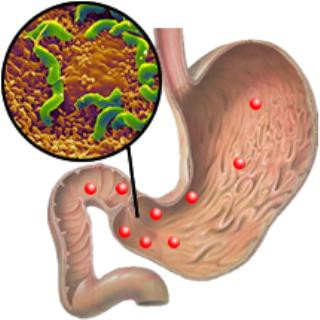 Хронический гастрит представляет собой наиболее распространенные заболевания ЖКТ. Раньше считалось, что гастрит – это болезнь студентов и людей с бешеным ритмом жизни, которые питаются нерегулярно и неправильно. Сегодня же абсолютно точно известно, что подавляющее большинство гастритов вызывает бактерия Helicobacter pylori. Хеликобактерная инфекция одна из наиболее распространенных в мире и красноречиво говорит о том, насколько плачевно состояние иммунной системы у большинства людей. Хронический гастрит – это воспаление слизистой оболочки желудка. На самом деле это заболевание, которое может иметь очень серьезные последствия. Сначала нарушается всасывание различных полезных веществ, например, витамина В12. Дефицит этого витамина ведет к развитию анемии. Если не лечить гастрит, то может развиться атрофическая его форма, которая считается предраковым состоянием.
Хронический гастрит представляет собой наиболее распространенные заболевания ЖКТ. Раньше считалось, что гастрит – это болезнь студентов и людей с бешеным ритмом жизни, которые питаются нерегулярно и неправильно. Сегодня же абсолютно точно известно, что подавляющее большинство гастритов вызывает бактерия Helicobacter pylori. Хеликобактерная инфекция одна из наиболее распространенных в мире и красноречиво говорит о том, насколько плачевно состояние иммунной системы у большинства людей. Хронический гастрит – это воспаление слизистой оболочки желудка. На самом деле это заболевание, которое может иметь очень серьезные последствия. Сначала нарушается всасывание различных полезных веществ, например, витамина В12. Дефицит этого витамина ведет к развитию анемии. Если не лечить гастрит, то может развиться атрофическая его форма, которая считается предраковым состоянием.






 Желудок находится в верху брюшной полости слева. Его дно прилегает к диафрагме. Рядом находятся двенадцатиперстная кишка, поджелудочная железа. Справа – печень и желчный пузырь.
Желудок находится в верху брюшной полости слева. Его дно прилегает к диафрагме. Рядом находятся двенадцатиперстная кишка, поджелудочная железа. Справа – печень и желчный пузырь. Стенка желудка состоит из трех слоев :
Стенка желудка состоит из трех слоев :















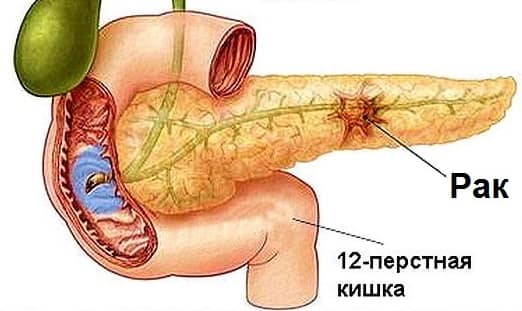



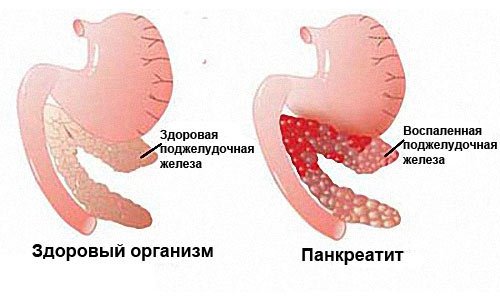
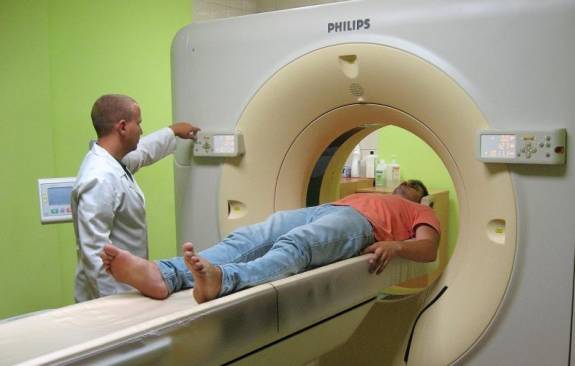











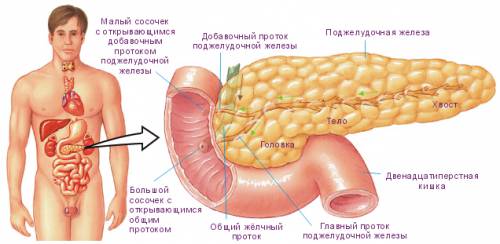

 Всего выделяют 4 стадии развития рака поджелудочной железы. Кратко остановимся на каждой из них.
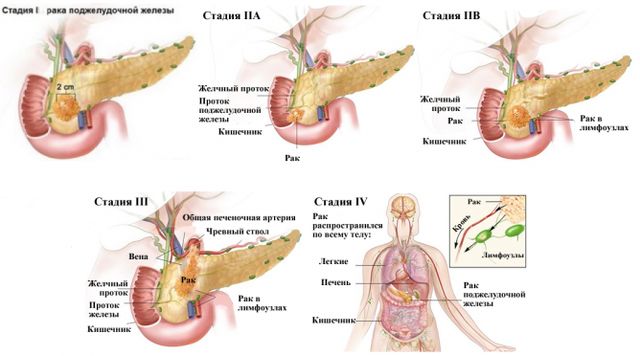
Всего выделяют 4 стадии развития рака поджелудочной железы. Кратко остановимся на каждой из них.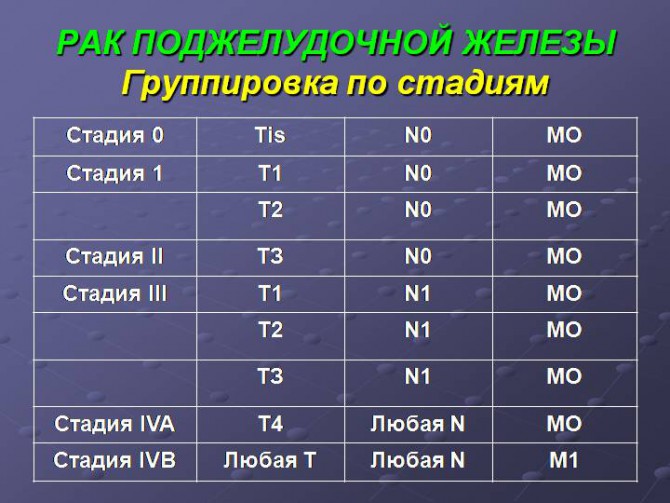 Стадии по TNM
Стадии по TNM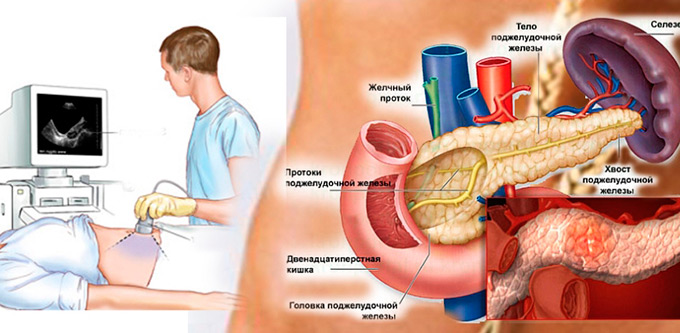
 Загрузка…
Загрузка…

























 Симптом, с которым многим приходилось сталкиваться — жжение в области желудка, причины этого неприятного ощущения разные. У кого-то оно проявляется редко, а случается, мучает постоянно. Иногда проходит незаметно, а порой значительно снижает качество жизни. В любом случае этот сигнал организма не стоит игнорировать, он сообщает о негативных изменениях в нормальной физиологии. Со временем дискомфорт может нарастать и в итоге привести к нешуточным последствиям.
Симптом, с которым многим приходилось сталкиваться — жжение в области желудка, причины этого неприятного ощущения разные. У кого-то оно проявляется редко, а случается, мучает постоянно. Иногда проходит незаметно, а порой значительно снижает качество жизни. В любом случае этот сигнал организма не стоит игнорировать, он сообщает о негативных изменениях в нормальной физиологии. Со временем дискомфорт может нарастать и в итоге привести к нешуточным последствиям.

 Загрузка …
Загрузка … используют уже готовые желудочные сборы, купленные в аптеке. Пример состава желудочного сбора №3:
используют уже готовые желудочные сборы, купленные в аптеке. Пример состава желудочного сбора №3:
 Самое значимое при чувстве жжения в желудке – это строгое соблюдение диеты, желательно составленной индивидуально. Ограничение потребления в пищу, а лучше полный отказ, от продуктов способных обострять воспаление. Постепенный переход к здоровому питанию. При наличии увеличенной массы тела рекомендуются занятия спортом, контроль ИМТ.
Самое значимое при чувстве жжения в желудке – это строгое соблюдение диеты, желательно составленной индивидуально. Ограничение потребления в пищу, а лучше полный отказ, от продуктов способных обострять воспаление. Постепенный переход к здоровому питанию. При наличии увеличенной массы тела рекомендуются занятия спортом, контроль ИМТ.



 Боли в желудке после приема пищи
Боли в желудке после приема пищи













 Ещё в давние времена, когда отсутствовали фармацевтические средства, люди часто лечили различные болезни травами, настоями, приготовленными снадобьями и даже некоторыми продуктами питания. К таким продуктам можно отнести козье молоко. Это неудивительно, т.к. данный продукт считается настоящим эликсиром жизни, а также уникальнейшим средством от многих недугов.
Ещё в давние времена, когда отсутствовали фармацевтические средства, люди часто лечили различные болезни травами, настоями, приготовленными снадобьями и даже некоторыми продуктами питания. К таким продуктам можно отнести козье молоко. Это неудивительно, т.к. данный продукт считается настоящим эликсиром жизни, а также уникальнейшим средством от многих недугов.









 Это средство спасает от панкреатита за 2 недели! Достаточно ежедневно выпивать один стакан натурального…
Это средство спасает от панкреатита за 2 недели! Достаточно ежедневно выпивать один стакан натурального…




 Вы думаете, у вас панкреатит? Не спешите с выводами, в 93% случаев это оказываются паразиты! Срочно начинайте пить антипаразитарный…
Вы думаете, у вас панкреатит? Не спешите с выводами, в 93% случаев это оказываются паразиты! Срочно начинайте пить антипаразитарный… Поджелудочная железа – важнейший участник пищеварительного процесса человека. Она вырабатывает ферменты для переработки и усвоения БЖУ, а также помогает расщеплению глюкозы.
Поджелудочная железа – важнейший участник пищеварительного процесса человека. Она вырабатывает ферменты для переработки и усвоения БЖУ, а также помогает расщеплению глюкозы.
 Увеличение поджелудочной железы бывает локальным и тотальным, хотя механизм у обоих видов увеличения один и тот же.
Увеличение поджелудочной железы бывает локальным и тотальным, хотя механизм у обоих видов увеличения один и тот же.
 При остром панкреатите в первые 2-4 дня больному назначают диетический стол №0. Это значит, что в это время запрещены все продукты питания, даже самые лёгкие.
При остром панкреатите в первые 2-4 дня больному назначают диетический стол №0. Это значит, что в это время запрещены все продукты питания, даже самые лёгкие.
















