Как вылечить язву желудка быстро в домашних условиях
Как быстро вылечить язву
Вам понадобится
- — мед;
- — сок картофеля;
- — семена льна;
- — настойка шиповника;
- — рисовый отвар;
- — облепиховое масло.
Инструкция
Для результативного лечения язвы в первую очередь примените диетическое питание, питайтесь дробно и часто. Продукты питания, которые попадают в желудок, не должны раздражать его стенки и не вызывать чрезмерного выделения желудочного сока.Пищу разогревайте до 60°С. Отварное мясо, рыбу употребляйте в измельченном виде. Полезны жидкие каши и овощные пюре, которые перед едой следует отварить в чуть подсоленной воде и протереть через сито. Воздержитесь от свежих овощей и фруктов, которые не подвергались тепловой обработке.
Лечение язвы — процесс длительный, но если выполнять все процедуры регулярно, заживление и полное излечение от болезни произойдет значительно быстрее. Каждое утро следует начинать с приема лекарств натощак, чередуя их через день. Возьмите одну чайную ложку меда, запейте ее одним стаканом воды, мелкими глотками. На следующее утро следует выпить свежевыжатый сок одной картофелины. Перед каждым приемом пищи за 30 минут нужно съедать 1 ст.л. слизистого желе из семени льна. Чтобы приготовить его, необходимо довести 1 литр воды до кипения, залить 1 стакан семян, укутать и оставить настаиваться на ночь в тепле. Этот курс длится пять недель. При соблюдении режима питания облегчение наступает очень быстро, не прерывайте курс, запаситесь терпением, продолжайте прием дальше. На протяжении следующего месяца вместо утреннего картофельного сока и меда с водой принимайте настойку из плодов шиповника комнатной температуры, настаивать его лучше в термосе. Замените льняные семена рисовым отваром: на 1 литр воды 3 ст.л. риса. Варите на маленьком огне, пока зерна не разварятся полностью. Вечером перед сном, но не раньше чем через два часа после последнего приема пищи, выпейте 1 ст.л. облепихового масла. По истечению второго месяца лечения народными средствами, следует вернуться к режиму первого месяца. Каждый год, в осенний и весенний период межсезонья, когда происходит сезонное обострение заболевания, выполняйте профилактический курс в течение трех недель.Видео по теме
Обратите внимание
Диета должна быть богатой белками, так как терапевтический эффект наступает быстрее, ускоряются заживление язв и стихание воспалительного процесса. При язве с повышенной кислотностью противопоказано употреблять томатный сок, а при обострении язвенной болезни желудка и двенадцатиперстной кишки – свежие огурцы и морковь.
Полезный совет
Никотин и язва желудка несовместимы. курение увеличивает в разы ваши шансы приобрести себе язву желудка как можно скорее. Также необходимо ограничить в разы потребление алкоголя. А еще лучше отказаться от него в принципе. Сам по себе алкоголь язвенную болезнь вызвать не может, однако алкоголь сильно повреждает слизистые оболочки желудка, что пагубно влияет на ваш организм. Одним из лучших рецептов как вылечить язву в домашних условиях -это орехи.
www.kakprosto.ru
Как больному вылечить язву желудка в домашних условиях?
Комментариев:
Рейтинг: 71
Оглавление: [скрыть]
- Коротко о язве желудка
- Лечение язвы в домашних условиях
- Диета при язве желудка
Как вылечить язву желудка в домашних условиях? Ответ на этот вопрос неоднозначный. Язва желудка — это такое заболевание, при котором происходят язвенные дефектные образования на стенках желудка. Чаще всего заболевание встречается у мужчин. Кто-то может сказать, что да, существует множество рецептов лечения язвы. Но прежде чем начинать самолечение, настоятельно рекомендуется посетить врача специалиста. Так как это заболевание может дать серьезные осложнения. Если вы решили вылечить язву самостоятельно, то все равно следует пройти диагностику, для того чтобы оценить тяжесть заболевания.
Есть множество случаев, когда на ранних стадиях удавалось самостоятельно вылечить язву желудка. Но не рискуйте, если случай запущенный. Идеальным вариантом станет сочетание лекарственных методов лечения и народной медицины. Ну, обо всем по порядку.
Коротко о язве желудка
Проблемы с желудочно-кишечным трактом начинаются всегда с желудка. Постоянное чувство изжоги, тяжести в желудке, вздутие, боли под ложечкой должны стать сигналом для обращения к врачу. Поздними симптомами язвы могут стать кровотечение и рвота. Поэтому не стоит затягивать, так как болезнь легче предупредить, чем лечить. Язва затрагивает и 12-перстную кишку. Лечение этого органа также необходимо. Часто причиной заболевания могут быть стрессы, хронические болезни в желудке и неправильное питание. Помимо этого, к причинам возникновения относятся хеликобактерии, некоторые лекарственные препараты, курение и алкоголь, отравления. Язва может носить острый и хронический характер. Обострения могут случаться в осенний и весенний периоды.
Заболевание может начаться с изжоги, тяжести в желудке, болей, которые могут стихнуть после приема пищи, а в некоторых случаях, наоборот, усилиться. Появляется тошнота, отказ от пищи. Снижается масса тела.
В тяжелых случаях может начаться кровотечение и прободение. При этом боли становятся режущие и невыносимые. Вплоть до потери сознания. Возникает перитонит.
В этом случае нужна срочная госпитализация и последующая операция. Даже в период ремиссии, когда человек чувствует себя хорошо, не стоит расслабляться, так как язва характерна своими обострениями. Стоит придерживаться соответствующей диеты.
Вернуться к оглавлению
Как лечить язву дома? Наиболее распространено лечение подорожником, это очень простой и эффективный метод лечения.
Лечение язвы желудка подорожником:
- 5-10 гр сухих листьев подорожника залить 200 гр кипятка, дать настояться. Пить 3 раза в день до еды. Курс лечения составляет 3 месяца.
- Такой же состав можно использовать 1 раз в день. Утром на голодный желудок за 2 часа до еды выпить этот стакан заваренного подорожника. Курс такой же: 2-3 месяца.
- Если у вас есть дача или вы живете в деревне, то можно каждое утро съедать по одному свежему листику подорожника и запивать после этого одним свежим куриным яйцом.
- 10 листиков золотого уса залить 1 литром кипятка. Поставить в темное прохладное место на 30 дней. После этого следует смешать сок подорожника (30 гр) и настой золотого уса (15 гр) и пить перед приемом пищи 3 раза в день. Курс лечения — 3 месяца.
- В период обострения язвы болевые ощущения может снять настой из семян подорожника. 1 ст. ложка семян заливается половиной стакана кипятка. Принимать следует за полчаса до еды по 1 ст. ложке.
Лечение картофелем:
- Отварить очищенный картофель, не добавляя соли, и пить отвар 3 раза в день до еды.
- Утром следует натереть 1 розовую картофелину среднего размера на терке. Сок выжать в стакан и туда же добавить теплой кипяченой воды, чтобы получилось полстакана. Выпить сок натощак и через 40 минут можно позавтракать. Делать так 1 месяц.
- Можно пить сок, не разбавляя водой. Для этого надо взять 2-3 картофелины и выжать из них сок. Такое средство принимают утром натощак и вечером за 1 час до еды.
Свекольный сок. Готовится таким же образом, как и картофельный. Перед употреблением стоит смешать его с водой в равных пропорциях, пить за 30 минут до еды.
Отвар семени льна.
- Часто применяется при язве желудка. Приготовить его следует вечером , чтобы ночь он постоял. 2 ч. л. залить кипятком в термос. Утром еще раз довести до кипения, остудить и можно принимать перед завтраком по 100 гр. И так каждый день.
- Кисель изо льна действует обволакивающе на желудок, достаточно залить семена водой и варить до киселеобразной массы.
Яйцо и масло. Белок взбить с сахарной пудрой и добавить 1 ст. л. растительного масла (лучше оливкового). Поставить в холодильник. Каждый раз перед едой съедать 20 гр этой смеси.
Алоэ. Очень эффективное средство при язве. Измельчается лист алоэ и смешивается с медом 1:1. Пусть сутки постоит. Затем принимать следует 3 раза в день по 1 ст. ложке.
Вернуться к оглавлению
Любой врач назначит вам при язве диету. И даже если вы не пошли к врачу, диета должна стать основой вашего лечения. Но все же назначать диетическое питание должен специалист. Так как помимо язвы у человека могут быть и другие заболевания, порой хронического или аллергического характера. И диета должна быть разработана в индивидуальном порядке.
Придерживаться диетического питания следует очень строго, так как один срыв в питании — и язва вернется со всеми сопутствующими проявлениями. Основным правилом успешной диеты должно быть исключение двух пунктов: забыть про разовые перекусы и не переедать. Желудок должен находиться в спокойном состоянии; нельзя употреблять продукты, которые могут его раздражать и способствовать повышению кислотности.
Пища должна быть только теплой. Питание делится на несколько приемов, даже если вы не наелись, стоит доесть чуть позже. В первое время будет очень тяжело перестраивать желудок на новый режим питания. Но без этого не обойтись, так как лечение язвы невозможно без правильного питания.
А теперь стоит рассмотреть подробнее, какие продукты можно употреблять при язве желудка, а какие стоит исключить из рациона. Зная пропорции еды на сутки, человек самостоятельно может составить себе меню. Стоит знать, что белки должны составлять 100 гр, жиры -120 гр, углеводы — 400 гр. Суточная доза их потребления составляет 3200 ккал.
Продукты, разрешенные к употреблению:
- Любые каши, заправленные растительным маслом. В ограниченном количестве можно съесть макароны.
- Бульоны овощные и из курицы. Куриные бульоны не должны быть слишком наваристыми. Мясо есть только белое и тщательно его пережевывать.
- Хлеб есть можно, но для лучшего эффекта рекомендуется употреблять сухари. Запрещена сдоба и ржаной хлеб.
- Овощи разрешены почти все, за исключением белокочанной капусты. Главный помощник при язве — это тыква. Можно приобрести очищенное тыквенное масло и заправлять им блюда.
- Жиры употреблять можно, но количество их стоит ограничить.
- Соль — в малых дозах или вовсе от нее отказаться, так как она может раздражать слизистую желудка.
Из молочных продуктов подойдет нежирная сметана и молоко, но только в теплом виде. Если молоко не воспринимается, то стоит добавить к нему немного кофе или чая. Многих интересует вопрос: а как же со сладкими продуктами? Сладости можно употреблять в виде желе, компотов, киселей. Фрукты принимать можно, но не кислые.
Теперь продукты, которые следует исключить из рациона:
- Наваристые бульоны, мясные и грибные. Исключение могут составить куриные и бульоны из телятины.
- Блюда в холодном и горячем виде.
- Острые блюда, маринованные продукты, соленое. Исключить следует лук и чеснок.
- Исключить полностью курение и спиртные напитки.
- Сдобные изделия, печенье исключаются, большое содержание в них масла плохо сказывается на работе желудка.
- Колбасные изделия и консервы.
Из напитков предпочтительнее пить компоты и отвар из шиповника. Минеральная вода без газа тоже подойдет.
Питание должно быть разделено на несколько приемов по небольшим порциям.
Последний прием пищи должен быть не позже 21.00. Но это не факт. Если человек ведет ночной образ жизни, то лучше разработать свою диету так, чтобы последний прием пищи был за 2 часа до сна.
ozheludke.ru
Как лечить язву желудка в домашних условиях
Пациентов с язвой желудка преследует изжога и тошнота, дискомфортные ощущения и отрыжка. Восстановить поврежденную слизистую и убрать неприятные симптомы можно и медикаментозными, и гомеопатическими препаратами. Последние имеют меньше побочных эффектов и обходятся дешевле, но работают медленнее таблеток и порошков. Народные рецепты следует дополнить щадящей диетой, которая помогает нормализовать кислотность.
Лечебная диета
Жирная и пряная еда заставляет желудок вырабатывать большое количество ферментов, которые раздражают язву и вызывают дискомфортные ощущения. Больным рекомендуют отказаться от колбас и консервации, не добавлять в блюда приправы и специи, ограничить количество потребляемой соли. Ничего жареного или маринованного, горького и кислого.
Полезна пища, приготовленная на пару и протертая до однородной жидкой консистенции. Рекомендованы:
- слизистые каши, в которые добавляют молоко или кусочек сливочного масла;
- диетические супы на слабом овощном бульоне;
- обезжиренное молоко;
- отварная или паровая курятина;
- диетические блюда из кролика или говядины;
- филе нежирной морской рыбы;
- пюре из отварных овощей;
- подсушенный серый или белый хлеб.
Гомеопатические средства будут работать, если придерживаться диеты. Супы и каши помогают снизить кислотность, а домашние кисели и желе обволакивают желудок изнутри, защищая слизистую от раздражения. Травяные отвары стимулируют рубцевание язвы и продлевают ремиссию.
как избавиться от урчания в животе
Овощные соки для здорового желудка
В картофеле содержится крахмал, который ускоряет заживление эрозии. Несколько клубней очистить от кожуры, натереть и пересыпать в марлевый мешочек. Отделить сок от жмыха, выпивать 3–4 раза в сутки по 5–10 мл. Принимать средство до еды, чтобы крахмал успел осесть на стенках желудка.
Вместо картофеля рекомендуют лечить язву свеклой:
- отжать сок из среднего корнеплода;
- смешать с кипяченой водой, теплой или комнатной температуры;
- выпивать по 100 мл смеси за полчаса до употребления пищи.
Капуста продлевает ремиссию и предупреждает обострение язвы. Подойдет только свежий овощ, никаких маринадов. Перемолоть несколько крупных листов и выжать из них сок. Выпивать по стакану натурального средства 4 раза в сутки. Улучшить вкусовые качества напитка может сок из сельдерея. Некоторые добавляют вместо него:
- лимонный;
- морковный;
- ананасовый;
- березовый.
Заменить капустный сок можно томатным или облепиховым, но подойдут только свежевыжатые варианты. Напитки из магазина содержат слишком много консервантов, которые усиливают воспаление и замедляют рубцевание эрозии.
Совет: Употреблять овощные соки нужно минимум месяц, а лучше 40–45 дней. Процедуру повторять по 2–3 раза за год. Оптимальное время – весна и осенние месяцы, когда начинается обострение язвы.
как быстро избавиться от газов в кишечнике
Медовое лечение
В меде содержатся противомикробные вещества, которые способствуют рубцеванию эрозии. Слизистая желудка быстрее восстанавливается, повышается иммунитет и улучшается общее самочувствие. Существует несколько вариантов медового лечения.
Самый простой – рассасывать натощак по 2 ложки пчелиного продукта, запивая небольшим количеством теплой воды. Рецепт снижает кислотность и убирает изжогу.
С молоком и яйцами
- 40 г сливочного масла поставить на водяную баню. Можно подогреть в микроволновке.
- Когда ингредиент растает, добавить его в стакан теплого козьего молока.
- Положить в напиток сырое куриное яйцо, предварительно взбив его венчиком.
- Соединить с 2 ложками меда.
Напиток принимать до завтрака на протяжении 10 суток. Ежедневно готовить новое средство, следить, чтобы оно было не слишком горячим. Молоко можно пить мелкими глотками или залпом, если не нравится вкус.
Оливковое масло и мед
- Выжать сок из двух средних лимонов.
- Растопить 0,5 кг меда.
- Соединить с 500 мл оливкового или подсолнечного масла.
- Взбить венчиком с лимонным соком, чтобы получилась однородная паста.
- Пересыпать в банку и поставить в холодильник, накрыв крышкой.
Трижды в день съедать по 15–30 г медово-лимонной массы, пока средство не закончится. Проходить по 2–3 курса каждый год для профилактики язвы и продления ремиссии.
Вкусный рецепт при обострении
- Подогреть на водяной бане 50–60 г натурального меда. Добавить такое же количество сливочного масла. Помешивать, пока ингредиенты не превратятся в однородную массу.
- Положить 2 ст. л. натурального порошка какао.
- Смешать с сырым желтком.
- Подождать, пока масса немного загустеет.
Съедать по столовой ложке заготовки 5–6 раз в сутки. Спустя 30 минут рекомендуют позавтракать или поужинать. Дискомфортные ощущения исчезнут через 2–3 дня, но употреблять медово-сливочную массу нужно минимум 10 суток. Спустя 3 недели процедуру повторяют, если язва начинает беспокоить.
как избавиться от спазмов в животе
Фитотерапия
Травы успокаивают воспаленную слизистую, уменьшают количество бактерий в желудке и обладают обезболивающими свойствами. При язве рекомендуют запасаться:
- цветками календулы;
- ромашкой;
- льняными семенами;
- мятой;
- одуванчиками;
- тысячелистником;
- листьями и семенами подорожника.
Растительные компоненты используют и для приготовления масел, спиртовых настоек и других гомеопатических средств.
Подорожник
- Семена заварить крутым кипятком: на ложку заготовки полчашки горячей воды. Настоять 30–40 минут, пить после остывания.
- 10–20 г сушеных листьев смешать с чашкой кипятка. Подождать 15 минут, выпить, а через полчаса употреблять пищу. Если нужен более концентрированный напиток, следует заваривать столовую ложку сырья.
- Полезен и свежевыжатый сок. Листья подорожника промыть, измельчить блендером или в мясорубке. Отжать, употреблять по чайной ложке средства трижды в сутки, спустя 1–1,5 недели увеличить до столовой.
- Если нет времени готовить сок и отвар, следует 3–4 раза за сутки жевать свежий подорожник. Жмых выплевывать, а не глотать, ведь грубые частицы растения раздражают воспаленную слизистую.
Календула
- Влить 100 мл нерафинированного масла в миску или небольшую кастрюлю.
- Всыпать 2–3 ложки цветков календулы, размешать.
- Держать на водяной бане около 4 часов при температуре +80–85 градусов.
- Настаивать масло 2 дня. Отделить жидкость от цветков.
- Выпивать по 5–10 мл лекарства из календулы на протяжении 2 недель.
- Полученное масло можно смешивать с медом. Одинаковое количество ингредиентов растворить в стакане молока. Подойдет коровье или козье, обязательно подогреть напиток.
Зверобой
- Всыпать в термос щепотку травы, добавить стакан крутого кипятка.
- Через 12 часов процедить. Пить по 50 мл настоя перед едой, разбавляя кипяченой водой.
Из свежей травы готовят лечебное масло, которое обладает свойствами антибиотика. Принимают до исчезновения симптомов, процедуру повторяют после двухнедельного перерыва, если язва опять начала беспокоить.
- Промытые листья и стебли зверобоя мелко нашинковать и засыпать в стеклянную литровую банку.
- Заполнить емкость нерафинированным оливковым маслом. Слишком дорогой ингредиент? Заменить его подсолнечным, но тоже нерафинированным.
- Спрятать от солнечных лучей в шкафу или под кроватью. Настаивать 10 суток, периодически встряхивая банку.
- Выпивать по столовой ложке масла перед каждым приемом пищи.
Внимание: Средство обладает легким слабительным эффектом, поэтому людям со склонностью к диарее следует употреблять лекарство с осторожностью.
Льняное семя Чтобы приготовить отвар, нужно замочить 2 ложки льняного семени в 400 мл кипятка. Перелить заготовку в термос и оставить на ночь. Утром пересыпать в кастрюлю и на минимальном огне довести до кипения. Принимать по 50–60 мл за полчаса до завтрака.
Полезен при язве кисель:
- Горсть льняных семян высыпать в кастрюлю, добавить 100–150 мл воды.
- Томить кисель на медленном огне.
- Снять, когда семена разварятся. Должна получиться густая слизистая каша.
- Нельзя добавлять сахар или мед.
Киселем заменить первый или второй завтрак. Употреблять блюдо из льняных семян можно ежедневно или несколько раз в неделю, чередуя с фруктовыми желе и пудингами.
как избавиться от гастрита в домашних условиях
Рецепты с прополисом
Пациентам при болях в желудке рекомендуют сливочное масло с прополисом. Средство улучшает пищеварение, убирает изжогу и дискомфортные ощущения. Оно состоит всего из двух компонентов:
- стограммового кусочка сливочного масла;
- 10 г молотого прополиса.
Первый ингредиент должен быть натуральным, без консервантов и различных добавок. Лучше покупать деревенское масло или готовить его самостоятельно из сливок.
- Молочный продукт положить в нержавеющую миску. Поставить в кипящую воду.
- В растаявшее масло добавить прополис и томить ингредиенты 10 минут. Нельзя, чтобы заготовка кипела, иначе она потеряет все полезные свойства.
- Горячую жидкость процедить через слой марли.
- Растворить чайную ложку масла с прополисом в чашке теплого молока. Выпить лекарство перед едой, подождать 30 минут, можно завтракать или обедать. Длительность курса – 10–14 суток.
От болевого синдрома рекомендуют смесь из спиртовой настойки прополиса и новокаина (0,25%). На чайную ложку первого 50 мл второго ингредиента. Раствор подогревать до комнатной температуры, выпивать за 2 часа до еды трижды в сутки на протяжении месяца.
Алоэ при язве
- Срезать несколько листов, которым больше 3 лет. Пропустить мытую заготовку через мясорубку, отделить сок от жмыха.
- Соединить стакан меда с таким же количеством оливкового масла.
- Добавить алоэ, томить лекарство на медленном огне 3 часа.
- Принимать натощак по столовой ложке средства. Хранить в холоде.
Народные рецепты способны облегчить самочувствие больного и ускорить рубцевание эрозии. Они нормализуют кислотность, убирают отрыжку с изжогой и тошнотой. Но гомеопатические препараты только продлевают ремиссию и симптомы язвы. Если гастроэнтеролог рекомендовал антибиотики или оперативное вмешательство, не стоит отказываться и пытаться решить проблему домашними методами.
как избавиться от метеоризма и вздутия живота
Видео: 5 правил защиты от язвы желудка
howtogetrid.ru
Как лечить язву желудка в домашних условиях у взрослых
На вопрос, как лечить язву желудка в домашних условиях, нет однозначного ответа. Поскольку язва является таким видом болезни, в момент формирования которого происходят язвенные образования на стенках органа.
В большей степени данному недугу подвержены пациенты мужского пола. На просторах Рунета существует огромное количество рецептов, как вылечить язву желудка. Но прежде чем ставить эксперименты над организмом, лучше проконсультироваться со специалистом. Поскольку данный вид недуга может спровоцировать серьезные осложнения. Специалисты рекомендуют прежде чем производить лечение язвы желудка самостоятельно, пройти тщательное обследование, чтобы оценить степень и тяжесть протекающего недуга.
Что собой представляет язва желудка
Язвенная болезнь желудкаВ большинстве случаев проблемы с желудочно-кишечным трактом начинаются непосредственно с желудка. Беспокойство больного и поводом обращения к специалисту должны стать следующие симптомы:
- Длительное ощущение изжоги.
- Тяжесть в желудке.
- Метеоризм.
- Возникновение болезненных ощущений в подложечной области.
К поздним признакам болезни можно причислить:
- Кровотечение при язве желудка.
- Блевота.
Как отмечают специалисты, язва затрагивает и 12-перстную кишку, лечение которой также следует производить безотлагательно. Основаниями для формировки болезни, как правило, выступают:
- Психоэмоциональное напряжение.
- Затяжные недуги желудка.
- Неправильное питание.
- Инфицирование организма бактериями Хеликобактер.
- Наличие пагубных привычек.
- Чрезмерное потребление медпрепаратов.
- Интоксикация организма.
Специалисты отмечают, что болезнь может протекать в 2 формах:
Важно! Усугубление язвы желудка наблюдается, как правило, в осенний и весенний период.
Симптомы язвенной болезни желудка
Симптомы язвы желудкаПациенты, которые обладают язвенной болезнью, не понаслышке знают об изнурительных болезненных ощущениях. На начальных этапах развитие недуга сопровождается возникновением изжоги и болезненных ощущений в желудке. Как правило, такие негативные симптомы вмиг исчезают после потребления пищи либо, наоборот, усугубляются. Такие проявления связаны прежде всего с непосредственным расположением язвы.
К примеру, если язва сформировалась недалеко от выхода в 12-перстную кишку, то в таком случае неприятная симптоматика проявится через некоторое время после трапезы. При таком расположении язвы пациенты также обладают такими симптомами:
- Подташнивание.
- Снижение аппетита.
- Снижение массы тела.
Как известно, болезнь обладает процессами обострения и ремиссии. В период ремиссии у пациента, как правило, значительно повышается аппетит, улучшается общее самочувствие. Но следует помнить, что воспалительный процесс протекает и в такие периоды. Следовательно, не следует придерживаться диетпитания и поддерживать организм при помощи народной медицины. Начавшее внутреннее кровотечение в большинстве случаев снимало болезненные ощущения. Кровь, как правило, попадает в кишечник, в результате чего кал меняет окрас.
Лечение язвы желудка в домашних условиях
Лечение язвы желудка народными средствамиВылечить язву желудка в домашних условиях возможно с помощью нетрадиционной медицины, рецепты которой, как правило, обладают заживляющими и антибактериальными характеристиками. Такие методы лечения не могут в полной мере излечить язву у взрослых, но эффективно способствуют минимизировать проявление хвори. Чем лечить язву желудка:
- Мед.
- Алоэ.
- Прополис.
- Зверобой.
В домашних условиях можно производить лечение при помощи меда. Для приготовления лекарства необходимо:
- Взять 300 г меда и смешать с грецкими орехами и сливочным маслом. Для приготовления лекарства лучше использовать эмалированную посуду.
- Далее, лекарственную смесь необходимо запечь в духовке около 20 минут.
- Принимать своеобразное лекарство следует перед потреблением пищи.
Алоэ является отличным лекарственным средством не только для лечения в домашних условиях, но и для профилактики язвы желудка. Перед приготовлением лекарства данное растение необходимо подготовить. Подготовительные мероприятия заключаются в том, что алоэ перестают поливать на протяжении 2 недель. Срезавшие листья следует поместить на 2 часа в темное и прохладное место. Для приготовления действенного лекарства для лечения в домашних условиях можно использовать рецепт:
- 250 г листьев алое необходимо измельчить и пропустить через мясорубку.
- 250 г меда смешать с образовавшейся кашицей и подогреть на медленном огне до 50 градусов, при этом необходимо постоянно помешивать снадобье.
- В полученную смесь необходимо прибавить 50 г красного вина и перемешать.
В результате получился лекарственный настой, который должен постоять около недели в темном месте. По истечении данного времени лечение в домашних условиях. Необходимо первые 7 дней принимать по 1 ч. л. до еды. Затем по 1 ст. л. 3 раза в день.
Травы для лечения язвенной болезни
Лечение язвы желудка прополисомПрополис является идеальным лекарем в домашних условиях. Положительное воздействие на воспаленный желудок достигается за счет противобактериального, ранозаживляющего и противовоспалительного воздействия, а также непосредственной возможности ликвидировать внутреннее травмирование органов пищеварения. Лечебную терапию в домашних условиях производят, как правило, прополисом в совокупности с иными лекарственными средствами, которые в способствуют быстро излечить желудок. Действенными средствами на базе прополиса являются следующие рецепты:
- Молоко и прополис. Нужно взять 1 л молока и 50 г прополиса. Полученную смесь потребно нагреть пока она не обретет единую консистенцию. Врачевание при помощи данного метода производится на протяжении 1 месяца по 100 г перед трапезой.
- Отличным лекарством для лечения язвы в домашних условиях является прополис с добавлением масла. Для приготовления целительного средства составные элементы нужно взять в соотношении 100/10 г (прополис/масло). Ингредиенты следует растопить на медленном огне либо на паровой бане. После чего средство нужно процедить. Полученное лекарство надобно поместить в плотно затворяющуюся посудину и поставить в холодное место.
Такого рода снадобье применяется для ликвидации признаков язвы желудка. Курс лечения в домашних условиях составляет 10 дней. Народное средство на основе масла и прополиса потребно каждое утро растворять в незначительном количестве молока и выпивать натощак. Потребление пищи должно производится не менее чем через час после принятия лекарственного снадобья. Самыми действенными лечением в домашних условиях являются рецепты на базе зверобоя. Поскольку данное лекарственное растение обладает антибактериальным, ранозаживляющими и вяжущими характеристиками.
Целебные настои для желудочной язвы
Лечение язвенной болезни настоем зверобояДля лечения язвенной болезни желудка и 12-перстной кишки применяются целебные настои:
- Настой из зверобоя. Для его приготовления нужно взять 15 г высушенной травы залить горячей водой. Настаивать надобно снадобье всю ночь. Утром настой следует процедить и довести его до объема 200 г добавивши кипяченой воды. Принимать снадобье рекомендуется за 30 минут до трапезы по 50 г. Курс врачевания составляет 2 недели. При необходимости данный курс можно повторить через 7 дней.
- Для настоя необходимо взять свежее растение. Зверобой следует измельчить и уложить в стеклянную посуду не утрамбовывая. Растение нужно залить нерафинированным подсолнечным либо оливковым маслом. Тару следует плотно закрыть и поставить настаиваться в темное место на 10 дней. При наличии язвы такое лекарство надлежит употреблять по 20 г непосредственно перед трапезой.
В моменты усугубления язвы желудка идеальными средствами считается картофельный сок, облепиховое масло и травы, которые свободно можно обработать в домашних условиях.
Другие способы народной медицины
Облепиховое масло для лечения язвенной болезниКартофельный сок довольно эффективно помогает ликвидировать боль при язве желудка. Также этот природный лекарь способствует защите стенок органа от дальнейшего повреждения, поможет снизить уровень кислотности и значительно ускорит процессы заживления. Для лечения недуга в домашних условиях применяются следующие рецепты:
- Для лечения лучше делать свежевыжатый сок. Потреблять сок необходимо непосредственно перед потреблением пищи. Рекомендуется с каждой неделей увеличивать потребление природного лекарства по такой схеме 20/40/60/100. Курс терапии длится около 1 месяца.
- Смесь картофельного и морковного сока. Свежеотжатый сок картофель и моркови нужно перемешать в одинаковых пропорциях. Употреблять такое снадобье рекомендуется около 2 недель.
Облепиховое масло широко используется для лечения язвы в домашних условиях. Поскольку облепиха ценится за отменные ранозаживляющие характеристики. Часто возникает вопрос, как снять приступ изжоги и отрыжки, которые иногда могут сопровождать прием данного масла в первые несколько дней. Для этих целей рекомендуется облепиховое масло принимать вместе с содовым раствором. Подорожник также считается действенным средством для непосредственного лечения язвы в домашних условиях. Из него готовят разнообразные целебные настои и отвары. Самые популярные рецепты на основе подорожника:
- Настой из подорожника. Для его приготовления нужно взять 1 ст. л. сухих листьев и залить 200 г горячей воды. Настоять снадобье следует 15 минут. После чего его процеживают и принимают по 1 ст. л перед трапезой.
- Аналогичным способом изготавливается настой из семян подорожника. Настаивать его следует около 30 минут.
Как отмечают специалисты остановить кровотечение, в особенности если оно открылось молниеносно, потребно в кратчайшие сроки. Такое условие является самым важным для сохранения прежде всего жизни больного. Прежде всего пациенту с кровотечением надобно вызвать скорую, улечься на спину и желательно не шевелиться.
Когда обнаружилась кровоточивая язва потреблять что-либо воспрещено. Остановка внутреннего кровотечения с помощью оперативного вмешательства проводиться только в том случае, когда другие методы бессильны. Когда кровотечение остановлено, пациенту запрещено потреблять пищу еще около 3 суток, по истечении которых вводится жидкая пища. Во избежание осложнения язвы желудка не рекомендуется самостоятельно ставить диагноз и проводить самоврачевание.
pozheludku.ru
Как лечить язву желудка в домашних условиях народными средствами :: KrasotaGood.ru
По данным ВОЗ, в развитых странах язвой желудка страдает каждый десятый житель, что делает это заболевание большой проблемой современного общества. Поскольку терапия этой болезни требует комплексного подхода, то, помимо медикаментозного лечения, часто применяют средства народной медицины.
Народные методы проверены многими людьми и порой проходят через тысячелетия. В этой статье речь пойдет о самых эффективных из них.
Конечно, прежде чем начать лечение нужно убедиться в наличие заболевания, как проверить двенадцатиперстную кишку, какие методы подойдут для диагностики, в нашей статье: выбирай.
Язва желудка: симптомы и причины
По статистике, именно в больших городах люди чаще всего страдают этим заболеванием. Это, в первую очередь, провоцируют следующие факторы:
- нерациональное и нерегулярное питание;
- нарушение режима работы и отдыха;
- стресс, перенапряжение организма;
- длительный прием лекарственных средств, особенно противовоспалительных препаратов;
- злоупотребление алкоголем;
- хронические заболевания желудочно-кишечного тракта (заболевания 12 перстной кишки, панкреатит, гастрит).
Также ученые выяснили, что огромную роль в развитии язвы желудка играет бактерия Helicobacter pylori. Первыми симптомами могут быть:
- тошнота, рвота;
- изжога;
- отрыжка кислым;
- чувство тяжести после приема пищи;
- боль, которая возникает ночью или на голодный желудок.
При появлении любого из этих признаков, необходимо срочно обратиться к врачу, чтоб избежать возможных осложнений, особенно если у вас высокая температура. В статье можно узнать, что такое язва желудка, чем опасна для человека и от чего язва желудка появляется.
Лечение в домашних условиях
На данный момент, существует множество методов лечения, как традиционной, так и нетрадиционной медицины. Также есть множество источников, где есть информация о том, как вылечить язву желудка навсегда народными средствами. Поэтому справиться с этим заболеванием возможно и в домашних условиях.
Однако, нужно помнить, что перед применением любого средства необходимо посоветоваться с доктором, ведь существуют индивидуальные противопоказания к приему того или иного средства. И только при правильном сочетании лечения медикаментами и народных методов можно добиться хорошего результата. Важно правильно питаться, рекомендуют кушать мягкую, нежную еду, протерты супы, можно есть хурму или нет, подробно тут: http://krasotagood.ru/hurma-pri-yazve-zheludka-i-dpk.html.
Особенности в лечении народными средствами
Далеко не все способы можно применять в период обострения заболевания. Некоторые влияют на выделение желудочного сока и его кислотность, некоторые нужны, чтоб снять боль.
Для разных форм заболевания применяют разные методы лечения, например, при язве антрального отдела желудка с повышенной кислотностью рекомендован картофельный сок, а вот при пониженной кислотности он не обладает такой эффективностью.
Также важно отказаться от вредных привычек и правильно составить меню на время лечения.
Делятся читатели! Купил Пурпурный чай Чанг шу на официальном сайте и сам не ожидал такого результата, слова автора: «Я не заметил, как вес ушёл!»Народные рецепты от язвы желудка
Люди, даже несколько столетий назад, проводили лечение язвы желудка народными средствами, самыми эффективными из них с удовольствием делятся читатели, например применение трав, сборов, заговоров, различных растений и других методов. Ниже приведены самые распространенные и проверенные способы того, как лечить язву желудка народными средствами.
Рецепты
Взять в равных частях листья алоэ, мед, сливочное масло и грецкие орехи, все это измельчить с помощью мясорубки. Хранить нужно в холодильнике. Применять натощак по 1 ст.л.
Если предыдущий метод нужно применять утром, то вечером можно проводить лечение с помощью кефира, смешанного с растительным маслом. Для этого в стакан кефира добавить 1 ст.л. масла и выпить. Делать это нужно в течение 2 месяцев.
Хорошо принимать облепиховое масло при язве желудка (по 1 ч.л. 3 раза в день). Такой курс высоко эффективен и имеет множество хороших отзывов. При необходимости облепиховое масло можно заменить льняным. Или же в комплексе принимать семена льна.
Вне периода обострения полезно пить отвар подорожника, можно по 2-3 стакана в день. Также подойдут отвары из ромашки, девясила, корня алтея, зверобоя, чистотела. Нужно смешать высушенные травы, измельчить, залить 30 г сбора 500 мл воды и выдержать в течение 20 минут на водяной бане. После этого процедить и принимать по 1 стакану за полчаса до еды. Применение иван-чая также полезно для быстрого рубцевания.
Также применяют настой из кожуры граната: для этого 10 г гранатовых корок заливают стаканом кипятка и настаивают в течение часа. Принимать нужно каждые 6 часов по 1 ч.л.
Масло из темного тмина можно смешать с медом в пропорции 10 капель на 1 стакан меда и принимать каждый день одну ложку, запивая молоком, там два месяца.
Шрот расторопши – это растение применяют для укрепления иммунитета, выведению токсинов и шлаков, также он отличный помощник в восстановлении печени, применяют в виде порошка, отваров, настойки.
Для снижения кислотности рекомендовано 2 раза в день пить по полстакана картофельного сока. Для этого нужно сырой картофель натереть на терке и кашицу отжать через марлю. Курс лечения – 2 недели. После этого необходимо в течение 3 недель применять настойку прополиса – по 25 капель, растворив в стакане воды. Пить ее нужно только после еды, примерно через час. Далее в течение еще 4 недель нужно применять облепиховое масло.
Обратите внимание! Лечение водкой, коньяком и чистым спиртом (96*), а также голодом в период обострения или если болезнь запущена, может быть опасно, также, в отличие от взрослых, детям противопоказано.
Если же у вас язва желудка не запущена, можно вылечить её с помощью спирта и мёда. Один месяц нужно пить 1 столовую ложку спирта натощак, сразу заедать 1 ст. ложной настоящего мёда и через полчаса можно кушать. Во время курса соблюдать щадящую диету. Язва проходит навсегда!
Луковое варенье от язвы желудка дает неплохие результаты уже через 10 дней применения. Употреблять луковое варенье нужно по 1 ст.л. за полчаса до еды. Мы для вас подготовили статью, в которой вы сможете узнать, какие ещё народные методы и рецепты от язвы желудка применяют.
Видео о том, как приготовить это лекарство можно посмотреть здесь:
Профессор Неумывакин рекомендует способ избавления от различных болезней с помощью перекиси водорода и с помощью соды. Хотя использование соды может только облегчить состояние временно, убрать симптоматику, а вылечиться не поможет. В видео профессор рассказывает, чем полезна сода:
Профилактика
Самое важно, когда лечите заболевание, не допускать обострений. Для этого нужно применять профилактические меры: вести здоровый образ жизни, правильно питаться, заниматься йогой. Полезная статья с лучшими рецептами из тыквы при язве желудка и двенадцатиперстной кишки: http://krasotagood.ru/tyikva-pri-yazve-zheludka.html.
Избежать рецидива помогут такие продукты, как куркума (по 1-2 г в день), гриб чага (50 г размягченного гриба смешать со стаканом меда и употреблять по 1 ст. л. натощак), корица. Полезным будет употреблять больше растительных масел, особенно оливкового, льняного. Также пойдут на пользу мумие, растворенное в молоке, сало, барсучий жир, чайный гриб.
Мнение эксперта. Врач стаж 20 лет в отделении гастроэнтерологии Мухина О.Ю.: Если вам поставили диагноз: язва ЖКТ, применение народных средств для лечения допустимо, однако только если делать это с осторожностью. Каждый пациент индивидуален и течение заболевания у него может существенно отличаться от типичного. Поэтому, чтоб не навредить и не допустить развития осложнений, нужно перед назначением лечения, провести полное обследование.Подводя итоги, можно сказать, что есть множество проверенных методов, с помощью которых можно вылечиться и в домашних условиях. Однако стоит точно определить стадию заболевания, выбрав определенный метод диагностирования, ведь лучшие результаты в лечении всегда обусловлены комплексной терапией. При лечении медикаментами выбирается определённая схема лечения язвы желудка и двенадцатиперстной кишки.
Отзывы
Я лечила месяц с помощью спирта с медом и пила Монастырский сбор отца Георгия, как мне порекомендовала мамина подруга, которая вылечилась 3 года назад. Боли прошли быстро, пропила курс полностью и все прошло, чай понравился, я его пью и сейчас для иммунитета.Наталья, КрымКогда я заболел и искал чем вылечиться, что только мне не рекомендовали, и яблочный уксус, и улитками, и растениями: тысячелистником, репейником, толстянкой, лопухом и даже денежным деревом. Поискал и сам не рад был, в итоге пошел к врачу, пропил антибиотики и все прошло. Если не разбираетесь в народном лечении, лучше не экспериментировать.Федор. Бийск
Как и чем лечить язву желудка в домашних условиях, что выбрать
Вопросом, как лечить язву желудка в домашних условиях, интересуется практически каждый пациент, у которого диагностировали данный недуг. Медики констатировали заметное улучшение состояния пациентов с язвой во время диеты и использования методов нетрадиционной медицины. Однако любое домашнее лечение нужно согласовывать с лечащим врачом для достижения максимального эффекта.
Поэтому для того чтобы успокоить и снять симптомы, доктора рекомендуют больным придерживаться простых правил:
- соблюдать здоровый образ жизни;
- вовремя консультироваться с доктором по поводу медикаментов;
- самостоятельно следить за режимом питания.
Во время лечения язвы желудка в домашних условиях есть ряд положительных сторон:
- использование натуральных компонентов;
- доступность народных средств;
- минимум противопоказаний и побочных эффектов.
Но в то же время больной может усугубить своё состояние и столкнуться с несколькими негативными факторами:
- домашняя терапия менее эффективна;
- возможно проявление аллергии на разные компоненты.
Если лечение в домашних условиях не помогло, тогда больному нужно обратиться за медицинской помощью. Сигнализировать о наличии воспаления и развитии недуга будут такие симптомы:
- потеря веса;
- тошнота после употребления еды;
- регулярная боль в желудке.
Медики подскажут, как вылечить язву желудка медикаментозным методом, диетотерапией и какие народные средства можно использовать в зависимости от стадии патологии. Подробную схему лечения доктор может выдать после лабораторно-инструментальных исследований.
Чаще всего язва желудка или 12-перстной кишки начинается из-за попадания в организм инфекции Хеликобактер пилори. Поэтому в домашнем лечении больному важно принимать такие лекарства, которые будут воздействовать на бактерии, а также исключить употребление всех нестероидных противовоспалительных таблеток. Правильные медикаменты помогают:
- уменьшить уровень кислоты;
- уничтожить инфекции в желудке;
- снизить шансы на развитие повторных язв от приёма нестероидных противовоспалительных лекарств.
К медикаментам, которые снижают количество кислоты в органе, относятся ингибиторы протонного насоса. Эти таблетки также можно принимать вместе с антибиотиками при лечении язвы. Также медики назначают больному пить блокаторы Н2 и антацид, который нейтрализует кислоту.
Для полного уничтожения Хеликобактер пилори доктора выписывают комбинацию из двух разных препаратов, для лучшего эффекта. Чаще всего пациенту назначают пить ингибиторы протонной помпы и лекарства с содержанием висмута.
Частое употребление аспирина и нестероидных противовоспалительных таблеток провоцирует образование повреждений на стенках желудка. Чтобы предотвратить образование язв под воздействием вышеупомянутых лекарств нужно принимать аналоги простагландина.
Читать подробнее: медикаментозное лечение язвы желудка.
Лечение язвы желудка народными методами заключается в употреблении многих лекарственных настоек и соков. В обычных овощах и фруктах содержится большое количество ферментов и компонентов, которые могут повысить или понизить уровень соляной кислоты и уничтожить инфекции. Лечение в домашних условиях можно проводить, используя такие ингредиенты и продукты:
- картофель;
- свеклу;
- семя льна;
- алоэ;
- прополис;
- подорожник;
- берёзовые почки;
- какао;
- мёд;
- грецкий орех;
- тыкву;
- облепиху;
- календулу;
- зверобой;
- глину;
- гриб Чага.

Продукты для лечения язвы желудка в домашних условиях
Лечение желудка можно проводить в домашних условиях. Наиболее распространённый вариант терапии, это лечение облепиховым маслом или соком. Она обволакивает и защищает стенки желудка. Его нужно пить за час до еды не меньше чем 3 недели. Картофельный сок также оказывает целебный эффект. Наибольшую пользу органу приносят красные сорта картофеля, его нужно пить перед завтраком и обедом небольшими порциями, максимум полстакана.
Для ускорения процесса стягивания язвы можно пить кефир и растительные масла. Их нужно употреблять на ночь с пропорцией один стакан кефира со столовой ложкой масла. Также больному можно пить лечебный отвар из овса, а грецкие орехи с мёдом ускоряют процесс заживления.
Во время обострения недуга больной может по утрам выпивать сырые яичные белки до завтрака. Для такой терапии желательно выбирать яйца домашних куриц, а не инкубаторные.
Вылечить язву желудка в домашних условиях можно разными настойками. Пациенту рекомендуется употреблять отвары из подорожника, календулы и травяные сборы. Подорожник обладает заживляющим эффектом. Из растения можно делать отвары или добавлять его в мёд. Настойки из календулы снижают симптомы при любой степени недуга. А для лечения травяными сборами нужно пить отвары из мяты, тысячелистника, цветущей липы и цветка ромашки. Тогда язвы будут быстрее затягиваться.
Гриб Чага помогает справиться с любыми патологиями в ЖКТ. В этом продукте содержится большое количество полисахаридов, клетчатки, стероидных соединений, важных кислот, дубильных компонентов и смолы. Блюда из этого гриба помогают заживлять раны и снимают воспаления, также отвечает за нормализацию уровня соляной кислоты. Гриб Чага можно употреблять вместе с куриным яйцом натощак или разводить с мёдом и тёплой водой в большой банке. После того как смесь настоялась, её следует хорошо процедить и пить по утрам не больше чем по 50 гр.
Мёд — это универсальное средство для лечения многих заболеваний, в том числе и для язвы. Но прежде чем употреблять блюда с мёдом больной должен проконсультироваться с врачом, так как у многих людей он вызывает аллергию. Лечить язву желудка дома мёдом можно несколькими способами:
- на завтрак каждое утро съедать по 2 столовые ложки мёда. В такой терапии натуральное лакомство выступает противовоспалительным лекарством, а также обладает антибактериальным эффектом;
- использовать пол-литра масла оливкового происхождения, полкилограмма мёда и сок двух лимонов. Все ингредиенты смешиваются, чтобы получилась однородная настойка. Употреблять этот раствор нужно натощак 3 раза в сутки на протяжении месяца.
Вместе с мёдом больному можно давать и прополис. Это уникальный продукт пчеловодства, который используется для разных косметических и лекарственных смесей. Он может заживлять раны, производит противовоспалительный эффект, воздействует на микробы и лечит внутренние повреждения ЖКТ. Прополис — это отличное средство для повышения эффективности медикаментов, его можно употреблять:

Прополис в таблетках
- с молоком;
- с маслом.
У прополиса есть некоторые противопоказания, на которые следует обратить внимание перед началом употребления. Главное правило — это не употреблять продукты пчеловодства людям с аллергией и печёночной недостаточностью, а также детям до 3 лет. При неправильном употреблении и дозировке прополис может вызывать сонливость, головокружения и тошноту.
Как бы парадоксально ни звучало, но спирт также может стать лечащим средством. Одной из причин появления недуга является бактерия Хеликобактер пилори, которую можно уничтожить напитками выше 40 градусов. Поэтому спиртовые настойки помогают обезвредить желудок и очистить стенки от инфекции.
Для приготовления такого лекарства нужно настоять листья алоэ на воде или 60% спирте, и принимать каждое утро и вечер на пустой желудок. Эти два компонента хорошо помогают бороться с патологией. Спирт убивает инфекцию, а алоэ помогает заживлять раны. Но прежде чем употреблять такое средство нужно проконсультироваться с лечащим доктором.
Читать подробнее: народные средства от язвы желудка.
Важный этап в лечении любого недуга ЖКТ — это диета, особенно если пациент находится дома. В свой рацион больной должен вводить продукты здорового питания, способствующие быстрому заживлению ран. Диетотерапией рекомендовано употреблять:
- вчерашний хлеб или сухари;
- яйца всмятку или в виде парового омлета;
- вегетарианские первые блюда с протёртыми овощами;
- молоко с низким процентом жирности;
- рекомендованы блюда из телятины, говядины и курицы;
- из рыбы можно — окунь, судак, щуку;
- все ингредиенты желательно отварить или приготовить на паровой бане;
- из овощей можно — свеклу, морковь, кабачки и тыкву;
- разрешена гречка, перловка и овсянка;
- сливочное масло;
- сладкие и мягкие фрукты без кожуры;
- сладкие ягоды;
- можно пить компот и кисель, отвар из шиповника, сок из овощей или ягод.
В любом случае прежде чем начинать лечение в домашних условиях, следует предварительно проконсультироваться с врачом. Только он знает точно, как определить язву и назначит корректный курс лечения.
Как лечить язву желудка в домашних условиях
Многие знают, как лечить язву желудка в домашних условиях.
Медикаменты, народная медицина, диета — всё в комплексе способствует быстрому выздоровлению пациента и восстановлению нормального функционирования поражённого органа.
Язвенная болезнь или язва — это состояние, при котором повреждается целостность слизистой оболочки желудка. Основные причины возникновения заболевания — приём медикаментозных препаратов на протяжении длительного периода, неправильное питание.
Симптоматика язвенной болезни выражена слабо, признаки проявляются более чётко в период обострения. Однако последствия могут быть достаточно серьезными.
С чего начать лечение

Для диагностики патологического процесса в желудке используют такие методики, как гастроскопия, рентгенологическое исследование, анализы кала, крови.
Схема лечения определяется врачом.
Основа успешного лечения язвенной болезни – правильное питание.
Нельзя употреблять пищу, содержащую вещества, которые раздражительно действуют на слизистую оболочку. Также следует ограничить потребление продуктов, стимулирующих повышение продуцирования желудочного сока.
При язве желудка нужно свести к минимуму или вообще отказаться от употребления такой пищи:

- жирные бульоны, свиное мясо и сало;
- жареные, острые, солёные блюда;
- специи и пряности;
- консервированные продукты;
- копчёности;
- сдобные изделия, выпечка;
- газировки, кофе, крепкий чёрный чай.
Раздражают слизистую и продукты, в составе которых присутствуют грубые волокна. Это фасоль, редис, редька. Длительное пережевывание стимулирует выработку желудочного сока.
Больным назначают особую диету, основу которой составляют:
- каши;
- супы;
- «лёгкие» блюда;
- овощи и фрукты.
Можно употреблять вареные яйца, тушеные овощи, отварную рыбу, куриное мясо. Способствуют заживлению слизистой оболочки кисели и компоты. Пить можно негазированную воду, травяные чаи, сладкие соки.
Медикаментозная терапия
Важным составляющим комплексной терапии при язве желудка является приём лекарственных препаратов. Медикаментозное лечение направлено на устранение причин, стимулирующих развитие язвенной болезни. Врач должен учесть такие факторы, как стадия и запущенность заболевания, наличие других патологий, общее состояние здоровья больного и его возраст.
Для лечения язвы в домашних условиях используют препараты из разных фармакокинетических групп:
- Антибиотики. Лекарства способствуют уничтожению патогенных микроорганизмов, снятию воспаления, восстановлению функций слизистой желудка. В эту категорию можно отнести Амоксициллин, Тетрациклин.

- Блокаторы гистаминовых рецепторов (Ранитидин, Циметидин, Фамотидин) создают плёнку, которая защищает слизистую от негативного воздействия кислот.
- Ингибиторы протонной помпы (Рабепразол, Лансопразол) понижают выработку соляной кислоты, уничтожают Хеликобактерию Пилори.
- Гастропротекторы (Солкосерил, Биогастрон) применяются при лечении язвы для снижения кислотности в желудке. Их действие заключается в создании защитной плёнки, что способствует быстрому заживлению ран и восстановлению целостности слизистой.
Правильно составленная терапия поможет быстро вылечить язву желудка, устранить неприятные симптомы, избавиться от боли, тошноты, изжоги. Начинать лечить заболевание в домашних условиях можно только после предварительной консультации врача.
Любые непрофессиональные действия могут пагубно сказаться на здоровье человека, способствовать развитию осложнений.
Народные средства для лечения язвы

Народная медицина имеет в своём арсенале десятки рецептов, которые положительно воздействуют на слизистую желудка, помогают лечить язву, добиться быстрого и стабильного выздоровления в домашних условиях.
Вот только применение средств народной медицины тоже необходимо согласовывать с лечащим врачом.
Мед и прополис
Сладкий продукт пчеловодства известен своими бактерицидными, обволакивающими, ранозаживляющими свойствами, способствует быстрой регенерации тканей, применяется при различных заболеваниях.
Вкусное лекарство можно просто кушать ложкой или использовать для приготовления лекарств. Эффективность доказало средство, в состав которого входит мёд в сочетании с оливковым маслом или с молоком и яйцом.
Прополис — ещё один дар природы, отличающийся неимоверно богатым составом, в него входят витамины, микроэлементы, смолы.
Лекарства на его основе:
- оказывают противовоспалительное действие;

- ускоряют регенерационные процессы;
- стимулируют заживление ранок на слизистой оболочке желудка.
В аптеке можно купить готовую настойку прополиса, а можно приготовить ее самостоятельно.
Облепиховое масло
При лечении язвы желудка в домашних условиях часто используют масло облепихи. Оно снимает воспаления, мягко действует на слизистую, создавая защитную плёнку, способствует заживлению ран и рубцов.
Лечить болезнь можно аптечным маслом или сделанным в домашних условиях.
Если вы выбрали второй вариант, придерживайтесь рекомендаций, чтобы сделать действительно эффективное средство:

- Подготовить жмых из ягод облепихи.
- Поместить его в стеклянную ёмкость и залить растительным маслом в соотношении 1:5.
- Банку с лекарством отправить настаиваться на протяжении 21 дня.
Готовым средством можно лечить язву. Чтобы после такого лечения не было отрыжки, следует разбавлять средство с пищевой содой. Как вариант, можно разбавить облепиховое масло водой.
Спиртовые настойки
Вылечить язву желудка в домашних условиях при помощи народных средств сложно, нужно использовать их в составе комплексной терапии.
Популярными считаются настойки на спирту. При правильном применении они стимулируют регенерационные процессы, налаживают работу желудка. Такие средства для лечения язвенной болезни используют аккуратно, ведь спирт может повредить слизистую ещё больше.
Как вариант, можно лечить язву желудка настойками, приготовленными на основе красного вина. Вылечить язву вполне возможно при помощи средства, в состав которого входят измельчённые листики алоэ, мёд и красное вино. Всё смешивается, настаивается в тёмном месте месяц или два. Готовым лекарством можно лечить язву, принимая его по столовой ложке три раза в день.

Лечить язвенную болезнь можно при помощи травяных отваров и чаёв.
Полезными при этой патологии лекарственными растениями считаются:
- тысячелистник;
- одуванчики;
- календула.
Они помогут сделать лечение более эффективным, ускорить выздоровление.
Язва желудка — это неприятное, даже опасное заболевание. Если вовремя не обратиться к специалисту и не начать лечение, можно столкнуться с весьма неприятными последствиями.
Предупредить язву проще, чем лечить её.
Для этого достаточно правильно питаться, принимать лекарственные препараты только в случае острой необходимости, отказаться от курения и злоупотребления алкоголем, периодически проходить полный осмотр у специалиста.
Язва желудка – лечение в домашних условиях
В группу риска язвенников входят в основном мужчины в возрасте от 20 лет, которые систематически подвергаются стрессу, питаются всухомятку и занимаются самолечением. У женщин, как показывает медицинская практика, язвенная болезнь проявляется значительно реже, чем у представителей сильного пола. Наиболее распространенная причина появления язвы у женщин — повышение кислотности желудочного сока.
Как правило, язвенную болезнь можно вылечить традиционными методами. Больной следует всем предписаниям врача, своевременно принимает лекарства, соблюдает диету. Однако многие прибегают к народным способам лечения язвы. Ведь народные средства не вызывают привыкания и мягко действую на организм больного.

Чтобы не пришлось лечить язву желудка, желательно следовать нескольким правилам:
— питаться следует разнообразной пищей, не реже, чем четыре-пять раз в день;
— маринады, содержащие большое количество уксуса, острые закуски, жирные копчености, алкоголь следует употреблять с осторожностью;
— курение является союзником язвенной болезни, потому от сигарет лучше вовсе отказаться;
— нельзя злоупотреблять самолечением, применяя противовоспалительные препараты, особенно аспирин;
— желательно избегать стрессов, если же это не удается, то нужно постараться делиться переживаниями с близкими людьми. Они обязательно поддержат вас в трудную минуту, помогут преодолеть депрессию.
Лечение язвы желудка можно начать с краткосрочного поста продолжительностью один-два дня. Но если у вас повышена кислотность, голодание лучше заменить монодиетой, чтобы снизить концентрацию кислоты в желудочном соке.
В течение подготовительного периода привычные чай и кофе лучше заменить травяными отварами из ромашки и льняного семени. Алкоголь и курение необходимо исключить.
1) Картофельный сок против язвенной болезни.
Снадобье приготовить просто: натираем картофель с помощью мелкой терки и отжимаем сок из мякоти. Принимаем средство перед едой — по половине чайной чашки (примерно 100 мл) два раза в день. Курс лечения при помощи картофельного сока составляет от трех до четырех недель.
2) Свекольный сок от язвы желудка.
Сырую красную свеклу можно натереть при помощи терки, а затем выдавить сок из мякоти, применяя марлю. Можно также использовать для этого соковыжималку. Принимать сок нужно в разбавленном виде. Пить по полстакана перед едой. До еды при этом должно оставаться не менее 30 минут.
3) Семя льна от язвенной болезни.
Семена льна (1-2 ложки) засыпаем в термос, заливаем кипящей водой (2 стакана), оставляем настаиваться до утра. После этого настой переливаем в кастрюльку, доводим до кипения и убираем с огня. Принимать две трети стакана отвара за полчаса до завтрака до улучшения состояния.
Из льняного семени можно также готовить кисель. Принимать этот напиток можно без ограничений. Этот рецепт успешно применяли еще в средние века. Для приготовления льняного киселя развариваем семя льна в небольшом количестве воды и доводим жидкость до средней густоты. Сахар при этом не добавляем!
4) Яично-масляная смесь от язвенной болезни.
Из сырого куриного яйца извлекаем белок. Тщательно взбиваем его с сахарной пудрой и рафинированным оливковым маслом в пропорциях примерно 1:1:1. Храним смесь в холодильнике. Принимаем снадобье на голодный желудок по одной столовой ложке. Эффект появляется уже через два дня после начала приема.
5) Алоэ с медом и водкой от язвенной болезни.
В равных количествах берем мед, сок алоэ и водку. Настаиваем сутки. Принимаем средство в течение четырех-пяти недель по одной столовой ложке ежедневно.

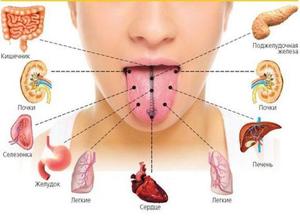 Среди самых важных органов человеческого организма язык занимает очень важное место. Именно ему принадлежит обязанность в постановке речи и правильном пережевывании еды. На языке находятся рецепторы, позволяющие определять вкус пищи и других предметов, которые попадают в рот. Они представляют собой маленькие сосочки, которые отвечают за восприятие вкуса.
Среди самых важных органов человеческого организма язык занимает очень важное место. Именно ему принадлежит обязанность в постановке речи и правильном пережевывании еды. На языке находятся рецепторы, позволяющие определять вкус пищи и других предметов, которые попадают в рот. Они представляют собой маленькие сосочки, которые отвечают за восприятие вкуса. Боль в языке может быть вызвана воспалительным процессом. Если невыносимая боль замечается в горловой части, пациенту больно глотать, а иногда и дышать, необходимо как можно быстрее показаться врачу-стоматологу. В противном случае возрастает вероятность образования воспалительных реакций в полости рта, вызванных вирусной инфекцией. При поражении носоглотки замечается увеличение подъязычных лимфатических узлов.
Боль в языке может быть вызвана воспалительным процессом. Если невыносимая боль замечается в горловой части, пациенту больно глотать, а иногда и дышать, необходимо как можно быстрее показаться врачу-стоматологу. В противном случае возрастает вероятность образования воспалительных реакций в полости рта, вызванных вирусной инфекцией. При поражении носоглотки замечается увеличение подъязычных лимфатических узлов. Также причиной дискомфорта в ротовой полости может быть злоупотребление алкогольными напитками и курением.
Также причиной дискомфорта в ротовой полости может быть злоупотребление алкогольными напитками и курением.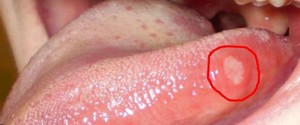 Если в работе внутренних органов начинаются сбои или они оказываются под воздействием опасного вируса, болевой синдром в языке – один из самых распространённых проявлений подобных заболеваний. Не исключается появление ноющей боли, дискомфорта, трансформаций в общем состоянии организма и других серьёзных симптомов. Инфекционные болезни чаще всего проявляются в языковых болях. Интенсивное воздействие приводит к развитию более опасных воспалений, таких, как глоссит. Дискомфорт во рту может указывать на заболевания желудочно-кишечного тракта, сердечно-сосудистой системы и анемию.
Если в работе внутренних органов начинаются сбои или они оказываются под воздействием опасного вируса, болевой синдром в языке – один из самых распространённых проявлений подобных заболеваний. Не исключается появление ноющей боли, дискомфорта, трансформаций в общем состоянии организма и других серьёзных симптомов. Инфекционные болезни чаще всего проявляются в языковых болях. Интенсивное воздействие приводит к развитию более опасных воспалений, таких, как глоссит. Дискомфорт во рту может указывать на заболевания желудочно-кишечного тракта, сердечно-сосудистой системы и анемию. Онкологические заболевания часто сопровождаются дискомфортом в языке. Болевые ощущения в ротовой полости, которые локализуются внутри языка, могут указывать на развитие онкологии. Характер и наличие болевых симптомов определяются стадией развития болезни. К примеру, первые фазы онкологических болезней сопровождаются небольшим дискомфортом. В дальнейшем симптомы перерастают в более болезненные реакции. Если после продолжительного осмотра в стоматологическом кабинете причина странного состояния не установлена, пациента направляют к врачу-онкологу.
Онкологические заболевания часто сопровождаются дискомфортом в языке. Болевые ощущения в ротовой полости, которые локализуются внутри языка, могут указывать на развитие онкологии. Характер и наличие болевых симптомов определяются стадией развития болезни. К примеру, первые фазы онкологических болезней сопровождаются небольшим дискомфортом. В дальнейшем симптомы перерастают в более болезненные реакции. Если после продолжительного осмотра в стоматологическом кабинете причина странного состояния не установлена, пациента направляют к врачу-онкологу. механические повреждения, возникшие в результате неправильного пережевывания пищи, ожоге горячими напитками или других воздействиях. Подобное приводит к травмированию рецепторов или языка в целом. Поврежденный участок начинает сильно болеть, глотать становится тяжело, а дальнейший приём еды усложняется. В большинстве случаев, подобные травмы заживают самостоятельно;
механические повреждения, возникшие в результате неправильного пережевывания пищи, ожоге горячими напитками или других воздействиях. Подобное приводит к травмированию рецепторов или языка в целом. Поврежденный участок начинает сильно болеть, глотать становится тяжело, а дальнейший приём еды усложняется. В большинстве случаев, подобные травмы заживают самостоятельно; Если болевой синдром ощущается с левой или правой стороны языка, возможно это объясняется травмированием, глоссалгией, высыпаниями и стоматитом. Все вышеупомянутые заболевания характерны для любых типов языковой боли.
Если болевой синдром ощущается с левой или правой стороны языка, возможно это объясняется травмированием, глоссалгией, высыпаниями и стоматитом. Все вышеупомянутые заболевания характерны для любых типов языковой боли.








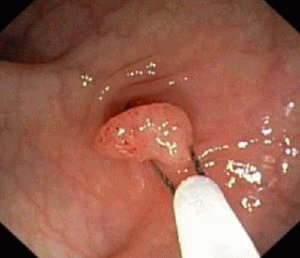


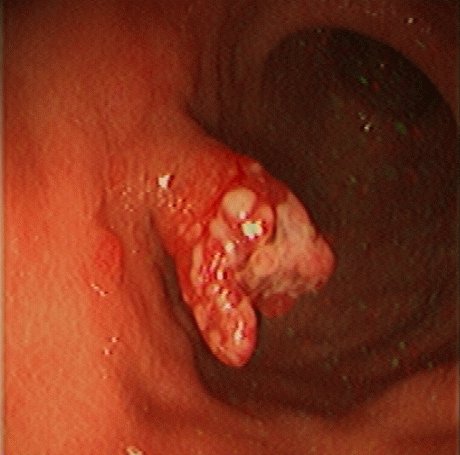

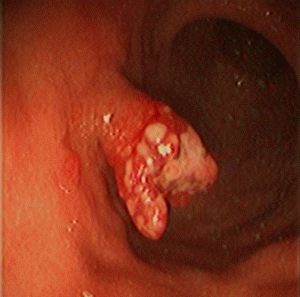
 Гиперпластический полип под микроскопом
Гиперпластический полип под микроскопом Хеликобактер Пилори
Хеликобактер Пилори Тошнота и рвота
Тошнота и рвота Эндоскопия
Эндоскопия Лечебное питание
Лечебное питание





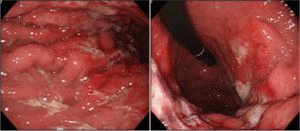



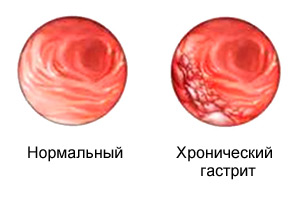 Одним из возможных последствий таких действий человека может быть развитие постоянного воспалительного процесса в слизистой желудка.
Одним из возможных последствий таких действий человека может быть развитие постоянного воспалительного процесса в слизистой желудка.





 Причин таких множество, но обязательно стоит ознакомиться хотя бы с главными из них. Итак, по порядку:
Причин таких множество, но обязательно стоит ознакомиться хотя бы с главными из них. Итак, по порядку:
 Возникают хронические заболевания – эзофагит, гастрит желудка, гастродуоденит, язвенная болезнь. Человек сталкивается с тем, что болит желудок после алкоголя. Помимо общего плохого самочувствия (головной боли, сердцебиения, рвоты, тошноты) пьяница жалуется на дискомфорт в животе.
Возникают хронические заболевания – эзофагит, гастрит желудка, гастродуоденит, язвенная болезнь. Человек сталкивается с тем, что болит желудок после алкоголя. Помимо общего плохого самочувствия (головной боли, сердцебиения, рвоты, тошноты) пьяница жалуется на дискомфорт в животе. Здоровье Смотреть видео, Если лень читать
Здоровье Смотреть видео, Если лень читать











 Если кислотность в пищеварительном органе повышена, то препарат поможет с ней справиться.
Если кислотность в пищеварительном органе повышена, то препарат поможет с ней справиться.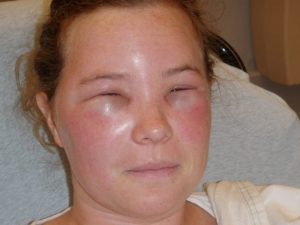 Отек Квинке может быть следствием несоблюдения дозировки лекарства.
Отек Квинке может быть следствием несоблюдения дозировки лекарства.





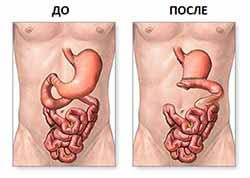 Одним из частых осложнений после резекции желудка является развитие демпинг-синдрома. Этот синдром связан с тем, что нарушается ферментативная и нервная регуляция пищеварительного тракта, из-за чего происходит слишком быстрое сбрасывание пищи из желудка в кишечник.
Одним из частых осложнений после резекции желудка является развитие демпинг-синдрома. Этот синдром связан с тем, что нарушается ферментативная и нервная регуляция пищеварительного тракта, из-за чего происходит слишком быстрое сбрасывание пищи из желудка в кишечник.
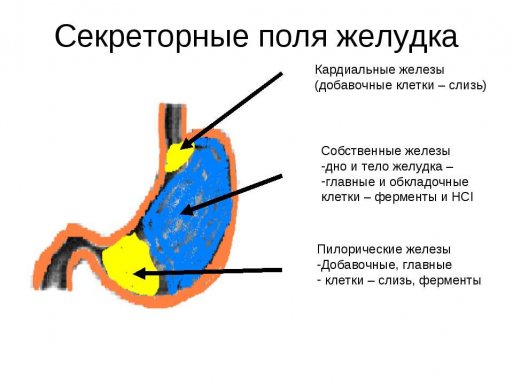
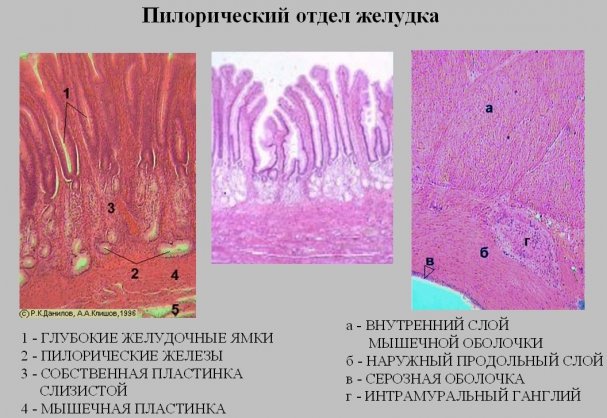
 Фундальные компоненты слизистой оболочки органа пищеварения продуцируют пепсиноген, слизь и химозин.
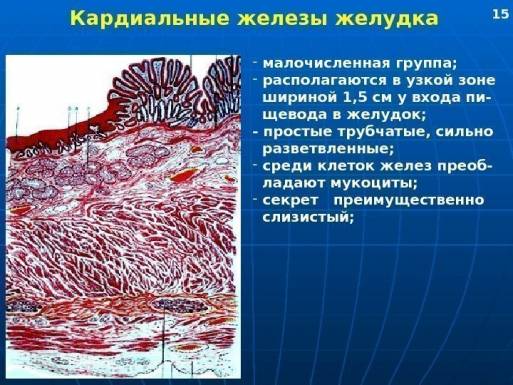
Фундальные компоненты слизистой оболочки органа пищеварения продуцируют пепсиноген, слизь и химозин.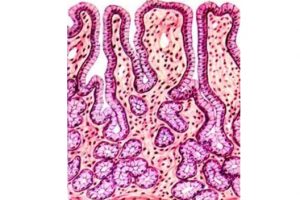 Клетки кардиальных структур функционируют у входа пищевода в пищеварительный орган.
Клетки кардиальных структур функционируют у входа пищевода в пищеварительный орган.