Повышенная кислотность желудка: симптомы и лечение, причины
Спровоцировать заболевания ЖКТ могут различные причины: стрессовые факторы, пагубные привычки или беспорядочное питание. Нередко подобные недуги сопровождает повышенная кислотность желудка, симптомы которой доставляют больному массу неприятностей. От повышенной кислотности желудка назначается лечение в комплексе, включающее как прием лекарственных препаратов, так и народную медицину. Также немаловажное значение при терапии этого заболевания играет правильное питание.
 Чрезмерная секреция кислоты желудка несёт большую угрозу здоровью всей пищеварительной системы.
Чрезмерная секреция кислоты желудка несёт большую угрозу здоровью всей пищеварительной системы.Кто в группе риска?
Избыточную кислотность желудочного сока наиболее часто наблюдают у мужчин, а также у беременных и подростков. В группе риска, когда выделение соляной кислоты избыточно, находятся пожилые пациенты, а также те, у кого наблюдается сбой выработки щелочей, имеющихся в желудочном соке. Агрессивная среда в желудочно-кишечном тракте провоцирует развитие патологических явлений на слизистой оболочке, что непосредственно сказывается на возникновении болезней.
Вернуться к оглавлениюСимптомы
Каждому человеку, страдающему гастроэнтерологическими заболеваниями, необходимо знать симптомы повышенной кислотности желудка. Это позволит быстро принять необходимые меры и облегчить свое состояние. Симптоматика повышенной кислотообразующей функции следующая:
- Изжога. Характеризуется изжога жгучей болью за грудиной, которая возникает в результате заброса чрезмерного количества соляной кислоты в пищевод. Наблюдается она спустя некоторое время после приема пищи. За счет дискомфорта, который возникает при изжоге, человек не может нормально употреблять пищу и разговаривать. Унять приступ изжоги можно с помощью щелочной воды, раствором соды или семенами подсолнуха.
- Боль «под ложечкой». Сильная, тянущая либо тупая, беспокоит человека после трапезы спустя где-то два часа.
- Ухудшается аппетит.
- Кислая отрыжка после приема пищи.
- Запоры или наоборот, понос.
- Рвота.
- Тахикардия. Такое заболевание как тахикардия определяется учащенным болезненным сердцебиением.
- Слабость и головокружение.
- Усиленная потливость.
- Тошнота.
- Увеличенная температура тела.
Причины и факторы
Почему повышается кислотность желудочного сока? Усилить выработку соляной кислоты, которая влияет на желудочную кислотность, могут следующие причины:
- Неправильное питание, в котором преобладает фаст-фуд, злоупотребление крепким кофе и чаем, спиртосодержащими напитками, копченостями и другими вредными продуктами.
- Употребление длительное время лекарственных препаратов, которые негативно воздействуют на желудочные стенки, вызывая язву желудка.
- Стрессовые ситуации, нервозность.
- Курение сигарет и злоупотребление алкоголем.
- Хеликобактер, которая повреждает слизистый слой органа пищеварительной системы, провоцируя гастрит и язву двенадцатиперстной кишки.
- Употребление пищи в чрезмерных количествах.
- Пренебрежение лечением или дозировкой медпрепаратов, назначенной врачом.
- Генетическая предрасположенность.
- Нарушения обмена веществ.
- Авитаминоз и недостаток аминокислот, витаминов.
Последствия повышения кислотности желудка
Если повышена кислотность желудка, то человеку могут грозить следующие последствия этого состояния:
- болезненные ощущения в суставах;
- нарушения метаболизма и стула;
- уменьшение защитных функций организма;
- всевозможные аллергические реакции;
- набор лишних кило,
- головные боли;
- проблемы со сном, в большей мере — бессонница;
- развитие сахарного диабета;
- ухудшение аппетита;
- необоснованная слабость в теле;
- нервозность;
- хрупкость костей.
При беременности
Основная причина, почему повышается уровень кислотности у беременных женщин — изменение гормонального фона. Помимо этого, на кислотно-щелочной баланс влияет увеличивающаяся в размерах матка, которая постепенно смещает внутренние органы. У беременной женщины повышенная кислотность проявляется в виде тошноты, рвоты, поноса, а также сложностей при глотании пищи.
В основном при повышении кислотности у беременных не проводится особая диагностика, врач определяет уровень выработки соляной кислоты, полагаясь на жалобы пациентки и на результаты лабораторных исследований. Однако это вовсе не значит, что следует оставлять симптоматику без внимания и не обращаться в больницу к специалистам, так как высокая кислотность опасна образованием воспалительного процесса на слизистой оболочке желудка.
Вернуться к оглавлениюУ детей
 Правильно питание и отсутствие стрессовых ситуаций поможет избежать повышения кислотности у детей
Правильно питание и отсутствие стрессовых ситуаций поможет избежать повышения кислотности у детейПовышение кислотности у ребенка обусловлена различными причинами, но в основном возникает в результате перенесенных сильных стрессов и неправильного питания. Избыточная кислотность у ребенка проявляется в виде запоров, поноса, отрыжки, изжоги, болезненных ощущений в животе и повышения температуры тела. Важно не запустить заболевание и вовремя обратиться к врачу, который назначит необходимое лечение. Но прежде чем лечить признаки недуга у ребенка, необходимо проверить уровень кислотности в пищеварительном соке и выявить заболевание, которое провоцирует ацидоз. Для этого нужно пройти в больнице диагностические обследования, включающие гастроскопию, УЗИ и другие.
Вернуться к оглавлениюДиагностика
Какие методы диагностики позволяют узнать, на каком уровне находится кислотность в желудке? Этот вопрос волнует многих, кто хоть раз в жизни сталкивался с гастритом, сопровождающимся повышенной кислотностью. В больнице пациента осматривают с помощью гастроскопии или ультразвукового исследования. Гастроскопия позволяет определить заболевание, провоцирующее высокую желудочную кислотность, путем осмотр пищевода, полости желудка и двенадцатиперстной кишки с помощью специально предназначенного инструмента.
Проверяют уровень кислотности в желудочном соке лабораторными исследованиями, которые включают в себя общий анализ крови и мочи. Определить кислотно-щелочной баланс поможет метод диагностического обследования с названием «внутрижелудочная рН-метрия». Благодаря анализу на антитела можно узнать о наличии в организме бактерий Хеликобатер Пилори, которые также являются виновниками большой кислотности в желудке.
Вернуться к оглавлениюДиетическое питание
Немаловажное значение при лечении повышенной кислотности желудка имеет диета. В больнице диетолог расписывает пациенту рацион на весь период терапии, который исключает следующие продукты, способные усилить желудочную кислотность:
- грибы;
- острые и соленые блюда;
- алкоголь;
- копчености;
- соленья;
- свежий хлеб;
- кофе и крепкий чай;
- газированные напитки;
- лук и чеснок;
- пряности и специи;
- томаты и кислые ягоды;
- жирные бульоны и жареные блюда;
- маринады.
Чтобы вылечить ацидоз (повышенную желудочную кислотность) необходимо полноценно сбалансировано питаться и включать в свою диету следующие продукты питания:
- сыр;
 Для нормализации кислотности нужно соблюдать диету
Для нормализации кислотности нужно соблюдать диету - компоты;
- картофель;
- нежирные сорта рыбы и мяса;
- бульоны из овощей;
- некрепкий чай;
- овощные пюре;
- молочная продукция;
- макароны.
В диете больного с желудочными заболеваниями в обязательном порядке должна присутствовать щелочная минеральная вода.
Вылечить нарушения уровня кислотности можно лишь при условии соблюдения следующих правил культуры питания:
- употреблять пищу необходимо дробно, т. е. малыми порциями, но часто — 5−6 раз в день;
- готовить блюда следует на пару, запекать или отваривать;
- после трапезы не рекомендуется сразу ложиться спать, отдыхать или давать физическую нагрузку.
Медикаментозное лечение
Лечить повышенную выработку соляной кислоты в пищеварительном соке можно следующими лекарствами:
- «Мотилиум», «Домидон». Эти медикаменты способствуют продвижению желудочного содержимого в двенадцатиперстную кишку.
- «Маалокс», «Фосфалюгель», «Алмагель». Данные лекарства снимают жжение в пищеводе, применяются, когда болит желудок.
- «Омез», «Нольпаза». Препараты предназначены для нейтрализации повышенной выработки соляной кислоты.
- «Кваметел», «Ранитидин». Эти лекарства способны снизить уровень кислотности в желудке и облегчить сопутствующие болезненные признаки недуга.
- «Мезим», «Креон». Медикаменты для восстановления микрофлоры.
Прежде чем принимать лекарственные препараты, необходимо ознакомиться с их противопоказаниями. В инструкции к лекарству указываются следующие противопоказания: повышенная индивидуальная чувствительность к составляющим препаратов, беременность, период лактации, маленький возраст пациента, острая форма заболевания и др.
При несоблюдении рекомендованного режима дозирования и в результате пренебрежения противопоказаниями у пациента бывают побочные эффекты в виде тошноты, запора, рвоты, изменений вкусовых ощущений. При длительном нарушении дозировки может болеть голова, наблюдаться жажда и снижение артериального давления. Помимо этого у больного бывает остеопороз, регистрировались нарушение функции почек, гипорефлексия, другие «побочки».
Вернуться к оглавлениюНародная медицина
Лечение повышенной кислотности желудка проводится как медикаментозными, так и народными средствами. Нетрадиционная медицина предлагает множество рецептов на основе природных компонентов, которые способны понизить уровень кислотообразующей функции и убрать болезненные признаки заболевания. Народные средства для эффективного лечения ацидоза следующие:
- Картофельный сок. Делать данное средство не сложно. Достаточно выжать сок из свежих клубней и пить перед каждым приемом пищи. Дозировка начинается с одной чайной ложки и постепенно увеличивается до 100 мл.
- Скорлупа яиц. Большая кислотность понизится, если скорлупу тщательно измельчить и принимать по две ложки на протяжении дня.
- Мед. Раствор из меда делают следующим образом: разводят в половине литра теплой воды 100 г пчелиного продукта. Пить медовую жидкость, чтобы снизить повышенную кислотность в желудке, необходимо трижды в день за два часа до еды. Наиболее часто этим средством лечатся язва, гастрит и гастродуоденит в период обострения.
- Печеная или вареная тыква. Чтобы понизить кислотность, необходимо перед
 Понизить кислотность можно поев вареную или печеную тыкву
Понизить кислотность можно поев вареную или печеную тыквукаждым приемом пищи употреблять по 150 г приготовленной тыквы. Однако употребляя тыкву, следует учитывать ее слабительное действие — это значит, что принимать ее не рекомендуется людям со склонностью к диарее.
- Настой из березовых почек. Лечение повышенной кислотности возможно березовыми почками. Их готовят следующим образом: 50 г главного компонента заливают половиной литра спирта и оставляют на 10 суток. Чтобы снизить уровень кислотообразующей функции, пить настой предписывают по чайной ложке дважды в день за 25 минут до трапезы.
- Сборный настой. Нужно взять по столовой ложке зверобоя, подорожника, ромашки и залить их стаканом кипятка. Когда лечебная жидкость настоится, пить ее по ложке перед приемом пищи.
- Отвар из столетника и клюквы. Для лечения ацидоза необходимо взять по 100 г сока алоэ и клюквы, залить их стаканом горячей воды и добавить ложку меда. Пить смесь трижды в сутки по 30 г.
Профилактика
Чтобы избежать увеличения уровня соляной кислоты в пищеварительном соке, необходимо выполнять несложные меры профилактики:
- правильно питаться;
- употреблять пищу малыми порциями;
- обогащать рацион клетчаткой;
- отказаться от фаст-фуда, полуфабрикатов;
- свести к минимуму употребление алкогольных напитков;
- исключить жирные и жареные блюда;
- избегать стрессовых ситуаций;
- при первых же признаках недуга сразу обращаться к врачу, а не заниматься самолечением.
Какие продукты способны снижать кислотность желудка при гастрите, таблица
Какие продукты способны снижать кислотность желудка
Стабильная работа ЖКТ во многом зависит от уровня кислотности желудка, который измеряется в рН единицах и в норме не должен превышать значения, равного 7. На повышение кислотности влияет слишком большое количество соляной кислоты в желудке, которая особенно активно вырабатывается в процессе приема пищи. Обычно нарушение кислотно-щелочного баланса провоцируется неправильным питанием, приемом некоторых препаратов, курением и злоупотреблением алкоголем, а также стрессовыми состояниями.
Неприятные симптомы повышенного уровня кислотности, такие как изжога, часто возникают при гастрите и других заболеваниях ЖКТ. Помимо основного лечения врачи назначают пациентами с такими симптомами специальную диету, включающую в себя продукты, которые помогают стабилизировать уровень рН и создать в желудке щелочную среду. Стоит иметь в виду, что определенная пища способна повышать рН, поэтому всем людям, страдающим изжогой, гастритом и язвой необходимо исключить ее из рациона.
От чего лучше отказаться

Далеко не все продукты эффективно снижают высокую кислотность желудочного сока, некоторые из них наоборот способны увеличивать избыточный уровень соляной кислоты. Они составляют обширный перечень, в который входят слишком кислые, копченые, пересоленные, жареные блюда, белый хлеб и сладости, фастфуд, газированные напитки, цитрусовые фрукты, некоторые овощи, а также кисломолочные продукты. Чаще всего гастроэнтерологи советуют пациентам резко ограничить употребление:
- творога и сметаны с высоким уровнем жирности;
- солений и маринадов;
- черного кофе;
- шоколада;
- помидоров;
- лимонов, апельсинов и грейпфрутов;
- лука и чеснока.
Помидоры, сливы и зеленые яблоки, а также черный хлеб также провоцируют избыточное выделение желудочного сока, поэтому от них тоже придется отказаться. Большое значение имеет и способ обработки продуктов, людям с нарушениями кислотности нельзя есть жареную и копченую пищу, нежирное мясо, рыбу, овощи и другие продукты необходимо готовить на пару, запекать на гриле или варить.
Что вводить в рацион

Не стоит думать, что ограничения в рационе заставят отказываться от вкусной еды, на самом деле среди фруктов и овощей, различных круп, мяса и рыбы существует достаточно продуктов, способствующих образований щелочной среды в желудке. Многие продукты хорошо понижают кислотность желудка, и первое место в этом списке вполне заслуженно занимают арбузы и бахчевые дыни, которые помогают надолго забыть о неприятных признаках изжоги. Из самых подходящих для желудка фруктов стоит отметить манго, авокадо и бананы, которые обладают превосходными обволакивающими свойствами и включают в себя большое количество питательных веществ.
Всем, кто не понаслышке знаком с неприятными признаками гастрита и язвы, необходимо начинать день с завтрака, в который входит овсяная каша, помимо нее полезно включать в рацион и другие крупы, например, пшено, булгур, рис и манку. Основные блюда рациона должны состоять из мяса, предпочтение следует отдавать индейке и курице, а также нежирным сортам рыбы. Многие овощи способны хорошо восстанавливать оптимальный уровень рН, в этот перечень входят все сорта капусты, картофель, морковь и свекла, кабачки и огурцы. Большое количество зелени, включая петрушку, фенхель и салат тоже стоит употреблять в пищу. В таблице, представленной ниже, собраны самые полезные продукты, понижающие кислотность:
Овощи
Фрукты
Молочные продукты
Козье и коровье молоко
Нежирная творожная масса
Крупы
Сухофрукты
Ягоды
Продукты-антациды

Широко известен перечень так называемых антацидов, продуктов с высокой щелочной реакцией, которые позволяют эффективно нейтрализовать избыточное количество кислоты в желудке.
- Свежее молоко. Натуральное молоко, предпочтительно козье, является лучшим натуральным антацидом благодаря своему обволакивающему и успокаивающему действию, которое оно оказывает на органы ЖКТ.
- Пахта. Естественный продукт, получаемый в процессе приготовления масла из сливок, также весьма полезен для понижения кислотности желудка.
- Сок картофеля. Сок из сырого картофеля является природным и естественным средством, которое не только нормализует кислотно-щелочную среду, но и устраняет воспалительные процессы в ЖКТ.
- Корень имбиря. Свежий корень имбиря позволяет за короткий срок избавиться от изжоги, для этого из него нужно приготовить имбирный чай либо употреблять в свежем виде.
- Сок сельдерея. Сок, получаемый из сельдерея, нормализует баланс рН в организме, а также повышает иммунитет за счет высокого содержания витаминов и микроэлементов.
- Сухофрукты. С приступами из изжоги также способны хорошо справляться сухофрукты, предпочтение стоит отдавать изюму и инжиру. Они заменяют сладости и способствуют образованию щелочной среды в организме.
Дополнительные способы

Повышенный уровень кислотности обычно свидетельствует о проблемах с ЖКТ и диагностируется при неправильном питании и других факторах, провоцирующих нарушение кислотно-щелочного баланса. Поскольку эта проблема не способна устраниться сама собой и в основное развивается на фоне гастрита и других аналогичных заболеваний, в этих случаях врачи назначают комплексное лечение. Немаловажную роль в нем играет правильное питание и употребление продуктов с высокими щелочными свойствами, а также применение народных средств. В этот перечень входит:
- сок алоэ;
- масло перечной мяты;
- листья базилика.
Природный сок листьев алоэ давно применяется в качестве естественного антацида, его необходимо разводить в чистой воде, для одной дозировки понадобится одна чайная ложка сока на половину стакана воды, и принимать после еды. При изжоге используют листья свежего базилика, которые необходимо жевать либо готовить из них травяной настой. Масло мяты, растворенное в стакане воды, эффективно борется с неприятными признаками изжоги и рефлюкса.
Необходимо помнить о том, что все продукты для диеты подбираются индивидуально с учетом особенностей конкретного организма. У некоторых людей наблюдается непереносимость определенных овощей, ягод и фруктов, которые вполне способны спровоцировать резкий приступ изжоги.
Диета при пониженной кислотности желудка

Содержание соляной кислоты в желудочном соке, то есть уровень его кислотности, является важнейшим фактором, влияющим на состояние всего организма. При снижении данного показателя, что происходит из-за, к примеру, воспалительного процесса в слизистой оболочке желудка (гастрит), нарушается в первую очередь процесс переваривания пищи. Еда, которая «депонируется» в желудке, в результате недостатка соляной кислоты переваривается недостаточно, и пищевой комок практически в неизмененном виде поступает в тонкий кишечник. Это ведет к созданию повышенной нагрузки на кишечник и к его относительной функциональной недостаточности (недостатку ферментов и ослаблению перистальтики), из-за чего формируются такие симптомы, как отрыжка и изжога, тяжесть в животе и метеоризм, нарушения стула и изменения аппетита.
Но сбой в переваривании пищи является не единственным последствием понижения кислотности желудочного сока. Достаточный уровень соляной кислоты также выступает в качестве защитного барьера, который «спасает» желудочно-кишечный тракт от заселения колониями бактерий и микроскопических грибков. Недаром микроорганизм Helicobacter Pylori, возбудитель многих заболеваний желудка, обнаруживается в большинстве случаев у пациентов, обладающих недостаточной кислотностью желудочного сока.
Патологическое состояние, характеризующееся снижением выработки соляной кислоты клетками слизистой оболочки желудка, является стадией, предшествующей целому ряду патологий. Его необходимо своевременно корректировать, нормализуя уровень кислотности, чтобы не допустить формирования серьезных заболеваний. Для этого используются различные лекарственные препараты стимулирующего и заместительного назначения, но огромное значение имеет и другое лечебное направление. Это особая диета при пониженной кислотности желудка, которая по эффективности нисколько не уступает другим терапевтическим методам .
Принципы и правила диеты
Пищевые массы, поступающие в желудок, напрямую воздействуют на его слизистую оболочку. Они не должны травмировать внутреннюю оболочку органа, чтобы не усугублять патологию, а также должны способствовать процессу регенерации. Кроме того, многие продукты способны влиять на процесс продуцирования соляной кислоты, поэтому предпочтение следует отдавать той пище, которая стимулирует ее выработку. Самый же быстрый способ восстановить кислотность во время еды заключается в том, чтобы употреблять блюда, уже изначально имеющие определенный уровень кислотности, который, в то же время, не будет слишком «агрессивным» для слизистой желудка и кишечника. Этот способ можно назвать заместительным.
Поэтому диета при пониженной кислотности желудка, именуемая столом №2, обладает следующими принципами:
- щадящее воздействие на пищеварительные органы;
- стимуляция секреторной активности органов;
- стимуляция двигательной функции органов;
- заместительное поступление продуктов, имеющих необходимую кислотность.
Чтобы обеспечить все эти направления диеты, важно не только правильно подбирать продукты, повышающие кислотность желудка, но и знать о правилах их приготовления. Разрешается отваривать, тушить, готовить на пару, запекать в духовке и даже немного обжаривать, но без использования какой-либо панировки. Те продукты, которые имеют грубую клетчатку (сырые фрукты и овощи) или соединительнотканные волокна (жилистое мясо), рекомендуется после отваривания или запекания дополнительно превращать в пюреобразную массу. Остальные продукты можно употреблять в виде некрупных кусочков, бульонов, фаршей различных фракций.
Особое внимание уделяется и температуре готовых блюд. Человек, страдающий пониженной желудочной кислотностью, не должен употреблять слишком холодные или горячие блюда, их температура должна быть средней.
В целом, питание при пониженной кислотности желудка отличается следующими особенностями:
- сбалансированное соотношение белков, жиров, углеводов;
- повышенная суточная калорийность, до 3000 кКал;
- деление суточного объема пищи на 5-7 приемов (дробное питание небольшими порциями), общая масса блюд – не более 3 кг;
- использование бульонов как стимуляторов секреции и моторики в желудке и кишечнике;
- расширение комплекса способов переработки продуктов;
- необязательное использование пюрирования продуктов;
- небольшое ограничение суточного количества соли;
- количество жидкости – 7 стаканов;
- пить жидкость нельзя сразу после еды и во время еды;
- оптимальная (умеренная) температура блюд.
Соблюдение указанных принципов и правил диеты №2 необходимо при множестве заболеваний, которые сопровождаются снижением кислотности. Это гипоацидные хронические гастриты на стадии стихания обострения и в ремиссию, периоды после острых гастритов, колитов и энтеритов, а также периоды затихания воспалительных явлений при хронических энтеритах и колитах. Грамотно осуществляемое питание при этих патологиях увеличивает секрецию не только соляной кислоты, но и пищеварительных ферментов, например, в поджелудочной железе.
Разрешаемые и запрещаемые продукты
Каждый человек, страдающий заболеваниями желудка со снижением кислотности, должен знать, что можно и что нельзя употреблять. Информацию об этом он получает от своего лечащего врача, который при составлении рекомендаций обязательно учитывает форму патологии пациента.
Списки разрешенных и «опасных» продуктов удобнее представить в виде следующей таблицы:
Какие продукты способны снижать кислотность желудка при гастрите, таблица
 Для нормальных процессов пищеварения необходимо содержание определенного количества соляной кислоты в желудочном соке. Она необходима для расщепления и дальнейшего переваривания пищевого комка, поступающего в желудок.
Для нормальных процессов пищеварения необходимо содержание определенного количества соляной кислоты в желудочном соке. Она необходима для расщепления и дальнейшего переваривания пищевого комка, поступающего в желудок.
Но в некоторых случаях, полной нейтрализации соляной кислоты не происходит, что влечет за собой появление негативной симптоматики со стороны ЖКТ. И здесь первый план начинают выступать проблемы с питанием. Чтобы не раздражать слизистую оболочку желудка и не провоцировать болевой синдром, необходимо употреблять продукты, понижающие кислотность желудка.
Гастрит с повышенной секреторной функцией желудка является распространенным заболеванием, развитие которого часто провоцируется неправильным питанием. Длительное употребление продуктов, стимулирующих выработку соляной кислоты, негативно начинает сказываться на состоянии здоровья.
Чтобы избежать этого, необходимо не только соблюдать диету в рационе питания, но и придерживаться определенных правил, выполнение которых поможет предотвратить обострение заболевания и наладить работу пищеварительной системы организма.
Диета при повышенной кислотности желудка – общие правила
Пациентам, страдающим гастритом с повышенной кислотностью, важно не только соблюдение диеты, но и как происходит обработка пищевых продуктов, и в каком виде они будут поступать в желудок. Чтобы максимально снизить раздражающее действие соляной кислоты на желудок, необходимо придерживаться следующих правил:
- режим питания должен быть приближен к санаторному, то есть 5-6 разовому приему пищи;
- порции не должны быть обильными;
- приготовление еды лучше осуществлять на пару, методом варки или тушения с последующим измельчением или протиранием ингредиентов, входящих в первые, или вторые блюда;
- пища должна быть оптимального температурного режима, то есть не холодной и не горячей;
- ужин не должен быть плотным и не менее, чем за 3 часа до сна;
 во время еды пища должна тщательно пережевываться;
во время еды пища должна тщательно пережевываться;- достаточное употребление жидкости (щелочной негазированной минеральной воды) в объеме 1 стакана перед едой за час или спустя это время после еды.
Любая погрешность в диете или нарушение правил питания, будут провоцировать негативную симптоматику в виде изжоги и болей в области желудка. Поэтому пациенты, страдающие повышенной секреторной функцией желудка, должны четко соблюдать правила питания и употреблять продукты, которые снижают кислотность желудочного сока.
Разрешенные продукты
Несмотря на различные ограничения, питание при гиперсекреции желудка должно быть полноценным и сбалансированным. То есть пациент, несмотря на диету, должен получать в достаточном количестве белки, жиры, углеводы и витамины.
Какие же продукты понижают кислотность желудка, которые необходимо включать в рацион питания? В первую очередь это продукты, которые не будут провоцировать изжогу. Этот симптом является основным в клинике заболевания, указывающий на повышенную кислотность. Поэтому важно употреблять только следующие разрешенные продукты:
- молоко и его производные – кальцинированный протертый творог, нежирная и некислая сметана, неострые и нежирные сорта сыра в измельченном виде, творожные запеканки, ацидофилин, молочные супы, теплое молоко низкой жирности;
- белковые продукты – первые блюда из нежирных сортов говядины, телятины курицы или индейки в виде супов или бульонов, вторые блюда в виде паровых котлет или тефтелей;
- рыба – нежирные сорта хека, судака, минтая, трески, в отварном виде или в виде паровых котлет или биточков;
- макаронные изделия – вермишель мелких сортов, хорошо разваривающаяся в супах;
- овощи – картофель, морковь, тыква, кабачки, цветная капуста, свекла, зеленый горошек. Их используют для приготовления вегетарианских супов с последующим измельчением или для приготовления салатов в отварном и измельченном виде;
- зелень – укроп в свежем или сушеном виде;
 каши – гречневая, манная, овсяная, рисовая, которые хорошо обволакивают слизистую оболочку желудка, купируя гиперсекрецию;
каши – гречневая, манная, овсяная, рисовая, которые хорошо обволакивают слизистую оболочку желудка, купируя гиперсекрецию;- куриные яйца – только в виде парового омлета или сваренные всмятку;
- хлеб и мучные изделия – подсушенный пшеничный высшего сорта хлеб, сухое печенье, крекер, сухой бисквит;
- фрукты – сладкие яблоки, груши, абрикосы, бананы. Из ягод — черешня, малина, клубника. Из них можно готовить кисели, компоты, муссы;
- напитки – некрепкие черный чай и кофе с добавлением молока, витаминный напиток из шиповника, натуральные сладкие фруктовые соки, разведенные негазированной минеральной водой;
- кондитерские изделия – зефир или пастила.
Составляя правильное сбалансированное меню, можно не только получать полноценное питание с помощью разрешенных продуктов, но и значительно снизить гиперсекрецию желудочного сока.
Что можно дополнительно включать в рацион питания из рецептов народной медицины, и какие продукты способствуют снижению кислотности желудочного сока? Есть ряд растительных средств, обладающих щелочной реакцией, которые могут нейтрализовать кислую среду желудка, купируя при этом изжогу и болевой синдром. Употреблять в домашних условиях можно следующие средства:
- сок алоэ или масло алоэ;
- свежевыжатый картофельный сок, разведенный водой в пропорции 1:1;
- свежевыжатый сок из сельдерея;
- травяной чай из цветков ромашки и душицы в пропорции 1:1;
- травяной чай из цветков календулы и тысячелистника в пропорции 1:1.

Полностью или частично ограниченные продукты
У пациентов с повышенной кислотностью желудка в ежедневном рационе питания не должны присутствовать некоторые продукты, которые могут повысить секрецию желудка и спровоцировать его дисфункцию с развитием изжоги, вздутия, болевого синдрома.
Поэтому, ряд таких продуктов должен быть исключен из рациона, как:
- жирные белковые продукты – свинина, баранина. Из птицы – утка;
- животные жиры – сало;
- каши – перловая, пшенная, кукурузная;
- молочные продукты – сметана высокой жирности, кефир, йогурт, кислый творог;
 мясные изделия – любые колбасы;
мясные изделия – любые колбасы;- специи – лук, чеснок, хрен, горчица, щавель, уксус;
- овощи – томаты, редька, белокочанная капуста, огурцы;
- соления – любые соленые или маринованные овощи;
- хлеб – ржаной или из муки грубого помола, с отрубями;
- консервы – любые консервированные мясные или рыбные продукты;
- фрукты – кислые сорта яблок, апельсины, лимоны, мандарины, кислые ягоды;
- крепкий черный чай и кофе;
- грибы – любые сорта в свежем или сушеном виде;
- кондитерские изделия – простые и шоколадные конфеты и чистый шоколад;
- макаронные изделия – крупные спагетти, макароны, лапша, плохо разваривающиеся в первых блюдах.
Есть ряд продуктов, которые могут вызывать повышенное газообразование в кишечнике. Поэтому не рекомендуется при гиперсекреции желудка включать их в свой рацион питания. Это горох, чечевица, фасоль, свежая выпечка, варенье, пирожные.
Противопоказаны к употреблению наваристые борщи и щи, которые, вследствие значительного содержания экстрактивных веществ, действуют раздражающе на поврежденную слизистую оболочку желудка. Такая погрешность в питании будет усиливать секрецию желудка, и вызывать обострение патологии.

Продукты понижающие кислотность желудка — таблица
Какие продукты, понижающие кислотность желудка, нужно употреблять в пищу? В желудке происходят самые важные пищеварительные процессы.
Здесь же вырабатывается и желудочный сок, который способствует химической обработке пищи, тем самым подготавливая ее для переработки прочими ферментными частичками пищеварительной системы.
Одним из компонентов и является соляная кислота, которая обычно находится в организме человека в определенной концентрации. Однако существуют определенные моменты, вызывающие снижение ее уровня или увеличение, что приводит к болезням ЖКТ (желудочно-кишечного тракта).
Причины повышения кислотности

Перед тем как выяснять, какие необходимо употреблять продукты, снижающие кислотность желудка, следует выяснить, из-за чего она могла повыситься, затем устранить эти причины. Корректировка питания без дополнительных мер будет путем к спасению от болезненных ощущений.
 Основными причинами, вызывающими повышения уровня кислотности, являются:
Основными причинами, вызывающими повышения уровня кислотности, являются:
- пристрастие к вредным привычкам — алкоголю, курению, употреблению кофе и чая в больших количествах;
- неправильный режим питания;
- употребление слишком горячей или всегда холодной пищи;
- употребление острой, жирной, копченой пищи;
- нахождение в неблагоприятных рабочих условиях;
- прием сильнейших антибиотиков без назначения врача;
- хронические заболевания инфекционного характера;
- наличие определенного рода паразитов в организме;
- неблагоприятная наследственность;
- нарушения обменных процессов;
- нехватка витаминных, минеральных веществ, необходимых для нормального функционирования органов ЖКТ.
Некоторые из причин невозможно устранить без врачебного вмешательства, однако устранение прочих приведет к понижению кислотности. К коррекции же рациона стоит отнестись с большим вниманием, так как существует ряд определенных продуктов, способных снизить количество соляной кислоты в соке желудка. Поэтому важно знать, какие продукты понижают кислотность желудка.
Продукты, понижающие кислотность

Рекомендовано исключить из рациона такие продукты, как:
- масла и жиры животного происхождения;
- хлебобулочные изделия, даже те, что сделаны из муки высшего сорта;
- молочные и яичные продукты;
- пищу, приготовленную из полуфабрикатов, и так называемый фастфуд;
- газированную воду.
Что же касается мясной пищи, ее необходимо понизить до минимального уровня потребления, готовить только на пару, а еще лучше — заменить рыбными блюдами.
Основные продукты, что понижают кислотность желудка, представлены в таблице.
Питание при гастрите желудка с повышенной кислотностью
На сегодняшний день гастрит можно назвать заболевание века, знакомы с ним более 50% населения всех наций и возрастов. Нередко это диагноз ставят на первых часах жизни новорожденным, и хоть он не
Зачастую при гастрите нарушается обмен веществ, беспокоят болевые ощущения, больной испытывает слабость и недомогание продолжительное время, а так же нарушается кислотность сока в желудке, она может быть в пределах нормы, а может, гораздо от нее отличатся, и быть выше или ниже допустимой границы. Но чаще всего встречается заболевание в сопровождении с повешенной кислотностью в желудке, что требует ущемления своих привычек в образе жизни, а главное заставляет пересмотреть свой рацион питания. Именно о таком виде из разновидностей заболевания мы сегодня подробно поговорим.
Причины повышенной кислотности желудка
 Кислотность желудка представляет собой жидкость в виде соляной кислоты, которая жизненно необходима нашему организму для борьбы с вредоносными вирусами, бактериями, которые мы заносим в свой желудок во время приема пищи с продуктами питания, а так же она обеспечивает правильную, своевременную переработку еды.
Кислотность желудка представляет собой жидкость в виде соляной кислоты, которая жизненно необходима нашему организму для борьбы с вредоносными вирусами, бактериями, которые мы заносим в свой желудок во время приема пищи с продуктами питания, а так же она обеспечивает правильную, своевременную переработку еды.
Повышенный уровень рН — это когда показатель находиться за рамками допустимой нормы, то есть выше семи. Нередко он может беспокоить здоровых людей, не имеющих ранее проблем с желудком. Это первый звоночек о том, что следует уделить внимание своему здоровью:
- Неправильное питание, злоупотребление фаст -фудом, газированными напитками, специями, еда всухомятку, жаренная, острая, соленая пища.
- Нерегулярные приемы пищи с большим перерывом, в таком случае, вырабатываемая соляная кислота, начинает поедать саму себя, в результате чего, ее выделяется еще больше.
- Частая склонность к стрессам, перевозбуждению, агрессии.
- Показания к регулярным оперативным вмешательствам.
- Табак, алкоголь, наркотические вещества.
- Длительный прием определенной группы медикаментов (гормоны, антибиотики, обезболивающие НПВС).
- Инфекция Хеликобактер пилори.
- Повышенный тонус нервных окончаний.
Признаки повышенной кислотности желудка
- Изжога — чувство жжения за грудной клеткой, усиливающейся в положении лежа, возникающей вследствие приема определенных продуктов: яиц, мяса в жирном виде, газировок, кислых напитков, ягод, соусов…
Курируется с помощью специальных лекарственных средств, для снижения рН, соды, теплого молока или воды. - Боль в районе живота. Возникает примерно через полтора — два часа после еды, ноющие, тупые ощущения в области подреберья с левой стороны, иногда спазмы могут быть в районе кишечника, связанные с запорами, которые проходят после опорожнения и выведения каловых масс.
- Тошнота, иногда рвота. Возникает нерегулярно, зачастую спустя несколько часов после приема сложной для переработки пищи, желудком она не усваивается и кажется, как будто желудок «стоит» на месте, тяжесть и тошнота уходят после рвоты.
Важно! Если тошноту и рвоту вы испытываете непосредственно после еды сразу, это сигнализирует о наличии и развитии гастрита, язвенной болезни и требует незамедлительной консультации врача — гастроэнтеролога.
Повышенная кислотность желудка, диета
Питание — это основа лечения данного заболевания. Пациенту назначается специальная диета, которая поможет устранить или облегчить симптомы. Всегда рекомендуют прием щелочной воды, способную нейтрализовать кислотность и предотвратить тошноту, объем и частоту приема назначает лечащий врач.
Диета требует обязательного отказа от свежих хлебобулочных изделий, газированных напитков, алкоголя, некоторых фруктов, овощей (лука, томатов, редиса, цитруса), они способны провоцировать повышения щелочных показателей.
В рационе должны присутствовать первые, вторые блюда, различные гарниры, закуски, салаты, природные жиры в виде масел, фрукты и допустимые десерты, что бы несмотря на диету, организм не испытывал дефицита в необходимых микроэлементах.
Полностью следует исключить:
- жирные и острые продукты и блюда;
- фаст-фуд;
- маринады;
- колбасные изделия;
- соленья, чипсы, сухари, копчения;
- кофе;
- кислые ягоды и фрукты;
- шоколад;
- бобовые;
- сметана, сливки, твердый сыр, майонез;
- жирные бульоны из мяса или грибов.
Рацион питания при гастрите с повышенной кислотностью
В основе рациона лежат несколько простых правил, которые нужно соблюдать для быстрейшего и эффективнейшего выздоровления.
Правило №1
Питаться маленькими порциями (не больше собственной ладошки по объему) часто, 5-6 раз за день, даже при отсутствии аппетита.
Правило №2
Не употреблять тяжелую для переваривания пищу, что бы, не усугублять уже имеющиеся симптомы и проблемы в своем желудке.
Правило №3
По времени, последний прием пищи должен быть не ранее и не позже, чем за 4 часа до сна. В обратном случае вы будете испытывать либо навязчивое чувство голода с дискомфортными, болезненными ощущениями, либо тяжесть, изжогу, тошноту, что не даст вам полноценно отдохнуть и выспаться.
Правило №4
Медленно и тщательно пережевывайте пищу. Благодаря этому вам удастся избежать переедания, так как трапеза займет больше времени, а желудку будет легче переработать поступление еды.
Правило №5
Еду употреблять исключительно в теплом виде, это поспособствует нормальной реакции пищеварительной системы на продукты, в случае приема горячей либо холодной пищи, пищевод, желудок, испытывают стресс, и в свою защитную реакцию начинают выделять ненужный сок и желчь.
Правило №6
Между приемами пищи пить специальную воду способную нейтрализовать уровень рН, примерно за 20 минут до еды, и не ранее, чем через 40 минут после.
Правило №7
Блюда обязательно должны быть приготовлены с помощью пароварки, мультиварки или обычной варки до состояния готовности и с ограничением лишнего жира. Привычные котлеты, рыбу можно приготовить не способом жарки на сковороде, а на пару или запекая в духовке.
Продукты при гастрите с повышенной кислотностью, таблица
Детально разберем, что же можно и нужно кушать при наличии диагноза, о котором мы сегодня говорим:

- Блюда и продукты с большим содержанием Са (кальция) в составе, он способен облегчить выброс соляной кислоты и снизить болевые ощущения.
- Холодное молоко в количестве 50 миллилитров сразу после еды, поможет побороть изжогу и вывести из организма соляную кислоту.
- Крупы: ячмень, овсянка, рис, кукуруза, гречка, манка придадут чувство насыщения, обогатят организм нужными элементами, а так же окажут обволакивающее свойство на стенки желудка, что не даст лишней кислоте образоваться и выйти за его пределы.
- Мед является панацеей в борьбе с множеством негодований, в случае с повышенной кислотностью, он нормализует работу ЖКТ, сохраняет нормальное состояние флоры, защищает слизистую желудка от раздражения и активизирует выведение не нужных, вредоносных кислот. Зачастую его рекомендуют для ежедневного использования в небольших количествах, первый из приемов меда часто припадает на утреннее время, натощак в соединении с теплой водой.
- Имбирь знаменитая пряность в каждом уголке мира, он способен понижать кислотность желудка при гастрите. Но, важно, что при язвенной болезни, его применять нельзя, так как, будет сильно раздражатся внешняя оболочка желудка и провоцировать появление новых язвочек.
- Бананы богаты калием, каждодневное употребление фрукта способно не только облегчить симптомы и состояние больного, но и полностью побороть следы заболевания на начальных стадиях.
- Растительное масло, лучше оливковое или масло льна не должно превышать суточной нормы в рационе, а именно более двух столовых ложек в сутки.
- Мясо необходимо организму обязательно, особенно если проблема коснулась человека подросткового возраста. Предпочтительно выбирать нежирные, низкокалорийные сорта. Крольчатина, говядина, курятина, а так же мясо цыпленка — самые подходящие из них, и богатые на содержание жизненно важных элементов, к этому же списку можно отнести и говяжий язык.
- Рыба и морепродукты нормализуют работу и функции пищеварительного тракта, поэтому они в рационе должны быть 4-5 раз в неделю обязательно. Предпочтение отдавать так же диетическим сортам продукта.
- Творог от 0 до 5 % жирности можно включать в меню до пяти раз в неделю, в отдельных случаях его рекомендуют для ежедневного приема.
- Яйца можно в небольших количествах, обязательно свежие, в виде вареных всмятку, обычного или парового омлета на молоке, а так же яйца пашот. Но ни в коем случае нельзя их пить в сыром виде, что бы, не раздражать желудок и не занести патогенный микроорганизм, в виде сальмонеллы либо другой инфекции.
- Хлеб можно и нужно, вчерашний или слегка подсохший до состояния сухаря, но не свежий, так же можно и галетное, сухое печенье несколько раз в неделю.
- Картофель можно нечасто, так как, он долго переваривается. Если картофель присутствует в первом блюде, то на второе или для гарнира от него лучше отказаться.
- Тыква — незаменимый продукт при проблемах с ЖКТ, полезными являются сама мякоть овоща, его семена, а так же тыквенный сок. Целесообразней начинать употреблять данный компонент с самых ранних стадий болезни.
- Грецкие орехи и семечки, можно до двадцати грамм ежедневно.
- Укроп в свежем виде очень богат на витамины, минералы для желудка, он способен предотвратить процессы брожения, облегчить тошноту, а так же купировать спазмы в ЖКТ.
- Свекла — нормализует микрофлору кишечника и налаживает стул, тем самым предотвращает возникновение приступообразных болей и тяжести. Употреблять исключительно в вареном или в печеном виде.
Гастрит с повышенной кислотностью, меню на неделю
Завтрак: Разваренная гречневая каша без масла, небольшое количество творога жирностью не более 5%, чай из мяты или чистый черный чай, но не крепкий, 1-2 галетное печенье.
Обед: Слизистый суп из овсянки на воде с добавлением вареного куриного желтка и 10 грамм сливочного масла. Смесь перетереть или перебить блендером до образования супа — пюре. Как вариант для второго блюда, может посл
Как определить кислотность желудка в домашних условиях самостоятельно
Способы определения кислотности желудка
Многие задаются вопросом о том, как определить кислотность желудка, когда появляются симптомы нарушения функционирования и расстройства ЖКТ.

Именно этот показатель и является ориентиром при назначении лечения.
Желудочный сок содержит соляную кислоту, необходимую организму для переваривания пищи и защиты от вредоносных микроорганизмов. Сбой баланса в сторону увеличения или уменьшения показателя приводит к воспалительному процессу в желудке и кишечнике, что чревато гастритом, язвой, снижением иммунитета и другими проблемами.
Определить уровень можно как в домашних условиях, так и лабораторным путем.
Причины и опасность изменения кислотной среды
Правильное питание и здоровый образ жизни помогают сохранить идеальное функционирование организма на долгие годы. Изменить уровень кислотности может:

- Наличие вредных привычек: распитие алкогольных напитков, табакокурение.
- Нездоровое питание, употребление острых, жирных, соленых, копченых и жареных блюд.
- Моральное переутомление, стрессы.
- Регулярное недосыпание.
- Прием некоторых медикаментов.
- Недостаток витаминов.
Повышенная кислотность приводит к поражению и истончению слизистых, что вызывает гастрит и язву. Снижение показателя отражается на качестве переваривания пищи, нарушается микрофлора, всасывание полезных веществ.
Когда страдает иммунитет из-за недостаточной дезинфекции, в организме начинается распространение вредоносных бактерий, например, Хеликобактер Пилори. Последняя способна вызывать эрозии, гастрит, язвенную болезнь.
Нормальный уровень кислотности
При нарушении показателя изменяется общее самочувствие и работоспособность пациента. В медицине принято выделять 2 типа кислотности:
- Стимулированный. Он указывает количество кислоты, выделяемое в процессе работы желудка и при употреблении ряда препаратов.
- Базальный. Показывает уровень кислоты, производимой, когда человек голоден, то есть во временном диапазоне неактивности желудка.
Нейтральным значением (рН = 7,0) обладает обычная вода. При этом рН плазмы = 7,35-7,5. Чем больше содержание водородного показателя в желудочном соке, тем ниже кислотность желудка пациента.

При измерении рН важно брать анализ натощак. При этом норма кислотности на слизистых и в просвете тела желудка не достигает 2 единиц.
- У здорового человека рН сока варьируется в пределах от 1 до 2.
- Если водородный уровень превышает 4.0, то это указывает на понижение кислотности.
- В антральном отделе норма показателя составляет 1,5-7,5. Предельные границы — 0,9 и 8,5.
Как узнать свой показатель кислотности
Определение кислотности желудочного сока можно провести несколькими способами:
- С помощью зондирования.
- Применяя ацидотест.
- Сдав анализы крови.
- Использовав лакмусовую бумагу.
- Наблюдая реакцию организма после употребления некоторых продуктов.
Зондирование
Для инструментального обследования применяют тонкий и толстый зонд. Первый нужен для оценки активности секреции и определения уровня кислотности органов пищеварения. Он более информативен, при этом результат не вызывает сомнений.

Более толстый инструмент дает представление о качестве переваривания поступающей пищи. На ужин пациент должен съесть рис или гречку с добавлением изюма. Ввиду индивидуальных особенностей организма больного такое исследование может дать ложные показания.
Проведение ацидотеста
После опустошения мочевого пузыря пациент должен принять специальное лекарство. Забор мочи производится через час после употребления препарата, затем больной выпивает приготовленное драже. Повторная сдача мочи происходит спустя еще 1,5 часа.

Исследуемый материал сравнивается по цвету мочи с колориметрической шкалой. Данный метод позволяет определить кислотность без гастроскопии, но имеет большую вероятность погрешности, поэтому его применение довольно редко встречается в современной медицине.
Определение уровня показателя по крови

Чтобы узнать кислотность по анализу крови, производится тест на биохимию, количество пепсиногена, сывороточный гастрин, антитела к Хеликобактер Пилори, наличие остатков азота мочевины.
При отклонении от нормы пациенту могут рекомендовать аэротестирование, чтобы подтвердить точность анализа на хеликобактерную среду. При этом выдыхаемый воздух проверяют на присутствие аммиака.
Использование лакмусовых полосок
Этот метод помогает быстро определить, повышенная или пониженная кислотность в желудке пациента. Чтобы воспользоваться лакмусовой полоской, ее кладут на язык, это запускает химическую реакцию. Полученный цвет сравнивается с образцом имеющейся палитры.
Пониженная кислотность отражается ярким синим цветом. О том, что показатель повышен, говорят оттенки красного. Исследование проводят натощак, не менее 5 дней подряд. Тест-полоски для этого можно приобрести в аптечной сети.

Влияние продуктов питания на кислотность
Самостоятельно определить данный показатель можно , понаблюдав за реакцией своего организма на некоторую еду:
- Лимон. Этот фрукт люди с пониженной кислотностью могут употреблять, как обычное яблоко. Для тех, у кого показатель выше нормы, лимон очень кислый, им некомфортно даже при одной мысли о нем или взгляде на него.
- Сок яблока. Его употребление необходимо проводить натощак, наблюдая за реакцией организма. Боль и дискомфорт в области живота указывают на повышенную кислотность. Если пациенту постоянно хочется съесть что-то кислое, то это говорит, что показатель ниже нормы.
- Пшено. Из этой крупы готовится каша и употребляется с добавлением масла. Если спустя некоторое время появляется изжога, то это явный признак повышения показателя.
- Сода. Половину чайной ложки средства разводят в 150 мл воды и выпивают на голодный желудок. Если отрыжка отсутствует, то это говорит о низкой кислотности.
Такие методы определения помогают пациенту узнать о наличии проблемы. Но для того, чтобы провести правильное лечение, необходимо подтвердить результаты тестирования в условиях медицинского учреждения.
Симптомы повышенной кислотности
Чтобы самому определить кислотность внутренней среды, достаточно понаблюдать за характерными признаками. При увеличении допустимой нормы пациента беспокоит:

- Изжога, которую провоцирует практически каждый прием пищи.
- Присутствие вкуса металла в ротовой полости.
- Отрыжка воздухом, особенно в первые минуты после еды.
- Ноющие боли в области желудка.
- Вздутие, тяжесть и сдавливающие ощущения в зоне живота.
- Нарушение стула, преимущественно запоры.
Если лечение не проводится своевременно, то постепенно появляется вторичный признак, указывающий на дальнейшее развитие патологического процесса:
- Отсутствие аппетита.
- Постоянный дискомфорт и боль в области желудка.
- Тошнота, рвота.
- Язык обкладывается желтым или сероватым налетом.
- Ухудшение общего состояния пациента: слабость, апатия.
Причины повышения кислотности
Изменения в сторону увеличения показателя происходят при:

- Несоблюдении правильного питания, режима приема пищи.
- Наличии вредных привычек: курении, употреблении алкоголя.
- Приеме некоторых лекарств длительное время. К опасным препаратам относят противовоспалительные нестероидные средства и гормональные медикаменты.
- Частых стрессах.
Как можно снизить кислотность
Чтобы соляная кислота вырабатывалась в правильном количестве, необходимо нормализовать питание и начать принимать препараты для снижения ее показателя. Из рациона исключаются жирные, жареные, соленые, кислые и острые блюда. Запрещены газированные напитки, кофе, крепкий чай, цитрусовые, шоколад, кондитерские и сдобные изделия.
Употребление пищи должно производиться не реже 6 раз в день, дробно. Вечерние перекусы вредны организму. При приготовлении еды предпочтение отдается блюдам на пару, вареным и тушеным продуктам. Температура пищи должна быть оптимально теплой. В первое время пациенту рекомендуется тщательно перемалывать еду, а в последствии хорошо пережевывать.
Мясо в рацион предпочтительно вводить нежирных сортов, подойдет кролик, курица, индейка. Каши лучше готовить на молоке, для этого подходит рис, гречка, овсянка, манка. Из кисломолочки можно творог, сыр, кефир, но эти продукты должны быть с низким содержанием жира. Хлеб подходит вчерашний. От батона лучше отказаться. Яйца необходимо варить всмятку.
Из народных методов самым эффективным считается свежий сок сырого картофеля. Его необходимо принимать по 50-100 мл за 20-30 минут до еды трижды в сутки. Чтобы состояние пациента улучшилось, курс лечения должен продолжаться не менее одного месяца.
Медикаментозное лечение включает прием:

- Антацидов, т. к. они создают условия для нейтрализации соляной кислоты. Самыми популярными являются Маалокс, Гевискон и Алмагель.
- Антисекреторных препаратов, таких как Гастрозол, Омепразол, Омез.
- Ингибиторов протонной помпы (это Нольпаза, Пантопразол).
При язвенной болезни применяют Де-Нол, Бисмофальк.
Признаки понижения показателя
Некоторые симптомы, напротив, указывают на низкий уровень кислотности:
- Отрыжка с резким запахом, напоминающим тухлые яйца.
- Присутствие тошноты, отсутствие аппетита.
- Вздутие живота с постоянным урчанием внутри.
- Дискомфорт после принятия пищи, тяжесть, боль, метеоризм.
- Нарушение дефекации.
Ко вторичным признакам болезни, когда нарушается пищеварение при понижении кислотности, относят:
- Сухость кожных покровов, наличие угрей.
- Снижение веса.
- Ломкость ногтей, волос.
- Появление анемии, авитаминоза.
- Снижение иммунных сил организма.
- Повышенную утомляемость.
- Резкое снижение гемоглобина.
Причины понижения кислотности
Определив, какая среда желудка, необходимо выявить и причину возникновения осложнений, так как неправильное лечение способно усугубить состояние больного. Основным фактором, вызывающим снижение кислотности, является присутствие патологии внутренних органов.

Например, такое состояние бывает при гастрите, язве, раке желудка, гастродуодените, опухоли островковых клеток поджелудочной железы. При этом нарушается работа желез, которые отвечают за уровень выделения соляной кислоты.
Лабораторными методами в поликлинике может быть выявлена бактерия Хеликобактер Пилори, которая также способна провоцировать снижение показателя. Нередко причиной болезни выступает сбой в работе щитовидной железы, что приводит к нарушению обмена веществ.
Методы повышения кислотности
Когда анализы показывают снижение показателя, необходимо принимать ферменты и препараты HCl. Натуральный желудочный сок животного происхождения пьют во время еды по 1 ст. ложке 3 раза в день. Чтобы запустить процесс выделения желчи, врачи назначают настойку полыни по 20 капель за полчаса до приема пищи.
В качестве ферментов принимают Оразу, Фестал, Креон, Пангрол, Мезим. Рекомендовано пропить витаминные комплексы, например, Кальцемин, для восстановления баланса полезных веществ.

В меню необходимо включить кисломолочные продукты, корень имбиря и пищу, содержащую витамин С. Для восполнения цинка полезно есть семечки тыквы, бобовые, картофель, сыры, хлеб, крупы.
Из народных рецептов можно взять отвар шиповника, прием за полчаса до употребления еды сока лимона или 1 ст. ложки яблочного уксуса, разведенного в воде.
Уровень кислотности можно определить самостоятельно или в поликлинике, обратившись к гастроэнтерологу. Очень важно сделать это своевременно, так как для организма одинаково вредно как повышение, так и понижение показателя. При цифре выше нормы происходит поражение слизистых, что чревато язвой.
Когда уровень низкий, наблюдается ослабление иммунитета, возрастает риск инфицирования. Помимо этого, процесс переваривания нарушается, организм не получает необходимых витаминов. Самый лучший способ определения кислотности – зондирование.
Как самостоятельно определить кислотность желудка в домашних условиях
Для лучшего усвоения пищи организм вырабатывает желудочный сок. Главный ее компонент – соляная кислота. По объему этой кислоты и определяется – повышена или понижена кислотность желудка. Наличие кислоты имеет свою норму, и отклонения от нее провоцируют неприятное состояние желудка. Кислотность обычно определяется в лаборатории. Чтобы постоянно туда не обращаться, каждый человек должен иметь представление, как определить кислотность желудка в домашних условиях.

Зачем ее нужно проверять
Вырабатываемый организмом сок в желудке – это жидкость, не имеющая цвета с наличием 0,5% соляной кислоты в ней. Она имеет противомикробное и антибактериальное свойство и помогает перевариванию продуктов питания при оптимальном ее содержании. Под действием некоторых факторов и правилам жизнедеятельности организма, уровень кислоты может меняться. Это происходит по следующим причинам:
- Злоупотребление спиртными напитками и курением долгое время.
- Постоянное употребление пищи с острыми приправами или жареных блюд.
- Перенапряжения нервной системы, стрессы и бессонница.
- Продолжительное лечение тяжелыми препаратами, нарушающими секрецию желудочного сока.
- Дефицит витаминов в организме.
- Наследственная предрасположенность.
Определение кислотности желудочного сока необходимо для предотвращения серьезных заболеваний вследствие негативного воздействия кислоты  на оболочку желудка. Большой уровень рассматриваемого значения истончает оболочку желудка и пищевода, потому что кислая среда разрушает клетки эпителия. В результате представленных процессов развивается гастрит, нарушение функций кишечника, язва желудка и двенадцатиперстной кишки. При низких показателях изменяется фон микрофлоры в органах пищеварения – это ведет к заражению грибковыми или вирусными инфекциями. Дефицит соляной кислоты не убивает поступавшие в желудок с пищей вредные микробы и бактерии. На этом фоне возможно размножение бактерии хеликобактер пилори, разъедающей поверхность желудка и кишечника, приводящей к тяжелым последствиям. При данных обстоятельствах, требуется уметь измерять уровень содержания кислоты самостоятельно.
на оболочку желудка. Большой уровень рассматриваемого значения истончает оболочку желудка и пищевода, потому что кислая среда разрушает клетки эпителия. В результате представленных процессов развивается гастрит, нарушение функций кишечника, язва желудка и двенадцатиперстной кишки. При низких показателях изменяется фон микрофлоры в органах пищеварения – это ведет к заражению грибковыми или вирусными инфекциями. Дефицит соляной кислоты не убивает поступавшие в желудок с пищей вредные микробы и бактерии. На этом фоне возможно размножение бактерии хеликобактер пилори, разъедающей поверхность желудка и кишечника, приводящей к тяжелым последствиям. При данных обстоятельствах, требуется уметь измерять уровень содержания кислоты самостоятельно.
Проверка кислотности по симптомам
Повышенная или пониженная кислотность желудка определяется по симптомам. Завышенная кислотность вызывает негативные нарушения в состоянии органов. Кислота раздражает поверхность органов пищеварения, поэтому и развиваются следующие симптомы:
- Изжога – неконтролируемый выброс желудочного сока в пищевод. Происходит это внезапно и без каких-либо причин. Образуется большое количество кислоты вследствие употребления некоторых продуктов.
- Кислый привкус в ротовой полости. Образуется кислая слюна при виде и чувстве запаха кислой пищи: яблок, квашеной капусты, лимона и так далее.
- Отрыжка. Появляется без причины, но после поедания жареной, острой и жирной пищи. Также ее может спровоцировать постоянное употребление сладких блюд.
- Боли в области желудка тянущего, ноющего и тупого характера. Сильно выражены в голодный период и по утрам. После употребления съестного – утихают.
- Тяжесть в животе. И даже вздутие наступает после легкого перекуса.
- Запор или понос. Они отбивают охоту к еде вообще, потому что после этого сильно прихватывает живот.
- Лечение противовоспалительными средствами. Наступает тошнота и боль в желудке сразу после приема препарата.

Помимо этих симптомов, могут быть и другие проявления повышенного выделения кислоты:
- Головные боли сразу после употребления копченого, жареного и жирного.
- Понижение или утрата аппетита.
- Унылое настроение, безразличие и бессилие.
- Чувство раздражения.
- Возможна тошнота и рвота.
- Беловато – серый налет на поверхности языка.
Если данных симптомов нет, то кислотность в норме. Когда представленные признаки все же проявляются, необходимо навестить гастроэнтеролога.
Недостаточное наличие соляной кислоты в ЖКТ тоже вызывает неприятные последствия. Она обезвреживает попадающую в желудок пищу от вредных микроорганизмов и бактерий. При маленьком содержании кислоты этот процесс имеет нарушения и в желудке начинается рост вредоносных бактерий. Начинается воспалительный процесс поверхности желудка.
Симптомы пониженной кислотности выражаются в следующих факторах:
- Отрыжка с неприятным запахом, похожим на тухлое яйцо. Появляется запах изо рта с признаками гнили.
- Вздутый живот. Наличие вздутия, брожения и урчания в ЖКТ. Метеоризм и болезненность от накопившихся газов.
- Изжога.
- Тяжелые ощущения под ребрами.
- Боли тупого характера на месте пупка после еды или немного спустя.
- Распирание изнутри.
- Расстройство кишечника – беспокоит одинаково и понос, и запор.
Небольшое количество кислоты ведет к недостаточному усвоению белков, от чего в желудке набираются продукты распада, и поражают организм токсинами. Падает иммунитет, что дает возможность поражения различными инфекциями. Организм плохо усваивает витамины и минералы. Поэтому начинают развиваться следующие изменения:
- Сухая кожа.
- Расслаиваются и плохо растут ногти.
- Волосы становятся тонкими, ломкими и сухими.
- Образуются угревые высыпания.
При продолжительной патологии происходит упадок сил, потеря веса, пониженное давление и просто слабость. В этом заключается важность вопроса – какая кислотность в ЖКТ и как убедиться самому, каков ее уровень.
Как проверяют медики
Как проверить кислотность желудка, применяя медицинские способы – это наиболее распространенный вопрос при желании провести процедуру дома. Необходимо отметить, что норма соляной кислоты в соке желудка – это 0-9 ммоль/ч. Кислотность желудка в больнице исследуют следующими способами:

- Определение кислотности желудка по окрашиванию мочи. Для этого требуется сдать анализ, где кислотность мочи вычисляется по шкале, прилагаемой к комплекту. Метод не дает правдивой информации, поэтому его в последнее время не применяют.
- Фракционное зондирование желудка. Чтобы сдать анализ, придется пройти неприятную процедуру. Делается забором желудочного сока через трубку и исследуется в лаборатории. Сок во время забора смешивается, ведь он берется со всех отделов желудка. Поэтому результаты по анализу получаются приблизительными.
- Внутренняя рН-метрия. Наиболее точный и информативный способ вычисления уровня кислотности. С помощью прибора – ацидогастрометра, имеющего много рН-зондов и датчиков, происходит определение показателя одновременно во всех отделах ЖКТ.
Для измерения кислотности желудка описанными методами требуется обращение в медицинскую лабораторию. Но все должны знать, как определить кислотность желудка без гастроскопии.
Самостоятельное определение
Также важно и даже интересно, как определить самостоятельно рассматриваемые показатели. Проверить кислотность желудка в домашних условиях можно, применяя следующие методы:
- Тест – полоски. Проверка кислотности ведется методом тестирования с применением тест – полосок для определения показателей. Это лакмусовые полоски – попадание на них жидкой среды вызывает химическую реакцию, от чего цвет ее меняется. Повышенный уровень окрашивает лакмусовую полоску в красный цвет, а пониженный – в синий. Довольно точный показатель дает тест, проводимый натощак утром.
- Сода. Развести 0,5 чайной ложечки соды в 250 мл прохладной воды в домашних условиях и все выпить. Дождаться отрыжки – если она сильная и с достаточным выбросом воздуха, то это говорит о высокой кислотности.
- Лимон. Попробовать пожевать лимон. Если его вкус покажется сильным и резким, значит кислотность большая. При низком уровне вкус его не кажется слишком резким и кислым.
- Яблочный сок. Попить натощак сок, который провоцирует выделение желудочного сока, ощущается боль в желудке, отрыжка, изжога. Это говорит о больших показателях. Если она низкая, то данных проявлений не будет. При низкой кислотности хочется употреблять кислые продукты.
Когда точно известно, как узнать кислотность желудка, можно корректировать свой рацион питания. Тогда надолго можно избавиться от неприятных симптомов и отклонений от показателей в ту или другую сторону. Дискомфорт в пищеварительной системе нарушает качественное течение жизни и угнетает организм.
Как определить кислотность желудка самостоятельно в домашних условиях

Немного о нормах и нарушениях
Кислотность отличается в различных органах пищеварительного тракта. Это сложная система, обусловленная различной структурой и функциями слизистых оболочек каждого отдела. В пищеводе, 12-перстной кишке и толстом кишечнике среда щелочная. В желудке – кислая.
Нейтральное значение pH – 7. Значения ниже означают кислую среду, выше – щелочную.
 Желудочная среда отличается в различных зонах органа. Это зависит от количества и активности париетальных клеток в определенной зоне. Наибольшее количество продуцирующих кислоту клеток сосредоточено на дне и теле желудка, наименьшее – в верхней его части.
Желудочная среда отличается в различных зонах органа. Это зависит от количества и активности париетальных клеток в определенной зоне. Наибольшее количество продуцирующих кислоту клеток сосредоточено на дне и теле желудка, наименьшее – в верхней его части.
Нормальным показателем pH желудка считается диапазон от 1.5 до 2.5. Это сильно кислая среда. За счет таких показателей обеспечивается антибактериальная и расщепляющая функция желудочного сока. Максимально низкий показатель pH – 0.85. Диапазон 0.85-1.5 называют повышенной кислотностью. Он указывает на чрезмерную активность париетальных клеток или дисфункцию ощелачивающих систем желудка.
Повышение показателя pH в желудке до 3.5 и выше, называют снижением кислотности. Ситуация сопровождает атрофические процессы в слизистой оболочке органа. При полной неактивности париетальных клеток pH повышается свыше 7 (максимум – 8.5). Это сугубо щелочная среда. Состояние указывает на несостоятельность желудка выполнять свои функции.
К чему ведет смещение кислотности
Для всех сред человеческого организма характерно постоянство. Между отделами ЖКТ показатели могут быть средними, однако они быстро нормализуются за счет регулирующих механизмов (действия ферментов, активности сфинктеров). Отклонения кислотности в пределах одного органа указывают на развивающиеся заболевания.
Повышение уровня кислотности
Повышенная кислотность желудка – проявление гиперацидозного гастрита. Состояние приводит к росту агрессивности желудочного сока. Даже клетки самого органа, приспособленные к кислой среде, не могут выдержать его разрушающего действия. На слизистых оболочках образуются эрозии, раны, а позже – язвы. Рост кислотности нарушает работу сфинктеров. Сильно кислое содержимое желудка забрасывается в пищевод, в ускоренном темпе попадает в 12-перстную кишку. Агрессивное воздействие на органы с щелочной средой быстро приводит к патологиям их слизистых оболочек.
Снижение уровня кислотности
При понижении или полной неактивности париетальных клеток желудка уровень кислотности снижается иногда до критических показателей. Такая ситуация сопровождает атрофический процессы и гипоацидный гастрит.

Процесс способствует попаданию в ЖКТ патогенной микрофлоры, развитию грибковых поражений слизистых оболочек тракта. Страдает акт пищеварения – питательные вещества не проходят нормальную первичную обработку. Действие ферментов поджелудочной и печени нивелируются, так как они не в состоянии расщепить неподготовленные продукты питания.
На слизистых оболочках и по всему ЖКТ накапливаются недорасщепленные продукты. При условии повышенной активности условно-патогенной микрофлоры начинаются гнилостные и бродильные процессы. Не переработанные вещества отравляют ЖКТ и весь организм, провоцируют повреждение клеток бактериями и развитие заболеваний.
Как определить кислотность
Нормальная кислотность желудка – залог оптимальной работы ЖКТ и один из важнейших факторов здоровья. Употребление пищи и жидкости смещает ее на некоторое время. Если клетки желудочного эпителия качественно выполняют свои функции – кислотность быстро возвращается в нормальный диапазон. Если этого не происходит – каждый прием пищи вызывает дискомфорт в животе и неприятные симптомы. Существуют клинические признаки, которые указывают на изменение нормального уровня кислотности:
- тяжесть после еды;
- боли в желудке натощак и после трапезы;
- тошнота и рвота;
- вздутие;
- изжога;
- неприятный запах изо рта;
- поносы, запоры;
- изменение цвета и консистенции стула;
- боли в околопупочной области.
Если проигнорировать перечисленные симптомы, к ним присоединяются слабость, быстрая утомляемость, ухудшение состояния волос, ногтей и кожи, болезненные спазмы в животе. Бледность кожных покровов, головокружения.
Перечисленный комплекс симптомов характерен для любого смещения кислотности. Ориентируясь на одни только признаки, точно установить показатели pH в желудке не получится.
Особенности симптомокомплекса
Учитывая нюансы проявления симптомов, можно лишь заподозрить, как именно изменились показатели pH. Этого мало для начала лечения, однако достаточно для коррекции режима питания.
Чрезмерно кислая среда
На повышение кислотности могут указывать частая и интенсивная отрыжка после еды, ощущение жжения за грудиной. Раздражение проявляется слабостью сфинктера пищевода и регулярными забросами желудочного содержимого в его просвет. Больной страдает от изжоги.
При поступлении химуса в 12-перстную кишку раздражение наблюдается и здесь. Человека беспокоят боли в кишечнике. При повышенной нагрузке на пищеварительные железы боли могут иррадиировать вправо и влево. Нарушения пищеварения проявляются чувством тяжести и распирания в животе. Может возникать тошнота и рвота. После нее больной ощущает кислый или горький привкус во рту, жжение в горле.
Вопреки распространенному мнению, изжога не всегда сигнализирует о повышении кислотности. Повышение pH свыше 3.5 указывает на пониженную кислотность, однако при рефлюксе также ощущается, как изжога.
Низкая кислотность в желудке
Проявляется регулярной тяжестью в верхней части живота после еды, поскольку скорость и качество переваривания пищи нарушается. Из-за гнилостных процессов наблюдается неприятный запах изо рта (характерный запах гниения или тухлых яиц). Ощущение тошноты нарастает и заканчивается рвотой. Больной страдает от метеоризма и упорных запоров. В кале присутствуют непереваренные частицы пищи, запах становится гнилостным. Регулярно ощущаются спазмы в разных зонах живота. Из-за развития условно-патогенной микрофлоры возникают проявления дисбактериоза – частые диареи. На языке появляется беловато-серый или желтоватый налет, что указывает на активизацию грибков.
Что делать
На этапе проявления симптоматики пациент не может принимать медикаменты. Для употребления любых препаратов необходимы веские основания – точные сведения об уровне кислотности и состоянии слизистой оболочки желудка. До посещения больницы человек может скорректировать питание, чтобы временно облегчить симптомы.
При признаках повышения кислотности необходимо отказаться от всех стимуляторов выработки соляной кислоты:
- специй;
- газировки;
- соленых, кислых продуктов;
- фруктовых соков;
- кислых фруктов;
- кисломолочных продуктов.
Ощелачиванию среды способствуют обволакивающие каши (разваренные рис, овсянка, пшеничные крупы). В рацион следует включить больше овощей с нейтральным вкусом (огурцы, кабачки, тыкву). Лучше отказаться от свежего белого и черного хлеба.
При симптомах снижения кислотности не следует кушать кислые продукты. Можно увеличить в рационе количество кисломолочной продукции, фруктов и овощей с кисловатым вкусом (цитрусовые, ягоды, томаты, болгарский перец). При снижении кислотности важно обеспечить нормальное пищеварение. Питаться следует дробно – часто и малыми порциями. Важно отрегулировать питьевой режим – употреблять 1.5 л чистой воды в сутки. Пить стакан воды за 40 минут до еды и через час после.
Как точно узнать кислотность
 Чтобы определить уровень кислотности в желудке необходимо обратиться к гастроэнтерологу. Врач назначит комплексное обследование ЖКТ, в которое обязательно входит pH-метрия. Ее могут проводить несколько раз в сутки или использовать экспресс методики. Максимально информативным и точным считается метод внутрижелудочной pH-метрии.
Чтобы определить уровень кислотности в желудке необходимо обратиться к гастроэнтерологу. Врач назначит комплексное обследование ЖКТ, в которое обязательно входит pH-метрия. Ее могут проводить несколько раз в сутки или использовать экспресс методики. Максимально информативным и точным считается метод внутрижелудочной pH-метрии.
Определение кислотности проводят и при эзофагодуоденогастроскопии. С помощью специального оборудования кислотность измеряется сразу в нескольких областях желудка. Для оценивания функций ЖКТ pH измеряют на слизистой пищевода и 12-перстной кишки. Определение среднего показателя для желудка и сравнение его со значениями в других отделах ЖКТ – правильный способ диагностики смещения кислотности.
Распространенный ранее тест на кислотность по моче не используется ввиду недостоверности его результатов. Определение кислотности в химусе во время фракционного зондирования считается необъективным, так как показатели могут отличаться от реальных.
При нежелании обращаться в клинику и проходить аппаратное обследования люди ищут способы узнать уровень кислотности в желудке в домашних условиях. Такой подход заведомо неправильный. Ни один домашний метод не может предоставить объективные сведения.
Тест-полоски
 Для определения кислотности желудка многие предлагают использовать лакмусовые полоски. Метод основан на ионообменных реакциях и воздействии лакмуса с ионами свободного водорода в исследуемой среде. На упаковках с лакмусовыми полосками есть специальная шкала, по которой можно точно определить показатель pH.
Для определения кислотности желудка многие предлагают использовать лакмусовые полоски. Метод основан на ионообменных реакциях и воздействии лакмуса с ионами свободного водорода в исследуемой среде. На упаковках с лакмусовыми полосками есть специальная шкала, по которой можно точно определить показатель pH.
Для проведения теста полоску необходимо положить на основание языка и дождаться изменения ее цвета. В нейтральной среде полоска становится фиолетовой, в кислой – приближается к красному, в щелочной – к синему.
Тест заведомо неправдивый. Среда на корне языка никак не связана с желудочной. Между органами есть пространство в виде пищевода и сфинктеры. Изменения показателя кислотности демонстрируют pH во рту, которая многократно изменяется в течение суток. Измерение pH мочи также не дает никакой информации. Кислотность ее может повышаться при заболеваниях почек. Снижение кислотности в желудке никак не изменяет pH мочи.
Тест с содой
Другой вариант домашней диагностики – тестирование содой. Соду реально используют для определения объема вырабатываемой желудком соляной кислоты. Исследование имеет множество нюансов и проводится в условиях больницы. Народные врачеватели рекомендуют выпить утром натощак раствор чайной ложки соды в стакане воды. Вывод о кислотности предстоит сделать по громкости и интенсивности отрыжки. Чем сильнее отрыжка – тем выше кислотность. Точность этого теста нулевая, а отрыжка никогда не считалась лабораторным показателем для чего-либо.
Тест с уксусом
Еще один вариант необъективного тестирования – употребление раствора яблочного уксуса. В стакане воды следует растворить 2 столовые ложки уксуса, и выпить смесь. Если это усилит жжение и дискомфорт в желудке – значит кислотность повышена. Если коктейль никак не изменит состояние больного или даже улучшит – значит, кислотность понижена. На деле pH уксусного раствора существенно не изменит показатели кислотности в желудочной среде. При наличии эрозивных повреждений на слизистой желудка может ускорить формирование язвы. Особенно, если диагност превысит дозы уксуса.
Результаты подобных тестов нельзя использовать для самостоятельного подбора препаратов и радикальных изменений в диете. Это может привести к развитию сопутствующих заболеваний, ускорить необратимые изменения в желудке.
Для определения pH в желудке, постановки диагноза и подбора медикаментозной терапии необходимо посетить врача. Диагностика патологий желудка – неприятный процесс, однако именно от точного диагноза зависит тактика и эффективность лечения. Промедление в вопросе болезней желудка может иметь крайне негативные последствия: спровоцировать развитие язвы, необходимость сложных операций на органе, стать причиной появления или прогрессирования онкологии ЖКТ. Самолечение может зак

 Для нормализации кислотности нужно соблюдать диету
Для нормализации кислотности нужно соблюдать диету Понизить кислотность можно поев вареную или печеную тыкву
Понизить кислотность можно поев вареную или печеную тыкву во время еды пища должна тщательно пережевываться;
во время еды пища должна тщательно пережевываться; каши – гречневая, манная, овсяная, рисовая, которые хорошо обволакивают слизистую оболочку желудка, купируя гиперсекрецию;
каши – гречневая, манная, овсяная, рисовая, которые хорошо обволакивают слизистую оболочку желудка, купируя гиперсекрецию; мясные изделия – любые колбасы;
мясные изделия – любые колбасы;






 Мы частенько слышим жалобные вопли: «SOS, растянула желудок, что делать», «как уменьшить желудок», «не могу похудеть, желудок растянут», «что делать, если растянул его» и все в таком духе.
Мы частенько слышим жалобные вопли: «SOS, растянула желудок, что делать», «как уменьшить желудок», «не могу похудеть, желудок растянут», «что делать, если растянул его» и все в таком духе. Вот так выглядит на фото «растянутый» желудок
Вот так выглядит на фото «растянутый» желудок








 Елена Мотова в своей книге «Мой лучший друг – желудок. Еда для умных людей» рассказывает, как работает этот орган и почему нельзя его раздражать.
Елена Мотова в своей книге «Мой лучший друг – желудок. Еда для умных людей» рассказывает, как работает этот орган и почему нельзя его раздражать.










 Когда поверхностные процессы сменяются глубокими, врачи констатируют формирование склонных к кровоточивости структур, которые могут рубцеваться. При такой патологии женщине становится больно сразу по окончании трапезы или максимум спустя полтора часа после неё. Присутствуют жалобы на регулярно повторяющиеся приступообразные спазмы. При острых кинжальных ощущениях нужно исключить опасное для жизни прободение.
Когда поверхностные процессы сменяются глубокими, врачи констатируют формирование склонных к кровоточивости структур, которые могут рубцеваться. При такой патологии женщине становится больно сразу по окончании трапезы или максимум спустя полтора часа после неё. Присутствуют жалобы на регулярно повторяющиеся приступообразные спазмы. При острых кинжальных ощущениях нужно исключить опасное для жизни прободение. Загрузка…
Загрузка…










 Медицинская диетология насчитывает более 15 лечебных диет. Каждая из них имеет свои показания к назначению. Диета стол номер 1 назначается при заболеваниях желудка и двенадцатиперстной кишки. Это питание направлено на то, чтобы сделать пищеварение максимально полезным и минимально травмирующим органы желудочно-кишечного тракта. Более того, в зависимости от стадии заболевания больному могут назначить диеты 1а и 1б – это разновидности диеты стол номер 1.
Медицинская диетология насчитывает более 15 лечебных диет. Каждая из них имеет свои показания к назначению. Диета стол номер 1 назначается при заболеваниях желудка и двенадцатиперстной кишки. Это питание направлено на то, чтобы сделать пищеварение максимально полезным и минимально травмирующим органы желудочно-кишечного тракта. Более того, в зависимости от стадии заболевания больному могут назначить диеты 1а и 1б – это разновидности диеты стол номер 1.











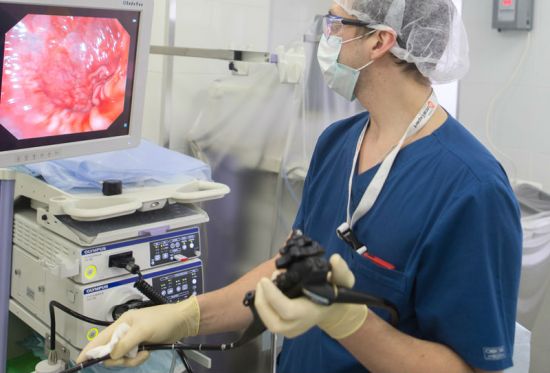






 Загрузка…
Загрузка…












 Молоко с содовым порошком поможет при проблеме с опорожнением кишечника.
Молоко с содовым порошком поможет при проблеме с опорожнением кишечника.

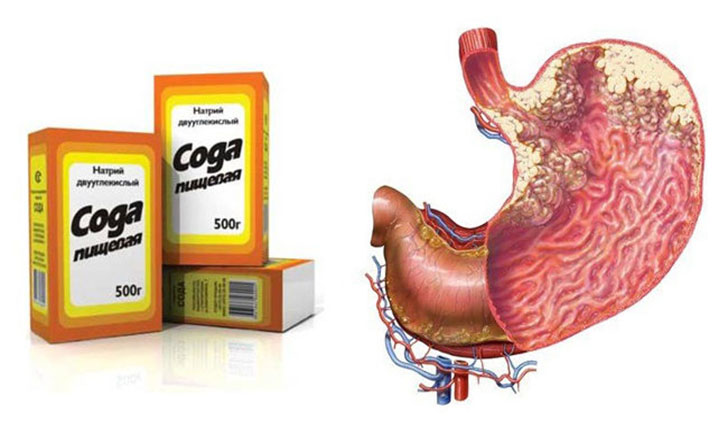




 Одним из наиболее доступных средств при заболеваниях желудка является сода
Одним из наиболее доступных средств при заболеваниях желудка является сода Содовая пьется до приема пищи или после, когда в желудке присутствует нейтральная среда, а не кислая
Содовая пьется до приема пищи или после, когда в желудке присутствует нейтральная среда, а не кислая Прежде чем приступить к терапии содой, важно навестить врача и принять к сведению его рекомендации по поводу дозировки, продолжительности терапии и возможных неблагоприятных последствиях
Прежде чем приступить к терапии содой, важно навестить врача и принять к сведению его рекомендации по поводу дозировки, продолжительности терапии и возможных неблагоприятных последствиях








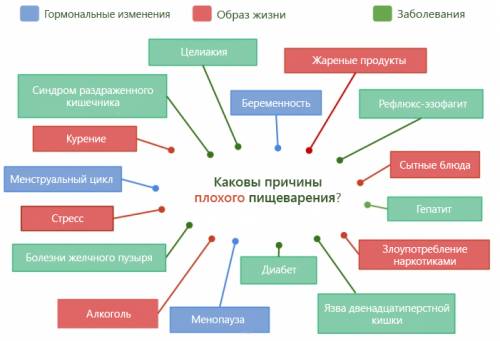 Причины медленного пищеварения.
Причины медленного пищеварения. Сотни поставщиков везут лекарства от гепатита С из Индии в Россию, но только M-PHARMA поможет вам купить софосбувир и даклатасвир и при этом профессиональные консультанты будут отвечать на любые ваши вопросы на протяжении всей терапии.
Сотни поставщиков везут лекарства от гепатита С из Индии в Россию, но только M-PHARMA поможет вам купить софосбувир и даклатасвир и при этом профессиональные консультанты будут отвечать на любые ваши вопросы на протяжении всей терапии.


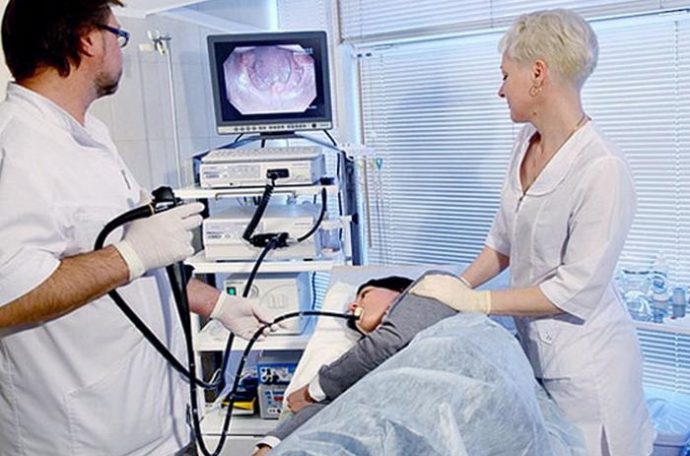

 На фоне остальных симптомов больной резко теряет вес.
На фоне остальных симптомов больной резко теряет вес.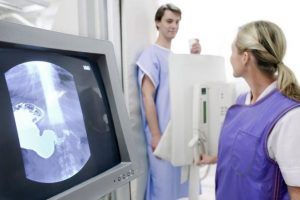 Диагностировать патологию можно с помощью рентгена.
Диагностировать патологию можно с помощью рентгена. Проблемы с почками могут начаться на фоне обезвоживания организма.
Проблемы с почками могут начаться на фоне обезвоживания организма.




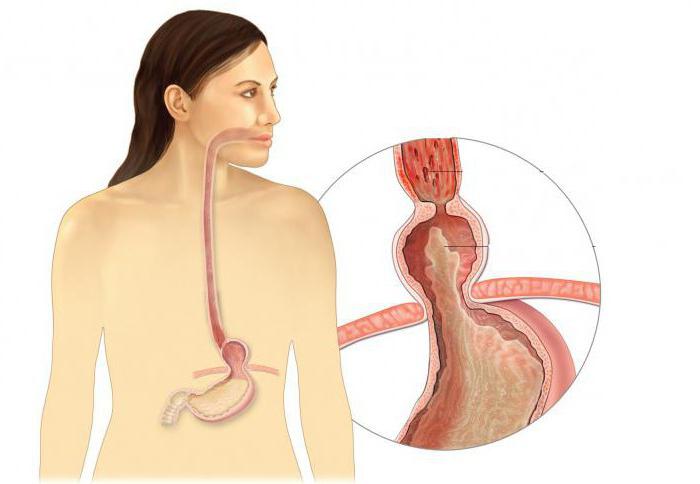








 Симптомы аксиальной грыжи зависят от его стадии и наличия сопутствующих патологий. Это заболевание — опасное для жизни и здоровья, поэтому важно своевременно поставить диагноз и начать правильное лечение. При появлении первых признаков патологии необходимо обратиться к врачу-гастроэнтерологу. При аксиальной грыже 1 степени каких-либо симптомов не наблюдается. Обнаруживается заболевание при проведении рентгенологического обследования. На ранних стадиях развития патологии могут отмечаться незначительные болевые ощущения. Интенсивность боли увеличивается при физических нагрузках и пребывании в положении лежа.
Симптомы аксиальной грыжи зависят от его стадии и наличия сопутствующих патологий. Это заболевание — опасное для жизни и здоровья, поэтому важно своевременно поставить диагноз и начать правильное лечение. При появлении первых признаков патологии необходимо обратиться к врачу-гастроэнтерологу. При аксиальной грыже 1 степени каких-либо симптомов не наблюдается. Обнаруживается заболевание при проведении рентгенологического обследования. На ранних стадиях развития патологии могут отмечаться незначительные болевые ощущения. Интенсивность боли увеличивается при физических нагрузках и пребывании в положении лежа.