причины и возможные методы устранения недуга
Боли в желудке после приема пищи – одна из самых частых причин обращения к врачу-гастроэнтерологу. Чтобы выяснить истинную причину неприятных ощущений и поставить точный диагноз, специалист будет принимать во внимание сразу несколько факторов: характер и локализацию боли, длительность приступов, а также то, когда именно у пациента начинает болеть желудок. Именно от правильно и своевременно поставленного диагноза зависит успешное лечение, поэтому очень важно понять, какова истинная причина неприятных ощущений в животе.
Боль в области желудка как признак проблем с пищеварением
Когда у человека болит желудок после еды, то причины этого чаще всего связаны с нарушениями пищеварительной функции, самое безобидное из которых (если можно так выразиться) – неусваиваемость некоторых продуктов, например глютена. Когда эти вещества вместе с едой попадают в пищеварительные органы, они не могут быть переварены и усвоены, поэтому и возникают неприятные симптомы пищевой непереносимости – боль в эпигастрии, тошнота, вздутие. Неусваиваемость отдельных продуктов не считается опасным заболеванием и требует лишь исключения пищи, которая раздражающе действует на стенки желудка. Однако оставлять пищевую непереносимость без внимания не следует: постоянное воздействие раздражителя на слизистые оболочки органов пищеварения может стать причиной развития воспалительных заболеваний – таких как гастрит и колит.
Если на желудочных и кишечных стенках уже есть очаги воспаления, то боль может возникать и при приёме любой вредной пищи – жирных, жареных, острых, солёных, копчёных блюд. Вызывать неприятные ощущения может слишком грубая, твёрдая, горячая или холодная еда, питание всухомятку и второпях, слишком плотные ужины и обеды, а также никотин и алкоголь.
Если болевой приступ начинается через 15-20 минут после употребления того или иного раздражающего продукта, то с большой долей вероятности причина неприятных ощущений кроется в развитии гастрита.
Для гастрита характерно возникновение болезненных приступов в верхней части живота – чуть ниже грудной клетки. Боли при этом имеют ноющий характер и отличаются умеренной интенсивностью, но могут усиливаться, если воспалительный процесс находится в стадии обострения. Очень сильные болевые приступы могут свидетельствовать о том, что воспаление слизистой оболочки органа привело к осложнению – эрозии или язвенной болезни желудка. Это очень опасные патологии, и при их обнаружении нужно немедленно начать лечение, в противном случае больному грозят ещё более серьёзные осложнения.
При язве боли появляются чаще всего под грудиной, иногда – по левой стороне желудка. Они возникают примерно через час после приёма пищи и обычно носят ноющий, намного реже – колющий характер. Но если происходит перфорация желудочных стенок, болевой приступ развивается внезапно, причём нередко он может быть и не связан с приёмом пищи. При прободении язвы у больного начинает резко и нестерпимо колоть живот. Из-за характера боли её даже прозвали «кинжальной». Как говорят пациенты, пережившие такой болевой приступ, спутать это невозможно ни с чем другим – настолько сильны ощущения. При возникновении подобных симптомов уже не нужно раздумывать, что делать – на это просто нет времени. Следует как можно быстрее ехать в больницу, так как справиться с открывшейся язвой можно только при помощи срочной операции.

Боли в желудке и другие заболевания пищеварительной системы
Любой гастроэнтеролог скажет, что если у пациента часто появляется боль в желудке после еды, то причины не всегда могут быть связаны именно с желудком. Иногда болезненные ощущения отдают в эпигастральную область при заболевании других органов пищеварения. Это могут быть такие болезни, как:
- дуоденит – воспаление слизистой оболочки двенадцатиперстной кишки. Так как дуоденит редко возникает как самостоятельное заболевание (чаще он сопровождает другие патологии ЖКТ), то и характер и расположение болей в этом случае может быть разным. Болевые приступы при воспалении 12-перстной кишки бывают тупыми, острыми, распирающими и чаще всего имеют высокую интенсивность, возникая через 1-2 часа после приёма пищи;
- язва 12-перстной кишки. При этом заболевании неприятные ощущения обычно проявляются точечно и могут появляться как в области желудка, так и ниже – в районе пупка, и всегда связаны с употреблением пищи. Боль также нередко сопровождается тошнотой, вздутием, диареей;
- воспаление пищевода (стеноз), пищеводный рефлюкс – болезненность в эпигастральной области может сопровождаться изжогой и чувством жжения за грудиной;
- панкреатит – воспалительное заболевание поджелудочной железы. При остром панкреатите боли носят интенсивный «жгучий» характер и локализуются в верхней части живота, иногда могут смещаться вправо или влево;
- холецистит – воспаление желчного пузыря. Болезненные приступы возникают в правой части живота после приёма жирной, острой пищи и употребления алкогольных напитков, могут сопровождаться тошнотой, рвотой и привкусом горечи во рту;
- воспаление селезёнки – характеризуется развитием ноющих болей на уровне желудка ближе к левому подреберью. Приступам нередко сопутствует рвота, чувство тяжести в животе, бледность кожных покровов и головокружение.
Иногда причиной неприятных ощущений становится пищевое отравление. В этом случае к сильной боли в желудке присоединяется расстройство кишечника, частая рвота, повышение температуры. Ещё одна причина того, почему болит желудок после приёма пищи, кроется в образовании полипов и опухолей в желудочно-кишечном тракте.
Приступы боли в желудке, не связанные с пищеварением
Многие не обращают должного внимания на желудочные боли и привычно проглатывают 1-2 таблетки обезболивающего, заглушая неприятные ощущения. Другие пьют лекарства, предназначенные для устранения пищеварительных нарушений, ошибочно полагая, что болезненные приступы в верхней части живота могут быть вызваны исключительно заболеваниями ЖКТ. Однако врачи предупреждают: прежде чем лечить боль в желудке, нужно обязательно выяснить, чем она вызвана. Порой этот симптом связан вовсе не с органами пищеварения, поэтому лечение средствами, призванными улучшить состояние желудочно-кишечного тракта, в лучшем случае не окажет вообще никакого эффекта, а в худшем – усугубит ситуацию.
Желудок находится в непосредственной близости от сердца, поэтому нередко боли, вызванные патологиями сердечно-сосудистой системы, принимают за признаки пищеварительных нарушений.
Так, болезненные приступы в эпигастральной области возникают при инфаркте миокарда. Однако при инфаркте боль не зависит от приёма пищи и не сопровождается тошнотой, изжогой или другими симптомами пищеварительных патологий. Ещё одно опасное состояние, сопровождающееся болевыми ощущениями в районе желудка – разрыв аневризмы аорты. Это нарушение сопряжено с понижением давления и возникновением пульсирующего образования в верхней части живота.
Неприятные ощущения могут быть связаны и с ухудшением работы лёгких, например, с пневмонией. В этом случае наряду с болью обычно появляется кашель и повышение температуры, но иногда воспаление лёгких протекает почти бессимптомно, и спутать пневмонию с болевыми приступами в желудке очень легко.

Эпигастральная область может болеть и при травмах и патологиях опорно-двигательного аппарата. Например, зачастую боль иррадиирует в грудь и верхнюю часть живота при остеохондрозе. Далёкому от медицины человеку трудно определить самостоятельно, что неприятные ощущения вызваны заболеванием позвоночника. В большинстве случаев выявить эту взаимосвязь удаётся только после посещения врача.
Как избавиться от боли в желудке?
Если после еды болит желудок, лечение может быть начато только после того, как будет выяснена истинная причина болевых приступов. Игнорировать неприятный симптом и заглушать боль спазмолитиками и обезболивающими препаратами не следует: это лишь приведёт к ухудшению состояния. В первую очередь нужно воздействовать на источник боли. Вполне вероятно, что приступы исчезнут самостоятельно после того, как будет проведено лечение.
Если болевые ощущения вызваны заболеваниями органов пищеварения, важно придерживаться специальной диеты, которая поможет нормализовать работу желудочно-кишечного тракта. Здоровое питание при нарушениях пищеварительной функции предполагает определённый режим приёма пищи и отказ от продуктов, раздражающих слизистые оболочки ЖКТ и увеличивающих нагрузку на пищеварительную систему. Есть нужно маленькими порциями 4-5 раз в день, избегая переедания, но не допуская чувства голода. Следует обязательно исключить вредные пищевые добавки, жирные, жареные, острые блюда, алкоголь и сладкие газированные напитки.
Сильные и острые боли, длящиеся более 1 часа, являются показанием к срочной медицинской помощи. До приезда скорой помощи не рекомендуется принимать никакие препараты. Это связано с тем, что препараты, принимаемые не по назначению, могут нанести серьёзный вред внутренним органам. Кроме того, преждевременное обезболивание таблетками может привести к тому, что в больнице врач не сможет достоверно определить характер и локализацию болей, так как неприятные ощущения будут притуплены.
Чтобы выяснить, чем именно вызваны болезненные приступы в области желудка, нужно сделать определённые анализы и пройти необходимые исследования – УЗИ, гастроскопию, рентген. По результатам обследования будет назначена терапия, направленная на устранение основного заболевания. Дополнительно специалист может прописать препараты, которые снимают болевой синдром.
Список болезней, вызывающих боль в желудке, очень обширен, и определить самостоятельно, чем именно спровоцированы неприятные ощущения, невозможно. Но это не означает, что можно пускать дело на самотёк. Боль – это признак того, что в организме происходят негативные изменения, и игнорировать их опасно для здоровья, поэтому первое, что вы должны сделать, заметив частые болезненные приступы в верхней части живота, – как можно быстрее посетить врача.
legkopolezno.ru
Боль в желудке после еды: причины, что делать, лечение
Боль в желудке после еды – это неприятное ощущение, которое может проявляться как сразу же по окончании трапезы, так и через некоторое время. С таким симптомом сталкиваются представители обоих полов любой возрастной категории. Существует большое количество причин, обуславливающих возникновение столь неприятного симптома, однако не все они связаны с патологиями ЖКТ, а в некоторых случаях носят физиологический характер.
Помимо болевых ощущений в этом органе, пациенты нередко жалуются на широкий спектр другой симптоматики. Наиболее распространёнными жалобами принято считать – тошноту и рвоту, расстройство стула, отрыжку и изжогу.
Поскольку на основании одних лишь признаков невозможно поставить правильный диагноз, пациентам назначают лабораторно-инструментальное обследование. Схема лечения будет напрямую зависеть от той болезни, которая стала источником основного симптома, но зачастую достаточно консервативных методов.
В гастроэнтерологии выделяют множество предрасполагающих факторов появления боли в желудке после еды, отчего их принято разделять на несколько больших групп. Первая из них напрямую связана с проблемами в пищеварительной системе. Таким образом, причинами могут стать:
- эзофагит — воспалительный процесс в слизистом слое пищевода;
- гастрит любой природы;
- язвенное поражение ДПК, желудка или пищевода. Стоит отметить, что при поражении первого органа, болевые ощущения появятся через несколько часов после завершения трапезы, а в остальных случаях – примерно через 15–30 минут;
- аппендицит;
- ЖКБ – заболевание, характеризующееся формированием конкрементов в желчном пузыре или желчевыводящих протоках;
- пилороспазм;
- панкреатит и холецистит;
- гастродуоденит;
- онкология;
- сужение просвета пищевода;
- диафрагмальная грыжа;
- патологии со стороны селезёнки;
- хронические запоры и обильная диарея – в данной ситуации такие проявления выступают не только в качестве причины, но и являются дополнительными симптомами.
Во вторую категорию факторов, почему после еды болит желудок входят те недуги, которые не связаны с ЖКТ. К ним стоит отнести:
- аневризму аорты;
- широкий спектр травм, в том числе и переломы рёбер или грудины;
- левосторонний плеврит;
- инфаркт миокарда.
Третья группа причин, почему появляются боли в желудке сразу же или через некоторое время после приёма пищи, включает в себя физиологические обстоятельства, которые никак не связаны с наличием того или иного недуга. Среди них:
- переедание – в желудок поступает большое количество пищи, с которой он не может справиться;
- употребление чрезмерно холодных или сильно горячих блюд;
- аллергические реакции или непереносимость некоторых продуктов питания;
- нерациональное питание – злоупотребление жирными, острыми и пересоленными блюдами, а также газированными напитками и крепким кофе;
- привычка запивать еду большим количеством жидкости;
- приём в пищу некачественных продуктов;
- осуществление трапезы непосредственно перед сном. В норме последний приём пищи должен быть не менее чем за два часа до сна;
- привычка занимать горизонтальное положение после еды.
Боль в желудке после приёма пищи, по характеру проявления делится на:
- острую, высокой интенсивности – в большинстве случаев это признак, указывающий на инфекционный процесс, панкреатит, воспаление червеобразного отростка или пищевое отравление;
- жгучую – является следствием употребления вредной пищи;
- ноющую – выражается на фоне переедания или быстрого употребления блюд. Иногда свидетельствует о наличии злокачественных опухолей в этом органе или язвенной болезни;
- режущую и резкую боль в желудке – такой характер болей характерный для панкреатита или прободной язвы.

Виды болей в желудке
В зависимости от времени появления, такой симптом может отмечаться:
- сразу же после трапезы;
- через короткий промежуток времени – примерно спустя пятнадцать минут после еды;
- через продолжительный временной отрезок, а именно через 1,5–2 часа с момента употребления блюд.
По причине того, что боли в области желудка после употребления пищи в подавляющем большинстве случаев формируются на фоне наличия патологии, то естественно, что болевой синдром не будет единственным клиническим проявлением.
Сопутствующими клиническими проявлениями принято считать:
- постоянную тяжесть в желудке после еды и ощущение его переполненности;
- вздутие живота;
- снижение или полное отсутствие аппетита;
- тошноту с частыми рвотными позывами;
- повышенное газообразование;
- нарушение стула, что выражается в чередовании запоров и диареи или преобладанием одного из таких признаков;
- изжогу и жжение в загрудинной области;
- отрыжку кислым запахом, не прекращающуюся на протяжении двух часов;
- распространение болевых ощущений по всему животу, а также в область спины и верхнюю часть тела – грудную клетку, лопатки, шею и руки;
- повышение температуры;
- снижение массы тела;
- появление примесей крови в каловых или рвотных массах;
- бледность кожных покровов;
- слабость и недомогание, что приводит к снижению работоспособности.
Это лишь основные признаки, которыми может дополняться основной симптом. При их проявлении необходимо как можно скорее отправиться на консультацию к гастроэнтерологу.
Чтобы выяснить причины боли в желудке после еды гастроэнтерологи назначают своим пациентам лабораторное и инструментальное обследование. Однако перед их проведением клиницисту нужно самостоятельно провести несколько манипуляций, а именно:
- уточнить жалобы пациента – для выявления наличия дополнительной симптоматики и определения степени интенсивности проявления основного признака;
- ознакомиться с историей болезни и анамнезом жизни больного – может указать на этиологический фактор;
- провести объективный осмотр с обязательной пальпацией живота.
Среди лабораторных обследований стоит выделить:
- клинический анализ крови – для обнаружения возможной анемии и воспалительных изменений;
- биохимический анализ крови – для контроля над функционированием органов ЖКТ и выявления признаков того или иного заболевания;
- общий анализ мочи;
- копрограмму.
Инструментальные обследования включают в себя:
- УЗИ брюшной полости;
- ФЭГДС – изучение внутренней поверхности пищевода, желудка и начального отдела двенадцатиперстной кишки при помощи зонда с камерой;
- рентгенографию;
- биопсию – в случаях подозрения на онкологический процесс;
- КТ и МРТ.

Биопсия желудка
Если боли желудка после приёма пищи носят ярко выраженный и интенсивный характер, то необходимо предпринять меры первой помощи, которые включают в себя:
- горизонтальное положение тела;
- обеспечение притока свежего воздуха в помещение;
- избавление от узкой одежды;
- дробное питье — стоит учесть, что лучше всего пить очищенную воду без газа небольшими глотками;
- опорожнение кишечника.
В то же время доврачебная помощь категорически запрещает:
- прикладывание тёплых компрессов и грелок к животу;
- приём каких-либо медикаментов – это может повлиять на установление неправильного диагноза;
- употребление пищи.
При появлении болей в эпигастральной области необходимо обращаться за медицинской помощью.
Лечение того, что болит желудок после еды, может осуществляться консервативным путём, который заключается в:
- приёме медикаментов;
- диетотерапии – щадящий рацион назначает гастроэнтеролог или диетолог;
- физиотерапевтических процедурах;
- применении рецептов народной медицины – только с разрешения лечащего врача.
Терапия лекарственными препаратами носит строго индивидуальный характер, но зачастую пациентам показано применение:
- антацидов – для нормализации кислотности желудка;
- ферментных веществ – для улучшения пищеварительных процессов;
- сорбентов и спазмолитиков;
- витаминных комплексов;
- препаратов, направленных на купирование дополнительной симптоматики.
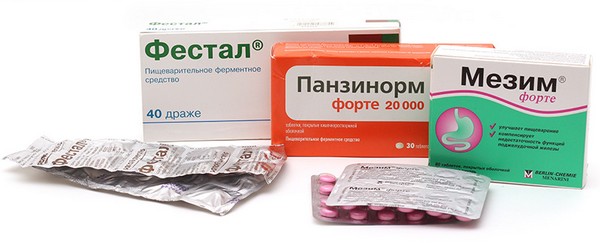
Ферментные препараты
Главную помощь в избавлении от того, что болит желудок после еды, оказывает коррекция режима питания. Соблюдение простых правил поможет пациентам самостоятельно избавиться от столь неприятного симптома, но только в совокупности с комплексной терапией. К таким рекомендациям стоит отнести:
- частое и дробное употребление пищи;
- питание каждый день в одно и то же время;
- промежутки между приёмами пищи должны составлять примерно 2–3 часа;
- последняя трапеза – не позже чем за два часа до сна;
- обильный питьевой режим – нужно выпивать не менее двух литров жидкости;
- употребление только свежих продуктов;
- контроль температурного режима блюд – вся пища должна быть только комнатной температуры;
- полный отказ от вредной еды;
- выпивать перед едой стакан воды, вместо того, чтобы запивать пищу;
- не занимать горизонтальное положение сразу же после трапезы.
Что касается хирургического лечения, то оно показано, если причины боли в желудке связаны с ЖКБ, кровотечением, воспалением аппендикса, злокачественными новообразованиями или отмечается неэффективность консервативных методов терапии.
В настоящее время не разработаны специфические профилактические мероприятия для предупреждения появления боли в желудке. Однако людям рекомендуется соблюдать несколько общих правил, среди которых:
- отказ от пагубных пристрастий;
- выполнение рекомендаций относительно питания;
- соблюдение правил здорового образа жизни.
Основной профилактической мерой выступает своевременное выявление заболеваний, которые могут привести к появлению боли в желудке после еды. Для этого необходимо своевременно проходить обследования у гастроэнтеролога и других клиницистов.
okgastro.ru
Ноющая боль в желудке постоянно после еды: причины, как лечить
Люди часто испытывают неприятные ощущения в области живота. Особенный дискомфорт доставляет ноющая боль, возникающая периодически или длящаяся продолжительное время. Это бывает спровоцировано перееданием или рядом заболеваний. ЖКТ человека – большая система связанных между собой органов для измельчения, переваривания и усвоения пищи. Желудок – лишь один из его элементов. Поэтому болевая чувствительность в нем, отдающая в любой орган, сигнализирует о наличии какой-либо патологии.
Характер и причины
Боли в желудке бывают слабыми и сильными, степень зависит от болезни, провоцирующей данные ощущения. При их возникновении необходимо выяснить локализацию и определить характер:
- ноющие;
- режущие;
- колющие;
- острые.
Иногда симптомы проявляются в виде спазм или схваток. Обратившегося в клинику пациента, врач обязательно спросит о том, перед тем, как появились боли в желудке, принимал ли он пищу, если да, то какую. В некоторых случаях они могут возникать, когда человек долго не ел. Причины такого состояния:
- наличие болезнетворных микробов на стенках полого органа;
- постоянное нарушение графика приема пищи, вечернее переедание;
- развивающаяся злокачественная опухоль, активность роста которой приходится на ночное время;
- наличие новообразований, выделяющих желудочный сок с большим содержанием кислоты.
В отдельную категорию медики выделяют боль в области желудка, появившуюся на фоне страха. У человека развивается фобия, когда он оказывается в непривычной для себя обстановке. Это происходит при приеме на работу или выступлении перед большой аудиторией.
Устанавливать причины появления ноющей боли должен доктор, потому как без соответствующего диагностирования выявить ее практически невозможно. Провоцируют ее:
- употребление алкоголя, жирной, жареной, острой, кислой и соленой еды в большом количестве;
- нервное перенапряжение, стрессы;
- переедание;
- воспалительные процессы, происходящие в ЖКТ;
- повышенные физические нагрузки;
- частое употребление кофе;
- лечение нестероидными противовоспалительными препаратами;
- повреждение органов в результате падения или удара.
Ноющая боль часто возникает у людей, привыкших после пробуждения курить натощак. Эта пагубная привычка провоцирует раздражение слизистой оболочки желудка, в нем образуется воспалительный процесс. Наличие разных видов бактериальных вирусных инфекций, сопровождающихся тошнотой, рвотой, спазмами, диареей наблюдается при беременности.
Признаки патологии
Появившиеся боли после еды указывают на наличие гастрита. Неприятные симптомы особенно ярко выражены, если в рационе грубая, жареная, соленая еда. Кроме этого, человек постоянно испытывает тяжесть, у него появляются изжога (подробнее о постоянном чувстве жжения), отрыжка, специфический вкус во рту. Иногда наблюдается расстройство стула. Хронический гастрит сопровождают:
- быстрая утомляемость, слабость, сонливость;
- учащенное сердцебиение;
- жжение в полости рта;
- нарушение работы сердечно-сосудистой системы;
- потливость.
Если человек постоянно испытывает боли в желудке, часто это служит признаком образования язвы. Сразу поставить диагноз тяжело, так как степень интенсивности бывает разной: сильной, слабой, почти неощутимой. У людей, ранее перенесших операцию на этом органе, болевые ощущения минимальные. Язва непосредственно связана с приемом пищи. Если человек испытывает дискомфорт, у него болит живот через 1 или 1,5 часа после окончания застолья – это свидетельствует о данной болезни, симптомы которой проявляются в виде изжоги, отрыжки, тошноты, рвоты, режущей боли в области ЖКТ.
Если боли в желудке носят постоянный ноющий характер, это может говорить о наличие рака. При начальной степени заболевания признаки отсутствуют или выражены не ярко, на интенсивность болезни прием пищи оказывает слабое действие. Одновременно с этим наблюдаются симптомы нормального функционирования ЖКТ. Если новообразование доброкачественное, его удаляют во избежание угрозы жизни. Обнаруженная злокачественная опухоль требует немедленного лечения, которое не даст возможности ей распространяться на соседние ткани и органы. При раке часто болит живот, наблюдается постоянная тошнота, рвота, дискомфорт в процессе приема пищи, человек заметно худеет.
Часто боль, отдающая в спину, доставляет неприятные ощущения. Если она сильная, вызывайте «скорую», самостоятельно принимать какие-либо лекарственные препараты не рекомендуется. Присутствие подобных признаков говорит о наличие панкреатита, печеночной колики, язвы желудка или желчного пузыря.
Методы терапии
Если ноющая и тупая боль в области живота регулярная, прежде чем приступить к лечению, следует обследоваться. Это даст возможность доктору поставить правильный диагноз. Существуют разные методики, позволяющие выявить болезнь, к которым относятся фиброгастроскопия, анализ кала, биопсия, эзофагогастродуоденоскопия. После подтверждения диагноза больному назначается терапия. Ее продолжительность зависит от степени тяжести болезни. Лечить боли в области желудка помогают лекарственные и народные средства, корректировкой рациона.
При постоянном дискомфорте в области живота следует в течение нескольких дней соблюдать диету. Первые 2-3 дня вообще не рекомендуется есть. Это даст возможность отдохнуть желудку от переваривания и всасывания еды. При этом воспалительный процесс замедлится, частично снимется раздражение. После этого следует включить в рацион мягкие продукты, постепенно его расширяя. Медики советуют распределить прием пищи на 5-6 раз в день, это снимет большую нагрузку на ЖКТ.
Таблетки назначают при повышенной кислотности, язвенной болезни, остром или хроническом гастрите, воспалении пищевода, повреждении слизистой оболочки. Часть из них выпускаются в виде капсул, есть препараты, которые рассасываются в ротовой полости или же их следует жевать. Иногда пациенту прописывают обволакивающую терапию, при которой используются специальные растворы для приема внутрь.
- Если у больного выявлена язвенная патология или гастрит ему выписывают Алмагель, Гастал, Маалокс.
- При нарушении пищеварения ЖКТ следует принимать Омепразол, Гастромакс, Циметидин.
- Помогут снять спазмы Но-шпа, Бесалол, Бускопан.
- Воспалительные процессы в области поджелудочной железы устраняют Контролок, Эпикур, Омез.
- При вздутии живота и диарее рекомендован Линекс.
Раздражение хорошо снимают обволакивающие препараты: Алмагель, Де-Нол, употребляемые после приема пищи.
Ноющий характер болей говорит о наличие в организме заболевания. Не стоит злоупотреблять таблетками до установления точного диагноза, рекомендуется использовать народные рецепты:
1. Холодный компресс снимает острую боль в желудке.
2. Настой зверобоя. Для его приготовления заливаются кипятком 4 столовых ложки травы, настаиваются в течение 2 часов и пьются как чай на протяжении дня.
3. Тминный чай. Чайную ложку семян заваривают в стакане, процеживают, остужают и принимают по 100 мл утром и вечером.
4. Зверобой, настоянный на водке. 0,5 л алкоголя заливают 4 столовых ложки травы и настаивают на протяжении 2 суток. Пьют настойку в утреннее, обеденное и вечернее время по 30 капель.
5. Чай из ромашки. Соцветия заливают стаканом кипятка, настаивают, процеживают и остужают. Пьют настой несколько раз в день.
Народные рецепты подходят женщинам во время беременности, когда у них наблюдается ноющая боль в области живота. Возникают они ввиду переутомления, напряжения мышц, при запорах, неправильном питании. Пневмония, ангина, полипы, гастрит также могут стать причиной их появления при беременности.
В каких случаях стоит обращаться к врачу?
Препараты на время снимают болевые ощущения. Принимать их постоянно можно только по назначению доктора. В медицинское учреждение следует обратиться, если:
- наблюдается дискомфорт в животе, его вздутие, отрыжка, появляется изжога чаще 1 или 2 раз в неделю;
- имеют место признаки, связанные с питанием;
- после принятия лекарственных препаратов в течение 2 недель симптомы не исчезли.
Вызывать на дом «скорую» необходимо, если:
- ярко выражена ноющая боль в области грудной клетки;
- изжога странно ощущается, сопровождается одышкой, рвотой с кровью или коричневого цвета;
- живот жесткий, его мышцы находятся в напряженном состоянии;
- присутствует диарея с примесью крови.
В клинике больного направят к хирургу, который должен исключить «острый живот» на предмет перитонита, женщинам назначат осмотр у гинеколога. Если боль ощущается при каждом движении, кашле, скажите об этом врачу.
oboleznjah.ru
Болит желудок после еды — причины, лечение болевых ощущений
Важно! Средство от изжоги, гастрита и язвы, которое помогло огромному количеству наших читателей… Читать далее >>>
Дискомфортные ощущения в желудке встречаются довольно часто. Этот орган является центральной частью пищеварения человека и отвечает за переваривание еды. Боль может быть следствием некачественной еды, вредных привычек, стрессов, медикаментозных средств. В некоторых случаях данное состояние является результатом опасной болезни. Что же делать, если после еды болит желудок?
Как правильно распознать боль в желудке после еды?
В брюшной полости находится множество пищеварительных органов. Любая часть этой системы может
вызывать болевые ощущения при ущемлении или проблемах в работе. Дискомфорт в желудке зачастую связан с едой. Помимо боли, могут появляться другие признаки:
- отрыжка;
- метеоризм;
- тошнота;
- рвота;
- потеря аппетита.
Перечисленные признаки могут быть обусловлены патологиями или проблемами с питанием. Боли в желудке, возникающие после употребления пищи, зачастую связаны с наличием хронического гастрита. После еды объем органа может расширяться, что провоцирует сдавливание близлежащих органов и систем. Это тоже может вызывать болевые ощущения.
Причины боли
Существует довольно много факторов, которые влияют на появление болевого синдрома после приема пищи:
- Переедание. Это самая распространенная причина возникновения боли. При попадании большого объема пищи в желудок за маленький период его стенки не выдерживают, что влечет их растяжение. Именно поэтому возникает боль.
- Синдром раздраженного желудка. Причины этого состояния кроются в потреблении некоторых продуктов. Обычно данное нарушение развивается при повышенном употреблении жирных, острых, соленых блюд и копченостей.
- Диафрагмальная грыжа. Диафрагма, расположенная между брюшной и грудной полостью, обладает отверстием, через которую проходит пищевод. Если это отверстие увеличивается, верх желудка выпадает и защемляется. Особенно выраженные симптомы возникают после еды. Все это сопровождается болевым синдромом.
- Пилороспазм. Под данным термином понимают спазм привратника – отдела желудка, который находится в районе соединения органа с двенадцатиперстной кишкой. Это состояние обычно обусловлено проблемами в функционировании нервной системы. При данном диагнозе у человека спустя 20 минут после еды появляется выраженный болевой синдром. Затем возникает тошнота и рвота. Болевые ощущения исчезают только после устранения содержимого желудка.
- Стеноз пищевода. В этом случае существенно сокращается просвет. Причина может заключаться в наличие опухолевых образований, травматических повреждений, попадании чужеродного объекта в эту область. После наполнения желудка едой появляются выраженные боли, тошнота, а иногда и рвота.
- Обструкция части желудка. В этом случае определенная зона органа блокируется. Данное состояние связано с сильным спазмом, появлением опухолевого образования или полипа внушительных размеров. После наполнения органа едой она не может попасть в заблокированную зону. В результате появляется растяжение стенок и болевой синдром.
- Поражения желчного пузыря. Этот орган находится в верхней правой части брюшины. При воспалительном поражении пузыря или образовании в нем камней увеличенный желудок сдавливает орган, что спровоцирует сильную боль.
- Аллергические реакции. Некоторые продукты питания желудок может не воспринимать. Потому болевой синдром часто появляется после приема пищи. Как правило, подобные реакции возникают на рыбу и молочные продукты.
- Отравления. Если болевой синдром в органе появляется через несколько часов, нужно проанализировать качество продуктов. Для ускорения процесса выведения токсических веществ следует выпить сорбент и средства для нормализации пищеварения.
- Панкреатит. Под данным термином понимают воспалительное заболевание поджелудочной железы. Данное заболевание сопровождается выраженными болевыми ощущениями, которые появляются через 30 минут после еды. При этом они могут локализоваться в различных областях – в средней части, правом подреберье. В сложных случаях возможно возникновение опоясывающей боли. Причины этого нарушения бывают различными – травматические повреждения, инфекционные патологии, проблемы в работе двенадцатиперстной кишки или желудка.
- Гастродуоденит. Воспалительное поражение двенадцатиперстной кишки тоже может провоцировать боль в желудке. Зачастую причина данного нарушения кроется в неправильном питании. Чтобы справиться с проблемой, стоит придерживаться диеты и принимать лекарственные препараты.
- Язвенная болезнь желудка или двенадцатиперстной кишки. Это заболевание сопровождается появлением раневой поверхности на слизистой пораженных органов. При попадании желудочного сока или агрессивных продуктов появляется боль в органе. Справиться с язвой поможет диета и назначенные врачом препараты.
- Гастрит. Под этим термином понимают воспаление желудка, которое является результатом влияния бактериальных микроорганизмов – хеликобактер пилори. Иногда патология является следствием нарушений в питании. Чтобы справиться с недугом, выписывают антибактериальные средства и специальную диету.
О чем свидетельствует болевой синдром?
Чтобы определить причину появления боли, нужно проанализировать ее характер. Потому на приеме у врача пациент должен максимально точно описать собственные ощущения. В зависимости от имеющихся проявлений специалист сможет подобрать необходимые диагностические обследования.
Совет от заведующего гастроэнтерологическим отделением!
Байшев В.М.:»Я могу порекомендовать лишь одно средство для быстрого лечения язвы и гастрита, которое теперь рекомендуется и Минздравом…» Читать далее »В зависимости от характера дискомфорта выделяют следующие категории:
- Острая боль высокой интенсивности. Этот признак бывает результатом пищевого отравления, заражения инфекцией, развития панкреатита. Также его провоцирует обострение гастрита, аппендицит, потребление некачественной пищи.
- Жгучая боль. Такой симптом обычно появляется после потребления кислых продуктов или пряностей и характерен для рецидива гастрита или панкреатита.
- Хроническая тянущая боль. Данный признак бывает результатом хронического гастрита, переедания, слишком быстрого потребления пищи. Также он иногда свидетельствует о развитии язвы или рака. При обострении язвенной болезни боль имеет постоянный характер, однако проходит после потребления легкой пищи.
Локализация болевого синдрома тоже бывает разной. Настоящая боль в желудке ощущается в подреберье, а также в подвздошной зоне. Но дискомфорт после еды может появляться не только в этом органе. Нередко он ощущается в нижней части живота, спине и подреберье. Расположение боли тоже позволяет поставить диагноз:
- Боль в районе пупка и в верхней зоне живота является проявлением воспалительного поражения слизистой желудка. Данный симптом может возникать сразу после потребления некоторых продуктов или спустя полтора часа после приема пищи.
- Болевой синдром в подвздошной зоне, который распространяется на правое подреберье, сопровождает воспалительное поражение желчного пузыря, а также его путей. В данном случае дискомфорт может появиться спустя полчаса после потребления пищи.
- Дискомфорт в левом подреберье и средней части верхней зоны живота возникает при язве. Боль может иметь опоясывающий или загрудинный характер и ощущаться в спине. Болезнь нередко вызывает и другие проявления.
- Хронический дискомфорт в левом или правом подреберье свидетельствует о панкреатите. По мере прогрессирования недуга проявления нарастают. В данном случае болевой синдром имеет острый характер, может провоцировать шок и становиться опоясывающим.
Чтобы заподозрить то или иное заболевание, стоит обратить внимание на дополнительные проявления:
- ощущение тяжести, метеоризм, небольшая тошнота – свидетельствуют о нарушении в режиме питания, дефиците желудочного сока;
- ощущение жжения, отрыжка, изжога, нарушения стула, вздутие живота – подтверждают рецидив гастрита;
- отрыжка с тухлым запахом или кислым вкусом – свидетельствует о развитии панкреатита или гастродуоденита;
- нарушение стула, слабость, увеличение температуры, рвота – подтверждают инфекцию или отравление.
Время возникновения болевых ощущений
В зависимости от времени появления болевого синдрома можно заподозрить то или иное заболевание. Если дискомфорт возникает сразу после еды, это, скорее всего, свидетельствует о наличии язвенного поражения желудка.
При появлении боли через 1-1,5 после еды можно говорить о наличии язвенной болезни канала привратника. Поздний болевой синдром, возникающий спустя 1,5-2 часа, говорит о том, что он язва локализуется в двенадцатиперстной кишке.
Как помочь при боле в желудке?
Устранить боль в желудке помогают лекарственные препараты. Чтобы справиться с этим состоянием, врач может выписать альмагель или фосфалюгель. Помимо этого, могут быть эффективны такие препараты, как но-шпа, гастал, маалокс.
В отдельных случаях вполне можно избежать применения медикаментозных средств. Если болевой синдром является результатом неправильного питания, его можно устранить с помощью полного покоя. Для этого рекомендуется прилечь после еды на 20 минут. После этого можно прогуляться – это поможет избежать застоя желчи и стимулировать процесс пищеварения.
Иногда высокой эффективностью обладают народные средства. Наиболее простым составом считается настой ромашки. Чтобы приготовить это средство, нужно взять чайную ложку травы и залить 250 мл кипятка. Процеженное средство выпить. Как правило, для купирования болевого синдрома достаточно 100 мл состава.
Также улучшить состояние поможет влажное тепло. Для этого кусок ткани следует смочить в теплой воде и приложить к животу на полчаса, обернувшись теплым одеялом. Если дискомфорт не пройдет или усилится, следует обратиться к врачу. Специалист поможет исключить серьезные заболевания, которые требуют неотложной помощи.
Профилактические меры
Чтобы не допустить появления болевых ощущений в желудке, рекомендуется выполнять такие действия:
- есть часто, но маленькими порциями;
- стараться не переедать;
- контролировать качество продуктов;
- отказаться от жирных и острых блюд, исключить соления, маринады, копчености;
- отказаться от полуфабрикатов;
- не употреблять большого количества спиртного;
- исключить курение.
Болевые ощущения в желудке довольно часто возникают после еды. Как правило, данный симптом является следствием нарушений в режиме питания. Однако иногда он свидетельствует о развитии серьезных болезней. Чтобы исключить опасные патологии, важно вовремя обратиться к врачу.
zheludok24.ru
Боль после еды в желудке
Причины боли после еды в желудке
Среди причин возникновения болевых ощущений в желудке значатся стресс, некачественная пища и непереносимость определенных ингредиентов пищи, изжога, переедание, прием лекарственных препаратов, гастрит и другие патологии ЖКТ различной этиологии. В зависимости от причин боли после еды в желудке начинаются в разное время и имеют разную продолжительность и интенсивность.
Боль после еды в желудке может вызвать ротавирус, и тогда диагностируется желудочный грипп или иначе — ротавирусный гастроэнтерит. При этом заболевании симптомы в виде диареи, боли в желудке и животе, тошноты и рвоты проявляются через 4-5 часов после попадания вируса в организм.
Воспаление желудка и тонкой кишки — острый гастроэнтерит — часто сопровождается болью после приема пищи. Данная болезнь может развиться после употребления некачественных продуктов, из-за отсутствия регулярного питания или длительного питания в сухомятку.
Непереносимость лактозы, то есть сахара, содержащегося в молоке и молочных продуктах, приводит к достаточно интенсивным болям в желудке после их употребления, а также вызывает вздутие живота и метеоризм.
Глютеновая энтеропатия или целиакия, то есть аутоиммунные нарушения при попадании в желудок белка пшеницы, ржи и ячменя (глютена) провоцирует не только боль после еды в желудке и воспаление слизистой оболочки тонкого кишечника. При этой болезни (которая далеко не всегда распознается медиками) у человека наблюдаются снижение массы тела, анемия, хроническая усталость и раздражительность, возможны поражения слизистой во рту, а также боли в суставах.
Переедание приводит к боли после еды в желудке по очень простой причине: желудок переполнен, его нормальная работа нарушается, и организм дает сигнал об избыточном количестве съеденного. В конце концов, ну как еще заставить человека перестать рыть себе могилу ложкой и вилкой… Особенно, если аппетит разыгрывается перед сном, и человек с переполненным желудком заставляет его работать «сверхурочно».
Боль после еды в желудке, в верхней его части, может быть следствием гастроэзофагеальной рефлюксной болезни, то есть вызываемой ею изжоги. Эта патология связана с тем, что часть содержимого желудка возвращается в пищевод, чего в норме быть не должно. А происходит это вследствие нарушения двигательной активности пищеварительного тракта, при котором нижний пищеводный сфинктер (мышечное кольцо с функциями клапана) ослабевает и перестает нормально работать. Осложнением данного заболевания часто становится острое или хроническое воспаление пищевода (эзофагит).
Причиной боли после еды в желудке может быть синдром раздраженного желудка. Специалисты утверждают, что время от времени с ним сталкиваются каждые восемь человек из десяти. К основным признакам синдрома раздраженного желудка относятся: боль в желудке и тошнота сразу после приема пищи, отрыжка в течение часа после еды, спазмы желудка, изжога (после приема любой пищи). Развитию данного синдрома способствует трудно перевариваемая пища – все жирное, перченое и соленое.
После еды боли в области желудка могут быть симптомом воспаления слизистой оболочки нижнего (пилорического) отдела желудка и двенадцатиперстной кишки – гастродуоденита.
Боли после еды в желудке — спутник гастрита и язвенной болезни желудка. В первом случае желудок начинает болеть через считанные минуты после еды (особенно если пища была кислая, острая или грубая по консистенции). Во втором случае человек чувствует боль в желудке спустя 30-60 минут после приема пищи (или же на голодный желудок). Кстати, еще совсем недавно медики считали виновной в этих болезнях соляную кислоту желудочного сока (которая разъедала стенки желудка). Однако в середине 1990-х годов выяснилось, что причина данных патологических состояний — микроб хеликобактер пилори (Helicobacter pylori), живущий внутри желудка большинства людей (но проявляющий себя далеко не у всех). Этот микроорганизм защищается от воздействия соляной кислоты специальными ферментами, которые повреждают слизистую оболочку и делают ее доступной для внедрения микроба. Как результат — появление на слизистой воспалительных очагов, а потом и язвы.
Еще одной причиной появлении болей после еды в желудке может служить наличие камней в желчном пузыре. Это – желчекаменная болезнь или калькулезный холецистит. Камни вызывают отеки слизистых и могут блокировать желчный проток, что приводит к боли в верхней части живота справа, особенно после жирной пищи. Нарушение оттока желчи из желчного пузыря приводит к его воспалению – холециститу. При острой форме этого заболевания пациенты жалуются на тошноту и острые боли в животе справа, которые отдают во все близлежащие органы, в правое плечо и лопатку.
Сильнейшие боли после еды в желудке возникают при панкреатите, то есть воспалительном процессе в поджелудочной железе. Боли мучают человека несколько дней, в течение которых прием пищи становится практически невозможным.
Несмотря на то, что щитовидная железа расположена в области шеи, связанные с ней проблемы могут отразиться на всем, что расположено ниже – в том числе и на желудке. Если щитовидная железа вырабатывает слишком много гормона (гипертиреоз), это ускоряет работу ЖКТ; если секреторная функция этой железы снижена (гипотиреоз), то и пищеварительный тракт работает в замедленном режиме. И то, и другое может быть причиной болей после еды в желудке, а также желудочных спазмов, диареи, запоров и метеоризма.
Лекарств без побочных эффектов почти нет, и довольно часто их побочные действия включают в себя боли в желудке – после еды и после принятого препарата вслед за пищей. Этим грешат многие медпрепараты для предотвращения остеопороза, нестероидные противовоспалительные препараты, антибиотики, гормональные средства и др.
Наконец, ноющая боль после еды в желудке может быть вызвана стрессом, на который вместе с гормональной, нервной и сосудистой системами нашего организма реагирует и пищеварительная. Ведь не зря желудок называют «индикатором стресса». Когда человек попадает в стрессовую ситуацию или находится в состоянии затяжной психоэмоциональной нестабильности, в работе его желудка происходит «сбой»: нарушается иннервация слизистой желудка, что приводит к спазму привратника желудка (пилороспазму) и сильным болевым ощущениям. Кроме того, уровень выработки желудком соляной кислоты — независимо от количества потребляемой пищи — значительно повышается.
 [6], [7]
[6], [7]
ilive.com.ua
Почему болит желудок после еды, причины и лечение
Нередко пациенты во время визита у врача жалуются на боли в желудке после приема пищи. Всем известно, что этот орган выступает в качестве центральной части и отвечает за переваривание поступившей пищи. Болезненные ощущения могут возникать по разнообразным причинам от неправильного питания, стресса, наличия заболевания. Поэтому многих интересует, что делать, когда болит желудок после еды.
Симптоматика дискомфорта в области живота
Брюшную полость занимает пищеварительный тракт, который состоит не только из желудка и кишечника, но и других важных органов. Болезненные ощущения могут возникать по разнообразным причинам. Самой распространенной из них является неправильное питание.
Кроме боли, пациент может жаловаться на:
- отрыжку кисловатым содержимым;
- метеоризм и вздутие живота;
- тошноту и рвоту;
- потерю аппетита;
- понос или запор длительного характера.
Вышеперечисленные признаки могут сигнализировать о развитии серьезного заболевания или свидетельствовать об употреблении жирной, жареной и жирной пищи. Когда после приема пищи болит желудок, врачи ставят диагноз «гастрит». После потребления еды орган увеличивается в размерах, на фоне чего происходит сдавливание соседних органов.


Причины болезненных ощущений после еды
Существует много факторов, которые постепенно ведут к развитию болевого чувства в области живота. Врачи считают, что если болит желудок после еды, причины скрываются в следующем:
- переедание. Эта причина считается самой распространенной. Когда в желудок попадает большое количество пищи за небольшой промежуток времени, то его стенки расширяются. В результате такого процесса орган сдавливает близлежащие органы;
- синдром раздраженного желудка. Боль возникает после употребления некоторых видов продуктов. Зачастую такое явление встречается при наличии в рационе жареных, жирных, острых, соленых и копченых блюд;
- диафрагмальная грыжа. Диафрагма располагается между брюшной стенкой и грудной областью, а также имеет отверстие, через которое проходит пищевод. При увеличении канала верхняя часть желудка зажимается. В результате чего сразу после еды болит желудок;
- пилороспазм. Под данным понятием понимается спазм в области привратника. Это отдел желудка, который располагается в области соединения органа и двенадцатиперстной кишки. Пилороспазм зачастую проявляется на фоне нарушения работы нервной системы. Болевой синдром возникает примерно через 20-30 минут после принятия пищи. После чего появляются тошнота и рвота. Дискомфорт исчезает только после того, как желудок полностью опустошается;
- стеноз пищевода. Такой тип патологии сопровождается существенным сужением просвета. Причины заключаются в появлении опухолевидных образований, травматическом повреждении, попадании чужеродного предмета. После потребления пищи пациент жалуется на тяжесть в желудке, сильное болевое чувство, тошноту, рвотные позывы;
- обструкция части желудка. В такой ситуации определенный участок блокируется полипом или опухолевидным образованием. Недуг сопровождается сильными спазмами;
- поражение желчного пузыря. Он располагается в верхней части брюшной полости с правой стороны. При развитии воспалительного процесса или образовании камней желчный пузырь передавливает желудок, что и ведет к появлению болевого синдрома;
- аллергические проявления. Если через час после еды болит желудок, то возможно причина скрывается в аллергии на определенный продукт. Обычно такое явление встречается при съедании рыбных блюд, меда, молочной продукции;
- отравление. Болеть желудок спустя два часа может при отравлении некачественной продукцией. Чтобы ускорить процесс выведения токсических компонентов, надо пить сорбенты;
- панкреатит. Боль в желудке после еды встречается при развитии воспалительного заболевания в поджелудочной железе. Дискомфорт в животе возникает через 30 минут после приема еды. При этом боль может отдавать как в правую, так и в левую часть или иметь опоясывающий характер;
- гастродуоденит. Этот тип болезни характеризуется поражением двенадцатиперстной кишки. Чаще всего причиной становится нерациональное питание;
- язвенное заболевание желудка или тонкой кишки. Под данным заболеванием скрывается поражение слизистой оболочки и образование язвочек. Если в орган попадает желудочный сок или агрессивная пища, то тут же возникает болевое чувство;
- гастрит. Заболевание воспалительного характера, которое возникает при активизации бактериального агента под названием Хеликобактер Пилори. Если острый гастрит не подвергается лечению долгое время, то он приобретает хроническую форму.
Если имеется боль в желудке после еды, причины нужно искать как можно скорее. В этом сможет помочь только опытный врач и тщательное обследование.
Классификация болезненных ощущений в животе


Почему болит желудок после еды? Этот вопрос задают больше 60 процентов больных. Чтобы выявить причину патологического процесса, необходимо произвести анализ проявления боли.
Характер боли подразделяют на несколько видов.
- Острый тип боли. Заболеть живот может при серьезном отравлении, кишечной инфекции, развитии панкреатита, аппендиците, гастрите или в результате употребления некачественных продуктов.
- Жгучий тип боли. Встречается при принятии кислых, пряных или острых продуктов. Причиной могут быть гастрит или панкреатит.
- Хронический и тянущий тип. Такой признак сигнализирует о проявлении хронического типа гастрита, переедании, быстром принятии блюд. В некоторых случаях хронические болезненные ощущения сигнализируют об обострении язвы или развитии рака.
Место проявления болевого синдрома также может быть разнообразным.
- Если неприятное чувство появляется в пупочной области или вверху живота, то это говорит о поражении слизистой оболочки желудка. Симптоматика проявляется не сразу, а через несколько часов после плотного обеда.
- Боль в подвздошной зоне говорит о воспалении желчного пузыря или прохождении камней по его путям. Неприятные симптомы появляются через 30 минут после еды.
- Дискомфортное чувство в левом подреберье или срединой части живота сигнализирует о язвенном поражении. Постепенно болезненные ощущения приобретают опоясывающий характер. Могут отдавать в грудную зону.
- При хронических болях в левой или правой части живота указывают на панкреатит. Болевой синдром чаще всего проявляется остро и сильно, что вызывает шок у больного.
О наличии определенного заболевания укажут и другие признаки.
- При чувстве тяжести, метеоризме, небольшой тошноте принято говорить о неправильно питании или дефиците желудочного сока.
- Вздуваться живот может при гастрите. При этом встречаются и другие проявления: отрыжка, жжение, изжога, нарушение стула.
- При отрыжке с тухловатым запахом или кислым привкусом принято говорить о панкреатите или гастродуодените.
- Если наблюдается нарушение стула, ослабленность, повышение температурных значений, рвота, то врачи диагностируют кишечную инфекцию или отравление.
Вышеперечисленные симптомы указывают, почему болит живот. Но, в любом случае, медлить с приемом к врачу не стоит. Только он может назначить соответствующее лечение.


Помощь при болезненных ощущениях в животе
Если у пациента возникла острая боль в левой части живота, то нужно незамедлительно вызывать скорую помощь. При этом делать ничего не стоит. Категорически запрещается принимать обезболивающие средства, прикладывать компрессы и ставить клизмы.
Если периодически возникает боль в желудке после еды, лечение будет заключаться в следующем:
- применение ферментных средств: Мезима, Фестала, Креона;
- прием спазмолитических средств: Но-шпы, Дротаверина;
- применение средств от изжоги и тяжести в желудке для нормализации состава желудочного сока: Маалокса, Гастала, Ренни;
- применение лекарств, которые нейтрализуют соляную кислоту, выводят токсины, защищают слизистую оболочку: Фосфалюгеля, Альмагеля.
В некоторых случаях решить проблему помогают народные средства. Можно принимать отвар на основе ромашки, мяты, шалфея. Они оказывают противовоспалительное воздействие.
Улучшить состояние поможет тепло. Чтобы провести процедуру, надо смочить полотенце в теплой воде и приложить к животу. Если дискомфорт не исчезнет, то придется посетить доктора.
Профилактические мероприятия
Начинать болеть живот может в любой момент. Чтобы предотвратить данный процесс, нужно придерживаться некоторых рекомендаций:
Соблюдать строгую диету. Из меню полностью исключаются все жареные, жирные, острые и копченые продукты. Употребление соли ограничивается до 6 грамм в сутки. Упор делается на отварные, паровые и тушеные продукты. Можно готовить мясные и рыбные блюда, овощные и фруктовые культуры.
Кушать надо часто, но понемногу. Объем порций не должен превышать 200 грамм.
- Не переедать.
- Контролировать качество продукции. Отказаться от полуфабрикатов, фаст-фуда и спиртного.
- Отказаться от курения.
- После еды лежать в течение 20 минут. А потом прогуливаться на улице.
- Регулярно проходить профилактические осмотры.
- Делать специальные физические упражнения, которые улучшают отток желудочного сока.
- На ночь следует выпивать стакан кисломолочной продукции: кефира, простокваши, ряженки.
Если проявляются болезненные ощущения после еды, причем возникают они постоянно, нужно посетить доктора. Он назначит обследование и определит причину появления патологии. А после постановки диагноза назначит соответствующее лечение.
zivot.ru
Желудок болит после еды: причины, лечение, профилактика
Многие люди боятся приема пищи из-за того, что у них болит желудок после еды. К сожалению, многие научились мириться с болью после еды и принимать ее как должное. Это неправильно. Боль в желудке после приема пищи может свидетельствовать о тяжелом заболевании. Поэтому, если вы постоянно чувствуете неприятные или болезненные ощущения после еды, – немедленно обратитесь к врачу.
Симптомы
Неприятные боли наступают постоянно через 20 минут после приема пищи и сопровождаются следующими симптомами:
- рвота и постоянная тошнота;
- повышение температуры;
- изжога, после того, как поешь;
- нарушение стула;
- обезвоживание;
- неприятное, болезненное или частое мочеиспускание;
- потеря аппетита;
- тяжелое дыхание;
- изнеможение;
- длительная отрыжка, после того, как поешь;
- тяжесть в области больного желудка;
- боли в кишечнике;
- вздутие, после того, как поешь.
Иногда симптомы могут быть и более серьезными и даже препятствовать нормальной жизнедеятельности:
- рвота кровью;
- кровавый или смолистого цвета стул;
- затрудненное дыхание.
Вернуться к оглавлениюОсобенно опасными боли в желудке после еды могут быть во время беременности, особенно, если женщина переела. Вот почему нельзя их игнорировать и срочно обратиться к врачу.
Причины желудочных болей после еды
Существует три фактора, почему начинает распирать желудок после еды, если переесть:
- Повышение кислотности желудочного сока.
- Воспаление части больного желудка и кишечника после еды.
- Сокращение мышц в стенке больного желудка.
Основные факторы, почему возникают боли в желудке:
- неправильный прием пищи;
- аллергия;
- пищевое отравление;
- язвенная болезнь;
- аппендицит;
- синдром раздраженного желудка;
- переедания;
- панкреатит и другие.
Неприятные ощущения после переедания
Переедание нередко становится причиной болей в желудке после того, как поешь. Когда вы переели, процесс пищеварения перестает происходить должным образом. В результате, пища перестает правильно усваиваться. Вот почему вы в конечном итоге ощущаете боли в животе и тяжесть в желудке и кишечнике. Переедание может привести к поносу, рвоте и болям желудка и кишечника. Организм не может справится с большими объемами пищи и нормально переварить их. Вот почему возникают боли. В этом случае исключите жирную и тяжелую пищу из рациона, перегружающую желудочно-кишечный тракт и задерживающей процесс переваривания при нормальном пищеварении. Особенно необходимо обратить на это внимание беременным женщинам.
Вернуться к оглавлениюЧтобы не переесть, вставайте из-за стола с ощущением, что хотите еще немножко поесть. Не пейте воду в течение получаса после еды. Особенно нужно следить, чтоб не переела беременная.
Пищевые отравления
Пищевое отравление возникает, когда в организм попадают различного рода инфекции, химические вещества, такие как токсины, вирусы, паразиты. Пища, которая заражена патогенными микроорганизмами или химическими веществами, может привести к боли в животе после еды. Симптомы проявляются через 2-4 часа после того, как поешь, и проходят через несколько часов. Иногда симптомы наблюдаются в течение нескольких дней. Как правило, отравление проходит в течение нескольких часов или дней – после того, как употребленные вместе с пищей вещества выйдут из организма. При пищевом отравлении крайне необходима строжайшая диета. Пейте много жидкости, меньше двигайтесь. Употребление большого количества жидкости поможет вывести токсины и инфекции из организма. Примите средства для улучшения пищеварения (например, “Смекту”).
Вернуться к оглавлениюИзжога в области желудка
Это состояние характеризуется жжением в груди. Боль, вызванная изжогой, часто становится хуже, когда вы пытаетесь наклониться или лечь. Она также может проявляться в виде сильной боли и тяжести после еды. Придерживайтесь сбалансированного питания, избегайте напитков и пищевых продуктов, способных вызвать изжогу, принимайте пищу небольшими порциями, избегайте курения.
Вернуться к оглавлениюНеправильный прием пищи и воды
Иногда желудок начинает и не перестает болеть после приема большого объема жидкости сразу после того, как поешь. Вода, сок и другие напитки разбавляют концентрацию желудочной кислоты. В результате чего процесс пищеварения не может происходить должным образом. Разбавленной желудочной кислоты становится недостаточно для того, чтобы переварить пищу и тогда организм начинает пытаться отторгнуть съеденные блюда.
Вернуться к оглавлениюСиндром раздраженного желудка
Синдром раздраженного желудка является распространенным заболеванием. Его признаки нередко включают судороги, боли в желудке, когда его буквально начинает распирать, вздутие живота, понос и запор, иногда затрудненное дыхание. Также существует синдром раздраженного кишечника. Синдром раздраженного кишечника – это расстройство кишечника, при котором человек чувствует боль в области данного органа.
Симптомы могут варьироваться, в зависимости от организма. Как правило, синдром раздраженного желудка сопровождают тяжесть в животе, вздутие, диарея, нарушения стула. Этому синдрому подвержен каждый. Обычно синдром раздраженного желудка возникает при нерегулярном и не правильном питании, белковой диете, от очень жирной пищи, острых блюд, при злоупотреблении алкоголем, если вы постоянно делаете и употребляете кофе и напитки из кофе, испытываете стрессы и перенапряжения.
Вернуться к оглавлениюПилороспазм
Пилороспазм – состояние, для которого характерны сокращения привратника желудочно-кишечного тракта. Фактором, вызывающим пилороспазм, являются нарушения в работе больного желудка и нервной системы. Ощущение острых болей происходит через 1-20 минут после того, как поешь, затем наблюдается рвота и расстройства, иногда затрудненное дыхание. Данный процесс продолжается до тех пор, пока организм не избавится от съеденной пищи. Обычно для облегчения симптомов пилороспазма назначают спазмолитики.
Вернуться к оглавлениюОбструкция части желудка
Обструкция возникает вследствие интенсивных спазмов стенок желудка или опухоли, в результате чего блокируется область желудка. Пища не может попасть в эту часть и возникает боль.
Вернуться к оглавлениюАллергии, пищевая непереносимость
Пищевая непереносимость. Некоторые люди не могут употреблять определенные виды пищи. И испытывают из-за них сильные дискомфортные ощущения, боли, иногда затрудненное дыхание после того, как поешь. Наиболее распространенными продуктами, вызывающими непереносимость, являются лактоза и глютен. Лактоза является типом сахара, который содержится в молочных продуктах, таких как молоко. Если человек страдает непереносимостью лактозы, он испытывает недостаток определенного фермента. Поэтому, когда человек употребляет продукты, содержащие лактозу, это может привести к вздутию живота, сильной боли и рези в желудке, тяжести, поносу и даже затрудненному дыханию. Если вы замечаете неприятные или болезненные ощущения от употребления молочных продуктов или продуктов, содержащих муку, откажитесь от их употребления и найдите альтернативу. Сейчас существуют специальные безлактозные молочные продукты, миндальная или, к примеру, гречневая мука.
Вернуться к оглавлениюГастродуоденит
Гастродуоденит нередко является причиной болей и тяжести, затрудненного дыхания. Чтобы лечить гастродуоденит, рекомендуется правильное питание, диета, употребление некоторых медикаментов: антацидных средств, понижающих уровень кислотности в желудке, седативных лекарств.
Вернуться к оглавлениюЯзва желудка или двенадцатиперстной кишки
Сильная боль в желудке после еды может быть признаком язвы желудка. Язвы – неглубокие эрозии в желудке. При язве, прием пищи может вызывать дискомфорт и неприятные болезненные ощущения, желудок распирает от боли, пациент чувствует сильную резь в животе, затруднено дыхание. Запрещено употреблять продукты, влияющие на кислотность и раздражающие слизистую оболочку органа. Для лечения язвы назначают антибиотики. Важно не пытаться лечить самостоятельно язвы и вовремя обратиться к специалисту. Обратитесь к врачу, если вы ощущаете острую боль в желудке после еды.
Вернуться к оглавлениюГастрит
Гастрит характеризуется воспалением слизистой желудка. Чаще всего данное заболевание начинает проявляться вследствие недостаточно правильного питания. При гастрите назначаются антибактериальные и антисептические средства, специальная диета, исключающая из рациона жирную, острую, кислую, жаренную пищу.
Вернуться к оглавлениюЛечение и медикаментозные средства
Боли в области живота могут наблюдаться и при некоторых серьезных заболеваниях желудочно-кишечного тракта, следовательно, становится необходимым проконсультировать со специалистом, чтобы исключить другие возможные причины симптомов и правильно лечить поставленный диагноз. Для диагностики используется ультразвуковое исследование (УЗИ) брюшной полости.
Процесс лечения зависит от причин, вызвавших заболевание, и степени повреждения желудочной ткани. В том случае, если причиной болезненных ощущений является инфекционное заболевание, пациенты проходят курс антибиотиков, чтобы облегчить состояние.
Обязательными при лечении являются диета и физические упражнения. Питание должно быть дробным, но частым. Откажитесь от приемов пищи в позднее время. Рекомендуется особое внимание обратить на сам процесс употребления пищи. Пережевывайте пищу медленно, максимально смягчая ее во рту. Кроме того, быстрый процесс еды нарушает работу желудочно-кишечного тракта. Необходимо строго придерживаться диеты. Избегайте переедания.
Облегчение во время интенсивных болей может прийти, если делать компресс. Для этого намочите теплой водой мягкое полотенце и наложите компресс на область желудка. Он облегчит затрудненное дыхание.
Пить чай старайтесь не сильно горячим.Полезно заваривать не сильно горячий чай и делать настой из аптечной ромашки. Ромашка эффективно снимает раздражение и обладает противовоспалительным эффектом. Я, например, пью чай с ромашкой без сахара, после того, как поем, поскольку сахар снижает целебные свойства ромашки.
Рекомендуется употреблять побольше свежих овощей и фруктов. Однако стоит отказаться от тех фруктов, которые потенциально могут привести к боли и повышают уровень кислотности. К примеру, стоит отказаться от употребления арбуза. Безусловно, все мы любим арбуз. Однако арбуз может привести к раздражению слизистой. Вреден даже не столько сам арбуз, сколько сок из арбуза. При определенных синдромах желудочно-кишечного тракта арбуз и сок из арбуза могут только усилить боли. Особенно не рекомендуется употреблять арбуз в период болей детям.
Старайтесь спать на спине. Врачами доказано, что спать на животе не только не полезно, но и даже вредно. Поэтому все специалисты единогласно рекомендуют спать на спине. Сон на спине способствует нормальной работе систем организма. Спать на спине полезно для нормальной работы сердца, стабильного кровообращения. Сон на спине создает нормальные условия для работы желудочно-кишечного тракта.
Включите в ежедневное меню салат из свежих фруктов и овощей. К примеру, можно сделать салат из фруктов, таких, как очищенные и мелко нарезанные яблоки, дыни и сладкого творога. Или можно сделать салат из вареной свеклы, очищенных яблок и капусты.
Чтобы избавиться от запора, нужно есть побольше яблок. В целом, необходимо съедать как минимум пол-яблока в день. Яблоко очистит организм от шлаков и стабилизируют пищеварение. Можно делать сок из яблок, добавляя сахар, чтобы он получился сладкий. Кроме этого они способствуют похудению.
Полезно есть свеклу. Свеклу рекомендуется есть при запорах. Свекла нормализует микрофлору пищеварительного тракта и способствует его нормальной работе. Свекла полезна при ожирении, поскольку свекла регулирует обмен веществ и способствует ускоренному метаболизму.
Исключите из своего меню клубнику.Исключите из меню клубнику. Прежде всего потому, что она содержит колоссальное количество кислоты, а семечки способны разъедать слизистую. Хотя клубнику рекомендуется есть для похудения, при авитаминозе и малокровии, а ферменты, содержащиеся в клубнике, помогают справится с различными кишечными инфекциями, употребление клубники строго запрещено при болях в животе. Особенно не будет полезным употреблять клубнику в больших количествах детям. Поскольку клубника – сильнейший аллерген. Кроме того, чрезмерное употребление клубники вызывает проблемы с почками.
Среди фруктов полезным будет употребление банана. Бананы полезны при запорах. Можно заметить улучшения стула после того, как съел даже один банан. Однако, чтобы искоренить эту проблему, употреблять бананы в большом количестве не рекомендуется. Включение в меню бананов способствует стабилизации работы желудочно-кишечного тракта. Однако бананы не являются легко усвояемыми фруктами. Бананы обладают обволакивающим свойством. Поэтому употребление бананов оказывает заживляющее действие.
Рекомендуется употреблять каждый день на ночь теплое, но не горячее молоко, если заболел желудок. Можно пить молоко с сухим печеньем и сухарями. Молоко обволакивает стенки желудка и нормализует работу желудочно-кишечного тракта. Если хочется, можно выпить стакан сладкого не горячего молока с добавлением меда или сахара.
Полезно пить стакан кефира на ночь. Употребление кефира улучшает процесс пищеварения и работу желудочно-кишечного тракта. Поэтому врачи единогласно рекомендуют пить кефир при желудочных заболеваниях. Кроме того, полезно знать, что свежий кефир слабит. А вот кефир, которому уже больше трех дней, крепит. Если у вас повышена кислотность желудочного сока или постоянная изжога, то кефир строго противопоказан по той причине, что кефир – это кисломолочный напиток.
Полезно употребление травяного или зеленого не горячего и не сладкого чая с ромашкой или с шалфеем. Он прекрасно действует на пищеварительную систему и очищает организм от токсинов. Они также полезны для похудения.
Хорошо для пищеварительного тракта кушать творог. Творог – настоящий кладезь полезных веществ. Кушать его рекомендуется при всех заболеваниях ЖКТ. Если хочется, разрешено употребление сладкого творога с добавление сахара или меда. Кушать творог полезно для поддержания стабильного процесса обмена веществ. Кроме этого, творог, даже сладкий, – легко усвояемый продукт.
Рекомендуется употребление тыквенных семечек при заболеваниях пищеварительного тракта. Из фруктов полезно кушать дыню. Дыня содержит в своем составе много ферментов, легко усваивается организмом и улучшает пищеварение. Рекомендуется кушать дыню и во время приема антибиотиков, поскольку дыня снижает их токсичность для организма. Кроме этого она способствует похудению.
Если хочется сладкого – его употребление разрешено. Разумеется, сладкое можно есть только, когда вы не страдаете от сахарного диабета. Не разрешается употребление таких видов сладкого, как шоколад и сладкие конфеты с цитрусовыми добавками. А вот от соли лучше отказаться.
Полезной считается капуста. Если хочется, можно приготовить блюда с добавлением тушеной капусты. Тушеная капуста содержит большое количество клетчатки, активирующей процесс пищеварения. Кроме того, тушеная капуста стабилизирует процесс обмена веществ.
А вот от грибов придется отказаться. Хитин, содержащийся в них, не переваривается организмом. Поэтому употребление грибов может привести к проблемам с пищеварением. Кроме того, грибы повышают концентрацию желудочного сока и уровень кислотности в животе. Также нередко можно отравится, когда съел грибы.
Не менее полезна зеленая редька. Редька содержит огромное количество веществ и витаминов, полезных для пищеварительного тракта. Кроме всего прочего, зеленая редька способствует выделению желудочного сока, и когда поешь, она активирует процесс пищеварения. Употребление зеленой редьки полезно при запорах. Однако не рекомендуется есть зеленую редьку каждый день при повышенной кислотности. Лучше всего редьку есть в составе салатов, из-за ее горького вкуса. Она способствует похудению.
Можно включить в ежедневное меню употребление молочного супа. Его лучше делать с зерновыми, содержащими много клетчатки: с овсом, рисом, ячменем. Употребление каждого из них способствует пищеварению.
Хорошо принимать разнообразные травяные ванны.Можно принимать разнообразные травяные ванны из хвои, коры дуба, шалфея, зверобоя. Если причиной заболевания стало пищевое отравление, рекомендуется принимать активированный уголь и делать промывание желудка.
Прекрасными спазмолитиками и болеутоляющими средствами являются «Но-шпа», «Спазмолгон» и другие лекарства. При изжоге помогут «Мотилак» и «Мотилиум». Их нужно пить за несколько минут до еды. Можно принимать ферментативные средства, активирующие процесс пищеварения. В частности, «Мезим» и «Панкреатин». При тошноте и рвоте рекомендуется пить «Регидрон», являющийся очищающим средством.
Иногда прописываются лекарства успокаивающего действия, направленные лечить, стабилизировать и успокоить нервную систему. Лекарства лучше запивать не водой, а молоком. Поскольку молоко обладает обволакивающим эффектом, оно не раздражает слизистую желудка. Деликатное по своей структуре, оно рекомендуется для больных язвенной болезнью.
Однако эти лекарства не являются панацеей и не устраняют саму причину заболевания. Они дают облегчение на некоторое время. Сама же болезнь при этом не проходит. Поэтому крайне необходимо обратиться к врачу, чтобы установить диагноз и назначить терапию. В некоторых случаях требуется усиленная терапия и даже хирургическое вмешательство.
Вернуться к оглавлениюПрофилактика
- Старайтесь питаться правильно, откажитесь от острой, жирной, жаренной пищи, усложняющей процесс пищеварения.
- Откажитесь от напитков, содержащих большое количество кофеина: кофе, крепкий черный чай. И кофе, и крепко заваренный чай могут вызывать сильнейшее раздражение. Чрезмерное увлечение кофе может также привести к повышению кислотности.
- Придется отказаться и от шоколада. Как известно, шоколад содержит большое количество кофеина. А потому употребление шоколада неизменно ведет к еще большому раздражению стенок желудочно-кишечного тракта. Помимо этого, употребление шоколада в больших количествах может привести к повышению уровня сахара в крови.
- Кушайте небольшими порциями 5-6 раз в день.
- Старайтесь не переесть.
- Также стоит оказаться от продуктов, способствующих повышению кислотности в организме: клубники, грибов.
- Не ешьте в позднее время.
- Не ложитесь сразу после приема пищи.
- Рекомендуется делать регулярные физические упражнения.
- Употребляйте кисломолочные напитки или молоко, чтобы стабилизировать процесс пищеварения.
- В случае, когда желудок заболел и не перестает болеть, незамедлительно обращайтесь к врачу, не занимайтесь самостоятельным лечением.
ОБРАЩАЕМ ВНИМАНИЕ! Не затягивайте гастрит или язву до рака желудка, лучше перестраховаться, а для этого понадобится… читать историю Галины Савиной >>
ЭТО действительно ВАЖНО! Прямо сейчас можно узнать дешевый способ избавится от болей в желудке… УЗНАТЬ >>
Очень важно! Савина Г.: ‘Я могу порекомендовать лишь одно средство для быстрого лечения язвы и гастрита’ читать далее…
ВАЖНО ЗНАТЬ! Даже ‘запущенные’ язву или гастрит можно вылечить дома, без операций и больниц. Просто прочитайте что говорит Галина Савина читать рекомендацию…
Судя по тому, что вы сейчас читаете эти строки — победа в борьбе с заболеваниями желудочно-кишечного тракта пока не на вашей стороне…
И вы уже думали о хирургическом вмешательстве? Оно и понятно, ведь желудок — очень важный орган, а его правильное функционирование — залог здоровья и хорошего самочувствия. Частые боли в животе, изжога, вздутие, отрыжка, тошнота, нарушение стула… Все эти симптомы знакомы вам не понаслышке.
Но возможно правильнее лечить не следствие, а причину? Рекомендуем прочитать историю Галины Савиной, как она вылечила желудок… Читать статью >>
tvoyzheludok.ru




 Продуктовая корзина человека с заболеванием желудочно-кишечного тракта диетологами условно делится на несколько групп, одна из которых сладости при язве желудка. Быстроусвояемые углеводы, к которым относится рафинированный сахар и продукты его содержащие, ограничены в лечебном диетическом питании.
Продуктовая корзина человека с заболеванием желудочно-кишечного тракта диетологами условно делится на несколько групп, одна из которых сладости при язве желудка. Быстроусвояемые углеводы, к которым относится рафинированный сахар и продукты его содержащие, ограничены в лечебном диетическом питании. Сладости, относящиеся к высококалорийной кондитерской продукции, не представляют собой биологической питательной ценности для организма, так как в среднем на 80% состоят из рафинированного сахара.
Сладости, относящиеся к высококалорийной кондитерской продукции, не представляют собой биологической питательной ценности для организма, так как в среднем на 80% состоят из рафинированного сахара. Пастила, мармелад, зефир – сладости, которые можно включать в рацион.
Пастила, мармелад, зефир – сладости, которые можно включать в рацион. Все вышеперечисленные продукты относятся к высококалорийным лакомствам, содержащим в составе большое количество сахара и минимум полезных веществ.
Все вышеперечисленные продукты относятся к высококалорийным лакомствам, содержащим в составе большое количество сахара и минимум полезных веществ.
 Предпочтение отдают зефиру из агар-агара.
Предпочтение отдают зефиру из агар-агара. Умеренное количество натурального меда полезно для пищеварения.
Умеренное количество натурального меда полезно для пищеварения. Разрешено употреблять только немного натурального черного шоколада, изготовленного из какао-бобов.
Разрешено употреблять только немного натурального черного шоколада, изготовленного из какао-бобов. Сбалансированный рацион и правильно приготовленная еда при язвенной болезни желудка – один из основополагающих факторов успешного выздоровления.
Сбалансированный рацион и правильно приготовленная еда при язвенной болезни желудка – один из основополагающих факторов успешного выздоровления. Коровье молоко, являясь минимальным возбудителем секреции желудка, положено диетологами в основу лечебной диеты. Этот натуральный напиток станет ответом на вопрос: какие продукты можно при язве.
Коровье молоко, являясь минимальным возбудителем секреции желудка, положено диетологами в основу лечебной диеты. Этот натуральный напиток станет ответом на вопрос: какие продукты можно при язве. Обязательно должны входить в перечень продуктов при язве желудка. Растительная пища является источником необходимых для организма веществ, которые нельзя получить из животной пищи.
Обязательно должны входить в перечень продуктов при язве желудка. Растительная пища является источником необходимых для организма веществ, которые нельзя получить из животной пищи. язвенника.
язвенника. Молодая телятина, мясо птицы и кролика, речная и морская рыба, куриные яйца – разрешенные продукты при язве желудка, способствующие восстановлению сил организма.
Молодая телятина, мясо птицы и кролика, речная и морская рыба, куриные яйца – разрешенные продукты при язве желудка, способствующие восстановлению сил организма. Источник клетчатки, растительного белка, витаминов, минеральных веществ.
Источник клетчатки, растительного белка, витаминов, минеральных веществ. Растительный и животный жир – поставщик энергии и необходимых клеточных элементов в ткани организма. В пищу больного разрешено включать:
Растительный и животный жир – поставщик энергии и необходимых клеточных элементов в ткани организма. В пищу больного разрешено включать: Сахар, кондитерские и мучные изделия в лечебном меню представляют минимальную биологическую и питательную ценность.
Сахар, кондитерские и мучные изделия в лечебном меню представляют минимальную биологическую и питательную ценность.



 При более серьезном течении наблюдаются интенсивные опоясывающие боли, которые идут от области желудка, вдоль реберного края до позвоночника. Очень часто приступ вызывает прием пищи, алкоголя, физические нагрузки или стресс.
При более серьезном течении наблюдаются интенсивные опоясывающие боли, которые идут от области желудка, вдоль реберного края до позвоночника. Очень часто приступ вызывает прием пищи, алкоголя, физические нагрузки или стресс.







 Загрузка…
Загрузка…


 Загрузка…
Загрузка… Многие считают, что разжижение стула после употребления ягоды – это нормальное явление, которое указывает на то, что организм очищается от всего лишнего. Отчасти это утверждение верное, но не стоит забывать, что стул чаще 2 раз в час указывает на наличие заболевания. Не пропустить инфекцию помогут такие симптомы отравления арбузом, как:
Многие считают, что разжижение стула после употребления ягоды – это нормальное явление, которое указывает на то, что организм очищается от всего лишнего. Отчасти это утверждение верное, но не стоит забывать, что стул чаще 2 раз в час указывает на наличие заболевания. Не пропустить инфекцию помогут такие симптомы отравления арбузом, как:
 Также важно учитывать некоторые особенности его употребления:
Также важно учитывать некоторые особенности его употребления:











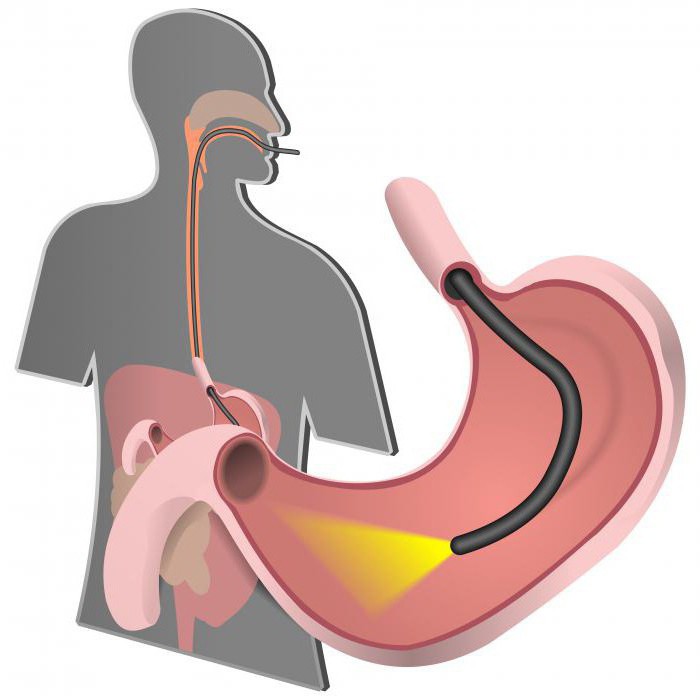


 Голландский врач Герман Бурхаве (1668—1738), впервые описавший спонтанный разрыв пищевода в 1724 году
Голландский врач Герман Бурхаве (1668—1738), впервые описавший спонтанный разрыв пищевода в 1724 году


 Трещина прямой кишки, или анальная трещина, это одно из наиболее частых проктологических заболеваний. Представляет собой дефект слизистой оболочки прямой кишки, линейной, овальной или треугольной формы, размером от нескольких миллиметров до 2см. Заболеванию подвержены люди любого возраста, в том числе нередки трещины прямой кишки у детей, у женщин данная патология встречается чаще из-за анатомических особенностей строения заднего прохода.
Трещина прямой кишки, или анальная трещина, это одно из наиболее частых проктологических заболеваний. Представляет собой дефект слизистой оболочки прямой кишки, линейной, овальной или треугольной формы, размером от нескольких миллиметров до 2см. Заболеванию подвержены люди любого возраста, в том числе нередки трещины прямой кишки у детей, у женщин данная патология встречается чаще из-за анатомических особенностей строения заднего прохода. В настоящее время операцию трещины прямой кишки проводят малоинвазивными методами – лазерной коагуляцией или криодеструкцией. Это бескровные методики, не требующие применения общего наркоза и длительного пребывания в стационаре.
В настоящее время операцию трещины прямой кишки проводят малоинвазивными методами – лазерной коагуляцией или криодеструкцией. Это бескровные методики, не требующие применения общего наркоза и длительного пребывания в стационаре.










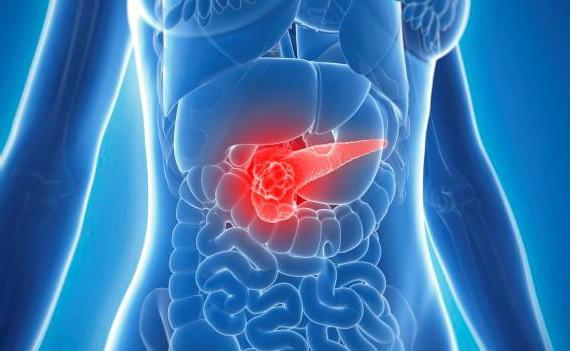

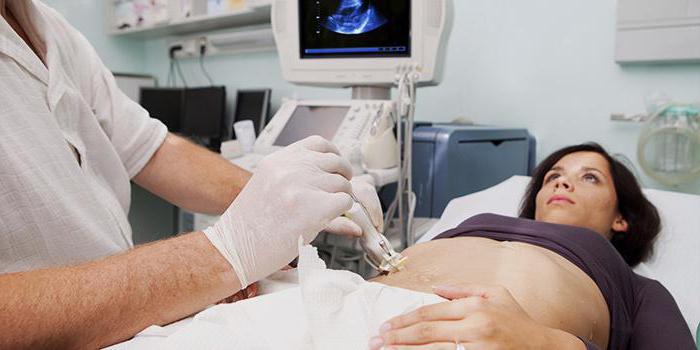









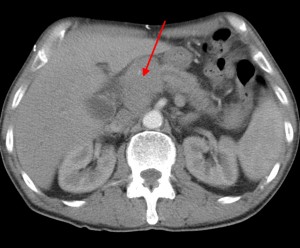

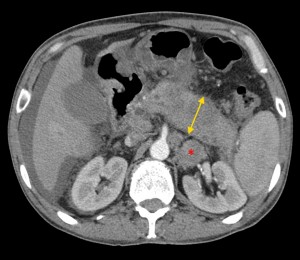
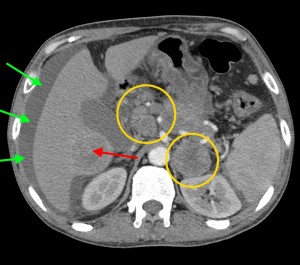
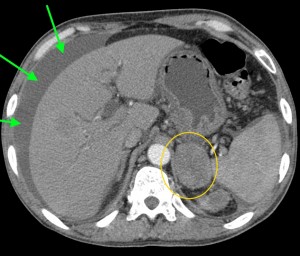
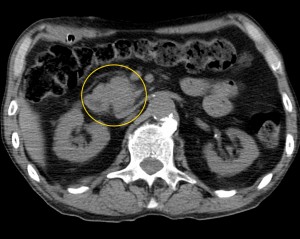
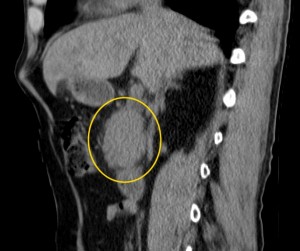
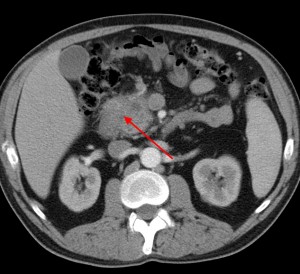
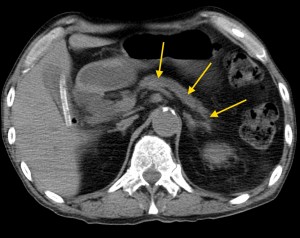
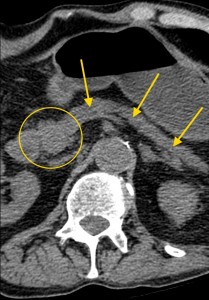
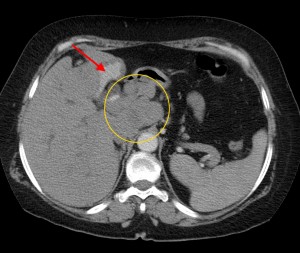
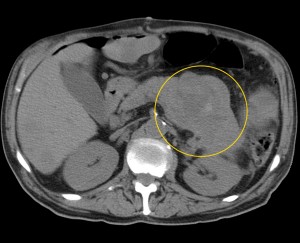
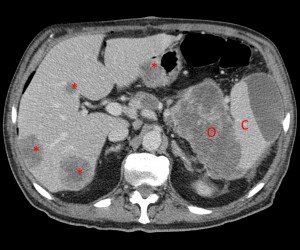
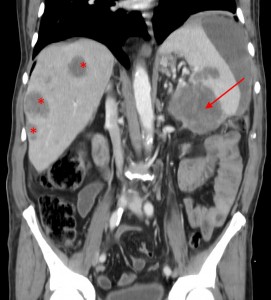
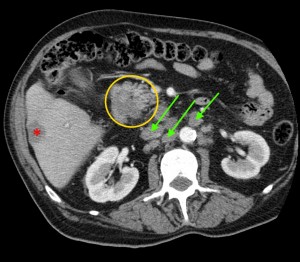
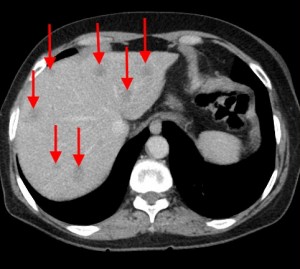
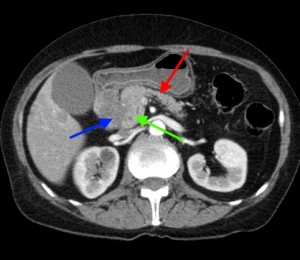
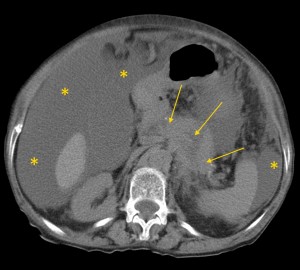
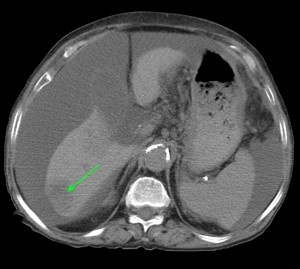

 Мы – то, что мы едим. Большинство людей, употребляют в пищу много жирного, острого, жареного, соленого. Именно неправильное питание очень часто приводит к тому, что появляется боль в желудке после еды. И в зависимости от того, что именно человек кушал во время трапезы, вместе с болью приходят такие неприятные последствия, как:
Мы – то, что мы едим. Большинство людей, употребляют в пищу много жирного, острого, жареного, соленого. Именно неправильное питание очень часто приводит к тому, что появляется боль в желудке после еды. И в зависимости от того, что именно человек кушал во время трапезы, вместе с болью приходят такие неприятные последствия, как:







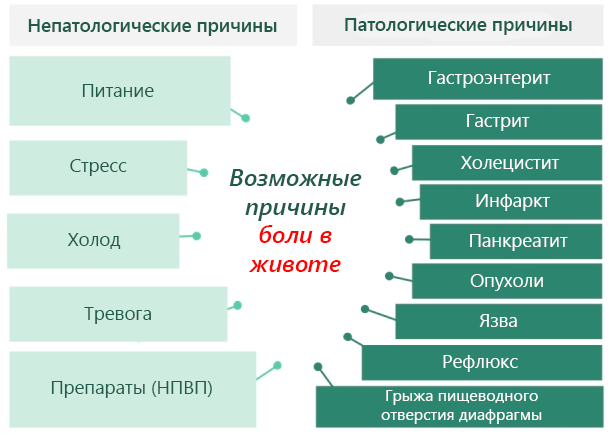








 Боль в желудке является частой жалобой на ранних сроках беременности. Этот симптом сопровождает различные патологические состояния – от привычного токсикоза до опасной язвенной болезни. Важно различать характер болей, чтобы вовремя заметить тревожные признаки и не пропустить серьезные заболевания пищеварительного тракта. Ранняя диагностика и адекватно подобранная терапия позволяют избежать тяжелых осложнений и сохранить беременность.
Боль в желудке является частой жалобой на ранних сроках беременности. Этот симптом сопровождает различные патологические состояния – от привычного токсикоза до опасной язвенной болезни. Важно различать характер болей, чтобы вовремя заметить тревожные признаки и не пропустить серьезные заболевания пищеварительного тракта. Ранняя диагностика и адекватно подобранная терапия позволяют избежать тяжелых осложнений и сохранить беременность. Во время беременности женщины довольно часто испытывают тот или иной дискомфорт. Практически всех будущих мам беспокоят боли в желудке. Они могут возникать как вначале, так и в конце интересного положения. Бывают случаи, когда болезненные ощущения сопровождают женщину в течение всего срока беременности.
Во время беременности женщины довольно часто испытывают тот или иной дискомфорт. Практически всех будущих мам беспокоят боли в желудке. Они могут возникать как вначале, так и в конце интересного положения. Бывают случаи, когда болезненные ощущения сопровождают женщину в течение всего срока беременности.



 Витамин входит в состав капусты, икры, творога, бобовых, зелёного лука, моркови, яичного желтка, свёклы, салата и сыра.
Витамин входит в состав капусты, икры, творога, бобовых, зелёного лука, моркови, яичного желтка, свёклы, салата и сыра.









 Болезненности может иметь различный характер:
Болезненности может иметь различный характер: Не всегда боль в желудке при беременности на ранних сроках связана с заболеванием, ее причиной могут быть:
Не всегда боль в желудке при беременности на ранних сроках связана с заболеванием, ее причиной могут быть:


































 Ацидофилин / 100 грамм
Ацидофилин / 100 грамм Кефир нежирный, простокваша нежирная/200 грамм
Кефир нежирный, простокваша нежирная/200 грамм Масло сливочное несоленое (для бутербродов)/10 грамм
Масло сливочное несоленое (для бутербродов)/10 грамм Молоко обезжиренное/100 грамм
Молоко обезжиренное/100 грамм Ряженка/100 грамм
Ряженка/100 грамм
 Сыр плавленый «Новый» 30%-ной жирности/100 грамм
Сыр плавленый «Новый» 30%-ной жирности/100 грамм Сыр плавленый «Российский»/100 грамм
Сыр плавленый «Российский»/100 грамм Сыр твердый «Российский»/100 грамм
Сыр твердый «Российский»/100 грамм Сырки творожные детские/100 грамм
Сырки творожные детские/100 грамм Сыры твердые: «Голландский», «Костромской», «Ярославский»/100 грамм
Сыры твердые: «Голландский», «Костромской», «Ярославский»/100 грамм Творог 9%с молоком 3,2% и сахаром/300 грамм
Творог 9%с молоком 3,2% и сахаром/300 грамм





































