Болит желудок рвота и понос
Неприятные симптомы в виде болевых ощущений в животе, рвоты и поноса проявляются по ряду причин. Иногда такие симптомы возникают по причине отравлений.
Но чаще всего болит желудок и рвота, повышается температура, появляются тошнота, понос в присутствии патологий внутренних органов. В таких случаях не обойтись без медицинской помощи.
Процесс возникновения рвоты и поноса
Понос и рвота образуются в качестве защитной реакции организма на инфекции, токсины, яды и прочие интоксикационные вещества, способные попасть внутрь организма.
Чтобы токсины, попавшие в организм, оказывали меньше негативного воздействия и выводились быстрее, возникают рвота и понос, способствующие выделению токсинов.
Если понос, тошнота и рвота протекают совместно, то это может привести к дегидратации организма и нарушению водно-солевого обмена. Впоследствии это приведёт к нарушениям работы почек, сердца, головного мозга.
При появлении первых неприятных признаков необходимо проконсультироваться с врачом, чтобы определить причину заболевания и получить подходящее лечение.
Инфекционные заболевания желудка
Разнообразные возбудители-микроорганизмы, попадая в желудок с пищей или через немытые руки, приводят к инфекционным заболеваниям желудка.
Ведущие инфекционные патологии органов пищеварения:
- гастроэнтерит. Заболевание провоцируют разные типы кишечных палочек (шигеллы, стафилококки, кампилобактерии) или вирусы (ротавирус, аденовирус, норовирус). Типичные симптомы гастроэнтерита: острые рези в животе, рвота, понос, высокая температура, общее недомогание. Иногда понос может содержать кровяные включения. Период от заражения до появления первых симптомов может продолжаться от 12 до 72 часов. Бактериальный тип гастроэнтерита наблюдается на протяжении 2-3 недель. Вирусный тип не такой длительный и продолжается около 7 дней;
- сальмонеллёз. Является острой инфекцией, появляющейся при попадании в организм человека сальмонелл. Чаще всего сальмонеллы находятся в продуктах животного происхождения – яйцах, мясе, молочных продуктах. Заражение происходит из-за некачественной термической обработки пищи. Сальмонеллёз имеет свои характерные симптомы: у человека сильно болит в эпигастральной области, его тошнит, появляется обильная рвота, общая слабость, повышается температура, начинается понос с зелёным оттенком. Болезнь продолжается от 3 до 8 суток. Однако восстановление всех функций происходит на протяжении 1 месяца;
- стафилококковая инфекция – провоцируется стафилококком, который может быть на продуктах питания. Симптомы: болезненность в животе, сильный понос, высокая температура, тошнота с последующей рвотой. Болезнь самопроизвольно проходит по прошествии 12-24 часов;
- пищевые отравления. Часто встречающаяся категория заболеваний. Отравление происходит при употреблении продуктов, заражённых микроорганизмами и их токсинами. Человек заболевает после поедания просроченных продуктов животного происхождения. Клинические симптомы пищевого отравления: пронзительные рези в желудке, тошнота с рвотой, понос, повышенная температура. Наблюдаются сопутствующие симптомы в виде озноба и головной боли.
Заболевания желудка неинфекционного течения
Часто встречающиеся патологии, приводящие к болевому синдрому в желудке, рвоте и поносу:
- гастрит. Формируется в результате воспаления слизистой оболочки желудка. Приступы заболевания проявляются при переедании, злоупотреблении алкогольными напитками, употребления в пищу копчёных, острых, жирных продуктов. Зачастую гастрит возникает из-за нервного перенапряжения, стрессов. При патологии у человека болит область эпигастрия, появляется тошнота, иногда со рвотой. Для приступов характерна диарея. Патология может перейти в хроническую форму;
- холецистит или воспаление желчного пузыря. Большинство случаев развития холецистита происходит на фоне желчнокаменной болезни. Человек при заболевании ощущает тупые боли в подреберье с правой стороны, вздутие живота, тошноту, рвоту. После приёма пищи может быть диарея. Обострение холецистита происходит через 2-4 часа после потребления жареной, жирной, копчёной пищи;
- панкреатит – воспаление поджелудочной железы. Патология имеет 2 формы течения: острая (развивается быстротечно) и хроническая (длительный период, сопровождается периодами обострения и ремиссии). Причинами панкреатита считаются желчнокаменная болезнь и злоупотребление алкоголем. Ведущий симптом болезни проявляется в том, что у человека сильно болит в верхней области живота. Боль может отдавать в спину. Другие симптомы появляются в виде рвоты, тошноты, нарушении стула, общего недомогания. При остром панкреатите течение тяжёлое, вероятен летальный исход.
Как предотвратить боли в желудке с рвотой и поносом

Несложные рекомендации способны помочь предотвратить возникновение болей в животе, сопровождающихся поносом и рвотой. Они представлены ниже:
- усердно мыть руки по пришествии с улицы и перед приёмом пищи;
- не применять для питья сырую воду;
- проверять сроки годности на продуктах, условия их хранения;
- тщательно промывать фрукты и овощи перед употреблением;
- не покупать готовые блюда на улице, исключить употребление фаст-фуда.
Эти простые советы помогут избежать заболеваний желудка, рвоты и поноса.
Что можно сделать самому при рвоте и поносе
Подобные симптомы как тошнота, рвота, понос, повышенная температура, болезненность в желудке нельзя пускать на самотёк. Прежде всего, следует вызвать врача. Дожидаясь специалиста, можно предпринять некоторые меры.
Больному нужно выпивать большое количество жидкости, несмотря на то, что это провоцирует рвоту и понос. Лучше пить каждые полчаса по половине стакана тёплой воды.
Можно делать отвары из шиповника, чаи из ромашки или с лимоном.
В этот период лучше не употреблять пищу. Если понос не прекращается, под запрет попадают мучные изделия, жирные и жареные блюда, газированные напитки.
Только после устранения всех нежелательных симптомов можно в рацион постепенно вводить хлебобулочные изделия, печенье, фрукты.
Медики не рекомендуют принимать лекарственные препараты от поноса. Такие медикаменты останавливают понос, но не излечивают первопричину. Они прекращают вывод токсинов и других вредных веществ из организма.
В итоге это ухудшит ситуацию и станет помехой для врача в установлении точного диагноза. Лучшим средством от поноса считается отвар риса. Он помогает делать стул крепче и может служить заменой пищи.
Диагностика
Если у человека болит желудок, повышается температура, его тошнит, открылись рвота и понос, нельзя заниматься самолечением и делать выводы о возможном заболевании.
Необходимо без промедления обратиться к врачу-специалисту. Врач опросит пациента об употреблении им некачественной пищи, нарушениях личной гигиены, о продолжительности симптомов, о начале их появления, проведёт пальпацию живота.
Также он поинтересуется возможными патологиями пищеварительной системы хронического или острого течения.
После сбора анамнеза, назначаются лабораторные анализы крови, кала. Наиболее точную картину даёт фиброгастродуоденоскопия. С её помощью врач осматривает стенки желудка и может увидеть появление эрозий и язв.
Проведя диагностику, пациенту прописывается подходящее лечение. Оно направлено на:
- восстановление функции системы пищеварения;
- устранение возбудителей заболевания;
- ликвидацию тяжёлых симптомов таких, как рвота и понос;
- налаживание водно-солевого баланса в организме.
Лечение
Терапия назначается после досконального обследования и установления диагноза. Лечебный курс зависит от самого заболевания, его стадии развития, общего состояния пациента.
Большинство случаев обходится консервативной терапией. При острых случаях может появиться необходимость в оперативном вмешательстве.
Лечение подбирается в каждом случае индивидуально, основываясь на результатах обследований.
Совместно с медикаментозным лечением некоторые люди применяют народные средства: можно делать отвары и настои из лекарственных трав.
Употреблять их возможно только после разъяснений лечащего врача и под его надзором.
Необходимо соблюдать диету, которую назначает лечащий врач. При любых заболеваниях желудочно-кишечного тракта нельзя использовать в пищу жареные, жирные, острые блюда и копчёности. Они оказывают негативное влияние на стенки желудка.
Нельзя самопроизвольно делать заключения о течении заболевания и отменять самостоятельно назначенные врачом препараты. Это может стать причиной обострения ситуации или привести к летальному исходу.
Полезное видео
jeludokbolit.ru
Болит желудок рвота и понос
Если болит желудок и тошнит, то это — симптомы серьезного заболевания желудочно-кишечного тракта. Чтобы избежать последствий, очень важно вовремя установить причины возникновения таких симптомов. К сожалению, многие люди пускают заболевание на самотек. При этом недуг прогрессирует, и при обращении к врачу он диагностирует серьезную форму болезни. На начальных стадиях болезнь можно вылечить консервативными методами, а в запущенных случаях требуется хирургическое вмешательство.
Поэтому, если возникает боль в желудке и при этом подташнивает, лучше себя подстраховать и обратиться за помощью к специалисту. Он назначит ряд анализов, которые выявят истинную причину, после чего можно приступать к лечению.
Общая симптоматика
Что делать, если болит желудок? В первую очередь, не нужно паниковать. Необходимо правильно оценить ситуацию, ответив на следующие вопросы:
- как часто появляются боли в желудке;
- какова их интенсивность и продолжительность;
- характер дискомфорта;
- есть ли сопутствующие симптомы, например, тошнота, рвота, слабость, диарея и т.д.
Ответы на эти вопросы помогут сузить круг потенциальных диагнозов, так как некоторые заболевания имеют характерные признаки и место локализации их.
Зачастую боли в желудке — первый сигнал о развитии гастрита. Однако, кроме подобного дискомфорта возникают еще и такие симптомы, как:
- изжога, проявляющаяся в скором времени после того, как человек поел;
- отрыжка, сопровождающаяся выбросом пищеварительного фермента в ротовую полость или горло;
- неприятное ощущение и привкус во рту;
- слабость, которая переходит в хроническую форму, хотя видимых причин на то нет;
- снижение или полное отсутствие аппетита;
- иногда при боли в желудке тошнота заканчивается рвотой;
- на языке появляется налет белого или серого цвета, который постепенно становится плотнее;
- в животе возникает чувство тяжести и распирания;
- возникают проблемы с дефекацией — запоры или поносы.
Если у человека кроме боли в области желудка наблюдаются еще и другие симптомы из приведенных выше, то, скорее всего, причиной их является гастрит. Это значит, что необходима срочная медицинская помощь.
Этиология заболевания
Проблемы с пищеварительной системой никогда не возникают без определенных причин, им нужны спусковые механизмы. Врачи выделяют несколько причин, которые провоцируют заболевания желудочно-кишечного тракта:
- постоянные стрессовые ситуации;
- наличие вредных привычек — пристрастия к алкоголю и сигаретам;
- нарушенный рацион питания — нерегулярный прием пищи, употребление тяжелых для переваривания продуктов, испорченные, несвежие блюда и т.д.;
- попадание в организм хеликобактерий и их активное размножение;
- соблюдение жестких диет;
- наличие инфекции в желудочно-кишечном тракте.
Чтобы избавиться от проблемы, необходимо точно ее диагностировать, определив и причины, по которым она возникла. Для этого больному необходимо пройти полноценное обследование. По полученным результатам врач сможет определить клиническую картину и подобрать соответствующее лекарство.
Своевременное обращение к врачу
Боли в желудке, изжога, тошнота, проблемы с дефекацией могут возникнуть не только на фоне заболевания ЖКТ. Причины могут крыться и в заболеваниях рядом расположенных органов, при которых может наблюдаться иррадиация боли. К таким случаям относятся следующие:
- Диарея развивается на фоне хронических заболеваний двенадцатиперстной кишки.
В таких ситуациях слизистая поверхность органа покрывается язвочками, которые вызывают сильную боль. Также будут беспокоить запоры, тошнота, постоянная отрыжка, посторонний привкус во рту.
zheludokok.ru
Тошнота понос рвота температура боль в желудке
Понос, тошнота и боли в животе являются сигналами, которые указывают на дисфункции пищеварительного тракта. Дискомфорт сопровождается ухудшением общего самочувствия человека. Мышечные спазмы препятствуют нормальному функционированию организма. Чтобы этого избежать, необходимо своевременно принять меры для лечения интоксикации, которая возникает в ответ на любое отравление организма.

Причины болей в желудке при отравлении
Развитие дискомфорта в области пищеварительного тракта происходит вследствие раздражения, которые располагаются в области мышечных структур. При интоксикации организма могут быть задеты нервные окончания и других внутренних органов: селезенки, печение, почек и кишечника.
Как понять, что боль в желудке является причиной отравления? Все достаточно просто. В этом случае отравившийся не может принимать пищу. Дискомфорт сочетается с такими симптомами, как головная боль, тошнота и рвота. Не исключено развитие диареи.
Классификация отравлений
Проникновение токсинов и ядов в организм приводит к развитию болезненного состояния. Отравление бывает следующих видов:
- Химическое. Характеризуется проникновением в организм самих химических веществ или же их паров. Эти вещества могут содержаться в дезинфицирующих и моющих средствах, растворителях, лекарственных препаратах и лакокрасочных материалах. Отравление может возникнуть и из-за воздействия на организм тяжелых металлов, например, свинца. Признаки отравления организма химикатами: изжога, сухость во рту, боли в животе, слабость, отрыжка, аритмия, одышка.
- Бактериальное и вирусное. Возникает при проникновении внутрь патогенных микроорганизмов, которые поражают желудочно-кишечный тракт. Развивается острое отравление всего за пару часов. В некоторых случаях первичная симптоматика заражения организма возникает спустя неделю. Чаще всего причиной заражения является некачественная вода или продукты питания. Бактериальное и вирусное отравление сопровождается такими симптомами, как сильные боли в желудке, слабость, тошнота и рвота, отрыжки, понос, урчание в области живота. Как правило, происходит повышение температуры тела до достаточно высоких показателей.
- Пищевое. Включение в рацион испорченных продуктов питания чревато отравлением. В пище, сроки годности, которой уже вышли, содержатся микробы и токсины, которые причиняют организму человека серьезный урон. Характерная симптоматика: отрыжка, изжога, рвота, понос с примесью крови, тошнота, слабость, озноб, увеличение артериального давления и повышение температуры тела до 39 градусов.
Подробнее о симптомах заболевания
Интенсивность симптомов отравления для каждого человека индивидуальна. Это зависит от количества вредоносных микроорганизмов, проникших внутрь пищеварительной системы человека и общего состояния внутренних органов.

- Тошнота и рвота. Возникает при отравлении и способствует выведению отравленных продуктов из организма. Этому процессу препятствовать не следует, потому что чем больше очищается организм, тем меньше токсинов всасывается в кровоток. Для нормализации состояния рекомендуется пить подсоленную воду или минералку. После употребления 2 литров жидкости следует вызвать рвоту искусственно – надавив на корень языка.
- Боль в желудке. Возникает из-за раздражения нервных окончаний. Справиться с этим симптомом можно в положении лежа на боку, поджав ноги. Этот симптом возникает совместно с таким проявлением гастроэнтеральных дисфункций, как изжога. Изжога появляется из-за резкого повышения кислотности желудка на фоне нарушения его работы.
- Боль в животе. Является тревожным «звоночком» и возникает совместно с дисфункцией кишечника.
- Диарея. Разжижение стула представляет собой защитный механизм организма, который направлен на выведение токсинов наружу. Требует употребления абсорбирующих средств для нормализации естественных функций пищеварения.
- Мышечная слабость и мигрень. Возникают на фоне интоксикации организма. Не исключена вероятность появления спутанности сознания и предобморочного состояния, что возникает преимущественно при отсутствии первой помощи при отравлении.
- Высокая температура тела. Возникает не всегда и указывает на серьезное отравление. Если температура тела повышается более 38,5 градусов, то возникает необходимость в принятии срочных мер для предотвращения развития обезвоживания организма.
- Отрыжка и неприятный запах изо рта. Появляются в ответ на наличие в желудке испорченной пищи. Бактерии, как правило, также вызывают подобную симптоматику.
Как избежать отравления?
Чаще всего отравления, вызывающие боль в желудке, возникают в жаркую пору года. Именно поэтому летом лучше отказаться от перекусов в кафе и от проведения ремонта в квартире.
Для исключения вероятности получения пищевого отравления в домашних условиях следует внимательнее относиться к срокам годности используемых продуктов питания. При работе с химикатами в обязательном порядке нужно обеспечивать приток воздуха в помещение и надевать защитный респиратор.
Первая помощь при отравлении
Изжога и боль в животе являются показателем для обращения к врачу. Пострадавший нуждается в незамедлительном лечении, поэтому тянуть с вызовом бригады скорой помощи не стоит.
До приезда специалиста следует предпринять следующее:
- Промыть желудок при пищевом отравлении. Пострадавшему нужно дать выпить 2 литра воды, после чего спровоцировать рвоту, нажав на корень языка.
- Дать абсорбирующие препараты. Для улучшения общего самочувствия пострадавшему следует дать «Смекту» или «Энтеросгель». Подойдет и такой препарат, как «Активированный уголь».
- При отравлении парами химикатов пострадавшего следует вынести на воздух и привести его в чувства с помощью нашатырного спирта.
Лечение отравления
Легкое отравление можно вылечить в домашних условиях. Но в этом случае предварительная консультация врача является обязательной. При тяжелых формах отравления пострадавший помещается в стационар.
При сильных болях в животе больному делают промывание желудка и клизму. Это позволяет очистить от бактерий и/или химикатов пищеварительный тракт. В обязательном порядке принимаются меры для нормализации работы желудка и кишечника. В период лечение пища должна быть щадящей, желательно жидкой. В обязательном порядке проводится исследование состояния слизистой оболочки ЖКТ, чтобы исключить вероятность изъязвлений.
Видео поможет разобраться в причинах боли в области желудка и принять меры для их устранения
Лечение отравления в первую очередь включает в себя:
- Предотвращение обезвоживания. Для этого потерпевшему ставят капельницы и дают пить «Регидрон». Общий объем жидкости в сутки – не менее 3 литров.
- Кормление. Больной должен принимать пищу, несмотря на отсутствие аппетита и боли в области желудка. Диета должна быть максимально щадящей. Еду следует подавать в протертом виде.
- Постельный режим. Как правило, при отравлении самочувствие больного страдает. Потерпевшему следует как можно больше находиться в постели. При сильных головных болях допускается принять обезболивающий препарат.

Болевой синдром в области ЖКТ может возникать по разным причинам. Боль, как правило, сопровождается такими признаками, как рвота, тошнота, озноб, понос. Многие люди справляются с подобной симптоматикой собственными силами, однако важно понимать, что качественное лечение можно получить только при условии достоверного диагноза, определить который может только квалифицированный врач.
Клиническая картина
Для того, чтобы врач смог установить причину патологического состояния, необходимо обратить внимание на локализацию боли, а также сопутствующие симптомы.
Боли в нижней части живота и диарея

Ноющие и режущие болезненные ощущения в сочетании с поносом и слабостью могут указывать на ряд заболеваний, в том числе на язвенный недуг двенадцатиперстной кишки и желудка. Если причиной симптоматики выступает данная патология, боли наблюдаются спустя 30-40 минут после приема пищи. В основном, дискомфорт появляется из-за употребления кислой, острой продукции.
Причиной возникновения боли может быть также аппендицит. Воспаление отростка слепой кишки (аппендикса) сопровождается интенсивной болью в нижней правой части живота, которая усиливается при нажатии. При данном недуге требуется срочная госпитализация и хирургическое вмешательство. Если своевременно не вызвать скорую помощь, аппендикс может лопнуть, в результате чего может развиться перитонит – воспаление всей брюшной полости. Дополнительным симптомом аппендицита может бить и рези в животе с поносом.
Указанная симптоматика может возникать и при кишечной интоксикации. Проблемы с функционированием кишечника сопровождаются схваткообразными болями, диареей.
Понос, боль в животе и температура
Кишечная инфекция имеет следующие проявления: диарея, болевой синдром и повышенная температура. Причиной подобного инфицирования служит вирус, попадающий в желудок с пищей. Сопутствующие симптомы патологии: тошнота, головная боль, рвота, сильная слабость, утомляемость, болезненность в мышцах. В это время желательно отказаться от еды. Показано обильное питье. Требуется консультация доктора и последующее лечение.
Подобные признаки бывают также при дизентерии. Температура тела может подниматься до 40 градусов. Помимо основной симптоматики, наблюдается рвота и лихорадка. В данной ситуации нужна неотложная врачебная помощь.
Диарея, рвота и боль
Болезненные ощущения, диарея и рвота отмечаются при энтерите. Также наблюдается тахикардия, сильное обезвоживание всего организма. В основном, причиной недуга служит неправильное питание, дефицит витаминов, белка в рационе. Происходит сбой в деятельности тонкой кишки. При энтерите показано: обильное питье, клизмы очистительные, регулярное и сбалансированное питание, вяжущие средства.
Рвота, понос и болезненность — частые спутники колита и пищевого отравления. Причиной отравления служит обычно некачественная пища, попавшая в желудок. Подобная продукция содержит в себе токсины, которые оказывают негативное воздействие на пищеварительный тракт, работу всех органов и систем. Наблюдается недомогание, головокружение, тошнота и слабость. Отравление бывает трех видов: вирусное, химическое и бактериальное. Для решения проблемы делают промывание и обращаются за врачебной помощью. Врачами рекомендована клизма, промывание желудка раствором марганца, а также обильное питье.

Колит сопровождается интенсивной болью в животе, рвотой, тошнотой, поносом, общим недомоганием. Причина возникновения заболевания – проникновение болезнетворных микроорганизмов в желудок. Во время колита преобладает диарея со слизью, кровью. Недуг может быть хроническим. Запор, боли в животе и рвота могут указывать на такие недуги, как цистит, гепатит, гинекологические патологии.
Интересно почитать: какие заболевания сопровождаются болью в животе и рвотой.
Оказание первой помощи
Все перечисленные клинические проявления возникают на фоне протекания различных заболеваний. Прежде чем начать курс лечения, следует посетить врача, сдать анализы и пройти полное обследование. После постановки врачом диагноза можно начинать прописанное лечение. Не следует заниматься самолечением, так как многие заболевания протекают со схожей симптоматикой. Самостоятельное назначение медикаментов может усугубить течение болезни.

Чтобы избавиться от признаков болезни желудочно-кишечного тракта можно выпить активированный уголь. Дозировка, следующая: на 10 килограмм веса — 1 таблетка угля. Он обладает абсорбирующим свойством, благодаря которому легко впитывает патогенные элементы и выводит их из организма.
Также рекомендовано пить солевые растворы. Благодаря этим медикаментозным средствам восстанавливается солевой баланс, предотвращается обезвоживание организма. Болезненные ощущения можно устранить с помощью таких спазмолитиков, как Но-Шпа, Спазмолгон.
При наличии подозрительных симптомов желательно вызывать скорую помощь. Врач сможет установить причину патологии и назначить терапию, которая будет гораздо эффективнее самолечения.
Температура, понос и боль в животе — наверно каждый из нас хотя бы раз в жизни сталкивался с подобными недугами.Они очень усугубляют повседневную жизнь и приносят множество неудобств и дискомфорта. Многие люди пытаются самостоятельно ответить на вопрос: почему возникают данные состояния, и, следовательно, начинают лечить их по своему разумению. На самом деле причин множество и категорически нельзя заниматься самолечением, т.к. можно запустить болезнь.
В данной статье разберёмся, что же может стать причиной подобных сигналов от организма.
Основные причины
Основными причинами, по которым болит живот и появляется диарея у взрослого или ребёнка, являются заболевания, имеющие инфекционную или неинфекционную природу. Нередко они сопровождаются повышенной температурой и общим недомоганием.
Проблемой 21 века является неправильное питание и, как следствие, болезни неинфекционной природы, т.е. нарушающие структуру органов ЖКТ и их функции. В первую очередь это связано с быстрыми перекусами, которые плотно вошли в повседневную жизнь.
Не менее страшными являются заболевания инфекционной природы, возникающие в результате отсутствия у людей привычки мыть руки после прихода домой, туалета, перед едой и других элементарных гигиенических правил на фоне всё возрастающей миграции, с которой в страны приходят новые, доселе неизвестные вирусы.
Поскольку каждый из типов заболеваний имеет множество особенностей, они будут подробно рассмотрены в этой статье.
Инфекционные заболевания
Все инфекционные заболевания желудочно-кишечного тракта возникают вследствие воздействия внешнего возбудителя. Таковыми являются бактерии и вирусы, которые при попадании в кишечник начинают активно размножаться и отравлять организм продуктами жизнедеятельности. В редких случаях сами микроорганизмы являются причиной возникновения язв, истончения стенок кишечника и прочих изменений.
Все заболевания этой природы имеют схожие черты развития. К таковым относятся:
- Инкубационный период, значительно отличающийся у бактериальных и вирусных форм заболевания. Если у последних он может продолжаться до двух, в редких случаях трех суток, то бактериальная инфекция способна заявить о себе через 1-2 часа, после попадания в кишечник.
- Клиническое проявление болезни сопровождается болями, поносом, часто рвотой. Особенность инфекционных заболеваний заключается в том, что они сопровождаются резким повышением температуры тела, доходящим до 38-40 градусов С.
- После проявления клинических признаков начинается активная борьба с чужеродными организмами. Но зачастую сил иммунной системы недостаточно, так как в кишечнике человека имеется огромное количество питательных веществ для возбудителя заболевания. Поэтому при первых симптомах инфекционного заболевания ЖКТ следует обратиться к специалисту.
- Период выздоровления. Ознаменовано данное событие снижением температуры до нормальных показателей, прекращением боли в животе, рвоты и поноса. Однако после исчезновения симптомов предстоит долгий процесс восстановления.
Как видно, все инфекционные болезни имеют схожую картину развития, но все равно у каждой из них есть свои отличительные черты, присущие только ей.
Вот лишь несколько распространенных инфекционных заболеваний, о которых необходимо знать подробно:
Пищевое отравление
 Все отравления имеют инфекционную природу. Однако они подразделяются на бактериальные и вирусные. Отличительной чертой бактериальной формы является быстрое проявление клинических симптомов. Обусловлено это тем, что токсины (продукты жизнедеятельности бактерий) уже имеются в пище в большом количестве. В то время как вирусное отравление проявляет себя не менее, чем через 12 часов (вирусу необходимо накопить колонии в человеке).
Все отравления имеют инфекционную природу. Однако они подразделяются на бактериальные и вирусные. Отличительной чертой бактериальной формы является быстрое проявление клинических симптомов. Обусловлено это тем, что токсины (продукты жизнедеятельности бактерий) уже имеются в пище в большом количестве. В то время как вирусное отравление проявляет себя не менее, чем через 12 часов (вирусу необходимо накопить колонии в человеке).
Внешние же симптомы и бактериальных, и вирусных отравлений одинаковые, разница заключается в остроте проявлений.
Острое отравление сопровождается рвотой, сильной болью в животе, как правило, болит правый бок у подвздошной кости, также частые боли возникают в толстой кишке (проецируются на левую сторону поясницы). Кал имеет светлый цвет, жидкую консистенцию и характерный резкий запах. Могут наблюдаться головные боли и лихорадка. Лечится такое состояние при помощи промывания, обильного питья и диеты.
Также существуют случаи легких отравлений, когда человек не испытывает боли или иных недомоганий. Единственное, что его беспокоит – понос, который имеет резкий неприятный запах, но не является таким частым, как при остром отравлении. Такие случаи возникают довольно часто. Они свидетельствуют о способности организма самостоятельно справляться с инфекцией: при помощи поноса экстренно выводятся болезнетворные микроорганизмы. Помочь ему можно лишь обильным питьем и воздержанием от употребления пищи в течение 1-2 дней.
Кишечная инфекция
Под этим понятием объединяется множество заболеваний вирусной природы. Ротавирусы, астровирусы, аденовирусы и многие другие вирусные формы могут стать причиной болезни.
Заражение, чаще всего, происходит воздушно-капельным путем, однако возможно распространение через продукты питания. Поскольку вирус имеет капсид (специальную защитную оболочку), он может длительное время находиться вне организма хозяина.
Отличительная черта — локализация возбудителя в тонком кишечнике, реже в толстом. Поскольку желудок имеет природную защиту — соляную кислоту, через него вирус проходит в неактивной форме. После попадания в место своего будущего размножения должно пройти не менее 24 часов для увеличения популяции, чтобы его заметил организм. После этого происходит повышение температуры тела до 40 градусов, что свидетельствует о начале борьбы иммунной системы. Сопровождается это частым поносом, поскольку организм, таким образом, пытается вымыть инфекцию из себя. Реже при данном заболевании возникает рвота. Возникают боли в области эпигастрия. Также боль может менять свою локализацию по всему ЖКТ. Это связано со спазмами кишечника (где есть спазм, там и возникает боль). Кал имеет характерную жидкую консистенцию, резкий запах и зачастую светлый цвет (сравним с цветом глины).
В начале кишечной инфекции лучше всего обратиться к врачу, который возьмет анализы кала, исключающие возможность заражения бактериальной инфекцией, а также назначит строгую диету и препараты, помогающие организму справиться с вирусной инфекцией, например Энтерофурил.
Дизентерия
Опасное заболевание инфекционной природы. Возбудителем является дизентерийная палочка, следовательно, заболевание бактериальной природы. Имеет такие признаки как: очень частый понос, слабость, общее недомогание. При острой форме начинает схваткообразно болеть живот (боли возникают в подвздошных областях, по белой линии живота и в области пупка), ухудшается общее состояние, возникает тахикардия, повышается температура тела до 40 градусов. Дизентерия отмечается очень резким, зачастую гнилостным запахом кала. При длительном лечении человек испражняется водой, содержащей тот же запах.
Опасность заключается в том, что бактерии нужно некоторое время для выращивания колонии, другими словами инкубационный период длится несколько дней (обычно 3-4 дня, все зависит от иммунной системы организма), и в результате болезнь застигает человека врасплох, без видимых до этого признаков. Дизентерию называют болезнью грязных рук. Из названия ясно, что палочка передается через грязь на руках. Гораздо реже находится в зараженных продуктах питания.
При явных признаках дизентерии необходимо вызвать скорую помощь. Заболевание имеет ярко выраженную инфекционную природу и опасно как для окружающих, так и для заболевшего человека. Поэтому лечится в инфекционном отделении под строгим наблюдением врача, в отличии от амбулаторного лечения кишечной инфекции.
Энтерит и колит
 Данные заболевания имеют много общего и отличаются лишь локализацией: энтерит в тонком кишечнике, колит — в толстом. Оба заболевания сопровождаются периодическими болями, а в острой форме постоянными. Причинами этого является наличие бактериальной или вирусной инфекции (тиф, холера), которые нарушают работу кишечника.
Данные заболевания имеют много общего и отличаются лишь локализацией: энтерит в тонком кишечнике, колит — в толстом. Оба заболевания сопровождаются периодическими болями, а в острой форме постоянными. Причинами этого является наличие бактериальной или вирусной инфекции (тиф, холера), которые нарушают работу кишечника.
Нарушается секреция тонкой и толстой кишки из-за воспаления слизистой. Утрачивается способность всасывания питательных веществ. Также это может привести к нарушению перистальтики кишечника. В связи с этим человек страдает поносом светло-песочного цвета с резким запахом. Каждое опорожнение сопровождается острыми болями в нижней части живота, а при перерождении заболевания в хроническую форму боли приобретают постоянный тупой характер.
Диагностирование происходит в несколько этапов:
- В первую очередь лечащий врач проводит сбор анамнеза и опрос пациента, перкуссию и аускультацию.
- Для подтверждения первичного диагноза делаются копрограмма, рентгенограмма, эндоскопическое исследование, функциональное исследование на дисбактериоз и биохимическое исследование крови, определяющее наличие мальабсорбции.
Стационарное лечение заболевание включает промывание и антибактериальное или противовирусное лечение. Происходит это в острых случаях, когда имеется риск атрофии кишечника с последующим инфекционным процессом, приводящим к язвам. При домашнем лечении подразумевается обильное питье, прием препаратов, усиливающих перистальтику кишечника, употребление любых вяжущих продуктов питания.
Неинфекционные заболевания
Существует достаточно заболеваний, причинами которых становятся внешние факторы, не относящиеся к инфекции. Их возникновение зачастую связано с халатным отношением человека к собственному организму — частые перекусы на ходу, отсутствие полноценного питания и своевременного осмотра у специалиста. Обострение хронических заболеваний составляет около трети всех неинфекционных болезней. При этом нередки случаи, когда заболевания других органов, не связанных с процессом пищеварения, являются причинами расстройства ЖКТ.
Абдоминальная форма инфаркта миокарда
Инфаркт миокарда возникает в связи со спазмом сосудов миокарда. Его абдоминальная форма возникает при спазме со стороны диафрагмы. Конечно, сам инфаркт имеет множество сопутствующих факторов таких как:
- Генетическая предрасположенность
- Ожирение
- Злоупотребление спиртными напитками
- Табакокурение
- Сидячий образ жизни
Данная форма инфаркта опасна тем, что имеет клинические признаки похожие на заболевания желудочно-кишечного тракта. Сопровождается острыми, режущими болями в области желудка, селезенки и печени. Причиной этому является раздражение блуждающего нерва, который может спровоцировать головные боли, тошноту и диарею (стоит отметить, что у каждого человека частота испражнений будет отличаться). Кал имеет жидкую консистенцию, осветлен, по сравнению с нормальным. Однако не имеет резкого гнилостного запаха, как при отравлении или других инфекционных болезнях. Также состояние сопровождается повышенным АД, тахикардией и вздутием.
Для того, чтобы диагностировать абдоминальный инфаркт миокарда, его нужно дифференцировать от таких заболеваний как:
Отличить эту форму инфаркта можно при помощи способов, указанных ниже:
- Собирают анамнез: жалобы пациента и случаи инфаркта в семье. Последнее играет большую роль, так как зачастую, если у ближайших родственников был инфаркт, пациент сразу заносится в группу риска. В первую очередь это делается у пожилых пациентов, так как они все без исключения входят в группу риска.
- Окончательный диагноз ставится после проведения ЭКГ, МСКТ и коронарографии. В редких случаях при абдоминальной форме инфаркта миокарда берется кровь на анализ.
Инфаркт миокарда лечится в условиях стационара. Пациент помещается в реанимационное отделение, где врачи стабилизируют его состояние. После он переводится в обычную палату. Первые три дня необходимо соблюдать строгий постельный режим (нельзя садиться и нежелательно переворачиваться). За 2 недели стационарного лечения назначаются препараты: бета-блокаторы, статины, нитраты, Аспирин, Клопидрогел. Врачом должны быть назначены добавки, укрепляющие сердечную мышцу. Обязательны к назначению: магний, коэнзим Q10 и L-карнитин. Подобранные в больнице препараты пациент продолжает принимать, выписавшись домой. При этом необходимо соблюдать бессолевую диету, отказаться от жирных блюд, алкоголя и курения, ограничить физические нагрузки.
Гастрит и язва
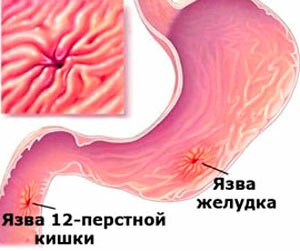 Сегодня гастрит, а точнее его катаральная форма, и, как следствие, язва желудка и 12-ти перстной кишки являются очень распространенными заболеваниями. Связано это с неправильным питанием, а именно злоупотреблением жирной и острой пищей. Заболевание относится к неинфекционным и возникает вследствие истончения стенок желудка и утратой ими своих функций.
Сегодня гастрит, а точнее его катаральная форма, и, как следствие, язва желудка и 12-ти перстной кишки являются очень распространенными заболеваниями. Связано это с неправильным питанием, а именно злоупотреблением жирной и острой пищей. Заболевание относится к неинфекционным и возникает вследствие истончения стенок желудка и утратой ими своих функций.
Первым этапом заболевания является гастрит, сопровождающийся периодическими приступообразными болями в эпигастрии. Любая острая, жареная или жирная пища усиливает эти боли и провоцирует понос, характерной чертой которого является более светлый цвет и наличие непереваренных продуктов. При отсутствии лечения и несоблюдении диеты, на фоне гастрита развивается язва.
По сути, язва является сильным истончением стенки желудка и кишечника с последующим кровоизлиянием и утратой клеток их функций. Запущенной формой считается прободающая язва (сквозное отверстие в желудке или кишечнике). Это заболевание способно вызывать очень сильные, жгучие, режущие боли, от которых человек может потерять сознание. При обнаружении язвы требуется немедленная госпитализация с последующим медикаментозным лечением и строгим соблюдением диеты, исключающей жирную и острую пищу, выпечку, алкогольные и газированные напитки. Особо тяжелые случаи — обострение (открытая язва) или прободение, требуют хирургического вмешательства.
Диагностируются эти заболевания в первую очередь при помощи пальпации. Для подтверждения заболевания используются гастроскопия и ФГДС (помогает отличить язву от гастрита), рентген. Назначается биопсия для химического анализа желудочного сока.
Аппендицит
Воспаление отростка слепой кишки имеет множество причин. Одной из самых распространенных является неправильное питание и как следствие нарушение микрофлоры и перистальтики кишечника. В связи с этим происходит застаивание каловых масс и их накопление в слепой кишке. Без должной обработки микроорганизмами они становятся опасными для кишечника человека. Поскольку аппендикс представляет собой сосредоточение лимфоидных узлов, он в первую очередь реагирует на такие скопления воспалением. Впоследствии это может усугубиться инфекционным процессом.
Предотвратить воспаление можно лишь рациональным питанием и заботой о собственном здоровье. Иначе аппендицита, который лечится только хирургическим путем, то есть удалением, не избежать.
Что делать?
В любом случае, даже при неярко выраженной боли или просто регулярном поносе, лучше всего обратиться к врачу. Так как только специалист сможет разобраться в природе заболевания и назначить должное лечение. Зачастую за хроническими болями, к которым человек привыкает очень быстро, скрываются опасные болезни, имеющие серьезные последствия.
Пока она не прибудет, больному нужно обеспечить покой, холодный компресс на голову, при наличии большой температуры, обильное питье.
Ни в коем случае нельзя:
- самостоятельно принимать никакие медикаменты, в т.ч. анальгетики, так это может усугубить ситуацию;
- накладывать теплый компресс на больное место, т.к. он может усилить воспаление;
- употреблять пищу, чтобы не увеличивать нагрузку на ЖКТ.
Профилактика
Лучше всего не доводить свой организм до болезненного состояния по причине того, что любое заболевание имеет далеко идущие последствия для организма и может напомнить о себе в пожилом возрасте.
Следующие меры профилактики помогут избежать вышеупомянутых заболеваний:
- Правильно питаться, т.е. ограничить в рационе жирную и острую пищу, в приоритете должна быть клетчатка;
- Вести активный образ жизни;
- Не злоупотреблять алкоголем и табаком;
- Отказаться от фастфуда;
- Питаться только в проверенных местах во избежание отравлений;
- Соблюдать правила личной гигиены;
- Избегать контактов с больным человеком или делать это только при крайней необходимости, соблюдая меры предосторожности;
- Проверять качество продуктов употребляемых в пищу;
- Регулярно проверять свое здоровье у специалистов.
Соблюдая эти простые правила, можно избежать серьезных заболеваний, которые зачастую перетекают в хроническую форму. Любая из вышеуказанных болезней накладывает ограничения в рацион питания на всю оставшуюся жизнь. Поэтому лучше регулярно заботиться о своем здоровье, чем потом всю жизнь сидеть на лечебной диете, ограничивая себя в повседневных пищевых продуктах.
Если болезнь все же настигла, то следует выполнять все предписания своего лечащего врача. Это позволит, как можно раньше выздороветь, пройти реабилитацию в разы быстрее и вернуться к полноценной жизни. Тем более ответственный подход к лечению сводит шанс рецидива к минимальному значению.
Похожие статьи:
tsitologiya.su
Тошнит понос температура болит живот
Опубликовано: 23 декабря 2015 в 12:44
Очень часто при диарее появляются боли в животе, и поднимается высокая температура (от 38 градусов и выше). Эти симптомы являются типичными для нарушений работы ЖКТ. Но понос и резь в животе могут стать причинами воспалительных процессов в желудке или кишечнике, в грудной клетке, патологий почек и желчевыводящих путей, некоторых отклонений в работе нервной системы. Интенсивность проявления поноса и других симптомов зависит от места дислокации патологии. При постановке диагноза учитываются все жалобы больного. Акцент диагностического обследования делается на уточнении процессов развития всех патологических ощущений.
Именно точная передача больным своего состояния помогает медикам поставить точный диагноз, поэтом каждый из нас должен научиться, четко формулировать свои болевые ощущения, уметь объяснять, где именно ощущается дискомфорт в животе, как часто появляется жидкий стул, когда начала подниматься температура.
Интенсивность дискомфорта в организме может быть разной. Шкала проявления зависит от причин ее появления. Любая боль в животе может быть:
Еле заметной. Вызывающей постоянный дискомфорт. Умеренной. Выраженной. Максимально сильной.
Ставить диагноз намного легче, если больной дает наиболее полную характеристику дискомфорта в животе, объясняет, на что она похожа и где локализуется. Желудок всегда болит по-разному. Иногда при диарее появляются рези в животе, дискомфорт может разливаться по горизонтали и уходить в спину. Опасными считаются блуждающие или перемещающиеся боли в желудке. По характеру выраженности боль в животе при поносе бывает схваткообразной, постоянной, тупой, ноющей, распирающей. Сильные рези нередко буквально обжигают живот, сжимают все внутренности.
Медики разделяют боли в желудке на:
острые; хронические.
Отличить друг от друга эти симптомы несложно. Остро болит живот интенсивно, но недолго (не более суток). Хроническая боль в животе беспокоит больного на протяжении длительного периода времени (недели, месяца, года), значительно ухудшая качество жизни человека. При сборе анамнеза врачи обязательно попытаются выяснить и время возникновения болей в желудке. У некоторых они появляются сразу после употребления определенной пищи или после поноса (диареи), у дру
medic-03.ru
Боли в животе рвота температура понос
Важно знать! Единственное средство от Гастрита и язвы желудка, рекомендованное врачами! …
Болевой синдром в области ЖКТ может возникать по разным причинам. Боль, как правило, сопровождается такими признаками, как рвота, тошнота, озноб, понос. Многие люди справляются с подобной симптоматикой собственными силами, однако важно понимать, что качественное лечение можно получить только при условии достоверного диагноза, определить который может только квалифицированный врач.
Клиническая картина
Для того, чтобы врач смог установить причину патологического состояния, необходимо обратить внимание на локализацию боли, а также сопутствующие симптомы.
Боли в нижней части живота и диарея
У вас гастрит?
ГАЛИНА САВИНА: «Как просто вылечить гастрит в домашних условиях за 1 месяц. Проверенный способ — записывайте рецепт…!» >>
Ноющие и режущие болезненные ощущения в сочетании с поносом и слабостью могут указывать на ряд заболеваний, в том числе на язвенный недуг двенадцатиперстной кишки и желудка. Если причиной симптоматики выступает данная патология, боли наблюдаются спустя 30-40 минут после приема пищи. В основном, дискомфорт появляется из-за употребления кислой, острой продукции.
Причиной возникновения боли может быть также аппендицит. Воспаление отростка слепой кишки (аппендикса) сопровождается интенсивной болью в нижней правой части живота, которая усиливается при нажатии. При данном недуге требуется срочная госпитализация и хирургическое вмешательство. Если своевременно не вызвать скорую помощь, аппендикс может лопнуть, в результате чего может развиться перитонит – воспаление всей брюшной полости.
Указанная симптоматика может возникать и при кишечной интоксикации. Проблемы с функционированием кишечника сопровождаются схваткообразными болями, диареей.
Понос, боль в животе и температура
Кишечная инфекция имеет следующие проявления: болевой синдром, диарея и повышенная температура. Причиной подобного инфицирования служит вирус, попадающий в желудок с пищей. Сопутствующие симптомы патологии: тошнота, головная боль, рвота, сильная слабость, утомляемость, болезненность в мышцах. В это время желательно отказаться от еды. Показано обильное питье. Требуется консультация доктора и последующее лечение.
Подобные признаки бывают также при дизентерии. Температура тела может подниматься до 40 градусов. Помимо основной симптоматики, наблюдается рвота и лихорадка. В данной ситуации нужна неотложная врачебная помощь.
МЫ РЕКОМЕНДУЕМ!
Для профилактики и лечения Заболеваний желудочно-кишечного тракта наши читатели советуют Монастырский чай. Это уникальное средство в состав которого входят 9 лекарственных трав полезных для пищеварения, которые не только дополняют, но и усиливают действия д
medic-03.ru
Диарея тошнота температура боль в желудке
От самой неприятной ситуации, такой как наличие диареи, рвоты и температуры, не застрахован никто. И к сожалению, эти проявления говорят о возникших достаточно серьезных проблемах в функционировании организма взрослого человека. А если добавляются еще и слабость, головная боль, боль в желудке, становится совсем плохо.
Рвота, понос и температура: причины появления таких симптомов
Причин появления этих симптомов очень много.
Это могут быть:
- Реакция на прием лекарственных препаратов;
- Кишечная инфекция;
- Пищевое отравление;
- Ротавирусная инфекция;
- Панкреатит;
- Вирус гепатита.
Теперь, зная возможные причины возникновения таких симптомов, как диарея, рвота и температура, поговорим о каждой из них отдельно:
- Реакция на прием лекарственных препаратов. Здесь все достаточно просто. Стоит только прекратить применять конкретное лекарство и организм достаточно быстро восстановится сам. Можно, конечно, очистить пищеварительную систему с помощью народных средств или с помощью сорбентов. В этот период показано обильное питье. Отравление лекарственными препаратами взрослого человека чаще всего бывает, если он занимается самолечением, игнорирует рекомендации лечащего врача или вовсе не обращается за врачебной помощью;
- Кишечные инфекции. Могут быть вызваны различными микроорганизмами, такими как дизентерийная палочка, сальмонелла, палочки ботулизма, холерный вибрион. В этом случае, кроме таких симптомов, как диарея, тошнота, рвота и температура, добавляются озноб, повышенная потливость, достаточно сильные болевые ощущения в области живота. Кроме того, каловые массы бывают неестественного зеленого цвета, а иногда даже с примесью крови;
- Пищевое отравление. Рвота, диарея и температура чаще всего бывают признаком пищевого отравления взрослого человека. Причиной появления подобных отравлений могут быть микробы, ядовитые растения или животные, химические вещества;
- Панкреатит. Понос может появиться при хроническом панкреатите, ведь нарушение работы кишечника является признаком этого заболевания. И вызвано это может быть сбоем пищеварения, при котором у больного присутствует постоянное чувство дискомфорта после приема пищи. При данном заболевании присутствуют такие симптомы, как рвота, понос, возможно повышение температуры. Кроме этого, присутствует боль в желудке, вздутие живота. И как бы вам ни хотелось, но без должного лечения, не обойтись. Чем быстрее вы отправитесь на консультацию к врачу, тем быстрее пройдут выматывающие и неприятные симптомы;
- Вирус гепатита. Заболевание вызывается токсинами или вирусом. Вначале заболевший вирусным гепатитом ощутит сильную головную боль. Затем появятся характерные симптомы – тошнота, рвота, понос, боль в животе. Состояние больного ухудшается, он жалуется на слабость, вялость, болезненные проявления в правом боку, каловые массы становятся светлыми, а вот моча, наоборот, будет темного оттенка, меняется и цвет кожи. Лечение вирусного гепатита возможно только в условиях стационара. Самолечение категорически запрещено;
- Ротавирусная инфекция. К ротавирусной инфекции относится кишечный грипп (вирусный гастроэнтерит). Эта инфекция объединяет симптомы гриппа и желудочно-кишечного расстройства и, попадая в организм, вначале вызывает понос. Потом появляются рвота и повышенная температура, общая слабость. Присутствуют боли в желудке и животе. Кишечный грипп очень заразен. Для взрослого человека со слабым иммунитетом достаточно нескольких минут контакта с больным чтобы заразиться. Инкубационный период может длиться до пяти дней.
Инфекции присущи такие симптомы:
- Понос – может повторяться в течение дня от пяти и более раз. Каловые массы имеет кисловатый запах и меняют свой цвет от желтого до желто-серого;
- Присутствуют тошнота и рвота;
- Высокая температура тела. До 38 градусов. Обратите внимание на то, что температуру желательно не сбивать, поскольку именно в это время происходит уничтожение вируса, вызвавшего заболевание;
- Головные боли, боли в зоне желудка и острая боль внизу живота;
- Заболевший чувствует слабость и головокружение;
- Першит горло, появляются кашель, насморк.
Принципы лечения заболеваний с такими симптомами, как рвота, понос и температура
В первую очередь вам стоит помнить, что если симптомы не проходят в течение первых суток, стоит немедленно обратиться за консультацией к врачу.
Что касается частных случаев лечения подобных заболеваний, то основными действиями при пищевом отравлении являются:
- Промывание желудка раствором воды с содой или просто теплой водой, обязательно кипяченной. Эта процедура необходима для удаления из желудка остатков пищи, которая спровоцировала отравление;
- Обильное питье обязательно. Организм взрослого человека во время отравления и при симптомах тошноты, рвоты, поноса и температуры теряет воду и поэтому возможно его обезвоживание;
- Для улучшения состояния больного можно принять раствор Регидрона, ромашковый чай. В обязательном порядке дать выпить энтеросорбент (Смекту, Полифепан), он облегчит состояние больного тем, что выведет из организма часть токсинов. В качестве сорбента можно принять активированный уголь в пропорции на десять килограмм веса одна таблетка. Для стимуляции кишечника и чтобы окончательно вывести токсины из организма больного, возможен прием Фестала, Мезима. Чтобы восстановить микрофлору кишечника рекомендуются пробиотики Линекс, Бифиформ.
Внимание! Нельзя принимать все препараты сразу. Так вы не облегчите свое состояние, а только усугубите. И еще ни в коем случае не следует принимать Имодиум, Лоперамид или подобные препараты – понос, рвота способствуют очищению организма от токсинов, а приняв эти препараты, вы задержите инфекцию в организме, дадите ей попасть в кровь, чем и вызовите серьезные осложнения.
Если при отравлении у вас появилось нарушение дыхания, понос с кровью, признаки мышечной слабости или вы женщина на любом сроке беременности, немедленно обратитесь к врачу.
Теперь что касается лечения кишечного гриппа. Конкретного и определенного способа нет. Вначале рекомендуется выпить активированный уголь или Смекту. Пить теплую кипяченую воду или черный чай. Не помешает, а наоборот, поможет Регидрон (один пакетик на литр воды).
А вот есть не рекомендуется, лучше воздержаться, хотя бы сутки от еды. Если у больного высокая температура, можно выпить жаропонижающее лекарство. Через сутки можно попробовать есть сваренные на воде каши – рисовую, овсяную. Подойдет и кисель.
Рвота, понос и температура: избавление народными средствами
В избавлении от таких симптомов у взрослых, как рвота, понос и связанная с этим температура, помогут и народные средства. Чтобы не навредить себе, а действительно помочь, лечение народными средствами обязательно согласуйте с врачом.
Можно воспользоваться такими рецептами:
- Настой из ромашки и мяты. Содержащиеся в растениях витамины и эфирные масла позволят в кратчайшие сроки успокоить раздражение в желудочно-кишечном тракте, остановить рвоту. Кроме того, мята и ромашка окажут антисептическое и восстанавливающее действие, будут способствовать улучшению самочувствия больного. Готовится настой таким образом: нужно протомить на водяной бане в течение получаса напиток из одной столовой ложки травы и стакана кипятка. Снять с огня, пусть остынет;
- Отвар из укропа. Укропное семя подойдет для заболеваний кишечника и желудка. Оно обладает бактерицидным свойством, принимает активное участие в ликвидации гнилостных процессов в пищеварительной системе. Готовится он таким образом: на два стакана воды взять одну столовую ложку семян укропа. Варить от момента закипания минут четыре-пять. Процедите отвар и охладите при комнатной температуре, а затем выпейте его;
- Рисовый отвар. Самым эффективным очищающим средством для желудка и кишечника по праву считается рис. Он выводит из тканей токсины и яды различной этиологии, впитывая их и выводя из кишечника естественным путем. Кроме того, рис выводит и патогенную микрофлору. Для приготовления рисового отвара необходимо сварить крупу до готовности в такой пропорции: два стакана воды и две столовые ложки риса. Полученный отвар принимать по глоточку на протяжении дня.
Профилактика появления подобных симптомов
Для предупреждения таких симптомов существуют некоторые профилактические меры:
- Использовать для питья только кипяченую, отстоянную воду либо очищенную с помощью фильтра;
- Перед употреблением овощи и фрукты тщательно мыть;
- Придерживаться правил личной гигиены;
- Уделять внимание поддержанию своего иммунитета. Организм должен пополняться необходимыми витаминами и микроэлементами, полезными веществами. Поддерживать свое тело, свой организм в определенной физической форме. Принимать меры по закаливанию организма.
Наличие рвоты, поноса, температуры не всегда относятся к реакции вашего организма на вышеперечисленные заболевания.
Поэтому для недопущения серьезных проблем со здоровьем и определения причин недомогания необходимо обратиться к врачу. Здоровья вам!
Если у человека болит живот, тошнит и понос, может свидетельствовать о начале патологического процесса, требующего немедленного лечения. Необходимо проанализировать состояние пострадавшего, подобрать полноценную терапию.
О чем свидетельствует тошнота, понос, рвота, боль в животе
Тошнота, рвота и понос – расстройство работы организма. При появлении симптомов основная задача — выяснение причины недомогания, после подбирается актуальное лечение.
Процессы могут происходить как результат влияния внешних факторов, выступать следствием внутренних патологических изменений. Понос, рвоту и боли живота вызывают отравления продуктами питания, ядохимикатами, бытовой и промышленной химией. Признаки могут свидетельствовать о заболеваниях желудочно-кишечного тракта, кишечных инфекций.
Определить истинную причину недомогания можно на основе диагностического исследования.
Заболевания ЖКТ
Болезни органов ЖКТ могут спровоцировать боли живота, расстройство стула и рвоту. Основные недуги, вызывающие состояния – панкреатит, язва желудка, кишечника, проблемы с желудочной кислотностью, опухолевые образование, туберкулез, кишечная непроходимость, гепатит, холецистит и воспалительные процессы внутренних органов.
Помимо указанных симптомов, у человека с болезнью внутренних органов наблюдается горечь во рту и отрыжка с кислым привкусом. В выделениях (каловых и рвотных массах) могут присутствовать кровяные примеси. Свидетельствует о внутренних кровотечениях и указывает на повреждение органов, оболочек.
Боли при заболеваниях ЖКТ проявляются приступами. Носят острый характер и усиливаются с течением времени. С развитием болезни добавляются сопутствующие симптомы, становится болезненным прием пищи и испражнение. Проблемы ЖКТ развиваются длительный период. Прежде чем проявления усугубится, больной может обращать внимание на периодические боли, внезапно появляющиеся, а потом исчезающие, иногда начинает подташнивать.
Основное лечение — устранение патологии, а не признаков. При подобных патологиях человеку необходимо срочное хирургическое вмешательство.
Пищевое отравление
Пищевые интоксикации — частая причина появления болей в животе, рвоты и поноса. Подвержены отравлениям дети с 1 по 7 год жизни, организм не способен полноценно противостоять токсинам.
Отравление происходит при употреблении:
- ядовитых грибов;
- несвежей пищи;
- мясных продуктов с недостаточной температурной обработкой;
- продуктов, хранящихся не должным образом;
- немытой пищи;
- гнилых овощей, фруктов;
- продуктов, обработанных химикатами.
Симптомы отравления проявляться спустя несколько часов после употребления продукта. У пострадавшего возникает тошнота, диарея, слабость, боли в желудке, присоединяется рвота. Может присутствовать головокружение, потемнение в глазах, слабость и боль в животе, бледность кожного покрова, вздутие, тяжесть. Может наблюдаться сухость во рту, метеоризм, внезапные приступы озноба. Болезненность концентрируется внизу живота.
При легкой интоксикации после посещения санузла симптомы ослабевают, и наступает временное облегчение. Живот начинает болеть вновь через определенный промежуток времени.
При пищевом отравлении необходима быстрая помощь. Яд, находящийся в организме должен быть извлечен. Если человек поносит или рвет, организм обезвоживается, опасно для систем и органов. Если поражение незначительное, носит кратковременный характер, лечиться можно в домашних условиях. Если же присутствуют признаки острого отравления, для предотвращения серьезных последствий необходимо медицинское лечение.
Кишечные инфекции
Расстройства и дискомфорт, связанные с инфицированием — опасное явление. При попадании в организм возбудителя заболевания, человек страдает от сильного недомогания – появляется боль в животе, тошнота, рвота, понос, слабость и признаки гипертермии.
Бактериальные возбудители. Попадание патогенных бактерий ведет к сильной интоксикации. Микроорганизмы и продукты жизнедеятельности вызывают ответную иммунную реакцию. Токсические вещества, выделяемые бактериями, отравляют кишечник и все внутренние органы. Страдает нервная, сердечно-сосудистая система. Человек жалуется на сильную головную боль, тошноту, боль в животе, слабость. При заражении возбудителями у пациента могут наблюдаться неврологические симптомы – потеря сознания, судороги, скачки артериального давления, спутанность восприятия пространства, проблемы с опорно-двигательным аппаратом. Опасно бактериальное заражение у маленьких детей. Необходимо экстренное медицинское вмешательство.
Вирусные инфекции менее распространены, пути передачи более расширены. Помимо орально-фекального способа, вирус передается воздушно-капельным путем. При попадании внутрь организма, возбудитель вызывает воспалительные процессы стенок желудочно-кишечного тракта. Пациент жалуется на острые боли, жидкий стул, тошноту, рвоту, ломоту в суставах, повышенную температуру тела. Зараженный человек остается носителем заболевания спустя 2 – 4 недели после выздоровления, тогда как при бактериальных поражениях период – 4 дня.
Паразиты способны вызвать у человека симптомы сильного расстройства ЖКТ. В организме человека, черви быстро размножаются. Продукты жизнедеятельности глистов токсичны, влияют на работу организма. Человек, зараженный паразитами, жалуется на понос, тошноту и боли в животе, внезапное потоотделение. У пациента может наблюдаться потеря веса, проблемы с дыхательной системой, анемия, боли в подреберье.
Распространенные виды кишечной инфекции
| Бактериальные | Вирусные | Паразитарные |
| Сальмонеллез | Энтеровирусы (вирусы Коксаки А и В, ЕСНО вирусы) | Гельминтозы |
| Эшерихиоз | Инфекции группы Норфолк | Нематодозы |
| Шигеллез | Аденовирус | Цестодозы |
| Дизентерия | Коронавирус | Протозойные (простейшие) организмы |
| Ботулизм | Ротавирус | |
| Брюшной тиф | Реовирус | |
| Холера | ||
| Синегнойная палочка | ||
| Золотистый стафилококк | ||
| Паратиф | ||
| Клостридии | ||
| Клебсиеллы | ||
| Протеи | ||
| Кампилобактериоз |
Что делать и как лечить сопутствующие симптомы
При возникновении боли в животе, сопровождаемой диареей и рвотой обратиться к доктору.
При подозрении на болезни органов брюшной полости не стоит прибегать к самостоятельному лечению, неправильно оказанная помощь приведет к усугублению ситуации. При обострении патологий ЖКТ требуется срочное хирургическое вмешательство.
Устранить неприятные симптомы можно, используя определенные препараты.
- Выведение токсинов из организма производится путем приема сорбентов. Эффективными считаются – активированный уголь, Энтеросгель, Полисорб, Энтерол, Смекта, Сорбекс, Атоксил.
- Для лечения поноса используют антидиарейные препараты — Нифуроксазид, Левомицетин, Имодиум, Лоперамид, Хилак форте, Диаремикс. В зависимости от причины расстройства необходимо применение антибиотиков, пробиотиков, средств для снижения моторики кишечника, препаратов противовоспалительного действия.
- Прекращают рвоту Диазепам, Лоразепам, Мотилиум, Бетагистин, Пипольфен.
- Боли в животе убирают препаратами анальгезирующего действия. Снять болевой спазм поможет Но-Шпа, Парацетамол, Нурофен (Ибупрофен), Спазмалгон, Фестал, Диклофенак, Ранитидин, Церукал, Омез.
- Для улучшения работы кишечника рекомендуется применение бактериальных препаратов – Йогурт, Линекс, Лактовит, Энтерожермина, Бифидумбактерин, Лактулоза, Лактофильтрум.
Прием препаратов возможен после консультации с доктором. Если боли в животе, диарея и рвота проявляются у ребенка – самолечение строго запрещено.
Чтобы не допустить обезвоживания организма, человеку следует обеспечить полноценное питье. Если у больного наблюдается диарея и рвота одновременно, организм теряет много жидкости, что достаточно опасно. Состояние нужно лечить. Пить теплую кипяченую воду, минеральную без газа. На время лечения придерживаться пищевой диеты. Отдать предпочтение блюдам из риса.
Человеку нужно понимать, что развитие симптомов – опасно для здоровья и жизни. Применение препаратов и терапевтические действия должны быть оговорены с врачом. В противном случае человек берет ответственность за возможные негативные последствия на себя.
Когда необходимо обратиться к врачу
Существуют ситуации, при которых самостоятельное лечение запрещено:
- симптоматика проявилась у новорожденного;
- понос и рвота не прекращаются более 2 дней;
- боли резко усиливаются;
- больной потерял сознание;
- признаки неврологического характера;
- подозрение на ботулизм, отравление грибами, бытовой химией или промышленными ядами;
- в кале или рвотных массах присутствуют примеси крови, гноя;
- причины расстройства не ясны.
Необходимо срочно обратиться к доктору, если у пострадавшего помимо общих симптомов недомогания присутствует повышенная температура тела. Явный признак воспалительного процесса и борьбы иммунитета с чужеродными микроорганизмами. Не менее опасные симптомы — дезориентация и проблемы со зрением, дополняющие неприятные ощущения в животе. Признак появляется при развитии ботулизма, смертельно опасного для человека.
Чтобы не допустить усугубления ситуации, желательно посетить врача независимо от степени тяжести недомогания. Если расстройство незначительное, врач порекомендует необходимые препараты и постельный режим. Если степень тяжести состояния высока, больному может потребоваться срочная госпитализация.
18 сентября 2018, 15:23 2 комментария 59,321
Болит желудок и понос – явление не редкое, которое возникает по различным причинам. Понос, или расстройство желудка, или диарея представляет собой общее расстройство пищеварения, которое характеризуется жидким стулом и повторяется больше двух раз в сутки. Понос может сопровождаться высокой температурой тела, быть результатом или симптомом другого заболевания. При первых признаках недуга больному следует обратиться к врачу, который проведет диагностирование, определит причину расстройства желудка и назначит лечение.
ВАЖНО ЗНАТЬ! Даже «запущенные» язву или гастрит можно вылечить дома, без операций и больниц. Просто прочитайте что говорит Галина Савина читать рекомендацию.
Очень важно! Савина Г.: «Я могу порекомендовать лишь одно средство для быстрого лечения язвы и гастрита» читать далее.
Характер боли
Болезненные ощущения в желудке могут указывать на различные заболевания или свидетельствовать о возможных осложнениях в организме. Характер боли различен, именно это позволяет врачам диагностировать заболевание и ставить точный диагноз. Таким образом, при гастрите ощущается жжение, рези, что может свидетельствовать о присоединении солярита. Тяжесть в области под мочеводным отростком присутствует при сниженной секреции гастрита хронической формы. Стеноз привратника имеет болевые ощущения в виде распирания в эпигастральной области.
Ноющая боль наблюдается при сохраненной секреции гастрита хронической формы. При язвенной болезни желудка боль хоть и похожа как при хроническом гастрите, но отличие все-таки есть, присутствуют рези и схваткообразные боли. Язва 12-перстной кишки имеет колющие, режущие, схваткообразные болевые ощущения, это наблюдается и при обострении дуоденита хронической формы. При сквозных отверстиях стенок желудка больной чувствует пронизывающую сильную боль или, как говорят, «кинжальную».
Причины боли, тошноты и диареи
Возникать болезненные ощущения в животе могут по различным причинам, но первым делом нужно провести связь между болями и приемом пищи. Ощущается сильный болезненный дискомфорт в желудке сразу же после еды, когда употреблялась кислая и грубая пища у людей с хроническим гастритом. Язва сопровождается болью после приема пищи, но не позже 1-1,5 часа, когда была окончена трапеза. А при язвенной болезни привратника, наоборот, болезненные ощущения наблюдаются спустя полтора часа после приема пищи. Боли в желудке и рези могут беспокоить человека после сильных физических нагрузок и на психоэмоциональном фоне. Возникают боли в желудке по причине следующих заболеваний:
ЭТО действительно ВАЖНО! Прямо сейчас можно узнать дешевый способ избавится от болей в желудке. УЗНАТЬ >>
- полипы желудка;
- бактериальный, вирусный, грибковый гастрит;
- язва желудка;
- гастрит острой формы, возникший после стрессового перенапряжения;
- атрофический гастрит, эозинофильный;
- злокачественные новообразования желудка.
Помимо вышеперечисленных заболеваний, болезненные ощущения в желудке могут появиться при несварении, переедании, переутомлении и при запоре. Несварение желудка случается в результате нервных стрессов, депрессий, переживаний. Но главной причиной несварения служит неправильное питание и употребление некачественных продуктов питания. Помимо этого, низкий иммунитет может стать причиной несварения желудка.
Симптомы, сопровождающие несварение желудка – тяжесть, рези, вздутие и дискомфортные ощущения в животе, слабость, рвота. Живот кажется твердым, болит голова, присутствует ощущение распирания живота, появляются сильные газообразования, изжога, отрыжка, тошнота и нарушения стула. Несварение часто сопровождается поносом. Понос является внешним признаком, который говорит о расстройстве ЖКТ или какого-либо внутреннего органа. Поэтому лечить нужно не понос, а его первопричину. Жидкий стул при несварении желудка может быть больше четырех раз в сутки.
ОБРАЩАЕМ ВНИМАНИЕ! Не затягивайте гастрит или язву до рака желудка, лучше перестраховаться, а для этого понадобится. читать историю Галины Савиной >>
Если продолжительность поноса одна неделя или две, тогда диагноз носит название «острая диарея». Если жидкий стул достигает трех недель – «хроническая диарея». В неделю у человека должно выделяться около 2000 г каловых масс. Боль в желудке и понос могут сопровождать тошнота, рвота, рези в животе, сильная боль в голове, слабость, спазмы, которые вызваны бактериальной или вирусной инфекциями. Диарея с болезненным животом возникает при пищевом отравлении. Непереносимость молока у людей также может вызвать боль в животе и послабить стул.
При инфекционной природе недомогания наблюдается повышение температуры тела
При поносе у людей наблюдается повышение температуры тела, что свидетельствует об инфекционном заболевании. Лечение осуществляется под наблюдением врача с стационаре. Высокая температура и понос могут быть симптомами таких недугов:
- Кишечный грипп. Больного тошнит, режет и болит живот, наблюдается изжога, рвота и сильная слабость.
- Дизентерия. Пациент жалуется на схваткообразные боли в животе, повышается температура тела, кожные покровы бледнеют, и может случиться тахикардия. Самолечение категорически противопоказано, поэтому при первых признаках следует обращаться к врачу.
Чтобы предотвратить расстройство желудка, сопровождающегося болевыми ощущениями, следует придерживаться таких мер профилактики:
- не пить сырую воду;
- при покупке продуктов смотреть на срок годности и условия их хранения;
- исключить из рациона фаст-фуд и готовые блюда, которые продаются на улице;
- не употреблять пищу в местах общественного питания, где отсутствует уборка помещений;
- мытье рук по приходу из улицы и перед едой;
- промывание овощей, фруктов, зелени.
Вернуться к оглавлению
Диагностика и лечение
Диагностика при диарее позволит узнать причину возникновения жидкого стула. Начинается с опроса пациента, в результате которого, у врача должна быть собрана информация об условиях проживания больного, употреблении им грязной или некачественной пищи, о нарушении им личной гигиены, о признаках диареи и ее продолжительности. Врач интересуется историей болезни, заболеваниями пищеварительной системы острого и хронического характера, аллергиями.
Для диагностики назначают лабораторные исследования
Специалист проводит пальпацию живота, назначает сдачу лабораторных анализов крови, кала и при необходимости исследование остатков пищи, рвотных масс и воды.
После проведенного диагностического исследования, больному назначается соответствующее лечение, которое направлено на:
- восстановление правильного функционирования системы пищеварения;
- устранение жидкого стула;
- уничтожение возбудителей недуга;
- восстановление водного баланса в организме.
При первых признаках диареи больному следует сразу отказаться от приема пищи или убрать из меню молоко, фрукты, овощи, жареные и жирные блюда. Больному нужно пить как можно больше воды, чая, травяных отваров и компотов. Жидкость должна быть теплой и без сахара. Больному необходимо промыть кишечник и желудок, принять абсорбенты. Если болит голова, присутствует изжога, режет живот, нужно выпить лекарственные препараты, которые способны убрать боль в голове, нейтрализовать изжогу и ослабить рези. Это могут быть как медикаменты, так и рецепты из народной медицины.
Что делать самостоятельно?
Если температура высокая, присутствует слабость, тошнота, тяжесть в желудке, рвота, изжога и диарея, то единственное, что можно сделать самостоятельно, так это принять меры, которые предотвратят обезвоживание организма. Больному следует выпивать как можно больше жидкости, даже если это заканчивается рвотой. Пить нужно регулярно и небольшими порциями. Это могут быть отвары из шиповника, кислинка которого поможет убрать тошноту, компоты, чай из ромашки или чай с лимоном и обычная теплая вода.
Помимо жидкости, восстановить водный баланс в организме можно специальными аптечными растворами. Такие лекарственные препараты должны быть всегда в аптечке и под рукой. Хорошими средствами считаются «Регидрон», «Оралит», «Регидрон Био».
Если у больного понос, ему в первую очередь необходимо строго следить за питанием. Рацион должен состоять из диетических продуктов, которые готовятся на пару, отвариваются или перетираются. Не рекомендуется солить, перчить блюда и добавлять в них грубую клетчатку. Употреблять пищу нужно маленькими порциями, но часто, количество приемов пищи может достигать 6 раз в сутки.
При диареи запрещаются мучные изделия, грибы, жирные и жареные блюда, газированные напитки, сырые овощи и фрукты в непротертом виде, бобовые и насыщенные мясные, овощные, рыбные бульоны. Когда состояние больного постепенно будет улучшаться, можно включать в меню кисломолочные продукты, хлебобулочные изделия, свежие фрукты и сухое печенье.
Какие лекарства быстро помогут?
Тошнит, температура, слабость, тяжесть и рези в желудке, болит голова, рвота и понос все эти симптомы могут присутствовать одновременно. Состояние больного ухудшается, он чувствует себя беспомощным и поэтому его интересует только один вопрос: «Что делать?». Не стоит забывать, что эти симптомы являются лишь признаками отдельного заболевания, которое нужно лечить под наблюдением врача. Но это вовсе не значит, что не нужно предпринимать никаких мер по их устранению.
Аптечные сети предлагают большой ассортимент лекарственных препаратов, которые помогут избавиться от поноса и сопутствующих симптомов. К ним относятся:
- «Лоперамид». Этот препарат нужно принимать с осторожностью;
- «Регидрон» или «Гастролит» выступают в борьбе с обезвоживанием;
- «Смекта»;
- «Энтеросгель»;
- «Имодиум»;
- «Диарол»;
- «Энтерол» или «Эубикор», «Хилак форте», «Линекс».
Вернуться к оглавлению
Какое самолечение способно навредить?
Лечить диарею такими препаратами, как «Лоперамид», «Имодиум» и другими препаратами от поноса категорически запрещается. Этими медикаментами можно остановить жидкий стул, а лечение должно быть направлено на устранение первопричины поноса. Помимо этого, врачи утверждают, что устранение жидкого стула с помощью медикаментов может навредить, так как, устраняя симптом, останавливается вывод токсинов из организма, других вредных веществ. Не нужно самостоятельно пытаться вылечить понос, это усугубит ситуацию и помешает врачу поставить точный диагноз. Хорошим средством будет отвар из риса, который полноценно может заменить рацион и «скрепить» стул.
Когда обращение к врачу откладывать нельзя?
Проявления симптомов при поносе и болезненных ощущений в желудке у каждого человека разные. Обусловлено это разным болевым порогом, который у каждого человека индивидуален. Однако врачи настаивают на срочном обращении к ним, если у больного присутствуют следующие симптомы:
- понос сопровождается рвотой;
- температура тела достигает 39 градусов и не спадает;
- в каловых массах наблюдается кровь;
- теряется вес;
- были случаи обморока;
- симптомы длятся больше 3-ех дней.
Тошнота, болит голова, жидкий стул, рези и тяжесть в желудке – эти симптомы могут показаться на первый взгляд несерьезными. Однако они могут свидетельствовать о серьезных недугах, поэтому не нужно относиться к ним легкомысленно. Наблюдая вышеперечисленные симптомы, больному следует в обязательном порядке посетить врача, который расскажет, что делать и какие лекарственные препараты принимать.
Народные средства от поноса и боли в желудке
Понос представляет собой расстройство стула, которое случается больше четырех раз в сутки. Лечение жидкого стула возможно с помощью нетрадиционной медицины. Народные средства предлагают следующие рецепты от поноса:
- Трава кровохлебка. Взять траву вместе с корнем и цветком, разломать на несколько частей и сложить в стеклянную банку объемом один литр, залить сверху кипятком и плотно закрыть емкость. Средство должно настаиваться 30 минут, после чего лекарство употребляют на протяжении дня. Использованную траву можно запаривать еще раз, но настаивать уже нужно 120 минут.
- Куст змеевик. Делать лекарственное средство нужно из корня растения, его Народным средством, скрепляющим стул, является рисовый отвар
промывают водой, чистят и в таком виде жуют. Больного не тошнит, перестает болеть голова, и уходят рези желудка.
- Горошины черного перца. Избавиться от слабого стула можно черным горошком. Нужно взять 5 горошин и запить их жидкостью. Однако обязательное условие такого лечения – пить перец нужно на голодный желудок, только тогда это даст положительный результат.
- Пшенная каша. Сваренные 1,5 стакана каши без соли разделить на два Хорошо устраняет жидкий стул каша из пшена
приема. После употребления блюда жидкий стул и боли в животе пройдут сразу.
okishechnike.com




 Если высокая температура при язве желудка вызвана обострением заболевания, она держится в пределах 38-39 градусов, и имеет субфебрильный характер – сохраняется продолжительное время. Симптом сопровождается резкой болью в верхней части живота, появлением вкраплений слизи и крови в стуле. Осложнения характерны для поздних стадий заболевания. Они могут быть спровоцированы вредными привычками, стрессами, неправильным питанием, приемом алкоголя.
Если высокая температура при язве желудка вызвана обострением заболевания, она держится в пределах 38-39 градусов, и имеет субфебрильный характер – сохраняется продолжительное время. Симптом сопровождается резкой болью в верхней части живота, появлением вкраплений слизи и крови в стуле. Осложнения характерны для поздних стадий заболевания. Они могут быть спровоцированы вредными привычками, стрессами, неправильным питанием, приемом алкоголя.
 Язвенной болезни желудка подвержено значительное количество населения. Патология характеризуется хроническим течением с периодическими обострениями. В клинической картине болезни повышенная температура при язве желудка не является специфическим признаком, однако данный симптом может указывать на развитие осложнения.
Язвенной болезни желудка подвержено значительное количество населения. Патология характеризуется хроническим течением с периодическими обострениями. В клинической картине болезни повышенная температура при язве желудка не является специфическим признаком, однако данный симптом может указывать на развитие осложнения.

 Пенетрация – распространение язвенного дефекта на соседние структуры и органы (поджелудочную железу, двенадцатиперстную кишку и т.д.).
Пенетрация – распространение язвенного дефекта на соседние структуры и органы (поджелудочную железу, двенадцатиперстную кишку и т.д.).  Озлокачествление – появление на месте язвы раковой опухоли, которая длительный промежуток времени протекает практически бессимптомно. Следует обращать внимание на периодические ноющие боли в животе, ранее насыщение пищей (при употреблении небольших объемов еды), появление тревожности, склонность к депрессии, снижение массы тела. Длительная субфебрильная температура – еще один неспецифический симптом злокачественного процесса в желудке.
Озлокачествление – появление на месте язвы раковой опухоли, которая длительный промежуток времени протекает практически бессимптомно. Следует обращать внимание на периодические ноющие боли в животе, ранее насыщение пищей (при употреблении небольших объемов еды), появление тревожности, склонность к депрессии, снижение массы тела. Длительная субфебрильная температура – еще один неспецифический симптом злокачественного процесса в желудке.
 Симптомы язвы желудка
Симптомы язвы желудка Причины формирования желудочной язвы
Причины формирования желудочной язвы Рост температуры при язве желудка
Рост температуры при язве желудка Что делать при температуре при язве желудка
Что делать при температуре при язве желудка Мед с молоком при температуре при желудочной язве
Мед с молоком при температуре при желудочной язве

 В самом начале язвенного пр
В самом начале язвенного пр






 Диета при панкреатите
Диета при панкреатите Пюре из тыквы
Пюре из тыквы



















 Самая частая причина болей в животе и температуры у взрослого заключается именно в пищевом отравлении. Оно наступает вследствие употребления просроченных или некачественных продуктов, в которых содержатся патогенные микроорганизмы.
Самая частая причина болей в животе и температуры у взрослого заключается именно в пищевом отравлении. Оно наступает вследствие употребления просроченных или некачественных продуктов, в которых содержатся патогенные микроорганизмы.



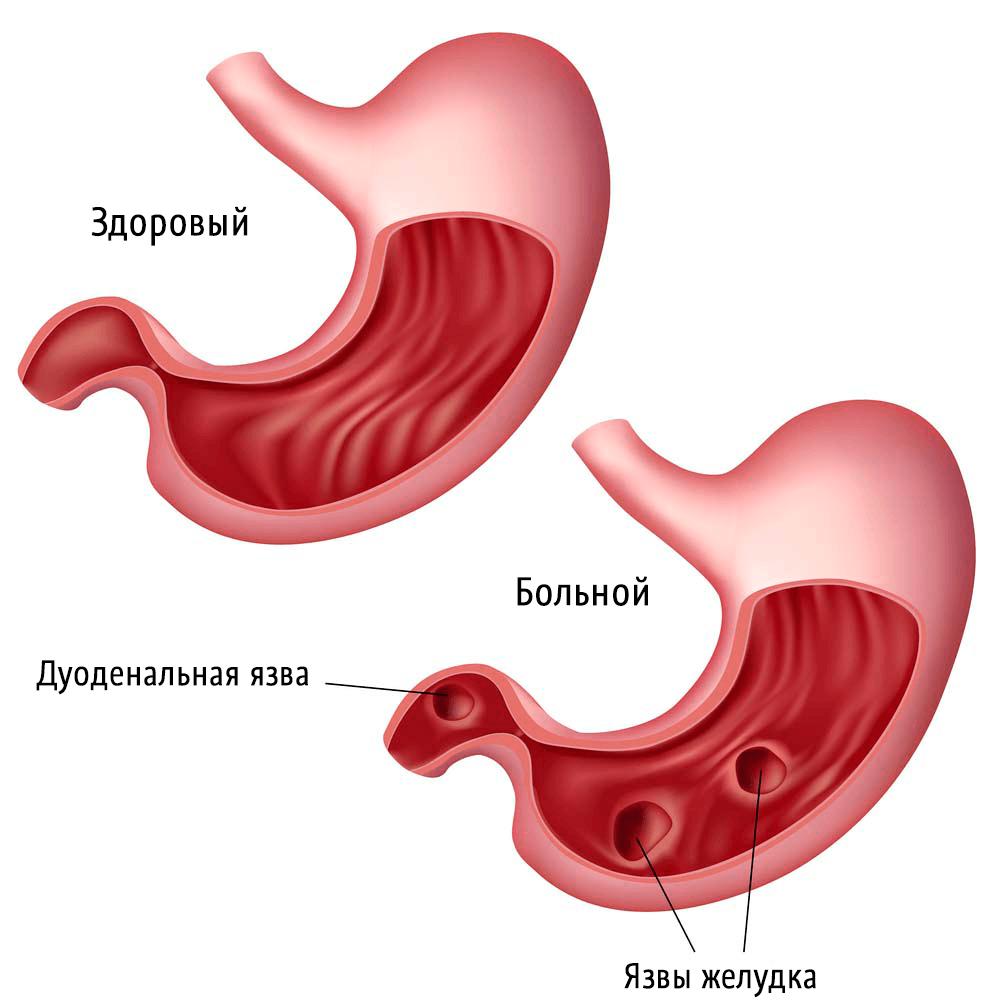












 Язва желудка – это хроническая патология, с характерными болячками на стенках желудка. Язва, как правило, образуется из-за нарушения пищеварительной функции или нейрогормонального дисбаланса. При лечении данного заболевания следует учитывать все, в том числе и диету, и выбор продуктов питания. Например, не все знают, арбуз при язве желудка полезен или нет?
Язва желудка – это хроническая патология, с характерными болячками на стенках желудка. Язва, как правило, образуется из-за нарушения пищеварительной функции или нейрогормонального дисбаланса. При лечении данного заболевания следует учитывать все, в том числе и диету, и выбор продуктов питания. Например, не все знают, арбуз при язве желудка полезен или нет? Первые признаки язвы желудка
Первые признаки язвы желудка Молоко при язве желудка
Молоко при язве желудка
 Фрукты при язве желудка
Фрукты при язве желудка
 Здоровым есть его можно без ограничения, а вот как насчет тех, кто страдает от язвы желудка или двенадцатиперстной кишки? Разрешено ли им лакомиться сочной и сладкой мякотью?
Здоровым есть его можно без ограничения, а вот как насчет тех, кто страдает от язвы желудка или двенадцатиперстной кишки? Разрешено ли им лакомиться сочной и сладкой мякотью? цвет лица.
цвет лица. Пусть при болезнях желудка и кишечника приходится обходиться без многих ягод и фруктов, но есть и то, что есть разрешено:
Пусть при болезнях желудка и кишечника приходится обходиться без многих ягод и фруктов, но есть и то, что есть разрешено:

 В ее составе содержатся аскорбиновая и фолиевая кислоты, которые вызывают химическое раздражение слизистой, и грубая растительная клетчатка, оказывающая механическое воздействие. Подобные условия неблагоприятны для лечения язвенной болезни желудка, замедляют процессы восстановления слизистой и нарушают функции желудка.
В ее составе содержатся аскорбиновая и фолиевая кислоты, которые вызывают химическое раздражение слизистой, и грубая растительная клетчатка, оказывающая механическое воздействие. Подобные условия неблагоприятны для лечения язвенной болезни желудка, замедляют процессы восстановления слизистой и нарушают функции желудка. Нельзя за один раз съедать много дыни. Взрослому достаточно 2-3 средних долек. Дыня не совместима с молоком, горячими напитками, алкоголем. Ее употребляют как самостоятельный продукт или в качестве ингредиента фруктового салата. В противном случае высок риск спровоцировать жидкий учащенный стул (диарею).
Нельзя за один раз съедать много дыни. Взрослому достаточно 2-3 средних долек. Дыня не совместима с молоком, горячими напитками, алкоголем. Ее употребляют как самостоятельный продукт или в качестве ингредиента фруктового салата. В противном случае высок риск спровоцировать жидкий учащенный стул (диарею). При регулярном употреблении дыня в некоторой степени удовлетворяет потребности организма в витамине Е. Его природная функция — поддержание нормальной деятельности половых желез. Также он защищает от образования свободных радикалов, улучшает циркуляцию крови, поддерживает обмен веществ в скелетных мышцах, миокарде, предупреждает развитие катаракты, облегчает симптомы и течение предменструального синдрома.
При регулярном употреблении дыня в некоторой степени удовлетворяет потребности организма в витамине Е. Его природная функция — поддержание нормальной деятельности половых желез. Также он защищает от образования свободных радикалов, улучшает циркуляцию крови, поддерживает обмен веществ в скелетных мышцах, миокарде, предупреждает развитие катаракты, облегчает симптомы и течение предменструального синдрома.

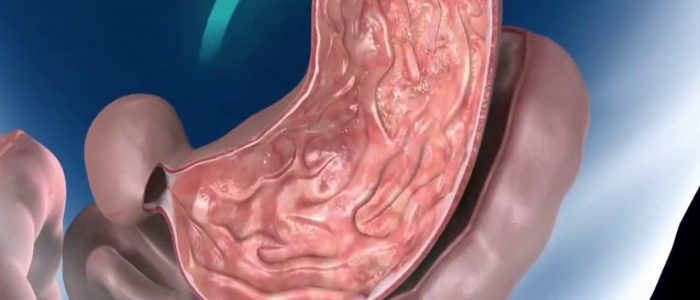
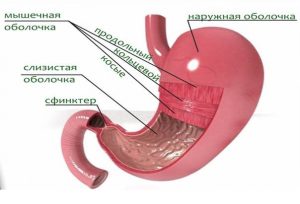 Мышечный слой состоит из трех видов мышц.
Мышечный слой состоит из трех видов мышц. Центральная нервная система играет важную роль в системе пищеварения.
Центральная нервная система играет важную роль в системе пищеварения. Плохое питание – первопричина болезней органов ЖКТ.
Плохое питание – первопричина болезней органов ЖКТ. Возможны частые рвотные позывы и тошнота после еды.
Возможны частые рвотные позывы и тошнота после еды. Своевременная диагностика и лечение поможет избежать осложнений.
Своевременная диагностика и лечение поможет избежать осложнений. Препарат быстро устранит дискомфорт в желудке.
Препарат быстро устранит дискомфорт в желудке.