Как вывести шипицу между пальцами на ноге
 01 Август
01 Август 0 просмотров
0 просмотров 0 рейтинг
0 рейтинг





Шипицу в медицине относят к разновидности бородавок, проявлющихся на подошвах стоп, ладонях, пальцах рук. Лечение шипицы на ногах стоит начинать быстрее, недуг имеет вирусное происхождение, причиняет сильный дискомфорт.

Причины появления на ногах
Главная причина возникновения шипицы на ногах — заражение вирусом папилломы человека. Получить заболевание можно при прикосновении с носителем, при использовании вещей. Большинство людей — носители вируса, живет в организме в неактивной форме, спровоцировать пробуждение могут:
- ослабленный иммунитет;
- стрессы;
- обострение хронических болезней;
- чрезмерная потливость ног;
- вирусные инфекции;
- ношение обуви, повреждающей кожу на ступнях, образуя микротрещины, что способствует попаданию вируса.
Спровоцировать возникновение нароста могут грибковые инфекции, сосудистые заболевания, смена климата. Все, что влияет на состояние иммунитета, ослабляет защитную функцию организма.
Заболевание наблюдается у взрослого человека и ребенка. Прежде чем пробовать самостоятельно вывести шипицу на ноге, ребенка необходимо отвести в больницу для уточнения диагноза.
Симптомы и особенности локализации
Новообразование путают с мозолью на пятках, она напоминает ее по внешнему виду. Отличить можно по признакам:
- При надавливании на новообразование на коже человек чувствует острую боль.
- Если бородавку греть в горячей ванне, распаривать, по внешнему облику становится похожа на цветную капусту с вкраплениями, нитевидными разрастаниями.
- Внутри бородавки видны черные точки — закупоренные сосуды.
- В диаметре составляет 1-2 см, склонна к образованию группировок, цвет серый, серо-желтый.
Шипицы образуются на подошвенных местах ног, ступнях, между пальцами нижних конечностей, пяточной области, на пальцах, мизинцах. Недуг разрастается в тех местах, где скапливается грязь, пот, вирус, попадая в них, начинает активно размножаться.
Избавиться человеку от шипицы на ноге можно несколькими способами: в домашних условиях или обратившись к доктору.

Методы удаления на ногах
У многих людей возникает вопрос, когда начинать лечить шипицы на подошве ног. Врачи отмечают, что от подошвенных бородавок проще избавиться на начальных стадиях образования. В медицинской практике отмечались случаи самопроизвольного излечения благодаря активизации иммунной системы.
В медицине применяются два метода, позволяющих удалить болезненную шипицу на ноге: консервативное лечение, хирургическое вмешательство. Второй способ врачи почти не используют, травматичен, бородавки могут появляться снова.
Медикаменты
Некоторые врачи считают эффективным методом выведения недуга медикаментозную терапию. Пациенту назначаются противовирусные препараты:
Вышеперечисленные медикаменты устраняют зуд, воспаление, способствуют избавлению от новообразования.
Заживлению бородавки способны помочь иммуномодуляторы, назначенные доктором:
Препараты повышают иммунитет человека, чтобы он начал самостоятельно бороться с недугом.
Кроме приема лекарств внутрь, потребуется наружное лечение с помощью аптечных средств. К ним относятся антисептические мази, салициловая, кремы, растворы со щелочью, молочной, азотной, уксусной кислотой, средства для выжигания бородавок. Эффективные составы, способны выводить, удалять шипицы безболезненно — Криофарма, Веррукацид, Кондилин, Ферезол, Роаккутан. В аптеке для удаления новообразования можно купить пластырь Салипод, обладающий размягчающим, бактерицидным действиями, ляписный карандаш, в составе имеются нитраты серебра, что позволяет убирать папилломы, бородавки.
Самостоятельно начинать применять любой из вышеуказанных медикаментов не следует, назначением лекарств после осмотра, постановки диагноза должен заниматься врач-дерматолог. Если шипицы образуются группами, нужна консультация иммунолога.

Малоинвазивные методики
К малоинвазивным способам относятся:
- Электрокоагуляция. Нарост выжигают с помощью медицинского прибора электрокоагулятора. При процедуре на новообразование воздействует ток высокой частоты, удаляющий ткани, подверженные патологии. При электрокоагуляции имеется риск затронуть здоровый эпидермис, образуются рубцы.
- Использование лазера. Лечиться данным способом считается безопасно. При проведении манипуляции лазер удаляет только шипицу, не затрагивая здоровые ткани, прижигает сосуды, питающие его. Удаление бородавки лазером помогает избежать кровоточивости, нет риска занести в рану инфекцию. Способ отличается безболезненностью, осуществляется в больнице, после нее больного отпускают домой. С помощью лазера можно проникнуть в ткани глубоко, уничтожив корни нароста, что позволит избежать повторного появления.
- Криотерапия. Шипицу прижигают жидким азотом, который вымораживает, уничтожает новообразование, корневую систему. При выполнении процедуры у медиков отсутствует возможность контроля глубины, на которую способен проникнуть азот, может повредить здоровую дерму.
Малоинвазивные способы, помогающие вывести подошвенную бородавку, хороши тем, что для удаления нужна одна процедура.
Народные средства
Лечить шипицу можно дома с помощью средств, приготовленных по народным рецептам, помогут устранить лишь видимые признаки болезни, против вируса папилломы человека бессильны. Распространенные народные рецептами для удаления и прижигания:
- Уксус. Прижигает новообразование. Действовать нужно пошагово: пару капель уксуса капнуть на шипицу, заклеить пластырем.
- Йод. Средством мажут больное место каждый день до исчезновения шипицы.
- Марганцовка. Кожа ног распаривается в ванночке с содой, место над бородавкой срезают бритвой, кладут в образованное отверстие примочку со слабым раствором марганцовки. Заклеивают пластырем. Когда пластырь отклеится, процедуру повторить. Делают четыре раза.
- Соль. Раствор морской соли эффективен в борьбе с наростом. Чтобы приготовить лечебную ванночку для ног берут 200 грамм соли, растворяют в воде, окунают ступни, держат не менее 30-40 минут, затем вытаскивать, промокать махровым полотенцем. Процедуру делать через день до тех пор, пока шипица не исчезнет.
После выведения бородавок, врачи рекомендуют в качестве основного средства профилактики носить пациенту удобную дышащую обувь с правильными стельками. Поможет избежать рецидивов болезни.
Возможные осложнения
Недуг трудно поддается лечению, корни новообразования могут проникать глубоко в кожу. Если удаление будет поверхностным, появится опять. Подошвенные бородавки склонны к разрастанию, образовывают дополнительные наросты, которые со временем при отсутствии соответствующего лечения, перерождаются в злокачественные. Шипицы причиняют болезненность, дискомфорт при ходьбе, создают дополнительные неудобства, выступают в качестве косметического дефекта ног.
При обнаружении шипицы следует обратиться к врачу, который подберет эффективный метод терапии. Чаще новообразования лечат консервативным способом, если они не представляют сильную угрозу для здоровья человека.

Шипица – это вирусное заболевание кожи, один из видов бородавок. Чаще всего она располагается на подошве стопы – на пятке или на подушечке большого пальца ноги. Реже на пальцах рук (на подушечках, около ногтя, под верхним краем ногтя, на боковых поверхностях пальцев), на ладони. Вирусы папиломы, вызывающие болезнь, есть у многих людей, но только при определенных обстоятельствах (травмы кожи, пониженный иммунитет) эти вирусы начинают бурно размножаться и вызывают заболевание.
Симптомы.
Это образование, похоже на мозоль, представляет собой плотные роговые образования желтого цвета, возвышающиеся над поверхностью кожи. Основным симптомом и отличием от обычной бородавки и мозоли является резкая боль при надавливании.
Шипицы на ступне вызывают боль при ходьбе, причиняют больному массу неудобств.
В чем отличие от мозоли?
Шипица в отличие от мозоли состоит не только из ороговевшей кожи, но и из нитевидных разрастаний сосочкового типа, которые уходят вглубь мышечной ткани. Если удалить верхнюю ороговевшую часть, то шипицы вырастают вновь из оставшихся под кожей сосочков. Именно поэтому они трудно поддаются лечению. Иногда в одном месте встречается сразу несколько таких образований, имеющих склонность к слиянию, во главе которых стоит самая крупная, которую и нужно выводить — остальные исчезнут сами.
Причины шипицы.
Причина этой болезни — слабый иммунитет.
Причины ослабления иммунитета: стрессы, частые простудные и хронические заболевания и т.д. Особенно легко при слабом иммунитете подхватить эту болячку, если присутствует какая-то травма на пальцах рук или ступне. Это может быть необработанная царапина, ранка от занозы, потертость от неудобной обуви. Особенно опасно, если вирус попадет во влажную среду, где он начинает быстро размножаться. Поэтому шипицы на ногах часто возникают у людей, страдающих повышенной потливостью стоп.
Пути заражения
Передача возбудителя происходит при контакте с больным и через предметы, которыми он пользовался. Инкубационный период – 1,5-2 месяца.
Входными воротами для вирусов могут стать мелкие травмы кожи. Заражение часто происходит в бассейнах, банях, спортивных залах. Чтобы не заразиться, нельзя пользоваться чужой обувью, носками, чужими перчатками, особенно резиновыми, сразу вынимать и обрабатывать занозы. В общественных душах обязательно надевать личные резиновые шлепанцы
Лечение шипицы в поликлинниках.
Шипица – одна из самых сложных бородавок. Поэтому удалять ее довольно сложно. Часто после удаления в больницах и после лечения в домашних условиях она появляется снова.
Лечить образования хирурги могут несколькими способами: замораживание азотом, удаление скальпелем, электрокоагуляций, удаление радиоволнами или лазером.
- Удаление скальпелем самый травмирующий способ, остается рана, которая долго не заживает. Сейчас почти не применяется, используется в небольших больницах, не оснащенных специальным оборудованием.
- Электрокоагуляция – способ удаления бородавок с помощью высоких частот тока. Ток выжигает болезненное образование вместе с корешками и окружающими её тканями.
- Часто используют в поликлиниках удаление шипицы азотом – замораживают ткани, и болезненное образование разрушается. Но при этом методе трудно контролировать глубину воздействия, корешки часто остаются, и возможны новые рецидивы.
- Удаление шипицы лазером и радиоволнами – самые безболезненные методы, не оставляющие шрамов.
- Химические методы — выжигание уксусной, салициловой, бензойной, азотной кислотой чаще сейчас применяются в домашних условиях.
Если вылечить шипицу не удается никакими методами, а наоборот она разрастается после удаления, то нужно идти к иммунологу, который назначит курс иммуномодулирующего и противовирусного лечения. Замечено, например, что если в организме в достаточном количестве присутствует вирус герпеса, он подавляюще действует на иммунитет и провоцирует рост вирусов папилломы человека.
Лечение шипицы в домашних условиях.
Удаление шипиц луком с уксусом – основное народное средство.
Лук натереть на мелкой тёрке, залить эту кашицу уксусом. На кожу наклеить пластырь, в котором вырезано отверстие точно по диаметру болячки. Выложить кашицу, заклеить др. пластырем, оставить на ночь. Вывести шипицу этим средством можно за 1-3 процедуры.
Уксусное тесто.
Это народное средство от шипиц менее эффективно, чем выше приведенное, но более удобно в использовании. Вместо лука нужно взять муку и замесить тесто на уксусе. Сделать компресс аналогично вышеприведенному. Перед лечением кожу распарить и срезать верхнюю часть. Если болезнь не запущена, то может помочь с первого раза.
Удаление шипицы чесноком или хреном.
Этот метод похож на предыдущие: наложить на область болячки пластырь с дырочкой, сверху пластинку чеснока, сверху закрепить еще одним куском пластыря, держать компресс всю ночь. Это средство действует более мягко, чем предыдущие, но успех может прийти за 3-5 процедур. Пластинку чеснока можно заменить натертым хреном или натертым картофелем (у кого слишком нежная кожа). Но натертый картофель помогает только за 15-20 ночей.
Экстракт чистотела.
В аптеке продается средство от различных кожных образований — экстракт чистотела. Достаточно смазать шипицу на ноге или пальцах этой жидкостью 3-5 раз, и её можно вывести навсегда. Вместо экстракта чистотела в аптеке можно купить препарат «Чистотело» или простой 70% уксус. Часто бывает, что сразу вылечить шипицу этим методом не получаются, больные, разочаровавшись, забрасывают лечение, но через несколько недель обнаруживают, что кожа очистилась
Лечение крапивой.
Если на ступнях или пальцах ног шипица сильно разрослась и имеет большую площадь, то вылечить её поможет крапива. Молодую крапиву пропустить через мясорубку, кашицу наложить на лист лопуха и обернуть этим лопухом подошву ноги, закрепить, надеть шерстяные носки. Спать так всю ночь. Неприятных ощущений это не вызывает, поэтому это средство можно применить, если шипица выросла у ребенка. Наутро ороговевшая кожа отслаивается, и корешки оказываются на поверхности, их легко удалить.
Как избавиться от шипицы в домашних условиях с помощью серы.
Счистить с головок спичек серу, расковырять немного болячку, насыпать серы в образовавшиеся углубление и поджечь её. Этот способ довольно болезненный, но может помочь за одно применение.
Лечение шипицы цементом.
Распарить ногу, ороговевшую кожу слегка обрезать, затем влажный палец окунуть в свежий сухой цемент и нежно втирать его в болячку. Когда цемент подсохнет снова распарить ногу и снова втереть цемент. Сделать эту процедуру и в третий раз. Через три дня всё повторить. За 3-5 раз можно вывести шипицу полностью.
Убрать шипицу помогла всего одна процедура.
У женщины была большая шипица на ноге. Она никак не могла от неё избавиться: прижигала азотом, использовала различные народные средства лечения: лук с уксусом, чеснок. Затем шипицы появились и на пальцах рук. Бабушка посоветовала ей такой народный способ: надо взять кусок мяса свежего (которое еще ни разу не было в холодильнике), потереть им болячку (у неё после этого и кожа, и мясо почернели), а потом мясо закопать в землю. Когда мясо в земле сгниет, тогда болезнь исчезнет. Женщине удалось вывести шипигу этим способом: она потерла её мясом, закопала, и через некоторое время кожа очистилась, с тех пор прошло 10 лет, новые болячки не появляются.
Как избавиться от шипицы — эффективные способы из газеты «Вестник ЗОЖ».
Лечение хреном.
Есть простое народное средство от шипицы на ноге: на ночь распарить ступню, положить на болячку свеженатертый хрен, затем кусочек целлофана, закрепить бинтом, надеть носок и в постель. Делать так каждую ночь, пока не вылечитесь. Женщина воспользовалась этим рецептом. После лечения она обнаружила на ступне головку, поддела её ногтем и вытянула белую длинную нитку. С тех пор рецидивов болезни не было. (Отзыв из газеты «Вестник ЗОЖ» 2007 г., №22, стр. 30)
Уксус
Вылечить шипицу у ребенка на пальце помогло следующее народное средство: смешать немного муки с 9 % уксусом. В кусочке лейкопластыря вырезать отверстие по размеру шипицы, надет лейкопластырь, чтобы болячка торчала из отверстия, наложить на неё тесто. Закрепить сверху лейкопластырем. Три дня не мочить. Через три дня шипица у ребенка отпала. После лечения осталась ямка, которая через несколько дней затянулась. (Отзыв из газеты «Вестник ЗОЖ» 2010 г., №24, стр. 32)
Помог йод!
Женщине удалось вывести шипицу на пальце руки йодом. До этого она применяла разные средства, но они ей не помогали. А вот йод помог – просто надо смазывать палец йодом каждый день. (Народный способ из из газеты «Вестник ЗОЖ» 2006 г., №20, стр. 33)
Домашнее лечение селедкой
У мальчика была шипица на руке. Одна женщина заметила её и посоветовало народное средство лечения: привязать к болячке кусочек селедки. Сделать так 4 раза. Мать мальчика воспользовалась советом. Сделала компресс по этому рецепту 3 или 4 раза. Кожа полностью очистилась. (Отзыв из газеты «Вестник ЗОЖ» 2009 г., №15, стр. 32)
Настойка из цветков картофеля.
У мужчины заболела ступня, он обратился к врачу, который сказал, что это шипица, вылечить её нельзя, можно удалить жидким азотом. Мужчина испугался этой операции и решил терпеть. Но год от года нога болела все сильнее, к тому же пятка на этой ноге вся растрескалась. Вскоре мужчина уже почти не мог ходить.
Решил лечиться народными средствами. Под рукой оказалась настойка цветков картофеля, и он стал делать компрессы с этим средством – вату смочил настойкой, приложил к пятке и подошве, сверху полиэтилен и закрепил тканью. Сделал он два раза компрессы на ночь, а на третий день решил, что это ему не поможет, а настойку жалко зря тратить, поэтому прекратил процедуры.
Через три дня после этого решения, вечером мужчина снимал носок, вместе с носком снялась полностью кожа с пятки. На другой день таким же образом снялась кожа с остального участка ступни. Кожа снималась безболезненно, чулком. На внутренней стороне кожи он обнаружил три зернышка, размером с семечко подсолнуха, расположенных по кругу. После этого болезнь его не беспокоила, а до этого мучила она его 12 лет.
Рецепт настойки : набить полную литровую банку плотно цветками картофеля, залить водкой или спиртом, настоять 20-25 дней. Эта настойка так же хорошо лечит боль в суставах. (Рецепт из газеты «Вестник ЗОЖ» 2004 г., №8, стр. 10)
Урина.
Прикладывать компрессы с мочой на поврежденное место. Такие примочки помогли очень многим людям. (Рецепт из газеты «Вестник ЗОЖ» 2007 г., №16, стр. 33)
Помог необычный старинный метод.
У женщины была шипица на ноге, старушка посоветовала ей народное средство от её болезни: найти лошадиную подкову, недавно потерянную лошадью, потереть подковой болячку, той частью, которая обращена к копыту лошади, и выбросить подкову через плечо, не оглядываться. Женщина посмеялась над этим рецептом, но на другой день нашла подкову и решила воспользоваться. Больше ничего не делала и о своем эксперименте забыла на время. Через некоторое время обнаружила, что кожа на ноге совершенно здоровая. (Отзыв из газеты «Вестник ЗОЖ» 2006 г., №19, стр. 31)
Марганцовка.
Это средство подсказал хирург одной женщине, у которой была шипица на ноге. Надо распарить ногу, срезать бритвочкой кожу над распаренной болячкой до появления сукровицы. В ямку положить кристаллы марганцовки, сверху заклеить лейкопластырем. Ходить так пока лейкопластырь не отклеится, потом повторить процедуру с распариванием, срезанием и вложением марганцовки. Сделать так 4 раза. Женщина воспользовалась этим народным рецептом, у нее быстро всё прошло. (Отзыв из газеты «Вестник ЗОЖ» 2011 г., №3, стр. 33)
Рецепт сработал на 100%.
Женщина не могла избавиться от шипицы на стопе долгое время. Лечилась разными средствами, но ничего не помогало, пока на работе сотрудница не подсказала рецепт — лечение фольгой. Это был довольно странный метод, и больная отнеслась к нему с недоверием, но от безысходности решила применить и его.
Обматывала ступню фольгой, надевала носок и ходила так несколько дней, пока фольга не превращалась в труху. После этого фольгу меняла. Через 2 недели стопа полностью очистилась. (Отзыв из газеты «Вестник ЗОЖ» 2013 год)
Когда возникает шип на пальце ноги, многие считают, что ничего страшного в этом нет и от проблемы можно избавиться самостоятельно. Однако шипица на пальце ноги не очень хорошо поддается лечению в домашних условиях, и нельзя запускать болезнь, особенно, если поражена ступня у ребенка. Как возникает такой нарост на пальце, чем он опасен и как от него избавиться, должен знать каждый, кого поразил такой недуг, чтобы ориентироваться в самых эффективных методах лечения.
Что такое шипица
Врачи считают, что шипица (шипига) – результат активизации одного из штаммов папилломы. Внешне нарост напоминает бородавку, а на ранних стадиях – мозоль, однако имеет существенные отличия от последней. Установлено, что даже при активном лечении есть вероятность возникновения рецидива на пальце ноги или в иных местах, где ранее возникала шипица. Данный вид бородавки относится к трудноизлечимым недугам, чреват опасными последствиями, если больной запускает болезнь или пытается обойтись без квалифицированной медицинской помощи.
Как выглядит
Сразу после заражения вирусом папилломы, на пальце ноги возникает небольшое кожное желтоватое уплотнение. Внешне шипица напоминает мозольное образование. Однако в отличие от мозоли, шипица причиняет серьезные болевые ощущения при ходьбе. Через 5-10 дней бугорок разрастается. Если не предпринять срочных мер по удалению новообразования, то шипица начинает разрастаться, захватывая близлежащие ткани, и поражает подошву целиком, делая крайне затруднительной ходьбу. На коже возникают множественные скопления бородавок.

Чем отличается от мозоли
Многие больные подозревают, что у них шипица, и не знают, как отличить обычную мозоль от шипицы на пальце ноги, вызванной папилломой. Основным отличием шипицы от мозоли является наличие длинных корневых нитей, которые быстро прорастают вглубь эпидермиса, и удалить их затем обычными методами очень сложно. Кроме того, болезнь развивается бурно – за две недели формируется первая полноценная бородавка, затем на коже возникают дочерние образования, вырастающие из корневых нитей. Болезненные ощущения от папилломного нароста гораздо серьезнее, чем от мозоли.
От чего появляется
Вирус папилломы – основной виновник разрастания бородавок на коже пальцев ног. Однако считается, что у многих людей этот вирус присутствует в организме априори, и только под влиянием внешних неблагоприятных факторов начинает активизироваться, на коже появляются болезненные новообразования. Причины появления этой разновидности бородавок следующие:
- Постоянное ношение обуви тесной и неудобной, потливость стоп.
- Хождение босиком там, где велика вероятность «подхватить» вирус папилломы – в бассейнах, саунах, банях, иных местах, для которых характерна высокая влажность.
- Ослабленный иммунитет организма вследствие перенесенных заболеваний вирусного и бактериального характера.
- Постоянные стрессы, депрессивное состояние, недосыпание.
- Побочный эффект от антибиотикотерапии или хронических недугов разной этиологии.
Симптомы
Не заметить, что ходить стало больнее из-за нароста на стопе, нельзя. Больной поначалу считает, что это мозоль. Возникновение шипицы на пальце или стопе ноги характеризуется следующими симптомами:
- Через 2-3 дня после того, как шипица появляется, она начинает разрастаться, приобретает более темный оттенок, появляется боль.
- Происходит расслоение бородавчатого образования.
- В центре появляются темные «корни», нити, уходящие вглубь эпидермиса пальца.
- Через 5-7 дней шипица похожа на кратер вулкана с черной или темной серединой, которую составляют нити.
- При отсутствии должной терапии появляется множество дочерних образований, которые могут охватывать весь палец или ногу.
- Наступать на ногу, пораженную кожным недугом, становится больнее и больнее.
Лечение шипицы
Папиллома считается самым сложным кожным новообразованием, бороться с которым нелегко – всегда есть вероятность появления рецидива болезни, поскольку корни бородавки могут уходить в глубинные слои кожи, откуда «достать» их очень трудно. Врачи практикуют разнообразные методы лечения таких бородавчатых наростов, и все они сводятся к удалению тем или иным способом шипицы на пальце или стопе ноги. Врачебное вмешательство подразумевает такие методы по уничтожению наростов:
- хирургический;
- лазерный;
- электрокоагуляционный;
- химический;
- радиоволновой.

Данные меры помогают избавиться от болезненного образования сразу. Иное дело – попытка лечения в домашних условиях, когда больные пытаются безоперационными способами удалить бородавку. На это может уходить 3-4 дня и эффективность такой терапии невысока, поскольку при запущенном состоянии никакими домашними способами удалить корни не получится, они могут прорасти снова на ноге или пальце, доставляя массу неудобств.
К какому врачу обратиться
Кожные заболевания надо лечить у дерматолога, который подскажет самые рациональные способы избавления от недуга, проведет визуальный осмотр, если надо, возьмет соскоб новообразования на анализ. Все дерматологи предупреждают, что образования на основе вируса папилломы способны превратиться в злокачественные опухоли, если место, на котором они появились, постоянно травмируется, инфицируется, и не подвергается врачебному воздействию.
Способы удаления шипиц
Существует много современных эффективных мер для того, чтобы избавиться от шипицы на пальце ноги. С их помощью можно удалить его навсегда. Врачи пользуются следующими методами, чтобы удалить шипицу на пальце ноги:
- Воздействием лазера. Данный метод удаления считается наименее травматичным и эффективным – операция проводится с местной анестезией, и от воздействия высокой температуры за короткое время выжигаются все новообразования вместе с корнями в глубоких слоях кожи. Точечное проникновение лазера не травмирует интактную поверхность и способно удалить все скопления бородавок вместе с вирусом папилломы.
- Химическим методом. Данный способ заключается в химическом воздействии уксусной, азотной или салициловой кислотой на новообразование. В условиях стационара не используется в связи с невысокой эффективностью. После химического удаления образуются рубцы.
- Электрокоагуляционным воздействием. На бородавочный нарост подается ток высокой частоты, выжигающий все образование вместе с глубокими корнями.
- Хирургическим удалением. Скальпелем срезают сухую мозоль под местной анестезией.
Пластырь
Чтобы избавиться от неприятного новообразования, можно использовать пластырь Салипод. Распарьте шипицу, на чистую и сухую кожу наклейте лейкопластырь, сняв с него пленку. Не рекомендуется снимать пластырь 2-3 дня, мочить больное место нельзя. По истечении этого срока снимите пластырь – он должен отделиться вместе с бородавкой. Если этого не произошло, то повторите процедуру 3-4 раза.
Неинвазивное лечение подразумевает использование химически активных компонентов, которые бы способствовали уничтожению обычных бородавок и подошвенных. Можно использовать следующие специальные препараты:
- Роаккутан. Мазь относится к кератолитикам, и растворяет ороговевшие клетки эпидермиса. Если ею смазывать шипицу, то подошвенная бородавка отслаивается частями.
- Ферезол. Находящимся в составе средства фенолом прижигают шипицу, которая затем отпадает.
- Веррукацид. Оказывает бактерицидное и прижигающее действие. При использовании можно удалить верхнюю часть нароста, которая отпадает вместе с корнями шипицы.
papillomnet.ru
Как избавиться от шипицы на ноге: обзор эффективных методов лечения
Шипица на ступне – это доброкачественное новообразование, напоминающее форму узелка или кратера. Это разновидность подкожных бородавок в виде желтоватых наростов и выглядит как мозоль. Их можно увидеть на ступнях и в области ладоней. Диагностированная шипица на ноге поддается лечению в клинике или в домашних условиях.

Что такое шипица и ее особенности
Название произошло от ощущения, сходного с наступлением на шип. При удалении верхнего слоя подкожной бородавки можно заметить нитевидные сосочки, способствующие дальнейшему кожному разрастанию в месте среза.
Состав бородавки содержит роговую массу и отростки, вокруг сформирован валик из роговых клеток. Шипица приносит дискомфорт и болезненные ощущения. В отличие от мозолей, образуется снаружи кожного покрова и прорастает глубоко внутрь.
Корень нароста достигает глубинных слоев эпидермиса и мышечной ткани, где закрепляется. При надавливании болячка вызывает зуд, боль из-за реакции нервных рецепторов.
Причины и признаки
Перед образованием дефекта, участок кожи грубеет, появляется блестящий бугорок, похожий на мозоль. Это происходит в местах трения. Шишка увеличивается в размерах, появляется шероховатость, проглядываются черные вкрапления – закупоренные капиллярные сосуды. Увидеть их можно в микроскоп или после распаривания кожного слоя.
Отличительный признак – резкая боль при давлении, как укол иглы. В дальнейшем болезненные ощущения при ходьбе будут увеличиваться. Если не лечить нарост, велика вероятность появления новых очагов поражения.
Существуют причины, влияющие на образование шипиц:
- Вирус папилломы человека, активно развивающийся во влажной среде. Люди, страдающие обильным потоотделением, наиболее ему подвержены. Попадая через порезы, потертости, вирус начинает развиваться, уплотняя кожный покров на подошве ног, ладонях и подушечках пальцев.
- Ношение тесной, некачественной обуви деформирует стопу, создает благоприятные условия для размножения папилломавируса. Обязательным является соблюдение гигиены ног.
- Шипичка возникает в области ладони или ступни, если у человека ослаблен иммунитет.
- Недосыпы, стрессы, состояния после болезни, ослабляют организм, провоцирует активизацию бактерий.
- Травмирование, переохлаждение, перегрев вызывают патологические изменения.
- Недостаточное поступление витамина А.
- Нарушение работы печени, сахарный диабет.
- Контакт с носителями папилломавируса.
- Лишний вес и плоскостопие провоцируют появление шипицы.

Особенности локализации
Шипички образуются в местах наибольшего давления – пятках, пальцах ног, стопе. Заболевание наблюдается на руках, в области ладоней, мизинцах, вокруг ногтя, боковых валиках и подушечках. Чаще всего шипица расположена на мизинце или подушечках большого пальца ноги.
У детей всех возрастов появляется подобная проблема на стопах и руках. Во время игр ребенок получает ушибы и ссадины, а позаботиться об их гигиене неспособен. В результате вирус папилломы проникает в открытые ранки. Снятие верхнего слоя дермы приведет лишь к повторному нарастанию шишки. Избавиться от недуга можно, только если удалить шипицу под корень, чтобы новообразование не вылезло заново.
Методы лечения и устранения
Вылечить шипички способны мази и препараты, купленные в аптеке, или же проверенные народные методы. Если ничего не помогает, необходимо обратиться к врачу за медицинской помощью.
Аптечные мази
Существуют аптечные средства, способные избавить от неприятной боли и убрать подкожные наросты. Безболезненно вывести шипицу позволяет обработка эпидермиса специальными мазями или наложение пластыря. Курс терапии продолжительный и эффективность достигается на ранних стадиях патологии.
Выделяют следующие популярные лекарства:
- салициловая мазь — не позволяет разрастаться отросткам и выводит наросты. Процесс лечения пошагово: кожу распаривают, подсушивают, здоровые ткани предварительно защищают. Накладывают медикамент на больные участки и накрывают стерильным бинтом, закрепляя повязку пластырем. Повторяют действия до полного избавления от шипиц;
- лечение предполагает укрепление иммунитета. Используют иммуномодулирующие препараты;
- мазь виферон является лекарством, обладающим противовирусным и иммуномодулирующим свойством. Есть противопоказания для детей младше одного года. Медикамент наносят на пораженные области ежедневно 3–4 раза;
- прижигающим действием обладает маслянистая жидкость – Ферезол;
- аргоника — концентрированная жидкость ионов серебра. С ее помощью самостоятельно можно выжечь шипишку. Используется щелок и кислота для прижиганий;
- пластыри «Салипод»— проверенный способ выведения шипичек. Процедура заключается в наклеивании пластыря на место появления шишки. Слой пластыря содержит действующее вещество. Приклеивать рекомендуется маленький кусочек, ограничивая здоровые участки. Фиксируют повязкой, удерживая около 12 часов. Пластырь используют, пока полностью не удалится уплотнение. Возникает небольшая ямка, которую следует мазать йодом и она заживет. Есть противопоказания для беременных, кормящих матерей, маленьких детей и больных почечной недостаточностью;
- суперчистотел – вызывает болевые ощущения, вплоть до ожога. Прижигание делают раз в день. Препарат содержит агрессивные компоненты – гидроокись калия, натрий. Есть противопоказания применения;
- ляписный карандаш – наносят на шишку, избегая здоровых участков. Противопоказан в отношение крупных бородавок, области шеи и лица.

Народные методы
Избавиться от шипицы реально, применяя народные средства. Вывести подошвенную бородавку в домашних условиях не так легко, потребуется время и терпение, чтобы удалить корневые сосочки.
Иногда процесс осложняется скапливанием на одном участке сразу нескольких образований, впоследствии сливающихся в одну. Лечение начинается с крупной бородавки, поскольку мелкие при положительном результате вскоре исчезнут сами.
Распространенные способы:
- Чистотел. Лекарственное растение известно целебными воздействиями на кожу. Сок чистотела или настойку растения используют ежедневно в течение месяца. Предварительно распарив ноги в ванночке с солью, срезать верхний слой ороговевшей ткани, обработанными в спирте ножницами и нанести средство. С помощью курса вылечиться запущенное нарушение.
- Уксус. Несколько применений столового уксуса прекрасно справляется с проблемой. Для этого готовят раствор: уксусную эссенцию 50 г и одно куриное домашнее яйцо смешивают. Ставят смесь в холодильник на 1 сутки. В раствор добавляют 20 г свиного жира, хорошо перемешивают, смазывают образование. Смесь держат не менее часа. Смывают и пропитывают поврежденный участок детским кремом. Процедуру повторяют до полного избавления.
- Уксусное тесто — не менее эффективный метод. Замес готовят, смешивая муку – 1 ст. ложку и 4 капли 70% эссенции. Эластичную лепешку из теста прикладывают на ночь к конечности с больным участком. Возможно небольшое жжение. После недели терапии заметны улучшения.
- Уксус с луком. Способ позволяет избавляться от бородавок уже через 2–3 приема. Лук пропускают через мясорубку, полученную кашицу отжимают, а в луковый сок добавляют уксус. Пропитанный компресс прикладывают на ночь.
- Чеснок. Для начала распаривают эпидермис и аккуратно срезают ороговевшую ткань. Разрезают чеснок на две дольки и прикладывают к ране, закрепляя бинтом или лейкопластырем. Держать нужно не менее 8 часов. Действия выполняют в течение 2 недель.
- Марганцовка. Предварительно распаривают ноги (30 минут) в ванночке с добавлением соли и соды. Снимают ороговевший слой пемзой или бритвой пока не появиться сукровица. В углубление кладут несколько кристалликов марганцовки. Закрепляют бактерицидным пластырем и носят повязку, пока не отпадет. Достаточно повторить процедуру четыре раза.
- Хрен. Листья овоща измельчают до состояния кашицы, прикладывают к стопам на ночь.
- Кашица картофеля. Картофельную массу ежедневно прикладывают к ноге, обматывая пленкой или бинтом. Компресс используют до полного исчезновения шипички.
- Йод. Химический элемент хорошо подсушивает кожу, чем вызывает отпадение наростов.
- Заговоры. С давних времен шипиги, бородавки, чирии лечили заклинаниями. И по сегодняшний день современному человеку предоставлено огромное количество исцеляющих обрядов.

Медицинское удаление
Специалисты сходятся во мнении, что проблему лучше убирать сразу, как только появилась. Удаление выполнить до глубинного врастания в дерму. Шипица на пальце ноги, ступни и ладони устраняется:
- криодеструкцией. В медицинском центре проводят выжигание пораженных тканей жидким азотом. Считается щадящим, безболезненным способом. При необходимости сеанс повторяют;
- термокоагуляцией. Техника подходит для ранней стадии развития болезни, воздействуя на нитевидные отростки током. Процедура вызывает термические повреждения тканей волновым электротоком. Если корни успели глубоко прорасти под кожу, методика не поможет;
- лазерной деструкцией. Технология выводит самые застарелые шипички. Обработка световым импульсом лазера позволяет безболезненно выпаривать слой, содержащий доброкачественное образование. За короткий срок достигается высокий результат. Минус процедуры – высокая цена, но бородавки удаляются без риска повторного появления;
- хирургическими операциями. Нарост удаляют скальпелем путем иссечения под местной анестезией. Может остаться некрасивый рубец на коже.
Возможные осложнения и профилактика появления
Шипига – это инфекционное заболевание, возникающее на фоне ослабленного иммунитета. Если проблема присутствует постоянно, следует обратиться для начала к врачу – иммунологу.
Профилактические меры против появления болезни — тщательный уход, соблюдение гигиены и укрепление иммунной системы.
Правила защиты включают:
- Избегание травм кожного покрова – ран, царапин, потертостей, чтобы ВПЧ не смог проникнуть в организм. Любые ранки необходимо сразу промывать и дезинфицировать.
- Правильный подбор обуви – по размеру, комфорту и высококачественному материалу.
- В теплые месяцы следует носить открытую обувь, избегая опрелостей.
Шипица на пальце может болеть долго без определенного лечения. Если не обращать внимания на проблему, последствия достигают катастрофических размеров. Со временем уплотнения покрывают всю площадь стоп.
При первых симптомах, желательно проконсультироваться со специалистом, чтобы лечение прошло продуктивно.
Статья проверена редакцией2stupni.ru
Как вывести шипицу на ноге в домашних условиях?
Подошвенные наросты, называемые шипицами, способны доставлять людям множество неудобств. При каждом шаге пораженный ими человек чувствует болезненные уколы. Дополнительным минусом является то, что бородавки имеют способность распространяться по телу, создавая дочерние образования. С этими неприятными кожными дефектами можно успешно бороться в домашних условиях. Для этого существует множество аптечных лекарств и народных рецептов.
Отличительные особенности
Прежде, чем приступать к выведению нароста, нужно установить, является ли кожное уплотнение шипицей. Этот вид бородавок легко перепутать с другими образованиями. На стопах ног могут возникнуть мозоли, дерматологические патологии, натоптыши и т.п. По некоторым признакам можно определить, что представляет собой тот или иной дефект.

Шипига имеет округлую форму, диаметром до 1 см. В центре образования располагается шип, окруженный маленькими зазубренными кусочками ороговевшей кожи. В отличие от других бородавок, которые выступают над кожными покровами, шипица практически плоская. При надавливании на нее человек ощущает болезненный укол.
Важно!
Даже при совпадении всех признаков, не следует самостоятельно ставить себе диагноз. Нужно незамедлительно обратиться за помощью к специалисту. Только врач способен назначить адекватное лечение, которое поможет быстро вывести шипицу на ноге.
Способы лечения
После консультации с дерматологом терапию можно проводить и дома. Существует множество способов, позволяющих избавиться от шипичек, не прибегая к хирургическим вмешательствам. Это можно сделать как с помощью медикаментов, так и народными методами.
Дополнительно к основной терапии врач может назначить иммуномодулирующие таблетки, которые помогают организму восстановить защитные функции. Принимать их нужно в строгом соответствии с рекомендациями специалиста.
Убрать шипицы на руке или ноге можно, используя такие виды лекарственных средств:
- мази, гелеобразные противовирусные препараты;
- антисептические средства с ионами серебра;
- прижигающие химические растворы;
- препараты, замораживающие клетки папиллом.
- таблетки с антивирусным эффектом.
Помимо этого, есть множество рецептов лекарственных составов природного происхождения. Народная медицина позволяет успешно проводить лечение в домашних условиях. Любой человек может самостоятельно приготовить раствор или мазь для борьбы с шипицами на основе растений или натуральных продуктов.
Лечебные составы можно сделать, используя следующие продукты:
- чеснок;
- картофель;
- уксусная кислота;


- чистотел;
- крапива;
- корень хрена.
Лечение медикаментами
Действие противовирусных лекарств основано на применении химических веществ, которые проникают внутрь патогенного формирования и разрушают его. После обработки определенным средством бородавка засыхает и отваливается вместе с корнем.
К популярным лекарствам, позволяющим убрать шипицу быстро, относятся такие препараты, как:
- Ферезол;
- Суперчистотел;
- Ляписный карандаш;
- КриоФарма;
- Аргоника.
Важно!
Многие химические лекарственные препараты вызывают ожоги кожных покровов. Пользоваться такими средствами нужно с максимальной осторожностью!
Ферезол
Препарат представляет собой антипапилломный раствор. Трикрезол и фенол – активные соединения этого средства, уничтожающие клетки патогенных образований. Жидкость проникает внутрь нароста и разрушает его корень. После этого бородавка отмирает.
Для того чтобы вывести шипигу, ее обрабатывают с помощью ватной палочки, смоченной в растворе. Действовать нужно осторожно, избегая попадания жидкости на здоровые участки. Лучше предварительно заклеить кожу вокруг папилломы пластырем.
После того, как раствор высохнет, нужно провести обработку еще раз. Для того чтобы убрать шипичку, бывает достаточно одной процедуры. В запущенных случаях процедуру повторяют несколько раз, до полного уничтожения нароста.
Ляписный карандаш
Действие этого средства основано на антисептическом эффекте нитрата серебра. Данное вещество уничтожает вредные микроорганизмы, развивающиеся внутри патогенной структуры. Карандаш выжигает папиллому с корнем и дальнейшего распространения инфекции не происходит.

Лечить шипиги этим средством нужно с осторожностью, так как легко повредить здоровые участки кожи. После нанесения состава необходимо заклеить бородавку пластырем. Смазывание надо проводить ежедневно в течение нескольких дней. Препарат не применятся для удаления шипиц на лице, так как на месте наростов могут оставаться рубцы.
Суперчистотел
Суперчистотел – химический раствор, позволяющий успешно лечить шипицу самостоятельно. Как и предыдущие средства, его нужно использовать аккуратно, чтобы не повредить кожные покровы возле подошвенной бородавки. Перед обработкой рекомендуется нанести слой жирного крема вокруг пораженной области.
Нарост ежедневно обрабатывается жидкостью до тех пор, пока образование не начнет чернеть и засыхать. Спустя 2-3 дня корень выпадает, оставляя на этом месте углубление. Ранка впоследствии затягивается.
КриоФарма
Удалить шипицу в домашних условиях можно с помощью средства, основанного на применении жидкого азота. Этот препарат убивает клетки бородавки, замораживая их. При обработке у пациента возникает чувство жжения. Это является нормальной реакцией и не должно вызывать беспокойства.
Для обработки пораженного места нужно просто приложить кончик аппликатора к бородавке и подержать несколько секунд. Операция проводится в течение 7-10 дней до полного исчезновения нароста.
Аргоника
Избавиться от шипицы на ноге можно средством, в составе которого находятся ионы серебра. Использование этого антипапилломного препарата схоже с применением ляписного карандаша. Раствор аккуратно наносится на область новообразования, затем пораженный участок заклеивают пластырем. Вылечить шипигу удается уже через 2-4 процедуры.

Народные способы
В том случае, когда пациент против химических препаратов, он может воспользоваться домашними средствами в борьбе с папилломами. Врачи иногда рекомендуют применять народные методы дополнительно к медикаментозной терапии. Все средства являются доступными и дают хорошие результаты, уничтожая бородавки за несколько дней.
Уксус
Этот продукт часто используется для обработки различных кожных дефектов. Лечение в домашних условиях шипичек на ногах и руках можно проводить с помощью компресса на основе уксусной эссенции.
Для создания лекарственного состава понадобится небольшая луковица. Ее нужно натереть на терке или измельчить в блендере. В полученную кашицу добавляется 30 мл неразведенного уксуса. Состав перемешивается и накладывается на нарост. Затем его нужно закрепить повязкой.
Компресс рекомендуют делать больному на ночь. Процедура проводится около недели. Чем меньше времени прошло со дня появления шипицы, тем быстрее она будет удалена.
Чистотел
Это растение является известным бактерицидным и обеззараживающим средством. Для того чтобы убрать папиллому со стопы, нужно приготовить специальный настой. 2-3 столовых ложки измельченного чистотела смешиваются с 100 мл водки. Раствор убирается в темное место для настаивания.
По прошествии 3 недель состав считается готовым. Нужно каждый день обрабатывать пораженный участок, смачивая его тампоном с настоем. Результат наступает через 7-14 дней.
Крапива
Сок этого растения обладает бактерицидными, антисептическими, ранозаживляющими свойствами. Обрабатывая им поверхность бородавки, можно избавиться от нее за несколько дней. Надо взять свежую крапиву, хорошо промыть и перетереть листья и стебли до состояния кашицы.
Затем состав наносят на кожное образование, после чего заматывают место бинтом. Под повязку можно подложить лист лопуха. Вещества, находящиеся в его структуре, помогают восстанавливать клетки кожи. Компресс нужно делать на ночь.
Корень хрена
Для изготовления лечебного компресса можно брать листья или стебель растения. Части свежего хрена промывают, измельчают на терке или блендером. Кашицу прикладывают к месту стопы, пораженной бородавками.
Массу закрепляют пластырем, после чего накладывают повязку. Хрен можно заменить чесноком. Его также растирают в кашицу или нарезают дольками. Результат заметен через 4-5 дней, в зависимости от запущенности заболевания.

Картофель
Сок и мякоть корнеплода издавна применяют в народной медицине для лечения кожных заболеваний и бородавок. Картофель обладает хорошим противовирусным действием. Кроме того, вещества, содержащиеся в нем, оказывают анестезирующий и регенерирующий эффект на кожу.
Соланин, имеющийся в клубнях, производит некротизирующее действие на патогенные структуры. После обработки пораженного места соком картофеля клетки новообразований погибают, появление новых наростов исключается.
Для лечения можно брать свежевыжатый сок корнеплода и смазывать им шипицу. Также из мякоти делается компресс и прикладывается к бородавке на ночь. Процедуры проводят до полного исчезновения нароста.
Отзывы
Наталья, 28 лет
У сына на ноге появилась шипица. Разрослась до таких огромных размеров, что ребенок не мог нормально ходить. Посоветовали обратиться в клинику, выжечь азотом, сын наотрез отказался. Стала смотреть в сети, что люди делают. Сначала мазали маслом чистотела, около недели. Никаких изменений не было. Потом нашла рецепт компресса с уксусом. Надо смешать 9% уксус с мукой, чтобы получилась каша. В пластыре вырезать дырку размером с бородавку и приклеить так, чтобы нарост выходил сквозь нее. Дальше намазать массой нарост, закрыть пищевой пленкой. Сверху замотать бинтом, мочить нельзя. Через три дня шипица отвалилась вместе с корнем. На ее месте осталась лунка, которая потом прошла.
Валерия, 37 лет
Муж на работе поранил ногу, видимо занес инфекцию. Ступня болела сильно, на месте ранки появилось жуткое образование, в виде круга с зазубринами. Мазали йодом – бесполезно. Потом каким-то аптечным средством пытались вывести. Тоже не помогло, наверное, везде фальшивки сейчас. Коллеги посоветовали привязать к ране лук, порезанный и смешанный с чесноком. Надо наносить массу на ночь, чтобы сок хорошо впитался. Мы накладывали смесь сверху на бородавку, затем плотно заматывали повязкой. Через неделю какая-то гадость вылезла наружу (видимо, корень). Компресс делали еще пару дней, чтобы наверняка. Ранка зажила через несколько дней, сейчас даже следа не осталось.
Марина, 25 лет
Летом у меня шипица на ноге появилась. Не знаю, вирус или случайно грязь в ранку попала, вдруг заметила, что нарост большой и страшный. По ночам нога сильно болела, уснуть невозможно. Стала мазать, йодом, уксусом, чеснок прикладывала, ничего не помогает. Пошла в аптеку, где фармацевт посоветовала Ферезол. Пользоваться им надо осторожно, если попадет на здоровую кожу, та немеет и пару дней ничего не чувствует. Несколько дней смазывала очаг бородавки. Немного щипало, но не больно. Через неделю болячка засохла и отпала. К минусам средства можно отнести то, что запах очень сильный и противный.
Видео в тему
bezgribka.com
Шипица на пальце ноги: как избавиться от неприятности
Шипица – неприятное, болезненное образование на ноге. Нарост, напоминающий мозоль, на самом деле – одна из разновидностей вульгарных бородавок.
Бугорок мешает, при ходьбе ощущается сильная боль. В некоторых случаях шипицу легко повредить. Травмированная поверхность легко инфицируется. Дерматологи советуют удалять шип, не дожидаясь неприятных последствий.
Причины возникновения
От чего появляются шипицы? Причина – действие вируса папилломы человека 1 и 4 типа. Возбудитель легко проникает в организм через повреждённую кожу стоп.
Иногда вирус дремлет в организме, ничем не выдаёт своё присутствие. Провоцирующие факторы запускают механизм активации, «агрессор» начинает действовать.
Основная причина пробуждения папиллома вируса – понижение иммунитета по разным причинам. Ослабляют защитные силы организма:
- частые стрессы;
- переохлаждение/перегрев;
- длительный приём антибиотиков;
- недосыпание;
- недостаток витаминов;
- хронические заболевания.
Доброкачественное образование на основании большого пальца и на пятке нередко появляется после длительного ношения тесной, неудобной обуви. Образуются потёртости, мозоли, расслоение эпидермиса. Вирус находит слабое место, выходит наружу.
Особенности заболевания:
- доброкачественная опухоль проникает в глубокие слои тканей;
- полностью удалить разновидность вульгарной бородавки сложно;
- небольшой кусочек «нити», оставшийся в толще дермы, при наступлении благоприятных условий вызывает рецидив.
Возьмите на заметку:
- дерматологи считают шипицу самым сложным проявлением папиллома вируса человека. По этой причине появление странных мозолей, болезненных на ощупь, должно насторожить;
- ранний визит к дерматологу позволит вовремя диагностировать шипицу на ступне и удалить её. Чем глубже прорастает подошвенное образование, тем сложнее от него избавиться;
- стопы, пальцы ног – места, постоянно подвергающиеся трению, сдавлению, здесь всегда тепло и, часто, влажно. Создаются идеальные условия для роста бородавок. Количество подошвенных образований может увеличиться в несколько раз. Вывести бородавки на ногах – задача сложная и трудоёмкая;
- помните: травмирование болезненных бугорков часто вызывает появление в доброкачественном образовании раковых клеток.
Вовремя удалите шипицу на пятке – и вы забудете о риске онкозаболеваний. Тяжёлые последствия будут вызваны лишь вашей халатностью и невнимательностью.
Как избавиться от прыщей на спине? Узнайте эффективные методы прямо сейчас!
Все о лечении паховой эпидермофитии у мужчин и женщин написано в этой статье.
Симптомы и признаки
Как развивается и выглядит шипица:
- после проникновения папиллома вируса человека на кожу стоп доброкачественная опухоль напоминает мозоль;
- вначале образование желтоватого оттенка небольшое, через время оно разрастается;
- процесс протекает стремительно – от появления «мозоли» до хорошо узнаваемой подошвенной бородавки часто проходит не более 14 дней;
- бугорок слегка расслаивается;
- в центре появляются темные «нити»;
- через несколько дней разновидность доброкачественного образования похожа на круг с очерченными краями, в середине расположены многочисленные нити почти чёрного цвета, как в центре цветка мака;
- иногда оттенок «проростков» не такой насыщенный: светло-коричневый, бурый, желтовато-коричневый;
- между центром и остальной частью образования есть небольшая борозда, окольцовывающая середину;
- средние размеры доброкачественной опухоли – около 1 см;
- при постоянном действии провоцирующих факторов, плохой гигиене ног бородавки быстро разрастаются, покрывают не только пальцы, но и выпуклую часть подошвы;
- каждый шаг доставляет сильную боль.
Вывод! Как можно скорее обращайтесь к дерматологу.
Как вывести шипицу
Как избавиться от шипицы на ноге? Возьмите на заметку:
- большинство дерматологов рекомендует удалить доброкачественное образование, пока оно не проросло вглубь;
- чем позже состоится операция, тем меньше шансов на успех;
- одиночные элементы проще вывести, нежели множественные. Это утверждение на 100% относится к шипицам.
Современные методы удаления
- лазерная деструкция. Эффективный метод избавит даже от «глубоких» бородавок. Процедура малоболезненна, послеоперационный период короткий. Достаточно дорогой, но действенный метод. Ещё одно преимущество – доброкачественное образование можно сохранить для гистологии. Этот анализ позволяет исключить развитие раковой опухоли;
- прижигание жидким азотом. Используется реже. После процедуры долго ощущается болезненность, существует риск повреждения здоровых тканей, расположенных в соседних зонах. Случаются рецидивы;
- термокоагуляция. Иногда разъеденные бугорки на стопах, пальцах ног удаляют с помощью токов высокой частоты. Метод эффективный, но подходит для выведения тела опухоли в начальной стадии, пока «нити» не разрослись вглубь и вширь.
Вывод: самый подходящий способ удаления шипицы – лазерная деструкция.
Народные средства и рецепты
Несмотря на рекомендации врачей, многие люди пытаются вывести бородавки на ногах самостоятельно. Убедить таких пациентов в необходимости операции практически невозможно. Они верят в чудодейственную силу лука, хрена и уксуса.
Вы узнали себя в этом собирательном образе? Никакие доводы врачей вас не убеждают? Попробуйте один из домашних методов. Возможно, в начальной стадии он вам поможет.
Лечение шипицы в домашних условиях:
- хрен. Распарьте ноги. Кашицу из хрена, натёртого на мелкой тёрке, нанесите на поражённый участок. Оберните стопу целлофаном, наденьте тёплые носки. Проводите процедуру вечером. Курс – до рассасывания доброкачественного образования;
- сырой картофель. Говорят, компресс натёртой картошкой помогает избавиться от болезненной опухоли. Измельчённую массу приложите к каждой бородавке, накройте ваткой, закрепите бинтом. Проводите процедуру утром и вечером. Через 2 недели, возможно, кожа очистится;
- лук + уксус. Возьмите луковицу, измельчите, залейте уксусом. Пусть постоит пару часов. Вечером проделайте в широком пластыре отверстие, равное диаметру подошвенной бородавки, приклейте на нужное место. Бугорок смажьте луково-уксусной смесью, накройте вторым пластырем. Получится своеобразный «закрытый бутерброд». Утром снимите, вечером повторите процедуру. Количество сеансов – 3;
- уксусное тесто. Есть желание избавиться от болезненных образований, но не хочется мучиться с пластырем? Поступите проще: смешайте уксус, муку, приготовьте негустое тесто. Нанесите массу на поражённое место. Уксус и лук действуют быстрее, но уксусное тесто удобнее в обращении;
- крапива. Соберите молодую крапиву, не обжигающую руки, измельчите листья. Прикладываете массу на больной участок, сверху оборачивайте вымытым, слегка надрезанным листом лопуха. Поверх наденьте шерстяные носки. Утром тело опухоли должно выйти вместе с зелёной массой.
Срочно бросайте домашнее лечение, отправляйтесь к дерматологу, если:
- через неделю доброкачественная опухоль не уменьшилась или начала увеличиваться. Вы не в силах остановить процесс, удаляйте бородавку, пока не поздно;
- около бугорка кожа воспалилась, потрескалась;
- в теле доброкачественной опухоли ощущается сильная боль, подёргивание, выделяется жидкость.
Помните! Промедление обращения к специалисту растягивает процесс лечения на долгие месяцы.
Узнайте интересные подробности о симптомах и лечении нейродермита на теле.
По этому адресу можно прочитать о том как лечить стреподермию у взрослых и детей.
После перехода по ссылке http://vseokozhe.com/bolezni/psoriaz/na-golove.html можно ознакомиться с подробностями о лечении псориаза на голове в домашних условиях.
Шипицы на ноге у ребёнка
У детей иногда появляются подошвенные бородавки. Возбудитель тот же – вирус папилломы человека.
Причины поражения кожи пальцев ног, стоп:
- ослабленный иммунитет;
- плохая гигиена ног;
- дефицит витаминов;
- ранки, порезы, трещинки, через которые проникает инфекция.
Заразиться малыш может:
- от взрослых членов семьи при пользовании одной мочалкой, общим полотенцем для ног;
- при касании руками поражённых стоп, а после тела ребёнка;
- при ношении тапочек, которыми пользуются несколько людей;
- после посещения бассейна. Следите, чтобы по полу ребёнок ходил в специальных резиновых тапочках, которые нужно тщательно мыть с мылом после каждого занятия.
Лечение:
- наименее травматичный способ – лазерное удаление доброкачественных опухолей;
- обнаружив непонятный мозоль с точками посредине, сразу отправляйтесь к дерматологу. Врач обследует образование и вынесет вердикт;
- после лазерной деструкции тяжёлых последствий нет, след заживает хорошо.
Как предупредить появление болезненных бугорков и язвочек на стопах? Соблюдайте рекомендации:
- кормите ребёнка полезными продуктами;
- давайте витаминные комплексы;
- учите не носить чужие вещи, обувь;
- следите, чтобы в душевой после занятий в бассейне на ногах были вьетнамки;
- объясняйте: нужно сразу сообщать о порезах, ранках, потёртостях, как только они появились;
- покажите на личном примере, что гигиена ног – обязательна;
- запрещайте сцарапывать мозоли, непонятные бугорки.
Помните! Крепкое здоровье, хороший иммунитет – лучшая защита от вируса папилломы человека.
Профилактические советы
Избежать заражения опасным вирусом помогут рекомендации:
- не ходите босиком в бане, сауне, бассейне;
- повышайте сопротивляемость организма;
- лечите инфекции на ногах;
- не пользуйтесь чужими полотенцами, средствами гигиены, мочалками;
- носите только свою обувь, в том числе, дома;
- ежедневно мойте ноги;
- регулярно меняйте носки;
- позволяйте коже стоп дышать;
- делайте ножные ванночки, уменьшающие потоотделение.
Появление бородавок на стопах, пальцах ног – сигнал о неполадках в организме. Не откладывайте визит к дерматологу. Своевременное начало терапии поможет избавиться от шипицы на ногах.
Из следующего видеоролика можно узнать ещё больше народных средств для удаления шипицы на ноге:
vseokozhe.com
обзор безопасных и эффективных методов
Шипица или подошвенная бородавка – это образование инфекционного характера. Без своевременной медицинской помощи наросты причиняют дискомфорт, провоцируют нарушение походки. Лечение шипицы у детей – процесс ответственный и трудоемкий. Чем раньше начнется терапия, тем больше шансов на успешное выздоровление.

Особенности проявления шипицы у детей
Шипицу, как и папиллому или кондилому, вызывает вирус папилломы человека (ВПЧ). Шипицы появляются исключительно на стопах и ладонях ребенка. Любые, расположенные в другой зоне образования, даже со схожим внешним видом, шипицами не являются.
ВПЧ является инфекционным заболеванием и передается к ребенку двумя способами – во время рождения от матери либо контактно-бытовым путем. Второй — более характерен для подошвенных бородавок. Заражение происходит через общие предметы гигиены, обувь, постельное белье, в банях, бассейнах.
На подошве или руках малыша появляется шероховатое уплотнение с характерными черными точками по центру. Шипица может возникнуть на пятке, под пальцами, в межпальцевом пространстве у мизинца, между пальчиками рук. Ребенок жалуется на зуд и боль при соприкосновении с поврежденным участком. При усугублении болезни, рядом с первой крупной бородавкой появляются более мелкие. Шипицу легко спутать с мозолью, но вылечить гораздо сложнее.
Безопасные методики лечения
Лечение подошвенной бородавки подразумевает комплексное воздействие. Необходимо подавить активность вируса, восстановить иммунную защиту. Ослабленный иммунитет не может самостоятельно справиться с инфекцией, необходим прием противовирусных препаратов. Использование иммуностимуляторов закрепляет эффект. Удаление нароста является вспомогательным этапом. Если убрать хотя бы один этап из лечения, в скором времени, после очередного иммунного спада, образования появятся вновь.

Медикаменты
Медикаментозное лечение происходит по назначению врача. Противопоказано самостоятельно подбирать лекарства детям и заниматься самолечением, предварительно не получив диагноза и врачебной рекомендации.
Для борьбы с вирусом папилломы используют таблетки или мази, которые обладают противовирусным эффектом. Распространенные препараты — Виферон, Анаферон, Арбидол, Интерферон, Изопринозин, Панавир, Алдара. Под действием лекарств клетки инфекции теряют способность размножаться, кожный покров заживает, становится более мягким. В среднем курс лечения противовирусными средствами не превышает 1 недели.
Удаление наростов можно осуществить дома при помощи медикаментов. Такие средства производятся в форме растворов, мазей и аэрозолей. Принцип действия связан или с размягчением и последующим отслоением бородавки, или же ее выжиганием. Основное отличие детских препаратов от взрослых, в их более щадящем действии на кожный покров. Чтобы убрать шипицу на ноге у ребенка, используют:
- Солкодерм. Основу препарата составляет щавелевая, азотная, молочная и уксусная кислота. При использовании средства, ткани нароста отмирают. Наносить раствор исключительно аппликатором, избегая попадания на здоровые участки и слизистые оболочки.
- Колломак. Раствор способствует отслоению тканей пяточной бородавки. Под действием препарата размягчается верхний грубый слой, за счет чего, получается убрать шипицу на ступне у ребенка мягко и быстро. Наносят на предварительно распаренные ноги, ватной палочкой. Проводить обработку следует дважды в день. Курс лечения зависит от величины папилломы.
- Криофарма, Вартнер крио, Макси варт – позволяют выводить наросты аналогично использованию жидкого азота. Смесь специальных компонентов создает на поверхности шипицы низкую температуру, провоцируя омертвение и разрушение тканей. Эффект от проведенной процедуры наблюдается через 2 недели после нанесения.
- Веррукацид – оказывает прижигающее действие. Под влиянием активных компонентов препарата клетки бородавки отмирают. Наносить средство нужно аппликатором или деревянной палочкой. Недопустимо соприкосновение со здоровыми участками кожи. Разрешено применять для детей старше 7 лет.
- Суперчистотел. Несмотря на название, препарат не имеет связи с лекарственным растением. В его составе химические соединения – щелочи, которые разъедают нарост. Используют 1 каплю раствора на 1 шипицу. При нанесении бородавка быстро отмирает. Разрешено использовать для детей старше 5 летнего возраста. Если препарат попадет на здоровую кожу, есть вероятность химического ожога, результат — рубцов на коже.
- Горный чистотел. Использовать допустимо только в пределах новообразования по 1 капле в день. Применяется детям после 5 года жизни.
- Салипод – пластырь от мозолей используется в качестве смягчающего средства. Регулярное использование способствует отделению бородавки.
Чтобы не навредить здоровью малыша, необходимо применять только назначенные доктором средства. Перед использованием лекарства важно ознакомиться с инструкцией по применению.

Народные средства
Домашнее лечение подошвенных бородавок может осуществляться при помощи народных средств. Большинство рецептов для выведения вирусных образований основано на использовании лекарственных растений, продуктов питания и подручных средств.
Одним из наиболее популярных средств от бородавок является чистотел. Его соком обрабатывают пораженный участок. Наносить сок нужно обильно до полного выздоровления.
Луковый компресс помогает быстро избавиться от папиллом на стопе. Для этого половину луковицы вымачивают в уксусе (40%). Когда она пропитается кислотой, накладывают на проблемную зону. Зафиксировать компресс можно при помощи бинта. Держать компресс рекомендуется не меньше 1 часа.
Чеснок является прекрасным противовирусным средством. Эфирные масла, кислоты и фитонциды, входящие в состав чеснока, помогают лечиться от вирусных образований, борются с возбудителем болезни. Несколько головок чеснока очищают и измельчают до образования каши. При помощи марли сцеживают сок в отдельную емкость, который позже можно хранить в холодильнике. Соком нужно обрабатывать нарост 3 раза в сутки, ежедневно до исчезновения бородавки.
Еще одно проверенное средство – картофельная кашица. 1 крупную картофелину очищают и измельчают. Кашицу наносят на марлевый отрез, сложенный в несколько слоев. Закрепить компресс на ступне можно при помощи пластыря. Перед проведением процедуры рекомендуется распарить конечности в ванночке содового раствора.
Малоинвазивные методы удаления
Удалять наросты на пятках или другой части стопы достаточно просто благодаря современным малоинвазивным процедурам. Наиболее популярными методиками лечения вирусных образований в условиях клиники являются:
- Лазерное иссечение. При помощи специального аппарата, который воздействует на проблемную зону потоком высокотемпературных частиц, происходит выжигание нароста. Явным преимуществом данного метода является точность и коагуляция (свойство запаивать кровеносные сосуды). Лазер не затрагивает здоровые участки, предотвращая вероятность появления остаточных рубцов. После процедуры риск рецидива значительно снижается.
- Криодеструкция. При выполнении процедуры на бородавку направляют поток жидкого азота. Убирать ткани папилломы получается при помощи низкой температуры. Через определенное время бородавка начинает чернеть и отмирает. Существует риск образования шрамов на месте обработки.
- Электрокоагуляция. Метод примечателен щадящим действием и отсутствием кровотечений. Специальный аппарат генерирует электрический ток в импульсы, которые нагревают клетки папилломы, в результате чего они испаряются. Процедура безболезненная и подходит для обработки масштабных поражений кожи ног.
- Радиоволновой метод лечения. Наиболее бережный способ избавиться от шипицы. Устранение наростов происходит путем воздействия радиоволн с высокой частотой. Процедура бесконтактна, безболезненная, бескровна. Полностью исключается распространение инфекции, остаточные явления отсутствуют, использование анальгетиков не требуется.
Процедура подбирается индивидуально для каждого ребенка, с учетом течения болезни, выраженности симптомов и собственного пожелания пациентов.
Возможные осложнения
Осложнения могут быть спровоцированы не только поздним обращением к врачу, но и попытками лечить образования самостоятельно. К серьезным последствиям приводит попытка вырезать или выковырять бородавку. К осложнениям шипицы можно отнести:
- обширное разрастание образований;
- присоединение бактериальной инфекции;
- ожоги кожного покрова при несоблюдении правил обработки;
- перерождение папилломы в злокачественное образование.
Последний вариант встречается крайне редко, но не исключается. Усугубление состояния, в большинстве случаев, приводит к проблемам передвижения. Ребенок не может полноценно наступать на стопу. Дискомфорт доставляет ношение обуви. Деформируются ногти. Предотвратить опасность можно, пошагово соблюдая рекомендации доктора.
Лечить шипицу, образовавшуюся на ноге у ребенка достаточно сложно. Терапия занимает много времени и требует от родителей малыша выполнения всех предписаний лечащего доктора. Чем раньше обратиться с существующей проблемой к специалисту, тем больше шансов на успешное быстрое восстановление.
Статья проверена редакциейcoriummed.ru
Как прижечь шипицу уксусом и мукой: как приготовить тесто
Прижечь шипицу уксусом предлагает народная медицина, способ эффективен, хотя может навредить неосторожному пациенту. Метод поможет избавиться от единичного образования, но никак не повлияет на первопричину — вирус папилломы человека.

Инструкция по прижиганию шипицы
Популярнейшим средством избавления от любой разновидности бородавок является столовый уксус. Прижечь им доброкачественное образование вроде шипицы – эффективнейший из популярных способов выведения в домашних условиях подобных косметических изъянов.
Уксусные аппликации применимы для того, чтобы прижигать все бородавки и шипицы на теле кроме генитальных папиллом. Расположение образований, вызванных папилломавирусной инфекцией, в области наружных половых органов исключает возможность использования опасного вещества по причине агрессивного состава. Прижечь эссенцией генитальную папиллому не рекомендовано в связи с высоким риском осложнений. Применение этой методики чревато сильным химическим ожогом.
Прижигание шипицы требует максимальной аккуратности. Ожогами на кожном покрове грозит неправильное использование метода. Следует четко придерживаться рецепта для выведения доброкачественного новообразования.
Вывести шипицу на ноге уксусом позволяет следующий способ. Накануне прижигания ноги распаривают. Воспользовавшись пипеткой, на нарост капают немного эссенции. Чтобы прижечь, берут столовый продукт с концентрацией 9 %. Поверх новообразования накладывают пластырь. Процедуру проделывают ежедневно до тех пор, пока нарост не сойдет. Для получения результата потребуется от 3 до 10 суток.
Капельное нанесение позволяет прижечь кожный дефект и быстро избавиться от него. Важно избегать попадания столового продукта на здоровые участки кожи, чтобы их не обжечь. С этой целью применяется пластырь.
Прежде чем прижечь неприятную шипицу уксусом, следует побывать на приеме у врача. У методики есть свои противопоказания. Дерматолог подскажет, допустимо ли такое удаление в конкретном случае. Даст рекомендации относительно этой разновидности домашнего лечения.
Метод считается действенным. Однако использование уксусных аппликаций в области новообразования может привести к рубцеванию кожного покрова. Способ удаления шипицы, предлагающий прижечь нарост кислотой, грозит образованием шрама. Методика не рекомендована для выведения бородавок в области лица или открытых участков тела.
Уксусная кислота в составе столового продукта разрушительно воздействует на ткани новообразования. Дерматологи рекомендуют воспользоваться для того, чтобы прижечь шипицу, яблочной эссенцией. С этой целью применяют натуральный продукт, получаемый из яблок, с концентрацией не выше 5%.
Аппликации с яблочным уксусом не делают, если рядом с шипицей кожный покров поврежден (идет кровь, наблюдается скопление гноя). Не применяют его на деликатных участках кожи, где она особенно чувствительна. Это грозит химическим ожогом.
Смоченный в яблочном уксусе ватный тампон прикладывают к шипице. Его фиксируют повязкой или пластырем. Оставляют на ночь. Повязку меняют ежедневно. Если прижечь нарост яблочной эссенцией, возможно появление ощущения жжения, пульсации. Почернение говорит о некрозе клеток, из которых состоит нарост. В течение 7-14 суток он самостоятельно сойдет.
Сочетание с другими средствами и рецепт их приготовления
Использование метода, предлагающего прижечь шипицу концентрированным уксусом, требует понимания, что он позволяет устранить внешние проявления недуга, но не провоцирующую его причину. Избавиться от папилломавирусной инфекции (ВПЧ) таким методом невозможно. Болезнь со временем будет проявлять себя снова. Применение продукта не убережет от рецидивов.
Шипицы обычно возникают на ногах в области стоп и пальцев. Реже – на руках, рядом с большим пальцем или под ногтями.
Удаление шипицы уксусным прижиганием эффективно. Этот продукт, в том числе в сочетании с другими ингредиентами, позволяет глубоко прижечь ткани новообразования.
Народные рецепты выведения шипици предлагают сочетать кислоту с другими компонентами вроде муки, лукового сока, яйца. Это позволяет повысить эффективность уксусного способа прижигания.
Тесто
Пшеничная мука с уксусом от шипицы рекомендована, чтобы прижечь образование крупного размера. Ее в виде лепешек из теста прикладывают к наросту.
Чтобы приготовить уксусное тесто от шипицы потребуется взять 1 столовую ложку муки и эссенцию с концентрацией 70% (3 капли). Из получившегося теста делается лепешка размером с нарост.
Ноги накануне способа прижигания распаривают в мыльной воде. Затем срезается поверхность нароста. В пластыре делается отверстие по размеру образования. Его приклеивают к проблемному участку, чтобы защитить здоровую кожу. В отверстие на шипицу накладывается лепешка. Фиксируется еще одним пластырем. Оставляется на всю ночь.
После пробуждения пластыри снимают. Здоровую кожу вокруг образования промывают водой. Сам нарост мочить нельзя. Достаточно 4 процедур, чтобы прижечь болезненную шипицу.
По завершении курса терапии на месте нароста останется ямочка. Со временем она затянется. Лечение уксусом болезненное.
Уксус+лук
Эффективным способом прижечь шипицу является сочетание уксуса с луковой кашицей.
- Головку репчатого лука натирают на терке до получения кашицы.
- В кашицу добавляют уксус с концентрацией 9 %.
- Нарост распаривают.
- В пластыре делают отверстие по размеру новообразования. Его приклеивают к проблемному участку для защиты здоровой кожи от ожога.
- На шипицу наносят немного луково-уксусной кашицы. Поверх накладывают повязку или пластырь.
- Оставляют на всю ночь.
Вместо кашицы можно к наросту приложить кусочек лука, предварительно замоченного в уксусе. Его фиксируют пластырем и оставляют на ночь.
Потребуется не менее 3 процедур с применением луково-уксусного рецепта, чтобы прижечь нарост и удалить его.
Уксус+яйцо
Действенным способом, позволяющим прижечь шипицу, является применение мази из уксуса и яйца.
Приготовить яичную мазь можно следующим способом. В стакан кладут сырое куриное яйцо в скорлупе и заливают его уксусом. Яйцо должно быть полностью покрыто жидкостью. Сосуд накрывают куском темной ткани и прячут от попадания солнечных лучей. Оставляют на 2 суток. За этот период произойдет полное растворение яичной скорлупы.
Нуждаетесь в совете опытного врача?
Получите консультацию врача в онлайн-режиме. Задайте свой вопрос прямо сейчас.
Задать бесплатный вопрос
Для получения мази размоченное в кислой среде яйцо перемешивают с маслом. Для этой цели берется сливочный продукт в количестве порядка 150 грамм. Должна получиться смесь с мягкой и густой консистенцией. В нее добавляется немного уксуса.
Мазь наносится на нарост, при нажатии на который чувствуется боль. Предварительно шипицу распаривают. Поверх нанесенной мази накладывается марлевая повязка. Ее фиксируют пластырем. Желательно утеплить проблемное место. Повязку оставляют на ночь. Прижечь образование повторно потребуется спустя 3 суток.
Вторым вариантом прижигающей уксусной мази от шипиги является состав, включающий яйцо, свиной смалец и эссенцию. Ингредиенты смешиваются и применяются аналогично крему, приготовленному по первому рецепту.
Хранят уксусную мазь в холодильнике в емкости, которая плотно закрывается крышкой.
Недостаточно применения только уксусно-яичной мази, чтобы избавиться от проблемы. Требуется совмещать методы, предлагающие прижечь образование, с мерами направленными на укрепление иммунитета.
Меры предосторожности и когда появится результат
Меры предосторожности при использовании уксуса от шипицы:
- наносят средство на само образование, избегая попадания на здоровый эпидермис;
- перед обработкой нароста, кожный покров, окружающий его, заклеивают пластырем;
- уксусная кислота сильная, ее необходимо развести водой, если ей нужно прижечь нарост на чувствительной зоне;
- нельзя применять уксус для того, чтобы прижечь папилломы на веках. Это несет опасность для глаз.
Если применение рецептов спровоцировало химический ожог, его степень не будет высокой. Избавиться от него легко посредством обработки воспаленной кожи метилурациловой мазью либо кремом с пантенолом.
Средства на основе уксуса помогают избавиться от шипицы в течение 7 – 14 суток. Все зависит от средства и индивидуальных особенностей организма человека. Народная рецептура не гарантирует полнейшего излечения. В большинстве случаев получается устранить верхушку образования, корень при этом находится в глубинных слоях кожного покрова.
При появлении шипицы перед использованием народных рецептов следует пройти обследование у врача. Некорректное лечение может привести к развитию воспаления, аллергии на состав средства. Подобных осложнений можно избежать, если провести правильную терапию. В противном случае последствия от безобидной бородавки могут оказаться довольно серьезными. Прижечь болезненную шипицу уксусом можно, однако полноценно устранить ВПЧ из организма не получится.
Статья прошла проверку редакцией сайтаvashaderma.ru
причины, лечение, удаление, народные средства
Подошвенные бородавки, или шипицы – это вид бородавок, возникающий на подошвах стоп и на ладонях. Причина — вирус ВПЧ. Из всех кожных бородавок встречается в 30%. Именно их чаще всего удаляют. Удаление у врача-дерматолога — это самый быстрый способ лечения. Самоизлечение наблюдается в 30% случаев в первые 3 месяца. Информация для медиков — код по МКБ-10: В07.
Другие названия:
- verruca plantaris (латинское медицинское название),
- шипица (от слова «шип»),
- роговая бородавка (от слова «рог»).
Классическая шипица на ладони
Причины или причинА?
Схема заражения: человек поцарапал кожу. Вирус проникает в кожу. Встраивается в гены клеток кожи. И клетка приобретает уродливые формы, становясь похожей на клетки опухоли. Множество таких клеток внешне выглядят как бородавка.
Внимание: некоторые типы вируса папилломы человека могут вызывать дисплазию и рак шейки матки (читать подробную статью про дисплазию шейки матки).
Заразился! Когда же это произошло?
Инфицирование типом ВПЧ, вызывающим бородавки, происходит в детстве. Почти все дети инфицируются этим вирусом — в детских садах, в школах, в общественных местах. Но заболевают не все — все зависит от иммунитета.
В детском возрасте бородавки появляются первый раз. Потом иммунная система взрослого справляется с этим вирусом. Поэтому у взрослых бородавки на коже появляются редко. И если у взрослого появились шипицы, это говорит о снижении активности иммунной системы. Читать более подробно о функционировании иммунной системы.
Входными воротами для вируса являются травмы подошв стоп и ладоней: царапины, порезы, потертости и мозоли.
Провоцирующие факторы — избыточная потливость стоп и ношение тесной обуви, стрессы.
Симптомы и проявления
Главное проявление: плотное округлое образование на ладони или подошве стопы.
Главный симптом: боль при ходьбе и зуд в области бородавки.
Это шипица на пальце руки
Начальная стадия
- на коже появляется небольшая «мозоль»,
- она немного чешется,
- при ходьбе незначительная боль.
Через 2-4 недели
- в центре появляется шершавая поверхность,
- часто — черные точки в центре,
- по краям — небольшой валик ороговевшей кожи.
Почему?
- Почему шипицы возникают именно на ладони и подошве? Потому что кожа здесь особенно плотная (в отличие от других частей тела). И данный тип вируса ВПЧ поражает именно такую кожу.
- Почему болит при ходьбе? Потому что подошвенная бородавка растет вовнутрь. При ходьбе вес тела надавливает на бородавку и она сдавливает болевые рецепторы.
- Почему кожный зуд? Потому что уродливые клетки разрастаются и давят на соседние кожные рецепторы, что приводит к зуду.
- Почему черные точки? Это результат закупорки кровеносных сосудов в толще бородавки на стопе или на ладони.
Бородавки на подошве с черными точками
Размеры — 3 -10 мм. При этом патологическое образование возвышается над поверхностью кожи всего на 1-2 мм, потому что оно растет вовнутрь и вширь.
Рядом могут появиться дочерние бородавки. Они сливаются с материнской и формируют болезненный конгломерат. Это явный показатель снижения иммунитета. И это часто требует медикаментозного лечения.
Строение шипицы в разрезе
Желтый цвет — поверхность кожи.
Фиолетовый цвет — пораженные вирусом клетки разрастаются, формируя тело шипицы.
Лечение
У 90% людей бородавка на ступне или ладони проходит без лечения на ранней стадии, при этом в 30% случаев — в первые 3 месяца. Иммунная система подавляет вирус и заживляет кожный покров. Время самоизлечения зависит от стадии процесса: от 2 недель — до 1,5 лет.
Когда надо лечить шипицу?
Когда организм сам не справляется с болезнью, и ему надо помочь:
- если сильно болит,
- если мешает при ходьбе,
- если разрослась до больших размеров,
- если рядом появляются дочерние.
Как и чем лечить?
Удаление — способ лечения, успешный у 98% пациентов.
1) Удаление лекарственными препаратами
Для этих целей используются местнонекротизирующие средства.
В состав большинства указанных средств входят кислоты или щелочи. Удаление подошвенных бородавок (шипиц) происходит через химический ожог кожи. Бородавка отмирает. А на этом месте остается малозаметный рубчик.
Время лечения в большинстве случаев у препаратов составляет: 1 — 5 недель (в среднем 14-20 дней).
Также, для подготовки к процедурам удаления, на бородавку можно клеить мозольный пластырь Салипод (2 дня), либо срезать шипицу маникюрными ножницами.
2) Инструментальное удаление.
а) Мягкий лазер. (читать подробнее)
Ваша бородавка испарится под действием лазера. На этом месте у вас останется углубленная рана. Рана заживет за 10-14 дней.
Вот видео удаления лазером бородавки:
А вот отзывы читателей: ссылка
б) Жидкий азот. (подробно об этом методе)
Происходит глубокая заморозка тканей. Образуется пузырь. Будет боооольно и потом еще больно!! Заживает 14 дней.
Вот видео криодеструкции бородавки на стопе жидким азотом:
А вот отзывы читателей: отзыв 1 и отзыв 2
в) Радиоволновое излучение (аппарат «Сургитрон» и другие). (читать подробнее)
Такой же эффект как от лазера — испарение тканей. И останется от бородавки только углубление-ранка.
Вот на видео удаление подошвенной бородавки радиоволной с петлевым наконечником (смотреть с 40 секунды):
А вот отзыв читателя: ссылка
г)Хирургическое удаление бородавки скальпелем.
Производится под местной анестезией. Накладываются швы. Применяется очень редко, так как лазером или радиоволной намного удобнее, проще и менее травматично.
д)Электрокоагуляция.
Производится выжигание бородавки электрокоагулятором. Это тот же скальпель, только электрический. В крупных клиниках сейчас используется редко.
Вот видео удаления шипицы электрокоагуляцией:
А вот отзыв нашего читателя: ссылка
3) Лечение трудноудаляемых бородавок.
В некоторых случаях удаление не приводит к излечению от бородавок – они появляются вновь и вновь. Как поступать в таких случаях?
- Надо выявить причину снижения кожного иммунитета в данном месте. Вполне возможно, что этой причиной может быть избыточная потливость ног, ношение резиновой или тесной обуви, нарушение кровотока в конечностях, общие заболевания – диабет, ВИЧ и другие.
- Очаговая иммунная терапия. Врач проводит инъекции иммунных препаратов под кожу. Например, инъекции интерферона подкожно курсом 7 дней. Такие инъекции способствуют усилению иммунного ответа в коже и обратному развитию шипиц.
Еще один метод очаговой иммунотерапии – обработка кремами на основе Имиквимода (торговые названия – крем Алдара, Кераворт), обработка гелем Панавир или Эпиген-спреем. - Общая иммунная терапия. Назначается редко, при упорном течении болезни, при множественных шипицах на обеих конечностях. Можно использовать иммунные препараты: Аллокин-альфа, Изопринозин.
Внимание: нетрадиционные методы лечения неэффективны или малоэффективны. Для быстрого излечения дерматологи рекомендуют удаление.
Все «народные» методы часто сопряжены с рисками, поскольку невозможно точно рассчитать или дозировку, или время выдержки, или возможные аллергические реакции на то или иное «народное» средство. Они могут оставлять ожоги на здоровой коже рядом с бородавкой. В итоге вместо бородавки вы можете получить довольно неприятную рану, а впоследствии — явно выраженный рубец на месте бородавки.
Поэтому, с врачебной точки зрения, лучше все-таки довериться либо профессиональным врачам (провести удаление бородавок в клинике), либо использовать проверенные современные аптечные препараты, которые гарантируют выведение бородавок за один сеанс без всяких неприятных последствий.
Профилактика — основа основ
- Ношение свободной обуви.
- Лечение чрезмерной потливости ступней.
- Обработка травм, царапин и порезов стоп.
- Здоровый образ жизни и укрепление иммунитета — это предупреждение вирусных болезней, в том числе и вируса ВПЧ. Подробный материал про то, как укрепить иммунитет — здесь
Рекомендую также прочесть эти материалы:
Внимание: если доктор на ваш вопрос не ответил, значит ответ уже есть на страницах сайта. Пользуйтесь поиском на сайте.
www.dermatologvenerolog.ru

 01 Август
01 Август 0 просмотров
0 просмотров 0 рейтинг
0 рейтинг
 Учитывая отзывы пациентов, можно сказать, что есть широкий ассортимент рецептов лечения на дому с помощью этого плода, вот самые популярные и эффективные:
Учитывая отзывы пациентов, можно сказать, что есть широкий ассортимент рецептов лечения на дому с помощью этого плода, вот самые популярные и эффективные:











 Возникает в том случае, когда инфекция распространяется в лобовые пазухи и это самая сложная форма синусит, бывает острым и хроническим.
Возникает в том случае, когда инфекция распространяется в лобовые пазухи и это самая сложная форма синусит, бывает острым и хроническим.

 Более упрощенный способ промывания. Необходимо солевой раствор набрать в ладошку и ноздрями втянуть его, сразу же, зажать нос пальцами и наклонится над сосудом, голову повернуть на бок, разжать пальцы и резко выдохнуть. Подходит, если нет подручных средств, для промывания, но окажет немного меньший эффект, чем предыдущий метод.
Более упрощенный способ промывания. Необходимо солевой раствор набрать в ладошку и ноздрями втянуть его, сразу же, зажать нос пальцами и наклонится над сосудом, голову повернуть на бок, разжать пальцы и резко выдохнуть. Подходит, если нет подручных средств, для промывания, но окажет немного меньший эффект, чем предыдущий метод.
 Для устранения воспалительного процесса и сильного отека в гайморовых пазухах, а так же, для получения антибактериального действия, хорошо подойдет мазь, на основе линимента Вишневского. Чайную ложку линимента, смешать с соком алоэ, лука и каланхоэ по 2-3 капли каждого, и с 0, 5 чайной ложкой жидкого, незасахаренного меда.
Для устранения воспалительного процесса и сильного отека в гайморовых пазухах, а так же, для получения антибактериального действия, хорошо подойдет мазь, на основе линимента Вишневского. Чайную ложку линимента, смешать с соком алоэ, лука и каланхоэ по 2-3 капли каждого, и с 0, 5 чайной ложкой жидкого, незасахаренного меда. Воспаление носа снимут такие травы:
Воспаление носа снимут такие травы: Имеются в виду капли или спреи в нос, которые оказывают достаточно быстрый эффект, но не рекомендуются к применению более трех дней, так как, способны пересушивать слизистую оболочку носа и вызывать привыкание:
Имеются в виду капли или спреи в нос, которые оказывают достаточно быстрый эффект, но не рекомендуются к применению более трех дней, так как, способны пересушивать слизистую оболочку носа и вызывать привыкание: Назначаются при хронических и острых стадиях синусита, эффективно снимают воспаления и борятся с инфекциями:
Назначаются при хронических и острых стадиях синусита, эффективно снимают воспаления и борятся с инфекциями: Имеются ввиду, спреи в нос, на основе антибиотиков, которые уничтожают, непосредственно возбудителей инфекции, назначаются, в основном, взрослым:
Имеются ввиду, спреи в нос, на основе антибиотиков, которые уничтожают, непосредственно возбудителей инфекции, назначаются, в основном, взрослым: Беспокоится о работе иммунной системы, пропивать витаминные комплексы 2 раза в год, и после любых простудных и вирусных заболеваний, пить препараты укрепляющие иммунитет, их можно принимать и с профилактической мерой, после консультации врача.
Беспокоится о работе иммунной системы, пропивать витаминные комплексы 2 раза в год, и после любых простудных и вирусных заболеваний, пить препараты укрепляющие иммунитет, их можно принимать и с профилактической мерой, после консультации врача. Загрузка…
Загрузка…







 Чаще всего синусит лечат в домашних условиях – госпитализация показана только маленьким детям, ослабленным и пожилым людям. Схема лечения назначается врачом, в зависимости от клинического течения и формы заболевания, выраженности симптомов и особенностей организма больного.
Чаще всего синусит лечат в домашних условиях – госпитализация показана только маленьким детям, ослабленным и пожилым людям. Схема лечения назначается врачом, в зависимости от клинического течения и формы заболевания, выраженности симптомов и особенностей организма больного. Сухой воздух способствует размножению патогенных микроорганизмов и усугубляет симптомы, поэтому влажность должна быть достаточно высокой.
Сухой воздух способствует размножению патогенных микроорганизмов и усугубляет симптомы, поэтому влажность должна быть достаточно высокой. Курс лечения антибактериальными средствами длится от 7 до 10 дней – при правильном выборе препарата и соблюдении врачебных рекомендаций симптомы за это время исчезают.
Курс лечения антибактериальными средствами длится от 7 до 10 дней – при правильном выборе препарата и соблюдении врачебных рекомендаций симптомы за это время исчезают. Растворы с содержанием соли используются не только в народной, но и в традиционной медицине. Они подсушивают слизистую, способствуют удалению слизи и обладают легким антисептическим эффектом.
Растворы с содержанием соли используются не только в народной, но и в традиционной медицине. Они подсушивают слизистую, способствуют удалению слизи и обладают легким антисептическим эффектом. Средство, приготовленное из столового хрена и лимона, считается одним из наиболее действенных в лечении синусита.
Средство, приготовленное из столового хрена и лимона, считается одним из наиболее действенных в лечении синусита. Настои и отвары из лекарственных растений используются для терапии синусита не один десяток лет. Чаще всего для терапии используются травы с антисептическим и противовоспалительным эффектом, из которых готовят отвары и настои.
Настои и отвары из лекарственных растений используются для терапии синусита не один десяток лет. Чаще всего для терапии используются травы с антисептическим и противовоспалительным эффектом, из которых готовят отвары и настои. Масло облепихи содержит множество витаминов и полезных микроэлементов, поэтому при гайморите его можно использовать для приема внутрь и закапывания в нос.
Масло облепихи содержит множество витаминов и полезных микроэлементов, поэтому при гайморите его можно использовать для приема внутрь и закапывания в нос.
 Терапию синусита в домашних условиях необходимо согласовать с врачом
Терапию синусита в домашних условиях необходимо согласовать с врачом Полипы и аденоиды являются предрасполагающими факторами развития синусита
Полипы и аденоиды являются предрасполагающими факторами развития синусита Ингаляции можно проводить только в стадии неполной ремиссии при хронической форме воспаления
Ингаляции можно проводить только в стадии неполной ремиссии при хронической форме воспаления Часто в домашних условиях для проведения холодных ингаляций используется небулайзер
Часто в домашних условиях для проведения холодных ингаляций используется небулайзер Для промывания носа могут использоваться отвары лекарственных растений
Для промывания носа могут использоваться отвары лекарственных растений Прогревать нос в домашних условиях можно поваренной солью, предварительно разогретой на сковороде
Прогревать нос в домашних условиях можно поваренной солью, предварительно разогретой на сковороде Сок алоэ – эффективное средство лечения синусита
Сок алоэ – эффективное средство лечения синусита Насморк — проблема знакомая каждому человеку, однако не все придают ему значения и напрасно. Синусит, а точнее все его формы, самостоятельно не проходят. При не долеченном воспалении носовых пазух возможно развитие болезни в хроническую форму. Поэтому крайне важно обращать внимание на симптомы и обратиться своевременно к отоларингологу, который, исходя из тщательной диагностики, пропишет корректное лечение
Насморк — проблема знакомая каждому человеку, однако не все придают ему значения и напрасно. Синусит, а точнее все его формы, самостоятельно не проходят. При не долеченном воспалении носовых пазух возможно развитие болезни в хроническую форму. Поэтому крайне важно обращать внимание на симптомы и обратиться своевременно к отоларингологу, который, исходя из тщательной диагностики, пропишет корректное лечение Существует масса рецептов капель, которые помогают больному облегчить носовое дыхание и избавиться от выделений. Одним из таких рецептов из области народной медицины является раствор, который можно приготовить самостоятельно. Для этого нужно приобрести в аптеке масло облепихи и подсолнуха, а также раствор прополиса. Закапывать эту смесь в слизистую оболочку носа нужно 3 раза в день по две — три капли. Этот вид носовых капель устраняет отечность. Для избавления от выделений из носа рекомендуется капать в нос сок каланхоэ, на каждую ноздрю должно приходиться две капли.
Существует масса рецептов капель, которые помогают больному облегчить носовое дыхание и избавиться от выделений. Одним из таких рецептов из области народной медицины является раствор, который можно приготовить самостоятельно. Для этого нужно приобрести в аптеке масло облепихи и подсолнуха, а также раствор прополиса. Закапывать эту смесь в слизистую оболочку носа нужно 3 раза в день по две — три капли. Этот вид носовых капель устраняет отечность. Для избавления от выделений из носа рекомендуется капать в нос сок каланхоэ, на каждую ноздрю должно приходиться две капли. Эффективный способ лечения гайморита( одной из форм синусита) – прогревание. При этой болезни прогревание состоит из прикладывания горячих компрессов к внешней стороне очагов заболевания. Применение общего прогревания тела, к примеру, в бане категорически противопоказано при наличии острой формы синусита у больного. Причиной этому является нарушенный иммунитет и соответственно слабая терморегуляция. Компрессы при гайморите делаются на основе водки или разбавленного спирта, муки, соли и отварных яиц. При применении компресса на основе, прогретой до не обжигающего состояния муки и соли, эти сыпучие вещества следует положить в мешочек и прикладывать к носовой перегородке.
Эффективный способ лечения гайморита( одной из форм синусита) – прогревание. При этой болезни прогревание состоит из прикладывания горячих компрессов к внешней стороне очагов заболевания. Применение общего прогревания тела, к примеру, в бане категорически противопоказано при наличии острой формы синусита у больного. Причиной этому является нарушенный иммунитет и соответственно слабая терморегуляция. Компрессы при гайморите делаются на основе водки или разбавленного спирта, муки, соли и отварных яиц. При применении компресса на основе, прогретой до не обжигающего состояния муки и соли, эти сыпучие вещества следует положить в мешочек и прикладывать к носовой перегородке. Отвары из лечебных трав применяют в виде ингаляций, в качестве каплей и употребляют вовнутрь. Противовоспалительным действием обладает ромашка, календула, чистотел и алоэ. Для выведения мокроты используют мяту, эвкалипт и корень солодки. Ингаляции рекомендуют применять при заболеваниях носа и горла.
Отвары из лечебных трав применяют в виде ингаляций, в качестве каплей и употребляют вовнутрь. Противовоспалительным действием обладает ромашка, календула, чистотел и алоэ. Для выведения мокроты используют мяту, эвкалипт и корень солодки. Ингаляции рекомендуют применять при заболеваниях носа и горла. Анализы крови – это индикаторы состояния организма. Когда все показатели в норме, значит, все системы и органы работают корректно.
Анализы крови – это индикаторы состояния организма. Когда все показатели в норме, значит, все системы и органы работают корректно.












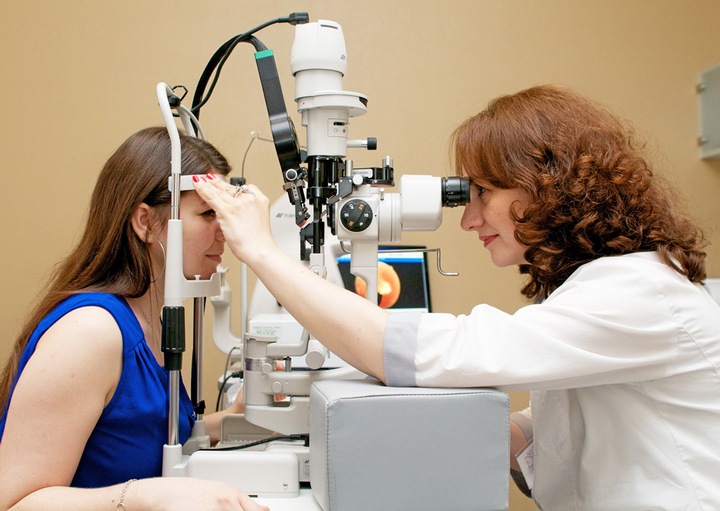
 Пациентам, которые только что перенесли хирургическое вмешательство по удалению желчного пузыря, очень важно в первое время взять себе на заметку определённые правила питания. Ведь хирургическое вмешательство, вследствие которого был удалён желчный пузырь, является серьёзным внедрением со стороны в процесс функционирования ЖКТ. И если игнорировать диету и правила питания, это может спровоцировать осложнения и привести к образованию новых камней не только в пузыре, но и в смежных желчных протоках.
Пациентам, которые только что перенесли хирургическое вмешательство по удалению желчного пузыря, очень важно в первое время взять себе на заметку определённые правила питания. Ведь хирургическое вмешательство, вследствие которого был удалён желчный пузырь, является серьёзным внедрением со стороны в процесс функционирования ЖКТ. И если игнорировать диету и правила питания, это может спровоцировать осложнения и привести к образованию новых камней не только в пузыре, но и в смежных желчных протоках. Для начала придётся сократить до минимума потребление пищи, в которой содежится очень много соли.
Для начала придётся сократить до минимума потребление пищи, в которой содежится очень много соли. Еда будет намного полезней, если её не жарить, а готовить на пару или отваривать. Особенно актуально для людей, которые недавно перенесли операцию на желчном пузыре. Такой подход поможет избежать осложнений и повторного образования камней в пузыре.
Еда будет намного полезней, если её не жарить, а готовить на пару или отваривать. Особенно актуально для людей, которые недавно перенесли операцию на желчном пузыре. Такой подход поможет избежать осложнений и повторного образования камней в пузыре. Обязательно нужно кушать мясные продукты. Однако мясо должно быть нежирных сортов, например, курица, индейка, говядина или крольчатина.
Обязательно нужно кушать мясные продукты. Однако мясо должно быть нежирных сортов, например, курица, индейка, говядина или крольчатина.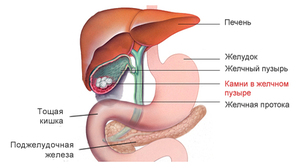 Из напитков следует полностью исключить газировку, крепкие чёрные чаи, какао и кофе.
Из напитков следует полностью исключить газировку, крепкие чёрные чаи, какао и кофе.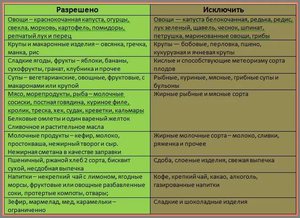 Сладости: шоколад, мороженой, торты, слойки, конфеты и т.д.
Сладости: шоколад, мороженой, торты, слойки, конфеты и т.д. Сразу после того, как была проведена операция, запрещено употребление какой-либо пищи или жидкости. При этом нормальным явлением будет считаться присутствие сухости во рту. Чтобы хоть как-то устранить неприятное ощущение, губы пациента протираются ваткой, обильно смоченной в воде.
Сразу после того, как была проведена операция, запрещено употребление какой-либо пищи или жидкости. При этом нормальным явлением будет считаться присутствие сухости во рту. Чтобы хоть как-то устранить неприятное ощущение, губы пациента протираются ваткой, обильно смоченной в воде. Желчекаменная болезнь в наше время достаточно распространена. Было установлено, что с этой проблемой сталкиваются практически 80 % женщин и около 30 % мужчин. Многим из них советуют соглашаться на операцию, а уже потом размышлять на тему, есть ли жизнь после удаления желчного пузыря. Ведь камни являются причиной постоянных болезненных спазмов, они могут привести к нарушениям в работе ЖКТ и даже стать причиной прободения стенки этого органа, что чревато летальным исходом.
Желчекаменная болезнь в наше время достаточно распространена. Было установлено, что с этой проблемой сталкиваются практически 80 % женщин и около 30 % мужчин. Многим из них советуют соглашаться на операцию, а уже потом размышлять на тему, есть ли жизнь после удаления желчного пузыря. Ведь камни являются причиной постоянных болезненных спазмов, они могут привести к нарушениям в работе ЖКТ и даже стать причиной прободения стенки этого органа, что чревато летальным исходом. После операции по удалению желчного пузыря начинаются перемены. Клетки печени продолжают все в том же объеме вырабатывать бактерицидную жидкость, но хранить ее становится негде. Организм вынужден приспосабливаться к функционированию без этого органа. При этом в нем наблюдаются такие изменения:
После операции по удалению желчного пузыря начинаются перемены. Клетки печени продолжают все в том же объеме вырабатывать бактерицидную жидкость, но хранить ее становится негде. Организм вынужден приспосабливаться к функционированию без этого органа. При этом в нем наблюдаются такие изменения: Как только пациент попадает с операционного стола в палату и приходит в себя после наркоза, он сталкивается с необходимыми ограничениями. В первые сутки разрешена только вода. Но ее количество строго регламентируется. Даже при сильной жажде в сутки можно выпить не более 1,5 литров. Позже можно уже начинать пить минеральную воду, некрепкий чай (он не должен быть горячим), обезжиренный кефир, несладкие компоты, кушать картофельное пюре на воде. Важно также ограничить потребление соли. Такого питания необходимо придерживаться на протяжении недели.
Как только пациент попадает с операционного стола в палату и приходит в себя после наркоза, он сталкивается с необходимыми ограничениями. В первые сутки разрешена только вода. Но ее количество строго регламентируется. Даже при сильной жажде в сутки можно выпить не более 1,5 литров. Позже можно уже начинать пить минеральную воду, некрепкий чай (он не должен быть горячим), обезжиренный кефир, несладкие компоты, кушать картофельное пюре на воде. Важно также ограничить потребление соли. Такого питания необходимо придерживаться на протяжении недели. Готовясь к операции, необходимо заранее разузнать, каким должно быть меню после удаления желчного пузыря. Рецепты блюд на каждый день пригодятся каждому больному.
Готовясь к операции, необходимо заранее разузнать, каким должно быть меню после удаления желчного пузыря. Рецепты блюд на каждый день пригодятся каждому больному.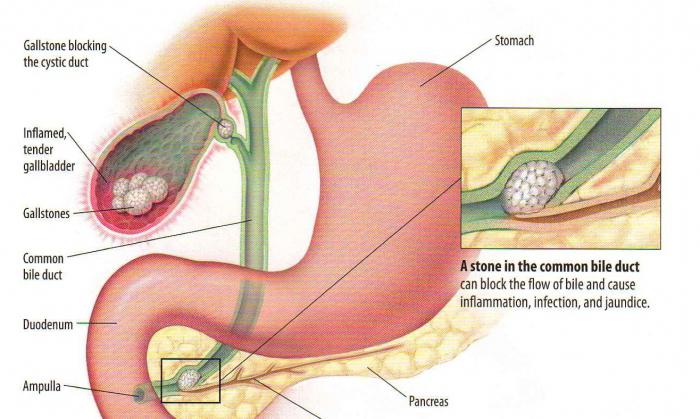 В ряде случаев бывает, что операция не приносит долгожданного облегчения. Даже при строгом соблюдении диеты у некоторых пациентов состояние может ухудшаться. У больного может повыситься температура, возникнуть рвота с желчью. Меняется и кал – он становится светлым, жирным, прилипает к стенкам унитаза. Рвота приносит больному долгожданное облегчение – проходит тошнота, заметно уменьшается чувство боли в области правого подреберья. Важно знать, что указанные симптомы требуют консультации врача. Они могут свидетельствовать о нарушении оттока желчи в двенадцатиперстную кишку и о застое там этой жидкости.
В ряде случаев бывает, что операция не приносит долгожданного облегчения. Даже при строгом соблюдении диеты у некоторых пациентов состояние может ухудшаться. У больного может повыситься температура, возникнуть рвота с желчью. Меняется и кал – он становится светлым, жирным, прилипает к стенкам унитаза. Рвота приносит больному долгожданное облегчение – проходит тошнота, заметно уменьшается чувство боли в области правого подреберья. Важно знать, что указанные симптомы требуют консультации врача. Они могут свидетельствовать о нарушении оттока желчи в двенадцатиперстную кишку и о застое там этой жидкости.
 Выясняя, как жить без желчного пузыря, и какие ждут последствия, не стоит концентрироваться лишь на негативных сторонах. Надо оценивать операцию как толчок к позитивным переменам. Правильное дробное питание не только наладит работу органов пищеварения, но и сможет заметно улучшить самочувствие.
Выясняя, как жить без желчного пузыря, и какие ждут последствия, не стоит концентрироваться лишь на негативных сторонах. Надо оценивать операцию как толчок к позитивным переменам. Правильное дробное питание не только наладит работу органов пищеварения, но и сможет заметно улучшить самочувствие.











 Загрузка…
Загрузка…
 Противопростудные препараты в такой лекарственной форме представляют собой порошок, который помещен в пакетики.
Противопростудные препараты в такой лекарственной форме представляют собой порошок, который помещен в пакетики. Благодаря применению таких препаратов удается справиться с ключевыми проявлениями вирусных инфекций:
Благодаря применению таких препаратов удается справиться с ключевыми проявлениями вирусных инфекций: общая слабость, снижение трудоспособности;
общая слабость, снижение трудоспособности; Это средство принадлежит к категории быстродействующих препаратов.
Это средство принадлежит к категории быстродействующих препаратов. Препарат имеет жаропонижающие и сосудосуживающие свойства.
Препарат имеет жаропонижающие и сосудосуживающие свойства. Состав этого препарата напоминает терафлю.
Состав этого препарата напоминает терафлю. Это вещество включает ацетилсалициловую кислоту.
Это вещество включает ацетилсалициловую кислоту. Это противовирусный препарат, включающий витамин С.
Это противовирусный препарат, включающий витамин С. Благодаря применению данного средства удается быстро справиться со всеми проявлениями простуды и гриппа.
Благодаря применению данного средства удается быстро справиться со всеми проявлениями простуды и гриппа. Лекарство имеет комплексный эффект.
Лекарство имеет комплексный эффект. Вещество сопровождается явно выраженным обезболивающим действием.
Вещество сопровождается явно выраженным обезболивающим действием. Основой этого препарата являются такие компоненты, как парацетамол и витамин С.
Основой этого препарата являются такие компоненты, как парацетамол и витамин С. Детский эффералган. Главным действующим компонентом лекарства является парацетамол. С его помощью удается справиться с болью, успокоить малыша и снизить температуру.
Детский эффералган. Главным действующим компонентом лекарства является парацетамол. С его помощью удается справиться с болью, успокоить малыша и снизить температуру. нарушения работы почек, задержка мочеиспускания;
нарушения работы почек, задержка мочеиспускания; Стоит учитывать, в период применения таких средств следует исключить употребление алкогольных напитков.
Стоит учитывать, в период применения таких средств следует исключить употребление алкогольных напитков. беременность и лактация;
беременность и лактация; В такой ситуации следует придерживаться постельного режима, избегать переохлаждения и пить много теплой жидкости.
В такой ситуации следует придерживаться постельного режима, избегать переохлаждения и пить много теплой жидкости.
















 При простуде часто используются противовирусные препараты. Не у всех есть возможность покупать дорогостоящее лекарство, поэтому возникает вопрос, каким недорогим средством можно быстро вылечиться. Экономный человек знает, что легче предотвратить заболевание, чем его лечить. В пик простудных заболеваний, необходимо активизировать иммунную систему.
При простуде часто используются противовирусные препараты. Не у всех есть возможность покупать дорогостоящее лекарство, поэтому возникает вопрос, каким недорогим средством можно быстро вылечиться. Экономный человек знает, что легче предотвратить заболевание, чем его лечить. В пик простудных заболеваний, необходимо активизировать иммунную систему.
 процедуру нужно 2-3 дня подряд, и простуда начнет отступать.
процедуру нужно 2-3 дня подряд, и простуда начнет отступать.













 Постоянно избыточная нагрузка на печень – важнейшая причина, почему орган не справляется со своей работой.
Постоянно избыточная нагрузка на печень – важнейшая причина, почему орган не справляется со своей работой. Даже если вы постоянно заботитесь о здоровье печени, при любых симптомах сразу обращайтесь к специалисту – терапевту или гастроэнтерологу.
Даже если вы постоянно заботитесь о здоровье печени, при любых симптомах сразу обращайтесь к специалисту – терапевту или гастроэнтерологу.












 Как быстро и эффективно очистить сосуды от холестерина с помощью народных средств?
Как быстро и эффективно очистить сосуды от холестерина с помощью народных средств?
 Чистка сосудов в домашних условиях с помощью безопасных народных средств
Чистка сосудов в домашних условиях с помощью безопасных народных средств
 Лечение остеохондроза в домашних условиях с помощью народных средств
Лечение остеохондроза в домашних условиях с помощью народных средств
















 Диагноз острого панкреатита устанавливает хирург на основании данных:
Диагноз острого панкреатита устанавливает хирург на основании данных:



 Панкреатитом называют целый ряд синдромов и заболеваний, течение которых сопровождается воспалением поджелудочной железы. Когда железа воспаляется, выделяемые ею ферменты не выбрасываются в двенадцатиперстную кишку, а остаются в самой железе и начинают ее разрушать (происходит самопереваривание поджелудочной железы).
Панкреатитом называют целый ряд синдромов и заболеваний, течение которых сопровождается воспалением поджелудочной железы. Когда железа воспаляется, выделяемые ею ферменты не выбрасываются в двенадцатиперстную кишку, а остаются в самой железе и начинают ее разрушать (происходит самопереваривание поджелудочной железы). Симптомы панкреатита у мужчин чаще всего свидетельствуют о развитии хронической формы заболевания, а симптомы панкреатита у женщин чаще указывают на острый тип болезни.
Симптомы панкреатита у мужчин чаще всего свидетельствуют о развитии хронической формы заболевания, а симптомы панкреатита у женщин чаще указывают на острый тип болезни. Основными действиями, которые необходимо выполнить при приступе панкреатита, являются:
Основными действиями, которые необходимо выполнить при приступе панкреатита, являются: Для снятия болей назначают спазмолитики («Но-шпа»). При сильных и продолжительных болях вводят баралгин и анальгин.
Для снятия болей назначают спазмолитики («Но-шпа»). При сильных и продолжительных болях вводят баралгин и анальгин.