на лице, теле, после уколов, от удара, мази, зубной пастой, массажем, маски, масла, макияж
В жизни часто случается, что в самый неподходящий момент по разным причинам на теле образуются гематомы и требуется совет, как за один день быстро замаскировать или убрать синяк под глазом или на другой части тела.
Содержание записи:
Основные лекарственные препараты для удаления гематом
- Арнигель – лекарственное средство на основе горной арники с противовоспалительными и ранозаживляющими свойствами. Антисептик. Мазь наносят 1-2 раза в день до 7 дней.
- Синяк-off – крем специально создан для рассасывания и маскировки синяков. Ускоряет восстановительные процессы в воспаленных тканях. Обладает матирующим эффектом, благодаря чему гематому можно не только лечить, но и маскировать.

- Express синяк – крем, созданный для рассасывания синяков на основе экстракта бадяги. Хорошо маскирует кровоподтек.
- Индовазин – противовоспалительный препарат, предназначенный для лечения сложных гематом, сопряженных с возможным проникновением инфекции. Выпускается в форме геля, обладает антисептическими, болеутоляющими и противовоспалительными свойствами. Его наносят на поврежденный участок 3-4 раза в сутки до 7 дней.
- Троксерутин – препарат для рассасывания гематом, образовавшихся в результате ушиба. Выпускается в форме геля. Тонизирует и укрепляет вены и сосудистые стенки, предотвращает проникновение инфекции и развитие воспалительных процессов. Используется по назначению врача сроком до 7 дней.
- Гепариновая мазь – противовоспалительный препарат, благодаря которому в поврежденных тканях восстанавливается кровообращение, улучшаются обменные процессы. Состав наносят на проблемный участок 2 раза в сутки, лечение продолжается до 1 недели.
Эффективность масок в лечении синяков
Маски из овощей улучшают кровообращение и способствуют снятию отека.
- Сырой картофель тщательно моют и в неочищенном виде трут на мелкой терке. В полученную кашицу добавляют 2 ч. ложки муки и 1 ст. ложку молока. Маску выкладывают на синяк на ¼ часа.
- Огурец и кориандр трут на мелкую терку и смешивают с 1 ст. ложкой жирной сметаны. Маску выдерживают на ушибленном участке ¼ часа, затем удаляют, споласкивают лицо прохладной водой и увлажняют кожу вокруг глаз питательным кремом.

- Зеленые перья петрушки моют и мелко нарезают, затем выкладывают на кожу и фиксируют марлей. Маску оставляют на ¼ часа.
Использование эфирного масла
Эфирные масла используют для устранения отеков, синяков и воспалений кожи при ушибах и ссадинах совместно с порошком Бадяги.
- Скорейшему рассасыванию синяков способствует эфирное масло розмарина. Кожу смазывают незначительным количеством масла 2-3 раза в день. Через 3 дня состояние кожи значительно улучшается.
Как избавиться от синяка под и над глазом за 1 день: народные средства
Как быстро убрать гематому или синяк под глазом всего за один день, поведают народные рецепты, проверенные временем:
- Надежное аптечное средство под названием Бадяга разводят в 1 ст. ложке воды до состояния жидкой кашицы и выкладывают на чистую марлю, сложенную в несколько слоев. Компресс прикладывают к гематоме.

- Порошок Бадяги можно чередовать с луковым компрессом. Для его приготовления потребуется небольшая очищенная луковица и 1 ст. ложка соли. Мелко нарезанный лук смешивают с солью и ждут 15 минут, пока стечет сок, затем выкладывают на марлю и наносят на ушибленную зону.
- 1 ст. ложку мать-и-мачехи и 1 ст. ложку багульника измельчают, заливают небольшим количеством воды и ставят на огонь в эмалированной посуде. Через 5 минут после того, как отвар закипит, его снимают с огня, настаивают 2 часа и используют для компресса.
Как удалить синяки под глазами от недосыпания
Наилучшим способом в борьбе с мешками под глазами считается аппаратный массаж, который практикуют мастера в салонах красоты. Благодаря этой процедуре нормализуется отток лимфы и жидкости, что скапливается под глазами за время сна.
Другие способы:
- Перед сном на участки кожи вокруг глаз наносят специальный питательный крем, в состав которого входит: гиалуроновая кислота, коллаген, экстракт зеленого чая, марганец и кофеин.
- Необходимо сменить объемную подушку на тонкий валик.
- Чтобы излишняя жидкость не скапливалась в тканях, следует прекратить пить холодные и горячие напитки как минимум за 1 час до сна.

- Отвары из шалфея, цветков ромашки и зеленого чая, замороженные в формочках для льда, помогут снять отечность по утрам.
Быстрые способы заживления синяков на лице и теле от ударов
Как быстро убрать синяк под глазом за один день: специалисты предлагают народные рецепты быстрого реагирования:
- Прикладывать к ушибленному глазу ткань, смоченную холодной водой или кубик со льдом эффективно только первые 1,5 часа после происшествия. Следует избегать прямого продолжительного воздействия льда на травмированную кожу. Спустя сутки после ушиба холод категорически противопоказан.
- Если нет другого варианта, достаточно подставить ушибленный участок под струю холодной воды.
- В борьбе со свежей гематомой подойдут холодные компрессы из отваров трав.
- После того, как отечность начнет спадать (примерно через сутки) к синяку прикладывают тепло: мешочек с разогретой морской солью, проутюженные горячим утюгом и сложенные в несколько раз ткани, теплое вареное яйцо.
Как избавиться от синяка после уколов
В результате разрыва мелких капилляров во время укола, под кожей образуется кровоподтек или небольшая шишка. Такие синяки быстро проходят, но если необходимо произвести серию уколов, потребуется помощь народных средств, чтобы гематомы быстро рассосались:
- Оторванный от кочана капусты свежий лист без твердых прожилок приложить к поврежденному участку. Лист можно смазать медом и оставить компресс до утра.
- Ржаная лепешка с медом – еще одно народное средство, которое способно быстро и эффективно противостоять гематоме, образовавшейся после укола в мягкие ткани.
- От синяка можно избавиться компрессом из рисового отвара, которым пропитывают отрез марли, сложенный в несколько раз.
 Рисовый отвар отлично помогает убрать синяк под глазом, синяк от укола, гематому после удара
Рисовый отвар отлично помогает убрать синяк под глазом, синяк от укола, гематому после удара - Розовую ли зеленую глину, смешанную с морской солью разводят незначительным количеством воды до образования густой смеси и накладывают на поврежденный участок пред сном.
Как пользоваться зубной пастой для осветления гематом
Как быстро убрать синяк под глазом за один день при помощи подручного средства, которое есть в каждом доме, а именно зубной пасты – проверенный и легкий способ.
В состав привычной зубной пасты входят вещества, что способствуют заживлению поврежденной ткани: экстракты лекарственных растений, антисептики, увлажняющие вещества, полезные для кожи микроэлементы.
Польза лечебно-профилактических и гигиенических зубных паст при кровоподтеке под глазом:
- Лечебно-гигиенически зубные пасты способствуют уменьшению отечности благодаря натуральным растительным компонентам, стимулируют процессы регенерации кожного покрова. Положительному эффекту способствуют биологически активные вещества, витамины и микроэлементы, которые также присутствуют в пасте.
- Гигиенические пасты содержат антисептические вещества и эфирные масла, благотворно влияющие на поврежденные кровеносные сосуды в месте ушиба. Экстракты трав охлаждают воспаленный участок и уменьшают болевые ощущения.
Как правильно нанести зубную пасту, чтобы быстро убрать синяк под глазом и снять отечность за один день:
- Для начала необходимо исключить аллергическую реакцию кожи на компоненты зубной пасты.
- Проверить это можно на локтевом сгибе, нанеся небольшое количество средства и выждав ¼ часа.
- Если за это время не появится покраснение – средство можно применять на коже лица.
Процедуру лучше выполнять перед сном и повторить утром еще несколько раз. Мята, входящая в состав большинства паст, обезболит за ночь место ушиба.
Прежде чем нанести тонкий слой средства на синяк, важно убедиться, что паста не содержит вредных красителей и адсорбирующих кристаллов, которые могут травмировать кожу и усилить отек.
Массаж для удаления синяков
Лимфодренажный массаж — еще один способ как быстро убрать синяк под глазом за один день. Посредством этой процедуры происходит улучшение циркуляции лимфы, что скопилась в ткани в виде отека, в результате чего там образовалась припухлость. Лимфодренажная техника массажа помогает оттоку жидкости из проблемной зоны.
Различают ручной и аппаратный массаж. Оба вида можно выполнить в домашних условиях, не имея особой подготовки. Но эффект от посещения салона будет более заметным.
Продолжительность массажа 10-15 минут. Если его выполнять регулярно в течение 1-2 недель, хроническая отечность, мешки и черные круги под глазами могут значительно уменьшиться или совсем исчезнуть. После серии процедур для закрепления эффекта лимфодренаж зоны вокруг глаз выполняют 1 раз в неделю.
Последовательность процедуры ручного лимфодренажного массажа зоны вокруг глаз:
- На подготовительном этапе с поверхности кожи удаляют остатки косметики молочком или гелем для умывания. Затем ватным спонжем, смоченным в тонике, протирают область вокруг глаз и наносят на нее косметическое масло или питательный крем.
- Массаж выполняют двумя руками одновременно, используя указательные и средние пальцы. Два пальца на каждой руке складывают вместе и производят круговые движения по часовой стрелке. Достаточно сделать 10 кругов, очень мягко надавливая подушечками сложенных пальцев на поверхность кожи.
- Следующий этап предусматривает легкие надавливания двумя сложенными пальцами вдоль нижнего века по направлению к носу. Во время движения пальцев кожа не должна смещаться. Те же самые движения выполняют на верхнем веке.
- Если массажного масла или другого смягчающего средства оказалось недостаточно, его можно нанести повторно, чтобы предотвратить растяжение нежной кожи вокруг глаз.

Для следующего упражнения необходимо расположить подушечки четырех пальцев перпендикулярно поверхности лица и незначительно надавить на нижнее веко, поколачивая кожу (пальчиковый дождь). Аналогично на верхнем веке.
- У внешнего уголка глаза выполняют 7-10 слабых надавливаний, затем ребром пальца перемещаются по кости к внутреннему уголку и повторяют 7-10 надавливаний уже рядом с переносицей. Палец запускают под бровь и, не ослабляя давление, плавно перемещают к виску. Упражнение повторяют 10 раз.
- Как и во втором пункте, средний и указательный пальцы обоих рук складывают вместе и обводят ими круговую мышцу глаза. Движение начинается у виска: захватывается верхняя часть скулы, далее, через внутренний угол глаза пальцы перемещаются в область над бровью и огибают ее.
- Завершается лимфодренажный массаж мягкими поколачивающими движениями подушечек пальцев.
Как замаскировать синяк, используя макияж
Маскировка синяков и кровоподтеков при помощи макияжа происходит в несколько этапов:
- Нанесение увлажняющего крема или гель-крема на зону вокруг глаз. Он выступает в качестве основы для консилера. Когда крем полностью впитается в кожу, приступают к нейтрализации синего цвета.
- Следующий шаг – выбор оттенка консилера. В зависимости от тона кровоподтека используют консилер персикового или розового оттенка. Персиковый корректор больше подойдет для обладательниц теплого цветотипа и смуглой кожи. Женщинам с белой или бледной кожей стоит отдать предпочтение розовому тону.
- После того, как синий цвет нейтрализован, необходимо создать ровный тон под глазами.

Для этой цели потребуется консилер с легкой текстурой, который не создаст эффекта наслоения. Если выполняется декоративный макияж, легкий консилер наносят после оформления глаз, но до того, как будут накрашены брови, скулы и губы. Такая мера необходима, чтобы слои консилера ровно легли на травмированную кожу и легко поддались растушевке.
В зависимости от того, насколько плотно должен лечь корректор на проблемную зону, выбирают соответствующий инструмент. Для легкого покрытия достаточно растушевки мягкой кистью от внутреннего и внешнего уголков глаза по направлению к середине.
Чтобы плотно покрыть синяк консилером необходимо нанести его на самый темный участок и растушевать похлопывающими движениями пальцев. Растушевка кистью не даст таких результатов, если синий цвет слишком заметен.
4. Завершающий этап процедуры коррекции – покрытие участка рассыпчатой пудрой. Для этой цели не рекомендуется использовать минеральную пудру со светоотражающими частицами – они только подчеркнут слои консилера.
Некачественная или минеральная пудра сведет на нет маскирующий эффект корректора: она скатывается, трескается и осыпается, из-за чего макияж придется часто подправлять.
Как быстро убрать гематому или синяк под глазом всего за один день: достаточно воспользоваться одним или несколькими из предложенных рецептов или скорректировать тон проблемного участка с помощью правильно нанесенного макияжа.
Видео: Как быстро избавится от синяка под глазом
Первая помощь при ударе в глаз:
Простые народные методы как избавится от синяка:
healthperfect.ru
13 советов помогающие убрать синяк за один день — Модные советы
 Если шрамы украшают мужчин, то синяки никого, а для женщин это вообще трагедия. Ведь синяки появляются в самый не подходящий момент на самых различных частях тела. Обычно синяк проходит сам за 2 недели, но кому захочется ходить с такой проблемой в течение столь длительного времени. К тому же, если синяк под глазом или на лице — это не очень эстетично и красиво.
Если шрамы украшают мужчин, то синяки никого, а для женщин это вообще трагедия. Ведь синяки появляются в самый не подходящий момент на самых различных частях тела. Обычно синяк проходит сам за 2 недели, но кому захочется ходить с такой проблемой в течение столь длительного времени. К тому же, если синяк под глазом или на лице — это не очень эстетично и красиво.
К счастью, с помощью специальных средств и рецептов мы сумеем уменьшить проявление синяка и полностью избавиться от него за короткий отрывок времени.
Как же образуется синяк?
При ударе рвутся особо тонкие и слабые капилляры, и происходит кровоизлияние под кожей. По ходу того, что кровь скапливается под кожей, образуется синее пятно — синяк. Потом происходит разрушение форменных элементов в месте, где произошло скопление этого кровоизлияния.
Как избавиться от синяков?
Главное придерживаться такой схемы:
Первый день охлаждаем место ушиба. Второй и третий день прогреваем. Так синяк уйдет намного быстрее.
1. Лед и холодные компрессы
Самым эффективным и быстрым способом избавления от синяков являются лед из морозилки или замороженные продукты, также подойдет бутылка с холодной водой. Заверните лед в чистую мягкую тряпочку и приложите к ушибу на 15-20 минут, холод не дает поступать крови в образовавшуюся гематому. Чем меньше крови поступит, тем меньшего размера будет синяк. Холодный компресс не даст образоваться кровоподтеку и поможет снизить отечность ткани. Эффективнее всего лед приложить нужно, сразу же, как только произошла травма. Не прикладывайте лед и холодные продукты, предварительно не обернув их в ткань или полотенце, чтобы не застудить лицевой нерв.
2. Арника
Когда дело доходит до описания о домашних средствах при ушибах и синяках, список не будет полным без включения в него Арники. Ни один спортсмен не обходится без геля с экстрактом арники в своей сумке. Причина, помимо лечения синяков, она также используется как обезболивающее средство от боли, артрита и растяжения. Арника ценится своими противовоспалительными и восстанавливающими свойствами, а также снимает отеки.
Это старое семейное средство доступно в формах кремов, гелей, таблеток и даже как массажное масло.
При нанесении на свежий синяк, вы можете увидеть видимые результаты в плане отека, боли и обесцвечивание в течение нескольких часов. Конечно, чем быстрее вы нанесете это средство на отек и синяк, тем быстрее оно начнет действовать. Но не волнуйтесь, если вы уже пропустили первые несколько часов. Вы еще может способствовать скорости восстановления с помощью арники. Для достижения наилучших результатов применять гель арники / крем от 3 до 4 раз в день.
Предупреждение:
Фактически трава арники является ядовитой. Так что не пытайтесь применять ее в сыром виде внутрь для облегчения боли. Применять только наружно.
3. Петрушка
Наши блюда получают яркий вкус, с добавлением листьев петрушки. Но печальный факт, что большинство из нас, не знает о целебных свойствах петрушки. В петрушке содержится витамин К и витамин С, эти витамины помогают уменьшить воспаление, укрепить капилляры и снизить боль.
Чтобы вылечить синяки, вам нужно, в небольшом сосуде размять свежие листья и наложить на синяк или ушиб.
4. Лук
Лук для удаления синяка, является одним из традиционных домашних средств. Анальгетик (снимает боль) и противовоспалительные свойства, найденные в луке, делают его прекрасным лекарством для лечения синяков.
Лук также хорошо известен для лечения растяжения связок и при отеке.
Как применять?
- Первый способ довольно простой. Возьмите сырой лук, порежьте его кольцами и приложите на синяк. Оставьте на 30 минут.
- Второй способ намного эффективнее:
Порезать сырой лук или потереть на терке. Добавить столовую ложку соли и перемешать. Теперь нанесите эту смесь на синяк. Оберните его полотенцем или бинтом, чтобы смесь как можно дольше продержалась. Лучше смесь оставить на ночь, а утром увидите значительные улучшения.
5. Йодовая сетка
Перед сном на место ушиба сделайте йодовую сеточку, это улучшит циркуляцию крови на месте удара и окажет противовоспалительное и заживляющее действие.
 6. Мед
6. Мед
Компрессы из меда – самое лучшее решение для удаления синяка под глазом и на лице, обладает не только рассасывающим действием, но и питает и увлажняет кожу. Добавить к меду немного сока алое, желток перепелиного яйца, 1ч.л. оливкового масла и 2 капли масла розы. Полученной смесью намазать место ушиба. За неимением ингредиентов можно использовать просто мед.
7. Это средство поможет избавиться от лилового синяка
Смешать 2 столовые ложки 6% яблочного уксуса и 4 капли йода. Смочить ватный валик и приложить к синяку. Будет щипать, но нужно потерпеть. Если жжение невыносимое, то смойте водой, смесь все равно впитается и значительно улучшит внешний вид синяка.
8. Картофель
С помощью кашицы из сырого картофеля, с добавлением меда, можно также избавиться от синяков. Закрепить компресс с помощью бинта на 2 часа.
9. Аптечные средства
Можно купить крем от синяков: Спасатель, Синяк — Off с маскирующим эффектом, но так как эти средства сушат кожу, особенно под глазами и на лице, то перед применением этих средств, нанесите питательный или увлажняющий крем на кожу.
10. Бадяга
С помощью бадяги. Смачиваем теплой водой ватный диск, насыпаем на него тонким слоем порошок бадяги, прикладываем на ушибленное место и заматываем пленкой на 2 часа. Бадяга обладает местно раздражающим действием, усиливает кровоток и ускоряют процесс восстановления. Не подходит для применения под глазами и на лице, может вызвать ожог на таких нежных частях кожи. Применять лучше на 2-й и последующие дни.
11. Ананас
Ананас имеет естественный компонент, известный как бромелайн, который снимает отек и раздражение на ушибленной части тела. В дополнение, он также предотвращает дальнейшие образования тромбов. Размять кусочек ананаса и приложить на ушиб, зафиксировав бинтом. Держать около получаса. Можно наносить на лицо.
12. Лен
Когда опухоль с синяка спадет, примерно на 2-й день делаем компресс из семени льна. В полотняный мешочек насыпать 3 ст.л. льна. Вскипятить воду, затем поочередно опускать мешочек в воду и прикладывать к гематоме до остывания. Или с помощью разогревающей мази, втирая по 10 минут 1 раз в день, из-за притока крови синяк уйдет в 2 раза быстрее.
13. Солнечный свет
Синяки боятся прямого солнечного света, ведь под действием УФ — лучей распадается билирубин (белок, виновник желтого цвета синяка). Поэтому от 10 до 15 минут в день, находитесь под солнцем и синяки, гораздо быстрее исчезнут.
modnuesovetu.ru
Как быстро убрать синяк под глазом за один день в домашних условиях
 Опубликовано: 09.01.2018
Опубликовано: 09.01.2018Разместил: Anaid
Столкнуться с проблемой гематомы на лице может любой человек, и для этого бывают абсолютно разные причины – от банальной драки до небольшой автомобильной аварии. Женщины относят к этому варианту и синеватые подглазья, которые образовались после утомительной работы, откровенного нездоровья или бессонной ночи. Поиск средства для разрешения проблемы, как убрать синяк под глазом, особенно, если это нужно сделать быстро, за один день, а иногда и вообще за вечер и ночь, потому что завтра предстоит рабочий день, представляет немалые трудности. Простые и очевидные решения, которые первым делом приходят на ум, не
всегда могут оказать необходимое действие, а декоративная косметика, которую использует в таких случаях женщина, абсолютно не применима для мужчины. И необходимых медикаментов, которые эффективны в подобных случаях, может просто не оказаться под рукой в домашних условиях.
Существует несколько вариантов разрешения вопроса уборки синяка под глазом, и ими вполне реально воспользоваться в домашних условиях. Удастся ли добиться такого эффекта за один день, зависит от множества составляющих, и не на последнем месте в списке необходимых условий находится первая помощь.

Но это не самое главное в определении способа как быстро и эффективно удалить образовавшуюся гематому, потому что многое в этом вопросе зависит от пола, возраста, степени тяжести нанесенного повреждения и характера сопутствующих травм, если они есть. Для того, чтобы общаться назавтра с людьми на работе в солнцезащитных очках (что немного дико смотрится даже в летнее время), можно испробовать все известные средства, или хотя бы те, что оказались под рукой.
Первая помощь после перенесенного повреждения
Люди, часто получающие травмы по роду профессиональных занятий (спортсмены, борцы, работники правоохранительных органов и даже профессиональные водители (из-за микроаварий)), прекрасно осведомлены о том, что самым эффективным способом в первые полтора часа является холодный компресс. Обычно для этого используют заранее приготовленный лед (например, в резиновой грелке), а если его нет под рукой, годятся любые подручные средства:
• замороженные продукты из морозилки;
• снежок или ледышка в зимнее время;
• бутылка с охлажденным напитком, купленная в ближайшем магазине или ларьке летом;
• мокрое полотенце или салфетка, которую регулярно смачивают под краном с холодной водой.

Важно: Кусок льда или замороженные продукты лучше использовать в обернутом виде (например, завернув лед в полотенце или носовой платок). Иначе последствия полученного от ушиба или удара, повреждения кожи и сосудов будут еще более плачевными из-за термального ожога низкой температурой.
Врачи рекомендуют заниматься прикладыванием холодного компресса без фанатизма. Его допустимо держать не более 15 минут за один сеанс, а потом давать коже небольшой отдых. Если у человека есть немного времени перед выходом в люди, он может заниматься такими процедурами 2-3 дня, по нескольку раз.
После проведения первого холодного компресса нужно непременно выпить обезболивающую таблетку и приложить к ране что-нибудь теплое. Последовательное чередование холода и тепла ускорят процессы кровообращения, за счет температурного контраста, и синяк будет рассасываться намного быстрее.
Совет: Если под рукой нет совсем никаких подручных средств, можно применить любой металлический предмет, который дает пусть минимальный и кратковременный, но все же охлаждающий эффект. Для этой цели подойдет монета, металлическая ложка, пряжка ремня и даже защелка на сумочке.

Медикаментозные средства для устранения синяка
С помощью профессионально приготовленных медицинских препаратов избавиться от синяка под глазом можно быстро и эффективно, и пусть это произойдет не за один день, но зато значительно ускорит регенерацию кожи и сосудов. При этом за счет полезных ингредиентов будут предотвращены возможные последствия.
Как быстро убрать последствия ушиба или удара, какие средства местного применения можно задействовать в домашних условиях, подскажет любой провизор в аптеке, или медицинский справочник лекарственных препаратов. Самые известные и распространенные в таких случаях – недорогие, но эффективные мази. Некоторые из них разработаны для профессиональных спортсменов, но помогут и варианты с побочным рассасывающим действием:
1. Гель Синяк-Офф (есть и мазь, но гелевая субстанция лучше подходит для нежной кожи лица). Он обладает значительным воздействием на поверхность и внутренние слои поврежденной кожи. Средство применяют даже после пластических и инвазивных хирургических вмешательств (противовоспалительный, противоотечный, рассасывающий и регенерирующий лекарственный препарат).
2. Широко известный бальзам Спасатель не только поможет восстановить повреждения кожного покрова, но и поспособствует рассасыванию гематомы и обезболит место травмы. Целебный бальзам можно применять и при ожогах, обморожениях, нарушениях внутритканевого обмена и микроциркуляции (это именно то средство, которое можно использовать, как подручное во многих случаях).

3. Мази Троксевазин и Гепариновая – отличный способ избавиться от синяка путем всего лишь нескольких намазываний. Гепариновая мазь содержит естественный компонент, который способствует быстрому заживлению и регенерации поврежденных тканей и практически не дает побочных эффектов.
4. Гомеопатические средства: Ратовник, мазь Бадяга и любые лекарственные или косметические средства, содержащие экстракт арники горной, известного растения для лечения нарушений целостности кожи, восстановления обменных процессов и кровообращения.
В арсенале, успешно применяемом в домашних условиях, известным способом, помогающим быстро убрать синяк под глазом является простое и дешевое средство из бодяги (бадяги). Это уникальное по своему действию вещество добывается из водоплавающих семейства морских губок и обладает специфическим ароматом.
Факт: Содержащийся в нем кремнезем и спонгинин незаменим при лечении синяков и уходе за лицом. Эти вещества признаются даже самыми отъявленными скептиками.
Порошок бодяги продается в любой аптеке и стоит сущие копейки, но в виде маски, изготовленной собственноручно, оказывает раздражающее действие на сосуды кожи и способствует быстрому рассасыванию гематом.
Любой человек, который постоянно имеет дело с синяками, в списке средств, как за один день добиться ощутимых результатов, непременно укажет экстракт бодяги (или медикаментозное средство с ее содержанием). Многие для этой цели используют и Гепариновую мазь.
Обратите внимание: И неприятно пахнущая морская губка, и Гепариновая мазь относятся к числу абсолютно натуральных препаратов, недорогих, продающихся повсеместно, и намного более эффективных, чем патентованные и разрекламированные косметологические средства.

Если есть возможность зайти в аптеку и приобрести хотя бы одно из них, проблему с синяком уже можно считать наполовину решенной. Можно прихватить и любой питательный крем с отбеливающим эффектом, который наносится на ночь, и существенно уменьшает интенсивную окраску синяка.
Народные средства борьбы с синяками
Таких вариантов в народной медицине предусмотрено несколько десятков, и они идеально подойдут тем, кто не хочет, или не может выйти в аптеку за лекарством. Относительно недавно для таких целей стали использовать ананас и кожуру банана, которые вроде бы содержат ферменты, способствующие рассасыванию скопившейся или запекшейся крови.
Интересно: До смешного простое средство рекомендуют народные знахари для лечения свежего синяка: достаточно смещать пол чайной ложки соли с половиной стакана водки, и прикладывать тампон с этой смесью к поврежденному месту, чтобы гарантированно избавиться от неприятности.
Это надо делать, пока «лекарство» не закончится. Тампон каждый раз держат до полного высыхания, а затем макают в раствор и прикладывают снова.
Но в сборниках рецептов народной медицины можно найти и другие советы:
• кашица из натертого картофеля;
• репчатый лук, измельченный, в чистом виде, или смешанный с солью;
• капустный лист от свежей капусты или компресс со свежевыдавленным капустным соком;
• нарезанный лист алоэ;
• белая отварная фасоль, растертая до кашицеобразного состояния;
• тертая редька или хрен;
• компресс из отварной свеклы с медом;
• лавандовое или розмариновое эфирные масла, которые можно просто прикладывать, а можно использовать для растирания;
• чеснок в натертом виде, который вряд ли подойдет для смазывания окологлазной орбиты, но пригодится при других видах синяков.

Для справки: Любое народное средство из этого списка достаточно простое в приготовлении. Эти рецепты удобны тем, что наверняка хоть что-то из этого списка найдется на кухне. Можно не прибегать к свекле и фасоли, потому что на их отваривание потребуется определенное время, но натертый картофель или капуста давным-давно известны целебными свойствами. Они практически без запаха и гарантированно помогут.
Одним из самых эффективных средств у борцов и боксеров признается обыкновенный картофельный крахмал. Его просто разводят с водой до консистенции сметаны и прикладывают к ушибленному месту, и, по утверждениям народных целителей, на следующий день от гематомы мало что остается.
Сам по себе синяк не представляет серьезной угрозы для здоровья, потому что это – просто визуально видимый симптом, который получила кожа и травмированные кровеносные сосуды.

Но, даже если он находится в таком месте, которое не видно постороннему глазу, его все равно лучше обрабатывать, чтобы избежать опасных последствий, особенно если регенерация капиллярной сетки замедлилась, и он не проходит в течение долгого времени.
Застойные явления такого рода могут привести и к более негативным процессам, вызвать необходимость в медикаментозном лечении или даже хирургическом вмешательстве. Еще лучше – внимательно относиться к своему здоровью и, по возможности, избегать травматизма и конфликтных ситуаций.
moy-znahar.ru
Все способы быстро убрать синяк под глазом от удара
Драка, небольшое ДТП или неудачное падение часто заканчиваются плачевными последствиями. Особую неприятность может доставить гематома на лице, особенно если на следующий день запланировано важное мероприятие или предстоит выход на работу. Вовремя предприняв определённые действия, можно быстро убрать синяк под глазом.
Первая помощь после удара
Первые часы после получения ушиба являются наиболее важными. В этот период необходимо принять срочные меры для предотвращения распространения гематомы.
Для достижения быстрого эффекта следует как можно скорее охладить поражённое место. Холод позволит сузить сосуды, предупредить растекание крови, и, как следствие, уменьшить объём синяка. Кроме того, ледяные компрессы помогут устранить болевые симптомы.
К месту ушиба можно приложить:
- обычный лёд;
- замороженные продукты из морозилки;
- металлические предметы (пряжку от ремня, защёлку, ложку или монетку).
Чтобы избежать обморожения тканей, лёд необходимо обернуть хлопковой тканью. Холодный компресс прикладывают каждый час, держа его на месте ушиба в течение 15-20 минут.
При острых болях пострадавшему можно принять обезболивающее. Это может быть Парацетамол, Анальгин или Спазмалгон, однако Аспирин пить не стоит. Данный медикамент способствует разжижению крови, задерживает процесс её сворачивания, и может привести к обратному эффекту: синее пятно может не только не сойти, но и вырастет в размерах.
Если поблизости имеются аптечные средства от ушибов, можно применять и их: на данном этапе неважно, чем пользоваться: главное, чтобы фингал как можно скорее прошёл.
Убираем синяк за один день
Бывают случаи, когда убрать синяк необходимо за один день, например, когда нет возможности взять больничный или наутро запланировано важное событие.
Избавляться от синяка около глаза следует комплексно, с использованием не только народных средств, но и медикаментов. Самое важное в течение первых 24 ч после получения удара или травмы – не пускать дело на самотёк.
Существует несколько способов, которые могут помочь:
- Избавиться за короткий срок от посинения вокруг глаз поможет порошок бадяги, который продаётся в любой аптеке. Препарат разводят в небольшом количестве воды, в получившейся массе намачивают стерильный ватный тампон и прикладывают к глазам. После этого поражённое место промывают холодной водой.
- Примочки из бадяги можно чередовать с компрессами из лука. Для приготовления среднюю головку лука измельчают в блендере, смешивают кашицу с ложкой соли и настаивают на протяжении 20 минут. Из получившейся массы выдавливают сок, намачивают в ней бинт и накладывают на синеву на несколько минут. Данные способы необходимо чередовать каждые 2 часа в течение первых 24 часов после ушиба. Однако держать примочки из бадяги и лука более 5-7 минут не рекомендовано: они способны привести к сухости и шелушению тонкой кожи вокруг глаз.
- Хороший эффект даёт гель «Бадяга». Им смазывают ушибленные участки тонким слоем 4-5 раз в день.
- Ещё один проверенный способ быстро вылечить гематому – перцовый пластырь. Несмотря на то, что он эффективно рассасывает кровоизлияния, его не стоит клеить на чувствительные участки кожи, например, под глаза. Пластырь разрешено наклеивать на скулы, подбородок и лоб на 15 минут, после чего смазать место ушиба детским кремом. Такой способ можно поочерёдно сочетать с компрессом из бадяги.
- Улучшить микроциркуляцию крови, уменьшить кровоподтёки позволят примочки из травяных настоев мать-и-мачехи и багульника. Сухое сырьё измельчают, заливают водой и доводят на огне до кипения. Настаивают около 2-х часов, после чего на место ушиба кладут ватные диски, смоченные в настое, на 10 минут. Повторять процедуру можно каждый час.
Несмотря на то, что эти средства не помогут устранить синяк бесследно, они способствуют ускорению его рассасывания.
В первые сутки после полученной травмы место ушиба допускается обрабатывать противовоспалительными, охлаждающими и анестезирующим гелями. Их необходимо наносить на кожу тонким слоем, до 4 раз в день. Среди эффективных средств:
- Репарил-гель;
- ментоловая мазь;
- Эфкамон;
- Бенгин;
- Гэвкамен;
- Бом-бенге.

Использование тепла на протяжении первых 24 часов после травмы может усилить кровоподтёки. Прогревать ушиб можно только спустя двое-трое суток.
Если травма на лице сопровождается кровотечением из носа, не стоит интенсивно сморкаться: это может привести к распространению гематомы на щёки и нос.
Выбираем аптечный препарат от синяка
В аптечных сетях имеются различные препараты, позволяющие свести синяк за короткое время. Для этих целей применяют крема и мази:
- Троксевазин. Мазь, способствующая уменьшению выраженности кровоподтёков и снимающая воспаление. В первый день после получения удара мазь применяют каждые 4 часа. Похожими свойствами обладает гель Троксерутин, который помимо троксевазина, содержит рутин – вещество, укрепляющее сосуды. Данным средством смазывают кожу дважды в день.
- Синяк-ОФФ – гель на основе экстракта пиявки. Обладает противовоспалительными и противоотёчными свойствами. Быстро рассасывает гематомы, способствует регенерации кожи. Может применяться не только взрослыми, но и детьми грудного возраста.
- Гепариновая мазь. Усиливает свёртываемость крови, снимает воспаление, уменьшает синеву под глазами. Кроме того, гепариновая мазь, благодаря содержащемуся в составе антисептику, способна снять сильную боль. Использовать препарат следует не более 2-3 раз в день.
- Рассосать фингал под глазом поможет бальзам Спасатель, который обладает обезболивающими свойствами, способствует микроциркуляции крови, а также восстанавливает кожные покровы.
- Лиотон гель. Препарат, укрепляющий стенки сосудов, предотвращающий прогрессирование воспалительного процесса. Применять трижды в день. Эффект от использования можно обнаружить уже на вторые сутки.
Среди эффективных средств, которыми можно пользоваться для уменьшения кровоподтёков имеются также:
- Финалгон;
- Траумель;
- Долобене;
- Экспресс-синяк гель;
- SOS;
- Антисиняк;
- Ратовник.

На аптечных прилавках имеются и другие препараты, уменьшающие размер гематомы – это средства на основе арники, конского каштана и гепарина: они отлично укрепляют стенки капилляров и убирают острое воспаление.
Если «фонарь» образовался не только под глазом, но и на самом глазном яблоке, применяют глазные капли, например, Тауфон или Эмоксипин.
Избавляемся народными методами
Если нет возможности посетить аптеку, можно обратиться к методам нетрадиционной медицины:
- устранить синеву над веком в домашних условиях поможет обычная капуста. Она способствует восстановлению нормального кровообращения, останавливает кровотечения, запускает процессы регенерации кожи. Капустный лист перемалывают мясорубкой. Полученную кашицу наносят на поражённую область на 20 минут, после чего аккуратно умывают лицо водой.
- Похожим эффектом обладает картофель. Небольшую картофелину натирают на тёрке, выжимают сок. В жидкости смачивают ватный диск и накладывают на кожные покровы над глазами на 30 минут.
- Эффектный способ уменьшить выраженность кровоизлияния – смесь подсолнечного масла, мёда, желтка и муки. Все компоненты необходимо хорошенько перемешать, помазать полученной массой гематому, накрыв её полиэтиленовым пакетом. Держать на протяжении двух-трёх часов, после чего умыться водой. Процедуру необходимо повторять дважды в сутки, 2-3 дня подряд.
- Мёд можно сочетать со свежей свёклой. Овощ натирают на тёрке, добавляют мёд. Смесью смазывают зону поражения, наложив сверху бинт, и оставляют на несколько часов.
- Известным народным средством от синяков является йод. Он хорошо дезинфицирует раны, расширяет капилляры, предупреждает застойные явления, а также способствует восстановлению тканей. Во избежание ожогов лучше всего на месте поражения сделать йодовую сетку.
- Рассосать сильную гематому поможет солевой раствор. Соль добавляют в воду, смачивают в растворе бинт и прикладывают к кровоподтёкам. Для уменьшения припухлости после компресса можно сделать йодовую сетку.
- Сделать «фонарь» не таким заметным поможет крахмал: он позволит гематоме немного побледнеть. Крахмал перемешивают в одинаковых пропорциях с водой, наносят на кожу и дожидаются полного высыхания. Такой способ можно применять каждые 2 часа.
- Из луковицы можно приготовить домашнюю мазь. Для этого среднюю луковицу заливают растительным маслом, ставят на плиту и держат на огне до почернения лука. Раствор остужают и выжимают лук в масло. В состав необходимо добавить 10 г натёртого хозяйственного мыла или расплавленного воска. Полученную смесь перемешивают и убирают в холод на несколько часов. Готовой мазью необходимо мазать синяк до 4 раз в день.
- Можно попробовать устранить синеву под глазами при помощи алоэ и чистотела. Листик алоэ измельчают в кашицу, добавляют настой чистотела и выдерживают 30 минут, затем наносят смесь на кровоподтёк и оставляют на час.
- При ушибах поможет полынь. Свежую траву растирают до получения сока, смачивают в жидкости марлю и прикладывают к ушибленному месту на 50 минут.
- Хороший эффект показало средство, приготовленное из капусты и подорожника. Листья измельчают до появления сока. Компрессы, намоченные в жидкости, прикладывают на посиневшие участки несколько раз в день.
- Если отёчность и синячки под глазами возникли от недосыпания и усталости, применяют примочки из крепкого чая или отвара петрушки, а также дольки свежего огурца.
- Для уменьшения гематомы используются прогревания. В духовой печи нагревают соль, заворачивают её в плотный материал и прикладывают к глазам на 15 минут 3 раза в день. Для прогреваний можно также использовать обычный песок, а также сваренное вкрутую яйцо, завёрнутое в мешочек.
Однако прогревать синяки можно только на третьи сутки после удара, иначе они могут разрастись до огромных размеров.
Все вышеперечисленные способы будут эффективными, если полученная травма не слишком серьёзная. Сильное кровоизлияние требует обязательного обращения в больницу.
Как замаскировать синяк под глазом
Если, несмотря на применяемые способы, фингал не прошёл в течение 24 ч, и нет времени лечить синяк дома, придётся замаскировать дефект. Справиться с этой задачей можно с помощью театрального грима, позволяющего полностью скрыть синеву. Однако имеется он далеко не у каждого человека.
В этом случае поможет обычный тональный крем или пудра. Спрятать фингал можно также консилером или корректором, которые наносят под тональную основу и припудривают.
Для более естественного вида косметика наносится с обеих сторон. Прикрыть глаза можно, воспользовавшись солнцезащитными очками.
При использовании декоративной косметики самое главное — не переусердствовать. Обилие тональной основы или пудры будет выглядеть неестественно и может вызвать подозрения.
Через сколько времени пройдут кровоподтёки, полученные от ушиба или травмы, зависит от особенностей эпидермиса и сосудистой системы пострадавшего. Чаще всего они рассасываются в течение 1 недели. В первые два-три дня, как правило, они имеют синий или фиолетовый цвет, после чего постепенно желтеют. Крупные синяки надолго остаются синего цвета.
Устранить гематому под глазами после удара или падения можно различными способами. Самое главное после ушиба — своевременно принять меры.
oculistic.ru
Простые способы, как быстро убрать синяк под глазом
Немало людей зарабатывали себе фингалы под глаз, и после задавались с вопросом, чем можно его устранить. Для удаления такой травмы может потребоваться немало усилий. Конечно, через некоторое время синяк пройдет сам. Но бывают такие ситуации, когда ждать нельзя (деловая встреча, знакомство с родителями невесты или еще что-то).
Еще на уроках ОБЖ нас учили, что после сильного удара, на это место нужно приложить, что то холодное. Именно на место удара. Фигнал под глазом не обязательно появляется вследствие удара именно в него. Но для полного исчезновения травмы одного холода не достаточно. Что бы вернуть себе былой вид и красоту, нужно знать несколько секретов.
Содержание статьи
Физиологические причины появления так называемого фингала
Синяк – это подкожное кровоизлияние. Но не всегда синяк под глазом – кровоизлияние.
Для справки! Тонкая кожа — одна из частых причин синевы под глазами. Через нее просвечиваю капилляры.
Самое популярное появление фингалов – это механические повреждения. Удары в область глаза, носа, переносицы, скул, висков, вследствие чего кровеносные сосуды рвутся, и происходит внутреннее кровотечение. Кровь запекается – вот и синяк.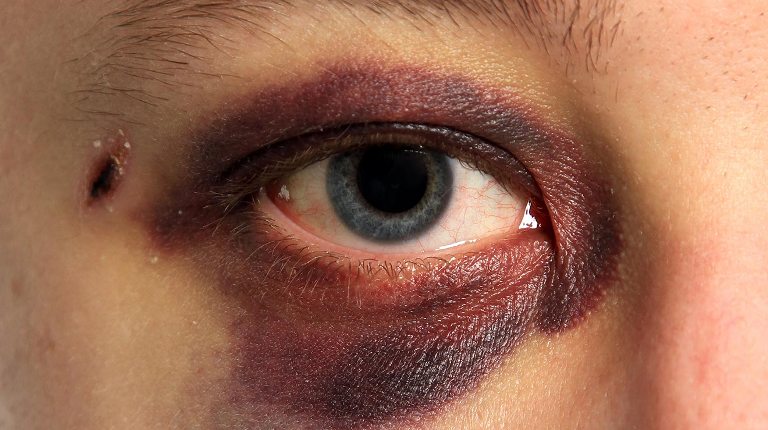

Как быстро убрать синяк под глазом за 1–2 дня
Важно! Лучший рецепт от фингалов – это его недопущение. Сразу после получения травмы необходим холодный компресс.
Использовать снег или лёд в чистом виде нельзя. Их необходимо завернуть в ткань. Иначе можно заморозить глаз. Но если все это не помогло, необходимо воспользоваться простыми и эффективными способами, чем можно избавиться от синяка под глазом от удара.

Первоначально, для ликвидации синяка за 1 — 2 дня, понадобится бадяга (не дорогое, но девственное средство). Порошок необходимо развести с водой, до получения кашицы средней консистенции. Кашицу выложить в бинт или марлю, свернутую в несколько рядов. Прикладывать к синяку на 10 – 15 минут несколько раз в день.
Для справки! Компресс делать с интервалом в один час. После каждого применения промывать глаз водой комнатной температуры.
- Компрессы из кашицы лука. Необходимо взять лук среднего размера, мелко измельчить его и добавить 1 столовую ложку соли. Дать стечь соку. Так же выложить в марлю и делать компресс минут на 10. Наиболее эффективна эта процедура при чередовании с компрессами из бадяги.
- Быстрым способом избавления от фингала под глазом является растение алоэ (есть во многих домах). Для этого необходимо взять лист потолще и разрезать его по вдоль и мякотью приложить к синяку минут на 20 – 30. Прикладывать раз 5 в день. Алоэ снимает отёк, воспаление, уменьшает боль, ускоряет регенерацию клеток кожи. Сходные свойства есть у капустного листа. Но его нужно немного помять, что бы он выпустил немного сока и так же прикладывать к пораженному месту.
- Йод. Это лекарственное средство поможет вылечить фингал за 1 день, а точнее за ночь. Рисуем йодовую сеточку. Он снимает воспаление, согревает место ушиба и улучшает кровообращение. Это метод будет наиболее действенным, если его совмещать с одним из способов лечения фингалов днем.
Народные средства борьбы с синяками
Убрать синяки под глазами в домашних условиях не является сложным мероприятием. Существует ряд народных способов:

- Картофельный крахмал – самое популярное средство. Одну среднюю картофелину натереть на тёрке, отжать лишний сок и прикладывать к синяку на 30 минут. 5 – 6 раз в сутки. Через два дня отек под глазом заметно спадет. Также картофель эффективно убирает желтизну после синяка.
- Отлично справляются с желтыми синяками, отвар из таких трав: ромашка, мать – и – мачеха, василек, липовый цвет и багульник. Их необходимо смешать и одну столовую ложку сбора залить 200 гр. кипятка. Дать настояться 30 – 40 минут, и процедить. Делать ватные примочки по 5 – 10 минут. Настой рекомендуется использовать в течение одного дня. На следующий – заварить свежий.
- Очень действенно и эффективно справляется с синяком под глазом (по давности, которому не более одного дня) обручальное кольцо. Оно должно быть гладким, и не обязательно своим, можно взять у родственников. Водить по синяку крест-накрест несколько раз. Чем больше, тем лучше. После завершения действа сплюнуть три раза через левое плечо.
- Убрать отёк от синяка поможет прогревание, а точнее нагретая в духовке соль (можно песок) завернув в натуральную ткань – хлопок или лён, прикладывать на 15 минут, три раза в сутки.
- В борьбе со старыми синяками поможет эфирное розмариновое масло.
На сто грамм теплой воды добавить десять капель масла. Делать примочки на 20 – 30 минут, три – четыре раза в день. - Так же в части ликвидации синяка под глазом и снятия отёка, хорошими отзывами пользуется шкурка только что очищенного банана. Внутреннюю сторону необходимо приложить к фингалу на полчаса.
- Есть еще одно очень действенное средство, чем можно убрать фингал – это весенняя живица. Живица – это смола сосны. Весной она очень мягкая и эластичная. Из нее делают тонкие лепешечки и прикладывают к поврежденному месту. К сожалению, в мегаполисах найти живицу не представляется возможным.
Наиболее часто синяки от травм появляются у подростков и зачастую сопровождаются ссадинами, порезами и кровотечениями из носа. В первые мгновения после удара, так же как и у взрослого человека, необходим холод. А после, не будет лишним показать ребенка травматологу, в данном случае есть не малая вероятность обнаружения перелома носа.
Важно! Если после получения травмы общее состояние ребенка ухудшается, необходимо срочно направиться к врачу.
А можно просто замаскировать
Если быстро избавиться от синяка не удалось, то на помощь придут средства маскировки. Конечно, пользоваться косметическими средствами – это женская прерогатива, но иногда и мужчинам это может понадобиться.
В аптеке можно купить такое средство, как «Синякоff», оно не только ускоряет процессы регенерации клеток, но и благодаря своей плотной текстуре на основе грима, обладает хорошим матирующим эффектом, гораздо сильнее, нежели просто тональный крем.

Так же есть такое косметическое средство как консилер, в данном случае понадобится специальный – для кожи вокруг глаз. Цвета существуют разные: коричневый, розовый, фиолетовый, оранжевый. Что бы замаскировать синяк нужно брать цвет, ему противоположный (например, фиолетовый синяк лучше покрыть оранжевым, зеленоватый – пурпурным, желтый – синим). Следует знать, что не правильно подобранный консилер, может только усугубить проблему, за консультацией лучше обратиться к специалистам.
Еще можно воспользоваться корректором, его необходимо плотным слоем наложить на синяк (цвет корректора должен быть то в тон коже), затем сверху покрыть тонким слоем тонального крема и припудрить всё лицо.
Все же лучшим вариантом, будет не маскировка синяка, а его лечение, переждав этот период дома.
Заключение
Ни кто в этом мире не застрахован от получения синяков, как то взрослый человек, мужчина, женщина, ребенок. При возникновении такой травмы, нужно помнить, что холод эффективен только в первые минуты и часы после ее получения. После прилаживать лед бессмысленно. Греть тоже не стоит, лучше просто воспользоваться теплыми компрессами, легкими согревающими мазями. В домашней аптечке обязательно должны быть средства первой помощи при получении фингала.
При ухудшении самочувствия, нарушении зрения, дыхания, тошноты и головной боли необходимо обратиться к врачу, дабы избежать серьезных и не приятных осложнений.
naturdoc.ru
Как быстро убрать синяк под глазом: свести за один день, 2 дня, в домашних условиях


Убрать синяк под глазом можно всего за один день, в других случаях от него избавляются за три дня, а если не лечить совсем, то гематома проходит через неделю. Появление кровоподтека вызывает не только боль, но и психологический дискомфорт из-за обширного косметологического дефекта на лице, а на первое место выходит необходимость избавиться от него как можно быстрее. При соблюдении определенной последовательности действий можно добиться положительного результата уже на 2-й день лечения.
Причины возникновения синяков
Образованию под глазом гематомы способствует не только удар кулаком в глаз. Для возникновения кровоподтека есть множество других причин:
- сильный удар головой или по голове,
- неудачный укол под конъюнктиву,
- перелом основания черепа,
- в пожилом возрасте синяки образуются от легкого удара или сильного прикосновения,
- употребление антикоагулянтов,
- проблемы с сосудами.
Однако независимо от того, почему возник синяк под глазом — от удара, от ушиба, от укола — он вызывает массу негативных эмоций и требует срочного лечения. Если начать процедуры сразу после удара (укола), то можно избежать образования обширной гематомы.


Гематома под глазом от удара головы
Алгоритм лечения
Лечение гематом в области глаза потребует соблюдения некоторой последовательности действий. Следование четкому алгоритму поможет быстро избавиться от гематомы. Состоит процесс из трех этапов:
1-й этап
Сразу в течение 20 минут после удара необходимо приложить холод к больному месту. Для этого подойдет лед из морозилки, замороженное мясо или охлажденный капустный лист. Суть этой процедуры в том, чтобы остановить кровотечение.
Под кожей разорвались мелкие капилляры, и из них вытекает кровь. Чем быстрее будет остановлен процесс, тем меньше окажется гематома и быстрее она рассосется. Однако совсем избавиться от синяка не удастся, ведь какая-то часть крови все равно успеет вытечь.
Прикладывать холод следует строго на 10 минут, затем необходимо сделать 2 часа перерыва. Это нужно для того, чтобы не повредить кожу вокруг глаз: она обладает повышенной чувствительностью к холоду.


Клинические признаки перелома основания черепа
2-й этап
После того как удалось остановить кровь и гематома перестала увеличиваться, можно приступать к лечению.
Примерно через 3 часа место удара можно смазать средством от синяков. Это может быть:
- гепариновая мазь,
- Синяк OFF,
- Скорая помощь от синяков и ушибов,
- Спасатель,
- Арника.
В первый и второй день после удара потребуется чередовать лед со смазыванием кровоподтека мазью. Холод не только остановит кровь, но и поможет снять опухоль.
Если все сделано правильно, то кровоподтек будет небольшим и сойдет на третий день.
В том случае, когда гематома обширная, глаз разукрасится разными цветами: сначала синяк станет красным (из-за красных кровяных телец — лейкоцитов), затем он приобретет зеленоватый оттенок, дальше станет желтоватым и в итоге коричневым — это потому, что организм приступит к «уборке» и гематома начнет рассасываться.
3-й этап
Он потребуется в тех случаях, когда синяк еще заметен после двух дней лечения. В этот период начинают его прогревать, но никак не раньше. Тепловые процедуры чередуют с мазями. В день делают 3—4 прогревания. Среди показанных к применению в этот период рассасывающих средств, кроме уже названных, будут и другие:
- Троксевазин,
- Лиотон,
- Троксерутин,
- Индовазин.
Для прогреваний используют соль, льняное семя, вареное в скорлупе и очищенное яйцо. Именно интенсивное тепло ускорит кровоток, и процесс рассасывания сгустка крови активизируется, а мази помогут в этом.


Кровоподтек от инъекции
Народные рецепты
Эффективно удалить кровоподтек в домашних условиях помогают народные средства.
Так, хороший результат оказывает прикладывание разведенной порошковой бодяги (можно купить такой крем), но делать эти примочки нужно очень осторожно. Нежную кожу вокруг глаз можно легко обжечь.
Для тепловых компрессов народные целители рекомендуют травяной отвар из календулы, зверобоя, подорожника, мать-и-мачехи, и шалфея. 2 ст. л.смеси заваривают кипятком, отцеживают и прикладывают теплыми на 3-й день.
Хорошим рассасывающим эффектом обладает сок петрушки. Им смазывают кровоподтек несколько раз в день.
Некоторые рецепты рекомендуют обрабатывать больное место зубной пастой, использовать солевой раствор для теплых примочек.
Эффективно свести гематому помогают такие составы:
- Смешать 2 ст. л.столового уксуса (9%), 1 ст. л.соли и 5 капель йода.
- Отвар льняного семени: 2 ст. л. на 200 мл воды.
- Отжать сок средней луковицы и добавить 1 ст. л.соли.
Смеси для компрессов оборачивают несколькими слоями бинта или в них смачивают бынт и прикладывают осторожно.
Народная медицина рекомендует делать на кровоподтек йодную сетку уже через 2 часа после ушиба.
Процедуры в области глаза должны проводиться с особой тщательностью, так как попадание на конъюнктиву лечебных составов вызовет сильное жжение и покраснение склеры.
О детях
Лечение синяков у ребенка не должно включать в сесбя сложные и жгучие составы. Детям гематомы мажут аптечными мазями, а в самом начале используют холод.
Чтобы прошел кровоподтек под глазом за один или два дня, необходимо прикладывать холод в начале лечения, смазывать гематому рассасывающими мазями на протяжении всего лечения. Если избавиться от него не удалось за 2 дня, переходят к прогреваниям.
fr-dc.ru
Как убрать синяк за один день
Автор КакПросто!
Непонятно откуда появившийся синяк может основательно испортить настроение, особенно если он выбрал для своего пребывания не самое подходящее место — лицо. Синяки могут образовываться сами собой из-за вдруг лопнувшего сосуда, поэтому не стоит удивляться его появлению. Бросив все силы и воспользовавшись средствами, вы можете избавиться от нежданного гостя совсем быстро.

Статьи по теме:
Инструкция
Если с синяка не сошла опухоль, подержите холодный компресс. Чем дольше вы его подержите, тем действеннее будут следующие процедуры. Если опухоли уже нет, использовать холод бесполезно. После полного схождения отечности используйте согревающий компресс. Если есть возможность подложить под синяк грелку, то это вообще замечательно. Если же нет, возьмите обычную поваренную соль и прогрейте ее на сковороде или в микроволновой печи. Быстро высыпьте в шерстяной носок и приложите к синяку. Держите минут 30-40, пока соль не начнет остывать.
Если вы не собираетесь никуда идти еще 6-8 часов, нанесите йод в виде сеточки. Через несколько часов намажьте место нанесения йода жирным кремом, так он впитается гораздо быстрее.
В аптеках продаются специальные крема различных торговых марок, которые направленно действуют по отношению к снятию аптеки и купить чудодейственный крем. Если же вы стесняетесь и не можете выйти на улицу, поищите дома мазь от геморроя или суставных болей. В них содержаться аналогичные компоненты. Наносите тонкий слой мази на синяк каждые 2 часа, и уже к вечеру от него не останется и следа.Если синяк полностью не сошел, замажьте его тональным кремом или наденьте солнечные очки, которые модно носить не только в солнечную погоду, но и в дождливую скользкую осень.
Источники:
- как за день убрать синяк
Совет полезен?
Статьи медицинского характера на Сайте предоставляются исключительно в качестве справочных материалов и не считаются достаточной консультацией, диагностикой или назначенным врачом методом лечения. Контент Сайта не заменяет профессиональную медицинскую консультацию, осмотр врача, диагностику или лечение. Информация на Сайте не предназначена для самостоятельной постановки диагноза, назначения медикаментозного или иного лечения. При любых обстоятельствах Администрация или авторы указанных материалов не несут ответственности за любые убытки, возникшие у Пользователей в результате использования таких материалов.
Похожие советы
www.kakprosto.ru





 Рисовый отвар отлично помогает убрать синяк под глазом, синяк от укола, гематому после удара
Рисовый отвар отлично помогает убрать синяк под глазом, синяк от укола, гематому после удара



 Показанием для этой процедуры станут:
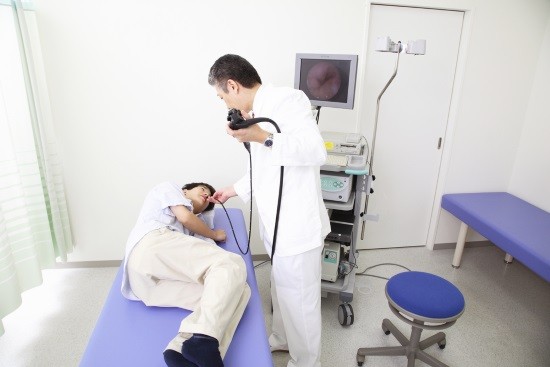
Показанием для этой процедуры станут: При болезнях желудка в стадии устойчивой ремиссии пациентам рекомендовано проходить фиброгастроскопию для уточнения диагноза и своевременного выявления патологических изменений.
При болезнях желудка в стадии устойчивой ремиссии пациентам рекомендовано проходить фиброгастроскопию для уточнения диагноза и своевременного выявления патологических изменений.
 Но для профилактического исследования сейчас необязательно брать направление у гастроэнтеролога, эту процедуру можно сделать платно в клинике, которой человек больше доверяет.
Но для профилактического исследования сейчас необязательно брать направление у гастроэнтеролога, эту процедуру можно сделать платно в клинике, которой человек больше доверяет.
 Процедура необходима людям с рефлюкс-эзофагитом.
Процедура необходима людям с рефлюкс-эзофагитом. Чтобы во время обследования пациента не беспокоил рвотный рефлекс, он может принять Эспумизан.
Чтобы во время обследования пациента не беспокоил рвотный рефлекс, он может принять Эспумизан.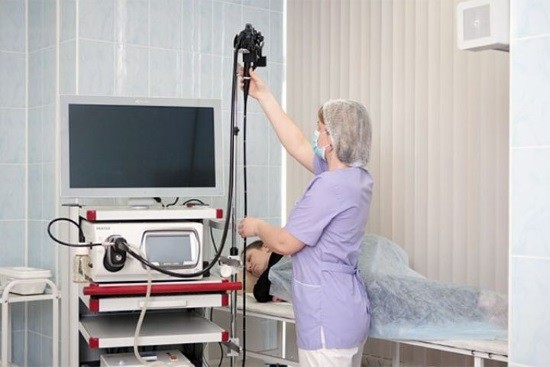











































































































































 Это средство спасает от панкреатита за 2 недели! Достаточно ежедневно выпивать один стакан натурального…
Это средство спасает от панкреатита за 2 недели! Достаточно ежедневно выпивать один стакан натурального…





 Вы думаете, у вас панкреатит? Не спешите с выводами, в 93% случаев это оказываются паразиты! Срочно начинайте пить антипаразитарный…
Вы думаете, у вас панкреатит? Не спешите с выводами, в 93% случаев это оказываются паразиты! Срочно начинайте пить антипаразитарный…




 Обследование у врача
Обследование у врача Отличие здоровой от пораженной поджелудочной железы
Отличие здоровой от пораженной поджелудочной железы Причины панкреатита
Причины панкреатита На консультации врач назначит соответствующее лечение
На консультации врач назначит соответствующее лечение Болеутоляющее средство при панкреатите
Болеутоляющее средство при панкреатите К панкреатическим средствам относится и Мезим
К панкреатическим средствам относится и Мезим Одно из народных средств лечения панкреатита является зубчатка
Одно из народных средств лечения панкреатита является зубчатка Лечение картофельным соком
Лечение картофельным соком









 Стимулирующие слабительные. Эти препараты помогают бороться с запорами путем раздражающего действия на нервные волокна в кишечнике. Стимулирующие слабительные помогают облегчить и улучшить дефекацию. Они активизируют моторные функции и перистальтику органа. Такого рода слабительные средства помогают задерживать жидкость в организме, которая и растворяет затвердевший кал. Среди препаратов этой группы можно отметить средства с корой крушины, сенны, алоэ. Неплохое действие оказывают Дифенилметан, Рицинолиевая кислота, Бисакодил. После их приема действие наступает через 5-6 часов.
Стимулирующие слабительные. Эти препараты помогают бороться с запорами путем раздражающего действия на нервные волокна в кишечнике. Стимулирующие слабительные помогают облегчить и улучшить дефекацию. Они активизируют моторные функции и перистальтику органа. Такого рода слабительные средства помогают задерживать жидкость в организме, которая и растворяет затвердевший кал. Среди препаратов этой группы можно отметить средства с корой крушины, сенны, алоэ. Неплохое действие оказывают Дифенилметан, Рицинолиевая кислота, Бисакодил. После их приема действие наступает через 5-6 часов. Тисасен или Сенаде. Данная группа не вызывает привыканий и стимулируетперистальтику. Медики утверждают, что препараты растительного происхождения — это лучшее лекарство для устранения констипации у беременных. Такие средства эффективны и безопасны и во время кормления грудью.
Тисасен или Сенаде. Данная группа не вызывает привыканий и стимулируетперистальтику. Медики утверждают, что препараты растительного происхождения — это лучшее лекарство для устранения констипации у беременных. Такие средства эффективны и безопасны и во время кормления грудью.
 Лечение запора в домашних условиях подразумевает использование самых разных продуктов, которые позволяют активизировать действие кишечника.
Лечение запора в домашних условиях подразумевает использование самых разных продуктов, которые позволяют активизировать действие кишечника.
 Для решения этих проблем рекомендуется вспомнить о таком замечательном средстве, как кора крушины.
Для решения этих проблем рекомендуется вспомнить о таком замечательном средстве, как кора крушины.

 Проблемы со стулом, будь он слишком редким или твердым, способны возникнуть у любого человека. В таких случаях можно использовать аптечные препараты, которые могут быть дорогими и без результативными или оказывать побочные эффекты. Чтобы избежать неприятных сюрпризов, вооружитесь знаниями о натуральных продуктах, стимулирующих более активную работу кишечника.
Проблемы со стулом, будь он слишком редким или твердым, способны возникнуть у любого человека. В таких случаях можно использовать аптечные препараты, которые могут быть дорогими и без результативными или оказывать побочные эффекты. Чтобы избежать неприятных сюрпризов, вооружитесь знаниями о натуральных продуктах, стимулирующих более активную работу кишечника. Бисакодил
Бисакодил Дефенорм
Дефенорм
 Простой вариант лечения – добавить в 0,5 литра натурального кефира ложку растительного масла (оливковое, касторовое, подсолнечное и так далее) и выпить при запоре.
Простой вариант лечения – добавить в 0,5 литра натурального кефира ложку растительного масла (оливковое, касторовое, подсолнечное и так далее) и выпить при запоре. Этот сухофрукт содержит полезные ферменты, антиоксиданты, слабительные и сорбирующие компоненты.
Этот сухофрукт содержит полезные ферменты, антиоксиданты, слабительные и сорбирующие компоненты. Чай из листьев шиповника
Чай из листьев шиповника Отвар крушины
Отвар крушины
 Настойка рябиновая
Настойка рябиновая Семя подорожника
Семя подорожника Листья алоэ
Листья алоэ Свежий щавель
Свежий щавель
 В первую очередь постарайтесь просто не доводить себя до такого состояния, для чего соблюдайте простые правила.
В первую очередь постарайтесь просто не доводить себя до такого состояния, для чего соблюдайте простые правила.











 Проблема с задержкой стула – явление довольно частое, поэтому важно знать, как вылечить запор собственными силами. При повторяющемся характере проблемы необходимо обратиться к специалисту, но кое-что можно сделать и дома.
Проблема с задержкой стула – явление довольно частое, поэтому важно знать, как вылечить запор собственными силами. При повторяющемся характере проблемы необходимо обратиться к специалисту, но кое-что можно сделать и дома.
















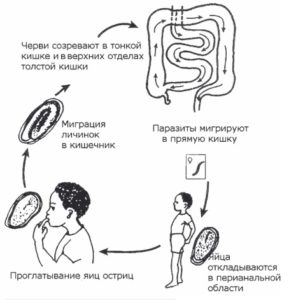
 Рассматривая цикл развития острицы у ребенка, следует обратить внимание, что способ проникновения остриц в организм только один – они проникают через желудочно – кишечный тракт и сразу же начинают там созревать, превращаясь в половозрелых особей. Обычно яйца попадают внутрь организма с плохо вымытых рук, с некипяченой воды, а также при поедании грязных овощей и фруктов. В тонком кишечнике созревшие яйца прикрепляются к стенке и превращаются в крохотных личинок, которые через 20 дней становятся взрослыми особями и перемещаются в толстый кишечник, где паразитируют в течение 4 – 6 недель.
Рассматривая цикл развития острицы у ребенка, следует обратить внимание, что способ проникновения остриц в организм только один – они проникают через желудочно – кишечный тракт и сразу же начинают там созревать, превращаясь в половозрелых особей. Обычно яйца попадают внутрь организма с плохо вымытых рук, с некипяченой воды, а также при поедании грязных овощей и фруктов. В тонком кишечнике созревшие яйца прикрепляются к стенке и превращаются в крохотных личинок, которые через 20 дней становятся взрослыми особями и перемещаются в толстый кишечник, где паразитируют в течение 4 – 6 недель.



























 «Полное очищение от паразитов со скидкой 50%!»
«Полное очищение от паразитов со скидкой 50%!»






 Загрузка…
Загрузка…





















 Пункция для откачки крови
Пункция для откачки крови
 Свежий лист капусты, хорошо размятый в руках и прибинтованный к поврежденному месту – это лучший ответ на вопрос «что делать при ушибе колена?». Данное средство абсолютно безопасно, может выступать и в качестве охлаждающего компресса (если подержать лист в холодильнике), и в качестве блокатора воспаления. Тщательно промытый и высушенный листок прикладывается к суставу и приматывается бинтом. Накладывать такой компресс можно на длительное время, меняя капусту каждые два часа.
Свежий лист капусты, хорошо размятый в руках и прибинтованный к поврежденному месту – это лучший ответ на вопрос «что делать при ушибе колена?». Данное средство абсолютно безопасно, может выступать и в качестве охлаждающего компресса (если подержать лист в холодильнике), и в качестве блокатора воспаления. Тщательно промытый и высушенный листок прикладывается к суставу и приматывается бинтом. Накладывать такой компресс можно на длительное время, меняя капусту каждые два часа.




 синдром раздраженного кишечника;
синдром раздраженного кишечника; Пробиотические лекарственные средства первого поколения применяются в основном для лечения дисбактериозных состояний первой степени. Коррекция микрофлоры с их помощью будет весьма локальна, направлена только на один определенный штамм бактерий, а потому их назначение может производиться только после специального анализа. Полученные результаты подскажу врачу, какого именно вида бактерий не хватает в кишечнике и в зависимости от вида недостатка, будет выбран препарат.
Пробиотические лекарственные средства первого поколения применяются в основном для лечения дисбактериозных состояний первой степени. Коррекция микрофлоры с их помощью будет весьма локальна, направлена только на один определенный штамм бактерий, а потому их назначение может производиться только после специального анализа. Полученные результаты подскажу врачу, какого именно вида бактерий не хватает в кишечнике и в зависимости от вида недостатка, будет выбран препарат. К перечню пробиотических лекарственных средств, входящих в классификацию третьего поколения, относят комбинированные препараты, содержащие в своем составе несколько видов различных бактерий полезной микрофлоры или же такие штаммы, которые внутри могут образовывать симбиотические комплексы. В некоторых препаратах (Бифиформ, Линекс) количество бактерий подстроено так, что они могут постепенно на разных этапах всасывания усиливать деятельность друг друга.
К перечню пробиотических лекарственных средств, входящих в классификацию третьего поколения, относят комбинированные препараты, содержащие в своем составе несколько видов различных бактерий полезной микрофлоры или же такие штаммы, которые внутри могут образовывать симбиотические комплексы. В некоторых препаратах (Бифиформ, Линекс) количество бактерий подстроено так, что они могут постепенно на разных этапах всасывания усиливать деятельность друг друга. Загрузка…
Загрузка… 


 Загрузка…
Загрузка… У моей девушки пахнет селёдкой, она ничем не болеет, это сто процентов. Влагалище у всех женщин, даже здоровых пахнет рыбой. Смиритесь с этим. и не тока у женщин.
У моей девушки пахнет селёдкой, она ничем не болеет, это сто процентов. Влагалище у всех женщин, даже здоровых пахнет рыбой. Смиритесь с этим. и не тока у женщин.














 Терапия назначается в случае, если мужчина продолжает неприятно пахнуть рыбой и потом даже после принятия душа. При отказе от лечения возможно усугубление течения болезни. При инфекционных заболеваниях это чревато обширным распространением патогенных микроорганизмов, при воспалении – поражением тканей органа и т.д. Длительное отсутствие врачебного вмешательства может повлечь за собой нарушение функций половых органов.
Терапия назначается в случае, если мужчина продолжает неприятно пахнуть рыбой и потом даже после принятия душа. При отказе от лечения возможно усугубление течения болезни. При инфекционных заболеваниях это чревато обширным распространением патогенных микроорганизмов, при воспалении – поражением тканей органа и т.д. Длительное отсутствие врачебного вмешательства может повлечь за собой нарушение функций половых органов.
 Если мужчина боится, что будет пахнуть рыбой перед интимной близостью, то ему следует заранее провести гигиенические процедуры. Мыть половые органы следует не ранее, чем за час до секса. Для усиления эффекта можно принять сидячую ванночку с антибактериальным составом. После проведения всех манипуляций следует надеть чистое белье. При отсутствии возможности полноценного проведения личной гигиены рекомендуется использовать влажные салфетки.
Если мужчина боится, что будет пахнуть рыбой перед интимной близостью, то ему следует заранее провести гигиенические процедуры. Мыть половые органы следует не ранее, чем за час до секса. Для усиления эффекта можно принять сидячую ванночку с антибактериальным составом. После проведения всех манипуляций следует надеть чистое белье. При отсутствии возможности полноценного проведения личной гигиены рекомендуется использовать влажные салфетки.
 Чеснок нормализует работу мужской половой сферы. Он помогает устранить заболевания, при которых сперма мужчины пахнет рыбой, восстанавливает выработку тестостерона, укрепляет стенки сосудов, разжижает кровь и обладает антибактериальным эффектом. Его применение повышает либидо и предупреждает проблемы с потенцией. Способы лечения запаха рыбы и других патологий чесноком:
Чеснок нормализует работу мужской половой сферы. Он помогает устранить заболевания, при которых сперма мужчины пахнет рыбой, восстанавливает выработку тестостерона, укрепляет стенки сосудов, разжижает кровь и обладает антибактериальным эффектом. Его применение повышает либидо и предупреждает проблемы с потенцией. Способы лечения запаха рыбы и других патологий чесноком:




 Ориентировочное время чтения: 5 мин. Нет времени читать?
Ссылка на статью будет выслана вам на E-mail:
Ориентировочное время чтения: 5 мин. Нет времени читать?
Ссылка на статью будет выслана вам на E-mail: Диагноз – рак: лечиться или жить? Альтернативный взгляд на онкологию
Диагноз – рак: лечиться или жить? Альтернативный взгляд на онкологию


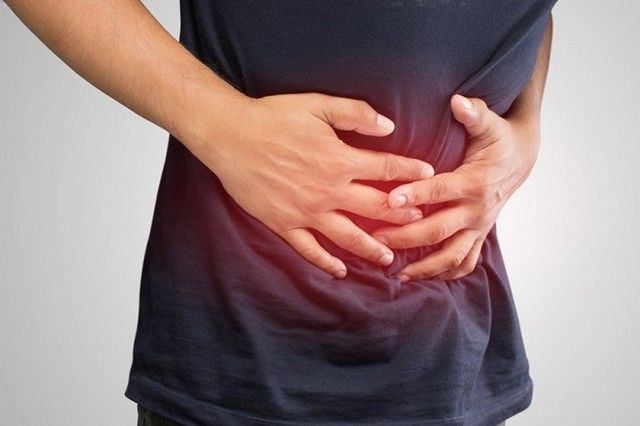


 Этот метод исследования является одним из ведущих при обнаружении заболеваний толстого кишечника. Диагностика выполняется с помощью специальной аппаратуры, воздействующей на его слизистую оболочку и стенку, причем осматриваются они на всех их протяженности.
Этот метод исследования является одним из ведущих при обнаружении заболеваний толстого кишечника. Диагностика выполняется с помощью специальной аппаратуры, воздействующей на его слизистую оболочку и стенку, причем осматриваются они на всех их протяженности.

 Процедура также может иметь хирургическую направленность и служить для иссечения полипа, прекращения кишечного кровотечения или для устранения причин непроходимости.
Процедура также может иметь хирургическую направленность и служить для иссечения полипа, прекращения кишечного кровотечения или для устранения причин непроходимости.


 Аллергическая реакция.
Аллергическая реакция.
