На языке появилась шишка: причины и способы лечения

Появление шишки на языке приведёт к проблемам с приёмом пищи, а также к нарушению эстетичного вида органа. Если она болит, тогда пациент не может полноценно разговаривать, и будет даже отказываться от еды. Более того, шишка на языке вызывает беспокойство у людей, ведь она может оказаться опухолью. Важно обратиться к специалисту, чтобы он провёл профессиональную диагностику. При необходимости доктор назначит лечение, которое поможет избавиться от данной патологии.
Причины
Шишечка в зоне языка может появиться внезапно, и её будет сложно не заметить. Она может иметь белый или красноватый оттенок, и, как правило, сопровождается неприятными симптомами. Патология не только нарушает эстетичный вид, но и затрудняет артикуляцию, нарушает вкусовое восприятие и в целом приносит немало дискомфорта.
Некоторые люди не хотят посещать врача, потому как надеются, что данная проблема исчезнет самостоятельно. Отсутствие терапии способно привести к серьёзным осложнениям, некоторые из них могут даже быть опасны для жизни.
Рассмотрим возможные причины.
- Доброкачественные опухоли
Данные новообразования бывают разных видов, поэтому гражданину сложно самостоятельно определить конкретный тип. Например, может появиться липома, которая образуется из жировой ткани. Она будет выглядеть как шарик, который находится сбоку на языке и не причиняет болезненных ощущений.

Также может появиться папиллома, она имеет вирусное происхождение. Её опасность заключается в том, что может начаться злокачественное течение.
- Гематома и киста
Нередко бывает, что человек при общении или приёме пищи прокусывает язык. На месте травмы появляется гематома, которая смотрится, как опухшее пятнышко красного цвета. Она самостоятельно исчезает в течение 4-5 суток, и какое-либо профессиональное лечение не требуется. Но если спустя 10 дней шишечка на языке осталась, это говорит об образовании кисты.

Она имеет белый или сероватый оттенок, без лечения продолжит расти. Для устранения патологии требуется хирургическое вмешательство, иначе есть риск появления инфекции в месте кисты.
Эта болезнь имеет инфекционное происхождение, при котором поражаются слюнные железы под языком. При появлении патологии орган покрывается шишками с гноем, а также припухает горло. Можно наблюдать повышение температура тела, слабость и болезненность в мышцах, что говорит об интоксикации организма.

Недуг чаще всего появляется у детей из-за того, что у них недостаточно сильный иммунитет и есть привычка тащить в рот грязные предметы. Именно из-за плохой гигиены появляются шишки на языке, которые могут быть белыми или красными. Прыщики болезненные, поэтому значительно усложняется приём пищи.

Заболевание встречается редко, но всё-таки оно может появляться у людей. При развитии пищеварительной системы в корень языка попадает тиреоидная ткань, из-за неё образуется узел. Он будет смотреться как шишка. Болезнь имеет генетическое происхождение, поэтому лечение осуществляется после консультации у врача-генетика.

В большинстве случаев он находится только в области губ, но в редких случаях образуется во рту. При нём язык покрывается небольшими шариками, которые внутри содержат белую жидкость. Недуг продолжается до двух недель, после чего полностью исчезает. Если человек хочет облегчить симптомы и сократить длительность патологии, нужно осуществить правильное лечение.

Она является злокачественным образованием, которое быстро растёт, меняется по форме и способно кровоточить. Метастазы распространяются в ближайшие органы. Болезнь диагностируется у людей, возраст которых больше 30 лет. Обязательно присутствует боль, неприятный запах изо рта, чрезмерное отделение слюны и проблемы с вкусовыми рецепторами. Терапия должна быть только комплексной – она включает в себя лучевое лечение и химиотерапию.

Если человек заметит у себя шишку на языке, то не следует её выдавливать или ковырять. Подобные мероприятия могут только усугубить ситуацию, поэтому нужно незамедлительно обратиться к специалисту.
Это не полный перечень недугов, из-за которых возникает шишка на языке. Существует ещё немало болезней, приводящих к данной патологии. В любом случае, человек сам не сможет определить свой диагноз, потому как симптомов и внешнего осмотра для этого недостаточно. Если будут подозрения на серьёзные патологии, тогда понадобится сдать анализы. До тех пор не следует самостоятельно лечиться, чтобы не нанести вред своему здоровью.
Симптомы
Шишки на языке могут иметь разную симптоматику, потому как многое зависит от причины их возникновения. Достаточно часто при появлении патологии шарик имеет небольшой размер, поэтому его можно и не заметить. При этом он часто не болит, когда только образовался, что усложняет диагностику.

Когда опухоль увеличивается, тогда уже человек может сам её заметить. Возможно, её удастся увидеть при зрительном осмотре языка. Также она может болеть, что особенно ощущается при разговоре или глотании пищи. Поначалу болезненность не всегда наблюдается, может только быть чувство инородного тела во рту. Естественно, этот симптом не следует оставлять без внимания, если не хочется столкнуться с осложнениями.
Если начинается воспаление, тогда язык припухает, наблюдается отёчность, а также может измениться цвет. Сама шишка красная и болит, в ней может образоваться гной. В редких случаях появляется омертвение поражённой зоны, что является плохим признаком.
Симптомы будут зависеть непосредственно от того, какой недуг потревожил человека и насколько он развился. Все болезни проще лечить на начальных этапах, а в запущенных случаях терапия может уже не помочь. Именно поэтому человеку важно посетить врача и при необходимости начать приём медикаментов. Во многих случаях прогноз благоприятный, достаточно быстро удаётся устранить имеющуюся проблему.

Диагностика
При появлении шишки на языке, не стоит пускать ситуацию на самотёк и надеяться на лучший исход. Потому как подобные патологии поначалу могут быть незаметны, либо слабо тревожить, зато со временем приносят сильный дискомфорт. Из-за небольших размеров опухоли в момент появления, сразу её сложно обнаружить. Как правило, людям везёт её увидеть при осмотре горла или зубов, когда ещё нет даже подозрений о проблемах с языком.
Понять, что приходится иметь дело именно с шишкой, можно визуально, а также путём прощупывания. Ещё раз напомним, что выдавливать прыщик не следует, а также пытаться как-то иначе от него избавиться. Этим можно только навредить себе, поэтому правильным решением будет сразу посетить врача.

Доктор в большинстве случаев после осмотра назначит гистологическое обследование. Оно нужно для того, чтобы после удаления шишки можно было понять причину её образования. Вполне вероятно, что придётся посетить различных врачей, таких как хирург, инфекционист, стоматолог, иммунолог или онколог. Всё зависит от того, какие имеются подозрения по поводу шишки, образовавшейся на языке или под ним.
Не стоит терять время и оттягивать поход к терапевту. Если имеется серьёзная патология, тогда точно потребуется начать лечение. Чем раньше человеку назначат терапию, тем больше шансов полностью выздороветь и не столкнуться с какими-либо осложнениями. Конечно, иногда шишка может пройти даже самостоятельно, допустим, если она является гематомой. Но, если в течение 4-5 дней ситуация не изменилась, либо стала хуже, тогда точно стоит посетить больницу.

Методы терапии
Лечение будет зависеть от того, что именно тревожит человека. Можно отметить, что практически всегда приходится устранять шишку с языка хирургическим путём. Если была диагностирована киста, тогда её удаляют целиком, а затем обрабатывают ткани для предотвращения заражения. Если имеется липома, то её убирают лишь в том случае, когда она растёт и причиняет человеку дискомфорт. В остальных ситуациях будет достаточно того, что человек станет контролировать развитие данной патологии.
В более серьёзных ситуациях, когда у человека было диагностировано злокачественное образование, понадобится пойти лучевую или химиотерапию. Конкретные меры назначит врач, а человеку важно будет полностью их соблюдать. При раннем лечении есть шанс, что удастся достичь выздоровления.

В домашних условиях удалять шишку не следует, тем более, не проконсультировавшись со специалистом. Это может привести к тому, что будет занесена инфекция, из-за чего появится гной и воспалительный процесс. Как итог, ситуация значительно усугубится, всё равно придётся посетить врача.
Устранять шишку с языка должен только специалист, имеющий хирургическое образование. Причём делать он это будет в стерильном помещении, где нет угрозы занесения инфекции. Реабилитация проходит достаточно быстро, и поначалу человеку важно соблюдать щадящую диету. Не стоит употреблять острую пищу, а также жирную и солёную. При необходимости потребуется использовать специальные медикаменты. Если точно следовать рекомендациям врача, тогда осложнений быть не должно.
tvoidantist.ru
Шишка на языке сбоку фото – Здоровье полости рта
Шишка на языке не только затрудняет приём пищи, но и вызывает у человека чувство стыда и эстетического дискомфорта. Шишки, появляющиеся на языке, что это – результат травмы или осложнение после болезни? Почему на языке появляются шишки и как с ними бороться, рассмотрим подробнее.

Основные причины возникновения образований на языке
Если вы заметили новообразование, появившееся во рту, не стоит самостоятельно устанавливать себе диагноз и тем более начинать лечение. Любая, даже самая маленькая шишечка на языке требует гистологического исследования. Чтобы провести данный вид диагностики, образование следует удалить. Но для начала, нужно выяснить основные причины, по которым могут появляться образования, поражающие корень и кончик органа.
Причины шишек на корне языка:
- Сиалоаденит;
- Травма или ожог языка;
- Липома;
- Папиллома;
- Аденома;
- Ботриомиксома;
- Фиброма;
- Миома;
- Нейрофиброма;
- Гемангиома;
- Лимфангиома;
- Кистозное образование;
- Струма языка;
- Злокачественная опухоль;
- Ранее перенесённый глоссит.
Шишки бывают разного размера и консистенции. Это может быть единичное образование, с серозным содержимым или уплотнение, не имеющее чётких границ.
Цвет шишки может быть от белого, до багряно-красного. Шишка может быть подвижной, а может напоминать нарост. Внутри может быть кровь, а может гной или лимфа. Ни в коем случае нельзя нарушать целостность новообразования.
Киста, гематома или следствие перенесённых заболеваний
Если образование на языке сбоку болит и появился этот недуг после еды, в результате прикусывания или ожога, то вмешательства специалистов не требуется. Через несколько дней образование рассосётся и от него не останется и следа. Если же опухоль не проходит более 10 дней, вполне возможно, что в результате травматизации образовалась гематома. Застарелые гематомы могут перерождаться в кисты. Здесь без помощи хирурга не обойтись.
Кисты, по внешнему виду напоминают прыщик. Они могут прогрессировать и разрастаться. Обычно больной не предъявляет жалоб на болезненность в ротовой полости. Для удаления кисты производят хирургическое иссечение доброкачественного образования. Киста бывает белого или серого цвета.
Кистозное воспаление бывает нескольких видов:
- Дермоидная киста. Врождённое образование, появляющееся в любом месте, рот, в данном случае, не является исключением. Содержимое дермоидной кисты – волосинки, частички пыли и всё, что попадает в организм и окружающего воздуха.
- Эмбриональная. Новообразование, локализующиеся на кончике органа пищеварительной системы. Появляется у детей.
- Радикулярная киста. Появляется в результате перенесённого перидотита;
- Куполообразная киста, чаще появляется в подъязычной области. Отличается от других тестообразным содержимым. В сравнении с другими кистами очень медленно растёт, может «жить» во рту годами, не вызывая болезненности.
Нередко, шишечки и на языке, и под ним появляются после глоссита. Осложнение заболевания происходит в результате инфицирования слизистой и при регенерации разрастания соединительной ткани. Воспалительное заболевание требует комплексного и немедленного лечения, чтобы болезнь не повлекла за собой последствий в виде образований. Обычно, это белая шишечка на языке, покрытая налётом, имеющая кайму розового цвета.
Струма или сиалоаденит
Сиалоаденит – воспалительное заболевание слюнных желез. Очень часто патологией страдают дети. Протоки желез при воспалении увеличиваются в размерах и появляется опухоль огромного размера. Не заметить патологию очень сложно, шея больного становится отёчной, слизистая рта гиперемирована. Могут появиться шишки на языке, белого цвета. Образования появляются в области расположения слюнных желез, под языком. Позднее, из новообразований начинает выделяться гнойный экссудат. Такая шишка болит и доставляет дискомфорт его обладателю. Особенно ощутимо образование при разговоре и пережёвывании твёрдой пищи. При развитии гнойного процесса присоединяются симптомы общей интоксикации: температура, слабость, озноб, суставная и мышечная боль. Температура может доходить до 39 * C.
Струма языка развивается в период эмбрионального развития. Тиреоидная ткань попадает на язык, в процессе формирования органа пищеварительной системы. Образование представляет собой узел на корне языка. Очень редкое и опасное заболевание, требующее консультации и обследования у генетика.
Опухоли доброкачественной природы
| Липомы. | Новообразования, образующиеся из жировой ткани. Чаще располагаются на волосистой части головы и на теле, но встречаются и на слизистых оболочках, в частности на боковой поверхности языка, или на его кончике. Шишка сбоку, на языке напоминает шарик, чаще всего подвижный и безболезненный. |
| Фиброма. | Образование, имеющее ножку. Разрастается из соединительной ткани. Носит доброкачественный характер. Цвет не отличается от цвета слизистой, на которой она располагается. |
| Ботриомиксома. | Большое новообразование, достигающее 5 см в диаметре. Имеет гладкую поверхность, разделённую на дольки. Возникает в результате микротравм и термических повреждений. |
| Аденома. | Формируется из слизистых оболочек желудочно-кишечного тракта. Может располагаться как на корне языка, так и на его кончике. |
| Папилломы. | Образование вирусной природы. Могут единичными и множественными. Произрастают из слизистой эпителиальной ткани. Не достигают больших размеров, могут приобретать злокачественное течение. |
| Миома. | Маленькая шишечка на языке, располагается на языке вверху. Слизистая поражается сосочками маленького размера. |
| Гемангиома. | Опухоль, разрастающаяся из кровеносных сосудов. Может быть от ярко-розового, до сине-бордового цвета. Как правило, появляется с рождения. При травмировании образования появляется кровоточивость. Имеет доброкачественную природу, но может перерождаться в злокачественную. |
| Нейрофиброма. | Это шишка появляется из ткани, расположенной на нервной ветви языка. Отличается болезненностью и дискомфортными ощущениями. Чаще всего локализуется сзади языка. |
| Лимфангиома. | Образование, которое появляется на кончике языка и его боковой поверхности. Носит врождённый характер, состоит из клеток лимфатической ткани. При травмировании воспаляется и разрастается. Иногда разрастается по всей поверхности языка. |
Злокачественная опухоль
Злокачественные образования, саркомы отличаются очень стремительным ростом. Представляют собой россыпь бугристых шишечек. Не имеют однородной структуры и консистенции. Могут подвергаться эрозиям и изъязвлениям. Метастазируют вглубь лежащие ткани, внутренние органы и лимфатическую систему.
Онкология языка – рак, представляет собой наросты из ороговевших чешуек дермы. Располагаются на боковой части или в середине языка. Развитию злокачественной опухоли могут способствовать различные факторы. Нередко, обычная миома перерастает в рак, при отсутствии должного лечения. Онкологии языка подвержены мужчины старше 40 лет. В начале заболевания на языке появляется шишка, которая не вызывает боли. Опухоль начинает стремительно расти, присоединяются:
- Болевой синдром;
- Запах гнили изо рта;
- Усиленное слюноотделение;
- Изменение вкусовых ощущений;
- Отсутствие возможности принимать пищу;
- Дискомфорт при разговоре.
Метастазы прорастают в лимфоузлы, которые увеличиваются в размерах и вызывают боль. Важно помнить, что любое новообразование, под действием неблагоприятных факторов может из доброкачественного переродиться в злокачественную опухоль. Поэтому, любые, даже самые маленькие шишки необходимо обследовать, чтобы не стать заложником смертельной болезни.
Не в коем случае не лечите самостоятельно шишки. Нельзя греть, давить и, тем более, пытаться её убрать самостоятельно. В некоторых случаях маленькое образование может стать причиной большой беды.
К какому специалисту обратиться и как лечить
Если на языке шишка болит, что делать и к кому обратиться? Для начала следует посетить терапевта. После ряда диагностических исследований, специалист направляет больного на осмотр к зубному врачу, инфекционисту, иммунологу, хирургу или онкологу. Желательно, чтобы не терять драгоценное время, отправиться в онкологический диспансер. После опровержения самого страшного диагноза, можно спокойно идти к хирургу.
После осмотра, рекомендуют избавиться от опухоли хирургическим путём. Операция не сложная и длится около 20 минут. Проводится иссечение под местной анестезией. Госпитализация на период оперативного вмешательства не превышает 2 дней.
После того, как шишка удалена, её отправляют на гистологическое исследование. Результат гистологии можно узнать через 10 дней. Доктор озвучит причины, по которым появилась новообразование.
zubi.pro
Причины появления шишки
Что же может послужить причиной образования шишек на языке? Не только простой укус уязвимого органа при жевании может послужить причиной возникновения болезненных ощущений и повреждения на отдельных участках. Вот некоторые из них:
- Химическое, термическое воздействие. Прием очень острой или соленой еды, а также чересчур горячей.
- Повреждение кровеносного сосуда, или его разрыв, что может привести к образованию гематомы.
- Злоупотребление алкоголем или сигаретами. В результате могут появиться маленькие язвы.
- Авитаминоз или гиповитаминоз.
- Сахарный диабет.
- Некоторые системные заболевания (иммунодефицит, ВИЧ, сифилис, туберкулез).
Это лишь часть причин, последствием которых может стать шишка под языком или на нем. В зависимости от того, что предшествовало формированию новообразования, их подразделяют на разные формы. Какие известны и как их отличить?
Виды шишек
Главной причиной появления рассматриваемой опухоли является такая болезнь, как сиаладенит. Иногда шишкой может являться липома либо киста. В этих случаях пациенту нужно как можно скорее обратиться за помощью к врачу.
Если шишка белого цвета, то может развиваться заболевание сиаладенит. Это одно из проявлений воспаления слюнных желез.
Такое образование в полости рта приносит сильную боль. В редких случаях оно прорастает за пределы языка и требует немедленного хирургического вмешательства.
Киста же часто появляется у немолодых людей. Она бывает как белого цвета, так и серого. При осмотре воспаленного участка, такое новообразование напоминает обычный прыщ или акне. Болей киста не приносит, но затрудняет процесс жевания и речи.
В зависимости от причины, предшествующей формированию такого образования, разделяют кисты:
- Эмбрионального происхождения (чаще формируются у детей). Они располагаются на кончике языка.
- Ретикулярные (появляются при перенесении перидотита). Находятся на поверхности десен.
- Дермоидные (могут находиться в абсолютно любом месте ротовой полости). Имеют врожденную природу.
- В челюстно-подъязычной мышце располагаются куполообразные кисты (такое образование имеет розоватый оттенок). Ему свойственен медленный рост, во время которого больной испытывает массу неудобств.
Липома – это доброкачественная опухоль, которая состоит из жировой ткани. Она не несет угрозы для жизни и здоровья человека. Обычно проявляется такое образование на теле больного или голове. Опухоль удаляют только в случае ускоренного роста и развития также в случаях болезненных ощущений или возникновения дефектов на лице.
Совет: Не пытайтесь убрать такое образование самостоятельно, так как могут возникнуть тяжелые последствия (новые образования, если корешок не удален полностью или сильные воспалительные процессы).
Папиллома – представляет особое инородное тело из слоя эпителия слизистой. Локализуется обычно на кончике языка или спинки. На вид — это слегка розоватые круглые или овальные новообразования. Может быть как в одиночном экземпляре, так и множественном. В редких случаях развивается в злокачественную опухоль, которая требует скорейшего удаления хирургическим путем. Вовремя сделанный поход к врачу, может спасти жизнь больному.
Ботриомикома – шишка, которая формируется на кончике языка, и может достигать размера с грецкого ореха. Поверхность образования гладкая, редко крупнозернистая, иногда может делиться на дольки. По периоду роста меняет окрас с красного на бурый. Причиной развития являются травмы языка или трещины на поверхности органа.
Гемангиома – образование, которое формируется из клеток кровеносных сосудов. Причиной появления, бывают патологии в эмбриогенезе. Проявляется обычно в раннем возрасте в виде розовых пятен независимо от пола.
Симптомы новообразований на языке
Новообразования диагностировать нелегко, так как при появлении шишки маленького размера человек не испытывает неудобств. Когда же она подрастет, то больной начинает жаловаться вот на эти симптомы:
- ухудшение самочувствия;
- увеличение температуры тела;
- появление гнойничков и неприятного привкуса во рту;
- ощущение боли при глотании и жевании;
- чувство присутствия инородного тела в ротовой полости;
- нарушение речи и т. д.
Если вы заметили любые из перечисленных симптомов, то как можно скорее обращайтесь за помощью к врачу. Помните:
«Заболевание легче предотвратить, нежели лечить» и «Практически любое образование на начальной стадии формирования можно вылечить без хирургического вмешательства».
Как же диагностировать такую болезнь
Диагностика в большинстве случаев производится, когда шишка уже достигла средних размеров. Почему так получается? Маленькую опухоль довольно сложно обнаружить (только если ее случайно увидели). Обязательно проводится осмотр и пальпация обнаруженного новообразования, после чего, врач назначает лечение. Иногда биоматериал направляется на гистологию. Это обычно проводится уже после хирургического вмешательства (если оно было произведено).
Что нельзя делать при обнаружении новообразования
- Самому прокалывать новообразование или применять другие способы воздействия (прижигать, ковырять).
- Оставлять на самотек. Это может быть как просто травма, так и серьезное заболевание, ведущее к необратимым последствиям, вплоть до летального исхода.
- Паниковать.
Способы лечения
Как уже было сказано ранее: «самолечение в таком случае противопоказано». Чтобы снять болевые ощущения, что можно сделать? Максимум, до визита к врачу можно прополоскать рот раствором антисептика, не более.
Если обнаружена киста, то врач вправе назначить хирургическое вмешательство, то есть удаление этого образования. Не переживайте, кисты удаляют полностью, не оставляя кусочков. После операции пациенту в течение нескольких дней останется дезинфицировать ротовую полость, чтобы исключить риск повторного заражения.
В случае если была обнаружена липома, то вмешательство хирурга необязательно, так как угроза для здоровья не присутствует. Ее удаляют, только тогда, когда она сильно увеличилась в размерах и причиняет боль человеку. Во всех других случаях такую кисту постоянно контролируют, а больной принимает курс определенных препаратов.
Если человек внезапно обнаружил инородное тело, не стоит пытаться самостоятельно избавиться от него.
Это может закончиться плачевно, может быть занесена инфекция и начать развиваться другие осложнения (необратимые последствия, ведущие к летальному исходу).
zubnoimir.ru
Классификация рака языка
Рак языка принято в медицине подразделять по его локализации в органе, форме, характеру роста и по гистологическому строению.
По локализации, то есть расположению на языке, злокачественное новообразование подразделяют на:
- Рак тела языка. Выявляется эта локализация примерно у 70% больных, обычно при таком расположении опухоль затрагивает боковые поверхности органа или его срединную часть.
- Рак корня языка выявляется в 20% случаев. Данная локализация также обозначается как рак ротоглотки. Возникновение злокачественных опухолей в задней половине ротовой полости всегда отличается более агрессивным течением.
- Раковое образование, локализующееся снизу языка. Обнаруживается в 10% случаев.
Данное фото отчетливо показывает рак корня языка

По форме рак языка подразделяется на:
- Язвенную форму. На языке образуется язва, имеющая неровные и чаще кровоточащие края. Изъязвления затрагивают нижнюю часть языка и его середину.
- Инфильтративную форму. У пациента в толще языка можно пропальпировать бугристый, плотный комок – инфильтрат. Слизистый слой над уплотнением истонченный, при этой форме рака выражен болевой синдром. Инфильтрат в большинстве случаев образуется на кончике языка и в его задней части.
- Папиллярная форма выставляется, когда над языком в разных его отделах из слизистого слоя вырастает опухоль на тонкой или толстой ножке. Этот вид злокачественного новообразования характеризуется медленным ростом и обычно он затрагивает боковые части языка.
На фото можно увидеть, как выглядит начальная стадия папиллярной формы рака языка
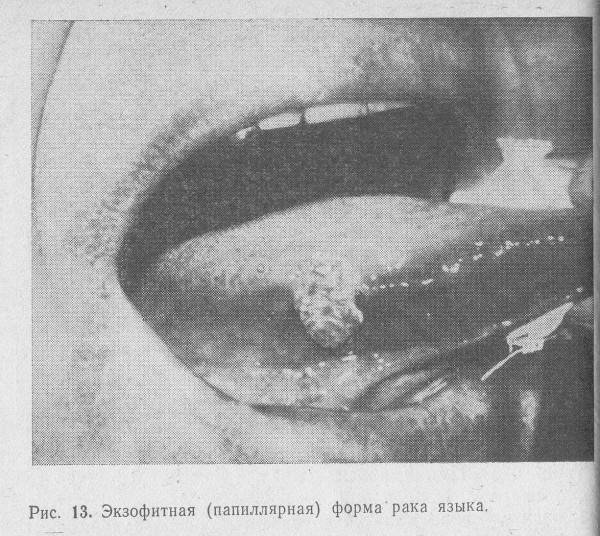
По гистологическому строению:
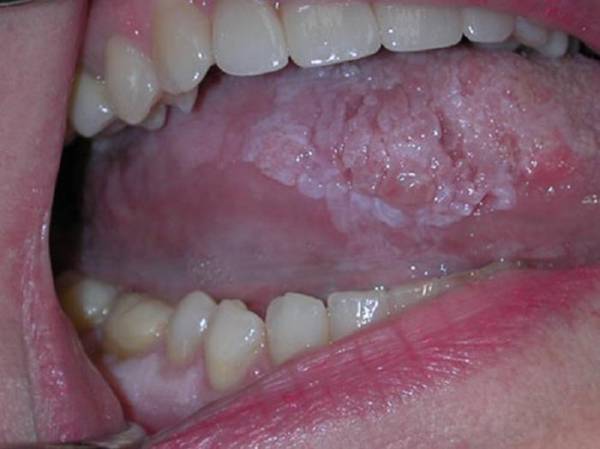
- В 95% случае рак языка плоскоклеточный (ороговевающий и
неороговевающий). - Аденокарцинома выявляется редко и обычно она затрагивает корень языка.
По характеру роста рак языка может быть:
- Экзофитной опухолью. При этом злокачественное новообразование растет в ротовую полость.
- Эндофитной опухолью. Расположение образования ограничено толщей органа.
Фото плоскоклеточного рака языка
Причины развития
Среди причин развития рака языка ведущее значение онкологи отводят внешним неблагоприятным факторам, это:
- Многолетнее курение и употребление алкогольсодержащих напитков. Если человек увлекается и тем и другим, то вероятность злокачественного новообразования в ротовой полости повышается многократно. Алкоголь значительно усиливает канцерогенные свойства табачных смесей.
- Хроническое механическое травмирование языка. Подобное происходит при ношении некачественно установленных протезов, при травмировании слизистого слоя краем отломленного зуба, регулярном прикусывании органа.
- Профессиональные вредности — работа с солями тяжелых металлов, продуктами нефтяной промышленности.
- Постоянное употребление слишком горячих, обжигающих слизистую блюд. Предпочтение в пище острых приправ.
- Хроническое воспаление ротовой полости – стоматит, гингивит.
Одновременное влияние на организм человека сразу двух-трех неблагоприятных факторов повышает вероятность раковых заболеваний в ротовой полости.
Выделяют и некоторые предраковые заболевания, при развитии которых риск образования злокачественной опухоли языка возрастает в несколько раз. К этим болезням относят:
- Болезнь Боуэна – образование одиночного пятна на языке, его поверхность гладкая. Очаг может западать или на его месте образуется эрозия.
- Лейкоплакия – участок постоянного воспаления, может выглядеть как пятно беловатого цвета или разрастающаяся постепенно бородавка. Подобные изменения имеют тенденцию к ороговению.
Вероятность рака языка с разной локализацией повышается с возрастом. Большинство лечащихся от этого заболевания людей мужчины от 40 и до 60 лет. После 80 лет это заболевание редко начинает первоначально развиваться. Имеются данные о выявлении рака языка и у маленьких детей, хотя для этого возраста эта патология не характерна.
Первые симптомы и признаки начальной стадии
 Рак языка имеет три стадии своего развития это начальная, развитая и запущенная.
Рак языка имеет три стадии своего развития это начальная, развитая и запущенная.
Сложность диагностики на начальной стадии заключается в том, что в этот период большинство больных редко испытывают те ощущения, которые могут быть ими восприняты серьезно.
Но все таки при внимательном отношении к своему здоровью определенные неполадки в ротовой полости заподозрить можно по следующим признакам:
- Появлению дискомфортных ощущений в месте роста образования. Первоначально эти симптомы выражаются периодическим жжением, покалыванием, онемением, по мере роста опухоли начинает беспокоить режущая боль. Сильные боли отдают в висок, нижнюю челюсть, ухо.
- Появлению неприятного запаха из полости рта. Особенно этот симптом характерен для язвенных форм новообразования.
- Появлению определенных нарушений глотания. Пациент предъявляет жалобы на плохое проглатывание пищевого комка или слюны.
- Повышенное слюноотделение.
- Изменению разговорной речи.
- Увеличению лимфатических узлов, находящихся за ушами, под челюстью.
Нередко на ранней стадии развития рака языка больного беспокоит лишь боль, не имеющая четкой локализации. Такой вид боли ошибочно принимается за проявления стоматита, кариеса или воспаления горла.
По мере развития заболевания к первоначальным симптомам присоединяется кровоточивость языка, нарушение его подвижности. Больные испытывают и выраженные симптомы раковой интоксикации, сильные, не проходящие под воздействием анальгетиков, боли. В запущенных случаях рак захватывает большинство других структур ротовой полости и переходит на внутренние органы.
Диагностические процедуры
Предварительный диагноз устанавливает стоматолог при первичном осмотре ротовой полости у пациента. При необходимости врач применяет пальпирование, осмотр ротовой полости при помощи зеркал. Обязательно выясняется весь анамнез болезни и ощущения больного. Для дальнейшего обследования пациент отправляется к онкологу.
Из диагностических процедур используют:
- Гистологическое исследование образца, взятого из опухоли или язвы (биопсия).
- Цитологическое исследование мазка, взятого с поверхности изъязвления.
- УЗИ назначается для определения глубины охвата раковой опухолью языка и для выявления метастазов во внутренних органах.
- Рентгенография назначается с целью выявления очагов раковых изменений в костных структурах черепа.
- КТ или МРТ назначается с целью выявления метастазов в головном мозге.
При необходимости пациенту могут назначить и другие обследования. Отличать рак языка необходимо от твердого шанкра при первичном сифилисе, от туберкулезной язвы, от доброкачественных опухолей и лейкоплакии.
Как лечат рак языка?
 Выбор метода лечения злокачественного образования языка зависит от стадии этой патологии. Естественно, что на начальной стадии удается при современном уровне медицины добиться неплохих результатов лечения, не прибегая к обширному хирургическому вмешательству.
Выбор метода лечения злокачественного образования языка зависит от стадии этой патологии. Естественно, что на начальной стадии удается при современном уровне медицины добиться неплохих результатов лечения, не прибегая к обширному хирургическому вмешательству.
В основном рак языка лечится комбинированным методом, то есть пациенту подбирается разное сочетание лучевой терапии, хирургических методов, химиотерапии.
Хирургический метод
Операция назначается с целью полного удаления опухоли. Это может быть резекция определенной части языка или глоссэктомия, то есть полное отсечение органа. В ходе хирургического вмешательства удаляются пораженные мягкие ткани, мышцы и костные структуры. Возможно наложение ортостомы.
После основного лечения пациенту назначается реконструктивная операция для восстановления костей, мышц и связок. Если выявлены метастазы в лимфатических узлах, то они также удаляются.
Лучевая терапия
Лучевая терапия назначается как до операции, так и после нее. В отдельных случаях облучение может стать основным методом лечения. Раковые клетки уничтожаются высокоэнергетическими рентгеновскими лучами, радиоактивными изотопами или направленными пучками электронов.
Применение IMRT-технологии позволяет с высокой точностью рассчитать максимально эффективную дозу радиации и направить ее в строго определенное место. Такая методика отличается наименьшим количеством побочных реакций. Лучевая терапия обычно назначается на каждый день в течение 6-7 недель.
Полихимиотерапия
Химиотерапия это использование препаратов, уничтожающих раковые клетки. При лечении рака языка нередко назначается полихимиотерапия, то есть одновременное использование сразу нескольких химиопрепаратов.
Показаниями к такому лечению служат местные, не подлежащие операции опухоли, отдаленное метастазирование, низкодифференцированное образование. Эффективным считается одновременное использование 5-Фторурацила и препаратов платины – Карбоплатина, Цисплатина.
Результаты лечение улучшаются при одновременном назначении полихимиотерапии и облучения, хотя при этом самочувствие больных в дни лечения сильно страдает.
Прогнозы
Благоприятный исход лечения онкологи могут дать только при начальных стадиях рака языка. Согласно статистическим данным в этих случаях около 80% пролеченных разными методами людей живут не менее 5 лет. Если раковое образование стали лечить в запущенной стадии, то только около 35% людей выживают в первые пять лет после терапии.
Профилактические меры
 В большинстве случаев предотвратить рак языка вполне возможно. Наименьшая вероятность развития этого заболевания у людей не курящих, редко употребляющих алкоголь и постоянно уделяющих внимание качественной гигиене ротовой полости.
В большинстве случаев предотвратить рак языка вполне возможно. Наименьшая вероятность развития этого заболевания у людей не курящих, редко употребляющих алкоголь и постоянно уделяющих внимание качественной гигиене ротовой полости.
Осмотр два раза в год у стоматолога позволяет не только обнаружить рак в начальной стадии, но и своевременно помогает выявить кариес, сколы зубов, скорректировать травмирующие слизистый слой протезы.
gidmed.com
Типы образований на языке
Частой причиной образований опухолей на языке является сиаладенит. Это воспалительное поражение слюнной железы. При этом в некоторых случаях опухоль может распологаться и на языке. Образовавшаяся шишечка имеет белый цвет. На начальной стадии заболевания наблюдаются незначительные болевые ощущения при жевании и глотании, которые со временем усиливаются, в слюне появляется слизь, гной и хлопья, состоящие из слущенного эпителия. Самочувствие больного ухудшается, появляется лихорадка.
Другая причина появления шишки на языке — липома. Это опухолевое образование состоит из жировой ткани, которая медленно и безболезненно разрастается. Липома редко появляется во рту, но известны случаи ее образования на щеке, небе, деснах и языке. Опухоль находится внутри довольно плотной капсулы, причем внутри она состоит из долек, разделенных перемычками. По консистенции липома может быть мягкой или более плотной. При мягкой консистенции может ощущаться едва различимое движение ее содержимого. При твердой консистенции липома малоподвижна.
Еще одно заболевание, проявляющееся в виде шишки на языке — это киста. Она представляет собой образование белого или серого цвета, отчетливо различающееся на фоне красной оболочки рта. По виду шишка напоминает прыщик. Она не доставляет боли и каких-либо неудобств, однако по мере ее роста может затрудняться процесс жевания и ухудшаться произношение. Разделяют следующие виды кист, локализующиеся в ротовой полости: эмбриональную, радикулярную, дермоидную и ранулу. Эмбриональные кисты встречаются чаще всего у детей и располагаются на кончике языка. Радикулярные или околокорневые кисты — это результат запущенного перидонтита. Наиболее часто они проявляются в виде припухлости на десне. Дермоидные кисты — это врожденное образование, которое может локализоваться на любой ткани ротовой полости. Если она располагается над челюстно-подъязычной мыщцей, то имеет вид купола. Оболочка кисты имеет розоватый цвет, сквозь который просматривается тестоватое содержимое. Дермоидная киста может ухудшить прохождение пищи и повлиять на речь, однако растет она медленно. Ранула представляет собой слизистую кисту крупных размеров. Она образуется на месте повреждения протока слюнной железы.
Лечение шишек на языке
В большинстве случаев шишки на языке лечатся хирургическим путем. При кистах рекомендуется полное удаление образование с последующей санацией тканей. Что касается липомы, ее удаление показано в тех случаях, когда она быстро растет и доставляет боль. Это новообразование не опасно для здоровья человека и при небольших его размерах чаще всего рекомендуется наблюдение за его развитием.
Хочется подчеркнуть, что самостоятельные попытки избавиться от шишек на языке могут привести к инфекции ротовой полости, а также нагноению раневой поверхности и другим осложнениям. Удаление образований на языке должен производить хирург-стоматолог в стерильных условиях.
С уважением, Ксения
www.domotvetov.ru
Доброкачественные опухоли
К ним относят липому. Это образование, состоящие из липидных тканей. Чаще локализуется на волосистых участках головы и тела, но иногда встречаются и на поверхности слизистых оболочек, в частности, сбоку языка или на кончике органа. Внешне выглядит как подвижный шарик. Не причиняет боли и дискомфорта.
Фибромы являют собой наросты с ножкой, образовываются из соединительных тканей. Это доброкачественные опухоли, не отличающиеся окрасом от цвета слизистой ткани. Ботриомиксома являет собой образование большого размера. В окружности может достигать пяти сантиметров. Поверхность его гладкая, разделяется на небольшие дольки. Причиной появления являются травмы и механические повреждения органа, ожоги.
Папилломы являются следствием деятельности вируса папилломы человека. Такие наросты могут располагаться как поодиночке, так и могут быть множественные. Образуются из слизистых эпителиальных тканей. Не вырастают к большим размерам, но с течением времени могут трансформироваться в злокачественные опухоли. Миомы являют собой маленькие шишечки на поверхности мышечного органа. Чаще располагаются сверху. Гемангиомы являются опухолями, которые состоят из кровеносных сосудов. Окрас их варьируется от светло-розового до иссине-алого. Обычно такие образования доброкачественные, но с течением времени могут перевоплощаться в злокачественные.
Нейрофибромы возникают из тканей нервных веток органа. Их появление сопровождается болезненностью, сильным дискомфортом во время разговора и приема пищи. Чаще располагаются на задних стенках и сбоку языка. Лимфангиомы располагаются на кончике и сбоку органа. Это врожденная твердая шишка, формируется из клеток лимфатических тканей. При механическом повреждении начинает развиваться воспалительный процесс, отмечается разрастание лимфангиомы.
В некоторых случаях разрастание распространяется на всю поверхность мышечного органа.
Образования злокачественного характера
Опухоли злокачественного характера и саркомы отличаются стремительным разрастанием и бурным прогрессированием. Внешне выглядят как россыпь бугристых шишечек. Структура их неоднородная, консистенция тоже. Могут покрываться эрозиями и язвочками. Отличаются метастазированием вглубь расположенных рядом тканей, во внутренние органы и в лимфатическую систему.
При развитии рака языка отмечается появление наростов из ороговевших чешуек. Локализуются они сбоку или в середине слизистой мышечного органа. При развитии они становятся твёрдыми, появляются дополнительные симптомы. Появлению таких опухолей способствуют разные причины. Простая миома при благоприятных для нее обстоятельствах может перерождаться в рак, если отсутствует должная терапия. Онкологическим процессам чаще подвергаются представители мужского пола в возрасте после 40 лет. На начальном этапе развития недуга появляется безболезненный бугорок. При прогрессировании заболевания он начинает стремительно расти, сопровождаясь такими симптомами:
- сильная болезненность;
- гнилостный запах изо рта;
- повышенное образование слюнной жидкости;
- изменения качества вкусовых ощущений;
- трудности с приемом пищи;
- трудности во время разговора.
Метастазы распространяются на лимфатические узлы, которые становятся больше в диаметре, это сопровождается сильной болезненностью. Необходимо помнить, что, если во рту образовался какой-либо шарик, даже если он безболезненный и не вызывает дискомфорта, нужно обращаться за консультацией к специалистам. Это нужно, поскольку любые образования под влиянием неблагоприятных факторов способны трансформироваться в злокачественные и стать угрозой для здоровья и жизни.
Нельзя самостоятельно пытаться избавиться от шишек. Недопустимо прогревать их, выдавливать или пытаться устранить другими методами. В противном случае это может стать причиной озлокачествления и инфицирования образований. Лучшее, что можно сделать, это обратиться за помощью к доктору.
Что предпринять
Что делать, если на языке появляется шишка? Вначале нужно проконсультироваться с терапевтом. Назначается дополнительная диагностика, после чего может понадобиться посещение стоматолога, инфекциониста, иммунолога, хирурга или онколога. Важно не тянуть с посещение специалистов, чтобы не терять время. Если злокачественная природа образования не подтвердится, можно спокойно удалить нарост хирургическим путем.
Удаление несложное, продолжительность операции обычно не более 20 минут. Доктор иссекает шишечку под местной анестезией. Сразу после операции может понадобиться госпитализация. Спустя сутки пациент отправляется домой. После удаления кисты ее отправляют на гистологическое исследование. Результат будет известный через десять дней.
tvoyzubnoy.ru
glivec.su
Шишка на языке сбоку болит: причины и способы лечения
Если появляется шишка на языке сбоку болит, это вызывает не только дискомфорт, но и трудности с приемом пищи и с разговором. Почему может появляться на языке шишка, о каких заболеваниях это может свидетельствовать и что предпринять, если появляется уплотнение.


Почему возникает проблема

 Не стоит при появлении новообразований в языке заниматься самостоятельным лечением. Поставить правильный диагноз может только квалифицированный специалист после проведения предварительных диагностических мероприятий. Если на поверхности мышечного органа образовывается даже маленький шарик, понадобится гистологическое исследование его содержимого. Для проведения данного исследования шишечки нужно удалять. Но первоначально следует обнаружить причину их появления.
Не стоит при появлении новообразований в языке заниматься самостоятельным лечением. Поставить правильный диагноз может только квалифицированный специалист после проведения предварительных диагностических мероприятий. Если на поверхности мышечного органа образовывается даже маленький шарик, понадобится гистологическое исследование его содержимого. Для проведения данного исследования шишечки нужно удалять. Но первоначально следует обнаружить причину их появления.
К основным причинам того, что на языке образуются шишки или пупырышки, относят:
- сиалоаденит;
- липому;
- механические повреждения – травмы или ожоги;
- папилломы;
- аденомы.;
- ботриомиксомы;
- фибромы;
- миомы;
- нейрофибромы;
- гемангиомы;
- кисты;
- струмы языка.
- новообразования злокачественного характера.
- последствия запущенной формы глоссита.
Внутренние образования могут быть разных размеров и разной плотности. Образуются как единичные шишки с серозным содержимым, так и уплотнения без четких границ. Цвет может варьироваться от белого до алого или бордового. Образования могут быть подвижными либо располагаются в форме нароста. Нельзя самостоятельно нарушать их целостность.
Кисты и гематомы


Если сбоку языка справа или слева появился болезненный бугорок вследствие механического повреждения – прикусывания или ожога, медицинское вмешательство зачастую не требуется. Спустя небольшой промежуток времени на языке типун рассасывается самостоятельно, шрам от него не остается. Если же шишка не устраняется самостоятельно спустя неделю, это может сигнализировать о том, что в результате травмы образовалась гематома. А застарелые гематомы имеют тенденцию перерастать в кисты, а здесь уже необходимо оперативное вмешательство для избавления от них. Это чревато образованием рубцов.
Внешне кисты напоминают небольшие прыщики. Они склонны к разрастанию. Обычно не сопровождаются дополнительными симптомами. Лечение предполагает иссечение бугорка. По цвету они белые или серые. Кисты бывают таких видов:
- Дермоидная. Является врожденной, может располагаться в любом участке ротовой полости.
- Эмбриональная. Располагается на кончике языка. Возникает исключительно у грудничков и новорожденных.
- Куполообразная – располагается под языком, безболезненна, развивается очень медленно.
Часто шишечки на корне языка или сбоку появляются как результат перенесенного глоссита. Это осложнение возникает в результате инфекционных процессов в слизистой оболочке, а также вследствие разрастания соединительных тканей. При появившемся воспалительном процессе важно вовремя посещать специалиста, чтобы исключить в дальнейшем появление неприятных последствий.
Струма и сиалоаденит


Еще одной причиной, по которой может образовываться нарост сбоку языка, является сиалоаденит. Это заболевание характеризуется воспалительным процессом в слюнных железах. Такой недуг нередко появляется у детей. При развитии воспаления происходит увеличение в размере протоков слюнных желез, так образуется опухоль больших размеров. Дополнительно это сопровождается отечностью шеи, гиперемированностью слизистой.
Шишки на языке окрашены в белый цвет, они располагаются под органом или сбоку, в области нахождения слюнных желез. Спустя время из опухолей начинает выделяться гнойная жидкость. Образование болезненное, причиняет дискомфорт во время разговора и приема пищи. Гнойный процесс сопровождается гипертермией, слабостью и другими признаками интоксикации организма.
Струма языка начинает свое развитие в пренатальном периоде. На язык попадает тиреоидная ткань в процессе формирования органов пищеварения. На корне мышечного органа появляется узелок. Это заболевание является очень редким и опасным. Лечение и обследование проводит генетик.
Доброкачественные опухоли
К ним относят липому. Это образование, состоящие из липидных тканей. Чаще локализуется на волосистых участках головы и тела, но иногда встречаются и на поверхности слизистых оболочек, в частности, сбоку языка или на кончике органа. Внешне выглядит как подвижный шарик. Не причиняет боли и дискомфорта.
Фибромы являют собой наросты с ножкой, образовываются из соединительных тканей. Это доброкачественные опухоли, не отличающиеся окрасом от цвета слизистой ткани. Ботриомиксома являет собой образование большого размера. В окружности может достигать пяти сантиметров. Поверхность его гладкая, разделяется на небольшие дольки. Причиной появления являются травмы и механические повреждения органа, ожоги.


Папилломы являются следствием деятельности вируса папилломы человека. Такие наросты могут располагаться как поодиночке, так и могут быть множественные. Образуются из слизистых эпителиальных тканей. Не вырастают к большим размерам, но с течением времени могут трансформироваться в злокачественные опухоли. Миомы являют собой маленькие шишечки на поверхности мышечного органа. Чаще располагаются сверху. Гемангиомы являются опухолями, которые состоят из кровеносных сосудов. Окрас их варьируется от светло-розового до иссине-алого. Обычно такие образования доброкачественные, но с течением времени могут перевоплощаться в злокачественные.
Нейрофибромы возникают из тканей нервных веток органа. Их появление сопровождается болезненностью, сильным дискомфортом во время разговора и приема пищи. Чаще располагаются на задних стенках и сбоку языка. Лимфангиомы располагаются на кончике и сбоку органа. Это врожденная твердая шишка, формируется из клеток лимфатических тканей. При механическом повреждении начинает развиваться воспалительный процесс, отмечается разрастание лимфангиомы.
В некоторых случаях разрастание распространяется на всю поверхность мышечного органа.
Образования злокачественного характера
Опухоли злокачественного характера и саркомы отличаются стремительным разрастанием и бурным прогрессированием. Внешне выглядят как россыпь бугристых шишечек. Структура их неоднородная, консистенция тоже. Могут покрываться эрозиями и язвочками. Отличаются метастазированием вглубь расположенных рядом тканей, во внутренние органы и в лимфатическую систему.


При развитии рака языка отмечается появление наростов из ороговевших чешуек. Локализуются они сбоку или в середине слизистой мышечного органа. При развитии они становятся твёрдыми, появляются дополнительные симптомы. Появлению таких опухолей способствуют разные причины. Простая миома при благоприятных для нее обстоятельствах может перерождаться в рак, если отсутствует должная терапия. Онкологическим процессам чаще подвергаются представители мужского пола в возрасте после 40 лет. На начальном этапе развития недуга появляется безболезненный бугорок. При прогрессировании заболевания он начинает стремительно расти, сопровождаясь такими симптомами:
- сильная болезненность;
- гнилостный запах изо рта;
- повышенное образование слюнной жидкости;
- изменения качества вкусовых ощущений;
- трудности с приемом пищи;
- трудности во время разговора.
Метастазы распространяются на лимфатические узлы, которые становятся больше в диаметре, это сопровождается сильной болезненностью. Необходимо помнить, что, если во рту образовался какой-либо шарик, даже если он безболезненный и не вызывает дискомфорта, нужно обращаться за консультацией к специалистам. Это нужно, поскольку любые образования под влиянием неблагоприятных факторов способны трансформироваться в злокачественные и стать угрозой для здоровья и жизни.


Нельзя самостоятельно пытаться избавиться от шишек. Недопустимо прогревать их, выдавливать или пытаться устранить другими методами. В противном случае это может стать причиной озлокачествления и инфицирования образований. Лучшее, что можно сделать, это обратиться за помощью к доктору.
Что предпринять
Что делать, если на языке появляется шишка? Вначале нужно проконсультироваться с терапевтом. Назначается дополнительная диагностика, после чего может понадобиться посещение стоматолога, инфекциониста, иммунолога, хирурга или онколога. Важно не тянуть с посещение специалистов, чтобы не терять время. Если злокачественная природа образования не подтвердится, можно спокойно удалить нарост хирургическим путем.
Удаление несложное, продолжительность операции обычно не более 20 минут. Доктор иссекает шишечку под местной анестезией. Сразу после операции может понадобиться госпитализация. Спустя сутки пациент отправляется домой. После удаления кисты ее отправляют на гистологическое исследование. Результат будет известный через десять дней.
Главный автор и главный редактор: Макарская С.Е., стаж 29 лет.
Последняя редакция: 29.05.2017
tvoyzubnoy.ru
Шишка на языке сбоку фото — Лечение зубов
Проводимые исследования злокачественных образований полости рта позволили установить, что группа этих заболеваний в большинстве случаев возникает под влиянием вредных привычек. Вот почему рак языка чаще всего диагностируется у мужчин.
Данная патология отличается агрессивным течением, сложность выявления злокачественного образования языка на ранней стадии его развития объясняется малосимптомным течением болезни в этот период.
Классификация рака языка
Рак языка принято в медицине подразделять по его локализации в органе, форме, характеру роста и по гистологическому строению.
По локализации, то есть расположению на языке, злокачественное новообразование подразделяют на:
- Рак тела языка. Выявляется эта локализация примерно у 70% больных, обычно при таком расположении опухоль затрагивает боковые поверхности органа или его срединную часть.
- Рак корня языка выявляется в 20% случаев. Данная локализация также обозначается как рак ротоглотки. Возникновение злокачественных опухолей в задней половине ротовой полости всегда отличается более агрессивным течением.
- Раковое образование, локализующееся снизу языка. Обнаруживается в 10% случаев.
Данное фото отчетливо показывает рак корня языка
По форме рак языка подразделяется на:
- Язвенную форму. На языке образуется язва, имеющая неровные и чаще кровоточащие края. Изъязвления затрагивают нижнюю часть языка и его середину.
- Инфильтративную форму. У пациента в толще языка можно пропальпировать бугристый, плотный комок – инфильтрат. Слизистый слой над уплотнением истонченный, при этой форме рака выражен болевой синдром. Инфильтрат в большинстве случаев образуется на кончике языка и в его задней части.
- Папиллярная форма выставляется, когда над языком в разных его отделах из слизистого слоя вырастает опухоль на тонкой или толстой ножке. Этот вид злокачественного новообразования характеризуется медленным ростом и обычно он затрагивает боковые части языка.
На фото можно увидеть, как выглядит начальная стадия папиллярной формы рака языка
По гистологическому строению:
- В 95% случае рак языка плоскоклеточный (ороговевающий и
неороговевающий). - Аденокарцинома вы
ozuby.com
На корне языка появились бугорки. Шишка на языке – патология или физиология
Шишка на языке не только затрудняет приём пищи, но и вызывает у человека чувство стыда и эстетического дискомфорта. Шишки, появляющиеся на языке, что это – результат травмы или осложнение после болезни? Почему на языке появляются шишки и как с ними бороться, рассмотрим подробнее.
Если вы заметили новообразование, появившееся во рту, не стоит самостоятельно устанавливать себе диагноз и тем более начинать лечение. Любая, даже самая маленькая шишечка на языке требует гистологического исследования. Чтобы провести данный вид диагностики, образование следует удалить. Но для начала, нужно выяснить основные причины, по которым могут появляться образования, поражающие корень и кончик органа.
Причины шишек на корне языка:
- Сиалоаденит;
- Травма или ожог языка;
- Липома;
- Папиллома;
- Аденома;
- Ботриомиксома;
- Фиброма;
- Миома;
- Нейрофиброма;
- Гемангиома;
- Лимфангиома;
- Кистозное образование;
- Струма языка;
- Злокачественная опухоль;
- Ранее перенесённый глоссит.
Шишки бывают разного размера и консистенции. Это может быть единичное образование, с серозным содержимым или уплотнение, не имеющее чётких границ.
Цвет шишки может быть от белого, до багряно-красного. Шишка может быть подвижной, а может напоминать нарост. Внутри может быть кровь, а может гной или лимфа. Ни в коем случае нельзя нарушать целостность новообразования.
Киста, гематома или следствие перенесённых заболеваний
Если образование на языке сбоку болит и появился этот недуг после еды, в результате прикусывания или ожога, то вмешательства специалистов не требуется. Через несколько дней образование рассосётся и от него не останется и следа. Если же опухоль не проходит более 10 дней, вполне возможно, что в результате травматизации образовалась гематома. Застарелые гематомы могут перерождаться в кисты. Здесь без помощи хирурга не обойтись.
Кисты, по внешнему виду напоминают прыщик. Они могут прогрессировать и разрастаться. Обычно больной не предъявляет жалоб на болезненность в ротовой полости. Для удаления кисты производят хирургическое иссечение доброкачественного образования. Киста бывает белого или серого цвета.
Кистозное воспаление бывает нескольких видов:
- Дермоидная киста. Врождённое образование, появляющееся в любом месте, рот, в данном случае, не является исключением. Содержимое дермоидной кисты – волосинки, частички пыли и всё, что попадает в организм и окружающего воздуха.
- Эмбриональная. Новообразование, локализующиеся на кончике органа пищеварительной системы. Появляется у детей.
- Радикулярная киста. Появляется в результате перенесённого перидотита;
- Куполообразная киста, чаще появляется в подъязычной области. Отличается от других тестообразным содержимым. В сравнении с другими кистами очень медленно растёт, может «жить» во рту годами, не вызывая болезненности.
Нередко, шишечки и на языке, и под ним появляются после глоссита. Осложнение заболевания происходит в результате инфицирования слизистой и при регенерации разрастания соединительной ткани. Воспалительное заболевание требует комплексного и немедленного лечения, чтобы болезнь не повлекла за собой последствий в виде образований. Обычно, это белая шишечка на языке, покрытая налётом, имеющая кайму розового цвета.
Сиалоаденит – воспалительное заболевание слюнных желез. Очень часто патологией страдают дети. Протоки желез при воспалении увеличиваются в размерах и появляется опухоль огромного размера. Не заметить патологию очень сложно, шея больного становится отёчной, слизистая рта гиперемирована. Могут появиться шишки на языке, белого цвета. Образования появляются в области расположения слюнных желез, под языком. Позднее, из новообразований начинает выделяться гнойный экссудат. Такая шишка болит и доставляет дискомфорт его обладателю. Особенно ощутимо образование при разговоре и пережёвывании твёрдой пищи. При развитии гнойного процесса присоединяются симптомы общей интоксикации: температура, слабость, озноб, суставная и мышечная боль. Температура может доходить до 39 * C.
Струма языка развивается в период эмбрионального развития. Тиреоидная ткань попадает на язык, в процессе формирования органа пищеварительной системы. Образование представляет собой узел на корне языка. Очень редкое и опасное заболевание, требующее консультации и обследования у генетика.
Опухоли доброкачественной природы
| Липомы. | Новообразования, образующиеся из жировой ткани. Чаще располагаются на волосистой части головы и на теле, но встречаются и на слизистых оболочках, в частности на боковой поверхности языка, или на его кончике. Шишка сбоку, на языке напоминает шарик, чаще всего подвижный и безболезненный. |
| Фиброма. | Образование, имеющее ножку. Разрастается из соединительной ткани. Носит доброкачественный характер. Цвет не отличается от цвета слизистой, на которой она располагается. |
| Ботриомиксома. | Большое новообразование, достигающее 5 см в диаметре. Имеет гладкую поверхность, разделённую на дольки. Возникает в результате микротравм и термических повреждений. |
| Аденома. | Формируется из слизистых оболочек желудочно-кишечного тракта. Может располагаться как на корне языка, так и на его кончике. |
| Папилломы. | Образование вирусной природы. Могут единичными и множественными. Произрастают из слизистой эпителиальной ткани. Не достигают больших размеров, могут приобретать злокачественное течение. |
| Миома. | Маленькая шишечка на языке, располагается на языке вверху. Слизистая поражается сосочками маленького размера. |
| Гемангиома. | Опухоль, разрастающаяся из кровеносных сосудов. Может быть от ярко-розового, до сине-бордового цвета. Как правило, появляется с рождения. При травмировании образования появляется кровоточивость. Имеет доброкачественную природу, но может перерождаться в злокачественную. |
| Нейрофиброма. | Это шишка появляется из ткани, расположенной на нервной ветви языка. Отличается болезненностью и дискомфортными ощущениями. Чаще всего локализуется сзади языка. |
| Лимфангиома. | Образование, которое появляется на кончике языка и его боковой поверхности. Носит врождённый характер, состоит из клеток лимфатической ткани. При травмировании воспаляется и разрастается. Иногда разрастается по всей поверхности языка. |
Злокачественная опухоль
Злокачественные образования, саркомы отличаются очень стремительным ростом. Представляют собой россыпь бугристых шишечек. Не имеют однородной структуры и консистенции. Могут подвергаться эрозиям и изъязвлениям. Метастазируют вглубь лежащие ткани, внутренние органы и лимфатическую систему.
Онкология языка – рак, представляет собой наросты из ороговевших чешуек дермы. Располагаются на боковой части или в середине языка. Развитию злокачественной опухоли могут способствовать различные факторы. Нередко, обычная миома перерастает в рак, при отсутствии должного лечения. Онкологии языка подвержены мужчины старше 40 лет. В начале заболевания на языке появляется шишка, которая не вызывает боли. Опухоль начинает стремительно расти, присоединяются:
- Болевой синдром;
- Запах гнили изо рта;
- Усиленное слюноотделение;
- Изменение вкусовых ощущений;
- Отсутствие возможности принимать пищу;
- Дискомфорт при разговоре.
Метастазы прорастают в лимфоузлы, которые увеличиваются в размерах и вызывают боль. Важно помнить, что любое новообразование, под действием неблагоприятных факторов может из доброкач
elsaprof.ru
Шишка на языке появилась и болит – сбоку или на корне
Шишка на языке – это не только не эстетично, но и опасно. Небольшое образование может резко начать расти, мешать приему пищи, разговаривать, болит и влияет на качество вкусовых рецепторов. Оно может сигнализировать как о незначительных изменениях в организме, так и о наличие опасного заболевания. Чтобы вовремя заметить эту неприятность, стоит разобраться в провоцирующих факторах формирования шишки и основных симптомах.
Содержание статьи:
Факторы, которые провоцируют появление шишек на языке
Кроме повреждения языка во время жевания, можно выделить еще несколько самых распространенных факторов:
- Воздействие горячей пищи, жидкости, химических веществ на язык.
- Если на языке появилась шишка, она может быть спровоцирована разрывом или повреждением сосудов. Часто это появление гематом.
- Курение или употребление алкоголя.
- Недостаток или переизбыток витаминов в организме.
- Сахарный диабет.
- Некоторые болезни: туберкулез, ВИЧ, сифилис, иммунодефицит.
- Наличие герпетической инфекции. Как результат, появляется белая шишка на языке (обычно она не одна), заполнена прозрачной жидкостью. Расковыривать их не нужно, чтобы не распространить инфекцию по всему организму.

Шишки на языке: виды
В зависимости от того, что спровоцировало появление шишки, их разделяют на несколько видов.
- Аденома. Основа для формирования – железа слизистой оболочки. Кистоаденомы формируются на кончике языка, а вот на корне – полипы.
- Папиллома. Образуется из плоского эпителия. В большинстве случаев её обнаруживают на кончике или спинке языка. Имеют вытянутую или круглую форму, светло-розовый оттенок. Может появиться как 1 папиллома, так и сразу несколько. Папилломы не вырастают до очень больших размеров, но если на них началось утолщение рогового слоя – есть большая вероятность перерождения в рак.
- Ботриомиксома. Опухоль может иметь несколько долек, форма – плоская или в виде шара. Первоначально это красные шишки на языке, которые позже обретают бурый оттенок. Поверхность может быть разной. Если оставить болезнь на самотек, она вырастет до размера грецкого ореха. Главная причина её появления – травмы языка и трещины на нем.
- Ретенционная киста. Обычно располагается на кончике или внизу языка. Часто появляется сразу несколько штук. Материал, из которого формируется киста – нунниевая железа.
- Фиброма. Формируется из клеток соединительной ткани. Консистенция – эластичная. Часто сама фиброма с небольшой ножкой. Имеет оттенок слизистой языка, хотя иногда он желтоватый или беловатый.
- Липома. Её консистенция мягкая и эластическая. Часто рост опухоли безболезненный и замедленный.
- Нейрофиброма. Появляется на задней части. Материал для формирования нейрофибромы – нервные ветви. Она очень медленно развивается. Во время роста могут быть как сильно выраженные боли в области шишки или вообще их отсутствие.
- Миома. Зарождается в результате разрастания клеток языковых мышц. Средний размер — 1 см. Миома очень плотная. Чаще её обнаруживают на спинке языка. На ней могут образоваться сосочковые наросты.
- Лимфангиома. Образуется из лимфатических сосудов. Характерны только для детей до 12-месячного возраста. Может спровоцировать диффузное изменение языка, что приведет к его увеличению. Обычно расположена такая шишка на языке ближе к гортани или на кончике. Структура – бородавчатая, возможно наличие пузырьковых элементов. Травматизация шишки может вызвать воспаление.
- Гемангиома. Появляется из кровеносных сосудов языка. Чаще появляется у новорожденных девочек или в первые годы жизни. Самая распространенная причина проявления таких видов шишек – нарушение внутриутробного развития. При травмировании могут кровоточить.
- Струма языка. Редкий вид опухоли, которая развивается из тиреоидной ткани. У здорового человека таких тканей на языке быть не должно. Они появляются только после нарушения эмбриональной дифференцировки. Чаще всего находится шишки на корне языка и может иметь размеры до 3 см в диаметре.
Новообразования на языке: симптомы
Шишка на языке сбоку или в любом другом месте часто диагностируется очень поздно, поскольку болезнь начинается из небольшого прыщика. Только, когда они увеличатся в размере, могут проявиться неприятные симптомы:
- Плохое самочувствие.
- Повышение температуры.
- Неприятный запах изо рта, появляются гнойники.
- Опухоль болит во время глотания или жевания.
- Нарушена речь.
- Ощущение наличия инородного тела во рту.
Любой из симптомов может говорить о наличие одного из видов опухоли, которая может перерасти в злокачественную опухоль.
Как диагностировать?
В основном диагностику делают только после того, как шишка на языке болит и уже значительно увеличилась в размере. Сначала лучше обратиться к терапевту, который определит вид шишки и направит на дальнейшее обследование к онкологу, хирургу, инфекционисту, иммунологу или стоматологу.
Специалист проведет пальпацию языка и новообразования, которое болит. При необходимости будет взят материал из шишки и отправлен на гистологию. После определения причины специалист назначит лечение.
Обнаружена шишка: что не стоит делать
Эти советы помогут не усугубить ситуацию и не спровоцировать перерождение нароста (особенно, если он болит):
- Запрещено самостоятельно удалять или травмировать шишку: выковыривать или прижигать.
- Устраивать панику.
- Не оставлять на самотек подобные образования и их увеличение. Ведь это может быть не обычная травма, а начальная стадия рака.
Лечение
То, как будет проводиться удаление шишки, зависит от вида новообразования. Если шишка доброкачественная, то её можно удалить методом иссечения, радиоволновым методом, лазером, используя криодеструкцию, электрокоагуляцию. Во время удаления применяют местную анестезию. Госпитализация в основном не нужна.
Удаление проходит максимально экономно, здоровые ткани не должны быть повреждены. Удаление доброкачественных шишек часто происходит благоприятно, но есть шанс, что болезнь рецидивирует.
Если же шишка злокачественная, то для её устранения желательно использовать комплексный подход: химиотерапию, лучевую терапию, радикальное устранение. Проводится облучение как самого образования, так и участка, на который распространились метастазы. В тяжелом случае удаляют часть пораженного языка и участок с метастазами. В дальнейшем реально провести его реконструкцию.
Профилактические меры
Одной из главных причин появления новообразований в организме человека (и на языке, в том числе) есть низкий иммунитет. Улучшить свои защитные силы можно при помощи специальных минеральных и витаминных комплексов, а также сбалансировав питание.
Не стоит забывать и о том, что частое курение увеличивает риск возникновения шишек разного рода во рту в несколько раз.
Желательно своевременно обрабатывать ротовую полость обеззараживающим средством в случае её травмирования.
Следует добросовестно относиться не только к чистке зубов, но и к обработке боковых поверхностей. Не забывать о гигиене полости рта.
Шишка разных размеров на языке – распространенная проблема. Образование в основном доброкачественное. Чтобы его рост не привел к неприятным последствиям и перерождению в рак, важно вовремя отреагировать на появление странных симптомов.
Статья проверена экспертом — практикующим семейным врачом Крижановской Елизаветой Анатольевной.
Поделиться в социальных сетях
www.komy-za30.ru
причины появления и методы лечения
Шишка на языке — это неприятное и неэстетичное новообразование, способное испортить жизнь любому человеку. Для того чтобы справиться с этой проблемой, необходимо понять, почему на языке образуется уплотнение, и как с этим бороться.
Содержание статьи:
Причины возникновения уплотнений
Шишки на языке разнообразны по своим внешним характеристикам, как и причины, их вызывающие. Они бывают большими, маленькими, неправильной формы или, наоборот, сферической. Они могут быть мягкими и твёрдыми, внутри может быть серозное наполнение, кровь, гной или фиброзная ткань.
Кроме того, они могут быть разного цвета: от ярко-красного до белого и прозрачного. Все разнообразие этих новообразований говорит о том, что никакие методы самодиагностики или тем более самолечения не помогут справиться с проблемой, для её решения необходима профессиональная помощь специалиста.
Вот основные причины появления шишек:
Кисты и гематомы
Если человек во время еды случайно прикусил язык, на месте укуса скорее всего появится небольшая гематома — красное припухлое пятнышко. На начальной стадии медицинская помощь не требуется, так как всё само исчезнет через 3–4 дня. Однако если гематома слишком сильная и не проходит более 10 дней, то, вероятнее всего, она превратилась в кисту.
В этом случае требуется вмешательство хирурга. Кисты обычно имеют белый или серый цвет, оставаясь без лечения, они продолжают расти, мешая человеку нормально принимать пищу и разговаривать. Лечение заключается в иссечении кисты с последующей очисткой раневого канала.
-

- Ранула под языком часто появляется из-за травмы.
-

- Киста может развиться в дермоидную форму.
Если к кисте присоединилась какая-либо инфекция, то она становится болезненнее и, соответственно, опаснее. В этом случае лечение проводится комплексно, одновременно с удалением кисты пациент проходит курс лечения антибиотиками.
Сиалоаденит

Это заболевание инфекционного характера, поражающее слюнные железы, расположенные под языком. Язык в этом случае покрывается многочисленными шишечками.
Кроме этого, болезнь проявляется другими симптомами: горло распухает, из шишек на языке может выделяться гной, у человека поднимается температура тела, возникает слабость, а также боль в суставах и мышцах. Это всё признаки общей интоксикации.
Струма
Довольно редкое заболевание. В процессе формирования пищеварительной системы в корень языка попадает тиреоидная ткань, образующая впоследствии плотный узел. Так как заболевание генетического происхождения, то оно лечится по назначению врача-генетика.
Стоматит
При этом заболевании на языке возникают новообразования красного или белого цвета. Они представляют собой довольно болезненные прыщи. Причиной их возникновения является попадание грязи с рук или пищи, как правило, фруктов.
Так как заболеванию чаще всего подвержены дети в силу своей привычки тащить руки в рот, с ним следует бороться только профилактически: приучать детей соблюдать гигиену, мыть руки перед едой, а также фрукты и овощи. В связи с тем, что заболевание протекает тяжело, пациенту тяжело принимать пищу и сглатывать, дети довольно быстро запоминают урок.
Сюда же относится типун: в видео ниже об этом хорошо рассказано:
Герпес
Вирус герпеса обычно поражает кожу вокруг губ. Но бывает так, что он проявляется на слизистой оболочке рта, в том числе и на языке. При этом заболевании язык покрывается болезненными прыщиками, с белесой жидкостью внутри.

Герпес языка.
Герпес протекает в течение 12–15 дней и исчезает бесследно. Однако лечение необходимо, чтобы облегчить его протекание путём снятия болевого синдрома.
Саркома
Данное образование является злокачественным. Растёт стремительно, не имеет постоянной формы, может покрываться язвами и кровоточить. Распространяет метастазы в рядом лежащие органы. Донное образование может появиться у людей старше 40 лет.
Кроме самого новообразования на языке, имеют место некоторые другие симптомы: боль, гнилостный запах изо рта, повышенное слюноотделение, нарушение работы вкусовых рецепторов, боль при разговоре или приёме пищи.
Лечится саркома комплексно, причём лечение довольно тяжёлое, это и лучевая терапия и химиотерапия. И все равно нет гарантии 100% излечения.
Дмитрий Сидоров
Стоматолог-ортопед
Если заметили у себя шишку на языке, ни в коем случае нельзя её выдавливать или чем-либо ковырять, следует немедленно обратиться к специалисту!
Папиллома
Образуется из клеток эпителия. Напоминает своей формой небольшой цилиндрик, может произрастать как отдельными экземплярами, так и конгломератами. Возбудителем заболевания является вирус папилломы человека. Лечится только хирургическим путём, электрокоагуляцией или удалением с помощью лазера.

Липома
Несмотря на то, что данное образование чаще всего встречается на волосистой части кожи, но бывает, что она появляется на слизистой оболочке языка. Шишка такого происхождения неболезненная и подвижная.
Лимфангиома
Данные шишки, как правило, появляются на боковой стороне или его кончике. Состоят они из лимфатических тканей. Образуются они ещё в утробе матери, могут быть настолько многочисленными, что покрывают всю поверхность языка.
Новообразования крайне травматичны, сильно кровоточат при повреждении и вызывают болевой синдром. В запущенном состоянии имеют крайне неприятные последствия:

У этого ребёнка 14 лет лимфангиома языка, дна полости рта и подбородка.
Остальные причины
- Фиброма. Данная шишка имеет ножку, которой крепится к слизистой языка. Образование состоит из фиброзной ткани, цвет имеет естественный, неболезненная.
- Ботриомикома. возникает из-за химического или термического ожога. Представляет собой большое до 5 см в диаметре пятно гладкой поверхности. Иногда оно покрыто некими разделительными линиями.
- Аденома. Опухоль возникает на слизистых оболочках горла и пищевода, однако, может появиться и как на кончике языка, так и на его корне.
- Миомы. Данные образования возникают только на верхней части языка и напоминают маленькие сосочки.
- Гемангиома. Данное доброкачественное образование, крайне травматично и после повреждения сильно кровоточит. В связи с этим при отсутствии лечения может переродиться в злокачественную опухоль.
- Нейрофибромы. Как и обычная фиброма, данное образование состоит из фиброзной ткани. Отличает же её то, что она располагается на нервном корешке. В связи с чем, крайне болезненна не только при касании к ней, но и в спокойном состоянии.
Каким должно быть лечение
Дмитрий Сидоров
Стоматолог-ортопед
Новообразования на языке характерны тем, что при отсутствии правильного лечения или постоянном травмировании доброкачественные шишки могут очень быстро перейти в злокачественные. А рак языка также трудноизлечим, как и рак в других органах.
Поэтому не надо лениться, лучше пройти полную диагностику заболевания. В неё войдёт посещение терапевта, стоматолога, инфекциониста, иммунолога, хирурга, все они назначат анализы и тесты.
В большинстве случаев любое новообразование с языка удаляется хирургически. Процедура проходит под местной анестезией, госпитализация не требуется. А удалённое содержимое проходит гистологическое исследование на предмет онкологического заболевания. Кроме того, этот анализ поможет разобраться в причине возникновения данной патологии.
zub.dental



 А ведь бессонница может быть столь же опасной, как и любое другое заболевание, которое наносит вред внутренним органам. Просто в данном случае это не так заметно.
А ведь бессонница может быть столь же опасной, как и любое другое заболевание, которое наносит вред внутренним органам. Просто в данном случае это не так заметно.



 Учёные из США в результате исследований пришли к выводу о наличии в мозге людей особых нейронов, функционирующих как своеобразные рычаги сна. Они деактивируют нервную систему, и таким образом наступает ровный, глубокий сон. Увы, в старости число таких нейронов уменьшается, вероятность бессонницы растёт.
Учёные из США в результате исследований пришли к выводу о наличии в мозге людей особых нейронов, функционирующих как своеобразные рычаги сна. Они деактивируют нервную систему, и таким образом наступает ровный, глубокий сон. Увы, в старости число таких нейронов уменьшается, вероятность бессонницы растёт.
 Именно лекарства особенно часто являются решением проблемы при вопросе: «Бессонница у пожилых людей – что делать?»; статистически женщины чаще всего идут этим путём.
Именно лекарства особенно часто являются решением проблемы при вопросе: «Бессонница у пожилых людей – что делать?»; статистически женщины чаще всего идут этим путём.

 В конечном итоге они могут даже погибнуть. Полноценный ночной отдых важен для стариков, страдающих хроническими заболеваниями. Прежде чем приступить к нормализации сна, рекомендуется определить причину его нарушения.
В конечном итоге они могут даже погибнуть. Полноценный ночной отдых важен для стариков, страдающих хроническими заболеваниями. Прежде чем приступить к нормализации сна, рекомендуется определить причину его нарушения. Это связано с отсутствием финансовых средств и противопоказаниями. В таких случаях рекомендуется использовать народные методы. Они хороши тем, что являются совершенно безопасными для здоровья, не имеют противопоказаний. Да и купить все необходимые компоненты для приготовления настоев, чаев и других средств не составляет труда, ведь они обходятся на порядок дешевле, чем лекарства.
Это связано с отсутствием финансовых средств и противопоказаниями. В таких случаях рекомендуется использовать народные методы. Они хороши тем, что являются совершенно безопасными для здоровья, не имеют противопоказаний. Да и купить все необходимые компоненты для приготовления настоев, чаев и других средств не составляет труда, ведь они обходятся на порядок дешевле, чем лекарства.  Чтобы получить отвар, нужно добавить в кипяток порошок чистотела и несколько шишек хмеля. Полученную жидкость требуется настаивать в течение 4 часов. После процеживания отвар можно употреблять. Принимать следует по одному стакану настоя на ночь.
Чтобы получить отвар, нужно добавить в кипяток порошок чистотела и несколько шишек хмеля. Полученную жидкость требуется настаивать в течение 4 часов. После процеживания отвар можно употреблять. Принимать следует по одному стакану настоя на ночь.




 При попадании в кровь возможно заражение крови – сосудистый сепсис. Стафилококк может стать причиной пневмонии, остеомиелита и мастита
.
При попадании в кровь возможно заражение крови – сосудистый сепсис. Стафилококк может стать причиной пневмонии, остеомиелита и мастита
. Курс терапии антибиотиками назначается лишь при большом распространении золотистого стафилококка в организме (сепсис, пневмония и пр.). В некоторых случаях могут быть назначены врачом:
Курс терапии антибиотиками назначается лишь при большом распространении золотистого стафилококка в организме (сепсис, пневмония и пр.). В некоторых случаях могут быть назначены врачом: Стафилококк заразен. Как правило, заражение происходит в медицинских организациях. Более подвержены риску пациенты с ослабленным иммунитетом.
Стафилококк заразен. Как правило, заражение происходит в медицинских организациях. Более подвержены риску пациенты с ослабленным иммунитетом.
 В таком случае может потребоваться повязка. Важно наложить на ожог свободную повязку и не применять клейкие повязки непосредственно на ране.
В таком случае может потребоваться повязка. Важно наложить на ожог свободную повязку и не применять клейкие повязки непосредственно на ране.
 Некоторые люди считают, что использование зубной пасты в месте локализации ожога может помочь справиться с проблемой. Фактически же нестерильная зубная паста может обусловливать распространение бактерий в месте поражения.
Некоторые люди считают, что использование зубной пасты в месте локализации ожога может помочь справиться с проблемой. Фактически же нестерильная зубная паста может обусловливать распространение бактерий в месте поражения.
 Впоследствии, кожа начинает облазить, покрывается волдырями. Помимо ультрафиолетовых лучей, лучевые ожоги могут возникнуть вследствие инфракрасного излучения, которое поражает не только кожу, но и глаза.
Впоследствии, кожа начинает облазить, покрывается волдырями. Помимо ультрафиолетовых лучей, лучевые ожоги могут возникнуть вследствие инфракрасного излучения, которое поражает не только кожу, но и глаза. С 1960 года ожоги начали классифицировать по степени тяжести.
С 1960 года ожоги начали классифицировать по степени тяжести. Поэтому необходимо знать о том, что делать при ожоге паром, кипятком, горячим предметом, солнечными лучами, ударом тока.
Поэтому необходимо знать о том, что делать при ожоге паром, кипятком, горячим предметом, солнечными лучами, ударом тока.
 Действуют они следующим образом: салфетка прикладывается к ожогу, фиксируется пластырем или бинтом и увлажняется по мере высыхания. Использовать одну салфетку можно в течение 2 суток, затем необходимо сменить.
Действуют они следующим образом: салфетка прикладывается к ожогу, фиксируется пластырем или бинтом и увлажняется по мере высыхания. Использовать одну салфетку можно в течение 2 суток, затем необходимо сменить. Меняйте компресс по мере того, как он будет нагреваться.
Меняйте компресс по мере того, как он будет нагреваться. Смесь охладите и нанесите на обожжённые места, закрепляя повязкой.
Смесь охладите и нанесите на обожжённые места, закрепляя повязкой. Супрун в своей странице в соцсети Фейсбук в воскресенье.
Супрун в своей странице в соцсети Фейсбук в воскресенье. Не обрабатывайте пораженную поверхность кожи никакими кремами или жирными веществами. Есть ошибочное мнение, что ожог следует сразу обработать дексапантенолом, однако в международных рекомендациях оказания помощи при ожоге его нет. Если он и может помочь ему скорее во время заживления ран», — написала У.Супрун.
Не обрабатывайте пораженную поверхность кожи никакими кремами или жирными веществами. Есть ошибочное мнение, что ожог следует сразу обработать дексапантенолом, однако в международных рекомендациях оказания помощи при ожоге его нет. Если он и может помочь ему скорее во время заживления ран», — написала У.Супрун.

 От того, насколько быстро будет прекращено воздействие термического агента и насколько эффективным будет последующее охлаждение, зависит дальнейшее течение ожогового поражения. Охлаждать ожоговую поверхность нужно длительно. Желательно – и в ходе транспортировки в лечебное учреждение.
От того, насколько быстро будет прекращено воздействие термического агента и насколько эффективным будет последующее охлаждение, зависит дальнейшее течение ожогового поражения. Охлаждать ожоговую поверхность нужно длительно. Желательно – и в ходе транспортировки в лечебное учреждение. Любое прикосновение к ожоговой поверхности причиняет резкую боль. Помните об этом и стремитесь создать неподвижность для зоны повреждения.
Любое прикосновение к ожоговой поверхности причиняет резкую боль. Помните об этом и стремитесь создать неподвижность для зоны повреждения. Их нельзя прокалывать: они предохраняют травмированное место и проходят самостоятельно через несколько дней. Место, где находился пузырь, нужно обработать антибактериальным средством: посоветуйтесь с врачом, чтобы он порекомендовал соответствующую мазь, крем или гель. Сверху средства также накладывается стерильная повязка. При ожоге второй степени можно приехать в травмпункт или поликлинику: врач осмотрит рану, и при необходимости проведет профилактику от столбняка. Такой ожог заживает до двух недель.
Их нельзя прокалывать: они предохраняют травмированное место и проходят самостоятельно через несколько дней. Место, где находился пузырь, нужно обработать антибактериальным средством: посоветуйтесь с врачом, чтобы он порекомендовал соответствующую мазь, крем или гель. Сверху средства также накладывается стерильная повязка. При ожоге второй степени можно приехать в травмпункт или поликлинику: врач осмотрит рану, и при необходимости проведет профилактику от столбняка. Такой ожог заживает до двух недель. На пораженном месте образуются глубокие рубцы.
На пораженном месте образуются глубокие рубцы.
 Нет», «Апполо». Также подойдет крем-пена «Пантенол», который имеет более легкую текстуру и легче впитывается. Можно приобрести в аптеке противоожоговые повязки, которые отличаются специальным составом, облегчают боль и оказывают антисептическое воздействие.
Нет», «Апполо». Также подойдет крем-пена «Пантенол», который имеет более легкую текстуру и легче впитывается. Можно приобрести в аптеке противоожоговые повязки, которые отличаются специальным составом, облегчают боль и оказывают антисептическое воздействие.
 Поэтому первое и главное, что нужно сделать — освободить поврежденный участок от одежды и моментально охладить обожженую зону. Подойдет лед из холодильника, снег, очень холодная вода или любой замороженный продукт. Благодаря холоду боль на какое-то время утихает, так как приостанавливаются нежелательные воспалительные процессы на пораженных тканях. После оказания первой помощи надо внимательно осмотреть ожог и оценить место поражения кожи — от степени ожога зависят дальнейшие действия.
Поэтому первое и главное, что нужно сделать — освободить поврежденный участок от одежды и моментально охладить обожженую зону. Подойдет лед из холодильника, снег, очень холодная вода или любой замороженный продукт. Благодаря холоду боль на какое-то время утихает, так как приостанавливаются нежелательные воспалительные процессы на пораженных тканях. После оказания первой помощи надо внимательно осмотреть ожог и оценить место поражения кожи — от степени ожога зависят дальнейшие действия. На обожженном участке образуются волдыри с мутной жидкостью внутри. Лечить ожог третьей степени сложно, потому что имеется большой риск занесения инфекции. Ни в коем случае нельзя проводить лечение в домашних условиях.
На обожженном участке образуются волдыри с мутной жидкостью внутри. Лечить ожог третьей степени сложно, потому что имеется большой риск занесения инфекции. Ни в коем случае нельзя проводить лечение в домашних условиях.
 Сделать компресс на бинте или марле и оставить на месте ожога на 2-3 часа;
Сделать компресс на бинте или марле и оставить на месте ожога на 2-3 часа;

 Больное место обрабатывают антисептическими растворами, при крупных волдырях их разрезают и перебинтовывают.
Больное место обрабатывают антисептическими растворами, при крупных волдырях их разрезают и перебинтовывают. Самые популярные народные средства – кисломолочные продукты: простокваша, сметана, сыворотка молока.
Самые популярные народные средства – кисломолочные продукты: простокваша, сметана, сыворотка молока.
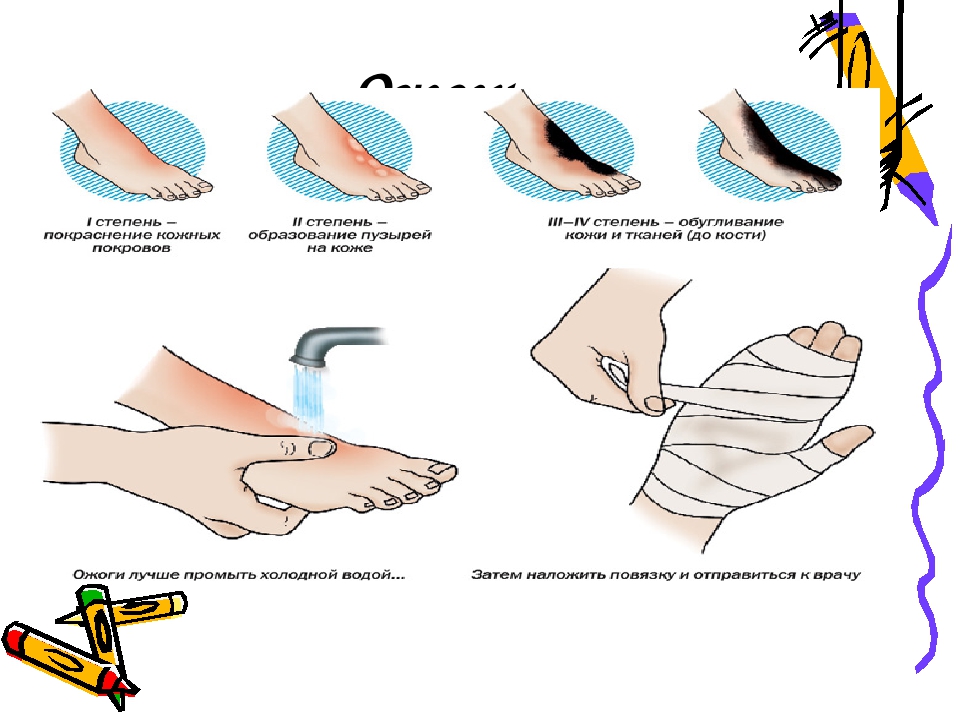 л. любого растительного масла нагревают до однородного состояния на водяной бане.
л. любого растительного масла нагревают до однородного состояния на водяной бане.
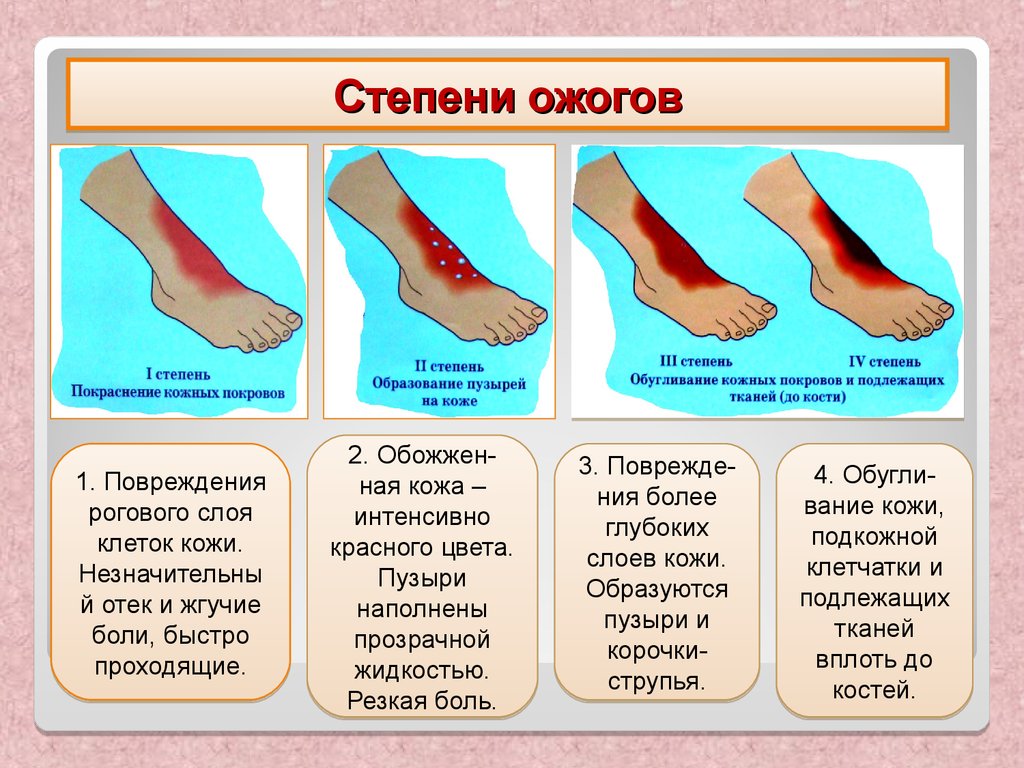 Лечить боль
Лечить боль 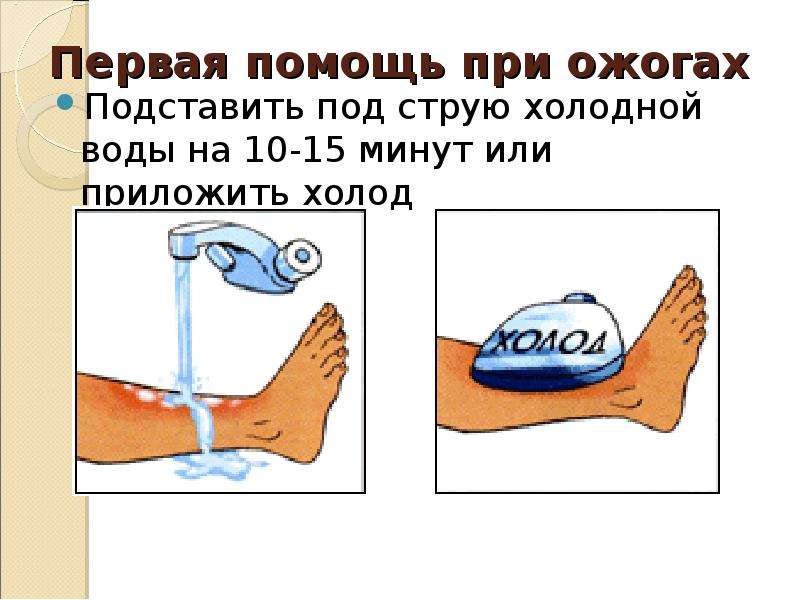

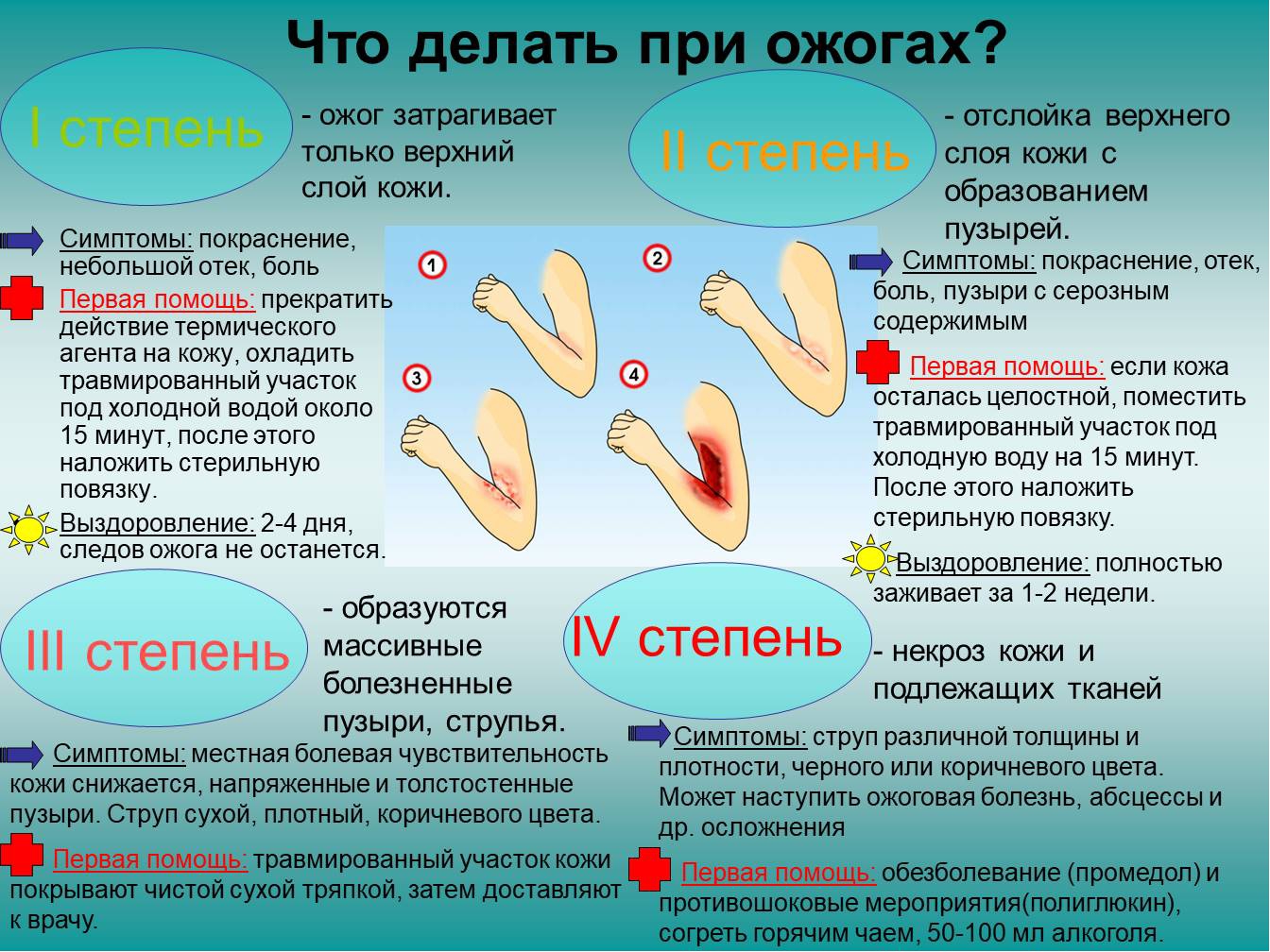


 Габика, доктор медицины — семейная медицина
Габика, доктор медицины — семейная медицина Если вы можете сделать это безопасно, убедитесь, что человек, которому вы помогаете, не контактирует с источником ожога. При электрических ожогах убедитесь, что источник питания отключен, прежде чем подходить к обгоревшему человеку.
Если вы можете сделать это безопасно, убедитесь, что человек, которому вы помогаете, не контактирует с источником ожога. При электрических ожогах убедитесь, что источник питания отключен, прежде чем подходить к обгоревшему человеку.
 Слегка заверните его, чтобы не давить на обожженную кожу. Перевязка не пропускает воздух, уменьшает боль и защищает покрытую волдырями кожу.
Слегка заверните его, чтобы не давить на обожженную кожу. Перевязка не пропускает воздух, уменьшает боль и защищает покрытую волдырями кожу.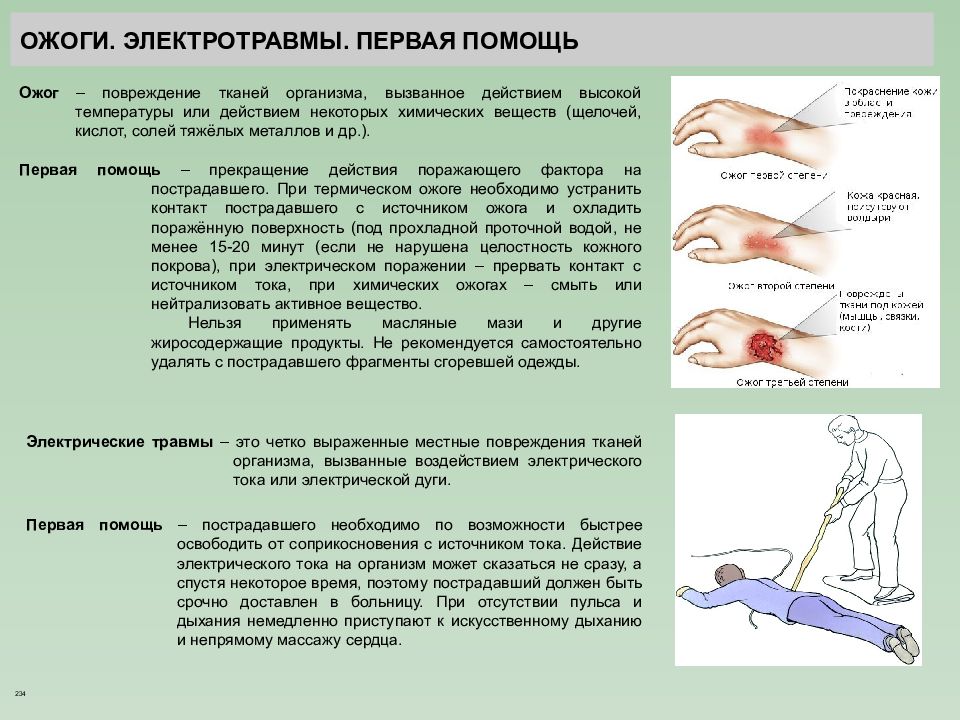 Неотложная оценка и лечение ожоговых травм. Клиники физической медицины и реабилитации Северной Америки. 2011; 22: 201.
Неотложная оценка и лечение ожоговых травм. Клиники физической медицины и реабилитации Северной Америки. 2011; 22: 201.
/GettyImages-168250154-5b78964dc9e77c00258dbfc1.jpg)
 Если вы совершаете покупку по ссылкам на этой странице, мы можем получить небольшую комиссию.Вот наш процесс.
Если вы совершаете покупку по ссылкам на этой странице, мы можем получить небольшую комиссию.Вот наш процесс.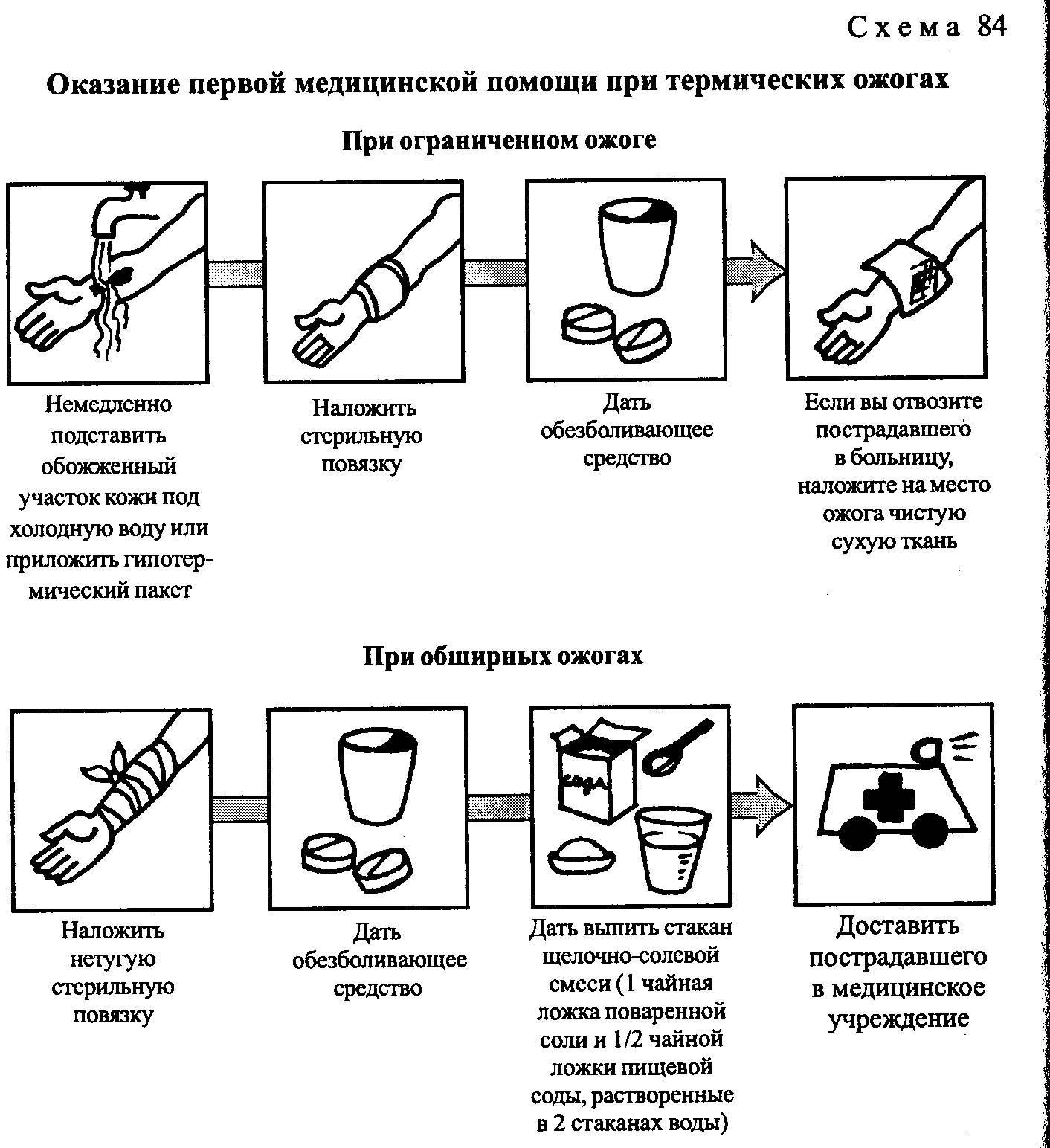 Мы также даем рекомендации о том, как распознать ожог, требующий лечения.
Мы также даем рекомендации о том, как распознать ожог, требующий лечения.

















 Похудеть без вреда для здоровья и закрепить полученный результат можно, полностью изменив пищевые привычки и составив меню из полезных и качественных продуктов. Диета на каждый день в основном должна состоять из продуктов с низким гликемическим индексом. Они содержат меньше калорий, и чувство насыщения после приема пищи длится дольше, чем после высококалорийных продуктов.
Похудеть без вреда для здоровья и закрепить полученный результат можно, полностью изменив пищевые привычки и составив меню из полезных и качественных продуктов. Диета на каждый день в основном должна состоять из продуктов с низким гликемическим индексом. Они содержат меньше калорий, и чувство насыщения после приема пищи длится дольше, чем после высококалорийных продуктов. Завтрак пропускать ни в коем случае нельзя. Первый прием пищи должен быть не позднее, чем через час после пробуждения. Он активизирует метаболизм и запускает работу пищеварительной системы.
Завтрак пропускать ни в коем случае нельзя. Первый прием пищи должен быть не позднее, чем через час после пробуждения. Он активизирует метаболизм и запускает работу пищеварительной системы. Жирные сорта мяса рекомендуется полностью исключить из рациона. Жирные сорта рыбы полезны – они богаты витамином Д3, который способствует усвоению кальция и улучшает работу нервной системы. Но кушать ее можно не чаще 1-2 раз в неделю небольшими порциями.
Жирные сорта мяса рекомендуется полностью исключить из рациона. Жирные сорта рыбы полезны – они богаты витамином Д3, который способствует усвоению кальция и улучшает работу нервной системы. Но кушать ее можно не чаще 1-2 раз в неделю небольшими порциями. Самым большим плюсом предлагаемой диеты является ее разнообразие. Список ограничений настолько небольшой, что уже через неделю новая система питания становится не диетой, а образом жизни. Со временем формируются здоровые пищевые привычки, и тяга к запрещенным продуктам пропадает.
Самым большим плюсом предлагаемой диеты является ее разнообразие. Список ограничений настолько небольшой, что уже через неделю новая система питания становится не диетой, а образом жизни. Со временем формируются здоровые пищевые привычки, и тяга к запрещенным продуктам пропадает. газированные напитки и пакетированные соки;
газированные напитки и пакетированные соки; Принимая решение использовать диету для того, чтобы распрощаться с лишними килограммами, необходимо помнить: любая диета является стрессом для организма. И многие задаются вопросом – полезны ли диеты вообще?
Принимая решение использовать диету для того, чтобы распрощаться с лишними килограммами, необходимо помнить: любая диета является стрессом для организма. И многие задаются вопросом – полезны ли диеты вообще? Используемые в рационе самые полезные продукты питания позволяют некоторым людям существенно снизить избыточный вес. Это, разумеется, еще и дает возможность организму оздоровиться в целом. Например, полезная диета помогла известному немецкому фотографу и модельеру Карлу Лагерфельду избавиться не только от 42 кг лишнего веса за 13 месяцев, но и от внушительного списка хронических заболеваний. После такой полезной диеты для похудения он посчитал, что имеет право поделиться с другими людьми своим опытом, и написал книгу. В ней он изложил принципы питания, которые позволили ему добиться такого прекрасного результата. Рекомендуемые им к употреблению самые полезные продукты питания:
Используемые в рационе самые полезные продукты питания позволяют некоторым людям существенно снизить избыточный вес. Это, разумеется, еще и дает возможность организму оздоровиться в целом. Например, полезная диета помогла известному немецкому фотографу и модельеру Карлу Лагерфельду избавиться не только от 42 кг лишнего веса за 13 месяцев, но и от внушительного списка хронических заболеваний. После такой полезной диеты для похудения он посчитал, что имеет право поделиться с другими людьми своим опытом, и написал книгу. В ней он изложил принципы питания, которые позволили ему добиться такого прекрасного результата. Рекомендуемые им к употреблению самые полезные продукты питания: В то время как специалисты в области китайской медицины измеряют пульс не в одной, а в 6-10 разных точках организма: причем у мужчин и женщин эти точки друг от друга отличаются.
В то время как специалисты в области китайской медицины измеряют пульс не в одной, а в 6-10 разных точках организма: причем у мужчин и женщин эти точки друг от друга отличаются.
 Ян Чжэнь, работающий в Пекинском университете китайской медицины и фармакологии, готов доказать, что еще в древности китайские медики могли диагностировать беременность по пульсу, и это знание и сейчас передается из поколения в поколение китайских медиков.
Ян Чжэнь, работающий в Пекинском университете китайской медицины и фармакологии, готов доказать, что еще в древности китайские медики могли диагностировать беременность по пульсу, и это знание и сейчас передается из поколения в поколение китайских медиков. Тем не менее директор Института китайской медицины и фармакологии «Люйши саньцай» Люй Цзилай, узнав об этом необычном соревновании, не только решил выставить свою дополнительную премию в 200 000 юаней, но и увеличить тестируемые группы, добавив туда больных сахарным диабетом, гипертонией и даже раком, чтобы сравнить, каких успехов достигла западная и восточная медицина в их лечении. При этом Люй Цзилай не отрицает полезность западной медицины и считает, что лучший результат возникает при совместном применении обоих методов, ибо, по его мнению, западная медицина лучше справляется при необходимости экстренной помощи, а китайская — при лечении хронических заболеваний.
Тем не менее директор Института китайской медицины и фармакологии «Люйши саньцай» Люй Цзилай, узнав об этом необычном соревновании, не только решил выставить свою дополнительную премию в 200 000 юаней, но и увеличить тестируемые группы, добавив туда больных сахарным диабетом, гипертонией и даже раком, чтобы сравнить, каких успехов достигла западная и восточная медицина в их лечении. При этом Люй Цзилай не отрицает полезность западной медицины и считает, что лучший результат возникает при совместном применении обоих методов, ибо, по его мнению, западная медицина лучше справляется при необходимости экстренной помощи, а китайская — при лечении хронических заболеваний.
 Однако что же делать, когда ни теста, ни тем более гинеколога нет под рукой? В таких случаях можно прибегнуть к популярным народным методом.
Однако что же делать, когда ни теста, ни тем более гинеколога нет под рукой? В таких случаях можно прибегнуть к популярным народным методом.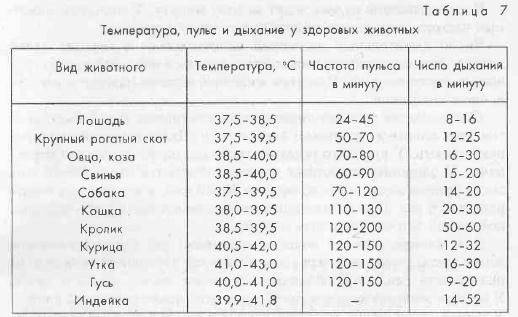 Или смочите кусочек бумаги в моче и капните на лист каплю йода. Изменение цвета на синий свидетельствует об отсутствии беременности, а положительным тест необходимо считать, если цвет изменился на сиреневый или фиолетовый.
Или смочите кусочек бумаги в моче и капните на лист каплю йода. Изменение цвета на синий свидетельствует об отсутствии беременности, а положительным тест необходимо считать, если цвет изменился на сиреневый или фиолетовый. Определить беременность по пульсу достоверно невозможно. Хотя умеренная тахикардия или гипотония, пульсация в области живота являются предположительными признаками из-за изменений, связанных с дополнительной нагрузкой на сердечно-сосудистую систему женщины.
Определить беременность по пульсу достоверно невозможно. Хотя умеренная тахикардия или гипотония, пульсация в области живота являются предположительными признаками из-за изменений, связанных с дополнительной нагрузкой на сердечно-сосудистую систему женщины. Основные из них указаны в таблице. Далеко не всегда эти симптомы указывают на оплодотворение, иногда они свидетельствуют о наличии аномальных процессов в организме или являются реакцией на воздействие внешних факторов.
Основные из них указаны в таблице. Далеко не всегда эти симптомы указывают на оплодотворение, иногда они свидетельствуют о наличии аномальных процессов в организме или являются реакцией на воздействие внешних факторов.


 Некоторым будущим мамам везёт больше и они способны совершенно не ощущать икоту. Объяснение простое – они просто обладают низким порогом чувствительности.
Некоторым будущим мамам везёт больше и они способны совершенно не ощущать икоту. Объяснение простое – они просто обладают низким порогом чувствительности.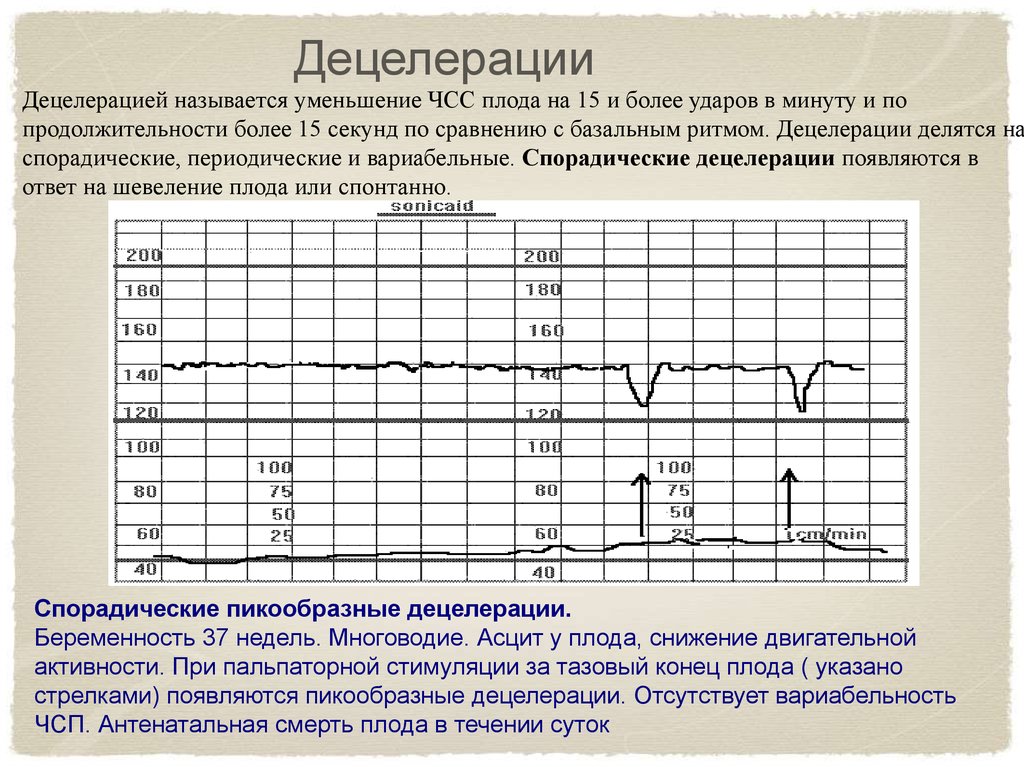 А некоторые женщины и вовсе не ощущают никакой икоты: это объясняется более низким порогом чувствительности.
А некоторые женщины и вовсе не ощущают никакой икоты: это объясняется более низким порогом чувствительности. А некоторые женщины и вовсе не ощущают никакой икоты: это объясняется более низким порогом чувствительности.
А некоторые женщины и вовсе не ощущают никакой икоты: это объясняется более низким порогом чувствительности. А ведь оно уже стало меняться и перестраиваться на новый лад. Как определить беременность еще до задержки менструации по ранним признакам и народными методами, вы узнаете из этой статьи.
А ведь оно уже стало меняться и перестраиваться на новый лад. Как определить беременность еще до задержки менструации по ранним признакам и народными методами, вы узнаете из этой статьи. Если вы услышите эти слова от специалиста, практикующего традиционную китайскую медицину, значит, вы беременны.
Если вы услышите эти слова от специалиста, практикующего традиционную китайскую медицину, значит, вы беременны. Я плохо отношусь к антибиотикам, особенно когда их выписывают от любого чиха и сами себе, но ситуации бывают разные.
Я плохо отношусь к антибиотикам, особенно когда их выписывают от любого чиха и сами себе, но ситуации бывают разные.











 Максимальный срок, который может провести пациент в больнице, составляет 14 дней при отсутствии осложнений.
Максимальный срок, который может провести пациент в больнице, составляет 14 дней при отсутствии осложнений.





 Второй метод подразумевает нанесение единственного разреза в правой части низа живота. Пациент, перенесший операцию, на несколько дней остается в стационаре до тех пор, пока врачи не убедятся, что у него нет угрозы осложнения.
Второй метод подразумевает нанесение единственного разреза в правой части низа живота. Пациент, перенесший операцию, на несколько дней остается в стационаре до тех пор, пока врачи не убедятся, что у него нет угрозы осложнения. Данная операция показана людям, чей возраст не превышает 45 лет, при условии их стабильного состояния. Сначала пациенту вводится общий наркоз, затем в нижней части живота делается небольшой надрез, через который хирург извлекает наружу воспалившийся отросток. При успешном завершении операции больному достаточно провести 2-3 дня в больничной палате, чтобы встать на ноги.
Данная операция показана людям, чей возраст не превышает 45 лет, при условии их стабильного состояния. Сначала пациенту вводится общий наркоз, затем в нижней части живота делается небольшой надрез, через который хирург извлекает наружу воспалившийся отросток. При успешном завершении операции больному достаточно провести 2-3 дня в больничной палате, чтобы встать на ноги. Если после приема этого препарата боль не проходит, необходимо незамедлительно обратиться за медицинской помощью.
Если после приема этого препарата боль не проходит, необходимо незамедлительно обратиться за медицинской помощью.

 В том случае, если аппендикс успел разорваться до момента хирургического вмешательства, реабилитационный период затягивается на 2 месяца. Большая часть пациентов, прошедших через аппендэктомию, выздоравливает полностью без необходимости внесения серьезных изменений в привычный образ жизни.
В том случае, если аппендикс успел разорваться до момента хирургического вмешательства, реабилитационный период затягивается на 2 месяца. Большая часть пациентов, прошедших через аппендэктомию, выздоравливает полностью без необходимости внесения серьезных изменений в привычный образ жизни.
 Усиливается раздражение пристеночной брюшины, боль обосновывается в правой нижней зоне живота. Эта стадия и есть – острый аппендицит. При развитии заболевания происходит снижение аппетита, появление тошноты, рвоты, повышения температуры до 38°С, возможны поносы, частые позывы к мочеиспусканию, учащение пульса.
Усиливается раздражение пристеночной брюшины, боль обосновывается в правой нижней зоне живота. Эта стадия и есть – острый аппендицит. При развитии заболевания происходит снижение аппетита, появление тошноты, рвоты, повышения температуры до 38°С, возможны поносы, частые позывы к мочеиспусканию, учащение пульса.  В срочном порядке производится забор крови и мочи на общий анализ, ультразвуковое исследование брюшной полости, диагностическая лапароскопия, женщинам – осмотр гинеколога.
В срочном порядке производится забор крови и мочи на общий анализ, ультразвуковое исследование брюшной полости, диагностическая лапароскопия, женщинам – осмотр гинеколога. 
 Саратов: +7(8452)66-03-03.
Саратов: +7(8452)66-03-03.
 Конечно, в этот период важно соблюдать определенные правила поведения.
Конечно, в этот период важно соблюдать определенные правила поведения. В частности, важно уметь распознать разрыв внутренних либо внешних швов. Если расходятся внутренние швы, то возникают следующие симптомы:
В частности, важно уметь распознать разрыв внутренних либо внешних швов. Если расходятся внутренние швы, то возникают следующие симптомы: Но также не стоит забывать, что многие популярные послеоперационные запреты являются выдумкой. Что действительно можно, а что нельзя после аппендицита? Likar.info разрушает мифы и подтверждает факты.
Но также не стоит забывать, что многие популярные послеоперационные запреты являются выдумкой. Что действительно можно, а что нельзя после аппендицита? Likar.info разрушает мифы и подтверждает факты. А после снятия швов первые две недели стоит пользоваться душем. И только после последнего осмотра врач, который подтвердит, что послеоперационный период успешно завершен – хоть в ванной, хоть в речке…
А после снятия швов первые две недели стоит пользоваться душем. И только после последнего осмотра врач, который подтвердит, что послеоперационный период успешно завершен – хоть в ванной, хоть в речке… По крайней мере в первый месяц после хирургического вмешательства. Считается, что арбуз вызывает повышенный метеоризм, а это при операциях на органах пищеварения совсем ни к чему.
По крайней мере в первый месяц после хирургического вмешательства. Считается, что арбуз вызывает повышенный метеоризм, а это при операциях на органах пищеварения совсем ни к чему. А вот с курением спешить не стоит. Разумеется, табачный дым не повредит внутренние органы здесь и сейчас. А вот вызвать ларингоспазм может, даже если раньше ничего подобного не наблюдалось: организм-то ослаблен. А теперь представьте ощущения от сжатия прооперированных мышц и тканей живота, если вы вдруг закашляетесь после первой затяжки.
А вот с курением спешить не стоит. Разумеется, табачный дым не повредит внутренние органы здесь и сейчас. А вот вызвать ларингоспазм может, даже если раньше ничего подобного не наблюдалось: организм-то ослаблен. А теперь представьте ощущения от сжатия прооперированных мышц и тканей живота, если вы вдруг закашляетесь после первой затяжки. Солнечные ванны, сауны и парные в послеоперационный период – не лучший выбор. Только после месяца-двух (в зависимости от восстановительных способностей вашего организма) можно задуматься о том, чтобы пойти в парилку. И лучше перед этим подстраховаться, спросив совета у врача. Веники, мочалки и щетки лучше оставить дома.
Солнечные ванны, сауны и парные в послеоперационный период – не лучший выбор. Только после месяца-двух (в зависимости от восстановительных способностей вашего организма) можно задуматься о том, чтобы пойти в парилку. И лучше перед этим подстраховаться, спросив совета у врача. Веники, мочалки и щетки лучше оставить дома. В противном случае, стоит потерпеть минимум недельку после операции, и все равно не перенапрягайтесь. А через неделю после удаления швов можно полностью расслабиться и заняться полноценным сексом.
В противном случае, стоит потерпеть минимум недельку после операции, и все равно не перенапрягайтесь. А через неделю после удаления швов можно полностью расслабиться и заняться полноценным сексом.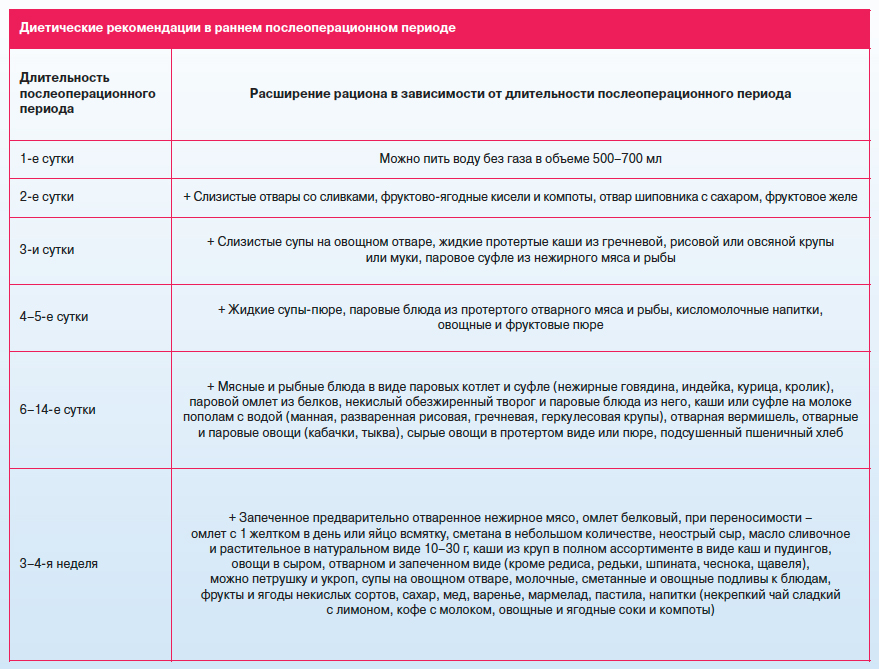 Отросток отекает всего за пару часов, а затем заполняется гноем. Даже если болевой синдром временно смягчается, это не значит, что заболевание прошло само по себе. Это может происходить из-за некроза тканей и нервных волокон. Если мешок воспаленного аппендикса заполняется гноем, то через 3-5 дней он может лопнуть, а гной растечется в брюшной полости. Поэтому при первых признаках аппендицита следует обратиться к врачу.
Отросток отекает всего за пару часов, а затем заполняется гноем. Даже если болевой синдром временно смягчается, это не значит, что заболевание прошло само по себе. Это может происходить из-за некроза тканей и нервных волокон. Если мешок воспаленного аппендикса заполняется гноем, то через 3-5 дней он может лопнуть, а гной растечется в брюшной полости. Поэтому при первых признаках аппендицита следует обратиться к врачу.
 е. на животе.
е. на животе.
 В коллективе наших хирургов — врачи высшей категории. При аппендиците в нашей клинике выполняется минимально инвазивная лапароскопическая аппендэктомия или традиционная «открытая» аппендэктомия (по Волковичу-Дьяконову).
В коллективе наших хирургов — врачи высшей категории. При аппендиците в нашей клинике выполняется минимально инвазивная лапароскопическая аппендэктомия или традиционная «открытая» аппендэктомия (по Волковичу-Дьяконову).
 Восстановление проходит легко, безболезненно и быстро. К привычной жизни человек может вернуться в течение следующих первых дней. Специфических рекомендаций и ограничений нет После эндоскопической операции по удалению аппендицита на теле не остается заметных рубцов.
Восстановление проходит легко, безболезненно и быстро. К привычной жизни человек может вернуться в течение следующих первых дней. Специфических рекомендаций и ограничений нет После эндоскопической операции по удалению аппендицита на теле не остается заметных рубцов.
 Важно следовать всем рекомендациям лечащего врача, в этом случае восстановление пройдет наиболее благоприятным образом. На некоторое время после операции по удалению аппендицита традиционным способом следует воздержаться от физических нагрузок и не принимать ванну. В целом, послеоперационный период переносится мягко.
Важно следовать всем рекомендациям лечащего врача, в этом случае восстановление пройдет наиболее благоприятным образом. На некоторое время после операции по удалению аппендицита традиционным способом следует воздержаться от физических нагрузок и не принимать ванну. В целом, послеоперационный период переносится мягко.

 Это своеобразная трубка, диаметром 5-10 мм, снабжена источником света и системой линз, благодаря которым можно получить изображение брюшной полости. Большинство современных лапароскопов как в Киеве, так и других городах, также снабжены микровидеокамерой, которая выводит изображение на компьютерный монитор и позволяет увеличить его в десятки раз. Это значительно повышает точность и информативность процедуры.
Это своеобразная трубка, диаметром 5-10 мм, снабжена источником света и системой линз, благодаря которым можно получить изображение брюшной полости. Большинство современных лапароскопов как в Киеве, так и других городах, также снабжены микровидеокамерой, которая выводит изображение на компьютерный монитор и позволяет увеличить его в десятки раз. Это значительно повышает точность и информативность процедуры.
 Чем же так хороша лапароскопия? Аппендицит лучше оперировать лапароскопически потому, что:
Чем же так хороша лапароскопия? Аппендицит лучше оперировать лапароскопически потому, что:
 Однако, в отличие от традиционной открытой аппендэктомии, противопоказаниями к лапароскопии являются поздние стадии заболевания (те, что длятся больше суток), а также при наличии аппендикулярного инфильтрата, или развитии перитонита.
Однако, в отличие от традиционной открытой аппендэктомии, противопоказаниями к лапароскопии являются поздние стадии заболевания (те, что длятся больше суток), а также при наличии аппендикулярного инфильтрата, или развитии перитонита.

 Швы во время реабилитационного периода снимаются обычно на 7-8-й день в поликлинических условиях.
Швы во время реабилитационного периода снимаются обычно на 7-8-й день в поликлинических условиях.

 Это обычная процедура, которую хирурги обычно проводят в экстренных случаях.
Это обычная процедура, которую хирурги обычно проводят в экстренных случаях.

 Это снижает риск аспирации, при которой содержимое желудка попадает в легкие, и других осложнений.Пустой желудок также облегчает врачу осмотр брюшной полости.
Это снижает риск аспирации, при которой содержимое желудка попадает в легкие, и других осложнений.Пустой желудок также облегчает врачу осмотр брюшной полости. Им также следует воздерживаться от принятия важных решений, потому что анестетик может затруднить четкое мышление в течение нескольких дней.
Им также следует воздерживаться от принятия важных решений, потому что анестетик может затруднить четкое мышление в течение нескольких дней.
 В результате врач может назначить смягчитель стула и порекомендовать повышенное потребление воды, чтобы снизить вероятность непроходимости кишечника.
В результате врач может назначить смягчитель стула и порекомендовать повышенное потребление воды, чтобы снизить вероятность непроходимости кишечника. Эта закупорка может привести к серьезным осложнениям без лечения.
Эта закупорка может привести к серьезным осложнениям без лечения.
 Взрослый человек может легко сообщить близким о его состоянии. Но как определить у ребенка боли в животе? Острые брюшные боли у ребенка можно определить по его позе: ребенок либо выгибается дугой с пронзительным криком, либо, наоборот, сворачивается калачиком. Повороты выполняет со значительным трудом. Резкая боль в животе режущего характера – наиболее опасный симптом, требующий терапии. Большинство случаев сильных болей, сопровождающихся высокой температурой, являются симптомами одного из нижеследующих недугов.
Взрослый человек может легко сообщить близким о его состоянии. Но как определить у ребенка боли в животе? Острые брюшные боли у ребенка можно определить по его позе: ребенок либо выгибается дугой с пронзительным криком, либо, наоборот, сворачивается калачиком. Повороты выполняет со значительным трудом. Резкая боль в животе режущего характера – наиболее опасный симптом, требующий терапии. Большинство случаев сильных болей, сопровождающихся высокой температурой, являются симптомами одного из нижеследующих недугов. После нескольких часов у взрослых и детей недуг сопровождается тошнотой и сильным повышением температуры тела, иногда добавляется рвота. Причем рвота у малышей может быть многократной, а у детей постарше и у взрослых – 1-2 раза. Температура у детей и пожилых людей может появиться не сразу. Ходьба, движение, чихание или кашель значительно усиливают боль. Всегда происходит нарушение стула. Прогресс заболевания влечет за собой лихорадку. Пожилые люди могут испытывать обострения сахарного диабета и других хронических заболеваний.
После нескольких часов у взрослых и детей недуг сопровождается тошнотой и сильным повышением температуры тела, иногда добавляется рвота. Причем рвота у малышей может быть многократной, а у детей постарше и у взрослых – 1-2 раза. Температура у детей и пожилых людей может появиться не сразу. Ходьба, движение, чихание или кашель значительно усиливают боль. Всегда происходит нарушение стула. Прогресс заболевания влечет за собой лихорадку. Пожилые люди могут испытывать обострения сахарного диабета и других хронических заболеваний.

 Это довольно серьезное заболевание, требующее вызова специалистов и соблюдения правил оказания первой помощи, идентичной той, которую выполняют при аппендиците.
Это довольно серьезное заболевание, требующее вызова специалистов и соблюдения правил оказания первой помощи, идентичной той, которую выполняют при аппендиците.

























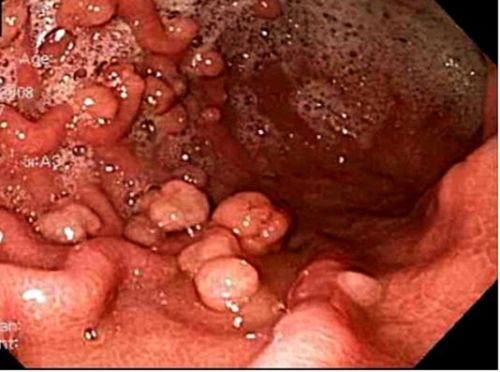

 Малыш сосет пальчики, открывает ротик и таким образом заглатывает небольшое количество амниотической жидкости. Когда кроха рождается, то это вещество будет находиться в его кишечнике и будет постепенно выходить по мере того, как кроху приложат к груди и его пищеварительная система начнет свою работу.
Малыш сосет пальчики, открывает ротик и таким образом заглатывает небольшое количество амниотической жидкости. Когда кроха рождается, то это вещество будет находиться в его кишечнике и будет постепенно выходить по мере того, как кроху приложат к груди и его пищеварительная система начнет свою работу. К концу первой недели стул крохи обычно приобретает черты нормального младенческого: желтый, довольно жидкий.
К концу первой недели стул крохи обычно приобретает черты нормального младенческого: желтый, довольно жидкий. Не стоит пугаться и в том случае, если кал малыша имеет зеленоватый оттенок до трех месяцев в силу незрелости ферментных систем печени и особенностей метаболизма билирубина такое состояние имеет право быть и также не требует лечения.
Не стоит пугаться и в том случае, если кал малыша имеет зеленоватый оттенок до трех месяцев в силу незрелости ферментных систем печени и особенностей метаболизма билирубина такое состояние имеет право быть и также не требует лечения. Это молоко богато углеводами и белками, от него кроха активно растет, однако стул из-за этого молока жидкий и с газиками (иногда «результат» выглядит вспененным, если малыша держат над горшком или тазиком, когда ему надо опростаться, и мама может наблюдать консистенцию стула). В этой ситуации не надо паниковать – просто малыша не нужно постоянно перекладывать от одной груди к другой, опасаясь, что он голодает. Дайте возможность крохе получить «заднее» молоко, богатое жирами, которое не будет вызывать метеоризм и дольше задержится в кишечнике.
Это молоко богато углеводами и белками, от него кроха активно растет, однако стул из-за этого молока жидкий и с газиками (иногда «результат» выглядит вспененным, если малыша держат над горшком или тазиком, когда ему надо опростаться, и мама может наблюдать консистенцию стула). В этой ситуации не надо паниковать – просто малыша не нужно постоянно перекладывать от одной груди к другой, опасаясь, что он голодает. Дайте возможность крохе получить «заднее» молоко, богатое жирами, которое не будет вызывать метеоризм и дольше задержится в кишечнике. Лучший выход в этой ситуации – проконсультироваться со специалистом по грудному вскармливанию, чтобы исправить технику прикладывания и перестать паниковать, что крохе «не хватает молока».
Лучший выход в этой ситуации – проконсультироваться со специалистом по грудному вскармливанию, чтобы исправить технику прикладывания и перестать паниковать, что крохе «не хватает молока». Беспокоиться не стоит. Однако если кроха аллергик, то нужно сделать все возможное, чтобы он ходил в туалет как минимум раз в день. Атопический дерматит протекает значительно тяжелее, если кроха не опорожняет кишечник достаточно часто – обратитесь к врачу по этому вопросу.
Беспокоиться не стоит. Однако если кроха аллергик, то нужно сделать все возможное, чтобы он ходил в туалет как минимум раз в день. Атопический дерматит протекает значительно тяжелее, если кроха не опорожняет кишечник достаточно часто – обратитесь к врачу по этому вопросу. Однако такое состояние может произойти и в том случае, если мама все делает верно, но у нее есть собственные проблемы со здоровьем, к примеру, с щитовидной железой. Причиной запора могут быть и медикаменты. К примеру, слабость кишечника провоцируют всевозможные успокоительные микстуры и лекарства, которые нередко назначают детям неврологи в раннем возрасте. Даже лекарства от кашля или зубные гели могут вызвать запор. В любом случае, с этим должен разобраться врач. Не стоит самостоятельно давать крохе лекарства и слабительные или же воздействовать на него механически при помощи клизмы или газоотводной трубочки. Лучше обсудить с доктором вопросы вскармливания, медикаментозного лечения и образа жизни малыша – так вы сможете разобраться в проблеме.
Однако такое состояние может произойти и в том случае, если мама все делает верно, но у нее есть собственные проблемы со здоровьем, к примеру, с щитовидной железой. Причиной запора могут быть и медикаменты. К примеру, слабость кишечника провоцируют всевозможные успокоительные микстуры и лекарства, которые нередко назначают детям неврологи в раннем возрасте. Даже лекарства от кашля или зубные гели могут вызвать запор. В любом случае, с этим должен разобраться врач. Не стоит самостоятельно давать крохе лекарства и слабительные или же воздействовать на него механически при помощи клизмы или газоотводной трубочки. Лучше обсудить с доктором вопросы вскармливания, медикаментозного лечения и образа жизни малыша – так вы сможете разобраться в проблеме. Давайте малышу прикорм в количестве «лизнуть» и лишь постепенно переходите к дозам «с ноготок» или «половина чайной ложки». Напомним, что вводить в рацион крохи нужно один продукт, чтобы можно было понять, как и на что малыш реагирует. Довольно часто, как только мы даем малышу «с ноготок» какой-то пищи, она не переваривается – мы обнаруживаем продукт в каловой массе практически в первозданном виде. В течение одного-двух дней это нормально, организм малыша не разобрался с новым компонентом в желудке, однако если такое продолжается и на третий день – продукт из рациона нужно убрать, поскольку очевидно, что малыш еще не готов его принять. Нужно сделать перерыв на неделю или две, не предлагая малышу ничего, кроме груди, затем попробовать вновь, с другим продуктом.
Давайте малышу прикорм в количестве «лизнуть» и лишь постепенно переходите к дозам «с ноготок» или «половина чайной ложки». Напомним, что вводить в рацион крохи нужно один продукт, чтобы можно было понять, как и на что малыш реагирует. Довольно часто, как только мы даем малышу «с ноготок» какой-то пищи, она не переваривается – мы обнаруживаем продукт в каловой массе практически в первозданном виде. В течение одного-двух дней это нормально, организм малыша не разобрался с новым компонентом в желудке, однако если такое продолжается и на третий день – продукт из рациона нужно убрать, поскольку очевидно, что малыш еще не готов его принять. Нужно сделать перерыв на неделю или две, не предлагая малышу ничего, кроме груди, затем попробовать вновь, с другим продуктом.
 Однако нужно помнить, что далеко не все ситуации требуют вмешательства, а большинство проблем можно решить, просто исправив ошибки во вскармливании. Не спешите лечить малыша и прибегать к медикаментам, начните с диеты.
Однако нужно помнить, что далеко не все ситуации требуют вмешательства, а большинство проблем можно решить, просто исправив ошибки во вскармливании. Не спешите лечить малыша и прибегать к медикаментам, начните с диеты. Разная пища будет всегда создавать разный стул. Подробнее об этом читайте в этой статье про стул грудничка.
Разная пища будет всегда создавать разный стул. Подробнее об этом читайте в этой статье про стул грудничка. Проверенные без побочных эффектов.
Проверенные без побочных эффектов. Она безопасна, вы не лезете ребенку в кишечник.
Она безопасна, вы не лезете ребенку в кишечник. Из-за того что дети реже ходят в туалет, их стул твердеет, становится большего объема. Акт дефекации может стать затрудненным и болезненным. Как правило, у детей встречаются функциональные запоры, то есть их причина кроется не в наличии каких-то органических заболеваний. Давайте обо всем по порядку.
Из-за того что дети реже ходят в туалет, их стул твердеет, становится большего объема. Акт дефекации может стать затрудненным и болезненным. Как правило, у детей встречаются функциональные запоры, то есть их причина кроется не в наличии каких-то органических заболеваний. Давайте обо всем по порядку.
 В некоторых случаях могут появляться трещины в области анального отверстия, которые могут привести к несильным кровотечениям.
В некоторых случаях могут появляться трещины в области анального отверстия, которые могут привести к несильным кровотечениям.
 Особенно часто проблема возникает при посещении детского сада или школы. Также частая причина первичных запоров состоит в неправильном выборе родителями времени приучения к горшку — когда ребенок попросту не готов к этому. В таком случае дети удерживают каловые массы в себе, а после того, как он стал твердым, боятся боли во время дефекации и еще больше стремятся отсрочить поход в туалет. Получается замкнутый круг.
Особенно часто проблема возникает при посещении детского сада или школы. Также частая причина первичных запоров состоит в неправильном выборе родителями времени приучения к горшку — когда ребенок попросту не готов к этому. В таком случае дети удерживают каловые массы в себе, а после того, как он стал твердым, боятся боли во время дефекации и еще больше стремятся отсрочить поход в туалет. Получается замкнутый круг.



 Препараты постепенно отменяются лишь тогда, когда ребенок регулярно ходит в туалет не менее полугода. Преждевременная отмена может привести к рецидивам запоров.
Препараты постепенно отменяются лишь тогда, когда ребенок регулярно ходит в туалет не менее полугода. Преждевременная отмена может привести к рецидивам запоров.
 Вознаграждениями могут служить наклейки, игрушки, которыми можно пользоваться только сидя на унитазе, телефон или планшет с интересным приложением.
Вознаграждениями могут служить наклейки, игрушки, которыми можно пользоваться только сидя на унитазе, телефон или планшет с интересным приложением.
 Из-за этого беспокоиться не стоит. Детский кишечник «учится» переваривать еду, да и молозиво – первое молоко матери, усваивается малышом практически полностью. Если ваш кроха не ходит в туалет пару дней, но при этом хорошо себя чувствует, не капризничает, с аппетитом кушает, а его кал остается желтоватым и кашеобразным, значит с ребенком все в полном порядке.
Из-за этого беспокоиться не стоит. Детский кишечник «учится» переваривать еду, да и молозиво – первое молоко матери, усваивается малышом практически полностью. Если ваш кроха не ходит в туалет пару дней, но при этом хорошо себя чувствует, не капризничает, с аппетитом кушает, а его кал остается желтоватым и кашеобразным, значит с ребенком все в полном порядке.