Как избавиться от хеликобактер пилори: способы
Бактерия Хеликобактер пилори при попадании в организм доставляет немалый дискомфорт человеку. Вследствие заражения развивается язвенная болезнь или онкологические заболевания. Но разработано множество эффективных средств, которые помогают победить вредоносный микроорганизм и в относительно короткие сроки вернуться к привычному образу жизни.
Причины и симптомы заражения
Бактерия Хеликобактер пилори живет в организме у 70—80% населения. Такое соседство в неактивном состоянии может не вызывать никаких симптомов. Но простуда, стресс либо неправильное питание провоцируют ее пробуждение. Заражение бактерией может произойти из-за грязной воды либо через контакт с больным человеком (поцелуи, рукопожатие, употребление пищи из одной посуды). Как правило, если в семье заразился один человек, то диагноз хеликобактериоз подтвердится у всех.
Симптомы заражения:
- тошнота;
- рвота;
- диарея;
- изжога;
- кровоточивость десен;
- снижение аппетита.
Вернуться к оглавлениюПри проявлении одного или нескольких симптомов следует обратиться к врачу для определения диагноза.
Можно ли вылечить навсегда?
 Антибактериальные препараты применяются в четырехфазной системе терапии.
Антибактериальные препараты применяются в четырехфазной системе терапии.Современные методы лечения способны помочь полностью избавиться от бактерии Хеликобактер пилори. Для этого гастроэнтерологами разработана четырехфазная система терапии, которая подразумевает влияние на штамм посредством антибактериальных препаратов. Но даже в случае успешного исхода, человек не застрахован от повторного заражения.
Вернуться к оглавлениюСпособы лечения
Хеликобактериоз предполагает комплексную терапию, включающую применение антибактериальных препаратов и пребиотиков. А также лечение народными средствами либо гомеопатией. Выбор врача зависит от возраста пациента, концентрации бактерии и ее устойчивости к антибиотикам. Кроме того, во время лечения стоит соблюдать специальную диету.
Вернуться к оглавлениюВоздействие медицинскими препаратами
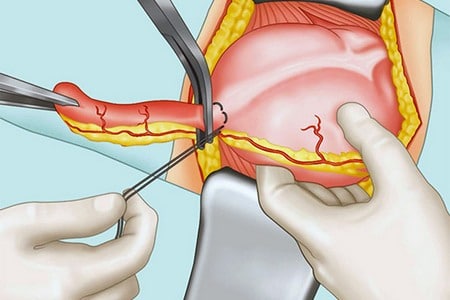
Полноценное лечение от Хеликобактера предполагает проведение эрадикационной терапии. Суть заключается в воздействии на возбудителя антибактериальными препаратами в 2 этапа:
- Пациент принимает 2 антибиотика и 1 средство для снижения секреции желудочного сока.
- Больной продолжает пить те же средства дополнительно, включая препарат висмута, для заживления язвенной болезни.
«Амоксициллин» («Флемоксин»)
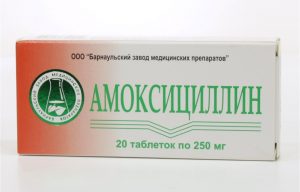 Амоксициллин применяют на любой ступени борьбы с вредоносными микроорганизмами.
Амоксициллин применяют на любой ступени борьбы с вредоносными микроорганизмами.Антибиотик широкого спектра действия, который применяют на любой из ступеней борьбы с бактерией. Средство относится к ряду пенициллинов. Этот препарат убивает вредоносные микроорганизмы, но вместе с ним назначают средства, предотвращающие деление микробов. Не используют для лечения пациентов с почечной недостаточностью. С осторожностью применяют во время беременности.
Вернуться к оглавлению«Амоксиклав»
Двухкомпонентный препарат, который успешно борется с устойчивыми штаммами бактерий путем воздействия на них клавулановой кислоты. Она поглощает ферменты, которые выделяет бактерия для противостояния пенициллинам, а второе активное вещество — амоксициллин, уничтожает вредоносный микроорганизм. При всех положительных свойствах, этот препарат вызывает серьезный дисбактериоз. Терапия дополнительно подразумевает прием пребиотиков.
Вернуться к оглавлению«Кларитромицин» («Клацид»)
Используется в первой линии эрадикационной терапии. Относится к макролидам, которые минимизируют появление побочных реакций. Один из самых эффективных препаратов для борьбы с Хеликобактер пилори. Кроме того, «Клацид» хорошо сочетается со средствами для понижения секреторной функции желудка, усиливает его действие. Но его с осторожностью назначают при нарушении работы печени и почек.
Вернуться к оглавлению«Тетрациклин»
 Тетрациклин назначают, если терапия прочими средствами оказалась неэффективной.
Тетрациклин назначают, если терапия прочими средствами оказалась неэффективной.Антибиотик, который применяют в случаях, когда терапия предыдущими средствами не была эффективной. Ему свойственен больший уровень токсичности и, соответственно, возрастает количество побочных реакций. Особенность действия препарата в том, что он воздействует на все клетки, не выбирая только болезнетворные бактерии. Его не назначают для лечения детей и беременных женщин. Препарат пагубно влияет на печень, угнетает рост костей и зубов.
Вернуться к оглавлению«Де-Нол», особенности
Лекарство, которое относится к группе препаратов висмута. Способствует образованию защитной пленки на поврежденных стенках желудка. Препятствует дальнейшему разрушению пораженных тканей, понижает кислотность, помогает антибиотику бороться с бактерией. Это дает толчок для восстановления эпителиальной ткани и рубцевания язв. Но стоит знать, что накопление препарата в организме может привести к осложнениям.
Вернуться к оглавлениюРецепты народной медицины
Усиливают эффект от использования медицинских препаратов и помогают избавиться от Хеликобактер пилори. Уменьшают кислотность желудка, снимают боль и избавляют от изжоги. К эффективным средствам, которые помогают вылечиться относят:
 Оливковое масло полезно использовать в качестве заправки для холодных блюд.
Оливковое масло полезно использовать в качестве заправки для холодных блюд.- Мед манука. Употребляют по 5 мг 3 раза в день.
- Оливковое масло. Используется для заправки холодных блюд или употребляется по 1 чайной ложке 2 раза в сутки.
- Кокосовое масло — принимают по 15 мл в день.
Кроме того, как вспомогательные средства в лечении используют:
- настойку прополиса;
- семечки льна;
- сироп из шиповника.
Диета во время лечения хеликобактериоза
Эрадикационная терапия рассчитана на 7—10 дней, врачи рекомендуют соблюдать диету как минимум 2 недели. Принцип питания в этот период совпадает с правилами при язвенной болезни желудка:
- Еда должна быть теплой. Следует избегать горячей или холодной пищи.
- Убрать из рациона острые, соленые и маринованые продукты.
- Порции должны быть маленькими, есть 5—6 раз в день. Недопустимо переедание.
- Предпочтение стоит отдавать легкоусвояемым супам и пюре.
С осторожностью стоит относится к свежим фруктам и овощам. Некоторые плоды повышают кислотность и раздражают желудок. Лучшим способом будет обращение к диетологу, который составит меню на весь курс лечения. Во время терапии следует строго соблюдать режим питания и прием препаратов. От этого зависит исход лечения и возможность избежать осложнений.
etozheludok.ru
Как вылечить хеликобактер пилори антибиотиками — препараты для лечения бактерии

Терапия, направленная на изгнание Нelicobacter руlori из желудка инфицированного им человека – не самая простая задача, которую ставит перед собой доктор.
Это связано с тем, что патогенные микроорганизмы крайне неохотно покидают излюбленные места существования – эпителиальные клетки внутренней оболочки желудка или подслизистой основы, формируются устойчивые штаммы к лекарственным препаратам.
Поэтому воздействие на бактерию должно быть комплексным: медикаментозным, физиотерапевтическим, диетологическим, фитотерапевтическим. Основной точкой приложения служит лекарственная терапия.
Как и чем лечить хеликобактер пилори — медикаментозные способы
Выражение «лечить хеликобактерную инфекцию» не совсем верно с врачебной точки зрения. Доктора лечат заболевания, вызванные данным микроорганизмом, а от самой бактерии следует избавляться.
Основным направлением в медикаментозной терапии является эрадикация – способ уничтожения инфекционного агента при помощи лекарств.
Помимо эрадикационной терапии, важно скорректировать нарушенную кислотность желудочного сока, восстановить моторную и эвакуаторную функцию ЖКТ, стабилизировать ферментативную активность, унять воспалительные процессы.
Все эти функции возлагаются на конкретные препараты, которые в сочетании с правильным питанием, дают положительные результаты. Основные группы препаратов, лекарств и таблеток для лечения бактерии хеликобактер пилори (helicobacter pylori):
- Антибактериальные
- Препараты солей висмута
- Блокаторы протонной помпы
- М-холинолитики
- Блокаторы Н2-гистаминовых рецепторов
- Антациды
- Спазмалитики
- Прокинетики
Наиболее частая лекарственная форма препаратов – таблетки, антациды могут применяться в виде суспензий, порошков, требующих растворения в воде.
Какие антибиотики убивают хеликобактер пилори
Антибактериальные лекарственные средства – «тяжёлая артиллерия», заставляющая бактерию дезертировать и покидать организм пациента.
В стандартах лечения хеликобактер-ассоциированных патологий желудка указаны как минимум два антибиотика. При значительном обсеменении слизистой, выраженных клинических проявлениях болезни без них обойтись никак нельзя.
Какие антибиотики рекомендуют принимать при хеликобактер пилори:
- Амоксициллин
- Кларитромицин
- Тетрациклин
- Метронидазол
- Рифамбутин
- Левофлоксацин
Рифамбутин и левофлоксацин являются препаратами «запаса», они не входят в стандартных схемы терапии, но могут быть использованы, если у патогенных штаммов разовьётся устойчивость к распространённым, входящим в протоколы средствам.
Антибактериальные препараты имеют побочные эффекты: аллергические реакции, дисбактериоз, кандидоз, тошнота. Часто пациенты бояться пить антимикробные препараты именно по этой причине.
В случае инфицирования хеликобактер и наличия клиники желудочных заболеваний, делать этого не стоит. Приём антибиотиков в этом случае оправдан.
Без этих лекарственных средств пациент рискует заработать себе язву желудка, также отказом от лечения подвергает организм риску развития онкопатологии желудочно-кишечного тракта. Рак желудка в 3-6 раз чаще возникает у пациентов, инфицированных Н.руlori, которые не получали должной терапии.
Как лечить хеликобактер пилори антибиотиками — схемы эрадикационной терапии
На сегодняшний день разработаны и активно применяются 3-х и 4-х компонентные схемы лечения, направленные на уничтожение бактерии.
Если у пациента выявлен микроб в желудке, имеются симптомы поражения ЖКТ, ранее человек не получал лечения, начинают терапию всегда с трёхкомпонентной схемы, включающей в себя:
- Блокатор протонной помпы (омепразол, лансопразол, рабепразол, пантопразол 20 мг) 2 раза в сутки
- Амоксициллин 1000 мг 2 раза в сутки
- Кларитромицин 500 мг 2 раза в сутки
3-х компонентная схема назначается при первичном обращении пациента за лечением, пожилым, ослабленным пациентам индивидуально может проводиться корректировка дозы лекарственных средств.
Назначают данную терапию от 7 (минимум) до 14 дней. Клинические исследования показали, что в ряде случаев недельного приёма препаратов оказывается недостаточно для обеспечения эрадикации, терапия оказывается неэффективной.
После двух недель приема препаратов, напротив, эффект от лечения был на порядок выше: у гораздо большего числа пациентов эрадикация патогена достигала 80% и более.
Четырёхкомпонентная схема лечения
В случае, когда эффект от 3-хкомпонентной схемы не достигнут, уничтожения инфекционного агента не произошло, врач порекомендует спустя месяц-полтора продолжить терапию, состоящую из:
- Блокатора протонной помпы (омепразол, лансопразол, рабепразол, пантопразол 20 мг) 2 раза в сутки
- Препараты солей висмута 120 мг 4 раза в день
- Метронидахол 500 мг 3 раза в сутки
- Тетрациклин 500 мг 4 раза в сутки
Это 4-хкомпонентная схема эрадикации. Важно учесть, чтобы антибактериальные препараты, применяемые ранее, не повторялись. Если выявлена резистентность к вышеперечисленным антибиотикам, можно назначить лекарства «запаса»: левофлоксацин, рифамбутин.
Несмотря на разработанные стандарты, врач, проводя эрадикацию, должен подходить к каждому случаю и заболеванию индивидуально, с учетом возраста пациента, сопутствующих патологий, возможных аллергических реакций организма и устойчивости конкретных штаммов бактерии к препаратам.
Сколько дней пить антибиотики при хеликобактер пилори
3-компонентная схема назначается врачом на срок от 7 до 14 дней. Менее недели пить препараты нецелесообразно, эффекта от такого лечения не будет.
Бактерия с трудом поддаётся терапии, вырабатывает устойчивость к препаратам, поэтому появляется всё больше данных о том, что и недели мало для достижения положительного результата и избавления от патогена. Всё больше врачей склоняются к продлению антибиотикотерапии до 10-14 дней.
Недельный курс приема рекомендуют пожилым и ослабленным пациентам, имеющим сопутствующую полиорганную патологию, с трудом переносящим нагрузку двумя антибиотиками.
4-компонентная схема назначается сроком на две недели.
Эффективность лечения следует оценивать посредством диагностических и лабораторных методов не ранее чем через 1-1,5 месяца от окончания приёма препаратов.
Если эрадикация составляет 80% и более от первоначального уровня, либо бактерий вовсе не обнаружено в организме, можно говорить об успехе в терапии заболевания, связанного с данным патогеном.
Подробнее про препараты
Особенности приема антибиотиков для лечения хеликобактер пилори:
- Кларитромицин
Это антибактериальный препарат из группы макролидов. Входит в состав терапии первой линии хеликобактерной инфекции. Успешно применяется в гастроэнтерологии, способен ингибировать синтез клеточной стенки helicobacter pylori, а значит предотвращать её размножение. Кислотоустойчив, эффективно «работает» при нормальной и повышенной кислотности, хорошо всасывается.
Некоторые штаммы бактерий проявляют резистентность к кларитромицину. В этом случае препарат необходимо заменить на другой, для достижения лучшего терапевтического эффекта.
- Амоксициллин и метронидазол
Метронидазол или трихопол – препарат оказывающий губительное или бактерицидное действие на Н.руlori. Его активность не зависит от уровня рН в желудке, препарат может применяться как при гипер-, так и при гипоацидных состояниях.
На сегодняшний день очень распространена резистентность многих штаммов хеликобактерий к метронидазолу. Если препарат назначается совместно с де-нолом, устойчивость к нему развивается медленнее.
Амоксициллин — антибиотик пенициллинового ряда, блокирующий синтез клеточной стенки микробов, хорошо всасывается слизистой оболочкой желудка. Более активен в нейтральной среде, чем в кислой. Повышение рН до 4 в 10 раз усиливает фармакологический эффект данного препарата.
Метронидазол и амоксициллин являются препаратами первой линии, но могут назначаться и в 4-хкомпонентной схеме лечения.
Ещё одно противомикробное средство, активно используемое в эрадикационной терапии helicobacter pylori. Механизм действия тетрациклина заключается в ингибировании синтеза белка микробной клетки.
Лекарство хорошо всасывается в ЖКТ. Приём молочной пищи замедляет его всасываемость.
- Блокаторы протонной помпы
Самым распространённым представителем данной группы является омепразол (омез). Существуют и другие весьма эффективные средства: лансопразол, пантопрозол, эзомепразол, рабепразол).
Лекарственные средства подавляют выработку соляной кислоты. Тем самым они воздействуют на микроб косвенно: не уничтожают его, а создают неблагоприятные условия для существования, оказывают супрессивное действие на инфекцию: приостанавливают бактериальный рост и развитие.
Омепразол и другие представители группы за счёт повышения рН желудочного содержимого способствуют лучшей работе антибактериальных препаратов, в частности амоксициллина.
Есть данные о том, что ингибиторы протонной помпы способны блокировать фермент бактерии уреазу.
Врачи рекомендуют после окончание курса лечения с антибиотиками, продолжать прием омепразола до 4-8 недель. У пациентов, продолжающих принимать блокаторы протонного насоса, лучше происходят процессы заживления слизистой, выше процент уничтожения бактерий относительно пациентов, которые прекратили приём омепразола после окончания эрадикационной схемы.
- Антациды и блокаторы Н2-рецепторов
Чаще всего кислотность желудочного сока при инфицировании Н.руlori нормальная или повышенная.
Помимо омепразола, нормализующего рН, таким действием обладают и антацидные препараты (альмагель, фосфалюгель, гефал, маалокс, ренни) и блокаторы Н2-гистаминовых рецепторов (фамотидин, ранитидин)
Механизм действия антацидов заключается в нейтрализации соляной кислоты желудка. Действующие вещества в данных препаратах – алюминия, магния гидроскиды.
Средства эффективно устраняют клинические проявления «ацидизма» – изжогу, отрыжку кислым. Принимают их через 1-2 часа после еды и на ночь. Форма выпуска – суспензии, или порошки, таблетки.
Не стоит сочетать приём антацидов с антибактериальными препаратами или солями висмута, поскольку гидроксиды алюминия и магния нарушают всасывания в ЖКТ других веществ.
Блокаторы Н2-гистаминовых рецепторов нового поколения (фамотидин, ранитидин) практически не имеют побочных эффектов. Механизм их действия: тормозят выработку НСL и продукцию пепсина, из-за чего понижается кислотность. Назначают таблетки после завтрака и перед сном.
- Препараты висмута
Данная группа лекарственных средств в сочетании с антибиотиками обладает бактерицидным действием – уничтожает как кокковые штаммы, так и вегетативные формы.
Соли висмута обладают множеством эффектов, которые оказывают положительное влияние при проведении комплексного лечения заболеваний, вызванных хеликобактериями:
- Препятствуют прикреплению патогенов к эпителиальным клеткам слизистой оболочки желудка
- Нарушают синтез микробной АТФ
- Блокируют ферменты бактерии
- Способствуют разрушению клеточной стенки инфекционного агента
- Повышают синтез защитных иммуноглобулинов, простагландинов желудочного секрета
- Усиливают выделение бикарбонатов и защитной слизи
- Уменьшают всасывание антибиотиков в ЖКТ, тем самым повышая их концентрацию в желудочном содержимом
- Обеспечивают реперативный, ранозаживляющий эффект внутренней желудочной стенки
- Улучшают местное кровообращение
Данные фармакологические свойства позволили препаратом висмута занять свою нишу в терапии хеликобактериоза в сочетании с двумя антибиотиками. Одним из самых эффективных препаратов данной группы является де-нол.
Де-нол убивает хеликобактер или нет
Лишь в сочетании с противомикробными препаратами де-нол обладает бактерицидным действием. Если принимать данное лекарственное средство отдельно в качестве монотерапии, должного эффекта такое лечение не возымеет.
Но в комбинированной схеме лечения, де-нол в полной мере раскрывает свои терапевтические эффекты, одновременно усиливая свойства антибактериальных препаратов.
Комбинация «де-нол + 2 антибиотика» является чрезвычайно эффективной, и в случае чувствительности хеликобактерий, позволяет добиться исчезновения микроба при условии приема таблеток в течение 10-14 дней.
Сколько пить де-нол при хеликобактер инфекции
Препарат назначают по 1 таб 4 раза в сутки за 30 мин. до еды и на ночь на срок минимум 21 день, можно принимать лекарство до 8 недель по рекомендации врача. Следует знать, что при назначении препарата стул окрашивается в чёрный цвет.
Запивать таблетки следует стаканом кипячёной воды, нельзя молоком, поскольку молочные продукты снижают фармакологический эффект препарата. Не сочетаются таблетки и с соками.
Антациды замедляют всасывание де-нола, поэтому вместе пить их не стоит.
При появлении побочных эффектов: диареи, тошноты, аллергических реакций, рвоты, приём лекарства следует прекратить и обратиться за консультацией к врачу.
bolvzheludke.ru
Чего боится бактерия Хеликобактер пилори
Не исключаем, что вас могут посетить мысли: «Что за странный вопрос?» Если бактерия Хеликобактер пилори не боится соляной кислоты, то чем же её можно испугать?» Оказывается, её можно не только напугать, но и поступить более радикально – лишить права на жизнь. Однако давайте будем разбираться обо всём по порядку.
Бактерия Хеликобактер пилори (Helicobacter pylori)На что, как правило, жалуются новые люди и клиенты, которые приходят в компанию Форевер для того, чтобы решить вопросы с желудочно-кишечным трактом (ЖКТ)? Правильно, на изжогу.
Если у тебя все в порядке с желудком, грудью, ногами, никакие царские сокровища не смогут ничего прибавить. Гораций
Очень неприятное чувство, скажем вам. Когда, что-то такое жгучее подкатывается прямо к горлу. Особенно это неприятно ночью! Когда посреди ночи вы просыпаетесь от этого мерзкого чувства. Кажется, с спросонья, что вы вот-вот захлебнетесь в этой мерзости! Б-р-р-р!
В тоже время, не все к изжоге относятся с полной ответственностью! Основная масса этому не придаёт большого значения. Что-то не то съел или выпил накануне, или переел и так далее. А напрасно!
Потому что было бы хорошо, если бы удалось сразу докопаться до сути. Это достаточно серьёзный симптом целого ряда заболеваний. Основная причина изжоги, а, следовательно, повышения уровня кислоты в желудке, — это бактерия Хеликобактер пилори.
Немного предыстории вопроса
Почему мы обратили на это внимание? Потому что долгое время все проблемы с желудочно-кишечным трактом сводили к повышенной кислотности в желудке. Предлагалось много различных диет и препаратов, чтобы её снизить.
Кислотность снижалась, а проблемы с ЖКТ оставались. Язвенная болезнь проявлялась практически у каждого шестого жителя Европы в возрасте за 45.
Пока в 1983 году группа австралийских исследователей не пришла к выводу, что причиной является бактерия Хеликобактер пилори (Helicobacter pylori). В переводе с латыни – это означает «микроб желудочный спиральный». За это открытие исследователи стали Нобелевскими лауреатами.
Бактерия Хеликобактер: что это и чем она опасна для нас?
Это бактерия, которая живет в желудке и питается его эпителием. Она прекрасно приспособилась к обитанию в желудочной кислоте!
Дело в том, что по имеющейся информации Хеликобактером заражено в развитых странах до 30% населения, а в развивающихся – до 90%. А сколько, по вашему мнению, в Украине? До 80%! Вот почему мы решили дать больше развернутой информации по этой теме.
Эти же исследователи предложили для уничтожения Хеликобактера радикальное решение – антибиотики. Да, они помогают. Однако мало кто обращает внимание на последствия от применения антибиотиков – дисбактериоз со всеми вытекающими последствиями.
Читайте также: «Пробиотик – технология будущего или настоящего».
В США и Швейцарии вопросы борьбы с Хеликобактером подняты на национальном уровне. Бактерия Хеликобактер пилори признана врагом национального масштаба. В США и Швейцарии также сейчас практикуются и прививки от Хеликобактера, которые защищают на протяжении 3-5 лет. Делают её, как правило, пока только для язвенников.
Несмотря на лечение многие повторно заражаются Хеликобактером
Однако рецидивы возникают снова. Связано это с тем, что люди снова заражаются. Это происходит на бытовом уровне через посуду, одежду, косметику и несоблюдение правил гигиены в туалетах. И особенно через поцелуи. Вот почему если в семье у кого-то присутствует бактерия Холикобактер, то вскоре она будет у всех членов семьи.
Примечательно, что меньше всего Хеликобактер поражает японцев и эскимосов. Связано это с тем, что в их культуре не приняты поцелуи.
Есть предположение, что заражение возможно и воздушно капельным путем.
Как же бактерии удаётся выживать?
Она прекрасно освоилась в кислотной среде желудка, где погибает всё живое. Как же она выживает? Бактерия создает вокруг себя защитную капсулу, в которой и обитает. Капсула – это фактически защитный слой – фермент, который нейтрализует действие кислоты вокруг неё.
Бактерия своими «усиками» (о, ужас!) просверливает слой эпителия желудка и прячется в нем как в бункере. Последний естественно надежно защищает её от кислоты.
Чем опасна бактерия Хеликобактер в желудке? Файл olx.uaКак мы уже отмечали выше, бактерия Хеликобактер пилори питается клетками эпителия, при этом, следовательно, выделяет ядовитые ферменты. Они также разрушают эпителий.
Но это ещё не всё! Защитный фермент образуется из небольшого количества мочевины, который присутствует в желудке. Он также негативно воздействует на эпителий желудка. По той причине, что при расщеплении мочевины бактерией образуется аммиак, который раздражает стенки желудка.
Чем опасна бактерия Хеликобактер в желудке?
Большое количество Хеликобактера в желудке вызывает эрозии, гастрит, язвы в желудке и 12-ти перстной кишке, а также рак. Обострения сезонные: весной и летом. Бактерия Хеликобактер любит размножаться весной и осенью.
Даже в Европе сейчас идет борьба школ и мнений! По-прежнему многие приписывают антибиотики, антациды (для снижения кислотности) и средства, подавляющие секрецию желудочного сока. И, как следствие, антибиотики приводят организм к опасному дисбактериозу.
Что мы должны вовремя делать, чтобы не пропустить последствия присутствия в организме Хеликобактера?
Вовремя проверяться, поскольку многие проблемы с ним связанные проходят бессимптомно. Принимать клетчатку, пить воду, ощелачивать организм и поддерживать кислотно-щелочное равновесие. Убрать еду, которая приводит к запорам и рафинированную современную еду, а также меньше употреблять жареную пищу.
Ввести в рацион питания продукты насыщенные витаминами, минералами и другими микроэлементами. В первую очередь те, которые благотворно влияют на ЖКТ и защищают, например, от язвенного колита и некоторых форм опухолей.
Помнить, что нужно не только правильно питаться, но и высыпаться, перестать пить, курить и избегать стрессов. В противном случае, уровень иммунитета снижается, а это развязывает руки Хеликобактеру. И не кормите его сладким, потому что он страшный сладкоежка.
Что нужно принимать для профилактики из продукции Форевер?
Сок Алоэ Вера Форевер
Гель Алоэ Вера компании ФореверПрием Сок Алоэ Вера, лучший вариант Гель Алоэ Вера, и Форевер Пчелиный Прополис. В паре они, прекрасно дополняя друг друга, убивают Хеликобактер.
При этом Сок Алоэ Вера:
- убивает Хеликобактер;
- нормализует кислотно-щелочной баланс, поскольку алоэ Вера – это щелочь;
- выводит шлаки и токсины;
- природный антибиотик;
- уничтожает вирусы и грибы;
- в его состав входят витамины, минералы, антиоксиданты, ацеманнан и прочее;
- содержит клетчатку, которая является кормом для живых бактерий кишечника.
Желательно употреблять Сок Алоэ Вера каждый день по 2-3 ложки. Это средние дозы, необходимые человеку. Сок лучше пить на голодный желудок. Естественно если вы чувствуете себя хорошо. Однако если у вас изжога, язва или эрозии, тогда нужно пить только чистый Сок Алоэ Вера. При этом пить после еды минут через 20.
Форевер Пчелиный Прополис
Продукты компании Форевер: Форевер Пчелиный Прополис и Форевер Чеснок ЧебрецФоревер Пчелиный Прополис природный антибиотик и альтернатива всем фармацевтическим антибиотикам. А их так любят назначать врачи. Прополис показан при любых бактериальных инфекциях, особенно при Хеликобактере.
Прополис следует принимать по 1 таблетке 3-4 раза в день, но не на голодный желудок, а после еды. На курс восстановления потребуется несколько упаковок.
Не беспокойтесь, живая флора кишечника не погибает, в отличие от фармацевтических антибиотиков. Вот они-то все убивают!
Что еще желательно принимать с продукции Форевер при проблеме ЖКТ?
Сок и Прополис — это минимальный перечень продуктов компании Форевер, необходимый для борьбы с Хеликобактером. Вы также можете расширить этот перечень за счет Чая из Цветков Алоэ с Травами, Форевер Актив Про-Би, Форевер Файбер, Форевер Иммубленд, Форевер Лайсиум Плюс, Форевер Чеснок-Чебрец, Филдз оф Гринз, Форевер Поместин Пауэр и других.
Но для этого вы должны проконсультироваться у человека, имеющего достаточно большой опыт использования продукции Форевер. Мы по ряду перечисленных продуктов уже сделали публикации, готовим и по остальным. Подписывайтесь на обновление блога, чтобы не пропустить следующие публикации.
В заключение
Как вы возможно уже сами убедились, в борьбе с Хеликобактером вполне можно обойтись без фармацевтических препаратов, и прежде всего антибиотиков.
Рецидив после приема и в процессе дальнейшей профилактики при этом не наблюдается.
Стимулируйте свою иммунную защиту ежедневно и помните, что желудок также напрямую связан с вашим эмоциональным фоном.
Помните, бактерия Хеликобактер пилори не спит, а ждет только удобного момента. И прежде всего снижения уровня вашего иммунитета.
Вы уже подписались на наш Telegram-канал? Подумайте! Вас ждёт много интересной информации.
Наша задача была обратить ваше внимание на серьёзность затронутой темы. Насколько мы сумели достучаться судить прежде всего вам. Мы ждем ваши комментарии.
Мы также будем рады сотрудничеству с вами.
С уважением, Надежда и Владимир Григоренко
Все статьи блога
Comments
comments
styleforever.biz
Лечение хеликобактер пилори. Современные способы и методы, эффективные схемы
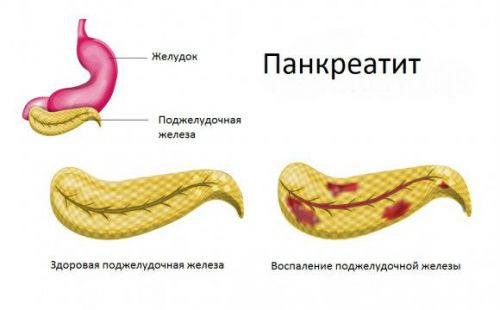
Частые боли в животе, ощущение тяжести и отрыжка после еды, тошнота – типичные признаки заболеваний желудочно-кишечного тракта. Одной из причин плохого самочувствия может стать бактериальная инфекция «хеликобактер пилори», которая поражает желудок и двенадцатиперстную кишку и провоцирует развитие гастрита, язвы и прочих опасных заболеваний ЖКТ.
Бактерии хеликобактер пилори были выявлены сравнительно недавно – около 30 лет назад. И в 2005 году австралийские ученые Робин Уоррен и Барри Маршалл были удостоены за это открытие Нобелевской премии. Тот факт, что гастрит и язва могут иметь инфекционное происхождение, стал новой страницей в истории медицинских исследований.
Причины появления бактерии
Бактерия хеликобактер пилори не может развиваться на открытом воздухе. Передается она бытовым путем: через посуду, средства личной гигиены, а также при поцелуе. Эта бактерия устойчива к кислотной среде, поэтому она легко проникает в слизистые оболочки желудка и разрушает его ткани. Слизистая воспаляется, развиваются эрозии, гастриты, затем – язвы. Если инфекцию вовремя не вылечить, есть риск рака желудка.
Заражению способствует низкий уровень жизни и пренебрежение правилами личной гигиены. Чаще всего болеют люди, живущие в общежитиях, интернатах, детских домах, а также медработники. В странах третьего мира заболевание регистрируется чаще, чем в развитых государствах. Стоит отметить, что в России, как и в других цивилизованных странах мира, в последние годы зафиксированы случаи заболевания среди достаточно обеспеченного населения.
Симптомы хеликобактериоза
Через 6-8 дней после заражения больной начинает отмечать признаки воспаления желудочно-кишечного тракта: боли, тошноту, рвоту, отрыжку. Они являются краткосрочными, и им обычно не придают значения. Болевые ощущения часто возникают натощак и снижаются после приема пищи, что также заставляет больного не воспринимать происходящее всерьез. Тем временем, бактерии остаются в организме и в любой момент могут начать свою разрушительную работу, хотя могут и никак не проявлять свое присутствие годами. Риск начала их болезнетворной активности повышается при неправильном питании, курении, злоупотреблении алкоголем, стрессах, ослаблении общего иммунитета, инфекционных заболеваниях.
Открытие бактерий хеликобактер пилори и изучение их роли в развитии гастрита и язвы дали впечатляющие результаты. Частота рецидивов у больных с язвой двенадцатиперстной кишки снизилась с 67% до 6%, а у больных с язвой желудка – с 59% до 4%. Сейчас ученые не сомневаются в необходимости тестов на хеликобактер пилори при этих заболеваниях.
Диагностика
При подозрении на заражение бактериями хеликобактер пилори проводятся следующие диагностические исследования.
Неинвазивные тесты . Анализы крови и выдыхаемого воздуха. Эти методы отличаются невысокой стоимостью и быстротой получения результатов. Однако неинвазивные тесты дают большое количество ложноположительных результатов. Для повышения надежности дыхательного теста необходимо за 2 недели отказаться от приема антисекреторных средств, антибиотиков, противовоспалительных и антацидных средств. В течение 3 суток перед исследованием нельзя принимать крепкие спиртные напитки и бобовые, а за 3 часа до анализа не курить и не пользоваться жевательной резинкой.
Биопсия . Проводится во время эндоскопического обследования желудка и двенадцатиперстной кишки. На наличие бактерий исследуется образец слизистой. Биопсия дает более точные результаты при условии, что было взято несколько образцов с различных воспаленных участков.
Лечение хеликобактер пилори: современные методы и схемы
Поскольку препараты для лечения хеликобактер пилори относятся к антибиотикам, их назначают исходя из принципа наименьшего вреда для организма. Иногда становится ясно, что лечение хеликобактер пилори антибиотиками нанесет пациенту больший вред, чем сами бактерии, и тогда медикаментозный курс не назначается. Однако при наличии существенных эрозий и язв такое лечение все-таки необходимо – без него заживление не будет окончательным даже при приеме лекарств для восстановления слизистых оболочек. Обязателен курс антибиотиков и в тех случаях, когда в результате хеликобактериоза развились такие заболевания, как мальтома желудка, атрофический гастрит, язва и крайняя степень запущенности заболевания – рак. Антибиотики могут применяться не только в период обострения, но и при ремиссии болезни.
Все схемы лечения хеликобактериоза включают не менее трех лекарственных препаратов. Обычно это два индивидуально подобранных антибиотика и специальный ингибитор протонной помпы, например, париет. Длительность приема лекарств составляет четырнадцать дней. Уже в первый день приема препаратов нередко больной начинает ощущать улучшение своего состояния. Однако принципиально важно довести курс до конца, чтобы бактерии не успели адаптироваться к назначенному антибиотику и не пришлось подбирать новый.
При диагнозе «хеликобактер» курс лечения обязательно предполагает контроль над образом жизни пациента. Предполагается полный отказ от курения и спиртных напитков. Противопоказаны стрессы, неправильное питание. Из рациона исключается кислая, жареная, острая, копченая, жирная пища.
Негативные последствия отсутствия лечения
Самолечение хеликобактериоза недопустимо. Прежде всего, его симптомы сходны с симптомами целого ряда других заболеваний, которые не всегда связаны непосредственно с желудочно-кишечным трактом. Лекарства, их дозировку и длительность лечения необходимо подбирать по результатам анализов. Поэтому лечением хеликобактер пилори может заниматься только квалифицированный врач. Однако даже самая высокая квалификация может оказаться бессильна перед запущенными случаями, когда речь идет о развитии онкологических заболеваний желудка и двенадцатиперстной кишки. Поэтому при малейших симптомах желудочно-кишечной патологии необходимо пройти обследование в авторитетной клинике, где при необходимости вам предложат современное лечение хеликобактер пилори.
Профилактика
Что необходимо делать, чтобы вас не настигла эта болезнь? Лечение кого-либо из ваших близких означает, что вам тоже следует срочно обследоваться.
Доказано, что если заболел хотя бы один член семьи, вероятность инфицирования остальных составляет 95%. Хеликобактериоз – это болезнь социальная, она требует жесткого соблюдения правил личной гигиены. Кроме того, необходимы меры по оздоровлению рациона и повышению иммунитета.
Чтобы хеликобактер после лечения не вернулся и не начал свою разрушительную деятельность с новой силой, через 2-6 недель по окончании курса приема медикаментов назначаются контрольные анализы. Особенного внимания требуют пациенты, у которых в результате инфекции были осложнения в виде кровотечения или перфорации слизистой оболочки желудка. Для них рецидив болезни крайне опасен и даже может привести к летальному исходу.

www.kp.ru
Как лечить хеликобактер пилори. Рекомендации гастроэнтерологов
Язва – это больно, гадко и опасно. В недавнем прошлом врачи не могли найти первопричину этой патологии. Списывали на стрессы, неправильное питание и лечили практически вслепую экспериментальным путем.
В конце XIX века немецкие ученые обнаружили спиралевидную бактерию, которая обитала в желудке и двенадцатиперстной кишке. Ей дали название Хеликобактер Пилори. В 1981 г. была научно доказана связь между этим микроорганизмом и появлением язв в желудке и кишечнике, за что в 2005 году первооткрыватели медицинского значения бактерии Робин Уоррен и Барри Маршалл были удостоены Нобелевской премии по медицине.
Что это за бактерия? Как уничтожить патогенный микроорганизм и вылечить эрозии слизистой желудка раз и навсегда?
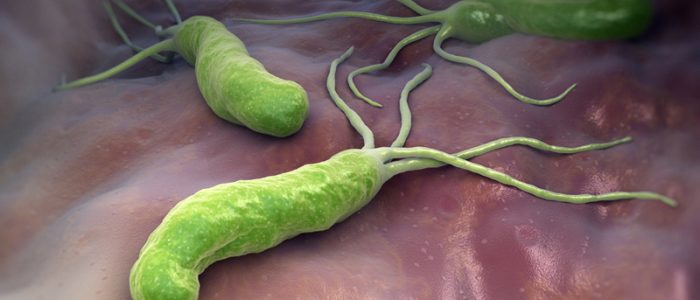
Хеликобактер пилори: общие сведенья о микроорганизме и пути заражения
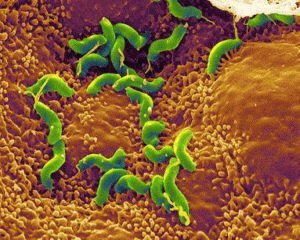
Хеликобактер колонизирует участки слизистой оболочки.
Хеликобактер – это грамотрицательный микроорганизм спиралевидной формы. Ее размеры всего 3 мкм. Это единственный микроорганизм способный выжить и размножаться в условиях кислой среды желудочного сока.
При благоприятных условиях Хеликобактер колонизирует участки слизистой оболочки. Негативное действие на желудок происходит благодаря комплексу свойств этого микроорганизма:
- Наличие жгутиков позволяет быстро передвигать в слизистой оболочке ЖКТ.
- Адгезия к клеткам желудка. Это порождает воспаление и иммунный ответ организма.
- Выделяет ферменты, которые расщепляют мочевину до аммиака. Это нейтрализует соляную кислоту в желудочном соке, и бактерия получает благоприятную для развития среду. Аммиак дополнительно обжигает слизистые оболочки. Это вызывает воспалительный процесс.
- Микроорганизм вырабатывает и выбрасывает экзотоксины, которые разрушают клетки слизистой оболочки.
Учеными доказано, что штаммы Хеликобактера у больных с язвой более агрессивны, чем у пациентов с гастритом и прочими воспалительными процессами в желудке или кишечнике.
Заражение этим микроорганизмом происходит в 70% случаев бессимптомно. Возможные путями инфицирования врачи называют орально-фекальный или орально-оральный – при поцелуях, пользовании одной посудой, в столовых и кафе, во время медицинских процедур.
Хеликобактер: диагностические мероприятия
Для диагностики Хеликобактер нужно пройти тесты.
Диагностические процедуры начинаются с опроса и осмотра пациента. Затем проводятся специальные исследования, подтверждающие или опровергающие предварительный диагноз. Тесты на Хеликобактер пилори:
- Неинвазивные процедуры – кровь на специфические антитела, дыхательный тест, анализ кала и слюны
- Инвазивные методики – эндоскопия с забором материала для гистологического исследования
- Для определения микроорганизма в биологических средах проводится анализ методом ПЦР.
- Для дыхательных тестов пациент принимает раствор мочевины с мечеными атомами углерода. Микроорганизм расщепляет мочевину, а меченые атомы обнаруживаются в воздухе, выдыхаемом человеком. Дополнительно проводится анализ на концентрацию аммиака в выдыхаемом воздухе.
Наиболее точные результаты дают только инвазивные методики обследования.
Как уничтожить бактерию? Рекомендации ВОЗ
Лечением Хеликобактер пилори занимается гастроэнтеролог.
Лечением заболеваний, связанных с Хеликобактером пилори занимается гастроэнтеролог.
Если воспалительных процессов на слизистой оболочке желудка не обнаружено, а тесты подтверждают наличие микроорганизма, лечение не проводится.
Проводить антибактериальную терапию следует при наличии или обострении следующих заболеваний:
- Язва
- Хирургическое вмешательство на фоне онкологии ЖКТ
- Гастрит, атрофия или некроз слизистой желудка
- Предраковое состояние
- Онкопалотогии в системе ЖКТ у ближайших родственников
- Лимфома Ходжкина
- Диспепсия
- Патологическая изжога – рефлюкс
Как лечить хеликобактер пилори, расскажет тематическое видео:
Длительные курсы лечения препаратами группы НПВС
Есть 2 методики лечения хеликобактерной инфекции.
Лечение проводится комплексно. По методике ВОЗ любая медикаментозная схема должна соответствовать следующим критериям:
- Эффективность и скорость
- Безопасность для больного
- Удобство – использовать препараты длительного действия, короткий курс лечения
- Заменяемость – любой препарат должен быть взаимозаменяемым полным аналогом или дженериком
В настоящее время приняты 2 методики лечение хеликобактерной инфекции. Их не рекомендуется использовать одновременно. Если 1 схема не дала положительного результата, то используется вторая и наоборот. Это не дает возможности хеликобактеру выработать иммунитет к лекарственным препаратам. Схемы лечения:
- Трехкомпонентная методика – 2 антибактериальных препарата и 1 средство для снижения кислотность желудочного сока
- Четырехкомпонентная методика – 2 антибактериальных препарата, 1 – для снижения секреции соляной кислоты, 1 – соединения висмута
Существует 3-я схема лечения борьбы с микроорганизмом. Она используется, когда первые 2 не оказали нужного действия. В том случае говорят об устойчивом штамме Хеликобактера.
В этом случае предварительно проводят эндоскопическое обследование с забором материала для биопсии. В лаборатории индивидуально подбирают препараты для лечения Хеликобактера пилори. И только после этого врач разрабатывает индивидуальный курс.
Антибиотики при Хеликобактере пилори
Клацид — антибиотик для борьбы с бактериями.
Казалось бы, существует бактерия, которую можно уничтожить антибиотиками. В лабораторных условиях все проходило идеально, но в испытаниях на добровольцах препараты абсолютно не работали.
Причиной было изменение свойств антибиотиков в условиях кислой среды желудка. Выбор антибиотиков для борьбы с Хеликобактером невелик:
- Амоксициллин и препараты на его основе – Флемоксил, Амоксиклав
- Кларитромицин или Клацид
- Азитромицин
- Препараты тетрациклинового ряда
- Левофлоксацин
Длительность курса рассчитывается врачом и зависит от длительности заболевания, возраста и диагноза пациента. Рекомендованная длительность лечения составляет не менее 7 дней.
Антибактериальные препараты
Макмирор разрушает генетический материал паразита.
Выбор антибактериальных лекарственных средств, способных справиться с Хеликобактером невелик. Это «Трихопол» или «Метронидазол», или «Макмирор».
Трихопол и Метронидазол являются полными аналогами. Основное действующее вещество препарата – метронидазол – проникает в микроорганизм и распадается, выделяя токсические вещества.
Они разрушают генетический материал паразита. Основным действующим веществом «Макмирора» является нифурател. Он одновременно угнетает рост бактерий и препятствует размножению микроорганизмов.
Особенность этого препарата является то, что нифурател не снижает общий иммунитет у пациента, а наоборот, улучшает защитные силы организма. Макмирор является препаратом второй линии. Его назначают, если лечение метронидазолом не дало ожидаемого результата. Это лекарственное средство используется при лечении язвенной болезни у детей.
Препараты висмута и ингибиторы протонной помпы при лечении Хеликобактера
Де-нол — лекарственное средство на основе висмута.
Лекарственное средство на основе висмута – Де-нол – использовали еще до открытия патогенного микроорганизма. Он обладает обволакивающим действием, образуя на слизистой оболочке желудка пленку.
Она защищает стенки от агрессивного воздействия соляной кислоты. После открытия Хеликобактера выяснилось, что субцитрат висмута оказывает угнетающее действие на бактерию. Он способен проникать в глубокие слои слизистой оболочки, где любит обосноваться патоген.
Ингибиторы протонной помпы – Омез, Омепразол, Париет – блокирует участки слизистой, ответственные за выработку соляной кислоты. Это способствует заживлению эрозий, снижает кислотность желудочного сока и позволяет сохранить молекулы антибиотика в кислой среде.
Хеликобактер пилори. Как обойтись без антибиотиков?
Эффективной схемы лечения заболеваний, связанных с хеликобактером, без использования антибиотиков не существует. Лишь в некоторых случаях без симптомов воспалительного процесса в ЖКТ и при малой обсемененности бактериями возможно убрать хеликобактер пилори из организма.
Все схемы лечения дают серьезную нагрузку на организм. Если выявлено носительство без признаков воспаления рекомендуется использовать более щадящие методики.
Народная медицина и Хеликобактер
Рецепты народной медицины не следует применять без консультации врача.
Что предлагает народная медицина для лечения хеликобактера? Рецепты зачастую противоречивы:
- Сырые куриные яйца. Рекомендуется выпивать по 1 сырому яйцу до завтрака. Это должно нормализовать нормальную микрофлору желудка.
- Зверобой, календула и тысячелистник смешать в равной пропорции. Сделать отвар – на 5 г смеси 250 мл воды. Принимать настой по 0,5 стакана 3 раза в день на протяжении месяца.
- Сироп шиповника рекомендуется употреблять по 1 чайной ложке в течение месяца.
- Отвар льняного семени. На 1 столовую ложку семени потребуется 1 стакан воды. Кипятите на медленном огне 20 минут. Отвар процедите, и принимайте по 1 столовой ложке перед каждым приемом пищи.
Использование рецептов народной медицины следует начинать, только проконсультировавшись с гастроэнтерологом. Иначе за месяц лечения вы рискуете получить прободную язву со всеми вытекающими последствиями.
Диета при лечении хеликобактерной инфекции
Современные методики позволяют вылечится за считанные недели.
Специализированного питания для борьбы с Хеликобактером не существует. Во время лечения следует придерживаться рациона, рекомендованного для больных гастритом, язвой и прочими заболеваниями желудка и кишечника.
Пища должна быть легкой, протертой и не раздражать слизистые оболочки. Запрещены тяжелые, острые, жареные и жирные блюда.
Язва – это опасное заболевание. В настоящее время выявлена причина этой патологии. Лечить Хеликобактер пилори следует под руководством гастроэнтеролога. Современные методики позволяют избавиться от этого микроорганизма за считаные недели.
Заметили ошибку? Выделите ее и нажмите Ctrl+Enter, чтобы сообщить нам.
Расскажите друзьям! Расскажите об этой статье своим друзьям в любимой социальной сети с помощью социальных кнопок. Спасибо!
Поделиться
Поделиться
Твит
Телеграм
Класс
Вотсап
pishhevarenie.com
Как уничтожить Helicobacter pylori. Эрадикационная терапия. Народные методы. Профилактика Helicobacter pylori
Сначала плохие новости: бактерия Helicobacter pylori (Хеликобактер пилори) есть у 70% людей и она вызывает рак. Теперь хорошие. Её можно убить до того, как она вызовет необратимые изменения в вашем организме. Далее расскажем, как быстро избавиться от патогенного организма и предотвратить новое заражение. Да, рецидив возможен.
Высокая распространённость Helicobacter pylori объясняется очень просто – бактерия есть повсюду и ею до банального легко заразиться. Достаточно прийти в кафе и поесть плохо промытыми приборами, на которых осталась Helicobacter pylori от другого посетителя. Сколько раз в месяц вы бываете в местах общественного питания? Не важно какого уровня заведение: бактерию можно подцепить и в недорогом кафе, и в мишленовском ресторане.
Чем опасна бактерия Helicobacter pylori
Главная опасность Helicobacter pylori – в том, что она способна вызвать рак желудка. Бактерия повреждает слизистую оболочку желудочно-кишечного тракта – один из основных защитных механизмов организма. Сначала развивается гастрит, потом эрозии и язвы. Если не уничтожить Helicobacter pylori и не заняться лечением болезни, финал будет печальным.
Бактерия живёт в желудке: это единственный микроорганизм, способный выживать в соляной кислоте.
Как обнаружить Helicobacter pylori до того, как она «проест» вам весь желудок? По симптомам, от которых большинство привыкло отмахиваться:
- регулярная боль в животе, особенно – если она появляется, когда вы голодны;
- отрыжка;
- вздутие живота;
- снижение аппетита;
- беспричинная потеря веса.
Если эти симптомы сохраняются две-три недели и больше, нужно пообщаться с гастроэнтерологом и сдать тест на Helicobacter pylori. Врач может отправить вас на эндоскопическое обследование, чтобы проверить состояние желудка. Заодно возьмут биопсию – кусочек ткани – чтобы установить наличие либо отсутствие бактерии. Есть другой вариант: сдать дыхательный уреазный тест, который тоже определяет, есть ли в желудке Helicobacter pylori. Правда, при наличии патогена всё равно придётся пройти гастроскопию – доктору нужно понимать «масштаб бедствия». Иными словами, до каких повреждений вас довела инфекция.
Как уничтожить Helicobacter pylori
Helicobacter pylori можно убить только с помощью лекарств. Да, вы найдёте в Сети множество статей, которые рассказывают, как уничтожить бактерию народными методами. Что сказать… почитайте лучше сказки Пушкина, больше будет пользы. Никакие отвары трав и полезные продукты не сдвинут патоген с насиженного места.
Лечение организма от Helicobacter pylori называют эрадикационной терапией. Это сильная бактерия, поэтому против неё нужен мощный удар. Традиционно – это два антибиотика (амоксициллин, кларитромицин, метронидазол, тетрациклин и др.) в сочетании с антисекреторным препаратом (ИПП, антациды). Но даже этого многим больным бывает недостаточно.
После эрадикации врач-гастроэнтеролог должен направить пациента на повторный тест, чтобы удостовериться, что Helicobacter pylori полностью уничтожена. Увы, не всем больным удаётся с первой попытки избавиться от болезнетворной бактерии. Она может проявить устойчивость к определённым антибиотикам, и тогда эрадикационную терапию придётся повторить – уже с использованием другого набора препаратов.
Эрадикационную терапию довольно непросто переносить «на ногах»: пациенты обычно жалуются на сильную тошноту, слабость и плохое настроение на этом фоне. Дважды проходить такое лечение мало кому захочется. Чтобы с первого раза уничтожить Helicobacter pylori, рекомендовано усиливать терапию ребамипидом. При применении ребамипида в составе традиционных схем терапии Helicobacter pylori эффективность эрадикационной терапии достоверно возрастает.
Ребамипид необходим и для того, чтобы улучшить и ускорить процесс восстановления слизистой оболочки желудочно-кишечного тракта. Даже если гастроскопия не показала эрозий и язв, это не значит, что повреждений нет совсем. Эндоскоп не видит микроскопических трещин в слизистой, а они способны серьёзно подорвать человеку здоровье.
Как избавиться от Helicobacter pylori навсегда
Helicobacter pylori – не ветрянка. Ею можно заразиться снова. Если однажды вы столкнулись лицом к лицу с этой инфекцией и вам повезло – дело не дошло до болезни, постарайтесь соблюдать элементарные правила защиты:
- тщательно мойте руки, овощи и фрукты – это непреложное правило защитить вас не только от Helicobacter pylori, но и от кишечной инфекции и гепатита A;
- старайтесь есть одноразовыми приборами – во многих кафе сейчас вводят такую практику;
- питайтесь правильно, не курите и не злоупотребляйте алкоголем. Банальности, но это очень важно для здоровья желудочно-кишечного трата. Чем он сильнее, тем ему проще отразить атаку инфекции. Она просто не приживётся;
- отправьте родственников на дыхательный тест. Люди, с которыми вы ежедневно находитесь в тесном контакте, могут стать причиной повторного заражения. Зачем вам этот круговорот Helicobacter pylori?
- сдавайте тест на Helicobacter pylori раз в два года, если часто едите в кафе и ресторанах.
Если Helicobacter pylori «подкинула вам проблем» в виде хронического гастрита или язвы, то нужно соблюдать все те же меры предосторожности, но делать анализ придётся чаще – желательно раз в год.
lechenie/kishechnaya-mikroflora-kak-ona-kontroliruet-vashe-zdorove
vseojkt.ru
Как вылечить хеликобактер
Рубрика: Здоровье Опубликовано 02.09.2019 · Комментарии: 29 · На чтение: 9 мин · Просмотры:1 117
 Привет!
Привет!
В 2017 году я написал статью Почему лечение от хеликобактера пилори бессмысленно и вредно для здоровья
Почему углубился в эту тему?
Я болел гастритом 10 лет и анализы показывали хеликобактер. И вот уже с 2012 года гастрит не беспокоит. Никаких диет №5.
Но с момента публикации статьи мне постоянно звонят и пишут. Вопрос задают один – как вылечиться от хеликобактера.
Уже сотни обращений.
Друзья, я вас очень хорошо понимаю, так как через всё это прошел.
Вот здесь, в этой статье, я постараюсь кратко рассказать ЧТО и КАК делать, чтобы вас больше не беспокоили боли и можно было нормально есть. И чтобы на ФГС к вам не придирались.
Стоит ли лечить хеликобактер?
Кстати, как правильно – «лечить хеликобактер» или «лечиться от хеликобактера»?
А, ладно, не важно. Главное, что вы меня поняли.)
Так вот – не трогайте его.
Дело не в нем.
 Вас ЧТО беспокоит — хеликобактер или боли в желудке?
Вас ЧТО беспокоит — хеликобактер или боли в желудке?
Понятно, что хеликобактера вы в глаза не видели, а боль чувствуете очень даже хорошо.
То, что хеликобактер не является причиной воспаления и болей в желудке, я доказательно объяснил в статье Почему лечение от хеликобактера пилори бессмысленно и вредно для здоровья. Часть 2
Доказательно – значит не голословно, а подкрепляя и обосновывая каждый вывод цитатами из официальных научных работ по этой проблеме. Ссылки на первоисточники (цитат) также указаны, обязательно.
Кратко: Есть честные исследования, есть нечестные исследования. Проблема людей, что проплачиваемые «научные прихвостни» манипулируют результатами исследований. В пользу фармкорпораций.
А честные исследования показывают, что в желудке кроме хеликобактера «живут» еще 55 видов бактерий. Причем многие из них ТОЧНО, доказанно приводят к воспалениям. А не теоретически, как хеликобактер.
Слышали про стрептококки, стафилококки, грибы Candida? Нет сомнения в их вредоносности?
Вот это всё и много чего другого злостного находят в бедном гастритном желудке.

Стафилококк. Увеличение электронным микроскопом.
А «лечат» только от хеликобактера!
Нужно же наоборот. Хеликобактер оставить в покое, так как его агрессивность не доказана. А заниматься лечением вот этих других, на самом деле жестких бактерий.
Только как это сделать? Их может быть 55 видов. Какие из них именно у вас?
А антибиотиков, «кроющих» все 55 видов — нет.
Врачи назначают и если угадали, то антибиотик «выжигает» всё что может убить в желудке. Какие-то патогенные бактерии подавляет. Но не все. Ну и полезные бактерии подавляет тоже, заодно.
Иногда становится легче, но в большинстве случаев через какое-то непродолжительное время вся эта бактериальная «братва» снова заполняет желудок. Мы же не в стерильном мире живем.
А легко заполняет снова именно потому, что вместе с вредными погибли и полезные бактерии. Баланс смещается, иммунитет слабнет.
Поэтому не нужно «лечить» хеликобактер, а нужно поднять иммунитет, снять воспаление и «выдавить» из желудка только патогенные бактерии. И не трогать полезные.
Как вылечить желудок ?
Вот такая постановка вопроса на самом деле правильная. Какая нам разница, кого там, в желудке, нужно персонально «зачистить»? Хеликобактер, стафилококк, стрептококк или еще что?
Нам нужно, чтобы не болело, чтобы кушать спокойно.
Поэтому первый шаг к исцелению это
Фитотерапия
Никто не знает, как и почему, но лечебные травы убивают только патогенных бактерий. Полезных не трогают.
Еще желательно, чтобы травы были подобраны правильно. То есть усиливали друг друга, снимали какие-то побочные эффекты друг у друга (если вдруг таковые есть).
Можно пить ромашку, можно календулу, но существенно лучше и быстрее снимают проблему правильные фитосборы. Лучший рецепт, который мне попался, оказался от к.м.н., врача-фитотерапевта с 30 летним стажем, Сергея Валерьевича Корепанова.
В конце концов я просто закупил у него партию этого фитосбора для всех, кто ко мне обращается.
Это Фитол-7. Именно желудочно-кишечный. Собран и запакетирован на предприятии АЛФИТ.

Пить его нужно, как указано в инструкции. Курсами. Курс 1 месяц.
Обычно для того, чтобы вылечиться или сильно улучшить самочувствие хватает 2-3 курса.
Заодно снимает проблемы с кишечником – журчание, запоры, поносы, дискомфорт, метеоризм, рези.
Одна упаковка как раз на месяц.
Начните с ФИТОЛа-7. КупИте, где вам быстрее или удобнее. Может, есть в вашем городе, в ближайшей аптеке. Можете купить прямо в «Алфите».
Если хотите сказать мне за опыт и советы спасибо, то просто купИте у меня тут…
Цена везде примерно одинаковая.
Второй шаг к исцелению –
Еда
Специально не пишу слово «диета» так как мой способ не про то.
Жестко себя ограничивать не нужно и нельзя. Только хуже будет.
Правила простые:
1. Едим только то, что хотим, но
2. Едим то, те продукты, те блюда, после которых НЕ появляется тяжесть или боли в желудке.
Это может быть и жареное (как ни странно и что бы ни писали в умных медицинских книжках), и вАреное, и пАреное.
Например, сплошь и рядом, везде талдычат, что овсяные каши, кисели – панацея и манна небесная. А мне вот «не шло» это и всё тут. У всех свой набор ферментов. Подбирайте продукты именно под себя.
Со временем, когда пойдет выздоровление, продуктов, после которых «не очень», будет становиться всё меньше.
3. Не переедайте. Просто следите, сколько едите. Как следить и от чего отталкиваться? А вы не знаете сколько вы обычно едите? Конечно знаете. Не с закрытыми глазами ведь за столом.
Уменьшайте на четверть. Прекращайте есть до наступления чувства сытости.
Ну, вы поняли – не четверть оставляете себе, а порцию уменьшаете на четверть. Съедаете ¾ от обычной своей порции.
4. Не пейте сразу после еды. Можно запивать по чуть. Так чтобы в желудок шла такая полужидкая субстанция. Или, если уж очень хочется после еды попить чай, то пейте в хорошую прикуску. То есть так, чтобы в желудок не одна только жидкость лилась, а такая полужидкая субстанция.
Делайте так. Результат почувствуете сразу.
5. Как можно меньше сладкого. Может показаться, что противоречит пункту 1, но что сделаешь. Это очень важно. Так называемых быстрых углеводов как можно меньше. Желательно около нуля. Это сахар, газировки, печенья, пирожные, торты, булочки и хлеб из муки высшего сорта, белый рис, манка. Заменяйте быстрые углеводы медленными.
Быстрые и медленные углеводы
| Быстрые, легкие, простые, диабетогенные, гликемические углеводы | Медленные, тяжелые, сложные, недиабетогенные , негликемические углеводы |
|---|---|
| (всасываются за минуты, высокий гликемический индекс, преимущественно белые) | (всасываются за часы, низкий гликемический индекс, преимущественно темные, желтые, серые) |
| Сахароза (сахар), шоколад, сгущенка, варенье, мёд | Серые: Перловка, овес, пшеница |
| Картофельный крахмал и картошка | Желтые: Кукурузная крупа, пшено |
| Виноград, изюм, сладкие и полусладкие виноградные вина, бананы | Коричневые: Гречка, ячмень, просо, рожь, дикий рис |
| Очищенный рис, манная крупа | Бобовые: Чечевица, соя, фасоль (60% медленных углеводов, 38% белка) |
| Белая мука высшего сорта и все изделия из неё (в том числе макароны) | Цитрусовые, яблоки, персики, молочные продукты, овощи, орехи, грибы |
Подробнее, почему вредны быстрые углеводы…я рассказал в статье Правильное питание для здоровья 3
6. Не ограничивайте себя по жирам. Никаких низкожировых диет! Все молочные жиры – здОрово! Все нерафинированные масла – здОрово! Сало – здОрово!
Одна чайная ложка нерафинированного льняного масла утром и вечером значительно ускорит исцеление вашего желудка.
Подробнее, почему жиры нужны, важны и полезны…
Мало кто знает – лишние жиры организм может вывести через кишечник. А вот лишние сахара – нет. Только через метаболизм, через напряги всего организма.
7. Не избегайте пряностей. Они тоже полезные и лечат. Ваша еда должна быть ВКУСНОЙ и есть вы должны с удовольствием. Только соблюдайте п. 3.
Убираем вредные привычки
Курение
Анекдот, в качестве эпиграфа к этой части:
На приеме у врача –
— Скажите, Вы курите?
— Нет.
— Жаль.
— ?!?!
— А то бы я Вам посоветовал бросить, Вы бы бросили и Вам бы полегчало. А так такой возможности нет.
Намек понятен? 🙂 Можете курить, конечно, но… Нужно ли тянуть до нехорошего?
Супруга моего друга — Оксана — очень долго не могла/не хотела бросить курить. Слышала, но не слушала докторов.
Пока не оказалась в реанимации из-за бронхита, который не могли вылечить уже ничем.
Чудом осталась жива.
Бросила. Лет 10 прошло. Выглядит и чувствует себя очень даже хорошо. Сейчас не может понять, чего так долго тянула.
Ну, вы поняли.
На желудок курение влияет однозначно в минус. Вам оно надо? Если надо – продолжайте.
Алкоголь
Можете удивляться (а ждановцы — проклинать), но алкоголь я не ставлю в 100% запрет.
Бокал вина не повредит. Смотрите только пункт 2 из ЕДА. Напиток (хоть вино, хоть пиво, хоть что покрепче) не должен вызывать боли и тяжесть в животе. Если вызывает – под запрет. Временный. 😉
Спорт
Нет, это не то чтобы вредная привычка. Но не панацея. Я повидал не одного спортсмена с язвой.
И не говорите, что это, мол, большой спорт уродует, а фитнес только на пользу. Нет, это были не профи. Совсем.
Просто не грузите больное пузо серьезными упражнениями на пресс. Может вызвать обострение.
Готов уворачиваться от летящих ботинков, но скажу — не бегайте. При гастритах слабеют суставы. Разобьёте до времени суставы – наживете сложную проблему. А вам еще жить и жить.
Ходьба – самое то.
Йога, пилатес, цигун, правильное подобранные лечебные упражнения – всё это тоже вам однозначно пойдет на пользу.
Инфракрасная сауна, фитобочка, баня

Качественное улучшение здоровья я почувствовал, когда стал РЕГУЛЯРНО (регулярно ! ) принимать инфракрасную сауну.
Тепловые процедуры каким-то непостижимым образом «поднимают» ВЕСЬ организм.
Единственно, вам нужно определиться, какое тепло именно вам подходит – влажное или сухое.
Как это сделать, читайте в моей статье Что лучше – фитобочка или инфракрасная сауна? Сухое тепло или влажное тепло?
Почему важно тепло при гастрите, я рассказал в статье Болезни холода. Их лечение и предупреждение.
А как инфракрасные сауны помогают при гастрите и язве, я рассказал в статье Инфракрасная сауна в лечении болезней пищеварительной системы
Почему про баню молчу?
Не молчу. Баня, это здОрово. Но вот лично я работаю по 10-12 часов в день. А сколько нужно времени на баню? Правильно, минимум 3 часа. А по-хорошему, это процесс на полдня.
Ну нет у меня столько времени! (((
А чтобы хорошенько пропотеть в инфракрасной сауне достаточно 30, максимум 40 минут. Это вместе с разогревом.
Резюме
Это всё. Мне этого хватило, чтобы быть вполне довольным своим желудком.
Много букофф?
Для вас старался.
Много трудов придется приложить?
Ничуть. Как я уже говорил – всё это вполне вписалось в мой рабочий 10-12 часовой рабочий график.
Вы работаете больше меня? Тогда я, наверное, не смогу вам помочь.
На самом деле всё очень просто:
- Из трав: Фитол-7. Начинайте с этого прямо сейчас. Это проще всего.
- Еда: несколько простых, не обременяющих правил. Кстати, следуя им вы похудеете, если имеете лишний вес. Или поправитесь, если излишняя худоба. Тело нормализует свой вес.
- Вредные привычки: Не курить, не злоупотреблять алкоголем, не убиваться на тренировках.
- Тепло: Инфракрасная сауна и/или фитобочка.
С теплом и фитосбором я смогу помочь, а насчет вредных привычек и еды – это уж сами, пожалуйста.
Да, по срокам. У всех по-разному. В зависимости от исходного состояния и точности соблюдения этих нехитрых правил.
На полное излечение мне понадобилось примерно 5 месяцев. Чему я очень доволен, учитывая, что с 2012 года проблемы нет, а мучился 9 или 11 лет. Точно не вспомню. Примерно так.
Друзья, выздоравливайте!!! У вас всё получится!
P.S. Хотите получать уведомления о новых статьях этого блога? Нажмите на эту кнопку: Хочу сразу узнавать о новых публикациях!
P.S.S. После прочтения статьи появились вопросы, замечания, возражения? Пишите их в комментариях ниже. Постараюсь ответить на все.
www.fitosauna.ru


















 Загрузка …
Загрузка …







 Препараты, повышающие иммунитет, нормализующие микрофлору и устраняющие негативные симптомы. Дисбактериоз кишечника (ДК) представляет патологическое состояние, связанное с нарушением микрофлоры кишечника. Количество лактобактерий и бифидобактерий снижается до критичного уровня. Вредные микроорганизмы начинают активное размножение. Последствием уменьшения числа полезных бактерий и преобладания патогенных микробов становится нарушение работы пищеварительного тракта.
Препараты, повышающие иммунитет, нормализующие микрофлору и устраняющие негативные симптомы. Дисбактериоз кишечника (ДК) представляет патологическое состояние, связанное с нарушением микрофлоры кишечника. Количество лактобактерий и бифидобактерий снижается до критичного уровня. Вредные микроорганизмы начинают активное размножение. Последствием уменьшения числа полезных бактерий и преобладания патогенных микробов становится нарушение работы пищеварительного тракта.



 Дисбактериоз у детей – это нарушение нормального соотношения облигатных и факультативных микроорганизмов в кишечнике в пользу последних.
Дисбактериоз у детей – это нарушение нормального соотношения облигатных и факультативных микроорганизмов в кишечнике в пользу последних.
 Источник: e-torg.info
Источник: e-torg.info

 Анализ на чувствительность к бактериофагам применяется для выявления дисбактериоза.
Анализ на чувствительность к бактериофагам применяется для выявления дисбактериоза.







 Субстанция появляется в результате работы желез на шейке матки и влагалища. Она обеспечивает защиту половых путей от пересыхания, проникновения патогенных организмов. Постоянное отделение слизи очищает фаллопиевы трубы и полость влагалища. Она несильно пахнет, что считается нормой у всех женщин. Интенсивность запаха незначительно меняется на протяжении менструального цикла. В случае, если женщина начинает пахнуть рыбой, требуется диагностика организма.
Субстанция появляется в результате работы желез на шейке матки и влагалища. Она обеспечивает защиту половых путей от пересыхания, проникновения патогенных организмов. Постоянное отделение слизи очищает фаллопиевы трубы и полость влагалища. Она несильно пахнет, что считается нормой у всех женщин. Интенсивность запаха незначительно меняется на протяжении менструального цикла. В случае, если женщина начинает пахнуть рыбой, требуется диагностика организма. Молочница, или кандидоз – одно из наиболее распространенных гинекологических заболеваний. Его возбудитель – грибок Кандида. Патология сопровождается появлением белых творожистых выделений, зудом и жжением наружных половых органов. В тяжелых случаях симптомы кандидоза ухудшают качество жизни женщины, заставляют просыпаться по ночам от зуда. Выделения при молочнице имеют кисловатый запах, при обширном распространении грибка у женщин из интимной зоны пахнет тухлой рыбой.
Молочница, или кандидоз – одно из наиболее распространенных гинекологических заболеваний. Его возбудитель – грибок Кандида. Патология сопровождается появлением белых творожистых выделений, зудом и жжением наружных половых органов. В тяжелых случаях симптомы кандидоза ухудшают качество жизни женщины, заставляют просыпаться по ночам от зуда. Выделения при молочнице имеют кисловатый запах, при обширном распространении грибка у женщин из интимной зоны пахнет тухлой рыбой. Острая патология проявляется повышением температуры тела и сильным болевым синдромом. В остальных случаях боли у женщин присутствуют только во время полового акта, при смене положения тела и физических нагрузках. Возможны небольшие межменструальные маточные кровотечения. Пахнет рыбой достаточно слабо, обычно это свидетельствует о нарушении микрофлоры влагалища. Запах становится значительно сильнее при течении воспаления одновременно с инфекциями.
Острая патология проявляется повышением температуры тела и сильным болевым синдромом. В остальных случаях боли у женщин присутствуют только во время полового акта, при смене положения тела и физических нагрузках. Возможны небольшие межменструальные маточные кровотечения. Пахнет рыбой достаточно слабо, обычно это свидетельствует о нарушении микрофлоры влагалища. Запах становится значительно сильнее при течении воспаления одновременно с инфекциями.
 Запах рыбы может появиться при редкой смене белья, использовании прокладок и тампонов больше рекомендуемого времени. Регулярное применение ежедневных прокладок без надобности провоцирует развитие молочницы и других инфекционных заболеваний – их ношение увеличивает количество влагалищных выделений, которые неприятно пахнут, а парниковый эффект создает идеальную среду для размножения бактерий.
Запах рыбы может появиться при редкой смене белья, использовании прокладок и тампонов больше рекомендуемого времени. Регулярное применение ежедневных прокладок без надобности провоцирует развитие молочницы и других инфекционных заболеваний – их ношение увеличивает количество влагалищных выделений, которые неприятно пахнут, а парниковый эффект создает идеальную среду для размножения бактерий.
 При беременности у женщины снижается уровень иммунитета, изменяется микрофлора влагалища, увеличивается уровень многих половых гормонов. Это необходимо для правильного роста и развития плода. На фоне такого состояния увеличивается риск обострения инфекционных заболеваний, в результате чего женщина начинает пахнуть рыбой. Иногда запах является следствием нервного перенапряжения, резкого скачка уровня гормонов. Это сопровождается и изменением запаха пота.
При беременности у женщины снижается уровень иммунитета, изменяется микрофлора влагалища, увеличивается уровень многих половых гормонов. Это необходимо для правильного роста и развития плода. На фоне такого состояния увеличивается риск обострения инфекционных заболеваний, в результате чего женщина начинает пахнуть рыбой. Иногда запах является следствием нервного перенапряжения, резкого скачка уровня гормонов. Это сопровождается и изменением запаха пота. В первую очередь следует проверить состояние матки, влагалища, швов (при их наличии). Пахнет рыбой при воспалительных и инфекционных заболеваниях, которые на фоне ослабленности организма после родов развиваются с удвоенной скоростью. Поэтому женщинам следует посетить гинеколога через неделю, а затем – через месяц после рождения ребенка. Помощь специалиста требуется и при наличии беспокоящих симптомов.
В первую очередь следует проверить состояние матки, влагалища, швов (при их наличии). Пахнет рыбой при воспалительных и инфекционных заболеваниях, которые на фоне ослабленности организма после родов развиваются с удвоенной скоростью. Поэтому женщинам следует посетить гинеколога через неделю, а затем – через месяц после рождения ребенка. Помощь специалиста требуется и при наличии беспокоящих симптомов.

 Это вызвано низкой выработкой влагалищной смазки, появлением нового баланса местной микрофлоры, естественными процессами старения. Тем не менее если женщина начинает пахнуть рыбой, это не считается нормой. Иногда это является признаком течения онкологии гинекологической сферы, но в большинстве случаев это симптом воспалительных или инфекционных заболеваний.
Это вызвано низкой выработкой влагалищной смазки, появлением нового баланса местной микрофлоры, естественными процессами старения. Тем не менее если женщина начинает пахнуть рыбой, это не считается нормой. Иногда это является признаком течения онкологии гинекологической сферы, но в большинстве случаев это симптом воспалительных или инфекционных заболеваний. В первые часы после полового акта влагалищные выделения пахнут по-другому, может появиться запах рыбы. При его низкой интенсивности это не считается отклонением – он вызван временным изменением микрофлоры после попадания во влагалище спермы, смазки презерватива и смазки самой женщины. Выделения, которые пахнут тухлой рыбой, являются признаком болезни и требуют лечения. Их появление сразу после секса свидетельствует о нарушении баланса микрофлоры, вызываемого бактериями мужчины.
В первые часы после полового акта влагалищные выделения пахнут по-другому, может появиться запах рыбы. При его низкой интенсивности это не считается отклонением – он вызван временным изменением микрофлоры после попадания во влагалище спермы, смазки презерватива и смазки самой женщины. Выделения, которые пахнут тухлой рыбой, являются признаком болезни и требуют лечения. Их появление сразу после секса свидетельствует о нарушении баланса микрофлоры, вызываемого бактериями мужчины.



 Почему болит низ живота у женщин?
Почему болит низ живота у женщин?





 Загрузка…
Загрузка…
























 Загрузка…
Загрузка…















 Тошнота, позывы к рвоте, отрыжка это очень неприятные и мучительные проявления гастрита и каждый пациент хочет избавиться от этих симптомов заболевания как можно скорее
Тошнота, позывы к рвоте, отрыжка это очень неприятные и мучительные проявления гастрита и каждый пациент хочет избавиться от этих симптомов заболевания как можно скорее Несмотря на то, что тошнота при гастрите может возникнуть при любом его течении, наиболее часто такой симптом сопровождает хроническую форму, возникая при изменении кислотного уровня в желудке
Несмотря на то, что тошнота при гастрите может возникнуть при любом его течении, наиболее часто такой симптом сопровождает хроническую форму, возникая при изменении кислотного уровня в желудке При избыточной секреции и повышенной кислотности тошнота возникает, как сигнал о необходимости убрать избыток кислоты путем рвоты
При избыточной секреции и повышенной кислотности тошнота возникает, как сигнал о необходимости убрать избыток кислоты путем рвоты Тошнота, позывы к рвоте, отрыжка это очень неприятные и мучительные проявления гастрита и каждый пациент хочет избавиться от этих симптомов заболевания как можно скорее
Тошнота, позывы к рвоте, отрыжка это очень неприятные и мучительные проявления гастрита и каждый пациент хочет избавиться от этих симптомов заболевания как можно скорее Тошнота или рвота при гастрите являются признаком нарушения функциональности пищеварительной системы
Тошнота или рвота при гастрите являются признаком нарушения функциональности пищеварительной системы Наиболее доступным и популярным способом устранения тошноты и рвоты при гастрите является сок, отжатый из тертого сырого картофеля
Наиболее доступным и популярным способом устранения тошноты и рвоты при гастрите является сок, отжатый из тертого сырого картофеля Чтобы очистить желудок от кислоты и купировать воспалительные процессы, используются антибактериальные и спазмолитические препараты
Чтобы очистить желудок от кислоты и купировать воспалительные процессы, используются антибактериальные и спазмолитические препараты Своевременно обратившись к врачу и проведя необходимые обследования, вы можете избежать дальнейших нарушений в пищеварительной системе
Своевременно обратившись к врачу и проведя необходимые обследования, вы можете избежать дальнейших нарушений в пищеварительной системе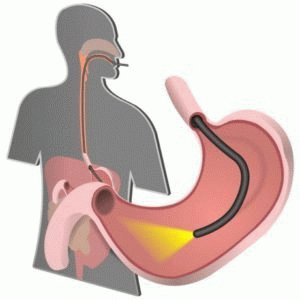





 Тошнота при гастрите чаще всего возникает утром после еды. При этом пациенты жалуются на ухудшение аппетита, потерю работоспособности, появление слабости. Чтобы избавиться от рвоты, необходимо обратиться к врачу, который назначит соответствующее лечение.
Тошнота при гастрите чаще всего возникает утром после еды. При этом пациенты жалуются на ухудшение аппетита, потерю работоспособности, появление слабости. Чтобы избавиться от рвоты, необходимо обратиться к врачу, который назначит соответствующее лечение. Тошнота при гастрите у беременных
Тошнота при гастрите у беременных Нередко тошнота при гастрите наблюдается у детей. Такое заболевание передается в основном от матери. В этом случае ребенка следует показать врачу. Грудничка начинает рвать после кормления, поэтому мать должна пересмотреть свой рацион. Иногда педиатр может порекомендовать просто соблюдать диету. Она предусматривает употребление продуктов, которые не будут раздражать слизистую желудка.
Нередко тошнота при гастрите наблюдается у детей. Такое заболевание передается в основном от матери. В этом случае ребенка следует показать врачу. Грудничка начинает рвать после кормления, поэтому мать должна пересмотреть свой рацион. Иногда педиатр может порекомендовать просто соблюдать диету. Она предусматривает употребление продуктов, которые не будут раздражать слизистую желудка. Кроме того, устранить тошноту помогает правильное питание, соблюдение специальной диеты, применение народных средств. Но так как навсегда избавиться от рвотных позывов помогает только устранение причины, которая их вызывает, необходимо лечить само заболевание.
Кроме того, устранить тошноту помогает правильное питание, соблюдение специальной диеты, применение народных средств. Но так как навсегда избавиться от рвотных позывов помогает только устранение причины, которая их вызывает, необходимо лечить само заболевание. Лечение тошноты при гастрите нередко осуществляется с помощью средств народной медицины. Можно для этих целей использовать имбирь. Он нормализует функционирование ЖКТ и быстро устраняет рвотные позывы. Чтобы приготовить чай из имбиря, натирают 100 г корня, заливают стаканом кипятка и настаивают 15 минут. Процеживают и для вкуса добавляют мед. Употребляют чай по 200-300 мл в течение суток.
Лечение тошноты при гастрите нередко осуществляется с помощью средств народной медицины. Можно для этих целей использовать имбирь. Он нормализует функционирование ЖКТ и быстро устраняет рвотные позывы. Чтобы приготовить чай из имбиря, натирают 100 г корня, заливают стаканом кипятка и настаивают 15 минут. Процеживают и для вкуса добавляют мед. Употребляют чай по 200-300 мл в течение суток. Хорошо помогает при гастрите сок картофеля. Натирают 4 картофелины небольшого размера, отжимают сок и принимают натощак в течение месяца. Такое средство нейтрализует в желудке соляную кислоту, в результате чего приступ тошноты через некоторое время проходит.
Хорошо помогает при гастрите сок картофеля. Натирают 4 картофелины небольшого размера, отжимают сок и принимают натощак в течение месяца. Такое средство нейтрализует в желудке соляную кислоту, в результате чего приступ тошноты через некоторое время проходит. Диета и меню
Диета и меню Тошнит при гастрите гораздо чаще, чем рвет. Рвотные позывы являются защитным механизмом организма. Таким образом он стремится избавиться от пищи, которая раздражает слизистую. После рвоты у больного улучшается самочувствие, проходит вялость, усталость, тошнота. Но если человека рвет постоянно, он должен пить много воды, чтобы избежать обезвоживания организма.
Тошнит при гастрите гораздо чаще, чем рвет. Рвотные позывы являются защитным механизмом организма. Таким образом он стремится избавиться от пищи, которая раздражает слизистую. После рвоты у больного улучшается самочувствие, проходит вялость, усталость, тошнота. Но если человека рвет постоянно, он должен пить много воды, чтобы избежать обезвоживания организма. При гастрите слизистая оболочка желудка воспалена и более чувствительна к различным раздражителям. Провоцируют такие расстройства бактерицидные поражения, инвазивные очаги, воздействия агрессивных соединений. Под последнюю категорию причин подходит неправильное питание, употребление алкоголя, курение, прием лекарственных средств, различные отравления. Есть и ряд реакций, происходящих в организме, которые также негативно отражаются на состоянии слизистой желудка, например, гормональный дисбаланс, рефлюкс.
При гастрите слизистая оболочка желудка воспалена и более чувствительна к различным раздражителям. Провоцируют такие расстройства бактерицидные поражения, инвазивные очаги, воздействия агрессивных соединений. Под последнюю категорию причин подходит неправильное питание, употребление алкоголя, курение, прием лекарственных средств, различные отравления. Есть и ряд реакций, происходящих в организме, которые также негативно отражаются на состоянии слизистой желудка, например, гормональный дисбаланс, рефлюкс. Также существуют рецепты из народной медицины, но применять их нужно с особой осторожностью, особенно при острой стадии. Возможно в некоторой степени они снизят чувство подходящей рвоты, но не устранят первопричину этого явления и не восстановят слизистую желудка.
Также существуют рецепты из народной медицины, но применять их нужно с особой осторожностью, особенно при острой стадии. Возможно в некоторой степени они снизят чувство подходящей рвоты, но не устранят первопричину этого явления и не восстановят слизистую желудка. [17], [18], [19]
[17], [18], [19] При облегчении, наступившем после рвоты, требуется выявить причину и начать лечение. Длительное отсутствие терапии приводит к значительной потере жидкости, что грозит организму обезвоживанием. Невозможность усваивать пищу снижает энергетический потенциал организма из-за отсутствия поступления витаминов и питательных веществ.
При облегчении, наступившем после рвоты, требуется выявить причину и начать лечение. Длительное отсутствие терапии приводит к значительной потере жидкости, что грозит организму обезвоживанием. Невозможность усваивать пищу снижает энергетический потенциал организма из-за отсутствия поступления витаминов и питательных веществ.








 Симптомы аппендицита у детей
Симптомы аппендицита у детей Аппендицит у детей. Жить здорово! (19.04.2017)
Аппендицит у детей. Жить здорово! (19.04.2017) Вылечить острый аппендицит без операции народными методами нельзя, поэтому пациенты часто задают вопрос: «Что можно, а что нельзя делать во время реабилитации, и как можно быстро вернуться к обычной жизни?»
Вылечить острый аппендицит без операции народными методами нельзя, поэтому пациенты часто задают вопрос: «Что можно, а что нельзя делать во время реабилитации, и как можно быстро вернуться к обычной жизни?»