Грыжа спигелиевой линии живота — причины, симптомы, диагностика и лечение
Классификация
Грыжи живота традиционно классифицируются по нескольким категориям, среди которых наличие осложнений, возможность вправления, происхождение грыжи и т.п.
Наружные
Содержание грыжевого мешка выпячивается сквозь отверстия в мускулатуре брюшной стенки. Хорошо видны невооруженным взглядом.
Внутренние
Грыжевое содержимое заполняет карманы брюшной стенки, не выпячиваясь под кожу. Имеет схожие симптомы с кишечной непроходимостью, что нередко приводит к ошибочному диагнозу.
Врожденные
Имеют место при различных отклонениях во внутриутробном развитии брюшной стенки или диафрагмы ребенка. Проявиться врожденная грыжа может не только в раннем возрасте, но и у взрослых пациентов. Ослабленный участок брюшной стенки превращается в грыжевые ворота лишь при воздействии определенного провоцирующего фактора, к примеру, поднятия тяжестей.
Приобретенные
Ослабленные участки в брюшной стенке (в дальнейшем становящиеся грыжевыми воротами) появляются в результате неких внешних воздействий – травм, операций, истощения.
Осложненные
Грыжа живота может осложняться различными проявлениями:
- Застоем каловых масс.
- Воспалением.
- Разрывом содержимого.
- Ущемлением.
Осложненные грыжи практически всегда требуют экстренного оперативного вмешательства.
Неосложненные
Такие грыжи мало беспокоят пациента, а проявляют себя только в виде анатомического дефекта. Впрочем, это отнюдь не означает, что с такой грыжей ничего не нужно делать. Оставленная без внимания, грыжа будет развиваться и расти, нередко угрожая серьезными осложнениями.
В зависимости от расположения на теле больного, грыжи живота разделяют на пупочные, бедренные, промежностные, паховые, боковые и т.д.
Паховые
Как и другие виды грыж, грыжи полулунной линии могут быть малыми и большими, односторонними и двусторонними (крайне редко), неосложненными и ущемленными. В зависимости от локализации относительно анатомических структур, можно выделить три вида грыж спигелиевой линии живота:
- Подкожные(простые). Грыжевое выпячивание располагается под кожей, пройдя через сухожильную пластинку наружной косой мышцы, поперечную и косую мышцы.
- Интерстициальные. Грыжевая сумка, проходя через поперечную и внутреннюю косую мышцы, остается покрытой апоневрозом наружной косой мышцы.
- Проперитонеальные(предбрюшинные). Грыжевой мешок пролабирует в предбрюшинную клетчатку, расположенную между поперечной фасцией и брюшиной.
Грыжа у ребенка
Для детей наиболее характерно появление грыжевых выпячиваний передней брюшной стенки, особенно в паху и пупочной области.
Паховая грыжа у ребенка может развиться как в грудном, так и подростковом возрасте, однако пик заболеваемости приходится на дошкольный и ранний школьный возраст, в 80-90% случаев наблюдаясь у мальчиков.
Согласно статистике, около 3% здоровых, полностью доношенных детей могут родиться с паховой грыжей, каждая третья из которых в младенчестве или детстве развивается в первые полгода жизни. У недоношенных детей риск грыжевых выпячиваний повышен на 30% и более. И, как правило, только при 10% всех случаев формирования грыж у ребенка, члены семьи страдают той же патологией.
Существует тенденция к преимущественно правосторонней локализации процесса, что соотносится в следующих пропорциях:
- Правосторонняя – 60%;
- Левосторонняя – 25%;
- Двусторонняя – 15.
Более широкая распространенность паховых грыж у мальчиков обусловлена опусканием яичек из брюшной полости, где они в норме находятся до 7 месяца беременности, после чего происходит их миграция в мошонку.
При их прохождении вдоль брюшной стенки, они выходят из брюшной полости через паховый канал. После того, как они достигают конечной цели, происходит облитерация образованного влагалищного отростка брюшины.
Грыжа у ребенка выглядит как выпуклость или вздутие в паху. У мальчиков выпячивание, обусловленное грыжей, можно принять за опухоль, располагающуюся в мошонке.
В большинстве случаев выпячивание наблюдается только во время плача или напряжения. Из-за этого родители могут предположить, что ее появление стало причиной плача, хотя это совсем не так.
Грыжа у взрослых
В большинстве случаев грыжи у взрослых носят приобретенный характер. В молодом и зрелом возрасте наибольшее распространение имеют наружные и внутренние грыжи живота, а в редких случаях наблюдаются и мышечные грыжи.
Среди женщин и мужчин наиболее часто встречаются непрямые грыжи паховой области (50% от грыж живота). На втором месте находятся прямые паховые грыжи, составляя четверть от всех грыж живота.
Обширные оперативные вмешательства на брюшной полости, проведение которых начинается с протяженного разреза, особенно в проекции слабых мест, и сопровождающиеся пересечением мышечных волокон, значительно повышают риск формирования послеоперационных грыжевых выпячиваний.
Грыжа у мужчин
Согласно статистике, грыжи у мужчин встречаются в 5 раз чаще, чем у женщин. Для этого существуют некоторые предпосылки. Так, большое влияние на высокую распространенность косых паховых грыж у мужчин имеет внутриутробное опускание яичка в мошонку, что является естественной предпосылкой к появлению патологического хода, по которому в последующем возможен выход органов брюшной полости.
У мужчин грыжа белой линии живота может наблюдаться в возрасте 20-30 лет и связана с физическим перенапряжением на фоне врожденной или приобретенной слабости соединительной ткани.
У мужчин, испытывающих колоссальные физические нагрузки, при поднятии тяжестей, наблюдаются грыжи межпозвоночных дисков. Непосредственной причиной позвоночных грыж является повреждение фиброзных колец межпозвонковых дисков.
Симптомы и признаки
Основной симптом грыжи живота – выпячивание определенного размера (от горошины до небольшого арбуза). Внутренняя грыжа внешне может быть незаметна, поскольку выпячивание не выходит наружу.
Болевыми ощущениями грыжи живота сопровождаются редко. Это происходит лишь при развитии осложнений, а также при наличии застарелых и особо крупных выпячиваний. Различные разновидности грыжи могут иметь свои специфические симптомы, по которым их можно диагностировать:
- Диафрагмальные грыжи. Характеризуются болями за грудиной, жжением, изжогой, осиплостью голоса.
- Бедренные грыжи. Могут сопровождаться нарушениями мочеиспускания, болями в нижней части живота, значительно усиливающимися при выпрямлении туловища.
- Ущемленные грыжи. Внезапные сильные боли в районе выпячивания, постоянная тошнота и рвота. При появлении таких симптомов следует незамедлительно обратиться за медицинской помощью.
Симптомы и признаки
Симптомы грыжи различаются в зависимости ее вида и состояния на момент диагностики. Также на клиническую картину оказывают влияние возраст и индивидуальные особенности организма, такие как чувствительность к боли, степень развития подкожной мышечной клетчатки и мышц.
Симптомы грыж живота
Различают наружные и внутренние грыжи живота. Как правило, для оценки наружных грыж обычно достаточно внешнего осмотра для постановки диагноза, тогда как для внутренних грыж необходимо более глубокое обследование.
При наружных грыжах симптомы широко варьируются и зависят от ее формы (вправляемой, невправляемой и ущемленной).
Для того, чтобы понять, к какой форме относится грыжа, врач проводит пробу на симптом «кашлевого толчка», проявляющегося пульсацией грыжевого мешка при покашливании пациента. При ущемлении пульсация не наблюдается.
При вправляемых грыжах живота вне зависимости от локализации, симптомы практически не различаются. Как правило, в типичных местах или в месте предшествующего оперативного вмешательства наблюдается опухолеобразная выпуклость с округлыми очертаниями, плотно-эластичной консистенции. Жалоб на боли в грыжевых выпячиваниях на начальных стадиях процесса обычно не бывает.
Одним из главных симптомов вправимых грыж является их способность к самопроизвольному появлению при напряжении, кашле или смехе и значительное уменьшение в горизонтальном положении.
При невправимой грыже симптомы несколько изменяются, так как она является следующим этапом патологического процесса. Об отрицательной динамике можно судить по появлению ранее отсутствовавших тянущих болей в области грыжи, которые способны к иррадиирации. Грыжевое выпячивание фиксировано, консистенция плотно-эластическая.
В отличие от вправимой грыжи живота, при невправимой выпячивание не исчезает при изменении положения тела или повышении давления в брюшной полости. Возможно некоторое уменьшение грыжи, но полного исчезновения выпуклости не происходит, из-за чего обследование ворот грыжи затруднено.
Диагностика грыжи
Диагностику должен проводить только специалист, потому что некоторые опасные заболевания, напоминающие грыжу, а также ее непосредственные последствия при несвоевременном лечении могут заканчиваться летальным исходом.
Обследование при грыжах живота
Оценивается состояние грыжевого формирования в вертикальном и горизонтальном положениях. В положении лежа оценивается возможность его вправления и, при положительном результате этого мероприятия проводится исследование грыжевых ворот. Исследуется кожа над грыжей, проводится оценка признаков воспаления, уточняются давность ее появления, интенсивность и характер болей.
Большую роль играет своевременная диагностика ущемления из-за того, что при нем развиваются жизнеугрожающие состояния.
Клинически выделяется три периода, проявляющихся:
- болевыми ощущениями;
- мнимом благополучием;
- разлитым воспалением органов брюшной полости.
Даже если пациент на все 100% уверен, что у него грыжа, диагноз обязательно должен подтвердить хирург. Опытному специалисту для этого будет достаточно опросить больного, а также провести пальпацию самого выпячивания и окружающих его тканей.
Трудности диагностики грыжевого выпячивания полулунной линии связаны с длительным отсутствием симптомов заболевания, недостаточным диагностическим опытом абдоминальных хирургов из-за малой распространённости болезни. Для подтверждения диагноза необходимо пройти следующие обследования:
- Осмотр хирурга. Специалист проведет стандартные исследования и назначит дополнительные методы диагностики. Большое значение имеет изучение анамнеза жизни пациента (образ жизни, занятия спортом, место работы).
- УЗИ брюшной полости. С помощью эхографического исследования можно оценить работу органов брюшной полости и обнаружить грыжевую сумку с содержимым.
- КТ органов брюшной полости. Проводится с контрастированием для лучшей визуализации грыжевого выпячивания. Позволяет определить точное местоположение и размер грыжи, а также состав грыжевого мешка.
При отсутствии осложнений лабораторная диагностика малоинформативна. Заболевание дифференцируют с доброкачественными и злокачественными новообразованиями живота. В этом случае инструментальные методы исследования помогают поставить верный диагноз. Выбухание спигелиевой зоны дифференцируют с грыжами другой локализации (грыжей белой линии живота, паховой грыжей).
Лечение грыжи живота
Многолетние медицинские исследования доказали, что консервативный подход к терапии выпячиваний живота практически всегда оказывается малоэффективным. Если у больного диагностирована неосложненная грыжа, ему будет рекомендовано стандартное грыжесечение, при наличии ущемления – экстренное хирургическое вмешательство.
Хирургическое вмешательство
В прежние годы в медицине преобладали классические способы грыжесечения, подразумевающие обязательное ушивание грыжевых ворот. Сегодня ситуация изменилась, и все больше хирургов отдают предпочтение современным безнатяжным методикам, предполагающим накладывание на место выпячивания особой синтетической сетки. Подобные операции считаются менее травматичными и практически не дающими рецидивов.
Учитывая риск возможных осложнений, устранение патологического выпячивания проводится оперативным путем. В хирургии существует три способа грыжесечения: традиционный, герниопластика сетчатым протезом и лапароскопический.
Открытая операция осуществляется с помощью косого параректального доступа, который является анатомически выгодным и помогает защитить нервные стволы и сосуды передней стенки живота от повреждения. При традиционном методе укрепление фасциального слоя проводят собственными мышцами и фасциями живота.
У тучных и пожилых людей с целью профилактики рецидивов болезни выполняют герниопластику грыжи спигелиевой линии с подшиванием синтетического интактного материала (сетки). Лапароскопическое удаление грыжи является наиболее современной и безопасной операцией из-за миниинвазивности и более короткого периода реабилитации.
Последствия грыжи
Грыжи не только могут вызывать выраженные болевые ощущения, значительно снижая качество жизни, но и приводить к опасным для жизни осложнениям или полной утрате чувствительных или двигательных функций конечностей.
Осложнения грыжи после операции
Послеоперационный прогноз при лечении неосложненной грыжи – условно-благоприятный. Если пациент обратился к врачу вовремя, он может рассчитывать на полное восстановление трудоспособности. Вероятность рецидива не превышает 3-5%.
Ущемленная грыжа гораздо более опасна. Здесь прогноз напрямую будет зависеть от степени запущенности процесса и своевременности хирургического вмешательства. В некоторых ситуациях необратимые изменения в жизненно-важных органах брюшной полости способны привести к смерти пациента.
Профилактика образования грыжи живота


Прогноз заболевания зависит от величины грыжевого выбухания и наличия осложнений. При своевременной герниопластике осложненной и неосложненной грыжи прогноз благоприятный.
Рецидивы после операции встречаются в 3-5% случаев. Развитие осложнений ухудшает прогноз и удлиняет реабилитационный период после операции.
Профилактика появления грыж спигелиевой области предполагает умеренные физические нагрузки, контроль массы тела, своевременное лечение хронических легочных и гастроэнтерологических заболеваний. При обнаружении дополнительного образования в животе рекомендовано обратиться к хирургу.
sustaw.top
Грыжа живота — Медицинский справочник
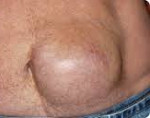 Грыжа живота
Грыжа животаГрыжа живота – миграция внутренних органов, окруженных наружным (париетальным) листком брюшины, под кожу или в различные отделы брюшной полости через дефекты мышечно-апоневротического слоя. Грыжи живота формируются в слабых точках брюшной стенки. Неосложненная грыжа живота проявляется безболезненным выпячиванием под кожей, которое свободно вправляется. Осложненная грыжа становится болезненной, перестает вправляться. Диагноз грыжи живота ставится на основании клинического осмотра, проведения УЗИ органов брюшной полости, герниографии. Лечение грыжи живота исключительно хирургическое; ношение бандажа показано лишь при наличии противопоказаний к операции.
Грыжа живота
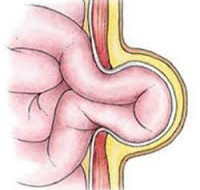 Грыжа живота
Грыжа животаГрыжа живота – выпячивание органов брюшной полости вместе с наружным листком серозной оболочки сквозь переднюю стенку живота; иногда — перемещение органов и петель кишечника в отверстия брыжейки или диафрагмы в пределах брюшной полости. На сегодняшний день различными грыжами живота страдают каждые 5 человек на 10 тыс. населения; из них не менее 80% — мужчины, остальные 20% — женщины и дети. Около 30% всех оперативных вмешательств в детской хирургии проводится по поводу грыж живота. У взрослых чаще диагностируются паховая и бедренная грыжи, у детей – пупочная. Наиболее распространены грыжи живота в дошкольном возрасте и после 45 лет.
По частоте все вентральные грыжи распределяются следующим образом: паховые грыжи встречаются в 8 случаях из 10, послеоперационные и пупочные грыжи живота диагностируются в равном соотношении – по 8%, бедренные — в 3% случаев, а диафрагмальные — менее чем у 1% пациентов. На сегодняшний день в абдоминальной хирургии разрабатываются новые методики операции (безнатяжные), которые гарантируют низкую частоту рецидивов.
Причины грыжи живота
Грыжи брюшной стенки не возникают спонтанно, для их появления требуется сочетание ряда патологических факторов и время. Все причины грыж живота подразделяются на предрасполагающие к формированию выпячивания и свершающие. Первые из них включают врожденную слабость сухожилий и мышц, а также приобретенные изменения (в результате операций, травм, истощения), вследствие которых образуются слабые точки корсета туловища (в области бедренного и пахового каналов, пупочного кольца, белой линии живота и др.).
Свершающие причинные факторы стимулируют возрастание внутрибрюшного давления и образование грыжи живота в такой слабой точке. К ним относят: тяжелый физический труд, опухоли органов брюшной полости, надсадный кашель при хронической легочной патологии, метеоризм, асцит, нарушения мочеиспускания, запоры, беременность и др. Следует заметить, что перечисленные механизмы развития заболевания должны действовать продолжительное время — только в этом случае сформируется грыжа живота.
Классификация грыж живота
По местоположению все грыжи живота делятся на наружные (выходят за границы брюшной стенки под кожу) и внутренние (органы перемещаются в увеличенные отверстия брыжейки кишечника или диафрагмы в пределах брюшной полости). По объему грыжа живота может быть полной или неполной. Полная грыжа характеризуется тем, что грыжевой мешок совместно с содержимым находится за границами стенки живота. При неполной грыже живота грыжевой мешок покидает брюшную полость, но не границы стенки живота (например, при косой паховой грыже содержимое может располагаться в паховом канале).
Грыжи живота могут быть вправляемыми или невправляемыми. Изначально все сформировавшиеся грыжи живота являются вправляемыми – при прикладывании незначительного усилия все содержимое грыжевого мешка достаточно легко перемещается в брюшную полость. При отсутствии должного наблюдения и лечения объем грыжи живота значительно увеличивается, она перестает вправляться, т. е. становится невправляемой.
Со временем повышается риск тяжелейшего осложнения грыжи живота – ее ущемления. Об ущемленной грыже говорят тогда, когда органы (содержимое грыжи) сдавливаются в грыжевых воротах, происходит их некроз. Существуют различные виды ущемления: обтурационное (каловое) возникает при перегибе кишки и прекращении пассажа каловых масс по кишечнику; странгуляционное (эластичное) – при передавливании сосудов брыжейки с дальнейшим некрозом кишки; краевое (грыжа Рихтера) – при ущемлении не всей петли, а лишь небольшого участка стенки кишечника с некрозом и перфорацией в этом месте.
В отдельную группу выделяют особые виды грыж живота: врожденную (обусловлена аномалиями развития), скользящую (содержит в себе органы, не прикрытые брюшиной – слепая кишка (цекум), мочевой пузырь), грыжу Литтре (содержит в грыжевом мешке дивертикул тощей кишки).
Симптомы грыжи живота
Проявления вентральных грыж зависят от их расположения, основным признаком является наличие непосредственно грыжевого образования в определенной области. Паховая грыжа живота бывает косой и прямой. Косая паховая грыжа — врожденный дефект, когда влагалищный отросток брюшины не зарастает, благодаря чему сохраняется сообщение брюшной полости с мошонкой через паховый канал. При косой паховой грыже живота кишечные петли проходят через внутреннюю апертуру пахового канала, сам канал и выходят через наружную апертуру в мошонку. Грыжевой мешок проходит рядом с семенным канатиком. Обычно такая грыжа правосторонняя (в 7 случаях из 10).
Прямая паховая грыжа живота – приобретенная патология, при которой формируется слабость наружного пахового кольца, и кишечник вместе с париетальной брюшиной следует из брюшной полости непосредственно через наружное паховое кольцо, он не проходит рядом с семенным канатиком. Часто развивается с двух сторон. Прямая паховая грыжа ущемляется намного реже, чем косая, но чаще рецидивирует после операции. Паховые грыжи составляют 90% всех грыж живота, при этом 95-97% всех пациентов – мужчины после 50 лет. Около 5% всех мужчин страдают паховыми грыжами. Достаточно редко встречается комбинированная паховая грыжа – при ней возникает несколько грыжевых выпячиваний, не связанных между собой, на уровне внутреннего и наружного кольца, самого пахового канала.
При бедренной грыже петли кишечника выходят из брюшной полости сквозь бедренный канал на переднюю поверхность бедра. В подавляющем большинстве случаев данным видом грыжи страдают женщины 30-60 лет. Бедренная грыжа составляет 5-7% всех вентральных грыж. Размеры такой грыжи обычно небольшие, но из-за тесноты грыжевых ворот она склонна к ущемлению.
При всех вышеописанных видах грыж пациенты замечают округлое эластичное образование в паховой области, уменьшающееся в положении на спине и увеличивающееся в положении стоя. При нагрузке, натуживании появляется болезненность в области грыжи. При косой паховой грыже кишечные петли могут определяться в мошонке, тогда при вправлении грыжи ощущается урчание кишки, при аускультации над мошонкой слышна перистальтика, при перкуссии определяется тимпанит. Данные виды грыж следует дифференцировать с липомами, паховым лимфаденитом, воспалительными заболеваниями яичек (орхитом, эпидидимитом), крипторхизмом, абсцессами.
Пупочная грыжа – перемещение грыжевого мешка наружу через пупочное кольцо. В 95% случаев диагностируется в раннем возрасте; взрослые женщины страдают этим заболеванием в два раза чаще, чем мужчины. У детей до 3-х лет возможно самопроизвольное укрепление пупочного кольца с излечением грыжи. У взрослых самые частые причины формирования пупочной грыжи живота – беременность, ожирение, асцит.
Грыжа белой линии живота образуется при расхождении прямых мышц в районе апоневроза по срединной линии и выходе через данное отверстие петель кишечника, желудка, левой доли печени, сальника. Грыжевое выпячивание может образовываться в надпупочной, околопупочной либо подпупочной области. Часто грыжи белой линии живота бывают множественными. Они могут формироваться при осложненном течении послеоперационного периода (инфицировании раны, образовании гематом, асците, развитии кишечной непроходимости, у пациентов с ожирением). Особенность такой грыжи живота – грыжевой мешок и грыжевые ворота расположены в области послеоперационного рубца. Хирургическое лечение послеоперационной грыжи проводится только после устранения действия свершающего фактора. Наиболее редкая грыжа передней брюшной стенки располагается в области полулунной линии (она проходит практически параллельно срединной линии, с двух сторон от нее, в месте перехода поперечной мышцы живота в фасцию).
Диагностика и лечение грыжи живота
Консультация гастроэнтеролога необходима для проведения дифференциальной диагностики грыжи живота с другой патологией. Для установления точного диагноза обычно бывает достаточно простого осмотра, однако с целью определения тактики хирургического лечения требуется ряд дополнительных обследований, которые позволят выявить, какие органы являются содержимым грыжевого мешка, а также оценить их состояние. Для этого может назначаться УЗИ и обзорная рентгенография органов брюшной полости, рентгенография пассажа бария по тонкому кишечнику. В сложных ситуациях требуется консультация хирурга-эндоскописта, диагностическая лапароскопия.
Многочисленные исследования в области гастроэнтерологии и хирургии показали, что консервативное лечение грыж живота абсолютно неэффективно. В случае обнаружения у пациента неосложненной грыжи живота ему показано плановое грыжесечение, при ущемлении грыжи требуется экстренная операция. Во всем мире ежегодно выполняется более 20 млн. оперативных вмешательств по поводу грыжи живота, из них около 300 тыс. – в России. В развитых странах на 9 плановых вмешательств приходится 1 операция по поводу ущемленной грыжи, в отечественных клиниках показатели немного хуже – на 5 плановых грыжесечений 1 ургентное. Современные методы диагностики и хирургического лечения грыжи живота направлены на раннее выявление данной патологии и предупреждение осложнений.
В прежние годы преобладали классические методы грыжесечений, заключающиеся в ушивании грыжевых ворот, закрытии их собственными тканями. В настоящее время все больше хирургов пользуется безнатяжными методиками герниопластики, при которых используются специальные синтетические сетки. Такие операции более эффективны, после их применения рецидивов грыжи живота практически не бывает.
При обнаружении у пациента грыжи пищеводного отверстия диафрагмы используются различные операции (эндоскопическая фундопликация, гастрокардиопексия, операция Белси), позволяющие уменьшить грыжевые ворота и предотвратить перемещение органов брюшной полости в плевральную.
Операции по устранению наружных грыж живота могут проводиться под местной анестезией, в т. ч. с использованием эндоскопических методик. При любом виде грыжесечения в первую очередь вскрывается грыжевой мешок, внутренние органы (содержимое грыжи) осматриваются. Если петли кишечника и другие органы, попавшие в грыжевой мешок, жизнеспособны — они вправляются в брюшную полость, производится пластика грыжевых ворот. Для каждого вида грыжи разработана своя методика операции, а объем оперативного вмешательства в каждом случае разрабатывается индивидуально.
Если производится экстренная герниопластика ущемленной грыжи, при осмотре петель кишечника может быть выявлен некроз, перфорация с начинающимся перитонитом. В этом случае хирурги переходят на расширенную лапаротомию, во время которой осуществляется ревизия органов брюшной полости, удаляется некротизированные части кишечника и сальника. После любой операции по поводу грыжесечения показано ношение бандажа, дозированные физические нагрузки только по разрешению лечащего врача, соблюдение специальной диеты.
Консервативное лечение (ношение бандажа) показано лишь в тех случаях, когда проведение операции невозможно: у пожилых и истощенных пациентов, беременных, при наличии онкопатологии. Длительное ношение бандажа способствует расслаблению мышечного корсета и провоцирует увеличение размеров грыжи, поэтому обычно не рекомендуется.
Прогноз и профилактика грыжи живота
Прогноз при неосложненной грыже живота условно-благоприятный: при своевременном хирургическом лечении трудоспособность восстанавливается полностью. Рецидивы после грыжесечения наблюдаются лишь в 3-5% случаев. При ущемлении прогноз зависит от состояния органов в грыжевом мешке, своевременности проведения операции. Если пациент с ущемленной грыжей живота длительно не обращается за медицинской помощью, наступают необратимые изменения во внутренних органах, и жизнь больного не всегда удается спасти.
Профилактика образования грыж живота – умеренные физические нагрузки, позволяющие укрепить мышечный корсет и предотвратить ослабление передней брюшной стенки. Следует избегать свершающих факторов: для этого необходимо правильно питаться (включать в рацион достаточное количество клетчатки, воды), следить за регулярным опорожнением кишечника.
Вконтакте
Google+
LiveJournal
Одноклассники
Мой мир
mukpomup.ru
симптомы, причины, профилактика и методы лечения
Опытные хирурги знают, как проводится удаление грыжи живота. Это патологическое состояние, при котором внутренние органы (чаще всего желудок и петли кишок) выходят под кожу. Причины — слабость связочного аппарата и дефект в области мышц, окружающих орган. Данная патология диагностируется преимущественно у взрослых и требует оперативного вмешательства.

Развитие дефекта у взрослых и детей
Желудок и кишечник изнутри покрыты париетальным листком брюшины. Каждый орган имеет свое расположение. Обеспечивается это за счет связок, мышц и апоневрозов. Грыжа на животе — это состояние, при котором органы выходят наружу через патологические отверстия за счет возникшего дефекта. Чаще болеют лица мужского пола. Связано это с чрезмерными физическими нагрузками.
Признаки грыжи живота очень специфические. Если органы смещаются под кожу, то это заметно невооруженным глазом. Лабораторное подтверждение не требуется. Уровень заболеваемости среди взрослого населения составляет 50 случаев на 100 тысяч человек. 8 из 10 пациентов с подобной патологией — мужчины. Пик заболеваемости приходится на зрелый (после 45 лет) возраст. Нередко брюшная грыжа выявляется у детей. Чаще всего наблюдается это в дошкольном возрасте.
Самой распространенной является паховая вентральная грыжа. Она обнаруживается у 80% больных. Чуть реже встречаются пупочные и послеоперационные образования. На их долю приходится по 8% случаев данной патологии. Иногда выявляется грыжа белой линии передней стенки живота. Она развивается преимущественно у молодых мужчин. Самыми редкими являются бедренные образования.
Какими бывают грыжи
В случае грыжи живота классификация выделяет несколько форм данной патологии. В основе разделения лежат следующие признаки:
- степень выхода внутренних органов из брюшной полости;
- наличие осложнений;
- возможность вправления.
 Вентральная грыжа может быть наружной и внутренней. В первом случае содержимое выходит за стенку брюшины под кожу. Это проявляется видимым дефектом. При внутренних грыжах органы остаются в пределах брюшной стенки. Наружные встречаются гораздо чаще. Они образуются в паховой области, на передней стенки брюшины, на поверхности бедра.
Вентральная грыжа может быть наружной и внутренней. В первом случае содержимое выходит за стенку брюшины под кожу. Это проявляется видимым дефектом. При внутренних грыжах органы остаются в пределах брюшной стенки. Наружные встречаются гораздо чаще. Они образуются в паховой области, на передней стенки брюшины, на поверхности бедра.
В зависимости от наличия осложнений различают невправимые, вправимые и рецидивные грыжи. Данная патология может быть врожденной. В этом случае дефект формируется у маленьких детей по причине аномалий развития. Наиболее часто встречается приобретенная форма. Грыжи подразделяются на ущемленные и неущемленные.
Основные этиологические факторы
Вентральные грыжи формируются по разным причинам. Выделяют следующие факторы риска:
- врожденные дефекты;
- слабость мышц и связочного аппарата;
- патологическое расширение отверстий, расположенных в области живота;
- снижение эластичности тканей;
- проведение хирургических вмешательств на органах брюшной полости;
- истощение организма;
- травмы живота;
- ранения;
- физическое перенапряжение;
- сильный кашель;
- избыточный вес;
- нерациональное питание;
- гиподинамия;
- хронические заболевания органов пищеварения, сопровождающиеся метеоризмом;
- запор;
- скопление жидкости в брюшной полости (асцит).
Наиболее частая причина — поднятие тяжестей. В результате этого образуются наружные и внутренние грыжи живота. Напряжение мышц возможно при поднятии крупных предметов перед собой и занятии тяжелой атлетикой. К предрасполагающим факторам относится обременительный физический труд. В группу риска входят тяжелоатлеты, одинокие женщины, которые выполняют всю работу самостоятельно, а также грузчики.
Вентральная грыжа может образоваться на фоне сильного повышения внутрибрюшного давления. Это часто происходит при сильном приступообразном кашле. Причиной могут быть коклюш и обструктивный бронхит. Повышение давления возможно при хроническом запоре. Это наблюдается по причине кишечной патологии.
 Данный дефект часто наблюдается у беременных. Причина — давление матки на органы брюшной полости. Вентральная грыжа в детском возрасте может образоваться на фоне врожденного гипотиреоза, болезни Дауна и дисбактериоза. Немаловажное значение имеет наследственный фактор. Если родители сталкивались с данной патологией, то риск образования грыжи у их детей увеличивается.
Данный дефект часто наблюдается у беременных. Причина — давление матки на органы брюшной полости. Вентральная грыжа в детском возрасте может образоваться на фоне врожденного гипотиреоза, болезни Дауна и дисбактериоза. Немаловажное значение имеет наследственный фактор. Если родители сталкивались с данной патологией, то риск образования грыжи у их детей увеличивается.
Общие клинические признаки
Симптомы довольно специфичны. Они несколько различаются в зависимости от вида грыжи живота. Главный признак этой патологии — появление грыжевого образования (мешка с содержимым). Оно может возникать в области пупка, бедра, паховой области или передней поверхности живота. Часто выявляется боковая грыжа живота.
Если дефект локализуется внутри, то симптомы не так ярко выражены. Места локализации:
- пупочное кольцо;
- бедренный канал;
- послеоперационные рубцы на животе;
- белая линия;
- паховая зона.
Болевой синдром чаще всего отсутствует. Он появляется в случае ущемления грыжевого мешка. Данное состояние требует экстренной помощи. Особенность неосложненного вида грыжи живота в отсутствии субъективных симптомов. Общее состояние больных не изменяется. Недуг может появляться после поднятия тяжестей. При изменении положения тела на горизонтальное этот дефект исчезает. Когда человек встает или садится, он может появиться вновь.
Места локализации дефекта
Иногда патология возникает в области белой линии, которая представляет собой волокнистую структуру, разделяющую прямые мышцы живота. Белая линия образована соединительной тканью. В данной области пересекаются апоневрозы мышц живота. Такой дефект диагностируется преимущественно в молодом возрасте.
 Причины формирования грыжи в области белой линии — расхождение апоневрозов и образование слабого места, через которое выходят внутренние органы. Чаще всего размер дефекта невелик. Заболевание протекает в скрытой форме. Грыжа может располагаться над пупком, под ним или надчревно (сверху). В большинстве случаев данный дефект является одиночным.
Причины формирования грыжи в области белой линии — расхождение апоневрозов и образование слабого места, через которое выходят внутренние органы. Чаще всего размер дефекта невелик. Заболевание протекает в скрытой форме. Грыжа может располагаться над пупком, под ним или надчревно (сверху). В большинстве случаев данный дефект является одиночным.
Чаще всего грыжа никак себя не проявляет. Она выявляется случайно. В остальных случаях появляется округлой формы болезненное образование. При защемлении содержимого грыжевого мешка состояние человека ухудшается. Боль часто локализуется внизу живота, отдает в лопатку, поясницу или подреберье. Нередко при этой патологии появляются тошнота, рвота и отрыжка.
У лиц женского пола наиболее часто выявляется пупочный вид грыжи живота. Основным симптомом является наличие округлого образования под кожей. Пупок при этом выпячивается. Иногда в животе выслушиваются специфические звуки, напоминающие щелчки. Иногда в грыжевой мешок попадает часть мочевого пузыря. В этом случае первые признаки включают дизурические расстройства. Боли при грыже живота в области пупка появляются при воспалении, сдавливании тканей и наличии спаек. Часто появляются диспепсические нарушения.
У мужчин и женщин нередко обнаруживается грыжа брюшной стенки, которая выходит в паховый канал. К факторам риска ее развития относятся недоношенность ребенка, гиподинамия, хронический запор, тяжелый труд. Симптомы грыжи живота в данной области включают выпячивание, одностороннее увеличение мошонки или половых губ, исчезновение дефекта в положении человека лежа. Если происходит ущемление, то наблюдаются такие признаки, как сильная боль в паху, задержка кала, бледность и вялость, тошнота, рвота.
Обследование пациентов
Лечение грыжи живота проводится только после врачебного осмотра, инструментального исследования и исключения других заболеваний. Требуется консультация гастроэнтеролога. Как определить грыжу живота, известно любому опытному хирургу. Диагноз наружного образования ставится на основании результатов осмотра и пальпации живота пациента.
Для оценки состояния внутренних органов проводятся следующие исследования:
- УЗИ брюшной полости и малого таза;
- обзорная рентгенография;
- контрастное исследование с применением бариевой взвеси.
 В сомнительных случаях прибегают к лапароскопии. При ней врач делает небольшой прокол в брюшной стенке. Через него вводится эндоскоп. Грыжа передней брюшной стенки выявляется в процессе осмотра. Пациент должен раздеться до пояса. Пальпация осуществляется в разных позах (стоя, сидя, лежа).
В сомнительных случаях прибегают к лапароскопии. При ней врач делает небольшой прокол в брюшной стенке. Через него вводится эндоскоп. Грыжа передней брюшной стенки выявляется в процессе осмотра. Пациент должен раздеться до пояса. Пальпация осуществляется в разных позах (стоя, сидя, лежа).
Для исключения паховой грыжи проводится осмотр ниже пояса. В ходе опроса определяются возможные пусковые факторы образования дефекта в области живота. Внутренняя грыжа, которая находится в пределах брюшной полости, выявляется только в процессе инструментального исследования.
Лечебная тактика
Необходимо знать не только, что такое грыжа, но и как от нее избавиться. Консервативная терапия в этом случае неэффективна. После того как установлен определенный вид грыжи, проводится хирургическое вмешательство. Операция — это основной метод лечения. Она бывает плановой (при отсутствии осложнений) и экстренной (при ущемлении). Грыжа брюшной полости является основной причиной проведения операций взрослому населению.
Ежегодно во всем мире проводятся миллионы хирургических вмешательств по поводу этой патологии. Грыжи передней брюшной стенки чаще всего удаляют методом герниопластики. Она бывает 3 видов: натяжной, ненатяжной и лапароскопической. Применяются специальные сетки, изготовленные из синтетичной ткани. В процессе операции проводятся вскрытие грыжевого мешка и визуальный осмотр содержимого.
Если признаки некроза отсутствуют, то выпавшие органы вправляют обратно. Внутренние грыжи передней брюшной стенки удаляются под общим наркозом, а наружные — под местной анестезией. При ущемлении лечить больных нужно незамедлительно. Какими бы ни были виды грыж живота, все больные после операции должны придерживаться следующих правил:
- носить бандаж;
- исключить физические нагрузки;
- пить больше жидкости;
- проводить регулярную перевязку.
 Через 1-2 недели рекомендуется легкая лечебная гимнастика. Ни в коем случае нельзя выполнять упражнения для мышц брюшного пресса. После хирургического лечения больных переводят на облегченную работу. Сама операция не является сложной. Больные могут вставать с постели уже на следующие сутки после проведения герниопластики.
Через 1-2 недели рекомендуется легкая лечебная гимнастика. Ни в коем случае нельзя выполнять упражнения для мышц брюшного пресса. После хирургического лечения больных переводят на облегченную работу. Сама операция не является сложной. Больные могут вставать с постели уже на следующие сутки после проведения герниопластики.
Современные методы лечения позволяют снизить риск рецидива во много раз. При установке сетки повторно грыжи появляются очень редко. Если в ходе осмотра обнаружен некроз тканей, то может потребоваться резекция кишечника. При отсутствии осложнений прогноз для жизни и здоровья благоприятный. Через некоторое время трудоспособность восстанавливается. При несвоевременной диагностике и некрозе тканей возможен летальный исход.
Как предупредить образование дефекта
Опытным врачам известно не только, почему развивается грыжа живота, симптомы и лечение данной патологии, но меры профилактики. Это важно и для тех людей, которым проводилась операция. Чтобы снизить вероятность формирования грыжи, нужно соблюдать следующие правила:
- не носить тяжести перед собой;
- лечить хронические заболевания кишечника;
- нормализовать стул;
- избавиться от кашля;
- укреплять мышцы брюшного пресса;
- правильно питаться;
- следить за массой тела;
- вести активный образ жизни.
Чаще всего данная патология выявляется у полных, нетренированных людей. Нагрузка не должна быть высокой. Достаточно лечебной гимнастики, регулярной ходьбы и упражнений для мышц пресса. При выявлении подобного образования нужно в этот же день посетить врача. Самолечение в данном случае бесполезно. Оно может лишь усугубить ситуацию. Таким образом, грыжа в области живота при ранней диагностике не представляет большой угрозы для здоровья.
Смотрите также:
travms.ru
Внутренние грыжи живота
Внутренние грыжи живота – это перемещение органов брюшной полости в брюшинные карманы, щели, отверстия в пристеночной брюшине или перемещение органов брюшной полости через отверстия (щели) диафрагмы в грудную полость (диафрагмальные грыжи).
Причинами образования внутренних грыж могут быть неушитые во время операции щели в брыжейках, большом сальнике.
Как правило, внутренние грыжи живота проявляют себя симптомами ущемления грыжевого содержимого, а при ущемлении петли кишки — клинической картиной странгуляционной острой кишечной непроходимости.
Классификация внутренних грыж живота
I. Предбрюшинные:
1) надчревная,
2) надпупочная,
3) околопузырная атипическая.
II. Позадибрюшинные:
1) околодвенадцатиперстная грыжа Трейца;
2) околослепокишечная;
3) околоободочная,
4) межсигмовидная;
5) подвздошно-подфасциальная.
III. Внутрибрюшинные:
1) брыжеечно-пристеночная,
2) грыжа отверстия Винслова;
3) срединная грыжа через брыжейку поперечноободочной кишки или чрезободочная грыжа сальниковой сумки;
4) грыжи в различных отверстиях сальника, брыжейки, тонких кишок, желудочно-ободочной связки и брыжейки аппендикса;
5) грыжи в отверстии или кармане серповидной связки печени;
6) грыжа дугласова кармана;
7) поперечно-сальниковая грыжа.
IV. Внутренние грыжи в области тазовой брюшины.
V. Внутренние грыжи в области диафрагмы.
Грыжи (лат. hernia — грыжа) — выпячивание какого-либо органа целиком или частично под кожу, между мышцами или во внутренние карманы и полости через отверстия в анатомических образованиях.
Это могут быть существующие в норме и увеличившиеся в патологических условиях отверстия или промежутки, а также отверстия, возникающие на месте дефекта ткани, истончения послеоперационного рубца и т. п.
По локализации различают мозговые, мышечные, диафрагмальные грыжи и грыжи живота.
Среди последних выделяют паховые, бедренные, пупочные грыжи, грыжи белой линии живота, мечевидного отростка, грудины, боковую грыжу живота, запирательные, седалищные, промежностные, послеоперационные и др.
При грыже живота из брюшной полости выпячиваются внутренние органы вместе с париетальным листком брюшины через «слабые» места брюшной стенки (грыжевые ворота) под кожу (наружные грыжи) или в другие полости и различные карманы брюшины (внутренние грыжи).
Различают
грыжевые ворота — отверстие, через которое выходит грыжа,
грыжевой мешок — участок париетального листка брюшины, покрывающий
грыжевое содержимое, которым может быть любой орган брюшной полости или его часть.
Чаще грыжевым содержимым является часть большого сальника и тонкой кишки.
В грыжевом мешке выделяют устье, соединяющее грыжевой мешок с брюшной полостью, шейку — наиболее узкий его участок между устьем и телом мешка, которое заканчивается дном.
Грыжевой мешок может частично покрывать выходящий орган (скользящая грыжа).
Причинами, вызывающими образование грыж, являются
— повышение внутрибрюшного давления (при запорах, кашле, затрудненном мочеиспускании, родах, поднятии тяжестей и др.) и
— ослабление брюшной стенки в результате ее растяжения и истончения (при повторных беременностях, травмах, возрастных изменениях, заболеваниях и др.). Играют роль наследственная предрасположенность, возраст, пол, особенности телосложения и анатомического строения области появления грыж.
Наиболее характерный признак грыж — наличие припухлости, появляющейся в положении стоя или при натуживании и исчезающей в положении лежа или после ручного вправления.
Припухлость в местах типичного возникновения грыж, не поддающаяся вправлению, может быть обусловлена невправимой грыжей.
В начальной стадии развития грыж её можно обнаружить, введя в грыжевой канал палец. При натуживании или покашливании больного ощущают выхождение грыжи — симптом кашлевого толчка. Если грыжевым содержимым является петля кишки, то при перкуссии над областью выпячивания слышен тимпанический звук, а при аускультации — кишечные шумы. Содержимым небольших грыж может быть часть большого сальника, при этом перкуторный звук укорочен, при пальпации определяется мягкоэластическое, иногда дольчатое образование. Больные часто жалуются на боль в области выпячивания. Возможны отрыжка, тошнота, запоры, вздутие живота, нарушение мочеиспускания и др.
Паховые грыжи чаще встречаются у мужчин, что связано с особенностями эмбриогенеза и анатомического строения паховой области. Различают врожденные и приобретенные, косые (наружные) или прямые (внутренние) паховые грыжи
Косая паховая грыжа выходит через глубокое паховое кольцо, расположенное в латеральной паховой ямке, в паховый канал вместе с семенным канатиком, опускаясь нередко в мошонку, а у женщин — в большую половую губу.
Прямая паховая грыжа выступает из брюшной полости через медиальную паховую ямку, расположенную напротив поверхностного пахового кольца (введенный в него палец идёт в прямом направлении, в то время как при косой — отклоняется в сторону).
Прямая паховая грыжа часто бывает двусторонней и, как правило, приобретённой.
Содержимым паховой грыжи иногда могут быть слепая и сигмовидная кишки, червеобразный отросток, мочевой пузырь.
При паховой грыже дифференциальный диагноз проводят с водянкой оболочек яичка и семенного канатика.
Последние в отличие от грыжи не изменяются в размерах при натуживании и кашле, не вправляются в брюшную полость, отсутствует симптом кашлевого толчка, перкуторный звук тупой.
Паховый лимфаденит, опухоли мошонки, яичка и семенного канатика, с которыми также проводят дифференциальный диагноз, представляют собой невправимые плотные образования, их объем не изменяется при натуживании и кашле.
Иногда при выраженном расширении вен семейного канатика отмечается симптом кашлевого толчка.
Бедренные грыжи занимают по частоте второе место после паховых, встречаются преимущественно у женщин 40—60 лет, нередко бывают двусторонними. К развитию бедренной грыжи предрасполагают увеличение размеров и слабость глубокого бедренного кольца. Бедренная Г. располагается чуть ниже паховой связки (рис.), что отличает эту грыжу от паховой, лежащей выше связки.
Полная бедренная грыжа выступает через бедренное и подкожное кольца,
неполная грыжа не выходит за пределы поверхностной фасции и находится в бедренном кольце, в связи с чем её трудно установить клинически.
Больные обычно жалуются на боли в низу живота, в паховой области, бедре. Когда грыжевым содержимым является стенка мочевого пузыря, наблюдается дизурия. При сдавлении бедренной вены возможен отек ноги, развивающийся к концу дня. При исследовании палец проходит ниже паховой связки, и удается определить отношение грыжи к бедренным сосудам. Бедренную грыжу иногда необходимо дифференцировать с варикозным узлом, лимфаденитом, липомой, особенно в случае невправимой грыжи.
Пупочная грыжа встречается чаще у женщин, т. к. беременность и роды ослабляют пупочное кольцо. Образованию грыжи способствует наличие дивертикула брюшины в пупочном кольце. Большие грыжи имеют нередко многокамерный грыжевой мешок, содержимым которого могут быть помимо сальника и петель тонкой кишки также толстая кишка и желудок. Невправимая пупочная грыжа чаще вызывает боли, тошноту. Диагноз пупочной грыжи несложен, однако при невправимом образовании необходимо исключить первичную или метастатическую опухоль пупка. Пупочную грыжу может имитировать выпяченный пупок, в котором находится дивертикул брюшины, но отсутствует содержимое и не ощущается симптома кашлевого толчка.
Грыжа белой линии живота чаще наблюдается у мужчин. Грыжевыми воротами являются щели и отверстия в белой линии живота, через которые проходит предбрюшинный жир, постепенно подтягивающий за собой листок брюшины. Различают надпупочную, околопупочную и подпупочную грыжи белой линии живота. Возможна скрытая грыжа, когда грыжевое выпячивание находится в толще белой линии живота, не выходя за ее пределы. Наблюдаются множественные грыжи, располагающиеся одна над другой. Грыжевым содержимым иногда являются толстая кишка, желудок, круглая связка печени и желчный пузырь. Чаще эти грыжи протекают бессимптомно, реже имеются жалобы на боли в подложечной области, усиливающиеся после еды, тошноту и даже рвоту. Боли связаны со сдавлением органов или натяжением сальника. Дифференциальный диагноз проводят с предбрюшинной липомой. Появление выпячивания брюшной стенки в вертикальном положении больного или при натуживании и исчезновение его в положении лежа при вправлении указывают на наличие грыжевого мешка. Нередко такая грыжа сопутствует язвенной болезни, холециститу и другим заболеваниям. Поэтому при наличии грыжи белой линии живота необходимо тщательное клиническое обследование.
Послеоперационные грыжи образуются в области послеоперационных рубцов после аппендэктомии, операций на желчных путях и других вмешательств, главным образом после нагноения послеоперационной раны или введения в нее тампонов. Грыжевые ворота имеют различную форму и величину, чаще бывают щелевидными или овальными; они образованы краями разошедшихся мышц и апоневроза. Предоперационные грыжи могут достигать больших размеров, обычно хорошо вправляются. Диагноз основывается на наличии выпячивания в области послеоперационного рубца, появляющегося при повышении внутрибрюшного давления.
Редкие формы грыж. К ним относятся грыжи мечевидного отростка грудины, боковая грыжа живота, запирательная, седалищная, промежностная грыжи и др.
Грыжа мечевидного отростка грудины — выпячивание внутренних органов через отверстие в мечевидном отростке.
Боковая грыжа живота может возникать в области влагалища прямой мышцы живота. Диагностика небольших выпячиваний затруднена, их можно принять за опухоль брюшной стенки.
Поясничная грыжа (чаще левосторонняя) появляется на задней или боковой поверхности живота через поясничные треугольник Пти и промежуток Гринфельта — Лесгафта. Распознавание поясничной грыжи обычно не вызывает затруднений: грыжевое выпячивание появляется в положении на больном боку, а при повороте на здоровую сторону исчезает.
Запирательная грыжа возникает преимущественно у женщин пожилого возраста, выходит через запирательный канал. При отсутствии видимого выпячивания проявляется болями по ходу запирательного нерва с иррадиацией на внутреннюю поверхность бедра, тазобедренного и коленного суставов. Характерно усиление болей при отведении и ротации бедра (симптом Тривса).
Седалищная грыжа выходит на заднюю поверхность таза через большое или малое седалищные отверстия, чаще справа; встречается преимущественно у мужчин. Грыжевой мешок опускается по ходу седалищного нерва и, сдавливая его, может вызвать боли.
Промежностная грыжа выступает через дефект в мочеполовой диафрагме, чаще наблюдается у женщин. Передние промежностные грыжи у женщин выходят на большую половую губу и трудно отличимы от паховых, а задние — на промежность и напоминают седалищные. Распознаются эти грыжи при влагалищном и ректальном исследованиях.
Внутренние грыжи брюшной полости образуются в результате попадания внутренних органов в различные внутрибрюшные карманы.
Чаще встречается грыжа Трейтца (околодвенадцатиперстная). Она возникает в месте перехода двенадцатиперстной кишки в тощую в области кармана Трейтца.
Клиническая картина при неущемлённой внутренней грыже характеризуется схваткообразными болями в животе, иррадиирующими в подложечную область и возникающими после приема пищи или значительной физической нагрузки.
В зависимости от локализации грыжи болезненность при пальпация определяется выше пупка, справа или слева от него. Больные часто жалуются на отрыжку, метеоризм, упорные запоры. При ущемлении развивается клиническая картина высокой непроходимости кишечника. Диагноз затруднен, и часто грыжа Трейтца распознается только во время операции.
Осложнения грыж живота. Основными осложнениями грыж являются ущемление, реже воспаление, повреждения и новообразования.
Ущемление грыж обычно обусловлено внезапным сдавливанием её содержимого в грыжевых воротах, возникающим в результате поднятия тяжести, сильного натуживания, кашля и др.
Причиной ущемления грыжи. может стать спастическое сокращение тканей, окружающих грыжевые ворота, их узость, рубцовые перетяжки в грыжевом мешке.
Чаще ущемляется тонкая кишка, в месте сдавления которой образуется странгуляционная борозда (резкое истончение кишечной стенки).
Нарушение кровообращения стенки кишки обусловлено сдавленном ее сосудов.
Обычно сначала сдавливаются венозные сосуды, в результате чего происходит пропотевание плазмы в толщу стенки и просвет кишки.
Объем кишки увеличивается, нарушается ее артериальное кровоснабжение, и стенка подвергается некрозу.
Плазма пропотевает и в грыжевой мешок. Образующаяся так называемая грыжевая вода первоначально стерильна, но впоследствии может инфицироваться.
Некроз кишечной стенки завершается ее перфорацией.
При излитии кишечного содержимого в грыжевой мешок развивается его флегмона, а при прорыве в брюшную полость — перитонит.
Клинически ущемление проявляется резкими болями в области грыжевого выпячивания, которое увеличивается в объеме, становится невправимым, резко болезненным при пальпации.
Часто, особенно при ущемлении кишки, возникает рвота, прекращается отхождение газов и кала.
Появляются признаки интоксикации — тахикардия, слабый пульс, сухость языка, похолодание конечностей, спутанность сознания.
Особыми формами ущемления грыж являются ретроградное (обратное) и пристеночное (рихтеровское).
При ретроградном ущемлении (рис. ) в грыжевом мешке располагаются две малоизмененные кишечные петли, а наибольшие нарушения кровообращения возникают в связующей их петле, находящейся в брюшной полости.
Пристеночное ущемление захватывает обычно ограниченный участок стенки кишки (рис. ). Размер грыжевого выпячивания при этом, как правило, не изменяется, клинические признаки непроходимости кишечника отсутствуют, в связи с чем диагноз этого вида ущемления ставят лишь во время операции, предпринимаемой по поводу перитонита.
Ущемление сальника также может проявляться в основном болями и нарастанием интоксикации.
Любые попытки вправления ущемленной грыжи недопустимы.
Даже при подозрении на ущемление больного следует госпитализировать в хирургическое отделение.
Острое воспаление грыжи чаще возникает при остром аппендиците и по клинической картине мало отличается от ущемления.
Хроническое воспаление может быть следствием постоянной травматизации грыжи или иметь специфическую природу, например при туберкулезе брюшины.
Хроническое воспаление грыжи сопровождается образованием сращений между грыжевым мешком и его содержимым, что приводит к возникновению невправимой грыжи.
Повреждения грыжи отмечаются при травмах или резком повышении внутрибрюшного давления. Они могут вызывать разрыв внутренних органов, расположенных в грыжевом мешке.
Новообразования грыжи встречаются редко, они могут исходить из грыжевого мешка или его содержимого, а также окружающих органов и тканей. Чаще наблюдаются липомы грыжевого мешка.
Лечение грыж хирургическое. Наличие грыжевого выпячивания и особенно его увеличение, боли, нарушение трудоспособности и риск развития осложнений — показания к оперативному вмешательству.
Консервативное лечение возможно только при неосложнённых грыжах, при наличии серьезных противопоказаний к операции или категорическом отказе больного, а также при небольших пупочных грыжах у детей раннего возраста.
Противопоказаниями к плановой операции являются острые инфекционные болезни, дерматит, экзема в области операционного поля, заболевания сердечно-сосудистой системы и органов дыхания в стадии декомпенсации, поздние сроки беременности, старческий возраст и др.
Консервативное лечение состоит в ограничении физических нагрузок и ношении бандажа.
Оперативное вмешательство может быть выполнено как под местной, так и под общей анестезией. Последнее особенно показано при больших размерах грыжевого мешка и грыжевых ворот у легко возбудимых больных и маленьких детей.
Операция заключается в выделении и вскрытии грыжевого мешка (грыжесечение), погружении его содержимого в брюшную полость, после чего производят пластику грыжевых ворот.
При косых паховых грыжах часто применяют пластику передней стенки пахового канала по способу Жирара и Спасокукоцкого.
Универсальным методом, используемым как при косых, так и прямых паховых грыжах, является пластика задней стенки пахового канала по методу Бассини.
При больших, особенно рецидивных паховых грыжах, сопровождающихся значительным разрушением обеих стенок пахового канала, производят пластику его по способу Кукуджанова.
При пупочной грыже используют поперечную пластику по Мейо или продольную по Сапежко.
При больших рецидивных грыжах дефекты брюшной стенки закрывают с помощью полипропиленовых сеток.
Ущемленная грыжа является абсолютным показанием к экстренной операции, объем которой может оказаться значительнее, чем при плановой операции, в связи с необходимостью резекции кишки или сальника, дренирования брюшной полости и др.
При флегмоне грыжи брюшную полость вскрывают вне грыжевого мешка, а после резекции измененной кишки ее участок вместе с грыжевым мешком удаляют через отдельный разрез блоком.
Запирательные, седалищные, промежностные и внутренние Г. при ущемлении оперируют через лапаротомный или комбинированный доступ.
Послеоперационное ведение больных осуществляют по общим принципам (см. тему хирургии «Послеоперационный период»).
Трудоспособность после грыжесечения восстанавливается в среднем через 1 мес.
Лиц, выполняющих тяжелую физическую работу, по заключению ВКК переводят на легкий труд сроком до 6 мес. Рецидивные и большие послеоперационные грыжи в отдельных случаях могут служить основанием для направления больного на МСЭК.
Грыжи у детей чаще бывают врожденными или проявляются вскоре после рождения. Наиболее распространены паховые грыжи (как правило, косые), второе место по частоте занимают пупочные грыжи.
Косая паховая грыжа возникает у мальчиков при незаращении влагалищного отростка брюшины, часто сочетается с задержкой яичка в брюшной полости или паховом канале (крипторхизм).
У девочек косая паховая грыжа встречается значительно реже, ее развитие связано с незаращением нукова дивертикула. При крике, натуживании в паховой области появляется безболезненное выпячивание, в положении лежа легко вправляющееся в брюшную полость. Дифференциальный диагноз паховой грыжи у мальчиков проводят с водянкой оболочек яичка и варикоцеле.
При ущемлении грыжи ребенок беспокоен, у него возникают внезапные сильные боли и напряжение мышц в области грыжевого выпячивания, которое перестает вправляться в брюшную полость. Спустя несколько часов боли могут утихнуть, ребенок становится вялым, развиваются симптомы кишечной непроходимости.
При ущемлении грыжи ребенка направляют в хирургическое отделение. Основным методом лечения является экстренная операция.
Однако в первые 10 ч от момента ущемления по показаниям возможны консервативные мероприятия (теплая ванна, поднятие ножного конца кровати, введение спазмолитиков и др.), которые следует проводить не более 2 ч.
Пупочные грыжи у детей проявляются с момента рождения в виде припухлости в области пупочного кольца при крике, беспокойстве, натуживании ребенка. Как правило, они легко вправляются в брюшную полость, ущемление пупочной грыжи наблюдается крайне редко.
Лечение пупочной грыжи консервативное — лечебная гимнастика, массаж.
Обычно к 3—5 годам пупочное кольцо уменьшается и самостоятельно закрывается; в старшем возрасте показано хирургическое лечение.
studfile.net
Как проявляется грыжа живота у женщин: симптомы и признаки
Содержание статьи:
При грыже живота органы, расположенные в брюшной полости, выпячиваются через переднюю стенку живота, захватывая наружный листок серозной оболочки. В некоторых случаях выпячивание происходит через брыжейку или отверстие в диафрагме, параллельно наружу выходят петли кишечника. Грыжам больше подвержены мужчины, однако из 100% заболевших — 20% женщины и дети.
Классификация по видам
 Самостоятельно определить грыжу в брюшной полости можно по специфическим признакам. Однако уточнить вид патологии в домашних условиях сложно. Они бывают следующими:
Самостоятельно определить грыжу в брюшной полости можно по специфическим признакам. Однако уточнить вид патологии в домашних условиях сложно. Они бывают следующими:
- Паховые. Наиболее распространенные выпячивания, встречаются примерно в 8 случаев из 10. Выпячивание органов происходит через ослабленные мышцы в паховой области. Чаще всего встречаются у женщин и мужчин после 40 лет. У слабого пола через мышцы выходит часть яичника, матки или мочевого пузыря, а у мужчин – семенной канатик, петля кишечника.
- Промежностные. Находятся в зоне тазового дна и выходят через мышцы с выпячиванием под кожу. Выпячивание возможно в переднюю стенку прямой кишки, влагалища, промежностную ямку или даже нижнюю часть половой губы.
- Белой линии живота. При этих грыжах происходит выход сальника или других органов через отверстие, расположенное на белой линии живота, между мышцами. Патология располагается вертикально: от лобка к пупку и выше, к грудной клетке. Почти всегда развивается с острыми симптомами.
- Бедренные. Этот вид развивается у женщин старше 30 лет. Обычно симптомы проявляются, когда образование достигает внушительных размеров. Однако бедренные грыжи почти не подлежат защемлению. В большинстве случаев в просвет выходит сальник или петля кишечника. Спровоцировать бедренную грыжу могут роды, беременность, запоры.
- Пупочные. Этот вид предполагает выхождение частей внутренних органов через расширенное пупочное кольцо. Чаще всего причиной служит ухудшение тонуса мышечной ткани в этой зоне. Встречается редко у женщин, в основном у тех, кто рожал.
- Боковые. Эти грыжи могут проявляться в области влагалища, а если произошла травма, то в любой другой зоне. Причиной может быть ожирение, проблемы с иннервацией мышц, а также воспаление.
- Спинномозговые. Врожденная аномалия, вызванная неправильным смыканием позвонков. В результате в остистых отростках формируются щели, через которые может выходить спинной мозг с оболочкой. Выглядит такая грыжа не как опухоль брюшной стенки, так как располагается она в основном сзади.
Также существуют послеоперационные грыжи, вызванные образованием рубца. Содержимое брюшной полости выходит наружу, если края апоневроза расходятся, либо в рубце присутствуют дефекты, происходит нагноение. Наиболее распространенный провоцирующий фактор – повышенные физические нагрузки в период реабилитации.
Паховые, бедренные, пупочные и другие грыжи всегда сопровождаются образованием крупной опухоли в области выхождения внутренних органов. Однако на первых стадиях они почти всегда протекают без симптомов.
Признаки грыжи живота
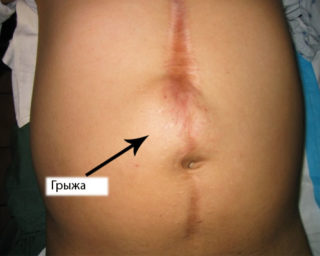
Выраженное выпячивание в области живота указывает на наличие грыжи
Существует 2 формы течения болезни, каждая из которых у женщин проявляется разными симптомами – осложненная грыжа живота и неосложненная. В первом случае наблюдаются следующие признаки:
- основная жалоба – это наличие выпячивание в одной из зон живота;
- на первых стадиях не болит;
- она обладает круглой формой, легко сжимается, нет слишком плотных фрагментов;
- в стоячем положении размеры грыжи увеличиваются, а в лежачем она может полностью исчезать;
- при кашле и другом напряжении размеры выпячивания могут увеличиваться, в лежачем положении она также становится заметна;
- иногда пациенты жалуются на тянущую боль и небольшой дискомфорт при ходьбе.
Если случаются эпизоды интенсивной физической нагрузки, выпячивание может увеличиваться, появляется интенсивная боль.
Распознать выпячивание живота в домашних условиях достаточно просто, так как она проявляется визуально. При этом острые признаки и невыносимая боль отсутствуют до момента защемления вышедших наружу фрагментов органов.
Признаки защемления грыжи
 Симптомы ущемления выпячивания сложно спутать с чем-либо еще. Оно отличается яркой клинической картиной и требует немедленной медицинской помощи:
Симптомы ущемления выпячивания сложно спутать с чем-либо еще. Оно отличается яркой клинической картиной и требует немедленной медицинской помощи:
- возникает резкая боль, от которой не помогают таблетки, человек может побледнеть, покрыться холодным потом;
- область выпячивания не вправляется назад, как бывало ранее;
- возникает сильное напряжение и уплотнение содержимого кожного мешка;
- если пациент начинает кашлять, выпячивание не получает толчка;
- при пальпации человек ощущает выраженную боль – обычная грыжа при прикосновении не болит.
Любой из этих симптомов требует немедленного обращения в скорую помощь, так как человек нуждается в хирургическом вмешательстве.
Особенности болезненных ощущений при грыже живота
Боль у людей при грыже обычно отличается и зависит от многих факторов. Если выпяченный мешок формируется в результате травмы или интенсивного физического усилия, возможно появление боли при выходе мешка за пределы нормы. Однако при отсутствии защемления грыжа практически не болит, но неприятные ощущения возникают при смехе, ходьбе, кашле.
По мере развития патологии появляются совершенно иные по характеру боли – острые, схваткообразные, постоянные. Они способны сутками напролет изводить пациентов, заставляя метаться их в беспокойстве, терять сон, аппетит. Все это обычно характерно для ущемления.
В пожилом возрасте выпячивание формируется медленно и нередко сопровождается умеренными болями или дискомфортом, к которым пациент быстро привыкает, а потому не обращается к доктору за лечением.
Причины формирования

Причиной появления грыжи живота может быть резкое похудение
Приобретенные грыжи обычно формируются в результате слабости брюшной стенки или ее дефектов, вызванных операциями или другими травмами. Также грыжа может появиться от недостаточной развитости брюшного пресса.
Спровоцировать такое состояние могут следующие факторы:
- ожирение;
- растяжение стенки во время беременности;
- резкое похудение;
- дряблость тканей, обусловленная возрастом;
- наследственность;
- занятие тяжелыми видами спорта.
Также к появлению грыжи живота располагают длительный кашель, трудные роды, игра на духовых инструментах, постоянные запоры или проблемы с мочеиспусканием. Все эти состояния существенно повышают внутрибрюшное давление, а потому увеличивают риск развития патологии.
Методы диагностики
Для специалиста не составляет труда определение грыжи живота – во время пальпации он обнаруживает признаки новообразования. Однако требуется комплексное обследование организма для исключения опасных факторов и внутренних повреждений, а также для установления причин грыжи:
- назначают рентген ЖКТ, грудной клетки, печени с контрастным веществом;
- УЗИ используют для выявления доброкачественных или злокачественных опухолей, а также для определения состояния органов, расположенных рядом;
- с помощью КТ можно узнать тип, характер и величину грыжи с высокой точностью.
Может потребоваться сдача лабораторных анализов для исключения воспалительных процессов в организме.
Способы лечения

Проведение лапороскопии на грыже живота
Консервативному лечению грыжи обычно не поддаются, однако в некоторых случаях регулярный массаж и лечебная физкультура способны облегчить самочувствие пациентов при небольших размерах грыжи.
Если происходит ущемление внутренних органов, назначают операцию. Выбор хирургического метода зависит от размеров грыжи, ее стадии, состоянии здоровья пациента. Лапароскопия – наиболее распространенный вид, который предполагает минимальную травматичность.
Однако существуют пациенты, которым хирургическое вмешательство противопоказано:
- дети до 1 года;
- люди с инфекционными болезнями;
- беременные женщины;
- пациенты с сахарным диабетом;
- люди с заболеваниями обмена веществ.
Операция не способна избавить пациента от грыжи навсегда, если она связана с ослаблением брюшной стенки или мышц пресса.
Прогноз и профилактика

Здоровое питание — один из способов профилактики появления грыжи
Если грыжа неосложненная, прогноз будет условно благоприятным. Это означает, что при хирургическом вмешательстве у пациента почти полностью восстанавливается работоспособность. Операция в этом случае проводится планово, а не во время ущемления. Рецидивы после такого вмешательства возможны лишь в 3-5% случаев.
Если произошло ущемление, прогноз не всегда будет благоприятным. Во многом это зависит от состояния органа, попавшего в грыжевый мешок, а также от своевременности проведенной процедуры по его вправлению. Иногда пациент обращается к доктору слишком поздно, органы, ущемленные в грыже, теряют свои функции, и пациент умирает.
Для профилактики пациенты должны помнить следующее:
- физические нагрузки должны быть умеренными, интенсивный тяжелый спорт неблагоприятен для здоровья;
- физическая активность должна быть направлена на укрепление передней брюшной стенки, если есть риск развития грыжи или располагающие факторы;
- рацион должен быть обдуман и переработан – правильное питание помогает контролировать вес и исключает проблемы с пищеварением;
- необходимо следить за регулярностью стула, предотвращать запоры.
Грыжа живота – патология, от которой не застрахован ни один человек, особенно находящийся в возрастной группе от 40 лет. Своевременная диагностика и хирургическая помощь помогают решить проблему быстро, с полным восстановлением пациента после операции. Если произойдет ущемление указанной области, а человек не обратиться к доктору в кратчайший срок, он может погибнуть от нарушения функций ущемленных органов.
nogostop.ru
