Постоянно потеют ноги и воняют |
СодержаниеПоказать
Лечение вони от стоп: обзор ВСЕХ способов
Ноги потеют у абсолютно всех здоровых людей. При этом количество выделяемой жидкости стопами достаточно велико. Это связано с большей концентрацией потовых желез в этом участке тела.
В большинстве случае мужчины потеют сильнее женщин, а секрет их желез пахнет ярче из-за большого содержания особых гормонов. Ученые считают, что такая особенность связана с двумя историческими факторами. Считается, что пот у сильной половины человечества пахнет сильнее потому, что именно самцам присуще метить секретом, имеющим сильное амбре, свою территорию.
Однако, если ноги постоянно мокрые, то такая ситуация не считается нормой. Она может быть вызвана различными неблагоприятными влияниями и требует своевременного исследования и лечения.
Также стоит отметить, что сильная потливость ног у мужчин опасна не только с точки зрения того, что, возможно, это явление является симптомом серьезного заболевания.
Гипергидроз ног сам по себе доставляет своему владельцу серьезный дискомфорт и с моральной, и с физической точки зрения.

Негативные влияния потения ног:
- При усиленной потливости происходит раздражение кожи. Могут возникать воспаления, покраснения и даже потница. Иногда подобные повреждения могут инфицироваться и наполняться гнойным экссудатом.
- Также чрезмерная потливость ног обычно сопровождается неприятным запахом. Причем амбре настолько сильное, что его замечают и стоящие рядом люди.
- Мокрые ноги – это прямой путь к возникновению мозолей и натоптышей.
Наверное, все знают, что свежий пот не пахнет. Однако в нем очень быстро размножаются бактерии, продукты жизнедеятельности которых и вызывают неприятный запах. Также сильная вонь может являться причиной грибкового поражения.
Причины потливости ног у мужчин могут крыться и в других медицинских проблемах. Причем некоторые из них достаточно серьезны.
Почему сильно потеют ноги у мужчин:
- Одной из причин такого негативного явления является врожденный гипергидроз. Эта болезнь передается по наследству и может быть, как общей, так и локальной;
- Также влажные и плохо пахнущие ноги могут свидетельствовать о гормональных сбоях. Наиболее часто такая проблема возникает у сильной половины человечества в период полового взросления, а также на этапе мужского климакса;
- Еще одним фактором, влияющим на работу потовых желез, являются эндокринные заболевания. Самым ярким примером подобных патологий является сахарный диабет;
- Также стоит отметить возможность появления гипергидроза при наличии в организме новообразований. Такой симптом могут вызывать злокачественные и доброкачественные опухоли;
- Еще одной причиной гипергидроза стоп является заболевания костей и суставов нижних конечностей. Ведь при болезнях ревматоидного и артритного типа в результате разрушения костных и суставных систем образуется большое количество продуктов распада. Организм пытается вывести такие токсины с помощью пота;
- Также гипергидроз может возникать из-за заболеваний сердца и суставов. Например, к такой проблеме может привести варикозное расширение вен;
- Отравления тоже приводят к усиленной работе потовых желез. Это происходит из-за интоксикации организма;
- Инфекционные заболевания – еще одна причина потения ног. Такое состояние могут вызывать самые разные болезни, в том числе ВИЧ, простуда и туберкулез;
- Переломы, вывихи и другие травмы нередко сопровождаются гипергидрозом стоп;
- Также такое явление может являться симптомом передозировки медицинскими или наркотическими препаратами. Такое состояние требует немедленного вмешательства врача.
Лечение потливости должно быть основано на устранении ее причины, будь то заболевание или внешнее влияние. Прежде чем принимать какие-то меры, нужно обратиться к врачу.
Обычно первым делом больные направляются к своему терапевту, который уже определяет дальнейшие действия пациента. Однако в случае с сильной потливостью ног, сопровождающейся неприятным запахом, можно сразу сдать соскоб. Также обязательными являются анализы крови и мочи на сахар и другие составляющие. В случае, если больной давно не делал флюорографию, его направят и на это обследование.

В зависимости от поставленного диагноза назначается подходящая терапия. Выбор препаратов зависит от специфики болезни и состояния организма больного.
При лечении потливости абсолютно любой этиологии важно соблюдать несколько простых правил. Они направлены на устранение внешних негативных влияний.
Правила устранения потливости:
- Соблюдайте личную гигиену. Ноги нужно мыть утром, перед сном, а также каждый раз после возвращения с улицы. После долгого рабочего дня можно распарить стопы в ванночке, а затем сполоснуть их прохладной водой. Особое внимание нужно уделять ногтям. Их нужно регулярно стричь, предотвращая врастание, а также чистить.
- Выбирайте обувь правильно. Носить нужно текстильные или кожаные ботинки. Они не мешают ногам «дышать». Носки должны быть также выполнены из натуральных тканей. В жаркую погоду не стоит носить закрытые кроссовки.
- Также нужно правильно питаться. Избегать острых и пряных блюд. Отдавать предпочтение продуктам, богатым витаминами и минералами.
- Раз в неделю протирайте обувь мыльной водой. Хорошо их просушивайте. Можно на выходные помещать вовнутрь мешочки с лавровым листом.
- Желательно завести две пары обуви на каждый сезон. Это продлит ее срок службы и уменьшит вероятность возникновения неприятного запаха.
Для временного устранения потливости и неприятного запаха существует достаточно большое количество средств. Их можно разделить на несколько групп.
Средства от усиленной потливости ног:
- Различные гели и мази – один из вариантов таких средств. Обычно действие этих препаратов направленно на блокировку потовых желез, устранение неприятного запаха, оказание антибактериального эффекта. При этом многие гели обладают достаточно длительным сроком действия. Например, есть препараты, которые нужно наносить раз в одну или даже в две недели.
- Антиперспиранты в виде спреев обладают зачастую менее длительным эффектом. Однако они более удобны в использовании и обладают более выраженным ароматом. Кроме того, их можно наносить не только непосредственно на кожу стоп, но и опрыскивать ими внутреннюю поверхность обуви.
- Еще одним из распространенных вариантов являются различные присыпки. Их действие обычно дезодорирующее, антибактериальное. Также они могут впитывать лишнюю влагу. Такие составы наносят на ноги и засыпают в обувь.
В борьбе с гипергидрозом ног также могут помочь некоторые народные средства. Обычно используются процедуры с отварами трав и другими полезными продуктами.

Рецепты ванночек от потливости ног:
- Одним из вариантов для устранения зловонного запаха и потливости может стать ванночка с отваром дубовой и березовой коры. Для этого, необходимо взять на три литра кипятка по полстакана сырья. Эта смесь заливается кипятком и настаивается до полного остывания. В такой ванночке необходимо держать ноги не менее двадцати минут.
- Контрастные ванны – еще одна эффективная методика избавления от потливости. Для проведения такой процедуры необходимо в одну ванночку налить горячую воду, а в другую – холодную. Поочередно держите по пять минут ноги в разных тазах.
Это далеко не все возможные варианты ванночек. Очень эффективны растения с вяжущими свойствами и эфирные масла с антибактериальным и дезодорирующим действием.
Потливость ног, сопровождающаяся неприятным запахом, вряд ли останется незамеченной. Ведь подобное явление приносит своему владельцу реальный дискомфорт, ставя его в неудобное положение. Поэтому с такой неприятностью нужно своевременно бороться. Следите за своей гигиеной и будьте здоровы!
 Запах ног подводит в важную минуту
Запах ног подводит в важную минутуКак понять, что делать, если пахнут ноги? Для начала необходимо разобраться в причинах. Кислый душок возникает, если:
- Кое-то забывает ежедневно мыть ноги и менять носки.
- Этот человечек постоянно носит закрытую обувь: однажды задохнувшись, кроссовки, кеды, ботинки, туфли и др. будут настойчиво издавать вонь на весь дом. И передадут свой ужасный резкий амбре чистым ногам. Как чистить обувь от вони, обсуждаем на страничке статьи по ссылке.
- Спортивная тренировка подразумевает синтетическую одежду, обувь. Подскажи ему (или ей) всегда надевать чистенькие носочки до и после спортзала. Тренировочную же обувь нужно сразу сменить и хорошенько высушить. Периодически стирай «тряпочную» обувь.
- Повышенная потливость (печально знаменитый гипергидроз). Речь идёт о потливости в обычных ситуациях. Спорт, лето-жара, сауна, стресс и пр. не считаются. При гипергидрозе ноги потеют сильнее, чем у других людей. Это может быть наследственная проблема или приобретённая. Подробнее о проблеме потливости ног ты прочитаешь тут.
- Стопы поразил микоз – пренеприятный «грибок», вызывающий шелушение кожи, пожелтение ногтей, сыпь, зуд и даже раны. Грибок надо лечить, ведь это некрасиво и заразно. Читай подробности о микозе в той же статье, что и о гипергидрозе. Ты узнаешь, что делать, если потеют ноги и воняют из-за гипергидроза. Не пропусти полезную инфу!
- В подростковом возрасте – успокою заботливых мамаш – шалят гормоны. Для этого трудного в жизни семьи периода также характерен гипергидроз: ноги возбудимого нервного подростка начинают активно потеть. Бороться с проблемой в этом случае проще простого: приучите юношу или девушку правильно ухаживать за ногами, обувью. От излишней потливости помогут домашние средства – читай рецепты ниже.
 Пусть и ножки, и обувь пахнут приятно. Как этого добиться?
Пусть и ножки, и обувь пахнут приятно. Как этого добиться?Есть и другие – более редкие, но вполне возможные – причины, из-за которых пахнут ноги. Не буду повторяться – о них вполне подробно рассказано в статье, написанной для дотошных мужчин.
Среди них как официальные, так и домашние методы. Выбирай подходящий:
- аптечные препараты;
- медицинские процедуры;
- дезодоранты, антиперспиранты;
- народные методы (ванночки, рецепты и пр.).
О подробностях каждого способа рассказано в прямо этой статье. Читай, что делать в домашних условиях, если потеют и пахнут ноги.
Аптечные средства
Почему сильно потеют и пахнут ноги у мужчин
Зачастую в усиленном потении ног виноваты не серьезные заболевания, а внешние негативные факторы. Это может быть несоблюдение личной гигиены, ношение неправильной обуви и другие ошибки, касающиеся образа жизни.
Однако не всегда причины такого неприятного состояния безобидны. Гиперпотливость является тревожным признаком, который может свидетельствовать о течении в организме патологических процессов. Поэтому, если после устранения всех внешних негативных факторов проблема не исчезла, то стоит серьезно задуматься о посещении врача-терапевта и более узких специалистов.
Стоит отметить, что многие заболевания, симптомом которых является усиленная потливость, представляют опасность для жизни. При этом известно, что любая болезнь наиболее эффективно лечится на ранних стадиях, когда она еще не успела внести серьезных изменений во внутренние органы и костную систему.
История в тему…
На самом деле люди, не столкнувшиеся с проблемой, даже не осознают её масштабов и степени. Вот показательная история, раскрывающая суть.
…Однажды к нам пришёл гость. Вернее клиент – я тогда подрабатывала парикмахером на дому. Сложное было время😔.
Так вот, мужчина был одет исключительно аккуратно. Но когда он снял туфли, амбре заполнил всю комнату. Это было неприятно. Это был кошмар. И вот прошло уже более 10 лет, а я до сих пор отлично помню, насколько неприятные моменты пришлось пережить. Не думаю, что Александр чувствовал себя лучше. Задним числом сочувствую и ему, и себе. Так что же делать, если воняют ноги?
Осторожно: грибок
Многие люди, задаваясь вопросом о том, что делать, если у мужчины сильно потеют и пахнут ноги, надеются найти способ решения проблемы в различных антиперспирантах и дезодорантах. При этом они не задумываются, что причиной неприятного явления может быть грибок стопы.
Грибком стопы называют заболевание, которое возникает в результате поражения кожных покровов грибковыми культурами. При этом стоит отметить, что данное состояние требует очень длительного и комплексного лечения. Ведь мицелий возбудителя заболевания может занимать достаточно большую площадь и находиться глубоко под кожей.
На данный момент существует огромное количество средств от грибка. Поэтому часто больные, пренебрегая консультацией у врача, сами себе назначают лечение, скупая в аптеке мази и спреи. Такой подход, как минимум, малоэффективен.

Дело в том, что существует несколько возбудителей разного типа, которые могут вызывать это заболевание. При этом некоторые из них обладают устойчивостью к тем или иным препаратам. Более того, при выборе неправильного средства с малой дозой активного вещества грибок может мутировать и приобретать устойчивость. В этом случае борьба с ним будет особенно трудной.
Длительное игнорирование или неправильное лечение грибка грозит серьезными проблемами. И речь идет не только об ухудшении состояния кожных покровов и ряде неприятных симптомов. Такое заболевание очень заразно, так что велика вероятность, что возбудитель поразит ноги домочадцев больного и его гостей.
Именно поэтому при возникновении подобных симптомов нужно обратиться к врачу. Специалист сможет взять соскоб, чтобы точно выявить тип возбудителя и назначить наиболее правильное лечение.
У данной болезни помимо потения есть ряд и других симптомов. И они достаточно характерны.
Симптомы грибка:
- Чрезмерная потливость ног. Причем обычно пот достаточно липкий;
- Сильный запах. Особенно выражено амбре возле ногтей, между пальцами и на пятках;
- Зуд и жжение. Причем это ощущение обычно настолько сильное, что мешает человеку вести полноценный образ жизни;
- Появление на ногах высыпаний, трещинок, папул с белесым содержимым, белых пятен и т.д. Подобные повреждения могут мокнуть;
- При поражении грибком, ногти у больного могут менять свой цвет. Кроме того, в запущенных случаях они могут активно разрушаться.

Не всегда присутствует весь список описанных симптомов. Обычно на ранних стадиях заметна лишь усиленная потливость и неприятный запах, исходящий от ног. Поэтому при возникновении даже этой проблемы стоит задуматься о необходимости сдачи соскоба на предмет грибка стопы.
Профилактика неприятного запаха ног
- Мой ноги 2 раза в день. И ещё один раз после занятий спортом. Регулярное мытье избавит от вони (при условии, что стопы здоровы, а обувь и носки чистые).
- Во время вечернего душа чисть пятки пилочкой, а кожу стоп щёткой – избавляйся от ороговевшей кожи и натоптышей, ведь это любимая среда вредоносных бактерий.
- Делай педикюр. Вовремя срезай ногти.
- Носи обувь из натуральных материалов. Для спорта выбирай дышащие модели.
- Покупай носки из хлопка или льна. Искусственный носок не даёт коже дышать, возникает парниковый эффект, накапливается пот и запах.
- Проветривай (или сменяй) обувь хотя бы один раз в день.
- Носки меняй 1-2 раза в день. Ежедневно надевай чистые колготы.
- Ношение грязных носков (колготок) заражает запахом ноги, обувь.
- Заведи несколько пар стелек. Стирай их вместе с носками. Также в продаже есть специальные антисептические стельки.
- Носки стирай в горячей воде и тщательно. Перед стиркой выворачивай их наизнанку.
- Старательно чисть обувь. Просушивай её, открыв на ночь.
- Приобрети несколько пар сезонной обуви. Старайся давать «поработавшей» паре отдых хотя бы на сутки.
- Носи обувь по сезону. В жару в закрытой обуви ноги начинают преть, из-за чего активнее размножаются микробы.
- На работе переобувайся. Во-первых, дорогостоящая выходная пара спокойно отдохнёт в шкафу. Во-вторых, не так быстро сносится. В третьих, ноги не так устанут. И в четвертых, не будут вонять ни ноги, ни обувь.
- Зимнюю обувь просушивай с помощью специальных сушилок-вкладышей.
И ещё… Мамочки подростков, приучите чадо к чистоте. Гигиена спасёт вашего ребёнка от позора в гостях, не даст обзавестись комплексами.
Что такое кератолиз
Причина сильного потения ног и зловонного запаха может крыться в таком заболевании как кератолиз. Данная болезнь представляет собой инфицирование кожи стоп кокковыми культурами и синегнойными палочками.
По статистике таким заболеванием чаще всего страдают именно мужчины. Причем наибольший процент больных приходится на жаркие страны и регионы. Также стоит отметить, что данное заболевание наиболее часто поражает людей, чей образ жизни предполагает повышенную потливость стоп. Например, спортсменов, рыбаков, лесников и т.д.
Такое поражение характеризуется достаточно быстрым развитием и длительным лечением. При этом нередко его путают с другими болезнями, назначая неправильную терапию.
Изначально кератолиз проявляет себя одной точечной эрозией. Причем такие повреждения достаточно глубокие и могут достигать 8 миллиметров. Затем на стопе образуются новые «кратеры», которые со временем приобретают белесый оттенок и сливаются в более обширные пятна.
Из данных эрозий исходит сильный неприятный запах. Иногда они наполнены белесой жидкостью. Также возможно возникновение жжения и зуда.
При подобном поражении организм «включает свои защитные функции, заставляя потовые железы активно работать. Однако эта мера приводит к обратному эффекту. В потовом секрете активнее размножаются микроорганизмы-возбудители заболевания, из-за чего стопа покрывается новыми и новыми повреждениями. Защита кожных покровов снижается, и болезнь продолжает прогрессировать.
При подозрении на это заболевание необходимо обратиться к врачу. Сейчас существует несколько способов диагностики этой проблемы, но главной из них считается соскоб.
Обычно решение о правильной постановке диагноза принимает сразу несколько врачей. В консилиуме участвует дерматолог, косметолог и инфекционист.
Надо ли идти к врачу?
 Сохрани сайт в закладки, чтобы вся эта масса пользы была всегда под рукой!
Сохрани сайт в закладки, чтобы вся эта масса пользы была всегда под рукой!Медицина способна решить проблему быстро, эффективно и правильно. Так, таблетки от микоза нужно принимать строго по инструкции. Многие лекарства имеют противопоказания. Дозировку подбирают индивидуально. Не игнорируй человека в белом халате!
Отзывы с форумов
- Рецепт для тех, кто носит форменную обувь – берцы, резиновые и пр. сапоги, ботинки. Каждый день обрабатывай кожу стоп препаратом «Спирт для ног» (продаётся в аптеках). Для наступления эффекта должно хватить 2-3 процедур. Обрабатывай внутренности обуви перекисью водорода 3% (распыли внутри, тщательно просуши). Чистую обувь не стыдно снимать даже в общественном месте.
- Утром наноси на ступни лосьон «5 дней». Вечером используй пасту Теймурова.
- Смазывай стопы препаратом «Формидрон». Чтоб кожа ног не шелушилась, разбавляй его водой в пропорции 1:1.
- Обрабатывай обувь хорошей ультрафиолетовой сушилкой. Осторожнее, на рынке много подделок!
- Вымой ноги обычным хозяйственным мылом (коричневым, «советским»). Намыль носки и через 2-3 минут прополощи. Ополосни ноги и носки специальным раствором (0,4 ч. ложки соли, 2-3 капли масла чайного дерева, ¾ стакана воды). Носки отожми и прямо влажными надень на ночь. На следующий день ноги не будут ни потеть, ни ароматизировать. Этот рецепт даже способен убрать сильный «мужской» запах в казарме. Важно применять его постоянно, и тогда ваши солдаты будут пахнуть, как майские розы.
- Засыпь в каждый носок по 1 упаковке борной кислоты. Надень носки, сверху ещё полиэтиленовые пакеты. Оставь на ночь. Для долговременного эффекта достаточно сделать «присыпание» один раз.
- Дезодорант для ног «Лавилин» подходит любителям изящных решений.
Внешние факторы
Внешние негативные влияния тоже могут вызывать проявления гипергидроза. С такой проблемой легко справиться, устранив ее причину.
Почему сильно пахнут ноги у мужчин:
- Одной из самых распространенных причин является несоблюдение личной гигиены. Если мужчина редко моет ноги или неправильно стрижет ногти, то это может стать «корнем» подобных проблем.
- Неправильный уход за обувью – еще один негативный фактор. Часто мужчины носят ежедневно одну и ту же пару обуви на протяжении всего сезона. За это время там скапливается и засыхает пот и размножаются микроорганизмы. Поэтому, если ботинки ежедневно не чистят внутри, это может стать причиной неприятного запаха.
- Также причиной такого явления может стать неправильно выбранная «одежда для ног». Если мужчина носит обувь и носки из синтетических материалов – потение будет вполне закономерно. Также этому способствует ношение закрытой обуви без носков.
- Неправильное питание также может вызывать усиленное продуцирование секрета потовыми железами.
- Также потливость могут вызывать регулярные и интенсивные физические нагрузки. Поэтому обувь спортсменов зачастую имеет не самый приятный запах.
Советы от «Чистюли»
- Принимай препарат цинка. Длительный недостаток этого элемента становится причиной плохого запаха тела, ног; «аромата» изо рта.
- Мой ноги дегтярным мылом. После чего ополаскивай их холодной водой.
- В качестве отшелушивающего и абсорбирующего запах скраба используй спитую кофейную гущу.
- Применяй антисептик для рук (салфетки, спрей) утром и в течение дня. Спрей очень удобен в походных условиях. Если вонючий шлейф достал тебя конкретно, носи запасную пару чистых носков и переодевай их прямо на работе, в офисе.
- Не стоит сушить обувь феном, в духовке, на батарее, на заднем стекле авто. От высокой температуры обувь может расклеиться, деформироваться, потерять вид.
Итак…
 Дорогая Чистюля! Топай ножками, покоряя мир!
Дорогая Чистюля! Топай ножками, покоряя мир!Милая Чистюля! Пусть твои ножки радуют тебя и твоего любимого! Бегай по жизни легко, радостно, как истинная женщина. Воплощай любые – даже самые дерзкие – мечты и желания. Смелей!
Очень сильно потеют ноги и пахнут. Что делать?
Здравствуйте, дорогие читатели. Совсем скоро лето, так здорово. Пора свежих сочных ягод и фруктов, пора отпусков, яркого солнца… Как правило, именно к лету все больше людей обращают внимание на свои ножки, делают педикюр, ухаживают за пяточками. Конечно же, я за то чтобы ухаживать за пятками и ногами круглый год. В этом помогут специальные ванночки, скрабы, спреи, крема и масла для ног. Это обязательная и необходимая процедура. Но моя знакомая из салона красоты убеждена, что основная масса людей ухаживают за ногами именно тогда, когда мы переобуваемся в шлепки и босоножки. Чтобы не стыдно было показать свои ножки. А еще, летом, мужчины обращают особое внимание на красивый и яркий цвет ногтей на ногах.
Но есть разные ситуации с ногами, трещины на пятках, сухость стоп, натоптыши, потливость ног. Особенно неприятно, когда сильно потеют и пахнут ноги. Что делать есть очень сильная потливость ног и неприятный запах? Сегодня поговорим о том, что делать если сильно потеют и пахнут ноги.
Да, бывает и такое. Я как-то ехала в поезде, запах там конечно еще какой. Неприятный запах проблема многих. И ошибочно думать что ноги могут пахнуть только у мужчин. Конечно, все это неприятно, но что делать в такой ситуации? Давайте разбираться.
Почему сильно потеют ноги?
Причин, на самом деле много, важно определить и устранить причину, тогда вы избавитесь от неприятного запаха ног. Если не получается справиться самостоятельно, обратитесь за помощью к специалисту.
Одной из причин является грибок ногтей или ног. Пока грибок не вылечен, от очень сильного запаха ног не избавиться.
Также запах ног может быть в следствие хронических заболеваний. Чаще всего это могут быть заболевания эндокринной системы. Например, при сахарном диабете могут появиться трещинки на ногах.
Одной из явных причин является некачественная обувь или синтетические носки. Ненатуральные материалы очень плохо впитывают пот, и совсем не пропускают воздух.


Если присутствуют большие нагрузки на ноги, особенно с такой ситуацией знакомы спортсмены.
У женщин неприятный запах ног может быть связан с гормональной перестройкой организма. Иногда с потливостью ног сталкиваются подростки.
Стресс, волнение, нервное напряжение.
Иногда, причиной может послужить неправильное ухаживание за ногами и ступнями. Но ситуация легко исправима при правильном уходе за ногами.
Очень сильно потеют ноги и пахнут. Что делать?
В домашних условиях вы можете сделать простые процедуры, которые уменьшат потливость ног. Все просто и доступно, самое важное вы избавитесь от неприятного запаха. Начнем с правил гигиены. Соблюдение правил гигиены очень важно.
Правила гигиены
Есть общие советы и рекомендации, которые можно не только принять к сведению, но и применять. Все в комплексе поможет справиться с этой неприятностью.
- Очень важным правилом является: каждый вечер и каждое утро мыть ноги с мылом. Сначала вымойте ноги с мылом теплой водой, а в конце ополосните ноги холодной водой. Очень полезен для ног контрастный душ.
- Мыло используйте антибактериальное, можно использовать жидкое или кусковое мыло.
- После мытья ног вытрите их насухо. Очень важно, чтобы для ног у вас было отдельное полотенце. Если у вас его еще нет, примите это к сведению.
- Используйте ванночки для ног. Можно применять специальные спреи или специальные крема для ног.
- Используют также крахмал и детскую присыпку. Но сейчас очень много аптечных препаратов, которые помогают справиться с неприятным запахом ног. Выбор за вами.
Уход за носками и обувью
Носки, обувь, колготки контактируют с кожей. Поэтому обратите внимание на качество вашей обуви и носков.
Стоит отдать предпочтение хлопчатобумажным носкам и качественной кожаной обуви. Носки следует менять каждый день.
Регулярно стирайте стельки, и мойте обувь.
Обувь храните в хорошо проветриваемом шкафчике.
Периодически внутри посыпайте обувь антибактериальным тальком.
Когда очень сильно потеют ноги и пахнут, следует выбирать удобную обувь по размеру, берите только кожаную обувь.
Эффективные рецепты ванночек для ног
Ванночки очень полезно делать 2-3 раза в неделю. Ванночки помогают сузить поры, пот выделяется не так интенсивно.
Очень важно делать ванночки курсами 10-12 процедур, затем перерыв.
Как правило ванночку принимают от 10 до 15 минут. При наличие трещин и ранок на ногах, такие ванночки противопоказаны.
Если ванночка с тем или иным средством вызвала дискомфорт, сразу же ополосните ноги прохладной водой и вытрите насухо полотенцем.
Ванночка с лимоном
Для ванночки нам понадобится сок свежего лимона на два литра воды. Добавляют в ванночку не теплую, а прохладную воду.


Каждый день можно протирать ноги и места между пальцами лимонной цедрой, а затем ополаскивать ноги прохладной водой. Но это при отсутствии микротрещин и ранок на ногах.
Ванночка с яблочным уксусом
Для ванночки используют яблочный уксус, на 3 литра воды берут один стакан уксуса, разводят в воде. Воду выливаем в таз и принимаем ванночку.
Ванночка с эфирными маслами
Очень эффективна ванночка с эфирными маслами. Из эфирных масел подойдет лимонное масло, пихтовое масло, чайного дерева, масло лаванды.
Ванночка с дубовой корой
Одно из эффективных средств является ванночка с дубовой корой. Кора дуба сужает поры и помогает избавиться от очень сильного запаха ног. Дубовую кору можно собрать самим, а можно, уже готовую, высушенную, приобрести в аптеке. Из дубовой коры готовят настой (на 3 стакана кипятка 3 ст. ложки коры, настоять 20 минут). В ванночку наберите около 2 литров воды и вылейте настой.
Ванночка с черным чаем
Для приготовления ванночки нужно взять 1 ст. ложку сухого черного чая и залить литром кипятка, настоять и принимать ванночку для ног.
Ванночка с травами
Конечно, сейчас особо никто не хочет возиться с завариванием трав. Но травы довольно эффективны. Их можно приобрести не только в аптеке, но и у травников. Из трав можно использовать: мяту, череду, тысячелистник, шалфей, ромашку, лаванду. Травы можно смешивать, а можно использовать отдельно.


Заварите 3 ст. ложки травы пол литром кипятка и оставьте на 30 минут. Процедите и добавьте полученный настой в ванночку. Используйте 1.5-2 литра воды.
Содовые ванночки
Содовые ванночки очень эффективны, так как сода устраняет запах ног, зуд и прекрасно справляется с потливостью ног. Столовую ложку соды растворяют в стакане кипяченной воды. Влажными ватными тампонами протирают ноги и размещают их между пальцами, затем ополаскивают ноги прохладной водой.
Эффективны и ножные ванночки с пищевой содой. Горсть пищевой соды растворяем в ванночке с водой и опускаем ноги. Процедуру проводят не более 10-15 минут. Более подробно о содовых ванночках для пяток можно прочитать в статье «Содовая ванночка для ног.»
Ванночка с марганцовкой
Разведите марганец в воде, так чтобы вода приобрела светло-розовый цвет. Опустите ноги минут на 15-20, а затем вытрите из насухо полотенцем.
Если у вас не получаются самостоятельно справиться с потливостью ног, обязательно обратитесь к врачу.
что делать в домашних условиях
С этой проблемой сильной потливости и неприятного запаха может столкнуться каждый – мужчина, женщина, ребенок. Что же делать, если сильно потеют и пахнут ноги? Рассмотрим, как устранить причины появления запаха и предупредить его появление в дальнейшем.

Если ноги потеют и очень неприятно пахнут, нужно бороться с этим явлением
Почему так происходит
В организме человека все сбалансировано. Кожа должна потеть для поддержания нормальной температуры тела. Потоотделение происходит на всей поверхности кожи, но некоторые участки нагружены больше, а значит, и потеют сильнее. Так, ступни в течение дня выдерживают вес всего тела, особенно если работа связана с нагрузкой на ноги (стоячая работа, физические упражнения).
Хорошему испарению пота мешает обувь. У тех, кто ходит босиком, проблем с тем, что ноги сильно потеют и начинают пахнуть, не возникает. Но то, что уместно и приятно на тропическом острове, не приветствуется в современных офисах или на производстве.
Кожный пот создает комфортные условия для бактерий. На коже человека обитает неимоверное количество микроорганизмов. Это нормально и не должно вызывать беспокойства. Но в теплых и влажных местах (ступни, подмышки, большие складки кожи) для микробов создаются райские условия:
- тепло и влага способствуют их размножению;
- отмершие клетки, которых особенно много на постоянно нагруженных стопах, – настоящий пир для бактерий.
В процессе своей жизнедеятельности микробы выделяют газ, имеющий очень неприятный запах. Поэтому наши подмышки и ноги так плохо пахнут. Причем мужчины пахнут сильнее, и не потому, что они такие неряхи. Это физиологическая особенность, которая уходит корнями в начало истории человечества, когда люди еще не так далеко ушли от животных. Способность оставлять резкий запах и метить территорию в животном мире присуща самцам, но не самкам. Возможно, сильно потеющие и плохо пахнущие ноги современных мужчин — это отголосок тех давних способностей организма.

Отходы жизнедеятельности бактерий – одна из причин того, что ноги пахнут
Интересно, что ноги ребенка могут пахнуть гораздо сильнее, чем у взрослого. Это объясняется тем, что детский организм быстро растет, обмен веществ у ребенка гораздо активнее, чем у взрослого. Как следствие, ребенок больше потеет, что приводит к повышенному выводу шлаков и токсинов вместе с потом. Причем неприятно пахнуть могут даже крохотные ножки новорожденного. А в подростковом возрасте, когда организм ребенка сотрясают гормональные бури, эти процессы только усиливаются.
Причины повышенной потливости ног

Некачественная обувь провоцирует заставляет стопу потеть сильнее
Увеличенное потоотделение могут спровоцировать внешние факторы:
- Неправильная обувь. Тесные туфли сдавливают пальцы ступни, замедляя циркуляцию крови. Синтетические материалы не дают коже дышать. Плюс повышенная нагрузка при активном движении, особенно это заметно у детей. Ребенок всегда в движении, его ножки получают нагрузку, которую не каждый взрослый выдержит. Если детская обувь содержит синтетику или не соответствует размеру (по длине, ширине ступни, высоте подъема), то потоотделение увеличивается в разы, так как организм ребенка пытается охладить нагруженные участки.
- Еще один фактор возникновения неприятного запаха – влажная обувь. Пот впитывается в материал, микроорганизмы активно размножаются и начинают пахнуть. Если хорошенько не высушить туфли или кроссовки, то возникнет парниковый эффект, и ноги станут потеть сильнее. Если взрослый может сам проследить за состоянием обуви, то для ребенка нужен родительский контроль. Лучше всего иметь несколько пар обуви, чтобы была возможность чаще ее менять.
- Теплые носки (колготки) и синтетика, из которой они сделаны. Перегрев ступней провоцирует обильное потоотделение, запах и пот впитываются в ткань. А если эти же носки надеть на следующий день, то размножившиеся к тому времени бактерии взвоют от радости, получив новую порцию отмерших клеток и долгожданное тепло.
- Физические нагрузки. Спорт важен, нужен и полезен, но оборотной стороной медали становится обильная потливость ног. Проще всего оккупировать диван, пульт от телевизора и наблюдать за спортивными успехами на экране. Но есть и другой выход – достаточно соблюдать личную гигиену и подобрать подходящие кроссовки.
- Отсутствие или недостаток гигиены. Немытые ноги дурно пахнут. Вода очищает кожу от отмерших клеток и выведенных шлаков. Если этого не делать вовремя и регулярно, образуются залежи «вкуснятины», которые ни один уважающий себя микроб не пропустит.
- Грибок и кожные заболевания. Некоторое количество грибков всегда есть на коже, но если предоставить им «райские условия» (влажность, тепло, питание), то они обязательно пойдут в наступление. Грибок можно подхватить в общественных местах (бассейн, сауна, спортзал).
- Серьезные заболевания иногда сопровождаются повышенным потоотделением и неприятным запахом. К таким болезням относятся нарушения эндокринной системы, онкология, инфекции, патологии нервной системы.
- Стрессы и депрессии «расшатывают» весь организм. Терморегуляция может нарушиться, как следствие, ноги будут неприятно пахнуть и сильно потеть.
Повышенная потливость, или гипергидроз, время от времени появляется у большинства людей. Предотвратить или ослабить неприятные проявления поможет тщательный уход за стопами, соблюдение правил подбора обуви и некоторые народные средства.
Что делать, чтобы предотвратить повышенную потливость ног
Кто виноват в том, что ноги неприятно пахнут, мы уже разобрались (болезни, микробы, мы сами). Теперь рассмотрим, что же делать, если запах «сбивает с ног»:
- Личная гигиена. Вода и мыло (гель для душа) еще никому не наносили вреда. Вода для мытья ног должна быть прохладной (не холодной, но и не горячей). Это закроет поры и предотвратит потливость. Желательно мыть ноги утром и вечером. После процедуры нужно тщательно вытирать ступни, не забывая о промежутках между пальцами. На высушенную кожу наносят тальк, дезодорант или антиперспирант для ног (лучше это делать утром). Использовать все эти средства при немытых ногах нельзя – запах усилится вместо того, чтобы исчезнуть. После вечернего мытья хорошо нанести на кожу крем для ног, подходящий для вашей кожи. Дополнительный бонус – при регулярном уходе пяточки станут гладкими и мягкими.
- Дезинфицирующие средства для ног избавят от микробов, замаскируют неприятный запах. Подойдут Уротропин, Хлоргексидин, отвар дубовой коры.
- Стирка носков и колготок – обязательное условие. Мужчинам нужно менять носки каждый день, а не раз в неделю. При стирке носки лучше вывернуть наизнанку, чтобы отмершие частички кожи полностью вымылись. Желательно выбирать изделия из натуральных тканей, особенно для занятий спортом. Тонкие женские колготки плохо впитывают влагу, поэтому, если обстоятельства позволяют, можно надеть поверх хлопчатобумажные или шерстяные носки.
- Обувь из натуральных материалов. Кожа или текстиль позволят ступням дышать. Немаловажно правильно выбирать туфли. Сжатые пальцы в слишком узкой или маленькой обуви не только причинят боль, но и усилят потоотделение. Чтобы избавиться от запаха внутри обуви, можно использовать подручные средства: соду или борный спирт. Соду просто насыпают внутрь туфель (или носков) и обуваются. Перед следующим использованием порошок нужно полностью вытряхнуть. Борным спиртом протирают внутренние поверхности. Не нужно заливать спирт, достаточно обработать поверхность смоченным ватным тампоном.
- Особый уход может понадобиться ребенку. Убедитесь, что он использует мыло, когда моет ноги. Вытрите сами или проследите, чтобы ребенок вытер ноги досуха. Посыпьте пальчики тальком или детской присыпкой – это уберет оставшуюся влагу. Используйте стельки-прокладки с древесным углем, особенно для кроссовок. Перед сном можно протереть ножки спиртом (только если нет ссадин и царапин) или антисептиком. Попробуйте снизить уровень стресса (учеба, общение со сверстниками, отношения в семье).

Своевременная смена и стирка носков – шаг к здоровым ступням
Бывают случаи, когда не помогают ни гигиена, ни народные средства. Это может быть связано с патологическими изменениями в организме. Если ничего не помогает, а ноги продолжают потеть и плохо пахнут, обязательно обратитесь к врачу – не исключено, что это симптомы тяжелого заболевания.
Если нужна «тяжелая артиллерия»
Народные средства от потливости ног удобны тем, что проверены временем. Ножные ванны с лекарственными травами можно делать как ежедневно (до 2 раз), так и пару раз в неделю. Частота и продолжительность курса зависят от серьезности проблемы и полученных результатов.
Чтобы делать ванночки, подойдут отвары листьев шалфея, кожуры граната, плодов шиповника, полевого хвоща. Заваривать средства нужно согласно инструкции на упаковке. Слово «отвар» подразумевает, что плоды, кожуру или части растения нужно не просто залить кипятком, а варить какое-то время.
Самый простой вариант – делать ванночку с поваренной солью. На литр теплой (не горячей) воды берут пару столовых ложек соли и размешивают до полного растворения. Можно использовать морскую соль для ванн. Ее понадобится около 100 г на литр воды. Ноги погружают в раствор до щиколотки, держат 10-15 мин., вытирают насухо (ополаскивать не нужно). Можно нанести сверху обычный крем для ног.

Периодически необходимо делать ванночки с солью или лекарственными травами
Ванночку с дубовой корой делать ненамного сложнее. Кору нужно проварить (200 г на 1 л) минут двадцать, процедить и полученный отвар добавлять в воду (1 ст. ложка на 1 л). Дальше все делать, как и в предыдущем рецепте.
Можно использовать для тех же целей обычный столовый уксус (две ложки на литр), марганцовку (некрепкий светло-розовый раствор) или обтирание крепкой чайной заваркой.

Соблюдение правил гигиены и народные средства помогут достичь результата
Сильный запах потных ног раздражает самого человека, мешает его общению с окружающими, может стать препятствием в личной жизни или карьере. Итак, что же делать, если ноги сильно потеют и неприятно пахнут? Использовать воду и мыло, подбирать правильную обувь, избегать стрессов и чрезмерных нагрузок, применять народные средства.
причины, что делать если сильно потеют ноги
Потоотделение — очень важный процесс в организме, так как с его помощью выводятся все токсины и вредные вещества. Потовые железы располагаются на разных частях тела, но наибольшее их скопление на стопах. Если долго ходить в закрытой обуви либо усиленно заниматься спортом, то железы начинают работать усерднее и выделяют большее количество пота.
Потливость ног — естественный физиологический процесс. Если сильно потеют ноги и этот процесс сопровождается неприятным запахом и дискомфортом, то это повод посетить соответствующего специалиста.

Причины потливости ног
На первый взгляд, гипергидроз ног — это только лишь косметическая проблема. Но неприятный запах от нижних конечностей вызывает очень много комплексов у человека. Он становится раздражительным, избегает походов в гости.
При стрессовых ситуациях начинает выделяться адреналин. Возникает повышенная потливость ног. Человек начинает нервничать, а это приводит к повторному выбросу адреналина. Наблюдается замкнутый круг, разорвать который крайне сложно.
Сильное потоотделение может говорить о таких патологиях:
- почечная или печеночная недостаточность;
- болезни, нарушающие кровоток;
- болезни кожных покровов и грибковые инфекции;
- нарушения вегетативной нервной системы и другие.
Рассмотрим детальнее причины патологии.
У взрослых
Довольно часто у взрослых сильно потеют ноги. Рассмотрим самые часто встречаемые причины, почему потеют ступни ног у взрослых:
- Повышенное давление и заболевания сердца. Причиной потливости ноги становится ускоренное кровоснабжение. Этому содействует особое строение ступни. На 1 квадратном сантиметре наблюдается 250-350 потовых желез.
- ОРВИ и простудное заболевание. При инфицировании организмом выделяется огромное количество лейкоцитов, которые начинают бороться с заболеванием. По этому причине у больного часто начинается лихорадка, температура тела повышается. Это и есть причина, почему потеют ноги. Спустя 2-3 суток температура начинает падать, и уже не так сильно потеют ступни ног.
- Бронхит, туберкулез и иные болезни дыхательной системы. Повышенная потливость ступней обусловлена постоянными спазмами, которые провоцируют сильнейший кашель. Больному недостаточно кислорода, поэтому организм пытается ускорить обменные процессы за счет выделения пота и повышения температуры тела.
- Сильно теплые носки и обувь. Большинство покупают одну пару обуви на один сезон. Но температура в этот период может сильно колебаться. При это человек ходит в одной паре и при плюсовой температуре, и при минусовой. Во время оттепели ноги очень потеют. Для такой погоды подойдут демисезонные ботинки на легкий носок.
- Гипотиреоз. Это патология щитовидной железы, который характеризуется дефицитом гормонов. Больного постоянно бросает то в жар, то в холод, поэтому потеют стопы.
- Тесная либо, наоборот, слишком просторная обувь. Часто причиной того, что потеют ступни ног, становится дешевая обувь из Китая. Конечности в такой обуви запревают и совершенно не дышат. На самих ступнях и стельке начинают размножаться бактерии, которые становятся причиной неприятного запаха.
- Сахарный диабет и ожирение. Чаще всего такие патологии отмечаются у людей, ведущих малоактивный сидячий образ жизни. По причине патологии организм всегда пребывает в стрессовом состоянии. Это служит причиной, почему ноги сильно потеют.
- Тяжелые физические нагрузки. При постоянном передвижении, поднятии тяжестей нагрузка на нижние конечности увеличивается, что становится причиной, почему потеют ступни. В такой ситуации очень часто присоединяется бактериальная инфекция, которая провоцирует неприятный запах, зуд, а иногда и отхождение ногтевой пластины.
- Онкологические заболевания. К ним относят опухоли, которые питаются энергией организма. Чтобы охладить тело, эпидермис выделяет достаточное количество пота.
- Несоблюдение правил личной гигиены. Человек моет нижние конечности не так часто, а в основном только перед сном. Такая процедура крайне необходима, так как в условиях постоянной влаги и повышенной температуры начинают размножаться бактерии и другие вредные организмы. В некоторых случаях начинает прогрессировать микоз.
- Патологии гормонального характера. Обычно у мужской половины потеют ступни по причине андропаузы. У женской половины проблема связана с гормональными нарушениями при климаксе и вынашивании малыша. Из-за постоянного колебания количества гормонов, сильная потливость ног наблюдается в переходном возрасте.

Перечислены основные причины, почему потеют стопы у взрослых.
У детей
Сильная потливость ног может замечаться и у детей. Рассмотрим основные причины почему потеют стопы ног:
- Патологии центральной нервной системы. Это не обязательно проблемы с психикой или проблемы с функционированием опорно-двигательной системы. Мышечная гипертония либо гипотония также имеют отношение к неврологическим проблемам и становятся причиной, почему потеют подошвы ног.
- Наличие паразитов в организме. Наличие глистов — это ответ на вопрос, почему начали потеть ноги. Если у малыша также отмечаются частые приступы сухого кашля, регулярно зудит между ягодицами, то родителям необходимо задуматься и сдать соответствующий анализ ребенку. Глистные инвазии очень опасны для здоровья и даже могут стать причиной летального исхода.
- Дефицит витамина D. Это является первой стадией рахита. При патологии ноги потеют очень сильно, а также другие участки тела, в частности, голова. Возникает очень неприятный запах, а на ощупь пот липкий.

Это самые главные причины, почему потеют стопы ног у детей.
Особенности лечения
Метод лечения потливости ног зависит от причины, которая спровоцировала проблему. Например, при болезнях щитовидки или сахарном диабете крема и мази дадут непродолжительный эффект.
У женщин
Первым делом потребуется выяснить, действительно ли есть проблема. Для этого проводится очень простой тест. Потребуется хорошо вымыть ноги с мылом в теплой воде после чего их насухо вытереть. После на сухую дерму нанести раствор йода и подождать пока он высохнет. Через пару минут присыпать ступню крахмалом. Если эпидермис посинел, то это указывает на наличие гипергидроза.
Есть не медицинские методы борьбы с патологией. Если потеют ноги, выполнять следующее:
- По утрам и вечерам мыть ноги с применением мыла. Рекомендуется постепенно понижать температуру воды. Таким образом можно оказать влияние на терморегуляцию.
- Использовать специальное антибактериальное мыло. Лучше всего прибегнуть к обычному хозяйственному.
- После принятия ванны ноги вытирать на сухо, и не надевать носки еще в течение четверти часа. Нижние конечности должны полностью высохнуть. После допускается использования крема от неприятного запаха.
- Лечение повышенной потливости ног у женщин должно обязательно должно начинаться с устранения причины. В противном случае никакие методы не окажут помощь, и проблема будет сопровождать женщину. При климаксе специалисты рекомендуют применять гормональные препараты. При понижении частоты «приливов» понизится потливость нижних конечностей.

Если придерживаться указанных правил, то любая терапия будет более эффективной.
У мужчин
Первым делом мужчина должен убедиться, что проблема спровоцирована не серьезной патологией. Для этого рекомендуется обратиться к терапевту, и будут назначены необходимые исследования. Если ноги постоянно потеют вследствие тяжелого заболевания, то проблема пройдет в процессе терапии болезни.
При постоянно потных ногах мужчинам необходимо придерживаться таких правил:
- Необходимо как можно чаще менять носки на чистые. Если на протяжение суток нет возможность мыть конечности, то потребуется иметь с собой антибактериальный влажные салфетки.
- Никогда не носить резиновую обувь.
- Носить ботинки, только соответствующие погодным условиям.
- В жаркий период по возможности носить только открытую обувь, вьетнамки. Отдавать предпочтение обуви из натуральной кожи.
- В случае появления неприятного запаха протереть обувь с внутренней стороны раствором скипидара либо уксуса.
- Избавиться от старых стелек и приобрести новые из натуральной кожи.
- Раствор глюконата кальция характеризуется положительным воздействием на организм, поэтому потребуется его принимать. Именно дефицит данного минерала часто становится причиной, когда сильно потеют ступни ног. Для терапии употреблять по 20 г 10% раствора трижды в сутки.
- Для профилактики допускается смазывать ступни крахмалом либо тальком. При помощи этих средств пот впитывается, делая конечности сухими.

Такие простые правила помогут облегчить состояние мужчины.
У детей
Если проблема наблюдается у малышей до года, то причин для беспокойства нет. В этом возрасте у ребенка еще толком не налажена система терморегуляции. Организм не может полноценно понимать, когда необходимо охлаждать организм. Что делать, когда потеют ноги у малыша? Выполнять ряд правил:
- В зимний период времени малышам до двух лет давать по 1-2 капли Аквадетрима. Он представляет собой витамин D, который применяется для профилактики и терапии рахита у малышей. Это заболевание становится причиной того, что сильно потеют ноги и пахнут.
- Обязательно проходить профилактическое осмотры у невропатолога и педиатра. Если проблема спровоцирована пониженным мышечным тонусом, то для борьбы с проблемой потребуется пройти несколько курсов стимулирующего массажа.
- В случае пирамидальной недостаточности и ВЧД потребуется пройти курс терапии медикаментами, которые налаживают функционирование головного мозга. Поборов неврологию, пройдет и потливость.
Не стоит забывать о том, чрезмерная забота матери — это то, из-за чего ноги сильно потеют у малыша. Многие родители очень тепло одевают ребенка. Из-за активности ребенка ножки в теплых сапогах потеют. Помимо неприятного запаха, мокрые ноги часто провоцируют простуду.
Аптечные средства от потливости ног — ТОП-10
Гипергидроз — это очень неприятная патология, которая доставляет дискомфорт. Каждый, кто столкнулся с проблемой, задается вопросом, что делать, если потеют ноги. Существует множество методов борьбы. На сегодняшний день в аптеках представлено большое количество препаратов направленного воздействия. Они могут производиться в виде мазей, спреев, присыпок, кремов и других формы. Что помогает, если потеют ноги?
Рассмотрим самые лучшие варианты:
- Дезодорант-спрей Дуфтафит. В составе наблюдаются исключительно натуральные компоненты. Предназначен для больных, у которых гипергидроз и сильный неприятный запах. Его возможно применять всем группам лиц: беременным и кормящим матерям, детям и другим пациентам. При помощи средства потребуется обработать обувь изнутри, завернуть герметично в пакет и оставить на 45 минут. После обработать нижние конечности и дать им полностью высохнуть. Препарат оказывает моментальное воздействие. Если проблема острая, то на вопрос, что делать, если сильно потеют ноги прост. Потребуется каждый день на протяжение 5 суток проводить манипуляции по обработке.
- Антисептик Уротропин. Антисептический препарат, который характеризуется положительным эффектом при потливости ног. Производится в виде порошка и жидкости. Процедуру важно проводить перед сном. При помощи спонжа на высушенную кожу стоп нанести раствор и надеть хлопчатобумажные носки. Если использовать порошок, то им притрусить пораженные участки, а перед выходом из дома смыть состав теплой водой. Обязательно использовать антибактериальное мыло. Нельзя использовать этот препарат при грибковых поражениях и ранках на дерме.
- Паста либо спрей Теймурова. Очень дешевый препарат, который результативно борется с проблемой. Состав помогает усилить циркуляцию крови, приводит в норму выработку пота, борется с неприятным запахом. При появлении вопроса, как лечить потливость ног при помощи пасты, стоит предварительно изучить инструкцию по применению. В течение 7 суток потребуется наносить спрей на заранее вымытые и высушенные конечности. Манипуляции проводятся до трех раз в день. Пасту потребуется втирать единожды перед сном. Поверх надевать носки. Не рекомендуется использовать средство подросткам до 18 лет.

- Крем-мазь Непотофф. В основе средства лежит борная кислота, которая всего за 72 часа борется с грибком и устраняет неприятный запах. Также в составе есть салициловая кислота, которая налаживает микроциркуляцию крови и тормозит дальнейшее возникновение инфекции. Что делать, если ноги потеют? Мазь распределить неплотным слоем по вымытым и высушенным ступням. После распределения состав втирать до полного впитывания. Использовать раз в сутки в течение 4 суток. После сделать перерыв на 2 недели и при необходимости повторить курс терапии.
- Порошок Борозин. Препарат производится в виде присыпки. Она корректирует выделение пота, устраняет неприятный запах, залечивает ранки и микротрещины, а также смягчает эпидермис. Противогрибковый препарат рассчитан на пациентов, у кого все время потеют ноги. Для правильного применения потребуется высыпать по половине пакетика в каждый ботинок. Манипуляции проводить один раз в сутки. Лечение данным средство обычно проводится в течение 5 суток.
- Гель Формагель. Препарат результативно борется с чрезмерной потливостью ног, размягчает эпидермис. Наделен антимикотическим эффектом. Чтобы получить желаемый результат, необходимо правильно использовать средство. Для этого перед процедурой вымыть и насухо высушить ноги. После нанести средство неплотным слоем и оставить впитываться на полчаса. Спустя это время конечности сполоснуть теплой водой. Одного использования хватает на 14-21 день. Спустя это время проводится контрольная обработка.
- Крем Аптекарь. Недорогой результативный препарат, применяющийся при потливости ног. Состав помогает также справиться с натоптышами и мозолями, размягчает эпидермис и эффективен в отношении грибковой инфекции. Что делать, если ноги постоянно потеют? Без врачебной помощи в домашних условиях наносить состав на конечности до 3 раз в сутки. Поверх надеть хлопчатобумажные носки.
- Раствор Хлоргексидин. Очень дешевое средство, которое помогает побороть чрезмерную потливость. Раствор за все время своего существования отлично себя зарекомендовал в качестве лечебного средства для ног. Проблем с применением не возникнет. Достаточно смочить вату либо ватные диски в растворе и обработать пораженные области. Оставить состав на ногах на 40 минут, а спустя это время ополоснуть конечности не сильно горячей водой. Используется препарат единожды в день. Положительный результат заметен уже на 4 сутки.

- Раствор Формидрон. Не дорогой спиртовой раствор, который производится на основе формальдегида. Состав характеризуется отличными антисептическими и дезодорирующими свойствами. Пораженные участки обрабатывать раствором до двух раз в день.
- Мазь Армейская. Препарат китайского производства, который имеет только природные компоненты в составе. За короткий период времени мазь справляется с зудом и островоспалительными процессами. Компоненты отлично дезинфицируют эпидермис и увлажняют его. Мазь потребуется втирать на протяжение месяца трижды в день.
- Мазь Галенофарм 5d. Данное средство эффективно в отношении болезнетворных бактерий. Состав приводит в норму функционирование потовых желез. Препарат отпускается в виде мази и порошка. Что делать, когда очень сильно потеют ноги? Достаточно будет использовать это средство дома в течение 5 суток подряд. Мазь наносится перед сном на чистую и сухую дерму. Повторный курс совершается спустя 2 недели.
Эти препарат максимально быстро помогут справиться с проблемой.
Лучшие мази при потливости ног
Гипергидроз — очень неприятное заболевание, вызывающее дискомфорт. Что делать, когда ноги потеют сильно? В этом случае на помощь придут мази против потливости. Лучшими препаратами являются:
- Unguentum Zinci. Препарат представляет собой мазь из оксида цинка и вазелина. Оказывает отличное действие в отношении мокрых ног. Ее принято считать универсальной мазью при потливости.
- Фурацилиновая мазь. Средство представляет собой антибактериальный препарат на основе нитрофурала. Мазь активно применяется для борьбы с аллергией, высыпаниями, нагноениями. Отлично борется с потливостью, так как уничтожает все бактерии.
- Цинково-салициловая мазь. Данное средство активно назначается специалистами при гипергидрозе не только стоп, но и подмышек. В составе препарат присутствует окись цинка и салициловая кислота. Вещества представляют собой антисептики. Обе составляющие борются с бактериями на поверхности эпидермиса, купируют функционирование сальных желез. Потоотделение уменьшится незначительно, но неприятный запах исчезнет сразу.

- Лифузоль. В основе мази лежит фурацилин, который представляет собой антисептик. Препарат наносить строго на чистую высушенную кожу ног 2 раза в сутки. Средство справляется с бактериями и уничтожает грибковые споры. Значительно уменьшает выделение пота.
Перед применением следует проконсультироваться с врачом.
Самые эффективные крема против потливости ног
Что делать, если потеют ступни ног? В этом случае врачи рекомендуют пользоваться кремам против потливости. Обычно в составе таких средств присутствует формальдегид. Вещество очень быстро блокирует функционирование потовых желез. Важно помнить, что вещество достаточно токсично, поэтому нельзя допускать его попадание в рот и на слизистые оболочки.
Самыми популярными и результативными кремами от пота являются:
- Деоконтроль. Основной препарата служит масло чайного дерева. Оно характеризуется антибактериальным эффектом. Также в составе есть масло мяты, карите и какао. Они дезодорируют дерму ног и предупреждают пересушивание.
- Формаль. Это препарат в основе которого лежит формальдегид. Имеет достаточно жирную консистенцию. Препарат наносится на дерму ног на полчаса. Спустя это время состав обязательно смыть водой. Эпидермис насухо вытереть полотенцем. Чтобы забыть о проблеме на 2 недели, достаточно всего одного применения.
- Целедерм. Изначально крем не использовался для решения обсуждаемой проблемы. При помощи препарата лечатся заболевания дермы, а угнетение потовых желез — это лишь побочная реакция организма. В составе препарата присутствуют гормональные вещества, поэтому данный препарат без назначения врача использовать крайне не рекомендуется.
Чтобы решит проблему влажных ног, необходим комплексный подход. Именно поэтому важно получить рекомендации врача относительно подбираемой схемы терапии.
Результативные ванночки при потливости ног
Что делать в домашних условиях, если потеют ноги? На помощь придут самостоятельно приготовленные ванночки. Такие средства для избавления от гипергидроза абсолютно безопасны для здоровья и безвредны, очень часто дают отличные результаты. В составе ванночек для ног есть антибактериальные средства и отвары трав. Также очень часто манипуляции производятся с добавлением эфирных масел.

Рассмотрим самые лучшие рецепты ванночек для ног:
- Еловые иголки. Для получения целебного отвара взять 400 г еловых иголок и залить их 5 литрами кипятка. Емкость замотать полотенцем и оставить настаиваться на 2 часа. Отвар профильтровать, а иголки выкинуть. Ноги держать в емкости с отваром в течение получаса. Этот метод активно используется для устранения неприятного запаха.
- Зверобой. Полученное средство должно использоваться каждый день в течение месяца. Для получения целебного состава на 2 литра кипятка добавить 40 граммов травы. Состав кипятить на медленном огне в течение четверти часа. После профильтровать и охладить. Конечности держать в жидкости в течение трети часа.
- Солома и кора дуба. Что делать, если ноги сильно потеют? Для приготовления отвара взять 300 граммов соломы овса и 50 граммов коры дуба. Использовать сухие ингредиенты. Все залить ведром жидкости и кипятить в течение трети часа. Подождать пока средство немного остынет, после чего на полчаса опустить в него конечности. Манипуляции совершать ежедневно. Рецепт эффективен при гипергидрозе не только ног, но и всего тела.
- Пивная ванночка. На 2 литра горячей жидкости добавить пол литра разливного настоящего пива. В полученном составе попарить нижние конечности минимум 15 минут. Рекомендуется проводить процедуру перед сном. После протереть ноги хлопковым полотенцем и отправиться спать. Длительность терапии при помощи такого методы обычно составляет 3-4 недели.
- Ореховая ванночка. Для приготовления ванночки и проведения процедуры потребуется взять 20 листьев ореха, горсть ромашковых цветков и залить кипятком. Кастрюлю с составов укутать полотенцем, оставить настаиваться на 40 минут. Как только он остынет, перелить в тазик, и опустить в него конечности. Процедуру проводить в течение четверти часа.
- Ванночка с марганцовкой. В двух литрах теплой воды растворить марганцовку. Раствор должен приобрести светло-розовым. Сеансы проводить каждый день на 10 минут до тех пор, пока проблема не будет полностью устранена.
- Ванночка с уксусом. Нагреть 2 литра жидкости до приемлемой температуры. В нее добавить 20 мл уксуса. Ноги опустить в жидкость на 5 минут. Сеансы проводить каждый день в течение 14 суток.
Ванночки оказывают максимально положительный результат и при этом абсолютно безвредны.
Применение народных средств при потливости ног
Каждый, кто столкнулся с гипергидрозом, задает вопросом, каковы причины потливости ног и лечение. Определив источник проблемы, необходимо приступать к ее устранению. В основном, народная медицина предлагает использование трав для терапии потливости. Что делать, если потеют ноги? Народные средства всегда придут на помощь:
- Борная кислота. С утра принять душ, после чего насухо вытереть нижние конечности. На ноги насыпать немного борной кислоты. Обязательно втереть его между пальцами. Аккуратно и равномерно распределить кислоту по поверхности подошвы. Перед сном обязательно вымыть ноги теплой водой.
- Порошок стеарина. Вещество потребуется насыпать в чистые носки и ходить в них на протяжение всего дня. Чтобы на 2 недели забыть о проблеме, достаточно 2-4 манипуляции.
- Яблочный уксус. Обязательно вымыть ноги с антибактериальным либо хозяйственным мылом. Дать дерме полностью высохнуть. Взять полотенце и смочить его в яблочном уксусе. Ноги полностью обтереть и надеть носки. Уксус является отличным природным антисептиком и подсушивает дерму.
- Порошок дубовой коры. Приобрести порошок в аптеке и обсыпать им конечности. После надеть носки из натуральной ткани. Манипуляцию рекомендуется совершать перед сном. С утра ноги помыть прохладной водой. Сеансы проводить каждый день на протяжение 7 суток.
- Целебные травы. Чем лечить потливость ног? В аптеке купить сбор трав их крапивы, мяты и шалфея. Взять каждой травы по 20 граммов и залить литром кипятка. Оставить настаиваться в термосе на час. Настой вылить в емкость, где будет приниматься ванночка, и добавить воду приемлемой температуры. Процедура проводится в течение 25 минут.
- Лавровый лист. Взять 17 листьев лавра и залить их в 3 литрах кипятка. Настаивать под крышкой в течение 20 минут. Ванночку принимать до тех пор, пока целебный состав не остынет. Манипуляции совершать каждый день.
- Соль. Чтобы провести процедуру, морскую соль развести в кипятке и дать составу остыть. В раствор поместить конечности на 15 минут. Но использовать этот метод нельзя в том случае, если имеются кожные повреждения.
- Чай. 40 граммов черного крупнолистового чая залить литром кипятка. Настой разбавить после чего опустить в него ноги на полчаса. Процедуры проводить каждый день.
- Кора дуба. 100 граммов коры дуба залить литром кипятка. Состав проварить на медленном огне в течение трети часа. Вылить отвар в ванночку и разбавить водой, приемлемой температуры. Манипуляции совершать ежедневно перед сном. Продолжительность курса терапии составляет от 7 до 9 суток.

- Настой березовых почек. Каждого интересует вопрос, каковы причины потения ног и лечение, но настой березовых почек является уникальным средством и поможет на любой стадии болезни. Готовят средство на спирту. Для приготовления взять стеклянную емкость, добавить 50 граммов почек, залить 0,5 л водки и оставить настаиваться на 10 дней в прохладном месте. Время от времени емкость потребуется встряхивать. Полученный состав фильтруют и используют для терапии. Настой наносят на спонж или берут кусочек бинта, смачивают в настое и тщательно протирают пораженную поверхность. Особое внимание уделить эпидермису между пальцев. Провести потребуется не меньше трех сеансов. Длительность терапии обычно составляет 14 суток. Но значительное облегчение наблюдается спустя 3-5 суток. Прекращать терапию категорически запрещается, необходимо довести курс до конца.
- Содовые компрессы. В стакане горячей жидкости развести большую ложку соды. Взять хлопковую салфетку, смочить ее в полученном растворе и обмотать ноги. Обязательно уделить внимание областям между пальцев. Именно эти места потеют больше всего. Компресс выдержать час, после чего помыть ноги прохладной водой. Во время процедуры человек может ощущать жжение или покалывание, но это не опасно. Длительность курса составляет две недели, а эффект остается на 6 месяцев.
- Яичная смесь. Существует результативный способ терапии неприятного чрезмерного потоотделения. Для этого используют эффективную яично-масляную смесь. Взять одно яйцо и большую ложку растительного либо оливкового масла. Оба ингредиента соединить и тщательно взбить. В итоге получается однородная смесь, которую потребуется перед сном неплотным слоем нанести на ноги. Подождать 10 минут пока смесь высохнет, и после этого надеть хлопчатобумажные носки. Раствор оставить на всю ночь. Курс терапии должен продолжаться не меньше 10 суток.
- Кора ивы. Если наблюдается сильнейшая потливость, сопровождающаяся очень неприятным запахом, то результативно будет воспользоваться уникальным настоем из ивовой коры. Для получения целебного состава взять стеклянную емкость и добавить 5 больших ложек тщательно измельченной коры ивы. Использовать возможно как свежую, так и высушенную кору. Залить ее двумя стаканами воды и оставить настаиваться на сутки. Спустя 24 часа настой профильтровать. Далее вскипятить литр жидкости и развести полученный настой. В ванночке пропарить ноги в течение трети часа, после чего достать и насухо вытереть. Желательно сеансы совершать перед сном. Результат будет заметен уже спустя сутки после проведенной процедуры. Через неделю применения излишняя потливость полностью пройдет. Но для закрепления результата потребуется пройти полный курс, который составляет не менее 10 суток.
- Сок лимона. Данный рецепт принято считать скорой помощью при чрезмерной потливости. Но слишком часто пользоваться данным методом не рекомендуется. Для проведения манипуляции потребуется выжать сок лимона, после чего в составе смочить спонж. Протереть кожу стоп и предельное внимание уделить области между пальцами. Этот метод позволит избавить от неприятного запаха и пота всего на 12 часов.
Народная медицина подготовила больным большое количество рецептов против потливости ног. Их эффективность зависит от правильности приготовления того или иного средства, а также от индивидуальных особенностей организма.
Нетрадиционные средства для избавления от потливости ног
Что делать, если очень сильно потеют ноги? Гипергидроз — часто встречаемая проблема, которая затрагивает как мужчин, так и женщин. Возможно использовать различные покупные крема, мази, спреи, использовать средства народной медицины. Но также существует ряд нетрадиционных методов. Такие способы активно используются специалистами, когда человек желает добиться продолжительного результата.

В клинике применяют такие способы терапии:
- Диспорт. Процедура представляет собой уколы ботулотоксина, который убивает клетки потовых желез. Результат сохраняется до 9 месяцев, в зависимости от особенностей организма. Но процедура достаточно дорогостоящая, поэтому не каждый сможет оплатить лечение.
- Электрофорез. При манипуляции на ноги воздействует слабый электрический ток. Он способен блокировать функционирование потовых желез. Эффект после сеанса длится в течение полугода.
- Симпатэктомия. Манипуляция представляет собой хирургическое вмешательство, в процессе которого при помощи специальной клипсы пережимают нервные пучки. Происходит блокировка сигналов к потовым железам. Эффект от процедуры сохраняется до 4 лет.
Несмотря на эффективность, не каждый решится на подобные процедуры.
Профилактические меры
О том, почему потеют ноги и как с этим бороться, было упомянуто выше. Если ни одна из перечисленных причин не подходит, ноги потеют в ботинках из любых материалов и даже в случае использования носков только из натуральных тканей, потребуется обратиться к специалисту.
Только врач после осмотра, сдачи всех анализов определит причину, почему ноги сильно потеют и пахнут, а также назначит эффективный препарат. Но чтобы вовсе не задаваться вопросом, каковы причины и лечение, когда потеют ноги, стоит придерживаться простых профилактических мер.
В качестве профилактики придерживаться следующих мер:
- Ежедневно ноги необходимо мыть теплой водой. Обязательно при этом использовать антибактериальное либо хозяйственное мыло. В летний период, если наблюдается сильная потливость, ноги мыть следует не реже трех раз в сутки. После каждого мытья вытирать конечности насухо при помощи полотенца.
- Использовать всегда свежие и чистые носки. Ноги, которые всегда пребывают в чистоте, намного реже выделяют пот. Также важно особое внимание уделять материалам, из которых изготавливаются чулочные изделия. Конечно, предпочтение стоит отдавать хлопковым тканям. Особенно это важно, когда летом носятся кроссовки и другая закрытая обувь. Ни в коем случае нельзя надевать ботинки на босую ногу.
- В течение дня обязательно протирать ступни несколько раз антибактериальными салфетками.
Особенно, необходимо уделить внимание следующим рекомендациям:
- Некоторые задаются вопросом, у всех ли потеют ноги. Обычно более сильная потливость отмечается у тех, кто носит обувь из кожзама. Поэтому при выборе обуви особое внимание уделять материалу. Кожа пропускает воздух и позволяет потовым выделениям испаряться.
- Зимой и летом носить разную обувь. Летом использовать открытые босоножки, а зимой закрытые ботинки. Если нет желания покупать сандалии, а предпочтение есть в сторону кроссовок, то материал должен быть дышащим.
Если придерживаться подобных мер, то проблема возникать не будет.
Гипергидроз — неприятное патологическое состояние, которое может быть спровоцировано несколькими причинами. Проблема вызывает ужасный дискомфорт и чувство скованности. Чтобы не столкнуться с проблемой, потребуется соблюдать элементарные меры профилактики. Но если это не помогает, то потребуется обратиться к врачу для выявления истинной причины.















































 Использование медикаментов при очищении желудка – это наиболее щадящий метод промывки, к тому же он очищает полностью весь кишечник, в отличие от обычной клизмы. Медицинские препараты способствуют восстановлению стенок кишечника и не нарушают его микрофлору.
Использование медикаментов при очищении желудка – это наиболее щадящий метод промывки, к тому же он очищает полностью весь кишечник, в отличие от обычной клизмы. Медицинские препараты способствуют восстановлению стенок кишечника и не нарушают его микрофлору. После очистки желудка нужно лечь и приложить к ногам и животу горячую грелку. Это позволит предотвратить возникновение дрожи и озноба в теле. Если вам все-таки не удалось вызвать рвоту, тогда нужно принять активированный уголь, который сможет вывести из организма все токсины окончательно. Они будут выходить вместе с калом и потом. Активированный уголь следует давать пациенту из расчета: одна таблетка на 10 килограмм массы.
После очистки желудка нужно лечь и приложить к ногам и животу горячую грелку. Это позволит предотвратить возникновение дрожи и озноба в теле. Если вам все-таки не удалось вызвать рвоту, тогда нужно принять активированный уголь, который сможет вывести из организма все токсины окончательно. Они будут выходить вместе с калом и потом. Активированный уголь следует давать пациенту из расчета: одна таблетка на 10 килограмм массы. Екатерина, Кострома, 29 лет:
Екатерина, Кострома, 29 лет:






































.jpg) Куриные желудки, от дисбактериоза лекарства
Куриные желудки, от дисбактериоза лекарства













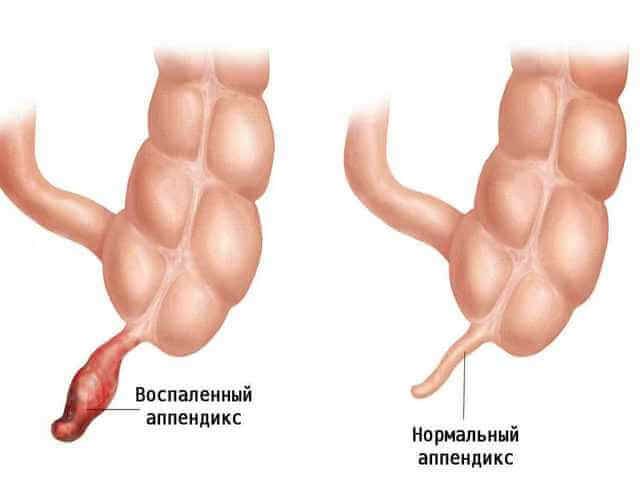
 Стоит четко знать симптомы аппендицита у детей. Во-первых, расположение аппендикса немного другое. В классическом случае он расположен в нижней части живота справа, то есть, в правой подвздошной области. У деток – за слепой кишкой (ретроцикально) или подпеченочно.
Стоит четко знать симптомы аппендицита у детей. Во-первых, расположение аппендикса немного другое. В классическом случае он расположен в нижней части живота справа, то есть, в правой подвздошной области. У деток – за слепой кишкой (ретроцикально) или подпеченочно. Первый и самый важный признак аппендицита у ребенка – это боль.
Первый и самый важный признак аппендицита у ребенка – это боль.





 Интересно, что до сих пор роль аппендикса медицине малоизвестна. Но то, что воспаление данного червеобразного отростка является самым распространенным заболеванием, требующим хирургического вмешательства, это факт.
Интересно, что до сих пор роль аппендикса медицине малоизвестна. Но то, что воспаление данного червеобразного отростка является самым распространенным заболеванием, требующим хирургического вмешательства, это факт. У каждого ребенка воспаление аппендикса может проявляться по-разному.
У каждого ребенка воспаление аппендикса может проявляться по-разному. У детей до 3-х лет редко диагностируют аппендицит. Если и установлены случаи воспаления отростка, то они носят единичный характер. Из всех зарегистрированных случаев обострения всего около 20% приходится на дошкольный возраст.
У детей до 3-х лет редко диагностируют аппендицит. Если и установлены случаи воспаления отростка, то они носят единичный характер. Из всех зарегистрированных случаев обострения всего около 20% приходится на дошкольный возраст. Одним из наиболее несвойственных симптомов аппендицита у детей считается ощущение боли в различных областях живота, паха, промежности и даже печени. Это связано с тем, что отросток не занял отведенное ему положение.
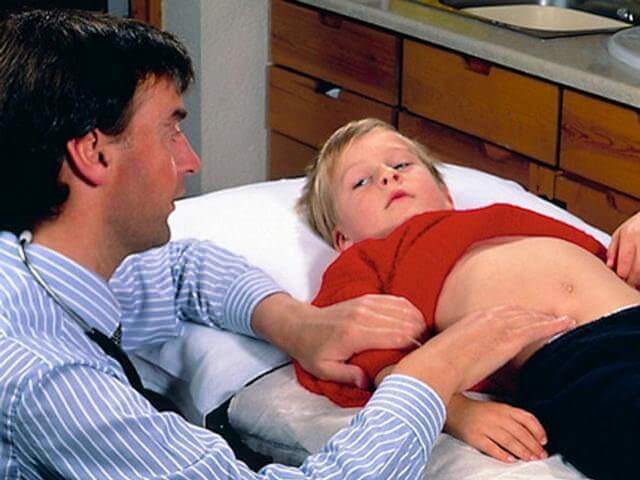
Одним из наиболее несвойственных симптомов аппендицита у детей считается ощущение боли в различных областях живота, паха, промежности и даже печени. Это связано с тем, что отросток не занял отведенное ему положение. К сожалению, ребенок не всегда может передать характер боли при обострении. Поэтому ощупывание живота даст исчерпывающую информацию о месте болезненных ощущений. Пальпация проводится четырьмя пальцами, плотно сдвинутыми друг к другу.
К сожалению, ребенок не всегда может передать характер боли при обострении. Поэтому ощупывание живота даст исчерпывающую информацию о месте болезненных ощущений. Пальпация проводится четырьмя пальцами, плотно сдвинутыми друг к другу. Проведение операции является самым основным способом лечения аппендицита. В зависимости от формы течения заболевания доктор назначает метод оперативного вмешательства:
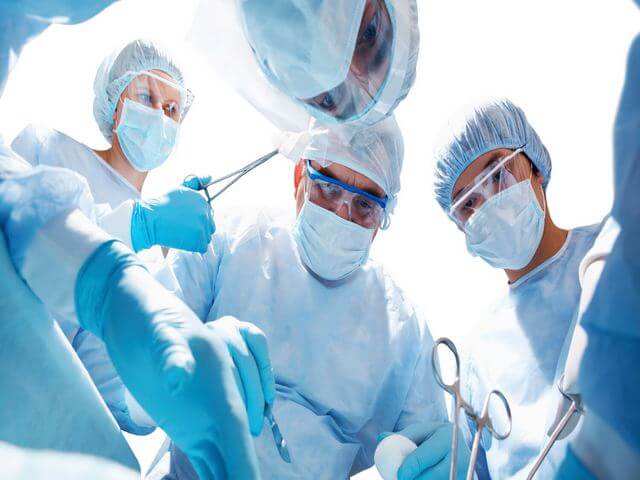
Проведение операции является самым основным способом лечения аппендицита. В зависимости от формы течения заболевания доктор назначает метод оперативного вмешательства: Катаральный аппендицит не требует медикаментозного лечения при удовлетворительном самочувствии ребенка. Если пациента беспокоят сильные боли, то врач может назначить прием обезболивающих препаратов.
Катаральный аппендицит не требует медикаментозного лечения при удовлетворительном самочувствии ребенка. Если пациента беспокоят сильные боли, то врач может назначить прием обезболивающих препаратов. Осложнений при аппендиците не избежать, если ребенку несвоевременно оказали медицинскую помощь. Длительные сомнения родителей по поводу диагностики заболевания только усугубляют ситуацию. При подозрительных симптомах воспаления червеобразного отростка необходимо немедленно вызвать скорую помощь.
Осложнений при аппендиците не избежать, если ребенку несвоевременно оказали медицинскую помощь. Длительные сомнения родителей по поводу диагностики заболевания только усугубляют ситуацию. При подозрительных симптомах воспаления червеобразного отростка необходимо немедленно вызвать скорую помощь.

















 Как лечить поджелудочную железу
Как лечить поджелудочную железу

 Таблетки для лечения поджелудочной железы
Таблетки для лечения поджелудочной железы
 Загрузка…
Загрузка…