Эритематозный экссудативный гастрит с поражением антрума представляет собой разновидность хронического гастрита, характеризующегося патологическими изменениями клеток поверхностного эпителия.
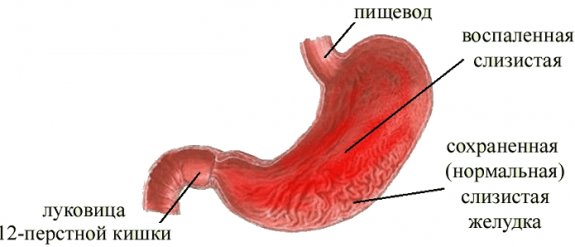
По сути речь идет о поверхностном гастрите, когда на эпителии возникает покраснение (эритема — эритематозный). На последующих стадиях пятна переходят в эрозии и могут источать сукровицу, поэтому гастрит называют экссудативным.
Особенности течения заболевания
Поверхностный гастрит, когда воспалительный процесс затрагивает только верхние слои слизистой желудка — только одна из форм заболевания. Вторая распространенная форма — атрофический, когда возникает железистая атрофия. Эти понятия в 1948 году ввел в обращение немецкий хирург Шиндлер, проанализировав результаты эндоскопического исследования слизистой желудка.
Возникающие на поверхности слизистой желудка красные или розоватые пятна являются следствием расширения кровеносных сосудов на фоне воспаления. Воспалительный процесс стартует на поверхности слизистой оболочки в местах, где отсутствует защитный слой.
Если красные пятна локализованы на слизистой органа в виде островков, говорят об очаговой форме эритематозного экссудативного гастрита.
Чаще заболевание дает о себе знать во второй форме — диффузной, когда воспалительный процесс охватывает большую часть поверхности слизистой оболочки, в том числе антрум (пилорический отдел), соединяющий желудок с двенадцатиперстной кишкой. Если оболочка поражена полностью, диагностируют пангастрит.
Факторы риска
Эритематозный экссудативный гастрит возникает либо на фоне аллергической реакции, либо на фоне уже имеющегося атрофического гастрита. Развитие эритематозного гастрита провоцирует еще целый ряд факторов:
- Несбалансированное и нерегулярное питание, пропуск приемов пищи,
- Сильные стрессовые ситуации,
- Злоупотребление алкоголем,
- Употребление в пищу продуктов-провокаторов с выраженным вкусом,
- Дисбактериоз,
- Вирусы и бактерии, включая хеликобактер пилори,
- Самолечение лекарственными средствами по поводу различных патологий,
- Наследственная предрасположенность,
- Нарушение процессов метаболизма,
- Эндокринные дисфункции,
- Гиповитаминоз,
- Аутоиммунные факторы,
- Дуоденогастральный рефлюкс, который приводит к раздражению и повреждению слизистой преимущественно в антральном отделе желудка.
Если причиной развития стал тот или иной аллерген, речь идет о эозинофильном гастрите. Курс лечения подбирается и назначается после уточнения патогенеза.
Характерные симптомы
Опасные признаки, свидетельствующие о старте и прогрессировании заболевания часто пропускают, поскольку такие нарушения пищеварения, как изжога и боль в области желудка часто связывают с огрехами в питании и стрессами.
Пациент уверен, что как только стрессовая ситуация прекратится, пищеварительный процесс придет в норму. Но чаще бывает, что такой провоцирующий фактор дает о себе знать уже не первый раз. А в сочетании с наследственным фактором патологические изменения в органе успевают достичь стадии, когда без курса лечения уже не обойтись.
Именно поэтому следующие симптомы не следует игнорировать и они должны стать поводом для визита к гастроэнтерологу и прохождения медицинского обследования.
Запланируйте визит к врачу, если:
- Стали часто сталкиваться с изжогой,
- Чувство жжения возникает даже того, когда желудок пустой,
- Замечаете быструю утомляемость,
- Беспокоит раздражительность и перепады настроения,
- Появился белый налет на поверхности языка,
- Возникает отрыжка, оставляющая неприятный выраженный привкус,
- После еды возникает сильное чувство переполненности, тяжести,
- Незначительно, но регулярно повышается температура тела,
- Полностью пропал или очень слабый аппетит.

Диагностика
При эритематозном гастрите оценить степень выраженности воспалительного процесса позволяет визуально-аналоговая шкала. В зависимости от степени развития патологии такой гастрит может быть слабо выраженным, умеренным или сильно выраженным. О стадии поверхностного гастрита судят по таким критериям:
- Степень распространенности измененных клеток,
- Глубина проникновения воспаления в толщину слизистой оболочки желудка.
При эритематозном экссудативном гастрите секреторная функция желудка повышена. По этой причине для уточнения диагноза используют внутрижелудочную рН-метрию (метод измерения кислотности внутри органа).
Измерения проводят натощак и после стимуляции секреторной функции желудка. Этот же метод позволяет выявить функциональные нарушения.
На основании показаний оценивают кислотообразующую и нейтрализующую функции желудка. Нейтрализующую функцию антрального отдела определяют на основании разницы минимальных величин рН в теле желудка и максимальных антральном отделе органа.
Дополнительно проводят клинический и биохимический анализы крови и кала, а также анализ на наличие бактерии Helicobacter pylori, ответственную за подавляющее число случаев гастритов и других заболеваний желудочно-кишечного тракта. Более полную картину позволяет представить рентгенологическое исследование, в частности, расположение изъязвлений, недостаточность кардии, полипоз и рак.
Уточнить характер и локализацию поражений слизистой оболочки желудка позволяет эндоскопическое обследование с биопсией.
Лечение
Медикаментозная терапия эритематозного экссудативного гастрита с поражением антрума всегда проводится в индивидуальном порядке в зависимости от:
- Текущего общего состояния организма пациента,
- Наличия других хронических заболеваний,
- Особенностей работы органов пищеварения у конкретного пациента,
- Стадии заболевания,
- Результатов последнего медицинского обследования.
Курс лечения гастрита включает в себя ингибиторы протонной помпы (омепразол, эзомепразол) или Н2–блокаторы (фамотидин), снижающие кислотность желудочного сока, а также гастропротективные средства и прокинетики (домперидон), спазмолитики и антибиотики, если в ходе обследования обнаружена инфекция. Дополнительные препараты могут быть прописаны для заживления эрозий на слизистой.
Омепразол
Эзомепразол
Фамотидин
Домперидон
Обычно лечение проводится в амбулаторных условиях.
В случае, когда пациент обратился за медицинской помощью в период обострения и на поздних стадиях заболевания, когда имеют место выраженные болевые ощущения, желудочная диспепсия, есть риск осложнений в виде кровотечений из-за эрозий, может быть показана госпитализация.
Особенности питания
После уточнения диагноза и назначения курса лечения пациент должен следовать щадящей диете. По окончании периода обострения возвращают полноценное сбалансированное питание. На любой стадии заболевания и вне зависимости от того, какую индивидуальную диету подобрал специалист для пациентов с эритематозно экссудативным гастритом действуют четыре табу:
- Кофе,
- Шоколад,
- Газировка,
- Алкоголь.

Особенно в период обострения из меню такие исключают такие продукты и блюда:
- Сдобная выпечка,
- Консервы,
- Маринованные овощи,
- Фаст-фуд,
- Молоко,
- Сметана,
- Черный хлеб,
- Любые жаренные блюда,
- Копчености.

Правила жизни для пациентов с гастритом
Вне периодов обострения гастрита пациенту важно вести здоровый образ жизни и следовать ряду простых правил:
- Употреблять в пищу только свежие продукты и готовые блюда. Следить за сроком годности на этикетках.
- Составлять ежедневное меню из односложных или двусложных блюд, которые легко перевариваются.
- Обязательно включать в ежедневный рацион блюда из овощей. Желательно готовить их на пару, отваривать или запекать.
- Свести к минимуму слишком жирные, копченые, жаренные блюда, консервы и блюда, изобилующие специями. Мясо и рыбу включать в рацион регулярно, но эти продукты должны быть постными и готовить их лучше в духовке или отваривать.
- Составить себе меню на день по часам и не пропускать приемы пищи. Цель — не допускать сильных приступов голода. Для этого нужно принимать пищу каждые 3-4 часа.
- Не злоупотреблять медикаментами, которые могут стать причиной раздражения слизистой желудка (особенно нестероидные противовоспалительные средства, при длительном и бесконтрольном применении способные привести к тяжелым поражениям слизистой оболочки желудка), и тем более, «не прописывать» себе любые другие лекарства самостоятельно.
- Научиться справляться со стрессами. Освоить элементарные методики расслабления. На помощь придет пранаяма (можно выбрать самые простые дыхательные техники) и йога (выполнять упражнения нужно регулярно, но наращивать нагрузку регулярно, особенно асаны на растяжку).
- Хронический гастрит развивается на протяжении длительного времени и на начальных стадиях видимые симптомы могут отсутствовать. По этой причине следует не пропускать ежегодные плановые медицинские осмотры, которые помогут не допустить осложнений заболевания.
Эритематозный экссудативный гастрит — хроническое заболевание. Поэтому особое внимание профилактике следует уделять весной и осенью, на которые приходится максимум обострений, а также в период праздников, когда чаще нарушается пищевой режим.
И самая главная рекомендация — поддерживать контакт с лечащим врачом. Специалист подскажет, каких конкретно в вашем случае избегать провоцирующих факторов и подберет корректное лечение в индивидуальном порядке.
 Загрузка…
Загрузка…что делать и как лечить, причины, что принимать
Автор medicaldelf На чтение 13 мин. Опубликовано
ПолезноЗнал(а) раньшеДоброго времени, многим будет интересно разобраться в своем здоровье и близких, и поведую Вам свой опыт, и поговорим мы о Разновидности эритематозного гастрита. Скорее всего какие-то детали могут отличаться, как это было с Вами. Внимание, что всегда нужно консультироваться у узкопрофильных специалистов и не заниматься самолечением. Естественно на самые простые вопросы, можно быстро найти ответ и продиагностировать себя. Пишите свои вопросы/пожелания в комменты, совместными усилиями улучшим и дополним качество предоставляемого материала.
Как лечить
Если диагноз «эритематозный гастрит»подтвердился, в таком случае в первую очередь доктор посоветует наладить свое питание и сесть на лечебную диету, которая поможет нормализовать состояние слизистой, снять воспаление и предотвратить появление осложнений.
Правила диеты
Лечебная диета первоочередно предусматривает тотальное исключение всех блюд и продуктов, которые раздражающе влияют на стенки слизистой желудка. Необходимо исключить острые приправы, жареную еду, кислые фрукты и овощи, десерты с масляными кремами, крепкозаваренный чйа, кофе. С оглядкой на то, как протекает недуг, предлагаются такие варианты диетического питания:
- Если желудочная кислота выделяется в недостаточном количестве, необходимо исключить из рациона продукты, которые содержат большое количество грубых волокон, а также соленья, копчености и острую еду. Не стоит есть блюда горячими или сильно охлажденными, пища должна иметь комфортную температуру. Также нужно сократить употребление молочных продуктов, бобовых, острого лука и чеснока, грибов.
- Если секреция кислоты повышена, и больного мучает сильная изжога, в таком случае стоит убрать из рациона жирную, острую, жареную, кислую еду. Нежелательно есть различного рода соленья в кислых маринадах, крепкозаваренные кофе и чай, алкоголь и пиво.
Предпочтение желательно отдавать овощам, которые необходимо готовить на пару, варить или запекать в духовке. Из фруктов допускается употребление зеленых яблок, бананов, груши, винограда, персика, нектарина и других.
Диета предусматривает также употребление свежевыжатых фруктовых соков, компотов, морсов, травяных чаев. Чтобы вся еда переваривалась полностью, не оказывая тотальной нагрузки на желудок, необходимо питаться дробно, не меньше 5-6 раза в сутки, порции при этом не должны превышать 250 грамм. Необходимо строго следить за сбалансированностью своего рациона, в нем должно содержаться должное количество белка, жиров и углеводов. Последний поздний ужин должен быть не позднее, чем за 3-4 часа до сна, он должен быть легким, желательно белковым. Разрешается выпить стакан кефира или натурального йогурта с каким-нибудь незапрещенным фруктом.
Если есть необходимость, то доктор назначит также медикаментозные препараты. Чаще всего это антациды, которые нормализуют состояние слизистой, снимают воспаление и отеки, способствуют скорейшему заживлению пораженных участков.
Эритематозный антральный гастрит
Гастрит антрума характеризуется поражением антральной области, где желудок переходит в двенадцатиперстную кишку. При отсутствии правильного лечения вид болезни способен быстро перейти в язву желудка. Антральный отдел желудка необходим для нормализации кислотной среды в полом органе. Когда происходит воспаление упомянутой области, передвижение содержимого желудка замедляется, непереваренная пища застаивается, начинаются процессы брожения. Эритематозный экссудативный гастрит с поражением антрума не затрагивает глубокие слои эпителия, лишь его поверхность. Красные пятна на стенках желудка – результат расширения кровеносных сосудов, возникающий как реакция организма на возникновение воспаления. Процесс при ярко выраженном проявлении приводит к кровотечению.
Эритематозный гастрит: особенности развития и лечения патологии
Эритематозная форма гастрита относится к достаточно распространенным ЖКТ патологиям, при которых на желудочной слизистой образуются характерные эритематозные пятна, со временем переходящие в эрозивные образования.
 Эритематозная форма гастрита относится к достаточно распространенным ЖКТ патологиям, при которых на желудочной слизистой образуются характерные эритематозные пятна, со временем переходящие в эрозивные образования
Эритематозная форма гастрита относится к достаточно распространенным ЖКТ патологиям, при которых на желудочной слизистой образуются характерные эритематозные пятна, со временем переходящие в эрозивные образования
Подобные пятна имеют овальную форму, а по цвету могут быть ярко-красными или розовыми. Данная гастритная форма относится к хроническим воспалительным патологиям, при которых поражения распространяются только на поверхностные слизистые оболочки. Кроме того, патология обычно локализуется в антральной части органа.
Если своевременно не начать лечить патологию, то эритемы начнут переходить в язвенные образования, которые будут кровоточить и только ухудшать состояние пациентов.
Специалисты выделяют разнообразные формы эритематозных воспалений желудка:
- Атрофическая – когда при воспалении происходит еще и атрофия желез;
- Диффузная – или пангастрит, при котором эритематозное поражение распространяется по всей площади желудочной слизистой;
- Очаговая – когда поражение распространяется на конкретных областях органа, в дальнейшем такая форма преобразуется в язвенную болезнь;
- Антральная – когда патология локализуется в антральном отделе, который является переходом в кишечник;
- Экссудативная форма – типична для атрофического и поверхностного воспаления, поражение охватывает несколько слизистых областей, развивается чаще по причине глистных паразитов.
Предпочтение желательно отдавать овощам, которые необходимо готовить на пару, варить или запекать в духовке. Из фруктов допускается употребление зеленых яблок, бананов, груши, винограда, персика, нектарина и других.
Лечение и диета
При диагнозе «эритематозный гастрит» назначается медикаментозное лечение совместно с диетой. Зависимо от того, какой вид болезни был выявлен, в какой форме протекает — острой или хронической, назначается комплекс соответствующих препаратов. Больному необходимо обязательно отказаться от вредных привычек, а также продуктов, раздражающих слизистую оболочку желудка. Категорически нельзя употреблять:
- острую, жареную, жирную пищу;
- специи, копчёности, сильносолёные продукты;
- крепкий чай, кофе, алкоголь, газированные напитки;
- продукты, содержащие красители и другие ненатуральные вещества.
Кроме всего вышеперечисленного, в зависимости от степени тяжести заболевания и кислотности, могут оказаться под запретом многие продукты, такие как молоко, мясо, бобовые, выпечка.

Предпочтительно приготовление пищи на пару и потребление её в тёплом виде. Слишком горячая или холодная еда раздражает слизистую оболочку желудка, так же как и курение, от которого тоже необходимо отказаться. Рекомендуется дробное питание, небольшими порциями по 5–6 раз в день. Продолжительность диеты и всего курса лечения будет зависеть от степени запущенности заболевания.
Диагностика
Симптоматика данной формы хронического гастрита схожа с признаками других его разновидностей, поэтому точно поставить диагноз, выявить тип эритематозного гастрита сможет только врач, проведя соответствующее обследование.
Заболевание выявляется специалистом посредством проведения зондовой эндоскопии. Учитывая тот факт, что данная форма недуга бывает предшественником эрозивного или язвенного гастрита, может назначаться также УЗИ органов брюшной полости, исследование уровня РН желудка, общий биохимический анализ крови.

Заболевания желудочно-кишечного тракта очень распространены в наше время стрессов и ускоренного темпа жизни. Неправильное питание, вредные привычки провоцируют развитие болезней у людей всех возрастов. Гастрит сегодня не является диковинкой, он может коснуться каждого, кто пренебрегает своим здоровьем в погоне за другими ценностями. Во избежание хронического состояния или более серьёзных последствий, начинать лечение лучше на первых порах проявления болезни.
Лёгкая стадия недуга вполне может отступить благодаря переходу на здоровый рацион, без приёма медикаментов. Но если момент был уже упущен, то применяются более серьёзные меры по борьбе с заболеванием.
Хронический гастрит имеет множество форм заболевания. Одна из них — эритематозный гастрит, который характеризуется воспалением или эрозийным поражением слизистой оболочки желудка, при этом глубокие слои, мышечная ткань органа пищеварения не затрагивается.
Зависимо от проявления заболевания, эритематозный гастрит бывает нескольких типов:
- поверхностный эритематозный гастрит принято считать начальной стадией, которая без должного лечения может усугубить состояние, перейти на более серьёзный этап развития. Выстилающая поверхность слизистой желудка воспаляется и начинает видоизменяться;
- очаговый гастрит характеризуется точечным проявлением воспаления в различных участках органа пищеварения. Если очаг поражения возникает в антральном отделе желудка, то при отсутствии лечения возможна язвенная болезнь. Этот участок соседствует с двенадцатипёрстной кишкой и поддерживает нормальную кислотную среду. Антральный гастрит замедляет функции данного отдела и вызывает застой и брожение непереваренной пищи;
- эритематозный экссудативный гастрит отличается поражением всей слизистой оболочки органа или большей её части. Провокаторами заболевания могут выступать паразиты, чужеродные белки пищи, вызывающие аллергические реакции. Развивается болезнь на фоне присутствующего поверхностного и атрофического гастрита. Второе название данной разновидности недуга — эозинофильный гастрит. Именуется он так благодаря скоплению эозинофилов на слизистой оболочке, которых там вообще не должно быть;
- пангастрит — максимально запущенный вид, отличающийся тотальным поражением всей области желудка.
Симптомы
Основные признаки эритематозного гастрита:
- болевые ощущения, жжение в желудке;
- тяжесть и дискомфорт;
- изжога, отрыжка, тошнота после приёма пищи;
- присутствие белого налёта на языке;
- нарушение стула;
- снижение аппетита;
- общая слабость, уменьшение веса.
Предпочтительно приготовление пищи на пару и потребление её в тёплом виде. Слишком горячая или холодная еда раздражает слизистую оболочку желудка, так же как и курение, от которого тоже необходимо отказаться. Рекомендуется дробное питание, небольшими порциями по 5–6 раз в день. Продолжительность диеты и всего курса лечения будет зависеть от степени запущенности заболевания.
Профилактика
Для профилактики эритематозного гастрита необходимо соблюдать ряд рекомендаций:
- Придерживаться правильного питания.
- Использовать в пищу свежие и полезные продукты.
- Употреблять еду и жидкости оптимально комфортной температуры.
- Исключить из рациона вредные продукты, запрещённые при гастрите.
- Заниматься лечебной физкультурой.
- Отказаться от вредных привычек.
- Проходить регулярные медосмотры.
- Контролировать приём лекарственных средств.
- Своевременно лечить болезни ЖКТ, инфекционные и вирусные заболевания.
- Избегать стрессовых ситуаций.
Да, спасибо за информацию.
82.86%
Еще нет, почитаю.
10%
Да, но проконсультируюсь со специалистом.
7.14%
Проголосовало: 70
Лечение заболевания: медикаментозная терапия
Лечение эритематозного гастрита включает в себя следующие методики:
- Медикаментозная терапия.
- Физиолечение.
- Санаторно-курортное лечение.
Самый важный аспект лечения патологии – препараты для восстановления слизистой оболочки желудка. Исходя из причины гастрита, назначаются соответствующие препараты, например:
- Антибактериальные, если гастрит вызван палочкой Хеликобактер («Амоксициллин», «Кларитромицин», «Метронидазол»).
- Противопаразитарные препараты («Трихопол») назначают при паразитарных инвазиях.
- Обволакивающие желудок препараты («Викалин», «Де-нол»).
- Лекарства для снижения кислотности желудка («Омез», «Ранитидин»).
- Препараты для повышения кислотности («Энзистал», «Абомин», «Пензитал»).
- Для облегчения симптомов выписывают противодиарейные средства («Смекта», «Энтеросгель»), спазмолитические болеутоляющие («Дротаверин»), противорвотные («Церукал», «Мотилиум»).
Какое назначают лечение?
Рассуждаем о причинах
Выделить какие-то особые причины, свойственные только для эритематозного гастрита, нельзя. Имеют значение традиционные провоцирующие факторы, которые способны вызвать любую другую форму воспаления желудка. Сюда относятся:
- неправильное и нерациональное питание;
- паразитарные заболевания, острые и хронические патологии кишечника;
- неполноценный отдых, напряженный режим работы, частые стрессы;
- наследственная предрасположенность;
- инфицирование хеликобактер пилори;
- вредные привычки;
- пристрастие к крепкому кофе и чаю, газированным напиткам, специям и маринадам;
- бесконтрольный прием некоторых медикаментов;
- хронические нарушения обмена, эндокринные заболевания.
По сути, риск возникновения воспаления желудка присутствует у каждого человека, независимо от возраста, пола и рода занятости. Однако будет ли процесс хроническим, в большинстве случаев зависит от пациента.
Любое заболевание очень важно подвергать лечению в начале развития, тогда шансы устранить его намного выше. Поэтому при возникновении любого симптома гастрита следует незамедлительно обратиться к профильному медику.
Физиотерапевтическое лечение
Методы физиотерапии помогают избавиться от всех проявлений гастрита. Некоторые из них нормализуют кислотность желудка (магнитная терапия, минеральное лечение), другие избавляют от напряжения и стресса (сенсорная и аэротерапия). Существуют методы, снимающие воспаление и боль: электрофорез, грязевые аппликации, лазерная и УВЧ терапия, криотерапия.
Эритематозный гастрит: какие меры позволят достичь выздоровления
 Гастрит – это наиболее распространенное заболевание желудочно-кишечного тракта человека. Если заболевание приобретает хронический характер течения, то не редко проявляется уже как эритематозный гастрит.
Гастрит – это наиболее распространенное заболевание желудочно-кишечного тракта человека. Если заболевание приобретает хронический характер течения, то не редко проявляется уже как эритематозный гастрит.
Эта разновидность хронического воспаления желудка характеризуется раздражением и изменением слизистой оболочки с последующим появлением на месте красных воспаленных пятен, которые затем трансформируются в эрозии.
Дефекты локализуются в поверхностных слоях внутренней покровной оболочки органа, но без своевременной терапии заболевание может вызвать более серьезные осложнения в виде язвенных дефектов, кровотечения, развития злокачественных новообразований.
Антральный эритематозный гастрит и другие разновидности хронических гастритов
Существует несколько форм болезни. Один из видов — антральный эритематозный гастрит. Чем он характеризуется?
Прежде всего, необходимо ответить на вопрос: антральный эритематозный гастрит — что это такое и каковы его особенности? Эта форма патологии возникает в случае, если болезнь проявляется в антральном отделе (области, в которой желудок переходит в 12-перстную кишку).
- Гастрит эритематозный экссудативный — воспаление отдельных участков слизистой оболочки желудка по причине повышенного уровня эозинофилов в крови или паразитарной инвазии.
- Диффузный гастрит, или пангастрит — тотальное поражение слизистой оболочки органа или большей ее части.
- Очаговый эритематозный гастрит — частичное поражение поверхности стенок желудка. Появляется из-за неправильного питания, алкоголизма. Опасен возникновением осложнений в виде язвы.
- Атрофический гастрит — воспаление, в результате которого происходит атрофия желез.
Медикаментозное лечение
Чтобы купировать острый эритематозный гастрит, лечение предполагает госпитализацию и прием лекарственных препаратов. Медикаменты направлены на непосредственную причину воспаления. Если речь идет об инфекции, то применяются антибиотики или противовирусные препараты.
Для облегчения состояния пациента необходимо снимать симптомы гастрита за счет противодиарейных, спазмолитиков, противорвотных, обезболивающих средств.
Не редко успешно применяются седативные медикаменты для снятия стрессового перенапряжения. Ускорить восстановительный процесс помогут антисекреторные лекарства, которые снизят кислотность желудочного сока и усилят выработку защитных факторов.
Длительность терапии определяется индивидуально.
- правильное питание – полезные, свежие продукты, оптимальная температура приготовления, отсутствие переедания;
- исключение из меню вредной пищи, запрещенной при гастрите;
- обязательное употребление овощей каждый день;
- умеренные физические нагрузки;
- отказ от вредных привычек – курения и алкоголя;
- регулярное посещение врача для выявления скрытых источников инфекции и воспаления, а также своевременное их лечение;
- контроль потребления медикаментов;
- умение справляться со стрессом, чередование режима труда и отдыха.
Симптомы
Поскольку гастропатия это воспаление, она сопровождается типичными симптомами нарушения пищеварения:
- Тяжесть в подреберье.
- Боли в эпигастрии.
- Отрыжка воздухом.
- Тошнота и рвота, после еды.
- Постоянный белый налёт на языке.
На начальных этапах протекает полностью бессимптомно, дальше либо проходит самостоятельно (если провоцирующие факторы оказывали непродолжительное воздействие), либо усугубляется и переходит во вторую, более опасную, стадию.
Формы эритематозного гастрита
Заболевание бывает очаговым и диффузным, второй тип также называют пангастритом. Среди способов классификации видов болезни также выделяют подразделение на поверхностную и экссудативную, эозинофильную форму (при этом поражении происходит скопление эозинофилов на красных пятнах, встречается болезнь чаще всего у аллергиков и тех, кто заражен паразитами).
Что же касается очагового гастрита, то очень часто встречается антральная форма – поражение антрума, расположенного при переходе желудка в кишечник. При антральном гастрите нередко наблюдается рефлюкс, связанный с забросом содержимого верхнего отдела кишечника в желудок.
Отдельно следует выделить опасную патологию, которую называют атрофическим гастритом. Он нередко сочетается с эритематозной формой, поражая пищеварительные железы. Атрофия может привести к сильному ухудшению пищеварения.
Методы обнаружения болезни
- УЗИ – с его помощью можно обнаружить эрозии, а также изучить состояние стенок органа;
- общие анализы крови, кала;
- ФГДС – эндоскопический метод помогает вживую увидеть, что происходит в желудке, а также взять ткани для гистологического обследования;
- дыхательный тест для определения Хеликобактер пилори.
В некоторых случаях назначают МРТ для более точного изучения желудка.
Эрозивный антральный гастрит: что это такое, причины, лечение и диета
Эрозивный антральный гастрит — заболевание, при котором образуются поверхностные дефекты на слизистых тканях в конечном отделе желудка. Эта патология часто вызывается хеликобактерной инфекцией. В отличие от катарального воспаления, при эрозивном гастрите помимо отёка и гиперемии слизистой, происходит образование эрозий.
Течение эрозивного антрального гастрита чаще бывает хроническим. Острая форма заболевания наблюдается в редких случаях.
Распространённость болезни достигает 18% среди пациентов, обратившихся к гастроэнтерологу с болью в эпигастрии, и которым проводилось ФЭГДС. Этот недуг чаще поражает мужчин, а среди детей заболевание обычно встречается у девочек.
Что это такое эрозивный антральный гастрит, как диагностировать и лечить это заболевание, об этом подробно рассказывается в этой статье.
При появлении первых симптомов быстро и полностью избавиться от недуга позволяет своевременная медикаментозная терапия и правильная диета.
Давайте будем совместно делать уникальный материал еще лучше, и после его прочтения, просим Вас сделать репост в удобную для Вас соц. сеть.
ПолезноЗнал(а) раньшеВоспаление слизистой желудка в виде развития покраснения, или эритематозный гастрит (ЭГ), встречается у всех. Причины развития этой формы до конца не изучены. Однако, имеются научные работы, доказывающие, что ЭГ нельзя выделять в отдельную клиническую форму, а следует рассматривать, как стадию развития эрозии желудка и язвенной болезни. Предотвратить развитие – лучше, чем лечить эритематозный гастрит при обострении. Лечением заболевания занимаются врачи, посвятившие свою жизнь гастроэнтерологии.
Нормальная картина при гастроскопическом исследовании желудкаВерифицировать диагноз ЭГ позволяет фиброгастроскопия, при которой есть возможность взять материал тканей для гистологического исследования.
Методика проведения ФГСФормы ЭГ
Изменения тканей при ЭГ часто обратимы. При отсутствии адекватного правильного лечения или воздействии повреждающего фактора (длительно воздействующего), процесс может перейти на более глубокие слои эпителия.
Важно знать! Наиболее неблагоприятная по прогнозам и течению форма — эритематозный экссудативный гастрит с поражением антрума, при которой выражен отек подслизистой оболочки. Воспалительный процесс захватывает все слои и переходит на дуоденальную часть кишечника.
ЭГ классифицируют по локализации и степени выраженности процесса.
По локализации различают:
- Локальная форма, имеет очаги повышенной гиперемии, сходные с ожогами на коже первой степени. Возникают в результате употребления слишком горячей, острой или кислой пищи. При прекращении негативного влияния слизистая возвращается в естественное физиологическое состояние без дополнительного лечения и хорошей терапии. Поражение, часто полностью обратимо и имеет хороший прогноз, но при глубоких поражениях возможно дальнейшее прогрессирование.
- Распространённая очаговая форма, встречается при длительном, регулярном повреждающем действии неблагоприятных этиологических причин. Очаги могут сливаться между собой, захватывая большие участки поверхности желудка. Очень часто переходит в язвенную болезнь желудка. При хроническом воспалительном процессе наблюдается чередование участков гиперемии с участками воспаления.
- Тотальное поражение слизистой желудка часто следствие тяжелых химических ожогов слизистой, произошедших в результате воздействия кислот или щелочей.
Обратите внимание! При употреблении растворов уксусной кислоты по ошибке или с суицидальной целью, наблюдается картина тотального ЭГ, кровенаполнение сосудов, отек слизистой с чёрными и бледными участками некротизированной поверхности. Помимо прямого действия уксус оказывает гемолитическое действие на эритроциты. Способен нарушить нормальное течение процессов цикла Кребса, что ведёт к ишемии тканей и тяжелым трофическим нарушениям всего организма.
Причины и предпосылки формирования
Этиология мультифакторная. Наиболее частые:
- Инфицирование хеликобактерной инфекцией
- Отягощённый наследственный анамнез
- Хроническое нерациональное питание
- Хронический алкоголизм и наркомания
- Нарушение нормального режима труда и отдыха, длительное время
- Хронический стресс
Симптомы ЭГ
Симптоматика и клиническая картина при стандартном физикальном обследовании соответствует клинической картине при других формах воспалительных поражений слизистой оболочки желудка, двенадцатиперстного кишечника.
Интересный факт! При очаговом ЭГ жалобы и клиника могут полностью отсутствовать, либо быть в нечетких проявлениях (дискомфорт в эпигастральной области). При благоприятных обстоятельствах все явления купируются в течение нескольких часов без дополнительного лечения.
Пациенты наиболее часто могут жаловаться на:
- Ощущение тяжести в животе, не имеющее постоянного характера, усиливающейся после приёма жирной или жареной пищи. Возникает ощущение тяжелого комка в желудке в течение 30-40 минут после приёма даже небольших объёмов пищи. Часто могут жаловаться на дискомфорт при быстрой ходьбе или беге.
- Изжога в вечернее и дневное время, появляющаяся после еды или смены положения тела в горизонтальном положении. Пациенты вынуждены носить с собой антацидные препараты или минеральную воду, имеющую щелочные свойства. В доме таких людей постоянно имеется упаковка с пищевой содой, которой они вынуждены снимать мучительное ощущение жжения в пищеводе.
- Болевые ощущения в эпигастральной области, имеющие прямую зависимость от еды или напитков. Их интенсивность зависит от формы ЭГ. При очаговом единичном поражении выраженность болевого синдрома минимальная, либо совсем отсутствует, что связано с малой областью поражения и высоким регенеративным потенциалом слизистой. При распространённом процессе с множеством сливающихся в конгломераты очагов подслизистой, что, по сути, является ранними проявлениями воспаления слизистой, затрагиваются отдельные нервные окончания и нервные сплетения, которые сдавливаются отечными тканями. Боль приобретает выраженный характер.
- Тошнота, которая имеет центральный генез через рефлекторные дуги, замыкающиеся на чревном сплетении и рвотным центром церебрального анализатора, расположенного в базальных ядрах, таламусе и коре.
👩⚕️Не менее важная информация по теме: Смешанный атрофический поверхностный гастрит
Методы обнаружения болезни
При постановке диагноза ЭГ наиболее информативным и достоверным инструментальным методом исследования остаётся эндоскопический осмотр слизистой через оптоволоконный кабель.
Для визуального изучения состояния слизистой пищевода, желудка и дуоденальный зоны актуальным остаётся метод ФГДС. Когда через эндоскоп, имеющий встроенный источник света и приспособление для «защипывания» участка эпителия и подслизистой, проводят забор материала для дальнейшего гистологического типирования. Позволяет определить заключительный клинический диагноз.
Методы лечения
Любой план лечения при заболеваниях органов пищеварительной системы начинается с лечебного питания. При болезнях желудка наиболее часто применяются стол 1 и стол 5 по Певзнеру (известный диетолог, разработавший принципы и диеты лечебного питания).
Вторым важным аспектом является режим, уровень физической и умственной активности, ограничение стрессов, которым подвержен пациент в силу своей профессии.
Обратите внимание! При незначительных отклонениях и начальных стадий заболевания, порой достаточно нормализовать питание и режим дня пациента, для полного выздоровления.
Медикаментозное лечение применимо при среднетяжёлых и тяжелых формах заболевания.
Оно включает в себя: гепатопротекторы, антацидные препараты, ферменты, витаминные и общеукрепляющие средства.
Немаловажную роль в лечении играют ЛФК и физиолечение.
Правила питания при ЭГ
- Принцип дробности – питаться следует часто, но малыми порциями.
- Из питания исключаются высокоэкстрактивные продукты, обладающие выраженным запахом, ароматом, вкусом: специи, наваристые мясные бульоны, копчености.
- Механическое измельчённое состояние пищи. Мясо мелко перемалывается, овощи растираются, каши варятся до жидкого состояния. Из рациона исключаются продукты с высоким содержанием растительной клетчатки.
Медикаменты при ЭГ
Наиболее востребованы на рынке средства снижающие кислотность, к которым можно отнести препараты с буферными свойствами и средства, влияющие на секрецию соляной кислоты. К первым можно отнести: «Альмагель» и «Фосфалюгель», ко вторым – «Омепразол», «Ранитидин», «Квамател».
Особую группу средств представляют препараты содержащие висмут. Они создают защитную пленку на раздражённой слизистой и препятствуют размножению хеликобактер, которые названы в качестве главной этиологической причины развития хронической язвенной болезни.
ЛФК при ЭГ
Существуют разработанные комплексы для лечения заболевания в фазу обострения и ремиссии. Эффективность их доказана клиническими рандомизированными исследованиями.
Комплекс лечебной гимнастики при заболеваниях ЖКТФизиотерапевтическое лечение
Наиболее эффективными методиками признаны: магнитотерапия, электрофорез, гипербарическая оксигенотерапия. Пациенты отмечают заметное улучшение состояния после начала физиопроцедур.
Применение народных средств
Прекрасными антиоксидантными и регенеративными свойствами обладает облепиховое масло. Хороший эффект получен при применении прополиса, составах на основе пчелиного мёда и мумиё.
Рекомендации для пациентов с ЭГ
- Больше внимания уделять своему питанию и культуре приёма пищи.
- Нормализовать режим ночного сна, избегать ночной работы и позднего отхода ко сну.
- Избегать стрессов, чаще находиться на природе и свежем воздухе
Небольшое заключение
Соблюдение простых гигиенических правил для сохранения физического здоровья и душевного равновесия поможет избежать серьёзных последствий и наслаждаться тем, чем человека одаривает жизнь.
Эритематозный антрум гастрит — Лечение гастрита
Антрум гастрит
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения гастрита и язвы наши читатели успешно используют Монастырский Чай. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Язвенная болезнь желудка часто развивается на фоне другой патологии, к примеру, антрум гастрит. Рассмотрим характеристику, причины и последствия заболевания.
Определение, причины
Антрум гастрит (гастрит типа В) – воспалительное заболевание слизистой оболочки желудка, его антрального отдела. Выделяют немало внутренних и внешних причин, способствующих его развитию.
Внутренние причины
Главную роль в развитии гастрита играет бактерия Helicobacter pylori. Активно размножаясь в полости желудка, микроб внедряется в слизистую оболочку, вызывает воспаление и нередко разрушение тканей. Снижения кислотности пищеварительного сока, за который отвечает антральный отдел, не происходит, соляная кислота усугубляет процесс и нарушает процессы ферментативной обработки пищи.
Заболевание носит наследственный характер. Не исключено, что болеющий родитель передаст патологию на генном уровне ребёнку. Вероятность передачи равна 25-30%, предполагая, что другой родитель здоров.
Немаловажным становится нарушение работы иммунной системы. Организм начинает вырабатывать антитела к собственным клеткам, что приводит к разрушению поверхностных слоёв полого органа.
Внешние причины
Ведущее место по частоте встречаемости отдаётся неправильному, нерациональному питанию. Жирная, копчёная, кислая, чрезмерно солёная и консервированная пища раздражает слизистую оболочку, увеличивает кислотный показатель содержимого желудка. Пища с недостаточным количеством полезных веществ, витаминов и микроэлементов негативно влияет на организм и клетки антрального отдела в частности, погибающие от истощения.
Приём антибиотиков. Этот фактор выделяют в избранных литературных источниках как химический. Длительный приём антибактериальных средств токсичен для тканей, стенка постепенно теряет функции, структуру, становится атрофичной.
Стресс и эмоциональные расстройства влияют не напрям
развитие и рекомендации для лечения
Эритематозный гастрит – самая распространенная разновидность болезни. Она характеризуется воспалительным процессом в желудке, который провоцирует появление красных пятен на слизистой оболочке органа. При отсутствии своевременного лечения они переходят в эрозии. Патология имеет множество форм. На ранних стадиях глубокие повреждения не возникают, а язвы образуются в дальнейшем как следствие расширения сосудов. Необходима медикаментозная терапия.
Эритематозная форма гастрита чревата образованием эрозии и язвы
Каковы причины развития патологии
В наше время многие люди имеют эритематозный гастрит. Некоторые из них даже не подозревают о наличии патологии. На возникновение нарушения влияет большое количество посторонних факторов. Развитие может быть обусловлено:
- периодическим неправильным питанием;
- частым приемом спиртосодержащих напитков;
- курением;
- регулярными стрессовыми ситуациями;
- длительным использованием медикаментов.
Заболевание поражает антрум и может приводить к существенным осложнениям. К самой частой причине возникновения гастрита эритематозного типа относят хеликобактерную инфекцию. Присутствующие микроорганизмы существенно ослабляют иммунную систему человека. Желудок становится крайне уязвимым.
Существует несколько разновидностей болезни. Их особенности отражены в таблице.
| Тип патологии | Характеристики |
|---|---|
| Эритематозный экссудативный хронический гастрит | Болезнь развивается на фоне имеющихся повреждений органа ЖКТ. Причиной обострения становятся пищевые раздражители и паразитарные микроорганизмы. |
| Очаговый эритематозный тип | Процесс поражает определенный участок слизистой оболочки. Становится причиной язвенной болезни. |
| Поверхностное воспаление | Принято считать начальной стадией патологии. |
Признаки заболевания
Любое повреждение желудка сопровождается большим количеством отрицательных симптомов. В зависимости от степени могут проявляться разнообразные признаки отклонения. Пангастрит или диффузная форма нарушения характеризуется поражением всей слизистой оболочки желудка. Патология сопровождается невыносимой болью.
Очаговый гастрит эритематозного типа проявляется болевым синдромом в определенном месте. Симптом точечный, возникает после приема пищи. Эритематозный хронический антральный гастрит поражает только нижнюю часть органа. Дискомфорт часто отмечается натощак. Синдром разлитой, возникает в верхнем сегменте живота.
Атрофический вид заболевания сопровождается невыносимой болью. Это обусловлено не только воспалительным процессом, но и обратным развитием желез.
Заболевание может сопровождаться головными болями
Пациентов с болезнью желудка беспокоят следующие признаки:
- рвотный рефлекс;
- отрыжка;
- неприятный привкус в ротовой полости;
- головная боль;
- отказ от еды и стремительное снижение массы тела;
- диарея, которая чередуется с запорами.
При возникновении признаков повреждения желудка – посетите врача.
Установление диагноза
К основному методу диагностирования патологии относят эндоскопию. Процедура заключается во введении в организм человека специальной трубки со встроенной камерой. Устройство позволяет визуально оценить степень повреждения органа пищеварения. Помимо этого больному дают назначение на:
- УЗИ;
- МРТ;
- лабораторные исследования.
В комплексе с другими исследованиями при гастрите проводится УЗИ
Пациент должен сдать ОАК и биохимический анализ. Присутствует необходимость в оценке каловых масс, так как поражение может провоцировать внутреннее кровотечение.
В некоторых случаях врач должен взять биоптат – небольшой участок желудка для дальнейшего обследования. Диагностика крайне необходима. Только благодаря ей возможно установить точный диагноз и в дальнейшем подобрать адекватную терапию.
Методы устранения патологии
Лечение может быть начато только после посещения медицинского учреждения. Пациентам для эффективной борьбы с патологией рекомендуют принимать антацидные препараты. Для избавления от болевого синдрома допустимо использование анальгетиков. После полного выздоровления подбираются витаминные и минеральные комплексы. Они необходимы для восстановления иммунной системы и всего организма в целом.
Если развитие болезни было спровоцировано хеликобактерной инфекцией, потребуется пить антибактериальные лекарства.
Дополнить медикаментозную терапию можно травяными настоями
Традиционные методы комбинируют с народной медициной. Допустимо использование следующих натуральных компонентов для создания лечебных средств:
- яблоки;
- сок капусты;
- кора березы;
- лопух;
- сок картофеля.
Из лекарственных трав готовят настои и отвары. Их использование возможно после консультации с доктором.
Особенности рациона
Заболевший должен комбинировать медикаментозную терапию с диетой. Правильное питание поможет существенно улучшить состояние. При недостаточном количестве вырабатываемого желудочного сока не рекомендовано употреблять:
- острое;
- пряное;
- соления;
- консервы;
- копчености;
- сильно горячую или холодную пищу.
Пациентам необходимо отказаться от специй и острой еды
Пациент с пониженным уровнем кислотности должен исключить из рациона:
- кофе;
- грибы;
- свежую выпечку;
- молоко;
- лук;
- чеснок.
Необходимо отдать предпочтение отварному мясу, кисломолочным продуктам и овощам.
При повышенном уровне кислотности питание не должно включать:
- жирные бульоны;
- копчености;
- продукты с большим содержанием соли.
Вредными при заболевании являются различные выпечки и кофе
Потребуется отдать предпочтение дробному питанию. Кушать необходимо не менее 6 раз в сутки. Порции должны быть маленькими.
Возможные последствия
Гастрит эритематозного типа наносит организму тотальный и необратимый вред. Существует вероятность развития осложнений. Снизить риск их формирования удается только благодаря своевременному лечению. Болезнь может стать причиной появления:
- рака желудка;
- язвенной патологии.
В запущенном случае состояние может закончиться летальным исходом. Присутствующие в органе эрозии постепенно заменяются соединительной тканью, то есть разрушение происходит на клеточном уровне. При гастрите эритематозного типа доктор должен, в первую очередь, исключить возможность присутствия злокачественных новообразований. В ином случае может присутствовать необходимость в хирургическом вмешательстве. Лекарственные средства подбираются в зависимости от степени поражения пищеварительного органа.
Отсутствие своевременного лечения может привести к образованию раковой опухоли
Профилактические меры
Эритематозный гастрит – распространенное заболевание желудка. Существует множество посторонних факторов, которые могут спровоцировать развитие патологии. Важно следить за своим здоровьем и соблюдать профилактические меры для снижения риска развития нарушения. Врачи рекомендуют:
- правильно питаться;
- отказаться от табакокурения;
- не употреблять спиртосодержащие напитки;
- вести здоровый образ жизни;
- соблюдать режим.
Необходимо полностью пересмотреть свой рацион. Из него нужно исключить все вредные продукты. Ежегодно требуется посещать гастроэнтеролога и тщательно следить за своим самочувствием.
Какие симптомы указывают на гастрит — это можно узнать из видео:
Лечение гастрита и гастропатии
Как врачи лечат гастрит и гастропатию?
Ваш врач порекомендует лечение в зависимости от типа гастрита или гастропатии и их причины. Лечение гастрита и гастропатии может улучшить симптомы, если они есть, и снизить вероятность возникновения осложнений.
Ваш врач порекомендует лечение в зависимости от типа гастрита или гастропатии, которые вы имеете, и их причины.H. pylori гастрит
Врачи лечат Helicobacter pylori (H.Pylori) гастрит с комбинацией лекарств для уничтожения
H. Pylori бактерий. Эти лекарства чаще всего включают
Ваш врач может избежать назначения антибиотиков, которые вы принимали в прошлом, потому что бактерии H. pylori могли развить устойчивость к этим антибиотикам.
Если вам дают лекарства, принимайте все дозы точно так, как прописал ваш врач. Если вы перестанете принимать лекарства рано, некоторые бактерии могут выжить и повторно заразить вас.Другими словами, бактерии H. pylori могут развить устойчивость к антибиотикам.
Чтобы узнать, сработали ли лекарства, ваш врач может порекомендовать обследовать вас на H. pylori по крайней мере через 4 недели после того, как вы закончили принимать лекарства. 4 Если у вас все еще есть инфекция H. pylori , ваш врач может назначить другую комбинацию антибиотиков и других лекарств для лечения инфекции. Убедиться, что все бактерии H. pylori были убиты, важно для предотвращения дальнейших осложнений инфекции.
Реактивная гастропатия
Если длительное использование нестероидных противовоспалительных препаратов (НПВП) приводит к реактивной гастропатии, ваш врач может порекомендовать вам прекратить прием НПВП, принимать более низкие дозы или принимать другие лекарства от боли. Врачи также могут порекомендовать принимать ИПП вместе с НПВП для профилактики или лечения реактивной гастропатии и ее возможных осложнений.
Если рефлюкс желчи вызывает реактивную гастропатию, врачи могут назначить урсодиол, лекарство, содержащее желчные кислоты и способное излечить слизистую оболочку желудка, или хирургическое вмешательство, чтобы остановить отток желчи в желудок.
Аутоиммунный гастрит
Если у вас аутоиммунный гастрит, ваш врач может порекомендовать добавки железа, фолиевой кислоты и витамина В12 для предотвращения пагубной анемии. Если аутоиммунный гастрит приводит к пернициозной анемии, врачи могут порекомендовать инъекции витамина В12 для лечения этого заболевания.
По соображениям безопасности проконсультируйтесь с врачом перед использованием пищевых добавок, таких как витамины, а также любые дополнительные или альтернативные лекарства или медицинская практика.
Острая эрозивная гастропатия
Для пациентов с тяжелыми травмами или критическими заболеваниями врачи могут назначать лекарства, снижающие кислотность желудка, такие как ИПП, блокаторы h3 или сукральфат (Carafate), для профилактики или лечения стрессового гастрита.
Если раздражающее вещество вызывает острую эрозивную гастропатию, лечение включает в себя удаление контакта с веществом. Врачи могут также назначать ИПП или блокаторы h3 для снижения желудочной кислоты.
Если острая эрозивная гастропатия вызывает сильное кровотечение в желудке, врачи могут лечить кровотечение во время эндоскопии верхней части желудочно-кишечного тракта или в тяжелых случаях с помощью хирургического вмешательства.
Гастрит или гастропатия по другим причинам
Для лечения гастрита или гастропатии по другим причинам, врачи могут назначать лекарства для лечения основной причины или улучшения симптомов.Врачи могут порекомендовать изменить диету, если гастрит связан с целиакией или пищевой аллергией.
,Что вызывает гастрит?
Острое течение заболевания развивается в результате воздействия раздражающих факторов на слизистую оболочку желудка. К этим факторам относятся кислоты, щелочи, очень холодная или, наоборот, слишком горячая пища. Гастрит может возникнуть в результате воздействия определенных лекарств. К ним относятся ацетилсалициловая кислота, нурофен, ибупрофен, немисил, немигезик.
Предрасполагающие факторы
Чаще всего гастриту предшествуют такие факторы, как частые расстройства пищевого поведения; чрезмерное потребление очень острой пищи; слишком горячая или, наоборот, холодная пища; длительное лечение медикаментами, раздражающими слизистую оболочку желудка; наследственность; подагра.
Гастрит проявляется острой болью в эпигастральной области, как после еды, так и натощак, отрыжкой, ощущением тяжести, тошноты, рвоты, потерей веса, вздутием живота и метеоризмом.
Если вовремя не начать терапию, то острый гастрит переходит в стадию хронического течения, часто обостряющегося.
Гастрит классифицируется как эрозивный или неэрозивный, в зависимости от степени повреждения слизистой оболочки. Это также классифицируется процессом локализации (т.е.э., отдел сердца, орган, антральный отдел). Гастрит также может быть классифицирован гистологически как острый или хронический, в зависимости от типа воспаления клеток. Однако ни одна классификационная схема полностью не соответствует патофизиологии; Есть много комбинаций патологических изменений. Некоторые формы включают кислотно-пептические поражения и гастрит, вызванные Helicobacter pylori. Часто этот термин включает в себя неспецифические симптомы гастрита (часто не диагностируется), дискомфорт в животе и гастроэнтерит.
Острый гастрит характеризуется инфильтрацией полиморфноядерных лейкоцитов (ПМН) слизистой оболочки организма и антрального отдела желудка.
Хронический гастрит характеризуется определенной степенью атрофии слизистой оболочки (с потерей функции слизистой оболочки) или метаплазией. Процесс в основном затрагивает антральный компартмент (с последующей гибелью G-клеток и уменьшением секреции гастрина) или организм желудка (с потерей кислотообразующих желез, приводящих к снижению кислотности, выработке пепсина и внутренний фактор).
Гастрит — Лучший канал здоровья
Гастрит — это воспаление (раздражение) слизистой желудка. Это может быть вызвано многими факторами, включая инфекцию, алкоголь, определенные лекарства и некоторые аллергические и иммунные состояния. Гастрит может быть острым (с тяжелыми приступами, длящимися один или два дня) или хроническими (с длительной потерей аппетита или тошнотой). Во многих случаях гастрит не имеет симптомов (бессимптомный).Некоторые формы, включая хронический атрофический гастрит, связаны с повышенным риском рака желудка.Варианты лечения включают избегание воздействия известных раздражителей и прием лекарств для уменьшения количества желудочного сока.
Симптомы гастрита
Во многих случаях гастрит не имеет симптомов. Общие симптомы могут включать в себя:
- потеря аппетита
- боль в верхней части живота под ребрами
- тошнота или расстройство желудка
- икота
- рвота
- крови в рвоте
- крови в кишечнике, если слизистая оболочка желудка изъязвлена (это превращает стул в черный цвет и называется мелана)
- потеря веса.
Желудок
Желудок — это орган пищеварительной системы, расположенный в брюшной полости чуть ниже ребер. Глотаемую пищу смешивают с желудочными соками, содержащими ферменты и соляную кислоту. Слизистая оболочка желудка, называемая эпителием, многослойная. Эпителий покрыт слизью (слизистой желудка), выделяемой специальными железами. Воспаление, вызванное гастритом, происходит в этой подкладке.
Причины гастрита
Гастрит может быть вызван многими различными факторами, включая:
- лекарства, такие как аспирин и нестероидные противовоспалительные препараты (НПВП)
- заражение бактериями Helicobacter pylori , ответственными за большинство язв желудка и двенадцатиперстной кишки
- алкоголь
- затяжная рвота
- перепроизводство желудочного сока, что является реакцией на стресс у некоторых людей
- обратный отток желчи из тонкой кишки (двенадцатиперстной кишки)
- некоторые аллергические и иммунные состояния — например, пернициозная анемия
- облучение.
Диагноз гастрита
Диагностика гастрита включает в себя различные тесты, в том числе:
- Эндоскопия — тонкая гибкая трубка пронизывает пищевод в желудок. Эндоскоп оснащен небольшой камерой, чтобы врач мог смотреть на слизистую оболочку желудка. Если слизистая желудка покраснела, это может указывать на гастрит. Биопсия необходима для подтверждения.
- Биопсия — небольшие образцы ткани взяты во время эндоскопии и проверены в лаборатории.Патолог будет искать изменения, в том числе наличие воспалительных клеток и повреждения эпителия.
Лечение гастрита
Лечение гастрита может включать в себя:
- Идентификация причины — после определения причины можно предпринять шаги, чтобы избежать воздействия. Например, если алкоголь вызывает воспаление, вы можете отказаться от употребления алкоголя или уменьшить его количество. Противовоспалительные препараты, принимаемые для лечения других состояний, возможно, следует прекратить или заменить их другими.
- Медикамент — таблетки, доступные для снижения содержания кислоты в желудочном соке. Вам может потребоваться принимать эти лекарства в течение нескольких недель или месяцев, в зависимости от вашей ситуации.
- Диетические модификации — такие как ограничение или отказ от алкоголя и кофеина, которые могут раздражать слизистую оболочку желудка.
- Без лечения — часто гастрит обнаруживается случайно во время эндоскопии. Если Helicobacter pylori отсутствует, и при биопсии нет других признаков, обычно нет необходимости лечить гастрит.
Helicobacter pylori инфекция
Бактерия Helicobacter pylori вызывает гастрит, а также является причиной большинства пептических язв. Язвенная болезнь — это отверстие в слизистой оболочке желудка, двенадцатиперстной кишки или пищевода. Считается, что бактерия Helicobacter pylori является причиной расстройства желудка и фактором, способствующим развитию рака желудка.
Микробы живут в слизистой оболочке желудка, а химические вещества, которые они производят, вызывают раздражение и воспаление.Диагностика включает в себя специальный тест дыхания для проверки газообразных побочных продуктов бактерий. Лечение включает в себя комбинацию различных антибиотиков, а затем дыхательные тесты, чтобы убедиться, что лекарство работает.
Где можно получить помощь
- Ваш доктор
- медсестра по вызову тел. 1300 60 60 24 — для экспертной медицинской информации и консультаций (24 часа, 7 дней)
- Гастроэнтеролог
Что нужно запомнить
- Гастрит — это воспаление (раздражение) слизистой оболочки желудка.
- Распространенные причины включают инфекции, противовоспалительные препараты и алкоголь.
- Варианты лечения включают избегание воздействия известных раздражителей и прием лекарств для уменьшения количества желудочного сока.
Контент-партнер
Эта страница была подготовлена в консультации и одобрена: Канберрская больница — отделение гастроэнтерологии
Последнее обновление: Август 2014
Содержание страницы в настоящее время пересматривается.Содержимое этого сайта предоставляется исключительно в информационных целях. Информация о терапии, услуге, продукте или лечении никоим образом не подтверждает и не поддерживает такую терапию, услугу, продукт или лечение и не заменяет рекомендации вашего врача или другого зарегистрированного медицинского работника. Информация и материалы, содержащиеся на этом сайте, не являются исчерпывающим руководством по всем аспектам терапии, продукта или лечения, описанным на сайте.Всем пользователям настоятельно рекомендуется всегда обращаться за советом к зарегистрированному медицинскому работнику для диагностики и ответов на свои медицинские вопросы, а также для выяснения того, подходит ли конкретная терапия, услуга, продукт или лечение, описанные на сайте, в их обстоятельствах. Штат Виктория и Департамент здравоохранения и социального обеспечения не несут никакой ответственности за доверие любого пользователя к материалам, содержащимся на этом сайте.
,Гастрит — Симптомы, диагностика и лечение
Helicobacter pylori Инфекция и использование нестероидных противовоспалительных препаратов (НПВП) или алкоголя являются наиболее распространенными причинами. Другие причины включают стресс (вторичный по отношению к ишемии слизистой оболочки) и аутоиммунный гастрит. Редкие формы включают флегмонозный гастрит (редкая бактериальная инфекция).
Диагноз основан на истории болезни и характерных гистологических данных. Для диагностики инфекции H pylori можно использовать различные методы.
Наличие подозрительных признаков, указывающих на злокачественную опухоль верхних отделов желудочно-кишечного тракта (ЖКТ), требует срочной эндоскопии при соответствующих клинических условиях. К ним относятся кровотечение желудочно-кишечного тракта, анемия, преждевременное сытость, необъяснимая потеря веса (> 10% массы тела), прогрессирующая дисфагия, одинофагия или постоянная рвота.
Лечение зависит от этиологии. Возможные варианты включают H. pylori -радикационную терапию, снижение NSAID или воздействия алкоголя и симптоматическую терапию антагонистами H₂ и / или ингибиторами протонного насоса.
При отсутствии лечения может развиться язвенная болезнь. Другие осложнения некоторых форм гастрита включают рак желудка и желудочную лимфому.
Гастрит определяется как гистологическое наличие воспаления слизистой желудка. Более широкий термин гастропатия охватывает поражения, характеризующиеся минимальным или отсутствующим воспалением. [1] Варис К. Гастрит — неправильно используемый термин в клинической гастроэнтерологии. Scand J Gastroenterol Suppl. 1988 8 июля; 155: 53-60. Http: //www.ncbi.nlm.nih.gov/pubmed/3245001?tool=bestpractice.com [2] Лейн Л, Вайнштейн В.М. Субэпителиальные кровоизлияния и эрозии желудка человека. Dig Dis Sci. Апрель 1988 г .; 33 (4): 490-503. http://www.ncbi.nlm.nih.gov/pubmed/3280275?tool=bestpractice.com [3] Гликман Дж., Антониоли Д.А. Гастрит. Гастроинтест Эндоск Клин N Am. 2001 окт; 11 (4): 717-40. http://www.ncbi.nlm.nih.gov/pubmed/11689363?tool=bestpractice.com
Helicobacter pylori может вызвать как острый, так и хронический гастрит.[4] Чей У.Д., Леонтьадис Г.И., Хоуден С.В., Мосс С.Ф. Клиническое руководство ACG: лечение инфекции Helicobacter pylori. Am J Gastroenterol. 2017 Фев; 112 (2): 212-39. https://gi.org/wp-content/uploads/2017/02/ACGManagementofHpyloriGuideline2017.pdf http://www.ncbi.nlm.nih.gov/pubmed/28071659?tool=bestpractice.com Эрозивный гастрит может возникать в ответ на прием НПВП / употребление алкоголя или неправильное употребление [1] Варис К. Гастрит — неправильно используемый термин в клинической гастроэнтерологии. Scand J Gastroenterol Suppl. 1988 8 июля; 155: 53-60.http://www.ncbi.nlm.nih.gov/pubmed/3245001?tool=bestpractice.com [2] Лейн Л, Вайнштейн В.М. Субэпителиальные кровоизлияния и эрозии желудка человека. Dig Dis Sci. Апрель 1988 г .; 33 (4): 490-503. http://www.ncbi.nlm.nih.gov/pubmed/3280275?tool=bestpractice.com [3] Гликман Дж., Антониоли Д.А. Гастрит. Гастроинтест Эндоск Клин N Am. 2001 окт; 11 (4): 717-40. http://www.ncbi.nlm.nih.gov/pubmed/11689363?tool=bestpractice.com и желчного рефлюкса в желудок, который может последовать после предыдущей операции на желудке или холецистэктомии.[5] Bondurant FJ, Maull KI, Nelson HS Jr, et al. Желчный рефлюкс, гастрит. South Med J. 1987 Feb; 80 (2): 161-5. http://www.ncbi.nlm.nih.gov/pubmed/3810208?tool=bestpractice.com [6] Niemala S. Duodenogastric рефлюкс у пациентов с жалобами на верхнюю часть живота или язву желудка с особым акцентом на рефлюкс-ассоциированный гастрит. Scand J Gastroenterol Suppl. 1985; 115: 1-56. http://www.ncbi.nlm.nih.gov/pubmed/3863229?tool=bestpractice.com [7] Niemala S, Karttunen T, Heikkila J, et al.Характеристика рефлюкс-гастрита. Scand J Gastroenterol. 1987 апр; 22 (3): 349-54. http://www.ncbi.nlm.nih.gov/pubmed/3589504?tool=bestpractice.com [8] McAlhany JC Jr, Hanover TM, Taylor SM, et al. Долгосрочное наблюдение пациентов с гастроююностомией Roux-en-Y при заболеваниях желудка. Энн Сург. 1994 май; 219 (5): 451-5. http://www.pubmedcentral.nih.gov/picrender.fcgi?artid=1243166&blobtype=pdf http://www.ncbi.nlm.nih.gov/pubmed/8185395?tool=bestpractice.com Стресс-гастрит, чаще всего связанный с ишемией слизистой оболочки, наблюдаемой у критически больных пациентов, представляет собой непрерывную стадию заболевания, варьирующую от поверхностных (эрозий) до глубоких повреждений слизистой оболочки, известных как стрессовые изъязвления.[9] Мартиндейл Р.Г. Современные стратегии профилактики стрессового кровотечения из слизистой оболочки. Am J Health Syst Pharm. 2005 год 15 мая; 62 (10 дополнений 2): S11-7. http://www.ncbi.nlm.nih.gov/pubmed/15905595?tool=bestpractice.com Аутоиммунный гастрит является диффузной формой атрофии слизистой оболочки, характеризующейся аутоантителами к париетальным клеткам и внутренним фактором, приводящим к воспалительной инфильтрации и атрофии слизистой оболочки тела. [3] Glickman JN, Antonioli DA. Гастрит. Гастроинтест Эндоск Клин N Am.2001 окт; 11 (4): 717-40. http://www.ncbi.nlm.nih.gov/pubmed/11689363?tool=bestpractice.com [10] Kekki M, Siurala M, Varis K, et al. Принципы классификации и генетика хронического гастрита. Scand J Gastroenterol Suppl. 1987; 141: 1-28. http://www.ncbi.nlm.nih.gov/pubmed/3481655?tool=bestpractice.com Флегмонозный гастрит — это редкая, но опасная для жизни инфекция подслизистой и слизистой оболочки желудка, наблюдаемая у пациентов с ослабленным иммунитетом. [11] Шипман П.Дж., Друри П. Эмфизематозный гастрит: история болезни и обзор литературы.Australas Radiol. 2001 Feb; 45 (1): 64-6. http://www.ncbi.nlm.nih.gov/pubmed/11259977?tool=bestpractice.com [12] Дхарап С.Б., Гаг Г., Бисвас А. Острый некротический гастрит. Indian J Gastroenterol. 2003 июль-август; 22 (4): 150-1. http://www.ncbi.nlm.nih.gov/pubmed/12962444?tool=bestpractice.com [13] Карлсон А.П., Чан В.Х., Кетай Л.Х. и др. Эмфизематозный гастрит у сильно обожженного пациента: история болезни и обзор литературы. J травма. 2007 март; 62 (3): 765-7. Http: //www.ncbi.nlm.nih.г / PubMed / 17414363? инструмент = bestpractice.com [14] Loi T, см. JY, Diddapur RK, et al. Эмфизематозный гастрит: история болезни и обзор литературы. Ann Acad Med Сингапур. 2007 янв; 36 (1): 72-3. http://www.ncbi.nlm.nih.gov/pubmed/17285190?tool=bestpractice.com
Как сделать настойку пустырника в домашних условиях: Настойка пустырникаИскусство самогоноварения
Настойка пустырникаИскусство самогоноварения
Пустырник является многолетним травянистым растением семейства губоцветных. В высоту оно может вырасти до двух метров. Растение неприхотливое, чаще всего растёт как сорняк на пустырях, лугах и деревенских улицах. В городе его можно найти в парках. Сухие листья и цветущие верхушки растений используют для приготовления настойки. Средство обладает горьковатым вкусом и коричневым цветом. Давайте подробнее рассмотрим, из чего состоит препарат и как принимать настойку пустырника правильно. Можно ли растение использовать для лечения заболеваний в период беременности, и в какой лучше форме?
Из чего состоит настойка и когда её нужно принимать?
Настойка пустырника состоит из биофлавоноидов, сапонинов, эфирных масел, алкалоидов, гликозидов, витаминов А и Е, вяжущих и сахаристых веществ.
Такой состав хорошо успокаивает центральную и периферическую нервную систему, помогает при бессоннице. Пустырник настойка нашла своё применение в следующих ситуациях:
- При неврозе;
- При дистонии гипертонического типа;
- При неврастении;
- При лёгкой форме бессонницы и нарушении сна, когда человек не может долго уснуть;
- При повышенной раздражительности различного происхождения;
- При абстинентном синдроме вовремя лечения алкоголизма или в период бросания курить;
- При повышенной эмоциональной возбудимости;
- При повышенном артериальном давлении.
Растение обладает седативными, гипотензивными, спазмолитическими, противосудорожными и тонизирующими свойствами.
Благодаря полезным веществам, содержащимся в пустырнике, настойку на его основе применяют, чтобы снизить высокое давление. Лечение сердечнососудистых заболеваний осуществляется тонизирующими свойствами. С помощью гликозидов и флавоноидов укрепляются сосудистые стенки. Иногда пустырник применяют для снятия судорог.
Настойку пустырника используют не только вовнутрь, но и наружно. Ею лечат разные раны и порезы. Для этого достаточно в настойке смочить ватный тампон и приложить его к повреждённому месту. За очень короткое время ранка затянется и бесследно пропадёт.
Важно запомнить, что применение настойки должно осуществляться после консультации с доктором, так как средство имеет противопоказания.
Когда нельзя принимать настойку пустырника?
Настойка пустырника не применяется:
- При индивидуальной непереносимости компонентов препарата;
- При язве желудка и заболеваниях двенадцатиперстной кишки;
- При эрозивном гастрите;
- Для лечения детей, не достигших 12 лет;
- Вовремя беременности и кормлении грудью;
- При артериальной гипотензии и брадикардии.
Специалисты не рекомендуют принимать пустырник при обильных месячных, так как он может вызвать ещё большее кровотечение.
Настойку из пустырника не рекомендуется принимать вместе со снотворными и обезболивающими препаратами, так как она усиливает их действие.Передозировка и побочные явления настойки пустырника
При передозировке человека тошнит, мучает изжога и отрыжка. Индивидуальная непереносимость препарата может вызвать острое отравление, расстройство сердечнососудистой деятельности и нарушение работы нервной системы.
Побочные явления могут возникнуть при непереносимости растения и аллергии на него. Если появились симптомы аллергической реакции нужно срочно прекратить приём настойки и обратится к доктору за консультацией.
Как принимается средство?
Так как настойка сделана из растений и спирта, принимать её рекомендуется строго советам, которые говорит инструкция. Важно перед началом лечения пустырником проконсультироваться с доктором, чтобы не допустить развитие нежелательных побочных явлений.
Инструкция по применению говорит следующее:
- Невроз, начальную стадию гипертонии, повышенную эмоциональную реакцию лечат с помощью такой дозы: в стакане воды разводится 30 – 50 капель настойки. Пить препарат нужно два – три раза в день в течение месяца;
- Детям старше 12 лет назначается пить по 20 – 30 капель, разведённых в стакане воды трижды в день. Детишкам меньше двенадцати лет педиатр назначает препарат в меньших дозировках, которые ни в коем случае нельзя превышать;
- Настойку также используют очень осторожно в период беременности. Обычно назначается употреблять по 20 капель средства, разведённого в стакане воды дважды в день.
Начинать пить настойку рекомендуется с 10 капель. Если не будет аллергии и организм нормально отреагирует на препарат можно смело продолжать его приём, согласно тому, как указывает инструкция и рекомендует доктор.
Для более эффективного лечения невроза и проблем с нервной системой используют комбинацию лекарственных трав — настойку валерианы и пустырника. Такое средство также можно употреблять после посещения доктора.Травяной настой
Будущим мамочкам, маленьким деткам и людям, которым нельзя употреблять препараты на спирту, настойку можно приготовить на воде. Готовое сырьё можно приобрести в аптеке.
45 грамм пустырника залейте стаканом кипятка и дайте постоять пару часов. Затем процедите и отожмите сырьё. Принимать настой по столовой ложке не больше пяти раз в день за полчаса до приёма пищи.
Ванны с пустырником
Если произошли серьёзные функциональные сбои в нервной системе, доктор может посоветовать принимать ванны с добавлением пустырника. Температура воды должна быть 35 – 40 градусов.
В ванну можно добавить корень аира, мяту, тысячелистник. Благодаря такой процедуре организм ощутит тонизирующее воздействие, поднимется настроение и улучшиться общее самочувствие.
Использование настойки в период беременности
Будущей мамочке назначить принимать настойку может терапевт, гинеколог или невропатолог. Настойка пустырника при беременности назначается в таких случаях:
- При бессоннице и возбуждённом состоянии. Так как женщина очень переживает за здоровье и развитие своего малыша, и о том, как она встретится с ним, и всё ли будет готово к моменту его появления на свет;
- При повышенном артериальном давлении;
- При гипертонусе матки для нормализации состояния;
- Для улучшения пищеварения, стимуляции работы кишечника при нарушенной работе пищеварительного тракта;
- С целью предупреждения и устранения симптомов токсикоза, который может сопровождать женщину в начале или конце беременности.
Сколько принимать капель должен рассказать лечащий врач каждой пациентке индивидуально.
Какой вид пустырника лучше выбрать в период беременности?
Пустырник можно купить в виде спиртовой настойки, таблеток, высушенной травы, экстракта, пакетированного чая или БАДа. Вовремя беременности форму употребления лекарственного растения должен подсказать доктор.
Применение пустырника вовремя беременности следующее:
- «Пустырник форте» используют даже вовремя лактации. В его состав входят не только лекарственные листочки, но и витамин В6, иридоиды и магний. Такой препарат назначается во втором и третьем периоде беременности. Без консультации с врачом средство принимать строго запрещено;
- Если доктор в период беременности назначил пить спиртовую настойку пустырника её можно выпить, выпарив спирт. Для этого в горячую ложку накапайте 30 капелек настойки. Спирт выветриться и средство станет безвредным для гармоничного внутриутробного развития малыша;
- Пустырник в виде таблеток разрешается употреблять при беременности в строго указанных дозировках. В день разрешается принимать не более 30 миллилитров растения в таблетках. Курс лечения не больше двух недель. Спустя время пустырник заменяется валерианой или другими разрешёнными натуральными успокоительными средствами.
Пустырник в период беременности при правильном использовании приносит только пользу здоровью и эмоциональному состоянию будущей мамочки и не вредит малышу.Рецепт самостоятельного приготовления настойки
Чтобы приготовить настойку пустырника в домашних условиях нужно взять 70 процентный спирт и измельчённые листочки растения.
Листья пустырника можно купить в аптеке или заготовить самостоятельно. Если вы сами их собираете, брать нужно только верхушку растения длиной не больше 30 сантиметров. Цветки высушите под навесом, куда не проникают прямые солнечные лучи. Храните в стеклянных баночках или бумажных конвертах.
Одну часть сушёного пустырника залейте пятью частями спирта и хорошо перемешайте. Плотно закупорьте банку и поставьте в прохладном и тёмном месте на месяц. Время от времени нужно взбалтывать. Спустя время снадобье процедите, и принимайте точно также как и покупное. Сколько разрешено принимать в день, должна подсказать аннотация к аптечной настойке пустырника.
Теперь вы знаете, как применяется настойка пустырника, в каких ситуациях. Как её можно приготовить в домашних условиях и можно ли её использовать при беременности.
Источник
Дата: 20 июля 2013 · Просмотров: 1,852
 Пустырник – замечательное лекарственное растение. Кто хоть раз имел проблемы с сердцем неврастенического характера, тот, наверняка, знаком с этим растением.
Пустырник – замечательное лекарственное растение. Кто хоть раз имел проблемы с сердцем неврастенического характера, тот, наверняка, знаком с этим растением.
Пустырник – это настоящий сердечный друг. Лечебные свойства пустырника по силе своей превосходят традиционную валериану. Препараты пустырника успокаивают нервную систему, понижают кровяное давление, а также улучшают сон. Стенокардия (грудная жаба), сердечно-сосудистые неврозы, гипертония в начальной стадии заболевания, угнетенное состояние, подавленность, сердечная слабость, кардиосклероз, некоторые пороки сердца – вот перечень основных заболеваний, проблем, при которых помогает пустырник.
Название растения говорит само за себя – пустырник произрастает на заброшенных землях, пустырях, оврагах, выгонах, возле мусорных свалок. Вот уж, действительно, скромняга – пустырник! Примеров такого неброского, скромного распространения, образа жизни лекарственных растений, но, в то же время, чрезвычайно полезного, целительного их действия на человека, Природа знает множество.
О лечебных свойствах пустырника травники в западноевропейских странах знали уже в XV веке. У нас в стране самые серьезные взоры специалистов были обращены на пустырник в начале 30-х годов прошлого века. Вот с этого периода в официальной медицине и стали популярными успокаивающие средства на основе пустырника при сердечно-сосудистых неврозах. Причем, при их употреблении не возникает сонливости, как после применения препаратов валерианы.
В аптеках свободно продается настойка пустырника. Но можно и самостоятельно приготовить эти препараты пустырника.

Пустырник – это многолетнее растение, может достигать полутораметровой высоты. Стебель четырехгранный, цветки бледно-фиолетовые собраны мутовками в пазухах листьев. Все растение опушено небольшими волосками. Цветет пустырник все лето. Для лечебных целей заготавливают верхнюю половину цветущего стебля (не более 15 см). Нижние части стебля слишком горьки.
Для приготовления водного настоя пустырника две столовые ложки мелко измельченной травы заливают кипятком (один стакан) и затем настаивают не менее часа, процеживают перед употреблением. Принимают по одной столовой ложке до трех-пяти раз в день за полчаса до еды.
Готовят также водный настой пустырника на водяной бане. Три-четыре столовые ложки сырья заливают одним тонким стаканом крутого кипятка и затем держат на водяной бане до 30-ти минут, не доводя воду до кипения. После отвар тщательно процеживают, отжимают траву и доводят его объем до прежнего уровня, долив воду. А затем употребляют отвар пустырника по трети стакана три раза в день, обычно до приема пищи. Чтобы приготовить спиртовую настойку пустырника в домашних условиях одну часть измельченного сырья и заливают пятью частями 70%-го медицинского спирта (водки). Закрывают крышкой банку и помещают в темное место на месяц. Затем процеживают настойку, а употребляют до 30 капель перед едой до 3-х раз в день. Запивать надо небольшим количеством воды (столовая ложка). Употреблять настойку следует не более 2-3-х месяцев, затем сделать месяц перерыва.
Противопоказаниями к употреблению пустырника являются – гиподинамия (пониженное давление), брадикардия, обильные кровотечения.
В нашем неспокойном мире, при хронических утомлениях, беспокойствах, стрессовых ситуациях, натуральные успокаивающие сборы, основу которых составляет пустырник, являются поистине настоящими помощниками, «сердечными» друзьями.
Познакомьтесь поближе с пустырником, сделайте его верным помощником!
Поделитесь в социальных сетях:
Пустырник » Народные средства и народные рецепты
Автор Светлана На чтение 9 мин. Просмотров 231 Опубликовано
Ботаническая характеристика пустырника
Пустырник обыкновенный, или сердечный, — Leonoros cardiaca L. s.l. -многолетнее травянистое растение из семейства яснотковых, или губоцветных (Lamiaсеае, или Labiatae), сероватое от длинных мягких волосков, с деревянистым корневищем. Стебли прямостоячие, четырехгранные, высотой 50 — 1 20 см. Листья супротивные, сверху ярко-зеленые, снизу светлые, черешковые; нижние — округлые или яйцевидные, пальчато-пятираздельные, с сердцевидным основанием; средние — продолговато-эллиптические или ланцетные, трехраздельные, с клиновидным основанием; верхние — узкие, почти цельные.
Цветки мелкие, с линейными колючими прицветниками, собраны густыми мутовками в пазухах верхних листьев, образуя на конце стебля длинное прерывистое колосовидное соцветие. Чашечка трубчато-колокольчатая, с 5 шиловидно заостренными зубцами. Венчик розовый или розово-фиолетовый, вдвое длиннее чашечки, двугубый, верхняя губа шлемовидная, нижняя — трехлопастная, внутри вздутой трубки венчика выражено кольцо из жестких волосков. Тычинок 4, они выдаются из трубки венчика. Пестик с верхней 4-лопастной завязью. Цветки опыляются насекомыми, в том числе медоносными пчелами, поэтому пчеловоды высоко ценят это растение. Плод сухой, при созревании распадается на 4 орешка длиной 2,5-3 мм. Цветет с июня до сентября, плоды созревают в августе — октябре.
Пустырник обыкновенный — европейско-кавказский вид, заходящий восточным краем ареала в Западную Сибирь. В России встречается во многих областях европейской части и Западной Сибири. В настоящее время считается, что настоящий пустырник сердечный (Leonurus cardiaca L. s.str.) произрастает в нашей стране лишь в самых южных областях европейской части и на Кавказе. Севернее и восточнее распространен очень близкий, трудно отличимый вид — пустырник пятилопастный (Leonurus quinquelobofus Gilib.). В медицинском отношении, естественно, эти растения абсолютно одинаковы.
Как показывает его название, — «пустырник» — это рудеральное растение; типичные его местообитания: пустыри, мусорные места, овраги, придорожные полосы, населенные пункты. Для получения лекарственного сырья пустырник возделывают на небольших площадях в специализированных хозяйствах.
Лекарственное значение пустырника и способы лечебного использования пустырника
Пустырник издавна используется в медицине. О нем можно прочитать в некоторых западноевропейских справочниках XV века. Однако потом он вышел из употребления. Вновь введен в научную медицину трудами российских фармакологов и врачей, развернувших широкие исследования этого растения в 30-е годы XX столетия. В российской народной медицине пустырник употребляется с незапамятных времен и беспрерывно.
Лекарственным сырьем являются верхушки цветущих растений (трава) пустырника. С нижних и средних частей побега можно срывать листья, но не брать грубые стебли, лишенные целебных качеств.
В траве найдены алкалоиды (только в начале цветения), гликозиды, эфирное масло, дубильные, горькие, сахаристые вещества, сапонины, флавоноиды, следы аскорбиновой кислоты, витамин А. Химический состав полностью не изучен.
С конца XIX в. это растение начали применять в России при заболеваниях сердца, а в 1930 г. его стали назначать вместо валерианы. По седативным свойствам препараты пустырника в 1,5 — 3 раза сильнее валерианы (особенно препараты пустырника сибирского). Кроме того, пустырник снижает артериальное давление, урежает ритм и повышает силу сердечных сокращений, расширяет коронарные сосуды сердца. Его препараты не токсичны.
Назначают пустырник при повышенной нервной возбудимости, сердечно-сосудистых неврозах, в ранних стадиях гипертонической болезни, при стенокардии, кардиосклерозе, миокардите и миокардиострофии, пороках сердца, базедовой болезни.
Прием пустырника повышает эффективность антиаритмических и противосудорожных препаратов.
В народной медицине пустырник используют при сердечнососудистых заболеваниях, истерии, отеках, гастрите, колите, простудных заболеваниях дыхательных путей. Отвар корня применяют при маточных кровотечениях. Причем в народной медицине свежий сок растения предпочитают настою и отвару.
Для успокоения нервной системы пользуются свежим соком, по 30 — 40 капель на 1 столовую ложку воды, 3 раза в день за 1/2 часа до еды.
При аритмии сердца 2 чайные ложки травы настаивать 6 — 8 час. в 400мл остуженной кипяченой воды. Принимать по 50мл 3—4 раза в день за 30 мин. до еды. Или спиртовую настойку пустырника (вместе с настойкой ландыша) принимать по 20 — 30капель с водой 2—3раза в день за ЗОмин. до еды.
При наступлении приступа аритмии необходимо сесть в глубокое кресло, расстегнуть воротник, расслабиться, а затем, сделав глубокий вдох, затаить дыхание и не дышать, сколько можно. Потом чуть-чуть наклонившись, сделать глубокий выдох. Эту процедуру повторить несколько раз.
При глаукоме назначают траву пустырника сибирского в виде отвара, в разовой дозе 4 — 6 г.
При несахарном диабете 1 — 2 столовые ложки пустырника настаивать 1 час в 200мл кипятка и пить по 70-100мл Зраза в день.
При зобе диффузном токсическом рекомендуют напар пустырника: 1 столовую ложку травы заварить в 100мл кипятка, остудить и пить в теплом виде (можно с сахаром) 3раза в день по 60мл. Или 15 г травы настаивать 2 часа в 200мл кипятка в закрытой посуде, процедить. Принимать по 1 столовой ложке 3 — 5 раз в день.
Постараться перейти на питание хотя бы в течение 1мес. продуктами моря. Еще лучше в это время жить у моря, купаться, дышать морским воздухом.
При зобе с болями в области сердца рекомендуют сбор: 1 столовую ложку сбора (пустырник пятилопастный, молодые побеги дрока красильного, цветки аронии черноплодной, ландыш майский в соотношении — 3:1:3:2) залить 1,5 л кипятка, дать настояться. Принимать по 30мл 3раза в день.
При кардиосклерозе считается эффективным средством настой или настойка травы пустырника сердечного.
Настой: 1 столовую ложку травы настаивают 8 час. в 200 мл кипятка и пьют по 1 — 2 столовых ложки 3 — 4 раза в день до еды.
Диффузный токсический зоб развивается в результате повышенной функции щитовидной железы. Чаше наблюдается у женщин с легко возбудимой, неустойчивой нервной системой. Появление базедовой болезни отмечается после испуга, сильных нервных потрясений, инфекций, интоксикаций. Три основных симптома: зоб, пучеглазие и учащение пульса. Больные худеют, становятся раздражительными, страдают бессонницей, повышенной потливостью, испытывают чувство жара. Признак зоба — пульсация сосудов в области шеи.
Кардиосклероз — склероз сердца, склеротическое поражение мышцы и клапанов сердца. Является исходом ревматизма, миокардитов, атеросклероза сосудов сердца. Признаки: боли за грудиной в области сердца, неритмичный пульс, симптомы сердечной недостаточности.
Настойка 30%-ная: по 20 — 40 капель 3-4 раза в день до еды.
При кардиосклерозе атеросклеротическом рекомендуется напар: 1 столовую ложку травы пустырника заварить 200мл кипятка. Пить теплым (можно с сахаром) 3раза в день по 60мл.
При желудочной колике: 15 г травы пустырника настаивать 2 часа в 200мл кипятка, процедить. Принимать по 1 столовой ложке 3 — 5раз в день за ЗОмин. до еды.
При метеоризме и кишечных коликах пьют порошок травы пустырника по 1 г 3 раза в день.
При задержке менструации 2 чайные ложки травы пустырника настаивать 6—8час. в 400мл остуженной кипяченой воды, процедить. Принимать по 50мл 3раза в день за ЗОмин. до еды.
При миокардите (воспаление сердечной мышцы) применяют настойку пустырника пятилопастного на спирте в соотношении 1:5 или напар: 1 столовую ложку травы заварить 200мл кипятка, остудить и пить в теплом виде (можно с сахаром или медом) 3раза в день по 70мл.
Болгарские фитотерапевты рекомендуют пустырник как дополнительное средство для снятия судорог при эпилепсии. Ш Для этого 2 столовые ложки измельченного сырья (надземная цветущая часть) залить 200мл холодной кипяченой воды и выдержать 8 час. Дозу принять в течение дня. Или 2 столовые ложки измельченного сырья оставить на 2 час. в 0,5л кипятка. Приготовленный настой пить по 1 рюмке 4 раза в день перед едой.
При хроническом панкреатите, при нормальной и повышенной секреции поджелудочной железы используют сбор: 2 столовые ложки смеси (трава пустырника, трава зверобоя, листья мяты перечной, взятые поровну) залить 500мл кипятка, настаивать ЗОмин., процедить. Принимать в теплом виде по 70мл 3раза в день за ЗОмин. до еды в течение 2 недель.
При пороках сердца рекомендуется напар: 1 столовую ложку травы пустырника заварить в 200 мл кипятка, остудить и пить в теплом виде (можно с сахаром) 3раза в день по 50мл.
При повышенной раздражительности 2 чайные ложки травы настаивать 6—8 час в 400мл остуженной кипяченой воды, процедить. Принимать по 50мл 3 — 4раза в день за ЗОмин. до еды.
При сердечно-сосудистом вегетоневрозе применяется напар: Одну столовую ложку травы заварить в 250мл кипятка, остудить и пить в теплом виде (можно с сахаром) 3 раза в день по 70 мл настоя.
При стенокардии рекомендуется: Одну столовую ложку травы пустырника заварить в чашке кипятка, остудить и пить напар теплым (можно с сахаром) 3 раза в день по 50 мл.
При испуге можно использовать смесь: пустырник, сушеница — по 3 г, вереск — 4 г, валериана —1г.
4 столовые ложки смеси залить 1 стаканом кипятка, настаивать. Пить по 4 — 5 глотков каждый час в течение дня. Кроме испуга, помогает и при мнительности.
При гипертонической болезни 1 — 2 степени пустырник чаще используется в сборах: трава пустырника, цветы боярышника, трава омелы, трава сушеницы — всего поровну. 1 столовую ложку смеси заваривают 1 стаканом кипятка, настаивают 2 часа, процеживают. Пьют по 100— 150мл Зраза в день.
базедовой болезни пьют сок
При головных болях, истерии по 40 капель 3 раза в день.
При неврозе сердца, одышке пьют настой пустырника (1 столовая ложка на 200мл кипятка) 3раза в день по 100— 150мл.
При нарушениях менструального цикла, при фибромиомах матки пьют настой пустырника по 1/3 стакана 3раза в день.
При маточных кровотечениях траву пустырника заваривают и пьют как чай.
При неврозах, контузии головного мозга, хорее, неврастении, судорогах, вегетососудистой дистонии принимают настойку пустырника (аптечный препарат) по 30— 50 капель 3 — 4раза в день или:
Настой травы 15 г сухого измельченного пустырника на 1 стакан кипятка, настаивать до охлаждения, процедить. Принимать по 2 столовых ложки 3 раза в день.
Отвар травы пустырника 4 столовые ложки сухого измельченного сырья на стакан горячей воды, кипятить 15мин., охлаждать 45мин., процедить, отжать, довести объем до исходного.
Пить по 1/2стакана 2раза в день за ЗОмин. до еды для облегчения доклимактерического и климактерического периода у мужчин.
Для улучшения зрения, при парезе, параличе, при послеродовом понижении тонуса матки рекомендуется настойка пустырника: по 30 — 40 капель 2 — 3 раза в день.
Для той же цели настой травы: 15г сухого измельченного пустырника на 1 стакан кипятка настаивать 40мин., процедить. Принимать по 1 столовой ложке 2 — 3 раза во второй половине дня.
В качестве наружного средства пустырник используют в сборах.
Трава пустырника, лист подорожника, шалфей лекарственный — по 2 части, корень солодки голой, цветки ромашки — по 1 части.
столовые ложки смеси залить 300 мл кипятка, настаивать 1 час, процедить. Применять в виде примочек и компрессов при ожогах, травмах, пролежнях.
Особенности заготовки пустырника
Лекарственным сырьем является трава пустырника. Собирают ее, когда на побеге цветет не менее 2/3 цветков, срезая верхушки длиной до 40 см. Сушат под навесом, на чердаке или в сушилке при 50 — 60°С.
Хранят сырье в деревянной таре не более 3 лет.
По Рафаэлю, пустырник управляется Венерой, правящей планетой в Тельце и Весах.
СодержаниеПоказать
Настойка пустырника – польза и вред
В народе трава пустырник еще получила название «собачья крапива», многие дачники удаляют ее, как сорняк, не зная о целебных свойствах. Зато настойка известна всем, уже много лет считается лучшим успокоительным средством на растительной основе. Но есть у растения и другие, не менее ценные свойства. Препарат помогает наладить обмен веществ, снизить высокое давление, блокировать вредный холестерин.
Ценные, лечебные свойства пустырника определяют такие важные компоненты:
- аскорбиновая кислота;
- холин;
- гиперозид;
- витамин А;
- минеральные соли;
- эфирные масла;
- рутин;
- дубильные компоненты;
- органические кислоты;
- алкалоиды;
- гликозиды.
Кроме того, что настойка пустырника оказывает успокоительный эффект, ее еще рекомендуют для лечения женских недугов. Работает, как потогонное, общеукрепляющее, мочегонное, противосудорожное средство, но для эффекта в лечении гинекологических проблем потребуется пропить полный курс. Принимать настойки рекомендуется на водной основе.
Показания, от чего помогает настойка пустырника:
- стимулирует кровообращение;
- снимает стресс;
- уменьшает частоту приливов при климаксе;
- снимает боли и спазмы по время менструаций;
- укрепляет мускулатуру матки;
- помогает восстановить гормональный баланс;
- замедляет рост новообразований.
Как принимать настойку:
- при климаксе – по 20-30 капель трижды в сутки до 30 дней;
- при миоме – по 40-50 капель 4 раза в сутки после еды.
Как и любое лекарство, настой пустырника – польза, и вред – при неправильном применении. Поскольку растение содержит алкалоиды, принимать его нужно осторожно. Отмечены целительные свойства при лечении воспаления предстательной железы и простатита у мужчин, препарат стимулирует приток крови к органам малого таза, ускоряет регенерацию тканей, помогает повысить либидо. Эффективен и при быстром семяизвержении.
Мужчинам рекомендуется настойка пустырника при:
- простатите;
- импотенции на фоне стресса;
- застоях в органах малого таза;
- варикоцеле.
Какие противопоказания у пустырника?
Имеет настойка пустырника и побочные эффекты, и противопоказания, что тоже важно учитывать. При передозировке могут проявиться отрыжка, тошнота, изжога, сухость во рту, упадок сил, вплоть до головокружения и спутанности сознания. У аллергиков иногда возникают отеки и зуд. Нельзя принимать лекарство на спирту при беременности, кормящим мамам, детям до 12 лет.

В каких случаях противопоказан пустырник, капли на спирту:
- лишний вес;
- пониженное давление;
- язва желудка;
- аллергия.
Чтобы не провоцировать неприятные последствия, начинают принимать лекарство с минимальной дозы – 10 капель. Если побочных эффектов или неприятия препарата нет, дозу можно увеличивать до необходимой. При лечении нервных стрессов рекомендуется смешивать пустырник с валерианой, тогда эффект будет более действенным.
Рекомендации, как принимать пустырник:
- При неврозе, начальных стадиях гипертонии принимают по 30-50 капель на 1 ст. воды, курс рассчитан на месяц, пить нужно по 2-3 раза в день.
- Детям старше 12 лет дают настойку на воде, из расчета 20 капель на 1 ст. воды, трижды в сутки.
- При гипертонии принимают по 20 капель трижды в сутки.
- При головных болях порция составляет от 30 до 50 капель трижды в день.
- От бессонницы спасаются дозой в 30 капель перед сном.
Растение, известное, как собачья крапива, помогает и при повышенном давлении, сердечных недугах, не зря его называют еще и сердечником. Снижает частоту и силу сердечных сокращений, снимает спазмы, благодаря резерпину в составе. При гипертонии средство эффективно лишь на начальных стадиях недуга, в сложных случаях может быть лишь дополнительным препаратом.
Как принимать настойку при гипертонии:
- Развести 30 капель на 1 ст. воды.
- Принимать трижды в сутки.
- Вечернюю порцию можно увеличить до 50 капель.
Предлагать спиртовые настойки сердечника аптеки стали только в 30-х годах прошлого века, до этого такие лекарства многие готовили самостоятельно. Пустырник хорош тем, что не вызывает привыкания, не вредит почкам и печени. Единственный его минус в лечении бессонницы – нужно употреблять микстуру не меньше 10 дней. Среди рецептов, как принимать настойку пустырника для успокоения, самый популярный – смешанный раствор.

Часто препарат советуют принимать на ранних стадиях депрессии, когда нужно убрать беспричинную тревогу. Можно употреблять готовую настойку или заваривать сухую траву, все составы одинаково эффективны. При затяжной депрессии рекомендуется смешанная настойка пустырника, как принимать – зависит от состояния пациента, дозу назначает врач.
Настойка пустырника популярна и в других странах Европы, в Германии ее назначают при ускоренном сердцебиении, головных болях, малокровии, коликах, астме и одышке. В Англии советуют принимать при истерии и невралгии, а в Румынии лечат Базедову болезнь и эпилепсию. Хорошо справляется со спазмами головной боли настойка пустырника, сколько капель принимать, зависит от причины.
Рекомендации, как пить от головной боли:
- скачки давления – 30-50 капель;
- стресс – 25-40 капель;
- усталость – 20 капель.
Еще применяется настойка пустырника от прыщей, она убирает воспаления, затягивает ранки, обеззараживает. Смесь подсушивает поврежденные участки кожи, лучше всего прижигать высыпания дважды в день, утром и вечером. Выдавливать при этом прыщи нельзя. Можно протирать жирную кожу, более эффективен смешанный раствор.
Лечебное действие данного растения обусловлено входящими в него веществам. В его состав входят алкалоиды, эфирные масла, витамины A, C, иридоиды, каротин, флавоноиды. Сочетание этих компонентов оказывает благоприятное системное воздействие на организм.
К основным полезным свойствам растения относятся:
- Нормализация артериального давления.
- Купирование приступа синусовой тахикардии или дыхательной аритмии.
- Уменьшение головных болей, спазмов головного мозга.
- Улучшение общего самочувствия и эмоционального состояния.
- Выведение из организма лишней жидкости.
- Устранение спастических болей в органах желудочно – кишечного тракта.
 Пустырник нормализует артериальное давление
Пустырник нормализует артериальное давлениеНа вопрос пациента, что лучше от нервов: пустырник или валерьянка, ответить достаточно сложно. Некоторые доктора считают, что употребление пустырника в 3 раза эффективнее приема валерианы. Другие специалисты утверждают, что эти средства обладают одинаковым механизм действия.
Пустырник успокаивает нервы, значительно облегчает состояние человека при различных нервных расстройствах, панических атаках, повышенной тревожности. Применение этой травы улучшает общее эмоциональное состояние. Под ее влиянием уменьшаются симптомы нервного перевозбуждения: тремор рук, дрожь в теле, потливость, гиперемия лица.
Таким образом, однозначно ответить на вопрос, что лучше принимать для успокоения, нельзя. Выбор успокаивающего препарата (валерьянки или пустырника) зависит от индивидуальных особенностей организма.
Пустырник тормозит процессы распространения нервного импульса в центральной нервной системе. Это приводит к снижению возбудимости ЦНС, уменьшению мышечного тонуса. Человек расслабляется, у него стабилизируется психоэмоциональный фон, нормализуется сон.
Пустырник применяется для лечения разнообразных патологий. Это растение рекомендуется принимать при следующих заболеваниях:
- Невроз, депрессия.
- Сенильный психоз.
- Вегетососудистая дистония.
- Легкая форма эпилепсии.
- Любые виды нарушения сна.
- Тремор.
- Болезнь Паркинсона.
- Артериальная гипертензия.
- Ишемическая болезнь сердца, кардиосклероз.
- Климактерический синдром.
- Нарушение менструального цикла.
- Гипертиреоз.
- Функциональное расстройство желудочно – кишечного тракта.
Пустырник улучшает работу эндокринных желез, быстро устраняет повышенное газообразование и вздутие в кишечнике. После его применения нормализуются показатели общего белка, сахара крови, холестерина и трансаминаз.
Данное средство не стоит использовать самостоятельно. Перед тем, как принимать настойку пустырника для успокоения необходимо проконсультироваться с врачом
Пустырник для успокоения принимают только перорально (внутрь). Формы выпуска в виде растворов или ампул не существует. Необходимый вид лекарственного средства выбирают в зависимости от патологии, общего состояния пациента и выраженности тревожных или невротических проявлений.
Настойка
Пустырник в виде настойки разрешен для применения у взрослых и детей. Врачи рекомендуют принимать этот препарат 3 – 4 раза в день. Взрослому человеку назначают по 30 – 40 капель на один прием.
Детям пустырник для успокоения нервов рекомендуют пить по 1 капле на год жизни. Это помогает успокоить ребенка, снять нервное напряжение, наладить режим сна и бодрствования.
Иногда, перед тем как пить пустырник для успокоения в каплях, его разводят водой. При этом уменьшается концентрация действующего вещества, что оказывает благоприятный эффект на желудок и кишечник.
Настойка пустырника успокаивает нервы при всех видах псхоэмоциональных перенапряжений.
Для достижения выраженного терапевтического действия лекарство нужно пить длительно. Продолжительность курса лечения определяется лечащим врачом и обычно длится 2 – 3 месяца.
Подробная инструкция по применению содержится в каждой пачке лекарственного препарата. Не следует превышать средние терапевтические дозы лекарства.
 Пустырник в таблетках
Пустырник в таблеткахПить таблетки пустырника для успокоения следует по 1 штуке 3 раза в день, независимо от приема пищи. Это лекарство разрешено детям, начиная с трехлетнего возраста. Малышам до 3 лет необходимо выбирать другие медикаментозные средства.
Трава пустырника
Выпускается в пачках по 50 г. Трава может быть в видео сухого растительного сырья или в виде фильтр – пакетиков. Из сухой травы готовят отвары и настои. Пить их нужно по 2 ст.л. трижды в сутки.
При использовании фильтр – пакета его кладут в стакан, заливают кипящей водой и настаивают в течение 20 – 30 минут. Принимают также, как и отвар, по 2 ст.л. три раза в сутки.

Пустырник является достаточно безопасным препаратом. Побочные действия при его употреблении развиваются редко. Однако в некоторых случаях возможно возникновение следующих симптомов:
- Угнетение психомоторных реакций.
- Снижение физической активности.
- Вялость, утомляемость.
- Сонливость.
- Снижение давления и замедления сердцебиения.
Иногда могут появиться диспептические явления: тошнота, диарея, вздутие живота.
 Вялость, сонливость – побочные эффекты пустырника для успокоения
Вялость, сонливость – побочные эффекты пустырника для успокоенияНесмотря на выраженный лечебный эффект от пустырника у него существует ряд противопоказаний. К ним относятся:
- Обострение хронических болезней органов ЖКТ.
- Аллергическая реакция.
- Гипертония и ВСД по гипотоническому типу.
- Индивидуальная непереносимость.
- Детский возраст до 3 лет.
При беременности и лактации пустырник разрешается употреблять только в том случае, если вероятная польза превышает потенциальный риск для плода.
Пустырник обладает выраженным седативным эффектом. Его употребление показано для успокоения нервной системы, лечения хронических стрессов, различных эмоциональных потрясений. Однако следует помнить, что препарат имеет ряд противопоказаний и побочных действий. Поэтому для достижения максимального положительного эффекта его рекомендуется принимать только по рекомендации специалиста.
Целый набор целебных элементов содержит настойка пустырника. Инструкция по применению указывает на то, что средство по фармакологическому действию схоже с валерианой. Биохимический состав богат минеральными и дубильными веществами, эфирными маслами, органическими кислотами, сапонинами, алкалоидами, гликозидами, флавоноидами и витаминами E, A, C.
Лекарство благотворно воздействует на сердечно-сосудистую систему, увеличивает сердечные сокращения, понижает давление и снимает мышечный спазм. Также оно усиливает действие обезболивающих и снотворных медикаментов. Оказывает противовоспалительный и противомикробный эффекты при наружном использовании настойка пустырника.
Прием нужно осуществлять в строгом соответствии с рекомендациями. Здесь нельзя переусердствовать, эффект наступит только при указанной дозировке в инструкции к настойке пустырника. Внутренний прием при курсе лечения в месяц предусматривает 2 раза в день. Максимальная доза – 40 капель за прием.
Если после выпитой настойки стала мучить жажда, тошнит, появилась рвота – произошла передозировка. Необходимо пить больше воды и обратиться к врачу. Что касается беременных женщин, детей, то данный препарат принимать нельзя, так как он состоит из двух компонентов – спирта и побегов пустырника. В таких случаях лучше приготовить в домашних условиях настой на воде.

Настойка пустырника легко готовится в домашних условиях
Настойку нельзя пить при язвенных заболеваниях, беременности, кормлении грудью, брадикардии, до 18-летнего возраста, при индивидуальной непереносимости.
Побочными эффектами могут быть тошнота, изжога, постоянная жажда, чрезмерная отрыжка, аллергия.
Настойка пустырника – противопоказания
Настойка обладает седативным воздействием и может вызывать сонливость, а поэтому не рекомендуется употреблять ее людям, чья деятельность требует повышенной концентрации внимания – водителям транспортных средств, работающим на опасных производствах со станками и агрегатами и т.д.
Кроме того, следует воздержаться от препаратов из пустырника:
- Людям с индивидуальной непереносимостью или аллергическими реакциями на растение.
- Женщинам, которые недавно перенесли операцию по прерыванию беременности.
- Страдающим пониженным артериальным давлением или брадикардией (замедлением сердечного ритма).
- При некоторых видах гастритов и язв желудка.
При тромбофлебите или склонности к образованию тромбов возможность применения пустырника должен оценить только дипломированный врач.
Немногие знают, но препараты из пустырника не следует употреблять перед походом на пляж или в солярий, т. к. они увеличивают чувствительность организма к воздействию ультрафиолетовых лучей.
Если у вас есть какие-нибудь хронические заболевания, перед приемом лекарства следует проконсультироваться с доктором.
Как приготовить настойку в домашних условиях
Издавна ценили знахари сердечные травы, пустырник занимает в этом списке особое место. И сейчас его выращивают на участках и запасают впрок, делать это нужно в солнечную погоду, сушить лучше в пучках, подвесив к потолку. Или разложить в один слой на бумаге, в проветриваемой комнате либо на улице, в теплую погоду, в тени. Хватает трех дней, чтобы растение было готово к хранению. Для тех, кому нельзя употреблять лекарства на спирту, подойдет водная настойка.
Более эффективной считается настойка целебного пустырника на спирту, поскольку алкоголь быстрее всасывается в кровь. Аптечный товар готовится на 70% спирте, если такой раздобыть не удастся, можно использовать спирт не ниже 45%. Используется такое лекарство при бессоннице, стрессах, сбоях сердечного ритма. Принимать нужно до еды.
Для лечения используют пустырник сердечный или пустырник мохнатый, сухое сырье допустимо заливать и водкой, разводят 1 к 5, раствор нужен концентрированный. Рекомендуется использовать качественный алкоголь, это важно для эффективности препарата. Перед применением надо проверить, нет ли аллергии или индивидуальной непереносимости компонентов.
Сбор пустырника нужно проводить во время цветения. Желательно выбирать места подальше от автомобильных дорог. Рекомендуется собирать траву в лесу, по берегам рек, ручьев или в горах. Цветет пустырник с начала июля по середину августа.
Не все люди знают, как правильно заваривать пустырник от нервов. Для настоев и настоек подходят только цветки, стебля или листья. Корня растения не используют.
Срезать нужно только неповрежденное растение. Трава должна быть ярко – зеленой, без червоточин и других дефектов.
Затем пустырник необходимо высушить. Для этого измельченное сырье раскладывают на газете и выставляют на солнце. Смесь необходимо регулярно перемешивать. Хранят сухую траву в полотняных или бумажных мешочках.
Настойку из пустырника можно без труда приобрести в любой аптеке, в то же время, некоторые стремятся использовать снадобье собственного изготовления. Это можно сделать без труда, нужно лишь иметь под рукой свежую или сухую траву и качественный спирт или водку.
- Возьмите 1 ст. л. сырья и залейте стаканом спирта или водки, накройте крышкой и отправьте настаиваться 10 дней. Все это время периодически встряхивайте емкость. Полученную настойку пропустите сквозь марлю, сложенную в 2-3 слоя, перелейте в стеклянную склянку с крышкой и храните в холодильнике.
- Сухой пустырник смешайте с крепким спиртным напитком (водкой, виски, джином и т.д.) в пропорции 1 ч. травы к 5 ч. алкоголя. Настаивайте месяц в полутемном прохладном месте, после чего профильтруйте. Принимайте настой, разбавив кипяченой водой.
Для детей, больных эпилепсией и тех, кто не хочет или не может употреблять спиртовые настои, можно готовить более щадящие – водные. Для этого возьмите 3 ст. л. травы и залейте 0,25 л крутого кипятка. Накройте крышкой, укутайте, можно перелить в термос, и настаивайте 2 часа, после чего процедите через ситечко или марлю. Хранить такой настой можно не более 3-х дней в холодильнике, а лучше готовить каждый день свежий.
Передозировка препаратом не выявлена. Вы знаете, что ценное лекарственное сырье можно сделать собственноручно? Если нет, то опишем простые рецепты – записывайте. Запаситесь сухой травой пустырника, кстати, ее продают в аптечной сети либо на рынке. Также понадобятся 70% спирт и стерильная емкость, в которой будет храниться препарат. Пропорции:

20 г сушеной и измельченной травы на 100 грамм спирта. Соедините компоненты, оставьте на две недели и принимайте трижды в сутки по 30 капель. Домашнее средство нормализует состояние при неврозе, устраняет аритмию, снижает давление. Лекарство рекомендуется пить при нарушенном пищеварении и расстройствах желудка по 40 капель трижды в день в течение месяца. При фиброме матки и нарушенном цикле пьют по 35 капель.
Форма выпуска
Существует несколько форм выпуска:
- Таблетки. Относятся к аптечным медикаментозным препаратам.Пустырник в таблеткахлегко дозировать, удобно принимать для успокоения нервной системы в дороге или находясь на работе. Такая форма содержит большую концентрацию лекарственного вещества, чем настойки и отвары.
- Капсулы. Помимо экстракта растения, в их состав входят карбонат магния, витамины B1, B2, B6, B12 и триптофан. Спиртовая настойка состоит из вытяжки пустырника и 70 % спирта. Ее выпускают во флаконах по 25 или 30 мл.
- Отвар. Для его приготовления необходимо использовать сухое сырье. Готовить раствор нужно непосредственно перед употреблением.
Перед тем, как пить таблетки пустырника, использовать капсулы или принять его в виде настойки необходимо проконсультироваться с лечащим врачом. Доктор посоветует, как правильно принимать пустырник для успокоения нервов, подберет нужную дозировку.
Употребление этого растения в качестве успокоительного средства значительно улучшает общее самочувствие, стабилизирует эмоциональный фон.
Растение пустырник: описание
Это многолетнее растение семейства Яснотковые, достигающее в высоту до 1,5 метра. У него плотный четырехгранный стебель с довольно крупными зелеными листочками и красивыми сиреневыми цветками, появляющимися в июне-июле. Месторождение растения на Кавказе, в Средней Азии, Западной Сибири. Его можно встретить в пустынных рощах (отсюда и название) и даже мусорных свалках. Лечебными свойствами обладает верхняя часть растения, ее собирают в период цветения, просушивают и хранят около трех лет.
Рецепт настойки пустырника
Получение положительного результата от лечения напрямую зависит от соблюдения точности дозировок и рецептов при определенных болезнях.
Следует 3 р. в день принимать по 35-40 кап., их следует разбавлять кипяченой водой. Можно также смешивать в равной пропорции настойку пустырника с ландышевой.
- Спиртовую настойку принимать по 40 кап. 3-4 р. в день, после еды, разбавляя водой.
- Фитосбор: следует смешать 1 ст. л. адониса и по 2 ст. л. следующих трав: пустырника, хвоща, листьев березы, цветков бузины. Смесь залить 0,75 л кипятка, накрыть крышкой, укутать и настаивать не менее 7 часов. Процедить и принимать по половинке стакана 3 р. в день перед едой.
При панкреатите

Сделайте напар из смеси трав: пустырника, перечной мяты и зверобоя. Всех трав следует взять по 2 ст. л., залить 0,7 л кипятка и настаивать час. Пить по ? стакана за полчаса до еды 3 р. в день. Нужный эффект наступит уже через 10 дней.
От бессонницы
Смешать 1 ст. л. корней валерианы с 3 ст. л. пустырника и 4 ст. л. вереска. Сбор залить литром кипятка, настоять 2 ч. и пить по стакану трижды в день.
Смешайте по 1-й ст. л. тысячелистника и пустырника и 2 ст. л. череды. Заварите 0,5 л кипятка и настаивайте час. Пейте по ? стакана утром и вечером. Курс лечения – 6 мес. Во время менструации делайте перерыв.
При жирной себорее
Возьмите в равных частях по 2 ст. л. пустырника, коры дуба и корея лопуха, залейте водкой (0,5 л) и 10 дней настаивайте в темном прохладном месте. Процедите и втирайте в кожу головы перед каждым мытьем. Заверните голову на 1 час теплым полотенцем.
При угревой сыпи
Сухие пустырник, ромашку, кору дуба и шалфей возьмите по 50 г, запарьте кипятком и настаивайте час в теплом месте. Процедите, вылейте в ванну и принимайте ее 20 мин. Такие ванны можно делать 1 р. в неделю, в остальные дни таким же напаром умывайте лицо или протирайте смоченным в настое ватным тампоном.
Настойку можно приготовить и на воде. На стакан кипятка (лучше талой воды) берется 15-20 грамм травы. Настоянный отвар выпивают перед едой по большой ложке. Излечить заболевание щитовидки поможет сбор из пустырника, грецкого ореха (зеленого), мяты перечной, корней валерианы, плодов боярышника. Столовую ложку сбора настоять полчаса в стакане кипятка, затем процедить и выпивать по полстакана утром и вечером в течение 30 дней (до приема пищи). Параллельно с настойкой можно применять
на основе следующих компонентов: взять по ложке сердечного пустырника, зверобоя продырявленного,
тысячелистника обыкновенного, перечной мяты. Залить сбор трав литром кипятка и выпивать по половине стакана не более трех раз в сутки. Напиток обладает омолаживающими свойствами, а также нормализует работу обменных процессов, понижает холестерин, избавляет от спазмов и активизирует силы. Вот такие замечательные рецепты подвластны теперь и вам. Доброго здоровья и отличного настроения!
Народные методы лечения с применением пустырника часто применяют в официальной и неофициальной медицине. Для этих целей используют отвары, настои или настойки, травяной чай.
Также это растение рекомендуют добавлять в воду при принятии ванны. Это помогает привести в порядок нервную систему, избавиться от симптомов неврастении и снять эмоциональное перенапряжение.
Для приготовления этого лекарства нужно взять 3 ст.л. сухой травы. Залить
200 мл кипящей воды, накрыть крышкой и оставить на 2 часа. Затем полученный настой необходимо процедить через мелкое ситечко. Принимают пустырник на ночь перед сном.
Такая форма лекарственного препарата показана людям, имеющим проблемы с желудочно-кишечным трактом. Настои, в отличие от спиртовых настоек, не оказывают негативного воздействия на слизистую внутренних органов.
Приготовить лечебный чай с пустырником можно следующим образом:
- В стакан кладут 1 ч.л. сушеной смеси.
- Заливают кипятком.
- Дают настояться 10 – 15 минут.
 Чай из пустырника используют для успокоения
Чай из пустырника используют для успокоенияНужно помнить, что перед тем, как заваривать пустырник его нужно высушить.Такой чай оказывает выраженный эффект для успокоения центральной и периферической нервной системы.
Курс лечения в среднем составляет 30 дней. Напиток пьют утром и вечером вместо обычного чая. Его можно употреблять и эпизодически, для снятия нервного напряжения в стрессовых ситуациях.
Настойка на спирту
Для ее приготовления можно использовать различные части свежего растения: листья, соцветия или стебли. Их мелко режут и складывают в стеклянную банку. Затем заливают спиртом или водкой и ставят в темное место на 2 недели. Принимают по 20 – 30 капель 3 раза в день после еды. Нужно помнить, что настойка содержит спирт. Поэтому ее нельзя употреблять людям, находящимся за рулем.
Отвар при депрессии
Измельченную траву заливают кипящей водой и ставят на медленный огонь или водяную баню. Затем остужают и процеживают. Принимают такое лекарство по 2 ст.л. х 3 – 4 раза в день.
При депрессии наиболее выраженый эффект наступает при употреблении пустырника на ранних стадиях заболевания
Отвар для ванны
В приготовленную воду добавляют 1 стакан отвара пустырника. Перед добавлением его желательно процедить. Такие ванны рекомендуется принимать перед сном. Температура воды должна быть комфортной, способствовать общему расслаблению.
Для усиления лечебного эффекта в воду можно добавлять другие лекарственные травы: зверобой, ромашку, мать-и-мачеху.После принятия ванны с отваром пустырника человек расслабляется и успокаивается.
Отличный лекарственный препарат можно купить в любой аптеке по мизерной цене. Но сделать настойку на воде можно и в домашних условиях. 15 граммов сушеного пустырника всыпать в кастрюлю, залить стаканом горячей воды и поставить на водяную баню, томить 45 минут, после чего процедить через многослойную марлю. Готовое средство разбавить стаканом остуженной воды, принимать по трети стакана перед приемом пищи за час три раза в день.
Для приготовления водочной настойки необходимы сушеная трава пустырника и водка в соотношении 1 к 5. Смесь должна настаиваться 30 дней в холодильнике, после средство нужно процедить и принимать согласно инструкции. Пустырник на спирту готовится из 70% спирта и 100 граммов сушеного пустырника. Смесь настаивается 2 недели и принимается согласно инструкции.
Любые высыпания, прыщи, проявившиеся не только на лице, но и на любом участке тела эффективно очищаются при применении спиртовой настойки. Процедура предусматривает нанесение средства смоченным в настойку тампоном 2 раза в день – утром и вечером. Буквально через пару дней лицо очистится, пораженные участки начнут выравниваться.
Отлично настойка влияет на ускоренное заживление ран, ссадин и ушибов. Для этого следует смочить тампон или марлевую повязку и накладывать на рану.
- Привыкание к препарату. Согласно статистике, случаев привыкания к настойке не выявлено, но рекомендуется принимать средство только по необходимости.
- Важно: пустырник нельзя принимать при управлении транспортным средством, так как средство обладает седативным свойством.
Какими бы свойствами ни обладал пустырник, перед приемом необходимо проконсультироваться с врачом и не заниматься самолечением.
Пустырник во время беременности
Врачи разрешают употреблять его в период вынашивания малыша и говорят, что препарат способствует снятию излишнего беспокойства, раздражения и стресса. Однако категорически не советуют использовать во время лактации. Все же с дозировкой не следует перебарщивать, так как в средстве присутствует алкоголь, который негативно может сказаться на здоровье мамы и ребенка – рисковать не стоит.
Рекомендуется заменить настойку таблетками. Лучшим вариантом будет пить травяные чаи на основе цветков ромашки, мелиссы и мяты. Каким бы безобидным на первый взгляд ни выглядело лекарство, будьте рассудительными и осторожными с применением. Всегда соблюдайте дозировку и смотрите на имеющиеся противопоказания.
Пустырник – трава издавна широко известна своим свойством успокаивать при стрессах и нервных расстройствах. Растение признано ценным лекарственным сырьем и широко применяется в официальной медицине. Его ценность в том, что оно, практически, не имеет никаких побочных явлений.
В фармакологии пустырник используется в виде таблеток из обезвоженного экстракта, водных или спиртовых настоев, или просто в виде заготовленного и высушенного сырья. Врачи назначают водные настои пустырника для лечения эпилепсии, спиртовые – как эффективное средство с седативным действием при неврозах, лечении некоторых сердечно-сосудистых недугов, желудочных и кишечных расстройств и базедовой болезни, а также на ранних стадиях гипертонии.
Биохимический состав
Полезные свойства настойки из пустырника обусловлены его богатейшим составом биоактивных средств. В ней содержатся:
- органокислоты;
- биофлаваноиды;
- алкалоиды и гликозиды;
- эфирные масла,
- про-каротин;
- витамины С и Е;
- сапонины;
- горечи;
- сахароиды;
- дубильные соединения;
- кумарины;
- обширный состав микро- и макроэлементов.
Благодаря значительному количеству полезных веществ, пустырник эффективно и в положительную сторону влияет на здоровье человека, надо лишь правильно использовать его, со всей скрупулезностью соблюдая дозировки и точные рекомендации врача.
Когда применяется настойка из пустырника
Давно подмечена способность настойки пустырника оказывать позитивное влияние на центральную нервную систему, эффективнее, чем препараты из валерианы, снимать возбудимость, тревожность и, одновременно, усиливать воздействия других успокоительных и снотворных препаратов. Их назначают при необходимости устранить перепады настроения и депрессии.
Препарат обладает кардиотоническим действием, заставляя сердце сокращаться сильнее, в результате чего ритм стабилизируется.
Положительное действие отмечается при стенокардии, сердечных неврозах, эпилептических судорогах, миокардите, кардиосклерозе, пороках и др. поражениях сосудов и сердца.
Доказана эффективность настойки в комплексном лечении следующих проблем:
- болезненных менструаций;
- нарушений климактерического характера;
- воспалении легких;
- нарушений пищеварения;
- вегето-сосудистой дистонии;
- бронхиальной астме и одышке;
- метеоризме;
- базедовой болезни.
В гинекологии с помощью настойки укрепляют мышцы матки, нормализуют менструальный цикл, устраняют угрозу выкидыша и решают др. проблемы, связанные с климаксом.
Благодаря своим сильным антибактериальным и противовоспалительным свойствам, настойка пустырника наружно употребляется при лечении ран и ожогов.
Важно: следует отметить, что пустырник, в т. ч. и настойка из него, не относится к средствам скорой помощи, поэтому начиная лечение, не ожидайте немедленного эффекта – должно пройти время, прежде чем будет заметно улучшение.
Наличие в растении витаминов, дубильных соединений и эфирных масел не прошло без внимания косметологов, и настойка входит в средства по уходу за кожей и волосами.
Рецепты с настойкой пустырника для лечения различных недугов
Получение положительного результата от лечения напрямую зависит от соблюдения точности дозировок и рецептов при определенных болезнях.
При проблемах гинекологического и невротического характера
Следует 3 р. в день принимать по 35-40 кап., их следует разбавлять кипяченой водой. Можно также смешивать в равной пропорции настойку пустырника с ландышевой.
При гипертонии, неврозах, учащенном сердцебиении и для снижения артериального давления
- Спиртовую настойку принимать по 40 кап. 3-4 р. в день, после еды, разбавляя водой.
- Фитосбор: следует смешать 1 ст. л. адониса и по 2 ст. л. следующих трав: пустырника, хвоща, листьев березы, цветков бузины. Смесь залить 0,75 л кипятка, накрыть крышкой, укутать и настаивать не менее 7 часов. Процедить и принимать по половинке стакана 3 р. в день перед едой.
При панкреатите
Сделайте напар из смеси трав: пустырника, перечной мяты и зверобоя. Всех трав следует взять по 2 ст. л., залить 0,7 л кипятка и настаивать час. Пить по? стакана за полчаса до еды 3 р. в день. Нужный эффект наступит уже через 10 дней.
От бессонницы
Смешать 1 ст. л. корней валерианы с 3 ст. л. пустырника и 4 ст. л. вереска. Сбор залить литром кипятка, настоять 2 ч. и пить по стакану трижды в день.
Для лечения мастопатии
Смешайте по 1-й ст. л. тысячелистника и пустырника и 2 ст. л. череды. Заварите 0,5 л кипятка и настаивайте час. Пейте по? стакана утром и вечером. Курс лечения – 6 мес. Во время менструации делайте перерыв.
При жирной себорее
Возьмите в равных частях по 2 ст. л. пустырника, коры дуба и корея лопуха, залейте водкой (0,5 л) и 10 дней настаивайте в темном прохладном месте. Процедите и втирайте в кожу головы перед каждым мытьем. Заверните голову на 1 час теплым полотенцем.
При угревой сыпи
Сухие пустырник, ромашку, кору дуба и шалфей возьмите по 50 г, запарьте кипятком и настаивайте час в теплом месте. Процедите, вылейте в ванну и принимайте ее 20 мин. Такие ванны можно делать 1 р. в неделю, в остальные дни таким же напаром умывайте лицо или протирайте смоченным в настое ватным тампоном.
Как приготовить настойку в домашних условиях
Настойку из пустырника можно без труда приобрести в любой аптеке, в то же время, некоторые стремятся использовать снадобье собственного изготовления. Это можно сделать без труда, нужно лишь иметь под рукой свежую или сухую траву и качественный спирт или водку.
- Возьмите 1 ст. л. сырья и залейте стаканом спирта или водки, накройте крышкой и отправьте настаиваться 10 дней. Все это время периодически встряхивайте емкость. Полученную настойку пропустите сквозь марлю, сложенную в 2-3 слоя, перелейте в стеклянную склянку с крышкой и храните в холодильнике.
- Сухой пустырник смешайте с крепким спиртным напитком (водкой, виски, джином и т.д.) в пропорции 1 ч. травы к 5 ч. алкоголя. Настаивайте месяц в полутемном прохладном месте, после чего профильтруйте. Принимайте настой, разбавив кипяченой водой.
Для детей, больных эпилепсией и тех, кто не хочет или не может употреблять спиртовые настои, можно готовить более щадящие – водные . Для этого возьмите 3 ст. л. травы и залейте 0,25 л крутого кипятка. Накройте крышкой, укутайте, можно перелить в термос, и настаивайте 2 часа, после чего процедите через ситечко или марлю. Хранить такой настой можно не более 3-х дней в холодильнике, а лучше готовить каждый день свежий.
Противопоказания для приема
Все препараты из пустырника, особенно крепкие водные или спиртовые настои, вызывают сокращение мускулатуры матки и поэтому они категорически противопоказаны беременным женщинам. По этой же причине следует поостеречься от приема этих препаратов и тем, кто страдает обильными менструальными выделениями, т.к. можно спровоцировать кровотечение.
Настойка обладает седативным воздействием и может вызывать сонливость, а поэтому не рекомендуется употреблять ее людям, чья деятельность требует повышенной концентрации внимания – водителям транспортных средств, работающим на опасных производствах со станками и агрегатами и т.д.
Кроме того, следует воздержаться от препаратов из пустырника:
- Людям с индивидуальной непереносимостью или аллергическими реакциями на растение.
- Женщинам, которые недавно перенесли операцию по прерыванию беременности.
- Страдающим пониженным артериальным давлением или брадикардией (замедлением сердечного ритма).
- При некоторых видах гастритов и язв желудка.
При тромбофлебите или склонности к образованию
Трава пустырника известна уникальными целебными свойствами. Настой из неё снижает давление, успокаивает нервную систему, улучшает работу сердца и сосудов. Для лечения можно использовать готовые аптечные пачки с лекарственной травой. Но, многие предпочитают собирать и сушить её самостоятельно. Чтобы получить максимальную пользу от пустырника, надо правильно его заготовить.
Правила сбора пустырника
 Лекарственное сырьё заготавливают во время цветения. В этот период в побегах, листьях и цветках растения собирается максимальное количество полезных веществ. Начинают сбор пустырника в конце июня и заканчивают в августе. Для заготовки подойдут верхушечные побеги с листьями и цветками. Они срезаются серпом или секатором на расстоянии 30–40 см. от верхушки. Нижние части стеблей оставляют, чтобы на будущий год на этом месте вновь появились заросли растения.
Лекарственное сырьё заготавливают во время цветения. В этот период в побегах, листьях и цветках растения собирается максимальное количество полезных веществ. Начинают сбор пустырника в конце июня и заканчивают в августе. Для заготовки подойдут верхушечные побеги с листьями и цветками. Они срезаются серпом или секатором на расстоянии 30–40 см. от верхушки. Нижние части стеблей оставляют, чтобы на будущий год на этом месте вновь появились заросли растения.
Официально признаны лекарственным сырьём два вида пустырника:
- Пятилопастной.
- Сердечный.
Сбор травы надо начинать в начале цветения. Для этого выбирают сухую и солнечную погоду.
Важно! Собирать растения лучше утром. Перед сбором нужно убедиться, что утренняя роса уже просохла и трава не мокрая. Иначе, сушить увлажнённое сырьё будет сложнее и его качество значительно снизится.
Собирая пустырник, нужно срезать здоровые побеги, толщиной около 5 мм. Толстые стебли, пожелтевшие листья и повреждённые насекомыми растения не годятся для заготовки.
Способы сушки
 Собранный пустырник раскладывают на столе в тени, под навесом или на чердаке. Место сушки должно хорошо проветриваться, иначе сырьё может запреть. Траву нужно разложить небольшим слоем, отсортировав примеси: жёлтые листики и сухие побеги и сорную траву.
Собранный пустырник раскладывают на столе в тени, под навесом или на чердаке. Место сушки должно хорошо проветриваться, иначе сырьё может запреть. Траву нужно разложить небольшим слоем, отсортировав примеси: жёлтые листики и сухие побеги и сорную траву.
Если пустырник сушится на улице, то в дождливую погоду придётся занести его в сухое помещение, чтобы не отсырел. Во время сушки траву периодически переворачивают, для равномерного просыхания.
Хорошо высушенные стебли легко ломаются, а листики — крошатся. По этим признакам видно, что растение просохло и его можно упаковать. Для хранения используются бумажные пакеты, тканевые мешочки или картонные коробки. Сухое сырьё упаковывают и убирают в сухое место, подальше от солнечных лучей и влаги.
При правильном хранении, заготовленный пустырник можно использовать в течение трёх лет. Сушёное растение имеет своеобразный запах и горький вкус. Через 3 года лекарственное сырьё теряет специфические и целебные свойства, и не годится для лечения.
Полезные советы
 Собирайте лекарственные травы в чистых местах, подальше от автодорог и химических производств.
Собирайте лекарственные травы в чистых местах, подальше от автодорог и химических производств.- Полностью зацветший пустырник делается колючим. Поэтому лучше заготавливать его в самом начале цветения.
- Во время сбора не выдёргивайте растения с корнем. Это приведёт к тому, что на будущий год вы не соберёте на этом месте лекарственное сырьё в нужном количестве.
- Перед упаковкой лучше нарезать сушёные растения ножницами на небольшие части. Так удобнее хранить и использовать её.
- Если вы заготавливаете сразу несколько видов трав, обязательно подписывайте упаковки, чтобы не перепутать.
Пустырник считается травой для женщин. Его применяют в период менопаузы, при беременности и подготовке к родам. Однако мужчины тоже могут извлечь выгоду из использования этой травы. Пустырник эффективен при болезнях сердца и нервной системы, вызванных стрессом. Для достижения наилучшего результата его применяют в виде настойки.
Как сделать настойку пустырника?
Для приготовления настойки используются листья, стебли и цветы пустырника. Крупно нарежьте свежий пустырник, чтобы свободно заполнить стерилизованную литровую банку. Залейте банку спиртом двойной перегонки, разведенный до крепости 40-45%, приготовленный в . Закройте банку герметичной крышкой и поместите в темное прохладное место. Слегка встряхивайте банку один раз в день. Растения поглощают жидкость, поэтому при необходимости добавьте еще спирта той же крепости. После шести недель процедите содержимое, после чего настойка готова к использованию.
Химический состав и свойства
Терапевтический эффект настойки пустырника связан с его активными ингредиентами: алкалоидами, гликозидами, сапонинами, дубильными веществами, сахаром, маслами, витаминами. Настойка пустырника облегчает предменструальный синдром и менструальные боли, благотворно действует на нервную систему, замедляет сердечный ритм, нормализует артериальное давление. Она также обладает седативными свойствами, регулирует углеводы и липиды, обмен веществ, снижает сахар и уровень холестерина в крови. Настойку пустырника рекомендовано использовать в период менопаузы, для лечения нейронной возбудимости, сердечно-сосудистых неврозов, гипертензии, ишемической болезни сердца, бессоннице, миокардите, неврастении, вегето-сосудистой дистонии, неврозе.
Применение настойки пустырника
. Для уменьшения тяжести, частоты и продолжительности приливов у женщин. Пустырник регулирует и тонизирует функционирование щитовидной железы, сосудов, печени, сердца и матки. Применяйте 5-25 капель настойки в день в течение трех месяцев.
. Для устранения слабости. Пустырник уменьшает одышку и очищает дыхательные пути. Он бодрит и повышает циркуляцию кислорода в крови. Используйте 15-25 капель настойки, как только почувствуете слабость или головокружение.
. Для снятия нервного напряжения и уменьшения беспокойства. Пустырник обладает успокаивающим и укрепляющим свойством. 10-20 капель настойки перед стрессовым событием помогут вам снять волнение.
. Для предотвращения бессонницы и нарушений сна. Если вы проснулись ночью и не можете заснуть, примите 10-15 капель настойки пустырника.
. Для укрепления сердца и устранения тахикардии. Благодаря имеющимся микроэлементам и алкалоидам пустырник успокаивает быстрое сердцебиение. 1 мл настойки поможет вам быстро облегчить тахикардию, а регулярное употребление позволит снизить гипертонию.
. Для ликвидации менструальных спазмов. 5-10 капель настойки облегчают судороги в течение 10-20 минут. Пустырник поощряет сильные (но не спастические) сокращения матки, которые укрепляют ее мышцы.
. Для восстановления толщины и упругости стенок влагалища. Пустырник направляет кровь к тазу, за счет чего ткани мочевого пузыря, матки и влагалища утолщаются. Заметные результаты достигаются в течение месяца приема настойки по 10-15 капель в день.
. Для облегчения запоров. Небольшая доза настойки (5-10 капель по мере необходимости) улучшает пищеварение и ликвидирует газы в кишечнике.
Меры предосторожности
Не используйте настойку пустырника при аллергии или повышенной чувствительности к ее активным компонентам, беременности, гипертонии, а также при
Пустырник Лекарственные травы использует
Leonurus cardiaca
Пустырник известен как женская трава, которая, как говорят, полезна на многих этапах жизни. Используется при менструальных болях, нервной боли и учащенном сердцебиении. Многие женщины испытывают сердцебиение, связанное со стрессом, и беспокойство во время менопаузы, а также в отсроченные и «фантомные» периоды. Пустырник был использован для всех этих условий, а также маточный тоник после родов.
Пустырник также может снизить кровяное давление.Его седативные и гипотензивные свойства были установлены в клинических испытаниях. Поскольку фармакологические исследования ограничены, использование пустырника в основном основано на традиционных предположениях.
Пустырник может замедлить сердце и разжечь кровь. Это также может стимулировать тонус матки и кровоток. ( Web MD)
Пустырник также используется в качестве травы для ванн при опоясывающих лишай и коже зуда
Китайская пустырница широко используется для лечения заболеваний молочной железы в традиционной китайской медицине (ТКМ).Ранее сообщалось, что водный экстракт китайской пустырника (MAE) обладает противораковой активностью в клетках рака молочной железы с низкой активностью (IC50 в диапазоне 8-40 мг / мл). Однако лечение этаноловым экстрактом пустырника in vivo заметно подавляло развитие аденомиоза матки и рака молочной железы у мышей. (1)
Пустырник Использования
Противопоказания, побочные эффекты и взаимодействия: Надевайте перчатки для уборки верхушек, так как растение в цветке колючее. Контакт может вызвать раздражение кожи.Растительные масла из пустырника могут вызывать светочувствительность. Не используйте во время беременности, так как это вызывает сокращения матки. Не используйте с другими седативными средствами или разбавителями крови, препаратами щитовидной железы или лекарствами от кровяного давления, так как Пустырник может усиливать действие таких лекарств или веществ. Пустырник может усугубить гипотиреоз или противопоказан при его лечении.
Как вырастить пустырника
Трава пустырника может быть легко выращена из семян и обильно зарастает.Начните в квартирах или непосредственно в земле и пересадите или разрежьте на расстоянии 12-18 дюймов друг от друга. Семена можно сеять с конца лета до ранней весны. Предпочитает влажную почву. Пустырник цветет в середине лета.
Пустырник Описание и родная среда обитания
Из многолетнего корневого стебля поднимаются квадратные, крепкие стебли высотой от 2 до 3 футов, прямые и разветвленные, в основном ниже, с выступающими углами. Листья очень близко посажены, радикальные на тонких длинных черешках, яйцевидные, лопастные и зубчатые, на стебле 2—3 дюйма в длину, черешковые, клиновидные; нижняя округлая, пальчато-пятилопастная, на вершине тройчатая лопасть, верхняя трехглавая, грубовато-зубчатая, сетчатая, с прожилками, выступающие снизу, с тонкими изогнутыми волосками.Самые верхние листья и прицветники очень узкие и цельные, или только с зубом на каждой стороне, и несут в своих пазухах многочисленные завитки розоватых или почти белых сидячих цветов, от шести до пятнадцати в мутовке. Венчики, хотя и беловатые снаружи, внутри окрашены в более бледный или темный фиолетовый цвет. У них довольно короткие трубки и почти плоские верхние губы, очень волосатые сверху, с длинными, шерстистыми волосками. Две передние тычинки самые длинные, а пыльники посыпаны твердыми блестящими точками.
Пустырник цветет в августе.Он имеет довольно резкий запах и очень горький вкус. Он тускло-зеленый, листья бледнее снизу, опушены, особенно на углах стебля и нижней части листьев, волоски сильно различаются по длине и изобилию.
Обширная трава пустырника Описание и фотографии на
Огайо Многолетнее и двухгодичное руководство по сорнякам
Сбор и использование пустырника
Настойка пустырника может быть приготовлена из свежих цветущих верхушек и листьев, которые можно собирать 2-3 раза от середины лета до заморозков.Не оставляйте много, чтобы пойти на семена, так как они захватят сад. Для использования в качестве сухой травы собирайте урожай сухим солнечным днем до полудня. Повесьте в небольшие пучки или разложите на экране в теплом, сухом месте. Не пытайтесь сушить пустырника во влажных условиях; плотные цветочные скопления должны быстро высохнуть, чтобы предотвратить появление плесени и порчи. Даже если вы думаете, что оно сухое, было бы лучше хранить травы Пустырника свободно в бумажных пакетах в течение нескольких недель, а затем переносить в герметичные контейнеры.
Пустырник История, Легенды, Фольклор, Магическое использование, Астрология
Энергии Пустырника способствуют внутреннему доверию и уверенности в том, что конечный результат будет наилучшим для всех, кто вовлечен в полноту времени.Он также используется для противодействия магии и связан с бессмертием и духовным исцелением. Это защитная трава, особенно в заклинаниях, предназначенных для защиты беременных женщин и их нерожденных детей.
Некоторые рекомендуют курение Пустырника, чтобы способствовать астральной проекции, но слишком большое курение может вызвать остановку дыхания. Поэтому, возможно, лучше всего использовать его как пятно или жечь как ладан, а не курить напрямую. Особенно эффективен в сочетании с полынью.
Это соответствует энергии Льва,
Венера и стихия Воды.
«Нет лучшей травы, чтобы изгонять меланхоличные пары из сердца, укреплять ее и делать ум бодрым, легкомысленным и веселым. Можно держать в сиропе или консервировать, поэтому латиняне называют это кардиакой … Он очищает грудная клетка с мокротой, угнетающая ее и убивающая червей в животе. Она полезна для того, чтобы согреть и высушить холодные шумы, переварить и рассеять их, которые оседают в венах, суставах и сухожилиях тела и помочь судорогам и судорогам «. (Кулпепер)
Одна довольно странная индусская сказка гласит, что если вы сделаете чай из Пустырника и добавите его в прачечную, когда стираете носки и нижнее белье, вы принесете мир в свой дом.(Горная роза)
Похожие продукты (Спонсоры партнеров)
Интернет Ссылки
Внешние ссылки открывают новые окна. Пожалуйста, отключите блокировку всплывающих окон.
1. Использование пустырника, дозировка, взаимодействия, побочные эффекты и предупреждения
2. MOTHERWORT Обзорная информация
3. Современное растительное лекарственное средство на Botanical.com
4. Пустырник Статья Сусун Вид
5.Пустырник: как это работает
6. Исследование болеутоляющих эффектов Leonurus cardiaca L. на мышах с помощью формалина, тестов на щелчке хвоста и горячей пластинке
7. Leonurus cardiaca L. (пустырник): обзор его фитохимии и фармакологии.
8. Как вырастить пустырника
9. Witchipedia: Пустырник (Магическое использование)
След .: Mugwort
,Пустырник: древняя трава для современных садов
Моего первого опыта с пустырником (Leonurus cardiaca) было достаточно, чтобы я на протяжении всей жизни верил в поддерживающие действия растения. Я переживал особенно напряженное время, манипулирование надвигающимся сроком, неожиданным ранением любимого питомца и мучительной годовщиной смерти члена семьи. Я плохо справлялся со своим стрессом, и он начал проявляться как стеснение в горле и трепетное тревожное сердцебиение.
Я упомянул мои симптомы у местного травника Джоан Бауман, который предложил мне рассмотреть пустырника.На следующий день я разбавил 2 капельницы настойки пустырника в небольшом количестве воды, выпил и вернулся к своей работе. Примерно через 20 минут мои циклические и напряженные мысли о сроках начали всплывать. Однако почти сразу эти мысли, казалось, врезались в стену и растворились в общем чувстве благополучия. Лучше всего то, что я больше не чувствовал трепетное, нервное сердцебиение, которое часто сопровождает мои моменты острого стресса. Изменение было настолько резким, что я на самом деле почувствовал удивление и немного дезориентировался, прежде чем вспомнить, что мне нужно поболтать.Из-за этого опыта пустырник — мой главный союзник для снятия беспокойства — особенно тот, который сопровождается стеснением в груди и учащенным сердцебиением.
Лечебные свойства пустырника
Узнав о моем положительном опыте с пустырником, Бауман дал мне несколько саженцев для пересадки в мой сад лекарственных трав. Я положил начало и начал знакомиться с другими подарками, которые это щедрое растение может предложить. Я узнал, что пустырник входит в класс трав, называемых «нервы», которые помогают снять беспокойство и напряжение, которые сопровождают стресс.Пустырник также является одним из растений, одобренных немецкой комиссией Е, для лечения нервных заболеваний сердца и гиперфункции щитовидной железы. Это успокаивающее, мочегонное, гипотензивное (понижает кровяное давление), спазмолитическое и эмменагогическое (стимулирует или увеличивает менструальный поток).
Обыкновенные и латинские названия Motherwort дают ключи к его целебным свойствам. Родное название растения, «Leonurus», означает «львиное сердце», а пустырник действительно дает внутреннюю силу во время эмоциональных испытаний.Название вида растения, «кардиака», происходит от латинского слова «сердце». В книге Розмари Гладстар «Травяные рецепты для здорового здоровья» она классифицирует пустырника как сердечный тоник, который питает и укрепляет сердечную мышцу и ее кровеносные сосуды. Гладстар говорит, что пустырник особенно полезен при тахикардии, учащенном сердцебиении и других заболеваниях сердца, вызванных стрессом и тревогой. (Если вы принимаете лекарства для сердца, проконсультируйтесь с врачом, прежде чем вводить новые травы в свой режим; пустырник может быть противопоказан.)
Общее название растения «пустырник» включает в себя слово «сусло», которое исторически связано с полезными травами и лекарственными растениями. «Мать» намекает на традиционное использование растения в качестве женской травы. Действительно, женщины веками использовали пустырника, чтобы помочь начать менструальный цикл, если уже поздно, облегчить судороги и ослабить симптомы менопаузы, включая приливы и перепады настроения. Пустырник также был распространенным компонентом в акушерских корзинах для уменьшения беспокойства, связанного с родами и послеродовой депрессией.Будучи эмменагогом, пустырник способствует сокращению матки, поэтому женщинам в последние несколько дней беременности иногда дают ускорить роды. (По этой же причине пустырник небезопасен для употребления во время подавляющего большинства беременности или у кого-то, у кого сильное кровотечение во время менструального цикла. Женщины с эндометриозом или миомой не должны регулярно пользоваться пустырником.)
От семени до урожая
Член семейства мятных (Lamiaceae), пустырник, выносливый многолетник в зонах 3-8.Он является родным для юго-восточной Европы и Центральной Азии и натурализовался в Соединенных Штатах до такой степени, что в настоящее время он считается агрессивным в некоторых районах. По этой причине рассмотрите возможность выращивания пустырника в горшках, в месте, где вы можете хранить его, или просто помните об удалении семенных головок, чтобы растение не распространялось слишком агрессивно.
Пустырник процветает в хорошо дренированной, суглинистой почве и на полном солнце до полутени. У него есть комковатая привычка, и люди сообщают, что достигают почти 7 футов ростом при правильном оплодотворении.(Я никогда не оплодотворял свою выносливую пустырницу, и, хотя она росла легко и красиво цвела, она никогда не достигала более 4 футов в высоту.) Опылители обожают пустырника, но поскольку он не особенно эффектен, вы можете рассмотреть возможность посадки его вдоль край поля или как бурелом.
Вы можете напрямую сеять семена пустырника осенью или ранней весной; тем не менее, мне, как правило, повезет: я высаживаю многолетние растения из семян в помещении, а затем сажаю их на подготовленные клумбы после того, как вся опасность заморозков миновала.Чтобы прорасти, семена пустырника нуждаются в периоде холодной обработки (стратификации) в течение нескольких недель, что заставит их думать, что они пережили зиму и готовы к весеннему росту. Чтобы расслаивать семена, смешайте их с несколькими чашками едва влажного песка, храните их в запечатанном контейнере и поместите в холодильник на 2-3 недели. После того, как они расслаиваются, сажайте семена и едва покрывайте их почвой. Семена должны прорасти через 2–3 недели, после чего их можно прореживать (при прямой посеве) или пересаживать на расстоянии около 2 футов.Держите установленные растения в хорошем состоянии и собирайте цветущие верхушки, чтобы эта трава не могла захватить ваш сад.
Сбор урожая надземных частей так же, как растение начинает полностью цвести, что должно быть в любое время между концом июня и августом, в зависимости от вашей зоны выращивания. Возможно, вы захотите надеть перчатки во время сбора урожая, потому что пустырник может быть колючим, а волоски и цветущие верхушки немного острыми.
Я нахожу пустырника слишком горьким, чтобы наслаждаться им в качестве чая, поэтому вместо этого лучше приготовить настойку, глицерит или настоянный уксус из свежего растения.
сделать настойку пустырника
Мой любимый способ приготовления пустырника — приготовить настойку из свежих растительных материалов и бренди. Некоторые травники используют более стойкий цельнозерновой спирт в качестве растворителя для своих настоек, что вы, безусловно, можете сделать, но я обнаружил, что бренди с 80 стойкими веществами по-прежнему прекрасно извлекает свойства свежего растения, и я с большей вероятностью приму мое лекарство, если я наслаждаюсь вкусом!
- Соберите верхнюю треть надземного растения пустырника (цветок, листья и стебли), пока оно цветет.
- Разрежьте растительный материал на мелкие кусочки и положите в банку для консервирования до полного заполнения.
- Налейте бренди в банку до полного погружения растительного материала.
- Поместите смесь травы и бренди в блендер и тщательно перемешайте.
- Верните смешанную смесь в банку и плотно закройте. Если вы используете металлическую крышку и ленту, поместите кусок пергаментной бумаги между крышкой и банкой, чтобы предотвратить коррозию.
- Поставьте банку в прохладном темном месте, вдали от прямых солнечных лучей.Несколько раз в неделю встряхивайте банку, чтобы убедиться, что растительный материал полностью погружен. Если какой-либо спирт испарился или вы обнаружили непокрытый растительный материал в верхней части банки, добавьте еще бренди и плотно закройте.
- После того, как прошло 6-8 недель, процедите растительный материал через марлю и выжмите до последней капли драгоценного лекарства.
- Разлейте готовую настойку пустырника в маленькие темные флаконы по 1 унции. Тонированные бутылки защитят вашу настойку от воздействия солнечных лучей, а при правильном хранении настойка прослужит до 10 лет. Дозировка
- : принимать по 1–2 капельке настойки 1–3 раза в день. Чтобы помочь со вкусом, разведите настойку в унции воды, чая или сока.
Ханна Кинкейд — редактор журнала «Мать-Земля». В своем доме она поддерживает родной сад с лекарственными травами и любит использовать растения во всех аспектах своей жизни. Следуйте за Ханной в Instagram: @Hannah_Aften или в Facebook: @HannahKincaidEditor.
.Как сделать настойку: настойка из тюбетейки
Вы хотели научиться делать настойки?
Создание собственных травяных настоек может быть очень простым и приятным процессом.
Настойки часто приходят в голову, когда люди говорят о фитотерапии.
Они действительно очень удобны и полезны как способ сохранения целебных свойств трав в течение длительного периода времени.
По правде говоря, я использую очень мало настоек для своей семьи и себя в эти дни.Я предпочитаю добавлять травы в свою еду или пить их в чае, наслаждаясь их постоянным питанием при добавлении в нашу диету.
Когда я подумал о написании статьи о том, как приготовить настойки, я хотел выбрать ту, которую я действительно использую.
Первая идея, которая пришла мне в голову, — написать о настойке тюбетейки. Это настойка, к которой я прихожу посреди ночи, когда не могу спать.
Иногда мой разум просто слишком активен ночью, обдумывая проблемы и проблемы, которые не совсем решаются в течение дня.Одна капелька настойки из тюбетейки успокаивает мой разум и помогает мне заснуть примерно через полчаса.

Тюбетейка ( Scutellaria Lateriflora )
Skullcap — это тоник для нашей нервной системы. Это может успокоить беспокойство и раздражительность, а также поднять наше настроение.
В году, открывая наши дикие сердца целебным травам , Гейл Фейт Эдвардс также пишет, что тюбетейка может быть полезна в качестве болеутоляющего средства, а также в помощи людям в преодолении зависимости.
Я искал эффективное средство от головной боли, и в следующий раз кто-то из нашей семьи пожалуется на головную боль, и доберусь до моей тюбетейки.
Черепушку также можно принимать как чай или настой, но я редко хочу встать посреди ночи и приготовить себе чай. Наличие настойки на моей тумбочке работает очень хорошо для меня.
Итак, как вы делаете настойку из сушеных трав?
Если вы хотели знать, как приготовить настойки, то стоит начать с skullcap.Особенно, если вы резонируете с его использованием.

Как сделать настойку
Ну, вам понадобится ½ пинты банки, ½ чашки сухих листьев тюбетейки и 100-водочная водка, чтобы заполнить вашу банку.
Начните с маленькой банки, поскольку вы еще не знаете, насколько эффективна эта настойка для вас. Начните с небольшого количества и экспериментируйте с ним. Если это работает хорошо, вы можете сделать большую сумму в следующий раз.
Заполните банку ½ пути сухими листьями тюбетейки.

Налейте 100-водочную водку поверх листьев до полного заполнения банки.

Размешайте и закройте настойку в процессе.

Пометьте банку «Настойка из тюбетейки ( Scutellaria Lateriflora ) » датой 6 недель, чтобы ее можно было декантировать. Или просто укажите сегодняшнюю дату, и это поможет напомнить вам, когда нужно декантировать.

Открывайте и размешивайте настойку тюбетейки каждый день в течение первой недели.
Разрешить настойка тюбетейка сидеть и настаивать еще 5 недель. Встряхивать банку или помешивать ее каждые несколько дней — отличная идея. Держите настойку на стойке, чтобы вам напомнили об этом. Тем не менее, убедитесь, что он защищен от прямых солнечных лучей.
Тогда…
Процедить настойку из тюбетейки в марлю, которая вставляется в ситечко. Затем компост листьев.


Вы можете очистить банку, в которой вы варили ее, и вылить готовую настойку в ту же банку для хранения.Хранить вдали от прямых солнечных лучей.
LABEL your jar «Skullcap ( Scutellaria Lateriflora ) сушеный в 50% спирте».
Налейте немного в настойку для удобства использования. НАПИШИТЕ бутылочку, если это то, что вы используете. Вы также можете использовать любую бутылку или банку и применять с чайной ложкой.


Вот и все, что нужно сделать. Дотрагивайтесь до настойки, когда вам это необходимо в середине ночи, или если вы переживаете особенно напряженный период в своей жизни, вы можете принимать капельницу с настойкой 3 или 4 раза в день — во время еды и просто перед сном.
Это отличная идея, чтобы положить его в немного теплой воды, когда вы принимаете его. Однако некоторые люди просто кладут его прямо в рот.
Настойка продлится несколько лет, поэтому, когда стресс ослабнет, просто уберите бутылку в аптечку, пока вам не понадобится снова ее извлечь.
Настойка из тюбетейки не является средством, которое мы используем вместе с нашими детьми. Хорошее успокаивающее средство для детей — еще один урок для другого времени.
,Это хорошее средство для лечения приливов и ночной потливости.
Эффективен при проблемах с сердцем. Помогает нормализовать сердцебиение и укрепляет сердце. Это снижает уровень жира и свертывания крови. Это способствует кровотоку и предотвращает сердечный приступ и инсульт.
Показывает успокаивающий эффект и лечит эпилепсию.
Содержит такие компоненты, как леонурин и стахидрин, которые успокаивают нервную систему. Эти составляющие также помогают снизить кровяное давление.
Пустырник полезен при лечении женских проблем. Это решает проблемы, связанные с менструацией и родами. Стимулирует менструацию и лечит аменорею и дисменорею. Эффективен во время и после родов. Во время родов облегчает родовую боль, а после помогает матке расслабиться и вернуться в нормальное состояние. Соединение под названием Leonurine, которое поддерживает сокращения матки.
Это Галактика в природе. Это означает, что трава увеличивает производство молока у кормящей матери.
Трава обладает успокаивающим действием, что полезно для людей, страдающих от тревоги и бессонницы.
Пустырник помогает в улучшении психического здоровья. Чай этой травы полезен при лечении послеродовой депрессии.
Экстракт травы эффективен при лечении различных проблем с кожей. Это включает в себя экзема, дерматит, опоясывающий лишай и зуд кожи.
Он лечит респираторные заболевания, такие как астма и бронхит.Это также улучшает функционирование легких.
Это хорошее средство от проблем с глазами. Это увеличивает зрение и яркость глаз.
Успокаивает сверхактивную щитовидную железу (гипертиреоз). Это делает баланс и уменьшает симптомы, связанные с гипертиреозом.
Внимание: перед употреблением проконсультируйтесь с врачом.
Ключевые слова: приливы, ночной пот, сердечный приступ, эпилепсия, аменорея, дисменорея, беспокойство, бессонница, послеродовая депрессия, кожные проблемы, экзема, дерматит, опоясывающий лишай, зуд, астма, бронхит, проблемы с глазами, гипертиреоз.
Методы администрирования. Как принимать
Настойка. Лучший и самый эффективный способ употребления Пустырника — это Настойка.
Чтобы узнать, как приготовить свои настойки, нажмите сюда.
Отвар: Приготовьте чай.
Положите 1/2 чайной ложки измельченного корня или листьев в чашку с водой. Варить это. Варить на медленном огне 10 минут. Пейте три раза в день.
Предъязвенное состояние желудка лечение: Лечение предъязвенного состояния желудка — Гастрология
Предъязвенное состояние желудка
Дефект, при котором в слизистой оболочке желудка образуются трофические нарушения, называется язвенной болезнью. Заболевание носит этиологически многофакторный характер. Обостряется болезнь чаще осенью и весной, затем следует период ремиссии. Иногда начальный этап носит острый характер, при этом проявления первых клинических симптомов совпадают с процессом образования язвы. Однако в большинстве случаев этому заболеванию предшествует комплекс расстройств (дуоденит, гастрит, гастродуоденит), которые называются предъязвенным состоянием желудка или доязвенной стадией заболевания.
Симптомы и признаки язвенной болезни
Симптомы и нарушения моторно-эвакуаторных
 функций при предъязвенном состоянии и язвенной болезни имеют сходство. Существует множество исследований, на основании которых можно утверждать, что для доязвенной стадии чаще всего характерны типичные признаки непосредственно самого заболевания.
функций при предъязвенном состоянии и язвенной болезни имеют сходство. Существует множество исследований, на основании которых можно утверждать, что для доязвенной стадии чаще всего характерны типичные признаки непосредственно самого заболевания.
Следует помнить, что острая форма развития заболевания без должного лечения может приводить к серьёзным последствиям. Болезнь желудка, особенно если она сопровождается кровотечениями, может привести к возникновению инфильтративной онкологической язвы.
Клиническая картина язвенной болезни обладает одним важным признаком — наличием часто проявляемых болевых ощущений. Они возникают из-за нарушений, связанных с двигательной функцией желудка, в результате которых судорожно сокращается его мускулатура. Появление болевых ощущений возможно при раздражающем воздействии желудочного сока на дефектную поверхность, а также из-за воспалительных процессов.
Одной из характерных особенностей
 болей является их взаимосвязь с процессом приёма пищи. Когда очаг поражения расположен в области желудка, болезненные спазмы возникают через небольшое время после еды. Зачастую жалобы пациентов указывают на усиление болей ближе к вечеру, что вынуждает отказываться от ужина. Иногда же болевые ощущения носят постоянный характер, могут быть довольно интенсивными или становиться невыносимыми. При наивысшем проявлении болей возможна рвота. Течение язвенной болезни может происходить скрытно. При этом болевой синдром отсутствует.
болей является их взаимосвязь с процессом приёма пищи. Когда очаг поражения расположен в области желудка, болезненные спазмы возникают через небольшое время после еды. Зачастую жалобы пациентов указывают на усиление болей ближе к вечеру, что вынуждает отказываться от ужина. Иногда же болевые ощущения носят постоянный характер, могут быть довольно интенсивными или становиться невыносимыми. При наивысшем проявлении болей возможна рвота. Течение язвенной болезни может происходить скрытно. При этом болевой синдром отсутствует.
При образовании спаек физическая нагрузка или ходьба может стать причиной усиления болей. Зачастую больные принимают характерное положение: лёжа на боку с подтянутыми ногами к животу. Это позволяет испытать облегчение. Аналогичный эффект дает применение тёплой грелки.
К другим характерным симптомам, проявляющимся при язвенной болезни, относятся:
- Часто возникающая изжога. Зачастую её проявление происходит даже раньше, чем возникновение болевых ощущений. Иногда изжога возникает после приёма пищи. К такому первичному проявлению затем присоединяется боль.
- Рвота, которая зачастую возникает без предшествующего проявления тошноты и проходит довольно легко. В рвотных массах присутствует большое количество кислого содержимого, примесь пищи небольшая. Зачастую рвота приносит облегчение, болевые ощущения на некоторый период теряют свою остроту или исчезают. В случае нарушения эвакуаторной деятельности желудка в рвотной массе присутствует довольно большое количество пищи. Также по виду этих масс возможно диагностировать наличие кровотечения. В этом случае они похожи на кофейную гущу.
- Запор, сопровождающийся зачастую вздутием живота. Иногда возможно чередование запоров с поносом. Дёгтеобразный стул является признаком внутреннего кровотечения.
- Проявление чрезмерной потливости на фоне влажных и холодных кистей рук.
- Больной боится даже притронуться к еде из-за ожидания последующих болевых ощущений.
Причины развития болезни
Работоспособность желудка 
 обеспечивается при взаимодействии двух противоположных факторов. К защитному относится вырабатывание небольшого количества слизи, которая предотвращает возможность разрушения слизистой оболочки желудка. Ко второму, разрушающему фактору, относится наличие желудочного сока. В его состав входит соляная кислота и пепсин — вещество, благодаря которому происходит переваривание соединений белков. Разрушающим фактором также является присутствие в желудке бактерий, таких как Хеликобактер пилори. В связи с этим при лечении заболевания без антибиотиков обойтись невозможно.
обеспечивается при взаимодействии двух противоположных факторов. К защитному относится вырабатывание небольшого количества слизи, которая предотвращает возможность разрушения слизистой оболочки желудка. Ко второму, разрушающему фактору, относится наличие желудочного сока. В его состав входит соляная кислота и пепсин — вещество, благодаря которому происходит переваривание соединений белков. Разрушающим фактором также является присутствие в желудке бактерий, таких как Хеликобактер пилори. В связи с этим при лечении заболевания без антибиотиков обойтись невозможно.
Язвенные проявления возникают при превалировании вторых факторов над первым. Именно на их корректировку и направлено лечение заболевания.
Многие проявления гастрита и язвенного поражения напрямую связаны с наличием и развитием в желудочно-кишечном тракте микроорганизма, называемого Хеликобактер пилори. Эта спиралевидная бактерия способна выжить даже в такой агрессивной среде, как желудочный сок. Место обитания этого паразита — слизистые внутренних органов. Эта бактерия выявляется у многих людей, но только у части носителей возникает гастрит или язвенное поражение.
Симптоматика предъязвенного состояния весьма разнообразна, из-за этого для дальнейшего лечения требуется детальное обследование таких пациентов. Данные анализов и непосредственные жалобы больных имеют весомое значение в диагностировании заболевания.
К другим причинам патологического развития слизистых оболочек желудка относятся:

- Наследственные факторы, выражающиеся в биологических дефектах.
- Нерациональное и неправильное питание. Нарушения режима, употребление продуктов, оказывающих сокогонное действие. Это горькие, кислые, острые и солёные блюда. Причиной предъязвенного состояния желудка может оказаться свежая сдоба, привычка употреблять много пищи, еда всухомятку, любовь к холодным или очень горячим блюдам.
- Длительное применение кортикостероидов или ацетилсалициловой кислоты оказывает раздражающее воздействие на слизистую оболочку желудка.
- Злоупотребление алкогольными напитками, чрезмерное увлечение кофе, а также курение, особенно натощак, приводит к предъязвенному состоянию.
- Вредные воздействия. Работа в горячем цеху, вибрация или попадание под СВЧ-излучения при выполнении служебных обязанностей.
И конечно же, нервное напряжение, длительные стрессовые ситуации и постоянная тревога оказывают отрицательное воздействие на органы пищеварения.
Значение личностного фактора в развитии заболевания
Многие исследования указывают на то, что личностные качества играют немаловажную роль в развитии доязвенной стадии заболевания. Так, достоверно установлено, что при такой патологии у больных выявляется высокая степень тревожности, которая более выражена, чем ситуативная. Она является постоянной. Такие пациенты склонны часто обвинять других при возникновении любых сложностей на пути к цели. У них также отмечается наличие пониженного настроения. Для мужчин с этим заболеванием характерна пониженная потребность в достижении успеха.
Немного иная картина наблюдается
 при обследовании детей с желудочными функциональными расстройствами, которые возможно рассматривать, как предъязвенное состояние. В половине случаев маленькие пациенты замкнуты и недоверчивы, у них отмечается повышенная тревожность и довольно выраженные отрицательные эмоции. Многие из обследованных детей имели психотравмы острого или хронического характера, которые связаны с семейными неурядицами, несколько реже — с проблемами в школе. Такие пациенты зависят от окружающих, не уверены в себе, у них проявляется повышенная возбудимость, они чаще высказываются с пессимизмом о возможности выздоровления.
при обследовании детей с желудочными функциональными расстройствами, которые возможно рассматривать, как предъязвенное состояние. В половине случаев маленькие пациенты замкнуты и недоверчивы, у них отмечается повышенная тревожность и довольно выраженные отрицательные эмоции. Многие из обследованных детей имели психотравмы острого или хронического характера, которые связаны с семейными неурядицами, несколько реже — с проблемами в школе. Такие пациенты зависят от окружающих, не уверены в себе, у них проявляется повышенная возбудимость, они чаще высказываются с пессимизмом о возможности выздоровления.
У больных с доязвенной стадией психологические характеристики сходны с теми, которые выявляются у пациентов с достоверно диагностированной язвенной болезнью.
На основании многих исследований можно сделать вывод, что язвенная болезнь желудка является многофакторной патологией. Для эффективного лечения необходимо учитывать все факторы, в том числе и психологические.
Симптомы и лечение язвенной болезни желудка и ДПК: медикаменты, физиотерапия
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения гастрита и язвы наши читатели успешно используют Монастырский Чай. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Лечение язвенной болезни желудка и двенадцатиперстной кишки включает проведение медикаментозной и немедикаментозной схемы терапии. К медикаментозному варианту относится назначение антибактериальных, антихеликобактерных препаратов, гастропротекторов, прокинетиков, средств, содержащих висмут и антисекреторных препаратов.
В острый период и на момент обострения больной проходит лечение в стационаре, на этапе ремиссии принимает назначенные средства дома с целью устранения клинических проявлений и профилактики рецидива. Больной в период обострения для повышения эффективности терапии должен соблюдать постельный режим, избегать эмоционального напряжения. Схема лечения определяется врачом после проведения диагностических мероприятий, и подход зависит от стадии, симптомов, наличия бактерии хеликобактер.
Есть определенные стандартные схемы терапии язвенной болезни: терапия первой и второй линии. Первая линия предполагает назначение ингибиторов протонного насоса, препараты висмута, сочетается кларитромицин и амоксициллин. Вторая схема показана в случае неэффективности лечения первой линии: применяются ингибитор протонного насоса, препараты висмута, метронидазол и тетрациклин.
Лечение начинается с устранения причины, затем проводится симптоматическая терапия.
Этиология язвенной болезни
Основные причины появления язвенной болезни желудка и 12-перстной кишки кроются в наследственной предрасположенности, вредных привычках и особенностях питания. Источником заболевания выступает бактерия хеликобактер, которая раздражает слизистую оболочку желудка, провоцирует воспаление, затем язву. Запущенная язвенная болезнь без адекватного лечения может привести к злокачественному образованию.
Другие причины и предрасполагающие факторы.
- Длительное лечение противовоспалительными препаратами, обезболивающими средствами, имеющими раздражающее действие.
- Хроническая усталость и продолжительный стресс, как причины язвенной болезни встречаются у людей с психическими нарушениями, нестабильностью нервной системы, легкой возбудимостью.
- Нерациональное питание: преобладание в рационе острой пищи, кислых продуктов. Питание только один или
Причины возникновения
Как и другие заболевания, эрозивный гастрит имеет определенные причины, которые провоцируют его развитие. Часто вызывает патологию нарушение баланса между агрессивными и защитными факторами в пищеварительной системе, которые сопровождаются повреждениями слизистой органа.
Другие причины, которые способствуют развитию:
- прием нестероидных противовоспалительных препаратов, гормональных медикаментов, дифосфонатов;
- употребление наркотических веществ, особенно кокаина;
- алкоголь;
- сильный стресс;
- опасные патологические состояния, которые сказываются на общем здоровье пациента: ишемия, почечная недостаточность, ожоги;
- инфекции;
- паразиты.
Однако чаще всего причина кроется в инфицировании органа хеликобактерией, из-за этого же происходит развитие эрозивного антрального гастрита. Снижение уровня pH влечет за собой подавление бактерицидных свойств желудочного сока, а значит, бактерии получают способность к активному росту.
В большинстве случаев этот рост происходит в антруме, поэтому антральный эрозивно-гиперпластический встречается очень часто.
Вторичный гастрит наблюдается у людей, которые болеют сахарным диабетом, уремией, гиперфункцией паращитовидных желез. Гормональный дисбаланс или заболевания сердечно-сосудистой системы также считаются причинами образования эрозий.
Если болит желудок, то это считается важным симптомом. Если уметь правильно описать боли в желудке, а также характер их появления, то врач сможет правильно назначить лечение.
Многих людей боли мучают после переедания, при отравлении, часто на неприятные ощущения жалуются беременные на ранних сроках, колики могут появиться у детей. Поэтому важно знать все симптомы и лечение тогда может пройти успешно.
Причины желудочных болей


Причины боли в желудке
Как только у больного начинаются желудочные проблемы, появляется боль, то изначально потребуется определить место. Если боль ниже ребер, то проблема может крыться не только в желудке, но и в патологиях пищевода. Это могут быть болезни печени, к примеру, гепатит или цирроз.
Симптомы гастрита и язвы
На желудок человека постоянно возлагается огромная нагрузка. И нередко в нормальной работе пищеварительной системы случаются сбои, которые зачастую бывают следствием различных заболеваний желудка, требующих немедленного лечения. Симптомы они имеют достаточно четкие. Это:
- изменение аппетита;
- чувство жажды;
- болевые ощущения;
- диспепсия;
- отрыжка;
- изжога.
Эти симптомы наблюдаются и в том случае, если у человека гастрит, и тогда, когда он болен язвой.
Симптомы заболевания
Диагностировать болезнь на ранней стадии довольно проблематично. Она маскируется под пищевое отравление или под любое другое заболевание желудочно-кишечного тракта.
В первую очередь происходит появление диспепсических признаков: изжога, тошнота, неинтенсивные боли в эпигастрии, расстройство стула и метеоризм.
При образовании манифестных признаков постановка диагноза происходит мгновенно. У пациента открывается желудочное кровотечение, которое вызывает кровяную рвоту, почерневший кал. В данном случае не проходят боли, развивается состояние шока.
Из-за потери крови развивается анемия, которая требует дополнительного лечения. Желудок деформируется, в нем образуются стриктуры и язвы.


Если эрозивная гастропатия подвергается своевременному лечению – прогноз положительный. Лучше всего, если болезнь была выявлена при острой форме, тогда вероятность перехода в хроническую — минимальная.
От чего образуется язва в желудке?
Язва желудка, представляет собой дефект слизистой оболочки желудка, редко ˃1см (иногда подслизистой), окружённый воспалительной зоной. Такой дефект образуется, в результате действия некоторых факторов, которые приводят к дисбалансу между защитными факторами (желудочная слизь, гастрин, секретин, гидрокарбонаты, слизисто-эпителиальный барьер желудка и другие) слизистой желудка и факторами агрессии (Helicobacter Pylori, соляная кислота и пепсин).
В результате действия некоторых причин, происходит ослабление действия и/или снижение выработки защитных факторов и усиление выработки факторов агрессии, в результате чего не резистентный участок слизистой желудка, подвергается воспалительному процессу, с последующим образованием дефекта.
Под действием лечения, дефект зарастает соединительной тканью (образуется рубец). Участок, на котором образовался рубец, не обладает функциональной способностью (секреторной функцией).
Формы
Выяснив, что такое эрозия желудка, необходимо обратить внимание на несколько форм данной патологии:
- Острая – повреждения локализуются на дне или теле органа. В результате наблюдается отсутствие эпителиального слоя, скопление лейкоцитов и фибрина.
- Хроническая – локализация наблюдается в антральной части желудка, представлена грануляционной тканью. Происходит расширение капилляров, дистрофия желудочных желез, наслоение гиперпластического эпителия. Ремиссия и обострение сменяют друг друга, если появляются раздражающие факторы.
По количеству образовавшихся язв выделяют:
- Одиночный очаговый гастрит с эрозиями, количество которых колеблется от 1 до 3, имеют хаотическое расположение.
- Множественный, количество эрозий более трех, которые локализуются в одном отделе.
Основываясь на патогенезе и морфологических признаках, выделяют следующие виды заболевания:
- Гемморагический — при глубоких и поверхностных эрозиях, которые покрыты кровяным налетом и имеют бледную оболочку с проявлением отека.
- Плоский поверхностный — при чистом и покрытом белым налетом дне у эрозий, которые имеют невысокие края и сопровождаются гиперемированный слизистой.
- Гиперпластический — образование полипов, которые располагаются на вершине складки желудка и имеют умеренных отек.
Диагностика
Для начала собирается точный анамнез, в котором обязательно указывают на ранние эпизоды желудочных кровотечений, рвоты. Обязательно обращается внимание на снижение веса, которое происходило за очень короткий промежуток времени.
Данный симптом часто говорит о том, что патология способна перейти в рак. Оценивается общее состояние организма, отмечаются прочие заболевания, которые могли вызвать развитие описываемого гастрита.
Происходит назначение лабораторных исследований, инструментальных методик диагностики.
Пациент должен сдать общий анализ крови, чтобы оценить степень анемии. Анализ кала позволяет диагностировать наличие крови, а биохимический анализ крови может указать на развитие сопутствующих патологий.
Для точной постановки диагноза и соответственно назначения адекватного лечения язвы желудка применяют следующие методы:
- ФГС с пробой слизистых оболочек вокруг язвенного образования;
- Бактериологическое исследование проб на наличие Helicobakter pylori;
- Рентген с контрастированием барием;
- Анализы крови — биохимический и общий ;
- Исследование функций двенадцатиперстной кишки и желудка.
Обратиться к врачу надо при первых же симптомах язвы желудка, чтобы своевременно диагностировать болезнь и получить необходимое лечение.
Терапия
Схема лечения эрозивного гастрита лекарствами определяется исключительно врачом. Терапия должна быть комплексной. В первую очередь устраняется анемия, назначается проведение медикаментозного и хирургического гемостаза. Чтобы не допустить развитие осложнений пациенту назначают препараты, которые оказывают угнетающий эффект на выделение желудочного сока.
В обязательном порядке подбирается индивидуальная диета. Если требуется устранение острой боли, то выписывают обезболивающие наркотические анальгетики или спазмолитики. Чтобы устранить рвоту и приступы тошноты выписывают прокинетики. В редких случаях допускается дополнительное лечение эрозивного гастрита народными средствами, однако такой вариант применяется только после остановки кровотечения.
Обязательно назначается диета при эрозивном гастрите, которая запрещает употребление жирной, жареной пищи, газированных напитков, сладкого.
Как лечить язву желудка народными средствами?
Язвенная болезнь желудка – заболевание, которое необходимо лечить, иначе оно доставит вам кучу неприятностей.
За долгие годы изучения многочисленных трав, плодов деревьев и других продуктов природы, народные целители составили огромное количество рецептов от различных болезней, в том числе и от язвенной.
Успешность лечения язвы желудка народными методами зависит от правильности их выбора в каждом конкретном случае, поэтому чтобы эти процедуры не были бесполезными, лучше всего обсудить их с лечащим врачом.
Прободная язва желудка: симптомы
Прободная язва желудка (или перфоративная язва) – это по сути появление сквозного отверстия в стенке желудка и вытекание содержимого желудка в брюшную полость больного и его части.
Основные симптомы и лечение эрозии желудка
Когда у пациента подозревается эрозия желудка, симптомы и лечение может устанавливать только специалист гастролог после специального обследования желудочно-кишечного тракта. Многие врачи считают эрозию предъязвенным состоянием.
Признаки
Обычно симптомы, с которыми пациенты обращаются к специалисту, состоят в болях после приема пищи в эпигастральной области («под ложечкой»), иногда — в «голодных» болях, тошноте, отрыжке, изжоге. Часто такая симптоматика может быть связана с повышенной секрецией желудочного сока, содержащего соляную кислоту.
Установить точный диагноз можно только при гастроскопии. При этом гастролог наблюдает поражения слизистой оболочки желудка размером 10-15 мм. Эти дефекты гиперемированы по краю и характеризуются отсутствием поверхностного эпителия. Такие повреждения слизистой могут быть одиночными или множественными.
В гастрологии различают хронические и острые эрозии желудка.
Хронические эрозии чаще обнаруживаются в антральной зоне (область нижнего изгиба). Гистология (тканевое исследование) обычно указывает на дистрофию и даже атрофию желез в области хронических эрозий.
Острые эрозии чаще локализуются в области дна (верхняя часть желудка) или его тела (средняя часть). В остром периоде могут наблюдаться незначительные желудочные кровотечения, признаком чего является стул с черными вкраплениями или прожилками. Кроме того, при острых эрозиях у больного отмечается анемия — бледность кожных покровов.
Иногда при хронической форме заболевания симптомы могут быть неочевидными, незначительными, боли почти незаметными. Поэтому при хронической эрозии желудка лечение может быть назначено запоздало. Тогда оно будет более длительным и трудным.
Методы лечения


После выявления заболевания врач назначает полное обследование, поскольку причиной эрозии могут быть патологии других органов. В этом случае лечение эрозии желудка должно быть комплексным: лечат как саму эрозию, так и основное заболевание, которое вызвало поверхностное повреждение слизистой оболочки желудка.
Лечение эрозии желудка на острой стадии обычно занимает около двух недель. В этом случае восстановление слизистой оболочки, ее эпитеализация происходит практически полностью, без образования рубцов.
Из препаратов назначают обволакивающие и снижающие активность соляной кислоты (Альмагель, Маалокс, Алюгастрин), снижающие секрецию желудочного сока, содержащего соляную кислоту, (Гастроцепин, Ампилоп, Ветнер).
Необходимо соблюдать специальную щадящую диету, которая призвана способствовать восстановлению слизистой.
Диета при эрозии, как и при всех заболеваниях желудочно-кишечного тракта, исключает употребление в пищу острого, копченого, соленого, различных маринадов и приправ. Кроме того, категорически не рекомендуется употреблять продукты, которые включают грубую клетчатку, поскольку она механически раздражает и без того поврежденную слизистую оболочку желудка.
Следует избегать тяжелой белковой пищи, как, например, мясные и рыбные отвары, бобовые. Исключаются такие напитки, как кофе, крепкий чай, фруктовые соки.
Пища должна быть деликатной. Для этого ее перемалывают, готовят на пару. Еда должна быть не горячей, а только чуть теплой, чтобы не раздражать слизистую. На каждый прием пищи готовят очень небольшую, детскую порцию. Зато питаться нужно 5-6 раз в день.
При вторичной эрозии, вызванной нарушением работы других органов, лечение направлено как на восстановление слизистой, так и на излечение основной болезни. Только квалифицированный врач может определить, как лечить эрозию, спровоцированную заболеванием других органов.
Народные методы
Когда диагностирована язва желудка, лечение должно включать меры по заживлению язвы и устранение причин вызвавшие ее. Снижают раздражающий фактор желудочного содержимого за счет применением щадящих диет и медикаментозного лечения.
Оно может быть как хирургическое, так и лекарственное. Если лечение не приводит к желаемуму эффекту назначают операцию, чтобы язва не переросла в злокачественную опухоль. Чем больше язва и когда она расположена ближе к пищеводу тем более показана операция. Особенно если больной старческого возраста и у него низкая кислотность желудка.
Операция при язвенной болезни
Наиболее адекватным лечением язвы желудка на сегодняшний день считается операция, так как язвенное образование имеет тенденцию к перерождению в злокачественное.
На данный момент существует несколько видов операций:
- Резекция — во время этой операции удаляется как язвенное образование так и часть желудка вокруг этого образования, которая вырабатывала повышенное количество соляной кислоты. Во время резекции удаляется не менее 2/3 тканей желудка.
- Ваготомия — данный вид операции производиться относительно недавно и является достаточно популярным методом лечения язвы желудка. Он заключается в купировании нервных окончаний, отвечающих за выработку желудочного секрета. После операции язва заживляется самостоятельно. Ваготомия также применяется при язве двенадцатиперстной кишки. Минусом данной операции является возможное нарушение двигательной функции желудка.
Реабилитация после и во время лечения язвы желудка обязательно включает в себя специальную лечебную диету, суть которой заключается в потреблении максимально щадящей пищи по системе дробного питания.
После операции пациент может приступить к работе примерно через два-три месяца. Все зависит от того, как поведет себя язва желудка после операции, когда снимут швы и выпишут из больницы. Все это зависит от течения выздоровления и заживления ран. Если все в порядке, швы снимают примерно через 7-9 дней, но выписывают из больницы несколько раньше.
Очень важно соблюдать диету после операции. Как правило, употреблять жидкость разрешают спустя два дня, по половине стакана воды в сутки, дозируя чайной ложкой.
Постепенно с каждым днем вода заменяется на суп или бульон. Затем, примерно через восемь дней, разрешают питаться мясом, картофелем, кашами и так далее, но только в протертом виде.
Чтобы не нанести вреда послеоперационному состоянию, необходимо соблюдать строгую диету и слушаться врача.
Предъязвенное состояние желудка
В большинстве случаев возникновения режущей боли в области живота стоит винить язву желудка — дефект слизистой оболочки органа, окруженный воспалительной поверхностью. Наиболее часто она встречается у мужчин в возрасте от 25 до 50 лет, но в последнее время возникла тенденция к увеличению частоты болезни среди женщин.
Статистика указывает, что до 14% населения Земли страдает от язвенной болезни. В России процент несколько меньше и составляет 10%, при этом на долю детей приходится 1%, а на подростков 8%.

Симптомы язвы
Нередко случается, что в предъязвенном состоянии желудок не посылает сигналы о надвигающейся болезни. Это происходит примерно в четверти случаев, что зачастую ведет к летальному исходу. В этой ситуации приходится определять симптомы самому, опираясь на общее состояние и особенности организма.
Среди основных сигналов организма:
- Изжога. Возникает обычно спустя 2–3 часа после приема пищи и наблюдается у 80% больных. Кислотное содержимое желудка раздражает стенки пищевода, что приводит к сильному жжению.
- Боль. Является основным клиническим симптомом. Чаще всего образуется в центре желудка, но также иногда распространяется под правое и левое подреберье, может отдавать в спину.
- Тошнота. Неспецифический симптом, чаще наблюдающийся по утрам и иногда сопровождающийся рвотой.
Также среди симптомов можно выделить: повышенное слюноотделение, металлический вкус во рту, потребность в острой и кислой пище, чувство тяжести в желудке, кровотечения, обмороки, запоры.
Внешний вид тоже помогает выявить язву: обнаруживается повышенная потливость и холодные кисти рук.
Аппетит при язвенной болезни сохранен, однако, из-за страха перед болью больные иногда избегают принимать пищу. Диета поможет выявить наиболее усвояемые продукты и минимизировать боль.
Причины
Знание причин появления язвенной болезни поможет своевременно спасти организм от негативного воздействия, и нормализовать здоровье. Среди причин возникновения язвы, которые можно предотвратить, выделяют:
- нарушение режима питания, отсутствие диеты;
- воздействие некоторых лекарственных препаратов;
- курение;
- употребление спиртных напитков.
Стоит отметить, что на появление язвенной болезни может повлиять генетическая предрасположенность и присутствие хронического гастрита.
Стресс также может быть причиной язвы: из-за него происходит напряжение нервной системы, что приводит к спазму мышц и кровеносных сосудов в желудочно-кишечном тракте. Нарушается питание желудка и, в следствии, желудочный сок приводит к образованию язвы.
Появление язвенной болезни зависит и от профессиональной деятельности человека: наиболее часто от язв страдают люди, чья работа связана с риском травмы живота, к примеру, сапожники. Железнодорожные рабочие тоже рискуют получить язву, так как не имеют возможности регулярно употреблять жидкую пищу.
Последствия язвы
Язва — опасное явление. Нередки случаи ужасных болей, желудочных кровотечений, перерождений язвы в рак и даже смертельный исход. При запущенной стадии заболевания может произойти разрушение всех слоев стенки желудка, перитонит и другие осложнения. В таком случае единственно верным решением является срочная госпитализация и хирургическое лечение.
Кровотечение при язвенной болезни желудка и двенадцатиперстной кишки часто имеет скрытный характер. При сильной кровопотере возникает рвота, а стул приобретает черный цвет. Возникают сигналы острой кровопотери: головокружение, шум в ушах, сердцебиение и холодный пот, бледность кожи.
При массивном язвенном кровотечении требуется экстренная госпитализация для медикаментозного лечения. В некоторых ситуациях прибегают к помощи хирурга.
Профилактика язвы
Основной совет для профилактики возникновения язвы — полностью переосмыслить подход к питанию. Оно должно быть не только лишено фаст-фуда, спиртных напитков и газировки, но и являться систематичным и дробным. Порции должны быть небольшими, без жирных, копченых и консервированных продуктов.
Не следует есть очень горячую или холодную пищу, так как это может привести к раку пищевода. Лучшим вариантом для нормализации питания будет использование соответствующей состоянию здоровья диеты.
Другой совет, который поможет избежать полноценного медицинского лечения: избавиться от вредных привычек. Курение и алкоголь напрямую влияют на шанс появления язвенной болезни, а также увеличивают риск повторного возникновения язвы. Также пациентам следует остерегаться приема аспирина и нестероидных противовоспалительных препаратов.
Одними из лучших рекомендаций для профилактики язвенной болезни являются:
- спать в среднем 8 часов в сутки;
- во время болей в желудке обязательно обследоваться у специалиста;
- отдавать приоритет легко усвояемой пище: каше, паровым котлетам, рыбе, овощам;
- проконсультироваться у специалиста и подобрать диету, которая организует питание в правильную систему;
- избегать нервного перенапряжения. Стресс может усилить боли в желудке;
- пить молоко. Оно смягчит боль и улучшит состояние;
- следить за здоровьем зубов. Больные зубы плохо справляются с функцией пережевывания еды, что, в свою очередь, негативно скажется на желудке;
- отличной рекомендацией для профилактики язвы будет занятие дыхательными практиками. Так как главной причиной возникновения язв является стресс, то упражнения на расслабление положительно повлияют на ситуацию.
Важно помнить, что язва — не только повреждение желудка. В первую очередь, это ужасная боль всего организма, которая может привести к печальным последствиям. Язвенную болезнь намного легче предупредить, нежели проводить полноценное лечение в больнице.
Требуется лишь пересмотреть некоторые вещи в образе жизни и стать ответственным за свое здоровье.
Процент страдающих от болезней желудка отличается медленным, но неуклонным ростом, поэтому если организм не посылает никакие сигналы о приближающейся болезни, то это не значит, что она обойдет стороной.
Следует уже сейчас задуматься о своем здоровье: полностью преобразовать свой план питания, подобрать диету и избавиться от вредных привычек. Даже несколько действий могут преобразовать ситуацию и спасти организм от продолжительного и дорогостоящего лечения.
Предъязвенное состояние — Лечение гастрита
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения гастрита и язвы наши читатели успешно используют Монастырский Чай. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
В большинстве случаев возникновения режущей боли в области живота стоит винить язву желудка — дефект слизистой оболочки органа, окруженный воспалительной поверхностью. Наиболее часто она встречается у мужчин в возрасте от 25 до 50 лет, но в последнее время возникла тенденция к увеличению частоты болезни среди женщин.
Статистика указывает, что до 14% населения Земли страдает от язвенной болезни. В России процент несколько меньше и составляет 10%, при этом на долю детей приходится 1%, а на подростков 8%.
Симптомы язвы
Нередко случается, что в предъязвенном состоянии желудок не посылает сигналы о надвигающейся болезни. Это происходит примерно в четверти случаев, что зачастую ведет к летальному исходу. В этой ситуации приходится определять симптомы самому, опираясь на общее состояние и особенности организма.
Среди основных сигналов организма:
- Изжога. Возникает обычно спустя 2–3 часа после приема пищи и наблюдается у 80% больных. Кислотное содержимое желудка раздражает стенки пищевода, что приводит к сильному жжению.
- Боль. Является основным клиническим симптомом. Чаще всего образуется в центре желудка, но также иногда распространяется под правое и левое подреберье, может отдавать в спину.
- Тошнота. Неспецифический симптом, чаще наблюдающийся по утрам и иногда сопровождающийся рвотой.
Также среди симптомов можно выделить: повышенное слюноотделение, металлический вкус во рту, потребность в острой и кислой пище, чувство тяжести в желудке, кровотечения, обмороки, запоры.
- капельницы и другие лекарства от язвы желудка
- какие причины появления язвы
Внешний вид тоже помогает выявить язву: обнаруживается повышенная потливость и холодные кисти рук.
Аппетит при язвенной болезни сохранен, однако, из-за страха перед болью больные иногда избегают принимать пищу. Диета поможет выявить наиболее усвояемые продукты и минимизировать боль.
Причины
Знание причин появления язвенной болезни поможет своевременно спасти организм от негативного воздействия, и нормализовать здоровье. Среди причин возникновения язвы, которые можно предотвратить, выделяют:
- нарушение режима питания, отсутствие диеты;
- воздействие некоторых лекарственных препаратов;
- курение;
- употребление спиртных напитков.
Стоит отметить, что на появление язвенной болезни может повлиять генетическая предрасположенность и присутствие хронического гастрита.
Стресс также может быть причиной язвы: из-за него происходит напряжение нервной системы, что приводит к спазму мышц и кровеносных сосудов в желудочно-кишечном тракте. Нарушается питание желудка и, в следствии, желудочный сок приводит к образованию язвы.
Появление язвенной болезни зависит и от профессиональной деятельности человека: наиболее часто от язв страдают люди, чья работа связана с риском травмы живота, к примеру, сапожники. Железнодорожные рабочие тоже рискуют получить язву, так как не имеют возможности регулярно употреблять жидкую пищу.
Последствия язвы
Язва — опасное явление. Нередки случаи ужасных болей, желудочных кровотечений, перерождений язвы в рак и даже смертельный исход. При запущенной стадии заболевания может произойти разрушение всех слоев стенки желудка, перитонит и другие осложнения. В таком случае единственно верным решением является срочная госпитализация и хирургическое лечение.
Кровотечение при язвенной болезни желудка и двенадцатиперстной кишки часто имеет скрытный характер. При сильно
Предъязвенное состояние желудка лечение диета
Доязвенное или предъязвенное состояние желудка преимущественно проявляется в виде гастрита или дуоденита и предшествует возникновению язвы. На слизистой оболочке желудочно-кишечного тракта образуются небольшие дефекты вследствие воздействия ряда агрессивных факторов, к примеру, соляной кислоты. Пациенты при этом жалуются на сильный болевой синдром, который чаще всего возникает после употребления пищи.
Почему развивается?
Преимущественно доязвенное состояние желудка спровоцировано инфицированием бактерией Хеликобактер пилори. Микроорганизм обнаруживают у многих людей, однако не у всех он вызывает гастрит или язвенное поражение. Помимо этого, поражение слизистой оболочки ЖКТ может случиться и при воздействии таких факторов:
- генетическая предрасположенность;
- нездоровый и несбалансированный рацион;
- употребление определенных фармсредств, к примеру, кортикостероидов;
- вредные привычки;
- злоупотребление кофеиносодержащими напитками;
- постоянное нервное перенапряжение и стрессовые ситуации.
Вернуться к оглавлению
Как проявляется патология: симптомы
Симптомы при предъязвенном состоянии и язвенной болезни похожи. Главным признаком являются болевые ощущения, которые связаны с приемом пищи. После еды боль проявляется, спустя небольшой промежуток времени. Помимо этого, больные отмечают, что неприятные ощущения нарастают к вечеру, из-за чего многие пациенты отказываются от ужина. В некоторых ситуациях боли носят постоянный характер.
 Изжога может являться симптомом доязвенной патологии пищеварительного органа.
Изжога может являться симптомом доязвенной патологии пищеварительного органа.
Для предъязвенного состояния желудка характерна и такая симптоматика:
- изжога;
- приступы тошноты и рвотные позывы;
- запор;
- диарея;
- потемнение каловых масс.
Вернуться к оглавлению
Диагностические мероприятия
Если человека начали часто тревожить болевые ощущения в желудке, важно как можно скорее посетить медицинское учреждение. В первую очередь медик проводит опрос пациента, во время которого выясняет, какие симптомы тревожат больного, страдали ли близкие родственники язвенным поражением желудочно-кишечного тракта. Затем доктор приступает к прощупыванию живота, которое позволяет выявить напряжение брюшной стенки в подложечной зоне. Чтобы поставить точный диагноз, человека отправляют на следующие обследования:
- Анализ крови, выявляющий наличие Хеликобактер пилори.
- Зондирование желудка. Позволяет определить кислотность желудочного сока.
- Рентгенологическое исследование. Показывает признаки, которые свойственны предъязвенному состоянию.
- Эндоскопия. Дает возможность обнаружить место локализации поражения слизистой оболочки и размеры дефекта.
Вернуться к оглавлению
Как проходит лечение?
Медикаментозная терапия
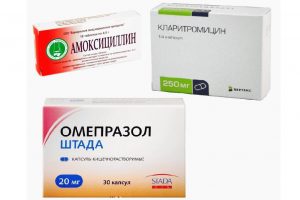 Антибактериальные лекарства назначают для борьбы с микроорганизмом Хеликобактер пилори.
Антибактериальные лекарства назначают для борьбы с микроорганизмом Хеликобактер пилори.
Если доязвенное состояние желудка спровоцировано инфицированием бактерией Хеликобактер пилори, лечение в обязательном порядке предполагает употребление антибактериальных лекарств. Чаще всего прибегают к помощи таких групп медпрепаратов:
- Макролиды. «Кларитромицин» предписывают по 500 мг в утреннее и вечернее время.
- Пенициллины. «Амоксициллин» назначают по 500 мг употреблять 4 раза в сутки после еды.
- Нитроимидазолы. «Метронидазол» используется в количестве 500 мг трижды в день после употребления пищи.
Чтобы понизить кислотность желудка, избавиться от изжоги и купировать болевой синдром, предписывают такие медикаменты:
- Ингибиторы протонной помпы — «Омепразол». Употребляют 20 мг 2 раза в день перед приемом пищи.
- Ингибиторы Н2-рецепторов — «Ранитидин». Предписывают в количестве 150 мг, которые принимают дважды в сутки перед едой.
- Антациды — «Алмагель». Столовую ложку лекарства пьют за полчаса до употребления пищи.
Если у пациента наблюдается выраженное функциональное нарушение кишечного пищеварения, которое сопровождается тошнотой и рвотой, медикаменты предписывают не в таблетированной форме, а в виде инъекций. Лекарства и продолжительность их использования вправе назначить исключительно доктор, который учитывает индивидуальные особенности больного и степень тяжести предъязвенного состояния. В среднем длительность лечения составляет около 2 недель.
Вернуться к оглавлению
Диета
 Диета предполагает отказ от острых продуктов питания.
Диета предполагает отказ от острых продуктов питания.
Диета является одним из основных элементов лечения как гастрита, так и предъязвенной патологии. В первую очередь пациенту потребуется отказаться от продуктов, которые раздражают слизистую оболочку желудочно-кишечного тракта. Из меню важно убрать жирную, жареную, горькую, острую и чрезмерно соленую еду. Следить потребуется и за температурой готовых блюд. Они не должны быть слишком горячими или холодными. Кроме этого, медики рекомендуют отказаться от пищи, которая усиливает выделение желудочного сока.
Еду нужно готовить при помощи пароварки, отваривать или запекать в духовом шкафу. Больному потребуется составить режим питания и употреблять пищу небольшими порциями не менее 5 раз в сутки. Суточная калорийность варьируется в пределах 2000 килокалорий. Утро рекомендуют начинать со стакана молока, которое обладает вяжущим эффектом. Похожие свойства имеют гидрокарбонатные минеральные воды, которые нужно употреблять ежедневно.
Питьевой режим может включать в себя и успокоительные чаи, к примеру, из мяты.
Основные блюда в меню должны содержать белок, а также достаточное количество овощей и фруктов. Кисломолочная продукция регулирует восстановительные процессы в организме, поэтому в рацион следует добавить нежирный творог, сметану, кефир. Что же касается мяса и рыбы, то пациентам разрешено употребление нежирных видов, к примеру, куриного филе, кролика, хека и судака. Чтобы язвенные поражения слизистой оболочки быстрее заживали, питание обогащают растительными жирами. Для этих целей хорошо подходит облепиховое и оливковое масло. Завтрак должен быть плотным, поэтому утро следует начинать из круп, например, гречневой или овсяной каши.
Вернуться к оглавлению
Профилактические мероприятия
 Чтобы не допустить проблем с органами ЖКТ нужно отказаться от употребления фастфуда.
Чтобы не допустить проблем с органами ЖКТ нужно отказаться от употребления фастфуда.
Чтобы не допустить проблемы с желудком, человеку потребуется следить за рационом. Важно отказаться от перекусов на ходу, употребления фастфуда. Доктора рекомендуют составить режим питания и употреблять пищу ежедневно в одно и то же время. При этом делать это лучше маленькими порциями и распределить приемы пищи на 5 раз. Исключению из рациона подлежат копчености, острая, соленая, кислая и жареная еда. Диета предполагает и отказ от употребления чрезмерно горячей или холодной пищи, которая может спровоцировать не только предъязвенный синдром, но и раковое заболевание желудочно-кишечного тракта.
Врачи рекомендуют отказаться от алкогольных и газированных напитков, кофе, а также курения. Обусловлено это их раздражающим влиянием на слизистую оболочку органов пищеварения. Немаловажной профилактической мерой является и осторожное употребление лекарств. Если человеку предписаны нестероидные противовоспалительные средства, важно в точности следовать всем рекомендациям доктора и не превышать дозировку, поскольку медикаменты из этой группы пагубно влияют на работу желудочно-кишечного тракта.
Гастрит и язва желудка – часто встречающиеся заболевания органов желудочно-кишечного тракта, связанные с вредными привычками и неправильным питанием. Причины обеих болезней почти одинаковы, чаще виновны либо хеликобактерии, либо погрешности в питании. Диета при гастрите и язве желудка примерно одинакова. Присутствуют также отличия, учитываемые при составлении индивидуального меню для пациента.
Справедливо возникает вопрос: возможны ли язва желудка и гастрит одновременно. Ответ положительный, поскольку это сочетание болезней ЖКТ возникает часто. Гастрит, переходя в хроническую форму, впоследствии приводит к язвенной болезни. Случается, у человека наблюдается язва желудка, и при определенных условиях (неожиданный стресс, приём алкогольных напитков или запрещённых продуктов), развивается вдобавок язвенный гастрит. Подобное происходит из-за повышенной ранимости эпителиальной ткани желудка.
Аллергический гастрит часто становится причиной возникновения заболевания на коже, называемого крапивница.
Крапивница у пациента
При язвенной болезни и гастрите требуется соблюдать рекомендации диетологов, касающиеся питания:
- Обеспечить правильный баланс соотношения белков, жиров и углеводов для восстановления и поддержания метаболизма.
- Дробное питание, подразумевающее частый приём пищи маленькими порциями, поможет желудку эффективно переваривать поступающую еду.
- Пациент должен употреблять здоровую пищу, приготовленную на пару, вареную или тушёную. Жареное усугубит ситуацию.
- Нельзя кормить больного продуктами, ведущими к повышенному газообразованию.
- Блюда подаются оптимальной температуры, не горячими и холодными, избегая вызвать обострение болезней.
- Отдельные блюда желательно подавать в перетертом виде.
- В процессе приготовления еды не использовать большого количества соли, раздражающей эпителий пищеварительного органа, воздержаться от применения специй и пряных пищевых добавок.
- Нельзя есть непосредственно перед сном, нельзя переедать.
Питание при гастрите и язве желудка обязано стать полноценным и регулярным, обеспечивающим организм больного человека важными элементами и витаминными веществами. Обычно назначается диета №1, которая отличается жесткостью, но позволяющая снизить воспалительный процесс, способствовать быстрой регенерации повреждений на слизистой. Достигается оптимизация желудочной секреции за счёт щадящего режима приёма пищи. Диета номер 1 применима для пациентов, страдающих язвенной болезнью желудка и гастритом с повышенной кислотностью. Употребляемые продукты призваны снижать негативное воздействие повышенного содержания соляной кислоты в пищеварительной жидкости на внутреннюю оболочку желудка.
Потребуется учитывать прочие возможные заболевания пациента, к примеру, сахарный диабет, когда придётся исключить из рациона сахаросодержащие продукты. Для выявления болезни проходят специальный тест, помогающий определить повышенный уровень глюкозы в крови пациента.
Продукты, разрешённые при гастрите и язвенной болезни
- Овощи лучше принимать в пищу в виде пюре, облегчая полноценную деятельность желудка. Не все овощи разрешены. К примеру, сельдерей допустим в рационе, если у пациента наблюдается пониженная кислотность, овощ способен увеличивать выработку желудочного сока. Не рекомендуется употреблять его в стадии обострения. Сказанное касается и петрушки, обладающей массой достоинств в плане наличия большого количества витаминов, но показана культура исключительно при пониженном уровне кислотности. Петрушка содержит цинк, железо, магний, жирные кислоты и прочие важные элементы. Топинамбур полезен, благотворно воздействует на слизистые, оказывая снижающий эффект на выработку соляной кислоты и способствуя их восстановлению. Овощ позволяет справиться с изжогой, болями, сбоями в работе кишечника и газообразованием. Большую пользу организму доставят морковь, картофель, тыква, свекла, баклажаны, капуста брокколи. Многие из перечисленных овощей лучше не кушать в сыром виде. Рекомендовано употреблять укроп во время лечения рассматриваемых заболеваний. Приправа хорошо справляется с болями и коликами, улучшает аппетит.
- Фрукты важны благодаря содержанию комплекса необходимых витаминных веществ, имеющих большое значение для организма человека, особенно в период заболеваний. Инжир показан к употреблению при гастрите и язве за счёт незаменимых свойств: оказывает обволакивающее и противовоспалительное воздействие на главный орган пищеварения. Допустимо кушать яблоки, груши, айву, бананы, клубнику, землянику. Следите, чтобы фрукты оказались созревшими, избранные лучше есть без кожуры. Чёрная смородина богата витаминами и полезными минералами, положительно влияет на органы пищеварения. Малина дозволена к употреблению, в крайне малых количествах. Медики рекомендуют применять отвар из листьев малины при лечении гастрита и язвы.
- Допустимо употреблять белый хлеб, исключительно вчерашний или позже, разрешены булочки из не сдобного теста, галетное печенье, лаваш.
- Мясо только в варёном виде, особенно телятина или крольчатина. Говядину можно, не жирную.
- Рыба нежирных сортов.
- Полезны молочные продукты без высокого процента жирности, сметана, ряженка, йогурт, творог, молоко.
- Полезен мёд, если по утрам растворять чайную ложечку в стакане воды и пить натощак. Смесь окажет положительное воздействие на пищеварительную систему, на работу всего организма.
- Пользу организму при данных болезнях доставит паштет из печени, вареный язык, колбаса докторская, икра.
- Что касается сладостей, допустимы зефир с пастилой, мёд, желе, мармелад, запечённые яблоки или груши.
- Корица поможет в решении затруднений: вздутие, нарушения в деятельности кишечника. Окажет уменьшающий эффект на выработку соляной кислоты в полом органе.
- Специя, помогающая в борьбе с заболеваниями ЖКТ – черный тмин. Для лечения различных болезней его применяли с древнейших времён, эффективность приправы давно доказана. Тминное масло способно устранить симптомы гастрита и язвы (изжога, тяжесть).
- Молочная сыворотка хорошо помогает в борьбе с симптомами против болезней ЖКТ.
- Врачи рекомендуют употреблять гематоген во время лечения язвенной болезни и гастрита.
Приведём также внушительный список запрещённых продуктов при язве желудка либо гастрите.
Продукты, не рекомендованные к употреблению при язве желудка и гастрите
- Нельзя употреблять ржаной хлеб, свежую или сдобную выпечку, слоеный вид теста.
- Запрещены различные консервы, включая мясные и рыбные.
- Кисломолочные продукты, солёный или острый сыр.
- Не допускать, чтобы пациент ел сваренные вкрутую яйца или яичницу. Приготовленный на пару омлет при гастрите станет прекрасной альтернативой.
- Чечевица при гастрите не рекомендуется, способна спровоцировать появление избытка газов в кишечнике, что добавит число часто возникающих болевых симптомов. Сказанное касается лишь периода обострений, во время ремиссии допустимо включать в рацион, если у больного наблюдается пониженный уровень кислотности. Аналогичное касается и прочих бобовых. С осторожностью употребляют фасоль или горох, вызывающий метеоризм.
- Куркума – вид специй, которые не положено включать в меню больных язвенной болезнью и гастритом, особенно с повышенной секрецией. С осторожностью и в малых количествах допустим ванилин.
- К запрещённым продуктам относятся майонез, разные соусы, кетчуп, горчица, хрен.
- Под запретом шоколад, кислые виды фруктов и ягод.
- Напитки: крепкий кофе, соки сильно газированные, квас.
- Жиры свиной, бараний и говяжий.
- Мюсли, несмотря на полезные качества, при гастрите и язве есть не рекомендуется, содержат большое количество клетчатки.
- Такое лакомство как попкорн считается вредным для воспалённой слизистой желудка из-за всевозможных добавок. Сюда относится и жвачка, вполне способная спровоцировать развитие гастрита и осложнений.
- Консервированный горошек обладает множеством полезных веществ, но нежелателен при обострении гастрита и язвы.
- Сахар не стоит употреблять в больших количествах.
- Крабовый продукт, или крабовые палочки, не имеющие ничего общего с крабовым мясом. Каждая палочка содержит избыток пищевых добавок и красителей, негативно влияющих на слизистые.
Об избранных продуктах стоит упомянуть отдельно. К примеру, маслины или оливки. Ягоды способны доставить огромную пользу организму человека, маслина, как и оливка, содержит капли бесценного оливкового масла. К сожалению, продукты чаще доступны лишь в консервированном виде. А консервы при рассматриваемых болезнях противопоказаны.
Любители холодца задаются вопросом, допустимо ли блюдо во время заболеваний органов пищеварительной системы. Ответ положительный лишь для пациентов с пониженным уровнем кислотности. Добавим ряд основных условий: применяется только постное мясо без жира, бульон требуется процедить, не добавлять специй и острых приправ.
При развитии серьёзных болезней язва желудка и гастрит у спортсменов возникает вопрос об употреблении протеинов. Врачи не в силах прийти к единому мнению, но большинство диетологов по спортивному питанию пришли к выводу, что протеин при гастрите употреблять возможно. Продукт полностью состоит из белка, важного для здоровья. Аналогичное высказывание касается и гейнеров, но потребуется убедиться в отсутствии избытка моносахаридов.
Часто возникает необходимость обращения к народной медицине для лечения болезней пищеварительной системы. Хороший эффект приносит применение кваса чайного гриба. Чайный гриб при гастрите возможен при пониженной секреции желудочного сока. Напиток разрешают пить во время ремиссии, в момент обострения – нельзя.
Вегетарианство и гастрит
Вегетарианство – полный отказ от продуктов животного происхождения. Условием перехода на озвученную систему питания считается хорошее здоровье человека и возраст более 25 лет. Решаясь на подобный шаг, показано пройти консультацию и обследование у гастроэнтеролога, гастрит и язвенная болезнь станут противопоказаниями для вегетарианской диеты. Возможный переход на вегетативное питание осуществим, когда признаки болезней полностью исключены.
Известны случаи, когда симптомы гастрита исчезали после перехода на вегетарианство. Процесс зависит от индивидуальных особенностей конкретного организма и того, по каким признакам проходит болезнь (уровень кислотности, какой тип гастрита, стадия заболевания, острая или хроническая форма).
Во время гастрита или язвы полезно устраивать разгрузочный день, желательно на овсянке, которая приготовлена на воде. Разгружаться таким образом возможно в момент обострения заболеваний – пользу овсяной каши трудно переоценить, особенно если речь идёт об органах пищеварения.
При таких разгрузках происходит активное очищение кишечника, оптимизируется пищеварение. Но требуется консультация с лечащим врачом.
Примерное меню на каждый день
Питание больного остаётся щадящим и одновременно полноценным, и желательно, чтобы еда оказалась измельчена. Между приёмами пищи не проходит более 2-2,5 часов.
- 1 день. На завтрак съесть овсянку, запить компотом. Через пару часов печенье и кисель, либо сырники паровые. В обед – вареник с картофелем и овощной суп. Затем можно попить чаю с галетным печеньем. А на ужин паровые мясные котлеты с гарниром из макарон.
- 2 день. Начать день с запеченного яблока и сырников, запить чаем с молоком. Для второго завтрака подойдет кисель или компот. Пообедать овощным бульоном и кусочком отварной рыбы. Затем чай с сухариками, а к ужину испечь творожную запеканку.
- 3 день. Аналогичен первому.
- 4 день. Аналогичен второму.
- 5 день. На завтрак сварить яйцо всмятку, попить компот. На второй завтрак шарлотка с яблоками, запить чаем. Пообедать овощным рагу. К полднику подойдут ряженка с печеньем или перетертые фрукты. А на ужин рыба на пару с кашей и чай из шиповника.
- 6 день. Позавтракать овсяной кашей и компотом. Затем с наступлением второго завтрака можно поесть галетного печенья, попить кисель. На обед тефтели на пару и овощной суп-пюре, «ленивый» вареник. На полдник кефир, а на ужин сырники.
- 7 день. Аналогичен пятому.
Избранные продукты взаимозаменяемы (к примеру, ряженка, кефир). Следите, чтобы питание оставалось богатым на содержание белков, углеводов и жиров, других важнейших элементов. Обязательно включать в рацион разнообразие фруктов, овощей и молочных продуктов.
Источник
Предъязвенное состояние желудка лечение
Врачи отвечают на вопросы пациентов о лечении заболеваний желудочно-кишечного тракта.
Предъязвенное состояние желудка
Предъязвенные состояния желудка
Есть предположение, что язвенной болезни предшествует стадия функциональных нарушений и гастродуоденита. Как функциональные, так и органические психосоматозы желудочно-кишечного тракта имеют единый тип развития [18]. Другие исследователи считают маловероятным переход функциональных нарушений в органическую патологию и рассматривают их как особую группу заболеваний.
- Пример предъязвенного состояния желудка
М.Б. Кассюр наблюдала 41 больного, страдающего заболеваниями желудка и 12-перстной кишки с детства; у 21 из них впоследствии была диагностирована ЯБ [42]. Один из недостатков классической психосоматики — ее направленность на изучение преимущественно личностных особенностей уже больного человека [10]. Проведение исследований по выявлению лиц с формирующимися психосоматическими системами риска язвенной болезни сопряжено с рядом трудностей как социально-экономического, культурологического, так и личностного плана. В связи с этим количество работ по выявлению преморбидных особенностей лиц с ЯБ незначительно.
М.В. Коркина, В.В. Марилов [19] изучали преморбидные особенности язвенных больных. Накануне развития заболевания обследованные характеризовались повышенной тревожностью, мнительностью, склонностью к тоскливым реакциям, ранимостью, обидчивостью, беспомощностью в критических ситуациях, неуверенностью, неумением вербализировать свои проблемы (алекситимия), потребностью в защите и социальной поддержке, сниженной коммуникативностью (интравертированностью) и самооценкой. Психосоматическое заболевание манифестировало у обследованных больных после выраженной психотравмирующей ситуации.
Уже на этапе предъязвенных состояний можно выделить различные варианты психосоматической дезадаптации. Так, В.И. Симаненков, В.А. Ананьев [36] отмечают, что наиболее жестко организованная патологическая функциональная система формируется при аффективно-ригидном варианте дезадаптации с высоким уровнем личностной и ситуативной тревоги.
Причины язвы желудка у детей
Д.И. Исаев [15], сопоставляя результаты обследования детей с язвенной болезнью и предъязвенными состояниями, отметил, что негативные эмоции, связанные с заболеванием, в большей степени выражены у детей с язвенной болезнью и имеют высокую корреляцию с продолжительностью заболевания, с высокой личностной тревогой.
В настоящее время наиболее популярна точка зрения Б.А. Альтшуллер, М.Б. Меликова (1980), согласно которой происходит последовательное накопление фенотипических факторов риска и наслоение их на генотипические предпосылки.
При этом речь идет в основном о суммации факторов риска. ЯБ развивается после достижения пороговой суммы факторов риска. Ю.М. Губачев с соавт. [11] на основании результатов проведенных исследований опровергают данную точку зрения и указывают на внутреннюю сцепленность генотипических и фенотипических факторов риска и объединение их в «системы риска».
- генетически обусловленные;
- связанные с воздействием внешней среды;
- обусловленные совместной реализацией наследственных и экзогенных факторов.
- В ту же группу факторов риска входят особенности центральной вегетативной регуляции.
- С преобладанием социально-психологических факторов риска — эксплицитный вариант;
- С преобладанием конституционально-наследственного фактора риска — имплицитный вариант.
Более или менее стойкие отдаленные результаты после традиционной терапии ЯБ на
Язва желудка — Лечение — NHS
Если у вас язва желудка, ваше лечение будет зависеть от того, что вызвало его. При лечении большинство язв заживают через месяц или два.
Если язва желудка вызвана бактериальной инфекцией Helicobacter pylori (H. pylori), рекомендуется курс антибиотиков и лекарств, называемых ингибитором протонной помпы (ИПП).
Это также рекомендуется, если считается, что язва желудка вызвана комбинацией H.инфекция пилори и нестероидные противовоспалительные препараты (НПВП).
Если язва желудка вызвана приемом НПВП, рекомендуется курс лечения ИПП.
Ваше использование НПВП также будет пересмотрено, и может быть рекомендовано альтернативное обезболивающее.
Альтернативный тип лекарства, известный как антагонисты h3-рецептора, иногда используется вместо ИПП.
Иногда вам могут дать дополнительные лекарства, которые называются антацидами, чтобы облегчить ваши симптомы в краткосрочной перспективе.
У вас может быть повторная гастроскопия через 4-6 недель, чтобы проверить, зажила ли язва.
Нет никаких особых мер в отношении образа жизни, которые вам нужно принимать во время лечения, но избегание стресса, алкоголя, острой пищи и курения может уменьшить ваши симптомы во время заживления язвы.
антибиотики
Если у вас инфекция H. pylori, вам обычно назначают курс из 2 антибиотиков, каждый из которых необходимо принимать два раза в день в течение недели.
Наиболее распространенными антибиотиками являются амоксициллин, кларитромицин и метронидазол.
Побочные эффекты этих антибиотиков обычно незначительны и могут включать в себя:
- чувство и тошнота
- понос
- металлический привкус во рту
Вы пройдете повторный тест по крайней мере через 4 недели после завершения курса антибиотиков, чтобы выяснить, не осталось ли в вашем желудке бактерий H. pylori.
Если есть, может быть дан дальнейший курс эрадикационной терапии с использованием различных антибиотиков.
Ингибиторы протонной помпы (ИЦП)
ИЦП работают за счет уменьшения количества кислоты, выделяемой вашим желудком, предотвращая дальнейшее повреждение язвы при ее естественном заживлении. Их обычно назначают на 4-8 недель.
Омепразол, пантопразол и лансопразол являются ИПП, наиболее часто используемыми для лечения язв желудка.
Побочные эффекты обычно слабые, но могут включать в себя:
Они должны пройти после завершения лечения.
антагонистов h3-рецепторов
Подобно ИЦП, антагонисты h3-рецепторов работают, уменьшая количество кислоты, которую вырабатывает желудок.
Ранитидин является наиболее широко используемым антагонистом h3-рецепторов для лечения язв желудка.
Побочные эффекты встречаются редко, но могут включать в себя:
- понос
- головная боль
- головокружение
- сыпь
- усталость
Антациды и альгинаты
Все вышеперечисленные методы лечения могут занять несколько часов, прежде чем они начнут действовать, поэтому ваш лечащий врач может порекомендовать вам принять дополнительные антацидные препараты, чтобы нейтрализовать кислоту в желудке и обеспечить немедленное, но кратковременное облегчение симптомов.
Некоторые антациды также содержат лекарство под названием альгинат, которое создает защитное покрытие на слизистой оболочке желудка.
Эти лекарства можно купить в аптеке без рецепта. Ваш фармацевт может посоветовать, какой из них наиболее подходит для вас.
Антациды следует принимать, когда вы испытываете симптомы или ожидаете их, например, после еды или перед сном.
Антациды, содержащие альгинаты, лучше всего принимать после еды.
Побочные эффекты обоих препаратов обычно незначительны и могут включать в себя:
Проверка использования НПВП
Если язва желудка была вызвана приемом НПВП, ваш лечащий врач захочет проверить их использование.
Вам может быть рекомендовано использовать альтернативное обезболивающее средство, не связанное с язвами желудка, такое как парацетамол.
Иногда может быть рекомендован альтернативный тип НПВП, который с меньшей вероятностью вызывает язву желудка, называемый ингибитором ЦОГ-2.
Если вы принимаете низкую дозу аспирина (НПВП) для снижения риска образования тромбов, ваш врач-терапевт скажет вам, нужно ли вам продолжать его прием.
Если вам необходимо продолжать принимать его, можно назначить длительное лечение с помощью антагониста PPI или h3-рецептора вместе с аспирином, чтобы попытаться предотвратить дальнейшие язвы.
Важно понимать потенциальные риски, связанные с продолжением использования НПВП.
У вас чаще появляется другая язва желудка, и у вас могут возникнуть серьезные осложнения, такие как внутреннее кровотечение.
Последняя проверка страницы: 17 сентября 2018 года
Следующая проверка должна быть завершена: 17 сентября 2021 года
Лечение язвы желудка | Med-Health.net
Язвы желудка, также называемые язвами желудка, представляют собой открытые повреждения, которые развиваются на слизистой оболочке желудка. Язвы желудка также могут возникать в некоторых частях кишечника, которые проходят прямо за желудком. Такие язвы носят название язвы двенадцатиперстной кишки. Язвы двенадцатиперстной кишки и желудка иногда также называют пептической язвой. Двумя основными причинами язв желудка являются НПВП (нестероидные противовоспалительные препараты), такие как аспирин или ибупрофен и бактерии H.pylori (Helicobacter pylori).Известно, что H.pylori вызывает раздражение слизистой оболочки верхних отделов кишечника или желудка, что может привести к образованию язв.
Лечение язвы желудка
Домашние средства
1. Попробуйте некоторые успокаивающие средства
Товар | Причина |
|---|---|
Сырая капуста | Соки из сырой капусты, смешанные с морковью, сделают ее более легкой для питья и намного вкуснее.Принимать по ½ стакана перед каждым приемом пищи и во время сна. Убедитесь, что смесь свежая. Это приведет к исчезновению язв через пару недель. |
Бананы | Вы должны съесть 3 банана в день. Бананы содержат антибактериальные вещества, которые подавляют рост H. pylori. Исследования также показали, что животные, которые едят бананы, имеют большую выработку слизи желудка и более толстые стенки желудка. Это помогает создать барьер между слизистой желудка и пищеварительной кислотой.Подорожники также имеют аналогичный эффект. |
Кайенский перец | Они прекрасно подходят для уменьшения боли, вызванной язвами и даже заживление язв. Кайенский перец силен, и вам может потребоваться некоторое время, чтобы адаптироваться. Вы можете начать с употребления 1/8 порошка в воде (1 стакан), затем увеличить дозировку примерно до четверти. Есть также кайенские капсулы, доступные в магазинах здоровой пищи. Вы можете принимать три капсулы каждый день после еды. |
Кора скользкого вяза | Известно, что это успокаивает слизистые оболочки, которые выстилают двенадцатиперстную кишку и желудок. Кора скользкого вяза в основном берется в виде порошка. Возьмите порошок и добавьте его в чашку с водой (желательно теплой) и пейте эту смесь трижды в день. |
Другие | Коллоидное серебро помогает убить Х.бактерии пилори и при заживлении раненных тканей желудка. Сырой мед уменьшает воспаление и успокаивает слизистую оболочку желудка, а также помогает излечить травмы. Чеснок обладает антибактериальными свойствами, которые помогают бороться с H.pylori; раздавить два зубчика и принимать их каждый день. Сливы, среди других продуктов пурпурного и красного цвета, таких как ягоды, подавляют рост бактерий H. pylori. Кокосовое масло, как известно, газирует и убивает бактерии, вызывающие язву. |
2.Здоровая диета
Выберите диету, которая состоит из фруктов, цельного зерна и овощей. Отказ от употребления продуктов, богатых витаминами, замедлит процесс заживления язв.
3. Смена обезболивающих
При регулярном применении болеутоляющих средств у вас могут возникнуть язвы желудка. Поэтому вы можете узнать у своего врача, могут ли такие лекарства, как ацетаминофен, быть для вас хорошей альтернативой.
4. Управление стрессом
Стресс, как известно, ухудшает симптомы и признаки язв желудка.Чтобы избежать этого, вы должны использовать методы управления стрессом, такие как упражнения, йога и т. Д. Если они не работают, вы должны изучить свою жизнь, определить источник стресса и соответственно с ним справиться.
5. Бросить курить
Известно, что курение влияет на слизистую оболочку желудка, делая желудок более предрасположенным к развитию язвы. Курение также вызывает увеличение желудочной кислоты, которая раздражает слизистую оболочку.
6. Предел потребления алкоголя
Чрезмерное употребление алкоголя имеет тенденцию разрушать и раздражать кишечник и слизистую оболочку желудка, вызывая кровотечение и воспаление.
Лечебные процедуры
Лечение язв желудка в основном зависит от причины, то есть вызвано ли это НПВП или бактериями H. pylori. Если это язва, вызванная бактериями H. pylori, ваш врач может порекомендовать антибиотики. Однако, если язва вызвана НПВП и нет признаков инфекции H. pylori, ваш врач может порекомендовать ИПП (ингибиторы протонной помпы).
1. Эрадикационная терапия
Этот тип терапии включает в себя прием 2 или 3 различных антибиотиков и одного ингибитора протонной помпы за раз.Принятие одного антибиотика недостаточно, чтобы убить этот микроб. Пациентам обычно предлагается принимать антибиотик два раза в день в течение 7-14 дней. Антибиотики, используемые в этом типе терапии, включают амоксициллин, метронидазол и кларитромицин.
Побочные эффекты:
- Диарея
- Чувство тошноты
- Стул или слюна серого цвета
- Металлический привкус во рту
2. Ингибиторы протонного насоса
Они работают, блокируя действие белка, известного как протонные насосы.Протонные насосы частично отвечают за выработку желудочной кислоты. Когда желудочная кислота уменьшается, дальнейшее повреждение предотвращается, способствуя быстрому и естественному заживлению.
Побочные эффекты:
- Тошнота
- Диарея
- Головная боль
- Запор
- Боль в животе
- Кожная сыпь
- Головокружение
3. Антагонисты h3-рецепторов
Эти блокируют действие гистамина.Гистамин отвечает за стимулирование производства желудочной кислоты. Наиболее используемым противником h3-рецептора для лечения язвенной болезни является ранитидин.
Побочные эффекты:
- Головокружение
- Усталость
- Кожная сыпь
- Головные боли
- Диарея
4. Антациды и альгинаты
Вышеупомянутые процедуры обычно занимают несколько часов, прежде чем они начинают работать. Таким образом, ваш врач может порекомендовать дополнительные лекарства, которые могут помочь облегчить краткосрочные симптомы.Лекарства, которые могут быть использованы здесь, представляют собой альгинаты, которые помогают в производстве защитного покрытия для желудка, и антациды, которые в краткосрочной перспективе нейтрализуют желудочную кислоту.
Антациды лучше всего принимать, когда вы ожидаете симптомы или когда вы испытываете симптомы, такие как перед сном или после еды. Альгинаты следует принимать после еды. Вы не должны принимать эти лекарства через час после приема ИПП или ранитидина, потому что они могут затруднять действие.
Побочные эффекты:
- Метеоризм (ветер)
- Диарея
- Рвота
5.НПВП и его использование
Если язвы желудка вызваны приемом НПВП, ваш врач может потребовать пересмотра приема этих лекарств. В основном вам рекомендуется принимать альтернативные обезболивающие, которые не связаны с такими язвами, как парацетамол.
Если вы принимаете аспирин (низкую дозу), чтобы снизить риск появления тромбов, ваш врач должен решить, можете ли вы продолжать принимать аспирин или нет. Если прием аспирина прекращен, в большинстве случаев он возобновляется через пару дней.В таком случае пациенту дают аспирин и ИПП, чтобы предотвратить дальнейшее изъязвление и результаты были очень эффективными. Если ваш доктор сочтет необходимым, чтобы вы продолжали принимать НПВП, он / она назначит долгосрочный раствор антагониста h3-рецептора и ИПП.
Обратите внимание, что существуют потенциальные риски и недостатки, связанные с продолжением использования НПВП. Их дальнейшее использование, скорее всего, приведет к дополнительной язве желудка, и вы также рискуете испытать серьезные осложнения, такие как внутреннее кровотечение.
,Как вылечить язву желудка навсегда
Язвы желудка — это болезненное заболевание, которое приносит страдания миллионам людей во всем мире. Согласно медицинской статистике, каждый десятый человек заражается этой инфекцией хотя бы раз в жизни. К счастью для вас, мы подготовили список способов, как вылечить язву желудка навсегда.
Прежде чем мы начнем объяснять, как вылечить язву желудка, давайте вспомним, что это за болезнь.Язва желудка — это язвенная болезнь желудка, которая образует болезненные язвы на слизистой желудка. Хотя поначалу это заболевание кажется неопасным, но если его не контролировать в течение длительного периода времени, оно может привести к кровотечению в вашей пищеварительной системе и даже смерти.
Быстрое облегчение боли при язве
Представьте себе сценарий, в котором ваш желудок начинает болеть как сумасшедший, а затем вы обнаруживаете, что у вас язва желудка. Первое, что хочет знать большинство людей, — как избавиться от болезненного ощущения, вызванного язвой.Ниже вы найдете несколько способов избавиться от боли.
— Используйте обезболивающие;
Эта опция поставляется с отказом от ответственности. Несмотря на универсальный инстинкт схватить саше обезболивающих каждый раз, когда вы испытываете боль, вы должны подходить к этой болезни по-разному. Довольно много стандартных лекарств могут сделать боль еще хуже. Аспирин, алев или адвил и другие марки обезболивающих могут еще больше раздражать желудок, приводя к дополнительным повреждениям вашего тела. Перед использованием этой опции вам следует проконсультироваться с врачом, чтобы узнать, какие обезболивающие средства работают, а какие только усиливают вашу боль.
— использовать антациды;
Антациды снимают боль и успокаивают большинство симптомов, возникших в результате язвы. Но имейте в виду, что антациды являются только краткосрочным решением, и они не могут вылечить вашу язву желудка навсегда.
— Измени свою диету;
Несмотря на то, что изменение того, что вы едите, не излечит вашу язвенную болезнь, отказ от острой и жирной пищи поможет вам избавиться от боли. Вот краткое изложение продуктов, которых вам следует избегать, если вы страдаете от язвы желудка: шоколад, кола, кофе, лимоны и другие подобные фрукты, помидоры и большинство видов перца.
— не переедать;
Лучше всего есть пять-семь небольших приемов пищи в день, чем перегружать пищеварительную систему и желудок тремя большими.
Совет. Во избежание чувства голода принимайте небольшие закуски с морковью или крекерами из цельной пшеницы.
— ликвидировать алкоголь и табак;
Алкогольные напитки и различные табачные изделия могут быть возможной причиной язвенной болезни. Что еще хуже, они также усиливают боль, которую вы испытываете, и замедляют процесс заживления.По крайней мере, мы рекомендуем умеренное потребление.
— Пить клюквенный сок;
— подписаться на беззаботный образ жизни;
Мы признаем, что трудно оставаться спокойным в окружении хаоса современного мира. Тем не менее, вы должны сделать все возможное, чтобы избежать стрессовых ситуаций. Мы рекомендуем йогу или упражнения.
Теперь, когда вы знаете, как облегчить боль, давайте поговорим о том, какие природные средства могут помочь вам вылечить эту болезнь.
Домашние средства от язв
ЧИТАЙТЕ ТАКЖЕ : Домашние средства от глазной инфекции Apollo
В наши дни все чаще и чаще люди ищут способы излечиться от болезней в домашних условиях.Понятно, что они хотят избегать посещения врача каждый раз, когда у них болит голова или болит горло. Люди, у которых диагностирована язва желудка, также могут многое сделать, чтобы облегчить ее, не обращаясь в больницу. Обычно всегда есть одно или два домашних средства, которые лежат в вашем холодильнике или в ближайшем магазине.
Вот самые эффективные природные средства от язв:
- Древесные яблоки.
- Сливы и ягоды.
- Капуста
- Чеснок
- Кокосы
- Солодка
- Мед
- Пажитник
Совет: Рекомендуется употреблять не менее трех бананов в день.
Все перечисленные продукты питания могут помочь вам вылечить язву желудка и значительно повысить вашу иммунную систему. Капуста производит аминокислоту, которая улучшает кровоток в области живота. Исследования показывают, что люди, которые потребляют одну литр капустного сока каждый день, имеют больше шансов вылечить язву желудка в течение недели.
Спелые и незрелые бананы останавливают развитие вызывающего язву H. pylori. Употребляя в пищу кокосовые орехи и мед, вы можете убить бактерии, вызывающие эту болезнь.Чеснок может уничтожить все оставшиеся желудочные соки пищеварительной системы. Ешьте пару измельченных зубчиков чеснока с небольшим количеством воды в течение дня, чтобы улучшить вашу систему.
Интересный факт:
Вы можете объединить два из этих домашних средств в одно, сделав банановый порошок. Сначала вы нарезаете бананы на маленькие кусочки, а затем используете духовку, чтобы медленно высушить их. Затем измельчите их в порошок и добавьте одну столовую ложку меда на каждые две ложки бананового порошка. Настоятельно рекомендуется принимать это вкусное лекарство три раза в день, и вы вылечите язву желудка гораздо раньше.
Следующим шагом, который мы должны обсудить, является лечение этого заболевания профессиональным врачом.
Лечение язвы желудка
Если у вас диагностирована язва желудка, то тип лечения, который вы получите, в значительной степени определяется причиной болезни. При правильном подходе большинство язв желудка заживают в течение двух месяцев.
Чаще всего язвы желудка являются результатом бактериальной инфекции H. pylori. В этом случае пациенту назначают лечение, которое включает в себя средство от ИПП.Этот тип помощи также часто используется, если корень болезни лежит в использовании НПВП. Второй вариант лечения язвенной болезни желудка — это антагонисты рецептора h3, которые иногда комбинируются с антацидами. Наихудшие сценарии включают ситуации, когда язва прогрессировала и открыла отверстие в стенке желудка. В этом случае вам нужно будет сделать хирургическую операцию, чтобы спасти свою жизнь.
Важно:
Если вам прописали антибиотики, будьте готовы к нескольким возможным побочным эффектам — головным болям, болезням, головокружению и диарее.
Примечание: PPI = ингибитор протонного насоса.
В дополнение к назначенному врачом лечению, вы также должны помнить советы, которые мы вам показывали выше: избегать стрессов, алкоголя и табака. Прекратите употреблять острую и жирную пищу и съешьте все домашние средства, которые вы можете достать. Используйте эти виды лечения в сочетании, и вы вылечите язву желудка.
Читайте также: Натуральное лекарство от вируса гепатита B
.
причин, симптомов и вариантов лечения
Медицински рассмотрен Drugs.com. Последнее обновление: 4 мая 2020 г.
Что такое язвенная болезнь?

Язвенная болезнь — это язва или отверстие, которое образуется в слизистой оболочке желудка или кишечника.
Слово «пепсин» относится к пищеварительному тракту. Язвой на слизистой желудка является язва желудка. Язва в первой части тонкой кишки — язва двенадцатиперстной кишки.
Слизистая оболочка желудка представляет собой слой специальных клеток и слизистых.Слизистая предотвращает повреждение желудка и двенадцатиперстной кишки кислотными и пищеварительными ферментами.
Если в слизистой оболочке имеется разрыв (например, язва), ткань под ней может быть повреждена ферментами и едкой кислотой. Если язва маленькая, симптомов может быть мало. Рана может заживать самостоятельно.
Если язва глубокая, это может вызвать серьезную боль или кровотечение. Редко, кислоты в пищеварительных соках могут питаться полностью через стенку желудка или двенадцатиперстной кишки.
Язвы желудка очень распространены. Они становятся более распространенными с возрастом людей.
Считается, что бактерия Helicobacter pylori вызывает большинство пептических язв. Эта бактерия вызывает воспаление в слизистой желудка. Это, вероятно, делает подкладку уязвимой. Но только у небольшого числа людей, зараженных H. pylori, развиваются язвы.
Другой распространенной причиной язв является использование нестероидных противовоспалительных препаратов (НПВП).Примеры НПВП включают аспирин, ибупрофен (Advil, Motrin) и напроксен (Aleve, Naprosyn).
НПВП блокируют образование некоторых простагландинов. Простагландины — это химические вещества, которые обычно помогают защитить от язв. С меньшим количеством простагландинов, язвы более склонны к образованию.
Несколько факторов могут увеличить риск развития язвенной болезни. Факторы риска включают в себя:
- Семейная история
- Курение (особенно если вы заражены H.пилори)
- Чрезмерное употребление алкоголя
Однако, вопреки распространенному мнению, стресс и острая пища, кажется, не увеличивают риск язвы.
Симптомы
Большинство людей с язвами жалуются на жгучую или грызущую боль в верхней части живота. Это обычно происходит, когда желудок пуст. Эти симптомы могут усиливаться ночью или после пробуждения. Однако у некоторых людей боль может ухудшиться, когда они едят.
Другие симптомы включают в себя:
Тошнота
Рвота
Потеря аппетита
вздутие живота
отрыжка
Потеря веса
Некоторые из этих симптомов можно облегчить, если принимать безрецептурные антациды или избегать острой или кислой пищи.
В целом симптомы ухудшаются по мере роста язвы или развития нескольких язв. У некоторых людей с легкими заболеваниями нет никаких симптомов.
В более тяжелых случаях язвы могут кровоточить или распространяться глубоко в стенку желудка или кишечника. Кровотечение из крупных язв может быть опасным для жизни. Кровь может появиться в рвоте. Он может быть красного или черного цвета или напоминать кофейную гущу. Кровь также может появиться в кале, который будет выглядеть смолистым или бордовым.
Перитонит — очень серьезная абдоминальная инфекция. Может развиться, если язва полностью поест через стенку желудка или кишечника
Диагноз
Если ваш лечащий врач подозревает наличие язвенной болезни, он или она может порекомендовать один из следующих тестов:
Однако анализ крови H. pylori не всегда точен. Результаты теста могут оставаться положительными в течение многих лет после H.Инфекция pylori прошла лечение. Кроме того, тест не может определить, вызвала ли язва инфекция H. pylori .
Испытание стула на присутствие антигена H. pylori . Этот тест более специфичен, чем анализ антител крови.
Эзофагогастродуоденоскопия (ЭГД или эндоскопия). Гибкая, освещенная трубка с крошечной камерой на конце проходит через горло в желудок и кишечник.Это позволяет врачу осмотреть стенки желудка и двенадцатиперстной кишки.
Врач может отрезать маленький кусочек слизистой желудка для биопсии. Биопсия — это тщательное исследование ткани в лаборатории. Биопсия может показать, есть ли продолжающаяся инфекция с H. pylori . Это может также проверить, чтобы удостовериться, что язва не сформировалась из-за рака.
Верхне-желудочно-кишечный (GI) ряд. Этот тест сегодня редко проводится, потому что эндоскопия, как правило, лучше. Это включает в себя серию рентгеновских лучей. Они принимаются после того, как вы пьете меловую жидкость, которая покрывает пищевод, желудок и верхнюю часть кишечника.
Другие тесты для H.пилори . Другой тест для обнаружения бактерий называется тестом на дыхание мочевиной. Вы глотаете вещество, содержащее углерод (во многих случаях присутствует небольшое количество радиоактивности). Если в вашем желудке присутствует H. pylori , у вас будет положительный тест на дыхание.
Образцы стула могут быть проверены на белки, которые связаны с бактериями.
Иногда для диагностики вашего состояния требуется более одного теста.
Ожидаемая продолжительность
Язвы, вызванные лекарством, должны начать заживать вскоре после того, как вы перестанете принимать лекарство. Антикислотные лекарства могут использоваться в течение двух-шести недель, чтобы помочь заживлению и облегчению боли.
Язвы, вызванные H. pylori , могут заживать после гибели бактерий. Как правило, в течение двух недель вы принимаете антибиотики и препараты, подавляющие кислоту. Затем вы можете принимать препараты, подавляющие кислоту, еще от четырех до восьми недель.
Язвы желудка, как правило, заживают медленнее, чем язва двенадцатиперстной кишки. Неосложненные язвы желудка полностью заживают в течение двух-трех месяцев. Язвы двенадцатиперстной кишки заживают около шести недель.
Язва может временно зажить без антибиотиков. Но язва обычно повторяется или другая язва образуется поблизости, если бактерии не убиты.
Профилактика
Пептические язвы обычно не поддаются профилактике с первого раза.
Заражение H. pylori чрезвычайно распространено. Это, вероятно, распространяется от человека к человеку. Переполненное жилое пространство является фактором риска.
Хорошая гигиена может несколько ограничить распространение H. pylori . Это включает в себя тщательное мытье рук перед едой и после посещения ванной комнаты.
Рецидивирующие язвы от H. pylori обычно можно предотвратить, если вы получите соответствующее лечение для вашей первой язвы.Это должно включать антибиотики, которые убивают бактерии.
Вы можете помочь предотвратить язвенную болезнь по:
- Отказ от курения
- Предотвращение чрезмерного употребления алкоголя
- Ограничение использования НПВП для боли
Лечение
Для язв, вызванных H. pylori , лечение требует комбинации медикаментов. Цели лечения:
- Kill H.Pylori бактерии в организме
- Уменьшите количество кислоты в желудке
- Защитить слизистую оболочку желудка и кишечника
Большинству пациентов назначается тройная терапия. Для этого необходимо принимать два антибиотика и один препарат, подавляющий кислоту, в течение одной-двух недель. Ваш врач назначит конкретную схему лечения в зависимости от удобства, стоимости и любых аллергий, которые у вас есть.
Если ваша язва возникла, когда вы использовали нестероидный противовоспалительный препарат (НПВП), вам необходимо прекратить его прием.Заживление начнется практически сразу. Ваш врач также порекомендует лекарства, чтобы уменьшить повреждение кислоты во время заживления. Они могут включать антациды для нейтрализации желудочных кислот. Могут также использоваться лекарства, которые уменьшают количество кислоты, произведенной животом. Примеры включают блокаторы h3 или ингибиторы протонной помпы.
Может потребоваться экстренное лечение, если язва вызывает серьезное кровотечение. Обычно это лечение проводится с помощью эндоскопа. Препараты, блокирующие кислоту, можно вводить внутривенно (вводить в вену).При сильном кровотечении может потребоваться переливание крови.
В редких случаях может потребоваться операция для лечения перфорированной или кровоточащей язвенной болезни. Операция при язвенной болезни может включать закрытие кровоточащей артерии.
Хирургия редко требуется для лечения язвенной болезни в эти дни. Это связано с тем, что лечение инфекций H. pylori и других причин язвенной болезни является настолько успешным.
Когда звонить профессионалу
Обратитесь за медицинской помощью, если у вас продолжаются боли в животе или расстройство желудка.Также позвоните, если вам нужно часто принимать антациды, чтобы предотвратить эти симптомы.
- Обратитесь за неотложной помощью, если вы испытываете:
- Внезапная острая боль в животе
- Кровавая или черная рвота
- темно-бордовый или черный стул
Прогноз
При правильном лечении перспективы для язвенной болезни превосходны.
Чтобы предотвратить другую язву, люди, у которых была язвенная болезнь, должны избегать:
- аспирин (если для предотвращения инфаркта или инсульта необходима низкая доза)
- НПВП
- Излишний алкоголь
- Курение
Узнайте больше о язвенной болезни желудка
Сопутствующие препараты
IBM Watson Micromedex
Клиника Мейо Ссылка
Внешние ресурсы
Национальный институт диабета и расстройств пищеварения и почек
http: // www.niddk.nih.gov/
Американский колледж гастроэнтерологии (ACG)
http://www.acg.gi.org/
Американская гастроэнтерологическая ассоциация
http://www.gastro.org/
Дополнительная информация
Всегда консультируйтесь со своим лечащим врачом, чтобы информация, отображаемая на этой странице, соответствовала вашим личным обстоятельствам.
Медицинский отказ от ответственности
.Кружится голова постоянно что делать: Причины постоянных головокружений. Что делать, если часто кружится голова
Почему часто кружится голова
Головокружения испытывают все люди, кто-то от любви и удовольствия, а кто-то от серьёзных проблем со здоровьем. Наверняка, человек не станет обращаться к врачу, если голова кружится не постоянно, а вот те, кто действительно страдают от этого, пытаются найти ответ у специалистов. С чем могут быть связаны частые головокружения и свидетельствует ли данный недуг о наличии патологического состояния, узнаем подробнее.

Ответ вестибулярного аппарата на изменения в работе организма
Вестибулярный аппарат имеет взаимосвязь со всеми органами и системами в организме. Как только где-то происходит сбой, сложный механизм сразу отвечает головокружением.
Речь идёт о любых изменениях, будь то сосудистая недостаточность или просто прогулка на теплоходе.
При любом заболевании, простудном или инфекционном страдает именно вестибулярный аппарат. Наверняка многие знакомы с фразой: симптомы общей интоксикации, для которых присущи головная боль, головокружение, тошнота и рвота. То есть, вестибулярный аппарат реагирует на:
- подъём температуры тела,
- пищевые отравления,
- гнойные процессы в организме,
- болевой синдром,
- изменение артериального давления,
- спазм сосудов.
В функции вестибулярного аппарата (внутреннего уха) входят:
- Восприятие себя в окружающем мире.
- Контроль положения удержания головы и тела в пространстве.
- Зрительная фокусировка предметов, независимо от положения тела.
Внутреннее ухо регулирует координацию, именно благодаря ему человек не падает и может держать равновесие. Слабость вестибулярного аппарата приводит к частым головокружениям.
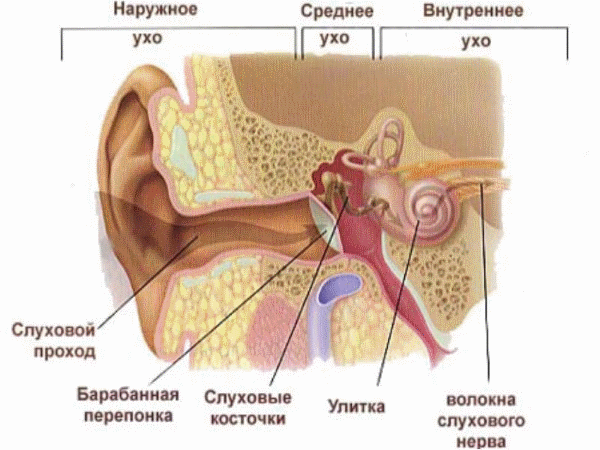
При несостоятельности органа, в первую очередь, страдают органы зрения, головной мозг и слух. Появляются такие симптомы, как:
- вертиго,
- боли в голове,
- мушки в глазах,
- звон в ушушки в глазах,
- резкое ощущение темноты,
- потеря равновесия и шаткость походки.
Вестибулярный аппарат представляет собой орган, расположенный во внутреннем ухе, заполненный жидкостью. В результате повреждения головного мозга работа аппарата нарушается. Именно поэтому, человек не может долгое время восстановиться после черепно-мозговой травмы. Больного учат ходить, держать голову, пользоваться ложкой. При успешном восстановлении после травмы люди ещё более 2 лет жалуются на двоение в глазах и шаткую походку. Как только аппарат восстановит свою функцию всё встанет на свои места, в прямом смысле этого слова.

Что ощущает человек при головокружениях
Люди, при приступе вертиго теряются в пространстве. При повороте головы движение предметов, окружающих человека, запаздывает. Присутствует ощущение, что всё вокруг движется, невозможно найти единственную точку концентрации взгляда. От ощущения свободного падения могут присоединиться сопутствующие симптомы, проявляющиеся:
- резкой болью в голове,
- приступом тошноты и подкатывающей рвоты,
- учащением сердечного ритма,
- одышкой.
При этом, в глазах может резко потемнеть, ноги становятся ватными, затем на время пропадает слух. Это симптомы предобморочного состояния. Если головокружения сильные и частые, обязательно нужно пройти диагностику и выявить причину, а таковых, медицина насчитывает порядка 80.
В каких ситуациях причины частых головокружений носят патологический характер, а какие возможно исправить самостоятельно, без обращения к специалистам, рассмотрим подробнее.
Причины эндогенного характера
Под термином эндогенный понимают факторы, которые действуют извне и не зависят от работы внутренних органов и систем.
Итак, к эндогенным причинам вертиго относят:
- Хроническая усталость и недосып.
- Стрессовая ситуация.
- Резкое изменение положения тела (актуально для подростков и пожилых людей).
- Злоупотребление кофе.
- Соблюдение строгой диеты (с низким м углеводов).
- Голод.
- Переутомление.
- Приём спиртного и табакокурение.
- Катание на карусели.
- Езда в транспорте.
Устранить такие причины головокружений можно обычной корректировкой режима питания, полноценным отдыхом, прогулками на свежем воздухе и отказом от вредных привычек. При укачивании в транспорте нужно правильно выбрать место, например, сесть рядом с водителем, лицом по направлению движения.
Нередко головокружение является побочным действием лекарственных средств. В этом случае, целесообразным будет замена препарата на аналог, с менее выраженными побочными действиями, либо корректировка дозы в меньшую сторону.

Существуют более серьёзные причины, приводящие к возникновению неприятного недуга. В некоторых ситуациях мелить нельзя, каждая потерянная минута дорога и приводит к необратимым последствиям.
Головокружение, как тревожный сигнал организма
Рассмотрим, почему часто кружится голова, а также причины и симптомы, присущие каждому состоянию.
Несистемные головокружения возникают при:
- инсульте,
- гипертонии и гипотонии,
- гормональном нарушении (беременность, климакс),
- травмах головы и головного мозга, опухоли,
- заболеваниях ЛОР органов,
- анемии,
- шейном остеохондрозе,
- мигрени, повышенное внутричерепное давление,
- заболеваниях эндокринной системы.
Остановимся на каждом заболевании подробнее и выясним, какие симптомы присущи тому или иному состоянию.
Острое нарушение мозгового кровообращения (инсульт)
Под инсультом следует понимать состояние, когда справиться без помощи врачей невозможно. Нарушение кровоснабжения головного мозга может закончиться смертью или инвалидизацией больного.
Большая часть инсультов случается в первой половине дня. Человек, проснувшись утром, испытывает сильное головокружение и боль в голове. Данный факт связан с резким повышением артериального давления до критических цифр.
Кроме того, что кружиться голова, во время приступа,
- больного начинает тошнить,
- нарушается координация,
- ощущается онемение в конечностях,
- наблюдается перекос лица в здоровую сторону,
- речь становится неразборчивой,
- сознание спутано.
Больной перестаёт узнавать близких и испытывает страх приближающейся смерти. Помощь требуется неотложная. До приезда скорой помощи человека следует уложить, расстегнуть стесняющую одежду, открыть окно и вызвать врачей.
Повышение или понижение артериального давления
На показатели кровяного давления влияют множество факторов. Человек может реагировать на смену погодных условий, стрессовую ситуацию, некоторые продукты питания.
Стойкое повышение АД носит название гипертония, понижение – гипотония. Головокружением чаще страдают гипотоники. Низкое давление свидетельствует о замедлении всех реакций в организме. Недостаточное кровоснабжение органов и тканей вызывает вертиго. Кроме того, человек испытывает постоянную сонливость, упадок сил, головную боль, мушки в глазах. Помочь себе можно чашечкой напитка, содержащего кофеин, шоколадом, настоем черноплодной рябины. Лечение, естественно, назначает врач.

При гипертонии, больным назначают препараты, принимаемые в первой половине дня, для корректировки показателей АД. Своевременная стабилизация давления снижает риск развития инсультов и инфарктов. У гипертоников очень часто кружится голова, появляются отёки конечностей, набухают вены. Из рациона следует исключить продукты, повышающие АД (кофе, шоколад, алкоголь).
Гормональная перестройка организма
В первые недели беременности, во время полового созревания и менопаузы женщины часто предъявляют жалобы на то, что часто кружится голова. Усиление приступа происходит при перемене положения тела.
Данная особенность связана с перестроением организма, вследствие нарушения выработки женских гормонов.
У беременной увеличивается количество циркулирующей крови, и идёт перераспределение плоду. Временное кислородное голодание – одна из причин частых головокружений. Никакого лечения не требуется, как только организм привыкнет к новым, оказываемым нагрузкам, всё встанет на свои места.
В период менопаузы женщина предъявляет жалобы на головную боль, повышенную потливость, учащённое сердцебиение и частые головокружения, причина – гормональная перестройка организма. Для облегчения состояния назначаются препараты, стабилизирующие гормональный и эмоциональный фон.
Травмы головы и головного мозга
В данном случае, головокружение является одним из признаков:
- Черепно-мозговой травмы (о закрытом повреждении основания черепа свидетельствует кров из ушей).
- Сотрясения головного мозга (присоединяются рвота, тошнота, нарушение координации и ретроградная амнезия – человек не помнит момент удара или падения).
- Ушиба или сдавления головного мозга (нарушается сознание, нарастает головная боль, появляется неукротимая рвота).
- Опухоли головного мозга (присоединяются сильные головные боли, рвота, тошнота в первой половине дня, возможна потеря сознания).
Для подбора терапии и установления диагноза необходимо пройти обследование у нейрохирурга или невролога. При травмах назначают ноотропы, спазмолитики, полноценный отдых.
Инфекционные процессы в ЛОР органах
При прогрессировании гайморита, фронтита, синусита и ринита, вследствие гнойного инфекционного процесса нарастают симптомы общей интоксикации. Нарушается кровоснабжение в головном мозге, что вызывает головокружение. При гайморите и фронтите присоединяются сильные головные боли, давящего характера, светобоязнь.
Терапевтические мероприятия заключаются в приёме антибактериальных препаратов, подавляющих инфекцию в полости носа. В некоторых случаях требуется прокол и промывание пазух.
Анемия
Снижение показателей гемоглобина – одна из распространённых причин головокружений. Анемии присущи:
- слабость,
- бледная кожи,
- слоистость ногтей и тусклость волос,
- трещины на губах.
Гематологи выясняют причину снижения гемоглобина и назначают лечение, которое заключается в диетотерапии и приёме железосодержащих препаратов.
Шейный остеохондроз
При данном заболевании, головокружение является ведущим симптомом. Кроме того, больной:
- чувствуетхарактерную головную боль, в ушах шумит,
- замечает покалывания и онемение в конечностях,
- отмечает иррадиацию болей в плечо, локоть или затылок,
- вынужден ограничить движения головы из-за сильной боли.
Лечение направлено на устранение симптомов. Назначают нестероидные противовоспалительные средства, обезболивающие мази, лечебную гимнастику, физиолечение. Диагноз устанавливает невропатолог.
Мигрень или повышение внутричерепного давления
 Мигренозные проявления сопровождаются головокружением. Обычно они носят эпизодический характер. Незадолго до приступа начинает кружиться голова, затем присоединяются тошнота и боли в голове пульсирующего характера. Больные остро реагируют на свет и звук.
Мигренозные проявления сопровождаются головокружением. Обычно они носят эпизодический характер. Незадолго до приступа начинает кружиться голова, затем присоединяются тошнота и боли в голове пульсирующего характера. Больные остро реагируют на свет и звук.
Принято считать, что мигрень лечится исключительно спазмолитиками, но медики рекомендуют принимать сосудистые препараты, нормализующие кровоток.
При повышении внутричерепного давления голова кружится очень часто. Такие явления связаны с переменой погоды, сбоем в работе ЦНС и состоянием после перенесённых травм. Терапия заключается в приёме мочегонных и сосудистых препаратов.
Эндокринные патологии
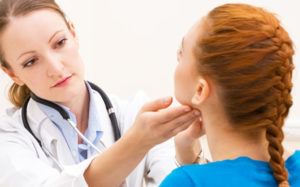 Сахарный диабет, также относится к числу патологических состояний, при которых кружится голова. Недостаток инсулина и стойкое повышение глюкозы нарушает обменные процессы в организме, в том числе и кровоток. Следствие – вертиго. Терапевтические мероприятия заключаются в постоянном контроле употребляемых продуктов, своевременном приёме замещающей терапии, корректировке режима труда и отдыха.
Сахарный диабет, также относится к числу патологических состояний, при которых кружится голова. Недостаток инсулина и стойкое повышение глюкозы нарушает обменные процессы в организме, в том числе и кровоток. Следствие – вертиго. Терапевтические мероприятия заключаются в постоянном контроле употребляемых продуктов, своевременном приёме замещающей терапии, корректировке режима труда и отдыха.
К какому врачу обратиться и какие обследования пройти
Природой выяснения головокружений занимается невролог и вертебролог. Чтобы выявить причину головокружений и подобрать лечение, доктор назначает ряд исследований, включающих в себя:
- вентгенографию позвоночного столба (шейный отдел),
- дуплекс,
- магниторезонансную томографию,
- компьютерную томографию,
- общий анализ крови.
Если состояние больного не является неотложным, лечение осуществляется в амбулаторных условиях. При подозрении на инсульт или травму головного мозга, пациент подлежит срочной госпитализации.
Профилактические мероприятия
Чтобы снизить интенсивность и частоту головокружений, медики рекомендуют соблюдать некоторые простые правила:
- Чаще бывать на воздухе.
- Отказаться от вредных привычек.
- Не злоупотреблять кофе.
- Проветривать на ночь спальню.
- Избегать стрессов и перенапряжений.
- Стараться спать не менее 8 часов в сутки.
- Избегать чрезмерных физических нагрузок.
При рациональном планировании режима сна, питания и отдыха, а также в своевременном приёме лекарственных препаратов, при наличии заболеваний, частоту головокружений можно снизить. Важно вовремя принимать во внимание сигналы организма. Если кружится голова очень часто – это повод для обращения к врачу.
Что делать если кружится голова
 Сегодня я расскажу, что делать, если кружится голова, мы рассмотрим серьёзные причины, при которых стоит волноваться, и причины недомогания, которые могут не вызывать вашего беспокойства. Состояние, когда нас вдруг внезапно ведет в сторону, когда идешь, резко встаешь или наклоняешься, нас пугает. Иногда голова плывет, даже когда лежишь, и кружение может длиться довольно долгое время или проходит за 1-2 секунды. И возникает вопрос: «Почему это случилось?».
Сегодня я расскажу, что делать, если кружится голова, мы рассмотрим серьёзные причины, при которых стоит волноваться, и причины недомогания, которые могут не вызывать вашего беспокойства. Состояние, когда нас вдруг внезапно ведет в сторону, когда идешь, резко встаешь или наклоняешься, нас пугает. Иногда голова плывет, даже когда лежишь, и кружение может длиться довольно долгое время или проходит за 1-2 секунды. И возникает вопрос: «Почему это случилось?».
Головокружение может возникнуть внезапно, в большинстве случаев при нормальном давлении, вдобавок, часто человека тошнит. Когда это происходит постоянно, то приходит время задуматься и выяснить, почему происходит неприятность. Единственная причина, которая не должна вызывать переживаний — когда голова пошла кругом от счастья.
На самом деле, кружение (медицинский термин — вертиго) – не болезнь, а лишь сигнал, что у вас что-то не в порядке. Как, например, высокая температура и головная боль, о которой я писала, прочтите, перейдя по ссылке.
Почему возникает неприятность? Ответ на вопрос, почему голова идет кругом, должен дать только врач, но существуют ситуации, при которых в поликлинику идти нет необходимости. Какие? Давайте разбираться…
Почему кружится голова
Основной причиной головокружения при нормальных показателях давления является неравномерное снабжение кровью различных участков головного мозга. Причин тому много.
Не нужно пугаться:
- Не следует волноваться, когда проблема возникает, во время езды на транспорте, катании на теплоходе по морю, на карусели.
Виновен нетренированный вестибулярный аппарат. Во время движения мозг одновременно анализирует сразу несколько сигналов, и у него возникает своеобразная путаница, во время которой мы испытывает неприятные ощущения. Называется это «морской болезнью» и пройдет сразу же, как только исчезнет провоцирующий источник.
- Следующая причина, по которой может произойти неприятность – потеря равновесия, если вы запрокинули голову, выполняли упражнения, связанные с поворотом головы.
Симптомом заболевания данный момент не является – тренируйте вестибулярный аппарат и будете в порядке.
- Многие из нас боятся высоты, что является нормальным состоянием. Когда возникает кружение в данном случае, просто долго смотрите вдаль и недомогание быстро пройдет.
- При длительном соблюдении диеты (привет, худеющие!), или когда вы не поели вовремя, также может закружиться голова. Причиной является недостаток глюкозы в крови.

Голова закружилась после перенесенного стресса
Кружение начинается резко, иной раз подташнивает. Часто происходит после неприятного разноса начальника, во время выступления на сцене, перед аудиторией, внезапного испуга. Это вполне нормальное явление и ваше здоровье в порядке.
Причина — слишком большой выброс адреналина, вызвавшего спазм сосудов, из-за чего кровоснабжение головного мозга ухудшилось.
Головокружение у женщин
Причинами, приведшими к постоянному кружению головы у женщин, чаще становятся заболевания, о них ниже. Но существует два состояния, физиологические особенности которых считаются нормой, и проблема не должна вызывать опасений.
При беременности. Изменения происходят в организме в целом, что не может не сказаться на общем самочувствии.
Женщина, ожидающая малыша, более остро реагирует на изменения обстановки: плохо чувствует себя в транспорте, негативно откликается на перегрев и духоту.
В случае более продолжительного недомогания, приведшего к шатанию, потере равновесия, сильной слабости, тошноте обратитесь к врачу за помощью.
Совет: закружилась голова – прилягте, сядьте и опустите голову вниз.
Второе женское состояние – климакс. В период гормональных изменений, организм отзывается недомоганием. Особенно часто женщину беспокоят приливы, способные вызвать сильно кружение.
Неприятность происходит вследствие обильного притока крови к верхней части головы. Дополнительно приливы сопровождаются слабостью, подташниванием, потемнением в глазах, шумом в ушах.
Что можно сделать в данном случае:
- Держите в норме показатели давления.
- Не вставайте и не наклоняйтесь резко.
- Обеспечьте себе хорошее качество сна.
- Посещайте доктора и проводите терапию ваших основных заболеваний – менопауза вызывает их обострение, вызывая головокружение.

Заболевания, сопровождающиеся головокружением
Зачастую, помимо кружения при нормальном давлении, проявляется ряд симптомов, которые должны насторожить:
- Голову ведет внезапно, без явных на то причин.
- Тошнота, небольшая, вас просто подташнивает, но иногда довольно сильная.
- Слабость.
- Недомогание длится долго, весь день или несколько суток.
- Шатает, когда встаешь ночью.
- Нарушена координация движений.
- Неуверенная походка, шатание (многие больные жалуются: обносит), во время ходьбы вдруг внезапно ведет в сторону.
- Качает в положении лежа.
Даже если недомогание длится несколько секунд и быстро проходит, состояние – повод обратиться за медицинской помощью.
- Вестибулярный аппарат. Предшествующим заболеванием может быть отит, на это обратите внимание — вестибулярный аппарат находится у нас во внутреннем ухе. Проявляется болезнь остро – кажется, что вы перемещаетесь в пространстве собственного тела или предметов, вас окружающих. Тошнота, рвота, холодный пот – это симптомы заболевания вертиго, или истинного головокружения.
- Болезнь Меньера. Недомогание мучает длительное время, возникает приступом, неожиданно. В ушах шум и свист, слух значительно снизился. При данном заболевании, жидкости, омывающей вестибулярную и слуховую часть уха, становится больше, чем нужно, или в ней изменилось соотношение электролитов. Интересно, что человек может отлично слышать шепот, а вот обычную речь не слышит. Возникает после отита, черепно-мозговых травм.
- Доброкачественное позиционное пароксизмальное. Следующая причина, связанная с заболеванием вестибулярного аппарата. Начинается, когда вы резко встаете, наклоняетесь, то есть меняете положение тела, и только при определенном наклоне головы. Приступ длится недолго, проходит в покое. Суть заболевания в том, что в вестибулярном аппарате разрушаются некоторые рецепторы. Поставить диагноз сложно, поскольку больные чаще жалуются на слабость, чем на кружение головы.
- Опухоль мозга. Проблема начинается исподволь, незаметно, сопровождается потерей слуха с одной стороны. Немедленно к врачу!
- Разрыв мембраны находящейся между внутренним и средним ухом. Потеря слуха происходит одновременно с головокружением, случается внезапно. Дополнительный симптом заболевания – при чихании и кашле голова кружится еще больше.
- Мигрень. Тошнота, свето – и звукобоязнь, шум в ушах, плюс – шатание и кружение.
- Черепно – мозговая травма, в результате — сотрясение мозга. Дополнительным симптомом является головная боль, тошнота.
- Нарушение мозгового кровообращения. Кружение начинается резко, сочетается с нарушением зрения, слабостью, нарушением координации, иногда потерей сознания. Малейшее подозрение на инсульт, срочно звоните в «Скорую». Как распознать инсульт, подробнее можете почитать, перейдя по ссылке.
- Психогенные – невроз, депрессия — еще одна причина недомогания. Заболевший ощущает туман в голове, тошноту, страх одновременно с изнуряющим кружением. Продолжаться может длительное время, недели, а то и месяцы.
- Остеохондроз шейного отдела. Недомогание усиливают движения, особенно, когда вы поворачиваете шею.
- Прием лекарств. Вызвать проблему может прием некоторых лекарств — противоаллергические димедрол, супрастин, средства от простуды – колдрекс, терафлю, снотворные препараты, некоторые антибиотики. Обратитесь к врачу и поменяйте препарат.

Что делать, если кружится голова
- Довольно часто недомогание сопровождается тошнотой. В данном случае не старайтесь сдерживать себя.
- Срочно сядьте, прилягте. Голова и плечи должны быть на одном уровне, в таком положении кровоснабжение мозга улучшается.
- Полежите, желательно, чтобы в комнате было темно. Положите на лоб лед, полотенце, смоченное в холодной воде.
- Закройте глаза, или зафиксируйте взгляд на неподвижном предмете.
- Выпейте холодный крепкий кофе.
- Настой мяты перечной. Особенно полезен утром, сразу после вставания. Пейте вместо чая после обеда и ужина, и проблема пройдет.
- Чаще включайте в ежедневное питание продукты богатые фосфором – рыбку, орехи, сыр и яйца.
- Огромную пользу принесут ежедневные обливания. Не начинайте резко, сначала обливайте ноги, вода поначалу пусть будет комнатной температуры, но постепенно делайте её более прохладной.
Народные средства вам в помощь
- На 1 стакан кипятка заваривайте, как чай, 1 ст. ложку мелиссы.
- Перед едой 1 ст. ложку морской капусты.
- Отвар крапивы. 1 ст. ложку крапивы залейте 0 .5 стакана кипятка и настаивайте 4 часа. Процедите, добавьте 100 мл. яблочного сока и пейте трижды в день за 20 минут перед каждым приемом пищи.
- 10мл. можжевелового масла, 30 мл. пихтового масла, 100мл. 100% камфорного масла смешиваем, хорошо взбалтываем. При головокружении смазываем точки над бровями, над верхней губой, виски, за ушами.
В заключение, хочу дать комплекс упражнений, который поможет справиться с постоянным кружением головы. Единственное условие, требующее неукоснительного соблюдения – регулярное выполнение.
Упражнение на координацию и равновесие
- Медленно наклоните голову вперед, к подбородку, как можно ниже. И также, очень медленно без напряжения, поднимите.
- Поочередно наклоняйте голову вправо и налево к плечу. Выполняйте очень медленно.
- Опишите восьмерку слева направо, затем вниз и вперед.
- Как и в предыдущем упражнении, только в вертикальном и горизонтальном направлении.
Друзья, в случае, если у вас постоянно кружится голова, при этом вы испытываете другие недомогания, обязательно обратитесь в неврологу и, как-можно точнее опишите симптомы в полном объеме. Детальное и подробное описание поможет специалисту разобраться и правильно поставить диагноз.
Будьте здоровы, а если заболели, то выздоравливайте. Нашла видео, где ведущая известной телепередачи Е. Малышева дает хороший совет, как справиться с недомоганием. С любовью… Галина Некрасова.
Почему стала часто кружиться голова и что делать?
Испытать головокружение от любви – мечта каждой женщины. Но те, у кого часто кружится голова по другим причинам, совершенно не чувствуют себя счастливыми. Наоборот, их тревожит и пугает такое состояние.

Женский сайт «Красивая и Успешная» сегодня обращается именно к тем своим читательницам, которые стали испытывать регулярные головокружения, чтобы объяснить им, о чём может сигнализировать такой симптом и в каких случаях с ним стоит обратиться к врачу.
Стала часто кружиться голова: физиологические причины
Иллюзия вращения окружающих предметов может возникнуть по причинам, связанным с естественными физиологическими изменениями в организме. К физиологическим причинам относятся:
- Сильное эмоциональное напряжение. Выступление на сцене, беседа «по душам» с начальником или неожиданная встреча с предметом пылких чувств – все эти события могут вызвать головокружение. Дело в том, что при эмоциональном переживании в кровь выбрасывается порция адреналина, что приводит к спазму сосудов мозга. Именно по этой причине часто кружится голова у женщин, отличающихся высокой чувствительность
ю. - Укачивание в транспорте или на карусели. В таких случаях мозг получает от органов восприятия разную информацию, которая не стыкуется с данными, переданными вестибулярным аппаратом. В результате картинка, появляющаяся в мозгу, приобретает движущийся характер. Люди со слабым вестибулярным аппаратом начинают испытывать регулярные головокружения при частых перемещениях на транспорте.
- Физиологической причиной, по которой часто кружится голова у женщин, является менструация. У некоторых представительниц прекрасной половины она проходит достаточно болезненно и тяжело.
- Диета. Ответом на вопрос, почему часто кружится голова, является неправильное питание, при котором организм испытывает недостаток глюкозы.
- Приём определённых лекарств, например, сильных антибиотиков, антисептиков, седативных препаратов, транквилизаторов
.
Если у вас стала постоянно кружиться голова, а причин этого нет в списке, указанном выше, следует присмотреться к себе и проследить, какими дополнительными симптомами сопровождаются головокружения. Потому что в подобных случаях ощущения кругового движения окружающих предметов могут говорить о наличии каких-то заболеваний.

Головокружение как симптом болезни: когда стоит тревожиться
Сайт sympaty.net выяснил, что причины, по которым часто кружится голова, могут носить и патологический характер. Но в таком случае, как правило, помимо головокружения у человека наблюдаются и другие симптомы.
- Если в момент, когда кружится голова, человека тошнит, рвёт и бросает в холодный пот, скорее всего, у него вертиго. Болезнь называют ещё истинным головокружением. Она развивается в результате отита, при котором страдает находящийся в среднем ухе вестибулярный аппарат.
- Головокружения при болях в ухе могут говорить о развивающемся отите. В таком случае поможет оториноларинголо
г. - Когда головокружения сопровождаются нарушением слуха, появлением в ушах свиста и шумов, есть вероятность развития болезни Меньера. Этот недуг развивается в случае, когда анатомической жидкости, заполняющей пространство между средним ухом и вестибулярным аппаратом, становится слишком много. При этой болезни нередко ухудшается восприятие звуков определённой частоты.
- Боли в голове, шум в ушах, тошнота и ощущения движения окружающих предметов – это типичные проявления мигрени.
- Головокружение и боль в височной или теменной области могут появляться при отравлении, а также как результат черепно-мозговой травмы.
- Приступы дурноты, головокружение, «туман» в голове, страх падения могут появляться у людей, которые страдают неврозом или депрессией. Подобное состояние может сохраняться неделями и даже месяцами, пока не придёт на помощь врач-невролог.
- Головокружения, возникающие после резких движений, могут свидетельствоват
ь о шейном остеохондрозе. - Если стала кружиться голова, причина может заключаться в болезни, которая называется доброкачественны
м позиционным пароксизмальным головокружением. Такое состояние возникает, когда некоторые рецепторы вестибулярного аппарата разрушаются, высвобождая кристаллы карбоната кальция. Эти кристаллы мигрируют, в результате при определённом положении тела или движения головы человек испытывает головокружение. - Ощущение вращения в центре окружающих предметов, которое со временем начинает проявляться сильнее и сопровождается односторонним ухудшением слуха, является грозным симптомом опухоли мозга.
- Ответом на вопрос, почему стала часто кружиться голова при кашле или чихании, является заболевание со сложным названием перилимфатическа
я фистула. Болезнь характеризуется также резким односторонним снижением слуха. Она возникает, когда мембрана между внутренним и средним ухом разрывается и в полость среднего уха проникает перилимфа. - Головокружение, которое сопровождается резким снижением зрения, сложностями в координации движения, слабостью – повод вызывать скорую помощь. Такие симптомы характерны для инсульта.
Систематическое головокружение с дополнительными симптомами или без них ни в коем случае нельзя оставлять без внимания. Факты, изложенные выше, доказывают, что подобное состояние практически не бывает безобидным. Но прежде, чем дойти до поликлиники, придётся оказать себе первую помощь самостоятельно.
Что делать, если закружилась голова по неизвестной причине
Главное при головокружении – постараться удержаться на ногах. Если есть возможность, необходимо прилечь. При этом следует стараться положить голову на одном уровне с плечами, чтобы головной мозг снова начал получать кислород.
Важно не совершать резких движений. Для предупреждения нового приступа рекомендуется закрыть глаза.
Если возможности прилечь нет, нужно хотя бы присесть и подождать, когда наступит облегчение. После этого следует проанализировать все предшествующие события, чтобы понять, что именно вызвало головокружение. Это поможет в будущем избегать подобных ситуаций и, соответственно, плохого самочувствия из-за них.
—
Автор — Pelageja, сайт www.sympaty.net – Красивая и Успешная
Копирование этой статьи запрещено!
Головокружение (вертиго) — состояние, при котором человеку кажется, будто его тело или предметы вокруг движутся, хотя на самом деле они неподвижны. Это распространенная причина обращений к врачу. Неприятные ощущения доставляют человеку дискомфорт и служат симптомом патологии, происходящей в организме, особенно если появляются постоянно и имеют продолжительное действие. Поэтому очень важно выяснить причины частых головокружений.
Диагностика
Состояние, когда часто кружится голова, является симптомом множества заболеваний. Соответственно, и причин, которые могут его вызвать, много. Вот почему диагностика должна проводиться комплексно.
Специалисты используют для диагностики различные методы:
- физикальное обследование — врач выясняет жалобы пациента;
- общий анализ крови и мочи;
- биохимический анализ крови — системное головокружение может быть следствием пониженного уровня железа сыворотки крови и т. д.;
- рентген — позволяет обнаружить остеохондроз шейных позвонков;
- УЗИ сосудов головного мозга — оценивается состояние сосудов и кровотока;
- магнитно-резонансную томографию — дает возможность обнаружить воспалительные процессы, атеросклероз, опухоли и т. п.;
- ЭКГ — для выявления сердечных патологий, в которых могут заключаться причины постоянного головокружения;
- провести ЭЭГ — для оценки состояния коры головного мозга;
- компьютерную томографию — оценивается состояние вен и артерий.
Причины появления сильного и длительного головокружения
Постоянные головокружения у женщин и мужчин в отличие от редких, которые возникают при резких движениях, отравлении или алкогольном опьянении, могут быть вызваны серьезными заболеваниями, поэтому необходимо знать их симптомы и лечение.
Неврологические причины
Частые приступы головокружения могут возникать из-за поражения нервных окончаний, а также системы кровообращения головного мозга. Системное вертиго вызывает мигрень, менингит, энцефалит, опухоли различного происхождения, рассеянный склероз, эпилепсия, инсульты в стволовых мозговых структурах и в отделе мозжечка, вертебро-базилярный синдром, возникающий из-за недостаточного притока крови к тканям мозга.
ЛОР-патологии
Хроническое головокружение вызывает воспаление вестибулярного аппарата, которое протекает в органах слуха или нервных волокнах, расположенных рядом. В этих случаях нередко возникает хроническая тошнота. Это такие патологии, как травмы внутренних органов слуха, ишемия сосудов этих органов, гнойные процессы в них, болезнь Меньера и другие.
Сердечно-сосудистые нарушения
Частое головокружение у женщины могут вызывать менопаузы или климакс. Кроме того, распространены случаи, когда постоянное вертиго возникает из-за недугов сердца и сосудов, аритмии, сахарного диабета, дисфункции щитовидной железы, резких скачков артериального давления.
Расстройства психоэмоционального характера
Психоэмоциональные причины скрываются во внешних факторах. Это стрессы, сильное волнение. Излишне эмоциональная женщина, например, может чувствовать, что у нее кружится голова, несколько раз в день, приобретая хронический характер. Такое состояние нередко усугубляется тахикардией, учащенным дыханием, слабостью рук и ног.
Что делать, когда кружится голова?
В момент приступа человека следует уложить на кровать, положить на лоб мокрое полотенце. Обеспечить приток в помещение свежего воздуха. Больной должен пытаться зафиксировать взгляд на одном неподвижном предмете. Можно дать ему выпить стакан воды. Если такие приступы носят системный характер или долго не проходят, следует сделать запись к врачу (на дом).
Лечение постоянных головокружений направлено на устранение патологий, которые вызывают этот симптом. Врач по жалобам и визуальным признакам устанавливает предварительный диагноз и направляет пациента на консультацию к профильным специалистам.
Головокружение — это чувство легкомысленности, одурманенности или дисбаланса. Он влияет на органы чувств, в частности на глаза и уши, поэтому иногда может вызвать обморок. Головокружение — это не болезнь, а симптом различных расстройств.
Головокружение и нарушение равновесия могут вызывать головокружение, но эти два термина описывают разные симптомы. Головокружение характеризуется ощущением вращения, как будто комната движется.
Это также может ощущаться как укачивание или как будто вы склоняетесь в сторону.Нарушение равновесия — это потеря равновесия или равновесия. Истинное головокружение — это чувство легкомысленности или почти обморока.
Головокружение является распространенным явлением, и его причина обычно не является серьезной. Случайное головокружение не о чем беспокоиться. Однако вам следует немедленно позвонить своему врачу, если вы испытываете повторяющиеся приступы головокружения без видимой причины или в течение длительного периода.
Распространенные причины головокружения включают мигрень, лекарства и алкоголь. Это также может быть вызвано проблемой во внутреннем ухе, где баланс регулируется.
Головокружение также часто является результатом головокружения. Наиболее частой причиной головокружения и головокружений, связанных с головокружением, является доброкачественное позиционное головокружение (BPV). Это вызывает кратковременное головокружение, когда кто-то быстро меняет положение, например, сидя в постели после лежания.
Головокружение и головокружение также могут быть вызваны болезнью Меньера. Это вызывает накопление жидкости в ухе, что вызывает переполнение, потерю слуха и шум в ушах. Другая возможная причина головокружения и головокружения — акустическая неврома.Это нераковая опухоль, которая образуется на нерве, который соединяет внутреннее ухо с мозгом.
Некоторые другие возможные причины головокружения включают:
В редких случаях головокружение может быть вызвано рассеянным склерозом, инсультом, злокачественной опухолью или другим расстройством головного мозга.
Люди, испытывающие головокружение, могут испытывать различные ощущения, в том числе:
- легкомысленность или слабость
- ложное чувство вращения
- неустойчивость
- потеря равновесия
- чувство плавания или плавания
Иногда головокружение сопровождается тошнота, рвота или обморок.Обратитесь за неотложной медицинской помощью, если у вас есть эти симптомы в течение длительного периода времени.
Вам следует позвонить своему врачу, если у вас продолжаются повторяющиеся приступы головокружения. Вы также должны немедленно уведомить своего доктора, если вы испытываете внезапное головокружение вместе с:
- травмой головы
- головной болью
- болью в шее
- высокой температурой
- затуманенное зрение
- потерей слуха
- трудности с речью
- онемение или покалывание
- обвисание глаз или рта
- потеря сознания
- боль в груди
- продолжающаяся рвота
Эти симптомы могут указывать на серьезную проблему со здоровьем, поэтому важно как можно скорее обратиться к врачу.
Ваш врач может сузить причину головокружения и любых других симптомов, выполнив физическое обследование. Они будут задавать вам вопросы о вашем головокружении, в том числе:
- , когда это происходит
- , в каких ситуациях
- серьезность симптомов
- другие симптомы, возникающие при головокружении
Ваш врач может также проверить ваши глаза и уши Проведите неврологический физический осмотр, соблюдайте осанку и выполняйте тесты для проверки баланса.В зависимости от предполагаемой причины может быть рекомендовано проведение визуального теста, такого как компьютерная томография или МРТ.
В некоторых случаях причины головокружения не определяются.
Лечение головокружения сосредоточено на основной причине. В большинстве случаев домашние средства и медицинские процедуры могут контролировать причину головокружения. Например:
- Проблемы с внутренним ухом можно решить с помощью лекарств и упражнений на дому, которые могут помочь контролировать равновесие.
- BPV можно решить с помощью маневров, которые могут помочь облегчить симптомы.Хирургия является вариантом для пациентов, чей BPV не контролируется иначе.
- Болезнь Меньера лечится диетой с низким содержанием соли, периодическими уколами или хирургическим вмешательством на ухе.
- Мигрень лечится с помощью лекарств и изменений в образе жизни, таких как обучение, чтобы определить и избежать триггеров триггера.
- Медикаментозное лечение и методы снижения тревожности могут помочь при тревожных расстройствах.
- Питье большого количества жидкости может помочь, если головокружение вызвано чрезмерной физической нагрузкой, жарой или обезвоживанием.
Следуйте этим советам, если у вас периодически возникают приступы головокружения:
- Сядьте или лягте немедленно, когда почувствуете головокружение, и отдыхайте, пока головокружение не исчезнет. Это может предотвратить возможность потери равновесия, что может привести к падению и серьезным травмам.
- При необходимости используйте трость или ходунки для устойчивости.
- Всегда используйте поручни при ходьбе вверх или вниз по лестнице.
- Делайте упражнения, улучшающие равновесие, такие как йога и тайцзи.
- Избегайте резких перемещений или смены положения.
- Избегайте вождения автомобиля или работы с тяжелой техникой, если вы часто испытываете головокружение без предупреждения.
- Избегайте кофеина, алкоголя и табака. Использование этих веществ может вызвать головокружение или усугубить его.
- Пейте не менее восьми стаканов воды в день, спите семь или более часов и избегайте стрессовых ситуаций.
- Соблюдайте здоровую диету, состоящую из овощей, фруктов и нежирных белков, чтобы предотвратить головокружение.
- Если вы подозреваете, что ваше головокружение вызвано лекарством, поговорите со своим врачом о снижении дозы или переходе на другое лекарство.
- Принимайте лекарства, отпускаемые без рецепта, такие как меклизин (антиверт) или антигистаминный препарат, если вы испытываете тошноту и головокружение. Эти лекарства могут вызвать сонливость, поэтому не используйте их, когда вам нужно быть активным или продуктивным.
- Отдыхайте в прохладном месте и пейте воду, если ваше головокружение вызвано перегревом или обезвоживанием.
Всегда разговаривайте с врачом, если вас беспокоит частота или тяжесть вашего головокружения.
Большинство случаев головокружения проходят самостоятельно, как только лечится первопричина. В редких случаях головокружение может быть признаком более серьезной проблемы со здоровьем.
Головокружение может привести к осложнениям, когда оно вызывает обморок или потерю равновесия. Это может быть особенно опасно, когда человек управляет тяжелой техникой. Будьте осторожны, если вы чувствуете приступ головокружения.Если у вас закружилась голова, немедленно прекратите движение или найдите безопасное место, чтобы успокоиться, пока оно не пройдет.
Почему у меня кружится голова? 10 причин
Головокружение относится к ряду ощущений, таких как ощущение, будто в комнате кружится голова, легкомысленность и ощущение физической неуверенности. Головокружение имеет много возможных причин, которые могут быть связаны с внешней средой человека, лекарствами, которые они принимают, или основным состоянием.
Повторяющиеся головокружения или сильные головокружения могут значительно помешать жизни человека. Это редко указывает на неотложную медицинскую помощь, однако. Люди могут испытывать головокружение после:
- , быстро вращающихся вокруг
- , слишком быстро стоя или сидя
- , выполняющих высокоинтенсивные упражнения
Обычно люди могут определить причину своего головокружения.Тем не менее, этот симптом может возникнуть неожиданно или без какой-либо явной причины.
Причины головокружения могут варьироваться от временных физических изменений до более серьезных основных медицинских состояний, некоторые из которых мы подробно опишем ниже.
Многие люди используют термины «головокружение» и «головокружение» взаимозаменяемо.
Хотя эти условия создают похожие ощущения, они немного отличаются.
Когда кто-то испытывает головокружение, он может чувствовать себя одурманенным или дезориентированным. Головокружение, с другой стороны, относится к искусственному ощущению движения.Головокружение может вызвать у людей ощущение, будто окружающая их среда вращается или наклоняется.
Головокружение возникает из-за развития проблем во внутреннем ухе. Причины головокружения могут включать:
Доброкачественное пароксизмальное позиционное головокружение
Доброкачественное пароксизмальное позиционное головокружение развивается, когда частицы карбоната кальция накапливаются в каналах внутреннего уха.
Эти каналы посылают информацию о положении тела и движениях в мозг, но присутствие частиц кальция заставляет мозг неправильно воспринимать информацию.
Болезнь Меньера
У этого состояния внутреннего уха нет известной причины, но некоторые ученые считают, что это может произойти, когда жидкость собирается в ушных каналах.
Болезнь Меньера может развиться внезапно и без видимой причины. Это может вызвать головокружение, звон или шум в ушах и потерю слуха.
Лабиринтит
Инфекции могут вызывать воспаление внутреннего уха или лабиринт. Лабиринтит имеет тенденцию развиваться после вирусной инфекции, такой как простуда или грипп.
Противовирусные и антигистаминные препараты могут эффективно лечить лабиринтит. Однако части внутреннего уха могут нести постоянное повреждение в результате этого состояния.
Повторяющееся движение от нахождения в транспортном средстве, таком как автомобиль, самолет или лодка, может нарушить структуру внутреннего уха, вызывая головокружение, тошноту и рвоту. Люди называют это «укачиванием» или «морской болезнью».
Беременность или прием определенных лекарств может повысить чувствительность человека к движению и повысить риск возникновения укачивания.Симптомы укачивания обычно проходят, когда человек ступает на твердую почву.
Мигрень — это тип повторяющейся головной боли, которая может вызывать пульсирующую или пульсирующую боль на одной стороне головы. По оценкам Американского фонда мигрени, 30–50% людей будут испытывать головокружение во время приступа мигрени.
Иногда люди испытывают головокружение перед началом приступа мигрени. Другие неврологические симптомы, или ауры, могут предшествовать боли при мигрени.Ауры могут влиять на зрение, речь и управление двигателем человека.
Резкое падение артериального давления может вызвать кратковременное ощущение легкомысленности. Изменения артериального давления могут происходить после того, как вы слишком быстро или сидя.
Другие состояния, которые могут вызвать изменения артериального давления, включают:
Прием определенных лекарств, таких как диуретики, бета-блокаторы или антидепрессанты, также может вызвать изменения артериального давления.
Условия, которые влияют на сердечно-сосудистую систему, такие как накопление зубного налета в артериях и застойная сердечная недостаточность, могут вызвать головокружение.Люди могут испытывать головокружение или чувствовать головокружение до или после сердечного приступа или инсульта.
Если у человека сердечно-сосудистые заболевания, у него, вероятно, будут другие признаки и симптомы, в том числе:
- нерегулярное сердцебиение
- одышка
- дискомфорт или стеснение в груди
- постоянный кашель
- избыток жидкости в руках , ноги или ступни
- усталость
- тошнота, рвота или то и другое
Дефицит железа может привести к состоянию, называемому анемией, при котором организму не хватает крови, богатой кислородом.
Анемия может вызывать следующие симптомы:
- головокружение
- одышка
- боль в груди
- усталость
Внесение соответствующих изменений в диету и прием железосодержащих добавок может помочь в лечении легких форм железодефицитной анемии. Людям с тяжелым дефицитом железа может потребоваться переливание крови.
Гипогликемия возникает, когда уровень глюкозы в крови или сахара в крови падает ниже нормального уровня. Причины гипогликемии включают в себя:
- пропуск еды
- употребление алкоголя
- прием определенных лекарств, таких как инсулин или аспирин
- с гормональным дисбалансом
Симптомы гипогликемии могут появляться внезапно и различаться по степени тяжести.Вот некоторые из этих симптомов:
- головокружение или легкомысленность
- потеря равновесия
- усталость
- головная боль
- голод
- изменения настроения
- трудности с концентрацией
- нерегулярное сердцебиение
аутоиммунное заболевание (ИМБА)
Авторитетное ухо (ИМБА)
Аутоиммунная болезнь к любому состоянию, при котором иммунная система ошибочно атакует внутреннее ухо. AIED может вызвать потерю слуха в одном или обоих ушах.
Другие симптомы AIED включают:
- головокружение
- звон в ушах или звон в ушах
- потеря равновесия или координации
AIED вызывает неспецифические симптомы, которые похожи на симптомы ушной инфекции.Для того, чтобы врачи могли точно диагностировать AIED, они должны взять полную историю болезни, выполнить медицинский осмотр и отследить любые дополнительные симптомы.
Люди, которые имеют AIED, могут заболеть другим аутоиммунным заболеванием, которое затрагивает весь организм.
Длительный или хронический стресс может способствовать развитию серьезных проблем со здоровьем, таких как депрессия, беспокойство, болезни сердца, диабет или иммунная дисфункция.
Во время реакции на стресс мозг выделяет гормоны, которые влияют на дыхательную и сердечно-сосудистую системы.
Эти гормоны сужают кровеносные сосуды, повышают частоту сердечных сокращений и вызывают быстрое, неглубокое дыхание. Эти ответы могут привести к головокружению или легкомысленности.
Другие симптомы стресса включают в себя:
- потливость
- головная боль
- головные боли
- боль в груди
- учащенное сердцебиение
- трудности со сном
- затруднение с концентрацией
- тошнота
DizzisТем не менее, точные отношения между этими двумя людьми различаются.
Некоторые люди могут испытывать приступы тревоги, которые вызывают головокружение, в то время как другие могут внезапно испытывать головокружение, которое вызывает приступы тревоги.
Стрессовые события, такие как экзамен или сложная эмоциональная ситуация, могут вызвать приступы тревоги. Люди могут чувствовать головокружение, дезориентацию и тошноту во время приступа тревоги.
Другие симптомы тревоги включают в себя:
- беспокойство
- беспокойства или ерзать
- трудности с концентрацией внимания
- проблемы со сном
- настроение меняется
- раздражительности
- учащенное сердцебиение
- головная боль
- потливость
- сухость во рту
Головокружение может указывать на более серьезное основное заболевание, когда оно возникает наряду с такими симптомами, как:
- двойное зрение
- рвота
- лихорадка
- онемение
- трудности с движением или контролем рук или ног
- головная боль
- боль в груди
- потеря сознания
Переживание эпизода внезапного или сильного головокружения может вызывать тревогу.Однако головокружение обычно проходит само по себе и не требует неотложной медицинской помощи.
Головокружение — это неспецифический симптом, который может указывать на основное заболевание, такое как беспокойство, стресс или низкий уровень сахара в крови.
Люди должны говорить со своим врачом, если они испытывают сильное или повторяющееся головокружение.
Почему у меня постоянно кружится голова?
Симптомы, которые вы описываете, могут иметь различные причины. Наиболее распространенными из них являются проблемы образа жизни, такие как усталость, стресс или плохое питание. Есть ли у вас проблемы в данный момент, что означает, что вы беспокоитесь и теряете сон? Когда ты в последний раз занимал время, чтобы по-настоящему расслабиться?Головные боли и головокружение особенно могут быть вызваны неустойчивым режимом питания (часто ли вы пропускаете прием пищи?) Или употреблением слишком большого количества алкоголя или кофеина.Приложите реальные усилия, чтобы правильно питаться, включая приличный завтрак в начале каждого дня.
Не сокращайте потребление кофеина слишком быстро, так как это может усугубить головную боль. Вместо этого постепенно переходите на кофе, или, что еще лучше, пейте больше воды или травяные чаи и фруктовые соки.
Напряжение в мышцах вокруг шеи и над кожей головы является распространенной причиной головных болей. Попросите друга сделать хороший массаж шеи и посмотрите, поможет ли это.
Вы также должны проверить свои глаза, особенно если вы проводите много времени, глядя на экраны компьютеров.
Реже головные боли и головокружение могут быть признаком чего-то более серьезного, например, высокого кровяного давления, хотя они очень редко являются признаком опухоли головного мозга (о чем вы, вероятно, беспокоитесь). Поэтому, если они сохраняются, вы должны пойти и пройти обследование у своего врача.
Поделиться или прокомментировать эту статью:
,Периоды и головокружение: это нормально?
Введение в периоды и головокружение
Вы когда-нибудь чувствовали головокружение или головокружение во время менструации? Это может быть неудобно и вызывает беспокойство. Однако, понимание некоторых причин этого является полезным первым шагом в управлении вашими симптомами.
Также важно правильно понимать, когда ваши симптомы в наихудшем состоянии. Если вы испытываете подобные симптомы примерно в одно и то же время каждый месяц, это говорит о том, что они действительно могут быть связаны с вашим менструальным циклом.Ведение дневника симптомов может быть полезно для учета ваших симптомов и выявления любых новых паттернов. Однако, если ваши симптомы становятся более стойкими и выпадают из цикла, возможно, стоит обратиться к врачу.
На этой странице я обсуждаю некоторые причины, по которым менструальные циклы могут вызвать головокружение, и некоторые полезные домашние, травяные и традиционные средства, которые могут вам помочь.
Как ваш период может вызвать головокружение?
Существует несколько объяснений того, почему менструация может вызвать головокружение.
- Гормоны — Флуктуирующие гормоны — это то, что в первую очередь определяет ваш период, и считается, что они ответственны за многие сопутствующие симптомы. В преддверии вашего периода уровень эстрогена и прогестерона значительно падает. Считается, что изменение уровня эстрогена, в частности, потенциально влияет на кровообращение, нейротрансмиттеры, кровеносные сосуды и кровяное давление; все это может повлиять на ваш баланс
- Тяжелые периоды — Тяжелые периоды могут вызывать головокружение.Во-первых, особенно тяжелые месячные могут привести к временным изменениям артериального давления. Быстрая потеря крови может привести к падению кровяного давления, которое может вызвать у вас головокружение. Очень тяжелые месячные могут также привести к анемии. Анемия может повлиять на насыщение крови кислородом, и если в крови, поступающей в мозг, содержание кислорода ниже, чем обычно, вы можете почувствовать головокружение. Тяжелые месячные также могут быть признаком миомы матки. При миоме вы чаще страдаете от тяжелых месячных, что повышает риск развития анемии.
- Периодические судороги — Очень болезненные месячные могут вызвать у вас головокружение и головокружение.Некоторые люди лучше переносят боль, чем другие, и основная причина болезненного периода, например избыток простагландинов, также может повлиять на вашу голову
- Простагландины — Простагландины инициируют сокращения гладких мышц стенки матки, чтобы дать вам ваш период и, следовательно, часто ответственны за судороги периода. Простагландины могут диффундировать из матки в окружающие области и даже в кровоток. Если простагландины циркулируют и в конечном итоге достигают вашей головы, они могут вызвать головную боль или головокружение
- Другие симптомы менструации — Другие симптомы менструации могут косвенно способствовать возникновению у вас головокружения.Например, недостаток сна или перепады настроения. Если вы страдаете от недостатка сна в результате особенно тяжелых или болезненных периодов, вы можете обнаружить, что на следующий день вы испытываете легкие головокружения. Определенные перепады настроения также могут повлиять на ваш баланс, например, если вы страдаете от приступа тревоги. Тревога может оказывать физическое воздействие на организм, и результатом может быть головокружение.
Факторы питания и образа жизни
Существуют некоторые простые домашние средства, которые могут помочь подавить чувство легкомысленности или головокружения.
- Стабилизировать уровень сахара в крови — Шаткий уровень сахара в крови может легко вызвать головокружение или головокружение. Старайтесь съедать три раза в день, здоровые закуски между ними по мере необходимости, чтобы стабилизировать уровень сахара в крови. Включайте источник белка в каждый прием пищи и старайтесь по возможности избегать рафинированного сахара. Несмотря на то, что сладкая тяга часто появляется чаще во время вашего периода, поддаваться этой тяге может быть проблематично. Сахар вначале вызывает повышение уровня сахара в крови, но часто за этим следует сбой.Низкий уровень сахара в крови может вызвать у вас головокружение и его лучше избегать
- Включите достаточное количество железа в свой рацион — Если у вас тяжелые месячные, важно убедиться, что вы получаете достаточно железа в своем рационе. Включите много зеленых листовых овощей, бобов, обогащенных источников углеводов, мяса и рыбы, чтобы соответствовать рекомендуемой суточной норме
- Пейте достаточное количество воды — Обеспечение достаточного количества воды может помочь предотвратить чувство головокружения.Если вы обезвожены, ваше кровяное давление может упасть, и вы можете почувствовать головокружение или головокружение. Убедитесь, что вы пьете много жидкости, которая должна поддерживать стабильное кровяное давление
- Практика дыхательных техник — В зависимости от причины головокружения, практика дыхательных техник может быть полезной. Дыхательные техники — это хорошо известная стратегия преодоления трудностей, помогающая вам справиться с болью, например, если вы страдаете от менструальных болей или в случае определенных перепадов настроения.Например, чувство сильной злости или беспокойства часто может быть возвращено под контроль с помощью глубокого дыхания.
Растительные лекарственные средства
Если диета и образ жизни не помогают при головокружении, возможно, пришло время попробовать травяные средства.
- Gingko — Gingko biloba — это традиционное растительное лекарственное средство, которое помогает поддерживать кровообращение в конечностях, таких как руки, ноги и голова
- Изофлавоны сои — Если колебания уровня эстрогена вызывают чувство головокружения, могут быть полезны изофлавоны сои.Женщины, приближающиеся к менопаузе, часто страдают от симптомов, вызванных низким уровнем эстрогена, и легкие нерегулярные месячные часто являются показательным признаком.
Пожалуйста, обратите внимание, что если вы принимаете гормональные контрацептивы, такие как таблетки, то травяные средства, балансирующие гормоны, могут вам не подойти.
Как мой врач может помочь?
Если домашние или травяные средства не помогают справиться с циклическим головокружением, возможно, стоит обратиться за медицинской помощью.
В зависимости от причины вашего головокружения ваш врач может предложить несколько вариантов.Ваш врач может предоставить вам железосодержащие таблетки, если выяснится, что вы страдаете анемией в результате тяжелых менструаций (остерегайтесь любых побочных эффектов и, возможно, вместо этого подумайте о легком железосодержащем тонике).
Противовоспалительные препараты от вашего фармацевта или врача также могут помочь уменьшить головную боль и головокружение в результате избытка медиаторов воспаления, таких как простагландины.
Наконец, если гормональный дисбаланс может быть причиной вашего головокружения, ваш врач может предложить попробовать метод гормональной контрацепции, такой как таблетки.
Пестролистная бузина фото: Декоративный кустарник бузина — посадка, уход, виды, сорта и размножение
Ботаническая классификация в пределах рода Бузины (Sambucus), включая вид Sambucus nigra, вызывает многочисленные противоречия и остается неясной. Причиной этого является широкое распространение растений данного типа и их высокая морфологическая изменчивость.
Род насчитывает примерно от 9 до 40 видов травянистых многолетников, лиственных деревьев и кустарников, произрастающих в природе в лесах и зарослях умеренных и субтропических регионов.
Отдельные виды культуры востребованы в качестве лекарственного сырья, а сортовые формы растения могут смело конкурировать с популярными в ландшафтном дизайне декоративными деревьями и кустами. Бузина в уходе нетребовательна и ее можно рекомендовать начинающим садоводам.
Сорта и виды бузины
Одним из самых распространенных представителей рода является европейская бузина черная блэк (Sambucus nigra), которая представляет собой густой сильно разветвленный кустарник или не очень высокое деревце. Характеризуется довольно быстрым ростом (до 60 см в год), достигая высоты от 2 до 6 метров, в зависимости от сорта.
Листья перистые, состоящие из небольших листочков до 30 см длиной. У диких кустарников они темно-зеленые, цвет листьев декоративных сортов может быть светло-зеленого окраса, пестрого и даже почти черного.
Маленькие, кремово-белые или розовые ароматные цветки собраны в плоские щитковидные соцветия диаметром 10-20 см. Многочисленные, сферические плоды появляются в начале осени. Обильно плодоносящие кусты имеют так много ягод, что стебли изгибаются под их весом.
Плоды остаются на кустарниках даже после первых заморозков. Цветение бузины настолько красивое, что даже дикий кустарник в этот период привлекает внимание.
Самые интересные сорта бузины черной
Бузина «Aurea» с листочками золотистыми в начале сезона и желто-зелеными летом.
«Aureomarginata» — листва с золотыми краями. Высота куста около 3 м.
«Aureovariegata» — отличается желтыми пятнами на листьях.
«Герда» — кустарник высотой до 3,5 метров с темными пурпурными листьями и розовыми цветами.
«Guincho Purple» — темно-фиолетовые, глянцевые листья небольшого кустарника осенью приобретают красный оттенок, побеги также фиолетового окраса, соцветия насыщенного розового цвета.
Захватывающий сорт черной бузины «Black Lace» (Черное кружево), который также известен как бузина «Ева». Выделяется среди других сортовых форм ажурными, глубоко рассеченными пурпурно-фиолетовыми листьями. Соцветия розовые, появляются поздней весной. Осенью листья становятся красными.
Бузина «Блэк тауэр» или «Черная башня» — медленно растущий столбчатый кустарник 2 м в высоту и 1 м в ширину. Молодые листочки зеленого цвета со временем становятся лилово-фиолетовыми. Идеально п
Бузина (Sambucus) – кустарники или небольшие деревца (3-5 м), многие из которых отличаются декоративными плодами. Бузина красная, или кистистая (Sambucus racemosa) имеет несколько декоративных форм, неприхотлива и к тому же отпугивает мышей. У бузины черной (Sambucus nigra) тоже есть декоративные формы, а плоды ее употребляют в пищу.
Черная бузина менее морозостойка, но все же достаточно устойчива, особенно при посадке в защищенном от холодных ветров месте. Легко восстанавливается в случае, если побеги обмерзли.
На нее похожа бузина канадская (Sambucus canadensis), также имеющая декоративные формы. Это более выносливое растение. Перечисленные виды в той или иной степени теневыносливы и влаголюбивы. Предпочитают богатые почвы. Хорошо переносят обрезку, в том числе «на пень». Размножают бузину семенами, культурные формы – черенками.
Как выглядит черная и красная бузина, как цветет кустарник (с фото)
Как выглядит бузина, смотрите на фото, предложенных ниже, и любуйтесь ее уникальной красотой:
Этот типичный образец семейства жимолостных является растением крайне привлекательным, овеянным необычными поверьями. Знахари считают его оберегом от злых духов, подручным материалом для создания лекарств. Как выглядит бузина, наверняка знает каждый дачник, сельский житель и даже далекий от садоводства обитатель мегаполиса.
Имеется целая палитра сортов и видов бузины, их известно около 40. Характерный аромат листвы отпугивает назойливых насекомых (например, мух), грызунов и прочих вредителей. Кусты часто сажают в районе выгребных и компостных ям, уличных туалетов, навозных куч.
Помимо распространенной повсеместно бузины красной и черной, культивируются и другие разновидности этого растения, например:
Канадская
Голубая
Сибирская
Травянистая
Зимбольда
Как красиво смотрятся на всевозможных территориях разные виды и сорта бузины, оцените на фото:
Красная, а также травянистая бузина – растения несъедобные, в их составе наличествуют цианогликозиды. Черная же бузина, напротив, известна своими целебными качествами. Иногда бывает непросто отличить ядовитые ягоды алой бузины от лекарственных плодов черной. Если нет совершенной уверенности в том, какое растение перед глазами, не стоит рисковать.
Фото бузины черной и красной предлагаются ниже, просмотрите их, дабы увидеть важные отличия:
Большинство сортов бузины для Подмосковья вполне пригодны, их можно высаживать даже на Северо-Западе. Если обеспечить растению надежное утепление на зиму, то оно не пострадает от сильных морозов. Декоративные сорта культивируют с целью оформления приусадебных участков, дач, садов, парковых зон. Бузина в ландшафтном дизайне очень востребована, ведь лиственная масса и цветы этого растения необычайно красивы, могут иметь разнообразную окраску и форму.
Как размножить бузину черенками и другими способами
Разводят бузину путем черенкования, посевом семян, делением кустов или образованием отводок. Размножение бузины черенками – удобный и самый известный метод. Черенки используются как одревесневшие, так и юные. Они обязательно должны содержать не меньше 3-х междоузлий, несколько верхних листов. Материал заготавливают в июне-июле.
Срезанные из взрослого растения черенки (10-12 см) помещают в песочно-торфяную смесь, сверху накрывают банкой. Ту часть стебля, которая будет соприкасаться с землей, желательно перед посадкой обработать корнеобразователем – этот состав ускорит процесс укоренения в разы. Требуется регулярный полив. Осенью саженцы отправляют в открытый грунт.
Семена собирают примерно в конце октября, посев осуществляют сразу или весной. Если процедура запланирована на весенний период, то необходимо семена подготовить надлежащим образом:
- их предварительно замачивают – на 3-6 суток;
- воду меняют ежедневно;
- затем семена смешивают с мокрым песком, помещают в герметичную емкость, ставят в холодильник на 50-60 суток.
Сеют семена на глубину 2-3 см, соблюдая расстояние между рядами. Сеянцы в первый же летний сезон заметно вырастают (до 0,5-0,6 м), в возрасте 1-го года их пересаживают на постоянное «место обитания». Осенний посев не требует предварительной обработки семян.
Ключевые особенности этого способа посадки бузины и ухода изображены на фото – просмотрите их, чтобы сделать все шаги грамотно:
Как размножить бузину, чтобы добиться практически 100-процентной приживаемости молодого растения? Оптимальный вариант – образование отводков, которые прикапывают от взрослого кустарника осенью либо весной. Ветку 2-3-летнего растения пригибают, укладывают в вырытую накануне траншею. На дно канавки добавляют компост. Побеги надежно закрепляют скобой, изготовленной из металла, хорошо прикапывают, оставляя над землей верхушку ветки (ее после посадки срезают на 10 см). Растение нуждается в частом поливе, особенно до того момента, пока оно не укоренится.
Деление корневой системы выполняют осенью. Крупный, многолетний куст выкапывают, разделяют на равные секции. Для этого понадобится пила или острый топор. Места срезов/спилов обмазывают золой, сразу высаживают в подготовленные траншеи или контейнеры (если планируется весенняя посадка).
Как правильно посадить бузину
Чтобы получить сильное, красивое растение, нужно знать, как посадить бузину правильно. Кустарник не особо требователен к почве, на которой произрастает, однако предпочтение следует отдавать суглинку, дерново-подзолистому грунту с рН 6,0-6,5. Чрезмерную кислотность почвы нейтрализуют известкованием (вносят доломитовую муку).
Растение может мириться с чрезмерной влажностью и умеренной тенью, но однозначно не выдерживает засуху – оно плохо растет, утрачивает декоративность, способно и вовсе погибнуть. Это нужно учитывать при выборе места для посадки и при дальнейшем уходе.
Рекомендуется остановить внимание на открытой, солнечной, восточной площадке участка. Очень шикарно выглядит посаженный в подходящем месте, ухоженный кустарник бузины, посмотрите на фото:
Высаживают кустарник осенью либо весной, что зависит от способа размножения. В любом случае яму выкапывают заблаговременно (за месяц до предполагаемой посадки). Глубина ямы – 0,8 м и 0,5 м – ее окружность. Землю из верхних слоев канавы отбрасывают в одну сторону, из более глубоких слоев – в другую.
На дно траншеи помещают питательную «подушку», состоящую из таких компонентов:
- почва, выкопанная из поверхностных слоев;
- 7 кг качественного перегноя;
- 50 гр. фосфатов;
- 30 гр. калийного удобрения.
Все ингредиенты тщательно смешивают. Покрывают 2/3 смеси дно выкопанной ямы. В день посадки траншею слегка рыхлят внутри, опускают туда корневую часть саженца, присыпают почвой, добытой ранее из нижних слоев. Сверху засыпают остатком удобрительной почвосмеси. Утрамбовывают площадь вокруг ствола, поливают водой (1-15 л). Когда жидкость впитается, саженец аккуратно привязывают к колышку.
С некоторыми основными этапами посадки бузины черной и ухода за ней в дальнейшем ознакомьтесь по фото:
Хотя растение отличается непритязательностью, все же некоторое внимание ему нужно уделять, иначе кустарник не сможет выполнять свои декоративные функции.
Характер и объем уходовых мероприятий зависит от сезона:
- Весна. В марте есть риск того, что растение пострадает от перепадов температуры, когда днем кора сильно нагревается солнечными лучами, а ночью стремительно охлаждается. Чтобы предотвратить повреждения, все развилки прокрашивают известковым раствором. Если на стволе присутствуют трещины или травмы, нанесенные грызунами, то все такие «ранения» следует промыть раствором марганцовки, замазать садовым варом. В погожий нехолодный день приступают к обрезке. Ликвидации подлежат высохшие, нездоровые, обмороженные побеги. При помощи секатора кроне придают опрятный вид. Спилы и места срезов обрабатывают Нитрафеном либо бордоской жидкостью.
- Лето. После цветения бузину опрыскивают специальными препаратами, чтобы не допустить повреждений вредными насекомыми, мучнистой росой. Грунт на приствольной территории рыхлят, поддерживают во влажном состоянии. У подмороженных за зимний период кустов активизируется рост прикорневых побегов. Их уничтожают, пока они не «обогнали» сам бузиновый куст.
- Осень. Осенний уход подразумевает полив, сбор урожая, подготовку к зиме. В сентябре у черной бузины созревают целебные ягоды, их заготавливают и подвергают соответствующей переработке. После этого выполняют санитарную обрезку. Когда растение сбросит листву, его обрабатывают фунгицидами, инсектицидами. В конце месяца перекапывают почву вокруг ствола, утепляют приствольную площадь торфом, перегноем или соломой. Иногда предварительно вносят удобрения.
- Зима. Чтобы предотвратить обморожение корневой части кустарника, периодически нагромождают вокруг стволов снег. Также следят за тем, чтобы не разрушилась утеплительная мульча.
В достаточном количестве воды нуждаются сорта всех видов бузины: и черной, и красной, и канадской и других. Уменьшить частоту поливов или даже исключить их можно лишь в дождливое лето и тогда, когда приствольное пространство замульчировано. Мульча (компост, солома, перепревший навоз) замедляет скорость испарения влаги из почвы. В особо знойную пору под каждый куст выливают 10 л воды, 1раз/неделю.
Вид черная бузина: сорта для Подмосковья, уход и выращивание (с фото)
Наиболее популярным, всеми узнаваемым видом является бузина черная. Ее сорта смотрите на фото – все они при правильном уходе могут выполнять декоративные задачи:
Чтобы еще лучше понять, как выглядит бузина черная, читайте описание далее. Это очень урожайный кустарник или некрупное (не выше 10 метров) дерево. Любит солнечный свет, но и в тени тоже неплохо себя чувствует. Взрослые экземпляры имеют ветвистые стебли, серую кору, достаточно большие (10-30 см) непарноперистые листья, состоящие из 3-9 отдельных сегментов. Посадка черной бузины и уход в дальнейшем за ней отличаются простотой.
Цветы собраны в широкие щитообразные соцветия диаметром до 25 см: белоснежные или со слегка желтоватым оттенком, реже – нежно-розовые. Чтобы узнать, как цветет бузина, придется дождаться весны-лета. Во время цветения от нее распространяется характерный аромат, который привлекает насекомых-медосбощиков. Черно-фиолетовые, глянцевые плоды с 2-3 косточками и алой мякотью созревают ближе к сентябрю. В них содержатся стойкие пигментирующие вещества.
Ягоды кустарника бузины черной кисло-сладкие на вкус, плоды, а также соцветия содержат много биологически активных компонентов. Поэтому выращивание бузины черной очень актуально для нетрадиционной медицины.
Из растительного сырья готовят лекарственные настои, обладающие ценными свойствами:
- противовоспалительными;
- антисептическими;
- успокоительными;
- слабительными;
- жаропонижающими;
- желче-, мочегонными.
Используется сырье и для наружного применения при геморрое, ожогах, опрелостях, гнойниках, ранах. Из плодов варят вкусное варенье, мармелад, компоты, делают ликер. Имеются противопоказания к употреблению (беременность, синдром Крона, колит и др.). Листья и кора токсичны для человека.
Выращивание черной бузины и уход за ней не имеют отличительных особенностей, осуществляются по общим принципам, подробно изложенным в статье. Размножение бузины черной также производится стандартными способами – каждый садовод выбирает наиболее приемлемую для себя технику.
Далее будут перечислены наиболее востребованные сорта черной бузины, этот вид очень полюбился садоводам и активно используется ландшафтными дизайнерами:
Aurea. Вырастает крона лаймового цвета.
Luteovariegata. Листья поначалу имеют ярко-желтую окраску, позже становятся бело-желтыми.
Aureo-variegata. Сорт характеризуется золотисто-пестрой листвой.
Аlbomarginata. Листья пятнистые, окаймленные белой полоской.
Argentea. На белых листьях присутствуют зеленые вкрапления.
Guincho Purple. Весной крона зеленая, летом – ярко-фиолетовая. Цветки розовые, со временем немного тускнеют.
Black Beauty. Пурпурные листы, розовые соцветия с приятнейшим цитрусовым ароматом покорят каждого человека. Фиолетово-черные ягоды съедобны.
Rotundifolia. Медленнорастущий куст с широкими листьями. Соцветия ажурные, не обильные.
Sampo. Ценный для промышленного производства сорт со средними параметрами кистей, но крупными, аппетитными плодами.
Благодаря относительной невосприимчивости к морозам, подходит большинство описанных сортов бузины черной и для Подмосковья с его строгим климатом.
Прежде чем использовать части того или иного сорта для лечения либо в пищу, нужно посоветоваться с опытным травником, фитотерапевтом. Это необходимо для того, чтобы не спутать съедобные виды с ядовитыми, не причинить вред здоровью некорректными дозировками.
Вид красная бузина: фото и описание сортов
Красная бузина (Sambucus racemosa) — небольшое листопадное дерево начинает свою родословную с горных склонов Западной Европы. Его отличительной особенностью является специфический запах и красивые, но несъедобные мелкие плоды красного цвета. Внешне растение особо привлекательным становится как раз во время плодоношения. Экземпляр достаточно теневынослив, но более эффектно выглядит в условиях хорошего освещения.
Имеет бузина красная сорта очень интересные, декоративные, которые успешно переносят формирующую обрезку, неблагоприятные погодные условия:
Nana. Карликовая, компактная форма. Обладает симпатичной кроной золотистого оттенка, надсечками по краям листов. Цветы зелено-желтые, ягоды ярко-алые.
Sutherland Gold. Отличается от Nana более выраженной рассеченностью каймы листов. Сорт устойчив к солнечным лучам.
Goldenlocks. Очаровательное растение, высота которого достигает 0,75 м.
Располагает глубоко рассеченными, желтыми листьями. Их декоративность не ухудшается даже под воздействием палящего солнца.
Purpurea. Радует роскошными соцветиями розового, пурпурного оттенка.
Flavescens. Выгодно выделяется среди других сортов оригинальной окраской плодов. Красивые красные ягоды имеют оранжевые разбавки по бокам.
Tenuifolia. Кустарник растет медленно, достигает 150 см.
Дугообразные побеги производят папоротниковидные, очень нежные листья. Последние при распускании приобретают пурпурный перелив.
Какими очаровательными бывают упомянутые виды бузины, смотрите на фото:
Если говорить о том, какие требуются бузине красной посадка и уход, то здесь такая же ситуация, как в случае с черной. Все классические правила заботы вполне приемлемы для этого вида. Размножение бузины красной выполняется путем черенкования, посева семян, формированием отводок.
Любая часть этого кустарника содержит токсичные для человека вещества. Ухаживают за растением, предварительно надев защитные перчатки, стараются быть крайне осторожным. После работы руки моют с мылом под проточной водой. Если во время обрезки на открытую рану или порез попал сок растения, другие его фрагменты, необходимо поспешить к врачу.
Черная и красная бузина в ландшафтном дизайне (с фото)
Бузина черная в ландшафтном дизайне используется довольно часто, ведь это растение имеет множество достоинств – декоративность, выносливость, неприхотливость и т. д. Для оформления парков, приусадебных территорий, алей, придорожных зеленых полос применяют и другие виды бузины (красную, канадскую).
Растение отличается высокой перспективностью в деле эстетического оформления участков:
- Если сад выполнен в естественном стиле, то композиция из бузиновых кустарников выступит своеобразным подлеском для природной рощицы. Выгодно впишется бузина в дизайн опушки с озером или прудом.
- Придадут романтичное настроение всему поместью изящные красочные соцветия, которыми покрываются некоторые сорта бузины – посмотрите на фото, какой уникальный эффект они обеспечивают:
- В массивных альпинариях отлично будут смотреться карликовые виды растения, а «плакучие» сорта подойдут для оформления прибережной зоны.
- Бузина – кустарник, который часто «приглашается» на роль живой изгороди. Она сохраняет привлекательный вид на протяжении многих месяцев.
- «Отзывчивость» кустарника привлекает к нему пристальное внимание дачников. Выращивание черной, красной бузины и уход за ней – процессы, не сопряженное с какими-либо сложностями. При наличии всего нескольких простых инструментов (секатора, лопаты, пилы), минимальных затрат времени легко превратить насаждение в произведение искусства.
Насколько удачным атрибутом может оказаться бузина в ландшафтном дизайне, смотрите на фото сами:
Привычный комплект садовых и парковых растений уже порядком приелся. Бузиновый кустарник внесет свежесть, новшество, интересную изюминку в ландшафт. С ее помощью человек может проявить фантазию, почувствовать себя настоящим мастером по созданию прелестных композиций. Важно то, что бузина черная в посадке и уходе крайне непритязательна, это же можно сказать и о других сортах. С ними разрешается смело импровизировать, украшая свой двор.
Вконтакте
Google+
ПОХОЖИЕ СТАТЬИ:
Бузина пестролистная фото описание
Ботаническая классификация в пределах рода Бузины (Sambucus), включая вид Sambucus nigra, вызывает многочисленные противоречия и остается неясной. Причиной этого является широкое распространение растений данного типа и их высокая морфологическая изменчивость.
Род насчитывает примерно от 9 до 40 видов травянистых многолетников, лиственных деревьев и кустарников, произрастающих в природе в лесах и зарослях умеренных и субтропических регионов.
Отдельные виды культуры востребованы в качестве лекарственного сырья, а сортовые формы растения могут смело конкурировать с популярными в ландшафтном дизайне декоративными деревьями и кустами. Бузина в уходе нетребовательна и ее можно рекомендовать начинающим садоводам.
Сорта и виды бузины
Одним из самых распространенных представителей рода является европейская бузина черная блэк (Sambucus nigra), которая представляет собой густой сильно разветвленный кустарник или не очень высокое деревце. Характеризуется довольно быстрым ростом (до 60 см в год), достигая высоты от 2 до 6 метров, в зависимости от сорта.
Листья перистые, состоящие из небольших листочков до 30 см длиной. У диких кустарников они темно-зеленые, цвет листьев декоративных сортов может быть светло-зеленого окраса, пестрого и даже почти черного.
Маленькие, кремово-белые или розовые ароматные цветки собраны в плоские щитковидные соцветия диаметром 10-20 см. Многочисленные, сферические плоды появляются в начале осени. Обильно плодоносящие кусты имеют так много ягод, что стебли изгибаются под их весом.
Плоды остаются на кустарниках даже после первых заморозков. Цветение бузины настолько красивое, что даже дикий кустарник в этот период привлекает внимание.
Самые интересные сорта бузины черной
Бузина «Aurea» с листочками золотистыми в начале сезона и желто-зелеными летом.
«Aureomarginata» – листва с золотыми краями. Высота куста около 3 м.
«Aureovariegata» – отличается желтыми пятнами на листьях.
«Герда» – кустарник высотой до 3,5 метров с темными пурпурными листьями и розовыми цветами.
«Guincho Purple» – темно-фиолетовые, глянцевые листья небольшого кустарника осенью приобретают красный оттенок, побеги также фиолетового окраса, соцветия насыщенного розового цвета.
Захватывающий сорт черной бузины «Black Lace» (Черное кружево), который также известен как бузина «Ева». Выделяется среди других сортовых форм ажурными, глубоко рассеченными пурпурно-фиолетовыми листьями. Соцветия розовые, появляются поздней весной. Осенью листья становятся красными.
Бузина «Блэк тауэр» или «Черная башня» – медленно растущий столбчатый кустарник 2 м в высоту и 1 м в ширину. Молодые листочки зеленого цвета со временем становятся лилово-фиолетовыми. Идеально подходит для небольших садов. Соцветия розовые.
«Линеарис» – куст до 2 метров в высоту с очень узкими, изрезанными листьями.
Бузина «Мадонна» – компактный декоративный кустарник с яркими желто-зелеными листьями.
Бузина «Лациниата» – быстрорастущий компактный кустик высотой до 2 метров с ажурной кроной из глубоко рассеченных листьев.
«Pulverulenta» – карликовый куст высотой около 1,5 м. Сортовая форма характеризуется необычными цветными листьями, почти белыми весной. Летом зеленый цвет начинает доминировать, и листья становятся пестрыми с белыми пятнами.
«Purpurea» – молодые фиолетово-зеленые листья, с возрастом ярко-зеленые.
Бузина голубая представляет собой небольшое декоративное дерево родом из западных районов Соединенных Штатов и Мексики. В сезон деревце украшено пышными соцветиями, а осенью усыпано гроздьями сизо-синих ароматных, съедобных ягод похожих на голубику.
Красно-коричневая кора растения эффектно контрастирует с бледно-зеленым цветом листвы. Недостатком данного вида является его низкая морозостойкость.
Красная бузина (Sambucus racemosa) или бузина кистевидная похожа на другие виды, но с одним важным отличием – ее красные ягоды непригодны в пищу, так как ядовиты, поэтому выращивают куст в качестве декоративного растения.
Многочисленные ярко-красные плоды на фоне перистых зеленых листьев делают куст ярким акцентом осеннего сада. Данный вид имеет также несколько эффектный сортовых форм.
«Плюмоза ауреа»
Бузина «Плюмоза ауреа» и «Sutherland Gold» – сорта с золотисто-желтой, ажурной листвой, которая в тени становится зеленой. «Sutherland Gold» за высокую декоративность получил награду Королевского садоводческого общества.
«Sutherland Gold»
«Лимонное кружево» или «Lemony Lace» – очень выносливое и эффектное растение с перистыми салатовыми листьями.
Существуют также сорта с пурпурной листвой и розовыми цветками.
Бузина травянистая (Sambucus ebulus). Многолетняя трава высотой 1-2 м с прямыми, обычно неразветвленными стеблями. Образует по мере разрастания большие группы с обширным подземным корневищем. Листочки перистые, длиной 15-30 см. Все части растения ядовиты.
Бузина Зибольда (Sambucus sieboldiana) родом из Восточной Азии. Вид назван в честь немецкого врача и ботаника Филиппа Франца фон Зиболда. Представляет собой мощный кустарник с очень крупными листьями и большими соцветиями.
Посадка бузины в открытый грунт
Кусты с открытыми корнями высаживают весной или в ноябре, растения в контейнерах высаживают на протяжении всего сезона. Лучше всего укореняются саженцы возрастом один или два года.
Бузина в уходе нетребовательна, но для красивого окраса листвы декоративных сортов и обильного плодоношения ее необходимо высаживать в солнечном месте, с защитой от сильного ветра.
Почву культура предпочитает без застоя воды, плодородную, богатую гумусом и азотными соединениями, хотя неплохо адаптируется и к более бедным субстратам, но тогда цветение будет не таким обильным. А вот кислый грунт необходимо за 2 года до посадки бузины известковать.
Выбрав место, приступайте к посадке саженцев. Выкопайте яму размером 50×50 см и 60 см вглубь. Приготовьте плодородную смесь из хорошо перепревшего навоза (4-5 кг) и плодородной земли, взятой из ямы.
Полезно также добавить столовую ложку калийного удобрения и 50 г фосфатов. Все хорошо перемешайте и насыпьте в яму 2/3 подготовленного субстрата.
Поместите корни дерева в посадочное отверстие и отрегулируйте глубину посадки так, чтобы корневая шейка находилась на уровне поверхности почвы. Заполните яму оставшейся землей и утрамбуйте, сделав вокруг небольшое углубление для полива. Обильно полейте 10 литрами воды. Саженцам в форме деревца может понадобиться жесткая опора, к которой их привязывают первые 2 года.
Побеги у всех молодых саженцев сразу после посадки укорачивают на 10 см и в дальнейшем поддерживают аккуратную крону насаждений с помощью сезонной ежегодной обрезки.
Несколько саженцев высаживайте на расстоянии 2-3 метра друг от друга. Чем больше воздуха может циркулировать между кустарниками, тем меньше вероятность развития заболеваний. После посадки выложите вокруг корневой зоны куста слой мульчи из садового компоста или коры.
Особенности ухода за бузиной
В начале весны, когда солнце днем начинает нагревать, а ночью еще держаться морозы, кора крупных побегов может растрескиваться. Чтобы избежать повреждений, побеги и ствол покрывают слоем извести.
Фото необычных клумб можно посмотреть здесь
В начале марта проводят санитарную для плодовых видов и если необходимо формирующую обрезку для декоративно лиственных форм. Удаляют мертвые, поврежденные или с признаками болезни побеги.
Густые кусты прореживают, удаляют боковые и нежелательные ветви, которые развиваются под неправильным углом. Места среза крупных побегов во избежание инфекции смазывают садовым варом.
Культура хорошо переносит климатические условия средней полосы, но в сильные морозы нежные сорта бузины «Блэк лэйс» и «Черная красавица» могут подмерзнуть. В этом случает, кусты обрезают, оставляя только 20-30 см до уровня почвы. За сезон растение образует новые густые побеги с декоративной листвой. Так же проводят омолаживающую обрезку раз в 3 года.
После любого вида обрезки, когда почки еще не распустились, бузину обрабатывают раствором бордоской жидкости или другими аналогичными по действию препаратами для профилактики заболеваний и уничтожения вредителей. Повторную обработку проводят осенью после листопада. Больные опавшие листья сжигают.
В период цветения, активной вегетации и формирования плодов, культура нуждается в подкормках и поливе. Многочисленную прикорневую поросль у кустарников необходимо регулярно удалять в самом начале роста.
В конце осени до наступления морозов приствольную область утепляют опавшей листвой или компостом. Отличным утеплителем является выпавший снег, который подкидывают к насаждениям.
Подкормки
В уход за бузиной в саду входят также подкормки. При посадке в хорошо удобренную почву культура прекрасно растет и без внесения удобрений, но в более бедных субстратах полезно весной подкормить навозной жижей или компостом.
Хорошо реагирует культура на азотные подкормки раствором мочевины. Удобряют насаждения только в весенний период. В летнее время, если потребуется, добавьте 25-30 г сбалансированного минерального удобрения для каждого растения.
Полив
Культура любит умеренно влажные почвы, поэтому в засушливое лето нуждается в регулярном поливе, примерно раз в неделю для крупных насаждений и 2 раза для молодых саженцев. После полива почву разрыхлите, чтобы не образовалась корка, которая закрывает доступ кислорода к корням.
В обычное лето с периодическими дождями насаждения в поливе не нуждаются, а слой мульчи не даст влаге испаряться и защитит корни от перегрева.
Размножение бузины
Размножая бузину с помощью семян, следует учитывать, что полученные сеянцы не сохраняют сортовых и даже видовых качеств материнского растения, поэтому культуру в основном размножают вегетативно.
Выращивание бузины из черенков
Зеленые черенки с 2-3 междоузлиями длиной примерно 15 см срезают летом чуть ниже листового узла. Все листья удаляют, оставляя только один верхний листовой черешок с двумя листочками. Черенки могут укореняться в воде или в почве.
Для укоренения в почве срезы черенков заглубляют в порошок, стимулирующий быстрое корнеообразование, и высаживают в песчано-торфяную смесь. Почву и черенки поливают из лейки и накрывают прозрачным пакетом, создавая тепличные условия. Горшок помещают на время укоренения в место с рассеянным солнечным светом.
Периодически проветривайте тепличку и не забывайте поливать почву, поддерживая ее умеренно влажной. Конденсат с кулька не должен попадать на листочки, так как может спровоцировать их гниение. Как только у них появятся признаки роста, вы можете удалить пластиковый пакет. В октябре молодые растения высаживают в открытый грунт.
Для укоренения подходят также древесные черенки, взятые во время весенней обрезки. Их сразу заглубляют в открытый грунт и по необходимости поливают в течение сезона. Укореняется таким образом большая половина черенков.
Корни в воде. Зеленые черенки помещают в банки и помещают рядом с окном. Воду меняют каждые 3-4 дня. Через 7-8 недель у черенков сформируются достаточно корней, чтобы их пересадить на постоянное место в открытый грунт.
Размножение бузины отводками
Этот способ наиболее эффективен, так как дает почти 100% гарантию получения новых саженцев. Технология размножения проста: молодые неодревесневевшие боковые побеги наклоняют к земле и укладывают в приготовленные канавки со слоем компоста по всей длине побега.
Крепят металлическими скобами, чтобы не распрямились и засыпают грунтом, оставляя не засыпанной только верхушку ветви. На следующий год с началом нового роста укоренившиеся отводки можно отделить и пересадить на новое место.
Как видим уход за бузиной, посадка и размножение не представляют трудностей даже для начинающего садовода.
Болезни бузины
Вирус томатной мозаики уменьшает жизнеспособность бузины, приводит к меньшему урожаю и, в конечном итоге, убивает растение. Это одно из наиболее серьезных заболеваний культуры. Вирус обычно передается пыльцой и почвенными нематодами под названием Xiphinema.
Некоторые сорняки также являются разносчиками болезни. Проявляется изменением формы и цвета листвы, хлорозом. Заболевание практически не поддается лечению.
Грибковые заболевания могут вызывать появление листовых и стеблевых пятен. Пятна могут быть фиолетовыми, коричневыми или желтыми, в зависимости от гриба. В некоторых случаях они распространяются по всей листовой пластине и приводят к листопаду.
Мучнистая роса также относится к грибковым болезням. Выглядит в виде порошкообразного светло-белого налета и со временем ослабляет растение. В самых тяжелых случаях листья растения могут скручиваться и опадать. Болезнь процветает во влажных условиях.
В качестве лечения и профилактики удаляют и сжигают пораженные части растения и обрабатывают куст фунгицидными препаратами. Заболевания вызывают слишком высокая влажность на фоне низких температур, плохая циркуляция воздуха вокруг насаждений.
Бузина в ландшафтном дизайне сада
Кусты и деревья культуры вписываются в любой садовый стиль. Сорта с резными листьями идеально подходят для оформления восточных садов в качестве замены дорогостоящим и капризным японским кленам.
Несколько саженцев, посаженные в ряд, станут отличной альтернативой живой изгороди. Карликовые формы сорта «Lemony Lace» высаживают в компании с гортензией, разноцветным колеусом, флоксами, японской спиреей сорта «Magic Carpet», маленьким плакучим багрянником «Whitewater».
Прекрасно выглядит композиция из низкорослых сортов бузины, невысоких хвойных культур и таких декоративно лиственных кустарников, как барбарис, бирючина, боярышник, цветущая буддлея.
Пышные ажурные сорта с фиолетовой или золотистой листвой станут ярким акцентом на фоне изумрудной лужайки. Эффектно выглядит композиция из нескольких сортовых форм культуры с разными оттенками листвы.
Обычные плодовые кустарники кажутся необычно декоративными, когда они расцветают и позже приносят плоды и могут стать интересным украшением сада, особенно в деревенском стиле.
Лечебные свойства черной бузины
Бузина блэк является почти культовым лекарственным растением. Ее ценные свойства известны с глубокой древности. В настоящее время, благодаря лабораторным исследованиям, мы уже можем с научной точки зрения подтвердить состав и действие отдельных химических соединений, содержащихся в цветах и плодах бузины и безопасно их использовать.
Сушеные цветы и ягоды применяют в фитотерапии. Цветы содержат эфирные масла, флавоноиды, танины и минеральные соли.
Чай из свежих и сухих цветов обладает отличными жаропонижающими, мочегонными и отхаркивающими свойствами. Собирают сырье с середины мая в сухие дни, срезая целые соцветия. Напиток используется для лечения заболеваний верхних дыхательных путей, ревматизма.
А вы знали, что при простудах напиток из цвета бузины намного эффективнее липового чая!
Наружно его используют для промывания глаз при конъюнктивите, полоскания горла, обработки ожогов.
Целые соцветия собираются в солнечный день, когда они только начали распускаться. Высушивают в хорошо проветриваемом, темном и сухом помещении при температуре не выше 35 ̊С.
Ягоды кустарника черной бузины созревают в конце лета и сентябре. Они содержат большое количество витаминов А, В и С, фруктозу и микроэлементы. Плоды обладают слабительными свойствами, действуют в качестве потогонного, мочегонного, жаропонижающего и обезболивающего средства.
Ягодный отвар используют для полоскания рта после удаления зуба, лечения мигрени, диареи, для детоксикации организма, при нарушении обмена веществ. Плоды широко применяют в кулинарии и виноделии для приготовления джемов, соков, настоек.
Многих начинающих садоводов, желающих выращивать бузину на участке, интересует вопрос: ядовитая бузина или нет? Во всех частях свежего растения, в том числе в незрелых ягодах, содержатся глюкозид самбунигрин и алкалоид самбуцин, которые являются токсичными для организма.
Отравление происходит при употреблении большого количества несозревших плодов. Его симптомами являются: слабость, диарея, головная боль, головокружение, ускорение частоты пульса, одышка. Первая помощь заключается в провоцировании рвоты и промывании желудка. Однако термическая обработка и процесс сушки полностью разрушают токсичные соединения.
Добавление статьи в новую подборку
Листопадный кустарник бузина, или самбукус, насчитывает около 40 видов, но в климате средней полосы приживаются не более 10 из них. Давайте узнаем, чем они отличаются и на какие сорта стоит обратить внимание при выборе растения для дачного участка.
В садах распространены только 3 вида бузины: красная, черная и канадская. Все они предпочитают плодородные и увлажненные почвы. Растения способны выдерживать полутень, но хорошо развиваются лишь на солнечном участке. Бузина отлично переносит стрижку, поэтому популярна в ландшафтном дизайне. К тому же в настоящее время есть немало форм с ажурными листьями различной окраски и пышными соцветиями.
Бузина черная (Sambucus nigra)
Этот кустарник (или небольшое деревце) достигает высоты 3-4 м, отличается крупными листьями, ароматными соцветиями желтовато-зеленой окраски, которые украшают растение в мае-июне, и преимущественно черными съедобными плодами, появляющимися в августе-сентябре. У некоторых сортовых форм ягоды бывают зеленоватыми.
Дикие виды черной бузины зимостойки, а декоративные сорта с красными и желтыми листьями в средней полосе и Подмосковье нередко подмерзают без укрытия.
Сорта бузины черной с необычными ажурными листьями:
- Asplenifolia – листья похожи на вайи папоротника;
- Laciniata – нитевидные листья;
- Dart’s Green Lace – очень узкие листья;
- Latisecta – листья напоминают дубовые;
- Monstrosa – скрученные листья.
Пестролистные формы и сорта бузины черной:
- Albovariegata – зеленые листья с грубыми белыми мазками;
- Argentea – белые листья с зелеными пятнами;
- Aureovariegata – с золотистой каймой;
- Luteovariegata – в течение сезона окраска меняется с темного золотисто-желтого до кремово-желтого;
- Marginata – неравномерная серебристо-белая кайма;
- Pulverulenta – пятна, мазки и полосы белой окраски;
- Bimble – с желтыми пятнами;
- Madonna – листья с широкой желтой каймой.
Популярные сорта черной бузины с пурпурными листьями:
- Black Beauty – с темно-пурпурными листьями и розовыми цветками;
- Black Lace (Eva) – с пурпурно-черными листьями и розовыми соцветиями;
- Guincho Purple – весной листья пурпурные, а к осени зеленеют;
- Black Tower – пурпурно-коричневые, фиолетовые или почти черные листья (окраска зависит от условий произрастания и возраста растения), осенью они становятся красно-коричневыми.
Карликовая черная бузина:
- Dwarf Form – высотой до 30 см;
- Pigmy – до 60 см;
- Witch’s Broom – до 45 см.
Сорта бузины черной с необычной формой кроны:
- Pendula – с повислыми ветками;
- Hessei – на дугообразных ветках располагаются узкие листья без зубцов;
- Pyramidalis – деревце с пирамидальной кроной.
Сорта черной бузины с необычными плодами:
- Fructu Lutea – кремово-золотистые ягоды с красным румянцем;
- Vir >
Бузина красная, или кистистая (Sambucus racemosa)
Эта бузина очень популярна в средней полосе. Видовые формы используют как фоновое растение в смешанных посадках, а сортовые – в качестве акцента на солнечном участке. Кустарник в мае усыпан метельчатыми соцветиями без запаха. На их месте в августе-сентябре появляются красные плоды. Ягоды этой бузины ядовиты, поэтому непригодны для употребления в пищу.
Сорта красной бузины с ажурными листьями:
- Laciniata – крупные листья, желтеющие осенью;
- Ornata – необычные перистые листья;
- Plumosa Aurea – рассеченные до середины листья желтой окраски;
- Tenuifolia – нитевидные листья, которые при распускании приобретают пурпурную окраску;
- Moerheimii – сорт, похожий на Plumosa, но с более узкими листьями.
Сорт красной бузины с листьями желтой окраски:
- Golden Locks – компактное растение высотой до 75 см с золотисто-желтыми рассеченными листьями, которые не выгорают даже на ярком солнце.
Сорт бузины красной с необычными плодами:
- Flavescens – желтые плоды с оранжевым румянцем.
Бузина канадская, или американская (Sambucus canadensis)
Кустарник достигает высоты не более 3 м. Внешне растение очень похоже на бузину черную, но лучше выдерживает превратности погоды в нестабильном климате средней полосы. Бузина канадская цветет в июне-июле: на кустарнике появляются белые или желтовато-зеленые цветки, собранные в зонтиковидные соцветия. В августе-сентябре созревают съедобные черные плоды.
Сорта бузины канадской с нестандартными листьями:
- Acutiloba – верхние листья тоньше, чем нижние, осенью не желтеют;
- Aurea – весной и осенью литья желтые, летом становятся зеленоватыми;
- Plumosa Aurea – с перистыми листьями золотисто-желтой окраски;
- Chlorocarpa – с золотисто-зелеными листочками и зеленоватыми плодами.
Секреты успешного выращивания бузины
При посадке саженца бузины любого вида яму заполняют смесью перегноя, дерновой земли, торфа и песка в пропорции 2:2:1:1, корневую шейку саженцы не заглубляют.
Если кустарник зимой подмерзнет, его обрезают на пень. Также омолаживающую обрезку проводят раз в 5 лет. Растение хорошо образует новые побеги, поэтому не стоит их жалеть.
А если хотите самостоятельно размножить понравившийся вид или сорт бузины, используйте один из следующих методов:
- семенное размножение,
- черенкование,
- размножение отводками.
Другие методы размножения тоже можно попробовать, но они обычно показывают худший результат.
Семенной способ подходит только для видовых растений. Семена сеют под зиму, весной они дружно прорастают, а через год сеянцы пересаживают на постоянное место.
Сортовые растения проще всего получить из зеленых черенков с 2-3 междоузлиями. Их нарезают с июня по август, нижний срез обрабатывают стимулятором корнеобразования (например, используют 4 капли Эпина, разведенные в 100 мл воды), затем черенок укореняют в емкости с песком, тару накрывают полиэтиленом и держат в притененном месте. Черенки периодически опрыскивают и проветривают. После появления корней растения пересаживают на грядку для доращивания.
При размножении бузины отводками новый боковой побег пригибают к земле, укладывают в борозду, присыпают почвой и поливают. Через год отводки отделяют от материнского растения и пересаживают на новое место.
Благодаря разнообразию форм и сортов бузиной можно украсить почти любой уголок сада. Сорта с резными ажурными листьями напоминают клен веерный, поэтому они могут стать отличной заменой теплолюбивого деревца в японском саду.
Бузина — цветковое растение из семейства Адоксовых. Ранее род входил в семейство Жимолостных. Всего в роду не более 40 видов. Некоторые из них считаются лекарственными, другие — декоративными.
Сорта бузины, их особенности и краткое описание
Бузина (sambucus) повсеместно растет в Европе и Азии, Австралии, северной части Африки. В России чаще всего ее разновидности встречаются в юго-восточных регионах. Небольшие кустарники можно увидеть на лесных полянах, под деревьями, а также вдоль дорог. Обычно это небольшое дерево высотой примерно 2 м, но иногда встречаются экземпляры, вершины которых достигают 10 м. Есть травянистая бузина, кустарники.

В России виды бузины не так разнообразны. Всего их культивируется около 10. Зато есть много разнообразных сортов, форм и названий, в том числе:
- Бузина красная. Оригинальная f. ornata, с сильно выраженными ажурными листьями и f. tenuifolia, с нитевидными листьями пурпурного цвета;
- Бузина пестролистная — бузина канадская, f. argenteomarginata, с серебристой каемкой;
- Бузина золотистая, относится к черному виду. Высота не более 2,5 м. Зимой обмерзает по высоте снежного покрова. В марте необходимо обрезать, оставляя лишь пень около 7 см, что стимулирует обильный рост веток. Светло-салатовые листья распускаются вначале мая, а затем приобретают золотой оттенок, который сохраняется до самого листопада. Если высадить в тени, то весь летний период сохраняет зеленый цвет листьев;
- Бузина желтолистная — Aurea (с золотистыми или лаймовыми листьями), Luteovariegata (в весенний период листья цвета золота, а позже беловато-желтые).
В садах нередко растет бузина рассеченнолистная черная лациниата. Это кустарник или деревянистое растение, с тонкими ветвями и ясно выраженным главным стволом. Молодые стебли зеленого цвета, но со временем их цвет начинает меняться и становится серым. Их покрывают небольшие чешуйки. Лист состоит из непарных, зазубренных по краям листочков, его длина около 30 см. Цветет растение в последней декаде мая. Плоские соцветия, диаметр которых больше 20 см, состоят из небольших цветочков с сильным ароматом. Плоды созревают в конце августа.
Важно! Размножение производят вегетативным способом и посевом семян.
Агротехнические приемы выращивания и уход
Располагают растения обычно на солнце, в увлажненных местах, в суровые зимы они могут подмерзнуть. Правила агротехники простые:
- если саженец будет в дальнейшем сформирован в виде деревца, то его сразу же подвязывают к опоре. На зиму ствол утепляют укрывным материалом. Весной, если почва в лунке оказалась сухой, ее поливают. Корневую поросль удаляют;
- почву под кустарником ежегодно мульчируют, укладывают слой компоста или навоза, тем самым обеспечивают поступление дополнительных питательных веществ;
- в течение первых трех лет грунт вокруг куста необходимо регулярно пропалывать;
- минеральные удобрения вносят вместе с водой при замедлении развития;
- обязательна санитарная обрезка весной — удаление поврежденных и засохших веток.
Обратите внимание! Лучше высаживать однолетние или двухлетние саженцы бузины рассеченнолистной в места, приготовленные заранее. За два года до посадки требуется провести известкование почвы доломитовой мукой.
Преимущества и недостатки отдельных видов
К недостаткам черных сортов относится ярко выраженная зависимость от поливов в засушливое время, тогда как остальные виды в этом не нуждаются.
У сорта Black lace высокие декоративные свойства. Резные, рассеченные листья фиолетового цвета осенью становятся багровыми.
В отличие от черной, ягоды бузины красной ядовиты.
Важно! Плоды черных сортов употребляют в пищу только спелыми, прошедшими термическую обработку. В составе невызревших присутствует ядовитая синильная кислота.
Бузина как украшение сада
Из-за высоких декоративных качеств бузину в ландшафтном дизайне используют довольно часто. Великолепно выглядит бузина Черное кружево (Black lace), ажурная, темно-фиолетовая листва и розовые соцветия с лимонным ароматом украсят любой дворик или садовый участок.
Бузина красная в ландшафтном дизайне используется давно. Ее также называют бузиной кистевидной, из-за особенно ярких, почти алых созревающих ягод. Вид выносливый и быстрорастущий. Для нее подходит любой тип почвы. Не требовательна к уходу. Не зависит от степени освещенности. Известный медонос. Эффектно смотрится в декоративных композициях скверов и парков. Высаживают по берегам водоемов с целью укрепления грунта. Также используют бузину декоративную пестролистную (вариегатную) — сортов Маргината, Мадонна.

Бузина как украшение сада
Отдельно следует упомянуть бузину Зибольда, которая растет в Японии, на Курилах и Сахалине, имеет лечебные свойства. Настой из листьев и древесины активно используют в народной медицине как потогонное и мочегонное средство. Для лечения ревматизма, ушибов и ран настаивают кору и цветы. Цветки известны своими антибактериальными свойствами, имеют слабительный эффект. Запах отпугивает различных вредителей сада, в том числе мышей и даже мух. Соцветия полушаровидной формы. Плоды появляются на 7-й год после посадки.
Теплолюбивую бузину Ева высаживают на таких участках, на которых необходимо создать или сформировать ландшафт. Высота до 3 м. Цветет в мае, зонтики крупные, розового цвета. То свойство, что ее крона легко переносит обрезку и быстро становится пышной, делает выбор этого сорта оптимальным.
Бузина обладает красивым цветом, широко используется в медицине, из нее получаются неплохие варенья и компоты. Главное не перепутать съедобные виды с ядовитыми.

Бузина – одно из тех растений, которое сопровождает человека с древности и при этом пользуется двойственной «славой». В одних регионах ее издавна считают проклятой, в других – ей доверяли лечение больных и сажали около домов для повышения благосостояния. В настоящее время садоводов уже мало интересуют легенды и поверья, связанные с этим растением. Зато они высоко ценят его декоративные и лекарственные качества.
Но чтобы вырастить кустарник на своем участке, необходимо ближе познакомиться с ним. Больше узнать о том, что за растение бузина, помогут ее описание и фото. Разгадать «секреты» успешного выращивания помогут советы опытных садоводов.
Общее описание бузины
Бузина – многолетнее цветковое растение, род которого с недавних пор относится к семейству Адоксовых (ранее ее относили к жимолостным и даже выделяли в отдельное семейство). Большая часть рода представлена кустарниками или небольшими деревьями, но встречаются и травянистые экземпляры. Ареал произрастания достаточно широк: северо-восточная часть Европы, север Африканского континента, Новая Зеландия и ряд стран Азии. Не встречается бузина только на юге Африки и в Южной Америке.

Из-за того, что дикорастущая бузина быстро разрастается, образуя настоящие заросли, многие до сих пор считают ее сорным растением. Однако в культуре она известна уже с конца XVI столетия. За это время селекционеры успели отобрать и вырастить немало самых разнообразных декоративных форм.
Как правило, кустарник бузины вырастает до 2-6 метров в высоту (реже встречаются экземпляры до 10 метров). Ее ветвистые стебли сверху покрыты деревянистой корой, а внутри имеют мягкую пористую сердцевину. Молодые веточки поначалу имеют зеленую окраску и мягкую кожицу. В последствии они приобретают буро-серый оттенок, а кожица грубеет и на ней появляется много небольших чешуек.
Листья у растения крупные, состоящие из нескольких непарно расположенных мелких листочков удлиненной формы. У дикорастущих видов листья напоминают по форме овал и имеют ярко-зеленую окраску. Листва же декоративных кустарников может быть самой различной формы – от широких эллипсов с зубчатыми краями до тонких пластинок, напоминающих нити паутины или листья папоротника. Цвет листьев также может варьироваться от ярко желтой до пурпурной и почти черной.
Цветы бузины мелкие (диаметром 5-8 мм), собираются в большие щитковые соцветия и имеют сильный аромат. Цветовые характеристики соцветий также зависят от ее вида и сорта. В настоящее время можно встретить кустарники как с характерными бело-желтыми и кремовыми цветками, так и с розовыми, красноватыми и даже светло-лиловыми.
Цветет бузина в конце весны – начале лета (в некоторых регионах с начала до середины лета). После завершения цветения появляются плоды, цвет и свойства которых также зависят от видовой принадлежности растения. У большинства видов цветение и плодоношение начинаются только с трехлетнего возраста.
Особенности кустарника бузина
Одной из наиболее ценных особенностей бузины считается ее неприхотливость. В естественной среде обитания наиболее распространенные ее виды «облюбовывают» лесные опушки, луга, пустыри, дороги, кладбища и даже свалки. Одинаково хорошо растет она на открытых солнечных пространствах и в тени.

Почти все части бузинного кустарника содержат большое количество полезных веществ и микроэлементов. Поэтому они широко используются в медицине, кулинарии, косметологии. Так, свежевыжатый сок ягод хорошо помогает при лечении варикоза и запорах. А масло из семян – при лечении ревматизма, подагры, а также имеет жаропонижающее свойство.
Отвар из плодов – проверенное временем средство для лечения гепатита, сахарного диабета, панкреатита, ожирения. Цветочные же отвары, в свою очередь, благотворно влияют на мочевыделительную и пищеварительную системы, оказывая мягкое слабительное и мочегонное действие.

В качестве дополнительного «бонуса» при использовании настоек и отваров из различных частей бузины можно улучшить обмен веществ в организме и ускорить процесс борьбы даже с самыми тяжелыми заболеваниями (онкология).
В домашней косметологии используются, в основном, цветки растения, реже ягоды и листья. Так, при излишне сухой коже в народе используют регулярные ополаскивания лица цветочными настоями. Благодаря своим свойствам, цвет бузины помогает нормализовать деятельность сальных желез, повысить эластичность кожных покровов. Также при облысении или сильном выпадении волос рекомендуют использовать отвары из цветов и почек растения, а для повышения общего тонуса – принимать ванны с добавлением цветочного отвара. Спелые плоды бузины, в свою очередь, широко используются для заготовки на зиму и приготовления самых различных ликеров и настоек.

Большинство ягод пригодны в пищу только в определенное время и после специальной обработки – сорванные с куста они почти всегда несъедобны. Есть среди видового разнообразия и полностью ядовитые, но от этого не менее популярные в декоративном оформлении участков экземпляры.
Еще одна отличительная особенность большинства представителей рода – специфический запах, способный отпугивать насекомых-вредителей и грызунов.
Интересные факты о бузине
Научное название растения sambucus имеет несколько версий происхождения. По одной из них кустарник получил название благодаря музыкальному инструменту, изготавливаемому из его побегов. По другой – от греческого слова sambyx, что означает «красная краска» – свойства бузины окрашивать ткани и предметы известно еще со времен Плиния.
У различных народов существуют легенды и поверья, связанные с бузиной. Например, в польском эпосе можно встретить предание, в котором говориться о том, что первый бес выбрал для своего жилья глубокую яму, а сверху для маскировки и охраны собственной персоны посадил ни что иное, как куст бузины.
В то, что бузина впервые была посажена чёртом, верили и на Украине. Поэтому, чтобы не потревожить «хозяина» и не навлечь на свой дом беду, там нельзя было выкапывать бузинный куст. Если же без этого никак нельзя было обойтись, то для выкорчевывания кустарника нанимали больных и немощных – тем, кому все равно оставалось недолго жить.
Кроме того, в западной части Украины были популярны рассказы о лесных духах, обитающих между ветвями бузины, а также о том, что бузинный кустарник – это на самом деле превращенный в растение упырь. В связи с этим из бузины строго запрещалось делать игрушки, сжигать ее ветки, спать под ней и даже справлять под нее малую нужду.
В это же время во многих регионах, где произрастала бузина верили, что в ее листве обитают существа, защищающие дом и его хозяев от болезней и бед. Поэтому ветки кустарника использовались в качестве оберега. Ветками бузины свои дома, заборы, ворота и хозяйственные постройки украшали чехи и словенцы. Также молодые девушки этих народов обращались к бузине во время гаданий на суженого.
Видовое разнообразие бузины
По разным оценкам специалистов род бузина включает в себя от 25 до 40 видов. Наиболее известные и распространенные из них:
- Красная или кистевидная. Небольшое деревце или кустарник, вырастающий до 5 м. На коре, имеющей сероватый оттенок, просматриваются неглубокие вертикальные бороздки. Листья сложной формы зеленого цвета. Этот вид бузины считается ядовитым, но широко используется в медицине, в том числе и в народной.
- Черная. Самый широко используемый вид. Внешне он похож на красную только с плодами другого цвета. Части этого растения (цветы, ягоды, листья и даже молодые побеги) используют в медицине: из них готовят напитки, их консервируют и используют в борьбе с насекомыми-вредителями в доме и на участке. Более подробно прочесть о красной и черной бузине Вы можете в нашей статье.
- Травянистая – трава-многолетник высотой до 2 метров. Разрастаясь, образует большие группы с общим подземным корневищем. Листья – перистые, достигают в длину до 30 см. Несмотря на то, что она имеет достаточно большую внешнюю схожесть с черной «родственницей», травянистая бузина обладает совершенно другими качествами. Все части этого вида бузины ядовиты. Да и запах у нее настолько сильный, что в народе ее нередко называют вонючей.

Травянистая бузина
Кстати, именно по запаху проще всего отличить этот вид от черной бузины. У последней специфический запах имеют только растертые в руках молодые листочки и побеги, у травянистой — пахнет все.
Заметить разницу можно и в период цветения. У черной бузины пыльники на тычинках желтоватые, а у вонючей – с красным оттенком. Но самым существенным отличием является внешний вид растения. У травянистой бузины стебли прямые, не разветвленные.
- Голубая – декоративное деревце, родина которого запад США и Мексика. В естественных условиях его высота достигает 15 м. В некоторых случаях растение может разрастаться в виде кустарника с тонкими ветвями. Цвет ствола голубой бузины имеет светло-песочный оттенок, лист составлен из 5-7 15-см зеленых листочков с синеватым отливом. Ягоды у такого дерева (кустарника) – иссиня-черные. Они крупнее, чем у черной и канадской, но при этом их грозди значительно меньше. Смотрится такое растение очень эффектно, но имеет достаточно низкую морозостойкость.
- Бузина Зибольда. Кустарник – выходец из Восточной Азии. Назван вид в честь известного немецкого ботаника и доктора. Строением своих листьев растение отдаленно напоминает пальму. Их отличительная особенность – зубчатый край. В природе это дерево вырастает до 8 м в высоту, в садах – не более 3-3,5 м. Обладает декоративными и лечебными свойствами. Начинает плодоносить на 7 год после посадки.
- Канадская – близкая «родственница» черной бузины родом с Северной Америки. Представляет собой невысокое дерево (до 3 м) с ярусной кроной и желтовато-серой корой. Листья также имеют желтый оттенок и сложное строение. Относится к наиболее теневыносливым и быстрорастущим видам. От более привычной черной отличается более крупными плодами, которые собраны в гроздья диаметром до 25-45 см. При этом ягоды канадской разновидности имеют пурпурный оттенок и обладают более сладким вкусом. Зиму такая бузина переносит достаточно легко. Только в сильные морозы молодые веточки может слегка «прихватить».
- Сибирская бузина – кустарник (фото которого ниже), растущий в Восточной Азии и на большей территории России. Внешне он схож с красной бузиной, но в отличие от нее имеет щетинистые волоски на листовых пластинах, стеблях и соцветиях. Предпочитает этот вид хвойные и смешанные леса. Обладает средней устойчивостью к морозам и в условиях умеренного климата достигает 4 м в высоту.
- Камчатская. Как видно из названия чаще всего встречается на Камчатке. Предпочитает лиственные леса. В естественных условиях вырастает до 4 м, в садах – до 2 м. Плоды – красные, цветы – бело-кремовые.
- Пушистая. Родина этого вида – восток Североамериканского континента. Произрастает в подлесках хвойных и смешанных лесах. 5-10 см продолговатые листочки собраны в крупные листья. Рост растения в природе – до 8 метров, в искусственных условиях – до 2 м.
- Бузина широколисточковая. Как видно из названия, самой главной особенностью этого вида являются более крупные и широкие листья. Этот кустарник достигает 5 метров в высоту. Цветочные метелки могут быть окрашены в белый или фиолетовый цвет. Плоды широколисточковой бузины имеют темный цвет. Естественный ареал произрастания – скалистые склоны и речные террасы Дальнего Востока.

Растение — канадская бузина
Многие виды имеют дополнительное деление на сорта.
Использование бузины в ландшафтном дизайне
Как выглядит бузина в природе и при посадке на участке, можно увидеть на фото. Своей популярностью у ландшафтных дизайнеров бузина обязана в первую очередь, универсальностью – она гармонично вписывается в любой ландшафт. Огромное видовое и сортовое разнообразие позволяет выбрать растения, которые подойдут для оформления сада в любом стиле.

Несмотря на то, что бузина считается одним из самых крупных кустарников, ее можно использовать не только в садах и парках большой площади, но и на небольших участках:
- бузина способна отлично вписаться в восточный колорит и с успехом заменить капризные и дорогие японские клены. Для этого достаточно выполнить соответствующую обрезку ветвей, придав им необходимую форму;
- высаженные в ряд кустарники станут хорошей альтернативой живой изгороди, высоту и форму которой можно будет изменять по своему усмотрению;
- карликовый сорт красной бузины «Lemony Lace», дополненный гортензиями, разноцветными колеусами, флоксами, спиреей японской поможет создать оригинальные композиции. Также это растение прекрасно сочетается с невысоким плакучим канадским церцисом (багрянником) сорта «Whitewater»;
- красиво смотрятся в саду или парке композиции, составленные из невысоких сортов бузины, хвойников в сочетании с барбарисом, бирючиной, боярышником, цветущей буддлеей;
- сортовые раскидистые кусты бузины с ажурной листвой фиолетового или золотистого цвета создадут яркий акцент на изумрудно-зеленой лужайке;
- эффективную композицию на участке создадут культуры с разным оттенком листвы.
В последнее время низкорослая и карликовая бузина также широко используется для обустройства альпинариев и небольших клумб.
Опытные ландшафтные дизайнеры советуют использовать бузину в качестве:
- одиночных акцентов с глухой стороны дома;
- эффектного одиночного кустарника около патио или веранды;
- защиты участка от ветра, сквозняка, выхлопных газов с дороги. Для этой цели кустарники и деревья бузины высаживают по периметру всего участка;
- пышного фона и фокусных точек;
- подлеска для более высоких хвойных или лиственных деревьев.
Также многие с успехом используют умение бузины отпугивать насекомых, высаживая кустарники недалеко от зон отдыха, санитарных объектов, компостных куч. Кроме того, раскидистые ветви бузины, ее аромат во время цветения и яркие ягоды привлекают на участок множество насекомых и птиц, благодаря чему сады и парки наполняются жизнью.
Секреты успешного выращивания бузины
Способность адаптироваться практически к любым условиям – одно из главных преимуществ бузины. Как и в природе, в садово-парковых условиях она прекрасно будет чувствовать себя и под прямыми солнечными лучами, и в тени более высоких деревьев или строений. При этом важно помнить, что ряд сортовых и пестролистных растений все-таки лучше высаживать на солнышке – в тени они потеряют свою яркость.
Нетребовательна бузина и к окружающему воздуху – она вполне способна расти даже в местах с повышенной загазованностью. А вот почву для посадки надо подбирать в зависимости от того, какой вид бузины Вы собираетесь сажать и для каких целей он будет использоваться. Например, канадская бузина отдает предпочтение суглинкам со средней или слегка повышенной кислотностью, а красная – известковым грунтам. Чтобы бузина сумела раскрыть всю свою красоту и роскошь, ее стоит высаживать на среднепитательных и высокопитательных почвах.
На участках с недостаточным содержанием минеральных веществ кустарник можно высаживать в случае, если он будет использоваться в качестве наполнителя для живой изгороди – здесь красота и плотность ее кроны не будут иметь особого значения.
Следует помнить, что декоративные сорта всегда наиболее требовательны к условиям произрастания, чем базовые виды. Большинство видов не выносят сильно кислых почв и грунтов с повышенной влажностью и предпочитают рыхлые умеренно увлажненные суглинки.
Советы садоводам
Более опытные садоводы советуют выбирать для посадки саженцы с уже одеревеневшими побегами, так как бузина – растения достаточно нежное и при неправильном обращении во время пересадки его листья и корни быстро увядают.
При осенней пересадке быстрее примется растение с корнем, помещенным в глиняную болтушку или торфоперегнойный горшочек, а весной – саженец с зелеными почками.
За покупкой саженцев следует обращаться только в специализированные заведения, так как при покупке с рук велик риск приобрести растение, которое не подходит для выращивания в конкретной местности, либо купить не плодоносящий кустарник.
Если для посадки приобретен кустарник или деревце с еще неодеревеневшим штамбом и оголенным корнем, то саженец необходимо поместить в горшок с хорошо увлажненной землей или прикопать в тени до посадки на основное место.
Плоды бузины формируются на прошлогодних ветках, поэтому каждую весну верхушки ее побегов необходимо укорачивать на почку, направленную наружу, а боковые ветки – на 2-3 почки. При такой обрезке за сезон растение успеет нарастить новые однолетние веточки, на которых на следующий год сначала распустятся ароматные цветы, а затем появятся глянцевые яркие плоды.
В случае недостаточного опыления, например в результате дождливого и ветренного лета, плоды на кустарнике могут не образовываться. Исправить ситуацию поможет использование специальных стимуляторов, содержащих гиббелиновые кислоты. Для опрыскивания стимуляторами выбирают сухой и безветренный день. Листья при обработке необходимо смачивать равномерно. Действие раствора начинается с момента обработки и продолжается в течение 1-3 месяцев.
Читайте также:
Пестролистные древесные растения на дачах
Не раз на сайте в конкурсах, комментариях появлялись пестролистные растения, растущие у наших пользователей на дачах, но до сих пор так и не появилась статья, достойная этих удивительно красивых и интересных форм, поэтому постараюсь восполнить этот пробел.
Они любимы, часто именно им отведена роль доминант и акцентов в различных растительных дачных композициях, и они со всей ответственностью и яркой внешностью с успехом справляются с ролью лидеров.

Когда-то пестролистные древесные настолько увлекли меня, что стали предметом моего исследования и кандидатской диссертации.

Не вдаваясь в научные выводы, хочу привести лишь те моменты, которые будут вам интересны.
Выводы для дачников
- Пестролистные формы – это не уродцы, а нормальные растения, которые требуют к себе несколько большего внимания, чем их исходные зеленые виды. Найденные когда-то в природе и закрепленные в культуре, они успешно выращиваются сегодня почти в каждом питомнике. Некоторые из них сами дали новые интересные формы с желтыми, белыми, кремовыми каемочками, пятнами, крапинками; появились чисто желтые вариации, мраморные с белыми, желтыми, зелеными, серыми вставками; с постоянной пестролистностью или эфемерной, проявляющейся в определенный период года.

- Большей частью, это светолюбивые культуры, их красота на солнце становится еще ярче (за исключением «тенелюбов», которые на открытых местах «горят»).
- В декоративном садоводстве они никогда не выходили из моды.
- Это «денежно выгодные» растения, посаженные один раз на даче, они могут долгие годы быть лучшими на участке, компенсируя необходимость посадки многих красивоцветущих растений. В южных регионах зимой, когда пустеют клумбы, именно пестролистные древесные «распускаются» словно белые, желтые, кремовые цветы.
- Пестролистные древесные благоприятно воздействуют на человека.
- Вечнозеленые пестрые формы некоторых кустарников успешно используют для озеленения интерьеров.
- Многие пестролистные древесные довольно устойчивы к болезням и вредителям.
- Их успешно размножают черенкованием.
- Иногда у пестролистных форм наблюдается возвращение к исходному виду, и образуются зеленые побеги, которые надо вырезать.

В России пестролистные формы древесных начали выращивать еще в XVII-XVIII вв. Вначале они появились оранжереях Санкт-Петербурга из-за рубежа в результате экспедиций ботаниками, частными лицами – богатыми меценатами, которые привозили растения по службе и в подарок. Потом из северной столицы они переселись в казенные ботанические сады Южного берега Крыма и Черноморского побережья Кавказа, а потом, размноженные – в южные парки, садовые заведения, оранжереи России.

В настоящее время выбор пестролистных древесных достаточно разнообразен, о желтых хвойных вот-вот появится на сайте моя статья «Все оттенки желтого – какие хвойные выбрать? (она в черновиках), рассказать о большинстве лиственных в небольшом посте просто не реально, поэтому познакомимся лишь с некоторыми.
Агава американская ‘Окаймленнолистная’

Агава американская ‘Окаймленнолистная’ (Agave americana ‘Marginata’) – экзотическое суккулентное растение из одноименного семейства Агавовые, с мощной розеткой толстых мясистых листьев, высотой до 1-2 м, в ширину она достигает 2-3 м. Листья линейно-ланцетные, кожистые, заостренные на верхушке, длиной до 1-2 м, с желтой каймой и шипами по краю.
В открытом грунте она не зимует, но её успешно используют в различных цветниках, часто на партерах, высаживая на лето в открытый грунт (зимой вновь пересаживают в горшки, кадки и помещают в непромерзающие помещения; температурный минимум +5°С). Засухоустойчива, но в жаркое сухое лето нуждается в поливе.
Аукуба японская ‘Пестролистная’

Аукуба японская пестролистная, или золотое, колбасное дерево (Aucuba japonica ‘Variegata’) – вечнозеленое низкорослое деревце или кустарник высотой 2- 3 м родом из Японии. Очень эффектная представительница семейства Кизиловые/Аукубовые. Листья глянцевые, темно-зеленые, кожистые, испещренные желтыми пятнышками.
Растёт медленно: размеров небольшого кустика, пригодного для посадки на постоянное место (около 0,5 м) достигает в 4-5 лет. Хорошо выносит тень, на весеннем солнце «подгорает», листья при этом чернеют. Её легко размножают черенкованием круглый год; поставленные в воду черенки быстро дают корни даже летом.
Барвинок большой ‘Пестролистный’

Барвинок большой ‘Пестролистный’ (Vinca major ‘Variegata’) – прекрасное вечнозеленое почвопокровное растение из семейства Кутровые. В продаже оно может встречаться еще под названием Vinca major ‘Elegantissima’. Листья с нерегулярной кремово-желтой каймой. Круглый год он стелется в рокариях, свешивается с невысоких подпорных стен. В культуре он с 1838 г.
Бересклет Форчуна ‘Изумрудное Золото’

Бересклет Форчуна ‘Изумрудное Золото’ (Euonymus fortunei ‘Emerald’n Gold’) – вечнозеленый почвопокровный кустарник из семейства Бересклетовые, высотой до 1 м, в ширину может расползаться до 90 см. Листья яйцевидные, до эллиптических, ярко-зеленые, с широкой желтой каймой, которая с возрастом «выгорает», светлеет, а зимой приобретает карминово-красный оттенок.
Эффектен в каменистых садах. Из него можно устроить стриженые колоритные «золотистые» бордюры. В северных регионах можно выращивать как подстановочную кадочную культуру, выносят летом на открытый воздух, где можно использовать в оформлении открытой террасы. Является источником всех садовых форм бересклета Форчуна под названием ‘Emerald’.
Бересклет Форчуна ‘Серебристая Королева’

Бересклет Форчуна ‘Серебристая Королева’ (Euonymus fortunei ‘Silver Queen’) – вечнозеленый высотой 2,5 м или лиана до 6 м, листья темно-зеленые, бело-пестрые, зимой розовеющие.
Используют в рокариях, оформлении невысоких подпорных каменных стен.

Обе эти декоративные формы бересклета Форчуна теплолюбивы и их успешно используют в открытом грунте на Южном берегу Крыма и Черноморском побережье Краснодарского края, в остальных регионах – выращивают в горшках и кадочной пристановочной культуре.
Бересклет японский ‘Желто-Пестрый’

Бересклет японский ‘Желто-Пестрый’ (Euonymus japonicus ‘Aureovariegatus’) — густоветвистый вечнозеленый кустарник высотой до 6 м. В продаже он может встречаться под названием Euonymus japonicus ‘Ovatus Aureus’. Листья кожистые, блестящие, темно-зеленые c нерегулярной желтой каймой.
В питомниках его иногда выращивают в штамбовой форме. Растет медленно. Требователен к влаге в сухой период. В Южной зоне садоводства относительно морозостоек: при температуре -18-20С концы ветвей обмерзают, но быстро восстанавливаются, в средней полосе России может зимовать под снегом с тщательным укрытием. Хорошо выносит стрижку, является одной из лучших вечнозеленых пород для формованных (с прямоугольным профилем) плотных живых изгородей и бордюров.
Все бересклеты и особенно б. японский в открытом грунте часто повреждаются вредителями: щитовками, белокрылкой; поражаются мучнистой росой. Без проведения химических обработок не обойтись!
Бирючина овальнолистная ‘Золотисто-Окаймленная’ и б. о. ‘Серебристая’


Бирючина овальнолистная ‘Золотисто-Окаймленная’ (Ligustrum ovalifolium ‘Aureum’) и б.о. ‘Серебристая’ (L.o. ‘Argenteum’). Первая до сих пор в питомниках и садовых центрах она может встречаться под старым названием Ligustrum ovalifolium ‘Aureomarginatum’. Это полувечнозеленый кустарник высотой и шириной до 3-4 м. Листья овально-ланцетные, с кремово-желтой нерегулярной каймой. Цветки мелкие, душистые, собраны в небольшие кисти, цветение продолжительное. Однако не в цветение красота этого кустарника, а в его листьях. Вторая имеет листья с кремово-белой каймой.
Поскольку эта бирючина быстро растет, хорошо переносит стрижку, то её многие дизайнеры жаждут использовать для топиарных фигур. Однако стрижка приводит к массовому появлению зеленых побегов, развивающихся из спящих почек, и, если их не удалять, то растения скоро становятся полностью зеленолистными.

Размножают эту форму черенками. Она нетребовательна к почвам, но предпочитает хорошо освещенные места.
Бузина кистистая, красная, обыкновенная ‘Перистая Золотистая’ (Sambucus racemosa ‘Plumosa Aurea’)

Бузина кистистая, красная, обыкновенная ‘Перистая Золотистая’ (Sambucus racemosa ‘Plumosa Aurea’) — очень эффектный листопадный кустарник из семейства Жимолостные. Листья перисто-рассеченные золотистые. Образует яркие пятна, может «высветлять» полутенистые уголки дачи. Отличный солитер (эффектное одиночное дерево).
Бузина черная ‘Бело-Пестрая’

Бузина черная Бело-Пестрая (Sambucus nigra ‘Albovariegata’) – листопадный кустарник высотой до 3-5 м. Листья зубчатые с белой каймой. Хороша в одиночной и групповой посадке с зеленолистной бузиной, на фоне которой красота ее становится более заметной.
Вейгела цветущая ‘Пёстрая’

Вейгела цветущая Пёстрая (Weigela florida ‘Variegata‘) – листопадный кустарник высотой и шириной до 2-2,5 м. Листья темно-зеленые с нерегулярной желтой каймой. Пестролистность совсем «не мешает» цветению, но сказать, что она для него является фоном – будет неправильно, т.к. пестрые листья хороши сами по себе; так и хочется рассмотреть каждый лист, ведь одинаковых нет!
Гортензия крупнолистная ‘Пёстрая’

Гортензия крупнолистная ‘Пёстрая’ (Hydrangea macrophylla ‘Variegata’) – роскошный листопадный кустарник высотой 3 м с округлой кроной. Листья темно-зеленые, эллиптические, с неровной белой каймой, длиной до 20 см.
В средней полосе России не зимостойка, еще редка на дачах, парках, городском озеленении в Южной зоне садоводства. Cветолюбива, выносит полутень, требовательна к почве и влаге. Очень эффектный солитер, может быть высажена в малой группе из 2-х растений вместе с гортензией крупнолистной – сортами с зелеными листьями.
Калина вечнозеленая, или лавролистная ‘Пестролистная’

Калина вечнозеленая, или лавролистная ‘Пестролистная’ (Viburnum tinus ‘Variegatum’) – вечнозеленая калина высотой и шириной до 2 м. Листья овально-заостренные, темно-зеленые, с нерегулярной кремово-желтоватой каймой. Цветки белые, в бутонах розовые, собраны в плоские щитковидные соцветия; распускаются круглый год, но наиболее массово в зимний период.
Более эффектна она в притенении на плодородных, рыхлых, нейтральных почвах в солитерных, групповых посадках, колоритных живых изгородях.
Калина гордовина ‘Желто-Пёстрая’

Калина гордовина, цельнолистная ‘Желто-Пёстрая’ (Viburnum lantana ‘Aureovariegata’) – густооблиственный быстрорастущий кустарник высотой до 3 м с бело-войлочными молодыми побегами. Листья морщинистые, темно-зеленые с золотисто-желтыми пятнами, войлочные, от яйцевидных до овальных, длиной 6-12 см. Цветки кремово-белые, собраны в зонтиковидные соцветия диаметром до 10 см; распускаются в мае-июне. Плоды – эллиптические костянки, вначале красные, позднее — блестящие, черные, сладковатые; созревают в августе- сентябре. Декоративна в течение всей вегетации.
Она зимостойка, теневынослива, неприхотлива, выносит незначительную засоленность почвы, стойка в городских условиях. Размножают черенками.
Лещина обыкновенная ‘Золотистая’

Лещина обыкновенная ‘Золотистая’, орешник (Corylus avellana ‘Aurea’) – роскошный листопадный кустарник (3-4 м). Молодые листья ярко-желтые, потом зеленеющие, округло-широкояйцевидные, длиной 6-12 см. Используют в солитерных посадках на всей Европейской части России (на севере до Санкт-Петербурга — Кирова) и сопредельных государств. Зимостойка. Светолюбива, выносит частичное затенение (но теряет свое «золото»), требовательна к плодородию и влажности почв, не переносит сухих, засоленных, заболоченных. Может повреждаться орешниковым почковым клещом, сережковой галлицей и поражаться бурой пятнистостью листьев, мучнистой росой, белой периферической гнилью древесины. Размножают отводками, делением куста.
Лещина издревле почиталась славянскими и другими народами. Славяне посвящали её богу грома и молний Перуну. По старому славянскому мифу раскаты грома — не что иное как звуки раскалывающейся скорлупы орехов, которые грыз Перун во время грозы. Древние германцы полагали, что плоды лещины обладают чудодейственной силой, делают своих владельцев неуязвимыми, оказывают благоприятное влияние на исход сражения, способны потушить огонь, укротить бурю.
Лох колючий ‘Пестролистный’

Лох колючий ‘пестролистный’ (Elaeagnus pungens ‘Variegata’). Он давно успешно используется в зимних садах и открытом грунте на Южном берегу Крыма и Черноморском побережье Краснодарского края. Это вечнозелёный кустарник из одноименного семейства Лоховые, высотой 4-6 м с раскидистыми ветвями, обычно с короткими, толстыми колючками. Молодые побеги покрыты коричневыми чешуйками. Листья продолговато-эллиптические с заостренной или туповатой верхушкой, длиной 5-10 см, с кремово-желтой каймой по краю Довольно теневыносливая форма, неприхотливая к почве, засухоустойчива, морозостойка в Южной зоне садоводства: взрослое растение без повреждений переносит -15-18°С. Хорошо растёт в городских условиях. Цветёт поздней осенью, плодоносит, но пестролистность при семенном размножении не наследуется. Размножается прививкой. При стрижке образует прекрасные плотные живые изгороди, хорош в шарообразной форме. Без обрезки как лазящая форма пригодна для покрытия оград, стен. Обладая хорошо развитой корневой системой, отлично растёт на сухих склонах, где на солнце пестрота ещё более «выигрывает». Необходимо только вырезать зеленые ветви, которые иногда появляются.
Падуб остролистный, или обыкновенный ‘Серебристая Королева’

Падуб остролистный, или обыкновенный ‘Серебристая Королева’ (Ilex aquifolium ‘Silver Queen’). Эта форма падуба в продаже может встречаться под названием ‘Серебристый Король’ ‘Silver King’. Очень эффектный вечнозеленый кустарник высотой до 6 м и шириной до 4 м, с широкой округлой кроной. Листья темно-зеленые, жесткие, кожистые, широкоовальные, колюче-зубчатые, с правильной кремово-белой каймой, длиной от 4,5 до 7 см. Прекрасно растет на Черноморское побережье Краснодарского края и Южном берегу Крыма. Выдерживает морозы до -18-20С. Светолюбив, выдерживает полутень, страдает от сухости почвы и воздуха, предпочитает легкие, влажные почвы. Может повреждаться тлей, минирующей молью и иногда поражаться фитофторой. Размножают зелеными черенками, отводками. Отличный солитер для парадных мест на даче.
Пестролистные плющи

Значительный интерес для дач представляют пестролистные формы плющей: желтопёстрые сорта плюща обыкновенного, плюща канарского и плюща колхидского.
Плющ обыкновенный ‘Золотое Сердце’

Плющ обыкновенный ‘Золотое сердце’ (Hedera helix ‘Goldheart’) – быстрорастущая лиана с воздушными корнями-присосками. Побеги красновато- розовые, с возрастом коричневые. Листья 3-х лопастные, темно-зеленые с ярко выраженным желтым пятном в центре. На Южном берегу Крыма и Черноморском побережье Кавказа он зимостоек, хорошо растет на солнечных места и в полутени, нуждается летом в регулярном поливе.
Плющ канарский ‘Сувенир из Маренго’

Плющ канарский ‘Сувенир из Маренго’ (Hedera canariensis ‘Gloire de Marengo’) — роскошный плющ с винно-красными побегами и крупными до 11 см листьями. Последние зелено-серого цвета и бело- желтыми нерегулярными краями. Эта пестрая форма канарского плюща в настоящее время является самым часто встречаемым комнатным растением в Европе и Америке; в странах Средиземноморья – прекрасный сорт для открытого грунта.
Плющ обыкновенный ‘Glacier’

Плющ обыкновенный ‘Glacier’ (Hedera helix ‘Glacier’). Один из самых любимых сортов плющеводов. Лазающее или слегка стелющееся растение с зелено- фиолетовыми побегами. Листья неодинаковые по размеру и глубине разрезов, края пёстрые, неровно белые, середина серебристо- серая и тускло- зеленая, крапчатая. В настоящее время миллионы любителей выращивают этот серебристо- серый плющ в Европе и Америке. Растение стало известно во время второй мировой войны. На Южном берегу Крыма и Черноморском побережье Краснодарского края он зимостоек, неприхотлив, красиво покрывает невысокие каменные стены, его часто используют в контейнерных композициях с ампельными летниками и многолетниками.
Самшит вечнозеленый ‘Желтоокаймленный’

Самшит вечнозеленый ‘Желтоокаймленный’ (Buxus sempervirens ‘Aureomarginata’). Любители пестрых компактных кустарников, живущих в южных регионах, часто свой выбор останавливают именно на этом растении. Всем он хорош! Маленький, пестренький, словно живая игрушка, растет медленно, сохраняя форму, хорошо переносит стрижку. Листья овальные, темно-зеленые желто-окаймленные.
Прекрасно растет на дачах, расположенных в Южной зоне садоводства. Может без повреждений выдерживать понижение температуры до -20-22С, под снегом зимует на широтах Москвы и Санкт-Петербурга. Теневынослив, но пестрота ярче проявляется на солнечных местах, любит известковые, плодородные почвы, не любит переувлажнения. В последние годы часто стал повреждаться тлей, паутинным клещом и поражаться болезнями. Размножают черенками. Эффектен в рокариях, из него можно устроить колоритный, формованный, плотный бордюр. На каждом погонном метре размещается 10-15 растений, которые впоследствии регулярно подстригаются с весны до конца лета.
Спирея японская ‘Золотое Пламя’

Спирея японская ‘Золотое Пламя’ (Spiraea japonica ‘Goldflame’) – очень эффектный листопадный кустарник высотой 1-1,5 м. Листья при распускании бронзово-красные, зрелые – интенсивно-желтые до зеленых, длиной 2-8 см. Цветки темно-розовые в многоцветковых щитковидных соцветиях, завершающих однолетние побеги; распускаются продолжительно в июне-июле-августе. Её успешно выращивают на всей Европейской части России (на севере до Санкт-Петербурга-Кирова-Перми) и сопредельных государств.
Плейобластус зелено-полосатый

Плейобластус зелено-полосатый (Pleioblastus viridi-striatus syn. P. auricomus, syn. P. viridistriatus, syn. Arundinaria auricoma, A. viridistriata)
Это невысокий бамбук, достигающий высоты и ширины 1,5 м. Родом он из Японии. Листья длиной до 18 см, с чередующимися желтыми и зелеными полосками. Теплолюбив: выдерживает понижение температура до -10-15 °С, светолюбив. Лучше развивается на дренированных, плодородных, влажных почвах. Прекрасен на южных дачах в различных композициях в японских садах; в остальных регионах можно выращивать его в пристановочной кадочной культуре.
Плейобластус Пестролистный

Плейобластус Пестролистный (Pleioblastus variegates, syn. Arundinaria fortunei, A. variegata) – маленький бамбук высотой до 75 см и шириной до 1,2 м. Листья с зелеными и белыми полосками, длиной 14 см. Эффектен в различных композициях на южных дачах и в горшках, кадках в оформлении открытых террас летом в остальных регионах. Как и предыдущий вид, любит тепло, влагу, солнце.
А какие пестролистные древесные растут у вас на даче?
Продолжение о травянистых пестролистных растениях – «изюминках» дач следует.
Бузина – неприхотливый кустарник, который часто встречается в дикой природе. Однако некоторые садоводы смогли оценить декоративность растения и придумали, как его можно использовать для украшения территории. На приусадебном участке можно вырастить несколько разновидностей культуры. В этой статье поговорим о бузине красной.
Описание
Бузина красная (Sambucus racemosa) имеет и другие названия, среди них – обыкновенная, кистистая и другие. Культура представляет собой листопадное древесное растение. Чаще она выглядит как сильно ветвящийся кустарник. Средняя высота растения – от 1,5 до 3,5 м. Иногда встречаются уникальные экземпляры, вырастающие до 4-5 метров. Корень растения мощный, имеет большой размер и глубоко уходит в землю.
Кора культуры бурая с сероватым оттенком. В начале жизни растения она отличается гладкостью. У зрелых экземпляров можно увидеть шелушение. Стебли кустарника прямостоячие.
На каждом из них можно заметить небольшие светлые бугорки.
Неопытный садовод может принять это за болезнь. Однако это абсолютно нормальное явление. Дело в том, что эти места имеют рыхлую структуру, пропускающую воздух. Таким образом растение «дышит».
Ветви культуры довольно хрупкие. Этим она отличается от других похожих кустарников. Листья имеют удлиненную форму, напоминающую яйцо. Длина одного листа варьируется от 5 до 10 см. Края листочков зубчатые, фигурные. Это усиливает декоративные качества растения.
Юные листочки часто имеют красновато-фиолетовый тон.
Это связано с содержанием особого пигмента антоциана. Он помогает кусту восстанавливать силы после зимовки, так как преобразует солнечный свет в тепловую энергию. Помогает это и при внезапных весенних заморозках.
Стоит сказать и о характерном неприятном запахе, исходящем от листвы на протяжении всей жизни куста.
Он отпугивает садовых вредителей, поэтому красную бузину часто высаживают с целью защиты участка. Однако тем, кто ценит не только внешний вид насаждений, но и их аромат, этот момент не понравится.
Несмотря на то что культура имеет дикое происхождение, выглядит она красиво. Цветы небольшие (всего несколько миллиметров). Но при этом они собираются в красивые соцветия, создавая впечатляющее зрелище. Каждый цветочек держится на цветоножке. Лепестки обычно белоснежные. Иногда они имеют легкий желтоватый отлив. Цветение начинается в мае. Одновременно с появлением цветов начинают формироваться листья. Весь процесс занимает около двух недель.
Плоды культуры ядовиты.
Они имеют алый цвет и скромный размер. Каждая ягода не превышает 5 мм в диаметре, при этом они появляются на кусте в большом количестве. Ягодки дополнительно украшают растение, выделяясь на фоне листвы яркой окраской.
Созревают ягоды в конце июля или в августе. Как и листья, пахнут они неприятно. Вряд ли взрослый человек захочет съесть такой плод. Но вот что касается детей, многим из них интересно пробовать на вкус все, что попадается на глаза. Чтобы исключить риск отравления маленького организма, следует выбирать для размещения кустарника место, которое будет недоступно для малышей.
Плоды нельзя употреблять в пищу ни в сыром виде, ни после термической обработки.
Варить из них компоты и кисели не стоит. Иногда ягоды, как и цветки данной культуры, используют внутренне в лечебных целях. Однако это уже другой вопрос, требующий тщательного изучения и большой осторожности.
Распространение
Данную разновидность бузины можно встретить во многих частях земного шара. Она растет в США, Канаде, Китае, Японии. Но большей частью такие кустарники произрастают в России – они появляются практически во всех регионах. Лишь на Дальнем Востоке и в Сибири данная разновидность вытесняется другой, имеющей соответствующее название, – бузина сибирская.
Чаще всего кустарники растут на лесных опушках, в оврагах, на склонах. Нередко бузина красная появляется на пустырях. Деревце может даже вырасти на крыше здания. Дикие птицы разносят семена, поэтому размножается культура хаотично, естественным путем.
Окультуривание растения также повсеместно распространено. Иногда кусты красной бузины высаживают в общественных парках. Можно увидеть их и на частных территориях.
Сортовое разнообразие
Существуют разные сорта культуры. Рассмотрим особенности самых известных.
- «Плюмоза ауреа». Этот сорт выделяется красивыми фигурными листьями золотистого тона. Цветки имеют желтоватый оттенок. Развитие и рост происходят у растения быстро. Взрослый кустарник может достигать 2-х метров в высоту. Культура данного сорта предпочитает легкую тень. В абсолютном затенении листва становится зеленой. Это стоит учитывать при посадке, если цвет листвы является ключевым моментом в создаваемой ландшафтной композиции.
- «Сазерленд голд». Как понятно из названия, этот сорт также обладает золотистой листвой. Он одинаково хорошо растет и в затенении, и на солнце. Как и предыдущий сорт, этот обычно высаживают рядом с культурами, имеющими темно-зеленую крону, чтобы создать эффектный контраст.
- «Тонколистная». Бузина данной разновидности имеет средний рост (около 1 м). Листья отличаются зеленым тоном и рассеченной формой, из-за чего напоминают папоротник. Кустарник отлично развивается и в тени, и на солнце. Сорту характерна «ажурная» крона. Просветы в листве образуют легкую тень. Это значит, что рядом с такой бузиной можно смело высаживать светолюбивые растения. Культура не будет им мешать.
Как посадить?
Прежде всего нужно выбрать подходящее место. Можно посадить куст на открытом участке под солнечными лучами. Можно выбрать и полутень. А вот в полной тени сажать бузину не стоит. Отсутствие света негативно скажется на декоративности куста. Количество цветов и плодов уменьшится, растение будет невыразительным.
Что касается почвы, здесь культура не слишком требовательна.
Она способна расти даже в бедном грунте. Но все же если есть возможность, лучше обеспечить кусту участок, богатый гумусом. Прекрасно, если почва будет легкой, с нейтральной кислотностью. Хороший дренаж приветствуется, но вместе с этим влага не должны быстро покидать грунт. Поэтому участок с преобладанием песка культуре не подойдет. Если кислотность повышена, исправить ситуацию можно путем внесения извести или доломитовой муки. Участки с преобладанием глины разбавляют компостом и песком.
Для посадки подходят саженцы, достигшие возраста 1-2-х лет.
Процедуру проводят весной или осенью. Желательно, чтобы погода была теплой и сухой. Посадочная ямка должна иметь размер, соответствующий габаритам корневой системы юного растения. Обычно это примерно 50 см. В ямку помещают перегной, удобрения с высоким содержанием калия и фосфора. Все это перемешивают с плодородным грунтом. Затем аккуратно помещают саженец. Заглубление происходит до корневой шейки.
В подвязке культура не нуждается. После посадки нужно лишь произвести хороший полив. А также первое время стоит внимательно следить за состоянием почвы, не допуская ее пересыхания.
Правильный уход
Бузина неприхотлива, и уход за ней несложен.
Полив
Оптимальный полив для культуры – умеренный. Некоторые сорта могут перенести повышенную влажность. Они даже растут на территориях с поверхностным залеганием грунтовых вод. Однако все же застой воды у корневой системы нежелателен. Недостаток увлажнения, впрочем, тоже не приветствуется.
В жаркие летние дни кусты нужно поливать, иначе листва начнет поникать. Нуждаются в регулярном орошении и молодые экземпляры.
Подкормка
Внесение удобрений – важный нюанс в выращивании бузины. Делают это весной. Как правило, землю обогащают органикой.
Обрезка
Культура быстро развивается. Поэтому за короткое время она может образовывать большое количество побегов. Чтобы улучшить внешний вид куста, помочь ему обновиться, нужно подрезать ветви. Делают это в конце осени. Весной удаляют также побеги, которые подмерзли за период зимовки.
Если растение сильно повреждено холодом, рекомендуется обрезать его под корень. В противном случае на культуре может развиться грибковая инфекция.
После весенней обрезки куст, в целях профилактики, обрабатывают бордоской жидкостью. Это уберегает бузину от заболеваний и вредителей. После цветения проводят опрыскивание препаратами, защищающими от мучнистой росы. После осенней процедуры почву вокруг куста перекапывают, а затем производят тщательный полив.
Способы размножения
Размножить культуру можно двумя способами.
Семенной метод
Этот способ не гарантирует сохранность сортовых характеристик. Однако здоровый куст вы получить сможете легко. Семена собирают осенью. Обычно это делают в октябре. Посев производят на выбранный участок. Главное – соблюдать расстояние между рядами не менее 25 см. Семечки заглубляют на 3 см.
Черенкование
Черенки берут с растений, достигших однолетнего возраста. Для посадки отлично подходят зеленые побеги. Каждый черенок должен иметь длину от 10 до 20 см. Обязательно наличие 2-3-х междоузлий. Срез делают острым ножом или садовым секатором.
Посадочный материал помещают в теплицу или накрывают пленкой для создания эффекта парника. В этом случае должно оставаться не менее 25 см свободного пространства над посаженным черенком. А также хорошим решением будет сделать небольшие отверстия в материале для проветривания. Грунт обогащается песчано-торфяным составом. При этом важно поддерживать постоянный уровень влажности. Для этого удобно использовать распылитель.
Можно для посадки брать и одревесневшие побеги двух- или трехлетнего возраста. В этом случае на зиму их нужно поместить в холодное место. Весной черенки высаживают. Почва должна быть удобрена и взрыхлена. Следует учитывать, что такой посадочный материал приживается хуже, чем молодой и зеленый.
Болезни и вредители
Бузина красная – растение с отличным иммунитетом. Болеет оно очень редко, особенно если не пренебрегать профилактическими мероприятиями. Однако, если садовод заметил на листьях коричневые пятна, это может быть грибковое заболевание. Помочь культуре можно путем опрыскивания фунгицидами.
А также плохо на развитие кустарника влияют вредители, которые редко, но все же могут атаковать растение. Незваными гостями могут быть тля и клещ. Обнаружить присутствие вредителей можно по сворачиванию листьев. В таком случае может быть действенной обработка куста настоем, полученным из шелухи лука и горького красного перца. Чтобы предотвратить неприятность, весной растение можно обработать карбофосом. Отпугнет насекомых и чесночный настой.
Использование в ландшафтном дизайне
Бузина красная прекрасно смотрится и как одиночное украшение участка, и как часть флористической композиции. Иногда ее сочетают с черной разновидностью. Можно посадить растение рядом с невысокими декоративными деревьями, а также скомбинировать его с другими кустовыми культурами. Если посадить несколько кустов в ряд, получится отличная зеленая изгородь.
Как уже говорилось ранее, сорта с золотистой резной листвой выразительно выглядят на фоне зеленой травы. Можно посадить такой кустарник по центру газона. Неплохим решением будет и окружение культуры различными нецветущими растениями. В этом случае лучше выбирать многолетники, чтобы полученная композиция сохранялась не один сезон.
Низкорослые сорта с успехом используются как элементы рокариев и альпинариев.
Если на участке есть искусственный пруд, можно расположить кустарник рядом с ним. Так как культура обладает мощной корневой системой, ее нередко используют для укрепления склонов. В этом случае растение выполняет и декоративную, и практическую функции.
В следующем видео вы узнаете о полезных свойствах бузины и ее применении.

Бузина не так давно обратила на себя внимание ландшафтных дизайнеров, но от сезона к сезону все чаще этот кустарник выбирают для украшения садовых композиций. Он привлекателен вне зависимости от сорта. В этой публикации хотелось бы обратить внимание именно на бузину черную, ведь сорта ее достаточно разнообразны и интересны, чтобы стать не только частью декоративной посадки, но и сыграть роль самодостаточного солитера.
Бузина черная, купить которую вы можете в нашем садовом центре, добавит свежих ноток в ваш сад и полюбится своей неповторимостью. Чтобы понять, в чем же заключается уникальность этого кустарника, давайте сначала рассмотрим его сорта.
Бузина черная: популярные сорта для Подмосковья
БУЗИНА ЧЕРНАЯ «AUREA» (АУРЕЯ) В высоту куст бузины этого сорта будет около 3 метров. Пожалуй, самый высокорослый представитель из всего вида. Название «Аурея» сорт получил благодаря нежному золотисто-зеленому, а порой и лаймовому оттенку листьев. Кремово-белые щитковидные соцветия украшают крону в конце июня, а привлекательные черные ягодки вызревают в сентябре. Обладая таким сочным оттенком листвы, этот кустарник способен внести контраста в любую композицию. БУЗИНА ЧЕРНАЯ «BLACK BEAUTY» (БЛЭК БЬЮТИ) Очаровательная «Черная красавица» бузина «Блэк Бьюти» появилась в самом начале XXIвека и на сегодняшний день пользуется большой популярностью у дизайнеров. Кустарник с годами будет около 3 метров в высоту. Отличительной особенностью сорта являются необычные темно-багровые, почти черные листья, которые эффектно выделяют кустарник на фоне других растений. Словно в тон им, необычную окраску приобрели и соцветия. Их бело-розовый оттенок и тонкий лимонный аромат придают этой бузине изящности и очарования.

БУЗИНА ЧЕРНАЯ «BLACK LACE» (БЛЭК ЛЭЙС)
По многим параметрам этот сорт напоминает предыдущий, но все же имеет характерные особенности. Свое название «Черное кружево» бузина этого сорта оправдывает полностью. Ее очаровательный ажурный силуэт так и подрагивает при дуновении ветерка, но и без него крона кажется изящной и воздушной благодаря продолговатым, заостренным к кончикам листьям коричневато-багрового оттенка. То же бело-розоватое цветение на таком фоне смотрится еще более нежно.
БУЗИНА ЧЕРНАЯ «LACINIATA» (ЛАЦИНИАТА)
Продолжая кружевные мотивы, рассмотрим не менее чарующую зеленокурую «Лациниату». Ввысь этот кустарник обычно вырастает около 2,5 метров. Приковывает внимание теми же вытянутыми заостренными листочками, образующими воздушную узорную крону. Правда, оттенок их классический, светло-зеленый. Цветение кремово-молочное. Округлые приплюснутые соцветия украсят крону в конце весны – начале лета. Особенно эффектно на фоне листьев бузины «Лациниата» смотрятся небольшие черно-фиолетовые ягодки, вызревающие к началу осени.


Бузина – растение неприхотливое, именно поэтому его часто выбирают для посадки в Подмосковных садах. Однако и здесь не обошлось без «но». Этот вид бузины принадлежит к 5 зоне зимостойкости ( -23,4/-28,8’C). В прочем, в отношении конкретно бузины это не должно пугать, ведь если вдруг и подмерзнут, то самые кончики (можно будет подравнять с весенней обрезкой). А годовой прирост у этих сортов и вовсе составляет порядка 50 сантиметров, поэтому проказы заморозков для вас будут почти не заметны в сезон.

Чем полезна бузина?
И по сей день ходят легенды, что с давних пор люди употребляли в пищу бузину и жили благодаря этому подолгу. Массу полезных веществ содержат и ягоды, и цветки этого кустарника.
Важно! Ягоды бузины можно употреблять в пищу только после термической обработки. Кисло-сладкие на вкус, они содержат цианид. Доза слишком мала, чтобы причинить серьезный вред, но может вызвать расстройство желудка и кишечника. Те же неприятности могут последовать, если вы употребите в пищу слишком много цветков бузины.
Предупрежден – значит вооружен! Теперь подробнее о пользе.
Ягоды бузины применяются как слабительное, мочегонное и потогонное средство. Способствуют повышению иммунитета и помогают в борьбе с вирусами (особенно эффективно борются с различными штаммами ГРИППа).


Цветки нашли себе более широкое применение. Помимо тех же полезных свойств, что и у ягод, они помогают с очищением крови и печени, при ангине, ожогах, ранах, диабете и болезнях суставов. Используются как жаропонижающее средство.
Ягоды, цветки и листья бузины являются прекрасным источником антиоксидантов и, к тому же, низкокалорийны. К примеру, содержащиеся в них антоцианы в 3.5 раза более эффективны, чем витамин Е. А, согласно исследованиям, диеты с содержанием антиоксидантов способны предотвратить хронические заболевания.
Мы с вами уже выяснили, что в свежем виде бузину употреблять не стоит. Значит, из ягод варим компоты, закрываем варенья и джемы, а так же используем для выпечки пирогов. Из цветков делаем отвары или просто добавляем в чай. После термической обработки и те и другие приносят только пользу без какого-либо дискомфорта.

Кстати, существует и бузина красная (как отдельный вид). Встречается не только в дикой природе, но и в природе, ведь у нее также имеется несколько сортов.
Важно помнить, что этот вид считается именно ядовитым, потому ни плоды, ни цветки в пищу употреблять нельзя, но у этого кустарника есть одна полезная функция.
Его листья и побеги источают довольно неприятный запах. Сорвав, их можно расположить возле кротовьих нор (подземные друзья скорее всего уже не воспользуются этим выходом) или, например, высадить саженцы рядом с выгребной ямой (мух как не бывало).
Бузина в ландшафтном дизайне
Каждый из сортов по-своему уникален и способен стать украшением любого уголка вашего сада. Может расти и в полутени, однако у темнолистных экземпляров при недостаточном освещении окраска может быть недостаточно интенсивной.
В одиночной посадке
Бузина декоративная настолько симпатична, что в поддержке вовсе не нуждается. Смотрится эффектно и на фоне газона, и в каменной отсыпке. Сохраняет привлекательность в течение всего вегетационного периода и будет радовать глаз, как в солнечную, так и в дождливую погоду. Декоративны и молоденькие приросты, и взрослые листья, и цветение, и ягодки.


Как живая изгородь
В сочетании с другими культурами или же самостоятельно этот кустарник способен формировать очень эффектные, густые заросли. Благодаря быстрой скорости роста, абсолютно не страшно стричь его и от года к году экспериментировать, формируя то ровные, то волнообразные очертания вашего живого заборчика.


В миксбордере
В композиции с многолетниками и другими лиственными кустарниками бузина черная, как правило, выполняет роль эффектной доминанты, и выступает как эффектное фоновое растение.


Высаживая бузину черную в какой-либо композиции, вы можете выращивать ее в форме кустарника или же формировать в виде небольшого деревца.
Очаровательная зонтичная форма кроны смотрится необычно. У основания растения освобождается место для посадки теневыносливых многолетников и кустарников. Например, среднерослые гортензии и низкорослые хосты слегка прикроют «ножки» бузины и создадут композицию, которая будет декоративна большую часть сезона.


Когда вы создаете домашний сад, одной из ваших целей является сделать его приятным на максимально долгий сезон. Вечнозеленые кустарники с пестрой листвой обеспечивают надежный цвет в саду круглый год. Даже когда ничего не цветет, брызги золота, сливок, белого и даже розового цвета делают ваш пейзаж приятным для просмотра. Пестрые вечнозеленые растения дают вашему саду цвет в течение всего года.
Завод золотой пыли
Несколько разновидностей широколиственных вечнозеленых растений золотой пыли (Aucuba japonica variegata) имеют белые или желтые пестрые глянцевые зеленые листья, среди них «Золотая пыль», «Mr.Goldstrike «и» Crotonifolia. «Растение достигает высоты и ширины 10 футов, что делает его кандидатом для хеджирования, а также посадки образцов. Подходит для зон устойчивости растений Министерства сельского хозяйства США с 6 по 10, завод по производству золотой пыли нуждается во влажной почве от частичного до полного оттенка. Заостренные овальные листья могут достигать нескольких дюймов в длину. Все части растения ядовиты, что важно для садоводов с детьми или домашними животными. ) высыпает крупные скопления стеблей, покрытых блестящими темно-зелеными овальными листьями.Сорта «Серебряный король» и «Aureomarginata» имеют поля серо-белого и сусального золота соответственно. «Серебряный король» достигает высоты около 5 футов и ширины от 2 до 3 футов. Выносливый в зонах устойчивости растений USDA с 7 по 9, он разделяет терпимость семьи к плохой почве. Посади эти растения на полном солнце.
Глянцевая абелия
Глянцевая абелия (Abelia x grandiflora) вырастает до высоты 3 фута с чуть более широким распространением. Вечнозеленый в верхней половине диапазона своей устойчивости, пестрый сорт «Конфетти» (Abelia x grandiflora «Confetti») вынослив в зонах устойчивости растений USDA с 6 по 9, а спортивные листья покрыты зелеными, кремово-белыми и розовыми пятнами.Обеспечить полное солнце до полутени и хорошо дренированной почвы. Потребность Абелии в воде низкая или умеренная. «Конфетти» добавляет розовые цветы к своей красочной экспозиции в конце лета и в начале осени.
Снежный кустарник
Еще один вечнозеленый кустарник розового цвета обычно называют снежным кустарником (Breyna distichi) или гавайским снежным кустарником. Сорт Roseo-picta поддерживает розовые и зеленые листья на розовато-красных стеблях. Этот кустарник размером 3 на 3 фута, обитающий на тихоокеанском острове, нуждается в частичной тени и постоянно влажной почве в зонах устойчивости растений USDA с 9 по 11.Если почва высохнет, лист опадет.
Тис из сливы карликового
Тис из сливы «Корейское золото» (Cephalotaxus harringtonia) придает очень характерный пестрый вид в небольших помещениях. Растущий приблизительно на 10 дюймов в высоту с 3–6 футами, этот медленно растущий карликовый вечнозеленый сад имеет зеленые иголки с золотыми наконечниками. Вырастите его частично до полного оттенка во влажной, хорошо дренированной почве в зонах устойчивости растений USDA с 6 по 9.
Silverberry
Падение цветущего широколиственного вечнозеленого растения, Silverberry (Eleagnus pungens) является одним из многих растений с разнообразием, содержащимся в поля листьев.Silverberry переносит различные почвы, может расти в условиях от полного солнца до полной тени и является надежным выбором для зон устойчивости растений USDA с 7 по 9. Зрелые растения имеют ширину около 10 футов и ширину. Сорт «Maculata» имеет желтые листья с зелеными краями и медными нижними частями, а у «Clemson Variegated» — зеленые листья с белой каймой. Маленькие осенние цветы имеют аромат, который часто сравнивают с гарденией.
Ароматная Дафна
В то время как некоторые садоводы жалуются на то, что определенные виды дафны (Daphne odora) суетятся из-за условий произрастания, другие находят дафну не требующей особого удовольствия.«Marginata», разновидность odora, является душистым вечнозелёным растением для зон устойчивости растений USDA с 7 по 9. Растения достигают 4 футов в высоту с аналогичным распространением. Кластерные зеленые листья имеют желтые края, и растение переносит тень или солнце, предпочитая богатую, почти нейтральную почву. Его уникальная зимняя цветущая привычка может привести к тому, что посадка стоит того.
Бузина: преимущества и опасности
Бузина — одно из наиболее часто используемых лекарственных растений в мире.
Традиционно коренные американцы использовали его для лечения инфекций, в то время как древние египтяне использовали его для улучшения цвета лица и лечения ожогов. Это все еще собрано и используется в народной медицине во многих частях Европы.
Сегодня бузину чаще всего принимают в качестве добавки для лечения симптомов простуды и гриппа.
Однако известно, что сырые ягоды, кора и листья растения ядовиты и вызывают проблемы с желудком.
В этой статье более подробно рассматривается бузина, доказательства, подтверждающие ее заявления о вреде для здоровья и опасности, связанные с ее употреблением.
Бузина относится к нескольким различным сортам дерева Sambucus , которое является цветущим растением, принадлежащим семейству Adoxaceae .
Наиболее распространенным типом является Sambucus nigra , также известный как бузина европейская или черная бузина. Это дерево родом из Европы, хотя оно широко выращивается и во многих других частях света (1, 2).
S. nigra вырастает до 30 футов (9 метров) в высоту и имеет гроздья маленьких белых или кремовых цветов, известных как цветы бузины. Ягоды находятся в небольших черных или сине-черных гроздьях (1).
Ягоды довольно терпкие и должны быть приготовлены, чтобы быть съеденными. Цветы имеют тонкий мускатный аромат и могут быть съедены сырыми или приготовленными (1).
Другие сорта: бузина американская, бузина карликовая, бузина голубая, кустарник обыкновенный, бузина красная и кисть антилопы (1).
Различные части бузины использовались на протяжении всей истории в медицинских и кулинарных целях (2).
Исторически, цветы и листья использовались для облегчения боли, отека, воспаления, чтобы стимулировать выработку мочи и вызывать потоотделение. Кора использовалась как мочегонное, слабительное и вызывало рвоту (1).
В народной медицине сушеные ягоды или сок используются для лечения гриппа, инфекций, ишиас, головных болей, зубной боли, боли в сердце и нервной боли, а также в качестве слабительного и мочегонного средства (2).
Кроме того, ягоды можно приготовить и использовать для приготовления соков, джемов, чатни, пирогов и ягод бузины. Цветы часто варят с сахаром, чтобы сделать сладкий сироп или настаивают в чае. Их также можно есть свежими в салатах (1).
Резюме Бузина относится к нескольким сортам дерева Sambucus , которое имеет гроздья белых цветов и черные или сине-черные ягоды. Наиболее распространенный сорт — Sambucus nigra , также известный как бузина европейская или бузина черная.
Есть много сообщений о преимуществах бузины. Помимо того, что они питательны, они могут также бороться с симптомами простуды и гриппа, поддерживать здоровье сердца и бороться с воспалением и инфекциями, помимо других преимуществ.
с высоким содержанием питательных веществ
Бузина — это низкокалорийная пища с антиоксидантами.
100 граммов свежих ягод содержат 73 калории, 18,4 грамма углеводов и менее 1 грамма жира и белка (3).
Плюс, они имеют много питательных преимуществ.Бузина:
- с высоким содержанием витамина С: На 100 грамм фруктов приходится 6–35 мг витамина С, что составляет до 60% рекомендуемой суточной дозы (3, 4).
- с высоким содержанием клетчатки: Бузина содержит 7 граммов клетчатки на 100 граммов свежих ягод, что составляет более четверти рекомендуемой суточной дозы (4).
- Хороший источник фенольных кислот: Эти соединения являются мощными антиоксидантами, которые могут помочь уменьшить ущерб от окислительного стресса в организме (4, 5).
- Хороший источник флавонолов: Бузина содержит антиоксидант флавонолы кверцетин, кемпферол и изоргамнетин. Цветы содержат до 10 раз больше флавонолов, чем ягоды (4).
- Богат антоцианинами: Эти соединения придают плоду характерный темно-черно-фиолетовый цвет и являются сильным антиоксидантом с противовоспалительным действием (4, 6).
Точный питательный состав бузины зависит от сорта растения, спелости ягод и природно-климатических условий.Поэтому порции могут различаться по питанию (4, 7).
Резюме Бузина — это низкокалорийная пища, содержащая витамин С, пищевые волокна и антиоксиданты в форме фенольных кислот, флавонолов и антоцианов. Цветы особенно богаты флавонолами.
Может улучшить симптомы простуды и гриппа
Экстракты черной бузины и настой цветов, как было показано, снижают тяжесть и продолжительность гриппа (8).
Коммерческие препараты бузины для лечения простуды бывают разных форм, включая жидкости, капсулы, пастилки и жевательные резинки.
Одно исследование 60 человек с гриппом показало, что у тех, кто принимал 15 мл сиропа бузины четыре раза в день , отмечалось улучшение симптомов через два-четыре дня, в то время как контрольной группе потребовалось семь-восемь дней для улучшения (9).
Другое исследование, проведенное среди 64 человек, показало, что прием таблеток из экстракта бузины по 175 мг в течение двух дней привел к значительному улучшению симптомов гриппа, включая жар, головную боль, мышечные боли и заложенность носа, всего через 24 часа (10).
Кроме того, исследование 312 авиапассажиров, принимающих капсулы, содержащие 300 мг экстракта бузины, три раза в день, показало, что у тех, кто заболел, продолжительность болезни была меньше, а симптомы менее выражены (11).
Необходимы дальнейшие широкомасштабные исследования, чтобы подтвердить эти результаты и определить, может ли бузина также играть роль в профилактике гриппа (8).
Обратите внимание, что большинство исследований проводилось только на коммерческих продуктах, и мало информации о безопасности или эффективности домашних средств (8).
Резюме Было обнаружено, что экстракт бузины уменьшает продолжительность и тяжесть симптомов, вызываемых вирусом гриппа. Хотя эти результаты являются многообещающими, необходимы дальнейшие широкомасштабные исследования на людях.
с высоким содержанием антиоксидантов
При нормальном метаболизме могут выделяться реактивные молекулы, которые могут накапливаться в организме. Это может вызвать окислительный стресс и привести к развитию таких заболеваний, как диабет 2 типа и рак (12, 13, 14).
Антиоксиданты являются натуральными компонентами пищевых продуктов, включая некоторые витамины, фенольные кислоты и флавоноиды, которые способны удалять эти реактивные молекулы. Исследования показывают, что диеты с высоким содержанием антиоксидантов могут помочь предотвратить хронические заболевания (5, 12, 15).
Цветы, плоды и листья растения бузины являются отличными источниками антиоксидантов. Например, найденные в ягодах антоцианы обладают в 3,5 раза большей антиоксидантной активностью, чем витамин Е (4, 15, 16, 17).
Одно исследование, сравнивающее 15 различных сортов ягод, и другое исследование, сравнивающее типы вина, обнаружили, что бузина является одним из наиболее эффективных антиоксидантов (18, 19).
Кроме того, одно исследование показало, что антиоксидантный статус улучшился у людей через час после употребления 400 мл сока бузины.Другое исследование на крысах показало, что экстракт бузины помогает уменьшить воспаление и окислительное повреждение тканей (20, 21).
Хотя бузина продемонстрировала многообещающие результаты в лаборатории, исследования на людях и животных все еще ограничены. Как правило, потребление его в рационе оказывает лишь небольшое влияние на антиоксидантный статус (17).
Кроме того, обработка ягод бузины, такая как экстракция, нагревание или приготовление сока, может снизить их антиоксидантную активность (4).
Поэтому такие продукты, как сиропы, соки, чаи и джемы, могут иметь меньшие преимущества по сравнению с некоторыми результатами, полученными в лабораторных исследованиях (16).
Резюме Плоды бузины, листья и цветы являются сильными антиоксидантами. Тем не менее, их защитные эффекты у людей кажутся слабыми. Кроме того, обработка ягод и цветов может снизить их антиоксидантную активность.
Может быть полезно для здоровья сердца
Бузина может оказывать положительное влияние на некоторые показатели здоровья сердца и сосудов.
Исследования показали, что сок бузины может снизить уровень жира в крови и снизить уровень холестерина.Кроме того, было обнаружено, что диета с высоким содержанием флавоноидов, таких как антоцианы, снижает риск сердечных заболеваний (17, 22).
Тем не менее, одно исследование из 34 человек, которым давали 400 мг экстракта бузины (эквивалентно 4 мл сока) три раза в день в течение двух недель, не выявило значительного снижения уровня холестерина (23).
Однако другое исследование на мышах с высоким уровнем холестерина показало, что диета, включающая черную бузину, снижает количество холестерина в печени и аорте, но не в крови (24).
Дальнейшие исследования показали, что крысы, получавшие пищу, содержащую полифенолы, извлеченные из ягод бузины, имели снижение артериального давления и были менее восприимчивы к повреждению органов, вызванному высоким артериальным давлением (25, 26).
Кроме того, бузина может снизить уровень мочевой кислоты в крови. Повышенное содержание мочевой кислоты связано с повышением артериального давления и негативными последствиями для здоровья сердца (4, 27).
Более того, бузина может увеличить секрецию инсулина и повысить уровень сахара в крови.Учитывая, что диабет 2 типа является основным фактором риска сердечно-сосудистых заболеваний, контроль сахара в крови важен для предотвращения этих состояний (4, 8).
Исследование показало, что цветки бузины ингибируют фермент α- -глюкозидазу, который может помочь снизить уровень сахара в крови. Кроме того, исследование диабетических крыс с бузиной показало улучшение контроля сахара в крови (4, 15, 28).
Несмотря на эти многообещающие результаты, прямое снижение сердечных приступов или других симптомов сердечных заболеваний еще не было продемонстрировано, и необходимы дальнейшие исследования на людях.
Резюме Бузина имеет некоторые преимущества для здоровья сердца, такие как снижение уровня холестерина, мочевой кислоты и сахара в крови. Тем не менее, необходимы дальнейшие исследования, чтобы продемонстрировать, являются ли эти эффекты значительными для людей.
Другие преимущества для здоровья
Есть много других сообщений о пользе бузины, хотя большинство из них имеют ограниченные научные данные:
- Помогает бороться с раком : Обнаружено, что как европейский, так и американский старейшины обладают некоторыми свойствами, ингибирующими рак исследования в пробирке (5, 8, 29).
- Борется с вредными бактериями: Обнаружено, что бузина ингибирует рост таких бактерий, как Helicobacter pylori , и может улучшить симптомы синусита и бронхита (8).
- Может поддерживать иммунную систему : Было обнаружено, что у крыс полифенолы бузины поддерживают иммунную защиту путем увеличения количества лейкоцитов (30).
- Может защитить от ультрафиолетового излучения: Было обнаружено, что продукт для кожи, содержащий экстракт бузины, имеет солнцезащитный фактор (SPF) 9.88 (31).
- Может увеличить мочеиспускание : Было обнаружено, что цветки бузины увеличивают частоту мочеиспускания и количество экскреции соли у крыс (32).
- Может обладать некоторыми антидепрессивными свойствами : Одно исследование показало, что мыши, которых кормили 544 мг экстракта бузины на фунт (1200 мг на кг), имели улучшенные показатели производительности и маркеров настроения (33).
Хотя эти результаты интересны, необходимы дальнейшие исследования на людях, чтобы определить, действительно ли эти эффекты значительны.
Кроме того, важно отметить, что не существует стандартизированного метода измерения количества биологически активных компонентов, таких как антоцианы, в этих коммерческих продуктах.
Одно исследование показало, что в зависимости от метода, используемого для измерения антоцианов, добавка может претендовать на содержание 762 мг / л, но на самом деле содержит только 4 мг / л. Следовательно, определение эффектов доступных в настоящее время продуктов может быть затруднено (17).
Резюме Бузина связана со многими дополнительными преимуществами для здоровья, такими как борьба с раком и бактериями, иммунная поддержка, защита от ультрафиолета и мочегонное действие.Тем не менее, эти утверждения имеют ограниченные доказательства, и необходимы дальнейшие исследования.
Хотя бузина имеет некоторые многообещающие потенциальные преимущества, с ее потреблением связаны и некоторые опасности.
Кора, незрелые ягоды и семена содержат небольшое количество веществ, известных как лектины, которые могут вызвать проблемы с желудком, если употреблять слишком много (2).
Кроме того, растение бузины содержит вещества, называемые цианогенными гликозидами, которые в некоторых случаях могут выделять цианид.Этот токсин также содержится в семенах абрикоса и миндале (1, 34).
3 г цианида на 100 г свежих ягод и 3–17 мг на 100 г свежих листьев. Это всего лишь 3% от предполагаемой смертельной дозы для человека весом в 130 фунтов (60 кг) (2, 35).
Однако коммерческие препараты и вареные ягоды не содержат цианида, поэтому нет сообщений о смертельных случаях от их употребления. Симптомы употребления в пищу сырых ягод, листьев, коры или корней бузины включают тошноту, рвоту и диарею (2).
Имеется одно сообщение о том, что восемь человек заболели после употребления сока из свежесобранных ягод, включая листья и ветви, из сорта S. mexicana старшего возраста. Они испытывали тошноту, рвоту, слабость, головокружение, онемение и ступор (36).
К счастью, ядовитые вещества, содержащиеся в ягодах, можно безопасно удалить путем приготовления пищи. Тем не менее, ветви, кора или листья не должны использоваться в кулинарии или приготовлении сока (2).
Если вы собираете цветы или ягоды самостоятельно, убедитесь, что вы правильно определили растение как американскую или европейскую бузину, так как другие виды бузины могут быть более токсичными.Кроме того, не забудьте удалить любую кору или листья перед использованием.
Бузина не рекомендуется для детей и подростков младше 18 лет, а также беременных и кормящих женщин. В то время как в этих группах не было зарегистрировано побочных эффектов, данных для подтверждения его безопасности недостаточно (2).
Резюме Сырые ягоды, листья, кора и корни растения бузины содержат химические вещества лектин и цианид, которые могут вызвать тошноту, рвоту и диарею. Приготовление ягод и семян удалит цианид.
Хотя бузина была связана со многими многообещающими преимуществами для здоровья, большая часть исследований проводилась только в лабораторных условиях и не тестировалась на людях.
Таким образом, бузина не может быть рекомендована для какой-либо конкретной пользы для здоровья.
Разумные доказательства подтверждают его использование для уменьшения продолжительности и тяжести симптомов гриппа. Кроме того, он может поддерживать здоровье сердца, улучшать антиоксидантный статус и оказывать различные противораковые, антидиабетические и противовоспалительные эффекты.
Кроме того, бузина является ароматным дополнением к здоровой диете и хорошим источником витамина С, клетчатки и антиоксидантов.
При потере голоса лечение: как лечить в домашних условиях и восстановить голосовые связки при простуде и после нее
Проблемы с голосовыми связками часто встречаются у людей, чья профессия напрямую связана с общением. Чтобы сохранить голос, необходимо придерживаться простых правил, а при нарушениях важно своевременно обращаться к специалисту.
В силу своей профессиональной деятельности педагоги и дикторы сильно зависят от возможностей своего голосового аппарата. Он целиком и полностью отвечает за их работоспособность. Важно понимать, что от того, насколько правильно и умело человек пользуется своим голосом, будет зависеть здоровье его голосовых связок и отсутствие форс-мажоров в профессиональной деятельности.
У человека, профессия которого напрямую связана с общением, голосовой аппарат обязательно должен быть устойчивым к звучным, динамичным и достаточно интенсивным нагрузкам. Если не овладеть этими качествами, пренебрегать обучением, тренировками и закаливанием — будет повышаться утомляемость связок и снижаться работоспособность.
Как потерять голос знает каждый, а вот как сохранить или вернуть его звучание в случае утраты — это вопросы более сложные.
Нарушения голоса из-за профессиональных болезней
Голосовые нарушения — это распространенная проблема, которая встречается среди воспитателей, педагогов, тренеров, работающих с детьми, а также дикторов и других людей, работа которых связана с общением. Если рассмотреть этот вопрос с научной точки зрения, проблемы с голосом можно квалифицировать следующим образом: изменение тембра, нарушения резонансного звучания, громкости или высоты тональности.
Проблемы голосового аппарата являются сложными и требуют особого внимания специалистов. Чтобы поставить четкий диагноз, провести лечение и реабилитацию, нужны время, знания и терпение. Как показывает практика, большинство из функциональных нарушений — это приобретенные проблемы, которые связаны с родом профессиональной деятельности человека.
Чаще всего встречаются: фонастения, хронические дисфонии, ларингит, узелки певца (т.е. образования, которые появляются на голосовых складках человека, сильно напрягающего свой голос) или кровоизлияние.
В зависимости от того, насколько тяжелая и запущенная ситуация, можно выделить несколько групп профзаболеваний.
В первую группу входят расстройства, не представляющие собой видимых смещений гортани. Они проявляются исключительно неприятными ощущениями, а также субъективным восприятием действительности. В медицине эти проблемы называются фонастения.
Эти нарушение могут перейти в более острую фазу. Тогда они характеризуется неприятным и дискомфортным ощущением, низким качеством звучания голоса и плохим смыканием голосовых связок, что приводит к их вялости и недостаточному приливу крови к поверхности. В медицине чаще всего это называется «катар усталости».
К третьей группе относятся заболевания, влекущие за собой серьезные изменения голосового аппарата. Сюда входят узелки певцов, доброкачественные и злокачественные образования на голосовых складках, отслоения оболочки и даже кровоизлияния.
Если для людей, которые уже попали в третью группу необходимо срочное обращение к врачу и серьезное, длительное лечение, то в первых двух случаях вполне возможно справиться с проблемой голосовой функции своими силами.
Для решения проблемы разработано много препаратов, которые смогут вернуть голос и избавиться от неприятных последствий, одним из которых является «Гомеовокс». Это средство разработано специально для эффективной борьбы с хроническими ларингитами, осиплостью, хрипотой, потерей эластичности и усталостью голосовых связок. Препарат уникален тем, что начинает эффективно работать с первых дней приема, а также действует как при остром, так и при хроническом состоянии.
Кому чаще всего необходимо лечение воспаления голосовых связок
Для того чтобы приступить к непосредственному лечению, изначально нужно определить группу риска, в которой находится человек. После этого обязательно продиагностировать, в каком состоянии находится его голосовой аппарат, и какая идет на него нагрузка. Только после этого провести анализ полученных показателей и проведенных исследований.
По данным статистики, из 100 исследуемых педагогов у 61 наблюдаются проблемы с голосовым аппаратом. У них чаще, чем у других, возникают острые респираторные болезни, инфекционные процессы в гортани и воспаление голосовых связок. Также педагоги, которые имеют определенные болезни нервной системы или патологии дыхательной системы, находятся в особой группе риска.
В той же категории исследуемых педагогов были определены и другие нарушения. У 20% присутствовал хронический насморк, першение в горле — у 10%, трудное дыхание носом — у 9%. Также у 7% была отмечена невозможность плавно переходить на тон выше. При этом чаще всего голос либо резко повышается до шепота, либо резко срывается на крик.
Из этого можно сделать вывод, что педагоги — люди в группе риска и им необходимо проводить профилактику относительно нарушений работы голосового аппарата.
 Фото: Shutterstock.com
Фото: Shutterstock.comГигиена голосового аппарата и упражнения для голоса
Голос нужно беречь всем, а людям, чья профессия непосредственно связана с его качеством, стоит позаботиться о специальной гигиене. Ни в коем случае нельзя переохлаждать организм. В холодное время года не рекомендуется разговаривать на улице или ходить с открытым горлом. После того как связки разогреются, а это бывает после пения или длительной декламации, не следует сразу выходить на мороз. Например, после уроков вокала нужно дать связкам отдохнуть минимум 15-20 минут. Категорически запрещено кричать, шептать или петь на морозе. Также важно стараться свести к минимуму риск респираторных заболеваний, не посещать места скопления людей во время сезонных простуд и гриппа.
Специалисты рекомендуют вести активный образ жизни, соблюдать правильный режим сна и не пренебрегать закаливанием. Эти моменты очень важны для организма. Если голос перетрудился или вы почувствуете, что немного приболели — главное больше молчать, и не напрягать связки.
Распевки — также важный момент для всех людей, чья работа напрямую зависит от голоса. Распевки для вокала призваны разогреть связки, а также настроить и помочь сконцентрироваться на работе. Но их нужно делать правильно.
Распевка для голоса — это своего рода разминка, которую преподаватели, дикторы и ораторы должны делать ежедневно. Именно упражнения для голоса и тренировка дикции позволяют уберечь связки от перегрузок. Форсирование звуков точно недопустимо. Не нужно брать высокие ноты самостоятельно, если вы не занимаетесь с педагогом.
Также к общим рекомендациям относятся оптимальная влажность воздуха в помещении, где вы живете и работаете. Сухой воздух — главный враг голосовых связок, и с ним нужно бороться. Разнообразные увлажнители помогут быстро решить эту проблему.
Восстановление севшего голоса
Нагрузки на голос должны быть посильными для человека. Никогда не начинайте работать сразу после сна. Пока организм не проснулся, а это примерно 2-3 часа после подъема, голос не имеет нужной силы и будет звучать тихо и сипло. Дайте организму настроиться на работу, не забудьте про распевки для разогрева связок.
Увеличивайте нагрузки на голос постепенно. Сначала одного часа интенсивных занятий будет достаточно. В дальнешем нагрузка может постепенно возрастать, но голосовой аппарат ни в коем случае не нужно перенапрягать.
Правильным также должно быть и питание. Перед работой ни в коем случае нельзя употреблять в пищу мороженое, семечки, шоколад, газированные напитки. В рационе обязательно должны быть белковые продукты, а также продукты насыщенные витаминами группы В. Лучше всего, если последний прием пищи перед работой будет примерно за два или три часа — это позволит не ощущать дискомфорта.
В случае повышенной нагрузки на голосовые связки, рекомендуется использовать специальные препараты, которые помогут справиться с малейшими признаками хрипоты, устранят основные причины потери голоса, такие как ларингиты, воспаление гортани, помогут лечить осипший голос и будут эффективны в случае перенапряжения голосовых связок. Таким, например, может быть Гомеовокс. Врачи и пациенты отмечают улучшение качества голоса (звучность, звонкость) уже в первые дни приема данного препарата.
Подведя итоги, отметим, что все специалисты, чья работа непосредственно связана с использованием голоса, должны следить за своим главным инструментом. Нужно избегать волнения и стрессовых ситуаций, не пренебрегать дыхательной гимнастикой для вокала и распевкой, отказаться от алкоголя и курения, исключить газированные напитки и еду, раздражающую горло. Эти простые советы помогут оставаться здоровым и быть всегда на вершине ораторского искусства.
Чаще всего потеря голоса не является признаком чего-то действительно опасного. Голос часто пропадает при ангине или простуде. Но лучше не рисковать и безотлагательно обратиться к врачу.

Очень часто голос пропадает при ангине или простуде
Ларингит и потеря голоса
Потеря голоса это всегда признак ларингита. Это заболевание не опасно при своевременном лечении, хотя и очень неприятно. Потеря голоса (как полная, так и частичная) называется афония. При этом больной может чувствовать себя вполне здоровым. Болезнь может развиться и у взрослых, и у детей.
Ларингит бывает как хроническим, так и острым. Острый ларингит развивается из-за инфекционных заболеваний. При остром ларингите необходимо обращаться к врачу, так как воспаление гортани может стать причиной удушья. Из-за частых острых ларингитов может развиться хронический ларингит. Голос при хроническом ларингите чаще «садится», чем пропадает. Острая форма ларингита может быть опасна для жизни. Воспаленная гортань препятствует прохождению воздуха и последствия могут быть плачевными. Особенно опасен ларингит у маленьких детей.
Основным симптомом ларингита является, собственно, охриплость или полная потеря голоса. Также наблюдается першение и ком в горле, кашель, сначала мухой, лающий, а затем с мокротой. Также признаком ларингита может быть затрудненное дыхание, может подняться температура, появиться боль при глотании. Если боль очень сильная, следует немедленно вызвать врача, потому как слишком сильная боль может быть признаком новообразований в гортани.
к содержанию ↑
Причины потери голоса
Причин потери голоса несколько. Голос может пропасть из-за перенапряжения голосовых связок. Такой разновидности ларингита обычно подвержены певцы, преподаватели и дикторы. Из-за перенапряжения связки теряют свою гибкость и голос может пропасть почти полностью. Также причиной потери голоса может быть инфекционный ларингит. Потеря голоса встречается довольно часто после сильной простуды. Но голос может пропасть из-за менее видимых причин. Например, после сильного стресса, а также по таким причинам как курение, заболевание щитовидки, опухолью или другим новообразованием в гортани и т.д.
к содержанию ↑
Диагностика
Для диагностики потери голоса обычно достаточно простого физического осмотра. Врач-ларинголог, опираясь на симптомы заболевания быстро ставит верный диагноз. Если же заболевание связано не с физическими повреждениями, то больного могут направить на осмотр к другим врачам¸таким как невролог и психиатр.
Лечение потери голоса
При первых же признаках потери голоса необходимо временно прекратить разговаривать, чтобы снять напряжение с голосовых связок. Дальнейшее воздействие определяет врач. Лечение потери голоса зависит от причин заболевания. Чаще всего голос пропадает из-за воспаления слизистой гортани во время болезни. В таком случае заболевание лечится медикаментозно.

Лечение потери голоса должен назначит врач
Врач должен сам прописать необходимые лекарства. Не следует самостоятельно принимать незнакомые препараты, даже если это простые таблетки от кашля. Дело не только в том, что причин потери голоса довольно много. На незнакомый препарат может возникнуть аллергия, а это сильно усугубит состояние больного. Если проблема неврологического характера, врач может прописать препараты, укрепляющие нервную систему. Радикальным методом лечения может быть хирургическое вмешательство. Как вылечить потерю голоса скажет врач, который поставил диагноз. Но есть и общие медикаментозные способы лечения, которые можно применять в любом случае. Во-первых, следует немедленно отказаться от курения, хотя бы на период лечения. В течении 5-7 дней лучше вообще не разговаривать. Также для лечения ларингита, вызванного простудными заболеваниями, врачи рекомендуют альтернативную (народную) медицину.
к содержанию ↑
Профилактика
Чтобы избежать потери голоса, нужно придерживаться простых профилактических мер. Не следует злоупотреблять курением и алкоголем, хотя, в идеале, лучше вообще от них отказаться. Также стоит ограничить употребление кофеина. При работе, связанной с длительными разговорами, следует употреблять больше жидкости, избегать пересыхания слизистой, которая покрывает голосовые связки. Стоит изучить вокальные техники, которые позволят снизить напряжение связок.
к содержанию ↑
Народные методы
Заболевания, которые могут привести к потере голоса нужно лечить сразу, не затягивая, чтобы не усугублять свое состояние. Прежде, чем использовать какие-либо средства из рецептов народной медицины для лечения потери голоса, следует проконсультироваться у врача, во избежание аллергии. Для лечения голоса использую различные отвары и настои.
Например, отвар из репы. Необходимо 2 столовой ложки измельченной огородной репы варить четверть часа в стакане воды. Принимают отвар четырежды в день по 100 мл.
Калина помогает при лечении простудных заболеваний и поможет восстановить голос. Нужно столовую ложку ягод калины насыпать в термос и залить одним литром крутого кипятка. Настаивать два часа в теплом месте и хорошо процедить. Затем добавить мед и регулярно, до выздоровления, принимать по две столовых ложки перед едой четырежды в день.
Более сложный настой делают из таких растений: по три столовых ложки аптечной мать-и-мачехи, травы лекарственного шалфея и шаровидного эвкалипта. Эти травы также насыпают в термос и заливают литром кипятка. Процеживают настой через два часа, а принимают шесть раз в день до 30 мл. С этим же настоем можно также делать ингаляции.
Можно взять листья или семена подсолнуха, мелко нарезать, залить литром воды и на медленном огне кипятить полтора часа. Лекарство фильтруют и принимают трижды в день четко по 25-30 капель.

Коньяк поможет вернуть голос
Есть эффективный народный метод лечения голоса, который подойдет только взрослым. Нужно сделать гоголь-моголь из одного яйца и взять рюмку коньяка (не больше 25 г!). Пить маленькими глотками поочередно. Первый глоток – коньяк, а самый последний – гоголь-моголь. После этого не разговаривать, даже шепотом. Хотя алкоголь не рекомендуется принимать при потере голоса, тем не менее, он может помочь быстро его восстановить. Если перед сном выпить горячего пива, то наутро голос восстановиться. А если голос пропал совсем недавно, то связки разогреет глинтвейн. Это, конечно, не устранит первопричину потери голоса, но на время вернет способность говорить. Поэтому такие методы лечения лучше принимать в крайних случаях.
Потеря голоса приносит массу неудобств, ведь сложно не разговаривать хотя бы сутки. Но нужно воздержаться от разговоров необходимое время, чтобы полностью и как можно скорее вылечиться. Также следует помнить, что лечение будет эффективнее и безопаснее, если его назначит специалист.
к содержанию ↑
Видео
Современного человека трудно представить молчащим. Мы постоянно разговариваем по телефону, общаемся на работе с коллегами, шутим на долгожданной встрече с родными и друзьями. Кто-то сделал собственный голос профессией и ежедневно вещает нам о последних новостях в мире с экранов телевизоров или делится своей заводной энергией на концерте со своими поклонниками.
Причём истинную важность и ценность голоса мы понимаем только тогда, когда его теряем в силу каких-то причин.
В медицине потеря возможности говорить с сохранением шёпотной речи называется афонией.
Потеря голоса сулит массу неудобств в повседневной и профессиональной деятельности. Поэтому вполне логично желание человека побыстрее снять симптомы недуга и вернуть способность полноценно разговаривать.

Каковы же причины осиплости голоса и его потери? Какой врач занимается лечением потери голоса? Можно ли лечить потерю голоса в домашних условиях? Как лечить афонию правильно и эффективно? Можно ли предотвратить потерю голоса? Ответы на все эти вопросы должен знать каждый.
Процесс голосообразования.
Голосообразование — это очень сложный процесс, контролируемый двумя отделами: центральным и периферическим. Центральный отдел — это головной мозг и нервы. Периферический — это «исполнители» команд головного мозга (лёгкие, трахея, гортань, губы, язык, челюсть, нёбо). Каждый из выше перечисленных органов играет важную роль в голосообразовании.
Зарождение звуков происходит в гортани в момент, когда поток воздуха, выходящий из лёгких, проходит через голосовые связки, расположенные непосредственно на гортани. Голосовые связки — это складки слизистой оболочки гортани. Во время дыхания, когда человек молчит, связки расслаблены, и между ними есть расстояние, называемое голосовой щелью. Для образования голоса нужно, чтобы в момент прохождения воздуха через голосовые связки, они были плотно сомкнуты. В этом случае поток воздуха вызывает колебания и вибрацию связок — так возникает звуковая волна.
Можно сделать логичный вывод: если случилась потеря голоса, значит причина кроется в несмыкании или неполном смыкании голосовых связок.
Причины потери голоса.
С чем у вас ассоциируется потеря голоса? Подавляющее большинство ответит, что с простудой. И будут отчасти правы. Простуда — одна из наиболее частых причин афонии. При простуде, гриппе, ОРЗ, ОРВИ и других подобных диагнозах происходит воспаление голосовых связок, что неминуемо приводит к неприятному симптому. Но лор-врачи выделяют и другие причины потери голоса.

- В список причин нужно включить инфекционные заболевания дыхательных путей — бронхит, пневмонию, трахеит, ларингит, ангину. Отдельно стоит поговорить о такой причине, как ларингит. Лор-врачи называют ларингитом воспалительный процесс в гортани. Помимо афонии при ларингите возникают кашель, сильный зуд и першение в горле, чувство присутствия в горле инородного тела. Температура, как правило, держится на отметке 37,5℃. Одной из опасных разновидностей ларингита является ложный круп, который приводит к сужению просвета гортани и затруднённому дыханию. Это состояние характерно для детей в возрасте до пяти лет. Обычно происходит это так: ребёнок среди ночи просыпается с криком и плачем от того, что он без особых на то причин, начинает задыхаться. Родителям очень важно в этот момент не поддаваться панике. Нужно незамедлительно вызвать врача или бригаду скорой помощи. До приезда врача необходимо дать малышу антигистаминный препарат, который снимет отёчность гортани, и попытаться успокоить ребёнка. Сильный крик ещё больше провоцирует сужение просвета гортани. Надеяться только на свои силы, не прибегая к помощи врача, в этом случае очень рискованно и опасно!
- Частая причина потери голоса — перенапряжение голосовых связок. От этой причины чаще всего страдают представители речевых профессий: певцы, дикторы, экскурсоводы, операторы колл-центра, преподаватели. Голос для них — рабочий инструмент, и его потеря становится не только физиологической проблемой, но и профессиональной. Врач, который лечит голосовые связки, называется фониатром.
Врач-фониатр — это тот же врач-оториноларинголог, но более узкой направленности.
- Причиной афонии могут быть химические поражения гортани, например, средствами бытовой химии, содержащими хлор, аммиаком, уксусом и т.п.
- Аллергия. Если причиной афонии стала аллергическая реакция, это тревожный признак, который может сигнализировать о начале отёка Квинке. Симптомы отёка Квинке: затруднённое дыхание, лающий кашель, резко побледневшие кожные покровы, иногда отмечаются тошнота и рвота. Если профессиональная помощь врача вовремя не подоспеет, больной может умереть от удушья.
- Причиной потери голоса могут стать механические повреждения голосовых связок. Получить травмы гортани можно во время проведения операций на щитовидной железе, во время трахеотомии, а также при попадании инородного предмета в горло. Инородный предмет не рекомендуется пытаться достать самостоятельно: быстро и безопасно это сделает только лор-врач.
- Причиной потери голоса при отсутствии признаков воспаления могут быть новообразования гортани. Такой симптом должен насторожить человека и заставить как можно скорее обратиться к врачу. Если опухоль присутствует, врач обязательно это диагностирует и назначит эффективное лечение. Чем раньше начать лечить онкологию, тем выше прогноз на полное выздоровление. Одной из опасных причин афонии является рак гортани. В группе риска мужчины старше сорока лет, злоупотребляющие алкоголем и курением.
- Паралич возвратного нерва, который регулирует напряжение голосовых связок.
- Потеря способности говорить может быть следствием нарушения работы нервной системы, а также повреждений коры головного мозга.
- Причинами афонии могут быть внешние неблагоприятные условия: например, загазованный, слишком холодный или сухой воздух, вдыхаемый на протяжении длительного времени. Как правило, лечение у врача в этом случае не требуется. Если вы работаете на «грязных» производствах и вдыхаете загрязнённый воздух, используйте средства индивидуальной защиты или маски-респираторы. Проблему сухого воздуха в помещении решает приобретение увлажнителя воздуха. Если говорить о воздействии холодного воздуха, старайтесь не разговаривать на морозе. Это поддержит оптимальную работу связок и убережёт вас от простуды и дальнейшего лечения.
- Нельзя забывать о психологических и неврологических факторах. Голос может пропасть «на нервной почве»: из-за сильного стресса, эмоционального перенапряжения или испуга.

Друзья! Своевременное и правильное лечение обеспечит вам скорейшее выздоровление!
Большинство из этих причин требуют обязательного посещения врача — оториноларинголога. Бывает, что лечить это состояние приходится не только у лор-врача, но и у врачей смежных специальностей.
Диагностика афонии у лор-врача.
Любые диагностические мероприятия, предшествующие непосредственному лечению, начинаются со сбора анамнеза жизни и здоровья больного, а также выяснения его жалоб. После беседы с пациентом оториноларинголог приступает к непосредственному осмотру носоглотки и гортани. Иногда требуется провести более детальный осмотр гортани — ларингоскопию.
Пациент может быть направлен на сдачу лабораторных анализов крови, который покажет наличие воспалительного процесса в организме. При подозрении на бактериальную инфекцию со слизистой оболочки глотки берётся мазок для определения типа возбудителя и его устойчивости к антибактериальным препаратам, которыми лечат негативные последствия бактериальной флоры.
Если обследование показало наличие новообразований в гортани, лечащий врач направляет пациента на дополнительные виды исследований: ультразвуковое исследование, компьютерную томографию, биопсию.
Как лечить потерю голоса?
Ответ на вопрос: «Как правильно лечить афонию?» напрямую зависит от её причины. Если неприятное состояние связано с инфекционными поражениями дыхательных путей, оно лечится с помощью антибиотиков, противовирусных или противовоспалительных препаратов. Тактика лечения также может включать антигистаминные препараты для снятия отёчности гортани, антисептические таблетки и пастилки для рассасывания, антисептики в виде спреев, растворы для полоскания горла, средства для лечения кашля. Параллельно пациенту может быть назначено физиотерапевтическое лечение, приём иммуностимулирующих препаратов и витаминных комплексов.

Перенапряжение голосовых связок лечит врач — фониатр. Схема лечения у фониатра включает не только лечение лекарственными препаратами, но и специальные упражнения для восстановления полноценной работы голосовых связок.
Если причиной афонии стала аллергия, неврологические расстройства или новообразования, требуется лечение заболевания, которое спровоцировало этот симптом. После лечения основного диагноза пропадут и проблемы с голосовым аппаратом. В данном случае лечить болезнь нужно будет под контролем аллерголога, невролога или онколога.
Эффективная тактика лечения сводится не только к приёму лекарств. Во время терапии нельзя перенапрягать свои связки, разговаривать шёпотом, есть острую, слишком холодную или горячую пищу, курить и употреблять алкоголь. Словом, делать всё то, что негативно воздействует на слизистую оболочку гортани.
Профилактика.
Можно ли избежать потери голоса? Разумеется, да. Но для этого нужно бережно относиться к своему здоровью и выполнять ряд нехитрых рекомендаций.
Не заставляйте работать свой голосовой аппарат на износ. Время от времени давайте связкам отдохнуть, если вы вынуждены долго говорить или петь. Старайтесь не разговаривать на морозе. Откажитесь от вредных привычек. Следите за своим рационом: питайтесь правильно и сбалансированно. Не переохлаждайтесь. Избегайте людных мест во время эпидемий, а если уж случилось заболеть — лечение должно быть своевременным и грамотным.
Если у вас или ваших близких пропал голос, лучшее, что вы можете сделать для своего здоровья — обратиться в «Лор Клинику Доктора Зайцева».
Проблемы с голосовым аппаратом — профиль нашей клиники. Записывайтесь на приём по телефонам: +7 (495) 642-45-25 и +7 (926) 384-40-04 и приходите.
Мы вам обязательно поможем!
Актуальные услуги
Как лечить потерю голоса при ларингите
Воспаление гортани нередко сопровождается осиплостью и афонией. Они причиняют немало дискомфорта и заставляют уйти на больничный. Основная задача больного – разобраться, как лечить потерю голоса при ларингите и максимально сократить течение болезни.
Возможные причины потери голоса

 Ларингит развивается на фоне бактериальных инфекций. Воспалительный процесс затрагивает голосовые связки. Отечность лишает их возможности колебаться в нормальном темпе, следовательно, привычные звуки для больного становятся невозможными.
Ларингит развивается на фоне бактериальных инфекций. Воспалительный процесс затрагивает голосовые связки. Отечность лишает их возможности колебаться в нормальном темпе, следовательно, привычные звуки для больного становятся невозможными.
Если закрывается не все пространство между связок, то голос теряется не полностью, но при этом грубеет, становится тихим и сиплым. Попытки говорить громче приводят к приступам кашля и боли в горле.
Такое состояние требует безотлагательного лечения, иначе ларингит может перейти в хроническую форму. А она опасна пожизненным изменением тембра голоса.
Первая помощь при потере голоса
Изначально нужно установить причину, почему голосовые связки отекают. Дальнейшее лечение направлено на её устранение. При вирусной или бактериальной природе ларингита, для восстановления голоса понадобится больше времени. Но, афония может быть вызвана и аллергией. Тогда больному назначают антигистаминные препараты и обильное питье (чай, тёплые морсы и минеральная вода).
При потере голоса важно следовать таким рекомендациям:


- исключить напряжение голосовых связок, шепот способствует ещё большему их раздражению,
- отказаться от острой, соленой, кислой пищи,
- не употреблять шоколад,
- питание должно основываться на крупяных кашах, жидких супах, отварных овощах, молочных продуктах, некислых фруктах,
- исключить приём алкоголя и кофеинсодержащих продуктов,
- пить тёплые жидкости: травяные настои, молоко, щелочную минеральную воду (нельзя употреблять холодные и горячие напитки, кислые соки и морсы),
- воздержаться от курения во время болезни.
Сухость в помещении крайне негативно сказывается на слизистых оболочках. Увеличение влажности – это важное условие при лечении ларингита. Для этого можно использовать специальные увлажнители воздуха или старые методы: набрать воду в емкости и расставить по разным углам комнаты, можно разложить мокрые тряпки. Регулярно проводить влажную уборку.
Полоскать горло содой при потере голоса неправильно, это ещё больше раздражает связки.
Медикаментозные препараты для быстрого возвращения голоса

 Как уже было сказано, лечение ларингита зависит от причины, которая его повлекла. Установить точную природу недуга и назначить грамотную терапию сможет только врач.
Как уже было сказано, лечение ларингита зависит от причины, которая его повлекла. Установить точную природу недуга и назначить грамотную терапию сможет только врач.
Если потеря голоса спровоцирована воспалением гортани, необходимо снять это воспаление. Связки и гортань отекают из-за воздействия вирусов или бактерий. Лечение ларингита проводится противовирусными, антибактериальными и антимикотическими препаратами. Для быстрого стихания симптомов болезни и восстановления голоса, применяют комбинации из нескольких групп препаратов:
- для обеззараживания слизистой оболочки горла, снятия воспаления и отечности при ларингите, назначают спреи: Гексорал, Каметон,
- отхаркивающее препараты (Бромгексин, Коделак) способствуют продуктивному кашлю и выводят мокроту, снимая тем самым раздражение горла,
- противоотченые препараты для полоскания горла, такие как Мирамистин, помогут облегчить состояние больного и быстро восстановить голос,
- для снятия першения и боли в горле применяют рассасывающие таблетки-леденцы: Доктор Мом, Стрепсилс,
- быстро восстанавливают ингаляции, особенно масляные.
В качестве дополнительных мер применяют отвлекающую терапию: горчичники на пятки, ванночки для ног. А постельный режим – главный фактор быстрого выздоровления.
Принципы лечения ларингита и восстановления голоса
Подход к лечению ларингита должен быть комплексным. Только так можно быстро справиться с заболеванием. При воспалении горла, что повлекло за собой потерю голоса, применяют такие методы:


- медикаментозная терапия для устранения воспалительного процесса,
- симптоматическая терапия ларингита,
- средства народной медицины: травяные настои, ингаляции, полоскание горла лечебными отварами,
- соблюдение постельного режима, отказ от курения, алкогольных напитков и раздражающей пищи.
Лечение ларингита народными методами успешно применяется на протяжении многих лет. Чаще его назначают в качестве дополнения к медикаментозной терапии. Но если случай не сложный, проверенных рецептов в домашних условиях будет достаточно. Рассмотрим самые эффективные методы, которые помогут быстро избавиться от ларингита и вернуть утраченный голос.
Коньяк и яйцо
Этот рецепт – спасение многих публичных людей. С его помощью можно вылечить ларингит и вернуть голос в очень короткие сроки.
Для приготовления следует размешать в стакане теплого молока:
- сливочное масло (половина чайной ложки),
- коньяк (1 ст. л),
- мёд (1 ст. л).






Затем взбить до пенообразного состояния белок и соединить с коньячно-медовой смесью.
Пьётся лекарство на ночь, небольшими глотками. Наутро связки восстанавливаются.
Можно попробовать второй вариант лекарства. Необходимо смешать между собой:
- коньяк (30 мл),
- мёд (1 ст. л),
- 1 желток.






Выпить средство в один приход. После 1-2 процедур охриплость голоса проходит.
Минеральная вода при ларингите
Смешать по 0,5 стакана молока и минеральной воды (Ессентуки, Боржоми, Нарзан), подогреть на медленном огне. Добавить в смесь по 1 ч. ложки:
- сливочного масла,
- коньяка,
- мёда.






Выпить средство за 1 раз. Нужно проследить, чтобы оно было тёплым. Нельзя при потере голоса пить горячую и холодную жидкость.
Врачи рекомендуют при ларингите ингаляции с минеральной водой. По их мнению – данный метод лучше многих медикаментозных препаратов. Суть заключается в том, что больной вдыхает пар кипящей минеральной воды с добавлением ромашки, шалфея или зверобоя. Можно для этих целей использовать небулайзер – прибор для распыления частичек лекарств в дыхательных путях.
Мёд и коньяк
Ещё одно проверенное годами средство, которое помогает даже при полной потере голоса. Необходимо смешать между собой:
- мёд (3 ч. л),
- коньяк (50 гр),
- 3 капли лимонного сока.






Медленно употребить за 1 раз. Вместо лимонного сока можно использовать растительное масло.
Малина
Потогонные и жаропонижающее свойства малины, за счёт содержания салициловой кислоты, известны ещё с древних времён. Если сравнивать ягоду с медикаментозными жаропонижающими препаратами, то её превосходство в отсутствии побочного влияния на организм.
Для лечения ларингита можно применять не только чай из малины, но и отвар из её побегов. Рецепт простой: горсть измельчённых стеблей заварить в стакане кипятка (не менее часа). Разделить средство на 3 приёма (утром, днём и вечером).


Шалфей и молоко при ларингите


В стеклянную или эмалированную ёмкость налить стакан кипятка и добавить столовую ложку измельченного шалфея. Закипятить и убрать с огня, а через 20 минут повторить процедуру. Затем процедить и принимать тёплый отвар на ночь. Результаты будут видны уже после 2-3 процедур. Такое средство не только восстанавливает голос, но и помогает от кашля.
Правильное лечение при потере голоса – это сочетание медикаментозной терапии и народных рецептов. Не менее эффективный метод – ингаляции из картофельного отвара. Но их применение целесообразно только в том случае, если у больного нет высокой температуры. Не следует забывать, что быстро восстановить голос возможно только при своевременных мерах. В противном случае ларингит перейдёт в хроническую форму, а это чревато постоянными рецидивами и массой осложнений.
Видео по теме: Острый ларингит
Пропал голос: виды, причины, лечение
Потеря голоса — распространенное нарушение функций голосового аппарата, которое может выражаться, как полной неспособностью гортани к фонации, так и частичной утратой функциональности в виде изменения характера и свойств звука – осиплости или охриплости голоса. Полная потеря голоса называется афония, а частичная – дисфония.
Почему пропадает голос
Причины потери голоса заключаются в функциональных и органических патологиях органов голосового аппарата – системы, контролируемой центральной нервной системой (ЦНС). В образовании звука участвуют несколько отделов:
· Генерирующий – гортань с голосовыми складками
· Резонирующий – бронхи, трахея, носоглотка и придаточные пазухи
· Артикуляционный – глотка и ротовая полость.
Физиологическое или функциональное расстройство любого из органов неизменно скажется на таких параметрах голоса, как сила, высота и тембр. Зачастую, оно сопровождается болью в горле, першением, ощущением постороннего тела, так называемым – «комком» в горле.
Функциональные и органические нарушения фонации голосового аппарата разделяются, в свою очередь, на центральные и периферические, существенно отличающиеся по причинам и механизмам.
Органические нарушения голоса
Если потеря голоса, будь то афония или дисфония, вызвана изменением анатомии органов голосового аппарата, либо хроническими воспалительными процессами в них, она классифицируется как органическая. Такие патологии, как параличи или парезы гортани, дизартрии, анартрии, обусловленные нарушениями в работе ЦНС вследствие поражений ствола или коры головного мозга, относятся к центральным органическим нарушениям. Характерным примером может служить осиплость или охриплость голоса, а также речевые расстройства у детей с детским церебральным параличом.
Наиболее распространенными причинами периферических органических нарушений функциональности голосового аппарата являются:
· хронические ларингиты;
· периферические параличи и парезы;
· опухоли в гортани
· последствия от удаления опухолей;
· ринофония.
Сами по себе, такие патологии не проходят, поэтому лечение потери голоса определяется диагностикой причин, и устранением их соответствующими методами лечния.
Функциональные нарушения голоса
Если в органах голосового аппарата не наблюдается анатомических патологий или хронических воспалительных процессов, то потеря голоса в виде афонии или дисфонии характеризуется, как функциональное нарушение. Это более многообразная и чаще встречающаяся категория нарушений функций голосового аппарата, что вовсе не характеризует ее, как более легкую, относительно методов восстановления потери голоса, в сравнении с органической.
При длительных функциональных нарушениях работы голосового аппарата могут проявляться симптомы, зачастую ошибочно принимаемые за органические патологии, как например – воспаление голосовых связок, их утолщение. Это усложняет постановку точного диагноза, как следствие – усугубляет проблему и продлевает срок ее решения.
Потеря голоса при функциональных нарушениях также может быть центрального и периферического характера. Наиболее частым проявлением центральных функциональных нарушений является психосоматическая потеря голоса, так называемая – психогенная афония. Главная особенность – в проявлениях, при которых кашель, смех, и другие неконтролируемые звуки проявляются вполне нормально, без каких-либо дисфоний, однако при обычной речи голосовой аппарат «отказывается» нормально функционировать, полностью лишая человека «дара речи». Чаще всего психосоматическая потеря голоса проявляется у людей истерического психотипа и после травмирующих эмоциональных ситуаций.
Наиболее распространенными причинами потери голоса при функциональных периферических нарушениях считаются:
· переутомление голосовых связок;
· инфекционные респираторные заболевания;
· влияние психогенных факторов;
· эндокринные нарушения.
Чрезмерная нагрузка голосовых связок зачастую приводит к фонастении – ослабленному их смыканию. В легких формах проявляется как дисфония в виде нарушения контроля за силой, тембром, или высотой голоса, дыханием и фонацией. Такая патология характерна для лиц, чья профессия связана с длительным и сильным напряжением голосового аппарата – педагогов, дикторов, певцов, экскурсоводов. Острые формы фонастении могут привести к потере голоса.
Для восстановления голоса при функциональных нарушениях успешно применяется комплексный препарат Гомеовокс. Натуральные компоненты препарата обладают противовоспалительным и муколитическим действием, и уменьшают воспаление гортани и голосовых связок.
Прямая зависимость функциональности голосового аппарата от работы эндокринной системы, в частности – щитовидной железы, определила еще одну причину потери голоса. Проявляются эндокринные причины физиологических нарушений в осиплости голоса, общей утомляемости и значительном снижении всех основных параметров голосового аппарата – силы, тембра, высоты звука.
Респираторные заболевания – как частые причины потери голоса
Среди инфекционных заболеваний дыхательных путей, следствием которых может стать дисфония или афония, можно выделить наиболее распространенные, причем – хронические формы таких болезней как:
· ларингит – вследствие длительных воспалительных процессов в гортани, наблюдается ее отечность и несмыкание голосовых связок;
· трахеит – отек трахеи из-за бактериального поражения слизистой, что при хронической форме переходит на глотку, гортань и бронхи;
· фарингит – воспаление глотки и миндалин, что в хронической форме болезни вовлекает трахею и гортань с голосовыми складками.
Все эти патологии сопровождаются функциональными нарушениями и в легкой форме – осиплостью или охриплостью голоса, а в более острых фазах – потерей голоса. Восстановительный процесс предвосхищает точная диагностика и грамотное лечение причины нарушений функций голосового аппарата.
Двусторонние миопатические парезы являются частой причиной гипотонусной афонии или дисфонии. Эти патологии обусловлены напряжением голоса при инфекционных респираторных заболеваниях, или являются следствием их осложнений. Неполное смыкание голосовых складок при фонации из-за их гипотонуса, характеризуется слабым, осиплым голосом, вплоть до полной его потери, а также болезненными ощущениями в области шеи, затылка.
Гипертонусный характер потери голоса, напротив – определен спазматическим смыканием связок, как правило – при их форсированной функциональности. Выражается это в полном отсутствии, либо сильном искажении звука, исходящего из гортани с напряженно сомкнутыми вестибулярными складками. Искажения проявляются в виде грубого, монотонного голоса.
Диагностика потери голоса
Поскольку большинство причин потери голоса связаны с функциональными или органическими нарушениями работы голосового аппарата, вызванные различными заболеваниями, первостепенной задачей является их выявление и лечение. В то же время, и наряду с этим, необходима точная диагностика и полное исследование самого голосового аппарата, равно как и проведение восстановительных процедур при потере голоса.
Отоларинголог и фониатр, невролог и логопед – те специалисты, которые занимаются диагностическим исследованием голосового аппарата на предмет функциональности его органов, и прежде всего – голосовых связок. Основными методами такого исследования являются:
· Ларингоскопия – осмотр состояния гортани ларингоскопом. Такая методика позволяет выявить физиологические изменения и воспалительные процессы.
· Ларингостробоскопия – обеспечивает более детальное исследование гортани и, в особенности, голосовых связок – их состояние, подвижность и характер колебаний. Для этой цели применяется специальный прибор – электронный стробоскоп.
· Рентгенография и МСКТ – показывают подробную и четкую картину состояния гортани и голосовых связок, впрочем – только в статичном режиме. Как правило, весьма эффективны для выявления новообразований.
· Электромиография – при помощи игольчатого электрода проводится сканирование мышечных функций гортани.
· Глоттография – позволяет исследовать фонацию гортани в процессе ее мышечных естественных сокращений посредством преобразования ультравысокочастотных токов в глоттограмму на осциллографе.
· Логопедическая диагностика – комплексный анализ сведений из анамнеза, звуковых параметров голоса, характеристик дыхательных функций и многого другого.
Применение тех или иных методов исследования определяются на основе предварительных заключений профильных специалистов.
Методы восстановления голоса
Как и при любых заболеваниях, решающую роль в работе по восстановлению голоса играет время – чем раньше начать коррекцию, тем быстрее, и с большей уверенностью можно ожидать позитивных результатов. Грамотная и своевременная диагностика позволит точнее определить направление лечения органических или функциональных причин.
В большинстве случаев, полное устранение функциональных нарушений и правильная восстановительная терапия позволяют вернуть нормальные параметры голоса
Важно определить характер и механизм потери голоса, поскольку при органических и функциональных нарушениях работы голосового аппарата применяются совершенно разные методики.
Функциональные нарушения:
· голосовой режим;
· общеукрепляющие процедуры;
· мануальная терапия;
· лечебная физкультура;
· физиотерапия.
В качестве поддерживающей терапии используются некоторые лекарственные средства. Например, таблетки от потери и охриплости голоса Гомеовокс позволяют оптимизировать процесс лечения, независимо от причин потери голоса. Комплексная формула препарата уменьшает воспалительный процес в области гортани и голосовые связок, что благоприятно сказывается на ходе общей терапии. Препарат способен улучшать качество голоса с первых дней приема.
Органические нарушения предполагают ряд терапевтических и хирургических мер в соответствии с установленным диагнозом. Это может быть медикаментозное лечение местного или общего характера, а также операции на ЛОР-органах по удалению новообразований или коррекции голосовых связок, гортани, вплоть до ларингэктомии.
Главное в лечении потери голоса – соблюдение голосового режима, минимальные нагрузки на голосовой аппарат и строгое следование рекомендациям специалистов. Когда без признаков утомляемости голоса, при правильном речевом дыхании, все его параметры – сила, тембр и высота пришли в норму, процесс восстановления голоса может считаться успешным.
Архипцева Надежда Викторовна, отоларинголог, ЧУЗ ДКБ г. Самара
чем лечить и как восстановить голосовые связки
Голос – главное средство коммуникации человека. Несмотря на то, что сегодня все активно ведут виртуальное общение в Интернете, заменить живой разговор беседой в сети невозможно. Так что способность говорить можно назвать едва ли не самой высшей ценностью, причём как в переносном, так и прямом смысле (сейчас становится модным страховать голос, особенно среди эстрадных исполнителей).
Однако бывает так, что происходит потеря голоса, особенно при простуде. Это крайне неприятное ощущение. Вместо способности говорить приходят боль и бессилие. Давайте узнаем, почему после простудного заболевания теряется голос, из-за чего он может изменяться.
Изменение голосовых связок при простуде
Способность говорить имеется благодаря вибрации голосовых связок – складок слизистой гортани. Чтобы голос был красивым и звонким, связки должны быть здоровыми и увлажнёнными. Остаться без громкого голоса можно по причине сухости и воспаления голосовых связок, когда они не способны вибрировать как следует. Это состояние называют афония.
Голос может стать хриплым и осипшим, что носит название частичной афонии, но может произойти и полная афония, то есть говорить становится возможно только шёпотом. Симптомы потери голоса:
- осиплость голоса или полная потеря его звонкости;
- боль в горле;
- затруднение глотания;
- спазмы связок;
- попадание жидкой пищи в лёгкие.

Условия быстрого выздоровления
Если потеря голоса не вызывает повышение температуры тела и боль в горле, то многие люди не придают значения этому неприятному последствию простуды, что в корне неправильно.
Опасность афонии не нужно умалять, она очень опасна, особенно для детей дошкольного возраста. Воспалившиеся связки, увеличиваясь в размере, могут привести к приступу удушья, последствия которого могут быть самыми печальными. И у взрослых голосовые связки требуют бережного и внимательного отношения, а малейшее их воспаление требует лечения, тогда они будут работать в полную силу.
Чтобы справиться с частичной афонией и избежать полной потери голоса, следует придерживаться следующих правил:
- Полный голосовой покой. Все переговоры лучше вести в форме переписки, чтобы разгрузить связки. Сейчас для них даже разговор очень травматичен.
- Дыхание исключительно через нос. Вдох ртом способствует пересыханию горла. Поэтому нужно обеспечить свободное дыхание, тщательно промыв каждый носовой проход, если присутствует насморк или заложенность носа.
- Влажный и чистый воздух в помещении. Он позволит избежать ещё большей сухости связок. Поддерживая влажность на уровне примерно 65 %, вы создадите для голосовых связок наиболее благоприятные условия. Бытовой увлажнитель или влажная ткань на горячей батарее помогут вам в этом.
- Запрет курения. Курение и непроизвольное вдыхание табачного дыма, когда кто-то курит рядом, негативно влияют на голосовой аппарат, а в период болезни и вовсе губительны для связок.
- Больше жидкости. Обильное тёплое питьё позволит увлажнить горло и вывести токсины, скопившиеся в организме и ещё не успевшие покинуть его после болезни. Лучше отдать предпочтение морсу, компоту или настою трав, ведь привычные чай и кофе приведут к ещё большему обезвоживанию.
- Отмена полоскания.Для избежания травмирования воспалённых связок следует заменить полоскание горла на альтернативный способ лечения. Лучше в это время обойтись питьём вышеназванных напитков.
- Защита от холода. Повреждённые связки нуждаются в тепле. Поэтому в холодное время года отложите прогулки до полного выздоровления, а в помещении укутайтесь тёплым шарфом.
- Отказ от некоторых продуктов питания. К таким относятся: шоколад, цитрусовые и помидоры – в них содержится много кислоты. Однако на лимон и мёд данное ограничение не распространяется. Приправы и острые блюда также не следует употреблять в пищу. Поверьте, рацион быстро меняется, когда на кану стоит собственное здоровье.
Методы лечения
Мы уже выяснили, что не такое уж безобидное это явление – потеря голоса при простуде. Чем же лечить этот недуг? Народные средства восстановления голоса эффективнее и безопаснее, чем медикаментозное лечение, поэтому имеет смысл остановиться именно на них.

- Ингаляции с применением нескольких капель эфирных масел шалфея, базилика, лаванды или эвкалипта помогут вернуть голос при простуде. Вдох пара необходимо осуществлять ртом, а выдох делать носом. Голова должна быть низко наклонена над посудой с кипятком и маслами, её следует накрыть полотенцем. Можно применять для ингаляций отвар из сухой ромашки, липы и эвкалипта или содовый раствор.
- Можно приготовить средство из подсолнечника, которое поможет восстановить потерянный голос. Для этого нужно порезать пару свежих листьев этого растения, добавить литр кипятка и варить на медленном огне полтора часа. По 25 капель отвара нужно принимать 3 раза в день.
- Полезен тёплый сок белокочанной капусты, который нужно выпивать за полчаса до еды 3 раза день по 100 миллилитров, он эффективен при потере голоса.
- Из моркови можно приготовить сладкую микстуру. Для это на стакан морковного сока добавляют две столовые ложки мёда.
- Отвар из репы – ещё один способ лечения. Для его приготовления нужно 2 столовые ложки мелко порезанного корнеплода залить стаканом воды и варить в течение 15 минут. Употреблять полученный отвар нужно 4 раза в день по 100 миллилитров.
- Семена аниса помогут вернуть утраченную способность говорить. Полстакана семечек нужно засыпать в 500 миллилитров воды и варить на протяжении 45 минут на слабом огне. Затем добавить 50 грамм мёда, размешать и употреблять по столовой ложке каждые 30 минут.
- Афонию можно вылечить и настоем калины. Для этого 1 столовую ложку ягод нужно залить стаканом кипятка, поместить в термос и дать настояться 2 часа. Затем добавить столовую ложку мёда, размешать. Пить нужно по 2 столовые ложки перед едой.
- Голос вернёт чай из алтея. Рецепт приготовления можно прочитать на упаковке, в готовый напиток можно добавить мёд по вкусу. Употреблять этот ароматный и лечебный напиток можно вместо обычного чая.
- При потере голоса полезно будет погреть ноги в горячей воде с добавлением соли и горчицы, а после завершения процедуры на икры ног нужно приклеить перцовый пластырь. После прогревания обязательно ложитесь в постель. Уже наутро ситуация быстро начнёт меняться в лучшую сторону.
Как только голос начнёт восстанавливаться, стоит помнить о том, что процесс нельзя торопить. Не стоит сразу же нагружать голосовые связки слишком сильно. Прибавлять громкость голоса и количество разговоров следует постепенно, иначе можно лишиться голоса повторно.
Периодически нужно обращать внимание на состояние связок. Если ваша профессия связана с постоянным голосовым напряжением, если голос пропадает время от времени, то нужно посетить специалиста. Лечащий врач ответит на вопрос, почему так происходит, он посоветует, как лечить афонию в хронической форме.
Потерять голос – не значит замолчать навсегда. В эти дни нужно отдохнуть, меньше разговаривать. Лучше почитайте книги, насладитесь любимой музыкой и выспитесь. За пару дней голосового покоя и интенсивного лечения ваша жизнь не успеет кардинально измениться, а здоровье восстановиться. Желаем вам заботиться о себе и не пренебрегать нашими советами. Теряйте дар речи только от неожиданных и очень приятных сюрпризов!
Ларингит — это воспаление голосового аппарата, которое может вызвать охриплость или потерю голоса. Хронический ларингит длится более 3 недель, и причинами могут быть другие заболевания или определенные факторы образа жизни.
В этой статье мы рассмотрим хронический ларингит и рассмотрим его симптомы, причины и факторы риска. Мы также занимаемся диагностикой, лечением и профилактикой.
Share on PinterestПризнаки хронического ларингита могут включать постоянный кашель, затрудненное глотание и боль в горле.Гортань, также известная как голосовой ящик, содержит голосовые связки в горле. Голосовые связки вибрируют, чтобы произвести голос человека.
Ларингит вызывает отек и воспаление гортани, что влияет на функционирование гортани и может привести к изменениям голоса, таким как хрипота. Гортань также необходима для защиты дыхательных путей, глотания, кашля и поддержки легких.
Ларингит бывает острым или хроническим. Острый ларингит обычно наступает быстро, и симптомы обычно длятся около 1 недели.Как правило, это не серьезное состояние и часто проходит без лечения.
Хронический ларингит развивается медленнее, симптомы продолжаются более 3 недель. По оценкам исследования, проведенного в 2013 году, до 21 процента людей в какой-то момент своей жизни заболевают хроническим ларингитом.
Хронический ларингит является более тяжелым заболеванием, чем острый ларингит, так как он может вызывать более продолжительные и более неприятные симптомы. Это также может быть признаком более серьезного основного состояния, такого как аутоиммунное расстройство.Тем не менее, хронический ларингит сам по себе не вызывает серьезных проблем со здоровьем, и симптомы редко выходят за рамки периода болезни.
Основным симптомом ларингита является хрипота или хрипота голоса. Другие симптомы хронического ларингита могут включать:
- избыток слизи
- постоянный кашель
- затрудненное глотание
- ощущение комка в горле
- боль в горле
- потеря голоса
- лихорадка
Многие из эти симптомы также могут возникать при остром ларингите, но они гораздо дольше при хроническом ларингите.Хриплый голос может ухудшаться со временем и может сохраняться после исчезновения других симптомов.
У некоторых людей может развиться ларингит наряду с другими заболеваниями, такими как грипп, простуда или тонзиллит. Это означает, что они могут также испытывать другие симптомы, такие как:
. При хроническом ларингите также возможно повреждение голосовых связок с течением времени. Это может привести к небольшому росту, известному как полипы или узелки. Эти наросты могут быть неудобными, но они не представляют значительного риска для здоровья.
Ларингит имеет ряд различных причин.
Вирусные инфекции, такие как простуда и грипп, являются наиболее распространенной причиной острого ларингита. Бактериальные и грибковые инфекции также вызывают острый ларингит.
Причины хронического ларингита могут включать:
- кислотный рефлюкс
- чрезмерное использование голоса, например, у певцов и исполнителей
- инфекция
- курение
- ингаляторы стероидные препараты
- чрезмерное потребление алкоголя
- хронический синусит
- воздействие к химическим веществам и пыли, которые вызывают раздражение
В редких случаях воспалительные заболевания, влияющие на голосовые связки, такие как туберкулез, могут стать причиной ларингита.
Факторы риска развития хронического ларингита включают:
- курение
- работа в среде с раздражающими химическими веществами или пылью
- работа или хобби, требующее длительных или очень громких разговоров, криков или пения
- респираторных инфекций , например, простуда или грипп
Врач часто проводит физическое обследование для диагностики ларингита. Они могут также спросить о истории болезни и образе жизни человека, чтобы оценить риск возникновения ларингита.Некоторые симптомы, такие как хриплость голоса, обычно легко определить.
Врач также может провести ларингоскопию, при которой тонкая трубка с фотоаппаратом и светом проходит через рот или нос человека и попадает в его горло. Эта процедура позволяет врачу осмотреть внутреннюю часть горла.
Чтобы исключить более серьезные заболевания, такие как рак гортани, врач также может порекомендовать:
- биопсию, которая включает в себя взятие небольшого образца ткани горла во время ларингоскопии и анализ его в лаборатории
- с помощью рентгенографии , КТ или МРТ, которые являются визуальными тестами, которые позволяют врачу видеть внутри горла
- анализы крови, которые могут проверить признаки других состояний
Существует несколько вариантов лечения ларингита.Человек часто может лечить острые симптомы в домашних условиях, например:
- , избегая разговоров, пения или ненужного использования голоса.
- употребляя много жидкости
- , ограничивая потребление кофеина и алкоголя
- , избегая противозастойных средств
- , не курящих .
- избегать раздражителей горла, таких как дым, пыль и химические пары
- полоскать горло физиологическим раствором или безрецептурными средствами для полоскания рта
Лечение хронического ларингита часто зависит от выявления и лечения основной причины.Например, если причиной является кислотный рефлюкс, может потребоваться внести изменения в рацион, такие как отказ от жирной, жареной или острой пищи.
В случае бактериальной инфекции некоторые врачи могут назначать антибиотики. Однако использование антибиотиков при ларингите в настоящее время является спорным.
В 2015 году обзор клинических испытаний с участием 351 участника показал, что антибиотики не эффективны при лечении острого ларингита. Исследователи пришли к выводу, что стоимость, побочные эффекты и негативные последствия для устойчивости к антибиотикам перевешивают преимущества этого лечения ларингита.
Хотя не всегда возможно предотвратить хронический ларингит, могут помочь некоторые простые меры, такие как:
- прекращение курения и отказ от пассивного курения
- избегание напряжения или чрезмерного использования голоса
- употребление алкоголя и кофеина в умеренных количествах
- поддерживая влажность воздуха дома, например, с помощью увлажнителя
- , избегая вдыхания раздражающих химикатов или пыли, например, регулярно пользуясь защитным механизмом
- , мойте руки
- , избегая контакта с людьми, у которых простуда или грипп
- вакцинация от связанных с этим заболеваний, таких как грипп
- , употребление большого количества жидкости
Хронический ларингит — это воспаление голосового аппарата, которое длится более 3 недель.Люди с ларингитом обычно испытывают охриплость голоса, но это может вызвать дискомфорт и ряд других симптомов.
Причины ларингита могут включать в себя такие заболевания, как простуда или грипп, а также факторы образа жизни, в том числе курение и чрезмерное использование голоса. Лечение включает в себя отдых голоса, избегание веществ, которые раздражают горло, и лечение любых основных состояний.
Обратитесь к врачу, если симптомы тяжелые или не улучшаются через пару недель.
Скорее всего, если вы читаете это, вы, вероятно, задаетесь вопросом, как быстро вернуть свой голос. Потеря голоса может быть пугающим и переживанием, которое вы не хотели бы вспомнить в любой момент времени.
Потеря голоса может стать источником дискомфорта в личной и профессиональной жизни. Таким образом, нередко видеть, как кто-то делает эти безумные жесты и протягивает руку к бумаге и ручке, когда они теряют голос.

о потере голоса
Потеря голоса характерна для многих факторов, которые могут вызвать состояние. Медицинское братство считает, что нет ничего необычного в том, чтобы проходить больного с насморком и болью в горле и внезапной потерей голоса.
Физиология
В медицинской литературе задокументировано, что голос вырабатывается, когда голосовые связки вибрируют, а их складки отделяются или собираются вместе.В случаях, когда голосовые связки не здоровы, вполне вероятно, что шнуры или складки также не вибрируют или не закрываются полностью.
В этих ситуациях качество голоса ухудшается, и можно услышать грубый и грубый голос. Голосовые связки сильно воспалены или инфицированы, что может привести к потере голоса.
Причина
Потеря голоса является распространенным заболеванием, и его вполне можно отнести к некоторым или нескольким из следующих причин:
Острый ларингит
Если потеря голоса внезапная, диагностируется острый ларингит.Когда голосовые связки воспаляются и опухают из-за вирусной инфекции. это приводит к состоянию здоровья, обозначаемому как острый ларингит. Набухание шнуров приводит к необычной вибрации голосовых связок, в результате чего появляется хрипота или даже полная потеря голоса. Вот наша подробная статья о воспаленных средствах голосовых связок.
Хронический ларингит
И наоборот, хронический ларингит диагностируется, когда ларингит продолжается в течение более длительного периода времени и длится более трех недель в любой момент времени.Таким образом, логически симптомы имеют тенденцию постепенно проявляться в течение определенного периода времени. Некоторые из распространенных триггеров, которые могут привести к хроническому ларингиту, могут включать воздействие дыма и химических веществ в дополнение к кислотному рефлюксу.
Кислотный рефлюкс лучше всего определить как заболевание, при котором кислота из желудка извергается или возвращается в пищевую трубку через некомпетентный двухходовой клапан.
Курение и алкоголь
Курение, как известно, приводит к раздражению гортани или «голосового ящика».Это привело бы к более хриплому хриплому голосу. Это вполне может рассматриваться как еще одна причина того, почему следует бросить курить.
Одновременно злоупотребление алкоголем является одной из причин и может привести к внезапной потере голоса. Механика похожа на курение. Алкоголь также может раздражать голосовой ящик и привести к хрипоте или потере голоса.
Голосовое насилие
Разговор — это сложная физическая активность, уникальная для человека, которая является результатом того, что некоторые очень тонко синхронизированные группы мышц собираются вместе для достижения желаемого результата.
Длительный крик или чрезмерный разговор на высоком уровне могут повредить голосовые связки и, следовательно, привести к потере голоса. Можно было бы сделать вывод, что если вы хотите, чтобы ваш голос вернулся после эпизода злоупотребления голосом, все, что вам нужно сделать, это успокоить свой голос и избегать громких разговоров.
Пыль и химические вещества
Одной из основных профессиональных опасностей работы в условиях, когда человек постоянно подвергается воздействию пыли или химикатов, является потеря голоса. У.Департамент труда S внимательно следит за уровнем воздействия и издает руководящие указания по безопасным пределам и обращению с химическими веществами при агентствах Управления по гигиене и безопасности труда.
Кровотечение
Кровоизлияние в голосовые связки — это состояние, которое лучше всего характеризуется разрывом кровеносных сосудов, присутствующих на поверхности голосовых связок.
Состояние обычно вызывается злоупотреблением голосом или эпизодами крика или разговора громким голосом.Лечение простое, и все, что требуется, это полный голосовой отдых, чтобы кровоизлияние разрешилось.
Нервная система
Потеря голоса или афония, как это часто встречается на медицинском языке, может быть вызвана некоторыми различными заболеваниями нервной системы, такими как CVA.
CVA или инсульт не являются редкостью, и с изменением образа жизни и рациона питания проблема становится все более распространенной. Это лучше всего характеризуется внезапной потерей кровоснабжения одной части мозга.
Для дальнейшего уточнения данного случая, когда кровоснабжение левой стороны мозга прекращается из-за инсульта, результатом является потеря речи. Это потому, что центр речи расположен в левом полушарии мозга.
Одновременно исследования последних лет пришли к выводу, что при состояниях нервной системы, таких как инсульт и миастения Гравис, импульсы и сигналы от мозга к голосовой коробке прерываются, что приводит к потере голоса.
Паралич
Термин наводящий на размышления, учитывая тот факт, что если один или оба голосовых связки парализованы, результатом является либо полная потеря, либо хриплый голос.Состояние является распространенным и может быть результатом вирусной инфекции или даже из-за роста опухоли в регионе.
Рак гортани
Рак гортани может быть смертельным, если не диагностировать и лечить на ранней стадии. Таким образом, любое изменение или потеря голоса, которые не поддаются лечению, должны оцениваться на предмет этого потенциально опасного для жизни состояния.
Как быстро и быстро вернуть свой голос
Хотя медицинское братство выступает за антибиотики и симптоматическое использование противовоспалительных препаратов, чтобы контролировать и даже обратить вспять причину; домашние средства по-прежнему остаются выбором вариантов.
Выбор вполне может быть объяснен тем фактом, что домашние средства являются относительно более безопасными, с меньшим количеством побочных эффектов и, что более важно, более легкодоступными. Некоторые из наиболее эффективных домашних лекарств от потери голоса могут включать:
Отдых
Как и ожидалось, первая линия лечения для голосового покоя будет зависеть от устранения причины. Таким образом, учитывая тот факт, что воспаление или отек голосовых связок является основной причиной; Отдых голосовой коробки поможет быстрее восстановиться.Это лучше всего обеспечено отдыхом голосом. Вопреки распространенному мнению, шепот может быть еще более вредным, и медицинское братство выступает за то, что шепота следует избегать любой ценой.
Жидкости
Пить много жидкости — еще один удобный вариант для дома, который может творить чудеса с воспаленной голосовой коробкой. Следует отметить, что хотя такие напитки, как чай и кофе, также являются жидкостями, их лучше избегать. Они могут еще больше усугубить состояние, а не лечить.
Мгновенное Средство
Научные исследования показали, что бактерии и грибки, находящиеся в области рта и горла, вполне могут быть причиной потери голоса.
Использование ополаскивателя для полоскания рта может убить бактерии и является предпочтительным вариантом для немедленного лечения.
Вдыхание пара
Неслучайно потеря голоса может произойти в зимние месяцы по сравнению с другими сезонами. Зимние месяцы часто связаны с сухостью горла, что приводит к воспалению голосовых связок и потере голоса.
Вдыхание пара великолепно и помогает поддерживать влажность горла. Голосовые связки будут увлажнены, что обеспечивает быстрое восстановление.
Избегайте кофеина
Сухость в горле часто связана с потерей голоса. Таким образом, не случайно, что такие напитки, как кофе и чай, как известно, усугубляют симптомы или вызывают потерю голоса у тех, кто уже страдает от сухости в горле.
Кофеин приведет к дальнейшему высыханию горла и голосовых связок, что лучше всего изменить при разумном использовании увлажнителей
полоскания для соленой воды
Столовая ложка соли, добавленная в стакан теплой воды, может творить чудеса с горлом.Наблюдательные исследования показали, что добавление соли в теплую воду и полоскание горла смесью помогает восстановить голосовые связки.
Соль обладает сильными антибактериальными свойствами, которые помогают очень быстро удалять бактерии из горла.
Уксус и вода Gargles
Когда теплая вода и уксус смешаны в равных количествах, это создает идеальное противоядие от потери голоса. Научная логика заключается в том, что уксусоподобная соль обладает сильными антибактериальными свойствами.
Тот факт, что уксус особенно эффективен против грибковых организмов, делает его превосходящим вариант соли и воды. Рекомендуемая частота полосканий для уксуса и воды — четыре или даже пять раз в день.
Яблочный уксус и кайенский порошок
Apple Cider Vinegar, как известно, убивает бактерии и уравновешивает pH, делая его идеальным вариантом лечения для тех, кто страдает от воспаленных голосовых связок. Кроме того, кайенна использовалась, чтобы успокоить воспаленные голосовые связки целую вечность.
Джинджер Вариант
Имбирный чай известен как лечебное чудо. Одним из основных лекарственных преимуществ имбиря является то, что он может контролировать и устранять симптомы простуды и кашля.
Когда вы пьете имбирный чай, вы по сути обращаете вспять инфекцию и успокаиваете гортань.
Чеснок
Одним из наиболее удобных вариантов является, несомненно, чеснок. Известно, что чеснок обладает сильными антимикробными свойствами, а также сильным отхаркивающим средством.
Все, что вам нужно сделать, это сначала пожевать кусочек чеснока и дать соку стечь.
Лимонный Вариант
Вопреки распространенному мнению, лимон не представляет опасности для воспаленной гортани. Известно, что лимон помогает устранить потерю голоса. Если вы страдаете от внезапной потери голоса; все, что вам нужно сделать, это смешать несколько капель лимонного сока и меда в стакане теплой воды.
Кроме того, можно даже растворить несколько капель лимонного сока в стакане теплой воды и добавить щепотку соли.
Избегайте триггеров
Определенные раздражители, такие как курение, вдыхание пыли и противоотечные средства, лучше избегать, поскольку они могут дополнительно раздражать голосовые связки. Это также может привести к необычному высыханию горла и голосовых связок.
Используйте леденцы и увлажнитель, чтобы постоянно поддерживать влажность горла и голосового аппарата.
Заключение
Существует множество вариантов лечения проблем с голосом. Тем не менее, действительно обнадеживает то, что некоторые будут реагировать на простой голосовой отдых, в то время как другие могут найти быстрое изменение симптомов с помощью этих естественных вариантов.
Ссылки:
http://www.oakleafmedical.com/hv/2008_win/win2008_hoarse.htm
http://www.entnet.org/content/common-problems-can-affect-your-voice
http://www.healthline.com/health/laryngitis-2
http://www.medicinenet.com/laryngitis/article.htm
http://www.nhs.uk/Conditions/Laryngitis/Pages/Treatment.aspx
,Современная медицина и естественное лечение
Потеря слуха может быть травматичной. У разных людей разная реакция на потерю слуха. Для многих это может привести к социальным, психологическим и физическим проблемам. Если вы теряете или теряете слух, понятно, можете ли вы решить проблему потери слуха.
Во многих случаях вы можете. Мы расскажем вам о трех основных типах потери слуха и о том, что можно сделать, чтобы полностью или частично восстановить ваш слух.
Существует три основных типа потери слуха:
- сенсоневральная
- кондуктивная
- смешанная
нейросенсорная тугоухость
Нейросенсорная тугоухость является наиболее распространенным типом потери слуха.Это постоянная потеря, вызванная повреждением вашего слухового нерва или ресничек, которые представляют собой крошечные волосяные клетки во внутреннем ухе. Болезнь Меньера может вызвать нейросенсорную потерю слуха.
Кондуктивная тугоухость
Менее распространенная, чем нейросенсорная тугоухость, кондуктивная тугоухость вызвана обструкцией или повреждением внешнего или среднего уха, которое препятствует передаче звука во внутреннее ухо.
При кондуктивной потере слуха ваше внутреннее ухо и слуховой нерв не повреждены.В зависимости от причины кондуктивная потеря слуха может быть временной или постоянной. Причины могут быть от восковых ударов до травматического разрыва между костями среднего уха.
Смешанная потеря слуха
Иногда потеря слуха может быть результатом сочетания нейросенсорной и кондуктивной потери слуха. Например, ваша нейросенсорная тугоухость может быть осложнена вдавливанием воска. Это называется смешанной потерей слуха.
Устранение нейросенсорной тугоухости
После повреждения слуховой нерв и реснички не подлежат восстановлению.Но, в зависимости от серьезности повреждения, нейросенсорная тугоухость успешно лечится с помощью слуховых аппаратов или кохлеарных имплантатов. Однако существует вероятность того, что потеря слуха необратима.
Кохлеарные имплантаты
Кохлеарный имплантат обходит поврежденную или поврежденную часть слуховой системы и напрямую стимулирует ваш слуховой нерв. С кохлеарным имплантатом многие люди — даже те, у кого была серьезная нейросенсорная тугоухость — смогли частично обратить потерю слуха.
Устранение кондуктивной потери слуха
В зависимости от характера и масштабов проблемы люди с кондуктивной потерей слуха могут получить часть или даже большую часть своего слуха обратно. Однако не каждый может обратить вспять или восстановить потерю слуха.
Устранение закупорки
Часто слух можно полностью восстановить, устраняя причины, которые могут стать причиной закупорки, например:
Воск и посторонние предметы могут быть удалены, иногда неинвазивно. Бактериальные инфекции можно лечить антибиотиками.Рост может быть удален хирургическим путем.
Другие виды лечения
Возможно, ваш врач не сможет восстановить слух, если у вас кондуктивная потеря слуха, вызванная такими нарушениями, как:
- стеноз ушного канала, то есть когда ваш ушной канал ненормально узкий
- экзостоз или утолщение кости, окружающей ваш слуховой канал
- отосклероз, аномальный рост кости вокруг кости штапика в среднем ухе
- разрыв костной цепи или неправильное разделение костей среднего уха: лодыжка, инк и штапель
Хотя медицинские возможности ограничены, ваш врач может предложить такие решения, как:
- традиционные слуховые аппараты
- слуховые аппараты с костной проводимостью
- имплантируемых с костной опорой имплантатов
- имплантатов среднего уха
Реверсивная смешанная тугоухость
При смешанной потере слуха решения о лечении будут приниматься на основе и условия с потерей слуха, с которыми вы имеете дело.Ваш врач может порекомендовать лечение нейросенсорной или кондуктивной потери слуха или обоих.
Несмотря на то, что существует мало клинических исследований в поддержку домашних методов лечения потери слуха, есть много сторонников естественных средств.
Имейте в виду, что FDA не контролирует и не регулирует чистоту или качество эфирных масел. Перед началом использования эфирных масел важно поговорить с врачом и соблюдать осторожность при выборе качественного бренда. Вы также должны всегда делать тестовый патч перед использованием.
Имбирный чай
Сторонники натурального лечения рекомендуют пить имбирный чай. Чтобы приготовить самостоятельно, варите в закрытой посуде 15 минут:
После кипячения процедите и выпивайте три чашки в день в течение как минимум трех недель.
Экстракт гинкго билоба
Экстракт гинкго билоба является фаворитом натуральных целителей. Сторонники этого вида лечения предполагают, что прием от 60 до 240 мг гинкго билоба в день может помочь при звонах в ушах и других шумах, связанных с потерей слуха.
Масло чайного дерева
Масло чайного дерева, как полагают многие, положительно лечит потерю слуха и глухоту. Вы должны использовать это средство с осторожностью и обязательно сообщите об этом своему врачу, прежде чем пытаться. Вы можете смешать и затем нагреть:
Затем вы можете поместить смесь в уши и сидеть без движения в течение пяти минут. Сторонники утверждают, что если вы будете делать это четыре раза в день, вы увидите результаты через два дня.
Эфирное масло каджепута
Некоторые сторонники естественного лечения предполагают, что эфирное масло каджепута может естественным образом восполнить потерю слуха.Помассируйте несколько капель эфирного масла каджепута позади и перед ушами, чтобы улучшить способность слышать.
Потеря слуха имеет три основных типа и может быть полностью изменена. Первый шаг в исследовании лечения для восстановления слуха — поговорить с врачом. Они могут предложить вам встретиться с отоларингологом (ЛОР), который специализируется в области уха, носа, горла и шеи.
Ваш врач или ЛОР могут диагностировать, какая у вас потеря слуха. Они могут дать вам рекомендации относительно эффективных вариантов лечения вашего состояния.Если вы решили попробовать домашнее средство для естественного устранения потери слуха, вам следует обсудить его с врачом, чтобы убедиться, что оно подходит вам.
Если ваша потеря слуха необратима, вы можете получить поддержку из ресурсов для сообществ с нарушениями слуха и глухих.
причин, симптомов и вариантов лечения
Медицински рассмотрен Drugs.com. Последнее обновление: 16 января 2020 г.
Что такое расстройства голосовых связок?

Голосовые связки представляют собой две полосы эластичной мышечной ткани. Они расположены рядом в голосовом ящике (гортань) прямо над горловиной (трахея). Как и другие ткани в теле, голосовые связки могут быть напряжены и повреждены. Голосовые связки также подвержены инфекциям, опухолям и травмам.
Когда вы молчите, шнуры остаются открытыми.Они создают дыхательные пути, через которые вы дышите.
Когда вы говорите, воздух, который вы выдыхаете из легких, проходит через закрытые голосовые связки. Это заставляет их вибрировать. Они вибрируют быстрее для высоких звуков, медленнее для низких.
Напряженные голосовые связки обычно не замечаются, пока проблема не станет серьезной.Люди, которые используют свои голоса для жизни или которые часто кричат или кричат, подвергаются особому риску. Люди, которые работают в шумной обстановке, требующей крика для общения, также подвергаются риску.
Общие расстройства голосовых связок включают в себя:
- Узелки вокального шнура. Это небольшие, твердые, похожие на мозоли наросты, вызванные злоупотреблением голосом. Они встречаются парами, с одним узлом на каждом голосовом канате в месте наибольшего раздражения. Их иногда называют узлами певца, крикуна или учителя.
- Полипы вокального шнура. Полипы — это небольшие, мягкие отростки, которые обычно появляются в одиночку на голосовой связке. Чаще всего они вызваны злоупотреблением голосом или длительным воздействием раздражителей, таких как химические пары или сигаретный дым.
- Контактные язвы. Это менее распространенное расстройство. Контактные язвы — это эрозии и язвы на голосовых связках. Они имеют тенденцию встречаться у людей, которые последовательно начинают использовать большую силу, когда начинают говорить, вместо того, чтобы постепенно увеличивать силу и громкость.Например, контактные язвы могут повлиять на людей, которые работают в качестве ораторов. Язвы также могут быть вызваны гастроэзофагеальной рефлюксной болезнью (ГЭРБ) или изжогой. Рефлюкс — это когда кислое содержимое желудка возвращается в пищевод и раздражает гортань.
- Ларингит. Это отек голосовых связок, вызванный воспалением или инфекцией. Раздутые голосовые связки вибрируют не так, как обычно, изменяя типичный звук вашего голоса. Вы можете потерять голос, если воспаление настолько сильное, что вы не можете издать ни звука.
Ларингит может быть вызван:
Опухоли голосовых связок. Опухоли могут быть злокачественными или нераковыми. Раковые опухоли могут быть вызваны вирусом. Или это могут быть необычные образования тканей тела, которые вызывают проблемы с голосом.Раковые опухоли чаще всего встречаются у курильщиков и людей, которые пьют слишком много алкоголя. Раковые опухоли опасны для жизни, если их не заразить и не лечить на ранних стадиях.
Парез голосовых связок и паралич голосовых связок . Парез голосовых связок возникает, когда один или оба голосовых связки не открываются и не закрываются должным образом, изменяя качество голоса. Когда один или оба голосовых связки вообще не двигаются, это называется параличом голосовых связок. Если оба голосовых связки парализованы и остаются в закрытом положении, дыхание может быть затруднено.
Парез и паралич голосовых связок могут иметь несколько причин, в том числе:
Хирургическая травма, чаще всего от хирургии щитовидной железы, но также от любой операции на шее или груди
Травма головы или шеи
Травма при родах
Неврологическое заболевание (такое как болезнь Паркинсона или рассеянный склероз)
инсульт
опухоль
A вирусная инфекция
Некоторые изнурительные заболевания, такие как миастения
Парез также может быть результатом ослабления мышц голосовых связок.Мышцы голосовых связок могут быть временно ослаблены как побочный эффект от вдыхания кортикостероидных лекарственных спреев. Они также могут ослабевать после продолжительного лечения искусственным респиратором (вентилятором) в больнице.
Симптомы
Симптомы могут варьироваться в зависимости от расстройства голосовых связок.
Узелки вокального шнура
Полипы вокального шнура
хрипота
Низкий голос
Дышащий голос
Контактные язвы
Ларингит
Опухоли голосовых связок
Парез вокального шнура
Диагноз
Ваш доктор спросит о вашей истории болезни.Доктор послушает качество вашего голоса и затем проверит ваши голосовые связки. Это обычно делается, держа маленькое зеркало позади рта. Для лучшего обзора врач может использовать небольшую гибкую освещенную трубку с камерой на конце. Трубка вводится через нос в гортань.
Вам нужно будет издавать определенные звуки, чтобы ваш врач мог видеть ваши голосовые связки в действии.Обследование может быть записано на видео, чтобы ваш врач мог проанализировать его позже. Это все, что необходимо для диагностики большинства случаев ларингита, узелков голосовых связок и полипов.
В некоторых случаях ваш доктор может рекомендовать акустический анализ. Это серия тестов, которые измеряют качество вашего голоса, в том числе стабильность тона, диапазон и интенсивность. Часто эти тесты используются, когда голосовые связки парализованы или если рост должен быть удален хирургическим путем. Используя результаты теста, врачи и голосовые терапевты могут оценить степень улучшения после лечения.
Рак гортани может выглядеть похожим на нераковый рост или контактную язву. Если аномалия обнаружена на голосовых связках, врач может сделать биопсию. Биопсия включает в себя удаление крошечного образца пораженной ткани голосовых связок, чтобы его можно было проверить в лаборатории.
Дополнительные тесты, такие как компьютерная томография (КТ), могут потребоваться в некоторых случаях паралича голосовых связок или рака.
Ожидаемая продолжительность
Узелки голосовых связок — Если вы ничего не сделаете, чтобы изменить злоупотребление голосовыми связками, узелки могут длиться всю жизнь.Они могут даже вернуться после хирургического удаления. При правильной тренировке голоса у сертифицированного терапевта узелки могут исчезнуть в течение шести-12 недель.
Полипы голосовых связок — В состоянии покоя некоторые полипы голосовых связок исчезнут сами по себе в течение нескольких недель. Большинство, однако, должны быть удалены хирургическим путем.
Контактные язвы — Для заживления контактных язв может потребоваться много времени.Некоторые врачи рекомендуют успокоить ваш голос в течение как минимум шести недель. Если язвы вызваны кислотным рефлюксом, необходимо решить проблему рефлюкса, чтобы сохранить голосовые связки здоровыми.
Ларингит — Ларингит, вызванный вирусной инфекцией, обычно проходит в течение одной-трех недель. Ларингит от голосового злоупотребления обычно проходит самостоятельно через несколько дней с голосовым отдыхом.
Опухоли голосовых связок — Безопухолевые опухоли обычно не проходят.Они должны быть удалены хирургическим путем. Раковые опухоли необходимо лечить немедленно, чтобы предотвратить распространение рака. Без лечения рак гортани приводит к смерти.
Парез или паралич голосовых связок — В некоторых случаях голос возвращается сам по себе в течение года. Если нет, то состояние может быть постоянным. Хирургия может быть сделано, чтобы попытаться улучшить речь.
Профилактика
Чтобы предотвратить нарушения, вызванные злоупотреблением голосом (включая ларингит, узлы и полипы голосовых связок и контактные язвы), вам необходимо научиться разговаривать, не напрягая голосовые связки.Голосовой терапевт может научить вас, как это сделать. Ищите лицензированного и сертифицированного речевого языка патолога, который специализируется на голосе.
Чтобы предотвратить расстройства, связанные с кислотным рефлюксом (включая контактные язвы и ларингит), обратитесь к врачу для лечения рефлюкса. Лекарства могут помочь контролировать желудочную кислоту. Изменения в образе жизни также помогают некоторым людям. Изменения включают в себя:
Употребление небольших блюд во избежание переполнения желудка
Не ешьте и не перекусывайте за три-четыре часа до сна, чтобы убедиться, что вся пища хорошо усваивается, прежде чем лежать на месте
Поднимите голову на кровать на несколько дюймов, чтобы держать голову и верхнюю часть груди выше живота.
Избегать алкоголя, кофеина, жирной пищи, шоколада и мяты, которые могут вызвать изжогу
Во избежание нарушений голосовых связок, вызванных раздражением (включая ларингит и полипы голосовых связок), избегайте курения, питья или вдыхания химических раздражителей.Чтобы предотвратить рак голосовых связок, бросьте курить и ограничьте потребление алкогольных напитков.
Если вы используете ингаляционный кортикостероид для лечения астмы или других заболеваний легких, вы можете предотвратить слабость голосовых мышц. Используйте дистанционное устройство, которое улавливает крупные лекарственные капли, слишком тяжелые для того, чтобы их можно было перенести глубоко в дыхательные пути легких. Эти большие капли могут в противном случае осесть в горле и трахее, где они могут вызвать побочные эффекты.
Если у вас вирусный ларингит, при кашле прикрывайте рот и часто мойте руки, чтобы другие люди не заразились.
Лечение
Для нарушений голосовых связок, вызванных злоупотреблением голосом, есть два основных метода лечения:
- Для кратковременного облегчения успокойся. Говорить или издавать звуки только тогда, когда это абсолютно необходимо. Старайтесь не разговаривать и не шептать вообще пару дней.
- Для длительного облегчения, голосовая терапия. Научитесь правильно говорить, чтобы не напрягать голосовые связки.
Если отдых и терапия не устраняют расстройство, доступны другие методы лечения.Они основаны на типе расстройства:
Узелки голосовых связок могут потребовать хирургического удаления.
Большинство полипов голосовых связок требуют хирургического удаления.
Контактная язва может потребовать хирургического удаления, если она не проходит сама по себе как минимум после шести недель голосового отдыха. Вам также может понадобиться голосовая терапия и лечение кислотного рефлюкса.
Ларингит , вызванный вирусом, нуждается в отдыхе и жидкости. Антибиотики не помогают лечить вирусные инфекции, но могут быть рекомендованы при подозрении на бактериальную инфекцию.
Опухоли голосовых связок требуют хирургического удаления, если они неопухолевые. Они вообще не вернутся.
Лечение раковых опухолей зависит от степени рака.На ранних стадиях может потребоваться лучевая терапия, химиотерапия, операция по удалению части гортани или комбинация процедур. Некоторый голос останется после этих процедур.
На более поздних стадиях рака вся гортань, включая голосовые связки, должна быть удалена (ларингэктомия). Вам нужно будет изучить новый метод речи, используя специальный клапан, вставленный хирургическим путем между трахеей и пищеводом. Это позволяет воздуху подниматься в пищевод, создавая достаточно вибраций для понятной речи.
Люди с парезом или параличом голосовых связок могут научиться говорить по-разному с помощью голосовой терапии.
Если улучшение не является удовлетворительным, может быть рекомендовано хирургическое вмешательство для изменения положения пораженного голосового мозга. Хирургическое вмешательство может также увеличить объем путем введения в голосовой мозг коллагена, жира в организме или какого-либо другого вещества.
Эти типы процедур рекомендуются чаще, когда один из голосовых связок парализован.Обе техники приближают парализованный шнур к не парализованному. Это позволяет шнурам вибрировать достаточно, чтобы издавать звуки.
Для людей с двумя парализованными голосовыми связями цель лечения — улучшить дыхание. Самая распространенная процедура — трахеотомия. Эта процедура создает дыру в шее ниже уровня голосовых связок. Дыхательная трубка помещена в отверстие.
Слабость мышц голосовых связок из-за вдыхания кортикостероидов может потребовать смены лекарств.То есть при использовании проставочного устройства не предотвращаются симптомы.
Когда звонить профессионалу
Обратитесь к врачу, если вы:
потерять голос на несколько дней
Хрипят более двух недель
Хрипота сопровождается:
Сложность глотания
Комок в горле
Необъяснимая боль
Откашливание крови
Прогноз
Узелки вокального шнура. Узелки могут вернуться, если голосовые злоупотребления продолжаются. Это верно, независимо от того, исчезают ли они с голосовым отдыхом и голосовой терапией или удаляются хирургическим путем.
Полипы голосовых связок. Полипы могут быть успешно удалены с помощью операции. Но они могут вернуться, если у вас нет голосовой терапии и вы не перестанете вдыхать раздражающие вещества.
Контактные язвы. С отдыхом, лечением рефлюкса и переобучением голоса, большинство контактных язв проходят без осложнений в течение недель или месяцев.
Ларингит. Большинство случаев ларингита проходят в течение от нескольких дней до нескольких недель, в зависимости от их причины.
Опухоли голосовых связок. Безраковые опухоли обычно не возвращаются после хирургического удаления. Вы обычно восстанавливаете свой нормальный голос.
Раковые опухоли могут быть очень серьезными. Чем раньше они обнаружены и вылечены, тем выше вероятность выживания и излечения.Ваш голос может резко измениться, в зависимости от степени рака и типа лечения.
Парез голосовых связок. Многие случаи слабости голосовых связок улучшаются со временем. Это может занять много месяцев.
Паралич голосовых связок. Некоторые случаи уходят в течение года самостоятельно. Но многим людям требуется операция, чтобы восстановить свой голос, и многим нужна голосовая терапия.При правильном лечении большинство людей с односторонним параличом голосовых связок восстановят хорошее качество голоса и контроль. Люди с двусторонним параличом голосовых связок должны заново научиться использовать свои голоса после того, как им сделали операцию, чтобы помочь им дышать.
Внешние ресурсы
Национальный институт глухоты и других нарушений коммуникации
Национальные институты здравоохранения
http://www.nidcd.nih.gov/
Дополнительная информация
Всегда консультируйтесь со своим лечащим врачом, чтобы информация, отображаемая на этой странице, соответствовала вашим личным обстоятельствам.
Медицинский отказ от ответственности
.Как организм работает после удаления желчного пузыря: Жизнь без желчного пузыря — последствия, плюсы и минусы
Сегодня малотравматичные и быстрые операции по удалению желчного пузыря получили широкое распространение во всем мире. Однако последствия хирургического вмешательства нередко вызывают проблемы со здоровьем.Часто пациентов беспокоит вопрос, как жить без желчного пузыря.
Ниже публикую свои ответы на вопросы корреспондента «ЗОЖ» Юлии Кирилловой, которой я рассказала об особенностях перестройки организма, лишенного одного из звеньев пищеварительной системы, и преодолении проблем, с ней связанных.
Чем плохо, если желчный пузырь удаляют, чтобы освободить организм от желчных камней?
Конечно, избавиться от желчнокаменной болезни наиболее простым способом – мечта и пациента, и гастроэнтеролога. Но при этом надо предусматривать все возможные последствия такого шага.
Ведь еще на стадии подготовки к операции и при ее проведении возникает опасность недооценки множества факторов. Это диагностические ошибки, когда за камни принимают более мягкие сгустки желчи — сладж, а удаление желчного пузыря вообще без камней неизбежно влечет осложнения.
Возможность повреждения желчных протоков, которая не зависит иногда даже от искусности хирурга, может потребовать повторной операции и длительной реабилитации. Кроме того, незамеченные камни могут остаться в протоках и стать причиной острого холангита (воспаления протоков) и механической желтухи.
Вырабатываемая печенью желчь поступает в желчный пузырь, где концентрируется, и оттуда следует в 12-перстную кишку, участвуя в переваривании жиров и белков пищи. Лишенная в результате холецистоэктомии – операции по ликвидации естественного хранилища желчи (желчного пузыря) c камнями — регулярность движения желчи нарушается. И теперь желчь участвует не только в пищеварении, но может забрасываться в желудок, обжигая слизистую, грозя гастритом, эзофагитом, желчными поносами.
За анатомическими изменениями следуют биохимические. И функциональные сбои ЖКТ – наиболее распространенные.
Расскажите об этих нарушениях подробнее
Образование и выведение желчи происходит в новых анатомических условиях. Адаптация к ним в случае успешной операции занимает около года.
Но нередко после операции обостряются существовавшие до нее болезни (дуоденит, язва, рефлюкс-эзофагит, синдром раздраженного кишечника) и хронический билиарный панкреатит – состояние поджелудочной железы, больше всего страдающей при наличии камней и нарушении функции в желчном пузыре.
Из-за потери пузырного резервуара, вырабатываемая печенью желчь в большом количестве (до 1,5 литра в сутки) сразу же попадает в протоки. Давление в них увеличивается, возникает воспаление, а с ним – боль и диспепсия (понос). К тому же патологически повышен тонус сфинктера Одди – гладкой кольцевой мышцы, которая управляет поступлением желчи в 12-перстную кишку. Словом, хронический панкреатит, считайте, обеспечен, а с ним – нарушение ферментативной активности поджелудочной железы, переваривания пищи и обмена веществ.
И как вы предлагаете спасаться от всех этих неприятностей?
Все дело в том, что удаление желчного пузыря от появления новых камней не защищает, т.е. желчнокаменная болезнь сохраняется. Ведь печень продолжает продуцировать все ту же «камнеобразующую» желчь. И регуляторы тока желчи – система желчных протоков и сфинктеров могут обнаруживать свою недостаточность спазмами и болевыми приступами в животе.
При этом в течение 1-3-6 месяцев необходимо проводить:
- биохимические исследования крови для определения сахара крови,
- рентген или гастроскопию желудка (по показаниям),
- УЗИ поджелудочной железы и желчных протоков,
- копрологический анализ кала (на переваривание пищи),
- современное лабораторное исследование Эластазы панкреатической в кале. Простейший диагностический тест, разработанный отечественными учеными биофака МГУ указывает на ферментативную недостаточность поджелудочной железы (менее 200 мкг) и требует длительной заместительной ферментной терапии.
Каким образом можно исправить операционные последствия?
Если операция прошла успешно и отсутствуют хронические заболевания ЖКТ, то специфическое лечение после удаления желчного пузыря не нужно.
Чтобы желчь не застаивалась в протоках, вполне достаточно регулярно питаться, небольшими порциями, пить достаточно чистой воды между едой, периодически заваривать шиповник в виде чая.
Есть надо понемногу, но часто (6-7 раз в день), не забывая, что каждая трапеза способствует активному выбросу желчи в 12-перстную кишку. Щадящая диета с отварными, протертыми блюдами рекомендуется только в первый месяц после операции с ограничением (но не исключением!) жиров. Возвращение к нормальному рациону должно произойти в течение 3-6 месяцев. Это залог успешной адаптации. Полноценное питание включает достаточное количество белков (мясо, рыба, сыр, творог) и углеводов (белый хлеб, каши, фрукты, овощи).
Очень полезны богатые клетчаткой салаты. Например, простейшие: из шинкованой и отжатой капусты и томатов (1:1) или измельченной на крупной терке моркови и репы (поровну) с добавкой салата, заправленных сметаной или растительным маслом.
Отличное подспорье для нормализации стула и улучшения качества желчи – добавление в любое блюдо пшеничных отрубей. Их можно принимать и отдельно, залив 200 г кипятка 2-3 столовые ложки, дать настояться не менее 2 часов (или в течение ночи) и принимать — сначала по 1 ч. ложке в каждый прием пищи, запивая водой или добавляя их к пище.
Дробное питание надо сочетать с частым питьем чистой воды. Между едой стоит выпивать по стакану воды. Относительно минеральной воды единого мнения у гастроэнтерологов нет. Я полагаю, что не помешает слабоминерализованная негазированная щелочная вода (вроде «Белинска киселка» из Славакии, Донат из Словении, Славяновская, Боржоми, Ессентуки №4 20-дневным курсом через 6 месяцев после операции.
Что скажете о лекарствах?
Самое распространенное среди назначений – улучшающая качество желчи и работу печеночных клеток урсодезоксихолиевая кислота (по 250-500 мг на ночь). Хенотерапия («хено» означает желчь) – лечение желчными кислотами животных и птиц обычно предполагает использование Урсосана и Урсофалька, положительное действие оказывает отечественный препарат Энтеросан.
Для связывания желчных излишков в кишечном тракте (особенно при поносах) обычно прописывают сорбенты — активированный уголь (по 5-10 таблеток на ночь), смекту (по 1 пакетику 1-3 раза в день), Гевискон, а также обладающие сорбирующими свойствами нейтрализующие соляную кислоту антацидные препараты Маалокс, Альмагель, Фосфалюгель. Универсальным сорбентом является семя льна. Суточная норма -1-2 ч. ложки на стакан горячей воды при послаблении и 3-4 ч. ложки при задержке стула, выдержанные примерно 8-10 часов.
При спазмах гладкой мускулатуры сфинктера Одди человека преследует боль. Проблему расслабления решают с помощью спазмолитиков. Хорошо зарекомендовали себя в этом отношении Дюспаталин (по 200 мг 2 раза в день курсом 10 дней) и Дицетел (по 1 таблетке 3 раза в день 3-6 недель, Одестон по 1 табл. 3 раза в день перед едой (снимает боли, является мягким желчегонным).
При появлении поносов, метеоризма, или запоров, что часто сопровождается нарушением микрофлоры кишечника назначаются кишечные антипептики (Интетрикс или Эрцефурил по 1 капсуле 3 раза в день после еды 5-7 дней, Фуразалидон (по 1 таблетке 3-4 раза после еды курсом 10 дней), Бисептола.
Если же для лечения требуются противовоспалительные и спазмолитические средства одновременно, используют целебную силу растений. Скажем, 3 ст. ложки цветов ромашки заваривают 0,5 л кипятка и, выдержав 15 минут на водяной бане, пьют по 1/3 стакана 3 раза в день с добавкой пары ст. ложек меда.
Кажется, пора уже поговорить о растительных средствах лечения
Их великое множество и не только аптечных, вроде желчегонных чаев, сиропа шиповника холосас, экстракта кукурузных рыльцев, но особенно — рецептов фитотерпевтов и народных целителей.
При расстройстве желудка:
От послабления выручают богатые пищевыми волокнами ягоды черемухи (3 части) и черники (2 части).
Залив на 20 минут 2 ст. ложки смеси сорбентов с вяжущим вкусом, пьют настой по ¼ стакана натощак утром и между приемами пищи. Аналогичным эффектом обладает 30-минутный настой 2 ч. ложек соплодий ольхи (2 части) и корневища змеевика (1 часть), залитых стаканом кипятка. Эту порцию пьют в три приема.
При стойких запорах:
До и после операции помогает варенье из провернутых через мясорубку кураги, чернослива, инжира по 300 г с добавкой александрийского листа-сены (50 г) и меда (200 г). Варенье едят по 1 ч. ложке за ужином или в течение дня 1-3 раза с чаем или запивая водой.
Обезболивающий и сорбирующий сбор:
В своей многолетней практике при всех нарушениях, связанных с ликвидацией желчного пузыря, я обычно прописываю оптимально составленный и весьма эффективный сбор владимирского травника С.И. Михальченко. В него входят растения с обезболивающим и сорбирующими свойствами — корни лопуха, листья шалфея и подорожника, побеги черники, травы спорыш, мята, череда и зверобой, цветы календулы и ромашки. Берут поровну – 50-100г.
Залив 1 десертную ложку (10 г) смеси 0,5 л кипятка в термосе на ночь, и затем процедив, настой принимают по 150 мл за час до еды 2- 3 раза в день.
Хранят снадобье в холодильнике, перед употреблением разогревают, добавляя горячей воды.
Курс 3-4 месяца 10 дней прием и 2 дня перерыв.
При панкреатите:
В случае осложнения в виде панкреатита — верного спутника желчнокаменной болезни, я прописываю сбор Михальченко, содержащий травы с противовоспалительным и спазмолитическим действием (ромашка, календула, череда, зверобой, подорожник, зверобой), сорбирующими и вяжущими свойствами (черника, шалфей). В его составе – соцветия ромашки и календулы, травы череда, зверобой, спорыш, лист шалфея и подорожника, побеги черники, корни лопуха.
Залив 1 десертную ложку смеси 0,5 л кипятка в термосе на ночь, затем пьют 3 раза в день за час до еды по 150 мл в течение 10 дней.
После двухдневного перерыва – продолжение курса 1 – 3 месяца.
Хранят настой в холодильнике.
Желчегонный сбор:
А вот с желчегонными сборами и травами нужно быть осторожно. Интерес представляет барбарис обыкновенный, обладающий желчегонным, противовоспалительным, обезболивающим действием, спазмолитическим и применяется при желчнокаменной и мочекаменной болезни, постхолецистэктомическом синдроме, хроническом панкреатите.
Препараты: Настой листьев барбариса 10 г на 200 мл горячей воды, закрыть крышкой и нагреть в кипящей водяной бане 15 минут, охлаждают 45 минут при комнатной температуре, оставшееся сырье отжимают. Объем полученного настоя доводят кипяченой водой до 200 мл.
Прием: По 1 столовой ложке 3-4 раза в день за 15 минут до еды в течение месяца, перерыв 2 недели возможно повторный курс (до 3-4 месяцев).
Берберин бисульфат в таблетках по 0,005 г 2-3 раза в день перед едой в течение месяца. Повторный курс через 10 дней перерыва. Противопоказаний нет. После основного курса не более 2 курсов.
Как жить без желчного пузыря, возможна ли физическая нагрузка?
Через месяц-полтора после операции пора приступать к упражнениям. Лучше всего начинать с пешеходных прогулок, 30-40-минутная ходьба на свежем воздухе препятствует застою желчи и улучшает кислородную насыщаемость организма. А через несколько дней можно делать легкую зарядку. После 2-3-минут ходьбы выполняют упражнения в положении лежа или стоя, повторяя 4-6 раз. 
- Лежа на спине, ноги прямые, руки вдоль туловища. На выдохе согните ногу, максимально приближая ее к животу, на вдохе — выпрямите. Тоже другой ногой.
- Лежа на спине, руки на поясе, на выдохе поднимите и отведите прямую ногу в сторону, на вдохе – опустите. Тоже другой ногой.
- Лежа на спине, ноги согнуты, руки вдоль туловища. На вдохе скользя пятками по полу, медленно вытянуть ноги, на выдохе— так же медленно согнуть их.
- Лежа на боку, ноги прямые, одна рука—на поясе, другая—за головой. На выдохе согните лежащую сверху ногу, на вдохе разогните. То же повернувшись на другой бок.
- Стоя, ноги на ширине плеч, кисти к плечам делайте круговые движения локтями по 8—10 раз вперед и назад. Дыхание произвольное.
- Стоя, ноги на ширине плеч, руки на поясе. На вдохе отведите локти назад, на выдохе вернитесь в исходное положение. 6—8 раз. Или поворачивайте корпус вправо-влево, разводя руки в стороны.
Наклоны, подъем ног и корпуса из положения лежа, другие упражнения на пресс разрешены не раньше, чем спустя полгода после операции и при хорошем самочувствии. А тяжелая физическая нагрузка, особенно связанная с напряжением мышц живота, может быть доступна только через год во избежание образования послеоперационной грыжи.
Вопросы по статье задавайте в комментариях, хотите обратиться лично и конфиденциально — наверху кнопка «Задать вопрос». Первичная консультация — бесплатно.
Здоровья вам, дорогие читатели!
плюсы и минусы операции, как жить, отзывы
Жизнь после удаления желчного пузыря может быть активной и полноценной. Это могут доказать пациенты, которые столкнулись с необходимостью делать подобную операцию и успешно прошли период восстановления. Наиболее строгие ограничения по поводу питания присутствуют в первые 1 или 2 месяца после холецистэктомии, пока организм не приспособится к изменениям. В этот период больной проходит периодические обследования у врача, поскольку существует риск развития опасных осложнений, даже если операция прошла успешно. Прожить без желчного пузыря можно долгую и полноценную жизнь без ограничений. Главное, вовремя обратиться к хирургу и следовать всем рекомендациям врача в период реабилитации.
Необходимость операции и способы ее проведения
Желчный пузырь — это орган, который принимает непосредственное участие в процессе переваривания пищи. Он накапливает желчь, которая синтезируется клетками печени, а затем по необходимости она поступает в кишечник. Там она участвует в процессах расщепления жиров, а также перерабатывает сложные вещества до более простых. Здоровый желчный пузырь в организме необходим, но при некоторых патологиях он не способен работать в нормальном режиме.
Существует несколько заболеваний, которые являются абсолютным показанием к холецистэктомии, то есть полному удалению органа. К ним относятся:
- острый холецистит — воспаление стенок пузыря, из-за которого существует риск прободения его стенок, попадания его жидкого содержимого в брюшную полость и развития перитонита;
- желчнокаменная болезнь из-за риска разрыва стенки пузыря и проникновения желчи в брюшную полость, а также закупорки желчных протоков;
- наличие камней в желчевыводящих протоках, которые не выходят естественным путем;
- появление полипов в полости желчного пузыря также может становиться показанием к его удалению, в зависимости от размера образований и скорости их роста;
- кальциноз желчного пузыря — это пропитывание его стенок соединениями извести, вследствие чего он становится плотным и не может работать в нормальном режиме.
Люди живут без желчного пузыря и не замечают последствия операции. Все патологии, которые являются показаниями к холецистэктомии, сопровождаются острой болью в области проекции желчного пузыря и расстройствами пищеварения. Желчь — это токсичный секрет, который предназначен для расщепления жиров и других веществ, поступающих в кишечник. Однако для тканей собственного организма она является не менее опасной. Если при развитии какого-либо заболевания билиарной системы стенки желчного пузыря или его протоков травмируются, а желчь поступает в брюшную полость, операцию приходится делать в экстренном режиме. Если она контактирует с брюшиной или внутренними органами, то вызывает их, воспаление. Такое состояние может провоцировать серьезные нарушения, вызывать кому и даже летальный исход.
Удаление органа методом лапароскопии относится к малоинвазивным операциям
Важным решением будет вовремя обратиться к хирургам и принять решение об операции. Современные методики позволяют ее выполнить с минимальным повреждением здоровых тканей и снизить риск развития осложнений. Существует две основные методики выполнения этой операции — лапароскопия и традиционный способ, когда орган извлекается через разрез брюшной стенки.
- Лапароскопическая холецистэктомия — это метод, который позволяет удалить желчный пузырь без разрезов. Процедура проходит через несколько небольших проколов с помощью специальных инструментов, которые не оставляют шрамов. После операции по удалению желчного пузыря таким способом больному не нужно надолго задерживаться в стационаре, можно вернуться к нормальной двигательной активности уже через несколько дней.
- Традиционный способ практически не используется. Его назначают только в том случае, если получить операционный доступ малоинвазивным способом невозможно или есть риск травмировать пузырь при операции. После удаления желчного пузыря традиционным методом пациент еще не менее недели находится в больнице под наблюдением врачей.
У большинства пациентов возникает вопрос о том, как жить без желчного пузыря и какие будут ограничения. Многие интересуются тем, сколько живут после операции и как отсутствие важного органа влияет на качество жизни. На самом деле люди отлично себя чувствуют уже спустя несколько месяцев и могут возвращаться к привычному образу жизни. Конечно, таким пациентам придется наблюдать за состоянием здоровья, стараться ограничивать себя в питании и избавиться от вредных привычек. Многим удается превратить эти минусы жизни без желчного пузыря в положительные стороны. Щадящая диета на основе полезных качественных продуктов полностью меняет и восстанавливает организм, а отказ от вредных привычек пойдет только на пользу.
Что происходит в организме после удаления желчного пузыря?
У людей, которым удалили желчный пузырь, пищеварительная система работает иначе. Для того чтобы избежать осложнений и повторного появления заболеваний гепатобилиарного тракта, нужно понимать, что происходит в организме после операции.
Желчный пузырь накапливает желчь и поставляет ее в просвет кишечника по необходимости. Благодаря наличию этого органа, токсичные вещества желчи не раздражают слизистую оболочку кишечника и находятся там только тогда, когда есть пища для переваривания. При удаленном желчном пузыре происходит ряд изменений, к которым организму необходимо адаптироваться:
- желчь не может накапливаться длительное время, поэтому она постоянно поступает в кишечник, а со временем начинает вырабатываться в меньших количествах;
- процессы пищеварения могут затрудняться, особенно при попытке переварить тяжелую пищу;
- спустя некоторое время организм адаптируется к изменениям, а желчь находится в небольшом количестве в желчевыводящих путях.
Многие больные переживают о том, можно ли жить без желчного пузыря полноценной жизнью и как это скажется на ежедневных привычках. Да, уже через месяц или два после операции можно возвращаться к привычному режиму питания и активности, но не стоит злоупотреблять теми продуктами, которые вызвали необходимость удалить орган. Однако не стоит вести себя так, как будто хирургического вмешательства не было, и игнорировать сигналы собственного организма.

За питанием стоит следить даже спустя длительное время после холецистэктомии
Возможные осложнения после операции
Несмотря на то что операция несложная и в большинстве случаев проходит успешно, больной должен знать, какие могут быть осложнения и последствия удаления желчного пузыря. В редких случаях развиваются следующие нежелательные состояния:
- воспаление желчевыводящих путей, которое в большинстве случаев связано с тем, что больной нарушает диету;
- послеоперационное воспаление внутренних органов или появление абсцессов, что можно объясняться попаданием инфекции в брюшную полость при традиционном способе операции;
- желчеистечение — это синдром, при котором желчь вытекает в брюшную полость в месте ее секреции в печени;
- повреждение стенок желчных путей — это явление, которое может возникать во время операции независимо от того, какой способ ее выполнения был выбран хирургом.
После операции больной периодически походит обследование для своевременного выявления возможных осложнений. Когда врач спрашивает о состоянии пациента, ему нужно рассказать, если возникали болезненные ощущения или расстройства стула. Органы брюшной полости необходимо осмотреть при помощи ультразвука, чтобы исключить возможность развития послеоперационного воспаления.
Рекомендации врачей по поводу образа жизни после операции
Главное условие для быстрого выздоровления — это соблюдение всех советов врачей. В основном они касаются режима питание после операции, поскольку в первое время больному придется столкнуться со строгими ограничениями.
Правильное питание
Питание — это основное требование врачей после холецистэктомии. В первые несколько дней больному придется ограничить себя в еде и питаться водой, отваром овощей, несладким чаем и овощным пюре. Пищу необходимо принимать часто, но небольшими порциями, поскольку желчь будет поступать в просвет кишечника постоянно.

Свежие фрукты и овощи — источник витаминов и микроэлементов
На первой неделе после операции можно постепенно вводить новые продукты. Это будут кефиры, йогурты, нежирный творог, овощные и фруктовые пюре, жидкие каши и супы. Для приготовления блюд можно использовать небольшое количество растительного масла, но жареная пища еще противопоказана. Далее можно пробовать есть твердую пищу — овощи и фрукты, отварное нежирное мясо, сухари.
Полтора или два месяца после холецистэктомии больной должен соблюдать диету. Она направлена на то, чтобы облегчить переваривание пищи в просвете кишечника, нормализовать отток желчи и не допустить появления запоров. Среди запрещенных продуктов врачи перечисляют:
- жареные, жирные продукты, копчености, соленья;
- красную рыбу и икру;
- жиры животного происхождения во время приготовления пищи;
- пшеничный хлеб и свежую выпечку;
- кондитерские изделия, особенно с добавлением крема;
- шоколад, кофе, какао;
- алкогольные и газированные напитки.
В день необходимо питаться не менее 5 раз небольшими порциями. Вся пища должна быть приготовлена на пару или отварена без добавления жира. Продукты можно солить, но соусы запрещены. Особо полезны свежие фрукты и овощи, но их можно употреблять и после термической обработки. Каши можно готовить с добавлением небольшого количества растительного масла. Основу питания должны составлять жидкие супы — они улучшают работу кишечника и лечат запоры, которые часто возникают после подобной операции. Также в день рекомендуют выпивать несколько литров чистой негазированной воды. Она стимулирует работу желудочно-кишечного тракта, очищает его от токсинов и шлаков, разбавляет желчь.
Режим физических нагрузок
Адекватные физические нагрузки необходимы для выздоровления. Единственное, пациенту придется на время отложить занятия любым спортом, снизить нагрузку на мышцы брюшного пресса и избегать поднятия тяжестей. Особенно это касается тех, кто проходит период реабилитации после традиционного удаления пузыря через разрез на брюшной стенке.

Приготовить полезный йогурт без добавок, красителей и ароматизаторов можно в домашних условиях
В остальных случаях необходимо стараться двигаться как можно больше. Ежедневно стоит отправляться на пешую прогулку или проходить хотя бы небольшую дистанцию перед тем, как сесть в общественный транспорт. Такая активность окажется полезной для многих процессов в организме:
- препятствует образованию спаек, которые могут появляться после операции и влиять на работу внутренних органов;
- стимулирует перистальтику кишечника, что важно в период адаптации к жизни без желчного пузыря;
- нормализует кровообращение, восстанавливает состояние сердца и сосудов.
При лапароскопии можно постепенно возобновлять занятия спортом уже спустя месяц после операции. При традиционном способе этот период продлится дольше, но со временем также можно будет вернуть спортивную форму. Также необходимо следить за лишним весом. Если болезнь, которая стала причиной удаления желчного пузыря, была спровоцирована неправильным питанием, у пациента с большой степенью вероятности будет лишний вес. Его следует довести до показателей нормы и стараться удерживать.
Медикаментозное лечение
По необходимости врач может назначить специальные медикаменты для поддержки печени — гепатопротекторы (Урсофальк, Гепабене, Эссенциале, Овесол). Они восстанавливают структуру печени, которая связана с билиарной системой и принимает непосредственное участие в образовании желчи. Гепатоциты могут повреждаться под воздействием токсинов, вредной пищи, которую больной принимал перед операцией, а также препаратов для наркоза. Медикаменты способны поддержать работу клеток печени и стимулировать их деление. Вместо одного гепатоцита образуется два новых, таким образом происходит быстрая регенерация печени.
Жизнь без желчного пузыря может быть полноценной и насыщенной. Рекомендации врача по поводу периода реабилитации относятся в основном к первым месяцам после операции, а затем можно возвращаться к привычному режиму. Пациенту иногда будет разрешен даже алкоголь в небольших количествах и другие вредные продукты. Однако лучше позаботиться о своем здоровье, поскольку неправильное питание и вредные привычки в большинстве случаев и становятся причиной удаления желчного пузыря. Стоит привыкнуть есть бананы вместо шоколада, пить компоты вместо газированных напитков, заменить курение на более полезное времяпрепровождение, и организм будет работать без сбоев еще долгое время.
Часто желчный пузырь воспаляется из-за формирования камней, ввиду чего происходит застаивание желчи, и понемногу нарастает воспаление. Многие больные утверждают в один голос — при таком раскладе вещей терпеть боль нереально, она настолько сильная, что ни Но-шпа, ни Спазмобрю не спасают. Если в организме появились конкременты, удаление желчного пузыря, последствия которого все же встречаются, — единственный выход навсегда избавиться от холецистита.

Зачем нужно удалять желчный пузырь?
Тотальное иссечение органа осуществляется при наличии одного большого или многочисленных маленьких конкрементов в органе. До сих пор не создано хирургических методов, которые бы позволяли устранить желчные конкременты из органа с минимальным вредом. В отличие от почек, размельчение пигментов в органе не выполняется. Остатки размельченных конкрементов могут попасть в желчные каналы, провоцируя тяжелое осложнение — воспаление поджелудочной железы и желтушность кожных покровов.

Симптомы холецистита
Если вдруг вы заметили следующие признаки, необходимо срочно обратиться за медицинской помощью:
- резкие боли в правом подреберье,
- привкус горечи во рту,
- тошнота, рвота,
- вздутие живота,
- постоянное жжение в грудине, изжога,
- желтушность кожных покровов и слизистых.
Если при прощупывании правого бока чувствуется острая боль, нужно срочно обратиться к врачу. Многие врачи рекомендуют, что лучше при обнаружении камней в пузыре, удалить орган полностью. Конечно, можно назначить медикаментозную терапию, но это до поры-до времени.

Как выполняется холецистэктомия?
Иссечение пузыря, или холецистэктомия — хирургическое удаление желчного пузыря. В современной медицине больше не проводится полостная операция, которая требует долгого времени реабилитации.
Сегодня холецистэктомия часто проводится при помощи лапароскопии, через маленькие надрезы живота, в которые вставляют камеру и инструменты. Надрезов около 1 см вполне хватает, чтобы осторожно убрать орган, избавив больного от болей при холецистите. Достоинство современных клиник в том, что они используют инновационную лапароскопическую эндовидеохирургическую стойку, которая снабжает углекислым газом, нагретым до температуры тела человека, живот. Это позволяет сделать все действия максимально щадяще, а значит, сокращает время регенерации тканей после операции. Все действия осуществляются при помощи высококачественной оптики, что увеличивает видимость во время выполнения вмешательства. Операция осуществляется под общим наркозом, длится около 40 минут.

Восстановление после иссечения желчного пузыря
Все человеческие органы работают сообща, делая функционирование организма стабильной и эффективной, и после иссечения хотя бы одного из них жизнь человека не становится прежней. Если вам пришлось сделать удаление желчного пузыря, последствия могут быть следующими — наличие постхолецистэктомического синдрома — состояние функционального изменения желчевыделительной системы после иссечения органа. Иными словами, после иссечения качество жизни можно наладить при помощи избавления от вредных привычек и налаживания новых полезных: организм перестраивается на другую работу в новых условиях. Это может пройти как бесследно, так и принести пациенту дискомфорт.
Единственное осложнение после операции удаление желчного пузыря — постхолецистэктомический синдром. Он возник в западной врачебной литературе в 30-ые годы 20 века. После иссечения органа нарушается сокращаемость желчи: она плохо стекает в двенадцатиперстную кишку. Наблюдаются боли в боку, тошнота, организм быстро насыщается после маленького количества пищи.
Вот как удаление желчного пузыря влияет на организм.
Как не допустить рецидивов?
Удаление желчного пузыря не гарантирует повторного образования желчных камней. Вот поэтому, кроме частого и сбалансированного питания маленькими порциями, к новым привычкам нужно добавить и прием природных желчегонных средств. У 10% оперированных появляется холецистит после удаления желчного пузыря. Если все повторится, доктор выпишет искусственные желчегонные средства, но лучше до этого не доводить дело. Обязательно пейте бессмертник, расторопши, пижму, барбарис. При выборе таких сборов обязательно проконсультируйтесь с доктором.
Самым мягким натуральным средством для правильного оттока желчи считается масло расторопши. В его составе присутствует действующее вещество — силимарин, природный гепатопротектор. Кроме желчегонного эффекта, это масло выводит образовавшиеся токсины из печени вместе с желчью.
Как видите, последствия после удаления желчного пузыря случаются. Но изменения несущественны — достаточно употреблять здоровую еду и полезные растительные масла.
- Главная
- Все статьи
- О желчном пузыре
- ЗАБОЛЕВАНИЯ
- Желчнокаменная болезнь (ЖКБ)
- Вопросы пациентов о камнях в желчном пузыре
- Роль питания в появлении желчнокаменной болезни
- Камня на камне не останется… или как можно избавиться от камней при желчнокаменной болезни
- Как образуются камни при желчнокаменной болезни
- Дети и желчнокаменная болезнь
- Могут ли оральные контрацептивы быть причиной желчнокаменной болезни
- Желчнокаменная болезнь как причина острого панкреатита
- Желчнокаменная болезнь: кто под ударом
- Деформации желчного пузыря
- Билиарный сладж: возможно всё исправить?!
- Холецистит…или о чем кричит наш желчный пузырь
- Синдром правого подреберья
- Дискинезии желчевыводящих путей и желчного пузыря
- Полип в желчном пузыре: так ли безобиден?
- Гастроэзофагеальная рефлюксная болезнь
- Желчнокаменная болезнь (ЖКБ)
- Вопросы о желчном пузыре при беременности
- А я и не знал…или почему так важен желчный пузырь
- Важность Омега 3 для людей с проблемами желчного пузыря
- Желчный ли вы человек…или важнейшие функции желчи
- Холестерин: стоит ли его бояться
- Связаны одной цепью…или как работает СФИНКТЕР ОДДИ
- Первые симптомы заболеваний желчного пузыря… или дыма без огня не бывает
- Проблемы в желчевыводящей системе: взрослые и дети
- ЗАБОЛЕВАНИЯ
- Удаление желчного пузыря
- Вопросы пациентов об операции по удалению желчного пузыря
- 5 главных ошибок после удаления желчного пузыря
- Топ 5 жалоб после удаления желчного пузыря
- ОПЕРАЦИЯ
- Главное: операция по удалению желчного пузыря – холецистэктомия
- 5 шагов на пути к операции по удалению желчного пузыря
- Операция по удалению желчного пузыря: 8 полезных советов
- Холецистэктомия: что взять с собой в больницу?
- Удалять нельзя оставить…расставим точки в вопросе холецистэктомии
- ВОССТАНОВЛЕНИЕ
- Что передать в больницу после операции по удалению желчного пузыря?
- Алгоритм питания первой недели после удаления желчного пузыря
- Будем как дети! Как наладить пищеварение после операции по удалению желчного пузыря
- ТОП 10 вопросов после удаления желчного пузыря
- Клетчатка! Зачем после удаления желчного пузыря?
- Льняное семя: да или нет после удаления желчного пузыря?
- 5 причин начать пить воду после удаления желчного пузыря
- ПОСЛЕДСТВИЯ
- Ведро страшилок и море оптимизма: последствия удаления желчного пузыря
- И грянул гром — постхолецистэктомический синдром!
- Запор после удаления желчного пузыря: эпизод или хроническая форма?
- Дисфункция сфинктера Одди после удаления желчного пузыря
- Питание
- Алкоголь при заболеваниях желчного пузыря
- Как питаться, чтобы желчный пузырь был здоров
- Легкие супы
- Сладости: какие можно?
- Кофе: польза и вред для желчного пузыря
- Куркума: зачем для желчного пузыря
- 15 несекретных полезностей в питании
- РЕЦЕПТЫ ДИЕТЫ №5
- Карусель полезных блюд
- Суть диеты №5 — что, когда и как жевать?
- Меню-неделька диеты №5: летне-осенний вариант
- Пять мифов о диете №5
- Диета №5: что нельзя кушать
- Меню-неделька при удаленном желчном пузыре
- Правильный бутерброд для диеты №5
- ОВОЩИ – ПОМОЩНИКИ
- Свекла: чем она так хороша
- Тыква: овощ номер один при удаленном желчном пузыре
- Печеные яблоки – лучшая в мире сладость!
- Диета №5: Брокколи против белокочанной капусты
- Диета №5: Морковь на пару в мультиварке
- Запеканка из тыквы с фаршем
- ОСОБЕННОСТИ В ПИТАНИИ
- Топ 5 опасных продуктов при удаленном желчном пузыре
- Диета №5: как питаться на рабочем месте
- Рейтинг самых полезных напитков при удаленном желчном пузыре
- Режим важнее диеты? Да?!
- Какую воду надо пить при желчнокаменной болезни?
- Какие приправы можно после удаления желчного пузыря
- Зачем нужны сухофрукты после удаления желчного пузыря?
- Диета №5 и стол №1: общее и особенности
- ПРАЗДНИЧНЫЕ БЛЮДА
- Праздничный стол для людей с удаленным желчным пузырем
- Как сделать салат «Сельдь под шубой» полезным
- Горячие бутерброды без майонеза и колбасы
- Диетическая картофельная запеканка с мясом и творогом
- Пышный бисквит в мультиварке
- Двигательная активность
- Упражнения для здоровья желчного пузыря
- Комплекс упражнений после удаления желчного пузыря еще в больнице
- 5 лучших видов фитнеса после удаления желчного пузыря
- Особенности физических упражнений при удаленном желчном пузыре
- Метод Фукуцудзи: японское упражнение с валиком
- Бег или ходьба: что выбрать
- Контрастный душ: 7 волшебных свойств
- Психология
- Не надо печалиться…или психосоматика болезней желчного пузыря
- Стресс: дорожная карта избавления
- Исповедь “Беспузырника” от “А до Я”
- Хронический стресс — опасное заболевание современности
- Антистрессовое питание при диете №5
- Мудрость Востока о желчи и желчном пузыре
- Интересные факты о желчном пузыре и его болезнях
- Психология болезни: всё болит, ничего не помогает
- Чему можно научиться, лежа в больнице
- Польза страха после холецистэктомии
Меню
- Главная
- Все статьи
- О желчном пузыре
- ЗАБОЛЕВАНИЯ
- Желчнокаменная болезнь (ЖКБ)
- Вопросы пациентов о камнях в желчном пузыре
- Роль питания в появлении желчнокаменной болезни
- Камня на камне не останется… или как можно избавиться от камней при желчнокаменной болезни
- Как образуются камни при желчнокаменной болезни
- Дети и желчнокаменная болезнь
- Могут ли оральные контрацептивы быть причиной желчнокаменной болезни
- Желчнокаменная болезнь как причина острого панкреатита
- Желчнокаменная болезнь: кто под ударом
- Деформации желчного пузыря
- Билиарный сладж: возможно всё исправить?!
- Холецистит…или о чем кричит наш желчный пузырь
- Синдром правого подреберья
- Дискинезии желчевыводящих путей и желчного пузыря
- Полип в желчном пузыре: так ли безобиден?
- Гастроэзофагеальная рефлюксная болезнь
- Желчнокаменная болезнь (ЖКБ)
- Вопросы о желчном пузыре при беременности
- А я и не знал…или почему так важен желчный пузырь
- Важность Омега 3 для людей с проблемами желчного пузыря
- Желчный ли вы человек…или важнейшие функции желчи
- Холестерин: стоит ли его бояться
- Связаны одной цепью…или как работает СФИНКТЕР ОДДИ
- Первые симптомы заболеваний желчного пузыря… или дыма без огня не бывает
- Проблемы в желчевыводящей системе: взрослые и дети
- ЗАБОЛЕВАНИЯ
- Удаление желчного пузыря
- Вопросы пациентов об операции по удалению желчного пузыря
- 5 главных ошибок после удаления желчного пузыря
- Топ 5 жалоб после удаления желчного пузыря
- ОПЕРАЦИЯ
- Главное: операция по удалению желчного пузыря – холецистэктомия
- 5 шагов на пути к операции по удалению желчного пузыря
- Операция по удалению желчного пузыря: 8 полезных советов
- Холецистэктомия: что взять с собой в больницу?
- Удалять нельзя оставить…расставим точки в вопросе холецистэктомии
- ВОССТАНОВЛЕНИЕ
- Что передать в больницу после операции по удалению желчного пузыря?
- Алгоритм питания первой недели после удаления желчного пузыря
- Будем как дети! Как наладить пищеварение после операции по удалению желчного пузыря
- ТОП 10 вопросов после удаления желчного пузыря
- Клетчатка! Зачем после удаления желчного пузыря?
- Льняное семя: да или нет после удаления желчного пузыря?
- 5 причин начать пить воду после удаления желчного пузыря
- ПОСЛЕДСТВИЯ
- Ведро страшилок и море оптимизма: последствия удаления желчного пузыря
- И грянул гром — постхолецистэктомический синдром!
- Запор после удаления желчного пузыря: эпизод или хроническая форма?
- Дисфункция сфинктера Одди после удаления желчного пузыря
- Питание
- Алкоголь при заболеваниях желчного пузыря
- Как питаться, чтобы желчный пузырь был здоров
- Легкие супы
- Сладости: какие можно?
отзывы, какие могут быть осложнения у женщин
Как гласит медицинская статистика, желчнокаменную болезнь диагностируют у 8–12% жителей развитых стран. С течением времени эти показатели только увеличиваются. Решение о проведении операции принимают врачи при наличии крупных или многочисленных камней в желчном пузыре (ЖП). Твёрдые конкременты могут провоцировать холецистит с хроническим течением, который не лечится другими методами. Как правило, к хирургическому вмешательству прибегают при нарушении выведения желчи и угрозе закупорки камнями желчных путей.
Лапароскопическая холецистэктомия (эндоскопическая холецистэктомия, лапароскопия желчного пузыря) – это операция, во время которой вырезают тело ЖП через проколы в брюшной полости. При развитии осложнений лапароскопия становится жизненно необходимой. Последствия удаления желчного пузыря трудно прогнозировать, но при своевременной операции и правильной технике её выполнения риск снижается.
Особенности операции и возможные осложнения
Лапароскопию назначают в следующих случаях: непроходимость кишечника, конкременты в общем желчном протоке, холецистит с острым течением, отключенный ЖП, гангрена желчного. Кроме того, операция показана при калькулёзном холецистите с хроническим течением (особая форма заболевания, которая отличается присутствием конкрементов в ЖП).
Во время лапароскопии ЖП удаляют через небольшое отверстие в коже
Удаление желчного пузыря лапароскопическим методом выполняют в различных медицинских учреждениях (больницы, клиники, госпитали).
Операцию выполняют под общим наркозом. Переднюю брюшную стенку прокалывают специальными иглами, вводят углекислый газ, а потом троакары (металлические или пластиковые трубки). Через эти трубочки вводит лапароскоп и инструменты. Затем удаляется тело желчного пузыря с помощью электрохирургического крючка. После того как удалили ЖП, брюшное пространство омывают, просушивают, а на месте нахождения вырезанного желчного устанавливают дренаж.
Справка. Орган можно удалить через пупок, так как там нет мышц. ЖП подводят к месту прокола и извлекают вместе с троакаром. На разрез накладывают 1 шов.
Иногда закончить процедуру лапароскопическим методом невозможно, тогда врачи проводят открытую операцию. Медики выделяют следующие недостатки открытого метода хирургического вмешательства перед лапароскопией:
- Открытая операция более травматична и болезненна.
- Пациент теряет в 10 раз больше крови.
- Реабилитация тяжёлая, длительная.
- Присутствуют постоперационные рубцы.
- Более высокий процент осложнений.
После того как удален желчный пузырь лапароскопическим методом, пациент ощущает незначительную боль в местах проколов, он быстрее восстанавливается, рубцы отсутствуют.
Многих пациентов, которым предстоит эта операция, интересует вопрос о том, чем грозит лапароскопия. По медицинской статистике, у 10% пациентов возникают осложнения после оперирования. Иногда это происходит из-за того, что хирург подобрал неправильный метод хирургического вмешательства или случайно повредил протоки или сосуды на этом участке. В некоторых случаях проблемы возникают из-за того, что во время диагностики врач не заметил скрытые камни в желчных путях или новообразования на ЖП. Заболевания близлежащих органов провоцируют вторичные изменения желчного, искажают результат обследования. Иногда осложнения возникают из-за плохого гемостаза (предупреждение и остановка кровотечений) или недостаточного доступа к оперируемому органу.
Важно. Перед холецистэктомией необходимо провести всестороннее обследование не только ЖП, но и соседних органов (печень, поджелудочная железа и т. д.). Таким образом врач сможет выявить сопутствующие патологии и определить схему терапии.
Причины негативных последствий
После операции организм пациента должен адаптироваться к новым условиям пищеварения. Раньше удаленный ЖП служил ёмкостью для скопления печёночного секрета. После лапароскопии желчь накапливается в желчных протоках, провоцируя их увеличение. То есть желчевыводящие пути берут на себя функцию удаленного пузыря.
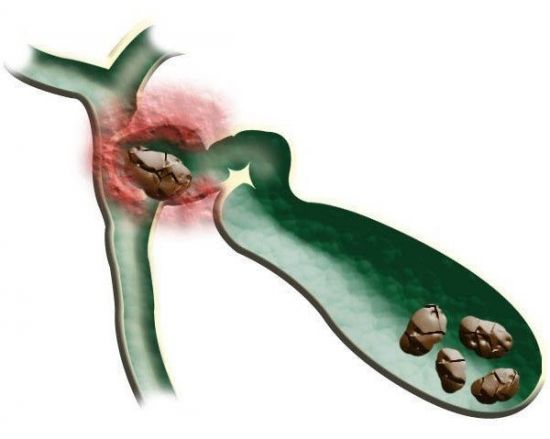
После удаления ЖП желчь скапливается в желчных протоках
При наличии ЖП диаметр желчных путей составлял 1–1,5 мм, спустя 7–10 дней после его удаления их окружность достигает 3–3,2 мм. Со временем протоки продолжают расширяться, а уже через 12 месяцев они достигают 10–15 мм. Это происходит потому, что они становятся резервуаром для хранения печеночного секрета.
В норме ЖП накапливает желчь и выделяет её в 12-перстную кишку после поступления пищи. Из-за отсутствия органа нарушается процесс расщепления жиров, так как количество желчи уменьшается. По этой причине после употребления тяжёлой пищи (жирное, жареное) проявляется тошнота, извергаются рвотные массы, возникает понос.
Желчь обладает бактерицидными свойствами, но из-за снижения её выработки повышается вероятность развития болезнетворных микроорганизмов и нарушения естественной бактериальной флоры кишечника. При возникновении билиарной недостаточности (симптомокомплекс, сопровождающий заболевания ЖКТ) повышается концентрация токсичных желчных кислот, которые ухудшают состояние пациента. Снижение противовоспалительной защиты и раздражающее влияние печеночного секрета, который проникает в пустой кишечник, провоцирует воспаление тощей и толстой кишки.
Ни один врач не может гарантировать, что после лапароскопического удаления ЖП будут отсутствовать негативные последствия. Результат терапии зависит от возраста, состояния здоровья больного, наличия других заболеваний и т. д.
Важно. Чтобы реабилитация после удаления ЖП была успешной, нужно бережно относиться к своему здоровью, соблюдать рекомендации врача по вопросу питания и образа жизни.
Основные осложнения холецистэктомии
Многие больные, которым предстоит операция, обеспокоены вопросом о том, какие могут быть последствия удаления ЖП. Они встречаются в 2–3% случаев.
Во время операции существует риск повреждения общего желчного протока
Последствия резекции ЖП:
- Повреждение общего желчного протока. Причины патологии: аномалия строения желчных путей, острый холецистит, который сопровождается воспалительными изменениями, спайки в брюшном пространстве, неосторожные действия врача во время операции. Если хирург заметил, что целостность желчного протока повреждена, то он переходит на открытую операцию. Если он этого не заметил, то желчь истекает в брюшное пространство, тогда необходима экстренная повторная операция.
- Травмирование больших сосудов. Это осложнение возникает из-за того, что хирург не осторожно ввёл троакары в брюшную стенку. При повреждении крупных сосудов открывается обильное кровотечение. Это осложнение после лапароскопии встречается реже, чем при стандартной операции.
- Инфицирование раны. Часто в раневую поверхность проникает инфекция, и она начинает гноиться. Иногда даже антибактериальные и антисептические средства не могут от этого защитить. Симптомы инфицирования раны: температура, покраснение кожи, боль, выделение гноя.
- Повреждение внутренних органов. Хирургическое удаление ЖП – это опасно, так как существует вероятность травмирования желудка, кишечника, печени, мочевого пузыря. Повредить органы можно во время неосторожных манипуляций с инструментами.
- Желчный перитонит. Желчь истекает в брюшное пространство из негерметично перевязанных протоков или вследствие механической желтухи (нарушение оттока желчи из-за механических препятствий).
Подобные осложнения могут развиваться и у мужчин, и у женщин.
Важно. При возникновении сильной спастической боли справа под рёбрами, повышении температуры, рвоте, поносе и желтухе после удаления ЖП стоит срочно обращаться к врачу.
Расстройства пищеварения
Как упоминалось ранее, после того как вырезали ЖП, концентрация желчи снижается, и она поступает прямиком в кишечник. Такой печеночный секрет справляется только с небольшими порциями пищи. При переедании или употреблении тяжёлой пищи возникают следующие признаки: тяжесть в животе, тошнота, рвота. Кроме того, после операции снижается активность пищеварительных ферментов.

Постоперационный период характеризуется расстройствами стула
Некоторые пациенты страдают от таких симптомов, как вздутие, расстройства стула (понос или запор). Эти осложнения после удаления желчного пузыря возникают потому, что в тощей кишке начинают активно размножаться бактерии.
Внимание. После хирургического вмешательства повышается вероятность стойких запоров. Чтобы их избежать, нужно правильно питаться, быть физически активным, отказаться от вредных привычек. В противном случае может возникнуть геморрой.
Многие пациенты после операции жалуются на изжогу. Агрессивные желчные кислоты повреждают внутренние оболочки желудка и кишечника. Из-за изменения желчеотделения увеличивается риск воспаления тонкой, толстой кишки, желудка, поджелудочной железы.
У 20% пациентов после удаления ЖП возникают расстройства кишечника, которые сопровождаются кровавой диареей и лихорадкой. Иногда понос длится несколько лет, такое осложнение называют холагенной диареей. Эта патология провоцирует обезвоживание организма, желтуху, а иногда рвоту. Чтобы устранить неприятные симптомы, нужно принимать медикаменты, пить много жидкости и придерживаться диеты.
Опасность рецидива
Многие считают, что после удаления ЖП вероятность ЖКБ минимальна. Однако это мнение ошибочно, так как формирование конкрементов происходит после изменения состава печеночного секрета или его застоя.

После удаления ЖП существует риск обострения ЖКБ
Важно. Холецистэктомия не влияет на состав желчи, поэтому вероятность застойных процессов в желчных протоках высока.
Чтобы избежать рецидива желчнокаменной болезни, нужно питаться дробно (часто и маленькими порциями). Так желчь будет выделяться чаще, поэтому застой маловероятен. Рекомендуется уменьшить количество продуктов, богатых холестерином (жирное мясо, кисломолочные продукты) в рационе. Кроме того, рекомендуется быть физически активным (пешие прогулки, плавание, утренняя гимнастика).
Медикаментозное лечение
Если пациент заметил проблемы со здоровьем после холецистэктомии, то необходимо сразу обратиться к врачу. Схема терапии зависит от характера воспаления и типа болезни, которая обострилась на его фоне. Лечение проводится с применением препаратов, которые нормализуют процессы, связанные с накоплением и выводом желчи, а также предупреждают вероятные осложнения.

После операции больной должен принимать препараты, которые нормализуют процессы, связанные с накоплением и выводом желчи
Для купирования симптомов постхолецистэктомического синдрома и улучшения состояния организма используют следующие лекарства:
- Спазмолитические препараты. Дротаверин, Но-шпа, Мебеверин помогают убрать спастическую боль, улучшают функциональность желчевыводящей системы за счёт расслабления сфинктера Одди (мышечный клапан, управляющий поступлением желчи в 12-перстную кишку, препятствующий проникновению кишечного содержимого в общий желчный и панкреатический протоки).
- Ферментативные средства. Фестал, Креон, Панзинорм Форте нормализуют пищеварение, поддерживают работу поджелудочной железы.
- Гепатопротекторы. Гепабене, Эссенциале Форте устраняют воспаление, ускоряют регенерацию повреждённых гепатоцитов, нормализуют продуцирование желчных кислот и т. д.
Холагенную диарею лечат с помощью противомикробных и антидиарейных средств. Чтобы нормализовать стул при запоре, используют препараты, которые стимулируют моторику кишечника (Домперидон, Метоклопрамид).
Справка. Для профилактики желчнокаменной болезни применяют препараты на основе урсодезоксихолиевой кислоты: Урсосан, Урсофальк, Гепатосан и т. д. Для этой же цели используют лекарства, которые содержат желчные кислоты и стимулируют её выработку: Аллохол, Холензим, Лиобил.
Чтобы устранить изжогу и дискомфорт в животе, назначают медикаменты, которые нейтрализуют соляную кислоту (Омез, Омепразол).
При бактериальных инфекциях тонкой и 12-перстной кишки используют кишечные антисептики, антибактериальные средства. После окончания курса необходимо принимать пробиотики, которые восстановят естественную бактериальную флору ЖКТ.
Правила питания и физическая активность
Диета необходима для того, чтобы предупредить постхолецистэктомический синдром, снизить раздражительность пищеварительной системы, ускорить отток желчи.

Чтобы избежать осложнений, пациент должен соблюдать диету
Запрещённые продукты:
- жирные, жареные блюда;
- алкогольные напитки, газировка;
- изделия из муки, макароны;
- острые приправы, магазинные соусы, пряности;
- бобовые: горох, фасоль, чечевица;
- лук, щавель;
- кондитерские изделия и т. д.
Можно есть вчерашний хлеб, мясо, рыбу (нежирные сорта), каши на воде, кисломолочные продукты с низким процентом жирности.
Питание должно быть дробным, пищу принимают в одно и то же время, суточное количество калорий тоже нужно учитывать. Стоит обращать внимание на температурный режим потребляемых блюд. Оптимальный вариант – тёплая пища (40–50°).
Справка. Перед трапезой рекомендуется пить воду без газа, чтобы защитить внутреннюю оболочку желудка и 12-перстной кишки от раздражающего влияния желчных кислот.
После операции очень полезны прогулки пешком, они помогают предупредить застойные процессы в желчных протоках. Через месяц после удаления ЖП пациент может заниматься гимнастикой, главное, избегать нагрузок на мышцы пресса.
Плавание – это очень полезный вид спорта, которым можно заниматься спустя 6–7 недель после холецистэктомии.
Отзывы
Многие пациенты, которые пережили операцию по удалению ЖП, утверждают, что самочувствие через некоторое время после хирургического вмешательства улучшается, главное, соблюдать рекомендации врача. Другие больные жалеют, что решились на хирургическое вмешательство, так как в постоперационный период появляется много осложнений.
Отзывы пациентов:
Ирина:
«Год назад мне удалили желчный лапароскопическим методом. Операция была удачной, швы практически незаметные. Первые месяцы соблюдала строгую диету, а потом начала есть практические всё, кроме жирного и жареного. Несколько месяцев назад моё состояние резко ухудшилось, после каждого приёма пищи появлялась тошнота, понос. Как объяснил врач, так проявляется плохая работа поджелудочной железы, хотя раньше она меня вообще не беспокоила. Мне назначили таблетки, однако они не помогают».
Анна:
«Мне 2 года назад провели лапароскопию, во время которой удалили желчный пузырь. Реабилитация протекала легко, чувствовала себя относительно нормально. На протяжении 2 месяцев соблюдала диету, а потом начала есть все подряд, кроме жирного. Иногда пью вино, шампанское, но в минимальной дозе, чувствую себя хорошо».
Виктор:
«Моему дяде полгода назад удалили желчный, теперь на него без слёз не посмотришь. Он похудел на 20 кг, постоянно сидит на диете, принимает огромное количество лекарств, однако они не сильно помогают. Так что, если есть возможность, лучше обойтись без операции. Хотя всё индивидуально, может, ему просто не повезло».
Снизить вероятность осложнений после удаления ЖП можно, если перед процедурой пройти всестороннюю диагностику, которая поможет выявить сопутствующие патологии и возможные противопоказания. Рекомендуется найти квалифицированного специалиста с большим опытом работы в этой сфере. Чтобы предупредить поздние осложнения, рекомендуется регулярно проходить обследования, соблюдать специальную диету и вести здоровый образ жизни.
Жизнь после удаления желчного пузыря | Everyday Health
Однако, удаляя желчный пузырь, вы удаляете резервуар, говорит Брюгге. Таким образом, даже если у вас будет такое же количество желчи в вашем теле, у вас не будет столько желчи в кишечнике после того, как ваш желчный пузырь исчезнет.
«Желчь постоянно доставляется в кишечник, а не хранится», — объясняет Брюгге. Теоретически это означает, что вы не будете переваривать пищу.
«Но у большинства видов животных в мире нет желчного пузыря», — говорит Брюгге.А ваш желчный пузырь — это орган, без которого вы можете жить.
Изменения пищеварения после удаления желчного пузыря
В первые несколько недель после операции ваш врач, вероятно, порекомендует вам придерживаться диеты с низким содержанием жира, в то время как ваше тело приспосабливается к жизни без желчного пузыря. После этого «девяносто процентов людей возвращаются к еде, как раньше», — говорит Брюгге.
Брюгге говорит, что пищеварительные симптомы относительно редки после удаления желчного пузыря.Но некоторые люди заметят изменения в их пищеварении.
«Чаще всего люди испытывают более частые испражнения», — говорит Брюгге.
Лоре Консоло из Мелроуза, штат Массачусетс, удалили желчный пузырь 12 лет назад, и у нее произошли некоторые пищеварительные изменения.
«Я, вероятно, заметил изменение примерно через два месяца после операции», — говорит Консоло, которой уже за сорок. «Если я буду есть много жирной пищи, у меня будет очень сильная боль в животе, и мне нужно будет бежать в ванную», — продолжает она.»Это было в значительной степени постоянной вещью некоторое время».
Управление проблемами пищеварения после удаления желчного пузыря
Брюгге отмечает, что связанные с удалением желчного пузыря симптомы пищеварения обычно проходят со временем, но некоторым людям необходимо принимать лекарства или вносить изменения в образ жизни, чтобы помочь справиться со своими симптомами. «Есть лекарства, которые [люди могут] принимать, которые будут связывать желчь», — говорит Брюгге.
Некоторые изменения в образе жизни, которые могут помочь ослабить пищеварительные симптомы, когда вы живете без желчного пузыря:
- Примите диету с низким содержанием жиров
- Избегайте употребления жирных продуктов, таких как жареные продукты
- Ешьте небольшими, частыми приемами пищи
- Избегайте очень большого обеда после голодания в течение всего дня
Консоло говорит, что принимала лекарства, чтобы справиться со своими симптомами, но в конце концов хотела отучиться от этих лекарств.Теперь она способна справиться со своими симптомами с помощью диеты с высоким содержанием клетчатки и низким содержанием жиров.
Удаление желчного пузыря — NHS
Операция по удалению желчного пузыря, также известная как холецистэктомия, является очень распространенной процедурой.
Желчный пузырь — это маленький органоподобный орган в верхней правой части живота.
В нем хранится желчь, жидкость, вырабатываемая печенью, которая помогает расщеплять жирную пищу.
Вам не нужен желчный пузырь, поэтому часто рекомендуется операция по его удалению, если у вас возникли какие-либо проблемы с ним.
Почему мой желчный пузырь необходимо удалить?
Операция по удалению желчного пузыря обычно проводится, если у вас болезненные желчные камни.
Это небольшие камни, которые могут образовываться в желчном пузыре в результате дисбаланса в веществах, которые составляют желчь.
Желчные камни часто не вызывают никаких симптомов, и вы можете не осознавать, что они у вас есть, но иногда они могут блокировать отток желчи и раздражать желчный пузырь (острый холецистит) или поджелудочную железу (острый панкреатит).
Это может вызвать такие симптомы, как:
- внезапная и интенсивная боль в животе
- чувство и тошнота
- пожелтение кожи и белых глаз (желтуха)
Очень редко можно принимать таблетки для растворения желчных камней, но операция по удалению желчного пузыря является наиболее эффективным лечением в подавляющем большинстве случаев.
Что происходит во время операции по удалению желчного пузыря
Существует 2 основных способа удаления желчного пузыря:
- лапароскопическая (замочная скважина) холецистэктомия — несколько небольших разрезов (разрезов) сделаны в вашем животе (живот), и тонкие хирургические инструменты используются для доступа и удаления желчного пузыря
- открытая холецистэктомия — в животе делается один больший разрез для доступа и удаления желчного пузыря
Хирургия замочной скважины используется чаще всего, потому что вы можете быстрее покинуть больницу, быстрее восстановиться и получить более мелкие рубцы, чем при открытой процедуре.
Оба метода выполняются под общим наркозом, что означает, что вы будете спать во время операции и не будете чувствовать никакой боли во время ее проведения.
Узнайте больше о том, как проводится операция по удалению желчного пузыря
Восстановление после операции по удалению желчного пузыря
Обычно не требуется много времени, чтобы оправиться от операции на замочной скважине, чтобы удалить желчный пузырь.
Большинство людей могут покинуть больницу в тот же день или на следующее утро.
Вы, вероятно, сможете вернуться к большинству своих обычных занятий в течение 2 недель.
Восстановление после открытой операции занимает больше времени. Возможно, вам придется оставаться в больнице от 3 до 5 дней, и может пройти от 6 до 8 недель, прежде чем вы вернетесь к нормальной жизни.
Узнайте больше о восстановлении после операции по удалению желчного пузыря
Жизнь без желчного пузыря
Вы можете вести совершенно нормальную жизнь без желчного пузыря.
Ваша печень все еще будет выделять достаточно желчи для переваривания пищи, но вместо того, чтобы храниться в желчном пузыре, она постоянно попадает в пищеварительную систему.
Вам, возможно, посоветовали соблюдать специальную диету перед операцией, но впоследствии ее не нужно продолжать.
Вместо этого вы должны стремиться к общему здоровому, сбалансированному питанию.
Некоторые люди испытывают такие проблемы, как вздутие живота или диарея после операции, хотя это обычно улучшается в течение нескольких недель.
Если вы заметили, что определенные продукты или напитки вызывают эти симптомы, вы можете избежать их в будущем.
Узнайте больше о диете после операции на желчном пузыре
Риск операции по удалению желчного пузыря
Операция по удалению желчного пузыря считается безопасной процедурой, но, как и при любом типе операции, существует риск осложнений.
Возможные осложнения включают в себя:
- раневая инфекция
- желчь просачивается в животик
- повреждение одного из отверстий (протоков), выводящих желчь из печени
- сгустков крови
Поговорите со своим хирургом о преимуществах и рисках операции перед операцией.
Узнайте больше об осложнениях операции по удалению желчного пузыря
Последняя проверка страницы: 3 декабря 2018 года
Срок следующей проверки: 3 декабря 2021 года
Удаление желчного пузыря — Восстановление — NHS
Время, необходимое для восстановления после операции по удалению желчного пузыря (холецистэктомия), зависит от того, была ли у вас лапароскопическая (замочная скважина) или открытая процедура.
Большинство людей, которым сделали операцию на замочной скважине, могут покинуть больницу в тот же день, что и операция. Обычно это занимает около 2 недель, чтобы вернуться к вашей обычной деятельности.
После открытой операции вам обычно приходится оставаться в больнице от 3 до 5 дней, и ваше время восстановления будет больше.Возвращение к обычной деятельности может занять от 6 до 8 недель.
В любом случае вам нужно будет организовать, чтобы кто-то отвез вас домой из больницы.
Кто-то должен также оставаться с вами по крайней мере 24 часа, если вы идете домой в тот же день, что и ваша операция, поскольку вы все еще можете ощущать действие анестетика.
Возможные побочные эффекты операции
Вы можете жить совершенно нормально без желчного пузыря, поэтому обычно нет никаких отдаленных последствий от операции по удалению желчного пузыря.
Временные побочные эффекты могут включать в себя:
- опухшие, ушибленные и болезненные раны — это должно начать улучшаться в течение нескольких дней; регулярные обезболивающие, такие как парацетамол, могут помочь уменьшить дискомфорт
- тошнота — вы можете чувствовать себя больным в результате применения анестетиков или обезболивающих, но это должно пройти быстро
- боль в животе и плечах — это результат того, что газ используется для раздувания живота и должен пройти через пару дней; обезболивающие могут быть приняты для облегчения дискомфорта
- вздутие живота, метеоризм и диарея — это может длиться несколько недель; Употребление в пищу продуктов с высоким содержанием клетчатки, таких как фрукты, овощи, коричневый рис и хлеб из непросеянной муки, может помочь укрепить ваш стул, и ваш врач может также назначить лекарство, чтобы помочь
- усталость, перепады настроения и раздражительность — эти чувства должны улучшиться по мере выздоровления
Эти побочные эффекты совершенно нормальны и обычно не вызывают беспокойства.
Вам нужно только обратиться к своему врачу общей практики, в больницу или в NHS 111 за советом, если они особенно тяжелые или стойкие.
Забота о ваших ранах
Во многих случаях растворимые швы будут использоваться для закрытия ваших ран. Они должны начать исчезать сами по себе в течение недели или двух.
Если использовались нерастворимые швы, вам, как правило, понадобится, чтобы их удалила медсестра во время операции у врача общей практики через 7–10 дней.Вам будет назначена встреча для этого, прежде чем вы покинете больницу.
Вам сообщат о том, как ухаживать за раной и швами, в том числе о том, как долго должны оставаться какие-либо повязки, когда их следует заменить и когда вы можете начать принимать душ или ванну.
Узнайте, как ухаживать за швами
Там будут шрамы, где были сделаны порезы в вашем животике. Сначала они, вероятно, будут красными и очевидными, но со временем исчезнут.
Возвращение к нормальной жизни
Ваш хирург может дать вам конкретный совет о том, когда вы можете вернуться к своей обычной деятельности.
Вообще говоря, после операции на замочной скважине вы можете:
- немедленно соблюдайте нормальную диету — вы можете вернуться к нормальной диете, даже если вам порекомендовали избегать употребления определенных продуктов перед операцией, хотя вы должны стараться придерживаться здоровой и сбалансированной диеты (подробнее о диете после операции на желчном пузыре)
- выполняйте мягкие упражнения, такие как ходьба, но будьте осторожны, чтобы не давить слишком сильно, слишком рано, и попросите своего хирурга или врача общей практики о возвращении к более напряженным упражнениям Спустя неделю или около того вы снова едете на
- , но сначала убедитесь, что вы можете пристегнуть ремень безопасности и выполнить аварийную остановку, не испытывая никакого дискомфорта.
- занимайтесь сексом, как только вы почувствуете это, но старайтесь не придавать веса своим ранам, пока они не заживают
- возвращаются на работу через 10-14 дней, в зависимости от того, что ваша работа включает в себя
После операции по удалению открытого желчного пузыря можно вернуться к этим занятиям немного дольше.
Например, вы не сможете ездить или возвращаться на работу в течение примерно 4–8 недель.
Когда нужно обратиться за медицинской помощью
Обратитесь к своему врачу общей практики, в больницу или в NHS 111 за советом, если у вас возникли проблемы
- возврат ваших первоначальных симптомов
- сильная, чрезмерная или усиливающаяся боль
- высокая температура (температура) 38 ° С или выше
- постоянно болеть или рвота
- увеличение отека, покраснения или выделения из раны
- пожелтение кожи и белых глаз (желтуха)
- темная моча и бледный стул
Эти проблемы могут быть признаком осложнения операции по удалению желчного пузыря.
Последняя проверка страницы: 3 декабря 2018 года
Срок следующей проверки: 3 декабря 2021 года
Для многих холецистэктомия или удаление желчного пузыря — это единственное обещание облегчения всех их болей и неприятностей с желчным пузырем. Это делает процедуру одной из наиболее часто выполняемых операций. Решить сделать это стало еще проще с развитием лапароскопической холецистэктомии. Из-за своей менее инвазивной природы время заживления и выздоровления происходит намного быстрее, так как большинство пациентов быстро покидают больницу и возвращаются к нормальной жизни.Однако, как только они думают, что все их заботы закончились, многие обнаруживают, что им нужно столкнуться с новым видом проблемы — увеличением веса после удаления желчного пузыря.

Прибавка в весе после удаления желчного пузыря
Боязнь набрать несколько фунтов очень распространена, особенно во время курортного сезона. К сожалению, для многих людей с проблемами желчного пузыря, включая тех, у кого была холецистэктомия, борьба с увеличением веса после удаления желчного пузыря постоянна в течение всего года.Вы можете быть одним из многих, кто надеется узнать причины этого. Некоторые причины напрямую связаны с операцией, в то время как другие являются менее прямыми. Чтобы помочь вам понять проблему увеличения веса во время восстановления после операции на желчном пузыре или даже спустя долгое время после процедуры, мы исследовали и перечислили пять возможных причин увеличения веса после удаления желчного пузыря.
- Метаболические изменения
- Нарушение пищеварения и обмена веществ
- Диета
- Воспаление
- Инсулинорезистентность
Метаболические изменения
Несмотря на то, что хирургическое удаление желчного пузыря не является настолько неспособным, как удаление других органов, его отсутствие может по-прежнему оказывают значительное влияние на наш организм.После операции происходят многочисленные изменения, которые изменяют обменные и пищеварительные процессы в организме, приводящие к увеличению веса после удаления желчного пузыря.
В некоторых экспериментах на животных было показано, что холецистэктомия приводит к повышению уровня триглицеридов как в крови, так и в печени, а также к образованию ЛПОНП (плохого холестерина). Это также увеличивает скорость рециркуляции желчных кислот, что приводит к увеличению воздействия желчных кислот на ткани. Это влияет на энергетический баланс, массу тела, уровень глюкозы и чувствительность к инсулину.Удаление желчного пузыря даже увеличивает желчные кислоты и уровень холестерина. Эти изменения в организме предполагают, что у людей, у которых удален желчный пузырь, может быть более высокий риск развития метаболических синдромов и других осложнений, таких как диабет 2 типа, сердечные заболевания и накопление жира в печени.
Нарушение пищеварения и обмена жиров
Когда желчный пузырь не работает должным образом, качество производимой и циркулирующей желчи существенно ухудшается.Это может стать слишком толстым или может превратиться в осадок, вызывая застой. Со временем это может привести к образованию камней в желчном пузыре, которые могут нарушить опорожнение желчного пузыря. Когда это происходит, столь необходимые жиры и жирорастворимые витамины не усваиваются организмом. Чтобы справиться с меньшим количеством жира, наши тела переходят в режим голодания, сохраняя и удерживая жир, который у них уже есть. Это может быть причиной увеличения веса для людей с проблемами желчного пузыря.
Для тех, кто подвергся холецистэктомии, тело все еще испытывает радикальные изменения.Без регулирующей функции желчного пузыря желчь выделяется в тонкую кишку медленно и равномерно. Желчь, вырабатываемая организмом, может быть недостаточной по количеству или слишком разбавленной, чтобы эффективно выполнять свою работу, что ведет к нарушению пищеварения и метаболизма жира. Помимо прибавки в весе, это также может проявляться как при диарее, так и при запорах.
Диета
Диета играет важную роль, когда речь идет о контроле веса. Независимо от того, есть у человека проблемы с желчным пузырем или нет, употребление в пищу гораздо больше, чем нужно вашему телу, определенно приведет к увеличению веса.Это часто имеет место с пациентами, у которых удалили желчный пузырь. В исследовании, проведенном после пациентов с холецистэктомией, 75% пациентов набрали вес всего через несколько месяцев после операции. В других исследованиях было установлено, что женщины чаще набирают вес после удаления желчного пузыря.
Вот несколько предположений из исследовательских работ относительно того, почему это происходит:
- Пациенты, как правило, стараются сбросить вес, готовясь к операции, и им не удается поддерживать потерю веса после того, как она выполнила свое первоначальное назначение.
- Многие из пациентов, которые перенесли операцию, имели избыточный вес, чтобы начать с
- Пациенты не могли ограничиться здоровой диетой, балуясь нездоровыми жирами, как раньше. Многие пациенты также едят жирную пищу, которую раньше не могли есть из-за проблем с желчным пузырем. В конечном итоге они потребляют больше калорий, чем им нужно. Такое отношение может быть вызвано мыслью, что удаление желчного пузыря сможет решить все их проблемы. Однако это не так.
Воспаление
Хотя воспаление не является прямым результатом удаления желчного пузыря, оно все еще является частой причиной увеличения веса среди тех, кто подвергся холецистэктомии. Есть много способов, которыми воспаление может изменить гомеостаз нашего организма или нормальный баланс, что доказано рядом исследований, связывающих хроническое воспаление с увеличением веса.
Воспаление приводит к тому, что лептин, «гормон контроля веса», становится менее эффективным. Это гормональное нарушение влияет на наш гипоталамус, повышая наш аппетит и замедляя обмен веществ.Воспаление в кишечнике также приводит к нерегулярному аппетиту и увеличению тяги к сахару. Воспалительные цитокины, выделяемые жировыми клетками, также вызывают увеличение веса.
Источники воспаления
Существует множество возможных источников воспаления, не того, который причиняет боль, а того, который вызывает у вас усталость или депрессию и заставляет вас больше набирать вес:
1. Диета
Наличие проблем с желчным пузырем в первое место может быть признаком того, что существуют диетические проблемы, которые необходимо решить.Это может быть вызвано пищевыми аллергенами, слишком большим количеством углеводов, плохим холестерином или сахаром.
2. Утечка кишечника
Когда у кого-то возникает синдром утечки кишечника, стенки тонкой кишки становятся воспаленными и раздраженными, что позволяет токсинам проникать в кровоток и накапливаться в наших клетках. Известно, что протекающая кишка является причиной многих заболеваний желчного пузыря.
3. Стресс
Стресс вызывает выброс гормона стресса, называемого кортизолом. Это усиливает реакцию «сражайся или беги», но может вызвать нарушение обмена веществ и уровня инсулина, если уровни кортизола остаются высокими в течение длительных периодов времени.Стресс также играет большую роль в хроническом воспалении и нашей иммунной системе.
4. Гормональные изменения и менопауза
Помимо того, что проблемы с желчным пузырем обычно возникают в перименопаузальном возрасте или в более позднем возрасте, гормональные изменения также способствуют увеличению веса после удаления желчного пузыря благодаря их роли в хроническом воспалении. Исследования показывают, что снижение эстрогена соответствует увеличению цитокинов, которые вызывают воспаление в организме. Цитокины играют важную роль в содействии межклеточной коммуникации во время иммунных реакций, но провоспалительные цитокины могут также стимулировать движение клеток к участкам травмы или инфекции.
Инсулинорезистентность
 Инсулинорезистентность может быть указана в качестве одной из причин воспаления. Тем не менее, его распространенность (более 80 миллионов американцев страдают от этого) и огромное количество осложнений, которые он может вызвать, требуют, чтобы его указали в качестве независимой проблемы, к которой следует проявлять осторожность. Подобно воспалению, это не вызвано непосредственно холецистэктомией, но это очень распространенное состояние, которое может развиться в той же группе высокого риска, что и заболевания желчного пузыря, вероятно, потому, что резистентность к инсулину является одной из причин образования желчных камней.
Инсулинорезистентность может быть указана в качестве одной из причин воспаления. Тем не менее, его распространенность (более 80 миллионов американцев страдают от этого) и огромное количество осложнений, которые он может вызвать, требуют, чтобы его указали в качестве независимой проблемы, к которой следует проявлять осторожность. Подобно воспалению, это не вызвано непосредственно холецистэктомией, но это очень распространенное состояние, которое может развиться в той же группе высокого риска, что и заболевания желчного пузыря, вероятно, потому, что резистентность к инсулину является одной из причин образования желчных камней.
Резистентность к инсулину является предшественником развития диабета 2 типа и чаще всего связана с усталостью и увеличением веса. Это состояние, при котором клетки организма не могут нормально реагировать на гормон инсулин, который помогает в абсорбции глюкозы из кровотока. Это приводит к накоплению сахара в крови. Высокий уровень инсулина может вызвать чувство вялости и может питать тягу к сахару и углеводам. Резистентность к инсулину может не только вызвать увеличение веса, но также может вызвать локализацию жира.
Помимо угрозы ожирения, которую представляет это состояние, исследования показывают, что женщины с инсулинорезистентностью также подвержены риску гипертонии, болезней сердца, высокого уровня холестерина, рака молочной железы и синдрома поликистозных яичников (СПКЯ).
Как избежать увеличения веса после операции на желчном пузыре
Рассматривая различные причины увеличения веса, мы можем видеть, что общим решением является поддержание здорового питания и образа жизни после удаления желчного пузыря. Выбор пищи, ежедневные привычки (включая отдых и физические упражнения) и общее питание после операции на желчном пузыре могут значительно повлиять на выздоровление и качество жизни после операции.Вот несколько способов помочь вам предотвратить страшное увеличение веса:
- Питайтесь правильно и будьте осторожны с любым возможным дефицитом витаминов
- Уменьшите воспаление с помощью добавок и избегайте провоспалительных продуктов
- Принимайте добавки, которые усиливают жир пищеварение
- Управление уровнем стресса
- Обязательно включите умеренные физические упражнения в свой ежедневный режим
- Управляйте своим уровнем сахара в крови
 Правильное питание означает много вещей — это означает, что вы должны есть умеренно, есть вовремя и есть правильные вещи.Чтобы похудеть, многие прибегают к голоду и пропускают приемы пищи, чтобы выпить всего несколько часов или дней после. Однако наши тела не работают таким образом. Это часто приводит только к зацикливанию веса или быстрому снижению, а затем к увеличению веса. Умеренность всегда секрет. Но, конечно, умеренное употребление неправильной пищи не принесет вам никакой пользы. Если вы с осторожностью относились к предоперационной диете, чтобы избежать приступов желчного пузыря, вам следует рассматривать отсутствие желчного пузыря как состояние, которое требует такой же осторожности, как и до его удаления.Это всегда так, но тем более в первые несколько месяцев после операции на желчном пузыре.
Правильное питание означает много вещей — это означает, что вы должны есть умеренно, есть вовремя и есть правильные вещи.Чтобы похудеть, многие прибегают к голоду и пропускают приемы пищи, чтобы выпить всего несколько часов или дней после. Однако наши тела не работают таким образом. Это часто приводит только к зацикливанию веса или быстрому снижению, а затем к увеличению веса. Умеренность всегда секрет. Но, конечно, умеренное употребление неправильной пищи не принесет вам никакой пользы. Если вы с осторожностью относились к предоперационной диете, чтобы избежать приступов желчного пузыря, вам следует рассматривать отсутствие желчного пузыря как состояние, которое требует такой же осторожности, как и до его удаления.Это всегда так, но тем более в первые несколько месяцев после операции на желчном пузыре.
Это также означает, что нужно знать уровень сахара в крови и поддерживать его сбалансированным, не допуская слишком низкого или слишком высокого уровня. Проверьте уровень глюкозы у своего врача. Чтобы упростить баланс сахара в крови, нужно не есть сахара или рафинированных углеводов и есть небольшие частые приемы пищи.
Убедитесь, что у вас есть все витамины и минералы, в которых нуждается ваше тело. Некоторые могут подумать, что потребление меньшего количества пищи автоматически приведет к потере веса, но нехватка некоторых витаминов и минералов на самом деле будет способствовать увеличению веса.Низкий уровень железа, магния, витамина D и витамина B12 может изменить ваш метаболизм, истощить вашу энергию и поставить под угрозу вашу иммунную систему. Держитесь подальше от обработанных продуктов с высоким содержанием натрия, холестерина и сахара. Свежие и экологически чистые фрукты и овощи, продукты с низким содержанием зерна и нежирные белки часто могут дать нам необходимую дневную дозу витаминов.
Учитывая роль воспаления в увеличении веса, вы должны также стараться избегать любой пищи или действий, которые усугубят или начнут воспаление.Остерегайтесь распространенных пищевых аллергенов, таких как глютен, молочные продукты, соя и арахис. Вызывая аллергию вызовет множество проблем, помимо увеличения веса. Включите в свой рацион противовоспалительные продукты, такие как свекла, свежий или сушеный корень куркумы, кокосовое масло, семена чиа и многое другое. Вы никогда не ошибетесь с диетой, богатой омега-3, антиоксидантами и незаменимыми жирными кислотами.
Рекомендованные добавки
Чтобы помочь расщеплению жиров и пищеварению, настоятельно рекомендуется добавка желчных солей с таурином и холином .Они в сочетании с правильной диетой и физическими упражнениями помогут вам достичь идеального веса и поддерживать его.
Говоря об упражнении, лучше проконсультироваться с профессионалом о типе и интенсивности программы упражнений, которой вы должны заниматься. Неизвестно многим, что упражнение может принести вам больше вреда, чем пользы. Во-первых, исследования показывают, что люди, которые слишком сильно толкают свое тело, могут существенно ослабить положительный эффект от физических упражнений. Во-вторых, вместо того, чтобы повышать уровень гормонов, неправильное упражнение может повысить уровень кортизола и усилить стресс и увеличение веса.Когда вы пытаетесь управлять уровнем стресса, такой скачок — последнее, что вам нужно. Адаптогенные травы , а также ферментированные витамины группы В поддерживают стресс. Попробуйте Max Stress B для поддержки стресса.
Последний совет для тех, кто обеспокоен увеличением веса после удаления желчного пузыря, — это проверить уровень сахара в крови. Некоторые пациенты, пытаясь контролировать потребление пищи и заниматься физическими упражнениями, все равно набирают вес или испытывают сильное желание.Это может быть связано с вашим уровнем сахара в крови. Чтобы убедиться, что у вас нет инсулинорезистентности или диабета, пройдите необходимые анализы. Натуральные продукты, такие как пиколинат хрома, банаба и куркума, помогают контролировать уровень сахара в крови. Мы также разработали добавку, специально разработанную для тех, кто борется с контролем веса, инсулинорезистентностью и другими метаболическими проблемами — мы называем это Метаболическая симметрия . Рекомендуется для ежедневного использования.
Список литературы:
Али, R.B., Cahill, R.A. & Watson, R.G.K. (2004). Прибавка в весе после лапароскопической холецистэктомии. Ирландский журнал медицинских наук, 173 (1), 9-12.
Amigo, L., Husche, C., Zanlungo, S., Lütjohann, D., Arrese, M., Miquel, J.F., … & Nervi, F. (2011). Холецистэктомия увеличивает содержание триглицеридов в печени и выработку липопротеинов очень низкой плотности у мышей. Liver International, 31 (1), 52-64.
Кортес, В., Амиго, Л., Занлунго, С., Галгани, Дж., Робледо, Ф., Аррезе, М.,… и Нерви, Ф.(2015). Метаболические эффекты холецистэктомии: абляция желчного пузыря увеличивает скорость основного обмена через Gpbar1-зависимые механизмы Gpbar1-зависимых рецепторов желчных кислот у мышей. PloS one, 10 (3), e0118478.
Houghton, P.W., Donaldson, L.A., Jenkinson, L.R. & Crumplin, M.K. (1984). Прибавка в весе после холецистэктомии. Британский медицинский журнал (Clinical research ed.), 289 (6455), 1350.
Kwan, R.M.F. & Mir, M.A. (1985). Прибавка в весе после холецистэктомии. Британский медицинский журнал (Clinical research ed.), 290 (6463), 243.
.Как долго можно принимать де нол без перерыва: курс лечения, дозировка и схема взрослым и детям
Как часто можно пить де нол
Автор На чтение 22 мин. Опубликовано
Механизм терапевтического воздействия
Наиболее выражено действие Де-нола при лечении язвенной болезни. Препарат, попадая в желудок, образует на стенках плотную защитную плёнку, уберегающую повреждённые участки эпителия от агрессивного воздействия соляной кислоты и прочих факторов, способен повышать скорость заживления язвенных и эрозивных участков.
Важным качеством Де-нола при лечении гастрита и язвы признан антибактериальный эффект в отношении возбудителя язвы и гастрита – микроорганизма хеликобактер пилори. В 20 веке учёными доказано, что упомянутый микроорганизм часто становится причиной развития патологии пищеварительного тракта.
Гастрит желудка
Форма выпуска
На фармакологическом рынке препарат выпускают в пероральной форме. В аптечных сетях Де-нол представлен таблетками по 56 и 112 штук. Такого количества достаточно, чтобы устранить симптомы заболевания и продолжить поддерживающую терапию.
Каждая единица в блистере двояковыпуклая кремового цвета с характерными знаками с двух сторон и аббревиатурой компании-производителя.
Лекарство содержит активное вещество и вспомогательные элементы. Основным компонентом является коллоидный субцитрат висмута в количестве 120 мг. Химическое соединение вступает в реакцию с белковыми структурами, которые в присутствии соляной кислоты образует хелатные соединения. Они концентрируются в патологически измененных участках и способствуют регенерации эпителия.
Форма дополнена несколькими компонентами. Они представлены следующими адъювантами:
- кукурузным крахмалом;
- калия полакрилином;
- повидоном;
- магния стеаратом;
- гипромеллозой;
- макроголом 6000.
Де-Нол является импортным лекарственным средством. Он производится фармацевтической компанией «Астеллас Фарма» (Нидерланды). Препарат выпускается в виде круглых выпуклых таблеток кремово-белой окраски. На одной стороне таблетки выдавлена надпись «gbr 152», а на другой – рисунок в виде квадрата.
Таблетки упакованы в блистеры из алюминиевой фольги. В картонной коробочке с препаратом их может быть 4 (32 таблетки), 7 (56 таблеток) или 14 (112 таблеток).
Внешний вид таблетки
Двояковыпуклые, круглой формы таблетки в пленочной оболочке с оттиском “gbr 152” на одной из сторон и графическим изображением в виде квадрата с закругленными углами и прерывистыми сторонами с другой. Цвет таблеток — белый с кремовым оттенком, запах легкий аммиачный (может отсутствовать).


Таблетки расфасовываются в блистеры по 8 штук. В одной упаковке из картона может насчитываться 56 или 112 таблеток.
Когда назначается?
Де-нол при гастрите прописывается той категории пациентов, у которых развитие этой патологии спровоцировала болезнетворная бактерия хеликобактер. Компоненты, присутствующие в этом препарате, после проникновения в желудок будут предотвращать процесс внедрения патогенной микрофлоры в слизистую.
https://www.youtube.com/watch?v=Wc2q3S36WWU
Лечение гастрита Де-Нолом показано в следующих случаях:
- наблюдаются расстройства пищеварительной системы;
- период обострения патологии;
- возникли болевые ощущения в области желудка, спровоцированные гастритом.
Главным преимуществом этого медикамента является то, что патогенная микрофлора не привыкает к его компонентам. Благодаря этому пациенты могут проводить при необходимости повторный курс лечение или же задействовать Де-Нол в целях профилактики.
Взаимодействие
Де-Нол обладает широким спектром биологической активности. Препарат оказывает вяжущее, противовоспалительное, антимикробное и гастроцитопротекторное действие, то есть защищает эпителиальные клетки желудка от повреждающих факторов.
При попадании в ЖКТ действующее вещество Де-Нола, висмута трикалия дицитрат, практически не всасывается в системный кровоток. Поступившее в кровоток минимальное количество лекарства выводится с мочой почками. Основной путь выведения препарата – через пищеварительный тракт с каловыми массами.
Механизм действия висмута заключается в том, что в кислой среде желудка он образует на поверхности язв и эрозий защитную пленку. Она предотвращает их контакт с агрессивным желудочным соком, создает благоприятные условия для скорейшего заживления и рубцевания.
Каждый блистер в упаковке содержит по 8 таблеток
Де-Нол обладает 3 основными эффектами:
- антибактериальным — направлено на остановку роста и размножения Хеликобактер Пилори в полости желудка;
- гастропротективным – опосредовано за счет выработки слизи и бикарбонатов, которые защищают внутреннюю оболочку органа;
- противоязвенным.
Кроме этого, Де-Нол:
- оказывает противовоспалительное действие;
- уменьшает активность таких ферментов как пепсиноген и пепсин;
- понижает кислотность желудочного сока за счет уменьшения выработки соляной кислоты;
При приеме Де-Нола важно учитывать его совместимость с другими лекарственными средствами и продуктами питания, так как они могут повлиять на терапевтическую эффективность препарата.
В течение не менее 30 минут до и после приёма средства не рекомендуется употребление внутрь других лекарств, а также приём пищи и жидкости. Особенно это касается антацидных препаратов, молочных продуктов, фруктов и соков из них. Связано это с тем, что имеющийся в желудке желудочный сок необходим для формирования защитного слоя под действием Де-Нола.
При совместном приеме с тет
правильная схема и важные дополнения
Де Нол – это один из самых востребованных препаратов при лечении нарушений в функционировании желудочно-кишечного тракта.
Врачи назначают особенно, если причиной появления заболеваний считается наличие бактерии Хеликобактер Пилори.
Его принимают как самостоятельный препарат, так и в комплексе с другими.
Как действует
Главным действующим веществом является висмут. В России им лечат гастриты и язву желудка на протяжении уже тридцати лет. Большинство результатов положительные.
- Гастроцитопротективное действие. Соли висмута способны проникнуть в самые глубокие слои тканей. Они способствуют устранению болезнетворных бактерии. Это необходимо для лечения не только острой формы гастрита, но и для профилактики повторных возникновений обострений при хронической.
- Заживляющее и вяжущее. Де Нол образует защитную оболочку на поврежденных стенках желудка, поэтому происходит более быстрый процесс заживления эрозий. Также висмут способен осаждать белки и уменьшать количество пектина.
- Бактерицидное. Висмут трикалия способствует угнетению работы бактерии Хеликобактер Пилори. Они прекращают проникать в стенки защищенного желудка и в очень быстрое время погибают.
- Ускорение регенерации. Благодаря этому препарату происходит более быстрое обновление клеток кожи.
Применение и инструкция Де Нол
Желательно принимать при наличии острого или хронического гастрита, гастродуоденита, эрозий и язв на стенках желудка, а также синдроме раздраженного кишечника.
Назначают его также как один из составных комплексной терапии. Например, вместе с антибиотиками, противогрибковыми препаратами, ингибиторами протонного насоса.
Де-нол используется для следующих целей:
- Для создания защитной пленки в желудке;
- Усиления защитных свойств организма;
- Во избежание повторных обострений при хронических заболеваниях желудка;
- При наличии болезненных ощущений.
Главным плюсом от использования этого лекарства называют то, что организм за курс лечения не привыкает к ингредиентам лекарствам. При необходимости можно проходить два курса реабилитации с небольшим перерывом.
Как принимать лекарственные препараты при гастрите
Назначить дозировку или курс реабилитации может только специалист. Если употреблять больше дозу, чем необходимо это может привести к появлению нежелательных реакций.
Для того чтобы определить дозировку необходимо обратить внимании на самочувствие человека, насколько запущено заболевание, возраста больного, индивидуальная реакция организма.
Детям назначают максимальную дозу в сутки не более двух таблеток, взрослым и подросткам можно принимать 4 таблетки. Рекомендовано употреблять медикаменты не позже, чем за 30 минут до употребления пищи.
Капсулу необходимо выпить с обильным количеством воды. В зависимости от степени поражения желудка, рекомендовано принимать препараты на протяжении 2 месяцев, можно меньше.
Схема лечения при наличии бактерии Хеликобактер Пилори назначается врачом индивидуально. Все зависит от степени поражения бактериями.
Ее определяют по мазку со слизистой рта, анализу крови и дыхательному тесту.
С какими препаратами необходимо Де Нол
При гастрите возникают острые болезненные ощущения, которые локализуются в области солнечного сплетения.
В большинстве случаев назначают применение Де Нола вместе с Амоксициллином и Кларитромицином.
Благодаря этим препаратам можно понизить уровень кислоты желудочного сока и уменьшить воспалительный процесс в слизистой.
Эти лекарства принимают курсом на протяжении двух недель, потом дают возможность отдохнуть, при необходимости можно повторить.
Результат будет более интенсивный и в более быстрые сроки при соединении следующих медикаментов:
- Тетрациклин.
- Омепразол.
- Метронидазолом.
Принимать эти препараты нужно не больше, чем две недели. После завершения курса лечения пациент может использовать дальше Де Нол при необходимости.
Запрещено употреблять Де Нол с Викаиром, Писалом и Викулином. Все эти препараты содержат в своем составе висмут и возможно проявление передозировки или побочных эффектов.
Самые серьезные нарушения могут возникнуть со стороны центральной нервной системы или мочевыделительной системы, возможно возникновение таких заболеваний как вегето-сосудистая дистония и острая или хроническая почечная недостаточность.
Также может возникнуть негативная реакция при употреблении Де Нола вместе с Альмагелем и Маалоксом.
Соединение препаратов
В большинстве случаев для этой цели назначают принимать Омепразол или его более дешевый аналог Омез. Это антисекреторный препарат.
Именно эти препараты совместно помогают восстановить слизистую желудка в очень быстрый срок.
Тем более, что Омепразол помогает усилить действие Де Нола с целью устранения причины возникновения гастрита – это бактерия Хеликобактер Пилори.
Назначения дозировки только при помощи врача. Рекомендовано принимать Омепразол не больше одного-двух раз в день, так как действие этого препарата очень продолжительное.
Принимать его необх
Лекарственный препарат с торговым наименованием «Де-Нол» признан в качестве эффективного гастропротектора. Также врачи назначают данное средство при различных патологиях желудка. Таблетки «Де-Нол» обладают антисептическим, вяжущим, противоязвенным и противовоспалительным действием.
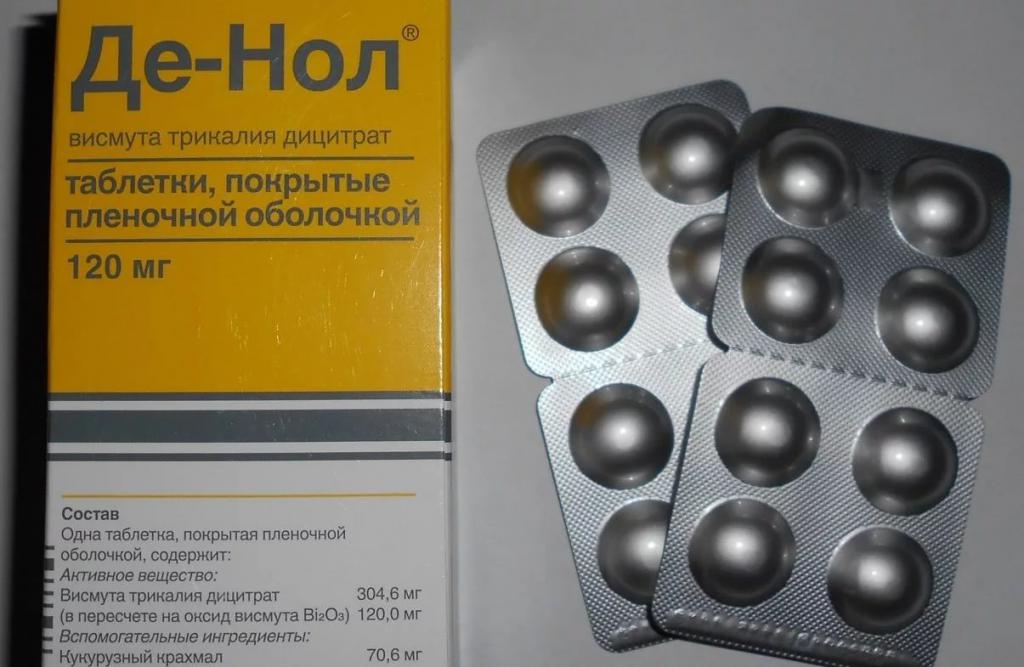
Показания
Болезненные ощущения в эпигастральной зоне, нарушение процесса пищеварения, отрыжка, изжога — это лишь краткий список тревожных признаков, с которыми человек обращается к гастроэнтерологу или терапевту. После осуществления всех необходимых мероприятий по диагностике врач составляет максимально эффективную схему лечения, которая нередко включает в себя употребление таблеток «Де-Нол».
Медикамент не является антибиотиком. Тем не менее, исходя из информации, указанной в инструкции по применению, «Де-Нол» способствует избавлению организма от пилорической хеликобактерии — возбудителя функциональной диспепсии и гастритов. Действующее вещество медикамента проникает непосредственно к месту локализации патогенных микроорганизмов, после чего уничтожает их в сжатые сроки. Лекарственное средство также улучшает течение множества недугов, поражающих желудочно-кишечный тракт.
Показания к «Де-Нолу»:
- Гастрит, гастродуоденит (как острого, так и хронического характера).
- Поражение двенадцатиперстной кишки, прободение стенок желудка любой степени тяжести, в том числе пептической формы.
- СРК.
- Функциональная диспепсия.
- Поражение слизистой оболочки органа пищеварения, являющееся следствием приема гормональных и нестероидных противовоспалительных средств.
- ГЭРБ — патология хронического характера, течение которой сопровождается проникновением содержимого желудка обратно в пищевод.
- Железодефицитная анемия, которая сохраняется длительное время. При этом причина ее появления не установлена.
Также показанием к «Де-Нолу» является профилактика возникновения рецидивов после хирургического вмешательства в желудок, проведенного с целью лечения язвы или удаления новообразования злокачественного характера. Кроме того, препарат рекомендуется принимать людям, у которых ближайшие родственники страдали от рака органа пищеварения.
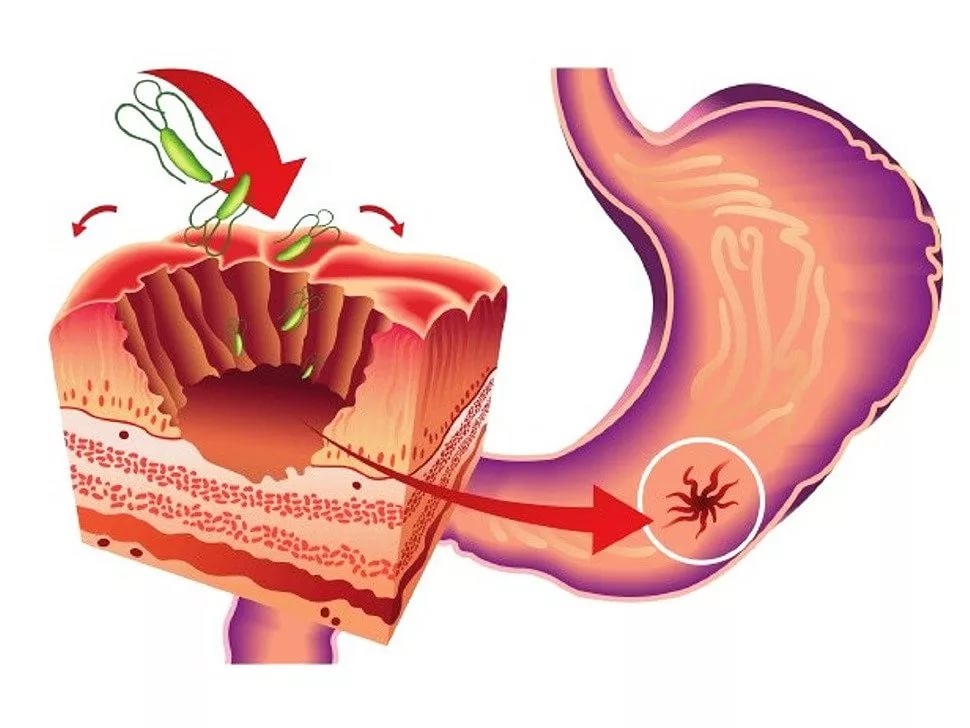
Форма выпуска, состав
Медикаментозное средство «Де-Нол» реализуется в картонных коробках. Каждая из них содержит 7 или 14 блистеров по 8 таблеток. Производитель уточняет, что в упаковке может присутствовать слабый аммиачный запах.
Таблетки имеют круглую и двояковыпуклую форму. Каждая покрыта оболочкой. Цвет таблеток — светло-кремовый. Производитель продумал систему защиты от подделок. На каждой таблетке можно заметить графическое тиснение gbr 152 с двух сторон. Кроме того, на них нанесен рисунок в виде квадрата с разрывами на линиях сторон и слегка сглаженными углами.
В инструкции по применению «Де-Нола» указано, что активным компонентом препарата является трикалий децитрат висмута. В одной таблетке он содержится в количестве 304 мг. Кроме того, состав представлен следующими вспомогательными компонентами: кукурузным крахмалом, магния стеаратом, гипромеллозой, полиакрилатом калия, повидоном К30.
Действующее вещество при взаимодействии с водой образует коллоид, который, в свою очередь, способен проникать в слизистый слой, обволакивающий стенки желудка. Там он распадается на соединения, формируя защитную пленку.
Трикалий децитрат висмута оказывает следующее положительное воздействие:
- Увеличивает степень сопротивляемости слизистой органа пищеварения к неблагоприятным факторам.
- Уничтожает патогенных микроорганизмов. Действующее вещество разрушает их оболочку, препятствует жизнедеятельности и фиксации бактерий к стенке органа.
- Способствует скорейшему восстановлению слизистой.
- Снижает степень активности желудочного сока.
К достоинствам препарата относится то, что его действие не нарушает процесс пищеварения. Даже при длительном лечении у болезнетворных микроорганизмов не вырабатывается устойчивость к средству.

Инструкция по применению
«Де-Нол» назначается только лечащим врачом, который учитывает результаты диагностики. При этом в схеме терапии должны отсутствовать препараты, в составе которых имеется висмут.
Важным является то, как принимать «Де-Нол» — до еды или после трапезы. Для того чтобы действующее вещество принесло пользу, оно должно проникнуть в стенки желудка. Если в органе в это время будет находиться даже небольшое количество пищи, трикалий децитрат висмута с ней смешается и выйдет из организма естественным путем. В результате на организм не будет оказано даже минимального положительного воздействия. Именно поэтому препарат необходимо принимать строго натощак. В течение следующих 30 минут запрещается пить и употреблять любую пищу.
Исходя из инструкции по применению, «Де-Нол» рекомендуется принимать согласно следующей схеме:
- Дети до 12 лет и взрослые. Суточная доза действующего вещества составляет 480 мг. В течение дня необходимо выпить 4 таблетки. Их можно разделить как на 2, так и 4 приема.
- Лица 8-12 лет. Суточная дозировка — 240 мг. Необходимо принимать по 1 таблетке дважды в день.
- Дети 4-8 лет. Педиатр рассчитывает суточную дозировку в индивидуальном порядке. На 1 кг массы тела ребенка должно приходиться 8 мг активного вещества.
Таблетки необходимо проглатывать целиком. Недопустимо их разжевывать, разламывать и каким-либо другим образом измельчать. Во время приема лекарственного средства необходимо обеспечить поступление в желудок достаточного количества жидкости. Рекомендуется запивать таблетки чистой негазированной водой. Одновременно с лекарством запрещается употреблять молоко, нектары, овощные и фруктовые соки.
Длительность лечения «Де-Нолом» составляет от 3 недель до 2 месяцев. Данный срок объясняется тем, что даже после избавления от патогенных микроорганизмов в желудке сохраняется высокая активность воспалительных процессов. Точную длительность лечения указывает врач при назначении «Де-Нола». Курс при этом зависит от имеющегося заболевания, его тяжести. Также учитываются индивидуальные особенности здоровья пациента.

Противопоказания
«Де-Нол» не рекомендуется принимать лицам, страдающим от следующих недугов:
- нарушения работы почек;
- выраженной нежелательной реакции аллергического характера;
- индивидуальной непереносимости составляющих медикаментозного средства.
Препарат запрещено принимать женщинам при беременности и в период лактации. Это обусловлено вероятным негативным воздействием на плод и проникновением активного вещества в грудное молоко. Висмут — тяжелый металл, поэтому при наличии жизненной необходимости в его приеме необходимо на время лечения прекратить кормить ребенка грудью.
Кроме того, противопоказанием к «Де-Нолу» является возраст детей до 4 лет. Он также не назначается в том случае, если пациент недавно принимал препараты, содержащие висмут, с целью лечения иных патологий.
Побочные эффекты
Наиболее часто на фоне приема средства у пациентов появляются следующие состояния:
- тошнота;
- метеоризм;
- учащенные позывы к совершению акта дефекации или, напротив, запоры;
- нарушение аппетита;
- наличие в ротовой полости металлического привкуса;
- каловые массы приобретают иной оттенок (от темно-коричневого до черного).
Наличие вышеперечисленных побочных эффектов «Де-Нола» — не основание для обращения к врачу. Их возникновение обусловлено адаптационным периодом. Данные состояния проходят без какого-либо вмешательства, их наличие не означает, что курс лечения необходимо прервать.
Реже у пациентов возникают аллергические реакции. Как правило, они проявляются в виде зуда и высыпаний на коже. Решение относительно того, целесообразно ли продолжать лечение, должен принимать врач. Зафиксированы единичные случаи возникновения анафилактического шока как побочного эффекта «Де-Нола».
Длительность лечения препаратом должна составлять не более 2 месяцев. Данный срок может увеличить врач, но только при наличии жизненной необходимости. Это обусловлено тем, что при длительном лечении существенно возрастает риск развития следующих заболеваний:
- нефропатии;
- артралгий;
- гингивитов;
- псевдомембранозного колита;
- энцефалопатии.
Пусковым фактором к возникновению данных патологий является накопление висмута в ЦНС.
При строгом следовании назначенной схеме лечения риск развития осложнений минимален. Они исчезают самостоятельно после завершения приема медикамента. Как правило, серьезные осложнения возникают крайне редко. В большинстве случаев они являются следствием неоправданного увеличения дозировки или длительности лечения. При их появлении нужно обратиться к врачу.
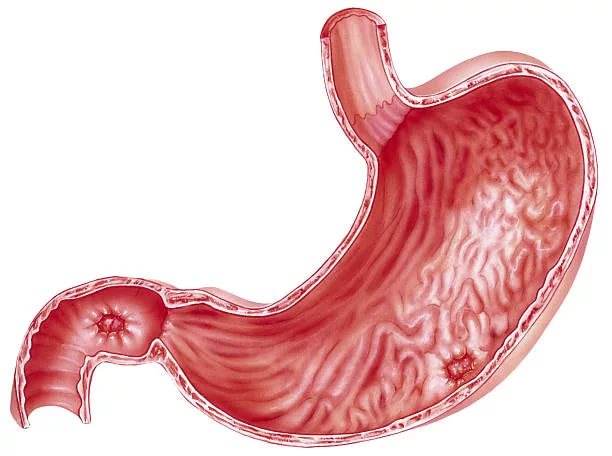
Передозировка
Судя по отзывам, «Де-Нол» хорошо переносится пациентами. Угрозу здоровью представляет прием препарата в дозировке, в 10 раз превышающей стандартную. В подобных случаях развивается почечная недостаточность.
Ухудшение самочувствия может произойти на фоне длительного лечения, при котором в тканях ЦНС накопилось большое количество висмута. В данной ситуации показано проведение симптоматической терапии. При этом завершается курс лечения «Де-Нолом».
При остром отравлении необходимо вызвать скорую помощь. До прибытия медиков рекомендуется промыть пострадавшему желудок, дать ему сорбенты и солевые слабительные. В тяжелых случаях больного госпитализируют. В стационаре пациенту назначают гемодиализ и прием медикаментов, восстанавливающих нормальное функционирование почек.
Совместимость с иными лекарствами и алкоголем
Случается так, что больной одновременно с «Де-Нолом» принимает другие препараты, предназначенные для избавления от патологий ЖКТ.
В этом случае необходимо учитывать их совместимость:
- Ингибиторы протонной помпы. К ним относятся: «Омез», «Омепразол», «Нольпаза», «Пантан», «Улсепан», «Париет», «Рабиет», «Онтайм», «Эпикур», «Ланцид», «Геликол» и пр. Между приемом какого-либо из данных средств и употреблением «Де-Нола» должно пройти не менее получаса.
- Антациды. Наиболее распространенные препараты: «Гастрацид», «Фосфалюгель», «Маалокс», «Ренни», «Викалин». Средства, содержащие висмут, и антациды несовместимы. Между их приемами должно пройти не менее получаса.
Кроме того, несовместимыми являются «Де-Нол» и алкоголь. При любом виде лечения не рекомендуется употреблять спиртосодержащие напитки, особенно это касается людей, имеющих те или иные заболевания желудка. Алкоголь раздражает стенки органа, препятствуя проникновению в них действующего вещества. Также препарат нередко назначается одновременно с антибиотиками. Если при этом принимать и алкоголь, и «Де-Нол», токсическое воздействие на печень существенно возрастет.
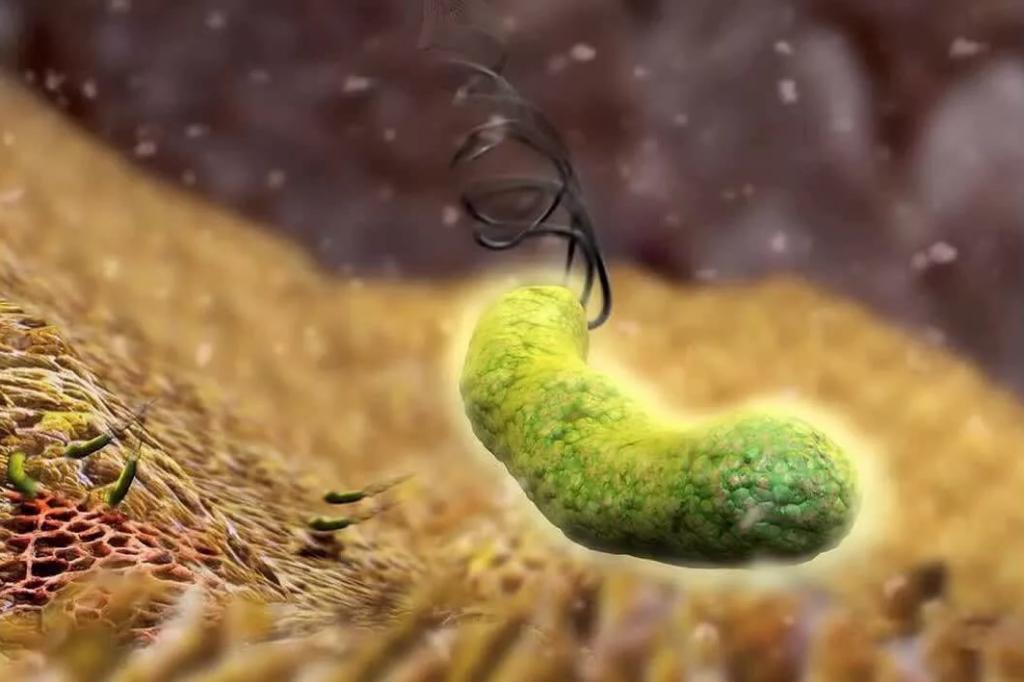
Аналоги
В настоящее время на фармацевтическом рынке представлено несколько средств, действующим веществом которых является висмута трикалия дицитрат.
Наиболее известными аналогами «Де-Нола» являются следующие препараты:
- «Улькавис». Содержит 303 мг активного вещества. Это противоязвенное и противовоспалительное средство, угнетающее жизнедеятельность бактерии Хеликобактер пилори. Препарат необходимо принимать 4 раза в день за полчаса до трапезы. Дозировка для детей — по 1 таблетке дважды в сутки. На фоне приема препарата могут возникнуть следующие побочные эффекты: тошнота, рвота, частые позывы к дефекации, аллергические реакции. «Улькавис» наиболее часто рекомендуется врачами в качестве аналога «Де-Нола».
- «Новобисмол». Антисептическое и противоязвенное средство, схема приема которого также идентична режиму дозирования «Де-Нола». Производитель отмечает, что на фоне лечения «Новобисмола» могут потемнеть не только каловые массы, но и язык. Длительность лечения также не должна превышать 8 недель.
- «Эскейп». Противоязвенное и гастропротекторное средство, обладающее бактерицидной активностью в отношении Хеликобактер пилори. Имеет те же показания и ограничения, что и «Де-Нол». Схема приема также идентична последнему.
Схожим действием обладает препарат «Вентер». Его действующим веществом является сукрафальт. В отличие от средств, содержащих висмут, данный препарат обладает способностью связывать жирные кислоты намного лучше. Однако действующее вещество не оказывает никакого воздействия на бактерию Хеликобактер пилори.

Отзывы
У большинства пациентов самочувствие улучшается уже через несколько дней после начала приема препарата. Судя по отзывам, «Де-Нол» в сжатые сроки устраняет неприятные симптомы, сопутствующие развитию гастрита, язвенной болезни и иных патологий органов желудочно-кишечного тракта.
Врачи назначают данный препарат своим пациентам наиболее часто. Это связано с его высокой степенью эффективности. В большинстве случаев при повторном обследовании специалисты выявляют у больных значительные улучшения.
В заключение
В настоящее время заболевания органов пищеварительной системы диагностируются очень часто. Для борьбы с ними врачи в большинстве случаев назначают «Де-Нол». Это современный препарат, действующее вещество которого проникает в стенки желудка и формирует защитный слой, препятствующий воздействию на орган негативных факторов. Кроме того, оно способствует скорейшему восстановлению его слизистой оболочки.
Согласно инструкции по применению, «Де-Нол» необходимо принимать 4 раза в день (или дважды в сутки, но сразу по 2 таблетки). Основными противопоказаниями являются: беременность, период лактации и детский возраст до 4 лет. Исходя из информации в инструкции по применению, препарат обладает рядом побочных действий, риск возникновения которых минимален при точном соблюдении схемы приема и режима дозирования.
Де-нол представляет собой комбинацию висмута трикалия дицитрата и минералов. Таблетки назначаются для лечения язв желудка, гастритов, связанных с инфекцией H. pylori. Отзывы о препарате Де-нол неоднозначные: из-за большого количества побочных эффектов, больные часто не пропивают восьминедельный курс до конца, что в конечном итоге приводит к быстрому рецидиву болезни.
Отзывы пациентов, принимавших Де-нол
«Я только что закончил пить восьминедельный курс Де-нола, и такое ощущение, что я прошел курс химиотерапии. Побочные эффекты начались уже на третий-четвертый день лечения: тошнота, рвота непереваренной пищей, черный стул, коричневатая моча. Я изучил отзывы принимавших Де-нол и понял, что это нормальная распространенная реакция.
Примерно с четвертой недели терапии я стал бороться с сильной усталостью, головной болью, лихорадкой. Под конец лечения я заболел ОРВИ (мне кажется, что это связано с ослаблением иммунитета) и течение пустяковой болезни осложнилось настоящим бронхитом. Такое ощущение, что фармацевты выпустили настоящий низкодозированный яд и назвали его лекарством.

В любом случае таблетки помогли побороть инфекцию, и я забыл о боли в желудке (хотя до этого страдал от гастрита больше года). Второй раз Де-нол я бы пить не стал, а попросил бы врача подобрать аналог. Единственное, что я могу посоветовать другим, так это не бросать курс лечения на середине. После всех мук вас действительно будет ждать выздоровление».
Романец Андрей Игоревич, 39 лет
«Прежде всего хочу сказать, что, несмотря на все отрицательные отзывы и побочные эффекты, Де-нол действительно лучшее лекарство для уничтожения бактерий Helicobacter pylori. В 22 года мне был поставлен диагноз гастрит, причиной которого и стали вышеупомянутые бактерии. Гастроэнтеролог посоветовал пропить четырехнедельный курс Де-нола.
Я перечитала все возможные отзывы принимавших Де-нол при хеликобактер, и была готова к осложнениям. Но на удивление в первую неделю побочных эффектов не возникло. На второй неделе я заметила медный привкус во рту, потерю аппетита, темные вкрапления в стуле, стойкий неприятный запах изо рта. В целом такие симптомы были ожидаемыми, и поэтому терпимыми. Состояние намного ухудшилось к началу четвертой недели: постоянная тошнота, ноющие головные боли и постоянная усталость. Но зато к концу курса терапии гастроэнтеролог подтвердил, что гастрит полностью излечен».
Арамас Полина Романовна, 23 года
«Тем, кто сомневается пить Де-нол или нет, хочу напомнить, что организм каждого человека уникален и по-разному может реагировать на один и тот же препарат. После прочтения многочисленных обзоров я уже настроился на серьезные побочные эффекты.
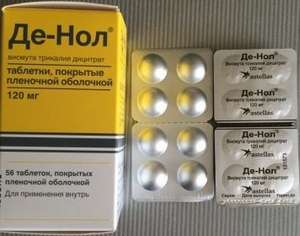 Но на самом деле в первые семь дней приема таблеток никаких побочных эффектов не возникло вообще. На второй неделе появились головные боли, а на третьей я стал страдать от изжоги, тошноты (хоть до рвоты дело и не доходило).
Но на самом деле в первые семь дней приема таблеток никаких побочных эффектов не возникло вообще. На второй неделе появились головные боли, а на третьей я стал страдать от изжоги, тошноты (хоть до рвоты дело и не доходило).
К концу курса (мне прописали пить Де-нол четыре недели) появился запор, а сам кал и моча стали темными. На своем опыте могу сказать, что большинство побочных эффектов можно сгладить, если принимать Де-нол с большим количеством воды и не забывать про дополнительное употребление пробиотиков. В конечном итоге благодаря этому препарату я вылечил эрозивный гастрит.»
Григорьев Назар Валериевич, 40 лет
«Я попробовал пропить Де-нол на протяжении четырех недель по назначению врача. До этого проходил лечение гастрита амоксициллином, но рецидив произошел уже через год. Де-нол по ощущениям вылечил гастрит (обострений нет уже больше года), но расшатал общее состояние ЖКТ: появился дисбактериоз, начала шалить поджелудочная. После 8 недель лечения я больше года восстанавливал микрофлору маслом черного семени, натуральным медом.
Такие народные средства немного улучшили состояние подкладки желудка, но боли периодически появлялись снова и снова. Сейчас я два раза в день принимаю пробиотики, придерживаюсь
Врачи рекомендуют опорожнять мочевой пузырь регулярно, примерно раз в три часа. Но мы все знаем, что есть ситуации, когда это просто невозможно.
От дальнобойщиков до политиков, занимающих пол дома, есть много случаев, когда взрослые оказываются в ситуациях, когда им нужно это удерживать.
Хотя задержка вызова природы на час или два не представляет никакой угрозы для вашего дома здоровье, можно навредить своему телу, слишком долго удерживая мочу, или выработав привычку не избавляться от себя достаточно часто.
Здоровый мочевой пузырь может содержать около 2 чашек мочи, прежде чем он будет считаться заполненным. Вашему организму требуется от 9 до 10 часов, чтобы произвести 2 стакана мочи. Это примерно столько, сколько вы можете ждать и оставаться в безопасной зоне без возможности повредить ваши органы.
В худшем случае ваш мочевой пузырь может растянуться, чтобы вместить даже более 2 чашек жидкости. Но если по какой-то причине вы физически не можете мочиться, или если вы заметили, что ваш ребенок не мочится, вы имеете право на беспокойство.
В этой статье будут рассмотрены эти проблемы, а также даны ответы на вопросы о том, что происходит с вашим телом, когда вы не можете пользоваться ванной.
Ваш мочевой пузырь — это расширяемый орган. Процесс опорожнения мочевого пузыря мало чем отличается от сокращения мышц. Две трубки, называемые мочеточниками, выводят отфильтрованную мочу из ваших почек в мочевой пузырь. Как только ваш мочевой пузырь содержит 16–24 унции жидкости, он считается заполненным.
Исследования говорят нам, что мочевой пузырь напрямую связан с вашим мозгом.Ваш мочевой пузырь полон рецепторов, которые сообщают вашему мозгу, насколько наполнен ваш мочевой пузырь.
По сути, в вашем мочевом пузыре есть невидимая «линия заполнения». Когда ваша моча достигает этой точки, ваш мозг получает сигнал, который указывает на необходимость мочиться. Это происходит, когда ваш мочевой пузырь заполнен только на четверть.
Когда вы впервые почувствуете желание мочиться, у вашего мочевого пузыря, вероятно, будет достаточно времени, прежде чем он полностью заполнится. И когда ваш мочевой пузырь наполняется, мышцы вокруг него сокращаются, чтобы предотвратить утечку мочи, пока вы не будете готовы выпустить ее.
Осложнения и другие проблемы со здоровьем с мочевым пузырем могут привести к таким состояниям, как недержание мочи, гиперактивный мочевой пузырь и задержка мочи. Эти условия более распространены, когда вам больше 50 лет.
Опасности удержания мочи в основном накапливаются. Удержание мочи в течение шести часов во время этой незабываемой поездки, вероятно, не повредит вам в долгосрочной перспективе.
Но если вы постоянно игнорируете желание мочиться, у вас могут развиться осложнения. В общем, вы должны идти, когда вы чувствуете необходимость идти!
Вот некоторые из опасностей, связанных с задержкой мочи:
- Если вы недостаточно часто опорожняете мочевой пузырь или не проводите его в течение нескольких дней, не опустошив его полностью, это может привести к инфекции мочевыводящих путей (ИМП). ).
- Если вы держите мочу по привычке, мочевой пузырь может начать атрофироваться. Со временем у вас может развиться недержание.
- Когда вы держите мочу в течение 10 или более часов, у вас может развиться задержка мочеиспускания, что означает, что мышцы вашего мочевого пузыря не могут расслабиться и позволяют вам расслабиться, даже когда вы этого хотите.
- В очень редких случаях удержание мочи может привести к разрыву мочевого пузыря.
Ваши шансы умереть от пописания очень малы. Некоторые доктора могут даже сказать, что это не существует.В целом, ваш мочевой пузырь невольно освободится задолго до того, как вы окажетесь в физической опасности.
В редких случаях человек может держать мочу так долго, что, когда придет время окончательно выпустить мочу, он не сможет это сделать. Это может привести к разрыву мочевого пузыря. Если бы ваш мочевой пузырь лопнул, вам немедленно потребовалась бы медицинская помощь. Взрыв мочевого пузыря является опасным для жизни состоянием.
Когда вы задерживаете мочу в течение нескольких дней, вы подвергаете свой организм воздействию вредных бактерий, которые должны быть выделены.Это может привести к ИМП, что может привести к всевозможным осложнениям, включая сепсис. Опять же, это исключение, а не правило.
Большинство людей могут время от времени держать свою мочу в течение нескольких часов и быть в порядке.
Нормальная частота мочеиспускания варьируется в широких пределах от человека к человеку. Это также зависит от того, сколько жидкости вы пьете каждый день.
Младенцы и дети имеют меньший мочевой пузырь, поэтому им необходимо чаще опорожнять мочевой пузырь. Младенцы обычно производят от шести до восьми мокрых подгузников в день, но могут мочиться гораздо больше.
Младенцам может показаться, что они идут еще больше, особенно во время приучения к туалету, когда им может потребоваться опорожнить мочевой пузырь 10 или более раз.
Как только вы станете взрослым, посещение ванной для того, чтобы мочиться шесть-семь раз в день, считается средним. Пройдет всего 4 раза и 10 раз — все еще в рамках того, что считается нормальным.
Лекарства и определенные состояния могут влиять на частоту
Некоторые лекарства, такие как диуретики от высокого кровяного давления, могут вызывать необходимость более частого мочеиспускания.Медицинские состояния, такие как диабет, беременность и серповидно-клеточная анемия, также могут приводить к необходимости чаще ходить.
Обезвоживание
Если вы не чувствуете необходимости мочиться, возможно, вы обезвожены. Обезвоживание происходит, когда ваше тело теряет больше жидкости, чем принимает. Когда слишком много жидкости теряется, это влияет на функцию вашего тела. Симптомы обезвоживания могут включать:
- головокружение
- нечастое мочеиспускание
- моча коричневого или темно-желтого цвета
- сухость во рту
Иногда вам может понадобиться облегчение, но у вас возникают проблемы при этом.Определенные условия могут повлиять на вашу способность мочиться. Эти условия включают в себя:
Если у вас возникли проблемы с мочеиспусканием, вам следует обратиться к врачу. Это не симптом, с которым вы должны пытаться научиться жить.
Если функция мочевого пузыря каким-либо образом нарушена, это может быть признаком другой основной проблемы со здоровьем. Не ждите долго, чтобы решить проблемы с мочой. После 36-48 часов симптомов пришло время обратиться к профессиональному диагнозу.
Проблемы с маленькими детьми
Может быть сложнее узнать, когда вашему ребенку трудно мочиться.Особенно во время младенческой или детской фазы ваш ребенок не может общаться с вами о том, что происходит в его теле.
Ваш педиатр, вероятно, скажет вам подсчитать количество влажных подгузников, которые ваш ребенок производит каждый день. Если вы считаете менее 4 влажных подгузников в день, позвоните своему педиатру.
Обратите внимание на цвет мочи в подгузнике вашего ребенка. Это должен быть светло-желтый цвет. Моча темного янтаря или темнее может указывать на обезвоженного ребенка.Будьте особенно внимательны к обезвоживанию для детей и малышей в летние месяцы.
Удержание в моче может стать чрезвычайной ситуацией. Но вам будет приятно узнать, что очень редко можно умереть от осложнений, связанных с задержкой мочи.
Как правило, опорожняйте мочевой пузырь всякий раз, когда возникает желание. Пустой полностью каждый раз, когда вы идете, и старайтесь не торопить процесс.
Существуют некоторые медицинские условия, которые могут сделать мочеиспускание болезненным, неудобным или даже невозможным.Если у вас возникли проблемы с мочеиспусканием, вы должны обратиться к врачу в течение дня или двух после появления симптомов.
Если у вас увлеченных, увлекательных разговоров на английском языке , то почти гарантированно , что вас прервет .
В некоторых культурах прерывание считается грубым, поэтому вы можете быть удивлены тем, что кто-то вмешивается, когда ваша очередь говорить.
Однако, как вы узнали на этом уроке о прерывании, вставке идей и обмене мнениями, прерывание действительно может быть отличным способом создания соединения в разговорах на английском языке, особенно в американской культуре.
Тем не менее, будучи не носителем английского языка, вы можете чувствовать себя немного сбитым с курса, когда кто-то прерывает вас, даже чтобы показать волнение по поводу того, что вы должны сказать.
Вам может потребоваться мгновение, чтобы собрал ваши мысли и продолжил , что вы говорили. Не беспокойся — это тебе поможет!
В этой статье я опишу следующее:
- как продолжить, если вас прерывают;
- как изящно реагировать на восторженные перерывы; и
- как справляться с невежливыми или агрессивными перебоями.
Как продолжить, если вас прервали или отвлекли
Если вы прерваны или иным образом отвлечены, когда говорите по-английски, не паникуйте!
Это нормальная часть «давай-и-бери» в естественных разговорах на английском языке , и это, конечно, не означает, что ты плохо себя выражаешь.
Если кто-то прерывает вас, это часто означает, что они внимательно слушали того, что вы должны сказать, и это напомнило им о чем-то связанном.
Обычно прерванный человек узнает, что он прыгнул, извинится, а затем разрешит вам продолжить.

Вот несколько простых фраз, которые вы можете использовать, чтобы вернуться к своей первоначальной теме :
- Как я уже говорил,
- Возвращаясь к тому, что я говорил…
- Где я был? ( скажи это, если тебе нужна помощь, помни, что ты говорил! )
- Продолжая, где я остановился,
- Как я объяснял,
Вы заметите, что многие из этих фраз используют прошедшую непрерывность, потому что именно это время глагола мы используем, когда действие прерывается !
Вы можете следовать «Как я» с любым количеством глаголов разговора, например, , говорящих, объясняющих, разделяющих или описывающих .
Когда вы используете эти фразы, убедитесь, что сохранит интонацию дружелюбной и выразительной . Если ваш голос слишком ровный , вы будете раздраженно звучать при прерывании. (Узнайте больше о том, как использовать интонацию в разговоре здесь.)
Как реагировать на восторженные прерывания и междометия
Если другой человек прервал вас, чтобы попросить разъяснений, согласиться с вами, проявить интерес или энтузиазм или упомянуть, что вы напомнили им о чем-то похожем, это отличная новость!
Это означает, что человек внимательно слушает, что вы говорите, и прерывает, чтобы установить с вами соединение .
Помните, что более глубокая причина, по которой вы хотите лучше общаться на английском, — это строить отношения с другими людьми! Таким образом, вы должны ответить таким образом, который поощряет это соединение .
Если вы игнорируете прерывания, которые проявляют интерес к тому, что вы говорите, вы упускаете возможность подключиться к .
Вот почему я рекомендую не сосредотачиваться на том, чтобы передавать свои мысли; вместо этого подумайте о том, как продолжать разговор.
Вот несколько советов:
- Если кто-то просит разъяснений , убедитесь, что предоставили ! Попробуйте повторить вашу идею другими словами.Это дает вам возможность объяснить себя снова и быть предельно ясным.
- Если кто-то из согласен с тем, что вы обсуждаете, с , подтвердит свое прерывание . Скажи: «Это здорово!» «Правильно?» «Это точно.» «Я знаю!» или другая фраза, которая отражает их чувства. Например, если кто-то скажет: «Я думал, что эпизод прошлой ночью (телешоу) был сумасшедшим!» Вы можете ответить. «Я полностью согласен! Как я уже говорил, это заставило меня задуматься об этом фильме, который я видел несколько лет назад ».
- Если кто-то из выражает заинтересованность в том, чтобы узнать больше о том, что вы хотите сказать, вы можете сказать что-то вроде: «, я знаю! Вот почему я хотел вам сказать.Или «Я знал, что тебе будет интересно». или « Вот почему я поднял его до ». Например, если они говорят: «Мне было интересно, каков этот новый ресторан», вы можете ответить: «Я думал, что вы могли бы. Как я уже говорил, мы пошли прошлой ночью и были совершенно удивлены… »
Полезных выражений для приостановки прерываний
Если кто-то упоминает связанную тему, используйте одно из следующих выражений, чтобы перевести эту тему в режим ожидания. Таким образом, вы можете вернуться к предложенной теме после того, как закончите то, что говорите.
- Давайте вернемся к этому.
- Я хочу услышать больше об этом потом.
- Мне интересно ваше впечатление. Вернемся к этому через минуту.
- Я не хочу забывать говорить об этом. Позвольте мне закончить то, что я говорил …
- Мы определенно поговорим об этом дальше.
- Конечно. Я тоже хочу поговорить об этом.
- Я хочу услышать больше. Но прежде чем я потеряю ход мыслей…
Как вы видите, эти выражения показывают другому человеку, что вы «слышите» его , понимаете его попытку соединить с вами, и заинтересованы в в том, что они говорят.
Но самое главное, они позволяют вам закончить свою мысль .
Как реагировать на невежливые или агрессивные прерывания
Время от времени мы заканчиваем беседами с людьми, которые постоянно прерывают нас. Многие прерывающие люди не осознают, что делают это.
Они могут предпочесть доминировать в разговоре, хотеть показать свой собственный опыт или знания, или просто иметь неподходящий способ , чтобы выразить энтузиазм по этой теме.
(Больше причин, почему? Они могут быть использованы для различных культурных норм или прерывания, чтобы показать статус. Подробнее здесь.)
Ваш ответ будет определенно зависеть от ситуации, , и лучше всего тщательно продумать, как вы хотите ответить, особенно в профессиональных условиях.
Вы можете указать, что другой человек вас часто перебивает. Однако важно помнить, что прерывание говорит больше о другом человеке, чем о вас, , о вашем уровне английского или о том, насколько хорошо вы выражаете себя на английском.
Нежные, дружественные ответы на невежливые прерывания

Вместо этого я предлагаю вам мягко ответить и напомнить другому человеку, что вы еще не закончили свою идею.
Можно отметить, что вам, , нужно больше времени, чтобы подумать, чем носителю английского языка . Большинство людей поймут это и дадут вам возможность закончить.
Вот несколько нежных, дружелюбных ответов на невежливые прерывания:
- Я не хочу терять мысли.
- Извините, у меня уходит немного больше времени, чтобы сформулировать свои мысли.
- Я просто хочу убедиться, что вы услышали всю историю.
- Я еще не совсем закончил.
- Вы не возражаете, если я закончу то, что говорю?
- Это нормально, если мы вернемся к моей истории / объяснению?
При использовании этих фраз обращайте внимание на свою интонацию .
Постарайтесь убедиться, что ваш тон дружелюбен и доступен . Если вы звучите раздраженно, , может закончить разговор , прежде чем вы сможете полностью выразить себя.
Более прямые способы реагирования на невежливые прерывания
Что произойдет, если человек постоянно вас прерывает?
Вы можете сделать закомментированный комментарий , который показывает им, что вы еще не закончили.
Я предлагаю только использовать эти фразы после того, как вы попробовали более мягкий ответ , или если разговор превратился в бурную дискуссию.
Время от времени вам нужно будет заявить о себе в профессиональных условиях.Это зависит от вас, решает в каждом конкретном случае .
- Во всяком случае …
- В любом случае…
- Позвольте мне закончить …
- Пожалуйста, дайте мне закончить то, что я говорил …
- Могу ли я закончить свою мысль?
- Вы позволите мне закончить?
- У меня не было возможности закончить то, что я говорил.
При произнесении этих фраз вы должны использовать серьезный тон , но постарайтесь не допустить раздражения в своем голосе. Для характерно смотреть прямо и нейтрально на на человека, чтобы привлечь его внимание.
Я надеюсь, что вам не нужно будет использовать эти выражения, но они полезны для вашей английской панели инструментов .
Твой ход
Помните, что разговор — это улица с двусторонним движением, а не сольная речь!
Вы хотите допускать перерывы и обрабатывать их позитивно и ободряюще.
Прочитав эту статью, вы теперь понимаете, как продолжить работу после перерыва, как поощрять соединение посредством изящного распознавания прерывания, как «прерывать» прерывания и как напрямую и эффективно обрабатывать невежливые прерывания.
Это много навыков! Теперь пора претворить это в жизнь .
Какая фраза, по вашему мнению, будет наиболее полезной для вас при разговоре? Выберите ваш любимый и используйте его в ответ на прерывание ниже.
Есть вопросы? Пожалуйста, оставьте комментарий.
Готов более эффективно общаться в разговорах? Изучите навыки общения, которые позволят вам общаться с другими людьми и участвовать в естественных беседах и профессиональных дискуссиях.Начните здесь. ,Наличие здорового пищеварительного тракта означает регулярные какашки, чтобы вывести шлаки и токсины из организма. Несмотря на то, что каждый человек играет по-разному, не стоит беспокоиться.
Продолжайте читать, чтобы узнать о сроках и симптомах, которые следует беспокоить, а также некоторые советы по поддержанию регулярности кишечника.
«Нормальная» частота показов — от трех раз в день до каждого дня.Большинство людей замечают закономерности в своих привычках кишечника. Люди, как правило, какают примерно в одно и то же время каждый день.
Врачи определяют запор как какающий два или меньше раз в неделю. Если вы испытываете запор, вы должны быстро с ним справиться. В противном случае стул может попасть в кишечную систему, что затруднит какашку и вызовет тошноту.
Не определено количество времени — например, одна неделя или один месяц — что человек технически мог бы обходиться без какашек. Это потому что все разные; у людей разные диеты, разные состояния желудочно-кишечного тракта и множество разных факторов образа жизни, которые способствуют их регулярности.Тем не менее, если за неделю вы совсем не гнали и ели, как обычно, вам, возможно, придется задуматься о том, почему вы не гудели.
Иногда кишечная непроходимость или кишечная непроходимость не позволяют стулу пройти. Это требует медицинской помощи, прежде чем она станет неотложной медицинской помощи. Кроме того, некоторые люди отказываются от стула или физически отказываются от какашки из-за беспокойства по поводу использования туалета.
Одним из крайних примеров является пример молодой женщины из Соединенного Королевства, которая скончалась после восьми недель не ходить в туалет, сообщает The Independent.Стул вызвал настолько сильное расширение ее кишечника, что они надавили на ее органы и вызвали сердечный приступ.
Вместо того, чтобы сосредотачиваться на определенном количестве дней, которые вы не делали, важно учитывать симптомы, которые появляются вместе с тем, чтобы не изматывать в течение продолжительного времени. К ним относятся:
- вздутие живота
- ощущение, как будто вы должны какашки, но не может
- тошнота
- не пропуская газа
- боли в животе
- рвота стулом
Если вы не гнали в течение нескольких дней и есть эти симптомы, обратитесь за медицинской помощью.
Исследователи обнаружили, что не изматывание влияет не только на пищеварительную систему, но и на организм в целом. Некоторые из осложнений, связанных с слишком долгим обходом, включают:
- Фекальные загрязнения. Фекальные следы — это твердые частицы или испражнения, которые делают стул чрезвычайно трудным для прохождения. Возможно, вам придется обратиться за медицинской помощью для удаления стула.
- Перфорация кишечника. Если в кишечнике образуется избыточный стул, это может оказать слишком сильное давление на кишечник.Это может привести к перфорации или разрыву кишечника. Стул может пролиться в брюшную полость и вызвать серьезные и часто опасные для жизни симптомы, потому что стул кислый и содержит бактерии.
- Повышенный риск сердечно-сосудистых событий. Хронический запор связан с повышенным риском сердечно-сосудистых событий, таких как сердечный приступ. Врачи считают, что хронический запор усиливает стресс и воспаление в организме, что влияет на сердце. Тем не менее, важно отметить, что это не означает, что у всех людей с проблемами запора будут проблемы с сердцем, просто риск может быть выше.
Если вы не работали в течение недели или дольше, важно обратиться к врачу, чтобы избежать серьезных осложнений.
Вещи, которые вызывают запор, могут включать стресс, диету и недостаток физической активности. Человек также может обнаружить, что он не какает так часто, как он стареет, потому что его кишечник имеет тенденцию двигаться медленнее. Есть много методов лечения, которые помогут уменьшить запор и способствовать регулярным движениям кишечника. К ним относятся:
- Пить не менее восьми стаканов воды в день. Отходы в кишечнике поглощают воду, помогая стимулировать движение кишечника.
- Гимнастика. Упражнения могут действовать как наружный массаж кишечника, стимулируя движение. Упражнение не обязательно должно быть эффективным, чтобы быть эффективным. Даже регулярные прогулки могут помочь, особенно после еды.
- Сокращение на молочные продукты. Молочные продукты могут иметь запор воздействие на организм. Может помочь ограничение потребления до одной-двух порций в день.
- Увеличение потребления клетчатки. Пищевые волокна помогают увеличить объем стула. Это способствует кишечному движению (известному как перистальтика). Фрукты, овощи и цельнозерновые продукты обычно являются отличными источниками пищевых волокон.
- Избегайте употребления продуктов, которые, как известно, ухудшают запоры. К ним относятся продукты с высоким содержанием жиров и волокон, такие как чипсы, фаст-фуд, мясо и продукты с высокой степенью переработки, такие как хот-доги.
Помимо внесения изменений в образ жизни, вы можете временно принять смягчители стула, такие как докузат натрия (Colace).Это может сделать стул легче проходить.
Врачи могут назначать и другие процедуры. Примером является лекарственный препарат linaclotide (Linzess), который может помочь ускорить кишечник, чтобы у человека было больше испражнений.
Pooping — это естественная функция организма. Тем не менее, это связано со многими аспектами вашего образа жизни, включая стресс, диету и физические упражнения. Несмотря на то, что не существует точного времени, в течение которого вы можете безопасно обходиться без какашек, вам, как правило, следует обращаться за медицинской помощью примерно после недели, когда вы не ходите в туалет, или раньше, если у вас есть симптомы.
Противозачаточные таблетки удобны и эффективны для многих людей. Но, может быть, вы задаетесь вопросом, насколько полезно для вашего тела принимать противозачаточные таблетки в течение длительного времени.
Читайте дальше, чтобы узнать, есть ли предел тому, как долго вы можете принимать противозачаточные таблетки, и что нужно иметь в виду.
Противозачаточные таблетки содержат небольшие дозы гормонов для предотвращения беременности. Существует два основных типа противозачаточных таблеток.
Minipills
Один тип таблеток содержит только гормон прогестин. Иногда его называют «минипилл».
Он работает путем сгущения цервикальной слизи и слизистой оболочки матки, называемой эндометрием.
Более толстый слой слизи затрудняет проникновение сперматозоидов в яйцеклетку и ее оплодотворение. Более тонкий эндометрий затрудняет имплантацию оплодотворенного эмбриона и его рост во время беременности.
Комбинированные таблетки
Более распространенный тип противозачаточных таблеток содержит как прогестин, так и эстроген.Это называется комбинированной таблеткой.
Эстроген помогает предотвратить высвобождение яйцеклетки яйцеклеткой в фаллопиевы трубы, где она может оплодотвориться спермой или пролить вместе с слизистой оболочкой матки в течение следующего периода.
Если вы в течение некоторого времени принимали противозачаточные таблетки и у вас не было побочных эффектов, вполне вероятно, что вы можете продолжать их использовать столько, сколько вам нужно, и если ваш врач считает их безопасным выбором.
Для большинства здоровых людей противозачаточные таблетки безопасны для длительного применения. Конечно, есть исключения. Не у всех одинаковый опыт применения противозачаточных таблеток.
Таблетки, содержащие только прогестин, подходят для всех некурящих. Тем не менее, когда речь идет о тех, кто курит, таблетки подходят только для лиц моложе 35 лет.
После достижения 35 лет обсудите варианты контроля рождаемости с вашим лечащим врачом. Таблетки, содержащие только прогестин, больше не могут быть лучшим выбором для вас.
Если вы курите, вы должны найти другой метод контроля рождаемости, чтобы снизить риск осложнений. Если вы не курите и вам больше 35 лет, вы и ваш врач можете решить, что лучше для вас.
Комбинированные таблетки, как правило, безопасны для некурящих любого возраста. Но тем, кто курит, следует избегать комбинированных таблеток независимо от возраста. Эстроген увеличивает риск образования тромбов.
Пройдите регулярные осмотры у гинеколога и поговорите о том, как вы переносите противозачаточные таблетки.
Также важно обновить и заполнить ваш рецепт, прежде чем закончится. Как долгосрочный метод контрацепции, противозачаточные таблетки требуют постоянного применения. Принимайте противозачаточные таблетки точно по назначению.
Использование их в течение нескольких месяцев, остановка на месяц или два, а затем возобновление их использования повышает риск незапланированной беременности.
Пропуск дозы иногда не является проблемой. Возьмите два на следующий день, когда вспомните. Однако это повышает риск случайной беременности.Если вы забываете принимать таблетки каждый день, это может быть неправильный метод контрацепции для вас.
Имейте в виду, что противозачаточные таблетки не защищают от инфекций, передающихся половым путем (ИППП). Используйте презервативы вместе с таблеткой.
Купить сейчас: Магазин презервативов.
В течение первых нескольких месяцев использования противозачаточных таблеток у вас может быть небольшое кровотечение между периодами. Это называется прорывным кровотечением. Это чаще, если вы принимаете таблетки только для прогестина.
Обычно он останавливается сам по себе, но, если это произойдет, сообщите об этом своему врачу вместе с любыми другими побочными эффектами.
Прием противозачаточных таблеток может привести к болезненности и тошноте у некоторых людей. Вы можете уменьшить эти побочные эффекты, принимая таблетки перед сном.
Старайтесь принимать таблетки в одно и то же время каждый день, особенно если вы используете таблетки, содержащие только прогестин.
Если у вас не возникло проблем в течение первого года приема противозачаточных таблеток, вы, вероятно, можете продолжать их использовать без проблем в течение многих лет.
Вот некоторые возможные побочные эффекты.
Рак
Одной из распространенных проблем, связанных с длительным применением противозачаточных таблеток, является то, как это влияет на риск развития рака.
По данным Национального института рака (NCI), использование противозачаточных таблеток может немного снизить риск развития рака эндометрия и яичников.
Долгосрочное использование может немного увеличить риск развития рака молочной железы, печени и шейки матки. Если эти виды рака встречаются в вашей семье, обязательно сообщите об этом своему врачу и обсудите свои риски.
Сгустки крови и сердечный приступ
Долгосрочное использование противозачаточных таблеток также немного повышает риск развития тромбов и сердечного приступа после 35 лет. Риск выше, если у вас также есть:
После 35, Важно пересмотреть ваши варианты контроля рождаемости с вашим врачом.
Курение также усугубляет эти проблемы со здоровьем.
Мигрень
Если у вас есть история мигрени, эстроген в комбинированных таблетках может сделать их хуже.
Однако вы также можете не испытывать изменений интенсивности головной боли. Если ваши мигрени связаны с менструальным периодом, вы можете даже обнаружить, что противозачаточные таблетки облегчают боль.
Настроение и либидо
Для некоторых женщин прием противозачаточных таблеток может вызвать изменения настроения или либидо. Тем не менее, эти типы изменений встречаются редко.
Противозачаточные таблетки — сильнодействующие лекарства, требующие рецепта. Ваш врач должен назначать их только в том случае, если ваша история болезни и текущее состояние здоровья предполагают, что они будут безопасными и эффективными.Если вы здоровы, у вас должна быть возможность принимать противозачаточные таблетки с небольшими побочными эффектами или проблемами.
Если вы уже попробовали противозачаточные таблетки и испытали неприятные побочные эффекты, поговорите с врачом о своем опыте.
Постарайтесь вспомнить, какую таблетку вы принимали ранее. Скорее всего, другой тип таблеток может позволить вам использовать противозачаточные таблетки без побочных эффектов.
Курение
Если вы курите или страдаете сердечным заболеванием или другими сердечно-сосудистыми заболеваниями, вы, возможно, не идеальный кандидат на противозачаточные таблетки.
Вообще говоря, курящие женщины могут эффективно использовать противозачаточные таблетки. Когда вы достигнете 30-летнего возраста, курение во время приема таблеток повышает риск возникновения осложнений.
Курение может снизить эффективность эстрогена в комбинированных таблетках. Курение также увеличивает риск сердечных заболеваний, тромбов и рака.
Ожирение
Противозачаточные таблетки иногда могут быть немного менее эффективными для женщин, страдающих ожирением. Если вы страдаете ожирением, поговорите со своим врачом о том, являются ли таблетки лучшим вариантом.
Если вы ищете альтернативные долгосрочные варианты контрацепции, вы можете рассмотреть внутриматочную спираль (ВМС). В зависимости от типа ВМС, который вы выбираете, он может длиться от 3 до 10 лет.
Большинство людей могут без проблем использовать мужские и женские презервативы. Они также помогают предотвратить передачу ИППП, чего не позволяют противозачаточные таблетки.
Варианты естественного контроля рождаемости включают метод ритма. В этом методе вы тщательно следите за своим менструальным циклом и избегаете секса, либо используете презервативы или другие барьерные методы в течение ваших фертильных дней.
Некоторые пары также практикуют метод вывода. В этом методе член извлекается из влагалища перед эякуляцией.
Ритм и абстиненция сопряжены с более высоким риском незапланированной беременности, чем противозачаточные таблетки или другие методы контрацепции. Существует также более высокий риск заражения ИППП.
Если вы не пытаетесь забеременеть или достигли менопаузы, противозачаточные таблетки могут быть хорошим вариантом. В зависимости от типа противозачаточной таблетки, которую вы используете, вы защищены от беременности через 7-10 дней после ее начала.
Проведите исследование и поговорите с вашим лечащим врачом. Если у вас есть сексуальный партнер, поговорите с ним о вашем контроле над рождаемостью.
Если вы считаете это целесообразным, вы также можете поговорить с членами семьи и друзьями. Однако имейте в виду, что чужой опыт применения противозачаточных таблеток или любой другой формы контрацепции не обязательно будет таким же, как ваш опыт.
Правильный выбор противозачаточных средств для вас — это тот, который соответствует вашему стилю жизни и здоровью.
Если вы здоровы, длительное использование противозачаточных таблеток не должно оказывать вредного воздействия на ваше здоровье. Делать перерыв время от времени, кажется, не имеет никакой медицинской пользы.
Долгосрочное использование противозачаточных средств, как правило, не вредит вашей способности забеременеть и иметь здорового ребенка, если вы его больше не принимаете.
Ваш обычный менструальный цикл, вероятно, вернется в течение месяца или двух после того, как вы перестанете принимать таблетки. Многие люди беременеют в течение нескольких месяцев после прекращения приема противозачаточных таблеток и имеют здоровую беременность без осложнений.
Пятки как у младенца народные средства перекись водорода: Как почистить пятки от огрубевшей кожи в домашних условиях
Пятки как у младенца, народное средство
ГЛАВНЫЙ КИТАЙСКИЙ ВРАЧ ПО СУСТАВАМ ДАЛ БЕСЦЕННЫЙ СОВЕТ:
ВНИМАНИЕ! Если у Вас нет возможности попасть на прием к ХОРОШЕМУ врачу — НЕ ЗАНИМАЙТЕСЬ САМОЛЕЧЕНИЕМ! Послушайте, что по этому поводу говорит ректор Китайского медицинского университета Профессор Пак.И вот какой бесценный совет по восстановлению больных суставов дал Профессор Пак:
Читать полностью >>>Причины появления трещин и огрубевшей кожи на стопах
• недостаточный уход за стопами;• ожирение или избыточный вес;• грибок;• сахарный диабет;• нехватка витаминов;• некачественная обувь;• носки из синтетики.
Пероксид водорода для пяток
У всех людей дома есть аптечка, где обязательно должен иметься раствор пероксида. Хоть емкость у такого средства и небольшая, зато пользы от него намного больше.Чаще всего перекись водорода для пяток используют в дезинфицирующих и антисептических целях.



Перекись Водорода
Но профессиональные косметологи стали применять перекись водорода в других целях: с помощью рассматриваемого средства они выполняют многие косметологические процедуры, например, чистку ступней. Средство для чистки пяток идеально справляется с въевшейся грязью, быстро ее растворяя. Если правильно использовать перекись водорода для пяток и выполнять все рекомендации, то ножки станут такими, как у маленького ребенка – мягкими и розовыми.
Как очистить пятки с перекисью водорода
Справиться с огрубевшей кожей на ступнях может обычная перекись, которая имеется в любой аптеке и стоит дешево. Но нужно учесть, то очистить пятки с помощью перекиси водорода можно лишь в том случае, когда на них нет значительных повреждений.
Когда кожа на пятках еще не сильно грубая, специалисты советуют опустить кусочек ваты в раствор и протирать ним огрубевшие места на пяточках. Чтобы предотвратить неприятные последствия, перекись водорода для пяток лучше разбавить водой в соотношении 1:6.Существует несколько основных моментов, которые следует учесть перед тем, как почистить пятки с перекисью водорода. Они таковы:
- Изначально ноги хорошенько вымыть с использованием мыла.
- Для того чтобы сделать ванночку не нужно использовать горячую воду.
- Чтобы вода дольше оставалась теплой, можно накрыть миску полотенцем.
- Если пятки сильно грубые, то держать их в тазу стоит около получаса, если кожа не совсем запущена, то достаточно и 20 минут. Следует соблюдать указанный период времени, иначе перекись существенно навредить коже.
- В таз с водой рекомендуется опускать одни пятки, а не всю ступню.
- Для лечения натоптышей рекомендуется приобретать 3% раствор пероксида.
- Делать процедуры нужно в вечернее время, перед сном.
- После того, как почистили пятки с перекисью водорода, в них стоит втереть специальный крем.
Как правильно чистить пятки
• Перед тем как начать процедуру, ноги обязательно нужно помыть с мылом.• Вода для ванночек не должна быть очень горячей.• Чтобы вода быстро не остыла, можно накрыть таз большим полотенцем.
• Держать ноги в воде 10 минут – при небольшой сухости, ежели натоптыши очень твердые и грубые – 15 минут. Почему нельзя держать дольше? Потому что перекись может разъесть мягкую кожу ног.• При распаривании ног с раствором перекиси, лучше всего постараться опустить только пятки, на которых образовалась грубая корка.
• Для лечебных ванночек лучше всего применять 3% раствор средства.• Лучше всего делать очищение пяток вечером, перед сном.• После распаривания ног с перекисью, нужно нанести на пяточки питательный крем.
С чего начать очищение пяток, и какие компоненты для этого понадобятся, зависит от состояния кожи, и восприимчивости организма к тем или иным продуктам и веществам. Натуральные продукты — отличные помощники в борьбе за мягкие стопы в домашних условиях. Проводить процедуры лучше вечером, так польза натуральных веществ, оставленных на долгое время, будет максимальной.


Если есть натоптыши, то удалять их следует осторожно, а под рукой, на случай пореза, необходимо иметь антисептик.
В домашних условиях почистить пяточки легко, с этим отлично справятся такие компоненты:
- сода;
- морская соль;
- аспирин;
- кофе.
Современные модницы стараются быть идеальными во всем. Не оставляют они без внимания и собственные пяточки. Чтобы сделать ножки еще более привлекательными, нужно знать, как почистить пятки в домашних условиях.



Эфирное масло
Устранить отмершую кожу народными средствами получится путем использования следующих рекомендаций:
- Сделать ванночку с содой. Ложку соду следует разбавить в 0,8 литрах воды, которая должна быть теплой, вылить жидкость в миску и поместить туда ступни на 12 минут. Затем пятки можно обработать специальными скрабами, хорошо промыть и смазать любым кремом.
- Быстро и эффективно очистить ступни можно миндальным, облепиховым или персиковым эфирным маслом. Вещество следует аккуратно наносить на огрубевшую, пока оно полностью не впитается.
- Размягчить натоптыши, причины появления которых разнообразны, поможет лимонная кислота, ведь именно лимон борется с отмершим эпителием и предотвращает проникновение в организм инфекции. Небольшие кусочки лимона можно привязывать к ступням перед сном и снимать по утрам.
- Грязные пятки хорошо очищает яблочный уксус. В уксусе смачивают ватку и кладут ее на ступни на всю ночь.
- Свежий лук снимает воспаление и убивает микробы. Кроме того, он часто используется при борьбе с огрубевшей кожей на пятках. Лук нужно нарезать тоненькими кусочками, окунуть в сок лимона, посолить и привязать к пяточкам на ночь. Такую процедуру разрешено делать несколько раз в неделю.
- Ромашка – средство, которое обладает дезинфицирующим, противовоспалительным, смягчающим и очищающим эффектом. Можно заварить несколько пакетиков аптечной ромашки, смочить в растворе ватный диск и смазывать огрубевшие пяточки.
- 3 столовые ложки соли нужно растворить в 250 миллилитрах молока, вылить в емкость с горячей водой и парить в ней ступни на протяжении получаса. Нужно учесть, что соли, лучше если она будет мелкой, больше брать не стоит.
- Пищевой крахмал смешать с желтком и соком лимона, нанести массу на грубые пятки, обернуть полиэтиленом и укутать в носки.
- Можно прикладывать к пятке картофельное пюре или сырой картофель, натертый на крупной терке.
Компрессы
Зачастую появляются на ногах натоптыши, которые вызывают неприятные ощущения и боль при ходьбе. Возникнуть они могут из-за твердой и неудобной обуви, избыточного веса, или плохого ухода за стопами.
Как почистить пятки перекисью водорода? С помощью компресса, приготовленного таким образом: смочить ватный тампон в растворе пероксида и воды (1:5), приложить к огрубевшему участку. Ватку закрепить широким лейкопластырем и надеть носки.
Такой компресс можно держать час-другой. Затем убрать тампон, и на его место приложить дольку свежего лимона, опять прикрепить пластырем и оставить еще на пару часов.
Процедура, как видите, занимает немного больше времени, чем обычные ванночки, но после этого натоптыш легко удалится обычной пемзой. Красота требует не только жертв, но и времени.
Вариант № 1
Как почистить пятки перекисью водорода? С помощью компресса, приготовленного таким образом: смочить ватный тампон в растворе пероксида и воды (1:5), приложить к огрубевшему участку. Ватку закрепить широким лейкопластырем и надеть носки. Такой компресс можно держать час-другой. Затем убрать тампон, и на его место приложить дольку свежего лимона, опять прикрепить пластырем и оставить еще на пару часов.
Вариант № 2
Как очистить пятки перекисью? Ноги распарить в воде с добавлением перекиси в течение 7-10 минут. Затем на слегка влажные ступни приложить растолченную таблетку аспирина и сразу же наклеить лейкопластырь. Лечь, и отдохнуть пару часов, после чего удалить остатки порошка, промыть, смазать кремом.
На коже ступней у человека часто возникают натоптыши, которые причиняют много дискомфорта и даже боли. Для того чтобы выполнить очищение пяток, можно воспользоваться одним из рецептов масок и компрессов:
- Смешать пероксид и воду в соотношении 1:5, смочить в растворе кусочек ватки и положить его на пяточку. Сверху ватку прижать лейкопластырем и надеть носки. Выдерживать компресс нужно не менее пары часов, затем убрать ватку, положить на ее место лимон и снова все заклеить пластырем. Рекомендуется выполнить несколько процедур.
- Добавить в воду пероксид водорода, поместить ноги в емкость и подержать их в ней около 7 минут. После этого на мягкие ступни растолочь аспирин, и приклеить пластырь. Через несколько часов пластырь снять, порошок смыть, а ноги намазать любым скрабом. Применение растворов можно сочетать с масками.
- Залейте 300 миллилитрами воды 40 грамм сухого зверобоя, поставьте на слабый огонь и прокипятите около 5 минут. Отвар остудите, процедите. Затем добавьте 50 граммами перекиси водорода.
Вылейте отвар в миску, добавьте 1,2 литра горячей воды и поместите в нее ступни. Подержите ноги в средстве 10 минут, затем соскоблите отмершую кожу и смажьте лосьоном. - Маска для пяток с перекисью готовится следующим образом: взять чайную ложку глицерина и 7 ложек оливкового масла, все смешать, нанести на ступни, обмотать полиэтиленовым пакетом и надеть носки. После того как пройдет полчаса, маску следует смыть, излишки кожи убрать, а пяточки намазать кремом с глицерином.
Очищающие маски можно готовить и на основе эфирных масел.Например, масло чайного дерева, которое быстро смягчает грубую кожу и делает пятки нежными и гладкими. Эфирные масла помогут вам привести в порядок пяточки перед летом.
Чистка пяток с помощью специальных средств
Для того, чтобы стопа ног была красивая, нежная и не шершавая, можно делать ванночки, компрессы, домашние мази. Все это легко, просто, эффективно и дешево.
Чтобы процесс очищения ступней не занимал много времени, специалисты рекомендуют воспользоваться специальными современными аппаратами. Стоит рассмотреть их более подробно.
- Популярный бьюти – гаджет – пилка Scholl. Это специальный прибор для чистки пяток, который убирает грубую кожу и часто используется в домашних условиях. Пилка быстро и безопасно очищает ступни, делает их розовыми и мягкими. Чистка пяток машинкой проводится с помощью валика из таких же гранул, которые располагаются на пилочке для ногтей. Валик вращается и устраняет огрубевшую кожу.
- Очищение электрической пемзой помогает добиться желаемого результата без каких-либо травм на коже. Проводить предварительное распаривание стоп не нужно, ибо пемза работает и с сухой кожей.
- Щетка уместна только в очень запущенных случаях, при наличии трещин на пятках. Она выглядит так же, как обыкновенный бритвенный станок и требует распаривания ног в теплой воде.
Ванночки для ног. Вариант № 1
На полтора литра теплой воды понадобится 200 мл перекиси. Опустить ноги в таз и оставить на 10 минут, можно прикрыть полотенцем емкость, чтобы вода не так быстро остыла. После этого грубая кожа станет намного светлее. Взять пилочку для ног и аккуратно удалить участки кожи. Смазать пятки кремом с глицерином, надеть носочки и отправиться спать.
Вариант № 2
На четыре литра теплой водички понадобиться 100 мл аптечной перекиси и 50 г морской соли. Вначале растворить соль в тазу, опустить ноги и подержать минут 7-8, затем добавить раствор и держать еще пять минут. Ступни обработать пемзой, нанести любой крем, и для лучше эффекта надеть носки.
Если проблема не большая, то за один раз она уйдет. Но если ноги запущенны, и даже появились трещины, то процедуру нужно будет повторять несколько раз (1-2 раза в 10 день будет достаточно).
Вариант № 3


• 1.5 литра воды• 4 ложки перекиси 3%• 1 ложка пищевой соды
Все ингредиенты размешать в теплой водичке, опустить обе ноги и выдержать 10-15 минут. Стопы размякнут, и можно будет легко убрать огрубевшую кожу пилочкой для ног. Делать это нужно не спеша, аккуратно, ни в коем случае не применять лезвие или другие более грубые предметы. Обработавшие пятки обязательно смазать кремом для ног.
Глицерин и уксус
Смесью глицерина с уксусом специалисты рекомендуют пользоваться как для предотвращения трескания кожи, так и при огрубевших натоптышах. Многие люди задумываются над тем, можно ли применять глицерин в косметологии. Здесь нужно уточнить, что подобное средство хорошо притягивает и удерживает влагу, именно поэтому оно широко используется в косметологических целях.



Глицерин и уксус
Из глицерина с уксусом часто делают маску или ванночку для ног. Такие процедуры смягчают кожу и делают ее гладкой. Если пользоваться всеми указанными рекомендациями и знать, как очистить пятки, то можно не беспокоиться о том, что они потрескаются или на них появятся натоптыши.
Примочки для пяток с перекисью. Рецепт 1
Ножки помыть с мылом, протереть мягким полотенцем. Два ватных тампона смочить в аптечной перекиси, разведенной водой (соотношение 1:4), приложить на пяточки (можно по два на одну ногу). Замотать пленкой и оставить 5-7 минут, обработать пилочкой для ног, и после всей процедуры нанести крем.
Рецепт 2
Медицинскую марлю или бинт смочить в растворе пероксида и воды, и тщательно протирать проблемные участки. По мере высыхания марлю смачивать и продолжать процедуры в течение 5-7 минут. После такой примочки грубая кожа слегка размягчится и даже посветлеет. С помощью специальной пилочки обработать ступни ног, и смазать питательным или детским кремом.
Быть красивой и ухоженной –– одна из важнейших потребностей каждой женщины. Безупречным (или почти безупречным) должно быть все, в том числе такие «мелочи», как пятки. С помощью простых народных средств и перекиси водорода можно сделать пятки как у младенца – гладкими, нежными и красивыми.
Грубая, шелушащаяся, в трещинах и натоптышах кожа подошв причиняет не только эстетическое неудобство. Боль и жжение при ходьбе, инфицирование тканей через повреждения кожи грибками и другими болезнетворными микроорганизмами, экзема, гнойничковые заболевания –– вот неполный перечень неприятностей, грозящих женщинам, уделяющим недостаточно внимания гигиене ступней.
Когда же пора забить тревогу? Если кожа на пятках немного огрубела, стала шершавой, уже есть повод задуматься. Возможно, причина в нехватке витаминов групп А и Е. Или вы носите неудобную обувь, колготки из синтетики, вследствие чего ноги постоянно потеют, подвергаются ненужному давлению.
Бывает, что причина трещин и огрубения кожи (особенно, если это уже имеет выраженный характер) кроется в болезни – – нарушении работы щитовидной железы, диабете или же грибковой инфекции. Чтобы исключить заболевания, следует проконсультироваться у дерматолога и эндокринолога. Если же причина не в болезнях, приступайте к спасению своих пяточек самостоятельно.
Сегодня косметический рынок перенасыщен товарами по уходу за пятками. Однако отнюдь не факт, что самое дорогое средство будет самым эффективным. Зачастую очень простые в использовании народные средства могут дать фору дорогущему крему или бальзаму. Одно из таких чудодейственных снадобий – обыкновенный пероксид, который есть в каждой домашней аптечке. Теперь разберем, как почистить пятки с помощью перекиси водорода.
Рецептов сделать ваши пяточки нежными, как у младенца, несколько.
Потребуются следующие ингредиенты:
- В воду, нагретую до 60 градусов, добавьте раствор 3% перекиси, тщательно перемешайте получившуюся жидкость (если нет градусника для воды, то ориентируйтесь по собственным ощущениям: вода должна быть теплой, выше температуры тела, но не горячей).
- Подержите ноги в ванночке в течение 5 минут.
- Почистите подошвы с помощью пемзы или жесткой щетки.
- Обработайте ступни кремом с глицерином, для того, чтобы смягчить кожу.
Видео об уходе за пятками перекисью водорода – детально и понятно:
- Нагрейте воду примерно до 70 градусов, всыпьте соль и хорошенько перемешайте.
- Распарьте ноги в полученном растворе в течение 5-8 минут.
- Затем добавьте перекись, перемешайте растров и подержите в нем ступни еще пять минут.
- Удалите омертвевшую кожу пемзой, смажьте ноги кремом.
Если вы не хотите возиться с ванночкой, можно обойтись обтираниями. Для этого необходимо приготовить слабый раствор пероксида водорода с водой — на шесть частей теплой воды одна часть перекиси. Смоченным в растворе ватным тампоном оботрите кожу на подошвах. Делать это нужно около 3-5-ти минут, или столько, сколько требуется, чтобы кожа размягчилась. Далее по знакомой схеме – почистить пемзой, смазать смягчающим кремом.
Важно! Все процедуры следует проводить только после того, как вы тщательно вымоете ступни ног с мылом. Ванночки лучше делать перед сном.
Если процесс зашел слишком далеко и на пятках появились трещины, вышеописанные процедуры повторите несколько раз, а затем используйте их регулярно с интервалом 1-2 недели. В этом случае вы не только избавитесь от трещин, но и от такой неприятной проблемы, как потливость ног, поскольку ванночки с перекисью тонизируют и укрепляют кровеносные сосуды ног и регулируют работу потовых желез.
Лечение перекисью водорода трещин на пятках позволяет в короткие сроки избавиться от проблемы. В этом случае пероксидные ванночки дополняем смесью глицерина (продается в аптеке) и столового уксуса. Ингредиенты смешиваются в равных пропорциях (в каких пропорциях?) и наносятся на размягченные и очищенные пятки. Надеваем шерстяные носки, и спать до утра.
Перекись водорода –– недорогое, но очень эффективное средство для того, чтобы поддерживать ваши пяточки в безупречном состоянии. Важно делать процедуры регулярно, и тогда вы забудете о трещинах, натоптышах и потливости ног.
Важно! Помните, что пероксид — это сильнодействующее вещество. Манипуляции по очистке пяток можно проводить не более двух раз в неделю. Кроме того, не пытайтесь увеличить концентрацию раствора, — большего эффекта это не даст, а вот повредить вашей коже сможет.
С помощью перекиси водорода и народных средств ваши пятки будут как у младенца – проверено!
источник
Если хочется иметь пятки как у младенца, народные средства, перекись водорода в частности, могут в этом помочь. Сухие, потрескавшиеся, огрубевшие пятки лечат различными средствами народной медицины. Предварительно рекомендуется проконсультироваться с дерматологом. Врач должен выяснить причину огрубевшей кожи на ногах.
К факторам, провоцирующим развитие сухости кожи, врачи относят:
- Плохой уход и недостаточное увлажнение кожи.
- Гиповитаминоз.
- Грибковые поражения.
- Ношение непрактичной, неудобной обуви.


Самостоятельное лечение пяток проводится на начальном этапе болезни. Если патология вызвана внутренними причинами (инфекция, нехватка микроэлементов), тогда проводится медикаментозная терапия (противогрибковые препараты, витаминные и минеральные комплексы). Такое лечение устраняет трещины на пятках, когда нетрадиционная медицина неэффективна.
Народная терапия включает в себя применение различных средств по уходу за кожей ног: терки, пилки, шлифовки, народные увлажняющие средства, ванночки для ног с растительными экстрактами. Уход за ногами – важная процедура, требующая регулярного выполнения. В противном случае трещины на ногах только усилятся.
Основные рекомендации по уходу за ногами:
- Для чистки огрубевшей кожи на пятках рекомендуют применять пемзы либо специальные терки. Категорически нельзя срезать ее бритвой, поскольку это спровоцирует усиленное нарастание грубой ткани.
- Терку в домашних условиях следует использовать на сухую кожу ног. Иначе человек рискует снять не только огрубевшую кожу, но и молодые клетки, что значительно усугубит ситуацию.
- Следует каждое утро и вечер увлажнять кожу ног. Для этого необходимо использовать питательные, смягчающие средства. Их наносят на кожу после ножной ванночки.
- Для поддержания гладкости, мягкости ножек необходимо регулярно использовать пилинги, ванночки, маски, массаж для ног. Также следует применять ванны для ног с растительными экстрактами.
Первый этап – смягчение кожи ног. Зачастую используют разнообразные ванночки, куда добавляют соль (морскую либо обычную кухонную), травяные отвары, экстракты. При желании ванночки для ног можно наполнить стеклянными шариками – смягчение и массаж обеспечен.
- Молочная. Смешивают теплое молоко и стружку мыла. Держать ножки не более получаса, затем обработать кожу пемзой. Рекомендуют ополоснуть ноги, нанести жирный крем. На ночь следует надеть носки для лучшего эффекта.
- Содовая ванночка для ног. Для приготовления подобной целительной ванночки следует развести в воде соду, мыльную стружку. Отпаривать ноги в ней до остывания воды. Затем пройтись по огрубевшим участкам ступней скрабом, пемзой. Далее ополоснуть ноги водой, нанести увлажняющее средство.
- Глицериновая ванночка. Это средство не только хорошо смягчает кожу, но и прекрасно удаляет трещины на пятках. Глицерин и яблочный уксус растворяют в теплой воде, окунают ноги на 20 минут. Затем следует отшлифовать пятки, ополоснуть их водой, нанести увлажняющее средство.
- Травяная ванна. Используют отвары трав (липы, календулы, алтея). Травы заливают кипятком, настаивают. Полученный отвар добавляют в ванну для ног. Наносят скраб, массируют пемзой, ополаскивают и смазывают ноги жирным кремом.
- Солевая ванночка. Предназначена для смягчения кожи ног, укрепления ногтей. Соль (лучше морскую) смешивают с мыльной стружкой, разводят горячей водой. Ноги окунают в ванну на 20 минут.
Перед тем как почистить пятки перекисью водорода, рекомендуется проконсультироваться с врачом. Это прекрасное средство может быстро справиться с проблемной кожей ног. Перекись водорода хорошо очищает и смягчает кожу, дезинфицируя и заживляя трещины на пятках.
Существует несколько рецептов, как можно улучшить состояние пяток перекисью водорода:
- Ванночка для ног с перекисью водорода, содой. Развести в горячей воде соду и перекись водорода, поместить туда предварительно вымытые ноги. Длительность процедуры зависит от состояния, степени запущенности кожи ног. Лечение пяток перекисью водорода займет до 10 минут. В запущенных случаях процедура может занять до получаса. Иногда может потребоваться несколько процедур (для достижения желаемого результата).
- Быстрое очищение кожи ног с перекисью водорода. Для этого в горячей воде растворяют соль. В раствор помещают ноги на 7-10 минут. Затем добавляют в воду перекись водорода, вновь держат ноги до 10 минут. Распаренную кожу ног очищают пемзой либо щеточкой для педикюра. На сухую кожу ног наносят смягчающий крем либо гель.
Рассматриваемое средство обладает высокой активностью, поэтому лечение перекисью водорода в домашних условиях проводится не чаще 2 раз в неделю.
В конце процедуры на чистую и сухую кожу наносят питательные кремы и гели. Это поможет восстановить мягкость, шелковистость кожи на ногах. Для усиления эффекта можно также надевать перед сном шерстяные носки – кожа будет смягчаться во время отдыха. Перекись водорода – действительно эффективное средство для борьбы с огрубевшей кожей стоп. Оно не только размягчает кожу, но и укрепляет, тонизирует сосуды на ногах, нормализуя потоотделение.
Чтобы очистить огрубевшую кожу стоп, используют пемзу, щеточки для педикюра. Для усиления их действия рекомендуют наносить скраб. Его можно приобрести за немаленькие деньги, а можно приготовить самостоятельно, сэкономив время и семейный бюджет. Зачастую применяют солевой скраб (смешать крупную морскую соль и любое косметическое масло) либо рисовый (смешать рисовую муку, яблочный уксус, мед и оливковое масло).
Маски для ног являются важной составляющей комплекса процедур для ухода за стопами. Они прекрасно питают, смягчают и восстанавливают кожу ног. Наносят их на предварительно очищенную, распаренную кожу. Действуют маски не менее 15 минут, затем их смывают теплой водой и наносят смягчающий крем. Рецепты масок:
- Абрикосовая маска. Используют для глубокого увлажнения, смягчения кожи. Абрикосы растирают до состояния каши, добавляют любое растительное масло (кукурузное, оливковое), ставят на огонь, но не доводят до кипения. Теплую маску наносят на кожу, заматывают пищевой пленкой, надевают шерстяные носки. Время воздействия – 30-40 минут.
- Кабачковая. Кашицу из овощей смешать с растительным маслом, толстым слоем нанести на ступни на 30 минут. Маска смягчает кожу, делая ее шелковистой, гладкой.
- Яблочная. Измельченное яблоко смешивают с ржаной мукой. Полученную кашицу наносят на кожу, укутывают пищевой пленкой на 45 минут. Для усиления эффекта можно надеть шерстяные носки.
Существует быстрое восстановление кожи ног. Подобные экспресс-методы применяют тогда, когда нет времени, но нужен ошеломляющий результат. Их нельзя применять часто, так как они могут навредить стопам:
- Крем для депиляции – отличное средство для восстановления кожи стоп. Его наносят толстым слоем на ноги, ждут 30 минут. Потом очищают ноги пемзой либо щеткой и наносят жирный крем.
- Распарить ноги в концентрированном растворе морской соли, перекиси водорода и горчичного порошка. Через 30 минут ноги отшлифовать пемзой, нанести жирный крем. Этот метод – находка в борьбе с пигментированными пятками и наличием трещин.
Быть красивой и ухоженной –– одна из важнейших потребностей каждой женщины. Безупречным (или почти безупречным) должно быть все, в том числе такие «мелочи», как пятки. С помощью простых народных средств и перекиси водорода можно сделать пятки как у младенца – гладкими, нежными и красивыми.
Грубая, шелушащаяся, в трещинах и натоптышах кожа подошв причиняет не только эстетическое неудобство. Боль и жжение при ходьбе, инфицирование тканей через повреждения кожи грибками и другими болезнетворными микроорганизмами, экзема, гнойничковые заболевания –– вот неполный перечень неприятностей, грозящих женщинам, уделяющим недостаточно внимания гигиене ступней.
Когда же пора забить тревогу? Если кожа на пятках немного огрубела, стала шершавой, уже есть повод задуматься. Возможно, причина в нехватке витаминов групп А и Е. Или вы носите неудобную обувь, колготки из синтетики, вследствие чего ноги постоянно потеют, подвергаются ненужному давлению.
Бывает, что причина трещин и огрубения кожи (особенно, если это уже имеет выраженный характер) кроется в болезни – – нарушении работы щитовидной железы, диабете или же грибковой инфекции. Чтобы исключить заболевания, следует проконсультироваться у дерматолога и эндокринолога. Если же причина не в болезнях, приступайте к спасению своих пяточек самостоятельно.
Сегодня косметический рынок перенасыщен товарами по уходу за пятками. Однако отнюдь не факт, что самое дорогое средство будет самым эффективным. Зачастую очень простые в использовании народные средства могут дать фору дорогущему крему или бальзаму. Одно из таких чудодейственных снадобий – обыкновенный пероксид, который есть в каждой домашней аптечке. Теперь разберем, как почистить пятки с помощью перекиси водорода.
Рецептов сделать ваши пяточки нежными, как у младенца, несколько.
Потребуются следующие ингредиенты:
- В воду, нагретую до 60 градусов, добавьте раствор 3% перекиси, тщательно перемешайте получившуюся жидкость (если нет градусника для воды, то ориентируйтесь по собственным ощущениям: вода должна быть теплой, выше температуры тела, но не горячей).
- Подержите ноги в ванночке в течение 5 минут.
- Почистите подошвы с помощью пемзы или жесткой щетки.
- Обработайте ступни кремом с глицерином, для того, чтобы смягчить кожу.
Видео об уходе за пятками перекисью водорода – детально и понятно:
- Нагрейте воду примерно до 70 градусов, всыпьте соль и хорошенько перемешайте.
- Распарьте ноги в полученном растворе в течение 5-8 минут.
- Затем добавьте перекись, перемешайте растров и подержите в нем ступни еще пять минут.
- Удалите омертвевшую кожу пемзой, смажьте ноги кремом.
Если вы не хотите возиться с ванночкой, можно обойтись обтираниями. Для этого необходимо приготовить слабый раствор пероксида водорода с водой — на шесть частей теплой воды одна часть перекиси. Смоченным в растворе ватным тампоном оботрите кожу на подошвах. Делать это нужно около 3-5-ти минут, или столько, сколько требуется, чтобы кожа размягчилась. Далее по знакомой схеме – почистить пемзой, смазать смягчающим кремом.
Важно! Все процедуры следует проводить только после того, как вы тщательно вымоете ступни ног с мылом. Ванночки лучше делать перед сном.
Если процесс зашел слишком далеко и на пятках появились трещины, вышеописанные процедуры повторите несколько раз, а затем испо
Быть красивой и ухоженной –– одна из важнейших потребностей каждой женщины. Безупречным (или почти безупречным) должно быть все, в том числе такие «мелочи», как пятки. С помощью простых народных средств и перекиси водорода можно сделать пятки как у младенца – гладкими, нежными и красивыми.
Грубая, шелушащаяся, в трещинах и натоптышах кожа подошв причиняет не только эстетическое неудобство. Боль и жжение при ходьбе, инфицирование тканей через повреждения кожи грибками и другими болезнетворными микроорганизмами, экзема, гнойничковые заболевания –– вот неполный перечень неприятностей, грозящих женщинам, уделяющим недостаточно внимания гигиене ступней.
Когда же пора забить тревогу? Если кожа на пятках немного огрубела, стала шершавой, уже есть повод задуматься. Возможно, причина в нехватке витаминов групп А и Е. Или вы носите неудобную обувь, колготки из синтетики, вследствие чего ноги постоянно потеют, подвергаются ненужному давлению.
Бывает, что причина трещин и огрубения кожи (особенно, если это уже имеет выраженный характер) кроется в болезни – – нарушении работы щитовидной железы, диабете или же грибковой инфекции. Чтобы исключить заболевания, следует проконсультироваться у дерматолога и эндокринолога. Если же причина не в болезнях, приступайте к спасению своих пяточек самостоятельно.
Сегодня косметический рынок перенасыщен товарами по уходу за пятками. Однако отнюдь не факт, что самое дорогое средство будет самым эффективным. Зачастую очень простые в использовании народные средства могут дать фору дорогущему крему или бальзаму. Одно из таких чудодейственных снадобий – обыкновенный пероксид, который есть в каждой домашней аптечке. Теперь разберем, как почистить пятки с помощью перекиси водорода.
Рецептов сделать ваши пяточки нежными, как у младенца, несколько.
Потребуются следующие ингредиенты:
- В воду, нагретую до 60 градусов, добавьте раствор 3% перекиси, тщательно перемешайте получившуюся жидкость (если нет градусника для воды, то ориентируйтесь по собственным ощущениям: вода должна быть теплой, выше температуры тела, но не горячей).
- Подержите ноги в ванночке в течение 5 минут.
- Почистите подошвы с помощью пемзы или жесткой щетки.
- Обработайте ступни кремом с глицерином, для того, чтобы смягчить кожу.
Видео об уходе за пятками перекисью водорода – детально и понятно:
- Нагрейте воду примерно до 70 градусов, всыпьте соль и хорошенько перемешайте.
- Распарьте ноги в полученном растворе в течение 5-8 минут.
- Затем добавьте перекись, перемешайте растров и подержите в нем ступни еще пять минут.
- Удалите омертвевшую кожу пемзой, смажьте ноги кремом.
Если вы не хотите возиться с ванночкой, можно обойтись обтираниями. Для этого необходимо приготовить слабый раствор пероксида водорода с водой — на шесть частей теплой воды одна часть перекиси. Смоченным в растворе ватным тампоном оботрите кожу на подошвах. Делать это нужно около 3-5-ти минут, или столько, сколько требуется, чтобы кожа размягчилась. Далее по знакомой схеме – почистить пемзой, смазать смягчающим кремом.
Важно! Все процедуры следует проводить только после того, как вы тщательно вымоете ступни ног с мылом. Ванночки лучше делать перед сном.
Если процесс зашел слишком далеко и на пятках появились трещины, вышеописанные процедур
Перекись водорода незаменима в любой домашней аптечке. Она отпускается во всех аптеках без рецепта врача и применяется, как правило, в качестве антибактериального и дезинфицирующего средства.
Перекись водорода — это соединение, которое обогащено кислородом и получено химическим путем. В чистом виде она в природе не встречается, потому как это вещество разрушается при контакте с живыми организмами. При попадании в среду с ними вещество разлагается само, при этом уничтожая и различные микроорганизмы — бактерии, вирусы и так далее.
Поскольку перекись является мощным окислителем, косметологи давно научились пользоваться этим препаратом для своих манипуляций, и происходит это весьма успешно. Он активно применяется для осветления волос и чистки кожи лица, для промывания ушных раковин, также просто великолепно проходит чистка пяток перекисью водорода.
Перекись водорода для пяток применяется достаточно давно и эффективно. Любая женщина мечтает летом выглядеть идеально от кончиков волос до самых пяток. Но увы, иногда бывает сложно обуть босоножки или шлепанцы — пятки покрылись трещинами, стали грубыми, жесткими, приобрели серовато-желтоватый оттенок. Причин такого неэстетического вида может быть великое множество. Но в любом случае имеется весьма хорошее и действенное рекомендацие: очистить пятки перекисью водорода.
Только не торопитесь это делать сразу же, вначале тщательно изучите все рекомендации. Потому как это вещество имеет весьма агрессивную природу, и при неправильном его употреблении вы можете себе серьезно навредить. Если же все делать правильно, соблюдая все пропорции и последовательность действий, будьте уверены — после нескольких процедур ваши пятки станут нежными и мягкими.
Как почистить пятки перекисью водорода? Существует несколько весьма действенных рецептов. Давайте с ними ознакомимся.
- Первый. Приготовьте слабый раствор перекиси водорода с водой. Соотношение должно быть такое: на шесть частей воды одна часть перекиси водорода. При этом вода может быть слегка теплая, сильно подогревать ее нет необходимости. Затем берем марлевый тампон, смачиваем его в готовом растворе и просто обтираем участки кожи на стопах, которые нуждаются в чистке. Делать это нужно в течение 3-5 минут. После этого размягченные места чистим пемзой.
Всегда помните о том, что перекись водорода для пяток — весьма мощное средство, поэтому делать такие очищающие ванночки и обертывания можно не чаще 2-х раз в неделю. Если вы решились на такую процедуру первый раз, время можно сократить вдвое, чтобы посмотреть, как будет вести себя ваш организм.
После очищающих манипуляций необходимо смазать пятки и ступни питательным кремом. Можно также втереть глицерин, который свободно продается в аптеках, в кожу ваших ступней. Особенно полезно делать это перед сном. Рекомендуется также после втирания крема или глицерина надеть на ноги шерстяные носки, чтобы кожа продолжала размягчаться во время отдыха.
Те, кто использовал перекись водорода для пяток, отзывы оставляют весьма обнадеживающие. Некоторые пациенты, после месяца-двух регулярных подобных процедур избавились не только от потрескавшейся кожи на пятках, но и от потения ступней, что тоже достаточно неприятно. Все дело в том, что теплые ванночки с перекисью водорода не только размягчают кожу, но и тренируют кровеносные сосуды на ногах, тонизируют их и укрепляют. И этот как раз способствует налаживанию работы системы потоотделения.
Поскольку очень много кого интересует перекись водорода для пяток, отзывы можно найти без особого труда. Из них вы также узнаете, что после подобных процедур исчезает грибок, который некоторых беспокоил. Ведь перекись обладает мощным антибактериальным действием, а грибок — это самые настоящие бактерии на ваших ногах.
Таким образом, перекись водорода для пяток не только лечит вашу кожу на ступнях ног, но и избавляет от других неприятностей.
Еще одна проблема ступней ног — это натоптыши. Они не только имеют отталкивающий неэстетичный вид. Некоторые натоптыши становятся настоящей проблемой при ходьбе — они начинают ныть, потеть, да и не всякую обувь наденешь, имея эти неприятные утолщения на подошвах ступней.
Натоптыши, как правило, появляются из-за ношения обуви, которая не подходит вам по размеру, либо она низкого качества. Очень часто натоптыши приобретают любители кроссовок — в них нога не дышит, потеет и деформируется. Конечно же, это не касается качественных кроссовок, а лишь тех, которые сделаны из ненатуральных материалов.
Чаще натоптыши появляются на подушечках стоп, а также там, где обувь постоянно давит на кожу. Если от них вовремя не избавляться, натоптыши будут разрастаться, захватывать новые участки кожи и становиться более грубыми. Так что лучше бороться с ними на самом начальном этапе, как только они появились.
Перекись водорода от натоптышей применяется почти по той же схеме, что и при удалении ороговевшей кожи. После того как вы хорошо распарите ноги и удалите отмершие ткани пемзой, рекомендуем положить прямо на натоптыш одну таблетку аспирина. Прикрепляем ее с помощью пластыря, надеваем носок и ложимся отдыхать на несколько часов (можно на ночь). После отдыха или сна не забудьте тщательно поскоблить это место жесткой пемзой или специальной пилочкой для чистки ступней ног.
Не переусердствуйте! Ни в коем случае не срезайте натоптышь лезвием или ножом. Эти вы только усугубите ситуацию или даже нанесете себе рану.
Еще один вариант избавления от натоптышей. Накладываем на него аппликацию из марлевого тампона, пропитанного перекисью водорода и водой (в соотношении 1:5). Закрепляем ее пластырем и даем ногам отдохнуть примерно два часа. После этого снимаем аппликацию и на место натоптыша кладем ломтик лимона. Фиксируем его с помощью носка или пластыря и снова отдыхаем 2 часа. Затем чистим натоптыш пемзой, смазываем его кремом или глицерином.
Такую процедуру повторяем каждые три дня до тех пор, пока кожа ваша снова не станет мягкой и без дефектов.
Перекись водорода — отличный препарат для того, чтобы привести свои ноги в порядок и постоянно поддерживать это состояние. Но важно помнить о том, что все-таки это достаточно агрессивное вещество, которое при неправильной дозировке или частом употреблении может вместо положительного эффекта весьма существенно навредить. Поэтому прежде чем приводить свои стопы ног в порядок, обязательно выполняйте следующие рекомендации:
- Всегда внимательно читайте инструкцию, как сделать ванночку для ног, каким составом нужно натирать проблемные места.
- Не меняйте дозировку — если вам советуют разбавлять перекись с водой один к пяти, не следуют самостоятельно увеличивать концентрацию раствора.
- Все процедуры делайте только после того, как предварительно вымоете ноги с мылом.
Итак, если есть проблемы с пятками и подошвами ног, перекись водорода для омоложения огрубевшей кожи стоп — надежный помощник в этом деле.
источник
Быть красивой и ухоженной –– одна из важнейших потребностей каждой женщины. Безупречным (или почти безупречным) должно быть все, в том числе такие «мелочи», как пятки. С помощью простых народных средств и перекиси водорода можно сделать пятки как у младенца – гладкими, нежными и красивыми.


Грубая, шелушащаяся, в трещинах и натоптышах кожа подошв причиняет не только эстетическое неудобство. Боль и жжение при ходьбе, инфицирование тканей через повреждения кожи грибками и другими болезнетворными микроорганизмами, экзема, гнойничковые заболевания –– вот неполный перечень неприятностей, грозящих женщинам, уделяющим недостаточно внимания гигиене ступней.
Когда же пора забить тревогу? Если кожа на пятках немного огрубела, стала шершавой, уже есть повод задуматься. Возможно, причина в нехватке витаминов групп А и Е. Или вы носите неудобную обувь, колготки из синтетики, вследствие чего ноги постоянно потеют, подвергаются ненужному давлению.
Бывает, что причина трещин и огрубения кожи (особенно, если это уже имеет выраженный характер) кроется в болезни – – нарушении работы щитовидной железы, диабете или же грибковой инфекции. Чтобы исключить заболевания, следует проконсультироваться у дерматолога и эндокринолога. Если же причина не в болезнях, приступайте к спасению своих пяточек самостоятельно.
Сегодня косметический рынок перенасыщен товарами по уходу за пятками. Однако отнюдь не факт, что самое дорогое средство будет самым эффективным. Зачастую очень простые в использовании народные средства могут дать фору дорогущему крему или бальзаму. Одно из таких чудодейственных снадобий – обыкновенный пероксид, который есть в каждой домашней аптечке. Теперь разберем, как почистить пятки с помощью перекиси водорода.
Рецептов сделать ваши пяточки нежными, как у младенца, несколько.
Потребуются следующие ингредиенты:
- перекись водорода — 200 мл;
- вода – 1200 мл.
- В воду, нагретую до 60 градусов, добавьте раствор 3% перекиси, тщательно перемешайте получившуюся жидкость (если нет градусника для воды, то ориентируйтесь по собственным ощущениям: вода должна быть теплой, выше температуры тела, но не горячей).
- Подержите ноги в ванночке в течение 5 минут.
- Почистите подошвы с помощью пемзы или жесткой щетки.
- Обработайте ступни кремом с глицерином, для того, чтобы смягчить кожу.
Видео об уходе за пятками перекисью водорода – детально и понятно:
- Нагрейте воду примерно до 70 градусов, всыпьте соль и хорошенько перемешайте.
- Распарьте ноги в полученном растворе в течение 5-8 минут.
- Затем добавьте перекись, перемешайте растров и подержите в нем ступни еще пять минут.
- Удалите омертвевшую кожу пемзой, смажьте ноги кремом.
Если вы не хотите возиться с ванночкой, можно обойтись обтираниями. Для этого необходимо приготовить слабый раствор пероксида водорода с водой — на шесть частей теплой воды одна часть перекиси. Смоченным в растворе ватным тампоном оботрите кожу на подошвах. Делать это нужно около 3-5-ти минут, или столько, сколько требуется, чтобы кожа размягчилась. Далее по знакомой схеме – почистить пемзой, смазать смягчающим кремом.
Важно! Все процедуры следует проводить только после того, как вы тщательно вымоете ступни ног с мылом. Ванночки лучше делать перед сном.
Если процесс зашел слишком далеко и на пятках появились трещины, вышеописанные процедуры повторите несколько раз, а затем используйте их регулярно с интервалом 1-2 недели. В этом случае вы не только избавитесь от трещин, но и от такой неприятной проблемы, как потливость ног, поскольку ванночки с перекисью тонизируют и укрепляют кровеносные сосуды ног и регулируют работу потовых желез.
Лечение перекисью водорода трещин на пятках позволяет в короткие сроки избавиться от проблемы. В этом случае пероксидные ванночки дополняем смесью глицерина (продается в аптеке) и столового уксуса. Ингредиенты смешиваются в равных пропорциях (в каких пропорциях?) и наносятся на размягченные и очищенные пятки. Надеваем шерстяные носки, и спать до утра.
Перекись водорода –– недорогое, но очень эффективное средство для того, чтобы поддерживать ваши пяточки в безупречном состоянии. Важно делать процедуры регулярно, и тогда вы забудете о трещинах, натоптышах и потливости ног.
Важно! Помните, что пероксид — это сильнодействующее вещество. Манипуляции по очистке пяток можно проводить не более двух раз в неделю. Кроме того, не пытайтесь увеличить концентрацию раствора, — большего эффекта это не даст, а вот повредить вашей коже сможет.
С помощью перекиси водорода и народных средств ваши пятки будут как у младенца – проверено!
источник
Каждая женщина хочет быть красивой, ухоженной и привлекательной. Для этого не обязательно посещать дорогие салоны красоты — ухаживать за своей внешностью можно и дома. Сегодня мы хотим поговорить о том, как применение копеечного средства — перекиси водорода, поможет пятки сделать нежными и гладкими.
В магазинах
Неухоженные пятки – это не только вопрос эстетики. Наросты, натоптыши и мозоли доставляют неудобство, а то и боль. Порой подобная «красота» сигнализирует о внутренних неполадках в организме и требует срочного пересмотра «продуктовой корзины». Для того чтобы иметь пятки как у младенца, сначала узнаем, почему они становятся грубыми. Если причины вам не интересны, можете сразу в оглавлении выбрать народные средства с перекисью, луковой шелухой или глицерином с уксусом.
Если бы мы уделяли пяточкам столько же внимания, как лицу и рукам, то проблем было бы меньше. Дарованное нам природой прямохождение внесло коррективы: кожа на стопе значительно толще, иначе мы не смогли бы ходить. На пятки ложится основная нагрузка при ходьбе: кожа быстрее грубеет, образуя неприятные наросты. В случае игнорирования гигиены пяточные наросты начинают трескаться.
Причины ороговения пяточек банально просты:
- преимущественно вертикальное времяпровождение, стоячая работа;
- избыточный вес, усиливающий и без того большую нагрузку на ноги;
- плохо подобранная, тесная обувь;
- пристрастие к каблукам;
- предпочтение обуви без задника;
- грибковое заболевание кожи стоп.
Отсутствие должного ухода и пренебрежение постулатами личной гигиены приводят к образованию трещин. Довольно часто перманентное растрескивание кожи стоп является поводом для обращения к дерматологу и эндокринологу, а также радикального изменения питания.
Для снятия ороговевшего слоя и придания коже стоп приятной мягкости можно воспользоваться народными средствами.

 Луковую шелуху запарить на час, добавить по столовой ложке соли и соды. Держать ноги в полученном горячем (ориентируемся на терпимость) растворе до начала ощутимого остывания, после чего ноги обсушить, смазать растительным маслом и желтком, надеть полиэтиленовый пакет и носки. Так проводим всю ночь.
Луковую шелуху запарить на час, добавить по столовой ложке соли и соды. Держать ноги в полученном горячем (ориентируемся на терпимость) растворе до начала ощутимого остывания, после чего ноги обсушить, смазать растительным маслом и желтком, надеть полиэтиленовый пакет и носки. Так проводим всю ночь.

 Смоченной яблочным уксусом марлей обернуть распаренные ножки, надеть полиэтиленовые пакеты и носки и отправляться спать. Поутру мягко снять размякшую кожу с пяток.
Смоченной яблочным уксусом марлей обернуть распаренные ножки, надеть полиэтиленовые пакеты и носки и отправляться спать. Поутру мягко снять размякшую кожу с пяток.

 Сделать смесь из сырого тёртого картофеля и спирта в равных пропорциях, разделить на 2 пакета. Смазать ноги жирным кремом во избежание ожога и засунуть их в пакеты. Через 2-3 часа ноги обмыть и смазать кремом. Хороший результат даёт готовое картофельное пюре на молоке (на ночь).
Сделать смесь из сырого тёртого картофеля и спирта в равных пропорциях, разделить на 2 пакета. Смазать ноги жирным кремом во избежание ожога и засунуть их в пакеты. Через 2-3 часа ноги обмыть и смазать кремом. Хороший результат даёт готовое картофельное пюре на молоке (на ночь).
Лепёшки из мёда (1 часть) и муки (2 части) приложить к пяткам на ночь. Сами лепёшки можно использовать несколько раз, сохраняя в холодильнике.
Очень свежий сырой яичный желток смешать с растительным маслом и уксусом (по 1 столовой ложке). Распаренные ступни обильно смазать полученной смесью, надеть пакеты и носки и оставить до утра. После пробуждения обмываете ноги, обрабатываете пемзой и смазываете кремом, например “Радевит” который, усиливает резистентные функции эпидермиса и увлажняет кожный покров .
- 20-минутные содовые ванночки на воде или на молоке тоже весьма эффективны.
- Травяные настои с подорожником, девясилом, ромашкой, шалфеем (до получаса) размягчают кожу пяток, что облегчает их обработку пемзой. По завершении смазать кремом или косметическим маслом.
- Хороший эффект даёт ванночка с крахмалом: 1 ст.л. развести в холодной воде, потом заварить кипятком. Кисельная ванночка длится 15-20 минут.
- Сырой лук свежим срезом прикладывают к пяткам и оставляют на ночь. Можно использовать кашицу. Хорошо работает ночное обёртывание печёным луком в смеси с мёдом и оливковым маслом.
- Ночная маска из нутряного жира, или сливочного масла, или касторового масла, или вазелина/вазелинового масла.
Помните, что вода для ванночек должна быть изначально горячей (как терпится). Ночные маски и обёртывания применяют после распаривания стоп. Фиксирование маски пищевой плёнкой является обязательным условием.
В том случае, когда огрубение запущенное, на помощь придёт перекись водорода.
- Простая ванночка с перекисью водорода (5 столовых ложек на 2 литра разумно горячей воды) длится 10 минут. После этого требуется обработка пемзой и смазывание питательным кремом или маслом.
- Солевая ванночка с перекисью водорода 2-этапная: сначала 7-10 минут ванночка с морской солью (столовая ложка на 2 литра горячей воды), потом добавляется в воду перекись и выдерживается ещё 5-7 минут. Последующая обработка та же.
Народные средства с перекисью водорода очень действенны, но не стоит ими злоупотреблять. Одного раза в неделю будет достаточно. После ванночки с перекисью рекомендуется смазать ступни смесью глицерина с уксусом, надеть носочки и полежать хотя бы полчаса.
- Для получения глицериново-уксусной смеси купите в аптеке стандартный пузырёк глицерина и дополните его столовым уксусом «под завязку» (он обычно заполнен на ¾). Тщательно перемешайте.
Перекись водорода – прекрасный антисептик, доступный населению. Именно его и используют в борьбе с трещинами пяток и натоптышами на ступнях. На сегодняшний день это, пожалуй, самый распространённый и наиболее эффективный препарат в борьбе с «пяточными проблемами».
При сухих мозолях очень хороший эффект дают ванночки с перекисью, описанные выше. Длительность процедуры следует увеличить до 30 минут, даже до часа. Позаботьтесь о том, чтобы вода не остывала – накройте ноги с тазиком одеялом. Действенными будут и обтирания с перекисью, для чего разведите её с водой в соотношении 1:5 или 1:6 и обтирайте натоптыши ватным тампоном, смоченным в смеси, в течение 3-5 минут. По окончании процедуры используйте мелкопористую пемзу и детский крем.
Для борьбы с трещинами применяют ванночки и обёртывания, призванные максимально очистить ороговевшие участки эпидермиса, смягчить кожу и предотвратить повторное растрескивание.
- Ванночки с луковой шелухой, после которых можно использовать вазелин или оливковое масло вместо крема.
- Ванночки с перекисью описаны выше.
- Отвар подорожника и рецепты с луком хорошо заживляют трещины. В воду для ванночки рекомендуется добавлять несколько капель масла чайного дерева, масла лимона или масла тимьяна. Отлично работают кедровая живица (осторожно: окрашивает кожу) и всем известный боро-плюс.
- Качественный мёд наносят на пятки на ночь и оборачивают плёнкой.
- Кефирная маска обильно наносится на стопы и выдерживается пару часов (в плёнке).
- В тёплую овсяную кашу добавляем 5 ложек растительного масла, делим на два пакета. Помещаем в кашу ноги, укутываем. Через пару часов обмываем и обрабатываем растительным маслом.
- 10 таблеток аспирина растолочь, развести водой до состояния кашицы, добавить несколько капель лимонного сока. «Кашкой» смазать пятки, обернуть плёнкой и надеть носки. Время процедуры – 20 минут.
- Тот же аспириновый порошок смешиваем с водкой и оставляем на двое суток. После смачиваем салфетку в растворе и накладываем на пятки на ночь.
- Смесь глицерина с уксусом – средство номер один при трещинах. Лучше использовать яблочный уксус, хотя и столовый не противопоказан. Этим составом обрабатывают ножки после любых ванночек. Возможно ежедневное употребление.
- Смесь глицерина с нашатырём в равных долях не менее эффективна, чем смесь с уксусом.
Итак, для того, чтобы ваши ножки выглядели здоровыми и опрятными как у младенца, не забывайте за ними ухаживать используя народные средства с перекисью водорода. Не пренебрегайте личной гигиеной – и многих проблем вы сможете избежать.
источник
Любая дама мечтает всегда выглядеть изящной, иметь стройное и красивое тело. Для этого не всегда нужно тратить огромные средства на профессиональных косметологов — следить за собственным внешним видом можно и с помощью народных средств.
На прилавках магазинов имеется большой выбор различных средств для ухода за пятками. Но не каждое средство приносит желаемый эффект. Да и цена не всегда приемлема. Ниже будет рассказано о том, как сделать пятки, «как у младенца», с помощью народных средств, точнее — перекиси водорода.
У всех людей дома есть аптечка, где обязательно должен иметься раствор пероксида. Хоть емкость у такого средства и небольшая, зато пользы от него намного больше.
Чаще всего перекись водорода для пяток используют в дезинфицирующих и антисептических целях.
Но профессиональные косметологи стали применять перекись водорода в других целях: с помощью рассматриваемого средства они выполняют многие косметологические процедуры, например, чистку ступней. Средство для чистки пяток идеально справляется с въевшейся грязью, быстро ее растворяя. Если правильно использовать перекись водорода для пяток и выполнять все рекомендации, то ножки станут такими, как у маленького ребенка – мягкими и розовыми.
Справиться с огрубевшей кожей на ступнях может обычная перекись, которая имеется в любой аптеке и стоит дешево. Но нужно учесть, то очистить пятки с помощью перекиси водорода можно лишь в том случае, когда на них нет значительных повреждений.
Когда кожа на пятках еще не сильно грубая, специалисты советуют опустить кусочек ваты в раствор и протирать ним огрубевшие места на пяточках. Чтобы предотвратить неприятные последствия, перекись водорода для пяток лучше разбавить водой в соотношении 1:6.
Существует несколько основных моментов, которые следует учесть перед тем, как почистить пятки с перекисью водорода. Они таковы:
- Изначально ноги хорошенько вымыть с использованием мыла.
- Для того чтобы сделать ванночку не нужно использовать горячую воду.
- Чтобы вода дольше оставалась теплой, можно накрыть миску полотенцем.
- Если пятки сильно грубые, то держать их в тазу стоит около получаса, если кожа не совсем запущена, то достаточно и 20 минут. Следует соблюдать указанный период времени, иначе перекись существенно навредить коже.
- В таз с водой рекомендуется опускать одни пятки, а не всю ступню.
- Для лечения натоптышей рекомендуется приобретать 3% раствор пероксида.
- Делать процедуры нужно в вечернее время, перед сном.
- После того, как почистили пятки с перекисью водорода, в них стоит втереть специальный крем.
Чтобы ножка стала красивой, чистим пятки перекисью водорода регулярно. Всевозможные ванночки, компрессы и маски действуют быстро и результативно.
Косметологи выделяют несколько самых популярных рецептов, благодаря которым можно очистить пяточки. Они очень простые и недорогие:
- Нужно взять 150 миллилитров перекиси, развести ее в 1, 2 литре воды и вылить в большую миску. Затем следует опустить пятки, и держать ноги в воде не дольше 10-12 минут. Когда кожа посветлеет, нужно убрать отслоившуюся кожу, смазать ступни скрабом и надеть теплые носки.
- Взять 100 миллилитров перекиси водорода, 4 литра очень теплой воды и 60 грамм морской соли. Воду вылить в емкость, добавить туда соль, опустить пяточки и выждать 5-8 минут. Затем в воду добавьте раствор, и опустите ноги еще на 6 минут. После такой ванночки ножки нужно потереть щеткой и намазать лосьоном.
- Подготовить 1, 5 литра воды, 5 ложек перекиси и 1 ложку соды. Все хорошенько перемешать, опустить ножки в таз и выждать около 15 минут. Когда пяточки станут мягкими, огрубевшую кожу нужно аккуратно убрать специальной пилочкой.
В этом случае перекись водорода для пяток в рецепте должна быть 3%. Ванночки для пяток уместно выполнять тогда, когда кожа сильно загрубела, и проблема уже не решается с помощью ватного диска, смоченного в растворе.
На коже ступней у человека часто возникают натоптыши, которые причиняют много дискомфорта и даже боли. Для того чтобы выполнить очищение пяток, можно воспользоваться одним из рецептов масок и компрессов:
- Смешать пероксид и воду в соотношении 1:5, смочить в растворе кусочек ватки и положить его на пяточку. Сверху ватку прижать лейкопластырем и надеть носки. Выдерживать компресс нужно не менее пары часов, затем убрать ватку, положить на ее место лимон и снова все заклеить пластырем. Рекомендуется выполнить несколько процедур.
- Добавить в воду пероксид водорода, поместить ноги в емкость и подержать их в ней около 7 минут. После этого на мягкие ступни растолочь аспирин, и приклеить пластырь. Через несколько часов пластырь снять, порошок смыть, а ноги намазать любым скрабом. Применение растворов можно сочетать с масками.
- Залейте 300 миллилитрами воды 40 грамм сухого зверобоя, поставьте на слабый огонь и прокипятите около 5 минут. Отвар остудите, процедите. Затем добавьте 50 граммами перекиси водорода.
Вылейте отвар в миску, добавьте 1,2 литра горячей воды и поместите в нее ступни. Подержите ноги в средстве 10 минут, затем соскоблите отмершую кожу и смажьте лосьоном. - Маска для пяток с перекисью готовится следующим образом: взять чайную ложку глицерина и 7 ложек оливкового масла, все смешать, нанести на ступни, обмотать полиэтиленовым пакетом и надеть носки. После того как пройдет полчаса, маску следует смыть, излишки кожи убрать, а пяточки намазать кремом с глицерином.
Очищающие маски можно готовить и на основе эфирных масел.Например, масло чайного дерева, которое быстро смягчает грубую кожу и делает пятки нежными и гладкими. Эфирные масла помогут вам привести в порядок пяточки перед летом.
Современные модницы стараются быть идеальными во всем. Не оставляют они без внимания и собственные пяточки. Чтобы сделать ножки еще более привлекательными, нужно знать, как почистить пятки в домашних условиях.
Устранить отмершую кожу народными средствами получится путем использования следующих рекомендаций:
- Сделать ванночку с содой. Ложку соду следует разбавить в 0,8 литрах воды, которая должна быть теплой, вылить жидкость в миску и поместить туда ступни на 12 минут. Затем пятки можно обработать специальными скрабами, хорошо промыть и смазать любым кремом.
- Быстро и эффективно очистить ступни можно миндальным, облепиховым или персиковым эфирным маслом. Вещество следует аккуратно наносить на огрубевшую, пока оно полностью не впитается.
- Размягчить натоптыши, причины появления которых разнообразны, поможет лимонная кислота, ведь именно лимон борется с отмершим эпителием и предотвращает проникновение в организм инфекции. Небольшие кусочки лимона можно привязывать к ступням перед сном и снимать по утрам.
- Грязные пятки хорошо очищает яблочный уксус. В уксусе смачивают ватку и кладут ее на ступни на всю ночь.
- Свежий лук снимает воспаление и убивает микробы. Кроме того, он часто используется при борьбе с огрубевшей кожей на пятках. Лук нужно нарезать тоненькими кусочками, окунуть в сок лимона, посолить и привязать к пяточкам на ночь. Такую процедуру разрешено делать несколько раз в неделю.
- Ромашка – средство, которое обладает дезинфицирующим, противовоспалительным, смягчающим и очищающим эффектом. Можно заварить несколько пакетиков аптечной ромашки, смочить в растворе ватный диск и смазывать огрубевшие пяточки.
- 3 столовые ложки соли нужно растворить в 250 миллилитрах молока, вылить в емкость с горячей водой и парить в ней ступни на протяжении получаса. Нужно учесть, что соли, лучше если она будет мелкой, больше брать не стоит.
- Пищевой крахмал смешать с желтком и соком лимона, нанести массу на грубые пятки, обернуть полиэтиленом и укутать в носки.
- Можно прикладывать к пятке картофельное пюре или сырой картофель, натертый на крупной терке.
О том, как почистить пятки самостоятельно, без визита к косметологу, должна знать каждая девушка. Процедуры, которые помогут избавиться от натоптышей, можно проводить и дома.
Чтобы процесс очищения ступней не занимал много времени, специалисты рекомендуют воспользоваться специальными современными аппаратами. Стоит рассмотреть их более подробно.
- Популярный бьюти – гаджет – пилка Scholl. Это специальный прибор для чистки пяток, который убирает грубую кожу и часто используется в домашних условиях. Пилка быстро и безопасно очищает ступни, делает их розовыми и мягкими. Чистка пяток машинкой проводится с помощью валика из таких же гранул, которые располагаются на пилочке для ногтей. Валик вращается и устраняет огрубевшую кожу.
- Очищение электрической пемзой помогает добиться желаемого результата без каких-либо травм на коже. Проводить предварительное распаривание стоп не нужно, ибо пемза работает и с сухой кожей.
- Щетка уместна только в очень запущенных случаях, при наличии трещин на пятках . Она выглядит так же, как обыкновенный бритвенный станок и требует распаривания ног в теплой воде.
Огрубевшую кожу на пятках можно удалить различными способами. Самое главное – не запускать ступни и своевременно за ними ухаживать.
Смесью глицерина с уксусом специалисты рекомендуют пользоваться как для предотвращения трескания кожи, так и при огрубевших натоптышах. Многие люди задумываются над тем, можно ли применять глицерин в косметологии. Здесь нужно уточнить, что подобное средство хорошо притягивает и удерживает влагу, именно поэтому оно широко используется в косметологических целях.
Из глицерина с уксусом часто делают маску или ванночку для ног. Такие процедуры смягчают кожу и делают ее гладкой. Если пользоваться всеми указанными рекомендациями и знать, как очистить пятки, то можно не беспокоиться о том, что они потрескаются или на них появятся натоптыши.
источник
Если хочется иметь пятки как у младенца, народные средства, перекись водорода в частности, могут в этом помочь. Сухие, потрескавшиеся, огрубевшие пятки лечат различными средствами народной медицины. Предварительно рекомендуется проконсультироваться с дерматологом. Врач должен выяснить причину огрубевшей кожи на ногах.
К факторам, провоцирующим развитие сухости кожи, врачи относят:
- Плохой уход и недостаточное увлажнение кожи.
- Гиповитаминоз.
- Грибковые поражения.
- Ношение непрактичной, неудобной обуви.


Самостоятельное лечение пяток проводится на начальном этапе болезни. Если патология вызвана внутренними причинами (инфекция, нехватка микроэлементов), тогда проводится медикаментозная терапия (противогрибковые препараты, витаминные и минеральные комплексы). Такое лечение устраняет трещины на пятках, когда нетрадиционная медицина неэффективна.
Народная терапия включает в себя применение различных средств по уходу за кожей ног: терки, пилки, шлифовки, народные увлажняющие средства, ванночки для ног с растительными экстрактами. Уход за ногами — важная процедура, требующая регулярного выполнения. В противном случае трещины на ногах только усилятся.
Основные рекомендации по уходу за ногами:
- Для чистки огрубевшей кожи на пятках рекомендуют применять пемзы либо специальные терки. Категорически нельзя срезать ее бритвой, поскольку это спровоцирует усиленное нарастание грубой ткани.
- Терку в домашних условиях следует использовать на сухую кожу ног. Иначе человек рискует снять не только огрубевшую кожу, но и молодые клетки, что значительно усугубит ситуацию.
- Следует каждое утро и вечер увлажнять кожу ног. Для этого необходимо использовать питательные, смягчающие средства. Их наносят на кожу после ножной ванночки.
- Для поддержания гладкости, мягкости ножек необходимо регулярно использовать пилинги, ванночки, маски, массаж для ног. Также следует применять ванны для ног с растительными экстрактами.
Первый этап — смягчение кожи ног. Зачастую используют разнообразные ванночки, куда добавляют соль (морскую либо обычную кухонную), травяные отвары, экстракты. При желании ванночки для ног можно наполнить стеклянными шариками — смягчение и массаж обеспечен.
- Молочная. Смешивают теплое молоко и стружку мыла. Держать ножки не более получаса, затем обработать кожу пемзой. Рекомендуют ополоснуть ноги, нанести жирный крем. На ночь следует надеть носки для лучшего эффекта.
- Содовая ванночка для ног. Для приготовления подобной целительной ванночки следует развести в воде соду, мыльную стружку. Отпаривать ноги в ней до остывания воды. Затем пройтись по огрубевшим участкам ступней скрабом, пемзой. Далее ополоснуть ноги водой, нанести увлажняющее средство.
- Глицериновая ванночка. Это средство не только хорошо смягчает кожу, но и прекрасно удаляет трещины на пятках. Глицерин и яблочный уксус растворяют в теплой воде, окунают ноги на 20 минут. Затем следует отшлифовать пятки, ополоснуть их водой, нанести увлажняющее средство.
- Травяная ванна. Используют отвары трав (липы, календулы, алтея). Травы заливают кипятком, настаивают. Полученный отвар добавляют в ванну для ног. Наносят скраб, массируют пемзой, ополаскивают и смазывают ноги жирным кремом.
- Солевая ванночка. Предназначена для смягчения кожи ног, укрепления ногтей. Соль (лучше морскую) смешивают с мыльной стружкой, разводят горячей водой. Ноги окунают в ванну на 20 минут.
Перед тем как почистить пятки перекисью водорода, рекомендуется проконсультироваться с врачом. Это прекрасное средство может быстро справиться с проблемной кожей ног. Перекись водорода хорошо очищает и смягчает кожу, дезинфицируя и заживляя трещины на пятках.
Существует несколько рецептов, как можно улучшить состояние пяток перекисью водорода:
- Ванночка для ног с перекисью водорода, содой. Развести в горячей воде соду и перекись водорода, поместить туда предварительно вымытые ноги. Длительность процедуры зависит от состояния, степени запущенности кожи ног. Лечение пяток перекисью водорода займет до 10 минут. В запущенных случаях процедура может занять до получаса. Иногда может потребоваться несколько процедур (для достижения желаемого результата).
- Быстрое очищение кожи ног с перекисью водорода. Для этого в горячей воде растворяют соль. В раствор помещают ноги на 7-10 минут. Затем добавляют в воду перекись водорода, вновь держат ноги до 10 минут. Распаренную кожу ног очищают пемзой либо щеточкой для педикюра. На сухую кожу ног наносят смягчающий крем либо гель.
Рассматриваемое средство обладает высокой активностью, поэтому лечение перекисью водорода в домашних условиях проводится не чаще 2 раз в неделю.
В конце процедуры на чистую и сухую кожу наносят питательные кремы и гели. Это поможет восстановить мягкость, шелковистость кожи на ногах. Для усиления эффекта можно также надевать перед сном шерстяные носки — кожа будет смягчаться во время отдыха. Перекись водорода — действительно эффективное средство для борьбы с огрубевшей кожей стоп. Оно не только размягчает кожу, но и укрепляет, тонизирует сосуды на ногах, нормализуя потоотделение.
Чтобы очистить огрубевшую кожу стоп, используют пемзу, щеточки для педикюра. Для усиления их действия рекомендуют наносить скраб. Его можно приобрести за немаленькие деньги, а можно приготовить самостоятельно, сэкономив время и семейный бюджет. Зачастую применяют солевой скраб (смешать крупную морскую соль и любое косметическое масло) либо рисовый (смешать рисовую муку, яблочный уксус, мед и оливковое масло).
Маски для ног являются важной составляющей комплекса процедур для ухода за стопами. Они прекрасно питают, смягчают и восстанавливают кожу ног. Наносят их на предварительно очищенную, распаренную кожу. Действуют маски не менее 15 минут, затем их смывают теплой водой и наносят смягчающий крем. Рецепты масок:
- Абрикосовая маска. Используют для глубокого увлажнения, смягчения кожи. Абрикосы растирают до состояния каши, добавляют любое растительное масло (кукурузное, оливковое), ставят на огонь, но не доводят до кипения. Теплую маску наносят на кожу, заматывают пищевой пленкой, надевают шерстяные носки. Время воздействия — 30-40 минут.
- Кабачковая. Кашицу из овощей смешать с растительным маслом, толстым слоем нанести на ступни на 30 минут. Маска смягчает кожу, делая ее шелковистой, гладкой.
- Яблочная. Измельченное яблоко смешивают с ржаной мукой. Полученную кашицу наносят на кожу, укутывают пищевой пленкой на 45 минут. Для усиления эффекта можно надеть шерстяные носки.
Существует быстрое восстановление кожи ног. Подобные экспресс-методы применяют тогда, когда нет времени, но нужен ошеломляющий результат. Их нельзя применять часто, так как они могут навредить стопам:
- Крем для депиляции — отличное средство для восстановления кожи стоп. Его наносят толстым слоем на ноги, ждут 30 минут. Потом очищают ноги пемзой либо щеткой и наносят жирный крем.
- Распарить ноги в концентрированном растворе морской соли, перекиси водорода и горчичного порошка. Через 30 минут ноги отшлифовать пемзой, нанести жирный крем. Этот метод — находка в борьбе с пигментированными пятками и наличием трещин.
Трещины на ногах — настоящая проблема современности. Они доставляют множество неудобств, заставляя забыть об открытой обуви, оставляя зацепки на колготках. Кроме того, они достаточно болезненные, могут сильно воспаляться, доставляя значительный дискомфорт при ходьбе. Несколько рецептов избавления от них:
- Смешать в равных частях глицерин и уксус. Смесь наносить ежедневно дважды в день в участки повреждения. Длительность приема зависит от запущенности состояния. Данное средство быстро лечит трещины на ногах (в течение 4-5 дней).
- В борьбе с глубокими трещинами поможет морская соль, лимонный сок и глицерин. Развести эти компоненты в теплой воде, держать в такой ванночке ноги не менее 30 минут. Затем нанести на кожу смесь глицерина, лимонного сока и розовой воды, надеть х/б носки, продержав ноги в таком положении около часа. Такую процедуру следует делать через день.
- Крем для ног в домашних условиях. В его основе — масло жожоба, оливок либо миндаля. Туда добавляют эфирные масла лимона, лаванды. Такой крем прекрасно смягчает, питает кожу, заживляет ранки и трещины, предупреждает повторное их появление. Использовать ежедневно в качестве обычного крема.
- Лечение пяток можно проводить так: смешать вазелин, лимонный сок, эфирное масло лаванды. Смесь необходимо наносить на ночь на распаренную кожу стоп. Для усиления эффекта можно ноги укутать пищевой пленкой, надеть шерстяные носки.
- На ночь рекомендуют также использовать парафиновую маску, которая здорово избавит от пяточных трещин. Для этого смешивают парафин и кокосовое масло, растапливают смесь на водяной бане, наносят на кожу. Для усиления эффекта надевают на ночь тонкие носки.
Следует придерживаться несложных ежедневных процедур, которые помогут иметь идеальные пятки с ухоженным, красивым видом. Для проведения таких процедур необходимо использовать специальный крем для ног (смягчающий либо увлажняющий), терку-шлифовку для педикюра и запас свободного времени.
Алгоритм ежедневных процедур для красоты ножек:
- Нанести крем, дождаться его полного впитывания.
- Мокрой теркой обработать проблемные места, смачивая ее прохладной водой. Кожа должна стать мягкой, гладкой.
- Длительность процедуры займет до 5 минут. Через несколько дней результаты будут ошеломительные.
- По достижении желаемого подобные действия можно будет проделывать примерно раз в 7 дней.
Как предупредить образование натоптышей, трещин, огрубение пяток, можно узнать у дерматолога. Уход за пятками должен осуществляться постоянно. Следует применять маски, ванночки для ног, защищать кожу кремами и гелями. Обувь должна быть удобной (которая не станет натирать), желательно из натуральных материалов. В рационе должно содержаться огромное количество витаминов (особенно А, Е, D), растительных масел. Не следует забывать о фруктах, овощах и орехах.
источник
Каждая женщина хочет быть красивой, ухоженной и привлекательной. Для этого не обязательно посещать дорогие салоны красоты — ухаживать за своей внешностью можно и дома. Сегодня мы хотим поговорить о том, как применение копеечного средства — перекиси водорода, поможет пятки сделать нежными и гладкими.
В магазинах можно найти целый арсенал всевозможных средств по уходу за ногами. Но не все они эффективны, а вот цены у них довольно таки не маленькие. Поэтому если вы еще не приобрели дорогостоящий крем, то попробуйте очищение пяток перекисью водорода.
Причины появления трещин и огрубевшей кожи на стопах
У некоторых женщин появляются небольшие трещинки на пятках, кожа становится немного огрубевшей и шершавой. К такому результату может привести немало причин:
• недостаточный уход за стопами;
• ожирение или избыточный вес;
• грибок;
• сахарный диабет;
• нехватка витаминов;
• некачественная обувь;
• носки из синтетики.
Польза от применения перекиси
• Размягчает сухую кожу, что очень важно при уходе за ногами. Ведь сухие участки со временем становятся все грубее и начинают трескаться;
• Перекись легко справляется с грязью и пылью, скапливающейся в образовавшихся трещинках;
• Насыщает кожу ног кислородом;
• Это безвредное средство, так как является антисептиком, и не может нанести вреда вашей коже;
• После процедуры кожа пяток становятся более мягкой, а значит менее уязвимой.
Как правильно почистить пятки в домашних условиях с помощью перекиси:


• Перед тем как начать процедуру, ноги обязательно нужно помыть с мылом.
• Вода для ванночек не должна быть очень горячей.
• Чтобы вода быстро не остыла, можно накрыть таз большим полотенцем.
• Держать ноги в воде 10 минут – при небольшой сухости, ежели натоптыши очень твердые и грубые – 15 минут. Почему нельзя держать дольше? Потому что перекись может разъесть мягкую кожу ног.
• При распаривании ног с раствором перекиси, лучше всего постараться опустить только пятки, на которых образовалась грубая корка.
• Для лечебных ванночек лучше всего применять 3% раствор средства.
• Лучше всего делать очищение пяток вечером, перед сном.
• После распаривания ног с перекисью, нужно нанести на пяточки питательный крем.
Как почистить пятки от огрубевшей кожи с помощью перекиси водорода
Для того, чтобы стопа ног была красивая, нежная и не шершавая, можно делать ванночки, компрессы, домашние мази. Все это легко, просто, эффективно и дешево.
Ванночки для ног. Вариант № 1
На полтора литра теплой воды понадобится 200 мл перекиси. Опустить ноги в таз и оставить на 10 минут, можно прикрыть полотенцем емкость, чтобы вода не так быстро остыла. После этого грубая кожа станет намного светлее. Взять пилочку для ног и аккуратно удалить участки кожи. Смазать пятки кремом с глицерином, надеть носочки и отправиться спать.
На четыре литра теплой водички понадобиться 100 мл аптечной перекиси и 50 г морской соли. Вначале растворить соль в тазу, опустить ноги и подержать минут 7-8, затем добавить раствор и держать еще пять минут. Ступни обработать пемзой, нанести любой крем, и для лучше эффекта надеть носки.
Если проблема не большая, то за один раз она уйдет. Но если ноги запущенны, и даже появились трещины, то процедуру нужно будет повторять несколько раз (1-2 раза в 10 день будет достаточно).
• 1.5 литра воды
• 4 ложки перекиси 3%
• 1 ложка пищевой соды
Все ингредиенты размешать в теплой водичке, опустить обе ноги и выдержать 10-15 минут. Стопы размякнут, и можно будет легко убрать огрубевшую кожу пилочкой для ног. Делать это нужно не спеша, аккуратно, ни в коем случае не применять лезвие или другие более грубые предметы. Обработавшие пятки обязательно смазать кремом для ног.
Возможно вас заинтересует: сода пищевая, польза и вред, отзывы, как принимать по Неумывакину.
Компрессы. Вариант № 1
Зачастую появляются на ногах натоптыши, которые вызывают неприятные ощущения и боль при ходьбе. Возникнуть они могут из-за твердой и неудобной обуви, избыточного веса, или плохого ухода за стопами.
Как почистить пятки перекисью водорода? С помощью компресса, приготовленного таким образом: смочить ватный тампон в растворе пероксида и воды (1:5), приложить к огрубевшему участку. Ватку закрепить широким лейкопластырем и надеть носки. Такой компресс можно держать час-другой. Затем убрать тампон, и на его место приложить дольку свежего лимона, опять прикрепить пластырем и оставить еще на пару часов.
Процедура, как видите, занимает немного больше времени, чем обычные ванночки, но после этого натоптыш легко удалится обычной пемзой. Красота требует не только жертв, но и времени.
Как очистить пятки перекисью? Ноги распарить в воде с добавлением перекиси в течение 7-10 минут. Затем на слегка влажные ступни приложить растолченную таблетку аспирина и сразу же наклеить лейкопластырь. Лечь, и отдохнуть пару часов, после чего удалить остатки порошка, промыть, смазать кремом.
Маски для пяток
Маска, которая поможет почистить пятки с помощью перекиси водорода, готовится совершенно просто. Если стопы сильно запущенные, появились болезненные трещины, то вылечить их поможет домашний крем. Вначале нужно хорошенько распарить ноги, не применяя слишком горячую воду, с 3% перекисью (примерно 40 мл на 3 литра). Пока вы делаете ванночку, есть время, и можно приготовить лечебную мазь.
В чистую баночку всыпать аспирина 10 шт, предварительно растерев, добавить йода 10 мл, и медицинского спирта 100мл. Перемешать деревянной или пластмассовой палочкой, маска для ног готова.
Ноги распарились, потрите их слегка пемзой, особой силы не применяйте, иначе вы можете причинить себе боль. Подготовленные и высушенные пятки смазать приготовленным кремом. Для того, чтобы трещины быстрее затянулись, прикладывайте мазь ежедневно, после водных процедур на ночь. Ваши ножки быстро приобретут красивый вид.
Примочки. Рецепт 1
Ножки помыть с мылом, протереть мягким полотенцем. Два ватных тампона смочить в аптечной перекиси, разведенной водой (соотношение 1:4), приложить на пяточки (можно по два на одну ногу). Замотать пленкой и оставить 5-7 минут, обработать пилочкой для ног, и после всей процедуры нанести крем.
Медицинскую марлю или бинт смочить в растворе пероксида и воды, и тщательно протирать проблемные участки. По мере высыхания марлю смачивать и продолжать процедуры в течение 5-7 минут. После такой примочки грубая кожа слегка размягчится и даже посветлеет. С помощью специальной пилочки обработать ступни ног, и смазать питательным или детским кремом.
Противопоказания
Не подходит чистка пяток перекисью водорода:
• Людям, страдающим сердечными заболеваниями;
• При болезни вен – тромбофлебите;
• Людям, перенесшим операции с пересадкой органов.
Надеемся, мы вам достаточно подробно рассказали, как сделать пятки как у младенца, применив народные средства и перекись водорода.
Читать еще: рожа на ноге, фото, самое эффективное лечение, отзывы.
источник
пятки как у младенца – народные средства —

Быть красивой и ухоженной –– одна из важнейших потребностей каждой женщины. Безупречным (или почти безупречным) должно быть все, в том числе такие «мелочи», как пятки. С помощью простых народных средств и перекиси водорода можно сделать пятки как у младенца – гладкими, нежными и красивыми.

Грубая, шелушащаяся, в трещинах и натоптышах кожа подошв причиняет не только эстетическое неудобство. Боль и жжение при ходьбе, инфицирование тканей через повреждения кожи грибками и другими болезнетворными микроорганизмами, экзема, гнойничковые заболевания –– вот неполный перечень неприятностей, грозящих женщинам, уделяющим недостаточно внимания гигиене ступней.
Огрубение и трещины: ищем причину
Когда же пора забить тревогу? Если кожа на пятках немного огрубела, стала шершавой, уже есть повод задуматься. Возможно, причина в нехватке витаминов групп А и Е. Или вы носите неудобную обувь, колготки из синтетики, вследствие чего ноги постоянно потеют, подвергаются ненужному давлению.
Бывает, что причина трещин и огрубения кожи (особенно, если это уже имеет выраженный характер) кроется в болезни – – нарушении работы щитовидной железы, диабете или же грибковой инфекции. Чтобы исключить заболевания, следует проконсультироваться у дерматолога и эндокринолога. Если же причина не в болезнях, приступайте к спасению своих пяточек самостоятельно.
Как почистить пятки перекисью водорода
Сегодня косметический рынок перенасыщен товарами по уходу за пятками. Однако отнюдь не факт, что самое дорогое средство будет самым эффективным. Зачастую очень простые в использовании народные средства могут дать фору дорогущему крему или бальзаму. Одно из таких чудодейственных снадобий – обыкновенный пероксид, который есть в каждой домашней аптечке. Теперь разберем, как почистить пятки с помощью перекиси водорода.
Рецептов сделать ваши пяточки нежными, как у младенца, несколько.
Ванночка для ног
Потребуются следующие ингредиенты:
- перекись водорода — 200 мл;
- вода – 1200 мл.
Приготовление:
- В воду, нагретую до 60 градусов, добавьте раствор 3% перекиси, тщательно перемешайте получившуюся жидкость (если нет градусника для воды, то ориентируйтесь по собственным ощущениям: вода должна быть теплой, выше температуры тела, но не горячей).
- Подержите ноги в ванночке в течение 5 минут.
- Почистите подошвы с помощью пемзы или жесткой щетки.
- Обработайте ступни кремом с глицерином, для того, чтобы смягчить кожу.
Видео об уходе за пятками перекисью водорода – детально и понятно:
Ванночка с солью
Ингредиенты:
- вода — 4 л;
- соль — 50 г;
- Н2О2 — 100 мл.
Приготовление:
- Нагрейте воду примерно до 70 градусов, всыпьте соль и хорошенько перемешайте.
- Распарьте ноги в полученном растворе в течение 5-8 минут.
- Затем добавьте перекись, перемешайте растров и подержите в нем ступни еще пять минут.
- Удалите омертвевшую кожу пемзой, смажьте ноги кремом.
Если вы не хотите возиться с ванночкой, можно обойтись обтираниями. Для этого необходимо приготовить слабый раствор пероксида водорода с водой — на шесть частей теплой воды одна часть перекиси. Смоченным в растворе ватным тампоном оботрите кожу на подошвах. Делать это нужно около 3-5-ти минут, или столько, сколько требуется, чтобы кожа размягчилась. Далее по знакомой схеме – почистить пемзой, смазать смягчающим кремом.
Важно! Все процедуры следует проводить только после того, как вы тщательно вымоете ступни ног с мылом. Ванночки лучше делать перед сном.
Если процесс зашел слишком далеко и на пятках появились трещины, вышеописанные процедуры повторите несколько раз, а затем используйте их регулярно с интервалом 1-2 недели. В этом случае вы не только избавитесь от трещин, но и от такой неприятной проблемы, как потливость ног, поскольку ванночки с перекисью тонизируют и укрепляют кровеносные сосуды ног и регулируют работу потовых желез.
Уход за пятками с глубокими трещинами
Лечение перекисью водорода трещин на пятках позволяет в короткие сроки избавиться от проблемы. В этом случае пероксидные ванночки дополняем смесью глицерина (продается в аптеке) и столового уксуса. Ингредиенты смешиваются в равных пропорциях (в каких пропорциях?) и наносятся на размягченные и очищенные пятки. Надеваем шерстяные носки, и спать до утра.
Перекись водорода –– недорогое, но очень эффективное средство для того, чтобы поддерживать ваши пяточки в безупречном состоянии. Важно делать процедуры регулярно, и тогда вы забудете о трещинах, натоптышах и потливости ног.
Важно! Помните, что пероксид — это сильнодействующее вещество. Манипуляции по очистке пяток можно проводить не более двух раз в неделю. Кроме того, не пытайтесь увеличить концентрацию раствора, — большего эффекта это не даст, а вот повредить вашей коже сможет.
С помощью перекиси водорода и народных средств ваши пятки будут как у младенца – проверено!
Источник
Грибок ногтя может быть ужасно иметь дело. Начинаясь с желтого пятна, грибок растёт по ногтю. И если его не лечить на ранних стадиях, он может расти, покрывая весь ноготь, утолщая его и даже растрескивая, вызывая боль и нежность. К счастью, есть домашние методы лечения, которые могут помочь в лечении этой проблемы, наиболее распространенной из которых является окислительная терапия. Окислительная терапия включает использование перекиси водорода для лечения грибка ногтей.Продолжайте читать, чтобы узнать больше о том, как это работает и как использовать перекись водорода для лечения грибка ногтей.
Является ли перекись водорода эффективным средством для лечения грибка ногтей?
Перекись водорода — это домашнее средство, которое используется для дезинфекции мелких царапин и порезов. При использовании для лечения грибка ногтей его противогрибковые свойства убивают грибок, позволяя отрастить поврежденную часть ногтей. Жидкость имеет несколько применений в качестве антисептика, дезинфицирующего средства, окислителя, отбеливателя, а также в качестве противогрибкового средства (1).Его сильные противогрибковые и антисептические свойства эффективно борются с грибком ногтей (2).
При регулярном использовании лечение может исцелить ваши ногти в течение недель или месяцев, в зависимости от тяжести инфекции. Рекомендуется продолжать лечение в течение нескольких месяцев после того, как ваш ноготь восстановится, чтобы предотвратить будущие грибковые инфекции. Несмотря на то что научных исследований по этому лечению не так много, это проверенное и проверенное домашнее средство, которое обязательно даст вам оптимальный результат.
Здесь я собрал подробное пошаговое руководство о том, как использовать перекись водорода для лечения грибка ногтей.
Как использовать перекись водорода для лечения грибка ногтей
1. Замочите ноги в перекиси водорода
Вам понадобится
- 3% перекись водорода
- Дистиллированная вода
- Пластиковая ванна
- Ткани
Время
Время 30 минут
Метод
- Смешайте в пластиковой ванне равные части перекиси водорода и дистиллированной воды.
- Убедитесь, что вы не используете ничего более сильного, чем 3% раствор перекиси водорода; или это может повредить вашу кожу.
- Замочите ногти, которые были поражены грибком в этом растворе.
- Подождите 30 минут.
- Высушите ногти сухой тканью. Утилизируйте ткань после использования.
- Убедитесь, что ваши ногти полностью высохли, прежде чем покрывать их.
Как часто?
Вы должны повторять этот процесс каждый день до и даже после того, как проблема исчезнет.Избавиться от грибка ногтей нелегко и потребует много терпения и усилий.
Почему это работает
Эта окислительная терапия с использованием перекиси водорода очень эффективна при лечении грибка ногтей. Метод включает использование перекиси для замачивания инфицированных и пораженных ногтей. Когда уровень кислорода увеличивается, грибок на ваших ногтях разрушается.
2. Уксус и перекись водорода для грибка ногтей
Вам понадобится
- 3% перекись водорода
- Белый уксус / яблочный уксус
- Дистиллированная вода
- Пластиковая ванна
- Ткани
ПРИМЕЧАНИЕ
При методе 1 часто упоминается как решение грибка ногтей в Интернете, мы рекомендуем использовать метод 2.Это связано с тем, что при определенных условиях смешивание перекиси водорода и уксуса может привести к образованию перуксусной кислоты, которая является едким химическим веществом, которое не обладает необходимыми свойствами для лечения грибка ногтей.
Время
Метод 1 — 10 минут
Метод 2 — 30 минут
Метод 1
- Смешайте равные части перекиси водорода, дистиллированной воды и уксуса в пластиковой ванне.
- Убедитесь, что вы не используете ничего более сильного, чем 3% раствор перекиси водорода; или это может повредить вашу кожу.
- Замочите ногти, которые были поражены грибком в этом растворе.
- Подождите 10 минут.
- Высушите ногти сухой тканью. Утилизируйте ткань после использования.
- Убедитесь, что ваши ногти полностью высохли, прежде чем покрывать их.
Метод 2
- Смешайте в пластиковой ванне равные части перекиси водорода и дистиллированной воды.
- Выполните шаги, указанные в первом методе.
- На второй день выполните те же шаги, используя равное количество уксуса и дистиллированной воды.
- Продолжайте чередовать перекись водорода и уксус, пока проблема не утихнет.
Как часто?
Вы должны повторять этот процесс каждый день до и даже после того, как проблема исчезнет. Избавиться от грибка ногтей нелегко и потребует много терпения и усилий.
Почему это работает
Уксус — это кислый раствор, который помогает уменьшить зуд и восстанавливает баланс pH вашей кожи и ногтей. Эти свойства помогают жидкости создавать неблагоприятную среду для размножения грибов, убивая инфекцию.Яблочный уксус помогает уменьшить воспаление, уменьшая боль, вызванную грибком ногтя.
3. Пищевая сода и перекись водорода для грибка ногтей
Вам понадобится
- ½ стакана пищевой соды
- 1 стакан 3% перекиси водорода
- ¼ стакана белого уксуса
- 4 чашки теплой воды
- ½ стакана английской соли
- Пластиковая ванна
- Ткани
Время
10 минут
Метод
- Смешайте пищевую соду, перекись, уксус, соль Эпсома и воду в пластиковой ванне, пока они не будут хорошо перемешаны.
- Убедитесь, что вы не используете ничего более сильного, чем 3% раствор перекиси водорода; или это может повредить вашу кожу.
- Замочите ногти, которые были поражены грибком в этом растворе.
- Подождите 10 минут.
- Высушите ногти сухой тканью. Утилизируйте ткань после использования.
- Убедитесь, что ваши ногти полностью высохли, прежде чем покрывать их.
Как часто?
Вы должны повторять этот процесс каждый день до и даже после того, как проблема исчезнет.Избавиться от грибка ногтей нелегко и потребует много терпения и усилий.
Почему это работает
Пищевая сода содержит противогрибковые свойства, которые помогают предотвратить рост грибка. Это решение помогает сбалансировать уровень pH кожи, одновременно убивая грибок.
Дополнительные советы по лечению и профилактике грибкового заболевания ногтей
- Вымойте и продезинфицируйте всю обувь и носки.
- Дезинфицируйте кусачки для ногтей горячей водой и спиртом.
- Держите пальцы рук и ног закрытыми, когда вы находитесь на улице.
- Держите ногти короткими и чистыми.
- Тщательно высушите ногти после мытья рук и ног.
- Регулярно опрыскивайте перчатки и обувь противогрибковыми спреями, чтобы убить оставшиеся грибы.
- Всегда правильно сушите обувь и носки. Влага — ваш злейший враг, поскольку она создает питательную среду для грибка.
Побочные эффекты применения перекиси водорода для лечения грибка ногтей
Если у вас возникли какие-либо из следующих побочных эффектов, попробуйте использовать раствор слабее, чем 2%.Вы также можете попробовать разбавить раствор водой.
- Перекись водорода может раздражать кожу, вызывая покраснение, жжение и слабый зуд.
- Он также может высушить кожу и вызвать потрескавшиеся ноги.
- Перекись может вызвать отшелушивание кожи.
Если вы когда-либо заметили изменение цвета на вашей коже, это может быть грибок ногтя. В следующий раз, когда это произойдет, вы знаете, что делать. Вы когда-нибудь имели дело с грибком ногтей? Что помогло тебе это лечить? Расскажите нам в разделе комментариев ниже.
Рекомендуемые статьи:
Была ли эта статья полезной?Связанные
Следующие две вкладки изменяют содержимое ниже. ,Ванна с перекисью водорода
Как сделать ванну с перекисью водорода? Это очень просто: добавьте ½ чашки к 1 стакану 35% перекиси пищевого качества в ванну, наполненную водой. Затем зайти и полежать, желательно на 30 минут или дольше для приятного замачивания. Это оно!
Это, кажется, покрывает это ……
Да, но вы хотите узнать еще ????
Сколько еще раз? Могу ли я использовать вместо этого 3% перекиси?
Обычная рекомендация — от 1/2 до 1 стакана 35% перекиси водорода для ванны с перекисью водорода.Это равно 6-12 чашкам 3% перекиси водорода. Обычно коричневая бутылка из аптеки стоит 2 чашки, так что в ванне будет от 3 до 6 бутылок по 3%.
Я видел рекомендуемое количество, начинающееся ниже — с чашки с 35% перекиси. Но обычно это ½ до 1 чашки 35%, что рекомендуется.
Да, можно использовать больше, но я действительно рекомендую НЕ использовать больше , чем 1 чашку (35%), если вы не приняли много-много ванн с чашкой и не знаете, что у вас нет побочных эффектов, которые неудобны.Даже тогда я бы очень осторожно увеличивал сумму и очень медленно набирал .
Что это за побочные эффекты?
Ох, прости, что прыгнул вперед. Ну, принимать ванну с перекисью водорода — это все равно что давать себе кислородную добавку. То есть есть предположение, что мы можем поглощать часть кислорода через нашу кожу. И люди сообщают о всевозможных положительных и отрицательных эффектах от пероксидных ванн. Говорят, что пероксидная ванна очень детоксифицирует.
Некоторые люди сообщают о таких проблемах, как головные боли и жидкий стул после купания с перекисью. Много раз люди воспринимают эти симптомы как «детоксикационные реакции» — организм проводит некоторую уборку с помощью дополнительного количества кислорода, которое вы обеспечили. Вот почему я сказал, что не рекомендую использовать больше, чем рекомендуемой суммы. По крайней мере, до тех пор, пока вы не почувствуете себя комфортно с пероксидными ваннами.
Я использовал до 4 чашек 35% перекиси в ванне с водой. И да, я работал над этим очень и очень постепенно.Я думаю, что это довольно необычно использовать так много.
Я также прочитал рекомендацию не принимать ванну с перекисью ночью, потому что некоторые люди сообщают, что дополнительный кислород дает им много энергии, поэтому ложиться спать и спать может быть сложно. Лично я не обнаружил, что это так. (Но это звучит как хорошая проблема!)
Ванны с перекисью водорода не являются лечением или профилактикой заболеваний. Но, как я уже сказал, пероксидная ванна считается способом поглощения кислорода — дополнением кислорода.
Почему перекись «пищевой»
А Потому что пищевая перекись не имеет стабилизаторов, которые есть у большинства других видов перекиси. Пищевой сорт «чище». Вы можете использовать любой вид перекиси — разные виды имеют разные стабилизаторы. (Если вы используете другой вид, обязательно проверьте процент (концентрацию), чтобы вы использовали эквивалентное количество.)
Что еще идет в баню?
Вы также можете использовать соль или эфирные масла, или что-либо еще, что вы хотели бы использовать в ванне, вместе с перекисью водорода.Я использовал соли Эпсома, эфирные масла и травяные настои для своих пероксидных ванн.
Перекись отбелит ваши волосы?
Это зависит от того, сколько пероксида вы используете, и как долго и как часто вы остаетесь в пероксидных ваннах. Но, да, это может отбелить ваши волосы на теле, а также волосы на голове (если вы положите волосы в воду).
Подробнее о том, как перекись используется для (намеренно) отбеливания волос!
В эти дни я держу свои волосы подальше от воды.Когда я принимал много ванн с 2-4 чашками 35% перекиси на ванну, мои волосы обесцвечивались (очень постепенно осветлялись). Сначала мне это нравилось, но я обнаружил, что мои волосы стали сухими и ломкими. Так что теперь я держу свои волосы подальше от воды.
Что будет делать ванна с перекисью водорода?
Я не претендую на то, чтобы знать. Ну, я знаю, что перекись убьет любые анаэробные микробы в воде и на вашей коже. Я думаю, что идея о том, что мы принимаем кислород с помощью пероксидных ванн, вполне верна, хотя я не знаю, пытался ли кто-нибудь измерить это.
Я прочитал много личных отчетов о хороших и неприятных результатах. Конечно, ваш пробег может отличаться.
Если вы используете рекомендуемые уровни перекиси, я не думаю, что опасно принимать ванну с перекисью водорода. Я полагаю, что это похоже на принятие соленых ванн или ванну, пропитанную травами: это может быть полезно, и терять нечего. Где-то всегда есть исключение — тот, кто взял траву, которая причинила им вред. Но, я думаю, вы знаете, что я имею в виду — с рекомендованными уровнями перекиси риски кажутся небольшими.
Без сомнения, я смотрю на это так, потому что я принял десятки ванн с перекисью водорода, так что все это кажется мне довольно «ручным».
Это нормально, чтобы перекись воды уходила в канализацию?
Да, я думаю это нормально. Он пойдет в центр очистки сточных вод и убьет там много анаэробных бактерий, и в ходе этого процесса он распадется на воду и кислород.
Если вам посчастливилось жить в деревне, и вода из вашей ванны выходит на сушу или в ручей, это, вероятно, хорошо, но у меня есть некоторые опасения по поводу концентрации перекиси в воде.Например, он может быть слишком сильным, чтобы выпускать его прямо в поток.
Если вода из вашей ванны поступает в вашу собственную септическую систему, это, вероятно, будет хорошо для нее.
Как насчет подачи воды для ванны в сад?
О, я вижу, вы уже читали страницы о садоводстве! Да, это хороший способ повторно использовать воду для ванны.
Если вы хотите подавать использованную пероксидную ванну на свои растения, вам нужно ограничиться биоразлагаемым мылом. Без соли, конечно.Вам нужно планировать заранее, чтобы в воду для ванны не помещалось то, что вам не нужно на растениях.
Как видите, здесь, если у вас есть ванна, которая содержит от 25 до 35 литров воды (что довольно типично), то вы можете использовать примерно до 1-1,5 стакана 35% перекиси в ванне, а затем кормить водой до ваши растения. Если вы используете на меньше пероксида на , чем это, это совершенно нормально для ваших растений. Меньше всегда хорошо.
Если вы используете на больше пероксида на , чем у вас, вы получите более сильную водно-пероксидную смесь, чем то, что рекомендуется для полива растений.То, что слишком сильно, открыто для обсуждения (или эксперимента). Что вы можете сделать, это добавить дополнительные вода в ванну (после того, как вы закончили купание), чтобы еще больше разбавить перекись.
Если ваша ванна намного больше или намного меньше, вам нужно будет рассчитать количество воды в ванне.
Что-нибудь еще знать?
Мне кажется, что принятие ванны с перекисью водорода слегка сушит мою кожу. Ничего особенного, но, возможно, немного сушки. Вы можете использовать лосьон или масло потом, если хотите.
Вернуться на страницу Как принять ванну с перекисью водорода на главную страницу по использованию перекиси водорода …
Подписаться на новостную рассылку исследователей перекиси водорода
Наша новостная рассылка будет держать вас в курсе новых добавленных страниц, а также некоторых приключений, которые вы можете попробовать дома:
Не беспокойся! Ваш адрес электронной почты будет использоваться ТОЛЬКО для отправки вам информационных бюллетеней.
ед. Устраняет солнечный кератоз
Я заказал бутылку 3% раствора h3O2 через Интернет и начал пить перекись водорода. Это несколько капель пищевого качества 3% в стакане отфильтрованной воды три или четыре раза в день, увеличивая дозировку ежедневно в соответствии с вышеупомянутой книгой.
Также я начал наносить капли 3% на лицо и ноги, где я продолжаю получать солнечные кератозы в результате серфинга в Австралии более тридцати лет назад.
Солнечный кератоз — это небольшой утолщенный чешуйчатый нарост (или комок) на коже, вызванный воздействием солнца в течение многих лет.Несколько могут развиваться. Они обычно безвредны. Тем не менее, лечение обычно рекомендуется, так как существует небольшой риск того, что солнечный кератоз может в конечном итоге превратиться в рак кожи.
У меня был один порез на плече, который, по словам доктора, был злокачественным. Обычно они просто замерзают жидким азотом, который жжет как сумасшедший и оставляет (постоянные) красные отметины.
После нескольких дней самостоятельной перекиси водорода, по словам мамы, мое лицо выглядело лучше. Она имела в виду красные следы, оставшиеся после обработки жидким азотом на протяжении многих лет.(Я не говорил ей о росте на моей ноге, пока он не оторвался.)
Я использовал 3% перекиси водорода примерно за три недели. К тому времени 35% решение прибыло. Я разбавил немного в маленькой коричневой дозирующей бутылочке, которую я использовал для ухода за кожей, и продолжил делать это самостоятельно.
Для питья я использовал пипетку для подсчета капель 35% в стакан с фильтрованной водой трижды в день. Увеличиваясь на две капли каждый день, я достиг максимума, предложенного двадцать пять капель.К тому времени это была грязная дегустация, и я был рад остановить эксперимент.
Кроме того, я стремился вернуться к режиму витаминов, который обратил мою болезнь сердца. Рекомендуется не принимать витамин С, когда вы принимаете h3O2, и я чувствовал, что жертвую важной частью своей обычной рутины здоровья.
Выводы о терапии перекисью водорода
Я перестал пить перекись водорода, потому что это противоречит моему режиму приема витаминов. В противном случае я бы, вероятно, продолжил.Тем временем я буду продолжать чистить зубы и / или использовать его как жидкость для полоскания рта. У меня много лет была проблема с удалением десен, и перекись водорода, кажется, исправила это.
Другие преимущества были субъективными. Трудно доказать, что употребление перекиси водорода помогло удалить ртуть (из амальгамных пломб, которые у меня были с детства — после удаления) из моей системы.
Результаты внешнего использования перекиси водорода гораздо легче наблюдать. Все кожные заболевания улучшились — кератоз, грибок под ногтем, изменение цвета ногтя.
Итак, перекись водорода — чудодейственное вещество, которое многие утверждают, что оно есть? На мой взгляд, да. Я считаю себя счастливым, что обнаружил это, и теперь оно занимает постоянное место в моем арсенале здоровья.
Однако через несколько лет я обнаруживаю пользу для здоровья кокосового масла и использую его вместо h3O2.
Тонзилитные пробки лечение у детей: причины появления, симптомы и методы лечения
причины появления, симптомы и методы лечения
5 октября 2018 Последняя редакция: 17 декабря 2019 Болезни полости рта Автор статьи:Тонзилитные пробки — это гнойные скопления размером от 1 мм до нескольких сантиметров, образующиеся в углублениях (или лакунах) нёбных миндалин. Зачастую такая патология встречается при запущенном или недолеченном тонзилите. Нагноения доставляют человеку боль и дискомфорт при еде, но на первых порах могут и вовсе остаться незамеченными.

Основной причиной их появления служат попавшие в ротовую полость патогенные микроорганизмы, которые в случае ослабленного иммунитета начинают усиленно размножаться. При отсутствии своевременного лечения возможны серьёзные осложнения, поэтому при первых признаках заболевания рекомендуется обратиться к врачу.
Основные симптомы
Выраженность симптомов зависит от размеров гнойных формирований и стадии основной болезни. Так, при хроническом тонзилите признаки патологии не так ярко выражены, как в случае его острой стадии. То же самое относится и к размерам: небольшие тонзилитные пробки (от 1-2 мм) не вызывают болезненных ощущений, в то время как крупные становятся причиной дискомфорта и неудобств.
В целом же, симптоматика болезни выглядит следующим образом:
- Неприятный гнилостный запах изо рта.
- Белый налёт на языке.
- Покраснение слизистой оболочки гортани (при визуальном рассмотрении).
- Выраженная отёчность нёбных миндалин с образованием желтовато-белого налёта на их поверхности.
- Болезненные ощущения при глотании.
- Беспричинное першение или жжение в горле.
- Увеличение
Тонзилитные пробки у детей лечение дома |
Оглавление [Показать]Тонзилитные пробки в горле – нередкое явление на фоне хронических воспалительных заболеваний ЛОР-органов.
Даже при нормальном самочувствии обнаружение небольших гнойных очагов желтовато-серого цвета на миндалинах вызывает обеспокоенность у многих пациентов.
Стоит ли бить тревогу в таких ситуациях? Как лечить горло? Обязательно ли сразу удалять миндалины, чтобы неприятный симптом больше никогда не беспокоил?
Для ответа на вопросы сначала следует ознакомиться с механизмом происхождения тонзиллолитов.
Тонзилитные пробки: что это такое? Миндалины – один из первых иммунных барьеров на пути болезнетворных бактерий и вирусов. Их поверхность испещрена лакунами – щелевидными извитыми углублениями.
Тонзиллолиты – это застойное содержимое лакун. Они представляют собой скопление омертвевших клеток (чужеродных и собственных), продуктов их распада.
При длительном сохранении меняют свою структуру за счет отложения солей кальция.
Тонзиллитные камни могут быть единичными и множественными. Их размер начинается от 1 мм и в некоторых случаях заканчивается несколькими сантиметрами.
В зависимости от состава и длительности существования тонзиллолиты могут быть желтыми, серыми, красноватыми и даже коричневатыми.
Не каждый гной успевает кальцифицироваться. На ранних этапах определяются белые, рыхлые очаги небольших размеров.
Причины образования тонзиллитных пробок
От чего появляются скопления гноя? Существует довольно много различных причин. Самые основные из них:
Хронический тонзиллит – воспаление миндалин с периодами обострения и ремиссии на протяжении длительного времени. Несмотря на эпизоды относительного благополучия, «дремлющий» очаг инфекции вызывает местные структурные изменения. Это приводит к нарушению самоочищения каналов, скоплению и кальцификации гнойных масс.
Острые инфекции – гнойные ангины (лакунарная, фолликулярная, флегмонозная). В 8 из 10 случаев образуются пробки при тонзиллите из-за бета-гемолитических стрептококков группы А. Реже речь идет стафилококках, вирусах, дрожжеподобных грибках. Присутствует информация об обнаружении в гландах хеликобактер пилори, но эта инфекция не играет решающей роли в формировании ангин.
как избавиться от казеозных пробок в гландах
Гнойники в горле (миндалинах, гландах): как лечить у взрослых
Поскольку гнойники в горле бывают вызваны разными патогенами – бактериями, вирусами, грибками, то и лечение в каждом конкретном случае будет отличаться. Терапевтические меры зависят от диагноза пациента.
Медикаментозная терапия
Для борьбы с возбудителем инфекции применяют терапию различными медикаментами – антибиотиками, противовирусными препаратами, антигрибковыми средствами.
Антибиотики
Такая терапия эффективна лишь в том случае, если инфицирование организма вызвано бактериями. Чтобы избавиться от гнойников в горле, используются:
Противовирусные препараты
Причиной образования гнойников в горле может быть вирусная инфекция.
 В таком случае лечить патологию нужно противовирусными препаратами:
В таком случае лечить патологию нужно противовирусными препаратами:
- Анафероном;
- Амиксином;
- Арбидолом;
- Кагоцелом;
- Вифероном;
- Гропринозином;
- Цитовиром.
Противогрибковые средства
Эти препараты окажут лечебное действие лишь в том случае, если гнойники появились в результате деятельности грибов из рода Кандида.
Такие лекарства называют антимикотиками:
- Флуконазол – эффективно лечит молочницу в горле за несколько дней. Лучше применять в виде пастилок и таблеток.
- Кетоконазол – препарат принимают в капсулах, лечение длительное, не менее 2 недель.
- Амфотерицин – используют в виде ингаляций и антимикотического крема.
- Нистатин – эффективное средство с минимумом побочных эффектов. Применяют в виде таблеток и мазей.
Местная терапия
Такой вид лечения предполагает использование ингаляций, полосканий, орошения, промывания антисептическими растворами.
Ингаляции
Ингаляции считаются действенным средством борьбы с гнойниками. Для их проведения используют специальные приборы – небулайзеры (ингаляторы).
Применяемые антисептические растворы эффективны в отношении не только бактерий, но также вирусов и грибков.
Какие препараты используются для ингаляций:
- Биопарокс – лекарство широкого диапазона действия. Комплект включает в себя насадки для горла, ротовой полости и носа.
- Декасан – лекарство смешивают с физраствором в пропорции 1 к 1. Для ингаляций используют мундштук.
- Фурацилин – для ингаляций применяют специальный раствор. Процедуру проводят 2 раза в день.
- Мирамистин – препарат комплексного действия. Лекарство смешивают с физраствором. Ингаляции делают дважды в день.
- Минеральная вода – лучше брать не газированные «Ессентуки» или «Нарзан». Процедура способствует устранению отека гортани и восстановлению тканей.
Полоскания и промывания
Для этих процедур используются как медикаментозные препараты, так и народные средства:
- равные части коры дуба и ромашки аптечной залить кипятком, дать настояться. Остывшей жидкостью полощут горло несколько раз в день;
- взять одинаковое количество мяты и шалфея, залить водой, довести до кипения и потомить на слабом огне 2 – 3 минуты. Полоскать горло охлажденным средством можно каждые 2 часа;
- щепотку морской соли растворить в стакане подогретой воды. Полоскания полученным лекарством следует проводить до 5 раз в день;
- применяют орошения горла с использованием Ингалипта, Мирамистина, Гексорала, ИРС-19;
- промывать пораженную область можно раствором Фурацилина, Йодинолом, борной кислотой, Хлорофиллиптом (спиртовым раствором). Для более тщательной обработки гнойников используют шприц или спринцовку.
Такие процедуры проводят в домашних условиях и в поликлинике.
Дополнительные меры
 Терапия гнойников должна проводиться комплексно. Пациенту могут быть назначены:
Терапия гнойников должна проводиться комплексно. Пациенту могут быть назначены:
- противовоспалительные препараты – ацетилсалициловая кислота, Ибупрофен;
- физиотерапевтические процедуры – УВЧ, УФО, лазерная и магнитотерапия, фонофорез;
- укрепление иммунной системы – назначают прием Иммунала, витаминов B, РР, инъекции экстракта алоэ.
Пытаться самостоятельно вытащить образовавшуюся гнойную пробку опасно.
Если уж проводить такую процедуру, то с соблюдением определенных правил:
- использовать специальный шпатель, на который намотан стерильный бинт, пропитанный антисептиком;
- надавить на пораженный участок, чтобы пробка вышла;
- хорошо прополоскать горло антисептическим раствором.
Удалять миндалины сегодня стараются как можно реже, предпочитая медикаментозное лечение.
Если без хирургического вмешательства не обойтись, то у взрослых его проводят под местной анестезией. Послеоперационное восстановление обычно длится в течение недели.
Белые гнойники на миндалинах: лечение
Чтобы избавиться от гнойного налета недостаточно лечить горло только местными препаратами. Терапия должна быть комплексной и воздействовать на весь организм, который направляет все силы на борьбу с инфекцией.
Необходимо ему в этом помочь, поскольку гнойники в горле — это не отдельная болезнь, а симптом какого-то заболевания.
Следовательно, чтобы вылечить больного нужно поставить точный диагноз, так как каждой патологии соответствует определенное лечение.
Чем лечить горло с гнойниками на миндалинах?
Самыми эффективными средствами являются медикаментозные препараты:
1
Антибактериальная терапия. Ангина с гнойниками на миндалинахобязательно требует проведения курса антибиотикотерапии. Какие антибиотики принимать решает врач на основании клинической картины и характера гнойного налета.
Предпочтение отдается антибиотикам пенициллинового ряда, цефалоспоринам, макролидам. Они оказывают бактерицидный эффект на большинство болезнетворных микроорганизмов, вызывающих инфекцию верхних дыхательных путей.
2
Антигистаминные средства применяются в совокупности с антибиотиками, чтобы снизить риск аллергической реакции на них. Кроме того, антигистаминные препараты снимают отек и раздражение мягких тканей.

3
Нестероидные противовоспалительные средства. Применяют для снижения повышенной температура тела. Кроме того, они обладают противовоспалительным и обезболивающим действием, поэтому допустимо их применение при выраженной болевой реакции, особенно у детей.
4
Местное лечение включает лекарства, которые воздействуют непосредственно на горло. Выпускаются в виде таблеток, пастилок, леденцов, различных спреев и растворов для полоскания.
Детям лекарства назначаются согласно возрастной дозировке.
Чем полоскать горло:
1
Микстуры аптечного производства. Выпускаются в жидкой или сухой форме, которую нужно разводить водой.
2
Раствор фурацилина оказывает бактериостатический и противовоспалительный эффект. Горло полощут несколько раз в день после еды.
3
Солевой раствор. Самый распространенный метод среди населения. Готовится добавлением столовой ложки на стакан воды. Не имеет ограничений в применении по количеству раз. Снимает отечность мягких тканей, тем самым оказывая противовоспалительное и смягчающее действие.

4
Содовый раствор не менее известное средство для полоскания горла. Для приготовления такого раствора чайную ложку соды добавляют на стакан теплой воды. С медицинской точки зрения данное средство особенно эффективно при грибковом налете полости рта.
5
Отвары, настои, настойки на травах, обладающих антисептическим и противовоспалительным действием. Также они уменьшают раздражение и боль. Это всем известные антисептики растительного происхождения: цветки ромашки, календула, шалфей, кора дуба, мать-и-мачеха.
Гнойные образования и хронический тонзиллит
При хронической форме заболевания воспаление в миндалинах полностью не исчезает, а лишь на время затихает. Бактерии все время присутствуют в лакунах миндалин, не прекращается и усиленное образование большого числа лейкоцитов. Поскольку хроническая форма характеризуется отсутствием ярко-выраженных признаков болезни, появление гнойных пробок проходит незаметно для больного. Лейкоциты окружают бактерии, появляется гнойное образование. По прошествии времени в них накапливаются вещества, содержащие кальций и магний. В итоге пробки затвердевают.
Среди причин образования пробок можно выделить:
- болезни носовой полости, имеющие хронический характер (например, гайморит) — часть бактерий из носа непременно попадает в горло;
- отсутствие правильной гигиены полости рта — здесь бактерии присутствуют постоянно и при снижении иммунитета попадают в миндалины, остатки еды также могут застрять в лакунах и стать «материалом» для затвердевания гнойных масс;
- слабый иммунитет — человек не в силах справиться с инфекцией самостоятельно, и болезнь приобретает затяжной или хронический характер;
- повреждения гланд — в ранку легко может попасть инфекция. Часто именно места повреждения становятся локацией нового гнойного образования.
Нужно ли убирать гнойники с гланд самостоятельно? И можно ли?
При правильно подобранной терапии происходит самоочищение миндалин. В некоторых случаях, например, при гнойных пробках, может потребоваться необходимость их устранения. Определить показания к удалению гноя и убирать его должен только специалист.

Если такую процедуру выполнять самому, можно занести инфекцию дополнительно, также можно травмировать миндалины или нанести слизистой оболочке ожог при неправильной обработке антисептиками.
Самое опасное осложнение можно получить при чрезмерном выдавливании гнойной пробки. При этом существует большая вероятность инфицировать окружающие и глубже лежащие ткани.
Похожие материалы:
Лечение у беременных
 У беременных женщин организм и без того ослаблен, как и иммунная система. Поэтому гнойные пробки крайне не желательны.
У беременных женщин организм и без того ослаблен, как и иммунная система. Поэтому гнойные пробки крайне не желательны.
Однако, есть множество зарегистрированных случаев, когда беременность проходила удачно даже при наличии у матери больших гнойников в миндалинах.
И все же они могут привести к серьезным проблемам:
- Инфицирование соседних тканей и органов – распространение инфекции по организму.
- Инфицирование малыша, вследствие распространения инфекции.
- Сепсис.
- Заражение новорожденного. Порой во время беременности признаков никаких к болезни плода нет, но после рождения выявляются какие-либо проблемы.
Лечение проводится также, как и в остальных случаях. Но чтобы избежать этих проблем нужно:
- Все время находиться в тепле избегая сквозняков.
- Носить шарфы и шапки.
- При первых признаках болезни обращаться к врачу.
- Соблюдать гигиену полости рта.
- Наблюдаться у врача, чтобы знать о протекании беременности.
- Употреблять по возможности мягкую пищу (чтобы не повредить миндалины).
Лечение гнойных пробок в горле: удаление и чистка
При первом же появлении пробок необходимо начать использовать методы избавления от них. Чем раньше начнется процесс лечения, тем лучше для пациента, поскольку гной, образовавшийся на миндалинах, не может выйти самостоятельно, такое состояние может быть серьезной угрозой для жизни человека. В том случае, если гной имеется в гландах, врач, скорее всего, вскроет их с помощью специального скальпеля. После такого метода пациент, как правило, сразу чувствует облегчение своего состояния. После вскрытия гнойников врач прописывает какое-либо антибактериальное средство.
Помимо боли в горле, пробки являются причиной возникновения запаха изо рта. Человек готов пойти на все, лишь бы избавить себя от этих неприятных ощущений. Иногда перед пациентом ставится вопрос об удалении миндалин. Такой вариант, конечно, возможен, и он избавит человека от гнойных пробок, но решение любой проблемы должно быть оправдано. Этот шаг является крайней мерой, к которой нужно прибегать, когда все другие возможные способы избавиться от заболевания испробованы, но они не принесли должного результата.
Человек, который испытывал долгое время неприятные ощущения от гнойных пробок, может в момент отчаяния пойти на операцию по удалению миндалин, а потом горько пожалеть об этом, поскольку орган выполняют охранную функцию в организме, защищая его от различных микробов и возбудителей болезней. Человек, избавившийся от гнойничков и миндалин как их причины, в дальнейшем может столкнуться с хроническим фарингитом, который доставляет не меньше хлопот, чем гнойные пробки, к тому же достаточно тяжело поддается лечению.
Часто бывают случаи, когда человек, столкнувшийся с гноем на миндалинах, не обращается к специалистам, а занимается самолечением. Делать этого не рекомендуется ни при каких условиях, поскольку, если болезнь дошла до стадии появления пробок, то справиться с ней самостоятельно не удастся. Многие люди доходят до того, что пытаются в домашних условиях выдавить гной из миндалин, соскоблить его с их поверхности ложкой, спичкой или еще каким-либо посторонним предметом. Такой способ не принесет действенного результата, поскольку гнойный налет будет удален только с поверхностного слоя, а во внутренней части он останется по-прежнему.
Для того чтобы человек смог избавиться от гнойных пробок, лечение должно быть направлено на все составляющие хронического тонзиллита. Удаление гноя при тонзиллитных (казеозных) пробках в условиях дома не принесет никакой пользы, а, наоборот, лишь усугубит течение болезни, поскольку при удалении больной травмирует поверхность миндалин, что ведет к затруднению эвакуации.
Для облегчения общего состояния и избавления от гнойных пробок можно использовать полоскания различными настоями и отварами. Бактерицидными свойствами обладает свекольный сок. Для того чтобы сделать раствор такого сока, нужно взять стакан воды, добавить ложку сока свеклы, ложку сока лимона, столовую ложку липового меда. Полоскать горло данным раствором необходимо как можно чаще, желательно каждый час. Использование такого метода хорошо помогает для отхождения гнойных пробок.
Помимо раствора свекольного сока, можно использовать для промывания отвар ромашки, шалфея, эвкалипта и зверобоя, смешанного в равных частях. Если в горле застряли гнойные пробки, то для лучшего их отхождения подойдет полоскание горла содовым раствором. Если на продукты пчеловодства аллергии нет, то лечить недуг можно, приобретя в аптеке аэрозоль, в состав которого входит прополис. Лекарством необходимо орошать больное горло ежедневно по 3 раза. В то время когда производится лечение, пациенту необходимо отказаться от горячей и твердой пищи, поскольку это препятствует естественному заживлению миндалин и затрудняет процесс выздоровления
Для того чтобы обезопасить себя от возникновения недуга, человек должен заниматься профилактикой этого неприятного недуга. Как только появляется легкое недомогание, необходимо использовать любые способы антибактериального лечения. Во время ангины нельзя использовать горячие компрессы, поскольку этот метод способен спровоцировать возникновение гнойных пробок. Нагревая горло, во-первых, больной создает благоприятные условия для болезнетворных бактерий, а во-вторых, при нагревании горла кровеносные сосуды значительно расширяются и бактерии получают отличную возможность проникать в более глубокие слои горла.
Материал актуализирован 25.04.2017
Тонзилитные пробки у ребенка: лечение народными методами
У детей зачастую тонзиллит образуется из-за слабого иммунитета и хронической ангины. При тонзиллите глотать очень больно ребенку и происходит скопление слюны во рту. Ни в коем случае нельзя самим выдавливать гной и чистить миндалины, этим можно только усугубить положение. Лечение тонзилитных пробок должен осуществлять опытный специалист. Народное лечение является безопасным и эффективным.
Рецепты народной медицины:
- 15 г соцветий календулы залить 1 стак. горячей воды, настаивать не менее 2 часов и полоскать гортань 5 раз в сутки;
- эффективным для снятия отечности и воспаления считается инжир. Следует положить его в кипящую воду, затем натереть на терке. Употреблять по 5 г. Глотать его не рекомендуется, а просто подержать во рту и выплюнуть, хватает того, что сок обволакивает миндалины;
- прополис является отличным средством для лечения пробок. Берут 50 г прополиса и добавляют растопленное сливочное масло и 25 мл меда (хранить в холодильнике). Потреблять 3 раза в сутки по 5 г, рассасывая.
Как лечить тонзиллит у ребенка до двух летнего возраста?
- пить много жидкости, чтобы не произошло обезвоживание;
- детям в два года давать только мягкие продукты, твердые исключить;
- для снятия температуры и боли давать Ибупрофен, Ацетаминофен.
Стоит отметить чем лечить нельзя тонзиллит у ребенка в 2 года и более. Например, антибиотики не применяются при тонзиллите, поскольку они лечат бактерии, а тонзиллит в основном провоцируется вирусами.
Лечение тонзиллита у детей по методу Комаровского
Детский врач Евгений Комаровский утверждает, что при системной терапии достаточно консервативного лечения дважды в год в периоды простудных заболеваний.
У ребёнка инфекция развивается достаточно быстро и если её природа – бактериальная, то без антибиотиков не обойтись. Предварительно проводится бакпосев и выясняется источник инфицирования. При «вирусной атаке» лечить медикаментами не имеет смысла.

- посетить стоматолога и провести санацию ротовой полости;
- следить, чтобы ребёнок как можно больше пил тёплые напитки;
- отрегулировать микроклимат в квартире: t=+18-20С, влажность воздуха – 50-70%;
- в комнате у малыша должно быть минимум вещей, на которых может скапливаться пыль, содержащая инфекционные агенты;
- как можно чаще находиться на свежем воздухе;
- не обрабатывать детскую бытовой химией с содержанием хлора.
Все эти мероприятия позволят свести к минимуму возникновение тонзиллита и тем более – его переход в хроническую стадию. Если ребёнок уже болен, то комфортные условия будут способствовать быстрому выздоровлению.
Хронический тонзиллит и пробки в горле – это не приговор, а неумение поддерживать свои защитные силы на должном уровне. Современная медицина прекрасно справляется с болезнью
Важно, чтобы лечение было построено грамотно и доведено до конца
Казеозные пробки у ребенка: эффективное лечение
Пик заболеваемости отмечается в три года, когда большинство детей начинает посещать детские дошкольные учреждения.
Чтобы узнать, как лечить заболевание, нужно обязательно обратиться к педиатру. У детей антибиотикотерапия проводится не сразу, а только если промывания и полоскания горла не приводят к положительным результатам в течение нескольких дней.
Даже доктор Е.О. Комаровский настаивает на том, чтобы детям антибиотики выписывались только по показаниям, а не при появлении первых признаков простуды.
Он объясняет это тем, что препараты такого рода уничтожают не только патогенную микрофлору, но и нормальную, а организм перестает самостоятельно бороться с инфекцией.
Подобное неминуемо ведет к увеличению частоты заболеваний и ухудшению их течения. Более того, у микроорганизмов может сформироваться устойчивость к используемым антибактериальным средствам, особенно при неправильном их применении.
Вследствие этого, чтобы вылечить ребенка в дальнейшем, может потребоваться назначение крайне агрессивных средств. Поэтому, если у детей сформировались гнойно-казеозные пробки в лакунах миндалин, изначально предлагается:
- полоскать горло антисептиками;
- использовать народные средства;
- проводить ингаляции.
Иногда детям необходимо промыть лакуны в условиях отоларингологического кабинета раствором антисептика, чтобы окончательно вымыть плотные белые комочки. Данная процедура безболезненная, но достаточно неприятная.
При отсутствии положительных изменений и прогрессировании ухудшения состояния больным все же назначаются антибиотики пенициллиновой группы, а при их неэффективности цефалоспорины и макролиды.
Помните
Исключительно в крайних случаях, когда ничего не помогает и дискомфорт в горле становится постоянным спутником жизни малыша, а миндалины превратились в хронический очаг инфекции, рекомендуется их удаление.
В любом случае родителям не стоит заниматься самолечение и тем более стараться механически удалять налет. Ведь у детей, в особенности грудного возраста, появление белых пятен во рту может объясняться вовсе не бактериальной инфекцией, а банальным кандидозом – грибковым поражением слизистых.
Причины гноя в горле и пробок в гландах
Возбудители гнойного воспаления носоглотки – бактериальная флора. Стафилококк в горле вызывает налет и мелкие очаги на слизистой гортани, стрептококки чаще поражают небо и миндальную область, реже причиной бывают диплококки, коринебактерии. Гноем в горле осложняются затянувшееся катаральное воспаление или хроническое заболевание при обострении на фоне снижения защитных механизмов.

Гнойные пробки в миндалинах
Единичные или множественные белесоватые гнойнички, напоминающие гранулы на поверхности миндалин – следствие некачественно пролеченной ангины. Горло при пробках может не болеть, но воспаление постепенно ослабляет больного, может спровоцировать гнойный абсцесс в горле. Гнойники на миндалинах без температуры не означают начало выздоровления, скорее свидетельствуют о снижении иммунной защиты. Пробки нужно удалить, лучше на приеме у врача, откладывание лечения приводит к необходимости оперативного вмешательства.
Фарингит
Воспаление горла осложняется гнойным процессом вследствие присоединения бактериальной инфекции, чаще стафилококковой. Признаки болезни:
- слизистые оболочки покрыты обильным серо-желтым налетом;
- гной вязкий, стекает по задней стеке;
- болит и першит горло;
- поднимается температура;
- нарастает слабость;
- ощущается привкус гноя во рту;
- у ребенка зачастую увеличиваются шейные лимфатические узлы, возникают ложные симптомы отита.

Тонзилитные пробки
Гной на миндалинах имеет характерный вид: округлые, слегка выступающие наружу белесоватые пятна. Частые спутники хронического тонзиллита представляют собой заполненные гноем лакуны. Увидев фото гнойной пробки, распознать такую картину в собственном горле не сложно. Остальные отделы горла выглядят здоровыми, иногда появляется покраснение небных дужек. Глубоко расположенные пробки приводят к зарастанию лакуны, гной распространяется на клетчатку, могут образовываться абсцессы.
Ларингит
Воспаление гортани сопровождается сильным кашлем, жжением, болью, хрипотой, симптомы напоминают ангину. Обильная слизь поначалу прозрачная, далее приобретает характер гноя, течёт по задней стенке зева. Вовлечение голосовых связок усугубляет состояние, пропадает голос. Очаговые гнойные осложнения редки, возникают при атрофических процессах. Отек стенок гортани у ребенка может затруднять дыхание, вынуждать дышать через рот, становиться причиной ложного крупа.
Гнойники в горле
Появление мелких сероватых пятен на мягком небе, стенках глотки может вызывать вирус герпеса. Комочки гноя могут напоминать изменения слизистой при фарингомикозе – поражении, вызванном патогенными грибками. Небольшие язвочки, возникшие при стоматите, могут распространяться на зев, покрываться пленкой гноя. Характерный признак стоматита – притупление, изменение вкуса. Заметив в горле гной, следует глотнуть воды – не исключено, что это лишь частицы пищи.

Абсцесс в горле
Воспаление клетчатки, окружающей миндалины, развивается вследствие осложненного течения ангины, отита, фарингита. Инфицирование возможно при травмах горла. Возбудителями являются стафилококк, стрептококк, кишечная палочка, протей. Возникает абсцесс – полость с гноем. Проявляется локальной, головной, мышечной болью, затрудненным глотанием, больной вынужденно наклоняет голову на больную сторону. Увеличение размеров очага грозит нарушением дыхания. Лечение хирургическое – вскрытие абсцесса, эвакуация гноя, дренаж.
Воспаление задней стенки горла
Инфицированная слизистая задних отделов горла отекает, приобретает красный цвет, причиняет боль, затрудняет глотание. Лимфоидные валики, окружающие глотку, реагируют на инфекционное вторжение гиперплазией, добавляют неприятных ощущений. Пытаясь удалить обильную слизь, больной часто сглатывает, напрягая мышцы горла, порой до спазма. Затянувшееся бактериальное воспаление вызывает неприятный привкус, запах гноя, налет на языке.

Консервативная терапия
Лечение тонзиллита, который отягчается пробками, направлено на облегчение симптомов и уничтожение возбудителя. Из антибактериальных средств чаще всего назначают Амоксициллин, Цефалексин, Оксациллин. Терапевтический курс составляет около 10 дней. Иногда врач рекомендует применение макролидов, к примеру, Сумамед, Эритромицин. Такими лекарствами нельзя лечиться дольше 3 дней.
Если воспаление протекает с повышением температуры тела, принимаются жаропонижающие препараты: Ибупрофен, Нурофен. А для снятия отека слизистой миндалин – антигистаминные средства, к примеру, Лоратадин, Цетрин, Зиртек.
Какие могут быть осложнения?
Скопления гноя на фоне отсутствия жалоб – показатель хронического воспаления. Даже если комочки выходят сами, необходимо проконсультироваться с врачом.
Основные последствия связаны с распространением инфекции, структурными тканевыми изменениями, неадекватным иммунным ответом. А именно:
- Ревматическое поражение органов вследствие их повреждения собственными противомикробными антителами. «Органами-мишенями» являются сердце, суставы, почки.
- Паратонзиллярный абсцесс – ограниченный участок нагноения клетчатки, окружающей миндалины.
- Флегмона шеи – разлитое гнойное воспаление, не имеющее четких границ.
- Рубцевание гланд, особенно при попытках вытащить спрессованные кусочки гноя пальцами. Длительное воспаление приводит к структурным изменениям, которые влекут еще большее ухудшение иммунной функции.
Стоит отметить, что некоторые указанные последствия относят к отдаленным. Если сейчас ничего не беспокоит – это не означает, что опасность отсутствует. Иногда неправильно леченный тонзиллит через несколько лет «заявляет о себе» клапанным пороком сердца.
Похожие симптомы:
Что происходит при тонзиллите? Симптомы
Хроническое заболевание может быть, как компенсировано – организм самостоятельно справляется с болезнью, так и декомпенсировано – организм не справляется с болезнью. Ниже представлены степени компенсации и их описание:
| Степень | Описание |
| Хронический тонзиллит: компенсация | Над общими реакциями организма (утомляемость, плохое самочувствие) преобладают местные – поражение миндалин. Ухудшается общее состояние только в периоды обострения тонзиллита |
| Хронический тонзиллит: субкомпенсация | Местные воспалительные процессы выраженные. Наблюдаются признаки тонзиллогенной интоксикации – слабость, разбитость, апатия, отсутствие аппетита |
| Хронический тонзиллит: декомпенсация | Недостаточность системы местного иммунитета. Явные признаки общей интоксикации: плохое самочувствие, отсутствие аппетита, слабость. Развиваются системные осложнения – поражение сердечно-сосудистой системы, суставов. |
Компенсированную форму называют простой, а декомпенсированную — токсико-аллергической. Вторую, в свою очередь, разделяют на 1 и 2 формы. Характерны следующие клинические проявления и симптомы:
- Простой хронический тонзиллит. В основном беспокоят местные проявления – отек и гиперемия (покраснение), края дужек утолщены, в лакунах миндалин гнойно-казеозные пробки. Неприятный запах изо рта. Могут быть увеличены регионарные лимфоузлы.
- Токсико-аллергический 1 типа. Присоединение к перечисленным выше проявлениям общих, включая слабость и температуру 37-38 °С. Системные проявления — болезненные ощущения в суставах. Несмотря на жалобы на боли в сердце, результаты исследований значительных отклонений не показывают.
- Токсико-аллергический 2 типа. Отмечаются системные функциональные нарушения, которые регистрируются в ходе объективных методов исследования, например, электрокардиограммы. Длительно сохраняется температура тела 37-38 °С. Развиваются общие и системные осложнения, описанные выше в таблице.
Тонзилитные пробки у детей лечение дома — myLor
Оглавление [Показать]
Под тонзиллитом принято понимать воспаление небных миндалин. При воспалительном процессе нередко образуются пробки. Гнойные скопления не только доставляют дискомфорт, но и могут привести к серьезным осложнениям.
Тонзилитные пробки – это скопление гнойных масс в лакунах миндалин
Гнойные массы, которые образуются в углублениях миндалин, представляют собой тонзилитные пробки. Состоят они в основном из кальция, но также могут входить и другие вещества: фосфор, аммиак, магний и др. В медицинской практике они называются тонзиллолиты.
В миндалинах у каждого человека присутствую комочки. В норме они очищаются самостоятельно. При частых воспалительных процессах происходит деформация лакун – их сужение. Отток содержимого нарушается, вследствие чего и формируются гнойные пробки. Их размер может варьироваться от нескольких миллиметров до нескольких сантиметров. Чаще всего наблюдаются белые пробки на миндалинах, однако также могут встречаться гнойные массы желтого, серого или коричневого цвета.
Гнойные или тонзилитные пробки появляются при частых и затяжных ангинах.
Возникновение пробок обычно наблюдается при хроническом тонзиллите. Это осложнение ангины. Развивается тонзиллит в хронической форме при самостоятельном лечении ангины и бесконтрольном применении лекарственных препаратов.
Многие больные не выполняют предписания врача и заканчивают прием антибиотиков на 3-4 день, когда наступает улучшение. В большинстве случаев незаконченное лечение также становится причиной развития хронического тонзиллита и образования гнойных пробок.
Другие факторы, способствующие развитию тонзиллита:
- воспалительные процессы в мягких тканях
- инфекции в пазухах носа
- аденоиды
- искривление перегородки
- ослабление иммунитета
- переохлаждение организма
- травма небных миндалин
Основные возбудители тонзиллита: стафилококки, стрептококки, энтерококки, аденовирусы. Путь передачи инфекции экзогенный, т.е. из внешней среды. Если имеются хронические очаги воспаления (кариес, гайморит и др.), то инфекция может распространяться на миндалины. Передаваться может воздушно-капельным или контактно-бытовым путем.
Условно-патогенные бактерии могут присутствовать в ротовой полости и с ослаблением иммунитета вызвать воспалительный процесс. В период беременности образование тонзиллитных пробок наблюдается довольно часто. Причины их появления следующие: переохлаждение организма, снижение, иммунитета, хронические заболевания.
Плохой запах изо рта при заболевании горла является одним из признаков наличия тонзилитных пробок
При тонзиллите и образовании пробок могут проявляться следующие симптомы:
- запах изо рта
- скопление гнойного налета на миндалинах
- увеличение небных дужек
- боль при глотании
Также больной жалуется на недомогание, слабость, боль в горле. При имеющихся симптомах следует обратиться к врачу. Эти симптомы обычно обнаруживаются во время осмотра. При обострении тонзиллита может повышаться температура тела, увеличиваться лимфоузлы.
Пробки могут появиться в разных местах. Они не касаются ушной раковины, однако из-за общих нервных окончаний болевые ощущения могут отдавать в ухо.
Эффективное лечение тонзили
«Пробки в гландах: как избавиться?» – Яндекс.Кью
Пробки в горле — это скопление гнойных масс в лакунах миндалин (гланд). Такие осложнения, как правило, возникают вследствие не долеченного острого тонзиллита, но еще чаще встречаются при хронической форме болезни.
Почему возникают пробки при тонзиллите?
Основной фактор образования гнойных пробок на миндалинах — постоянное присутствие очага воспаления, спровоцированное вирусами. Во рту человека бактерии есть всегда — они не опасны для здоровья. Попадая в лакуны миндалин, их убивают иммунные клетки. Гланды здорового человека способны самоочищаться — погибшие микроорганизмы выводятся из лакун и со слюной попадают в желудок, где разрушаются под воздействием желудочного сока. Но как только в организм попадают опасные вирусы, на борьбу с ними отправляется большое количество лейкоцитов, слизистая оболочка миндалин отекает, самоочищение лакун при таких условиях становится затруднительным. В гландах начинают скапливаться мертвые бактерии и лейкоциты — появляются гнойно-казеозные образования. Если вовремя не обратиться к оториноларингологу и не начать лечение гнойных тонзиллитных пробок, процесс может стать необратимым и привести к разрушению гланд.
Гнойные образования и хронический тонзиллит
При хронической форме заболевания воспаление в миндалинах полностью не исчезает, а лишь на время затихает. Бактерии все время присутствуют в лакунах миндалин, не прекращается и усиленное образование большого числа лейкоцитов. Поскольку хроническая форма характеризуется отсутствием ярко-выраженных признаков болезни, появление гнойных пробок проходит незаметно для больного. Лейкоциты окружают бактерии, появляется гнойное образование. По прошествии времени в них накапливаются вещества, содержащие кальций и магний. В итоге пробки затвердевают.
Среди причин образования пробок можно выделить:
- болезни носовой полости, имеющие хронический характер (например, гайморит)
- отсутствие правильной гигиены полости рта
- слабый иммунитет
- повреждения гланд
Симптомы гнойных пробок в горле
- Ощущение, что в горле что-то есть: как будто ком;
- сухой кашель;
- боль в горле;
- гнилостный запах изо рта
- на гландах заметны творожистые бугорки бело-желтого оттенка.
Пробки в миндалинах могут принести больному массу неприятных и даже опасных последствий: если инфекция пойдет с током крови или лимфы дальше по организму, это может стать причиной проблем с сердцем, почками и суставами. Чтобы не пришлось проводить лечение осложнений от тонзиллита, необходимо своевременно попасть на прием к оториноларингологу и начать лечение тонзиллита с гнойными пробками.
Консервативный метод удаления тонзиллитных пробок
Консервативный способ лечения состоит из:
- Лечения лекарственными препаратами (антибиотики и длительность лечения назначает непосредственно лор-врач. Лечение хронического тонзиллита нужно начинать в момент обострения, а не ремиссии. Как правило, больному назначают препараты «Амоксициллин», «Амоксиклав», «Суммамед», «Азитромицин» и др.).
- Полоскания горла (отлично подойдут растворы фурацилина, соды, отвары ромашки, зверобоя, череды, из аптечных средств — «Мирамистин», «Ротокан» и др.).
- Ингаляций (по согласованию с врачом).
- Промывания лакун миндалин (наиболее эффективный метод удаления гнойных скоплений. Проводится только врачом-оториноларингологом. Промывание осуществляют с помощью шприца или аппарата «ТОНЗИЛЛОР».
Хирургическое лечение
Тонзилэктомия — удаление миндалин — самый радикальный способ избавления от проблемы. Его применяют в самых крайних случаях, когда консервативные методы не приносят желаемого облегчения, а показания для операции должны быть достаточно серьезными. Удаление миндалин производится при помощи скальпеля, лазера или жидкого азота.
Подробно о лечении гнойных пробок рассказываю в своей статье и видеоролике.
Если у Вас остались вопросы по лор-тематике или нужна профессиональная помощь, буду рад помочь.
Я на связи!
Всегда Ваш, доктор Зайцев.
Тонзиллит у детей — причины, симптомы и решения
Был ли у вашего малыша обнаружен тонзиллит? Или вы знаете кого-то, кто испытал это? Если да, то вы знаете, насколько неприятным может быть это состояние. Однако, если вы не знаете, что такое тонзиллит, мы в MomJunction научим вас быстрее. Вот все, что вам нужно знать о тонзиллите у детей и о том, как бороться с ним, если ваш ребенок заболел этой инфекцией. Читайте дальше, чтобы узнать больше.
Что такое тонзиллит у детей?
В задней части горла вашего ребенка есть два комка ткани в форме овала.Эти комочки блокируют проникновение любых микроорганизмов в организм вашего ребенка. Эти ткани называются миндалинами, и они также помогают в выработке антител, которые борются с инфекциями. Миндалины играют решающую роль в иммунной системе, но иногда они могут стать жертвой инфекций. Когда миндалины преодолеваются вирусами или бактериями, они имеют тенденцию к набуханию, что приводит к воспалению. Это воспалительное состояние известно как тонзиллит [1].
Как только миндалины у детей заражаются, они становятся огромными и становятся красноватыми и покрываются белесым или желтоватым веществом.
Это чрезвычайно распространенная инфекция, и многие дети часто заболевают тонзиллитом. Существует два типа тонзиллита:
1. Хронический тонзиллит:
Это когда у вашего ребенка тонзиллит или боль в горле, которая длится более трех месяцев.
[Чтение: воспаление горла у детей]
2. Рецидивирующий тонзиллит:
Это когда ваш ребенок часто страдает от тонзиллита несколько раз в год.
В основном, тонзиллит вызван инфекциями от вирусов, но время от времени он может развиваться и из-за инфекций, вызываемых бактериями.
Лечение тонзиллита становится трудным, потому что для лечения этого состояния необходимо точно диагностировать причину. Следовательно, очень важно получить быстрый диагноз от известного врача. В прошлом тонзиллит всегда лечился хирургическим путем, который включал хирургическое удаление миндалин. Однако сегодня хирургическое вмешательство предлагается только тогда, когда тонзиллит возникает из-за бактерий и когда состояние не улучшается после использования всех доступных методов лечения и средств.
Причины миндалин (тонзиллит) у детей:
Как упоминалось ранее, основной причиной тонзиллита является инфекция, вызванная вирусами или бактериями.Вирусы, которые обычно приводят к появлению миндалин у детей:
- Энтеровирусы
- Вирус гриппа
- Аденовирусы
- Вирусы парагриппа
- Вирус простого герпеса
- Вирус Эпштейна-Барра [2]
Тонзиллит также может быть вызван бактерии стрептококка, более известные как стрептококк.
Тонзиллит довольно заразен и легко передается от зараженного ребенка другим детям. Ваши другие дети могут заболеть тонзиллитом, вдыхая тот же воздух после того, как ваш инфицированный ребенок чихает или кашляет.
Кроме того, прикосновение к инфицированному ребенку может привести к тонзиллиту. Совместное употребление напитков и еды, а также поцелуи или объятия зараженного ребенка также могут привести к распространению инфекции.
Попадание слизи, рта или горла инфицированного ребенка может привести к возникновению тонзиллита у других детей. В основном, эта инфекция распространяется среди маленьких детей в школах и членов семьи дома.
[Читать: Рак горла у детей]
Почему миндалины так легко заражаются?
Поскольку миндалины являются первой линией защиты организма от вирусов и бактерий, они, как правило, легко заражаются или воспаляются.Тем не менее, функция имеет тенденцию к снижению и почти незаметна после полового созревания. Это, вероятно, объясняет тот факт, что большинство взрослых редко заражаются тонзиллитом.
Симптомы тонзиллита у детей:
Многие дети страдают от тонзиллита в период дошкольного и среднего возраста. Признаки и симптомы тонзиллита у детей, на которые следует обратить внимание:
- Опухшие лимфатические узлы на шее
- Насморк
- Высококачественная лихорадка
- Сыпь во рту или сыпь на теле
- Воспаленные красноватые миндалины
- Испытывает затруднение или боль при глотании
- Частые головные боли
- Боль в животе
- Мышцы скованности шеи
- Боль в горле и резкий голос или полная потеря голоса
- Переживание внезапного озноба
- Желтоватое или беловатое покрытие, покрывающее миндалины
- Страшное дыхание
- Переживание боли в горле или болезненности в горле
- Наличие язв или волдырей в горле
- Боль в ухе
- Частое переживание потери аппетита [3]
В дополнение к вышеуказанным признакам и симптомам при тонзиллите у детей могут развиваться и другие симптомы, в том числе:
- 90 033 Боль в животе
- Испытывает приступы рвоты
- Внезапное чувство тошноты
- Чрезвычайно суетливый
- Внезапное внезапное поедание пищи
- Необычный слюнотечение из-за затруднений или боли при попытке проглотить еду и напитки
[Читать: Причины храпа у детей]
Когда вашему ребенку нужно обратиться к врачу?
Если у вашего ребенка проявляется какой-либо из перечисленных симптомов, вы знаете, что у него есть тонзиллит.Если боль в горле вашего ребенка не проходит через четыре дня и вы заметили один или несколько из следующих симптомов, немедленно отведите его к педиатру.
- Температура 38 град. Цельсия (100,4 градуса по Фаренгейту) или более
- Трудно говорить
- Чувство сильной усталости
- Невозможно нормально дышать или глотать
- У него жесткая шея
- Он не мочился в течение последних 12 двенадцати часов
- Челюсть опухает
- Когда он спит, между его дыханием возникают длинные паузы [4]
Эти признаки указывают на серьезность инфекции и ухудшение состояния вашего ребенка.Он требует немедленной медицинской помощи.
[Читайте: Боль в челюсти у детей]
Диагностика тонзиллита у детей:
Как правило, организм вашего ребенка борется с инфекцией и не требует диагностики или лечения. Это происходит только тогда, когда вирус вызывает инфекцию.
Врачи обычно ищут визуальные признаки и симптомы для диагностики тонзиллита, вызванного вирусом. Это означает, что он спросит вас, есть ли у вашего ребенка жар, боль в горле, головные боли, боли в теле и другие симптомы инфекции.
С другой стороны, если инфекция вызвана бактерией, врач может запросить дополнительные анализы для подтверждения диагноза. Помните, что лечение тонзиллита у детей зависит от фактической причины инфекции. Следовательно, правильный диагноз имеет решающее значение.
Группа бактерий стрептококка ответственна за тонзиллит, вызванный бактериальной инфекцией. Врачи могут диагностировать бактериальную инфекцию, проводя тест на стрептококк или посев в горле.
Некоторые диагностические тесты, которые доктор может запросить, чтобы определить, есть ли у вашего ребенка бактериальный или вирусный тонзиллит:
1.Культура горла или мазок из зева:
Проводится культура горла, чтобы определить, вызвана ли боль в горле у вашего ребенка бактериями стрептококка.
При проведении этого теста врач берет пробу мазка из задней части горла. Затем этот тампон помещают на определенную тарелку или культуру, которая стимулирует рост бактерий. Затем на этом образце проводятся определенные химические испытания. Если культура отрицательная, бактерии не растут. Это означает, что ваш ребенок не заражен бактериями стрептококка.
2. Полный анализ количества клеток крови (CBC):
Этот тест помогает врачу узнать больше о количестве и типе клеток крови, присутствующих в организме. Этот тест в основном предоставляет информацию о лейкоцитах, тромбоцитах и эритроцитах.
Врачу необходимо взять небольшой образец крови для проведения этого теста. Этот вид теста может сказать педиатру, является ли уровень клеток крови вашего ребенка нормальным, высоким или очень низким. Он также может сказать, является ли конкретная инфекция вызвана вирусом или бактериями.
Если у вашего ребенка появляются такие симптомы, как тошнота, синяки или усталость, полный анализ крови (CBC) может помочь вашему врачу выяснить, может ли какой-либо из этих симптомов привести к угрожающему жизни состоянию. Это также позволяет врачу проверять наличие других инфекций, таких как мононуклеоз, и таких состояний, как анемия.
Лечение тонзиллита у детей:
1. Тонзиллэктомия:
Если ваш ребенок очень часто заболевает тонзиллитом, скажем, более семи раз в год, доктор, вероятно, предложит удалить миндалины.С медицинской точки зрения хирургическое удаление миндалин известно как удаление миндалин.
Тем не менее, врач, вероятно, предложит это, только если антибиотики не помогают с инфекцией и у вашего ребенка развиваются другие осложнения, такие как:
- Затрудненное дыхание
- Состояние, называемое обструктивным апноэ во сне
- Затруднения при глотании жесткой пищи, такие как мясо
- Абсцессы на миндалинах вашего ребенка не реагируют на антибиотики
Тонзиллэктомия, как правило, является амбулаторной процедурой, если ваш ребенок не имеет чрезвычайно сложного медицинского состояния, очень молод или испытал некоторые осложнения во время операции.
Ваш ребенок покинет больницу на следующий день после операции. Однако для полного выздоровления нужно набраться терпения и подождать до двух недель.
2. Ацетаминофен:
Это лекарство помогает при лихорадке и является отличным обезболивающим. Это легко доступно без рецепта. Однако прежде чем давать ацетаминофен своему ребенку, обязательно проконсультируйтесь с педиатром. Он сообщит вам точную дозировку. Слишком много ацетаминофена может привести к повреждению печени.
3.Антибиотики:
Если врач обнаружит, что инфекция вызвана бактерией, он назначит антибиотики. Врачи назначают курс пенициллина в течение десяти дней, если бактерия-нарушитель является бактерией стрептококка. Однако иногда дети имеют аллергию на пенициллин. Если у вашего ребенка аллергия, не волнуйтесь. Есть другие антибиотики, не содержащие пенициллин, которые назначит ваш врач.
Крайне важно, чтобы ваш ребенок прошел полный курс антибиотиков, назначенных врачом, даже если ваш ребенок не имеет симптомов через день или два после начала лечения.Если лекарство не принимается правильно, это может привести к ухудшению инфекции и распространению на другие части тела. Кроме того, если ваш ребенок не принимает антибиотики регулярно, у него есть риск развития воспаления почек и ревматизма. Поэтому вы не должны забывать давать ребенку правильную дозировку антибиотиков в течение необходимого времени.
4. НПВП или нестероидные противовоспалительные препараты:
НПВП являются отличными болеутоляющими средствами и помогают уменьшить жар, отек и любую другую боль, которую испытывает ваш ребенок из-за инфекции.
Вы можете легко приобрести некоторые типы НПВП, такие как ибупрофен, без рецепта. Однако, прежде чем давать ребенку НПВП, проконсультируйтесь с врачом. У некоторых людей после приема НПВП появились проблемы с почками или кровотечение в желудке. Вы определенно не хотите, чтобы у вашего ребенка были такие осложнения, особенно если ваш ребенок принимает препараты, разжижающие кровь. Кроме того, если вашему ребенку меньше шести месяцев, никогда не давайте ему НПВП. Это может быть опасно для жизни.
Профилактика тонзиллита у детей:
Имейте в виду, что тонзиллит является чрезвычайно заразным заболеванием и может легко распространяться, особенно среди детей и подростков.Лучший способ предотвратить возникновение тонзиллита у вашего ребенка — убедиться, что он очень внимательно относится к правильной гигиене.
Есть несколько вещей, которые они должны делать регулярно и добросовестно, а также некоторые вещи, которые они должны воздерживаться, например:
- Избегайте использования посуды, стаканов или бутылок с водой других детей, страдающих тонзиллитом.
- Не делитесь едой с инфицированными детьми.
- Если у вашего ребенка когда-либо диагностирован тонзиллит, убедитесь, что он как можно скорее заменит свою старую зубную щетку новой.
- Убедитесь, что ваш ребенок правильно моет руки с мылом, как только он входит в дом.
- Дайте ребенку бутылку дезинфицирующего средства для рук, если он находится на улице и не может вымыть руки перед едой.
- Убедитесь, что у вашего ребенка всегда есть пакет салфеток или влажных салфеток. Научите его кашлять или чихать в ткани, чтобы он не передавал свои микробы другим детям и людям.
Риски и осложнения:
Вот некоторые из факторов риска возникновения тонзиллита:
1.Возраст:
Тонзиллит, как правило, поражает детей больше, чем взрослых, и в основном он поражает детей старше двух лет. Дети моложе этого очень редко, если вообще когда-либо, заболевают тонзиллитом. Кроме того, исследования показывают, что тонзиллит, вызванный вирусами, имеет тенденцию поражать детей в возрасте от двух до пяти лет, тогда как тонзиллит, вызванный бактериями, в основном поражает детей в возрасте от пяти до 15 лет.
2. Постоянное воздействие микробов:
Маленькие дети, которые школьного возраста, как правило, проводят много времени со своими одноклассниками и школьными друзьями.Они всегда подвергаются воздействию множества бактерий и вирусов, которые могут вызвать тонзиллит.
Осложнения, вызванные тонзиллитом:
Есть несколько осложнений, которые могут возникнуть из-за тонзиллита (воспаление или опухание миндалин). Некоторые из этих осложнений:
- Тонзиллярный целлюлит, это инфекция, которая имеет тенденцию проникать дальше в ткани, которые окружают миндалины.
- Обструктивное апноэ во сне или разрывы между вдохами во время сна
- Абсцесс брюшины, который представляет собой инфекцию, которая приводит к скоплению гноя за миндалинами.
Иногда, если ваш ребенок заболел тонзиллитом из-за бактерий семейства Streptococcus, и антибиотики оказываются неэффективными, ваш ребенок может стать жертвой некоторых редких осложнений, таких как:
- Воспалительное состояние, такое как ревматическая лихорадка, которая влияет на ткани, суставы и сердце.
- Постстрептококковый гломерулонефрит, который представляет собой воспалительное заболевание, поражающее почки. Это приводит к неудовлетворительному удалению отходов и других жидкостей из организма.
Домашние средства от тонзиллита у детей:
Если у вашего ребенка тонзиллит, не волнуйтесь! Есть много доступных домашних средств. И, самое главное, большинство ингредиентов для домашних средств легко доступны на кухнях. Однако, прежде чем использовать какое-либо домашнее средство, проконсультируйтесь с педиатром вашего ребенка.
Некоторые домашние средства от тонзиллита у детей, которые могут быть эффективными, включают:
1. Сок листьев базилика:
Базилик обладает отличными противовоспалительными и противовирусными свойствами.Он не только помогает быстрее вылечить тонзиллит, но также помогает при отеках и действует как прекрасное обезболивающее средство.
Добавьте несколько листьев базилика в чашку с водой. Кипятите воду около 10 минут, затем процедите. Добавьте немного свежего лимонного сока и немного меда, чтобы подсластить его. Дайте этот напиток вашему ребенку, чтобы пить два-три раза в день.
2. Полоскание с соленой водой:
Полоскание горла теплой соленой водой — лучший способ успокоить горло. Помимо облегчения боли, полоскание с соленой водой также помогает убить оскорбительную бактерию или вирус.Это даже помогает ослабить воспаление, облегчая вашему ребенку глотание.
Возьмите чайную ложку соли и смешайте с теплой водой. Пусть ваш ребенок полощет горло этим. Обязательно следите за полосканием, чтобы убедиться, что ваш ребенок не глотает соленую воду.
3. Корица:
Корица обладает мощными антимикробными свойствами, которые делают ее очень полезной, когда у вашего ребенка тонзиллит. Он предотвращает рост бактерий и других вредных микроорганизмов на миндалинах.Это также уменьшает воспаление и обеспечивает облегчение боли.
Возьмите чайную ложку свежемолотой корицы, две чайные ложки меда и смешайте в стакане теплой воды. Поощрите своего ребенка пить это. Это успокоит его горло почти сразу.
4. Куркума:
Люди в восточных культурах используют куркуму с незапамятных времен для ее кулинарного и медицинского применения. Куркума обладает антисептическими и противовоспалительными свойствами, которые отлично подходят для борьбы с тонзиллитом.
Смешайте чайную ложку порошка куркумы со стаканом теплой воды или соленой воды. Пусть ваш ребенок полощет горло раствором несколько раз в день для мгновенного облегчения боли.
Вы также можете добавить чайную ложку куркумы и щепотку перца в стакан теплого молока и заставить своего ребенка пить его. Молоко даст вашему ребенку энергию, а куркума излечит инфекцию и уменьшит воспаление. Лучше всего приготовить этот напиток и дать ребенку перед тем, как он уйдет на ночь.
[Читать: Куркума для детей]
5. Скользкий вяз:
Это отличное домашнее средство от тонзиллита, потому что в скользком вязе есть своего рода гель, называемый слизью. Этот гель помогает уменьшить воспаление и болезненность, а также действует как обезболивающее средство. Скользкий вяз лечит воспаленные ткани и особенно хорош для заживления слизистых оболочек горла.
Возьмите две чашки кипятка и добавьте в него немного скользкой коры вяза. Дайте настояться пару минут, а затем процедите.Убедитесь, что ваш ребенок пьет смесь, пока она еще теплая.
Вы также можете смешать несколько чайных ложек сухой скользкой коры вяза, чайную ложку кайенского перца и немного меда с небольшим количеством теплой воды.
6. Лимонный сок:
Сок лимона обладает противовоспалительными, антибактериальными и противовирусными свойствами, которые превосходны для борьбы с тонзиллитом. Лимон также содержит очень много витамина С, который отлично подходит для укрепления иммунной системы. Здоровая иммунная система может легче бороться с микробами и инфекциями.
Возьмите немного лимонного сока, чайную ложку меда и немного соли. Смешайте три хорошо в стакане теплой воды. Пусть ваш ребенок пьет теплый лимонный сок несколько раз в день, пока симптомы тонзиллита не исчезнут.
Вы также можете дать ребенку кусочек лимона, чтобы сосать. Посыпать немного соли и перца на ломтик. Это поможет облегчить мокроту, которая развивается при тонзиллите.
7. Семена пажитника:
Семена пажитника славятся своими антибактериальными свойствами.Эти семена идеально подходят для борьбы с тонзиллитом.
Если вы хотите успокоить ребенка и облегчить отек, используйте семена пажитника. Добавьте несколько семян пажитника в воду и варите. Напрягите воду и дайте ребенку полоскать горло ею. Убедитесь, что он не глотает это.
8. Рис:
Инжир с высоким содержанием слизи и, следовательно, идеально подходит для успокоения горла и эффективного лечения тонзиллита.
Отварите три-четыре инжира. Затем разомните вареные фиги, чтобы сделать пасту. Подсластить пасту медом.Пусть ваш ребенок ест пасту три-четыре раза в день.
Вы также можете нанести несладкую инжирную пасту на горло вашего ребенка и дать ей постоять от 5 до 10 минут. Затем смыть пасту.
9. Мята:
Мята также обладает антибактериальными свойствами и может бороться с ростом бактерий. Ментол в листьях мяты успокаивает слизистые оболочки горла.
Отварить листья мяты в воде. Процедить и добавить немного меда, чтобы подсластить его. Дайте этот мятный чай вашему ребенку несколько раз в день для достижения наилучших результатов.Убедитесь, что он пьет чай, пока он еще теплый.
В заключение:
Тонзиллит является распространенной детской инфекцией. Обычно это проходит без осложнений. Однако, если у вашего ребенка частый тонзиллит, лучше всего обратиться к врачу. Помните, что даже кариес или зубные полости могут вызвать заражение миндалин вашего ребенка. Так что это хорошая идея, чтобы взять вашего ребенка на регулярные осмотры у стоматолога. Если у него есть полости, заполняйте их.
Ваш ребенок страдает от тонзиллита? Какие меры вы принимаете, чтобы облегчить инфекцию и помочь вашему ребенку? Мы хотели бы услышать от вас, поэтому не стесняйтесь комментировать ниже.
Рекомендуемые статьи:
Была ли эта информация полезной? ,Тонзиллит — Диагностика и лечение
Диагноз
Врач вашего ребенка начнет медицинский осмотр, который будет включать:
- Использование освещенного инструмента для осмотра горла вашего ребенка и, скорее всего, его или ее ушей и носа, которые также могут быть очагами инфекции
- Проверка на сыпь, известную как скарлатина, которая связана с некоторыми случаями воспаления горла.
- Осторожно ощупывает (пальпирует) шею вашего ребенка, чтобы проверить, нет ли опухших желез (лимфатических узлов)
- Прослушивание дыхания с помощью стетоскопа
- Проверка на увеличение селезенки (для учета мононуклеоза, который также воспаляет миндалины)
мазок из зева
С помощью этого простого теста доктор протирает стерильный тампон по горлу вашего ребенка, чтобы получить образец секрета.Образец будет проверен в клинике или лаборатории на наличие стрептококковых бактерий.
Многие клиники оснащены лабораторией, которая может получить результат теста в течение нескольких минут. Тем не менее, второй более надежный тест обычно отправляется в лабораторию, которая может дать результаты в течение 24-48 часов.
Если быстрый внутриклинический тест дал положительный результат, то у вашего ребенка почти наверняка есть бактериальная инфекция. Если результат теста отрицательный, значит, у вашего ребенка вирусная инфекция. Однако ваш врач будет ждать более надежного внеклинического лабораторного теста для определения причины инфекции.
Полное количество клеток крови (CBC)
Ваш врач может заказать CBC с небольшим образцом крови вашего ребенка. Результат этого теста, который часто можно пройти в клинике, позволяет определить количество различных типов клеток крови. Профиль того, что повышено, что нормально или что ниже нормы, может указывать на то, является ли инфекция более вероятной, вызванной бактериальным или вирусным агентом. CBC не часто требуется для диагностики фарингита. Однако, если лабораторный тест на острый фарингит является отрицательным, CBC может понадобиться, чтобы помочь определить причину тонзиллита.
Лечение
Уход на дому
Независимо от того, вызван ли тонзиллит вирусной или бактериальной инфекцией, стратегии домашнего ухода могут сделать вашего ребенка более комфортным и способствовать лучшему выздоровлению.
Если вирус является ожидаемой причиной тонзиллита, эти стратегии являются единственным лечением. Ваш доктор не назначит антибиотики. Скорее всего, вашему ребенку станет лучше в течение семи-десяти дней.
Стратегии ухода на дому, которые следует использовать во время восстановления, включают следующее:
- Поощряйте отдых. Поощряйте вашего ребенка выспаться.
- Обеспечить достаточное количество жидкости. Дайте ребенку много воды, чтобы его или ее горло было влажным и предотвращало обезвоживание.
- Обеспечить комфортные продукты и напитки. Теплые жидкости — бульон, чай без кофеина или теплая вода с медом — и холодные угощения, такие как ледяные хлопья, могут успокоить боль в горле.
- Приготовьте полоскание для морской воды. Если ваш ребенок может полоскать горло, полоскание соленой водой от 1 чайной ложки (5 миллилитров) поваренной соли до 8 унций (237 миллилитров) теплой воды может помочь при болях в горле.Попросите вашего ребенка полоскать раствор, а затем выплюните его.
- Увлажнение воздуха. Используйте увлажнитель холодного воздуха для удаления сухого воздуха, который может еще больше раздражать боль в горле, или посидите с ребенком в течение нескольких минут в парной ванной комнате.
- Предложение пастилок. Дети старше 4 лет могут сосать леденцы, чтобы облегчить боль в горле.
- Избегать раздражителей. Держите ваш дом свободным от сигаретного дыма и чистящих средств, которые могут раздражать горло.
Лечить боль и жар. Поговорите со своим врачом об использовании ибупрофена (Advil, Children’s Motrin и др.) Или ацетаминофена (Tylenol, др.), Чтобы минимизировать боль в горле и контролировать лихорадку. Лихорадка без боли не требует лечения.
За исключением некоторых заболеваний, дети и подростки не должны принимать аспирин, потому что при использовании для лечения симптомов простуды или гриппоподобных заболеваний он связан с синдромом Рейе, редким, но потенциально опасным для жизни состоянием.
Антибиотики
Если тонзиллит вызван бактериальной инфекцией, ваш врач назначит курс антибиотиков. Пенициллин, принимаемый перорально в течение 10 дней, является наиболее распространенным антибиотиком, назначаемым при тонзиллите, вызванном стрептококком группы А. Если у вашего ребенка аллергия на пенициллин, ваш врач назначит альтернативный антибиотик.
Ваш ребенок должен пройти полный курс антибиотиков, как предписано, даже если симптомы полностью исчезнут.Отказ от приема всех лекарств в соответствии с указаниями может привести к обострению или распространению инфекции на другие части тела. Неполное прохождение курса антибиотиков может, в частности, увеличить риск ревматизма и серьезного воспаления почек у вашего ребенка.
Поговорите со своим врачом или фармацевтом о том, что делать, если вы забыли дать ребенку дозу.
Хирургия
Операция по удалению миндалин (тонзиллэктомия) может использоваться для лечения часто повторяющихся тонзиллитов, хронических тонзиллитов или бактериальных тонзиллитов, которые не поддаются лечению антибиотиками.Частый тонзиллит обычно определяется как:
- Более семи эпизодов за один год
- Более четырех-пяти эпизодов в год в каждом из предыдущих двух лет
- Более трех эпизодов в год в каждом из предыдущих трех лет
Тонзиллэктомия также может быть выполнена, если тонзиллит приводит к трудно управляемым осложнениям, таким как:
- Обструктивное апноэ сна
- Сложность дыхания
- Трудности с глотанием, особенно мяса и других кусочков
- Абсцесс, который не улучшается при лечении антибиотиками
Тонзиллэктомия обычно проводится как амбулаторная процедура, если только ваш ребенок не очень маленький, у него сложное заболевание или если во время операции возникают осложнения.Это означает, что ваш ребенок должен быть в состоянии вернуться домой в день операции. Полное выздоровление обычно занимает от 7 до 14 дней.
Подготовка к вашему приёму
Если у вашего ребенка болит горло, затруднено глотание или другие симптомы, которые могут указывать на тонзиллит, вы, вероятно, начнете с посещения своего семейного врача или педиатра вашего ребенка. Вас могут направить к специалисту по расстройствам уха, горла и носа (отоларинголог).
Ваш доктор, вероятно, задаст вам несколько вопросов о состоянии вашего ребенка. Будьте готовы ответить на следующие вопросы:
- Когда начались симптомы?
- Если у вашего ребенка была температура, какова была его температура?
- Есть ли у него или нее трудности с глотанием пищи, или больно глотать?
- Что-нибудь улучшает симптомы, такие как безрецептурное обезболивающее или теплые жидкости?
- Был ли у вашего ребенка ранее диагностирован тонзиллит или острый фарингит? Если да, то когда?
- Кажется ли, что симптомы влияют на его или ее сон?
- Был ли у вашего ребенка кто-либо, у кого, как известно, было воспаление горла?
Вопросы, которые вы можете задать своему врачу, включают следующее:
- Сколько времени займет получение результатов теста?
- Какой лучший курс лечения?
- Должен ли я беспокоиться о том, как часто у моего ребенка тонзиллит?
- Когда мой ребенок сможет вернуться в школу или возобновить другие занятия?
Декабрь13, 2018
Тонзиллит у детей — что нужно знать
- CareNotes
- Тонзиллит у детей
Этот материал нельзя использовать в коммерческих целях или в каких-либо больницах или медицинских учреждениях. Невыполнение может привести к судебному иску.
ЧТО ВЫ ДОЛЖНЫ ЗНАТЬ:
Что такое тонзиллит?
Тонзиллит — это воспаление миндалин. Миндалины — это комочки ткани с обеих сторон задней части горла вашего ребенка.Миндалины являются частью иммунной системы. Они помогают бороться с инфекцией. Рецидивирующий тонзиллит — это когда у вашего ребенка тонзиллит много раз за 1 год. Хронический тонзиллит — это когда у вашего ребенка болит горло, которое длится 3 месяца или дольше.
| |
Что вызывает тонзиллит?
Тонзиллит может быть вызван бактериальной или вирусной инфекцией. Тонзиллит может передаваться от зараженного человека другим людям через кашель, чихание или прикосновение.Микробы могут распространяться в результате поцелуев или обмена едой и напитками. Микробы легко распространяются в школах и детских садах, а также между членами семьи дома.
Каковы признаки и симптомы тонзиллита?
- Лихорадка и боль в горле
- Тошнота, рвота или боль в животе
- Кашель или хрипота
- Насморк или душный нос
- Желтые или белые пятна на задней стенке горла
- Зловонное дыхание
- Сыпь на теле или во рту
Как диагностируется тонзиллит?
Медицинский работник вашего ребенка изучит горло вашего ребенка и почувствует боковые стороны его шеи и челюсти.Он спросит о признаках и симптомах вашего ребенка. Вашему ребенку может потребоваться любое из следующего:
- Культура горла может показать, какой микроб вызывает болезнь вашего ребенка. Ватный тампон втирают в спину горла вашего ребенка.
- Анализ крови может показать, вызвана ли инфекция бактериями или вирусами.
Как лечится тонзиллит?
Лечение может уменьшить признаки и симптомы вашего ребенка. Лечение также может снизить количество случаев заболевания тонзиллитом в течение года.Вашему ребенку может потребоваться любое из следующего:
- Ацетаминофен уменьшает боль и лихорадку. Это доступно без заказа доктора. Спросите, сколько дать вашему ребенку и как часто его давать. Следуйте инструкциям. Ацетаминофен может вызвать повреждение печени, если принимать его неправильно.
- НПВП , такие как ибупрофен, помогают уменьшить отечность, боль и жар. Это лекарство доступно с или без заказа врача. У некоторых людей НПВП могут вызывать желудочные кровотечения или проблемы с почками.Если ваш ребенок принимает лекарства для разжижения крови, всегда спрашивают, безопасны ли НПВП для него или нее. Всегда читайте этикетку лекарства и следуйте инструкциям. Не давайте эти лекарства детям в возрасте до 6 месяцев без направления от врача вашего ребенка.
- Антибиотики помогают лечить бактериальную инфекцию.
- Тонзиллэктомия — это операция по удалению миндалин вашего ребенка. Вашему ребенку может потребоваться операция, если у него хронический или рецидивирующий тонзиллит.Операция также может быть сделано, если антибиотики не работают.
Как мне ухаживать за ребенком?
- Помогите ребенку отдохнуть. Пусть он медленно начинает делать больше каждый день. Вернитесь к его повседневной деятельности, как указано.
- Поощряйте вашего ребенка есть и пить. Он может не хотеть есть или пить, если у него болит горло. Предложите мороженое, холодные жидкости или фруктовое мороженое. Помогите ребенку выпить достаточно жидкости, чтобы предотвратить обезвоживание. Спросите, сколько жидкости нужно пить вашему ребенку каждый день и какие жидкости лучше.
- Попросите вашего ребенка полоскать горло теплой соленой водой. Если ваш ребенок достаточно взрослый, чтобы полоскать горло, это может помочь уменьшить боль в горле. Смешайте 1 чайную ложку соли с 8 унциями теплой воды. Спросите, как часто ваш ребенок должен это делать.
- Предотвратить распространение микробов. Часто мойте руки и руки вашего ребенка. Не позволяйте своему ребенку делиться едой или напитками с кем-либо. Ваш ребенок может вернуться в школу или детский сад, когда он почувствует себя лучше и у него поднимется температура не менее чем на 24 часа.
Позвоните 911 для любого из следующих:
- У вашего ребенка внезапно возникают проблемы с дыханием или глотанием, или он пускает слюни.
Когда мне следует немедленно обратиться за медицинской помощью?
- Ваш ребенок не может есть или пить из-за боли.
- У вашего ребенка изменился голос, или его речь трудно понять.
- У вашего ребенка увеличился отек или боль в челюсти, или у него проблемы с открытием рта.
- У вашего ребенка шея жесткая.
- Ваш ребенок не мочился в течение 12 часов или очень слаб или устал.
- У вашего ребенка пауза в дыхании, когда он спит.
Когда мне следует обратиться к врачу моего ребенка?
- У вашего ребенка жар.
- Симптомы вашего ребенка не улучшаются или ухудшаются.
- У вашего ребенка сыпь на теле, красные щеки и красный, опухший язык.
- У вас есть вопросы или сомнения по поводу состояния или ухода вашего ребенка.
Соглашение об уходе
Вы имеете право помочь в планировании ухода за вашим ребенком. Узнайте о состоянии здоровья вашего ребенка и о том, как его можно лечить. Обсудите варианты лечения с медицинскими работниками вашего ребенка, чтобы решить, какой уход вам нужен для вашего ребенка. Приведенная выше информация является только образовательной помощью. Он не предназначен в качестве медицинского совета для индивидуальных условий или лечения. Поговорите со своим врачом, медсестрой или фармацевтом, прежде чем следовать какой-либо медицинской схеме, чтобы узнать, является ли она безопасной и эффективной для вас.© Copyright IBM Corporation 2020 Информация предназначена только для конечного пользователя и не может быть продана, распространена или иным образом использована в коммерческих целях. Все иллюстрации и изображения, включенные в CareNotes®, являются собственностью A.D.A.M., Inc. или IBM Watson Health
Дополнительная информация
Всегда консультируйтесь со своим врачом, чтобы информация, отображаемая на этой странице, соответствовала вашим личным обстоятельствам.
Медицинский отказ от ответственности
Узнайте больше о тонзиллите у детей
Сопутствующие препараты
IBM Watson Micromedex
,Что такое тонзиллит?
Тонзиллит — это отек миндалин, миндалевидных лимфатических узлов, которые свисают с обеих сторон задней части горла — и это очень часто встречается у детей.
Миндалины отфильтровывают бактерии в горле, однако, если инфекция или бактерии слишком сильны, это может привести к набуханию миндалин. Трудности с глотанием и отказом от еды, как правило, являются первыми признаками тонзиллита, которые родители замечают у своего маленького ребенка.
Каковы симптомы тонзиллита у детей?
Признаки того, что у вашего ребенка может быть тонзиллит, состоят из:
- Трудности с глотанием
- Головная боль.
- Боль в ушах (ваш ребенок может тянуть за уши).
- Зловонное дыхание.
- Храп или дыхание через рот во время сна.
- Увеличенные железы в области шеи и челюсти.
- Повышенная лихорадка и озноб.
- Отказ от еды
- Потеря голоса.
- Слюни.
- Боль в шее или челюсти.
- Постоянная боль в горле у ребенка, малыша или ребенка старшего возраста.
Многие другие инфекции горла могут вызывать схожие симптомы, поэтому врачу необходимо проанализировать вашего ребенка, чтобы поставить медицинский диагноз.
Диагностика тонзиллита
Врач смотрит в рот вашего ребенка, чтобы увидеть, являются ли миндалины красными и воспаленными и есть ли белые пятна или гной на миндалинах.
Врач также, вероятно, будет чувствовать себя под челюстью и на шее, чтобы увидеть, опухли ли лимфатические узлы вашего ребенка.Как и миндалины, лимфатические узлы становятся частью иммунной системы организма, и они могут распухнуть при наличии инфекции.
В зависимости от того, что ваш доктор видит во время обследования, может потребоваться культура горла, чтобы исключить острый фарингит, учитывая, что стрептококковые бактерии являются частой причиной тонзиллита. Первоначальные результаты могут быть получены в считанные минуты, однако культура также может быть отправлена в лабораторию для тестирования. Эти результаты могут занять день или два.Если у вашего ребенка стрептококк, антибиотики будут рекомендованы.На самом деле, если предполагается стрептококк, но результаты теста еще не доступны, врач может назначить вашему ребенку антибиотики, чтобы выздоровление началось как можно быстрее.
Важно предложить вашему ребенку полный курс антибиотиков (обычно в течение 10 дней), даже если он кажется намного лучше примерно через день. Если он прекратит принимать антибиотики слишком рано, бактерии, возможно, не будут полностью уничтожены и могут вернуться еще более мощными. Конечно, антибиотики не помогут, если ангина у вашего ребенка вызвана вирусом.
Независимо от того, является ли инфекция бактериальной или вирусной, вы хотите, чтобы ваш ребенок оставался дома до тех пор, пока он не почувствует себя намного лучше (и на самом деле принимал антибиотик, если рекомендуется, в течение 24 часов) — как для его пользы, так и для пользы других. который может легко заразиться от него.
Как мне сделать ребенка более комфортным?
Убедитесь, что ваш ребенок отдыхает как можно больше, и делайте все возможное, чтобы он чувствовал себя намного лучше. Некоторые вещи, чтобы попробовать:
- Держите сигаретный дым и другие токсины вдали от вашего ребенка.Они могут усугубить боль в горле.
- Если она достаточно взрослая, чтобы ее не глотать, попросите вашего ребенка сосать леденец или леденец. Это способствует выработке слюны, которая омывает и очищает горло.
- Увлажнение воздуха. Добавление влаги в воздух может снизить раздражение горла и облегчить сон для детей. Модифицируйте воду в космических увлажнителях ежедневно и очищайте систему в соответствии с указаниями, чтобы предотвратить развитие опасных плесени и бактерий.
- Если вашему ребенку не менее 3 месяцев, дайте ему правильную дозу ацетаминофена для детей или (если ей 6 месяцев и старше) ибупрофен, чтобы минимизировать лихорадку и облегчить боль.Если у вас есть ребенок в возрасте до 3 месяцев, поговорите с врачом, прежде чем предлагать ей какие-либо лекарства. (Никогда не предлагайте своему ребенку аспирин.
- Это связано с синдромом Рей, необычной, но вредной проблемой со здоровьем.).
- Если вы можете научить своего ребенка полоскать, попросите его полоскать горло соленой водой. Размешайте 1/2 чайной ложки соли в 8 унциях теплой воды до разжижения. Когда ваш ребенок закончит полоскание, убедитесь, что он выплевывает воду.
- Сделайте ей холодные напитки или ледяные напитки, чтобы немного ослабить боль, или теплые (не горячие), успокаивающие жидкости — как бульон или чай.Немного меда и лимона в теплой воде создает успокаивающий тоник. Мед покрывает и успокаивает горло, а лимон помогает уменьшить слизь. (Однако не давайте мед ребенку, который еще не достиг ее первого дня рождения из-за риска ботулизма.)
- Поместите удобно теплую грелку или компресс на шею.
Серьезен ли тонзиллит?
Тонзиллит является типичным заболеванием молодежи, и, как правило, это не повод для беспокойства. Однако вам придется позаботиться о том, чтобы ваш ребенок принимал антибиотики, если преступник бактериальный, и следил за инфекцией, какой бы ни была причина.
Инфекция стрептококка, которая не лечится, может прогрессировать с образованием абсцесса — скопления гноя между миндалинами и окружающей тканью, которое может вызвать сильный отек. Вряд ли когда-либо инфекция распространяется на кровоток, шею или грудную клетку. Забытая стрептококковая инфекция может также привести к ревматизму, который может вызвать проблемы с сердцем.
Другая угроза — обезвоживание. Поскольку вашему ребенку трудно глотать, ему будет трудно получать достаточное количество жидкости. Поэтому продолжайте нажимать на жидкости, даже маленькими глотками, и следите за признаками обезвоживания.
Подробнее: , когда тонзиллит требует операции?
Нажмите, чтобы оценить этот пост!
[Всего: 0 Среднее: 0].


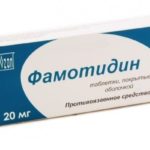

 Собирайте лекарственные травы в чистых местах, подальше от автодорог и химических производств.
Собирайте лекарственные травы в чистых местах, подальше от автодорог и химических производств.