Какой анализ крови показывает инфекцию в организме. Что значит инфекция в крови
В настоящее время для того, чтобы наверняка убедиться в том, что отсутствует в крови инфекция, нужно просто сдать анализ, который даст достаточную информацию для постановки диагноза. С помощью него можно выявить даже так называемые скрытые инфекции, которые существуют в вашем организме, негативно на него воздействуют, но никак не проявляются. Это скрытая угроза, которая через время может привести к острому хроническому заболеванию с негативными последствиями для всего организма.
Некоторые особенности
На сегодняшний день специалисты различают две группы инфекций – это TORCH-инфекции и инфекции, передающиеся половым путем.
К TORCH-инфекциям относятся:
- краснуха – острое инфекционное заболевание, проявляющееся в виде высыпаний на коже, относится больше к «детским»;
- сифилис – хроническое венерическое заболевание, вызванное бледной трепонемой, передающееся половым путем;
- герпес – вирусная болезнь, проявляющаяся на коже и ее слизистой оболочке в виде одного или нескольких пузырьков;
- хламидиоз – одно из самых распространенных заболеваний, передающееся половым путем, вызванное хламидиями;
- ВИЧ – это медленно прогрессирующая болезнь иммунной системы человека, ослабляющая его и приводящая к различным опухолям и инфекциям.
К следующей группе относятся половые инфекции такие, как:
- Папилломавирус. В инкубационный период, который длится до трех месяцев, может никак не проявляться, а затем на коже или ее слизистой, возможно, даже на внутренних органах, образуются паппиломы и бородавки, напоминающие цветную капусту, только имеющие при этом светло-розовый цвет.
- Уреаплазмоз. Может себя не проявлять, некоторые специалисты считают, что это инфекция условная и не требует лечения. Но из-за слабого иммунитета или параллельного течения другого заболевания половой системы может привести к эрозии шейки матки, циститу или уретриту.
- Гонорея. Венерическая инфекция, поражающая мочеполовую систему как у женщины, так и у мужчины. Проявляет себя в виде воспаления придатков и матки, цирвита (различных выделений не только из половых органов, но и случается из заднего прохода), цистит (инфекция мочеполовой системы и мочевыводящих путей), уретрит (воспаление мочевого пузыря) и пиелонефрит (воспаление почек).
- Микоплазмоз. Инфекция, которая может долго себя не проявлять, но потом появляются различные симптомы, указывающие на ее присутствие в организме: это тянущие боли внизу живота, выделения из влагалища, зуд и жжение во время мочеиспускания и возможные боли при половом акте.
Анализ крови на инфекции: разновидности и показатели
Как можно заметить, большинство инфекций по симптоматике очень похожи, и только для того, чтобы достоверно узнать, какое именно заболевание поразило ваш организм, необходимо сдавать анализы на инфекции в крови. Сейчас существует две их разновидности: это Полимеразная цепная реакция (ПЦР) и Иммуноферментный анализ (ИФА).
Для ИФА в качестве материал берется только кровь. Ее исследуют на наличие определенных белков, которые отвечают за ту или иную инфекцию, что на 100% дает возможность определить вид возбудителя.
Для ПЦР исследований можно брать не только кровь, но и сперму, слюну, мочу, выделения из влагалища. Данный анализ является самым точным, так как может обнаружить бактерии и инфекции даже в единичном количестве клеток на ранних сроках, когда еще другие методы бессильны.
Наличие любого вида вирусной или бактериальной инфекций можно выявить даже с помощью обычного общего анализа крови. Об этом свидетельствует повышенный уровень лейкоцитов – бесцветных кровяных тельцев, которые отвечают за всю иммунную систему организма и борются с любыми видами инородных тел, инфекций и бактерий. Также может наблюдаться повышенная скорость оседания эритроцитов (СОЭ). Но важно понимать, что данные показатели просто свидетельствуют о наличии инфекций, а ПЦР и ИФА-исследования дают возможность поставить точный диагноз.
Расшифровка при ПЦР-анализе выглядит как «положительный (обнаружено)» или «отрицательный (не обнаружено)», то есть существует или нет инфекция в организме. При ИФА результаты показывают наличие имунноглобулинов, которые расшифровываются как стадии развития заболевания, либо впервые появившегося, либо уже приспособившегося и находящееся в хроническом состоянии. В любом случае это свидетельствует о том, что нужно срочно заниматься лечением.
Скрытые инфекции: подготовка к сдаче анализов
В зависимости от общего состояния организма некоторые инфекции могут протекать долгое время бессимптомно, при этом нарушая работу некоторых органов и переходя в хроническую стадию, которую со временем очень тяжело вылечить. К таким инфекциям специалисты относят: хламидиоз, герпес, сифилис, гонорею, микоплазмоз, уреаплазмоз и трихомониаз. Именно поэтому данные заболевания очень распространены в наше время, так как вы можете даже не знать о их существовании в вашем организме и жить, заражая других людей половыми инфекциями.
Для того, чтобы предостеречь себя и близких вам людей от нежелательных последствий, необходимо сдавать периодически кровь на скрытые инфекции.
Важно знать, что к сдаче крови на инфекции нужно подготовиться, для этого необходимо придерживаться таких правил:
- исключить алкоголь, употребление жареной, жирной и соленой пищи за 2 дня до сдачи анализа;
- за пару часов до исследования не курить;
- с утра, через 10-12 часов после последнего приема пищи;
- за день до анализов отказаться от физических нагрузок;
- на 10-14 дней до исследований исключены приемы противовирусных, противомикробных и других препаратов и сильнодействующих антибиотиков;
- если планируете провести какую-либо компьютерную диагностику, рентген или УЗИ, то стоит отложить это на время после сдачи анализа.
Сдавать данные анализы в первую очередь необходимо людям, имеющим большое количество половых партнеров, отдающим предпочтение незащищенному половому акту, и женщинам, планирующим беременность, так как многие инфекционные и вирусные заболевания передаются от матери к ребенку как еще в утробе, так и при рождении.
Данные исследования очень важны, ведь если вовремя не излечиться от инфекции, то через плаценту к плоду могут проникнуть любые инфекции, поражающие формирующиеся органы такие, как сердце, почки, печень, слизистые малыша и даже головной мозг. Такое соседство с инфицированным организмом матери может привести к врожденным порокам, а иногда даже к гибели ребенка.
Существуют случаи, когда можно самому заподозрить наличие инфекции или , проявляется это следующими симптомами:
- повышенная температура;
- озноб, горячка, лихорадка;
- расстройства кишечника – понос и диарея;
- тошнота, рвота;
- вялое самочувствие, упадок сил, сонливость;
- бледный цвет лица;
- отсутствие аппетита;
- учащенное сердцебиение (тахикардия).
Симптомы хронической инфекции в организме
Виды хронических инфекций
Наиболее распространенные возбудители хронических инфекций:
Бактериальные инфекции
Широко распространенная стафилококковая инфекция часто протекает хронически: у человека постоянно возникают гнойнички на коже, от маленьких и поверхностных до фурункулов и абсцессов. Стрептококки вызывают хронические тонзиллиты и гнойные высыпания на коже, часто на лице.
Вирусные инфекции
Герпетические высыпания на губах, на носу или на гениталиях беспокоят многих людей. Малейшее ослабление иммунитета, будь то переохлаждение, утомление или смена климата — и болезненные пузырьки появляются снова.
Грибковые инфекции
При нормальном функционировании иммунной системы грибки не причиняют никакого вреда здоровью человека. При снижении иммунитета грибки начинают размножаться, иммунная система не может защитить организм от их влияния и развивается инфекция («молочница» или кандидоз).
Независимо от природы инфекции, механизм развития хронического заболевания прост: инфекция остается в организме и при малейшем ослаблении иммунитета дает о себе знать. Период обострения сменяется периодом ремиссии до следующего ослабления организма. Таким образом хронические инфекции сохраняются в организме долгие годы, ослабляя здоровье и негативно влияя на жизнь человека.
Симптомы снижения иммунитета
К ним относятся:
- Снижение работоспособности;
- Постоянные простудные заболевания;
- Обострение хронических заболеваний;
- Ухудшение самочувствия;
- Моральная подавленность, депрессия;
- Ухудшение состояния кожи, волос, ногтей.
Если Вы заметили у себя хотя бы 2 признака из вышеперечисленных, это повод обратиться к аллергологу-иммунологу.
Помните, хронические инфекции — симптом снижения иммунитета, а ведь именно здоровье иммунной системы определяет уровень здоровья человека. Берегите себя и своих близких — обращайтесь за медицинской помощью своевременно!
Вирусная инфекция у взрослых
Вирусы – генетические переносчики, которые располагаются в клетках как взрослых людей, так и детей. В них они паразитируют. При некорректной терапии, вредитель может остаться в организме и проявиться лишь в определенный период, например при ослаблении иммунитета, простуде или беременности.
В статье мы расскажем, как отличить вирусную инфекцию от бактериальной, чем их лечить,каковы проявления симптомов у взрослых, а также дадим полезные советы.
Болезни инфекционного характера, которых объединяет принадлежность к одной группе, называют агентами. Вредоносный микроб может попасть в тело человека различными способами и оставаться в нем до наступления подходящего момента.
Рассмотрим способы передачи инфекции:
- Гематогенный. Сюда относят переливания крови, инъекции или использование медиками нестерильных объектов.
- Фекально-оральный. Подцепить вредителя таким образом, можно поцеловавшись с зараженным человеком, выпив после него воды из одной емкости.
- С помощью укусов или в воде. Заразиться можно и после того, как вас ужалит инфицированное насекомое. Также водоемы являются большим сборником различных бактерий, таких как кишечная палочка.
Микробы попадают в организм взрослого человека, а потом они развиваются в определенных системах или органах.
Как определить, вирусная или бактериальная инфекция у вас? Они существенно отличаются. Определить это можно по следующим признакам:
Данная классификация уникальна тем, что является универсальной для всех типов болезней. У подобных болезней очень высокий уровень распространения, поэтому при малейшей вспышке заболевания, возможна эпидемия. Чтобы окончательно вылечиться от таких заболеваний, необходимо пройти курс оздоровления в стационаре.
Сколько дней держится вирусная инфекция и температура при ней? У взрослых людей срок составляет от одной до полутора недель. Важно отметить, что такие микробы, в отличие от бактерий, не клетки, а лишь паразиты. Они не могут размножаться, поэтому им нужны носители, в нашем случае таким является организм.
Интересный факт, при попытке самопроизводства, микроорганизм умирает, а самочувствие носителя значительно ухудшается. Также общее состояние пациента может усугубить попадание в организм микробов в период продрома. Так называют нахождение в теле бактерии, находящейся в «спячке», то есть неактивной. В таком случае у человека появится общее недомогание. При этом пострадают многие системы жизнеобеспечения, например, легкие.
Ищете лекарство от вирусной инфекции? Чтобы обезопасить себя от вредных микроорганизмов в самый разгар заболеваний – осень, зиму и весну, принимайте «Цитовир». Комбинация входящих в препарат компонентов, таких как тимоген, бендазол и аскорбиновая кислота, формирует способность к созданию эндогенного интерферона во входных воротах инфекции, которыми являются слизистые оболочки дыхательной системы.
Как определить тип вирусной инфекции
Медики классифицируют все инфекции, как стремительные и медлительные. Чем медленнее бактерия, тем она опаснее для жизни человека. Обосновано это тем, что данные микроорганизмы имеют наибольший разрушающий фактор, а также не имеют ярко выраженных симптомов.
Рассмотрим основные инфекции:
- Герпетические. Герпес присутствует в организме каждого человека, однако обостряется он только если появляется провокатор. На вид герпес можно опознать по характерным пузырькам на том или ином участке тела пациента.
- Острая респираторная вирусная инфекция. Данный микроб попадает в дыхательные пути человека, после чего поражает их. Симптомы схожи с гриппом или обычной простудой. Самая опасная часть болезни – возможность заполучить хронический бронхит или пневмонию.
- Энцефалит. Данный микроб воздействует на головной мозг человека, что приводит к разрушению ЦНС и сознания. У данного заболевания крайне высокая смертность. После инфицирования пациенты часто впадают в кому, испытывают судороги и паралич некоторых конечностей. Также данный микроб способствует развитию полиорганной недостаточности, результат – летальный исход в 9 из 10 случаев.
- Гепатиты. Инфицирование организма таким микробом ведет к поражению печеночных тканей. В дальнейшем развиваются нарушения и осложнения при работе данного органа. Данные симптомы могут привести к плачевному исходу.
- Полиомиелит. После заболевания человек будет испытывать постоянные судорожные приступы, в дальнейшем разовьется воспаление мозга и потери сознания. В следствии данных симптомов возможен паралич. Заболевание крайне опасно, так как ведет к инвалидизации пациента.
- Менингит. Данный микроорганизм проникает под кору головного мозга и инфицирует ликвор. В дальнейшем вирус «путешествует» по всей кровеносной системе человека. Может привести к нарушениям сознания и атрофии мышц рук или ног, даже несмотря на корректную терапию.
- Корь. После начала заболевания у пациента появляется красная сыпь на определенных участках тела, кашель и повысится температура. Сам по себе, микроорганизм не особо опасный, но если вовремя не взяться за лечение инфекции, можно получить осложнения в виде энцефалита или менингита.
- ЗППП. Заболевания передаваемые половым путем появились уже давно. Раньше они считались крайне опасными, но с нынешним уровнем медицины, они поддаются полному излечению. Чтобы полностью искоренить недуг следует своевременно выявить симптомы.
В каждой из этих групп имеется еще большее количество болезней, которые могут быть как вполне безвредными и легко поддающимися лечению, так и крайне опасными для жизни человека. Своевременно поставленный диагноз, должное отношение к своему здоровью и вакцинация помогут взрослым и детям избежать последствий и осложнений после инфицирования.
Признаки, симптомы и причины вирусных инфекций
Конкретные сигналы о том, что человек болен, зависят от группы поражающего агента, системы, в которую он попал и степени болезни. Можно выделить общие симптомы заболевания такого рода инфекцией:
Стойкая повышенная температура тела.
- Легкий холод и дрожь.
- Кашель.
- Увеличение лимфоузлов.
- Слабость в мышцах и повышенная болезненность.
- Боль и колики в горле.
- Нарушения в работе органов.
- Кожа пациента слишком чувствительна к посторонним контактам.
- Повышенное слезоотделение.
Инфицирование подобного характера отличается от ОРВИ или гриппа тем, что сперва появляются симптомы инфекции и лишь потом начинаются нарушения дыхательной системы. Прочие болезни работают иначе, сперва появляется кашель и боль в горле, и лишь потом прочие признаки.
Если в организм проникла бактериальная инфекция, симптомы патологического процесса сходны с признаками интоксикации, требуют лечения при участии антибиотиков и без таковых. Общее состояние пациента ухудшается, а нарушенный температурный режим приковывает к постели. Бактериальные заболевания успешно поддаются консервативному лечению, главное – не запускать распространение патогенной флоры.
Что такое бактериальная инфекция
Бактерии – это клеточные паразиты, которые имеют примитивное строение, а в организме играют роль раздражителя. Они выпускают токсины, как продукты жизнедеятельности, отравляют органический ресурс. Бактериальное заражение охватывает группу заболеваний, спровоцированных активностью вредоносных бактерий. Конструктивно, это одноклеточные структуры, которые характеризуются отсутствием клеточного ядра с оболочкой, присутствием прочной клеточной стенки. Бактериальные поражения протекают в острой стадии.
Заразна или нет
Чтобы получить ответ на этот вопрос, требуется знать все существующие виды бактериальных инфекций и своевременно пройти диагностику для выявления возбудителя. В большинстве своем, такие патогенные микроорганизмы опасны для человека, передаются контактно-бытовым, воздушно-капельным и алиментарным путем. После проникновения инфекции в организм имеет место воспаление, острая интоксикация, повреждение тканей, при этом иммунный ответ организма снижается.
Симптомы бактериальной инфекции
Симптоматика сходна с признаками общей интоксикации органического ресурса, сопровождается высокой температурой тела и сильным ознобом. Патогенная флора как бы отравляет органический ресурс, выпуская продукты жизнедеятельности в некогда здоровые ткани, кровь. Общие симптомы бактериального поражения представлены ниже:
- лихорадка;
- повышенная потливость;
- острые приступы мигрени;
- тошнота, реже – рвота;
- головокружение;
- общая слабость, недомогание;
- полное отсутствие аппетита.
У детей
Пациенты в детском возрасте гораздо чаще подвержены бактериальным поражениям, поскольку общее состояние иммунитета оставляет желать лучшего. С выделением токсинов симптоматика только нарастает, приковывает ребенка к постели, заставляет родителей уйти на больничный. Вот на какие перемены в детском самочувствии требуется обратить особое внимание:
- постоянная капризность;
- плаксивость, вялость;
- нестабильность температурного режима;
- лихорадка, озноб;
- выраженные признаки диспепсии;
- кожные высыпания невыясненной этиологии;
- появление белого налета на миндалинах с выраженной болезненностью горла.


Бактериальные инфекции у женщин
При респираторных заболеваниях дыхательных путей очень часто речь идет о поражении бактериями. Как вариант, прогрессирует ангина, фарингит, ларингит, которые сопровождаются рецидивирующей болью в горле, реже – гнойными выделениями из зева. Микробы вызывают следующие перемены в женском организме:
- скачок температуры до 40 градусов;
- удушливый кашель с прогрессирующим насморком;
- выраженные признаки интоксикации;
- нарушение микрофлоры кишечника, влагалища;
- острые отиты в зависимости от локализации инфекции;
- затяжные приступы диареи;
- признаки снижения иммунитета.
Признаки бактериальной инфекции
Чтобы диагностика бактериальных инфекций была своевременной, требуется обратить внимание на первые перемены в общем самочувствии пациента, не ссылаться на классическую простуду, которая «сама пройдет». Насторожить должны:
- участившиеся походы в туалет, диарея;
- ощущение тошноты, полное отсутствие аппетита;
- резкое снижение массы тела;
- повышение температуры выше 39 градусов;
- болезненные ощущения различной локализации в зависимости от характера инфекции, ее локализации.


Как отличить вирусную инфекцию от бактериальной
Без проведения бактериологического анализа не обойтись, поскольку это основа диагностики и возможность грамотно дифференцировать окончательный диагноз. Однако взрослый пациент способен самостоятельно отличить характер, локализацию очага патологии. Это важно для предстоящего лечения, поскольку бактериальные поражения успешно лечатся при участии антибиотиков, тогда как патогенные вирусы истребить антибиотическими средствами не предоставляется возможности.
Основное отличие бактериальной инфекции от вирусной заключается в следующем: первом случае очаг патологии локальный, во втором – больше системный. Так, патогенные вирусы поражают весь организм, резко снижая общее самочувствие. Что касается бактерий, они имеют узкую специализацию, например, стремительно развивают ларингит или тонзиллит. Для определения вируса в такой клинической картине требуется общий анализ крови, для выявления бактериальной флоры – анализ мокроты (при инфицировании нижних дыхательных путей).
После воспаления слизистых и появления других симптомов бактериального поражения требуется лабораторным путем определить характер патогенной флоры. Диагностика проводится в стационаре, сбора данных анамнеза не хватает для постановки окончательного диагноза. В современной медицине заявлены следующие виды инфекций, которые имеют преимущественно бактериальную флору и вызывают такие опасные заболевания организма:
- Острые кишечные бактериальные инфекции: сальмонеллез, дизентерия, брюшной тиф, пищевые токсикоинфекции, кампилобактериоз.
- Бактериальные поражения кожных покровов: рожа, импетиго, флегмона, фурункулез, гидраденит.
- Бактериальные инфекции дыхательных путей: синусит, тонзиллит, пневмония, бронхит.
- Кровяные бактериальные инфекции: туляремия, сыпной тиф, чума, окопная лихорадка.
Диагностика
В процессе размножения патогенных бактерий при отсутствии своевременной терапии инфекционный процесс приобретает хроническую форму. Чтобы не стать носителями опасных инфекций, требуется своевременно пройти комплексное обследование. Это обязательно общий анализ крови, который показывает повышенное количество лейкоцитов, скачок СОЭ. Другие изменения в биологической жидкости инфицированного человека представлены ниже:
- увеличение нейтрофильных гранулоцитов;
- сдвиг лейкоцитарной формулы влево;
- увеличение скорости оседания эритроцитов.


Чтобы избежать развития и распространения хронического заболевания, рекомендованы следующие виды клинических обследований:
- Бактериологическое (исследование среды обитания микробов, создание благоприятных условий для формирования жизнеспособных колоний в лабораторных условиях).
- Серологическое (выявление специфических антител в крови к определенным видам патогенных микробов – под микроскопом отличаются по цвету).
- Микроскопическое (после забора биологический материл детально исследуют под микроскопом, на клеточном уровне).
Как лечить бактериальную инфекцию
Патологический процесс начинается инкубационным периодом, длительность которого зависит от характера патогенной флоры, ее локализации и активности. Основная цель реализации консервативных методов – препятствовать заражению крови, восстановить общее самочувствие клинического больного. Лечение симптоматическое, вот ценные рекомендации компетентных специалистов:
- Назначение антибиотиков и представителей других фармакологических групп должно осуществляться исключительно лечащим врачом, поскольку отдельные микроорганизмы имеют иммунитет к тем или иным медикаментам.
- Помимо консервативного лечения требуется пересмотреть свое повседневное питание, привычный образ жизни. Например, полезно полностью отказаться от соленой и жирной пищи, вредных привычек и чрезмерной пассивности. Обязательно укреплять слабый иммунитет.
- Симптоматическое лечение проводить в зависимости от локализации очага патологии, пораженной системы организма. Например, при заболеваниях дыхательной системы необходимы муколитики и отхаркивающие средства, а при тонзиллите не обойтись без приема антибиотиков.


Антибиотики
Если бронхит или пневмония возникает, такие опасные заболевания требуется лечить антибиотиками во избежание крайне неприятных осложнений со здоровьем взрослого пациента и ребенка. Среди побочных явлений речь идет об аллергических реакциях, расстройствах пищеварения и не только. Поэтому назначение антибиотиков должно осуществляться исключительно лечащим врачом после диагностики. Итак:
- Чтобы замедлить рост патогенной флоры, назначают такие бактериостатические средства, как Тетрациклин, Хлорамфеникол в таблетках.
- Для истребления инфекции бактериального характера рекомендованы бактерицидные препараты типа Пенициллин, Рифамицин, Аминогликозиды.
- Среди представителей антибиотиков пенициллинового ряда особенно востребованы Амоксиклав, Аугментин, Амоксициллин.
Как вылечить бактериальную инфекцию без антибиотиков
Симптоматическую терапию взрослому и ребенку проводят по медицинским показаниям. Например, в борьбе с головными болями предстоит принимать нестероидные противовоспалительные препараты, например, Нурофен, Ибупрофен. Если появляются боли другой локализации, убрать их можно Диклофенаком. Чтобы вылечить инфекцию бактериальной природы без антибиотических средств, рекомендованы такие медицинские препараты:
- Диклофенак. Обезболивающие таблетки, которые дополнительно снимают воспаление обладают бактерицидными свойствами.
- Регидрон. Солевой раствор, который положено принимать при острой интоксикации организма для выведения инфекции.
Чем лечить бактериальную инфекцию у детей
В детском возрасте при острых инфекциях рекомендовано обильное питье, симптоматическое лечение. От антибиотиков требуется отказаться, если заболевание на начальной стадии, вторичные микробы отсутствуют. При инфекции верхних дыхательных путей понадобятся препараты от кашля, муколитики. При заболеваниях горла лучше воспользоваться местными атисептиками – Люголем, Хлорофилиптом. Больных менингитом положено срочно госпитализировать.
Профилактика
Проникновение патогенной флоры в организм можно предотвратить. Для этого в любом возрасте рекомендуется придерживаться следующих профилактических рекомендаций знающего специалиста:
- профилактическая вакцинация;
- исключение длительного переохлаждения организма;
- укрепление иммунитета;
- соблюдение правил личной гигиены;
- правильное питание взрослого и ребенка, витамины.
Инфекция — это… Что такое Инфекция?
Инфе́кция — заражение живых организмов микроорганизмами (бактериями, грибами, простейшими), а также вирусами, прионами. Термин означает различные виды взаимодействия чужеродных микроорганизмов с организмом человека (в медицине), животных (в зоотехнике, ветеринарии), растений (в агрономии).
Наука об инфекции называется инфектология. Это наука, изучающая инфекционный процесс, инфекционную болезнь, инфекционную патологию, возникающую в результате конкурентного взаимодействия организма с патогенными или условно-патогенными микроорганизмами, и разрабатывающая методы диагностики, лечения и профилактики инфекционных болезней.
 |
|
Виды инфекций
Инфекция может развиваться в разных направлениях и принимать различные формы. Форма развития инфекции зависит от соотношения патогенности микроорганизма, факторов защиты макроорганизма от инфекции и факторов окружающей среды.
Локальная инфекция — местное повреждение тканей организма под действием патогенных факторов микроорганизма. Локальный процесс, как правило, возникает на месте проникновения микроба в ткани и обычно характеризуется развитием местной воспалительной реакции. Локальные инфекции представлены ангинами, фурункулами, дифтерией, рожей и пр. В некоторых случаях локальная инфекция может перейти в общую.
Общая инфекция — проникновение микроорганизмов в кровь и распространение их по всему организму. Проникнув в ткани организма, микроб размножается на месте проникновения, а затем проникает в кровь. Такой механизм развития характерен для гриппа, сальмонеллёза, сыпного тифа, сифилиса, некоторых форм туберкулёза, вирусных гепатитов и пр.
Латентная инфекция — состояние, при котором микроорганизм, живущий и размножающийся в тканях организма, не вызывает никаких симптомов (хроническая форма гонореи, хронический сальмонеллёз и др.)
Стадии инфекционных заболеваний
Инкубационный период — [от лат. incubatio «высиживание птенцов»]. Обычно между проникновением инфекционного агента в организм и проявлением клинических признаков существует определённый для каждой болезни промежуток времени — инкубационный период, характерный только для экзогенных инфекций. В этот период возбудитель размножается, происходит накопление как возбудителя, так и выделяемых им токсинов до определённой пороговой величины, за которой организм начинает отвечать клинически выраженными реакциями. Продолжительность инкубационного периода может варьировать от часов и суток до нескольких лет.
Продромальный период — [от др.-греч. πρόδρομος «бегущий впереди, предшествующий»]. Как правило, первоначальные клинические проявления не несут каких-либо патогномоничных [от др.-греч. πάθος «болезнь» + γνώμων «истолкователь, смотритель, норма, правило»] для конкретной инфекции признаков. Обычны слабость, головная боль, чувство разбитости. Этот этап инфекционной болезни называется продромальный период, или «стадия предвестников». Его продолжительность не превышает 24-48 ч.
Период развития болезни — На этой фазе и проявляются черты индивидуальности болезни либо общие для многих инфекционных процессов признаки — лихорадка, воспалительные изменения и др. В клинически выраженной фазе можно выделить стадии нарастания симптомов (stadium incrementum), расцвета болезни (stadium acme) и угасания проявлений (stadium decrementum).
Реконвалесценция — [от лат. re-, повторность действия, + convalescentia, выздоровление]. Период выздоровления, или реконвалесценции как конечный период инфекционной болезни может быть быстрым (кризис) или медленным (лизис), а также характеризоваться переходом в хроническое состояние. В благоприятных случаях клинические проявления обычно исчезают быстрее, чем наступает нормализация морфологических нарушений органов и тканей и полное удаление возбудителя из организма. Выздоровление может быть полным либо сопровождаться развитием осложнений (например, со стороны ЦНС, костно-мышечного аппарата или сердечно-сосудистой системы). Период окончательного удаления инфекционного агента может затягиваться и для некоторых инфекций (например, брюшного тифа) может исчисляться неделями.
См. также
Литература
Ссылки
Инфекция — это… Что такое Инфекция?
Инфе́кция — заражение живых организмов микроорганизмами (бактериями, грибами, простейшими), а также вирусами, прионами. Термин означает различные виды взаимодействия чужеродных микроорганизмов с организмом человека (в медицине), животных (в зоотехнике, ветеринарии), растений (в агрономии).
Наука об инфекции называется инфектология. Это наука, изучающая инфекционный процесс, инфекционную болезнь, инфекционную патологию, возникающую в результате конкурентного взаимодействия организма с патогенными или условно-патогенными микроорганизмами, и разрабатывающая методы диагностики, лечения и профилактики инфекционных болезней.
 |
|
Виды инфекций
Инфекция может развиваться в разных направлениях и принимать различные формы. Форма развития инфекции зависит от соотношения патогенности микроорганизма, факторов защиты макроорганизма от инфекции и факторов окружающей среды.
Локальная инфекция — местное повреждение тканей организма под действием патогенных факторов микроорганизма. Локальный процесс, как правило, возникает на месте проникновения микроба в ткани и обычно характеризуется развитием местной воспалительной реакции. Локальные инфекции представлены ангинами, фурункулами, дифтерией, рожей и пр. В некоторых случаях локальная инфекция может перейти в общую.
Общая инфекция — проникновение микроорганизмов в кровь и распространение их по всему организму. Проникнув в ткани организма, микроб размножается на месте проникновения, а затем проникает в кровь. Такой механизм развития характерен для гриппа, сальмонеллёза, сыпного тифа, сифилиса, некоторых форм туберкулёза, вирусных гепатитов и пр.
Латентная инфекция — состояние, при котором микроорганизм, живущий и размножающийся в тканях организма, не вызывает никаких симптомов (хроническая форма гонореи, хронический сальмонеллёз и др.)
Стадии инфекционных заболеваний
Инкубационный период — [от лат. incubatio «высиживание птенцов»]. Обычно между проникновением инфекционного агента в организм и проявлением клинических признаков существует определённый для каждой болезни промежуток времени — инкубационный период, характерный только для экзогенных инфекций. В этот период возбудитель размножается, происходит накопление как возбудителя, так и выделяемых им токсинов до определённой пороговой величины, за которой организм начинает отвечать клинически выраженными реакциями. Продолжительность инкубационного периода может варьировать от часов и суток до нескольких лет.
Продромальный период — [от др.-греч. πρόδρομος «бегущий впереди, предшествующий»]. Как правило, первоначальные клинические проявления не несут каких-либо патогномоничных [от др.-греч. πάθος «болезнь» + γνώμων «истолкователь, смотритель, норма, правило»] для конкретной инфекции признаков. Обычны слабость, головная боль, чувство разбитости. Этот этап инфекционной болезни называется продромальный период, или «стадия предвестников». Его продолжительность не превышает 24-48 ч.
Период развития болезни — На этой фазе и проявляются черты индивидуальности болезни либо общие для многих инфекционных процессов признаки — лихорадка, воспалительные изменения и др. В клинически выраженной фазе можно выделить стадии нарастания симптомов (stadium incrementum), расцвета болезни (stadium acme) и угасания проявлений (stadium decrementum).
Реконвалесценция — [от лат. re-, повторность действия, + convalescentia, выздоровление]. Период выздоровления, или реконвалесценции как конечный период инфекционной болезни может быть быстрым (кризис) или медленным (лизис), а также характеризоваться переходом в хроническое состояние. В благоприятных случаях клинические проявления обычно исчезают быстрее, чем наступает нормализация морфологических нарушений органов и тканей и полное удаление возбудителя из организма. Выздоровление может быть полным либо сопровождаться развитием осложнений (например, со стороны ЦНС, костно-мышечного аппарата или сердечно-сосудистой системы). Период окончательного удаления инфекционного агента может затягиваться и для некоторых инфекций (например, брюшного тифа) может исчисляться неделями.
См. также
Литература
Ссылки
ИНФЕКЦИЯ — это… Что такое ИНФЕКЦИЯ?
ИНФЕКЦИЯ — (лат.). Зараза, заражение. Словарь иностранных слов, вошедших в состав русского языка. Чудинов А.Н., 1910. ИНФЕКЦИЯ заражение, происходящее от проникновения в организм болезнетворных бактерий, в борьбе с которыми организм был побежден, так что… … Словарь иностранных слов русского языка
инфекция — заражение, флора, эндемия, зараза Словарь русских синонимов. инфекция см. зараза Словарь синонимов русского языка. Практический справочник. М.: Русский язык. З. Е. Александрова. 2011 … Словарь синонимов
Инфекция — внедрение и размножение в организме человека или животного болезнетворных микроорганизмов. Завершается И. заболеванием, бактерионосительством или гибелью микробов. Знание механизмов передачи И. лежит в основе профилактики инфекционных болезней.… … Словарь черезвычайных ситуаций
ИНФЕКЦИЯ — ИНФЕКЦИЯ, инфекции, жен. (лат. infectio окрашивание) (мед.). Зараза, возбудитель заразной болезни. Инфекция проникает в организм различными путями. Толковый словарь Ушакова. Д.Н. Ушаков. 1935 1940 … Толковый словарь Ушакова
инфекция — ИНФЕКЦИЯ, разг. зараза ЗАРАЗНЫЙ, инфекционный, устар. заразительный, разг. прилипчивый … Словарь-тезаурус синонимов русской речи
ИНФЕКЦИЯ — (на средневековой латыни infectio заражение), внедрение и размножение в организме болезнетворных микробов, сопровождающееся реактивными процессами; завершается инфекционным заболеванием, бактерио , вирусоносительством или гибелью микробов … Современная энциклопедия
ИНФЕКЦИЯ — (от ср. век. лат. infectio заражение) внедрение и размножение в организме человека или животного болезнетворных микроорганизмов, сопровождающееся комплексом реактивных процессов; завершается инфекционным заболеванием, бактерионосительством или… … Большой Энциклопедический словарь
ИНФЕКЦИЯ — ИНФЕКЦИЯ, внедрение в организм болезнетворных вирусов или бактерий, которые, размножаясь, вызывают различные симптомы. см. также ИММУННАЯ СИСТЕМА … Научно-технический энциклопедический словарь
ИНФЕКЦИЯ — ИНФЕКЦИЯ, и, жен. Заражение организма болезнетворными микробами. Возбудитель инфекции. | прил. инфекционный, ая, ое. Толковый словарь Ожегова. С.И. Ожегов, Н.Ю. Шведова. 1949 1992 … Толковый словарь Ожегова
Инфекция — (инфекционный процесс) совокупность патологических, адаптационно приспособительных и репаративных реакций организма, возникающих в результате его конкурентного взаимодействия с патогенными и при определенных условиях условно патогенными вирусами … Словарь микробиологии
Как инфекция попадает в организм?
Наука, изучающая источники заражения, механизм и пути передачи инфекции, а также способы профилактики инфекционных болезней, называется эпидемиологией. Зная источник инфекции, пути передачи заразного начала, продолжительность скрытого (инкубационного) периода, можно получить важную информацию для постановки диагноза и наметить план организации профилактических и противоэпидемических мероприятий.
Зная механизмы и пути передачи некоторых инфекционных болезней можно предохранить себя от заражения инфекционными заболеваниями, осуществив меры личной профилактики.
Кишечные инфекции
При кишечных инфекциях заражение происходит через рот, чаще с пищей и водой. Во внешнюю среду возбудители от больных и бактерионосителей выделяются с испражнениями или рвотными массами, иногда с мочой. Микроорганизмы кишечных инфекций могут длительное время сохраняться в почве, в воде, а также на различных предметах (деревянные ручки, мебель). Они устойчивы к воздействию низких температур, во влажной среде выживают дольше. Быстро размножаются в молочных продуктах, а также в мясном фарше, студне, киселе, в воде (особенно в летнее время).
При некоторых кишечных инфекциях, прежде всего при холере, основное, практически единственное значение имеет водный путь передачи. Водный путь передачи может быть основным при дизентерии, вызываемой шигеллами Флекснера.
Понятно, что в этом случае вода загрязняется фекалиями при попадании в водоемы сточных вод из туалетов, канализации и т. п. Особенно высока степень загрязнения воды в нижнем течении крупных рек в регионах с жарким климатом.
Перенос возбудителя на продукты питания происходит через грязные руки работников питания, а также мухами. Особенно опасно загрязнение продуктов питания, которые не подвергаются термической обработке.
Мухи, питаясь испражнениями, заглатывают огромное количество микробов. На теле мухи помещается почти десять миллионов микробов. Залетев на кухни, домой, в столовые, мухи садятся на продукты питания. За один раз муха может выделить из кишечника до 30 тысяч дизентерийных бактерий.
Люди, не соблюдающие правил личной гигиены, в первую очередь подвержены инфекционным заболеваниям и сами являются распространителями кишечных инфекций.
К кишечным инфекциям, кроме упомянутых, относятся брюшной тиф и паратифы А и В, вирусные гепатиты А и Е и др.
Инфекции с поражением дыхательных путей
Инфекции дыхательных путей — это наиболее распространенные, самые массовые болезни. Общей чертой для них является воздушно-капельный способ распространения с локализацией возбудителя в дыхательных путях.
При инфекциях дыхательных путей заражение наступает при разговоре, чихании, кашле, при совместном пребывании с заболевшими в тесном помещении.
В группу воздушно-капельных инфекций входит прежде всего грипп и другие острые респираторные заболевания. Воздушно-капельный путь передачи является основным и при многих других инфекционных болезнях: дифтерии, менингококковой инфекции, ангине, кори, краснухе и др.
При этих заболеваниях возбудители попадают в воздух с капельками слюны или слизи. Их наибольшая концентрация отмечается на расстоянии 2-3 метров от больного. Мелкие капельки слюны около больного могут находиться долгое время. Крупные капли слюны, содержащие возбудителей, довольно быстро оседают, подсыхают, образуя микроскопические ядрышки. С пылью они вновь поднимаются в воздух и с его потоками переносятся даже в другие помещения. При вдыхании этих субстратов и происходит заражение.
При некоторых зоонозах ведущим является не воздушно-капельный, а воздушно-пылевой путь передачи: орнитоз, геморрагическая лихорадка с почечным синдромом (ГЛПС) и др.
Кровяные инфекции
Кровяные трансмиссивные инфекции
Источник инфекции — больной человек или больное животное. Переносчик возбудителей — членистоногие (вши, блохи, клещи и др.), в организме которых микробы размножаются. Заражение происходит при попадании в ранку от укуса или расчеса возбудителя, содержащегося в слюне или в растертом теле
насекомого.
Инфекция – это не сражение, а уборка в организме
 Ориентировочное время чтения: 30 мин. Нет времени читать?
Ссылка на статью будет выслана вам на E-mail:
Ориентировочное время чтения: 30 мин. Нет времени читать?
Ссылка на статью будет выслана вам на E-mail:Однажды мне довелось пообщаться с молодым африканцем, который поразил меня спокойным достоинством и сияющим здоровьем. Я спросил его, что делали его родители, когда он, будучи ребенком, заболевал лихорадкой. Он ответил, что они укутывали его в одеяла, чтобы он потел. «Они когда-нибудь измеряли вам температуру?», – спросил я. Он засмеялся, покачал головой и сказал: «Нет, это не было похоже на то, что делают здесь».
Когда мы простуживаемся или заболеваем гриппом, большинство из нас полагает, что некий стресс или что-то другое ослабили нашу «защиту» или наше «сопротивление» и позволили «микробу» (какому-либо вирусу или бактерии) проникнуть в наше тело, где он размножается и нападает на нас изнутри. Мы думаем о новом микробе внутри нас, делающим нас больными, как о некоей «подхваченной инфекции», и считаем, что будем чувствовать себя лучше, как только наша иммунная система убьет его. Когда мы не чувствуем облегчения достаточно быстро, то можем обратиться к лекарствам или антибиотикам, чтобы справиться с микробом эффективней.
Но это общепризнанное представление не соответствует фактам. Это вводящее в заблуждение недоразумение, которое само по себе является характерным признаком упрощенной, уязвимой и основанной на страхе точки зрения, которая сегодня препятствует прогрессу во многих областях жизни.
Если мы определяем инфекцию как присутствие внутри нас инородных микроорганизмов, а именно бактерий и вирусов, то все мы постоянно заражаемся с самого момента рождения. Все мы постоянно предоставляем кров триллионам микробов, включая различные болезнетворные микроорганизмы, но всё же мы заболеваем лишь время от времени.
Большинство из нас довольны тем, что страдают очень редко или не страдают вообще от острой инфекционной (воспалительной) лихорадки, простуды или воспаленного горла, полагая это доказательством, что у них сильная иммунная система, которая охраняет организм от «инфицирования».
Это также неправда, причем опасная, заставляющая нас считать, что мы здоровы, когда на самом деле всё наоборот.
Это шок – узнать, что данные более чем за сто лет показали, что наша иммунная система не препятствует инфицированию микробами. На заре пастеровской теории о микроорганизмах, в 19-м столетии, сначала предполагали, что только больные люди были инфицированы бактериями, а здоровые нет. Вскоре это предположение было опровергнуто, поскольку наука открыла, что подавляющее большинство инфицированных болезнетворными организмами людей было здоровыми, и только небольшая часть из них когда-либо болела. К примеру, большинство людей, инфицированных туберкулезной палочкой, никогда не заболевают туберкулезом, но болеют теми же самыми простудами, что и все мы.
Недостаточно наличия одной инфекции, чтоб мы заболели со всеми признаками болезни. Необходимо еще кое-что. Бóльшую часть времени мы способны жить, не болея, в гармонии с определенным количеством болезнетворных организмов в нашем теле. То, что нас делает больными – это не обязательно попадание новых микробов в наш организм; это внезапное и чрезмерное размножение определенных микроорганизмов, которые уже какое-то время были внутри нас. В одних случаях попадание нового микроба в организм незамедлительно сопровождается его резким размножением, а в других случаях микроб может остаться бездействующим или скрытым в нас много лет или даже всю жизнь, в то время как мы остаемся здоровыми.
Этому важному факту сегодня в медицине уделяют слишком мало внимания и часто о нем забывают вообще. Большинство из тех триллионов микробов, которые «заражают» или населяют наш организм с младенчества, мирно сосуществуют с нами или даже помогают поддерживать наш внутренний экологический баланс, подобно ацидофильным бактериям, живущим в нашем кишечнике. Они – наша «нормальная флора».
Наука также идентифицировала небольшое количество микроорганизмов, названных патогенными, которые вызывают заболевания человека, такие как стрептококк, стафилококк, туберкулезная палочка, возбудитель дифтерии и т. д., но, как ни странно, намного чаще их находят мирно сосуществующими с нами, а не вовлеченным в болезни.
Это называют скрытой или латентной инфекцией или просто состоянием вирусоносительства. Известен пример «тифа Мэри» в начале 1900-х гг., когда некий повар, будучи сам здоровым, был носителем бактерии сальмонеллы и передал ее другим людям, часть из которых серьезно заболела, но многие остались здоровыми, несмотря на то, что были заражены. Как сказал видный микробиолог Рене Дюбо (René Dubos) в учебнике, изданном в 1950-х годах:
«…Состояние носительства не является редким иммунологическим отклонением. В действительности, инфекция без заболевания – правило, а не исключение… Патогенный характер сообщества [микробов] обычно определяется в тканях очень большого процента нормальных людей, хотя вызывает клиническое заболевание только у небольшого процента из них».
Это приводит нас к вопросу, над которым в конце своей жизни задумывался Рене Дюбо – очевидно, единственный среди своих коллег. Если большую часть времени мы способны мирно сосуществовать с болезнетворными организмами внутри нас (факт, с которым Пастер не считался должным образом), то что же происходит, когда они внезапно начинают ускоренно размножаться и мы заболеваем? Это наша обороноспособность ослабла и позволила микробам размножиться и идти в атаку (эта мысль так сильно пугает нас), или они просто размножаются, потому что биохимия нашего организма дала сбой и делает возможным для микробов получать резко увеличенное количество предпочтительного для них питания?
Последнее не является новой мыслью, это постулировалось современниками Пастера. Ученые пастеровского времени, включая Клода Бернара, Рудольфа Вирхова, Рудольфа Штейнера и Макса Петтенкофера, придерживались мнения, что решающим и определяющим фактором в инфекционных болезнях был не микроб непосредственно, а скорее специфическое состояние внутренней среды, «почвы» хозяина, которое способствует росту специфического микроба.
В этом представлении микробы были не хищниками, а мусорщиками, которые питались ядовитыми веществами, произведенными неустойчивостью, болезнью и распадом в родной «почве» конкретного организма так же, как мухи питаются экскрементами и мусором. Для этих ученых уничтожение микробов без устранения несоответствия «почвы», питающей микробы, было аналогичным уничтожению мух в грязной, неопрятной кухне без предварительной уборки.
Петтенкофер даже выпил пробирку с вирулентными бактериями холеры, чтоб подтвердить свою точку зрения, что они не причинят вреда, если внутренний ландшафт здоров. «Почва» Петтенкофера, очевидно, была здоровой, потому что бактериальный напиток не причинил ему никакого вреда. Однако бактериальная теория была идеей, чье время пришло, и по многим причинам концепция микробов как опасных хищников вскоре стала преобладать над представлением, что они были просто ловкими мусорщиками.
Триумф концепции микробов-хищников привел к колоссальному изменению в представлении людей об острых болезнях вроде простуды, кори, пневмонии, скарлатины, туберкулеза, тифа, натуральной оспы и т.д.
Начиная с древних времен, эти болезни назвали inflammationes, что буквально значит «огонь внутри». В первом столетии нашей эры римский врач Цельсий дал классическое определение воспаления, которое все еще преподается сегодня врачам: подобный огню процесс в теле, который проявляется в «жаре, покраснении, опухоли и страдании», то есть теплоте, красноте, опухании и боли. Эти кардинальные признаки воспаления, даже внешне незаметные, понимались как характеризующие все воспаления – от прыща до пневмонии.
Наши древние предки также знали из нелегкого опыта, что многие острые воспаления, такие как чума, натуральная оспа, корь, туберкулез и т.д., «подхватывались» или передавались от одного человека к другому. То, о чем они не знали, была тесная связь микроорганизмов с этими острыми воспалениями и заразными заболеваниями.
Начиная с Пастера, мы ошибочно считаем эти болезни «острыми инфекциями», полагая, что попадание нового микроба в организм хозяина (инфекция) вызывает болезнь. Как мы видели ранее, болезнь вызывает не первичное попадание микроба, а скорее внезапное быстрое размножение уже некоторое время живущего в теле хозяина микроба, что вызывает острое инфекционное (воспалительное) заболевание.
Люди в течение всей жизни инфицируются массой различных микробов из окружающей среды, потому что они изменяют ее, но всё же этот факт пожизненного заражения объясняет, почему возникает болезнь, не больше, чем тот факт, что жертвы всю жизнь водят автомашины, объясняет автокатастрофы.
Инфекция – это не собственно болезнь, скорее это нормальное состояние человека и условие, при котором возникают острые инфекционные (воспалительные) заболевания. Как было сказано выше, должно произойти еще нечто, чтобы побудить к внезапному размножению определенную группу микробов (например, стрептококка, которым в той или иной степени заражен почти каждый) и вызвать то, что правильнее было бы называть «связанным со стрептококком острым воспалением», а не «острой стрептококковой инфекцией».
Факт, что стрептококковая инфекция может опередить связанное со стрептококком воспаление на дни, месяцы или годы, – основа понимания того, как и почему возникает болезнь. Таким образом, обычно используемый врачами и непрофессионалами термин «острая стрептококковая инфекция» неправилен, и это создает неправильное представление о болезни, с которой имеем дело.
Неправильное представление заключается в том, что стрептококковые бактерии вторгаются в наше тело из окружающей среды и вредят нам.
Более того, это неправильное представление ведет к неверному восприятию и действиям врача, сиделки и пациента, который должен ответить на болезнь. Таким образом, серьезный вред, вызванный «простой» неправильной умственной картиной, становится огромным – такова сила этой идеи.
Последствия идеи микробов-хищников – миллионы ненужных назначений антибиотиков и тысячи осложнений и смертей от реакций на таблетки, включая 450 смертельных случаев в год от одного лишь тайленола.
Движущий механизм этого неуместного и опасного использования антибиотиков и противовоспалительных лекарств – страх, порожденный нашим общепринятым заблуждением, что каждый раз, когда нас лихорадит или мы испытываем боль, гиперемию и другие признаки типичного острого воспаления, вроде кашля, простуды, гриппа или ангины, нас атакуют хищные микробы.
Теперь перейдем к рассмотрению другого важного общепринятого заблуждения об остром инфекционном заболевании. Первым заблуждением было то, что инфекция – это ненормально, и она вызывает болезнь, тогда как правда в том, что инфекция – нормальное состояние человека, ибо мы довольно часто являемся носителями болезнетворных микробов, но все же заболеваем лишь изредка.
Второе заблуждение заключается в том, что симптомы острого инфекционного заболевания, как, например, скарлатины, полиомиелита, натуральной оспы или гриппа, вызваны вредностью, токсичностью бактерий или вирусов, которые, как мы представляем, атакуют клетки и ткани нашего организма. Чем сильнее мы болеем, т.е. чем интенсивнее симптомы, тем более вредными мы считаем атакующих нас вирусов и бактерий.
После более тридцати лет медицинской практики я обнаружил, что это предположение, разделяемое почти всеми врачами и их пациентами, вызывает больше неразумного опасения и необоснованного использования лекарств, чем любое другое.
Данная путаница возникает потому, что в острой инфекционной болезни мы наблюдаем не одно, а два полярно противоположных явления, происходящих одновременно.
Первое явление заключается в том, что вирусы или бактерии размножаются в нашем организме. Если бы эти микробы были хищниками, нам бы следовало ожидать, что их быстрое размножение совпадет с ухудшением симптомов, но дело обстоит не так. Большинство случаев быстрого размножения микробов (которые мы ошибочно принимаем за внутреннее нападение) происходит в течение инкубационного периода болезни, протекающего со слабыми симптомами или бессимптомно. Вирусы и бактерии могут попасть в наш кровоток в большом количестве и могут даже начать выходить из нашего организма, выделяясь со слизью и калом, без какого-либо осознания болезни с нашей стороны, кроме возможного незначительного недомогания, головной боли или усталости.
Эти симптомы могли бы появиться в конце инкубационного периода в течение нескольких дней прелюдии или «продрома» непосредственно перед тем, как болезнь разгорится. Когда инкубационный период закончен и клиническая болезнь протекает со всеми ее выраженными симптомами лихорадки, боли, слабости, раздражения и зачастую беспокойства, это может восприниматься так, будто нас атакуют, но в действительности внутренний процесс, вызывающий наши болезненные симптомы, не сражение, а интенсивная уборка.
Как я говорил, инфекционное заболевание – одновременное возникновение двух отдельных и разных явлений. Эти два явления становятся связанными друг с другом в контексте болезни, поскольку противодействие (реакция) связано с действием. Когда мы сравниваем болезнь с уборкой, то действие мы сравниваем с постепенным, главным образом незаметным накоплением пыли и грязи в доме (при этом крошечные существа поселяются в пыли и грязи), а противодействие – с внезапным решением домохозяйки перевернуть дом вверх тормашками, чтобы вычистить его сверху донизу. В доме, как и в человеческом организме, уборка – намного большее потрясение, хотя и необходимое для надлежащей организации домашнего хозяйства, чем накопление грязи и пыли.
Наша иммунная система – домохозяйка в нашем организме
Обычно наша внутренняя домохозяйка справляется со своими обязанностями, выводя мертвые и умирающие клетки из нашего организма и удостоверяясь, что отходы и яды выведены из него. Это очень важная постоянная работа нашей иммунной системы по техобслуживанию процесса уборки, для поддержания здоровья и целостности человеческого организма. От рождения до смерти эта работа никогда не прекращается, и она отвечает за то, что мы здоровы и не болеем. Но иногда наша домохозяйка, иммунная система, решает, что необходима генеральная уборка. Это когда пыль столбом, и мы “заболеваем”!
Если вас интересует, где в этом сравнении человеческого организма с домашним хозяйством находятся микробы, то последние – это мухи, муравьи, тараканы или мыши, которые живут во внутренних перекрытиях дома, недоступных домохозяйке, и которые питаются скапливающимися в доме крошками и отходами кухни.
Функция иммунной системы – создать воспаление. Воспаление, как подразумевает это слово, походит на пожар в организме, который выжигает отходы и мусор вместе с микробами, которые питаются этими отходами, и чистит организм. Таким образом, это наша иммунная система обуславливает нашу болезнь, вызывая воспаление, чтобы вытеснить инфекцию и восстановить нас.
Первым шагом к острому инфекционному (воспалительному) заболеванию является накопление клеточных отходов и ядовитых побочных продуктов метаболических процессов нашего организма. Это накопление может продолжаться в течение многих часов или лет перед острой болезнью и быть незамеченным нами, потому что у организма есть много способов, с помощью которых он может так хранить ядовитые вещества, чтобы они не раздражали и отравляли нас.
Второй шаг – начало выброса некоторых токсинов из хранения и быстрое размножение бактерий, которых привлекают доступные теперь токсины так же, как мух привлекает мусор. Этот выброс из хранения может быть вызван нашим контактом с больным человеком, для острого инфекционного заболевания которого мы являемся открытыми и незащищенными. Так мы «подхватываем» болезнь, и этот второй шаг определяет ее инкубационный период, в котором бактерии или вирусы быстро распространяются при слабо выраженной симптоматике или бессимптомно.
Этот второй шаг отличается в зависимости от того, является ли болезнь бактериальной или вирусной. В бактериальной болезни определенные типы бактерий привлекаются специфическими типами токсинов, освободившимися от хранения и ставшими доступными им в течение инкубационного периода. В вирусной болезни сами вирусы являются специфической формой токсичных отходов, производимых клетками, когда они подвержены стрессу (как при вспышке герпеса или опоясывающего лишая), или когда болезнь «подхватывается» от другого человека.
Эти два шага: постепенное накопление и хранение токсинов в течение многих дней или лет, сопровождаемое их резким выбросом, и быстрое размножение микробов в течение инкубационного периода, – составляют действие, которое вызывает третий шаг – противодействие (реакцию) иммунной системы, направленное на очистку дома. Интенсивность симптомов нашей болезни – прямое выражение интенсивности реакции нашей иммунной системы. Чем сильнее наша домохозяйка – иммунная система, тем больше пыли и мусора она поднимет и тем хуже мы будем себя чувствовать.
Если я прав в утверждении, что острое инфекционное заболевание на самом деле является интенсивной уборкой, а не сражением с хищными захватчиками, то люди с более сильной иммунной системой и, следовательно, более тщательной уборкой, предположительно будут иметь более интенсивные острые воспалительные симптомы и более сильные выделения, чем люди с более слабой иммунной системой.
Под воспалительными симптомами я подразумеваю боль, покраснение, опухоль и лихорадку, сопровождаемую хорошим выделением слизи и гноя или появлением сыпи и диареи. В своей медицинской практике я неоднократно обнаруживал, что более сильные и более здоровые дети заболевают более сильно и остро (однако с хорошими результатами), чем более слабые, бледные и подверженные аллергии.
Я хорошо помню в своей практике одного мальчика, который, как я потом выяснил, имел некоторый наследственный дефект иммунной системы. Мать этого мальчика часто приносила его в кабинет, потому что он был нездоровым и слабым. Обычно у детей, которые жалуются на то, что чувствуют себя больными, можно найти определенные свидетельства воспаления в организме, красное горло, красное ухо, застой в легких или синусах, некоторую лихорадку, воспаление гланд и т.д. У этого мальчика я не мог найти ничего. Не было никаких признаков воспаления и каких-либо других признаков, кроме субъективной усталости и ощущения себя нездоровым. Анализы крови показали проблему с иммунной системой.
Этот случай заставил меня осознать тот факт, что слабой иммунной системе сложно противодействовать постепенному накоплению инфекции неочищенных клеточных отходов и микробов в организме. Без сильной реакции иммунной системы нет острого заболевания, есть только неопределенное недомогание и усталость, которые являются признаками вялого отравления или интоксикации нашего организма – результат того, что наша домохозяйка слишком слаба, чтоб выполнить свою работу, и позволяет накопиться кухонному мусору, что неизбежно сопровождается появлением мух и муравьев.
Когда я встречал этого мальчика с дефектом иммунной системы, чувствующего себя нездоровым, было впечатление, что он застрял в инкубационном периоде острого инфекционного заболевания, неспособный нормально заболеть, потому что его иммунная система была слишком слаба, чтобы реагировать целительным воспалительным кризисом, в котором ребенок нуждался для очистки своего организма.
Клеточная иммунная система детей, имеющих возможность развиваться естественно, с целительными кризисами, состоящими из лихорадок и выделений, таким образом тренируется и строится так, чтоб быть сильной и гибкой, что приносит огромную пользу для общего здоровья.
Прививки, антибиотики и противовоспалительные лекарства, подобные тайленолу и ибупрофену, препятствуют этой воспалительной чистке организма и укреплению иммунной системы, которое является следствием чистки.
Все эксперты согласны в том, что антибиотики в США назначаются чрезмерно – они используются тогда, когда в них нет необходимости. Почему это чрезмерное назначение продолжается, несмотря на огромные усилия научить врачей надлежащему использованию антибиотиков? В оправдание любой врач может ответить на этот вопрос так: потому что все мы почти ежедневно встречаем пациентов, которые приходят в кабинет врача за антибиотиками. У этих пациентов два основных мотива: или их симптомы слишком выражены, или слишком долго не проходят, или и то, и другое вместе.
Если мы понимаем болезнь как уборку, то беспокойство намного уменьшается. «Ваша иммунная система делает хорошую работу – вы скоро доведёте эту здоровую, крайне необходимую уборку до успешного завершения», – вот что мог бы сказать врач, придерживающийся «уборочных» взглядов.
Если же мы полагаем болезнь нападением враждебных хищных микробов, то оба – и врач, и пациент – стремятся избавиться от симптомов вместе с вредными микробами, которые, как мы ошибочно полагаем, вызывают эти симптомы. Как мы видели ранее, симптомы вызывают не микробы, а иммунная система. Однако микробы являются важным стимулом, который побуждает иммунную систему реагировать, вызывая симптомы острого воспалительного заболевания. Поэтому, когда мы убиваем или сдерживаем микробов антибиотиками, одновременно мы сдерживаем иммунную систему. Так подавляются являющиеся частью активно работающей иммунной системы воспалительные симптомы, создавая иллюзию, что мы излечили болезнь, тогда как в действительности мы подавили симптомы и вмешались в работу иммунной системы до того, как работа была выполнена. Это подавление, а не выздоровление, и важно осознать различие между ними.
Если мы заставляем нашу домохозяйку остановить ее лихорадочную уборку, чтобы немного отдохнуть, мы должны будем смириться с неопрятным домом. Неопрятный дом и бездействующая домохозяйка – условия, которые вначале ведут к возвращению мух и муравьев, а в конце концов приводят к хроническому заболеванию и раку.
Вот почему я на протяжении четырнадцати лет говорю, что важным моментом в предотвращении рака является осознание огромной мудрости и пользы наших случайных воспалительных уборок и воздержания от не вызванного необходимостью их блокирования антибиотиками и противовоспалительными лекарствами.
Это мнение было недавно подтверждено публикацией исследования, доказывающего, что антибиотики увеличивают риск рака груди. Однако антибиотики являются лекарством, спасающим жизнь, когда острое инфекционное заболевание становится опасным. Эта опасность связана не с собственно интенсивностью воспаления, а с интоксикацией и явно большим объемом метаболических отходов и ядов, поднятых и приведенных в движение воспалением.
Если у нашего организма есть сила убрать все эти токсины и вывести их из нашего организма, болезнь обычно проходит. Если нам этой силы не хватает, то проницательный врач будет пытаться поддерживать и ускорять освобождение, процесс детоксикации, осторожно наблюдая за состоянием пациента, и будет использовать антибиотик, если необходимо предотвратить осложнения или смерть от ядов, которые были вызваны нашей чрезмерно фанатичной домохозяйкой – нашей иммунной системой. Это токсическое или септическое воспаление, и в такой кризисной ситуации антибиотик – благословение.
Но вероятность испытать нам когда-либо такой интоксикационный кризис значительно снизится, если мы понимаем, как позволить всем нашим малым неопасным воспалительным кризисам выполнять их работу по уборке, которую наша мудрая внутренняя домохозяйка считает для нас необходимой. Как, следовательно, можно трактовать острое инфекционное (воспалительное) заболевание так, чтоб работать вместе с очистительным и высвободительным процессом иммунной системы, а не против него? Я обсудил эти практические указания в главе «Как лечить детские болезни» в книге «Прививочная дилемма» под редакцией Кристин Мерфи (www.lanternbooks.com), а также в статье, опубликованной в «Mothering magazine» за июль-август 2003 г. под заголовком «Кризис выздоровления: не волнуйся, мама, я просто расту».
Эти основополагающие принципы лечения настолько же точно применимы к взрослым, как и к детям. Они призваны поддерживать и облегчать работу иммунной системы, уменьшать симптомы, предотвращать осложнения и способствовать успешному завершению и выполнению задачи, начатой самой иммунной системой. Более детальное обсуждение этих основополагающих принципов лечения также можно получить вместе с руководствами для использования при определенных симптомах соответствующего гомеопатического или антропософского средства из моей «Домашней аптечки» по телефону Weleda Pharmacy 800-241-1030. Возможно, самыми важными моментами, которые следует запомнить при рассмотрении острых инфекционных (воспалительных) заболеваний, будет то, что лихорадка – это хорошо, интоксикация – плохо, а удаление интоксикации – очень хорошо.
Опасность острого инфекционного (воспалительного) заболевания – не в температуре 40,5 градусов Цельсия, не в толстом потоке желтой слизи из носа, а в количестве сохраняющихся токсинов, которые отравляют пациента, потому что не могут быть выведены из организма достаточно быстро. Для больного нормально быть слабым, сонливым и сверхчувствительным.
Симптомы чрезмерной интоксикации, отравляющей организм, включают увеличивающуюся раздражительность и двигательное беспокойство, усиливающееся чувство отчаяния или тревоги и уменьшающуюся способность поддерживать сознание и зрительный контакт. Если имеются такие признаки, вызовите врача.
Интоксикация, развивающаяся в организме быстрее, чем может быть вычищена и выведена из него, – основная опасность и причина осложнений при остром инфекционном (воспалительном) заболевании. Мы, врачи, должны рассказывать нашим пациентам, как распознать и лечить интоксикацию.
Температура до 41 градуса Цельсия – не столько признак серьезности болезни, сколько свидетельство того, как упорно трудится иммунная система, чтоб вывести токсины и вычистить болезнь. Вот почему лучше не использовать жаропонижающие лекарства.
Ниже приведены некоторые очень эффективные старые способы поддержать иммунную систему и способствовать благоприятному исходу острого инфекционного (воспалительного) заболевания:
- Полноценный отдых и сон с максимально возможным уменьшением отвлекающих факторов. Никакого телевидения, радио, прослушивания записей или чтения.
- Держать больного тепло одетым и укутанным. Потение – это хорошо. Избегать переохлаждения.
- Жидкая диета из овощного бульона, травяных чаев, соков цитрусовых. Добавьте рис, просо, морковь или фрукты, если голодны. Абсолютно никакого мяса, рыбы, яиц, молочных продуктов, бобов, фасоли, орехов или семян. Пищеварительные функции организма должны сосредоточиться на болезни и не быть обремененными едой.
- Выделение через кишечник, мочевой пузырь и потение необходимо для лечения интоксикации и предотвращения ее осложнений, поэтому приветствуется употребление теплых прозрачных жидкостей и использование сока чернослива или взвеси магнезии, чтоб способствовать свободному стулу один-два раза в день.
- Интерьер помещения, где находится больной, должен иметь теплые мягкие тона и текстуры, надо обеспечить естественный мягкий свет. Используйте растения и цветы. Присматривающий за больным должен быть веселым, спокойным, внимательным, наблюдательным, ободряющим, любящим и почтительным к глубокой целительной мудрости внутренней домохозяйки, которой она нам помогает.
Автор благодарит Шарлен Тёрстон, Кристин Маджори и д-ра Боба Дадни за их любезную помощь и советы, полученные при работе над этой статьей.
Д-р Филип Ф. Инкао (США)
Источник DobroWeb.Ru
Материалы в тему:
Внимание! Предоставленная информация не является официально признанным методом лечения и несёт общеобразовательный и ознакомительный характер. Мнения, выраженные здесь, могут не совпадать с точкой зрения авторов или сотрудников МедАльтернатива.инфо. Данная информация не может подменить собой советы и назначение врачей. Авторы МедАльтернатива.инфо не отвечают за возможные негативные последствия употребления каких-либо препаратов или применения процедур, описанных в статье/видео. Вопрос о возможности применения описанных средств или методов к своим индивидуальным проблемам читатели/зрители должны решить сами после консультации с лечащим врачом.
Рекомендуем прочесть нашу книгу:
 Диагноз – рак: лечиться или жить? Альтернативный взгляд на онкологию
Диагноз – рак: лечиться или жить? Альтернативный взгляд на онкологиюЧтобы максимально быстро войти в тему альтернативной медицины, а также узнать всю правду о раке и традиционной онкологии, рекомендуем бесплатно почитать на нашем сайте книгу «Диагноз – рак: лечиться или жить. Альтернативный взгляд на онкологию»
Читать бесплатно































 Об авторе:
Об авторе: 



 За день до исследования вместо завтрака выпить стакан жидкости, сразу после этого принять растворенные в 120 мл воды 45 мл Флита. Запить раствор стаканом прохладной воды (или любой прозрачной жидкости).
За день до исследования вместо завтрака выпить стакан жидкости, сразу после этого принять растворенные в 120 мл воды 45 мл Флита. Запить раствор стаканом прохладной воды (или любой прозрачной жидкости).































 Растение может повлиять, как положительно, так и нанести вред, зависит это от того, как и в каком количестве применять полынь.
Растение может повлиять, как положительно, так и нанести вред, зависит это от того, как и в каком количестве применять полынь. Не только в странах третьего мира можно столкнуться с заражением глистами. Немытые руки, плохо прожаренная еда, всё это может стать причиной заражения. Далеко не каждый хочет травить свой организм вместе с его новыми обитателями химическими таблетками. На помощь приходит народная медицина.
Не только в странах третьего мира можно столкнуться с заражением глистами. Немытые руки, плохо прожаренная еда, всё это может стать причиной заражения. Далеко не каждый хочет травить свой организм вместе с его новыми обитателями химическими таблетками. На помощь приходит народная медицина. Если в вашей семье у кого-то одного обнаружили глисты, чаще всего такое случается с детьми, лечение должна пройти вся семья, так как паразиты легко передаются в быту.
Если в вашей семье у кого-то одного обнаружили глисты, чаще всего такое случается с детьми, лечение должна пройти вся семья, так как паразиты легко передаются в быту.










 Пищевое отравление – это острое кратковременное заболевание, появляется в результате воздействия токсинов болезнетворных бактерий, которые поступают в организм после употребления пищевых продуктов ненадлежащего качества, с просроченным сроком хранения. Протекает в виде гастрита, гастроэнтерита.
Пищевое отравление – это острое кратковременное заболевание, появляется в результате воздействия токсинов болезнетворных бактерий, которые поступают в организм после употребления пищевых продуктов ненадлежащего качества, с просроченным сроком хранения. Протекает в виде гастрита, гастроэнтерита.


























 Рефлюкс – это продвижение содержимого полых органов человека, обратное нормальному его движению. В определенных физиологических процессах рефлюкс является нормой, основной причиной патологического рефлюкса может быть нарушение работы сфинктеров.
Рефлюкс – это продвижение содержимого полых органов человека, обратное нормальному его движению. В определенных физиологических процессах рефлюкс является нормой, основной причиной патологического рефлюкса может быть нарушение работы сфинктеров. Мочеточниковый рефлюкс – это функциональное расстройство мочевыводящих органов, приводящее к обратному забросу мочи в мочеточники и почки из мочевого пузыря. Анатомические дефекты или воспаления формируют препятствия в мочевой системе для нормального оттока мочи. Застой мочи, ее чрезмерное накопление значительно растягивают стенки мочевого пузыря, моча под давлением возвращается обратно в мочеточник, искривляя и деформируя его. Если препятствия для оттока мочи не устранить, процесс распространяется по мочеточнику, достигая почек.
Мочеточниковый рефлюкс – это функциональное расстройство мочевыводящих органов, приводящее к обратному забросу мочи в мочеточники и почки из мочевого пузыря. Анатомические дефекты или воспаления формируют препятствия в мочевой системе для нормального оттока мочи. Застой мочи, ее чрезмерное накопление значительно растягивают стенки мочевого пузыря, моча под давлением возвращается обратно в мочеточник, искривляя и деформируя его. Если препятствия для оттока мочи не устранить, процесс распространяется по мочеточнику, достигая почек.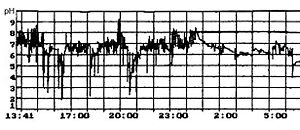
 рН-грамма тела желудка с дуоденогастральными рефлюксами (направленные вверх пики в правой части графика)
рН-грамма тела желудка с дуоденогастральными рефлюксами (направленные вверх пики в правой части графика)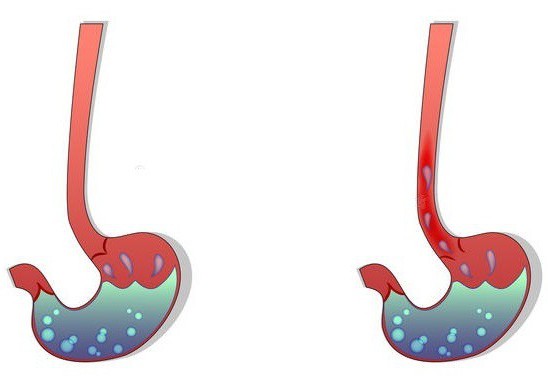



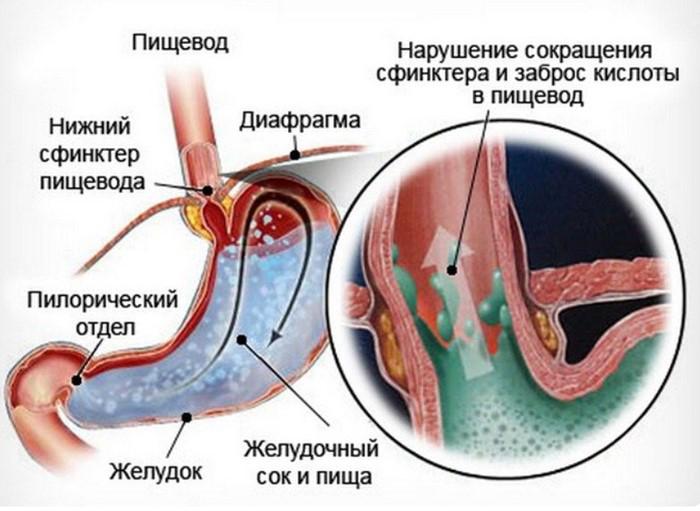

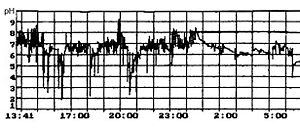
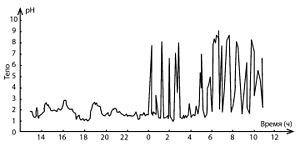 рН-грамма тела желудка с дуоденогастральными рефлюксами (направленные вверх пики в правой части графика)
рН-грамма тела желудка с дуоденогастральными рефлюксами (направленные вверх пики в правой части графика) Рефлюкс-эзофагит – это заболевание, при котором происходит воспаление внутренних слизистых оболочек пищевода. Причиной воспалительного процесса является патологический заброс содержимого желудка в пищевод.
Рефлюкс-эзофагит – это заболевание, при котором происходит воспаление внутренних слизистых оболочек пищевода. Причиной воспалительного процесса является патологический заброс содержимого желудка в пищевод.

 Регулярно повторяющаяся изжога. Это самый первый «звоночек», предупреждающий о неполадках в системе пищевод-желудок.
Регулярно повторяющаяся изжога. Это самый первый «звоночек», предупреждающий о неполадках в системе пищевод-желудок.


 И четвертая стадия, наиболее тяжелая и опасная, в плане возникновения различных осложнений, таких например, как стеноз пищевода, или даже рак.
И четвертая стадия, наиболее тяжелая и опасная, в плане возникновения различных осложнений, таких например, как стеноз пищевода, или даже рак.


 некротический – отмирание тканей. Данный вариант встречается редко, у лиц с иммунодефицитными состояниями. Предшествует возникновению онкологического процесса.
некротический – отмирание тканей. Данный вариант встречается редко, у лиц с иммунодефицитными состояниями. Предшествует возникновению онкологического процесса.
