Простуда, ОРЗ, ОРВИ, грипп – чем они отличаются. Инфекционные болезни
Дети гораздо чаще взрослых болеют простудными заболеваниями. Этот факт известен многим. С началом холодного сезона большинство родителей сталкиваются с проблемой – ребенок плохо себя чувствует, повышена температура, насморк, кашель… Причиной этих симптомов могут быть простуда, ОРЗ, ОРВИ или грипп, но чем же отличаются эти заболевания? Как узнать, чем именно заболел ваш ребенок? Как защитить его от вирусных инфекций? За разъяснениями мы обратились к врачу-педиатру с 33-летним стажем, специалисту по лечению инфекционных заболеваний у детей, Валентине Ивановне Ролиной.
Отличия простуды, ОРЗ, ОРВИ и гриппа.
Одно из первых и основных отличий – эти болезни вызываются разными вирусами (вирус гриппа, вирус парагриппозной инфекции, аденовирусные инфекции, риновирусные инфекции и т.д.). Существует более двухсот видов различных вирусов. Очень важно вовремя понять, чем именно заболел ваш ребенок. Неправильно вылеченный грипп опасен серьезными осложнениями. Существуют легкие осложнения: бронхиты, отиты, пневмония, поражение мочевых путей, пеунефриты, и более тяжелые: невриты, энцефалит, серозные менингиты.

Ученые выделяют три основных типа вируса гриппа – А, В и С. Наиболее принципиальное их различие – это способность изменяться. Так, вирус гриппа С практически стабилен. Один раз переболев, человек почти на всю жизнь имеет иммунитет, то есть заболеть гриппом С можно лишь при первой встрече с ним. Этот вирус гриппа широко распространен и им болеют только дети. Вирус гриппа В изменяется, но умеренно. Если грипп С – болезнь исключительно детей, то грипп В – преимущественно детей. Грипп А – самый коварный, именно он, постоянно меняясь, вызывает эпидемии.
Следующее отличие – это разное протекание болезней. Грипп начинается внезапно и сопровождается резким скачком температуры. Появляется выраженная интоксикация организма, которая имеет следующие симптомы: озноб, адинамия, мышечные и головные боли, ломота во всем теле, сухой кашель с болями за грудиной. Слабо выражены катаральные явления. При любой другой вирусной инфекции (ОРЗ, аденовирусной инфекции или просто вирусной инфекции) обычно преобладают катаральные симптомы, то есть у ребенка начинается насморк, болит горло, возникают катары верхних дыхательных путей, затем нижних, бронхиты. И только потом, на фоне этих катаральных явлений, появляется температура.
Главное отличие острых респираторных инфекций от гриппа заключается в том, что при них наименее проявлена температура, она редко поднимается выше 38°С, и на первый план выходят катаральные явления: изобилующий насморк, боль в горле, влажный кашель.
Термином ОРВИ (острая респираторная вирусная инфекция) обозначают те ОРЗ (острое респираторное заболевание), при которых доказана или, чаще, предполагается этиологическая роль респираторных вирусов. Обычно из этой группы исключают грипп, который диагностируется только при наличии характерных симптомов (особенно во время эпидемии) или лабораторного подтверждения.
Простуда у детей и взрослых является чаще всего следствием переохлаждения, и имеет схожие симптомы с вирусными инфекциями. Вообще, ОРЗ – это общее обозначение простуды. Но простуда может поражать разные органы. В связи с этим различают следующие виды ОРЗ: ларингит, ринит, тонзиллит, фарингит, бронхит, бронхиолит, назофарингит.
Из всех заболеваний, которыми болеют дети, на долю гриппа и ОРВИ выпадает 94%. Чаще всего дети заражаются гриппом от взрослых, так как особенностью гриппа является быстрое распространение. Особенно это касается детей, которые находятся в организованных коллективах, например, в детских садах и школах.
Особенности лечения и профилактики.
Для профилактики вирусных инфекций педиатр советует меньше находиться в местах скопления людей. Если этого не избежать, старайтесь всегда использовать специальные защитные маски. В периоды эпидемий ограничьте посещение ребенком спортивных кружков, магазинов и любых других общественных мест. При малейших признаках заболевания лучше не отправлять ребенка в школу или детский сад.

Необходимо заранее уделить особое внимание укреплению иммунитета ребенка. Грудным и очень маленьким детям необходимо обеспечить правильное вскармливание, питание и уход. Детям постарше назначают витаминотерапию.
Основой лечения всех ОРВИ является применение симптоматической терапии. Она включает в себя правильный питьевой режим, прием жаропонижающих и антигистаминных препаратов, витамина С. Необходимо выпивать не менее 2-х литров жидкости в сутки. Это помогает организму справиться с потерей жидкости вследствие сильного потоотделения при высокой температуре, а также способствует разжижению мокроты и ее отхождению при кашле. Во время болезни организм теряет не только воду, но и полезные вещества, поэтому для питья следует использовать напитки, содержащие витамины и микроэлементы. Лучше всего пить минеральную воду, соки, ягодные морсы.
При ОРВИ жаропонижающие препараты используют для снижения температуры, а также для уменьшения воспаления и как обезболивающее средство. Для детей больше всего подходит парацетамол. Он характеризуется хорошей переносимостью, практически не раздражает слизистую оболочку желудка, не вызывает тяжелых аллергических реакций и синдрома Рея у детей. Парацетамол применяется даже для лечения детей младше 3-х месяцев.
Очень часто ОРВИ сопровождаются заложенностью носа, обильным отделением слизи из носовых ходов и т.п. Обычно в таких случаях рекомендуется использовать антигистаминные препараты. Они хорошо снимают отечность и помогают детям легче переносить болезнь.
Как лечить простуду у детей , ведь они так не любят принимать лекарства? В таком случае лучше всего для их лечения подходит комплексный препарат. Но ошибочно полагать, что чем больше компонентов входит в состав лекарственного препарата, тем эффективнее он будет. Состав классического комплексного лекарства – это парацетамол, антигистаминное средство и витамин С. Из таких препаратов можно отметить«АнтиГриппин для детей» (Natur Produkt), который имеет специальную «детскую формулу». В нем присутствуют те же компоненты, что и в препаратах для взрослых, но в меньшей дозировке. Его преимущество перед другими препаратами в том, что он имеет водорастворимую форму, в виде шипучих таблеток с приятным вкусом. Она не повреждает слизистую оболочку желудка, а также обеспечивает более быстрое поступление действующих веществ, и эффект наступает сразу после приема. К тому же гораздо легче уговорить ребенка выпить вкусное лекарство.
Обратите внимание!

Очень важно при покупке лекарственного препарата обратить внимание на несколько моментов.
Во-первых, это качество лекарственных препаратов. Европейские производители, работающие по стандарту GMP, гарантируют качество и безопасность лекарственных средств. GMP (Good Manufacturing Practice – Надлежащая Производственная Практика) – стандарт, применяемый в отношении производства лекарственных средств. Гарантирует высокое качество продукции, которое достигается за счет тщательного контроля над производственным процессом на всех этапах от производство компонентов до упаковки готового препарата.
Во-вторых, необходимо внимательно изучать состав комплексного средства. Существуют лекарства, которые содержат огромное количество компонентов, но это не гарантирует быстрое и лучшее лечение. Некоторые компоненты могут быть несовместимы между собой или их нельзя принимать детям. Например, из-за токсичности римантадина (входит в состав некоторых лекарств от гриппа), польза от его приема гораздо меньше, чем возможные негативные последствия. Также следует помнить, что детям нельзя давать аспирин, так как он ослабляет стенки кровеносных сосудов.
Еще одно важное правило, которое необходимо знать, – нельзя пытаться лечить грипп антибиотиками и противовирусными препаратами без назначения врача. Помните, что антибиотики убивают только бактерии и неэффективны в отношении вирусных инфекций. Иногда врач назначает антибиотики и при гриппе, но только в том случае, если во время болезни возникли осложнения, вызванные бактериями (воспаление легких, среднего уха или придаточных пазух носа). И важно помнить, что лечение простуды и гриппа всегда должно быть правильным!
Автор: Анна Орехова
Чем отличается грипп от орви и орз таблица лечение
Даже человек с крепким здоровьем время от времени сталкивается с симптомами простудных заболеваний. Обратившись к терапевту он слышит диагноз — ОРЗ. Простые обыватели часто путаются в аббревиатурах ОРЗ или ОРВИ, поэтому хотели бы разобраться, чем отличается диагноз грипп от ОРВИ и ОРЗ. Беспокойство пациентов обосновано — от конкретного диагноза напрямую зависит тактика последующей терапии.

Краткое содержание статьи
Основные отличия
Острое респираторное заболевание (ОРЗ) — это общее понятие. Оно применяется медиками для обозначения различных, но схожих между собой заболеваний. Они вызваны разными вредными микроорганизмами:
- бактериями;
- вирусами;
- грибками либо простейшими.
Такой диагноз терапевты ставят в случаях, когда им еще точно не известно о возбудителе, хотя симптоматика болезни внешне уже проявилась. Более конкретные выводы по поводу возбудителя ОРЗ дают специальные лабораторные анализы или характерные симптомы, особенно, в период массовых эпидемий.
ВАЖНО! Практика показывает, что более 90% всех случаев ОРЗ имеют вирусное происхождение.
Острая респираторная вирусная инфекция (ОРВИ) имеет более конкретный характер. К категории ОРВИ относят такие инфекции, как:
- грипп;
- парагрипп;
- аденовирусная и риновирусная инфекции;
- а также множество других вирусных инфекций, которых насчитывается более 200.
В какое время можно заразиться ОРЗ
Каждым из видов ОРВИ можно заразиться в любое время года. Но в отличие от холодных сезонов, летом иммунитет человека более устойчив к различным неблагоприятным погодным условиям. В разгар морозной зимы концентрация вирусов гриппа и ОРВИ в воздухе также не является высокой. Пик заболеваемости традиционно приходится на неустойчивый температурный период декабря и февраля, поздней осени и марта.

В чем отличие гриппа от обширной группы ОРВИ (таблица)
Существуют ли отличия между течением гриппа и ОРВИ, которую часто в народе называют простудой? Начало гриппа отличается внезапной симптоматикой. У заразившегося человека быстро поднимается высокая температура тела, которая держится в течение 3-4 дней.
- Сильная головная боль.
- Дискомфорт в области глаз.
- Ломота в суставах, костях и мышцах.
- Слабость и лихорадка отличают грипп от других ОРВИ.

Восстановительный период даже после относительного выздоровления пациента затягивается еще на 7-15 дней. Человек ощущает слабость, отсутствие аппетита, перепады давления, нарушение сна, повышенную утомляемость даже после небольшой физической нагрузки.
ВАЖНО! Это называется «астеническим синдромом»: пациенту следует продлить постельный режим, а то вторая волна вирусной инфекции не заставит себя ждать.
Еще одно характерное отличие поражения организма вирусами гриппа — больного в первые дни болезни практически не беспокоят кашель, заложенность носа и воспаление горла. Эти симптомы присоединяются только через 2-3 дня после начала болезни. Если грипп начинается с кашля, то он существенно отличается от кашля при ОРВИ. Гриппозный кашель сухой и изматывающий, нередко дополняется болями за грудиной, которая возникает из-за того, что вирусы успели размножиться в слизистой трахеи и бронхов.
Также грипп протекает значительно тяжелее, чем другие ОРЗ, а также чаще вызывает различные осложнения, вплоть до летального исхода. Во время гриппозной инфекции сильно выражена интоксикация. Главная причина — распад вирусов, а также клеток иммунной системы человека, которые защищают организм.
Из наблюдений терапевтов
Как отмечают терапевты, одно из основных отличий гриппа от ОРВИ в следующем. При обычной простуде температура тела больного не повышается более 38,5 градуса и на первый план выходят проявления катаральных симптомов простуды:
- сильный насморк;
- дискомфорт в области горла;
- влажный кашель.
Любая другая вирусная инфекция всегда начинается с насморка, болей в горле, воспаления верхних, а затем и нижних дыхательных путей.
Во время гриппа у пациентов часто наблюдается покраснение глаз. При ОРВИ данный симптом не проявляется, за исключением тех случаев, когда к заболеванию уже присоединилась бактериальная инфекция.
ВАЖНО! Еще одна существенная разница заключается в том, что вирус гриппа имеет очень изменчивый характер. Через небольшой промежуток времени — от 1 года до 3 лет — образуется новый подвид, к которому человек не имеет иммунитета.
Появление осложнений — одно из главных отличий гриппа от ОРВИ
При ослабленном иммунитете человека либо недостаточном лечении гриппа к нему нередко присоединяются бактериальные осложнения. Одним из самых распространенных бактериальных осложнений является бронхит. При ослабленном иммунитете бронхит нередко превращается в пневмонию.

Другое бактериальное осложнение вирусной инфекции — это синусит, острый воспалительный процесс околоносовых пазух. К самым распространенным относятся гайморит и фронтит. Сильная боль в ухе также является осложнением вирусной инфекции в виде отита.
Лечение вирусных инфекций: есть ли разница
При заражении вирусами не стоит пускать все на самотек или разводить панику. Необходимо просто придерживаться грамотной тактики лечения на основе рекомендаций врача. Все вирусы при ОРЗ передаются воздушно-капельным путем и поражают органы дыхательной системы, поэтому подход к ним один и тот же.
ВАЖНО! Схема исцеления практически одинакова: покой и постельный режим в период острого периода болезни, обильное питье, при необходимости — симптоматическая терапия (прием жаропонижающих препаратов, капли в нос или средства для лечения кашля)
Профилактические меры против ОРЗ
Для профилактики вирусных болезней рекомендуется не допускать переохлаждение организма, придерживаться здорового образа жизни. Уделять сну и отдыху достаточное количество времени, а также правильно и сбалансированно питаться. При вынужденном контакте с пациентом с ОРЗ лучше пройти курс лечения иммуностимулирующими средствами.
Симптомы ОРВИ, гриппа, простуды: как отличить? Как лечить?
Давайте разберемся, как отличить грипп от обычной простуды, и как будем лечить эти заболевания?
Казалось бы, что в течение жизни мы переболеваем неоднократно вирусными и бактериальными инфекциями. Поэтому иммунная система при следующей встрече должна узнать «старого знакомого». Однако не тут-то было.
Вирусы бывают разные
Касательно вирусов, то даже если они относятся к одной группе, то делятся на типы или подтипы, незначительно отличаясь друг от друга. Например, аденовирусы имеют около 50 серотипов. Да и вирус гриппа постоянно видоизменяется (мутирует). То есть получается, что почти каждый раз при респираторном вирусном заболевании наша иммунная система встречается с новым «врагом», не имея готовых антител (белков) для борьбы с ним.
Когда речь идет о возбудителях бактериальных инфекций (например, стафилококках или стрептококках), то ситуация усложняется тем, что из года в год они стремительно вырабатывают устойчивость к антибиотикам. Причем проблема довольно серьезная, требующая от фарминдустрии разработки новых и более эффективных антибактериальных средств.
Поэтому давайте вместе разбираться в сложных аббревиатурах и диагнозах, которые время от времени появляются в медицинской карточке вашего ребенка.

Грипп или острая респираторная вирусная инфекция (ОРВИ)?
И грипп, и ОРВИ относятся к заболеваниям, которые вызываются респираторными вирусами (размножаются в дыхательных путях). Вирус попадает в организм здорового ребенка от больного при вдыхании зараженного воздуха — воздушно-капельный путь передачи.
Однако имеется разница:
- Грипп вызывается тремя типами вирусов (А, В и С), которые быстро видоизменяются. Причем нередко заболевание у детей протекает тяжело, с развитием большого количества осложнений. Наиболее часто к такому течению болезни приводят вирусы гриппа А и В. Тогда как если заражение произошло вирусом гриппа С, то дети переносят заболевание легче.
- «Виновники» ОРВИ — многочисленные вирусы (аденовирусы, парагрипп и другие), которые относятся к разным группам. Видоизменяются они нечасто и обычно не приводят к тяжелому течению болезни.
Простуда или острая респираторная вирусная инфекция?
Несмотря на схожие проявления: повышенная температура тела, насморк, першение и боль в горле, кашель — это разные заболевания.
Простуда развивается при переохлаждении, приводя к тому, что в организме «просыпаются» бактерии, коих у всех нас много. Однако у здорового ребенка их активный рост и размножение сдерживается иммунной системой. Тогда как при переохлаждении иммунитет ослабляется. В результате ребенок заболевает ангиной, фарингитом, ларингитом, бронхитом, синуситом (воспалением пазух носа).
Основа лечения — назначение антибиотиков. Однако не всегда приходится прибегать к столь нежелательным мерам. При изначально хорошем иммунитете и невыраженных симптомах болезни иногда выздоровление наступает быстро.
Острая респираторная вирусная инфекция и грипп — результат заражения вирусами здорового ребенка от больного. Основа лечения — противовирусные препараты.
Причем трудность заключается еще и в том, что при вирусной инфекции в случае присоединения бактериальной инфекции может развиться, к примеру, та же ангина либо бронхит. Иммунитет ведь ослаблен, поэтому рост бактерий не сдерживается.
Однако согласитесь, что малыши редко ходят с босыми ногами и раздетыми. Если только взрослые не уследят за маленьким непоседой. Поэтому наиболее часто все-таки дети подвержены заражению респираторными вирусами.
Причем больной становится заразным примерно за сутки до того, как у него появятся первые признаки заболевания.
Почему грипп опаснее, чем ОРВИ?
Дело в строении вируса гриппа: он имеет оболочку, на которой располагается два белка — гемагглютинин и нейраминидаза. Именно этими белками определяется тяжесть течения гриппа: нейраминидаза вызывает развитие выраженной интоксикации, а гемагглютинин резко подавляет работу иммунной системы.
Более того, в результате незначительных мутаций молекулы этих белков постоянно меняют свое строение. Однако даже этих небольших изменений достаточно, чтобы иммунная система потеряла свою специфичность, поэтому она не имеет готовых антител к видоизмененному вирусу. То есть при следующей встрече иммунная система уже его «не узнает».
Причем наиболее часто видоизменяется вирус гриппа А. Поэтому он вызывает не только эпидемии гриппа, а пандемии, которые охватывают множество стран и континентов.
Историческая справка
Самая известная пандемия гриппа А — «испанка», вызванная вирусом А(h2N1). По результатам исследований с 1918 по 1919 гг. она унесла около 40-50 миллионов человеческих жизней.
Остальные респираторные инфекции, вызывающие развитие ОРВИ, протекают обычно легче. Однако этих вирусов много, поэтому симптомы заболевания разные, а иммунитет недолгий.
Как отличить острые респираторные вирусные инфекции и грипп?
Ни один доктор не возьмется «на глаз» определить, какой именно вирус «поселился» в организме малыша. Для точного диагноза необходимо провести лабораторные анализы — например, выделить вирус в мазках из зева (горла) либо определить к нему наличие антител в крови. Согласитесь, что такие исследования проводятся нечасто. Поэтому в карточке малыша появляется диагноз — загадочная аббревиатура «ОРВИ».
Однако все-таки отличительные признаки имеются.
Проявления гриппа
Для него характерна сезонность: январь-февраль.
Симптомы интоксикации выходят на первый план:
- Заболевание начинается остро с выраженного озноба и резкого повышения температуры тела до 39-39,5°С и выше. Причем признаки иногда так быстро развиваются, что можно с точностью указать даже час начала болезни.
- Повышенная температура тела держится на высоких цифрах от 2-3 до 5-7 дней, затем быстро нормализуется. Однако если она вновь повышается, то это свидетельствует о присоединении бактериальной инфекции, либо развитии осложнений.
Когда заболевание протекает нетяжело, то температура тела хорошо поддается действию жаропонижающих средств. При тяжелом течении болезни трудно нормализовать температуру тела при помощи таблеток, сиропа и свечек. Тогда внутримышечно вводится литическая смесь.
- Ребенок становится вялым, отказывается от еды, а при тяжелом течении появляется рвота или тошнота.
- Дети постарше жалуются на ломоту в суставах и всем теле. Тогда как малыши не умеют говорить, поэтому очень капризничают.
- У крохи слезятся глаза.
- Имеется светобоязнь: при ярком свете ребенок либо прищуривается, либо прикрывает ладошкой глаза.
Поражение дыхательных путей присоединяется позднее — обычно на 2-3 день заболевания:
- Появляется несильная заложенность носа, но выделения из него отсутствуют либо необильные.
- Имеются «царапающие» боли за грудиной — характерный признак именно для гриппа.
- Кашель при гриппе мучительный сухой, не приносящий облегчения.
- Часто развивается ларинготрахеит — опасное состояние для детей, вызывающее отек голосовых связок. Проявляется «лающим» кашлем, осиплостью голоса, одышкой. Подробнее о ларинготрахеите читайте в нашей статье.
- При присоединении бактериальной инфекции нередко формируется бактериальная или вирусно-бактериальная пневмония, которая тяжело протекает. При этом кашель становится влажным с отделением мокроты.
При тяжелых формах гриппа заболевание развивается стремительно: от нескольких часов до одного-двух суток. То есть может получиться так: утром вы отправляете здорового ребенка в школу, а после обеда ему необходима экстренная медицинская помощь.
Далее речь пойдет о вирусах, вызывающих развитие ОРВИ. Однако их довольно много, и охватить все в одной статье невозможно. Поэтому расскажу лишь о тех, которые наиболее часто встречаются.
Проявления парагриппа
Свое название вирусы получили из-за того, что они вызывают развитие симптомов, сходных с гриппом.
Однако при парагриппе, в отличие от гриппа, заболевание начинается постепенно: первый признак — появление заложенности носа с выделениями из него.
Затем присоединяется першение и боль в горле, сухой надсадный кашель, светобоязнь и слезотечение, ломота в теле и суставах. Однако симптомы, как правило, менее выражены, чем при гриппе.
Кроме того, при парагриппе температура тела обычно держится на субфебрильных цифрах: 37,0-38,0°С, редко повышаясь до 38,5°С и выше в первый-второй день заболевания. Однако имеется интересный момент: при парагриппе иногда повышенная температура тела сохраняется дольше, чем при гриппе.
Выздоровление наступает на 8-10 день болезни, а при присоединении бактериальной инфекции — позднее.
Респираторно-синцитиальный вирус
Заболевание начинается постепенно. Первый признак — заложенность носа. Затем появляется кашель сухой или влажный. Нередко развивается бронхит с явлениями спазма (обструкции) бронхов, при этом появляется одышка и малышу трудно сделать выдох.
Температура тела повышается до 37,5-38°С, редко — до 38,5-39°С. Нормализуется обычно на третий-четвертый день болезни.
Выздоровление наступает на 8-10 день заболевания.
Аденовирусы
Имеют много «масок». Поскольку вызывают развитие в одном и том же очаге (например, в садиковской группе) заболевания, которые, казалось бы, протекают по-разному. Например, у одних больше заложен нос и першит в горле, у других — воспаляются оболочки глаза (конъюнктивит).
Такое разнообразие симптомов не характерно для других респираторных вирусов или гриппа.
Однако все же аденовирусы имеют и общие проявления:
- Заболевание начинается остро: температура тела резко повышается до 38,0-39,9°С и обычно сохраняется 6-7 дней.
- Вместе с повышением температуры возникает выраженный насморк и боли в горле.
- Обычно на 4 день болезни поражаются глаза — развивается конъюнктивит. При этом слизистая глаз краснеет, а их них появляется прозрачное отделяемое (слизь). Однако малыш может потереть глаза немытыми ладошками и занести бактериальную инфекцию, что происходит довольно часто. Тогда отделяемое из глаз становится гнойным.
- Несколько позднее нарушается работа желудочно-кишечного тракта: появляется понос, тошнота и/или рвота.
- Практически всегда увеличиваются лимфатические узлы.
Ларингит, трахеит и пневмония встречаются при аденовирусной инфекции нечасто.
Риновирусы
Вызывают заболевание, которое обычно протекает легко. Оно начинается с «царапания» в горле, общей слабости и недомогания, ломоты в теле и суставах. На второй-третий день болезни появляются обильные выделения из носа. Через день-два может возникнуть сухой кашель, а также воспаление оболочек глаза (конъюнктивит).
При этом температура тела наиболее часто нормальная, однако изредка может повышаться до 37,5-38°С.
Выздоровление наступает на 7-8 день болезни, редко — позднее.
Как видите, при любом ОРВИ заболевание обычно протекает легче, чем при гриппе, реже приводя к развитию осложнений. Однако многое зависит от количества вирусов, попавших в организм, а также исходного состояния иммунной системы ребенка.
Лечить или не лечить?
Ответа однозначного не существует. Дело в том, что если иммунная система малыша крепкая, то справится с возложенной на нее задачей благодаря интерферону.
Что представляет собой интерферон?
Это белок, который вырабатывает иммунная система и некоторые клетки организма в ответ на проникновение вируса.
Как действует интерферон?
Белок способен бороться с вирусами, нарушая их размножение и препятствуя высвобождению из пораженных клеток. Кроме того, он предотвращает проникновение вирусов в здоровые клетки. Причем интерферон действует в отношении всех вирусов одинаково.
Поэтому нередко вспомогательных средств в виде лекарств для лечения ребенка не требуется. Постарайтесь, чтобы малыш много пил жидкости (уменьшается интоксикация) и отлежался в постели. Также, чтобы улучшилось носовое дыхание, промывайте ему нос солевыми растворами.
А если иммунная система ослаблена? Тогда имеется высокий риск тяжелого течения не только гриппа, но и ОРВИ. Поэтому иногда бывает сложно обойтись без помощи лекарственных средств.
О том, какие применяются противовирусные препараты для лечения ОРВИ и гриппа у детей — в этой статье.
Сбивать температуру или нет?
Повышенная температура тела способствует выработке интерферона клетками иммунной системы. Поэтому не снижайте температуру тела ребенка, пока столбик термометра не поднимется до 38°С.
Однако если признаки интоксикации выражены, либо температура тела подскочила до высоких цифр, принимайте срочные меры.
Причем иногда складываются ситуации, когда необходимо снижать температуру тела ребенка, даже при если она повысилась лишь до 37,5-37,9°С. Например, если в прошлом у ребенка на фоне повышенной температуры тела появились судороги.
Как защитить ребенка от заражения?
Принято считать, что если вирус попал в организм, то малыш обязательно заболеет. На самом деле для этого необходимо определенное количество вирусов — инфицирующая доза. Поэтому с десятью вирусами иммунная система ребенка справится, а вот большим количеством (например, 100-200) — нет.

Можно ли уменьшить количество вирусов в помещении?
Да! Дело в том, что вирусы приспособились долго сохранять жизнеспособность — к примеру, в комнатной пыли до пяти недель (!), а на поверхностях предметов — до двух недель. Поэтому перво-наперво нужно проветривать помещения и часто проводить влажную уборку.
Что делать в общественном транспорте или коридоре поликлиники? Понятное дело, что остановки каждые пять минут с проветриванием не устроишь, да и в поликлинике много народу. В этом случае устройте своеобразный «душ» носу, чтобы не дать вирусам проникнуть в клетки слизистой оболочки носа: часто брызгайте в носовые ходы солевой раствор. Подойдут любые аптечные препараты с солевыми растворами — например, Долфин или Аква Марис.
Недорогой вариант: приобрести флакончик (емкость) для разбрызгивания лекарственного раствора многоразового применения. При этом вместо готового аптечного препарата использовать простой 0,9% физиологический раствор. Для профилактики — средство неплохое, но для лечения не подходит.
Конечно, можно применять и противовирусные мази. Если вы отдаете предпочтение им, то помните, что оксолиновая мазь обладает противовирусной активностью только в отношении вируса гриппа. Поэтому, к примеру, подойдет мазь Виферон, которая действует против большего количества вирусов. Мазь можно использовать у детей с возраста одного года.
ВАЖНО!!! Грипп опасен осложнениями, поэтому не занимайтесь самолечением, не ждите ухудшения состояния, обращайтесь к врачу в первый день появления симптомов для постановки правильного диагноза и назначения эффективного лечения!
Читайте также:
Симптомы гриппа, ОРВИ, ОРЗ в удобной таблице
ОРВИ и грипп: краткий обзор противовирусных препаратов
Анаферон и Эргоферон: применение у детей при ОРВИ и гриппе
Автор: Корецкая Валентина Петровна, педиатр,
врач-ординатор детского отделения
 |
«Здоровая семья» — многопрофильный медицинский центр для взрослых и детей, в составе которого работают педиатры и узкие специалисты. Отделение педиатрии в Екатеринбурге предлагает услуги высококвалифицированных врачей и применяет необходимые методы диагностики и лечения. Мы также осуществляем комплексное наблюдение детей от рождения до достижения ими 18 лет. |
|
МЦ «Здоровая семья» ул. Фучика,3 WhatsApp: +79222030450 www.zs-mc.ru
Реклама Имеются противопоказания. Необходима консультация специалиста.
|
|
разница в симптоматике, таблица основных различий, лечение у взрослых и детей
Если появилось чувство, напоминающее первые признаки простуды или гриппа, и нет уверенности, что получится приостановить болезнь, рекомендуется обратить более пристальное внимание на симптомы. В зимнее время существует риск не просто простудиться, а подхватить именно грипп. Это серьезное инфекционное заболевание. Во время эпидемии важно знать, как отличить грипп от ОРВИ, чтобы своевременно начать правильное лечение.

Симптоматика гриппа
Как только начинается эпидемия, остро встает вопрос, это грипп или простуда. Это связано с тем, что последствия после гриппа могут очень серьезными. Если не сразу обратить внимание на ранние симптомы, то болезнь может закончиться опасным осложнением. Грипп обычно начинается внезапно. Больному становится резко плохо, он жалуется на головную боль и очень высокую температуру. Всегда присутствует такой симптом как ломота в мышцах.
Во многом симптоматика гриппа напоминает обычную простуду. Важно поставить правильный диагноз. Обязательно следует посетить или вызвать врача на дом, который знает, грипп это или простуда, и как их отличить друг от друга. Самолечение может привести к печальным последствиям.
К характерным признакам заболевания относятся следующие симптомы:
- головные боли;
- лихорадка;
- заложенность носовых проходов;
- очень высокая температура;
- суставная ломота;
- бледные кожные покровы;
- грудная боль;
- аритмия;
- замедленный пульс;
- плохой аппетит;
- расстройство кишечника;
- тошнота, вплоть до рвотных позывов;
- болезненность в глазах;
- общий упадок сил;
- боль в мышцах;
- красное горло;
- падение артериального давления.

Игнорирование серьезных признаков заболевания может быть опасным для здоровья и привести к осложнениям и даже смерти. Поэтому важно знать, чем отличается грипп от ОРВИ по симптомам. Такую информацию может предоставить терапевт. Если у больного неоднократная рвота или многодневное кишечное расстройство, то это повод срочно вызвать врача. В таком состоянии нет необходимости идти в поликлинику, надо соблюдать постельный режим. В особо серьезных случаях понадобится госпитализация.
Такими показателями являются следующие симптомы:
- посинение кожных покровов;
- проблема с дыханием;
- примесь крови в мокроте;
- обильная рвота;
- резкое падение артериального давления.
Такие признаки — это повод получить консультацию у специалиста. Он точно знает, как определить грипп или простуда у пациента.
Симптоматика ОРВИ
Острая респираторная вирусная инфекция является вирусным заболеванием, которое поражает слизистую оболочку верхних дыхательных путей. ОРВИ имеет отличия от гриппа. Основными признаками простуды являются такие симптомы:
- насморк;
- боль в горле;
- апатия;
- вялость;
- кашель;
- боль в горле;
- температура в пределах 37-38 градусов;
- головная боль.
Главное отличие симптомов гриппа от ОРВИ заключается в том, что все признаки простуды развиваются постепенно, без каких-либо скачков. Сначала начинается першение в горле. Пациент это еще не ассоциирует с простудным заболеванием. Следующим признаком, который появляется у больного, является насморк. Пациент начинает жаловаться на чихание, которое приобретает учащающий характер.

И только через два-три дня возникает кашель. Температура в среднем бывает в пределах 37,5. Она очень редко поднимается выше этой отметки на градуснике. Часто бывает, что заболевание ОРВИ обходится без повышения температуры. В этом основные отличия симптомов гриппа и ОРВИ у взрослых.
Вирус простуды очень долго сохраняется именно в закрытом помещении, поэтому важно проветривать комнату больного. Если квартира не проветривается, то продолжительность жизни вирусов может составлять до 9 часов. Радиус их распространения составляет 7 метром. Поэтому членам семьи больного следует соблюдать меры предосторожности, чтобы не заболеть ОРВИ.
Вирусы устойчивы к замораживанию, но быстро погибают при нагревании, под действием различных дезинфицирующих средств и ультрафиолетовых лучей.
Основные отличия
Как простуда, так и грипп начинают уже атаковать людей в осенний период. Как только приходит прохладная погода, происходит всплеск острых респираторных вирусных инфекций. Резкое похолодание только усугубляет ситуацию, поэтому важно знать, чем грипп отличается от ОРВИ. Это поможет подобрать эффективный метод терапии.
Во время эпидемии трудно сразу поставить правильный диагноз. Самолечением категорически запрещается заниматься. Только терапевт может знать, как отличить и лечить грипп и ОРВИ. Обычному человеку будет сложно различить их, поэтому тянуть с посещением поликлиники нельзя.
Основные различия симптоматики гриппа и ОРВИ заключаются в следующих факторах:
- Начало болезни. Грипп всегда развивается стремительно. С первого же дня будет чувствоваться ломота во всем теле, появится высокая температура и боль в глазах. Пациент будет жаловаться на озноб. Для ОРВИ характерно постепенное начало, симптоматика будет нарастать в течение нескольких дней. Первыми признаками простуды будут слабость и не очень высокая температура. Так как симптомы гриппа более выражены, больной обычно в состоянии определить, когда именно началась болезнь. В этом коренное отличие симптомов гриппа и простуды.
- Температура. Грипп характеризуется резким ростом температуры до 38-40 градусов. В то время как простуда обычно не превышает 38 градусов. При ОРВИ нарастание температуры происходит постепенно без резких скачков. В этом основное отличие гриппа от простуды.
- Признаки интоксикации. У пациента с ОРВИ будет чувство общей слабости. Гриппозное состояние в самом начале болезни будет проявляться в виде сильной головной боли, неприятного озноба и мышечной боли. Повышенная утомляемость характерна именно гриппу.
- Боль в горле. Во время обычной простуды часто у больного красное горло, которое болит и беспокоит пациента. Для гриппа такой симптом не является характерным, обычно горло особо пациента не беспокоит. Через несколько дней такой симптом может появиться, но это не всегда бывает.
- Насморк. Основное отличие гриппа от ОРВИ заключается в том, что банальная простуда часто начинается с насморка. В то время как грипп обычно протекает без такого признака. В некоторых случаях насморк может быть, но появится он не сразу, а только на 2-3 день болезни.
- Одышка. Одышка будет как при ОРВИ, так и при гриппе. Но причины такого состояния будут совершенно разные. Во время простуды полноценность дыхания будет нарушена из-за заложенности носовых проходов. Для гриппа такое состояние свойственно из-за дыхательной недостаточности. Если такой симптом появился, следует немедленно сказать об этом лечащему врачу.
- Кашель. Для гриппа характерен сильный кашель, его результатом чаще всего считается появление боли в грудной клетке. При простуде он не очень выражен, не всегда может возникнуть. Если кашель во время ОРВИ все-таки проявляется, то в основном это происходит наряду с болью в горле.
- Боль в глазных яблоках. Это, пожалуй, основное отличие при определении, это грипп или ОРВИ. Аденовирусная инфекция является причиной появления болезненных ощущений и чувства «песка» в глазах. Такой симптом не свойственен ОРВИ. У пациента с диагнозом грипп есть жалобы на слезотечение, покраснение глаз и светобоязнь.
- Самочувствие. Простуда, грипп, ОРВИ имеют отличия в том, как себя чувствует пациент. Как и все признаки гриппа, самочувствие у больного резко меняется в худшую сторону. Обычно пациент может точно сказать, когда он заболел именно гриппом. При простуде происходит постепенное ухудшение общего состояния больного, при ОРВИ это более быстрый процесс.

Иногда при гриппе может появиться сыпь на кожных покровах, при простуде такого не бывает.
Отличия гриппа от ОРВИ в таблице
Для того чтобы понять, чем отличается ОРВИ от гриппа у взрослых, рекомендуется изучить таблицу, демонстрирующую разницу между этими двумя заболеваниями:
| Симптомы заболевания | Грипп | ОРВИ |
| Температура тела | 39-40 градусов | 37-38 |
| Продолжительность лихорадочного состояния | Не менее трех или четырех дней, иногда и больше | От одного до трех дней |
| Заложенность носовых проходов и насморк | В качестве осложнения такие признаки могут проявиться на второй или третий день, но никогда в самом начале болезни | Появляются на начальном этапе болезни, обычно на второй день |
| Ухудшение общего состояния | Резкое ухудшение самочувствия, буквально в считанные часы | Постепенное ухудшение |
| Чихание | Очень редко бывает | Характерный признак, всегда сопутствует заболеванию |
| Интоксикация организма | Ярко выражены признаки интоксикационного состояния больного, такие как ломота во всем теле, сильный озноб, болезненные ощущения в глазах, светобоязнь, резкая головная боль | Выражается в быстрой утомляемости |
| Глазная боль | Является характерным симптомом, проявляется в болезненности при вращении и движении глазных яблок, покраснении и чувстве «песка» | Бывает очень редко, может проявиться в случае присоединения бактериальной инфекции |
| Боль в горле | Всегда присутствует, появляется на второй день заболевания и часто сопровождается кашлем, причиной которого является боль в грудной клетке | Имеет выраженный характер, всегда при этом есть кашель, горло визуально красное |
| Слабость | Всегда присутствует, повышенная утомляемость сохраняется на протяжении длительного периода времени даже после болезни, чувство слабости и разбитости может быть до трех недель | Проявляется на протяжении того периода времени, когда у пациента отмечается высокая температура, обычно в течение двух или трех дней |
| Головная боль | Есть всегда, требует обязательного приема обезболивающих средств, так как очень сильная | Умеренная, обычно возникает на фоне осложнений, таких как бронхит, гайморит или тонзиллит |
| Бессонница | На протяжении двух или трех недель больной жалуется на плохой сон | Бывает редко и обычно на фоне высокой температуры и лихорадочного состояния |
Такая таблица поможет разобраться с тем, как отличить грипп от банальной простуды. Но любые симптомы, указывающие на простудное заболевание, требуют обязательной консультации терапевта. Только специалист точно знает, как отличить и лечить грипп или ОРВИ. Это поможет в дальнейшем выздоровлении.
Как отличить грипп от ОРВИ у детей
Важно иметь представление о том, как отличить грипп от ОРВИ у ребенка, так как это поможет подобрать правильное лечение и избежать возможных осложнений. Грипп относится к очень серьезным заболеваниям. Во время эпидемии он часто становится причиной смерти. Особенно большой опасности подвергаются совсем еще малыши.
Признаки гриппа и ОРВИ у детей отличаются по следующим параметрам:
- Первый этап болезни. Для проявления первых признаков ОРВИ понадобится примерно два дня. Болезнь будет развиваться постепенно. Для появления симптомов гриппа потребуется буквально пару часов. Начало заболевания всегда стремительно.
- Насморк. Нос будет заложен сильно, насморк длительный, слизистая носа отечная и покрасневшая. Все это будет проходить на фоне интенсивного чихания. При гриппе насморк бывает редко. Если он есть у пациента, то проходит примерно за три дня при соответствующей терапии.
- Состояние горла. При ОРВИ оно красное, отечное, рыхлое с болезненными проявлениями. Для гриппа характерно, что мягкое небо и задняя стенка горла сильно краснеют и отекают.
- Температура тела. Это один из симптомов гриппа и ОРВИ у детей, который имеет значительное отличие. Температура при обычной простуде практически никогда не бывает выше 38 градусов. В среднем она бывает 37,5 или 37,8 градуса. Она легко сбивается при помощи жаропонижающих средств и проходит в течение трех дней. Грипп характеризуется быстрым и резким повышением температуры вплоть до 40 градусов, в сложных случаях может быть и выше. Обычно она поднимается буквально за один или два часа. Лекарства для снижения температуры малоэффективны, она упорно держится в течение нескольких дней. Для детей это очень опасно, особенно в том случае, если малышу нет еще и двух лет.
- Кашель. Если стоит вопрос, как распознать грипп, то это можно сделать, судя по такому симптому как кашель. При ОРВИ он будет сухим и отрывистым, его интенсивность будет меняться в зависимости от этапа заболевания. При гриппе кашель будет сухим только на первом этапе болезни, затем он станет влажным. На его фоне проявится сильная боль в грудной клетке и области трахеи. Такие признаки появятся уже на второй или третий день болезни.
- Состояние слизистой оболочки. Грипп и простуда отличаются наличием налета на ней. Чаще всего он бывает при гриппозном состоянии.
- Симптомы интоксикации. Маленький пациент слабый и вялый при простуде. Грипп можно диагностировать исходя из того, что ребенок жалуется на боль во всем теле, у него очень сильно болит голова в височной части, повышенное потоотделение, мучительный озноб, болезненная светочувствительность и боль при вращении глазными яблоками. В таком состоянии дети капризничают, становятся раздражительными и плачут.
- Нарушения со стороны желудочно-кишечного тракта. Для ОРВИ они не характерны. Зато при гриппе очень часто у ребенка присутствуют рвотные позывы и жидкий стул. Больной жалуется на сильную боль в животе, в этом заключается характерное различие между ОРВИ и гриппом со стороны желудочно-кишечного тракта.
- Увеличение лимфоузлов. В отличие от ОРВИ грипп практически всегда сопровождается их увеличением и болезненностью.
- Покраснение глаз. При простуде глаза обычно не краснеют, это типичный гриппозный признак. Глаза не только красные, но у ребенка они режут и болят.
- Продолжительность болезни. Этот период при ОРВИ занимает от пяти дней до недели максимум. Гриппом дети болеют в среднем две недели.
- Возможные осложнения. Особо серьезных последствий после ОРВИ у малышей не бывает. Зато грипп опасен рядом тяжелых осложнений. У ребенка могут появиться проблемы с сердцем, нарушения в функционировании печени, пневмония, энцефалит, менингит, раздражительность, бессонница и другие опасные болезни. Маленький пациент еще долго будет жаловаться на головную боль.
Если точно не знать, как отличить грипп от простуды у ребенка, то возникнут сложности с выбором медикаментозной терапии. Также может быть упущено время, что может усугубить общее состояние ребенка и стать причиной появления опасного осложнения. Не стоит надеяться только на свои знания и опыт. Педиатр объяснит разницу между симптомами гриппа и симптомами ОРВИ.
Отличия в лечении у детей
Для того чтобы назначить медикаментозное лечение малышам, требуется знать, чем ОРВИ отличается от гриппа у детей. Причиной простуды могут быть бактерии или вирусы, в то время как грипп возникает только из-за вируса. У ребенка бывает не так уж просто определить простудное заболевание.
Для того чтобы отличить опасную болезнь от обычного ОРЗ, рекомендуется сдать анализы. Такая необходимость особенно возникает во время эпидемии. Результаты лабораторных анализов дадут возможность определить не только само заболевание, но и его вид. Это поможет подобрать метод лечения болезни.

Грипп требует комплексной терапии, одним из компонентов которой является назначение симптоматических лекарственных средств:
- Лихорадка. Она является защитной реакцией организма на воздействие вируса. Но при гриппе температура тела обычно очень высокая, поэтому детям назначают жаропонижающие препараты. Они помогут сбить температуру и уменьшить проявление таких гриппозных симптомов как мышечная и головная боль. Ребенку не назначают курсовой прием жаропонижающих препаратов. Повторную дозу обычно дают только в том случае, если отметка на градуснике опять выше 38 градусов.
- Кашель. Потребуется назначение муколитических лекарств. Они помогут разжижать мокроту, уменьшат ее вязкость и улучшат процесс отхаркивания. Такие препараты педиатр предлагает родителям давать ребенку в случае непродуктивного и мучительного кашля, который сопровождается болезненными ощущениями в грудной клетке. Обычно такой кашель становится причиной беспокойного сна, потери аппетита, слабости и общего истощения малыша. Рекомендуется выбирать муколитические препараты с отхаркивающим действием. Они подходят для применения в случае густой и вязкой мокроты, которая плохо отходит.
- Бактериальные осложнения. Они типичны для гриппа. Если у ребенка диагностируются такого рода осложнения, то требуется назначение антибактериальной терапии. Подбирать антибиотик должен только лечащий педиатр. Он делает это с учетом вероятной этиологии и лекарственной чувствительности предполагаемого возбудителя. Желательно, чтобы терапия проводилась одним препаратом.
Если надвигается эпидемия, то следует осуществлять профилактические меры. Детям обязательно назначают противовирусные препараты. Чаще всего выбор приходится на такое лекарство как Арбидол. Препарат рекомендуется для детей старше 6 лет.
Схема его применения предполагает следующую дозировку в зависимости от возраста ребенка:
- От 6 до 12 лет. Необходимо каждый день принимать по 100 мг. Длительность лечения около 10 дней и не более двух недель.
- Старше 12 лет. В таком возрасте дозу удваивают и назначают по 200 мг препарата.

В профилактических целях часто назначают лейкоцитарный интерферон. Его эффект основан на блокировании рецепторов эпителиальных клеток, что предупреждает их инфицирование вирусом. Интерфероны также осуществляют усиление неспецифических факторов защиты.
Рекомендуется применение Оксолиновой мази. Если ребенок часто болеет, то хороший профилактический эффект можно получить при помощи бактериальных лизатов:
- Бронхомунала;
- Рибомунила;
- ИРС-19.
Эффективным будет назначение иммуноглобулинов, которые представляют собой готовые антитела. Они предназначены для экстренной профилактики и лечения инфекционного заболевания. В настоящее время разрешен к применению противогриппозный иммуноглобулин. Но прежде чем приступать к лечебной терапии у ребенка, надо выяснить, как определить грипп или ОРВИ у ребенка.
Лечение взрослых
Если в коллективе или в семье появился первый больной гриппом, то следует обезопасить себя. Для этого рекомендуется начать принимать противовирусные препараты. Дополнительным плюсом будет прием средств, укрепляющих иммунитет. Когда будет поставлен диагноз, грипп это или ОРВИ, нужно будет подключить симптоматическое лечение. Терапевт назначит дезинфицирующий раствор для полоскания горла.
Если признаки гриппа и ОРВИ у взрослых ярко выражены, то врач назначает следующие лечебные средства:
- Сосудосуживающие капли в нос. Эффективным средством при насморке и затрудненном дыхании является Ксилометазолин. Врач также может порекомендовать капли Деринат. Такие препараты облегчают дыхание, снимают заложенность носа, помогают быстро избавиться от неприятных выделений из носа.
- Противокашлевые препараты. Если кашель сухой, рекомендуется использовать Синекод. Можно делать ингаляции минеральной водой. Такие процедуры помогут облегчить кашель. Терапевты часто советуют приобрести ингалятор, для того чтобы делать ингаляции с применением эфирных масел. Для таких манипуляций также подойдут лекарственные средства Мирамистин и Диоксидин. Если у пациента диагностировали бронхит, то противокашлевые препараты применять нельзя. Терапевт назначит отхаркивающие средства, например, Амброксол. Ингаляции тоже следует делать с отхаркивающими средствами. В таком случае подойдет Лазолван.

При повышении температуры больной не должен поддаваться панике и начинать ее сбивать, когда столбик термометра не превышает 38 градусов. Такая защитная реакция организма дает возможность отразить атаку инфекции. Рекомендуется применять жаропонижающие препараты, когда у пациента жар, лихорадочное состояние и температура 39 градусов и выше.
При симптомах гриппа и ОРВИ многие больные по старинке лечатся при помощи тепловых процедур. Они ставят горчичники и используют горячую грелку. Этого делать нельзя при высокой температуре. На начальном этапе у пациента должны быть следующие вещи:
- комплекс витаминов;
- легкая на желудок пища без специй и приправ;
- достаточное количество жидкости;
- тепло.
Обезвоживание организма — очень опасный признак гриппа. Но и при простуде оно может проявиться, поэтому отличия нет в таком симптоме гриппа и ОРВИ. Питье должно быть обильным. Нельзя пить холодные напитки, любая жидкость должна быть теплой. Так как кислая среда препятствует размножению бактерий, то следует отдавать предпочтение чаю с клюквой, брусникой или лимоном. Полезным будет пить кефир и другие кисломолочные продукты, содержащие полезные бактерии, отвечающие за иммунитет и сопротивляемость организма различным инфекциям.
Рекомендуется больному приготовить поливитаминный настой шиповника, который будет полезным при признаках гриппа и простуды. У такого напитка много достоинств. Он обладает:
- дезинфицирующим эффектом;
- бактерицидным свойством;
- потогонным действием;
- мочегонным эффектом;
- качеством, повышающим сопротивляемость инфекциям.

Старшее поколение привыкло лечиться чаем с малиновым вареньем. Это действительно полезное питье при простудных заболеваниях. Но отличие гриппа и ОРВИ состоит в том, что просто вылечиться при помощи такого напитка гриппозному больному не получится. В любом случае понадобится медикаментозная терапия.
Типичные заблуждения
Не всегда люди трезво оценивают опасность гриппа, легкомысленно относятся к его лечению, отказываются от госпитализации в серьезных случаях и элементарно не знают, как отличить грипп или ОРВИ. Существует ряд типичных заблуждений по этому поводу:
- Важность лечебной терапии. Часто можно услышать выражение, что, если грипп лечить, он пройдет за 7 дней, а если не лечить — за неделю. Это крайне опасное заблуждение. Грипп обязательно нужно лечить. Халатное отношение к медикаментозной терапии может закончиться серьезным осложнением, а иногда и летальным исходом. Изначально эта фраза касалась насморка. В среднем его продолжительность около недели. Но при гриппе заложенность носовых проходов не является характерной чертой. Часто такой симптом отсутствует, а если и есть, то проходит в течение трех дней. Важно понять, в чем отличие гриппа и простуды. Ошибка в диагнозе и лечении может дорого стоить.
- Опасность гриппа. Многие считают, что не так страшна эта инфекция, как большинство людей себе представляет. Но каждый должен знать, что грипп приводит к огромному количеству различных осложнений. Он может иметь ряд серьезных последствий в виде отита, пневмонии, синусита, менингита, ринита, энцефалита и многих других заболеваний. Согласно статистике Всемирной организации здоровья, все простудные заболевания, включая грипп, составляют около 90% всех инфекций. Кроме того, грипп и его последствия сильно подрывают здоровье человека, так как негативно влияют на сердечно-сосудистую систему пациента. Это значительно сокращает среднюю продолжительность человеческой жизни. Любой врач может проконсультировать, как отличить грипп от ОРВИ у взрослых.
- Прием антибиотиков. Многие пациенты считают, что применение таких средств поможет решить проблему и быстро вылечиться от гриппа. Но вирусы гриппа к антибиотикам нечувствительны. Кроме того, такие препараты уничтожают полезные микробы, дающие защиту организму. После такой терапии можно заработать дисбактериоз, и придется восстанавливать кишечную микрофлору. На консультации терапевт подскажет, как определить грипп или ОРВИ. Это поможет избежать ошибки в лечении.
- Отказ от постельного режима. Есть категория больных, которые считают, что грипп можно перенести на ногах. Это очень опасное заблуждение. Борясь с признаками интоксикации и глотая таблетки, нельзя отправляться на работу. Симптомы гриппа нарастают стремительно, и клиническая картина заболевания может резко измениться буквально за пару часов. Это усугубит положение пациента. Если переносить грипп на ногах, то вероятность возникновения осложнений резко увеличивается. Кроме того, больной является источником заражения и представляет реальную угрозу для окружающих. Вот почему важно знать, как отличить грипп от ОРВИ и простуды.
Заболевшему человеку рекомендуется вызвать врача на дом, который поставит правильный диагноз. Своевременная медикаментозная терапия поможет быстро встать на ноги без всяких серьезных последствий.
Осложнения при гриппе
Одним из самых важных отличий гриппа от ОРВИ и простуды считается наличие серьезных осложнений. Признаки обычных простудных заболеваний быстро проходят после лечения. В то время как грипп может иметь опасные последствия:
- Бронхит. После банальной простуды редко бывает такого рода осложнение. После гриппа очень часто у пациента диагностируется бронхит. Разница между простудой и гриппом заключается не только в частотности возникновения такого осложнения, но и в его природе. При гриппе у больного выявляют бактериальный бронхит. Кашель в таком случае будет не сухим, а влажным. Ему будут сопутствовать болезненные ощущения в грудной клетке. Посещение врача должно быть обязательным. Терапевт должен осмотреть пациента и обследовать на предмет хрипов. Это поможет исключить пневмонию, которая часто очень часто возникает на фоне гриппа. Особенно стоит бояться воспаления легких тем пациентам, у которых ослаблен иммунитет.
- Ангина. Такое осложнение не вызывает затруднений в диагностике. Оно одинаково может быть симптомом гриппа и ОРВИ у взрослых. Типичными признаки такого заболевания является очень сильная боль в горле, особенно при глотании. Ангина всегда дает высокую температуру. При осмотре слизистой оболочки горла визуально виден характерный серо-белый налет. Такое осложнение лечится только при помощи антибиотиков. Если не обратиться к врачу и не пройти курс специальной медикаментозной терапии, то можно сильно подорвать свое здоровье. Ангина может стать причиной ревматического артрита, порока сердца или гломерулонефрита. Самолечением при таком осложнении гриппа заниматься категорически запрещается.
- Синусит. Терапевт поможет понять, как отличить грипп от простуды у взрослого. Именно после гриппа больного подстерегает бактериальное осложнение в виде синусита. Это заболевание представляет собой воспаление околоносовых пазух. В зависимости от локализации самого воспалительного процесса это может быть гайморит или фронтит. В первом случае речь идет о воспалении гайморовых пазух. При фронтите воспаляются лобные пазухи. Симптомы гриппа и простуды в таком случае отличаются. Признаком бактериальной инфекции являются желто-зеленые выделения из носа. При синусите сосудосуживающие капли не очень эффективны. У пациента есть жалобы на усиливающуюся боль в области лба и гайморовых пазух при наклонах вперед. Рекомендуется пройти рентгенологическое обследование для подтверждения диагноза. При ОРВИ обычно бывает только отек слизистой носовых пазух. Синусит требует лечения и контроля со стороны отоларинголога.
- Пневмония. Это одно из самых часто встречаемых осложнений после гриппа. Опасность заключается в том, что во время эпидемии воспаление легких может стать причиной летального исхода. Для пациента важно знать, как определить грипп. Без врачебной помощи тут не обойтись. Лучший способ уберечься от пневмонии — вакцинация от гриппа. Это особенно актуально сейчас, так как вирус сильно мутирует. Прививку следует делать ежегодно. В случае присоединения бактериальной пневмонии к вирусной у больного остается минимум шансов на выживание. Поэтому вакцинация для детей сегодня является обязательной процедурой. Вирусная пневмония опасна тем, что развивается в считанные часы. Поэтому на начальном этапе заболевания следует принимать противовирусные препараты. В список рекомендуемых медикаментов входят следующие лекарства: Арбидол, Ингавирин, Тамифлю, Реленза. Если высокая температура не сбивается в течение двух суток, необходимо вызвать врача на дом. Тяжелая форма пневмонии должна лечиться в стационаре под постоянным контролем врачей. Воспаление легких — это именно то, чем отличается грипп от простуды.
Нельзя пренебрегать признаками гриппа и ОРВИ, переносить болезнь на ногах и тем более надеяться на то, что получится вылечиться самостоятельно в домашних условиях. Необходимо сразу же вызвать терапевта. Он сможет точно определить симптомы гриппа и ОРВИ и назначить лечение. До того как врач посетит больного, следует принимать витамин C, соблюдать постельный режим и пить много теплой жидкости. Это значительно снизит риск возникновения опасных осложнений.
Профилактика
В преддверии эпидемии рекомендуется сделать прививку от гриппа. Но следует знать, что прививка защищает только от некоторых видов гриппа. ОРВИ — это не грипп или простуда. От аденовирусов и риновирусов прививок не существует. Риск осложнений значительно выше именно у вируса гриппа. Только врач может подсказать, как узнать грипп или ОРВИ у пациента.
Прививку рекомендуется сделать лицам, которые работают в общественных местах, где существует высокая вероятность подхватить грипп. Также терапевты советую вакцинацию людям, у которых в семье есть маленькие дети и старики, входящие в группу риска.

В профилактических целях необходимо использовать Оксолиновую мазь или Виферон. Нельзя пренебрегать ношением маски, особенно это актуально в местах большого скопления народа. Следует следить за тем, чтобы маска плотно прилегала к лицу и менялась каждые пару часов. Руки надо мыть как можно чаще и с использованием дезинфицирующих средств или мыла.
Интересное видео
В чем отличие между ОРЗ, ОРВИ, гриппом и простудой
Теперь, когда мы выяснили причины возникновения, симптоматику и различия болезней, нужно понять, как обезопасить организм от их появления или хотя бы облегчить течение недуга.
Постарайтесь не сбивать температуру, если она остановилась на отметке 38 С. В это время наш иммунитет старается самостоятельно справиться с болезнью и победить атаку вредоносных микроорганизмов.

Чтобы облегчить интоксикацию, выпивайте как можно больше тёплой жидкости. Отлично подойдёт некрепкий чай с мёдом или вареньем, травяные настои и отвар шиповника, которые помогут выводить токсины из организма и поддержать водный баланс.
Если у вас есть возможность есть малину, смородину, лимон и клюкву – обязательно делайте это. Такое приятное лакомство будет отличным способом провести натуральную витаминотерапию.
После поездок в общественном транспорте или прогулки по многолюдной улице, обязательно вымойте руки с мылом и лицо, а также продезинфицируйте телефон, ведь мы держим наши гаджеты в руки большую часть дня.
Проветривайте помещения, так как двадцать минут свежего морозного воздуха помогут избавиться от опасных микроорганизмов, которые боятся холода.
Во время гриппа не обязательно всё время лежать в постели. Достаточно просто не выходить из дома. Так вы не заразите окружающих и не подхватите другую инфекцию на фоне ослабленного иммунитета.
Обязательно вызывайте скорую, если:
- Отметка градусника перевалила за 40 С.
- Нет видимых улучшений через неделю.
- Появились потеря в пространстве, обмороки.
- Начались сильные судороги, появившиеся из-за повышенной температуры.
- Вы заметили красноватые высыпания округлой формы.
- Ежедневная тошнота и понос.

Если вас настигла болезнь, а быть на ногах нужно как можно скорее – вам необходимо профессиональное средство, которое поможет справиться с недугом.
Именно таким является препарат для профилактики и лечения ОРВИ, ОРЗ и гриппа – «Цитовир». В отличие от других средств, которые ударно выбрасывают интерферон, «Цитовир» оказывает опосредственное воздействие на вирусы, ведь принцип его действия заключается в активизации неспецифической защиты нашего иммунитета от инфекции. Другие препараты стремятся подстегнуть организм мощным выбросом интерферона, тогда как « Цитовир» стимулирует и помогает ему победить вирусы.
Положительное действие препарата на больных подробно описано и доказано в монографии известного медицинского исследователя В.С. Смирнова «Профилактика и лечение гриппа и острых респираторных вирусных инфекций».
Грипп или ОРВИ: отличия, описание, лечение, профилактика
Грипп и ОРВИ являются самыми частыми инфекционными болезнями в холодную пору года. Почти 80% жителей нашей страны страдает зимой от симптомов гриппа или простуды.
Симптомы гриппа часто путают сОРВИ. Сходство клинической картины этих заболеваний объясняется тем, что их вызывают вирусы схожие по своей структуре и патогенности.
ОРВИ — это группа острых респираторных вирусных инфекций, которые поражают верхние дыхательные пути. К этой группе заболеваний относятся парагрипп, риновирусная инфекция, аденовирусная инфекция, респираторно-синцитиальное заболевание, в том числе и грипп.
Грипп вызывает эпидемии и пандемии, а ОРВИ незначительно повышает заболеваемость населения. ОРВИ часто называют простудой, имея в виду, что больной промерз и заболел. Но мы ведь болеем не от холода, а от вирусов и бактерий.
Рассмотрим, как отличить грипп от простуды:
- Начало гриппа всегда острое, даже мгновенное. Проднормальный период часто отсутствует. Очень внимательные больные могут назвать точное время, когда их состояние ухудшилось. ОРВИ имеет постепенное развитие клинической картины. Проднормальный период может длиться 2-4 дня.
- Грипп начинается головными болями, особенно в области лба, болезненностью в глазных яблоках, миалгией, артралгией, ломотой в теле, ознобом, повышением температуры тела до 39-40°С, появляется боязнь яркого света. Повышение температуры при гриппе плохо корректируется. При ОРЗ симптомы не так выраженные. Больного беспокоит повышение температуры тела максимально до 38.5°С, заложенность носа, першение и боли в горле, но без болей во всем теле.
Важно! Покраснение глаз и слезотечение всегда сопровождает грипп, в отличие от ОРВИ.
- Заложенность носа при гриппе не настолько выраженная, как при ОРЗ. Чаще всего нарушается носовое дыхание, у тех больных гриппом, которые страдают синуситами и другими хроническими болезнями носоглотки.
- Самый частый и постоянный симптом ОРВИ – чихание, которое очень редко встречается при гриппе.
- Кашель при ОРВИ сухой и отрывистый, беспокоит больного с первого дня. При гриппе этот признак появляется только на 2-3 день вместе с насморком и болями в горле. Кашель надсадный, изнуряющий, сопровождается болями за грудиной.
- Горло при ОРВИ всегда красное и рыхлое с выраженными болями. Для гриппа же характерно незначительное покраснение и «симптом брусчатки».
- Для гриппа характерна выраженная интоксикация, в отличие от ОРЗ. Во время гриппа работоспособность потеряна полностью.
- Течение гриппа намного тяжелее, чем ОРВИ. Часто возникают серьезные осложнения, которые могут привести к смерти больного.
- При гриппе, особенно в детском возрасте, часто присутствуют нарушения со стороны пищеварительного тракта – тошнота, рвота, диарея, что не характерно для ОРЗ.
- Простуда заканчивается без последствий, через 7-10 дней больной уже может вести обычный образ жизни. После гриппа больной ослабленный, могут быть головокружения, плохой аппетит, понижение или повышение артериального давления, раздражительность, бессонница. Период выздоровления гриппа длиться около 3-4 недель и опасен «второй волной» заболевания.
Краткое описание гриппа и ОРВИ
Грипп
У лиц с хорошей резистентностью организма, грипп протекает в легкой или среднетяжелой формах. Тяжелое течение гриппа с осложнениями возникает у людей старше 65 лет, детей и тех у кого сниженная иммунная защита.
На фоне иммунодефицита симптомы гриппа неярко выраженные, стертые, сильная интоксикация (ломота в мышцах и суставах, головные боли, болезненность в глазных яблоках, иногда – тошнота и рвота, озноб, слабость).
Грипп, сопровождается высокой температурой от 38°С до 40 °С. Лихорадочный период длится 3-7 дней. Гипертермия опасна для грудничков и детей младшего возраста возникновением судорог.
Для гриппа свойственно воспаление трахеи и глотки – ларинготрахеит, и ринорея. На 3-4 день у больного появляется сухой кашель. Грипп часто осложняется гриппозной или бактериальной пневмонией, сердечно-легочной недостаточностью.
Парагрипп
Заболевание назвали парагриппом, потому что его клиническая картина похожая на грипп. Больной страдает от интоксикационного синдрома – лихорадки, кашля, заложенности носа, конъюнктивита.
К катаральному воспалению глаз, часто присоединяется бактериальный процесс, который проявляется гнойными выделениями. У парагриппа не настолько ярко выраженные симптомы, как у гриппа.
Температура держится до двух дней, не повышается выше 38 °С. Кашель сухой. Охриплый голос, а иногда может быть афония (отсутствие голоса).
Аденовирусная инфекция
Как и грипп начинается остро. Длительная лихорадка до 39°С на протяжении недели. В отличие от гриппа, больного беспокоят сильно выраженные катаральные явления – ринорея, боли в горле, рези в глазах.
На аденовирусный конъюнктивит может наслоиться бактериальная флора и выделения с глаз станут гнойными. У больного увеличиваются лимфатические узлы. Может беспокоить нарушение стула в виде диареи. Аденовирусная инфекция, как и грипп, часто осложняется пневмонией.
Как вылечить грипп и ОРВИ?
Тяжесть симптомов первой и второй болезни зависит от того насколько сильный иммунитет у больного, и того какой именно возбудитель попал в организм.
Чтобы скорее побороть эти заболевания следует придерживаться некоторых принципов лечения:
- На фармацевтическом рынке много различных препаратов от гриппа и ОРЗ в ярких упаковках и мощной рекламной компанией, но не всегда хорошим эффектом, как обещают, и множеством побочных реакций. В лечении гриппа и простуды лучше пользоваться препаратами с доказанной эффективностью. Ремантадин и Озельтамивир являются такими. Эти средства – отличная химиопрофилактика, они быстро справляются с вирусом гриппа, даже свиного
- Прием жаропонижающих средств. Температуру до 38.5°С и нормальной переносимости больного, я не рекомендую сбивать, так как при гипертермии вырабатываются интерфероны, которые активно борются с вирусами гриппа и ОРВИ. Если же ребенок или взрослый плохо переносят лихорадку, то лучше принять или Ибупрофен, или Парацетамол. Взрослым можно Ацетилсалициловую кислоту.
- Теплое обильное питье прекрасно снимает интоксикацию как при гриппе, так и при ОРЗ, приближает выздоровление, путем выведения токсинов через почки. Пейте теплые чаи малиной, медом, калиной, мятой, отвар шиповника, морсы из брусники или клюквы. Если имеются отеки, то количество выпиваемой жидкости лучше ограничить до 1,5 литра в сутки.
- При болях в горле применяются оральные антисептики с обезболивающим и противовоспалительным эффектами – Стрепсилс, Фарингосепт, Оросепт, Лисобакт, Септефрил и другие. Хорошо снимают воспаления горла полоскания отварами трав (ромашка, шалфей, календула), растворами пищевой соды и фурацилина. Положительным эффектом обладают ингаляции при бронхите и ларинготрахеите.
- В борьбе с насморком применяют сосудосуживающие капли и спреи – Назол, Нок-Спрей, Фармазолин, Виброцил и другие.
- Витаминотерапия укрепляет защитные силы организма. Для этого подойдут как поливитамины (Ундевит, Пиковит, Мульти-табс, Алфавит и другие), так и природные источники витаминов – цитрусовые, черная смородина, малина, плоды шиповника, клюква, зеленый лук и пр.
Важно! Грипп и ОРЗ антибиотиками не лечатся. Антибактериальные средства назначаются только в случае присоединения бактериальной флоры и осложнений. Выбором антибиотика должен заниматься только врач.
- Питание при гриппе и ОРВИ должно быть сбалансированным по количеству белков, жиров и углеводов. В дневном рационе должны преобладать молочно-растительные продукты. Активизирует ваш иммунитет употребление морсов из клюквы, смородины, малины, брусники, с небольшим количеством сахара, поскольку лишний сахар мешает выведению вируса. Йогурт, кефир, творог, сметана, цитрусовые (апельсин, лимон, лайм, грейпфрут), киви, также повышают иммунную защиту организма, снижают риск застойных явлений в тканях и помогают отхождению мокроты из легких.
В рационе обязательно должны быть легкоусвояемые белки – рыба, кролик, индейка, куриная грудка, яйца.
- При легком и среднетяжелом течении гриппа и ГРВИ постельный режим не обязательный. Но, в период повышения температуры, лучше отлежаться, чтобы не спровоцировать развитие осложнений. На весь период заболевания ограничьте свою физическую активность.
Существуют следующие признаки гриппа, когда нужно вызвать скорую медицинскую помощь или обратиться к врачу:
- повышение температуры тела выше 40 С;
- длительность лихорадки более трех дней. Плохо снижается жаропонижающими препаратами;
- лечение в домашних условиях не приносит желаемого эффекта на протяжении 5-7 дней. «Вторая волна» лихорадки;
- возникновение одышки, удушья, интенсивных болей в грудной клетке, нарушения сознания, судорог, сыпи, неукротимой рвоты, диареи;
- сильные головные боли;
- больные в возрасте старше 60 лет;
- люди с сопутствующей хронической патологией почек, печени, сердца, сахарным диабетом, заболеваниями крови, аутоиммунными болезнями, приобретенными или врожденными иммунодефицитами.
Меры профилактики гриппа и ОРВИ
- Во время вспышек гриппа и повышенной заболеваемости на ОРВИ лучше избегать людных мест, закрытых помещений, где скапливается большое количество людей (детские праздники, кинотеатры, театры, концерты, рестораны, торгово-развлекательные центры, магазины).
- После прихода с улицы, общественного транспорта и выше упомянутых мест, вымойте тщательно руки с мылом и промойте носовые ходы раствором морской соли (Аквамарис, Меример, Хьюмер).
- Пребывая на работе, также часто мойте руки с мылом или пользуйтесь антибактериальными гелями или антибактериальными влажными салфетками, хотя это менее эффективно, чем мытье рук.
- На мобильных телефонах скопляется большое количество вирусов и бактерий, поэтому его нужно протирать влажной салфеткой или тампоном смоченным спиртом.
- Перед выходом на улицу смажьте вход в носовые ходы Оксолиновой мазью, закапайте в нос Назоферон для создания дополнительной преграды вирусам.
- Марлевые маски, к сожалению, не защищают полностью от вирусов гриппа и ОРВИ. Вирусы имеют очень маленький диаметр, поэтому легко проникают через поры масок. Но, как дополнительное средство защиты, маска не помешает. Маски в помещении нужно менять каждые 2 часа. Носить маску на улице не целесообразно, так как заражаются гриппом на открытом воздухе очень редко при тесном контакте.
- Важно проводить частые влажные уборки в доме и проветривания по 15-20 минут 3-4 раза в день.
- Для специфической профилактики гриппа применяются различные вакцины – Инфлювак, Ваксигрипп, Грипповак, Грипол, Бегривак и другие. Вакцинация проводится в начале осени пере ожидаемой эпидемией гриппа. В период вспышек заболевания вакцинироваться не следует, так как иммунитет не успеет выработаться, и вы можете заболеть гриппом. От противогриппозной вакцины заболеть невозможно, так как она не содержит цельного вируса, а только его частицы – антигены.
- Хороший эффект имеет прием иммуностимуляторов и противовирусных препаратов с целью профилактики гриппа и ОРЗ. Арбидол, Амиксин, Гриппферон, Лаферон, Ремантадин или Тамифлю нужно принимать в профилактических дозах перед началом или в начале эпидемии гриппа.
Думаю, я смогла вам немного разъяснить различия гриппа и ОРВИ. В любом случае, при возникновении симптомов, похожих на грипп или простуду, обращайтесь к врачу, он точно определит причину болезни и назначит эффективное и безопасное лечение.
Гриппу нет! Все о гриппе и ОРВИ.

Осень – прекрасное и сложное время года. Болеть – совершенно некогда и уж точно не хочется. И так обидно, проснувшись утром, почувствовать слабость, головную боль, неприятную заложенность носа и боль в горле. В такие моменты кажется, что совершенно не важно, какая именно вирусная инфекция нас одолела – грипп, ОРВИ или ОРЗ — ведь симптомы так похожи. Однако установить точный диагноз очень важно, потому что именно от него зависит выбор лечения и, как следствие, скорость и успешность выздоровления. Сделать это самостоятельно – задача непростая. Только специалист может разобраться, какой именно недуг «приключился» с вами, и назначить правильное лечение. Поэтому первое, что вам необходимо предпринять, если вы или ваш ребёнок почувствовали недомогание, — это обратиться к врачу.
Дело в том, что видов вирусов, в том числе вирусов гриппа и ОРВИ, существует множество. Некоторые из низ способны вызвать серьезные осложнения. Но прежде, чем рассказать, какие вирусы наиболее опасны для человека, давайте разберёмся, что же такое вирус в целом.
Что такое вирус?
Вирус — это внутриклеточный паразит, и, как любой паразит, он не способен жить полноценно самостоятельно, в нашем случае — вне клетки. Чтобы существовать и размножаться, ему нужен носитель — живой организм, человек или животное. Проникая в организм, вирус «внедряет» свою ДНК/РНК (иначе говоря, генетическую информацию) в клетки. Заражённая вирусом клетка начинает активно воспроизводить вирусное потомство. И, как итог, человек заболевает. При этом, как правило, наблюдается резкое и значительное повышение температуры тела – реакция организма на проникновение вируса и попытка его побороть.
Какие же вирусы чаще всего атакуют человека? Если говорить о гриппе, то наиболее опасными для людей считаются следующие подтипы:
- Вирус гриппа типа А — поражает человека и некоторых животных (свиньи, хорьки, лошади, птицы). Именно он чаще всего коварно подстерегает нас осенью и зимой и является причиной эпидемий и пандемий средней и сильной тяжести.
- Вирус гриппа типа В — этот «неприятный тип» встречается только у людей, чаще всего у детей. Его сомнительным достоинством можно назвать то, что этот тип не вызывает эпидемий и пандемий, как правило, провоцируя лишь локальные вспышки заболевания.
- Вирус гриппа типа С — на сегодняшний день практически не изучен. Известно, что он поражает только человека и, к счастью, не вызывает заболеваний сильной степени тяжести. Более того, его симптомы обычно проявляются слабо или не проявляются совсем. Подвержены заражению этим вирусом, в основном, дети из-за несформированного иммунитета.
Важно! Гонконгский грипп А(h4N2) Свиной грипп А/h2N1 Осложнения при гриппе Задать вопрос
ОРВИ и ОРЗ
Теперь более-менее понятно, что такое вирус. Осталось выяснить, что такое ОРВИ и ОРЗ и в чём между ними разница. Вопрос вполне закономерный. Дело в том, что, не имея специального образования, разницу между этими аббревиатурами сложно уловить. Однако попробуем разобраться, почему в одних случаях врач назначает нам одни лекарства, а в других – при вроде бы схожих симптомах – совершенно иные.
ОРВИ — это острая респираторная вирусная инфекция, самая распространённая в мире группа инфекционных заболеваний. Она включает в себя грипп, парагрипп, аденовирусную инфекцию и другие вирусные инфекции верхних дыхательных путей.
ОРЗ — это острое респираторное заболевание. Бытует мнение, что ОРЗ — это устаревшая аббревиатура ОРВИ, но это далеко не так. К ОРЗ, согласно международной классификации заболеваний, относят инфекции дыхательных путей, которые вызывают и бактерии, и вирусы. Когда же мы говорим об ОРВИ, то речь всегда идёт только о вирусной инфекции. Получается, что ОРЗ — это более широкое понятие, включающее в себя и ОРВИ, но не только его.
Как же отличить одно от другого? Общим у ОРЗ и ОРВИ является путь передачи инфекции — воздушно-капельный, то есть через органы дыхания вместе с вдыхаемым воздухом. Кстати, именно поэтому органы дыхания при ОРВИ и ОРЗ всегда поражаются в первую очередь. При этом ОРВИ, будучи вирусной инфекцией, проявляется, как правило, более выраженными симптомами: высокой температурой, ознобом, сильной головной болью, болями в мышцах и суставах.
Что касается ОРЗ, как мы выше писали, его могут вызывать и вирусы, и бактерии. При этом на раннем этапе симптомы ОРЗ вирусного происхождения и ОРЗ бактериального происхождения зачастую очень похожи. Поэтому в поликлинике больным с такими симптомами ставят общий диагноз — ОРЗ. Однако с развитием болезни разница в симптомах проявляется и усиливается: при ОРЗ, вызванным бактериальной инфекцией, на слизистой гортани появляется белый налёт, а мокрота приобретает зеленовато-жёлтый цвет.
Лечение
В последнее время, благодаря бурному развитию интернета и доступности информации, люди всё чаще стали ставить себе диагнозы самостоятельно и также самостоятельно назначать себе лечение. При первых же симптомах заболевания следует обратиться к врачу, который точно поставит диагноз и подберёт подходящий препарат для лечения. Лечение простуды следует начинать сразу же, при появлении первых признаков болезни. Почему это так важно?
Дело в том, что вирусные инфекции распространяются по организму очень быстро. Учёные установили, что одна заражённая клетка за 8 часов способна произвести до 1000 вирусных частиц. При проникновении инфекции в организм заражается не одна, а множество клеток. Такой механизм распространения инфекции объясняет высокую скорость развития заболевания. Поэтому важно остановить процесс как можно раньше. Чем быстрее прервать цепь размножения вирусов, тем легче будет организму справиться с инфекцией. Для этого врачи рекомендуют использовать противовирусный препарат Циклоферон® (таб.). Циклоферон® (таб.) действует комплексно: обладает прямым противовирусным и противовоспалительным действиями, а также способствует укреплению противовирусного иммунитета.
Циклоферон® (таб.) оказывает влияние на саму причину заболевания – вирус. Это свойство Циклоферона® (таб.) работает в отношении разных вирусов гриппа (включая свиной, птичий и прочие) и других возбудителей острых респираторных заболеваний. Такое возможно благодаря механизму действия Циклоферона ® (таб.): препарат подавляет репродукцию вируса на ранних стадиях инфекционного процесса, снижая инфекционность вирусного потомства и приводя к образованию дефектных вирусных частиц. Иначе говоря, дефектные вирусные частицы теряют способность размножаться! Таким образом, развитие инфекционного процесса замедляется, а заболевание может протекать быстрее и легче.
Циклоферон® (таб.) помогает в активации естественных защитных свойств организма, «запуская» собственный противовирусный иммунитет человека, то есть стимулируя выработку собственных интерферонов, которые активно начинают бороться с вирусом.
Подробнее о механизме действия Циклоферона® (таб.) можно прочитать на сайте cycloferon.ru.





































 [12], [13], [14]
[12], [13], [14] Гастродуоденит. Боль, пульсирующая, напоминает схватки и концентрируется в правой части брюшины. Может появиться над пупком через 2-3 часа после принятия пищи. Иногда сопровождается чувством тошноты и вздутием верхней части брюшины. Болевые ощущения прекращаются постепенно, после того как человек начинает принимать регулярно небольшими порциями правильную пищу и предписанные врачом лекарства. Иногда исключение основной причины заболевания (нерегулярный прием пищи, фаст-фуд и т.д.) – уже приводит к избавлению от проблемы;
Гастродуоденит. Боль, пульсирующая, напоминает схватки и концентрируется в правой части брюшины. Может появиться над пупком через 2-3 часа после принятия пищи. Иногда сопровождается чувством тошноты и вздутием верхней части брюшины. Болевые ощущения прекращаются постепенно, после того как человек начинает принимать регулярно небольшими порциями правильную пищу и предписанные врачом лекарства. Иногда исключение основной причины заболевания (нерегулярный прием пищи, фаст-фуд и т.д.) – уже приводит к избавлению от проблемы; Отсутствие контроля со стороны взрослых за правильным питанием ребенка – пищевой рацион разбалансирован и еда принимается нерегулярно. Злоупотребление вредными продуктами (фаст-фуды, копчености, сладости, газированные напитки и т. д.). Ребенок нерационально питается и при этом у него проявляется аллергия на некоторые продукты питания;
Отсутствие контроля со стороны взрослых за правильным питанием ребенка – пищевой рацион разбалансирован и еда принимается нерегулярно. Злоупотребление вредными продуктами (фаст-фуды, копчености, сладости, газированные напитки и т. д.). Ребенок нерационально питается и при этом у него проявляется аллергия на некоторые продукты питания; Поэтому без консультирования с врачом не стоит приступать к лечению! Например, при запущенном гастрите может появиться язва. При язве может возникнуть внутреннее кровотечение, о котором станет известно лишь после взятия на анализ кала или после посмертного вскрытия.Очень серьезные последствия имеет такое заболевание, как заворот кишок.
Поэтому без консультирования с врачом не стоит приступать к лечению! Например, при запущенном гастрите может появиться язва. При язве может возникнуть внутреннее кровотечение, о котором станет известно лишь после взятия на анализ кала или после посмертного вскрытия.Очень серьезные последствия имеет такое заболевание, как заворот кишок.


 Шишка в анальном проходе причиняет сильный дискомфорт.
Шишка в анальном проходе причиняет сильный дискомфорт.
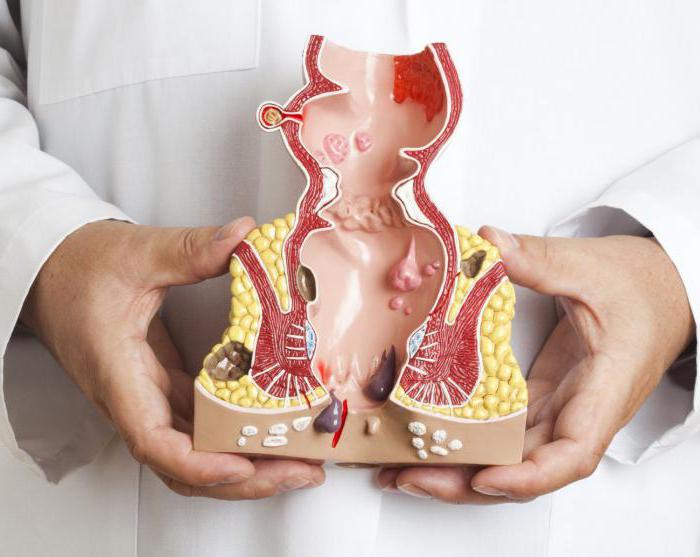

 Первое, что допускают врачи, – увеличение лимфоузлов на фоне воспалительного процесса, что предполагает обследование с подозрением на целый ряд заболеваний. Однако, кроме увеличения лимфатических узлов, без визуального осмотра, обязательно как варианты рассматривают и фурункул, и атерому. А отек ушной раковины у взрослого включает в список возможных патологий перихондрит.
Первое, что допускают врачи, – увеличение лимфоузлов на фоне воспалительного процесса, что предполагает обследование с подозрением на целый ряд заболеваний. Однако, кроме увеличения лимфатических узлов, без визуального осмотра, обязательно как варианты рассматривают и фурункул, и атерому. А отек ушной раковины у взрослого включает в список возможных патологий перихондрит. Изолированный лимфаденит может возникнуть и вследствие механических повреждений, способствующих проникновению инфекции: царапин от лап домашних животных, ран и ссадин, укуса в височную зону энцефалитным клещом. Среди прочих причин:
Изолированный лимфаденит может возникнуть и вследствие механических повреждений, способствующих проникновению инфекции: царапин от лап домашних животных, ран и ссадин, укуса в височную зону энцефалитным клещом. Среди прочих причин:













 Полезные советы
Полезные советы 



















































 2.4
2.4






 https://twizz.ru/wp-content/uploads/2018/08/3noj.jpg
https://twizz.ru/wp-content/uploads/2018/08/3noj.jpg









 10 марта 2019, 10:40Религия и мировоззрениеИтальянские повара поделились рецептами вкусных постных блюд
10 марта 2019, 10:40Религия и мировоззрениеИтальянские повара поделились рецептами вкусных постных блюд
 3 апреля 2019, 08:00РИА НаукаКак правильно есть, чтобы худеть: гормоны подсказывают распорядок дня
3 апреля 2019, 08:00РИА НаукаКак правильно есть, чтобы худеть: гормоны подсказывают распорядок дня 14 марта 2019, 12:58РИА НаукаУченые выяснили, чем опасна нехватка витамина B12
14 марта 2019, 12:58РИА НаукаУченые выяснили, чем опасна нехватка витамина B12









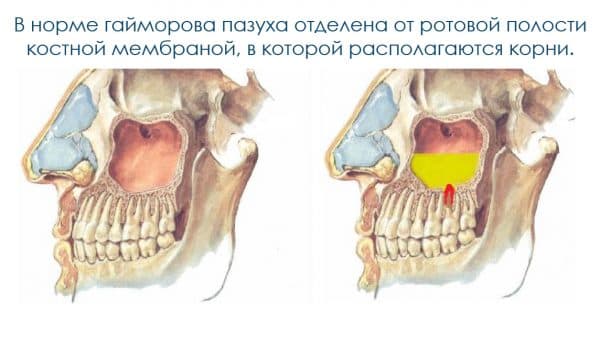

 Читайте также:
Читайте также:
















 При хронической форме симптомы проявляются не постоянно, а периодически, при обострении болезни. Опасность заключается в том, что симптомы гайморита, вызванного заболеванием верхних зубов, не отличаются внешне от симптомов обычного воспаления гайморовых пазух и проявляются в виде:
При хронической форме симптомы проявляются не постоянно, а периодически, при обострении болезни. Опасность заключается в том, что симптомы гайморита, вызванного заболеванием верхних зубов, не отличаются внешне от симптомов обычного воспаления гайморовых пазух и проявляются в виде: При диагностировании такого заболевания очень важно своевременно определить зубной гайморит и больной зуб, ставший причиной его появления. Для этого делают рентгеновские снимки, эндоскопию или КТ.
При диагностировании такого заболевания очень важно своевременно определить зубной гайморит и больной зуб, ставший причиной его появления. Для этого делают рентгеновские снимки, эндоскопию или КТ. Часто лицо не отекает, только у части больных может наблюдаться небольшая отёчность. Во время прикосновения к отечному месту чувствуется боль, а в ротовой полости происходит воспаление слизистой оболочки. Во время диагностики при осмотре полости носа отмечается отёчность слизистой и наличия гнойного воспалительного процесса. Также отмечается воспаление региональных лимфатических узлов
Часто лицо не отекает, только у части больных может наблюдаться небольшая отёчность. Во время прикосновения к отечному месту чувствуется боль, а в ротовой полости происходит воспаление слизистой оболочки. Во время диагностики при осмотре полости носа отмечается отёчность слизистой и наличия гнойного воспалительного процесса. Также отмечается воспаление региональных лимфатических узлов Зубной гайморит в хронической форме без осложнений лечится также. Но иногда проводится хирургическое вмешательство для удаления новообразований, появившихся в пазухах и закрывших проходы. Для этого во рту делают надрез, через который удаляются новообразования. Стенка пазухи пробивается бормашиной, после чего удаляют все новообразования. После операции проводится промывание пазух.
Зубной гайморит в хронической форме без осложнений лечится также. Но иногда проводится хирургическое вмешательство для удаления новообразований, появившихся в пазухах и закрывших проходы. Для этого во рту делают надрез, через который удаляются новообразования. Стенка пазухи пробивается бормашиной, после чего удаляют все новообразования. После операции проводится промывание пазух. Для этого можно будет делать ингаляции и промывания настоями лекарственных растений и растительными маслами. Использование рецептов народной медицины должно быть дополнением к основной медикаментозной терапии зубного гайморита. Только в этом случае возможно получить эффект от такого лечения. Начинаться оно должно после проведения всех стоматологических процедур. При наличии источника инфицирования во рту в виде больных зубов такое самолечение не имеет смысла.
Для этого можно будет делать ингаляции и промывания настоями лекарственных растений и растительными маслами. Использование рецептов народной медицины должно быть дополнением к основной медикаментозной терапии зубного гайморита. Только в этом случае возможно получить эффект от такого лечения. Начинаться оно должно после проведения всех стоматологических процедур. При наличии источника инфицирования во рту в виде больных зубов такое самолечение не имеет смысла. Загрузка…
Загрузка… Гайморит – это разновидность синусита, которое характеризуется воспалением верхнечелюстных пазух. С данным заболеванием ЛОР-врачам приходится сталкиваться наиболее часто. Один из ведущих клинических признаков патологии – это боль, иррадиирующая в зубы, лоб и переносицу. Если болит зуб при гайморите, то нужно срочно попасть на прием к отоларингологу, и лечить заболевание, ставшее первопричиной; в противном случае рецидивы будут возникать периодически.
Гайморит – это разновидность синусита, которое характеризуется воспалением верхнечелюстных пазух. С данным заболеванием ЛОР-врачам приходится сталкиваться наиболее часто. Один из ведущих клинических признаков патологии – это боль, иррадиирующая в зубы, лоб и переносицу. Если болит зуб при гайморите, то нужно срочно попасть на прием к отоларингологу, и лечить заболевание, ставшее первопричиной; в противном случае рецидивы будут возникать периодически. В ходе постановки диагноза важно выявить не только форму заболевания, но и причинный зуб. Общий осмотр, как правило, малоинформативен. При хронической форме врач может визуально обнаружить наличие полипов или корочек.
В ходе постановки диагноза важно выявить не только форму заболевания, но и причинный зуб. Общий осмотр, как правило, малоинформативен. При хронической форме врач может визуально обнаружить наличие полипов или корочек. Этиологическая терапия требует санации пораженной области, которая достигается фармакологическими средствами, назначаемыми как перорарально, так и парентерально. Медикаментозное лечение предполагает назначение НПВС для снятия боли и купирования воспалительного процесса, иммуномодуляторы и иммуностимуляторы, антибактериальные и антигистаминные фармакологические средства. Хороших результатов помогает добиться промывание носа с помощью катетера.
Этиологическая терапия требует санации пораженной области, которая достигается фармакологическими средствами, назначаемыми как перорарально, так и парентерально. Медикаментозное лечение предполагает назначение НПВС для снятия боли и купирования воспалительного процесса, иммуномодуляторы и иммуностимуляторы, антибактериальные и антигистаминные фармакологические средства. Хороших результатов помогает добиться промывание носа с помощью катетера. Загрузка…
Загрузка…