5 лучших упражнений для укрепления бедер
Для оптимизации работы и достижения лучших результатов рекомендуется сочетать различные упражнения в рамках одной тренировки…
Большинство женщин стараются тренировать свои бедра и поддерживать мышцы в тонусе, чтобы выглядеть стройнее.
Но к сожалению, эта часть женского тела обычно тяжело поддается корректировке, так как именно там накапливаются жиры.
Существует много полезных привычек, которые помогают придать бедрам желаемый внешний вид, и одна из них — регулярное выполнение упражнений для укрепления мышц (ведь они имеют тенденцию ослабевать).

Это не только позволяет уменьшить их в объеме и сделать стройнее, но и препятствует образованию целлюлита и не допускает дряблости кожи и других эстетических проблем, заметных невооруженным глазом.
Дело в том, что большинство людей считает, что результата можно добиться лишь в тренажерном зале, а потому (из-за нехватки свободного времени) исключают эти действия из своей повседневной жизни.
Подписывайтесь на наш аккаунт в INSTAGRAM!
Но на самом деле есть много упражнений, которые легко можно выполнять и дома, вам не понадобится тратить деньги на абонемент в фитнес клуб и использовать какие-либо тренажеры.
Хотите попробовать?
5 лучших упражнений для укрепления бедер
1. Классические приседания

Приседания — одно из лучших упражнений для интегральной работы всей нижней части тела.
Они не только укрепляют мышцы бедер, но также поддерживают в тонусе ягодицы, делая их более упругими, и помогают сделать ноги сильнее.
Как их правильно выполнять?
- Встаньте прямо, ноги на ширине плеч, руки впереди или за головой.
- Начинайте опускаться, как будто вы хотите сесть на стул, стоящий позади. Живот втянут.
- В нижнем положении следите за тем, чтобы колени не выходили за линию кончиков пальцев ног.
- Вернитесь в исходное положение. Выполните от 10 до 15 повторений.
Если вы хотите увеличить интенсивность данного упражнения, возьмите в руки гантели или другой дополнительный вес.
Выполните 3 или 4 подхода.
Лучшие публикации в Telegram-канале Econet.ru. Подписывайтесь!
2. Упражнение на проработку аддукторов бедра
Приводящие мышцы бедра, или аддукторы, расположены на внутренней поверхности бедра сбоку.
Напрягая их во время выполнения данного упражнения, вы способствуете уменьшению жировых отложений, улучшению циркуляции крови и дренажа в тканях.
Это упражнение называют «приседанием сумо», и оно действительно позволяет эффективно проработать мышцы бедер и ягодиц.
Как его правильно выполнять?
- Встаньте, руки положите на бедра, расставьте ноги пошире, носки направлены в стороны.
- Из этого положения, не сгибая спину, начните опускаться вниз, приседать. В нижнем положении ваши колени должны образовать прямой угол.
- Ягодицы напряжены. Задержитесь внизу на 2 или 3 секунды, после чего вернитесь в исходное положение.
- Выполните 3 подхода по 12-15 повторений.
3. Мостик
Это классическое упражнение для укрепления бедер, еще его называют «подъем таза». Оно позволяет проработать мышцы подколенного сухожилия, расположенные на задней поверхности бедра.

Это прекрасная тренировка для бедер и ягодиц, которая к тому же улучшает стабильность позвоночника.
Как правильно выполнять это упражнение?
- Возьмите коврик для фитнеса («пенку») и примите положение лежа на спине.
- Руки положите по бокам вдоль туловища, ноги согнуты в коленях.
- Поднимите таз вверх (к потолку). Убедитесь, что бедра, ягодицы и живот напряжены.
- Задержитесь в таком положении на 5 секунд, а затем медленно вернитесь в исходное положение.
- При желании вы можете положить дополнительный вес себе на живот. Это повысит интенсивность нагрузок.
- Выполните 3 подхода по 12-15 повторений.
4. Боковые подъемы ног
Боковые подъемы ноги — это идеальное упражнение для укрепления бедер и ягодиц.
Как его правильно выполнять?
- Примите положение лежа на боку, одна рука на талии, другая служит опорой. Ноги вытянуты, одна лежит на другой.
- Из этого положения начните поднимать верхнюю ногу по направлению к потолку. Вы должны почувствовать легкое давление на мышцы бедра.
- Опустите ногу, не дотрагиваясь до нижней, и поднимите снова.
- Выполните по 12 или 15 повторений на каждую ногу.
- Всего по 3 подхода.
5. «Мертвая тяга»
Упражнение «мертвая тяга» (или иначе «мертвый груз») является одним из базовых упражнений для укрепления мышц. При его выполнении прорабатываются мышцы как задней, так и передней поверхности бедра.

Оно позволяет поддерживать ноги в тонусе и одновременно укреплять трапециевидные мышцы и плечи.
Как его правильно выполнять?
- Встаньте прямо, в руки возьмите гантели или штангу (руки вытянуты вниз).
- Разведите немного ноги и слегка согните колени.
- Наклоните торс вперед, как будто вы хотите дотронуться гантелями или штангой до пола.
- Убедитесь, что ваша спина при этом остается прямой. Ноги должны оставаться на той же ширине. Вернитесь в исходное положение.
- Выполните 3 подхода по 12-15 повторений.
По мере повышения своей выносливости и привыкания к подобным нагрузкам увеличивайте дополнительный вес.
Как видите, существуют различные упражнения, которые можно выполнить дома. Так что у вас больше нет такого оправдания: «нет времени на походы в спортзал».
Посвящайте несколько минут в день этому комплексу упражнений и очень скоро вы заметите, насколько лучше стали выглядеть ваши бедра.опубликовано econet.ru. Если у вас возникли вопросы по этой теме, задайте их специалистам и читателям нашего проекта здесь.
P.S. И помните, всего лишь изменяя свое потребление — мы вместе изменяем мир! © econet
Упражнения для укрепления мышц ягодиц и бедер
Привет мои постоянные посетители, с вами снова Алиса, и я готова ответить на ваши вопросы о питании и спорте для похудения и усовершенствования фигуры. По поводу питания мы с вами уже говорили, оно должно быть полноценным и разнообразным, но без тренировок одного правильного питания будет мало. Предлагаю вашему вниманию базовые упражнения для укрепления мышц ягодиц и бедер.
Увеличить объем попы, сделать ее гладкой и упругой, избавиться от целлюлита и провисания можно также путем тренировок. В данном случае потребуется нарастить мышечную массу, для этого тренеры и фитнес-инструктора предлагают всевозможные упражнения для укрепления мышц ягодиц и бедер. Выполнять их важно систематически согласно рекомендациям о том, как укрепить и подтянуть ягодицы самостоятельно без хирургии.
Содержание статьи
Общие правила перед началом тренировки
В области бедер и ягодиц располагается большая часть мышечной массы, поэтому правильное решение для коррекции попы — это прокачка этих мышц при помощи комплекса упражнений. Но для получения максимального результата ограничиваться одними только тренировками не стоит. Параллельно с этим корректируйте свой рацион питания, так как некоторые продукты могут усилить эффект от упражнений или напротив обнулить его.
Девочки! Я увеличила попу без кремов! Специальным тренажером для ягодиц. Я просто носила его 2 недели. Теперь такая крепкая и красивая, как-будто я в зал хожу 😉 Вот тут заказывала — заказать.Чтобы упражнения выполнялись согласно правилам тренера, лучше выполнять их перед зеркалом. Поймите одно, сам рост мышечной массы начинается не в ходе тренировки, а после завершения упражнений при условии правильного восстановления. Поэтому тренируйтесь не каждый день, а чередуйте занятия с отдыхом. Достаточно тренироваться 3-4 раза в неделю, чтобы уже через месяц лицезреть первые заметные изменения.
Для справки! Чтобы прокачать мышцы попы в домашних условиях, не нужно сразу «вкалывать» и перенагружать мышцы интенсивными тренировками. Начинать нужно с самых простых упражнений, выполняя минимальный порог, указанный специалистами.
Начинать любую тренировку при помощи растяжки, благодаря которой происходит их разогрев и подготовка к предстоящим нагрузкам. Комплекс для разминки можно подбирать самостоятельно это может быть ходьба с высоко поднятыми ногами и бег на месте, прыжки, неглубокие наклоны туловища, плавные махи ногами, вращения рук и тазобедренного сустава. Всего на разминку выделяют 10-15 минут, после чего начинается основная программа тренировки.
Комплекс упражнений для укрепления ягодиц и бедер
Упражнения для увеличения ягодиц и корректировки их формы стоит продумать заранее, составить график выполнения и последовательность, четко следуя правилам в дальнейшем. Во время их выполнения нужно контролировать дыхание и осанку, чтобы равномерно распределять нагрузки. Любое упражнение нужно начинать с 10-15 повторов по 3 подхода, со временем объем можно увеличить вдвое.
Приседания
Выполнять упражнение нужно с ровной спиной, ногами на ширине плеч и руками на линии талии. Стопы ног должны смотреть вперед, не отрываясь от пола. Далее область ягодиц отводят максимально назад, сгибая ноги в коленях, как имитируя приседание на стул. Можно чередовать стандартные приседания с упражнением «сумо», когда ступни ног разворачивают в разные стороны и выполняют упражнение по тому же принципу.
Еще раньше я уже рассказывала более детально о приседаниях для ягодиц в домашних условиях, о программе приседаний на месяц и приседаниях в Смите.
Реверанс
Практически все знают, какое движение называется реверансом. Для прокачки попы нужно стать ногами на ширине плеч, далее с вдохом делают шаг наискосок сначала вперед и в сторону, перекрещивая между собой ноги, а потом на выдохе по такому же принципу, но шаг назад. В итоге полуприседы на перекрещенных ногах должны напоминать движение реверанс.
Поднятие и отведение ног
Стоя около опоры нужно поднять ногу и отвести в сторону, при этом важно держать ровно спину, не прогибать поясницу. Во время поднятия ноги делают выдох, при возвращении в исходное положение тела — вдох. Выполнять подъем ноги можно в стороны и назад, чередуя правую ногу левой. Всего на одну ногу нужно сделать 10-15 подъемов и отведений. Со временем усилить нагрузку можно при помощи резинки и утяжелителей на ногах.
Выпады
Выполнять выпады нужно со стандартного варианта, то есть выведение одной ноги вперед и приседание на нее, а также сгибание второй ноги в колене и прикасание им к полу. Делать выпады нужно на вдохе, а подниматься в исходное положение — на выдохе. Сначала проводят 10-15 выпадов на одну ноги, после чего ровно столько же упражнений делают на вторую ногу. Со временем выпады можно делать с гантелями в руках, выпады с подставкой под опорную ногу или со штангой.
Становая тяга с гантелями
Идеальное упражнение для девушек в спортзале или в домашних условиях — становая тяга с гантелями, в ходе которой прорабатываются мышцы спины, ягодиц и бедер, предплечий. Для этого становятся с небольшим прогибом спины в области поясницы и взглядом вперед, в это время гантели лежат перед пальцами ног. Сначала делают наклоны туловища вперед, но не больше 45 градусов.
Далее сгибают колени, чтобы взять гантели, берут их и выпрямляют спину, сводя лопатки. Далее проводят те же движения, но гантели с рук не выпускают, а само туловище опускают, не доходя до пола на расстоянии 10-15 см. При небольшом весе гантелей нужно делать 10-12 повторов по 3 подхода. Для опытных спортсменов гантели со временем сменяются штангой. Выполнять такое упражнение нужно плавно, на вдохе опускаясь, а на выдохе — приподнимаясь в исходную позу.
Велосипед
В положении лежа на спине нужно приподнять ноги перед собой, а руки расположить в свободном состоянии вдоль туловища. Далее ноги сгибают в коленях и имитируют движения кручения педалей на велосипеде. Для начала упражнение нужно делать по 1-3 минуты, после чего делать перерыв.
Ходьба на ягодицах
Нужно сесть на ягодицы, выпрямив спину, чтобы между спиной и ногами был прямой угол. Руки сгибают в локтях и прижимают к бокам. Далее вперед передвигают одну ногу вместе с ягодицей, имитируя шаг, приподнимая ее и перенося в воздухе. Шаг повторяют второй ногой, при этом конечности нельзя сгибать. В ходе упражнения вся нагрузка должна ощущаться в области ягодиц.
Ягодичный мостик
Проработать мышцы с внешней и внутренней стороны ягодиц и бедер можно при помощи следующего упражнения — мостика. Лежа на спине с руками вдоль своего туловища, ноги сгибают и всей стопой прижимают к полу на ширине плеч. Далее делают выдох и приподнимают таз, делая полумостик. В поднятом положении таз задерживают на полминуты, после чего делают выдох и постепенно опускают вниз. Не прикасаясь к полу, таз снова поднимают по такому же принципу еще 10-15 повторов.
Стрела
В том же положении лежа на спине нужно одну ногу согнуть в колене и поставить стопой на пол, чтобы сделать угол 90%, а вторую ногу поднимают вверх перед собой в вертикальном положении. Далее поднимают как можно выше таз вместе с ногой, опираясь всем телом на стопу второй ноги и область лопаток.
Использование отягощений
При помощи утяжелителей и спортивного инвентаря привычные упражнения по прокачке бедер и ягодиц можно усилить, повышая их эффективность. Как правило, такими методиками пользуются люди, которые уже длительное время занимаются спортом и имеют физические возможности для увеличения нагрузок. Начинать можно с утяжелителей для ног, выполняя выпады, махи ногами и подъемы ног, стоя на четвереньках.
Во время приседаний можно воспользоваться помощью штанги или гантелей, которые нужно держать в руках. Оптимальный вес гантелей — 2-5 кг. Выпады и приседания можно также делать, держа при этом штангу на плечах. Если же выполнять мертвую становую тягу с отягощением, можно прокачать не только двуглавую мышцу, но и все мышцы бедер и задней поверхности ягодиц.
Восстановление мышц после занятий
После прокачки попы и ног в домашних условиях, важно соблюдать правила восстановления мышечного корсета. В противном случае КПД тренировок будет в разы ниже, чем предполагалось изначально. Правила восстановления будут следующими:
- выполнение заминки (та же разминка мышц, но уже после тренировки) с целью снятия напряженности мышц;
- кардионагрузки на специальных тренажерах для восстановления кровотока;
- упражнения с дыханием для расслабления и восстановления нормального ритма;
- массаж или сауна для снятия тонуса мышц;
- сон для полноценного отдыха всего организма;
- употребление воды для восполнения затрат организма.
Нужно также понимать, что после усиленной тренировки мышцам нужно будет не менее 48 часов для полноценного восстановления. Специалисты также отмечают, что нужно делать недельный перерыв хотя бы 1 раз в 3 месяца.
Вывод
Физические упражнения по прокачке ягодичных мышц гарантируют пусть не мгновенный, но долгосрочный и выраженный эффект по итогу. Занятия спортом на дому или в спортзале в любом случае положительно скажутся на здоровье, повысят иммунитет, а главное, придадут женской фигуре идеальные очертания. Девочки, прямо сейчас составляйте график занятий, после чего строго следуйте поставленной цели. Удачи!
Поделиться новостью в соцсетях
« Предыдущая запись Следующая запись »
5 упражнений для укрепления ягодиц
Для того, чтобы должным образом проработать мышцы ягодиц, необходимо
Для того, чтобы должным образом проработать мышцы ягодиц, необходимо регулярно тренироваться.
Проблема в том, что многие ожидают получить мгновенный результат, уже с первых дней своих тренировок, а когда не замечают видимых изменений, отчаиваются и бросают занятия. Они попросту сдаются и ищут другой, «волшебный» способ получить упругие ягодицы.
Но дело в том, что эффект подобных упражнений — это долгосрочная перспектива, и необходимо быть последовательными и терпеливыми, чтобы увидеть результаты своей работы.
Многие из наиболее эффективных упражнений можно с полным комфортом для себя выполнять и дома.
1. Приседания
Приседания — это один из видов упражнений, которые никак не могут отсутствовать в вашей тренировке, если вы хотите подтянуть и укрепить ягодичные мышцы, ноги и бедра.
Это упражнение тренирует заднюю часть туловища, укрепляя мышцы и предотвращая их провисание.
Как правильно выполнять приседания?
-
Встаньте прямо, ноги на ширине плеч, колени согните, чтобы тело немного опустилось.
-
Начните опускать таз, как будто вы собираетесь сесть на стул, стоящий позади. Следите за тем, чтобы ваши колени не выходили за линию пальцев ног.
-
Задержитесь в нижнем положении на 4 секунды и вернитесь в исходное.
-
Можете увеличить интенсивность нагрузки, взяв в руки гантели или штангу (боди бар).
Выполните 4 подхода по 15 повторений.

2. Подъем ягодиц
Это простое упражнение предназначено для проработки мышц ягодиц, улучшения равновесия тела и повышения выносливости.
Как его правильно выполнять?
-
Обопритесь на правое колено и правую руку. Смотрите в пол.
-
Вытяните левую руку вперед, а левую ногу назад. А теперь поднимите правую ногу вверх, чтобы вес тела пришелся только на колено.
-
Сохраняйте данное положение тела в течение 10 секунд, потом немного отдохните и повторите, начиная с другой ноги.
Выполните по 5 повторений на каждую сторону.
3. Планка с подъемом ноги
Планка — это известное и очень эффективное упражнение на выносливость. Оно позволяет проработать различные группы мышц.
Планка полезна для здоровья нижней части спины, а также подходит для активизации обмена веществ, позволяя сделать живот более плоским и одновременно укрепить спину и нижнюю часть туловища.
В данном случае мы предлагаем вам дополнить это упражнение подъемом ног, чтобы сделать работу ягодиц более интенсивной.
Как его правильно выполнять?
-
Примите положение лежа на животе, а затем поднимите свое тело, опираясь на предплечья и пальцы ног.
-
Убедитесь, что у вас прямая спина, а живот втянут.
-
Теперь согните одну ногу в колене и поднимите ее вверх. Задержитесь в таком положении на 10 секунд.
-
Отдохните и повторите упражнение, поднимая другую ногу.
Сделайте по 5 повторений на каждую ногу.

4. Выпады
Данное упражнение позволит вам не только подтянуть ягодицы и сделать их более упругими, но также поможет укрепить и мышцы бедер и икр.
Как правильно выполнять упражнение?
-
Встаньте прямо, ноги на ширине плеч. Затем сделайте большой шаг вперед (выпад).
-
Убедитесь, что ваше колено согнуто таким образом, чтобы бедро было параллельно полу (угол 90 градусов в колене).
-
Другая нога должна остаться сзади, колено при этом почти касается пола.
-
Сохраняйте равновесие в течение 4 секунд и вернитесь в исходное положение.
Выполните 3 подхода по 10 повторений на каждую ногу.
Увеличить интенсивность нагрузки вы всегда можете самостоятельно, взяв в руки гантели.
5. Вытягиваем бедра
Данное упражнение прекрасно укрепит и подтянет мышцы ягодиц.
Сначала оно может показаться вам сложным, но по мере его выполнения вы привыкнете и сможете увеличивать количество повторений.
Как его правильно выполнять?
-
Лягте на скамейку лицом вниз так, чтобы ваши ноги были вытянуты назад, бедра на краю, а ступни свисали вниз.
-
Теперь поднимите ноги, одновременно напрягая мышцы бедер и ягодиц.
-
Сохраните это положение в течение нескольких секунд и медленно опустите ноги (не давая им упасть).
Выполните 10 или 15 повторений.
Как видите, начинать работать над собой можно хоть сейчас. Данные упражнения помогут вам улучшить внешний вид ваших ягодиц. Постарайтесь заниматься регулярно и наслаждайтесь полученным результатом опубликовано econet.ru
P.S. И помните, всего лишь изменяя свое сознание — мы вместе изменяем мир! © econet
Самые эффективные упражнения для ягодиц и бедер
Самые эффективные упражнения для ягодиц и бедер
Комплекс простых упражнений для укрепления ягодиц и бёдер в домашних условиях в анимированных картинках (гифках). Упражнения не травмоопасны и выполняются без специального спортинвентаря, поэтому вам не потребуются помощь инструктора и оборудованный спортзал.
Выполняя эти упражнения хотя бы 5 раз в неделю, вы достаточно быстро добьетесь упругости и подтянутости ягодичных мышц и бедер. Кроме того этот комплекс упражнений помогает эффективно бороться с отложениями на бедрах и ягодицах (естественно в сочетании с диетой).
Во время выполнения упражнений необходимо обратить внимания на ритмичность дыхания. На вдохе мышцы расслабляются, на выдохе напрягаются – это простое правило соблюдают все спортсмены.
Упражнения в положении стоя лучше делать перед зеркалом, чтобы следить за правильностью выполнения.
Интенсивность и продолжительность тренировки зависит от вашего физического состояния. Если вы до этого не дружили со спортом или обладаете лишним весом, первое время каждое упражнение можно выполнять 15 – 20 раз в один подход. По мере укрепления мышц нагрузку следует постепенно увеличить до 20 -30 повторений в 2 – 3 подхода.
Регулярное выполнение этого комплекса не гарантирует вам обладание попы Дженифер Лопес (немаловажным фактором является генетика и пластическая хирургия), но появление красивой линии бедра и упругости ягодиц не заставит себя долго ждать. Дело в том, что в повседневной жизни ягодичные мышцы практически не работают, поэтому попа становиться рыхлой и дряблой. Не смотря на кажущуюся простоту данные упражнения максимально нагружают ягодицы и бедра и это неизбежно приводит к их укреплению. Главное выполнять их качественно, многократно и регулярно. Если на следующий день после первой тренировки вы почувствуете боль в мышцах, то вы на правильном пути — мышечные волокна получили достаточную нагрузку. В дальнейшем мышцы привыкнут к регулярным нагрузкам, боль пройдет, а плоть укрепится.
Одно из самых эффективных упражнений для бедер — Приседания сумо.
Такие приседания дают отличную нагрузку на ягодицы и квадрицепсы (передняя и боковая часть бедра). В отличие от классических приседаний, приседания в стиле сумо выполняются с широкой постановкой ног и ступнями развернутыми наружу. В данном случае положение ступней чередуется, чтобы нагрузка равномерно распределялась по всей поверхности бёдер. Не стоит приседать ниже уровня колен, так как при глубоких приседаниях есть риск получить травму суставов.
Старайтесь не наклоняться вперед и держать спину ровно, представьте, что вы садитесь на стул. При приседании выдох, подъем одновременно со вдохом.

Простое, но очень эффективное упражнение для укрепления ягодичных мышц. Исходное положение, стоя на четвереньках. Согнув ногу под углом 90 градусов, поднимайте её до положения бедра параллельно полу. Не позволяйте колену касаться земли. При поднятии ноги выдох, при опускании вдох. Выполните упражнение сначала для одной половинки попы, потом для другой.

Еще одно упражнение для ягодиц и задней части бедра – балансировка. Стоя на одной ноге, отводите другую как можно дальше назад. Важное условие нога должна быть прямая. Руки на талии, но если вы испытываете трудности с равновесием, возьмитесь за спинку стула. При поднятии ноги выдох, при опускании вдох. Выполните упражнение сначала для одной ноги, потом для другой.

Подъем ягодиц из положения лежа. Достаточно сложное упражнение, но не стоит им пренебрегать. Опираясь на лопатки и одну ногу поднимайте попу на максимальную высоту. Важно, чтобы вторая нога была прямой и находилась в вертикальном положении. Нужно выполнить максимально возможное для вас количество повторений на каждую ногу.

Для следующего упражнения вам понадобится большой надувной мяч. Это вид приседаний также, как и классический, нагружает ягодичные мышцы и бедра, но под другим углом. В повседневной жизни наши ноги и ягодицы не испытывают такой вид нагрузки. Но именно такие не стандартные мышечные сокращения эффективно укрепляют «филейные части» наших ног. Также как и в классических приседаниях опускаться нужно до положения, в котором бедра параллельны полу. Но колени должны быть согнуты под углом больше, чем 90 градусов. Без помощи мяча вы бы просто потеряли равновесие.


Следующее упражнение – реверансы. Работают все группы мышц, в том числе боковые и внутренние части бедра и ягодицы. Поставьте ноги на ширину плеч, затем сделайте шаг правой ногой за левую в глубоком реверансе. Согните левую ногу в колене так, чтобы правая голень оказалась параллельна полу. Не касайтесь коленом пола, держите спину прямой.

Как видите, все гениальное (в нашем случае — самое эффективное) просто. Для того, чтобы стать обладательницей или обладателем стройных ног и упругих ягодиц не обязательно посещать дорогостоящие фитнес-центры. Работать над своим телом можно и дома. Терпения вам и здоровья!
21 упражнение для тех, кто хочет иметь идеальные бёдра
Мы разобьём упражнения для бёдер по группам мышц, которые они прорабатывают. Количество подходов и повторений зависит от рабочего веса и вашей подготовки. Если вы выполняете упражнения без утяжеления, ориентируйтесь на три подхода по 20–25 раз. С утяжелением количество раз можно сократить до 5–10 в подходе в зависимости от рабочего веса.
Упражнения для передней поверхности бедра
Эти упражнения помогают прокачать квадрицепс — сильную мышцу с четырьмя головками, которая находится на передней поверхности бедра.
1. Приседания
 Приседания со штангой
Приседания со штангойЕсли вы только начинаете заниматься, будет достаточно обычных приседаний. Обращайте внимание на технику: не округляйте спину, разворачивайте носки и колени в стороны, делайте присед до параллели с полом или чуть ниже.
Когда мышцы привыкнут к нагрузке, осваивайте приседания со штангой. Вот здесь более подробно разобрана техника правильного приседания.
2. Выпады
 Выпады со штангой
Выпады со штангойЕсть множество вариантов выпадов: на месте, назад, в движении. Если пространство ограничено, можете делать выпады на месте.
Следите, чтобы колено не заходило за стопу. Опускайтесь низко, так, чтобы коснуться пола коленом стоящей сзади ноги, держите спину прямо.
Если вы занимаетесь в спортзале или на улице, попробуйте выпады в движении.
Усложнить упражнение можно, взяв в руки гантели или гири. Если с равновесием всё в порядке, попробуйте выпады со штангой.
3. Зашагивания на тумбу
 Зашагивания с выпадом назад
Зашагивания с выпадом назадПодниматься можно на любое возвышение, которое подходит вам по высоте: на стул, тумбу, степ, ступеньку, лавочку в парке. При этом следите, чтобы колено не заворачивалось внутрь.
Если хотите усложнить упражнение, попробуйте зашагивания с выпадом назад. Шагните на тумбу правой ногой, левую согните в колене и вынесите вперёд. Сойдите с тумбы, наступив на левую ногу. Правую ногу отведите назад и уйдите в выпад, достав коленом до пола. Выпрямитесь и повторите упражнение.
Можно взять в руки гантели или гири, выполнять упражнение с бодибаром или штангой.
4. Тяга ноги с эспандером
 Подъём ноги с эспандером
Подъём ноги с эспандеромДля этого упражнения вам понадобится тренажёр-кроссовер или резиновая лента-эспандер.
Лягте на пол на спину, зацепите эспандер или стропу кроссовера за лодыжку рабочей ноги. Преодолевая сопротивление, поднимайте ногу, одновременно сгибая её в колене.
5. Приседания на одной ноге «Пистолетик»
 Приседание на одной ноге
Приседание на одной ногеПриседания на одной ноге требуют довольно развитых мышц бёдер. Если вы пока не можете присесть без поддержки, попробуйте выполнять упражнение, держась за петли или гимнастические кольца.
6. Сплит-присед с одной ногой на лавке или в кольце
 Сплит-присед
Сплит-приседСплит-присед можно выполнять, поставив одну ногу на лавку, тумбу или другое возвышение. Также можно использовать петли или гимнастические кольца.
Во время приседа следите, чтобы колено стоящей впереди ноги находилось над стопой и не заворачивалось внутрь. Если вы не можете подняться так, чтобы колено смотрело наружу, вам ещё рано делать это упражнение.
Чем ниже вы присядете, тем лучше проработаете мышцы бёдер и ягодиц. Для усложнения можете взять в руки гантели или гири.
7. Выпрыгивания из приседа
Это взрывное упражнение поможет лучше прокачать мышцы, если у вас недостаточно времени и нет возможности использовать свободные веса.
Сделайте глубокое приседание и выпрыгните вверх из нижней точки. Во время приседания не отрывайте пятки от пола. Руки можете держать перед собой или за головой.
Старайтесь приседать глубоко на протяжении всего подхода, даже когда мышцы уже утомились.
8. Чередование ног в прыжке
Ещё одно взрывное упражнение. Встаньте прямо, ноги вместе, руки на поясе. Выпрыгните вверх и приземлитесь в положение выпада: правая нога впереди, левая — сзади. Из нижней точки выпрыгните максимально высоко, в воздухе поменяйте ноги и приземлитесь с левой ногой впереди.
9. Выпрыгивания с ногой на тумбе
Это ещё более сложное упражнение. Встаньте спиной к тумбе и поставьте на неё носок. Сделайте приседание на одной ноге и выпрыгните вверх из нижней точки.
Упражнения для задней поверхности бедра
Следующие упражнения помогают прокачать мышцы задней поверхности бедра: бицепс, полуперепончатую и полусухожильную мышцы.
1. Становая тяга
 Становая тяга
Становая тягаЭто, наверное, лучшее базовое упражнение для проработки мышц задней поверхности бедра.
Выполняя становую тягу, следите за положением спины: она должна быть прямой на протяжении всего упражнения, иначе нагрузка пойдёт на поясницу. Чтобы избежать этого, дополнительно напрягайте ягодицы во время подъёма.
Гриф штанги находится максимально близко к голеням, колени не заворачиваются внутрь.
2. Мёртвая тяга
 Мёртвая тяга
Мёртвая тягаМёртвая тяга идеальна для растяжки и прокачки бицепса бедра за счёт минимального сгибания коленей. Упражнение также называют становой тягой на прямых ногах, однако лучше, если колени будут слегка согнуты.
Во время наклона таз не сильно уходит назад (в отличие от румынской тяги), вы двигаетесь за счёт растяжения задней поверхности бедра. Ни в коем случае не округляйте позвоночник. Если не хватает растяжки, чтобы опустить штангу до пола с прямой спиной и почти прямыми коленями, попробуйте доставать только до середины голеней.
3. Румынская тяга
 Румынская тяга
Румынская тягаОтличие румынской тяги от мёртвой заключается в том, что в ней необходимо сильно подавать таз назад, немного больше сгибать колени и опускать гриф штанги только до середины голени.
Движение вниз начинается с отведения таза назад, за счёт чего сгибается корпус. Опускайтесь, пока гриф штанги не достигнет середины голени, а затем снова поднимайтесь. Старайтесь во время упражнения держать лопатки сведёнными.
4. Тяга ноги с эспандером лёжа
 Подъём голени с сопротивлением
Подъём голени с сопротивлениемЭто упражнение можно выполнять в кроссовере или с резиновым эспандером. Лягте на пол на живот, накиньте петлю на ногу. Преодолевая сопротивление эспандера, сгибайте ногу в колене до прямого угла или больше.
5. Становая тяга на одной ноге
 Становая тяга на одной ноге
Становая тяга на одной ногеЭто упражнение отлично прорабатывает заднюю поверхность бедра, однако требует развитого чувства равновесия.
Возьмите в руки гантели, отведите одну ногу назад и не опускайте её на пол до конца упражнения.
6. Подтягивания корпуса с ногами на тумбе
 Подтягивание корпуса с ногами на тумбе
Подтягивание корпуса с ногами на тумбеЭто упражнение можно выполнять на двух турниках на спортивной площадке или просто поставить ноги на тумбу или стул. Я опишу вариант для домашней тренировки.
Сядьте на пол, положите ноги на возвышение. Поднимите корпус на руках, чтобы таз висел в воздухе. Согните колени и поднимите таз вверх, чтобы тело стало параллельно полу.
Выполните три подхода по 10 раз.
Упражнения для внутренней части бедра
1. Приведение ноги в кроссовере
 Тяга с эспандером
Тяга с эспандеромУпражнение можно выполнять с тренажёром-кроссовером или резиновой лентой-эспандером. Встаньте к кроссоверу правым боком, зацепите петлю за лодыжку правой ноги. Немного отойдите, натягивая эспандер или трос кроссовера, и поднимите рабочую ногу — это исходное положение.
Преодолевая сопротивление эспандера, приставляйте рабочую ногу к опорной, а затем отводите её обратно.
2. Подъём ноги лёжа
 Подъём ноги лёжа
Подъём ноги лёжаЛягте на правый бок и приподнимите корпус, опираясь на предплечье. Согните левое колено и поставьте стопу на пол. Поднимите прямую правую ногу от пола, задержите на две-три секунды и опустите.
3. Приседания сумо
 Приседание сумо
Приседание сумоВозьмите в руки гантель или гирю, раздвиньте ноги пошире, разведите носки в стороны. Присядьте, пока бёдра не станут параллельны полу, или ниже. Выпрямитесь и повторите.
Упражнение можно выполнять с использованием степов или других возвышений, чтобы углубить приседание.
 Приседания сумо с весом на степах
Приседания сумо с весом на степахУпражнения на внешнюю часть бедра
Упражнения, представленные ниже, помогают прокачать абдукторы (отводящие мышцы бедра): среднюю ягодичную мышцу и напрягатель широкой фасции бедра, а также латеральную широкую мышцу бедра — одну из головок квадрицепса.
1. Разведение ног в тренажёре
 Разведение ног в тренажёре
Разведение ног в тренажёреЭтот тренажёр позволяет изолированно прокачать отводящие мышцы бедра. Для большего эффекта перед началом упражнения напрягите ягодицы так, чтобы слегка приподняться на кресле, и затем приступайте к выполнению, не расслабляя ягодицы до окончания подхода.
Однако в некоторых случаях это упражнение может быть опасно. Помимо средних ягодичных мышц и напрягателя широкой фасции бедра, в работу включаются грушевидные мышцы. И если вы не рассчитаете нагрузку, эти глубокие мышцы могут сократиться и прижать седалищный нерв, вызвав боли.
Поэтому прибавляйте вес или количество повторений постепенно, выполняйте упражнение не чаще раза в неделю.
2. Отведение ноги в сторону
 Отведение ноги с эспандером
Отведение ноги с эспандеромУпражнение можно выполнить в кроссовере или с эспандером.
Зацепите петлю за правую ногу и повернитесь к тренажёру левым боком. Преодолевая сопротивление, поднимайте ногу на 45 градусов.
3. Разведение ног с эспандером
 Разведение ног с эспандером
Разведение ног с эспандеромДля этого упражнения подойдёт эспандер «Песочные часы» или маленькая лента-эспандер. Наденьте эспандер на ноги выше коленей, лягте на бок, опираясь на предплечье, согните ноги.
Разводите колени, преодолевая сопротивление эспандера и сохраняя стопы сведёнными.
После тренировки
После занятия не забудьте хорошо растянуться, делая акцент на тех мышцах, которые участвовали в тренировке. Вот несколько упражнений на растяжку квадрицепсов, бицепсов и приводящих мышц.
Занимайтесь через день, если выбрали упражнения с весом, и каждый день, если вам нравятся более лёгкие варианты без утяжеления, и вы увидите прогресс уже через несколько дней интенсивных занятий.
Результативные упражнения для бедер и ягодиц: подтягивают и укрепляют
 Выполняя упражнения для бедер и ягодиц важно заранее создать настрой, ведь его отсутствие, а это значит, бездумные движения частями своего тела, против желания своего, будут совершенно бесполезны.
Выполняя упражнения для бедер и ягодиц важно заранее создать настрой, ведь его отсутствие, а это значит, бездумные движения частями своего тела, против желания своего, будут совершенно бесполезны.
Любые спортивные движения, выполняемые механически, без включения в эту систему своего мозга, приносят только усталость организму. К такому выводу пришли специалисты.
В процессе жизни человек выполняет множество разных движений, что увеличивает и поддерживает тонус мышц, но ягодичные мышцы, как правило, быстро теряют свою упругость и постепенно обвисают.
Обусловлено это малоподвижным образом жизни, который и приводит к быстрой деградации мышечной ткани. А если к этому добавляется питание нерегулярное или бесконтрольное, то бока и ягодицы обрастают жировыми накоплениями, портящими внешний вид фигуры. Какие упражнения для бедер и ягодиц в домашних условиях можно выполнять, чтобы изменить свои формы? Поговорим об этом сегодня.
Упражнения для бедер и ягодиц в домашних условиях
Деградация мышечной ткани из-за неподвижного образа жизни ведет к потере тонуса, рыхлости, дряблости и обвисанию мышц ягодиц и бедер. Но если делать ежедневную нагрузку на эти мышцы, хотя бы по 5-10 минут в день, то это непременно, даст свой продуктивный результат.
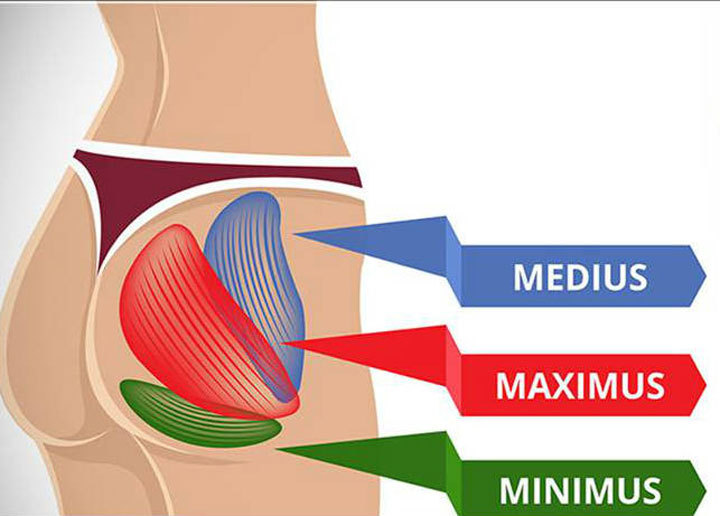
Какие мышцы имеются на теле человека в области ягодиц и бедер
Для начала, нужно понять, что вас больше всего волнует: похудеть в бедрах или подкорректировать мышцы. Поскольку упражнения немного разнятся. Чтобы разобраться в этом, посмотрите, какие мышцы имеются на теле человека в области ягодиц и бедер и какую функцию они выполняют.
Большие ягодичные мышцы выполняют разгибающие и сгибающие действия тазобедренного сустава, двигательные движения в сторону. Стабилизируют положение ног при ходьбе, создавая натяжение, не дает поворачиваться влево или в право, не только суставу бедра но и коленному суставу.
Средние ягодичные мышцы во время бега и ходьбы поддерживают тело, помогают движению бедер в стороны ( внутрь и наружу).

Малые ягодичные мышцы способствуют удержанию туловища в вертикальном положении, участвуют в движении тазобедренного сустава.
Теперь, зная функции мышц, можно нагружать их работой. Чтобы наращивать мышечную массу необходимо запустить процесс анаболизма (роста). Для похудения бедер и ягодиц необходимо запускать процесс катаболизма (разрушения жировой ткани).
Эти процессы нужно осуществлять по отдельности, поскольку они противоположны друг другу. Поэтому для начала можно набрать мышечную массу, а после подключить упражнения для похудения и избавления от жира.
Если жировые отложения приличные и набирать дополнительную массу тела не имеет смысла, тогда надо начинать с процесса катаболизма, который способствует похудению, а после приступать к набору мышечной массы.
Комплекс упражнений, рекомендуемый в этой статье, направлен на наращивание объема мышц бедер и ягодичных мышц.
Эффективные упражнения для ягодиц и бедер
Нижеприведенные физические упражнения, невзирая на свою простоту, до максимального уровня нагружают мышцы ягодиц и бедер, что способствует их укреплению и увеличению. Выполнение упражнений с качеством, многократностью (а не один, два раза) и регулярностью, уже на следующий день дадут знать о себе болью в мышцах, что свидетельствует о достаточной нагрузке. Посмотрите видео,только 5 минут в день необходимо для укрепления мышц бедер и ягодиц
Но не переусердствуйте. Ведь появление боли может иметь разную природу образования. Если эта боль анаболитическая, которая сопровождает тело после нагрузки и означает выделение молочной кислоты в мышцы, ее можно потерпеть и она пройдет через 2-3 дня. Но у новичков может возникнуть боль физиологического характера (в результате каких-либо внутренних заболеваний или суставов). Такую боль не следует терпеть, необходимо выявить ее причины.
Чтобы не беспокоили анаболитические боли, нагрузку на свое тело и мышцы надо увеличивать постепенно. Ведь любая боль может отбить желание заниматься, а задача состоит как раз в обратном. Нужно стараться приучить организм к нагрузкам, чтобы вам хотелось выполнять упражнения, и чтобы вы это делали с удовольствием. Тогда и польза будет. Предлагаю лучшие упражнения для бедер и ягодиц:
Упражнение: Приседание Сумо
При выполнении упражнения сумо или глубокое приседание, ноги должны быть расставлены широко. Приседать с наклоном спины вперед, способствующим сохранению равновесия тела и делающим акцент на мышцы ягодиц. Но спина, при этом, должна быть прямой.

При приседании, коленки зрительно, не должны заходить за линию носков.
Качество и результат дальнейший, зависит от глубины приседания. В начале для контроля за глубиной приседания можно подставить под ягодицы низкий стульчик или положить мяч. Приседать настолько, чтобы касаться этого предмета. Взять за правило. если не коснулись мяча, значит, присест этот не засчитывается.
Постепенно чувство глубины приседа выработается на уровне подсознания. Опора ставится не для передышки и отдыха, а для сигнала. Коснулись -это сигнал, что вы делаете все правильно. Приседания, это самые эффективные упражнения для упругости ягодичных мышц, если делать их правильно.
Новичкам можно начинать с неглубоких приседаний, для касания, в качестве контроля, можно взять обычный стул.
Упражнение: Выпады
Это упражнение по своей результативности считается вторым упражнением, после приседаний, поскольку создают напряжение мышц во время их выполнения на ягодицы. Упражнение специалисты рекомендуют выполнять после разогрева приседаниями.
Средняя и большая ягодичные мышцы получают большую растяжку и множество мелких микротравмы и образуется больше молочной кислоты и если при выпадах в мышцах будет ощущаться жжение, значит, упражнение выполняется по правилам. Но без приседаний, продуктивность этого упражнения снижается.

Упражнение Выпады укрепляет не только ягодичные мышцы, но и мышцы задней поверхности бедра и передней поверхности бедра.
Упражнение Реверансы. Работает подобно Выпадам для задней поверхности. Задействуются мышцы внутренней стороны. Стопы необходимо поставить на ширину плеч и затем, делая шаг правой ногой назад, за левую, согнуть ее в колене, почти касаясь коленом пола. Левая нога при этом, тоже сгибается в колене. Спину держите прямо.

Упражнения для укрепления бедер и ягодиц
Для его выполнения встаньте на четвереньки. Поднимите одну ногу вверх, не разгибая ее в колене, так чтобы бедро было параллельно полу. Опустите ногу вниз, но до пола не касайтесь, снова поднимите ее вверх. Те же движения повторите другой ногой.

Упражнение Балансировка
Это физическое упражнение для задней поверхности бедра и ягодиц. Стоя на ногах, перенесите тяжесть своего тела на правую ногу. Левая нога должна свободно двигаться не касаясь пола. Отведите ее назад, насколько можете, удерживая при этом равновесие на другой ноге. Вдох делайте при опускании ноги, а при ее поднятии- выдох.
Если трудно держать равновесие, придерживайтесь за спинку стула. Упражнение выполняйте сначала одной, после второй ногой.

Ягодичный мостик
Выполняется из положения лежа на спине, руки лежат вдоль туловища, ноги согнуты в коленях. Опираясь на лопатки приподнимите свои бедра, до образования прямой линии от плеч до колен.

А здесь посмотрите видео, с разными вариациями мостика, в том числе с отяжелением.
Как восстановить мышцы после тренировки
Во время выполнения упражнений, происходит сильный прилив крови к бедрам, ногам и если резко завершить их, то можно испытать головокружение. Чтобы этого не произошло, выполните заминку для своих мышц. Немного походите по комнате, чтобы кровь равномерно распределилась по всему телу, хорошо потянитесь, расслабьтесь.
Эти дополнительные правила помогут нормализовать температуру мышц и сгладят болевые ощущения, которые появляются на следующий день.
Когда мышцы остынут, примите ванну или горячий душ. При возникновении жажды, старайтесь воду во время тренировки не пить, только полощите горло. Пить надо уже после тренировки от 250 до 500 мл воды, в зависимости от того как хорошо вы потели.
Важно знать… В течение дня человек должен потреблять количество чистой воды, в зависимости от веса своего тела. Она способствует выведению токсинов из организма. Рассчитать это не трудно, свой вес помножьте на коэффициент 0,04 и получите необходимое число.
Обратите внимание на свое питание. Если тренировки ваши будут регулярными, старайтесь пополнять свой организм белками, их потребность примерно 2 г на один килограмм веса тела, углеводов надо от 2 до 4 г, не забывайте и про жиры.

После тренировки примите аскорбиновую кислоту до одного грамма. Профессионалы принимают после тренировок и природную аминокислоту (бета-аланин).
Что предпринять для снятия боли
Фитнес- тренеры рекомендуют перед интенсивными тренировками (особенно в тренажерных залах), выпивать стакан щелочной воды, растворив половинку ложечки чайной соды в 250 мл. Сода снижает кислотность крови, тем самым повышая болевой порог. Результатом этой процедуры является уменьшение чувства жжения в мышцах.
Боли снимает массаж тела, сауна, парилка или контрастный душ. Они усиливают кровообращение в мышцах. Можно использовать мази и гели, снимающие мышечную боль.
Упражнения для бедер и ягодиц в домашних условиях, если их выполнять хотя бы 5 минут в день, уже спустя месяц делают заметными рельефы на бедрах, живот становится более плоским, а ягодичные мышцы подтянутыми и упругими.
Здоровья вам, уважаемые читатели!

В статьях блога используются картинки, из открытых источников Интернета. Если вы, вдруг, увидите свое авторское фото, сообщите об этом редактору блога через форму Обратная связь. Фотография будет удалена, либо будет поставлена ссылка на ваш ресурс. Спасибо за понимание!
Эффективные упражнения для ягодиц | WMJ.ru
Наклоны вперед, стоя на одной ноге
Данное упражнение способствует развитию баланса, а также отлично укрепляет мышцы ног, ягодиц, пресса, спины и плеч. Техника выполнения: стопы расставлены на ширине плеч. Выполняется глубокое приседание, руки вытягиваются назад. Плавным движением встаем, отводим левую ногу назад, корпус наклоняем вперед, вытягивая руки. Задерживаемся на один счет в данном положении, после чего возвращаемся в исходное положение и повторяем упражнение. Рекомендуется сделать 12 повторов.
Полезные упражнения, позволяющие накачать бедерные и ягодичные мышцы
Любой тренер по фитнесу скажет вам, что для достижения реальных результатов в этом деле упор нужно обязательно делать на все три слоя ягодичных мышц. Очень важно правильно их задействовать при упражнениях и прочувствовать.
Для того чтобы укрепить и накачать самую большую мышцу, лучше всего выполнять упражнения, при которых нога отводится назад. Если же вы хотите укрепить и накачать малую и среднюю мышцы, отлично подойдут упражнения с отведением ног в стороны. Ниже приведены эффективные упражнения, которые помогут вам прокачать мышцы в данной зоне, а также убрать лишний жир.
Качели
Выполняется данное упражнение из положения стоя на четвереньках. Голень при этом должна находиться перпендикулярно поверхности, на которой вы стоите, в то время как бедро – параллельно. Движения заключаются в том, что вы плавно и медленно тянете ногу вверх, затем опускаете ее в начальное положение.
Ходьба по стене
Техника выполнения: исходное положение – лежа на полу, ноги согнуты в коленях. Вы должны опереться стопами о стену. После этого необходимо начать шагать вверх, затем вниз. Ягодицы должны отрываться от поверхности, на которой вы лежите, в два приема.
Прогулка
Сидя на полу, вытяните ноги вперед, после чего начинайте двигаться назад и вперед при помощи ягодиц. «Прогулка» длится 2-3 минуты. Помимо того, что упражнение является эффективным, оно также поднимет вам настроение.
Пингвин
Данное упражнение прекрасно подходит для тренировки внутренней части бедер. Техника выполнения: необходимо сесть на край стула, положить между ногами мяч и усиленно сжимать его на протяжении 30-ти секунд. Затем следует расслабить мышцы, не выпуская мяч. В течение нескольких подходов нужно чередовать напряжение и расслабление мышц. Вариантом выполнения упражнения могут быть следующие действия: в положении стоя, между коленями зажимается мяч, после чего вы начинаете ходить с ним по комнате.
Выпады – лучшие упражнения для накачивания и укрепления бедерных и ягодичных мышц
Более подробно стоит остановиться на таких упражнениях, как выпады назад и вперед. Они прекрасно укрепляют, растягивают и прокачивают мышцы, а также способствуют похудению и сжиганию лишнего жира. Вариантов выполнения выпадов существует всего три, всех их объединяет то, что в них есть элемент приседания.
Вариант первый. Поворачиваетесь боком, ноги расставляете таким образом, чтобы одна из них немного находилась спереди, вторая – сзади. Приседать следует неглубоко и медленно, чувствуя, как напрягаются мышцы. Колено ноги, вытянутой назад, должно почти качаться пола, сама нога должна упираться на носок. Важно помнить, что колено передней ноги не должно выходить за линию пальцев стоп.
Вариант второй – выпады назад. В данном случае весь вес приходится на левую ногу (если с нее начинается упражнение). Правой ногой делается шаг назад, грудь расправлена, носок хорошо вытянут. Приседаем таким образом, чтобы колено находилось низко, но не касалось земли, после чего возвращаемся в начальное положение.
Вариант третий – выпады вперед. В данном случае шаг делается не назад, а вперед. Если пространство позволяет, выпады можно делать в шаге, переставляя одну ногу за другой. Наибольшего эффекта можно достичь, если взять в руки гантели или делать упражнение со штангой либо бодибаром. В качестве утяжелителей дома прекрасно подходят бутылки с водой.










 Степень тяжести эрозийного процесса помогает определить специальное медицинское обследование. Любое подозрение на гастрит нельзя оставлять без внимания. Визуально оценить слизистую оболочку желудка позволяет фиброгастродуоденоскопия. Окончательный диагноз врач поставит после оценки степени структурных изменений и области распространения воспалительного процесса. При необходимости доктор выписывает направление на биопсию. Забор ткани производится по краю эрозии, а ее исследование выполняется под микроскопом. Эрозивные процессы могут быть различными:
Степень тяжести эрозийного процесса помогает определить специальное медицинское обследование. Любое подозрение на гастрит нельзя оставлять без внимания. Визуально оценить слизистую оболочку желудка позволяет фиброгастродуоденоскопия. Окончательный диагноз врач поставит после оценки степени структурных изменений и области распространения воспалительного процесса. При необходимости доктор выписывает направление на биопсию. Забор ткани производится по краю эрозии, а ее исследование выполняется под микроскопом. Эрозивные процессы могут быть различными:
 Следует принять все необходимые меры для устранения кровотечений, заживления тканей и уменьшения болей. Для медикаментозного лечения применяются следующие препараты:
Следует принять все необходимые меры для устранения кровотечений, заживления тканей и уменьшения болей. Для медикаментозного лечения применяются следующие препараты: В отдельных случаях жизнь больного можно спасти, только если сделать полостную или эндоскопическую операцию. В других ситуациях пациенту предлагается медикаментозное лечение. Удаление части желудка показано при нарастающих болях в области желудка. Это признак образования злокачественной опухоли. При помощи эндоскопии легко обнаружить новообразование. Когда рак выявляют на первой стадии, хирургического вмешательства можно избежать. Вместо него применяют химическую и радиоактивную терапию. При запущенной форме болезни больному не избежать операции.
В отдельных случаях жизнь больного можно спасти, только если сделать полостную или эндоскопическую операцию. В других ситуациях пациенту предлагается медикаментозное лечение. Удаление части желудка показано при нарастающих болях в области желудка. Это признак образования злокачественной опухоли. При помощи эндоскопии легко обнаружить новообразование. Когда рак выявляют на первой стадии, хирургического вмешательства можно избежать. Вместо него применяют химическую и радиоактивную терапию. При запущенной форме болезни больному не избежать операции. Мед может приниматься вместе с алоэ и прополисом. Настойка позволяет забыть об эрозивном гастрите с пониженной кислотностью. Смешайте мед с соком алоэ. Добавьте полученную смесь к прополисной настойке. На 2 ст. л. меда с алоэ 10 капель прополиса. Листья алоэ и мед могут применяться без прополиса. Отрежьте от растения 5 листьев и положите их в холодильник. Спустя некоторое время достаньте алоэ и прокрутите его на мясорубке. Выжмите сок. Перемешайте его с 5 ст.л. меда. Лекарственное средство принимают 30 дней перед завтраком.
Мед может приниматься вместе с алоэ и прополисом. Настойка позволяет забыть об эрозивном гастрите с пониженной кислотностью. Смешайте мед с соком алоэ. Добавьте полученную смесь к прополисной настойке. На 2 ст. л. меда с алоэ 10 капель прополиса. Листья алоэ и мед могут применяться без прополиса. Отрежьте от растения 5 листьев и положите их в холодильник. Спустя некоторое время достаньте алоэ и прокрутите его на мясорубке. Выжмите сок. Перемешайте его с 5 ст.л. меда. Лекарственное средство принимают 30 дней перед завтраком.




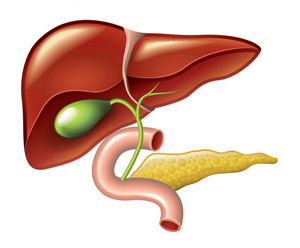 Холецистит — инфекционно-воспалительное заболевание желчного пузыря, возникающее в результате застоя желчи, образования камней, нарушения кровоснабжения стенок органа. Заболевание проявляется тошнотой после еды, печеночной коликой, сухостью во рту, отрыжкой. У больных горечь стоит в горле, болит правое подреберье, нарушается стул. Спровоцировать воспалительный процесс в желчном пузыре может гиподинамия, злоупотребление жирной пищей, регулярное переедание. Непосредственная причина патологии — инфекция, которая проникает в орган гематогенным, лимфогенным или восходящим путями. При холецистите нарушается моторная функция желчевыводящих протоков. Происходит застой желчи при снижении перистальтики или ее резкий выброс при повышении двигательной активности мускулатуры желчного пузыря.
Холецистит — инфекционно-воспалительное заболевание желчного пузыря, возникающее в результате застоя желчи, образования камней, нарушения кровоснабжения стенок органа. Заболевание проявляется тошнотой после еды, печеночной коликой, сухостью во рту, отрыжкой. У больных горечь стоит в горле, болит правое подреберье, нарушается стул. Спровоцировать воспалительный процесс в желчном пузыре может гиподинамия, злоупотребление жирной пищей, регулярное переедание. Непосредственная причина патологии — инфекция, которая проникает в орган гематогенным, лимфогенным или восходящим путями. При холецистите нарушается моторная функция желчевыводящих протоков. Происходит застой желчи при снижении перистальтики или ее резкий выброс при повышении двигательной активности мускулатуры желчного пузыря.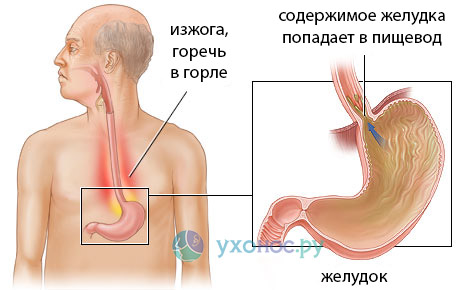

 Сухость во рту по утрам нередко сочетается с горечью и жжением в горле. Так происходит, если человек привык спать на спине и имеет проблемы с носоглоткой. Бактерии поражают вкусовые рецепторы, они перестают распознавать истинную информацию, появляется горечь и прочие неприятные симптомы. Чтобы этого избежать, необходимо наладить здоровый сон, вылечив хронический ринит. Как только носовое дыхание восстановится, и больной начнет полноценно высыпаться, проблема решится сама собой. В противном случае требуется помощь ЛОР-врача, который поможет «приструнить» насморк.
Сухость во рту по утрам нередко сочетается с горечью и жжением в горле. Так происходит, если человек привык спать на спине и имеет проблемы с носоглоткой. Бактерии поражают вкусовые рецепторы, они перестают распознавать истинную информацию, появляется горечь и прочие неприятные симптомы. Чтобы этого избежать, необходимо наладить здоровый сон, вылечив хронический ринит. Как только носовое дыхание восстановится, и больной начнет полноценно высыпаться, проблема решится сама собой. В противном случае требуется помощь ЛОР-врача, который поможет «приструнить» насморк.

 Лекарства, восстанавливающие функции органов пищеварительной системы – «Смекту», «Моторикум»,
Лекарства, восстанавливающие функции органов пищеварительной системы – «Смекту», «Моторикум»,
















 Такое неприятное ощущение, как горечь в горле, может проявляться с утра или после еды. Иногда это явление считают естественным, если оно вызвано определенными продуктами и проходит на следующий день.
Такое неприятное ощущение, как горечь в горле, может проявляться с утра или после еды. Иногда это явление считают естественным, если оно вызвано определенными продуктами и проходит на следующий день. курение на протяжении нескольких лет,
курение на протяжении нескольких лет, заболевания органов желудочно-кишечного тракта,
заболевания органов желудочно-кишечного тракта,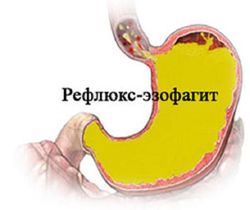 В процессе функционирования такой орган, как желчный пузырь, выделяет желчь для окончательного переваривания остатков еды в кишечнике. Данная жидкость вырабатывается клетками печени и имеет очень горький вкус. При нарушении работы одного из органов пищеварительной системы может происходить забрасывание желчи в желудок и пищевод, отчего и появляются неприятные симптомы.Горечь в горле и во рту чаще всего сигнализирует о такой проблеме, как рефлюкс экзофагит.
В процессе функционирования такой орган, как желчный пузырь, выделяет желчь для окончательного переваривания остатков еды в кишечнике. Данная жидкость вырабатывается клетками печени и имеет очень горький вкус. При нарушении работы одного из органов пищеварительной системы может происходить забрасывание желчи в желудок и пищевод, отчего и появляются неприятные симптомы.Горечь в горле и во рту чаще всего сигнализирует о такой проблеме, как рефлюкс экзофагит. отсутствие физической активности после приема пищи,
отсутствие физической активности после приема пищи, боль в правом подреберье,
боль в правом подреберье, Для устранения симптомов холецистита больному прописывают специальную диету в виде дробного питания продуктами, прошедшими обработку паром, тушеными или запеченными овощами и нежирным мясом. Запрещено употреблять алкоголь, жирную пищу, грибы, бобовые культуры, сладости.
Для устранения симптомов холецистита больному прописывают специальную диету в виде дробного питания продуктами, прошедшими обработку паром, тушеными или запеченными овощами и нежирным мясом. Запрещено употреблять алкоголь, жирную пищу, грибы, бобовые культуры, сладости. отрыжка,
отрыжка, постельный режим,
постельный режим, Хронические формы ларингита и фарингита также приводят к ощущению горечи в ротовой полости и горле. Этот симптом вызван бактериальным поражением слизистых оболочек, при котором следует немедленно обратиться к врачу.
Хронические формы ларингита и фарингита также приводят к ощущению горечи в ротовой полости и горле. Этот симптом вызван бактериальным поражением слизистых оболочек, при котором следует немедленно обратиться к врачу.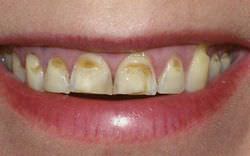 Горький привкус во рту и неприятный запах изо рта без других ощутимых симптомов часто бывают вызваны воспалительными процессами, возникающими при поражении зубов кариесом. Санация ротовой полости у стоматолога поможет надолго забыть о такой проблеме.
Горький привкус во рту и неприятный запах изо рта без других ощутимых симптомов часто бывают вызваны воспалительными процессами, возникающими при поражении зубов кариесом. Санация ротовой полости у стоматолога поможет надолго забыть о такой проблеме.


 Бежать моментально в больницу или аптеку не стоит. Это могут быть просто последствия того, что вы неправильно питаетесь. Попытайтесь несколько дней не употреблять вредную пищу и посидеть на строгой диете.
Бежать моментально в больницу или аптеку не стоит. Это могут быть просто последствия того, что вы неправильно питаетесь. Попытайтесь несколько дней не употреблять вредную пищу и посидеть на строгой диете.



 Курение может быть причиной бластомы кишечника
Курение может быть причиной бластомы кишечника УЗИ органов брюшной полости – метод диагностики бластомы кишечника
УЗИ органов брюшной полости – метод диагностики бластомы кишечника Иммунотерапия – способ лечения бластомы кишечника
Иммунотерапия – способ лечения бластомы кишечника Опухоль сигмовидной кишки относится к наиболее частым злокачественным новообразованиям, что обуславливается анатомическим строением этой области. Каловые массы становятся намного гуще, поэтому слизистая оболочка на протяжении длительного времени контактирует с токсическими веществами. В результате взаимодействия с тканями кишки возможно образование полипов, которые свисают в просвет кишки, и ворсистых, розово-красных опухолей, поверхность которых бархатистая.
Опухоль сигмовидной кишки относится к наиболее частым злокачественным новообразованиям, что обуславливается анатомическим строением этой области. Каловые массы становятся намного гуще, поэтому слизистая оболочка на протяжении длительного времени контактирует с токсическими веществами. В результате взаимодействия с тканями кишки возможно образование полипов, которые свисают в просвет кишки, и ворсистых, розово-красных опухолей, поверхность которых бархатистая. При второй стадии опухоль прорастает в стенку кишечника, размеры ее увеличиваются, но при этом метастазы отсутствуют. При третьей стадии злокачественное новообразование распространяется на половину диаметра сигмовидной кишки, и при этом начинают образовываться метастазы в лимфоузлы. Прогноз выживаемости после проведения лечения составляет менее 50 %.
При второй стадии опухоль прорастает в стенку кишечника, размеры ее увеличиваются, но при этом метастазы отсутствуют. При третьей стадии злокачественное новообразование распространяется на половину диаметра сигмовидной кишки, и при этом начинают образовываться метастазы в лимфоузлы. Прогноз выживаемости после проведения лечения составляет менее 50 %. Зачастую происходит перерождение ворсистой губчатой опухоли, в результате чего наблюдается воспалительный процесс. Метастазы опухоли сигмовидной кишки наблюдаются зачастую у пожилых людей. Бессимптомное протекание онкологических процессов всегда опасно для человека, так как первые признаки проявляются уже на самых последних стадиях, а это грозит опасными осложнениями и несет угрозу для жизни.
Зачастую происходит перерождение ворсистой губчатой опухоли, в результате чего наблюдается воспалительный процесс. Метастазы опухоли сигмовидной кишки наблюдаются зачастую у пожилых людей. Бессимптомное протекание онкологических процессов всегда опасно для человека, так как первые признаки проявляются уже на самых последних стадиях, а это грозит опасными осложнениями и несет угрозу для жизни.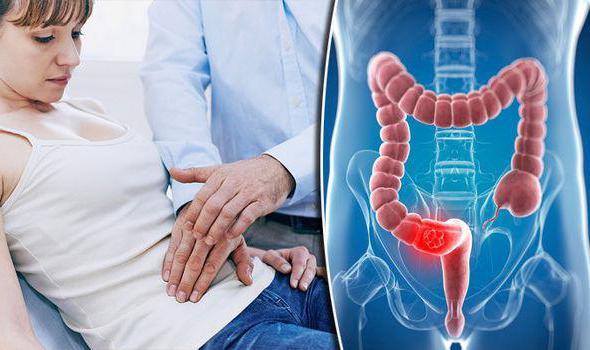 Так как сигмовидная кишка расположена в левой части брюшины, то болезненные ощущения по большей части сосредоточены именно в этой области. После этого врач проводит пальпацию живота, а если злокачественная опухоль больших размеров, то она ощущается. Затем доктор назначает целый ряд инструментальных и лабораторных исследований, в частности такие как:
Так как сигмовидная кишка расположена в левой части брюшины, то болезненные ощущения по большей части сосредоточены именно в этой области. После этого врач проводит пальпацию живота, а если злокачественная опухоль больших размеров, то она ощущается. Затем доктор назначает целый ряд инструментальных и лабораторных исследований, в частности такие как: При помощи эндоскопии можно провести удаление пораженной области кишки через небольшой разрез, и при этом происходит защита рядом расположенных органов от поражения злокачественными клетками.
При помощи эндоскопии можно провести удаление пораженной области кишки через небольшой разрез, и при этом происходит защита рядом расположенных органов от поражения злокачественными клетками. Нужно потреблять только натуральные свежие продукты, в частности овощи, фрукты и крупы. Питание должно быть сбалансированным, полноценным, не содержащим грубых включений. Лучше всего потреблять как можно больше легких блюд. Через месяц можно постепенно включать в свой рацион постные сорта мяса и рыбы, различные кисломолочные продукты.
Нужно потреблять только натуральные свежие продукты, в частности овощи, фрукты и крупы. Питание должно быть сбалансированным, полноценным, не содержащим грубых включений. Лучше всего потреблять как можно больше легких блюд. Через месяц можно постепенно включать в свой рацион постные сорта мяса и рыбы, различные кисломолочные продукты. Очень важное значение имеет наличие или отсутствие метастазирования лимфатических узлов. При отсутствии метастазов в организме пациента прогноз достаточно хороший и уровень выживаемости высокий. Если же у больного наблюдаются метастазы, то 5-летний рубеж переживают только немногие пациенты.
Очень важное значение имеет наличие или отсутствие метастазирования лимфатических узлов. При отсутствии метастазов в организме пациента прогноз достаточно хороший и уровень выживаемости высокий. Если же у больного наблюдаются метастазы, то 5-летний рубеж переживают только немногие пациенты.
















 Кроме этого стоит обратить пристальное внимание на такой важный момент: признаки заболевания толстой кишки у женщин практически ни чем не отличаются от симптоматики заболеваний кишечника у мужской половины человечества.
Кроме этого стоит обратить пристальное внимание на такой важный момент: признаки заболевания толстой кишки у женщин практически ни чем не отличаются от симптоматики заболеваний кишечника у мужской половины человечества.








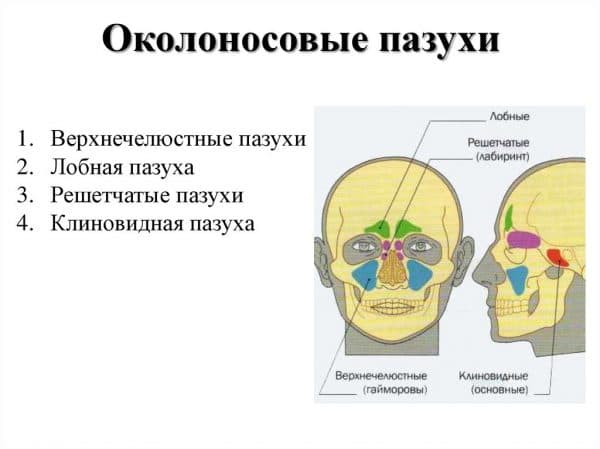
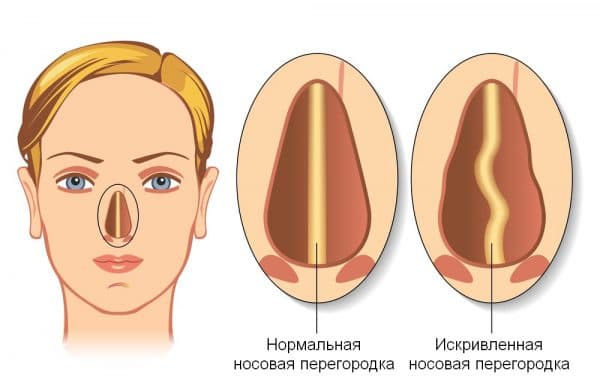
 Стоит ли применять капли от насморка при гайморите? Можно ли прогревать нос? Не опасно ли делать прокол носовой пазухи? Попробуем найти ответы на эти вопросы.
Стоит ли применять капли от насморка при гайморите? Можно ли прогревать нос? Не опасно ли делать прокол носовой пазухи? Попробуем найти ответы на эти вопросы. В некоторых клиниках в пазухи после пункции вставляют катетер, чтобы улучшить отток слизи и избежать повторных проколов, однако это не всегда оправданно. Часто такие катетеры вызывают постоянный дискомфорт или выпадают. При этом бытует мнение, что если один раз сделать пункцию, то обойтись без прокола в случае повторного гайморита будет невозможно. Но это не так. Если правильно лечить воспалительный процесс, в дальнейшем пункция не потребуется.
В некоторых клиниках в пазухи после пункции вставляют катетер, чтобы улучшить отток слизи и избежать повторных проколов, однако это не всегда оправданно. Часто такие катетеры вызывают постоянный дискомфорт или выпадают. При этом бытует мнение, что если один раз сделать пункцию, то обойтись без прокола в случае повторного гайморита будет невозможно. Но это не так. Если правильно лечить воспалительный процесс, в дальнейшем пункция не потребуется. Обычно все эти неприятности сопровождаются затруднением дыхания и выделением слизи из носа. Но если при обычном насморке выделения, как правило, прозрачные, водянистые и без запаха, то при гайморите слизь становится густой, приобретает жёлто-зелёный оттенок и специфический запах. Это уже гнойные выделения, что указывает на присоединение бактериальной инфекции и развитие гайморита.
Обычно все эти неприятности сопровождаются затруднением дыхания и выделением слизи из носа. Но если при обычном насморке выделения, как правило, прозрачные, водянистые и без запаха, то при гайморите слизь становится густой, приобретает жёлто-зелёный оттенок и специфический запах. Это уже гнойные выделения, что указывает на присоединение бактериальной инфекции и развитие гайморита.































 Натуральное оливковое масло содержит рекордное количество незаменимых жиров для организма человека, включая омега-3 и омега-6, а также жирорастворимые витамины E, A, K и B. При правильном хранении оливковое масло достаточно долго сохраняет вкус и полезные свойства. Но лучше остановиться на свежем масле, которое не подверглось какой-либо дополнительной обработке.
Натуральное оливковое масло содержит рекордное количество незаменимых жиров для организма человека, включая омега-3 и омега-6, а также жирорастворимые витамины E, A, K и B. При правильном хранении оливковое масло достаточно долго сохраняет вкус и полезные свойства. Но лучше остановиться на свежем масле, которое не подверглось какой-либо дополнительной обработке.



 На форуме о красоте и здоровье некая Лиза попросила пользователей поделиться результатами, полученными от приема деревянного (так называли в старину оливковое) масла натощак. В одном из ответов можно встретить отзыв о женщине, которая пила оливковое масло. Эксперимент закончился тем, что в один прекрасный день желчь потекла прямо из заднего прохода. Этот случай надолго отбил у нее охоту ставить над собой эксперименты.
На форуме о красоте и здоровье некая Лиза попросила пользователей поделиться результатами, полученными от приема деревянного (так называли в старину оливковое) масла натощак. В одном из ответов можно встретить отзыв о женщине, которая пила оливковое масло. Эксперимент закончился тем, что в один прекрасный день желчь потекла прямо из заднего прохода. Этот случай надолго отбил у нее охоту ставить над собой эксперименты.


