5 видов животиков, которые появляются вовсе не от лишнего веса

Ребята, мы вкладываем душу в AdMe.ru. Cпасибо за то,
что открываете эту
красоту. Спасибо за вдохновение и мурашки.
Присоединяйтесь к нам в Facebook и ВКонтакте
В преддверии лета многим девушкам хочется выглядеть идеально. Но иногда, несмотря на регулярные тренировки и правильное питание, животик никуда не уходит.
AdMe.ru прислушался к Джеймсу Дуйгану (звездному тренеру, среди его клиенток Эль Макферсон и Рози Хантингтон-Уайтли) и разобрался в появлении нежелательных объемов в районе талии.
«Спасательный круг»

Отличительная черта:
- Валики на боках
Причины появления:
- Сидячий образ жизни
- Любовь к сладкому
- Пристрастие к алкоголю
- В рационе много сахара и рафинированных углеводов (печенье, пирожные и белый хлеб), крахмалистых углеводов (макароны и рис)
Как исправить:
- Уменьшите количество алкоголя. Употребление нескольких бокалов вина 3–4 раза в неделю приведет к «винной талии» — толстый живот и бока. Откажитесь от спиртных напитков на 2 недели, а затем следите за умеренным потреблением алкоголя.
- Пересмотрите рацион. Избегайте диетических и продуктов с низким содержанием жира. Отдайте предпочтение яйцам, постному мясу, овощам. И хорошим жирам: авокадо, орехи и жирная рыба.
- Найдите время для физических упражнений. Для этого не обязательно ходить в тренажерный зал, подойдут длительные прогулки, а дома вы можете делать выпады, приседания и обратные отжимания.
Особые указания:
- Достаточно только физических упражнений и правильного питания. Благодаря тренировкам и новому рациону вы увидите, что вы еще на один шаг ближе к животику вашей мечты, и это придаст вам новых сил.
Стресс-животик

Отличительная черта:
- Жир сосредоточен в области пупка, при этом живот плотный, а не рыхлый
Причина появления:
- Хронический стресс (высокий уровень кортизола)
- Часто пропускаете прием пищи
- Большое потребление кофеина
- Синдром раздраженного кишечника
- Нездоровая пища в рационе (соленые орешки, картофельные чипсы и т. д.)
Как исправить:
- Ложитесь рано спать. Женщины, которые испытывают стресс, чаще всего спят мало и плохо, что нарушает выработку лептина — гормона, который помогает регулировать аппетит и метаболизм.
- Релаксация перед сном. Это могут быть дыхательные упражнения, долгий прием ванны или медитация. Такие полезные привычки помогут вам уснуть и ограничить употребление кофе ночью (а днем позволяйте себе не более 2 чашек).
- Не изматывайте себя физическими упражнениями. Чрезмерные кардионагрузки только увеличат уровень кортизола. Займитесь йогой, долгими прогулками, даже тренировка в спортзале успокоит нервную систему. Главное — без фанатизма!
- Включите в ваш рацион магний. Магний является «успокаивающим» минералом. Много магния в темно-зеленых овощах, орехах и пшеничных отрубях.
Особые указания:
- Перед сном займитесь йогой, растяжкой и пейте ромашковый чай — это снизит уровень кортизола и поможет вашему телу успокоиться.
Низкий животик

Отличительная черта:
www.adme.ru
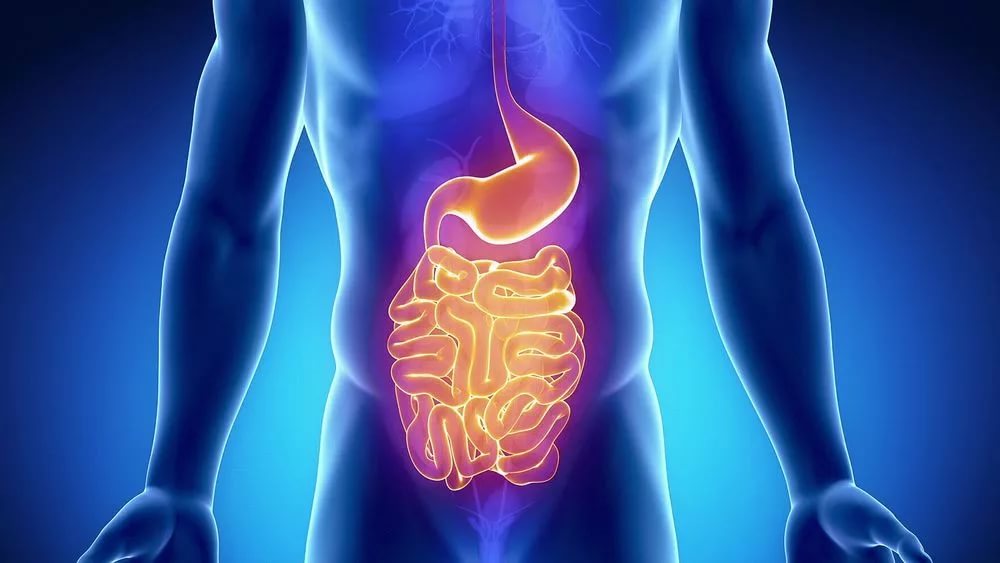
Почему возникает ощущение, что желудок полный?
Раз в жизни каждый человек сталкивается с таким дискомфортным ощущением, как переполненный желудок. Однако такое состояние обычно возникает после обильного застолья. Но иногда, даже после небольшой порции еды, человеку становится тяжело дышать, а в животе чувствуется невероятная тяжесть. И если постоянное ощущение полного желудка появляется регулярно, при этом происходит расстройство пищеварения, тогда речь может идти о серьезных желудочно-кишечных заболеваниях и нарушениях.
Причины физиологического характера
 Довольно часто полный желудок ощущается в те периоды, когда человек употребляется тяжелую пищу. Это жирное мясо, грибы, яйца. Особенно если такие продукты употребляются перед самим отходом ко сну и вместе с алкогольными напитками. Тогда тяжесть в животе будет обеспечена. Пищеварительная система просто не в состоянии справиться с такой большой нагрузкой. В итоге продукты практически в своем первоначальном состоянии поступают в двенадцатиперстную кишку, тем самым нарушая весь процесс пищеварения.
Довольно часто полный желудок ощущается в те периоды, когда человек употребляется тяжелую пищу. Это жирное мясо, грибы, яйца. Особенно если такие продукты употребляются перед самим отходом ко сну и вместе с алкогольными напитками. Тогда тяжесть в животе будет обеспечена. Пищеварительная система просто не в состоянии справиться с такой большой нагрузкой. В итоге продукты практически в своем первоначальном состоянии поступают в двенадцатиперстную кишку, тем самым нарушая весь процесс пищеварения.
Иногда такое явление может появиться вследствие употребления молочных продуктов, когда организм плохо воспринимает и усваивает лактозу. Она не расщепляется, а поступая в кишечник, провоцирует процессы брожения и газообразования. Живот вздувается и кажется переполненным. Имеющаяся аллергия на определенную группу продуктов также может вызывать ощущение, что желудок полный.
Чувство тяжести и распирания в области живота часто посещает беременных женщин. Такое происходит на последних неделях вынашивания малыша. Обусловлено такое явление тем, что органы пищеварительной системы находятся в сдавленном и сжатом состоянии. На них давит матка и сам плод. Поэтому даже небольшая порция еды может восприниматься как огромное количество съеденной пищи. При этом женщину беспокоит отрыжка и изжога, моментами появляется тошнота.
Аналогичное чувство переполненного желудка посещает тех, кто:
- много курит, так как слизистая пищеварительных органов регулярно раздражается никотином;
- часто пьет газированные напитки со льдом;
- увлекается экзотическими продуктами на отдыхе.
В некоторых случаях быстрое насыщение и чувство полного желудка возникает у тех людей, кто страдает серьезными психологическими нарушениями либо если они постоянно подвергаются воздействию стресса. Дополнительно происходит расстройство работы кишечника, появляется тяжесть и боль в области живота, моментами возникает отрыжка и рвота.
Во всех этих случаях постоянное ощущение полного желудка не является какой-то патологией либо симптомом серьезного заболевания. Но если этот признак становится систематическим, стоит внимательно проанализировать собственный образ жизни, пересмотреть свое питание и внести в него некоторые корректировки.
Причины серьезного характера
Если человек старается вести правильный образ жизни, он нормально питается и не переедает, но при этом постоянно сталкивается с тяжестью и распиранием живота, тогда речь может идти о возможной внутренней патологии органов пищеварения. Это может быть:
- гастрит;
- язва;
- панкреатит;
- холецистит;
- злокачественные образования.
Во время гастрита на поверхности желудочной оболочки начинает развиваться воспаление. Дополнительно человек чувствует боль в животе, его часто рвет и тошнит. Когда речь идет о язвенной болезни, тогда слизистая оболочка желудка не только воспаляется, но и покрывается эрозиями разной глубины. Состояние человека резко ухудшается. Болевые спазмы становятся более интенсивными. Они беспокоят ближе к ночи либо когда желудок пустой.
 При панкреатите процесс воспалительного характера начинает затрагивать поджелудочную железу. Функции этого органа нарушаются, а ведь именно он отвечает за выработку ферментов, принимающих участие в процессе пищеварения. В итоге продукты не перерабатываются, возникает вздутие живота, появляется тяжесть и боли опоясывающего характера, которые больше всего чувствуются с левой стороны
При панкреатите процесс воспалительного характера начинает затрагивать поджелудочную железу. Функции этого органа нарушаются, а ведь именно он отвечает за выработку ферментов, принимающих участие в процессе пищеварения. В итоге продукты не перерабатываются, возникает вздутие живота, появляется тяжесть и боли опоясывающего характера, которые больше всего чувствуются с левой стороны
Когда развивается холецистит, после еды любого количества всегда появляется тяжесть и чувство переполненности. При этом человека начинают мучить болевые спазмы совершенно разного характера. Они могут быть тянущими, острыми или тупыми, образуясь в области правого подреберья. Такие спазмы сопровождаются рвотой и приступами тошноты, расстройством стула. Все это происходит из-за того, что в кишечник не поступает необходимый объем желчи, который обеспечивает нормальный процесс пищеварения.
Если возникает утром ощущение полного желудка, то речь может идти о наличие злокачественных образований в области органов пищеварительной системы. Тяжесть и переполненность становятся постоянными спутниками. При этом человек начинает резко худеть, его самочувствие ухудшается.Сталкиваясь с частым чувством полного желудка, не стоит игнорировать такое явление. Возможно, таким способом организм сигнализирует о нарушениях и заболеваниях, развивающихся в области желудочного и кишечного тракта.
vzheludke.com
Постоянное ощущение полного живота
Врачи привыкли слышать жалобы от пациентов, связанные с чувством вздутия живота. Это один из самых распространенных симптомов желудочно-кишечных расстройств.
Ощущение полного живота может быть связано с усиленным газообразованием, неправильным питанием и различными патологиями органов пищеварения.
Вздутие живота

Ощущение полного живота
Расстройства органов пищеварения, проявляющие себя вздутием живота, могут возникать по самым разнообразным причинам.
К главным современным негативным факторам относят ежедневный стресс, неправильное питание и прием огромного количества медикаментов. Все это, так или иначе, влияет на здоровье желудочно-кишечного тракта.
Раздутый живот не только вызывает чувство внутреннего дискомфорта, но и объективно мешает заниматься привычной деятельностью. Это расстройство может возникнуть в любой момент.
Важно и то, что вздутие живота далеко не всегда напрямую связано с приемом пищи, что дополнительно усложняет поиск возможных причин недуга. Избавиться от вздутия бывает достаточно сложно.
Ощущение полного живота может быть связано с опасными болезнями и тривиальными расстройствами желудка или кишечника. У здоровых людей такая проблема может возникать периодически и не вызывать сильного беспокойства.
Постоянное чувство переполненности желудка указывает на неблагоприятное состояние органов желудочно-кишечного тракта.
Другие симптомы

Ощущение полного живота — после приема пищи
Ощущение полного живота чаще всего является признаком расстройства пищеварения или заболеваний. В таких случаях на фоне вздутия живота могут появляться другие симптомы, отягощающие общее состояние пациента.
Иногда внешнее вздутие живота может не сопровождаться дискомфортом. Такие случаи нередко связаны с анатомическими аномалиями и особенностями желудка.
Симптомы, на которые следует обратить внимание:
- Лихорадка.
- Кожная сыпь или крапивница.
- Боль в горле, зуд в области глаз и другие признаки аллергии.
- Запор или диарея.
- Тошнота и рвота.
- Кровь в моче и стуле.
- Потеря веса.
- Болезненность и вздутие лимфатических узлов паховой области, шеи и подмышек.
- Постоянная усталость.
- Проблемы с концентрацией внимания.
- Уплотнение в области анального отверстия.
Перечисленные симптомы могут свидетельствовать о наличии более тяжелой патологии, проявляющейся чувством переполненности желудка. Особенно опасны аллергические реакции, отравления и кровотечения.
Основные причины

Ощущение полного живота — сигнал тревоги жкт
Существуют самые разнообразные патологические состояния, способные вызывать ощущение полного живота.
К самым банальным причинам относят повышенное газообразование в кишечнике, дисбактериоз, избыточное заглатывание воздуха и нарушение переваривания пищи.
Тем не менее, вздутие живота может быть также симптомом аллергии, гормонального дисбаланса, дисфункции щитовидной железы и патологии кишечника.
Необходимо разобраться с самим симптомом. Чувство переполненности желудка может сопровождаться объективным вздутием живота или ограничиваться внутренним дискомфортом. Визуальные признаки вздутия живота указывают на переполненность отделов пищеварительного тракта.
В одних случаях это желудок, заполненный пищевыми массами или воздухом. В других случая это кишечник, заполненный газами. Отсутствие внешних признаков вздутия на фоне дискомфорта чаще указывает на функциональные расстройства желудка.
Пища в желудке хранится сравнительно недолго, обычно в течение 2-3 часов. Задержка пищевых масс в органе сопровождается неприятными ощущениями. Такое состояние может быть связано с употреблением большого количества пищи или нарушением деятельности желудка и кишечника.
Задержка пищи также может быть связана с низкой кислотностью желудочного сока. Пища должна быть обработана до поступления в кишечник, однако недостаток кислоты замедляет пищеварение.
Переполненность кишечника газами обычно связана с деятельностью бактерий. Микроорганизмы толстого и тонкого кишечника в норме помогают организму усваивать полезные вещества и переваривать клетчатку.
Нарушение бактериального баланса сопровождается появлением негативной симптоматики. Патогенные бактерии могут начать усваивать непереваренные остатки пищи и выделять большое количество газа. При этом нередко вредные бактерии мигрируют в тонкий кишечник, где содержится больше пищи.
Заболевания и патологии

Постоянное ощущение полного живота — повод обратиться к врачу
Перечисленные выше патологические механизмы далеко не всегда являются виновником вздутия живота. Ощущение может возникать и на фоне развития заболеваний, не всегда связанных с процессами переваривания пищи.
Чувство переполненности желудка может быть симптомом следующих патологий:
- Воспалительные заболевания. Бактерии, вирусы и аутоиммунные процессы могут повреждать стенки пищеварительного тракта и нарушать работу органов желудочно-кишечного тракта. К таким болезням относят язвенный колит, целиакию, гастрит и гастродуоденит. Диспепсические расстройства часто вызывают вздутие живота.
- Задержка жидкости. В норме организм постоянно выводит избыток жидкости с мочой. Различные расстройства могут стать причиной задержки жидкости в брюшной полости. Это могут быть патологии печени и онкологические процессы.
- Запор. Толстый кишечник образует каловые массы и выводит их из организма в течение суток. Задержка кала в просвете кишечника может быть связана с нарушением двигательной активности стенок кишки и недостатком жидкости. Скопление стула в кишечнике также приводит к увеличению количества газа из-за нарушения проходимости.
- Пищевая непереносимость. Индивидуальные особенности обмена веществ могут стать причиной непереносимости разных продуктов питания. Непереносимость не является аллергической реакцией, поскольку такой процесс связан с нарушением усвояемости питательного компонента. Чаще всего встречается непереносимость глютена и лактозы. У людей с таким недугом употребление неусвояемого продукта приводит к вздутию живота, диарее и рвоте.
- Синдром избыточного роста бактерий в кишечнике. Это заболевание связано с нарушением баланса бактериальных колоний кишечника. Причиной может быть патология строения кишечника или размножение патогенных микроорганизмов. Вредные бактериальные колонии продуцируют газ и токсичные вещества. К характерным симптомам болезни относят вздутие живота и диарею.
- Инфекция. Бактерии, вирусы, грибки и простейшие могут повреждать клетки пищеварительного тракта и вызывать различные патологии. При этом чувство вздутия живота может быть связано с задержкой жидкости и увеличением количества лейкоцитов.
- Обструкция кишечника. Если запор вызывает временную и неполную непроходимость кишечника, то обструкция полностью блокирует орган. Просвет кишечника может быть перекрыт рубцовой тканью или опухолью. В отличие от запора, обструкция сопровождается болью, нарушением аппетита и другими опасными симптомами.
- Стресс. Эмоции человека могут влиять на работу органов желудочно-кишечного тракта и вызывать ощущение полного живота. Обычно стресс является причиной спазмов и нарушения моторики кишки.
Такое многообразие причин может затруднять диагностические мероприятия. Как правило, врачи ищут другие характерные признаки заболеваний.
Диагностика и лечение

Пробиотики и пребиотики — для работы живота
Диагностические мероприятия начинаются с оценки жалоб пациента. При этом врач проводит физический осмотр пациента, определяя степень вздутия живота и наличие других патологических признаков.
Врачу бывает необходимо отличить метеоризм от скопления жидкости в брюшной полости (асцита). Для этого пациента просят лечь на кушетку. В горизонтальном положении метеоризм не вызывает сильного вздутия живота.
Если физический осмотр не дал точных результатов, врач назначает инструментальные и лабораторные методы диагностики. В лаборатории оценивают состояние крови и кала пациента, что помогает обнаружить инфекцию или дисбактериоз. К важным инструментальным методам относят:
- Колоноскопию и гастроскопию. С помощью этих эндоскопических методов можно получить объективные данные о состоянии всего пищеварительного тракта.
- Дыхательный водородный тест. Патогенные бактерии выделяют водород в качестве побочного продукта обмена веществ. С помощью специальных приборов врачи анализируют выдыхаемый пациентом воздух.
- Рентгенографию и томографию. Снимки позволяют обнаружить почти любую структурную патологию.
Лечебные мероприятия зависят от установленной причины дискомфорта. Врачи могут назначить пробиотики, пребиотики, кишечные антибиотики, противовоспалительные препараты, ветрогонные средства и другие медикаменты.
С признаками синдрома раздраженного кишечника вас ознакомит видеоматериал:
Заметили ошибку? Выделите ее и нажмите Ctrl+Enter, чтобы сообщить нам.
21 ноября 2016, 7:13 2 комментария 169,702
Поел немного, а чувство такое будто объелся, желудок полный, чувствуешь тяжесть, переполненность, распирание, вздутие. Что это может быть? Какие причины такого состояния? Почему постоянно присутствует ощущение полного живота, даже когда не ел? Что делать? Как лечить? К сожалению, эти и подобные вопросы люди задают себе уже слишком поздно. Остановитесь, прислушайтесь к тому, что организм хочет сказать. Возможно, это спасет вас от тяжелых последствий.
ВАЖНО ЗНАТЬ! Даже «запущенные» язву или гастрит можно вылечить дома, без операций и больниц. Просто прочитайте что говорит Галина Савина читать рекомендацию.

Очень важно! Савина Г.: «Я могу порекомендовать лишь одно средство для быстрого лечения язвы и гастрита» читать далее.
Особенности состояния
Немедленно обратитесь за медицинской помощью, если кроме тяжести в желудке вы наблюдаете у себя:
- стул жидкий с примесями крови, темный;
- перебои с дыханием;
- учащенное сердцебиение;
- боль в животе;
- лихорадку и головокружение;
- рвоту темными массами;
- слабость, повышенную потливость;
- боль в грудной клетке.
Вернуться к оглавлению
Причины чувства переполненного желудка
Возникновение чувства раннего насыщения, переполненности, распирания подложечной области, как следствие незначительных расстройств пищеварительной системы:
ЭТО действительно ВАЖНО! Прямо сейчас можно узнать дешевый способ избавится от болей в желудке. УЗНАТЬ >>
- Непереносимость молочного сахара, когда пищеварительный тракт не переваривает лактозу. Чем старше человек, тем меньше выделяется ферментов, способных переварить лактозу. Сахар не расщепляется и начинает бродить, выделяя газы. Это и есть причины вздутия живота.
- Пищевая аллергия – состояние, при котором организм человека не воспринимает некоторые продукты питания. В таком случае консультация врача-диетолога обязательна.
- Состояние быстрого насыщения и ощущение переполненного живота может возникать у заядлых курильщиков. Слизистая желудка раздражается никотином и перестает полноценно выполнять функции.
- Беременная женщина также жалуется на ощущение подобных симптомов. Кислотность желудочного сока, как правило, повышается, отсюда тошнота и чувство тяжести в желудке, переполнения живота.
- Функциональное расстройство желудка, функциональная диспепсия или синдром раздраженного кишечника – комплекс симптомов, который включает боль и чувство дискомфорта в желудке. Человек ощущает тяжесть, боль, желудок будто распирает, есть чувство переполнения живота, рвота, отрыжки. Функциональная диспепсия характерна для пациентов с нарушениями моторики и гиперчувствительностью рецепторов желудка к растяжениям. Причины такого состояния – стрессы и серьезные психологические переживания. Облегчение психического состояния больного является наилучшим лечением в этой ситуации.
Возникновение ощущения наполненности подложечной области может быть следствием серьезных болезней. Тяжесть в желудке, сочетающаяся со вздутием живота, повышенным газообразованием, может свидетельствовать о наличии серьезных заболеваний: гастрита, язвы, панкреатита и злокачественных новообразованиях.
Тяжесть в животе при гастрите или язве
Гастрит – внутренние стенки желудка воспаляются, вследствие неправильного, некачественного питания, инфицирования микроорганизмами, дисфункции выделений соляной кислоты. Симптомы гастрита:
ОБРАЩАЕМ ВНИМАНИЕ! Не затягивайте гастрит или язву до рака желудка, лучше перестраховаться, а для этого понадобится. читать историю Галины Савиной >>
- тяжесть желудке;
- тошнота после еды;
- рвота;
- отрыжки;
- боли в подложечной области.
Язва – формируются ранки на стенках желудка. Симптомы болезни такие же, как при гастрите. Однако язва более опасная болезнь осложнениями: кровотечение, когда ранка становится сквозной.
Вздутие живота при панкреатите или раке желудка
Желудок» постоянно переполненный, даже если ел немного, тошнота, рвота, боли – неприятные ощущения. Какие бы причины такого состояния не были, так организм сигнализирует вам о чем-то. Необходимо проконсультироваться с врачом и пересмотреть образ жизни.
Раз в жизни каждый человек сталкивается с таким дискомфортным ощущением, как переполненный желудок. Однако такое состояние обычно возникает после обильного застолья. Но иногда, даже после небольшой порции еды, человеку становится тяжело дышать, а в животе чувствуется невероятная тяжесть. И если постоянное ощущение полного желудка появляется регулярно, при этом происходит расстройство пищеварения, тогда речь может идти о серьезных желудочно-кишечных заболеваниях и нарушениях.
Причины физиологического характера
 Довольно часто полный желудок ощущается в те периоды, когда человек употребляется тяжелую пищу. Это жирное мясо, грибы, яйца. Особенно если такие продукты употребляются перед самим отходом ко сну и вместе с алкогольными напитками. Тогда тяжесть в животе будет обеспечена. Пищеварительная система просто не в состоянии справиться с такой большой нагрузкой. В итоге продукты практически в своем первоначальном состоянии поступают в двенадцатиперстную кишку, тем самым нарушая весь процесс пищеварения.
Довольно часто полный желудок ощущается в те периоды, когда человек употребляется тяжелую пищу. Это жирное мясо, грибы, яйца. Особенно если такие продукты употребляются перед самим отходом ко сну и вместе с алкогольными напитками. Тогда тяжесть в животе будет обеспечена. Пищеварительная система просто не в состоянии справиться с такой большой нагрузкой. В итоге продукты практически в своем первоначальном состоянии поступают в двенадцатиперстную кишку, тем самым нарушая весь процесс пищеварения.
Иногда такое явление может появиться вследствие употребления молочных продуктов, когда организм плохо воспринимает и усваивает лактозу. Она не расщепляется, а поступая в кишечник, провоцирует процессы брожения и газообразования. Живот вздувается и кажется переполненным. Имеющаяся аллергия на определенную группу продуктов также может вызывать ощущение, что желудок полный.
Чувство тяжести и распирания в области живота часто посещает беременных женщин. Такое происходит на последних неделях вынашивания малыша. Обусловлено такое явление тем, что органы пищеварительной системы находятся в сдавленном и сжатом состоянии. На них давит матка и сам плод. Поэтому даже небольшая порция еды может восприниматься как огромное количество съеденной пищи. При этом женщину беспокоит отрыжка и изжога, моментами появляется тошнота.
Аналогичное чувство переполненного желудка посещает тех, кто:
- много курит, так как слизистая пищеварительных органов регулярно раздражается никотином;
- часто пьет газированные напитки со льдом;
- увлекается экзотическими продуктами на отдыхе.
В некоторых случаях быстрое насыщение и чувство полного желудка возникает у тех людей, кто страдает серьезными психологическими нарушениями либо если они постоянно подвергаются воздействию стресса. Дополнительно происходит расстройство работы кишечника, появляется тяжесть и боль в области живота, моментами возникает отрыжка и рвота.
Во всех этих случаях постоянное ощущение полного желудка не является какой-то патологией либо симптомом серьезного заболевания. Но если этот признак становится систематическим, стоит внимательно проанализировать собственный образ жизни, пересмотреть свое питание и внести в него некоторые корректировки.
Причины серьезного характера
Если человек старается вести правильный образ жизни, он нормально питается и не переедает, но при этом постоянно сталкивается с тяжестью и распиранием живота, тогда речь может идти о возможной внутренней патологии органов пищеварения. Это может быть:
Во время гастрита на поверхности желудочной оболочки начинает развиваться воспаление. Дополнительно человек чувствует боль в животе, его часто рвет и тошнит. Когда речь идет о язвенной болезни, тогда слизистая оболочка желудка не только воспаляется, но и покрывается эрозиями разной глубины. Состояние человека резко ухудшается. Болевые спазмы становятся более интенсивными. Они беспокоят ближе к ночи либо когда желудок пустой.
 При панкреатите процесс воспалительного характера начинает затрагивать поджелудочную железу. Функции этого органа нарушаются, а ведь именно он отвечает за выработку ферментов, принимающих участие в процессе пищеварения. В итоге продукты не перерабатываются, возникает вздутие живота, появляется тяжесть и боли опоясывающего характера, которые больше всего чувствуются с левой стороны
При панкреатите процесс воспалительного характера начинает затрагивать поджелудочную железу. Функции этого органа нарушаются, а ведь именно он отвечает за выработку ферментов, принимающих участие в процессе пищеварения. В итоге продукты не перерабатываются, возникает вздутие живота, появляется тяжесть и боли опоясывающего характера, которые больше всего чувствуются с левой стороны
Когда развивается холецистит, после еды любого количества всегда появляется тяжесть и чувство переполненности. При этом человека начинают мучить болевые спазмы совершенно разного характера. Они могут быть тянущими, острыми или тупыми, образуясь в области правого подреберья. Такие спазмы сопровождаются рвотой и приступами тошноты, расстройством стула. Все это происходит из-за того, что в кишечник не поступает необходимый объем желчи, который обеспечивает нормальный процесс пищеварения.
Сталкиваясь с частым чувством полного желудка, не стоит игнорировать такое явление. Возможно, таким способом организм сигнализирует о нарушениях и заболеваниях, развивающихся в области желудочного и кишечного тракта.
>
shokomania.ru
Полный живот — VospalenieKishechnika
До теплого времени года многие люди даже не переживают о собственном внешнем виде, но уже весной большая часть людей начинает с удвоенной силой заниматься приведением своего туловища в форму. Основной проблемой людей перед началом теплого сезона является полный живот. Помните, что привести в норму данную часть тела достаточно сложно, для этого вам потребуется правильное питание, постоянные спортивные тренировки, своевременный сон в достаточном количестве и дополнительные манипуляции, например, массаж области живота.

Полный живот
Вообще, для устранения такой проблемы, как полный живот, необходимо выполнение четырех этапов в заранее определенной последовательности:
Корректирование и совершенствование собственного рациона питания;
Выполнение подходящих упражнений на мышцы области живота;
Увеличение аэробных нагрузок;
Последующее восстановление.
Корректирование рациона питания
С чего же стоит начать процесс устранения полного живота и как его выполнять? Конечно, с пересмотра плана собственного питания. Кушайте побольше здоровой и свежей пищи, откажитесь от быстрого и вредного питания. Отдавайте предпочтение фруктам и овощам, нежирным сортам мяса и рыбы, легким молочным продуктам, свежей зелени, крупам и злакам, орехам.
Кушайте побольше здоровой и свежей пищи, откажитесь от быстрого и вредного питания.
Правильные физические упражнения. Аэробные нагрузки и тренировка мышц пресса
Помните, что накачать живот в короткие сроки невозможно, поэтому не стоит верить людям и источникам в Интернете, утверждающим обратное. Пары недель для этого просто не может быть достаточно в силу множества факторов. Для устранения полноты живота вам потребуется не только коррекция питания и приведение в порядок мышц пресса, но и проработка поперечной мышцы диафрагмы. Данный процесс может растянуться на срок от двух месяцев до полугода, причем его длительность будет напрямую связана со степенью запущенности области живота.
Не стоит рассчитывать в данном вопросе на эффективность жесткой диеты. Да, она дает кратковременные и быстрые результаты, доступные уже через несколько дней. Тем не менее, все ваши потерянные в жестком диетическом питании килограммы вернутся назад достаточно быстро, ведь всего через несколько суток такого питания вы просто сорветесь с диеты. Именно поэтому стоит запомнить одно из правил – избегайте резких перемен в питании организма.
Какие же тренировки для мышц живота вам потребуются? Проработка области живота требует:
Абдоминальных упражнений;
Кардиологических тренировок;
Высокоинтенсивных интервальных тренировок.
Только сочетание этих видов нагрузок поможет устранить полноту живота и укрепить пресс.
Абдоминальные упражнения
Для того чтобы проработать область пресса и сделать ее рельефной, нужно проработать мышцы брюшного пресса и устранить излишки жировой ткани в данной области. Именно по этой причине упражнения для мышц живота должны быть дополнены кардиологическими и интервальными тренировками – все это помогает максимально развить и «прорисовать» кубики пресса.
Данные мышцы не нуждаются в обязательном использовании специальных тренажеров, поэтому их можно эффективно прорабатывать в домашних условиях, ведь существует огромное количество разнообразных тренировок для моделирования и совершенствования этой зоны тела.
Исследованиями Института биомеханики в Сан-Диего, США, были выявлены три упражнения для области пресса, отличающиеся максимальной электрической мышечной активностью:
Скручивания на фитболе;
Подъемы ног в упоре на брусьях;
«Велосипед» в положении лежа на спине.
Перечисленные упражнения помогают прорабатывать область живота целиком, но имеется несколько упражнений, способных прорабатывать косые и прямые мышцы пресса:
Боковые скручивания на полу;
«Планка» и «Роллер»;
Кранчи с подъемом ног и рук;
Поднятие коленей в висе.

Очевидно, что прокачка пресса – задача не из легких, но ее все-таки возможно осуществить.
Особенным в проработке мышц пресса является упражнение «Вакуум в животе». Оно тренирует поперечную мышцу, держащую кишечник и отвечающую за выпячивание живота. Для выполнения данного упражнения имеется соответствующая инструкция:
Становимся на четвереньки и вдыхаем максимальное количество воздуха в легкие;
Полностью выдыхаем с усилием таким образом, чтобы в легких не осталось воздуха. Сразу же после этого необходимо напрячь все мышцы живота на 5-10 секунд;
Упражнение необходимо повторить 10 раз по три подхода.
Упражнения на пресс
Аэробные нагрузки
Нет ничего более эффективного в борьбе с полным животом, чем кардиологические тренировки. Они прекрасно насыщают кровь кислородом для создания кислой среды, необходимой для активного сжигания жира. Лучшими аэробными тренировками считаются занятия бегом, плаванием, а также спортивная работа на велотренажере и кроссфит. Тем не менее, имеется неплохая программа аэробных нагрузок, прекрасно влияющая на область живота:
Бег легкой интенсивности в течение 40 минут трижды в 7 дней;
Спортивная ходьба со скоростью 6 километров в час в течение 40 минут 5 раз в 7 дней;
Прыжки на скакалке в течение 30 минут трижды в 7 дней;
Велотренажер с 60% пульса от максимума в течение 40 минут трижды в 7дней.
Интервальные тренировки
Интервальные тренировки представляют собой чередование высокой и низкой интенсивности упражнений. К примеру, если вы бегаете трусцой, то дополните тренировку ускорением в течение 5 минут, повторяя такое чередование еще в течение нескольких раз за занятие. Подобный метод прекрасно работает на сжигание подкожного жира и активизацию метаболических процессов.
Упражнения для мышц живота должны быть дополнены кардиологическими и интервальными тренировками – все это помогает максимально развить и «прорисовать» кубики пресса.
Последующее восстановление
Всем известно, что полное восстановление организма после интенсивных спортивных тренировок происходит во время сна. Именно сон является мощным источником ускорения метаболических процессов. При недосыпании или в рваном режиме сна и отдыха организм просто не способен полноценно восстановиться, так как уровень тестостерона и метаболические процессы практически не активизируются. Если человек спит менее 7 часов в сутки, то организмов вырабатывается меньше лептина, кроме того, выработка гормона грелина, отвечающего за аппетит, заметно увеличивается, что не является преимуществом в устранении полного живота.
Выработка лептина уменьшается прямо пропорционально увеличению выработки грелина – на 15%, если имеет место недосыпание от 10 часов и более в семидневный срок.
Очевидно, что правильные тренировки наряду с аэробными нагрузками и проработкой поперечной мышцы живота – это единственно верный путь для устранения полного живота и создания рельефности брюшного пресса. Только в этом случае можно добиться успеха в достаточно сложном процессе похудения живота и укрепления его мышечной системы.
www.biokrasota.ru
Почему живот надутый: основные причины
Для того чтобы выяснить, почему у вас все время вздувается живот, необходимо понаблюдать за своим организмом и выявить другие симптомы, которые сопровождают это неприятное отклонение.
Повышенное газообразование или метеоризм
Надутый живот чаще всего наблюдается на фоне повышенного газообразования. В медицинской практике такую патологию называют синдромом раздраженного кишечника. Причиной этого может быть все что угодно. У кого-то живот раздувается из-за употребления большого количества грубой клетчатки или напитков с газом, а кто-то мучается от газообразования вследствие гнилостного внедрения (лямблиоза) или лактозной недостаточности.
Способы лечения метеоризма
Чтобы убрать надутый живот, для начала следует выявить истинную причину его возникновения. Таким образом, если газообразование возникает из-за неправильного питания, то необходимо подкорректировать диету и т. д. Но если проблема уже возникла, и она довольно сильно мешает нормальному образу жизни, то специалисты советуют устранить симптом вздутия и значительно облегчить свое состояние при помощи такого препарата, как «Эспумизан». Однако стоит отметить, что сами причины вздутия живота это средство не убирает, а лишь погашает имеющиеся признаки метеоризма.
Хронический холецистит или панкреатит
Недостаточное действие поджелудочной железы также может вызвать симптом вздутия. Как известно, такое заболевание искажает все процессы всасывания в кишечнике, в результате чего в нем образуются газы, а впоследствии возникает и надутый твердый живот.
В настоящее время существует довольно много аптечных средств, которыми лечат представленное заболевание. Однако первое, на что должен обратить внимание человек с таким диагнозом, — это его рацион питания. Ведь именно жирная, острая, соленая и насыщенная простыми углеводами пища провоцирует воспаление желчного пузыря. Должным образом скорректировав свою диету, вы не только избавитесь от такого симптома, как надутый живот, но и навсегда забудете, что такое боли в эпигастрии и в правом подреберье.
Если болезнь все-таки случилась, то рекомендуется пить желчегонные препараты, которые улучшают кинетику холедоха, расслабляют ее, а также повышают тонус желчного пузыря. Для этого следует принимать сульфат магния, травы: расторопшу, корни одуванчика, силимарин или препараты барбариса.
Помимо всего прочего, вздутие живота может возникнуть на фоне сильных переживаний и стрессов, а также частого курения. Для того чтобы в дальнейшем такие проблемы вас больше не беспокоили, рекомендуется исключить все названные негативные факторы из своей жизни.
fb.ru
Вздутие живота после еды и его профилактика
Это только у меня так? После китайской еды или фаст фуда, после милк шейк, и много другой пищи , раньше такое было только после пепсиколы перестала ее употреблять. А теперь вот и после еды, вырядешься в обтяжку наденешь чего, а стоит заити куда нибудь перекусить, живот как на пятом месяце арбузом торчит и втянуть его нет сил никаких.
Как же все едят и строиные..? Прошу вас!Те кто занимался или занимется.Напишите пожалуста стоит или не стоит заниматся и можно ли живот подтянуть??? Танец живота должны исполнять девушки не худенькие… В складки дивота можно налить розовое масло, и оно не должно выливаться…:) Вряд ли такой животик бы сохранился, если бы танец живота убирал жирок. Но мыщцы однозначно накачаете.
Так тяжело после еды. Все время живот распирает, отрыжка. 20 недель беременности..и живота нет..ни поправилась ни на грамм.. Живот раздувает как барабан, сил нет….:-( Как и чем снять вздутие, может у кого было похожее? Это поможет избежать вздутий живота. Меня когда стимулировали (Меногон, Гонал-Ф), то тоже надувался живот и больно было даже дышать. Ну вот…..извините, если напугала и т.п.
levosofertun.ru
Да-да, Вы совершенно верно поняли, сегодня нас ждет практическо-теоретическая заметка по избавлению от самой главной мужской проблемы — пузика. По прочтении Вы совершенно точно будете знать, как убрать живот и какие телодвижения и меры необходимо принять, дабы избавиться от спасательного круга, столь мешающего в повседневной жизни.

Как убрать живот
Итак, занимайте свои места, начнем разбираться с уборочными работами.
Почему растет живот? Это нужно знать.
Слоняясь в очередной раз по просторам всемирной паутины в поисках интересной темы для статьи, я совершенно случайно забрел на пару сайтов, где предлагали за отдачу N-ой суммы избавить человека от живота. Когда же я вбил в строку поиска точный запрос — как убрать живот, тут на меня вывалилось тонны медицинских объявлений и сайтов клиник, которые предлагали свои небесплатные услуги в решении пузной проблемы. Обычная же выдача пестрила сайтам наподобие – плоский живот за 2 недели, 5 правил, 6 упражнений, 2 притопа 3 прихлопа и т.п. В общем, по такому животрепещущему вопросу нет дельной бесплатной структурированной информации, чтобы человек сел, прочитал заметку и, выполняя конкретные действия, смог получить результат в виде уменьшения талии. Меня такая ситуация нифига не устраивала, и посему я решил написать это практическое руководство.
Скажу сразу, возможно оно неприлично растянется, до 2-х частей, однако разберем мы уж точно все досконально и обстоятельно, поэтому все прильнули к голубым и синим, поехали.
Примечание:
Для более лучшего усвоения материала все дальнейшее повествование будет разбито на подглавы.
Как можно заметить, подзаголовок статьи – почему растет живот. А почему ему, собственно, не расти? Ведь все условия для этого созданы. Давайте представим среднестатистического человека работоспособного возраста, который имеет средний достаток, жену, квартиру, машину, картонку и маленькую собачонку :). День в таком случае чаще всего выглядит так:
— чашка кофе с утра, пара бутербродов;
— спуск на лифте до стоянки/машины, покатушки до работы – пробки, сигареты, стресс;
— на работе – обеденный перекус в ближайшей забегаловке или заказ еды в офис. Чаще всего это что-то калорийное, десертное, чтобы как-то поднять себе настроение;
— обратная дорога до дома – опять машина, сидим час в пробке, хотя до дома ехать 15 минут;
— дома – отдых у телевизора, поигрушки в компьютер или просто валяние на диване.
— и так каждый будний день…
— выходные — спанье до обеда и свободное время – гулянки, гости, выпивоны и закусоны.
Спрашивается: чем не условия для роста живота. Как по мне, так идеальные! Если же разбираться более научно, то ситуация обстоит следующим образом.
Вся правда о жире на животе
Далеко не многие знают, но жир бывает двух видов:
— подкожный – поверхностный, залегает под кожной складкой. Это мягкий/мясистый жир, который можно потрогать, ущипнуть. Чаще всего встречается в нижней части корпуса, создавая грушевидный эффект телосложения. Вокруг живота такого жира порядка 80-85%;
— висцеральный – жир глубокого залегания, опоясывает внутренние органы человека (сердце, легкие, печень и тд) и находится вне досягаемости. Такой жир составляет порядка 10-15%.
Причем некорректно думать, что если у худощявых людей нет подкожно-жировой клетчатки, то и висцерального жира у них нет — есть, и это также может быть их большой проблемой. Такой тип иногда называют скинни-фэт.
Вот как выглядят спектрограммы человека с висцеральным жиром.

На самом деле висцеральный жир сам по себе это не плохо, ибо он обеспечивает амортизацию внутренних органов, и если бы его не было, любая встряска для организма была бы губительна. Поэтому главный вопрос здесь — мера висцерального жира. Зачастую у людей с животиком висцерального жира много более, чем положено. Такой жир не просто лежит “мертвым грузом” в организме, это активная часть Вашего тела, и он создает много неприятных засоряющих веществ.
Если человек тучен, то его тело начинает хранить жир в необычных местах, так называемых проблемных зонах, которые “выстреливают” в первую очередь. У мужчин это абдоминальная область и грудь, у женщин – бедра, бока/ушки, ягодицы. Когда эти зоны переполняются (наступают стадии ожирения), жир начинает осваивать новые ореолы для залегания – внутренние органы. Так и появляется висцеральный жир, который любит бездействие и который много опаснее подкожного. Вообще, по-простому, подкожный жир – неиспользованная энергия, отложенная про запас, висцеральный жир – сложный тип жира, который может привести к серьезным проблемам со здоровьем, как то: предраковые полипы в толстом кишечнике или болезни сердца (ишемия/стенокардия). Позитивная новость заключается в том, что как от первого, так и второго можно избавиться, используя комплекс мер из этой заметки.
Чтобы выявить свою степень запущенности (стадию ожирения), воспользуйтесь следующей памяткой.

Стадии ожирения
Идем далее и теперь поговорим про…
Война-войной, а обед по расписанию, или как работают гормоны насыщения и голода?
Часто можно услышать: прекрати жрать и тогда похудеешь. Это не совсем верно…
При резком сокращении калорий на диете организм, по ее окончанию, наверстает свое и даже с лихвой, стараясь как можно быстрее набрать потерянный жир. Поэтому нельзя одномоментно взять и прикрыть продовольственную лавочку, перейдя на 1-2 салатных приема пищи в день. Организм не дурак, и он в состоянии выявить, что вы резко сократили количество поступаемых калорий и решили похудеть. Ему такое нафиг не надо, он и до этого чувствовал себя вполне вольготно, а то, что Вам не нравится Ваше телосложение, ему это по барабану :). Спрашивается: как организм узнает об урезании калорий. Оказывается, все очень просто. Жировая ткань контролирует метаболизм организма через выработку гормона лептин. Его уровень коррелирует с % жира – уровень лептина тем выше, чем больше у человека жира.
Лептин – сигнальный гормон, сообщающий мозгу о голодании организма. Сидя на диете, Вы урезаете потребление калорий, уровень глюкозы крови падает, выработка инсулина снижается, включаются процессы мобилизации жира. Уровень лептина также снижается, ибо он зависит от доступности глюкозы, которой мало. Падение уровня лептина дает мозгу четкий сигнал: начался голод, над что-то делать! И организм делает: он прекращает синтез мышечной ткани, замедляет сжигание жира и включает защитный механизм под названием «чувство сильного голода».
После 1-2 недель сидения на диете уровень кортизола (гормона стресса) достигает своего пика, уровень тестостерона сходит на нет, сжигание жира практически останавливается — все это приводит к похудению, но за счет потери мышц. Такой расклад — обычная защитная реакция организма на низкий уровень лептина, сообщающий организму, что еды не хватает. Причина расклада также очень проста – это попытка защитить жир и сохранить его как можно дольше в условиях ледникового периода нехватки еды.
После слезания с диеты и доступности калорий, организм начинает усиленно их запасать, откладывая про запас в жир (на случай, а вдруг снова настанет ледниковый период, когда есть будет нечего :)).
Секреция лептина зависит от:
— уровня жира в организме;
— уровня потребляемых углеводов.
Поэтому высокий его уровень наблюдается у тучных людей и тех, кто злоупотребляет углеводами.
Примечание:
У женщин уровень гормона лептин выше в 2-3 раза, чем у мужчин, ввиду меньшего количества мышц и большего количества жировой массы, поэтому худеть им сложнее.
Лептин (гормон насыщения) рука об руку сотрудничает с другим гормоном, грелин – гормон голода. Оба эти гормона влияют на вес, и оба эти гормона посылают мозгу сигналы о состоянии в желудке, первый – сигнал о насыщении, второй – о голоде. Перед приемом пищи уровень грелина увеличивается, после — снижается.

Гормоны регулирующие аппетит
Теперь поговорим про…
Откладывание жира в проблемные места. Как это происходит?
Жировые клетки неравномерно распределяются по телу человека, другими словами, жир залегает островками, где-то больше, где-то меньше. Образец хранения жира генетически детерминирован и предопределен. Т.е. если Ваш отец/дед имел животик, то и Вы (при определенном образе жизни) будете обладателем спасательного круга. Если мать имеет полные бедра, то и у девушки выстреливать будут быстрее всего они.
Такому неравномерному механизму распределения есть научное объяснение. В частности, наши жировые клетки – не только инертные “резервуары для хранения” избыточной энергии. Они представляют собой эндокринные железы, которые отправляют/получают сигналы от остальных частей тела. Другими словами, наши жировые клетки «говорят» с нашим телом, и тело отвечает им. Это происходит посредством гормонов и систем рецепторов.
Для потери жира Вы должны сначала получить жировые клетки (адипоциты), чтобы высвободить их в кровяное русло. Затем свободные жирные кислоты должны быть доставлены к работающим мышцам, где они сжигаются для получения энергии. Чтобы жир был высвобожден, гормон адреналин (эпинефрин) должен быть секретирован и послать сигнал в Ваши жировые клетки. Адипоциты получают этот гормональный сигнал через адреналин-рецепторы (адренорецепторы).
Жировые клетки имеют Beta 1 (B1) и Alpha 2 (A2) рецепторы. B1 – это “хорошие” рецепторы, которые активизируют гормон чувствительной липазы — фермента, который расщепляет жир, позволяет ему быть выпущенным в кровоток, для последующего сгорания. A2 – “плохие” рецепторы, они блокируют жировые релизинг-ферменты в жировых клетках и способствуют формированию жира в организме.
Все это сказано не для красного словца (ну надо же :)) а для понимания типов предстоящих работ (подбор упражнений) по проступлению пресса.
Итак, согласно физиологии, у мужчин, нижняя часть живота имеет более высокую концентрацию плохих рецепторов А2, а посему это может являться одним из объяснений того, почему данная область является лидером по размещению жира у представителей мужского пола при наборе веса, и почему жир уходит оттуда неохотнее всего при похудении. У женщин же ситуация несколько другая, у них самой проблемной зоной являются бедра, ибо у них (по физиологии) больше всего концентрация рецепторов А2. Это данность, которая заложена матушкой природой, и от нее никуда не деться.
Таким образом при качании пресса мужчинам следует помнить, что нижние кубики проступят в последнюю очередь. К тому же такой рецепторный факт помогает объяснить, почему упражнения оказывают незначительное влияние на потерю жира. Поэтому большая ошибка думать, что сотни повторений на пресс, позволят “снять” жир с нижней части живота. Удаление жира по всему телу это дефицит калорий, и происходит сие за счет комплекса мер — снижения потребления пищи, выстраивания правильного рациона и увеличения физической/аэробной активности.
Вывод: Вы не увидите свой пресс, покуда не отрегулируете диету, хоть Вы “задолбите” свои мышцы живота. Кроме того, работы над нижними кубиками займут несколько больше времени, чем над верхними.
Итак, переходим к несколько практической части и рассмотрим…
Факты и правила по избавлению от живота
Как убрать живот факты и правила

Очень много мифов витает относительно того, как избавиться от живота, поэтому в нашем уборочном плане мы будем опираться только на факты, а они следующие:
Факт №1
Вы можете долбить свой пресс упражнениями до посинения, но они не избавят Вас от жира на животе. Поэтому не тратьте свое время на повторные скручивания, а лучше займитесь корректировкой рациона питания.
Факт №2
Машинные тренажеры на пресс –бестолковые машинки, они не избавят Вас от живота. Лучшие упражнения на пресс – работа с собственным весом и отягощениями в виде блинов.
Факт №3
Выполняя боковые гиперэкстензии на тренажере и такие же скручивания с гантелью, Вы не уменьшите бока, а вот вероятность разрастания талии крайне велика.
Факт №4
Различные крема и другие чудо-помазки не избавят Вас от абдоминального жира. Также забудьте о таких маркетинговых продуктах, как пластырь “плоский животик” или турбослим-пояс, который приклеил/надел, и все само рассосалось. Единственное, что рассосется, это Ваши деньги.
Факт №5
Забудьте о программах «Пресс за 8 минут в день» и иже с ними. Мышцы живота это такие же мышцы, им также нужен отдых и время на восстановление, рост и укрепление. Поэтому двух тренировок в начале и конце недели будет вполне достаточно.
Факт №6
Избегайте причудливых диет, которые обещают скорый результат. Экстремальное голодание обычно приводит либо к потере имеющейся мышечной массы, либо к полному локауту обмена веществ, а также к существенному увеличению веса после слазания с диеты. Поэтому пресс Вы накачаете, и тут все зависит от степени “запущенности” исходного материала, в общем и целом держите в голове цифры от 3 до 6 месяцев.
Факт №7
Чтобы увидеть мышцы пресса (кубики), процент подкожного жира должен составлять максимум 15% (в идеале 8-12%). В противном случае о кубиках можно забыть, будет один сплошной шарик :). Сейчас Ваш процент жира, скорее всего, находится в районе 25-35%, т.е. сократить необходимо в 2 раза.
Факт №8
Существует мнение, что от жиров жиреют. От неправильных — да (подсолнечное/сливочное масло, маргарин и тп), однако полиненасыщенные жирные кислоты омега 3/6/9 (содержатся в льняном/горчичном маслах, орехах, рыбе) помогают процессу сжигания жиров, это факт.
Факт №9
Прием спортивных добавок, таких как жиросжигатели, помогают ускорить сгон веса, однако без физической активности (сами по себе, просто от приема) они не работают. Кроме того, если Вы хотите похудеть и одновременно подкормить свои мышцы на ночь, то в таком случае лучше применять казеиновый протеин, а не творог, ибо у последнего высокий инсулиновый отклик, который существенно тормозит жиросжигание.
Что касается правил избавления от живота, то они следующие:

Правило №1
Чтобы уменьшить объем жировых отложений, нужно чаще есть. Возьмите себе за правило вместо 2-3 крупных приемов пищи есть 4-5 раз меньших по объему.
Правило №2
Вы начнете худеть, если сократите свой калораж на 10-15%. Для среднестатистического человека, ведущего малоподвижный образ жизни, количество калорий на 1 кг веса тела должно составлять около 30 ккал/1 кг. Следовательно, если Ваш вес 80 кг, то суточная калорийность рациона не должна превышать 2400-2500 ккал. Для похудения необходимы цифры 2100-2200 ккал.
Правило №3
Потребляйте с каждым приемом пищи постный белок (рыба, курица, яичные белки), а в качестве углеводов используйте сложные – овсянка, гречка, коричневый рис, сладкий картофель. Во второй половине дня урезайте углеводы, сокращая их количество в приемах пищи.
Правило №4
Если Вы решили избавиться от живота, тогда проведите детоксикацию организма и органов. Тело, которое очищено от токсинов, намного эффективнее проводит обменные процессы (повышается метаболизм) и сжигает жир. Поэтому проведите чистку кишечника, клизмий Вам в помощь 🙂 и начните пить больше чистой воды до 1,5-2 литров в сутки.
Правило №5
Для разгона метаболизма и запуска процессов жиросжигания проводите высокоинтенсивные интервальные тренировки 3 раза в неделю, перемежая их с кардио-активностью по 35-40 минут.
Правило №6
Не занимайтесь фиговыми упражнениями на пресс в зале – боковые скручивания стоя с гантелью, боковые гиперэкстензии и тп, существуют проверенные действенные виды прессовой активности, которые позволят укрепить мышцы кора и построить сильные мышцы живота.
Так, идем далее…или стоп, сколько у нас там букаф? Ого, статья уже перевалила за неприличное количество символов, а мы только еле-еле перевалили за ее экватор. Поэтому есть предложение встретиться в следующий раз и обстоятельно, с чистого листа, разобрать уборочные практические моменты. Возражений не слышу, значит, так и поступим.
http://ferrum-body.ru/kak-ubrat-zhivot.html
www.mirprognozov.ru
Особенности состояния
Немедленно обратитесь за медицинской помощью, если кроме тяжести в желудке вы наблюдаете у себя:
- стул жидкий с примесями крови, темный;
- перебои с дыханием;
- учащенное сердцебиение;
- боль в животе;
- лихорадку и головокружение;
- рвоту темными массами;
- слабость, повышенную потливость;
- боль в грудной клетке.
Вернуться к оглавлению
Причины чувства переполненного желудка
Возникновение чувства раннего насыщения, переполненности, распирания подложечной области, как следствие незначительных расстройств пищеварительной системы:
- Непереносимость молочного сахара, когда пищеварительный тракт не переваривает лактозу. Чем старше человек, тем меньше выделяется ферментов, способных переварить лактозу. Сахар не расщепляется и начинает бродить, выделяя газы. Это и есть причины вздутия живота.
- Пищевая аллергия – состояние, при котором организм человека не воспринимает некоторые продукты питания. В таком случае консультация врача-диетолога обязательна.
- Состояние быстрого насыщения и ощущение переполненного живота может возникать у заядлых курильщиков. Слизистая желудка раздражается никотином и перестает полноценно выполнять функции.
- Беременная женщина также жалуется на ощущение подобных симптомов. Кислотность желудочного сока, как правило, повышается, отсюда тошнота и чувство тяжести в желудке, переполнения живота.
- Функциональное расстройство желудка, функциональная диспепсия или синдром раздраженного кишечника – комплекс симптомов, который включает боль и чувство дискомфорта в желудке. Человек ощущает тяжесть, боль, желудок будто распирает, есть чувство переполнения живота, рвота, отрыжки. Функциональная диспепсия характерна для пациентов с нарушениями моторики и гиперчувствительностью рецепторов желудка к растяжениям. Причины такого состояния — стрессы и серьезные психологические переживания. Облегчение психического состояния больного является наилучшим лечением в этой ситуации.
Возникновение ощущения наполненности подложечной области может быть следствием серьезных болезней. Тяжесть в желудке, сочетающаяся со вздутием живота, повышенным газообразованием, может свидетельствовать о наличии серьезных заболеваний: гастрита, язвы, панкреатита и злокачественных новообразованиях.
Вернуться к оглавлению
Тяжесть в животе при гастрите или язве
Гастрит – внутренние стенки желудка воспаляются, вследствие неправильного, некачественного питания, инфицирования микроорганизмами, дисфункции выделений соляной кислоты. Симптомы гастрита:
- тяжесть желудке;
- тошнота после еды;
- рвота;
- отрыжки;
- боли в подложечной области.
Язва – формируются ранки на стенках желудка. Симптомы болезни такие же, как при гастрите. Однако язва более опасная болезнь осложнениями: кровотечение, когда ранка становится сквозной.
Вернуться к оглавлению
Вздутие живота при панкреатите или раке желудка
Панкреатит – неспособность поджелудочной железы вырабатывать ферменты для переваривания пищи. Симптомы панкреатита:
- живот распирает, даже если желудок не наполнен пищей;
- ощущение переполнения желудка, при приеме небольшого количества пищи;
- тошнота, возможно рвота;
- боли в околопупочной области;
- «жирный», светлый кал.
Рак желудка. Опасна болезнь тем, что сразу ее не распознать. Симптомы похожи на симптомы гастрита, поэтому многие не придают большого значения этому, а когда обращаются к врачу, то уже может быть поздно. Однако подозревать опасную болезнь стоит, когда человек беспричинно худеет, слаб, быстро утомляется, и у него незначительно повышена температура тела.
Вернуться к оглавлению
Профилактика и лечение
Профилактика
Вернуться к оглавлению
Лечение
Самолечением заниматься опасно. Курс лечения назначается врачом. Гастроэнтеролог назначит необходимые препараты и определит дозирование. Это могут быть:
- Обволакивающие препараты, такие как суспензии «Фосфалюгеля», «Маалокса», «Гевистона» и другие. Они обволакивают стенки желудка, препятствуют желудочному соку и кислоте в нем раздражать желудок.
- Ферментные препараты: таблетки «Панкреатина», «Креона», «Мезима» – добавляют ферменты для дополнительной помощи при переваривании пищи.
- Спазмолитические препараты: пилюли «Но-шпы», «Папаверина» и другие. Они расслабляют мышцы желудка, снимают боль и спазм.
Если проблемы с желудком у вас связаны с психологическим состоянием, то следует назначить встречу с психологом, походить на беседы и, при необходимости, принять курс препаратов для успокоения.
Вернуться к оглавлению
Народные средства
-
 Рекомендовано пить напиток из цветков ромашки.
Рекомендовано пить напиток из цветков ромашки.Если переполненный желудок, можно порекомендовать напиток из цветков ромашки. Напиток может быть холодный или теплый. Холодный напиток можно делать следующим образом: 10 ч. л, цветков ромашки залить 2 стаканами кипяченой воды, естественно остывшей. Настаивать 8-10 часов. Выпить небольшими порциями за два дня. Для изготовления горячего напитка нам понадобится 1 ст. л. соцветий. Ее залить 1 ст. горячей воды. Настаивать 15-20 мин. Одну третью стакана процедить и выпить за 30 мин. до еды три раза в сутки.
- Смешать ромашку и пижму по 1 чайной ложке каждой. Смесь измельчить. Добавить 1 ст. л. полыни. Полынь не измельчать. Смешать с медом, чтобы получить несколько вязкую массу, вылепить таблеточки. Каждую таблетку закатать в хлебный комочек. Есть этот комочек хлеба 3-4 раза в сутки.
- 2 ч. л. уксуса яблок залить 1 стаканом воды (теплой), туда же добавить 2 ч. л. меда. Выпить средство три раза в сутки до еды. Напиток получается кисловатый, при высокой кислотности лучше этот рецепт не применять.
- Гречку перемолоть. Каждое утро съедать по 1 ч. л. порошка, естественно на голодный желудок. Этот способ также избавляет от изжоги.
- Травку тысячелистника, зверобоя и цветочки календулы смешать в равных пропорциях. 2 ст. л. смеси залить 1 л. кипятка. Настаивать 15-30 минут. До еды выпить по полстакана настоя 3 раза в день. Можно принимать коктейль на протяжении месяца, однако не больше 3 месяцев. Желательно сделать перерыв.
Желудок постоянно переполненный, даже если ел немного, тошнота, рвота, боли – неприятные ощущения. Какие бы причины такого состояния не были, так организм сигнализирует вам о чем-то. Необходимо проконсультироваться с врачом и пересмотреть образ жизни.
tvoyzheludok.ru
vospaleniekishechnika.life
Постоянное чувство полного живота
Многим людям знакомо чувство переполненного желудка. Кажется, что съел совсем мало, а живот полон, даже дышать тяжело. Ощущение неприятное, к тому же может сопровождаться симптомами расстройства пищеварения или повышенным газообразованием. Такое случается не только после разовых перееданий «тяжёлых» продуктов или сладостей, но и вследствие заболеваний органов, участвующих в процессе пищеварения – гастритов, панкреатитов, холециститов или других патологий.

Причин такого состояния много и не все они безобидны, некоторые представляют опасность.
Физиологические причины
Чувство быстрого наполнения желудка, сопровождаемое распиранием в верхней части живота, может возникать у здоровых людей. Это быстро проходит и вреда для здоровья не представляет.
Основные причины, вызывающие быстрое насыщение и дискомфорт в желудке:
- Очень часто чувство тяжести в желудке возникает после употребления в большом количестве продуктов, которые называют тяжёлыми – мяса, грибов, яиц. Усугубляет ситуацию ночная еда в сочетании с алкоголем. Желудок не может справиться с большим количеством разных по составу продуктов, они почти в неизменённом виде поступают в двенадцатиперстную кишку. Нормальный процесс переваривания пищи нарушается.
- Пищеварительная система некоторых людей не способна расщеплять лактозу (молочный сахар), оставаясь в неизменённом виде, лактоза в кишечнике начинает бродить, вызывая повышенное газообразование и вздутие живота.
- Аллергия на некоторые пищевые продукты. Также проявляется тяжестью и распиранием в желудке.
- Чувство распирания в желудке знакомо беременным женщинам на последних сроках вынашивания ребёнка. Внутренние органы находятся в сдавленном состоянии, и даже небольшое количество принятой пищи воспринимается организмом неадекватно. Могут беспокоить изжога, отрыжка, тошнота. После родов подобные симптомы исчезают.
- Похожее чувство появляется у заядлых курильщиков по причине постоянного раздражения слизистой пищеварительных органов никотином.
- Подобный дискомфорт испытывают большие любители напитков со льдом или с газом.
- Тяжёлое чувство в животе иногда сопровождает туристов в поездках по экзотическим странам от резкой смены рациона и желания досыта полакомиться деликатесами местной кухни.
- Ускоренное насыщение сопровождает функциональные расстройства органов пищеварения у пациентов, испытывающих серьёзные психологические стрессы или глубокие негативные переживания. Это состояние может сопровождаться симптомами функциональной диспепсии раздражённого кишечника из-за рефлекторного нарушения моторики или повышенной чувствительности нервной системы желудка к растяжениям. Больного беспокоят боль, тяжесть, периодически сопровождаемые отрыжкой и рвотой.
В вышеперечисленных случаях тяжесть в желудке не является симптомом серьёзного заболевания внутренних органов. Но при их появлении, а тем более частом повторении, нужно серьёзно проанализировать свой образ жизни и питание. Иначе если не отказаться от вредящих здоровью привычек, можно получить стойкие нарушения работы органов пищеварения, которые со временем разовьются в серьёзные заболевания – гастрит, язву, панкреатит или рак.
Патологические причины
В тех случаях, если человек питается правильно и ведёт нормальный образ жизни, без излишеств, и стал чувствовать тяжесть в эпигастрии и распирание после еды или, ещё хуже — тяжесть в животе беспокоит по утрам, до завтрака, возможно, причиной стало заболевание. Многие патологии органов пищеварения имеют похожие сопутствующие симптомы. Сначала появляются подобные неясные жалобы, которые затем делаются более характерными для каждого заболевания.
С чувства тяжести, распирания в желудке начинаются гастрит, язвенная болезнь желудка и кишечника, панкреатит, холецистит, рак и многие другие болезни.
- При гастрите воспаляется внутренняя поверхность оболочки желудка. Больной предъявляет жалобы на боли, его тошнит, часто рвёт.
- При язве слизистая внутри желудка не только воспалена, она ещё покрывается ранками, разными по размеру и глубине. Состояние больного ухудшается, боли делаются интенсивнее, иногда невыносимыми, начинают возникать по ночам и на голодный желудок. При отсутствии лечения язвенная болезнь может осложниться внутренним кровотечением или прободением, то есть в месте язвы стенка желудка прорывается и получается сообщение с брюшной полостью, в которое поступает содержимое желудка. В этих случаях спасти жизнь может только срочная операция. Довольно часто не леченая язвенная болезнь осложняется стенозом привратника, при этом зарастает отверстие, соединяющее желудок с кишечником. Пища не может покинуть желудок. Состояние опасное, без срочной операции больной может погибнуть.
- При панкреатите воспалительный процесс затрагивает поджелудочную железу. Она вырабатывает пищеварительные ферменты, без которых процесс переваривания пищи не осуществляется. Функция этого важного органа ограничивается или вообще становится невозможной. Больной жалуется на вздутие, интенсивные опоясывающие боли, в верхней части живота, слева, тяжесть.
- При холецистите чувство тяжести после еды переходит в боли разного характера — от тянущих, тупых до нестерпимых, с локализацией в правом подреберье. Приступы часто сопровождаются тошнотой, рвотой нарушением стула, потому что в кишечник не поступает достаточное для нормального усвоения продуктов количество желчи и нарушается процесс пищеварения.
- Онкология. Пожалуй, самое опасное и непредсказуемое заболевание – рак. Долгое время ничем себя не проявляет, кроме незначительного чувства тяжести в эпигастрии или переполненного желудка. При появлении более чётких или болевых симптомов опухоль обычно уже достигла значительных размеров, и прогноз на выздоровление сомнительный.
Лечение
Заболевания органов пищеварения протекают с похожими симптомами, а лечение в каждом описанном случае разное. Разобраться в ситуации может только врач после проведённого обследования. И бороться он будет не с симптомами болезни, а с вызвавшей их причиной.
Если известно, после чего наступило неприятное состояние или это произошло впервые, можно применить некоторые средства, которые не принесут вреда. Однако если состояние ухудшается, без помощи специалиста не обойтись.
Лекарственные препараты, назначаемые для устранения неприятных ощущений со стороны желудка, направлены на устранение симптомов, восстановление пищеварительной и двигательной функции желудка и нормального самочувствия больного.
Хорошее действие оказывают средства народной медицины. В сочетании со здоровым питанием, адекватным лечением и нормальным образом жизни они дают отличное подспорье в терапии.
Лекарственные средства
Среди медицинских препаратов можно выделить следующие группы:
- прокинетики;
- панкреоферменты;
- антациды;
- спазмолитики;
- ингибиторы протонной помпы;
- противодиарейные;
- противорвотные.
Все эти препараты можно использовать для улучшения самочувствия, но лучше проконсультироваться с врачом. Если такой возможности нет, рекомендуется внимательно ознакомиться с инструкцией, так как все средства имеют противопоказания.
Прокинетики
Стимулируют моторику желудка, в результате застоявшаяся пища переходит в кишечник, желудок освобождается, и самочувствие больного улучшается.
Панкреоферменты
Восполняют недостаток ферментов поджелудочной железы при панкреатите, участвуют в процессе пищеварения.
Антациды
Нормализуют кислотность желудочного содержимого, избавляют от изжоги.
Спазмолитики
Эффективно устраняют болевой синдром, вызванный спазмами гладкой мускулатуры в желудке.
Ингибиторы протонной помпы
Принимают для нормализации количества вырабатываемой соляной кислоты железами желудка.
- Омепразол;
- Рабепразол;
- Эзомепразол;
- Лансопразол;
- Пантопразол.
Противодиарейные
Это большие группы препаратов с разным механизмом действия, назначаются при поносе. Популярные средства:
- Активированный уголь;
- Смекта;
- Полисорб;
- Энтерофурил;
- Полифепан.
Противорвотные
- Церукал;
- Мотилиум;
- Реглан;
- Галоперидол;
- Метоклопрамид.
Все эти препараты можно приобрести в аптеке без рецепта.
Народные рецепты
Лечение средствами народной медицины очень эффективно. В его пользу говорят отсутствие побочного действия и привыкания, возможность приготовить дома из доступных ингредиентов. Можно принимать в любом возрасте. Единственное ограничение – индивидуальная непереносимость компонентов.
- Отвар на основе корня девясила. Чайную ложку измельчённого до состояния мелкого порошка девясила смешать со стаканом воды и кипятить под крышкой на слабом огне 30 минут. Остудить. Принимать дважды в сутки по четверти стакана до еды.
- Прополис и облепиховое масло. Настойку прополиса и облепиховое масло можно купить в аптеке. Принимают за час перед едой, добавив по 25 капель настойки и масла в молоко или воду.
- Ромашка. Берут одну чайную ложку высушенных цветов ромашки, заливают кипятком. После настаивания пьют несколько раз в день.
- Алоэ и мёд. С 1 кг листьев алоэ удалить колючки, измельчить, можно через мясорубку, добавить равное количество мёда. Выдержать в холодильнике 14 дней. Принимать до еды по столовой ложке.
Как снять тяжесть в желудке после еды без лекарств
Рекомендации по профилактике
Снизить риск заболеваний желудка и других органов пищеварения поможет следование несложным правилам:
- Обязательно соблюдать правила личной гигиены.
- Ограничить или совсем исключить тяжёлые и вредные продукты питания, газированные напитки, сигареты и алкоголь.
- Соблюдать режим дня, остерегаться чрезмерных физических нагрузок.
- Заниматься спортом.
- Стараться избегать стрессовых ситуаций.
- Как можно меньше принимать лекарственных средств без назначений врача.
- Каждый год проходить профилактические медицинские осмотры.
Каждый человек хотя бы раз в жизни испытывал чувство распирания в животе. Как правило, данное неприятное ощущение сопровождается такими симптомами, как боль и метеоризм. В ряде случаев причиной возникновения чувства распирания является банальное переедание. Однако если дискомфортные ощущения появляются регулярно, это может свидетельствовать о прогрессировании патологий желудочно-кишечного тракта. Ниже описаны основные причины возникновения чувства распирания в животе.
Синдром раздраженного кишечника
Данный термин включает в себя целую группу функциональных расстройств пищеварения. При этом патологические состояния не связаны с органическим поражением непосредственно кишечника. О синдроме принято говорить, когда характерные для него симптомы не исчезают в течение 3 и более месяцев.
Основные причины развития патологического состояния:
- психоэмоциональная нестабильность;
- изменение привычного режима питания;
- длительное пребывание в состоянии стресса;
- несбалансированное питание: как правило, от синдрома раздраженного кишечника и сопутствующего ему чувства распирания внизу живота страдают лица, в рационе которых крайне мало продуктов, богатых клетчаткой;
- образ жизни, не подразумевающий двигательной активности;
- заболевания гинекологического характера;
- перенесенные в недавнем прошлом кишечные патологии инфекционной природы;
- гормональный дисбаланс.
Под воздействием какого-либо провоцирующего фактора снижается степень чувствительности рецепторов кишечника. Следствием этого является нарушение его функционирования.
Основные симптомы синдрома — боль и чувство распирания в животе. Они возникают на фоне спазмов мускулатуры и чрезмерного растяжения стенок кишечника. В большинстве случаев состояние больного немного улучшается после акта дефекации и отхождения газов.
Синдром требует комплексного подхода в лечении. Терапия направлена на нормализацию психоэмоционального состояния и купирование болезненных ощущений.
Кишечная непроходимость
Данное состояние не является самостоятельным заболеванием. Во всех случаях оно развивается на фоне течения иных патологий пищеварительной системы. Кроме того, причиной могут быть расстройства ЦНС.
Под термином «кишечная непроходимость» понимается острое состояние, при котором затруднено прохождение каловых масс по конечному отделу пищеварительного тракта.
Причины развития патологии:
- различного рода травмы;
- глистные инвазии;
- наличие в кишечнике инородного тела;
- заболевания пищеварительной системы;
- интоксикационный процесс;
- недавно перенесенное хирургическое вмешательство в органы пищеварительной системы;
- перетяжка петлей кишечника (например, спайками;
- сужение просвета мезентериальных сосудов;
- новообразования как доброкачественного, так и злокачественного характера.
Для кишечной непроходимости характерны следующие симптомы:
- болезненные ощущения, которые носят схваткообразный характер;
- чувство тяжести и распирания в животе;
- запор;
- метеоризм;
- учащенное сердцебиение;
- бледность кожных покровов;
- чрезмерное потоотделение.
Лечение патологии осуществляется как консервативными, так и оперативными методами. Выбор тактики ведения пациента напрямую зависит от причины заболевания и степени его тяжести.

Хронический панкреатит
Данный недуг является распространенной причиной чувства распирания в животе. Под термином «панкреатит» понимается воспаление поджелудочной железы. Хроническая форма заболевания развивается при несвоевременном купировании острой фазы.
Основные причины возникновения патологии:
- регулярное употребление спиртосодержащих напитков;
- несбалансированное питание;
- наличие конкрементов в желчном пузыре;
- гормональный дисбаланс;
- различного рода травмы поджелудочной железы;
- генетическая предрасположенность.
Клинические проявления хронического панкреатита:
- частые эпизоды отрыжки;
- диарея или, напротив, запор;
- тошнота, нередко переходящая в рвоту;
- вздутие живота и чувство распирания;
- повышенная степень утомляемости;
- резкое снижение массы тела;
- метеоризм.
Заболевание нередко осложняется состояниями, представляющими опасность не только для здоровья, но и для жизни пациента. В связи с этим обращаться к врачу необходимо при возникновении первых тревожных признаков (расстройства стула, чувство распирания в животе). При своевременно проведенной терапии удается добиться наступления периода стойкой ремиссии.

Дуоденит
Течение данного заболевания сопровождается воспалением стенки двенадцатиперстной кишки. Дуоденит может являться как самостоятельной патологией, так и сочетаться с иными недугами органов пищеварительной системы.
Основные причины развития заболевания:
- активная жизнедеятельность бактерии хеликобактер пилори;
- аномалии развития кишки;
- гормональные нарушения;
- несбалансированное питание, частое употребление вредных блюд;
- табакокурение;
- злоупотребление спиртосодержащими напитками;
- длительное пребывание в состоянии стресса;
- бесконтрольный прием некоторых медикаментов;
Характерные для дуоденита симптомы:
- болезненные ощущения и чувство распирания в верхней части живота;
- общая слабость;
- повышенная температура тела;
- тошнота;
- рвота;
- головная боль;
- резкие скачки массы тела.
Терапевтические мероприятия направлены на купирование воспалительного процесса. Больным необходимо строго соблюдать диету и режим дозирования назначенных врачом препаратов.
Гастрит
Воспаление слизистой оболочки желудка также является распространенной причиной чувства распирания в животе. Запуск развития патологии происходит при регулярном воздействии на желудок мощных раздражителей.
Основные провоцирующие факторы:
- активная жизнедеятельность хеликобактер пилори;
- регулярное употребление спиртосодержащих напитков;
- табакокурение;
- бесконтрольный прием лекарственных препаратов;
- инфекции вирусной и грибковой природы;
- сбой в работе иммунной системы;
- недостаток витаминов.
основные клинические проявления гастрита:
- регулярно болит живот;
- чувство распирания;
- тошнота;
- отрыжка;
- изжога;
- неприятный привкус во рту;
- общая слабость;
- аритмия;
- запор или, напротив, диарея;
- рвота;
- сонливость.
Лечение патологии подразумевает прием медикаментов и строгое соблюдение диеты.
Стеноз привратника желудка
Данное заболевание характеризуется затрудненным прохождением частично переваренной пищи в полость кишечника. Это следствие сужения выходного отверстия привратника.
Причины развития недуга:
- рубцы, сформированные на месте затянувшихся язв;
- новообразования, расположенные на внутренних стенках желудка и двенадцатиперстной кишки.
На начальном этапе развития заболевания пациенты жалуются на отрыжку с кислым привкусом, а также на чувство распирания в области живота. После рвоты общее состояние, как правило, улучшается. С течением времени появляются болезненные ощущения, масса тела человека начинает стремительно снижаться. Для этапа декомпенсации характерны обезвоживание и истощение. В рвотных массах можно обнаружить остатки пищи, съеденной несколько дней назад.
На начальном этапе развития недуга показан прием прокинетиков. Это препараты, активные компоненты которых восстанавливают моторику желудка и кишечника. В остальных случаях показано хирургическое вмешательство.
Язва желудка
Данное заболевание имеет хронический характер течения. Оно сопровождается нарушением целостности тканей, выстилающих стенки желудка.
Причины возникновения язвенной болезни:
- активная жизнедеятельность бактерии хеликобактер пилори;
- генетическая предрасположенность;
- бесконтрольный или длительный прием НПВС;
- нарушение обменных процессов;
- гастрит атрофического характера;
Основной симптом язвы желудка — боль, локализующаяся под мечевидным отростком. Она может иррадиировать в левую половину тела.
Другие клинические проявления:
- вздутие живота, чувство распирания;
- язык обложен налетом;
- неприятный запах изо рта;
- тошнота, нередко переходящая в рвоту;
- метеоризм;
- расстройства стула.
Лечение язвенной болезни проводится с помощью как консервативных, так и оперативных методов.

Чувство распирания после еды
Каждый человек хотя бы раз в жизни испытывал дискомфорт, возникающий вскоре после завершения трапезы. Единичные случаи появления вздутия живота и чувства распирания связаны, как правило, с банальным перееданием во время праздничного застолья или стрессового состояния.
Иные причины возникновения дискомфорта после еды:
- отсутствие режима питания, многочисленные перекусы;
- частое употребление продуктов, состав которых богат ароматизаторами, опасными жирами и консервантами;
- слишком быстрое поглощение пищи: плохо пережеванная и недостаточно смоченная слюной еда негативным образом влияет на работу ЖКТ;
- постоянное употребление высококалорийной пищи;
- интоксикация: процесс отравления организма вредными соединениями запускается при употреблении некачественных продуктов;
- большой размер порций;
- злоупотребление фастфудом и спиртосодержащими напитками.
Для того чтобы купировать неприятные ощущения, допускается принимать лекарства. Безопасные медикаменты, которые должны находиться в аптечке в каждом доме:
Если чувство распирания локализуется в верхней части живота, можно принять «Панкреатин».

Дискомфорт в период беременности
На ранних сроках чувство распирания в животе может быть обусловлено гормональной перестройкой в организме. Кроме того, дискомфортные ощущения нередко являются следствием несбалансированного питания.
Чувство распирания в животе при беременности также может являться симптомом нарушения функционирования поджелудочной железы, которая не справляется с повышенной нагрузкой.
Другие причины появления дискомфорта:
- несоблюдение питьевого режима;
- ношение слишком тесной одежды;
- ночные перекусы;
- увеличение матки в размерах.
О наличии чувства распирания необходимо сообщить врачу. Важно исключить развитие серьезных заболеваний органов пищеварительной системы.

Иные причины
Чувство распирания в животе является своеобразным сигналом, который игнорировать недопустимо. При его появлении необходимо обратиться к врачу. Специалист проведет диагностические мероприятия и составит схему лечения.
Другие возможные причины возникновения дискомфорта:
- вредные привычки;
- частое употребление соды с целью избавления от изжоги;
- избыточная масса тела;
- естественные возрастные изменения.
У женщин чувство распирания внизу живота часто сопровождает овуляцию. При смене фазы цикла оно проходит самостоятельным образом.
Чтобы навсегда избавиться от чувства распирания, необходимо устранить первопричину его возникновения.
Первая помощь
Для того чтобы улучшить самочувствие, рекомендуется пить отвар на основе следующих целебных растений:
Допускается готовить как моно-, так и многокомпонентные отвары. Вышеперечисленные целебные растения способны избавить не только от чувства распирания, но и от метеоризма и болезненных ощущений.
В заключение
Каждый человек хотя бы раз в своей жизни испытывал дискомфорт в области живота. Нередко чувство распирания является следствием банального переедания. Однако игнорировать данный симптом недопустимо. Это обусловлено тем, что он может являться признаком прогрессирования патологий, представляющих опасность не только для здоровья, но и для жизни человека.
Раз в жизни каждый человек сталкивается с таким дискомфортным ощущением, как переполненный желудок. Однако такое состояние обычно возникает после обильного застолья. Но иногда, даже после небольшой порции еды, человеку становится тяжело дышать, а в животе чувствуется невероятная тяжесть. И если постоянное ощущение полного желудка появляется регулярно, при этом происходит расстройство пищеварения, тогда речь может идти о серьезных желудочно-кишечных заболеваниях и нарушениях.
Причины физиологического характера
 Довольно часто полный желудок ощущается в те периоды, когда человек употребляется тяжелую пищу. Это жирное мясо, грибы, яйца. Особенно если такие продукты употребляются перед самим отходом ко сну и вместе с алкогольными напитками. Тогда тяжесть в животе будет обеспечена. Пищеварительная система просто не в состоянии справиться с такой большой нагрузкой. В итоге продукты практически в своем первоначальном состоянии поступают в двенадцатиперстную кишку, тем самым нарушая весь процесс пищеварения.
Довольно часто полный желудок ощущается в те периоды, когда человек употребляется тяжелую пищу. Это жирное мясо, грибы, яйца. Особенно если такие продукты употребляются перед самим отходом ко сну и вместе с алкогольными напитками. Тогда тяжесть в животе будет обеспечена. Пищеварительная система просто не в состоянии справиться с такой большой нагрузкой. В итоге продукты практически в своем первоначальном состоянии поступают в двенадцатиперстную кишку, тем самым нарушая весь процесс пищеварения.
Иногда такое явление может появиться вследствие употребления молочных продуктов, когда организм плохо воспринимает и усваивает лактозу. Она не расщепляется, а поступая в кишечник, провоцирует процессы брожения и газообразования. Живот вздувается и кажется переполненным. Имеющаяся аллергия на определенную группу продуктов также может вызывать ощущение, что желудок полный.
Чувство тяжести и распирания в области живота часто посещает беременных женщин. Такое происходит на последних неделях вынашивания малыша. Обусловлено такое явление тем, что органы пищеварительной системы находятся в сдавленном и сжатом состоянии. На них давит матка и сам плод. Поэтому даже небольшая порция еды может восприниматься как огромное количество съеденной пищи. При этом женщину беспокоит отрыжка и изжога, моментами появляется тошнота.
Аналогичное чувство переполненного желудка посещает тех, кто:
- много курит, так как слизистая пищеварительных органов регулярно раздражается никотином;
- часто пьет газированные напитки со льдом;
- увлекается экзотическими продуктами на отдыхе.
В некоторых случаях быстрое насыщение и чувство полного желудка возникает у тех людей, кто страдает серьезными психологическими нарушениями либо если они постоянно подвергаются воздействию стресса. Дополнительно происходит расстройство работы кишечника, появляется тяжесть и боль в области живота, моментами возникает отрыжка и рвота.
Во всех этих случаях постоянное ощущение полного желудка не является какой-то патологией либо симптомом серьезного заболевания. Но если этот признак становится систематическим, стоит внимательно проанализировать собственный образ жизни, пересмотреть свое питание и внести в него некоторые корректировки.
Причины серьезного характера
Если человек старается вести правильный образ жизни, он нормально питается и не переедает, но при этом постоянно сталкивается с тяжестью и распиранием живота, тогда речь может идти о возможной внутренней патологии органов пищеварения. Это может быть:
Во время гастрита на поверхности желудочной оболочки начинает развиваться воспаление. Дополнительно человек чувствует боль в животе, его часто рвет и тошнит. Когда речь идет о язвенной болезни, тогда слизистая оболочка желудка не только воспаляется, но и покрывается эрозиями разной глубины. Состояние человека резко ухудшается. Болевые спазмы становятся более интенсивными. Они беспокоят ближе к ночи либо когда желудок пустой.
 При панкреатите процесс воспалительного характера начинает затрагивать поджелудочную железу. Функции этого органа нарушаются, а ведь именно он отвечает за выработку ферментов, принимающих участие в процессе пищеварения. В итоге продукты не перерабатываются, возникает вздутие живота, появляется тяжесть и боли опоясывающего характера, которые больше всего чувствуются с левой стороны
При панкреатите процесс воспалительного характера начинает затрагивать поджелудочную железу. Функции этого органа нарушаются, а ведь именно он отвечает за выработку ферментов, принимающих участие в процессе пищеварения. В итоге продукты не перерабатываются, возникает вздутие живота, появляется тяжесть и боли опоясывающего характера, которые больше всего чувствуются с левой стороны
Когда развивается холецистит, после еды любого количества всегда появляется тяжесть и чувство переполненности. При этом человека начинают мучить болевые спазмы совершенно разного характера. Они могут быть тянущими, острыми или тупыми, образуясь в области правого подреберья. Такие спазмы сопровождаются рвотой и приступами тошноты, расстройством стула. Все это происходит из-за того, что в кишечник не поступает необходимый объем желчи, который обеспечивает нормальный процесс пищеварения.
Сталкиваясь с частым чувством полного желудка, не стоит игнорировать такое явление. Возможно, таким способом организм сигнализирует о нарушениях и заболеваниях, развивающихся в области желудочного и кишечного тракта.
shokomania.ru
5 видов проблемного живота: Какой из них твой?
Недавно мы писали о том, что все попы разные (на самом деле, их всего 4 вида), и упражнения для попы должны соответствовать ее форме. А сегодня мы то же самое сделаем с животиками!
Автор этого исследования — тренер Джеймс Дуиган, именно он разобрал все женские животики на 5 типов.


Итак, у тебя есть небольшой живот. Подойди к зеркалу и посмотри на него внимательно, не втягивая, в профиль: как он выглядит? Есть 5 вариантов!
«Беременный» живот, «мамин» животик


Ты вовсе не беременна (или после родов прошло уже достаточно времени), а выглядишь, будто все еще в положении — видимо, дело в слабых мышцах таза и пресса! Скорее всего, ты уже родила. После родов матка опускается и становится тяжелее, чем была до. Помни: на восстановление живота после родов уйдет не менее 6 недель. А потом надо приводить мышцы в тонус, усиливая кровообращение в этой области.
Отложите тренировки на 2-3 месяца после родов! Просто отдыхайте.
Что делать:
- включи в свой тренировочный план гиперэкстензию и упражнения на пресс, делай их регулярно;
- втягивай живот как можно чаще — это придаст тонус мышцам пресса;
- тебе не хватает «полезных» жиров: из авокадо, оливкового масла, оливок. Употребляй больше этих продуктов: они парадоксальным образом помогают жечь жир!
- избегайте упражнений на пресс. После родов белая линия живота — сухожильный тяж, тянущийся вниз от середины живота, раздвигается. Нужно время на его восстановление. А от упражнений на пресс он растянется еще сильнее. Лучшей займитесь упражнениями Кегеля!
«Низкий» живот, живот-«кошелек»


Такое бывает… от спорта! Перекачанные мышцы живота переваливаются вперед и создают обидное впечатление пузика. Часто девушки с таим животом долгое время сидят на однообразной диете и много занимаются однообразным фитнесом и в целом стройны, однако живот продолжает выпирать!
Что делать:
- Есть подозрение, что ты неправильно выполняешь большое количество приседаний с весом, создавая лишнюю нагрузку на спину, из-за чего мышцы напрягаются и выпирают. Прекращай! Лучше не делать приседания вообще, заменив их аналогичными упражнениями — выпадами;
- меняйте свою тренировочную программу. Задействуете все группы мышц.
- наверняка у тебя есть проблемы с перевариванием пищи и вообще нестабильный стул. Помоги своему желудочно-кишечному тракту: принимай пробиотики, употребляй больше клетчатки, если хлеб — то с отрубями, если молочные продукты — то кефир и йогурты.
Живот в форме яблока


Плоский с утра, к вечеру живот становится вздутым. Такой живот часто бывает реакцией на непереносимость некоторых продуктов питания!
Что делать:
- Попробуй исключить из рациона питания глютен. Вдруг ты одна из тех, кто страдает от непереносимости этого пшеничного белка? Помни, что глютен есть не только в традиционных изделиях из пшеницы — ты найдешь его в алкоголе. Если короткое исключение глютена из рациона помогло — виновник найден!
- Причина может крыться в болезненной микрофлоре кишечника: помоги своим бактериям, употребляя больше продуктов брожения. Мисо-суп, сметана, йогурты и специальные пробиотики подойдут.
- Пей больше воды, начни полноценно завтракать, меньше ешь на ужин.
- Ты можешь обратиться к специалисту, который определит продукты, вызывающий неприятный симптом.
Стрессовый живот


Если ты часто волнуешься, пьешь много кофе и энергетиков, налегаешь на фаст-фуд, в твоей крови часто бушует гормон стресса кортизол — то у тебя может быть живот, в котором жир сконцентрирован вокруг пупка. Кортизол заставляет организм складировать лишнее именно в этом месте. Живот на ощупь твердый. Комок нервов!
Что делать:
- Добавь магния в свой рацион: например, пей минеральную воду с магнием, ешь орехи, ешь темно-зеленые листовые овощи.
- Больше спи — так ты нормализуешь работу гормона аппетита, лептина. Он разгрывается, если ты недосыпаешь.
- Смени тренажерку на другие виды нагрузок — более щадящие. Выбери йогу, пилатес или просто долгие прогулки.
- Сократи употребление кофе.
«Спасательный круг», «спущенная шина»


Такой живот говорит о том, что у тебя сидячая работа, ты любишь вкусно поесть, особенно быстрые углеводы, и выпить что-нибудь с градусом на ужин. В общем, что ты нормальный человек.
Что делать:
- Увеличить количество шагов в день. И вообще — больше спорта! Тебе явно его не хватает.
- Откажись от алкоголя — это просто пустые калории и сахар, приносящие много вреда. Пей не более 4 бокалов вина в неделю.
- Ешь больше полезных жиров — они найдутся в рыбе, орехах, авокадо.
- Откажись от сахара и соли!
Еще по теме:
wefit.ru
Почему растет большой живот у женщин, лечение
Большой живот является проблемой для многих. Особенно быстро растет живот у женщин. Причины, по которым расчет живот у женщин, различны, начиная от неправильного питания, заканчивая заболеваниями. Чтобы избавиться, сначала нужно определить причину, лишь затем лечение.
Почему тело женщины начинает усваивать жир по мужскому типу
У женщин может появляться большой живот. Это говорит о наличии проблемы с гормональным фоном. В нормальном состоянии у девушек выделяется достаточное количество женских гормонов – эстрогена и прогестерона. Если начинает расти выработка адреналина, тело начинает усваивать жир по мужскому типу и живот увеличивается.
На гормональный фон влияет множество факторов. Есть несколько ошибок, провоцирующих нарушения.
Питание
Иногда растет живот из-за неправильного питания. Некоторых девушек интересует, почему они мало едят, а живот растет. На самом деле потребление пищи в большом количестве является не единственной причиной, по которой можно резко поправиться в области живота. Самые распространенные ошибки в питании:
- Неравномерное распределение калорий в течение дня. Например, за один прием пищи съедается вся дневная норма.
- Потребление большого количества жирных продуктов.
- Потребление большого количества сахара и сладостей, а также мучных и хлебобулочных изделий.
- Отсутствие завтрака.
- Отсутствие в рационе овощей, фруктов, продуктов, богатых клетчаткой.
- Потребление большого количества переработанных и рафинированных продуктов.
Уровень физической активности
Отсутствие физической активности является еще одной причиной появления большого живота. Человеческий организм рассчитан на то, что потребляемые калории нужно расходовать. Если этого не происходит, они начинают уходить в жир на животе. Если не начать заниматься, живот будет становиться все больше.
Вредные привычки
Потребление алкогольных напитков способствует отложению жира на животе. Особенно опасным является пиво. Из-за него с большой скоростью растет живот.
Авитаминоз
Если организму не хватает витаминов, человек начинает больше есть. Соответственно, количество калорий повышается. Поскольку расходовать их удается не всегда, жир снова начинает откладываться на животе. Однако это легко поправимо.
Если растет живот из-за авитаминоза, первым делом нужно пересмотреть свой рацион. Его нужно построить так, чтобы необходимых витаминов и минералов хватало организму:
- Для гормонов, которые участвуют в сжигании жира, необходим кальций. Он содержится в рыбе и молочных продуктах.
- Часто причиной нестабильного веса является нарушение в работе щитовидной железы. Это может быть вызвано дефицитом йода.
- Важно, чтобы углеводы хорошо усваивались. За это отвечает цинк. Его недостаток отрицательно влияет на усвоение углеводов.
- Магний регулирует обмен жиров и углеводов. Именно его недостаток приводит к повышению аппетита в вечернее время.
Дефицит витаминов можно восполнить через продукты питания, либо через аптечные средства.
Заболевания внутренних органов
Причинами роста живота могут являться заболевания пищеварительной системы. К ним относится:
- Синдром раздраженного кишечника. Это заболевание характеризуется постоянным вздутием и повышенным газообразованием.
- Цирроз печени. Обычно, заболевание возникает по причине злоупотребления алкоголем. Из-за постоянного поступления токсинов в организм живот выпячивается вперед, а руки и ноги наоборот худеют.
- Камни в желчном пузыре нарушают оттоки желчи. Из-за этого переваривание пищи затрудняется. Из-за скопления газов происходит вздутие и начинает расти живот.
- Асцит или водянка. Скопление жидкости в брюшной полости приводит к увеличению ее размеров.
Нарушения в работе внутренних органов всегда вызывают цепную реакцию и в любом случае приводят к серьезным последствиям. Поэтому важно обращать внимание даже на незначительные нарушения.
Неумение правильно отдыхать
Нездоровый сон редко упоминается при проблемах с похудением. Однако из-за недосыпа тоже растет живот. Недостаток сна приводит к изменениям гормонального фона, снижается иммунитет, и организм начинает реагировать на угрозы, накапливая жир на животе.
Но хороший отдых − это не только сон, также необходимо больше гулять и дышать свежим воздухом.
Метеоризм
Когда в кишечнике появляется повышенное количество газов, начинается вздутие, и живот зрительно увеличивается в размерах.
Как нарушение осанки влияет на размер живота
Нарушение осанки провоцирует смещение внутренних органов. В итоге они давят на живот, и он увеличивается. Сколиоз является самой опасной причиной появления живота у женщин. Диеты и упражнения окажутся бесполезными, и живот останется увеличенным. Поэтому важно при малейших нарушениях осанки быстро начать исправлять ситуацию.
Наследственный фактор
Большую роль в вопросах похудения иногда имеет предрасположенность к полноте. В таком случае человеку очень трудно похудеть и убрать живот. У таких людей толстеет живот, даже если они потребляют небольшое количество вредных продуктов. Специальные диеты не всегда окажутся эффективными в данном случае. Но они могут оказать положительное влияние на устранение большого живота. Упор нужно делать на физические нагрузки.
Влияние стресса на организм женщины и лишний вес
Во время сильных волнений вырабатывается большое количество гормона стресса, который называется кортизол. Он влияет на аппетит, именно поэтому сформировалась устойчивое выражение «заедать стресс». Из-за тревоги и переживаний у человека вырабатывается кортизол, а затем повышается аппетит. Человек много ест, и у него начинают появляться жировые отложения на животе.
Не так опасно, если заедать стресс человек будет фруктами и овощами. Но такое случается довольно редко, и в ход идет сладкое и хлебобулочные изделия.
Чтобы не увеличивался низ живота, нужно устранить первопричину – стресс. Для этого нужно:
- Пить как можно больше воды. Она помогает снизить концентрацию гормона стресса в крови.
- Больше гулять. Прогулки увеличивают концентрацию гормона удовольствия.
- Значительно снизить стресс помогают различные дыхательные гимнастики и занятия спортом.
Также важно не забывать о своих любимых занятиях и хобби. Они увеличивают концентрацию гормона счастья в крови и, тем самым, избавляют от стресса.
Гормональные сбои и размер талии
Нарушения в работе щитовидной железы приводит к недостатку гормонов. В таком случае расщепление жиров не происходит, и они начинают накапливаться в различных частях тела, преимущественно на животе. Чтобы избавиться от проблемы, следует обратиться к эндокринологу, который проведет осмотр и назначит обследование.
Также у женщины может расти живот во время климакса. Поэтому жир на животе у женщин появляется после 50.
Почему после родов начинает расти живот
Внимание! Если через какое-то время после родов живот резко увеличился в размере, следует немедленно обратиться к врачу. Этот сигнал может говорить о заболевании.
Самые распространенные заболевания в данном случае:
- перитонит;
- миопатия мышц живота;
- диастаз.
Пытаться решить эти проблемы самостоятельно опасно. Некоторые из них решаются только оперативным путем. Не стоит предполагать, что в данном случае несколько месяцев упражнений избавят от большого живота. Если речь идет о заболеваниях после родов, физические нагрузки могут оказать сильное отрицательное влияние на организм.
Беременность
Стенки животика во время беременности растягиваются. Большинству женщин после родов сложно вернуть первоначальную фигуру. Если питание несбалансированно, увеличение живота будет происходить быстро.
Также во время беременности частой проблемой является недосып. Недостаток сна организм пытается компенсировать усиленным питанием, что еще сильнее усложняет возвращение живота после родов в изначальное положение.
Чтобы вернуть стройную фигуру, примерно через 6 месяцев после рождения ребенка рекомендуется выполнять специальные упражнения по втягиванию живота. Также маме следует как можно больше спать и совершать прогулки.
Видео с причинами роста живота у женщин
Как избавиться от живота, наладив питание
Правильное питание – первая ступень к плоскому животу. Чтобы избавиться от большого живота, нужно:
- В организм должно попадать большое количество белков (мясо, яйца, рыба, молочные продукты, бобовые).
- Больше половины рациона должны составлять фрукты и овощи.
- Есть жирную пищу никто не запрещает, но делать это нужно в меру. Идеальный вариант – чередование жирных продуктов с низкокалорийными.
- Перекус должен быть полезным. Например, орехи, хлебцы, фрукты. Желательно постоянно носить что-то из этих продуктов с собой, чтобы не было соблазна купить булочку.
- Запрещать себе сладости тоже не стоит, так как это может привести к срыву. Однако есть сладкое нужно в небольших количествах и в первой половине дня.
- После шести есть нежелательно. Можно легкий перекус в виде стакана молока, кефира или фрукта.
- Лучше есть часто, но понемногу.
- Стоит ограничить потребление углеводов, но не убрать их совсем.
- Лучше готовить преимущественно на пару, тушить или варить.
- Потребление соли следует сократить.
- Желательно чаще готовить супы и первые блюда.
Соблюдение этих принципов не предполагает сложные диеты и голодание, поэтому рисков сорваться гораздо меньше.
Чем меньше движения, тем больше живот
Чаще всего люди сильно поправляются в области живота из-за офисной работы. Исправить ситуацию можно только одним способом: нужно принести в свою жизнь больше движения. Во время работы можно регулярно делать перерывы для зарядки, также желательно больше ходить пешком. Если совсем нет возможности хоть немного двигаться в течение дня, можно вечером делать упражнения в тренажерном зале. Если регулярно делать упражнения для спины и для пресса, постепенно размер талии будет уменьшаться.
vsudu-sport.ru


 Рекомендовано пить напиток из цветков ромашки.
Рекомендовано пить напиток из цветков ромашки.
 Альфа-амилаза
Альфа-амилаза  Другой вид альфа-амилазы
Другой вид альфа-амилазы Альфа-амилаза (Alpha amylase, Амилосубтилин) — фермент катализирует гидролиз альфа-1,4-гликозидных связей крахмала, что приводит к быстрому снижению вязкости клейстеризованных растворов крахмала.
Альфа-амилаза (Alpha amylase, Амилосубтилин) — фермент катализирует гидролиз альфа-1,4-гликозидных связей крахмала, что приводит к быстрому снижению вязкости клейстеризованных растворов крахмала.





 Загрузка…
Загрузка…
 Субконъюнктивальная гематома
Субконъюнктивальная гематома Окраска гематоксилином и эозином; ×100″>
Окраска гематоксилином и эозином; ×100″>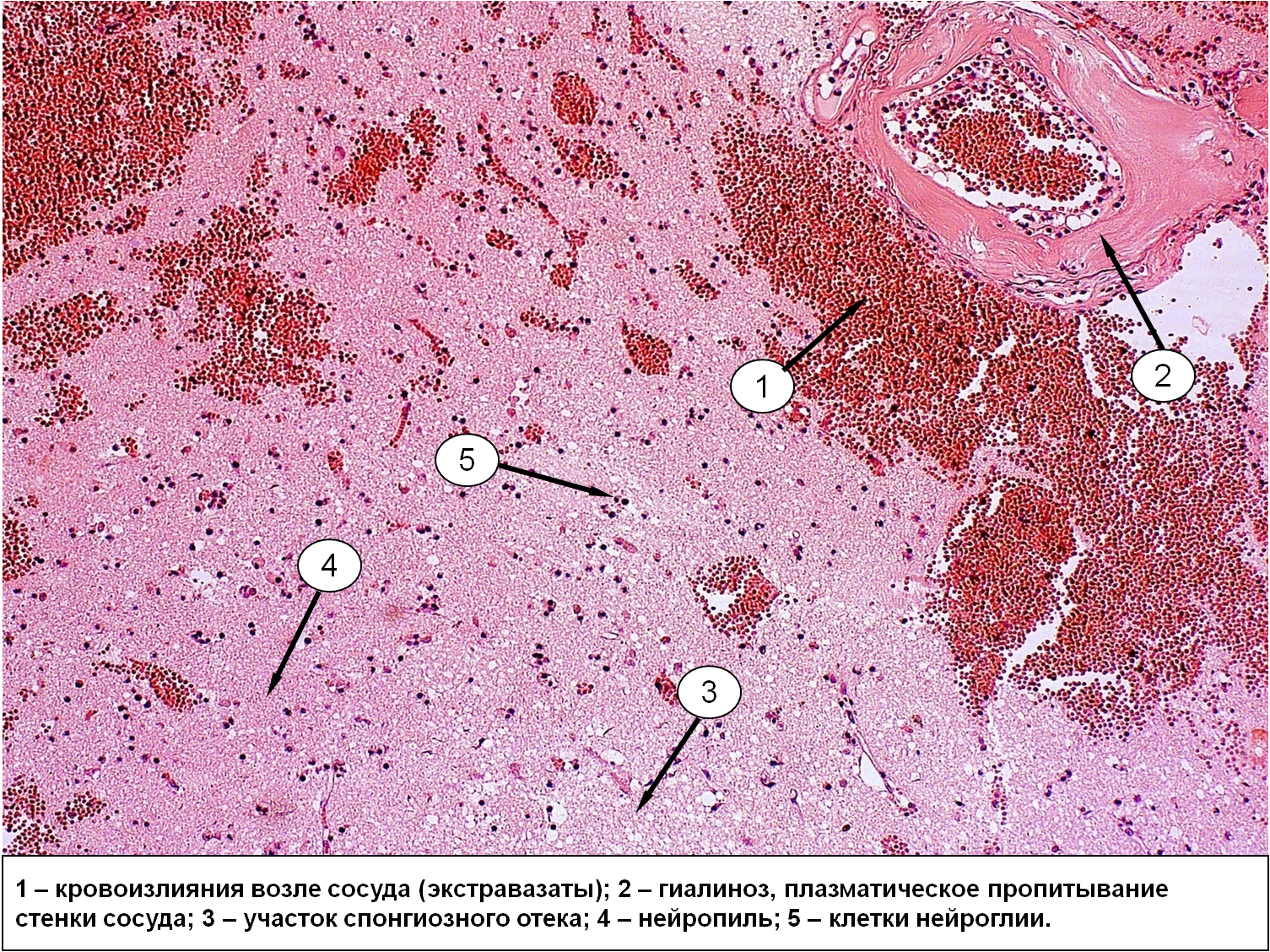
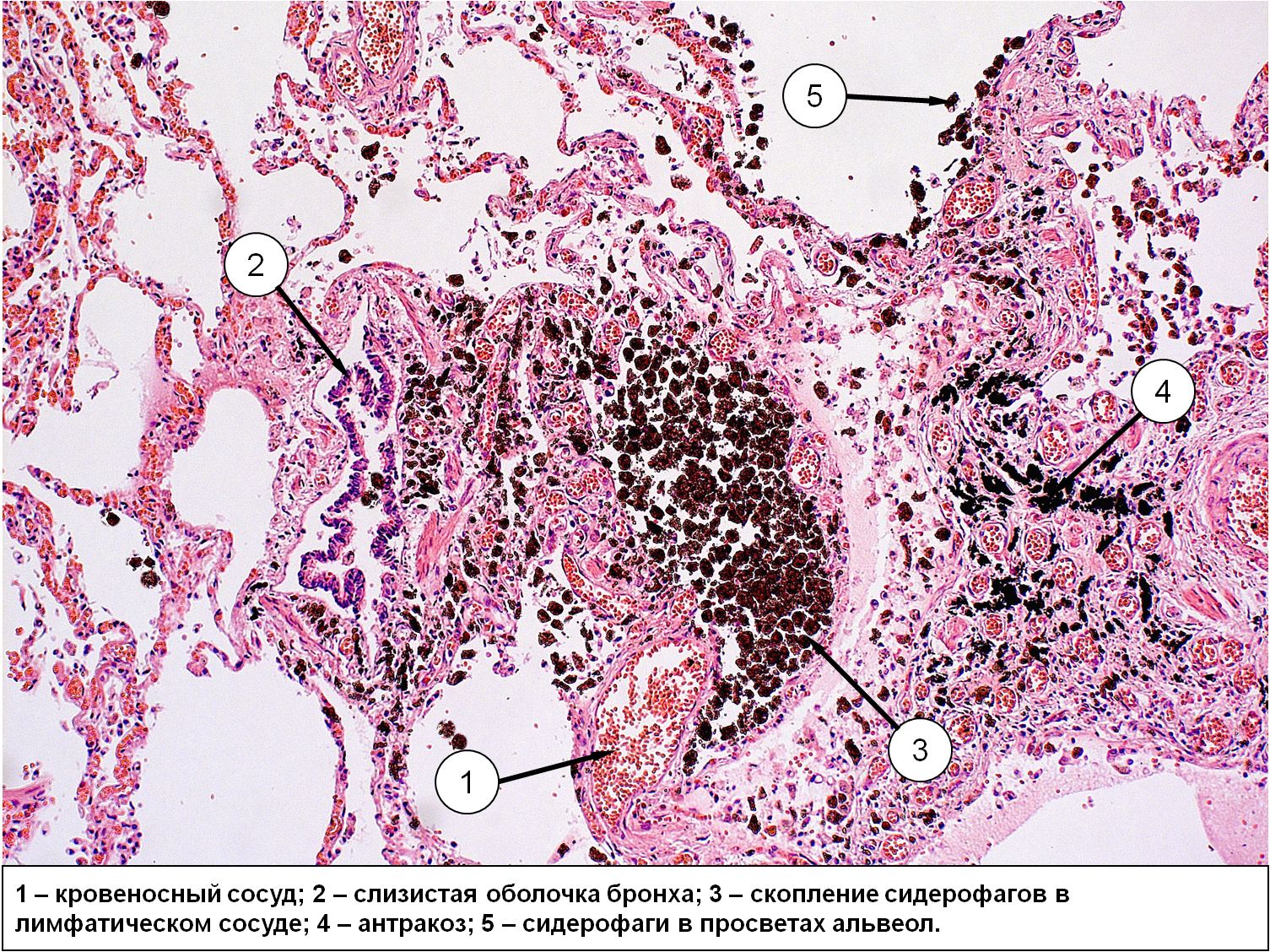












 Течение гастрита всегда сопровождается рядом неприятных симптомов — болью в животе, тошнотой, недомоганием, метеоризмом. Но в медицинской практике встречается и более редкое проявление заболевания — повышение температуры. Повышение температуры при гастрите свидетельствует о прогрессировании воспалительного процесса, который, вероятней всего, был вызван одним из патогенных факторов.
Течение гастрита всегда сопровождается рядом неприятных симптомов — болью в животе, тошнотой, недомоганием, метеоризмом. Но в медицинской практике встречается и более редкое проявление заболевания — повышение температуры. Повышение температуры при гастрите свидетельствует о прогрессировании воспалительного процесса, который, вероятней всего, был вызван одним из патогенных факторов. Наиболее часто температура может возникать при гастрите желудка в период обострения. Вспышка воспалительного процесса, возникающая из-за неправильного питания, злоупотребления алкоголем, перенесенного стресса, пагубно сказывается на состоянии слизистой желудка. Отсутствие лечения способствует усугублению проблемы. Как следствие, у больного могут возникать следующие симптомы:
Наиболее часто температура может возникать при гастрите желудка в период обострения. Вспышка воспалительного процесса, возникающая из-за неправильного питания, злоупотребления алкоголем, перенесенного стресса, пагубно сказывается на состоянии слизистой желудка. Отсутствие лечения способствует усугублению проблемы. Как следствие, у больного могут возникать следующие симптомы: При высокой температуре при гастрите могут происходить процессы, разрушающие защитные механизмы организма. Подобный симптом необходимо в обязательном порядке устранять. Однако, делать это следует крайне осторожно. Борьбу с симптомом нужно начинать с причины, которая вызвала заболевание. В этом случае проблема исчезнет вместе с другими признаками недуга.
При высокой температуре при гастрите могут происходить процессы, разрушающие защитные механизмы организма. Подобный симптом необходимо в обязательном порядке устранять. Однако, делать это следует крайне осторожно. Борьбу с симптомом нужно начинать с причины, которая вызвала заболевание. В этом случае проблема исчезнет вместе с другими признаками недуга. Повышение температуры при гастрите может свидетельствовать о сопутствующем заболевании или осложнении.
Повышение температуры при гастрите может свидетельствовать о сопутствующем заболевании или осложнении.









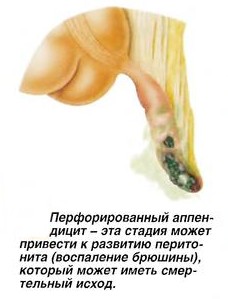



















 Зачем люди ходят в сауну? Сама собой, помыться, посидеть в парилке. Сауна — отличный способ пропотеть, улучшив внутреннее и внешнее состояние тела, почувствовать прилив сил. Но это, так сказать, физическая часть посещения сауны. Для многих россиян посещение финской бани стало своеобразным местом релаксации, оздоровления, общения и даже развлечений. И мы считаем не лишним напомнить, как надо вести себя в сауне и как правильно париться.
Зачем люди ходят в сауну? Сама собой, помыться, посидеть в парилке. Сауна — отличный способ пропотеть, улучшив внутреннее и внешнее состояние тела, почувствовать прилив сил. Но это, так сказать, физическая часть посещения сауны. Для многих россиян посещение финской бани стало своеобразным местом релаксации, оздоровления, общения и даже развлечений. И мы считаем не лишним напомнить, как надо вести себя в сауне и как правильно париться. Посещение сауны требует обязательного соблюдения простых правил. В парилку следует заходить, обернув голое тело простыней, дабы избежать соприкосновения кожи с горячими поверхностями. Некоторые надевают плавки и купальники, но с точки зрения гигиены — это не приемлемо, а в Финляндии — это моветон. Если же природная скромность или религия не позволяют, то никто не может запретить укутаться в простыню с головы доя пят или посещать сауну в «свой» день — женский или мужской, либо в часы, когда в ней мало посетителей.
Посещение сауны требует обязательного соблюдения простых правил. В парилку следует заходить, обернув голое тело простыней, дабы избежать соприкосновения кожи с горячими поверхностями. Некоторые надевают плавки и купальники, но с точки зрения гигиены — это не приемлемо, а в Финляндии — это моветон. Если же природная скромность или религия не позволяют, то никто не может запретить укутаться в простыню с головы доя пят или посещать сауну в «свой» день — женский или мужской, либо в часы, когда в ней мало посетителей. Максимальное количество времени, которое рекомендуют находиться в сауне — 10 минут. Имеет значение температура нагрева в помещении. Если она достигла 80° и это первый «заход», то через 5 минут сауну лучше покинуть. При 100° следует присесть/прилечь на полок всего минутки на 3, а затем выйти, чтобы охладиться. На голые доски никто не ложится, полок нужно застелить полотенцем.
Максимальное количество времени, которое рекомендуют находиться в сауне — 10 минут. Имеет значение температура нагрева в помещении. Если она достигла 80° и это первый «заход», то через 5 минут сауну лучше покинуть. При 100° следует присесть/прилечь на полок всего минутки на 3, а затем выйти, чтобы охладиться. На голые доски никто не ложится, полок нужно застелить полотенцем. Итак, советы по правильному принятию сауны сводятся к следующему:
Итак, советы по правильному принятию сауны сводятся к следующему:
 Особенно надо выделить присутствие в продукте важных полиненасыщенных кислот омега-3 и омега-6, которые самостоятельно организм не может вырабатывать.
Особенно надо выделить присутствие в продукте важных полиненасыщенных кислот омега-3 и омега-6, которые самостоятельно организм не может вырабатывать. Рыбий жир оказывает положительное воздействие на организм человека.
Рыбий жир оказывает положительное воздействие на организм человека. Поскольку не каждая семья имеет достаточное финансовое обеспечение, позволяющее вводить в еженедельный рацион морскую жирную рыбу, именно приём полезного препарата пополнит детский организм нужными веществами.
Поскольку не каждая семья имеет достаточное финансовое обеспечение, позволяющее вводить в еженедельный рацион морскую жирную рыбу, именно приём полезного препарата пополнит детский организм нужными веществами. Спектр применения препарата достаточно широк.
Спектр применения препарата достаточно широк. В состав рыбьего жира входят антиоксиданты.
В состав рыбьего жира входят антиоксиданты. Рыбий жир в капсулах — более современный продукт.
Рыбий жир в капсулах — более современный продукт. Рыбий жир нужно принимать дозировано.
Рыбий жир нужно принимать дозировано. Рыбий жир — очень полезный продукт для будущих мам.
Рыбий жир — очень полезный продукт для будущих мам. Рыбий жир нужно принимать с осторожностью.
Рыбий жир нужно принимать с осторожностью. Чтобы не нанести вред себе, нельзя превышать рекомендованную дозу.
Чтобы не нанести вред себе, нельзя превышать рекомендованную дозу.






















 Главная особенность рыбьего жира – ускорение сжигания жира. Он способствует уменьшению количества «вредного» холестерина в организме, улучшает работу головного мозга и укрепляет сердечную мышцу.
Главная особенность рыбьего жира – ускорение сжигания жира. Он способствует уменьшению количества «вредного» холестерина в организме, улучшает работу головного мозга и укрепляет сердечную мышцу. Следует понимать, что любое самое полезное вещество в большом количестве принесет только вред организму человека. То же самое касается рыбьего жира. При большом поступлении этого жира в организм увеличивается риск развития кровотечений. Если диабетик будет употреблять более 8 г Омега-3 в сутки, то у него будет повышаться уровень глюкозы на 22%, поэтому в большом количестве жир при диабете не рекомендован.
Следует понимать, что любое самое полезное вещество в большом количестве принесет только вред организму человека. То же самое касается рыбьего жира. При большом поступлении этого жира в организм увеличивается риск развития кровотечений. Если диабетик будет употреблять более 8 г Омега-3 в сутки, то у него будет повышаться уровень глюкозы на 22%, поэтому в большом количестве жир при диабете не рекомендован.