Как укрепить мочевой пузырь — упражнения и рекомендации
Тренировка мочевого пузыря у мужчин и женщин — это хорошая профилактика недержания мочи. Если у пациента слабый мочевой пузырь, к лечению лучше приступить незамедлительно, чтобы не допустить развития необратимых осложнений. Терапия должна быть комплексной и проводиться под контролем специалиста.
Чтобы укрепить мочевой пузырь, нужно сначала разобраться, почему он перестал нормально справляться со своими функциями. Частые мочеиспускания могут беспокоить по следующим причинам:
- Питьевой режим. Причиной частых мочеиспусканий может быть множество. Самые безобидные из них — это употребление большого количество жидкости в день. Сюда относятся жидкие блюда (супы, например), а также фрукты, овощи, соки, чаи и другие напитки.
- Связки.Также частые походы в туалет происходят в случае слабости связочного аппарата.
- Операции. Если у вас ранее были проведены хирургические операции, то и они могут вызвать последующие проблемы.
- Болезни. При воспалительных заболеваниях частое посещение уборной — закономерность.
Упражнения для укрепления мочевого пузыря у мужчин будут эффективны, если проблема вызвана слабостью мышц и связок. В случае с чрезмерным употреблением жидкости ее количество можно просто сократить. В более сложных ситуациях не обойтись без консультации с доктором, который назначает необходимые анализы и исследования.
Упражнения
В середине прошлого века гинеколог по имени Арнольд Кегель предложил упражнения для женщин, которые укрепляют мышцы тазового дна. Но эти не сложные действия оказывают помощь и представителям сильного пола.
Мышцы таза удерживают в правильном положении мочевик, кишечник и влагалище. Упражнения тренируют их, чтобы они могли сжиматься и расслабляться. Они будут полезны не только при недержании мочи, а еще и при недержании каловых масс. Эффективность будет ниже у тех пациентов, которые столкнулись с недержанием мочи при резких непроизвольных движениях (кашле, чихании, смехе).
Для начала вам нужно прочувствовать мышцы тазового дна. С этой целью попробуйте удержать струю мочу в середине акта мочеиспускания. Если у вас получилось, можно приступать к выполнению упражнений. В противном случае необходимо попробовать еще и еще раз, пока вам не удастся их обнаружить.
Тренировка мочевого пузыря у мужчин начинается с полного опустошения органа. Отметим, что упражнения Кегеля не используются во время мочеиспускания, потому что так можно добиться ослабления мышц, влекущее за собой недержание. Кроме того, таким способом можно вызвать инфекционный процесс в мочевыводящей системе.
Техника выполнения
Займите положение лежа на спине. В такой позе вы сможете сильно сокращать нужные мышцы. Сократите их, посчитайте до пяти. Затем расслабьтесь и снова считайте до пяти. Таких подходов нужно сделать четыре-пять.
В следующие разы доведите сжатия и расслабления до десяти секунд каждое движение. Дыхание должно быть обычным, задерживать нельзя. При выполнении сокращений вы должны сконцентрироваться на мышцах тазового дна. Если во время выполнения движений напрягаются еще и другие мышцы — ягодиц, живота, бедер, то это нормально. Цикл описанных выше десяти секундных подходов подходов повторяют трижды в день.
Эффект следует ожидать через пару месяцев. Вы заметите, что позывов меньше и почувствуете, как мышцы укрепились. Главное — регулярно делать упражнения.
Укрепление мочевого пузыря у мужчин при помощи упражнений Кегеля — не единственный способ помощи. Можно попробовать контролировать позывы в туалет. Если вы чувствуете, что нужно совершить акт мочеиспускания, сдержите позыв на некоторое время.
И постепенно увеличивайте этот интервал. Для начала можно попробовать засечь пять минут, затем десять и так далее. Вам нужно добиться как минимум двухчасового перерыва между посещениями уборной.
Рекомендации
Слабый мочевой пузырь лечение у мужчин требует разнообразное — и медикаментозное, и упражнения. Есть еще один вариант. Он предполагает поход в туалет два раза с небольшим интервалом. Если первый раз вы помочились, то через несколько минут снова сходите в туалет. Таким образом вы полностью опорожните мочевик.
Довольно удобно ходить в уборную по расписанию. Если не мочиться очень долго, есть риск возникновения недержания мочи. Нельзя терпеть более четырех часов. В среднем мочиться нужно каждые три часа.
Как укрепить стенки мочевого пузыря мужчине, мы рассмотрели выше. Но не нужно забывать и о количестве выпиваемой жидкости. Очень важно пить в меру. Тогда можно будет и здоровье поддержать, и не волноваться о том, где находится туалет в общественных местах.
Нормы зависят от веса человека. Для мужчин она не превышает трех литров, включая не только напитки, а и любую жидкую пищу. Определить, хватает или нет организму воды, можно по цвету мочи. Чем она светлее, тем лучше. Значит, вы пьете достаточно и обезвоживание вам не грозит.
Питание
Таблетки для укрепления мочевого пузыря у мужчин можно отложить в простых случаях, если пересмотреть свой рацион. Есть группа продуктов, которые приводят к раздражению мочевика.
В основном это кислые, соленые и острые блюда. Газировка, кофе, крепкий чай заставят вас бегать в туалет. Орехи, цитрусовые фрукты, помидоры, молоко также стимулируют мочеотделение.
Очень соленая еда провоцирует сильную жажду, а в результате участится и мочеиспускание.
При избытке в рационе белка также нужно чаще ходить в уборную, потому что организм старается избавиться от продуктов их расщепления.
Диуретики
При проблемах с мочевым пузырем диуретики могут ухудшить ситуацию. Их принцип действия основан на том, что они снижают количество жидкости в крови и тем самым способствует ее выделению. Без диуретиков проще контролировать выделения мочи. Если препараты выписал врач, то самостоятельно их отменять нельзя! Мочегонные препараты используют при лечении диабета несахарного типа и других серьезных заболеваний
Ходить в туалет каждые 3-4 часа считается нормой. Если же приходится посещать уборную чаще, тогда уже есть повод беспокоиться. Особенно если это мешает вам жить нормальной жизнью и прерывает ночной сон.
Если вы исключили причины, связанные с питьевым режимом и питанием, а проблема остается, тогда нужно посетить врача. Он расскажет, как укрепить мышцы мочевого пузыря мужчине, исключив органические нарушения и инфекционные болезни. При нейрогенном мочевике понадобится помощь психотерапевта, а также упражнения, о которых мы говорили выше.
Нужно будет завести дневник и отмечать в нем все свои походы в туалет с описание своих ощущений. При дискомфорте, боли или же окрашивании мочи обязательно обращайтесь к доктору!
Дата обновления: 27.08.2018, дата следующего обновления: 27.08.2021
Как укрепить мочевой пузырь: упражнения и народные средства
 Мочевой пузырь взрослого человека в норме имеет объем около полулитра, но при необходимости может немного растягиваться. При этом частота позывов к выведению мочи увеличивается. При болезнях мочевого пузыря может уменьшаться его объем.
Мочевой пузырь взрослого человека в норме имеет объем около полулитра, но при необходимости может немного растягиваться. При этом частота позывов к выведению мочи увеличивается. При болезнях мочевого пузыря может уменьшаться его объем.
Если возникает воспаление, потребность в мочеиспускании появляется даже при незначительном содержании мочевой жидкости. Итак, как укрепить мочевой пузырь, дабы не было нужды часто бегать в туалет? В первую очередь необходимо выяснить причины уменьшения размеров органа и пройти необходимое лечение, способствующее устранению нарушений мочеиспускания.
Причины нарушений мочеиспускания
Причины развития патологий мочевыделительной системы весьма разнообразны – от переохлаждения до злокачественных новообразований. Но также увеличение частоты мочеиспусканий обусловлено изменениями в теле человека вследствие возраста.
Чаще данная проблема проявляется у пациенток при опущении мочевого пузыря, которое связано со снижением тонуса мышц. Ослабление мышц тазового дна и мочевого пузыря провоцирует непроизвольное выведение мочи при незначительном давлении и напряжении брюшной стенки – при чихании, смехе, кашле. Причинами недержания мочи различной степени, помимо заболевания мочевого пузыря, являются и другие факторы:
Причинами недержания мочи различной степени, помимо заболевания мочевого пузыря, являются и другие факторы:
- осложненные роды;
- последствия цистита;
- пиелонефрит;
- изменение физиологического положения внутренних органов;
- менопауза;
- чрезмерные физические нагрузки;
- переохлаждение.
Также после родов может снизиться тонус мускулатуры органов мочевыделительной системы. На восстановление мышц требуется определенное время. Ускорить процесс можно путем специальных упражнений и употреблением медицинских препаратов.
Симптомы слабого мочевого пузыря
 Одним из самых явных признаков ослабления мускулатуры мочевого пузыря является непроизвольное мочеиспускание. Дополнительными симптомами слабости медики называют признаки, характерные для некоторых заболеваний:
Одним из самых явных признаков ослабления мускулатуры мочевого пузыря является непроизвольное мочеиспускание. Дополнительными симптомами слабости медики называют признаки, характерные для некоторых заболеваний:
- жжение в уретре;
- постоянное ощущение полного мочевого пузыря, сопровождаемое позывами в туалет;
- появление болей при мочеиспускании.
 Данные симптомы помогут определить основное заболевание, а своевременно назначенное лечение быстро устранит неприятные проявления ослабления мышц мочевого пузыря.
Данные симптомы помогут определить основное заболевание, а своевременно назначенное лечение быстро устранит неприятные проявления ослабления мышц мочевого пузыря.
Как укрепить мочевой пузырь
Как помочь при недержании мочи, вызванном соматическими патологиями? Необходимо принять меры для устранения данного симптома. Для этого можно заниматься лечебной гимнастикой, направленной на восстановление тонуса мускулатуры таза и промежности.
Помимо физических упражнений, врачи рекомендуют эффективную медикаментозную терапию, прием витаминных комплексов, соблюдение диеты. Также существует несколько довольно эффективных методов народной медицины.
Медикаментозное лечение
 Медикаменты следует принимать лишь при острой необходимости, только врач должен диагностировать заболевание мочевыводящей системы и назначить курс лечения.
Медикаменты следует принимать лишь при острой необходимости, только врач должен диагностировать заболевание мочевыводящей системы и назначить курс лечения.
Использовать лекарства с целью укрепления мочевого пузыря советуют только тогда, когда другие методы не принесли желаемого результата. К таким препаратам относятся лекарства, содержащие оксибутинин, а также антимускариновые средства.
В состав комплексной терапии могут входить:
- гормональные медикаменты;
- антидепрессанты;
- адренергические средства.
Как укрепить мочевой пузырь женщине? Гормональные препараты могут спровоцировать нарушение менструального цикла или привести к существенным гормональным нарушениям, пациентки отдают предпочтение витаминным комплексам с минералами, специально разработанным упражнениям для тренировки мышц и укрепления сфинктера мочевого пузыря, народным рецептам.
Комплекс упражнений
Укреплению и повышению тонуса мускулатуры мочевого пузыря способствует сочетание нескольких методов. Немаловажной частью этого комплекса является лечебная гимнастика (ЛФК).
Для достижения положительного и быстрого эффекта необходимо регулярно выполнять упражнения для мочевого пузыря. В основе данных упражнений лежит поочередное напряжение/расслабление некоторых групп мышц, в частности промежности. В рамках гимнастики также рекомендуется, сидя на стуле или стоя, делать наклоны вперед.
Укрепление мускулатуры и тренировка мочевого пузыря состоит из упражнений нескольких категорий:
- Быстрое сокращение. Данное упражнение укрепляет мышечные волокна мочевого пузыря, помогает женщинам избавиться от интимных проблем путем укрепления стенок влагалища. Поочередное напряжение и расслабление мышечного аппарата промежности позволяет быстро достичь положительного результата.
- Медленное сокращение мышц промежности позволяет более эффективно тренировать мышечный аппарат. Но при этом следует сократить время проведения упражнений, ведь чрезмерные нагрузки могут вызвать негативные последствия.
- Выталкивающие упражнения для мочевого пузыря. Эти движения имитируют родовые потуги или акт дефекации.
Слабость мочевого пузыря у женщин также хорошо поддается лечению при помощи упражнений с использованием мяча, который необходимо удерживать бедрами или коленями.
Упражнения для укрепления мочевого пузыря для женщин среднего и старшего возраста необходимо дозировать и тщательно отслеживать самочувствие, так как излишние физические нагрузки способны еще больше повредить мышечный аппарат внутренних органов, ткани мочеполовой системы. Выполнять упражнения можно при помощи специального тренажера, который помимо физического, оказывает электростимулирующее воздействие.
Упражнения Кегеля
 С целью укрепления мочевого пузыря медиками рекомендуется выполнять регулярно комплекс упражнений Кегеля. Данная методика эффективна как на первых стадиях недержания, так и в тяжелых случаях.
С целью укрепления мочевого пузыря медиками рекомендуется выполнять регулярно комплекс упражнений Кегеля. Данная методика эффективна как на первых стадиях недержания, так и в тяжелых случаях.
- Первое упражнение – это медленное напряжение ануса, мышц промежности. Состояние напряжения удерживается в течение пары-тройки секунд, после этого можно расслабить мышцы. Достаточно повторять упражнение на протяжении 1 минуты. Его можно делать, стоя на остановке или в лифте, сидя в автомобиле или в офисном кабинете.
- Второе упражнение следует делать в положении лежа, лицом вверх. Ноги поднимаем под прямым углом, сначала левую, потом правую. Далее угол меняется, ноги следует поднимать на 45 градусов от пола. В третий раз ноги поднимаются на 30 градусов по отношению к полу. Приподняв одну ногу, ее следует зафиксировать на 4-5 секунд, опустить и приподнять другую.
- Стоя на коленях, выполняют приседания в правую и левую стороны. Нужно задержаться в приседании на пять секунд, повторить упражнение в каждую сторону 5 раз.
- Стоя, наклоняться вперед, пытаясь коснуться пола руками.
- Лежа лицом вверх, максимально разводить согнутые ноги в стороны, стопы должны быть плотно сомкнуты.
- Приседания с расставленными ногами. Упражнение повторяется около 10 раз.
- Выполняя следующее упражнение, нужно сеть на коврик, ноги вытянуть вперед, руками упереться в колени и, совершая наклоны вперед, скользить руками к пальцам ног. В глубоком наклоне необходимо задержаться на некоторое время и вернуться в изначальное положение. Повтор – 10 раз.
- Зарядка с мячом, лежа лицом вверх. Мяч должен быть хорошо зажат между колен. Приподнимая таз, нужно совершать покачивания вправо и влево, по 8-10 раз в каждую сторону.
- Ходьба с зажатым между бедер мячом в течение нескольких минут.
 Положительный результат будет заметен примерно через месяц при ежедневном выполнении гимнастики. При этом важным фактором является контроль употребления жидкости. Но это не значит, что следует сократить количество выпитой воды за сутки до минимума – это может спровоцировать развитие обезвоживания. Достаточно просто контролировать количество выпитой жидкости и выведенной мочи.
Положительный результат будет заметен примерно через месяц при ежедневном выполнении гимнастики. При этом важным фактором является контроль употребления жидкости. Но это не значит, что следует сократить количество выпитой воды за сутки до минимума – это может спровоцировать развитие обезвоживания. Достаточно просто контролировать количество выпитой жидкости и выведенной мочи.
Народные средства
 Укрепить мышцы мочевого пузыря можно быстрее при сочетании основного лечения с некоторыми народными средствами. Наиболее часто применяются:
Укрепить мышцы мочевого пузыря можно быстрее при сочетании основного лечения с некоторыми народными средствами. Наиболее часто применяются:
- шалфей;
- тысячелистник;
- подорожник;
- лук;
- трава зверобоя;
- наперстянка;
- листья рябины, вербы, ясеня, калины;
- шиповник.
 Приготовление лекарственных средств из растительных ингредиентов требует соблюдения техники и дозировки. Употребление слишком концентрированных отваров трав или превышение рекомендуемой дозы может привести к негативному результату и ухудшению работы мочевого пузыря.
Приготовление лекарственных средств из растительных ингредиентов требует соблюдения техники и дозировки. Употребление слишком концентрированных отваров трав или превышение рекомендуемой дозы может привести к негативному результату и ухудшению работы мочевого пузыря. Терапия народными средствами проводится после консультации с доктором и под его наблюдением. Как приготовить отвары, настои из растений:
Терапия народными средствами проводится после консультации с доктором и под его наблюдением. Как приготовить отвары, настои из растений:
- 10 г высушенных соцветий тысячелистника следует залить стаканом чистой воды и довести до кипения. Отвар настаивается в течение 60 минут, а перед употреблением его нужно процедить. Принимать данное средство нужно трижды в сутки по полстакана (100 г).
- Необходимо подготовить высушенные листья следующих растений: ясень, рябина, вяз, калина. Столовую ложку сбора нужно залить литром кипятка, оставить настаиваться на некоторое время. Принимается средство охлажденным.
- 50 г высушенных листьев шалфея заливается литром горячей воды. Режим приема – 100 г (полстакана) после еды, трижды в сутки.
- Следующее средство готовится на один прием – очищенную половину луковицы просушивают, мелко шинкуют, высыпают в горячую кипяченую воду, тщательно перемешивают. Настой следует выпивать за 1 раз.
- Чай из подорожника. В отличие от предыдущих рецептов, здесь используются свежие листья. Так, один лист заливается кипятком (200 г), настаивается 60 минут.
Дополнительные способы
 Слишком частая потребность в мочеиспускании привносит в распорядок дня значительные коррективы, которые могут помешать привычному ритму жизни. Слабый мышечный аппарат мочевого пузыря может помешать спортивной тренировке, совещанию в офисе, перемещению на общественном транспорте.
Слишком частая потребность в мочеиспускании привносит в распорядок дня значительные коррективы, которые могут помешать привычному ритму жизни. Слабый мышечный аппарат мочевого пузыря может помешать спортивной тренировке, совещанию в офисе, перемещению на общественном транспорте.
Чтобы не пришлось вставать в туалет среди ночи, рекомендуется перед сном съесть столовую ложку меда, что способствует расслаблению мышечных волокон мочевого пузыря. Чтобы уменьшить дискомфорт от симптомов слабого мочевого пузыря, специалисты настоятельно рекомендуют придерживаться нескольких рекомендаций:
Чтобы уменьшить дискомфорт от симптомов слабого мочевого пузыря, специалисты настоятельно рекомендуют придерживаться нескольких рекомендаций:
- снизить физические нагрузки;
- одежда должна быть легкой и удобной;
- поддерживать водный баланс – нужно пить фильтрованную воду или травяные чаи на протяжении всего дня;
- поясницу, ноги следует держать в тепле, не подвергать переохлаждению;
- пользоваться урологическими прокладками, позволяющими устранить неприятный запах мочи и удержать влагу.
Во время проведения лечения постепенно мочевой пузырь укрепляется, частота позывов сокращается. В этом случае можно приступать к тренировке по увеличению временных интервалов между мочеиспусканиями. Но не следует слишком долго терпеть. Сначала достаточно и 5 минут, постепенно этот промежуток увеличивается, что значительно укрепляет мочевой пузырь, его ткани.
Общие рекомендации
 С целью укрепления слабого мочевого пузыря урологи рекомендуют придерживаться диеты, которая способствует нормализации работы мочевыделительной системы. Диета помогает устранить лишний вес, также оказывающий негативное влияние на мочевой пузырь.
С целью укрепления слабого мочевого пузыря урологи рекомендуют придерживаться диеты, которая способствует нормализации работы мочевыделительной системы. Диета помогает устранить лишний вес, также оказывающий негативное влияние на мочевой пузырь.
Чтобы привести в норму мочевой пузырь, необходимо увеличить количество в ежедневном рационе:
- белой рыбы нежирных видов;
- тыквенных семечек;
- травяных чаев.
 Рекомендуется употреблять богатые цинком (Zn) продукты:
Рекомендуется употреблять богатые цинком (Zn) продукты:
- морепродукты;
- семечки подсолнуха;
- различные злаки;
- красную рыбу.
 Обеспечение организма витаминами стоит не на последнем месте, и лучше их получать из натуральных продуктов:
Обеспечение организма витаминами стоит не на последнем месте, и лучше их получать из натуральных продуктов:
- различных орехов;
- масла из пшеницы;
- зеленых овощей.
 Повседневное питание следует организовать таким образом, чтобы свести к минимуму употребление блюд, содержащих специи, так как пряности и приправы оказывают на организм человека мочегонное действие.
Повседневное питание следует организовать таким образом, чтобы свести к минимуму употребление блюд, содержащих специи, так как пряности и приправы оказывают на организм человека мочегонное действие. Крайне желательно отказаться от некоторых продуктов, напитков:
Крайне желательно отказаться от некоторых продуктов, напитков:
- кофе;
- алкоголь;
- свежий сельдерей;
- спаржа;
- газированные напитки;
- арбуз;
- виноград.
 Если учащенное мочеиспускание связано с оперативным вмешательством, нюансы диеты следует обговорить с лечащим доктором. Соблюдать диету рекомендуется до тех пор, пока не будет достигнут ожидаемый результат и не наступит заметное улучшение состояния.
Если учащенное мочеиспускание связано с оперативным вмешательством, нюансы диеты следует обговорить с лечащим доктором. Соблюдать диету рекомендуется до тех пор, пока не будет достигнут ожидаемый результат и не наступит заметное улучшение состояния.
Специалисты по лечебной гимнастике советуют обратить внимание на йогические асаны, которые также способны укрепить мочевой пузырь и избавить от необходимости часто ходить в туалет. Но данный вид упражнений также нуждается в контроле профессионала. Первые занятия лучше проводить под руководством мастера по йоге.
упражнения Кегеля и другие виды тренировки
Физические нагрузки – благо и необходимость для человека: еще древние мудрецы сказали, что движение – это жизнь. Так, есть упражнения, улучшающие работу сердечно-сосудистой системы (это всем знакомые ходьба, бег, прыжки, плавание, езда на велосипеде), увеличивающие объем легких (дыхательная гимнастика). Специальные тренировки в лечебно-профилактических целях разработаны и для мочевого пузыря и мышц тазового дна. Многим пациентам с расстройствами мочеполовой сферы регулярное выполнение рекомендованных доктором упражнений помогает улучшить самочувствие и обрести привычное качество жизни. Подробнее о фитнесе для деликатных мышц читайте далее.
Предназначение мочевого пузыря и мышц тазового дна
10 интересных фактов о мочевом пузыре
Как понять, что мочевой пузырь в норме? Какие еда и напитки для него полезны, а какие нет? Нескучные ответы на эти и другие вопросы по теме читайте далее.

Вера Шибаева
Читать далее
Мочевой пузырь – полый мышечный орган, предназначенный для накопления, удержания и выведения мочи. Его объем у взрослого человека в зависимости от пола и возраста варьируется от 250 до 400–500 мл.Если мочевой пузырь напоминает чашу, то мышцы тазового дна выглядят как гамак. Они поддерживают органы малого таза (мочевой пузырь, мочеиспускательный канал, прямую кишку, матку и яичники у женщин, простату у мужчин) и отвечают в том числе за удержание мочи.
Когда мочевому пузырю требуются тренировки?
Одна из причин начать тренировки мочевого пузыря – диагноз «синдром гиперактивного мочевого пузыря (ГМП)». В числе симптомов этого достаточно дискомфортного состояния – частые мочеиспускания (более 8 раз в сутки). Лечение синдрома ГМП сочетает в себе лекарственную терапию и выполнение упражнений для регуляции работы мочевого пузыря.
Когда мышцам тазового дна требуются тренировки?
Мышцы тазового дна, как и любые мышцы организма, могут ослабевать, и тогда появляются симптомы неудержания и недержания мочи. Это не одно и то же! Поясним: недержание – это непроизвольное выделение мочи без позыва, а при неудержании позыв выражен, но попытка удержать мочу, чтобы дойти, например, до туалетной комнаты, не удается.
Тренировать мышцы тазового дна мужчинам и женщинам рекомендуется при имеющихся симптомах недержания мочи, после перенесенных операций в брюшной полости и при ожирении, а представительницам прекрасного пола, кроме того, до и после родов (в том числе после кесарева сечения) и после наступления менопаузы.
Как тренировать мочевой пузырь
Цистит или гиперактивный мочевой пузырь? 6 отличий
Пациент может путать мочеполовые расстройства, которые требуют разного подхода к лечению.

Вера Шибаева
Читать далее
Базовая рекомендация, которую врачи-урологи дают пациентам, такова – вести в течение 3-х дней дневник мочеиспусканий. Необходимо отмечать в анкете самонаблюдения время мочеиспускания, его примерный объем в миллилитрах, наличие или отсутствие ургентных (нестерпимых, внезапных, неотложных) позывов и случаев недержания мочи. Записи помогут увидеть, каков средний интервал между посещениями туалета по малой нужде, и понять, есть ли повод для беспокойства. Рекомендуемый перерыв между мочеиспусканиями днем должен составлять 2,5–3 часа, не более и не менее. Если же позывы к мочеиспусканию наступают чаще, нужно запастись терпением и постепенно довести периоды между удовлетворениями малой нужды до рекомендуемых 2,5–3 часов. При этом не следует ограничивать привычный объем потребляемой с напитками и блюдами жидкости. Регулярная тренировка «выносливости» мочевого пузыря подобным образом может дать первые результаты несколько месяцев спустя – не стоит ждать грандиозного эффекта после недели самоконтроля за деликатным процессом.Как тренировать мышцы тазового дна
На состояние мышц тазового дна, во-первых, благотворно влияют общефизические упражнения, которые укрепляют мышцы передней брюшной стенки, спины и ягодиц. Это махи и подъемы ног, скручивания, стойки с упором на ладони и стопы, как при отжиманиях (так называемая планка), упражнения для пресса, а также знакомые с уроков школьной физкультуры прогибы позвоночника – «мостик» и «коробочка», которые не только развивают гибкость и улучшают фигуру и осанку, но и тонизируют состояние внутренних органов. Виды и последовательность упражнений, частоту выполняемых подходов, длительность тренировки, количество занятий в неделю и другие вопросы лечебно-оздоровительной нагрузки следует обсудить с лечащим врачом.
Во-вторых, разработана специальная методика тренировки деликатных мышц – упражнения Кегеля. Их автор – американский гинеколог Арнольд Кегель, который еще в 1948 году предложил лечить недержание мочи у женщин нехирургическим путем, с помощью физической нагрузки, укрепляющей мышцы тазового дна (их иногда даже называют «мышцами Кегеля»).
Как выполнять упражнения Кегеля
Перед тренировкой необходимо опорожнить мочевой пузырь. Начинается цикл упражнений с медленного сжатия мышц таза, как будто для остановки мочеиспускания. Напряжение мышц следует удерживать, медленно досчитав до трех, затем расслабиться и повторить упражнение.
Вторая часть тренировки – сокращения. Необходимо напрячь и расслабить мышцы таза, ускоряя темп сжатия-расслабления при каждом повторе. В завершение выполняются выталкивающие движения, похожие на потуги, словно есть потребность выделить остаток мочи.
Сколько раз надо делать упражнения Кегеля? В идеале – 5 раз в день. Начинать следует с 10 подходов на каждое упражнение, затем увеличивать нагрузку, прибавляя каждую неделю по 5 подходов. По мнению урологов, превосходного результата добиваются те пациенты, которые смогли довести уровень тренировок от минимального (10 подходов) до максимального (150 подходов на каждое упражнение!).
Польза тренировок мочевого пузыря и мышц тазового дна
Регулярный фитнес для деликатных мышц полезен не только тем, что способствует уменьшению или полному исчезновению симптомов недержания мочи, профилактике других урологических и гинекологических заболеваний. Приятный «побочный эффект» тренировок – улучшение качества сексуальной жизни. Однако, как и любая другая физическая активность, упражнения для мочевого пузыря и мышц тазового дна могут иметь противопоказания, поэтому перед началом тренировок желательна консультация специалиста.
Будьте в тонусе!
СТАТЬЯ НОСИТ ОЗНАКОМИТЕЛЬНЫЙ ХАРАКТЕР. ПО ВСЕМ ВОПРОСАМ, КАСАЮЩИМСЯ ВАШЕГО ЗДОРОВЬЯ, ОБРАЩАЙТЕСЬ, ПОЖАЛУЙСТА, К ЛЕЧАЩЕМУ ВРАЧУ.
Как укрепить мочевой пузырь у мужчин — Почки
 Слабый мочевой пузырь является деликатной проблемой для женщины, ведь это ничто другое, как недержание мочи. Многие предпочитают умалчивать и не жаловаться даже своим близким. Это неправильная тактика, ведь когда болезнь переходит в хроническую стадию, ее гораздо труднее вылечить.
Слабый мочевой пузырь является деликатной проблемой для женщины, ведь это ничто другое, как недержание мочи. Многие предпочитают умалчивать и не жаловаться даже своим близким. Это неправильная тактика, ведь когда болезнь переходит в хроническую стадию, ее гораздо труднее вылечить.
Опытный уролог сможет помочь избавиться раз и навсегда от этого недуга. Слабый мочевой пузырь может быть результатом травмирования или склерозирования наружного сфинктера мочевого пузыря, а также опухолей доброкачественной или злокачественной этиологии.
Страдают данной болезнью и мужчины и женщины, но по результатам статистики 70% из всех случаев болезни относятся к женской половине человечества.
Что вызывает слабость мочевого пузыря?
При нормальном физиологическом ритме и абсолютно здоровом мочевом пузыре, моча накапливается в определенном объеме. Чувствительные окончания рецепторной системы мышечного слоя, слизистой пузыря и сфинктера передают сигналы в сторону центральной нервной системы (ЦНС). Обратная реакция ЦНС — это тяжесть в зоне проекции мочевого пузыря, то есть появляется давление в малом тазу. Опорожнение от жидкости происходит посредством сокращения мышечного слоя пузыря и расслабление мускул сфинктера. После мочеиспускания сокращения прекращаются, а сфинктер принимает инициальную позицию, плотно закрывая просвет мочеиспускательного канала.
Слабый мочевой пузырь у женщин характеризуется поврежденной функцией закрытия сфинктера, поэтому при малейшем наполнении пузыря и малой физической нагрузке происходит «мочеизвержение».
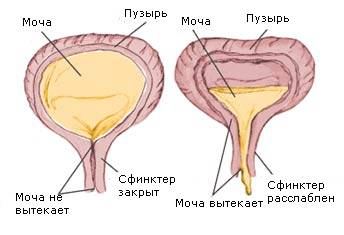 Причины, вызывающие слабость:
Причины, вызывающие слабость:
- наследственные факторы;
- возрастные изменения структуры мочевого пузыря;
- аномалии развития мочеполовой системы;
- воспалительно-инфекционные заболевания;
- отравление ядохимикатами;
- беременность;
- роды;
- операции на мочеполовую систему;
- хронический цистит;
- онкологические болезни;
- полипоз мочевого пузыря;
- нарушение иннервации органов малого таза;
- туберкулез;
- травмы в области малого таза с привлечением мочеполовых органов.
Тяжелые роды крупного плода или его неправильное предлежание ведут к травмированию мочевого пузыря, мочевыводящего канала и наружного сфинктера. Это происходит за счет сильного и длительного надавливания на данные органы. Мышечный тонус ослабевает, воспаляется и не восстанавливается, если не принимать соответствующие меры.
Что касается климактерических изменений, то в данном случае происходит гипертрофия мочеполовых органов, детрузор остается полуоткрытым и моча под малым напряжением протекает наружу или свободно беспрепятственно выходит из незакрытого до конца пузыря.
Симптоматика слабости мочевого пузыря
Первым самым важным, симптомом является частое, скудное и безболезненное опорожнение мочевого пузыря. Вторым симптомом слабости является чувство постоянно переполненного пузыря.

Хроническая слабость характеризуется непроизвольным мочеиспусканием во время кашля, чихания, прыжка, бега, страха или смеха. Как правило, временно проходит, а при инфекционных заболеваниях слабость сфинктера возвращается в острой фазе.
Цистит и резкое переохлаждение организма сопровождается слабостью, которая проходит после лечебной терапии антибиотиками и нестероидными препаратами.
Важно! После перенесенной воспалительно-инфекционной болезни мочевого пузыря, а также при частых ОРВИ, слабость сфинктера мочевого канала может сохраняться до конца жизни, поэтому необходимо провести полный курс лечения в урологическом отделении под наблюдением врача.
Лечение слабого мочевого пузыря у женщин
Недуг приносит кучу неприятностей, особенно, это касается работающей женщины, которая постоянно на виду у общества. Частое отлучение в туалет может грозить увольнением. Плюс к этому мысли будут постоянно направлены в сторону мочевыделительной системы.
Сексуальная жизнь при этом страдает вдвойне, то есть женщины отказываются от половых актов из-за свободного мочеиспускания и боязни опозориться перед партнером, даже если во время секса прокапало пару капель мочи. Поэтому с обращением к врачу не стоит медлить, ведь только проведя полное обследование, он сможет подсказать как укрепить мочевой пузырь.
Лечение проводится исключительно с индивидуальным подходом. Курс лечения включает антибактериальную терапию, лечебную физкультуру, а также на стационарном лечении часто назначается массаж мочевого пузыря.
Есть ли способы помочь себе самостоятельно?
Укрепляющий подход возможен в помощь терапии, назначенной врачом-урологом. В основном он состоит из следующих рекомендаций:

Пересмотреть рацион
Необходимо употреблять меньше мясных продуктов, не злоупотреблять жареным, жирным и острым. Из напитков рекомендуется негазированные натуральные напитки, важно отказаться от крепкого чая и кофе. В день можно употреблять до 5 г поваренной соли.
Включать в меню морепродукты, рыбу и орешки (грецкие, лесные и кедровые), а также семечки тыквенные и подсолнечные. Каждый день кушать по 100 г недоваренного риса и проросшей пшеницы. Отвары и свежие чаи из мелиссы, зверобоя и мяты помогут улучшить работу мочеполовой системы. Отвары — это стойкое укрепление мышц мочевого пузыря и сфинктера.
Регулировать употребление жидкости до 1,5 л в сутки. Стараться на работе не пить много чая или соков.
Выполнять упражнения для укрепления мышц таза
Постоянные укрепляющие упражнения для мускулатуры малого таза и мочевого пузыря улучшит физиологическую работу сфинктера.

Рекомендуются основные упражнения:
- Синхронное напряжение мышц мочеполовой системы: напрячь мускулатуру и держать ее около 5 секунд, потом расслабить и повторять до 40 раз. Данное упражнение повторять по 20 раз в день.
- Укрепление мышц пузыря под нагрузкой: лежа в горизонтальной позиции поднимать обе ноги верх и опускать вниз по 40-50 раз. Данное упражнение повторять по 5 раз в день.
- Комплексное укрепление мышц живота и малого таза: синхронное сокращение прямых мышц живота и малого таза. Выполняется по 50-100 сокращений в любой позиции тела (лежа, сидя или стоя).
- Тренировка сократительной функции сфинктера: сокращаем только наружный сфинктер мочевого пузыря. Упражнения повторяем до 50 раз по 10-20 раз за сутки.
Если вы заняты на работе, то данные упражнения можно выполнить дробно, то есть, разделить их на две части, выполнять утром и вечером.
Важно! Если была проведена операция на мочевом пузыре, прежде чем заниматься укрепляющими упражнениями необходимо обязательно проконсультироваться с лечащим врачом.
При слабости мочевого пузыря рекомендуется использовать прокладки урологического предназначения. Их важно часто менять, чтобы исключить воспалительные процессы. Для благоприятного исхода болезни рекомендуется своевременно пройти лабораторные и инструментальные исследования, а также полный курс медикаментозной терапии.
boleznipochek.ru
Мочевой пузырь – это полый мышечный орган, который располагается в малом тазу.
нем накапливается моча, которая вытекает от почек, при наполнении пузыря человек испытывает позыв к мочеиспусканию, таким образом, моча периодически выводится через мочеиспускательный канал. В мочевом пузыре у каждого человека может содержаться до 0,5 л мочи, однако его стенки могут растягиваться. Если у человека слабый мочевой пузырь, то его, наверняка, интересует вышеуказанный вопрос — как укрепить мочевой пузырь с помощью народной медицины?
Народная медицина мочевой пузырь и почки
Лечение народными средствами практически любого заболевания довольно эффективно. Можно успешно лечить цистит, пиелонефрит и другие заболевания органов мочеполовой системы. Пиелонефрит – это воспалительный процесс, который протекает в почках, цистит же – воспалительное заболевания мочевого пузыря. Существует множество рецептов, используя которые вы сможете поправить свое здоровье за очень короткое время.
Рецепты
Рута и полынь против воспалительных процессов в мочевом пузыре и в почках.
Вам потребуется около 2-х частей травы под названием полынь и 1 часть руты душистой. Смешайте, 1 чайную ложку полученной смеси залейте 1 стаканом кипяченой воды. Пусть полученный отвар настоится в течение часа, затем процедите. Принимать следует данный настой по четверти стакана вечером и утром, курс лечения народной медициной составляет приблизительно 10 дней, потом сделайте перерыв на 2 дня и снова повторите курс лечения.
Согласно предоставленным данным, если правильно провести курс лечения, то болезнь не вернется.
Шалфей и цикорий против воспаления мочевого пузыря.
Вам потребуется около 100 грамм шалфея и цикория соответственно, смешайте ингредиенты. Заранее заварите около 3-х столовых ложек полученного сырья с помощью 3-х стаканов кипятка в термосе. Настой должен быть готов к употреблению уже утром, вам следует его тщательно процедить и употреблять ¾ стакана приблизительно 4 раза в день, принимать отвар следует за полчаса до приема пищи. Курс лечения народным средством составляет 3 месяца.
Рецепты с молоком против заболеваний мочевого пузыря.
— Вам потребуется стакан парного молока, добавьте туда 0,5 чайной ложки соды и выпейте. Приблизительно потребуется 6 стаканов такого напитка, чтобы выздороветь. Когда появляются первые симптомы воспаления мочевого пузыря, следует начать прием такого молока на ночь, утром подобные симптомы должны исчезнуть.
— Одним из самых эффективных мочегонных народных средств для лечения почек и укрепления мочевого пузыря считается пол стакана свежего молока смешанного со стаканом воды. Если болезнь протекает в почках, то заболевшему человеку следует принимать свежее молоко со спелой хурмой и с грецкими орехами.
— Вам понадобиться 1 литр свежего молока, вылейте его в чистое ведро, добавьте туда 1 столовую ложку пищевой соды. Сначала пар от полученной смеси должен быть обжигающим, потом, когда он немного поостынет, больному следует сеть на это ведро и укутаться теплым пледом.
Укрепление мочевого пузыря: способы
Тем людям, которые страдают гиперактивностью мочевого пузыря (сильные, частые и внезапные мочеиспускания) необходимо именно это. Такие позывы могут ощущаться даже при небольшом количестве накопившейся в мочевом пузыре жидкости. При такого рода гиперактивности человек не успевает дойти до туалета и в результате этого происходят бесконтрольные мочеиспускания.
Первое что нужно делать — это четко установить график похода в туалет. Например, каждые два часа даже если есть позывы. Такую процедуру называют тренировочной. Она помогает восстановить утраченный контроль над мочевым пузырем.
Далее укрепление мочевого пузыря предполагает делать специальные упражнения. Они получили название Кегеля. При таких упражнениях укрепляются мышцы тазового дна, которые управляют потоком мочи. Благодаря ним можно устранить много проблем, которые связаны с функциями мочевого пузыря. Упражнения для укрепления мочевого пузыря и мышц тазового дна очень полезны. Они предотвращают проникновение мочи в уретру, способствуют максимально увеличить уретральное давление. Благодаря этому снижается недержание мочи. Есть и иные способы, которые можно проводить в домашних условиях.
Как укрепить мочевой пузырь с помощью традиционной медицины
Укрепление мочевого пузыря проходит и с использованием специальных медикаментов. Но чаще всего к медикаментозному лечению прибегают только в случае, если уже все методы были испробованы и никакие тренировки не помогли. Хирургическое вмешательство в таком случае не используется.
В наше время используются всевозможные препараты, чтобы улучшить состояние больного. Многие из них обладают антимускариновой активностью. Самые распространенные из них — оксибутинина хлорид. Он оказывает антимускариновое, антиспазматическое и антимускариновое действие.
Кому требуется укрепление мочевого пузыря
Больные со слабым мочевым пузырем жалуются на неконтролируемые мочеиспускания, на недержание мочи при напряжениях мышц живота. Выделяется две основные группы этого заболевания. Первая – у больного происходит мочеиспускание, которое не сопровождается предварительными позывами. В эту группу чаще всего входят молодые люди и дети.
Вторая группа включает в себя больных, мышцы мочевого пузыря которых создают настолько большое давление, что человек становится не в состоянии сдерживать позыв. К этой категории относятся больные циститом. Это воспалительное заболевание может возникнуть по нескольким причинам. Поскольку мочевой пузырь связан с кишечником, то цистит может возникнуть в результате воспаления кишечника. Также причиной могут стать общие инфекционные заболевания: грипп, фурункулез, тонзиллит, гайморит, болезнетворные бактерии попадают в мочевой пузырь вместе с кровью. Возбудителями цистита могут стать кишечная палочка, стафилококк, протей, трихомонады.
Как укрепить мочевой пузырь с помощью народной медицины
Понять, как укрепить мочевой пузырь, можно с использованием средств народной медицины и специальной гимнастике. Можно принимать ванну с полевыми цветами, действие такой ванны направлено на улучшение кровообращения в мочевом пузыре. Полкилограмма полевых цветов варить в пяти литрах воды на медленном огне в течение двадцати минут, затем дайте настояться около часа, и пропустите чрез марлю или сито, чтоб цветки отделились от настоя. Вылить отвар в приготовленную горячую ванну, находитесь в ней по полчаса каждый день.
При слабом мочевом пузыре лучше избегать мочегонных напитков. Не употребляйте спиртное, кофе и кофеиносодержащие напитки, лучше всего при этом заболевании пить фруктовый чай и негазированную минеральную воду.
Отказаться от напитков, которые содержат кофеин, от газированной воды. Не пить жидкость именно перед сном.
При мочеиспускании старайтесь максимально освободить свой мочевой пузырь от жидкости, которая в нем накопилась. Потом нужно расслабиться на несколько секунд и повторить попытку снова. Такой способ рекомендуется применять на практике постоянно. Если же до туалета добежать, например, ночью, человек не успевает, то лучше будет, если рядом с кроватью будет установлен «специальный туалет».
www.astromeridian.ru
2 Слабый мочевой пузырь у женщин и мужчин: эффективное лечение народными средствами
Из-за ослабленных мышц пузыря произвольные выделения мочи становятся частым явлением. Справиться с ситуацией и улучшить собственное самочувствие можно, благодаря народным рецептам и применению различных природных средств для устранения болезненных ощущений, дискомфорта, а также борьбы с воспалительным процессом.
Наиболее популярными рецептами являются следующие:
- настой из высушенных семян укропа. Столовая ложка семян заливается стаканом кипятка и накрывается плотной крышкой. Когда настой остынет до теплого приятного состояния, его полностью выпивают. Первую неделю настой рекомендуется пить ежедневно. Начиная со второй недели терапии, напиток употребляют через сутки в течение месяца;
- клюквенный морс. Включать в рацион клюквенный морс особенно важно людям, страдающим хроническим циститом. Этот полезный напиток обладает противовоспалительным действием, а также способствует укреплению защитных функций организма;
- луковая кашица. Луковицу среднего размера очистить от шелухи, помыть и тщательно высушить бумажным полотенцем. Луковицу измельчить в блендере в кашицу и залить ее 250мл горячей воды. Кода температура получившейся смеси будет комфортной, ее следует выпить. Употреблять такой состав следует ежедневно в течение недели. Опыт многих пациентов показывает, что данное средство помогает избавиться от недержания на долгое время;
- кукурузные волокна. Небольшое количество волокон заливают 200 мл кипятка, накрывают крышкой и ставят настаиваться на ночь. Утром полученный настой процеживают и немного подогревают. Употреблять рекомендуется именно в утреннее время. Напиток способствует промыванию органов мочевыделительной системы;
- чай из вишневых веточек молодого дерева. В сочетании с медом чай способствует устранению такой проблемы, как частые позывы к мочеиспусканию;
- цветки тысячелистника. 2 ч. л. высушенных цветков помещают в эмалированную кастрюлю и заливают стаканом чистой воды. Смесь доводят до кипения и оставляют на огне еще на 5 минут, после чего кипящий отвар убирают с плиты и оставляют настаиваться еще на 1 час. Готовый напиток процеживают и принимают 3 раза в день по ½ стакана;
- свежие листья подорожника тщательно моют, заливают кипятком (250 мл) и оставляют настаиваться в течение часа. Готовый настой процеживают и пьют по столовой ложке трижды в сутки;
- сушеные ягоды шиповника. Сырье для отвара можно приобрести аптеке. Отвар готовится в соответствии с инструкцией на упаковке. Процеженный и остывший отвар пьют по стакану два раза в день. Шиповник является отличным источником витамина С, он укрепляет иммунитет и повышает его защитные свойства;
- настой репешка. Растение репешок помогает справиться с недержанием мочи в ночное время. Для приготовления настоя 15 г сухого сырья необходимо залить стаканом кипятка. После остывания напиток процеживают и пьют по ¼ стакана с чайной ложкой меда 4 раза в день;
- трава шалфея. Настой из шалфея помогает быстро избавиться от неприятных, дискомфортных ощущений и успокоить раздраженный мочевой пузырь. 50 г сухого сырья необходимо залить литром кипятка и настаивать в течение 60 минут. Для этой цели лучше всего воспользоваться термосом.
Во время лечения и после выздоровления пациенту рекомендуется избегать поднятия тяжестей и выполнения физически тяжелой работы. Чтобы предотвратить переохлаждение организма с последующим развитием воспалительных процессов, следует одеваться по погоде, а также держать поясницу и ноги в тепле. Регулярное употребление различных мочегонных настоев поможет поддерживать органы мочевыделительной системы в превосходном состоянии. При отсутствии времени или возможности заниматься приготовлением настоев и отваров достаточно употреблять по чайной ложке домашнего меда перед сном. Это отличный эффективный метод, как укрепить мочевой пузырь у женщин и мужчин.
Все описанные выше народные средства помогли многим людям восстановить нормальную работу мочевика и органов мочевыделительной системы в целом. Кроме употребления настоев и отваров следует выполнять упражнения для подкачки мышечных тканей пузыря.
pochke.ru
К Ак только речь заходит о способах борьбы с этим нарушением, неизбежно вспоминают д-ра Кегеля. Арнольд Кегель — врач, разработавший систему несложных упражнений для укрепления мышц, удерживающих мочу в мочевом пузыре. Упражнения Кегеля не панацея, но людям, страдающим легкими формами недержания, они помогают полностью избавиться от этого досадного расстройства. Тот, кто ему подвержен, всегда должен строго следить за тем, что и когда он пьет, какие лекарства принимает и даже сколько времени проводит в ванне.
Срочные меры
Если вы внезапно почувствовали позыв к мочеиспусканию, Сядьте на стул и потрите правую лодыжку о переднюю часть левой голени (или наоборот). Проводя лодыжкой по голени, старайтесь все время прижимать ее к ноге с одинаковой силой. Во время этой процедуры происходит сдавливание сенсорного поясничного нерва (Ь5), ответственного за позывы к мочеиспусканию, что приводит к подавлению сокращений стенок мочевого пузыря.
Упражнение номер один
« Регулярно выполняйте упражнения Кегеля: Они укрепляют мышцы тазового дна, соединяющие кости таза с позвоночником и поддерживающие мочевой пузырь.
Чтобы почувствовать их, сделайте паузу во время мочеиспускания (искусственное прерывание мочеиспускания вредно для мочевого пузыря, поэтому постарайтесь нащупать нужные мышцы с первого же раза). На укрепление мышц, которые вам пришлось для этого напрячь, и рассчитано основное упражнение Кегеля.
Напрягите мышцы промежности на 1—2 секунды, а затем расслабьте их. Выполняйте по 10 упражнений от трех до пяти раз в день.
Заниматься такой внутренней гимнастикой можно незаметно для других — в магазине, метро и автобусе, в душе, у экрана телевизора и т. д.
Когда мышцы тазового дна достаточно окрепнут, удерживайте их в сокращенном состоянии в течение 5 секунд. Постепенно доведите это время до 15 секунд.
Если вы чувствуете приближение приступа смеха, кашля либо чихания или вам нужно сделать физическое усилие, вызывающее напряжение мышц живота, Быстро выполните упражнение Кегеля: Это поможет предотвратить непроизвольное выделение мочи.
Наука пить
Если вы страдаете недержанием с внезапными позывами к мочеиспусканию, Прекратите пить кофеинсодержащие напитки Или пейте их поменьше.
Кофеин оказывает мочегонное действие, т. е.
усиливает выработку мочи в организме. Кроме того, он провоцирует сокращение мышц мочевого пузыря, вызывающее непроизвольное выделение мочи.
Постарайтесь не потреблять более 200 мг кофеина в день. Это чуть меньше, чем содержится в двух чашках кофе.
Сократите потребление алкоголя. Как и кофеин, он усиливает выработку мочи. Выпивайте в день не более бутылки пива, бокала вина или коктейля.
Не выходите из дома, испытывая жажду, Пытаясь тем самым приостановить выработку мочи. Это может привести к обезвоживанию организма (особенно у пожилых людей). Кроме того, уменьшение количества мочи повышает риск образования почечных камней.
Избегайте пищевых раздражителей
Исключите из рациона Клубнику, ревень И Шпинат: Эти продукты богаты оксалатами — соединениями, раздражающими мочевой пузырь. Не употребляйте Искусственные подслащивающие вещества И Пищевые красители. Они тоже могут раздражать мочевой пузырь.
Установите график
Если вы страдаете недержанием с внезапными позывами к мочеиспусканию, Опорожняйте мочевой пузырь каждые три часа, Хотите вы того или нет. Установите будильник на наручных часах или напоминание на мобильном телефоне. Некоторые в будничной суматохе просто не могут осознать, что их мочевой пузырь переполнен.
Мочеиспускание по часам помогает преодолеть и эту проблему. Три часа — слишком долго? Справляйте малую нужду в начале каждого часа. Через каждые несколько дней старайтесь продержаться на несколько минут дольше.
В конце концов вам наверняка удастся увеличить интервалы между мочеиспусканиями до 3 часов.
Здесь спешить не нужно
Оказавшись в туалете, Не торопитесь опорожнять мочевой пузырь. Женщинам советуем после мочеиспускания какое-то время посидеть на унитазе и подождать, пока не выделится вся моча.
Затем подождать еще немного — пока не сократятся мышцы перегородки, отделяющей мочевой пузырь от влагалища; это приведет к выделению дополнительного количества мочи. Мужчинам советуем какое-то время спокойно постоять после мочеиспускания, расслабиться и подождать, не последует ли продолжение. У некоторых мужчин мочевой пузырь освобождается более полно, если они справляют малую нужду сидя на унитазе.
В любом случае полное опорожнение мочевого пузыря позволит избежать неприятных случайностей.
Только для женщин
ж Если вы страдаете недержанием, связанным с напряжением, Введите во влагалище гигиенический тампон. Он будет давить на мочеиспускательный канал, и его просвет закроется.
Чтобы легче ввести тампон, слегка смочите его водой. Не забудьте удалить его перед сном.
Если непроизвольное выделение мочи обычно возникает в результате физических упражнений, используйте тампон только во время тренировок. Еще один рецепт: попробуйте «силовые упражнения с отягощением» Для мышц влагалища.
В качестве «отягощения» используют конусовидные приспособления различных размеров, которые продаются в специализированных магазинах.
Немного физкультуры
Лишний жир повышает внутрибрюшное давление, а значит, и давление на мочевой пузырь. Освободиться от него помогут Физические упражнения И Надлежащая диета.
humam.ru
Что делать если слабый мочевой пузырь. Как укрепить мочевой пузырь. Лечение народными средствами
Причины, которые способствуют ослаблению мочевого пузыря, многообразны. Чаще данный недуг встречается у представительниц слабого пола, причем в зрелом и пожилом возрасте. Во многом это объясняется физиологическими особенностями. Недержание само по себе не является болезнью, но указывает на определенные патологические процессы. Иногда достаточно просто устранить основную болезнь, чтобы избавиться от неприятных симптомов. В любом случае следует уделить внимание мочевыделительной системе и начать укрепление ослабленных мышц.
Поскольку мочевой пузырь является мышечным органом, то нарушения в его работе чаще всего вызваны общим ослаблением.
Привести к недержанию могут следующие причины:
- переохлаждение;
- родовые травмы;
- опущение внутренних органов;
- высокие физические нагрузки;
- хронический цистит;
- гормональные изменения в период менопаузы;
- прогрессирующий пиелонефрит.
Снижению мышечного тонуса у женщин в большей степени способствуют беременность и роды, которые значительно повышают риск развития инфекционных заболеваний и приводят к растяжению тканей промежности.
Высокая уязвимость женской мочевыделительной сферы объясняется короткой уретрой. Именно поэтому представительницам слабого пола следует уделять особое внимание одежде в зимний период, избегать переохлаждений и сквозняков. Все это может привести не только к недержанию, но и серьезным заболеваниям почек и мочевыводящих путей.
После наступления климакса уровень эстрогена в женском организме резко падает. Это приводит к снижению тонуса мышц и нарушению работы сфинктера. Повреждение нервов, отвечающих за сокращение мышечной ткани, также может стать причиной недержания у женщин.
Слабый мочевой пузырь доставляет немало эстетических проблем представительницам слабого пола. Однако это не повод отказываться от физических упражнений, более того, умеренные нагрузки помогут избавиться от недуга.
Признаки дисфункции мочевого пузыря
Основным признаком ослабления мышц является непроизвольное мочеиспускание. О заболевании мочевыделительной системы свидетельствуют частые позывы, чувство жжения, ощущение переполненного мочевого пузыря. Упражнения для повышения мышечного тонуса помогут уменьшить неприятные симптомы, однако, без полного обследования назначить оптимальную схему лечения нельзя.
Наличие инфекций и иных заболеваний может значительно усилить симптоматику и сделать мочеиспускание болезненным. При появлении неприятных ощущений при мочеиспускании или кровянистых выделений в моче следует незамедлительно обратиться к врачу.
Лечебная гимнастика — отличное дополнение к комплексной терапии
Чтобы укрепить мочевой пузырь, необходимо ежедневно выполнять простые тренировки, направленные на восстановление естественных функций ослабленного органа. Наибольшей популярностью пользуются упражнения, предусматривающие попеременное напряжение и расслабление мышц промежности. Женщины также могут делать наклоны вперед из положения сидя или стоя. Эффективность продемонстрировали тренировки с мячом, который следует удерживать между коленями или плотно сжимать бедрами.
Для тренировки мышц тазового дна показаны следующие упражнения:
- Выталкивания . Представляют собой короткую серию выталкивающих движений, напоминающих напряжение при дефекации или потуг во время родов.
- Быстрые сокращения . Укрепляют не только ослабленный орган, но и стенки влагалища, что снижает вероятность возникновения проблем в интимной сфере у женщин.
- Медленные сокращения . Направлены на более качественную мышечную проработку. Во время тренировок важно не перенапрягаться, иначе это может привести к обратному эффекту.
Такая гимнастика будет особенно полезна при первых признаках расстройства. Ее можно рекомендовать в качестве профилактики мочеполовых расстройств всем представительницам слабого пола. Пожилым женщинам интенсивные нагрузки могут навредить. Им будут полезны занятия с использованием аппарата, фиксирующего мышечный тонус. При отсутствии необходимого напряжения во время тренировок устройство будет осуществлять электростимуляцию. Такой тренинг позволит значительно улучшить мышечный тонус и отрегулировать процесс мочеиспускания.
К применению специальных тренажеров прибегают немногие, хотя они дают хорошие результаты в лечении недержания. Вагинальные тренажеры не только повышают мышечный тонус, но также улучшают кровообращение, способствуют восстановлению функций мочевыделительной системы, препятствуют опущению матки.
При значительном ослаблении органа добиться быстрого результата невозможно. Нагрузка на органы тазового дна должна быть умеренной. Лучше увеличить количество подходов, но сократить их продолжительность.
Устойчивый результат появится только спустя месяц тренировок . Для снятия внезапного позыва полезно потереть ноги друг о друга, сев на низкий стул или кушетку. Эта процедура поможет снизить давление на поясничный нерв, регулирующий позывы к мочеиспусканию.
Ошибкой страдающих недержанием является ограничение в питье. Это может привести к обезвоживанию организма, что особенно опасно в пожилом возрасте. Злоупотреблять жидкостью при данном недуге не следует, однако, вместо того, чтобы ограничивать ее прием, лучше вести контроль над потреблением воды и мочеиспусканием.
Мочевой пузырь – это полый мышечный орган, который располагается в малом тазу. В нем накапливается моча, которая вытекает от почек, при наполнении пузыря человек испытывает позыв к мочеиспусканию, таким образом, моча периодически выводится через мочеиспускательный канал. В мочевом пузыре у каждого человека может содержаться до 0,5 л мочи, однако его стенки могут растягиваться. Если у человека слабый мочевой пузырь, то его, наверняка, интересует вышеуказанный вопрос — как укрепить мочевой пузырь с помощью народной медицины?
Народная медицина мочевой пузырь и почки
Лечение народными средствами практически любого заболевания довольно эффективно. Можно успешно лечить цистит, пиелонефрит и другие заболевания органов мочеполовой системы. Пиелонефрит – это воспалительный процесс, который протекает в почках, цистит же – воспалительное заболевания мочевого пузыря. Существует множе
лечение, как укрепить, что делать
Мочевой пузырь каждого человека, в зависимости от индивидуальных анатомических особенностей, может вместить приблизительно около 1 литра мочи. Ослабленные мышцы органа приводят к неконтролируемому процессу накопления и вывода урины. Наиболее часто болезнь проявляется у маленьких детей и женщин пожилого возраста. Женщины страдают от слабости мочевого пузыря в 3 раза чаще, чем представители сильного пола. Это обусловлено различиями в строении организма. Вопрос: как укрепить мочевой пузырь может возникнуть практически перед каждым человеком.
Уменьшение тонуса мышечных стенок мочевого пузыря приводит к невозможности получать головным мозгом нервные импульсы, которые отправляют рецепторы органа и свидетельствуют о его наполнении. Данный процесс способствует недержанию мочи (атония) и ее бесконтрольному выделению по капле.
Как правило, ослабленный мочевой пузырь является следствием патологических процессов в организме, которые необходимо выявить и начать своевременную борьбу. В некоторых случаях необходима помощь специалистов других профилей (невропатолога, гинеколога, хирурга).
После выявления причины недержания урины и опираясь на симптомы, назначается лечение основной патологии и даются рекомендации, как укрепить мочевой пузырь. Что делать и к каким методикам необходимо обращаться может определить только врач, самолечение может привести только к усугублению неблагоприятной ситуации.

Мочевой пузырь хорошо заметен на УЗИ
Медикаментозное лечение
Лекарственные препараты, укрепляющие систему мочеиспускания, назначаются параллельно с физиотерапевтическими процедурами, специальной зарядкой, диетой и другими методами лечения. Каждое средство применяется индивидуально, по назначению врача, с учетом сопутствующих патологий и вида недержания, а также после детального изучения инструкции к применению.
Хороших результатов можно добиться при применении «Флавоксата», « Пропантелина», «Оксибутинина», которые укрепляют мышечный аппарат мочевого пузыря, снимают и предотвращают спазмы.
Бесконтрольное мочеиспускание, вызванное стрессом, лечится с помощью «Дулоксетина», «Имипрамина», «Мидодрина», «Метоксамина», «Эфедрина», «Кленбутерола». Данные лекарства повышают тонус и сократительную возможность гладкой мускулатуры, однако имеют многочисленные побочные эффекты.
В некоторые случаях уместны успокаивающие таблетки, гормональные средства (в период менопаузы) и миотропные препараты.
В тяжелых случаях специалисты рекомендуют инъекцию ботулотоксина, который является очищенным токсином бактерий. Препарат воздействует на нервные окончания определенной части мышечной системы органа, в результате чего происходит блокировка выпуска ацетилхолина, который вызывает непроизвольное сокращение мышц.
Происходит паралич или расслабление мышц, которые подверглись воздействию ботулотоксина, в то время как другие мышцы продолжают нормально работать. Таким образом, решается проблема неконтролируемого мочеиспускания. Инъекция проводится в медицинском учреждении с применением местной анестезии. Эффект наблюдается 6-10 месяцев.
В крайних случаях возможно хирургическое вмешательство:
- цистопластика, с помощью которой врачи увеличивают емкость мочевого пузыря и уменьшают его нестабильность;
- нейромодуляция – приводит к непрерывной стимуляции нерва. В ходе оперативного вмешательства имплантируется генератор импульсов и электрод, в результате чего облегчается и восстанавливается баланс мочеиспускания.
Хорошо зарекомендовали себя физиотерапевтические процедуры:
- электрофорез;
- ультразвук;
- электростимуляция мочевого пузыря.
Лечение при слабом мочевом пузыре у женщин может проводиться при помощи внутривагинального приспособления – пессария. Изделие выполнено из силикона и препятствует непроизвольному мочеиспусканию. Эффект пессария зависит от вида патологии, клинической картины и индивидуальных особенностей строения тела.

Виды пессариев
Расслабить мочевой пузырь у женщин могут беременность и роды. Это нормальное состояние, которое, как правило, проходит в течение нескольких недель или месяцев.
У мужчин слабость мочевого пузыря может быть спровоцирована простатитом или аденомой простаты, поэтому борьбой с данными патологиями необходимо заняться в первую очередь.
Нарушенное мочеиспускание у ребенка, в большинстве случаях, вызывает нарушенная нервная регуляция и подлежит лечения только после консультации с врачом.
Лечебная и профилактическая физкультура
Для укрепления мочевого пузыря прибегают к упражнениям Кегеля, которые при регулярных тренировках укрепляют мышцы мочевого пузыря. Важным условием выполнения каждого упражнения является регулярность и постепенное повышение нагрузок. Лечение при слабости мочевого пузыря у женщин и мужчин при помощи зарядки эффективно для мужчин и женщин.

Гимнастика Кегеля эффективна для укрепления мышц таза у женщин
Упражнения по системе Кегеля носят разнообразный характер. Необходимо наклонять и поворачивать туловище, приседать, вращать тазом, расслаблять и напрягать различные группы мышц, сокращать мышцы промежности, имитировать езду на велосипеде и ходьбы на лыжах и т. д. Наиболее эффективные из них:
- Лечь на спину. Поднять праву ногу под углом 90º к поверхности пола и держать 5 секунд, опустить. Выполнить эдентичное движение левой ногой. Таким же образом поочередно поднять ноги под углом 45º. Далее поднять обе ноги на высоту 30-40 см от пола и держать в течение 5-10 секунд, опустить. Затем поднять ноги под углом 90º и постепенно их опускать, задерживаясь на 45º. На высоте 30-40 см сохранять положение ног в течение 5 секунд. Дышать свободно.
- Лечь на спину, согнуть колени, далее развести их в стороны. Ступни прижаты одна к другой. Стараться максимально разводить колени и оставаться в таком положении 5 секунд.
- В положении стоя опереться на стул и медленно присесть, при этом развести колени в стороны. Задержаться в такой позе 5 секунд, медленно подняться. При выполнении упражнения необходимо почувствовать напряжение мышц таза. Первоначально необходимо сделать три приседания.
- Зажать мяч между бедер и медленно ходить несколько минут. Наибольшим эффектом упражнение обладает при использовании маленького мяча.
- Напрягать и расслаблять мышцы промежности на несколько секунд. Выполнение данного упражнения очень удобно, так как незаметно для окружающих.
Народные средства лечения
Укрепить мышцы мочевого пузыря можно также народными средствами, которые могут решить проблему мочеиспускания и не нанести вред организму.
Семена укропа (1 ст. ложка) залить кипятком (1 стакан). Настоять в течение нескольких часов. Выпить за один раз. Настой имеет отличный укрепляющий эффект.
Трава пастушья сумка (3 ч. л.) залить холодной водой (1стакан), процедить, настаивать в течение 8 часов. Употреблять по 2 ст. ложки до 4 раз в сутки.
Хороший поддерживающий эффект для мочевого пузыря имеет алтей лекарственный. Корень растения (6 г) залить холодной водой (200 мл), настаивать в течение 10 часов. Приготовленное средства выпивают за сутки.
Листья подорожника (1 ст. л.) заливаются кипятком, настаиваются в течение часа, процеживаются. Принимается 1 ст. ложка до 4 раз в сутки за полчаса до приема пищи.

Даже обычный подорожник способен значительно укрепить мочевой пузырь
Зверобой продырявленный и золототысячник смешать и употреблять в качестве чая.
Многие считают, что слабый мочевой пузырь можно укрепить при помощи гипноза, однако специалисты относятся к этому методу скептически.
Правила поведения при слабом мочевом пузыре
Существует ряд рекомендаций, которые не только помогут укрепить орган, но и предотвратят его ослабление:
- Количество выпиваемой жидкости уменьшать не стоит.
- Необходимо своевременное опорожнение.
- Следует сбросить лишний вес.
- Рекомендуется отказаться от вредных привычек, расслабляющие сфинктер и мочевой пузырь (алкоголь, курение).
- Не стоит злоупотреблять алкоголем, газированными напитками, кофеином, молоком, цитрусовыми, острой и пряной пищей. А также – сахаром, медом, шоколадом, искусственными заменителями сахара.
Необходимо помнить, что обращение к многочисленным знахарям и колдунам, которые готовы вылечить недержание мочи при помощи разнообразных заговоров и обрядов, не приведет к избавлению от недуга и чревато нежелательными последствиями.
Укрепление мочевого пузыря у женщин таблетками и народными методами
 Ослабленность мочевого пузыря в большинстве случаев говорит о наличии патологии, которая нуждается в комплексной диагностике и своевременном лечении.
Ослабленность мочевого пузыря в большинстве случаев говорит о наличии патологии, которая нуждается в комплексной диагностике и своевременном лечении.
Для того чтобы начать терапевтический процесс по избавлению от недержания и укрепления мочевого пузыря, необходимо выявить причину сбоя и ликвидировать ее.
Снижение мышечного тонуса может быть связано с перенесенными травмами, операциями и старением организма, в результате которого мочевой пузырь «сморщивается» и уменьшается в объеме. В нижеследующем тексте будет предоставлена полезная информация о том, как укрепить пузырь и избавиться от проблем с недержанием мочи у женщин с помощью народных, медикаментозных средств или хирургического вмешательства.
Содержание статьи
Физиология мочевого пузыря
Мочеиспускание является сложным физиологическим актом, который предполагает процесс одновременного расслабления наружного и внутреннего сфинктера с синхронным сокращением мускулатуры мочевого пузыря. Активное участие в мочеиспускании принимают мышцы промежности и брюшного пресса.
 Мочевик обладает очень эластичными стенками. В случае нормальной работы рецепторов сигнал о позыве к опорожнению поступает в мозг, когда объем мочи достигает 160-170 мл.
Мочевик обладает очень эластичными стенками. В случае нормальной работы рецепторов сигнал о позыве к опорожнению поступает в мозг, когда объем мочи достигает 160-170 мл.
Анатомические особенности строения мочевого пузыря человека позволяют вместить объем мочи не более 1000 мл (исходя из средних показателей). Из-за ослабленной мускулатуры органа процесс вывода и накопления мочи становится хаотичным и неконтролируемым.
Согласно данным медицинской статистики, подобные проблемы чаще всего наблюдаются у пожилых женщин и детей младшего возраста. Когда мышечные стенки мочевого пузыря утрачивают тонус, головной мозг перестает получать нейронные сигналы, сообщающие о том, что он является наполненным. Подобные нарушения коммуникации чреваты атонией (недержанием) и провоцируют процесс бесконтрольного выделения урины.
Причины патологии
В случае, если организм функционирует без каких-либо серьезных нарушений, мускулатура мочевика должна перекрывать уретральный канал, поэтому урина не может неконтролируемо выделяться. У мужчин проблемы со слабым мочевым пузырем зачастую возникают по причине хронического простатита или аденомы предстательной железы.
Женщинам нередко приходится сталкиваться с подобными проблемами в течение беременности и в послеродовой период, когда тонус мускулатуры промежности и таза значительно снижается. Из-за повышенного давления на ряд внутренних органов создается постоянная компрессия мочевого пузыря, что приводит к ослаблению мышечного сфинктера и мышц, окружающих мочевой пузырь.
Проявления слабости органа
 Проблема недержания мочи может быть связана с наличием у женщины таких воспалительных заболеваний, как цистит и уретрит, или с раздражением мочевого пузыря, возникающего по причине фобий и волнений.
Проблема недержания мочи может быть связана с наличием у женщины таких воспалительных заболеваний, как цистит и уретрит, или с раздражением мочевого пузыря, возникающего по причине фобий и волнений.
Главными симптомами слабости мочевого пузыря являются учащенные позывы к мочеиспусканию и увеличение ночных пробуждений, связанных с ощущением переполненности мочевого пузыря.
Эффективные методы лечения
Базовое терапевтическое вмешательство, направленное на то, чтобы укрепить мочевой пузырь у женщин, предполагает регулярное выполнение индивидуально подобранного комплекса особых упражнений по Кегелю. Цель подобной лечебной физкультуры состоит в повышении тонуса мускулатуры, окружающей мочевую полость.
В случае, если упражнения не оказывают положительного эффекта, врач должен подобрать пациенту оптимальный курс медикаментозных препаратов. Многие доктора составляют специальные графики для своих пациентов, согласно которым они должны посещать туалет. Интервал варьируется в диапазоне от часа до двух, и подбирается с учетом индивидуальных особенностей больного.
Медикаментозная помощь
Для укрепления мышц, окружающих мочевой пузырь, обыкновенно назначается курсовой прием фармацевтических препаратов в сочетании рядом физиотерапевтических процедур и грамотно подобранным рационом диетического питания.
 Хорошие результаты демонстрируют такие медикаментозные средства, как Оксибутинин, Пропантелин и Флапвоксат, которые способствуют укреплению мышечного аппарата и предотвращению спазмов.
Хорошие результаты демонстрируют такие медикаментозные средства, как Оксибутинин, Пропантелин и Флапвоксат, которые способствуют укреплению мышечного аппарата и предотвращению спазмов.
В случае бесконтрольного мочеиспускания, спровоцированного стрессовой ситуацией, врач может назначить такие препараты:
- Кленбутерол;
- Эфедрин;
- Мидодрин;
- Дулоксетин.
С помощью данных лекарственных средств можно повысить сократительные возможности и тонус гладкой мускулатуры.
Необходимо учитывать, что они обладают рядом противопоказания и побочных эффектов, поэтому принимать их самостоятельно настоятельно не рекомендуется.
Нередко назначаются миотропные, гормональные и седативные препараты.
К хирургическому вмешательству прибегают в самых крайних случаях, когда остальные терапевтические методы оказываются недостаточно эффективными. На текущий момент чаще всего используются такие варианты операций:
- Нейромодуляция. Пациенту имплантируют специальный электрод и генератор, посылающий импульсы непосредственно в головной мозг, что приводит к восстановлению мочеиспускательной функции.
- Цитопластика. Предполагает увеличение объема мочевого пузыря и снижение его нестабильности хирургическим путем.
Если курс таблеток не приносит положительного результата, пациенту может быть прописана инъекция ботулотоксина. Вещество представляет собой рафинированный токсин, воздействующий на ряд нервных окончаний и блокирующий выпуск ацетилхолина, который приводит к непроизвольному сокращению мышц.
Подобные манипуляции должны осуществляться квалифицированным медицинским специалистом. Перед началом процедуры врач должен сделать местную анестезию. Продолжительность эффекта варьируется в диапазоне 7-9 месяцев.
Упражнения для укрепления тонуса мышц
Для того, чтобы укрепить мочевой пузырь, могут быть использованы упражнения Кегеля, которые подходят как для женщин, так и для мужчин. Однако положительных результатов получится добиться только в случае регулярного выполнения комплекса и постепенного повышения нагрузки.
Упражнения Кегеля отличаются разнообразным характером, и включают в себя наклоны, приседания, повороты туловища, вращательные движения тазом, а также последовательное расслабление и напряжение различных групп мышц. Из наиболее эффективных упражнений стоит выделить следующие:
 Заняв исходное положение лежа на полу, нужно поочередно поднимать правую и левую ногу до точки, где тело образует прямой угол. Зафиксировав на несколько секунд ноги в данной позиции, они плавно опускаются обратно до уровня поверхности пола. В процессе выполнения упражнения угол меняется с 90 до 45 градусов.
Заняв исходное положение лежа на полу, нужно поочередно поднимать правую и левую ногу до точки, где тело образует прямой угол. Зафиксировав на несколько секунд ноги в данной позиции, они плавно опускаются обратно до уровня поверхности пола. В процессе выполнения упражнения угол меняется с 90 до 45 градусов.- Ходьба с мячом, зажатым между бедер. Выполняется на протяжении нескольких минут в невысоком темпе.
- Заняв исходное положение стоя и выбрав в качестве опоры стул, нужно приступить к медленным приседаниям, во время выполнения которых колени смотрят в разные стороны. Упражнение должно вызвать ощутимое напряжение мускулатуры таза.
- Лежа на спине, ноги необходимо согнуть в коленях и немного развести по сторонам, сжав ступни вместе. Зафиксировав в таком положении ноги, нужно постараться сохранить неподвижность на протяжении 4-7 секунд.
Одним из базовых и наиболее эффективных упражнений считается ритмичное напряжение и расслабление мускулатуры малого таза, выполнять которые предпочтительней всего ежедневно после пробуждения в количестве 100 раз. Сокращать необходимо те мышцы, которые отвечают за блокировку процесса мочеиспускания.
Избавление от стрессов
В случае недержания мочи, вызванного стрессами, женщинам и мужчинам чаще всего подбирают комплексную терапию, включающую в себя следующие элементы:
- снижение массы тела и избавление от лишнего жира;
- физиотерапия;
- гормональные препараты;
- упражнения Кегеля;
- лечение сопутствующих заболеваний.
Стрессовое недержание мочи может у женщин может быть спровоцировано особенностями анатомического строения мочевыделительной системы или проблемами, возникающими в послеродовой период. В подобных случаях врачи нередко прибегают к хирургическому вмешательству.
Слинговые операции предусматривают установку имплантанта, который срастается с тканью и приживается в мочеполовой системе. Кольпосуспензия предполагает подшивание тканей к связкам паховой области и передней брюшной стенке. Существуют специальные объемообразующие гели, сужающие просветы каналов и замедляющие отток мочи.
Коррекция образа жизни и правильное питание
Людям, страдающим от проблем с мочевиком, стоит ввести в собственный рацион растительную клетчатку. Она способна наладить стабилизировать пищеварительный процесс, избавить кишечник от различных токсинов и шлаков и предотвратить возникновение запора.
Важным элементом, необходимым для укрепления тканей, является цинк. Наиболее высокая концентрация данного элемента наблюдается в семенах тыквы и подсолнуха, морепродуктах и красной рыбе. Необходимо потреблять витамин Е в достаточном количестве. Содержится он в зеленых овощах, орехах и проростках пшеницы.
Вместо привычного чая лучше всего пить отвары и настои из мелиссы, хвоща полевого, череды и других лекарственных трав. Рекомендуется ограничить употребление пряностей и острых специй, поскольку они обладают выраженным мочегонным эффектом.
Даже небольшая щепотка поваренной соли способна удерживать жидкость в пределах организма. Поэтому незадолго до сна можно съесть скромную порцию салата из свежих овощей с добавлением льняного масла и соли, что позволит ослабить давление на стенки мочевика.
Спаржа, виноград, арбузы и сельдерей обладают выраженным мочегонным воздействием, поэтому от их употребления лучше всего отказаться до полного решения проблем с недержанием. Необходимо каждый день выделять время для занятий лечебной физкультурой.
Терапия народными средствами
Существует множество народных рецептов, позволяющих повысить тонус мускулатуры и избавиться от различных сбоев мочеполовой системы. Наибольший интерес представляют следующие целебные растения и травы:
 Рыльца кукурузы. 2-3 ст.л высушенных рылец заливают 500 мл кипятка и настаивают не менее 1,5-2 часов. За сутки необходимо выпивать по 250 мл настоя, разбив его на два приема.
Рыльца кукурузы. 2-3 ст.л высушенных рылец заливают 500 мл кипятка и настаивают не менее 1,5-2 часов. За сутки необходимо выпивать по 250 мл настоя, разбив его на два приема.- Высушенные плоды черемухи. Спасают от ночного недержания мочи. Хорошим терапевтическим эффектом обладает также кора черемухи, из которой готовится настой на водяной бане и употребляется вместо обыкновенного чая.
- Настой из семян укропа. 2 ст.л. на 400 мл кипятка настаивается на протяжении нескольких часов. Принимать его нужно в количестве 150-200 мл в сутки.
Морковь и свежевыжатый сок из нее являются превосходным средством против недержания мочи, которое особенно эффективно для людей в возрасте. Для укрепления мочеполовой системы и избавления от негативной симптоматики полезно употреблять кору дуба и птичий горец.
Как помочь женщинам пожилого возраста?
Женщинам в возрасте рекомендуется использовать такие способы лечения слабости мочевого пузыря, как сидячие ванночки с теплой водой, в которые добавляются отвары ромашки, череды и других трав. Температура воды не должна превышать 36,5 градусов. Лучше всего выбирать брюки и юбки, сделанные из натурального сырья и ежедневно выполнять 10-15 минутный комплекс упражнений, направленный на укрепление мочевого пузыря.
Профилактика заболевания
Для достижения наилучших результатов в деле укрепления мочевого пузыря стоит внести ряд корректив в привычный образ жизни. Прежде всего, необходимо придерживаться диеты, рекомендованной лечащим врачом даже после улучшения состояния мочеполовой системы. Нужно отказаться от пагубных пристрастий и употребления газированных напитков, крепкого чая и кофе.
Важно пройти полноценное диагностическое обследование на предмет наличия воспалительных процессов, затрагивающих ткани мочевого пузыря. Настоятельно не рекомендуется подвергать собственный организм переохлаждению, а также избегать стрессовых ситуаций и тяжелых физических нагрузок.

 Заняв исходное положение лежа на полу, нужно поочередно поднимать правую и левую ногу до точки, где тело образует прямой угол. Зафиксировав на несколько секунд ноги в данной позиции, они плавно опускаются обратно до уровня поверхности пола. В процессе выполнения упражнения угол меняется с 90 до 45 градусов.
Заняв исходное положение лежа на полу, нужно поочередно поднимать правую и левую ногу до точки, где тело образует прямой угол. Зафиксировав на несколько секунд ноги в данной позиции, они плавно опускаются обратно до уровня поверхности пола. В процессе выполнения упражнения угол меняется с 90 до 45 градусов. Рыльца кукурузы. 2-3 ст.л высушенных рылец заливают 500 мл кипятка и настаивают не менее 1,5-2 часов. За сутки необходимо выпивать по 250 мл настоя, разбив его на два приема.
Рыльца кукурузы. 2-3 ст.л высушенных рылец заливают 500 мл кипятка и настаивают не менее 1,5-2 часов. За сутки необходимо выпивать по 250 мл настоя, разбив его на два приема.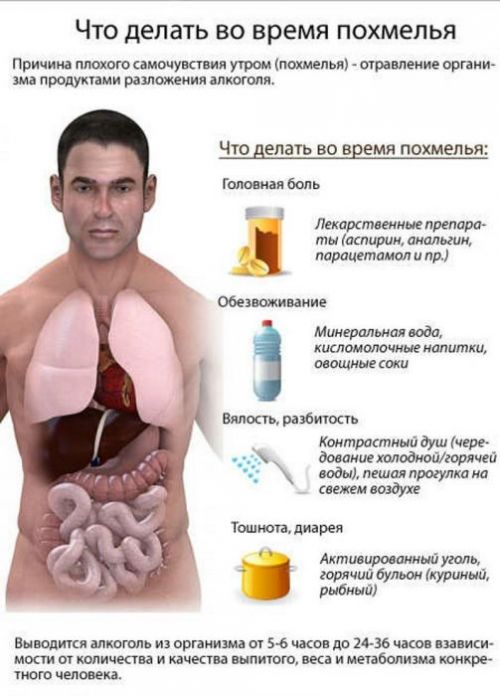






 У каждого алкоголика, а также просто человека, который периодически злоупотребляет спиртными напитками, симптомы могут быть различными. В каждом конкретном случае наблюдается потеря работоспособности и появление апатии. Какими бы ни были симптомы, устранить их следует незамедлительно во избежание усугубления ситуации, постаравшись снять похмельный синдром в домашних условиях как можно быстрее.
У каждого алкоголика, а также просто человека, который периодически злоупотребляет спиртными напитками, симптомы могут быть различными. В каждом конкретном случае наблюдается потеря работоспособности и появление апатии. Какими бы ни были симптомы, устранить их следует незамедлительно во избежание усугубления ситуации, постаравшись снять похмельный синдром в домашних условиях как можно быстрее.
 Чтобы вас как можно реже волновал вопрос о том, как можно быстро снять похмелье в домашних условиях не следует злоупотреблять спиртными напитками. Однако полный отказ от алкоголя – тоже не вариант. Употребление спиртного в умеренном количестве поможет вам снять стресс, расслабиться и путь даже ненадолго позабыть о проблемах. Избежать появления похмелья достаточно просто, рекомендуем вам воспользоваться следующими советами:
Чтобы вас как можно реже волновал вопрос о том, как можно быстро снять похмелье в домашних условиях не следует злоупотреблять спиртными напитками. Однако полный отказ от алкоголя – тоже не вариант. Употребление спиртного в умеренном количестве поможет вам снять стресс, расслабиться и путь даже ненадолго позабыть о проблемах. Избежать появления похмелья достаточно просто, рекомендуем вам воспользоваться следующими советами:

 Именно этиловый спирт – составная часть спиртных напитков, обуславливает усиление свертываемости и увеличение вязкости крови, что ведет к формированию тромбов со сгустками. Под влиянием алкоголя сосуды начинают быстро сужаться (расширяться), что может обусловить кровоизлияние в мозг. Виной всему является ацетальдегид – результат переработки организмом этилового спирта. Именно он безжалостно атакует сердце, печень, мозг, почки, печень, обуславливает отравление организма с последующими последствиями похмельного утра и вызывает сопротивление: печень начинает защищаться и производит некий катализатор, способный перерабатывать алкоголь в воду или безопасную уксусную кислоту. У многих людей такая защита оказывается малоэффективной, что вынуждает их страдать от одного запаха алкоголя. Как снять похмелье быстро в домашних условиях?
Именно этиловый спирт – составная часть спиртных напитков, обуславливает усиление свертываемости и увеличение вязкости крови, что ведет к формированию тромбов со сгустками. Под влиянием алкоголя сосуды начинают быстро сужаться (расширяться), что может обусловить кровоизлияние в мозг. Виной всему является ацетальдегид – результат переработки организмом этилового спирта. Именно он безжалостно атакует сердце, печень, мозг, почки, печень, обуславливает отравление организма с последующими последствиями похмельного утра и вызывает сопротивление: печень начинает защищаться и производит некий катализатор, способный перерабатывать алкоголь в воду или безопасную уксусную кислоту. У многих людей такая защита оказывается малоэффективной, что вынуждает их страдать от одного запаха алкоголя. Как снять похмелье быстро в домашних условиях? Содержащиеся в маринаде (или рассоле) витамины В и С быстренько примутся за «ремонт» организма, неожиданно давшего сбой. К слову, в условиях стационара при подобных симптомах также проводится введение таких витаминов, но внутривенно, при помощи капельницы.
Содержащиеся в маринаде (или рассоле) витамины В и С быстренько примутся за «ремонт» организма, неожиданно давшего сбой. К слову, в условиях стационара при подобных симптомах также проводится введение таких витаминов, но внутривенно, при помощи капельницы. Сладкий фрукт способствует нейтрализации действия кислот и подавлению приступов тошноты. Также недостаток калия с магнием восполнят фасоль, листья шпината, зеленый горошек, квашеная капуста и картофель.
Сладкий фрукт способствует нейтрализации действия кислот и подавлению приступов тошноты. Также недостаток калия с магнием восполнят фасоль, листья шпината, зеленый горошек, квашеная капуста и картофель.





 Повышенная кислотность регулируется несколькими антисекреторными лекарствами. Все они условно разделены на 2 группы: блокаторы Н2-гистаминовых рецепторов и ИПП (ингибиторы протонной помпы). Первые средства очень дешевые и не имеют большого количества разнообразных противопоказаний. Они в силах уменьшить продуцирование соляной кислоты и пищеварительных ферментов. Недостатком считают возможные серьезные побочные эффекты. Если у человека генетическая предрасположенность, то помочь смогут только ИПП. Представители первой группы: Фамотидин и Ранитидин.
Повышенная кислотность регулируется несколькими антисекреторными лекарствами. Все они условно разделены на 2 группы: блокаторы Н2-гистаминовых рецепторов и ИПП (ингибиторы протонной помпы). Первые средства очень дешевые и не имеют большого количества разнообразных противопоказаний. Они в силах уменьшить продуцирование соляной кислоты и пищеварительных ферментов. Недостатком считают возможные серьезные побочные эффекты. Если у человека генетическая предрасположенность, то помочь смогут только ИПП. Представители первой группы: Фамотидин и Ранитидин. В народе особой популярностью пользуется обычный яблочный уксус. Скептики сомневаются в его результативности, но тем не менее не один пациент доказал действенность такого простого и очень доступного средства. Жидкость без добавок отлично справляется с неприятной болью и жжением за грудиной.
В народе особой популярностью пользуется обычный яблочный уксус. Скептики сомневаются в его результативности, но тем не менее не один пациент доказал действенность такого простого и очень доступного средства. Жидкость без добавок отлично справляется с неприятной болью и жжением за грудиной.
 При лечении изжоги на фоне гастрита важно соблюдать диету и проводить профилактику.
При лечении изжоги на фоне гастрита важно соблюдать диету и проводить профилактику.































































 Восстановление микрофлоры
Восстановление микрофлоры Спасаем печень
Спасаем печень Полезная водичка
Полезная водичка Спасаем иммунитет
Спасаем иммунитет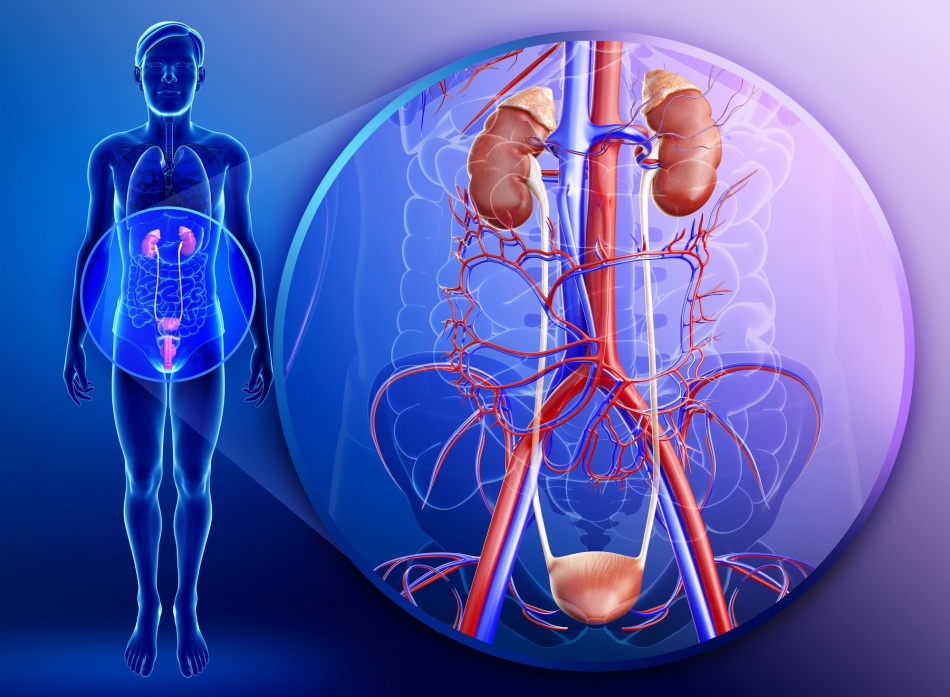 Восстанавливаем микрофлору
Восстанавливаем микрофлору Народное лечение
Народное лечение














 Точечный массаж лица Шиацу в достаточно короткий срок позволяет добиться устойчивых положительных косметических результатов.
Точечный массаж лица Шиацу в достаточно короткий срок позволяет добиться устойчивых положительных косметических результатов. После раскрытия пор за 5 минут до начала процедуры нанесите увлажняющий крем.
После раскрытия пор за 5 минут до начала процедуры нанесите увлажняющий крем. Когда пальцы будут на висках, надавите и удерживайте их около 7 секунд.
Когда пальцы будут на висках, надавите и удерживайте их около 7 секунд. Поместите пальцы по бокам шеи и нажмите на точки за ушами и около мочек.
Поместите пальцы по бокам шеи и нажмите на точки за ушами и около мочек.
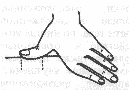

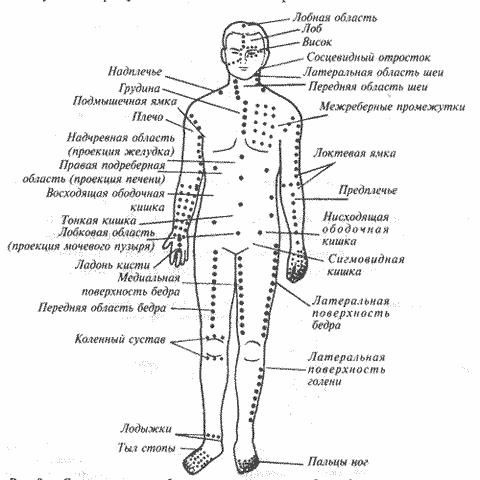
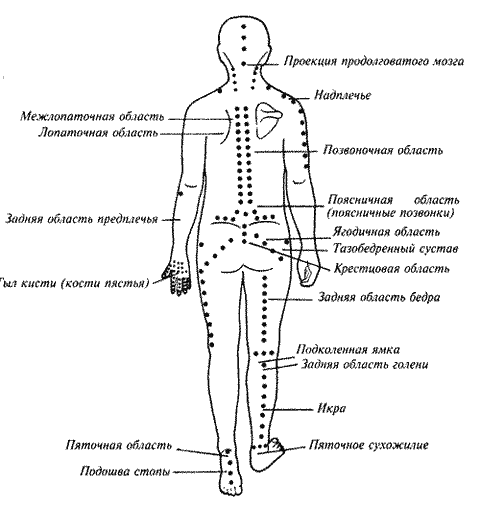

 Лечение расстройств толстого кишечника, в том числе и запора, в клинике «Наран» начинается, прежде всего, с коррекции характера питания и образа жизни пациента.
Кроме этого, назначаются внешние процедуры и фитотерапия, удаляющая слизь, скопившуюся в желудочно-кишечном тракте. Назначаются средства, очищающие печень и желчевыводящие пути, обладающие противовоспалительным и регенерирующим действием.
Лечение расстройств толстого кишечника, в том числе и запора, в клинике «Наран» начинается, прежде всего, с коррекции характера питания и образа жизни пациента.
Кроме этого, назначаются внешние процедуры и фитотерапия, удаляющая слизь, скопившуюся в желудочно-кишечном тракте. Назначаются средства, очищающие печень и желчевыводящие пути, обладающие противовоспалительным и регенерирующим действием.







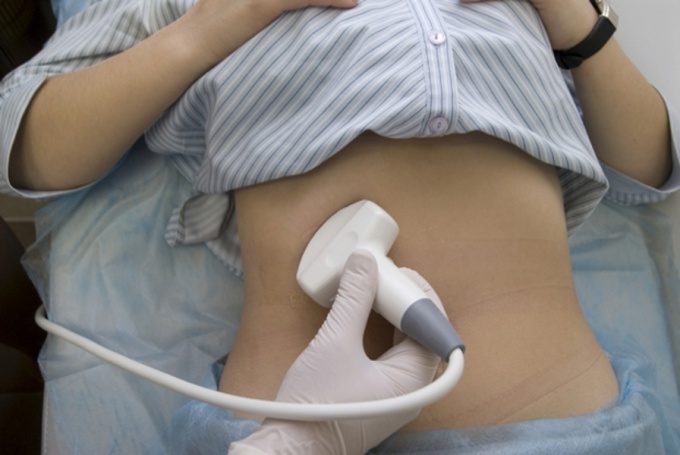












 Ароматерапия действуют очищающе и восстанавливающе, укрепляя энергию
Ароматерапия действуют очищающе и восстанавливающе, укрепляя энергию Все эфирные масла — прекрасные антисептики
Все эфирные масла — прекрасные антисептики Ароматерапия — это полное погружение внутрь себя и очищение сознания
Ароматерапия — это полное погружение внутрь себя и очищение сознания Каждый аромат действует по-своему на человеческий организм
Каждый аромат действует по-своему на человеческий организм Ароматерапевты насчитывают около 3000 эфиромасличных растений
Ароматерапевты насчитывают около 3000 эфиромасличных растений В 1 мл содержится 20-25 капель эфирных масел
В 1 мл содержится 20-25 капель эфирных масел Самый удобный способ проведения ароматерапии — использование аромалампы или саше
Самый удобный способ проведения ароматерапии — использование аромалампы или саше Воскуривание в аромалампе проводят не реже 1-2 раз в неделю
Воскуривание в аромалампе проводят не реже 1-2 раз в неделю Вытяжки из трав и натуральных масел до сих пор используются в тибетской, индийской медицине
Вытяжки из трав и натуральных масел до сих пор используются в тибетской, индийской медицине Известная практика — использование ванн с эфирными маслами
Известная практика — использование ванн с эфирными маслами Рекомендуется хранить эфирные масла вдали от солнца, при температуре от 4° до 15°С
Рекомендуется хранить эфирные масла вдали от солнца, при температуре от 4° до 15°С Оптимальное содержание ароматического масла в смеси не более 3%
Оптимальное содержание ароматического масла в смеси не более 3%


 -1.3
1280×720
6960 ароматерапия, палочки, огонь
-1.3
1280×720
6960 ароматерапия, палочки, огонь 4.8
1280×720
15220 свечи, ароматерапия, листья
4.8
1280×720
15220 свечи, ароматерапия, листья 7.5
1280×720
47004 камни, свечи, ароматерапия
7.5
1280×720
47004 камни, свечи, ароматерапия 5.9
1280×720
5731 ступка, свеча, ароматерапия
5.9
1280×720
5731 ступка, свеча, ароматерапия 5.0
1280×720
7236 нога, ванная, ароматерапия
5.0
1280×720
7236 нога, ванная, ароматерапия 6.5
1280×720
14025 лаванда, свеча, ступка
6.5
1280×720
14025 лаванда, свеча, ступка 3.7
1280×720
5549 полотенец, крема, камни
3.7
1280×720
5549 полотенец, крема, камни







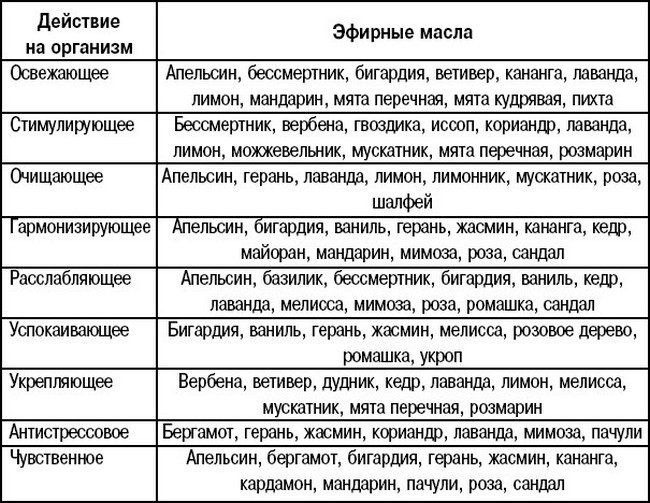

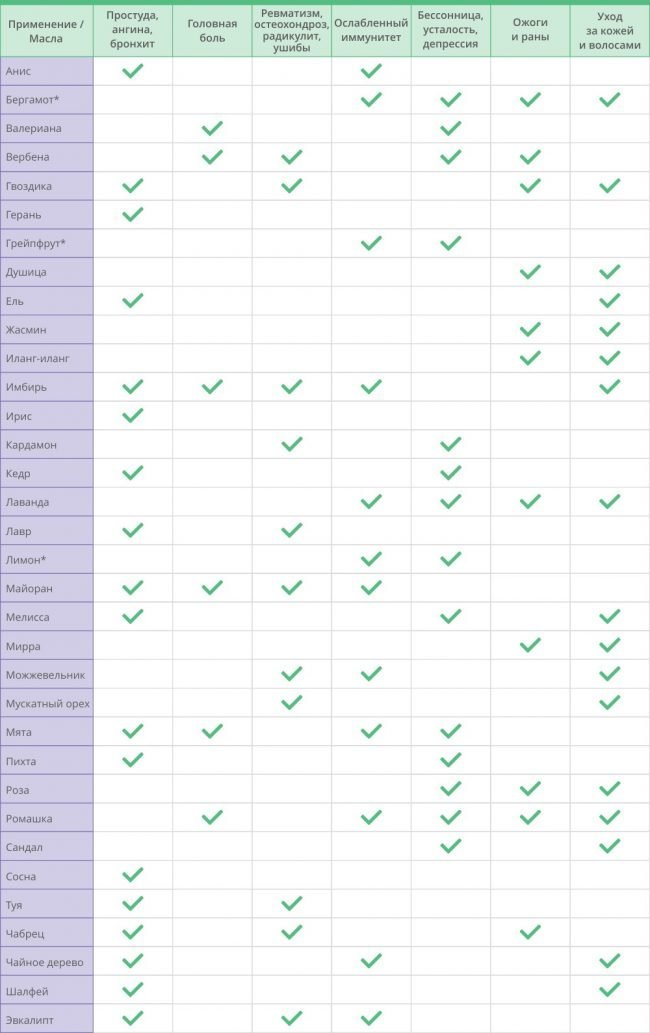






 Многим мамочкам в роддоме приходится услышать фразу «у вашего ребенка повышен билирубин».
Многим мамочкам в роддоме приходится услышать фразу «у вашего ребенка повышен билирубин».
 Прибор для анализа представляет собой фотоэлемент, который фиксирует цвет кожи на лобике ребенка и определяет таким образом количество желтого пигмента. Результат можно увидеть мгновенно. Недостаток такого теста – он не показывает прямой и непрямой билирубин, а эти цифры очень важны для диагностики.
Прибор для анализа представляет собой фотоэлемент, который фиксирует цвет кожи на лобике ребенка и определяет таким образом количество желтого пигмента. Результат можно увидеть мгновенно. Недостаток такого теста – он не показывает прямой и непрямой билирубин, а эти цифры очень важны для диагностики.
 Могу.
Могу.



