Ощущение тошноты после еды — Заболевание желудка
Тошнота после приема пищи может носить случайный характер или быть симптомом какого-то конкретного заболевания. В первом случае она появляется лишь изредка, а во втором – присутствует практически постоянно. В тяжелых случаях приступ тошноты заканчивается рвотой, приносящей значительное облегчение. Отмечено, что у женщин это неприятное ощущение в области живота возникает в 3-4 раза чаще, чем у мужчин. Вызвать его может как банальное переедание, так и серьезные проблемы в организме, причем не только в пищеварительном тракте.
Содержание:
- Основные причины
- Хронические заболевания ЖКТ
- Нарушение работы ЖКТ
- Пищевое отравление
- Пищевая аллергия и непереносимость
- Инфекции
- Гормональные изменения
- Проблемы со стороны нервной системы
- Побочные действия лекарств
- Что делать
Основные причины
Тошнота – защитная реакция, которая сигнализирует о каких-то проблемах во всем организме или временных сбоях в пищеварении. После приема пищи дискомфорт в ЖКТ может быть вызван физиологическими, патологическими или психологическими нарушениями. Такие жалобы у женщин возникают нередко. Локализуются неприятные ощущения в подложечной области и нижней части глотки, иногда могут спровоцировать приступ рвоты.
Основные провоцирующие их причины условно делят на следующие группы:
- воспалительные патологии органов ЖКТ;
- функциональные нарушения работы пищеварительного тракта;
- пищевое отравление;
- пищевая аллергия и непереносимость;
- инфекционные болезни;
- гормональные изменения;
- побочные действия приема лекарственных препаратов;
- нервные расстройства.
Кроме перечисленных факторов, причиной тошноты часто становится переедание, неправильный рацион, злоупотребление жирной, жареной, острой пищей, чрезмерное поедание сладкого, продуктов, содержащих кофеин.
Известно, что женщины для поддержания себя в форме и борьбы с лишним весом испытывают на себе различные жесткие диеты, устраивают разгрузочные дни. Такая резкая смена характера питания при переходе на диету вполне может вызывать тошноту после еды в первые дни.
Приступ тошноты иногда возникает у людей, которые сразу после еды начинают интенсивную физическую активность (бег, прыжки, поднятия тяжестей) или имеют проблемы с вестибулярным аппаратом. В последнем случае он происходит во время еды в автобусе, в автомобиле, на корабле или самолете.
jeludok.com
Тошнота после еды — причины, диагностика и лечение
Тошнота после еды — это неприятные тягостные ощущения в желудке, пищеводе и ротоглотке, которые возникают сразу или спустя некоторое время после употребления пищи и сопровождаются нарушением общего самочувствия. Зачастую подташнивание предшествует рвоте. Симптом может иметь физиологические предпосылки: переедание, беременность, но чаще определяется при различных патологиях пищеварительного тракта и гепатобилиарной системы. Для выявления причин тошноты применяют УЗИ, эндоскопию, рентгенографию и лабораторные методы. Уменьшить неприятные ощущения помогают растительные чаи, прокинетики, сорбенты, антигистаминные средства.
Причины тошноты после еды
Диспепсические симптомы иногда выявляются у абсолютно здоровых людей и бывают связаны с погрешностями в диете. Тошнота наблюдается при переедании, что вызвано растяжением стенок желудка и поступлением нервной импульсации в соответствующие отделы головного мозга. Такое проявление считается вариантом нормы и не требует лечения. На подташнивание после еды нередко жалуются беременные женщины. Этот признак чаще развивается в первом триместре, обусловлен функциональными изменениями в нервной системе, извращением поступающих в ЦНС импульсов от брюшных органов.
Пищевая аллергия
Аллергические реакции на определенные пищевые продукты зачастую проявляются неприятными ощущениями в желудке и подташниванием. Тошнота вызывается раздражением нервных окончаний иммуноглобулинами и воспалительными агентами, которые в большом количестве образуются при попадании чужеродных белков с едой. Импульсы, возникающие при воздействии на рецепторы, стимулируют блуждающий нерв и достигают рвотного центра в головном мозге. Чаще всего аллергия бывает на яичный белок, молочные продукты, цитрусовые, шоколад.
Тошнота при пищевой аллергии появляется сразу после употребления провоцирующих продуктов, обычно сочетается с кожными высыпаниями, зудом, конъюнктивитом и серозным ринитом. Симптоматика усугубляется при развитии аллергического гастрита с эозинофильной инфильтрацией слизистой оболочки желудка. Тошнота после еды также обусловлена нарушением моторики органа, спазмом пилорического сфинктера, зиянием кардии. Кроме диспепсического расстройства возможна слабость, бледность кожных покровов, головокружение.
Гастриты
Тошнота после еды наряду с другими диспепсическими нарушениями считается основным проявлением острого воспаления эпителиальной оболочки желудка. Симптом провоцируется действием воспалительных медиаторов на нервные окончания и дополнительным раздражающим эффектом поступающей пищи. Для острого процесса характерно развитие клиники спустя 6-12 часов после воздействия патологического фактора. Подташнивание через некоторый период времени после еды возможно при гастрите со снижением секреторной активности, что обусловлено застоем химуса в желудке, чрезмерным растяжением его стенок.
Другие заболевания желудка
Дискомфортные ощущения в пищеводе и желудке после приема продуктов могут быть спровоцированы как воспалительными процессами, так и другими болезнями желудка. Механизм развития тошноты в этом случае связан с нарушениями моторики гладкой мускулатуры и патологической висцеральной импульсацией, что в результате приводит к повышению активности блуждающего нерва и активации рвотного центра. Подташнивание обычно возникает через 10-15 минут после еды. К появлению симптоматики могут приводить:
- Атония желудка. Снижение сократительной способности гладкой мускулатуры способствует длительному застою частично переваренной пищи, что вызывает растяжение желудка. Вследствие этого формируется избыточная импульсация от висцеральных рецепторов, которая поступает в головной мозг. Состояние усугубляется после еды, поскольку при этом дополнительно растягивается стенка органа. Атония проявляется обильной рвотой, тяжестью в животе.
- Демпинг-синдром. Тошнота, связанная с употреблением пищи, более характерна для раннего демпинг-синдрома, который начинается спустя четверть часа после трапезы. Поступление непереваренного химуса с высокой осмолярностью вызывает гиперсекрецию воды в просвет кишечника и растяжение его стенок. Пациенты жалуются на сильные спазмы, профузный понос, рвоту. Показательно сочетание диспепсии и вегетативных нарушений: слабости, обмороков, потливости.
- Новообразования. Тошнота после еды появляется при доброкачественных опухолях большого размера, которые затрудняют пассаж химуса и вызывают перерастяжение стенок желудка. Тягостный дискомфорт в желудке также наблюдается при злокачественных неоплазиях. Он обусловлен не только механическими причинами, но и прорастанием новообразования вглубь стенки органа с поражением нервных сплетений.
Отравления
При отравлениях продуктами, растительными веществами или лекарствами появление тошноты вызвано действием токсических веществ на хеморецепторы триггерной зоны, расположенной в ромбовидной ямке. Подташнивание часто приводит к рвоте, сочетается с диспепсическими нарушениями: диареей, схваткообразными болями в эпигастральной области. Появление общих симптомов — головной боли и головокружения, слабости, предобморочного состояния — указывает на массивную интоксикацию, в таком состоянии требуется немедленная медицинская помощь.
Патология панкреато-дуоденальной зоны
Поджелудочная железа и нижележащие отделы пищеварительного тракта имеют общую иннервацию через ветви вегетативной нервной системы, поэтому болезненные процессы в этих органах неизменно приводят к стимуляции центра рвоты в продолговатом мозге. Тошнота возникает, когда висцеральные импульсы недостаточно сильны, чтобы вызвать рвотный акт. В таких случаях диспепсия развивается позже — через 1-1,5 часа после еды. Подташнивание наиболее типично для таких состояний и заболеваний, как:
- Дуодено-гастральный рефлюкс. Заброс концентрированной желчи в полость желудка вызывает раздражение его рецепторов, что проявляется в виде тошноты. Состояние сопровождается горькой отрыжкой, изжогой, тупыми болями в эпигастрии. При недостаточности пилорического сфинктера с постоянным забросом дуоденального содержимого может развиться химический гастрит, для которого типично усиление болей, рвота желчью.
- Эрозивный бульбит. Тошнота при поражении луковицы 12-перстной кишки связана как с воспалительной реакцией, так и с нарушением выделения желчи и панкреатических ферментов вследствие дисфункции сфинктера Одди. Эрозивный бульбит не имеет патогномоничных клинических признаков и протекает под маской других болезней ЖКТ. Опасное осложнение заболевания — развитие кровотечения с рвотой «кофейной гущей», меленой.
- Дуоденостаз. Застой химуса в просвете двенадцатиперстной кишки обуславливает ее растяжение, реакцию нервных окончаний с формированием патологических импульсов. Состояние ухудшается после еды, что связано с поступлением дополнительных порций пищевых масс, несоответствием сокращений сфинктеров желудка и гладкой мускулатуры. Характерна тяжесть и боли в животе, нарушения стула.
- Алкогольный панкреатит. Тошнота, вызванная приемом пищи, связана с мальдигестией и мальабсорбцией при недостаточном поступлении ферментов поджелудочной железы. Для панкреатита показателен обильный стул с примесями нейтральных жиров и непереваренной пищи, боли в эпигастрии и левом подреберье. При злоупотреблении алкоголем симптоматика усугубляется вследствие центрального действия токсических метаболитов этанола.
Болезни гепатобилиарной системы
Растяжение стенок желчного пузыря и повышение давления на капсулу печени стимулирует висцеральные рецепторы, обеспечивает поступление патологических импульсов в специфические нервные структуры мозга. Тошнота после еды может быть связана с повышением нагрузки на соответствующие органы гепатобилиарной системы, вовлечением в процесс нервных рецепторов двенадцатиперстной кишки и желудка. В большинстве случаев диспепсические расстройства провоцируют:
- Дискинезия желчевыводящих путей. Неприятные ощущения в верхних отделах ЖКТ после еды обусловлены дискоординацией сокращений мышечной оболочки желчных протоков, протекающей на фоне расстройств вегетативной нервной регуляции функционирования пищеварительного тракта. Клиническая картина дискинезии включает боли в правом подреберье, усиливающиеся после приема жирной пищи, расстройства стула, отрыжку.
- Воспаление желчного пузыря. Тошнота при холецистите в основном обусловлена застоем желчи и перерастяжением органа, что вызывает раздражение нервных окончаний и передачу висцеральных импульсов в рвотный центр. Проявление усиливается после еды из-за стимуляции сократительной активности воспаленного пузыря при попадании химуса в 12-перстную кишку. Возможно сочетание подташнивания с болевым синдромом, периодической рвотой, горькой отрыжкой.
- Постхолецистэктомический синдром. К тошноте приводит патологическая циркуляция желчи, вызывающая раздражение слизистой желудочно-кишечного тракта, и растяжение кишечника вследствие синдрома мальабсорбции с повышенным газообразованием. Подташнивание сопровождается диареей с выделением зловонных сероватых каловых масс, болевым синдромом, который наблюдается у 70% больных, отрыжкой горьким и изжогой.
- Эхинококкоз печени. Типичным признаком паразитарного заболевания служит тошнота после употребления преимущественно жареной или жирной пищи. На ранних стадиях диспепсические расстройства сочетаются с немотивированной слабостью, головными болями, полиморфными кожными высыпаниями. При прорыве эхинококковой кисты может начаться аллергическая реакция с дыхательной недостаточностью.
Кишечные инфекции
Различные микробные агенты, попадающие в ЖКТ, приводят к повреждению слизистой оболочки и нарушению функций кишечника. Появление тошноты связано с патологической импульсацией из ЖКТ, возникающей вследствие раздражения нервных рецепторов и прямого действия эндотоксинов возбудителей на триггерную зону в мозге. Подташнивание после приема пищи патогномонично для инфекционных болезней, протекающих по типу гастроэнтерита: эшерихиоза, гастроинтестинальной формы сальмонеллеза, ротавирусной и норовирусной инфекций.
Обследование
Тошнота после еды чаще всего свидетельствует о наличии заболеваний пищеварительной системы, поэтому обследованием занимается гастроэнтеролог, а диагностический поиск предполагает комплексное изучение морфологических и функциональных особенностей ЖКТ пациента. При постановке диагноза используют современные лабораторные и инструментальные методы, из которых наиболее информативными являются:
- Сонография. УЗИ брюшной полости назначается в качестве скринингового метода всем больным с длительными диспепсическими расстройствами. Ультразвуковое исследование позволяет выявить неспецифические признаки язвенно-деструктивных и воспалительных процессов. При необходимости проводят прицельное УЗИ отдельных органов.
- Эндоскопия ЖКТ. ЭГДС — наиболее информативный метод диагностики заболеваний верхних отделов пищеварительного тракта, которые сопровождаются тошнотой. По показаниям исследование дополняют биопсией. Если необходимо визуализировать тонкий кишечник на всем протяжении, используют видеокапсульную эндоскопию.
- Рентгенография. Рентгенологическое исследование с контрастированием бариевой смесью эффективно при обнаружении в пищеварительном тракте язвенно-деструктивных процессов. Метод недостаточно специфичен для диагностики воспалительных патологий, поэтому его желательно применять в комплексе с эндоскопией ЖКТ.
- Исследование желудочной секреции. Тошнота, которая связана с едой, может сигнализировать о нарушениях кислотопродуцирующей функции желудка, поэтому назначают 24-часовую рН-метрию. Также оценивают количество общей и свободной соляной кислоты натощак и после введения лекарственных препаратов, стимулирующих секрецию.
- Анализ кала. Стандартная копрограмма позволяет заподозрить нарушения всасывания пищи и различные воспалительные процессы в кишечнике, которые сопровождаются диспепсическими симптомами. Дополнительно выполняют бактериологический посев кала и анализ на яйца гельминтов для исключения инфекционной этиологии процесса.
Биохимический анализ крови необходим для исключения билиарной и печеночной патологии, которая вызывает тошноту после еды. При наличии у больного общеинфекционного синдрома проводятся специфические серологические реакции для поиска антител к патогенным микроорганизмам. Внутрипищеводная манометрия назначается для оценки моторной функции органа и слаженности работы сфинктерного аппарата.
Симптоматическая терапия
Эпизодическое подташнивание после погрешностей в диете или при переедании не требует медикаментозного лечения. Для купирования неприятной симптоматики можно выпить имбирный или мятный чай, медленно съесть ломтик лимона. Для предупреждения тошноты нужно нормализовать режим питания: принимать пищу 4-5 раз в день, не допускать еды всухомятку. При наличии пищевой аллергии важно полностью исключить определенные продукты из своего рациона, ограничить потребление арахиса, клубники, которые могут вызвать тяжелые системные реакции.
Если тошнота после еды не проходит самостоятельно в течение нескольких дней и не связана с физиологическими причинами, следует обратиться в медицинское учреждение для комплексной диагностики. До верификации клинического диагноза для уменьшения неприятных проявлений можно использовать прокинетики, которые улучшают моторику и препятствуют антиперистальтическим сокращениям, антигистаминные препараты, седативные средства. При подозрении на отравление рекомендованы сорбенты.
www.krasotaimedicina.ru
Почему тошнит после каждого приема пищи? Причины, способы лечения
Тошнота является неприятным и временами мучительным симптомом, нередко приводящим к рвоте. Чувство тошноты возникает в верхней части живота и сопровождается рвотными рефлексами.
Редкопоявляющаяся тошнота может свидетельствовать о нарушении диеты или несвежести съеденных продуктов, но регулярная тошнота, возникающая после каждого приема пищи, как правило, указывает на серьезные нарушения и заболевания органов ЖКТ.
Возможные причины, приводящие к тошноте

Панкреатит способен вызвать тошноту.
Постоянная, регулярная тошнота вызывает беспокойство, страх, отказ от пищи и резкое снижение веса.
При отравлениях и употреблении жирных продуктов тошнота обычно длится не больше 1-2 дней, если этот неприятный симптом появляется ежедневно и уже длительное время, это говорит о серьезных нарушениях пищеварительной системы.
Не рекомендуется устранять тошноту любыми домашними средствами без выяснения причин, это может смазать клиническую картину и привести к тяжелым последствиям.
Если вас тошнит после каждого приема пищи в течение продолжительного времени, обязательно обратитесь к врачу и пройдите обследование. Такая тошнота может быть признаком серьезных и опасных заболеваний, лечение которых должно начаться незамедлительно.
- Панкреатит. При воспалении поджелудочной железы в первую очередь ощущается боль. Боль может быть очень сильной, нестерпимой, вызывающей болевой шок у больного. После снятия болевого синдрома может оставаться тошнота и рвота, отрыжка. Если после срыва поджелудочной не соблюдается диета, тошнота может возникать после любого приема пищи.
- Холецистит. Желчный пузырь располагается в правом подреберье, и при холецистите в этом месте ощущается тупая боль, которая возникает, как правило, неожиданно. Помимо боли частыми признаками холецистита являются тошнота и рвота.
- Аппендицит. При аппендиците также часто появляется тошнота и рвотные позывы, а также повышение температуры, понос, слабость. Все это делает воспаление аппендикса схожим с обычным отравлением. Однако постоянной тошноты при аппендиците быть не может, так как болезнь развивается быстро и требует немедленного хирургического вмешательства. Некоторое время тошнота присутствует в самом начале, когда воспалительные процессы только начинаются.
- Почечная недостаточность. Это заболевание сопровождается многими симптомами, например, уменьшением количества мочи или полным ее отсутствием. В результате задержки мочи начинается интоксикация организма, сопровождаемая тошнотой, рвотой, поносом, отеками, болями в животе. При хронической почечной недостаточности тошнота также может регулярно появляться. Это заболевание требует постоянного контроля и лечения.
Как устранить тошноту?

Церукал — хорошее средство для борьбы с тошнотой.
Существует множество вариантов, как устранить тошноту, когда это срочно необходимо, но стоит помнить, что регулярная тошнота требуется обязательного обследования и выявления ее причин. Именно первопричину возникновения этого неприятного симптомы нужно лечить.
- Лекарства от тошноты. Чаще всего от тошноты принимают Мотилак, Церукал. Эти препараты устраняют тошноту и рвоту при различных заболеваниях ЖКТ, инфекциях. Они снимают тошноту любой этиологии, но имеют противопоказания, принимать их длительно можно только по показаниям врача.
- Травяные отвары. Принимать травяные отвары при беременности можно только по назначению врача и при отсутствии аллергии. Облегчить приступ тошноты помогают отвары ромашки, мяты, зеленый и имбирный чаи.
- Откорректировать курс лечения. В момент приема различных препаратов тошнота может возникать как побочное явление. Тошнота и рвота являются частыми побочными эффектами практически любого препарата, поэтому в этом случае нужно обсудить с врачом корректировку курса.
- Изменить режим питания. Частая тошнота может быть признаком неправильного питания. Если при обследовании врач не обнаружил серьезных патологий, то стоит обратить внимание на привычку питаться. Обилие жареной, жирной и острой пищи приводит не только к тошноте, но и к различным хроническим заболеваниям ЖКТ.
- Успокоиться и принять успокоительное. Приступ тошноты может быть вызван стрессом, сильным волнением, переживанием. Чтобы устранить такую тошноту, нужно успокоиться, глубоко подышать, постараться расслабиться или принять успокоительное. Однако такая тошнота редко бывает постоянной и не связана с приемом пищи.
- Выпить чай. Обычный теплый, чуть сладкий чай через 30 минут после еды поможет справиться с тошнотой. Однако он должен быть не горячим, не холодным и не слишком крепким. Можно заесть его сухариком или сушкой. Есть жирную и приправленную специями пищу при тошноте не рекомендуется. Длительное голодание также может усилить тошноту.
Прежде, чем начать бороться с ежедневной тошнотой, женщинам рекомендуется сделать тест на беременность.
В некоторых случаях токсикоз проявляться с первых недель беременности. В этом случае лечение и прием препаратов могут быть опасными.
Последствия

Регидрон — препарат для восполнения количества жидкости и восстановления баланса электролитов.
Тошнота является лишь симптомом нарушения работы ЖКТ, а не самостоятельным заболеванием. Тяжесть последствий определяется тяжестью того заболевания, которое является причиной тошноты и рвоты.
Для облегчения состояния некоторые вызывают искусственную рвоту, но если это и приносит облегчение, то временное. Рвота не только не полезна, но и может привести к неприятным последствиям:
- Обезвоживание. При постоянной рвоте развивается обезвоживание. Количество воды в организме значительно сокращается, общее состояние ухудшается. При обезвоживании появляется слабость, головокружение, тремор рук, снижение веса, сокращение частоты мочеиспускания. При рвоте рекомендуют принимать регидраты, которые восполняют количество жидкости и восстанавливают баланс электролитов в организме (Регидрон).
- Потеря веса. Потеря веса может сопровождать как рвоту, так и тошноту после еды. При ухудшении состояния после приема пищи человек старается избегать еды, стремительно теряет вес, что только ослабляет организм. Постоянное голодание может спровоцировать другие заболевания ЖКТ: гастрит, панкреатит.
- Травмирование пищевода при рвоте. Постоянные рвотные позывы раздражают стенки пищевода. При прохождении рвотных масс слизистая пищевода раздражается, может воспаляться, на ней образуются небольшие язвочки, что сопровождается болезненными ощущениями и еще больше затрудняет прием пищи.
- Язвы желудка и пищевода. Эрозии на слизистой пищевода и желудка могут являться следствием панкреатита. При хроническом воспалении поджелудочной железы воспаление может распространяться на другие органы, вызывая различные осложнения.
- Сахарный диабет. Сахарный диабет может быть как причиной, так и следствием различных заболеваний. В некоторых случаях рвота возникает на фоне обострения сахарного диабета и понижения уровня инсулина в крови. Сахарный диабет может стать осложнением панкреатита, который также сопровождается тошнотой и рвотой.
- Переход заболевания в хроническую форму. Тошнота часто сигнализирует о патологическом состоянии органов ЖКТ. Если постоянно игнорировать симптомы, снимать тошноту домашними средствами и препаратами, можно упустить заболевание, которое при отсутствии лечения перейдет в хроническую форму.
Тошнит после еды при беременности

Тошнота при беременности — распространенное явление.
Во время беременности тошнота является распространенным явлением. Тошнота может появляться как на ранних, так и на поздних сроках беременности.
В первые недели беременности происходит гормональная перестройка, на которую организм может реагировать по-разному.
Некоторые переносят все 9 месяцев легко, а некоторые страдают от токсикоза, тошноты и рвоты. Хотя это считается нормой при беременности, нельзя забывать об опасности продолжительной рвоты и обезвоживания.
Как правило, тошнота при токсикозе появляется в первой половине дня, но иногда тошнота и рвота являются реакцией на запах или пищу.
В некоторых случаях достаточно исключить определенные, «раздражающие» продукты из рациона, отказаться от употребления газированных напитков, стараться не находиться в одном помещении с курящими, избегать резких запахов. Это значительно облегчает симптомы токсикоза. Через некоторое время ранний токсикоз исчезает. Сроки у всех индивидуальны.
Все средства от тошноты и рвоты нужно согласовывать с врачом. Тошнота может мучить утром после подъема с постели. Чтобы облегчить это состояние, врачи рекомендуют ставить рядом с кроватью диетическое печенье, хлебцы или другой легкий перекус. Утром после пробуждения нужно сначала поесть, а потом уже вставать.
Во время беременности не рекомендуют сидеть на строгих диетах, но для облегчения тошноты нужно отказаться от жирной пищи, фастфуда, продуктов, содержащих вкусовые добавки, острые специи и усилители вкуса.
Организм сам подсказывает женщине, какие продукты есть не нужно (возникает тошнота), а какие нужно (сильное желание что-то съесть). Но если очень хочется жареного покупного чебурека, лучше воздержаться и заменить его чем-нибудь более безопасным.
Стоит помнить, что даже беременность не исключает заболевания ЖКТ. Если рвота постоянная, тошнота сильная и наблюдаются другие симптомы, необходимо пройти обследование. Женщины с хроническими заболеваниями ЖКТ могут страдать от приступов тошноты в течение всей беременности.
О причинах тошноты и ее лечении расскажет видеоматериал:
Заметили ошибку? Выделите ее и нажмите Ctrl+Enter, чтобы сообщить нам.
Расскажите друзьям! Расскажите об этой статье своим друзьям в любимой социальной сети с помощью социальных кнопок. Спасибо!
Поделиться
Поделиться
Твит
Телеграм
Класс
Вотсап
pishhevarenie.com
Чувство тошноты, но не тошнит? Причины и как избавиться от тошноты
Чувство тошноты знакомо каждому. Ей может предшествовать легкий озноб, повышенное пото- и слюноотделение, скачки артериального давления, может повышаться температура.
Возникает дискомфорт в области грудной клетки и в полости рта.Естественное желание окончания этого явления – рвота. Но бывает, что возникает чувство тошноты, но не тошнит.
Причины тошноты
Необходимо выяснить источники этой проблемы.
Их несколько:
- Побочное действие некоторых медицинских препаратов, из-за попадания токсинов в организм.
- Как результат психического состояния, которое проявляется в виде тревоги, чувства боязни, потеря сна, переутомление, истерия.
- При морской болезни, иначе называемой кинетоз.
- Употребление пищи с большим количеством продуктов с излишним содержанием жира.
- Переедание сладкой пищи на голодный желудок.
 Большое количество сладкого с трудом воспринимается желудком и может вызвать чувство тошноты
Большое количество сладкого с трудом воспринимается желудком и может вызвать чувство тошноты- В период приступов мигрени.
- В результате сотрясения головного мозга, появляется головокружение и больного постоянно тошнит.
- В самом начале беременности встречается у большинства женщин, на более поздних сроках тошнота проходит. Неприятное чувство подташнивания в утренние часы может быть признаком беременности.
- Начало месячных или во время них, обычно встречается при нарушении цикла. В этот период,в организме содержится повышенное количество жидкости, что влияет на внутричерепное давление.
- Запах токсичных веществ, дыма, гари.
 Запах гари или плавления пластмассы может вызвать чувство подташнивания
Запах гари или плавления пластмассы может вызвать чувство подташнивания- Как следствие солнечного удара.
- При соблюдении диеты, так как неправильно подобранные продукты с содержанием макро- и микроэлементов, влияют на обмен веществ, в частности органов пищеварения.
- Сбои в работе вестибулярного аппарата. Резкое изменение положения тела вызывает головокружение, перед глазами возникают «мушки», нарушается равновесие.
- При отравлении, когда в организм попадают токсичные вещества часа через 2–3 наступает чувство тошноты, которое может закончиться рвотой.
Если неприятное чувство тошноты – это не признак заболевания, то можно не беспокоиться, а принять необходимые меры для снятия этого дискомфорта. Существует ряд серьезных заболеваний, первым признаком которых является появление тошноты и рвоты.
 Чувство тошноты может быть симптомом заболевания, стресса или реакцией на внешние раздражители
Чувство тошноты может быть симптомом заболевания, стресса или реакцией на внешние раздражителиВ таком случае, необходимо внимательно прислушаться к своему организму, чтобы не пропустить начало заболевания.
Причины, которые вызывают тошноту, можно условно разделить на группы:
- Метаболическая — появляется в результате нарушения обмена веществ, как следствие различных диет, голодания, неправильного питания, диабета.
- Токсическая. Появляется после отравления организма продуктами питания, попадания токсичных веществ.
- Рефлекторная, которая происходит в результате воспаления слизистой оболочки желудка. Причиной могут быть продукты питания.
- Мозговая, связана с изменением артериального или внутричерепного давления.
- Вестибулярная, возникает в связи с неврозами. Обычно бывает у беременных или женщин во время климакса.
Особенности тошноты при различных заболеваниях
Чувство тошноты может по-разному ощущаться в зависимости от заболевания, симптомом которого она является.
Гастрит, язва
Например, когда часто возникает чувство тошноты, но не тошнит – это классический симптом гастрита или проявление язвенной болезни. Нервные окончания, которые располагаются в поврежденной слизистой оболочке желудка, пытаются передать «сообщение» о том, что желудок необходимо опорожнить.
 Тошнота может быть симптомом гастрита
Тошнота может быть симптомом гастритаОбычно такие явления происходят по утрам, на голодный желудок или после завтрака. Одновременно ощущаются боли или жжение в области живота.
При таких симптомах обязательно рекомендуется провести обследование: сделать УЗИ, полный анализ крови и другие необходимые процедуры. Во время обострения гастрита, беременная женщина может испытывать приступы тошноты в конце второго и весь третий триместр из-за того, что матка растет и давит в область солнечного сплетения.
Панкреатит
Больной панкреатитом часто испытывает подташнивание и горечь во рту, обычно это появляется после принятия пищи.
 Тошнота может быть симптомом панкератита
Тошнота может быть симптомом панкератитаКроме тошноты, при панкреатите ощущаются дискомфорт в правом подреберье, в области желудка, появляется понос, возможно уменьшение массы тела.
Болезненные ощущения могут носить опоясывающий характер
Панкреатит необходимо лечить на ранней стадии, чтобы не допустить перехода в хроническую форму. Лучший рецепт – это голод, холод и подвижный образ жизни.
Желчный пузырь
При воспалении желчного пузыря, человек испытывает чувство тошноты, но его не тошнит. Обычно это появляется во время еды, во рту ощущается металлический привкус, возникают тупые боли справа в области подреберья, газообразование, плохая переносимость запахов пищи, например, запах чеснока, может вызвать неприятные чувство в верхней части желудка.
Аппендицит
При аппендиците возможно появление тошноты, не зависимо от приема пищи, иногда, она может закончиться рвотой. Одновременно возникают сильные болевые ощущения в нижней области живота, наблюдается повышение температуры.
 Боль справа — один из первых признаков аппендицита
Боль справа — один из первых признаков аппендицитаВажно знать! При возникновении приступов аппендицита необходима срочная медицинская помощь, так как это заболевание опасно для жизни.
Давление и сердце
Тошнотой сопровождаются приступы гипертонии, это происходит потому, что циркуляция крови в головном мозге нарушается. Часто это бывает по утрам, возникают головные боли и головокружение.
Если приступы тошноты продолжаются несколько дней — необходима консультация кардиолога
При инфаркте миокарда, кроме болевых ощущений, за некоторое время до приступа появляется чувство тошноты, но при этом не тошнит. Если такое состояние продолжается несколько дней, то это может быть симптомом серьезного заболевания.
Гипотериоз
Гипотиреоз – когда организмом вырабатывается слишком много гормонов, одним из симптомов является постоянное подташнивание.
 Усталость, сонливость — признаки гипотериоза
Усталость, сонливость — признаки гипотериозаБольной человек постоянно испытывает сонливость, усталость. Один из симптомов гипотиреоза является набор веса при потере аппетита.
Почки
При заболевании почек происходит нарушение в мочеиспускании, возможно повышение температуры, появляется поясничная боль, возникает неприятное чувство постоянной тошноты, которое появляется, но не тошнит.Возникают сложности с мочевыделением, возможны боли при мочеиспускании.
Менингит
Менингит характеризуется высокой температурой, светобоязнью и болями в затылке, появлением приступов тошноты. Это очень тяжелое заболевание, поэтому сразу необходима медицинская помощь.
Особенности тошноты по времени суток
Если тошнит в любое время суток и одновременно возникают боли в затылочной области и ощущение пульсации, то необходимо контролировать свое артериальное давление, которое оказывает влияние на сосуды. При повышении давления помогут препараты спазмолитики. При низком – стимуляторы с кофеином, настойка элеутерококка, китайский лимонник.
 Настойка элеутерококка
Настойка элеутерококкаЕще одной из причин возникновения тошноты в любое время суток может быть реакция вегето-сосудистой системы на стресс, на испуг. Для снятия неприятного ощущения можно съесть что-нибудь кислое. Поможет нажатие с силой на мизинцы пальцев или на ямку между нижней губой и подбородком.
Часто наступает чувство подташнивания или тошноты, но не всегда тошнит,по утрам. При этом может ощущаться легкое головокружение.
Причины следующие:
- Внутричерепное давление. Определить диагноз поможет УЗИ головного мозга. При внутричерепном давлении помогают мочегонные средства.
 Приступ внутричерепного давления может вызвать чувство тошноты
Приступ внутричерепного давления может вызвать чувство тошнотыПривести в нормальное состояние давлении помогут кефир, выпитый на ночь или зеленое яблоко, которые способны вывести лишнюю жидкость из организма. Можно воспользоваться народными мочегонными средствами.
- Возможно нарушение водно-солевого баланса, в этом случае из рациона следует исключить соленые и копченые продукты, особенно на ночь.
- Медикаментозные препараты, принятые натощак.
- Один из первых признаков возможной беременности.
Если тошнит после еды, то необходимо установить, что может быть фактором этого состояния:
- Жирная или жареная пища, переедание.
- Попадание в организм токсичных веществ в результате отравления, тошнота появляется часа через 2.
- Активная двигательная деятельность сразу после еды, в этот момент желудок оказывает давление на диафрагму.
 Не стоит плотно есть перед пробежкой, найдите время сделать это заранее
Не стоит плотно есть перед пробежкой, найдите время сделать это заранее- Побочная реакция после приема некоторых лекарственных препаратов (в инструкции обычно это указывается).
- При беременности.
- Сбой в функционировании вестибулярного аппарата, не связанный с заболеванием, при резком изменении положения тела.
- Глистная инвазия.
Это причины, когда появляется чувство тошноты после еды, но при этом не тошнит, и не связано с заболеванием. Человек с этим справляется самостоятельно, без медикаментозного вмешательства. Но это неприятное явление может быть симптомом начала серьезной болезни.
К ним относятся:
- воспаление аппендикса;
- инфекционное заболевание, спровоцированное кишечной палочкой, тошнота появляется через 1,5–2 часа после приема пищи. Обычно это заканчивается рвотой, высокой температурой;
 Высокая температура может быть признаком инфекции
Высокая температура может быть признаком инфекции- гипертензия, часто тошнота происходит после еды в утренние часы;
- гипотиреоз, происходит снижение аппетита и увеличение массы тела;
- развитие инфаркта миокарда, если тошнит после еды длительное время.
Обратите внимание! Все эти симптомы нельзя игнорировать. Необходимо обратиться к врачу и вовремя начать лечение.
По ночам может возникать чувство тошноты
Во время сна тело долго находится в неподвижном состоянии, расслаблено, в результате происходит накопление дискомфорта. Поэтому если у человека есть патологические причины, то проснувшись,он может ощутить чувство приступа сильной тошноты, но его не тошнит.
Что может повлиять на возникновение приступов тошноты в вечернее время и ночью:
- Пища, которая была принята перед сном, необходимо исключить жареное, жирное, не переедать.
 Жирная и жареная пища может вызвать чувство тошноты
Жирная и жареная пища может вызвать чувство тошноты- Дискинезия желчевыводящих путей, состоит в том, что нарушается нормальный процесс оттока желчи, в результате появляется дискомфорт в правой верхней области живота и горький вкус во рту.
- Беременная женщина испытывает тошноту ночью, если вечером был плотный ужин.
- Тошнота в ночное время может быть тревожным сигналом начинающегося гипертонического криза у людей, подверженных гипертензии.
- У больных сахарным диабетом в ночное время в результате обменных процессов меняется уровень сахара в крови. Все это может вызвать тошноту.
- Психологическое состояние, стресс может привести к состоянию, когда тошнит. Это происходит потому, что человек находящийся в стрессовом состоянии, перед сном мысленно сосредотачивается на проблемах, от этого происходит дискомфортное состояние.
 Сильный стресс нередко сопровождается чувством тошноты
Сильный стресс нередко сопровождается чувством тошноты- Если тошнит в вечернее время, перед сном – это редкое явление и требует внимательного отношения к проблеме. Это может предвещать серьезную хирургическую ситуацию.
Средства для избавления от ощущения тошноты
Если появляется чувство внезапной тошноты, но, в то же время, не тошнит и это не связано с заболеванием, то можно воспользоваться народными средствами.
Их несколько:
- подышать парами нашатырного спирта или сосать мятную конфету;
- при беременности необходимо принимать пищу чаще небольшими порциями, пить воду с лимоном;
- зеленый чай не сладкий;
 Зеленый чай уберет чувство тошноты
Зеленый чай уберет чувство тошноты- ломтик корня имбиря под язык и рассасывать до прекращения тошноты;
- перед едой принимать по 0,25-0,5 ст л картофельного сока;
- при отравлении – заварить ложку укропа стаканом кипятка; можно выпить слабый раствор марганцовки, чтобы спровоцировать рвоту.
Если внезапно возникает тошнота, то не нужно паниковать. Следует выпить воды, успокоиться. При отравлении алкоголем поможет активированный уголь. Беременным можно съесть печенье с солью или сушку. В остальных случаях необходима консультация специалиста.
Если происходит приступ тошноты, то следует обратить внимание на то, в какое время суток возникает неприятное ощущение. Иногда рассматриваемое чувство может спровоцировать прием антибиотиков или других лекарств. Кроме того, тошнота появляется на фоне различных заболеваний.
 Врач поставит диагноз и назначит лечение, а значит проблема с чувством тошноты больше не будет беспокоить
Врач поставит диагноз и назначит лечение, а значит проблема с чувством тошноты больше не будет беспокоитьПоэтому обязательно необходимо обратиться к специалисту и пройти полное обследование, чтобы вовремя установить причину и начать лечение.
Тошнота: причины, симптомы, возможные очаги заболевания и лечение. Смотрите видео-рассказ специалистов:
Постоянная и долго длящаяся тошнота может быть признаком серьезных заболеваний. Детали в видео:
Что делать, если вы переели сладкого и появилось чувство тошноты? Узнайте из полезного видео:
womane.ru
причины, особенности и методы лечения
Рассмотрим основные причины подташнивания после еды.
Весьма неприятные ощущения в подложечном районе, которые называются тошнотой, знакомы абсолютно всем людям. Появление этих ощущений после приема пищи является крайне тревожным симптомом, зачастую не связанным напрямую с пищеварением. Знание основных причин тошноты после еды позволит избежать серьезных последствий. Узнаем, как можно с нею справиться.
Природа тошноты
Любое негативное действие на организм может вызвать его ответ в форме приспособительных реакций. Кроме того, организм может изменить характер с интенсивностью протекающих в нем процессов. Усилить защитное свойство организма в патологической ситуации помогает обычно кратковременное понижение энергетических затрат, прежде всего тех, которые тратятся на переваривание пищи. В результате этого и возникает тошнота с рвотой, когда желудок пытается избавиться от лишнего балласта в виде пищи. В подобных условиях мышечное сокращение желудка обладает характером обратной перистальтики.
Таким образом, тошнота выступает реакцией организма на неблагоприятное воздействие либо на патологическое состояние, вызванное серьезными расстройствами в здоровье. Верными спутниками тошноты, как правило, являются ускорение работы сердца наряду с замедлением дыхания, побледнением кожных покровов и усиленным потоотделением, а также слюноотделением.
Рассмотрим причины тошноты после еды.
Наиболее распространенные причины
Внешними факторами, способными вызвать тошноту после приема пищи, являются следующие причины:

- Получение теплового удара наряду с перегревом организма.
- Результат укачивания в транспорте.
- Получение организмом интоксикации из-за вдыхания вредных и ядовитых компонентов, в том числе обычного табачного дыма.
- Развитие кислородного голодания мозга в непроветриваемом помещении.
- Непереносимость организмом ряда лекарственных препаратов и запахов.
- Развитие пищевого отравления наряду с перееданием.
Помимо всего прочего причины тошноты после еды могут быть серьезными, например:
- Развитие инфекционных заболеваний, особенно тех, которые сопровождаются лихорадкой.
- Появление заболеваний органов пищеварения.
- Развитие нарушений мозгового кровообращения.
- Появление эндокринных нарушений.
- Развитие нарушений в работе сердца и сосудов.
- Развитие почечной недостаточности.
- Появление психосоматических патологий.
- Присутствие гельминтоза.
- Присутствие онкологических заболеваний и осложнений в результате их лечения, к примеру из-за химиотерапии.
Причины тошноты после еды нужно обязательно выявить.
Причины, которые связаны с пищеварительными органами
Тошнота является неспецифическим симптомом подавляющего большинства патологий системы пищеварения. Диагностическое значение этот признак приобретает в сочетании с дополнительной симптоматикой. Самой распространенной причиной тошноты в желудке после еды служат отравления наряду с хроническими заболеваниями органов пищеварения:
- Тошнота зачастую связана с приемом пищи, поэтому боли с изжогой после еды позволяют сделать вывод о развитии гастрита или язвенной патологии. В этом случае непосредственно после рвоты у людей наступает значительное облегчение.
- Наличие тошноты, которая сопровождается чувством тяжести, а кроме того, вздутием живота, является признаком функциональной диспепсии, что выступает следствием присутствия Helicobacter pylori.
- Появление тошноты во время еды наряду с металлическим или горьким привкусом во рту, болью и тяжестью в правом подреберье и диареей вызывают обычно заболевания желчевыводящей системы. Зачастую таким заболеванием оказывается холецистит.
- Появление тошноты в сочетании с повышенным газообразованием, а кроме того, с такими симптомами, как горечь во рту и снижение аппетита, наблюдается на фоне нарушений секреторных функций поджелудочной железы, а также при хроническом панкреатите.
- Присутствие воспаления аппендикса зачастую сопровождается тошнотой, которая сочетается с характерной болезненностью живота и наличием лихорадочного состояния.
- Возникает тошнота после еды и при наличии мочекаменной болезни, а кроме того, при печеночной и почечной недостаточности.
Причины легкой тошноты после еды этим не ограничиваются.
Какие еще бывают причины появления тошноты после приема продуктов?
Причины тошноты, которые связаны с нарушениями кровообращения в мозге, как правило, могут сопровождаться головной болью. Обычно они следующие:

- Присутствие опухоли мозга.
- Наличие травм или сотрясений мозга.
- Наличие отеков мозга, являющихся осложнениями менингита или энцефалита, что сопровождается повышением температуры.
- Развитие неврологических заболеваний, когда у человека наблюдается склонность к мигреням, а кроме того, к инсультам и повышенному внутричерепному или внутриглазному давлению.
Рассмотрим другие причины тошноты через 2 часа после еды. Такими ощущениями может помимо всего прочего сопровождаться целый ряд заболеваний сердечной системы:
- Развитие инфаркта миокарда может проходить с тошнотой, которая будет сочетаться с одышкой, болью под лопаткой и появлением внезапной слабости.
- Резкие перепады артериального давления.
Причины тошноты и рвоты после еды интересуют многих. Наличие некоторых эндокринных нарушений тоже могут вызывать данные симптомы:
- Развитие недостаточности щитовидной железы, которая сопровождается плохим аппетитом и зябкостью, а кроме того, сильной усталостью.
- Наличие сахарного диабета.
Наличие душевных проблем в виде эмоционального перенапряжения, переутомления, тревожного и панического состояния зачастую трансформируется в психосоматические патологии. Врачи выделяют понятие психогенной тошноты, которая характерна для людей, которые подвержены неврозам. В подобных ситуациях необходима консультация психотерапевта.
Наличие гельминтоза (заселения кишечными паразитами) тоже служит причиной тошноты после приема пищи. Но следует отметить, что распространенность этого заболевания невелика. Чтобы убедиться в его отсутствии, нужно сделать анализ на эозинофилы. Такая диагностика является достоверным показателем наличия паразитов.
Продолжаем рассматривать причины чувства тошноты после еды.
Почему людей тошнит во время езды в транспорте?
Возможность ходить прямо, сохранять равновесие в любой позе и с закрытыми глазами в том числе имеется благодаря вестибулярному аппарату. Важной составляющей этого аппарата служит часть внутреннего уха, которая называется улиткой. В ней находятся микроскопические кристаллы-отолиты, а внутренняя поверхность покрыта рецепторами, которые посылают сигналы в форме нервных импульсов в определенные отделы мозга. Незначительное изменение положения человеческого тела вызывает сдвиг кристаллов с активацией соседних рецепторов, благодаря чему мозг получает сообщение о смене позиции. Перемещение отолитов похоже на пересыпание песка в колбе часов.

Во время езды в транспорте осуществляются достаточно сложные перемещения человека в пространстве. Поэтому подобные явления могут стать причиной тошноты через час после еды. Укачивания выступают физиологической реакцией здорового организма. Такая реакция обусловлена генетическими особенностями. Жара наряду с духотой, резкими запахами в транспорте, табачным дымом, алкоголем и обильной едой перед поездками только повышают риск появления тошноты. Преодолеть подобный приступ поможет долька лимона, которую следует держать за щекой, также рекомендуется переключить внимание, провести дыхательные упражнения и зафиксировать взгляд на неподвижном объекте. Причины и лечение тошноты и отрыжки после еды взаимосвязаны.
Тревожные состояния, которые сопровождаются тошнотой
Незамедлительного внимания со стороны врачей требует тошнота, которая сочетается со следующими признаками:
- Присутствие алой крови в каловых массах или черный кал.
- Кровь в рвотной массе.
- Появление спутанности сознания наряду с нарушениями речи и мушками в глазах.
- Появление головной боли, которая принимает невыносимый характер.
- Появление обильного проливного пота.
- Появление обмороков, пусть даже и кратковременных.
- Присутствие затрудненного, поверхностного, частого дыхания.
- Спазмы мышц затылка.
Получение травмы головы, которая сопровождаются тошнотой, даже при благоприятном исходе является поводом для обязательного визита к доктору.
Наиболее частая причина тошноты после еды у мужчин – переедание.

Переедание
Жирная, а вместе с тем некачественная, но обильная пища может создать усиленную нагрузку на пищеварительные органы. Но секреторные возможности желудка и кишечника имеют свои границы. Избыточное количество пищевой массы может приводить к дефициту ферментов, которые необходимы для полного переваривания и усвоения. Это может привести к застойным явлениям в пищеварительной системе, а кроме того, к повышению внутрибрюшного давления. При этом сдавливание органов значительно затрудняет моторику, ограничивая подвижность диафрагмы с процессами внешнего дыхания.
Таким образом, застойные явления могут вызывать самоотравление организма наряду с отрыжкой, тошнотой, рвотой и чувством тяжести. Это также повышают вероятность рефлюксов, к примеру, обратного движения съеденной пищи.
Причины тошноты после еды у женщин не сильно различаются. Но есть некоторые ситуации, когда тошнота возникает именно у представительниц прекрасного пола.
К примеру, когда причиной тошнота после еды беременность становится.
Это считается абсолютно нормальным физиологическим явлением.
Основные причины этого явления при беременности:
- Прогестерон усиленно вырабатывается.
- Пролактин и хориони́ческий гонадотропи́н человека также вырабатываются в больших количествах.
- Страдает желудочно-кишечный тракт.
- Витамин В6 поступает в организм в недостаточном количестве.
- Кислотность в желудке повышена.
Таким образом, организм женщины полностью перестраивается для вынашивания ребенка.

Методы лечения: как избавиться от тошноты, возникающей после еды
Прекратить тошноту поможет глубокое и одновременно медленное дыхание наряду с неторопливой ходьбой на свежем воздухе. Двигательная активность помогает дополнительно стимулировать перистальтику желудка и способствует продвижению пищевой массы в нижележащие отделы системы пищеварения.
Долька лимона наряду с кислым леденцом и кусочком имбиря стимулирует вкусовые рецепторы, помогая снимать рвотный позыв. Зато обильное питье не принесет какого-либо облегчения, а, наоборот, спровоцирует тошноту с рвотой.
Причины тяжести и тошноты после еды должен определять врач.
Медикаментозное лечение
Устранение симптоматики тошноты в отсутствие диагностики основного заболевания, которое ее провоцирует, является временной мерой. Наиболее походящими медикаментами, которые помогают на фоне тошноты, являются следующие лекарства:
- Применение «Валидола». Таблетки снимают приступ тошноты, который связан с истерическим состоянием, неврозом, стенокардией и так далее.
- Использование препарата «Мотилак». Этот медикамент купирует боль, связанную с пищеварением, устраняя тошноту наряду с вздутием и обратным забросом пищи.
- Препарат «Мотилиум» применяют при изжоге, тошноте и на фоне диспепсии.
- Лекарственное средство «Церукал» помогает устранять рвотные позывы на фоне воспалительных процессов слизистой желудка.
- Использование таблеток «Фильтрум» применяется на фоне отравлений в качестве сорбента.
- Препарат «Авиа-море» применяют при укачивании в транспорте.
- Лекарство «Этаперазин» подходит на фоне тошноты и рвоты.
Лечение народными методиками
Любые варианты борьбы с тошнотой в определенной степени базируются на необходимости включения определенных вкусовых, а кроме того, обонятельных рецепторов. Поэтому самым действенным считается употребление продуктов, которые отличаются терпким, кислым и вяжущим вкусом. Такие продукты вызывают интенсивное слюноотделение. Также подходит применение эфирных масел, которые используются как обонятельные раздражители.
Лимон, а также любые напитки с его добавлением являются идеальным средством от тошноты. Кроме того, вдыхание запаха его корки помогает снимать приступ боли в голове, повышая умственную работоспособность. Свежеотжатые соки из черники и клюквы быстро снимают рвотные позывы, насыщая организм витаминами. Не менее известно вяжущее свойство зеленого чая. Ломтик айвы тоже помогает преодолеть неприятную симптоматику в форме тошноты после еды.
Резкий вкус имбиря служит настоящим спасением при токсикозе. Можно добавлять его в любые напитки. Сок сельдерея является кладовой витаминов. Достаточно принимать всего две ложки сока перед каждым приемом пищи, чтобы вылечиться от тошноты. Также это поможет нормализовать стул.
Мы рассмотрели причины тошноты после еды и как с этим бороться.

Профилактические меры
Продолжительная тошнота с рвотой опасна тем, что вызывает истощение, которое связано с отсутствием аппетита. Помимо этого происходит обезвоживание организма наряду с нарушением водного и солевого баланса, а также формируется дефицит витаминов, особенно группы «B». Профилактика возникновения тошноты при условии отсутствия более серьезных системных патологий сведена к отказу от переедания.
Нельзя допускать появления ярко выраженного чувства голода в форме, когда начинает «сосать под ложечкой», это также может провоцировать приступы тошноты. Нежелательно есть блюда во время просмотра телевизора. Также не стоит читать за едой или питаться второпях, плохо пережевывая пищу на ходу. Во время питания следует сосредотачиваться на данном процессе, таким образом, еда должна быть неким своеобразным ритуалом. Присутствие компании за столом наряду с оживленными разговорами также способствует перееданию.
Необходимо уметь различать такие категории, как аппетит и чувство голода. Например, при излишнем голоде людям часто свойственно переедать, поэтому доводить до такого состояния свой организм не рекомендуется. Надо сказать, что очень часто симптом в форме наличия длительной тошноты после пищи является свидетельством развития стойких патологий, а значит поводом незамедлительно обратиться к доктору. Те или иные способы купирования тошноты напрямую зависят от причины, которая ее вызвала. Поэтому крайне важно лечить исходное заболевание. Установление основных причин тошноты и отрыжки после еды гарантирует эффективность целенаправленного лечения.
Чего нельзя делать на фоне тошноты?
Не следует провоцировать рвоту у человека, который находится в полуобморочном состоянии. Также не следует ее вызывать на фоне головокружений, судорог, а кроме того, при повышенном давлении. Подобные действия могут провоцировать инсульт. Нежелательно промывать желудок лежащему пациенту, так как рвотная масса может попасть в дыхательные пути, что приведет к летальному исходу.
Не стоит пытаться подавить естественный рвотный позыв, лишая организм возможности самостоятельно очиститься. Например, процесс отравления вызовет более тяжелые последствия в том случае, если пища ненадлежащего качества проделает весь путь по пищеварительной системе.
Важно отметить, что непосредственно после полного устранения приступа тошноты людям рекомендуется обильное питье наряду с приемом сорбентов, а кроме того, витаминных препаратов. Совершенно бессмысленно пытаться спровоцировать рвоту в случае появления признаков кишечного расстройства (при поносе).
Таким образом, частое возникновение тошноты у людей после еды служит поводом задуматься и обратиться к врачу, так как, скорее всего, это связано с наличием какого-то определенного заболевания. В том случае, если какие-либо патологии отсутствуют, просто следует вспомнить о правильном режиме питания, а также о том, что переедать очень вредно.
Причины и лечение тошноты после еды теперь известны.
fb.ru
тошнит. тошнит. тошнит. утром. обед. вечером. до после еды. что это? жить буду? не беременость
Чаще всего тошнота – признак заболеваний органов пищеварения. Но не только их: иногда с этим симптомом надо идти не к гастроэнтерологу, а к неврологу, эндокринологу или даже кардиологу. ГАСТРИТ И ЯЗВЕННАЯ БОЛЕЗНЬ Тошнота усиливается после еды, как и распирание или тяжесть в животе, изжога. Боль или чувство жжения в верхней части живота натощак и после еды. ЗАБОЛЕВАНИЯ ЖЕЛЧНОГО ПУЗЫРЯ Начинает подташнивать уже во время еды, появляется чувство распирания. Болит ближе к правому подреберью. Горький или металлический привкус во рту, изжога, повышенное газообразование. ПАНКРЕАТИТ Тошнит после еды, вздувается живот. Появляется тупая ноющая боль в правом подреберье, ощущение горечи во рту. Расстройство кишечника, возможна потеря веса. АППЕНДИЦИТ Тошнота не связана с едой, может перейти в рвоту. Неопределенная боль сначала вверху живота, а затем концентрируется в правой половине живота, чаще внизу. Возможно повышение температуры до 37–380. КИШЕЧНАЯ ИНФЕКЦИЯ, ОТРАВЛЕНИЕ Через некоторое время после еды тошнота нарастает и почти всегда завершается рвотой. Слабость, болит голова и верхняя часть живота в области пупка. Иногда поднимается температура до 37–390. Со временем присоединяется диарея. ПРОБЛЕМЫ С ВЕСТИБУЛЯРНЫМ АППАРАТОМ Тошнота и головокружение возникают внезапно, когда вы меняете положение тела и головы (например, поворачиваетесь на другой бок в постели, резко встаете) . Дополнительные симптомы: потеря равновесия, шум в ушах или нистагм (при слежении за предметом глаза не могут задержаться на нем, взгляд соскальзывает) . ГИПЕРТОНИЯ Подташнивает в течение дня, особенно по утрам. Вы быстро устаете, часто болит или кружится голова, с утра лицо немного отечное, иногда покрасневшее. ИНФАРКТ, СЕРДЕЧНАЯ НЕДОСТАТОЧНОСТЬ Тошнота упорная, иногда до рвоты. Появилась и нарастает боль в верхней части живота, под ложечкой. Возможны икота, ощущение духоты, бледность. ГИПОТИРЕОЗ Тошнота незначительная, но постоянная. Аппетит снижен, однако вы пополнели. Анемия, усталость, дневная сонливость, забывчивость, зябкость в жару. ВОСПАЛИТЕЛЬНЫЙ ПРОЦЕСС В ПОЧКАХ Тошнота не связана с едой, температура до 38–400, иногда рвота. Боль (ноющая, тупая или приступообразная) в пояснице (реже в животе) , озноб. Возможно нарушение мочеиспускания. По-любому, чтобы выяснить причину вашей постоянной тошноты -НУЖНО СХОДИТЬ К ВРАЧУ!
Сожалею, надеюсь, скоро это у Вас пройдет. Обратитесь к врачу. Удачи Вам!
К терапевту и гастроэнтерологу скорее.
проверьтесь на холестицит.
Понимаю вас. Наверное не стоит говорить, вы и так уже не едите жирного, сладкого и острого…. Если тошнота связана с желудочно-кишечными проблемами, она быстро не проходит. Надо немного потерпеть.. . и попить утром перед завтраком за 0,5 часа и на ночь перед сном Омез (или омепразол) . Можно в течение дня употребить (конечно с перерывами) несколько пакетиков Маалокса — в нем есть и обезбаливающий компонент и и он обволакивает желудок. Если в вас когда-нибудь был «зафиксирован» гастрит (скорее всего с повышенной кислотностью) — можно еще принять Гастросидин — 1 табл. х 3 раза в день. И еще…. надо сходить к врачу. Просто так тошнить не будет. И сама проблема не рассосется. Не затягивайте, Удачи.
В первую очередь, стоит попытаться от чего такая реакция организма, потому как, она может быть вызвана разными факторами. И, тогда — станет понятно что делать, и как быстро и эффективно вылечить. Можете тут посмотреть <a rel=»nofollow» href=»http://zdoroviezybki.ru/causes-nausea/» target=»_blank»>http://zdoroviezybki.ru/causes-nausea/</a> подробно и доступно описаны все возможные причины, и что в каких случаях делать.
touch.otvet.mail.ru























 Как лечить геморрой в домашних условиях. Как вылечить геморрой быстро и навсегда.
Как лечить геморрой в домашних условиях. Как вылечить геморрой быстро и навсегда.













 Активированный уголь
Активированный уголь  Полифепан
Полифепан  Полисорб
Полисорб  Энтеросгель
Энтеросгель Янтарная кислота
Янтарная кислота  Аспирин
Аспирин  Пенталгин
Пенталгин Глицин
Глицин  Ново-пассит
Ново-пассит  Аспаркам
Аспаркам  Магнесол
Магнесол Алька-прим
Алька-прим  Медихронал
Медихронал  Алка-зельтцер
Алка-зельтцер Фуросемид
Фуросемид  Лазикс
Лазикс Загрузка … к содержанию ↑
Загрузка … к содержанию ↑ Ромашки
Ромашки  Розмарина
Розмарина  Перечной мяты
Перечной мяты  Расторопши
Расторопши Мелисса
Мелисса  Мята
Мята  Шалфей
Шалфей  Шиповник
Шиповник Фестал
Фестал
 Верошпирон
Верошпирон Если лекарственные препараты неэффективны в борьбе с похмельем, то можно попробовать специальную охлаждающую повязку на лоб, — они продаются практически в любой аптеке, обладают охлаждающим и обезболивающим действием, в их состав входит ментол, который восстанавливает и придает сил.
Если лекарственные препараты неэффективны в борьбе с похмельем, то можно попробовать специальную охлаждающую повязку на лоб, — они продаются практически в любой аптеке, обладают охлаждающим и обезболивающим действием, в их состав входит ментол, который восстанавливает и придает сил.


 С похмельным синдромом сталкиваются все люди, ранее выпившие большое количество алкоголя. Как правило, симптомами похмелья являются боли в области головы, человека периодически бросает в жар, тошнит и знобит, чувствуется сильная слабость и повышенное кровяное давление, мучает жажда.
С похмельным синдромом сталкиваются все люди, ранее выпившие большое количество алкоголя. Как правило, симптомами похмелья являются боли в области головы, человека периодически бросает в жар, тошнит и знобит, чувствуется сильная слабость и повышенное кровяное давление, мучает жажда. Обезвоживание организма. Поступаемая в организм жидкость, неправильно по нему распределяется, вследствие чего наступает обезвоживание. Выпитая жидкость, может активно накапливаться в области лица, вследствие чего мы довольно часто наблюдаем мешки под глазами и отечность на лице.
Обезвоживание организма. Поступаемая в организм жидкость, неправильно по нему распределяется, вследствие чего наступает обезвоживание. Выпитая жидкость, может активно накапливаться в области лица, вследствие чего мы довольно часто наблюдаем мешки под глазами и отечность на лице. Утром при похмелье, чтобы убрать головные боли, рекомендуется пить Алка-Прим. В состав медикаментозного средства входит лимонная кислота, сода, аспирин и глицин, который способствует регенерации нервных клеток.
Утром при похмелье, чтобы убрать головные боли, рекомендуется пить Алка-Прим. В состав медикаментозного средства входит лимонная кислота, сода, аспирин и глицин, который способствует регенерации нервных клеток. Как убрать похмелье? Чтобы вывести человека из этого состояния, прежде всего необходимо устранить из его организма все ядовитые вещества, а для улучшения работы печени рекомендуется пить препараты под названием Но-Шпа или иные сорбенты. Превосходными сорбентами является активированный уголь или Полифепан.
Как убрать похмелье? Чтобы вывести человека из этого состояния, прежде всего необходимо устранить из его организма все ядовитые вещества, а для улучшения работы печени рекомендуется пить препараты под названием Но-Шпа или иные сорбенты. Превосходными сорбентами является активированный уголь или Полифепан. Как не болеть с похмелья? При борьбе с похмельем рекомендуется пить рассол, поскольку его состав позволяет восполнить в организме утрату калия и магния, а также аскорбиновой кислоты (витамина С). В рассоле также содержится янтарная кислота, которая превосходно поддерживает человеческий организм во время интоксикации. Лучше всего пить рассол, изготовленный из квашеной капусты.
Как не болеть с похмелья? При борьбе с похмельем рекомендуется пить рассол, поскольку его состав позволяет восполнить в организме утрату калия и магния, а также аскорбиновой кислоты (витамина С). В рассоле также содержится янтарная кислота, которая превосходно поддерживает человеческий организм во время интоксикации. Лучше всего пить рассол, изготовленный из квашеной капусты. Чтобы бережно очистить организм в день похмелья рекомендуется пит сыворотку. Это продукт способствует не только выведению из организма шлаков и токсинов, но и нормализует деятельность почек и печени, устраняет сухость в ротовой полости, насыщает организм полезными веществами и стимулирует кровообращение. Напиток можно употреблять перед едой.
Чтобы бережно очистить организм в день похмелья рекомендуется пит сыворотку. Это продукт способствует не только выведению из организма шлаков и токсинов, но и нормализует деятельность почек и печени, устраняет сухость в ротовой полости, насыщает организм полезными веществами и стимулирует кровообращение. Напиток можно употреблять перед едой. Мы настоятельно вам не рекомендуем смешивать разные виды алкоголя. Нет необходимости в том, чтобы смешивать вино с пивом или водку с коньяком.
Мы настоятельно вам не рекомендуем смешивать разные виды алкоголя. Нет необходимости в том, чтобы смешивать вино с пивом или водку с коньяком.



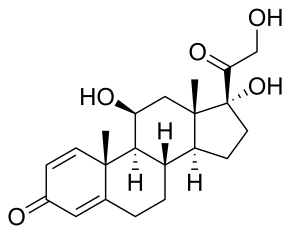
 Медиафайлы на Викискладе
Медиафайлы на Викискладе



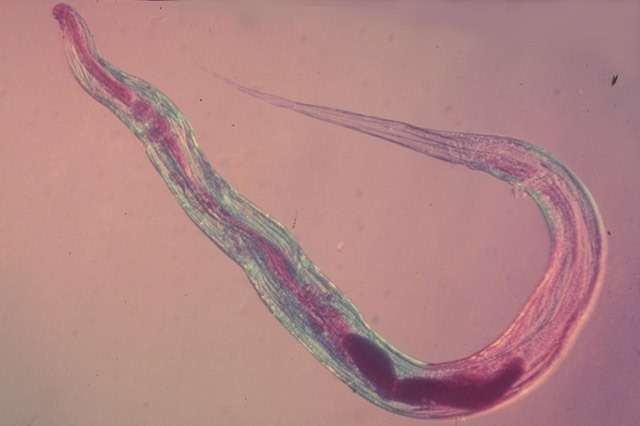
 Виды паразитов в человеческом организме.
Виды паразитов в человеческом организме. Очень часто человека мучают боли в животе, ухудшается аппетит и самочувствие.
Очень часто человека мучают боли в животе, ухудшается аппетит и самочувствие. С помощью анализа кала можно выявить наличие глистов.
С помощью анализа кала можно выявить наличие глистов.









 особи, которые достигают в длину нескольких метров. Другие паразиты способны блокировать желчевыводящие пути и приводить к желтухе, дискинезии желчевыводящих путей и другим заболеваниям печени.
особи, которые достигают в длину нескольких метров. Другие паразиты способны блокировать желчевыводящие пути и приводить к желтухе, дискинезии желчевыводящих путей и другим заболеваниям печени.






 Многие врачи уверяют, что пи поносе можно кушать исключительно хурму. Иногда допустимо добавлять в рацион свежие бананы. На это существует несколько причин:
Многие врачи уверяют, что пи поносе можно кушать исключительно хурму. Иногда допустимо добавлять в рацион свежие бананы. На это существует несколько причин:
 Диарея – это симптом, который всегда тяжело переносится организмом человека. Жидкий стул вызывает обезвоживание, что крайне опасно для здоровья и жизни больного. Во время патологического состояния практически всегда требуется лечение. Исключение составляет лишь разовый понос после нервных переживаний. В этом случае диарея самостоятельно исчезнет. В остальных ситуациях требуется определять причину, спровоцировавшую недуг, и, в зависимости от ее этиологии необходимо подбирать действенные препараты. Немаловажную роль играет рацион питания и продукты, употребляемые в пищу. Уже давно не секрет, что некоторые виды фруктов оказывают слабительный эффект. В некоторых ситуациях данное действие может помочь опорожнить кишечник. Но во время диареи следует оградить себя от употребления данных сортов, а перейти на диетическое питание фруктами, с обратным действием – закреплением. Прежде чем корректировать набор полезной еды, следует определить, какие фрукты оказывают слабительное действие, а какие связывающее.
Диарея – это симптом, который всегда тяжело переносится организмом человека. Жидкий стул вызывает обезвоживание, что крайне опасно для здоровья и жизни больного. Во время патологического состояния практически всегда требуется лечение. Исключение составляет лишь разовый понос после нервных переживаний. В этом случае диарея самостоятельно исчезнет. В остальных ситуациях требуется определять причину, спровоцировавшую недуг, и, в зависимости от ее этиологии необходимо подбирать действенные препараты. Немаловажную роль играет рацион питания и продукты, употребляемые в пищу. Уже давно не секрет, что некоторые виды фруктов оказывают слабительный эффект. В некоторых ситуациях данное действие может помочь опорожнить кишечник. Но во время диареи следует оградить себя от употребления данных сортов, а перейти на диетическое питание фруктами, с обратным действием – закреплением. Прежде чем корректировать набор полезной еды, следует определить, какие фрукты оказывают слабительное действие, а какие связывающее. яблоки;
яблоки; яблоки;
яблоки;







 Такая неприятность, как диарея, может случиться с каждым из нас. Причины, которые приводят к расстройству пищеварения, разнообразны от употребления некачественных продуктов питания до индивидуальных особенностей организма, но в любом случае необходимо как можно скорее принять меры для устранения последствий недуга. Лечение должно быть комплексным и наряду с приемом специальных лекарственных препаратов и народных средств, очень важно соблюдать диету.
Такая неприятность, как диарея, может случиться с каждым из нас. Причины, которые приводят к расстройству пищеварения, разнообразны от употребления некачественных продуктов питания до индивидуальных особенностей организма, но в любом случае необходимо как можно скорее принять меры для устранения последствий недуга. Лечение должно быть комплексным и наряду с приемом специальных лекарственных препаратов и народных средств, очень важно соблюдать диету. К числу наиболее употребляемых на территории России фруктов относятся груши и яблоки. Эти плоды на 85 % состоят из воды, поэтому для их переваривания кишечник затрачивает минимум усилий, что очень важно при расстройствах пищеварения. К тому же в них содержится много микроэлементов, которые способствуют нормализации работы желудочно-кишечного тракта. Пектин, которым богаты яблоки, убивает некоторые виды болезнетворных бактерий и укрепляет стул.
К числу наиболее употребляемых на территории России фруктов относятся груши и яблоки. Эти плоды на 85 % состоят из воды, поэтому для их переваривания кишечник затрачивает минимум усилий, что очень важно при расстройствах пищеварения. К тому же в них содержится много микроэлементов, которые способствуют нормализации работы желудочно-кишечного тракта. Пектин, которым богаты яблоки, убивает некоторые виды болезнетворных бактерий и укрепляет стул. Что же касается груши, то ее мякоть содержит дубильные вещества, которых особенно много в диких сортах этой культуры. Кроме того, груша обладает гораздо более высокими антисептическими свойствами по сравнению с яблоком. Единственный минус таких фруктов – грубая кожица, состоящая из растительной клетчатки, которая не переваривается в желудке и может травмировать расстроенный кишечник. Поэтому при поносе, особенно, в острой фазе заболевания, необходимо срезать с плодов верхний слой.
Что же касается груши, то ее мякоть содержит дубильные вещества, которых особенно много в диких сортах этой культуры. Кроме того, груша обладает гораздо более высокими антисептическими свойствами по сравнению с яблоком. Единственный минус таких фруктов – грубая кожица, состоящая из растительной клетчатки, которая не переваривается в желудке и может травмировать расстроенный кишечник. Поэтому при поносе, особенно, в острой фазе заболевания, необходимо срезать с плодов верхний слой. Большинство специалистов перечисляя, какие фрукты можно есть при поносе, на первое место ставят хурму. Ее плоды обладают максимальный закрепляющим действием, в кротчайшие сроки нормализуя работу кишечника, и при этом почти не содержат той самой клетчатки, которая пагубно влияет на кишечник в ходе болезни.
Большинство специалистов перечисляя, какие фрукты можно есть при поносе, на первое место ставят хурму. Ее плоды обладают максимальный закрепляющим действием, в кротчайшие сроки нормализуя работу кишечника, и при этом почти не содержат той самой клетчатки, которая пагубно влияет на кишечник в ходе болезни. Айва – специфический фрукт, обладающий необычным вкусом, который не каждому придется по душе. Но при сильном поносе употребление этих плодов может принести существенную пользу. В мякоти айвы присутствуют антибактериальные вещества – попадая в кишечник, они нормализуют его микрофлору, уничтожая возбудителей инфекции.
Айва – специфический фрукт, обладающий необычным вкусом, который не каждому придется по душе. Но при сильном поносе употребление этих плодов может принести существенную пользу. В мякоти айвы присутствуют антибактериальные вещества – попадая в кишечник, они нормализуют его микрофлору, уничтожая возбудителей инфекции. А вот упоминание в этом списке бананов у многих вызывает недоумение, так как этот фрукт чаще всего ассоциируется с продуктами, которые оказывают на организм слабительный эффект. На самом деле, рекомендации включать в рацион страдающих диареей бананы основаны на том, что они являются прекрасным анальгетиком. Их употребление помогает снимать болевые ощущения, которыми часто сопровождаются расстройства желудка. При этом нежелательные побочные эффекты так же возможны, но если знать меру и не злоупотреблять бананами, то вероятность возникновения проблем близка к нулю.
А вот упоминание в этом списке бананов у многих вызывает недоумение, так как этот фрукт чаще всего ассоциируется с продуктами, которые оказывают на организм слабительный эффект. На самом деле, рекомендации включать в рацион страдающих диареей бананы основаны на том, что они являются прекрасным анальгетиком. Их употребление помогает снимать болевые ощущения, которыми часто сопровождаются расстройства желудка. При этом нежелательные побочные эффекты так же возможны, но если знать меру и не злоупотреблять бананами, то вероятность возникновения проблем близка к нулю. Дубильные вещества в небольшом количестве содержатся и в винограде, поэтому его тоже часто указывают среди фруктов, которые можно есть при поносе. Виноград помогает не только сократить сроки лечения, но и поддержать ослабленный организм, так как его ягоды представляют собой полноценный комплекс всех необходимых человеку витаминов и аминокислот. Кроме того, они содержат пектин, способствующий закреплению стула, и глицин, без которого невозможна нормализация обменного процесса.
Дубильные вещества в небольшом количестве содержатся и в винограде, поэтому его тоже часто указывают среди фруктов, которые можно есть при поносе. Виноград помогает не только сократить сроки лечения, но и поддержать ослабленный организм, так как его ягоды представляют собой полноценный комплекс всех необходимых человеку витаминов и аминокислот. Кроме того, они содержат пектин, способствующий закреплению стула, и глицин, без которого невозможна нормализация обменного процесса.






 Оцените, насколько была полезна статья
5
Проголосовал 1 человек, средняя оценка 5
Оцените, насколько была полезна статья
5
Проголосовал 1 человек, средняя оценка 5












 Многие люди легче переносят жару при отсутствии влаги, что позволяет дольше оставаться в помещении сауны и лучше прогреть организм. Высокая температура и пар дают лечебный эффект:
Многие люди легче переносят жару при отсутствии влаги, что позволяет дольше оставаться в помещении сауны и лучше прогреть организм. Высокая температура и пар дают лечебный эффект: Физиологические процессы, которые запускаются в организме заболевшего человека в бане, позволяют ускорить процесс избавления от простуды, если сделать это в самом начале заболевания.
Физиологические процессы, которые запускаются в организме заболевшего человека в бане, позволяют ускорить процесс избавления от простуды, если сделать это в самом начале заболевания. Чтобы правильно лечиться от простуды, нужно выполнить еще несколько рекомендаций:
Чтобы правильно лечиться от простуды, нужно выполнить еще несколько рекомендаций: В бане можно не просто париться при простуде, но и проводить дополнительные процедуры, которые помогут вылечить заболевание или ослабить его симптомы. Вот несколько рецептов, которые применялись многими поколениями для лечения простуды в бане и сохранились до наших дней:
В бане можно не просто париться при простуде, но и проводить дополнительные процедуры, которые помогут вылечить заболевание или ослабить его симптомы. Вот несколько рецептов, которые применялись многими поколениями для лечения простуды в бане и сохранились до наших дней: Для того чтобы справиться с симптомами простуды с помощью бани, нужно правильно использовать те возможности, которые может дать эта известная с древних времен оздоравливающая, укрепляющая и закаливающая процедура. Баня не только лечит, она позволяет повысить сопротивляемость простудам и вирусным инфекциям.
Для того чтобы справиться с симптомами простуды с помощью бани, нужно правильно использовать те возможности, которые может дать эта известная с древних времен оздоравливающая, укрепляющая и закаливающая процедура. Баня не только лечит, она позволяет повысить сопротивляемость простудам и вирусным инфекциям.





 Обычно организм получает огромную пользу от посещения этих заведений, улучшается общее состояние и настроение. В начале простуды человеку от бани становится лучше и болезнь отступает. Также в конце заболевания баня помогает организму набраться сил, укрепиться и улучшить самочувствие.
Обычно организм получает огромную пользу от посещения этих заведений, улучшается общее состояние и настроение. В начале простуды человеку от бани становится лучше и болезнь отступает. Также в конце заболевания баня помогает организму набраться сил, укрепиться и улучшить самочувствие. Что произойдёт, если человек с соплями пойдёт в парилку? На самом деле ничего страшного не случится. А даже наоборот, если нос забит, он очистится и станет легче дышать. Если ринит начался недавно, и у больного нет температуры, парение в бане пойдёт ему только на пользу.
Что произойдёт, если человек с соплями пойдёт в парилку? На самом деле ничего страшного не случится. А даже наоборот, если нос забит, он очистится и станет легче дышать. Если ринит начался недавно, и у больного нет температуры, парение в бане пойдёт ему только на пользу. Известны случаи, когда хронический кашель ничем не лечился, а после похода в баню исчезал и больше не появлялся. Также бывает, что баня при кашле давала тяжелейшие осложнения в виде пневмоний, бронхитов и плевритов. То есть, одним баня идёт на пользу, а другим вредит.
Известны случаи, когда хронический кашель ничем не лечился, а после похода в баню исчезал и больше не появлялся. Также бывает, что баня при кашле давала тяжелейшие осложнения в виде пневмоний, бронхитов и плевритов. То есть, одним баня идёт на пользу, а другим вредит. Для того чтобы добиться какого-либо эффекта от банных процедур, надо знать, как правильно пользоваться банными атрибутами. Для этого есть такие рекомендации:
Для того чтобы добиться какого-либо эффекта от банных процедур, надо знать, как правильно пользоваться банными атрибутами. Для этого есть такие рекомендации: Для посещения бань существует ряд противопоказаний, которыми нельзя пренебрегать. И если они имеют место, даже при лёгкой простуде от парильни лучше отказаться:
Для посещения бань существует ряд противопоказаний, которыми нельзя пренебрегать. И если они имеют место, даже при лёгкой простуде от парильни лучше отказаться:


 Традиционная русская баня издавна является не только местом для помывки, но и местом отдыха, там где человек, прежде всего, избавляется от стрессов, депрессий и проблем. Баня оказывает весьма благотворное воздействие на организм. Во время посещения парной горячий воздух раскрывает мельчайшие поры кожи, выводя из них грязь и токсины, тем самым способствует очищению кожного покрова и его омоложению.
Традиционная русская баня издавна является не только местом для помывки, но и местом отдыха, там где человек, прежде всего, избавляется от стрессов, депрессий и проблем. Баня оказывает весьма благотворное воздействие на организм. Во время посещения парной горячий воздух раскрывает мельчайшие поры кожи, выводя из них грязь и токсины, тем самым способствует очищению кожного покрова и его омоложению. Систематическое посещение бани и парной, особенно в межсезонье, когда погодные условия нестабильны, хорошо помогает укреплению иммунитета и защите организма от вирусных атак. Люди, которые парятся регулярно, крайне редко болеют ОРВИ, для них слова простуда и русская баня – взаимоисключающие. Исследования ученых доказали, что банные процедуры стимулируют выделение лейкоцитов в крови человека, которые борются с вредоносными микроорганизмами и противодействуют вирусным инфекциям. Число лейкоцитов в крови, при посещении бани, возрастает на 20%, что увеличивает сопротивляемость организма развитию болезни.
Систематическое посещение бани и парной, особенно в межсезонье, когда погодные условия нестабильны, хорошо помогает укреплению иммунитета и защите организма от вирусных атак. Люди, которые парятся регулярно, крайне редко болеют ОРВИ, для них слова простуда и русская баня – взаимоисключающие. Исследования ученых доказали, что банные процедуры стимулируют выделение лейкоцитов в крови человека, которые борются с вредоносными микроорганизмами и противодействуют вирусным инфекциям. Число лейкоцитов в крови, при посещении бани, возрастает на 20%, что увеличивает сопротивляемость организма развитию болезни. Если вы почувствовали легкое недомогание, у вас появился насморк или кашель, то наилучшим вариантом лечения будет посещение русской бани, которое подразумевает под собой комплекс оздоровительных процедур. В парной лягте на верхний полок, где температура воздуха максимальная, хорошо попарьтесь, пропотейте, насладитесь ароматом свежего веника. Благодаря этому дыхание очистится, кашель прекратится, а простуда сойдет на нет.
Если вы почувствовали легкое недомогание, у вас появился насморк или кашель, то наилучшим вариантом лечения будет посещение русской бани, которое подразумевает под собой комплекс оздоровительных процедур. В парной лягте на верхний полок, где температура воздуха максимальная, хорошо попарьтесь, пропотейте, насладитесь ароматом свежего веника. Благодаря этому дыхание очистится, кашель прекратится, а простуда сойдет на нет. Горячий и влажный пар способствует прочищению и увлажнению дыхательных путей, избавляя человека от кашля и насморка. Лечебный эффект от такой ингаляции может быть многократно усилен при использовании ароматических эфирных масел можжевельника, лаванды, сосны, эвкалипта, герани и пихты. Для этого на один литр воды добавляется 15-20 капель масла, после чего приготовленный раствор разбрызгивается на стены или заливается в специальный испаритель. Если поддать таким раствором в печь, то масло в нем на раскаленных камнях может подгореть, тем самым вызвав неприятный запах.
Горячий и влажный пар способствует прочищению и увлажнению дыхательных путей, избавляя человека от кашля и насморка. Лечебный эффект от такой ингаляции может быть многократно усилен при использовании ароматических эфирных масел можжевельника, лаванды, сосны, эвкалипта, герани и пихты. Для этого на один литр воды добавляется 15-20 капель масла, после чего приготовленный раствор разбрызгивается на стены или заливается в специальный испаритель. Если поддать таким раствором в печь, то масло в нем на раскаленных камнях может подгореть, тем самым вызвав неприятный запах.


 Чтобы не было застоя лимфы, необходимо правильным образом настроить водно-солевой баланс, чтобы ускорить движение лимфы. Не все люди знают, как очистить лимфу, однако, здесь совсем не трудно соблюдать некоторые рекомендации специалистов.
Чтобы не было застоя лимфы, необходимо правильным образом настроить водно-солевой баланс, чтобы ускорить движение лимфы. Не все люди знают, как очистить лимфу, однако, здесь совсем не трудно соблюдать некоторые рекомендации специалистов. Смешивается сок свеклы, моркови в равных пропорциях. Ежедневно выпивать два литра сока, каждый час по стакану.
Смешивается сок свеклы, моркови в равных пропорциях. Ежедневно выпивать два литра сока, каждый час по стакану.