Панариций: как лечить в домашних условиях
Панариций представляет собой острый воспалительный процесс тканей пальцев на руках или же ногах. Чаще всего появляется на первых фалангах. Многие люди, работа которых связана с металлической стружкой, деревянными щепками, а также с различными вредными веществами, наверняка не раз сталкивались с данным заболеванием.
Панариций: причины
Хирурги сталкиваются достаточно часто с таким заболеванием, как панариций: причины бывают при этом самые разнообразные. Но чаще всего инфекция проникает в ткани через порезы, различные мелкие колотые раны, уколы, а также царапины. Если ранка не была вовремя обработана, или у вас есть многочисленные мелкие ранки, к примеру, от заноз, то есть вероятность развития этого достаточно неприятного заболевания.
Поэтому если в результате вашей работы вы часто получаете травмы пальцев, то желательно носить перчатки, чтобы уберечь свои руки. Через ранки могут проникнуть микробы, которые и становятся причиной такого заболевания, как панариций. В основном к заражению ткани и воспалительному процессу приводят стафилококки, стрептококки, энтерококки, а также так называемая патогенная флора. Воспаление может перекинуться также не только на кожу, но и непосредственно на подкожную клетчатку, сухожилия самих пальцев, кости, а также суставы. Панариций бывает так называемый серозный, то есть отечный, а также гнойный. Последний вариант более опасен. Чаще всего страдают пациенты с сахарным диабетом, проблемами со свертываемостью крови, плохим кровообращением в небольших сосудах.
Панариций: симптомы
Данное заболевание практически никогда не возникает без микротравм. Через какое-то время появляется сильная краснота, а также поначалу незначительный отек. При этом человек может чувствовать неприятную и пульсирующую боль в районе ранки. Также возможно повышение температуры, озноб, особенно если воспаление серьезное. Его нужно лечить в срочном порядке, а не ждать, пока ранка наконец-то зарастет. При панариции симптомы очень заметны, не обратить на них внимания невозможно.
Виды панариция
Различных видов панариция насчитывается достаточно много. Врачи в основном разделяют поверхностные, а также глубокие виды заболевания. При поверхностных в основном затрагиваются первые слои дермы, а при глубоких – непосредственно костная ткань, сухожилия, а также суставы.
Подногтевой панариций
Живая ткань может воспалиться под самой ногтевой пластиной. В основном это возникает, когда под ноготь попадает заноза, или же ноготь прокололи при неаккуратной работе.
Костный панариций
При таком раскладе поражается котная ткань пальца. Зачастую этот вид появляется из-за попадания в ткани инфекции, к примеру, при переломах. Возможно также распространение инфекции с живых тканей непосредственно на кости. Такой панариций требует незамедлительного лечения, так как он очень опасен. Иногда воспаление перекидывается на кисти, а также предплечья.
Подкожный панариций
Данный вариант заболевания в основном поражает ткани под подушечками пальцев. Дело в том, что на подушечках достаточно плотная кожа. Когда появляется воспалительный процесс, гною очень тяжело прорваться наружу, при этом панариций начинает распространяться на глубокие слои кожи. Боль, как правило, носит пульсирующий характер, усиливается при нажатии на палец. Если вы начнете лечение своевременно, то можно избежать воспаления суставов, а также костей.
Суставной панариций
Суставной панариций очень опасен. Он может возникнуть в том случае, если инфекция каким-то образом доберется до суставной полости. Такое часто возникает при глубоком ранении пальца или же после длительного нагноения мягких тканей. Сустав воспаляется и расширяется, снижается подвижность пальца, на него больно надавливать. Боль возникает и при попытках подвигать пальцем.
Сухожильный панариций
Пожалуй, данный вариант заболевания можно назвать самым тяжелым и достаточно сложным. Пациент может длительное время страдать от нарушения в подвижности кисти. Палец зачастую опухает. Если попытаться разогнуть палец, можно получить только сильную боль.
Кожный панариций
Кожный панариций, как правило, появляется на обратной стороне пальца. Гной начинает накапливаться под кожей, образуется пузырь, который заполняется мутным содержимым, то есть гноем. Кожа может краснеть и также воспаляться. Появляется сильное жжение, а также боль. Если болезнь не лечить, пузырь может увеличиваться в размерах, гной перекидывается на соседние ткани. Это также очень опасно.
Ногтевой панариций
Данная форма зачастую возникает, когда воспаляется околоногтевой валик. Страдают в основном девушки или женщины после неправильно маникюра. К такому панарицию могут привести многочисленные заусеницы, а также порезы и мелкие трещины кожи.
Чем лечить панариций в домашних условиях?
Некоторые люди задаются вопросом: «Чем лечить панариций в домашних условиях?» Если палец сильно опух в результате попадания инфекции, начал образовываться гнойник, который не может прорваться наружу, появилась боль, и ранка никак не хочет заживать самостоятельно, то первым делом нужно все как следует обработать каким-нибудь антисептиком и отправиться на прием к врачу, желательно хирургу.
Можно отправиться в травмпункт, там тоже могут оказать помощь при данном заболевании. И лечить данную болезнь нужно, опираясь на рекомендации вашего врача. А потом уже можно применять народные средства, когда ранка уже начнет подживать. Но в отдельности народные средства не способны справиться с этим неприятным заболеванием, особенно если оно приобрело уже серьезные формы.
Антибиотики при панариции
Антибиотики должен назначать только специалист, который определит грамотную дозировку и подберет препарат, опираясь на степень заболевания.
Мазь от панариция
Некоторые считают, что при панариции эффективны различные мази. Но большинство мазей, особенно под плотной повязкой, могут вызвать только еще большее воспаление. Поэтому от них желательно отказаться.
Мазь Вишневского при панариции
Как мы уже говорили, мази при данном заболевании обладают малой эффективностью. Но если ничего под рукой больше нет, можно использовать мазь Вишневского. Однако мазь может, если повязку носить долго, привести к гнойной фазе панариция. Поэтому будьте особенно аккуратны.
Ихтиоловая мазь при панариции
Ихтиоловая мазь также не отличается большой эффективностью и может даже навредить. Проконсультируйтесь со своим специалистом, какие повязки лучше делать при панариции.
Левомеколь при панариции
Левомеколь обладает большей эффективностью, но длительное время ее держать на пальце не стоит. Она может вытянуть инфекцию и предотвратить попадание новой, как это часто бывает при панариции.
Димексид при панариции
Повязки с димексидом очень эффективны при данном заболевании. Только предварительно его нужно развести водой в пропорции 1:4. Пропитайте марлю или бинт этим средством и наложите на палец.
Ванночки при панариции
Лучше всего помогают ванночки с поваренной или морской солью, которую легко приобрести. Достаточно добавить на 2 стакана воды 2 чайные ложки соли и размешать. Держать поврежденный палец нужно недолго, после чего следует обработать ранку йодом и наложить чистую и сухую повязку.
Компресс при панариции
Как мы уже писали, хорошо помогают компрессы с разведенным водой димексидом. Только делать такой компресс следует не слишком долго.
Панариций: лечение народными средствами
Лечение народными средствами панариция возможно, но делать это желательно только после того, как вы посетите врача, который обработает рану и даст нужные рекомендации. Если вы будете применять только народные средства, то можно довести болезнь до гнойной стадии.
Заговор от панариция
Никакие заговоры не помогут вам избавиться от данного заболевания. Даже если вы поверите в их силу, чуда не случиться. Лучше вовремя обратиться к хирургу, который обработает ранку.
Алоэ от панариция
Отрежьте сочный лист алоэ и тщательно промойте его водой, затем срежьте колючки и разрежьте листик. К воспаленному месту необходимо приложить лист и тщательно забинтовать. Достаточно держать повязку три-четыре часа, чтобы был эффект. Но помните, лист должен быть чистым! Иначе вы можете занести дополнительную инфекцию.
Хозяйственное мыло и лук от панариция
Можно сделать компресс из хозяйственного мыло и сока лука. Для этого натрите небольшое количество хозяйственного мыла и добавьте в смесь пару капель сока лука.
Йод при панариции
Йод – отличное средство, но он сушит кожу и обжигает ранку. Поэтому применять его нужно с особой осторожностью. Лучше использовать йод для обработки ран.
Сода от панариция
Из соды и соли можно делать ванночки при данном заболевании. Но помните, что если панариций приобрел уже гнойную форму, то лечить его лучше, следуя рекомендациям вашего врача. Также следует поступать, если палец начал пульсировать.
Лук против панариция
Лук – великолепное средство, когда палец только начал воспаляться. Он отлично борется с микробами, проникшими в ранку. Вам просто нужно сварить луковицу в молоке, а затем необходимо приложить кусочек луковицы к больному месту и держать пару минут.
Осложнения панариция
Осложнений при панариции существует огромное количество. Гною очень тяжело прорваться через толстую кожу пальцев, поэтому инфекция начинает распространяться внутрь. Если человек страдает от сахарного диабета, то возможно быстрое распространение инфекции на другие ткани. Самое опасное, когда дело доходит до ампутации. Но в большинстве случаев помогает лечение антибиотиками и постоянная смена повязок. Иногда делают специальную операцию.
Панариций: профилактика
Но лучше всего делать профилактику панариция, чтобы данное заболевание обошло вас стороной. Для этого следует всегда обрабатывать ранки йодом или другим антисептиком, а также работать строго в перчатках и всегда следовать инструкциям. Также важно обрабатывать каждый раз перед маникюром инструменты и подрезать заусеницы, а не откусывать их. Следите всегда за чистотой своих рук, и делать это нужно не только перед едой. Мойте руки чаще, особенно если на них есть ранки. При появлении воспаления на пальце сразу обратитесь к врачу.
Похожие статьи:
Вросший ноготь, как лечить в домашних условиях
Воспаление десен: лечение в домашних условиях
Ишиас: симптомы, лечение в домашних условиях
Понос: лечение в домашних условиях
Ушибы: лечение в домашних условиях
Фурункул: как вылечить в домашних условиях
domlech.ru
Панариций йод. Алоэ от панариция
11.12.2019- Главная
- Карта сайта
- Контакты
- Главная
- Анатомия почек
- Понос
- Колит
- Рвота
- Геморрой
- Другие болезни
- Запор
- Как заприватить территорию в Minecraft
- Как приватить территорию в майнкрафте
- Заготовки на зиму что сделать
- Домашние заготовки из помидор на зиму
- Должности в компании: генеральный директор, главный инженер, технический директор
- Хрустящие вафли в электровафельнице
- Как правильно сделать квас в домашних условиях
- Тонкие блины с начинкой
- Блины с начинкой на пр
ukgh.ru
Лечение панариция алоэ. Панариций: лечение в домашних условиях
Панариций — гнойное образование на руке, затрагивающее кости, кожу, мягкие ткани. В редких случаях болезнь может развиваться на ногах.
Чаще всего это поражение локальных участков на руке, в особенности пальцев и ногтей. В зависимости от уровня поражения, различают несколько подвидов, которые требуют особых условий лечения. В домашних условиях народными методами можно лечить некоторые виды, до образования гноя.
Сильная боль и бессонная ночь после заболевания являются признаками образования гнойного очага. Рекомендуется незамедлительное обращение к врачу.Обратите внимание!
- костный, подногтевой панариций лечится только хирургическим путем;
- кожный, подкожный, околоногтевой лечится на первых этапах в домашних условиях и при помощи антибиотиков, приложения холода, ихтиоловой мази и ванн с солевым раствором;
- для сухожильного и суставного панариция неэффективны народные методы. Назначаются антибиотики и холодные компрессы.
На первых этапах панариций можно вылечить в домашних условиях, тогда как на поздних редко можно обойтись без хирургического вмешательства. Обычно до двух-трех дней после заболевания врачи рекомендуют щадящее лечение.
Внимание! Прогрессирующий рост панариция сопровождается поражением всех тканей кисти, и может доходить даже до предплечья. Единственным способом остановить распространение является ампутация.
Для лечения используют народные методы наравне с предписаниями врача.
- антибиотики и противогрибковые препараты;
- ванночки;
- компрессы;
- мази.
Антибиотики
Применять их нужно исключительно по назначению врача, как на начальных этапах развития болезни, так и в прогрессирующей форме. Вводятся они внутрь или с помощью уколов.

Обычно это антибиотики широкого спектра действия, амоксиклав, ципрофлоксацин (ципролет), левофлоксацин, цефалоспорины и другие.
Обратите внимание! Препарат подбирается в соответствии с индивидуальными особенностями организма и зоной поражения тела.
Лечебные ванны
Практически все варианты лечебных ванн можно принимать в домашних условиях с использование легкодоступных средств. При первых признаках болезни будет достаточно поместить поврежденную поверхность в теплую воду, оставляя на полчаса. Регулярное повторение процедуры вызовет гибель микроорганизмов из-за тепла и остановит болезнь.
Если такой способ не помог или болезнь прогрессирует не первый день, можно обратить внимание на ванночки с добавками.
Ванна на марганцовке
Приготовить слабый розовый раствор марганцовки и опустить в него поврежденную поверхность, оставив так на 15-30 минут. Повторять процедуру регулярно до полного выздоровления.

Ванна на марганцовке, календуле, эвкалипте
Применяется только в случаях отсутствия гнойных выделений в области поражения.
- 10 мл раствора календулы поместить в 100 мл теплой воды.
- 15-20 мл раствора эвкалипта влить в стакан теплой воды.
- Приготовить слабый розовый раствор марганцовки.
- Поочередно опускать зараженное место в каждый раствор и держать по 30 минут. Регулярно повторять процедуры до полного выздоровления.

Ванны на основе медного купороса
Необходимо подогреть 50 мл воды и размешать в ней щепотку медного купороса. На 15 минут опустить поврежденную поверхность в раствор. Пройдя небольшой курс процедур, можно добиться исчезновения болезни.
Лечение содовыми ваннами
В 250 мл горячей воды добавляется 2 столовые ложки соды, перемешиваются. В раствор помещается больной участок кисти, оставляя на 30 минут.
nefertiti26.ru
Алоэ при панариции на пальце чем помогает. Панариций у ребенка
Панариций представляет собой острый воспалительный процесс тканей пальцев на руках или же ногах. Чаще всего появляется на первых фалангах. Многие люди, работа которых связана с металлической стружкой, деревянными щепками, а также с различными вредными веществами, наверняка не раз сталкивались с данным заболеванием.
Панариций: причины
Хирурги сталкиваются достаточно часто с таким заболеванием, как панариций: причины бывают при этом самые разнообразные. Но чаще всего инфекция проникает в ткани через порезы, различные мелкие колотые раны, уколы, а также царапины. Если ранка не была вовремя обработана, или у вас есть многочисленные мелкие ранки, к примеру, от заноз, то есть вероятность развития этого достаточно неприятного заболевания.
Поэтому если в результате вашей работы вы часто получаете травмы пальцев, то желательно носить перчатки, чтобы уберечь свои руки. Через ранки могут проникнуть микробы, которые и становятся причиной такого заболевания, как панариций. В основном к заражению ткани и воспалительному процессу приводят стафилококки, стрептококки, энтерококки, а также так называемая патогенная флора. Воспаление может перекинуться также не только на кожу, но и непосредственно на подкожную клетчатку, сухожилия самих пальцев, кости, а также суставы. Панариций бывает так называемый серозный, то есть отечный, а также гнойный. Последний вариант более опасен. Чаще всего страдают пациенты с сахарным диабетом, проблемами со свертываемостью крови, плохим кровообращением в небольших сосудах.
Панариций: симптомы
Данное заболевание практически никогда не возникает без микротравм. Через какое-то время появляется сильная краснота, а также поначалу незначительный отек. При этом человек может чувствовать неприятную и пульсирующую боль в районе ранки. Также возможно повышение температуры, озноб, особенно если воспаление серьезное. Его нужно лечить в срочном порядке, а не ждать, пока ранка наконец-то зарастет. При панариции симптомы очень заметны, не обратить на них внимания невозможно.
Виды панариция
Различных видов панариция насчитывается достаточно много. Врачи в основном разделяют поверхностные, а также глубокие виды заболевания. При поверхностных в основном затрагиваются первые слои дермы, а при глубоких – непосредственно костная ткань, сухожилия, а также суставы.
Подногтевой панариций
Живая ткань может воспалиться под самой ногтевой пластиной. В основном это возникает, когда под ноготь попадает заноза, или же ноготь прокололи при неаккуратной работе.
Костный панариций
При таком раскладе поражается котная ткань пальца. Зачастую этот вид появляется из-за попадания в ткани инфекции, к примеру, при переломах. Возможно также распространение инфекции с живых тканей непосредственно на кости. Такой панариций требует незамедлительного лечения, так как он очень опасен. Иногда воспаление перекидывается на кисти, а также предплечья.
Подкожный панариций
Данный вариант заболевания в основном поражает ткани под подушечками пальцев. Дело в том, что на подушечках достаточно плотная кожа. Когда появляется воспалительный процесс, гною очень тяжело прорваться наружу, при этом панариций начинает распространяться на глубокие слои кожи. Боль, как правило, носит пульсирующий характер, усиливается при нажатии на палец. Если вы начнете лечение своевременно, то можно избежать воспаления суставов, а также костей.
Суставной панариций
Суставной панариций очень опасен. Он может возникнуть в том случае, если инфекция каким-то образом доберется до суставной полости. Такое часто возникает при глубоком ранении пальца или же после длительного нагноения мягких тканей. Сустав воспаляется и расширяется, снижается подвижность пальца, на него больно надавливать. Боль возникает и при попытках подвигать пальцем.
Сухожильный панариций
Пожалуй, данный вариант заболевания можно назвать самым тяжелым и достаточно сложным. Пациент может длительное время страдать от нарушения в подвижности кисти. Палец зачастую опухает. Если попытаться разогнуть палец, можно получить только сильную боль.
Кожный панариций
Кожный панариций, как правило, появляется на обратной стороне пальца. Гной начинает накапливаться под кожей, образуется пузырь, который заполняется мутным содержимым, то есть гноем. Кожа может краснеть и также воспаляться. Появляется сильное жжение, а также боль. Если болезнь не лечить, пузырь может увеличиваться в размерах, гной перекидывается на соседние ткани. Это также очень опасно.
Ногтевой панариций
Данная форма зачастую возникает, когда воспаляется околоногтевой валик. Страдают в основном девушки или женщины после неправильно маникюра. К такому панарицию могут привести многочисленные заусеницы, а также порезы и мелкие трещины кожи.
Чем лечить панариций в домашних условиях?
Некоторые люди задаются вопросом: «Чем лечить панариций в домашних условиях?» Если палец сильно опух в результате попадания инфекции, начал образовываться гнойник, который не может прорваться наружу, появилась боль, и ранка никак не хочет заживать самостоятельно, то первым делом нужно все как следует обработать каким-нибудь антисептиком и отправиться на прием к врачу, желательно хирургу.
Можно отправиться в травмпункт, там тоже могут оказать помощь при данном заболевании. И лечить данную болезнь нужно, опираясь на рекомендации вашего врача. А потом уже можно применять народные средства, когда ранка уже начнет подживать. Но в отдельности народные средства не способны справиться с этим неприятным заболеванием, особенно если оно приобрело уже серьезные формы.
Антибиотики при панариции
Антибиотики должен назначать только специалист, который определит грамотную дозировку и подберет препарат, опираясь на степень заболевания.
Мазь от панариция
Некоторые считают, что при панариции эффективны различные мази. Но большинство мазей, особенно под плотной повязкой, могут вызвать только еще большее воспаление. Поэтому от них желательно отказаться.
Мазь Вишневского при панариции
Как мы уже говорили, мази при данном заболевании обладают малой эффективностью. Но если ничего под рукой больше нет, можно использовать мазь Вишневского. Однако мазь может, если повязку носить долго, привести к гнойной фазе панариция. Поэтому будьте особенно аккуратны.
Ихтиоловая мазь при панариции
Ихтиоловая мазь также не отличается большой эффективностью и может даже навредить. Проконсультируйтесь со своим специалистом, какие повязки лучше делать при панариции.
Левомеколь при панариции
Левомеколь обладает большей эффективностью, но длительное время ее держать на пальце не стоит. Она может вытянуть инфекцию и предотвратить попадание новой, как это часто бывает при панариции.
Димексид при панариции
Повязки с димексидом очень эффективны при данном заболевании. Только предварительно его нужно развести водой в пропорции 1:4. Пропитайте марлю или бинт этим средством и наложите на палец.
Ванночки при панариции
Лучше всего помогают ванночки с поваренной или морской солью, которую легко приобрести. Достаточно добавить на 2 стакана воды 2 чайные ложки соли и размешать. Держать поврежденный палец нужно недолго, после чего следует обработать ранку йодом и наложить чистую и сухую повязку.
Компресс при панариции
Как мы уже писали, хорошо помогают компрессы с разведенным водой димексидом. Только делать такой компресс следует не слишком долго.
Панариций: лечение народными средствами
Лечение народными средствами панариция возможно, но делать это желательно только после того, как вы посетите врача, который обработает рану и даст нужные рекомендации. Если вы будете применять только народные средства, то можно довести болезнь до гнойной стадии.
Загов
www.zflgu.ru
Лечение панариция народными средствами
Панарицием называется воспаление околоногтевого валика ногтя или фаланги пальца руки, которое сопровождается скоплением гноя, болью и отёком. Панариций обычно начинается с некоторого припухания и болезненности ткани, затем возникает пульсирующая, стреляющая боль в фаланге. Эффективное лечение панариция народными средствами возможно, если применять их после консультации с врачом, параллельно со средствами официальной медицины.
При обширном воспалительном процессе самолечение недопустимо, потому что может привести к серьёзным осложнениям здоровья.
При панариции у больных нередко поднимается температура тела, значительно ухудшается общее самочувствие. Боль иногда бывает нестерпимой, отёк и воспаление также могут быть обширными, захватывая несколько пальцев или всю ладонь. В околоногтевом валике вскоре образуется уплотнение с белой или зеленоватой верхушкой – это гной. У больных нарушается трудоспособность, сильная боль возникает при попытке двигать пальцами, опускать руку вниз. При симптомах такого воспаления нужно срочно обратиться к хирургу.
Панариций может возникать в результате травм фаланг пальцев, ранок и микротрещин. Часто панариций возникает при заусеницах околоногтевого валика, после маникюра нечистыми инструментами, при бытовых порезах и уколах рыбной костью. Панариций может иметь самую разную локализацию и бывает ногтевым, кожным, подкожным, костным, суставным, сухожильным, лимфатическим.
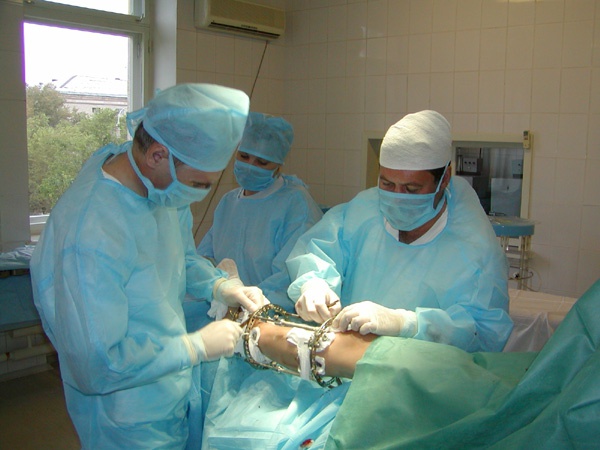
Как правило, лечение панариция в стадии образования гноя хирурги проводят хирургически, вскрывая гнойный мешок и обеспечивая полный дренаж поражённой полости, затем обрабатывая рану дезинфицирующими растворами и мазями, назначая смену перевязок с лекарственными средствами. При таких формах панариция, как ногтевой, костный или подкожный, операцию проводят под местным наркозом.
При небольшом процессе, если нарыв быстро сформировался и сам прорвался, ни в коем случае нельзя давить гнойный пузырь, нужно полоскать палец в растворе марганцовки или фурацилине, растворе борной кислоты как можно чаще, затем смочить марлевый тампон в содовом растворе (столовая ложка соды на полстакана тёплой воды) и прикладывать этот тампон к ране.
Ни в коем случае нельзя самостоятельно вскрывать нарыв, или давить – гной может прорваться внутрь тканей пальца, и тогда образуется костный остеомиелит – грозное осложнение, которое приводит к гангрене и ампутации пальца.
Лечение панариция народными средствами
В самом начале воспалительного процесса нужно делать тёплые ванночки с раствором марганцовки (розового цвета) для пальца. Палец держать в растворе по полчаса, несколько раз в день. Вместо марганцовки можно использовать настойку календулы или эвкалипта, для этого 1 ч.л. настойки растворить в стакане тёплой воды.
1. Для скорейшего созревания панариция, оттока гноя.Сильно запечь луковицу, или сварить целую луковицу в молоке до мягкости. Разрезать пополам и приложить мякотью к больному пальцу, зафиксировав повязкой. Повязку заменять на новую через каждые 4 часа.
2. От панариция, для лучшего оттока гноя, уменьшения воспаления. Испечь головку чеснока до мягкости, растолочь. Добавить такое же количество натёртого на тёрке мыла («Детского» или хозяйственного), слепить лепёшку, обернуть ей больной палец, зафиксировать повязкой. Повязку заменять на свежую через каждые 5 часов.
3. От воспаления на околоногтевом валике, для предотвращения образования гнойного нарыва. При первых признаках воспаления на палец сделать повязку с компрессом из кашицы мелко натёртой свежей красной свёклы. Компресс из свёклы накладывать после ванночки с марганцовкой или настойкой календулы.
4. Для уменьшения воспаления при панариции к больному пальцу можно прикладывать компресс из кашицы свежего картофеля. Менять повязки с картофелем через 3 часа на свежие.
5. От панариция, для скорейшего выхода гноя. Растереть мёд с мукой и печёным луком (в равных количествах. Нанести пасту на салфетку и сделать повязку на больной палец. Компресс держать до 5 часов, после чего заменить на новый.
6. От панариция, для ускорения созревания. Вечером смочить мякиш из кусочка белого хлеба в горячем молоке, немного отжать и положить на больной палец, зафиксировав повязкой. Держать компресс всю ночь до утра.
7. От панариция, для уменьшения воспаления. С алоэ взять самый толстый нижний лист, отрезать острый конец листа, срезать одну сторону листа вместе с боковыми шипами. Мякоть надсечь ножом и обмотать листом больной палец, мякотью внутрь. Зафиксировать повязкой, держать компресс с алоэ 4 часа.
8. От панариция, для уменьшения воспаления и отёка. В самом начале воспалительного процесса к больному пальцу нужно прикладывать свежие лепестки белой лилии, слегка помяв их между пальцами. Повязку держать 2 часа, затем заменяя на новую.
9. Для скорейшего оттока гноя из нарыва.Касторовое масло немного подогреть, подержав флакон с ним под струёй горячей воды, смочить марлевый тампон маслом и приложить к месту панариция. Через 2 часа повязку поменять.
10. Для скорейшего созревания панариция и оттока гноя. Залить стаканом кипятка две столовые ложки коры ивы, держать на водяной бане полчаса, процедить. Смачивать марлевые салфетки в настое и привязывать их к больному пальцу на всю ночь, фиксируя повязками.
11. От панариция, при фурункулах и воспалениях кожи. Растолочь 1 ст.л. льняного семени. Всыпать в стакан кипящего молока измельчённое льняное семя и столовую ложку цветков аптечной ромашки, прокипятить 2 минуты, затем накрыть посуду и дать постоять 15 минут. Процедить, массу семян и ромашки положить на марлевую салфетку, приложить к больному пальцу. Держать повязку 3 часа.
12. От панариция, при фурункулах. Истолочь свежие листья цикория, приложить кашицу к больным местам на 2 часа.
13. От панариция, при воспалении кожи, фурункулах, угрях.Наносить на поражённые места кожи масло розы каждый час.
14. От панариция. Запечь в духовке стакан жирного молока так, чтобы на поверхности образовалась коричневая пенка. Кусочек пенки поверхностью со сливками приложить к больному пальцу на всю ночь, зафиксировать повязкой. Как правило, гной вытягивается на следующий день.
15. От панариция, фурункулов. Собрать свежую живицу с кедра ли сосны на марлевую салфетку, пропитанную оливковым маслом, приложить к месту нарыва на всю ночь.
16. От панариция. В самом начале воспалительного процесса нужно у острого перца срезать ножку с семенами. Налить в перец немного водки и вставить в него палец. Держать, пока можно терпеть. В день можно проводить 2-3 такие процедуры.
Эффективное лечение панариция народными средствами возможно, если применять их регулярно, с самого начала воспалительного процесса. При быстром прогрессировании процесса, сильной боли или отёке, при ухудшении самочувствия и повышении температуры тела самолечение недопустимо, нужно обратиться к хирургу.
narodnayamedicyna.ru
Панариций – Как лечить воспаление пальца на руке возле ногтя в домашних условиях
Если у вас воспалился палец, появилась сильная боль, не позволяющая спать, то скорей всего это панариций. Лечение панариция в домашних условиях часто бывает более эффективным, чем официальное, но только на первых этапах болезни.
Здесь приведены примеры, как удалось вылечить панариций, взятые из газеты «Вестник ЗОЖ»
Причины и виды панариция – из беседы с врачом В. Хорошевым
Что такое панариций
Панариций – это острое воспаление тканей пальца. Воспаление пальца возникает вследствие небольших повреждений кожи.
Наиболее часто встречается панариций у людей, выполняющих физическую работу, приводящую к микротравмам рук, с загрязнение рук раздражающими веществами. Это шоферы, работника автосервиса, строители, столяры, слесари, ткачи, повара. Особенно опасно, если человек болен эндокринными заболеваниями, работает в условиях повышенной влажности и на холоде – у этих людей нарушена циркуляция крови по капиллярам.
Виды панарициев:
— кожный
— подкожный
— околоногтевой
— подногтевой
— костный
— суставный
— сухожильный
— полный – когда поражены все ткани пальца.
Причины панариция:
В первую очередь причиной является нарушение иммунной системы, т. е. сбой общего иммунитета и местного (тканевого). Поэтому у одних людей воспаление пальца происходит от мельчайшей травмы, а другие даже и не знают что такое панариций.
Схема развития болезни
Возбудителем болезни являются чаще всего белый или золотистый стафилококк, реже кишечная палочка и другие микроорганизмы. Обычно они находятся на коже, но стоит появиться ранке, устремляются туда, вызывая воспаление пальца. Начальная стадия воспалительного процесса при панариции быстро сменяется гнойно-некротическим воспалением, т. к. скопление экссудата в замкнутом пространстве приводит к нарушению кровообращения, а значит к ишемическому некрозу тканей и гнойному их расплавлению.
Лечение панариция в домашних условиях
Если палец воспалился, и боли не дают больному спать, надо немедленно бежать к хирургу, но если медицинская помощь недоступно воспользуйтесь следующими средствами:
— ихтиоловая мазь или мазь Вишневского
— горячая ванночка с марганцовкой
— повязки на палец с водкой, спиртом, одеколоном
— кусок черного хлеба посолите, разжуйте. Этим пережеванным хлебом обложите нарывающий палец и перевяжите. (Рецепты ЗОЖ 2003, №21, стр. 14)
Как лечить панариций хлебом
Женщина перед тем, как мыть полы сорвала заусенец и занесла грязь под ноготь. К ночи палец воспалился, распух, покраснел, была сильная боль. Так продолжалась несколько дней, наконец, она отправилась к врачу. Хирург сказал, что надо снимать ноготь и чистить кость. Но до этого не дошло, т. к. больной посоветовали народное средство от панариция. Взять кусок черного хлеба, круто посолить, разжевать до образования кашицы. На пергамент положить кусочек бинта, затем кашицу, затем сверху прикрыть другим концом бинта. Приложить все это к воспаленному пальцу и забинтовать. Уже к утру опухоль спала, а на бинте был гной и кровь – рана полностью очистилась. (ЗОЖ 2002, №17, стр. 20).
Если нарывает палец под ногтем, одна целительница делает так: заставляет больного обмакнуть палец 3-4 раза в очень горячую воду, затем разжевать черный хлеб с луком, и этой кашицей обкладывает больное место, перевязывает бинтом. За ночь рана очищается. Затем промывает рану розовой марганцовой водичкой и делает еще одну перевязку. И все заживает. (с. 18, 2001, №15).
Лечение панариция в домашних условиях чесноком
Начинающийся панариций можно вылечить чесноком. Надо приложить к пальцу дольку чеснока и закрепить (ЗОЖ 2013, №5, стр. 33)
Лечение воспаления пальца мелом
Женщине помогает вылечить панариций такое народное средство: смазывает кожу камфорным маслом и посыпает толченым мелом, завязывает шерстяной тканью. Через три дня становится лучше. Боль уходи, гной вытекает (ЗОЖ 2008, №14, стр. 30)
Как лечить панариций пальца алоэ
У мужчины появился панариций на пальце руки, сутки лежал в больнице, на третий день сделали операцию, шрам остался до сих пор. Через некоторое время произошел рецидив. Палец воспалился, нагноился, появилась пульсирующая боль. Тогда мужчина взял листик алоэ, разрезал вдоль и мякотью прибинтовал к нарыву, перед сном поменял повязку, боль ночью не беспокоила. Алоэ менял каждые 12 часов. На третий день кожа на пальце была белой и сморщенной, омертвевшей. Эту кожу он срезал и смазал рану мазью Вишневского. Через несколько дней остался лишь след в виде точки. Потом еще несколько раз ему помогало это народное средство. (Рецепты ЗОЖ 2008, №18, стр. 31-32).
Женщина наколола палец рыбьим плавником. Через некоторое время образовался нарыв. Ни мазь, ни таблетки не помогали. Палец болел так сильно, что спать по ночам не могла, пока на глаза не попался алоэ на подоконнике. Больная срезала лист и приложила к панарицию, забинтовала. Через час боль стихла, удалось уснуть. Утром боли почти не было, и нарыв уменьшился. Повторила процедуру, через два дня от раны и следа не осталось. (2007, №23, стр. 32).
Лечение панариция подорожником
У женщины воспалился ноготь на мизинце. Трижды вскрывали нарыв с одной стороны ногтя, а на следующий день он появлялся с другой стороны. В больнице предложили снять ноготь, но женщина отказалась. Знакомая посоветовала народное средство от панариция: нарвать подорожника, вымыть и привязать к пальцу на сутки. Впервые за долгое время больная уснула спокойно, а через 3 дня ранки зажили. Вылечить панариций удалось без операции. (ЗОЖ 2011, №6, с. 39)
У женщины на второй фаланге пальца образовался нарыв, палец распух. В больнице ей почистили кость, но не очень удачно. Требовалось повторное хирургическое вмешательство. Но больная решила лечить костный панариций в домашних условиях по методу Носаля – многократное обертывание пальца подорожником Больная нарвала листья подорожника, хорошо их промыла, обсушила, привязала к разрезу, предварительно пропарив рану в соленой воде. Сейчас этого разреза не видно. (Рецепты ЗОЖ 2010, №17, с. 33)
Мазь из лука и мыла для лечения панариция в домашних условиях
Однажды у женщины заболел палец, ужасно чесался, а у ногтя появился гнойник. Обратилась к хирургу, он поставил диагноз «панариций», приложил к нарыву мазь и отправил домой. Гнойник увеличился, врач удалил полногтя и снова приложил мазь. Потом удали и остаток ногтя.
На выходные больная поехала в гости к сестре. Там соседка дала ей рецепт мази от панариция и различных нарывов. Взять в равных частях хозяйственное мыло, лук, канифоль, пчелиный воск, сливочное масло, все натереть на терке и варить, помешивая до однородного состояния. После остывания наложить мазь на бинт и приложить к больному пальцу.
После первого же раза рана полностью очистилась. А в третий раз приложила мазь уже для профилактики. После компресса засыпала рану стрептоцидом. Все высохло, началось заживление, но ноготь вырос кривым на всю жизнь. (ЗОЖ 2011, №2, с. 30)
Глиняные компрессы
Если панариций пальца долго не заживает, помогут глиняные компрессы: надо смешать глину с уриной до сметанообразного состояния, наложить на марлевую салфетку и приложить к панарицию на пальце. Эти же компрессы помогут, если у вас растет косточка у большого пальца ноги. (2010, №16, с. 10)
Уколы иголкой
Воспаление пальца около ногтя очень неприятное заболевание, дергает, не дает уснуть. Поможет такое средство: кончиком тонкой иглы от стерильного шприца перед сном, слегка прижимая, обкалывайте все место покраснения крестиками. Утром воспаления не будет. (ЗОЖ 2006, №2, с. 31)
Лечение панариция в домашних условиях чистотелом
У женщины стал нарывать большой палец на правой ноге около ногтя. Затем появился панариций и на пальце левой ноги. Боль была такой сильной, что невозможно было ходить.
А так как у нее был сахарный диабет, эти нарывы ее очень встревожили. Она заварила крепкий настой чистотела (1 ст. л. травы на 1 стакан кипятка, кипятить 10 минут, настаивать 2 часа) В настое смочила ватку, приложила к панарицию на пальце ноги, сверху пленку и бинт, то же сделала со второй ногой. Уже утром почувствовала облегчение. Лечение длилось неделю. Каждое утро и вечер больная меняла повязку, смазывала пальцы питательным кремом с ромашкой. Вскоре все зажило, краснота сошла. (ЗОЖ 2006, №13, с. 8, 2003, 323, с. 25)
Еще лучше поможет сок чистотела. Надо смочить ватку в соке и обмотать палец, сверху напальчник. Несколько раз в день менять ватку. Воспаление пальца пройдет очень быстро. (Рецепты ЗОЖ 2004, №9, с. 22)
Лечение йодинолом
Женщина занозила палец, занозу достала, но палец долго не заживал. Вокруг ногтя образовалась краснота. Через неделю женщина проснулась от дикой боли в пальце, он сильно опух, побелел, изнутри наполнился гноем. Она взяла йодинол, смочила бинт в 3 слоя, привязала к нарыву, сверху обмотала полотенцем. Утром бинт был сухой, гной рассосался, но наружу не вышел, а палец был по-прежнему опухшим. Еще через три дня таких компрессов опухоль прошла. (2006, №23, с. 2)
Костный панариций — лечение золотым усом
Женщина чистила окуней и уколола плавником указательный палец под ногтем. Вскоре боль утихла, но через три дня на пальце появилась болячка, напоминающая черно-синий шарик. Хирург удалил ноготь, но лучше не стало. Через несколько дней палец опух весь, почернел, перестал шевелиться. Диагноз: «панариций кости пальца».
Ни антибиотики, ни мази, ни процедуры, не ванночки, предписанные врачом, не помогали. Тут ей как раз попала на глаза статья о целительной силе растения золотой ус. Она сделала настойку: целое растение прокрутила на мясорубке, залила 500 мл водки, настаивала 10 дней, вместо положенных 21 дня, т. к. не было времени ждать.
Стала на ночь делать компрессы с этой настойкой, днем палец держала в тепле и смазывала его этой настойкой несколько раз в день. Так же настойку принимала внутрь по 1 ч. л. утром натощак, добавив несколько капель сока алоэ, Так же смазывала палец крепким настоем зверобоя. Лечение панариция продолжалось 20 дней. Палец стал как прежде, ноготь вырос чистый, ровный. А ведь мучалась она 8 месяцев. (ЗОЖ 2006, №16, с. 30)
Рецепт от панариция
Однажды знакомая рассказала женщине рецепт от панариция, который помог той спасти ногу. Пальцы уже хотели ампутировать, а этот народное средство помогло за 2 дня. Рецепт продиктовала:
30 минут держать конечность в бледно-розовом растворе марганцовки
30 минут держать в растворе настойки календулы – 100 мл на 1 литр воды.
30 минут — в растворе настойки эвкалипта – 100 мл на 1 литр воды.
В этом же растворе эвкалипта смочить бинт, сложенный в 8 слоев, отжать, обмотать больное место, закрепить бинтом. Пленку и компрессную бумагу тут не использовать.
Этот рецепт пригодился женщине через три года в более серьезном случае, чем панариций. У её мужа пальцы на руке раздавило грузом так, что лопнули все мышцы и кожа, туда сразу попала грязь и паль. В больницу он смог попасть только через 2 часа. Хирург сразу сказа, что на 99% предстоит ампутация, сделал перевязку. Женщина сразу вспомнила рецепт от панариция, и предложила мужу лечиться народными средствами, но тот отказался. Наутро все бинты были пропитаны кровью и гноем. Когда делали новую перевязку, эти бинты снимали без размачивания и обезболивания, он чуть сознание не потерял от боли. Тогда он согласился лечиться по методу жены.
В первом растворе он держал руку, не снимая бинтов, за 30 минут они хорошо отмокли и снялись. В ту ночь болей и дерганий уже не было. На следующий день бинты уже снялись хорошо – гноя не было, и раны были чистые с новой кожицей. После 4-й процедуры руку уже не бинтовали. Через некоторое время мужчина встретил своего хирурга, тот спросил, почему он не ходит на перевязки, а увидев руку, был просто изумлен. (Рецепты ЗОЖ 2006, №18, с. 9)
Лечение косного панариция в домашних условиях печеным луком
У женщины после травмы воспалился палец, затем начался костный панариций. Покраснела вся рука, под мышкой вырос нарыв размером с апельсин. Ей подсказали народное средство – лечение панариция луковицей. Испекла луковицу, надела ее на палец и сверху замотала полотенцем. Боль быстро утихла, женщина проспала более суток. Но проснулась она здоровой, луковица вытянула всю грязь и гной, даже из под мышки. (2004, №22, с. 17)
Если воспалился палец, помогут травы
Мазь из этих трав поможет избавиться от любых гнойничковых болезней – свищей, фурункулов, нарывов, язв. Чтобы приготовить эту мазь от воспаления и гнойников, сначала надо приготовить масло календулы. Для этого 1,5 стакана цветков календулы поместить в кастрюлю из нержавеющей стали и залить стаканом растительного масла температурой 80-100 градусов, перемешать. Когда остынет, переложить в стеклянную банку и настаивать в темноте 40 дней, процедить.
Приготовление мази. Свежие цветки календулы 2 части, тысячелистник – 2 части, донник – 1 часть, корни одуванчика – 2 части, корни конского щавеля – 1 часть, соцветия пижмы – 1 часть. Все эти травы вымыть и пропустить через мясорубку. Добавить к травяной кашице 1 часть мази Вишневского и 1 часть ихтиоловой мази. Всю эту смесь разбавить приготовленным заранее маслом календулы, чтобы получилась однородная эластичная масса. Хранить полученную мазь от нарывов в холодильнике.
Лечить панариций надо так: палец пропарить в соленой горячей воде, обтереть его ваткой со спиртом и приложить эту мазь на ночь. Утром все повторить, менять повязки 2 раза в день.
Эту мазь применила женщина для лечения сучьего вымени: наложила салфетку с мазью на всю ночь, утром поменяла. К вечеру все узлы увеличились, появились головки гнойников, а на 3-й день весь гной начал выходить наружу. (Рецепты ЗОЖ 2006, №18, с. 31)
Лечение воспаления пальца дымом
Это очень простое народное средство помогло вылечить панариций и избежать операции многим людям, раньше на полях сражений, этим средством лечили даже гангрену. Нужно взять ткань из натурального хлопка, фланели, байки, свернуть в жгутик и поджечь с одного конца, чтобы пошел дым, этим дымом окуривать воспаленный палец 1-3 минуты. Если через некоторое время боль в пальце возобновиться, снова сделать окуривание. Хватает 2-4 процедур, но лучше лечить панариций этим средством на открытом воздухе, чтоб уберечь квартиру от запаха. (ЗОЖ 2006, №25, с. 8, )
Лечение панариция фурацилином
Растолочь таблетку фурацилина в порошок, насыпать на мокрую ватку, ватку замотать вокруг воспаленного пальца, сверху полиэтилен и бинт. Оставить так на всю ночь. Если не помогло с первого раза, на следующую ночь повторить процедуру. (ЗОЖ 2004, №5, с. 26)
Если воспалился палец, поможет сода
Женщине помог вылечить панариций раствор соды. 1 ст. л. соды надо заварить 1 стаканом кипятка, размешать. Когда остынет до теплого состояния опустить туда палец. Эту процедуру сделать несколько раз. (2004, №12, с. 7)
Как лечить панариций пальца солидолом
Женщина уколола палец проволокой. Попала грязь, палец воспалился. В больницу не поехала, а приложила технический солидол. Через 2 часа боль стихла, к вечеру нарыв вскрылся. Опять приложила солидол, и весь гной вытянуло за ночь. Утром промыла рану марганцовкой и приложила лист каланхоэ. Все зажило. В той деревне, где живет автор письма, многие жители используют это средство от панариция и нарывов. (2005, №3, с. 8, )
Лечение картофелем в домашних условиях
Чтобы вылечить гнойное воспаление пальца, надо натереть сырую картофелину и приложить кашицу к ранке. Закрепить бактерицидным пластырем. Заживление происходит очень быстро. Рецепт проверен на многих людях. (Рецепты ЗОЖ 2005, №14, стр. 29)
Горячая вода
У женщины воспалился палец под ногтем, появился нарыв. Врач сказал, что надо резать. Но женщина решила лечить панариций народным методом. Сделала горячий мыльный раствор, чем горячей, тем эффективней. Опускала в раствор палец, считала до трех, но до трех не выдерживала, только 2 секунды. Макала, пока, сердце не начало протестовать. А утром палец оказался здоров. Резать не пришлось. (ЗОЖ 2005, №18, стр. 10)
С помощью горячей воды можно так же не допустить развития панариция. Как только попала заноза под ноготь, надо налить в кружку горячей воды, добавить в нее соль, окунать туда палец. Затем коротко обрезать ноготь, прочистить и обеззаразить спиртом или одеколоном — палец не воспалится. (2003, №4 стр. 4)
Мазь на все случаи жизни
Взять в равных пропорциях сосновую живицу, медицинский деготь, сливочное масло, мякоть листа алоэ, цветочный мед. Эту смесь поставить на водяную баню и нагревать там помешивая, пока смесь не станет однородной. Если получилось очень густо, разбавить водкой.
Эта мазь помогает при любых незаживающих свищах, туберкулезе кости, абсцессах, помогает вылечить фурункулез, подкожный и костный панариций. Нужно намазать воспаленный палец, прикрыть полиэтиленом и замотать бинтом. (ЗОЖ 2003, №3, стр. 25)
Лечение панариция в домашних условиях эвкалиптом
Если у вас гнойное воспаление пальца, то надо мелко нарезать листья эвкалипта, обложить ими палец и закрепить бинтом. (2003, №7, стр. 13)
Как удалось вылечить панариции на ногах йодом
Девочка 13 лет постоянно страдала от панарициев на больших пальцах ног. Места врастания ногтевой пластины постоянно кровоточили, ходить приходилось не в туфлях, а в тряпичных тапках. Два раза ей делали операцию по пластике ногтевых лож – не помогло. Помог обычный йод. 3 раза в день она мазала пораженные места йодом до темно-коричневого цвета. Делала это она всего 4 дня. Кожа местами от химического ожога сошла, но с тех пор панариции больше не появлялись. (ЗОЖ 2003, №3, стр. 25)
Лечение капустой
Женщина уколола палец иголкой при шитье. Палец воспалился начал нарывать. К больному пальцу привязывали капустный лист, меняя повязку 2 раза в день. На 4-й день палец был здоров. (ЗОЖ 2002, №3, стр. 18, )
Панариций ногтя – лечение мылом и белком
Начинающийся панариций ногтя можно вылечить в домашних условиях такой мазью: натереть на терке хозяйственное мыло и добавлять его к взбитому белку до получения кашицы. По консистенции она должна быть вязкой, пластичной, но не жидкой. Эту кашицу приложить к пальцу, который воспалился, на больное место, захватывая и немного здоровой кожи. Желательно дать кашице высохнуть и схватиться на воздухе, затем забинтовать. Ходить так сутки или двое. После снятия повязки увидите, что болячка прорвалась, и из нее вышел гной. Если нужно, сделайте повязку с мыльной мазью еще раз (Рецепты ЗОЖ 2002, №12, стр. 17)
narodn-sredstva.ru
как лечить околоногтевой грибок в домашних условиях антибиотиками, мазями и народными средствами настойками из чеснока, белка или спирта
Одни с ними сталкиваются будучи детьми. Другие — подростками. От них не защищены люди разнорабочих профессий. Вначале им не придают значения, но позже готовы отдать все, чтобы от них избавиться. Болезнь, вызванная пиогенными микробами, требует особого внимания и осведомленности.
Незначительные травмы: как защититься от гноеродных бактерий
 Никто не застрахован от серьезных травм, микротравмы — обычное явление в жизни каждого человека. Пальцы на руках и большой палец на ноге — части тела, которые подвержены всевозможным повреждениям: ссадинам, царапинам, заусеницам, уколам, занозам.
Никто не застрахован от серьезных травм, микротравмы — обычное явление в жизни каждого человека. Пальцы на руках и большой палец на ноге — части тела, которые подвержены всевозможным повреждениям: ссадинам, царапинам, заусеницам, уколам, занозам.
Вначале они могут оставаться незамеченными вооруженным глазом. Но позже — заявляют о себе неприятными проявлениями. В результате диагноз: панариций.
Что такое панариций: определение
Panaricium — воспаление, протекающее в острой форме с накоплением гнойного экссудата. Поражает мягкую часть пальца. Вызывается пиогенными бактериями: стафилококком, стрептококком.
Заболевание подразделяют на 8 видов. Часто встречаемый в быту — подногтевой.
Симптомы проявления подногтевого панариция
 Данный вид не развивается на сухожильях, костях пальца, а локализуется под основной частью ногтя — в слое дермы.
Данный вид не развивается на сухожильях, костях пальца, а локализуется под основной частью ногтя — в слое дермы.
Обычная деревянная колючка, шип или другой острый предмет, при неудачном движении пальца, может проникнуть глубоко внутрь под ноготь.
Если предмет не устранить и не обработать должным образом пораженный участок, начнется воспаление под ногтем, сопровождающееся следующей симптоматикой:
- неподвижность травмированного пальца;
- гиперемия;
- отечность;
- боль с подёргиванием;
- состояние озноба;
- субфебрильная температура тела;
- наличие гнойного экссудата;
- общая слабость во всем теле.

Воспалительный процесс нужно остановить на ранней стадии. В противном случае — начнется абсцесс, развивающийся стремительно и переходящий на сухожилия, кость.
 Халатное отношение к заболеванию, бездействие — могут привести к осложнениям: заражению крови пиогенными микробами, закупорке вен, воспалению кости. Все эти последствия чреваты хирургическим вмешательством.
Халатное отношение к заболеванию, бездействие — могут привести к осложнениям: заражению крови пиогенными микробами, закупорке вен, воспалению кости. Все эти последствия чреваты хирургическим вмешательством.

На скорость роста гнойного экссудата влияет состояние иммунной системы. В зоне риска — пациенты с сахарным диабетом 2-й степени.
Принципы лечения заболевания на большом пальце ноги или руки в домашних условиях
Если на распухшем пальце появились первые признаки гнойного экссудата, нужна консультация хирурга.
Начальная стадия панариция под ногтем лечится следующими методами:
- Медикаментозным.
- Народным.
- Физиотерапевтическим.
При условии, что консервативное лечение не повлияло на воспалительный процесс, не остановило его, тогда прибегают к хирургическому лечению в стационаре.
Чего нельзя делать
 Данная инфекция непредсказуемая. Любая ошибка в лечении может привести к ухудшению состояния.
Данная инфекция непредсказуемая. Любая ошибка в лечении может привести к ухудшению состояния.
Поэтому нельзя:
- заниматься самолечением;
- допускать антисанитарию;
- самостоятельно вскрывать нагноение;
- принимать тепловые процедуры при наличии гноя.

В случае сильной боли, при появлении гноя, можно приложить холод. Это немного успокоит боль. Далее, в обязательном порядке, обратиться за помощью к хирургу.
Медицинские препараты для лечения панариция
Медицинские препараты необходимы на всех стадиях развития подногтевого панариция, так как он спровоцирован гноеродными микробами. Без химических препаратов и антисептиков их подавить просто невозможно.
Ванночки
 Эти процедуры осуществляют при условии, что воспалительный процесс только начинается, а боль еще слабовыражена.
Эти процедуры осуществляют при условии, что воспалительный процесс только начинается, а боль еще слабовыражена.
Эффективен метод чередования:
- С марганцовкой (перманганат калия), которая выступает в роли сильного антисептика. Раствор делают слабенький. Температура воды тёплая. Палец выдерживают в растворе до получаса.
- С календулой, применяют готовую настойку на спирту. Она обладает противовоспалительным свойством. Разводят в теплой воде (100мл:10 мл). Время процедуры аналогичное.
- С эвкалиптом (спиртовая настойка). Подавляет рост золотистого стафилококка. Разводят в теплой воде (100мл:10мл). Время процедуры до получаса.
После последней ванночки, марлевую салфетку смачивают настойкой эвкалипта и прикладывают к очагу воспаления.
Лечение антибиотиками
 При заражении гнойными микробами назначают антибиотики из группы пенициллинов.
При заражении гнойными микробами назначают антибиотики из группы пенициллинов.
Обычно это происходит при острой форме панариция, когда больной находится в пределах стационара и получает хирургическое лечение.
При грибковой инфекции рекомендованы противогрибковые лекарственные препараты.
Если болезнь протекает в лёгкой форме, то антибиотики для орального, внутривенного, внутримышечного применения не назначают. Они могут рекомендоваться только местно, в виде мягкой лекарственной формы.
Мазь
Тетрациклиновая, Левомиколь, Линкомицин — мази-антибиотики, которые действуют на гнойные микробы. После теплой ванночки, усиливающей поступление крови к очагу поражения, мазь наносят толстым слоем в виде аппликации. Плотно закрепляют бинтом.
Народные рецепты лечения панариция в домашних условиях
Отмечено пациентами, что если терапию медикаментами комбинировать с рецептами из народной практики, то выздоровление наступает быстрее.

Народные рецепты может порекомендовать лечащий врач, как дополнительное средство, а не как основное.
Луковые компрессы от кожного заболевания
 Их применяют в сочетании с ванночками из соды и соли.
Их применяют в сочетании с ванночками из соды и соли.
Четвертую часть луковицы натирают на тёрке (крупной). Распределяют на марлевой повязке слоем в 1 см. Плотно фиксируют на пальце.
Покрывают бумагой для компрессов, закрепляют тканью. Держат 2 часа.
Перед и после компресса делают ванночку для больного пальца. На 500 мл воды ложка соды и соли. Чередуют два раза на день.
Как избавиться с помощью чесночных ванночек
Чеснок — природный антибиотик. Одну головку измельчают и заливают горячей водой (200 мл). Настаивают, пока вода не достигнет определенной температуры, чтобы больной палец чувствовал себя комфортно. Принимают ванночку 20 минут. Повторяют 10 дней.
Белок со спиртом
Белок в сочетании со спиртом — эффективная комбинация в лечении панариция. Для этого, белок осторожно отделяют от желтка и соединяют со спиртом (96%).
Спирт постепенно добавляют к белку, тщательно перемешивая. Соотношение 1:40 мл. Белок, свернувшись, принимает вид белых хлопьев, которые процеживают через марлевую ткань.
Прикладывают к очагу воспаления. Меняют через 7 часов. Курс 3 дня.
Настойка золотого уса
 Можно купить готовую в аптеках или приготовить самостоятельно. Для этого 1 лист и 25 колен (усиков) по 20 см растения измельчают, заливают спиртом или водкой (40%), предварительно подогретой.
Можно купить готовую в аптеках или приготовить самостоятельно. Для этого 1 лист и 25 колен (усиков) по 20 см растения измельчают, заливают спиртом или водкой (40%), предварительно подогретой.
Настаивают сутки. Жидкость не процеживают. Отливают в небольшую ёмкость.
Держат палец около получаса. Повторяют процедуру 2-3 раза на день. Промакивают салфеткой, смазывают йодной настойкой (5%).
Настойка прополиса
Продукт в чистом виде (25 гр) заливают спиртом (100мг). Выдерживают 3 дня. Из полученной смеси делают компресс. Чередуют с солевыми и содовыми ванночками.

По отзывам пациентов: лечение настойкой прополиса даёт результаты через 3 дня — гнойник вскрывается. Через 5 дней начинается заживление.
Пихтовое масло
Готовят мягкую мазь: 1 часть пихтового масла и две части свиного внутреннего жира. Наносят в виде аппликаций. Повязки меняют 2-3 раза на день. Срок лечения 2-3 недели.
Мазь Вишневского
 Считается мощным антисептиком, который не оказывает побочных эффектов. Применяют в виде компресса: толстый слой мази, марлевая салфетка, пергаментная бумага, ткань.
Считается мощным антисептиком, который не оказывает побочных эффектов. Применяют в виде компресса: толстый слой мази, марлевая салфетка, пергаментная бумага, ткань.
Держат всю ночь.
Утром делают ванночку содо-солевую. На ночь снова делают компресс. Чередуют до положительных результатов.
Настойка календулы
Салфетку из бинта смачивают в настойке календулы, прикладывают к очагу, фиксируют пищевой плёнкой на 3 часа. Так повторяют несколько раз.
Как долго лечиться
Любое средство, для лечения панариция в домашних условиях, воздействует с определенной скоростью. Одному достаточно нескольких дней, чтобы подавить воспаление, другому — недель. Главное в этом деле – регулярность.

Если в течение двух суток симптоматика ухудшается, лечение, выбранным средством, необходимо прекратить и обратиться в хирургическое отделение.
От панариция есть защита, даже в домашних условиях. Главное — проявить бдительность, и не пустить всё на самотек.
Полезное видео
cleanskin.online

 Паприка пряность смолотая из сушеного сладкого мясистого перца Capsicum annum красных сортов
Паприка пряность смолотая из сушеного сладкого мясистого перца Capsicum annum красных сортов Паприка пряность смолотая из сушеного сладкого мясистого перца Capsicum annum красных сортов
Паприка пряность смолотая из сушеного сладкого мясистого перца Capsicum annum красных сортов Паприка отлично стимулирует работу кишечника поджелудочной железы улучшает аппетит
Паприка отлично стимулирует работу кишечника поджелудочной железы улучшает аппетит Можно ли есть болгарский перец при гастрите? Гастроэнтерологи предупреждают, что этот овощ необходимо очень аккуратно включать в рацион всем больным, страдающим от заболеваний желудочно-кишечного тракта. Несмотря на очень богатый минеральный и витаминный состав, существуют четкие противопоказания к употреблению данного овоща. Поговорим об этом более подробно.
Можно ли есть болгарский перец при гастрите? Гастроэнтерологи предупреждают, что этот овощ необходимо очень аккуратно включать в рацион всем больным, страдающим от заболеваний желудочно-кишечного тракта. Несмотря на очень богатый минеральный и витаминный состав, существуют четкие противопоказания к употреблению данного овоща. Поговорим об этом более подробно. Так почему же болгарский сладкий перец при гастрите кушать не рекомендуется?
Так почему же болгарский сладкий перец при гастрите кушать не рекомендуется? »
Можно ли при гастрите
»
Можно ли при гастрите Можно ли есть болгарский перец при гастрите? Гастроэнтерологи предупреждают, что этот овощ необходимо очень аккуратно включать в рацион всем больным, страдающим от заболеваний желудочно-кишечного тракта. Несмотря на очень богатый минеральный и витаминный состав, существуют четкие противопоказания к употреблению данного овоща. Поговорим об этом более подробно.
Можно ли есть болгарский перец при гастрите? Гастроэнтерологи предупреждают, что этот овощ необходимо очень аккуратно включать в рацион всем больным, страдающим от заболеваний желудочно-кишечного тракта. Несмотря на очень богатый минеральный и витаминный состав, существуют четкие противопоказания к употреблению данного овоща. Поговорим об этом более подробно. Так почему же болгарский сладкий перец при гастрите кушать не рекомендуется?
Так почему же болгарский сладкий перец при гастрите кушать не рекомендуется? С давних времен ценится как приправа и основной компонент для приготовления блюд болгарский перец. Это очень распространенный овощ на территории России и Европы.
С давних времен ценится как приправа и основной компонент для приготовления блюд болгарский перец. Это очень распространенный овощ на территории России и Европы.















 С давних времен ценится как приправа и основной компонент для приготовления блюд болгарский перец. Это очень распространенный овощ на территории России и Европы.
С давних времен ценится как приправа и основной компонент для приготовления блюд болгарский перец. Это очень распространенный овощ на территории России и Европы. Гастрит – это такое заболевание, которое требует легкой пищи, не раздражающей слизистую желудок. Перец относиться к тому виду специй, которые категорически запрещены. К сожалению, такая специя весьма жгучая и способствует раздражению слизистой. Самые популярные виды: черный, красный и болгарский. Последний, кстати, доступен большинству людей, которые имеют свой приусадебный участок. Черный перец обычно доходит к нам уже в готовом и упакованном виде. Можно приобрести его молотым или горошины. Жгучие виды также можно вырастить на своем огороде, но большинство, все же, предпочитает готовую форму. Зачастую, это красный молотый перец для остроты тому или иному блюду.
Гастрит – это такое заболевание, которое требует легкой пищи, не раздражающей слизистую желудок. Перец относиться к тому виду специй, которые категорически запрещены. К сожалению, такая специя весьма жгучая и способствует раздражению слизистой. Самые популярные виды: черный, красный и болгарский. Последний, кстати, доступен большинству людей, которые имеют свой приусадебный участок. Черный перец обычно доходит к нам уже в готовом и упакованном виде. Можно приобрести его молотым или горошины. Жгучие виды также можно вырастить на своем огороде, но большинство, все же, предпочитает готовую форму. Зачастую, это красный молотый перец для остроты тому или иному блюду. Этот вид приправы также может нанести непоправимый вред здоровью при воспалении желудка или язве. Он раздражает слизистую. Но, если правильно и по уму отнестись к этой специи можно даже помочь своему больному желудку. Связано это с тем, что красный молотый перец имеет способность уничтожать бактерии и очищает организм от гнилых язв. Настой для лечения гастрита: 0,5 ч.л. залить 1 литром кипятка и дать настояться, пока не остынет. За полчаса до еды пить по 1 чайной ложке.
Этот вид приправы также может нанести непоправимый вред здоровью при воспалении желудка или язве. Он раздражает слизистую. Но, если правильно и по уму отнестись к этой специи можно даже помочь своему больному желудку. Связано это с тем, что красный молотый перец имеет способность уничтожать бактерии и очищает организм от гнилых язв. Настой для лечения гастрита: 0,5 ч.л. залить 1 литром кипятка и дать настояться, пока не остынет. За полчаса до еды пить по 1 чайной ложке.























































 Геморроидальные узлы могут выпадать из анального канала во время дефекации
Геморроидальные узлы могут выпадать из анального канала во время дефекации Выделяют 4 стадии геморроя
Выделяют 4 стадии геморроя Симптомы геморроя у мужчин – боль в области заднего прохода, кровотечение после дефекации, тяжесть внизу живота
Симптомы геморроя у мужчин – боль в области заднего прохода, кровотечение после дефекации, тяжесть внизу живота Для диагностики геморроя применяются ректоро- и аноскопия
Для диагностики геморроя применяются ректоро- и аноскопия












 Первая степень — происходят незначительные повреждения кожных покровов: наблюдается покраснение обожженного места, небольшой отек или припухание, на поверхности кожи может появиться незначительное жжение или легкое шелушение.
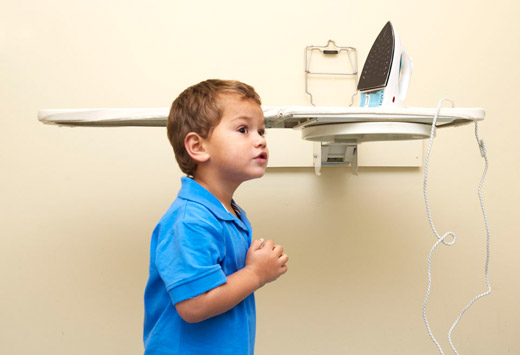
Первая степень — происходят незначительные повреждения кожных покровов: наблюдается покраснение обожженного места, небольшой отек или припухание, на поверхности кожи может появиться незначительное жжение или легкое шелушение. После получения ожога от утюга пострадавшему необходимо срочно оказать первичную помощь. Легкие и незначительные повреждения в дальнейшем можно лечить в домашних условиях. Если повреждение принимает серьезную форму или его получил ребенк, то после оказания первичной помощи пострадавшего следует незамедлительно доставить в медицинское учреждение.
После получения ожога от утюга пострадавшему необходимо срочно оказать первичную помощь. Легкие и незначительные повреждения в дальнейшем можно лечить в домашних условиях. Если повреждение принимает серьезную форму или его получил ребенк, то после оказания первичной помощи пострадавшего следует незамедлительно доставить в медицинское учреждение. Обработать место повреждения мазью Пантенол или же иным другим средством против ожогов.
Обработать место повреждения мазью Пантенол или же иным другим средством против ожогов. Обработать наружную поврежденную рану. Для этого смочить небольшой ватный тампон в кислом растворе бора или в мыльной воде. Осторожно протереть раневую поверхность, затем обработать поврежденное место спиртом. Наложить стерильную повязку.
Обработать наружную поврежденную рану. Для этого смочить небольшой ватный тампон в кислом растворе бора или в мыльной воде. Осторожно протереть раневую поверхность, затем обработать поврежденное место спиртом. Наложить стерильную повязку. С места повреждения ликвидировать все инородные тела (кусочки кожи, остатки накипи от воды).
С места повреждения ликвидировать все инородные тела (кусочки кожи, остатки накипи от воды). Назначаются обезболивающие средства для устранения болевого шока.
Назначаются обезболивающие средства для устранения болевого шока. Для устранения болевого эффекта на место травмы после промывания под прохладной водой, насыпать тонким слоем пищевую соду.
Для устранения болевого эффекта на место травмы после промывания под прохладной водой, насыпать тонким слоем пищевую соду. При наличии пузырьков на месте ожога обработку раны проводят отваром липового цвета. Цветы липы обладают антисептическими, противомикробными и противовоспалительными свойствами.
При наличии пузырьков на месте ожога обработку раны проводят отваром липового цвета. Цветы липы обладают антисептическими, противомикробными и противовоспалительными свойствами. От термической травмы не застрахован никто. Торопливые сборы на работу, забывчивость, банальная невнимательность — самые частые факторы, из-за которых возникают подобные поражения у взрослых. У детей другая причина получения бытовых травм. Они любопытны, и эта черта характера приводит к самым неприятным последствиям для здоровья. Что делать, если обжегся утюгом ребенок? У детей болевой порог гораздо ниже, поэтому осмотреть ожоги и купировать боль надо как можно быстрее. Чтобы избежать осложнений, рану сразу обрабатывают специальными средствами, иначе она воспалится, и будет болеть очень долго.
От термической травмы не застрахован никто. Торопливые сборы на работу, забывчивость, банальная невнимательность — самые частые факторы, из-за которых возникают подобные поражения у взрослых. У детей другая причина получения бытовых травм. Они любопытны, и эта черта характера приводит к самым неприятным последствиям для здоровья. Что делать, если обжегся утюгом ребенок? У детей болевой порог гораздо ниже, поэтому осмотреть ожоги и купировать боль надо как можно быстрее. Чтобы избежать осложнений, рану сразу обрабатывают специальными средствами, иначе она воспалится, и будет болеть очень долго. Еще один антисептик, который рекомендуют применять для обеззараживания ожогов – этанол. Но он подойдет только взрослым. Детям ожог спиртом лучше не обрабатывать. Такое средство оказывает на кожу раздражающее воздействие (щиплет), что дополнительно усиливает болевые ощущения.
Еще один антисептик, который рекомендуют применять для обеззараживания ожогов – этанол. Но он подойдет только взрослым. Детям ожог спиртом лучше не обрабатывать. Такое средство оказывает на кожу раздражающее воздействие (щиплет), что дополнительно усиливает болевые ощущения.
 Самым распространенным видом бытовых травм являются ожоги. Если это произошло с вами, или с членами вашей семьи – начинайте действовать сразу. Грамотно оказанная первая помощь обеспечивает быстрейшее заживление раны. Но существуют случаи, когда домашние средства не помогают, и следует обратиться к врачу. Если площадь ожога слишком большая, или он воспалился и загноился, правильно подобрать лечение сможет только специалист.
Самым распространенным видом бытовых травм являются ожоги. Если это произошло с вами, или с членами вашей семьи – начинайте действовать сразу. Грамотно оказанная первая помощь обеспечивает быстрейшее заживление раны. Но существуют случаи, когда домашние средства не помогают, и следует обратиться к врачу. Если площадь ожога слишком большая, или он воспалился и загноился, правильно подобрать лечение сможет только специалист.

















 В первые 2-3 дня жизни первородный кал малыша заменяется на вполне настоящие испражнения. Частота стула в течение 1-1,5 месяцев будет составлять 5-7 раз в сутки, а после достижения 3-х месячного возраста становится реже 2-3 раза в сутки.
В первые 2-3 дня жизни первородный кал малыша заменяется на вполне настоящие испражнения. Частота стула в течение 1-1,5 месяцев будет составлять 5-7 раз в сутки, а после достижения 3-х месячного возраста становится реже 2-3 раза в сутки.

 Сироп Дюфалак содержит в составе пребиотические препараты, которые активизируют размножение полезных бактерий кишечника, осмотические препараты, препятствующие всасыванию жидкости в кровь, благодаря чему жидкость задерживается в прямой кишке, каловые массы размягчаются, не пересыхают. Иногда Дюфалак рекомендуют к применению при дисбактериозе .
Сироп Дюфалак содержит в составе пребиотические препараты, которые активизируют размножение полезных бактерий кишечника, осмотические препараты, препятствующие всасыванию жидкости в кровь, благодаря чему жидкость задерживается в прямой кишке, каловые массы размягчаются, не пересыхают. Иногда Дюфалак рекомендуют к применению при дисбактериозе .











 Амоксициллин — это препарат из ряда антибиотиков. Он изготавливается полусинтетическим способом и имеет достаточно широкий спектр действия. Согласно прилагаемой к антибиотику инструкции амоксициллин является аналогом ампициллина. Соответственно, ампициллин и амоксициллин оказывают схожий эффект.
Амоксициллин — это препарат из ряда антибиотиков. Он изготавливается полусинтетическим способом и имеет достаточно широкий спектр действия. Согласно прилагаемой к антибиотику инструкции амоксициллин является аналогом ампициллина. Соответственно, ампициллин и амоксициллин оказывают схожий эффект. Современная медицина обычно использует амоксициллин в дозировке 500 мг.
Современная медицина обычно использует амоксициллин в дозировке 500 мг. В маленьком возрасте дать такой препарат ребенку довольно сложно. Малышу может не понравиться лекарство или ему просто будет трудно проглотить таблетку. Для таких пациентов предусмотрена суспензия амоксициллин. Препарат подобного вида рассчитан для детей до пяти лет и им легче пить лекарство в такой форме. После принятия суспензии ребенку необходимо дать запить ее достаточным количеством жидкости.
В маленьком возрасте дать такой препарат ребенку довольно сложно. Малышу может не понравиться лекарство или ему просто будет трудно проглотить таблетку. Для таких пациентов предусмотрена суспензия амоксициллин. Препарат подобного вида рассчитан для детей до пяти лет и им легче пить лекарство в такой форме. После принятия суспензии ребенку необходимо дать запить ее достаточным количеством жидкости. если у пациента имеется чувствительность на антибиотики данной группы;
если у пациента имеется чувствительность на антибиотики данной группы; Когда отмечается появление любых побочных эффектов, антибиотик больше принимать не следует, и при этом желательно обратиться за консультацией у специалиста.
Когда отмечается появление любых побочных эффектов, антибиотик больше принимать не следует, и при этом желательно обратиться за консультацией у специалиста.






 Аппараты последнего поколения снабжены блоком биологической обратной связи (БОС) для индивидуального подбора лечебной частоты, оценки качества проведенной лечебной процедуры, определения момента завершения курса лечения.
Аппараты последнего поколения снабжены блоком биологической обратной связи (БОС) для индивидуального подбора лечебной частоты, оценки качества проведенной лечебной процедуры, определения момента завершения курса лечения. Спектр заболеваний, которые лечатся с помощью высокочастотной терапии, огромен: начиная от ангины и инсульта, и заканчивая гастритом и мастопатией. КВЧ-терапия обладает полилечебным эффектом: за счёт вышеописанных технологий ускоряется регенерация клеток, улучшается обмен веществ, снижается риск онкологических заболеваний. Параллельно укрепляется иммунная система и повышается природная сопротивляемость организма.
Спектр заболеваний, которые лечатся с помощью высокочастотной терапии, огромен: начиная от ангины и инсульта, и заканчивая гастритом и мастопатией. КВЧ-терапия обладает полилечебным эффектом: за счёт вышеописанных технологий ускоряется регенерация клеток, улучшается обмен веществ, снижается риск онкологических заболеваний. Параллельно укрепляется иммунная система и повышается природная сопротивляемость организма.






